|


Master Recherche Ingénierie des Systèmes
de Santé
Spécialité : Méthodes d'Analyse
des Systèmes de santé
Promotion 2008-2009
Impact de la mise sous traitements
antirétroviraux sur les
comportements sexuels des personnes vivant
avec le VIH/Sida
au Cameroun (Cohorte Stratall-ANRS 1 2110)
Mémoire réalisé du 9
février au 30 juin 2009
A l'observatoire régional de la santé,
INSERM U912
(Sciences Economiques et Sociales, Systèmes de
santé, Sociétés)
23, rue Stanislas
Torrents, 13006 Marseille
Sous la direction de:
Maria Patrizia
CARRIERI
(Ingénieur de Recherches,
INSERM)
Soutenu publiquement le 9 juillet 2009
Par Gilbert
NDZIESSI
Jury de soutenance
Pr. Roland SAMBUC
Pr. Pascal AUQUIER
Pr. Nicolas Tanti HARDOUIN Mme Maria Patrizia CARRIERI
Dédicaces
Ce mémoire est dédié à mon
regretté frère ainé Dominique NDZIESSI
Tu as quitté ce monde prématurément au
moment ou toute la famille NDZIESSI avait encore besoin de toi. Ce
mémoire représente un des aboutissements de nos projets familiaux
mais surtout des encouragements que tu m'as prodigués tout au long de la
vie. Merci « Yaya MIMI ». Regrets eternels!
Remerciements
Aux membres du Jury
Vous me faites l'honneur d'accepter de juger ce travail.
Veuillez trouvez ici l'expression de mon profond respect, de ma
reconnaissance et de mon admiration pour vos qualités professionnelles
et humaines.
Je tiens particulière à remercier madame Maria
Patrizia CARRIERI de l'Unité 912 de l'INSERM pour m'avoir honoré
en acceptant de diriger ce travail,
Je remercie tous ceux sans qui ce mémoire ne serait pas
ce qu'elle est, aussi bien par les discussions que j'ai eues la chance d'avoir
avec eux, leurs suggestions ou contributions. Je pense ici en particulier
à Fabienne MARCELLIN et Sylvie BOYER,
Merci également à Jérôme, Julien et
Camélia pour leur disponibilité et l'aide précieuse quant
à l'utilisation des logiciels statistiques,
Merci à monsieur le professeur Jean Paul MOATTI Directeur
de l'unité 192 de l'INSERM pour l'intérêt qu'il a
manifesté pour notre travail et nos perspectives académiques,
A mes collègues de la promotion
Je vous dis que notre train est arrivé en gare et courage
pour la suite de la marche,
J'adresse mes sincères remerciements au personnel
enseignant et non enseignant du master 2 Recherche « Méthodes
d'Analyse des Systèmes de Santé » pour leur encadrement et
soutien tout au long de notre de notre formation à la faculté de
médecine de Marseille.
A mon Epouse Adurée Gisèle NDZIESSI
Trouves ici un des fruits de nos ambitions. Avec amour,
A mes enfants, Ulrich ESSA NDZIESSI et Geoffry Stevens Eman
NDZIESSI Que ce travail puisse vous servir d'exemple. Je vous aime tous les
deux,
A ma mère Angélique ESSA
Pour sa ténacité et sa fièvre de croire
toujours que tout est encore possible,...encore possible,
A ma famille, pour son soutien multiforme,
Enfin, je désire saluer avec respect et gratitude
l'équipe de l'essai Stratall pour leur travail auprès des
patients vivant avec le VIH au Cameroun,
Je ne saurai terminer sans exprimer ma gratitude aux personnes
vivant avec le VIH/sida participant à l'essai ANRS au Cameroun.
Liste des abréviations et acronymes
ARV Antirétroviraux
ANRS Agence Nationale française de Recherche sur le Sida
et les hépatites virales
CENAME Centrale Nationale d'Approvisionnement en
Médicaments et consommables
Médicaux Essentiels
CTA Centre de Traitement Agrée (des PVVS au Cameroun)
ESTHER Ensemble pour une Solidarité Thérapeutique
Hospitalière en Réseau
GEE Generalized Estimating Equations
HRSH Homme ayant des rapports sexuels avec les hommes
INSERM Institut Nationale français de la Santé et
de la Recherche Médicale
IST Infection Sexuellement Transmissible
OMS Organisation Mondiale de la Santé
ONUSIDA Programme Commun des Nations Unies sur le VIH/Sida
ORS Observatoire Régionale de la Santé
PVVS Personne Vivant avec le VIH/Sida
Sida Syndrome d'Immunodéficience Acquise
UPEC Unité de Prise en Charge (des PVVS au Cameroun)
VIH Virus de l'Immunodéficience Humaine
WHOQOF-HIV Echelle de mesure de la qualité de vie des PVVS
élaboré par l'OMS
Listes des figures et tableaux
Contexte général
Figure 1. Prévalence du VIH observée chez les
adultes en Afrique en 2007
Tableau 1. Nombre de régimes ARV de première ligne
selon la région du monde en 2007
Description de l'échantillon
Tableau 2. Caractéristiques sociodémographiques de
l'échantillon des 437 PVVS inclus dans
l'essai Stratall au Cameroun (3 juin 2006 au 26 février
2008)
Tableau 3. Caractéristiques de la vie de couple,
activité sexuelle et données médicales des
PVVS à l'inclusion dans l'essai Stratall au Cameroun.
Tableau 4. Connaissances et croyances vis-à-vis du
VIH/Sida et des antirétroviraux parmi les
patients VIH positif à l'inclusion dans l'essai Stratall
au Cameroun, 2006-2008
Tableau 5: Caractéristiques sociodémographiques,
comportementales et médicales des 242
PVVS ayant eu au moins une fois des rapports sexuels au cours
du suivi, essai Stratall, Cameroun. Données à l'inclusion
(période du 3 juin 2006 au 26 février 2008)
Consommation d'alcool et qualité de
vie
Tableau 6: Consommation d'alcool chez les PVVS 12 mois
après initiation du traitement ARV,
essai Stratall.
Tableau 7: Résultats de la comparaison des scores moyens
du WHOQOL-HIV bref OMS
(échelle à 6 domaines) entre l'inclusion et le
12e mois du traitement par ARV chez des PVVS au Cameroun, essai
Stratall (n=437).
Régression logistique
Tableau 8: Déterminants des comportements sexuels à
risque (rapports sexuels non protégés
avec un partenaire stable sérodiscordant, de statut
inconnu ou avec partenaire occasionnel) chez les PVVS avant initiation de la
thérapie par ARV, analyse par régression logistique (N=129)
Generalized Estimating Equations (GEE)
Tableau 9. Déterminants des comportements sexuels à
risque dans les 3 mois précédent les
visites chez des patients camerounais infectés par le
VIH et ayant repris l'activité sexuelle sous ARV au cours de 12 mois de
suivi : Analyse univariée basées sur un modèle GEE
logistique (cohorte STRATALL, 113 patients, 267 visites)
Tableau 10. Facteurs associés aux comportements sexuels
à risques dans les 3 mois précédent les
visites chez des patients camerounais infectés par le
VIH et ayant repris l'activité sexuelle sous ARV au cours de 12 mois de
suivi: Analyse multivariée basée sur un modèle GEE
logistique (cohorte STRATALL, 113 patients, 267 visites)
Tableau 11. Déterminants des comportements sexuel à
risques dans les 3 mois précédent les
visites chez des patients camerounais infectés par le VIH:
Analyse univariée basée sur un modèle GEE logistique
(cohorte Stratall, 242 patients, 396 visites)
Tableau 12. Facteurs associés aux comportements sexuels
à risque dans les 3 mois précédent les
visites chez des patients camerounais infectés par le VIH:
Analyse multivariée basée sur un modèle GEE logistique
(cohorte STRATALL, 242 patients, 396 visites)
SOMMAIRE
Introduction 1
Première partie: Contexte general 2
1.1-Epidémiologie du VIH/Sida 2
1.2-L'accès aux antirétroviraux en Afrique 2
1.3- ARV et comportements sexuels à risque parmi les PVVS:
Etat des lieux 4
1.3.1-Dans les pays développés 5
1.3.2-En Afrique subsaharienne 7
1.4-Organisation de l'accès aux ARV au Cameroun 9
1.5-Présentation de l'essai STRATALL 10
1.5.1-Contexte général et objectifs 10
1.5.2-Recueil des données 10
1.5.3-Descriptif général des données 11
Deuxième partie: Etude de l'impact des ARV sur les
comportements
sexuels it risque 12
I-Problématique 12
II-Hypothèses de recherche 12
III-Objectifs de l'étude 13
3.1-Objectif général 13
3.2-Objectifs spécifiques 13
IV. Méthodologie 13
4.1-Description des données 13
4.2-Régression logistique 13
4.3-Analyse de l'évolution des comportements sexuels et de
la qualité de vie 14
4.4-Analyse sur données répétées:
Generalized Estimating Equations (GEE) 15
4.5-Informatisation des données 15
V-Résultats 16
A-Description de l'échantillon 16
1-Taille de l'échantillon 16
2-Caractéristiques sociodémographiques 16
3-Caractéristiques de la vie de couple, activité
sexuelle et données médicales 17
4-Connaissances et croyances vis-à-vis du VIH/Sida et des
ARV 17
5-Description de l'échantillon des 242 PVVS sexuellement
actifs 18
B-Evolution des comportements sexuels, de la consommation
d'alcool et de la qualité de vie 20
1-Comportements sexuels 20
2-Consommation d'alcool 20
3-Qualité de vie 20
C-Régression logistique 21
1-Déterminants des comportements sexuels à risques
chez les PVVS sans HAART (n=129) 21
D-Analyse sur données
répétées: Generalized Estimating Equations (GEE)
23
1-Déterminants des comportements sexuels à risque
sous ARV (n=113) 23
2-Lien entre ARV et comportements sexuels à risque (N=242)
25
VI-Discussion 28
6-1. Activités sexuelles chez les PVVS 28
6.2. Evolution des comportements sexuels, sociaux et
qualité de vie 28
6.3. Facteurs associés aux comportements sexuels à
risques avant ARV 28
6.4. Facteurs associés aux comportements sexuels à
risque sous ARV 29
6.5. Lien ARV et comportements sexuels à risque 29
Conclusions 32
Validité interne des résultats 32
Conclusions en termes de santé publique 32
Perspectives de recherche 32
Bibliographie 34
Annexes 36
Annexe 1 : Questionnaire de l'essai Stratall (inclusion) 37
Annexe 2 : Document OMS sur le calcul de la qualité de vie
des PVVS 55
Annexe 3 : Carte du Cameroun 64
Introduction
Le VIH/Sida figure parmi les principales causes de
décès dans le monde. L'ONUSIDA a estimé à 33
millions le nombre de personnes vivant avec le VIH/Sida (PVVS) en 2007 dans le
monde, et à 2 millions le nombre de décès liés
à cette infection. Le nombre de nouvelles infections au cours de cette
année était de 2,7 millions, dont 1,9 millions en Afrique
subsaharienne. L'accès aux traitements antirétroviraux (ARV) des
PVVS dans ce continent reste très faible en raison d'obstacles majeurs
que sont le nombre limité de médecins (par exemple un
médecin pour 10083 habitants au Cameroun) et leur répartition
géographique et institutionnelle déséquilibrée en
faveur des grandes villes et des hôpitaux centraux. Par ailleurs,
l'impossibilité des gouvernements à augmenter significativement
le nombre de médecins ne permet pas de rendre davantage disponible les
services de prise en charge médicale des PVVS, surtout en milieu rural.
Devant ces difficultés, l'Organisation Mondiale de la Santé (OMS)
a proposé une approche de prise en charge
«allégée» pour favoriser l'accès aux ARV
à grande échelle dans les pays à ressources
limitées.
Les rapports sexuels non protégés parmi les PVVS
recevant des ARV sont un sujet de préoccupation majeure en santé
publique en raison du risque de transmission du VIH et surtout des souches de
virus devenues résistantes aux traitements. Nonobstant des études
contradictoires, une méta-analyse réalisée en 2004 dans
les pays du Nord conclut que la fréquence des comportements sexuels
à risque n'est pas plus élevée chez les PVVS recevant des
ARV, et ce même lorsque la charge virale plasmatique est
indétectable. En revanche, l'impact de la thérapie
antirétrovirale sur les comportements sexuels à risque chez les
PVVS en Afrique est à ce jour peu documentée. Le nombre
élevé de nouvelles infections à VIH en Afrique
subsaharienne montre la persistance de la chaîne de transmission de ce
virus. Dans ce contexte, nous nous proposons à travers cette
étude de déterminer si le traitement ARV, en améliorant la
qualité de vie des PVVS, favoriserait un relâchement dans
l'adoption de comportements sexuels à risque dans le contexte d'un
accès au traitement ARV à grande échelle en Afrique
subsaharienne.
Ce document décrit les résultats d'une
étude épidémiologique réalisée dans le cadre
du mémoire de fin de cycle de Master 2 Recherche en
«Ingénierie des Systèmes de Santé» à
l'Observatoire Régional de la Santé (ORS)
Provence-Alpes-Côte d'Azur, au sein de l'Unité 912 de l'INSERM. Il
comporte deux parties principales: la première décrit le contexte
général de l'étude, et la seconde l'étude de
l'impact des traitements ARV sur les comportements sexuels à risque chez
les personnes infectées par le VIH au Cameroun. Cette deuxième
partie comporte les points suivants : exposé de la problématique,
hypothèse de recherche, objectifs de l'étude, méthodologie
de recherche, résultats obtenus et discussion des résultats. Ce
document se termine par une conclusion en trois phases (validité interne
des résultats, conclusions en termes de santé publique et
perspectives de recherche) suivi de la bibliographie et des annexes.
Premiere partie: Contexte general
1.1-Epidémiologie du VIH/Sida
Le VIH/Sida figure parmi les principales causes de
décès dans le monde. Selon l'ONUSIDA [1], en 2007, 33 millions
[30,3 - 36,1 millions] de personnes vivaient avec le VIH/Sida (PVVS). Le nombre
de personnes infectées au cours de cette année était de
2,7 millions [2,2-3,2 millions], et 2 millions [1,8 - 2,3 millions] de
décès dus au Sida ont été enregistrés.
L'Afrique subsaharienne reste la région la plus sévèrement
touchée. Selon les estimations de la source sus citée, il y a eu
1,9 millions [1,6-2,1 millions] de nouvelles infections dans cette
région en 2007, ce qui porte à 22 millions [20,5-23,6 millions]
le nombre de personnes vivant avec le VIH/Sida, soit près des deux tiers
(67%) du total mondial. Trois quarts (75%) des décès dus au sida
s'y sont produits en 2007. Enfin, plus de 60% des PVVS sont des femmes et 90%
des enfants infectés de moins de 15 ans et décédés
d'une maladie liée au sida vivent en Afrique subsaharienne.
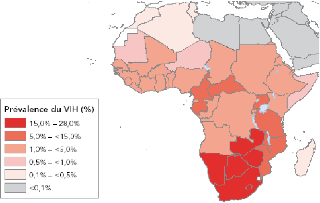
Figure 1. Prévalence du VIH
observée chez les adultes en Afrique en 2007 (Source: ONUSIDA, 2008)
1.2-L'accès aux antirétroviraux en
Afrique
Les premiers programmes africains structurés
d'accès aux antirétroviraux (ARV) n'ont vu le jour qu'en 1998
dans de rares pays comme le Sénégal, la Côte d'Ivoire et
l'Ouganda. Ces programmes ont montré l'efficacité du traitement
ARV en Afrique, avec des résultats comparables à ceux obtenus
dans les pays du Nord en termes de survie, d'efficacité virologique,
immunologique et clinique, d'observance, d'émergence des
résistances et de toxicité [2, 3]. Les résultats de ces
projets pilotes ont répondu aux objections d'ordre biomédical
quant à l'utilisation des ARV en Afrique (efficacité sur les
souches non B du VIH-1, effets indésirables et leur gestion,
observance). Cependant, de très nombreux autres obstacles s'opposaient
à la large diffusion de ces traitements tels que le coût des
médicaments bien sûr mais aussi celui du suivi biologique, ou le
manque d'infrastructures médicales et de personnel médical
formé.
Progressivement, en dépit de ces contraintes,
l'accès au traitement s'est étendu à bien d'autres pays
africains dans le cadre soit de programmes gouvernementaux soit d'initiatives
privées (dont celles des ONG). Toutefois, la plupart du temps, cet
accès est resté limité aux capitales ou aux grandes
villes. La prise en charge recommandée y est le plus souvent très
proche de celle des pays du Nord, reposant sur un suivi effectué par des
médecins avec des bilans biologiques complets pour évaluer
l'efficacité et la tolérance du traitement.
L'accès au traitement reste néanmoins encore
très limité en 2004: seulement 8 % du total des patients
africains ayant une indication immédiate de traitement recevaient des
ARV (310.000 sur 4 millions) cette année. L'OMS et l'ONUSIDA plaident
pour une extension rapide de cet accès et visaient un objectif de 3
millions de personnes traitées à la fin de l'année 2005
[4]. Si les résultats obtenus étaient encourageants ( la
couverture par la thérapie antirétrovirale était
passée de 7% en 2003 à 20% en 2005), le nombre de 3 millions de
personnes sous ARV n'avait pas été atteint à cette date
[5]. A la fin de l'année 2006, l'OMS estimait en Afrique subsaharienne
à 4,8 millions et 1,3 millions respectivement le nombre de PVVS ayant
besoin des ARV et le nombre de PVVS recevant la thérapie ARV soit un
taux de couverture de 28% [6].
Si certains obstacles initiaux à l'accès aux ARV
en Afrique ont progressivement été levés, d'autres
persistent surtout dans la perspective de l'extension de l'accès au
traitement. En particulier, le nombre limité de médecins (par
exemple, un médecin pour 10.083 habitants au Cameroun), leur
répartition géographique et institutionnelle
déséquilibrée en faveur des grandes villes et
hôpitaux centraux, et l'impossibilité des gouvernements à
augmenter significativement le nombre de médecins ne permet pas de
rendre davantage disponible des services de prise en charge médicale des
personnes infectées par le VIH, surtout en milieu rural. Sans parler de
la mesure de la charge virale limitée, au mieux, aux grands centres
urbains et les possibilités de tests de résistances aux ARV
quasi-inexistantes, la disponibilité d'examens plus simples tels que la
mesure des lymphocytes T CD4 ou même d'examens de biochimie demeure
problématique. Même lorsqu'ils sont disponibles, le coût de
ces bilans dissuade le plus souvent les patients de les effectuer.
Paradoxalement, la disponibilité des régimes
thérapeutiques en Afrique demeure la plus faible au monde alors que
cette région du monde concentre plus de 90% des besoins en ARV. A titre
d'illustration, en 2007, l'Europe occidentale disposait de 47 régimes
thérapeutiques de première ligne pour 760.000 patients contre 3
régimes en Afrique subsaharienne pour 22,5 millions patients comme le
montre le tableau suivant.
|
Tableau
|
1. Nombre de régimes ARV de
première ligne selon la région du monde en 2007
|
|
|
Région
|
Nombres d'enfants et adultes VIH+
2001
|
Nombres d'enfants
et adultes VIH+
2007
|
Nombre de régimes
de 1ere lignes pour
traiter 90%
de
patients
|
|
Afrique subsaharienne
|
20.900.000
|
22.500.000
|
3
|
|
Moyen-Orient et Afrique du Nord
|
300.000
|
380.000
|
|
|
Asie du sud et du Sud-est
|
3.500.000
|
4.000.000
|
3
|
|
Asie de l'Est
|
420.000
|
800.000
|
3
|
|
Océanie
|
26.000
|
75.000
|
|
|
Amérique latine
|
1.300.000
|
1.600.000
|
11
|
|
Europe occidentale et centrale
|
620.000
|
760.000
|
47
|
Source: synthèse faite à partir
des rapports et données ONUSIDA
Compte tenu de l'ampleur des besoins, des contraintes, des
disparités criardes en matière d'accès aux ARV dans les
pays à ressources limitées et en particulier en Afrique
subsaharienne, une «approche allégée» de prise en
charge médicale des personnes infectées par le VIH a
été proposée par l'OMS [7] afin de faciliter
l'accès aux ARV d'un plus grand nombre de PVVS dans ce continent. La
stratégie d'allègement du suivi des patients permet de ne pas
avoir à mettre en place des infrastructures coûteuses. Le suivi
thérapeutique n'est en effet pas réalisé sur la base
d'analyses de marqueurs biologiques ou immunologiques, mais à partir de
constatations cliniques. En outre, l'implication de personnel
paramédical dans le suivi clinique des patients, en alternance avec le
médecin, permet de mettre en place une prise en charge moins intensive
en personnel médical.
En pratique, l'approche «allégée» qui
représente un enjeu majeur pour le «passage à
l'échelle» est encore peu répandue en Afrique
subsaharienne.
1.3- ARV et comportements sexuels à risque parmi
les PVVS: Etat des lieux
Le concept de comportement sexuel à risque chez les
PVVS, par rapport à la transmission sexuelle du VIH, est utilisé
dans ce travail pour décrire notamment des situations où une
personne qui a habituellement un comportement sexuel à moindre risque
commence à se livrer à des activités sexuelles à
haut risque, soit parce qu'elle pense qu'elle n'est plus à risque de
transmettre le virus ou que, même si elle s'infecte, les
conséquences néfastes seront minimes.
Les comportements sexuels à risque, parmi les personnes
recevant les traitements antirétroviraux (ARV) sont
un sujet de
préoccupation majeure en raison du risque de transmission du VIH. La
littérature publiée sur
l'impact des ARV sur les comportements
sexuels est abondante et concerne souvent les pays développés
et
surtout les pratiques sexuelles des hommes ayant des rapports
sexuels avec les hommes (HRSH). De façon générale, les
données disponibles dans la littérature ne fournissent pas de
réponse absolue à la question de l'association entre ARV et
comportements sexuels à risque chez les PVVS. D'une part, il y a en
effet des études qui ont trouvé une association entre les ARV et
les comportements sexuels à risque, et d'autre part des études
qui n'ont pas démontré cette association.
Généralement, le lien entre les ARV et les
comportements sexuels à risque était identifié soit par
l'observation d'une augmentation de nouveaux cas d'infections sexuellement
transmissibles (IST) chez les patients prenant des ARV (augmentation
supposée être due à des pratiques sexuelles à
risque), soit par une fréquence élevée des pratiques
sexuelles à risque chez les patients prenant des ARV.
Nous allons présenter, dans un premier temps, les
études réalisées dans les pays développés et
dans un second temps les études réalisées en Afrique
subsaharienne.
1.3.1-Dans les pays développés
Dans les pays développés, une
méta-analyse qui a étudié en 2004 si le fait d'être
sous thérapie ARV était associé à un risque accru
de se livrer à des rapports sexuels non protégés chez les
PVVS a conclu que dans les pays du nord les ARV favorisent des comportements
sexuels à moindres risques [8].
Malgré les résultats de cette
méta-analyse, il existe des études qui ont mis en évidence
un lien entre le traitement par ARV et les comportements sexuels à
risques chez les PVVS. Par exemple, dans une étude transversale
réalisée en 1998 [9] portant sur un échantillon de 379
HRSH aux États-Unis, 18% des hommes déclaraient avoir des
rapports sexuels sans risque moins souvent depuis que des traitements ARV
efficaces étaient devenus disponibles. Par ailleurs, en Australie, une
étude transversale réalisée à Sydney et à
Melbourne en 1998 [10] sur un échantillon de 4.090 gays a montré
une relation significative entre la pratique des relations anales non
protégées avec des partenaires occasionnels et le fait
d'être d'accord que «une personne séropositive qui est sous
une combinaison de thérapie a peu de chances de transmettre le
VIH».
A Chicago, dans une étude réalisée sur un
échantillon de 548 HRSH (219 VIH négatif et 329 VIH positif), la
pratique des rapports sexuels anaux non protégés était
associée à la diminution de l'inquiétude au sujet de la
transmission du VIH sous ARV. En effet, parmi les sujets VIH négatif,
les rapports anaux non protégés étaient significativement
plus souvent rapportés par les hommes déclarant que les ARV
avaient amoindri leurs inquiétudes quant à contracter le VIH et,
chez les hommes VIH positif, les rapports anaux non protégés
étaient significativement plus souvent rapportés par les hommes
déclarant que les ARV avaient réduit leurs inquiétudes
quant à la transmission du VIH à leurs partenaires [11]. Une
autre étude américaine réalisée à San
Francisco [12], sur un échantillon représentatif de HRSH, avait
constaté qu'avec l'augmentation de l'usage des ARV parmi les HRSH vivant
avec le Sida (4% en 1995 versus 45% en 1999), le pourcentage de HRSH ayant des
rapports sexuels anaux sans protection ainsi que le multipartenariat sexuel
avaient considérablement augmenté (24% en 1996 versus 45% en
1999).
Une étude de cohorte réalisée à
Amsterdam aux Pays-Bas sur un échantillon 1500 HRSH avait observé
qu'après 1996, année où les ARV étaient devenus
disponibles, le nombre des PVVS qui avaient des rapports sexuels non
protégés avait augmenté comparativement à la
période allant de 1992 à1996. Cela a été
illustré par une importante augmentation du nombre de cas de gonococcie
ano-génitale [13].
Une étude réalisée en Alabama aux
Etats-Unis d'Amérique (USA) sur un échantillon de HRSH avait
trouvé une association significative entre l'utilisation des ARV
inhibiteurs de la protéase et la pratique des rapports sexuels non
protégés [14]. Une étude réalisée à
Philadelphie aux USA sur une cohorte de 220 PVVS des deux sexes avait quant
à elle mise en évidence une forte association entre l'optimisme
quant à l'efficacité du traitement et les pratiques sexuelles
à haut risque, et ce indépendamment du sexe [15.]
Une étude réalisée à San Francisco
qui avait utilisé les données du programme de surveillance des
IST avait conclu que depuis que les ARV étaient devenus disponibles,
l'incidence des IST dans la population des PVVS sous ARV était
passée de 0,66% en 1995à 1,32% en 1998 [16].
Nous avons relevé dans la littérature une autre
série d'études qui ne montrent aucune association entre les ARV
et les pratiques sexuelles à risque chez les PVVS. Il s'agit par exemple
d'une étude transversale réalisée à Londres sur un
échantillon de 420 HRSH sexuellement actifs. Vingt deux pour cent des
hommes avaient eu des relations anales non protégées avec au
moins un partenaire occasionnel au cours du mois précédent
l'étude. Le nombre moyen de partenaires sexuels et la fréquence
des IST étaient moins élevés chez les personnes qui
étaient sous ARV par rapport aux personnes qui ne l'étaient pas
[17]. Une étude transversale auprès de 248 HRSH
réalisée à San Francisco (USA) a montré que les ARV
n'étaient pas associés aux pratiques sexuelles à risque
[18].
Dans une étude réalisée sur un
échantillon de 316 patients infectés par le VIH (hommes et
femmes), tous noirs américains, dont 133 étaient sous ARV, aucune
association entre le traitement et les pratiques sexuelles à risque n'a
été trouvée [19].
En France, dans une étude longitudinale portant sur un
échantillon de 188 PVVS sexuellement actifs injecteurs de drogues (dont
34 sous ARV), la proportion de PVVS rapportant au moins une fois des rapports
sexuels non protégés dans les six derniers mois était
significativement moins élevée chez les patients sous ARV que
chez les patients non traités (respectivement: 47,1% versus 23,5%,
P=0,008. La prise de risque sexuel était significativement plus faible
dans le groupe sous ARV comparé au groupe sans ARV (OR 0,4 ; IC95%
0,17-0,95). Les facteurs associés aux comportements sexuels à
risque étaient les suivants: être de sexe féminin,
déclarer des pratiques d'injection à moindres risques, consommer
de l'alcool, et enfin, avoir des relations sexuelles avec un partenaire stable
[20]. En 2004, en France, une étude chez les PVVS injecteurs de drogues
portant sur un échantillon de 192 patients traités par ARV qui
avaient rapporté des partenaires sexuels occasionnels au moins une fois
pendant la période de suivi avait obtenu que 134 patients (70%) avaient
déclaré au moins une fois des rapports sexuels à risque
avec des partenaires occasionnels [21].
1.3.2-En Afrique subsaharienne
Si de façon générale, les ARV
«protègent» de la prise de risque sexuel dans les pays du
Nord, quelle est la situation dans les pays du Sud?
Les ARV sont disponibles dans les pays
développés depuis 1996, alors qu'ils ne sont disponibles en
Afrique récemment. On supposait qu'en Afrique, les ARV pouvaient avoir
un effet de type «risque moral» chez les bénéficiaires
( c'est-à-dire pratiquer des rapports sexuels non protégés
sachant que la transmission du VIH est faible sous ARV) et favoriser ainsi la
propagation du VIH et surtout des souches virales parfois devenues
résistantes aux ARV [22].
Malgré ces inquiétudes, peu d'études ont
été réalisées en Afrique subsaharienne. Certes, la
littérature sur la thématique est abondante dans les pays
développés mais les résultats obtenus ont une pertinence
limitée en Afrique où la transmission du VIH a lieu
principalement lors de rapports hétérosexuels.
La quasi-totalité des études
réalisées montre une fréquence élevée des
comportements sexuels à risque parmi les PVVS. La fréquence de
ces comportements apparaît toutefois moins élevée
après l'initiation des ARV et ces derniers ne sont pas souvent
associés à la pratique des rapports sexuels à risque. Par
exemple, en Côte d'Ivoire, dans une étude transversale
réalisée en 2003 sur un échantillon de 711 personnes (164
PVVS sous ARV et 547 PVVS sans ARV), la moitié des sujets (n=334)
étaient sexuellement actifs pendant les 6 mois précédent
l'étude dont 43,7% avaient déclaré avoir eu au moins un
rapport sexuel non protégé. Selon les conclusions de cette
étude, les facteurs associés aux pratiques sexuelles à
risque étaient: le fait de ne pas recevoir de traitement
antirétroviral, un diagnostic de séropositivité
récent (< 9 mois), le fait de ne pas connaître le statut
sérologique du partenaire sexuel principal, une consommation
élevée d'alcool et l'absence de participation aux dépenses
du ménage [23].En Afrique du Sud, une étude portant sur un
échantillon de 149 PVVS (44 hommes et 105 femmes) âgées de
18 à 55 ans avait obtenu que, sur un total de 101 sujets (68%)
sexuellement actifs au cours des 6 derniers mois, un peu plus de la
moitié n'avait pas utilisé le préservatif lors du dernier
rapport sexuel. Les facteurs associés à la pratique des rapports
sexuels non protégés étaient les suivants: un
dépistage récent de l'infection à VIH, le fait de ne pas
connaître le statut VIH du partenaire et la consommation de l'alcool
avant les rapports sexuels [24].
En Ouganda, dans une étude transversale portant sur un
échantillon de 723 PVVS, 48% des sujets étaient sexuellement
actifs dans les 6 mois précédent l'étude. La pratique de
rapports sexuels protégés avec le partenaire stable était
plus fréquente dans le groupe ARV que dans le groupe sans ARV (OR 2, IC
95 % 1,07-2,30) [25]. Une étude prospective de cohorte,
réalisée dans les régions rurales de l'Ouganda entre mai
2003 et décembre 2004, publiée en 2006, sur un échantillon
de 926 adultes infectés par le VIH, a conclu que six mois après
l'initiation du traitement ARV, la fréquence des comportements sexuels
à risque était réduite de 70% (rapport de risque
ajusté 0,3; IC95% 0.2-0.7, p = 0,002) et la mise sous ARV était
associée à cette réduction [26]. Les résultats
d'une étude transversale, réalisée au KwaZulu-Natal, en
Afrique du Sud, qui étudiait les facteurs prédictifs de rapports
sexuels non protégés chez 152 patients VIH positif a
montré que 50% des sujets étaient sexuellement actifs dont 30%
avaient signalé des rapports sexuels non protégés. La
consommation d'alcool, l'expérience des rapports
sexuels forcés, les rapports sexuels avec partenaire séropositif
ou avec partenaire occasionnel étaient associés à la
pratique des rapports sexuels non protégés [27]. Dans une autre
étude sud africaine réalisée au Cap sur un
échantillon de 924 personnes séropositives (520 sous ARV et 404
en attente de traitement ARV), la moitié des PVVS (43,2%)
déclarait ne pas utiliser de préservatifs lors de leur dernier
rapport sexuel. La perception ambivalente de la relation entre les ARV et la
transmission du VIH, la non divulgation du statut VIH positif au partenaire
étaient des facteurs associés aux rapports sexuels non
protégés [28].
Deux études réalisées à Mombassa
au Kenya ont signalé des taux plus élevés de prise de
risque sexuel chez les PVVS avant la mise sous ARV qu'après. Dans une
étude portant sur un échantillon de 234 adultes (83 hommes et 149
femmes) dont l'âge moyen était de 37 ans, 47,5% des PVVS
étaient sexuellement actifs dans les 12 mois précédent
l'étude. Après 12 mois de traitement ARV, la proportion des
sujets signalant des rapports sexuels non protégés était
passée de 53,3% à 28,0%. Les facteurs associés à la
pratique de rapports sexuels non protégés chez les patients sous
ARV étaient les suivants: la non-divulgation du statut VIH aux
partenaires, ne pas être marié ou vivant en concubinage, le
vécu de la stigmatisation, la dépression et un indice de masse
corporelle <18.5 [29]. Une autre étude comparait les comportements
sexuels à risque de 179 personnes vivant avec le VIH/Sida et recevant un
traitement ARV avec ceux de 143 PVVS sans ARV et recevant une thérapie
préventive avec le cotrimoxazole/isoniazide. Dans cette étude,
45% des participants se sont déclarés sexuellement actifs au
cours des six derniers mois. Les participants recevant la thérapie
préventive étaient significativement plus susceptibles de
signaler un nombre de partenaires supérieur ou égal à 2
(13% vs 1%, P = 0,006) ainsi que des symptômes d'IST [30].
En Afrique subsaharienne, dans la littérature
disponible, seule une étude longitudinale réalisée sur une
courte période de 6 mois en 2005 sur un échantillon de 600 PVVS
(300 sous ARV et 300 sans ARV) dans une unité de soins ambulatoires et
de conseils en Côte d'Ivoire montrait que le traitement ARV était
associé à la pratique des rapports sexuels non
protégés chez les PVVS [31]. En effet, dans les 6 mois
précédent l'étude, la proportion des PVVS déclarant
avoir eu au moins un rapport sexuel non protégé était
significativement plus élevée dans le groupe de PVVS sans ARV que
dans le groupe avec ARV (27% versus 20,4%.). Après six mois de suivi, il
a été observé une augmentation significative de la
fréquence de rapports sexuels non protégés chez les PVVS
sous ARV (20,4% versus 30,1%) alors qu'aucune différence significative
n'a été observée dans le groupe de PVVS sans ARV (27,0%
versus 28,8%) mais aussi entre les deux groupes (P=0,48). Dans cette
étude, l'âge (<40 ans) et la consommation d'alcool
étaient des facteurs associés à des pratiques sexuelles
à risque.
1.4-Organisation de l'accès aux ARV au
Cameroun
Au Cameroun, entre 1997 et 2000, l'introduction des ARV s'est
faite de manière progressive, en fonction des moyens financiers des
patients. A partir de 2000, de profonds changements sont intervenus allant vers
une organisation au niveau national de la distribution des ARV, une
rationalisation des prescriptions et une diminution du coût des
traitements. En avril 2001, des négociations menées par le
gouvernement camerounais avec l'industrie pharmaceutique (programme ACCESS) ont
permis à la Centrale Nationale d'Approvisionnement en Médicaments
et Consommables Médicaux Essentiels (CENAME) d'obtenir des
trithérapies pour un montant allant de 76 à 114 Euros par mois,
selon les schémas thérapeutiques. Enfin, en août 2001, le
Ministère de la Santé Publique recommande l'utilisation des
génériques, avec entre autres la Triomune® comprenant d4T
(stavudine), 3TC (lamivudine) et névirapine (4,5 euros par mois à
partir du 1er octobre 2004). Le Comité National de Lutte contre le Sida
a par ailleurs organisé depuis juin 2000 plusieurs ateliers nationaux de
consensus sur le suivi biologique des PVVS, les critères de mise sous
ARV et les modalités de fonctionnement des centres de dispensation des
ARV. De nombreuses formations nationales impliquant des médecins
prescripteurs, aussi bien que des paramédicaux et volontaires
d'association ont été organisées.
Le Cameroun bénéficie du soutien de la Banque
Mondiale, du Fonds Mondial pour le Sida, la Tuberculose et le Paludisme, ainsi
que de partenariats hospitaliers dans le cadre du programme «Ensemble pour
une Solidarité Thérapeutique Hospitalière en
Réseau» (ESTHER) initié par le Ministère de la
Santé français.
Dans la période de 2004 à 2005, 21 Centres de
Traitement Agréés (CTA) ont été ouverts par le
Ministère de la Santé Publique pour la dispensation des ARV
répartis dans les chefs-lieux des 10 provinces du pays. Le bilan
biologique de mise sous traitement et de suivi est très proche de celui
des pays riches incluant notamment la mesure de la charge virale VIH et des
lymphocytes T CD4 tous les 6 mois (approche de référence). Outre
le coût de ces examens (58 euros pour la charge virale et 19 euros pour
les lymphocytes T CD4), leur accessibilité reste problématique
surtout pour la charge virale qui ne peut en effet être
réalisée qu'à Yaoundé, la capitale du pays (tous
les CTA viennent d'être équipés pour le comptage des
lymphocytes T CD4). Au total, 9000 personnes bénéficiaient d'un
traitement ARV de 2004 représentant 11 % seulement des personnes
éligibles. Face à cette situation, le Ministère de la
Santé Publique a opté pour une décentralisation de la
prise en charge vers les hôpitaux de district en utilisant les
critères simplifiés de l'OMS pour la mise sous traitement et le
suivi des patients. Depuis, plus d'une centaine d'unités de prise en
charge (UPEC) assurent la prise en charge des PVVS au sein des hôpitaux
de district. Dans ce contexte, le Ministère de la Santé Publique
camerounais a demandé, en 2004, à l'Agence Nationale
française de Recherche sur le VIH/Sida et les hépatites (ANRS)
d'accompagner son programme d'accès à grande échelle aux
ARV. L'ANRS a répondu par la mise en place d'un programme de recherche
opérationnel et d'un essai clinique dénommé STRATALL.
1.5-Présentation de l'essai STRATALL
1.5.1-Contexte général et
objectifs
L'essai STRATALL de l'ANRS (ANRS12110), mené en
partenariat avec le programme ESTHER, a pour but d'évaluer
l'efficacité une approche de prise en charge des PVVS
«allégée», recommandée par l'OMS, par rapport
à l'approche de référence, utilisée dans les pays
du Nord. Il s'agit d'un essai comparatif d'intervention, randomisé, sans
insu sur l'intervention, de non infériorité, mené dans 9
hôpitaux de district de la province du Centre au Cameroun (Mbalmayo,
Mfou, Nanga-Eboko, Obala, Sa'a, Monatélé, Bafia,
Ndikiniméki, Ayos). L'approche «allégée» ne
devant pas apporter de meilleurs résultats que l'approche de
référence, un essai de non infériorité permettra de
déterminer si cette approche est équivalente à l'approche
de «référence» (et donc si elle peut être
recommandée en l'état) ou si elle lui est inférieure (et
donc si elle doit être modifiée).
L'objectif principal de cet essai ANRS est de comparer le gain
en lymphocytes T CD4 chez des patients recevant un traitement ARV selon
l'approche «allégée» et chez ceux traités avec
l'approche de référence.
La sélection des patients a été faite par
randomisation et les patients reçoivent les ARV recommandés et
disponibles dans le programme national. Seuls les patients répondant aux
critères d'inclusion fixés par l'ANRS participent à
l'étude. L'inclusion des patients a eu lieu entre juin 2006 et avril
2008. L'étude prendra fin en avril 2010. Les patients sont suivis
pendant 24 mois. La fréquence des consultations systématiques est
bimensuelle pendant le premier mois (J15 et M1) puis trimestrielle (M3, M6, M9,
M12, M15, M18, M21 et M24). Au cours de ces visites de suivi, des
prélèvements sont effectués pour la mesure de la charge
virale et du taux de lymphocytes T CD4.
Cet essai s'intègre à un programme de recherche
associant également des évaluations de l'impact social,
comportemental et économique de la mise en place du programme national
d'accès au traitement.
1.5.2-Recueil des données
Les données de l'essai Stratall ont été
recueillies auprès des patients sur la base d'un questionnaire
administré en face à face à l'inclusion (J0), au
3e mois (M3), au 6e mois (M6), au 12e mois
(M12) et au 24e mois (M24). L'essai est en cours au Cameroun depuis
2006 et se terminera en avril 2010. Le questionnaire utilisé par
Stratall a été adapté de celui utilisé par l'INSERM
dans le cadre d'une étude portant sur l'accès au traitement
antirétroviral et les comportements sexuels chez les patients
infectés par le VIH en Côte d'Ivoire [23]. Ce questionnaire
comportait 6 modules qui permettaient d'obtenir les informations sur les
caractéristiques socio-démographiques et économiques, la
consommation de soins, la consommation de substances, les comportements
sexuels, la santé perçue-qualité de vie et l'observance
thérapeutique. Pour les besoins de notre étude, seules les
données sur les caractéristiques socio-démographiques,
cliniques liées au VIH, comportementales, et psychosociales ont
été exploitées.
1.5.3-Descriptif général des
données
L'essai Stratall inclut des camerounais vivant avec le VIH et
mis sous ARV dans 9 hôpitaux du district sanitaire du centre du pays,
inclus dans l'étude par randomisation. Deux bras ont été
ainsi constitués: le bras «approche allégée» et
le bras «approche de référence». La base des
données individuelle crée dans le cadre de l'essai Stratall,
présente des informations relatives à 447 PVVS inclus entre juin
2006 et avril 2008.
Les critères d'inclusion des patients pour cette
étude sont les suivants:
- Etre Homme ou femme, âgé(e) d'au moins 18 ans
- Habiter dans le district sanitaire de l'hôpital de
suivi
- Etre infecté par le VIH-1 (groupe M)
- Répondre aux critères de mise sous ARV dans les
hôpitaux de district tels que définis par le protocole camerounais
et recommandés par l'OMS ( annexe 3)
o Stade III ou IV (classification OMS) quel que soit le taux de
lymphocytes totaux o Stade II (OMS) et taux de lymphocytes totaux =
1200/mm3
- Patient acceptant d'être suivi mensuellement et
traité pendant au moins 24 mois, selon les modalités du
protocole
- Consentement éclairé signé
Les critères de non inclusion sont les suivants:
- Infection à VIH-1 groupe O ou N, ou VIH-2
- Primo-infection à VIH-1
- Tuberculose pulmonaire en cours de traitement et taux de
lymphocytes totaux >1200/mm3
- Cancer évolutif ou lymphome malin (à l'exception
du sarcome de Kaposi cutanéo-muqueux) - Maladie psychiatrique
évolutive
- Insuffisance hépato-cellulaire
- Antécédent de traitement antirétroviral
- Traitement par corticostéroïde de longue
durée, traitement immuno-modulateur, ou autre thérapeutique
expérimentale
- Grossesse
- Non respect prévisible du protocole
Deuxieme partie: Etude de l'impact des ARV sur les
comportements sexuels a risque
I-Problématique
Les ARV entraînent une baisse de la mortalité et
de la morbidité chez les PVVS [1]. Mais, l'une des conséquences
inattendues des ARV est qu'ils peuvent accroître les comportements
sexuels à risque. Les études portant sur l'impact des
comportements sexuels chez les PVVS sous thérapie ARV sont
contradictoires. D'une part, des études ont mise en évidence que
les ARV étaient liés aux comportements sexuels à risque
parmi les PVVS [8, 9, 10, 11, 12, 13, 14,15] et d'autre part le contraire [16,
17, 18,19]. Ces études ont toutes concerné les pays riches
où les rapports hétérosexuels représentent le mode
dominant de transmission du VIH.
De façon générale, l'impact des ARV sur
les comportements sexuels dans les pays du Sud est peu documenté. Peu
d'études ont concerné le continent Africain nonobstant le passage
en cours à grande échelle de l'accès aux ARV. Les quelques
données disponibles sur ce contient sont contradictoires. D'une part,
les ARV ne sont pas associés aux comportements sexuels à risque
comme démontré dans la quasi-totalité des études
disponibles, toutes transversales, réalisées en Côte
d'Ivoire [23 ], en Afrique du sud [24], en Ouganda [25], en Afrique du sud [27,
28 ], au Kenya [29,30]. Dans une étude longitudinale
réalisée en Ouganda, les patients VIH positif recevant les ARV ne
présentaient pas de risque accru des rapports sexuels non
protégés [26]. Une autre étude longitudinale
réalisée en Côte d'Ivoire avait conclu que la mise sous ARV
était liée à la prise de risques sexuels chez les
bénéficiaires [31].
A notre connaissance, les études portant sur l'impact
des ARV sur les comportements sexuels à risque menées
jusqu'à ce jour sur le continent africain concernent soit des
comparaisons entre PVVS sous ARV et PVVS sans ARV (études
transversales), soit des comparaisons de PVVS sous ARV avant et après
initiation du traitement. Aucune étude longitudinale n'a
été à ce jour menée pour étudier l'impact
des ARV sur les comportements sexuels à risque dans le contexte de
l'accès aux ARV à grande échelle en Afrique
subsaharienne.
Sur la base des données collectées dans le cadre
de l'essai Stratall, nous nous proposons de déterminer si la mise sous
ARV favorise ou non les comportements sexuels à risque chez les PVVS
dans le contexte du programme national d'accès aux ARV au Cameroun.
| 


