|
INTRODUCTION
Le district de santé de Guéré
constitué de deux arrondissements à savoir l'arrondissement de
Guéré et l'arrondissement de Gobo se caractérise par une
diversité de peuples, de langues, de cultures, de religions, de niveau
de vie et d'un paysage particulier. Les populations
habitant les villes et villages de cette partie du pays et plus
précisément les enfants de moins de cinq ans, suscitent de
nombreux soucis de santé en raison des contraintes liées aux
vulnérabilités de santé qu'elles subissent tout au long de
l'année. La malnutrition en est une parfaite illustration lorsqu'on
connait ses conséquences dévastatrices, lorsqu'on sait qu'elle
affaiblit les systèmes immunitaires et aggrave les maladies. Selon
l'OMS(1988), elle est la cause de près de la moitié des
décès chez les enfants de moins de cinq ans.
Si cette situation tend à prendre de l'importance,
c'est parce que les différences sociales d'état de santé
ou inégalités sociales de santé constatées sous
forme de gradient social sont étroitement liées aux
inégalités d'accès aux soins de santé. Si la
légitimité régalienne s'appuie sur la stratégie
sectorielle de santé pour impulser des politiques favorables à
la santé, il est aussi triste de constater que le pouvoir public
privilégie la médecine curative au détriment de la
médecine préventive et promotionnelle. Pourtant, le
système de santé camerounais peut contourner ce problème
de santé déclaré , récurrent ,en se donnant le
défi de lutter contre ce que Jonathan Mann (1998), a qualifié de
socio-parésie de santé, c'est-à-dire cette
réticence et cette inaptitude à travailler directement sur les
racines sociales des problèmes de santé.
En effet, dans un contexte microscopique comme celui du
district de santé de Guéré, région
del'Extrême- Nord Cameroun, il est important de signaler que les
populations comme celles de tout le Cameroun septentrional, n'ont pas toutes un
même itinéraire thérapeutique. Aussi, est-il curieux de
constater que malgré le fait qu'elles vivent dans un même espace
géographique, ces populations n'ont pas les mêmes conceptions
socioculturelles de la malnutrition.
Malgré donc l'acuité du problème de la
malnutrition au Cameroun septentrional , il existe peu d'études
relatives à l'alimentation infantile , de plus celles
réalisées sont loin d'être globales en ce sens qu'elles
retracent pour la plupart de manière globale l'ampleur du
problème de la malnutrition et ses causes dans l'ensemble sans aller
forcement en profondeur pour relever les réalités invisibles qui
sous-tendent ce phénomène; d'où notre ambition de
contribuer modestement à enrichir ces études existantes en
élucidant les représentations sociales et les itinéraires
thérapeutiques chez les enfants de moins de cinq ans dans le district de
santé de Guéré oùle phénomène est
plus présent.Ce travail a été entravé par des
difficultés rencontrées à plusieurs niveaux :
· l'inondation.Par moment, nous avons été
amenés à faire du secourisme aux victimes et nous substituer aux
agents recenseurs pour identifier les ménages effectivement
touchés par l'inondation.
· Notre équipe ne pouvait pas passer
inaperçue
· Il fallait donner de l'argent aux personnes ressources
· A un moment de l'enquête, nous avons obtenus des
réponses redondantes
· Les membres du COSA que nous avons rencontrés ne
nous ont pas facilité le travail. Ils influençaient les
informateurs. Nous les avons mené notre enquête sans eux au
deuxième jour.
· Le dictaphone a souvent été
défectueux
· Les femmes étaient hostiles à nos
équipes car elles pensaient que nous allions comme le personnel des
centres de santé leur imputer la faute de la maladie de leurs enfants
· Les rendez-vous très peu respectés par
les tradipraticiens
· Nous avons effectué trois descentes distinctes
dont les frais y relatifs n'ont pas été négligés
Le présent travail sera décliné en cinq
chapitres : le premier chapitre présente le contexte et la justification
de l'étude. Au deuxième chapitre, il est question d'identifier
les représentations sociales et les itinéraires
thérapeutiques de la malnutrition à travers la littérature
existante sur le sujet et les différents travaux menés sur le
terrain afin de déboucher sur un cadre conceptuel et un cadre d'analyse
adaptés à l'étude.Le troisième chapitre est
consacré aux aspects méthodologiques. Le quatrième
chapitre porte sur l'analyse et l'interprétation des résultats de
l'étude. Le cinquième chapitreprésente la synthèse
et la discussion des principaux résultats. Le travail s'achève
par une conclusion, des recommandations, une bibliographie et des annexes.
CHAPITRE I: CONTEXTE ET JUSTIFICATION
DE L'ETUDE
Si la santé et la mortalité dépendent en
partie de l'environnement naturel ou de son aménagement par l'homme, il
faut néanmoins noter que les individus aussi par leurs comportements et
habitudes de vie, peuventfavoriser ou empêcher la survenue des maladies.
Cependant, ces comportements sont eux-mêmes en partie
déterminés par les attitudes souvent induites par
l'héritageculturel, les conditions de vie et les politiques conduites au
niveau local ou national. Ce chapitre présente, en rapport avec le
thème de l'étude, le contexte dans lequel l'étude a
été menée. Il s'agira du contexte scientifique et du
contexte physique du district de santé de Guéré.
1.1. CONTEXTES SCIENTIFIQUE ET SOCIAL DE
L'ETUDE
L'évolution de la politique sanitaire du Cameroun a
été marquée par quatre moments importants à
savoir :
· La période coloniale où
l'apogée de la stratégie d'Eugène Jamot avait pour
caractéristique (i) l'exercice d'une médecine mobile
initiée par le Docteur Eugène Jamot dans le Cameroun Oriental,
(ii) la gratuité des soins médicaux aux administrateurs
coloniaux, militaires, religieux et accessoirement aux colonisés ; (iii)
l'extension (après la 1ère guerre mondiale) du réseau
sanitaire vers les zones rurales ; (iv) la formation médicale (Dakar) et
para médicale (Ayos) ; (v) la mise sur pied des programmes verticaux
mobiles de lutte contre les endémies locales (trypanosomiase,
paludisme).
· La période postindépendance ou phase
des expérimentations axée sur la santé communautaire avait
pour objectif général: « expérimenter des
approches de santé communautaire, susceptibles d'assurer aux populations
des soins de santé techniquement valables et en harmonie avec leurs
réalités locales ».
· La période post Alma Ata basée sur
les Soins de Santé Primaires adopté de 1982,
caractérisée par la mise en oeuvre des Soins de Santé
Primaires, avait comme objectif général : « amener d'ici
à l'an 2000, tous les peuples à un niveau de santé, leur
permettant de mener une vie socialement et économiquement productive
».
· La politique actuelle se situe dans le cadre d'une
approche de la région africaine qui tient compte des similitudes des
systèmes sanitaires globalement en déclin. Elle tient compte des
recommandations issues de certaines rencontres importantes organisées
par les Etats africains au cours desquelles des stratégies
concertées ont été développées. Parmi ces
rencontres, Il convient de citer ici la conférence de Lusaka (1985), la
conférence interrégionale de l'OMS à Harare (Août
1987), le sommet des Chefs d'États de l'OUA (Juillet 1987) et la
conférence de Bamako (septembre 1987). Au Cameroun, les réformes
élaborées et rendues publiques en 1989 ont été
officiellement adoptées en 1992 par la Déclaration de Politique
Sectorielle de Santé et, en 1993, par la Déclaration de mise en
oeuvre de la « Réorientation des Soins de Santé Primaires
». Dans ce concept, les principes suivants constituent les
éléments de base :
· la participation de la
communauté dans le but de son auto responsabilisation vis-à-vis
de ses problèmes de santé ;
· la mise en évidence du lien étroit
entre le développement et la santé ;
· le respect des Droits de l'Homme, comme celui
d'être informé et celui de l'intégrité de l'individu
y compris son libre arbitre. Dans le cadre de ces réformes, le centre de
santé est appelé à jouer le rôle
d'intermédiaire entre la communauté et les services de
santé ; c'est aussi dans les centres de santé que sont
dispensés les soins intégrés, continus et globaux. Ces
réformes reposent sur :
· le financement des activités des Soins de
Santé Primaires (SSP) par le biais des contributions communautaires et
non communautaires ;
· le succès de la mise en oeuvre des SSP par
la supervision et le Système National d'Informations Sanitaires ;
· le développement de la participation
communautaire par la mise sur pied et le fonctionnement des structures de
dialogue et de gestion. La mise en oeuvre de ces politiques a conduit à
l'élaboration du document des stratégies sectorielles de la
santé qui a été adopté en octobre 2001.
Dans ce document, le Gouvernement compte à l'horizon
2010,
- réduire de 1/3 au moins la charge morbide globale et
la mortalité des groupes de populations les plus vulnérables,
- mettre en place, à une heure de marche et pour 90 %
de la population, une formation sanitaire délivrant le Paquet Minimum
d'Activités (PMA) et
- pratiquer une gestion efficace et efficiente des ressources
dans 90 % des formations sanitaires et services de santé publics et
privés à différents niveaux de la pyramide.
Pour atteindre ces objectifs, les autorités ont
développé un ensemble de huit programmes à travers
lesquels elles mènent des actions spécifiques pour
améliorer sensiblement la santé des Camerounais. Il s'agit
de :
- la lutte contre la maladie ;
- la santé de la reproduction ;
- la promotion de la santé ;
- les médicaments et consommables médicaux
essentiels ;
- le processus gestionnaire ;
- l'amélioration de l'offre de la
santé ;
- le financement du secteur de la santé et
- le développement institutionnel.
Le programme « Lutte contre la Maladie » est
axé sur
- la lutte contre les grandes endémies de santé
publique que sont le paludisme, première cause de mortalité et de
morbidité pour lequel un programme spécifique a
été élaboré, la lèpre, l'onchocercose, la
cécité, la trypanosomiase humaine africaine, le ver de
guinée, la schistosomiase,
- la lutte contre certaines maladies chroniques constituant un
problème de santé publique au nombre desquels l'hypertension
artérielle, le diabète, l'épilepsie, la
drépanocytose, les cancers, l'asthme, les affections rhumatismales, la
surdité,
- la lutte contre les épidémies, notamment le
choléra, la rougeole, la méningite cérébro-spinale,
et la prise en charge des urgences dues aux catastrophes et accidents et (iv)
la lutte contre la tuberculose et les IST/SIDA pour lesquelles un programme
spécifique a été adopté en septembre 2000.
Le programme « Santé de la Reproduction » met
l'accent sur
- la santé de la mère, de l'adolescent et de la
personne âgée,
- le programme élargi de vaccination (PEV) axé
sur la protection des enfants de 0 à 11 mois et de 1 à 5 ans
contre des maladies évitables par la vaccination telles que la
diphtérie, la coqueluche, le tétanos, la variole,
l'hépatite, la fièvre jaune, la poliomyélite, la rougeole,
etc.,
- la promotion de la prise en charge intégrée
des maladies de l'enfant (PCIME) notamment les maladies diarrhéiques,
les infections respiratoires aiguës, le paludisme, la rougeole et les
carences nutritionnelles chez les enfants de moins de 5 ans.
- Le programme « Promotion de la Santé »
concerne surtout
- l'information, l'éducation et la communication de
santé, éléments nécessaires pour amener les
populations à adopter des comportements et styles de vie favorables
à leur santé,
- l'alimentation et la nutrition nécessaires pour
réduire l'incidence des malnutritions
protéino-énergétiques, de l'anémie et de la carence
en vitamine A chez les enfants de moins de 5 ans, les adolescents, les femmes
enceintes et celles qui allaitent et
- la santé mentale et le comportement humain.
- Le programme « Médicaments Réactifs et
Dispositifs Médicaux Essentiels » a pour but de développer
des stratégies permettant de rendre disponibles dans toutes les
structures sanitaires les médicaments essentiels, de
préférence sous leur forme générique, les
réactifs ainsi que les dispositifs médicaux essentiels de
qualité, et d'en faciliter l'accès aux populations.
- Le programme « Processus Gestionnaire », porte sur
l'amélioration de la gestion financière du secteur de la
santé, des infrastructures et équipements, des ressources
humaines, du système d'information sanitaire, en vue d'améliorer
l'offre des soins et services de la santé. Le programme «
Amélioration de l'Offre des Soins et Services » porte sur le
développement des ressources humaines et des infrastructures et
équipements, la réforme hospitalière et sur la
définition et des protocoles et normes des soins.
Ces différentes actions permettront de
- rendre disponibles des ressources humaines tant sur le plan
qualitatif que quantitatif pour la mise en oeuvre de la politique sanitaire
nationale,
- contribuer à l'amélioration de l'offre des
services en matière de santé pour toutes les couches de la
population camerounaise et
- contribuer à l'amélioration de la
qualité des soins et de la prise en charge des malades dans le
réseau hospitalier.
- Le programme « Financement de la Santé »
consiste à
- mettre en place un système tarifaire par protocole de
soins, permettant d'assurer l'accessibilité sur le plan financier de
toutes les couches de la population, en particulier des plus pauvres, aux soins
de santé,
- d'augmenter le financement public de la santé et sa
liquidité et d'encourager la promotion du partage du risque maladie dans
le financement de la santé par l'intermédiaire notamment de la
création par les communautés d'une mutuelle de santé au
niveau de chaque district de santé. Le programme «
Développement Institutionnel », axé sur le renforcement des
capacités institutionnelles et le développement du partenariat,
vise à définir le rôle des différents acteurs qui
interviennent dans le système de santé et de recentrer le
rôle de coordination que doit jouer le Ministère de la
Santé Publique pour le succès de la mise en oeuvre de la
stratégie.
En effet, l'OMD 1 consiste à réduire
l'extrême pauvreté et la faim, en affirmant le lien fondamental
qui les unit. La faim est souvent une conséquence et une cause de la
pauvreté. Dans toutes les régions du monde, en l'absence de
politiques alimentaires, les pauvres ont tendance à avoir de moins bons
régimes alimentaires que les riches. La malnutrition est un
véritable carcan qui enserre l'humanité, empêchant de
nombreux individus, voire des sociétésentières, de
réaliser pleinement leur potentiel (UNICEF, 2008). Chez les enfants en
particulier, ceux qui sont dénutris ont une moindre résistance
à l'infection et risquent plus de succomber à des maladies
courantes de l'enfance comme la diarrhée et les infections
respiratoires. Les survivants peuvent être pris dans un engrenage de
maladies à répétition et deproblèmes de croissance
qui s'accompagnent souvent d'atteintes irréversibles au
développement cognitif et social. Pour les générations
actuelles et futures, une bonne alimentation est la pierre angulaire de la
survie, de la santé et du développement. Si leur alimentation est
suffisante, les femmes courent moins de risques pendant la grossesse et
l'accouchement, et leurs enfants peuvent avoir un meilleur développement
physique et mental. Bien nourris, les enfants auront une meilleure
scolarité, une meilleure santé. Une foisadultes, ils donneront
à leurs propres enfants un meilleur départ dans la vie. Une bonne
nutrition a également d'importantes retombées sur
l'économie. Lorsque les populations sont bien nourries, la
productivité individuelle est en hausse, les dépenses de
santé sont en baisse etla production économique
s'accroît.
Selon l'UNICEF (2006), 28 % des enfants présentent une
insuffisance pondérale en Afrique subsaharienne. L'Afrique subsaharienne
arrive en deuxième position après l'Asie du Sud en ce qui
concerne le pourcentage d'enfants accusant des retards de croissance (41% en
Afrique de l'Est et Australe et 35 % en Afrique de l'Ouest et Centrale). Pour
la proportion d'enfants souffrant de cachexie (le poids des enfants est faible
pour leur taille, ce qui dénote une dénutrition aiguë qui
apparaît souvent dans les situations d'urgence), l'Asie du Sud est suivie
par l'Afrique de l'Ouest et Centrale (10 %), le Moyen-Orient et l'Afrique du
Nord (8 %) et l'Afrique de l'Est et Australe (7 %). Toutefois, certains
progrès ont été réalisés : la proportion
d'enfants présentant une insuffisance pondérale dans les pays en
développement a été ramenée de 33 % à 28 %
entre 1990 et 2004. Pendant cette période, la baisse la plus forte a
été enregistrée dans la région de l'Asie de l'Est
et du Pacifique, où le pourcentage a été ramené de
25 % à 15 %. Mais il n'y a pas eu de grands changements en Afrique
subsaharienne, où le taux d'insuffisance pondérale est
resté pratiquement le même de 1990 à 2004 (UNICEF, 2006).
En effet, cette absence de progrès conjuguant ses effets avec
l'accroissement démographique augmente le nombre total d'enfants
présentant une insuffisance pondérale. Le Taux Annuel Moyen de
Régression (TAMR4) dans le monde est de 1,7 % en 2006. Si rien n'est
fait, l'UNICEF estime que 50 millions d'enfants qui auraient pu
bénéficier d'une alimentation suffisante d'ici à 2015
seront lésés et leur vie sera en danger.
L'Afrique de l'Ouest et Centrale (TAMR de 1,6 %) et l'Asie du
Sud (1,7 %) ont progressé, mais pas suffisamment pour atteindre la
seconde cible de l'OMD 1 (UNICEF, 2006).
Chaque année au Cameroun, au moins 45 000 enfants
succombent de la malnutrition, selon le Fonds des Nations Unies pour l'enfance.
Pourtant, le Cameroun est un pays relativement stable de l'Afrique
subsaharienne. Selon l'UNICEF, il est difficile de donner une voix à
cette « urgence silencieuse », éclipsée par les
conflits et les crises qui touchent les populations réfugiées
dans les autres pays de la région. Pour Garnier (2009) : «
L'urgence camerounaise n'est pas très médiatisée. Mais
elle pourrait s'aggraver si on ne poursuit pas nos efforts, surtout
auprès des moins de 3 ans ». Il ressort en effet des trois
Enquêtes Démographiques et de Santé réalisées
par le Cameroun que les proportions d'enfants malnutris, saisies à
travers les mesures anthropométriques, sont élevées par
rapport à la moyenne de l'Afrique de l'Ouest et du Centre, soit 17% en
ce qui concerne l'insuffisance pondérale modérée (UNICEF,
2006). Selon l'enquête MICS de 2006, les niveaux de malnutrition sont
restés assez élevés chez les enfants de moins de cinq ans
au Cameroun : 30,4% souffrent d'un retard de croissance modéré,
19,3% souffrent d'une insuffisance pondérale modérée et
6,1% d'une émaciation modérée. Ces proportions sont
nettement supérieures à celles que l'on s'attend à trouver
dans une population en bonne santé et bien nourrie (respectivement 2,3%
et 0,1% pour les insuffisances pondérales modérées et
sévères). Les moyennes globales calculées pour les
régions, voire pour chaque pays masquent généralement des
disparités. Un pays à faible taux moyen d'insuffisance
pondérale peut conserver d'importantes poches de dénutrition dans
une région donnée ou parmi certains sous-groupes de la
population.
Malgré une production alimentaire assez importante au
Cameroun, l'état nutritionnel des populations en général
et celui des groupes vulnérables en particulier, ces derniers
composés particulièrement des femmes enceintes et allaitantes et
des enfants d'âge préscolaire, s'est dégradé au
cours de la dernière décennie. Cette situation s'explique par la
crise économique qui a secoué le pays et la survenue du VIH/ SIDA
(MINSANTE/UNICEF, 2007). Selon la même source, les principales carences
nutritionnelles observées au Cameroun sont :
· l'apport insuffisant en aliments, sources
d'énergie et de protéines ;
· la carence en vitamine A ;
· l'anémie par carence en fer ;
· la carence en iode.
L'Enquête Nationale sur la Vitamine A et l'Anémie
réalisée en 2000, montre que 40% des enfants de moins de cinq ans
souffrent de carence en vitamine A. Par ailleurs, 57% des enfants de 1 à
5 ans et 53% des femmes enceintes sont anémiques. Les problèmes
nutritionnels sont à l'origine de milliers de décès de
jeunes enfants et de femmes, d'une réduction drastique du potentiel
intellectuel et d'énormes pertes économiques. Ils
représentent un véritable frein pour le développement du
pays et compromettent les efforts de lutte contre la pauvreté.
Selon les Nouvelles et Analyses Humanitaire (IRIN,
2001) un service du Bureau de la Coordination des Affaires Humanitaires des
Nations Unies,
«55 000 enfants de moins
de cinq ans des régions du nord du Cameroun et de l'Extrême-Nord
souffrent de malnutrition aiguë sévère, Ceci correspond
à environ 70 pour cent des enfants de moins de cinq ans
sévèrement malnutris»
Parmi lesquels se trouvent les
enfants du district de santé de Guéré qui constituent
notre principale population d'étude.Selon l'UNICEF(2006)
«Dans le Nord du Cameroun, la malnutrition aiguë
globale (GAM - insuffisance de poids par rapport à la taille), dont le
taux s'élève à 12,6 pour cent, touche 115 000 enfants de
moins de cinq ans. Près de 40 pour cent des enfants (environ 350 000)
souffrent de malnutrition chronique. Selon l'Organisation mondiale de la
santé, le taux de GAM est « grave » lorsqu'il se
situe entre 10 et 14,9 pour cent ; il faut alors avoir recours à
l'alimentation complémentaire ; lorsqu'il atteint 15 pour cent ou
plus, il s'agit d'une urgence».
Le rapport annuel d'activités du programme d'assistance
nutritionnelle dans la région de l'Extrême-Nord nous renseigne
qu'au Cameroun, 30,4% des enfants de moins de 5 ans souffraient d'un retard de
croissance en 2006 soit 875 000 enfants.Cette situation est
aggravée par le risque sanitaire qui réside dans
l'insalubrité du cadre de vie et où les eaux de surface
constituent la principale source d'eau de boisson avec tous les risques de
transmission de maladies d'origine hydrique. Les effets conjugués de ces
sources decontamination expliqueraient le deuxième rang qu'occupent les
gastro entérites dans les principales causes de morbidité que
déclarent les responsables des centres de santé.
Dans le district de santé de Guéré comme
l'illustrent les cas de Viri et de Djougoumta, la malnutrition chez les enfants
de moins de 5 ans est la troisième cause de morbidité et de
mortalité après le paludisme, les infections respiratoires
(Codas, 2011). Les diagrammes ci-dessous extraits des statistiques du district
de santé de Guéréen sont une parfaite illustration.
Graphique 1: Taux de morbidité et de
mortalité infantile enregistrés au Centre de santé de
Goboen 2011
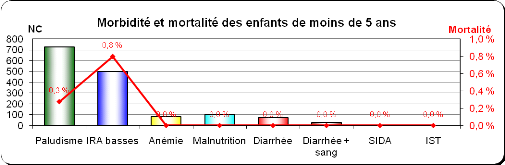
Source : district de santé de
Guéré (année 2011)
Graphique 2: Taux de morbidité et de
mortalité infantile enregistrés au Centre de santé de
Djougoumta en 2011
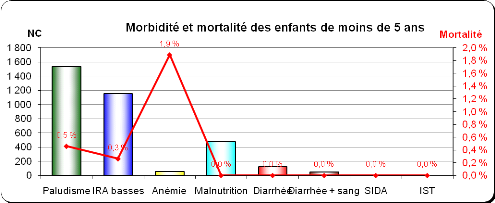
Source:district de
santé de Guéré(année 2011)
Eu à cet égard, le gouvernement camerounais
à travers le Ministère de la Santé Publique, avec l'appui
des organismes partenaires (UNICEF, PAM, HCR, HKI), a depuis 2007 mis en place
le programme de prise en charge communautaire de la malnutrition aiguë.
Les événements politiques survenus au Tchad en
février 2008 ont entrainé un afflux des refugiés Tchadiens
au Cameroun, particulièrement dans le département du Logone et
Chari dans l'Extrême Nord, fragilisant davantage la situation. Pour
répondre à cette urgence, en vue de la prise en charge
nutritionnelle des enfants, l'approche «Community Management of Acute
Malnutrition » a été adoptée avec la mise en
place de 34 centres de nutrition supplémentaire et de 4 centres de
nutrition thérapeutique. Ces centres ont pris en charge près de
3000 enfants malnutris aiguë réfugiés et camerounais dont
35% ont guéri en 2008. Cette composante «curative» a
été renforcée par la suite, à partir de septembre
2008, par une composante préventive ayant pour socle les Actions
Essentielles en nutrition, par le Gouvernement du Cameroun, UNICEF et HKI.
Ce programme a pour objectifs généraux de
réduire le taux de la malnutrition aiguë dans deux régions
où la prévalence de la malnutrition est de 14,2%, dans
l'Extrême- Nord et 15,2% dans le Nord représente presque le double
de la prévalence nationale (7,2%). Hors, selon les normes humanitaires,
lorsque la prévalence est supérieure à 10%, la situation
nutritionnelle est sérieuse et à 14%, elle a atteint le seuil
d'urgence; la malnutrition étant la résultante d'un ensemble de
facteurs complexes en relation entre eux. Les pratiques d'allaitement maternel
inappropriés et non conformes (selon l'OMS/UNICEF/MINSANTE) ainsi que la
qualité et la quantité insuffisante des aliments de
complément ont été identifiés comme des facteurs
favorisant la malnutrition infantile dans ces deux régions (MICS, 2006;
MINSANTE, 2010).
Entre 6 et 8 mois, près de 80% d'enfants dans
l'Extrême Nord reçoivent un aliment de complément contre
72,8% dans le Nord. Par ailleurs, la proportion d'enfants de 6 à 23 mois
ayant reçu une alimentation diversifiée est de 43,9%
(Extrême Nord : 48,4% ; Nord : 35,9%). Seulement 35,3%
d'enfants âgés de 6 à 23 mois dans les deux régions
reçoivent une alimentation de complément acceptable.
1.2. JUSTIFICATION DE L'ETUDE
La conduite de cette étude est fondée sur un
certain nombre de motivations personnelles et scientifiques.
Ø Les raisons personnelles:
Notre expérience professionnelle dans le district de
santé de Guéré nous a permis d'être témoins
des souffrances et des décès dus à la malnutrition d'un
nombre important d'enfants. Nous avons donc décidé de mieux
comprendre ce problème en espérant que les aboutissements de
notre recherche pourront contribuer à mieux le contrôler.
Ø Les raisons scientifiques:
Malgré une production alimentaire assez importante
auCameroun, l'état nutritionnel des populations en général
et celui des groupes vulnérables en particulier, ces derniers
composés particulièrement des femmes enceintes et allaitantes et
des enfants d'âge préscolaire, s'est dégradé au
cours de la dernière décennie (MINSANTE/UNICEF, 2007). La
prévalence de la malnutrition sous toutes ces formes n'a cessé
relativement de croître depuis lors. Des dix régions du Cameroun
où se vit cette situation alarmante, le district de santé de
Guéré est la zone du Cameroun Septentrional la plus
touchée. Ses trois départements supportent à eux seuls
plus de 50% du poids de la malnutrition à l'Extrême Nord Cameroun.
Il en résulte dans ces localités les taux de mortalité
plus élevés au Cameroun (MINSANTE, 2010). Parmi les causes
pouvant expliquer cette situation, les indicateurs des pratiques alimentaires
et nutritionnelles sont les plus bas du pays.
Le choix du terme de notre étude a été
orienté par l'acuité du problème de la malnutrition
surtout infantile au Cameroun en général et dans ce
diocèse en particulier. Nous avons aussi été
motivés par la rareté d'étude traitant de la malnutrition
au Cameroun, en particulier dans la région de l'Extrême- Nord.
Nous nourrissions l'ambition de contribuer modestement d'une part à
enrichir les études existantes, d'autre part à améliorer
la mise en oeuvre et efficacité des Actions Essentielles en Nutrition
(AEN).
Ensuite, la malnutrition a fait l'objet de plusieurs
recherches.Nous citerons en ici quelques unes : d'abord en 2009, Patrice
Tanang a mené une les facteurs explicatifs de la malnutrition des
enfants de moins de cinq ans dans cette partie du pays tout comme Yvant
Nguetimo qui lui aussi en 2011 s'est attardé sur les pratiques
alimentaires et la malnutrition chez les enfants. Enfin Igor de Garine qui a,
en 1985 réalisé une étude sur l'alimentation et ses
aspects sociaux. Tous ont été unanimes que la malnutrition a un
lien avec le niveau de vie des ménages, le niveau d'éducation des
parents de l'enfant, le sexe de l'enfant, l'âge de l'enfant. Quant
à nous, nous avons jugé opportun d'explorer les pistes
thérapeutiques et les représentations sociales de la
malnutrition.
Enfin, deux des dix premières causes de consultation
dans les formations sanitaires du district de santé de
Guéré notamment le paludisme et le VIH/SIDA
bénéficient déjà de la couverture d'un programme
entier de lutte contre le paludisme et le VIH/SIDA. Notre étude, de par
son originalité pourrait peut être se constituer un lobbying pour
qu'un programme national de lutte contre la malnutrition puisse aussi naitre
pour le bonheur des enfants.
En conséquence, il faut une recherche participative en
vue d'approfondir les approches socio culturelles et les savoirs
thérapeutiques de la malnutrition d'une part et, d'autre part de
contribuer à une meilleure analyse et à une bonne
compréhension des mécanismes de chacune de ces causes. Elle
pourrait aussi nous permettre de concevoir et de formuler de manière
pertinente des messages éducatifs adéquats. C'est dans ce cadre
que la présente étude a été menée.
1.3. PROBLEME
Le Gouvernement Camerounais dans ses efforts pour
améliorer la santé et surtout le bien-être des populations
et particulièrement celui des groupes vulnérables que sont les
femmes et les enfants s'est engagé à travers le document de la
Stratégie Sectorielle de la Santé (SSS) à réduire
d'ici 2015 de deux tiers (2/3) la mortalité des enfants de moins de cinq
ans, de trois quarts (3/4) la maternité maternelle et de moitié
la proportion des personnes souffrant de la faim. Ces objectifs du Cameroun
rejoignent les OMD que sont les Etats dans le cadre des Nations Unies (ONU).
Selon Ann M. Veneman
«La réduction de l'extrême
pauvreté et de la faim, l'abaissement de la mortalité infantile
et la réalisation de tous les autres Objectifs du Millénaire pour
le Développement (OMD) concernant la santé et l'éducation
sont largement tributaires des progrès en matière de nutrition.
Si l'on ne vient pas à bout de la malnutrition, il sera difficile
d'atteindre les autres OMD.»
Les recommandations de l'OMS, de l'UNICEF et du MINSANTE en ce
qui concerne l'allaitement maternel et l'alimentation de complément
visent de manière globale à assurer la survie et le
développement normal de l'enfant. Si ces recommandations étaient
respectées, la nation en tirerait grand profit. Elles contribueraient
grandement à éviter la malnutrition et bien d'autres
problèmes de santé auxquels sont exposés les jeunes
enfants. Ce qui permettrait de réduire la mortalité infantile.
A quatre ans de l'atteinte des OMD, la situation des
indicateurs de mortalité infantile et maternel ; et de malnutrition
reste encore alarmante pour le Cameroun en général et pour les
régions septentrionales en particulier. Les indicateurs liés aux
pratiques alimentaires quant à eux demeurent assez bas.
Il nous semble opportun et pertinent de renforcer et
d'améliorer les solutions mises en oeuvre sur le terrain pour
éradiquer la malnutrition. La mise en exergue des représentations
sociales et les itinéraires thérapeutiques de la malnutrition
chez les enfants de moins de cinq ans dans le district de santé de
Guéré devient fondamentale si l'on veut agir sur les facteurs de
risque de la malnutrition et éviter que d'autres enfants n'en soient
affectés.
C'est dans cette perspective que s'inscrit cette étude.
Le lien étroit entre la survenue précoce de la malnutrition
infantile et les pratiques d'allaitement maternel et d'alimentation de
complément adéquates des nourrissons et des jeunes étant
avéré, cette étude cherche à appréhender les
idées qui motivent ces pratiques afin d'améliorer la promotion de
la nutrition de la mère et de l'enfant dans le cadre des Actions
Essentielles en Nutrition (AEN) mises sur pied depuis 2008. Ceci contribuera
à améliorer la santé de cette population vulnérable
et de faire reculer la malnutrition au Cameroun en général et
dans ces régions en particulier.
1.4. PROBLEMATIQUE
De nombreux facteurs et maladies se conjuguent pour accroitre
la mortalité des enfants au-delà des impacts individuels. La
malnutrition est responsable d'une part importante des décès
d'enfants, directement ou indirectement (comme cofacteur aggravant d'autres
pathologies), d'une forte morbidité et de séquelles touchant tous
les aspects de développement (Simondon et al. 1989 ; WHO Working
Group, 1986). Chaque année, la dénutrition contribue au
décès d'environ 5,6 millions d'enfants de moins de cinq ans. Un
enfant de moins de cinq ans sur quatre- soit 146 millions d'enfants dans le
monde en développement - présente une insuffisance
pondérale par rapport à son âge (UNICEF, 2006) : ce
qui augmente son risque de décès prématuré.
D'après la même source, la dénutrition est la cause
sous-jacente d'environ 53% des décès d'enfants de moins de cinq
ans. Elle affecte durablement le potentiel de vie des individus et des
communautés, le développement social et économique en
pâtit ainsi que le développement intellectuel des individus. Il
s'agit là, de la spirale infernale dans laquelle beaucoup de pays
africains se trouvent confrontés.
La malnutrition infantile provient rarement d'un seul niveau
d'explication à l'exclusion des autres, mais d'une imbrication de
facteurs en résonance les uns par rapport aux autres. Si on veut
réduire donc la mortalité infantile, il est nécessaire
d'en comprendre d'abord les facteurs qui la sous-tendent et les
mécanismes qui les régissent. L'allaitement exclusif au sein
pendant une période de six mois présente bien des avantages pour
le nourrisson et la mère, et notamment l'insigne avantage de
protéger contre les infections gastro-intestinales, tant dans les pays
en développement que dans les pays industrialisés. Une mise au
sein précoce, dans l'heure qui suit la naissance, protège le
nouveau-né des infections et réduit le taux de mortalité
en rapport.
Pour nous, il s'agit d'établir un partenariat avec la
communauté et les responsables des services de santé du
diocèse en vue d'avoir une même vision thérapeutique de la
malnutrition.
Le partenariat dont il est question se décline en
termes de son appropriation par les communautés. Les responsables de
santé peuvent aider à réaliser l'appropriation en
impliquant les communautés dans les différentes étapes de
planification et de mise en oeuvre du programme. Pour impliquer davantage les
communautés du diocèse dans la prise en charge de la
malnutrition, nous épouserons l'idée de l'AEN(2009) :
· Pour la planification de programme, parler de
l'importance des problèmes de nutrition avec les représentants de
la communauté plus précisément les Maires, les
Députés, les autorités traditionnelles et religieuses,
les autorités administratives locales de la nécessité de
résoudre ces problèmes.
· Pour l'évaluation des besoins, donner aux
représentants de la communauté la responsabilité
d'entreprendre la grande partie des activités d'évaluation des
besoins et de tous les choix de conception de programmes.
Pour l'organisation et la gestion, utiliser plutôt les
structures existantes dans la communauté -même si elles ne
constituent pas un « comité » classique-qu'une structure
conçue en dehors de la communauté. Consacrer du temps au
développement des capacités du groupe local pour conduire la
communauté dans le dialogue avec les agences externes, et
développer leurs capacités de gestion.
· Pour l'organisation des activités
quotidiennes, tenir des réunions avec des petits groupes, près
des domiciles des mères en leur permettant de venir avec leurs enfants.
Tenir les réunions les jours et les heures convenables pour les
mères de jeunes enfants.
· Pour la formation, utiliser une formation sur le
tas, basée sur la résolution de problèmes pour les
travailleurs basés dans la communauté et les organisations
communautaires au lieu de proposer des ateliers avec des cours magistraux et
des théories.
· Pour le suivi, l'évaluation, et
l'échange d'information, utiliser des indicateurs simples qui
reflètent les priorités de la communauté, et utiliser des
méthodes simples de collecte de données. Il est essentiel de
donner aux communautés le pouvoir de posséder les informations et
de s'en servir pour prendre des décisions.
1.5. QUESTIONS DE RECHERCHE
Après énonciation du problème et de la
problématique, nous posons à présent les questions de
recherche. Ce questionnement est constitué d'une question centrale et
des questions secondaires.
Ø QUESTION
PRINCIPALE
Notre question principale a deux volets et est formulée
ainsi qu'il suit: Quels sont les représentations sociales et les
recours thérapeutiques de la malnutrition chez les enfants de moins de
cinq ans dans le district de santé de Guéré ?
Ø QUESTIONS
SECONDAIRES
Quelles sont les perceptions socio culturelles de la
malnutrition dans les ménages du district de santé de
Guéré?
Quelle est l'influence des savoirs thérapeutiques
endogènes de la malnutrition sur la santé des enfants de moins de
cinq ans dans le district de santé de Guéré ?
1.6. HYPOTHESES DE RECHERCHE
Les hypothèses dans un travail scientifique sont des
réponses provisoires aux questions de recherche.Quelles soient
confirmées ou infirmées à posteriori, cela
n'oblitère pas la qualité des données. Nous avons ainsi
une hypothèse principale et d'autres dites secondaires.
Ø HYPOTHESE
GENERALE
L'hypothèse générale qui sous-tend cette
étude est la suivante : La malnutrition dans le district de
santé de Guéré serait influencée par les
perceptions socio culturelles et la pluralité des chemins
thérapeutiques empruntés par la population.
Ø HYPOTHESES
SECONDAIRES
Les hypothèses secondaires à tester dans cette
étude sont les suivantes :
H1: Les croyances socioculturelles
influenceraient l'état nutritionnel des enfants de moins de cinq ans. En
effet, plus le système de croyance est dominant, plus les enfants sont
vulnérables à la malnutrition.
Même remarque que SAN17
H2: La multiplicité des
savoirsthérapeutiques sur la malnutrition influencerait la restauration
de la santé de l'enfant.
Cette hypothèse est sans lien avec la question
posée. Je propose de reformuler une question secondaire 2 qui sied
à cette « bonne « hypothèse.
1.7. OBJECTIFS DE L'ETUDE
Les objectifs constituent le but à atteindre à
partir d'un canevas de recherche méthodique et scientifique. Etant
donné que ces objectifs sont en connexion directe avec les questions et
les hypothèses de recherche, nous en aurons un qui est principal et
trois dits secondaires.
Ø OBJECTIF
GENERAL
L'objectif principal de cette étude est d'analyser et
de décrire les perceptions socioculturelles des personnes qui s'occupent
de la nutrition des enfants de moins de cinq ans.
Ø OBJECTIFS
SPECIFIQUES
Spécifiquement, il est question de:
· Déterminer l'influence des
représentations sociales sur la malnutrition
· Explorer l'influence des savoirs
thérapeutiquesendogènes nutritionnels sur la santé de
l'enfant
1.8. INTERETS DE L'ETUDE
L'intérêt de l'étude revêt deux
aspects : l'intérêtthéorique et
l'intérêtpratique de l'étude.
Ø INTERET
THEORIQUE
L'intérêt théorique renvoie à la
contribution intellectuelle et ou scientifique à l'avancement des
connaissances dans le domaine de la malnutrition chez les enfants de moins de
cinq ans.
Dans le district de santé de Guéré, cette
étude est l'une des premières études
réalisées sur le thème que nous avons choisi.Les
résultats de notre étude contribueront certainement à la
mise en place des informations endogènes sur la santé
susceptibles d'alimenter les exploitations à des fins
intellectuelles.
Ø INTERET
PRATIQUE
L'intérêt pratique renvoie à
l'utilité effective des résultats de la recherche.En 2009, le
programme AEN a vu le jour à côté des autres programmes de
prise en charge de la malnutrition mise sur pied par le Ministère de la
Santé Publique avec l'aide des partenaires( UNICEF , HKI, PAM) depuis
2009 en réponse à la situation nutritionnelle alarmante dans les
régions du Nord et de l'Extrême Nord (Nguetimo, 2011).
Son but majeur est la promotion des bonnes pratiques
alimentaires et l'éducation nutritionnelle pour le changement des
comportements.Au niveau du district de santé,ses principales
activités sont :
· Contrôler les problèmes de nutrition,
identifier les sous groupes de population exposés à des
problèmes nutritionnels, et canaliser les ressources
supplémentaires vers les secteurs à haut risque ;
· Fournir des ressources et des outils pour la mise en
oeuvre d'activités de nutrition dans les structures de santé et
dans les communautés ;
· Mettre à jour les politiques et les protocoles
de nutrition ;
· Mener des actions spéciales en complément
aux services de routine, par exemple des campagnes de masse pour la
distribution de micronutriments ;
· Mettre en place des structures pour la prise en charge
des cas de malnutrition et d'anémie grave ;
· Travailler en partenariat avec les prestataires
privés exerçant dans le district (AEN, 2010)
Cette étude pourra être importante pour AEN dans
la mesure où les résultats qui en découleront permettront
de formuler des messages de communication pour le changement de comportement
adapté.
En outre, les résultats de cette étude pourront
améliorer l'impact des programmes de prévention et de lutte
contre la malnutrition. Ainsi, la réduction de la malnutrition
contribuera fortement à la baisse de la mortalité des enfants
permettant au Cameroun de cheminer vers l'atteinte des objectifs des OMD. Notre
souhait est qu'un programme national de lutte contre la malnutrition soit mis
en place.
CHAPITRE II : REVUE DE LA LITTERATURE, CADRE
THEORIQUEET DEFINITION DES
CONCEPTS
La malnutrition est l'un des sujets les plus
préoccupants dans le monde, notamment dans les pays en
développement comme le Cameroun. Les solutions jusqu'ici
apportées face à ce problème se fondent sur les
connaissances déjà acquises sur le sujet. Elles sont fonction des
approches envisagées, de la compréhension et de la vision
élaborées par les Etats.
Ce chapitre fait une revue critique de la littérature
pertinente sur les représentations sociales et les itinéraires
thérapeutiques de la malnutrition chez les enfants de moins de cinq ans.
Ce chapitre débouche enfin sur la définition des concepts qui
permettront de mieux mener notre étude.
2.1 : REVUE DE LA LITTERATURE
Les travaux sur la malnutrition chez les enfants de moins de 5
ans sont abondants aussi bien dans la littérature des sciences sociales
en général qu'en santé publique en particulier. Cependant,
nous explorerons quelques uns de ces travaux, sous forme de synthèse,
pour montrer l'ampleur du phénomène dans le monde, en Afrique, au
Cameroun et dans le district de santé de Guéré.
Les premiers travaux de la FAO, en 1952, affirment que 28% de
la population mondiale possède un régime alimentaire de 2.700
calories par jour, alors que 12% consomment entre 2.700 et 2.200 et 60%
n'arrivent pas à consommer 2.200 calories (De Castro, 1961). Ces
statistiques conduisent l'ONU, en 1959, à initier un vaste programme
interne de lutte contre l'insécurité alimentaire. Outre ces
efforts déployés par la communauté internationale, la FAO
déclare en 1970 que 1,5 milliard de personnes sont
sous-alimentées. Et, même les personnes supposées avoir une
ration calorifique suffisante souffrent d'une carence protéique. Au
cours de la décennie 1970, la FAO met l'accent sur la malnutrition des
enfants, ce qui a permis de constater en 1978, que la malnutrition
protéino-calorique était élevée dans cette couche
spécifique de la population. Ce constat renforce les résultats de
l'enquête effectuée par l'OMS en 1965 selon lesquels 100 millions
d'enfants âgés de 0 à 5 ans sont atteints d'une
malnutrition modérée ou grave (Murdoch, 1985). En 1990, la FAO
estime à 192 millions le nombre d'enfants qui souffrent d'une
malnutrition protéino-énergétique. En ce qui concerne
particulièrement les pays en développement, les statistiques de
1996 montrent que 11 millions d'enfants souffrent d'une malnutrition
protéino-énergétique et 70 millions souffrent d'une
malnutrition modérée. Au regard de ces chiffres, il y a lieu de
s'interroger sur les facteurs qui expliquent la malnutrition des enfants dans
les pays en développement en Afrique et au Cameroun en particulier.
2.1.1 Evolution des concepts sur la
malnutrition
Connaître l'histoire de la malnutrition est utile pour
comprendre les stratégies actuelles: beaucoup de programmes de
prévention sont basés sur des visions anciennes de la
malnutrition et les décalages entre les recommandations récentes
et les pratiques de terrain s'expliquent par cette dimension historique. Par
ailleurs, la connaissance de la malnutrition va certainement continuer à
évoluer dans les années futures. L'évaluation
d'idées nouvelles est facilitée par la connaissance des
perceptions anciennes dans ce domaine. La malnutrition a vraisemblablement
existé sous toutes les latitudes depuis des décennies. Une des
premières descriptions complètes d'un tableau clinique
correspondant à ce qu'on appelle le "kwashiorkor" remonte à 1865.
Elle est divulguée par deux médecins (les Docteurs Hinojosa et
Coindet, 1865) qui travaillaient dans un village au Mexique (Briend, 1998).
Ces auteurs avaient observé la présence
fréquente d'oedèmes chez des enfants dénutris à la
période du sevrage. Ils avaient aussi remarqué la présence
fréquemment associée de diarrhées et le rôle
déclenchant de la rougeole. Ces médecins avaient encore
noté que ce tableau clinique différait nettement de celui de la
pellagre déjà bien connu à l'époque, même si
les enfants oedémateux suivaient un régime à base de
maïs. Le diagnostic de pellagre avait été
catégoriquement rejeté.
Au début du XXe siècle, la malnutrition de
l'enfant devint plus rare en Europe et ce sont surtout des médecins
travaillant dans des colonies qui décrivirent en détail des cas
de malnutrition grave. Une des plus anciennes observations vient de l'Annam12.
On la doit à un médecin militaire français, Normet (1926),
qui avait constaté des oedèmes chez des enfants dénutris
et ayant une alimentation à base de riz. Il appela cette maladie, qui
correspond au kwashiorkor dans la terminologie moderne, «la bouffissure
d'Annam». Il publie en 1926 la première photo connue. Il
soupçonna d'emblée qu'une origine nutritionnelle en était
la cause, ayant remarqué qu'elle ne survenait pas le long des
rivières poissonneuses. Ce qui est remarquable est que le niveau sanguin
et l'excrétion urinaire d'urée étaient abaissés
chez ces enfants bouffis et attira ainsi l'attention sur le rôle des
protéines dans le développement de cette affection.
Entre 1933 et 1935, les premières observations
d'oedèmes associés à la malnutrition tombèrent dans
l'oubli. Entre les deux guerres mondiales, les communications entre les
différentes parties du monde étaient extrêmement
limitées et les techniques de recherche bibliographique rudimentaires.
Williams ignorait les publications de Normet relatives à la
"malnutrition oedémateuse" quand elle débuta sa carrière
de pédiatre en Côte d'Or (actuel Ghana) dans les années 30.
Elle aussi vit des cas d'oedèmes associés à une
malnutrition et elle les décrivit dans les "Archives of Diseases in
Childhood", dans un article publié en 1933 et intitulé : "A
nutritional disease of childhood associated with a maize diet". Cette
première publication insiste sur les lésions cutanées
observées et la description clinique met tout aussi bien en relief les
différences entre cette "maladie nutritionnelle" et la pellagre.
2.1.2 Approche des six «P»13
Si, au lieu d'une perspective purement sectorielle, on adopte
une perspective multisectorielle et pluridisciplinaire, les causes de la
malnutrition apparaissent différemment et on peut rechercher, plus que
par le passé, des solutions d'envergure. Les causes de la malnutrition
et le domaine d'expertise à mettre en jeu varient certes, mais selon les
circonstances. Néanmoins, six facteurs de malnutrition sont
particulièrement importants, même si aucun d'eux n'est à
lui seul la cause exclusive de la malnutrition, ni le seul secteur à
être concerné par les stratégies nutritionnelles.
Ces six facteurs - les six «P»- sont :
ï La Production, essentiellement agricole et
alimentaire, car les agriculteurs et les Ministères de l'Agriculture ont
un rôle vital à jouer dans l'amélioration de l'état
nutritionnel.
ï La Préservation ou conservation des
aliments pour éviter le gaspillage et les pertes et apporter une valeur
ajoutée aux aliments grâce à la transformation.
ï La Population, qui a trait aussi bien à
l'espacement des naissances au sein d'une famille qu'à la densité
de population dans une région ou dans un pays.
ï La Pauvreté, qui ramène aux
causes économiques de la malnutrition.
ï La Politique : les choix et les actions
politiques influencent la nutrition lorsqu'ils n'en déterminent pas. Des
politiques visant à promouvoir l'accès des femmes aux ressources
pour générer des revenus, ceci pour l'éducation et pour
les soins de santé, amélioreraient sensiblement le
bien-être nutritionnel de toute la famille.
ï La Pathologie : car les maladies, en
particulier les infections, nuisent à l'état nutritionnel.
2.1.3 Approche relationnelle de la
malnutrition
Pour les psychanalystes, l'allaitement maternel constitue un
élément majeur de la relation mère-enfant, « une
situation qui l'implique, elle, profondément, dans son corps et dans sa
vie psychique » (Siksou, 2002). Dans l'interaction mère-enfant,
à cette période initiale de la vie où la mère et
l'enfant sont étroitement unis en une véritable dyade, le contact
étroit favorisé par l'allaitement au sein peut jouer un
rôle essentiel dans la spirale transactionnelle qui lie la mère
à son enfant, c'est-à-dire dans le renforcement du
bien-être psychologique de la mère par celui de son enfant et
réciproquement.
D'une manière générale, il est admis que
la majorité des grands problèmes nutritionnels sont liés
entre eux. Souvent, la malnutrition démarre pendant la vie foetale et,
selon les conditions, peut se prolonger tout au long de la vie,
particulièrement chez les filles ou les femmes, celles-ci donnant
à leur tour naissance à des enfants qui présentent un
retard de croissance intra -utérin. La reconnaissance de cette approche
"cycle de vie" de la nutrition ouvre la voie à des politiques et
stratégies nouvelles. De plus, un certain nombre
d'éléments scientifiques se sont accumulés pour montrer
que la malnutrition pendant la vie foetale et la petite enfance accroît
la susceptibilité de développer la malnutrition à
l'âge adulte. Cette susceptibilité est exacerbée lors des
modifications des modes de vie et de consommation alimentaire liées au
développement économique et à l'urbanisation.
Les premiers travaux de la FAO, en 1952, affirment que 28% de
la population mondiale possède un régime alimentaire de 2.700
calories par jour, alors que 12%consomment entre 2.700 et 2.200 et 60%
n'arrivent pas à consommer 2.200 calories (De Castro, 1961). Ces
statistiques conduisent l'ONU, en 1959, à initier un vaste programme
interne de lutte contre l'insécurité alimentaire. Outre ces
efforts déployés par la communauté internationale, la FAO
déclare en 1970 que 1,5 milliard de personnes sont
sous-alimentées.
Même les personnes supposées avoir une ration
calorifique suffisante souffrent d'une carence protéique. Au cours de la
décennie 1970, la FAO met l'accent sur la malnutrition des enfants, ce
qui a permis de constater en 1978, que la malnutrition
protéino-calorique était élevée dans cette couche
spécifique de la population. Ce constat renforce les résultats de
l'enquête effectuée par l'OMS en 1965 selon lesquels 100 millions
d'enfants âgés de 0 à 5 ans sont atteints d'une
malnutrition modérée ou grave (Murdoch, 1985). En 1990, la FAO
estime à 192 millions le nombre d'enfants qui souffrent d'une
malnutrition protéino-énergétique. En ce qui concerne
particulièrement les pays en développement, les statistiques de
1996 montrent que 11 millions d'enfants souffrent d'une malnutrition
protéino-énergétique et 70 millions souffrent d'une
malnutrition modérée. Au regard de ces chiffres, il y a lieu de
s'interroger sur les facteurs qui expliquent la malnutrition des enfants dans
les pays en développement en Afrique, au Cameroun et dans le district de
santé de Guéré en particulier.
2.1.4 Causes de la malnutrition
La malnutrition est due à plusieurs causes, qui varient
d'un pays à l'autre: L'enfant peut souffrir d'oedèmes (signe de
kwashiorkor) ou il peut ne pas grandir normalement et devenir chétif.
L'enfant dont le régime alimentaire ne comprend pas les quantités
recommandées de vitamines et de minéraux indispensables peut
souffrir de malnutrition.
Il n'a pas un apport suffisant de certaines vitamines (telles
que la vitamine A) ou de minéraux (comme le fer). -- Si l'enfant ne
mange pas d'aliments contenant de la vitamine A, il peut subir une avitaminose
A. Cet enfant peut mourir de la rougeole ou de la diarrhée. Il risque
aussi de devenir aveugle. -- Si l'enfant ne mange pas d'aliments contenant du
fer, il peut souffrir d'une carence de fer et d'anémie. L'anémie
se caractérise par la diminution du nombre des globules rouges ou, plus
exactement, la diminution de la quantité d'hémoglobine contenue
dans chaque globule rouge.
Un enfant peut devenir anémique à cause:
· d'infections
· de la présence de parasites-comme l'ankylostome
ou le trichocéphale - qui peuvent entraîner des saignements des
intestins
· du paludisme capable de détruire rapidement les
globules rouges; un enfant peut devenir anémique s'il a des
épisodes répétés de paludisme ou si le paludisme
n'a pas été bien traité. L'anémie peut s'installer
lentement. Souvent, l'anémie est due, chez cet enfant, à la fois
à la malnutrition et au paludisme.
2.1.5 : Présentation clinique de la
malnutrition
Des réactions de repli sont observées au sein de
différentes conditions organiques (incluant la malnutrition) impliquant
une hospitalisation et/ou une séparation prolongée (physique ou
émotionnelle) de la mère ou de la personne en charge.
Ø Phase 1 :
· Apathie, aucun intérêt pour
l'environnement (humain et matériel)
· régression du comportement dans les aptitudes
acquises telles que la continence, le discours, la marche,
· hostilité, irritabilité, pleure
facilement
· s'accroche à la mère ou personne en
charge
· diminution des contacts visuels
· anorexie
Ø Phase 2 :
· Distorsion émotionnelle
· Incontinence
· Jeux et mots répétitifs
· Arrêt dans le développement
Ø Phase 3 :
· L'enfant est complètement paisible : reste
couché, aucune émotion, pas de réactions aux stimuli, pas
de demandes, refus de contacts
· Déconnecté de toute et de tous de
même que de ses propres besoins
La malnutrition se traduit par un déséquilibre
entre les apports en éléments nutritifs et les besoins de
l'organisme. Quand ces apports sont insuffisants, l'organisme s'affaiblit. La
graisse disparaît en premier, puis les muscles fondent peu à peu.
Au sein de l'ONU, les deux agences qui prennent en charge la malnutrition sont
l'Unicef et le Programme Alimentaire Mondial (PAM). L'Unicef est mandaté
pour prendre plus particulièrement en charge la malnutrition aiguë
sévère et le PAM la malnutrition chronique (bien que l'Unicef ait
un dispositif de réponse pour cette forme de malnutrition) et aiguë
modérée. Il existe deux grandes formes de malnutrition : la
malnutrition aiguë et la malnutrition chronique.
Ø Malnutrition aiguë.
Vingt millions d'enfants sont atteints par cette forme de
malnutrition dans le monde. Elle se détecte lorsqu'on évalue le
rapport Poids / Taille.
Le principal signe visible est que l'enfant est trop maigre et
la prévalence est importante entre 0 et 24 mois.La malnutrition
aiguë se développe rapidement, en lien avec une situation
ponctuelle de manque ou de manques répétés (période
de soudure, épidémie sévère, changement soudain ou
répété dans le régime alimentaire, conflits)
Il existe deux types de malnutrition aiguë : Aiguë
modérée et aiguë sévère
· La malnutrition aiguë modérée se
caractérise par une perte de poids modérée. Pour cette
forme de MPE, l'UNICEF(2011) propose une alimentation à base de produits
de farine (80% de maïs et 20% de soja), enrichie en minéraux et
vitamines. Pour les cas de malnutrition aiguë modérée,
l'hospitalisation n'est pas nécessaire.
· La malnutrition aiguë sévère La
malnutrition aiguë sévère se caractérise par une
perte de poids très importante. Un enfant dont la circonférence
du bras est inférieure à 111 mm (mesuré grâce au
bracelet brachial) a de fortes chances d'être atteint de malnutrition
aiguë sévère. La malnutrition aiguë
sévère est responsable de la plupart des décès
d'enfants de moins de 5 ans dans le monde. Elle fait l'objet d'une urgence
médicale et nécessite une prise en charge rapide et efficace.
Comme dans les cas de malnutrition chronique, l'enfant atteint de malnutrition
aiguë est confronté à un très grand risque de
maladies (diarrhées, paludisme...) et de mortalité.
Parmi les formes de malnutrition aiguë, deux types sont
d'une extrême gravité.
- Le marasme : l'enfant paraît très amaigri, sa
peau est flétrie.
- Le kwashiorkor : l'apparition d'oedèmes, notamment
sur les pieds et le visage.
L'Unicef (2011) propose des formules à base de lait tel
que le F100 ou F75 permettent une récupération nutritionnelle
efficace grâce à leur forte teneur en protéines et
nutriments. La malnutrition aiguë sévère exige une
consultation pour diagnostic de l'enfant en centre nutritionnel.
L'hospitalisation est rendue obligatoire dans les cas de
malnutrition aiguë sévère avec complications
médicales (infections de toute nature). S'il n'y a aucune complication
médicale, l'enfant peut être pris en charge au sein du foyer
familial, en s'alimentant tous les jours d'aliments thérapeutiques
prêts à l'emploi du type Plumpy'Nut, qui permettent de combler les
besoins journaliers de l'enfant en micronutriments très rapidement
(environ 5 semaines).
Chaque semaine, un suivi de l'état nutritionnel de
l'enfant est effectué en centre nutritionnel. C'est à ce moment
là que les aliments thérapeutiques prêts à l'emploi
sont fournis aux familles pour le reste de la semaine.
Ø Malnutrition chronique
Selon UNICEF (2011) 55 millions d'enfants sont atteints par
cette forme de malnutrition dans le monde. Elle se détecte lorsque l'on
évalue le rapport Taille / Âge. Le signe extérieur
remarquable est que l'enfant est petit pour son âge et la
prévalence est importante entre 24 et 36 mois.La malnutrition chronique
se développe lentement, en lien avec une situation de pauvreté
structurelle, notamment quand l'alimentation n'est pas équilibrée
(exemple: ne manger que des céréales, sans autres aliments, peut
provoquer un état de malnutrition chronique). Si un enfant est atteint
de malnutrition chronique pendant une période prolongée, il
souffrira rapidement d'un retard de croissance, en comparaison à un
autre enfant de son âge. Ses défenses immunitaires sont
très affaiblies, et de ce fait, il est davantage confronté aux
risques de maladies (diarrhées, paludisme...).
Au niveau social : Promotion de l'allaitement maternel
exclusif et d'une alimentation diversifiée. L'allaitement maternel
exclusif est la première source de micronutriments vitaux. Pendant les 6
premiers mois de la vie du nouveau-né, l'allaitement maternel contribue
à lui apporter des défenses immunitaires, mais aussi des facteurs
de croissance indispensables.
Au niveau sanitaire : Supplémentation en iode et en
vitamine A pour les enfants. L'organisme des enfants manque naturellement de
minéraux essentiels (iode, fer et zinc) et de vitamine A. Un manque
prolongé de ces éléments engendre des retards de
croissance et entrave le développement ainsi que le bon fonctionnement
des systèmes immunitaire et reproductif. Pour les femmes enceintes,
l'Unicef préconise l'apport en fer et acide folique.
Le schéma ci-dessous nous fait visualiser la
présentation clinique de la malnutrition aigue. Son exploitation permet
au personnel de santé de décider de la nécessité
d'interner un enfant ou non en tenant compte des signes et symptômes
décrits.
Figure N°3: Clinical presentation of acute
malnutrition in children
Acute Malnutrition in Children
Severe
W/H<70% or MUAC<110mm
Moderate
W/H 70-80% or MUAC 110-125mm
Moderate/Severe
Medical Conditions
No/Minimal
Medical Conditions
Bilateral pitting oedema with any of the
following:
· Oedema +++
· Severe wasting
· High or low body temperature
· Acute or prolonged respiratory infection
· Watery diarrhea #177; vomiting
· Poor feeding (poor appetite)
· Extensive oral thrush
· Very pale eyes & palms
Bilateral pitting oedema with any of the
following:
ï Oedema + or ++
ï Feeding well (good appetite)
ï Clinically well or mild infection
No oedema :
ï Good appetite
ï Clinically stable
Inpatient care/stabilization care with F 75 &
F100
Outpatient Care with RUTF
Supplementaryfeeding
Source :UNICEF 2009
Ø Diagnostic
participatif communautaire de la malnutrition
Pour faciliter l'identification des enfants malnutris ayant
besoin d'être pris en charge, le dépistage par le
périmètre brachial (PB) ou la présence d'oedèmes
bilatéraux au niveau communautaire permet de faire une première
sélection. Les Agents communautaires (AC) et les structures de dialogue
parmi d'autres doivent examiner les enfants, rechercher systématiquement
la présence d'oedèmes et identifier des cas probables de
malnutrition aiguë à l'aide du PB. Le PB ne peut être
utilisé que pour les enfants de plus de 65cm. Les
références doivent se faire toujours au centre de santé le
plus proche où le P/T peut se mesurer et ainsi confirmer le statut
nutritionnel de l'enfant. Les enfants qui devront être
référés sont ceux remplissant un ou plusieurs des
critères ci-dessous :
· Un PB dans la bande jaune (<12,5 cm) ou rouge
(<11 cm)
· Des oedèmes bilatéraux
· Un état général
altéré
· Les enfants de moins de 6 mois avec des
problèmes d'allaitement
NB : La référence pour la malnutrition
sévère doit se faire très rapidement au centre de
santé (CS), qui devra le même jour, après
confirmation,référer au CNT pour la prise en charge.
Le dépistage doit se faire au moins tous les deux mois
au niveau de la communauté, et, pendant une crise (conflits
armés, catastrophes naturelles, épidémies, etc.) tous les
mois ou toutes les semaines selon le cas. Le dépistage peut être
relié à la recherche des abandons et s'effectuer de
manière régulière. Toutefois le district sanitaire peut
organiser un dépistage au vu des résultats
épidémiologiques des CS.
Ø Protocole de
traitement de la malnutrition
Tableau N°4 :Besoins en calories et protides d'un
enfant selon l'âge et allaitement maternel
|
Enfant normal
|
Cal/Kg/j
|
Prot/Kg/j
|
Vit A
|
|
3 mois
|
120
|
2,5
|
|
|
6 mois
|
110
|
1,9
|
300Ug
|
|
9-12 mois
|
105
|
1,2
|
300Ug
|
Source :(UNICEF, 2009)
Selon le tableau ci-dessus,
· Un enfant de 4 mois (6Kg) a besoin de 660 calories par
jour pour grossir
· Il tète entre 500 et 800 ml de lait maternel par
jour soit 375 à 600 calories
· Le lait maternel apporte environ 75 calories pour
100ml
· L'apport en calories est légèrement
insuffisant à partir de 6 mois
· Si on ne complète pas l'alimentation, le poids
va peu à peu stagner puis chuter en dessous de la courbe normale de
croissance
Prise en charge d'un cas type de malnutrition
Phase 1: Retrouver des
fonctions métaboliques normales et réhydratation.Les
patients sans appétits et/ou avec des complications médicales
majeures sont dans un premier temps admis en hôpital ou dans un centre
d'alimentation thérapeutique pour la Phase 1 du traitement. Durant
cette phase, les patients reçoivent du lait thérapeutique F-75.
Une prise de poids rapide pendant la phase 1 est dangereuse ; le F-75 est donc
formulé pour rétablir l'équilibre métabolique sans
prise de poids.
Une des complications médicales les plus
fréquentes pendant la phase 1 est la déshydratation, qui est
traitée de préférence par voie orale. Le Sel de
réhydratation oral (SRO)- Compact For Life - est indiqué pour
les personnes sévèrement malnutries .Il est dissous dans l'eau
et donné au patient régulièrement en petites
quantités jusqu'à ce que tous les signes de déshydratation
aient disparu.
Phase de transition.
Une phase de transition a été introduite pour les
enfants hospitalisés car le gain de poids soudain en phase 2
avant que toutes les fonctions nutritionnelles soient restaurées
peut-être dangereux et entrainer un déséquilibre
électrolytique.
Pendant cette phase, les patients commencent à regagner
du poids doucement grâce à l'introduction de lait
thérapeutique F-100 ou d'Aliments Thérapeutiques Prêt
à l'Emploi (ATPE ou RUTF : Ready to Use Therapeutic Food)
Phase 2 : prise de poids
grâce à des produits thérapeutiques adaptés.
Quand les patients ont suffisamment d'appétit et ne
présentent aucune complication médicale majeure, ils sont
acceptés en phase 2. Beaucoup de patients qui arrivent à
l'hôpital/TFC ont assez bon appétit et sont admis directement en
phase 2.
En phase 2 les patients ont besoin d'un aliment
thérapeutique permettant une prise de poids rapide et continue (environ
8g/kg/jour). Historiquement, les patients en phase 2 étaient
traités exclusivement en hôpital/TFC avec du lait fortifié
en poudre F-100 (OMS). Mais cette façon de traiter la malnutrition n'est
pas toujours des plus efficaces au Cameroun en général et dans
le district de santé de Guéré en particulier où les
parents doivent parcourir de longues distances pour accéder aux centres
médicaux, laissant leurs autres enfants sans surveillance.
Ø Prise en charge communautaire
Ailleurs, une nouvelle approche de la phase 2 à base
communautaire (CTC : Community Therapeutic Care) s'est montrée
particulièrement efficace et est en passe de devenir le nouveau
standard. Le principe élémentaire de cette approche est de
dépister les cas de MAS avant l'apparition de complications et traiter
les enfants malnutris chez eux, plutôt que de les faire se
déplacer des kilomètres pour recevoir de l'aide.
Le F-100 ne peut pas être utilisé dans ces
conditions car il doit être préparé par du personnel
qualifié et présente des risques de contamination
bactériologique à cause de son contenu en eau
élevé. Les produits utilisés pour l'approche
communautaires sont donc des Aliments Thérapeutiques Prêts
à l'Emploi (RUTF) basés sur la formule du F-100 mais contenant
moins de 4% d'eau, les rendant idéaux pour le traitement à
domicile. Compact for Life produit deux types de RUTF qui peuvent tous les deux
être utilisés aussi bien en hôpital/TFC qu'à domicile
(CTC) à un coût abordable :
En somme, la malnutrition doit être
dépistée à un stage précoce. La prise en charge est
plus facile qu'une réanimation nutritionnelle tardive. Ne pas attendre
que le poids se retrouve au dessous de la courbe de croissance. Prêter
attention à tous les signes avant coureurs de la malnutrition tels que
décrits dans la présentation clinique.
Ø Complications de
la malnutrition
Les différentes réactions de repli
citées dans les différentes phases de la malnutrition en page 26,
à défaut d'être prises en mains, peuvent conduire à
une dépression de l'enfant, avec des conséquences graves pour le
développement et, en fin de compte, le décès.
En effet, la malnutrition contribue à plus de la
moitié des décès des enfants dans le monde entier. Le
risque de décès augmente de manière croissante chez les
enfants souffrant de la malnutrition légère,
modérée et grave. En moyenne un enfant présentant une
insuffisance pondérale (P/A) grave est 8,4 fois plus susceptible de
mourir qu'un enfant bien nourri. Les enfants présentant une insuffisance
pondérale modérée et légère sont 4,6 fois et
2,5 fois plus susceptibles de mourir que les enfants bien nourris.
Les problèmes nutritionnels ont aussi un lien direct
avec la pauvreté :
1. la malnutrition par carence en fer (anémie)
entraîne une fatigue chronique donc baisse la productivité.
2. la malnutrition par carence en iode (crétinisme)
aboutit à une réduction du quotient intellectuel donc une
incapacité de production physique et intellectuelle créant
parfois une situation de dépendance et de charge sociale pour la famille
et la communauté.
Le malnutri n'a pas de force pour travailler, il reste par
conséquent pauvre et, le pauvre n'a pas d'argent pour s'acheter de la
nourriture donc il devient malnutri d'où le cercle vicieux entre la
malnutrition et la pauvreté : la malnutrition entraîne la
pauvreté et la pauvreté entraîne la malnutrition. Penser
réduire la pauvreté sans améliorer la nutrition de la
population est une illusion.
2.2 CADRE
THEORIQUE
Nous avons convoqué la théorie de la
représentation sociale et la théorie du Health Belief Model pour
l'interprétation des données primaires collectées.
Ø THEORIE DE LA
REPRESENTATION SOCIALE
Les représentations sociales imposent à
l'individu des manières de penser et d'agir, et se matérialisent
dans les institutions sociales au moyen de règles sociales, morales,
juridiques.A cetitre, cette théorie nous permettra de mettre sur pieds
une stratégie de communication pour le changement de comportement des
populations du district de santé de Guéré.En effet,
«Le concept de représentation sociale
désigne une forme de connaissance spécifique, le savoir de sens
commun, dont les contenus manifestent l'opération de processus
génératifs et fonctionnels socialement marqués. Plus
largement, il désigne une forme de pensée sociale. Les
représentations sociales sont des modalités de pensée
pratique orientées vers la communication, la compréhension et la
maîtrise de l'environnement social, matériel et idéal. En
tant que telles, elles présentent des caractères
spécifiques au plan de l'organisation des contenus, des
opérations mentales et de la logique. Le marquage social des contenus ou
des processus de représentation est à référer aux
conditions et aux contextes dans lesquels émergent les
représentations, aux communications par lesquelles elles circulent, aux
fonctions qu'elles servent dans l'interaction avec le monde et les autres
»Jodelet(1985).
Quant à Fischer (1987), La représentation
sociale est un processus, un statut cognitif, permettant d'appréhender
les aspects de la vie ordinaire par un recadrage de nos propres conduites
à l'intérieur des interactions sociales. Pour Michèle
Jouet(2006), la représentation sociale est un mode
spécifique de connaissance. Dans un groupe social donné, la
représentation d'un objet correspond à un ensemble
d'informations, d'opinions, et de croyances relatives à cet objet. La
représentation va fournir des notions prêtes à l'emploi, et
un système de relations entre ces notions permettant aussi,
l'interprétation, l'explication, et la prédiction. Travailler sur
une représentation, c'est :
«observer comment cet ensemble de valeurs, de
normes sociales, et de modèles culturels, est pensé et
vécu par des individus de notre société ;
étudier comment s'élabore, se structure logiquement, et
psychologiquement, l'image de ces objets sociaux ». Herzlich
(1969).
«La représentation sociale est le produit et
le processus d'une activité mentale par laquelle un individu où
un groupe, reconstitue le réel auquel il est confronté et lui
attribue une signification spécifique » (Abric 1987) C'est
à un sociologue français que l'on doit l'invention du concept de
représentation: Durkheim (1898). Il abandonne la notion de
représentation collective pour s'intéresser aux
représentations sociales, il essaye de voir en quoi la production
intellectuelle des groupes sociaux, joue un rôle dans la pratique
sociale. Il propose la notion de représentation collective pour
expliquer divers problèmes d'ordre sociologique.
Selon Durkheim la société forme un tout,
une entité originale, différente de la simple somme des individus
qui la compose. En parlant de représentation collective, Durkheim fait
apparaître une idée de contrainte sur l'individu : la
représentation impose à l'individu des manières de penser
et d'agir, et se matérialise dans les institutions sociales
au moyen
de règles sociales, morales, juridiques. On retiendra de Durkheim,
l'idée d'une supériorité des éléments
sociaux : conscience collective, et représentation collective, sur
les éléments individuels.C'est à Moscovici (1961), que
l'on doit reprise et renouveau des acquis Durkheimiens. Selon lui
« les représentations sont des formes de savoir naïf,
destinées à organiser, les conduites et orienter les
communications ». Ces savoirs naturels constituant les
spécificités des groupes sociaux qui les ont produits. Les
constituants de la représentation sociale. Dans la plupart des
définitions psycho-sociales des représentations, on retrouve
trois aspects caractéristiques et interdépendants :
· La
communication, en ce sens que les représentations sociales offrent aux
personnes «un code pour leurs échanges et un code pour nommer et
classer de manière univoque les parties de leur monde et de leur
histoire individuelle ou collective». Moscovici (1961)
· La
reconstruction du réel:
o «Les
représentations nous guident dans la façon de nommer et de
définir ensemble les différents aspects de notre
réalité de tous les jours ; dans la façon de les
interpréter, de statuer sur eux et le cas échéant de
prendre une position à leurs égards et de la
défendre». Jodelet (1992)
· La
maîtrise de l'environnement par le sujet : l'ensemble de ces
représentations ou de ces connaissances pratiques permet à
l'être humain, de se situer dans son environnement et de le
maîtriser. Il s'agit là d'une dimension plus concrète que
les précédentes, parce que la maîtrise de l'environnement,
nous renvoie en partie, à l'utilité sociale de la notion de
représentation.
Ces différentes fonctions sont:
· La
fonction de code commun: les représentations dotent les acteurs sociaux
d'un savoir qui est commun, donc partagé, ce qui facilite la
communication. Cette fonction de communication va permettre de comprendre et
d'expliquer la réalité.
· La
fonction d'orientation des conduites: elles guident les comportements et les
pratiques. La fonction de justification : elles permettent à
posteriori, de justifier les prises de position et les attitudes.
· La
fonction identitaire : elles permettent de définir
l'identité d'un groupe professionnel ou social.
La théorie du noyau central. Elle s'articule
autour d'une hypothèse «toute représentation est
organisé autour du noyau central» Abric (1988). Ce noyau est
constitué d'éléments objectivés, agencés en
un schéma simplifié de l'objet. Selon Moscovici le noyau
figuratif constituant une base stable autour de laquelle pourrait se construire
la représentation. L'idée fondamentale de la théorie du
noyau est que dans l'ensemble des cognitions se rapportant à un objet de
représentation, certains éléments jouent un rôle
différent des autres. Ces éléments appelés
éléments centraux se regroupent en une structure qu'Abric
(1987,1994) nomme «noyau central» ou «noyau structurant».
Le noyau central ou noyau structurant d'une représentation assure deux
fonctions essentielles :
· Une
fonction génératrice de sens : Il est
l'élément par lequel se crée ou se transforme, la
signification des autres éléments constitutifs de la
représentation. Il est ce par quoi les éléments prennent
un sens, une valence.
· Une
fonction organisatrice : C'est autour du noyau central que s'agencent les
autres cognitions de la représentation. C'est le noyau central qui
détermine la nature des liens qui unissent entre eux les
éléments de la représentation. Il est en ce sens
l'élément unificateur et stabilisateur de la
représentation.
Le noyau structure à son tour les cognitions se
rapportant à l'objet de la représentation. Ces cognitions
placées sous la dépendance du noyau sont appelées les
éléments périphériques. Si le noyau structurant
peut se comprendre comme la partie abstraite de la représentation, le
système périphérique doit être entendu comme la
partie concrète et opérationnelle.Le noyau central et les
éléments périphériques fonctionnent bien comme une
entité où chaque partie a un rôle spécifique mais
complémentaire de l'autre. Leur organisation, comme leur fonctionnement
est régie par un double système :
· Le système central structurant les
cognitions relatives à l'objet, fruit des déterminismes
historiques et sociaux auxquels est soumis le groupe social. Le système
central, constitué par le noyau central de la représentation est
directement lié et déterminé par les conditions
historiques, sociologiques, et idéologiques. Il est marqué par la
mémoire collective du groupe et aussi par le système de normes
auquel il se réfère. Le système central constitue la base
commune collectivement partagée des représentations sociales. Sa
fonction est consensuelle c'est par lui que se réalise et se
définit l'homogénéité d'un groupe social. Le
système central est stable, cohérent, il résiste au
changement assurant ainsi une deuxième fonction celle de la
continuité et de la permanence de la représentation. Ce
système est relativement indépendant du contexte social et
matériel dans lequel la représentation est mise en
évidence.
· Le système périphérique
en prise avec les contingences quotidiennes permet dans certaines mesures
l'adaptation de la représentation à des contextes sociaux
variés. Ce système est fonctionnel, c'est grâce à
lui que la représentation peut s'inscrire dans la réalité
du moment. Contrairement au système central, il est plus sensible et
déterminé par les caractéristiques du contexte
immédiat. Il constitue l'interface entre la réalité
concrète et le système central, régulation et d'adaptation
du système central aux contraintes et aux caractéristiques de la
situation concrète à laquelle le groupe est confronté, qui
permet une certaine modulation individuelle de la représentation. C'est
parce qu'elle est constituée de ce double système, un
système stable, un système flexible, que la représentation
peut répondre à l'une de ces fonctions essentielles :
l'adaptation sociocognitive.
A partir du facteur « pratique
sociale », trois types de transformation peuvent théoriquement
avoir lieu :
· Une
transformation brutale : on peut observer ce type de transformation,
lorsque les nouvelles pratiques mettent en cause directement la signification
centrale de la représentation, sans recours possible aux
mécanismes défensifs mis en oeuvre dans le système
périphérique.
· Une
transformation résistante : qui peut se produire quand les
pratiques sont en contradiction avec la représentation, mais ici cette
contradiction peut être gérée dans la
périphérie.
Lors de la transformation résistante la
représentation est caractérisée dans le système
périphérique par l'apparition de « schèmes
étranges » découverts et définis par Flament
(1987). Ces schèmes sont composés de la manière
suivante : Le rappel du normal, la désignation de
l'élément étranger, l'affirmation d'une contradiction
entre les deux termes et la proposition d'une rationalisation permettant de
supporter la contradiction.
· Une
transformation progressive : lorsqu'il existe des pratiques anciennes mais
rares qui ne se sont jamais trouvées en contradiction avec la
représentation, la transformation va s'effectuer sans rupture, c'est
à dire sans éclatement du noyau central. Les schèmes
activés par les pratiques nouvelles vont progressivement
s'intégrer à ceux du noyau central, et fusionner pour constituer,
un nouveau noyau et donc une nouvelle représentation.
Ø APPROCHE
THEORIQUE DU HEALTH BELIEF MODEL
Tout comme la théorie de la représentation
sociale, le HBM nous permettra de comprendre les comportements de santé
des populations du district de santé de Guéré.
Le HBM est un modèle psychologique qui essaye
d'expliquer et de prévoir des comportements de santé en se
concentrant sur les attitudes et les croyances des individus. Le HBM a
été développé dans les années 50 en tant
qu'élément d'un effort pour les psychologues sociaux dans le
service de santé publique des Etats-Unis pour expliquer le manque de
participation publique aux programmes de ciblage et de prévention de
santé. Depuis lors, le HBM a été adopté pour
explorer de comportements de santé à court et à long terme
y compris les facteurs explicatifs de la malnutrition. Les principales
variables du HBM sont : (Rosenstock, Strecher et Becker, 1994).
- Menace perçue : elle se compose
de deux parties : susceptibilité perçue et
sévérité perçue d'un état de
santé.
- Susceptibilité perçue :
perception subjective au risque de contracter la maladie
- Sévérité
perçue : sentiments au sujet du sérieux de
contracter une maladie ou de la laisser non traitée (évaluation y
compris des conséquences médicales et cliniques et des
conséquences sociales possibles).
- Avantages perçus :
l'efficacité crue (perçue) des stratégies conçues
pour réduire la menace de la maladie.
- Barrières perçues : les
conséquences négatives potentielles qui peuvent résulter
de l'adoption des mesures préventives (particulières) de
santé, y compris l'examen médical, psychologique, et les
dépenses financières.
- Sélection à l'action :
évènements corporels (par exemple, symptômes physiques d'un
état de santé) ou ambiants (par exemples, publicités des
médias) qui motivent des personnes à agir (pour agir). Les
sélections aux actions est un aspect du HBM qui n'a pas
été systématiquement étudié.
- D'autres variables : Les variables
démographiques, psychosociologiques et structurales diverses qui
affectent les perceptions d'un individu et de ce fait influencent indirectement
le comportement relatif à la santé.
- L'auto-efficacité : La croyance
pour l'individu de pouvoir exécuter avec succès le comportement
requis pour produire les résultats désirés. (Bandura,
1977).
Le HBM était l'un des premiers modèles qui ont
adapté la théorie des sciences comportementales aux
problèmes de santé, et reste l'un des cadres conceptuels les plus
largement identifiés du comportement de santé. La
préoccupation principale de ce modèle était d'augmenter
l'utilisation des services préventifs. Les concepteurs de ce
modèle ont supposé que les gens craignent les maladies et que les
actions de santé doivent être motivées en fonction du
degré de crainte des individus (menace perçue) et de potentiel
prévu de réduction de crainte au niveau des actions, pour que ce
potentiel soit supérieur à des obstacles pratiques et
psychologiques à agir (les avantages nets). A partir de l'exploration et
de l'application de ce modèle, il est très difficile de
comprendre les raisons qui pourraient bien expliquer la malnutrition chez les
enfants de moins de 5 ans.
Le HBM a été appliquée à une
variété de programmes d'éducation sanitaire comprenant
l'éducation alimentaire. Puisqu'il est basé sur les motivations
à agir des personnes (comme les interdits alimentaires). Il peut
être un bon ajustement pour les programmes d'éducation à la
nutrition qui se focalisent sur les aspects ci-dessous :
· Prévention primaire : par
exemple, les programmes qui visent encourager une bonne alimentation des
enfants
· Prévention secondaire :
par exemple, le programme AEN a vu le jour à côté des
autres programmes de prise en charge de la malnutrition mise sur pied par le
Ministère de la Santé Publique avec l'aide des partenaires
(UNICEF, HKI, PAM) depuis 2009
L'un des problèmes qui affectent le HBM est que des
questions différentes sont employées dans différentes
études pour déterminer la même croyance; par
conséquent, il est difficile de concevoir les essais appropriés
du HBM et de comparer ses résultats à d'autres résultats
d'études. Une autre raison pour laquelle la recherche ne soutient pas
toujours le HBM est que les facteurs autres que la croyance de santé
influencent également et fortement des pratiques en matière de
comportement de santé. Ces facteurs peuvent inclure : influences
spéciales, facteurs culturels, statut socio-économique et les
expériences antérieures. C'est ainsi que nous trouvons
nécessaire d'explorer une autre théorie comme la théorie
sociale cognitive qui accorde un regard particulier aux facteurs sociaux pour
mieux comprendre les raisons de la malnutrition.
Les concepteurs du HBM ont été plutôt
fascinés par le manque répandu des individus à s'engager
dans les mesures (les décisions) de protection sanitaire. Le HBM est
influencé par les travaux de Lewin, qui déclare que c'est le
monde du percepteur qui détermine son comportement. C'est donc à
la suite des travaux de Lewin, que Hochbaum initie la première recherche
sur le HBM en 1952 pour une tentative d'identification des facteurs
sous-tendants la décision des individus pour obtenir une radiographie de
la poitrine pour le dépistage précoce de la tuberculose.
Tout comme Lewin, les premiers chercheurs (Hochbaum,
Rosenstock et Kegeb) se sont intéressés à la dynamique de
l'individu, croyant que ses expériences antérieures influencent
son action. C'est ainsi que le HBM a été appliqué à
toutes les études et à tous les types de comportement de
santé. Il ressort de ces travaux que la motivation qu'a une personne
pour entreprendre un comportement de santé peut être
divisée en trois principales catégories : les
différentes perceptions, les comportements de modification et la
probabilité d'action
2.3 ELABORATION
CONCEPTUELLE
Lesschémasconceptuels ci-dessous décrivent
respectivement les facteurs psychosociaux qui peuvent jouer un rôle dans
la survenue de la malnutrition chez l'enfant et la relation «cause
-effet».Le deuxième schéma complète le premier en ce
sens qu'il donne un aperçu plus détaillé des causes
fondamentales, les causes sous-jacentes et les causes immédiates. Il
permet aussi de voir la relation entre les ressources et la malnutrition.
Ø SchémaConceptuel N°5Facteurs
psychosociaux qui peuvent jouer un rôle dans le début de la
malnutrition de l'enfant Kwashiorkor
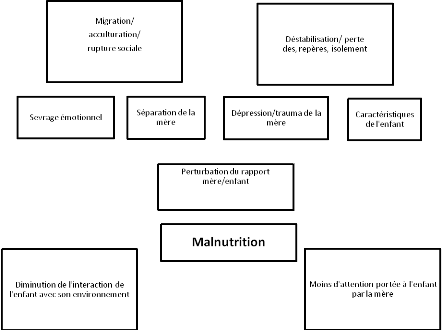
Ø Source : MSF, mai 2009
Ø SCHEMA CONCEPTUEL
N°6 : Cadre conceptuel de la malnutrition
MALNUTRITION
Manifestations
Ration alimentaire
Maladie
inadéquate
Causes immédiates
Sécurité
inadéquation inadéquation des
CausesSous adjacentes
Alimentaire des soins aux
services de santé
Insuffisanteaux mères et &
environnement
niveau du foyer aux enfants
insalubre
RESSOURCES & LEUR CONTROLE
Humaines, Economiques&Organisationnelles
Education insuffisante
Superstructure politique et idéologique
Causes fondamentales
Structure économique
RESSOURCES POTENTIELLES
Source : UNICEF, 1998
2.4: DEFINITION DES CONCEPTS
Dans cette partie du travail, nous avons retenue trois
concepts à définir. Il s'agit des représentations
sociales, des itinéraires thérapeutiques et de la malnutrition
Ø REPRESENTATIONS
SOCIALES
Pour (Jodelet1989), les représentations sociales sont
des systèmes d'interprétation régissant notre relation au
monde et aux autres qui, orientent et organisent les conduites et les
communications sociales. Les représentations sociales sont des
phénomènes cognitifs engageant l'appartenance sociale des
individus par l'intériorisation de pratiques et d'expériences, de
modèles de conduites et de pensée.
Ø ITINERAIRES
THERAPEUTIQUES
L'itinéraire
thérapeutique est un chemin de santé emprunté par le
malade dans le processus de recherche et d'accès aux soins
médicaux. Cet itinéraire peut être orienté vers la
médecine moderne,l'ethnomédecine africaine et vers d'autres types
de recours de santé.
Ø
MALNUTRITION
Selon la FAO (1992 citée par Camara, 2005), la
malnutrition est un déséquilibre nutritionnel. Ce
déséquilibre peut être un excès ou un déficit
des éléments nutritifs. Selon l'Unicef (1998), elle est le fruit
de l'association d'une alimentation inadéquate (en qualité et en
quantité) et des infections. Rakotondrabe (2004), renchérit en
disant que la malnutrition résulte d'une part, de la qualité et
de la quantité de l'alimentation reçue par l'enfant dans le
passé et, d'autre part, des maladies qu'il a pu contracter au cours de
sa vie. Ces définitions semblent s'adapter à la situation de
crise, de paupérisation et d'insécurité alimentaire
permanentes dans lesquelles vivent la majorité des pays en
développement
CHAPITRE III: METHODOLOGIE
Après la présentation de la problématique
générale, du cadre théorique et le développement
des concepts clés sur les représentations sociales et les
itinérairesthérapeutiques de la malnutrition, ce chapitre sera
consacré aux méthodes et techniques d'investigations. De
façon concrète, il s'agit de présenter le plan de travail
qui servira de canevas aux opérations liées à notre
recherche notamment la présentation du milieu physique de
l'étude, la justification et enfin l'approche méthodologique
adoptée.
3.1- Présentation du district de santé
de Guéré
Le district de santé de Guéré couvre deux
arrondissements à savoir. L'arrondissement de Guéré et
l'arrondissement de Gobo dans le département du Mayo Danay à
l'Extrême-Nord du Cameroun. Le climat est de type soudanien avec 5
à 6 mois de pluies, allant de mai à octobre. La
pluviométrie varie entre 700 et 900mm cube (source :
délégation départementale de l'agriculture et du
développement rural du Mayo Danay).Les localités de
Guéré et de Gobo sont situées à 55 et 58 km de
Yagouarespectivement. La route qui y mène est dite Route Rurale en Terre
(DSRE, sectorielles des infrastructures 2010). Elle attend à être
classée en route départementale en terre avant d'émerger
en route régionale, puis en nationale butinée. En Clair le
tronçon Guére-Gobo-Yagoua, n'est pas encore reconnu et ne
bénéficie pas de ce fait de l'entretien du Ministère des
travaux publics. Comme autre moyen de communication, la localité de Gobo
est arrosée par le réseau téléphonique mobile
Orange et MTN.
Ø Situation économique : pouvoir
d'achat et activités économiques
Le district de santé de Guéré est une
zone essentiellement agricole et pastorale. Les cultures agricoles suivantes et
classées par ordre d'importance sont les principales sources de revenus
de ces populations. On citera donc le sorgho (mil), le coton, l'arachide, le
maïs, le niébé (source : plan de développement
communal de Gobo). La même source nous indique l'élevage des
bovins (important parc), des ovins, caprins, volaille et porcins constitue la
deuxième source de revenu économique.
Ø L'organisation sociale et activités
culturelles
Le district de santé de Guéré est
subdivisé par quatre cantons :
Le canton Bougoudoum
Le canton Moussey
Le canton de Bangana
Le Canton Ardaf
A la fin de chaque saison des pluies, les peuples du district
se retrouvent autour de leurs Lamidos pour manifester leur joie à la
suite de la bonne récolte enregistrée et de la protection divine
reçue. Ces festivals appelés Kodomma et le Tokna Massana
traversent les frontières du Cameroun car .La chasse est une
activité qui perd son essor à cause de la rareté du gibier
et aussi du fait de la déforestation. La coupe du bois pour le chauffage
est accrue malgré les arrêtés préfectoraux prohibant
cette activité.
Ø Situation
épidémiologique
Les dix principales causes de
consultations
Le paludisme est la principale cause de morbidité et de
consultation ; suivi des IRA, diarrhées, malnutrition, helminthiases,
VIH/SIDA, dermatoses, fièvre typhoïde, anémie et
intoxications diverses.
Les maladies à potentiel
épidémiques( MAPE )les plus fréquemment
notifiées sont :
· Le paludisme,
· Le choléra,
· La Méningite cérébral
Spinale,
· La fièvre jaune,
· La dysenterie bacillaire,
· La rougeole,
· Les Paralysie Flasque Aiguë,
· Le Tétanos Maternel et Néonatal.
Les 10 premières causes de mortalité
intra hospitalière
Le paludisme reste la première cause de
mortalité intra hospitalière suivi de :
· Les IRA,
· Les diarrhées,
· L'anémie,
· Le VIH/SIDA,
· Les cardiopathies,
· Le diabète,
· Les intoxications,
· Les morsures de serpents.
Indicateurs sur les facteurs de risque
(disponibilité en eau saine, alcoolisme,
Tabagisme, drogue, violences diverses,
obésité)
Les pratiques de scarification, d'ablation de la luette et
les tatouages constituent des risques non négligeables d'infection.
Accidents et traumatismes
Par rapport au reste du pays, les accidents de la voie
publique sont peu fréquents dans le district de santé de
Guéré
La couverture vaccinale
Dans le cadre de sa politique sanitaire dont l'une des
priorités est d'éliminer progressivement les maladies
évitables par vaccination, le Cameroun à travers le
Ministère de la Santé Publique s'est fixé pour l'objectif
et ceci en phase avec sa sectorielle de :
ü Atteindre une couverture vaccinale nationale d'au moins
77% par antigène y compris les nouveaux vaccins chez les enfants de 0-11
mois et la supplémentation de la Vitamine A chez tous les groupes
cibles ;
ü Vacciner au moins 95% des enfants âgés de
9 à 59 moins révolus contre la rougeole ;
ü Construire des incinérateurs dans les districts
de santé (source : plan d'action du Programme Elargie de
Vaccination, 2009) Pour ne citer que ces points que nous avons trouvés
importants pour notre zone d'étude.
La mortalité maternelle et
infantile
Le paludisme reste la cause principale des décès
chez les enfants de 0-5 ans. Les actions de lutte contre le paludisme telles
que décrites par le Ministère de la Santé Publique
à savoir la distribution gratuite des moustiquaires
imprégnées ou leur vente à des prix
préférentiels reste encore à devenir une
réalité dans cette partie du pays.
Les mêmes sources indiquent la survenue
périodique des maladies courantes chez les enfants de 0-59 mois et les
femmes. Par exemples de décembre à février de chaque
année, beaucoup d'enfants meurent des maladies respiratoires. Elles sont
dues au froid sec et intense de juillet à septembre, on enregistre
beaucoup de cas de maladies diarrhéiques du fait de stagnation des eaux
des pluies. C'est d'ailleurs l'occasion idoine de dire que le choléra
survient tout le temps au mois de juin et juillet à l'aube des saisons
des pluies. Par exemple cette année, Gobo a enregistrée à
elle seule 132 cas de choléra et 18 décès, tout âge
confondu. (Source : le jour, juin 2010).
Ø Structures
sanitaires de district
Le district de santé de Guéré couvre deux
arrondissements et un seul médecin résidant à Yagoua
à la charge de cette localité. On y compte deux Centres
Médicaux Arrondissement, de six Centres de Santé
Intégrés et de deux Centres de Santé Privés
Catholiques. La somme de ces formations sanitaires fait ressortir un effectif
de 4 IDE, 5laborantins, 8 accoucheurs, 12 Aides-soignants et de 24 agents
communaux formés sur le tas. Tous ces centres de santé en dehors
de ceux de la mission catholique ne disposent pas de moyen d locomotion. Les
responsables se déplacent en utilisant les moyens de bord (vélos,
motocyclettes, véhicule publics).
L'Etat a jusqu'à la construire trois bâtiments
dans trois des six centres de santé intégrés. Ces
bâtiments ont les mêmes dimensions et comportent 06
pièces :
ü 01 salle d'attente
ü 01 salle de consultation
ü 01 salle de laboratoire
ü 01 bureau du chef de centre de santé
ü 02 salles d'observation
La réalisation de ces ouvrages ont fait l'objet d'un
appel d'offre de la part de la Commission de Passation des Marchés
Publics du Ministère de la Santé Publique logé à
Yaoundé.
Ø La confidentialité
Si l'intimité des malades est acquise dans les trois
formations sanitaires nouvellement bâties, la réalité reste
à être prouvée dans les salles d'observations ou les
hangars de fortune plantés par le Comité de Gestion où les
malades se débrouillent comme ils le peuvent pour trouver un espace pour
étaler à même le sol leurs nattes. Dans chacune des six
centres de santé deux hangars (dont un pour les femmes et les enfants et
l'autre pour les hommes) placés dans deux coins distincts sont
construits sous forme rectangulaire.
Ø Disponibilité de l'offre des soins
Si les bâtiments sont flambants neufs dans trois centres
de santé intégrés, il reste encore beaucoup à faire
pour viabiliser les formations sanitaires du district de santé de
Guéré car nous pouvons y noter avec stupéfaction la
qualité approximative des soins, le manque des médicaments
génériques des premières nécessité et afin
le déséquilibre entre les recettes et les dépenses.Du fait
du manque du personnel et de la rareté des médicaments, les
malades ne tarissent pas de raisons pour signifier leur insatisfaction La
localité étant bien enclavée, les livraisons des
médicaments s'arrêtent avec le début de la saison des
pluies ; le reste des temps, les responsables débattent comme ils
le peuvent pour avoir sous la main les médicaments. Par moment, les
médicaments de la rue viennent au secours
Ø La participation communautaire
Les six centres de santé ont constitués des
bureaux de gestions et des comités de santé. Chacune des
organisations est bien structurée si l'on se réfère aux
procès-verbaux constatant l'élection des membres du bureau du
COGE (Comité de Gestion) et du COSA (Comité de Santé). Ces
membres exercent des tâches bénévoles et sont activement
impliqués dans la sensibilisation de la population à travers la
radio communautaire, dans les mosquées et les églises. Les hommes
sont beaucoup plus dynamiques que les femmes qui préfèrent se
cacher dans le Sarés (appellation peuhle des maisons traditionnelles).
Les réunions se tiennent trimestriellement et sont convoquées en
cas de nécessité par les présidents des COGE ou COSA. Les
rapports de ces réunions sont consignés dans des registres bien
tenus par les secrétaires deux comités.
3.2- TYPE D'ENQUETE
Il s'agit d'une étude ethno
méthodologique s'appuyant sur le concept de la culture de la
représentation sociale et les itinéraires thérapeutiques
(Nkoum, 2010). Elle essaie d'étudier les différents construits
sociaux qui entourent la malnutrition au sein de notre communauté de
référence en vue de mieux la comprendre et mieux l'expliquer dans
un raisonnement inductif. Cette enquête visera à recueillir des
informations utiles en interrogeant un certain nombre de personnes ressources
parmi les populations du district de santé de Guéré
à l'Extrême nord Cameroun
Ø METHODE
D'ECHANTILLONNAGE
La méthode utilisée est une technique
d'échantillonnage non probabiliste. Le choix des unités composant
notre échantillon ne sont pas du fait du hasard. Plutôt, cette
méthode nous permettra de connaitre davantage le sens et la
finalité des perceptions sociales de la malnutrition dans ses
profondeurs auprès des populations des trois départements qui
constituent le district de santé de Guéré .
Ø TAILLE DE
L'ECHANTILLON
Le nombre total des personnes ressources auprès
desquelles nous avons collecté nos données est de 38 reparti en
focus discussion, en entretiens approfondis
· Un focus group discussion de 08 personnes
constituées des femmes
· Un focus group discussion de 08 personnes
constitué des membres du COSA
· Vingt (20) entretiens approfondis avec les
parentsd'enfants malnutris
Ø POPULATION
CIBLE
Notre étude étant centrée autour des
représentations sociales et les itinéraires thérapeutiques
de la malnutrition, nous avons ciblé :
· Les mères d'enfants de moins de cinq ans ou
celles qui s'occupent de l'enfant parce que ce sont elles qui nourrissent au
quotidien les enfants, constatent au premier chef signes cliniques de la
malnutrition et assurent le suivi du traitement de l'enfant.
· Les membres du comité de santé du fait de
leur rôle influant comme structure de dialogue entre la communauté
et les formations sanitaires locales
· Le personnel de santé du fait de leur
professionnalisme et leurs expériences dans la prise en charge des cas
de malnutrition
· Les tradi praticiens qui disent détenir le
secret de la prévention et du traitement de cas de malnutrition
Ø CRITERE
D'INCLUSION
- Etre mère d'enfant âgé de moins de cinq
ans
- Etre membre du COSA d'une aire de santé du district
de santé de Guéré
- Etre personnel de santé
- Etre tradi praticien et habitant dans le district de
santé de Guéré
Ø CRITERE
D'EXCLUSION
- Refus ou impossibilité de participer à
l'enquête
- Toute personne ne résidant pas dans district de
santé de Guéré.
3.1 : METHODES ET OUTILS DE COLLECTE
Ø Méthode de
collecte de données
En plus des entretiens approfondis avec notre cible ci-dessus
citée, des observations directes ont été utilisées
pour collecter les données sur le terrain.
Pour ce qui est de l'observation directe, notre objectif
était celui de parvenir à la compréhension profonde des
représentations sociales, des attitudes, les motivations et pratiques
des individus. Aussi, était -il important pour nous de confronter le
discours avec les pratiques réelles afin d'identifier
d'éventuelles contradictions entre ce qui est dit et ce qui se fait
concrètement.
Ø Outils de
collecte de données
- Entretien: guide d'entretien
- Observation: grille d'observation
- Focus group discussion: guide d'entretien
- Dictaphone pour l'enregistrement des entretiens
Les sujets abordés au cours de nos focus group
discussion et nos entretiens concernent les représentations sociales et
les itinérairesthérapeutiques de la malnutrition. Des questions
ouvertes portant sur les thèmes que nous venons de mentionner sont
suivies des questions plus approfondies posées à chaque personne
ressource. L'exploration de chaque thème a tenu compte du guide
thématique et dépendra des réponses des personnes
enquêtées.
3.2 : METHODES ET OUTILS D'ANALYSE
La méthode retenue a été celle de
l'analyse des contenus qui s'est faite suivant un plan préalablement
élaboré. Les données enregistrées à l'aide
du dictaphone ont été transcrites et traitées en utilisant
Microsoft Word. Au total, 32 entretiens ont été
exploités.
3.3 : ORGANISATION DE LA COLLECTE DE DONNEES
L'étude s'est déroulée du 10 septembre au
13 décembre 2012 dans les trois départements qui font le district
de santé de Guéré.
Ø COMPOSITION DE
L'EQUIPE DE RECHERCHE
L'équipe était divisée en deux
groupes : un groupe dans l'Arrondissement de Gobo et un autre dans
l'Arrondissement de Guéré. Elle était composée d'un
coordinateur, d'un superviseur et de deux enquêteurs.Pour chaque
enquête nous n'avions pas eu besoin d'un interprète puisque toutes
les personnes impliquées dans la collecte parlaient la langue locale.
3.4 : LIMITE DE L'ETUDE
Notre étude a eu pour limite l'impossibilité de
disposer des données chiffrées pouvant générer des
variables logistiques croisées. Pourtant nous avions espérer voir
les relations qui lient la malnutrition à ses causes endogènes
d'une part et avec les mesures préventives endogènes d'autre
part.
CHAPITRE IV: PRESENTATION ET ANALYSE
DES RESULTATS
Les informations sur les représentations sociales et
les itinéraires thérapeutiques de la malnutrition chez les
enfants de moins de cinq ans ont été obtenues à travers
des entretiens semi directifs des parents de enfants de moins de cinq ans, les
membres des COSA, les tradi praticiens et le personnel des centres de
santé du district de santé de Guéré. Apres chaque
entretien, nous avons restitué à nos informateurs ce que nous
avons noté pour nous assurer du reportage fidèle de leurs
points de vue. A un moment donné, les informations devenaient
redondantes et nous avons dû nous limiter à l'essentiel. Ils ont
été interviewés sur :
· les causes populaires de la malnutrition,
· les savoirs traditionnels thérapeutiques et les
différentes solutions de guérison auxquelles les enfants sont
exposés,
· les interdits alimentaires
· les techniques autochtones de prévention de la
malnutrition chez les enfants.
C'est d'ailleurs ce qui constituera les grandes articulations
de la présentation de nos résultats.
Les pratiques alimentaires des enfants de moins de cinq ans
dans le district de santé de Guéré ne sont pas
détachables de l'environnement socio géographique auquel ces
enfants appartiennent. Pour mieux comprendre les raisons qui expliquent les
construits sociaux et les voies de recours entreprises par les parents, il va
devoir tenir compte du climat, des activités économiques et de la
situation spatiale de ces populations du district de santé de
Guéré qui restent similaires quelques soit le groupe ethnique
rencontré.
Dans le cadre de cette étude, tous les trois
départements qui font le district de santé de Guéré
ont été visités. Les localités les plus marginales
soit du fait de leur enclavement profond, soit de leur éloignement ont
été mises à contribution. Ainsi se reconnaitront dans
cette étude, les Massa, les Moussey, les Arabes, les Kotoko, les
Toupouri, les Peuhls, les Moundang,les Mousgoum et les Guiziga.
4.1 : Les représentations de la santé et
de la maladie
D'une culture à une autre, d'une société
à une autre et d'une localité à un autre dans le district
de santé de Guéré, la santé et la maladie ont des
significations différentes. Les comportements et les actions des
individus face à ces deux faits sociaux sont fonction de
société ou de culture. En effet, les représentations
sociales mettent l'accent sur la culture des individus pour comprendre les
comportements face aux maladies .Pour Herzlich (1998), la santé et la
maladie sont influencées par le système socio culturel. Ainsi,
le comportement des individus vis-à-vis la santé et la maladie
sont le reflet de leur culture dans la mesure où chaque
société est dotée d'un ensemble de savoirs qui lui permet
de parer à tous les problèmes de santé.
Ø La
santé
La santé s'identifie à la norme.L'OMS la définit comme « un état complet
de bien-être physique, mental et social et ne consiste pas seulement en
une absence de maladie ou d'infirmité.»
Quant à l'essentiel des points de vue de nos
informateurs, l'idée de santé s'actualise dans la relation du
sujet à son environnement. Elle est d'avantage ressentie comme un mode
de vie qu'un état physique particulier :"La santé, c'est la
vie. C'est mieux que l'argent. On est bien ; on est heureux. On mange bien, on
dort bien."Tradipraticiens du FGD àGobo.
Le discours s'articule autours des thèmes suivants :
- bonheur,
- vie aisée,
- absence de problèmes,
- repos,
- tranquillité.
Dans les faits, la santé est décrite comme un
idéal de vie. Il s'agit non pas "d'être en bonne santé"
mais plutôt "d'avoir la santé", de bien vivre,
libéré des contraintes morales et pratiques.
Pour le FGD à Gobo, que nous avons rencontré
« Un homme qui a lasanté,c'est celui là qui passe
la journée au champ, il n'est pas toujours dans la case mais tient
compagnie à ses amis. C'est un homme
normal ».A l'image de "bien vivre" correspond
toutefois une pratique : "se sentir bien". Cette réalité recouvre
des manifestations physiques internes (à l'instar du sommeil,
l'appétit ou la forme physique) corrélatives à un ensemble
de comportements (tel le fait de pouvoir de pouvoir marcher, de jouer ou de
rire). Le domaine de la santé étend son champ depuis la vie
biologique de l'individu jusqu'à sa dimension psycho-sociale.
Ici, la pression normative de la culture est convoquée
pour faire établir l'écart entre ce qui est normal et ce qui ne
l'est pas. On peut aussi relever que le discours médical joue un
rôle décisif dans l'établissement des normes qui qualifient
la santé car il énonce avec de plus en plus de précisions
les signes distinctifs de l'homme normal. Toutes les techniques modernes
d'investigation biomédicales montrent que l'on peut s'estimer en bonne
santé tout en étant objectivement affecté par la maladie.
C'est ce que Lerich a énoncé par « la santé
c'est la vie, le silence des organes », pour dire l'inconscience que le
sujet a de son corps tant que la maladie est asymptomatique. C'est ici que
s'inaugure la séparation entre la normalité du point de vue du
sujet (qui n'éprouve pas de souffrance) et la normalité du pont
de vue médical car le silence des organes n'équivaut
forcement pas à l'absence de maladies.
Ø La
maladie
Tout comme pour définir la santé,
l'anthropologie médicale s'appuie sur trois mots anglais pour designer
la maladie en ces termes :
- Disease ou la pathologie identifiée par le
clinicien
- Illness ou l'expérience subjective du
patient
- Sickness ou phénomène social
produisant le rôle du malade et les attentes de la
société.
La maladie nécessite toujours une quête de sens
qui va au delà d'une simple lecture biomédicale, productrice de
catégorie diagnostique. Si l'évolution des connaissances et des
techniques biomédicales rend les diagnostics et le traitement de plus en
plus sûrs, on ne peut pas occulter la question de dimension socio
culturelle de la maladie.
Ainsi, à la question "qu'est-ce que la maladie", les
mères répondent en énumérant divers signes
représentatifs, qui renvoient généralement au paludisme.
Pour elles, « la maladie c'est avant tout le
palu ».Généralement, les critères
descriptifs de la maladie oscillent entre deux pôles : l'un organique,
l'autre qui a trait à la personne, son psychisme, son comportement. La
température, la douleur, les symptômes externes constituent la
réalité organique de la maladie. La fièvre, surtout chez
l'enfant, représente, pour les mères, une véritable source
d'angoisse. Même si elles ont appris à la soulager, notamment par
l'utilisation des divers recours thérapeutiques, elle n'en demeure pas
moins redoutable :
"Ce qui me fait peur, c'est lorsque la maladie se
transforme en en quelque chose qui fait trop chauffer le corps de l'enfant
à tel point ou il convulse. On nous a toujours dit que c'est la rate qui
est sortie du ventre et il n y a que le guérisseur du village pour la
faire rentrer.Sinon elle monte vite chez l'enfant, elle donne la
mort".FGD à Gobo
La douleur peut accompagner la maladie mais elle n'est pas un
élément constitutif de celle-ci. L'enfant l'exprime par les
pleurs, détonateurs qui éveillent l'attention de la mère
:
"Lorsque l'enfant va bien, il rit, il joue. S'il se met
à pleurer, c'est qu'il souffre de quelque chose. Il pleure, il ne dort
pas, il peut avoir la fièvre, la diarrhée, des douleurs au
ventre. On s'en rend compte surtout sur son visage"FGD
à Gobo
En fait c'est sur le visage que la maladie se donne à
voir. Le teint, les yeux apparaissent comme des indicateurs
privilégiés auxquels les mères attachent une importance
particulière :
"Le malade a la peau blanche et sèche, il ne peut
pas marcher tout le temps, son teint change. Les petits, on reconnaît
très vite s'ils sont malades ; ils sont passifs."FGD à
GoboL'état de fatigue et le manque d'appétit sont des
critères immédiats dans le repérage de la maladie.
L'individu n'a plus le même rythme de vie ; son activité diminue
de façon visible par rapport à l'ordinaire.
La maladie ne se réduit pas à sa
réalité organique. Elle se révèle aussi dans son
retentissement sur la personne et sur sa vie. La maladie affecte l'individu
dans son corps mais aussi dans son intégrité psychique et sa
conduite :
"Quelqu'un qui est malade maigrit. Il ne mange pas bien.
Il est mal à l'aise. Il ne peut pas faire ce qu'il veut. On voit qu'il
n'est pas normal ; ses habitudes changent."FGD à GoboLes
modifications de comportement, de l'humeur ou la réduction de
l'activité caractérisent le malade :
"On voit que la personne est malade car ses habitudes
changent. Il ne fait pas ce qu'il faisait avant. Un de mes petits enfants
faisait du sport et il a arrêté. Je comprends qu'il est malade
mais je ne sais pas de quoi. Ses habitudes ont changé."FGD à
Gobo
Les signes extérieurs de la maladie et les changements
d'attitude qu'elle engendre sont autant d'indices qui attirent l'attention sur
un dysfonctionnement. Hélas, ils ne renseignent pas toujours sur la
nature du trouble, ni sur sa gravité. On peut soupçonner qu'une
personne est malade et ignorer de quoi elle souffre. Ainsi, la maladie
apparaît comme une réalité opaque et ambigüe qui ne se
donne pas à comprendre d'emblée. Si la santé relève
d'un constat, la maladie demande à être interprétée.
On la reconnaît à de multitude de signes (organiques ou
comportementaux) qui nécessitent un travail d'analyse au demeurant sans
grande signification pour le malade lui-même.
Pourtant, on constate que certains sujets entretiennent un
rapport actif à cette incompréhension. Ils perçoivent
qu'il existe des maladies à l'état latent qui exigent de prendre
à priori des précautions. On peut supposer que c'est par une
vulgarisation de la "médecine savante" qu'une nouvelle dimension de la
maladie est apparue. L'idée d'une médecine préventive
largement diffusée par l'Institution médicale, trouve sa
justification auprès du malade dans cette angoisse de "ne pas savoir ce
qu'il a" :
"En apparence, on peut être en bonne santé
mais à l'intérieur on ne sait pas trop. Par exemple, mon fils
paraissait en bonne santé mais à l'intérieur il
était malade. Pourtant, on avait pris toutes les précautions ; il
était vacciné."FGD à Gobo
4.2 : Les représentations sociales de la
malnutrition
Les représentations de la malnutrition
présentent plusieurs facettes qui s'identifient en plusieurs causes et
en un éventail de méthodes préventives endogènes
influencées par les chemins thérapeutiques tortueux sur
lesquelles se rencontrent personnels de santé et parents des enfants
dans une crise de confiance.
4.2.1 Les causes populaires de la
malnutrition
De nombreux clichés et préjugés
alimentent des schèmes psychiques des personnes vivant dans la
vallée du Logone. Ces schèmes sont transmis de bouche à
oreille par la tradition et véhiculent un savoir non rationnel
Ø La
traversée de l'enfant par son père
Dans le construit populaire de la plupart des femmes
interrogées, le fait qu'une femme conçoive alors même
qu'elle a un enfant qui allaite encore est souvent une représentation
sociale. On dit que le père a traversé l'enfant. En effet, dans
les habitudes culturelles du Cameroun Septentrional, l'enfant dort sur le
même lit que ses parents et lorsque le père de l'enfant doit
partir d'un bout du lit à un autre en traversant l'enfant, il y a des
risques que cet enfant devienne dénutri. En plus, lorsque les femmes
enceintes ont des régimes alimentaires inadéquats, entreprennent
des travaux trop durs ou sont fréquemment malades, elles donnent
naissance à des bébés plus petits affectés par
divers problèmes de santé. Les enfants nés de mères
malnutries sont plus susceptibles de mourir lorsqu'ils sont encore des
nourrissons. Si ces enfants survivent, dès l'âge de deux ans, ils
risquent d'avoir des dommages permanents. Pour cette raison, les femmes
enceintes et les femmes qui allaitent ainsi que les enfants de moins de deux
ans doivent constituer des groupes cibles prioritaires des interventions
nutritionnelles.
«C'est mon mari qui a rendu mon enfant malade, il l'a
traversé .voilà je suis maintenant grosse, il a
gâté le lait, l'enfant ne marche pas .Il souffre du Camlina et non
de la malnutrition comme vous le pensez. Mon champ va être envahi par les
mauvaises herbes faites, je dois me rendre en brousse. Vous les docteurs, vous
êtes les mêmes, vous nous accusez partout.» se plaint une
jeune mère Massa de Nouldayna âgée de 20 ans environ.
Nous comprenons pourquoi dans cette partie du pays la
polygamie est fortement conseillée pour éviter de traverser les
enfants qui n'ont pas encore grandis.
Ø Le non respect
des règles sociales
L'ancestrisme dans le district de santé de
Guéré est surtout meublé par de nombreux interdits sociaux
qui constituent la norme sociale. Il fallait faire ceci, ne pas faire cela et
la moindre transgression était en soi synonyme de représailles.
Chez les Massa par exemple, une femme à terme devait subir le bain
à l'eau chaude avant son accouchement. Une grand-mère disait
à cet effet :
«A notre temps, quand une femme est à terme,
elle va chez sa maman pour accoucher .on lui verse de l'eau chaude pour que son
enfant soit fort et pour que ses pieds ne se cassent pas .même si son
père le traverse, il n y a pas de problème» Une
grand-mère Massa d'environs 60 ans de Dom
Un autre exemple est l'interdiction chez les Moundang aux
femmes et aux enfants non initiés de jeter le regard sur la mascotte de
l'initiation comme l'illustre cette assertion :
«Chez nous les Moundang, les femmes et les petits
enfants non initiés ne doivent voir le Mazoumouri. Sinon c'est le
malheur qui va les suivre. La plupart des enfants que vous voyez à
l'hôpital des soeurs pour prendre la bouillie au soja sont des victimes.
Leurs parents sont têtus.» FGD àGobo
En outre, tout mariage devait recevoir la
bénédiction des deux belles familles. Ces
bénédictions selon le même groupe de discussion. Dans le
cas où l'une des belles familles n'était pas d'accord avec le
mariage, les conséquences étaient immédiates. Pour dire
vrai,
«Les jeunes d'aujourd'hui se marient sans même
demander les vieux du village. Ils ne se renseignent pas sur le passé
des parents de la femme qu'ils épousent. Vous voyez que ce que vous
appelez malnutrition est maintenant visible chez beaucoup d'enfant ici à
Guéré .c'est juste parce que la femme est venue avec la malchance
que ses parents ont jeté sur elle. C'est juste ce mauvais sort qui se
manifeste chez l'enfant. Ce n'est pas une maladie qu'on soigne à
l'hôpital ». Pour le groupe, « la
diarrhée c'est bien, ça lave le ventre de l'enfant.Ça veut
dire que le traitement là est bien. »
Une autre illustration qui explicite le non respect des
règles sociales intègre les éléments de la nature.
C'est par exemple le cas chez les Moussey de l'interdiction de regarder la lune
par les femmes enceintes :
« Lorsque la lune n'est pas encore partie alors
que nous sommes à l'aube, une femme enceinte ne doit pas regarder cette
lune. D'autres femmes l'ont fait et voici que leurs enfants sont toujours assis
et paresseux. Ils ont les cheveux comme les bororos. Leurs yeux sont gros comme
les yeux des hiboux. Ce sont des enfants sorciers »
déclare Goyna homme de 30 ans environs habitant le village Dom pya non
lin de Gobo
Ø Le lait amer et
insuffisant
Les mères associent fréquemment « les
pleurs du bébé » avec le fait que le lait n'a pas
été suffisant ou qu'il est amer d'où la décision
de compléter le lait maternel avec d'autres éléments
liquides ou solides ou encore de donner de l'eau au bébé parce
qu'elles estiment qu'il a soif. Ces réactions indiquent qu'elles
n'apprennent pas la manière dont la consommation du lait maternel est
régulée et que l'enfant n'a pas besoin d'eau
supplémentaire. Les besoins nutritionnels du nourrisson, à
diverses étapes de sa croissance, sont susceptibles d'être
momentanément supérieurs à sa consommation de lait
maternel. Mais ce déficit temporaire se résout de lui-même
si les nourrissons sont allaités à la demande. Mais s'ils
n'allaitent pas fréquemment au sein (sans doute du fait qu'ils
consomment d'autres aliments) il y aura réduction de la consommation de
lait maternel. Plus les mères allaitent, plus la consommation de lait
est accrue, même si cela prend quelques jours avant que la mère
s'en aperçoive. Quant au gout amer du lait maternel, tout est à
revoir et un travail de persuasion de fond reste à faire pour que les
femmes acceptent que le gout du lait n'est pas amer. Pour des raisons
particulières, il arrive souvent que l'enfant refuse le lait ; cela
ne veut pas dire que le lait est amer.
« C'est mon lait qui le rend malade et maigre.
J'ai un lait amer et insuffisant. Cet enfant a déjà plus d'un an
mais il n'arrive pas à s'assoir comme les autres enfants nés la
même période que lui. Mon lait est amer. Je bois les
écorces que ma tante m'a données mais l'enfant refuse toujours.
Il fait la diarrhée chaque fois qu'il tète. Je lui donne
maintenant de l'eau chaude et je le force à boire de la bouillie du mil,
il faut l'immobiliser et boucher ses narines pour qu'il avale. Sinon il refuse
de manger. Ma maman m'a dit qu'elle aussi avait le mauvais lait. C'est dans la
famille (héréditaire)» se lamente une jeune mère
Mousgoum de Gobo
En effet, une fausse route due à une inhalation au
niveau des poumons peut être fatale pour l'enfant. La coordination
neuromusculaire entre les muscles de la gorge et de l'oesophage n'est pas
très bonne. Il est fréquent que les enfants inhalent de la
nourriture dans leurs poumons lors de la réhabilitation s'ils ont
été forcés à manger, particulièrement avec
une cuillère ou en pinçant le nez. Ou encore, ils sont tenus
couchés lors de la prise des repas en leur donnant des produits
thérapeutiques liquides.L'inhalation de produits thérapeutiques
(notamment sous forme liquide) est une cause fréquente de pneumonie chez
tous les patients malnutris. Ces derniers doivent être surveillés
de près notamment lors de la prise des repas, l'on doit s'assurer
à ce qu'ils soient tenus de façon correcte.
Ø La
malédiction
Un aspect de la vie ordinaire chez les peuples de la
vallée du Logone est la croyance qu'un acte posé par une tierce
personne entrainait une malédiction sur le reste de la famille et
surtout sur la progéniture. Ainsi, tout malheur était
interprété comme conséquence d'un acte volontaire commis
par un membre de la famille. Par exemple pour cet éleveur Arabe choa de
40 ans environ que nous avons rencontré à Ardfaf,
«Ce sont les autorités administratives qui
font que nos enfants tombent souvent malades. Pourtant ils mangent bien et
boivent le lait tous les matins. Ils nous demandent de compter nos boeufs, nos
chèvres et nos moutons. C'est une chose qui ne se fait pas. Cela attire
les malheurs tels que le vol, le deuil, la maladie, la mort des bêtes ou
juste leur égarement. Voilà mes boeufs au bord du marigot, si tu
veux va compter et tu viendras me dire quel type de malheur tu auras
eu».La norme ici est de ne pas compter le nombre de boeufs ou de tout
autre animal constituant le cheptel.
Un autre exemple beaucoup plus amusant est celui
d'éviter de montrer ses émotions lorsqu'un ainé assouvit
un besoin humain .Une jeune femme de 19 ans environ de Djelmé en se
confiant à nous remarquait que
«C'est la grand-mère de mon mari qui a rendu
mon enfant malade. Elle a attaché ses pieds parce que je me suis
moqué d'elle tout simplement. Elle avait pèté en public.
J'ai même demandé pardon mais elle m'a répondu que les gens
vont aussi se moquer de mon enfant. Attendez que je vous
l'amène.»
Que dire lorsque les représentations sociales
défient la science ? Les propos suivants le
démontrent :
« Voilà monsieur le docteur, vous voyez
sa face ? C'est le mauvais sang qui est coincé dans ses joues, ses
pieds et son ventre. En fait, cette vielle femme a versé sur notre
passage ses écorces et mon fils a traversé cela. Depuis ce jour,
il a commencé à gonfler partout. C'est le mauvais sang
simplement. Je l'ai amené chez le grand voyant et il a pu retirer
beaucoup de ce mauvais sang.»
Enfin, il y a lieu de dire que la foi est perçue comme
synonyme du bonheur. Ne pas vivre sa foi en conformité avec les
écritures sacrées expose le contrevenant à des
malédictions comme l'illustre ces propos:
«Kayaahhhh ne nous dérangez pas, c'est normal
que l'enfant de cette femme que vous venez de voir passer soit tout le temps
malade. C'est une voleuse et tout le monde le sait. Pour une musulmane comme
elle, c'est une honte pour nous les croyants. C'est la bouche des gens qui
rendent son enfant malade. D'ailleurs tous ses sept enfants sont comme
ça. Ils ne sont jamais gros. Si elle arrête de voler et si elle ne
soule pas, vous allez voir. Ses enfants ne vont plus tomber malade. On dit que
c'est la kwashiorkor mais je crois que c'est la malchance qui la suit. Une
musulmane qui fume, qui vole, qui se promène partout, c'est la honte.
Walahi, C'est Allah qui la punit .Elle ne suit pas nos conseils.»
S'alarme ED6, un commerçant Kotoko d'environ 50 ans et habitant le
quartier Sirata à Gobo
L'on peut constater que les peuples étudiés sont
essentiellement religieux et ont foi aux systèmes de croyances mis en
place.
Ø Les morsures de
serpents
Une femme enceinte ou allaitante avait tout
intérêt s'éviter une morsure de serpent. En effet, on pense
que la maman peut à tout moment contaminer son enfant. Comme le dit un
membre du focus group de Gobo,
« Il peut arriver qu'un enfant commence à
marcher et perd les mouvements de ses pieds si sa maman se fait mordre par le
serpent. C'est la période des récoltes et il y a beaucoup de
serpents. La morsure de serpent est contagieuse.
De telles affirmations sont totalement contraires à la
science mais sont acceptées même dans les milieux
scolarisés
Ø L'allaitement
maternel exclusif
L'allaitement maternel qui débute aussitôt
après l'accouchement, permet la production de lait par la mère,
la contraction de l'utérus, la réduction de saignement chez la
mère, protège le nouveau-né contre l'hypothermie, apporte
du colostrum ou le premier lait riche en substances qui immunisent le
nouveau-né contre des infections et en éléments nutritifs.
L'allaitement maternel apporte à la mère et au nourrisson des
stimulations psychosociales importantes. Pour réaliser avec
succès l'allaitement maternel, il est important d'éviter la
séparation de la mère et du nouveau-né (cela s'appelle
aussi « cohabitation de la mère et du nouveau-né ») et
de ne pas donner de supplément de lait en poudre ni de l'eau
sucrée. Donner au nouveau-né ou au nourrisson des liquides ou des
aliments complémentaires est susceptible de réduire sa
consommation en lait maternel et de provoquer des problèmes de
santé .L'allaitement maternel a aussi des effets
bénéfiques pour la mère. En effet l'allaitement maternel
fréquent et sans supplémentation pendant environ six mois,
contribue à protéger la mère d'une nouvelle grossesse en
arrêtant sa fertilité. Pratiqué de manière
adéquate, l'allaitement maternel permet aux femmes de contrôler
leur fertilité et constitue une méthode hautement efficace de
planification familiale.
L'allaitement au sein est une source sûre et
hygiénique d'alimentation, suffisante d'énergie,
d'éléments nutritifs et de liquides. Le lait maternel contient
des substances qui luttent contre les maladies et des vitamines qui permettent
de préserver l'immunité naturelle du corps. Les autres produits
pour l'alimentation des nourrissons augmentent de manière significative
les décès dus aux maladies diarrhéiques et aux maladies
respiratoires. En climat chaud, l'allaitement maternel exclusif fournit tout le
liquide dont a besoin le nourrisson pour se désaltérer et
éviter la déshydratation. L'allaitement maternel est bien
accueilli par les femmes que nous avons rencontrées mais sa
faisabilité, selon elles, n'est pas évidente. ED 2 une femme
Toupouri de 30 ans environ habitant dans la ville de Guéré. Elle
a son point de vue.
«Allaiter l'enfant jusqu'à 4 ou 6 mois c'est
bien mais, ce n'est pas faisable ici chez nous car il fait chaud. L'enfant doit
boire de l'eau comme tout le monde sinon il va mourir de soif. Peut être,
c'est faisable au Sud où il fait frais. Même le premier jour de
sa naissance il doit d'abord boire de l'eau car le lait de sa maman ne vient
pas vite. Et puis son ventre doit être
lavé.»
Les mères ont tendance à introduire trop
prématurément des éléments liquides ou solides,
parce qu'elles doivent se rendre au travail -- un environnement professionnel
formel ou lors des moissons et des semences. Mais des études
récentes montrent qu'après l'accouchement, les femmes qui
travaillent dans un environnement formel ne sont pas généralement
séparées de leurs nourrissons pour de longues périodes. En
cas d'absence, les mères doivent apprendre à exprimer
manuellement leur lait qui sera utilisé pendant ces périodes
n'excédent pas quelques heures; l'allaitement maternel pourra être
ainsi maintenu et continuera à assurer une protection vitale au
nourrisson au cours des premiers mois, les plus cruciaux, de son existence.
L'emploi de biberons est à proscrire pour nourrir les nourrissons parce
qu'ils peuvent introduire des bactéries dangereuses et interférer
avec la conduite adéquate de l'allaitement maternel.
4.2.2 Les recours
thérapeutiquesendogènes
Le recours aux soins dépend d'un ensemble des facteurs
qui peuvent être d'ordre social, économique, démographique
,politique ou culturel relevant aussi soit des caractéristiques
familiaux ou communautaires des parents des enfants . Pour (Goffman, 1983), la
typologie des recours aux soins relève de trois catégories de
facteurs explicatifs de l'utilisation des services de santé.
· Les facteurs de prédisposition à
l'utilisation des services de santé qui sont d'ordre socio culturels et
individuels. Comme nous l'avons signalé dans le chapitre
précédent, il s'agit notamment de l'âge, du sexe, le lien
de parenté, le revenu familial, le niveau d'instruction de la famille,
la religion etc....
· Les facteurs facilitateurs sont ceux qui peuvent
promouvoir ou inciter à l'utilisation des services de santé. Ils
comprennent le cout des soins, la prise en charge des dépenses de
santé, l'accessibilité géographique, l'efficacité
du traitement et le comportement des prestataires.
· Les facteurs de renforcement développent des
attitudes favorables aux recours aux soins. ces facteurs sont liés aux
croyances étiologiques ou mieux à la construction sociale et
culturelle de la maladie
Dans le cadre de notre enquête, les registres de
consultation des 08 centres de centres de santé du district de
santé de Guéré que nous avons exploités montrent un
taux de fréquentation relativement bas des enfants de moins de cinq ans
par rapport aux adultes.
A titre d'illustration, les figures ci-dessous le montrent
à suffisance. Ils confirment le fait que les enfants de moins de cinq
ans ne bénéficient pas de soins de santé
Figure N°7 : Taux de fréquentation par
tranche d'âge comme facteur de prédisposition
Source : district de santé de Guéré
2011
Figure N°8. : Taux de fréquentation par
tranche d'âge comme facteur de prédisposition
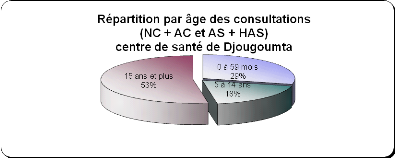
Source : district de santé de Guéré
2011
Figure N°9: Taux de fréquentation par tranche
d'âge comme facteur de prédisposition
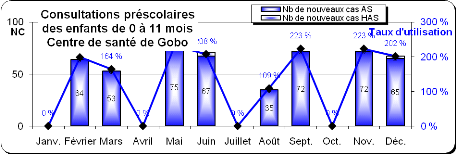
Source : district de santé de Guéré
2011
Dans la plupart des cas, les maladies et une alimentation
inadéquate sont les causes immédiates de la malnutrition.
D'autres causes plus fondamentales représentent des obstacles qui
existent au niveau des ménages et des familles.
· L'accès insuffisant à la
nourriture.Les familles ne peuvent pas produire ou acquérir assez
d'aliments contenant l'énergie et les nutriments dont elles ont besoin.
D'autres problèmes peuvent inclure l'accès à la terre et
aux intrants agricoles, aux circuits de commercialisation et de distribution
des produits alimentaires, l'insuffisance des revenus ainsi que d'autres
facteurs.
· Des pratiques inappropriées de soins de la
mère et de l'enfant.Les familles et les communautés ne consacrent
pas le temps et les ressources nécessaires à la prise en charge
de leur santé et de leur alimentation ainsi que de problèmes
émotionnels et cognitifs des femmes et des enfants. On peut citer au
nombre des pratiques inappropriés en matière de soins, la
mauvaise alimentation des enfants malades, la non-utilisation des structures de
santé pour les besoins des femmes enceintes et des adolescentes, une
mauvaise hygiène, une mauvaise pratique de l'allaitement maternel,
l'absence d'une alimentation complémentaire appropriée et des
régimes alimentaires inappropriés pour les femmes, y compris les
tabous alimentaires pendant et après la grossesse (le fait de manger des
oeufs pendant la grossesse de peur que l'enfant soit chauve) et la charge de
travail excessive des femmes.
· Un mauvais système d'approvisionnement en
eau/assainissement et des services de santé inadéquats.Les
services de santé sont de mauvaise qualité, chers, non existants
ou inadaptés. L'inadéquation des services de santé se
traduit par des indicateurs tels que faible taux de vaccination, manque de
soins prénatals, prise en charge des enfants malades et malnutris
inadéquate, ainsi que les mauvaises infrastructures d'approvisionnement
en eau et d'assainissement.
A Gobo où nous avons organisé un focus group
discussion, les participants nous ont confié ceci :
« On a peur d'amener un enfant qui n'a pas un
bon poids à l'hôpital des soeurs. Les infirmiers nous insultent et
nous traitent de négligents. C'est comme si c'est de notre faute si les
enfants n'ont pas un bon poids .et puis quand un enfant est toujours malade et
fait chaque fois la diarrhée, il ne mange pas et pleure beaucoup , les
gens nous regardent avec mépris et pensent que comme l'enfant est
malade, la mère doit aussi souffrir de la mauvaise maladie
là. » Ils font allusion au VIH/SIDA.
En effet, les maladies infantiles, tels que pneumonie,
diarrhées, rougeole, VIH/SIDA, paludisme et fièvres provoquent de
graves problèmes nutritionnels et ont une répercussion sur le
statut nutritionnel de l'enfant. Du fait d'un déficit pondéral
grave, d'une faible absorption de nourriture, d'un manque d'appétit et
d'une consommation insuffisante, les maladies diarrhéiques engendrent la
malnutrition ; et un enfant est susceptible d'avoir des maladies
diarrhéiques graves et fréquentes si on ne traite pas la
malnutrition. Les maladies diarrhéiques sont causées par des
mauvaises pratiques de l'alimentation du nourrisson, notamment un allaitement
maternel inapproprié et un sevrage rapide avec des aliments
contaminés.
La malnutrition et les maladies diarrhéiques sont si
étroitement associées que la diarrhée est parfois
appelée une « maladie nutritionnelle ».
Lorsqu'ils sont malades, les enfants perdent l'appétit
; ils cessent de manger ou réduisent leur ration alimentaire et ils
accusent alors de pertes en éléments nutritionnels. Ils peuvent
ressentir des signes de faiblesse ou éprouver du mal à respirer
ce qui les empêche de téter ; ils peuvent aussi éprouver de
difficulté à mâcher et à avaler leur nourriture. Ces
signes de maladies associés à des problèmes d'alimentation
inadéquate doivent être dépistés précocement
par les responsables d'enfants afin d'adopter des mesures actives tels que :
traiter la maladie et faire consommer assez d'éléments liquides
et de nourriture. Mais les pratiques nutritionnelles traditionnelles, le manque
de ressources et les conseils de dernière heure fournis par les agents
de santé font que très souvent les enfants malades ou malnutris
reçoivent des soins nutritionnels inappropriés plaçant ces
enfants en risque élevé de mort. Par exemple, dans beaucoup de
communautés, la croyance erronée veut que lorsque l'enfant a une
diarrhée, on ne le nourrisse pas sous prétexte qu'il va
guérir plus rapidement si on laisse «
reposer l'intestin ». Les enfants atteints du
VIH/SIDA, de la tuberculose, de pneumonie, de diarrhée persistante, de
paludisme et de rougeole souffrent fréquemment de malnutrition
sévère. L'association de la maladie et de la malnutrition expose
ces enfants à un risque élevé de décès
A Gobo, ED1 est une femme Moussey de 35 ans environ et habite
à quelques mètres du centre de santé mais
préfère garder son enfant malade à la maison.Elle
déclare :
«A présent mon enfant est malade. C'est le
mauvais esprit qui le dérange. Je commence d'abord par les
écorces et les racines que je suis allée loin dans la brousse.
C'est ça qu'il boit. On m'a aussi conseillé d'aller au
marché ramasser les graines d'arachides tombées à terre
pour lui donner. Il parait que cela aide à chasser les mauvais esprits.
J'attends aussi le retour de son père de son voyage. Nous irons au
Tchad puisque mêmes les comprimés qu'il a ramené du
marché sont finis et ça n'a pas changé. Si je
l'amène à l'hôpital, les infirmiers ne pourront pas le
soigner. »
La médecine moderne prend ainsi un coup parce qu'elle
est délaissée au profit de la médecine traditionnelle.
Ø Les interdits
alimentaires
Le tabou était une loi, une ordonnance ou une
publication du grand prêtre en vertu de laquelle tel ou tel objet
était sacré ou interdit (Igor de Garine, 1978). Tantôt il
s'agissait d'empêcher de toucher à tels arbres, à tels
fruits, à du poisson, etc., tantôt il avait pour objet d'initier-
si l'on peut dire - ou même de faire participer à la nature des
dieux ces mêmes objets et surtout certaines personnes, leur assurant
ainsi le respect et la vénération.
Lorsque Moerenhout, de retour de Polynésie, publia ces
lignes en 1835, il ne se doutait guère de la vogue à laquelle
était promis le terme qu'il définissait. En effet, lorsqu'il
s'agit d'aborder des aspects socioculturels et l'alimentation, c'est aux
interdits et aux tabous alimentaires qu'on s'intéresse et l'on
s'empresse de citer les populations brahmanistes des Indes qui jeûnent
plutôt que de consommer les vaches qui les encombrent, etc. cette
approche au travers des phénomènes négatifs ,
étudiés isolement et souvent de façon superficielle, a
contribué à populariser le caractère irrationnel des
sociétés préindustrielles et à passer sous silence
certains aspects essentiels des interdits et des tabous.
(Igor 1978) classe les interdits et les tabous
alimentaires en interdits permanents et temporaires. Les interdits
permanents se subdivisent selon l'ampleur du groupe qui s'y soumet tels
que:
· La pluralité de sociétés
(interdits sur viande de cochon et l'alcool chez les musulmans) ;
· La totalité d'une population (interdits sur le
bétail chez les populations d'éleveurs) ;
· Un groupe de parenté au sein d'une
société (interdits totémiques) ;
· Une catégorie socioprofessionnelle (interdits
des bouchers en Afrique et au Moyen-Orient) ;
· Une fraction de la société selon son sexe
(interdits des guerriers et des femmes) ;
· Une fraction de la société selon son
ordre de naissance (interdits des jumeaux, interdits du premier-né,
interdit qui frappe l'enfant né après plusieurs fausses
couches)
· Des groupes magico-religieux (collèges de
possédés et associations d'initiés) ;
· Des individus à l'issue d'une expérience
particulière (signe ou message en provenance de l'au-delà).
Certains de ces interdits individuels évoluent en interdits familiaux
et, sans doute, totémiques.
C'est ainsi, par exemple, chez les Moussey de l'arrondissement
de Gobo, que l'ancêtre fondateur d'un des lignages se trouva nez à
nez avec une antilope- cheval particulièrement peu craintive sur les
lieux où il fonda son premier village. Ses descendants ne peuvent depuis
consommer la viande de cet animal.
Les interdits temporaires quant à eux affectent des
individus aux périodes cruciales de leur cycle de vie et peuvent
être subdivisés en conséquence :
· Interdits de la future mère ;
· Interdits de la mère allaitante ;
· Interdits du nourrisson avant le sevrage ;
· Interdits accompagnant le sevrage ;
· Interdits de la petite enfance ;
· Interdits de l'adolescence et de la
puberté ;
· Interdits associés aux règles des
femmes ;
· Interdits associés aux maladies et
déséquilibre physiques et psychiques ;
· Interdits associés aux périodes de deuil
et au veuvage ;
· Interdits associés aux conflits sociaux ;
plaideurs, meurtriers ;
· Interdits associés à certains
procédés techniques (fermentation) ;
Exception faite des sociétés qui condamnent au
végétarianisme ou à l'extrême frugalité, les
interdits permanents ont rarement une incidence nutritionnelle - ils
intéressent un trop petit nombre d'aliment. Il n'en est pas de
même des interdits temporaires qui sont parfois remarquablement mal
ajustés aux exigences nutritionnelles de ceux qui en sont l'objet.
Plusieurs points nous paraissent fondamentaux dans
l'interprétation des interdits et des tabous alimentaires. Ils
constituent la face négative, parfois figée, de croyances
positives souvent plus difficile à mettre en évidence (en raison
même de leur dynamisme) et au travers desquelles se manifestent les
connaissances traditionnelles, ce que Margaret Mead eût appelé
« l'idéologie » en matière de nutrition, de
santé, d'organisation sociale. A la plupart des interdits correspondent
des régimes et des alimentations recommandés. Ils sont
organisés en systèmes cohérents qui reflètent les
valeurs sociales, morales, religieuses de la société
considérée. Ils doivent tout d'abord interprétés
par rapport à la culture dans laquelle on les observe et
expliqués avant d'être jugés nocifs ou positifs au point de
vue de la science occidentale. Dans cette perspective, on tiendra pour suspect
les explications trop générales mettant, par exemple, en avant
l'égoïsme des hommes vis -à-vis des femmes, des adultes
vis-à-vis des enfants, des catégories sociales supérieures
par rapport aux inférieures. Elles reflètent surtout la
subjectivité des observateurs.
Une bonne illustration de la relation entre interdits et
croyances diététiques positives est fournie par le traitement des
enfants malades de la rougeole en Afrique occidentale. Au
Sénégal, l'enfant malade est soumis à un interdit portant
sur les aliments riches en protéines et en graisses. Il ne reçoit
pas non plus la boule de mil quotidienne, mais une bouillie
légère de mil additionnée de la pulpe de fruit de baobab.
Ce régime est maintenu tant que l'enfant a de la fièvre. Il est
évident que, poursuivi sur une longue période, il contribue
à l'affaiblissement du malade et à sa vulnérabilité
aux complications pulmonaires, par exemple. En réalité, cette
pratique, irrationnelle à nos yeux, se justifie sur le plan
traditionnel :
Par le désir de ne pas affaiblir un organisme
fatigué en lui imposant un travail de digestion jugé
pénible - en effet, la boule de mil, accompagnée d'une sauce
épicée et d'aliments protéiques de fraicheur discutable,
apparaît indigeste ;
En fournissant à l'enfant un aliment consubstantiel qui
ressemble au lait maternel. Beaucoup d'interdits alimentaires accompagnent de
régime prescrits. C'est ainsi que si, au Sénégal, la
femme enceinte doit s'abstenir d'aliments épicés et de
condiments, elle est en revanche considérée comme ayant deux
personnes à nourrir. Elle voit son emploi de temps allégé
et son époux accepter de débourser un peu d'argent pour
satisfaire ses envies (qui risqueraient de se traduire par des taches sur le
corps de l'enfant à naître). On lui recommande aussi de consommer
du lait caillé, de l'huile de palme, de la viande et du beurre dans
l'aliment de base.
Certains messages de prévention en santé
infantile vont complètement à l'encontre des interdits
alimentaires, qui sont des protections populaires. Il existe en effet des
représentations spécifiques liées à la petite
enfance : en Afrique, une femme enceinte ne doit pas manger de viande rouge
pour éviter l'hémorragie à l'accouchement, elle doit aussi
éviter la banane pour ne pas « avoir d'enfant mou », certains
fruits acides donneraient un enfant coléreux...Les populations
n'adhèreront pas à un programme si de nombreuses pratiques de
prévention magico-religieuses ne peuvent pas être
appliquées car jugées non conformes aux normes sanitaires
modernes.
4.2.3 Les techniques
endogènesde prévention de la malnutrition
La malnutrition dans le district de santé de
Guéré n'est pas seulement perçue comme une carence dans
l'alimentation d'un enfant ; l'on pense qu'elle peut provenir des mauvais
esprits ou du mauvais fonctionnement de l'organisme humain. Ainsi
procède t-on par ablation ou au port des fétiches pouvant
prévenir la maladie en général et la malnutrition en
particulier
Ø L'ablation de la
luette
La luette est un appendice charnu qui pend au milieu du voile
du palais, à l'entrée de la gorge et qui contribue à
fermer la partie nasale du pharynx lors de la déglutition ou
l'articulation des paroles. De nombreux peuples dans le district de
santé de Guéré pensent que cet organe est souvent cause de
maladie chez les enfants. C'est pourquoi, l'on procède à son
ablation pour soulager l'enfant de cet appendice. Ainsi, Pour ED5 de 45 ans
environ et forgeron de profession,
«La luette est la première cause de maladie
des petits enfants. Il faut la couper dès que l'enfant a 3 mois sinon
c'est dangereux. Il va toujours vomir parce que cela dérange sa gorge.
Il ne peut pas avaler parce que ça bouche la gorge. C'est comme la
circoncision, si un garçon n'est pas circoncis, il n'est pas un
homme.»
Cette ablation est devenue ainsi une norme
générale obligeant chaque parent à exciser la luette de
tous ses enfants.
Ø Le port du
talisman
Dans le district de santé de Guéré, la
malnutrition est une maladie qui n'est pas dépouillée de son
caractère « diabolique » poussant les malades vers des
traitements inefficaces, générateurs d'aggravations
sévères, parfois irréversibles. Ce caractère
diabolique provient d'une interprétation traditionnelle : le gros ventre
de l'enfant serait en fait un sort jeté à l'aide
d'uneflèche empoisonnée. La grosseur de la tête de l'enfant
est alors le signe de l'installation du sort. Pour s'en défaire, il faut
se tourner vers le tradithérapeute. Cette interprétation de la
maladie est plus vivace dans les zones rurales les plus reculées
où les populations ont moins accès aux informations sanitaires.
Pour se soigner les malades vont se remettre à un système de
proximité, le recours est la conséquence d'une demande de
conseil au voisinage, à la famille ou aux amis. Si le symptôme est
perçu au départ comme « diabolique », ils se tournent
vers la médecine traditionnelle. Seulement d'échecs en
échecs, le temps passe et lorsqu'ils se rendent à
l'hôpital, et trouvent le bon service, il est souvent trop tard. Alors
à la mauvaise référence, s'ajoute la complexité des
multiples recours qui, n'assurant pas les meilleurs traitements pour un
épisode morbide, coûte cher à la personne. Pour ED7 jeune
femme peuhle de 17 ans et mère de deux enfants tous soufrant de
malnutrition,
«Le talisman est protecteur contre toutes les
maladies. Il y a beaucoup de méchants dans ce village et c'est pour cela
qu'il faut toujours attacher ces gris gris. Je ne peux pas vous expliquez
davantage le rôle de chaque talisman. Vous êtes un
étrange.je suis fatiguée car je sors de très loin, j'ai
déjà fait le tour de tous les hôpitaux si c'est ça
que vous voulez savoir. Tout mon argent est fini pour ces enfants. Voici six
différents marabouts qui sont venus faire des scarifications et planter
les choses dans la concession. Cet enfant a été
empoisonné. Son ventre gonfle, je ne comprends .... (Elle s'est
mise à pleurer) ».
Ø La
crête
Au quartier Sirataré à Yagoua, nous avons
observé que plusieurs enfants de moins de cinq avaient une coiffure de
crête et plusieurs talisman autour de la taille et au cou. D'autres
enfants avaient en plus de cela de petites ficelles garnies à chacune
des chevilles. ED8, 26 ans, une des mères d'enfant observé que
nous avons par la suite interrogé nous renseigne que
« La Crète est une tradition ancestrale. Un
enfant ne doit pas être complètement coiffé car on risque
exposer le milieu de sa tête. Elle est très fragile et c'est
là que passe les maladies. Nos mamans l'ont toujours fait et nous
continuerons à le faire. On rase complètement les cheveux d'un
garçon le jour de sa circoncision. »
En effet, les parents pensent que la crête constitue un
paravent contre les maladies et la fontanelle est l'une des principales portes
d'entrée des maladies. Sur le plan scientifique, il est difficile de
comprendre cette prise de position car le corps humain a des orifices plus
béants que ce petit cercle du milieu de la tête à travers
lesquels les maladies peuvent se retrouver dans l'organisme. La bouche, le nez,
les oreilles, l'anus et les organes génitaux sont des parfaites portes
d'entrée mais les croyances endogènes nous renvoient plutôt
à cette partie de la tête.
Ø Le rôle des
pièces d'argent et couteau dans la prévention de la
malnutrition
L'étude des itinéraires thérapeutiques
peut aussi être intéressante pour comprendre les comportements
préventifs. Il est difficile de mettre en place des actions de
prévention basées sur les premiers symptômes d'une maladie.
Dans nombre de pays, pour des raisons d'ordre économique et pratique, la
première réaction devant la manifestation des premiers signes de
la maladie est l'observation. Le malade se donne le temps d'observer
l'évolution de la pathologie, considérant que la santé, ou
du moins la consommation du bien de santé est une lourde charge en
termes d'argent mais aussi de temps consacré. Plus exactement, on ne
consulte pas, tant que les signes et symptômes de la maladie ne sont pas
aussi significatifs.
« Lorsque l'enfant dort, il faut toujours mettre
quelques chose sous son oreiller. Un petit couteau, une pièce de 5 ou 10
francs. Sinon il va faire des cauchemars et risque être
dérangé par les sorciers. Il ne va pas prendre du poids et sera
toujours frêle. Pour le moment, je n'ai pas de problème, il n'a
que quelques problèmes de toux et fait une diarrhée. C'est
normal, il grandit et c'est la saison de la toux.je sais comment traiter
ça à la maison.» Nous confie ED5 d'ethnie peuhle et
habitant la ville de Yagoua
Dans telles situations, il est important de sensibiliser les
mères d'enfants sur les risques de blessures auxquelles l'enfant est
exposé puisqu'il a des mouvements non contrôlés. Il peut
facilement se blesser si le couteau est directement en contact avec son corps.
Les objets tranchants doivent être emballés ou mis dans leurs
étuis.
De plus, on ne fréquente pas de structure de soins tant
qu'on est en bonne santé (même si le soin est gratuit, le temps
d'attente est un temps non consacré à la recherche d'argent). Des
entretiens approfondis avec des mères dans différentes zones
culturelles montrent qu'elles ont une perception du bien être des enfants
radicalement différentes de celle qui sous-tend les pratiques de suivi
de la croissance et du développement normal de l'enfant. Ainsi, dans de
nombreuses cultures, c'est l'absence de maladie combinée à
l'embonpoint (un enfant fort serait un enfant solide) qui atteste de la bonne
santé, de la croissance et du développement normal de l'enfant.
Pour les mères, l'acquisition de la marche et le passage à
l'alimentation sont les étapes fondamentales de la croissance et du
développement. L'importance de ces étapes et les comportements
qui y sont associés (interdits alimentaires, protections magico
religieuses) indiquent que les mères souhaitent la prise d'autonomie la
plus rapide possible de l'enfant. Ce sont ces deux étapes (marche,
alimentation adulte, et aussi peut être la parole) qui sont leurs indices
de bonne croissance et de bon développement. Pour (Jaffré
2012),une recherche en Afrique de l'Ouest montre que, si les formes
sévères de malnutrition (marasme et kwashiorkor) sont bien
perçues comme un problème, les différentes formes de
malnutrition, chronique, modérée ou légère sont en
revanche perçue comme un état normal de l'enfant ; quand un
problème est perçu (formes sévères) par les
parents, ceux-ci le pensent rarement en termes de maladie liée à
la nutrition. L'étiologie locale diffère significativement du
paradigme biomédical, les causes étant naturelles,
supranaturelles ou liées à des désordres sociaux. Aucune
relation n'est établie entre malnutrition et l'alimentation de l'enfant.
Ces perceptions influencent largement les itinéraires
thérapeutiques puisque pour certains cas, la malnutrition pourra
être interprétée comme une attaque supranaturelle, et ce
seront les marabouts qui seront les premiers concernés.
Ø Les
scarifications corporelles
Les scarifications ne sont pas des pratiques anodines, elles
véhiculent des nombreux messages qui varient d'un peuple à un
autre. Dans le Mayo-Danay, les scarifications sont des pratiques qui existent
chez les Massa, les mousgoum, les musey et les Toupouri.
Ø Les scarifications chez les enfants Massa et
Moussey
Les parties du corps qui subissent les incisions sont le
front, le dos, le ventre et le cou. Cette opération qui était
récurrente avant les années 1960 consistait à inciser
légèrement la peau et avait plusieurs fonctions qui sont à
la fois esthétique et protectrice variant en fonction du sexe et de
l'âge. Les scarifications sont des pratiques séculaires. Elles
sont réalisées sous deux formes de traits appelées Djira
et celles sous forme de pointillés appelés Toumma. Ces deux
formes sont constituées de plusieurs motifs : les motifs en zigzag,
en « X » et en guillemets. D'autres sont en traits
parallèles et en pointillés. Le choix de chacun de ces motifs
varie en fonction des parties du corps:
Dans la société Massa, les enfants subissaient
aussi les scarifications. Celles-ci jouent un rôle protecteur. Elles
étaient réalisées à l'avant bras sous forme de
traits parallèles et généralement au nombre de deux.
D'autres sont réalisées sur les joues pour soigner certaines
maladies des yeux. Elles permettent d'insérer les remèdes
(tisane, écorces, sève) pour faciliter la guérison. Les
jeunes enfants de sept à dix ans étaient scarifiés avant
l'initiation. Les garçons étaient privilégiés
pendant cette période (février à avril). Le scarificateur
était soit invité par les parents de l'intéressé ou
s'y rendait à son poste de travail. « Le temps de
l'opération ou de l'incision est bien déterminé. Pour
éviter les brulures et l'infection des plaies, les scarifications
s'effectuaient dans la matinée et dans la soirée. »
Chez les adolescents, en plus du rôle protecteur, les
scarifications jouaient un rôle esthétique. Chez les Massa
l'adolescence est la période pendant laquelle les jeunes Massa
pratiquent le Gourna. C'est le moment où le garçon et la fille
ont un ou une partenaire. Ce qui pousse l'adolescent à se scarifier pour
exprimer sa beauté.
Ø Les scarifications chez les
Toupouri
Les scarifications ne sont pas l'apanage du peuple Massa.
Elles se réalisaient s également chez les Toupouri. Pour
l'exécution de toute tâche, le scarificateur utilisait une lame
fabriquée par le forgeron. Cette lame est plate avec de petites dents en
tenaille qui sert à inciser certaines parties du corps. Les parties du
corps qui subissent les scarifications étaient la poitrine, le ventre,
la tête, avec des motifs qui partaient du ventre et remontaient vers la
poitrine pour s'achever au -dessus de celle-ci en forme de
« V » ou de « X » en son
milieu ».
Chez les Toupouri et les Massa, les enfants se font
scarifier pour se protéger contre le Fona qui est une sorte de
sorcellerie. Selon les déclarations de Hamana «Lorsqu'une
personne est atteinte par cette sorcellerie, le premier remède c'est
d'abord les scarifications aux bras et au front ». Ceci permet
d'éviter le mauvais esprit d'emporter la personne. Les motifs
utilisés ici sont des traits verticaux seulement.
Ø Les scarifications chez les
Mousgoum
Ce peuple est voisin aux Massa. On les retrouve dans le Nord
du département du Mayo-Danay dans les localités de Maga, Pouss,
Doreissou, Girvidig. Tout comme les Massa et les Moussey, les Mousgoum
pratiquaient les scarifications. C'est ce qu'ils appellent Array Zibizi. Les
motifs les plus récents étaient les trais interrompus, sous forme
de « V » et « X ».
Les scarifications chez les enfants ont pour finalité
leur protection contre les mauvais esprits. Elles jouent aussi un rôle
important dans le domaine sanitaire. Les motifs sont choisis par le
scarificateur lui-même ou les parents de l'enfant à scarifier.
«Les produits de cicatrisation étaient presque
identiques dans le Mayo-Danay et dans le Mayo kani. Il s'agit de la sève
de bois, la terre extraite derrière les marmites, l'huile d'arachide et
de beurre provenant du lait»
Les scarifications chez les Mousgoum sont des signes de
distinction sociale. On identifiait un Mousgoum à travers les balafres
qui sont de longs traits verticaux incisés sur les joues. Ces traits
quittaient de la chevelure jusqu'au menton. Ces balafres sont uniquement
réalisées chez les hommes. D'autres traits étaient
réalisés au niveau du front. Ceux-ci étaient moins longs.
Le buste était aussi scarifié de nombreux pointillés. Les
scarifications chez les femmes sont localisées au niveau du ventre.
Celles-ci sont en forme de zigzag ; de carré, de
« V » et de « X ». Ces scarifications
véhiculent plusieurs messages. Chez les femmes, elles symbolisent la
fécondité, le courage.
Ø Les scarifications chez les Peuls
Les Peuls sont les pasteurs de la région
sahélienne. Ils se repartissent dans une quinzaine de pays de l'Afrique
de l'Ouest. On les trouve également en Afrique centrale et au Soudan.
Ils sont majoritairement musulmans. Leur dispersion et mobilité ont
favorisés les échanges avec d'autres populations. C'est ce qui a
poussé certains d'entre eux à pratiquer les scarifications. Dans
le Diamaré, le groupe ethnique peul qui réalise cette
opération est le Ngara qu'on trouve chez les peuhls originaire de
Pété et à Bogo. Ce peuple réalisait des traits
verticaux sur le visage, seule partie sacrifiée du corps. C'est ce qui
fait leur particularité par rapport aux autres ethnies telles que les
Massa, les Mousgoum... qui sacrifient en plus du visage, le ventre, la poitrine
et le dos. Ils effectuent huit à neuf balafres sur leurs joues
appelés en langue foulfouldé Yarodé. Les scarifications
chez les Peuhls Ngara jouent le rôle esthétique et concernent les
enfants, les femmes et les hommes.
Ø Les scarifications chez les
Guiziga
Les Guiziga sont un peuple de l'Extrême-Nord du Cameroun
dont un grand nombre se trouve dans le Département du Diamaré.
Ils pratiquent à l'instar d'autres peuples tels que les Moussey, les
Mousgoum les scarifications. Celles-ci se réalisaient selon Yada Otniel
«sous une forme constituée de motifs en traits
verticaux et horizontaux qui varient selon la partie du corps sur laquelle ils
sont réalisés ». Toukour, un autre informateur
affirme que « les Guiziga connaissent deux motifs de
scarifications qui sont les Tchir et les Tchir
némémédé ».
Le premier motif désigne les scarifications qui sont
réalisées sous forme de grands traits sur le visage et sur
d'autres parties du corps tel que le bras et le cou. Les Tchir
némémédé quand à eux sont de petits traits
réalisés au niveau de la poitrine et du ventre.
« Les scarifications étaient
réalisées avant la conquête Peule du XIXème
siècle avec des pierres taillées. Ces matériaux ont
étés remplacés un siècle plus tard par des lames
importées et des couteaux fabriqués localement par les
forgerons».
Le scarificateur utilisait ces matériaux pour
exécuter sa tâche qui consistait à inciser le corps afin
d'avoir les cicatrices. Ces dernières véhiculent plusieurs
messages. La première fonction de ces incisions était
l'esthétique. Les scarifications représentaient
généralement des marques identitaires chez les Guiziga car ces
traits issus des incisions faites sur certaines parties du corps les
distinguaient des autres peuples. Elles permettaient aussi aux Guiziga
d'échapper aux esclavagistes. C'est ce qui pousse Hadam à
dire : « Les hommes scarifiés échappaient aux
esclavagistes. Ceux-ci ne les capturaient pas, car les balafres sur les joues
des hommes étaient considérées comme un signe de laideur
et de barbarie ».
4.2.4 La relation
«personnel de santé-parents » : un espace
conflictuel ?
Les relations entre soignants/patients ou l'accueil au niveau
des services de santé peuvent influencer les recours
thérapeutiques des usagers.
Selon les enquêtés, la longue attente pour
bénéficier de la prestation au centre de santé est un
facteur qui ne favorise pas le recours aux soins : « Parfois on arrive
au centre, on reste longtemps et on n'a rien. On va dire, le pèse
bébé est gâté ou les vaccins sont finis »,
FGD à Gobo.
Il y a aussi le déficit de communication entre les
personnels de santé et les usagers. Selon certaines femmes
rencontrées, outre les difficultés financières, la
mauvaise qualité de l'accueil et des soins est un des points
d'achoppement entre usagers et prestataires de soins.
« Les infirmières n'accueillent pas bien les
usagers. Elles parlent mal, surtout lorsque les enfants ne sont pas bien
habillés ou si nous avons manqué une ou deux pesées, alors
que parfois il n'y a pas d'argent pour cela. Parfois elles ne consultent pas.
Moi par exemple, j'ai fait une seule consultation, car je n'avais pas d'argent
pour faire les examensFGD à Gobo.
« Au dispensaire aussi, les femmes nous regardent
comme si nous sommes n'importe qui », jeune fille, focus group
Gobo
La gestion de la confidentialité a été
évoquée par les enquêtés : certaines personnes
remettent en cause la confidentialité du côté du personnel
de santé. « On n'a pas toujours confiance aux agents de
santé. Ils parlent trop », jeune fille, focus Lara. Le centre
nutritionnel de Lara est fréquenté aussi bien par des femmes
adultes que de jeunes filles. Le recours au centre nutritionnel devient un
problème surtout lorsque la jeune fille n'est pas mariée. Il y a
la peur ou la honte de rencontrer des personnes connues de l'environnement
social ou familial ou par rapport à l'âge de ces personnes. «
Parfois aussi, quand on n'arrive, on voit des tantines qui nous regardent
bizarrement. Parfois on est gênée, surtout si vous êtes dans
le même secteur », jeune fille, focus Gobo
Ces représentations sociales qui empêchent les
jeunes de recourir aux soins, montrent bien la nécessité de
développer des services adaptés aux jeunes.
Accessibilité économique. Les
enquêtées ont mentionné le coût élevé
de certaines prestations de santé infantile (exemple, les carnets de
santé abandonnés au centre de santé pour non paiement).
« Aller au dispensaire c'est bien, mais on n'a pas d'argent pour
acheter les médicaments. On cherche à manger. Les hommes ne
veulent pas donner l'argent pour acheter les produits aux enfants
»,FGD à Gobo.
Accessibilité géographique. La distance
à parcourir n'est pas toujours importante. La difficulté majeure
est la disponibilité des points de pesées des enfants.
« On peut parcourir aussi une distance importante et on nous dit qu'on
est arrivé en retard. La pesée est finie il faut attendre le mois
prochain. » Femme de Guiriou. D'après les
informateurs, la distance n'est pas un problème très important
dans la recherche des soins. « Il y a des vélos et les moto
clandos, mais l'obstacle majeur reste les moyens financiers ».
A Bougoudoum ED4 est une femme Massa de 35 ans environ et
habite à quelques mètres du centre de santé mais
préfère garder son enfant malade à la maison car
« Ce centre de santé est maudit. Les
enfants y meurent tous les jours surtout en saison des pluies. Il y a un
infirmier là-bas qui pique très mal les enfants. Je connais tous
les lits de ce centre et sur chaque lit est déjà mort quelqu'un
que je connais. Je ne veux pas que mon enfant meure. »
Malgré les moments peu conviviaux établis, les
agents de santé et les autres personnes qui conseillent les responsables
d'enfants en matière d'alimentation des enfants devront examiner les
indicateurs suivants et encourager les familles à adopter les styles ou
méthodes d'alimentation active afin de nourrir un enfant :
· Les responsables d'enfants ou les mères
devront nourrir l'enfant en fonction de son âge et de ses aptitudes.
Vérifier: Est-ce que l'enfant peut manger avec ce qu'il a (par exemple
les doigts, la cuillère, une tasse spéciale) ? Les ustensiles ou
les méthodes utilisées pour aider un enfant à manger
doivent être appropriés. L'enfant ne mangera pas suffisamment si
la cuillère est trop grande, si le bol n'est pas adapté, si la
nourriture est trop liquide ou s'il ne peut pas attraper la nourriture ou alors
il mange en groupe avec les autres enfants de la maison comme nous l'avons
observé partout. Une femme Moussey de Gobo,ED7 32 ans du quartier
koromba dit
« Si un enfant est habitué à
manger seul dans son plat, il deviendra chiche et ne partagera pas ses choses
avec ses amis. C'est moi sa maman qu'on va accuser. Les gens diront que j'ai
mal éduqué mon fils. C'est pour cela qu'il doit toujours manger
avec ses frères même s'ils finissent toujours la nourriture avant
lui. On veille souvent que les plus grands laissent quelque pour les plus
petits dans les plats. S'il a faim, je garde toujours quelque chose dans la
marmite pour lui. Je ne sers pas toute la nourriture.il faut garder pour
l'enfant. »
· L'alimentation doit répondre à la
demande ou à l'intérêt que l'enfant manifeste vis à
vis de la nourriture. Demander: Est-ce que le gardien de l'enfant est attentif
aux signes d'intérêts de l'enfant vis à vis de la
nourriture ? Comment arrive-t-il à bien capter ou à
reconnaître les signes indiquant les manifestations de la faim chez
l'enfant comme les gestes, le mouvement des yeux ou les bruits. Le gardien de
l'enfant ne devra pas attendre que l'enfant soit énervé ou qu'il
pleure. Certains responsables d'enfants ne nourriront uniquement l'enfant qu'en
fonction d'un cycle horaire ou penseront que l'enfant doit apprendre à
avoir faim. Si cette attitude peut sembler appropriée pour des enfants
de plus de 2 ans, elle ne peut convenir à des enfants plus jeunes qui
ont besoin d'avoir une alimentation plus fréquente et donnée avec
attention.
· Les responsables d'enfants et les mères
devront encourager l'enfant à manger davantage après chaque repas
même s'il/elle n'a plus envie de manger, en le prenant dans leurs bras,
en souriant et en jouant avec lui et en lui donnant des récompenses s'il
mange davantage. Mais forcer l'enfant à manger (en le tenant de force ou
en lui pinçant le nez pour l'obliger à ouvrir la bouche et en
versant ou en introduisant de force la nourriture dans sa bouche) est
absolument dangereux et à bannir.
Ce premier échange conditionne souvent la suite,
l'éventuelle consultation ultérieure. Il arrive trop souvent que
le malade se décourage devant la non-réponse de cette
première consultation. Le renouvellement de l'échec aboutit
à l'instauration d'un doute quant à l'efficacité du
médecin et peut aller jusqu'à une désaffection de
l'institution hospitalière. Le malade qui a mis tous ses espoirs sur la
médecine moderne et qui n'obtient pas de résultats tangibles sans
en comprendre les causes car ne recevant pas d'information, va petit à
petit se décourager, et va se tourner vers d'autres praticiens, d'autres
médecines : « le docteur ne m'a pas enlevé le mal
».
La relation soignant/soigné est donc très
importante dans le processus de soin, ainsi que l'accueil des familles, car
cette relation influencera sans aucun doute la confiance et le sentiment
d'efficacité du soignant mais aussi du programme et donc l'utilisation
des services de santé.
« Les femmes ne nous font pas confiance, elles
partent toujours au marché acheter les médicaments, puis vont
chez plusieurs marabouts avant de venir nous voir. Pendant qu'on donne le
traitement à l'enfant le marabout donne aussi sa part de
médicaments en cachette. Nous avons toujours les problèmes avec
eux. Les femmes disent qu'on les gronde alors que c'est
faux. »Nous dit ED6, un infirmier au centre de
santé privé catholique de Gobo
On peut estimer que les savoirs profanes en santé
correspondent à l'ensemble des représentations que chacun
développe sur la maladie, la santé, le soin. La personne malade
va posséder l'expérience de différents états et
symptômes, tels que la diarrhée, les vomissements, elle va
connaître l'importance de l'alimentation. Sur ces symptômes qui
s'expriment à l'intérieur du corps de manière confuse, le
savoir profane, privé de l'appui de connaissances biomédicales va
pallier ce manque par la description précise du ressenti de la maladie.
Le « langage des maux » ou langage des symptômes, décrit
dans chaque culture, les souffrances, anomalies, signes, troubles, souvent en
associant un endroit du corps (l'organe supposé être
affecté) à une sensation : avoir mal à la tête,
avoir mal au coeur ou encore la maladie du cou raide pour la méningite,
de la jambe morte pour la poliomyélite. On voit par ces exemples que les
représentations populaires se basent en général sur les
diverses visibilités immédiates qu'offre un corps malade.
Dans leurs consultations, les soignants se heurtent tous les
jours à ces affirmations populaires qui ont une influence
insoupçonnée sur les motivations ou les résistances des
malades. Ce savoir profane ne correspond pas en général avec
celui de la médecine, débordant par excès ou défaut
: les populations vont interpréter divers symptômes comme autant
de maladies à part entière. D'un autre côté,
là où la biomédecine va diagnostiquer selon les cas des
pathologies gastriques, intestinales, gynécologiques, les
représentations populaires peuvent y construire une seule maladie.
L'interprétation va regrouper ces symptômes visibles, qui semblent
être de même nature par leur forme ou leur consistance. Les
populations pourront parler de « la maladie qui provoque des boules »
et englober sous ce nom une hernie, une tumeur, des hémorroïdes.
Cette dissonance explique des itinéraires thérapeutiques
privilégiant le populaire aux dépends du biomédical pour
certaines maladies, où le rapport traitement/maladie n'est pas
évident aux yeux des malades (maladies chroniques par exemple).
CHAPITRE V : SYNTHESE ET DISCUSSION
Les résultats obtenus après dépouillement
des données du terrain rendent compte du vécu quotidien des
populations interviewées dans le district de santé de
Guérésur les représentations sociales et les
itinéraires thérapeutiques de la malnutrition. Les principaux
résultats tournent autour de deux points importants. Les causes
endogènes de la malnutrition et les mesures préventives
populaires de ce mal social.
Parmi les causes endogènes de la malnutrition, les
résultats de notre étude ont identifié sept causes
principales de la malnutrition à savoir.
- La traversée de l'enfant par son père
- Le lait maternel au gout amer
- La malédiction
- La sorcellerie
- Le non respect des règles sociales
- Les morsures de serpents
- L'allaitement maternel exclusif
Le croquis ci-dessous présente de manière
schématique ces causes
Schéma N°10: Les causes endogènes de la
malnutrition
Source: Nos données de terrain
(septembre -décembre 2012)
Quant aux mesures endogènes préventives de la
malnutrition, les résultats de notre étude en ont établi
six. Elles sont :
- L'ablation de la luette
- Le port du talisman
- La crête
- Les pièces d'argent, d'un couteau ou d'un objet
tranchant sous l'oreiller de l'enfant
- Les scarifications corporelles
Schéma N° 11 illustrant les mesures
endogènes préventives de la malnutrition
Source : Conçu par
l'étudiant à la base des résultats
Dans notre revue de la littérature, nous avons
mentionné les causes biomédicales ainsi que les
méthodespréventivesconventionnelles préconisées par
le MINSANTE et l'UNICEF. Les causes biomédicales tournent autour de
« l'approche six P » avec pour point commun un
régime alimentaire pauvre en Vitamines et Sels minéraux
essentiels tels que la Vitamine A, le Fer et l'Iode. Le schéma
ci-dessous permet de mieux les comparer avec les causes endogènes.
Schéma N° 12 illustrant les causes
biomédicales de la malnutrition
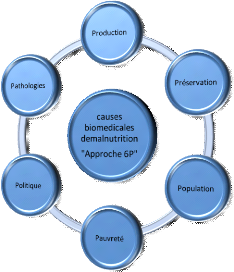
Source : Conçu par
l'étudiant à la base des résultats
En ce qui concerne les méthodes conventionnelles de
prévention de la malnutrition, nous rappelons qu'il s'agit des aspects
suivants que nous représentons par la suite dans le schéma
ci-dessous :
- L'allaitement maternel exclusif
- L'alimentation équilibrée
- Besoins en calories et protéines
- Vaccination de routine
- Suivi mensuel du poids de l'enfant
- Identification des signes précoces des signes et
symptômes malnutrition
Schéma N°13 illustrant les mesures
préventives conventionnelles
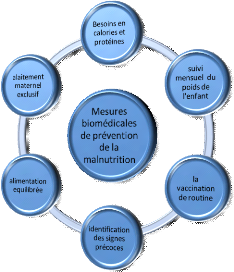
Source : Conçu par
l'étudiant à la base des résultats
Les deux approches nous ont permis d'établir une
intersection de l'allaitement maternel exclusif comme cause de la malnutrition
dans les construits populaires d'une part et comme mesure préventives
conventionnelle d'autre part. Le but de notre étude n'est pas celui de
remettre en cause les représentations sociales endogènes de la
malnutrition surtout en ce qui concerne les causes et la prévention mais
d'accompagner les populations dans une communication de proximité par le
moyen d'un « marketing » social
CONCLUSION
Cette étude portait sur les représentations
sociales et les itinéraires thérapeutiques de la malnutrition
chez les enfants de mois de 5 ans dans le district de santé de
Guéré.Le problème social de cette maladie est
agrémenté par les réseaux divers. Les exemples sont
nombreux. A commencer par la famine qui, elle-même est causée par
l'aridité du sol, la sécheresse, les pluies
irrégulières, les actions des oiseaux migratoires qui
dévorent les mils, les criquets qui s'attaquent aux plantes et les
pachydermes qui n'attendent que les épis pour se régaler
détruisant à leur passage des vastes plantations de mil dans
plusieurs villages. L'inondation constitue aussi une des causes directes de la
famine.
Notons également le problème d'espacement
inapproprié des enfants surtout chez les jeunes mères qui ont
souvent un enfant au dos , un autre qui marche à peine et l'autre dans
le ventre Dans pareilles conditions , la jeune mère qui doit , en plus
s'occuper du ménage , doit également nourrir deux enfants qui ont
déjà un retard de croissance. Elle-même est du coup
affaiblie et rien ne nous assure qu'elle fasse au moins 3-4 visites
prénatales au centre de santé.
Tout comme le manque de formations sanitaires de
proximité susceptibles de procurer des soins de santé
préventifs, curatifs et promotionnels et l'extrême pauvreté
de la population qui vu le sol agricole détruit par les produits
chimiques de la Société de Développement du Coton
(SODECOTON) fortement implantée dans la zone.La pénurie des
denrées alimentaires causée par leur commercialisation abusive
vers les pays voisins que sont le Nigeria et le Tchad qui achètent des
milliers des tonnes de sorgho, d'arachides et du niébés tous les
jours des marchés périodiques (Gobo, Bougoudoum, Ardaf etc.)
constitue un fait majeur.
Enfin le niveau d'éducation des femmes qui demeure
très bas, ajouté à la religion et aux croyances
culturelles qui ne facilitent pas le bon épanouissement de l'enfant qui
ne demande qu'à bénéficier d'une croissance harmonieuse
comme tous les autres enfants.
Au terme de cette étude sur les pratiques alimentaires
des nourrissons de 0 à 5 ans dans le district de santé de
Guéré, il était question de comprendre les
représentations facteurs socioculturelles motivant ou favorisant les
pratiques alimentaires actuelles chez le nourrisson et le jeune enfant dans
cette partie du Cameroun. Cette étude part du constat que sur le plan
nutritionnel, le district de santé de Guéré se
caractérise par des fortes prévalences de malnutrition infantile
qui s'expliquent pour une part considérable part des pratiques
alimentaires inappropriées chez les nourrissons et les jeunes
enfants.
La question principale de notre étude a eux deux
volets: Quels sont les représentations sociales et les
recours thérapeutiques de la malnutrition chez les enfants de moins de
cinq dans le district de santé de Guéré ?
L'hypothèse générale qui l'a sous-tend est: La
malnutrition dans le district de santé de Guéré serait
influencée par les perceptions socio culturelles et la pluralité
des chemins thérapeutiques empruntés par la population. Nous
avons eu pour objectif principal d'analyser et de décrire les attitudes,
les croyances et les perceptions culturelles des personnes qui s'occupent de la
nutrition des enfants de moins de cinq ans. La méthode de collecte de
données était purement qualitative et deux modèles
conceptuels ont été convoqués à cet effet : la
théorie de la représentation sociale elle-même et la
théorie du Health Belief Model.
La connaissance de ces déterminants socioculturels est
un moyen efficace d'intervention auprès des populations
concernées. Reconnaître les différences culturelles, ce
n'est pas seulement faire le constat de la multiplicité des
manières de faire, c'est aussi comprendre que d'une culture à
l'autre, c'est la manière de penser la maladie et le soin qui change.
Pour faire face à ces défis, des initiatives
ont été prises par le gouvernement camerounais avec l'appui de
ses partenaires afin de réduire la prévalence de la malnutrition.
Malgré ces initiatives louables, les cas de malnutrition sont croissants
dans le district de santé de Guéré ; D'où
l'option de réaliser une étude essentiellement qualitative afin
de fournir au volet prévention (AEN) des outils appropriés pour
élaborer une stratégie de communication pour un changement de
comportement des populations cibles, dans le but de réduire le risque de
survenue de la malnutrition et par conséquent le nombre d'enfants
à prendre en charge par le programme (PECMA).
SUGGESTIONS
|
N°
|
Problème identifié
|
Conséquences du problème
|
Actions à mener (recommandations)
|
Acteurs ou responsables
|
|
1
|
Les mères des enfants ont peur de perdre leurs enfants
suite aux complications de la malnutrition
|
Les complications de la malnutrition peuvent être fatales.
|
Interner l'enfant dans un centre de santé ou mieux dans
un centre thérapeutique nutritionnel
Réconfort émotionnel
|
Parents de l'enfant
Les responsables des centres des formations sanitaires
Service diocésain de Santé
|
|
2
|
Les populations du district de santé de
Guéré pensent la malnutrition est causée par une main
maléfique
|
Pour Tolra (2010) : « l'homme qui respecte bien
les interdits met de son coté tous les pouvoirs possibles contre la
malédiction des ancêtres, les blocages divers ; la
transgression d'un interdit poursuit, entraine la rupture de l'équilibre
personnel, familial et social ». C'est ce passage qui aurait
été lu par les populations du district de santé de
Guéré
|
Causeries éducatives sur l'existence de la malnutrition et
faire comprendre aux populations que leurs pensées sont
obsolètes
|
Responsables des centres de Santé
|
|
3
|
Certaines mères des enfants pensent que leur lait est
amer. par conséquent il n'est pas bon à donner à l'enfant
|
De nombreuses femmes ont les perceptions erronées sur les
rapports sexuels pendant l'allaitement du nourrisson
|
Sensibilisation sur les bienfaits de l'allaitement maternel
exclusif
|
Responsables des centres de Santé
|
|
4
|
Manque des programmes de prise en charge de Malnutrition
|
L'AEN est présente dans la région de
l'extrême nord mais n'intervient pas dans les centres de santé
privés catholiques
|
Etendre les activités de l'AEN dans le diocèse
|
Codas Caritas
UNICEF
MINSANTE
|
|
5
|
Pour la plupart des femmes, l'allaitement maternel exclusif
jusqu'à six mois est impossible et inadmissible
|
Pour ces femmes, allaiter l'enfant uniquement du lait maternel
sans introduire un autre aliment serait suicidaire
|
Marketing social sur le lait maternel
|
Responsables des centres de santé
|
|
6
|
Taux élevé de malnutrition
|
Le paludisme et le VIH SIDA sont couverts par des programmes
spéciaux. la malnutrition tue également beaucoup d'enfants
|
Constituer un lobbying pour la création d'un programme
national de lutte contre la malnutrition
|
Elites
MINSANTE
|
|
7
|
Non viabilisation des formations sanitaires
|
Le non viabilisation des formations sanitaires des trois
départements se distingue par l'inaccessibilité
géographique et économique. le plateau technique est pauvre, il
manque de personnel qualifié
|
Il faut viabiliser les formations sanitaires à travers la
formation du personnel et aussi l'accessibilité des médicaments
dans les quatre coins du Cameroun
|
MINSANTE
MINSANTE
|
|
8
|
Crise de confiance entre le personnel de santé et les
parents d'enfants
|
Les parents sont souvent victimes de mauvais traitements de la
part des responsables sanitaires à travers des injures et calomnies.
Lorsque leur enfant malade est par exemple sale, les parents sont
traités de tous les noms ; par conséquent, ils
préfèrent se rendre chez le tradi-praticien où ils sont
à l'aise
|
Inciter les responsables sanitaires à être plus
indulgents et courtois envers les parents des malades et discussions entre
parents et responsables sanitaires sur l'hygiène quotidienne et le
langage en milieu hospitalier
|
Service diocésain de Santé
|
|
9
|
Stigmatisation des malades et leurs parents
|
Certains parents ne veulent pas se rendre à
l'hôpital avec leurs enfants malades parce que ces derniers sont
stigmatisés. Lorsque l'enfant est par exemple très chétif,
l'on dit qu'il a le SIDA, donc ses parents aussi.
|
Séances de sensibilisation sur les causes et les
manifestations de la malnutrition
|
Responsables sanitaires
|
|
10
|
L'entourage de la mère influence les pratiques
alimentaires chez les enfants
|
Les mères sont souvent victimes de faux conseils de leurs
entourages comme ceux relatifs à l'allaitement maternel exclusif, qui
laissent croire que le lait maternel est amer. Aussi, les pensées
traditionnelles concernant les malédictions sont-elles toujours des
barrières aux sensibilisations sur la malnutrition
|
Adjoindre en plus des mères tous les membres de la famille
et les leaders d'opinion dans la communauté susceptibles d'influencer
les pratiques alimentaires du nourrisson et du jeune enfant dans la
communication pour le changement de comportement
|
Centres de santé du Diocèse
|
|
11
|
De nombreuses femmes ont les perceptions erronées sur la
pratique des rapports sexuels pendant l'allaitement du nourrisson
|
La traversée de l'enfant par son père constitue une
des causes de la malnutrition
|
Marketing social
|
Districts de Santé de l'Extrême-Nord centres de
santé du Diocèse
|
|
12
|
L'imposture des tradi praticiens, voyants, marabouts et
féticheurs
|
Plusieurs cas d'escroquerie ont été
enregistrés.
|
Renforcer l'éducation nutritionnelle par les
démonstrations culinaires avec les aliments disponibles dans
l'environnement des communautés
|
Autorités administratives locales
|
|
13
|
La prolifération des médicaments frelatés
|
Dans les villages et villes du diocèse, les
médicaments de la rue deviennent de plus en plus présents et sont
administrés par des mains inexpertes
|
Saisies des médicaments de la rue
|
Autorités administratives locales
|
REFERENCES
BIBLIOGRAPHIQUES
Abega, C. (1987). l'esana chez les
béti.Yaoundé: éditions clé.
Adam, P., & Herzlich, C. (1994).
Sociologie de la maladie et de la médécine.Paris: Nathan
Université.
Agyepong, I. A. (1992). Malaria: ethnomedical
perceptions and practice in an adangbe farming community and implications for
control. Dans Social science medecine (pp. 35 (2), 131-137).
Akoto, E., & Hill, A. (1988).
Morbidité, malnutrition et mortalité des enfants (Vol.
Populations et société en Afrique au Sud du Sahara). (D. Tabutin,
Éd.) Paris: L'Harmattan.
Albrecht, J., & Asif, A. (1995). father's
perception of child health in a squatter settlement, Karachi. Dans health
transition review (Vol. 5 Num 2).
Audibert, M. (2004). Lutte contre le
paludisme, approche économique des obstacles à son
contrôle. Dans Sciences sociales et santé (Vol. 22,
n°4).
Balandier, G. (1984). Le sexuel et le social,
lecture anthropologique. Dans cahiers internat. De sociologie (Vol.
LXXVI).
Baxerres, C., & Le Hesran, J. Y. (2004).
recours aux soins en cas de fièvre chez l'enfant en pays sereer au
Sénégal : entre contrainte économique et perception des
maladies. Dans Sciences sociales et santé (Vol. 22 Num 4).
Benoist, J. (1981). Sur la contribution des
sciences humaines à l'explication médicale. Dans Antropologie
et sociétés (Vol. 5 Num 2, pp. 5-15). Québec.
Benoist, J. (1985). Une anthropologie
médicale pour les anthropologues et les médecins. Dans
Bulletin d'ethnomédecine (pp. 85-96). Paris.
Benoist, J. (1996). essais sur le pluralisme
médical. Dans soigner au pluriel. Paris: Karthala.
Benoist, J. (1996). le sida entre biologie,
clinique et culture. Dans J. Benoist, A. Desclaux, & Karthala (Éd.),
anthropologie et sida, bilan et perspectives (pp. 5-10). Paris.
Bibeau, G., & Tremblay, J. (1980).
résistance et soumission face à l'émergence d'une autre
conception de la santé. Dans union médicale du canada
(Vol. 5, pp. 789-790).
Bierschenk, T., & olivier de Sardan, J.
P. (1994).Enquête collective rapide d'identification des
conflits et des groupes stratégiques . Dans bulletin de l'apad
(pp. 7 : 35-43).
Blundo, G. (1995). Les courtiers du
développement en milieu rural sénégalais. Dans cahiers
d'études africaines (Vol. XXXV (1), pp. 137 : 73-99).
Bonnet, D. (1996). Présentation. La
notion de négligence sociale à propos de la malnutrition de
l'enfant. Dans Sciences sociales et santé, 14 (pp. 5-16).
Briend, A. (1998). La malnutrition de
l'enfant : des bases physiopathologiques à la prise en charge sur le
terrain, Bruxelles-Belgique: Institut Danone.
Brunet-Jailly, J. (1997). Innover dans la
santé. Dans J. Brunet-Jailly (Éd.), Expériences
d'Afrique de l'Ouest.Paris: Karthala.
Bruyn (de), M. (1992). Women and aids in
developing countries. Dans social, science and medecine (Vol. 34,
n°1, pp. 249-262).
Chauveau, J. P. (1992, Septembre 3). le
modèle participatif de développement est-il alternatif ?
bulletin de l'Apad.
Cherubini, B. (2004). l'apport de
l'anthropologie à la mise en oeuvre d'une politique de prévention
: du vécu de la maladie a l'analyse du raisonnement préventif .
Dans Autre part (pp. 29 : 99-115).
Cook, J., & Dommergues, J. P. (1993).
l'enfant malade et le monde médical : dialogue entre familles et
soignants.
De Garine , I. (1996). aspects
psychoculturels de l'alimentation : motivation des choix. Interdits et
préférences. Dans froment a, de garine i, bikoi c.b, et
al.,eds. Bien manger et bien vivre. Anthropologie alimentaire et
développement en Afrique intertropicale : du biologique au social
(pp. 345-346). Paris: L'harmattan.
Deccache, A., & Meremans, P. (2000).
l'éducation pour la santé des patients : un carrefour de la
médecine et des sciences humaines. Dans B. Sandrin-berthon (Éd.),
L'éducation du patient au secours de la médecine (pp.
147-167). Paris: Puf.
Delpeuch, F., & Al. (2002). Alimentation,
nutrition, politiques publiques, ird, unité r106 nutrition,
alimentation, sociétés. Montpellier- France.
Desclaux, A. (1996). De la mère
responsable et coupable de la maladie de son enfant. Dans J. Benoist,
Soigner au pluriel (pp. 251-279). Paris: Karthala.
Desclaux, A. (1996). Le traitement
biomédical de la malnutrition au temps du sida, sciences sociales et
santé. Dans p. 7.-1. CNRS, Bulletin de l'organisation mondiale de la
santé (Vol. 14, n°1, pp. 67-75).
Dozon, J. P., & Fassin, D. (2001).
Critiques de la santé publique. Une approche anthropologique. Dans
Voix et regards. Paris: Balland.
Fainzang, S. (1981-1982). la cure comme
mythe, le traitement de la maladie et son idéologie à partir de
quelques exemples africains. Dans cahiers orstom série sciences
humaines (Vol. 18, pp. 415-421).
Fainzang, S. (1985). la « maison du
blanc » : la place du dispensaire dans les stratégies
thérapeutiques des bisa du Burkina. Dans sciences sociales et
santé (pp. 3-4, 105-128).
Fainzang, S. (2001). l'anthropologie
médicale pour les sociétés occidentales. Recents
développements et nouvelles problématiques. Dans Sciences
sociales et santé.
Farmer, P. (1988). Bad blood, spoiled milk:
bodily fluids as moral barometers in rural Haïti. Dans American
ethnologist (pp. 62-83). Arlington, 15.
Fassin, D. (1996). Idéologie, pouvoir
et maladie. Eléments d'une anthropologie politique du sida en Afrique .
Dans m. Cros, les maux de l'autre. Paris: L'harmattan.
Fassin, D. (2000). Les enjeux politiques de
la santé, études sénégalaises, équatoriennes
et françaises. Paris: Karthala.
Gojard, S. (2000). L'alimentation dans la
prime enfance. Diffusion et réception des normes de puériculture.
Dans Révue française de sociologie (pp. 41 - 43).
Grawitz, M. (1993). méthodes des
sciences sociales. Dans 9° (Éd.). Paris: Dalloz.
Gruénais, M. E. (1985). Mariages en
ville et malnutritions aiguës. Dans Sciences sociales et
santé (Vol. 3, pp. 57-83).
Hours, B. (1987). Du droit à la
santé aux droits de l'Homme: le retour de l'ethnocentrisme. Dans
L'homme et la société (pp. 3-4; 13-23).
Jaffré, Y. (1991). éducation
pour la santé et conceptions populaires de la prévention. A
propos d'un programme d'amélioration de la couverture vaccinale au
Burkina Faso. Dans La revue du praticien-médecine
générale (Vol. 5, n°154, pp. 2489-2494).
Jaffré, Y. (1996). dissonances entre
les représentations sociales et médicales de la malnutrition dans
un service de pédiatrie au Niger. Dans sciences sociales et
santé (Vol. 14, pp. 41-71). Paris: Syros.
Jaffré, Y. (1996).
l'interprétation sauvage. Dans enquête, interpréter,
surinterpréter.
Jaffré, Y. (2003). une médecine
inhospitalière. Les difficiles relations entre soignants et
soignés dans cinq capitales d'Afrique de l'ouest. Hommes et
sociétés. Dans J. P. Olivier de Sardan (Éd.). Paris:
apad-karthala.
Jaffré, Y., & De sardan, J.
(1995). tijiri, la naissance sociale d'une maladie . Dans Cahiers des
sciences humaines (pp. 773-795).
Jaffré, Y., Banos, M. T., Kabo, M., &
Moussa, F. (1993). Prévention et communication dans le cadre
d'un programme de santé oculaire. Dans cahiers santé, 3
(pp. 9-16).
Launer, I. J., & Habicht, J. (1989).
Concepts about infant, health, growth and weaning: a comparaison between
nutritional scientists and madurese mothers. Dans Soc sci Med (pp. 29
: 13-22).
Laurent, P. J. (1998). une association de
développement en pays mossi. Le don comme ruse. Paris: Karthala.
Lavigne, D. P. (1992). groupements villageois
et processus de transition . Dans cahiers des sciences humaines (Vol.
28 (2), pp. 327-343).
Massé, R. (1995). culture et
santé publique : les contributions de l'anthropologie à la
prévention et à la promotion de la santé. Montréal:
Gaëtan Morin.
Massé, R. (2003). éthique et
santé publique : enjeux, valeurs et normativité. Les presses
de l'université de Laval. Québec.
Myers, G., & Myers, M. T. (1984). Dans M.
graw-hill, les bases de la communication interpersonnelle. Une approche
théorique et pratique. Québec.
Nkoum, B. (2005). Dans P. d. l'UCAC,
initiation à la recherche : une nécessité
professionnelle. Yaoundé
Rezkallah, N., & Epelboin, A. (1997).
Chronique du saturnisme infantile (1989-1994): enquête ethnologique dans
des familles parisiennes originaires du Sénégal et du mali.
Paris: L'Harmattan.
Ruszniewski, M. (1999). Dans le groupe de
parole à l'hôpital. Paris: Dunod.
Saillant, F. (1992). La part des femmes dans
les soins de santé. Dans revue internationale d'action
communautaire, prendre soin, lien sociaux et médiation
institutionnelles (Vol. 28, pp. 68 : 95-105).
Saillant, F. (2001). transformations des
systèmes de santé et responsabilité des femmes. Dans B.
Hours (Éd.), Systèmes et politiques de santé. De la
santé publique a l'anthropologie. Paris: Karthala.
Suremain, C. E. (2000). dynamiques de
l'alimentation et socialisation du jeune enfant a Brazzaville (Congo). Dans
Autre part (pp. 15: 73-91).
Tessier, S. (1990). Le diagnostic
communautaire comme outil pédagogique. Dans interventions sanitaires
et contextes culturels (pp. 39-46). Toulouse: amades.
Zimmermann, F. (1995).
Généalogie des médecines douces: de l'inde à
l'occident. Paris: PUF.
MEMOIRES, REVUES SCIENTIFIQUES ET RAPPORTS
Adepo, A. C. (2008). les déterminants
de la malnutrition chez les enfants de moins de cinq ans en côte
d'ivoire. Dans IFORD, mémoire de DESSD. Yaoundé.
Banza-nsungu, A. B. (2004). environnement
urbain et santé : la morbidité diarrhéique des enfants de
moins de cinq ans à Yaoundé (Cameroun). Dans u. P. Nanterre,
thèse de doctorat en géographie de la santé (p.
374).
Brock, J. F., & Autret, M. (1952). le
kwashiorkor en Afrique, études de nutrition de la FAO, n°8. Dans
FAO. Rome.
Brunet-Jailly, J. (1997). Innover dans la
santé. Dans J. Brunet-Jailly (Éd.), Expériences
d'Afrique de l'Ouest. Paris: Karthala.
Dackam, N. R. (1990). éducation de la
mère et mortalité des enfants en Afrique, les cahiers de l'iford,
n° 2. Yaoundé.
Hayfa, G. (2006). le capital humain au
Bangladesh. Dans université de paris-panthéon Sorbonne.
Magali, B. (2008). cadre de
référence, projet transversal as-dsc, médecins du monde.
Dans bulletin del'Unicef, accès aux soins et déterminants
culturels.
Mboumba, A. (2009). facteurs explicatifs
de la malnutrition des enfants de moins de cinq ans au Gabon.
Yaoundé: Mémoire de DESSD, IFORD.
Moulna, A. (2010). les
inégalités de la malnutrition des enfants de moins de cinq ans
selon le sexe au Tchad. Yaoundé: mémoire de DESSD, IFORD.
Ngo, P. (2001). les différences
régionales de la malnutrition infanto-juvénile au Cameroun:
recherche des facteurs explicatifs. Yaoundé: mémoire de DESSD,
IFORD.
Nguetimo, Y. (2011). Dans les pratiques
alimentaires et la malnutrition chez les enfants de 0-5 ans dans les
régions du nord et de l'extrême-nord du Cameroun. Master II,
CSSS- UCAC.
Rakotondrabe, F. P. (1996). les facteurs de
la mortalité des enfants à Madagascar. Dans les cahiers de
l'IFORD, n° 10. Yaoundé.
Sacripanti, F. (1968). Notes sur les bilala
du fitri. Dans C. o. humaines.
Sacripanti, F. (1977). Eléments de
magie et de sorcellerie chez les arabes d'Afrique centrale. Dans S. s.
humaines, Cahiers ORSTOM (Vol. 14, pp. 251-288).
Sacripanti, F. (1977). les Arabes dits "suwa"
du nord-Cameroun. Dans Cahiers orstom Série.sciences humaines
(Vol. 14, pp. 223-249).
Sanghvi, T. (2012 ). Actions essentielles en
nutrition. Dans bulletin del'UNICEF, guide pour les responsables de
santé.
Tanang, P. (2009). Facteurs explicatifs de la
malnutrition des enfants de moins de cinq ans au Cameroun. Dans IFORD,
mémoire de DESSD. Yaoundé
ANNEXES
Ø Liste des informateurs (Entretiens semi
directifs approfondis)
|
N°
|
Noms et prénoms
|
Date de l'entretien
|
Ethnie
|
Profession
|
|
1
|
ED1
|
20/11/2012
|
Massa
|
Ménagère
|
|
2
|
ED2
|
16/11/2012
|
Massa
|
Ménagère
|
|
3
|
ED3
|
19/11/2012
|
Moussey
|
Cultivateur COSA
|
|
4
|
ED4
|
15/12/2012
|
Mousgoum
|
Commerçante
|
|
5
|
ED5
|
15/12/2012
|
Arabe choa
|
Eleveur
|
|
6
|
ED6
|
02/12/2012
|
Toupouri
|
Ménagère
|
|
7
|
ED7
|
15/11/2012
|
Kotoko
|
Commerçant
|
|
8
|
ED8
|
01/12/2012
|
Toupouri
|
Ménagère
|
|
9
|
ED9
|
19/11/2012
|
Moussey
|
Commerçante
|
|
10
|
ED10
|
19/11/2012
|
Kanouri
|
Forgeron
|
|
11
|
ED11
|
01/12/2012
|
Peuhle
|
Ménagère
|
|
12
|
ED12
|
15/11/2012
|
Peuhle
|
Ménagère
|
|
13
|
ED13
|
15/11/2012
|
Peuhle
|
Ménagère
|
|
14
|
ED14
|
18/11/2012
|
Massa
|
Cultivateur
|
|
15
|
ED15
|
20/11/2012
|
Guiziga
|
Cultivateur
|
|
16
|
ED16
|
21/11/2012
|
Guiziga
|
Eleveur
|
|
17
|
ED17
|
16/11/2012
|
Massa
|
Ménagère
|
|
18
|
ED18
|
20/11/2012
|
Guiziga
|
Ménagère
|
|
19
|
ED19
|
19/11/2012
|
Moussey
|
Ménagère
|
|
20
|
ED20
|
01/12/2012
|
Toupouri
|
Infirmier
|
N.B :Pour des raisons de confidentialité,
les noms de nos informateurs ont été occultés.
Informateurs du Focus group discussion
(Effectué le 07 novembre 2012 à
Gobo)
|
No
|
Noms et prénoms
|
Ethnie
|
Profession
|
|
1
|
FG1A
|
Moussey
|
Cultivateur
|
|
2
|
FG1B
|
Peuhle
|
Ménagère
|
|
3
|
FG1C
|
Massa
|
Ménagère
|
|
4
|
FG1D
|
Moussey
|
Cultivateur
|
|
5
|
FG1E
|
Gambaye
|
Tradipraticien
|
|
6
|
FG1F
|
Moussey
|
Ménagère
|
|
7
|
FG1G
|
Kanouri
|
Tradi praticien
|
|
8
|
FG1H
|
Moussey
|
Tradipraticien
|
N.B : Pour des raisons de confidentialité,
les noms de nos informateurs ont été occultés.
Ø Informateurs du Focus group discussion
(Effectué le 12 décembre 2012 à
Gobo)
|
No
|
Noms et prénoms
|
Ethnie
|
Profession
|
|
1
|
FG2A
|
Moundang
|
Enseignant
|
|
2
|
FG2B
|
Moundang
|
Retraité
|
|
3
|
FG2C
|
Moundang
|
Ménagère
|
|
4
|
FG2D
|
Moundang
|
Ménagère
|
|
5
|
FG2E
|
Moundang
|
Ménagère
|
|
6
|
FG2F
|
Moundang
|
Enseignante
|
|
7
|
FG2G
|
Toupouri
|
Ménagère
|
|
8
|
FG2H
|
Toupouri
|
Commerçante
|
N.B :Pour des raisons de confidentialité,
les noms de nos informateurs ont été occultés.
Ø Liste des
enquêteurs
|
N°
|
Noms et prénoms
|
Profession
|
Lieu de l'enquête
|
|
1
|
E1
|
Etudiant en sociologie N'Gaoundéré
|
Gobo
|
|
2
|
E2
|
Infirmier
|
Djougoumta, Nouldayna, Gobo
|
|
3
|
E3
|
Etudiant ENS Maroua
|
Yagoua (superviseur)
|
|
4
|
E4
|
Etudiant ENS Maroua
|
Guéré
|
|
5
|
E5
|
Etudiant ENS Maroua
|
Guéré
|
N.B :Pour des raisons de confidentialité,
les noms de nos enquêteurs ont été
occultés.
GUIDES D'ENTRETIENS
Ø Guide d'entretien No 1 : parents
d'enfants de moins de cinq ans et personnel de santé
Thème 1 : allaitement maternel et
interdits socioculturels
· Quelle est la quantité de nourriture que les
enfants consomment par jour ?
· Est-ce que les enfants de moins de 24 mois sont
correctement allaités ?
· Quels sont les types d'aliments habituellement
consommés par les enfants ?
· Quelle est la quantité de nourriture que les
femmes consomment par jour ?
· Quels sont les tabous (alimentaires, activités
culturelles,...) pour les femmes pendant la grossesse et la période
d'allaitement ?
· Que pensez-vous du lait maternel ?
· Dans quelles circonstances le lait maternel peut rendre
l'enfant malade ou en bonne santé ?
Thème 2 : connaissance des causes,
manifestations et traitement de la malnutrition
· Quelles sont les maladies dont a souvent souffert votre
enfant ?
· Comment appelle t on la malnutrition dans votre langue
· A quelle maladie cela renvoie t-elle ?
· Qu'est ce que la maladie ou la santé selon
vous ?
· Quelles sont ses causes, ses manifestations et le
traitement que vous administrez contre la malnutrition ?
· Selon vous, de quelle maladie souffre votre enfant
· Dites nous comment cela a commencé
· Qu'avez-vous fait pour la prévenir ?
Thème 3 : itinéraires
thérapeutiques
· Depuis que votre enfant est malade, décrivez
nous de manière chronologique les différents recours
thérapeutiques que vous avez sollicités jusqu'à nos jours
.
· Apres tous ces traitements et visites, vous pensez que
votre enfant souffre de quelle maladie ?
· Décrivez nous comment vous avez
apprécié le traitement. Comment prévenir la
malnutrition ?
Thème 4 : relations soignant-soigné
(parents uniquement)
· Dites nous pourquoi vous n'emmenez pas l'enfant tout de
suite au centre de santé le plus proche de vous ?
· Quelle image gardez-vous du personnel du centre de
santé
· Comment trouvez-vous les services du centre de
santé
Personnel soignant uniquement
· Comment trouvez-vous les parents des enfants
dénutris
· Pourquoi viennent-ils vers vous en dernier recours
· A qui attribuerait-vous la cause de la maladie de
l'enfant ?
· Quels sont les conseils que vous leurs prodiguez
· Quel est le niveau de votre connaissance dans le
traitement de la malnutrition Comment prévenir la malnutrition ?
· Quelle est la qualité de service de santé
que vous offrez aux patients ?
Ø Guide d'entretien
N°2 : tradipraticiens
Thème 1 : allaitement maternel et
interdits socioculturels
· Quelle est la quantité de nourriture que les
enfants doivent consommer par jour ?
· Quels sont les types d'aliments habituellement
consommés par les enfants ?
· Quelle est la quantité de nourriture que les
femmes consomment par jour ?
· Quels sont les tabous (alimentaires, activités
culturelles,...) pour les femmes pendant la grossesse et la période
d'allaitement ?
· Que pensez-vous du lait maternel ?
· Dans quelles circonstances le lait maternel peut rendre
l'enfant malade ou en bonne santé ?
Thème 2 : connaissance des causes et
manifestations de la malnutrition
· Quelles sont les maladies que vous traitez souvent ?
· Qu'est ce que la maladie ou la santé selon
vous ?
· Comment appelle t on la malnutrition dans votre
langue ?
· A quelle maladie cela renvoie t-elle ?
· Quelles sont ses causes, ses manifestations et le
traitement que vous administrez contre la malnutrition ?
Thème 3 : Protocole de traitement de la
malnutrition
· Comment faites vous pour faire la différence
entre la malnutrition et les autres maladies ?
· Quel est le traitement que vous administrez ?
· Pourquoi les parents des enfants dénutris vous
sollicitent ils ?
· Quel est l'efficacité de votre traitement
· Que payent les parents pour le traitement ?
· Comment prévenir la malnutrition ?
Thème 4 : représentations sociales
de la maladie
· Comment qualifiez-vous les enfants dénutri ainsi
que leurs parents ?
· A qui la faute si les enfants sont malades ?
· Que faut-il faire pour prévenir les maladies en
général et la malnutrition en particulier ?
· Quels sont les construits populaires autour de la
malnutrition ?
Table des matières
DEDICACE................................................................................................i
REMERCIEMENTS.....................................................................................ii
LISTE DES ACRONYMES ET SIGLES
.........................................................iii
SOMMAIRE...............................................................................................v
LISTE DES TABLEAUX ET GRAPHIQUES
...................................................
RESUME................................................................................................vii
ABSTRACT............................................................................................
INTRODUCTION
Erreur ! Signet non
défini.
CHAPITRE I: CONTEXTE ET JUSTIFICATION
3
DE L'ETUDE
3
1.1. CONTEXTES
SCIENTIFIQUE ET SOCIAL DE L'ETUDE
3
1.2. JUSTIFICATION
DE L'ETUDE
12
1.3.
PROBLEME
14
1.4.
PROBLEMATIQUE
15
1.5. QUESTIONS DE
RECHERCHE
17
1.6. HYPOTHESES DE
RECHERCHE
17
1.7. OBJECTIFS DE
L'ETUDE
18
1.8. INTERETS DE
L'ETUDE
18
CHAPITRE II : REVUE DE LA LITTERATURE,
CADRE
21
THEORIQUE ET DEFINITION DES CONCEPTS
21
2.1 : REVUE DE LA
LITTERATURE
21
2.1.1 Evolution des
concepts sur la malnutrition
22
2.1.2 Approche des
six «P»13
23
2.1.3 Approche
relationnelle de la malnutrition
24
2.1.4 Causes de la
malnutrition
25
2.1.5 :
Présentation clinique de la malnutrition
25
2.2 CADRE
THEORIQUE
33
2.3 ELABORATION
CONCEPTUELLE
40
ØSCHEMA CONCEPTUEL
N°6
42
CHAPITRE III: METHODOLOGIE
44
3.1- PRESENTATION
DU DIOCESE DE YAGOUA
44
3.2- TYPE D'ENQUETE
ET ECHANTILLONNAGE
49
3.1 : METHODES ET
OUTILS DE COLLECTE
50
3.2 : METHODES ET
OUTILS D'ANALYSE
51
3.3 : ORGANISATION
DE LA COLLECTE DE DONNEES
51
3.4 : LIMITE DE
L'ETUDE
51
CHAPITRE IV : PRESENTATION ANALYSE
52
ET DES RESULTATS
52
4.1 : Les
représentations de la santé et de la maladie
53
4.2 : Les
représentations sociales de la malnutrition
56
4.2.1 Les causes
populaires de la malnutrition
56
4.2.2 Les recours
thérapeutiques endogènes
62
4.2.3 Les
techniques endogènes de prévention de la
malnutrition
69
4.2.4 La relation
«personnel de santé-parents » : un espace
conflictuel ?
75
CHAPITRE V : SYNTHESE ET DISCUSSIONS
80
CONCLUSION
85
RECOMMANDATIONS
87
SOURCES
91
ANNEXES
98
GUIDES D'ENTRETIENS
102
| 


