
DEPARTEMENT DE GYNECOLOGIE-OBSTETRIQUE
Dysfonctionnements rapportés lors des revues de
décès maternels à l'Hôpital Régional de
Maroua de 2019 à 2023
Thèse rédigée et soutenue
publiquement en vue de l'obtention du diplôme de Doctorat en
médecine par
NIGA NICODEME
Matricule : 17A067FM
DIRECTEUR :
PrPierre Marie TEBEU
Professeur titulaire de Gynécologie-Obstétrique
FMSBUY I
CO-DIRECTEUR :
DrINNARakya
Chargé de cours de Gynécologie-Obstétrique
FMSBUGa
ANNEE ACADEMIQUE 2023-2024
Table des matières
DEDICACE
ii
REMERCIEMENTS
iv
LISTE
DU PERSONNEL ADMINISTRATIF ET ACADEMIQUE DE LA FACULTE
viii
SERMENT
D'HIPPOCRATE
xii
RESUME
xiv
ABSTRACT
xvi
LISTE
DES TABLEAUX
xviii
LISTE
DES FIGURES
xix
ABREVIATIONS,
ACRONYMES ET SIGLES
xx
INTRODUCTION
1
CHAPITRE
I : CADRE DE L'ETUDE
3
I.1. Contexte
4
I.2. Justification du sujet
4
I.3. Question -hypothèse-objectif de
recherche
5
CHAPITRE
II : REVUE DE LA LITTERATURE
6
II-1. RAPPELS FONDAMENTAUX
7
II-2. PUBLICATIONS SUR LE
SUJET
24
CHAPITRE
III : METHODOLOGIE
25
III-1. Définition
opérationnelle des termes
26
III.2. Design de
l'étude
28
III.3. Population
31
III.4. Echantillonnage
32
III.5. Variables
d'intérêt
33
III.6. Analyse des
données
34
III.7. Considérations
éthiques
34
CHAPITRE IV :
RESULTATS
35
CHAPITREV :
DISCUSSION
56
CONCLUSION
65
SUGGESTIONS
67
REFERENCES
69
ANNEXES
77
DEDICACE
Amon défunt frère YONGA HENRI
parti si jeune dans la Gloire
REMERCIEMENTS
· Au Dieu Tout puissant :
Pour ton amour infini et ta miséricorde à mon
endroit. Je ne saurai réaliser ce travail sans toi Seigneur, tant que je
vivrai, je te servirai et servirai l'humanité !
· A Monsieur le Doyen de la
Faculté de Médecine et des Sciences Biomédicales de l'UGa,
Le Professeur NGAROUA :
Pour vos encouragements en sa qualité de chef du staff
enseignant et administratif.
· Au Professeur Pierre Marie
Tebeu :
C'est un honneur que vous me faites en acceptant de diriger ce
travail malgré vos diverses responsabilités. Veuillez cher
maître, trouver ici le témoignage de ma profonde gratitude ;
· A Mon co-directeur le Docteur INNA
RAKYA.
Vous avez déployé beaucoup d'efforts pour que ce
travail voit le jour. Merci pour la rigueur dans l'encadrement.
· Aux honorables membres du jury
Pour avoir bien voulu apporter un peu de leur immense
expertise, expérience et connaissances afin que nous puissions parfaire
notre travail.
· A notre cher maitre : Dr OURTCHINGH
Clovis
Mon humble reconnaissance pour la qualité de nos
relations dans leur sincérité, de cordialité, de respect
et que cette relation perdure à jamais.
· Au personnel administratif, enseignant et personnel
d'appui de la Faculté de Médecine et
Des Sciences Biomédicales de
l'Université de Garoua : qui n'ont ménagé
aucun effort pour faire de nous de bons médecins prenant une part active
à l'émergence de notre cher pays le Cameroun.
· Aux médecins et personnels des
hôpitaux de la ville de Garoua et de l'Hôpital
Régional de Maroua pour leur
encadrement et encouragement.
· A ma génitrice MAI WAMBE
THERESE
C'est un risque énorme, c'est un grand danger que tu as
su braver en me donnant la vie tout en payant de ton sang. Depuis tout petit tu
m'as appris que c'est n'est qu'en travaillant que l'on devra réussir sa
vie. Je ne trouve aucun terme pour t'exprimer en retour mon amour, mais sache
tout simplement que l'émotion m'envahi toutes les fois que je pense
à tous les sacrifices que tu as abattu pour moi. Dans mon coeur
toujours, dans mon coeur à jamais.
· A ma colonne vertébrale, mon
géniteur DJORA MICHEL
Pour ton soutien infaillible dont tu as fait preuve
particulièrement tout au long de ma formation. Dans un environnement
défavorable, dans un milieu où ou la mentalité des jeunes
est gagnée par le mariage précoce, tu as su m'inculquer une
éducation sans pareille. Tu nous disais toujours : « j'ai
n'ai pas eu d'éducation scolaire, mais je ferai tout pour que mes
enfants y accèdent ». Tu as su tenir ta promesse, la preuve en
est que je suis aujourd'hui médecin. Je dis et je le redirai que tu es
un père exemplaire. I LOVE YOU DAD.
· A mes frères et soeurs
Vous êtes tellement nombreux que je ne saurai vous citer
sans oublier quelqu'un. Recevez à travers ce travail mes sincères
remerciements pour vos encouragements et les multiples prières que vous
n'avez cesser d'adresser à mon égard.
· A ma famille d'accueil
Delsia mon frère Christ et son
épouse Bernadette et leurs enfants bien aimés.
Je ne saurai combien de fois vous dire merci pour l'accueil chaleureux que vous
m'avez réservé. Tout simplement trouvez à travers ce
travail mes remerciements les plus sincères. Que Dieu comble votre
famille.
· A mes mentors et seniors
Dr Meyeng, Dr Ndjock, Dr
Binwe, Dr Mohamadou, Dr
Daniel et tous ceux que j'ai oublié. Par vos conseils
et enseignements, vous avez fait de nous ce que nous voulions être. Avec
beaucoup d'admiration et d'affection, nous suivrons à tout jamais vos
pas.
· A mes très chers cousins et
cousines
De Pitoa, de Maroua, de Rey Bouba en générale,
merci pour vos soutiens et encouragements sans failles et sincères.
· A mon pasteur adorable, le frère
AMOUN.
Tu as été pour moi uns second père et
berger dans la foi, tes sermons inspirés n'ont guère cessé
de me recadrer sur le bon chemin. Que notre Rédempteur te comble de ses
bénédictions.
· A mes frères et soeurs en christ : vous
m'avez toujours soutenu dans vos prières et parfois
financièrement, le Seigneur vous le rendra au centuple.
· A mes amis : Bah Ella,
Mebomie, Rosalie, Bobbo,
Djak, El Rano, Grâce,
Elham,Sarah, Rouane, Misra, et tous ceux donc j'ai
oublié. Mercie profondément pour votre disponibilité et
vos soutiens multiples.
· A la première promotion de médecine de
Garoua, malgré les nombreuses difficultés, nous sommes tous
arrivés ensemble comme une même et une famille. Je suis venu
à Garoua seul, voilà que je repars avec des frères et des
soeurs, toujours et toujours on le restera.
· A tous ceux ou celles qui de loin ou de près
m'ont soutenu moralement ou financièrement, trouvez ici le
témoignage de ma profonde gratitude.
LISTE
DU PERSONNEL ADMINISTRATIF ET ACADEMIQUE DE LA FACULTE
|
N°
|
Noms et prénoms
|
Grade
|
Spécialité
|
|
|
1
|
NTCHAPDA Fidèle
|
PR
|
Physiologie et pharmacologie cardiovasculaire
|
|
2
|
NGAROUA
|
MC
|
Anatomie et Chirurgie Générale
|
|
3
|
MBO AMVENE Jérémie
|
MC
|
Radiologie et Imagerie Médicale
|
|
4
|
SEKE ETET PAUL FAUSTIN
|
MC
|
Neuroscience
|
|
5
|
NWABO KAMDJE ARMEL
|
MC
|
Biochimie Clinique et Pharmacologie
|
|
6
|
ADAMOU MOISE
|
MC
|
Entomologie
|
|
7
|
HOUMSOU ROBERT JOUMAY
|
MC
|
Parasitologie
|
|
8
|
NGO PAMBE CHRISTIANE JUDITH Epse RISSIA
|
CC
|
Anatomie-Pathologique
|
|
9
|
DJAFSIA BOURSOU
|
CC
|
Organismes Animaux
|
|
10
|
ABOUBAKAR OUMAROU BIBI FAROUCK
|
CC
|
Physiologie et pharmacologie cardiovasculaire
|
|
11
|
FOGANG DONGMO HERVET PAULAIN
|
CC
|
Biochimie/Pharmacologie
|
|
12
|
GAKE BOUBA
|
CC
|
Biologie clinique (microbiologie, hématologie,
parasitologie)
|
|
13
|
HOLLONG GAROUA Bonaventure
|
CC
|
Médecine urgentiste
|
|
14
|
ALI ABAS
|
CC
|
Médecine interne (Cardiologie)
|
|
15
|
BALKISSOU ADAMOU DODO
|
CC
|
Médecine interne (pneumologie)
|
|
16
|
MOHAMADOU ABDOU GALDIMA
|
CC
|
Médecine interne (Gastro-entérologie)
|
|
17
|
BRA'EYATCHA BIMINGO NOELLE
|
CC
|
Ophtalmologie
|
|
18
|
INNA RAKYA
|
CC
|
Gynécologie-Obstétrique
|
|
19
|
ABESSOLO ABESSOLO Hermine
|
CC
|
Médecine interne (Infectiologie tropicale)
|
|
20
|
KAMO SELANGAI HELENE
|
CC
|
Pédiatrie
|
|
21
|
FADIMATOU ALTINE
|
CC
|
Santé publique
|
|
22
|
ATEBA NDONGO FRANCIS
|
CC
|
Santé publique
|
|
23
|
TCHIFAM BERTHE
|
CC
|
Sante publique
|
|
24
|
ARABO SAIDOU MOHAMADOU
|
CC
|
Chirurgie-Orthopédie-Traumatologie
|
|
25
|
KUITCHET NJEUNJI Aristide Gilles
|
CC
|
Anesthésie et Réanimation
|
|
26
|
MOHAMADOU AMINOU
|
CC
|
Radiologie et Médecine nucléaire
|
|
27
|
MBOZO'O MVONDO SAMUEL
|
CC
|
Radiologie et Imagerie Médicale
|
|
28
|
ONANA Yannick Richard
|
CC
|
Radiologie et Imagerie Médicale
|
|
29
|
BIONGOL DHARA R
|
ASS
|
Radiologie et Imagerie Médicale
|
|
30
|
ASTADJAM DAIROU IYALE
|
ASS
|
ORL
|
|
31
|
MARE NJOYA JOSIANE
|
ASS
|
Ophtalmologie
|
|
32
|
MBARNJUK AOUDI STEPHANE
|
ASS
|
Gynécologie / Obstétrique
|
|
33
|
DIDJO'O SADIA CHANTAL
|
ASS
|
Gynécologie / Obstétrique
|
|
34
|
OURTCHINGH Clovis
|
ASS
|
Gynécologie / Obstétrique
|
|
35
|
SALAMATOU SOULEY
|
ASS
|
Gynécologie / Obstétrique
|
|
36
|
DJAMILATOU LEILA
|
ASS
|
Biologie Clinique
|
|
37
|
ABOUAME PALMA HAOUA
|
ASS
|
Pédiatrie
|
|
38
|
SOUREYA HAMAN
|
ASS
|
Pédiatrie
|
|
39
|
NAAMBOW ANABA Edwige Christelle
|
ASS
|
Anthropologie médicale
|
|
40
|
BEME APPOLINAIRE SAOUWADA PAUL
|
ASS
|
Chirurgie- Orthopédie-Traumatologie
|
|
41
|
JIBIA TCHOUPO Alain Bertrand
|
ASS
|
Neurochirurgie
|
|
42
|
SALIHOU AMINOU SADJO
|
ASS
|
Chirurgie Pédiatrique
|
|
43
|
GAYA HAMZA
|
ASS
|
Chirurgie-Orthopédie-Traumatologie
|
|
44
|
MAYEMI Emmanuella Regine
|
ASS
|
Anatomie-Pathologique
|
|
45
|
IBRAHIMA AMADOU
|
ASS
|
Pharmacien/
Biologie- clinique
|
|
46
|
GRING ZIGLA
|
ASS
|
Biologie et biochimie appliquée (Biologie de la
reproduction)
|
|
47
|
AMINOU SAMBO DESIRE
|
ASS
|
Psychiatrie
|
|
48
|
DJEUGOUE NGALEU PAULETTE
|
ASS
|
Médecine interne (Endocrinologie)
|
|
49
|
ABOUBAKAR DJALLOH AL-MAMY
|
ASS
|
Médecine interne (Cardiologie)
|
|
50
|
HADJA INNA
|
ASS
|
Médecine interne (Endocrinologie et Maladies
métaboliques)
|
|
51
|
JIONGO TIAGO Espoir Emile
|
ASS
|
Médecine interne (Neurologue)
|
|
52
|
DEUNGA NJANDEU Raïssa
|
ASS
|
Médecine interne (Rhumatologie)
|
|
53
|
KAMGANG TCHAWOU
|
ASS
|
Médecine interne (Néphrologie)
|
|
54
|
OUMAROU MOUSSA
|
ASS
|
Médecine interne (Néphrologie)
|
SERMENT D'HIPPOCRATE
SERMENT D'HIPPOCRATE
Je m'engage solennellement à consacrer
toute ma vie au service de l'humanité.
Je réserverai à mes Maîtres le
respect et la gratitude qui leurs sont dus.
J'exercerai consciencieusement et avec
dignité ma profession.
La santé du malade sera ma seule
préoccupation.
Je garderai les secrets qui me sont
confiés.
Je sauvegarderai par tous les moyens possibles,
l'honneur et la noble tradition de la profession
médicale.
Je ne permettrai pas que les considérations
d'ordre religieux, national, racial, politique ou social, aillent à
l'encontre de mon devoir vis-à-vis du malade.
Mes collègues seront mes
frères.
Je respecterai au plus haut degré la vie
humaine et ceci dès la conception ; même sous des menaces, je
n'utiliserai point mes connaissances médicales contre les lois de
l'humanité.
Je m'engage solennellement sur l'honneur et en
toute liberté

RESUME
Introduction
La mortalité maternelle est une tragédie
à la fois familiale, communautaire mais aussi nationale. C'est un
fléau qui constitue un problème de santé publique majeur
surtout dans certains pays africains à cause du faible niveau
socio-économique. Dans notre pays, tout comme dans nos régions,
plusieurs facteurs et dysfonctionnements influencent l'augmentation du ratio de
mortalité maternelle. Ainsi, nous nous sommes proposés
d'étudier les dysfonctionnements rapportés lors des revues de
décès maternels à l'Hôpital Régional de
Maroua.
Méthodes
Nous avons mené une étude descriptive
transversale à collecte des données rétrospective dans le
service de Gynécologie-Obstétrique de l'Hôpital
Régional de Maroua. Notre étude couvrait une période de 5
ans s'étendant du 1erjanvier 2019 au 31 décembre 2023
et a duré 7 mois, soit du 1er décembre au 3à
juin 2024. Nous avons étudié les dossiers des cas de
décès maternels et les données étaient
recueillies à l'aide d'une fiche technique. Les données sur les
caractéristiques socio-démographiques et les dysfonctionnements
rapportés lors des revues de décès maternels ont
été recueillies et analysées grace au logiciel SPSS IBM
24.
Résultats
Nous avons identifié 150 cas de décès
maternels dont 65 ont été audités. Le ratio de
mortalité maternelle (RMM) globale était de 1346/100.000 NV.
L'âge moyen des femmes décédées était de 26
#177;7,11 ans et l'âge médian était de 27 ans avec les
extrêmes de 15 et 45 ans. La tranche d'âge la plus touchée
était celle de 20 à 29 ans, Environ 89,3% des femmes
décédées n'avaient pas d'emploi, 63,3% n'étaient
pas instruites et 91,3% étaient mariées. Les grandes multipares
(36,7%) et les multipares (30,7%) étaient majoritaires. L'absence de
suivi prénatal (53,9%), le recours tardif aux soins (26,2%), le retard
de référence (40%), le retard de prise en charge (32%) et
l'indisponibilité du produit sanguin (24,6%) constituaient les
principaux dysfonctionnements rapportés lors des revues de
décès maternels.
Conclusion
Le ratio de mortalité maternelle dans notre
étude était élevé par rapport à d'autres
hôpitaux du Cameroun. Ce ratio élevé était
particulièrement associé à l'absence de suivi
prénatal, le recours tardif aux soins, le retard de
référence, le retard de prise en charge et
l'indisponibilité desproduits sanguins. La principale stratégie
pour la réduction de ce ratio doit être axée sur
l'éducation de la communauté pour une maternité sans
risque.
Mots clés : dysfonctionnements,
revues de décès maternels, Hôpital Régional de
Maroua
ABSTRACT
Introduction
Maternal death is a familial, social and national tragedy. It
is a global disaster causing large-scale public health problems, especially in
Africa due to the low socioeconomic levels. In our country, as in our region,
the increase in maternal mortality is strongly influenced by many factors and
dysfunctions. Therefore, we set out to study the malfunctions noted during
maternal death reviews in Maroua Regional Hospital.
Methods
We carried out a cross-sectional descriptive study with
retrospective data collection in the Gynecology and Obstetrics department of
the Maroua Regional Hospital. Our study covered a period of 5 years from
January 1st, 2019 to December 31th, 2023 and lasted 7
months, from December 1st to June 3th, 2024. We studied
the records of maternal death cases and the data were collected using a
technical sheet. Data on socio-demographic characteristics and malfunctions
reported during maternal death reviews were collected and analyzed through SPSS
IBM software.
Results
We identified 150 maternal deaths cases among which 65 cases
were reviewed. The global maternal mortality ratio (MMR) was 1346 per 100,000
live births.The average age of patients who died was 26 years old #177;7.11 and
the median age was 27 years old with extreme cases of 15 and 45 years old. The
most affected age group was 20-29 years old, about 89.3% of the women who died
were unemployed, 63.3% were uneducated and 91.3% of the deceased women were
married. Large Multiparous women (36.7%) and multiparous women (30.7%)
represented the majority of the sample. Lack of prenatal care (53.9%), delayed
seeking medical help (26.2%), delayed referral (40 %), delayed care (32 %) and
lack of blood products (24.6 %) were the main dysfunctions reported during
maternal death reviews.
Conclusion
In our study, the maternal mortality rate is high compared to
other hospitals in Cameroon. The increase of this ratio was most related to
lack of prenatal care, delayed seeking medical help, delayed referral, delayed
care and lack of blood products. The main strategy to reduce maternal mortality
must be based on community education on safe motherhood.
Keywords: malfunctions, maternal death
reviews, Maroua Regional Hospital.
LISTE DES TABLEAUX
Tableau I : repartions
du ratio de mortalité maternelle selon le mode d'admission
2
Tableau II :
répartition de ration de mortalité en fonction de
l'année
37
Tableau III :
réparation des patientes décédées selon le niveau
d'instruction
39
Tableau IV :
répartition des patientes décédées selon la
profession
40
Tableau V :
répartition des patientes décédées selon le statut
matrimonial
41
Tableau V:
répartition des patientes décédées selon le lieu
d'habitation
42
Tableau VI :
répartition des femmes décédées en en fonction de
la parité
43
Tableau VII :
répartition des cas audités
44
Tableau VIII:
répartition des décès maternels selon le suivi de
grossesse
45
Tableau IX:
répartition des femmes décédées selon le moyen de
transport pour se rende à l'hôpital
47
Tableau X :
répartition des patientes décédées selon la
qualité du diagnostic
49
Tableau
XI :répartition des dysfonctionnements de
la disponibilité des médicaments et du produit sanguin
51
Tableau XII:
répartition des dysfonctionnements en fonction selon la qualité
de surveillance
52
Tableau XIII:
répartition des dysfonctionnements en lien avec la
famille
53
Tableau XIV:
répartition des décès maternels selon les causes
54
Tableau XV:
répartition des décès maternels audités selon
l'évitabilité du décès
55
Tableau XVI: chronogramme
des activités
80
Tableau XVII: budget et
source de financement
81
LISTE DES FIGURES
Figure 1.
Répartition de de ratio de mortalité maternel par pays.
2
Figure 2. Cycle de la revue
de décès
23
Figure 3. Diagramme de
Flow
36
Figure 4. Diagramme de
répartition des femmes décédées selon les tranches
d'âges
38
Figure 5.
Répartition des dysfonctionnements avant l'admission
46
Figure 6. Diagramme de
répartition des dysfonctionnements à l'admission
48
Figure 7.
Répartition des dysfonctionnements en lien avec la
prise en charge.
50
ABREVIATIONS, ACRONYMES ET
SIGLES
|
AVC
|
: Accident Vasculaire Cérébral
|
|
CIM
|
: Classification internationale des maladies
|
|
CPN
|
: Consultation prénatale
|
|
EDSC
|
: Enquête démographique et sante du Cameroun
|
|
FSMB
|
: Faculté de médecine et des sciences
biomédicales
|
|
GEU
|
: Grossesse extra-utérine
|
|
HPP
|
: hémorragie du post partum
|
|
HRM
|
: Hôpital régional de Maroua
|
|
HRP
|
: Hématome retro- placentaire
|
|
HTA
|
: hypertension artérielle
|
|
IIG
|
: intervalle inter-génésique
|
|
MINSANTE
|
: Ministère de la Santé Publique
|
|
N
|
: effectif
|
|
NV
|
: Naissance vivante
|
|
OAP
|
: OEdème Aigu du Poumon
|
|
ODD
|
: Objectifs pour le Développement Durable
|
|
OMS
|
: Organisation Mondiale de la Santé
|
|
ONU
|
: Organisation des Nation Unies
|
|
P
|
: Probabilité
|
|
PF
|
: Planification Familiale
|
|
PP
|
: Placenta prævia
|
|
RMM
|
: Ratio de Mortalité Maternelle
|
|
RU
|
: Rupture Utérine
|
|
SOU
|
: Soins obstétricaux d'urgence
|
|
SPSS
|
: Statistical Package for Social Sciences
|
|
TAS
|
: tension artérielle systolique
|
|
TAD
|
: tension artérielle diastolique
|
|
TMM
|
: Taux de Mortalité Maternelle
|
|
UNICEF
|
: Fond des Nations Unies pour l'Enfance
|
|
UNFPA
|
: Fond des nations unies pour la population
|
INTRODUCTION
La mortalité maternelle est définie selon
l'Organisation Mondiale de la Santé (OMS), comme étant le
décès d'une femme survenu au cours de la grossesse ou dans un
délai de 42 jours après l'accouchement, quelle qu'en soit la
durée ou la localisation, pour une cause quelconque
déterminée ou aggravée par la grossesse ou les soins
qu'elle a motivé, mais ni accidentelle, ni fortuite
(1).
Le ratio de mortalité maternelle est un indicateur de
la performance du système de santé d'un pays, son augmentation
relève d'un dysfonctionnement d'autant plus que le décès
maternel s'agit le plus souvent d'un événement évitable
(2). Malgré sa baisse à l'échelle mondiale de 34,2 % entre
2000 et 2020, le taux de mortalité maternelle demeure
élevé Afrique (3). Sur un total estimé de 287 000 morts
maternels dans le monde en 2020, 87% (253 000 décès) avaient eu
lieu en Afrique Sub-Saharienne et l'Asie du Sud '(4). Le risque de
décès d'une femme durant la grossesse en Afrique est de 1/20
alors qu'il est de 1/2000 dans la plupart des pays développés
(5). Cependant des différences significatives existent entre les
continents, les pays, et à l'intérieur d'un même pays
entres les populations à faibles revenus et à revenus
élevés et entre les populations rurales et urbaines (6). Au
Cameroun, Le ratio de mortalité maternelle est passé de 669
à 782 décès pour 100 000 naissances vivantes entre 2004 et
2011. En 2018, il est estimé à 406 décès pour
100 000 naissances vivantes (NV) selon l'Enquête
Démographique de Santé (EDSC-V) (7), alors que le Cameroun s'est
fixé l'objectif de réduire la mortalité maternelle
à 70 pour 100 000 naissances vivantes d'ici 2030 en accord avec les
Objectifs de développement pour le millénaire (ODM) (8).
Malgré les multiples stratégies proposées
par le gouvernement pour la réduction de la mortalité maternelle,
elle reste et demeure une situation préoccupante dans nos hôpitaux
et en particulier dans le grand Nord du Cameroun (9). Parmi les
dysfonctionnements associés aux décès maternels au
Cameroun figurent : les soins prénataux inadéquats ou
l'absence des soins prénataux, les recours tardifs aux soins, les
accouchements à domicile, les retards pour atteindre les
établissements de soins, les retards de référence, les
retards de prise en charge et les prises en charge inadéquates (10).
Une étude menée par Tebeu et al. à l'Hôpital de
Maroua en 2007 avait retrouvé un ratio de mortalité maternelle
élevé à 1266 décès maternels pour 100.000
naissances vivantes (11). Mais peu de données existent sur les
dysfonctionnements impliqués dans les décès maternels dans
cette ville. C'est pourquoi nous sommes proposés d'étudier ce
sujet, ceci afin de contribuer à la réduction du
décès maternels et améliorer la qualité des soins
de la mère et de l'enfant dans cette ville.
CHAPITRE I : CADRE DE L'ETUDE
I.1. Contexte
La mortalité maternelle demeure un problème
majeur de santé publique malgré les disparités
observées dans les différentes regions du monde. Au Cameroun les
statistiques concernant la santé maternelle ne sont pas des plus
réjouissantes. On note un ratio de mortalité toujours alarmant
surtout dans la partie septentrionale du pays (9). A l'Extrême-Nord
où l'indice synthétique de fécondité est
élevé (5,9 enfants par femme), les statistiques sont plus
alarmantes (7). Dans cette region considérée comme le parent
pauvre de l'offre de soins au Cameroun, le ratio de mortalité maternelle
est de 1000 décès pour 100 000 naissances vivantes (7).
Beaucoup de facteurs déterminent le deces maternels en contexte de
précarité sanitaire (11). Tout premièrement
l'accessibilité aux soins de santé est réduite à
cause des longues distances et de l'état des routes entrainant un retard
pour atteindre les formations sanitaires ou la structure de
référence (12). L'ignorance, les conditions
socio-économiques défavorables entrainent un recours tardif aux
soins de santé dans 81,9% des cas (13). En plus s'ajoute le plus souvent
le retard de prise en charge et le retard de référence pouvant
augmenter le risque deces maternel de 8 à 15 fois plus
élevé (12). Tous ces déterminants s'ajoutant aux facteurs
culturels, augmentent considérablement le risque de deces maternel.
I.2.
Justification du sujet
Pour justifier la détérioration des
indicateurs de santé maternelle dans la région
l'Extrême-Nord caractérisée par une population sans cesse
croissante et par un déplacement interne des personnes vivants dans les
pays voisins en conflit, certains auteurs pointent du doigt les condition
socioéconomiques des populations, le manque d'éducation sanitaire
des femmes en âge de procréer et les pesanteurs culturelles (11).
D'autres aussi se basent sur l'influence de l'offre des soins sur la
santé maternelle (9). Mais, il est à noter qu'en dépit
d'une multiplication des travaux portant sur les causes de
détérioration des indicateurs de santé maternelle dans
certaines regions du Cameroun, il y a peu d'études qui posent le
problème du deces maternel et des dysfonctionnements impliqués
dans leur survenue dans la région de l'Extrême-Nord, région
caractérisée par une insuffisance des structures sanitaires, la
faiblesse des plateaux techniques et par une pauvreté en ressources
humaines. Pour combler ce vide heuristique, la presente étude
s'intéresse aux dysfonctionnements impliqués dans les deces
maternels dans le but d'apporter notre contribution à la
réduction de la mortalité maternelle dans cette région.
I.3.
Question -hypothèse-objectif de recherche
I.3.1. Question de recherche
Quels sont les dysfonctionnements issus des revues de deces
maternels à l'Hôpital Régional de Maroua de 2019 à
2023 ?
I.3.2. Hypothèse de
recherche
Les décès maternels à l'Hôpital
Regional de Maroua sont prévisibles.
I.3.3. Objectif général :
Étudier l'épidémiologie de la
mortalité maternelle à l'HRM de 2019 à 2023
I.3.3.Objectifs
spécifiques :
1- Calculer le ratio de mortalité maternelle à
l'HRM de 2019 à 2023 ;
2- Décrire les caractéristiques
socio-démographiques des femmes décédées à l'HRM de 2019 à 2023 ;
3- Déterminer la proportion de décès
maternels audités à l'HRM de 2019 à 2023 ;
4- Identifier les dysfonctionnements relevés lors des
revues de décès maternels à l'HRM de 2019 à
2023.
CHAPITRE II : REVUE DE LA LITTERATURE
II-1.
RAPPELS FONDAMENTAUX
II.1.1. Historique
L'histoire montre que les hommes ont toujours cherché
des moyens pour riposter contre la mortalité maternelle. On note par
exemple que dans la Grèce antique l'invocation des déesses
était courante pour faciliter l'accouchement et limiter les
complications liées à l'accouchement ''(14). La médecine
s'est ensuite détachée de la religion pour aboutir à la
médicine Hippocratique dite expérimentale. Hippocrate, 460 ans
avant Jésus-Christ (JC),proposait la « succussion »
pour les accouchement de siège (15).
Par la suite, l'histoire de l'obstétrique a
été marqué par Soranos d'Ephèse
considéré comme un spécialiste de la
Gynécologie-Obstétrique qui a contribué à la
formation des sage-femmes (16). Chamberlain Peter (1560-1631) de son
côté avait inventé le forceps « tête
de fer » mais son utilisation concrète a été
adoptée en France en 1771 ''(17).
Au XIX -ème siècle, la pratique des techniques
chirurgicales et d'asepsies avait contribué considérablement
à la réduction de la mortalité maternelle '(18).
Finalement, la découverte des antibiotiques avait marqué le
tournant essentiel de la modernisation médicale de l'accouchement., en
renforçant non seulement les avantages des évolutions
antérieures, mais aussi en mettant fin à la mortalité
effrayante due à la fièvre puerpérale (19).
Grace à l'évolution des connaissances
obstétricales et les découvertes innovantes, la mortalité
maternelle va connaitre une décroissance rapide et continue dans
beaucoup des pays occidentaux tels que la Suède, le Danemark, la
Norvège ou le Pays-Bas atteignant 220 à 290 pour 100.000
naissance vivante ''(20).
De 1937 à 1970, la mortalité maternelle avait
connu une baisse très nette dans l'ensemble des pays
industrialisés. C'était le cas du Sri Lanka, de la Malaisie et de
la Thaïlande qui ont vu décroitre leurs ratios de mortalité
maternelle grâce à la professionnalisation des soins à
l'accouchement et l'amélioration des techniques de prise en charge
(antibiotiques, césariennes, transfusion) (21).
II-1-3. EPIDEMIOLOGIE
II.1.3.1. Fréquence
Entre 2015 et 2019, on estimait que 121 millions de
grossesses indésirées avaient lieu chaque année et 61% de
ces grossesses s'étaient terminés par des avortements
pratiqués dans des mauvaises conditions -(22). Selon l'Organisation
mondiale de la santé, près de 800 femmes par jour sont
décédées en 2020, de causes évitables liées
à la grossesse et à l'accouchement. Le ratio de mortalité
maternelle mondiale était de 223 pour 100.000 naissances vivantes la
même année '(4). La plus grande majorité de
décès, soit 70% était survenue en Afrique Sub-Saharienne
'(4). Le Soudan du Sud, le Tchad et le Nigeria étaient les pays
Africains Sub-Sahariens ayant des ratios de mortalité maternelle
élevés avec respectivement 1223, 1063 et 1047 décès
maternels pour 100.000 naissance vivante '(23).
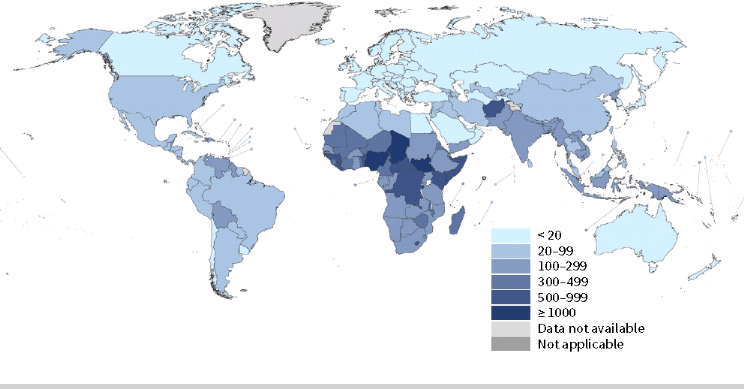
Figure 1. Répartition de de ratio de
mortalité maternel par pays.
Source: maternal mortality in 2020. Estimates
developed by WHO, UNICEF, UNFPA and the World Bank. World Health Organization,
2023.
II.1.3.2. Facteurs de risques
L'étude des facteurs de risque est primordiale et
constitue un bon moyen pour l'élaboration des programmes de
préventions maternelle et infantile.
a. Risques liés à l'âge et à
la parité :
La parité accroit le risque de mortalité
maternelle, tout comme la combinaison âge-parité. La
primiparité et la grande multiparité sont associées
à un risque de mortalité maternelle élevé comme
l'approuve une étude menée au Niger par Ibrahim et al. (24).
Le jeune âge présente un risque de
décès maternel élevé à travers le monde. Au
Cameroun, une étude menée à l'Hôpital
Régional de Maroua avait trouvé que les adolescentes
étaient les plus vulnérables comparées aux autres groupes
d'âges (11).
Au Mali l'étude de Djilla et al. ''(25) avait
montré que le risque de mortalité maternelle était
élevé chez les grandes multipares âgées dans 26,98%
des cas (30 ans et plus, parité supérieure à 5). Les
primipares jeunes (moins de 20 ans et Parité égale à 1)
représentaient 20,53 % de décès.
Une étude Camerounaise, avait trouvé que la
mortalité maternelle était élevée aux tranches
d'âges de moins de 20 ans (1.392/100.000 naissances vivantes) et
au-delà de 40 ans (4.000/100.000 naissances vivantes) (5).
En France, on note une augmentation de risque
décès maternels avec l'âge. Par rapport aux femmes
âgées de 25-29 ans, le risque est multiplié par
2,4 pour les femmes âgées de 35-39 ans, et par
3 au-delà de 40 ans -(26).
a. Risques liés aux statuts
socio-économiques
L'OMS estime que les femmes vivant dans les pays à
faible revenu sont plus susceptibles de mourir des complications liées
à la grossesse ou à l'accouchement comparé aux pays
développés. La mortalité maternelle élevée
en Afrique Sub-Saharienne à 70% serait dues au bas niveau
socio-économique '(4). Les femmes sont ainsi exposées au risque
de décès maternels en raison de la négligence à
leur égard, parce qu'elles sont parfois mariées pendant leur plus
jeune âge, sans éducation et parfois dans des conditions de
pauvreté extrême et de sous-alimentation. Les données
suggèrent que les femmes des pays en développement ou à
faibles revenus ont une autonomie limitée sur leurs décisions en
matière de santé '-(27). Cette absence d'autonomie est fortement
corrélée à l'issue de la grossesse et la survie maternelle
-(28).
Dans un contexte où les femmes sont confinées
à domicile, jugées selon leur capacité à
procréer, n'ayant pas des décisions à prendre même
en matière de leur santé, il y a une augmentation du risque de
décès maternels (10).
b. Risques liés au statut matrimonial
:
Les célibataires et les veuves ont un risque de
décès maternel très élevé. En effet les
femmes à statut matrimonial instable sont exposées aux
avortements pratiqués dans des mauvaises conditions dont les
conséquences vont d'un choc hémorragique à une
stérilité secondaire ou définitive ''(29).
Mais cependant , les femmes mariées et les
ménagères sont à risque de mourir des complications
liées à la grossesse ou à l'accouchement -(30). Ceci
parfois en raison des grossesses très rapprochées qu'exigent
souvent les partenaires.
c. Facteurs liés à la
reproduction :
Les quatre "trop" qui contribuent à accroître le
taux de mortalité maternelle sont : "trop d'enfants, trop tôt,
trop tard et trop rapprochés"''(31). Ceci peut trouver son explication
dans le fait que dans beaucoup des foyers africains, la polygamie est
fréquente. Ce qui pousse les coépouses à se disputer pour
avoir le plus grand nombre d'enfants, en raison de l'héritage du mari.
Dans d'autres cultures, la préférence des garçons aux
détriments des filles poussent les femmes à faires des
grossesses rapprochées -(32). Cette attitude est encouragée et
renforcée par les structures sociales qui restreignent le droit des
filles à hériter (6). Dans la
société traditionnelle, il arrive que le nombre
élevé d'enfants soit la preuve de fécondité d'une
femme et constitue une source de main-d'oeuvre pour le couple à la
vieillesse(6).
Il a été établie qu'une bonne
méthode contraceptive est associée à une réduction
significative du risque de mortalité maternelle, mais au Cameroun le
taux de pratique des méthodes contraceptives est resté faible
(10,33). Ce qui favorise les grossesses rapprochées et accroit le risque
de mortalité maternelle.
II.1.3.3. Les causes de la mortalité
maternelle
L'OMS selon la dixième et la onzième
révision de la Classification Internationale des Maladies (CIM-10 et
11), subdivise les morts maternelles en décès par causes
obstétricales directes et indirectes.
a. Les décès maternels par causes
obstétricales directes
sont ceux qui résultent de complications
obstétricales(grossesse, travail et suites de couches),d'interventions ,
d'omissions, d'un traitement incorrect ou d'un enchainement
d'évènements résultant de l'un quelconque des facteurs
ci-dessus (1,34).
Parmi les principales causes directes, on peut
énumérer :
· Les hémorragies obstétricales
:
les hémorragies constituent les premières causes
de décès maternel en Afrique Sub-Saharien (35). Les
hémorragies obstétricales peuvent être réparties
en : hémorragies du premier trimestre, du deuxième trimestre
et du troisième trimestre.
v Les hémorragies du premier trimestre
:
Les hémorragies du premier trimestre sont
fréquentes. Selon Hendricks et al., une femme enceinte sur 4
éprouve le saignement du premier trimestre (36). Parmi les
différentes causes on peut citer :
ü La grossesse extra-utérine :
Les grossesses extra-utérines constituent la principale
cause de décès maternel au premier trimestre, représentant
5 à 10 % de tous les décès liés à la
grossesse (37). Elle se caractérise par la triade :
aménorrhée, douleur pelvienne et saignements. Additionnellement
à la clinique, le diagnostic est posé par l'échographie et
le dosage des gonadotrophines chorioniques â-humaine (â-hCG).
ü Les avortements :
L'avortement est défini comme l'expulsion
spontanée (avortement spontané) ou provoquée (avortement
provoqué ou thérapeutique) du foetus avant sa période de
viabilité en principe avant la 22 SA à compter de la date des
dernières règles. Les avortements clandestins se
réfèrent à l'interruption d'une grossesse non
désirée par des personnes ne possédant les
compétences requises ou dans les conditions ne respectant pas les normes
médicales ou les deux. Les avortements peuvent se solder par des
multiples complications comme le saignement, la rétention du produit de
conception, les infections des voies génitales et les perforations
utérines comme le rapportent Nkwabong et al. dans une étude
Camerounaise (38).
Au niveau mondial, les avortements non sécurisés
sont à l'origine de 67 900 décès maternels par an (13% de
la mortalité maternelle totale) et sont à l'origine d'une
morbidité maternelle importante notamment dans les régions
sous-ressourcées (39).
ü La môle hydatiforme
Les maladies trophoblastiques gestationnelles (DGT) englobent
un spectre d'entités pré-malignes et malignes rares provenant du
tissu trophoblastique et de la dégénérescence kystique des
vélocités choriales. Il existe une grande variation
géographique de l'incidence de la mole hydatiforme variant entre 0,57 et
2 pour 1000 grossesses (40).
Elle se complique généralement
d'hémorragies qui peuvent être profuses et peut souvent
s'accompagner de choc. Additionnellement à la clinique, le diagnostic
est posé par l'échographie et le dosage des gonadotrophines
chorioniques â-humaine (â-hCG).
v Les hémorragies du deuxième et
troisième trimestre
Parmi les causes d'hémorragies du deuxième et
troisième trimestre figurent
ü Le placenta prævia (PP) :
C'est l'insertion anormale du placenta en partie ou en
totalité sur le segment inférieur au lieu d'être
fixé sur le fond utérin. Les principaux facteurs de risques sont
la multiparité et un antécédant de césarienne
(41).
On distingue 4 types de placenta prævia : le
placenta prævia totalement recouvrant, le placenta prævia
partiellement recouvrant, le placenta prævia marginal et le placenta
prævia latéral.
Dans les deux premiers cas, l'accouchement est impossible par
voie basse.
Le placenta prævia se manifeste essentiellement par des
hémorragies indolores faites de sang rouge apparaissant dans les trois
derniers mois de la grossesse ou au cours du travail.
ü L'hématome rétro placentaire
(HRP) :
C'est la collection de sang (hématome) entre le
placenta et la paroi utérine due au décollement
prématuré d'un placenta normalement inséré avant
l'expulsion du foetus
Il survient le plus souvent dans contexte de traumatisme ou
d'hypertension artérielle en grossesse. .Il survient dans environ
0,4 à 1 % des grossesses avec une fréquence
variant en fonction de la population étudiée (42). Les
complications maternelles les plus fréquentes de l'hématome retro
placentaire sont le choc hémorragique, les troubles de
l'hémostase et plus rarement le décès (43).
ü Rupture utérine (RU) :
Elle est définie comme toute solution de
continuité non chirurgicale de l'utérus. La rupture
utérine demeure un problème majeur dans les pays pauvres en
ressources. Dans les pays industrialisés, elle le souvent lié
à un antécédant de césarienne. Par contre dans les
pays pauvres ou en développement, elle est le souvent associée
à un travail obstructif, à un manque de soins prénataux,
à une grande multiparité et à un mauvais accès aux
soins obstétricaux d'urgence (44). Elle peut être provoquée
(par arme blanche, par arme à feu, par contusion abdominale ou à
l'occasion d'une manoeuvre obstétricale) ou spontanée
(utérus cicatriciel, déchirure ancienne du col au-delà de
l'insertion vaginale, obstacle prævia). La rupture utérine est
sans doute l'une des complications obstétricales aiguës la plus
redoutée en raison du risque significatif de morbi-mortalité
maternelle et périnatale (45).
Le diagnostic de la RU est clinique au cours du travail ou
après l'accouchement.
ü Les hémorragies de la délivrance
:
C'est un saignement survenant au moment de l'accouchement ou
dans les 24 heures (après la délivrance hémorragie du post
partum immédiate) ou plus tardivement après l'accouchement
(hémorragie du post partum tardif) et dont le volume dépasse 500
ml de sang. Les quatre principales causes sont : l'atonie utérine,
la rétention placentaire, le traumatisme obstétrical et le
trouble de la coagulation.
L'hémorragie du post-partum est la principale cause de
morbidité maternelle sévère et de mortalité dans le
monde et aux États-Unis (46).
· Les dystocies
Elles se définissent comme étant tout
accouchement difficile quel que soit l'origine et la nature de l'obstacle. Le
travail dystocique est une cause importante de décès maternel
dans les communautés où la malnutrition dès l'enfance est
fréquente, ce qui entraîne de petits bassins chez les femmes. Il
est associé à un risque de décès maternel dans les
communautés où il y a une difficulté à
accéder aux établissements de soins de santé où on
pourrait effectuer une césarienne (47). Les décès
maternels causés par un travail obstructif et ses conséquences
sont difficiles à évaluer car elles peuvent être
enregistrées comme une rupture utérine, un saignement ou une
septicémie (48). De façon générale les principales
complications peuvent être la rupture utérine, l'infection
utérine, la septicémie, la péritonite, les lésions
de compression avec formation des fistules obstétricales et la
mortalité maternelle et/ou foetale.
Selon la cause, les dystocies peuvent être d'origine
maternelle ou foetale.
Ø Les dystocies maternelles :
On regroupe dans cette entité :
ü Les dystocies dynamiques : Regroupent
toutes les anomalies de la contraction utérine, les anomalies par
défaut (hypocinésie.) ou par excès (hypercinésies)
de contractions utérines.
ü La dystocie osseuse : Il s'agit de
l'obstacle causé par le passage de la filière pelvienne pendant
la grossesse. Sa cause réside dans le fait qu'un ou plusieurs axes du
bassin osseux sont insuffisants ou à la limite des dimensions
nécessaires. La cause la plus importante était le rachitisme.
ü Les malformations congénitales ou
acquises : On en trouve de nombreuses et elles effectuent des
aplatissements, des rétrécissements et des déplacements du
bassin de manière symétrique ou asymétrique.
ü Dystocie d'origine cervicale :Le col
de l'utérus est responsable de l'obstacle. Cela peut être dû
à une rigidité du col, généralement causée
par une anomalie de la contraction. Il est possible qu'il s'agisse d'une
agglutination du col, de sténoses cicatricielles après une
cautérisation, d'une hypertrophie du col ou d'un fibromyome.
ü Dystocie par obstacle prævia
:survient lorsqu'une tumeur dans le petit bassin est située
au-devant de la présentation et empêche sa descente. Dans le cas
des placenta prævia recouvrant, il y a un obstacle ne permettant pas le
passage du foetus rendant ainsi l'accouchement par voie basse impossible.
Ø Dystocies foetales
La présentation du foetus est un élément
essentiel lors de l'accouchement dans ce type de dystocies. elles peuvent
être relatives (présentation du siège, présentation
de la face avec une variété de mento-pubien, présentation
du front avec une variété de bregmatique) ou absolues
(présentation du front avec une variété de frontale,
présentation de la face avec une variété
mento-sacrée, présentation de l'épaule,
présentation en position transversale) ; Il est possible que la
macrosomie entraine ce type de dystocie, ce qui peut rendre l'accouchement
difficile en raison d'un manque d'engagement ou d'une dystocie des
épaules.
· Les infections :
Le sepsis maternel est « une condition qui menace la vie
définie comme un « dysfonctionnement d'organe causé par
une infection pendant la grossesse, l'accouchement, la période
puerpérale ou après un avortement » (49).
ü L'infection ovulaire ou la chorioamniotite se
réfère à l'infection du liquide amniotique et de l'oeuf
entier par des germes pathogènes. Elle se produit après la
rupture prématurée des membranes (RPM), au début du
travail ou à l'accouchement.
ü Les infections du post-abortum sont
généralement associées aux avortements pratiqués
dans des mauvaises conditions
ü L'infection puerpérale représente un
tableau infectieux qui survient dans les suites de couches. Les
différentes formes d'infections puerpérales sont les
septicémies, les salpingites, les endométrites, les
péritonites, les paramétrites.
Les infections maternelles non détectées ou mal
gérées peuvent entraîner la septicémie, la mort ou
l'invalidité pour la mère, et une probabilité accrue
d'infection néonatale et d'autres conséquences
défavorables (50). La septicémie maternelle est la
deuxième cause de décès maternel aux États-Unis et
la troisième cause de mortalité maternelle en Afrique
Sub-Saharienne avec 10,7% de décès après
l'hémorragie et l'hypertension artérielle (48,50).
· L'HTA et ses complications
C'est la deuxième cause de décès
maternels en Afrique Sub-Saharien après les hémorragies
obstétricales (35). La pré-éclampsie survient après
20 semaines d'aménorrhée et se caractérise par une tension
artérielle systolique supérieure ou égale à 140
mmHg et ou une tension diastolique supérieure ou égale à
90mmHg associée à une protéinurie significative
supérieure ou égale 3g / 24 heures et ou des oedèmes des
membres inférieurs.
Les complications de la pré-éclampsie sont
d'ordre :
ü Maternelles : L'éclampsie,
L'hématome rétro-placentaires (HRP), l'insuffisance
rénale, les accidents vasculaires cérébraux (AVC) et
L'oedème aigue des poumons (OAP)
ü Foetales : l'hypotrophie, le retard de
croissance intra utérine, l'accouchement prématuré et la
mort foetale in utero.
b. Les causes obstétricales
indirectes
Il s'agit de l'aggravation par la grossesse d'un état
pathologique préexistant ou apparu au cours de la grossesse. Les
pathologies les plus fréquentes sont le VIH/SIDA, le paludisme,
l'anémie, la drépanocytose, la tuberculose, les cardiopathies,
les hépatites.
II-1-4. Stratégies
de lutte contre la mortalité maternelle
La réduction de la mortalité maternelle exige
des efforts coordonnés sur le long terme. Il faut intervenir au niveau
de la famille et de la communauté, de la société en
général, des systèmes de santé et au niveau de la
législation et de la politique nationale et internationale. De plus, il
est essentiel que toutes ces interventions soient interreliées pour
obtenir une diminution de la mortalité maternelle, et créer et
maintenir une dynamique du changement (51).
a. Au niveau international
L'OMS s'emploie à contribuer au recul de la
mortalité maternelle en proposant davantage de données issues de
la recherche, en fournissant des orientations cliniques et programmatiques
fondées sur des données probantes, en établissant des
normes mondiales et en fournissant un appui technique aux Etats membres pour
l'élaboration et la mise en oeuvre des politiques et de programmes
efficaces (52). Ainsi selon :
· Les Objectifs de développement durable
(ODD) 3 et 5 : l'ONU vise à réduire la mortalité
maternelle à moins de 70 pour 100 000 naissances vivantes d'ici 2030
(52).
· La Stratégie mondiale pour la santé
de la reproduction (2013-2030) : l'OMS promeut des politiques et des
programmes pour améliorer la santé reproductive (53).
· L'Initiative pour la réduction de la
mortalité maternelle : l'UNICEF, l'OMS et le FNUAP soutiennent
les pays pour réduire la mortalité maternelle (54).
Les objectifs et stratégies de l'OMS visant à
mettre fin à la mortalité maternelle évitable reposent sur
une approche de la santé maternelle et néonatale fondée
sur les droits de l'homme (55). Ces objectifs et Stratégies visent
à :
Ø Combattre les inégalités vis-à-vis
de l'accès aux services de santé reproductive et de soins de la
mère et du nouveau-né et de leur qualité ;
Ø Assurer la couverture sanitaire universelle pour des
soins complets de santé sexuelle, reproductive, maternelle et
néonatale ;
Ø Lutter contre toutes les causes de mortalité
maternelle, de morbidité maternelle et reproductive et
d'incapacités connexes ;
Ø Renforcer les systèmes de santé pour
collecter des données de qualité afin de répondre aux
priorités des femmes et des filles ;
Ø De veiller à la responsabilisation pour
améliorer la qualité des soins et l'équité.
b. Au niveau national
Les stratégies nationales de lutte contre la
mortalité maternelle varient en fonction des besoins spécifique
de chaque pays, mais de façon générales ces mesures
s'articules autour :
Ø Amélioration de l'accès aux soins
de santé : renforcer les infrastructures de santé,
notamment en milieu rural.
Ø Formation des professionnels de
santé : organiser des formations régulières pour
les sage-femmes, les médecins et les infirmiers.
Ø Promotion de la planification
familiale : encourager l'utilisation de méthodes
contraceptives pour réduire le nombre d'avortements non
sécurisés et les grossesses non désirées.
Ø Dépistages et prise en charge des
pathologies : dépister et traiter les pathologies telles
que l'hypertension, le diabète et les infections pendant la
grossesse.
Ø Amélioration de la santé
reproductive des adolescents : éduquer les adolescents sur
la santé reproductive et les droits en matière de
sexualité.
Ø Éducation à la santé
reproductive : sensibiliser les communautés aux soins de
santé reproductive et aux signes de complication.
Ø Programmes de santé maternelle et
infantile : mettre en place des programmes spécifiques pour la
santé des mères et des nouveau-nés.
Ø Réduction des frais de santé
: exonérer les femmes enceintes des frais de consultation et de
traitement.
Ø Renforcement des systèmes d'information
sanitaire : améliorer la collecte et l'analyse des
données sur la mortalité maternelle et évaluer
l'efficacités des interventions.
Ø Partenariats avec les organisations
internationales : collaborer avec les organisations non
gouvernementales (ONG) et les associations pour soutenir les efforts
nationaux.
Au Cameroun, dans le cadre du plan stratégique
multisectoriel de lutte contre la mortalité maternelle, néonatale
et infanto-juvénile, les interventions prioritaires ont
été mises à contribution par le Gouvernement,
pour que toute femme enceinte, tout nouveau-né et tout enfant
accèdent aux différents soins curatifs, préventifs et
promotionnels selon leurs besoins (56). Les interventions visant à
éliminer le décès maternel évitable s'articulent
autour de :
· La sante maternelle
Ø Consultation prénatale
recentrée (CPNR) : quatre visites prénatales, la
première ayant lieu au premier trimestre,
Ø La prévention de la transmission de la
mère à l'enfant (PTME) du VIH,
Ø Soins obstétricaux essentiels et
d'urgence de base (y compris l'utilisation systématique du
partogramme),
Ø Soins obstétricaux d'urgence
complets (prise en charge des urgences obstétricales,
renforcement du système
référence/cotre-référence, dotation des FOSA des
kits d'urgence et des kits de césarienne dans les hôpitaux de
district et les centres de référence, dotation des FOSA de
référence en ambulance et moyens de communication, mise en place
des unités de transfusion sanguine dans les hôpitaux de district
et les centres de référence, etc...),
Ø Soins postnataux dans les six jours après
l'accouchement,
Ø Planification familiale.
Ø Promotion de la nutrition de qualité chez
la femme enceinte
· La santé des
adolescents/jeunes
Ø Accès aux services de contraception et de lutte
contre les IST/VIH,
Ø Soins post avortement,
Ø Soins et services aux adolescentes/jeunes à
travers les services de santé conviviaux dans les formations sanitaires
et d'autres sites (Centre multifonctionnel de promotion de jeune, service de
santé scolaire et/ou universitaire).
· Les interventions communautaires
Ø Offre d'un paquet de soins et services de santé
de la reproduction maternelle, néonatale et infantile (SRMNI) notamment
par l'agent de santé communautaire et lors des séances de
stratégies avancées,
Ø Interventions multisectorielles relatives aux
déterminants de la santé notamment l'accès à l'eau,
à l'assainissement et l'hygiène (WASH), les pratiques familiales
essentielles (PFE), Nutrition, etc.
Ø Communication en faveur de la santé de la
reproduction maternelle, néonatale et infantile (SRMNI).
Ø Promotion des comportements sains.
Ø Surveillance des décès maternels et
néonatals et riposte
· Les autres actions transverses
Ø L'information sanitaire,
Ø Les ressources humaines,
Ø Le financement,
Ø Aspect genre,
Ø Les revues de deces maternels
Ø Etc.
c. Au niveau des structures hospitalières
Les structures hospitalières font partie de la plateforme
de prestation des services. Pour réaliser les résultats attendus,
ces structures ont besoin de tout l'appui nécessaire en ressources
humaines, équipement, etc. Les stratégies de lutte contre la
mortalité maternelle au niveau hospitalier comprennent entre
autres :
Ø Amélioration de la qualité des
soins : assurer une prise en charge de qualité pour toutes les
patientes, en mettant l'accent sur la surveillance et la
réactivité.
Ø Formation et perfectionnement du
personnel : organiser des formations régulières pour les
professionnels de santé sur les soins obstétricaux et
néonataux d'urgence.
Ø Protocoles de prise en charge
standardisés : mettre en place des protocoles pour la gestion
des complications obstétricales, telles que l'hémorragie
post-partum, l'hypertension et les infections.
Ø Équipements et infrastructures
adéquats : garantir la disponibilité
d'équipements médicaux fonctionnels et d'infrastructures
adaptées.
Ø Gestion efficace des urgences : mettre
en place des systèmes d'urgence pour une réaction rapide en cas
de complication.
Ø Suivi et évaluation :
réaliser des audits et des évaluations régulières
pour identifier les domaines d'amélioration.
Ø Travail d'équipe et
communication : favoriser la communication et la coordination entre
les équipes médicales et paramédicales.
Ø Prise en charge holistique :
considérer les besoins physiques, émotionnels et psychologiques
des patientes.
Ø Recherche et innovation : mener des
études pour améliorer les pratiques cliniques.
Ø Etc...
d. Les stratégies individuelles
Les stratégies individuelles de lutte contre la
mortalité maternellepeuvent englober :
Ø L'accès à l'éducation et
à l'information : les femmes doivent avoir accès
à une éducation de qualité et des informations
précises sur la santé reproductive, la grossesse, l'accouchement
et les soins postnataux. Cela leur permet de prendre des décisions
éclairées concernant leur santé ;
Ø La planification familiale : elle
permet aux femmes d'espacer leur grossesse et de contrôler leur
fertilité, ce qui réduit les risques liés à la
grossesse et à l'accouchement.
Ø Les consultations prénatales et
postnatales : les consultations régulières chez le
gynécologue ou la sage-femme permettent de dépister les
complications précocement et de recevoir des conseils adaptés.
Ø Accès aux soins de santé de
qualité : il est crucial d'avoir accès à des
soins médicaux de qualité avant, pendant et après
l'accouchement. Cela inclus les soins d'urgences en cas de complication.
Ø Sensibilisation aux signes de
danger : les femmes enceintes doivent sensibiliser aux signes de
danger tels que les saignements et les douleurs abdominales.
Ø Lutte contre les violences faites aux
femmes : les violences conjugales ou sexuelles peuvent avoir des
conséquences graves sur la santé des femmes.il est essentiel de
lutter contre ces violences et de soutenir les victimes.
Ø Prevention des mariages précoces et des
grossesses rapides : encourager les filles à poursuivre
leur étude et à retarder leur première grossesse.
Ø Amélioration de l'hygiène et
l'assainissement : un environnement propre et salubre
réduit les risques d'infections et des complications liées
à la grossesse et à l'accouchement.
Ø Evitement des substances nocives :
éviter la consommation d'alcool, de tabac et de drogue pendant la
grossesse.
Ø Amélioration de la
nutrition : promouvoir une alimentation équilibrée
et riche en nutriments essentiels pour les femmes enceintes.
II-1-5. REVUE DE DECES MATERNELS
a. Définition
La revue de décès se définit
communément comme l'analyse systématique et
détaillée des deces survenus chez les femmes enceintes ou dans
les 42 jours après l'accouchement (57).
Elle vise à :
Ø Identifier les causes de
décès pour comprendre les facteurs sous-jacents ;
Ø Analyser les circonstances entourant
le décès maternel ;
Ø Déterminer les facteurs
contributifs, notamment lesdysfonctionnements dans
les soins de santé ;
Ø Formuler des recommandations pour
améliorer la qualité des soins et prévenir les futurs
décès maternels.
b. Déroulement de la séance de revue de
deces maternels
Lors de la séance de revue de deces maternels, les
participants essaient de retracer le parcours des femmes qui sont
décédées au sein de l'établissement de
santé, afin d'identifier les facteurs que l'on pourra modifier pour
améliorer les soins maternels à l'avenir '(58). Lors de chaque
séance d'audit, il est recommandé de discuter d'un ou deux cas au
maximum et cela ne doit pas durer plus de deux heures. Le nombre de
séances d'audit à organiser dépend du nombre de cas
à auditer, mais le minimum est au moins une séance d'audit tous
les deux mois '(58).
Le président du comité d'audit de
décès maternels ou modérateur dirige les débats et
s'assure du bon déroulement de la séance. La séance
d'audit est mise en oeuvre dans l'établissement de santé selon la
séquence suivante (59) :
Ø Élaboration la liste de présence ;
Ø Rappel du règlement ;
Ø Vérification l'application des recommandations
de la séance antérieure ;
Ø Présentation du ou des nouveaux cas de
décès maternel par le collecteur
Ø Analyse en détail des causes et circonstances
de décès selon une grille d'analyse standardisée :
déterminer les causes médicales et non médicales du
décès ;
Ø Formulation des recommandations ;
Ø Élaboration d'un rapport de la séance
d'audit ;
Ø Synthèse des résultats une fois par an
et élaborer un plan d'action.
c. Le cycle de surveillance de revue de
décès maternel :
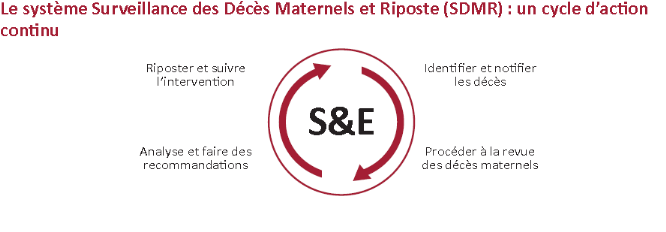
Figure 2. Cycle de la revue de
décès
Source : OMS. Surveillance des
Décès Maternels et Riposte
C'est une méthode visant à étudier la
mortalité et la morbidité maternelles, ou les pratiques cliniques
afin d'améliorer les soins de santé maternels. Il s'agit d'un
processus continu qui consiste à identifier les cas, à collecter,
analyser et utiliser les données pour recommander des mesures et
évaluer les résultats. Le but final du processus de surveillance
est de prendre des mesures concrètes et non pas recenser simplement les
cas et de calculer les taux.
d. Aspects juridiques de la revue de
décès maternels :
La revue de décès ne sert ni à
culpabiliser les agents, ni à les rendre coupables. La revue des
décès maternels permet de poser le diagnostic et proposer la
démarche à suivre pour éviter les décès
maternels (60).
II-2.
PUBLICATIONS SUR LE SUJET
La mortalité maternelle a fait l'objet de plusieurs
études notamment :
ü Celle menée par Tebeu et al. (61) au Cameroun en
Mai 2015 sur la «Mortalité maternelle au Cameroun : rapport
d'un CHU«. Ces auteurs ont trouvé un RMM à 287,5/100.000
naissances vivantes. Les principales causes de décès
étaient les hémorragies, les avortements non
sécurisés, la grossesse ectopique, l'hypertension en grossesse,
l'infection et l'anémie.
ü Tebeu et al. (11) dans l'Extrême-Nord Cameroun en
Décembre 2007 sous le thème « Mortalité maternelle
à l'Hôpital Provincial de Maroua«. Selon ces auteurs le ratio
de mortalité maternelle élevé à 1266/100.000
naissance vivantes était lié aux facteurs socioculturels et au
niveau socio-économique faible. Les principales causes étaient
l'hypertension, les infections, la rupture utérine, l'anémie et
les complications du VIH.
ü Musarandega et al. (35) dans les pays de l'Afrique
Sub-Saharienne en Janvier 2021 sous le thème « Causes de
mortalité maternelle en Afrique Sub-Saharienne : revue
systématique des études publiées de 2015 à
2020«. Les causes de décès maternels étaient
principalement l'hémorragie obstétricale, l'hypertension en
grossesse, les complications non obstétricales et les infections.
ü Ramazani et al. (62) en Mai 2022/ RDC ; qui
avaient mené une étude épidémiologique
rétrospective sur la mortalité maternelle à l'Est de la
République Démocratique du Congo. Selon ces auteurs le ratio de
mortalité maternelle était à 620 par 100.000 naissances
vivantes. Le principal dysfonctionnement était le retard des patientes
à faire recours aux soins dans 46%. Les décès maternels
étaient significativement associés aux âges extrêmes
( 19 ans et 40 ans) et à la parité (les primipares et les
grandes multipares).
CHAPITRE III :METHODOLOGIE
III-1.
Définition opérationnelle des termes
ü La mortalité maternelle : Selon
la définition de la onzième classification statistique
internationale des maladies et problèmes de santé connexes
(CIM-11) de l'OMS « La mortalité maternelle est le
décès d'une femme survenu au cours de la grossesse ou dans un
délai de 42 jours après saterminaison, quelle qu'en soit la
durée et la localisation pour une cause quelconque
déterminée ou aggravée par la grossesse ou les soins
qu'elle a motivé, mais ni accidentelle, ni fortuite. » (1)
Les décès maternels sont repartis en :
ü Décès par cause
obstétricale directe : cesont ceux qui résultent de
complications obstétricales (grossesse, travail et suites de couches),
d'interventions , d'omissions, d'un traitement incorrect ou d'un enchainement
d'évènements résultant de l'un quelconque des facteurs
ci-dessus (1,34).
ü Décès par cause
obstétricale indirecte : ce sont ceux qui résultent
d'une maladie préexistante ou d'une affection apparue au cours de la
grossesse sans qu'elle soit due à des causes obstétricales
directes mais qui a été aggravée par les effets
physiologiques de la grossesse (1,34).
La CIM-10 a introduit les concepts
de :
ü Mortalité maternelle liée
à la grossesse : décès d'une femme survenu au
cours de la grossesse ou dans un délai de 42 jours après sa
terminaison, quelle qu'en soit la cause (34).
ü Décès maternels
tardifs :décès d'une femme résultant d'une
cause obstétricale directe ou indirecte survenus plus de 42 jours mais
moins d'un an après la terminaison de la grossesse (34).
Les principaux indicateurs de mortalité maternelle
sont :
ü Le taux de mortalité maternelle (TMM) :
C'est le nombre de décès de décès
maternels pour 1.000 femmes en âge de procréer (15 à 49
ans)(63).
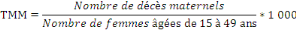
ü Le ratio de mortalité maternelle (RMM) :
Est le nombre de décès maternels pour 100.000 naissances
vivantes(63).

ü Le risque de décès maternel sur
la durée de vie (LTR= Lifetime risk of maternal
death) : reflète le risque d'une femme de mourir
de causes maternelles au cours de sa période féconde
(généralement de 35 ans) (63).
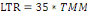
ü La proportion de décès maternels
parmi tous les décès des femmes en âge de
procréer (PM)(63).

ü Une revue des cas de décès
maternels dans un établissement de soins consiste à
« rechercher de manière qualitative et approfondie, les causes
et les circonstances ayant entouré des décès maternels
survenus dans des établissements de santé ».
ü Admission : consiste à
recevoir la patiente à l'hôpital avant de commencer sa prise en
charge.
ü L'évacuation : c'est le
transfert d'une patiente d'une structure à une autre plus
spécialisée dans un contexte d'urgence.
ü La référence :
c'est le transfert d'une patiente d'une structure sanitaire à une autre
plus spécialisée en l'absence de toute urgence.
ü Dysfonctionnement : englobe les
éléments de soins qui n'ont pas bien fonctionné depuis
l'admission de la patiente jusqu'à son décès et donc leur
modification aurait changé l'issue fatale.
ü Consultation prénatale :
suivi régulier de la femme enceinte et de l'enfant qu'elle
porte par un personnel médical dans une structure sanitaire.
ü Parité : nombre de grossesse
eue par une femme
ü Facteur de risque : C'est l'ensemble
facteurs augmentant la probabilité d'un sujet à développer
une maladie déterminée.
ü Décès maternel
« évitable » :
décès pour lesquels une modification des soins ou de
l'attitude de la patiente vis-à-vis de l'avis médical aurait pu
changer l'issue fatale.
III.2. Design de
l'étude
III.2.1. Type d'étude
Il s'agissait d'une étude descriptive transversale à
collecte des données rétrospective.
III.2.2. Période et
durée de l'étude
La période était de 5 ans allant du 1er
janvier 2019 au 31 décembre 2023 et a duré 7 mois, soit du
1er décembre 2023 au 30 juin 2024
III.2.3. Lieu
d'étude
Notre étude a eu lieu dans le Service de
Gynécologie Obstétrique de L'HRM qui
estunétablissementhospitalierpublic de référencede
3-ème catégorie créeen1933 issue de
l'héritagecolonialAllemand '(64).Saconstructionnes'estpas
achevéeàcausedelaDeuxièmeGuerreMondiale.Àl'origine,l'HôpitalRégionaldeMarouaétait
unsimplecentre de santédénommé«Dispensaire
deMaroua». Sadénominationet sa constitutionont
évoluéaucoursdutemps
'(65).Àpartirde1945souslatutellefrançaise,la
RégionduDiamaré comprenaitentre
autresYagoua,KaéléetMaroua,ce qui lui a valu le nomde
«HôpitaldeMaroua»,à l'indépendancequandle
Diamaré estdevenuundépartement,onparlaitde «l'Hôpital
départementaldeMaroua».Apartirde1984,onparlaitde
«HôpitalprovincialdeMaroua«avec
lacréationdelaprovincedel'Extrême-Nordetenfin
avecledécretno2008/376du12novembre 2008portanttransformationdesprovinces
enrégions, il est appelé«
l'HôpitalRégionaldeMaroua ».
Situé à10.60214°et
14.31328°NW;10.60046°et14.31444°N;10.60262et14.31510NE, il
couvreunesuperficiede2,95ha et estencadré entrel'Hôpitalde la
Police,AES/Sonel,la Résidence Régionale duPrésidentde la
République etle commissariat spécial.
Administrativement,l'hôpitalestbasédansl'arrondissementdeMaroua2-ème;
départementduDiamaré;Régiondel'Extrême-NordduCameroun.
Il comporte en son sein :
Ø
Départementdemédecinecomprenant :
ü ServicedeMédecineinterne;
ü Serviced'endocrinologie;
ü ServicedeCardiologie ;
ü Servicedenéphrologie;
ü CentredeTraitementAgrééduVIH/SIDA(CTA) ;
ü
CentredeDépistageetdeTraitementdelaTuberculose(CDT);
ü Grands standings;
ü Unitédesantémentale ;
ü Centred'addictologie ;
Ø
DépartementdeChirurgiespécialités
apparentées:
ü Servicedechirurgie;
ü Serviced'ophtalmologie;
ü Serviced'odontostomatologie;
ü Serviced'ORL ;
ü
Serviced'AnesthésieetRéanimationavec2unités:
Unitéd'anesthésie, Unitéde réanimation ;
ü ServiceduBlocopératoire ;
ü
UnitédeKinésithérapieetRééducationFonctionnelle ;
ü Salledes pansements centralisés ;
Ø
Départementd'appuiaudiagnosticetautraitement:
ü CentreRégionald'ImagerieMédical ;
ü Servicedelapharmacieetdumédicament ;
ü Servicedes laboratoires;
ü Centre detransfusionsanguine;
Ø ServicedeGynécologie
Obstétriqueavec2unités :
ü Unitéd'obstétriqueetSalled'accouchement;
ü UnitéHospitalisation;
ü Un bloc opératoire de
gynéco-obstétrique ;
Ø Unitéde SantéPublique
(USP);
Ø Servicede
Pédiatrieetdenéonatalogieavec4unités:
ü
Unitédepédiatriegénérale ;
ü Unitédenéonatalogie ;
ü CentreNutritionneldeTraitementIntensif (CNTI) ;
ü Unitékangourou ;
Ø Services des Urgences
etConsultationsexternes avec :
ü Unitédes urgences ;
ü Morgue ;
ü Unitédeconsultations externes;
Ø Unitédemaintenancegéniecivil ;
Ø Unitédemaintenancebiomédicale ;
Ø Unitéd'hygiène,
assainissementetbuanderie ;
Ø Unitédestérilisation ;
L'administration est formée :
ü Ladirection ;
ü Leconseilmédical ;
ü Lasurveillancegénérale ;
ü Lebureaudel'information sanitaireetdes archives ;
ü Lebureaudupersonnel ;
ü L'économat ;
ü La régiedes recettes : La facturation, Les caisses,
Lebureaudes bons depriseencharge et Lebureaude recouvrementdes
coûts ;
ü Lacomptabilitématière ;
ü Lacelluleinformatique ;
ü Lasupervisiondegarde ;
III.3. Population
Population source : tous les rapports de
revue de décès et les dossiers des femmes enceintes, des femmes
en travail ou en postpartum qui sont décédées à
l'HRM de 2019 à 2023.
Population cible : elle est
constituée de toutes les femmes de la region de l'Extrême-Nord.
· Critères d'inclusion
Tous les rapports de revue et les dossiers des femmes
décédées pendant la grossesse, l'accouchement ou dans les
42 jours après l'accouchement à l'HRM entre le 1er
janvier 2019 au 31 décembre 2023.
· Critères d'exclusion
Ont été exclus de notre étude :
Ø Les rapports des revues de décès
maternels introuvables ou les dossiers inexploitables.
III.4. Echantillonnage
III.4.1. Type d'échantillonnage
Nous avons fait un échantillonnage non exhaustif et non
probabiliste pendant la période d'étude.
III.4.2. Procédure
d'échantillonnage
Après obtention des différentes autorisations,
nous nous sommes rapprochés du Chef de service de
Gynécologie-Obstétrique pour entrer en possession du registre de
décès maternel et des dossiers des patientes
décédées pendant notre période d'étude. Nous
avons ensuite procédé au tri des dossiers des patientes
décédées pendant la période
gravido-puerpérale tout en dénombrant les naissances vivantes
pendant cette même période. Par la suite nous avons
étudié les rapports de revue de décès maternels.
III.5. Variables
d'intérêt
ü Caractéristiques
socio-démographiques : âge, niveau d'instruction
(aucune éducation, étude primaire, secondaire niveau
supérieur), statut matrimonial (mariée, célibataire, veuve
ou divorcée), profession (fonctionnaire, ménagère,
étudiante, commerçante), résidence (urbaine, rurale),
parité (nullipare, primipare, multipare, grande multipare).
ü Le taux de mortalité maternelle
(dénombrement des naissance vivantes et le total du
décès maternel)
ü Proportion de décès maternels
audités (dénombrement des rapports d'audit, total du
décès maternel)
ü Données sur les dysfonctionnements
relevés lors des revues de décès maternels et qui sont en
rapport avec : le suivi de grossesse (aucune
CPN, CPN entre 1-2, CPN entre 3-4 et CPN plus de 4), avant l'admission
(y a-t-il eu retard de référence, retard pour atteindre
la structure de référence, présence d'une voie d'abord, le
transport était était-il par ambulance ou un transport en
commun ?) L'admission (y a-t-il eu un retard pour
être admise, l'évaluation était-elle complète, la
fiche de référence a-t-elle était transmisse ?), avec
le diagnostic (y avait-il erreur diagnostic, retard
diagnostic ?), le traitement (inadéquat, non
basé sur un protocole, retard de traitement), la
surveillance (mauvaise surveillance, absence de surveillance,
surveillance de bonne qualité) et la famille (retard
pour faire recours aux soins, accouchement à domicile).
ü Les données sur les étiologies
des décès maternels : les hémorragies, les
infections, l'éclampsie, l'embolie pulmonaire et les autres.
III.6.
Analyse des données
Apres collecte des données à l'aide d'une fiche
technique, nous avons compilé les variables dans un masque de saisie
grace au logiciel d'analyse IMB SPSS 24 (Statistical package for social
science). Puis l'analyse a été faite à l'aide du
même logiciel.
Les résultats ont été exprimés
sous forme de tableau et des figures. Le RMM a été calculé
ainsi que la proportion de décès maternels audités.
III.7. Considérations
éthiques
Nous avons obtenu l'autorisation administrative
N°058/24/L/HRM/CM du Directeur de l'Hôpital Régional de
Maroua qui nous a permis d'accéder aux dossiers de décès
maternels dans le Service de Gynécologie Obstétrique. Nous avons
également obtenu l'autorisation N°0056/CERSH/NO/2024 du
Comité d'Ethique Régional pour la Recherche en Santé
Humaine. Les données ont été collectées dans le
respect de la confidentialité et utilisées uniquement dans le
cadre de notre étude.
CHAPITRE IV :RESULTATS
150 dossiers ont été étudiés du
1er Janvier 2019 au 31 Décembre 2023
152 dossiers des patientes décédées
pendant la grossesse, l'accouchement ou après l'accouchement ont
été récence du 1er Janvier 2019 au 31
Décembre 2023.
Deux (02) dossiers ont été exclus pour cause
accidentelles notamment la rage après morsure de chien et l'envenimation
par morsure de serpent.
65 dossiers des patientes ont été
audités.

Figure 3. Diagramme de Flow
1. Le ratio de mortalité maternelle
Pour calculer le taux de mortalité maternelle à
l'Hôpital Régional de Maroua, nous avons repartie les patientes
décédées selon leur mode d'admission à
l'hôpital.
Tableau I : repartions du ratio de
mortalité maternelle selon le mode d'admission
|
Mode d'admission
|
Effectif (n)
|
Nombre de naissances vivantes
|
RMM (1/100.000 NV)
|
|
Référées
|
104
|
11142
|
933
|
|
Venues d'elles-mêmes -mêmes
|
46
|
413
|
|
Total
|
150
|
1346
|
Sur les 150 décès maternels enregistrés en 5
ans, 46 étaient venues d'elles-mêmes et les
autres des cas référés. Un total de 11142
naissances vivantes a été enregistré pendant la
même période. Ce qui a donné un ratio global de
mortalité maternelle de de 1346/100000 naissances vivantes.
Tableau II : répartition de ration de
mortalité en fonction de l'année
|
Année
|
Nombre de décès maternels
|
Naissance vivante (NV)
|
TMM (1/100.000 NV)
|
|
2019
|
32
|
1763
|
1815
|
|
2020
|
37
|
2057
|
1798
|
|
2021
|
29
|
2251
|
1288
|
|
2022
|
27
|
2571
|
1050
|
|
2023
|
25
|
2500
|
1000
|
|
Total
|
150
|
11142
|
1346
|
Il en ressort du tableau que le ratio de mortalité
maternelle a évolué en décrescendo durant la
période d'étude. Il est passé de 1815 à
1000/100.000 NV.
2. Profil sociodémographique des femmes
décédées
2.1. Age
Le diagramme ci-dessous donne la répartition des femmes
décédées en fonction des tranches d'âges
Fréquence (%)
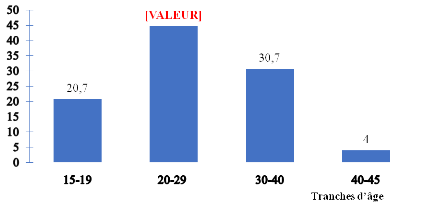
Figure 4. Diagramme de répartition des
femmes décédées selon les tranches d'âges
La tranche d'âge la plus représentée
était celle de 20 à 29 ans avec 44,7 % de décès.
L'âge moyen était de 26 #177;7,11 ans et la médiane
d'âge de 27 ans avec les extrêmes de 15 et 45 ans.
2.2. Niveau d'instruction
Le tableau ci-dessous présente la réparation des
femmes décédées en fonction de leur niveau
d'instruction.
Tableau II : réparation des
patientes décédées selon le niveau d'instruction
|
Variables
|
Effectif (n)
|
Fréquence (%)
|
|
Aucune éducation
|
95
|
63,3
|
|
Niveau primaire
|
40
|
26,7
|
|
Niveau secondaire
|
13
|
8,7
|
|
Niveau supérieur
|
2
|
1,3
|
|
Total
|
150
|
100,0
|
Les femmes décédées non scolarisées
étaient les plus nombreuses avec une fréquence de 63,3%
2.3. Profession
Le présent tableau représente la réparation
des femmes décédées en fonction de leur profession.
Tableau III : répartition des
patientes décédées selon la profession
|
Variables
|
Effectif (n)
|
Fréquence (%)
|
|
Ménagère
|
134
|
89,3
|
|
Fonctionnaire
|
3
|
2,0
|
|
Élève/étudiante
|
9
|
6,0
|
|
Commerçante
|
4
|
2,7
|
|
Total
|
150
|
100,0
|
Parmi les 150 cas de décès maternels, 134 soit
89,3% étaient des ménagères.
2.4. Statut matrimonial
Le tableau qui suit présente la réparation des
femmes décédées en fonction du statut marital
Tableau IV : répartition des
patientes décédées selon le statut matrimonial
|
Variables
|
Effectif (n)
|
Fréquence (%)
|
|
Mariée
|
137
|
91,3
|
|
Célibataire
|
10
|
6,7
|
|
Veuve
|
1
|
0,7
|
|
Divorcée
|
2
|
1,3
|
|
Total
|
150
|
100,0
|
Presque la majorité des patientes
décédées étaient mariées, 137 sur 150 cas de
décès soit 91,3%.
2.5. Résidence
Le tableau suivant présente la répartition des
femmes décédées en fonction du lieu d'habitation
Tableau V: répartition des patientes
décédées selon le lieu d'habitation
|
Variables
|
Effectif (n)
|
Fréquence (%)
|
|
Urbain
|
60
|
40,0
|
|
Rural
|
90
|
60,0
|
|
Total
|
150
|
100,0
|
Le milieu rural était le plus représenté
avec une fréquence de 60% contre 40% des femmes
décédées vivant en milieu urbain
2.6. Parité
Le tableau ci-dessous présente la réparation des
femmes décédées en fonction de leur parité.
Tableau VI : répartition des
femmes décédées en en fonction de la parité
|
Parité
|
Effectif (n)
|
Fréquence (%)
|
|
Nullipare
|
17
|
11,3
|
|
Primipare (1)
|
32
|
21,3
|
|
Multipare (2-5)
|
46
|
30,7
|
|
Grande multipare (5)
|
55
|
36,7
|
|
Total
|
150
|
100,0
|
Les grandes multipares ont représenté 55 soit 36,7%
des décès maternels suivi des multipares qui sont à
30,7%.
3. Proportion de décès maternels
audités
Le tableau ci-dessous indique la répartition des femmes
décédées en fonction des cas audités
Tableau VII : répartition des cas
audités
|
Variables
|
Effectif (n)
|
Fréquence
|
|
Décès audités
|
65
|
43,3
|
|
Décès non audités
|
85
|
56,7
|
|
Total
|
150
|
100,0
|
Au total, nous avons étudié 30 rapports de revue de
décès maternels et 65 décès maternels sur 150 soit
43,3% ont été audités.
4. Dysfonctionnements lors des revues de
décès maternels
4.1. Le suivi de grossesse
Le tableau ci-dessous indique la réparation des
décès audités en fonction des dysfonctionnements en lien
avec le suivi de grossesse.
Tableau VIII: répartition des
décès maternels selon le suivi de grossesse
|
Variables
|
Fréquence (n)
|
Fréquence (%)
|
|
Aucune CPN
|
35
|
53,9
|
|
|
1 à 2 CPN
|
10
|
15,3
|
|
|
3 à 4 CPN
|
15
|
23,1
|
|
|
5 à 8 CPN
|
5
|
7,7
|
|
|
Total
|
65
|
100,0
|
|
Trente-cinq (35) femmes décès, soit 53,9% n'avaient
fait aucune CPN.
4.2. Réparation des femmes
décédées selon les dysfonctionnements avant
l'admission
Ce diagramme ci-dessous indique la réparation des
dysfonctionnements avant l'avant l'admission
la référence
Référée sans voie d'abord
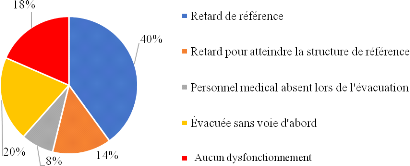
Figure 5. Répartition des
dysfonctionnements avant l'admission
Il ressort de cette figure que le principal dysfonctionnement
avant l'admission était le retard de référence dans 35%
des cas.
Tableau IX: répartition des femmes
décédées selon le moyen de transport pour se rende
à l'hôpital
|
Variables
|
Effectif (n)
|
Fréquence (%)
|
|
Transport non médicalisé
|
34
|
52,3
|
|
Ambulance
|
31
|
41,7
|
|
Total
|
150
|
100,0
|
Trente-quatre femmes, soit 52,3 % avaient employé leurs
propres moyens de transport.
4.3. Réparation des décès
audités en fonction des dysfonctionnements à
l'admission
Le diagramme ci-dessous indique la répartition des
dysfonctionnements à l'admission.
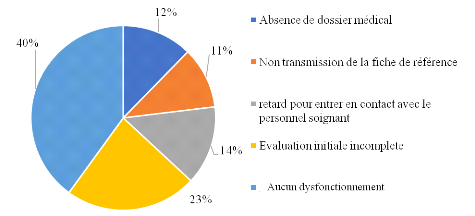
Figure 6. Diagramme de répartition des
dysfonctionnements à l'admission
Le principal dysfonctionnement à l'admission était
l'évaluation incomplète des patientes représentant 23% de
cas.
4.4. Répartition des dysfonctionnements en lien
avec le diagnostic
Le tableau suivant présente la répartition des
décès audités en fonction des dysfonctionnements en lien
avec le diagnostic.
Tableau X : répartition des
patientes décédées selon la qualité du
diagnostic
|
Variables
|
Effectif (n)
|
Fréquence (%)
|
|
Retard du diagnostic
|
5
|
7,7
|
|
Erreur du diagnostic
|
17
|
21,3
|
|
Retard et erreur du diagnostic
|
3
|
4,5
|
|
Bon diagnostic
|
40
|
61,5
|
|
Total
|
65
|
100,0
|
L'erreur diagnostique était retrouvée dans 21,3%
des cas décès audités.
4.5. Répartition des dysfonctionnements en lien
avec le traitement
Ce diagramme ci-dessous montre la répartition des
dysfonctionnements en lien avec la prise en charge.
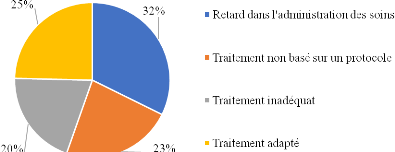
Figure 7. Répartition des
dysfonctionnements en lien avec la prise en charge.
Le principal dysfonctionnement identifié en lien avec le
traitement était le retard de la prise en charge dans 32% des cas.
4.6. Répartition des décès
audités en fonction des dysfonctionnements en lien avec les
médicaments et le produit sanguin
Le tableau ci-dessous indique la répartition des
dysfonctionnements en fonction de la disponibilité des
médicaments et du produit sanguin.
Tableau XI :répartition
des dysfonctionnements de la disponibilité des médicaments et du
produit sanguin
|
Variables
|
Effectif (n)
|
Fréquence (%)
|
|
Médicaments indisponibles
|
13
|
20
|
|
Indisponibilité du plasma frais congelé
|
16
|
24,6
|
|
Médicaments et produit sanguin indisponibles
|
5
|
7,6
|
|
Aucun dysfonctionnement
|
31
|
47,8
|
|
Total
|
65
|
100
|
Le principal dysfonctionnement identifié était
l'indisponibilité du plasma frais congelé dans 24,6%.
4.7. Répartition des dysfonctionnements en
fonction de la qualité de surveillance
Le diagramme ci-joint, présente la répartition des
dysfonctionnements en fonction selon qualité de surveillance.
Tableau XII: répartition des
dysfonctionnements en fonction selon la qualité de surveillance
|
Variables
|
Effectif (n)
|
Fréquence (%)
|
|
Mauvaise surveillance
|
26
|
40
|
|
Surveillance de bonne qualité
|
39
|
60
|
|
Total
|
65
|
100
|
Le dysfonctionnement majeur était la mauvaise surveillance
représentant une fréquence de 40%.
4.8. Répartition des dysfonctionnements en lien
avec la patiente ou sa famille
TableauXIII:
répartition des dysfonctionnements en lien avec la famille
|
Variables
|
Effectif (n)
|
Fréquence (%)
|
|
Accouchement à domicile
|
7
|
10,7
|
|
Retard dans la prise de décision de se rendre à
l'hôpital
|
17
|
26,2
|
|
Accouchement à domicile et retard pour se rendre à
l'Hôpital
|
3
|
4,7
|
|
Aucun dysfonctionnement
|
38
|
58,4
|
|
Total
|
65
|
100,0
|
Le retard pour se rendre dans une formation sanitaire
était le principal dysfonctionnement lié à la famille avec
une fréquence de 26,2%.
4.9. Répartition des causes de
décès
Le tableau ci-après, indique la répartition des
causes de décès
Tableau XIV: répartition des
décès maternels selon les causes
|
Causes obstétricales directes
|
Effectif (n)
|
Fréquence (%)
|
|
Les hémorragies
|
17
|
26,13
|
|
Les infections
|
13
|
20
|
|
Éclampsie
|
12
|
18,5
|
|
Les complications des avortements
|
7
|
10,7
|
|
Maladie embolique
|
2
|
3,07
|
|
Sous total
|
51
|
78,42
|
|
Les causes obstétricales indirectes
|
|
|
|
Anémie sévère
|
8
|
12,3
|
|
Neuropaludisme
|
2
|
3,07
|
|
Cardiopathie du post partum
|
1
|
1,53
|
|
VIH/SIDA
|
2
|
3,07
|
|
Hépatopathie sur grossesse
|
1
|
1,53
|
|
Sous total
|
14
|
21,5
|
|
Total
|
65
|
100,0
|
Les hémorragies représentaient la première
cause obstétricale directe des décès maternels avec
26,13%. L'anémie représentait la première cause
obstétricale indirecte des décès maternels avec 12,3%.
4.10. Répartition des décès
maternels audités en fonctions de l'évitabilité du
décès
Le décès suivant donne la répartition des
décès maternels audités en fonction des
l'Evitabilité du décès.
Tableau XV: répartition des
décès maternels audités selon l'évitabilité
du décès
|
Evitabilité du décès
|
Effectif (n)
|
Fréquence (%)
|
|
Evitables
|
63
|
97
|
|
Non évitables
|
2
|
3
|
|
Total
|
65
|
100,0
|
Parmi les décès audités, 63 soit 97% pouvait
être évités. Deux (2) décès soit 3%
étaient jugés non évitables en raison des causes
difficilement maîtrisable (embolie amniotique).
CHAPITREV : DISCUSSION
Pour répondre à notre objectif qui était
celui d'étudier les dysfonctionnements rapportés lors des revues
de décès maternels à l'HRM entre 2019 et 2023, nous avons
mené une étude descriptive transversale à collecte des
données rétrospective. De façon générale,
notre étude a des nombreuses limites particulièrement en raison
de la pauvreté de renseignement des dossiers des patientes
décédées, de l'absence des certains dossiers, de l'absence
dans les archives de certaines fiches de notification de décès
maternels et du renseignement insuffisant du registre de décès
maternel. Mais cependant nous avons pu collecter quelques données qui
nous ont permis de confronter nos résultats à ceux de la
littérature.
1. Le ratio de mortalité
Dans notre étude, le ratio global de mortalité
maternelleétait de 1346/100000 naissances vivantes. Ce ratio est 5,4
fois supérieur comparé au ratio de mortalité maternelle
rapporté par Nana et al. à l'Hôpital Régional de
Bamendaen 2016(247/100.000 NV) (66)et 3,3 fois supérieur au ratio
national de 406/100.000 NV (7). Cette différence pourrait être
due au fait que Maroua est une ville très cosmopolite renfermant une
population au faible niveau socioéconomique.
Cependant ce ratio semble être surestimé et ne
reflète pas la réalité de l'Hôpital car les
patientes étaient en majorité référées et
seraient venues dans un état hémodynamiquement compromis.
Comparé à d'autres pays ce ratio est
inférieur à ceux de Okonofua et al.(67)à Lagos en 2017 et
de Garba M. et al. (68) au Niger qui ont trouvé 1602 et 2640 pour
100.000 NV respectivement.
2. Caractéristiques
sociodémographiques
2.2. L'âge
La tranche d'âge la plus représentée
était celle de 20 à 29 ans avec 44,7 %. L'âge moyen des
femmes décédées était de 26#177;7,11 ans avec les
extrêmes de 15 et 45 ans. Ces résultats sont proches de ceux
rapportés par Tebeu et al. en 2015 au Cameroun qui ont trouvé un
âge moyen à 27,7#177;5,14 avec une tranche d'âge majoritaire
entre 25 et 29 ans (69). Ces résultats pourraient trouver son
explication dans le fait que le pic de fécondité de
la femme camerounaise se situe entre 25 et 29 ans '(70). Par ailleurs, Der
et al. au Ghana (71) et Gulumbe au Nigeria (61) avaient rapporté les cas
similaires.
2.2. Le niveau d'instruction
Les femmes non instruites avaient représenté
63,3% de notre série. Ces résultats sont en accord avec ceux de
Karlsen et al. qui ont trouvé que les femmes n'ayant pas eu
d'éducation ou un niveau d'éducation inférieur sont plus
susceptibles de mourir de complications obstétricales que les femmes
ayant un niveau d'éducation plus élevé(72). Ceci pourrait
juste s'expliquer par le fait que les femmes instruites peuvent comprendre des
informations sanitaires de base sur les avantages de bons soins
prénatals et des services de santé reproductive
nécessaires pour prendre des décisions appropriées en
matière de santé.
2.3. La profession
Dans notre étude, 89,3% des femmes
décédées étaient ménagères sans
emploi. Les élèves/étudiantes avaient seulement
représenté 6%. Ces résultats sont proches de ceux obtenus
par Fomulu et al. qui avaient trouvé que 74,8% des femmes
décédées étaient sans emploi dans une
société où le taux de pauvreté est de 38,6%
-(73). Ce résultat s'explique dans notre contexte par le fait que les
femmes sont pour la plupart confinées à domicile et souvent
soumises à des obligations culturelles les empêchant d'exercer.
2.4. Le statut matrimonial
La plupart de nos patientes étaient mariées soit
91,3 contre 6,7% pour les Célibataires. Ce qui rejoint les
résultats de Mbachu et al. au Nigeria (74) et de Tebeu et al à
Maroua (11) qui avaient trouvé que les femmes mariées
étaient majoritaires. Par contre certains auteurs notamment Foumane et
al. à l'Hôpital Gynéco-Obstétrique de Yaoundé
'(70) et de Razum et Jahn en Allemagne de l'ouest (75) trouvent que le
célibat pourrait constituer un facteur de risque de mortalité
maternelle accrue. Cette différence s'expliquerait par la
fréquence du mariage précoce dans cette région du pays et
par le fait que selon la plupart des cultures la conception d'un enfant hors
des liens du mariage est mal jugée.
2.5. La résidence
La majorité des femmes décédées
provenait du milieu rural soit 60% contre 40%. Ces résultats sont
proches de ceux de Berthe et al. au Mali ''(76) qui ont trouvé 56,10%
contre 43,90% de la provenance rurale. Dans des études camerounaises,
Tandi et al. en 2015 (77) et Meh et al. en 2020 (9) soutiennent que dans le
grand Nord, environ 70 % des femmes qui décèdent vivent dans les
zones rurales où il y a une pénurie d'agents de santé dans
des établissements de santé. De même Ray et al. en 2018
(78) dans une étude canadienne avaient trouvé qu'il était
susceptibles pour une femme résidant dans une zone à faible
revenu de mourir que celle résidant dans une zone à revenu
élevé. Notre résultat peut trouver son explication dans le
fait que les femmes vivant en milieu rural ont une accessibilité
limitée aux soins.
2.6. Caractéristiques
obstétricales
Les multipares et les grandes multipares représentaient
la majorité notre échantillon avec 30,7% et 36,7% respectivement.
Nous rejoignons Manyeh et al. dans une étude Ghanéenne -(79) qui
avaient trouvé que la multiparité et la grande multiparité
constituaient classiquement un facteur de risque de mortalité
maternelle. Mais cependant Tebeu et al. avaient trouvé uneaugmentation
péjorative de la mortalité maternelle chez les nullipares. De
même Fomulu et al. avaient trouvé que les nullipares
étaient majoritaires suivies des multipares. Cette différence
dans notre étude s'expliquerait par une très faible pratique
contraceptive qui est de 7% à l'extrême Nord selon l'EDS du
Cameroun de 2018 (7). En plus pourrait s'ajouter les croyances religieuses qui
sont contre la limitation des naissances.
3. Proportion de décès maternels
audités
Quant à la proportion de décès maternels
audités, nous l'avons retrouvé dans 43,3% de cas. Ce
résultat est proche de celui Diassana et al. au Mali en 2020 qui avaient
trouvé 49,31% des cas (80).
4. Dysfonctionnements relevés lors des revues de
décès maternels
4.1. Le suivi de grossesse
Plus de la moitié des femmes
décédées, soit 53,9% n'avaient fait aucune consultation
prénatale et seulement le ¼ avaient réalisé un suivi
prénatal inférieur à 4. Nos chiffres sont en
conformité avec ceux Fomulu et al. (5) en 2013 et de Tebeu et al. (69)
en 2015 à Yaoundé qui s'accordent que la grossesse non suivie est
un facteur de risque de décès maternel. Dans notre série,
il s'agit des femmes n'ayant en général pas
bénéficié de détection d'une pathologie
associée à la grossesse et qui ont été
évacuées ou référées dans 69,3% sans aucune
information médicale sur leur état de santé. Ce
résultat pourrait également trouver son explication dans le fait
que ces femmes provenaient pour la plupart du milieu rural où elles
n'ont pas conscience de l'importance des consultations prénatales. La
qualité du suivi prénatal est en effet une intervention reconnue
pour diminuer significativement la mortalité maternelle (81).
4.2. Les dysfonctionnements avant
l'admission
Dans notre série, 52,3 % contre 41,7 % des patientes
avaient employé leurs propres moyens de transport. Le retard de
référence était rapporté dans 40% des cas des
décès audités. Hussein et al. (82) dans une étude
au Nigeria avaient trouvé que les références inefficaces
et inappropriées étaient liées aux résultats
indésirables. L'absence d'abord veineux était rapportée
dans 20% chez les patientes référées. Ce problème
avait été évoqué par Saizonou et al. (83) au Benin
et Rosemberg et al. (84) qui évaluaient la perte de temps respectivement
à 15 minutes et 19 minutes à la suite de la négligence de
l'abord veineux. Les références sont souvent tardives à
cause du retard à la prise de décision, la crainte de
l'hôpital de référence ou des coûts qui y sont
encourus, et parfois la peur de commettre des erreurs lorsque le malade est
adressé à un spécialiste (5).
4.3. Dysfonctionnement à
l'admission
En ce qui concerne les dysfonctionnements à
l'admission, l'évaluation incomplète ou superficielle des
patientes et la non transmission de la fiche de référence
constituaient les principaux dysfonctionnements avec une fréquence de
23% et 11% respectivement. Les patientes admises dans le contexte d'urgence
font souvent l'objet d'une évaluation incomplète aux Urgences et
une fois admises en hospitalisation, la prise en charge est souvent reconduite
sans une autre réévaluation.
4.4. Dysfonctionnements liés au diagnostic et
au traitement
Dans notre série, des diagnostics erronés
étaient rapportés dans 21,3%. Le retard dans l'administration des
soins (32%) et l'inadéquation du traitement (23%) constituaient les
principaux dysfonctionnements en lien avec le traitement. Ces
dysfonctionnements sont presque similaires à ceux identifiés par
Hussein et al. Diassana et al et Ozumba et al. (80,82,85). Par ailleurs,
Aboubakar et al. au Benin ont trouvé que la mortalité maternelle
est fortement associée au retard dans l'administration de soins
adaptés aux patientes : ils rapportent que les femmes qui sont
mortes avaient eu un retard à recevoir des soins adéquats dans
74,4% (86). Dans notre série, les diagnostics erronés
étaient en partie liés aux personnels non qualifiés et
incompétents des Centres de Santé Intégrés
environnants. Le retard dans l'administration des soins et
l'inadéquation du traitement s'expliquerait d'une part par les
contraintes financières des certaines familles et d'autre part par la
prise en charge non basée sur le protocole des certaines urgences
obstétricales.
4.5. Dysfonctionnements liés aux
médicaments et aux produits sanguins
L'indisponibilité de sang et l'absence de produits
sanguins en particulier le Plasma frais congelé était
rapporté dans 24,6% de cas, suivie de l'indisponibilité de
médicaments dans 20% de cas. Nous rejoignons Nana, PN., et al. au
Cameroun en 2016 qui ont trouvé que le manque de produits sanguins est
associé au retard de prise en charge et donc à un risque de
décès maternels élevé(66). L'absence du plasma
frais congelé dans la banque de sang rend souvent difficile la gestion
de certaines formes d'hémorragies.Ozumba et al. dans leur série
au Nigeria avaient trouvé l'indisponibilité des
médicaments seulement dans 2,1% de cas comme facteur ayant
contribué au décès maternels (85). Cette
différence pourrait se justifier dans notre contexte aux contraintes
financières des certaines familles et très peu à
l'indisponibilité de médicaments en Pharmacie.
4.6. La qualité de surveillance
La mauvaise surveillance comme dysfonctionnement des
décès maternels audités était rapportée dans
40%. Ce résultat est très proche de celui de Touré et al.
'(87) dans leur étude en Côte-d'Ivoire, qui trouvaient que les
problèmes liés à la surveillance représentaient
33,3 % des dysfonctionnements liés au suivi des soins en
hospitalisation. La surveillance ici dans notre série englobe le
partogramme et la surveillance des femmes en hospitalisation. La mauvaise
surveillance serait probablement liée aux partogrammes qui sont souvent
remplis après l'accouchement et au fait que toutes les patientes en
hospitalisation ne disposent pas de fiches de surveillance systématique.
4.7. Dysfonctionnements liés à la
patiente, à sa famille ou à la communauté
La victime ou sa famille était responsable du
décès en raison du recours tardif aux soins qui était
rapporté dans 26,2%. Touolok et al. en 2021 au Cameroun s'accordent que
le risque de décès maternel multiplié par 3,015 pour les
patientes qui ont eu un retard entre 2-7 jours pour faire recours aux soins
comparé aux femmes qui n'en ont eu qu'un ou moins après
l'apparition des symptômes (88). Diassana et al. (80) et Bohoussou et al.
-(89) ont retrouvé que la famille ou la patiente était
trouvée responsable du décès dans 37% et 40%
respectivement. Dans notre série, ce retard pour faire recours aux soins
pourrait être lié au problème financier d'une part et au
manque de moyen de transport d'autre part.
4.8. Les cause de décès
Parmi les cas de décès maternels de causes
connues, les causes directes représentaient 78,42 % des
décès maternels. Ce résultat est comparable à ceux
rapportés par Tebeu et al. (69) et Fomulu et al. (5) au CHU de
Yaoundé qui avaient trouvé que les décès maternels
etaient causés dans 75% et 89% respectivement par les causes
obstétricales directes. Les hémorragies obstétricales
représentaient la première cause de décès maternel
(26,13%), suivies par les infections (20%), les complications hypertensives
(18,5%) et les complications de l'avortement (10,7%). Nos résultats sont
similaires à ceux d'autres études, notamment une étude
menée en Afrique Sub-saharienne (35) et des études OMS et du GBD
(Global Burden of disease) -(48,90)qui ont trouvé que les
hémorragies représentent les premières causes de
décès maternels en Afrique Sub-Saharienne. Par contre , d'autres
auteurs ont trouvé l'hypertension en grossesse comme première
cause de mortalité maternelle dans leurs séries '(11,70).
L'hémorragie obstétricale , principale cause de
décès maternel, est généralement associée au
manque des ressources (91). Elle est associée dans notre série
aux accouchements à domicile ou assistés par des personnels peu
qualifiés et à un déficit en matière
d'équipements dans les centres périphérique.
Les causes indirectes de mortalité maternelle
représentaient 21,5% dans notre série, dominées par les
anémies sévères (12,3%), les complications du VIH (3,07%)
et le paludisme (3,07%). Nous rejoignons Olamijulo et al. -(92) dans leur
étude au centre hospitalier universitaire de Lagos en 2022, qui avaient
trouvé que les anémies et le VIH étaient respectivement la
première et la seconde cause indirecte de décédés
maternel. De même Tebeu et al. avaient trouvé au CHU de
Yaoundé en 2015 que les anémies sévères et le
paludisme et les cardiopathies constituaient les causes indirectes majeures
(69).
4.9. L'évitabilité du décès
La majorité des décès maternels, soit
97% de cas étaient jugés
« évitables », c'est-à-dire des
décès pour lesquels une modification des soins ou de l'attitude
de la patiente vis-à-vis de l'avis médical aurait pu changer
l'issue fatale. Dans une étude Gabonaise, UP et al en 2024 avaient
objectivé 75,7% des décès maternels évitables (93).
Par contre, Diassana et al dans leur série à Kayes au Mali en
2020 (80) ont retrouvé seulement 38,8% des décès
évitables.
Ces décès pourraient être
évités dans notre série si les femmes faisaient bien leur
suivi prénatal, si elles n'avaient pas eu un retard pour faire recours
aux soins, si les références étaient mieux
organisées, si la prise en charge des patientes était sans
délais les patientes étaient réévaluées et
surveillées en hospitalisation et si le produit sanguin était
disponible.
CONCLUSION
Au terme de notre étude qui portait surles
dysfonctionnements rapportés lors des revues de décès
maternels à l'Hôpital Régional de Maroua de 2019 à
2023, nous avons trouvé quela mortalité maternelle dans la
région de l'Extrême-Nordest une réalité en raison du
nombre élevé des cas de décès maternels
évitables.
Dans notre étude, Leratio de mortalité
maternelle globale était de 1346 décès maternels pour
100.000 naissances vivantes.
L'âge médian des femmes
décédées était de 27 ans. Elles étaient des
ménagères, non instruites et mariées. Les grandes
multipares ou multipares étaient majoritaires.
Une proportion de 43,3% de décès maternel a
été auditée.
Nous avons pu noter que l'absence de suivi prénatal, le
retard de référence, retard de prise en charge, la surveillance
mauvaise qualité, recours tardif aux soins et l'indisponibilité
du plasma frais congelé étaient lesdysfonctionnements les plus
fréquents
SUGGESTIONS
|
· Problèmes identifiés
|
Recommandations
|
Responsable de mise en oeuvre
|
|
Indisponibilité du Plasma frais congelé
|
Renforcer le plateau technique et former des personnels
qualifiés en vue de l'utilisation des dérivés sanguins
|
Ministère de la Santé Publique
|
|
Personnels non qualifiés
|
Formation des personnels qualifiés en soins
obstétricaux d'urgence et renforcer l'hôpital en ressources
humaines
|
|
Retard de référence
|
Education des personnels soignants sur l'importance d'une bonne
référence.
|
Délégation Régionale en Santé
Publique de l'Extrême-Nord
|
|
Absence de consultation prénatale
|
Sensibiliser les femmes enceinte et la population sur
l'importance de des CPN à travers les médias
|
|
Retard pour faire recours aux soins ;
|
Sensibiliser la communauté sur l'importance des soins de
santé
|
|
CPN de mauvaise qualité
|
Renforcement de capacité des sage-femmes pour les CPN
|
|
Retard de prise en charge
|
Les personnels doivent veiller à la prise en charge sans
délai des patients
|
Direction de l'Hôpital Régional de Maroua
|
|
Surveillance de mauvaise qualité
|
Etablir une fiche de surveillance pour toute patiente
hospitalisée en maternité
|
|
Inadéquation des soins
|
Recyclage et formation continue des personnels sur les
complications obstétricales
|
REFERENCES
1. Classification internationale des maladies et des
problèmes de santé connexes (11e éd.?; CIM-11?;
Organisation Mondiale de la Santé, 2019).
2. Tessier, V, Chiesa-Dubruille, C, Leroux, S, Deneux-Tharaux, C.
Les morts maternelles en France, mieux comprendre pour mieux prévenir.
Vocation Sage-Femme, 2018. 17(134), 14-20.
3. OMS, 2023. Mortalitématernelle.
4. World Health Organization (WHO), United Nations Children's
Fund (UNICEF), United Nations Population Fund (UNFPA), World Bank Group, United
Nations Population Division. Trends in maternal mortality 2000 to 2020:
estimates by WHO, UNICEF, UNFPA, World Bank Group and the United Nations
Population Division. Geneva?: World Health Organization?; 2023. 108p.
5. Fomulu, F, J, Ngassa, P, Nong, T, Nana, P, Nkwabong, E.
Mortalité maternelle à la Maternité du Centre Hospitalier
et Universitaire de Yaoundé, Cameroun?: étude
rétrospective de 5 ans (2002 à 2006). HEALTH SCIENCES AND
DISEASE, 2013.10(1).
6. Maguiraga M. Etudes de la mortalité maternelle au
Mali?: cause et facteurs de risque au centre de santé de
référence de la commune V du district de Bamako. Thèse
Médecine, Bamako, 2000 N°11.
7. Institut National de la Statistique (INS) et ICF (2020)
Enquête Démographique et de Santé du Cameroun 2018.
Yaoundé, Cameroun et Rockville, Maryland, USA?: INS et ICF?: 377-385.
8. Organisation des Nations Unies (ONU). Programme et objectifs
des nations unies au Cameroun. ODD3.1.1. Rapport ONU au Cameroun 2018.
https://ameroun.un.org/fr/24373-rapport-onu-cameroun-2018 (consulté le
13/01/2024).
9. Meh C, Thind A, Terry and al. Ratios and determinants of
maternal mortality: a comparison of geographic differences in the northern and
southern regions of cameroon. BMC Pregnancy Children. 2020?;20(1)?:194.
10. Frankline S, Denis, Patrick A, Nicholas T, and Florence T, et
al. Maternal Mortality in Cameroon: A Critical Review of its Determinants. J
Gynecol Neonatal. 2019?; 2(1)?: 106.
11. Tebeu PM, Ngassa P, Kouam L, Major AL, Fomulu JN. Maternal
mortality in Maroua Provincial Hospital, Cameroon (2003-2005). West Indian Med
J. 2007?;56(6):502-7.
12. Blaise IrengeMasirika, BalumeMulanga. DETERMINANTS DE LA
MORTALITE MATERNELLE DANS LA ZONE DE SANTE RURALE DE MITI-MURHESA, PROVINCE DU
SUD-KIVU, RDC. Cahiers du centre de recherches pour la promotion de la sante
(Crps), 2018. ffhal-03745243.
13. Kumari K, Srivastava RK, Srivastava M, Purward N. Maternal
Mortality in Rural Varanasi: Delays, Causes, and Contributing Factors. Indian J
Community Med. 2019 Jan-Mar;44(1):26-30.
14. Robert, H. L'évolution des positions d'accouchement en
France et dans nos cultures occidentales. Dumas,2014.-01076699. P25.
15. Witkowski GJ. Histoire des accouchements chez tous les
peuples. Paris, G. Steinheil, 1887. 830 p.
16. Coulon-Arpin M. La maternité et les sage-femmes - De
la Préhistoire au XXe siècle. Paris?: R. Dacosta, 1981. p. 170.
17. Leroy F. Histoire de naître - De l'enfantement primitif
à l'accouchement médicalisé. Bruxelles?: De Boeck?; 2002.
p. 217.
18. Beauvalet S, Boutouyrie P. Du geste qui tue au geste qui
sauve. Épidémies et procédures médicales invasives
à Paris au XIXe siècle?: l'exemple de la maternité de
Port-Royal. Ann Démographie Hist. 1998?;1997(1). p.135?155.
19. Audrey Alloyer. Histoire de la fièvre
puerpérale?: la peste noire des femmes. Sciences du vivant. Dumas,
2018.-02147022. p.103.
20. De Brouwere, Vincent. «?La professionnalisation des
soins à l'accouchement dans l'histoire des pays occidentaux?:
leçons pour les pays en développement.?» 2002. p.5.
21. Van Lerberghe, W, and Vincent De B. «?Impasses et
succès?: les conditions historiques du déclin de la
mortalité maternelle.?» Réduire les risques de la
maternité?: stratégies et évidence scientifique, 2001.p
11-16.
22. Bearak J, Popinchalk A, Ganatra B, Moller AB, Tunçalp
Ö, Beavin C, et al. Unintended pregnancy and abortion by income, region,
and the legal status of abortion: estimates from a comprehensive model for
1990-2019. Lancet Global Health, sept 2020?;8(9). p.1152?1161.
23. World Health Organization (WHO), United Nations Children's
Fund (UNICEF), United Nations Population Fund (UNFPA), World Bank Group, United
Nations Population Division. Trends in maternal mortality 2000 to 2020:
estimates by WHO, UNICEF, UNFPA, World Bank Group and the United Nations
Population Division. Geneva: World Health Organization; 2023. p13-14.
24. Alkassoum I, Djibo I, Hama Y, Abdoulwahabou AM, Amadou O.
Risk factors for in-hospital maternal mortality in the region of Maradi, Niger
(2008-2010: A retrospective study of 7 regional maternity units. Med Sante
Trop. 2018?;28(1)?:86?91.
25. Djilla B. Contribution à l'étude de la
mortalité au cours de la gravido-puerpéralité à
l'hôpital Gabriel Touré sur 10 ans (1979-1988). Thèse
Médecine, Bamako, 1990, N°54.
26. Deneux-tharaux C, Saucedo M. Épidémiologie de
la mortalité maternelle en France, 2010-2012.
GynécologieObstétriqueFertilitéSénologie. 2017;
45(12): S8?21.
27. Osamor PE and Grady C. Women's autonomy in health care
decision-making in developing countries: a synthesis of the literature. Int J
Womens Health. 2016; 8:191-202.
28. Hendrick CE and Marteleto L. Maternal Household
Decision-Making Autonomy and Adolescent Education in Honduras. PopulRes Policy
Rev. 2017;36(3): 415-39.
29. Dravé N A. Etude rétrospective de la
Mortalité maternelle dans le service de gynécologie et
d'obstétrique de l'hôpital national du Point-G de 1991 à
1994?: 103 cas. Thèse Med, Bamako, 1990.
30. Talom AK, Ymele FF, Nzene EM, Fouedjio J, Foumane P. Maternal
Mortality in Two Reference Hospitals in the City of Yaounde (Cameroon):
Epidemiological, Clinical and Prognostic Aspects. Open J Obstet Gynecol.2021?;
11?:610-625.
31. Abdourahmane, M. Etude de la mortalité maternelle dans
le service de Gynéco-Obstétrique du CHU Gabriel Touré, de
l'épidémiologie à l'audit. Thèse de
Médecine, Bamako 2008-08M305?: 58-69.
32. ML AN, K FM, Dramaix-Wilmet M, Donnen P. Determinants of
maternal health services utilization in urban settings of the Democratic
Republic of Congo - A Case study of Lubumbashi City. BMC Pregnancy.
2012?;12?:66.
33. Stover J, Ross J. How Increased Contraceptive Use has Reduced
Maternal Mortality. Maternal Child Health J. 2010?;14(5)?:687?95.
34. OMS. Classification Statistique Internationale des Maladies
et des Problèmes de santé Connexes, Dixième
révision. Organisation Mondiale de la Santé, Genève.
1995?; vol. 2, 139-141.
35. Musarandega R, Nyakura M, Machekano R, Pattinson R, Munjanja
SP. Causes of maternal mortality in Sub-Saharan Africa: A systematic review of
studies published from 2015 to 2020. J Global Health. 2021?;11.
36. Hendriks E, MacNaughton H, MacKenzie MC. First Trimester
Bleeding: Evaluation and Management. Am Fam Physician. 2019: 166?74.
37. Mullany K, Minneci M, Monjazeb R, C. Coiado O. Overview of
ectopic pregnancy diagnosis, management, and innovation. Women's Health.
2023?;19?:174.
38. Nkwabong E, Ourtchingh C, Mvondo T. An Induced Abortion
Complicated by Fallopian Tube Incarceration in the Uterine Cavity. J
ObstetGynaecol India. 2014?;64?:32?3.
39. Fawcus SR. Maternal mortality and unsafe abortion. Best Pract
Res Clin ObstetGynaecol. juin 2008;22(3):533?48.
40. Chawla T, Bouchard-Fortier G, Turashvili G, Osborne R, Hack
K, Glanc P. Gestational trophoblastic disease: an update. AbdomRadiol N Y. mai
2023;48(5):1793?815.
41. Jauniaux E, Alfirevic Z, Bhide AG, Belfort MA, Burton GJ,
Collins SL, et al. Placenta Praevia and Placenta Accreta: Diagnosis and
Management: Green-top Guideline No. 27a. BJOG Int J ObstetGynaecol. janv
2019;126(1):e1?48.
42. Boisramé T, Sananès N, Fritz G, Boudier E,
Viville B, Aissi G, et al. Hématome rétroplacentaire. Diagnostic,
prise en charge et pronostic maternofoetal?: étude rétrospective
de 100 cas. Gynécologie Obstétrique Fertil. févr.
2014?;42(2)?:78?83.
43. Ananth CV, Smulian JC, Vintzileos AM. Incidence of placental
abruption in relation to cigarette smoking and hypertensive disorders during
pregnancy?: a meta-analysis of observational studies 1. ObstetGynecol
.1999?;93(4)?:622?8.
44. Berhe Y, Wall LL. Uterine rupture in resource-poor countries.
ObstetGynecolSurv. nov 2014;69(11):695?707.
45. Tan LK, Beh ST. Uterine rupture in Singapore: Trends and
lessons learnt. Ann Acad Med Singapore. janv 2021;50(1):1?2.
46. Gonzalez-Brown V, Schneider P. Prevention of postpartum
hemorrhage. Semin Fetal Neonatal Med. oct 2020;25(5):101129.
47. Neilson JP, Lavender T, Quenby S, Wray S. Obstructed labour.
Br Med Bull. 2003;67:191?204.
48. Say L, Chou D, Gemmill A, Tunçalp Ö, Moller AB,
Daniels J, et al. Global causes of maternal death: a WHO systematic analysis.
Lancet Glob Health. 2014?;2(6)?:323?33.
49. Escobar MF, Echavarría MP, Zambrano MA, Ramos I,
Kusanovic JP. Maternal sepsis. Am J ObstetGynecol MFM. 2020?;2(3).
50. Abir G, Bauer ME. Maternal sepsis update.
CurrOpinAnaesthesiol. 1 juin 2021;34(3):254?9.
51. Organisation Mondiale de la Santé?:(OMS)
Réduire la mortalité maternelle. Déclaration commune OMS /
FNUAP / UNICEF / Banque Mondiale. The World Health Report 1999.
52. Organisation mondiale de la santé (OMS), 2020.
Mortalité maternelle.
53. Organisation mondiale de la santé (OMS), 2029.
Stratégie mondiale pour la santé de la reproduction.
54. Fonds des Nations unies pour la population (FNUAP),2020. Etat
de la population mondiale.
55. World health organization (WHO), 2015. Strategies toward
ending preventable maternal mortality (EPMM).
56. MINSANTÉ (2014) Plan Stratégique National de la
Santé de Reproduction, Maternelle, Néonatale et Infantile
PSN/SRMNI Cameroun 2014-2020, Ministère de la Santé Publique.
57. Berg C, Bullough, Etard J-F, Filippi V, Grahan W, Lewis G,
Romans C et Walraven G Au-delà des Nombres?: examiner les morts
maternels et les complications pour réduire les risques liés
à la grossesse. OMS, Genève 2004.
58. De Brouwere V., Zinnen V., Delvaux T. Conduire des Revues des
cas de décès maternels (RDM). Guide et outils pour les
professionnels de la santé. Londres, Fédération
Internationale de Gynécologie et d'Obstétrique, 2012.
59. Dortonne JR, Traoré M,. Audit de décès
maternels dans les établissements de santé. IRD éditions.
Marseille Didactiques , 2014.
60. Organisation Mondiale de la Santé?(OMS).
Mortalité maternelle dans les régions du monde, vers 1988 taux
pour 100 000 naissances vivantes.
61. Gulumbe U, Alabi O, Omisakin OA, Omoleke S. Maternal
mortality ratio in selected rural communities in Kebbi State, Northwest
Nigeria. BMC Pregnancy. déc. 2018?;18?:503.
62. Ramazani IBE, Ntela SDM, Ahouah M, Ishoso DK, Monique RT.
Maternal mortality study in the Eastern Democratic Republic of the Congo. BMC
Pregnancy. 2022?;22?:452.
63. Who Guidance for Measuring Maternal Mortality fom a Census,
World Health Organization, Geneva, 2013, p3-4.
64. Maroua?: l'Hôpital régional en pleine mutation
[en ligne]. [cité 22 mars 2024]. Disponible sur?:
https://www.cameroon-tribune.cm/article.html/31215/fr.html/maroua-l'hopital-regional-en-pleine-mutation.
65. CELESTECOM C. Hôpital Régional de Maroua.
[cité 22 mars 2024]. Présentation de l'Hôpital. Disponible
sur:
https://www.hopitalregionaldemaroua.com/presentation-generale-de-lhopital-regional-de-maroua.html.
66. Nana, P., Essiben, F.,Sama, J., Koh Koh, E.,Lifanji, M., Eko,
F, Fouedjo, J.,Esiene,A. et Mbu , R. (2016) Profil
épidémiologique des décès maternels dans deux
hôpitaux de référence au Cameroun. Revue ouverte
d'obstétrique et de gynécologie, 6,365-372.
67. Okonofua F, Imosemi D, Igboin B, Adeyemi A, Chibuko C, Idowu
A, et al. Maternal death review and outcomes: An assessment in Lagos State,
Nigeria. PLos ONE. 2017?;12(12).
68. Garba, M., Nayama, M., Alio, A.P., Holloway, M.L., Hamisu,
B.S. and Salihu, H.M. (2011) Maternal Mortality in Niger: A Retrospective Study
in a High Risk Maternity. AfricanJournalofMedicineandMedicalSciences, 40,
393-397.
69. Tebeu PM, Halle-Ekane G, Da Itambi M, Mbu RE, Mawamba Y,
Fomulu JN. Maternal mortality in Cameroon: a university teaching hospital
report. Pan Afr Med J. 2015; 21:16.
70. Foumane P, Dohbit JS, Meka ENU, Nkada MN, Minkande JZ,
Mboudou ET. Etiologies de la mortalité maternelle à
l'Hôpital Gynéco-Obstétrique et Pédiatrique de
Yaoundé: une série de 58 décès. Health Sci Dis.
2015?;16(3).
71. Der EM, Moyer C, Gyasi RK, Akosa AB, Tettey Y, Akakpo PK, et
al. Pregnancy Related Causes of Deaths in Ghana: A 5-Year Retrospective Study.
Ghana Med J. 2013?;47(4)?:158?63.
72. Karlsen S, Say L, Souza JP, Hogue CJ, Calles DL,
Gülmezoglu AM, et al. The relationship between maternal education and
mortality among women giving birth in health care institutions: Analysis of the
cross sectional WHO Global Survey on Maternal and Perinatal Health. BMC Public
Health. 2011?;11?:606.
73. Institut National de la Statistique du Cameroun - Des
statistiques de qualité pour un meilleur accompagnement du Cameroun vers
son émergence [En ligne]. [cité 17 juin 2024]. Disponible sur:
https://ins-cameroun.cm/en/.
74. Mbachu II, Ezeama C, Osuagwu K, Umeononihu OS, Obiannika C,
Ezeama N. A cross sectional study of maternal near miss and mortality at a
rural tertiary centre in southern nigeria. BMC Pregnancy Childbirth.
2017?;17?:251.
75. Razum O, Jahn A. Marital status and maternal mortality. The
Lancet. 2000?;355(9221)?:2169.
76. Berthé M, Diallo AT, Kokaina C, Traoré T,
Soumaré MD, Berthé O, Sangho O, Diawara F, Diawara SI, Syllla M.
Etude des facteurs lies aux decesmaternelspar la methoded'audit a
l'hopitalnianankorofomba de Segou [Study of factors associated with maternal
mortality by the audit method in the Segou region]. Mali Med.
2021?;36(4)?:54-58.
77. Tandi TE, Cho Y, Akam AJC, Afoh CO, Ryu SH, Choi MS, et al.
Cameroon public health sector: shortage and inequalities in geographic
distribution of health personnel. Int J Equity Health. 2015?;14?:43.
78. Ray JG, Park AL, Dzakpasu S, Dayan N, Deb-Rinker P, Luo W, et
al. Prevalence of Severe Maternal Morbidity and Factors Associated with
Maternal Mortality in Ontario, Canada. JAMA Netw Open. 2018?;1(7)?:184571.
79. Manyeh AK, Nathan R, Nelson G. Maternal mortality in Ifakara
Health and Demographic Surveillance System: Spatial patterns, trends and risk
factors, 2006 - 2010. PLos ONE .2018?;13(10)?:0205370.
80. Diassana M, Dembele S, Macalou B, Ndaou K, Bocoum A, FanE S,
et al. Audits de Décès Maternels dans un Hôpital
Régional du Mali (Kayes), Place des 3 Retards et Impact sur le Service
de Gynécologie-Obstétrique. Health Sci Dis. 2020?;21(10).
81. Carroli G, Villar J, Piaggio G, Khan-Neelofur D,
Gülmezoglu M, Mugford M, et al. WHO systematic review of randomised
controlled trials of routine antenatal care. The Lancet
.2001?;357(9268)?:1565?70.
82. Hussein J, Hirose A, Owolabi O, Imamura M, Kanguru L,
Okonofua F. Maternal death and obstetric care audits in Nigeria: a systematic
review of barriers and enabling factors in the provision of emergency care.
Reprod Health. 2016?;13.
83. Saizonou J, Brouwere VD, Vangeenderhuysen C, Dramaix-Wilmet
M, Buekens P, Dujardin B. Audit de la qualité de prise en charge des
«?échappées belle?» (near miss) dans les
maternités de référence du Sud Bénin.
84. Rosenberg K, Hepburn M, McIlwaine G. An audit of caesarean
section in a maternity district. Br J ObstetGynaecol. 1982 Oct?;89(10)?:787-92.
85. Ozumba BC, Nwogu-Ikojo EE. Avoidable maternal mortality in
Enugu, Nigeria. Public Health. 2008?;122(4)?:354?60.
86. Aboubakar M., Akodjenou, J., Echoudina C., Ahounou E., Biaou
C. O. A. and Zoumenou E., «Maternal Mortality at the Teaching Hospital of
Mother and Child Lagoon (CHU-MEL) in Benin: A preventable drama?»,
Teaching Hospital of Mother and Child Lagoon, Cotonou, Benin. Open Journal of
Obstetrics and Gynecology, vol. 11 No 3, March 2021.
87. Toure B, Koffi NM, Gohou V, Dagnan S, Nama J. Identification
des dysfonctionnements dans la prise en charge de la morbidité
maternelle grave à Abidjan (Côte d'Ivoire). Santé Publique.
2005?;17?:135.
88. Touolak HN, Kengne FB, Mankollo OYB, Likeng JLN, Nkwate JA,
Nkoum AB, et al. Factors Associated with Maternal Mortality at the
Gyneco-Obstetric and Pediatric Hospital of Yaounde.
89. Bohoussou MK, Djanhan Y, Boni S, Kone N, Welffens-Ekra C. LA
MORTALITE MATERNELLE A ABIDJAN EN 1988. Médecine Afr Noire. 1992; 82.
Global, regional, and national levels of maternal mortality, 1990-2015: a
systematic analysis for the Global Burden of Disease Study 2015. Lancet Lond.
2016?;388(10053)?:1775?812.
90. Global, regional, and national levels of maternal mortality,
1990-2015: a systematic analysis for the Global Burden of Disease Study 2015.
Lancet Lond. 2016?;388(10053)?:1775?812.
91. Neal S, Mahendra S, Bose K, Camacho AV, Mathai M, Nove A, et
al. The causes of maternal mortality in adolescents in low and middle income
countries: a systematic review of the literature. BMC Pregnancy Childbirth.
2016?;16?:352.
92. Olamijulo JA, Olorunfemi G, Okunola H. Trends and causes of
maternal death at the Lagos University teaching hospital, Lagos, Nigeria
(2007-2019). BMC Pregnancy Childbirth. 2022?;22.
93. Up MZM, Ej NM, O MK, Ej MN, R EM, I EM, et al. Analyse des
Décès Maternels au Centre Hospitalier Universitaire
Mère-Enfant Fondation Jeanne Ebori (Libreville) de 2019 à 2022.
Health Sci Dis. 2024?;25(3).
ANNEXES
ANNEXE I : Demandes d'autorisation de recherche
l'Hôpital Régional de Maroua

ANNEXE II : Demande de clairance
éthique

ANNEXE III : chronogramme des activités
Tableau XVI: chronogramme des
activités
|
Années
|
2023
|
2024
|
|
Mois
|
Octobre
|
Novembre
|
Décembre
|
Janvier
|
Février
|
Mars
|
Avril
|
Mais
|
Juin
|
|
Recherche documentaire
|
|
|
|
|
|
|
|
|
|
|
Rédaction du protocole
|
|
|
|
|
|
|
|
|
|
|
Recrutement
|
|
|
|
|
|
|
|
|
|
|
Rédaction de la thèse
|
|
|
|
|
|
|
|
|
|
|
Analyse statistique
|
|
|
|
|
|
|
|
|
|
|
Correction du rapport et pré soutenance
|
|
|
|
|
|
|
|
|
|
|
Soutenance
|
|
|
|
|
|
|
|
|
|
ANNEXE IV : budget et source de financement
TABLEAU XVII: BUDGET ET SOURCE DE
FINANCEMENT
|
Activité/Matériel
|
Prix unitaire/ dépense journalière (FCFA)
|
Dépense mensuelle (FCFA)
|
Dépense totale
(Pendant 4 mois)
(FCFA)
|
|
Transport
|
600
|
18000
|
72000
|
|
Communication/internet
|
500
|
15000
|
60000
|
|
Casse-croûte
|
500
|
15000
|
60000
|
|
Matériels didactiques
|
|
6000
|
24000
|
|
Analyse statistique
|
|
|
50000
|
|
Divers/imprévu
|
300
|
9000
|
36000
|
|
Totaux
|
1900
|
63000
|
320000
|
ANNEXE V : fiche d'enquête
N° de fiche : ____________ Année
de décès : ____________
1. Caractéristiques
sociodémographiques
Q1. Age /....... /
Q2. Niveau d'instruction /....... /
1.Aucune instruction 2. Niveau primaire
3. Niveau secondaire 4. Niveau supérieur
Q3. Profession /.... /
1. Sans profession 2. Ménagère
3. Fonctionnaire
4. Aide-ménagère 5.
Elève/étudiante 6. Commerçante 7.
Autre/....../
Q4. Statut matrimonial /....... /
1. Marié 2. Célibataire
3. Veuve 4. Divorcée 5. En concubinage
Q5. Résidence
/.........................../
Q6.Parité /.... /
1. Nullipare 2. Multipare 3. Grande
multipare
2. Dysfonctionnements identifiés lors des
revues de décès maternels
Q7. Suivie de la grossesse/........./
1.CPN Nulle 2. 1 à 2 CPN 3. 3
à 4 CPN 4. 5 à 8 CPN
2.1. Avant l'admission
Q8. Le transport /....../
a. Par Ambulance
b. Transport non médicalisé
Q9. Y avait-il /elle/.../
a. Retard de référence ?
b. Retard pour atteindre la structure de
référence ?
c. Absence d'abord veineuse ?
d. Absence d'accompagnement de l'évacuation par un
personnel ?
e. Aucun
2.2. A l'admission
Q10. Y avait-il/elle/.../
a. Un retard pour être admise ?
b. Une absence du dossier médical ?
c. Une évaluation incomplète de la
patiente ?
d. Une absence de transmission de la fiche de
référence ?
e. Aucun
2.3. Le diagnostic/....../
Q11. Y avait-il
a. Retard du diagnostic
b. Erreur du diagnostic
c. Les deux
d. Diagnostic adéquat
2.4.Traitement/............/
Q11. Y avait-il /elle
a. Retard dans l'administration des soins ?
b. Une prise en charge inadéquate ?
c. Prise en charge non basée sur un protocole ?
d. Traitement adéquat ?
2.5. Médicaments et produit sanguin
/....../
Q12. Y avait-elle
a. Indisponibilité des médicaments ?
b. Indisponibilité du sang à
transfuser ?
c. Les deux ?
d. Aucun
2.6. Surveillance /.../
Q14. Y avait-elle
a. Surveillance de mauvaise qualité ?
b. Absence de surveillance ?
c. Surveillance de bonne qualité ?
2.7. Famille/........./
Q16. Y avait-il
a. Un retard pour faire recours aux soins ?
b. Accouchement à domicile ?
c. Les deux ?
d. Aucun
2.8. Cause du décès
/........./
Q18. Le décès était-il
causé par :
a. Hémorragie du postpartum
b. Infection
c. Eclampsie
d. Anémie sévère
e. OAP
f. Rupture utérine
g. GEU
h. Avortement
i. Autre ....
2.9. Evitabilité du décès
Q19. Le décès était-il
évitable ? /........../
a. Oui
b. Non
Q20. Si oui, moyennant quoi ?
..................................................................................................................................................................................................................
ANNEXE VI : quitus de paiement





