ELECTROCARDIOGRAMME DES BLOCS AV
I - Classification selon le degré
C'est la classification habituelle des BAV, basée sur les
données de l'ECG. Selon l'importance du trouble conductif, on distingue
trois degrés de bloc auriculo-ventriculaire ( bloc AV ).
A - Le bloc AV du premier degré
Il se définit par un allongement de l'espace PR
au-delà de 0,20 s chez l'adulte et 0,18 s chez l'enfant. Toutes les
impulsions atriales sont conduites aux ventricules mais avec un retard. Cela se
traduit par un simple ralentissement de la conduction AV avec conservation
d'une transmission des ondes d'excitation auriculaires aux ventricules sur le
mode 1/1.
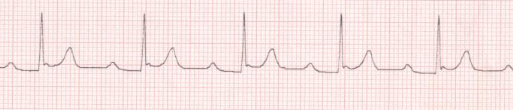
Figure 2 : BAV du 1er
degré avec un PR = 0,30 S.
B - Les BAV du deuxième degré
Certaines ondes P ne sont pas suivies de complexes QRS. Deux
types sont décrits.
1 - Le type I de Möbitz ou périodes de
Wenckebach :
Dans ce type, il se produit un allongement progressif de l'espace
PR jusqu'au blocage d'une onde P. Les PR varient par raccourcissement
progressif des intervalles RR.
L'espace PR le plus long est celui qui précède
l'onde P bloquée et le plus court est celui qui la suit. La durée
de la pause incluant l'onde P bloquée est inférieure à
deux fois la longueur du cycle PP.
Le rapport de conduction le plus fréquent est 3/2 ( trois
ondes P pour deux QRS ), les périodes les plus longues sont rarement
supérieures à dix battements sinusaux.
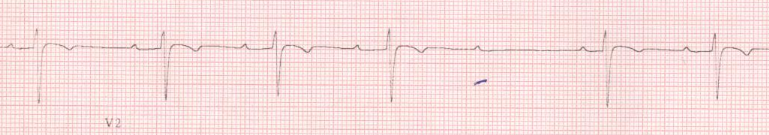
Figure 3 : BAV
2ème degré type I = phénomène de
Wenckebch
2 - Le type II de Möbitz
Il se caractérise par un blocage inopiné d'une onde
P non prématurée, sans allongement préalable des espaces
PR qui sont normaux ou allongés, mais fixes.
La pause incluant l'onde P bloquée est égale
à deux cycles PP. Les complexes QRS ont un aspect de bloc de branche
dans deux tiers des cas.
C - Blocs auriculo-ventriculaires à période
fixe
Ø Dans la forme habituelle 2/1, une onde P sur deux n'est
pas suivie de QRS;
l'anomalie est constante ou du moins se reproduit sur plusieurs
cycles.
L'intervalle PP comportant un QRS est plus court que celui qui
n'en comporte pas (arythmie sinusale ventriculophasique). Ces blocs peuvent
appartenir au type I ou au type II. La prolongation de l'espace PR et l'absence
de bloc de branche sont en faveur du bloc de type I, alors que la
présence d'un intervalle PR normal et d'un bloc de branche font
plutôt suspecter un bloc de type II.
Ø Dans les blocs de haut degré, le nombre d'ondes P
conduites est inférieur à celui
des ondes P bloquées avec une conduction de type 3/1, 4/1
ou plus.
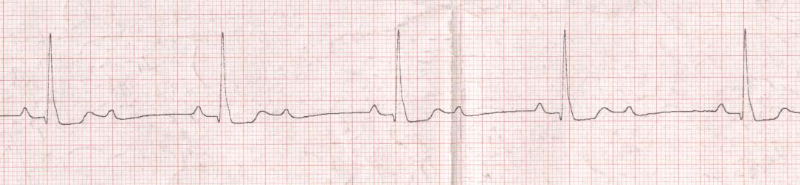 Figure 4 : BAV de haut degré 2/1 Figure 4 : BAV de haut degré 2/1
D - BAV du troisième degré ou bloc AV
complet
Il correspond à une dissociation complète de la
conduction AV, aucune onde P n'est conduite aux ventricules.
La fréquence et la morphologie des complexes QRS
d'échappement dépendent de la localisation du foyer de
suppléance. Plus ce foyer est bas, plus la fréquence
ventriculaire est basse et plus les QRS sont larges. Le rythme auriculaire est
le plus souvent sinusal avec comme dans les blocs 2/1 une arythmie
ventriculophasique, mais il peut être ectopique ( fibrillation
auriculaire, flutter auriculaire, tachycardie atriale ). En cas de fibrillation
auriculaire l'existence d'un rythme ventriculaire parfaitement régulier
et lent est le signe formel d'un BAV complet.
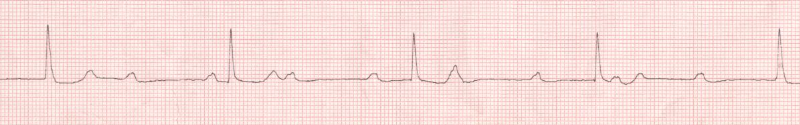
Figure 5 : BAV complet sur rythme
auriculaire sinusal
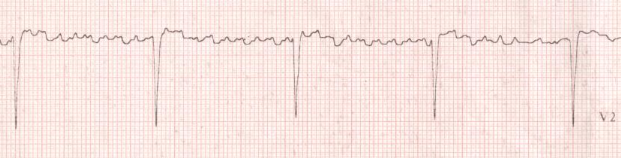
Figure 6 : BAV complet sur
fibrillation auriculaire
II - Diagnostic du siège
La classification classique en trois degrés
apparaît insuffisante car la sévérité du trouble
conductif qui conditionne le pronostic et guide la thérapeutique n'est
pas toujours corrélée au degré du bloc mais dépend
essentiellement de son siège.
En prenant pour référence le tronc du faisceau de
His, on distingue trois catégories:
Ø les blocs suprahissiens se situent en amont du tronc
commun et sont en général
dus à une atteinte du noeud AV ;
Ø les blocs intrahissiens ou tronculaires correspondent
à des lésions très localisées
sur le faisceau de His ;
Ø les blocs infrahissiens relèvent d'une atteinte
bilatérale des voies de conduction
auriculo-ventriculaire.
Les enregistrements endocavitaires permettent avec plus de
précision de différencier les blocs nodaux ou suprahissiens des
blocs sous-nodaux, intra- ou infra -hissiens. Mais dans bon nombre de cas,
l'ECG de surface peut situer le siège du bloc.
A - ECG de surface
Deux critères fondamentaux sont à prendre en
considération dans l'analyse de l'ECG : la largeur des QRS conduits
ou d'échappement et le degré du bloc AV.
1 - La largeur des QRS conduits ou
d'échappement
Ø L'existence de QRS fins (inférieurs à
0,12s), est une condition nécessaire pour
affirmer que le bloc siège au niveau du NAV ou dans le
faisceau de His.
Ø Lorsque les QRS sont larges (supérieurs à
0,12 s), aucune conclusion ne peut
être tirée car cette morphologie peut se rencontrer
en cas de bloc AV bas situé ou haut situé avec trouble de
conduction intra ventriculaire associé. Le type de bloc de branche est
alors à prendre en considération. L'atteinte sous-nodale,
fréquente dans le bloc de branche gauche, est beaucoup plus rare en cas
de bloc de branche droite isolé ou avec déviation axiale.
2 - Le degré du bloc
Ø Dans les blocs AV du premier degré, seuls les
allongements de PR au-delà de
0,30 s sont en faveur d'une atteinte nodale, en sachant que le
bloc peut quelquefois siéger à deux étages. Pour les
allongements moindres, la durée du PR n'a aucune valeur
prédictive et c'est la morphologie des QRS qui prime. Lorsqu'ils sont
fins, le bloc AV est nodal dans la majorité des cas et plus rarement
intrahissien. Lorsqu'ils sont élargis, le bloc siège le plus
souvent à l'étage infrahissien de façon isolée ou
en association avec des lésions plus haut situées, parfois
à l'étage nodal et rarement
dans le tronc du faisceau de His.
Ø Dans les blocs AV du deuxième degré, le
type I correspond souvent à une
atteinte nodale, parfois à un bloc infrahissien et
rarement à un bloc tronculaire. L'élargissement des QRS signe en
général l'association d'une atteinte bas située à
un trouble de conduction nodale.
Le type II traduit toujours une lésion sous-nodale
localisée parfois au tronc commun et le plus souvent aux branches. Le
bloc 2/1 siège une fois sur deux dans les branches, dans 27% des cas
dans le NAV et 23% des cas dans le tronc commun.
Ø Dans le bloc AV du troisième degré, les
localisations nodale et tronculaire se
rencontrent chacune avec la même fréquence (50%)
lorsque les QRS sont fins. L'aspect élargi des QRS témoigne
souvent d'un bloc infra-hissien.
La localisation d'un trouble conductif sur l'ECG de surface peut,
dans certains cas, être facilitée par les épreuves
dynamiques. Les manoeuvres vagales ont un effet dépendant du
siège du bloc : elles accentuent le degré du bloc
situé dans le noeud AV alors qu'elles l'améliorent en cas de
lésions sous-nodales par ralentissement de la fréquence
sinusale. L'injection d'atropine a un effet bénéfique sur les
blocs nodaux et est délétère sur les blocs plus bas
situés.
B - Enregistrement Holter
Il peut faciliter le diagnostic topographique, il aurait une
sensibilité au moins égale à celle de l'exploration
électro-physiologique pour les localisations nodales ou tronculaires.
Les variations de la fréquence cardiaque au cours du
nycthémère peuvent entraîner une variation du degré
du bloc.
C - Enregistrement du potentiel hissien
C'est la méthode de diagnostic topographique la plus
précise. Il permet, lorsque le rythme est sinusal de distinguer trois
types de bloc : bloc suprahissien ou nodal, bloc intrahissien ou
tronculaire et bloc infrahissien.
1 - Blocs suprahissiens
Ø En cas de bloc du premier degré, l'intervalle
auriculogramme (A) - potentiel
hissien (H) dépasse 110 ms. Pour les degrés
supérieurs la rupture intermittente ou permanente de la conduction entre
A et H les caractérise.
Ø Le bloc du deuxième degré type I
suprahissien se reconnaît par l'allongement
progressif de l'espace AH avant la rupture de conduction.
Ø Le bloc complet de siège nodal correspond
à une dissociation entre les ondes A
et les QRS d'échappement qui naissent dans le tronc du
faisceau de His, comme en témoigne le potentiel hissien qui les
précède toujours.
2 - Blocs intrahissiens
Ø En cas de bloc du premier degré, le potentiel
hissien est déformé et élargi
(supérieur à 30 ms) ou plus typiquement
dédoublé en deux composantes, l'une proximale H1 et
l'autre distale H2 qui restent toujours liées mais qui sont
écartées d'au moins de 20 ms.
Ø En cas de bloc AV du deuxième degré de
type II ou de bloc à periode fixe 2/1, les
ondes A bloquées de façon intermittente sont toutes
suivies d'un potentiel H1, cela suffit pour faire le diagnostic de
bloc tronculaire si les QRS sont fins. Si les QRS sont larges, ce diagnostic ne
peut être affirmé qu'à condition de retrouver un
dédoublement du potentiel hissien lorsque les auriculogrammes sont
conduits.
Ø Dans les rares cas de bloc AV du deuxième
degré type I, on assiste à un
allongement progressif de l'intervalle
H1-H2 avant l'auriculogramme bloqué qui est suivi
par un potentiel H1.
Ø En cas de bloc AV complet, il y a rupture de la
conduction entre le potentiel H1
qui reste lié à l'auriculogramme et le potentiel
H2 précédent les ventriculogrammes.
3 - Blocs infrahissiens
Ø Dans le bloc du premier degré, on note un
allongement de l'espace HV au-delà
55 ms qui s'accompagne rarement d'une prolongation de l'espace
PR.
Ø Dans les blocs de degrés supérieurs, les
auriculogrammes bloqués sont toujours
suivis d'un potentiel hissien. En cas de bloc AV de type II
Mobitz ou de type 2/1, les ventriculogrammes conduits peuvent être
précédés d'un espace HV normal ou allongé. Lorsque
le bloc AV est complet, on ne retrouve jamais de potentiel hissien devant les
ventriculogrammes d'échappement. Dans tous les cas,
l'élargissement des QRS est une condition nécessaire pour
affirmer le siège infrahissien.
Le diagnostic topographique est très souvent difficile en
cas de bloc AV complet sur arythmie atriale car la déflexion hissienne
peut être masquée par l'activité auriculaire ectopique. On
suspecte un bloc intra ou infrahissien lorsque le foyer d'échappement se
laisse facilement déprimer par une stimulation ventriculaire rapide.
III - Foyers de suppléance
En cas de BAV complet, la tolérance et le pronostic
dépendent essentiellement des propriétés du foyer de
suppléance. Plus ce foyer est bas situé, plus lente est sa
fréquence de décharge, et plus grande est son instabilité.
Lorsque le bloc est de siège nodal, les foyers de suppléance sont
nodohissiens hauts et assurent, de façon stable, une fréquence de
40 à 60 par minute pouvant s'accélérer à
l'effort ; ce qui contribue à la bonne tolérance de ce type
de bloc. A l'inverse, lorsque le trouble conductif est de siège
infranodal, les foyers de suppléance sont situés à la
partie basse du faisceau de His, dans ses branches ou dans le système de
Purkinje.
Ils ont alors une fréquence moindre (de 20 à 40 par
minute) pouvant se ralentir considérablement, avec à
l'extrême la survenue d'une asystolie prolongée.
IV - Conséquences des blocs
auriculo-ventriculaires
A - Syncopes
Elles sont liées à l'ischémie
cérébrale le plus souvent secondaire à une pause cardiaque
ou à une bradycardie extrême ( 5 à 10 par minute ).
Dans 10% des cas le mécanisme électrophysiologique
est une torsade de pointe sur fond de bradycardie majeure et durable. Une
dégénérescence en fibrillation ventriculaire est possible,
cause de mort subite avec l'asystolie prolongée chez les patients
atteints de BAV.
| 


