|
PRATIQUE DE L'ÉCHOGRAPHIE DE LA PROSTATE EN
AFRIQUE SUBSAHARIENNE
à propos d'une enquête chez des
radiologues exerçant dans 9 pays d'Afrique de l'Ouest
TABLE DES MATIERES
Liste des abréviations 4
Liste des tableaux 5
Liste des figures 5
INTRODUCTION 6
1. GENERALITES 9
1. 1. RAPPELS ANATOMIQUES 10
1.2. Les différentes voies d'examen
échographique de la prostate : Technique [11] 15
1.3. Pathologie de la prostate 16
1.4. Les autres techniques d'imagerie de la prostate [10,
13] 18
2. METHODOLOGIE 20
2.1. Type et période d'étude
21
2.2. Collecte des données 21
2.3. Critères d'inclusion et de non inclusion
23
2.4. Analyse statistique et traitement de données
23
3. RESULTATS 24
3.1. Le radiologue 25
3.2. Réalisation pratique de l'échographie
de la prostate 28
3.3. Le prescripteur d'échographie de la prostate
31
3.4. Le dépistage de masse systématique du
cancer de la prostate en Afrique subsaharienne 33
4. DISCUSSION 34
4.1. Critique de la méthodologie 35
4.2. Les radiologues 35
4.3. Les prescripteurs 36
4.4. La pratique de l'échographie de la prostate
37
4.5. Le dépistage de masse 40
CONCLUSION 42
REFERENCES 44
ANNEXES 50
LISTE DES ABREVIATIONS
CIFRAF : Centre International de Formation des
Radiologistes Africains Francophones EER : Echographie Endorectale
HBP : Hypertrophie Bénigne de la Prostate IRM :
Imagerie par Résonnance Magnétique MHz :
Mégahertz
OMS : Organisation Mondiale de la
Santé
PSA : Prostatic Specific Antigen (Antigène
Spécifique de la Prostate)
QCM : Question à Choix Multiple
QROC : Question à Réponse Ouverte Courte
RMO : Référence Médicale opposable
SFR : Société Française de
Radiologie TR : Toucher Rectal
UIV : Urographie Intra Veineuse
LISTE DES TABLEAUX
|
Tableau I : Pays d'origine de Radiologues ...... ... ...
......
|
...25
|
|
Tableau II : Pays d'exercice... ... ... ......
......
|
......26
|
|
Tableau III : Fréquence de réalisation des
échographies de la prostate...
|
......27
|
Tableau IV : Répartition des radiologues en
fonction de la fréquence de réalisation des
l'EER et de la
qualification... ... ... ... ... ... 28
Tableau V : Répartition des radiologues en
fonction de la fréquence de réalisation du Doppler et de la
qualification... ... ... ......... ......29
LISTE DES FIGURES
Figure 1 : La prostate dans l'appareil urogénital
... ... ... ... ......9
Figure 2 : Schémas des coupes
échographiques de la prostate (selon A. Villiers, EMC 90)
:
modèle de Mac Neal 12
Figure 3 : Exploration de la vessie et des reins lors des
échographies de la prostate 29
Figure 4 : Voies de mesure de volume de la prostate, de
l'adénome et pour le bilan d'extension ... ... ...... ... ......
... 30
Figure 5: Renseignements cliniques accompagnant les
demandes d'échographie de la
prostate ... ... ...... ...
...... ... 31
INTRODUCTION
La pathologie prostatique est dominée par
l'adénome et le cancer. Elle représente l'une voire la
première cause d'hospitalisation dans les services d'urologie [24].
L'adénome et le cancer de la prostate sont fréquents et
très médiatisés dans les pays développés
où le cancer prostatique est la deuxième cause de
décès chez les Américains et les Belges [21] à
cause du vieillissement de la population. En Afrique subsaharienne, nous ne
disposons pas de statistique exacte mais cette affection semble
fréquente malgré la relative jeunesse des populations
comparativement aux pays occidentaux. En témoigne l'abondance des
productions scientifiques sur la pathologie prostatique [2-5, 24, 31]. Dans la
plus part de ses publications scientifiques, l'imagerie a un rôle
important et ne se limite qu'à l'échographie. Ainsi, même
si actuellement, l'IRM avec l'antenne endorectale prend de plus en plus
d'importance dans la pathologie prostatique surtout le cancer de la prostate,
elle est peu ou pas disponible en Afrique subsaharienne et son coût est
inaccessible à la bourse des populations. L'échographie du fait
de sa disponibilité et de son faible coût est l'examen
utilisé en pratique courante en Afrique subsaharienne.
Depuis les premiers travaux sur l'échographie
prostatique par Watanabe [35], des avancées considérables ont
conduit à des innovations remarquables tant pour l'équipement que
la technique d'examen.
Plusieurs recommandations sur les modalités pratiques
de réalisation de l'échographie de la prostate ont
été faites, ceci au travers de conférences de consensus,
de référence médicale opposable (RMO) et de mise au point
dans les pays développés. En Afrique subsaharienne, au vue des
publications, il n'existe pas de consensus dans la pratique de
l'échographie de la prostate.
Il nous a alors paru opportun d'initier cette étude
dont l'objectif général était d'évaluer par cette
étude la pratique de l'échographie de la prostate par les
radiologues en Afrique subsaharienne, afin de dégager
d'éventuelles orientations pour l'établissement d'un
consensus.
Les objectifs spécifiques étaient de :
- Déterminer le profil des médecins radiologues
pratiquant l'échographie de la prostate en Afrique subsaharienne
- Déterminer le profil de leurs correspondants
(prescripteurs)
- Préciser les indications ainsi que la technique
utilisée par les radiologues par rapport aux recommandations
internationales.
1. GENERALITES
1. 1. RAPPELS ANATOMIQUES
1.1.1. ANATOMIE MACROSCOPIQUE [11]
La prostate est un organe de nature glandulaire, appartenant
à l'appareil génital masculin : elle se développe autour
de la portion initiale de l'urètre ; c'est un organe impair et
médian, situé au dessous de la vessie, au dessus de
l'aponévrose moyenne du périnée, derrière la
symphyse pubienne et en avant de l'ampoule rectale. Elle est contenue dans une
loge fibreuse ou loge prostatique. (Figure 1)
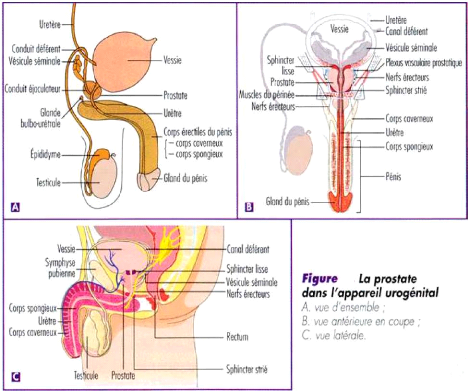
1
[18]
Sur le plan morphologique, elle présente un aspect de
châtaigne réalisant une forme plus ou
moins conique, cône
dont la base serait dirigée vers le haut, du col vésical. Son
axe, fictif,
serait oblique de haut en bas et d'arrière en avant,
formant avec la verticale un angle d'environ 20o. Un sillon
médian est visible sur la face postérieure divisant la prostate
en deux lobes. Le volume de la glande varie en fonction de l'âge ; son
développement complet est atteint à l'âge de 20 ans ; elle
mesure en moyenne 28 mm de hauteur ; 40 mm de largeur et 25 mm
d'épaisseur. Son poids moyen est de l'ordre de 15 g à 20 g.
1.1.2. ANATOMIE ZONALE
Elle serre de référence aux différentes
descriptions et notamment aux descriptions échographiques.
1.1.2.1. MODELE DE GIL VERNET [23]
Gil Vernet distingue :
- une prostate caudale en entonnoir à grand axe oblique
en bas et en avant,
- une prostate craniale encastrée dans l'entonnoir, qui
figure un prisme triangulaire à base supérieure.
1.1.2.2. MODELE DE MAC NEAL [23]
Mac Neal présente une description zonale de la prostate
qui comprend schématiquement cinq parties (Figure 2):
- la zone
périphérique représente la partie du
parenchyme prostatique dont les canaux se drainent à la partie
inférieure du veru montanum et au niveau de l'urètre distal. Elle
représente 70 % de la glande normale.
- la zone de transition est
constituée par un petit territoire de tissu prostatique dont les canaux
excréteurs s'implantent à la partie moyenne du veru montanum et
au niveau de l'urètre proximal. Elle représente à
l'état normal 5 % du tissu glandulaire.
- la zone centrale est
constituée de l'ensemble du parenchyme prostatique dont les canaux
excréteurs s'abouchent au niveau de la partie supérieure du veru
montanum. Elle est unique, médiane, enclavée entre la zone
périphérique et la face postérieure de l'urètre.
Elle est traversée par les canaux éjaculateurs qui rejoignent le
veru montanum. A l'état normal, la zone centrale représente 25 %
du parenchyme prostatique.
- la zone des glandes
péri-urétrales se situe dans la paroi musculaire
lisse de l'urètre. Elle représente moins de 1 % du tissu
prostatique.
- la zone fibro-musculaire
antérieure représente une plaque antérieure
qui correspond à l'insertion des fibres musculaires du sphincter
strié au niveau de la face antérieure de la prostate.
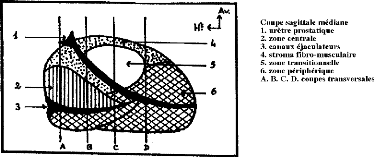
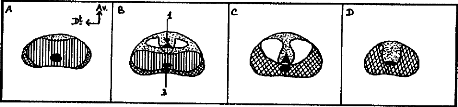
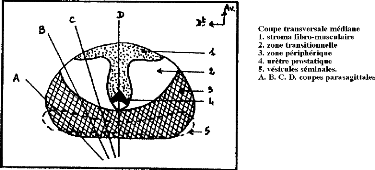
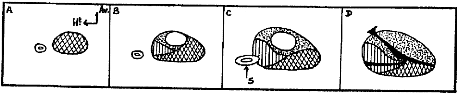
Figure 2 : Schémas des
coupes échographiques de la prostate: modèle de Mac Neal
[34]
1.1.2.3. MODELE DE DANA A. ET MICHEL JR., MODIFIEE PAR
RIFKIN. [12, 26]
En 1988, A. Dana et JR. Michel décrivent le concept
échographique de prostate centrale, plus conforme à la
description échographique de la glande. Cette description a
été modifiée par Rifkin qui divise la prostate en trois
parties :
- la prostate antérieure :
entièrement aglandulaire, elle est composée d'un stroma
fibromusculaire. Elle s'étend latéralement et en arrière
pour former la capsule prostatique ;
- la glande centrale : cette zone
est formée de l'urètre proximal, de la zone de transition et du
sphincter strié. Elle forme la partie centrale de la glande et
s'étend de la base prostatique au veru montanum. Elle augmente de volume
avec l'âge et représente le siège de développement
de l'HPB. A noter toutefois que 20% des cancers naissent dans cette zone ;
- la glande
périphérique : elle est composée des zones
centrale et périphérique de Mac Neal. La zone centrale
représente 20% du tissu glandulaire du sujet jeune et s'étend
vers l'arrière en entourant les canaux éjaculateurs jusqu'au
niveau du veru montanum. La zone périphérique représente
75% du volume glandulaire chez le sujet jeune. Elle comprend la surface
postérieure de la prostate en incluant l'apex et les portions
latérales, postéro- et antéro-latérales de la
prostate. La majorité des cancers naissent dans cette zone
périphérique.
1.2. LES DIFFERENTES VOIES D'EXAMEN ECHOGRAPHIQUE DE LA
PROSTATE : TECHNIQUE
[11]
1.2.1. LA VOIE SUS PUBIENNE
Elle ne nécessite pas d'appareillage
spécifique, elle peut être réalisée avec le
matériel nécessaire à l'échographie abdominale
classique. Le matériel le plus adapté est
représenté par des sondes sectorielles, temps
réel.
L'étude de la prostate nécessite une
fenêtre acoustique représentée par la vessie qui doit
présenter une réplétion suffisante.
L'examen comporte des coupes transversales et des
coupes sagittales par inclinaison du transducteur vers le bas, les ultrasons
atteignant la prostate située en arrière de la symphyse pubienne,
au travers de la fenêtre acoustique vésicale.
Cette voie en dehors de l'examen de la prostate
présente l'avantage de permettre l'étude de la vessie et des
reins.
1.2.2. LA VOIE ENDORECTALE
Cette voie est de plus en plus utilisée. Elle
est nécessaire à l'appréciation de la structure du tissu
prostatique. Du point de vue technique, il est nécessaire d'obtenir des
coupes transversales ou axiales et des coupes sagittales. Dans un premier
temps, les constructeurs ont fabriqué des sondes transversales rotatives
et des sondes linéaires électroniques. Actuellement, il est
possible de réaliser avec une seule sonde des coupes à la fois
transversales et sagittales (sondes multiplan) dont la fréquence varie
entre 7 et 10 MHz.
1.2.3. LA VOIE PERINEALE
Elle est relativement peu employée. Elle permet
l'obtention de coupes sagittales et de coupes coronales. Cette voie d'abord
permet de compléter utilement l'étude sus pubienne, lorsque cette
voie se heurte à des difficultés techniques liées
notamment à l'obésité du patient. Cette méthode
permet théoriquement une bonne visualisation de l'apex
prostatique.
1.2.4. LA VOIE ENDO URETRALE
Cette voie est pratiquement abandonnée dans
l'étude de la prostate. Elle n'est réalisée qu'au cours
d'une cystoscopie et elle ne peut représenter que le complément
de l'étude ultrasonore de la vessie. De plus, l'imagerie obtenue par
cette voie n'est sûrement pas supérieure à celle obtenue
par voie endorectale. Elle doit être récusée pour
l'étude systématique de la prostate ; elle est plutôt
réservée à l'étude ultrasonore des lésions
tumorales vésicales dans le cadre du bilan d'extension.
1.3. PATHOLOGIE DE LA PROSTATE
1.3.1. HYPERTROPHIE BENIGNE DE LA PROSTATE [13]
L'hypertrophie bénigne de la prostate (HBP) se
révèle essentiellement par des troubles mictionnels : diminution
de la puissance du jet, pollakiurie, impériosité mictionnelle,
vidange vésicale incomplète. Ces symptômes sont
regroupés sous le terme de troubles du bas appareil
urinaire.
L'imagerie médicale a plusieurs objectifs devant
ces troubles du bas appareil urinaire : - affirmer une HBP en éliminant
une autre affection tel un cancer ;
- apprécier l'importance de l'HBP et son
retentissement éventuel sur le haut appareil urinaire ;
- aider à la sélection des patients pour
déterminer le type de traitement, en fonction du poids de la prostate,
de l'importance du résidu post-mictionnel, et de la composition
tissulaire de l'HBP.
L'échographie est la principale méthode
d'exploration de la prostate. Il s'agit d'un examen simple non invasif
présentant un excellent rapport coût
efficacité.
1.3.2. CANCER DE LA PROSTATE [10]
L'approche diagnostique du cancer de la prostate est
fortement liée aux controverses concernant l'intérêt du
dépistage ou du diagnostic précoce du cancer de la prostate. En
effet, de nombreux cancers de la prostate n'entraînent pas une
véritable morbidité et n'évoluent pas vers la mort. Ainsi,
20% des hommes développent un cancer de la prostate au cours de leur
vie.
Le cancer de la prostate est suspecté devant un
toucher rectal anormal ou devant l'élévation du taux de PSA.
L'échographie endorectale peut donner des informations
complémentaires susceptibles d'améliorer la valeur
prédictive positive du diagnostic de cancer de la prostate et
représente actuellement l'examen de choix pour le guidage de biopsies
prostatiques ; ces biopsies en sextant intéressent la totalité du
tissu prostatique.
1.3.3. AUTRES PATHOLOGIES DE LA PROSTATE
1.3.3.1. Pathologie infectieuse et inflammatoire de la
prostate [32]
Les atteintes de la prostate représentent deux
tableaux cliniques éminemment différents :
- La prostatite aiguë d'origine infectieuse
spontanée ou parfois iatrogène s'accompagne
d'un tableau
clinique en particulier douloureux, qui amène à consulter. Le
diagnostic ne
pose pas de problème et les investigations
radiologiques ne sont motivées que dans la recherche de sa complication
majeure, l'abcédation.
- La prostatite chronique, motif fréquent de
consultation notamment chez l'adulte jeune, est une entité mal
définie, d'origine incertaine, probablement multifactorielle. La
radiologie n'apporte en rien des certitudes, elle soulève bien au
contraire des problèmes de diagnostic différentiel avec la
pathologie tumorale conduisant dans les cas douteux à un geste
biopsique.
1.3.3.2. Pathologie lithiasique [33]
Il ne s'agit pas véritablement d'une pathologie
du fait de la fréquence très élevée de
calcifications qui sont présentes dans 50% à 70% des prostates
des sujets de plus de 30 ans. Elles sont pratiquement aussi fréquentes
dans les prostates normales que dans des prostates sièges d'hypertrophie
bénigne ou de cancer. L'échographie par voie endorectale montre
davantage de calcifications prostatiques que les clichés sans
préparation.
1.4. LES AUTRES TECHNIQUES D'IMAGERIE DE LA PROSTATE
[10, 13]
- L'IRM est la méthode la plus précise
pour l'analyse de l'architecture de la glande prostatique mais également
pour déterminer le poids de la glande. L'utilisation des antennes
endorectales permet d'améliorer la résolution spatiale.
L'apparition de la spectroscopie a permis d'améliorer la
détection du cancer par l'IRM
- Les examens radiologiques conventionnels (UIV) : Les
avis ont longtemps été partagés sur l'intérêt
de l'UIV dans le bilan de l'HBP. Toute fois, s'il faut savoir reconnaître
les signes radiologiques de l'HBP au niveau du bas appareil, ils ne justifient
pas en euxmêmes la réalisation d'une UIV. Ainsi, la seule
indication potentielle de l'UIV tant dans
l'HBP que le cancer de la prostate serait l'étude
du haut appareil urinaire (recherche d'un éventuel retentissement et
découverte fortuite de lésions associées).
2. METHODOLOGIE
2.1. TYPE ET PERIODE D'ETUDE
Il s'agit d'une enquête d'opinion à
partir d'une fiche d'enquête envoyée aux radiologues
exerçant dans les pays francophones d'Afrique de l'Ouest sur une
période de 8 mois de Janvier à Août 2010.
2.2. COLLECTE DES DONNEES
La collecte de données avait été
faite sur la base d'une fiche de collecte de données
préalablement établie. Cette fiche avait été
présentée sous la forme de questions de 2 types : QCM et
QROC.
Ces questions portaient sur les paramètres
suivants :
- Le Radiologue :
· sexe et âge,
· lieu de formation de radiologie, pays d'exercice
et pays d'origine,
· durée d'exercice (réparti en
juniors qui regroupent les médecins en 4ème année de
spécialisation de radiologie et interne de radiologie ; les radiologues
séniors ayant moins de 10 années d'expérience ; et les
radiologues séniors ayant plus de 10 années
d'expérience),
· mode d'exercice (libéral, public, public
et privé en vacation). - La réalisation pratique de
l'échographie de la prostate :
· la fréquence de réalisation des
échographies de la prostate : jamais, rarement (<1 à 2 par
mois), de temps en temps (1 à 2 par semaine), souvent (1 à 2 par
jour)
· la voie utilisée le plus souvent pour
l'échographie : (sus-pubienne, endorectale,
transpérinéale, endourétrale)
· la fréquence de réalisation de
l'échographie endorectale (EER) - Indications, contre indications et
complications de l'EER selon les radiologues - Le rôle de l'EER et celui
de l'échographie sus-pubienne apprécié par le radiologue -
Les raisons de non réalisation systématique de l'EER
- La fréquence de réalisation du
Doppler
- Le prescripteur :
· Profil : pourcentages respectifs de
médecins généralistes, urologues, chirurgiens, ou
autres
· Type d'examen prescrit : échographie de la
prostate, pelvienne, de l'appareil urinaire,
· Voie de l'examen : non précisée,
sus-pubienne, endorectale, transpérinéale,
endourétrale.
· Renseignements cliniques associés
à la prescription : aucun, anomalie au TR, anomalie du dosage de PSA,
dysurie, pollakiurie, infection urinaire, recherche de néoplasie
prostatique.
- La possibilité de réaliser un
dépistage de masse du cancer de prostate. L'enquête s'était
déroulée en deux temps :
- de janvier à avril 2010, 92 fiches
d'enquête avaient été envoyées par email aux
radiologues exerçant dans les pays francophones d'Afrique de l'Ouest,
membres de la Société Française de Radiologie(SFR) dont
l'adresse électronique figurait dans l'annuaire de la SFR
2009.
- puis d'avril à août 2010, une
enquête directe au près des radiologues exerçant dans les
capitales de 3 pays : Togo (Lomé), Sénégal (Dakar) et
Côte d'Ivoire (Abidjan).
2.3. CRITERES D'INCLUSION ET DE NON INCLUSION
Etaient inclus à l'étude, les
radiologues et les médecins en spécialisation de radiologie de
4ème année exerçant dans les pays francophones d'Afrique
de l'Ouest (Benin, Burkina Faso, Côte d'Ivoire, Guinée, Mali,
Mauritanie, Niger, Sénégal, Togo).
Etaient non inclus les médecins en
spécialisation de radiologie en année inférieure à
la 4ème, les radiologues ne pratiquant pas
l'échographie prostatique et également tous les radiologues
exerçant en dehors de l'Afrique subsaharienne.
2.4. ANALYSE STATISTIQUE ET TRAITEMENT DE DONNEES
Les données collectées avaient
été enregistrées et traitées par un logiciel
informatique (Epi Info version 3.5.1).
3. RESULTATS
Sur les 92 courriers électroniques
expédiés en janvier 2010, 9 étaient non
délivrés pour adresses non valides et seulement 9 réponses
étaient revenues jusqu'en avril 2010, soit un taux de réponse
électronique de 10,8%. Cinquante huit fiches d'enquête avaient
été remplies par les radiologues lors des enquêtes
directes, ce qui donne un total de 67 réponses.
3.1. LE RADIOLOGUE
3.1.1. SEXE ET AGE
Les médecins ayant participé à
l'enquête étaient composés de 12 femmes (17,9%) et 55
hommes (82,1%), soit un sex ratio de 4,6/1
La moyenne d'âge générale
était de 36,83 ans #177; 6,05, avec 35,75 ans #177; 5,66 pour les femmes
et 37,07 ans #177; 6,16 pour les hommes. Les âges extrêmes
étaient respectivement de 27 et 48 ans chez les femmes et 28 et 52 ans
chez les hommes. Seulement 4 radiologues (6%) avaient moins de 30 ans ; la
majorité (76,1%) avait entre 30 et 40 ans.
3.1.2. PAYS D'ORIGINE ET D'EXERCICE
Les tableaux I et II résument la
répartition des radiologues selon leur pays d'origine et le pays dans
lequel ils exerçaient.
Tableau I : Pays d'origine de
Radiologues
|
Effectif
|
Pourcentage %
|
|
CÔTE D'IVOIRE
|
23
|
34,3
|
|
MALI
|
8
|
11,9
|
|
TOGO
|
8
|
11,9
|
|
BURKINA FASO
|
6
|
9
|
|
SENEGAL
|
5
|
7,5
|
|
CONGO
|
3
|
4,5
|
|
RDC
|
2
|
3
|
|
CAMEROUN
|
2
|
3
|
|
GUINEE
|
2
|
3
|
|
MAURITANIE
|
2
|
3
|
|
BENIN
|
1
|
1,5
|
|
DJIBOUTI
|
1
|
1,5
|
|
MAROC
|
1
|
1,5
|
|
NIGER
|
1
|
1,5
|
|
TUNISIE
|
1
|
1,5
|
|
Total
|
67
|
100
|
RDC = République
Démocratique du Congo
Tableau II : Pays d'exercice
|
Nombre
|
Pourcentage %
|
|
CÔTE D'IVOIRE
|
31
|
46,3
|
|
SENEGAL
|
16
|
23,9
|
|
TOGO
|
8
|
11,9
|
|
BURKINA FASO
|
4
|
6
|
|
MALI
|
3
|
4,5
|
|
MAURITANIE
|
2
|
3
|
|
BENIN
|
1
|
1,5
|
|
GUINEE
|
1
|
1,5
|
|
NIGER
|
1
|
1,5
|
|
Total
|
67
|
100
|
3.1.3. LIEU DE FORMATION ET MODE D'EXERCICE
Les radiologues inclus dans notre étude
étaient formés dans 73,1% des cas au Centre International de
Formation des Radiologistes Africains Francophones (C.I.F.R.A.F) d'Abidjan en
Côte d'Ivoire, 23,9% à Dakar au Sénégal et 3% en
France.
Parmi eux, 37,3% exerçaient dans le secteur
publique, 11,9% dans le privé et 50,7% à la fois dans le public
et le privé en vacation.
3.1.4 QUALIFICATION OU ANCIENNETE
Les radiologues étaient composés de 46
(68,7%) de junior (médecins en 4ème année de
spécialisation de radiologie et Internes de radiologie), 15 (22,4%) de
radiologues sénior ayant moins de 10 années d'expérience
et 6 (9%) de radiologues sénior ayant plus de 10 années
d'expérience.
3.2. REALISATION PRATIQUE DE L'ECHOGRAPHIE DE LA
PROSTATE
3.2.1. FREQUENCE DE REALISATION
La majorité des radiologues ayant répondu
(88,1%) réalisaient régulièrement l'échographie de
la prostate (1 à 2 par semaine ou plus) voir tableau III.
Tableau III : Fréquence de réalisation
des échographies de la prostate
Nombre Pourcentage
|
|
%
|
|
Souvent (1 à 2 par jour)
|
33
|
49,3
|
|
De temps en temps (1 à 2 par semaine)
|
16
|
23,9
|
|
Rarement (< 1 à 2 par mois)
|
8
|
11,9
|
|
Total
|
67
|
100
|
3.2.2. L'ÉCHOGRAPHIE ENDORECTALE (EER)
Seulement 13 radiologues (19,4%) réalisaient
régulièrement (1 à 2 par semaine ou plus) les EER (Tableau
IV). Cette tendance n'a pas de relation avec l'ancienneté ou le nombre
d'années d'exercice.
Tableau IV : Répartition des radiologues en
fonction de la fréquence de réalisation des l'EER et de la
qualification.
|
Junior€
|
Sénior 1°
|
Sénior 2£
|
Total
(%)
|
|
Jamais
|
27
|
|
2
|
|
1
|
|
30
|
(44,8)
|
|
Rarement (< 1 à 2 par mois)
|
14
|
|
8
|
|
2
|
|
24
|
(35,8)
|
|
De temps en temps (1 à 2 par semaine)
|
3
|
|
5
|
|
2
|
|
10
|
(14,9)
|
|
Souvent (1 à 2 par jour)
|
2
|
|
0
|
|
1
|
|
3
|
(4,5)
|
|
Total (%)
|
46
|
(68,7)
|
15
|
(22,4)
|
6
|
(9)
|
67
|
(100)
|
Junior€ = Interne + 4ème
année de spécialisation ; Sénior 1. =
Radiologue < 10 ans ; Sénior 2£ = Radiologue
> 10 ans.
A la question pour quelles raisons ne font-ils pas
souvent l'EER, les radiologues avaient répondu qu'il n'y avait pas de
sonde dédiée dans 67,2% (45/67), que la demande n'était
pas formulée dans 20,9% (14/67) et l'absence d'expérience dans
11,9% (8/67).
Selon eux, les contres indications de l'EER
étaient la pathologie anale dans 80,6% des cas (54/67), le refus du
malade dans 14,9% (10/67) et la non préparation du malade dans 4,5%
(3/67). L'infection urinaire n'avait pas été retenue comme contre
indication.
Des 37 qui pratiquaient l'EER, 25 (67,6%) n'avaient
jamais rencontré de complication lors des examens, 12 (32,4%) avaient
noté la douleur comme complication. Les complications urinaires et
sexuelles étaient absentes.
3.2.3. LE DOPPLER DANS L'ECHOGRAPHE DE LA
PROSTATE
Tableau V : Répartition des radiologues en
fonction de la fréquence de réalisation du Doppler et de la
qualification.
|
Junior€
|
Sénior 1°
|
Sénior 2£
|
Total
(%)
|
|
Jamais
|
13
|
2
|
0
|
15 (22,4)
|
|
Rarement (< 1 à 2 par mois)
|
15
|
6
|
3
|
24 (35,8)
|
|
De temps en temps (1 à 2 par semaine)
|
14
|
4
|
2
|
20 (29,9)
|
|
Souvent (1 à 2 par jour)
|
4
|
3
|
1
|
8 (11,9)
|
|
Total (%)
|
46
|
15 (22,4)
|
6 (9)
|
67 (100)
|
|
(68,7)
|
|
|
|
Junior€ = Interne +
4ème année de spécialisation ; Sénior
1. = Radiologue < 10 ans ; Sénior 2£ =
Radiologue > 10 ans.
3.2.4. LA VESSIE ET LES REINS LORS DE L'ECHOGRAPHIE DE
LA PROSTATE
La presque totalité des radiologues dans cette
étude exploraient systématiquement la vessie et les reins lors
des échographies de la prostate (Figure 3).
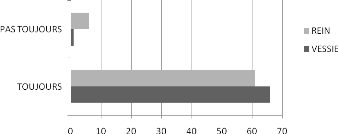
Figure 3 : Exploration de la vessie et des reins lors des
échographies de la prostate
3.2.5. LA MEILLEURE VOIE POUR LA MESURE DU VOLUME DE LA
PROSTATE, DE L'ADENOME ET POUR LE BILAN D'EXTENSION DU CANCER DE LA
PROSTATE
Selon les radiologues, la meilleure voie pour la
mesure du volume de la prostate et de l'adénome était la voie
endorectale respectivement dans 73,1% (49/67) et 88,1% (59/67). Pour le bilan
d'extension, ils avaient retenu majoritairement la voie sus pubienne. (Figure
4)
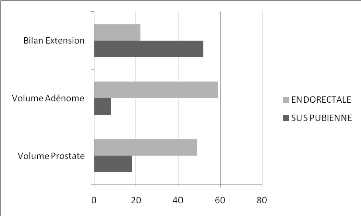
Figure 4 : Voies de mesure de volume de la prostate, de
l'adénome et pour le bilan d'extension
3.3. LE PRESCRIPTEUR D'ECHOGRAPHIE DE LA PROSTATE
Les correspondants prescripteurs ou demandeurs
d'échographie de la prostate étaient majoritairement des
urologues 50,6%, suivi des médecins généralistes 32,2%.
Les chirurgiens non urologues représentaient 13% et les autres
(médecins spécialistes et auxiliaires médicaux)
4,2%.
Selon les radiologues, les prescripteurs formulaient
la demande sous le libellé échographie de la prostate dans 64,2%,
échographie pelvienne dans 16,4% et échographie de l'appareil
urinaire dans 19,4%.
Ils ne précisaient jamais la voie d'examen
selon 56,7% (38/67) ; ils la précisaient rarement selon 40,3% (27/67) ;
de temps en temps selon 1,5% (01/67) et souvent selon 1,5% (01/67).
En ce qui concerne les renseignements cliniques qui
accompagnent les demandes d'examen échographique de la prostate, on note
une prédominance des anomalies au toucher rectal (TR) avec 35,1% (Figure
5)
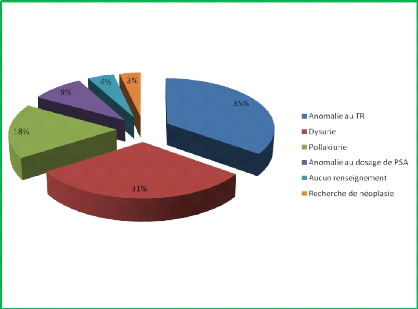
Figure 5 : Renseignements cliniques accompagnant les
demandes d'échographie de la prostate
3.4. LE DEPISTAGE DE MASSE SYSTEMATIQUE DU CANCER DE LA
PROSTATE EN AFRIQUE SUBSAHARIENNE
L'avis des radiologues exerçant en Afrique
subsaharienne est partagé sur l'opportunité d'un dépistage
de masse systématique du cancer de la prostate. En effet 55,2% (37/67)
étaient pour et 44,8% (30/67) contre un dépistage
systématique.
4. DISCUSSION
4.1. CRITIQUE DE LA METHODOLOGIE
4.1.1. CRITIQUE DE L'ECHANTILLONNAGE
Prévue au départ pour être
menée par courrier électronique, l'étude a
été finalement complétée par une enquête
directe au près de praticiens (58 sur les 67 enquêtés).
Ceci à cause de la faiblesse du taux de réponse
électronique (10,8%). Par manque de financement les enquêtes
directes n'ont pu être menées que dans 3 pays (RCI,
Sénégal et Togo). Un financement aurait permis de visiter tous
les pays définis dans la méthodologie pour interroger directement
les radiologues ou de faire l'enquête par courrier postal avec des
coupons-réponses pour le renvoie des fiches d'enquête
complétées.
Cette insuffisance ne remet pas en cause la
validité des résultats de cette étude étant
donné que les deux pôles de formation des radiologues en Afrique
de l'Ouest ont été visités, ce qui a permis de toucher des
radiologues exerçant dans tous les pays définis dans la
méthodologie.
4.1.2. CRITIQUE DE LA FICHE D'ENQUETE
Inspirée de l'étude de Crozier [8], la
fiche d'enquête a été modifiée et adaptée aux
conditions et à la pratique de l'échographie de la prostate en
Afrique subsaharienne. Ceci parce que l'objectif de l'étude
n'était pas de reprendre cette étude en changeant de cadre, mais
d'apporter des approches de solution à la problématique de la
pratique de l'échographie de la prostate en Afrique.
4.2. LES RADIOLOGUES
Dans notre étude, on notait une
prédominance masculine parmi les radiologues.
Cette
prédominance a aussi été retrouvée par
Crozier et al [8]. En réalité, il s'agit d'une
tendance globale en radiologie qui est une discipline
où les hommes sont majoritaires. Même s'il n'existe pas de
statistiques exactes, le constat peut être fait dans tous les pays. C'est
le cas en France où selon les statistiques nationales de 2010, le sex
ratio homme radiologue/ femme radiologue est de 7/1 [6].
Les radiologues étaient plus jeunes dans notre
étude que la moyenne d'âge des radiologues Français. En
effet, dans l'étude de Crozier les 30 - 40 ans ne représentaient
que 25% [8] contre 76,1% dans notre étude. L'âge moyen qui
n'était que de 36,83 ans dans notre étude est assez
élevé en France selon les statistiques de 2010 où il est
de 50,9 ans chez les radiologues praticiens hospitaliers à temps plein
et de 53,2 ans chez les radiologues praticiens hospitaliers à temps
partiel [6]. Ce jeune âge des radiologues dans notre étude
pourrait s'expliquer non seulement par la relative jeunesse de la population en
Afrique subsaharienne, mais également par la relative jeunesse des
centres de formations des radiologues en Afrique subsaharienne (21 ans pour le
CIFRAF qui est le premier centre).
4.3. LES PRESCRIPTEURS
Ils étaient majoritairement des Urologues
(50,6%) et des médecins généralistes (32,2%) comme en
France, mais dans des proportions différentes à celle de
l'enquête de Crozier [8] où les généralistes
étaient plus nombreux que les urologues, probablement à cause de
l'obligation de consulter un médecin généraliste avant
toute consultation spécialisée en France.
Les indications de l'échographie étaient
dominées par les anomalies du TR (35,1%) suivis des troubles
fonctionnels urinaires (dysurie 30,7% et pollakiurie 17,9%). Les anomalies du
dosage de PSA ne représentaient que 8,8%. Les Français avaient
proposé plutôt l'inverse avec les anomalies du TR qui arrivaient
en seconde position [8]. Les
prescripteurs Africains majoritairement urologues sont en
accord avec les auteurs tel Dana [14] qui estimaient que le TR est l'examen de
référence de la prostate.
4.4. LA PRATIQUE DE L'ECHOGRAPHIE DE LA PROSTATE
Il ressort de notre enquête que la pratique de
l'échographie de la prostate est courante en Afrique subsaharienne, car
73,2% des radiologues pratiquaient régulièrement (1 à 2
par semaine ou plus) cet examen. Quant à la voie d'exploration de la
prostate, très peu (19,4%) réalisaient
régulièrement l'EER alors que c'est la voie recommandée du
fait de la visualisation directe de la glande [10, 14]. La raison principale
donnée par les radiologues pour justifier cette désaffection pour
la voie endorectale était l'absence de sonde dédiée
(67,2%). Pourtant les appareils d'échographie installés dans les
différentes structures sanitaires disposent bien d'une sonde
endocavitaire. En réalité, les praticiens refusent d'utiliser la
même sonde pour les échographies endovaginale que pour l'EER pour
des raisons « hygiéniques ». Ainsi comme les
échographies gynécologiques sont plus fréquentes que les
échographies prostatiques, les radiologues préfèrent pour
des raisons de rentabilité dédier la seule sonde endocavitaire
disponible à la gynécologie. Dans la littérature et les
guides d'utilisation des sondes d'échographie, il n'existe pas
d'indication sur l'usage exclusive des sondes endocavitaires, mais plutôt
des instructions sur la protection des sondes lors des examens avec par exemple
un préservatif ou un doigtier [14]. Il existe également des
techniques de désinfection des sondes endocavitaires quelque soit la
cavité dans laquelle on l'utilise, pour éviter la transmission de
germe infectieux d'un patient à un autre.
Une autre raison qui pourrait expliquer la
désaffection des radiologues pour l'EER est
l'absence d'indication de
la voie d'examen par les prescripteurs, en effet 56,7% d'entre
eux ne le
précisaient jamais selon les radiologues. Néanmoins, les
radiologues devraient
étant donné l'insuffisance de la voie
sus pubienne dans l'exploration de la prostate suivre les recommandations de
Fornage [15] et Ruf [29] selon qui quelque soit la demande formulée et
l'indication, l'examen doit comprendre une EER et une échographie sus
pubienne.
Les complications de l'EER selon les radiologues
subsahariens enquêtés et qui pratiquaient cet examen
étaient exceptionnelles (aucune dans 67,6% des cas) ou mineures (douleur
dans 32,4%). Des résultats similaires avaient été
rapportés par Crozier et al. [8]. Cette douleur peut être
réduite avec l'usage abondant de gel lubrifiant aqueux qui ne
détériore pas le préservatif car le gel facilite
l'introduction de la sonde qui doit s'accompagner de gestes doux et
lents.
Les contres indications de l'EER retenues par les
radiologues dans notre étude étaient dominées par la
pathologie anale (80,6%) et le refus du malade (14,9%). Les mêmes contre
indications avaient été évoqués dans l'étude
de Crozier en France [8]. Il n'existe en faite pas de contre indication absolue
à l'examen échographique de la prostate par voie endorectale,
mais certains praticiens observent une retenue devant le plus souvent la
pathologie hémorroïdaire anale. Trois radiologues avaient
évoqué la non préparation des malades, alors qu'en
pratique courante une simple vidange rectale est suffisante [24] et un rectum
rempli de matières fécales ne devrait pas constituer une contre
indication.
Le point de vue des radiologues dans notre
étude et celui des radiologues dans l'étude de Crozier en France
était le même en ce qui concerne la voie la plus performante pour
mesurer le volume de l'adénome ; la voie endorectale ayant
été retenue à cet effet. Pour la mesure du volume de la
prostate, les avis étaient contraires, les Français ayant retenu
l'échographie sus pubienne dans 76% alors que les Africains avaient
choisi la voie
endorectale dans 73,1%. Sur ce sujet, les radiologues
Africains ont un point de vue conforme à celui de Lorge [21] et Dana
[14] selon qui l'EER permet de mesurer le volume de la prostate et de
l'adénome avec plus de précision que l'échographie trans
abdominale. La voie sus pubienne ne devrait être recommandée que
dans les centres où il n'existe pas d'équipement spécial
pour l'EER [1].
Les radiologues qui avaient répondu dans notre
étude et ceux dans l'étude française avaient encore des
opinions divergentes sur la meilleure voie pour effectuer le bilan d'extension
d'un cancer de la prostate. Les Français ayant retenu l'EER dans 81% [8]
contre 77,6% d'Africains pour l'échographie sus pubienne. Il n'existe en
fait pas de consensus sur la question, les deux voies ayant des rôles
différents mais complémentaires à jouer lors du bilan
d'extension d'un cancer de la prostate. L'EER étant plus performante
pour l'extension locale, en particulier la recherche d'une effraction
capsulaire et l'envahissement des vésicules séminales [7]. La
voie abdominale permet l'étude du haut appareil urinaire et du
retentissement vésical [7].
Moins de la moitié des radiologues
interrogés (41,8%) réalisaient régulièrement le
Doppler lors des échographies de la prostate. Ce constat est
indépendant de la qualification et du nombre d'année d'exercice.
Cette attitude n'est pas conforme aux recommandations de la littérature.
En effet, du fait du rôle important dans la détection des
lésions cancéreuses de la prostate (augmentation de la
sensibilité et de la spécificité de l'échographie
couplée au Doppler), la plus part des auteurs recommande que le Doppler
soit utilisé en routine chez tous les patients devant une lésion
suspecte [16, 22, 25].
Le cancer est hypervasulaire dans 85 à 90% des
cas [7, 19, 20, 27, 27]. C'est cette caractéristique qui augmente la
valeur prédictive positive du nodule palpé qui passe d'environ
70% en mode B à 90% s'il est hypervacularisé au Doppler
[7].
4.5. LE DEPISTAGE DE MASSE
L'avis des radiologues en Afrique subsaharienne
interrogés était partagé sur l'opportunité d'un
dépistage de masse du cancer de la prostate. Dans l'étude de
Crozier [8], la majorité des radiologues interrogés estimaient
qu'un dépistage de masse du cancer de la prostate n'était pas
recommandé. Dans la littérature internationale, il n'existe
à ce jour aucune technique de dépistage de masse répondant
aux dix critères de l'OMS appelés critères de Wilson
[36].
Le dépistage du cancer de la prostate est un
sujet à controverse selon Loge [21]. En effet, il y a d'une part
certaines associations qui estiment que le cancer de la prostate ne
répond pas à tous les critères de l'OMS pour justifier un
dépistage systématique. Il s'agit notamment du National Cancer
Institute, de l'US Preventive Services Task Force, de l'American College of
Physicians, de l'International Union Against Cancer, de l'Organisation Mondiale
de la Santé (OMS), du Canadian Task Force on the Periodic Health
Examination, de la Canadian Cancer Society, de la Canadian Urological Society,
du British Columbia Office of Health Technology Assessment et de
Conférences de consensus en Suède, en France et au Canada [21].
D'autre part, quelques sociétés savantes et groupes
professionnels se sont prononcés pour un dépistage de masse
malgré l'absence de réponse à certains des critères
de L'OMS. Il s'agit de l'American Cancer Society, de l'American Urological
Association et de l'American College of Radiology [21]. Mais actuellement, les
résultats d'une étude randomisée multicentrique incluant
les Etats-Unis, le Canada et certains pays européens pour évaluer
le bénéfice
potentiel d'un dépistage de masse du cancer de
la prostate [9, 30] sont attendus d'ici la fin de l'année 2010 [17].
Cette étude pourra permettre de définir de façon
consensuelle de nouvelles orientations.
CONCLUSION
L'échographie de la prostate est un examen
couramment pratiqué par les radiologues exerçant dans les pays
francophones d'Afrique subsaharienne. Cet examen est réalisé le
plus souvent par voie sus pubienne, ceci en total contradiction avec les
recommandations internationales et les conclusions des conférences de
consensus des pays développés qui préconisent
l'échographie endorectale. Les raisons de cette attitude relèvent
plus d'un manque de volonté de la part des radiologues que de
l'ignorance ou d'un manque d'information. Il serait souhaitable d'associer les
deux voies lors de l'exploration de la prostate avec une bonne protection de la
sonde et une bonne désinfection de celle-ci après chaque
examen.
Le Doppler est très peu utilisé par les
radiologues, alors qu'il est prouvé que le Doppler à un
rôle important dans la pathologie prostatique, en particulier dans la
détection des lésions cancéreuses.
Les correspondants les plus fréquents
étaient des urologues. Ces correspondants prescrivent
l'échographie de la prostate le plus souvent sans préciser la
voie d'examen. L'indication principale était les anomalies au toucher
rectal. Même si les indications sont conformes aux recommandations
internationales, une question reste posée, celle de savoir pourquoi les
urologues Africains se satisfont-ils de la voie sus pubienne utilisée
par les radiologues dans leur exploration de la prostate ?
Il se pose alors clairement la nécessité
de revoir la pratique de l'échographie de la prostate en l'adaptant aux
recommandations internationales ou d'une conférence de consensus
impliquant les radiologues et les urologues exerçant en Afrique
subsaharienne pour définir clairement les modalités pratiques de
cet examen qui reste malgré l'introduction de l'IRM le seul moyen
d'exploration de toute la pathologie prostatique dans notre milieu.
REFERENCES
1. Abu-Yousef MM, Narayana AS. Transabdominal ultrasound
in the evaluation of prostate size. J Clin Ultrasound, 1984 ; 10:
275-8.
2. Agoda-Koussema L K, Anoukoum T, Oniankitan O,
Awobanou K ,Gbeze K, N'dakena K. Apport de l'échographie sus-pubienne
dans l'exploration de la pathologie de la prostate. A propos de 252 cas aux CHU
de Lomé. J Afr Imag Méd 2008; (2), 9: 144-50.
3. Akpo CE, Hodonou R, Nwafo Kamga H, Hounnasso PP.
Apport du toucher rectal, du dosage du PSA, de l'échographie et de la
biopsie dans le diagnostic des tumeurs prostatiques au CNHU de Cotonou. A
propos de 64 cas en deux ans : 1994 et 1995. Médecine d'Afrique Noire
1999 ; 46 (5) : 271-5.
4. Angwafo FF, Yom Y, Mbakop A. Le cancer de la
prostate est-il rare en Afrique noire ? Une série de cas colligés
à Yaoundé (Cameroun) de 1986-1990. Bull. Cancer 1994; 81, (2) :
155-9.
5. Anoukoum T, Attipou KK, Napo-Koura AG, Ayite A,
Safwat Y, James K. Fréquence et épidémiologie du cancer de
la prostate au service d'Urologie du CHU-Tokoin. Tunisie méd. 1998 ; 76
(2) : 1061-4.
6. Centre National de Gestion de Praticiens Hospitaliers
et des Personnels de Direction de la Fonction Publique Hospitalière.
Eléments statistiques sur les Radiologues Hospitaliers statutaires :
Situation au 1er Janvier 2010. Accessible à l'URL :
http://www.cng.sante.fr/IMG/pdf/STATISTIQUESSRadiologuesJANV2010.pdf,
consulté le 31 août 2010.
7. Cornud F, Oyen R. Place de l'imagerie dans le
diagnostic et le bilan d'extension des adénocarcinomes de prostate. J
Radiol 2002;83:863-80.
8. Crozier F, Lechevallier E, Andre M, Uzan
E,Wilshire P, Vidal V, Pascal T, Bartoli JM. Echographie prostatique en
pratique radiologique quotidienne :enquête auprès de 122
radiologues. Progrès en Urologie 1999 ;9 : 95-100.
9. Cuzin B, Maisonneuve H, Thoral F, Charvetprotat S.
Opportunité d'un dépistage systématique du cancer de la
prostate par le dosage de l'antigène spécifique de la prostate.
Progrès en Urologie 2000 ; 10 (1): 124-7.
10. Dana A, Chiche J-F. cancer de la prostate In:
Dana A, Chiche J-F, Roy C, Tuchmann C, Merran S, Imani F, Rouanet J-P. Imagerie
du bas appareil urinaire de l'adulte. Paris, Masson 2004 ; pp
198-213.
11. Dana A, Martin B, OwezarczaK W, Noblinski B,
Michelin J, Lacan A, Levy L, Meyer D. Echographie. In : Imagerie de la
prostate. Paris, Masson 1994 ; 2, 77-93.
12. Dana A, Michel JR. Le concept échographique
de prostate centrale. Intérêt de la voie endorectale. J. Urol 1998
; 2 : 147-9.
13. Dana A, Owczarczak W, Chiche J-F. Hypertrophie
bénigne de la prostate In: Dana A, Chiche J-F, Roy C, Tuchmann C, Merran
S, Imani F, Rouanet J-P. Imagerie du bas appareil urinaire de l'adulte. Paris,
Masson 2004; pp 190-8.
14. Dana A. Echographie prostatique In: Dana A,
Chiche J-F, Roy C, Tuchmann C, Merran S, Imani F, Rouanet J-P. Imagerie du bas
appareil urinaire de l'adulte. Paris, Masson 2004 ; pp 25-6.
15. Fornage B. Echographie endo-cavitaire. Paris,
Vigot 1990 ; p.77.
16. Franco OE, Arima K, Yanagawa M, Kawamura J. The
usefulness of power Doppler ultrasonography for diagnosing prostate cancer :
histological correlation of each biopsiy site. BJU International 2000; 85:
1049-52.
17. Gohagan J.K, Prorok P.C, Kramer B.S, Cornett J.E.
Prostate cancer screening in the prostate, lung, colorectal and ovarian cancer
screening trial of the National Cancer Institute. J Urol 152 (5 pt2):
1905-9.
18. Helga F, Wolfgang K. Atlas de poche d'anatomie Tome
2, 4ème édition. Paris, Médecine-science
Flammarion 2006; p. 450.
19. Kelly IM, Lees WR, Rickards D. Prostate cancer and
the role of color Doppler US. Radiology 1993; 189 (1): 153-6.
20. Lavoipierre AM, Snow RM, Frydenberg M, Gunter D,
Reisner G, Royce PL, et al. Prostatic cancer: role of color Doppler imaging in
transrectal sonography. AJR Am J Roentgenol 1998; 171 (1): 205-10.
21. Loge F. Le diagnostic précoce du cancer de la
prostate. LOUVAIN MED. 2003, 122: S34-43.
22. Masahiko I, Hiroyoshi S, Hiroshi N, Naoto K,
Masaki S, Akira K, Takeshi U, Tomohiko I, Koichiro A, Haruo I. Clinical
evaluation of transrectal power Doppler imaging in the detection of prostate
cancer. International Urology and Nephrology 2004; 36: 175-80.
23. Mc Neal JE. The zonal anatomy of the prostate
gland. Eur Urol 1991; 2: 35.
24. N'zi KP, Diabaté AS, Dédé
SN, Ouattara DN, Yapo P. Valeur diagnostique de l'échographie
endorectale comparée au toucher rectal et au dosage du PSA dans le
cancer de la prostate. Rev Int Sci Méd 2003 ; 5 (3) : 12-5.
25. Okihara K, Miki T, Babaian RJ. Clinical
efficacity of prostate cancer detection using power Doppler imaging in American
and Japanese Men. Journal of clinical ultrasound 2002; 30 (4):
213-21.
26. Rifkin MD, Dahnert W, Kurtz AB : State of the art:
Endorectal sonography of the prostate gland. AJR 1990; 154: 691.
27. Rifkin MD, Sudakoff GS, Alexander AA. Prostate:
techniques, results, and potential applications of color Doppler US scanning.
Radiology 1993; 186 (2): 509-13.
28. Roy C. Cancer de la prostate : forme commune.
Feuillets de Radiologie 2005; 45(5): 323-44.
29. Ruf G., Coulange C. L'échographie prostatique
transrectale. Ed. par les Laboratoires Schering, Tours, 1994 ;
p.68.
30. Sweat GT. Prostate cancer screening
recommendations from organized medicine. Current Clinical Urology: prostate
cancer screening. Humana Press INC., Totowa, NJ. p. 209.
31. Traoré CB, Kamate B, Toure ML, Diarra T, Bayo
S. Aspects
anatomopathologiques, cliniques et radiologiques des tumeurs
bénignes de la prostate au Mali, a propos de 759 cas. Mali
Médical 2006; 21(4) : 32-4.
32. Tuchmann C, Balsama C, Roy C. Pathologie
infectieuse et inflammatoire de la prostate In: Dana A, Chiche J-F, Roy C,
Tuchmann C, Merran S, Imani F, Rouanet JP. Imagerie du bas appareil urinaire de
l'adulte. Paris, Masson 2004 ; pp 219-24.
33. Valéri A, Joulin V et Fournier G.
Lithiases prostatiques. Encycl Méd Chir (Editions Scientifiques et
Médicales Elsevier SAS, Paris), Néphrologie-Urologie,
18-530-A-10, Radiodiagnostic - Urologie-Gynécologie, 34-430-A-20, 2000,
5 p.
34. Villers A., Terris M.K., Mc Neal J.E. et al.
Ultrasound anatomy of the prostate: the normal gland and anatomical variations.
J. Urol 1989; 143 : 732-8.
35. Watanabe H, Igari D, Tanahashi Y et al.
Measurment of size and Weight of prostate by means of transrectal
ultrasonography. Tohoku J Exp Med 1974; 114: 277.
36. Wilson JMG, Jungner G. Principles and practice of
screening for disease. Public Health Papers nr 34. Geneva: WHO,
1968.
ANNEXES
Critères de Wilson et Jungner (OMS,
1968)
1. Pertinence : la maladie à mettre en
évidence doit appartenir aux problèmes de santé
importants.
2. Traitabilité : la maladie doit être
traitable au moyen d'une méthode thérapeutique
généralement admise.
3. Disponibilité des moyens : les moyens
disponibles pour poser le diagnostic doivent être suffisants.
4. Identification : un stade latent identifiable doit
exister pour justifier la volonté de recherche.
5. Evolution naturelle : l'évolution naturelle de
la maladie à mettre en évidence doit être
connue.
6. Qui est malade ? Il doit exister un consensus sur les
critères de maladie.
7. Méthode de détection : une bonne
méthode de détection doit exister.
8. Acceptabilité : la méthode de
détection doit être acceptable pour la population.
9. Coût-bénéfice : les coûts
doivent être proportionnels aux bénéfices.
10. Continuité : le processus de détection
doit être continu.
(Référence : Wilson JMG, Jungner G.
Principles and practice of screening for disease. Public Health Papers nr 34.
Geneva: WHO, 1968)
Fiche d'enquête : Pratique de
l'échographie de la prostate en Afrique subsaharienne.
Réalisation pratique de l'échographie
prostatique
Réalisez-vous des échographies
prostatiques ?
Jamais = 1 ,
Rarement (< 1 à 2 par mois) = 2,
De temps en temps (1 à 2 par semaine) =
3,
Souvent (1 à 2 par jour) = 4
Quelle voie utilisez-vous le plus fréquemment
?
Sus-pubienne = 1 Endorectale = 2
Transpérinéale = 3 Endourétrale = 4
Réalisez-vous des échographie
endorectale (EER) ?
Jamais = 1
Rarement (< 1 à 2 par mois) = 2
De temps en temps (1 à 2 par semaine) =
3
Souvent (1 à 2 par jour) = 4
Avez-vous eu des complications après une EER
?
Jamais = 1
Douleurs = 2
Urinaires = 3
Sexuelles = 4
Autres (préciser)
Selon vous quelle est la meilleure voie pour mesurer
le volume prostatique :
Sus-pubienne = 1 Endorectale = 2
Selon vous quelle est la meilleure voie pour mesurer
le volume d'un adénome :
Sus-pubienne = 1 Endorectale = 2
Selon vous quelle est la meilleure voie pour le bilan
d'extension d'un cancer :
Sus-pubienne = 1 Endorectale = 2
Lors de la réalisation d'une
échographie prostatique, réalisez-vous dans le même temps
:
Une écho de reins : Oui =1 / Non = 2 / Pas
toujours = 3
Une écho vessie : Oui =1 / Non = 2 / Pas toujours
= 3
Selon vous, quelles sont la (les) contre
indication(s) d'une EER :
Pathologie anale = 1 Infection urinaire = 2
Refus du malade = 3 Malade non préparé =
4
Pour quelle raison ne faites vous pas souvent l'EER
:
Pas de sonde dédiée = 1
Demande non formulée par le prescripteur =
2
Pas d'expérience = 3
Réalisez-vous le Doppler lors de vos
échographies prostatiques ?
Jamais = 1
Rarement = 2
De temps en temps = 3 Souvent = 4
Le prescripteur
Indiquez approximativement en pourcentage la
spécialité des prescripteurs :
Médecins généralistes =
%
Urologues = %
Chirurgiens autres que uro =.........%
Paramédicaux =.............% Autres
(préciser) .......
Type d'examen demandé le plus souvent
:
Echographie de la prostate = 1
Echographie pelvienne = 2 Echographie de l'appareil
urinaire = 3
La voie de d'exploration est elle
précisée par les prescripteurs ?
Jamais = 1
Rarement = 2
De temps en temps = 3 Souvent = 4
Lorsqu'une échographie prostatique est
demandée, quels sont les renseignements cliniques joints ? Aucun =
1
Anomalie au TR = 2
Anomalie de dosage de PSA = 3
Dysurie = 4
Pollakiurie = 5
Infection urinaire = 6
Recherche de néoplasie prostatique = 7
Pensez-vous qu'un dépistage de masse du cancer de
la prostate soit d'actualité en Afrique noire ? Oui = 1 / Non =
2
Le Radiologue :
Indiquez votre sexe : M / F Indiquez
votre âge :......... Indiquez votre lieu de formation en
radiologie (CES ou DES) :
CIFRAF (Abidjan) = 1 France = 2
Autre (préciser)
Quel est votre pays d'origine ?
Dans quel pays exercez vous ?
Choisissez la qualification qui vous correspond le
mieux à votre carrière
CES en formation = 1
Interne de Radiologie = 2
Radiologue sénior < 10 ans d'expérience
= 3 Radiologue sénior > 10 ans d'expérience = 4 Mode
d'exercice
Privé = 1
Public = 2
Public et privé (en vacation) = 3
Commentaires éventuels :
RESUME
Objectifs: évaluer les
modalités de la pratique quotidienne de l'échographie de
la
prostate par les radiologues exerçant en Afrique
subsaharienne.
Méthodologie : Il s'agit d'une
enquête d'opinion à partir d'une fiche d'enquête
envoyée aux radiologues exerçants dans les pays francophones
d'Afrique de l'Ouest sur une période 8 mois de Janvier à
Août 2010.
Résultats : Soixante sept radiologues
avaient participé à l'enquête, dont 82,1% (55)
étaient de sexe homme. L'âge moyen était de 36,83 ans avec
des extrêmes de 27 et 52 ans. 73,1% étaient formé au CIFRAF
d'Abidjan, 50,7% exerçaient à la fois dans le publique et le
privé et 68,7% étaient des radiologues juniors. Tous les
radiologues réalisaient l'échographie prostatique dont 88,1% qui
le faisait régulièrement (1 à 2 fois par semaine ou plus).
Très peu (19,4%) réalisaient régulièrement l'EER,
la principale raison était l'absence de sonde dédiée
(67,2%). Moins de la moitié (41,8%) utilisaient
régulièrement le Doppler. Les Prescripteurs étaient
majoritairement des urologues (50,6%) et des généralistes (32,2%)
et 56,7% d'entre eux ne précisaient jamais la voie d'examen. Les
indications les plus courantes étaient les anomalies du TR (35,1%), la
dysurie (30,7%) et la pollakiurie (17,9%). Les radiologues étaient
partagés sur l'opportunité du dépistage de masse avec
55,2% pour et 44,8% contre.
Conclusion : L'échographie de la
prostate est couramment pratiquée par les radiologues exerçant
dans les pays francophones d'Afrique subsaharienne, mais pas souvent selon les
recommandations internationales. Il se pose alors clairement la
nécessité de revoir cette pratique en l'adaptant aux
recommandations internationales car cet examen reste malgré
l'introduction de l'IRM le seul moyen d'exploration de toute la pathologie
prostatique dans notre milieu.
Mots clés : Echographie - prostate -
Afrique subsaharienne.
| 


