|
![]()

BP : 2012
KISANGANI
FACULTE DE MEDECINE
PREVALENCE DES PARASITOSES INTESTINALES AU C.S BOYOMA
AU COURS DU PREMIER SEMESTRE DE L'AN 2008
Par
Serge NIMO NGBABO
Travail de fin de cycle présenté en vu de
l'obtention de grade de Gradué en sciences biomédicales
Directeur : C.T Dr ATOBA BOKELE
Directeur : Ass. Dr Simon BOKONGO
![]() Deuxième session Deuxième session
DEDICACE
Merci mon Dieu pour tes bienfaits
A toi mon défunt Papa Dr NIMO BIMA
A toi ma défunte Maman Sidonie KONGO NDINGILA
A vous Papa Felly NGUNGBO et Maman Sosthene KEZIPAME
A mon frère aîné, Trésor NIMO
A mes regrettés frère et soeur, Joseph NIMO et
Marie NIMO
A mes bien-aimés frères et soeurs
A mes grands Parents
A toute ma famille
A tous mes bienfaiteurs
A ma future compagne
A ma progéniture
A tous les miens
Je dédie cet humble et modeste travail
Serge NIMO NGBABO
AVANT-PROPOS
Le chemin qui mène à l'échelon
universitaire est couvert de bien de difficultés qu'un seul homme ne
peut baliser sans l'aide des autres. Qu'il nous soit permis de remercier les
personnes qui nous ont aidé à réaliser ce travail, et
aussi ceux qui, sans le savoir ont constitué une source d'inspiration,
un stimulant, un modèle ou une référence. Tous, lorsque
l'oeuvre s'achève, méritent une vibrante et chaleureuse
gratitude.
Nous avons l'insigne honneur de présenter nos vifs et
chaleureux remerciements au C.T Dr ATOBA BOKELE, le directeur de ce travail
qui, en dépit de ses multiples occupations a accepté sans heurts
de diriger avec compétence ce travail. Ses remarques pertinentes, sa
rigueur scientifique, son savoir faire bienveillant, son savoir être et
son dévouement nous ont permis d'atteindre ce but et demeure pour nous
un modeste héritage. Qu'il trouve dans ces lignes l'expression de notre
gratitude et de notre sympathie dévouées.
Nous remercions également l'assistant Dr Simon BOKONGO
pour son encadrement scientifique sans lequel ce travail n'aurait pas de
véritable valeur.
Nous remercions de tout coeur toutes les autorités
académiques de la faculté de Médecine ainsi que tous
les enseignant dévoués, consciencieux et chevronnés depuis
l'école primaire, en passant par l'école secondaire ; leurs
enseignements, remarques et conseils nous ont doté d'un bagage sans
lequel ce travail n'aurait pas sa véritable valeur.
Nous nous faisons le réel plaisir de nous acquitter
d'un devoir impérieux et agréable, celui de remercier de tout
coeur notre cher défunt Papa le Dr NIMO BIMA pour tant d'amour et
d'affections et pour nous avoir imposé l'éducation, une
personnalité, un savoir vivre et savoir faire digne de nous; notre
défunte mère chérie Sidonie KONGO NDINGILA que je
n'ai pas bien connue, pour tant d'affection, des tendresses et de sacrifices
consentis pour nous façonner en homme modeste. Les mots nous manquent
pour exprimer la grandeur de votre maternité ; et aussi mes
bien-aimés frères et soeurs : Marcel NIMO, Trésor
NIMO et son fils René NIMO, Nicole NIMO, José NIMO, Benjamin
NIMO, Joseph NGALIA, Maurice MANGBATA pour l'harmonie, l'affection chaleureuse,
la fraternité et surtout pour les sages conseils inestimables.
Notre gratitude s'adresse encore et surtout à Papa
Felly NGUNGBO et son épouse Maman Sosthene KEZIPAME pour leur
encadrement, leur soutient intégral dans notre formation. Les mots nous
manques pour exprimer l'état réel de notre coeur. Les souvenirs
que nous gardons resterons gravés en lettre d'or dans notre
mémoire ; nous remercions également toute la famille :
Tantine GEORGETTE KUMABO, VIRGINIE, JB NGBANGA, PATRICIA, ISAAC, PEGUY,
SHIMENE, JEANCY, ANTHO TEBOSILI, ANTHO ZAMA, GERMAINE KAYIMBA, COCO MODIA,
ELYSE YAKOLI pour tant d'affection, de sympathie, de fraternité et de
temps merveilleux et inoubliables.
Nous exprimons de coeur notre profonde
reconnaissance :
Ø A mes grands parents : BIMA SASA, Honorine
EBUSA, VALERIE AMAMBE et Séraphine NGBAKE. ;
Ø A mes pères : Willy NGBABO, Honoré
MOZOMBOLO, Manu AZANGI, Gérard NGBWANDO, et les autres pour leur
encouragements et conseils plein d'amour et de sagesse, et surtout pour leur
soutient inestimable et inexprimable dans la concrétisation de cette
oeuvre ;
Ø A l'Evêque Joseph BANGA BANE pour ses biens
faits tant spirituel, moral que matériel ;
Ø A Papa Way, pour ses bienfaits et sage conseils
Ø A Papa Dieudonné ALUMA et son épouse
Maman Odette et toute sa famille, pour tout de bienfaits et d'amour à
notre égard ;
Ø A Papa Maya KUMABO et toute sa famille ;
Ø A notre grand frère ZAKI AKADE Bernard pour
ses bienfaits et sage conseils ;
Ø Au Dr Adèle DALEKE et son époux, Dr
Noël LABAMA et leur fils ALVINE ;
Ø A la famille du Dr NEMBUZU MARAKA et à la
famille DJUNGULUKA.
Le CS BOYOMA nous ont servi de cadre de recueil des
données, nous remercions ainsi tout le personnel soignant et
administratif, en particulier les techniciens de laboratoire, pour leur
hospitalité, leur encadrement et leur coopération pour la
réalisation de ce travail.
Que nos amis, collègues et compagnons de lutte dans le
chemin de science et conscience, dont les conseils et la compagnie nous ont
été d'un grand réconfort, qu'ils trouvent ici l'expression
de notre reconnaissance et sympathie dévouées, tant leur
contribution n'a pas été moindre. Nous pensons ainsi
à : ALADJI MAHAMAT, Eric BIBI, TELE NGOLO, MOKUBA, NZOMAMBU,
MUSONI, SIBO, Moise DUMA, BEPKEBELE, TUNDA, Junior MULOLO, NDIBE, BAMBAKUMU,
DHEDONGA, ENZUWA, TEKABILEBA, BASAPKIDE, Niclette KAFI, Huguette MBUYI, MAKUTA,
MASUMBU, OKENDE, Jean-Paul YANGA, Dr Guy KANALINA, Dr Papy BOPKOY, aux membres
de la MEBUKIS et les autres.
S'il est vrai que rien ne peut s'obtenir sans effort, il reste
aussi vrai que la réussite n'est pas le fruit des efforts personnels,
elle dépend de la collaboration, des encouragements, des conseils et de
la sympathie que les autres nous accordent.
Serge NIMO NGBABO
0. INTRODUCTION
0.1 PROBLEMATIQUE
L'Afrique de par sa situation quasi-entière dans la
ceinture intertropicale constitue un terrain de prédilection pour les
affections parasitaires. Parmi ces affections, les parasitoses intestinales
occupent une place de choix. En République Démocratique du Congo,
la quasi-totalité de la population est infesté à un moment
de leur vie (7), et la prévalence élevée de ces
parasitoses intestinales constituent les principaux facteurs de malnutrition
et de dégradation de la santé, influant négativement sur
le rendement économique.
Les parasitoses intestinales, bien qu'elles suscitent de nos
jours peu d'intérêt à coté des maladies comme le
sida, la tuberculose, le paludisme et l'onchocercose, constituent en milieu
tropical un problème de santé publique, en raison essentiellement
des conditions climatiques favorables, de l'absence ou de l'insuffisance de
mesures d'hygiène et d'assainissement et enfin de la pauvreté. A
ces nombreux facteurs participant à la recrudescence des maladies
parasitaires s'y ajoutent aussi l'instabilité socio-économique
qui désorganise le système de santé, le coût de
médicaments et les difficultés de leur distribution ainsi que la
surveillance du traitement.
En effet, les parasitoses intestinales avec les infections et
autres parasitoses représentent dans les régions tropicales 75
à 95% des affections connues (4). Leur intensité et leur
prévalence sont surtout élevées en milieu rural et
suburbain, chez les enfants âgés de moins de 5 ans et chez les
sujets en contact professionnel étroit avec la terre. Elles sont
particulièrement sévères chez les enfants, chez qui elles
peuvent engendrer malnutrition, anémie, baisse de résistance aux
infections, voire une augmentation de mortalité.
Le pouvoir pathogène de ces parasites est
aussi très variable, allant du simple portage asymptomatique à
des tableaux symptomatique gravissimes, voire mortels (3). L'étude de
ces parasites constitue un reflet du niveau d'hygiène alimentaire et
fécale, de l'accès à l'eau potable et à la
salubrité de l'environnement.
Avant d'envisager des études très fines sur
les différents aspects de ces maladies parasitaires, il apparaît
nécessaire d'estimer d'abord leur prévalence.
0.2. OBJECTIFS
Ø Objectif Global
Démontrer la part des parasitoses intestinales dans la
cohorte des pathologies qui affectent la population de la Ville de
Kisangani.
Ø Objectifs spécifiques
1. Identifier et décrire les différentes
parasitoses intestinales qui sévissent dans la Ville de
Kisangani ;
2. Déterminer la distribution de différentes
parasitoses en tenant compte des paramètres
épidémiologiques retenus (Age, sexe, Commune de résidence,
mois de consultation, type de parasitose diagnostiqué) ;
3. Adresser une série de recommandations au pouvoir
public, à la communauté, aux scientifiques et aux individus dans
l'optique de planifier une lutte efficace contre ce problème de
santé.
0.3. HYPOTHESE
Les facteurs géophysiques, l'insalubrité et
l'hygiène défectueuse constituent les déterminants de
l'éclosion de l'infestation parasitaire ou la parasitose intestinale au
sein de la population de la Ville de Kisangani.
0.4. SUBDIVISION
Hormis l'introduction et la conclusion, ainsi
que quelques suggestions et recommandations, ce travail se subdivise en quatre
chapitres :
Ø Le premier abordera les
généralités sur les parasitoses intestinales,
Ø Le second va traiter du matériel et des
méthodes,
Ø Le troisième aura à présenter et
à interpréter les résultats,
Ø Le quatrième sera consacré à la
discussion.
CHAP I : GENERALITES SUR LES PARASITOSES
INTESTINALES
I .1. DEFINITION DES CONCEPTS
I.1.1. Parasitose
C'est toute maladie causée par un parasite chez un
hôte. Il est synonyme de maladie parasitaire.
Les parasitoses intestinales sont des maladies
dues aux parasites vivant dans le tube digestif de l'hôte.
I.1.2. Parasite
C'est tout être vivant, qui pendant une partie ou la
totalité de son existence se nourrit en permanence ou temporairement de
diverses substances ou du contenu intestinal (parasites intestinaux) d'un autre
être vivant sans détruire ce dernier, tout au moins quand leur
nombre n'est pas trop grand. Ce caractère les distingue des
prédateurs. (3)
I.1.3. Parasitisme
C'est un état ou mode de vie des êtres qui
en parasitent d'autres.
I.2. DIAGNOSTIC DES PARASITOSES
I.2.1. Diagnostic clinique
Les syndromes vermineux comportent une série des
manifestations non spécifiques permettant d'orienter le
diagnostic : toux, sialorrhée nocturne, constipation,
nausée, vomissement, diarrhée associée à des
douleurs abdominales.
Des manifestations allergiques allant du prurit à
l'oedème de Quincke ont été également
signalées. (4)
I.2.2. Diagnostic parasitologique
Ce diagnostic consiste à démontrer
objectivement, chez un sujet, la présence du ou des parasites
impliqués ou non dans un syndrome pathogène (1). Les
résultats de ces méthodes dépendent de plusieurs
facteurs :
Ø La pertinence des techniques mise en route : un
parasite n'a beaucoup de chance d'être révélé que
par une technique appropriée ;
Ø La diligence déployée pour effectuer
l'examen de la préparation ;
Ø Du nombre d'examens pratiqués : un seul
examen négatif ne permet en aucun cas d'exclure la présence du
parasite (9).
I.2.2.1. Examen direct des selles
Les selles émises par le patient doivent être
examinées sans délai après l'émission de
l'échantillon et 37°C si possible, pour éviter la
fragmentation de certains parasites vivant normalement dans la lumière
intestinale et qui disparaissent quelques temps après leur
émission. Cet examen ne peut se réaliser sans microscope.
Un petit fragment de selles conditionné (par
homogénéisation) dans une goutte de solution de NaCl, est
monté entre lame porte-objet et lamelle, puis examiné au
microscope au grossissement 240 ou 400 X (objectif 40X, oculaire 6 ou 10X).Les
selles liquides ne nécessitent aucun conditionnement (5).
Toute fois, ne pas mettre trop des selles, ni trop d'eau car
la préparation doit être transparente pour permettre de lire au
travers les caractères d'un texte imprimé courant.
I.2.2.2. Examen après coloration
A la solution de NaCl utilisé pour conditionner les
selles, peut être substitués les colorants suivants :
Ø Goutte d'éosine : c'est
une solution à 1% qui a pour but de colorer uniformément en rose
le fond de la préparation ; sur ce fond coloré, les kystes
des protozoaires apparaissent comme les éléments non
colorés. Cette méthode n'est efficace que si la
préparation est mince.
Ø Goutte de Bailenger : a pour
but de colorer certaines structures des protozoaires intestinaux, kystes et
trophozoites, cytoplasme et bâtonnet cristalloïdes ne se colorent en
rouge.
Ø Goutte de Lugol : a pour but de
colorer les membranes des kystes ainsi que leurs structures cytoplasmiques et
nucléaires. Les caractéristiques morphologiques sont ainsi mieux
mises en évidence.
I.2.2.3. Examen après concentration
Cette procédure vise l'augmentation de la
sensibilité de l'examen direct afin de permettre la détection des
parasites lorsque leur densité dans la préparation des selles est
très faible.
Elle est essentiellement basée sur la différence
de densité qui existe entre les liquides de dilution, les
éléments parasitaires relativement lourds et les particules
alimentaires généralement plus légères. Elle permet
de traiter une masse importante des selles et donc de retrouver des parasites
rares ou ceux dont la préparation dans la masse fécale est
irrégulière.
Cette procédure demande un temps assez long et
nécessite des nombreuses manipulations. De plus si elle convient
à la recherche des oeufs de certains helminthes, elle est inefficace
pour la mise en évidence des protozoaires tant sous leur forme kystique
que végétative (6).
I.2.2.4. Coproculture (3)
Certains parasites très rares dans les matières
fécales peuvent être mis en évidence dans les cultures
grâce à leur tropisme. C'est ainsi que les larves d'ankylostomes
et d'anguillules quittent volontiers le milieu dans lequel elles
évoluent pour s'accumuler dans les points où se trouve un peu
d'eau. Les miracidiums de bilharzies mis en liberté par la dilution des
selles dans l'eau se réunissent près de la surface et
s'accumulent au même endroit, attirées par leur tropisme.
Cette méthode est importante, car d'une part, elle
permet d'affirmer l'absence de certains parasites chez les animaux que l'on
veut infester et, d'autre part, elle permet de donner des statistiques beaucoup
plus exactes que celles qui sont établies par le simple examen
microscopique direct.
I.2.2.5. Méthode de KATO
C'est la méthode quantitative par excellence (10). Avec
une spatule, un fragment de selles filtrées (50-75 mg) est placé
sur une lame de verre ; on la recouvre pendant 24 heures d'une bande de
cellophane infiltrée de glycérine.
La préparation placée au dessous est
comprimée dans cette position jusqu'à ce que la masse de selles
couvre une aire de 25-30 mm de diamètre. La préparation est
ensuite incubée pendant une heure à la température de
laboratoire (3-6 minutes à 30°C, 20-30 minutes à 35 minutes
ou 90 minutes à 24°C) durant laquelle les selles deviennent claires
mais les oeufs restent invisibles.
On examine la préparation entière à un
grossissement de 35-40X. Le nombre d'oeufs par gramme de selles peut être
extrapolé à partir de celui trouvé dans le champ
macroscopique.
I.3. LES PARASITOSES RENCONTREES
I.3.1. LES PROTOZOOSES
I.3.1.1. AMIBIASE INTESTINALE
a. Définition
C'est une protozoose due à Entamoeba histolytica.
Ce dernier est la seule amibe pathogène de l'homme, elle est
spécifiquement humaine (1).
L'homme se contamine par consommation d'eau, des
fruits ou des légumes souillés de kystes parasitaires.
b. Manifestations cliniques
Le début est brutal, caractérisé par un
syndrome dysentérique typique, associant :
Ø Poly-exonération (10 à15 selles par
jours) afécale, avec présence de glaires et de sang ;
Ø Empreintes et ténesmes ;
Ø Absence de fièvre en générale
(sauf pour 30% des cas) ;
Ø L'abdomen est sensible ;
Ø Le toucher rectal est douloureux ;
Ø L'état général est bien
conservé au début ;
Ø L'évolution se fait vers une aggravation
progressive, parfois avec des phases de rémission.
c. Diagnostic
L'examen parasitologique des selles fraîchement
émises permet de retrouver les kystes et parfois les formes
végétatives du parasite. Cet examen doit être
répété trois fois pour augmenter la sensibilité du
diagnostic.
Une coproculture est aussi toujours nécessaire pour
éliminer les étiologies bactériennes.
d. Traitement
Ø Metronidazole (FLAGYL®) : 30 à 50
mg /Kg/Jour, en trois prises pendant 7 à 10 jours.
Ø Tinidazol (FASIGYNE®) : peut être
proposé comme alternative avec une efficacité comparable pour un
traitement de 5 jours.
Trois jours après la fin du traitement, le Tiliquinol
(INTETRIX®) doit être utilisé à la dose de 2
gélules matin et soir pendant 10 jours.
Un examen parasitologique des selles,
répété trois fois, doit être systématiquement
prescrit 3 à 4 semaines après, afin de vérifier l'absence
de portage chronique de kystes d'amibes (1).
I.3.1.2. FLAGELLOSE COLIQUE
C'est une protozoose due à Trichomonas
intestinalis ; il vit dans la lumière colique sous forme
végétative et il ne donne pas de kystes.
Il serait responsable de colite et d'entérocolite qui
relèveraient des amoebocides de contact (Difetarsone) ou du
Metronidazole (FLAGYL®).
I.3.2. LES HELMINTHIASES
I.3.2.1. ANGUILLULOSE OU STRONGYLOIDOSE
a. Définition
C'est une affection due à un nématode,
Strongyloides stercoralis.
La larve contamine l'homme par voie transcutanée.
b. Manifestations cliniques
L'affection n'est habituellement pas sérieuse.
Cependant en cas d'infestation massive, on peut rencontrer :
Ø Une entérite avec diarrhée et de
l'amaigrissement ;
Ø Parfois, une bronchite chronique ou asthme avec
fièvre légère ;
Ø A l'endroit de la pénétration des
larves dans la peau une espèce d'urticaire ou d'éruption rampante
peut se présenter.
Ø A la longue une anémie peut se
développée.
c. Diagnostic
Le diagnostic de certitude est obtenu par la découverte
des larves dans les selles fraîchement émises.
En cas d'infestation faible, cette recherche nécessite
un enrichissement par la méthode de Baerman ou une coproculture.
d. Traitement
Ø Ivermectine (STROMECTOL®) : chez l'adulte,
12 mg (4 comprimés = une boite) en une seule prise ;
Ø Albendazole (ZENTEL®) : 10 mg/kg/jour (1
comprimé = 400mg) pendant 7 jours.
I.3.2.2 ANKYLOSTOMOSES
a. Définition
Ce sont des parasitoses intestinales très
répandue dans monde, causées par deux nématodes,
Ancylostoma duodénal et Necator americanus.
Ce sont des petits vers gris ou rendus brun par le sang
absorbé, dont la bouche est armée des dents pointues en forme de
crochets. On ne les voit pas dans les selles, à moins qu'ils ne soient
expulsés par un traitement, car ils sont accrochés à la
muqueuse du duodénum à l'aide de leurs crochets oraux.
Ils se déplacent dans l'intestin et déterminent
à chaque point d'attache une petite hémorragie. Ils se
nourrissent de sang, environ ¼ de CC par jour par ver !!!(2).
L'adulte peut survivre cinq ans et consommer pendant sa vie près d'un
demi de sang.
L'homme s'infeste par voie transcutanée,
exceptionnellement par voie buccale, voire transplacentaire ou lors de
l'allaitement.
b. Manifestations cliniques
Ø OEdèmes,
Ø Toux coqueluchoïde, asthme, bronchite ;
Ø Douleurs abdominales autour du nombril ou dans le
creux épigastrique ;
Ø Diarrhée, vomissement, mauvaise digestion et
pyrosis ou constipation ;
Ø Douleurs de deux cotés de la cage
thoracique ;
Ø Les selles peuvent devenir noires ;
Ø Anémie ;
Ø Le malade est sujet à de légères
montées de température.
c. Diagnostic
La numération formule sanguine montre une anémie
microcytaire hyposidéremique.
La mise en évidence de l'agent pathogène
guidée par l'interrogatoire, constitue l'argument majeur du
diagnostic.
Les oeufs, caractéristiques sont émis au stade
de 4 blastomères pour Ancylostoma duodénal et de 8
blastomères pour Necator americanus.
La coproculture parasitaire permet de distinguer les 2 types
de larves.
d. Traitement
Ø Pamoate de Pyrantel (COMBATRIM®) :
o Adulte : 3 comprimés dosés à 125
mg, matin et soir pendant 2 jours ;
o Enfant : 12,5 mg/kg pendant 2 jours ;
Ø Flubendazole (FLUVERMAL®) : un
comprimé à 400 mg en cure unique ;
Ø Mebendazole (VERMOX®) :
o Adulte : Un comprimé dosé à 200 mg
matin et soir pendant 3 jours ;
o Enfant : 3 mg/kg/jour pendant 3 jours.
L'anémie doit être combattue par un régime
alimentaire équilibré, riche en protéine, et par
l'administration de fer (2).
I.3.2.3 ASCARIDIOSE
a. Définition
C'est la parasitose la plus fréquente dans le monde,
elle est causée par un ver rond, Ascaris lumbricoïdes. C'est le ver
humain le plus répandu, il est cosmopolite mais plus fréquent
dans le tiers monde et chez les enfants à cause de l'hygiène
fécale et alimentaire défectueuse.
b. Manifestations cliniques
Ø Syndrome de Löffler : accès de toux
accompagnés de fièvre et d'images radiologiques pulmonaires
fugaces asymétriques ;
Ø Troubles digestifs (épisodes
diarrhéiques, douleur abdominales mal localisées) ;
Ø Exceptionnellement des signes nerveux
(irritabilité, troubles du sommeil, voire convulsions) ;
Ø Des complications chirurgicales peuvent être
observées par migration d'adultes donnant des signes d'angiocholite
fébrile, de pancréatite aigue hémorragique ou
d'appendicite ;
Ø Une occlusion intestinale, un étranglement
herniaire, une perforation intestinale peuvent également être
observée.
c. Diagnostic
Il repose sur la découverte des oeufs dans les selles.
Il apparaît une hyper éosinophilie souvent
associée à une hyperleucocytose.
d. Traitement
Ø Pamoate de Pyrantel (COMBATRIN®) :
10mg /Kg de poids en cure unique
Ø Mebendazole (VERMOX®) : un comprimé
dosé à 200mg matin et soir, pendant 3jours.
Ø Flubendazole (FLUVERMAL®l) : un
comprimé dosé à 100 mg matin et soir pendant 3
jours ;
Ø Albendazole (ZENTEL®) : un comprimé
de 400 mg en une prise.
I.3.2.4. OXYURIOSE
a. Définition
C'est une parasitose intestinale causée
par un ver rond cosmopolite, Enterobius vermicularis. L'oxyurose est une
affection strictement humaine.
Les vers adultes vivent dans la région
caeco-appendiculaire.
La contamination se fait par ingestion d'oeufs qui
éclosent dans l'intestin. Elle est favorisée par la vie en
collectivité (fratrie, école,...).
b. Manifestations cliniques
En général, le portage d'Enterobius vermicularis
est asymptomatique. La clinique est dominée par un prurit anal,
prédominant le soir au couché. Il peut s'accompagné des
lésions péri anales de grattage.
Des épisodes de diarrhée, des douleurs
abdominales, des manifestations nerveuses (cauchemars) sont classiques.
Plus rarement des oxyures peuvent déclencher une
appendicite ou être responsable chez la petite fille de vulvite.
c. Diagnostic
Classiquement, la présence dans les selles de petits
vers blancs et mobiles permet un diagnostic aisé par observation des
femelles adultes.
La recherche des oeufs caractéristiques pondus sur la
marge anale permet une identification facile de la parasitose. Elle doit
être réalisé le matin avant toute toilette locale et toute
défécation.
La meilleure technique est le test de Graham ou test à
la cellophane adhésive (scotch test) qui consiste à appliquer
contre les plis radiés de l'anus la face collante d'un ruban
adhésif transparent. Celui-ci après avoir été
collé sur une lame de microscope peut être transporté
facilement vers un laboratoire et regardé au microscope.
d. Traitement
Ø Pamoate de Pyrantel (COMBATRIN®) : 12,5
mg/kg de poids ;
Ø Flubendazole (FLUVERMAL®) : 100 mg en une
prise unique quelque soit le poids ;
Ø Albendazole (ZENTEL®) : à la dose de
200 mg quelque soit l'âge.
I.3.2.5 TRICHOCEPHALOSE
a. Définition
C'est une parasitose intestinale cosmopolite causée par
un ver rond, Trichuris trichiura ; la trichocéphalose est
favorisée par l'utilisation d'engrais humains.
b. Manifestations cliniques
La contamination par Trichuris trichiura et le portage
correspondant sont en général asymptomatiques. En cas
d'infestation massive, une asthénie peut être observée
durant la période d'incubation, des troubles colitiques, une
anémie, un prolapsus rectal peut se manifester durant la phase
d'état.
c. Diagnostic
L'observation dans les selles d'oeufs caractéristiques
assure le diagnostic. Une hyperéosinophilie sanguine peut parfois
être constaté enfin de période d'incubation (jusqu'à
1000 éosinophilies par mm3).
d. Traitement
Les dérivés azolés sont
préconisés pour le traitement.
Ø Flubendazole (FLUVERMAL®) : comprimé
de 100 mg, matin et soir pendant trois jours ;
Ø Albendazole (ZENTEL®) : comprimé de
400mg en cure unique.
CHAP II : MATERIELS ET METHODES
2.1. CADRE D'ETUDE
Cette étude a été effectuée au Centre
de Santé Boyoma dans la Zone de Santé de Kisangani Makiso.
2.1.1. Historique
Le CS Boyoma est crée en 1988, sous la dénomination
de centre anti- tuberculeux de Kisangani (C.A.T). Il va s'occuper des patients
lépreux et tuberculeux depuis lors jusqu'au 8 décembre
2001 ; où il est débaptisé pour devenir le C.S
Boyoma, une structure intégrée dans les soins de santé
primaire (SSP).
2.1.2. Situation géographique
Le C.S Boyoma est situé dans le quartier plateau
médical, commune de la Makiso en ville de Kisangani, il est
limité :
Ø Au Nord par l'avenue Sanatorium qui débouche vers
le Nord-est sur le campus de l'UNIKIS ;
Ø A l'Est par l'intendance de l'UNIKIS ;
Ø A l'Ouest par l'avenue Golf menant à
l'HGR/Kisangani ;
Ø Au Sud par l'ISC/Kisangani.
2.1.3. Effectif du personnel
Le C.S Boyoma fonctionne avec un effectif de 31
personnes, il s'agit de :
Ø Médecin superviseur : 1
Ø Infirmiers :
o A1 : 10
o A2 : 14
o A3 : 3
Ø Ouvriers : 3
2.1.4 : Activités
organisées
Ø Les consultations,
Ø CPN et CPS,
Ø Le laboratoire,
Ø Les soins ambulatoires,
Ø L'hospitalisation,
Ø La maternité.
2.2. MATERIEL
La récolte des données a couvert
une période de six mois allant du 1er Janvier 2008 au 30
Juin2008. Nous avons utilisé les registres du service de laboratoire qui
ont constitué le document de référence.
Nous avons analysé tous les
résultats des examens directs des selles effectués durant la
période mentionné ci-haut. Au total 940 examens directs des
selles ont pu faire l'objet de cette étude.
2.3. METHODES
La présente étude a
été menée suivant la méthode rétrospective
basée sur l'analyse documentaire des registres. On a retenu les
paramètres suivants : Age, Sexe, Commune de résidence, Mois
de consultation et Type des parasites intestinaux rencontrés.
Le groupage des résultats obtenus a
permis des les présentés dans des tableaux. Nous avons
considéré dans le deux sexe, deux groupes d'âge : les
enfants (< 15 ans) et les adultes (= à 15 ans). Les sujets ont
été soit des patients hospitalisés, soit des patients
venus en ambulatoire, y compris les femmes enceintes venues au CPN.
Concernant le diagnostic parasitologique, les
techniciens de laboratoire ont eu recours à l'examen coprologique direct
conditionné à l'eau physiologique. Ni la méthode
qualitative de Kato ni celle de concentration,... n'ont été
utilisé, moins encore la méthode de Baerman, le test de Graham ou
la coproculture.
La démarche thérapeutique que nous
évoquons dans ce travail n'est qu'une liste des médicaments
actifs.
Quant à l'analyse statistique des
résultats, nous avons utilisé le pourcentage ou %.
% = Fo/Fa× 100 avec Fo : Fréquence
Observée
Fa : Fréquence
attendue.
CHAP III : PRESENTATION DES RESULATS
3.1. FREQUENCE DES RESULTATS POSITIFS
Les résultats coprologiques repartis par groupe
d'âge sont présentés dans le tableau I et graphique
I ; ceux groupés par sexe sont présenté dans le
tableau II et graphique II, ceux groupés par commune de résidence
sont présentés dans le tableau III et graphique III et enfin ceux
groupés par mois de consultation sont présenté dans le
tableau IV et graphique IV.
Tableau I et Graphique I : Fréquence des
résultats positifs par âge
|
Age
|
Positif
|
Négatif
|
Total
|
%
|
|
Enfant
|
77
|
58
|
135
|
57
|
|
Adulte
|
510
|
295
|
805
|
63
|
|
Total
|
587
|
353
|
940
|
62
|
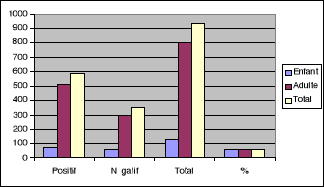
Il ressort de ce tableau I et graphique I que dans l'ensemble
62% des cas étaient positif.
En proportion, les adultes étaient plus infestés
(63%) que les enfants (57%).
Tableau II et Graphique II : Fréquence des
résultats par sexe
|
Sexe
|
Positif
|
Négatif
|
Total
|
%
|
|
Masculin
|
230
|
136
|
366
|
62,84
|
|
Féminin
|
357
|
217
|
574
|
62,19
|
|
Total
|
587
|
353
|
940
|
62
|
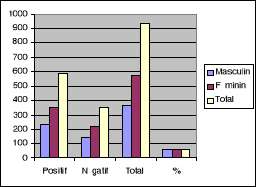
L'analyse du tableau II et graphique II montre que la
fréquence chez les hommes est plus élevée (62,84%) que
chez les sujets féminins (62,19%).
Tableau III et graphique III : Fréquence
des résultats par commune de résidence
|
Commune
|
Positif
|
Négatif
|
Total
|
%
|
|
Mangobo
|
268
|
148
|
416
|
64
|
|
Makiso
|
201
|
122
|
323
|
62
|
|
Tshopo
|
77
|
56
|
133
|
58
|
|
Kabondo
|
18
|
11
|
29
|
62
|
|
Lubunga
|
19
|
9
|
28
|
68
|
|
Kisangani
|
4
|
7
|
11
|
57
|
|
Total
|
587
|
353
|
940
|
62
|
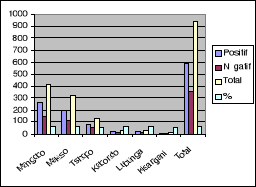
Il ressort de ce tableau III et graphique III que la
fréquence la plus élevée a été
observée à la commune Lubunga (68%) tan disque la plus basse
fréquence a été observée à la commune
Kisangani (57%). La commune Mangobo montre une fréquence de 64%, les
communes Kabondo et Makiso montrent une fréquence de 62% et enfin la
commune Tshopo montre une fréquence de 58%.
Tableau IV et Graphique IV : Fréquence des
résultats par mois de consultation
|
Mois
|
Positif
|
Négatif
|
Total
|
%
|
|
Janvier
|
87
|
57
|
144
|
60
|
|
Février
|
108
|
89
|
197
|
55
|
|
Mars
|
124
|
54
|
178
|
70
|
|
Avril
|
62
|
35
|
97
|
64
|
|
Mai
|
115
|
56
|
167
|
69
|
|
Juin
|
91
|
66
|
157
|
58
|
|
Total
|
587
|
353
|
940
|
62
|
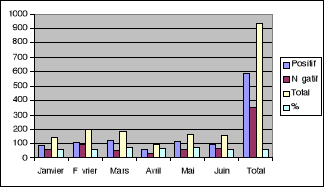
Il ressort de ce tableau que la fréquence la plus
élevée a été observée au mois de mars (70%)
tandis que la plus basse fréquence a été observée
au mois de février (55%).
3.2. TYPE DES PARASITES INTESTINAUX RENCONTRES
Tableau V et Graphique V : Parasites et groupe
d'âge
|
Parasites
|
Enfant
|
Adulte
|
Total
|
%
|
|
Ankylostomes
|
18
|
172
|
190
|
32,4
|
|
E. histolytica
|
9
|
99
|
108
|
18,4
|
|
A.lumbricoïdes
|
25
|
38
|
63
|
10,7
|
|
S. stercoralis
|
3
|
45
|
48
|
8,2
|
|
T. trichiura
|
1
|
43
|
44
|
7,5
|
|
T. intestinalis
|
2
|
5
|
7
|
1,1
|
|
E. vermicularis
|
0
|
1
|
1
|
0,2
|
|
Multiple
|
19
|
107
|
126
|
21,5
|
|
Total
|
77
|
510
|
587
|
100
|
|
%
|
13,1
|
86,9
|
100
|
|
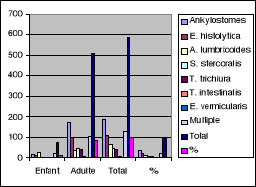
Il ressort de ce tableau V et graphique V que, Ankylostomes et
les infestations multiples ont occupé les premières places avec
respectivement 32,4% et 21,5%. Tandis que Enterobius vermicularis et Trichuris
trichiura ont occupé les dernières places avec respectivement
0,2% et 1,1%.
Tous les parasites ont infestés beaucoup plus les
adultes (86,3%) que les enfants (13,1%).
Tableau VI et Graphique VI : Parasites et
sexe
|
Parasites
|
Masculin
|
Féminin
|
Total
|
%
|
|
Ankylostomes
|
78
|
112
|
190
|
32,4
|
|
E. histolytica
|
38
|
70
|
108
|
18,4
|
|
A. lumbricoïdes
|
19
|
44
|
63
|
10,7
|
|
S. stercoralis
|
17
|
31
|
48
|
8,2
|
|
T. trichiura
|
14
|
30
|
44
|
7,5
|
|
T. intestinalis
|
3
|
4
|
7
|
1,1
|
|
E. vermicularis
|
0
|
1
|
1
|
0,2
|
|
Multiple
|
61
|
65
|
126
|
21,5
|
|
Total
|
230
|
357
|
587
|
100
|
|
%
|
39,20%
|
60,80%
|
100
|
|
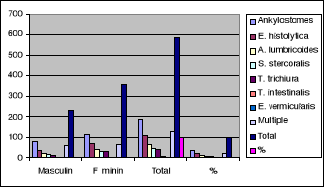
Il ressort de ce tableau VI et graphique VI que, les
parasitoses intestinales ont infesté beaucoup plus des femmes (60,8) que
les hommes (39,2%).
Tableau VII et Graphique VII : Parasite et mois de
consultation
|
Parasite
|
Janvier
|
Février
|
Mars
|
Avril
|
Mai
|
Juin
|
Total
|
%
|
|
Ankylostomes
|
30
|
38
|
46
|
20
|
32
|
24
|
190
|
32,4
|
|
E. histolytica
|
11
|
23
|
24
|
18
|
20
|
12
|
108
|
18,4
|
|
A. lumbricoïdes
|
12
|
11
|
13
|
6
|
13
|
8
|
63
|
10,7
|
|
S. stercoralis
|
7
|
6
|
8
|
1
|
15
|
11
|
48
|
8,2
|
|
T. trichiura
|
7
|
8
|
10
|
3
|
8
|
8
|
44
|
7,5
|
|
T. intestinalis
|
2
|
2
|
0
|
0
|
2
|
1
|
7
|
1,2
|
|
E. vermicularis
|
0
|
0
|
0
|
0
|
1
|
0
|
1
|
0,2
|
|
Multiple
|
18
|
20
|
23
|
24
|
24
|
27
|
126
|
21,4
|
|
Total
|
87
|
108
|
124
|
62
|
115
|
91
|
587
|
100
|
|
%
|
14,4
|
18,4
|
21,1
|
10,6
|
19,6
|
15,5
|
100
|
|
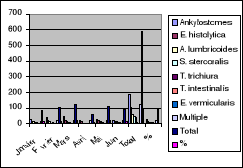
Il ressort de ce tableau VII et graphique VII que,
l'Ankylostome, qui est le parasite le plus rencontré dans notre
étude a été plus observé au mois de mars. Tandis
que l'Enterobius vermicularis n'a été observé qu'au mois
de mai.
CHAP IV : DISCUSSION ET COMMENTAIRES
4.1. FREQUENCE DES RESULTATS POSITIFS
Dans l'ensemble des résultats observés, 62%
des cas positifs ont été enregistrés ; la
fréquence élevée des cas positifs se confirme
également dans la revue de la littérature (70%) et par d'autres
études analogues effectuées avant celle-ci. A Cotonou, Sadellier
et coll., durant 4 ans ont trouvé 64,93% des cas positifs (14). MBUYI et
Coll. à Lubumbashi ont trouvé 86% des cas positifs.
A Kisangani, BATINA (11), M'PANDA (9), MWEZE (12),
ONOSUMBA (8), ont trouvé respectivement 65,3% ; 68,2% ;
93,13 %; 74,46% des cas positifs.
La malnutrition aggravée par la pollution de
l'eau, la médiocrité de l'environnement, les habitudes
alimentaires défectueuses expliquent cette fréquence
élevée des parasitoses intestinales.
Ces facteurs entrent en ligne de compte pour expliquer
aussi l'état de santé désastreux des pays du tiers monde
en général et des pays tropicaux en particulier.
4.2. Prévalence des parasitoses et âge
Dans cette étude, la fréquence d'infestation
des adultes est plus élevée que celle des enfants, soit 63%
contre 57%.
La basse fréquence observée chez les enfants
s'explique par le fait qu'il existe actuellement plusieurs méthodes de
déparasitage systématique. Par exemple l'administration de
Mebendazole chez les enfants de 0 à 5 ans.
A propos de l'impact de l'âge sur la distribution des
parasitoses intestinales, les résultats rapportés, par
différents auteurs sont disparates. Cette disparité tient compte
des méthodes d'approches : enquête
épidémiologique prospective, enquête purement clinique et
documentaire, méthode d'examen coprologique etc.
4.3. Prévalence des parasitoses et sexe
Nous avons trouvé dans cette étude qu'il n y a
pas de différence d'infestation par rapport au sexe avec 62,84% pour les
hommes 62,19% pour les femmes.
Les mêmes conditions dans les quelles sont
exposés les deux sexes expliqueraient ces résultats obtenus.
4.4. Prévalence des parasitoses et commune de
résidence
Dans notre étude, nous avions remarqué que la
commune Lubunga a été plus infestée (70%), suivi des
communes Mangobo, Makiso et Kabondo, Tshopo, et Kisangani avec respectivement
68%, 64%, 62%, 58% et 57%.
Les fréquences les plus élevées des
communes urbano-rurales de Lubunga et Mangobo sont liées à
l'insalubrité et à l'ignorance des règles
élémentaires d'hygiène par la majorité de la
population.
La faible fréquence observée pour la commune
Kisangani s'explique par la distance qui existe entre le C.S Boyoma et la
commune Kisangani.
4.5. Prévalence des parasitoses et mois de
consultation
Notre étude révèle que les mois de Mars
et Mai ont enregistré le plus grand nombre des parasitoses dans notre
milieu. Par contre MWEZE (12) avait trouvé dans son étude que les
mois de Mai, d'Août et Septembre avaient enregistrés le plus grand
nombre des parasitoses dans notre milieu suite à l'abondance des pluies
au cours de ces mois.
Les pluies rendent le sol humide et favorise ainsi la
stagnation d'eau, qui favorise à son tour le développement des
oeufs et larves des parasites.
Il ressort de cette étude que les parasitoses n'ont pas
de périodicité dans notre milieu. Cela est dû à la
permanence des conditions géo-climatiques favorables aux parasites. Ces
conditions optimales pour le développement des parasites augmentent la
chance d'infestation de la population.
4.6. Types des parasites rencontrés
A l'issue du comptage des parasites, Ankylostome s'est
avérée être le parasite le plus fréquemment
rencontré (32,4%), suivie des infestations multiples (21,5%), de
l'Entamoeba histolytica (18,4%), Ascaris lumbricoïdes (10,7%),
Strongyloides stercoralis (8,2%), Trichuris trichiura (7,5%), Trichomonas
intestinalis (1,1%) et enfin Enterobius vermicularis (0,2%).
La fréquence élevée de l'Ankylostome est
due à la région chaude, humide, sol convenable,
oxygénation suffisante de notre milieu, qui favorise la survie et la
dissémination des larves d'Ankylostome.
L'habitude de se promener pied nu est le facteur le plus
important de la fréquence élevée de l'Ankylostome ;
la façon de se débarrasser des matières fécales et
leur usage dans la fertilisation du sol sont aussi sans doute des principales
sources d'infestation pour l'homme.
Les infestations multiples ont été plus
remarquées parce que la plus part des ces parasites intestinales vivent
dans les mêmes conditions.
La fréquence élevée de Entamoeba
histolytica est primordialement favorisée par la mauvaise qualité
de la distribution d'eau destinée à la consommation ; les
conditions géo-climatiques qui favoriseraient la survie des kystes de
Entamoeba histolytica. En outre, l'absence d'hygiène oro-fécale,
le manque des latrines aménagées, les mauvaises méthodes
de conservation des aliments ou manque des méthodes de
congélation et d'ébullition pour détruire les kystes
influence la majoration de la multiplication de l'Entamoeba histolytica dans
les familles et dans les collectivités.
L'Ascaris lumbricoïdes par contre est le parasite
intestinal en relation avec l'hygiène fécale défectueuse.
Sa fréquence élevée dans notre milieu est liée au
péril fécal.
L'Enterobius vermicularis a été le moins
diagnostiqué ; ce parasite pond les oeufs ou les éliminent
en dehors des selles, ce qui entraîne une négativité des
examens coprologiques courants.
CONCLUSION
Les parasitoses intestinales constituent un problème de
Santé Publique vu la prévalence de notre étude. Ce
problème est favorisé par les conditions géophysiques,
environnementales et l'hygiène défectueuse.
Notre étude révèle que les adultes sont
plus infesté que les enfants, tous les deux sexes sont infesté de
la même manière, la prévalence la plus élevée
a été observée dans les communes urbano-rurales de LUBUNGA
et MANGOBO, et Ankylostome a été le parasite le plus
diagnostiqué tandis que E. vermicularis a été le moins
diagnostiqué.
Les parasitoses intestinales s'observent de façon
constante dans la ville de Kisangani, et leur rôle dans la pathologie de
notre milieu est considérable.
La dissémination des parasites intestinaux tient non
seulement au niveau d'hygiène communautaire (alimentaire, fécale
et de l'eau), aux conditions socio-économiques et professionnelles, mais
aussi aux conditions d'hygiène personnelles, et générale
des individus. Les infestations intestinales se contractent en
générale par voie orale soit directement par des mains sales ou
soit indirectement par des aliments ou eaux souillés.
Les taux sévères d'infestations signalés
à Kisangani sont liés à beaucoup des facteurs :
l'ignorance des notions élémentaires d'hygiène,
l'humidité et la chaleur élevées et constantes, fosses
septiques très mal entretenues, marche pieds nus, insalubrité de
l'environnement, promiscuité importante, travail de la terre,
malnutrition,...
SUGGESTIONS ET RECOMMANDATIONS
Dans le souci de réduire la morbidité des
parasitoses intestinales et de promouvoir la santé de la population,
nous suggérons que les mesures adéquates d'hygiène
personnelle et collective soient renforcées, notamment :
Ø L'éducation sanitaire, à
l'hygiène et assainissement du milieu ;
Ø Le dépistage et le traitement des cas
diagnostiqués ;
Ø Le renforcement du déparasitage
systématique y compris chez les adultes ;
Ø L'amélioration des services de
dépistage, traitement et prévention
Eu égard à tout ce qui précède,
nous recommandons :
1. Au ministère de la Santé Publique, de
promouvoir des actions concrètes en termes de salubrité et
d'assainissement de l'environnement ;
2. Au personnel soignant, de bien organiser et intensifier
l'éducation sanitaire de masse pour une lutte efficace contre le
péril fécal en initiant la construction et l'utilisation des
latrines propres ;
3. A la population de respecter une hygiène rigoureuse
en s'imprégnant des prescriptions élémentaires
d'hygiène, notamment : le lavage des mains avant de manger,
après avoir été aux toilettes, laver les fruits et autres
aliments crus avant toute consommation, assainir le milieu pour lutter contre
certains vecteurs, encourager le port des souliers...
4. Aux scientifiques d'envisager des études très
fines sur les différents aspects de ces maladies parasitaires.
BILIOGRAPHIE
1. ATOBA C. Parasitologie médicale, cours
inédit UNIKIS Fac de médecine 2009
2. Dr. R. FINKELD D.P.H. ABC DE POSTE DE SANTE
3. BRUMPT. E. Précis de Parasitologie, Masson et
Cie, Paris 6e éd. 1949.
4. GENTILLINI M., Médecine tropicale,
5e éd. Flammarion, Paris 1993.
5. MULUMBA, M., Elément de Protozoologie
Médicale, cours inédit UNIKIN 1986.
6. NOZIAS et Coll., Examen coprologique en Parasitologie
courante, Fac de médecine Abidjan, 1976.
7. NOZIAS J.P. et DARTRY A., Examen coprologique en
Parasitologie courante. CHPITIE Salpetrière 1985.
8. ONOSUMBA Y. Relevée
épidémiologiques des cas de Parasitoses hospitalisés au
Cukis, monographie inédite, Fac de Méd. UNIKIS 1989
9. M'PANDA L., Parasitoses intestinales à
Kisangani, monographie inédite, Fac de Méd. UNIKIS 1988
10. GOARNISSON J. et Coll. Guide médical
africain, père le blanc 5e éd. Senne 1963
11. BATINA S, Bilan coprologique de service de
Parasitologie des Cukis, monographie inédite UNIKIS Fac de
Méd. 1986
12. MWEZE N. Nature et fréquence des parasitoses
intestinales, monographie inédite UNIKIS, Fac de Méd. 2003
13. MBUYI et Coll., Parasitoses tropicales à
Lubumbashi, Njanja médical N°6 1983
14. SADELLIER et Coll., Aspect statistique des quelques
helminthes observés à Cotonou, Afr. Méd. 1984
TABLES DES MATIERES
DEDICACE
AVANT-PROPOS
O.
INTRODUCTION..........................................................................................1
O.1.
PROBLEMATIQUE....................................................................................1
0.2.
OBJECTIFS............................................................................................. 2
0.3.
HYPOTHESE............... ............................................................................2
O.4.
SUBDIVISION............... ..........................................................................3
CHAPI : GENERALITES SUR LES PARASITOSES
INTESTINALES........................4
I.1. DEFINITIONS DES
CONCEPTS...................................................................4
I.1.1.
Parasitose..............................................................................................4
I.1.2.
Parasite.................................................................................................4
I.1.3.
Parasitisme............................................................................................4
I.2. DIAGNOSTIC DES
PARASITOSES...............................................................4
I.2.1. Diagnostic
clinique.................................................................................4
I.2.2. Diagnostic
parasitologique.......................................................................5
I.2.2.1. Examen direct des
selles......................................................................5
I.2.2.2. Examen après
coloration.....................................................................5
I.2.2.3. Examen après
concentration...............................................................6
I.2.2.4.
Coproculture.......................................................................................6
I.2.2.5. Méthode de
Kato.................................................................................7
I.3. LES PARASITOSES INTESTINALES
RENCONTREES....................................8
I.3.1. LES
PROTOZOOSES..............................................................................8
I.3.1.1. AMIBIASE
INTESTINALE....................................................................8
I.3.1.2. FLAGELLOSE
COLIQUE.......................................................................9
I.3.2. LES
HELMINTHIASES...........................................................................10
I.3.2.1. ANGUILLULLOSE OU
STRONGYLOIDOSE..........................................10
I.3.2.2.
ANKYLOSTOMOSES...........................................................................11
I.3.2.3.
ASCARIDIOSE....................................................................................13
I.3.2.4.
OXYURIOSE......................................................................................14
I.3.2.5.
TRICHOCEPHALOSE..........................................................................15
CHAPII: MATERIELS ET
METHODES............................................................17
II.1. CADRE
D'ETUDE....................................................................................17
II.1.1.
Historique..........................................................................................17
II.1.2. Situation
géographique........................................................................17
II.1.3. Effectif du
personnel...........................................................................17
II.1.4. Activités
organisées..............................................................................18
II.2.
MATERIELS..........................................................................................18
II.3.
METHODE.............................................................................................18
CHAPIII. PRESENTATION DES
RESULTATS...................................................20
III.1. FREQUENCE DES RESULTATS
POSITIFS.............................................20
III.2. TYPE DES PARASITES
RENCONTRES...................................................23
CHAP IV : DISCUSSIONS ET
COMMENTAIRES................................................27
IV.1.FREQUENCE DES RESULTATS
POSITIFS................................................27
IV.2. Prévalence des parasitoses et
age...........................................................27
IV.3. Prévalence des parasitoses et
sexe.........................................................27
IV.4. Prévalence des parasitoses et commune de
résidence..............................28
IV.5. Prévalence des parasitoses et mois de
consultation.................................28
IV.6. Type des parasites
rencontrés...............................................................29
CONCLUSION.............................................................................................31
SUGGESTIONS ET
RECOMMANDATIONS......................................................32
BIBLIOGRAPHIE............................................................................................33
TABLES DES
MATIERES..............................................................................34
| 


