|
UNIVERSITÉ CHEIKH ANTA DIOP DE DAKAR

Institut de Formation et de Recherche en
Population,
Développement et Santé de la
Reproduction (I.P.D.S.R)

Mémoire de Master de
recherche
Population, Développement et Santé de
la Reproduction
MORTALITE MATERNELLE
DANS LE DEPARTEMENT DE BAKEL:
CAUSES ET FACTEURS FAVORISANTS
DETERMINES PAR AUTOPSIE VERBALE
Présenté par :
Mr Boubacar BARRY
Encadré par :
Isabelle V. MOREIRA, Docteur en médecine
Gynéco-Obstétrique et en
Santé Publique.
Papa SAKHO, Maître-assistant en
Géographie à l'UCAD.
Année universitaire : 2007-2008
DEDICACES
A ALLAH le Clément le Miséricordieux et
à son Prophète MOHAMMAD (SAW).
Je dédie ce travail :
In mémorium
A Mon père El. Harouna Diéba Barry
Bakhoré
Nul ne sait combien vous représentez pour moi, pour la
famille et la communauté toute entière. Votre rappel à
Dieu a été la plus grande perte de tous les temps pour nous. Nul
ne peut vous remplacer. Que Allah vous paye pour m'avoir guidé sur le
droit chemin de l'Islam et m'enseigné le sens de
l'honnêteté, de la dignité et de la patience. Ce travail
est le fruit de nombreux sacrifices que vous aviez consentis tout au long de ma
scolarité. Je prie Dieu qu'il vous fasse beaucoup de
miséricorde de clémence et que la terre de Golmy vous soit
légère. Que le prophète Muhammad soit votre tuteur. Que
Dieu vous accorde le paradis le plus haut.Amin
A ma grande soeur Diariétou
Seydou,
remportée par « l'armée des
femmes » tu resteras à jamais vivante dans mon coeur. Tu es
partie si tôt au moment que tes petits enfants ont besoin de toi. Ce
travail a été réalisé pour toi à ta
mémoire. Que ton âme repose en paix.
A mes tantes Khadia Saly et Sadio Saly
Elles aussi tombées toutes dans « l'armée
des femmes » laissant un vide dans notre famille et leurs
bébés.
A mes grands parents
Vous nous aviez sauvé de la faim, de la maladie, de tous
ces dangers d'autrefois, notre vie aurait été l'enfer sans vous.
Reposez en paix.
A mon oncle Mamadou Dalla Doucouré
J'aurai souhaité que vous soyez à mes
côtés aujourd'hui mais le Bon Dieu a choisi autrement. Ton
souvenir restera à jamais gravé dans mon coeur. Ta
générosité et ta sympathie me serviront de fil conduit.
Que Dieu te fasse grâce et miséricorde.
A mon frère Soumaïla Demba et ma soeur Ata
Barry
Vous êtes parti trop tôt, je me souviendrai de vous
toute ma vie.
A toutes ces braves femmes qui ont sacrifié leur
vie pour donner la vie.
Que le très miséricordieux leur ouvre les portes du
paradis à tous et à toutes.
« Amine».
A ma mère KANY Souleymane Barry
la meilleure maman du monde. Je ne saurais trouver assez de mots
pour vous exprimer tout mon amour, ma reconnaissance et ma profonde gratitude.
Je vous dédie ce travail pour tous les sacrifices à notre
égard et Dieu seul sait combien vous en aviez faits. Que Dieu vous garde
en vie parmi votre famille. Merci TAKANY, la maman de tous les
enfants.
A mes pères Demba Ndiaye Barry et Diaman Barry
Je vous dédie ce travail en reconnaissant de tout ce vous
aviez fait pour moi. Votre soutien pendant toutes ces années
passées m'était capital.
A mon frère Ousmane Barry
J'aurai tant voulu que tu assistes à ce jour,
malgré la distance qui nous sépare. Je garderai toujours en
mémoire tout le soutien et l'aide dont tu as fait preuve tout au long de
ta vie. Ton dévouement pour moi est immesurable.
A ma chère épouse Workhiya Hady
Doucouré
Ton soutien constant, ta compréhension, tes
qualités humaines, ton sens de discrétion, ta foi profonde font
de toi l'épouse idéale que le prophète a
recommandée pour les croyants. Je te dédie ce travail en
témoignage de mon profond amour et de mon attachement en vers toi.
Qu'Allah raffermisse notre amour.
A tous mes pères et mères
Vous aviez été les véritables modèles
de parenté sans faille.
Prouvez ici mes profondes estimations pour vous.
A mes frères et soeurs
Vous êtes plus que des frères et des soeurs mais des
amis avec le sens profond de l'amour fraternel qui est devenu notre parole Les
mots ne suffisent pas pour exprimer l'intensité de l'affection et de la
reconnaissance que j'aie pour vous.
A mon ami Oustaz Balassana Barry
Nous avons partagé ensemble notre enfance. Tu es plus
qu'un ami mais un « khana » et tu m'a guidé et
soutenu dans le droit chemin.
Prouves ici mes profondes reconnaissances et cette amitié
soit éternelle.
A mes tantes Founé, Mame Dado, Sakho et Farmata
sikhou
Je vous dédie ce travail en reconnaissance de votre
assistance et affection qui nous ont été capitales.
A mes tuteurs El. Hadji Thionga Diallo et Diou Ba de
Bakel
Je suis très reconnaissant de tout ce que vous aviez fait
pour moi.
A tous mes parents et amis je n'ai pas pu citer
Trouvez dans ce document mes attachements en vers vous.
A toute la famille de ma femme
Vous avez fait de votre fille une épouse parfaite et
exemplaire. Je suis en paix grâce à l'éducation qu'elle a
reçue de vous.
A mes Filles Aminata et Aïcha
Qui me rendent la vie plus belle.
A mon encadreur Dr Isabelle Valérie Moreira
Grâce à vous j'ai pu réalisé ce
travail. Ce travail est aussi le vôtre.
Au Directeur de l'Institut de Population,
Développement et de Santé de la reproduction pour
m'avoir permis de m'inscrire et de bénéficier des meilleurs
enseignements.
A tous mes Professeurs de l'IPDSR
Grâce à vous, j'ai bénéficié
d'un enseignement de professionnelle et de qualité. Tous les respects
qu'un étudiant doit à ses professeurs.
A tous mes maîtres et professeurs du Primaire, du
Collège, du Lycée, de l'Université, je suis
très reconnaissance de l'éducation que vous m'avez
inculquée.
A toute la population de mon village Golmy et à
tout Soninkara.
A toutes les femmes qui souffrent dans le silence de
pathologies aigues ou chroniques dues à la maternité.
Que Dieu vous soutienne et vous récompense pour votre
patience.
REMERCIEMENTS
Nous tenons à remercier
sincèrement :
DIEU le Tout puissant, le très
miséricordieux, qui m'a crée et m'a guidé dans le bon
chemin et pour m'avoir facilité ce travail.
Le Prophète (SAW) qui nous a
montré la lumière de la foi.
Mon père Harouna Diéba et ma mère
Kany Souleymane, qui m'ont mis au monde, m'ont éduqué,
m'ont soutenu. Je les remercie autant de fois qu'ils méritent
réellement.
Dr Docteur Isabelle MOREIRA
Ce travail que vous avez guidé avec rigueur scientifique,
simplicité et patience est également le vôtre et resterait
l'ombre de lui-même sans vous. Malgré vos nombreuses
responsabilités, vous vous êtes mis à notre
disponibilité pour nous guider, nous orienter vers le bon chemin. Votre
courtoisie, votre sens élevé des rapports humains nous ont permis
de réaliser ce travail dans un climat serein. Vos remarques et
suggestions ont contribué largement à l'amélioration de la
qualité de ce travail. Merci mille fois Docteur.
Pr Papa Sakho
Permettez-moi de vous dire cher directeur que votre
disponibilité, votre gentillesse, votre rigueur scientifique et vos
connaissances étendues nous ont fascinées. Votre
générosité, votre disponibilité à notre
égard, le caractère aimable avec lequel vous nous recevez
toujours nous touchent sincèrement. Veuillez trouver ici, cher
directeur, l'expression de notre profonde reconnaissance ainsi que de nos
hommages respectueux.
Mes pères et mères
Qui m'ont soutenu et donné confiance dans tout mon
parcourt.
Mes oncles et tantes
Pour tous les conseils
Les parents des femmes
décédées
qui ont accepté de répondre à nos questions
et revenir sur ces moments douloureux.
Dr Diawara, Médecin chef régional de Tamba,
grâce à qui j'ai pu obtenir la
collaboration de tous agents et services de santé du département
de Bakel. Merci de tout coeur.
Dr Doucouré, merci de m'avoir accueilli
et nourri dans votre centre et dans votre maison. Votre disponibilité et
votre gentillesse et aussi celle de votre femme m'ont énormément
étonnées. Je tiens à vous rendre un
vibrant hommage.
Dr Mané, vous m'avez ouvert les portes de
votre bureau et m'a mis en rapport avec tous les agents dont j'avais besoin.
Vous m'avez aidez à améliorer mon travail. Bonne chance pour
votre nouveau poste.
Dr Diallo, Vétérinaire à Goudiry.
Vous m'avez gentiment hébergé chez vous et guidé
dans mes recherches. Merci pour tout ce que vous avez fait pour moi.
Les sages femmes de Bakel, de Diawara, Moudéry,
Kidira et Goudiry pour m'avoir fourni toutes les informations dont
j'avais besoin. Merci beaucoup. Que Dieu vous assiste dans votre combat pour
sauver la femme.
Les ICP de Diawara, Moudéry, Gabou,
Kounghany, Gathiary, Dougué, Golmy. Vous avez facilité
mon travail et votre coopération a été capitale pour la
réussite de ce travail.
Les Chefs de village de Dougué, de Gathiary, de
Samba Yidé, merci de votre collaboration.
Les Populations de Bakel et de tous les villages,
pour leur disponibilité, leur coopération et leur
participation aux enquêtes.
Les professeurs de l'IPDSR
Le personnel administratif de l'IPDSR
L'UNFPA et l'IPDSR pour leur soutien.
TABLE DES MATIERES
TABLE DES MATIERES
7
LISTE DES FIGURES
9
LISTE DE TABLEAUX
9
LISTE DES ABREVIATIONS
10
INTRODUCTION
12
1ÈRE PARTIE :
PROBLEMATIQUE
14
1.1 CONTEXTE ET JUSTIFICATION
14
1.1.1 Contexte de l'étude
14
1.1.2 Justification
15
1-2 POSITION DU PROBLEME
16
1.3 QUESTIONS DE RECHERCHE
20
1.4 OBJECTIFS
20
1.5 HYPOTHESES
20
1.5.1 Hypothèse principale :
20
1-5-2 Hypothèses secondaires :
20
2ÈME PARTIE : CADRE
CONCEPTUEL ET MÉTHODOLOGIQUE
21
2.1 CADRE CONCPTUEL
21
2.1.1 Définition des concepts
21
2.1.1.1 Santé de la reproduction
(SR)
21
2.1.1.2 Soins Obstétricaux d'Urgence
(SOU)
21
2.1.1.3 Mortalité maternelle
22
2.1.2 Présentation du modèle
d'analyse
28
2.2
METHODOLOGIE..............................................................................
........................................30
2.2.1Cadre d'étude
........................................................................................................................30
2.2.1.1 Situation
Géographique..................................................................................................30
2.2.1.2 Organisation
Administrative...........................................................................................30
2.2.1.3 Données
physiques.........................................................................................................30
2.2.1.4 Données
démographiques...............................................................................................31
2.2.1.5 Données
socio-économiques............................................................................................31
2.2.1.6 Données
sanitaires.........................................................................................................32
2.2.1.7 Education
34
2.2.2 TECHNIQUE DE L'AUTOPSIE VERBALE
35
2.2.2.1 Historique
35
2.2.2.2 Définition
36
2.2.2.3 Utilisation d'une autopsie dans le cas
d'un décès maternel
36
2.2.3 TYPE D'ETUDE
40
2.2.4 CHAMP D'ETUDE
40
2.2.5 POPULATION CIBLE
41
2.2.6 ECHANTILLONNAGE
41
2.2.7 TECHNIQUES DE RECHERCHE
41
2.2.8 DÉROULEMENT DE L'ENQUÊTE
43
2.2.9 TECHNIQUE D'ANALYSE
44
2.2.10 OBSTACLES RENCONTRÉS ET LIMITES
44
3ÈME PARTIE : ANALYSE ET
INTERPRETATION DES RESULTATS
45
3.1 CARACTERISTIQUES SOCIO-DEMOGRAPHIQUES ET
SANITAIRES............................................45
3.1.1 Répartition selon l'âge
45
3.1.2 Répartition selon l'âge
à la 1 ère grossesse
46
3.1.3 Répartition selon la parité
des femmes décédées
47
3.1.6 Répartition selon la situation
matrimoniale
49
3.1.7 Répartition selon le statut
socioprofessionnel
50
3.1.8 Répartition selon l'ethnie
50
3.1.9 Répartition selon la
résidence
51
3.2 CIRCONSTANCES DE DECES
51
3.2.1 Lieu de l'accouchement
51
3.2.2 Les décès selon le moment
de l'accouchement
52
3.2.3 Le délai entre l'accouchement et
le décès
53
3.2.4 Les antécédents
obstétricaux
54
3.2.5 Prise décision de recours aux
soins
54
3.2.6 Délai entre la prise de
décision et le recours effectif aux soins
55
3.2.7 Lieu de décès
55
3.2.8 Lieu de premier recours
56
3.3.10 Période de survenue des
décès
57
3.4 CAUSES DES DECES MATERNELS
58
3.5 FACTEURS FAVORISANTS
61
3.5.1 Les facteurs du premier retard
61
3.5.2-Facteurs du deuxième retard
67
3.5.3 Facteurs du troisième retard
68
3.4.4-Autres facteurs
73
RECOMMANDATIONS
76
CONCLUSION
78
REFERENCES BIBLIOGRAPHIQUES
80
ANNEXES
85
I-QUESTIONNAIRE D'AUTOPSIE VERBALE
85
II-GUIDES D'ENTRETIEN
95
III- TABLEAUX STATISTIQUES
97
IV-CAS D'AUTOPSIE
VERBALE........................................................................................................99
LISTE DES FIGURES
Figure 1 :
Schéma du modèle des Trois
Retards........................................................ 29
Figure 2 : Répartition des
décès selon la parité
.................................................... 47
Figure 3 :
Répartition des décès selon le lieu de
l'accouchement ................................. 51
Figure 4 : Répartition des
décès selon le moment de l'accouchement
............................ 53
Figure 5 :
Répartition des décès selon le lieu de
décès............................................... 55
Figure 6: Causes de la mortalité
maternelle........................................................... 59
Figure 7: Facteurs contributifs de la
mortalité maternelle...........................................72
LISTE DE TABLEAUX
Tableau N°1 :
Répartition selon l'âge au
décès..................................................... 45
Tableau N°2 :
Répartition selon l'âge à la première
grossesse .................................. 47
Tableau N°
3 : Répartition selon la
CPN............................................................ 48
Tableau N° 4 :
Répartition selon le niveau d'instruction
......................................... 48
Tableau N° 5 :
Répartition selon la profession
..................................................... 50
Tableau N°
6 : Répartition selon l'ethnie
.......................................................... 50
Tableau N° 7 :
Répartition selon le moment de l'accouchement
.................................52
Tableau N° 8 :
Délai entre l'accouchement et décès
............................................... 53
Tableau N° 9 :
Personnes impliquées dans la prise de décision
.................................. 54
Tableau N°
10 : Répartition selon le lieu de
premier recours ..................................... 56
Tableau N° 11 :
Répartition selon le moyen de transport
.......................................... 56
Tableau N° 12 : Tableau des
causes maternelles ................................................... 58
Tableau N°13 : Tableau de
synthèse
.................................................................... 72
LISTE DES ABREVIATIONS
|
Abréviations
|
|
ANSD : Agence National de Statistique et
de Démographie
|
|
ASC : Agent de Santé
Communautaire
|
|
AT : Accoucheuse traditionnelle
|
|
AV : Autopsie Verbale
|
|
BFEM : Brevet de fin d'Etude Moyen
|
|
CIM : Classification Internationale des
Maladie
|
|
CIPD : Conférence Internationale
pour la Population et le Développement
|
|
CPN : Consultation Prénatale
|
|
EDS : Enquête Démographie
et Santé
|
|
ENS : Ecole Normale supérieur
|
|
ICP : Infirmier chef de Poste
|
|
IDE/As/Ai : Infirmier d'Etat/ Agent
Sanitaire/ Aide - Infirmière
|
|
IEC : Information Education
Communication
|
|
ISED : Institut de Santé et
Développement
|
|
MOMA : Mortalité Maternelle
|
|
NV : Naissances Vivantes
|
|
OMD : Objectifs du Millénaires
|
|
OMS : Organisation Mondiale de la
Santé
|
|
RPMM : Réseau de
Prévention de la Mortalité Maternelle
|
|
SOE : Soins Obstétricaux
Essentiels
|
|
SOU : Soins Obstétricaux
d'Urgence
|
|
SOUB : Soins Obstétricaux
d'Urgence de Base
|
|
SOUC : Soins Obstétricaux
d'Urgence Complets
|
|
UNFPA : Fond des nations Unies pour la
Population
|
|
VAT : Vaccin Antitétanique
|
|
VIH: Virus
Immunodéficience Humaine
|
|
SIDA : Syndrome Immunodéficience
Acquise (SIDA)
|
AVANT PROPOS
« Aucun pays n'envoie ses soldats
défendre leur patrie sans se préoccuper de les voir revenir sains
et saufs, et pourtant, depuis des siècles, l'humanité envoie ses
femmes au combat pour le renouvellement de l'espèce humaine sans les
protéger » [23].1(*)
Fred SAI, ancien président de la
Fédération internationale du Planning Familial
INTRODUCTION
Au Sénégal comme
partout ailleurs, la grossesse et l'accouchement ont, depuis l'origine des
temps, fait courir à la femme un risque mortel.
A l'aube du 3e millénaire, le drame de la
mortalité maternelle demeure toujours le même, un fléau qui
frappe durement nos pays en développement et particulièrement
l'Afrique où les conditions socio-économiques, environnementales
et sanitaires très précaires exposent la femme aux complications
redoutables de la grossesse et de l'accouchement.
C'est ainsi que chaque jour, dans le monde, au moins 1600
femmes meurent de complications de la grossesse ou de l'accouchement, ce qui
représente 585 000 décès de femmes chaque année.
La majorité de ces décès (99%) survient dans les pays en
développement et moins de 1% dans les pays développés
[60].
Ce qui fait dire au Directeur Général de
l'OMS : « Des centaines de femmes enceintes, vivantes hier
soir, n'ont pas vu le soleil se lever ce matin. Certaines sont mortes en
travail, leur bassin trop rétréci et déformé pour
laisser passer le nouveau-né. Certaines, voulant mettre fin à une
grossesse non désirée, sont mortes sur la table d'un avorteur
inexpérimenté. D'autres sont mortes dans un hôpital
où il n'y avait pas de sang pour compenser leur hémorragie et
d'autres encore dans les convulsions de l'éclampsie parce qu'elles
étaient simplement trop jeunes pour devenir mères et n'avaient
jamais été à la consultation prénatale. Ce sont les
femmes d'Asie, d'Afrique et d'Amérique latine,
aujourd'hui » [40]. Entre 25 % et 33 % des décès
de femmes en âge de procréer qui surviennent dans de nombreux pays
en développement font suite à une grossesse ou à un
accouchement. Ce qui fait de la mortalité maternelle la première
cause de décès des femmes en âge en procréer. En
plus de cette mortalité maternelle qui est 18 fois plus
élevée que dans les pays développés, plus de 50
millions d'autres femmes souffrent de pathologies liées à la
maternité c'est-à-dire de complications graves de la grossesse
dont 18 millions d'entre elles entraînent des incapacités [60].
Les fistules obstétricales en particulier
(communication entre le vagin et le canal urinaire ou le rectum qui crée
une incontinence permanente d'urines ou de selles), sont une des complications
les plus dramatiques. En Afrique, le risque de mortalité maternelle est
de loin le plus élevé au monde. Il est de 1 sur 16, contre 1 sur
2800 dans les pays riches. En Afrique de l'Ouest, c'est une (1) femme sur 7 qui
risque de mourir chaque année des suites de la grossesse ou de
l'accouchement [8]. En comparaison, en France, à la même
époque, il s'en produisait que 15 pour 100 000 naissances vivantes et
l'ensemble de l'Europe, 36 pour 100 000 Naissances Vivantes. [4].
Au Sénégal, le taux de mortalité
maternelle est actuellement de 401 décès pour 100 000 naissances
vivantes selon les données de l'Enquête Démographique et de
Santé de 2005 [20].
Les régions de Tambacounda et Kolda sont les plus
touchées. Dans le district sanitaire de Tambacounda, ce taux est
estimé, selon les données hospitalières, à 740
décès pour 100 000 naissances vivantes de loin supérieur
au taux national [59]. Avec 810 décès pour 100 000
naissances vivantes à Goudiry [10], le département de Bakel est
terriblement frappé par ce fléau qui touche non seulement les
femmes, mais également les familles et communautés auxquelles
elles appartiennent. Le décès de la mère accroît
considérablement le risque de décès du nourrisson. La mort
d'une femme en âge d'avoir des enfants constitue également une
perte économique importante pour le développement communautaire.
Il est donc impératif de mobiliser toutes les ressources pour lutter
contre la mortalité maternelle.
Depuis l'initiative de la « maternité sans
risque »lancée en 1987 à Nairobi, plusieurs
stratégies ont été développées pour
prévenir les décès maternels. Mais on sait rendu compte
que la stratégie préventive ne permet pas à elle seule de
réduire le fléau. Dans son article « la
mortalité négligée » mis en ligne le 16/09/
2004, La Libre montre comment il est rare voir exceptionnel dans les
maternités européennes qu'une femme meurt en couche, alors que
les complications obstétricales sont la conséquence de la
majorité de décès des femmes en âge de
procréer dans les pays en développement. Il nous apprend que
rares sont les pays en développement qui ont réussi à
réduire la mortalité maternelle [35].
Si les causes médicales sont relativement connues,
des efforts restent cependant à faire sur la connaissance et
l'amélioration des facteurs socioculturels, économiques et
environnementaux. Dans nos pays en développement, la santé
maternelle ne se limite pas seulement au domaine médical, car de
multiples facteurs sont à l'origine du
pourquoi d'un décès d'une femme pendant
la grossesse ou l'accouchement. Il est donc plus important de savoir ceux qui
contribuent aux décès que de connaître les niveaux de
mortalité maternelle. Pour être efficaces, les actions pour la
réduction de la mortalité maternelle nécessitent
l'identification des facteurs contributifs. C'est pourquoi la présente
étude se propose de déterminer par la technique de l'autopsie
verbale les causes mais surtout les facteurs favorisants des
décès maternels dans le département de Bakel. Pour la
réalisation de ce travail, nous allons suivre les étapes
suivantes : Après avoir donné le contexte et la
justification, nous allons énoncer le problème et les questions
de recherche soulevées pour aboutir aux objectifs visés et les
hypothèses posées. Nous présenterons par la suite le cadre
conceptuel, la méthodologie utilisée, l'analyse et
l'interprétation des résultats obtenus, pour terminer par les
recommandations et la conclusion de l'étude.
1ère PARTIE :
PROBLEMATIQUE
1.1 CONTEXTE ET
JUSTIFICATION
1.1.1 Contexte de
l'étude
D'après le rapport de l'OMS du 7 avril
2005 « Donnons sa chance à chaque mère et
enfant », chaque année 529 000 femmes meurent des
suites de grossesse ou d'accouchement. Dans les pays en développement
plus de 300 millions de femmes souffrent de pathologies aiguës ou
chroniques imputables à la grossesse et à l'accouchement dont
l'anémie grave, l'infertilité, les lésions de
l'utérus et du canal reproducteur... et leurs conséquences
socioculturelles [50]. La quasi totalité de ces décès a
lieu dans les pays en développement ;
ce qui fait de la mortalité maternelle l'indicateur de
santé qui révèle la plus grande inégalité
entre les pays développés et ceux en développement. En
effet, les taux de mortalité infantile sont près de 7 fois plus
élevés dans les pays en développement alors que les taux
de mortalité maternelle le sont en moyenne de 18 fois plus [60]. En
Afrique de l'Ouest, c'est une (1) femme sur 7 qui risque de mourir chaque
année des suites de la grossesse ou de l'accouchement [8].
Ces chiffres accablants montrent que la mortalité
maternelle est un problème urgent de santé publique dans les pays
en développement surtout en Afrique qui enregistre près de la
moitié des décès maternels (250 000) bien qu'elle ne
compte que 12 % de la population mondiale et 17% des naissances
enregistrées [45]. C'est ainsi Jacques Ferré écrit :
« A l'heure où la pratique de l'opération
césarienne a atteint sa plénitude en Europe, où cette
intervention est considérée comme une affaire de routine,
où l'on ose même plus parler de mortalité maternelle, des
femmes africaines meurent encore de rupture de la matrice » [24].Face
à cette tragédie longtemps ignorée, des stratégies
ont été développées depuis deux décennies
pour lutter contre ce fléau qui met en péril l'avenir de la
société. Mais malgré l'initiative de la maternité
sans risque depuis 1987 et des programmes de santé de la reproduction
lancés ici et là, force est de reconnaître que les taux ont
peu évolué et beaucoup de femmes continuent de payer de leur vie
pour donner la vie 00.
Pour être efficaces, les programmes doivent s'appuyer
sur la connaissance profonde des véritables causes et surtout des
facteurs qui déterminent les comportements et l'accès aux
soins.
C'est dans ce contexte que nous avons mené cette
étude pour contribuer à l'amélioration des connaissances
sur les causes et les facteurs contribuant aux décès maternels
par autopsie verbale afin de mettre en place des stratégies salvatrices
pour les mères et les enfants.
1.1.2 Justification
Nous avons choisi ce thème pour son ampleur, ses
conséquences socio-économiques et son intérêt
scientifique.
Le choix de ce sujet se justifie en premier lieu par la
gravité et l'ampleur de la mortalité maternelle. Nul n'ignore
actuellement les ravages causées par la morbi-mortalité
maternelle.
Dans le monde chaque année, un demi million de femmes
meurt et plus de 50 millions souffrent de pathologies liées à la
grossesse et à l'accouchement. Chaque minute une femme meurt des suites
de grossesse et d'accouchement ce qui correspond à un crash d'un boeing
de 300 passagers toutes les 3 heures. En Afrique, on compte 250 000
décès maternels par an. Ce qui fait d'elle la première
cause de décès chez les femmes en âge de procréer
[50].
Au Sénégal, la situation reste
préoccupante même si l'on note une baisse substantiel au niveau
national entre 1992 et 2005, le taux passant de 510 à 401 pour
100 000 naissances vivantes.
Dans le département de Bakel, la mortalité
maternelle est tellement fréquente et choquante qu'on n'ose pas
l'appeler de son vrai nom chez les Sarakolé mais on dit
« Yaharou nkouré2(*) ou l'armée des
femmes » car elles sont engagées dans une guerre
extrêmement meurtrière pour rester en vie. Ce terme est
utilisé pour montrer l'extrême gravité de la
mortalité maternelle dans cette localité où c'est
l'hécatombe chaque année.
Sur le plan social, quand une femme meurt, la famille, la
communauté et la société toute entière en subissent
des conséquences importantes. La société perd son
principal facteur de cohésion et de stabilité.
L'éducation, la santé et la survie de ses enfants sont
menacées. Ces décès sont préjudiciables au
développement et au bien-être social puisque environ un million
d'enfants se retrouvent orphelins chaque année et qu'ils ont dix fois
plus de chance de mourir dans les deux années qui suivent le
décès de leur mère [50]. Car selon un proverbe
Sarakolé « La mère est l'Or de
l'enfant ».
Hormis les conséquences sociales qu'elle pose, la
mortalité maternelle influe négativement sur l'économie
nationale des pays en développement. Nous pouvons ainsi constater avec
le modèle de plaidoyer REDUGE que des pertes de production
liées à la morbi-mortalité maternelle estimées
à plus de 27,4 millions de dollars pourraient être
enregistrées durant la période 2001-2007 au
Sénégal. A cela, pourraient s'ajouter des pertes
occasionnées par des invalidités maternelles estimées
à 209,1 millions de dollar [56]. Toujours sur le même plan
économique, la famille est amputée d'une main-d'oeuvre
primordiale et souvent déterminant pour sa survie, d'un facteur de
développement économique irremplaçable.
Dans la plupart des pays pauvres, la femme est le pivot de la
famille, apportant les vivres, préparant la nourriture, allant chercher
de l'eau, ramassant le bois et veillant en même temps sur les enfants et
sur les vieillards [57].
La réduction des taux élevés de la
mortalité maternelle entraînerait donc l'amélioration et/ou
la résolution de plusieurs de ces problèmes sociaux,
économiques et sanitaires.
Ce choix est aussi le reflet d'un intérêt
scientifique car aucune étude de ce genre n'a été
effectuée dans le département de Bakel. Cette étude vise
à fournir des informations sur les causes et les déterminants de
la mortalité maternelle dans ce département tant au niveau
individuel, communautaire que sanitaire.
Les différents acteurs pourront par conséquent
utiliser les résultats pour l'élaboration d'interventions ou
d'actions appropriées.
Enfin, nous voudrons à travers cette étude
apporter une modeste contribution qui vise à améliorer les
conditions de santé de nos mères, épouses, soeurs
engagées dans « l'armée des
femmes » pour la pérennité de toute
l'humanité car il ne s'agit pas seulement de chiffres et de
statistiques, mais de femmes, de mères, de familles....
1-2 POSITION DU
PROBLEME
Selon les chiffres les plus récents de l'Organisation
Mondiale de la Santé, 529 000 femmes meurent chaque année de
causes liées à la maternité et environ 50
millions de femmes sont victimes de complications liées à la
grossesse et à l'accouchement [50].
C'est donc des milliers de femmes à travers le monde
qui vivent la naissance d'un enfant non pas comme l'évènement
heureux qu'il devrait être mais comme une épreuve qui peut
même leur coûter la vie. Dans les pays en développement en
particulier, la morbidité et la mortalité constituent une immense
tragédie qui a été longtemps ignorée par les
décideurs. Le continent africain est le plus touché où le
risque est parfois 100 fois plus élevé que dans les pays
industrialisés. Le taux de mortalité maternelle va de 830 pour
100 000 naissances vivantes dans les pays d'Afrique à 24 pour 100 000
naissances vivantes dans les pays d'Europe [38].
Face à ces chiffres alarmants, plusieurs
conférences internationales ont eu lieu dans ces deux dernières
décennies pour conjurer ce fléau qui frappe durement nos pays.
C'est ainsi que l'Initiative pour la Maternité Sans
Risque a été lancée en 1987 à Nairobi, dans le
but de réduire la mortalité maternelle et néonatale trop
élevées. Elle a attiré l'attention sur les rapports
élevés de mortalité maternelle dans les pays en
développement par rapport à ceux des pays riches. Cette
initiative était renforcée en 1990 au Sommet Mondial pour
l'Enfance.
Elle a été également
réorientée à la Conférence Internationale pour la
Population et le Développement (CIPD) en 1994 au Caire, puis
renforcée en 1999 à la CIPD +5 à Beijing.
Lors du Sommet pour le Millénaire tenu en 2000, les
Etats Membres des Nations Unies ont renouvelé leur ferme engagement
à promouvoir la réduction de la mortalité maternelle. En
effet, l'un des Objectifs du Millénaire pour le Développement
(OMD) est la réduction aux 2/3 de la mortalité maternelle d'ici
2015. La maternité à moindre risque a ainsi été
érigée au rang de priorité. De plus, la mortalité
maternelle est devenue un des principaux indicateurs du programme de
réduction de la pauvreté pour la communauté
internationale, et les gouvernements du monde entier ont signé des
conventions visant à réduire de manière importante les
risques de mortalité maternelle. De nombreuses approches ont
été développées pour la réduction de
l'impact de la mortalité maternelle.
L'approche majoritairement représentée
était celle étiologique, qui consiste à identifier les
décès liés à la grossesse et à analyser la
répartition de ces décès selon leurs causes. C'est ainsi
dans sa thèse « Détermination par
l'autopsie verbale des causes de la mortalité maternelle chez les femmes
en âge de procréer à Niakhar », Dr Diallo
J.P a souligné l'importance de connaître les taux de
mortalité maternelle. Selon lui, pour être efficaces, les
programmes doivent s'appuyer sur des données fiables c'est-à-dire
une bonne connaissance des niveaux de mortalité maternelle afin de
pouvoir mettre en place des programmes pour les réduire [15]. Cette
approche appliquée depuis des décennies a fini de montrer ses
limites car il ne suffit pas de connaître les niveaux de mortalité
maternelle, mais nous avons besoins d'informations sur les causes et les
facteurs profonds qui ont conduit à ces décès
évitables. C'est la nouvelle approche développée par l'OMS
qui estime dans « Au-delà des nombres »
qu'il est plus important de répondre aux questions pourquoi les femmes
meurent-elles et que peut -on faire pour les éviter ? Que de
connaître le niveau exact de la mortalité maternelle [49].
La mortalité maternelle s'est aussi enrichie d'une
dimension sociologique qui considère les grands écarts entre les
taux de mortalité maternelle des pays développés et ceux
des pays en développement comme un indicateur de la
différence et de l'inégalité entre homme et femme et son
importance un révélateur de la place des femmes dans la
société [9]. Selon les tenants de cette approche, les femmes
continueront de mourir tant que la discrimination et le manque de
considération dont elles sont victimes ne s'arrêtent pas.
L'UNFPA a opté pour une approche de la mortalité
maternelle qui est axée sur les droits de la personne humaine, qu'il
s'agisse de la priorité qu'il assigne à cette question ou de la
conception et de l'application des politiques et programmes dans ce domaine.
Comme pratiquement tous les cas de mortalité maternelle peuvent
être évités, on peut invoquer les principes relatifs aux
droits de la personne humaine pour dénoncer la persistance
de la mortalité maternelle et préconiser qu'il
soit mis fin à cette injustice par le biais de l'accès universel
à des soins qualifiés durant la grossesse et
l'accouchement...[62].
En 2002, cependant, l'Assemblée générale
des Nations Unies a reconnu que « malgré les progrès de
certains pays, les taux de mortalité et de morbidité maternelles
demeurent beaucoup trop élevés dans la plupart des pays en
développement » [63]. Cette situation est particulièrement
tragique en Afrique sub-saharienne, où une femme sur 13 meurt pour des
raisons liées à la grossesse, contre une femme sur 4 085 dans les
pays industrialisés. Certaines études en avaient donné la
preuve patente. Au Sénégal l'utilisation de la méthode
des soeurs a donné un taux moyen de 510 décès maternels
pour 100 000 naissances vivantes en 1992. Par la même
méthode, le taux dans quatre pays africains a donné : Niger,
652 (1979-1992) ; Soudan, 456(1976-1989) ; Maroc, 348
(1979-1992) ; Namibie, 225 (1983-1992) [19].
Au niveau national, la mortalité liée à
la grossesse et à l'accouchement constitue la première cause de
décès chez les femmes en âge de procréer. Le ratio
de mortalité maternelle qui est passé de 510 en 1992 (EDS II)
à 401 en 2005 (EDS IV) pour 100 000 naissances vivantes reste encore
préoccupant surtout dans les régions périphériques
comme Kolda et Tambacounda très étendues, dont les structures
sanitaires sont éloignées et / ou inaccessibles. Pour faire face
à cette situation et honorer ses engagements vis-à-vis de la
communauté internationale d'atteindre les Objectifs 4 et 5 du
Millénaire pour le Développement, le gouvernement du
Sénégal a élaboré une feuille de route
multisectorielle. Son but est d'accélérer la réduction
de la mortalité et de la morbidité maternelles et
néonatales. Les objectifs généraux au nombre de deux
visent d'ici 2015 à réduire de 510 à 200 pour 100 000
naissances vivantes le ratio de mortalité maternelle et de 34,9 à
16 pour 1000 la mortalité néonatale. Ainsi le ministère
de la Santé et de la Prévention médicale a fait des
efforts pour améliorer l'accessibilité des soins de
qualité par des investissements massifs dans les infrastructures et dans
les ressources humaines et des modifications organisationnelles et
institutionnelles qui vont dans le sens d'une meilleure accessibilité
des soins pour tous. Aujourd'hui, Il a été institué une
gratuité des accouchements dans les cinq régions (Kolda, Matam,
Ziguinchor, Fatick et Tambacounda) et celle des césariennes dans toutes
les régions sauf Dakar. Les évacuations sanitaires du centre de
santé vers le niveau de référence sont, par ailleurs,
gratuites dans tout le territoire national. Au total, le ministère de la
Santé et de la Prévention médicale a élaboré
un plan d'accélération de la réduction de la
mortalité maternelle et néonatale.
La région de Tambacounda dont appartient notre site
d'étude, est après celle de Kolda la partie du
Sénégal où le plus grand nombre de femmes meurent des
suites de la grossesse et de l'accouchement. Le taux dans cette région
est de 740 décès pour 100000 naissances vivantes selon les
données hospitalières. Dans le district de Goudiry, le taux de
mortalité maternité est de 810 pour 100 000 naissances
vivantes [13]. Selon Dr GUEYE Babacar, le département de Bakel avait
en 2000 un taux de mortalité maternelle atteignant 1734 pour
100 000 N V au niveau des structures sanitaires [16]. Pourquoi un taux
aussi élevé alors que le département de Bakel dispose
actuellement d'hôpitaux où l'on effectue des césariennes,
des routes bitumées pour le relier soit à Tamba soit à
Ourossogui qui disposent de SOUC et que grâce aux immigrés la
situation économie s'est améliorée?
Il y a donc un problème qui ne serait pas dû
seulement à un manque de services sanitaires mais à une
combinaison de facteurs socioculturels et économiques à
identifier pour redonner espoir aux femmes en âge de procréer de
cette zone.
C'est dans ce sens que nous avons opté pour une
étude communautaire par la méthode de l'autopsie verbale qui
permet de déterminer les causes et de rechercher les facteurs
personnels, familiaux ou dépendant de la communauté qui ont pu
contribuer aux décès maternels. Il ne suffit pas de
connaître les chiffres accablants de la mortalité maternelle mais
nous avons besoin d'études, d'informations pour comprendre les facteurs
profonds qui font que malgré les progrès scientifiques,
techniques et technologiques, malgré les nombreux programmes de
santé de la reproduction, pourquoi les femmes
continuent de mourir en donnant la vie. Pour cela, nous avons opté pour
le concept basé sur le modèle des trois retards qui tient compte
des facteurs socioculturels, environnementaux, économiques et
psychologiques influençant la mortalité maternelle dans ce
département. Cette approche permet un meilleur ciblage des interventions
pour répondre aux trois retards :
1. retard pour décider à recourir aux soins
d'urgence.
2. retard pour atteindre un établissement de soins.
3. retard pour recevoir des soins de qualité dans
l'établissement.
La réalisation de ce travail soulève un
certain nombre de questions.
1.3 QUESTIONS DE
RECHERCHE
-Pourquoi y a-il autant de décès maternels
à Bakel alors qu'il existe des centres obstétricaux ?
- Quels sont les caractéristiques des femmes
décédées de causes obstétricales ?
- Quels sont les causes et les facteurs impliqués dans
les décès maternels ?
- Qu'est ce qu'il faut faire ?
Les réponses à ces questions constituent les
objectifs de cette étude.
1.4 OBJECTIFS
1.4.1 Objectif général : L'objectif
global de cette étude est de contribuer à l'amélioration
des connaissances sur les causes et facteurs déterminants des
décès maternels dans le département de Bakel, pour
orienter les politiques et stratégies actuelles de réduction de
la mortalité maternelle dans le cadre des objectifs du millénaire
de développement (OMD).
1.4.2 Objectifs spécifiques
- décrire les caractéristiques des
femmes décédées de complications liées à la
grossesse,
à l'accouchement ou le post-partum ;
- Déterminer les circonstances de leur
décès ;
- Identifier les causes et les facteurs qui ont pu
concourir aux décès;
- Proposer des stratégies et des recommandations pour
promouvoir un environnement
socio-culturel favorable à la santé
maternelle dans le département de Bakel.
1.5 HYPOTHESES
1.5.1 Hypothèse
principale :
Les taux élevés sont dus à une
combinaison de plusieurs facteurs socioculturels, économiques,
environnementaux et sanitaires.
1-5-2 Hypothèses
secondaires :
H1- L'ignorance, l'inaccessibilité aux
soins et le manque de personnel qualifié sont les déterminants
primordiaux de la mortalité maternelle à Bakel.
H2-Le recours en première instance aux
guérisseurs, aux marabouts, aux accoucheuses traditionnelles serait
responsable d'un retard à la prise en charge donc favoriserait les
décès maternels.
La deuxième partie qui vient, permettra de prolonger la
problématique et d'expliciter la méthodologie mise en place pour
mener la recherche.
2ème PARTIE :
CADRE CONCEPTUEL ET MÉTHODOLOGIQUE
2.1 CADRE CONCPTUEL
2.1.1 Définition des
concepts
Il est intéressant de commencer par définir
certains concepts utilisés dans l'étude du thème.
2.1.1.1 Santé de la
reproduction (SR) est, selon l'OMS, un état de bien être,
tant physique que mental et social, pour tout ce qui touche l'appareil
génital (ses fonctions et son fonctionnement), chez les hommes et les
femmes de tout âge. La santé de la reproduction suppose que
l'individu puisse :
-Mener une vie sexuelle satisfaisante (saine et
agréable) en toute sécurité ;
-S'informer et accéder à des services de
qualité ;
-Prévenir des grossesses non désirées et
des infections sexuellement transmises ;
-Etre capable d'utiliser la méthode de
régulations des naissances de son choix ;
-Décider librement du moment et de la fréquence
d'avoir des enfants ;
-Mener les grossesses à terme dans des conditions qui
ne présentent aucun danger ;
-Avoir un enfant vivant, sans souffrance foetale et
morphologiquement normal ;
-Recevoir un soutien et des soins adéquats avant,
pendant et après accouchement.
2.1.1.2 Soins
Obstétricaux d'Urgence (SOU) sont des soins donnés
aux femmes enceintes avant, pendant et après accouchement en cas de
complications qui mettent leur vie en péril. On distingue les Soins
Obstétricaux d'Urgences de Base (SOUB) et les Soins Obstétricaux
d'Urgences Complets (SOUC).
Les soins obstétricaux d'urgences de base sont
caractérisés par six fonctions :
- L'administration d'antibiotiques par voie injectable pour
lutter contre l'infection ;
- L'administration de sédatifs anti-convulsivants par
voie injectable pour lutter contre les complications de l'hypertension
artérielle;
- L'administration d'ocytociques pour lutter contre les
dystocies ;
- L'évacuation de débris intra-utérins
pour lutter contre les complications de l'avortement ;
- La révision utérine pour lutter contre les
hémorragies de la délivrance et de l'avortement ;
- L'accouchement par voie basse assisté par ventouse ou
par forceps [46].
Ces soins doivent être disponibles au niveau des
structures de 1er niveau (Postes de santé, centres de
santé). Les SOUC regroupent en plus de ces SOUB, la transfusion sanguine
et la réalisation de la césarienne. Ces SOUC doivent être
disponibles au niveau des structures de 2e et 3e niveau
(centres de santé à vocation chirurgicale et hôpitaux).
2.1.1.3 Mortalité
maternelle
v Définition
La mortalité maternelle est
définie, selon la 10e révision de la Convention
Internationale des Maladies (CIM) de l'OMS, comme « le
décès d'une femme survenu au cours de la grossesse ou dans un
délai de 42 jours après sa terminaison, qu'elles qu'en soient la
durée ou la localisation, pour une cause quelconque
déterminée ou aggravée par la grossesse ou les soins
qu'elle a motivés, mais ni accidentelle ni
fortuite » [27].
v Causes du décès maternel
Pour mettre au point, appliquer et évaluer les
politiques et les programmes, il est important de savoir pourquoi les femmes
meurent des suites de grossesse et de l'accouchement. Les causes se subdivisent
en causes obstétricales directes et indirectes [15]:
ü Causes obstétricales directes
Elles résultent de complications obstétricales
pendant la grossesse, le travail et les suites de couche, d'interventions,
d'omissions, d'un traitement incorrect, d'une négligence ou d'un
enchaînement d'événements résultant de pathologies
(Dystocies, hémorragies, avortements, maladies hypertensives de la
grossesse et ses complications, infections ...).
Dans le monde, environ 80% des décès maternels
résultent de ces complications directes de la grossesse, de
l'accouchement ou des suites de couches.
La cause la plus fréquente de décès - un
quart de tous les décès maternels - est l'hémorragie
grave, en particulier celle du post-partum.
L'hémorragie, c'est un
écoulement excessif de sang par voie vaginale. On peut distinguer deux
catégories : l'hémorragie antépartum, dans laquelle
un saignement vaginale se produit avant la naissance de l'enfant ; et
l'hémorragie post-partum, dans laquelle un saignement excessif se
déclanche peu après la naissance.
L'hémorragie, en particulier celle du post-partum,
imprévisible, soudaine est la plus dangereuse surtout chez une femme
anémiée. Dans le monde, elle est responsable de près de
25% de tous les décès maternels. Elle peut conduire très
rapidement à la mort en l'absence de soins immédiats et
adaptés, à savoir l'administration de médicaments pour
arrêter l'hémorragie, le massage utérin pour stimuler les
contractions utérines et, au besoin, la transfusion sanguine voire la
chirurgie et la réanimation [15] [57].
Les infections, qui sont souvent la
conséquence d'une mauvaise hygiène au cours de l'accouchement ou
d'infections sexuellement transmissibles (IST) non traitées, sont
à l'origine de quelques 15% des décès maternels. Elles
peuvent être efficacement prévenues par le respect scrupuleux des
règles d'hygiène au cours de l'accouchement, le dépistage
et le traitement des IST pendant la grossesse. Les soins dispensés
systématiquement pendant le post-partum permettent de dépister
rapidement ces infections et de les traiter par l'administration
d'antibiotiques appropriés.
Les troubles hypertensifs de la grossesse, en
particulier la pré-éclampsie et
l'éclampsie (convulsions), sont à l'origine de
quelques 12 % des décès maternels. La pré-éclampsie
se caractérise par l'élévation de la pression
artérielle, l'apparition d'une protéinurie et le gonflement des
tissus (oedème) au cours de la 2e moitié de la
grossesse. La patiente peut souffrir de maux de tête, de vomissements,
de troubles visuels et de douleurs de l'abdomen, et il arrive que ses reins
cessent totalement de fonctionner. Dans le dernier stade de la maladie, qui est
aussi le plus grave, des convulsions font leur apparition : c'est ce qu'on
appelle l'éclampsie. Si l'éclampsie n'est pas traitée, la
femme sombre dans l'inconscience et meurt d'insuffisance cardiaque,
rénale ou hépatique ou d'hémorragie
cérébrale.
Ces décès peuvent être prévenus par
une surveillance rigoureuse au cours de la grossesse et un traitement des cas
d'éclampsie à l'aide d'anticonvulsivants relativement simples
tels que le sulfate de magnésium [15] [57].
La dystocie ou travail prolongé est
à l'origine d'environ 8% des décès maternels. Il est
souvent causé par une disproportion céphalo-pelvienne (la
tête du foetus ne peut franchir le bassin de la mère) ou par une
présentation anormale (le foetus se présente mal dans la
filière pelvigénitale). Elle nécessite le plus souvent une
césarienne.
Les complications de l'avortement
à risque sont responsables d'une proportion importante (13%) de
décès maternels. Dans certaines parties du monde, un tiers ou
plus des décès maternels sont associés à des
avortements à risque. Ces décès peuvent être
évités quand les femmes ont accès à des
informations et à des services de planification familiale, à des
soins en cas de complications d'un avortement et, dans le cas où
l'avortement serait légal, à des interventions pratiquées
dans de bonnes conditions. Au Sénégal selon l'évaluation
nationale de la disponibilité de l'utilisation et de la qualité
des SOU réalisée en 2000, les causes obstétricales
directes représentent 66 % des décès maternels (29 % dus
à l'hémorragie, 16 % à l'éclampsie, 7 % aux
infections, 6 % à la dystocie, 5 % à la rupture utérine,
et 3 % à l'avortement) [39]. A côté de ces causes dites
directes il y a les causes indirectes.
ü Causes obstétricales
indirectes
Environ 20% des décès maternels leur sont
imputables [47]. Elles résultent d'une maladie préexistante ou
d'une affection apparue au cours de la grossesse, non liée à des
causes obstétricales, mais aggravée par les effets physiologiques
de la grossesse ou par sa prise en charge. Les décès par accident
ou par suicide sont exclus. Parmi ces causes indirectes de mortalité
maternelle, une des plus importantes est l'anémie qui, tout en
provoquant des morts par arrêt cardio-vasculaire, semble aussi être
à l'origine d'un pourcentage non négligeable de
décès par causes obstétricales directes (notamment ceux
dus à des hémorragies et à des infections). Le paludisme,
l'hépatite, les cardiopathies et de plus en plus dans certains
contextes, le VIH/SIDA, sont d'autres causes indirectes importantes de
mortalité maternelle. Beaucoup de ces pathologies sont des
contre-indications relatives ou absolues de la grossesse. Les femmes doivent
être informées de ces problèmes et avoir la
possibilité d'éviter d'autres grossesses pendant le traitement de
ces affections grâce à la planification familiale.
Après ces causes directes et indirectes la
mortalité maternelle est déterminée aussi par plusieurs
facteurs qui peuvent être individuels, communautaires ou sanitaires.
v Facteurs de la mortalité maternelle
[15] [47]
ü Fécondité élevée
La forte fécondité est un facteur aggravant de
la mortalité maternelle. Dans de nombreuses sociétés la
fécondité d'une femme est le fondement de son acceptation par la
communauté. Elles subissent d'énormes pressions et doivent
très vite prouver leur fécondité après le mariage
en donnant naissance à beaucoup d'enfants.
C'est ainsi qu'on assiste à
un « marathon obstétrical » avec des grossesses
trop précoces, trop nombreuses, trop rapprochées et trop tardives
(au-delà de 35 ans).
Ce comportement majore les risques de décès
maternel par épuisement maternel ainsi que la mortalité
infantile.
ü Maternité précoce
C'est un problème qui touche fortement la
société Sénégalaise. Les grossesses précoces
constituent la principale cause de décès des adolescentes. Ceci
est dû au fait que leur organisme est insuffisamment
développé pour mener à terme une grossesse dans des bonnes
conditions de sécurité.
Elles sont principalement exposées au risque de
pré-éclampsie et de dystocie liée à une
disproportion céphalo-pelvienne.
ü Ignorance et Analphabétisme
Elles touchent 85% des femmes africaines et 73% des
sénégalaises. Elles représentent un obstacle à la
planification familiale, au suivi prénatal et à l'accouchement
assisté. Elles entretiennent les pratiques anciennes dangereuses et
inutiles. La scolarisation, et le maintien à l'école des filles
devraient être encouragés pour combattre ces tares.
ü Habitudes socioculturelles
L'environnement social et cultuel dans lequel vit une
femme, la religion ou ses interprétations et
les croyances personnelles peuvent constituer
des facteurs favorisants la mortalité maternelle en empêchant la
prise de bonnes décisions. Les femmes peuvent être amenées
à choisir d'accoucher dans des conditions dangereuses pour des raisons
culturelles ou religieuses. Pour de nombreuses femmes, une grossesse
accidentelle peut entraîner un ostracisme social voire le rejet par la
famille. Pour éviter cela certaines diffèrent souvent leur
recours aux soins parfois jusqu'à mourir.
Les pesanteurs sociales, les interdits et les tabous
affectent surtout les adolescentes et les femmes de nos régions,
caractérisées par leur faible pouvoir de décision, leur
dépendance économique et leur analphabétisme qui limitent
leur accès à l'information utile.
Les travaux pénibles aux champs et à la maison,
la non implication des hommes, les barrières linguistiques, les tabous
alimentaires pendant la grossesse, le culte de l'endurance face à la
douleur, les explications surnaturelles, mystiques sont autant d'attitudes qui
sont incriminées.
ü Facteurs liés au système de
santé
Le système de santé est
caractérisé par un déficit en structures, en
équipements, en personnel sanitaire qui est mal réparti, non
recyclé et ou peu motivé.
Il faut noter aussi la mauvaise organisation des services, des
infrastructures et du personnel et surtout leur inaccessibilité
géographique, physique et financière qui débouchent le
plus souvent par des retards dans la prise décision de recours, dans
l'atteinte des structures et la dispensation des soins.
ü Facteurs
politico-économiques
L'instabilité politique permanente qui prévaut
dans nos pays en développement, les guerres civiles, l'ajustement
structurel, la dévaluation des monnaies, l'inflation entraînent la
baisse du pouvoir d'achat des populations, augmentent le chômage, la
pauvreté, la précarité et une diminution de la
fréquentation des services sanitaires.
ü Facteurs environnementaux
Ils font partis des facteurs importants du problème et
comprennent l'inaccessibilité physique tel que les reliefs
accidentés, les longues distances, l'insuffisance et le mauvais
état des routes, le manque de moyen de transport...
v Indicateurs
directs de la mortalité maternels
Les indicateurs de santé sont des variables statistiques
mesurables qui décrivent de manière synthétique
l'état de santé des individus d'une communauté.
ü Ratio ou Rapport de mortalité maternelle
Il représente le risque associé à chaque
grossesse, ou risque obstétrical. Il s'agit du nombre de
décès maternels survenant pendant une année donnée
pour 100 000 naissances vivantes pendant la même période. Bien
qu'on ait toujours parlé de taux à ce sujet, il s'agit en fait
d'un rapport qui est maintenant désigné comme tel par les
chercheurs.
Nombre de décès maternels en une
année x 100 000
Nombres de Naissances vivantes
On entend par naissance d'enfant vivant l'expulsion ou
l'extraction complète du corps de la mère, indépendamment
de la durée de la gestation, d'un produit de conception qui,
après cette séparation, respire ou manifeste tout autre signe de
vie, que le cordon ombilical ait été coupé ou non, et que
le placenta soit ou non demeuré attaché.
ü Taux de mortalité maternelle
Le taux de mortalité maternelle qui
mesure à la fois le risque obstétrical et la fréquence
d'exposition à ce risque, correspond au nombre de décès
maternels survenant pendant une période donnée pour 100 000
femmes en âge de procréer (généralement
âgées de 15 à 49 ans).
TMM= Nombre de décès maternels X
100 000
Nombre de Femmes en Age de
Procréer.
Les termes "rapport" et "taux" étant souvent
utilisés indifféremment, il est essentiel, pour plus de
clarté, de préciser le dénominateur utilisé quand
il est question de l'une de ces mesures de la mortalité maternelle.
ü Risque de décès par grossesse durant
toute la vie
C'est la probabilité de décès maternel tout
au long de la vie reproductive d'une femme. Il prend en compte à la fois
le risque de mourir d'une cause liée à la maternité (RMM),
de la probabilité de grossesse (ISF) et le risque accumulé dans
le temps avec chaque grossesse [57].
Le risque de décès maternel sur la
durée de la vie tient compte à la fois de la probabilité
d'une grossesse et de la probabilité de décéder à
la suite de cette grossesse pendant toute la période féconde
d'une femme.
v Indicateurs indirects de la mortalité
maternelle
Ils se résument essentiellement aux indicateurs
d'accessibilité aux soins qui sont :
-Couverture obstétricale : C'est le
rapport du nombre d'accouchements ayant lieu dans un centre hospitalier durant
une période donnée et dans une région donnée, au
nombre de naissances correspondantes.
-Consultation prénatale : C'est la
proportion de femmes enceintes ayant fait surveiller médicalement leur
grossesse.
v Stratégies de lutte contre la
mortalité maternelle
La première a été préventive et
consistait à faire des études épidémiologiques sur
les indicateurs d'impacts (le taux de mortalité maternelle, le rapport
de mortalité maternelle, ...) et les causes de décès puis
de dégager des pistes pour prévenir les décès.
Dix après, on s'est rendu compte que rares sont les
pays en développement qui ont fait des progrès dans la
réduction des décès maternels.
D'où un changement de stratégie qui permet la
prise en charge des complications gravido-puerpérales par la mise en
place des Soins Obstétricaux d'Urgence (SOU). Dans l'ouvrage
« Maternité sans risque » de Population
Référence Bureau, il est dit que la stratégie la plus
efficace pour sauver les femmes et réduire leur souffrance est de
disposer de système de santé pouvant traiter sur-le-champ les
complications sérieuses qui mettent en péril la vie des femmes
durant la grossesse et l'accouchement. Les femmes cesseront de mourir en couche
lorsqu'elles seront capables de planifier leur grossesse, d'accoucher sous la
supervision d'un agent qualifié et d'avoir accès à un
traitement de haute qualité en cas de complications [21].
L'UNFPA a adopté pour réduire la mortalité
maternelle une approche fondée sur trois piliers
étayée par une campagne de mobilisation au niveau politique
et des interventions pour faire changer des attitudes. Ces trois piliers sont
les suivants:
. Planification familiale qui peut
permettre dans les pays en développement de réduire le nombre des
grossesses de 20 % et de diminuer au moins d'autant la mortalité et les
séquelles liées à la grossesse et à l'accouchement.
C'est un moyen peu onéreux de diminuer le taux de
mortalité maternelle en permettant: 1) de diminuer le nombre absolu de
complications en réduisant les grossesses; 2) de réduire le
nombre d'avortements en évitant les grossesses non
désirées ou imprévues; 3) d'éviter les grossesses
précoces, tardives, trop fréquentes ou trop rapprochées
[61].
. Personnel de santé qualifié pour tous les
accouchements car la plupart des complications obstétricales se
produisent pendant l'accouchement et immédiatement après. Seul un
personnel de santé qualifié peut reconnaître les
complications mettant la vie de la parturiente en danger et intervenir à
temps pour la sauver.
. Soins obstétricaux d'urgence qui
regroupent un ensemble de soins qui sont théoriquement
dispensés dans les centres de santé et
permettent de sauver la vie des femmes souffrant de complications au cours de
leur grossesse, de leur accouchement ou de la période
post-partum.
Cependant ces soins ne peuvent être efficaces que si
l'on prend en compte les facteurs socioculturels et économiques. Dr
Diallo F B l'a confirmé dans sa thèse « la
mortalité maternelle et les facteurs liés au mode de
vie » que les progrès dans la lutte contre la
mortalité maternelle seront limités si on ne prend pas en compte
les mesures éducatives sur les facteurs de risques en rapport avec les
coutumes, les traditions, le mode de vie, la qualification des agents de
santé car ce sont eux qui empêchent dans une large mesure la
diminution des taux de mortalité maternelle [14].La présente
étude s'aligne dans la même stratégie.
2.1.2 Présentation du
modèle d'analyse
Dans cette présente étude nous avons
utilisé le concept des 3 retards qui présente l'avantage de faire
ressortir la plupart des causes et facteurs socioculturels, économiques,
sanitaires et environnementaux qui ont pu contribués aux
décès maternels. Ce modèle a été
établi après une étude du réseau de la MOMA (RPMM)
réalisée dans trois pays anglophones (Nigéria, Ghana,
Sierra Leone). Cette étude avait identifié trois types de retards
qui peuvent expliquer les difficultés observées dans la prise en
charge des Soins Obstétricaux d'Urgence [38].
Chacun de ces 3 retards correspond à un niveau de
responsabilité :
Retard I : Recours aux soins d'urgence.
Il est amputé à la famille et à la communauté.
- Méconnaissance des signes de danger
- Retard à la prise de décision du recours
- Choix du type de soins
Retard II : Problèmes
d'accès aux structures de soins et renvoie au fonctionnement du
système de référence mais aussi à l'état des
voies de communication et moyens de transport.
- accès géographique (éloignement)
- moyens de transport
- accès financier
- acceptabilité culturelle des services de santé
Retard III : Disponibilité des
services de qualité. Il relève de l'organisation et de la
disponibilité des structures sanitaires.
- Disponibilité du personnel
- Disponibilité du plateau technique
- Perception de la communauté sur la qualité des
services dispensés
Nous avons donc utilisé ce modèle pour
identifier les facteurs favorisants et les causes de la mortalité
maternelle dans la zone d'étude dont le schéma est le
suivant :
Phase 3
Recevoir un traitement adéquat et approprié
Phase 2
Identifier et rejoindre les centres de santé
Phase 1
Décider d'avoir
Recours aux SOU
Phase de retard
Facteurs socio-économiques /
culturels
Accessibilité
des établissements
Facteurs affectant
l'utilisation et le
rendement des SOU
Qualité des soins
![]()
![]() Source : La conception
et l'évaluation des programmes de prévention de la
mortalité maternelle,Centre de Santé Source : La conception
et l'évaluation des programmes de prévention de la
mortalité maternelle,Centre de Santé
des Populations et de la Famille, Ecole de
Santé Publique, Columbia University [8].
Figure N° 1 : Schéma du
modèle des Trois Retards [8]
2.2 METHODOLOGIE
L'étude des causes et facteurs favorisants les
décès maternels dans le département de Bakel, a
utilisé la méthode de l'Autopsie Verbale qui vise à
élucider les causes médicales et non médicales des
décès et à mettre à jour les facteurs personnels,
familiaux et communautaires susceptibles d'avoir contribués au
décès d'une femme, lorsque celui-ci est survenu dans un
établissement médical ou dans une communauté [49]. Le
cadre d'étude qui suit nous a permis de mieux connaître la zone
où l'étude a été réalisée.
2.2.1 Cadre d'étude
2.2.1.1 Situation
Géographique
L'étude s'est déroulée dans le
département de Bakel. Situé à la partie orientale du
Sénégal dans la Région de Tambacounda, il constitue une
porte ouverte du Sénégal vers l`Afrique. Il est limité
à l'Est par les Républiques de la Mauritanie et du Mali dont il
est séparé par le fleuve Sénégal ; à
l'Ouest par le département de Tambacounda ; au Nord par la
région Matam ; au Sud par les départements de Tamba et de
Kédougou. Il couvre 22 378 km² le plus grand de la région de
Tambacounda (38 %) et du Sénégal. La grande majorité de la
population 90% vit en zone rurale contre 10% en milieu urbain (3).
2.2.1.2 Organisation
Administrative
Sur le plan administratif le département de Bakel se
compose de :
- 2 Communes : Bakel et Diawara ;
- 5 Arrondissements : Balla - Moudéry -
Goudiry- Kéniéba- Kidira ;
- 13 Communautés rurales ;
- 529 villages et plusieurs hameaux.
2.2.1.3 Données physiques
Le climat de Bakel est soudano-sahélien avec une saison
sèche plus longue (octobre-mai) et une saison des pluies très
courte (juin septembre). Les températures avoisinent les 46°C
à l'ombre entraînant une forte mobilité de la population.
Le relief se compose de nombreuses collines et ravins rendant ainsi le terrain
accidenté et difficile surtout pendant l'hivernage.
Sur le plan hydrographique, le département est
arrosé par les fleuves Sénégal et la Falémé
et ses affluents avec de nombreuses mares, rivières et marigots qui
accentuent l'enclavement surtout pendant l'hivernage durant lequel plusieurs
villages sont complètement coupés du pays.
Ces cours d'eau permanents ou temporaires font du
département le lit de la bilharziose, l'onchocercose, la
cécité et surtout du paludisme qui est la première cause
de mortalité dans ce département (3).
L'infrastructure routière se compose de deux axes
routiers, Bakel - Ourossogui de 150 km et Bakel - Tamba de 250 km. Il existe
une voie ferrée qui traverse les arrondissements de Goudiry et Kidira et
de nombreuses pistes qui desservent le milieu rural largement majoritaire.
Actuellement le trafic interurbain s'est amélioré mais
l'isolement de cette localité persiste encore.
2.2.1.4 Données
démographiques
Le département de Bakel est très peu
peuplé avec seulement de 115 892 habitants en 1988 soit une
densité de 5 habitants au km2. Selon les estimations de l'Agence
Nationale de la Statistique et la Démographie (ANSD), au 31
décembre 2004, le département a une population de 208 766
habitants soit 9 habitants au kilomètre carré (3). Le taux
d'accroissement moyen est de 3.5%, supérieur à la moyenne
nationale qui est de 2,4 % selon le dernier recensement général
de la population en 2002.
La population est jeune (58 % de moins de 20 ans) et
majoritairement féminine du fait de l'émigration masculine. Elle
est analphabète à 82 % et majoritairement composée de
Soninké et de Peuls avec des minorités Bambara, Wolofs,
Mandingues, Sérère, Maures etc....
Le département est partagé entre un habitat
groupé de villages d'agriculteurs sédentaires Soninkés
situé le long du fleuve Sénégal, et un habitat
dispersé de population pastorale peule. L'émigration très
importante, surtout dans les villages Soninké où elle peut
atteindre les 60 % voir plus, est la principale source d'apport de capitaux
(3).
Les deux communes du département sont Bakel et Diawara.
Commune de Bakel a une population de 11552
habitants composée de 53 % de Soninké, 25 % de Peuls, 7 % Bambara
et 15% d'autres. Bakel est une ville historique et abrite le Pavillon de
René Caillé et le fort de Faidherbe.
Commune de Diawara a une population de 8159
habitants.
2.2.1.5 Données socio-économiques
La population autochtone Soninké domine une
mosaïque de minorité éthno-linguistique composée
à l'Est et au Nord de Peuls, bambaras, wolofs.... En allant vers le sud
du département, ce sont les peuls et mandingues qui sont majoritaires.
La société est fortement hiérarchisée avec des
couches sociales allant des nobles (horé) aux captifs (komé) sans
oublier les castrés « gnahamala » (3, 58).
L'attachement aux valeurs socioculturelles telles que le droit
d'aînesse, la famille élargie, l'appartenance ethnique, sociale,
la sacralisation du mariage est prononcée. Les ménages sont
à 90% polygames. La population est majoritairement musulmane avec une
faible proportion de chrétiens et d'animistes, conséquence d'une
histoire d'islamisation menée par les marabouts peuls (El. Omar,
Mabadiakhou) et Soninké (Mamadou Lamine Dramé) (58).
Les principales activités économiques sont
l'agriculture et l'élevage. Les cultures commerciales sont l'arachide
sur 7856 ha pour une production de 10530 tonnes, le niébé sur
1355 ha pour une production de 678 tonnes, le sésame sur 2326 ha pour
production de 1137 tonnes et le coton 1619 ha pour une production de 1717
tonnes. Les cultures vivrières sont le mil, le sorgho, le maïs et
le riz.
L'émigration est ici un véritable
phénomène cultivé dès le plus jeune âge,
dès la fin du cycle primaire, toutes les perspectives se résument
à l'émigration. Les fonds envoyés par les
émigrés constituent la principale ressource de revenus dans un
département dépourvu d'industrie. L'émigration
révèle d'un fonctionnement communautaire consolidé par de
solides associations établies depuis l'étranger.
A Diawara, Missirah, Goudiry, respectivement 90 %, 75 %, et 65
% des départs prennent la direction de l'étranger. La direction
privilégiée est l'Europe et en particulier la France avec 65 %,
des départs à Diawara, 30 % à Missirah, et plus de 25%
à Goudiry. Les fonds rapatriés au territoire sont importants et
servent à la prise en charge de la famille nombreuse et élargie,
à la scolarisation, et surtout à la construction des
infrastructures socio-économiques (écoles, collèges,
infrastructures postales, mosquée, postes de santé, magasins
communautaires...)
ce qui fait dire à Papa Sakho que l'émigration
est ici une stratégie de désenclavement socio-économique
[58] et aussi un facteur de promotion social.
Le département dispose pourtant de potentialités
touristiques peu ou mal exploitées. Il existe deux sites touristiques au
niveau de la commune de Bakel: le Ford de Faidherbe et le Pavillon de
René Caillé. Les infrastructures hôtelières sont
pauvres. L'hôtel Islam et l'hôtel du Boundou sont les seuls
à Bakel.
2.2.1.6 Données sanitaires
Selon l'EDS IV de 2005, la région de Tambacounda
enregistre les pourcentages les plus faibles au niveau national en
matière de suivi prénatal avec 68 %, contre 90 % à
Dakar ; de vaccination antitétanique (76) % ; d'accouchement
dans une formation sanitaire (35 %) et d'accouchement dans l'hôpital (28%
) (3). Ces chiffres témoignent des retards de cette région dans
le domaine de la santé.
Sur le plan sanitaire, le département de Bakel est
divisé en trois districts : Bakel, Kidira, Goudiry (plus grand que
la région de Diourbel) chacun d'un centre de santé. La couverture
sanitaire est faible dans le département principalement en ce qui
concerne les postes de santé en milieu rural. Pour ce qui concerne la
santé maternelle, nous constatons que (54) :
-Le taux de l'utilisation de la CPN est de 78 % cependant les
taux d'achèvement restent faibles avec 35.2 % à Bakel, 42%
à Goudiry et 32.6 % à Kidiry pour la CPN3/1 tandis pour la CPN
4/1, on a 17.4 % à Bakel, 19 % à Goudiry et 12 % à
Kidira. La couverture en CPN3 est de 26.16 % à Bakel, 16% à
Goudiry et 11.45 % à Kidira, alors que celle de la CPN4 est de 12.9%
à Bakel, 7.2 % à Goudiry et 4.4 % à Kidira. Ces taux
témoignent d'une déperdition des femmes vues en CPN1.
-En outre l'utilisation en VAT reste faible (73 %) ainsi que
la couverture en VAT qui est de 56 %. Les taux d'achèvement en VAT sont
les suivants : 67.9% à Bakel, 63.7 % à Goudiry et 54.1 %
à Kidira. Le taux de couverture est de 25.4 % à Bakel, 24.5
à Goudiry et 8.1 à Kidira.
-Les indicateurs de processus relatifs à la
morbi-mortalité maternelle indiquent un taux de césarienne de 2 %
assez élevé comparé aux données nationales mais
encore insuffisant car le minimum pour réduire la mortalité
maternelle est de 5 %. Cette faible couverture s'explique entre autres par des
problèmes de fonctionnalité des blocs SOU de Goudiry et de Bakel,
et une faible utilisation de ces unités qui inquiète les
médecins des deux districts.
-Les indicateurs relatifs aux besoins satisfaits en SOE
montrent que seules 28 % des complications régionales sont prises en
charge si on sait que la norme est de 100%.
-Le taux de prévalence contraceptive reste faible (3.2
%). Cependant il faut noter une disparité entre les districts
(Bakel : 4.3 %, Goudiry : 3 %, Kidira : 1 %).
Le district de Bakel couvre une superficie
de 1 354 km² et polarise au total 72villages pour une population de
77 731 habitants. Il comporte 1 centre de santé, 18 postes de
santé dont 3 à Bakel commune, 4 Pharmacies privées et 9
cases de santé. Pour le personnel sanitaire, il est composé de 1
médecin spécialiste en santé publique, 1 médecin
généraliste (compétant en SOU), 1 chirurgien dentiste, 4
sages femmes, 15 IDE/As/Ai, 1 Technicien supérieur en biologie, 1
Technicien supérieur en ophtalmologie, 1 Technicien supérieur en
odonto-stomotologie, 1 Technicien supérieur en anesthésie et 23
matrones.
Le district de Goudiry : couvre une
superficie de 17 057 km² pour une population de
94 106 habitants. Il compte 1 centre de
santé, 11 postes, 1 pharmacie privée et 47 cases de santé
dont 36 fonctionnelles. Le personnel de santé est composé de 1
médecin spécialiste en santé publique (compétant en
Sou), 1 chirurgien dentiste, 2 sages femmes d'Etat, 14 IDE/AS/AI, Technicien
supérieur en anesthésie, 1 Agent d'hygiène, 54
matrones.
Le district de Kidira : couvre une
superficie de 3 967 km² pour une population de 36 375 habitants.
Il compte 1 centre, 6 postes, 1 pharmacie privée et 18 cases de
santé dont 6 seulement sont fonctionnelles. Le personnel est
composé de 1 Médecin généraliste, 1 technicien
supérieur en biologie, 2 sages-femmes d'Etat, 11 IDE/AS/ AI, 1
technicien supérieur en odontostomatologie, 9 Matrones et 2 Agents
d'hygiène.
L'insuffisance des ressources humaines en qualité et en
quantité, constitue le grand problème dans le département
pour permettre au secteur de la santé de mieux jouer son rôle
moteur de développement sanitaire.
2.2.1.7 Education
Le département de Bakel compte 285 établissements
scolaires dont sept écoles privées, huit cases des tout petits,
deux écoles maternelles, trois garderies, dix CEM (dont deux
privés) et un lycée. Et que sur les 866 salles de classes, 184
sont des abris provisoires.
Les statistiques publiées en 2005 révèlent
les données suivantes :
- Au niveau du
préscolaire : l'enseignement dans le préscolaire
(petite, moyenne et grande section) destiné aux enfants de 0 à 6
ans compte un effectif de 919 enfants dont 478 filles, répartis en 7
cases de tout petits, 3 garderies et 1 école maternelle. Nous avons 15
écoles communautaires de base de 743 garçons et 273 filles.
- Au niveau de l'enseignement
élémentaire : le département compte en mai
2004 179 écoles, 453 classes, 109 abris provisoires pour un effectif
total de 24107 élèves dont 10828 filles. Le taux de scolarisation
est de 93,3 % en 2004. L'enseignement arabe et religieux est dispensé
par plusieurs écoles et daaras. Il existe 5 classes en langue nationale
soninké de 167 hommes et 123 femmes.
-Au niveau de l'enseignement moyen secondaire
général : le département, à la
rentrée 2003/2004, compte 4 établissements d'enseignement moyen
public et privé, 3 abris pour un effectif total de 1174
élèves dont 338 filles, 1 Lycée (le lycée
Waoundé Ndiaye) qui abrite un 1er cycle de 139
élèves. Le taux d'admission au BFEM est de 51.2 % et 49 % au BAC
en 2003. Pour le personnel enseignant, il est composé de : 32 ENS
fonction, 12 contractuels et 8 vacataires.
2.2.2 TECHNIQUE DE
L'AUTOPSIE VERBALE
2.2.2.1 Historique
Les médecins arabes furent les premiers à
s'aventurer à autopsier pour tenter de comprendre les causes de
décès [22].
En 1954, Biraud a proposé d'utiliser les
symptômes afin de faciliter l'enregistrement et l'estimation des causes
possibles de décès. Il avait suggéré de former un
personnel non médical pour enregistrer au moins :
- le sexe et l'âge de la personne
décédée ;
- les circonstances du décès (accident, mort
violente, maladie) ;
- les principaux symptômes, leurs sièges et leur
durée ;
- les affections épidémiques prévalentes
[4].
Le but de Biraud était d'obtenir des
« diagnostiques communautaires » que pourraient recueillir
les fonctionnaires en place avec une connaissance préalable du pays, de
ses coutumes et de ses pathologies. Il estimait que d'importantes informations
sur les causes de décès pourraient être collectées
par cette voie.
Les premières études de démographie
médicale visant à collecter de l'information sur les causes de
décès auprès de la population aient été
celles de Khanna en Inde du Nord en 1955-1960 [65].
En 1978 l'OMS a repris l'idée d'un système
simplifié de collecte de données sur la mortalité, en
proposant de classer les décès selon une cause unique, à
partir des informations obtenues sur les symptômes de la maladie au cours
d'un entretien non directif avec l'entourage de la personne
décédée. Une expérience d'enregistrement des causes
de décès par des non médecins selon ce principe a
été conduite à MATLAB au Bengladesh en 1975 [43]. Il
s'agissait de pouvoir recueillir des informations sur les causes de
décès au moyen d'enquête effectuée par des non
médecins directement auprès des proches de la personne
décédée.
Un interrogatoire convenablement mené permettait alors
de fournir les éléments nécessaires à un
médecin pour diagnostiquer la cause du décès, d'où
le nom d'Autopsie Verbale (A V) donné à la méthode
[51].
Arnold Kielmann et al. (1983) ont été les
premiers à utiliser l'expression « verbal
autopsy », directement traduite en français par
« autopsie verbale » maintenant utilisée
universellement [33].
2.2.2.2 Définition
L'autopsie verbale peut se définir selon Fauveau
comme « une technique d'utilisation de l'information acquise
auprès des parents d'une personne récemment
décédée pour reconstruire les événements
ayant précédé le décès et en déduire
une ou des cause(s) de décès médicalement
acceptable(s) » [22].
2.2.2.3 Utilisation d'une
autopsie dans le cas d'un décès maternel
Depuis plus de 20 ans des études sur les
décès maternels sont réalisées au sein des
communautés sur la base d'autopsies verbales et leur définition a
évolué au fil du temps. Au départ, une autopsie verbale
était strictement utilisée pour déterminer les causes
médicales et l'ampleur de décès maternels, à partir
d'entretien avec la famille ou proches de la victime [49]
A présent une autopsie verbale dans le cas d'un
décès maternel est une méthode permettant de
déterminer les causes médicales du décès et de
rechercher les facteurs personnels autres que médicaux. Cet
élargissement aux causes et facteurs non médicaux contraste avec
celui des études sur la mortalité infantile, où les
autopsies verbales ont en principe pour seul objectif de déterminer la
cause médicale d'un décès [1].
v Qu'est une autopsie verbale dans le cas d'un
décès maternel
Une autopsie verbale dans le cas d'un décès
maternel est une méthode permettant de déterminer les causes
médicales du décès et de rechercher les facteurs
personnels, familiaux ou dépendants de la communauté qui ont pu
contribuer aux décès maternel. Elle consiste à interroger
les personnes qui possèdent des renseignements relatifs aux
événements qui ont conduit au décès (par exemple,
les membres de la famille, les voisins, les accoucheuses traditionnelles, les
ASC, les sages femmes etc..).
Cette méthode a l'avantage de donner un tableau plus
complet des déterminants de la mortalité maternelle, d'inclure
l'avis de la famille et de la communauté concernant l'accès aux
services de santé et la qualité de ces derniers.
L'objectif principal est de tirer des renseignements afin de
sauver des vies et de réduire le poids de la morbi-mortalité
maternelle et néonatale.La représentativité n'est pas la
principale préoccupation car cette méthode ne vise pas à
faire le compte du nombre de décès, ni à calculer le taux
de mortalité maternelle, bien que cela puisse en être la
conséquence utile car même l'étude d'un cas peut être
très instructif.
v
Différentes étapes de l'autopsie verbale en cas de
décès maternel
Selon le manuel de l'OMS [49] l'autopsie verbale comporte
plusieurs étapes résumées en 9 :
. Fixer le déroulement de l'autopsie
verbale : Il faut un certain nombre de conditions
préalables pour réaliser une autopsie verbale à
savoir : informer les autorités sanitaires compétentes et
les autorités communautaires et leur faire une brève description
de ce que l'on veut faire.
. Recenser les cas de décès
maternels : C'est l'étape la plus difficile car elle
conditionne la validité statistique de toute la méthode [22]. On
peut avoir recours à plusieurs sources notamment les statistiques de
l'Etat civil, celles des systèmes de surveillance démographique,
des recensements, etc. Pour les décès survenus sur dans la
communauté, des renseignements peuvent être obtenus à
partir des informateurs clés (agents de santé publique ou
communautaire, les leaders communautaires, les accoucheuses traditionnelles,
sage femmes).
. Déterminer les sources
d'information :
Ici il s'agit de retrouver les personnes qui ont
été témoins des évènements qui ont conduit
au décès de la femme. Cela est le plus souvent difficile à
cause de l'imprécision des adresses ou la mobilité des familles.
En Gambie par exemple, seuls deux des 14 femmes ayant
été en contact avec le système de santé ont
été retrouvées [22].
. Elaborer le questionnaire utilisé pour
l'autopsie verbale :
Le questionnaire d'autopsie verbale peut avoir un certain
nombre de formats :
-Ouvert avec une liste de symptômes,
-Une liste avec des questions filtres,
-La combinaison des deux.
-Un format ouvert d'autopsie verbale requiert
beaucoup plus d'expériences et probablement une connaissance
médicale des enquêteurs et augmenterait la variabilité
(différence entre enquêteurs).
-une liste sans filtre ne nécessite
pas d'enquêteurs médicalement formés et réduit les
biais de l'enquêteur parce que ce dernier est forcé de
considérer tous les symptômes quand ils font leur propre
diagnostic pendant l'enquête. Ce format ne tient pas compte de tous les
détails des symptômes faussement rapportés comme ayant
été présents.
-une liste avec filtre ne nécessite
pas d'enquêteurs médicalement formés et peut être
plus efficace pour la collette de données et réduirait le biais
des enquêteurs.
Il a été décrit le rôle important
dans la recherche qualitative des termes dans les concepts locaux de maladie et
de terminologie, pour faciliter la procédure de traduction et de
transcription des questionnaires.
La présence de plusieurs langages ou dialectes dans les
petites populations pose des problèmes pour le choix de la langue du
questionnaire d'autopsie verbale. Dans ces situations on peut adopter un
questionnaire d'autopsie verbale dans toutes les langues locales de la
population étudiée ou dans une langue majeure avec une liste de
symptômes d'accompagnements dans les autres langues locales.
. Choisir et former les
enquêteurs :
En général, on préfère des
enquêteurs non formés médicalement à ceux qui ont
une qualification médicale dans la mesure où ces derniers
risquent d'être trop direct en posant les questions. La mobilité,
l'acceptabilité et la disponibilité sont entre autres les
facteurs qui peuvent influencer sur le choix des enquêteurs.
. Choisir les répondants
Un répondant est une personne qui possède des
renseignements relatifs aux évènements qui ont conduit au
décès. Il peut s'agir des membres de la famille (mari,
mère, belle-mère, soeur), d'un voisin, de l'accoucheuse
traditionnelle ou de la sage femme...
. Mettre au point un mécanisme de
classification des causes médicales:
Deux approches peuvent être utilisées pour
développer et attribuer des diagnostiques à partir de l'autopsie
verbale :
-D'abord, une classification de la mortalité est
produite et l'outil d'autopsie verbale (comportant des procédures pour
attribuer une cause) va classer les décès dans ces
catégories préétablies. L'auteur appellera cela
"l'approche restrictive".
-Dans l'approche dite « ouverte » la
classification du décès est faite post-hoc sur la base des
diagnostics attribués à partir de l'autopsie verbale. La
caractéristique voulue dans la classification élargie de la
mortalité ou approche dite « ouverte » est qu'elle
peut être utilisée par d'autres études avec des
modifications mineures. Dans l'idéal on devait avoir une partie centrale
qui pourrait être appliquée dans toutes les études et qui
pourrait aussi s'accommoder de changements reflétant les causes de
décès spécifiques au site. Une classification
élargie de la mortalité devait inclure toutes les causes de
décès qui constituent des problèmes importants de
santé publique et les autres reconnues comme répondant à
des stratégies d'interventions et ces catégories de maladies
devraient autant que possible avoir des symptômes cliniques qui soient
complexes ; distincts et facilement reconnaissables.
La connaissance de la structure des causes de
décès de la population dans laquelle l'autopsie verbale va
être appliquée, pourrait faciliter une classification
élargie de la mortalité selon ces critères [10].
. Mettre au point un mécanisme de
classification des facteurs associés :
Il n'y a pas actuellement de méthode standard pour la
classification des facteurs qui contribuent aux décès maternels.
Le cadre des déterminants de la mortalité maternelle
proposé par McCarthy et Maine constitue une référence
utile pour analyser les facteurs évitables. Beaucoup d'auteurs ont
cependant utilisé le modèle des trois retards de Thaddeus et
Maine pour classer les facteurs qui contribuent aux décès
maternels [49]. C'est ce dernier modèle que nous avions choisi pour la
classification des facteurs dans cette étude.
. Utiliser les résultats pour prendre des
mesures concrètes :
Les résultats doivent montrer quels sont les domaines
où les améliorations sont nécessaires : programmes
d'éducation à la santé, besoins en moyens de transport,
renforcement des systèmes d'orientation- recours, modernisation des
soins, etc.
Cette méthode d'autopsie verbale compte des avantages
mais aussi des limites qu'il est bon de savoir.
v Avantages et
limites des autopsies verbales [49]
ü Avantages de l'autopsie verbale sont les
suivants :
Ø L'autopsie verbale est le seul moyen pour
déterminer les causes médicales des décès
maternels dans les endroits où la majorité des femmes
décèdent à leur domicile.
Ø Elle permet d'étudier les facteurs
médicaux et non médicaux lors de l'analyse des faits ayant
conduit à un décès maternel et donne ainsi un tableau
complet des déterminants de la mortalité et permet de prendre les
mesures correctives appropriées.
Ø L'autopsie verbale est une occasion unique d'inclure
l'avis de la famille et de la communauté concernant l'accès aux
services de santé de ces derniers, dans le but d'améliorer les
services de santé maternelle.
Ø Elle donne aux chefs communautaires et aux autres
défenseurs de la santé maternelle des arguments pour
réclamer des changements ou des améliorations au niveau des
pratiques ou des ressources culturelles, communautaires, éducatives ou
sanitaires.
ü Limites des autopsies verbales sont :
Ø Les causes médicales déterminées
à partir de l'autopsie verbale ne sont pas absolues et elles peuvent
varier d'un évaluateur à un autre.
Ø La détermination des facteurs évitables
reste pour une bonne part une question de subjectivité et dépend
d'un grand nombre d'éléments (les entretiens, du type
d'enquêteurs et de leur formation, la bonne connaissance du contexte
local).
Ø Les causes de décès indiquées
par des informateurs non initiés ne correspondent pas toujours avec
celles figurant sur les certificats de décès.
La sous-notification touche particulièrement les
décès survenus au début de la grossesse ou ceux dus
à des causes indirectes alors que ces mêmes causes
obstétricales peuvent aussi être sur-notifiées.
Dans cette étude, étant donné que la
majorité des causes des décès étudiés
étaient déjà répertoriées dans les
structures de santé, nous nous sommes surtout intéressés
aux facteurs au niveau communautaire et auprès des acteurs
sanitaires.
Par cette méthode, notre objectif visait surtout
à comprendre les causes et les facteurs favorisants qui ont pu
contribuer aux décès maternels pour élaborer des
stratégies de préventions plus complètes. Nous nous sommes
donc appesantis surtout sur les facteurs non médicaux.
2.2.3 TYPE D'ETUDE
C'est une étude de type qualitative
rétrospective. Elle a été réalisée sur les
causes et les facteurs favorisants de la mortalité maternelle a
été menée de façon rétrospective sur 20 cas
de décès maternels qui sont survenus dans le département
de Bakel entre 2003 et 2006.
Le présent travail se proposait de déterminer
par autopsie verbale les principales causes de décès maternels et
surtout les facteurs associés qui mettent en danger la vie des femmes
dans ce département.
2.2.4 CHAMP D'ETUDE
Le champ de notre présente étude s'est
limité au département de Bakel.
Notre enquête s'est déroulée dans les
localités suivantes :
- Le district de Bakel : Bakel commune,
Diawara, Moudéry, Gabou, Samba yidé, Samba Niamé,
Saré, Kadiel, Bilé Boboré (hameau), Golmy, Ballou,
Kounghany.
- Le district de Kidira : Kidira,
Gathiary, Tamé.
- Le district de Goudiry : Goudiry, Dougué.
2.2.5 POPULATION CIBLE
Notre population cible est l'ensemble des décès
maternels survenu dans le département de Bakel (domicile, poste de
santé, en cours d'évacuation ou de référence,
Centre de santé).
-Critère d'inclusion : Femmes
décédées dans le département de Bakel pendant la
grossesse, l'accouchement ou 42 jours après sa terminaison pour des
causes liées à la grossesse, à l'accouchement et au
post-partum.
-critère d'exclusion : femmes
décédées accidentellement ou fortuitement dans le
département pendant la grossesse, l'accouchement ou 42 jours
après sa terminaison et celles qui provenaient d'autres
départements ou pays voisins.
2.2.6 ECHANTILLONNAGE
Nous avons utilisé la technique de
l'échantillon boule de neige: Il s'agit de constituer
l'échantillon en demandant à quelques informateurs de
départ de fournir des noms d'individus pouvant faire partie de
l'échantillon. Elle est utile lorsqu'on travaille sur des
phénomènes dont l'accès s'avère difficile. C'est
une technique non probabiliste. Etant donné qu'il s'agit d'un sujet
délicat, la démarche a consisté à recenser les cas
de décès à partir d'une liste de noms tirés des
informations fournies par des informateurs (famille, accoucheuses
traditionnelles, ASC...) dans la communauté et des registres de
maternité tenus par les sages- femmes.
2.2.7 TECHNIQUES DE
RECHERCHE
Nous avons utilisé dans cette étude une
technique qualitative rétrospective sur la base de deux types
outils :
- questionnaire d'autopsie verbale dispensé aux
répondants des femmes décédées conformément
aux critères de sélection.
- guides d'entretien pour les agents de santé et la
population générale.
Pour le questionnaire de l'autopsie verbale, les personnes
ayant participé aux interviews, appelées répondants,
faisaient partie soit de l'entourage direct de la défunte (mari,
belle-mère, mère, père, beau-père, soeur, ...),
soit des acteurs communautaires ayant été partie prenante lors de
la survenue des décès (accoucheuses traditionnelles, matrones,
ASC, ...).
Les entrevues ont été réalisées au
domicile et parfois dans les enclos pour certains bergers peuls et en
Soninké (Sarakolé), en Peul, Bambara, Malinké. Pour les
deux dernières langues, nous avons eu recours à des
interprètes.
Le questionnaire d'autopsie commence par un préambule
qui donne les instructions aux enquêteurs pour mener le travail sur le
terrain. Il est suivi de la section I qui fournit les informations de
référence (Nom du répondant, de la femme
décédée, la date et le lieu de décès,
l'âge au décès....).
La section II concerne la recherche du ou des meilleur(s)
répondant(s) puis la section III s'intéresse à l'origine
du décès. La section IV, la plus importante, est un compte rendu
du ou des répondant(s) sur les évènements, la maladie et
le décès. Le répondant décrit par ses propres mots
tout ce qui s'est passé depuis le début de la maladie jusqu'au
décès de la femme. Les sections V et VI permettent de
décrire les symptômes et les moments du décès
(avant, pendant ou après la délivrance).
La partie VIII détermine les comportements et les
facteurs contribuant en relation avec la santé. La dernière
section est le commentaire de l'enquêteur sur le processus de
l'entrevue.
Les guides d'entretiens ont été
administrés aux prestataires de santé (médecins, sages
femmes, infirmiers chefs de poste, matrones) et à la population
générale représentée par différentes
structures socioprofessionnelles (accoucheuses traditionnelles, maires,
préfets, présidentes de groupement féminin,
présidents de comité de santé, de communauté
rurale, tradipraticiens, marabouts, ...).
Dans le guide pour les prestataires après avoir
identifié le Nom de la structure, de l'agent et sa
profession, nous avons voulu savoir les principaux problèmes de
santé de la reproduction, les différentes complications
obstétricales, les principales causes et les facteurs (socioculturels,
économiques, environnementaux, sanitaires) et nous avons demandé
les stratégies préconisées pour améliorer la
santé maternelle dans le département.
Pour celui de la population et des leaders après
identification du lieu et de la personne, nous leur avons posé des
questions sur les problèmes de santé que rencontrent les femmes,
leur perception sur les services fournis, l'accueil et leurs rapports avec les
prestataires, les difficultés rencontrées et ce qu'il faut faire
pour améliorer la santé maternelle.
Nous avons ainsi pu avoir le point de vue des agents de
santé d'une part et d'autre part celui de la population sur les
différentes causes et facteurs de mortalité maternelle, les
stratégies futures à développer pour réduire
ensemble leurs impacts sur la santé maternelle et communautaire.
A l'issue de la collecte nous avons procédé
à une analyse approfondie des données recueillies. Cette analyse
a concerné :
- les caractéristiques socio-démographiques des
femmes décédées ;
- les conditions de survenue des décès ;
- les causes et facteurs favorisants les décès
maternels à partir des trois retards du point de vue de la famille, des
prestataires de santé et de la population.
2.2.8 Déroulement de
l'enquête
Le travail exploratoire a consisté
à réaliser la revue de la littérature, des interviews qui
nous ont permis d'avoir des informations sur les recherches déjà
menées sur le thème et à situer notre contribution par
rapport à ces recherches.
La documentation a été réalisée
auprès de la Bibliothèque Universitaire, le
centre de Documentation de l'Institut de Population, Développement et de
la Santé de la Reproduction, l'Institut de Santé et
Développement (ISED), du bureau de l'UNFPA Sénégal, le
Ministère de la santé et de la prévention médicale,
le Centre de Formation et de Recherche en Santé de la Reproduction
(CEFOREP), l'Agence Nationale de la Statistique et la Démographie, la
Région médicale de Tamba, l'Institut de Recherche et
Développement (IRD), les sites...
La pré-enquête s'est
déroulée en plusieurs étapes :
- Nous avons procédé à un test du
questionnaire à Guédiawaye qui a permis de remodeler certaines
questions et d'en rajouter ou de supprimer d'autres un peu choquantes.
- La 2e étape consistait à aller
à Tamba informer les autorités compétentes des
établissements de santé pour s'assurer de leur coopération
et leur fournir une brève description de notre étude.
- la 3e étape était le
déplacement à Bakel pour l'enquête effective.
L'enquête proprement dite a eu lieu du
25 septembre au 25 octobre 2006.
Dans un premier temps, nous nous sommes rendus dans les
structures sanitaires pour le recensement des cas de décès
maternels à partir des registres de maternité et de
référence tenus par les sages femmes et les médecins SOU.
Pour les décès dans la communauté, nous avons fait recours
à des informateurs clés tels que les agents de santé (ICP,
ASC, Sages femmes), les accoucheuses traditionnelles, les chefs de
communautés, les familles, les voisines, etc...
Dans un deuxième temps nous avons recherché les
lieux de résidence des femmes et des répondants selon les
critères établis plus haut.
Enfin la dernière étape a consisté au
déroulement de l'entretien proprement dit avec le(a) ou les
répondant(e)s sur la base du questionnaire préétabli.
2.2.9 Technique d'analyse
Deux techniques ont été utilisées pour
l'analyse des résultats:
- L'analyse quantitative pour décrire les
caractéristiques et les conditions de décès des femmes
victimes de complications obstétricales.
- L'analyse qualitative pour identifier les causes et les
facteurs contributifs aux décès maternels. Les résultats
ont été traités par les logiciels Word et Excel 2003.
2.2.10 Obstacles
rencontrés et limites
La principale difficulté était de retrouver la
résidence des femmes décédées et le meilleur
répondant ceci à cause de l'enclavement de certains milieux, de
l'impraticabilité des routes et la mobilité de certains ethnies
(peul). Ceci nous a empêché d'aller dans certaines
localités comme Dianké makha, Sadatou qui faisaient partie des
cibles. A cela s'ajoute, le mauvais accueil qui nous a été
quelquefois réservé dans certaines structures sanitaires.
Certains répondants ont eu des réticences à
répondre au questionnaire, réticences que nous avons cependant pu
lever grâce à l'appui des leaders communautaires et religieux qui
avaient compris notre démarche de recherche opérationnelle.
Des difficultés linguistiques nous ont imposées
de choisir des interprètes dans les langues Mandingue et Bambara. Les
limites sont celles de l'autopsie et la sélection des
décès à partir des données hospitalières
et des informateurs ce qui pourrait entraîner des biais.
Après avoir soulevé la problématique et
expliqué la méthodologie, la troisième partie a servi
à présenter, analyser et discuter les résultats obtenus
à l'issue de laquelle des recommandations ont été
formulées.
3ème PARTIE :
ANALYSE
ET
INTERPRETATION
DES RESULTATS
L'étude a été menée dans le
département de Bakel, région de Tamba et avait comme cible les
femmes décédées de cause maternelle dans la
communauté ou dans les établissements de santé entre 2003
et 2006 répondants aux critères de sélection.
Au cours de l'enquête, 52 répondants ou
répondantes des 20 femmes décédées ont pu
être interviewé(e)s pour l'autopsie verbale, 36 prestataires de
santé et 25 personnes issues de la communauté ont répondu
aux guides d'entretien ce qui fait un total de 113 personnes.
3.1 CARACTERISTIQUES SOCIO-DEMOGRAPHIQUES ET
SANITAIRES
DES FEMMES DECEDEES
3.1.1 Répartition selon
l'âge
Tableau N°1 : Répartition
selon l'âge au décès
|
Classe d'âge
|
Nombre
|
%
|
|
11-15
|
1
|
5
|
|
16-20
|
6
|
30
|
|
21-25
|
4
|
20
|
|
26-30
|
3
|
15
|
|
31-35
|
1
|
5
|
|
+ 35
|
5
|
25
|
|
Total
|
20
|
100
|
Ce tableau révèle que 11 des 20 femmes
décédées étaient très jeunes entre 11 et 25
ans. La classe d'âge 16-20 ans est la plus représentée dans
l'étude avec 6 cas sur 20, suivi de la classe des + de 35 ans avec 5
cas. Ces chiffres montrent que les femmes jeunes et très
âgées + de 35 ans courent plus de risque (12 sur 20 cas).
Donc la procréation précoce et tardive
influencent négativement la mortalité maternelle. Les femmes
très jeunes entre 14 et 20 ans enregistrent 35 % des décès
et ceux supérieurs à 35 ans constituent 25 %. Le risque est
beaucoup plus élevé pour les femmes de 14-20 ans. Ceci est en
harmonie avec la littérature qui relève que les grossesses
précoces outre le risque lié à l'immaturité
physique et physiologique, allongent les années de procréation,
ce qui augmente les risques sur la santé des mères. Une
étude conduite au Nigéria a montré que le taux de
mortalité maternelle était 7 fois plus élevé chez
les femmes de 15 ans que celles de 20 à 24 ans [30].
De même pour les femmes âgées de plus 35
ans, elles risquent des complications graves (hémorragies, rupture de
l'utérus, infections) car leur organisme est usé par plusieurs
années de grossesses précoces, trop rapprochées et
tardives. Ainsi il est apparu à la Jamaïque que par rapport aux
femmes de 20 à 24 ans, le risque de décès était
deux fois plus élevé chez celles de 30 à 34 ans et cinq
fois plus élevé chez les femmes ayant dépassé 40
ans [64].
L'âge moyen au décès des femmes dans
cette étude est de 26 ans au moment du décès maternel.
Cependant à Niakhar, selon une étude réalisé par Dr
Jean Pierre Valéry Diallo (15), il est de 30 ans et la moitié des
décès survient à 28 ans.
La tranche d'âge 14-20 ans est
représentée par 7 cas soit 35 % des décès maternel.
Les femmes sont primipares à 45 % et pauci pares à 55 %. Celles
qui accouchent à domicile et n'ayant pas fait de CPN représentent
70 % des femmes de l'étude. Dans ce groupe les causes sont
dominées surtout par l'éclampsie et la dystocie et aussi
l'hémorragie du post-partum.
Les femmes de la tranche d`âge 21 à 35
ans, sont les plus nombreuses avec 8 décès sur 20 cas
soit 40 %. La moitié est pauci pare et l'autre moitié multipare.
Elles ont accouché à domicile dans 66 % des cas et n'ont pas
majoritairement fait de CPN (62 %). Elles sont décédées
le plus souvent d'hémorragie, de paludisme et de septicémie
surtout.
La classe de plus 35 ans est celle des
grandes multipares, accouchant à domicile dans 50 % et 60% n'ont pas
fait de CPN. Elles sont généralement victimes d'hémorragie
du post-partum et représentent 25 % des décès maternels
dans l'étude.
3.1.2 Répartition selon
l'âge à la 1 ère grossesse
Nous remarquons à partir du tableau 2 que la grande
majorité des femmes (16 / 20) avait eu leur première grossesse
avant ou à 18 ans et 5 femmes étaient mères avant
l'âge de 16 ans. L'étude montre aussi que l'âge moyen
à la première grossesse est de 16 ans très
inférieure à celle de Niakhar qui est de 22 ans. Ce qui traduit
la culture de mariage et grossesses précoces dans les ethnies
concernées (Soninké et Peul). Cela a été
confirmé par une étude du Dr. Henriette Kouyaté qui
révèlait que chez les peuls le mariage avant 14 ans touche 19.46
% des filles et celui entre 14-18 ans concerne 58.38 % [18]. Cette figure 2
prouve ainsi l'influence négative des mariages et grossesses
précoces sur la mortalité maternelle par des accouchements
difficiles qui coûtent la vie à plusieurs jeunes filles à
cause de l'immaturité de leur corps. Selon le Dr Hailé, une
adolescente de moins de 18 ans enceinte est 2 à 5 fois plus sujette
à mourir suite à la grossesse qu'une femme enceinte de 18
à 25 ans [17].
L'adolescente court aussi un risque additionnel de mourir
jeune à cause de toutes les grossesses qu'elle aura, étant
donné qu'elle a commencé à procréer très
tôt.
Tableau N°2 : Répartition
selon l'âge à la première grossesse
|
Age
|
Nombre
|
%
|
|
14
|
4
|
20
|
|
15
|
1
|
5
|
|
16
|
4
|
20
|
|
17
|
1
|
5
|
|
18
|
6
|
30
|
|
NSP
|
4
|
20
|
|
Total
|
20
|
100
|
3.1.3 Répartition selon
la parité des femmes décédées
La figure 2 montre que les pauci pares et les grandes
multipares étaient les plus touchées avec 7 cas dans chaque
catégorie soit 70 % des décès. Ceci confirme que la grande
multiparité est un facteur de risque pour la santé des femmes.
Cependant ce facteur n'est pas le seul dans la mesure où des femmes
ayant peu de grossesses sont également à risque. Ce qui
suggère que toutes les grossesses sont à risque même s'il
existe des facteurs favorisants. Il faut souligner que les cas de
décès de femmes paucipares sont deux fois supérieurs
à ceux des primipares. Ce qui est une particularité par
rapport à la littérature qui démontrait que les primipares
sont une classe plus vulnérable que les paucipares. Ce résultat
peut s'expliquer par la mauvaise prise en charge, par les facteurs tels que la
forte fécondité, les mariages précoces ...constatés
dans cette zone.
Répartition des décès selon la
parité
Paucipare
7 cas (35%)
Multipare
3 cas (15%)
Grande
multipare
7 cas (35%)
Primipare
3 cas (15%)
![]() Figure
2 : Répartition selon la parité Figure
2 : Répartition selon la parité
3.1.4 Consultation Prénatale
Tableau N° 3 : Répartition
selon la CPN
|
CPN
|
Nombre
|
Pourcentage
|
|
0
|
12
|
60 %
|
|
1
|
2
|
10 %
|
|
2
|
2
|
10 %
|
|
3
|
4
|
20 %
|
|
4
|
0
|
0 %
|
|
Total
|
20
|
100 %
|
Ce tableau montre que 60% des femmes
décédées dans la série n'avaient fait aucun suivi
prénatal et parmi celles qui ont eu des consultations prénatales,
aucune n'a réalisé le nombre requis de quatre consultations.
Ceci aurait pu permettre de détecter précocement les sources de
complications futures (paludisme, anémie, tétanos, positionnement
du foetus ...), dans la mesure où nous avons vu qu'il y a eu plusieurs
cas de paludisme et d'anémie parmi ces décès maternels. Ce
suivi améliore aussi la qualité de la grossesse et de
l'accouchement donc permet aussi de réduire les risques. Cette absence
de CPN peut s'expliquer par des facteurs socioculturels qui bloquent la
fréquentation des structures sanitaires par les femmes enceintes. Parmi
lesquels il y a la distance à parcourir, la présence de personnel
masculin, le mauvais accueil, la pauvreté, les travaux...
3.1.5 Répartition selon le niveau
d'instruction
Tableau N° 4 :
Répartition selon le niveau d'instruction
|
Niveau
|
Nombre
|
%
|
|
Sans instruction
|
17
|
85
|
|
Primaire
|
3
|
15
|
|
Secondaire
|
0
|
0
|
|
Supérieur
|
0
|
0
|
|
Total
|
20
|
100
|
Ce tableau révèle que 85 % des femmes
décédées (17 sur 20) étaient analphabètes et
aucune d'entre elles n'avaient dépassé le niveau primaire parmi
celles qui étaient scolarisées.
Ceci montre que les femmes sans aucune instruction courent plus
de risque que celles qui en ont car l'éducation est de première
importance pour la femme. Nos résultats sont conformes à ceux de
la littérature. BOHOSSOU et collaborateurs trouvent que 83 % des femmes
décédées au cours de la gravido-puerpéralité
à Abidjan en 1988 étaient analphabètes [5]. Au Burkina
81,60% des femmes qui accouchent à domicile sont non scolarisées
[12].
Ces femmes se caractérisent par leur ignorance des
signes du danger, des soins préventifs, des éléments d'une
bonne nutrition, de la contraception. Le niveau d'instruction détermine
en grande partie les connaissances, l'autonomie de décision, l'ouverture
vers l'extérieur, le statut dans le foyer et dans la
société. L'éduction change sa perception des maladies et
sa capacité de réaction. Elle détermine donc son niveau
de vie et son état de santé car permet une meilleure
compréhension des conseils et l'adoption de comportements
préventifs et curatifs adaptés. Selon Caldwell [6] les
mères instruites, plus que celles qui ne le sont pas, ont tendance
à utiliser les services de santé modernes aussi bien pour la
prévention que pour les soins curatifs en cas de maladie. La femme
instruite utilise plus fréquemment l'ensemble des soins prénataux
requis. Elle recourt plus souvent à un centre de santé pour son
accouchement et procède mieux à la vaccination de ses enfants.
En effet l'analphabétisme marginalise les femmes dans
le cadre de leur famille, sur leur lieu de travail et dans la
société. Les femmes se trouvent presque systémiquement
prise dans un cercle vicieux : pauvreté, grossesses multiples,
manque de pouvoir de décision, méconnaissance de leurs droits et
des signes de danger sur leur santé, violence à leur encontre
etc. Par contre les femmes instruites ont plus facilement accès,
à l'information, à la formation professionnelle et aux emplois
rémunérés, se marient plus tard, contrôlent mieux
leur fécondité, sont plus informées de leurs droit et sont
plus déterminées à les défendre [15].
3.1.6 Répartition selon
la situation matrimoniale
Pour ce qui est de la situation matrimoniale, nous constatons
que la presque quasi totalité des femmes concernées par
l'étude étaient mariées et une seule était
célibataire. Ceci s'expliquerait par le fait qu'il s'agisse d'une
communauté musulmane très conservatrice où le fait
d'avoir des enfants hors mariage est considéré comme un
délit très réprouvé socialement et aussi la
pratique des mariages précoces qui est culturellement courante et
très valorisée.
3.1.7 Répartition selon
le statut socioprofessionnel
Tableau N° 5: Répartition selon la
profession
|
Profession
|
Nombre
|
|
Ménagère
|
13
|
|
Vendeuse
|
6
|
|
Sans profession
|
1
|
|
Total
|
20
|
Nous observons que la majorité des femmes
décédées étaient des ménagères.
Celles qui avaient une profession étaient des vendeuses de lait pour la
plupart d'entre elles. Cette situation témoigne des faibles
opportunités économiques de la femme dans les
sociétés Soninké et Pular. Les femmes sont le plus souvent
confinées à des professions non rémunératrices et
sans pouvoir d'achat ni de décision, elles restent toujours sous la
tutelle soit du mari, ou de la belle famille ou du père. Ce statut
limite ainsi leur accès à l'information, à une
alimentation équilibrée, aux ressources et aux soins pendant ou
après leur grossesse.
3.1.8 Répartition selon
l'ethnie
Tableau N° 6: Distribution selon
l'ethnie
|
Ethnie
|
Nombre
|
|
Soninké ou Sarakolé
|
9
|
|
Peul
|
7
|
|
Bambara
|
2
|
|
Maure
|
1
|
|
Mandingue
|
1
|
|
Total
|
20
|
Les femmes soninkés et peuls étaient les plus
représentées dans notre étude. Ceci est conforme à
la répartition ethnique de la population au niveau du département
avec une prédominance des soninkés et des peuls. Il faut aussi
souligner que les mariages précoces sont plus fréquents dans ces
groupes éthiques.
3.1.9 Répartition selon
la résidence
Dans notre échantillon, 60% des femmes étaient
issues du milieu rural et 40% du milieu urbain. Ceci démontre aussi
qu'en milieu rural le problème est très important car les
facteurs liés aux coutumes, aux traditions et aux retards I et II sont
plus pesants.
Le second volet de notre analyse consistait à savoir
comment se sont déroulés les décès.
3.2 CIRCONSTANCES DES
DECES
3.2.1 Lieu de
l'accouchement
Répartition des décès selon le
lieu de l'accouchement
Domicile:
11cas; 55%
Structure
de santé: 4 cas;
20%
En cours:
1cas; 5%
Avant accouchement
: 4 cas; 20%
![]() Figure
3 : Répartition des décès selon
le lieu de l'accouchement Figure
3 : Répartition des décès selon
le lieu de l'accouchement
Selon ces résultats 11 femmes
décédées sur 16(68 %) avaient accouché à
domicile contre seulement 4 (25%) qui avaient accouché dans les
structures sanitaires. Une femme a accouché en cours d'évacuation
et 4 sont décédées avant l'accouchement. Ces
données démontrent que l'accouchement à domicile est de
coutume dans cette zone et fait partie des facteurs de la mortalité
maternelle les plus dénoncés par les agents de santé. Les
femmes accouchent dans leurs maisons le plus souvent aidées par une
accoucheuse traditionnelle dans la plupart des cas et ou par d'autres femmes
(mères, belles-mères, voisines...), mais il arrive aussi souvent
qu'elles accouchent seules loin des regards malgré les structures
sanitaires et la gratuité des kids. Ces résultats sont
confirmés par ceux de l'EDS IV de 2005, qui révèle que 67
% des femmes rurales accouchent à leur domicile et 33% seulement dans
des structures sanitaires [20]. A Niakhar le taux d'accouchement à
domicile était de 46%. Une étude faite à Bandafassi par
GUYAVARCH E. en 2003 montre que 97% des accouchements à Bandafassi se
font à domicile contre seulement 3 % dans les structures sanitaires
[29].
L'accouchement à domicile qui est une pratique
très encrée dans les moeurs constitue un danger selon le rapport
2005 de l'OMS, entraînant différents risques pour l'enfant et pour
la mère (mort maternelle, traumatismes néonatals,
mort-nés, fistules...). La persistance de cette pratique s'explique
par la présence des accoucheuses traditionnelles au sein des
communautés, des familles qui bénéficient d'une certaine
réputation forgée à partir de plusieurs années
d'expérience et expertise, l'humanisme dont elles font preuve
contrairement aux sages-femmes, mais aussi de la situation difficile des
familles, les longues distances, l'enclavement et les pesanteurs
socioculturels qui favorisent son maintien dans la communauté.
Une collaboration entre les accoucheuses et les agents
sanitaires pour une référence rapide en cas de complication est
nécessaire pour réduire son impact négatif qui
dépasse le seul cadre de mort maternelle mais aussi les incontinences
(fistules).
3.2.2 Les décès
selon le moment de l'accouchement
Tableau N° 7 : Distribution des
décès selon le moment de l'accouchement
|
Moment du décès
|
Nombre
|
%
|
|
Anté-partum
|
2
|
10
|
|
Per-partum
|
4
|
20
|
|
Post-partum
|
14
|
70
|
|
Total
|
20
|
100%
|
Pour ce qui est du moment des décès, 2 femmes
(10 %) sont décédées pendant la grossesse,
4 pendant l'accouchement (20 %) et 14 femmes (70 %)
après accouchement.
Donc au total, 90 % des décès se sont produits
pendant et après l'accouchement ce qui démontre que les moments
les plus à risque pour les femmes en travail se situent pendant et
après accouchement où il faut agir vite et avec
efficacité. D'où le nouveau concept de la continuité des
soins qui met l'accent sur le moment de l'accouchement.
La réponse doit être rapide avec une
qualité et une efficacité des soins. Ce résultat est le
même dans l'étude de Niakhar [15] où 82.5 % des
décès maternels sont survenus pendant et après
l'accouchement. Par contre une étude au Burkina démontre que 12
femmes (35,3%) sont décédées pendant la grossesse, 12
(35,3%) en post-partum et 10 (29,4%) pendant l'accouchement [31].
10
20
70
0
20
40
60
80
%
Anté-partum
Per-partum
Post-partum
Distribution des décès selon le
moment
de l'accouchement
![]() «
«
Figure 4 : Répartition selon le
moment de l'accouchement
3.2.3 Délai entre
l'accouchement et le décès
Tableau N° 8 : Délai entre
l'accouchement et le décès
|
Délai
|
Nombre
|
|
inférieur ou égal 1 h
|
2
|
|
entre 1 h et 2 h
|
2
|
|
entre 3 h et - de 24 h
|
2
|
|
entre 24 h et 2 jours
|
2
|
|
entre 3 jours et 7 jours
|
6
|
|
entre 8 jours et 15 jours
|
2
|
|
Décès avant accouchement
|
4
|
|
Total
|
20
|
Ce tableau montre que 6 femmes (37 %) sont
décédées avant les premières 24h, 8 dans les 48 h
et 14 sur 16 sont décédées dans la première semaine
après accouchement. Quatre sont décédées sans avoir
accoucher. Dans la série, la particularité est que 10 femmes sur
16 soit 62,5% des cas, sont décédées au delà des 24
premières heures après l'accouchement. Alors que dans la
littérature 80 % des décès surviennent dans les 24
premières heures (36). Celle-ci peut s'expliquer par le retard dans la
décision de recourir aux soins, la méconnaissance des signes, le
retard dans l'accès aux services et la mauvaise qualité de la
prise en charge des complications et aussi le mauvais fonctionnement du
système de recours. Ceci a été confirmé dans
l'analyse des données recueillies auprès des répondants
sur les conditions de survenue des décès.
3.2.4 Les
antécédents obstétricaux
Dans l'étude, 11 femmes sur les 20 n'avaient aucun
antécédent obstétrical. Pour celles qui en avaient, ces
antécédents concernaient leur première grossesse dans 30%
des cas et leur 2e grossesse dans 10% des cas. Donc la
majorité des femmes sont décédées alors qu'elles
n'avaient eu aucun problème lors de leurs grossesses
précédentes. Cela confirme le fait qu'on ne peut pas
prévenir les complications qui peuvent apparaître n'importe quand
et à n'importe quelle grossesse. D'où la nécessité
d'avoir accès à des soins obstétricaux d'urgence de
qualité 24h/24 et 7jours sur 7 [46].
3.2.5 Prise décision de
recours aux soins
Selon les répondants des femmes
décédées, la décision de recourir aux soins lorsque
les complications sont survenues, est revenue dans la grande majorité
des cas à la belle mère citée 14 fois et
au mari cité 12 fois. La décision n'est revenue
à la femme concernée que 2 que fois sur les 20 cas de
décès maternels. Cette situation est très
caractéristique du milieu de notre étude,
caractérisé par la puissance de la belle famille sur la
décision concernant la femme, surtout de la belle-mère une reine
qui est impliquée plus que le mari même. Les parents sont beaucoup
moins impliqués dans notre série.
Tableau N° 9 :
Personnes impliquées dans la prise de décision
|
Personne impliquée dans la prise de
décision
|
Nombre de fois
|
|
Belle-mère
|
14
|
|
Mari
|
12
|
|
Père
|
4
|
|
Mère
|
4
|
|
Beau-père
|
6
|
|
Soeur
|
2
|
|
Frère
|
2
|
|
Oncle
|
2
|
|
Tante
|
1
|
|
Asc
|
1
|
3.2.6 Délai entre la
prise de décision et le recours effectif aux soins
Dans l`étude, 75 % des femmes
décédées ne sont pas allées immédiatement
après que la décision de faire recours aux soins fut prise et le
délai varie de 1 heure à 7 jours.
Les raisons les plus souvent invoquées pour ce
délai étaient l'automédication à domicile, le
manque de moyens de transport, le traitement chez le guérisseur ou le
tradipraticien ou le marabout en première intention, les recommandations
des tradipraticiens qui déconseillaient le traitement moderne,
l'état des routes, le manque de moyens
financier... « Mes parents ont essayé de la soigner
traditionnellement, ce sont des bambaras et ils croient fermement à ces
pratiques traditionnelles et mystiques, ils ne voulaient pas l'amener au
dispensaire » (Oncle d'une femme décédée
dans un village de Bakel).
« L'infirmier nous a dit de l'amener au poste de
santé car il a du travail donc il ne peut pas venir à la maison.
Ma femme s'évanouissait puis se réveillait,
elle s'évanouissait de nouveau. Nous pensions
qu'elle avait des attaques diaboliques c'est ainsi que ma mère est
allée appeler un marabout qui lui a donné une eau traitée
et des médicaments, il a dit que ça va passer rapidement si nous
suivions son traitement. En suite, ma femme a commencé à avoir
des crises après elle s'est évanouie nous voulions la conduire en
charrette chez l'infirmier mais elle est décédée avant
qu'on puisse l'amener » (Mari d'une femme
décédée).
3.2.7 Lieu de
décès
Concernant le lieu de décès, pour 9 femmes, il
s'est déroulé dans les centres de santé, 3 à
l'hôpital régional de Tamba, 3 à domicile et 5 en cours de
route.
Ces chiffres montrent que 60 % des décès se sont
produits dans les structures sanitaires contre 40 à domicile ou en cours
de route. Ces résultats peuvent s'expliquer par le fait que les centres
reçoivent des cas critiques dus aux retards 1 et 2 avant de les
atteindre, mais aussi par des facteurs socio-culturels ou logistiques qui
retardent la prise en charge médicale.
3
9
3
5
0
2
4
6
8
10
Nombre de décès
Hopital
Centre de santé
Domicile
En cours de route
Répartition des décès selon le
lieu de décès
![]() Figure 5 :
Répartition des décès selon le lieu de
décès. Figure 5 :
Répartition des décès selon le lieu de
décès.
3.2.8 Lieu de premier recours
Tableau N°10 :
Répartition selon le lieu de premier recours
|
Lieu de soin
|
Nombre
|
%
|
|
structure sanitaire
|
7
|
35
|
|
Accoucheuse traditionnelle
|
6
|
30
|
|
Marabout
|
4
|
20
|
|
Guérisseur
|
3
|
15
|
|
Total
|
20
|
100%
|
Dans 65 % des cas de décès, le premier
lieu de recours spontané des femmes enceintes ou en travail était
la médecine traditionnelle ou les accoucheuses traditionnelles.
Ce n'est que dans 35 % des cas qu'elles ont faits recours
spontanément aux structures médicales modernes. La
médecine traditionnelle prime toujours sur celle moderne malgré
les progrès de cette dernière et la disponibilité des
structures. Ceci démontre l'impérieuse nécessité de
créer un cadre de collaboration avec les guérisseurs, les
marabouts et les accoucheuses traditionnelles qui sont les liens entre les
populations et les structures sanitaires.
3.2.9 Moyen de transport pour joindre les structures
sanitaires
Dans 40% des cas, la charrette représente le premier
moyen de transport des populations pour rejoindre les structures sanitaires,
suivie de la pirogue et de la voiture avec 25 %, et la marche avec 10 %. Ceci
démontre le manque criard de moyens de transport adéquats vers
les établissements sanitaires et la non adaptation aux urgences des
moyens utilisés.
Tableau N° 11 : Distribution selon le
moyen de transport
|
Moyen de transport
|
Nombre
|
%
|
|
Charrette
|
8
|
40
|
|
Voiture
|
5
|
25
|
|
Pirogue
|
5
|
25
|
|
marche
|
2
|
10
|
|
Total
|
20
|
100%
|
3.3.10 Période de
survenue des décès
Pour ce qui est de la survenue des décès selon
la saison, le nombre de décès pendant la saison humide (Juillet
à Octobre) est de 14 (70 % des décès) soit plus du double
de celui de la saison sèche qui de 6 cas pourtant deux fois plus
longue. Ceci peut s'expliquer par l'absence du médecin SOU pendant ces
mois (il y a eu 6 décès maternels dans le centre de Bakel
à son absence de juillet à octobre, tandis qu'il n y avait eu
que 1 pendant tout le reste de l'année 2006), par l'enclavement des
villages qui sont coupés des structures de santé, les travaux
champêtres et la recrudescence des maladies comme le paludisme qui est
impliqué dans trois cas de décès. Au regard de ces
résultats nous pouvons dire que la saison des pluies agit
négativement sur la mortalité maternelle dans le
département de Bakel.
Pour les caractéristiques, l'étude a
démontré que les femmes qui meurent dans le département de
Bakel pour cause de maternité sont d'âge compris entre 14 et 45
ans, 55 % de celles-ci sont des jeunes de 14 à 25 ans. Elles avaient
fait leur première grossesse dans 80% des cas avant ou à 18 ans.
L'âge moyen au décès est de 26 ans et de 16 pour celui de
la grossesse.
Les multipares et les paucipares sont les plus frappées
(35%) et que leur nombre fait le double de celui des primipares, ce qui
constitue une particularité. La parité la plus
élevée est de 14.
Pour les CPN, 60% des femmes n'en ont pas fait contre 40 qui
en ont fait une seule et aucune n'a effectué les quatre
recommandées. Elles sont analphabètes dans les 85%,
ménagères à 65%, mariées pour les 95% et rurales
à 60% contre 40% urbaines. L'accouchement s'est produit dans les 55%
à domicile contre 25 dans les structures sanitaires et 20 en route.
Le décès a eu lieu à domicile pour 3
femmes, en cours de route pour 5 et 12 (70%) dans les structures de
santé. Quant au moment, il s'est produit dans les 70% après
accouchement, 20 pendant et 10 après celui-ci. Ce qui confirme que les
périodes les plus critiques pour la vie de la mère sont pendant
et après l'accouchement où on enregistre 90% des
décès.
Après avoir décrit les caractéristiques
des femmes et les conditions de leur décès, nous avions
essayé d'identifier les causes et les facteurs contributifs qui font que
pourquoi les taux de morbi-mortalité maternelle sont très
élevés dans ce département.
3.4 CAUSES DES DECES
MATERNELS
Les causes ont été déterminées
à partir des dossiers médicaux des femmes et de l'analyse du
questionnaire de l'autopsie verbale.
Tableau N°12: Tableau des causes
maternelles
|
Causes
|
Nombres
|
Pourcentage
|
|
Hémorragie
|
7
|
35 %
|
|
Septicémie
|
3
|
15 %
|
|
Éclampsie
|
3
|
15 %
|
|
Dystocie
|
2
|
10 %
|
|
Avortement
|
1
|
5 %
|
|
Paludisme
|
2
|
10 %
|
|
Indéterminées
|
2
|
10 %
|
|
Total
|
20
|
100 %
|
Dans l'étude, les causes directes retrouvées
sont l'hémorragie 35% (7 cas), l'infection 15%
(3 cas), l'éclampsie 15% (3 cas), la dystocie 10% et
l'avortement provoqué avec 1 cas.
Les causes indirectes sont dominées par le paludisme
avec10% (2 cas) et l'anémie.
Ces résultats différent un peu de ceux de
l'enquête sur les SOU au Sénégal en 2000 où les
causes obstétricales directes représentent 66 % des
décès maternels (29 % dus à l'hémorragie, 16 %
à l'éclampsie, 7% aux infections, 6% à la dystocie, 5 %
à la rupture utérine, et 3 à l'ACP) [39]. La grande
différence constatée au niveau du taux des infections peut
s'expliquer dans notre étude par l'ignorance et la mauvaise prise en
charge au niveau communautaire et hospitalier. La cause directe de deux (2) cas
n'a pas pu être déterminée du fait de l'insuffisance de
données et de renseignements fiables.
L'étude des causes de décès à
Niakhar, avait donné à peu près les mêmes
résultats avec l'hémorragie première cause soit 27.8%,
l'éclampsie avec 15.5 % est la deuxième cause de
décès, suivi de la dystocie (9.30%) et les infections arrivaient
en quatrième position avec 8.2 % des décès maternels
constituées la seule différence [15].
Selon une étude réalisée en Gambie par la
même méthode, sur les 19 décès recensés,
l'hémorragie était la cause la plus souvent impliquée,
responsable de 10 décès (52 %). Cinq de ces décès
par hémorragie sont survenus en post-partum. Les autres causes directes
étaient une septicémie (5 cas), un travail prolongé (3
cas) et la rupture utérine (1 cas) [28].
Causes de mortalité maternelle à
Bakel
Paludisme:
2cas(10%)
Indéterminées:
2cas (10%)
Septicémie:
3cas (15%)
Éclampsie:
3cas (15%)
Dystocie:
2cas (10%)
Hémorragie:
7cas (35%)
Avortement :
1cas; 5%
![]() Figure 6 : Causes
de mortalité maternelle Figure 6 : Causes
de mortalité maternelle
L'hémorragie est la première
cause de décès dans notre série, avec 35 % des cas, soit
plus du double des cas de Septicémie et d'Eclampsie et le triple de
ceux de la Dystocie. Elle reste la première cause de décès
dans tous les pays en développement, mais aussi dans les pays
développés [5]. La différence est que les proportions de
décès par hémorragie sont beaucoup plus importantes dans
les pays en développement et les étiologies des
hémorragies sont dominées dans les pays industrialisés par
les coagulopathies [28].
Selon certaines études communautaires,
l'hémorragie représente 31 % des décès maternels
aux Fidji [2], 54 % à Menoufia (Egypte) [26], de 67 % à Bali [3].
Ces pourcentages élevés, sont liés à plusieurs
facteurs : l'absence de banque de sang donc de transfusion, manque de
personnel qualifié, mauvaise prise en charge des patientes, les retards
dans le recours aux soins, et les causes indirectes aggravantes telles que
l'anémie, le paludisme...
On estime qu'en cas d'hémorragie antépartum, la
patiente ne peut pas, sans traitement, survivre plus d'une douzaine d'heures
et, en cas d'hémorragie post-partum, deux heures seulement [57]. Il
n'est donc pas surprenant que l'hémorragie soit citée comme la
principale cause de décès maternel dans le monde.
L'hémorragie post-partum est la plus fréquente avec 5 cas sur 7
dans notre série soit le quart de tous les décès (25%).
La septicémie qui était en
seconde position survenait le plus souvent après un
accouchement à domicile et les avortements non prises en charge
médicalement ou en retard. Ces décès s'expliquent dans la
plupart des cas par un retard dans le recours aux soins qui varie de
1 heure à une semaine ou plus dans cette étude.
Il y a donc une nécessité d'améliorer les conditions de
prise en charge au cours du post-partum et de mettre en place un traitement
adéquat mais surtout de promouvoir la consultation post-partum.
Pour les cas de l'éclampsie, il s'agit
plutôt d'un manque de connaissance ou d'une interprétation
erronée des signes alarmants dans les cas examinés dans notre
série. En effet, des explications mystiques ont été
privilégiées et un traitement traditionnel prescrit, retardant le
recours aux soins par ignorance de ces signes en rapport avec une pathologie de
la grossesse. Ce qui prouve que l'ignorance constitue un facteur aggravant de
la mortalité maternelle. Dans certains pays en développement,
l'éclampsie est la première cause de décès, comme
en Jamaïque [64], où elle est incriminée dans 26 % des
décès.
A Cali, en Colombie, elle est la deuxième cause,
après l'avortement [3], et elle représente environ 34 % des
décès obstétricaux. Elle est aussi à l'origine de
15 à 21 % de tels décès au Bangladesh [32].
La dystocie ou accouchement difficile est
à l'origine de deux cas de décès maternels dans notre
série. Il s'agissait essentiellement des primipares. Les filles
très jeunes dont le bassin est immature mais aussi les femmes de petite
taille sont les plus à risque. Elle également impliquée
dans certains cas d'hémorragie et des cas indéterminés.
L'avortement provoqué
représente 1 cas sur les 20 décès de notre étude.
Ce qui signifie que cette pratique est assez rare ou cachée par peur de
sa pénalisation qui frapperait les coupables. Il influence les
infections du post-partum.
Pour les causes indirectes, le paludisme grave est à
l'origine de 2 cas (10%) et impliqué dans un autre, suivi
l'anémie qui est souvent associée à la plupart des causes
médicales directes de la mortalité maternelle.
Après les causes directes et indirectes, il est tout
aussi important de connaître les facteurs qui favorisent l'augmentation
des taux élevés constaté dans cette zone.
3.5 FACTEURS FAVORISANTS
Pour être efficaces, les politiques et les programmes de
réduction de l'impact négatif de la mortalité maternelle
doivent nécessairement passer par l'indentification des facteurs
évitables.
Il est très important pour chaque cas de
décès de connaître à quel(s) niveau(x) une
intervention aurait pu modifier l'issue fatale. C'est ainsi que grâce au
modèle des trois retards nous avons pu identifier les facteurs
liés à chacun des trois retards.
3.5.1 Les facteurs du premier
retard
Différents facteurs ont été responsables
du retard au recours aux soins dans notre étude. Il s'agit notamment
de :
3.5.1.1 L'ignorance des signes de complications et
croyances erronées
L'ignorance est l'un des facteurs les plus impliqué
dans les retards de recourir aux soins médicalisés (16%). Dans la
majorité des cas, les parents ou la famille qui étaient
présents au moment du décès ne connaissaient pas les
signes avant coureurs du danger. Ils étaient le plus souvent mal
informés sur les risques et signes de danger de la grossesse et de
l'accouchement, ce qui les poussait à trouver des causes surnaturelles
à ces signes. « Lorsqu'elle a eu des crises convulsives,
nous pensions qu'elle était victime d'un mauvais sort. C'est pour cela
que nous avons appelé un marabout pour chasser les mauvais esprits qui
viennent au moment de l'accouchement » (mari d'une femme
décédé à Golmy).
« En voyant les jambes, les pieds et le visage
enflés, nous avons pensé que c'était du à la
montée du sang sur la tête et à sa descente sur les pieds,
car pendant son accouchement elle n'a pas beaucoup
saigné » (tante d'une femme décédée
à Kounghany d'éclampsie). Ceci confirme l'ignorance des
populations face à des signes alarmants. L'ignorance de l'urgence et de
la gravité des signes a aussi été un facteur de
retard : « nous avons attendu qu'il fasse jour et que les
gens sortent de la mosquée » (Parente d'une victime à
Bakel Darou Salam).
Selon le personnel de santé, dans le district de
Goudiry, les populations n'ont pas encore l'habitude de recourir aux soins
modernes en cas de complications même si elles sont informées de
la présence de structures pouvant leur fournir des soins
médicaux. Elles ne se soignent jamais tant qu'il n'y a pas de
problèmes qui les dépassent totalement. Selon une sage-femme
de Goudiry « certaines femmes dans ces contrées
n'accouchent jamais à l'hôpital car leurs coutumes interdisaient
cela. Et en cas de force majeur, elles ne rentrent à l'hôpital que
la nuit et ne sortent que la nuit car selon leurs coutumes elles ne doivent pas
être vues par des hommes. En plus les hommes ne doivent pas être au
courant de rien tant que la femme n'a pas accouché ».
3.5.1.2 Traitement traditionnel
Les croyances aux maladies provoquées par des forces
surnaturelles ou personnes maléfiques déterminaient souvent les
itinéraires thérapeutiques qui privilégiaient le
traitement traditionnel. Ainsi les femmes dans leur majorité (70%) ont
consulté des guérisseurs, des marabouts et autres
tradipraticiens. Les familles de manière spontanée s'adressaient
d'abord à la médecine traditionnelle avant d'aller aux centres de
santé modernes car elles croyaient que la maladie n'était pas
naturelle mais surnaturelle due à un génie, un mauvais oeil, un
sort jeté par une personne mal vaillante, un sorcier, ...
« Nous pensions que ce n'était pas une maladie pour les
docteurs puisqu'elle s'évanouissait puis se réveillait, avant de
l'évanouir à nouveau. C'est alors que j'ai appelé un
marabout » (belle-mère d'une femme
décédée). Attitude confirmée par le Pr
Oumar Faye directeur de la santé « dans la culture
sénégalaise, la mortalité maternelle n'a pas souvent
d'existence en soi dans la mesure où son origine est surnaturelle. Ce
caractère composite de l'étiologie explique pourquoi elle n'est
pas à priori justiciable d'un seul traitement. La médecine
moderne s'intéresse au `comment' et reste muet sur
l'angoissante question du `pourquoi', qu'elle laisse à
la philosophie ou à la religion. Or, c'est là que se joue le
drame de la maladie pour un Sénégalais : connaître non pas
le comment de son affection (la femme est décédée par
hémorragie utérine lors de l'accouchement) mais le pourquoi de ce
décès (victime d'un mauvais sort, transgression d'un tabou,
mécontentement des ancêtres, etc. Selon Lévi
Strauss, `c'est le tradipraticien qui sait utiliser un langage adéquat
dans lequel peuvent s'exprimer des états informulés et autrement
informulables') » [54].
De plus les pratiquants de la médecine traditionnelle
ont une influence très importante sur la population et retardaient ou
empêchaient parfois le recours aux structures de santé :
« le marabout nous a dit que ce n'était pas la peine de
l'emmener au dispensaire car avec ses médicaments elle allait
guérir rapidement » (mari d'une femme dans un village de
Bakel).
Les accoucheuses traditionnelles jouaient
aussi un rôle très important dans les sociétés
où elles se trouvent puisqu'elles assuraient à la fois la
fonction d'accoucheuse, de pédiatre, de conseillère, de
psychologue, d'assistante sociale. Elles étaient le premier recours des
femmes en cas de besoin loin devant les sages-femmes et les matrones comme le
confirme cette accoucheuse à Moudéry
« C'était en 1986 (20 ans) que j'ai commencé
à faire les accouchements c'est à dire que je connais très
bien ce métier. Tout le village nous connaît et c'est vers nous
que les femmes s'adressaient en premier jusqu'aujourd'hui avant d'aller par
force dans le poste de santé ». De plus les
difficultés relationnelles entre les accoucheuses et les prestataires de
santé aggravent la situation, comme en témoignait la même
accoucheuse :
« Tout le monde a confiance en nous mais nous
ne pouvons plus exercer ce travail tant que la sage femme est sur place. La
sage-femme est contre nous alors que nous travaillons toutes pour la bonne
santé des femmes et que nous pouvons travailler ensemble sans
problème ».
Il est donc indispensable d'établir un espace de
dialogue ou de concertation entre les prestataires et les accoucheuses
traditionnelles. De plus certaines accoucheuses gardaient les patientes
jusqu'au dernier moment ; c'est après avoir perdu tout espoir de
réussir qu'elles référaient les femmes. Car elles
pensaient qu'en envoyant les femmes vers les hôpitaux, cela touchait
à leur réputation même si elles n'ont pas les
capacités techniques ni les moyens matériels pour faire face aux
complications qui pouvaient survenir sans signes annonciateurs. C'est pourquoi
elles essayaient toujours avec la dernière énergie de faire
l'accouchement jusqu'au moment où elles sont dépassées par
les évènements. Comme en témoignait cet hom-
me : « C'était l'accoucheuse F.G que nous avions
appelée lorsque ma belle fille allait accoucher. Le premier jour elle
avait tout fait sans réussir et au deuxième jour elle a
appelé la deuxième accoucheuse au secours. Malgré leurs
efforts conjugués l'accouchement n'a pas pu avoir lieu et c'était
au troisième jour que nous l'avions amené à Bakel alors
qu'il était trop tard. Elle est décédée avant son
opération » (Beau-père d'une femme
décédée à Golmy). L'accouchement à domicile
est considéré par les agents de santé du
département comme le principal facteur de mortalité et de
morbidité maternelle. Pour eux, le contexte où se
déroulaient les accouchements à domicile est
caractérisé par l'analphabétisme qui ne permettait pas aux
accoucheuses d'évaluer les risques encourus.
3.5.1.3 L'automédication
Elle est très fréquente en milieu rural, du fait
de la pauvreté, du coût élevé des médicaments
et de l'accès difficile aux structures sanitaires. Elle est à
base de plantes et de symboles ou de médicaments. «Elle a
accouché d'une fille sans problème, mais ses jambes et son visage
étaient très enflés. Nous l'avions donné des
médicaments traditionnels pour laver son ventre car elle n'a pas
beaucoup saigné durant son accouchement. Ce qui veut dire qu'il restait
encore du sang dans son ventre qui n'est pas sorti. J'ai chauffé des
racines de plantes pour
qu'elle se lave et
en boive une partie» (tante d'une femme décédée
à Kunghany).
3.5.1.4 La Fatalité
Face au désespoir, certaines femmes
préfèrent mourir que de recourir aux soins médicaux.
« J'attends Dieu chez moi » (propos d'une femme
décédée à Bakel refusant son évacuation).
« Lorsque la sage-femme nous a dit d'aller
à Tamba, c'était elle-même qui a refusé estimant
qu'elle va mourir en cours de route ». (Mari d'une femme
décédée à Darou Salam- Bakel). Certains
évoquent le destin pour exprimer leur
impuissance « C'était son destin parce qu'elle avait
déjà accouché des jumeaux ici à la maison sans
problème et sans jamais aller à l'hôpital. C'était
la volonté de DIEU, il ne faut pas nous
fatiguer avec...»(mari - femme-
Golmy-Bakel).
3.5.1.5 Refus de consulter les agents de santé
de sexe masculin
Dans nos sociétés, la pudeur est très
prononcée et l'intervention masculine dans l'intimité des femmes
est parfois considérée comme une violation de celle-ci. C'est
pour cela que certaines femmes n'acceptent pas la présence d'un homme
lors des visites pré ou post natales. « Ici les
femmes peulhs n'acceptent jamais d'être vues par un homme qui n'est pas
leur mari. Elles préfèrent mourir que de faire
cela » (propos d'un ASC homme à Samba Yidé).
Propos confirmaient par une matrone« Les femmes
peulhs ne font pas les CPN, ne fréquentent pas les postes de
santé, elles accouchent toutes à domicile alors que moi je suis
là en tant que matrone, personne ne vient me voir sauf si elles ont
des complications qui les dépassaient. Les femmes peulhs ont très
honte des hommes et n'acceptent jamais d'être vues nues par un homme. Une
femme de notre village en travail était partie derrière le
village où il y a une colline pour accoucher seule sous un
arbre». (Matrone de Samba yidé).
3.5.1.6 La prise de décision trop longue
Les décisions les plus importantes reviennent aux
hommes malgré le fait que l'accouchement est du domaine des femmes.
Elles ne décident jamais sans l'aval des hommes. Ainsi
l'évacuation d'une femme peut d'être retardée par l'attente
d'une autorisation du mari qui est souvent à l'étranger ou de la
belle-mère ou du beau-père. « Nous attendions
l'avis du mari qui devait nous donner son accord et dire où prendre
l'argent » (belle-mère à Diawara).
« Moi j'avais voulu qu'on l'amène à Bakel mais
j'avais eu peur de le dire car ici tout doit venir des hommes et nous femmes
nous n'avons rien à proposer » (Soeur d'une femme
décédée à Diawara). De plus, l'accouchement
étant du ressort des femmes, elles retardent parfois les recours en
informant tardivement les hommes, alors que c'est eux qui ont le pouvoir de
décision et les moyens financiers.
« C'est au dernier moment, alors qu'elles sont
dépassées par les évènements qu'elles ont mises au
courant les hommes de la famille. Ce sont les femmes qui ont tardé
à nous mettre au courant des problèmes d'accouchement de ma belle
fille. Elles ont l'habitude de dire ça va, ça va même si
ça ne va pas »(beau père d'une femme) «
Moi je ne savais pas qu'elle était malade. Mes parents ont
essayé de la soigner traditionnellement. Dès que j'ai vu ma
nièce je savais qu'il fallait l'amener rapidement à
l'hôpital. C'était pourquoi je n'ai pas hésité
à louer une pirogue pour l'amener à Bakel, puis à Tamba
où elle est décédée. » (Oncle d'une
victime à Golmy).
Les femmes qui s'occupent le plus souvent des problèmes
d'accouchement et de grossesse doivent avoir le pouvoir de décider quand
elles sont confrontées à des problèmes.
La non implication des hommes a aussi été
relevée par des prestataires : « Les hommes peuls
désertaient les maisons et partaient avec les troupeaux à la
recherche de pâturages laissant les femmes et les enfants sans
ressources, sans argent. Souvent ces femmes enceintes ne mangeaient pas
à leur faim et elles sont très faibles, maigres, très
malnutries et anémiées. Ceci augmentait les risques et rendait
difficile les prises en charge» (Propos d'un ICP).
3.5.1.7 Absence d'agent de santé
L'absence des agents constitue un motif qui pousse les
populations à renoncer aux
soins de santé. Les Infirmiers Chefs de
Poste dans les villages sont parfois absents et ceci a des incidences dans la
prise de décision. « Nous voulions aller au
dispensaire, mais à ce moment là l'infirmier était
absent ». (Beau-père d'une femme
décédée). « L'infirmier est tout le temps
absent et les populations se sont retournées vers le Mali pour se
soigner. C'est pourquoi les femmes accouchent tout le temps à
domicile » (répondant à Gathiary- Kidira).
3.5.1.8 Manque de confiance envers les prestataires de
santé
Dans certains cas nous avons constaté un manque de
confiance des populations en vers les établissements sanitaires et les
agents de santé. « Nous n'avions pas cru nécessaire
d'aller à l'hôpital, car ce sont des jeunes filles ou des
soigneurs de plaies qui ne savent rien qui font les accouchements là
bas » (D.D. une répondante). Ce manque de confiance
concerne surtout les matrones qui font les accouchements dans les postes et
centres. Ce problème est très préoccupant et
décourage beaucoup de femmes à s'y rendre. Les prestataires eux
même ressentent cela de la part des populations, qui est responsable de
retard pour le recours aux services, comme en attestait cette matrone officiant
dans un poste de santé « Certaines femmes ont honte
de moi et me considèrent comme très jeune pour faire ce
métier. C'est ainsi qu'elles préfèrent rester chez elles
jusqu'à ce que la situation les dépasse pour nous solliciter.
Elles arrivent épuisées, anémiées et parfois
vidées de leur sang. Il y a beaucoup d'accouchement dans la brousse ou
en cours de route, de même pour les décès ».
Les populations émettaient également des doutes
sur l'intérêt du suivi prénatal « à
chaque grossesse on fait des visites à ne pas en finir alors qu'elles
n'empêchent pas les complications comme ils nous
l'affirmaient » (belle-mère d'une femme
décédée à Dougué). Les rumeurs diminuent
aussi la confiance des populations aux structures de santé
« On m'a dit que les visites et les médicaments qu'on
donne sont pour fermer les utérus des femmes et de nos futures filles,
depuis je n'ai plus confiance aux sages-femmes »
(répondante à Diawara).
Selon un membre du comité de santé,
« Les accouchements à domicile sont devenus plus
importants à Bakel car les populations apprenaient que beaucoup de
femmes mouraient en allant accoucher dans le centre. Il y a aussi l'influence
des accoucheuses traditionnelles ».
L'attitude des agents de santé
constitue aussi un important facteur bloquant le recours aux soins
médicalisés. Le comportement et le langage agressifs, les propos
déplacés, le refus de répondre aux sollicitations des
patients,...ont été dénoncés par des
répondants comme cette belle- mère qui
déclarait : « Nous voulions partir au dispensaire
lorsqu'elle a eu des problèmes d'accouchement mais nous avions attendu
le matin car l'infirmier est méchant si nous l'avions
réveillés il ne serait pas venu ». La non
assistance aux femmes en travail est aussi un facteur bloquant :
« Nous préférions accoucher à la maison au
moins nous serons assister par des humains car notre sage-femme est très
méchante en vers nous et elle refusait souvent de nous assister
» (propos d'une femme2(*) ).
« Nous avons peur d'aller accoucher dans ce
hôpital car ce sont parfois les gardiens qui font les accouchements
à la place des sages-femmes. Moi, lorsque nous avons amené ma
soeur là-bas, ce sont les gardiens qui sont montés sur sa
poitrine pour la faire accoucher» (propos d'une femme peuhl à
Bakel).Des répondants ont décrié le manque de compassion
des prestataires. « Ma belle-fille disait : donnez
moi de l'eau, mon ventre est entrain de brûler, elle s'agitait et criait
de douleur. Elle a passé la nuit dans cet état. Mardi matin j'ai
appelé 3 fois le « docteur » pour qu'il vienne voir
ma belle fille qui souffrait depuis lundi soir. C'est la quatrième fois
qu'il est venu ». (Beau père d'une femme
décédée à Bakel) « Ici chez nous,
l'infirmier refuse de soigner les femmes qui n'ont pas fait de CPN, c'est pour
cela que nous avons préféré la soigner avec des
médicaments traditionnels à domicile». (S
Diallo-Darou).
3.5.1.9 Travaux domestiques
Les nombreux travaux domestiques et champêtres font
souvent que les femmes n'ont pas le temps nécessaire pour se rendre aux
soins car elles perdent beaucoup de temps en faisant cela, en plus de
l'épuisement occasionné par ces travaux. Selon les croyances, les
travaux servaient à faciliter l'accouchement. C'est pourquoi quand
une femme est enceinte elle ne doit pas se reposer sinon le foetus va se coller
au ventre de la mère et entraînera un accouchement difficile pour
la mère » (belle-mère d'une femme
décédée).
3.5.1.10 Pauvreté
Le contexte de pauvreté joue aussi un rôle dans
les prises de décision de recourir aux soins. Les populations pauvres
calculent les frais de transport, d'hospitalisation, de nourriture et elles
renoncent à recourir aux services de santé. « Je
voulais amener ma femme à Bakel mais vu ma situation très
difficile, j'ai renoncé et grâce à Dieu mon oncle est venu
de France, c'est lui qui a payé tout jusqu'à son transfert vers
Tamba où elle est décédée » (Mari
d'une femme du village de Golmy).
Une fois la décision de recourir aux soins, d'autres
facteurs se dressaient pour aboutir au second retard.
3.5.2-Facteurs du
deuxième retard
De nombreux facteurs ont été identifiés
dans cette série comme étend responsables du deuxième
retard pour atteindre les structures sanitaires.
3.5.2.1 Manque de moyens de transport
C'est l'un des obstacles les plus durs à franchir par
les populations de Bakel, qui même après avoir
décidé de recourir aux soins, ne trouvaient pas de moyens de
locomotion appropriés pour accéder aux structures de
santé. Les voitures sont rares, et il n'existe pas d'ambulances. Les
populations peuvent attendre plusieurs heures pour trouver de quoi transporter
les patientes. C'est pourquoi le moyen le plus utilisé est la charrette
ou la pirogue qui ne sont pas du tout adaptées pour parcourir des
centaines de kilomètres avec une femme en travail ou en état de
choc, dans la boue et/ou dans les marigots, rivières et ravins ou
falaises, collines, ...
La conséquence est que plusieurs femmes meurent en
route comme en témoigne un ASC de Samba
Yidé « Lorsque nous avions voulu l'amener au poste de
Gabou, nous avions attendu plus de 2 heures sans avoir de voiture et c'est
après que nous sommes allés chercher les ânes en brousse
pour les attacher à une charrette. Nous n'avons même pas fait un
kilomètre, la femme est décédée, nous sommes
retournés au village sans atteindre le poste ».
3.5.2.2 Routes impraticables
Le retard pour accéder aux structures de santé
est accentué par le mauvais état des routes surtout pendant
l'hivernage où elles sont coupées par les eaux des
rivières, marigots et autres.
Les seuls moyens restent donc la charrette, les motos et les
vélos ou les pirogues qui du fait de la nature latéritique des
pistes ne permettent pas une évacuation
rapide. « L'infirmier nous a dit de l'amener à
Kidira, mais en ce moment aucune voiture ne pouvait aller ni venir. Nous avons
pris une charrette tirée par un cheval dans la boue et l'eau, nous
étions parfois obligés de pousser la charrette pour qu'elle
avance » (beau frère d'une femme
décédée à Gathiary).
Cette situation a été confirmée
par le personnel de santé en particulier dans les districts de
Kidira et Goudiry. « Notre plus grand problème ici c'est
l'enclavement surtout pendant l'hivernage où nous sommes
complètement coupés du reste du pays. Moi-même j'ai
été bloqué à Kidira pendant un mois je n'ai pas pu
rejoindre mon poste à cause du blocage des routes. Aucune moto, aucune
voiture ne pouvait aller ni venir. Pendant les mois de Juillet, Août,
Septembre, personne ne peut se déplacer seul l'hélicoptère
peut atteindre certaines zones (Sadatou, Laminia) » (Propos d'un ICP
de Gathiary).
L'enclavement est un facteur aggravant qui doit être
résolu pour espérer réduire la Mortalité maternelle
dans beaucoup de villages où les populations ne peuvent pas
accéder aux soins même si elles le désirent.
3.5.2.3 Manque de moyen de communication
Il est à l'origine de nombreuses évacuations
tardives. Les liaisons téléphoniques font défaut entre les
postes et les centres de référence. « Dans
notre village il n'y a ni courant ni téléphone et même
lorsque nous avons une urgence c'est difficile de rentrer en contact avec le
centre de Kidira pour disposer d'une ambulance à temps»
(D.F matrone de Gathiary).
3.5.3 Facteurs du
troisième retard
Ils sont les déterminants clés de la
mortalité maternelle car toute femme enceinte peut présenter des
complications et des soins obstétricaux d'urgence doivent être
disponibles pour prendre en charge ces complications.
Nous avons retrouvé plusieurs facteurs affectant les
SOU dans cette étude.
3.5.3.1 Absence de personnel compétent
C'est l'un des facteurs les plus importants car le plus
souvent, il manque un personnel compétent capable de traiter, de
stabiliser et de référer à temps en cas de
nécessité. Même si tous les obstacles liés au
premier et deuxième retard sont levés, le fait d'arriver dans les
structures de santé ne servirait à rien en l'absence de
médecin et ou de sage-femme compétents ou de matériel
approprié. « Le matin de bonne heure, nous avons pris
une charrette pour le centre de santé de Bakel. Nous n'avons
trouvé ni sage-femme ni matrone à la maternité. C'est un
soigneur de plaies qui a essayé de la faire accoucher mais il n'a pas
réussi .Lorsque la sage-femme est venue vers 9 heures, elle n'a
même pas touché à ma femme, elle a dit de l'évacuer
vers Tamba pour une intervention car le médecin SOU était absent.
Nous avons attendu 2 heures environ pour avoir une ambulance... Trente minutes
après le départ de l'ambulance, l'hôpital de Bakel a
appelé le chauffeur pour lui dire de faire demi tour car il y a une
autre personne à évacuer vers Tamba. L'ambulance est
retournée à Bakel pour prendre ce malade. C'est vers Kothiary que
malheureusement ma femme est décédée car elle avait perdu
beaucoup de sang ». (Mari d'une femme
décédée à Bakel).
Durant la période de l'étude, le médecin
SOU était absent de Bakel et durant son absence il y a eu six (6)
décès maternels au centre de santé entre juillet et
septembre 2006 alors qu'il n'y a eu qu'un (1) seul pendant les six premiers
mois de l'année où il était présent. Cet exemple
montre l'importance primordiale de la présence d'un médecin
spécialiste en SOU et de la nécessité de renforcer la
formation et la motivation de ce personnel pour les maintenir dans ces zones
éloignées et difficiles d'accès.
3.5.3.2 Retard d'intervention des prestataires
Nous avons retrouvé des cas de retards à la
prise en charge dans les structures du fait que les prestataires mettaient du
temps à intervenir devant des urgences obstétricales.
« Quand j'ai vu ma femme, qui avait des convulsions, j'ai
cherché partout la sage-femme pour la mettre au courant des convulsions
mais je ne l'ai pas trouvée dans le centre, seule la matrone
était présente et elle est décédée pendant
les crises » (Mari d'une femme décédée
à Bakel).
3.5.3.3 Qualité des services offerts
L'analyse des cas de décès maternels survenus au
niveau des postes de santé et du centre de référence de
Bakel montre une insuffisance de la qualité des services. Au niveau des
postes de santé, les patientes sont parfois gardées trop
longtemps avant l'évacuation. C'est le cas de ce décès
survenu à l'hôpital régional de Tamba après que la
patiente ait fait 6 jours d'hospitalisation dans un poste et un jour au Centre
de santé de Bakel. Ce problème de qualité vient
« boucler la boucle » d'une série de retards et de
manquements, le tout étant responsable du décès maternel
comme l'illustrait ce cas. « Elle a eu des difficultés
à l'accouchement que l'accoucheuse traditionnelle n'a pas pues
résoudre. Elle nous a dit d'aller au poste de santé.
Nous avons quitté la maison vers 19 h, nous avons
attendu au bord de la route presque 2 heures sans avoir de
véhicule.
C'est après que nous avions pris une charrette
pour aller au poste. Ici c'est difficile de trouver un moyen de transport
surtout quand on a un malade ou une femme enceinte. Nous avons fait une
journée là bas, c'est au deuxième jour qu'elle a
accouché. Après accouchement nous avons fait 6 jours
d'hospitalisation dans le poste car elle était tombée malade.
Nous avions acheté des ordonnances et l'infirmier lui a fait plusieurs
perfusions. C'est après que l'infirmier nous a dit d'aller au centre de
santé avec l'ambulance du poste. Arrivée au Centre de Bakel, nous
avons fait une journée où elle recevait des traitements. J'ai
acheté des ordonnances sans compter. Comme rien n'allait, le lendemain
à 16 heures nous avons quitté Bakel pour aller à Tamba
où nous sommes arrivés vers 20 heures. Elle a été
immédiatement hospitalisée où elle est
décédée vers 3 h du matin. Le bébé aussi est
décédé à l'hôpital quelques heures
après »( Mari d'une femme décédée
à Samba Yidé). C'est ce qui fait dire à un
médecin de Tamba qu'« On ne peut pas faire de miracles
quand on nous amène des épaves de femmes à l'hôpital
régional, c'est ce qui explique le nombre élevé
de femmes qui décèdent. Ces décès sont
évitables à condition que les femmes viennent à
temps ».
Un autre élément de la qualité des
services qui fait défaut dans le département de Bakel est le
plateau technique insuffisant voir obsolète pour prendre en charge les
complications obstétricales tel que l'inexistence de banque de sang dans
le centre de santé de référence. Dans cette étude,
4 femmes ont été référées à
l'hôpital régional pour hémorragie, avaient besoin de
transfusion, et sont décédées en cours de route sans
jamais y arriver d'où l'importance capitale de disposer des SOUC sur
place ou à peu de distance des populations.
Le cas qui suit illustre la triste réalité
vécue par les femmes dans ce département victimes de l'ignorance,
de la discrimination, du mépris et de la dévalorisation de leur
vie.
« C'était en
pleine nuit qu'elle m'a réveillée pour me dire qu'elle ne pouvait
pas dormir à causes des douleurs. Comme il faisait nuit, nous avons
attendu 6 h pour se rendre à l'hôpital par une charrette. Quand
nous sommes arrivés, les sages-femmes ont essayé de la faire
accoucher mais ça n'a pas marché. Vers 9 h la sage-femme nous a
dit d'aller à Tamba car le médecin qui fait les opérations
est absent. Nous avons attendu midi pour avoir une ambulance et partir. Nous
sommes partis avec F. C un soigneur de plaies de l'hôpital. C'est vers
Boye Nguel prés de Balla qu'elle a commencé à accoucher.
L'ambulance s'est arrêtée et nous sommes descendus pour permettre
à F.C de faire l'accouchement. Quelques moments après, l'enfant
est né sans vie. Moi j'étais sûr que le bébé
n'allait pas vivre vu les difficultés de son accouchement. Nous sommes
encore repartis mais elle souffrait, hurlait et saignait.
F. C a arrêté la voiture pour faire sortir le
placenta qui est resté. C'est ainsi qu'il l'a tiré, tiré
de toutes ses forces et ma femme hurlait très fort, se débattait
et elle s'est levée du lit à cause de la force utilisée
par F. C et le cordon du placenta qu'il tenait par les deux mains s'est
coupé, J'ai moi-même entendu le brut de rupture du cordon. Ma
femme est retombée renversée du lit en criant pour la
dernière fois de toutes ses forces, « je suis morte ...tu
m'as tuée ». Depuis elle ne parlait plus ni ne bougeait, elle
saignait jusqu'à notre arrivée à Tamba. F. C nous a dit
que maintenant elle s'en ira mieux puisque le placenta est sorti. Elle est
arrivée à Tamba mourante avec du sang qui coulait partout. Le
médecin a prescrit une ordonnance que je suis allé acheter,
à mon retour il m'informait qu'elle est décédée
sans qu'il ne puisse rien faire. Nous sommes retournés à Bakel et
ce jour là personne ne pouvait retenir ses larmes. Voilà comment
S. Ba est morte.» (Mari d'une femme décédée
de Bakel).
Des éléments importants dans la réussite
d'une prise en charge rapide des urgences obstétricales ont fait
défaut et ont été rapportés par les familles. Il
s'agit par ordre d'importance, un retard dans la prise de décision pour
aller à la formation sanitaire (24.5%), la gravité du
problème de la femme n'a pas été perçue plus
tôt par l'entourage (16.33%), un problème de transport pour
rejoindre le centre de santé (14.29%), une autre perception de la
maladie (12.24%), un retard à atteindre le centre malgré un moyen
de transport (12.24%), l'indisponibilité des SOU (10.20%) et un retard
à avoir les soins au niveau du centre de santé(6.12%) et retard
de référer(4%). On note qu'il arrive que pour un même
décès maternel, plusieurs de ces facteurs soient rapportés
par la famille.
Méconnaissance
de la gravité des signes
16.33 %
Retard dans la
prise de decision
24.5 %
Problème de
Transport 14.29 %
Retard à
accéder aux
Soins
12.24%
Retard à
recevoir des
Soins
6.12%
Autre
Perception de la
maladie
12.24%
Retard dans la référence
4.08%
Manque de
SOU
10.2 %
![]()
Figure 7: Facteurs contributifs de la
mortalité maternelle
Tableau N°13: Tableau de synthèse
|
N°
|
Age
|
Lieu de décès
|
Causes probables
|
Facteurs impliqués
|
|
1
|
38 ans
|
Centre de Santé
|
Palu grave
|
(1) (2)
|
|
2
|
33 ans
|
Centre de Santé
|
Hémorragie
|
(5)
|
|
3
|
28 ans
|
Centre de Santé
|
Hémorragie +Palu
|
(1)
|
|
4
|
29 ans
|
En cours de route
|
Indéterminée
|
(5) (3) (4) (8)
|
|
5
|
20 ans
|
Centre de Santé
|
Hémorragie
|
(6)
|
|
6
|
37 ans
|
Hôpital
|
Dystocie
|
(2) (5) (8)
|
|
7
|
30 ans
|
En cours de route
|
Indéterminée
|
(3) (4) (7) (8)
|
|
8
|
25 ans
|
Centre de Santé
|
Hémorragie
|
(8)
|
|
9
|
20 ans
|
Domicile
|
Hémorragie
|
(1) (2) (3)
|
|
10
|
17 ans
|
En cours de route
|
Eclampsie
|
(1) (3) (4)
|
|
11
|
35 ans
|
Hôpital
|
Septicémie
|
(2) (3) (7)
|
|
12
|
22 ans
|
Centre de Santé
|
Palu grave
|
(1) (2)
|
|
13
|
20 ans
|
Domicile
|
Septicémie
|
(2) (6)
|
|
14
|
45 ans
|
En cours de route
|
Indéterminée
|
(3) (4)
|
|
15
|
24 ans
|
Centre de Santé
|
Eclampsie
|
(1) (2) (6)
|
|
16
|
16 ans
|
En cours de route
|
Avortement
|
(1) (2) (6) (8)
|
|
17
|
21 ans
|
Centre de Santé
|
Hémorragie
|
(2) (4)
|
|
18
|
20 ans
|
Domicile
|
Eclampsie
|
(1)(2) (6)
|
|
19
|
14 ans
|
Centre de Santé
|
Dystocie
|
(2) (3) (4)
|
|
20
|
23 ans
|
Hôpital
|
Septicémie
|
(2) (6)
|
(1)- Méconnaissance de la gravité
des signes : 16.33 %. 5) -Retard
à les recevoir : ...6.12 %
(2)-Retard de la prise de décision
:......24.5% (6)-Autre perception de la
maladie:12.24 %
(3)-Problème de transport
: .........14.29 % (7)
-Retard de référence :.............4.08 %
(4)-Retard à accéder aux
soins :.........12.24 %
(8)-Indisponibilité des sou :........
10.20
3.4.4-Autres facteurs
L'analyse des résultats des guides, nous a permis
d'identifier d'autres facteurs par les différents répondants tels
que l'accouchement à domicile (le facteur le plus
déploré), la forte fécondité « J'ai
vu une femme de 24 ans qui a déjà fait 9
grossesses »(ICP de Dougué), la non prise des
médicaments préventifs (fer, vitamine...), le très faible
taux d'utilisation de la contraception, la sexualité précoce, les
grossesses non désirées camouflées, les tabous
alimentaires ( les femmes enceintes ne mangent pas d'oeufs, de bananes, de
viande, de farine, d'arachide, de riz par contre elles mangent de la terre, des
cendres, la bouse de vache...).
En résumer pour les facteurs qui favorisent la
mortalité maternelle, l'étude a démontré,
malgré la taille réduite de l'échantillon, que la
mortalité maternelle dépend d'une variété de
facteurs aussi bien économiques, politiques et sanitaires que sociaux,
culturels et environnementaux. Pendant longtemps les études sur la
mortalité maternelle ont ignoré ces facteurs et causes non
médicales au profit des causes biomédicales et cliniques.
Les facteurs socioculturels tels que
l'ignorance, l'analphabétisme, les croyances religieuses et
coutumières, le faible pouvoir décisionnel des femmes, la
pauvreté sont principalement responsables du premier retard à
savoir la prise de décision de recourir aux soins de santé. Selon
nos résultats ce retard est le premier impliqué dans près
de 25 % des cas de décès. Il est donc particulièrement
important que les prestataires et les décideurs aient conscience de ces
facteurs qui sont en amont. Il ne faut surtout pas sous-estimer l'influence des
chefs religieux, des guérisseurs ou des accoucheuses traditionnelles sur
l'attitude des ou de la communauté. Des femmes peuvent être
amenées à choisir d'accoucher dans des conditions dangereuses
pour des raisons culturelles et cultuelles telles que le refus d'être vu
par un homme ou la plus grande confiance aux tradipraticiens, aux marabouts et
autres...
Selon une étude au Maroc, en 1991, 15% des malades
issus de la campagne ont eu recours aux guérisseurs contre presque 6%
dans le milieu urbain. Par ailleurs, au cours de la période 1997-98,
presque une femme malade sur 4, soit 24%, n'a pas réalisé une
consultation médicale en raison du recours à la médecine
traditionnelle. Cette proportion est 22% dans le milieu urbain contre 27% dans
le milieu rural [11]. Le statut très bas des femmes est aussi un facteur
favorisant. Les femmes sont totalement dépourvues de pouvoir
décisionnel au profit du mari ou de la belle-mère. Selon une
étude au Sénégal, les hommes prennent plus de 50% des
décisions sur l'accès aux soins de santé des femmes [52].
Ce qui fait dire à Laura Katzive, conseillère juridique au centre
pour les droits reproductifs que « le rejet quotidien des
droits des femmes à l'autonomisation et à la non-discrimination
en matière de reproduction est un facteur contribuant à la perte
inutile de vies humaines » [34].
Dans le même ordre d'idée l'UNFPA
considère la mortalité maternelle comme un indicateur de la
différence et de l'inégalité entre les hommes et les
femmes et son importance un révélateur de la place des femmes
dans la société et de leur accès aux services sociaux,
sanitaires, nutritionnels tout comme à la vie économique [62]. Il
est donc nécessaire, pour NOUIJAI de prendre en compte les
caractéristiques sociales et économiques ainsi que les
spécificités culturelles de la population. Des actions dans le
sens de minimiser les effets de ces facteurs sur la santé de la
reproduction sont nécessaires par l'éducation et
l'alphabétisation des femmes en général et des femmes du
milieu rural en particulier [42].
Les facteurs physiques et
géographiques sont à l'origine du deuxième retard
qui empêche les femmes d'accéder aux structures sanitaires
adéquates. Souvent il se pose soit un problème de transport (la
charrette est le premier moyen de transport pour les urgences dans notre
série), soit un manque de moyens pour payer le transport. Parfois ce
sont les routes et les voies de communications qui sont complètement
bloquées. Cette situation était responsable de plusieurs
décès maternels à domicile ou en cours d'évacuation
ou de référence à Bakel.
Au Zimbabwe, plus de 50% de la mortalité maternelle due
à l'hémorragie peut être attribuée à
l'absence de transport d'urgence selon Fawcus [23]. La distance est parfois la
raison pour laquelle les femmes choisissent d'accoucher à domicile
plutôt que dans une structure de santé.
Dans cette étude ce retard est impliqué dans 12
des 20 cas de décès ce qui fait dire à l'OMS que c'est au
premier niveau de recours que de nombreux décès maternels ont
lieu, soit parce que les femmes viennent de trop loin et arrivent trop tard,
soit parce que les soins obstétricaux essentiels dont elles ont un
besoin immédiat ne peuvent être assurés [44]. Alors pour
lutter efficacement contre ce retard, Il faut donc mettre en place un bon
système d'orientation-recours reposant sur la rapidité des
communications de la prise des décisions et du transfert des
informations sur les patientes entre les services concernés, un
système de partage des coûts et un système de transport
adéquat entre les villages et les centres de santé et
améliorer l'état des routes. En plus de ces facteurs qui
minent la route aux SOU et aux SOUC se trouvent ceux liés
au système de santé tels le manque de personnel
compétent, le retard dans l'intervention, l'insuffisance de la
qualité des soins. Vu l'importance des cas de décès par
septicémie et le délai élevé entre les moments de
délivrance et le décès dans notre étude, il se pose
un problème de prise en charge efficace des complications dans les
structures sanitaires de Bakel. Selon la littérature, toutes les
grossesses sont à risque car la plupart des complications
obstétricales ne peuvent être ni prévisibles, ni
évitables mais peuvent être traitées. L'accent doit
être mis sur le moment de l'accouchement, au coeur de la
continuité des soins.
Une étude en Gambie sur des interventions pour la
réduction de la mortalité maternelle en 1987 a conclu que
« ...les facteurs de risques n'étaient pas utiles pour
identifier les femmes présentant le plus grand risque de
décès » [28].
Les retards de décision pour consulter, à
atteindre les formations sanitaires et à recevoir les soins,
rapportés par les familles contribuent fortement au fléau de la
mortalité maternelle qui frappe lourdement nos pays en
développement. L'ignorance des signes, le problème de transport,
le recours aux guérisseurs et accoucheuses traditionnelles, le retard
de référence, la pauvreté, le mauvais état des
routes, le manque de moyens de communication et de transport au niveau des
formations sanitaires et l'incapacité de réaliser une transfusion
sanguine au niveau de l'hôpital du district peuvent justifier ces
retards.
Il apparaît ainsi que les facteurs qui contribuent aux
décès maternels ne sont plus seulement biomédicaux mais
surtout socioculturels, économiques et environnementaux. Ce qui veut
dire que la lutte contre la mortalité maternelle ne doit plus être
basée sur l'accumulation de données
épidémiologiques à savoir les indicateurs d'impact tels
que le ratio de Mortalité Maternelle, mais plutôt sur les facteurs
socioculturels et économiques en relation avec la communauté et
aussi sur les indicateurs dits de processus tels que le taux de
césariennes qui à un niveau national permet de connaître
les besoins obstétricaux couverts et par déduction à
partir de ces derniers les besoins obstétricaux non couverts. Tabutin
D., ne disait-il pas en 1992, qu' «Une chose est certaine: la relation
simple et le facteur unicausal ne sont plus de mise ; l'interdépendance
entre l'économique, le social, le sanitaire et le culturel s'impose dans
les faits et dans la réflexion, l'approche systémique devient une
nécessité» [61]. Vision corroborée par le Pr. O.
FAYE qui affirmait que « Le modèle social de la
santé doit remplacer la stratégie de l'aval, coûteuse,
inégalitaire, et imposée par le tout-puissant modèle
biomédical, par une stratégie dite de l'amont, efficiente et plus
humaine » [54].
Bien que conscient des limites d'une étude
rétrospective qualitative basée sur l'exploitation de
données communautaires et hospitalières en plus du biais de
sélection, nous pensons que ces résultats reflètent en
grande partie les problèmes réels de santé de la
mère dans le département de Bakel.
Enfin, nous espérons fournir aux décideurs
locaux et régionaux un certain nombre d'éléments utiles
à l'élaboration d'une stratégie d'action en vue d'aboutir
à l'amélioration de la santé maternelle.
RECOMMANDATIONS
A la lumière des constatations faites lors de cette
étude, le succès dans la lutte pour la réduction de la
mortalité maternelle ne peut aboutir que par le biais d'une approche
multidimensionnelle et multifactorielle. D'où la nécessité
d'une politique de santé maternelle à la fois
médicale, socioéconomique et culturelle. De plus, nous avons vu
que les principales causes et circonstances des décès maternels
peuvent être évitables. Pour cela, nous pouvons suggérer
les stratégies d'appui suivantes :
1) Une Campagne d'IEC pour lever les pesanteurs
socioculturelles qui empêchent le recours rapide aux soins des
femmes ;
2) Le désenclavement du monde rural par la construction de
routes rurales afin de faciliter l'accès aux soins de santé ;
3) la mise en place d'un réseau de coopération
entre les prestataires de soins modernes et traditionnels pour une prise
en charge précoce des femmes ;
4) la disponibilité et le fonctionnement des Soins
obstétricaux d'urgence (24h/ 24) dans tous les centres de santé
de référence du département.
Pour plus de clarté, nous avons hiérarchisé
nos recommandations selon les cibles.
I- Au niveau de la communauté et des familles
- aider les familles à
reconnaître les signes de complications dangereuses;
- apprendre aux AT, aux
guérisseurs à référer plus vite les femmes
présentant des complications ;
- Impliquer les populations dans tous les processus de lutte
contre la mortalité maternelle ;
-Créer un climat de confiance
entre les prestataires et les populations ;
- Faire des campagnes de
sensibilisation pour l'abandon de l'accouchement à domicile ;
- aider les filles et les femmes
à se défaire des pesanteurs socioculturels qui les
empêchent de
fréquenter les services de santé ;
- aider les femmes à se
débarrasser des pratiques traditionnelles de prise décision qui
font d'elles les otages d'un système de prise de décision
aujourd'hui caduc ;
- Impliquer les hommes dans la
gestion des complications ;
- Promouvoir l'éducation des
jeunes filles et des mères.
-Promouvoir une culture de
santé publique locale qui favorise la promotion des comportements
favorables à la santé maternelle et néonatale.
II- Au niveau sanitaire.
- Assurer la disponibilité et
le fonctionnement des Soins obstétricaux d'urgence (24h/ 24) dans tous
les centres de santé des districts du département ;
- mettre en place des agents de
santé qualifiés capables de prendre en charge les
complications
Obstétricales ;
- améliorer la qualité
des soins fournis dans les centres médicaux ;
- mettre en place des banques de
sang pour lutter contre les hémorragies première cause de
mortalité maternelle ;
-Promouvoir un changement de
comportement des prestataires envers les femmes qui ont plus besoin de confort
que de propos déplacés voir agressifs.
III- Au niveau de l'Etat.
-Améliorer la situation
socio-économique des femmes ;
- Créer un système
adapté aux besoins médicaux des femmes et aux obstacles qu'elles
soient économiques et/ou socioculturelles rencontrées en se
rendant aux urgences ;
- aider les femmes à arriver
à temps dans les centres offrant les soins appropriés ;
- améliorer l'état
des routes et autres systèmes de transport ;
- Doter les postes de santé
d'ambulance pour réduire les coûts et le délai de retard
à atteindre les structures sanitaires.
- impliquer la communauté
dans la sensibilisation de la population sur les risques d'une grossesse non
surveillée, d'un accouchement non assisté ainsi que sur l'octroi
de moyens de transport pour une meilleure organisation des
références en cas de pathologie maternelle.
CONCLUSION
Selon Royston et Armstrong « Personne ne sait
exactement combien de femmes meurent tous les ans à la suite d'une
grossesse. La plupart d'entre elles sont pauvres et vivent dans les
régions reculées, leur mort passe quasiment
inaperçue » [57]. Ce constat amère confirme
que la mortalité maternelle demeure toujours un problème
majeur de santé publique dans les pays en développement et sa
réduction reste un défi crucial à réaliser pour
l'amélioration de la santé des femmes pivot économique et
socle social. Le décès maternel, à quel moment qu'il
survienne, est une tragédie pour sa famille et pour la
société. La lutte pour sa réduction est un
impératif pour toute personne soucieuse de la situation et de la
santé des femmes qui sont engagées dans ce que les Soninké
appelle à juste titre « l'armée des
femmes ». C'est dans ce sens que nous avions
réalisé ce travail, dans le but de contribuer à
l'amélioration des connaissances sur les causes et surtout les facteurs
favorisants des décès maternels dans le département de
Bakel, pour une meilleure orientation des programmes et stratégies
actuelles de réduction de la mortalité maternelle en vue des
objectifs du millénaires.
Plus spécifiquement, nous cherchions à
décrire les caractéristiques des femmes
décédées pour causes maternelles, identifier les causes et
les facteurs contributifs médicaux et non médicaux qui ont pu
influencer les décès et dégager des recommandations
pour promouvoir un environnement socioculturel et économique favorable
à la santé maternelle.
Pour cela la méthode utilisée a
été celle de l'autopsie verbale, une technique qui permet de
déterminer les causes médicales du décès et de
rechercher les facteurs personnels, familiaux ou dépendants de la
communauté qui ont pu contribuer aux décès maternels.
Elle consiste à interroger les personnes qui
possèdent des renseignements relatifs aux événements qui
ont conduit au décès (par exemple, les membres de la famille, les
voisins, les accoucheuses traditionnelles, les sages-femmes etc....). Cette
méthode a l'avantage de fournir plus d'informations, de
déterminer les entraves personnelles, familiales ou communautaires ayant
empêché les femmes d'accéder aux services sanitaires et de
donner un tableau plus complet des déterminants de la mortalité
maternelle dans ce département.
C'est une étude qualitative rétrospective qui a
porté sur 20 cas de décès maternels qui se sont produits
dans le département de Bakel de 2003 à 2006. L'enquête
s'est déroulée du 25 septembre au 25 octobre 2006. Au cours de
laquelle 52 répondant(e)s des 20 femmes décédées
ont été interviewé(e)s pour l'autopsie verbale, 36
prestataires de santé et 25 personnes issues de la communauté ont
répondu aux guides d'entretien ce qui fait un total de 113 personnes. A
l'issue de cette étude, nous pouvons retenir les points suivants :
-Les femmes décédées de causes
liées à la grossesse et à l'accouchement sont d'un
âge compris entre 14 et 45 ans. L'âge moyen au décès
dans notre étude est de 26 ans et les âges extrêmes sont de
14 et 45 ans. Ces femmes sont analphabètes à 85%,
ménagères à 65%, mariées pour 95% d'entre elles,
rurales à 60%, majoritairement paucipares et multipares-35% -qui
accouchent à domicile dans 68% et n'ont jamais fait de CPN dans 70 %
des cas. Elles sont mortes le plus souvent dans les établissements de
soins et après accouchement dans 70 % des cas et 20 pendant
l'accouchement.
-Pour ce qui est des causes de décès maternels,
35 % les femmes de ce département mouraient de l'hémorragie,
d'infections du post-partum dans 15% des cas, d'éclampsie (15%), de
dystocie (10%) et d'avortement. Le paludisme (10%) et l'anémie sont les
causes indirectes les plus souvent retrouvées associées aux
causes directes. La cause directe de deux cas de décès est
restée indéterminée.
-Les facteurs contribuant à la mortalité
maternelle se situent au niveau communautaire (l'ignorance,
analphabétisme, la pauvreté, statut faible des femmes,
l'automédication et le traitement traditionnel, les croyances et les
tabous, les travaux pénibles, accouchement à domicile, forte
fécondité...) au niveau environnemental (enclavement,
impraticabilité des routes, manque de moyen logistique, manque de moyen
de communication), et au niveau sanitaire (manque de personnel
compétent, retard d`intervention, attitude des prestataires, la
qualité des soins...) , le tout sous-tendu par une insuffisance
d'Information, Education et Communication (IEC).
La mortalité maternelle dépend donc d'une
variété de facteurs aussi bien économiques, politiques et
sanitaires que sociaux, culturels et biologiques qui mettent tous en danger la
vie des femmes de nos pays. De ce point de vue, toute politique doit
dépasser le seul cadre d'un programme vertical et s'inscrire dans un
cadre plus global de politique multisectoriel et multidimensionnel
intégrant tous les acteurs de la société sans
discrimination et tenant compte de tous ces facteurs contributifs aux
décès maternels.
A la fin de ce travail, nous ne prétendrons pas avoir
relevé toutes les causes et les facteurs contribuant aux taux
élevés de la mortalité maternelle dans ce
département, mais nous avons essayé de contribuer à la
connaissance du phénomène et d'apporter des
éléments utiles à l'élaboration d'une
stratégie d'action au niveau départemental ou local et
régional en vue d'aboutir à l'amélioration de la
santé maternelle.
«Le monde doit sauver les femmes, pour que
les femmes sauvent le monde...»
Thoraya Obaid, Directrice
Exécutive de l'UNFPA.
REFERENCES BIBLIOGRAPHIQUES
1- ANKER M et al. (1999) -A Standard
verbal autopsy method for investigation cause of death infants and
children. Genève, OMS.
2- BAVADRA T.V. et al. (1978)
-Maternal mortality in Fiji 1969-1976, Fiji medical journal,
6(1).
3- BHASKER RAO, K. (1975) -Maternal
mortality in teaching hospital in southern India.
A 13 year study, obstetrics and gynaecology, 46(4):
397-400.
4- BIRAUD Yves. (1956) -Méthodes
pour l'enregistrement par des non médecins des causes
élémentaires de décès dans les zones
sous-développées - Genève, OMS.
5- BOHOUSSOU. M K. et al. (1992)- La
Mortalité Maternelle à Abidjan en 1988.
Méd d'Afrique Noire: 1992, 39 (7): 480-484.
6- CALDWELL J. (1979) -Education as a
factor in mortality decline. An examination of Nigerian data in
Population Studies, vol.3, n°2, pp.395-413.
7- CAMPBELL O, RONSMANS C. (1994) -Verbal
autopsies for maternal deaths. Report of WHO workshops, London, 10-13
January 1994.
8-CEFOREP. (2001) -Prévenir la
mortalité maternelle : Donner la vie et rester en vie- Dakar,
pp 56.
9-Chaire Quételet. (2004) -la
santé de la reproduction du Nord et du Sud : de la
connaissance à la connaissance à l'action.
10- CHANDRAMOHAN D, al. (1998) -Verbal
autopsies for adult deaths: their development and validation in
multicentre study. Tropical Medicine and International
Health;3(6):436-446.
11- Direction de la Statistique. (1993) -
Services de santé, Rabat, Maroc.
12- Division statistiques
démographies.(1997)- Démographic and health surveys.
13- Dr BADJI Fading. (2004) -
« Contribution à l'accroissement de la
fréquentation des structures sanitaires par les femmes pendant la
grossesse, l'accouchement et le post-partum dans le district de
Goudiry ». Mémoire CES de santé publique, ISED.
14-Dr DIALLO F.B. et al. (2001)
-Mortalité maternelle et les facteurs liés aux
habitudes. / www.santetropicale.com/resume/73902.pdf - Visité le 4
/01/2006.
15- Dr Diallo J. P. (2001)
-« Détermination par l'autopsie verbale des causes de la
mortalité chez les femmes en âge de procréer à
Niakhar (Fatick) de 1986-1997 ». Thèse de
médecine, UCAD, Dakar.
16-Dr GUEYE Babacar. (2000)
-« Impact du nombre de consultation pré-natale sur la
morbi-mortalité materno-foetale »-Mémoire CES de
santé publique, ISED, 2000.
17-Dr HAILE A. (1990)- Les fistules- un
problème socio-médical, Ethipian medical Journal 1983 :
21(2) :71-78.in : Rapport de la conférence régionale
sur les pratiques traditionnelles Ayant effets sur la santé des femme et
des enfants en Afrique. 19-22 novembre 1990, Addis-Abeba-Ethipie. P. 99-100.
18-Dr KOUYATE Henriette.(1990) -Pratiques
traditionnelles ayant effet sur la santé des enfants. In :
Réseau de recherche en santé de la reproduction en Afrique.
Rapport général. Premières assises. Dakar 3-5 mai 1990.P.
79-86.
19-EDS II, 1992-1993-Enquête
Démographie de santé du sénégal. ANSD.
20-EDS IV. 2005 -Enquête
Démographique et de Santé, Centre de Recherche pour le
Développement Humain. Commanditée par le Ministère de la
Santé et de la Prévention Médicale du
Sénégal, Mai 2006.
21-ELIZABETH I. Ransom et Nancy V. yinger.
(2000) -Pour une maternité sans risques,
Population Référence Bureau. Site visité le
16/08/2005 :www.prb.org/pdf/ MakMotherhdSafer_Fr.pdf
22-FAUVEAU Vincent. (1995)
-« La mortalité par cause dans la planification et
l'évaluation des programmes de santé maternelle et
infantile ». Thèse de doctorat en santé publique
et sociale) Nancy : Université de Nancy 1, 164 p.
23-FAWCUS S., M. Mbizvo, G. Lindmark et L. Nystrom.
(1996) -A Community-Based Investigation of Avoidable Factors for
Maternal Mortality in Zimbabwe.» Studies in Family Planning 27 (6).
http:/
/memoireonline.free.fr/ visité le 11/01/2007.
24-FERRE Jacques. (1982) -Bulletin de la
Société médicale d'Afrique noire de langue
française - DAKAR MEDICAL 1982, N°3, Tome XXVII, pp 331.
25-FRED Sai. (2000) - Saving lives :
skilled attendance at childbirth , qui a eu lieu en Tunisie du 13 au 15
novembre 2000. consulté le 16/08/2005 :
www.prb.org/pdf/MakMotherhdSafer.
26-FORTEY, J. A. et al. (1984) -Causes of
death to women of reproductive age in Egypt. EastLansing, Michigan State
University.
27-FORTNEY, J. A et al. (1990) -Implication
des définitions de la CIM -10 relative aux décès Au cours
de la grossesse, de la grossesse et de la puerpéralité. Rapport
trimestriel de Statistiques sanitaires mondiales, 43(4) : 246-48.
28-GREENWOOD A M et al. (1987) -A
prospective study of the outcome of pregnancy in rural area Of the
Gambia. Bulletin de l'OMS,65:635-643.
29-GUYAVARCH E. (2003)
-« Démographie et santé de la reproduction en
Afrique sub-saharienne » Analyse des évolutions
en cours. Une étude de cas : l'observatoire de population de
Badafassi, Sénégal, Thèse de doctorat de
démographie, Paris : Muséum national d'histoire
naturelle, 349 p.
30-HARRISON K.A.(1986) -Child bearing,
health and social priorities. A survey of 22, 774 consecutive births in
Zaria. Northern Nigeria. British journal of obstetrics and gynaecology,
supplement N° 5.
31-ISSAKHA Sombie. (2001)
-Mortalité néonatale et maternelle en milieu rural au Burkina
faso. Site :www.memoireonline.com -.
visité le 14/12/2006.
32- KHAN, A. R. et al. (1986) -Maternal
mortality in rural Bengladesh. The Jamalpur district. Studies in family
planning, 17(1): 7-12.
33-KIELMANN Arnold et al. (1983)
-Analysis of morbidity and mortality, in : Child and Maternal Health
Services in rural India, The Narangawal Experiment.Vol. 1-baltimore, Johns
Hopkins University Press, 340 p.
34- KATZIVE Laura. (2003)-Réclamons
nos droits. Survivre à la grossesse et à l'accouchement au Mali.
Centre pour les droits reproductifs/ Association des juristes
maliennes.
35-LA LIBRE. (2004) -la mortalité
négligée, mise en ligne le16 septembre 2004, consulté
le 25/1/2005 :www.equipop.org/index.php?rel=10&typ=2&art=399 -
49k
36-LEACH A, McArdle TF, Greenwood AM, BM. et al.
(1999)-Neonatal mortality in rural area of The Gambia. Annals
of Tropical Paediatrics; 19:33-43.
37- Ministère de l'économie et des
Finances/ Agence Nationale de la Statistique et de la
Démographie - Situation socioéconomique de la région
de Tambacounda, rapport de 2005.
38-Mc Carthy J, Maine D.(1992) -A
framework for analyzing the determinants of maternal mortality. Studies in
family Planning.
39-MOREIRA I., FAYE E. O., DJIBA S. D. et al.
(2001) -Evaluation de la disponibilité, de l'utilisation et
de la qualité des Sou Obstétricaux d'Urgence au
Sénégal, SNSR, UNFPA, Averting Maternel Death and
disability :University of Colombia.
40-NAKAJIMA H, Directeur général de
l'OMS. (1990) -On the road to success. Safe mother wood: a
newsletter of worldwide, Issue 3: 1-2.
41-Nations Unies (UN). (2000) -Rapport du
comité plénier ad hoc de la vingt-troisième session
spéciale de l'Assemblée générale,
supplément no3, consulté en ligne sur le site :
www.un.org/french/womenwatch/followup/beijing5/index.html, le 10 novembre
2006.
42-NOUIJAI Ahmed et al. -Les aspects
démographique et socioculturels des facteurs de risques pour la
santé de la population - CERED, Rabat, Maroc.
43-OMS. (1978) -Lay reporting of health
information, Genève, Suisse, p : 27
44-OMS. (1986) -Mortalité
maternelle soustraire les femmes à l'engrenage fatale. Chronique
OMS, 40 (5), 193-202.
45-OMS. (1991) -Abortion :a tabulation
of available data on the frequency and mortality of unsafe aborton,
Genève.
46-OMS, UNFPA, UNICEF. (1997) -Lignes
directrices pour la surveillance de la disponibilité et de l'utilisation
des services obstétricaux, Genève.
47-OMS/FNUAP/UNICEF/Banque mondiale. (1999)
-Réduire la mortalité maternelle : Déclaration
commune des agences de l'ONU. Genève. Site consulté le
21/4/2006.
http:// www.who.int/reproductivehealth/publications/mortalite_
maternelle/mortalite.
48-OMS, UNICEF, FNUAP.
(2001)-Mortalité maternelle en 1995 : estimations de l'OMS,
l'UNICEF et du FNUAP.
49-OMS. (2004) -Au-delà des
Nombres : Examiner les morts maternelles et les complications pour
réduire les risques liés à la grossesse,
Genève.
50-OMS. (2005) -Donnons sa chance
à chaque mère et à chaque enfant. Rapport sur la
santé dans le monde Genève. 7 avril 2005. Consulté le
14/5/2005 au site :
http://www.who.int /whr//fr.
51-PISON G. (1978) -Etudes
démographiques dans la région du Sine Saloum, méthode
d'enquête et premiers résultats. ORSTOM, Dakar, p: 55.
52- POST. M. (1997) - «Preventing maternal
mortality through emergency obstetric care.» SARA issues papers. Academy
for educational development, support for analysis and research in Afric
project, Washington D.C.
53-Pr. Abdoulaye Bara DIOP. (1988)
-Croyances et attitudes relatives à la grossesse, à
la maternité et à la santé de la mère en
Afrique, Séminaire CIE sur la réduction de la
mortalité maternelle dans les pays en développement.
Château de Longchamp Paris.
54-PR. Oumar FAYE. (2007) -Les
réponses à apporter aux enjeux de la mortalité
maternelle-dans Walfadji quotidien du 11 Août 2007. Consulté
le 13 Août 2007 du site www. walf.sn.
54-Rapport semestriel 2006 de la
région médical de Tambacounda. Août 2006.
55-REDUGE. (2001) -Ministère de la
santé et de la prévention médicale, SARA projet, USAID.
56-ROYSTON E., ARMSTRONG S., eds. (1990)
-La prévention des décès maternels. OMS,
Genève.
57-SAKHO Papa. (2005) -Note
marginalisation et enclavement en Afrique de l'Ouest, « l'espace
des trois frontières » Sénégalais- Espace.
Populations Société -UST.Lille- France :
pp.163-168.
58-SECK Cheikh. (2000)
-« Programme triennal de lutte contre la mortalité
maternelle dans le district de Tamba » mémoire CES de
santé publique, ISED, code 9214.
59-SEN-ONU. (1999) -Bulletin du
système des Nations Unies au Sénégal, N°3 Mai 1999,
pp 10
60-TABUTIN D. (1992)- «Transitions
et théories de mortalité» in Hubert Gérard et
Victor Piché (dir.), La sociologie des populations,
Universités Francophones, UPELF/UREF, Montréal, Canada, pp.
257-288. site :doc.abhatoo.net.ma/doc/IMG/pdf/Appr-multi-chap6.pdf.
Visité 12/12/2006.
61-UNFPA (2003)-La mortalité
maternelle : les soins obstétricaux d'urgence en point de
Mire,consultée sur le site
www.unfpa.org/publications
le 15/02/2005.
62- UNICEF. (2001) -Maternal care :
end-decade databases, consulté en ligne sur le site Internet suivant :
www.childinfo.org/eddb/mat_mortal/index.htm, le 2/10/2005.
63-WALKER G.J. (1986) -Maternal mortality in
Jamaica. Lancet, 1 (8479): 486-488.
64-WALRAVEN G. et al. (2000) -Maternal
mortality in rural Gambia: levels, causes and contributing factors.
Bulletin de l'OMS.
65-WYON John B. et GORDON John E. (1971)
-The Khanna Study, population problems in the rural Pendjab.
-Cambridge (Mass.), Harvard University Press, 437p.
ANNEXES
I-QUESTIONNAIRE D'AUTOPSIE
VERBALE
QUESTIONNAIRE DE L'AUTOPSIE VERBALE SUR LES CAUSES ET
LES FACTEURS FAVORISANTS DE LA MORTALITE MATERNELLE
DANS LE DEPARTEMENT DE BAKEL.
Instructions pour l'enquêteur : Présentez-vous
et expliquez le but de votre visite. Dîtes que vous vous
intéressez aux facteurs qui ont conduit à la mort. Demandez
à parler à la personne qui était le soignant principal
de la femme durant la maladie. Si ce n'est pas possible,
arrangez un jour et une heure où vous pourrez revenir pour une nouvelle
visite à ce foyer, quand cette personne sera à la maison.
SECTION I : Informations de
références
Date de
l'entrevue :.......................................................................................
Nom de
l'enquêteur :......................................................................................
Nom du
répondant :.......................................................................................
La langue
utilisée :........................................................................................
Nom de la femme
décédée :...............................................................................
Date de
naissance :..........................................................................................
Date de
décès :...............................................................................................
Age au décès : |__|__| ans
(99 = inconnu)
Situation
matrimoniale :....................................................................................
Profession :...................................................................................................
Ethnie :........................................................................................................
Nombre
d'enfants :.........................................................................................
Nom du
village :.............................................................................................
Nom du chef de
ménage :..................................................................................
Lieu du
décès :...............................................................................................
Cause déclarée du décès :
SECTION II : Recherche du meilleur
répondant
1-Qui surveillait ou s'occupait de la femme avant son
décès ?
2-Qui était avec elle au moment de son
décès ?
3-Où était le mari s'il n'était pas
mentionné ?
4-Les personnes ayant participées à
l'entrevue ?
|
Nom
|
Rapport avec la femme
|
Présent au moment de l'entrevue
|
Quand ils ont rejoint /quitté l'entrevue
|
|
|
Maladie
|
décès
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
SECTION III : Origine du décès
J'aimerais commencer par obtenir des informations sur l'origine
du décès de la femme.
1- Est-ce qu'elle est morte il y a longtemps ?
Jour / Mois |__|__| (99 = inconnu)
2- Quelle âge avait - elle quand elle est morte ?
|__|__| Ans (99 = inconnu)
3- Où Est-ce que le décès s'est
produit ?
.................................................................................
4- Est-ce que vous saviez la cause du décès ?
Oui non
ne sait pas
5- Est-ce que vous avez un acte de décès ?
Oui non
ne sait pas
6- Est-ce qu'elle avait des problème de santé avant
son décès ?
Oui non
ne sait pas
Si oui précisez :
.................................................................................................
7- Est-ce qu'elle faisait un traitement ? Oui
non ne sait pas
Si oui
précisez :.......................................................................................................
8- Combien de co-épouses avait-elle dans ce mariage ?
|__|__| (99 = inconnu)
9- Est-ce qu'elle a été à l'école
(française ou coranique) ?
Oui non
ne sait pas
Si oui précisez le plus haut niveau
atteint :.........................................................
10- Quel âge avait son mari quand elle est
décédée si elle est mariée ? |__|__| Ans
(99 = inc. )
11- Est- ce que la femme avait déjà
été enceinte (y compris grossesse avortée/fausse
couche) ?
Oui non
ne sait pas
12- Etait- elle enceinte quand elle est morte ?
Oui non
ne sait pas
13- Combien de temps était- elle
enceinte ? |__|__| Mois (99 = inconnu)
14- Combien de temps s'était-il déroulé
après la fin de sa dernière grossesse avant qu'elle soit
morte ? Jour / Mois |__|__| (99 =
inconnu)
15- L'enfant est-il vivant ? Oui
non ne sait pas
16- Quel est son l'âge ? Jouir / Mois|__|__|
(99 = inconnu)
17-Combien de fois elle a été enceinte au
total ? |__|__| (99 = inconnu)
18-Combien de naissances vivantes est ce qu'elle avait ?
|__|__| (99 = inconnu)
19-Combien encore de naissance est ce qu'elle avait ?
|__|__| (99 = inconnu)
20-Combien d'avortements ou de fausses couches avait-elle
faits ? |__|__| (99 = inconnu)
21-Quel était son âge à la première
grossesse ? |__|__| (99 =
inconnu)
22-Est ce qu'elle avait eu des complications lors de ses
grossesses précédentes?
Oui ? non ?
ne sait pas ?
Si oui, lesquelles :
..............................................................................
....................................................................................................
- dans quelles grossesses /
accouchements :..............................................
23- Est-ce qu'elle avait fait une césarienne ?
Oui ? non ?
ne sait pas ?
* Si oui, dans quelle grossesse ?
|__|__| (99 = inconnu)
* Combien de temps avant sa mort ?
|__|__| (99 = inconnu)
* Qu'elle était la raison
(détails) :
..............................................................................................................
.............................................................................................................
24-Est-ce qu'elle (ou son mari) utilisait une
méthode contraceptive pour éviter une
Grossesse ? Oui ? non ?
ne sait pas ?
Si oui
laquelle :.........................................................................................
SECTION IV : Le compte rendu de la famille
sur les événements, la maladie et sur le décès de
la femme :
Donnez-les une introduction qui explique que vous aimeriez
qu'ils vous disent tout ce qui s'est passé: S'il vous plaît dites
nous ce qui s'est passé depuis sa maladie jusqu'au décès.
(Instructions pour la personne qui conduit
l'interview : Laissez l'enquêté vous parler de la maladie en
ses propres mots. Ne faites pas d'autre suggestion que de demander s'il y a
autre chose.S 'il vous plaît prenez des notes
détaillées. S'il faut, continuez sur le dos de cette feuille ou
ajoutez de nouvelles):
|
.....................................................................................................................................................
.....................................................................................................................................................
.....................................................................................................................................................
.....................................................................................................................................................
.....................................................................................................................................................
.....................................................................................................................................................
.....................................................................................................................................................
.....................................................................................................................................................
.....................................................................................................................................................
.....................................................................................................................................................
.....................................................................................................................................................
.....................................................................................................................................................
...................................................................................................................................................
...................................................................................................................................................
...................................................................................................................................................
..................................................................................................................................................
.....................................................................................................................................................
...................................................................................................................................................
.....................................................................................................................................................
.....................................................................................................................................................
.....................................................................................................................................................
.....................................................................................................................................................
.....................................................................................................................................................
.....................................................................................................................................................
.....................................................................................................................................................
.....................................................................................................................................................
|
SECTION V : Les
symptômes
1- Depuis quand elle est malade avant qu'elle ne soit
morte ? |__|__| jours /mois (99 = inconnu)
2- Quels étaient les symptômes juste avant le
décès ?
.................................................................................................................................................
.................................................................................................................................................
.................................................................................................................................................
3- Quels étaient les symptômes quand la maladie a
commencé ?...............................................
................................................................................................................................................
4- Quels autres symptômes avait-elle pendant sa
maladie ?.......................................................
................................................................................................................................................
SECTION VI : Décès
pendant le travail, la délivrance ou un an après
La délivrance.
1- Où est-ce que la délivrance a eu
lieu ?.....................................................................
2- Qui l'a aidé à la
délivrance ?...................................................................................
3- Quelle sorte de délivrance c'était ?
- normale
- instrument utilisé
- césarienne
- ne sait pas .
4- De combien de mois était-elle enceinte quand le
travail a commencé ?
|__|__| (99 =
inconnu)
5- Est-ce qu'elle était en bonne santé quand le
travail a commencé ?
Oui non
ne sait pas
6- combien de temps a duré le travail ? (en heure)
|__|__| (99 = inconnu)
7- Est-ce qu'elle était morte avant que le
bébé ne soit né
Oui non
ne sait pas
8- Est ce qu'elle avait d'autres maladies pendant la grossesse,
la délivrance, ou après la délivrance.
Oui non
ne sait pas
Si oui,
précisez :.............................................................................
.................................................................................................
.................................................................................................
.................................................................................................
SECTION VII : Pour tous les
décès : Les comportements et les facteurs contribuants en
relation avec la santé.
1- Entre la maladie et le décès est-ce que la
femme a cherché à se soigner ou est-ce qu'elle a consulté
quelqu'un pour traitement ?
Oui non
ne sait pas
2- Où est-ce qu'elle est allée se
soigner ?................................................................................
3- Est-ce qu'elle est allée voir quelqu'un d'autre ?
Oui non
ne sait pas
Remplissez le tableau.
Lieux de soins
|
Spontané
|
Incité
|
Dispensaire
|
|
|
Centre de santé
|
|
|
Hôpital
|
|
|
Docteur privé
|
|
|
Pharmacien
|
|
|
Marabout
|
|
|
Tradipraticien -Guérisseur
|
|
|
Herboriste
|
|
|
Accoucheuse traditionnelle
|
|
|
|
4- Est ce que vous l'avez vue consultez un marabout ou
guérisseur traditionnel ?
Oui non
ne sait pas
5- Est-ce qu'elle est allée voir quelqu'un d'autre qu'on
a pas cité en haut ?
Oui non
ne sait pas
6- Qui a été impliqué dans la prise de
décision initiale que la femme devait allait se traiter
..........................................................................................................
7- Qui l'a incitée à faire un
traitement ?
.................................................................................................................
8- Une fois que la décision prise de l'envoyer pour
soin, est-ce qu'elle est allée immédiatement ? Oui
non ne sait pas
9- Si non pourquoi ?
10- Comment était le délai ?
...............................................................................................................
11- Est ce qu'il a été difficile de trouver les
fonds pour l'envoyer au traitement ?
Oui non ne
sait pas
12- Qui a payé les fonds pour le
traitement ?..............................................................................
13- Une fois la décision a été
prise :
a) Comment est-elle arrivée là-bas ?
............................................................................................................
b) Combien de temps a duré le trajet ? |__|__|
heures / jour s (99 = inconnu)
Centre 1
|
Centre2
|
Centre 3
|
|__|__| heures (99 = inconnu)
|
|__|__| heures (99 = inconnu)
|
|__|__| heures (99 = inconnu)
|
|
c) Si par voiture, pirogue, charrette ou autre
chose.....................................
Est-ce que vous devez payer et qui a payé ?
........................................
d) Une fois arrivé, combien de temps avez-vous attendu
avant qu'elle soit examinée ?
|__|__| minutes / heures (99 = inconnu)
e) qui est ce qui l'a
reçue ?.......................................................................................................
f) qu'est-ce qu'ils ont
fait ?.......................................................................................................
g ) qu'est-ce qu'ils vous ont
dit ?...............................................................................................
h) Combien avez vous
payé ?.....................................................................................................
i) Vous ont-ils demandé d'allez acheter quelque
chose ? Oui non ne sait pas
Si Oui, quoi ? ............ Combien a été
dépensé ? ................qui a
payé ?.........................
j) Est-ce qu'ils l'ont renvoyé vers un autre
centre ?
Oui ? non ?
ne sait pas ?
Si oui préciser :
.............................................................................................
Si non pourquoi :
............................................................................................
k) Est-ce que vous êtes allés ?
Si Oui ? combien de temps pour aller là-
bas ?.........................................................................
Si non,
pourquoi ?.......................................................................................................................
l) Qu'est-ce que vous avez fait
ensuite ?......................................................................................
14- Est-ce qu'elle allait au CNP pendant sa grossesse
Oui ? non ?
ne sait pas ?
Si non
pourquoi :.............................................................................................
15- Combien de fois ? |__|__| (99 =
inconnu)
16- Est-ce qu'elle a un carnet de soin ?
Oui ? non ?
ne sait pas ?
17- Est-ce qu'elle a choisi un lieu pour
l'accouchement ?
Oui ? non ?
ne sait pas ?
18- Est-ce qu'elle est allée soigner autre chose
à part les CNP ?
Oui ? non ?
ne sait pas ?
Si oui
préciser :..............................................................................................
19- Qui est-ce qu'elle voyait ?
-sage femme ?
-infirmière/accoucheuse
traditionnelle ?
-docteur ?
-marabout ?
-guérisseur ?
-autre ?
précisez :......................................................
20-Pourquoi était-elle allée là-
bas ?
.......................................................................................................
Arrêter l'entrevue, remercier le répondant et passer
à la dernière section
DERNIERE SECTION :
L'enquêteur : s'il vous plait écrivez ici votre
commentaire sur le processus total d'entrevue et votre observation.
1 - Problèmes rencontrés ? (Meilleur
répondant)
2 - coopération des membres de la famille et des
autres ?
3 - Vos commentaires ?
4-Signature :-------------------------------------------------------------
II-GUIDES D'ENTRETIEN
GUIDE D'ENTRETIEN
Ce guide d'entretien a été réalisé
dans le cadre de l'élaboration d'un mémoire de maîtrise de
l'IPDSR qui s'intitule ? Mortalité maternelle dans le
département de Bakel : Causes et facteurs favorisants
déterminés par autopsie verbale ?.
POUR LE PERSONNEL DE SANTE
1- IDENTIFICATION
Nom de la structure :
Nom :
Prénom :
Profession :
2- QUESTIONS
1- Quels sont les principaux problèmes de santé de
la reproduction ?
2- Quelles sont les différentes complications
obstétricales rencontrées ?
3- Quelles sont les causes principales de la mortalité
maternelle ?
4- Et les facteurs socioculturels ?
5-Les facteurs environnementaux ?
6-Les facteurs liés au système de
santé ?
7-Les stratégies pour améliorer la santé
maternelle et réduire la mortalité maternelle?
GUIDE D'ENTRETIEN
Ce guide d'entretien a été réalisé
dans le cadre de l'élaboration d'un mémoire de maîtrise de
l'IPDSR qui s'intitule ? Mortalité maternelle dans le
département de Bakel : Causes et facteurs favorisants
déterminés par autopsie verbale ?.
POUR LES FAMILLES ET LEADERS
1- IDENTIFICATION
Nom de la structure :
Nom :
Prénom :
Profession :
2- QUESTIONS
-Quels sont les problèmes de santé que rencontrent
les femmes ?
-Quels sont les problèmes rencontrés par les femmes
enceintes ?
-Quelle perception avez-vous des structures de
santé ?
-Quelles sont les difficultés que vous-y
rencontrez ?
-Quelle est la qualité des services qui y sont
offerts ?
-Qu'est qu'il faut faire pour améliorer la santé
maternelle et réduire la mortalité maternelle?
III- TABLEAUX
STATISTIQUES
Tableau 1: Répartition selon la
parité
|
Parité
|
Nombre
|
|
Primipare
|
3
|
|
Pauci pare
|
7
|
|
Multipare
|
3
|
|
Grande multipare
|
7
|
|
Total
|
20
|
Tableau 2 : Distribution selon
l'ethnie
|
Ethnie
|
Nombre
|
|
Soninké ou Sarakolé
|
9
|
|
Peul
|
7
|
|
Bambara
|
2
|
|
Maure
|
1
|
|
Mandingue
|
1
|
|
Total
|
20
|
Tableau 3 : Distribution Selon la
résidence
|
Résidence
|
Nombre
|
|
Urbaine
|
08
|
|
Rurale
|
12
|
|
TOTAL
|
20
|
Tableau 4 : Distribution Selon la
profession
|
Profession
|
Nombre
|
|
Ménagère
|
13
|
|
Vendeuse
|
06
|
|
Sans profession
|
01
|
|
TOTAL
|
20
|
Tableau 5 : Distribution Selon la
profession
|
Profession
|
Nombre
|
|
Ménagère
|
13
|
|
Vendeuse
|
06
|
|
Sans profession
|
01
|
|
|
Tableau 6 : Distribution Selon le niveau
d'instruction
|
Niveau
|
Nombre
|
|
Sans instruction
|
17
|
|
Primaire
|
3
|
|
Secondaire
|
00
|
|
Supérieur
|
00
|
|
Total
|
20
|
Tableau 7 Distribution selon la
saison
|
Saison
|
Nombre
|
%
|
|
Saison sèche
|
6
|
30
|
|
Saison des Pluies
|
14
|
70
|
|
Total
|
20
|
100
|
Tableau 8 : Distribution Age à
la 1 ère grossesse
|
Age
|
Nombre
|
|
14
|
04
|
|
15
|
01
|
|
16
|
04
|
|
17
|
01
|
|
18
|
06
|
|
NSP
|
04
|
|
Total
|
20
|
Tableau 9 : Distribution selon les
Antécédents obstétricaux
|
Antécédents obstétricaux
|
Nombre
|
|
OUI
|
09
|
|
Non
|
11
|
|
Total
|
20
|
IV-CAS D'AUTOPSIE VERBALE
« C'est lorsqu'elle a accouché et qu'elle
s'est évanouie qu'on m'a mis au courant. Comme j'ai une voiture je l'ai
amené à l'hôpital vers 20 h. Arrivée là bas
elle a été admise dans la salle d'accouchement nous nous avons
attendu dehors. Un moment après la matrone Fanta SYLLA est venue nous
dire que le placenta qui restait est sorti actuellement elle est sous
perfusion. C'est la nuit qu'elle s'est réveillée, elle demandait
à boire, à boire à chaque instant. Nous avons passé
cette nuit là comme ça. Le samedi elle a commencé à
donner du sein à son bébé, c'était des jumeaux mais
le deuxième est décédé le jour de
l'accouchement.
Le dimanche elle m'a dit de l'acheter de nouvelles
chaussures car elle a commencé à marcher petit à petit.
J'ai acheté beaucoup d'ordonnance car chaque docteur qui vient inscrit
une ordonnance. J'ai acheté des gangs, des pommades, des bouteilles de
perfusion (10 bouteilles). Sa santé s'est améliorée
jusqu'à lundi. La sage- femme a dit qu'elle pourrait même sortir
le mardi si tout va bien. Elle a dit d'acheter de la viande pour qu'elle puisse
avoir de la force. C'est vers 16 heures qu'elle avait mangé la viande
plus des oeufs. Tout à coup elle est retombée dans un état
de choc.
Elle disait « donner moi de l'eau, mon ventre
est entrain de brûler), elle s'agitait et criait de douleur. Elle a
passé la nuit dans cet état. Mardi matin j'étais parti
appeler 3 fois le Dr G. Thiam pour qu'il vienne voir ma belle fille qui
souffrait depuis lundi soir. C'est la quatrième fois qu'il est venu. Il
a pris les gangs et il a fait sortir du ventre de ma belle -fille un sang noir
comme cette batterie (il désignait une vieille batterie qui gisait au
sol). Après il a dit que c'était l'effet de ce sang noir qui
l'empêchait de se sentir mieux. Mais rien, pendant toute la
journée du mardi et la nuit elle criait, elle n'a pas dormi. Le mercredi
matin j'ai vu un ami docteur Tapha qui est venu, il a tout de suite
appelé les autres agents qui sont venus. Ils vont et viennent, ils ont
inscrit des ordonnances mais sans succès. C'est vers 16 heures qu'ils
m'ont dit de l'amener à Tamba car eux ils n'en pouvaient plus rien. En
ce moment j'ai su que c'est fini pour Salamata sauf Dieu pouvait maintenant la
sauver. On s'est préparé, ils ont cherché un chauffeur et
une ambulance, ils nous ont dit de payer le prix du gasoil (32 500F). Nous
avons quitté l'hôpital vers 19 h moins, nous avons prix le gasoil
à une station. Après au lieu d'aller directement, le chauffeur
qui est de Bakel est allé garer la voiture devant sa maison il est
rentré la dans. Nous avons attendu presque 1 heure avant qu'il ne sorte.
Moi j'étais dans l'ambulance je tenais la bouteille de perfusion par ma
main droite, l'autre je la posais sur la femme. Lorsque nous sommes partis, le
chauffeur s'est arrêté à Kidira pour dîner. Il a fait
une commande de viande fraîche à la dibiterie, qui a
été grillée et servie. Il a mangé à son
aise. J'étai tellement fâché que si ma voiture était
là j'allais abandonner cette ambulance pour aller directement à
Tamba. Il ne se souciait pas de la vie de ma belle-fille en danger de mort.
C'est vers 22 heures que nous avion quitté Kidira pour arriver à
Tamba vers 1 heure du matin le médecin a inscrit une ordonnance à
acheter. Quand je partais la sage-femme m'a dit de payer 20 000 F pour
qu'elle surveille la femme pendant le reste de la nuit. Je lui ai donné
5 000 F dans le désespoir, et lui ai dit d'attendre le matin pour
les 15 000 F qui restaient. J'ai acheté une partie de l'ordonnance
(61 000 F) dans l'hôpital. On lui a fait une piqûre et mise
une bouteille de sang. Moi je suis sorti de l'hôpital pour acheter le
reste de l'ordonnance. A mon retour, j'ai trouvé qu'elle est
décédée. Le matin j'ai prêté 40 000 F
à des amis à Tamba pour faire l'enterrement et les
funérailles à Tamba. J'ai voulu amener le corps à Bakel
mais tout mon argent est fini. Ce que j'ai dépensé, faisait plus
de 400 000 F tout cela dans l'espoir qu'elle
vive ».(Beau-père d'une victime -Darou Salam-Bakel)
IV- DISTRICT SANITAIRE DE BAKEL
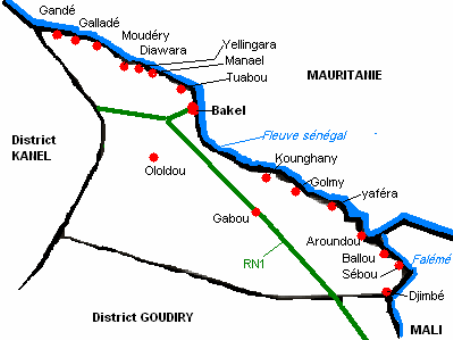
* 1 - Fred SAI,
ancien président de la Fédération internationale du
Planning Familial a parlé de la mortalité maternelle à
l'ouverture de la conférence, « Saving lives : skilled attendance
at childbirth », qui a eu lieu en Tunisie du 13 au 15 novembre 2000.
* 2 -Yakharou nkouré
désigne l'armée des femmes pour montrer le sacrifice des femmes
pendant les accouchements. Elles sont engagées dans une guerre
meurtrière pour donner la vie.
* 2 -Cette femme a
accouché seule à terre dans le poste de santé après
que la sage -femme qui dormait ait refusé de venir l'assister pendant
son accouchement.
| 

