0.0. INTRODUCTION
01. PROBLEMATIQUE
La protection de la mère et de l'enfant constitue une
activité primordiale et prioritaire dans le domaine de la santé.
Nous devons choisir quels sont les problèmes les plus importants qui
menacent les nouveau-nés et intégrer les solutions
envisagés dans une perspective promotionnelle (ROTSART de HERTAING et J.
COURTEJOIE, 1977).
La mère et son enfant constituent le groupe le plus
précieux d'une société humaine, la meilleure des garanties
de sa continuité ainsi que de son progrès. C'est donc le domaine
de la protection maternelle et infantile ; qui réclame de nous et
à bon droit, le maximum d'effort (RAYMOND B. et COURTEJOIE, 1987).
Les infections materno-foetales sont devenues un
problème de santé publique depuis les années 1970 avec la
prépondérance des infections à streptocoque B. Le taux
global d'attaque des infections à streptocoque B dans les études
conduites aux Etats-Unis est de 1 ,7 % d'infections materno-foetales et de
1 à 4 % des nouveau-nés reçoivent des antibiotiques
(COULOMB B., 2002).
En France, un cas d'infection néonatale
(septicémie) à streptococcus pneumoniae a été
retrouvé, acquise lors du passage de la filière génitale
de la mère. Le pneumocoque est une cause rare (1-8 %) d'infection
puerpérale pouvant causer une morbi-mortalité chez l'enfant et la
mère. La présentation clinique de l'infection chez le
nouveau-né et identique à celle des autres infections
néonatales, mais un pronostic sévère (mortalité 50
%, séquelles neurologiques 13 %) y est associé. L'enfant
s'infecte le plus souvent à partir des voies génitales de la
mère, même si la colonisation à S-pneumoniae est
exceptionnelle (fréquence d'isolement dans les
prélèvements génitaux féminins 0,003 - 0,75
%(médias .free. 2010).
La sévérité du pronostic devrait
conduire à proposer un traitement probabiliste sans délai
(amoxicilline) de tout enfant colonisé ou né de mère
colonisée et si nécessaire, de la mère. La rareté
du portage génital et la difficulté de mise en évidence du
pneumocoque dans les prélèvements vaginaux rendent illusoire une
recherche systématique mais du fait du ratio infection/colonisation
élevé, tout isolement de pneumocoque dans les
prélèvements vaginaux d'une femme enceinte doit être
transmis au clinicien afin d'assurer une prise en charge adéquate de
l'enfant et de la mère (
médias.free. 2010).
L'infection bactérienne néonatale (IBN) est
fréquente ; elle touche 1 % des nouveau-nés.Sa prise en
charge repose sur une antibiothérapie instituée
précocement avant la confirmation bactériologique. Cette attitude
vise à réduire la morbidité et la mortalité, mais
conduit à traiter 1 à 10 % des nouveau-nés (
médias.free. 2010).
Les cas de mortalité néonatal sont beaucoup
observés dans les pays pauvres par rapport aux pays
industrialisés suite à la pauvreté et la prise en charge
insuffisante. D'où l'importance d'une étroite surveillance des
femmes gestantes et des nouveau-nés (ONU, 1982, p. 7).
En République Démocratique du Congo, les
études menées par NGONDO et PITSHA NDENDE (1996-1997, p. 51) ont
démontré que près de 40 % de décès dans la
première année surviennent au cours du premier mois de la vie.
Une autre étude menée à Kisangani en R.D.
Congo, dans la zone de santé de Kabondo démontre que la
mortalité infantile concerne plus de nouveau-nés de la tranche
d'âge de 1-7 jours, soit 50 % (TSHONGO, 2001-2002, p. 21).
Vu l'augmentation des infections néonatales et les
risques qui en découlent à travers le monde en
général et la République Démocratique du Congo en
particulier, nous avons jugé indispensable de mener une étude sur
la fréquence et la prise en charge des infections néonatales
précoces.
Pour mieux aborder notre étude, nous nous sommes
posés les questions suivantes :
- Quelle est la fréquence des infections
néonatales précoces à l'Hôpital
Général de Référence de Mangobo ?
- Comment est la prise en charge de ces infections
néonatales précoces ?
0.2. OBJECTIFS
De notre étude, nous nous sommes fixés les
objectifs suivants :
- Déterminer la fréquence des infections
néonatales précoces à l'Hôpital
Général de Référence de Mangobo ;
- Evaluer la prise en charge des infections néonatales
à l'Hôpital Général de Référence de
Mangobo.
0.3. HYPOTHESES
Etant donné que les femmes enceintes négligent
l'hygiène pendant la période de la grossesse.Nous pensons que la
fréquence des infections néonatales serait élevée
et la prise en charge serait efficace à l'Hôpital
Général de Référence de Mangobo.
0.4. INTERET DU TRAVAIL
Ce travail trouve son intérêt dans la mesure
où il servira d'un outils de sensibilisation aux professionnels de
santé en général sur les risques des infections
néonatales précoces que cours les nouveau-nés.
En plus, cette étude revêt un
intérêt capital dans la mesure où elle constitue un
document de base aux chercheurs et aux scientifiques qui s'intéresseront
à la question.
0.5. SUBDIVISION DU
TRAVAIL
Hormis l'introduction, la conclusion et les recommandations,
le présent travail comprend quatre chapitres à savoir :
Le premier chapitre porte sur les considérations
générales des infections néonatales précoces ;
le second est consacré à la considération
méthodologique du travail ; le troisième porte sur la
présentation et analyse des données de notre recherche et le
dernier chapitre traite des discussions et commentaires des
résultats.
CHAPITRE PREMIER :
CONSIDERATIONS GENERALES
1.1. DEFINITION DES
CONCEPTS
1.1.1. Prise en charge
C'est prendre des actions curatives pour
assurer une bonne surveillance et une bonne évolution (AMBENA, 2006, p.
5).
1.1.2. Infection
C'est la pénétration et le développement
d'un agent pathogène dans l'organisme (KABEMBA, S., 2008, p. 2).
1.1.3. Infection
néonatale
C'est l'infection qui survient de 0-28 jours de la naissance
(DIMOKE, O. 2009).
1.1.4. Infection
néonatale précoce
C'est l'infection qui se déclenche du premier au
septième jour de la naissance (DIMOKE, O.2009).
1.1.5. Nouveau-né
Est l'enfant âgé de 0-28 jours voire 30 jours
(DIMOKE, O. 2009).
1.2. MODE ET MOMENT DE
CONTAMINATION DU NOUVEAU-NE
Le nouveau-né peut s'infecter à 3
moments : pendant la grossesse (infection prénatale), au moment de
la naissance (infection périnatale) et après l'accouchement
(infection post-natale).
Les infections prénatales sont transmises par voie
transplacentaire lors de bactériémies ou septicémies
maternelles, soit par voie transmembranaire, à membranes intactes ou
rompues, le liquide amniotique (amniotite) contaminant le foetus lors de sa
déglutition(RAMAZANI, T., 2010).
Les infections périnatales sont acquises lors du
passage dans la filière génitale.Les infections post-natales sont
des transmissions manuportées ou secondaires à la
contamination(RAMAZANI, T., 2010).
a) La contamination anté et
périnatale
La transmission materno-foetale survient à
différentes périodes de la vie intra-utérine. Elle peut
être précoce ou tardive.
- Lorsqu'elle est précoce, elle peut entraîner un
avortement ou bien un accouchement prématuré d'un enfant sain ou
infecté. Elle peut entraîner une embryopathie et/ou une
foetopathie ;
- Lorsqu'elle est tardive, elle peut survenir après
l'accouchement, à ce moment le foetus est atteint, soit par voie
hématogène, transplacentaire, soit par voie ascendant par
contiguïté. Dans ce cas, le tableau clinique est celui d'une
septicémie précoce (RAMAZANI, T., 2010).
La contamination peut survenir aussi au cours de
l'accouchement. Elle est soit descendante ou survient lors du passage dans la
filière génitale. Par contre, la contamination est ascendante,
lorsque le germe va infecter le liquide et le foetus finira par avaler, soit
par l'inhalation, soit aussi par la voie cutanée (RAMAZANI, T.,
2010).
b) La contamination post-natale
Le nouveau-né est contaminé par les germes qui
proviennent de la mère, de l'entourage ou du milieu hospitalier. C'est
également à partir du matériel utilisé, les mains
souillées des visiteurs, etc. d'où viennent les affections qui
peuvent attaquer le nouveau-né et lui provoquer un danger (DECLERK, M.,
1985, p. 46).
1.3. ASPECTS CLINIQUES
En raison du mode de contamination, on distingue
schématiquement deux circonstances cliniques :
a) Lorsque les manifestations cliniques surviennent au cours
de trois premiers jours. Très souvent, la contamination est anté
ou périnatale. Ici c'est l'anamnèse qui joue un rôle majeur
pour le dépistage. Certains arguments sont très importants, car
ils vont conduire à une antibiothérapie des principes :
o Fièvre maternelle (T° >38° C) au moment
de l'accouchement, il faut éliminer la fièvre liée au
paludisme ;
o Infection maternelle récente, certaine même si
elle est sous traitement ;
o Liquide amniotique teinté au cours d'un accouchement
prématuré ;
o Liquide amniotique teinté d'emblée et l'odeur
nauséabonde (RAMAZANI, T. 2010).
D'autres arguments sont évocateurs et doivent conduire
à une enquête acharnée :
- Ouverture prolongée de la poche des eaux
au-delà de 18 à 24 heures ;
- Rupture prématurée des membranes au
début du travail ;
- Signe de souffrance foetale ;
- Liquide amniotique teinté non expliqué par
l'accouchement dystocique (RAMAZANI, 2010).
1.4. ARGUMENTS
BIOLOGIQUES
a) Arguments hématologiques en faveur d'une
infection néonatale :
- GB<5000/mm3 ou GB>25000/mm3 (une
leucopénie hyperleucocytose franche) ;
- Le polynucléaire neutrophile<1500 à
2000/mm3 la proportion de forme germe >10 % ;
- Plaquette <100.000/mm3 ;
- Anémie inexpliquée ;
- Fibrinogène >3,5 g/litre avant la 48è
heure.
b) Arguments
bactériologiques
Les prélèvements doivent être
effectués sur le nouveau-né, le placenta et la mère.
1. Chez le nouveau-né, on doit prélever le sang,
le L.C.R., les urines. Dans les premières heures de naissance du
nouveau-né, on peut prélever le suc gastrique ainsi que le
méconium ;
2. Mère : on peut prélever la
sécrétion vaginale ;
3. Placenta : écouvillon ou bien au niveau des
lésions suspectes.
c) Autres examens paracliniques
Parmi les autres examens paracliniques, on peut
citer :
- Ionogramme, bilirubine, albumine, glycémie,
pH ;
- Rx du thorax, de l'abdomen, etc. (RAMAZANI,2010).
1.5. TRAITEMENT
Il intervient à deux niveaux, au niveau
préventif et au niveau curatif.
1.5.1. Traitement préventif
v Prévention des infections bactériennes
néonatales précoces impliquées :
o Traitement des épisodes infectieux maternels pendant
la grossesse : amoxycilline en cas de syndrome fébrile
évocateur de listénose, antibiothérapie adaptée des
infections cervicovaginales et des voies urinaires ;
o Dépistage des portages génitaux de SBHB
pendant la grossesse ;
o Dépistage et traitement du SbHB urinaire pendant la
grossesse ;
o Antibiothérapie per-partum intraveineuse des femmes
fébriles >38°C ou porteuses de SbHB : cette attitude
diminue le nombre des formes précoces graves d'infections
materno-foetales (septicémie, méningite) mais interfère
sur les résultats bactériologiques des nouveau-nés(
médias.free.fr2010).
v Prévention des infections bactériennes
néonatales secondaires :
Elle repose sur le respect strict d'hygiène et
d'asepsie : lavage des mains avec des antiseptiques efficaces, isolement
des enfants, infectés, utilisation de matériels à usage
unique, limitation des prothèses de soin(
médias.free.fr2010).
1.5.2. Traitement curatif
a) Règles d'antibiothérapie du
nouveau-né
L'antibiothérapie doit être administrée
par voie intraveineuse, avoir un spectre élargi initialement, puisune
adaptation spécifique secondaire, être bactéricide
vis-à-vis des germes responsables, avec une vitesse de
bactéricide maximale, utiliser des associations d'antibiotiques
synergiques, diffuser dans les méninges, être de toxicité
réduite et de durée suffisante adaptée à la nature
de l'infection(
médias.free.fr2010).
b) Nature : spectre et posologie des
antibiotiques utilisés dans les infections bactériennes
néonatales
Le traitement des infections bactériennes
néonatales fait principalement appel aux â-lactamines
associées le plus souvent à un aminoside.
Parmi les â-lactamines, l'amoxycilline est active sur
SbHB, la listeria et sur seulement 50 % des E-colis. Le Céfotaxine est
actif sur le SbHB et sur E-coli, mais pas sur listéria.
L'association Amoxycilline-Acide clavulanique est active sur
le SbHB, la listéria et 75 % d'E-coli.
En cas de méningite, les â-lactamines sont
administrées à la dose de 200 mg/kg/j en 4 fois
Les aminosides sont efficaces sur de nombreux bacilles gram -
dont E-coli.
La vancomycine (Vancocin) s'utilise à la dose de 30
mg/kg/j en 2 injections. Elle est utilisée pour des infections
pulmonaires ou septicémiques staphylococciques sur prothèses.
Les doses d'antibiotiques néphrotoxiques (aminosides,
vancomycine) doivent être adaptées à la fonction
rénale et modifiées selon leur taux sanguin (pic et taux
résiduels) (
médias.free.fr2010).
1.5.3. Durée du traitement
antibiotique
Elle dépend de la nature de l'infection : 10 jours
pour une infection simple ; 10 à 15 jours pour une
septicémie, une entérocolite, une pyélonéphrite, 21
jours pour une méningite et 3 mois pour une ostéomyélite.
La durée d'utilisation des aminosides est aussi
fonction du type d'infection, mais tend à se raccourcir (
médias.free.fr2010).
CHAPITRE DEUXIEME :
CONSIDERATIONS METHODOLOGIQUES
2.1. DESCRIPTION DU TERRAIN
DE RECHERCHE ET SITUATION GEOGRAPHIQUE
L'Hôpital Général de
Référence de Mangobo est situé au quartier Mituku, commune
de Mangobo, ville de Kisangani chef-lieu de la Province Orientale en
République Démocratique du Congo.
Il est borné :
- A l'Est par la commune de la Tshopo ;
- A l'Ouest par les habitations du bloc Mituku et l'Orphelinat
National ;
- Au Nord par le bureau administratif de la commune de
Mangobo ;
- Au Sud par la commune Tshopo et le boulevard LUMUMBA.
2.2. HISTORIQUE
L'Hôpital Général de
Référence de Mangobo était d'abord un Centre de
Santé de Référence depuis 1957 avec un budget de
l'Organisation Mondiale de la Santé (OMS). C'est en 1958 qu'il serait
rendu opérationnel avec des services tels que soins maternels et
infantiles, dotés de la médecine préventive. A la
même année, il y a eu d'autres services tels que
l'hospitalisation, le laboratoire, la maternité et le bureau
administratif.
Cet hôpital a été construit par les belges
et a commencé à fonctionner comme centre de santé en 1959
avec des médecins expatriés qui ont financé cette
construction à savoir : la CTB, l'OMS, avait contribué
à sa réhabilitation.
A 2003 , Madame La Bourgmestre de la Commune de Mangobo,
en la personne de Mme BULAYA BASUNGOLE, par sa lettre n° BAR/BCM/085/2003,
entérinait la lettre du médecin inspecteur provincial par
laquelle a changé le statut du Centre de Santé à celui de
l'Hôpital Général de Référence, suivant le
niveau du découpage de Zone de Santé (Archives 1957).
2.3. POPULATION D'ETUDE
La population d'étude appelée aussi univers de
la recherche est un ensemble d'individus, d'objets, d'événements,
finis ou infinis, délimités dans le temps et dans l'espace
auxquels s'applique l'étude (VITAMARA, M., 2009).
Quant à ce qui concerne cette étude, notre
population d'étude est constituée de tous les nouveau-nés
hospitalisés à l'Hôpital Général de
Référence de Mangobo pendant la période de notre recherche
qui va du 1er janvier 2007 au 31 décembre 2009. Ainsi, nous
avons dénombré 878 nouveau-nés.
2.4. ECHANTILLON
L'échantillon est une population
déterminée, finie dont on peut dénombrer les
éléments. C'est un sous ensemble de la population (VITAMARA, M.,
2009).
Pour ce qui nous concerne, notre échantillon est
constitué de 98 nouveau-nés hospitalisés pour les
infections néonatales précoces à l'Hôpital
Général de Référence de Mangobo pendant la
période du 1er janvier 2007 au 31 décembre 2009.
2.5. TECHNIQUE DE RECOLTE
DES DONNEES
Notre étude est rétrospective. Pour
récolter les données, nous avons utilisé la technique
documentaire qui consiste à consulter les fiches, les Cardex, les
registres des nouveau-nés malades.
A partir de ces fiches, nous avons dressé un tableau
reprenant les rubriques ci-après :Adresse ;Suivi de
consultation prénatale ;Parité ; rupture de poche des
eaux ; fréquence de toucher vaginale ; durée de travail
d'accouchement ; pathologie associée de la mère ;Age et
sexe ;Poids ; Score d'APGAR ; complications ; type de
complications ; plaintes principales ; diagnostic ; traitement
reçu ; durée d'hospitalisation ; modalité de
sortie.
2.6. TECHNIQUE DE
TRAITEMENT DES DONNEES
Les données ainsi récoltées, nous les
avons dépouillées puis elles ont été
regroupées dans les différents tableaux avant d'être
traitées. Nous avons fait recours au calcul de pourcentage à
l'aide de la formule suivante :
% = 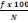
Avec : % = pourcentage
f = fréquence
fo = fréquence observée
fa = fréquence attendue
N = nombre total.
CHAPITRE TROISIEME :
PRESENTATION ET ANALYSE DES RESULTATS
3.1. FREQUENCE
Sur un total de 878 nouveau-nés qui ont
été hospitalisés à l'Hôpital
Général de Référence de Mangobo, nous avons
tiré un échantillon de 98 nouveau-nés hospitalisés
pour les infections néonatales et nous avons dégagé une
fréquence globale de 11,16 %.
3.2. IDENTIFICATION DES
ENQUETEES
3.2.1. Adresse (Commune
résidentielle)
Tableau I : Répartition de nos
enquêtés selon l'adresse
|
Adresse
|
F
|
%
|
|
Mangobo
Tshopo
Makiso
Kabondo
|
70
18
9
1
|
71,0
18,0
10,0
1,0
|
|
Total
|
98
|
100
|
Il ressort de ce tableau I que 71 % de nos
enquêtés résident la commune de Mangobo ; suivis de
ceux qui habitent les communes Tshopo, Makiso et Kabondo avec respectivement
18,0 %, 10,0 % et 1,0 % de cas.
3.2.2. Suivi de la CPN
Tableau II : Répartition de nos
enquêtés selon le suivi de la CPN par leurs mères
|
Suivi de la CPN
|
F
|
%
|
|
Oui
Non
|
98
0
|
100
0
|
|
Total
|
98
|
100
|
Il se dégage de ce tableau II que l'ensemble des
mères de nos enquêtés ont suivi la consultation
prénatale, soit 100 % de cas.
3.2.3. Parité
Tableau III : Répartition de la parité
des mères de nos enquêtés
|
Parité des mères
|
F
|
%
|
|
Primipare
Multipare
Grande multipare
|
24
65
9
|
25
66
9
|
|
Total
|
98
|
100
|
L'analyse de ce tableau III montre que la plupart des
mères de nos enquêtés sont des multipares, soit 66 % de
cas ; suivies des primipares et des grandes multipares, soit
respectivement 25 % et 6 % de cas.
3.3. VARIABLES PROPREMENT
DITES
3.3.1. Rupture de la poche des
eaux
Tableau IV : Répartition de la rupture de la
poche des eaux des mères de nos enquêtés
|
Rupture de la poche des eaux
|
F
|
%
|
|
Spontanée
Provoquée
|
70
28
|
71,4
28,6
|
|
Total
|
98
|
100
|
L'analyse de ce tableau IVnous fait remarquer que la plupart
des mères de nos enquêtés dont la rupture de la poche des
eaux était spontanée représentent 71,4 % de cas contre
celles dont la rupture de la poche des eaux était provoquée avec
28,6 % de cas.
3.3.2. Fréquence de
toucher vaginal
Tableau V : Répartition de la fréquence
de toucher vaginal des mères de nos enquêtés
|
Fréquence de toucher vaginal
|
F
|
%
|
|
8 - 11
4 - 7
1 - 3
|
54
30
14
|
55
31
14
|
|
Total
|
98
|
100
|
Il se dégage de ce tableau V que la fréquence de
toucher vaginal de 8-11 fois chez la plupart de mères de nos
enquêtés était de 55 % de cas. Viennent ensuite celles dont
la fréquence était de 4-7 fois et 1-3 fois, soit respectivement
31 % et 14 % de cas.
3.3.3. Durée de travail
d'accouchement
Tableau VI : Répartition de la durée du
travail d'accouchement des mères de nos enquêtés
|
Durée du travail d'accouchement (en heure)
|
f
|
%
|
|
0 - 5
6 - 11
12 - 17
18 - 23
|
4
20
24
50
|
4,0
20,5
24,5
51,0
|
|
Total
|
98
|
100
|
Il se dégage de ce tableau VI que 51 % de mères
de nos enquêtés ont accouché après 18-23 heures de
travail d'accouchement ; 24,5 % ont accouché après 12-17
heures de travail d'accouchement et 4 % de mères de nos
enquêtés ont accouché entre 0-5 heures de travail
d'accouchement.
3.3.4. Type d'accouchement
Tableau VII : Répartition du type
d'accouchement des mères de nos enquêtés
|
Type d'accouchement
|
f
|
%
|
|
Dystocique
Eutocique
|
14
84
|
14,3
85,7
|
|
Total
|
98
|
100
|
Il se dégage de ce tableau que la plupart des
mères de nos enquêtés ont eu un accouchement eutocique,
soit 85,7 % de cas contre 14,3 % de cas d'accouchement dystocique.
3.3.5. Pathologie
associée à la grossesse de la mère
Tableau VIII : Répartition des pathologies
associées des mères de nos enquêtés
|
Pathologie associée
|
f
|
%
|
|
Paludisme
Gonococcie
Anémie
Infection pelvienne
Syphilis
DPPNI
|
44
30
10
7
4
3
|
45
31
10
7
4
3
|
|
Total
|
98
|
100
|
Il ressort de ce tableau que la plupart des mères de
nos enquêtés soit 44 cas sur 98 ont souffert du paludisme, soit 45
% ; suivies de celles qui ont souffert de gonococcie, anémie,
infection pelvienne et syphilis soient respectivement 31 %, 10 %, 7 %, 4 % de
cas.
3.4. IDENTITE DU
NOUVEAU-NE
3.4.1. Age et sexe
Tableau IX : Répartition de nos
enquêtés selon l'âge et le sexe
|
Sexe
Age (jour)
|
Masculin
|
Féminin
|
Total
|
|
f
|
%
|
f
|
%
|
f
|
%
|
|
0 - 2
3 - 5
6 - 7
|
23
33
2
|
23,4
33,7
2,0
|
23
15
2
|
23,4
15,5
2,0
|
46
48
4
|
47
49
4
|
|
Total
|
58
|
59,1
|
40
|
40,9
|
98
|
100
|
Il se dégage de ce tableau que 59,1 % de nos
enquêtés sont de sexe masculin contre ceux du sexe féminin
soit 40,9 % de cas. Tandis que 49 % de nos enquêtés sont
âgés de 3-5 jours ; 47 % de cas sont âgés de 0-2
jours et 4 % de nos enquêtés sont âgés de 6-7
jours.
3.4.2. Poids à la
naissance
Tableau X : Répartition de nos
enquêtés selon le poids à la naissance
|
Poids à la naissance (en g)
|
F
|
%
|
|
1000 - 1500
1501 - 2000
2001 - 2500
2501 - 3000
3001 - 3500
3501 - 4000
|
6
8
18
40
10
16
|
6,0
8,2
18,3
41,0
10,2
16,3
|
|
Total
|
98
|
100
|
L'analyse de ce tableau nous fait remarquer que la plupart de
nos enquêtés soit 41,0 %pesaient 2501-3000 g. viennent ensuite
ceux qui pesaient 18,3 % ; 16,3 % et 10,2 % avec respectivement 2001-2500
g ; 3501-4000 g et 3001-3500 g.
3.4.3. Score d'APGAR à
une minute
Tableau XI : Répartition de nos
enquêtés selon le score d'APGAR à une minute
|
Score à 1 minute
|
f
|
%
|
|
0 - 4
5 - 7
8 - 10
|
76
16
4
|
77,6
18,3
41,0
|
|
Total
|
98
|
100
|
L'analyse de ce tableau nous fait remarquer que 77,6 % de nos
enquêtés avaient un score d'APGAR entre 0-4 à une
minute ; 41,0 % un score entre 8-10 et 18,3 % de nos enquêtés
avaient un score d'APGAR à une minute entre 5-7.
3.4.4. Score d'APGAR à 5
minutes
Tableau XII : Répartition de nos
enquêtés selon le score d'APGAR à cinq minutes
|
Score à 5 minutes
|
f
|
%
|
|
0 - 4
5 - 7
8 - 10
|
52
30
16
|
53
31
16
|
|
Total
|
98
|
100
|
Il ressort de ce tableau que 53 % de nos enquêtés
avaient un score d'APGAR de 0-4 à 5 minutes ; 31 % avaient un score
de 5-7 et 16 % de cas un score de 8-10.
3.4.5. Score d'APGAR à
10 minutes
Tableau XIII : Répartition de nos
enquêtés selon le score d'APGAR à 10 minutes
|
Score à 10 minutes
|
f
|
%
|
|
0 - 4
5 - 7
8 - 10
|
0
22
76
|
0
22
78
|
|
Total
|
98
|
100
|
Il ressort de ce tableau que 78 % de nos enquêtés
avaient un score d'APGAR de 8-10 à 10 minutes contre 22 % de cas
qui avaient un score de 5-7.
3.4.6. Complications
Tableau XIV : Répartition de nos
enquêtés selon les complications des infections
néonatales
|
Complications
|
f
|
%
|
|
Avec complication
Sans complication
|
12
86
|
12,0
88,0
|
|
Total
|
98
|
100
|
Il ressort de ce tableau que 88 % de nos enquêtés
n'ont pas présenté les complications contre 12 % de cas qui ont
présenté les complications des infections néonatales.
3.4.7. Type des
complications
Tableau XV : Répartition de nos
enquêtés selon les types de complications des infections
néonatales
|
Type de complications
|
fa
|
fo
|
%
|
|
Syndrome de détresse respiratoire
Pneumonie
Atélectasie congénitale
Septicémie du nouveau-né
Ulcération de la cornés
Asphyxie
|
12
12
12
12
12
12
|
3
7
3
2
2
5
|
25,0
52,3
25,0
16,6
16,6
41,6
|
L'analyse de ce tableau révèle que les types de
complications suivantes ont été rencontrés chez nos
enquêtés : syndrome de détresse respiratoire à
25 % ; pneumonie à 52,3 % ; asphyxie à 41,6 % ;
septicémie du nouveau-né à 16,6 % ; ulcération
de la cornés à 16,6 % et atélectasie congénitale
à 25,0 % de cas.
3.4.8. Les plaintes
Tableau XVI : Répartition de nos
enquêtés selon les plaintes
|
Plaintes
|
fa
|
fo
|
%
|
|
Fièvre
Agitation
Ecoulement oculaire
Ictère
Ballonnement abdominal
Vomissement
Refus de téter
Rhinite
Pâleur
|
98
98
98
98
98
98
98
98
98
|
83
68
17
2
1
12
4
45
10
|
84,6
69,3
17,3
2,0
1,0
12,2
4,0
45,9
10,2
|
L'observation de ce tableau indique que les plaintes suivantes
ont été enregistrées chez nos enquêtés :
fièvre (84,6 %) ; agitation (69,3 %) ; rhinite (45,9 %) ;
écoulement oculaire (17,3 %) ; vomissement (12,2 %) ;
pâleur (10,2 %) ; refus de téter (4,0 %) ; ictère
(2,0 %) et ballonnement abdominal (1,0 %) de cas.
3.4.9. Diagnostic
Tableau XVII : Répartition de nos
enquêtés selon le diagnostic
|
Diagnostic
|
fa
|
fo
|
%
|
|
Paludisme
Infection de voie respiratoire supérieure
Conjonctivite néonatale
Syphilis néonatale
Ictère
Septicémie
Infection bactérienne
|
98
98
98
98
98
98
98
|
70
45
17
5
2
2
10
|
71,4
45,9
17,3
5,1
2,0
2,0
10,2
|
L'analyse de ce tableau montre que les diagnostics suivants
ont été rencontrés chez nos enquêtés :
paludisme (71,4 %) ; infection de voie respiratoire supérieure
(45,9 %) ; infection bactérienne (10,2 %) ; conjonctivite
néonatale (17,3 %) ; syphilis néonatale (5,1 %) et
septicémie ex aequo avec ictère soit 2 % chacun.
3.4.10. Traitement
reçu
Tableau XVIII : Répartition de nos
enquêtés selon le traitement reçu
|
Traitement reçu
|
fa
|
fo
|
%
|
|
Antibiotique
Antipaludéen
Corticoïde
Collyre ophtalmique
Antipyrétique
Vitamine
|
98
98
98
98
98
98
|
98
98
64
10
66
2
|
100
100
65,3
10,2
67,3
2,0
|
Il ressort de ce tableau que la majorité de nos
enquêtés, soit 100 % ont reçu les antibiotiques et les
antipaludéens. Les antipyrétiques et les corticoïdes soient
respectivement 67,3 % et 65,3 % de cas.
3.4.11. Durée
d'hospitalisation
Tableau XIX : Répartition de nos
enquêtés selon la durée d'hospitalisation
|
Durée d'hospitalisation
|
F
|
%
|
|
1 - 7
8 - 14
15 - 21
|
29
59
10
|
30
60
10
|
|
Total
|
98
|
100
|
Il ressort de ce tableau que 60 % de nos enquêtés
ont passé un séjour d'hospitalisation de 8-14 jours ; 30 %
ont passé un séjour de 1-7 jours et 10 % ont passé un
séjour de 15-21 jours.
3.4.12. Modalité de
sortie
Tableau XX : Répartition de nos
enquêtés selon la modalité de sortie
|
Durée d'hospitalisation
|
f
|
%
|
|
Guérison
Décédé
Evadé
|
84
8
6
|
86,0
8,0
6,0
|
|
Total
|
98
|
100
|
Il ressort de ce tableau que 86,0 % de nos
enquêtés sont sortis de l'hôpital guéris ;
suivis de cas de décès avec 8,0 % et des évasions 6,0
%.
QUATRIEME CHAPITRE :
DISCUSSION ET COMMENTAIRES DES RESULTATS
4.1. Fréquence
Sur 878 nouveau-nés enregistrés à
l'HGR/Mangobo du 1er janvier 2007 au 31 décembre 2009 ;
nous avons observés 98 cas des infections néonatales
précoces soit 11,16 % de cas. Nos résultats sont moins
inférieurs à ceux trouvés par BIYONGO (2008) selon
lesquels la fréquence des infections néonatales a
été estimée à 14,22 % de cas.
Nous pensons avec BIYONGO que ce taux élevé des
infections néonatales précoces s'expliquerait par certaines
infections maternelles non soignées, le manque d'asepsie ainsi que
certains gestes posés intempestifs lors du travail d'accouchement entre
autre les touchers en répétitions.
4.2. Commune
résidentielle
A l'issue de notre recherche, nous constatons que la
majorité de nos enquêtés proviennent de la commune de
Mangobo avec 70 cas sur 98 soit 71 % de cas. Ceci se justifierait par le fait
que notre terrain de recherche est implanté dans ladite commune et ainsi
que l'accessibilité est facile.
4.3. Suivi de CPN
Il se dégage dans notre série que 100 % de
mères de nos enquêtés ont suivi leur consultation
prénatale. le taux élevé de CPN chez les mères de
nos enquêtés s'expliquerait par la prise de connaissance sur
l'utilité de la consultation prénatale par la plupart des femmes
de notre milieu.
4.4. Parité
Notre étude révèle que la
fréquence élevée des nouveau-nés avec les
infections néonatales sont issus des accouchées multipares, soit
66 % de cas. Cela pourrait être du par la négligence de
l'hygiène pendant la grossesse par les multipares suite au nombre
d'accouchement réalisés.
4.5. Rupture de poche des
eaux
L'analyse de notre étude montre que chez 71,4 % de
mères de nos enquêtés, la rupture de poche des eaux
était spontanée.
Or, le liquide amniotique est une source de protection du
foetus pendant sa vie intra-utérine. Dès que la proche des eaux
est rompue, le délai de séjour de l'enfant à la vie
intra-utérine est presque fini.
4.6. Fréquence de
toucher vaginal
Il se dégage de notre série que dans 55 % de cas
des mères de nos enquêtés ont connu 8-11 touchers vaginaux
lors de leurs travail d'accouchement.
Nous pensons avec LABAMA que les touchers multiples ;
c'est-à-dire plus de 4 fois constitue l'un de facteurs important de la
contamination du nouveau-né pendant le travail d'accouchement.
4.7. Durée de
travail d'accouchement
Il ressort de notre recherche que les gestantes ont
passé une durée de 18-23 heures avant l'accouchement soit 51 % de
cas. Cette fréquence élevée de travail d'accouchement des
mères de nos enquêtés témoigne d'un travail
d'accouchement prolongé qui serait à l'origine même de la
plupart des infections néonatales rencontrées chez les
nouveau-nés.
4.8. Type
d'accouchement
Notre étude démontre que 85,7 % des
accouchements qu'ont connus les mères de nos enquêtés
étaient eutociques. Cette prédominance des accouchements
eutociques serait liée par le suivi régulier de la CPN par les
gestantes. Toutefois, la fréquence des infections néonatales est
aussi le plus souvent liée à d'autres facteurs favorisant. tels
que la contamination du nouveau-né lors de son passage dans la
filière génitale.
4.9. Pathologie
associée
Il se révèle dans notre recherche que dans la
plupart de cas des mères de nos enquêtés avaient comme
pathologie associée à la grossesse le paludisme et les
gonococcies soit 45 % et 31 % de cas.
Le taux élevé de ces deux pathologies chez les
gestantes justifierait même que la plupart des infections
néonatales sont observées chez les nouveau-nés. Quant au
paludisme, nous pensons que nous vivons dans une région endémique
du paludisme et la gonococcie ; la contamination
mère-nouveau-né se fait lors du passage de la filière
génitale pendant la sortie du foetus.
4.10. Age et sexe des
enquêtés
Dans notre étude, nous avons observé que les
infections néonatales concernent plus le nouveau-né de 3-5 jours
et de 0-2 jours, soit 49 % et 47 % de cas. Nous pensons que la fréquence
élevée des infections néonatales précoces dans ces
tranches d'âges s'expliquerait par la période d'incubation et le
mode de contamination enté et périnatale de l'infection qui se
déclare avant 3 jours et 3-5 jours pour la contamination post-natale ou
par les infections nosocomiales.
4.11. Poids à la
naissance
L'analyse de notre recherche montre que dans notre
série les enfants pesant 2501-3000 g ont été majoritaires
soit 41 % de cas.
ANZONGAYO en 2004 dans son étude, a constaté que
76,5 % de cas avaient le poids qui varie entre 2500-3000 g. DIMOKE (2009)
confirme que le poids normal du nouveau-né est entre 2500-4000 g.Nous
pensons qu'un enfant né à terme est plus résistant aux
infections qu'un enfant prématuré.
4.12. Score d'APGAR
Il ressort dans notre série que 77,6 % de nos
enquêtés avaient un score d'APGAR variant entre 0-4.
ANZONGAYO dans son étude menée en 2004, a
trouvé 41 % de cas de nouveau-nés avec les infections
néonatales comme score d'APGAR 0-4. Nous pensons avec lui que le score
de 0-4 témoigne de l'état de la souffrance foetale lors de la
naissance qui est l'une des causes non négligeables des infections
néonatales observées dans notre série.
Plus un score inférieur = 4 les conséquences sur
le système nerveux central avec une asphyxie sévère la
fréquence élevée d'amélioration de score d'APGAR
variant entre 8 à 10 à la 10e minute témoigne
de l'efficacité de la réanimation mise en marche pour la
récupération de nos enquêtés.
4.13. Complications
Les résultats de notre recherche témoignent que
88 % de nos enquêtés avec une infection néonatale
précoce n'ont pas présenté une complication.Ce taux
élevé sans complications témoigne de la compétence
du corps soignant ainsi qu'une prise en charge efficace.
4.14. Type de
complications
L'analyse de notre étude montre que dans la
majorité de cas, nos enquêtés ont connu comme complications
la pneumonie et l'asphyxie soit 52,3 % et 41,6 % de cas.Nous pensons que le
taux élevé de pneumonie et d'asphyxie seraient liés au
travail d'accouchement prolongé.
4.15. Plaintes de nos
enquêtées
Il ressort de notre étude que dans la plupart de cas,
nos enquêtées avaient présenté la fièvre et
l'agitation soit respectivement 84,6 % et 69,3 % de cas.Nos constats ont
été faits aussi par LIFOLI en 2004, dans sa série
où il a trouvé que 55,35 % de cas des infections
néonatales ont présenté la fièvre.
La fréquence élevée de la fièvre
et l'agitation se justifierait par le fait que ces deux plaintes constituent
les signes majeurs d'une infection néonatale.
4.16. Diagnostic
En ce qui concerne le diagnostic des infections
néonatales chez nos enquêtées, nous avons observé
que les pathologies les plus rencontrées étaient le paludisme
(71,4 %) et les infections respiratoires supérieures (45,9 %). Nos
résultats corroborent à celui de TAKWIPONE, soit 40 % de cas dans
son étude.Le paludisme est redoutable dans les pays tropicaux à
cause de l'existence de plasmodium et surtout la première cause
d'hospitalisation à nos milieux.
Quant à l'infection de voie respiratoire
supérieure (45,9 %), nous pensons que nos enquêtées ont
inhalé de liquide amniotique.
4.17. Traitement
reçu
Il ressort de notre étude que 100 % de nos
enquêtées ont reçu les antibiotiques et les
antipaludéens. Nous pensons que les antibiotiques sont des
médicaments qui agissent contre les bactéries. Ils permettent de
lutter contre les maladies provoquées par des bactéries ;
ils n'ont absolument aucune action contre les maladies provoquées par
des virus et les antipaludéens sont des médicaments qui
agissent contre le paludisme.
4.18. Durée
d'hospitalisation
L'analyse de notre étude révèle que dans
la plupart de cas, nos enquêtés avaient une durée
d'hospitalisation de 8-14 jours.
Ceci s'expliquerait par le fait que dans la majorité de
cas, la durée prévue pour le traitement d'une infection
néonatale est en moyenne deux semaines, sous une antibiothérapie
efficace.
4.19. Modalité de
sortie
Pour ce qui est de la modalité de sortie, nous avons
remarqué dans notre série que la plupart de nos
enquêtés sortaient de l'hôpital guéris, soit 86 % de
cas.
Cette fréquence élevée de guérison
serait liée à la compétence du personnel soignant à
notre milieu et aussi à la maitrise de la prise en charge des infections
néonatales par le personnel soignant de l'Hôpital
Général de Référence de Mangobo.
CONCLUSION ET
SUGGESTIONS
Nous voici à la fin de cette étude sur la
« Fréquence et prise en charge des infections
néonatales précoces. Cas de l'Hôpital Général
de Référence de Mangobo ».
En abordant cette étude, nos objectifs étaient
de déterminer la fréquence des infections néonatales
précoces et d'évaluer la prise en charge des infections
néonatales à l'Hôpital Général de
Référence de Mangobo.
Nous avons vérifié les hypothèses selon
lesquelles la fréquence serait élevée et la prise en
charge serait efficace.
Notre population d'étude était constituée
de 878 nouveau-nés de 1-7 jours souffrant des infections
néonatales précoces et nous avons tiré un
échantillon de 98 nouveau-nés infectés.
Notre étude étant rétrospective, nous
avons utilisé la méthode documentaire pour récolter les
données. Après analyse de nos résultats, il se
dégage ce qui suit :
- 11,16 % des infections néonatales
précoces ;
- 71 % de nos enquêtés habitent la commune
Mangobo ;
- 100 % de mères de nos enquêtés ont suivi
la consultation prénatale ;
- 66 % de mères de nos enquêtés sont des
multipares ;
- 71,4 % des mères dont la rupture de poche des eaux
était prématurée et spontanée ;
- 55 % de mères de nos enquêtés le toucher
vaginal a été fait 8-11 fois ;
- 51 % de mères de nos enquêtés ont
accouché après 18-23 heures de travail d'accouchement ;
- 85,7 % de mères de nos enquêtés ont
accouché eutociquement ;
- 45 % de mères de nos enquêtés
souffraient de paludisme ;
- 49 % de nos enquêtés sont âgés de
3-5 jours avec la prédominance de 59,1 % du sexe masculin ;
- 76,5 % des infections néonatales prédominent
chez les nouveau-nés compris entre 2501-3000 g ;
- 77,6 % de nos enquêtés avaient un score d'APGAR
compris entre 0-4 après une minute ;
- 78 % de nos enquêtés avaient un score d'APGAR
compris entre 8 et 10 après 10 minutes ;
- 84,6 % de nos enquêtés ont fait la
fièvre à la naissance ;
- Les infections néonatales prédominent chez les
nouveau-nés qui ont contracté le paludisme soit 71,4 % ;
- Tous les nouveau-nés infectés soit 100 % ont
reçu les antibiotiques et les antipaludéens ;
- 60 % de nos enquêtés ont passé un
séjour entre 8-14 jours à l'hôpital ;
- La majorité de nouveau-nés soit 86 % sont
sortis guéris.
Au regard de nos résultats, nous disons que nos
hypothèses sont confirmées. Sur ce, nous suggérons ce qui
suit :
Au gouvernement
- D'améliorer les conditions sociales des
professionnels de santé de notre pays afin que ces derniers offrent une
meilleure prise en charge des nouveau-nés ;
- D'améliorer également les conditions
socio-économiques de la population.
Aux professionnels de santé
- Assurer une meilleur surveillance des femmes en
travail ;
- Promouvoir les techniques de soins et réanimation du
nouveau-né ;
- Bien surveiller les nouveau-nés lors du passage des
voies génitales et après la naissance ;
- La consultation prénatale doit se faire sans aucune
négligence ;
- Veiller à l'asepsie avant, pendant et après
l'accouchement.
Aux futures mères
- De suivre correctement les consultations
prénatales ;
- De respecter l'hygiène corporel, alimentaire, travail
modéré etc. ;
- D'éviter d'être infidèles pour ne pas
contracter des maladies dans le multi-partenariat sexuel ;
- D'utiliser les moustiquaires imprégnées
d'insecticide à tout moment.
Aux chercheurs
- De fournir des efforts pour vulgariser les résultats
de recherche et de montrer l'ampleur des infections néonatales dans la
société.
BIBLIOGRAPHIE
I. OUVRAGES
- COULOMB, B.,Diagnostic et traitement curatif de l'infection
bactérienne précoce du nouveau-né, ANACS, Recommandations
pour la pratique clinique, Paris, France, septembre 20020.
- DECLERK, Soins aux nouveau-nés, Ed. Saint
Paul Afrique, Kinshasa, 1985.
- NGONDO et PITSHA NDENDE, Mortalité et
morbidité infantile et juvénile dans les grandes villes du
Zaïre, in Afrique 1996-1997.
- ONU, Abrégé de la déclaration des
Droits de l'enfant, New-York, 1982, p. 7
- RAYMOND, B. ET COURTEJOIE, La mère, l'enfant et la
santé, Ed. Kangu-Mayumbe, Zaïre, 1987.
- ROTSART De HERTAING et COURTEJOIE, L'enfant et la
santé, Ed. Kangu Mayumbe, Zaïre, 1977.
II. MONOGRAPHIES
-ANZONGA, fréquence et pise en charge des enfants
souffrant des infections respiratoire chronique,TFC inédit, S.I,
ISTM-Kisangani, 2004.
- AMBENA, Fréquence des infections respiratoires
aigües chez les enfants de 0 à 59 mois, TFC inédit, S.I,
ISTM-Kisangani, 2006.
- AMUNAZO ARADJABU, Facteur influençant les infections
néonatales, TFC inédit, S.I, ISTM-Kisangani, 2004.
- BIYONGO ZABIBU, Fréquence et prise en charge des
enfants souffrant des infections respiratoires aigües, TFC inédit,
S.I, ISTM-Kisangani, 2008.
- PITSHANDENDE : mortalité et morbidité
infantile et juvénile dans les grandes villes du zaïre in
zaïre Afrique 1997
- TSHONGO, K., La situation des enfants dans la Zone de
Santé de Kabondo, un regard sur la mortalité,TFC inédit,
S.I, ISTM-Kisangani, 2002.
III. COURS
-ANZONGAYO F : facteurs influençant les infections
néonatales, TFC, inédit S.I, ISTM-Kisangani, 2004.
- DIMOKE OKITO, Puériculture, Cours inédit,
CIDEP/Kisangani, 2008-2009.
KABEMBA, S., Pathologie infectieuse, Cours inédit,
CIDEP/Kisangani, 2008-2009.
LABAMA, L., L'obstétrique du praticien, Presse
universitaire, UNIKIS, RDC, 2005.
LOFOLI,M : prise en charge des enfants atteints des
infections néonatale TFC, inédit S.I, ISTM-Kisangani, 2004.
RAMAZANI, T., Pathologie infantile, cours inédit, G3
Sciences Infirmières, ISTM-Kisangani,2010.
VITAMARA, M., Initiation à la Recherche Scientifique,
cours inédit, G2 Sciences Infirmières, ISTM-Kisangani,2009.
IV. WEBOGRAPHIE
www.medix.free.fr. 12/12/2009
TABLE DES MATIERES
DEDICACE
REMERCIEMENTS
0.0. INTRODUCTION
1
01. PROBLEMATIQUE
1
0.2. OBJECTIFS
3
0.3. HYPOTHESES
3
0.4. INTERET DU TRAVAIL
4
0.5. SUBDIVISION DU TRAVAIL
4
CHAPITRE PREMIER : CONSIDERATIONS
GENERALES
4
1.1. DEFINITION DES CONCEPTS
4
1.1.1. Prise en charge
4
1.1.2. Infection
4
1.1.3. Infection néonatale
4
1.1.4. Infection néonatale
précoce
4
1.1.5. Nouveau-né
4
1.2. MODE ET MOMENT DE CONTAMINATION DU
NOUVEAU-NE
4
1.3. ASPECTS CLINIQUES
4
1.4. ARGUMENTS BIOLOGIQUES
4
1.5. TRAITEMENT
4
CHAPITRE DEUXIEME : CONSIDERATIONS
METHODOLOGIQUES
4
2.1. DESCRIPTION DU TERRAIN DE RECHERCHE ET
SITUATION GEOGRAPHIQUE
4
2.2. HISTORIQUE
4
2.3. POPULATION D'ETUDE
4
2.4. ECHANTILLON
4
2.5. TECHNIQUE DE RECOLTE DES DONNEES
4
2.6. TECHNIQUE DE TRAITEMENT DES DONNEES
4
CHAPITRE TROISIEME : PRESENTATION ET ANALYSE
DES RESULTATS
4
3.1. FREQUENCE
4
3.2. IDENTIFICATION DES ENQUETEES
4
3.2.1. Adresse (Commune résidentielle)
4
3.2.2. Suivi de la CPN
4
3.2.3. Parité
4
3.3. VARIABLES PROPREMENT DITES
4
3.3.1. Rupture de la poche des eaux
4
3.3.2. Fréquence de toucher vaginal
4
3.3.3. Durée de travail d'accouchement
4
3.3.4. Type d'accouchement
4
3.3.5. Pathologie associée à la
grossesse de la mère
4
3.4. IDENTITE DU NOUVEAU-NE
4
3.4.1. Age et sexe
4
3.4.2. Poids à la naissance
4
3.4.3. Score d'APGAR à une minute
4
3.4.4. Score d'APGAR à 5 minutes
4
3.4.5. Score d'APGAR à 10 minutes
4
3.4.6. Complications
4
3.4.7. Type des complications
4
3.4.8. Les plaintes
4
3.4.9. Diagnostic
4
3.4.10. Traitement reçu
4
3.4.11. Durée d'hospitalisation
4
3.4.12. Modalité de sortie
4
QUATRIEME CHAPITRE : DISCUSSION ET
COMMENTAIRES DES RESULTATS
4
4.1. Fréquence
4
4.2. Commune résidentielle
4
4.3. Suivi de CPN
4
4.4. Parité
4
4.5. Rupture de poche des eaux
4
4.6. Fréquence de toucher vaginal
4
4.7. Durée de travail d'accouchement
4
4.8. Type d'accouchement
4
4.9. Pathologie associée
4
4.10. Age et sexe des enquêtés
4
4.11. Poids à la naissance
4
4.12. Score d'APGAR
4
4.13. Complications
4
4.14. Type de complications
4
4.15. Plaintes de nos enquêtées
4
4.16. Diagnostic
4
4.17. Traitement reçu
4
4.18. Durée d'hospitalisation
4
4.19. Modalité de sortie
4
CONCLUSION ET SUGGESTIONS
4
DEDICACE
A l'Eternel DIEU Tout-puissant, le créateur du ciel et
de la terre, source de vie, de sagesse et d'intelligence.
A notre cher époux, père de nos enfants Adolph
YEYAMA BAELONGANDI;
A notre papa Jean Pierre KANDA ALEMBA ;
A notre chère maman Cécile BAMONGO
ELILI ;
A tous nos frères et soeurs : Marie KANDA, Antho
KANDA, Séra KANDA, Papy KANDA, Dethy KANDA, Gertrude KANDA, Jeannette
KANDA, MATONDI KANDA ;
A tous nos enfants : Moïse YEYAMA, Florence YEYAMA,
Cécile YEYAMA ;
Nous dédions ce travail, fruit de courage, patience et
persévérance.
Aimée KOKAMWA MAMBOYA.
REMERCIEMENTS
A la fin de ce travail qui sanctionne la fin de cycle de
graduat en Sciences Infirmières, option Hospitalière, qu'il nous
soit permis de témoigner nos sentiments de reconnaissance et de
remerciement à tous ceux qui de près ou de loin, d'une
manière ou d'une autre ont contribué à notre formation
à l'ISTM/Kisangani.
Nous remercions particulièrement le Chef de Travaux
Franck DIMOKE OKITO qui, malgré ses multiples occupations quotidiennes,
a bien voulu diriger avec compétence et dévouement ce modeste
travail par ses conseils et remarques pertinentes.
Nos remerciements sont également adressés
à l'Assistant Ambassy BANGAISA KASAMBIA qui a accepté de nous
encadrer avec courage et véhémence, malgré ses multiples
occupations.
Nos remerciements vont d'abord aux éminents
enseignants, corps académiques de l'Institut Supérieur des
Techniques Médicales de Kisangani qui non seulement ont formé
notre savoir en hospitalière, mais aussi notre intelligence.
Nous ne saurions terminer sans témoigner notre
reconnaissance aux compagnons de lutte et aux proches : Moïsette
LISAKO, MANGA SHABANI, Adèle WAWINA, Fulgence SELENGE, IBA IZIELE,
EKUTSU.
Nous remercions aussi Mr Raymond ASSANI, pour avoir
opéré soigneusement et correctement la saisie de ce travail.
A ceux qui se croient oublier, qu'ils trouvent à
travers ces lignes, l'expression de notre profonde gratitude.
Aimée KOKAMWA MAMBOYA.
| 


