|
INTRODUCTION
La malnutrition reste l'une des causes les plus
fréquentes de morbidité et de mortalité chez les enfants
dans le monde entier. Au Niger, la malnutrition se répète presque
tous les cinq ans (UNICEF 2010). Elle se caractérise par des
périodes d'exacerbation conjoncturelles, notamment la
persistance d'une urgence nutritionnelle avec un taux de prévalence
supérieur au seuil d'intervention de 10% et au seuil d'urgence de 15%
(enquête nutrition et suivi de l'enfant, Octobre 2010).
Rappelons que la zone sahélienne se caractérise
par son instabilité climatique qui favorise les sécheresses
répétitives (1914, 1931, 1972, 1984, ...)1(*). Ces dernières exposent
les populations à des risques permanents de crises alimentaires, souvent
graves. Le Niger n'échappe pas à cette situation. Les productions
agropastorales sont fortement dépendantes du cycle pluviométrique
imprévisible et irrégulier. Ainsi le pays ne compte que 11
années de campagnes agricoles excédentaires en 43 ans : de
1960-2003 (ALPHA GADO B. et DRAME Y. A., 2006).
A ces grands moments de crise, les débats se ravivent
autour de la recherche des solutions. C'est ainsi que de 1968 à 1989,
des comités de gestion de la crise se sont succédé au
rythme des sécheresses qui sévissaient2(*) ; tous les acteurs
étaient d'accord sur un point: il y a un problème qui attend des
solutions à court, moyen ou long terme. C'est pourquoi, après les
actions d'urgence, (distributions générales gratuites des
vivres), ont suivi les mises en place des programmes de
récupération nutritionnelle en faveur des enfants de moins de 5
ans.
Sur le terrain, on observe l'émergence d'un nouveau
mode de gestion des crises alimentaires avec l'apparition des ONG (Organisation
Non Gouvernementale) dont le rôle principal est de servir d'interface
entre les partenaires et la population bénéficiaires de ces
programmes.
Jusqu'en 2005, les ONG(s) ont été peu
présentes dans la gestion des crises alimentaires au Niger. A partir de
cette date, des ONG(s) aussi bien nationales qu'internationales se sont
mobilisées sur le terrain pour secourir les enfants malnutris. C'est
d'ailleurs leurs interventions appuyées par les actions de la
société civile qui ont amené les gouvernants à
mettre en oeuvre une politique sur la sécurité alimentaire
à travers la création de la ``cellule crise
alimentaire''.
Néanmoins, en dépit des efforts consentis
à titre humanitaire par ces ONG(s), la malnutrition est loin
d'être éradiquée. Dans les centres de
récupération nutritionnelle installés par ces ONG(s), la
situation reste encore préoccupante et est exacerbée pendant la
période dite de soudure qui s'étale de Mai à Octobre.
C'est ainsi qu'en 2009 l'ONG BEFEN (Bien Etre de la Femme et
de L'Enfant au Niger), une ONG nationale, a vu le jour afin d'intégrer
la prise en charge de la malnutrition infantile dans le district sanitaire de
Mirriah avec l'appui technique de l'ONG internationale ALIMA (The Alliance for
International Medical Action).
L'objectif principal visé dans ce travail est
d'étudier, partant d'une approche sociologique, la prise en charge de la
malnutrition infantile sévère par l'ONG BEFEN dans le
département de Mirriah.
Afin de mieux organiser le travail, l'étude s'articule
autour de deux parties qui elles-mêmes, se subdivisent en
chapitres :
La première partie de l'étude traite des aspects
théoriques et comprend trois (3) chapitres :
ü le chapitre I présente le cadre de
l'étude et la question centrale de la recherche ;
ü le chapitre II se penche sur la méthodologie
utilisée ;
ü le chapitre III tente de présenter le cadre de
l'étude et l'ONG BEFEN;
La deuxième partie traite de la prise en charge de la
malnutrition par l'ONG BEFEN et se subdivise en quatre (4) chapitres :
ü le chapitre IV traite des caractéristiques
socioéconomiques de la population d'enquête ;
ü le chapitre V fait état des interactions dues
à l'installation de l'ONG BEFEN sur le terrain et les activités
de prise en charge ;
ü le chapitre VI situe les différentes perceptions
des populations d'enquête par rapport à la crise alimentaire et
par rapport au programme de récupération nutritionnelle ainsi que
les stratégies développées autour de la
malnutrition ;
ü le chapitre VII porte sur les interactions multiformes
autour de la prise en charge de la malnutrition.
Première PARTIE :
Cadre Méthodologique
PREMIERE PARTIE: CADRE
METHODOLOGIQUE CHAPITRE I : CONSTRUCTION THEORIQUE DE L'OBJET D'ETUDE
Ce chapitre est subdivisé en six (6) sections.
Section I : la justification du choix du sujet
d'étude
Section II : la définition des concepts
fondamentaux
Section III : la revue de la littérature
Section IV : la problématique et la question de
départ autour de laquelle s'articule le travail de collecte des
données. Au terme de cette section seront évoqués les
objectifs de recherche (section V) et les hypothèses y afférentes
(section VI).
1.1.
Justification du choix du sujet d'étude
Le sujet traite de la crise nutritionnelle notamment la prise
en charge de la malnutrition. Son choix est fondé aussi bien sur des
raisons objectives que subjectives.
· Raisons Objectives
La malnutrition reste une réalité au Niger. Elle
est d'ailleurs classée parmi les calamités
récurrentes3(*). Elle
touche les villes comme les campagnes. Son ampleur a d'ailleurs
occasionné, en 2005, l'intervention sur le terrain de plusieurs
organisations humanitaires. Néanmoins, ces interventions ont
donné lieu à peu d'études, notamment du point de vue
sociologique. Les littératures disponibles par rapport à ce mode
de gestion de la crise nutritionnelle sont, pour la plupart, des rapports
d'enquête, d'activités, d'évaluation etc.
Cela justifie la pertinence d'une approche sociologique de la
sécurité alimentaire qui doit permettre de mieux
appréhender la constitution de l'intervention des ONG(s) dans le
processus de la gestion des crises nutritionnelles. Il s'agit pour nous de
contribuer à la connaissance de ce nouveau mode de gestion de la crise
alimentaire à partir des cas de prise en charge nutritionnelle.
· Raisons subjectives
La participation à des enquêtes nutritionnelles a
suscité notre intérêt pour le problème de la
malnutrition des enfants. Le choix de ce sujet a également
été guidé par l'expérience acquise en tant
qu'assistant nutritionnel à MSF/France (Médecin Sans
Frontière) qui a favorisé un contact permanent avec des enfants
malnutris.
Ce contact, aussi bien avec les enfants qu'avec les ONG(s)
humanitaires, a suscité un grand nombre de questionnements auxquels nous
essayerons de proposer des réponses.
1.2. Définition des concepts et sigles fondamentaux
Pour mieux cerner notre sujet d'étude, il est
nécessaire de définir les principaux concepts qu'il porte. Il ne
s'agit pas d'une simple définition mais une construction afin de rendre
intelligible le phénomène étudié (QUIVY R. et
CAMPENHOUDT L.V. 2006). C'est dire que la définition des concepts vise
à faciliter la compréhension du texte aux lecteurs.
Dans le cadre de ce travail, les principaux concepts retenus
sont : crise alimentaire, nutrition, malnutrition infantile, malnutrition
sévère, CRENI (Centre de Récupération
Nutritionnelle Intensif avec complication) et ONG.
1.2.1 Crise alimentaire :
De prime abord, il serait difficile de saisir cette notion
sans passer par une définition de la sécurité alimentaire
et du concept de crise.
Selon une définition de l'Organisation des Nations
Unies pour l'Alimentation et l'Agriculture (FAO), « la
sécurité alimentaire existe lorsque tous les êtres humains
ont, à tout moment, un accès physique et économique
à une nourriture suffisante, saine et nutritive leur permettant de
satisfaire leurs besoins énergétiques et leurs
préférences alimentaires pour mener une vie saine et
active ».
La définition du concept de crise varie selon les
domaines : économie, histoire, psychologie, médecine,
sociologie etc. (GRAWITZ M. 2000). Cependant toutes ces définitions ont
un point commun : la notion de crise est assimilée à une
période critique, d'inquiétude. C'est surtout une période
où les mécanismes de régulation sont soumis à une
épreuve généralement non prévue, perçue
comme transitoire ; redoutable et d'issue incertaine. Dans ce cas des
mesures d'urgence doivent être prises (BOUDON R. et Al 2005).
La situation de la sécurité abordée plus
haut renvoie à une phase d'équilibre, d'abondance, de permanence
et de qualité. Or la notion de crise fait référence
à une perturbation, une rupture d'équilibre, une
instabilité des mécanismes de régulation.
Ainsi, lorsque les conditions de sécurité
alimentaire ne sont pas réunies cela conduit à une rupture
d'équilibre de la situation alimentaire. Dans ce contexte, la crise
survient lorsque l'abondance fait place à un manque de
disponibilité et/ou d'accès à la nourriture dans les
conditions requises (qualité, stabilité, permanence).
En référence à l'encyclopédie
Universalis (2002, volume1), on peut qualifier de crise alimentaire une
situation dans laquelle les habitants d'un pays n'ont pas un accès
sûr et durable à l'alimentation dont ils ont besoin pour mener une
vie saine et active. Cela correspond à une situation
d'insécurité alimentaire (qui peut être chronique ou
temporaire) dont la forme la plus extrême est la famine.
1.2.2 Nutrition :
AGBESSI D. S. et DAMON M. (2002 : 15) définissent
la nutrition comme « la discipline scientifique qui traite des
besoins nutritionnels, de la composition des aliments, des habitudes
alimentaires, de la valeur nutritive des aliments, des rapports entre
l'alimentation, la santé et les maladies ainsi que les recherches dans
ces domaines ».
Cette assertion met en relation les besoins nutritionnels
réels de l'organisme et les aliments que nous devrons lui apporter. Cet
apport requiert des exigences de qualité. Si cela est fait l'organisme
sera en bon état de nutrition.
Il existe néanmoins des situations où l'homme
s'écarte de cette zone par défaut d'aliments. Dans ce cas, il
peut s'agir d'une carence nutritionnelle dont la malnutrition constitue une des
formes parmi tant d'autres. Au juste qu'est-ce que la malnutrition plus
particulièrement la malnutrition infantile ?
1.2.3 La malnutrition infantile :
Il serait important pour nous de définir d'abord le
concept de malnutrition en général. Cette dernière est,
dans l'entendement de l'Organisation Mondiale de la Santé (OMS)
« ...une maladie qui n'est pas forcement liée aux
conditions socio-économiques. Elle est aussi fonction de la culture. En
d'autres termes, l'homme ou la femme peuvent devenir malnutris à cause
des restrictions alimentaires imposées par les barrières
socioculturelles et non faute des ressources alimentaires disponibles
».
Selon Helen Keller International (2005 : 15), la
malnutrition « se manifeste essentiellement par un
déséquilibre entre les apports alimentaires et les besoins
nutritionnels d'un individu ». Cette définition est
certes fondée mais parait vague pour nous. Ce déséquilibre
peut en effet s'agir d'un défaut ou un excès en alimentation.
Dans l'encyclopédie Universalis (2002) volume 1, il ressort qu'une
personne qui consomme une alimentation trop riche en graisse peut souffrir de
l'obésité qui est une surnutrition.
Par contre une personne qui a une alimentation très
pauvre essentiellement en graisse et/ou protéine peut tomber malade. Sa
maladie serait qualifiée aussi de malnutrition mais par carence ;
donc une sous-nutrition.
Dans ce sens BRUNEL S. (2002 : 15) définit la
malnutrition comme « un état produit chez un individu par une
nourriture insuffisante ou inappropriée. ». L'auteur souligne
la différence entre malnutrition et famine. La famine est décrite
comme un phénomène collectif, visible, localisé dans le
temps et dans l'espace alors que la malnutrition est plus insidieuse. Elle est
permanente et peut frapper quelques individus en raison de leur statut social
(femme, enfant,...).
Eu égard à la définition
précitée de la malnutrition, on peut, dans le cadre de notre
étude, définir la malnutrition infantile comme un défaut
d'aliments riches en protéine chez tout enfant de 0 à 5 ans.
Toutefois, nous aborderons essentiellement la malnutrition
infantile dans sa forme sévère.
1.2.4 La malnutrition
sévère :
BLANTY S. (2005 : 8), dans sa thèse, en
réponse à l'aspect clinique de la malnutrition
sévère affirme que « l'état nutritionnel des
enfants varie selon un spectre continu des conditions normales jusqu'aux
symptômes de la malnutrition aigue,
sévère ».
On distingue deux (2) formes de malnutrition
sévère. Une forme chronique, très fréquente dans
les pays en voie de développement, qui s'exprime sous la forme d'un
retard de croissance. Une forme aigue, en général secondaire
à une pénurie alimentaire grave (BLANTY S. Ibid.). Les deux
principales manifestations cliniques de la malnutrition aigue sont le
marasme et le kwashiorkor (BRIEND A. and GOLDEN A. 1997).
· Le marasme
Il est la conséquence d'une alimentation à la
fois pauvre en protéine (qui ont les aliments de construction) et en
glucide (qui fournissent l'énergie). BLANTY S (Op.cit. : 8). affirme que
« le marasme est dû à une carence globale des
apports. Il demeure latent pendant plusieurs semaines, repéré
uniquement par un fléchissement de la courbe
pondérale ».
· Le kwashiorkor
Le kwashiorkor est, selon DESPRES P. et LECOMTE A.M.
(2004 : 27) « introduit dans la littérature
médicale par Cécile WILLIAMS en 1981 au Ghana ».
Une théorie initiale attribuait le kwashiorkor
à un régime alimentaire adéquat en énergie mais
carencé en protéine. Cette théorie a été
longtemps acceptée et est encore retrouvée dans certains manuels.
De nombreuses controverses existent actuellement quant à
l'étiologie du kwashiorkor. En effet, GOPALAN C. (1968 : 59) a
montré, à la suite d'une enquête alimentaire auprès
de 20.000 enfants en Inde, que « la teneur en énergie ou
en protéine n'influait pas sur l'évolution vers un marasme ou un
kwashiorkor. Cette évolution semble déterminée par la
réponse intrinsèque de l'enfant à un apport alimentaire
inadéquat, faisant intervenir un mécanisme hormonal. Une bonne
adaptation développe un kwashiorkor ».
Une autre théorie repose sur l'idée qu'une
seconde agression, se rajoutant à la malnutrition, est nécessaire
pour favoriser l'apparition du kwashiorkor. Cela peut être une infection
(très fréquemment la rougeole). Le Kwashiorkor est une maladie
aiguë, d'apparition brutale. Les principaux signes cliniques sont les
oedèmes, la fonte musculaire et les troubles psychomoteurs.
Pour assurer la prise en charge des enfants malnutris, nos
gouvernants et les institutions humanitaires ont installé des CRENI dans
les hôpitaux de référence et ceux des districts. Au fait,
que signifie le sigle CRENI et qu'est ce qu'il vise ?
1.2.5 Le CRENI :
Ce sigle signifie le Centre de Récupération
Nutritionnelle Intensive. Il accueille gratuitement les enfants malnutris
sévères âgés de 0 à 5 ans. Il vise
essentiellement leur prise en charge aux plans nutritionnel, médical et
socio-affectif.
La prise en charge nutritionnelle porte sur les
démonstrations diététiques. L'assistant nutritionniste
sert d'abord de l'eau sucrée à l'enfant en vue de prévenir
une hypoglycémie qui peut conduire à la mort. Ensuite il place
graduellement l'enfant malnutri à la phase I, à la phase de
transition et à la phase II du traitement en lui servant du lait
thérapeutique (F754(*) et F1005(*)) et du (PPN6(*)).
La prise en charge médicale a trait à
l'intervention d'un infirmier et/ou d'un médecin. Il s'agit de corriger
d'autres pathologies susceptibles d'annihiler l'effort de l'assistant
nutritionniste et de plonger davantage le malade dans des difficultés.
Cette prise en charge se fait surtout au moyen des produits pharmaceutiques
prescrits en fonction du type de complication.
La prise en charge socio-affective porte sur l'enfant et son
accompagnant. Il s'agit de rassurer l'accompagnant que la malnutrition se
traite tout comme les autres maladies. Face au refus du patient de prendre du
médicament ou de rester à l'hôpital, les relais
communautaires le sensibilisent en vue de l'amener à changer de
comportement. Il montre aussi à l'accompagnant qu'il s'intéresse
à la fois à l'enfant et à sa maladie. Il organise ainsi,
à l'attention des accompagnants, des séances de sensibilisation
sur l'hygiène, l'alimentation et le sevrage, etc.
1.2.6 ONG (Organisation
Non-Gouvernementale)
Le terme ONG a été introduit en 1945, il est
apparu sur la scène médiatique dans les années 1970, la
terminologie évolue et on parle d'OSI ou d'ASI (organisation ou
Association de Solidarité Internationale). Les ONG(s) se
caractérisent ainsi par leur manque de définition juridique
précise (FOLACI E. et MAROUSEAU G. 2005).
Le grand dictionnaire encyclopédique LAROUSSE (2004)
définit l'ONG comme un organisme dont l'objectif est d'aider à
la satisfaction des besoins exprimés par les pays en voie de
développement et qui ne reçoit pas du fond public.
Notons que cette définition est trop simpliste au
regard de la complexité qui caractérise le monde des ONG (s).
C'est pourquoi, RYFMAN P. (2004) qualifie le concept ONG de « mot
valise » qui recouvre plusieurs significations historiques
(actions caritatives, défense des droits de l'homme...).
1.3. Revue de littérature
Il existe une importante documentation sur la malnutrition.
Elle concerne des ouvrages, des thèses, des rapports et des articles
rédigés par des médecins et des spécialistes de la
nutrition.
Cependant, la plupart des documents ne donnent pas de
renseignements détaillés sur l'aspect sociologique de la
malnutrition : Qui sont ces enfants malnutris? Que représente la
malnutrition infantile pour les populations? Quelles stratégies les
populations ont-elles mises en place? Quel a été le rôle
des centres de récupération nutritionnelle ? Et comment s'est
effectuée l'interaction entre populations et agents ou services de
« récupération nutritionnelle »? Comment la
société réagit-elle face à une telle situation?
Ces travaux auxquels nous nous sommes intéressé
portent sur les facteurs constituant les principales causes de la malnutrition
chez les adultes en général et les enfants de 0 à 5 ans en
particulier ainsi que les mécanismes et interactions qui naissent autour
de la prise en charge de la malnutrition. Cela permet de mieux comprendre la
diversité étiologique de la malnutrition.
Ainsi, la malnutrition est la résultante de plusieurs
facteurs : les facteurs infectieux, les facteurs liés aux
conditions de vie sociale, les facteurs socioculturels, les facteurs
liés à l'alimentation de l'enfant, etc.
1.3.1 Les facteurs infectieux
De nombreuses études ont démontré
l'existence d'une relation réciproque entre l'état de nutrition
et les maladies infectieuses. Des auteurs comme DERRICK B. et JELLIFFE P.
(1978) avancent dans leurs travaux que les maladies infectieuses sont mortelles
chez les enfants malnutris. Les infections entrainent une baisse de
l'appétit et des pertes de poids de l'organisme dues à la
diarrhée, aux vomissements, à la destruction du tissu corporel...
Ce qui augmente l'usure de l'organisme. Ces auteurs montrent alors que la
rougeole et la tuberculose entrainent une carence en protéines et
favorisent ainsi le kwashiorkor qui est une des formes de la malnutrition.
Ces études de DERRICK B. et JELLIFFE P. (Ibid.)
revêtent un intérêt capital car elles précisent que
les infections dégradent l'organisme et favorisent la malnutrition.
Néanmoins, l'inverse est possible car le kwashiorkor
peut aussi entrainer les infections. AGBESSI D.S. et DAMON M. (2002) indiquent
que l'organisme malnutri n'a pas assez d'anticorps lui permettant de lutter
contre les agressions extérieures. Cet organisme reste favorable aux
germes et autres virus dont ceux de la malnutrition. C'est ainsi qu'en Afrique,
au sud du Sahara, du fait de la malnutrition, la rougeole est par exemple
responsable d'une forte mortalité infantile (AGBESSI D.S. et DAMON M.
Ibid.).
Ces travaux ont mis l'accent sur les actions
réciproques entre la malnutrition d'une part et les maladies
infectieuses d'autre part.
Dans son rapport publié en 1984 sur « la
situation des enfants dans le monde », l'UNICEF (Fonds des
Nations Unis pour l'Enfance) précise qu' il a été mis en
évidence que les enfants souffrant d'une malnutrition, même
modérée, risquent trois fois plus de malchance de contracter des
infections diarrhéiques et dix fois plus de malchance de mourir des
maladies comme la rougeole, mais l'infection elle-même est tout aussi
susceptible d'être la cause de la malnutrition. Ce qui signifie que la
malnutrition favorise les infections et vice versa.
Par ailleurs, il existe une forte corrélation entre la
malnutrition et les conditions de vie individuelle et
collective.
1.3.2 Les facteurs liés aux conditions de
vie
Il serait important de faire ressortir le lien existant entre
la malnutrition et les conditions de vie sociales. Nous retiendrons entre
autres : le poids démographique, la production agricole, les
conditions d'hygiène, le développement physico cognitif de
l'enfant et la résistance au travail.
· La malnutrition et le poids
démographique
Les répercussions de l'importance numérique
d'une famille sur la nutrition de ses membres ont été
examinées par la FAO. Cette organisation constate que lorsqu'il y a
trop « de bouches à nourrir » et que les
ressources sont insuffisantes, il en résulte une baisse de la ration
alimentaire tant du point de vue qualitatif que quantitatif. C'est ainsi que la
malnutrition s'installe dans une famille et touche en premier lieu les
enfants.
En outre, l'accroissement rapide de la population fait que les
parents doivent nourrir un nombre croissant d'enfants. Ce qui épuise
davantage les ressources disponibles.
· La malnutrition et la production
agricole
En milieu rural, une faible production agricole engendre une
baisse de revenus économiques qui serait responsable de la malnutrition.
C'est ainsi que DUPIN D. et DIAWARA M. (1967) ont montré l'impact de la
production agricole sur la malnutrition. Un cultivateur qui enregistre un
déficit éprouve des difficultés pour couvrir les besoins
alimentaires de sa famille. S'il doit aider les autres, il aura peu de
réserves dans son grenier pour sa propre consommation.
Cette insuffisance de réserves
détériorera ses conditions de vie et d'existence par ricochet, la
malnutrition de ses enfants. DUPIN D. et DIAWARA M. (Ibid.) ont souligné
l'interdépendance entre la production agricole et la malnutrition. Les
résultats de leurs travaux rendent ainsi compte de la situation de
certains cultivateurs, situation caractérisée par un mauvais
rendement agricole engendrant la vulnérabilité alimentaire qui
conduirait à la malnutrition.
· La malnutrition et les conditions
d'hygiène
Les mauvaises conditions d'hygiène sont favorables
à la malnutrition. Elles favorisent la transmission des germes
responsables des maladies parasitaires et infectieuses. Pour prévenir la
transmission de ces maladies, DUPIN. D et DIAWARA M. (1965)
préconisent entre autres, l'hygiène au niveau des locaux,
l'élimination des ordures et eaux ménagères, une bonne
hygiène dans la préparation des repas.
Cette contribution de DUPIN D. et DIAWARA M. (Ibid.)
revêt ici un grand intérêt. Elle a l'avantage de servir de
support permettant une bonne éducation pour la santé.
· La malnutrition et le régime
alimentaire
Des apports alimentaires insuffisants en quantité et en
qualité peuvent faire basculer un enfant dans la malnutrition. La
consommation d'eau par l'enfant dès sa naissance est aussi source de
fragilisation avec des risques infectieux importants, quand l'eau n'est pas
potable ou bien si le récipient qui sert à puiser l'eau n'est pas
toujours propre.
Pratiquement toutes les mères donnent de l'eau à
leur enfant le premier jour : dans la tradition hausa, la gorge et l'estomac
doivent être « ouverts » afin de préparer la
voie pour que le lait maternel et les aliments puissent suivre ensuite. Ceci
repose en partie sur l'idée qu'il y a des déchets dans le corps
de l'enfant résultant du fait qu'il a mangé ce que la mère
mange lors de la grossesse, et qu'ils doivent être éliminés
sous la forme des premières selles, avant que l'enfant ne puisse manger
et boire correctement. Les enfants consomment aussi dès la naissance des
décoctions d'eau et de plantes, censées les fortifier et les
protéger des génies ou de certaines maladies.
RAYNAUT C. et MESLET B. (1992 : 18)
montrent que « la plupart des mères diversifient en outre
l'alimentation dès l'âge de trois ou quatre mois en
complément du sein (la maman pense qu'elle n'a pas assez de lait, ou
bien elle veut habituer l'enfant à une alimentation d'appoint qui le
rendrait en partie autonome, afin qu'elle puisse vaquer à ses
occupations), ce qui induit des risques de carence et de
déséquilibres nutritionnels, dans la mesure où ces
compléments ne sont pas adaptés à l'enfant : il s'agit de
nourriture pour adultes à base de mil ou de sorgho».
En effet selon BRIEND A. (1985 : 54) « dans
certaines ethnies, l'enfant ne reçoit pratiquement pas de bouillie et
passe directement du lait maternel à l'alimentation de type adulte.
Celle-ci ne correspond pourtant pas à un besoin pour l'enfant et cette
pratique a des conséquences désastreuses sur son état
nutritionnel».
En outre, certaines méthodes de préparation font
perdre aux aliments une partie de leurs richesses nutritives (cuisson
prolongée, lavage excessif des céréales et fermentation,
etc.). En période de disette, les ménages consomment des fruits
ou des feuilles parfois impropres à la consommation. Les
difficultés relevées sont fortement corrélées au
niveau d'instruction des populations. En effet, on constate que les femmes sans
instruction sont les plus touchées par les problèmes
nutritionnels. Ce qui explique la part de responsabilité de l'ignorance
car certaines femmes ne connaissent pas les composants alimentaires utiles
à l'organisme surtout pour le développement de l'enfant.
· La malnutrition et le développement
physico cognitif de l'enfant
SATGE S.P. et Al (1969) indiquent que la malnutrition
perçue comme une pandémie sociale, freine le développement
physique, mental et les capacités d'apprentissage chez l'enfant. La
malnutrition protéino énergétique est responsable de
l'arrêt de croissance physique de l'enfant. Toutefois, après une
période de malnutrition, si l'enfant reçoit une alimentation
équilibrée et suffisante en aliments énergétiques
et protéiques, il compense le retard physique.
Ces auteurs ont aussi montré qu'au stade foetal, la
malnutrition peut être à la base d'une déperdition du
cerveau. Il est de nos jours admis que les limitations du
développement du cerveau sont plus ou moins définies. Et cela,
même si après l'enfant suit un régime alimentaire
approprié, ou même si les signes cliniques de la malnutrition ont
disparu.
Sans engendrer une déficience mentale grave, les
dommages causés sont suffisants pour empêcher l'enfant
d'atteindre le niveau intellectuel auquel il aurait pu normalement
prétendre au regard de son patrimoine génétique. Une
mauvaise alimentation nuit aux capacités d'apprentissage de l'enfant. Un
enfant mal nourri n'aura pas d'énergie nécessaire pour être
curieux, actif et pour apprendre à l'école. Il éprouvera
ainsi des difficultés de concentration et ses résultats s'en
ressentiront.
Bref, un enfant mal nourri rencontre des difficultés
dans l'apprentissage au niveau des étapes importantes du
développement à savoir le langage, la marche, les relations avec
autrui et l'acquisition des connaissances.
Les travaux de STAGE S.P. et Al (Ibid.) nous
intéressent à plus d'un titre par le fait qu'ils portent sur une
frange importante de la population que sont les enfants d'une part et montrent
d'autre part le lien qui existe entre le mode d'alimentation et la
réussite scolaire et/ou le rendement socioéducatif des
enfants.
· La malnutrition et le travail
RITCHIE J. (1968) a étudié la malnutrition des
adultes en situation de travail. L'auteur constate une réduction de la
capacité de production. Cette réduction se manifeste de trois (3)
manières. D'abord un travailleur sous-alimenté se fatigue vite.
Ensuite son organisme présente une moindre résistance à la
maladie. Ce qui entraine l'absentéisme et une baisse de la
productivité. Enfin, du fait de la fatigue, le degré de vigilance
baisse et les nombres d'accidents de travail s'accroissent.
RITCHIE J. (Ibid. : 22) déduit à partir des
constats sur la réduction des capacités au travail que
« pour bien travailler, l'organisme a besoin
d'énergie ». Cette énergie est, en effet, fournie
par les glucides et lipides. Les protéines sont également
nécessaires au travail notamment pour réparer l'usure de
l'organisme et augmenter ses capacités musculaires. Ainsi l'auteur, nous
expose les nutriments susceptibles de redresser tout organisme fatigué.
Nous comprenons par là qu'un organisme malnutri entraine une baisse de
la productivité.
Perçue sous cet angle, son étude est utile pour
nous dès lors qu'elle servira de base pour une éventuelle
éducation nutritionnelle à l'intention des mères et des
enfants malnutris.
ü La malnutrition et l'environnement
social
La malnutrition n'est pas seulement un problème d'ordre
médical, alimentaire ou encore économique. Il revêt aussi
une dimension sociale. Les problèmes médicaux des enfants
résultent en partie des problèmes sociaux du foyer dans lequel
ils vivent.
Les médecins et nutritionnistes se sont
interrogés sur l'impact des divers facteurs sociaux qui favorisent la
malnutrition.
Une approche de type
socio-épidémiologique fait valoir l'importance
du niveau de vie des familles, même si les nutritionnistes ne rencontrent
pas systématiquement tous les enfants malnutris dans des ménages
économiquement très défavorisés.
Ainsi, depuis un certain nombre d'années, la notion de
``négligence sociale'' a été
évoquée par des chercheurs en sciences sociales notamment BONNET
D. comme pouvant exercer une influence sur la malnutrition.
L'auteur précise que « La
négligence sociale a l'intérêt de poser la question de la
responsabilité sociale de la maladie de l'enfant (l'enfant-acteur, la
mère, la famille, le groupe social, 1'État) selon la place
d'où l'on se situe. Ici, la culture est considérée comme
un obstacle au développement, à l'amélioration de la
santé de l'enfant et même à sa survie. La malnutrition de
l'enfant est attribuée à une négligence
sélective de la mère. La notion de négligence
sélective introduit aussi l'idée que la malnutrition est une
forme de maltraitance des enfants par délit d'indifférence
parentale. » BONNET D. (1996 : 6)
SCRIMSHAW S. (1978) suggérait que certains enfants des
pays en voie de développement seraient moins investis que d'autres au
sein des familles à la descendance
élevée, avec de petits espacements de naissance entre les enfants
: les derniers-nés recevraient moins de soins médicaux que ceux
qui ont passé le cap de la première année. La
négligence maternelle et sociale, dans cette hypothèse, place la
mortalité infantile comme une réponse à une forte
fécondité.
Ainsi, pour SCRIMSHAW S. (Ibid.), le manque de
compétence maternelle invoqué par certains organismes
internationaux, précisément lors de la rééducation
nutritionnelle de l'enfant, n'est pas un manque d'intelligence, de savoir ou
d'habileté de la femme mais plutôt une absence d'engagement de la
mère vis-à-vis de l'enfant.
L`article de PETIT ROGER M. (1996) aborde la question de
certaines de ces catégories d'interprétation dans le contexte du
Burkina Faso. Ainsi, elle s'attache, dans un premier temps,
à étudier les notions de maigreur et
d'amaigrissement afin de repérer si elles sont perçues comme
pathologiques et associées à un trouble
alimentaire de l'enfant. Sogo7(*) et Sere8(*), entités nosologiques locales, lient
certains symptômes, qui font songer à la
malnutrition, à une déviance des normes sociales relatives aux
relations sexuelles et non pas à un trouble de
l'alimentation (PETIT ROGER M. Ibid.). Le
déséquilibre physiologique de l'enfant est associé dans ce
cas à une déviance sociale ; il rappelle aux parents, et
donc à la société, l'exigence
d'une maîtrise des rapports sexuels après la naissance d'un
enfant. Cela ne signifie pas pour autant que toute malnutrition soit
systématiquement associée à un désordre social.
De plus, JAFFRE Y. (1996), analyse les raisons qui conduisent
les mères à ne pas voir la maladie de leur enfant.
L`explication qu'il en donne s'appuie sur la théorie des
étiologies sociales. A ce titre, il explore la notion de
« danger », cause
évoquée par l'entourage du malade pour justifier la maladie. En
effet, 50 % des cas de malnutrition à l'hôpital de Niamey sont
attribués, par les personnes interrogées, à
des effrois à la suite d'un contact de l'enfant avec un
esprit surnaturel.
Cet ensemble de représentations, sans rapport direct
avec la nutrition, situe la malnutrition comme effet des angoisses enfantines
des premières années de la vie perçues le plus souvent
sous l'angle social.
Aussi, l'étiologie de la malnutrition met l'accent sur
les facteurs socioculturels.
1.3.3 Les facteurs socioculturels
Nous examinerons successivement : la malnutrition et la
tradition culturelle ; la malnutrition et le sevrage ainsi que les
étiologies sociales de la malnutrition.
ü La malnutrition et la tradition
culturelle
Selon BAGNOU B. (1983) certains aliments ont, dans l'esprit
des populations, un sens symbolique qui limite leurs consommations à
certaines occasions solennelles et à certains groupes d'individus.
Ainsi, dans beaucoup de régions du Niger, certains aliments sont
rarement consommés.
De nombreux interdits basés sur une conception mythique
entre l'homme et le monde végétal ou animal privent une
catégorie de la population d'aliments pourtant riches en
protéines. Cette catégorie comprend en l'occurrence les femmes
enceintes, les femmes allaitantes et les enfants. C'est pourquoi Mamadou Z.
(1975 : 58) affirme que « les interdits alimentaires
à l'endroit des enfants les privent de certains nutriments
essentiels ».
CHAIBOU S. (1984) s'est intéressée aux habitudes
liées sur la non disponibilité des repas et à sa
répartition entre les membres d'une même famille. Concernant la
non disponibilité des repas, l'auteur note que dans certains villages du
département de Madarounfa l'habitude de ne pas préparer et de ne
consommer qu'un seul repas par jour est néfaste pour les enfants. La
distribution des repas quant à elle se fait en fonction de l'âge
et du sexe.
L'auteur a démontré que les meilleures parts
sont réservées aux hommes. Les enfants et les femmes ne
reçoivent que les restes. Elle souligne que même dans la
communauté où la distribution des repas se fait
équitablement, il faut éviter les plats collectifs pour les
enfants. L'auteur constate que certains enfants mangent plus rapidement que
d'autres et s'attribuent par conséquent les meilleures parts du repas
servi.
Les travaux effectués par CHAIBOU S. (Ibid.) depuis une
vingtaine d'années nous ont permis de comprendre que l'aliment est
culturel et l'alimentation soumise aux tabous culturels parfois
néfastes.
L'alimentation au Niger est en majorité glucidique
surtout en milieu rural. La consommation des protéines animales est
occasionnelle (fêtes, cérémonies). Cette alimentation
connaît beaucoup d'interdits culturels appelés tabous alimentaires
(par exemple un enfant qui mange des oeufs pourrait devenir voleur ; ou la
fille est privée de viande car elle risquerait de voler la viande dans
la sauce chez ses beaux-parents lorsqu'elle sera grande). RAYNAUT C. et MESLET
B. (1992 : 39) affirment que « ces tabous nutritionnels sont
de deux ordres : il y a les interdits alimentaires liés à un
groupe ethnique donné que nous appelons les « interdits
totémiques » (la viande de chèvre, certaines
catégories de poissons, les sauterelles qui sont de bonnes sources
d'acides aminés essentiels ne sont pas consommés par certains
groupes ethniques) ; et les restrictions et/ou interdictions consistant
à limiter les rations alimentaires d'une catégorie d'individus
(femmes enceintes, femmes allaitantes, femmes en post-partum, enfants pendant
leur croissance). ».
Les tabous alimentaires existants au Niger sont dus, le plus
souvent, à deux facteurs (CHAIBOU S. op.cit.). Le premier facteur est
que les ressources limitées disponibles peuvent être un
début d'explication aux interdits frappant certains aliments. Aussi au
Niger (notamment chez les Zarma et Peulh), l'introduction de la pratique des
cultures maraîchères a fait que beaucoup de produits
cultivés nécessaires à l'amélioration de
l'alimentation des enfants et des femmes ne sont pas consommés, parce
qu'ils ne font pas partie des habitudes alimentaires. Ces produits sont alors
commercialisés comme les produits et les sous-produits des animaux.
Le deuxième facteur est que l'influence de la tradition
sur le choix de la nourriture est énorme et très difficile
à combattre. On peut noter le refus de donner le colostrum9(*) aux nouveau-nés. Chez
certains groupes ethniques (Zarma, Peulh...), les aliments comme le
poisson-chat de couleur noire, la viande de chèvre riche en
protéines sont interdits. Ces aliments donneraient la lèpre,
raison évoquée chez les songhaï-zarma et les peuls. En fait,
il s'agit plutôt de tabous totémiques.
Les interdits et restrictions alimentaires proviennent de
pressions de groupe culturel. Ils se développent sur une longue
période avec une adaptation progressive à l'environnement et se
transmettent de génération en génération. En somme,
certains d'entre eux n'ont aucun fondement scientifique et continuent
d'être pratiqués uniquement par l'ignorance.
ü La malnutrition et le sevrage
Le sevrage mérite une attention particulière car
son échec peut entraîner la malnutrition. Traditionnellement le
sevrage intervient à partir de deux ans. Or, MAXIME W. (1991 : 61),
dans une étude, montre que « la malnutrition survient
avant 1 an au cours d'une mauvaise conduite du sevrage ».
Dans une étude, KONE M. (2008) précise que la
malnutrition est la conséquence directe des pratiques sociales et
culturelles autour de l'allaitement et du sevrage. Dans certains cas, la
malnutrition commence dès le jour de la naissance chez certains enfants
dans la mesure où le lait maternel (qui est encore du colostrum, riche
en nutriments et en anticorps protégeant le bébé contre de
nombreuses maladies et infections) est traditionnellement testé par la
matrone ou la grand-mère ou encore une personne âgée.
C'est pourquoi, KEITH N. et KONE M. (2007 : 168)
affirment que « les grands-mères et les belles
mères ont une énorme influence sur les pratiques alimentaires des
nouveaux nés et les jeunes enfants chez les Haoussa surtout pour les
primipares et les femmes ». C'est dire que, bien qu'elle
présente certains avantages, la structure de la famille peut poser des
problèmes. Il peut arriver que de jeunes parents ne soient pas en mesure
de prendre des décisions au sujet de l'alimentation de leurs enfants,
parce que celle-ci restent l'apanage de la grand-mère. (CAMERON M. et
HOFWANDER Y. 1976).
En effet, ce lait jaunâtre (colostrum) est
considéré en général comme mauvais du fait de son
apparence et qu'il contient une maladie mortelle « kaï
kaï10(*) »
qui doit être soignée. KONE M. (2008 : 169)
précise qu'« on pense que sa consommation présente
des dangers pour l'enfant, qui est de ce fait privé de
tétée pendant trois (pour les garçons) ou quatre jours
(pour les filles) voire une semaine (si la coloration continue). On lui donne
alors du lait de chèvre ou de vache (sans tenir compte des conditions
d'hygiène ni des maladies) jusqu'à l'écoulement complet du
colostrum et après que ce lait ait été purifié
selon des procédures traditionnelles ».
KONE M. (Ibid. : 170) a montré que,
« de nos jours, suivant les milieux, le sevrage se pratique
à des âges différents. Dans ces cas, après le
sevrage, l'enfant passe, souvent sans transition, du lait maternel au plat
familial. Il est souvent séparé de sa mère
génitrice et envoyé chez un substitut ».
Nous assistons de plus en plus à des sevrages
précoces et brutaux du fait d'une nouvelle grossesse ou de la tendance
à allaiter l'enfant au biberon. « Suivant la tradition,
une femme enceinte ne doit pas allaiter car son lait est en effet
considéré comme impur. » (USAID/AED, 1999 :
24). Pourtant, de nombreuses femmes deviennent enceintes alors que l'enfant
tète encore (grossesses rapprochées). MOUSSA H. (2006), affirme
que « ce sont des grossesses non désirées et il n'y
a que très peu de recours aux centres de santé pour le planning
familial (ni espacements, ni limitations de naissances). »
(Citée par KONE M. 2008 : 174).
En effet, la grossesse précoce avant le sevrage de
l'enfant fait l'objet de railleries. C'est le signe que la femme est
déjà enceinte sans attendre que l'enfant soit sevré. Quand
la grossesse devient visible, elle procède alors au sevrage
brutal : ce qui entraine l'enfant dans un état de sous
nutrition.
En somme, toutes les études ayant servi à la
réalisation de cette revue de littérature portent à croire
à l'existence d'un cadre relationnel entre la malnutrition et beaucoup
de facteurs. De nombreux cas de malnutrition apparaissent aussi bien en milieu
rural qu'en milieu urbain et ce, sans que la famille ne semble manquer de
nourriture. Ce paradoxe illustre le principe selon lequel la malnutrition est
non seulement la conséquence d'un environnement social
altéré mais aussi un problème organique lié
à un déficit nutritionnel.
La malnutrition est l'aboutissement des privations
nutritionnelles chroniques et souvent affectives : l'ignorance, la
pauvreté et les difficultés familiales empêchent les
parents d'assurer aux enfants les soins et la nutrition nécessaire.
C'est pourquoi nous arrivons à la conclusion suivante : la
réussite de la prise en charge de la malnutrition passe par la
reconnaissance et la résolution des problèmes médicaux et
sociaux (...). Si la maladie est considérée comme purement
médicale, l'enfant risque de rechuter à son retour à la
maison et les autres enfants resteront exposés au même risque.
La malnutrition, que ce soit dans l'approche des organisations
humanitaires ou dans les différentes études effectuées sur
le sujet, est la conséquence de plusieurs facteurs, le plus souvent
associés. Même si les carences alimentaires en énergie
et/ou en éléments nutritifs sont souvent perçues comme
étant le plus souvent les principales causes, il faut reconnaître
que la cause de la malnutrition au Niger est systémique de par sa
nature.
Dans bien des cas, ce processus est interactif et
plurifactoriel. Ces facteurs d'influence sont interdépendants et
provoquent un enchevêtrement de corrélations, de rapports, de
causes et d'effets. Chaque facteur renvoie à
une cause médicale, nutritionnelle ou sociale qui renvoie
à un autre effet médical, nutritionnel ou social.
1.4. Problématique
Chaque année, la malnutrition frappe beaucoup d'enfants
et de femmes enceintes et/ou allaitantes. Les populations les plus pauvres
vivant dans les pays en voie de développement et tout
particulièrement en milieu rural sont les plus concernées. On
estime que 10 à 12 millions d'enfants meurent chaque année avant
l'âge de cinq ans dans ces pays (Rice A. et Al 2000).
Au Niger, la situation nutritionnelle des enfants demeure un
problème réel. L'attention accordée à la crise
alimentaire de 2005 a permis de rappeler que la malnutrition est un
phénomène important et chronique au Niger. Des centaines de
milliers d'enfants sont atteints de malnutrition aiguë
sévère chaque année. Selon les résultats de
l'enquête nutrition et suivi des enfants de 0 à 59 mois d'octobre
menée par l'UNICEF: « La prévalence de la
malnutrition aiguë globale est au-delà du seuil d'urgence
fixé à 15% et au seuil d'alerte de 10%. »
(2010 : 1). Ce qui montre que la situation nutritionnelle des enfants
reste préoccupante au Niger.
Si la crise alimentaire au sens large a, de tout temps,
été au centre des débats, le problème
spécifique de la malnutrition et de la prise en charge nutritionnelle a
émergé véritablement avec la crise de 2005. Le
phénomène nutritionnel n'est pas pourtant nouveau.
« Déjà en 1970, il y a eu tentative de prise en
charge de la malnutrition, mais les centres de récupérations
nutritionnelles créés à cet effet sont restés peu
fonctionnels par manque de moyens financiers. De plus, l'aide alimentaire
n'intégrait pas la malnutrition dans ses aspects à prendre en
compte. Les opérations d'aide étaient mal orientées et ne
répondaient pas aux besoins de la population » (MSF,
2005 : 6).
Depuis 2005, le caractère exceptionnel de la crise
alimentaire a soulevé des débats médiatiques tant au plan
national qu'au-delà des frontières nigériennes suscitant
de la part de l'opinion internationale un plus grand intérêt
à la dimension nutritionnelle. Cette médiatisation a
entraîné à partir de juillet 2005, un flux important d'ONG
s'intéressant au programme de récupération nutritionnelle.
Une vingtaine d'ONG pour la plupart, internationales, se lancent dans
l'exécution des opérations sur le terrain. Des centaines de
centres de récupération nutritionnelles sont ouverts à
travers le pays.
Aujourd'hui il existe de nombreux acteurs humanitaires aussi
bien nationaux qu'internationaux s'intéressant à la dimension
nutritionnelle dont l'ONG BEFEN. L'approche de l'ONG BEFEN s'articule autour
d'un appui médical intégré au District sanitaire de
Mirriah pour la PCIME (Prise en Charge Intégrée des Maladies de
l'Enfant) en se focalisant sur la prise en charge de la malnutrition aiguë
sévère et le paludisme chez les enfants de 0 à 5 ans
à travers la création d'un CREN (Centre de
Récupération Nutritionnelle). Si ces programmes permettent un
traitement des enfants malnutris, constituent-ils pour autant une
réponse au phénomène endémique de la
malnutrition ?
La particularité de ces programmes est que les centres
sont dans la plupart des cas intégrés aux structures sanitaires
déjà existantes (Hôpitaux, centres de santé
intégré, cases de santé...). Ce qui crée un cadre
de partenariat entre les responsables des hôpitaux et/ou les Centres de
Santé Intégré et l'ONG.
En effet, l'ouverture d'un CREN nécessite
préalablement des investigations afin de localiser les zones
d'interventions. Cette occupation géographique doit se faire
théoriquement afin d'éviter certaines erreurs de couverture,
erreurs qui peuvent se traduire par un déséquilibre entre les
localités. Les ONG(s) oeuvrant dans le même secteur
déjà en place ont pu s'approprier des zones et celles qui
arrivent avec la crise n'ont d'autres choix que de s'installer parce que le
besoin se fait sentir mais surtout parce que la place est libre. Plusieurs
facteurs peuvent intervenir dans le choix des localités : statut,
sources de financement, expériences antérieures...
Par ailleurs, ce qui caractérise les ONG(s) dans le
cadre des programmes de récupération nutritionnelle est qu'elles
ont, dans leur majorité, les mêmes partenaires financiers
(organismes internationaux). De ce fait, divers types de rapports se
dégagent. Souvent, ces rapports tendent à des rapports
conflictuels occasionnés par une course à la visibilité
dans le but de séduire le donateur : d'où
« le cirque humanitaire ». Néanmoins, des
relations de partenariat peuvent découler d'une parfaite coordination
entre les acteurs. Ceci peut être favorisé par l'existence d'un
cadre de concertation.
Nonobstant la présence de ces centres de
récupération nutritionnelle, la malnutrition demeure un
fléau social réel. Elle est loin d'être
éradiquée en dépit des efforts consentis par les
prestataires de ces centres. Cette situation est donc alarmante et
nécessite encore une étude.
Dans la perspective d'une analyse sociologique, nous
envisageons une entrée par le fonctionnement des ONG(s) pendant la crise
nutritionnelle pour comprendre les mécanismes et interactions qui
naissent autour de la prise en charge de la malnutrition sévère.
Cette approche dite fonctionnaliste, va nous permettre de mieux
appréhender les tenants et les aboutissants nés de cette prise en
charge de la malnutrition. De ce fait, notre analyse se focalise sur une
question principale : par quel mécanisme l'ONG BEFEN prend-t-elle
en charge les enfants sévèrement malnutris?
En outre, d'autres questions secondaires sont
formulées ainsi que suit :
L'implantation géographique de L'ONG BEFEN
répond-t-elle réellement au besoin de prise en charge
nutritionnelle de la population ? Selon quelles logiques
s'opère-t-elle ?
Quelles sont les modalités de prise en charge de la
malnutrition ? Quels sont les critères d'entrée et de sortie
des CREN ? Comment s'effectue le traitement?
Comment les populations perçoivent-elles la
malnutrition ? Comment les populations perçoivent-elles les centres
de récupération nutritionnelle ?
Quels types de rapports l'ONG BEFEN entretient-elle avec les
partenaires financiers ? Avec les autres ONG oeuvrant dans le même
secteur déjà en place ? Avec les CSI ? Avec la
population ?
1.5. Objectifs de la
recherche
L'objectif principal visé dans ce
travail est d'étudier la prise en charge de la malnutrition infantile
sévère par l'ONG BEFEN dans le département de Mirriah. Des
objectifs spécifiques ont été formulés ainsi que
suit :
2 décrire les caractéristiques socioculturelles
des mères et/ou accompagnantes d'enfants malnutris admises au CREN de
l'ONG BEFEN ;
3 déterminer le processus d'installation ainsi que les
activités menées par l'ONG BEFEN dans la prise en charge de la
malnutrition ;
4 analyser les perceptions de la malnutrition, du programme
de récupération nutritionnelle et les stratégies sur de la
malnutrition par les différents acteurs ;
5 analyser les différentes interactions nées de
la prise en charge de la malnutrition par l'ONG BEFEN;
1.6. Hypothèses de
la recherche
Certains facteurs déterminent la prise en charge de la
malnutrition par l'ONG BEFEN. Ces facteurs peuvent constituer les
hypothèses dont nous testerons la validité au cours de ce
travail.
6 L'implantation géographique de L'ONG BEFEN
répond au besoin de prise en charge nutritionnelle des enfants.
7 L'application (par l'agent de santé) des
règles de prise en charge de la malnutrition détermine les
rapports entre les agents de santé et les populations
bénéficiaires.
CHAPITRE II : CADRE
PRATIQUE
Les deux grandes étapes de ce travail sont la
recherche documentaire et l'enquête de terrain. Elles constituent
également les deux sections constituant ce chapitre.
2.1. Recherche documentaire
Cette étape a consisté à un
dépouillement de la documentation sur la malnutrition. Une partie de ces
documents à servi à l'élaboration de la revue de
littérature. Il s'agit des ouvrages, articles scientifiques, rapports
d'enquêtes, documents administratifs, etc.
Divers points de vue ont été situés les
uns par rapports aux autres afin de mieux bénéficier de
l'expérience des chercheurs qui le ont émis.
La recherche documentaire a porté sur plusieurs types
de documents selon leurs rapports au sujet de l'étude.
ü les documents méthodologiques ont permis d'une
part une meilleure compréhension des techniques et méthodes
utilisées. D'autre part, ils ont permis l'application de ces
méthodes afin de saisir les faits observés.
ü les documents sur les rapports et articles traitant des
ONG(s) présentent les différents points de vue des auteurs sur
leurs actions et leurs modes de fonctionnement.
ü enfin les documents qui traitent des sujets aussi
variés que l'alimentation, la nutrition, les crises alimentaires aussi
bien au Niger que dans d'autres pays du monde.
Ces lectures ont permis de faire le tour de la question en
nous imprégnant de ce que les études déjà
réalisées relèvent à ce sujet.
2.2. Enquête de terrain
Ce travail tente la combinaison de deux méthodes de
collecte de données : la méthode qualitative et la
méthode quantitative. Cela permet de diversifier le type de
données recueillies.
Même si ce pluralisme méthodologique fait l'objet
de controverses entre plusieurs auteurs, nous optons pour cette combinaison
afin de combler les limites de chacune des deux. GROULX L. H. affirme à
cet effet que : « la complémentarité ou
l'intégration des méthodes est devenue nécessaire pour
réussir à comprendre les phénomènes sociaux
caractérisés par leur complexité, variation et
indétermination. »11(*)
DENZIN N. (l989) a proposé la triangulation des
données qui, par la mise en comparaison de données obtenues par
deux ou plusieurs méthodologies différentes (de type
habituellement qualitatif et quantitatif) et indépendantes, permet
d'augmenter la puissance de l'interprétation.
Il affirme à cet effet : « La
triangulation de données, qu'elle soit parallèle ou
séquentielle cherche à réduire ou à annuler les
biais inscrits dans chacune des méthodes. Ici, est posée une
possibilité de convergence où des cheminements
méthodologiques différents peuvent conduire à des
résultats identiques, en capitalisant sur leurs forces respectives car
leur utilisation conjointe opère une annulation des biais inscrits dans
chacune d'elles. Ainsi, Les faiblesses d'une méthode sont souvent la
force d'une autre et, en combinant méthodes, observations on peut
atteindre le meilleur de chacune, tout en dépassant leurs
déficiences particulières » (p. 117).
2.2.1. Méthode qualitative
Comme son nom l'indique, cette méthode à permis
de collecter des données qualitatives pour appuyer l'analyse des
données chiffrées collectées. L'outil utilisé est
le canevas d'entretien (cf. annexe) et la grille d'observation. Cette
méthode part du principe que les personnes rencontrées sont des
acteurs ou des témoins de la situation nutritionnelle et du mode de sa
gestion. Rappelons que le dépouillement de ces types de donnés a
fait l'objet d'un traitement manuel.
· Canevas d'entretien
Le canevas d'entretien a permis de recueillir divers avis des
personnes rencontrées. Des thèmes généraux et aussi
des thèmes spécifiques à chaque groupe d'acteurs ont
été abordés. Ces entretiens ont été
enregistrés, transcrits et traduits (pour ceux qui sont en hausa). Une
grille thématique a permis d'analyser ces entretiens et de situer le
positionnement de chaque acteur par rapport aux thèmes
abordés.
Afin de diversifier les points de vue et de cerner la nature
réelle des rapports qui se nouent lors de l'intervention de l'ONG BEFEN
dans la prise en charge de la malnutrition, l'enquête a été
menée auprès de plusieurs groupes d'acteurs (responsables et
agents de l'ONG BEFEN, l'équipe cadre de l'hôpital du district
sanitaire de Mirriah, population bénéficiaire etc.)
Ainsi, vingt trois (23) entretiens ont été
menés avec différents groupes d'acteurs identifiés. Ces
entretiens se déroulent généralement sur les lieux de
travail et au sein du CRENI. Dans la plupart des cas, les enquêtés
étaient assez disponibles et, de ce fait, aucun refus n'as
été enregistré.
Rappelons que certains interviewés n'ont pas
caché leur fierté du fait que les entretiens étaient
enregistrés car chacun s'assurait exprimer son point de vue réel
par rapport à son sujet d'enquête. La durée des entretiens
varie selon les interlocuteurs (20 à 60 minutes). C'est ici le moment de
rappeler aussi que certains entretiens ont été
réalisés en deux séances selon la disponibilité des
enquêtés.
· Observation
directe
En plus des entretiens, une séance d'admission des
enfants au CRENI à été observée. Cette observation
a permis de comprendre certains contours dans le processus de prise en charge
de la malnutrition par l'ONG BEFEN et de compléter les données
recueillies au moment des entretiens.
2.2.2. Méthode quantitative
Une enquête par questionnaire a été
menée sur un échantillon de la population mère choisie au
hasard. Le questionnaire a été adressé aux mères
et aux accompagnantes ayant au moins un enfant malnutri admis dans le centre de
récupération nutritionnelle de l'ONG BEFEN. Ce questionnaire a
servi d'outil de recueil de données quantifiables permettant ainsi
d'argumenter avec des chiffres à l'appui. Pour faciliter le traitement
et l'analyse de ces données, le logiciel SPSS (Statistical Package for
Social Sciences) a été utilisé. Il a permis ainsi une
meilleure exploitation des données et rendu plus aisé le
croisement entre les différentes variables.
· Echantillonnage
La population ciblée par l'étude est
essentiellement composée des mères et/ou des accompagnantes
d'enfants malnutris âgés de 0 à 5 ans ayant
été admis dans le centre de récupération
nutritionnelle de l'ONG BEFEN. Le choix de ce critère est lié au
fait que le programme de prise en charge concerne surtout les enfants se
situant dans cette tranche d'âge.
Compte tenu de l'indisponibilité d'une liste exhaustive
et définitive de la population mère (admissions et sorties chaque
jour) ainsi que les fluctuations des admissions variant d'une période
à une autre, la méthode dite
« aléatoire simple ou hasard simple » a
été utilisée pour donner les mêmes chances à
chaque femme d'être sélectionnée dans l'échantillon
de l'étude. Ces femmes ont été choisies au hasard. Ainsi,
nous avons interrogé 73 femmes soit les 2/3 de la capacité
normale d'accueil du centre de récupération nutritionnelle de
l'ONG BEFEN (soit 110 lits). Cela a permis de rendre l'échantillon plus
représentatif.
Ainsi, cet échantillonnage a été
réalisé comme suit :
ü avoir une liste de la population mère
disponible ;
ü numéroter au préalable toutes les
unités de la population mère ;
ü placer ces unités dans une urne de
tirage ;
ü enquêter toute unité de l'urne
tirée jusqu'à épuiser la taille de l'échantillon de
l'étude.
NB : En cas de fluctuation de la population mère
(lors de nouvelles admissions ou des sorties des enfants au moment de
l'enquête), nous avons procédé comme suit :
ü numéroter les nouvelles unités de la
population mère (mères d'enfants nouvellement admis dans le
centre) à partir du dernier numéro enregistré ;
ü ajouter ces nouvelles unités à l'urne de
tirage.
Cela a permis de donner la chance aux nouvelles unités
de la population mère de faire partie de l'échantillon.
· Questionnaire
Le questionnaire est l'outil de collecte
privilégié pour recueillir des données quantifiables.
« L'enquête sociologique par questionnaire ne cherche pas
à produire le chiffre qui ne parle de lui-même »,
elle cherche plutôt à « rendre compte d'une
activité ou d'une opinion en dévoilant les facteurs qui influent
sur celle-ci » (DE SINGLY F. 2005 : 17). Ce questionnaire a
été élaboré afin de « transformer les
questions qu'on se pose en question que l'on pose » (QUIYY R. et
CAMPENHOUDT L.V. 2006). Ces questionnaires ont été
administrés de façon indirecte en langue hausa.
2.3. Difficultés rencontrées
Comme toute activité humaine, cette étude a fait
l'objet d'un certain nombre de difficultés. De prime abord, la grande
difficulté a été celle de la gestion du temps. Le
séjour sur le terrain tout comme les autres phases du processus de ce
travail, ont pris plus du temps que nous en avons prévu. Ensuite la
situation géographique de notre population d'étude car les CSI au
sein du district sanitaire de Mirriah sont plus ou moins distants entre eux (5
à 10 Km). Et enfin, la combinaison de deux (2) méthodes
(quantitative et qualitative), dont chacune a son mode de dépouillement
et d'interprétation, a rendu le travail plus pénible : cela
a nécessité beaucoup de temps aussi bien pour la collecte que
pour l'analyse des données.
CHAPITRE III :
PRESENTATION SOMMAIRE DE LA ZONE D'ETUDE ET DE L'ONG BEFEN
3.1. Présentation
sommaire de la zone d'étude
Vaste de 1.267.000 km² dont les trois quarts sont
désertiques et seulement un quart favorables aux cultures, le Niger a
régulièrement occupé la dernière place au
classement des pays selon l'Indice du Développement Humain
élaboré par le PNUD (Programme des Nations Unis pour le
Développement). Avec une population rurale à 84%, la population
du Niger est de 15.730.754 habitants en 2011 selon l'estimation de l'INS
(Institut National de la Statistique) faite sur la base du taux annuel
d'accroissement démographique qui est de 3,3%. D'après le
document de la SRP, 2008-2012, l'indice synthétique de
fécondité est de 7,1 enfants/femme. Le taux d'allaitement
maternel exclusif s'élève à 26,9% en 2010. Selon les
résultats de l'enquête démographique réalisée
au Niger en 2006 l'espérance de vie est de 57,9 ans pour les hommes et
59,5 ans pour les femmes.
Toutefois, la plupart des nigériens et
particulièrement les femmes et les jeunes vivent dans une situation
d'extrême vulnérabilité, avec un faible niveau
d'éducation et une couverture sanitaire liée aux centres de
santés intégrés très insuffisante (elle est
passée de 47,6% en 2001, à 65% en 2005 et 71% en 2010). Selon les
résultats de l'enquête QUIBB, 39% de la population font plus de
30mn pour accéder aux cases de santé et 24,3% aux cliniques et
hôpitaux. En effet, sur le plan exclusivement sanitaire, de nombreux
obstacles continuent à peser sur l'amélioration de l'état
de santé et de l'espérance de vie, particulièrement en
milieu rural.
3.1.1. Présentation
de la région de Zinder et du département de Mirriah
Située dans la partie méridionale du pays,
c'est-à-dire au Centre Est du Niger, plus précisément
entre 12°48' et 17°30' de latitude Nord et 7°20' et 12 °00'
de longitude Est, la région de Zinder couvre une superficie de 155 778
km², soit 12,3 % du territoire national. Elle est limitée à
l'Est par la région de Diffa, à l'Ouest par la région de
Maradi, au Nord par celle d'Agadez et au Sud par la République
Fédérale du Nigeria à près de 300 km.
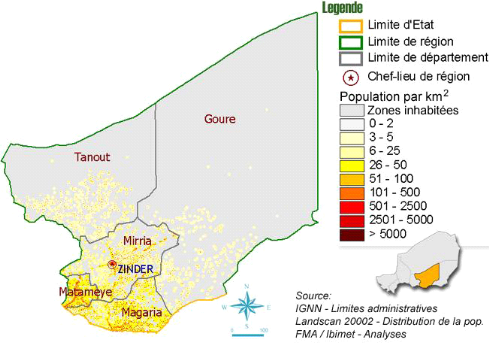
Carte n°1 : Situation
géographique de la région de Zinder
La région de Zinder comprend12(*) :
· 5 départements (Gouré, Magaria,
Kantché, Mirriah et Tanout) ;
· 5 Postes Administratifs (Belbédji, Damagaram
Takaya, Dungass, Takiéta et Tesker) ;
· 1 Communauté Urbaine (Zinder) ;
· 10 communes urbaines dont 5 de la Communauté
Urbaine de Zinder (Gouré, Magaria, Matamèye, Mirriah, Tanout,
Zinder I, Zinder II, Zinder III, Zinder IV et Zinder V) ;
· 45 communes rurales ;
· 33 Cantons et 20 Groupements nomades.
La population de la région de Zinder est estimée
en 2011 à 2 916 929 habitants dont 84,4 % de population rurale
(projection des chiffres RGP/H 2001) avec un taux d'accroissement annuel de
3,03%.
La densité moyenne est de 16 habitants au Km² avec
de fortes disparités intra régionales : 3 habitants/km² pour
le département de Gouré, contre 127 hts/km² pour celui de
Kantché et 368 hts/km² à la Communauté Urbaine de
Zinder.
Les principales activités exercées par la
population sont : l'agriculture et l'élevage qui occupent 70 % de la
population. A cela s'ajoute le commerce à prédominance informelle
et l'artisanat.
Le département de Mirriah est l'un des cinq (5)
départements que compte la région de Zinder en plus de la
communauté urbaine. Cette entité administrative couvre une
superficie de 14 334 km2, et se trouve au centre de la région de
Zinder. Elle est limitée à l'ouest par les départements de
Matamèye et de Tessaoua, au sud par celui de Magaria, à l'est par
le département de Gouré et au nord par celui de Tanout.
Mirriah compte 806 villages et tribus repartis dans 16 cantons
et 2 groupements (Peulh et Touareg). Dans le cadre de la
décentralisation adoptée en 1999, le département est
subdivisé en dix sept (17) communes dont seize (16) communes rurales et
la commune urbaine de Mirriah13(*).
La population de Mirriah est de 990 461 habitants en
2011 selon la projection de l'INS. Cette dernière est rurale à 97
% de la population totale du département contre 3% dans le milieu
urbain.
La densité est de 78,98 habitants/Km2. La
population jeune est de 499 915 habitants soit 50,47% de la population
totale. La population féminine quant à elle, représente
49,12 %.
L'agriculture est la première activité
économique. Jadis, elle était dominée par la culture
d'exportation (arachide) et se trouve désormais tournée vers la
culture vivrière (céréalière) suite aux
différentes sécheresses qu'a connues le département.
L'arboriculture fruitière est pratiquée dans la bande Sud du
département et constitue une importante source de compléments
alimentaires et de revenus14(*).
L'élevage est la seconde activité
économique des populations du département par son importance,
car pratiquée par toutes les composantes de la société
à des degrés divers. La situation des pâturages est
très critique au vu de l'important déficit fourrager
enregistré en 2010 (676.310 tonnes de matières
sèches)15(*). Les
points d'eau pastoraux sont mal répartis d'où le problème
d'exploitation des pâturages dans la partie nord du département.
La pêche est pratiquée sur des nombreux points
d'eau de surfaces (plus de 30 mares16(*)) par des pêcheurs en majorité
locaux. Les revenus tirés de la pêche sont assez
importants car plus de 90% de la production est commercialisée (frais
ou fumés) vers les centres urbains (Zinder) et le Nigeria. La plupart de
ces mares sont menacées d'ensablement ou d'envahissement par des
végétaux ligneux et des végétaux aquatiques.
L'artisanat est une activité économique non
moins importante pratiquée par environ 2464 artisans17(*) (forgerons, potiers,
tisserands, tailleurs, cordonniers, maçons, menuisiers, bijoutiers,
calebassiers, coiffeurs, vanniers, exploitants du natron etc.). Le
département de Mirriah est connu au Niger à travers sa poterie,
une activité pratiquée surtout par les femmes.
Le département compte 53 marchés et la
participation féminine au commerce est importante dans certains
secteurs. Le commerce extérieur est basé sur des produits de
l'agriculture, de l'élevage et de l'artisanat. Le tissu industriel,
quant à lui, est inexistant dans ce département.
3.1.2. Santé et nutrition
L'enquête nutrition et suivi de l'enfant menée
par l'INS et la direction de la nutrition en Mai-Juin 2010
montre que le taux de malnutrition aigue globale est au dessus du
seuil d'urgence (17,8%) et se trouve parmi les plus élevés du
pays.
L'introduction tardive ou précoce du premier aliment,
la nature de l'aliment introduit et la mise au sein tardive des enfants
(troisième jour après la naissance) ont été
identifiés comme les principales causes favorisant la malnutrition (DRSP
Zinder). A cela s'ajoute le statut de la pauvreté, 53,8 % (Annuaire
statistique 2007/2008).
En termes de formations sanitaires, la région de Zinder
dispose d'un (1) Hôpital national, six (6) Hôpitaux de
district, d'une (1) Maternité de référence et de cent
trente deux (132) Centres de Santé Intégrés18(*). La région compte sept
(7) CRENI fonctionnels dont 6 appuyés par les partenaires (projets, ONG,
associations etc.).
La capacité d'hospitalisation des CRENI de la
région est passée de 41 à 193 lits19(*). Les ressources humaines sont
également limitées20(*) avec :
ü 23 médecins soit 1 médecin pour 61.922
habitants (Normes OMS : 1 médecin pour 10 000
habitants) ;
ü 322 infirmiers diplômés d'Etat soit 1
infirmier pour 5.287 habitants (Normes OMS : 1 infirmier pour 5 000
habitants) ;
ü 56 sages femmes diplômées d'Etat soit 1
sage femme pour 7.637 habitants en âge de procréer (Normes
OMS : 1 sage femme pour 5 000 femmes en âge de
procréer).
3.1.3. ONG(s) et projet (s) intervenant
dans le département de Mirriah
Une étude de la direction de l'Hôpital du
district sanitaire de Mirriah a révélé qu'en 2011, une
dizaine d'ONG(s) et projet(s) intervient au sein du département de
Mirriah. Il s'agit de :
ü UNFPA (Fonds des Nations Unies pour la Population) qui
intervient dans le domaine de la Santé de la Reproduction
(Equipements/matériels, logistique, contraceptifs, formations,
supervision, coordination, revues, assistance technique de proximité) et
des urgences humanitaires ;
ü UNICEF dans le domaine de la vaccination, de la
santé de la reproduction, de la lutte contre le SIDA, de la nutrition
(la surveillance de la croissance à base communautaire), de la
formation, de la supervision, de la coordination,
équipements/matériels, etc. ;
ü OMS dans le domaine de la vaccination, la
surveillance épidémiologique et la gestion des
épidémies;
ü AQUADEV dans les domaines de la sécurité
alimentaire, de la nutrition (prévention et prise en charge de la
malnutrition) et de l'alphabétisation ;
ü CARE INTERNATIONAL qui intervient dans la planification
familiale et la nutrition ;
ü Global Funds dans le domaine de la lutte contre le
Paludisme, le SIDA;
ü Centre CARTER dans le domaine de la lutte contre la
cécité, le trachome, le vers de Guinée ;
ü Le programme bilharziose dans le cadre du traitement de
masse contre la bilharziose ;
ü ONG (BEFEN, Word vision, MSF) dans le domaine de la
lutte contre la malnutrition ; le paludisme, l'appui à la
gratuité des soins, appui en personnel, etc. ;
Les 132 CSI (Centre de Santé Intégré) de
la région offrent les services CRENAS (Centre de
Récupération Nutritionnelle Aiguë Sévère sans
complication) dont 99 appuyés par des partenaires intervenant dans le
domaine de la nutrition.
Il a été constaté que l'intervention
massive des ces programmes a contribué à améliorer les
conditions de vie des populations L'hôpital du District Sanitaire de
Mirriah fait partie des centres couverts par ce programme d'aide.
3.1.4. Aire de santé de Mirriah
Malgré les efforts déployés par l'Etat et
les partenaires au développement, la situation sanitaire du
département de Mirriah reste marquée par la persistance des
maladies endémiques et endémo épidémiques
(paludisme, méningite, diarrhées, infections respiratoires
aiguës, la tuberculose, le VIH/SIDA...) et la recrudescence des maladies
non transmissibles (l'hypertension artérielle, le diabète et
leurs complications).
L'hôpital du district sanitaire de Mirriah couvre une
aire de santé composée de 36 CSI et de 135 Cases de Santé
parmi lesquelles 127 sont fonctionnelles soit une couverture sanitaire de
30,4%. La population couverte est de 806.059 habitants avec 200.824 enfants de
moins de cinq (5) ans parmi lesquels 61.050 enfants dans un rayon de cinq (5)
kilomètres21(*).
Les ressources humaines du district sanitaire de Mirriah sont
composées de22(*) :
ü 8 médecins soit 1 médecin pour
101.132(Normes OMS : 1 médecin pour 10 000
habitants) ;
ü 239 infirmiers diplômés d'Etat soit 1
infirmier pour 3.385 habitants (Normes OMS : 1 infirmier pour 5 000
habitants) ;
ü 35 sages femmes diplômées d'Etat soit 1
sage femme pour 6.009 habitants en âge de procréer (Normes
OMS : 1 sage femme pour 5 000 femmes en âge de
procréer).
Le CRENI implanté dans l'hôpital du district a
été ouvert en juillet 2009 par l'ONG BEFEN et offre un appui
médical intégré au district pour la Prise en Charge
Intégrée des Maladies de l'Enfant (PCIME) en se focalisant sur la
prise en charge nutritionnelle, le paludisme et la gratuité de soins
chez les moins de 5 ans.
Echelle : 1cm sur 1O.000
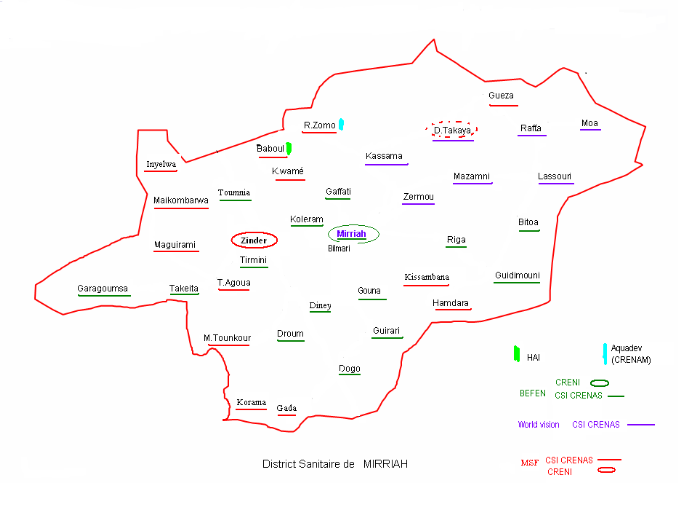
Carte n°2 : District
sanitaire de Mirriah23(*)
3.2. Présentation de
l'ONG BEFEN
3.2.1. Historique
L'ONG BEFEN est née de la volonté d'un groupe
d'étudiants en médecine avertis des souffrances de la population,
particulièrement celle de Haro banda, quartier qui abrite la
faculté de médecine de l'université de Niamey. La
majorité des habitants de ce quartier, ne pouvant pas supporter les
coûts liés aux soins de santé faute de moyens financiers
et d'une politique nationale de prise en charge, se rabattaient sur les
étudiants pour leurs consultations médicales à domicile.
Les sollicitations étaient devenues si fréquentes qu'un groupe de
quatre étudiants décida de louer un local modeste faisant office
de salle de soins pour consulter, orienter les patients vers les formations
sanitaires adéquates.
La clinique ainsi mise en place, attirait de plus en plus
d'autres étudiants et médecins en instance d'intégration
à la fonction publique qui acceptaient de venir en aide aux habitants du
quartier quand leur calendrier le leur permet.
Ce groupe de bénévoles a, au fil de temps,
constaté la nécessité de cibler un public encore plus
large, voire l'échelon national et de doubler les prestations;
sanitaires à la promotion de la scolarisation qui pourrait avoir des
incidences sur l'accès aux soins de santé.
Ce groupe est convaincu que la création d'une ONG peut
permettre la réalisation de cette ambition et résoudre le
problème de la mobilité des bénévoles qui peut se
poser dans l'hypothèse de leur affectation hors de la capitale. Ainsi,
le noyau a décidé de la création d'une structure qui
interviendrait dans les domaines de la santé et de l'éducation
principalement en faveur de la femme et l'enfant.
L'ONG BEFEN, est une Association nigérienne à
caractère humanitaire, apolitique et non confessionnelle. Elle est
créée conformément à l'ordonnance 84-06 du
1er mars 1984 modifiée par la loi N° 91-006 du 20 mai
1991, et inscrite au Journal officiel en avril 2009.
Ses domaines d'intervention sont essentiellement la
santé et les autres secteurs tels que : l'éducation,
l'alphabétisation et l'autonomisation de la femme au Niger. L'ONG BEFEN
a pour partenaires essentiels : ALIMA, le district sanitaire de Mirriah,
UNICEF, PAM (Programme Alimentaire Mondial), MSF/CH (Médecin Sans
Frontière/Suisse), etc.
En 2009, L'ONG BEFEN s'est associée à une ONG
Internationale (ALIMA) en vue de la création d'un projet conjoint pour
intervenir ensemble dans le département de Mirriah. Pour bien conduire
le projet, L'ONG BEFEN dispose d'une équipe de coordination
générale basée à Niamey et d'une équipe
terrain à Zinder.
A Niamey, l'équipe est composée d'un (1)
Coordonnateur de BEFEN, d'un (1) Coordonnateur d'ALIMA, d'un (1) assistant
logistique/administratif/financier et de deux (2) chauffeurs.
A Zinder, une équipe d'environ 180 à 200
personnels variables selon les périodes est composée ;
ü D'un (1) coordonnateur terrain
ü Des membres de coordination terrain (Coordinateur
administratif et financier, Coordinateur logistique, le responsable volet
communautaires, les médecins responsables CRENI et CRENAS, et les
différents responsables d'activités)
ü D'une (1) équipe bureau Zinder (Chauffeurs,
gardiens,...)
ü D'une (1) équipe CRENI et d'une (1)
équipe CRENAS
3.2.2. Contexte
général
Le Niger est l'un des pays les plus pauvres au monde. Sa
population a peu accès aux services sociaux de base alors que le pays
est en situation d'insécurité alimentaire permanente. Les crises
alimentaires sont cycliques, augmentant à chaque fois la
vulnérabilité des plus pauvres. Aux déficits agricoles (au
moins 30% de déficit par rapport à 2009) s'ajoute
l'incapacité des ménages les plus vulnérables à
mobiliser des ressources suffisantes pour leur subsistance. Les
prévisions concernant la sécurité alimentaire 2010 au
Niger étaient très alarmantes et plusieurs indicateurs
prévoyaient une dégradation de la situation alimentaire vers la
fin du premier trimestre 2010. Actuellement, la capacité des
ménages nigériens à subvenir à leurs besoins
alimentaires est d'ores et déjà sérieusement compromise.
Ceci s'explique notamment par :
ü une faible disponibilité alimentaire: même
si dans l'ensemble la production de 2010 au Niger est légèrement
excédentaire car l'équilibre est fragile et certaines zones comme
Tanout ou Mirriah ;
ü une mauvaise accessibilité économique :
la montée des prix prévisible, associée à une
augmentation du nombre de ménages très vulnérables,
privent une grande partie de la population des denrées alimentaires
disponibles sur le marché.
Sur la base de l'enquête du système national
d'alerte précoce de décembre 2009, FEWS NET a conclu qu'
« en 2010, même sans choc additionnels il est probable
qu'environ 2,7 millions de personnes se trouveront en insécurité
alimentaire et ces personnes auront besoin d'une aide d'urgence et d'un soutien
nutritionnel.»
A l'heure actuelle BEFEN soutient 17 CSI (CRENAS) sur un total
de 36 que compte le district sanitaire de Mirriah. Dans les CSI ne
bénéficiant d'aucun soutien d'organisations partenaires,
l'activité nutritionnelle est presque inexistante étant
donné le manque de médicaments appropriés, de ressources
humaines et d'aliments thérapeutiques.
La situation dans le district de Mirriah est telle que les
autorités locales ne pourront faire face seules à un
phénomène de cette ampleur et ont d'ailleurs appelé
à l'aide internationale d'urgence en date du 10 mars 2010.
3.2.3. Objectifs et
stratégies
L'objectif général de
l'ONG est de fournir un appui intégré au district sanitaire de
Mirriah afin de contribuer à la réduction de la mortalité
infanto juvénile en améliorant l'efficience et la qualité
de la prise en charge des cas de malnutrition aiguë (sévère
et modérée) et de paludisme chez les enfants de 0 à 5
ans.
Objectifs spécifiques :
La stratégie d'intervention CRENAS-CRENI est
l'intégration aux structures de santé du district. Dix sept
équipes fixes et une équipe au niveau de l'hôpital du
district sont mises en place et travaillent en étroite collaboration
avec les agents des CSI et de l'Hôpital de District.
Pour la mise en oeuvre de ces activités l'ONG BEFEN
dispose des moyens en ressources humaines et logistiques adéquats.
Les objectifs spécifiques sont :
ü augmenter l'accessibilité et la qualité
de la prise en charge des cas de malnutrition aiguë sévère
et modérée en ambulatoire (CRENAS).
ü renforcer la capacité d'accueil du CRENI pour
assurer une meilleure qualité dans la prise en charge des cas de
malnutrition aiguë sévère avec complications à
l'hôpital de district.
ü renforcer le système de gratuité de soins
chez les enfants de moins de 5 ans.
ü renforcer les compétences du personnel dans la
prise en charge de la malnutrition ;
ü soutenir le district sanitaire dans les
références des CSI vers l'hôpital de district ;
ü appuyer le district sanitaire en ressources humaines,
matériels et intrants pour la prise en charge du pic de
paludisme.
ü développer un réseau des agents
communautaires sur un volet transversal du projet.
3.2.4. Organisation
du CREN de l'ONG BEFEN
Les enfants sont admis dans le CRENI sur la base des
critères anthropométriques définissant un état de
malnutrition sévère : (PB)24(*) < 115 mm, (P/T)25(*) < -3 Z Score26(*) de la médiane, présence
d'oedèmes bilatéraux et/ou test de l'appétit
médiocre et/ou pathologie médicales sévères.
La procédure d'admission au CRENI est telle que
suit :
ü donner systématiquement à boire de l'eau
sucrée dès l'arrivée des enfants ;
ü prendre les mesures anthropométriques27(*) et rechercher les autres
critères d'admission ;
ü procéder au test de l'appétit pour
pouvoir décider du schéma thérapeutique à appliquer
au cas.
Un accompagnant par enfant (en général un des
parents) est admis au centre et est responsable de la prise des repas et de
l'hygiène de l'enfant. Cette présence est indispensable pour le
maintien de la relation affective et pour la stimulation des enfants, souvent
très apathiques à l'arrivée. La prise en charge
médico-nutritionnelle est assurée par :
ü des médecins : responsables des examens
médicaux des enfants à l'admission et du suivi quotidien. Ils
sont aussi chargés des formations du personnel paramédical et de
l'évaluation du fonctionnement du centre nutritionnel.
ü des infirmiers, responsables des soins
médicaux : distribution des médicaments, injections,
perfusions, transfusions, sondes nasogastriques, surveillance des enfants en
soins intensifs.
ü des assistants nutritionnels : chargés de
la distribution et de la surveillance des repas, de l'hygiène, de la
prise des températures.
3.2.5. Indicateurs
de fonctionnement
Le recueil et l'analyse des indicateurs de fonctionnement du
centre de récupération nutritionnelle de l'ONG BEFEN sont faits
hebdomadairement. Cette analyse est essentielle pour la gestion du programme et
permet d'apporter rapidement les modifications nécessaires. L'analyse de
ces indicateurs doit se faire sur le terrain, grâce à la
connaissance détaillée du contexte.
Une fois les aspects théoriques et contextuels
présentés, nous passerons aux aspects pratiques qui seront
évoqués dans la deuxième partie ce travail.
Deuxième PARTIE :
LA PRISE EN CHARGE DE LA MALNUTRITION
CHAPITRE IV : CARACTERISTIQUES GENERALES DE LA
POPULATION D'ENQUETE
Les différentes caractéristiques
socioéconomiques des enquêtées sont
présentées dans le tableau ci-dessous (tableau n°1).
Tableau n°1 :
Répartition des enquêtés selon les
caractéristiques sociales et économiques
|
Caractéristiques
|
Effectif
|
Fréquences
|
|
Sexe de l'enquêté
|
|
Masculin
|
0
|
0%
|
|
Féminin
|
73
|
100%
|
|
Total
|
73
|
100%
|
|
Sexe du chef de ménage
|
|
Masculin
|
65
|
89%
|
|
Féminin
|
8
|
11%
|
|
Total
|
73
|
100%
|
|
Statut matrimonial
du chef de ménage
|
|
Marié (e) monogame
|
40
|
55%
|
|
Marié (e) polygame
|
25
|
35%
|
|
Divorcé (e)
|
2
|
2%
|
|
Célibataire
|
1
|
1%
|
|
Veuf (ve)
|
5
|
7%
|
|
Total
|
73
|
100%
|
|
Statut socioprofessionnel
du chef de ménage
|
|
Agriculteur
|
47
|
64%
|
|
Eleveur
|
3
|
5%
|
|
Commerçant
|
18
|
24%
|
|
Autres
|
5
|
7%
|
|
Total
|
73
|
100%
|
|
Nombre d'enfants de moins
de cinq ans par ménage
|
|
1
|
16
|
20%
|
|
2
|
22
|
31%
|
|
3
|
24
|
33%
|
|
4
|
8
|
11%
|
|
5
|
4
|
5%
|
|
Total
|
73
|
100%
|
Sources : données de
l'enquête (Juin - Juillet 2011)
Le tableau ci-dessus (tableau n°1) présente la
répartition de la population enquêtée selon les
caractéristiques socioéconomiques. Sur l'échantillon de 73
enquêtés, aucun homme ne fait partie des interviewés. La
raison principale est que les femmes sont mieux placées pour prendre
soin des enfants.
Il ressort aussi de l'enquête que 11% des ménages
sont dirigés par des femmes. Ce pourcentage correspond à celui
des enquêtées qui ne sont pas mariées au moment de
l'enquête (elles sont divorcées, célibataires ou veuves).
On constate que peu de ménages ont un enfant de moins de cinq ans (20%).
La majorité des ménages ont plus d'un enfant de moins de cinq ans
(33% ont 3 enfants de moins de cinq ans et 31% en ont 2).
Tableau n°2 :
Répartition des enquêtés selon le nombre
d'admission de l'enfant dans le CREN
|
Nombres d'admissions dans le CREN
|
Effectif
|
Fréquences
|
|
Une fois
|
64
|
88%
|
|
Deux fois
|
8
|
11%
|
|
Plusieurs fois
|
1
|
1%
|
|
Total
|
73
|
100%
|
Sources : données de
l'enquête (Juin - Juillet 2011)
Ce tableau montre que 88% des enquêtées ont un
enfant admis une seule fois dans le centre de récupération
nutritionnelle. Ce qui est frappant ici, c'est l'existence d'enfants qui font
partie plus d'une fois dans le programme (11%). Ce qui suppose soit des
abandons pendant le traitement soit des rechutes après guérison.
Ce dernier cas nécessite qu'on se pose des questions même s'il
n'est pas élevé en termes de chiffre.
Dans le langage des agents, il y a cette catégorie
d'enfants qui durent « dans le circuit ». Un des
schémas de ce circuit peut être présenté comme
suit :
« L'enfant commence dans un CRENI qui
nécessite une hospitalisation avec des soins intensifs. Ensuite il passe
dans un CRENAS et finit son traitement au CRENAM. Jusqu'ici c'est un circuit
normal qui montre une amélioration de l'état nutritionnel de
l'enfant tel que défini par le protocole national de prise en charge de
la malnutrition. Bon après ça,...euh...la situation se
complique lorsque l'enfant revient quelques temps après».
(H.B.A., infirmier BEFEN).
|
Nombre d'enfants admis dans le programme
|
Effectif
|
Fréquences
|
|
Un seul
|
66
|
90%
|
|
Plus d'un seul
|
7
|
10%
|
|
Total
|
73
|
100%
|
Tableau n°3 :
Répartition des enquêtés selon le nombre d'enfants
admis dans le CREN
Sources : données de
l'enquête (Juin - Juillet 2011)
Environ 10% des enquêtées ont plus d'un enfant
admis dans le programme. Cela dit, la majorité des femmes (90%) ont un
seul enfant admis dans le programme.
A travers la collecte des données qualitatives,
plusieurs personnes ont été rencontrées.
Tableau n°4 :
Répartition des personnes enquêtées selon le
groupe d'acteurs
|
Groupes d'acteurs
|
Composition
|
Nombre de personnes
|
|
Personnels ONG BEFEN
|
· Agents (infirmiers, assistants nutritionnels,
hygiénistes...)
· Responsables (terrain, CRENI, CRENAS, Volet
communautaire)
|
7
|
|
Personnels Santé
|
· DRSP, Médecin Chef, Epidémiologiste,
Laborantin
|
4
|
|
Elus locaux
|
· Maire
|
1
|
|
Comité villageois
|
· COGES (Comité de Gestion)
|
1
|
|
Chefs coutumiers
|
· Chef de village
|
1
|
|
Ménages
|
· Mères ou accompagnantes d'enfant malnutris
|
6
|
|
Acteurs témoins
|
· Visiteur, guérisseur, enseignant
|
3
|
|
TOTAL
|
23
|
Sources : données de
l'enquête (Juin - Juillet 2011)
Le tableau ci-dessus (tableau n°4) répartit ces
personnes constituées en groupes d'acteurs pour les besoins de
l'enquête. Ainsi 23 personnes ont été
interviewées.
DEUXIEME PARTIE: LA PRISE
EN CHARGE DE LA MALNUTRITION PAR L'ONG BEFEN
CHAPITRE V :
PROCESSUS D'INSTALLATION DE L'ONG BEFEN ET ACTIVITES DE PRISE EN CHARGE
Ce chapitre se focalise essentiellement sur les
données qualitatives recueillies sur le terrain. C'est le
résultat de l'interprétation des entretiens libres
réalisés auprès des groupes d'acteurs tel que
indiqué dans le tableau n°4.
Cette partie est composée de quatre (4)
sections :
Section I : pourquoi intervenir ?
Section II : où intervenir ?
Section III : coordination des actions entre les
acteurs
Section IV : les activités de prise en charge
5.1. Pourquoi intervenir ?
Les différentes enquêtes réalisées
en 2005 au Niger montrent une prévalence de la malnutrition aigue, chez
les enfants de moins de cinq ans, toujours grave et souvent critique. Les
images des CRENI beaucoup médiatisées et la hausse des admissions
dans les CREN ont été un déclic non négligeable
dans la prise de conscience de l'urgence d'une intervention dans le domaine de
la nutrition. Cela à suscité l'intérêt des ONG(s)
pour le programme de prise en charge de la malnutrition.
«...tout à coup, on a découvert au
Niger qu'on avait de situations d'enfants malnutris au point où
ça nous rappelle les images de l'Ethiopie ». (A.M.,
Epidémiologiste du H.D).
Pour la plupart des enquêtés, l'aspect
nutritionnel est nouveau et vient d'être découvert grâce aux
ONG(s) relayées par les médias. Souvent, les propos tendent vers
une exagération avec cette forte médiatisation qui a
accentué les polémiques autour de l'ampleur de cet
événement. Mais pour ne pas trop poser des questions qui
retardent, des explications assez simples mettent en évidence la
pertinence d'une intervention.
«... c'est très clair monsieur le sociologue
(rire)...et je peux dire que ça a eu des conséquences sur les
femmes et les enfants ; surtout les enfants de très bas âges
Il fallait donc intervenir pour renverser la tendance... ».
(I.A., médecin responsable des hospitalisations BEFEN).
Les populations bénéficiaires n'ont pourtant pas
la même compréhension de ces interventions. R., mère d'un
enfant malnutri, exprime cette idée en ces termes :
« Le projet est chez nous voilà ! Il amène de
la nourriture à nos enfants et c'est bien... ».
Le problème de prise en charge de la malnutrition n'est
pas perçu (de la même façon que les spécialistes)
comme un problème de santé publique. La notion de l'urgence d'une
intervention ne semblait pas évidente pour les
bénéficiaires. Pourtant selon certains, le problème de la
malnutrition était réel dans la zone.
« Il y avait beaucoup de problèmes de la
malnutrition ! Wuu ! Beaucoup même, oui, oui... si l'enfant a
une longue vie, il peut surpasser sinon, si c'est le contraire en tout cas, il
meurt. ». (H.A., père d'un enfant malnutri, visiteur).
Ce type de discours met l'enfant au centre de la
préoccupation, tout dépend de la volonté de Dieu et
surtout de la résistance de l'enfant à la maladie. Sa ``survie''
résulte de ``sa bonne volonté'' de surpasser ces épreuves
(HUGUES, S. 1992)28(*). A
cela s'ajoute la situation alimentaire précaire. Les populations n'ont
dans certains cas pas les ressources nécessaires pour assurer
l'équilibre alimentaire des ménages.
Mais à partir de 2005, il y a eu une sorte de prise de
conscience des populations par rapport au problème de malnutrition.
« ...et vraiment ça a fait évoluer la perception de
la malnutrition par les populations, fondamentalement
l'intervention » (I.A., Responsable des hospitalisations
BEFEN).
5.2. Où intervenir ?
Trouver des villages ! C'est là une
étape indispensable dans la mise en oeuvre de tout programme d'aide.
Mais selon quels critères cela peut se réaliser et comment?
Ici, il est question d'analyser les interactions autour de cette question
d'installation.
Plusieurs facteurs interviennent dans le ciblage des centres
de santé qui font l'objet de cet appui. Les ressources
financières et logistiques font partie des plus déterminantes.
Certaines ONG(s) peuvent être limitées par les ressources, ce qui
les oblige à choisir des zones faciles à accéder.
« ...ça nécessite beaucoup de
mobilisation de ressources. Si vous êtes limités par les
ressources, ça va être très difficile... Vous prenez des
engagements avec un petit retard de livraison des vivres ça peut
engendrer beaucoup de conséquences sur le terrain. »
(S.S., Secrétaire Général ONG BEFEN).
Paradoxalement, les rares ONG(s) qui s'installent dans les
zones les plus reculées, se sentent bien dans cette situation du fait
qu'elles se trouvent souvent comme seuls intervenants. En effet, plus on est
seul, moins on a ces problèmes de coordination et plus on est connu par
les populations.
Alors quelles logiques peuvent guider le choix de ces
zones ?
· Critères de sélection des centres de
santé
En principe, plusieurs facteurs interviennent dans le ciblage
des centres de santé qui font l'objet de cette intervention. Il s'agit
entre autres:
ü Des études de base pour déterminer la
prévalence du taux de la malnutrition (CSI répondant aux
critères d'intervention);
ü De la problématique de la malnutrition dans la
zone concernée (pour éviter certaines erreurs de couverture
sanitaire)
ü De la présence ou non des partenaires techniques
aux districts (pour une question de représentativité
géographique afin de voir l'objectif atteint).
Ainsi, avant son implantation dans le département de
Mirriah, l'ONG BEFEN est tenue de vérifier les trois principes
énumérés ci-haut. Cependant, l'insuffisance des
données sur l'état nutritionnel des populations a rendu difficile
le ciblage des villages qui ont besoin de plus de soutien. Pour cela une
étude de base a été menée dans les
différentes localités du département afin de
vérifier la nécessité de cette intervention.
« Le choix des centres de santé n'est
jamais fortuit. Nous avons mené des études de base qui nous ont
amenés à bien connaître la problématique de la
malnutrition. Il est question de voir, avec les responsables sanitaires et les
autorités communales, les sites où on a le plus d'enfants de
moins de cinq ans ; la vulnérabilité de ces derniers ;
la présence ou pas de partenaires ; la prévalence du taux de
la malnutrition ; la situation géographique en terme de
référence (...). Il y a aussi euh...une bonne ambition de
représentativité géographique afin de voir l'objectif
atteint. » (O.M., Coordinateur Général ONG
BEFEN).
Par ailleurs, les services déconcentrés du
ministère de la santé ont une mainmise dans le processus
d'installation de toute ONG dont ils ont le contrôle.
« C'est en accord avec le district que chaque
ONG, après la définition de ses critères et en fonction du
besoin du district, parvient à s'installer. »
(Médecin chef du district sanitaire de Mirriah).
Cela révèle que les représentations de
l'Etat, au niveau département et/ou régional, ne sont pas
contournées. De même les autorités communales et
coutumières ainsi que les responsables des CSI participent d'une
manière ou d'une autre à la sélection des centres de
santé.
« ...On vient dans les villages ciblés,
on rencontre les chefs des villages et les responsables des CSI pour leur
exposer clairement notre mission. On se met d'accord sur un certain nombre de
choses. D'abord au CSI, on fait un état des lieux pour voir les
ressources du CSI en infrastructures sanitaires et en ressources humaines.
Après cette phase, on dégage le gap qui va nous permettre de
faire nos activités. » (O.M., Coordinateur
général ONG BEFEN).
Rappelons que l'action de ces organisations est
facilitée par l'existence des droits que les Etats leur octroient
eux-mêmes. En effet, le droit international humanitaire est contenu dans
les quatre (4) conventions de Genève de 1949 et les protocoles
additionnels de 1977 et 2005. Le comité international de la Croix Rouge
et les Organisations dites impartiales ont un droit d'assistance
humanitaire dans les pays signataires de ces conventions. Le Niger fait partie
de ces Etats signataires29(*). Le pays a été lié aux
conventions et protocoles en 1964 (par succession aux rapports de conventions)
et 1979 (par ratification par rapport aux protocoles)30(*).
C'est dans cette optique que les organisations dites
impartiales comme MSF mettent en avant le droit d'assistance humanitaire pour
faciliter leurs actions. Ainsi, le droit humanitaire est un droit de l'action
qui assure la liberté ``d'accéder aux populations en
danger '' et l'indépendance dans l'exécution de ces
actions de secours31(*).
· Appropriation des zones ciblées
Un aspect important à souligner dans ce processus
d'installation est l'appropriation des villages ciblés appelés
couramment « zones d'intervention ».
« ...avant de mener les activités, il y a
un cadre de concertation qui s'établit entre l'ONG et le district pour
dire euh...les responsables des ONG(S) peuvent dire: bon voilà,
nous on veut intervenir dans telle ou telle zone...que dit le
protocole par rapport à ces activités? Est-ce qu'on peut le
faire dans telle ou telle zone ?... » (A.M.,
Epidémiologiste du H.D).
Par la suite, il sera question de voir sur le terrain quelles
sont les priorités du district et les CSI répondant aux
critères d'intervention et qui n'ont pas encore de partenaires.
« Pour s'installer, les responsables de l'ONG
BEFEN étaient venus me voir afin de savoir quels sont les CSI qui
n'avaient pas de partenaires puisqu'il existait avant eux, des ONG(s) qui
exerçaient les mêmes activités dans certains de ces sites.
Cela est nécessaire pour ne pas occuper un CSI déjà
approprié par un autre intervenant...ça éviterait au mieux
les conflits entre intervenants... » (Médecin chef du
district sanitaire de Mirriah).
Cette logique donne la priorité au premier intervenant,
et tout nouvel intervenant doit consulter aussi bien le district que les ONG(s)
déjà en place.
Les services déconcentrés de l'Etat qui ont des
centres de santé sous leur tutelle directe collaborent avec ce nouvel
acteur dans ces centres de santé pour tout ce qui concerne le volet
nutrition. Ils acceptent peut-être de façon inconsciente que ces
centres de santé sont sous leur tutelle sauf sur le plan nutritionnel
où ils deviennent une priorité de l'ONG qui intervient.
Après la mission d'exploration et les
différentes concertations avec les structures sanitaires
étatiques du département, il faille par la suite s'installer dans
les zones ciblées :
«...BEFEN, comme toute ONG, a demandé une
autorisation pour s'installer dans le département de Mirriah. Et...le
principe de décentralisation veut à ce que chaque district
s'autogère... donc tout nouveau intervenant doit collaborer avec
l'équipe cadre du district, représentée par le
médecin chef du district. Je rappelle que BEFEN ne s'accapare ni ne
demande la paternité de ses activités mais vient en appui au
district... » (I.A., Responsable des
hospitalisations BEFEN).
Les zones d'intervention sont susceptibles de s'élargir
ou de se rétrécir en fonction des circonstances (extension des
projets de la zone) ou des capacités d'intervention de l'organisation.
« ...on a commencé avec 7 CSI qu'on
appelle CRENAS, c'était devenu 12 puis 15 et cette année on en a
jusqu'à 17. Cette progression s'est effectuée en tenant compte
des résultats qu'amène BEFEN mais aussi en gagnant de l'espace au
détriment ou bien aux dépens du projet MSF Suisse qui s'est
retiré. Donc plus ils se retirent, plus nos zones d'intervention
s'élargissent. » (I.A., Responsable des hospitalisations
BEFEN).
Ainsi, les CREN sont cédés d'une ONG à
une autre dans l'amiable et font l'objet d'une entente.
« Le passage des centres de santé d'une
ONG à une autre se passe de façon la plus simple et avec l'accord
tacite des deux parties. » (O.M., Coordinateur
général ONG BEFEN).
5.3. Coordination des actions entre les acteurs
Pour mieux atteindre leurs objectifs, tous les intervenants de
la zone convergent vers une collaboration dans la coordination de leurs
actions. Ainsi, la création d'un cadre de concertation entre les
différents acteurs s'avère nécessaire. Rappelons que ce
cadre de concertation est initié par les directions
départementales et régionales de la santé. Ce qui conduit
à l'efficacité des actions.
« Nous nous sommes dit que, seul un cadre de
concertation pourra mieux aider à avoir des bons résultats sur le
terrain. L'objectif visé est ainsi de voir quels sont les
différents objectifs atteints par chaque acteur et qu'est-ce qui reste
à faire dans tel ou tel secteur d'intervention. Nous avons ainsi
délégué l'ONG BEFEN comme leadership de ce cadre
étant donné que c'est le plus grand partenaire du DS de Mirriah
avec 17 CSI sur 36. Donc BEFEN est chargée de convoquer et de
présider cette concertation... » (Médecin chef du
district sanitaire de Mirriah).
Néanmoins, ces cadres de concertation n'arrivent pas
à perdurer à cause d'une faible participation des ONG(s) aux
réunions périodiques :
« ...Le cadre de concertation était pour
un début hebdomadaire et maintenant il est devenu mensuel. Avec tout
ça et malheureusement, beaucoup de partenaires n'arrivent pas à
se présenter régulièrement aux réunions (...). Tout
cela...euh pour moi, c'est une question de temps et surtout la
disponibilité des administrateurs. Sinon pour ce qui
était de l'objectif et de l'importance de ce cadre, on était tous
d'accord...maintenant c'est la question de disponibilité qui se
pose. » (O.M., Coordinateur général ONG BEFEN).
En dépit de tout cela, les acteurs ont su s'entendre
afin de mieux répondre aux exigences de leurs interventions. Il est
difficile pour nous d'évaluer l'efficacité de cette initiative
certes, mais on peut dire, sans risque de se tromper, qu'elle aide à
montrer les capacités des acteurs à
« combler » les biais institutionnels.
5.4. Activités de
l'ONG BEFEN
· Activités
des CRENAS et CRENI
« Les activités
intégrées de la prise en charge de la malnutrition ont
débuté en 2009. Elles ont continué dès la semaine 1
de 2010, au niveau des 7 CSI et au CRENI de l'hôpital de district de
Mirriah, puis en janvier (Semaine 3) au niveau de 11 CSI et à partir de
la semaine 22, au niveau de 15 CSI. Une prise en charge au niveau de 5 cases de
santé dans 3 aires de santé a débuté pendant la
semaine 27 ». (I. A Responsable des hospitalisations ONG
BEFEN)
En 2010, « 23.640 enfants ont été
admis dans les centres avec 20.095 sorties soit un taux de guérison de
82,7%. Le taux d'abandon est 8,5% et le taux de mortalité du programme
est de 1,6% ». (Rapport d'activités BEFEN 2010).
Il est à noter que les centres de prise en charge
ambulatoire de la malnutrition référent à Zinder au niveau
du CRENI MSF /CH ou à Mirriah au niveau du CRENI de l'hôpital
du district. Le choix du lieu du transfert dépend de la position
géographique des CSI.
En 2010, le CRENI de Mirriah « a pris en charge,
jusqu'à la semaine......, 2.069 enfants avec une durée moyenne de
séjour de 9,25j et un gain de poids moyen de 22,61 g/kg/j ; la
mortalité hospitalière est de 5,5% » (Rapport
d'activité ONG BEFEN 2010).
Le tableau suivant (tableau n°5) donne plus de
détails sur les activités des CRENI et des CRENAS.
Tableau n°5 : Indicateurs de
prise en charge de la MAS (Malnutrition aiguë Sévère) en
2010.
|
Indicateurs CRENI/CRENAS
|
Total
|
|
Nombre total d'admissions CRENI Mirriah (directe
+transfert)
|
2069
|
|
Nombre total d'admissions CRENAS
|
22517
|
|
Nombre total d'admissions CRENAS + CRENI Mirriah
|
23640
|
|
Nombre total Réadmissions
|
1056
|
|
Nombre total d'enfants guéris
|
20095
|
|
Nombre total d'abandons
|
2076
|
|
Nombre total d'enfants décédés
|
400
|
|
Nombre total de transferts définitifs
|
222
|
|
Nombre total d'enfants sortis du programme
|
24293
|
Sources : Division de la
Statistique BEFEN.
· Activités
des CRENAM :
Sur certains CRENAS d'intervention, la situation de crise,
corrélée à un taux d'abandon, a marqué l'ONG BEFEN
dans la prise en charge de la malnutrition.
« De fois, les femmes admises dans nos CRENAS
abandonnent le traitement de l'enfant du fait de la distance village - CSI...
On était obligé de mettre en place des unités de prise en
charge de la malnutrition aiguë modérée surtout
avec l'allure de la crise. » (A, Médecin responsable des
CRENAS de l'ONG BEFEN).
Ainsi, avec un supplément alimentaire adapté et
prêt à l'emploi (Supplementary plumpy32(*)) reçu de l'Unicef,
BEFEN a mis en place des sites destinés à la prise en charge de
la malnutrition aiguë modérée.
«...donc, avec l'appui de l'UNICEF, nous avons mis en
place trois (3) CRENAM sur les CSI de Droum, Toumnia et
Gouna. ». (A, Responsable des CRENAS de l'ONG BEFEN).
Conformément au protocole défini par
l'UNICEF : « ...la prise en charge consistait à
donner, pour chaque enfant malnutri modéré, un (1) sachet/jour et
un traitement systématique (Albendazole et vitamine A) après un
examen médical conduit par un infirmier... ». (A,
Responsable des CRENAS de l'ONG BEFEN).
Le tableau suivant (tableau n°6) illustre les indicateurs
des activités des CRENAM.
Tableau n°6 : Indicateurs de
prise en charge de la MAM (Malnutrition Aiguë Modérée) en
2010.
|
Indicateurs CRENAM
|
Total
|
|
Nombre total d'admissions
|
2100
|
|
Nombre total de sorties
|
1153
|
|
Nombre total de guérisons
|
1107
|
|
Nombre total de décès
|
0
|
|
Nombre total d'abandons
|
34
|
|
Gain de poids moyen
|
3,59 g/kg/j
|
|
Durée moyenne de séjour
|
35,87j
|
Sources : Division de la
Statistique BEFEN.
· Activités de
prise en charge du paludisme :
Au titre de l'année de 2010, 35.521 cas de paludisme
ont été traités par l'ONG BEFEN, répartis comme
suit : 1,18% (422 cas en hospitalisation de jour) dans les sites
``sentinelles'', 3,46% (1232 cas) en hospitalisation (Mirriah et Tirmini) et
95,36% de cas de paludisme simple (Rapport d'activités BEFEN 2010).
Le taux de décès est passé de 6,17%
à 3,17% à Tirmini de 2009 à 2010. Ceci est rendu possible
grâce au rehaussement du plateau technique, à la dotation en
personnel qualifié et à la mise en place des unités de
stabilisation de jour sur trois (3) CSI de Toumnia, Takiéta et Dogo
(op.cit).
«...Ces unités de stabilisation de jour
permettent entre autre la prise en charge de cas moins compliqués et le
désengorgement des unités d'hospitalisation » (I.
A Responsable des hospitalisations ONG BEFEN).
L'objectif est donc de réduire la mortalité
liée au paludisme tout en désengorgeant la pédiatrie de
l'hôpital national de Zinder. Quatre approches ont été
définies selon le rapport d'activité de l'ONG BEFEN :
ü au niveau de seize (16) CSI : appui pour la prise
en charge des cas simple et en test rapide.
ü au niveau de trois (3) CSI (Toumnia,
Takiéta et Dogo): renforcement du plateau technique de prise en charge
avec la mise à disposition des outils de diagnostic rapide pour les
critères de gravité : test glycémique, test
hémoglobine... A ce niveau, des hospitalisations de jour sont faites.
ü au niveau d'un (1) CSI (Tirmini) : mise en place
d'une unité paludisme de 10 lits d'hospitalisation gérée
par 1 médecin et 4 infirmiers. Des hospitalisations sont faites avec les
capacités techniques sauf la transfusion qui se fait à Zinder.
ü au niveau de l'hôpital de District de
Mirriah : mise en place d'une unité paludisme de 30 lits
(élargie en unité pédiatrique) dotée des
médecins et infirmiers. Cette unité a la capacité de
transfusion avec une banque de sang disponible et un laboratoire relativement
équipé en outils de diagnostic.
· Activités du
volet communautaire :
L'implication de la population bénéficiaire est
essentielle pour comprendre ses besoins, permettre l'acceptation des
activités et donc assurer la réussite et la pérennisation
des activités du programme.
L'ONG BEFEN s'appuie sur un réseau de travailleurs
communautaires pour collecter des informations sur la sécurité
alimentaire, sensibiliser la population au traitement de la malnutrition,
assurer le dépistage précoce, référer les enfants
mal nourris vers les centres de réhabilitation nutritionnelle et
rechercher les abandons.
Pour cela, « Soixante (60) agents communautaires
(AC) étaient, dans un premier temps, sélectionnés au sein
de la communauté pour mener ces activités. Euh, ce nombre est
ensuite passé à 120 à partir du 2ème
trimestre de 2010. » (M.K Responsable du Volet
communautaire).
Les activités relatives à la
sécurité alimentaire sont aussi prises en compte dans le volet
communautaire : elles consistent à relater le contexte alimentaire
au niveau des villages d'intervention BEFEN et mesurer son impact sur
l'état nutritionnel des populations cibles.
« Le rôle des A.C dans ce domaine consiste
à collecter des données qui permettent de suivre
l'évolution des prix des céréales et celle de la campagne
agricole ; recenser les réponses aux éventuelles crises
alimentaires etc. » (M.K Responsable du Volet communautaire).
A ces activités s'ajoutent des actions de
sensibilisation, des débats communautaires dont les thèmes
développés tournent autour de la fréquentation des
centres de santé,( refus de transfert), hygiène, allaitement
exclusif, lavage des mains, implication de la communauté dans les
activités de prise en charge.
Le volet communautaire étend ses activités sur
le CRENI à travers une unité de sensibilisation/animation qui
s'occupe entre autres de :
ü la sensibilisation des mères
accompagnantes à l'admission: conditions de séjour au
CRENI, processus de transfert d'une phase à une autre etc. ;
ü la démonstration culinaire à l'endroit
des mères accompagnantes dont les enfants sont à la phase
2 ;
ü gestion des tentatives d'évasion du CRENI
ü suivi des mères accompagnantes ayant besoin des
services de santé durant leur séjour au CRENI : consultation
prénatale, accouchement ;
ü encadrement des jeux des enfants du programme (4
séances par mois) et visionnement des films à caractère
éducatif avec les mamans ;
ü séances de démonstration de
préparation de la bouillie légère à l'endroit
spécifiquement des mères des enfants de moins de 6 mois, sorties
du programme.
CHAPITRE VI :
PERCEPTIONS DE LA MALNUTRTION, DU PROGRAMME DE RECUPERATION NUTRITIONNELLE ET
STRATEGIES DES POPULATIONS D'ENQUETE
Ce chapitre retrace les représentations que se font les
populations d'enquête de la situation alimentaire et du programme de
prise en charge de la malnutrition. Il s'agit d'une analyse combinée des
données qualitatives et quantitatives recueillies sur le terrain.
Quatre sections constituent les articulations de ce chapitre :
ü la première section est descriptive et aborde la
situation alimentaire telle que vécue par les populations
d'enquête ;
ü la deuxième et la troisième section
s'intéressent aux perceptions aussi bien de la malnutrition que du
programme de récupération nutritionnelle ;
ü la quatrième section présente les
stratégies développées autour de la malnutrition.
6.1. La situation alimentaire telle que vécue par les
populations
Pour une grande partie des populations enquêtées,
l'année 2010 à été une année
particulière à Zinder. En effet, 2010 a
été :
« Une année tout à fait
particulière pour l'ensemble du pays surtout à Zinder que je
connais bien avec la situation de détresse alimentaire qu'a vécue
toute la population de la région. C'était vraiment terrible pour
les populations car environ 7,1 millions de personnes sont touchées par
l'insécurité alimentaire sur l'ensemble du territoire. D'ailleurs
les femmes avaient une expression terrible pour qualifier la crise : elles
l'appelaient ``Ba Kanta'' ou la crise sans issue... » (Directeur
Départemental de la Santé Publique de Zinder).
Il y a eu en 2010, une crise ``sournoise'' et
``brutale'' :
« On sait qu'il y avait des pénuries
alimentaires un peu partout mais pas d'une ampleur telle que ça s'est
révélé au fait qu'il y a une incidence au niveau des
personnes surtout en ce qui concerne leur état de santé.
Notamment certaines couches défavorisées telles que les...les
enfants ». (H.B.A., infirmier BEFEN).
Là où certains parlent de déficit
alimentaire, de crise alimentaire, d'autres parlent de
« véritable année de famine comme ou même
plus qu'en 2005 ». (A.H., enseignant contractuel au CEG de
Mirriah).
Aussi, le déficit alimentaire de 2010 est survenu alors
que « les plaies engendrées les années
passées ne sont pas encore guéries. »
(A.H., enseignant contractuel au CEG de Mirriah).
6.2. Perceptions de la malnutrition par les populations
Il s'agit dans cette section d'analyser les différentes
représentations qu'ont les populations enquêtées de la
malnutrition. Le tableau ci-dessous (tableau n°7) reflète la
compréhension de la malnutrition par les enquêtés.
Tableau n°7 :
Répartition des enquêtés selon la conception de la
malnutrition
|
La malnutrition est une maladie
|
Effectif
|
Fréquences
|
|
Oui
|
72
|
98%
|
|
Non
|
1
|
2%
|
|
Total
|
73
|
100%
|
Sources : données de
l'enquête (juin-juillet 2011)
Ainsi, les résultats de l'enquête font ressortir
que la majorité (98 %) des enquêtés considèrent la
malnutrition comme une maladie. Le point commun pour ce groupe
d'enquêtés est ici la modalité de réponse. Si on le
prend sous un autre angle c'est-à-dire selon la justification
donnée à cette réponse, il peut être scindé
en deux (2) sous groupes :
· La majorité (65 %), de ceux qui affirment que la
malnutrition est une maladie, font allusion à la maigreur de l'enfant
pour justifier leur réponse.
« ...c'est le mal qui fait maigrir les enfants
sans qu'on sache pourquoi. Mais les likitas (infirmiers) disent que c'est
lié à l'alimentation ». (B.,
mère d'enfant malnutri).
· 35% pensent à la faim comme cause de la maladie
et comme justificatif de leur réponse.
« Quand un enfant a faim il ne peut que tomber
malade ». Hadjara, mère d'enfant malnutri.
Cependant, une seule enquêtée (2%) a
répondu que la malnutrition n'est pas une maladie. Sa justification se
résume en ceci :
« Moi depuis que mon enfant est né, il
est bien portant, sans aucun problème et avec une bonne forme (...).
Mais depuis que mon mari s'est marié, ma coépouse n'arrête
pas de mettre l'oeil sur cet enfant car son père l'aime beaucoup et
c'est ça qui la dérange puisqu'elle n'en a aucun. Je n'ai
personne à accuser qu'elle car j'aurai même appris que c'est une
sorcière. Et je peux même jurer que c'est elle qui l'a
rendu comme ça... (Pleurs) » (H.,
mère d'enfant malnutri).
Mais quels liens peuvent avoir ces conceptions de la
malnutrition avec l'admission au CREN ?
Tableau n°8 :
Répartition des enquêtés selon le nombre d'admission des
enfants dans le CREN
|
La malnutrition
Est une
maladie
Nombres
d'admission
|
Oui
|
Non
|
Total
|
|
Effectif
|
Fréquence
|
Effectif
|
Fréquence
|
Effectif
|
Fréquence
|
|
1 fois
|
63
|
86%
|
1
|
1%
|
64
|
87%
|
|
2 fois
|
8
|
12%
|
0
|
0%
|
8
|
12%
|
|
Plusieurs fois
|
1
|
1%
|
0
|
0%
|
1
|
1%
|
|
Total
|
72
|
99%
|
1
|
1%
|
73
|
100%
|
Sources : données de
l'enquête (juin-juillet 2011)
La variable admission au centre de récupération
nutritionnelle n'influe pas de manière sensible la perception que les
enquêtées ont de la malnutrition. Que leurs enfants soient retenus
une, deux ou plusieurs fois, la majorité des enquêtés (99%)
ont les mêmes représentations de la malnutrition (la malnutrition
est une maladie). Un point important est que : «...ces enfants
là, ne sont plus cachés » (S.T, Laborantin du
district sanitaire de Mirriah).
De ce fait, tout le monde connait ces enfants et les sujets de
conversation, surtout chez les femmes, tournent souvent autour du
phénomène de la malnutrition.
Les femmes qui fréquentent les CREN partagent leurs
connaissances et expériences avec les autres. Le sujet qui
était ``tabou'' devient un sujet de conversation
publique. Cela est renforcé par le fait que, dans le village, les femmes
passent une très grande partie de leurs temps au puits. Beaucoup
d'informations convergent et partent du puits qui devient un ``centre de
diffusion d'informations '' au sein des villages. Il faut aussi
préciser que l'approche des intervenants favorise la diffusion de
l'information. Les séances de contrôles, dépistages et
traitements ne se font pas de façon individuelle mais en groupe. Chacune
des femmes sait, approximativement, quel enfant est malnutri.
« Ce sont ces gens (agents de l'ONG) qui ont
séparé les malnutris des autres. Avant cela, lorsque l'enfant est
malnutri, ce sont seulement ses parents qui le savent ; mais lorsqu'on a
rassemblé les enfants pour les dépister, c'est en ce moment qu'on
a compris tout cela... ». (B., mère d'enfant
malnutri).
Le mode de gestion de la malnutrition, placé au centre
de l'approche de l'ONG, a introduit, chez les femmes, un nouveau rapport
à la malnutrition. Cette nouvelle façon de concevoir et de
gérer la malnutrition est attribuée au blanc qui a
créé l'école et tout ce qui s'en suit.
« [M'associant au blanc]...c'est vous qui avez
étudié et dites de sélectionner les enfants
affamés, c'est pourquoi on les appelle comme ça. Mais
heureusement grâce à vos études et votre savoir faire, vous
avez apporté votre aide et vos méthodes aussi...euh...et
voilà que le problème est bien compris de tous. »
(B., mère d'enfant malnutri).
6.3. Perceptions du programme de récupération
nutritionnelle
Il est ici question de voir comment le mode d'intervention du
CREN est perçu par les populations d'enquête.
6.3.1.
Fréquentations des centres de santé et circonstances d'admission
au CREN.
Pour mieux comprendre ces représentations, il est utile
de voir quels rapports les populations ont avec les centres de santé. Il
s'agit aussi de voir le rythme de fréquentation des centres de
santé, le lien entre la fréquentation des centres de santé
et la fréquentation des CREN.
Tableau n°9 :
Répartition des enquêtés selon le rythme de
fréquentation des CSI
|
Fréquentations des centres de
santé
|
Effectif
|
Fréquences
|
|
Régulièrement
|
46
|
63%
|
|
Souvent
|
19
|
26%
|
|
Rarement
|
8
|
11%
|
|
Jamais
|
O
|
0%
|
|
Total
|
73
|
100%
|
Sources : données de
l'enquête (juin-juillet 2011)
Le tableau ci-dessus révèle que 63% des femmes
enquêtées affirment fréquenter régulièrement
les centres de santé. Le constat, ici, est que 100% des
enquêtés fréquentent les centres de santé quel que
soit le rythme.
Ainsi, le tableau suivant (tableau n°10), présente
les circonstances d'admission au CREN. Le rapprochement entre les tableaux (9
et 10) permettra de voir le lien qui peut exister entre les
fréquentations de CSI et celles du CREN
Tableau n°10 :
Répartition des enquêtés selon les circonstances
d'admission dans le CREN
|
Occasion d'admission
|
Effectif
|
Fréquences
|
|
Pré-dépistage
|
6
|
8%
|
|
Consultation nourrisson
|
55
|
75%
|
|
Consultation curative
|
12
|
17%
|
|
Total
|
73
|
100%
|
Sources : données de
l'enquête (juin-juillet 2011)
Trois circonstances d'admission dans les CREN sont
identifiées à travers ce tableau. On peut les citer par ordre de
priorité :
· 75% des enfants ont été admis dans le
centre de récupération nutritionnelle à l'occasion des
consultations nourrissons ;
· 17% de ces enfants à l'occasion des
consultations curatives ;
· 8% à l'occasion des
pré-dépistages.
A l'issue des résultats de ces deux tableaux (n°9
et n°10), il ressort une tendance à fréquenter les centres
de santé. L'ouverture des CREN conduit à un délaissement,
ne serait-ce que provisoire, des traitements traditionnels en faveur de celui
de « nasara » (le blanc).
Cet extrait d'entretien avec un guérisseur (M.H) du
village de Gaffati est assez illustratif par rapport à ce genre de
discours.
Q : Vous disiez tout à l'heure que les femmes
n'utilisent plus les médicaments traditionnels comme avant, savez-vous
pourquoi ?
R : « Ça, c'est une nouvelle
ère parce que toutes les femmes, je vous dis, sont devenues blanches
(rires). »
Q : Pouvez-vous expliquer ?
R : « Madalla ! Le fait de devenir
européen est aujourd'hui devenu...euh, je ne sais comment
t'expliquer (...), la moindre des choses. Par exemple, dès qu'une
petite chose arrive à vos enfants, vous dites « prenez et
amenez-le au centre de santé ». Koko (ou bien)...Uhum !
Mais nous, nos parents, c'est avec des plantes et des médicaments
traditionnels qu'ils nous ont élevés jusqu'aujourd'hui. Mais si
tu dis ça à ton fils, il ne va pas te croire. C'est quand
ça échoue au centre de santé, là tout de suite, il
se ressaisit et change d'astuces... ».
Bien qu'en perte de vitesse, la fonction soignante du
guérisseur n'as pas totalement disparu. Les femmes s'y
réfèrent mais en dernier recours, c'est-à-dire, lorsque
les tentatives menées au centre de santé n'ont pas donné
de résultats positifs.
6.3.2. Perceptions du
programme de récupération nutritionnelle par les populations
d'enquête.
A la question « qu'avez-vous ressenti lorsque
votre enfant à été retenu dans le centre de
récupération nutritionnelle de l'ONG BEFEN? »,
presque toutes les femmes (92%) ont répondu qu'elles étaient
contentes.
« On est obligé d'être contente car
on a espoir que l'enfant va guérir. Avant tout, c'est la santé
qu'on est venu chercher sinon on n'aura pas besoin de quitter nos villages
pour rester ici nuit et jour ». (O., mère d'enfant
malnutri).
Le tableau ci-dessous (tableau n°11) nous présente
de façon plus détaillée le comportement des femmes lors
des admissions dans les centres de récupération
nutritionnelle.
Tableau n°11 :
Répartition des enquêtés selon leurs comportements lors des
admissions dans le CREN.
|
Comportement des femmes à
l'admission
|
Effectif
|
Fréquences
|
|
Contente
|
67
|
92%
|
|
Malheureuse
|
3
|
4%
|
|
Préoccupée
|
3
|
4%
|
|
Total
|
73
|
100%
|
Sources : données de
l'enquête (juin-juillet 2011)
Peu d'entre les enquêtées ne sont pas contentes
(8%) à l'admission de leurs enfants. Pour ces dernières, ce sont
des femmes veuves et/ou divorcées qui ont à leur charge, une
famille. « Je ne suis pas du tout contente qu'on me garde ici.
J'aurais préféré qu'on me fasse un traitement et
après je rentre chez moi pour revenir la semaine prochaine ou le
14ième jour comme on avait l'habitude de me le faire à
Droum (...). Imagine et mets toi à ma place, j'ai laissé des
orphelins à la maison et personne ne sait encore que je suis à
Mirriah. » (H., mère d'enfant malnutri).
Par ailleurs, toutes les femmes admises dans le centre de
récupération nutritionnelle affirment que l'état de
santé de leurs enfants s'est amélioré depuis leur
arrivée au CRENI: ce qui explique les respects des consignes
données par le personnel soignant du CRENI. « En tout cas,
tous les enfants dont les mères ont suivi des consignes progressent et
leur état de santé s'améliore » (Z.,
infirmière ONG BEFEN).
Des exemples concrets ont aussi été
donnés par rapport à un cas que les enquêtées ont
vécues personnellement. « Le jour où j'ai
amené mon enfant, il était presque mort. Wallahi (je le
jure) ! Mais maintenant Alhamdou lillah (Dieu merci) ! Tu le vois
bien, juste 8 jours il s'est remis... » (O., mère
d'enfant malnutri).
Certaines femmes ont été déçues
parce que leurs enfants n'ont pas été retenus dans le CREN
dès la première fois qu'elles s'étaient
présentées. Ces dernières adoptent, avant leurs
admissions, une attitude négative et d'exclusion, vis-à-vis des
agents qui ne font qu'adopter les critères d'admission tels que
définis par le protocole national. Il ressort donc que la prise en
charge de l'enfant détermine le rapport des femmes au programme de
nutrition (ici, agents de santé). Le tableau suivant illustre ce
cas :
Tableau n°12 :
Répartition des enquêtés selon leurs réactions lors
des premières consultations
|
Admission la
1ère fois
Réactions
|
Oui
|
Non
|
Total
|
|
Effectifs
|
Fréquence
|
Effectif
|
Fréquence
|
Effectif
|
Fréquence
|
|
Indifférente
|
0
|
0,0%
|
13
|
17,8%
|
13
|
17,8%
|
|
Contente
|
34
|
46,5%
|
0
|
0,0%
|
34
|
46,5%
|
|
Déçue
|
0
|
0,0%
|
26
|
35,7%
|
26
|
35,7%
|
|
Total
|
34
|
46.5%
|
39
|
53,5%
|
73
|
100%
|
Sources : données de
l'enquête (juin-juillet 2011)
Le tableau ci-dessus (tableau n°12) fait ressortir que 39
enquêtées soit (53,5%) n'ont pas été retenues dans
le CREN pour la première fois qu'elles s'étaient
présentées. Parmi celles-ci, 26 soit 35,7% de
l'échantillon d'étude ont été déçues
par le CREN.
« Moi vraiment j'étais
déçue. Quand j'avais amené mon enfant à guidan
tamowa (CREN), les agents l'ont consulté et après ils m'ont dit
de rentrer chez moi pour revenir 14 jours après car il n'atteignait pas
les critères d'admission alors qu'il était trop malade (...). Ils
m'avaient juste donné un peu de lait pour le petit. Ça ne peut
pas me plaire car j'avais comme l'impression qu'ils ne voulaient pas le garder
puisque j'ai vu un autre qu'ils ont gardé mais qui était moins
maigre et moins malade que mon enfant. Si à l'hôpital (ici CRENAS)
on ne peut pas le soigner, comment vais-je faire avec lui à la
maison ? » (R., mère d'enfant
malnutri).
Tableau n°13 :
Répartition des enquêtés selon les perceptions du CREN
|
Perceptions des CREN
|
Effectif
|
Fréquences
|
|
Moyen d'avoir des vivres complémentaires
|
4
|
5%
|
|
Moyen de lutter contre la malnutrition
|
62
|
85%
|
|
Autres
|
7
|
10%
|
|
Total
|
73
|
100%
|
Sources : données de
l'enquête (juin-juillet 2011)
Le tableau ci-dessus présente les perceptions que les
populations enquêtées ont du CREN. Pour la majorité (85%),
le CREN est un moyen de lutter contre la malnutrition. Par contre, une minime
partie (5%) assigne au CREN un objectif beaucoup moins ambitieux qui se limite
à la recherche de la sécurité alimentaire des enfants.
En outre, 10% des enquêtées donnent une
réponse prévue par le questionnaire (modalité Autres). En
effet, la plupart des réponses données, pour cette
modalité, font ressortir que la majorité de ces
enquêtées n'ont « aucune
idée ! » de ce que représente le CREN. Il se
trouve que ces dernières sont, pour la plupart des cas, les
grands-mères n'ayant jamais eu d'enfant malnutri mais qui, cette
fois-ci, accompagnent leurs petits fils pour donner la chance à leurs
filles de prendre soin de leurs maris et leurs familles.
« Wallahi ! Sauf si tu veux que je te mente
mais je ne sais pas exactement ce que représente ce lieu et si tu peux
me le dire, j'attends ! Moi j'étais venue ce matin et c'est ma
fille qui m'avait envoyé son enfant ainé pour me dire de venir
amener sa fille cadette à guidan tamowa (CREN) car elle ne veut pas
laisser sa famille puisque moi je n'ai personne à prendre en charge.
J'étais partie chez elle et c'est son mari qui m'a accompagnée
à Tirmini. C'est de Tirmini qu'on m'avait dit il faut qu'on vienne
ici...donc je ne connais pas encore ces lieux pour te dire voilà
exactement telle ou telle chose (rires) ». (S., accompagnante
d'enfant malnutri).
Cette corrélation montre que les représentations
que les populations ont du programme de récupération
nutritionnelle sont déterminées par leurs rapports avec ce
dernier, voire le phénomène même de la malnutrition et que
la prise en charge de l'enfant reste au centre de ces
représentations.
6.4. Stratégies autour de la malnutrition
Dans cette section, nous nous proposons de voir les
stratégies développées autour de la malnutrition notamment
les raisons de la fréquentation des centres de santé par les
mères et la prise de conscience progressive de la malnutrition par la
population d'enquête.
6.4.1. Des raisons
de la fréquentation des centres de récupération
nutritionnelle par les mères
En 2005, un concours de circonstances a fait « sortir
» les malnutris cachés et augmenter ainsi les taux d'admission dans
les centres de récupération nutritionnelle.
· Au début : la maladie des enfants, la
gratuité des soins
Les mères ne sont pas conscientes de la malnutrition
comme maladie, comme problème de santé. Elles fréquentent
le CREN à cause des maladies qui accompagnent la malnutrition :
diarrhée, vomissements, anémie, etc. ; et aussi parce que les
soins dans ce centre sont gratuits, contrairement aux CSI où on doit
payer au nom du recouvrement des coûts :
« Honnêtement, quand on est hospitalisé
à guidan tamowa on dépense rien. Si tu vois une femme
dépenser quelque chose, c'est qu'elle l'avait voulu. Sinon, depuis je
suis hospitalisée avec Oumma, on lui a même fait une perfusion
mais je n'ai rien payé. Le repas, on m'amène matin, midi et soir
jusqu'à ce jour. Si tu me vois payer quelque chose je l'ai voulu. On ne
paie rien comme médicament, tout est pris en charge par BEFEN.
». (H., mère d'enfant malnutri).
· Ensuite : le CREN comme filet de
sécurité pour les familles démunies et
vulnérables
La prise en charge des enfants malnutris par l'ONG BEFEN a
été très appréciée par la
population. I.M., agriculteur et père
d'un enfant malnutri affirme: « Sans l'appui des gens du guidan tamowa
beaucoup d'enfants allaient mourir. Nous avons reçu des aides qui nous
ont permis d'atténuer un peu l'effet. Les femmes n'ont pas de lait.
Elles font parfois des journées entières sans manger, c'est
normal que ça se répercute sur les enfants et ils maigrissent
donc beaucoup. Heureusement nous avons reçu l'aide de faire nourrir nos
enfants jusqu'à leurs guérison totale. »
Les mauvaises récoltes de 2009 expliquent la
situation particulièrement difficile des familles en 2010-2011.
B., femme de Droum (village de Mirriah) se retrouve au CRENI
de Mirriah ; son enfant vient d'être sevré et elle est
atteinte de la malnutrition qui a commencé par une diarrhée:
« Tamowa, c'est quand ton enfant maigrit
dangereusement. Il y avait les vivres mais c'était cher. La tiya
(mesure) de mil, la, a coûté par moments 900 FCFA. Tout le monde a
souffert, mais les enfants encore plus car les grands peuvent comprendre la
situation et s'adapter malgré eux. Mais l'enfant ne comprend pas. C'est
la faim qui cause le Tamowa. Si par exemple une maman ne mange pas à sa
faim, comment peut-elle avoir du lait pour allaiter ? Et même ceux qui
tètent peuvent tomber malades de Tamowa. Ils maigrissent de faim.
».
Qu'il y ait des enfants malnutris ou pas dans la famille, la
recherche d'aliments était le principal objectif de beaucoup de famille,
le prix des céréales étant élevé.
Par ailleurs, les agents de l'ONG BEFEN notent des
scènes de désolation et de lamentation lorsque certains enfants
ne sont pas retenus : « C'est parce qu'ils sont réellement dans
le besoin qu'ils sont venus. Nous avons des cas des enfants que nous appelons
«gros bébés». Ce sont des enfants qui sont bien en
forme et que les mères amènent. Après la pesée,
lorsqu'on explique à celles-ci que leurs enfants ne sont pas malnutris,
elles prennent acte mais nous disent que si on ne fait rien pour leurs enfants,
ils risquent de devenir des malnutris, parce qu'ils n'ont plus rien à
manger à la maison.».(H.B.A. infirmier
BEFEN).
6.4.2. Une prise de
conscience progressive face à la malnutrition
Remerciements et reconnaissance sont les premiers mots qui
sortent des conversations au sujet du centre de récupération
nutritionnelle de BEFEN:
« Nous les remercions beaucoup vraiment car ce sont
des enfants squelettiques qu'on amène ici mais ils repartent en forme et
tout ça est gratuit, nous ne dépensons rien ; c'est
vraiment bien fait, cela est salutaire ». (A.I., père d'enfant
malnutri, visiteur).
Les familles remercient BEFEN aussi bien pour la prise en
charge médicale que pour la prise en charge nutritionnelle :
« Imaginez une mère qui a son enfant malade
durant des mois, elle n'a pas les moyens de le soigner. Quand elle nous
l'amène, en une semaine son enfant est guéri. Voyez
vous-même sa joie et sa fierté. » (Z., Infirmière
BEFEN).
T., une grand-mère d'un enfant malnutri,
apprécie particulièrement les aliments : « À
guidan tamowa, on aide les enfants avec toutes sortes d'aliments. Il y a
beaucoup d'aliments riches que l'on donne à l'enfant (lait, biscuit...),
il y a du savon pour laver le linge. Si les femmes viennent et reçoivent
ces aliments, leurs enfants deviennent gros. »
Autant que la gratuité des soins, ce sont les
innovations introduites dans la prise en charge de la malnutrition qui, petit
à petit, amènent les parents à prendre conscience de la
malnutrition. Tout le monde sait aujourd'hui que la maladie (Tamowa)
est en partie liée à l'état nutritionnel de l'enfant,
aussi bien en quantité qu'en qualité. Mais les difficultés
économiques, combinées avec le nombre élevé de
personnes à charge et aux habitudes alimentaires, constituent un frein
à la variation de l'alimentation et à l'amélioration de la
qualité des repas.
Convaincues de l'apport nutritionnel des plumpy'nut, des
mères n'hésitent pas à en acheter pour leurs enfants,
malnutris ou non sur les marchés. En effet, une étude de MOUTARI
K. (2010 :2), responsable du volet communautaire de l'ONG BEFEN fait
ressortir qu'il s'agissait d'un marché noir identifié dans le
cadre de ses investigations et qui se situe à la
périphérie de Zinder. Ce marché anime tous les jours et
est animé par les femmes entre 10h30mns et 12h. C'est le marché
dit ``Pontchoss'' dont personne n'a pu fournir la
définition précise du mot, mais qui se présente comme un
lieu où se traitent « les petites
affaires ». Sur ce marché circulent des PPN vendus par
des femmes provenant aussi bien de Zinder que des villages
périphériques. Un sachet de ce produit se vend à 100FCFA
et revient à la vendeuse à 75FCFA.
« Selon certaines interlocutrices,
l'introduction des PPN sur les marchés remonte à 2006-2007. On
rencontre aussi bien à Zinder qu'à Mirriah, des vendeuses
ambulantes des PPN mais pas en milieu rural. Des fillettes âgées
de 8 à 10 ans sont utilisées pour proposer cette marchandise aux
potentiels clients. » (M.K, responsable du volet communautaire
BEFEN).
S., mère des deux (2) jumeaux malnutris vante les
mérites du plumpy'nut : « Le biskit (PPN),
stimule l'appétit, il ouvre le ventre de l'enfant, le calme et lui
fait reprendre le poids. Tous les enfants qui mangent biskit
retrouvent vite la santé. ». C'est pourquoi
« nous sommes heureuses chaque fois qu'on en donne à nos
enfants. ».
Certaines femmes achètent même de vrais biscuits
pour leurs enfants, en s'imaginant qu'ils contiennent les mêmes
éléments nutritifs ou médicaux que le
plumpy'nut.
S., femme de Gaffati (village de Mirriah) attribue la rechute
de sa fille malnutrie à l'arrêt de consommation du plumpy'nut
: « J'ai eu beaucoup de maternités mais j'ai perdu
tous mes enfants. Seuls Nana et son frère ont vécu. Quand on
est partis en urgence à guidan Tamowa, j'étais
désespérée, je croyais qu'elle allait mourir. Grâce
à Dieu et grâce aux gens de Tamowa, elle a
survécu. Là-bas, elle buvait le lait, elle mangeait
biskit. On a été libéré parce qu'ils pensent
qu'elle est guérie totalement. Et pourtant, depuis notre
retour, elle refuse de manger. C'est comme si elle avait oublié
nos aliments qu'elle mangeait avant. Elle refuse tout. Quand
j'achète biskit auprès des femmes qui le vendent elle en
mange. Et comme je ne dispose pas tout le temps du biskit, elle est
retombée malade. »
Un autre changement important est que la malnutrition
lié au sevrage précoce en raison de la grossesse de la
mère n'est plus une « honte ». Ce qui va faciliter la prise en
charge. Le tamowa lié à la faim n'est pas non plus une
honte : « Dans le temps, si un enfant avait tamowa,
c'était une honte pour la famille. Les gens s'imaginaient que
c'est une incapacité du chef de ménage à nourrir ses
enfants ou sa famille. On dissimulait la maladie. Si ça devient
grave (diarrhée persistante, fièvre, vomissement,
maigreur) et que tu pars à likita (hôpital), si le docteur
dit que ton enfant a tamowa, il y en a qui pensent que c'est un
dénigrement. Maintenant, personne ne cherche à
dissimuler ça.» (S., mère des deux jumeaux
malnutris).
La prise de conscience de l'existence de la malnutrition comme
maladie est un grand bond en avant. Les crises nutritionnelles ont ouvert les
yeux même aux services de santé nigériens et à
certains partenaires, comme en témoigne O.M., coordinateur
général de l'ONG BEFEN à Niamey :
« La crise alimentaire a permis d'améliorer
nos stratégies ; jusqu'à présent, la malnutrition, qui
était le «parent pauvre» d'un secteur comme la santé, a
commencé à prendre de l'ampleur. On commence de plus en plus
à intégrer la dimension nutritionnelle au niveau des structures.
On demande qu'il y ait des activités claires au niveau des centres de
santé dans le domaine nutritionnel, on réfléchit sur
l'amélioration des outils d'animation en milieu communautaire. On a
enfin un protocole national de prise en charge de la malnutrition
».
CHAPITRE VII :
INTERACTIONS MULTIFORMES DANS LA PRISE EN CHARGE DE LA MALNUTRITION
A ce stade, l'accent est mis sur les interactions qui
naissent autour de la prise en charge de la malnutrition donc, entre les
acteurs qui sont les plus proches du terrain (ONG, Agents de santé,
Populations bénéficiaires).
Ainsi, pour mieux cerner les contours de la modalité de
prise en charge, il est nécessaire d'aborder les rapports
entre ;
ü l'ONG BEFEN et les partenaires;
ü l'ONG BEFEN et les agents de santé ;
ü l'ONG BEFEN et les populations
bénéficiaires.
7.1. Rapports entre l'ONG BEFEN et les partenaires
Comme souligné plus haut, dans le cadre du programme
nutritionnel, l'ONG BEFEN exécute ses actions en partenariat avec
différents organismes aussi bien nationaux qu'internationaux.
« ...Pour mener à bien ces
activités d'une grande envergure, il faut obligatoirement diversifier
les partenariats... Euh, je peux dire que nous travaillons aussi bien avec des
partenaires financiers (ECHO, MSF-CH, UNICEF...) que des partenaires
d'exécution (Equipe Cadre du District Sanitaire de Mirriah,
ALIMA.) » (S.S., Secrétaire
Général BEFEN).
En effet, depuis Juillet 2009, l'ONG BEFEN intervient dans le
district sanitaire de Mirriah en partenariat technique avec ALIMA, afin de
réduire la mortalité et la morbidité des enfants de moins
de 5 ans.
« Le partenariat est basé sur 4
composantes indissociables : le projet, la relation, le cadre administratif et
financier et le contexte extérieur33(*). Le partenariat n'existe que dans la conjugaison de
ces 4 composantes. On peut les distinguer les unes des autres pour mieux
comprendre les choses, mais on ne peut pas les séparer sans quitter le
concept de partenariat ». (M.J34(*), Responsable ALIMA).
Les principales raisons de ce partenariat sont ci-dessous
résumées par le coordinateur général de l'ONG BEFEN
en ces termes:
« en 2009, Il y a un besoin d'intervention et
ALIMA est intéressée pour le faire, mais ne peut pas avoir les
autorisations ; n'a pas les ressources. Il fallait une ONG qui ait les
compétences, les ressources humaines, et qui soit autorisée
à travailler au Niger ». (O.M., Coordinateur
Général BEFEN).
D'où la mise en place d'un partenariat
d'exécution entre ces deux ONG(s). Ce partenariat trouve tout son sens
du fait que :
« Les besoins sont énormes dans la
localité (...) et un seul partenaire ne peut pas tout faire. (...) il
faut que chacun apporte sa contribution (...) et avoir un lot d'efforts
conjugués pour qu'enfin les bénéficiaires trouvent
une satisfaction par rapport à l'intervention. »
(E.G., Coordinateur ALIMA).
L'objectif ici clarifié est de répondre aux
besoins de la population. Le constat est que nos interlocuteurs affichent une
certaine réserve quand il s'agit de parler des rapports entre l'ONG et
les partenaires financiers. Les discours sont assez brefs du genre :
« Bon, en tout cas, on ne peut que se
réjouir d'avoir établi un partenariat avec des grandes
institutions comme UNICEF, ECHO, ALIMA etc.» (O.M., Coordinateur
Général BEFEN).
Les interlocuteurs donnent peu de détails sur la nature
des rapports avec les partenaires. Dans des actions de réhabilitation
post-crise ce partenariat se fait suivant des règles clairement
définies pour les parties prenantes.
« Tout partenariat est appuyé par un
document euh...disons un protocole d'accord dans lequel sont définis au
moins les différents points que l'un et l'autre doivent
assurer. » (E.G., Coordinateur ALIMA).
De ce fait, chacune des parties prend des engagements à
remplir pour une meilleure mise en oeuvre du programme.
« Chacun des partenaires spécifie son
partenariat. Certains assurent les commandes internationales, d'autres
l'acheminement des aliments thérapeutiques et/ou des médicaments
(...) et nous, nous sommes chargés de faire la mise en oeuvre au niveau
local.. » (O.M., Coordinateur Général BEFEN).
En outre, il est nécessaire de fixer des
modalités de prise en charge. La particularité du programme
nutritionnel est que c'est un problème de santé et que les
critères se basent sur des normes fixées par les
spécialistes de la question. L'ONG BEFEN est donc tenue d'appliquer ces
modalités de prise en charge sur le terrain.
« ...Nous, dans le cadre de la prise en charge
de la malnutrition infantile, nous nous référons toujours au
protocole national de prise en charge de la malnutrition. »
(I.H., Responsable Terrain de l'ONG BEFEN).
Ce protocole définit les critères d'admission,
les modalités de distribution et de traitement et aussi les
critères de sorties dans les centres de récupération
nutritionnelle. Cependant, au niveau de l'ONG BEFEN, aucune difficulté
de mise en oeuvre par rapport aux modalités de prise en charge n'as
été relevée.
Rappelons que l'ONG BEFEN dépend de son bureau à
Niamey qui coordonne les activités de nutrition et les partenariats. De
ce fait, les personnels plus proches du terrain n'ont pas de rapport direct
avec les partenaires financiers. Leur contact est limité aux missions de
suivi de terrain.
« Les rapports sont vraiment, euh... très
bien parce que il y a un suivi continu des activités et y a des rapports
d'activités que nous faisons. Il y a aussi des missions de suivi qui
sont organisées, ce qui leur permet de venir régulièrement
sur le terrain pour voir les réalisations...et jusque là, tout
s'est bien passé ! » (I.H., Responsable Terrain de
l'ONG BEFEN).
Pour la mise en oeuvre de ces programmes, BEFEN a aussi besoin
d'intermédiaire. Le programme de nutrition s'inscrivant dans le domaine
de la santé, cet intermédiaire doit aussi avoir un rapport avec
le domaine. Un agent de santé est dans ce cas, mieux indiqué
comme acteur pour exécuter ce programme.
« Le troisième acteur qui est l'agent de
santé... qui sont les agents de santé sont, en tout cas, à
pied d'oeuvre pour jouer cet intermédiaire entre le programme et les
populations bénéficiaires. » (O.T., Responsable
Terrain Adjoint BEFEN).
7.2. Rapports entre l'ONG BEFEN et les agents de
santé
Le centre de santé dans lequel se passent les
activités de CREN peut être comparé à une
scène de théâtre dans laquelle chacun, selon sa position, a
un rôle à jouer.
· Rôle de l'ONG en tant qu'interface entre les
donateurs et les populations bénéficiaires du programme
Dans le cas qui nous intéresse, l'ONG BEFEN
assure :
ü l'approvisionnement en médicaments dans le
CREN ;
ü la supervision des activités sur le
terrain ;
ü la formation des agents de santé sur les
modalités de prise en charge.
Pour résumer :
« L'agent de santé gère et nous on
coordonne les activités (...). On n'est pas trop actifs pour ce qui est
des contacts permanents avec les mères comme les agents de
santé. » (A., Responsable des CRENAS BEFEN).
· Rôle de l'agent de santé en tant
qu'interface entre l'ONG et les populations bénéficiaires du
programme
En tant que médiateur, l'agent de santé a aussi
plusieurs tâches à remplir. Il lui revient ainsi
d'assurer :
ü le dépistage des enfants présentés
au CREN ;
ü le traitement des enfants et la distribution des
éléments nutritifs ;
ü la gestion des stocks de vivres et médicaments
destinés à la prise en charge ;
ü la production des rapports d'activités pour
l'ONG et le district, etc.
Alors, dans quelle mesure, chacun arrive-t-il à remplir
son rôle et quels types de rapports se dégagent de là
?
Dans la pratique, toutes ces tâches constituent pour les
agents :
« ...une surcharge, nous on peut dire. C'est une
surcharge de travail parce qu'au début, il n'y avait pas cette panoplie
d'enfants à prendre en charge mais maintenant, avec cette période
de pic où les admissions sont importantes, ça devient de plus en
plus compliqué (...) et il faille, selon les phases, surveiller sans
relâche ! » (I.M.L, Assistant nutritionnel BEFEN).
De ces propos, il se dégage l'idée que les
activités de prise en charge des enfants diffèrent d'une phase
à une autre.
« A chaque phase, il y a des activités
spécifiques. Par exemple, nous ici aux soins intensifs, on n'utilise pas
le plumpy'nut, le lait F100 non plus...sauf quelques cas rares que sont les cas
spéciaux (enfants de moins de 6 mois et/ou inférieurs à 3
kilogrammes). » (I.M.L, Assistant nutritionnel BEFEN).
Rappelons que tous les agents ont des responsabilités
propres et isolées afin de mener un travail d'équipe dans
l'excellence.
« Euh...chacun a son rôle ! Qui
assistant nutritionnel, qui infirmier, qui médecin... Par exemple :
à l'admission, le rôle de l'assistant nutritionnel
c'est...pratiquement l'accueil, les mesures anthropométriques, la
dotation etc. Il transmet le dossier à l'infirmier qui fait quelques
examens à l'enfant et à son tour, il passe le dossier au
médecin qui le consulte pour sa part. Après la visite,
l'assistant nutritionnel accompagne la maman jusque dans la phase où le
médecin l'a aiguillée... Voila ! C'est comme ça,
chacun a des responsabilités et des limites dans son profil de
poste. » (I.M.L, Assistant nutritionnel BEFEN).
Ce qui crée un cadre de collaboration entre les agents
allégeant ainsi les difficultés dans la prise en charge et
intensifiant de bons résultats. Pour résumer :
« Nous, en tant qu'agents de l'ONG, notre
principale tâche, c'est d'être des médiateurs entre l'ONG
BEFEN et les populations destinataires du programme. Euh... c'est en ce sens
que toutes les modalités de prise en charge nous viennent comme des
ordres à exécuter. Nous n'inventons ni ne décidons de
comment ou qui prendre en charge. Tout vient des responsables qui,
eux-mêmes héritent du protocole national de prise en charge.
Grosso modo, c'est l'application stricte du protocole national qui régit
nos activités... » (H.A, infirmier BEFEN).
7.3. Rapports entre l'ONG BEFEN et les populations
bénéficiaires
A ce niveau, il s'agit d'analyser les rapports entre l'ONG
BEFEN et les populations destinataires du programme. Une première sous
section sera consacrée à l'analyse du rapport ONG BEFEN et
comité villageois dans la prise en charge de la malnutrition dans les
CSI. La deuxième sous section présentera les rapports des
enquêtés à l'ONG BEFEN.
· ONG BEFEN et le comité villageois
Au Niger, à partir des années 80, est née
une nouvelle forme de participation communautaire dite
``partagée'' qui incite les populations à s'approprier
les problèmes de développement de leurs localités35(*). C'est là, une
façon d'encourager l'implication active de la population aux projets de
développement.
Dans cette optique, les populations du département de
Mirriah se sont concertées pour créer des Comites de Gestion
(COGES). Ces comités servent d'intermédiaires entre les
populations, l'ONG et les CSI.
Le programme de récupération nutritionnelle
étant intégré dans les CSI, il est accordé au
COGES, un droit de regard par rapport au fonctionnement du programme. De
l'autre côté, l'ONG a mis en place un volet communautaire pour
veiller à cette collaboration. Comme l'affirme le responsable du volet
communautaire, M.K : « nous sommes la porte de la
communauté ».
Alors, à quel type de rapport assiste-t-on entre l'ONG
et le comité villageois ?
Pour le cas de l'ONG BEFEN, le COGES est associé aux
activités du programme de prise en charge notamment à travers les
Agents Communautaires recrutés par l'ONG.
« Nous collaborons avec le COGES, les chefs
coutumiers...dans cette prise en charge. Par les agents communautaires issus de
ces localités même, nous faisons une transparence dans nos
activités. Même pour régler certains problèmes, par
exemple les cas d'abandons et/ou refus de transfert des femmes vers le CRENI,
les agents communautaires facilitent la résolution. »
(M.K, Responsable du Volet Communautaire BEFEN).
Un des rôles de cette collaboration entre l'ONG, le
comité villageois et les autorités locales, c'est la
visibilité de l'ONG.
« (...) Au fait, nous avons entrepris, dans chaque
village, chaque canton de nous faire connaître à travers les chefs
de villages, les chefs de cantons...Tout ça parce que, quel que soit la
portée de son activité, il faut se présenter au niveau de
ces autorités là afin de mieux être admis dans la
localité et gagner la confiance de la population. On fait la même
chose au niveau des autorités administratives (préfet, maire)
qui, à un moment donné de l'histoire, nous ont même
décerné un témoignage officiel de satisfaction.
» (M.K, Responsable du Volet Communautaire BEFEN).
Le COGES ainsi que les chefs coutumiers, de leur
côté ne se sentent pas écartés des activités
du CREN et de l'ONG dans leurs villages.
« Ces gens là, on ne peut que les
remercier. En tout cas, ils font de leur mieux pour sauver nos femmes et nos
enfants ; tout cela en nous impliquant dans les mécanismes de leurs
activités. Chaque fois qu'ils vont faire une chose, ils me concertent.
Si je donne un avis favorable et/ou une suggestion, wallahi (je le jure) ils
travaillent avec ça. Ce sont vraiment de bonnes
personnes ! » (M., Chef du village de Koléram).
· ONG BEFEN et les populations
bénéficiaires
En théorie le rôle d'intermédiaire
assigné aux ONG(s) les rapproche des populations. Pour cela l'ONG BEFEN
est bien connue pour ses activités par la majorité des
enquêtées du fait que celles-ci proviennent, pour la plupart des
cas, de ses CRENAS installés dans toutes ses zones d'intervention.
Le tableau suivant (tableau n°14) présente les
statistiques des connaissances de l'ONG BEFEN par les populations
d'enquête.
Tableau n°14 :
Répartition des enquêtés selon la connaissance de l'ONG.
|
Connaissance de l'ONG
|
Effectif
|
Fréquences
|
|
Oui
|
53
|
73%
|
|
Non
|
20
|
27%
|
|
Total
|
73
|
100%
|
Sources : données de
l'enquête (juin-juillet 2011)
Une grande partie des enquêtées (73%) affirme
connaître l'ONG BEFEN. Comme le confirme Z., mère d'un enfant
malnutri :
« BEFEN, presque tout le monde la connait. Elle
s'est installée un peu partout dans cette zone. Et aujourd'hui, quand on
dit que quelqu'un est là pour t'aider et il est toujours présent
dans ton village, tu es obligé de le
connaître... ».
Les enquêtées disent avoir entendu parler de
l'ONG BEFEN soit au village avec les autres femmes ayant déjà
fréquenté le centre, soit au CSI du village lors des
consultations. Un rapprochement est également fait entre l'admission au
centre et les critères d'accès au centre.
Le tableau suivant (tableau n°15) nous présente la
répartition des enquêtées selon l'admission au CRENI et les
connaissances des critères d'accès au centre.
Tableau n°15 :
Répartition des enquêtées selon l'admission au CRENI et les
connaissances des critères d'accès au CREN
|
Connaissance
des critères
d'admission
Admission
au
CRENI
|
Oui
|
Non
|
Total
|
|
Effectif
|
Fréquence
|
Effectif
|
Fréquence
|
Effectif
|
Fréquence
|
|
Oui
|
57
|
78%
|
16
|
22%
|
73
|
100%
|
|
Non
|
0
|
0%
|
0
|
0%
|
0
|
0%
|
|
Total
|
57
|
78%
|
16
|
22%
|
73
|
100%
|
Sources : données de
l'enquête (juin-juillet 2011)
Ce tableau montre que plus les enquêtées ont un
lien (ici admission au CRENI), plus elles pensent connaître les
critères d'admission. 78% de ces enquêtées le pensent et
s'expliquent, dans la plupart des cas, en ces termes.
« C'est lorsque l'enfant manque d'appétit
et/ou ne mange pas bien. Il devient maigre avec des diarrhées et
vomissements... » (M., mère d'enfant malnutri).
Tableau n°16 :
Répartition des enquêtées selon les connaissances du
personnel de l'ONG et les modalités de distribution des vivres au
CRENI
|
Connaissance
du personnel de
l'ONG
Modalités
de distributions
au CRENI
|
Oui
|
Non
|
Total
|
|
Effectif
|
Fréquence
|
Effectif
|
Fréquence
|
Effectif
|
Fréquence
|
|
Bonnes
|
4
|
5%
|
48
|
66%
|
52
|
71%
|
|
Acceptables
|
3
|
4%
|
18
|
25%
|
21
|
29%
|
|
Mauvaises
|
0
|
0%
|
0
|
0%
|
0
|
0%
|
|
Autres
|
0
|
0%
|
0
|
0%
|
0
|
0%
|
|
Total
|
7
|
9%
|
66
|
91%
|
73
|
100%
|
Sources : données de
l'enquête (juin-juillet 2011)
Qu'elles aient des connaissances ou pas dans le CRENI, 100%
des enquêtées apprécient les modalités de
distribution des vivres. Parmi ces enquêtés 71% estiment que ces
modalités de distributions des vivres sont bonnes et 29% pensent
qu'elles sont acceptables. Comme le soutient M., mère d'enfant
malnutri :
« Les agents nous traitent toutes de la
même façon sans aucune discrimination. (...) vraiment, la
façon dont se passent les distributions des vivres ici, ça nous
convient,»
Ainsi, les règles officielles de prise en charge ne
sont pas confrontées à d'autres types de règles
informelles comme l'utilisation du réseau de connaissances de ceux qui
doivent les appliquer.
C'est pourquoi, l'association faite de façon tacite
entre les enfants admis au programme et enfants malnutris est toujours
vérifiée. Connaître un agent n'est d'aucune importance pour
ce qui relève de la prise en charge et des modalités de
distribution.
Ce qui, d'ailleurs, conduit certaines enquêtées
à raisonner dans ce sens :
« Ces gens là sont présents pour
tout le monde. Ils n'ont rien à faire de qui tu es ou d'où tu
viens. Ils ont une seule idée, sauver les
enfants ! » (H., mère d'enfant malnutri).
Tableau n°17 :
Répartition des enquêtées selon leur satisfaction par
rapport aux services fournis par l'ONG
|
Satisfaction par rapport aux services
fournis
|
Effectif
|
Fréquences
|
|
Oui
|
73
|
100%
|
|
Non
|
0
|
0%
|
|
Total
|
73
|
100%
|
Sources : données de
l'enquête (juin-juillet 2011)
La totalité des femmes enquêtées (100%)
affirment être satisfaites par rapport aux services fournis par l'ONG
BEFEN.
« Il serait ingrat de notre part de ne pas
être satisfaites de ces gens là. Le simple acte de prendre en
charge l'alimentation et la santé de l'enfant jusqu'à notre
sortie du programme est un tout ! Surtout, voilà que ton enfant est
pris en charge autant que toi-même... » (H., mère
d'enfant malnutri).
Ces genres de raisonnements trouvent leur fondement
d'être en ce sens qu'il n'a été constaté aucune
réaction par rapport aux modes de distributions dans le CRENI. C'est ce
que le prochain tableau illustre (tableau n°18).
Tableau n°18 :
Répartition des enquêtées selon leur satisfaction par
rapport aux modes de distributions
|
Réactions par rapport aux modes de
distributions
|
Effectif
|
Fréquences
|
|
Oui
|
0
|
0%
|
|
Non
|
73
|
100%
|
|
Total
|
73
|
100%
|
Sources : données de
l'enquête (juin-juillet 2011)
Les résultats de ce tableau confirment que 100% des
femmes enquêtées affirment n'avoir pas protesté par rapport
aux modes de distributions des vivres dans le CRENI.
Rappelons que cette idée n'est valable que pour ce qui
relève des modalités de distribution dans le CRENI. Comme nous
l'avons vu un peu plus en arrière (tableau n°12), l'admission de
l'enfant crée parfois des polémiques dans les CRENAS. Dans ces
genres de situations, c'est l'agent de santé qui est indexé.
Du fait de son rôle d'exécutant, certaines femmes
voient en lui (l'agent de santé) le responsable de la réussite ou
de l'échec de l'admission de leurs enfants dans le programme. Alors que
par rapport aux critères d'admission :
« Ce sont les patrons qui partent en
réunion et appliquent ce qu'ils ont décidé tout en
respectant le protocole national de prise en charge. Euh...c'est en application
des règles de prise en charge telles que définies par le
protocole national que nous, nous travaillons. [S'adressant à
moi]...Regarde en face de toi, les critères d'admission sont
affichés en gros caractères ko (n'est-ce pas) ? Ok ! Si
une femme vient avec un enfant qui n'atteint pas ces critères, nous on
ne peut pas le référer au CRENI. A la limite lui faire une prise
en charge CRENAS et même là, il y a des critères
prédéfinis. C'est cela que certaines ne veulent pas. Tu va voir
elles vont commencer à se plaindre et de fois même nous qualifient
de méchants malgré les sensibilisations... »
(H.B.A, infirmier BEFEN).
CONCLUSION
Tout au long de notre étude, nous avons tenté
d'analyser les interactions autour de la gestion des crises nutritionnelles au
Niger en focalisant notre attention sur le centre de récupération
de l'ONG BEFEN. Le district sanitaire de Mirriah comme terrain d'étude a
permis de saisir les mécanismes et interactions auxquels donne lieu la
prise en charge de la malnutrition infantile sévère. Ce sont donc
les pratiques d'acteurs qui ont été abordées.
L'étude a révélé que plusieurs
paramètres déterminent le processus d'installation de cette ONG
sur le terrain. Aussi plusieurs stratégies interviennent dans la
définition des critères de sélection des centres de
santé ainsi que l'appropriation des zones ciblées. Ce processus
d'installation met en exergue les capacités de l'ONG à atteindre
les populations qui ont besoin d'appui. L'intervention dans les zones
reculées exige souvent des moyens logistiques et financiers
énormes. Ce qui aboutit à une concentration des ONG(s) dans les
zones le plus favorables et crée ainsi un déséquilibre
entre ces zones et celles qui ont réellement besoin d'interventions.
De la problématique de la malnutrition dans la
région de Zinder surtout dans le département de Mirriah et des
études de bases menées par l'ONG BEFEN, il ressort qu'il existe
une forte prévalence du taux de la malnutrition (17,8%) qui frappe un
grand nombre d'enfants de moins de cinq ans. Ainsi, la situation dans le
district de Mirriah est telle que les autorités locales ne pourront
faire face seules à un phénomène de cette ampleur. En
effet, compte tenu du nombre restreint de partenaires (dans le domaine de la
nutrition) et en raison des retraits successifs de l'ONG GOAL et la section
Suisse de MSF, l'ONG BEFEN occupe à ce jour 17 des 36 CSI que compte le
département de Mirriah. C'est pourquoi, en dépit des raisons
énumérées ci-haut, notre première hypothèse
qui suggère que l'installation de l'ONG BEFEN répond
réellement aux besoins de prise en charge nutritionnelle des
enfants est confirmée.
Sur le terrain, les services déconcentrés de
l'Etat jouent un rôle d'interface entre les différentes ONG(s).
Cela conduit, à travers un cadre de concertation, à mieux
coordonner les actions. Quant aux autorités communales, locales et
coutumières, leur implication dans la prise en charge de la malnutrition
est permanente.
Par ailleurs, l'étude a montré que les
perceptions des populations s'imbriquent aux grandes définitions
scientifiques de la malnutrition. Les populations ont pu intégrer la
malnutrition comme «nouvelle maladie » parmi les
maladies qu'elles connaissent déjà.
Ces perceptions déterminent les rapports des
populations au programme de prise en charge et à l'ONG. Cependant, il y
a entre l'ONG et les populations bénéficiaires du programme un
intermédiaire qui est l'agent de santé.
Des rapports aussi bien
« négatifs » que
« positifs » entre les agents de santé et
les populations bénéficiaires ont été
relevé. Les convergences et les divergences identifiées sont
relatives à l'application des règles de prise en charge telles
que définies par le protocole national. Dans les discours, la
responsabilité d'appliquer ces règles de prise en charge incombe
plus à l'agent de santé qu'à l'ONG.
Ces rapports « négatifs »
trouvent leur essence lors de l'application des critères d'admission au
CREN. En effet, bien que la proportion ne soit pas grande, les populations
manifestent leur insatisfaction par rapport à l'application stricte des
critères d'admission surtout celles qui les ignorent (22% des
enquêtées ignorent les critères d'admission). Ainsi, il
arrive dans certains cas que l'agent de santé subisse des menaces et
injures.
Quant aux rapports « positifs »,
ils apparaissent lorsqu'il est question d'appliquer les modalités de
distribution des vivres. L'étude a montré que l'absence des
règles informelles (utilisation du réseau de connaissance pour
être mieux prise en charge) renforce le degré de satisfaction des
populations enquêtées (91% des femmes qui ne connaissent aucun
agent de l'ONG affirment être bien prises en charge sans aucune
discrimination de la part du personnel).
Pour autant et dans l'ensemble, les effets du programme sur
l'état nutritionnel des enfants ont été
évalués positivement par les populations
bénéficiaires. Etant donné que les rapports aussi bien
« négatifs » que
« positifs » entre l'agent de santé et les
populations sont déterminés par l'application des règles
de prise en charge, notre deuxième hypothèse est
confirmée.
L'étude a permis de mieux cerner les tenants et les
aboutissants du programme d'intervention de l'ONG BEFEN. Cependant, quelques
questions restent ouvertes comme des nouvelles pistes de recherche :
ü ce mode d'intervention à travers les ONG(s)
constitue-t-il une meilleure gestion du problème des crises
nutritionnelles ?
ü ces interventions ont-elles contribué à
mieux gérer les crises alimentaires et nutritionnelles ?
ü quelles seront les capacités des intervenants
dans le long terme, à gérer et créer des
opportunités futures ?
BIBLIOGRAPHIE
I. OUVRAGES GENERAUX
v AGBESSI D. S. et DAMON. M (2002) : Manuel de
nutrition africaine, Douala, BP 4078, Institut panafricain pour le
développement, 331 pages.
v ALPHA GADO B. (1993) : Une histoire des famines au
Sahel : étude des grandes crises alimentaires, XIXème -
XXème siècle, Paris, 1993.
v BOUDON R. et Al (2005) : Dictionnaire de
sociologie, Paris, 3ème édition, Larousse
2005.
v BRIEND A. (2002) : Famines et politiques, Paris,
presse de fondation nationale des sciences politiques, 304 pages.
v BRIEND A. (1985) : Prévention et traitement
de la malnutrition: guide pratique, Paris : ORSTOM, 145 pages.
v CAMERON M. et HOFWANDER Y. (1976) : Manuel sur
l'alimentation des nourrissons et des jeunes enfants, New York Nations
Unies, Oxford University Press, 182pages.
v DERRICK B. et JERRIFE P. (1978) : Manuel à
l'usage des agents sanitaires : la nutrition des enfants dans les pays en
voie de développement, Paris, Centre d'Editions Techniques, 108
pages.
v DESPRES P. et LECOMTE A. M. (2004) :
Développement et soin de l'enfant, Paris, Jacques Lahore, 671
pages.
v DUPIN D. et DIAWARA M. (1965) : Expérience
d'éducation sanitaire et nutritionnelle en Afrique, Paris, PUF,
109, pages.
v DUPIN D. et DIAWARA M. (1967) : les interdits
alimentaires en Afrique noire, l'enfant en milieu tropical, Paris, PUF, 59
pages.
v EGG J. et GABBAS J.J., (2006) (sous la dir) :
« La prévention des crises alimentaires au Sahel :
dix ans d'expérience d'une action menée en réseau,
1985-1995 », Paris, PUF, 247 pages.
v GRAWITZ M. (2004) : Lexique des sciences
sociales, Paris 7ème édition, Dalloz, 1076
pages
v LEMONNIER D. et Al (1991) : Alimentation et
nutrition dans les pays en voie de développement, Paris, ACCT, 741
pages.
v OBE L. (1979) : Nutrition humaine en Afrique
tropicale, Rome, FAO, 198 pages.
v QUIVY R. et CAMPENHOUDT L.V. (2006) : Manuel de
recherche en sciences sociales, 3ème édition
entièrement refondue et augmentée, Paris, Dumant 1995.
v RICE A. et Al (2000): Malnutrition as an underlying
cause of childhood deaths associated with infectious diseases in developing
countries, Bull World Health Organ, 1207 pages.
v RYFMAN P. (2004) : Les ONG, Paris,
édition la découverte, 196 pages.
v SATGE J. P. M. et Al (1969) : Principaux
problèmes posés par la santé de l'enfant en zone
tropicale : recherches et solutions, paris, PUF, 152 pages.
v SCRIMSHAW S. (1978): Infant mortality and behavior in
the regulation of family size, Population and Development Review,
University of California Press, p.383-403, 614 pages.
v STEPHEN B. (1993) : Guide Pratique de traitement
des malnutris ; Paris, PUF, 314 pages.
II. ARTICLES, RAPPORTS, MEMOIRES ET
THESES
v ALPHA GADO B et DRAME YAYE A. (2006) : Histoire des
crises alimentaires au Sahel ; cas du Niger » document
présenté au Forum Régional sur la Souveraineté
Alimentaire en Afrique de l'Ouest (FORESA) organisé par le ROPPA
(Réseau des Organisations Paysannes et des Productions Agricoles), du 07
au 10 Novembre 2006 à Niamey.
v BAGNOU B. (1983) : Nutrition et
prévalence de la malnutrition protéino-calorique de l'enfant de 0
à 5 ans au Niger, mémoire de fin d'études du
2ième cycle, Université Paris VII.
v BLANTY S. (2005) : Infections bactériennes
et malnutrition infantile sévère dans les pays en voie de
développement, Thèse de doctorat en Médecine,
Université de Versailles-Saint-Quentin-en-Yvelines.
v BONNET D. (1996) : « La notion de
négligence sociale à propos de la malnutrition de
l'enfant », Sciences Sociales et Santé, Revue
trimestrielle, Vol. 14, n°1, mars 1996, pp 16-25.
v CHAIBOU S. (1984) : Approche des facteurs de
risque nutritionnels chez les enfants nigériens de moins de 5 ans,
mémoire de fin d'études du 2ième cycle,
Université Paris VII.
v CROIX ROUGE (2004) : Revue internationale n°
829, convention de Genève pour la protection des victimes de la
guerre du 12 Août 1949 et protocole additionnel de 8 juin 1977.
v F.A.O. (2003) : Plan alimentaire pour
l'Afrique, revue, FAO, Rome.
v FOCACI E. et MAROUSEAU G. (sous la direction) (2005) :
ONG et développement durable : entre solidarité et
instrumentalisation, journée de développement durable AIMS
(Association Internationale de management Stratégique, 11 août
2005).
v GOPALAN C. (1968): Kwashiorkor and marasmus :
evaluation and distinguisting features-in : calories deficiencies and
protein deficiencies, London, Churchill, pp.49-58
v HENDRICKSE R.G. (1984): The influence of aflatoxines on
child heath in the tropics with particular reference to kwashiorkor -
Transactions of the royal society of tropical medicine and hygiene 78, pp
427-435.
v HKI et PAM (2005) : Evaluation du dispositif de
prévention de base de l'état nutritionnel des enfants de 0
à 59 mois PAM, Rapport de deux enquêtes.
v JACTAT M. (2011) : Capitalisation du projet ALIMA
Niger, rapport de mission 2011.
v JAFFRE Y. (1996) : Dissonances entre les
représentations sociales et médicales de la malnutrition dans un
service de pédiatrie au Niger, Sciences Sociales et Santé,
Revue trimestrielle, Vol. 14, n°1, mars 1996.
v KEITH, N et KONÉ M. (2007) : Étude
sur les connaissances, attitudes, comportements et pratiques des
communautés/populations vis-à-vis de la nutrition, des soins
primaires de santé pour la femme enceinte et le nourrisson,
l'accès à l'eau potable, l'hygiène et l'assainissement,
l'accès aux soins de santé pour le jeune enfant dans la
région de Maradi au Niger, Niamey, UNICEF, Rapport final.
v KONÉ M. (2008) :
« Stratégies des ménages et malnutrition infantile
dans la région de Madarounfa », Afrique contemporaine
2008/1, N° 225, p. 161-197.
v MAMADOU Z. (1975) : Contribution aux
problèmes de malnutrition en zone tropicale (À propos
d'observations recueillies en Haute Volta), thèse de doctorat en
Médecine, Université de Toulouse II, p 57-67.
v MAXIME W. (1991) : Contribution à
l'étude de la malnutrition infantile: aspect anthropométrique,
clinique et facteurs de risque en milieu rural mossi ; thèse
de doctorat en Médecine, Université de Californie, p 61- 62.
v MOUSSA, H. (2006) : Étude
socio-anthropologique sur la sous utilisation des services de santé de
la reproduction dans cinq districts sanitaires de la région de
Zinder, Niamey, LASDEL, rapport d'enquête.
v MOUTARI K. (2010): « Enquête sur la
circulation du PPN dans les marchés des Zinder », rapport
d'activité du volet communautaire de l'ONG BEFEN, Février
2010.
v ONG BEFEN (2010) : Rapport d'activités
2010.
v PETIT ROGER M. (1996) :
« Représentations populaires de la malnutrition au Burkina
Faso », Sciences Sociales et Santé, Revue trimestrielle,
Vol. 14, n°1, mars 1996.
v RAYNAUT C. et MESLET B. (1992) : Approches sociales
de l'alimentation infantile en milieu urbain africain (guide
méthodologique), L'Enfant en Milieu Tropical, Revue du Centre
International de l'Enfance, no 201, 73 pages.
v RITCHIE J. (1968) : Etudions la nutrition:
méthode d'éducation du publique, étude de nutrition
de la FAO, n°20, Rome.
v UNICEF (2010) : Enquête nutrition et suivi de
l'enfant de 0 à 5 ans, octobre 2010.
v USAID/AED (1999) : Pratiques et régimes
alimentaires recommandés pour améliorer la nutrition infantile et
maternelle, Washington, Linkages.
III. REFERENCES ELECTRONIQUES
v
http://www.romandie.com/infos/news2/101109112818.athfzevv.asp/
v
http://www.lexpress.fr/actualites/2/niamey-evite-la-crise-alimentaire-doit-maitriserlademographie_928814.html/
v
http://www.ins.ne/
v http://
www.unicef.org/french/
v http://www.stat-niger.org/
v
http://ec.europa.eu/echo/index_fr.htm
v
http://www.msf.fr/site/actu.nsf/actu/itwanuniger070706
v http://www.icrc.org/web/fre/sitefre0.nsf/html/5FZG54/
v
http://note1.msf.fr/enjeux/définition.
v
http://www.unisdr.org/eng/mdgs-drr/national-reports.pdf/
v
http://www.socioanthropologie.revue.org/document30.html/
TABLE DES MATIERES
SOMMAIRE.........................................................................................................I
DEDICACES.....................................................................................................II
REMERCIEMENTS..............................................................................................III
LISTE DES SIGLES ET
ABREVIATIONS.................................................................IV
LISTE DES
TABLEAUX..................................................................................... ...V
INTRODUCTION
1
PREMIERE PARTIE: CADRE METHODOLOGIQUE
CHAPITRE I : CONSTRUCTION THEORIQUE DE L'OBJET D'ETUDE
4
1.1. Justification du choix du sujet
d'étude
4
1.2. Définition des concepts et
sigles fondamentaux
5
1.3. Revue de littérature
9
1.4. Problématique
19
1.5. Objectifs de la recherche
21
1.6. Hypothèses de la recherche
22
CHAPITRE II : CADRE PRATIQUE
23
2.1. Recherche documentaire
23
2.2. Enquête de terrain
23
2.2.1. Méthode qualitative
24
· Canevas d'entretien
24
· Observation directe
25
2.2.2. Méthode quantitative
25
· Echantillonnage
25
· Questionnaire
26
2.3. Difficultés
rencontrées
26
CHAPITRE III : PRESENTATION SOMMAIRE
DE LA ZONE D'ETUDE ET DE L'ONG BEFEN
27
3.1. Présentation sommaire de la zone
d'étude
27
3.1.1. Présentation de la
région de Zinder et du département de Mirriah
27
3.1.2. Santé et nutrition
30
3.1.3. ONG(s) et projet (s) intervenant dans
le département de Mirriah
31
3.1.4. Aire de santé de Mirriah
32
3.2. Présentation de l'ONG BEFEN
33
3.2.1. Historique
33
3.2.2. Contexte général
35
3.2.3. Objectifs et stratégies
35
3.2.4. Organisation du CREN de l'ONG
BEFEN
36
3.2.5. Indicateurs de fonctionnement
37
DEUXIEME PARTIE: LA PRISE EN CHARGE DE LA
MALNUTRITION PAR L'ONG BEFEN
42
CHAPITRE V : PROCESSUS D'INSTALLATION
DE L'ONG BEFEN ET ACTIVITES DE PRISE EN CHARGE
42
5.1. Pourquoi intervenir ?
42
5.2. Où intervenir ?
43
· Critères de sélection
des centres de santé
44
· Appropriation des zones
ciblées
45
5.3. Coordination des actions entre les
acteurs
47
5.4. Activités de l'ONG BEFEN
47
· Activités des CRENAS et
CRENI
47
· Activités des
CRENAM :
49
· Activités de prise en charge
du paludisme :
50
· Activités du volet
communautaire :
51
CHAPITRE VI : PERCEPTIONS DE LA
MALNUTRTION, DU PROGRAMME DE RECUPERATION NUTRITIONNELLE ET STRATEGIES DES
POPULATIONS D'ENQUETE
53
6.1. La situation alimentaire telle que
vécue par les populations
53
6.2. Perceptions de la malnutrition par les
populations
54
6.3. Perceptions du programme de
récupération nutritionnelle
56
6.3.1. Fréquentations des centres de
santé et circonstances d'admission au CREN.
56
6.3.2. Perceptions du programme de
récupération nutritionnelle par les populations
d'enquête.
58
6.4. Stratégies autour de la
malnutrition
61
6.4.1. Des raisons de la
fréquentation des centres de récupération nutritionnelle
par les mères
61
6.4.2. Une prise de conscience progressive
face à la malnutrition
62
CHAPITRE VII : INTERACTIONS
MULTIFORMES DANS LA PRISE EN CHARGE DE LA MALNUTRITION
65
7.1. Rapports entre l'ONG BEFEN et les
partenaires
65
7.2. Rapports entre l'ONG BEFEN et les
agents de santé
67
· Rôle de l'ONG en tant
qu'interface entre les donateurs et les populations bénéficiaires
du programme
67
· Rôle de l'agent de santé
en tant qu'interface entre l'ONG et les populations bénéficiaires
du programme
68
7.3. Rapports entre l'ONG BEFEN et les
populations bénéficiaires
69
· ONG BEFEN et le comité
villageois
69
· ONG BEFEN et les populations
bénéficiaires
70
CONCLUSION
75
BIBLIOGRAPHIE
77
TABLE DES MATIERES
82
ANNEXES 1
85
ANNEXE 2
86
ANNEXE 3
87
ANNEXES 1
ANNEXE 2
ANNEXE 3
* 1 ALPHA GADO B. retrace
l'histoire des crises antérieures à 2005 dans son ouvrage :
« Une histoire des famines au Sahel : étude des
grandes crises alimentaires, XIXème - XXème siècle,
Paris, Harmattan 1993.
* 2 Cellule de coordination du
Système d'Alerte Précoce (SAP) : « information
nationales sur la prévention et la gestion des catastrophes au
Niger ».
* 3 Rapport OMS (Organisation
Mondiale de la Santé), 2009.
* 4 Lait F 75 : lait
thérapeutique qui apporte 75 kcals pour 100 ml de lait. On dilue le
contenu d'un sachet de F75 (soit 410g de poudre de lait) dans 2 litres d'eau
bouillie tiède. Ce lait doit être utilisé pendant les
premiers jours de traitement de la malnutrition sévère. Il n'est
pas destiné à faire prendre du poids à l'enfant, mais
plutôt à stabiliser l'enfant et à maintenir les fonctions
vitales. A utiliser uniquement en phase 1, au CRENI (en moyenne 3-4 jours. Ne
pas dépasser 7 jours).
* 5 Lait F100 : Lait
thérapeutique qui apporte 100 kcals pour 100 ml de lait. On dilue le
contenu d'un sachet (soit 456g de poudre de lait) dans 2 litres d'eau bouillie
tiède. En phase 1 si vous n'avez pas de lait F 75, vous pouvez utiliser
le lait F100 dilué ; soit un sachet de lait F100 dans 2,7 litres d'eau
bouillie tiède.
* 6 PPN (Plumpy'nut) : Aliment
thérapeutique prêt à l'emploi à base de pâte
d'arachide, (Généralement sous forme de sachet de 92 g), d'une
valeur nutritionnelle similaire à celle du lait F100 soit 500 kcals.
* 7 Concerne les enfants de la
naissance à l'âge de 4-5 mois transmis de la femme enceinte au
foetus.
* 8 Touche les enfants plus
âgés et souvent traduit par grossesses rapprochées.
* 9 Premier lait d'une
mère qui accouche.
* 10 Prurit
* 11
http://www.socioanthropologie.revue.org/document30.html/
, mis en ligne le 15/01/2003/
* 12 Rapport d'activités
2010 DE l'ONG BEFEN
* 13 Source : Institut
National de la Statistique (INS)
* 14 Source : Direction
Départementale de l'Agriculture (DDA).
* 15 Source : Direction
Départementale de l'Elevage (DDE).
* 16 Source : Direction
Départementale de l'Hydraulique (DDH).
* 17 Source : Direction
Départementale du Tourisme et de l'Artisanat (DDT/A).
* 18 Annuaire Statistique 2009
INS (Institut National de la Statistique) République du Niger.
* 19 Source : Direction
Régionale de la Santé Publique (DRSP).
* 20 IDEM
* 21 Données 2011 du
l'hôpital du district sanitaire de Mirriah.
* 22 IDEM
* 23 Source :
Hôpital du District Sanitaire de Mirriah
* 24 Périmètre
brachial : permet de mesurer le degré de la malnutrition d'un
enfant à l'aide du Middle Upper Arm Circonférence (MUAC)
gradué en plusieurs parties colorées selon la gravité de
la maladie.
* 25 Rapport du poids à
la taille de l'enfant permettant d'évaluer le degré de la
malnutrition de l'enfant partant de son poids et de sa taille
* 26 Ecart-type de la
médiane des standards OMS (normal. < -2 Z Score).
* 27 Mesures cliniques qui
permettent d'évaluer l'état nutritionnel de l'enfant (PB,
P/T...).
* 28 Extrait du texte de
BONNET D. (1996) : La notion de négligence sociale à
propos de la malnutrition de l'enfant, Sciences Sociales
et Santé, Revue trimestrielle, Vol. 14, n°1, mars 1996
* 29 Revue internationale de la
Croix rouge n° 829, convention de Genève pour la protection des
victimes de la guerre du 12 Août 1949 et protocole additionnel de 8 juin
1977 URL :
http// :www.icrc.org/web/fre/sitefre0.nsf/html/5FZG54/
* 30 Ibid.
* 31 Définition du droit
humanitaire sur le site de MSF, URL :
http//:note1.msf.fr/enjeux/définition.
* 32 PPN (Plumpy' Nut)
adapté a la prise en charge de la malnutrition aiguë
modérée.
* 33 Définition Handicap
International - Guide du partenariat Coordination Sud
* 34 Mondane Jactat
(2011) : Capitalisation du projet ALIMA Niger, rapport 2011
* 35 Plan national d'action
pour la nutrition 2003-2015, Ministère de la Santé Publique du
Niger.
| 


