|
UNIVERSITÉ LIBRE DE BRUXELLES
ECOLE DE SANTE PUBLIQUE
Annee academique 2004-2005
Analyse des connaissances, des attitudes et pratiques
du personnel de santé face aux accidents d'exposition au sang dans les
formations sanitaires au Burkina
Memoire pour l'obtention du Diplome d'Etudes
Approfondies (DEA) en Sciences de la Sante
Présenté par : FAO
Paulin
Inscription SAPU-R
Matricule ULB :031532 - 00
Sous la Direction du Professeur Philippe
DONNEN
Table des matieres
________________________________________________________________________________
i.
liste des sigles et abreviations
4
ii.
liste des tableaux et figures
4
iii.
Resume
5
1 Introduction
7
2 Objectifs de
l'etude
10
2.1 Objectif général
10
2.2 Objectifs spécifiques
10
3 Materiels et
methodes
11
3.1 Cadre de l'étude
11
3.1.1 Le Burkina Faso
11
3.1.2 Le Projet VIRUS
11
3.2 Type d'étude
12
3.3 Population d'étude
12
3.4 Echantillonnage
13
3.4.1 Taille d'échantillon
13
3.4.2 Echantillonnage des structures de
santé
13
3.4.3 Tirage au sort du personnel
paramédical à enquêter
13
3.5 Activités de l'étude
14
3.5.1 Elaboration des outils de collecte des
données
14
3.5.2 Préparation de la base de
sondage et du système de numérotation
14
3.6 La collecte des données
14
3.6.1 Recrutement et formation des
enquêteurs
14
3.6.2 Pré test du questionnaire
15
3.6.3 Déroulement de
l'enquête
15
3.6.3.1 Différentes phases de
l'étude
15
3.6.3.2 Déroulement proprement dit de
l'étude
15
3.6.3.2.1 Prise de contact avec
l'administration de la structure de santé
15
3.6.3.2.2 Entrevues avec le personnel
soignant
15
3.7 Gestion et analyse des
données
16
3.7.1 Vérification et saisie des
questionnaires
16
3.8 Plan d'analyse statistique
16
4 Resultats
16
4.1 Effectif des formations sanitaires
visitées
16
4.2 Taux de réalisation des
interviews par rapport au potentiel à enquêter
17
4.3 Description de l'échantillon
17
4.3.1 Répartition des agents selon la
catégorie et selon la zone d'étude
17
4.3.2 Caractéristiques
socio-demographiques
18
4.4 Dispositif sécuritaire et
attitudes de protection des agents dans les formations sanitaires
19
4.4.1 Vaccination contre l'Hépatite
virale B
19
4.4.2 Dispositif sécuritaire sur les
lieux de travail
19
4.4.2.1 Disponibilité perçue
par les agents de santé des mesures de protection individuelles et
collectives
19
4.4.2.2 Disponibilité
déclarée et utilisation du matériel de protection
individuelle dans les unités de soins obstétricaux et dans les
salles d'intervention chirurgicale
20
4.4.2.3 Utilisation des gants de protection
en fonction du statut sérologique des patients
21
4.5 Connaissances par les agents de
santé du principe du traitement des instruments
21
4.6 Accidents d'exposition au sang au cours
des 12 derniers mois et leur gestion
22
4.6.1 Accidents par coupure ou piqûre
avec un objet tranchant souillé et leur gestion
23
4.6.2 Accidents par projection dans l'oeil
d'un liquide biologique et leur gestion
24
4.7 Perceptions des agents en matière
de risques professionnels
24
5 Discussion
25
5.1 Résumé
25
5.2 Taux de réalisation de
l'enquête
25
5.3 Vaccination contre l'Hépatite
B
25
5.4 Le dispositif sécuritaire dans
les formations sanitaires
26
5.5 Utilisation des mesures de protection
individuelles par les agents de santé
26
5.6 Utilisation du matériel de
protection selon le statut sérologique des patients
27
5.7 Connaissance par les agents du
traitement des instruments souillés
27
5.8 Les accidents d'exposition au sang
28
5.9 Limites de l'étude
28
5.10 Conclusion et recommandations
29
6 Bibliographie
30
i. Liste des sigles et
abréviations
ARV Antirétroviraux
CSPS Centre de Santé et de Promotion Sociale
CMA Centre Médical avec Antenne Chirurgicale
CHR Centre Hospitalier Régional
CHN Centre Hospitalier National
CSPS Centre de Santé et de Promotion Sociale
CMLS Comités Ministériels de Lutte
contre le SIDA
CPLS Comités Provinciaux de Lutte contre le
SIDA
CDLS Comités Départementaux de Lutte
contre le SIDA
CCLS Comités Communaux de Lutte contre le
SIDA
CVLS Comités Villageois de Lutte contre le
SIDA
CDC Center of Diseases Control
IST : Infection Sexuellement Transmissible
OMS : Organisation Mondiale de la Santé
ONUSIDA Programme Commun des Nations Unies sur le VIH/SIDA
PNB : Produit National Brut
SIDA : Syndrome d'Immunodéficience humaine
Acquise
SP/CNLS-IST Secrétariat Permanent du Conseil National de
Lutte contre le SIDA et les Infections Sexuellement Transmissibles
VIH : Virus de l'Immunodéficience Humaine
ii. Liste des tableaux et
figures
Figure 1 : Carte du Burkina Faso
représentant les 45 provinces.
12
Tableau 1. Taux d'administration des
questionnaires par zone d'enquête.
17
Figure 2 : Répartition des agents
de santé enquêtés selon la zone d'étude.
17
Tableau 2. Répartition des agents de
santé enquêtés par catégorie professionnelle.
18
Tableau 3. Caractéristiques des agents
de santé.
18
Tableau 4. Disponibilité
déclarée des mesures de protection individuelle et collective au
niveau des formations sanitaires.
20
Tableau 5. Disponibilité du
matériel de protection individuelle au niveau des unités de soins
obstétricaux et régularité d'utilisation.
20
Tableau 6. Disponibilité du
matériel de protection individuelle dans les salles d'intervention
chirurgicales et régularité d'utilisation.
21
Tableau 7. Connaissances des agents de
santé sur le principe du traitement des instruments en milieu de
soins.
22
Tableau 8. Modalités
déclarées de la gestion des piqûres ou coupures
accidentelles au cours des 12 derniers mois.
23
iii. Résumé
Titre : Analyse des connaissances, des
attitudes et pratiques du personnel de santé face aux accidents
d'exposition au sang dans les formations sanitaires au Burkina Faso
Contexte et objectifs : Au cours d'une
analyse nationale de la situation du VIH/SIDA au Burkina Faso en 2003, une
étude a été initiée et conduite par le centre MURAZ
dans les formations sanitaires, sur les connaissances, les attitudes et les
pratiques du personnel de santé face aux accidents d'exposition au sang.
Le but étant de fournir des informations pour la réorganisation
des services.
Méthodologie : Entre avril et
décembre 2003, une étude transversale a été
réalisée auprès du personnel de santé dans quatre
zones d'étude au Burkina Faso. L'interview des agents de santé
s'est faite à l'aide d'un questionnaire standardisé. Un score des
connaissances sur les procédures de traitement des instruments a
été calculé à partir de la capacité à
citer la décontamination, le lavage, la désinfection de haut
niveau et la stérilisation.
Résultats : 1570 ont
accepté de prendre part à l'étude sur 1692
recensés, soit un taux de réalisation de 92,5%. Près de
60% des agents affirment avoir déjà reçu leur vaccin
contre l'Hépatite B. Les mesures de protection collectives ont
été jugées disponibles par la majorité des
personnes interrogées. Les mesures de protection individuelles ont
été jugées peu disponibles par les agents des
unités de chirurgie et d'obstétrique. Moins de 20% des agents
avaient un bon score de connaissance sur le traitement des instruments. La
gestion des accidents d'exposition au sang connaissait beaucoup de lacunes.
Conclusion : L'étude montre
l'urgence pour les autorités de la santé d'assurer une
amélioration du plateau technique et une mise en oeuvre des
précautions standards.
Mots clés : Connaissance,
Accident, Exposition VIH, Personnel de santé, Burkina Faso.
Title: Analysis of knowledge, attitudes and
practices of healthcare workers facing blood exposure incident in health
facilities in Burkina Faso
Context and objectives: During a national
survey on the situation of HIV/AIDS in Burkina Faso in 2003, a study has been
initiated and conducted by MURAZ Center in health facilities on knowledge,
attitudes and practices of health workers facing blood exposure incident. The
aim was to provide information for services reorganization
Methodology: Between April and December 2003,
a cross-sectional study has been done close to health workers in four zones of
study in Burkina Faso. Interview of chosen health workers has been done with a
standardized questionnaire. A knowledge score on basics principles of medical
instrumental treatment has been calculated from the capacity to quote
decontamination, washing, high-level disinfection and the sterilisation.
Results: 1570 health workers on 1697 listed
agreed to take part to the study, that is a realization rate of 92,5%. About
60% of the agents affirm already received their vaccine against Hepatitis B.
The collective protection measures were considered to be available by the
majority of the questioned people. The individual protection measures were
considered to be less available by health workers of both surgical and
obstetric units. Less than 20% of the agents had a good score of knowledge on
the medical instrument treatment. The management of blood exposure incident had
many gaps.
Conclusion: The study shows the urgency for
the authorities of health to improve technical equipments and implement
standards precautions.
Keys Words: Knowledge, Accident, Exposure
HIV, Health workers, Burkina Faso.
1 Introduction
Le SIDA constitue de nos jours un fléau mondial du fait
de son impact négatif sur le potentiel humain et économique, des
familles, des communautés, et des pays (1). Cette maladie est en grande
progression, particulièrement dans les pays à ressources
limitées, et cela, malgré les grands efforts consentis pour
arrêter son extension.
Selon l'ONUSIDA, près de 38 millions (34,6 - 42,3
millions) de personnes vivent avec le VIH dans le monde en fin 2003 ''(2).
L'épidémie du VIH/SIDA a depuis son apparition, pris
différentes formes à travers le monde. Dans certaines
régions, l'infection s'est généralisée à
l'ensemble de la population. Tandis que dans d'autres, l'infection est
restée très limitée à des sous-groupes à
haut risque tels que les travailleurs du sexe et leurs clients, les homosexuels
et les utilisateurs de drogues injectables (1).
L'Afrique subsaharienne qui renferme 10% de la population
mondiale, concentre à elle seule environ 70% des personnes
infectées par la maladie ''(2, 3).
Le Burkina Faso est l'un des pays d'Afrique de l'Ouest les
plus touchés par le VIH/SIDA (4). La récente Enquête
Démographique et de Santé (EDS 2003) a trouvé une
prévalence moyenne de 1,8% sur un échantillon
représentatif de la population générale (5, 6). Un
Comité National de Lutte contre le Sida existe depuis l'enregistrement
des premiers cas de malades du SIDA en 1986. En 2001 ce conseil est devenu le
Conseil National de lutte contre le VIH/SIDA et placé sous
l'autorité directe du Chef de l'Etat avec comme principales
missions : l'orientation, la coordination, l'appui technique et la
supervision de l'ensemble des activités se rapportant au SIDA et aux
IST.
Le gouvernement a adopté un cadre stratégique de
lutte contre le VIH/SIDA et les IST pour une période de 5 ans allant de
2001 à 2005 selon quatre axes prioritaires qui sont :
- Le renforcement des mesures de prévention de la
transmission ; Le renforcement de la surveillance de
l'épidémie ;
- L'amélioration de la qualité de la prise en
charge globale des personnes infectées et affectées ;
- L'élargissement de la réponse et la promotion
d'un partenariat national et international en faveur de la lutte contre le
VIH/SIDA.
Ces axes prioritaires devraient s'opérationnaliser
à travers cinq secteurs d'interventions qui sont : (a) les secteurs
ministériels (CMLS), (b) le secteur privé des entreprises, (c) le
secteur décentralisé correspondant aux Comités
Provinciaux, Départementaux, Communaux et villageois de lutte contre le
SIDA (CPLS, CDLS, CCLS, CVLS), (d) le secteur communautaire représentant
les ONG, les associations et organisations à base communautaire, (e) et
enfin le secteur de la coordination essentiellement géré par le
SP/CNLS-IST.
L'exécution des activités dans les
différents secteurs d'intervention a bénéficié de
l'appui technique et financier de plusieurs partenaires bilatéraux et
multilatéraux à travers divers projets et programmes.
Le plan national ainsi mis en oeuvre requiert pour sa mise en
oeuvre d'énormes ressources, parmi lesquels des ressources humaines
qualifiées et motivées. Cependant, ces ressources humaines qui
constituent l'essentiel du système de santé ne sont pas
épargnées dans la marche dévastatrice de cette
épidémie.
En tant que membre de la communauté où ils
vivent et travaillent, les agents de santé courent les mêmes
risques d'infection par le VIH par le biais des comportements à risques.
Dans le cadre professionnel, ils sont quotidiennement exposés au risque
d'accident d'exposition au sang par l'intermédiaire des actes invasifs
(prélèvements, chirurgie), de la pratique des accouchements, du
nettoyage des instruments et de l'évacuation des déchets (3, 7,
8).
Ces accidents d'exposition au sang constituent un
problème crucial du fait du nombre important et de la
sévérité des pathologies qu'ils peuvent transmettre (9,
10). D'après l'état actuel des connaissances, le sang ne
constitue pas le seul liquide biologique par lequel le VIH pourrait se
transmettre.
D'autres liquides biologiques représentés par le
sperme, le liquide céphalorachidien, le liquide amniotique, les exsudats
inflammatoires de séreuses, et autres fluides biologiques
contaminés par du sang (urines ou salive) peuvent transmettre
l'infection à VIH
·
·(3, 11).
Des études ont montré que le taux de
transmission du virus du SIDA est de 3 %o en cas de piqûre accidentelle
par un instrument souillé (3, 12), et de 0,9 %o en cas d'exposition des
muqueuses aux liquides biologiques contaminés (13).
Le risque de contamination des infections transmissibles par
voie sanguine dépend de plusieurs facteurs qui sont (12): (a) la
prévalence de l'infection dans la population des consultants, (b) la
fréquence des activités à grand potentiel de transmission,
(c) la nature de l'exposition (piqûre cutanée, contact
cutané), (d) la présence du virus dans le liquide contaminant et
sa charge virale, (e) la disponibilité et l'efficacité des
mesures de prévention pré exposition et de post-exposition.
En plus d'être quotidiennement exposé au risque
de contamination, le personnel de santé ne bénéficie pas
toujours d'un cadre approprié de travail et n'est pas souvent bien
renseigné sur les précautions usuelles de prévention de la
transmission du VIH comme l'on pourrait l'imaginer.
Et lorsque la notion de prophylaxie était connue, le
protocole ou les procédures de prise en charge n'étaient pas
souvent bien maîtrisées (14).
La présente étude qui a été
initiée, tire ses justifications de trois raisons essentielles. La
première est le fait qu'aucune étude n'ait encore
été menée sur le comportement du personnel soignant sur
les lieux de travail au Burkina Faso. La deuxième raison relève
plus de la problématique du fonctionnement global des services
santé dans le cadre de l'épidémie du SIDA. En effet, il
parait important que les initiatives visant l'amélioration de la prise
en charge des personnes infectées par le VIH s'opèrent dans le
cadre d'un fonctionnement optimal des services de soins. Une telle étude
contribuera à fournir des informations pour la réorganisation des
services. La troisième raison est relative au rôle primordial que
joue le personnel de santé dans le défit gigantesque qu'est
l'intégration de la prise en charge globale des patients dans l'offre de
soins habituelle (15).
De sorte que, comprendre leur contexte de travail serait d'une
importance capitale.
C'est ainsi que le département de la surveillance
épidémiologique du Conseil National de Lutte contre SIDA a, en
collaboration avec l'OMS, le PNUD et l'ONUSIDA initié un projet
dénommé « VIH et IST
en milieu Rural, Urbain et en milieu
Sectoriel de l'éducation et de la Santé
(VIRUS) » chargé d'analyser la situation du
VIH/SIDA dans le but de disposer des données sur l'ampleur de
l'épidémie du VIH, les comportements et les attentes des
populations concernées.
C'est dans le cadre de ce projet, que l'analyse de la
situation du personnel de santé face aux accidents d'exposition aux
liquides biologique a été effectuée. Le but étant
de tirer les informations utiles pour la réorganisation des services.
2 Objectifs de l'étude
2.1 Objectif
général
L'objectif principal de l'étude était d'analyser
les connaissances, les attitudes et pratiques du personnel de santé face
aux accidents d'exposition au sang dans les formations sanitaires au Burkina
Faso.
2.2 Objectifs
spécifiques
Il s'agissait de manière spécifique de :
· Décrire les dispositions sécuritaires de
prévention des infections dans les formations sanitaires ;
· Analyser les connaissances du personnel de santé
en matière de traitement des instruments ;
· Décrire les attitudes et pratiques de protection
des agents de santé face aux accidents d'exposition au sang ;
· Estimer l'importance des accidents d'exposition au sang
et analyser leur gestion au sein des structures sanitaires ;
3 Matériels et méthodes
3.1 Cadre de l'étude
3.1.1 Le Burkina Faso
L'étude s'est déroulée au Burkina Faso.
Il s'agit d'un pays continental d'environ 274 000 km² de superficie, sans
débouché maritime qui est situé dans la boucle du Niger.
Il est limité au Nord et à l'ouest par le Mali, au nord-est par
le Niger, au Sud-est par le Bénin et au sud par le Togo, le Ghana et la
Côte d'Ivoire. En 2003, la population a été estimée
à 12 millions d'habitants (5).
À l'instar de nombreux pays africains, le Burkina Faso
est confronté à un environnement économique difficile
depuis plusieurs décennies, avec un PNB par habitant en 2002 de 268 $US,
l'un des plus faibles au monde.
Sur le plan administratif, le Burkina Faso compte 45 provinces
réunies en 13 régions. Sur le plan du système sanitaire,
le Burkina Faso compte 55 districts regroupés en 13 régions
sanitaires. Ces districts constituent au niveau de la pyramide sanitaire
nationale des entités décentralisées du système de
santé. La base de pyramide sanitaire est représentée par
les formations sanitaires du 1er échelon appelées
Centres de Santé et de Promotion Sociale (CSPS). Le
2ème échelon est représenté par le
Centre Médical avec Antenne Chirurgicale (CMA) qui est l'Hôpital
du District. C'est la structure de référence pour
le1er échelon. Le sommet de la pyramide
(3ème échelon) est représenté par les
Centres Hospitaliers Régionaux et les Hôpitaux Nationaux.
3.1.2 Le Projet VIRUS
Le but de ce Projet
était d'analyser la situation de l'épidémie du VIH/SIDA au
Burkina Faso à travers plusieurs populations cibles que sont la
population générale en milieu urbain et rural, les femmes
enceintes en milieu rural, les enseignants et le personnel de santé. La
figure 1 montre les zones où s'est déroulé la partie du
projet de recherche chargé du secteur santé.
Il s'agissait de Ouagadougou, Bobo-Dioulasso et des provinces du
Yatenga et du Poni.
La présente analyse s'inscrit dans le
déroulement du projet VIRUS au niveau du secteur de la Santé.
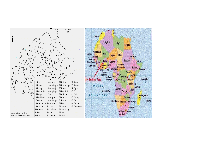
Ouagadougou : Chef lieu Province N°13
Bobo-Dioulasso : Chef lieu Province N°11
Yatenga : Province N°42
Poni : Province N°32
Figure 1 : Carte du
Burkina Faso représentant les 45 provinces.
3.2 Type d'étude
Nous avons réalisé une enquête
transversale qui s'est déroulée entre 8 avril et le 16
décembre 2003.
3.3 Population d'étude
L'étude a concerné le personnel de santé
impliqué dans l'offre des soins dans les formations sanitaires des zones
retenues. Les critères d'inclusion étaient les suivants :
(a) être un personnel paramédical, stagiaire Médecin
/Pharmacien ou infirmier participant activement à l'offre des soins dans
les formations sanitaires tirées au sort des zones d'enquêtes
retenues ;
(b) être présent dans la formation sanitaire
pendant la durée de l'enquête ; (c) avoir donné son
consentement verbal éclairé à participer à
l'enquête après explication de l'ensemble de la procédure
d'enquête.
3.4 Echantillonnage
3.4.1 Taille d'échantillon
L'échantillon global requis pour cette étude
était de 2400 sujets. Cette taille d'échantillon a
été obtenue de la façon suivante : nous avons choisi
de façon délibérée un indicateur de
prévention qui est le pourcentage d'agents de santé
déclarant utiliser le matériel de protection pendant le
travail.
En l'absence de données antérieures, nous avons
fixé à 50% la proportion du personnel paramédical
utilisant le matériel de protection, et pour une précision de 5%
avec une puissance de 80%. Ainsi, nous avons obtenu un échantillon
initial de 762 sujets pour un effet grappe de 2. Cet échantillon initial
a été doublé (1524) et augmenté de 20% à
cause des éventuels non-réponses, des refus et des questionnaires
mal remplis (1676). En définitive la taille de cet échantillon a
été arrondie à 2400 pour l'ensemble de l'étude.
3.4.2 Echantillonnage des structures de santé
La procédure utilisée pour l'identification des
structures était un échantillonnage stratifié
proportionnel à la taille.
3.4.3 Tirage au sort du personnel paramédical à
enquêter
Avant le début de la phase de terrain, l'équipe
de recherche disposait des listes des structures de santé (tirées
au sort) à visiter avec les effectifs à enquêter. En
fonction de l'effectif des formations sanitaire dont nous disposions, nous
avons pu établir selon la règle de la proportionnalité le
nombre de sujet à interviewer dans chaque structure de santé.
3.5 Activités de l'étude
3.5.1 Elaboration des outils de collecte
des données
Ces outils ont été élaborés en
tenant compte des dispositions prévues par le protocole et des
données d'une revue de la littérature scientifique relative aux
questions traitées par l'étude. Ce questionnaire a
été structuré de façon à obtenir chez le
personnel de la santé les données suivantes : (a) les
caractéristiques sociodémographiques, (b) la disponibilité
des mesures de protection collectives et individuelles ainsi que leur
utilisation, (c) les connaissances sur le principe de base du traitement des
instruments, (d) la notion de survenue d'accidents d'exposition au sang au
cours des 12 derniers mois et leur gestion, (e) la perception du risque
professionnel par les agents.
3.5.2 Préparation de la base de
sondage et du système de numérotation
Nous avons pu obtenir des Médecins chef de districts
sanitaires des zones retenues, les données statistiques relatives aux
effectifs en personnel par formation sanitaire. Ces informations ont permis de
construire la base pour
l'échantillonnage. Un système de numérotation des zones
d'enquête, des structures de santé et des sujets potentiels a
été mis en place avant le début de l'enquête pour
une bonne identification des questionnaires.
3.6 La collecte des
données
3.6.1 Recrutement
et formation des enquêteurs
Un personnel d'enquête de niveau universitaire a
été recruté pour assurer les activités de collecte
de données. Les critères de recrutement étaient
basés sur l'expérience en matière d'enquête et la
familiarité avec les études en milieu de soins. Ce personnel a
bénéficié d'une formation théorique de cinq jours
sur les notions de base en matière de VIH/SIDA, les accidents
d'exposition au sang, l'organisation du système de santé au
Burkina Faso et les procédures de l'étude. Cette formation
théorique a été accompagnée par des exercices de
remplissage des outils de collecte des données.
3.6.2 Pré test du
questionnaire
Un pré test de deux jours a permis de standardiser
l'administration du questionnaire chez les agents enquêteurs. Ce
pré test a ciblé les formations sanitaires qui n'avaient pas
été retenues après le tirage au sort. Un débriefing
a permis d'aplanir les difficultés liées à l'utilisation
des différents outils.
3.6.3 Déroulement de
l'enquête
3.6.3.1 Différentes phases de l'étude
L'étude s'est déroulée en plusieurs
phases. Les différentes zones d'enquête ont été
touchées par l'enquête les unes après les autres entre le 8
avril 2003 et le 16 décembre 2003.
3.6.3.2 Déroulement proprement dit de
l'étude
3.6.3.2.1 Prise de
contact avec l'administration de la structure de santé
Des autorisations d'enquête ont été
obtenues avant le début des activités de terrain. Les
différentes équipes munies de leurs documents d'autorisation
s'introduisaient au niveau des formations sanitaires identifiées pour
effectuer les entrevues. Une première entrevue avec le responsable de la
structure permettait à l'équipe de présenter
l'étude, les enquêteurs ainsi que les modalités pratiques
d'exécution des activités.
3.6.3.2.2 Entrevues
avec le personnel soignant
Les entrevues avec le personnel de santé ont
été effectuées à l'aide d'un questionnaire
standard. Le consentement de l'agent à participer à l'interview
individuelle était demandé à l'avance après un bref
exposé des objectifs de l'étude. En cas de refus de participer
à l'interview individuelle, il était néanmoins
demandé à la personne concernée de fournir s'il le
désirait un minimum d'informations sociodémographiques ainsi que
les raisons du refus. Ces informations ont été reportées
sur des fiches dites « fiche refus ».
3.7 Gestion et analyse des données
3.7.1 Vérification et saisie des
questionnaires
Les contrôleurs et superviseurs de terrain ont fait un
contrôle d'exhaustivité pour vérifier si l'enquête a
pu toucher les zones qui avaient été identifiées. Ce
contrôle, menée pendant la collecte des données
était couplé à une vérification de la
cohérence des réponses.
Ce n'est qu'après cette phase que les questionnaires
étaient transmis au Centre de Calcul. Les données ont
été saisies sur micro-ordinateur à l'aide du logiciel
ACCESS.
3.8 Plan d'analyse
statistique
Les données ont été analysées
grâce au logiciel SPSS version 10. 0. L'analyse des données a
consisté à la production des mesures de fréquence des
différentes variables. Les proportions ont été
comparées par le test Chi2 de Pearson. Les moyennes ont
été comparées par le test t de Student. Le seuil
de signification statistique a été fixé à une
valeur de p 0,05. Le coefficient de kappa a été utilisé
pour les tests de concordance dans les réponses relatives au port des
gants selon le statut sérologique des patients. Un score de connaissance
a été calculé à partir des réponses aux
questions concernant le traitement des instruments souillés. Un point
était donné à chaque procédure citée. Ce qui
porte le score maximum à 4. Les procédures concernée
sont : la décontamination, le lavage et rinçage, la
désinfection de haut niveau et la stérilisation.
4 Résultats
4.1 Effectif des
formations sanitaires visitées
L'enquête effectuée dans le cadre du secteur
santé au Burkina Faso s'est déroulée à travers
quatre zones d'enquête. 97 formations sanitaires ont été
visitées par l'équipe d'enquête soit 14 à
Ouagadougou, 24 à Bobo-Dioulasso, 31 et 28 respectivement dans les
provinces du Yatenga et du Poni.
4.2 Taux de
réalisation des interviews par rapport au potentiel à
enquêter
Tableau 1. Taux d'administration des questionnaires
par zone d'enquête.
Zone d'Etude Effectif Effectif Effectif Taux
(%)
attendu dénombré Enquêté
Refus Réalisation Refus
Ouagadougou 600 623 600 23 96,3 3,7
Bobo-Dioulasso 600 598 503 95 84,1 15,9
Poni 600 179 170 9 94,9 5,0
Yatenga 600 297 297 0 100 0,0
Total 2400 1697 1570 127 92,5 7,5
Sur un total prévisionnel de 2400 agents de
santé à recruter, 1697 ont été effectivement
recensés sur le terrain dont 1570 ont accepté de prendre part
à l'étude, soit un taux de réalisation de 92,5%.
4.3 Description de
l'échantillon
4.3.1 Répartition des agents
selon la catégorie et selon la zone d'étude
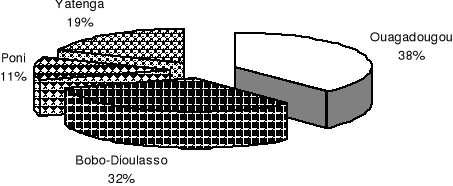
Figure 2 :
Répartition des agents de santé enquêtés selon la
zone d'étude.
Comme le montre la figure 1, les agents de santé
enquêtés des zones de Ouagadougou et de Bobo-Dioulasso
représentent à eux seuls 70,2% de l'échantillon. Le
tableau 2 donne la répartition des personnes interrogées selon la
catégorie professionnelle.
Tableau 2. Répartition
des agents de santé enquêtés par catégorie
professionnelle.
Catégorie professionnelle Effectif
%
· Attaché de santé 127 8,1
· Etudiant (Médecine & Pharmacie) 20
1,3
· Infirmier Diplômé d'Etat 259 16,5
· Technicien de laboratoire 34 2,2
· Sage femme /Maëuticien 144 9,2
· Préparateur d'Etat en Pharmacie 3
0,2
· Infirmier Breveté 215 13,7
· Accoucheuse auxiliaire 213 13,6
· Agent Itinérant de santé 82
5,2
· Stagiaire ENSP 237 15,1
· Autres profils1(*) 235 14,9
Total 1569 100
4.3.2 Caractéristiques
socio-demographiques
Le tableau 3 ci-après donnent les
caractéristiques des agents interrogés au cours de
l'enquête. L'échantillon était constitué de 45%
(706) d'hommes et de 55% (864) de femmes. Le sexe ratio était de 0,81.
L'âge moyen dans l'échantillon était de 35,3 ans (DS 8,2).
6,2% (98) avait une ancienneté de moins d'un an. Ceux ayant une
ancienneté de moins de trois ans représentaient 24% (376).
Tableau 3.
Caractéristiques des agents de santé.
________________________________________________________________________________________________________________________
Caractéristiques Hommes Femmes
p
n (%) n (%)
________________________________________________________________________________________________________________________
Age
§ Inf à 25 ans 52 (7,4) 58 (6,7)
0,618
§ 25 ans et plus 653 (92,6) 804 (93,3)
Situation de vie familiale
§ Vit en couple 480 (92,1) 597 (92,6) 0,785
§ Vit seul 41 (7,9) 48 (7,4)
Ancienneté dans la profession ou la
formation
§ Moins de 3 ans 204 (29,0) 172 (20,0) <0,001
§ 3 ans et plus 499 (71,0) 689 (80,0)
________________________________________________________________________________________________________________________
Une peu plus de la moitié des agents
enquêtés (59,7%) étaient mariés. Les proportions des
personnes célibataires, vivant en concubinage, séparées
/divorcées et veuves étaient respectivement de 25,7%, 8,9%, 2,5%
et 3,1%.
4.4 Dispositif
sécuritaire et attitudes de protection des agents dans les formations
sanitaires
4.4.1 Vaccination contre
l'Hépatite virale B
58,9% des agents de santé affirmaient avoir
déjà reçu le vaccin contre l'hépatite B. Pour ceux
qui n'avaient pas encore reçu le vaccin, 39,6% (soit 248 agents) ont
évoqué le caractère onéreux de celui-ci ; 24%
(150) ont signalé qu'ils ignoraient le lieu où l'on pourrait se
le procurer, et 16,3% (102) estimaient n'avoir pas encore été
vacciné par négligence. Nous avons voulu connaître si
l'état de non-vaccination était le fait des nouveaux agents
entrés en fonction ou ayant débuté leur formation
après l'année 2000 en tenant compte de la campagne de vaccination
du personnel de santé organisée entre 1999 et 2000. L'analyse ne
montre pas une différence statistiquement significative entre la
proportion des agents vaccinés ayant au moins 3 ans d'ancienneté
(59,5%) et la proportion de vaccinés ayant moins de 3 ans
d'ancienneté (57,4%) (Chi2 = 0,504 p=0,478)
4.4.2 Dispositif
sécuritaire sur les lieux de travail
4.4.2.1 Disponibilité perçue par les agents de
santé des mesures de protection individuelles et collectives
Le tableau 4 donne les proportions d'agents déclarant
les moyens de protection individuels (gants, blouses) et collectifs
(système d'évacuation des déchets biomédicaux)
disponibles dans leurs services respectifs.
Tableau 4.
Disponibilité déclarée des mesures de protection
individuelle et collective au niveau des formations sanitaires.
________________________________________________________________________________
Dispositif ou Pourcentage d'agents l'estimant
disponible
matériel (%)
________________________________________________________________________________
Gants (n=1570) 84,6
Blouses (n=1570) 88,5
Conteneurs pour objets tranchants (n=1570) 93,2
Poubelles pour autres déchets (n=1570) 88,2
Vidoirs pour déchets liquides (n=1570) 74,5
Antiseptiques (n=1570) 82,6
Incinérateurs (n=1570) 69,7
________________________________________________________________________________________________
D'une manière générale, la
majorité des agents de santé interrogés a
déclaré ce dispositif disponible au niveau de leurs structures de
travail.
4.4.2.2 Disponibilité déclarée et
utilisation du matériel de protection individuelle dans les
unités de soins obstétricaux et dans les salles d'intervention
chirurgicale
Les agents de santé des unités de soins
obstétricaux (176) et ceux des salles d'intervention chirurgicales (192)
ont été interrogés sur la disponibilité en
matériel de protection individuelle dans leurs services respectifs. Pour
ceux qui avaient déclaré ce matériel disponible, la
régularité de son utilisation a été demandé.
Les résultats sont présentés au niveau des tableaux 5 et
6. D'une manière générale, le matériel de
protection individuelle dans les unités de soins obstétricaux et
dans les salles d'intervention chirurgicales a été jugé
disponible par très peu d'agents.
Tableau 5.
Disponibilité du matériel de protection individuelle au niveau
des unités de soins obstétricaux et régularité
d'utilisation.
________________________________________________________________________________________________________________________
Matériel de protection Disponibilité
Régularité d'utilisation pour
individuel déclarée ceux
déclarant le matériel disponible
(N=176)
Toujours Souvent
Jamais
% n % % %
________________________________________________________________________________________________________________________
Tablier de protection 44,3 78 64,1 28,2 7,7
Lunettes de protection 14,8 26 53,8 23,1 23,1
Chaussures / bottes de protection 10,8 19 73,7 15,8
10,5
Gants de révision utérine 24,4 43 86,0 9,3
4,7
________________________________________________________________________________________________________________________
Tableau 6.
Disponibilité du matériel de protection individuelle dans les
salles d'intervention chirurgicales et régularité
d'utilisation.
________________________________________________________________________________________________________________________
Matériel de protection Disponibilité
Régularité d'utilisation pour
individuel déclarée ceux
déclarant le matériel disponible
(N=192)
Toujours Souvent
Jamais
% n % % %
________________________________________________________________________________________________________________________
Tablier de protection 39,6 76 82,2 17,8 0,0
Lunettes de protection 14,1 27 65,4 23,1 0,0
Chaussures / bottes de protection 30,7 59 74,6 16,9
8,5
________________________________________________________________________________________________________________________
Cependant la majorité de ceux estimant ce
matériel disponible affirme son utilisation régulière.
Les principales raisons de non utilisation ou d'utilisation
irrégulière étaient, le nombre insuffisant, le mauvais
état et le caractère inadapté du matériel de
protection.
4.4.2.3 Utilisation des gants de protection en fonction du
statut sérologique des patients
En outre, l'étude a voulu apprécier
l'utilisation des gants de protection que les agents de santé
adopteraient en cas de prélèvement sanguin chez des patients dont
ils connaîtraient ou non le statut sérologique au VIH. Le
coefficient kappa calculé dans ce contexte a permis de vérifier
la concordance des réponses dans les deux situations de statut VIH connu
ou non. On note d'un part une concordance satisfaisante dans les
réponses avec cependant une tendance plus grande à
préconiser le port de gants en cas de prélèvement chez un
patient séropositif connu (coefficient kappa =0,57 p<0,001). D'autre
part, on note également une tendance plus grande à proposer que
les gants soient doublés en cas de prélèvement chez un
patient connu séropositif au VIH (coefficient kappa =0,54
p<0,001).
4.5 Connaissances
par les agents de santé du principe du traitement des instruments
L'objectif du traitement des instruments souillés
(pinces, ciseaux etc.) est de les rendre réutilisables. Pour y parvenir,
les étapes suivantes sont à suivre.
La première étape, la décontamination,
consiste en un trempage des instruments dans une solution antiseptique afin
d'inactiver les germes dans le but de les rendre moins dangereux au moment du
lavage. Dans une seconde étape, ce matériel est brossé et
lavé aux détergents afin d'enlever les particules qui collent aux
instruments. Puis un rinçage et un séchage à la compresse
achèvent la deuxième étape. A partir de cet instant, deux
possibilités s'offrent à l'utilisateur en fonction des
possibilités qu'offre le plateau technique. On peut procéder
à une désinfection de haut niveau qui, a l'avantage de tuer la
majorité des germes à l'exception des endospores (soit par
trempage dans un solution antiseptique, soit par ébullition pendant 30
min). Si cela est possible, on procédera à une
stérilisation à la chaleur sèche ou humide.
Sur les 1570 agents de santé de l'échantillon,
1388 soit 88,4% ont déclaré avoir souvent eu à traiter des
instruments dans le cadre de leurs activités. Le tableau 7 montre que
parmi les 1388 agents de santé, 18,2% (252) avaient pu citer
correctement toutes les procédures (score 4) du traitement des
instruments souillés. Aucune procédure n'a pu être
citée par 2,9% (40) des agents.
Tableau 7. Connaissances des
agents de santé sur le principe du traitement des instruments en milieu
de soins.
________________________________________________________________________________
Score de connaissance Effectif
Pourcentage
n (%)
________________________________________________________________________________
§ 0 (Aucune bonne réponse) 40 2,9
§ 1 (une bonne réponse) 206 14,8
§ 2 (deux bonnes réponses) 434 31,3
§ 3 (Trois bonnes réponses) 456 32,9
§ 4 (Quatre bonnes réponses) 252 18,2
________________________________________________________________________________
Total 1388 100,0
4.6 Accidents
d'exposition au sang au cours des 12 derniers mois et leur gestion
L'enquête auprès des agents de santé s'est
aussi intéressée à la survenue des accidents d'exposition
au sang dans les formations sanitaires au cours des 12 derniers mois.
L'accident pouvait être celui que l'agent interrogé a
présenté ou celui dont il a été informé. Les
questions relatives à la nature de l'accident (piqûre par objet
souillé ou projection dans l'oeil de liquide biologique) ont
été posées indépendamment. Par la suite, les agents
qui ont été informés ou qui ont eu un accident ont
été sollicités pour donner le nombre d'accidents survenus
(y compris celui les concernant) ainsi que la gestion qui en a
été faite pour ceux dont ils se souvenaient le plus. Les
réponses pouvaient être multiples. Une grille de réponses
pré codées, non suggestives et correspondant aux
éléments de la prise en charge telle que préconisée
par le CDC a permis de récolter les informations.
4.6.1 Accidents par
coupure ou piqûre avec un objet tranchant souillé et leur
gestion
Sur l'ensemble des agents interrogés, 380 (24,3%) ont
déclaré avoir eu ou pris connaissance d'au moins un cas de
piqûre accidentelle par un instrument souillé. Le nombre moyen de
piqûres accidentelles déclaré par agent était de 3,4
(DS 6,9). Le tableau 8 montre que plus du quart des répondants ont
cité le lavage abondant à l'eau courante et le trempage de la
plaie dans une solution antiseptique. La notification à l'administration
et la prophylaxie antirétrovirale ont été des mesures
très peu citées.
Tableau 8. Modalités
déclarées de la gestion des piqûres ou coupures
accidentelles au cours des 12 derniers mois.
________________________________________________________________________________
Mesures Pourcentage d'agents
prises ayant énoncé la prise de la
mesure
________________________________________________________________________________
· Lavage abondant de la plaie à l'eau (n=380)
37,6
· Trempage dans une solution antiseptique (n=380)
54,2
· Pansement de la plaie (n=380) 12,1
· Notification à l'administration (n=380)
2,4
· Sérologie VIH chez la personne victime (n=380)
13,9
· Traitement ARV entrepris (n=380) 2,1
· Sérologie de contrôle 6 semaines plus tard
(n=380) 4,2
________________________________________________________________________________
4.6.2 Accidents par
projection dans l'oeil d'un liquide biologique et leur gestion
Ce type d'incident a été rapporté par
14,5% (227) des personnes enquêtées. Le nombre moyen
déclaré était de 3,4 (DS 4,11) accidents par projection
dans l'oeil de liquide biologique. Le tableau 9 montre que la majorité a
évoqué le lavage immédiat de l'oeil à grande eau.
L'utilisation d'un collyre antiseptique a été citée par
21% des personnes interrogées (227). Par contre la notification à
l'administration et la sérologie VIH ont été des mesures
très peu citées. Aucun n'a mentionné la prophylaxie
antirétrovirale
Tableau 9. Modalités déclarées de
la gestion des accidents par projection dans l'oeil d'un liquide biologique
provenant d'un patient dans les 12 derniers mois précédant
l'étude.
________________________________________________________________________________
Mesures Pourcentage d'agents
prises ayant énoncé la prise de la
mesure
________________________________________________________________________________
· Lavage immédiat et à grande eau de l'oeil
(n=227) 69,2
· Utilisation de collyre antiseptique (n=227) 21,1
· Notification à l'administration (n=227)
4,0
· Sérologie VIH effectuée (n=227)
3,1
· Traitement ARV entrepris (n=227) 0,0
· Sérologie de contrôle 6 semaines plus tard
(n=227) 0,9
________________________________________________________________________________
4.7 Perceptions des agents en
matière de risques professionnels
Les personnes interrogées au cours de cette
étude ont été amenées à s'exprimer sur la
situation actuelle du personnel de santé au travail. Pour la grande
majorité des agents, la profession d'agent de santé est
perçue comme une profession à risque d'infection à VIH.
Les principales raisons qui sous entendent ces perceptions sont : le cadre
d'exercice de la profession jugé particulièrement exposant
(70,5%), le manque de matériel de protection (32,9%), et le
matériel médical peu sécurisant (28,8%).
5 Discussion
5.1
Résumé
Le taux de participation dans notre étude était
de 92,5%. Un peu plus de la moitié des personnes interrogées
avaient déjà reçu le vaccin contre l'hépatite B. Le
dispositif sécuritaire dans les formations sanitaires a
été jugé disponible par au moins 65% des agents de
santé. Ce dispositif était insuffisant dans les unités de
soins obstétricaux et dans les salles d'intervention. L'utilisation
déclarée des mesures de protection individuelles variait entre 50
et 80%.Les accidents d'exposition au sang étaient une
réalité au niveau des formations sanitaires mais la gestion
connaissait beaucoup de lacunes. Enfin la profession d'agent de santé a
été perçue comme particulièrement à
risque.
5.2 Taux de
réalisation de l'enquête
Le taux de réalisation de l'enquête qui était
de 92,5% montre une forte participation des agents de santé à
l'étude ; ce qui traduit une représentativité
relativement bonne de nos résultats. Une étude
réalisée sur l'incidence des accidents par piqûre chez les
étudiants en médecine en fin de cycle en Malaisie en septembre
2001 et utilisant un questionnaire auto administré a donné un
taux de retour de 97,4% (16). Par contre l'enquête effectue chez les
chirurgiens au Nigeria a donné un taux de réponse de 37.3%
(17)
5.3 Vaccination
contre l'Hépatite B
Les accidents professionnels constituent un problème
crucial dans la pratique des soins du fait du nombre important et de la
sévérité des pathologies qu'ils peuvent transmettre (9,
10). Les mesures de prévention préconisées par le CDC
(Center of Diseases Control) et l'OMS prévoient de ce fait qu'une
vaccination contre l'Hépatite B soit effectuée pour toute
personne dont l'activité routinière le met en contact avec le
sang ou d'autres liquides biologiques (18, 19). Les
résultats relatifs à la vaccination contre l'hépatite B
dans notre étude suggèrent qu'une campagne de vaccination soit
effectuée pour le personnel de santé dans les structures de
santé.
5.4 Le dispositif
sécuritaire dans les formations sanitaires
Une majorité des agents de santé a estimé
les mesures collectives de prévention, globalement disponibles. Il
faudrait cependant maintenir les efforts pour une amélioration soutenue
et continue du cadre de travail. Une mise en oeuvre des précautions
universelles de prévention de la transmission des infections
véhiculées par le sang s'avère nécessaire comme le
stipule l'OMS (20).
Dans les unités de soins obstétricaux et
chirurgicaux, la présence du sang constitue une constante, et les
accidents d'exposition au sang y sont fréquents comme l'a montré
d'autres auteurs '(16, 21). Le fait que les mesures de protection individuelles
aient été jugées très peu disponibles
suggère que des efforts d'équipement des formations sanitaires
soient entrepris.
Dans le contexte actuel d'épidémie du SIDA, le
personnel de santé travaille également avec la hantise
d'être contaminé par les patients. Dans les structures de
santé au Burkina Faso, un geste comme la révision utérine
est généralement effectué avec des gants stériles
ordinaires lorsque ceux qui sont destinés à la révision
n'étaient pas disponibles. Les gants de révision utérine
offrent un avantage de protection de la main de l'opérateur
jusqu'à hauteur du coude tandis que les gants ordinaires, du fait de
leurs tailles, recouvrent jusqu'à hauteur du tiers inférieur de
l'avant-bras. De ce fait, les risques de contact avec du sang d'une parturiente
reste toujours possible. Cette situation n'est pas pour rassurer le personnel
officiant dans les salles d'accouchement.
5.5 Utilisation des
mesures de protection individuelles par les agents de santé
L'importance de la disponibilité des moyens de
protection dans la réduction de la transmission de l'infection à
VIH a été toujours rappelée. Cependant, une chose est de
disposer d'un moyen de protection et une autre est son utilisation effective.
La non-utilisation par le personnel de santé du matériel de
protection a été signalé dans notre étude comme
dans d'autres effectuées ailleurs en Afrique et en Europe (16, 17,
22).
Plusieurs raisons ont souvent été
évoquées pour justifier la non-utilisationn des ces mesures de
protection au titre desquelles la non-disponibilité, le caractère
défectueux, l'oubli, et le contexte d'urgence (23). Dans l'étude
d'Adebamovo et al. au Nigeria, 6,7% ont évoqué l'oubli, 2,2%
pensaient « que ces mesures n'étaient pas
nécessaires », 1,1% ont affirmé ignorer leur existence
et 4,4% n'ont donné aucune raison (17).
Au-delà de la disponibilité et de la
qualité des mesures de protections, d'autres motifs pourraient expliquer
la non-utilisation. D'autres types d'investigation basées sur des
modèles psychologiques tel que le modèle des croyances en
santé auraient permis d'élucider au mieux les déterminants
du comportement de protection des agents -(24). Toutes fois, une fourniture en
équipements adaptés de protection s'avère
nécessaire.
5.6 Utilisation du
matériel de protection selon le statut sérologique des
patients
La manière dont le personnel perçoit le port de
gants pour les prélèvements de sang selon statut du patient nous
semble préoccupante. L'idéal serait l'adoption par le personnel
soignant de comportements de protection standards sans présager du
statut des patients. Cela aurait l'avantage d'éviter des situations
stigmatisantes par le simple fait des mesures adoptées par le personnel
de santé. De plus, où se trouve l'intérêt à
doubler les paires de gants quand on sait que la piqûre accidentelle
relève plus des erreurs de manipulation du matériel tranchant
(recapuchonage d'aiguille, etc.), des mouvements inattendus des patients au
moment de l'injection et de l'évacuation inappropriée des objets
tranchants souillés '(21, 20).
5.7 Connaissance
par les agents du traitement des instruments souillés
La connaissance par les agents de santé du principe de
traitement des instruments est faible. Une élaboration des directives
décrivant les procédures de traitement est à initier. Les
directives ainsi élaborées doivent faire l'objet d'une formation
et d'une large diffusion dans toutes les formations sanitaires.
5.8 Les accidents
d'exposition au sang
Le CDC a prévu des directives relatives à la
prise en charge des personnes victimes d'accidents d'exposition au sang (18).
La littérature rapporte des situations de faible notification des
accidents d'exposition par le personnel de santé
·
·(11, 16). Notre étude n'a pu disposer d'informations
notifiées sur des registres de sorte qu'il est difficile d'effectuer une
quantification. La faible notification telle que mentionnée par le
personnel de santé et l'absence d'une organisation de collecte
d'information relative aux accidents d'exposition pourraient expliquer cet
état des faits. Cette faible notification pourrait aussi s'expliquer par
le fait que personnel victime redoute une certaine stigmatisation.
Des lacunes ont été observées dans la
prise en charge qui a été faite des accidents d'exposition.
L'application des directives du CDC requiert que les formations sanitaires
disposent en leur sein d'un personnel bien formé aux procédures
d'évaluation du risque potentiel de transmission du VIH (selon un
algorithme) et au suivi clinique et psychologique. Il est aussi
nécessaire qu'un équipement minimum pour les tests VIH en urgence
et pour la prophylaxie antirétrovirale post exposition soit disponible.
La plupart des formations sanitaires que nous avons visité n'offraient
pas ce cadre.
Toutes ces constatations démontrent bien la
nécessité d'une réelle application des précautions
standards de prévention des accidents d'exposition au sang qui ont
démontré leur capacité à réduire les risques
(25). La prise en charge qui intervient lorsque les efforts de
prévention n'ont pas permit d'empêcher la survenue des accidents
d'exposition au sang, devrait être toujours disponible afin de
réduire le risque pour le personnel soignant.
5.9 Limites de
l'étude
La méthode d'étude que nous avons utilisé
donne uniquement la manière dont la disponibilité était
perçue par les utilisateurs. Cette étude pourrait être
complétée par d'autres investigations en l'occurrence les
enquêtes de service utilisant des méthodes d'observation
participative. Toutes fois, il reste évident que des efforts devraient
être consentis pour une amélioration des conditions de travail du
personnel de santé.
5.10 Conclusion et recommandations
Notre étude a montré que le dispositif
sécuritaire a été jugé disponible par au moins 65%
des agents pour les mesures collectives. Par contre les unités de soins
obstétricaux et de chirurgie connaissent selon le personnel de
santé un déficit en moyens de protection individuels. Il demeure
encore plus d'un tiers d'agents déclarant n'avoir pas été
vacciné contre l'hépatite B. Des lacunes ont été
observées dans la gestion des accidents d'exposition au sang
relatés par le personnel de santé. Des lacunes qui pourraient
bien s'expliquer par le manque de compétence et de plateau technique des
formations sanitaires dans la gestion des accidents professionnels. Ceci
commande que les autorités sanitaires prennent des dispositions pour que
les précautions standards de prévention soient instituées
dans toutes les formations sanitaires. Pour cela nous recommandons :
· Une amélioration du cadre infrastructurelle et
une fourniture en matériel de protection dans des formations
sanitaires
· Une couverture vaccinale du personnel de santé
en vaccin contre l'hépatite B
· L'élaboration, la diffusion, la formation et la
mise en application des directives écrites relatives à la
protection contre les accidents d'exposition au sang
· La mise en place d'une organisation de notification, de
documentation, de suivi et de prise en charge des accidents d'exposition au
sang
· La dotation des formations sanitaires en kit de prise
en charge post exposition
· La formation de personnel de santé chargé
de la prise en charge psychologique des personnes victimes d'accidents
d'exposition au sang.
6 Bibliographie
1. Gayle HD, Hill GL. Global impact of human immunodeficiency
virus and AIDS. Clinical Microbiology Reviews
2001;14(2):327-335.
2. ONUSIDA. Rapport 2004 sur l'Epidémie mondiale de
SIDA: Résumé d'orientation. Genève: ONUSIDA; 2004.
Report No.: 4.
3. Bell DM, Schram NR, Bartlett JG. Occupational risk of
human immunodeficiency virus infection in healthcare workers: an overview.
Am J Med 1997;102(5B):9-15.
4. Meda N, Sangare L, Lankoande S. L'épidémie
à VIH au Burkina Faso: Situation actuelle et niveau des connaissances de
la population sur le sida. Rev Epidem et Santé Publ
1998;46:14-26.
5. Institut National de la Statistique et de la
Démographie du Burkina & Macro International Inc. Burkina Faso:
Enquête Démographique et de Santé 2003: Macro
International Inc: Calverton, Maryland (USA); septembre 2004.
6. UNAIDS. Epidemiological fact sheets on HIV/AIDS and Sexually
Transmitted Infections, 2004 Update". Geneva: UNAIDS / WHO; 2004.
7. Luthi J D-AF, Iten A. The occurrence of per-cutaneous
injuries to health care workers: a cross sectional survey in seven Swiss
hospitals. Schweiz Med Wochenschr 1998; 128:536 -43.
8. Ippolito G, Puro V, Heptonstall J, Jagger J, De Carli G,
Petrosillo N. Occupational human immunodeficiency virus infection in health
care workers: worldwide cases through September 1997. Clin Infect Dis
1999; 28:365 -83.
9. Castella A, Vallino A, Argentero PA, Zotti CM.
Preventability of percutaneous injuries in healthcare workers: a year-long
survey in Italy. Journal of Hospital Infection
2003;55:290-294.
10. Collins CH, Kennedy DA. Microbiological hazards of
occupational needlestick and 'sharps' injuries. J. Appl. Bacteriol
1987;62:385-402.
11. Wnuk AM. Occupational exposure to HIV infection in health
care workers. Med Sci Monit 2003;9(5):CR249-252.
12. Gerberding JL. Management of occupational exposures to
blood-borne viruses. N Engl J Med 1995;332:444-51.
13. Ippolito G, Puro V, De Carli G. The Italian study group
on occupational risk of HIV infection. The risk of occupational human
immunodeficiency virus infections in health care workers. Arch. Intern.
Med. 1993;153:1451-1458.
14. Chen MY, Fox EF, Rogers CA. Post-exposure prophylaxis for
human immunodeficiency virus: knowledge and experience of junior doctors.
Sex Transm Infect 2001 Dec;77(6):444-5.
15. Habte D, Dussault G, Dovlo D. Challenges confronting the
health workforce in sub-Saharan Africa. World Hosp Health Serv
2004;40(2):23-6, 40-1.
16. Norsayani MY, Noor Hassim I. Study on incidence of needle
stick injury and factors associated with this problem among medical
students. J Occup Health 2003;45(3):172-8.
17. Adebamowo CA, Ezeome ER, Ajuwon JA, Ogundiran TO. Survey
of the knowledge, attitude and practice of Nigerian surgery trainees to
HIV-infected persons and AIDS patients. BMC Surgery
2002;2(7):6.
18. Center of Disease Control and Prevention. Updated US Public
Health Service Guidelines for the management of Occupational Exposures to HBV,
HCV, and HIV and Recommendations for Postexposure Prophylaxis. MMWR
2001;50(N° RR-11):1-52.
19. Prüss-Üstün A, Rapiti E, Hutin Y. Sharps
injuries: global burden of disease from sharps injuries to health-care
workers. Geneva: World Health Organization; 2003 WHO Environmental Burden
of Disease Series, No. 3.
20. WHO. Fact Sheets on HIV/AIDS for nurses and midwives: HIV
and the workplace and Universal Precautions Fact Sheet 11. Geneva:
WHO/UNAIDS; 2000. Report No.: WHO/EIP/OSD/2000.5.
21. Ippolito G, Puro V, Petrosillo N, De Carli G.
Surveillance de l'exposition professionnelle aux pathogènes du sang
chez le personnel de santé: le programme national italien.
Eurosurveillance 1999 Mars;4(3):33-36.
22. Odujinrin OM, Adegoke OA. AIDS: Awareness and blood
handling practices of health care workers in Lagos, Nigeria. Eur J
Epidemiol 1995; 11:425-430.
23. Williams CO, Campbell S, Henry K, Collier P. Variables
influencing worker compliance with universal precautions in the emergency
department. Am J Infect Control 1994 Jun;22(3):138-48.
24. Rosenstock IM. Historical origins of the Health Belief
Model. Health Education Monographs 1974;4:328-335.
25. Varghese GM, Abraham OC, Mathai D. Post-exposure
prophylaxis for blood borne viral infections in healthcare workers.
Postgrad Med J 2003;79(932):324-8.
_______________________________________________________________________________________
Remerciements
Au terme de ce travail, nous voulons adresser nos
sincères remerciements à nos responsables au niveau
Institutionnel en l'occurrence le Directeur Général du Centre
MURAZ, le Chef du Département VIH/SIDA & Santé de la
Reproduction et le Coordonnateur du Projet VIRUS pour le soutien et la
disponibilité qu'ils nous ont accordé pour ce travail.
Nos remerciements vont également à l'endroit
des différents collaborateurs au niveau du Projet VIRUS pour l'entraide
et l'esprit de collaboration qui a prévalu.
Nous faisons une mention particulière aux
autorités sanitaires et administratives, aux acteurs de terrain à
savoir le personnel de santé des zones d'étude, pour la
disponibilité dont ils ont fait montre tout au long de cette
étude.
Enfin, nous adressons nos remerciements au
Secrétariat Permanent du Conseil National de Lutte Contre le SIDA et les
IST et aux partenaires financiers du Projet pour leur disponibilité et
les conseils prodigués dans le cadre de l'exécution de cette
étude.
* 1 Gérant de
dépôt, Accoucheuse villageoise, Manoeuvres
| 

