|
Evt~a.~~~~tt
A l'issue de la formation à l'Institut de Formation et
de Recherche Démographiques (IFORD), il est demandé à
chaque étudiant de présenter un travail de recherche qu'il doit
soutenir publiquement. Ce travail, dénommé mémoire, porte
en général sur les problèmes de populations et constitue
une première expérience dans la recherche démographique
pour chaque étudiant. Pour ce qui nous concerne, notre thème de
recherche porte sur "les déterminants de la prise en charge
médicale du paludisme au Gabon : cas des enfants de moins de cinq
ans".
Les propos contenus dans ce document n'engagent que son auteur.
Ils ne reflètent nullement les opinions de l'Institut de Formation et de
Recherche Démographique (IFORD).
Avavt propo'
La lutte contre le paludisme n'a jamais mobilisé autant
d'institutions publiques et privées, autant de ressources
financières et humaines que ces vingt dernières années
aussi bien en Afrique que dans le reste du Monde. Toutes ces mobilisations
visent à apporter une réponse adéquate aux
résistances opposées aux antipaludiques par le plasmodium
(parasite) d'une part et pour faire face d'autre part à
l'inefficacité des insecticides destinés à
éradiquer le vecteur du paludisme. Ces deux sources de paludisme sont
responsables de plus d'un million de morts d'enfants de moins de cinq ans et
laissent des innombrables séquelles a ceux qui en guérissent.
Aussi, au regard des résultats obtenus, la
nécessité d'une mobilisation interdisciplinaire pour combattre
cette endémie s'impose. En effet, en dépit de
l'endémicité de certaines régions d'Afrique comme le
Gabon, les conséquences du paludisme chez les jeunes enfants peuvent
être contrôlées par l'adoption des comportements et des
démarches appropriés en matière de soin par les parents de
ces derniers.
Ce travail a donc pour objectif général d'aider
les acteurs de la santé tant publics que privés de disposer des
indicateurs relevant des comportements des parents sur lesquels ils devraient
agir afin que les recommandations en matière de prise en charge
médicale des enfants soient mieux suivies et appliquer en attendant un
probable vaccin contre le paludisme.
Dé~Ucace'
Ce travail est dédiéA tous ceux qui me sont
chers
En particulier,
Ma mère KAMBO Fatou et mon père
Feu Hassan GARBA
Vous mes ancêtres, mes frères et
soeurs,
pour la foi que vous avez toujours
placée en moi et les
encouragements à aller sans cesse de l'avant.
.
~ ~~~~~~~~~~~~
Au terme de ce travail de recherche, nous ne pouvons manquer
d'exprimer notre reconnaissance à l'endroit de tous ceux qui, de
prêt ou de loin, ont contribué à sa réussite et
à celle de notre formation de démographe.
Tout premièrement, nous remercions ALLAH tout puissant
de nous avoir permis d'accomplir cette tâche, malgré toutes les
difficultés rencontrées pendant notre formation.
Nous exprimons ensuite notre gratitude à l'endroit de
nos encadreurs. D'abord notre Directeur Dr. BENINGUISSE Gervais qui n'a
ménagé ni son temps, ni ses conseils pour nous permettre de mener
à bien ce travail et nous a sans cesse encouragé à
rechercher l'excellence et la rigueur scientifique. Ensuite notre lecteur Mr
MUDUBU qui malgré son éloignement, nous a donné un peu de
son temps pour lire notre travail ; cela nous a également
été d'un grand secours.
Nos remerciements vont également à l'endroit de
tous nos enseignants, plus particulièrement le Pr. EVINA AKAM, Mr Jean
WAKAM et Mr Emmanuel NGWE qui, durant notre formation ont eu pour soucis, au
delà de la formation académique qu'ils nous ont dispensée,
de nous amener à prendre conscience du précieux rôle que
doit jouer le démographe que nous sommes dans le processus du
développement de l'Afrique. Nous leur disons merci et les assurons de
faire bon usage de leurs conseils tout au long de notre carrière de
démographe.
Ces remerciements s'étendent à la Direction et
au personnel administratif de l'IFORD, notamment Ces remerciements
s'étendent à la Direction et au personnel administratif de
l'IFORD, notamment à la Directrice exécutive, Pr. Elisabeth ANNAN
YAO , au Directeur Administratif et Financier,
Mr PESOU Jacob et au responsable du CDI, Mr AWUNG Franklin.
.
A la Direction Générale de la Statistique et des
études économiques (DGSEE) du Gabon qui, en dépit des
difficultés que nous avons rencontrées, nous a quand même
permis de suivre cette formation. Merci également à MACRO
International grâce à qui il nous a été possible de
rentrer en possession de la base de données utilisée dans cette
étude.
A tous nos collègues et amis de la
28ème promotion de l'IFORD que nous avons eu l'honneur de
représenter, notamment Abdoul YAYA DIA, SOUMANA issifou, Sani ELHADJI
à nos aînés des 26ème et
27ème promotions et nos cadets de la 29ème
promotion que nous avons côtoyés une année durant. Merci
pour l'esprit d'entraide et de convivialité que nous avons su
sauvegarder pendant ces deux années, en dépit des
difficultés.
A mes frères gabonais des 27ème,
28ème et 29ème promotions de l'IFORD, plus
particulièrement Rodrigue NGUEMA, Hélonan MINKO MI ETOUA, Patrick
ENGONE, Arnaud ENGOZOGO ENGOZOGO, Thomas BIVEGUE, Arnaud MBOUMBA, Philias MBA
OYONO et Philippe NKOMA pour leur soutien pendant ces moments de galères
que nous avons traversés ensemble.
Enfin, nos remerciements à toute la communauté
gabonaise présente à Yaoundé, pour avoir contribué
à rendre notre séjour agréable.
Table dek vnatarek
Engagevnent. i
Avant prapak ii
DedIcace iii
Revnerc~evnentk iv
Table dek vnattirek vi
LOrte dek tableauxi ix
LOrte dek figurek x
L~kte dek k~glek.
xi Introduction générale 1
Chapitre I: Cadre théorique 6
I-1 la revue de la littérature 6
I-1-1 : les connaissances biomédicales du paludisme 6
I-1-1-1 Faciès épidémiologique primaire du
paludisme 6
I-1-1-2 le cycle palustre 7
I-1-1-3 le paludisme chez l'enfant 7
I-1-1-3 prévention et prise en charge du paludisme 8
I-1-2 : les systèmes de soins de santé 9
I-1-2-1 l'automédication 9
I-1-2-2 les médecines traditionnelles 9
I-1-2-3 la médecine moderne 10
I-1-3 : aperçu de la littérature sur la prise en
charge médicale du paludisme en Afrique 10
I-1-3-1 : standards thérapeutiques du paludisme 10
I-1-3-2 les déterminants de la prise en charge
médicale du paludisme 13
A) les facteurs de prédisposition 13
B) les facteurs facilitateurs 16
C) les facteurs de renforcement de l'utilisation de soin de
santé moderne 20
I-2 Cadre conceptuel 22
I-2-1 : les modèles de prise en charge médicale
moderne 22
I-2-2 : hypothèse générale 22
I-2-4 Hypothèses spécifiques 23
I-2-5 Définition des concepts 24
I-2-6 Variables opérationnelles 26
I-2-7: schéma d'analyse 27
Chapitre II : Cadre d'étude et
méthodologique de la recherche 28
II-1 : Cadre d'étude 28
II-1-1 : Environnement physique et humain du Gabon 28
II-1-1-1 : le relief 28
II-1-1-2 : Le climat 28
II-1-1-3 : la végétation et l'hydrographie 29
II-1-2 : contexte socio démographique 29
II-1-2-1 : La structure par sexe et par âge 29
II-1-2-2 : la situation d'urbanisation 29
II-1-2-3 : la situation de l'éducation 30
II-1-3 : le contexte socio économique 30
II-1-4 : Contexte socioculturel 32
II-1-5 : le contexte sanitaire du Gabon 32
II- 1-5-1 le système sanitaire et la couverture sanitaire
33
A) le système sanitaire 33
B) la couverture sanitaire 33
II-1-5-2 : la politique de santé et le financement de
santé 35
A ) la politique de santé 35
B ) le financement du secteur de la santé 35
C ) Bilan du paludisme au Gabon 36
II-2 : Cadre méthodologique de la recherche 39
II-2-1 : Source des données 39
II-2-1-1 objectifs 39
II-2-1-2 questionnaire 39
II-2-3 Echantillonnage 41
II-2-2 : Evaluation des données 42
II-2-2-1 : évaluation de la qualité des
données sur l'âge de l'enquêtée 42
II-2-2-2 taux de non réponse relative à la
présence de fièvre chez les enfants de moins de cinq ans
selon les caractéristiques de la mère 44
II-2-3 : quelques limites de la base de données
utilisées 45
II-2-4 Méthode d'analyse 45
II-2-4-1. Analyse bi variée 45
II-2-4-2 analyse explicative multivariée 46
II-2-4-3 construction des variables 47
A) construction de la variable dépendante « prise en
charge médicale » 47
B) construction des variables intermédiaires
47
Chapitre III: Prévalence et prise en charge
médicale du paludisme chez l'enfant : niveau et
différentiel 49
III-1 : Prévalence du paludisme 49
III-2-1-1 le milieu de résidence 50
III-2-1-2 la région de résidence 51
III-2-2 les différences selon quelques
caractéristiques de la mère 52
III-2-2-1 la prévalence du paludisme selon la religion de
la mère 52
III-2-2-2 : la prévalence selon le niveau d'instruction de
la mère 52
III-2-2-3 la prévalence du paludisme selon l'appartenance
ethnique de la mère 53
III-2-2-4 la prévalence du paludisme selon l'occupation de
la mère 54
III-3 : Prise en charge médicale en cas de paludisme chez
l'enfant. 55
III-3-1 Variation selon la situation de résidence des
enfants 55
III-3-1-1 : le Milieu de résidence 55
III-3-1-2 : la région de résidence 56
II-3-2 : le différentiel de la prise en charge
médicale des enfants impaludés 56
III-3-2-1 : les différences selon les facteurs socio
culturels 56
A) le milieu de socialisation 56
B) La religion de la mère 57
C) l'ethnie de la mère 58
D) le niveau d'instruction 59
III-3-2-2 les différences selon les facteurs
socio-économiques 59
A) l'activité du partenaire 59
B) le pouvoir financier de la mère 60
III-3-2-3 : les différences selon les facteurs socio
démographiques 60
A) l'expérience de la mère 60
C) le type de ménage 60
D) la présence du mari dans le ménage
60
Chapitre IV : Déterminants de la prise en charge
médicale du paludisme chez l'enfant de
|
|
moins de cinq ans
|
62
|
|
IV-1 : l'effet des facteurs socio culturels
|
|
62
|
|
IV-1-1 : l'appartenance religieuse
|
|
62
|
|
IV-1-2 : l'ethnie
|
|
62
|
|
IV-1-3 le milieu de socialisation
|
|
63
|
|
IV-1-4 le niveau d'instruction
|
|
63
|
|
IV-2 : l'effet des facteurs socio démographiques
|
|
63
|
|
IV-2-1 : l'expérience de la mère
|
|
64
|
|
IV-2-2 la taille du ménage
|
|
64
|
|
IV-2-3 : le type de ménage
|
|
64
|
|
IV-2-4 : la présence du mari dans le ménage
|
|
64
|
|
IV-3 l'effet des facteurs socio économiques
|
|
65
|
|
IV-3-1 l'activité du partenaire
|
|
65
|
|
IV-3-2 : le pouvoir financier de la mère
|
|
65
|
|
IV-4 : l'effet des facteurs contextuels
|
|
65
|
|
IV-4-1 le milieu de résidence
|
|
66
|
|
IV-4-2 : la région de résidence
|
|
66
|
|
IV-4-1 : l'accessibilité géographique
|
|
67
|
|
IV-5 : Synthèse et discussion des résultats
|
|
69
|
|
Conclusion générale
|
72
|
|
Bibliographie:
|
|
75
|
|
ANNEXE
|
|
|
|
|
viii
|
Li1~~e' ci~~ tct.btea4M'
Tableau 1-1 : Illustration des attitudes
thérapeutiques adoptées par les parents d'enfants fébriles
à
domicile. 11
Tableau 1-2 : présentation des variables
utilisées dans l'étude 26
Tableau 2-1 : Ratio population/formation
sanitaire 33
Tableau 2-2 : Personnel de santé
(données de 1997 34
Tableau 2-3 : nombre et catégorie
d'agents par habitant 34
Tableau 2-4 : nombre de cas
déclarés et taux de mortalité infantile dus au paludisme
36
Tableau 2-5 : récapitulatif du taux
d'echec de combinaison thérapeutique antipaludique au Gabon
38
Tableau 2-6 : Taille et couverture de
l'échantillon 41
Tableau 2-7 : Répartition des effectifs
des femmes enquêtées par groupes d'âges 43
Tableau 2-8 : Taux de non réponses selon
quelques caractéristiques maternelles 44
Tableau 3-1 : Répartition des enfants de
moins de cinq ans selon leur état morbide au cours des
15jours ayant précédé l'enquête en
âge revolu 49
Tableau 3 .2 : Prévalence du paludisme
selon le milieu de résidence 51
Tableau 3.3 : Prévalence du paludisme
selon les régions 51
Tableau 3-4 : Prévalence du paludisme
selon la religion de la mère 52
Tableau 3-5: Prévalence du paludisme
selon le niveau d'éducation de la mère 53
Tableau 3-6 : Prévalence du paludisme
selon l'ethnie de la mère 54
Tableau 3-7 : Prévalence du paludisme
selon l'occupation de la mère 54
Tableau 3-8 : Répartition de la prise en
charge médicale du paludisme chez l'enfant selon certaines
caractéristiques liées à la mère
57
Tableau 4-1 : Effets nets des variables
indépendantes sur la prise en charge médicale 67
Figure 1-1 : schéma conceptuel 23
Figure 1-2 : schéma analytique 27
Carte 2-1 : le taux d'échec de
combinaison thérapeutique au Gabon, 2001-2002 37
Graphique 2-1 : l'évolution des effectifs
des mères des enfants de moins de cinq selon l'age 42
Graphique 2-2 : Répartition des
effectifs des femmes enquêtées par groupe d'ages quinquennaux 44
Graphique 3.1 répartition des effectifs des enfants de
moins de cinq ans ayant souffert de fièvre dans les deux semaines qui
ont précédé l'enquête 50
L(,ste' d Si~~Le4'
ACT : Combinaison Thérapeutique à
base d' Artésiminine BM : Banque Mondiale
CHL : Centre Hospitalier de Libreville
EDSGI : Enquête Démographique et de
Santé du Gabon, 2000 EGEP : Enquête Gabonaise sur
l'Evaluation et le suivi de la Pauvreté UNFPA : Fond
des Nations Unies pour la Population
HPO : Hôpital Pédiatrique
d'Owendo
MSF : Médecins Sans Frontière
NEPAD : Nouveau Partenariat Africain pour le
Développement
OCEAC : Organisation de Coordination pour la
lutte contre le Endémies en Afrique Centrale OMS :
Organisation Mondiale pour la Santé
PNLP : Programme National pour la Lutte contre
le Paludisme PNUD : Programme des Nations Unies pour le
Développement
RACTAP : Réseau d'Afrique Centrale pour
le Traitement Anti Paludique RBM: Faire Reculer le
Paludisme
RGPH93 : Recensement Général de la
population et de l'Habitation du Gabon, 1993
SSP : Soin de Santé Primaire
UNICEF: Fond des Nations Unies pour l'Enfance
TBGS: Tableau de Bord Général de
Santé
xii
Introduction générale
Le Paludisme est une maladie connue depuis longtemps des
civilisations égyptienne, chinoise, chaldéenne et Hindoue.
Hippocrate décrivait déjà les différents types de
fièvre palustre au premier livre de ses Epidémies
(PAGES, 1966). En Afrique, le paludisme est une composante de
l'environnement depuis l'émergence de l'homme (BRUCE-CHIVATT, 1965).
Cette maladie parasitaire potentiellement mortelle est
transmise par le moustique appelé « anophèle » qui
affecte 40% de la population mondiale soit près de 3,2 milliards de
personnes infectées pour 1 à 3 millions de décès
par an ; plus de 75% de ces victimes infectées sont des enfants
africains de moins de cinq ans (SNOW et al, 1999). Particulièrement, les
enfants africains au Sud du Sahara sont les plus infectés avec 3000
décès par jour soit un (1) décès par seconde (RBM,
2006). Sur le plan clinique, on distingue le paludisme simple ou accès
palustre qui peut être causé par les quatre espèces de
plasmodium. Le retard dans le traitement ou le diagnostic du paludisme simple
peut conduire au paludisme grave lequel peut être mortel ou laisser de
séquelles graves, notamment chez les enfants de moins de cinq ans (SAGBO
et al, 2008). En effet, le paludisme grave ou cérébral chez ces
enfants non immuns a pour conséquence l'insuffisance pondérale
à la naissance, l'anémie, l'épilepsie et les
difficultés d'apprentissage en cas de survie de ces enfants (RBM, 2001).
En outre, les infections paludéennes répétées
rendent les jeunes enfants plus sensibles aux autres maladies courantes de
l'enfance telles que la diarrhée et les infections respiratoires,
favorisant indirectement la mortalité (Rapport sur le paludisme,
2003).
Géographiquement, l'infection à paludisme varie
d'une région à une autre sur le continent. Dans les zones de
forte endémie pendant la période où la transmission
atteint son paroxysme, près de 70% d'enfants d'un an ont le paludisme
dans leur sang faisant ainsi 1,6 à 5,4 accès palustre chaque
année (RBM, 2001). Avec six à neuf mois de pluviométrie,
l'Afrique tropicale notamment le Gabon se caractérise par une forte
prévalence du paludisme essentiellement à plasmodium
falciparum presque toute l'année. Selon la première
Enquête Démographique et de Santé (EDSGI de 2000), à
la question de savoir les principales maladies de leurs enfants de moins de
cinq ans, le paludisme apparaît en premier dans 90% des réponses
des mères. La prévalence moyenne annuelle de l'infection
plasmodiale chez les enfants fébriles âgées de 0 à
10 ans sur l'ensemble du territoire gabonais varie de 31 à 71% et les
formes graves surviennent chez 45% des enfants fébriles
hospitalisés. Au centre Hospitalier de Libreville (CHL), les
anémies nécessitant une transfusion représente 70% des
formes graves de paludisme, le paludisme est aussi responsable de 39% des
cas
de fièvre reçus en hospitalisation et le taux de
létalité était de 9% entre 2000 et 2002. Le paludisme
demeure donc au Gabon un problème de santé publique (ANTIMI,
2006).
Des solutions et des stratégies en vue
d'éradiquer cette épidémie en Afrique sont
envisagées depuis l'époque coloniale notamment la première
conférence panafricaine du paludisme de Kampala (1950) et la
8ème conférence mondiale de la santé de Mexico
(1955) qui suggéraient déjà l'éradication du
paludisme dans certaines régions de l'Afrique. Face à la
persistance de la prévalence du paludisme, des nouvelles
conférences furent organisées pour redynamiser la lutte.
Notamment, la conférence de Alma Ata en 1978 qui défendait
l'idée de développement de soins de santé primaire (SSP)
dans les pays sous développés avait aussi penché sur les
questions liées au paludisme (MOSLEY, 1985). La réunion des
ministres de la Santé à Amsterdam en 1992 fut de la lutte
antipaludique une priorité sanitaire mondiale. Dans le même
élan international, une grande initiative fut mise en place en 1998, en
vue de créer le Partenariat Faire Reculer le Paludisme (RBM) pour
contrôler et diminuer de moitié le fardeau mondial du paludisme
d'ici 2010 ; et cela grâce à la conjonction des efforts du Fond
des Nations Unies pour l'Enfance (U.N.I.C.E.F), de l'Organisation Mondiale de
la Santé (O.M.S), du Programme des Nations Unies pour le
Développement (PNUD) et de la Banque Mondiale (BM). Le but
assigné à cette initiative est repris par la déclaration
du millénaire en son objectif six (6) qui préconise la
maîtrise et l'éradication du paludisme d'ici 2015 comme des grands
objectifs prioritaires en matière de santé publique pour les
gouvernements des pays concernés.
Enfin, les chefs d'Etat africains se sont planchés en
2000 au sommet d'Abuja sur les moyens pour atteindre l'objectif du Partenariat
Faire Reculer le Paludisme (RBM).Pour y parvenir, ils ont fixé des
objectifs intérimaires afin d'évaluer les progrès
réalisés au cours des différentes conférences
panafricaines réservées aux spécialistes
multidisciplinaires du paludisme.
Pays frappé de plein fouet par le paludisme, le Gabon a
participé activement à toutes ces rencontres en tant que membre ;
d'autant plus que les autorités gabonaises avait mis en place dès
1996 le Programme National de Lutte contre le Paludisme (PNLP) en vue de
coordonner les actions de lutte contre le paludisme en partenariat avec les
organismes régionaux tels que le RACTAP et les autres organismes
internationaux intervenant sur la problématique du paludisme. C'est
à ce titre, que le Gabon est engagé depuis le 27 juin 2007 dans
le projet du Round 5 avec l'appui du PNUD et qu'il a soumis sa composante
paludisme au Fond Mondial en Avril 2004.
Parmi les actions palpables issues de ces décisions
politiques, la promotion des moustiquaires
imprégnées à
efficacité durable en prophylaxie et l'utilisation de combinaison
thérapeutique à base
d'artémisinine (ACT) en
chimiothérapie constituent actuellement les deux principaux axes de
lutte
contre le paludisme selon les recommandations de l'OMS. Ces
nouvelles options de lutte viennent pallier les limites du
dichloro-diphényk-trichlorétane (D.D.T) dont l'association avec
les antipaludéens de synthèse a fortement amélioré
, en son temps, la lutte contre le paludisme (PAGES, 1966) ; et pour surmonter
la chimiorésistance du plasmodium ou les échecs
thérapeutiques mais aussi pour maîtriser le problème
lié aux mutations génétiques observées chez les
moustiques vecteurs du parasite. Au Gabon, le taux d'échec
thérapeutique à la chloroquine est supérieur à 50%
; il a été d procédé donc au remplacement de la
chloroquine par les ACTs dans le traitement de première intention de
paludisme simple (ANTIMI, 2006).
Malgré, ces initiatives dans la lutte contre le
paludisme, leurs impacts restent limités notamment au Gabon. En effet,
selon le Directeur du PNLP du Gabon si 62% des ménages ont une
moustiquaire, moins de 2% des enfants de moins de cinq ans dorment sous une
moustiquaire imprégnée d'insecticide à longue durée
d'action (ANTIMI, 2006). De même, la thérapie par les ACT reste
assez faible dans la population. Des obstacles de plusieurs ordres sur le
terrain comme ailleurs en Afrique, expliqueraient cette situation notamment :
le manque de volonté politique et de ressources financières et
humaines, le manque de formation du personnel médical, la faible
reconnaissance des bénéfices des ACT pour les communautés,
la pénurie des ACT d'une qualité garantie, le fait que les
travailleurs de la santé n'aient pas accès à des tests de
diagnostics rapide enfin, le faible accès aux soins en
général (MSF, 2006). Ce même constat avait
déjà été fait par l'OMS qui affirmait en 1990 que :
« le choix d'un médicament et son utilisation dépend des
facteurs multiples : la formation et les habitudes professionnelles en soins de
santé, des facteurs socio culturels, économiques et
médicaux légaux d'exercice de la profession et de la
démographie médicale ; le bon usage des médicaments selon
les experts est de le prescrire au bon malade et de prescrire le bon
médicament, à la bonne dose et pendant une durée
déterminée ». Le problème de paludisme apparaît
donc non seulement comme une préoccupation biomédicale ; mais
aussi comme un phénomène lié aux comportements individuels
et sociaux.
Cette prise de conscience de la nature multiforme des facteurs
limitants les efforts de lutte contre le paludisme a amené la
Quatrième Conférence Panafricaine de la MIM sur le paludisme
à reconnaître que les contributions de chercheurs scientifiques du
monde entier ont été cruciales à la compréhension
des dimensions socio culturelles du fardeau du paludisme afin de
développer des interventions efficaces et à l'amélioration
de la compréhension de la manière dont on peut assurer
l'accès à ces interventions (RBM, 2005). A cet effet, plusieurs
études pluridisciplinaires sur le paludisme sont observées et
encouragées depuis quelques années. Une de ces études
menées au Kenya avait conclu, par exemple, que la survie de l'enfant en
Afrique tropicale est essentiellement
déterminée par les ressources sociales et
économiques de la famille de l'enfant (MOSLEY, 1985). D'autres approches
abordent dans le même sens telles que celles d'ANDERSON et NEWMAN (1972)
et celui de GROSS (1972) et PHILIPS (1990) mettent l'accent sur les facteurs
prédisposant, les facteurs facilitant, l'état de santé, la
disponibilité et l'accessibilité des services de santé.
Ces différentes approches mettent ainsi en
évidence la problématique de l'offre et de la demande des
services de santé lesquelles permettent de comprendre le comportement
des parents sur le mode de prise en charge médicale des enfants
souffrant du paludisme. En effet, des comportements médicaux
déplorables de la part des parents tels que le non respect de posologie,
le recours aux formations de santé après des jours et les
décès à domicile non déclarés sont
constatés dans les pays africains impaludés. A ce propos le
Directeur du PNLP au Gabon confirme que les statistiques sur l'état du
paludisme ne représentent que la partie visible de l'iceberg, car elles
proviennent des structures sanitaires publiques ; les décès
survenus à domicile ne sont pas notifiés et le taux de
complétude des rapports ne dépasse pas les 10% des cas
réels sur l'ensemble du territoire national (ANTIMI, 2006) ; alors
même que l'OMS recommande qu'en présence de tout syndrôme
fébrile chez un enfant de moins de cinq ans, dans les régions
sub-sahariennes où le paludisme est endémique d'administrer un
antipaludique approprié en première intention et de recourir le
plus tôt possible à une formation sanitaire (TALANI et al,
1995).
Aussi, face à de telles difficultés liées
essentiellement aux attitudes des parents, sommes nous posé la question
de savoir : quels sont les déterminants de la prise en charge
médicale du paludisme chez les enfants de moins de cinq ans au Gabon
?
Autrement dit, l'intérêt de ce travail est de
voir comment les facteurs socio économiques, socio démographiques
et socio culturels déterminent les comportements de la mère en
matière de prise en charge médicale de l'enfant de moins de cinq
ans en cas de paludisme.
A cet effet, BÖETE (2006) avançait que la
recrudescence du paludisme peut s'expliquer par des facteurs biologiques, socio
économiques et politiques, qui peuvent donc conditionner l'attitude des
mères.
L'objectif général de cette étude est
donc de contribuer à l'amélioration des connaissances sur les
déterminants de la prise en charge médicale du paludisme chez les
enfants de moins de cinq ans au GABON. Plus spécifiquement, cette
étude vise à :
- évaluer la prévalence du paludisme au sein de la
population des enfants de moins de cinq ans selon quelques
caractéristiques liées à la mère de l'enfant et
à son environnement.
- estimer l'importance et le niveau de prise en charge
médicale c'est-à-dire le recours aux formations sanitaires et
l'usage des antipaludiques appropriés en rapport avec les
caractéristiques et l'environnement de la mère.
- ressortir les déterminants socioéconomiques,
socioculturels, sociodémographiques et environnementaux de la prise en
charge médicale efficace du paludisme infanto juvénile. Notre
travail va se dérouler en quatre chapitres à savoir :
> chapitre I : Cadre théorique
> chapitre II : Cadre d'étude et méthodologique
de la recherche
> chapitre III : Prévalence et prise en charge
médicale du paludisme chez les enfants : niveaux et
différentiels
> chapitre IV : Déterminants de la prise en charge
médicale du paludisme chez les enfants de moins de cinq ans.
Chapitre I: Cadre théorique
Il comprend deux sections à savoir : la revue de la
littérature et le cadre conceptuel. La revue de la littérature
permet de faire le tour de l'ensemble des connaissances sur le paludisme et des
facteurs explicatifs de sa prise en charge médicales ; le cadre
conceptuel permet d'orienter la recherche dans l'obtique d'une application des
techniques d'analyse appropriées.
I-1 la revue de la littérature
Elles se décompose en quatre étapes : Les
connaissances biomédicales, les différents systèmes de
soins de santé, les travaux antérieurs et les approches
explicatives de la prise en charge médicale.
I-1-1 : les connaissances biomédicales du
paludisme
Le paludisme est une maladie des globules rouges provoqués
par un parasite plasmodium dont le vecteur est le moustique du genre
anophèle.
Il existe quatre espèces de ce parasite (MOUCHET et al,
1993) :
-plasmodium vivax qui n'entraîne que rarement la
mort, mais provoque une morbidité importante avec des
répercussions économiques sérieuses
- plasmodium ovale considéré comme peu
pathogène
-plasmodium malariae, moins fréquent et a
été accusé des troubles rénaux
-plasmodium falciparum qui est, de loin, le plus
important car elle peut causer des accès aigus et mortels en l'absence
de traitement.
I-1-1-1 Faciès épidémiologique primaire
du paludisme
Le paludisme en Afrique peut se résumer en termes de
degré d'endémicité en trois tableaux (Mouchet et al,
1993).
Stable :
1) équatorial : forêts et savanes post forestiers
· transmission pérenne : anophèle (An)
gambiae, An funestus, An nili, an, moucheti
· prémunition forte dès cinq ans
· morbidité : 30 à 50% des cas
fébriles, établie sur toute l'année
2) tropical : savanes humides
Transmission régulière saison longue > 6mois :
An gambiae, An arabiensis, an funestus, An nili.
Intermédiaire :
3) sahélien : savanes sèches
· transmission saisonnière courte < 6mois : an
arabiensis, an, gambiae, an, funestus
· prémunition plus longue à s'établir,
liée à la régularité de la transmission
· morbidité > 70% des cas fébriles en
saison de pluies
Instable :
4) désertique : steppes sahélo sahariennes ;
déserts de la corne de l'Afrique
· transmission courte ou aléatoire, grande
différence d'une année à une autre
· prémunition faible, épidémie,
écosystème type mal connu
5) austral : plateaux du sud de l'Afrique (Afrique du sud,
Botswana... Mozambique)
· transmission saisonnière. l'interruption de
l'hiver s'ajoute à la longue saison sèche : An arabiensis, An
funestus apparemment peu solide, épidémies.
6) montagnard : montagne entre 1000 et 2000 mètres
· transmission limitée par la température
(cap de 18°c) et les pantes (gîtes : An funestus, An arabiensis
· peu ou pas d'immunité. Epidémies violentes
(Burundi, Madagascar) grandes
variation inter annuelles (température
et pluies), problème du réchauffement
I-1-1-2 le cycle palustre
Le parasite du paludisme pénètre dans
l'organisme de l'hôte humain lorsqu'un moustique anophèle
contaminé fait un repas de sang. Le parasite subit alors un cycle de vie
complexe. Grâce à ces changements, les plasmodies échappent
au système immunitaire, contaminent le foie et les globules rouges, et
prennent finalement une forme capable d'infecter à nouveau un moustique
lorsqu'il pique une personne contaminée. Dans le corps du moustique, le
parasite subit de nouvelles transformations jusqu'à ce qu'il soit
capable de contaminer à nouveau un hôte humain lorsque le
moustique femelle prend son repas de sang suivant, 10 ou 14 jours plus tard.
I-1-1-3 le paludisme chez l'enfant
L'absence de prémunition1 et la
présence de certaines symptomatologies telles que les crises convulsives
et les troubles digestifs sont les signes de la gravité du paludisme de
l'enfant. Il est observé quatre formes de malaria (Bangré, 2005)
:
1 C'est le fait de présenter un état de
protection contre une maladie après plusieurs infections par cette
même maladie
> Le paludisme de primo invasion
Il traduit le premier contact de l'enfant avec le plasmodium.
Les signes sont dominés par la fièvre, le manque
d'appétit, l'humeur irritable, la diarrhée et le vomissement ;
les yeux peuvent devenir jaunes et les urines rares et très
foncées. En l'absence de traitement, l'évolution peut être
rapidement fatale. L'enfant reste faible, devient pâle et perd du poids
sous récurrence des accès palustre simples.
> L'accès palustre
C'est la forme le plus souvent rencontrée en pratique
quotidienne. Il s'agit d'une fièvre persistante avec des pics
accompagnés d'une diarrhée, des vomissements et un état de
prostration plus ou moins marquée. L'évolution peut se faire
à tout moment vers le neuropaludisme en l'absence d'un traitement
pourtant simple et efficace (DAKUYO, 1992)..
> Le neuropaludisme (paludisme cérébral)
ou accès pernicieux
Tout accès palustre négligé ou
incorrectement traité chez l'enfant (surtout entre 3 et 5 ans) peut
aboutir à un paludisme cérébral au diagnostic grave. Il
reste l'apanage de l'espèce plasmodiale la plus agressive, le plasmodium
falcifarum.
L'enfant prostré, présente souvent un
encombrement des voies respiratoire, une fixité permanente du regard,
des mouvements anormaux au niveau des membres. Près de 7% des enfants
qui survivent à un paludisme cérébral souffrent de
problèmes neurologiques pendant le reste de leur vie : faiblesse,
cécité, troubles de l'élocution et d'épilepsie.
Leurs chances de s'instruire et mener une vie indépendante sont
très compromises (RBM, 2006.).
> Le paludisme viscéral
évolutif
Il survient chez les enfants vivant dans les zones
d'endémie, soumis à des infestations paludéennes
répétées. Le tableau réalisé est celui
d'anémie chronique sévère de grosse rate pouvant
évoluer à plus ou moins long terme vers la mort.
I-1-1-3 prévention et prise en charge du
paludisme
- le traitement préventif : des
études récentes en République Unie de Tanzanie ont
démontré que le traitement systémique des nourrissons par
le Sulphadoxine-pyriméthamine (SP) aux âges de 2, 3 et 9 mois,
lors de la vaccination, réduisait de 60% les épisodes de
paludisme clinique et de 50% les épisodes d'anémie pernicieuse
(SCHELLENBER, GD et al, 2001).
- Le traitement à base de médicaments
antipaludiques combinés :
Les essais de terrain menés dans plusieurs pays africains
ont montré que l'administration combinée de médicaments
comme la SP, auxquels le parasite devient de plus en plus résistant,
avec
l'artésunate, un dérivé de la plante
chinoise Artésimia annua améliorait sensiblement les
taux de réussite du traitement antipaludique.
Malgré les efforts de l'OMS dans les
négociations avec les grands laboratoires pharmaceutiques, une des
grandes difficultés des pays africains consistera à trouver les
ressources suffisantes pour financer les traitements combinés dont les
coûts sont beaucoup plus élevés
I-1-2 : les systèmes de soins de santé
En Afrique, les personnes malades ont recours à trois
secteurs de soins : le secteur moderne, le secteur traditionnel et le secteur
d'automédication. Dans une étude menée dans trois pays
africains (Bénin, Cote d'Ivoire et Mali), il ressort que le premier
secteur sollicité est celui dit moderne suivi de l'automédication
(AKOTO, 2002).
I-1-2-1 l'automédication
Le recours à automédication en tant que premier
soin est très courant dès l'apparition des premiers signes et
symptômes de la maladie. Dans certains cas, cette pratique est
destinée à soulager le malade avant la quête de soins plus
appropriés ; dans d'autres, elle est indiquée contre les
affections passagères. L'automédication est définit comme
étant l'« l'utilisation et l'administration des médicaments
modernes et/ou traditionnels sans prescription par un thérapeute »
(AKOTO, 2002.). Les raisons qui justifient le recours à ce
système sont diverses. On citera entre autres, la nature et le
degré de gravité de la maladie, l'inaccessibilité
géographique et/ou financière des autres systèmes de
santé. De la même manière, BICHAM (1985, cité par
FOURNIER et HADDAD, 1995) parle de médecine personnel « domestique
» pour montrer la pluralité des comportements d'auto traitement
à base de produits traditionnel ou moderne. Cependant, ce type de
traitement présente des risques dans la mesure ou plusieurs malades
l'achètent auprès de marchands qui ne respectent pas toujours les
conditions d'entretien de ce produit. De plus, plusieurs produits contrefaits
sont vendus aux populations et les posologies requises ne sont pas
respectées.
I-1-2-2 les médecines traditionnelles
Considérées pendant longtemps par les
rationalistes comme un système de soins ne reposant sur aucune base
scientifique à cause d'une part de ses limites explicatives de
l'étiologie de la maladie et d'autre part à cause de son mode
d'administration de soin2. Toutefois, depuis la conférence de
Alma Ata (1978), cette médecine « informelle » est
considérée comme
2 Les scientifiques affirment que les
tradithérapeutes
complémentaire à la médecine moderne pour
pallier la faible couverture des zones rurales et de leur accessibilité
difficiles aux centres de santé modernes ; mais aussi du fait des
savoirs botaniques avérés des tradipraticiens. Ainsi l'OMS (2002)
la définit comme « l'ensemble de toutes les connaissances et
pratiques, explicables ou non pour diagnostiquer, prévenir ou
éliminer un déséquilibre physique, mental ou social en
s'appuyant exclusivement sur l'expérience vécue et l'observation
transmise de génération en génération, oralement ou
par écrit ».
I-1-2-3 la médecine moderne
La médecine moderne est un système de soin
fondé sur une pratique universellement reconnue et acceptée par
la communauté scientifique. Elle se caractérise dans sa
démarche par la consultation du malade, les analyses cliniques au
laboratoire et la prescription des médicaments. Plusieurs facteurs sont
susceptibles d'expliquer le recours à ce système de soin en
Afrique : son accessibilité géographique dans les grands centre
urbains et surtout son efficacité dans le traitement de maladie
endémique particulièrement (BANGRE, 2005).
I-1-3 : aperçu de la littérature sur la prise
en charge médicale du paludisme en Afrique
Les travaux portant sur la prise en charge médicale des
enfants malades sont nombreux ; de même que les approches explicatives
des recours thérapeutiques.
I-1-3-1 : standards thérapeutiques du paludisme
Selon l'Organisation Mondiale de la Santé (OMS, 1990), les
six principes de gestion d'un paludisme sont :
- si, très tôt, on suspecte un cas de paludisme
grave, il faut transférer le patient là où le niveau de
soins est le meilleur disponible. Etablir le bilan initial de l'état
clinique.
- Donner le plus tôt possible une chimiothérapie
antipaludique, en utilisant un médicament approprié, dosé
de façon optimale et administré par voie parentérale
- Eviter les complications : convulsion, hypoglycémie,
forte fièvre, ou tout au moins assurer une détection et un
traitement précoce possible
- Vérifier que les équilibres des fluides, des
électrolyses et acido basiques sont maintenus - Dispenser des bons soins
médicaux
- Eviter les traitements avec des effets secondaires
Malgré ces recommandations, des études portant sur
la gestion du paludisme en Afrique présentent de nombreux
manquements.
Une de ces études descriptives et transversales sur la
prise en charge du paludisme grave chez les enfants de moins de cinq ans dans
les formations sanitaires de Bafoussam a été effectuée par
l'O.C.E.A.C. Cette étude visait trois objectifs : mesurer les effets
néfastes du Paludisme à Bafoussam ; évaluer les
connaissances, les attitudes et les pratiques en matière de prise en
charge du paludisme de moins de cinq ans dans les formations sanitaires de
ladite ville ; avoir une information sur le coût des différentes
pratiques des soignants. Pour ce faire sept formations sanitaires publiques et
privées sur 37 recensées ont été retenues. Ceci a
conduit à examiner 101 carnets d'enfants et à interroger 10
médecins, 3 infirmiers et 101 parents accompagnateurs.
De nombreux problèmes résultent de cette
enquête. Chaque formation sanitaire dispose de son propre protocole
thérapeutique et seulement 15,38% de prescripteurs suivent les
recommandations de l'OMS. Il n'y a donc pas de standardisation de traitement ni
une bonne connaissance de doses et durées. Par exemple un médecin
pédiatre conseille la chloroquine pour ses malades qui sortent de
l'hôpital à la dose de 5 mg/kg/semaine pendant un mois en cas
d'accès pernicieux et pendant trois mois en cas d'accès grave.
Du coté des parents, on constate que 98% d'entre eux
ont consulté 48 heures après le début de la fièvre.
Les motifs de consultation sont à 94% pour une fièvre. Seulement
17% des parents affirment que le paludisme est du aux piqûres des
moustiques, 43% des parents ont consulté les cases de santé, les
tradipraticiens et les cliniques privées avant de rejoindre les
hôpitaux enquêtés.
Tableau 1-1 : Illustration des attitudes
thérapeutiques adoptées par les parents d'enfants fébriles
à domicile.
|
Médicaments utilisés
|
posologie
|
Nombre
(n=101)
|
|
Antipaludiques
|
|
|
|
Camoquines ® sirop
|
1 cuillères à café
|
1
|
|
Flavoquine ® sirop
|
3 cuillères à café
|
1
|
|
Nivaquine ® sirop
|
1 à 2 cueilleres à café
|
25
|
|
Nivaquine ® comprimés
|
1/4à 3 comprimés
|
35
|
|
Quinimax ® comprimés
|
1/4 à 3 comprimés
|
2
|
|
résochine ® sirop
|
3 cuillères à café
|
1
|
|
Autres médicaments
|
|
|
|
Paracetamol comprimés 500mg
|
1/2 comprimés
|
1
|
|
Cafénol ® comprimés
|
2 * / jour
|
|
|
Aspirine®comprimés500mg
|
1/2 comprimés
|
2
|
|
Produits traditionnels
|
2 comprimés
|
2
|
|
1 lavement
|
1
|
Source : OCEAC, 1995
Aussi, constate t- on, dans cette même enquête,
les effets néfastes de l'automédication sur la santé des
enfants, dû certainement aux doses insuffisantes, inappropriées ou
sur dosées et de la mauvaise qualité des médicaments qui
exige en outre un accent particulier à porter sur l'éducation
pour la santé des populations (O.C.E.A.C, 1998).
Une autre enquête du même réseau paludisme
de l'O.C.E.A.C à Malabo, Brazzaville, Libreville et Yaoundé
montre que les points suivants doivent encore être
améliorés dans la conduite de l'entretien avec les mères
des enfants fébrile :
- la standardisation des prescriptions des antimalariques de
première et de deuxième ligne ainsi que la chimioprophylaxie
à la norme des programmes nationaux de lutte contre le paludisme (PNLP)
;
- l'amélioration de la gestion des stocks des
antimalariques dans les formations sanitaires ;
- l'opérationnalisation de la surveillance
épidémiologique et de la supervision des formations sanitaire par
le PNLP (LEMARDELEY et al, 1996).
Une autre étude de la même OCEAC(1998) visait
à l'évaluation de la prise en charge du paludisme au Cameroun par
les paramédicaux ayant suivi auparavant un recyclage à la prise
en charge des fièvres et paludisme .
Il ressort de cette enquête que si l'interrogatoire des
malades est bien dans l'ensemble l'examen clinique reste incomplet, le
diagnostic le plus souvent asymptomatique, les conseils aux malades restent
rares.
Ce dernier constat, limité par une faible
représentativité dans les provinces du littoral et du Sud ouest,
confirme que les directives nationales pour le traitement des cas de paludisme
(chloroquine ou amodiaquinine en 1ère intention, sulfadoxine
pyriméthanine en 2ème intention, quinine en
3ème intention) sont loin d'être suivi dans les autres
provinces.
S'agissant spécialement des parents, deux études
furent menées au Sénégal, dans le site de Niakhar, par des
paludologues, des démographes et des anthropologues qui ont abouti
à la conclusion que l'accès des enfants aux soins n'était
pas uniquement lié à la disponibilité des
médicaments. La première, réalisé à partir
des entretiens avec l'entourage après chaque décès
d'enfant, a révélé que la moitié d'entre eux
n'avaient pas été conduits au dispensaire. La seconde a
montré qu'en cas de fièvre, près de 40% des parents
envoyaient leurs enfants chez le guérisseur, de plus, en cas de
symptômes persistants, ils n'hésitaient pas à changer de
système de soins, passant du guérisseur au dispensaire ou vice
versa. L'approfondissement des connaissances sur le comportement des parents
apparaît aujourd'hui particulièrement crucial pour mieux adapter
les protocoles thérapeutiques et les messages d'éducation
sanitaire et, ainsi, augmenter l'efficacité des traitements (LEHESRAN,
2001).
En 1996, une étude d'évaluation de la prise en
charge à domicile du paludisme dans un quartier
périphérique de Cotonou au Bénin a montré que 98,5%
des mères d'enfants de moins de cinq ans ont toujours pris l'initiative
de traiter leurs enfants à Domicile avec des associations
médicamenteuse aberrantes (GUEDEME et al. 1996).
Enfin, une étude effectuée dans un village
(Njinikom) du Nord Ouest du Cameroun en 1995 par des sociologues a
montré que les représentations et les croyances qu'une population
entretient au sujet d'une maladie donnée sont susceptibles de modeler
ses choix thérapeutiques. Les populations distinguent un paludisme
naturel causé par les moustiques, l'insalubrité de
l'environnement, le changement climatique et un paludisme causé par les
esprits comme sanction. Pour se soigner les populations recourent à la
médication moderne (nivaquine...) en associant les extraits d'essences
naturelles (muyanga= huile de palmiste ...). Aussi se dégage t-il un
itinéraire marqué par l'auto administration de quelques
comprimés dès les premières attaques, le recours a un
centre hospitalier moderne en cas de persistance des symptômes, et la
consultation des tradithérapeutes dans les cas rebelles. Les raisons
pour lesquelles on sollicite la médecine moderne sont
l'efficacité de la médication, le coût et la
proximité des services ; la tradithérapie recevant surtout des
cas désespérés, pour lesquelles on soupçonne une
connexion avec des réalités mystiques ( KIAWI et al, 1997).
Ces travaux mettent en évidence l'importance d'une
approche qui allie la médecine à d'autres disciplines en sciences
humaines pour une meilleure compréhension de la prise en charge du
paludisme de l'enfant en particulier. Qu'en est il donc des théories et
modèles qui sous tendent cette nécessité ? Telle est la
question qui va être examinée dans la suite.
I-1-3-2 les déterminants de la prise en charge
médicale du paludisme
Les approches explicatives ou les théories sur la prise
en charge thérapeutique des enfants, aussi bien au niveau du
ménage qu'au niveau des formations sanitaires, sont nombreuses et
diverses. Elles évoquent la problématique de l'offre et de la
demande de service de santé. En d'autres termes, selon AKOTO (2002) ces
dimensions (offre et demande) expriment les facteurs explicatives du recours
thérapeutique. Il s'agit en gros de facteurs de
prédisposition qui sont d'ordre individuel ou socio culturel
qui poussent les individus ou les membres du ménage à recourir
à un traitement ; les facteurs facilitateurs (enabling
factors) qui peuvent inciter ou promouvoir l'utilisation des institutions
sanitaires ; les facteurs de renforcement agissent sur les
individus, pour maintenir leurs attitudes favorables vis-à-vis de tel ou
tel recours thérapeutique.
A) les facteurs de prédisposition
Il s'agit de faire l'inventaire des variables socio
démographiques et économiques qui expliquent les comportements et
attitudes dans la prise en charge de l'enfant malade.
a- l'âge
Globalement, les jeunes personnes sont plus disposées
à recourir au traitement ou aux services de soins que les personnes
âgées3. Ainsi, les personnes âgées
utilisent moins les services de santé parce que leurs ressources
financières étaient moindres (BELCHER et al, 1976 cité par
FOURNIER et HADDAD, 1995) ou qu'elles préféraient avoir recours
aux praticiens traditionnels (OSHOMUVWE, 1996 cité par FOURNIER et
HADDAD, 1995). Le traitement moderne des personnes âgées
coûte plus cher que celui des enfants (ORUBULOYE et al. 1991 cité
par AKOTO, 2002) alors les familles sont plus disposé à ne payer
que les soins des enfants ( OMORODION, 1993 cité par AKOTO, 2002).
En somme, l'age des malades n'explique les différences
de recours thérapeutique que par ce qu'entre autres les coûts de
soins de santé sont élevés, par l'attitude du personnel de
santé et par le poids de la tradition (NIRAULA, 1994 cité par
AKOTO 2002).
La majorité des malades étant des enfants en
bas age, l'interrogatoire se réduit à la description des
symptômes par la mère (LE HESRAN, 2000).
b- le sexe
Les mères ou femmes sont habituellement plus nombreuses
dans la population et font l'objet d'une attention particulière dans les
stratégies des soins de santé primaires et de protection de la
famille (FOURNIER et HADDAD, 1995). Pour le cas des enfants, il existe dans
certaines sociétés, une discrimination en faveur des
garçons (GBENYON et LOCOH, 1989) ; chez les adultes, on note que les
femmes s'occupent beaucoup plus de la santé des membres de la famille
que de leur propre santé (AKOTO, 2002). Malheureusement, pour des
préjugés traditionnels,des contraintes financières et de
niveau d'instruction, elles n'ont accès dans certaines régions de
l'Afrique qu'à de soins traditionnels plutôt que moderne (DAVID,
1993 ; OMORODION, 1993 cités par AKOTO).
c-les caractéristiques du
ménage
La taille de la famille, son caractère nucléaire
ou étendu, le nombre d'enfants, les attributs du chef de famille et d'
autres composantes familiales ont été liés à
l'utilisation des services de santé ( Fournier et HADDAD,1996).
Plusieurs études, notamment celles de BLEDSOE et al.,(1988) ont
montré que les enfants confiés, les enfants dont la
légitimité est discutable, et les enfants issus des
3 Ibid.
unions passées ont plus de risque de voir leurs
traitements reportés. Les parents adoptifs sont hésitants
à amener les enfants adoptés vers des soins appropriés
(AKOTO, 2002.). Et BIYEDELE (1995) de renchérir que le recours et la
rapidité de recours aux soins dépendent à la fois du type
de la maladie et du statut dans le ménage.
d- l'éducation
Les comportements en matière de santé
dépendent dans une large mesure des connaissances que les individus ont
des maladies et des soins administrés. Ces connaissances peuvent
provenir de l'éducation reçue, des médias ou des
expériences vécues. Ainsi de nombreuses études ont
montré une relation entre la santé des enfants et
l'éducation de la mère (DACKAM, 1993 et NOUMBISSI,1996).
Toutefois, très peu d'études renseignent sur certains aspects
comme la connaissance par la femme de certaines maladies cibles et la
prévention contre ces maladies.
De même de nombreuses autres études confirment
l'hypothèse de KLOOS (1987 cité par FOURNIER et HADDAD, 1995),
selon laquelle le recours aux soins de santé augmente à mesure
que s'élève le niveau d'éducation des patients. CALDWELL
(1979) avait déjà montré dans une étude au Nigeria
les mécanismes par lesquels l'éducation maternelle influence la
santé des enfants. Premièrement, les mères deviennent
moins fataliste vis-à-vis des maladies en adoptant plusieurs
alternatives thérapeutiques disponibles (...).Deuxièmement une
mère éduquée est plus apte à manipuler le monde
moderne. Elle est plus sûre d'être comprise par les médecins
et les infirmières (...). Troisièmement au-delà des deux
raisons précédentes, l'éducation des femmes change
grandement l'équilibre traditionnel des relations familiales qui
agissent profondément sur les soins de l'enfant. Selon AKOTO (1993) chez
les Yorouba du Nigeria la femme instruite, quelque soit son niveau
d'étude, a la possibilité quand son enfant tombe malade, de
prendre seule la décision de l'amener à l'hôpital sans se
référer à sa belle mère au préalable.
e- L'ethnie et la religion
La cohabitation des populations d'origine ethnique diverse
laisse apparaître une multiplicité de comportements
thérapeutiques qui sont le reflet des différences culturelles au
niveau des perceptions et des interprétations de symptômes ou dans
la quête d'un traitement efficace (FOURNIER et HADDAD).
L'influence de la religion sur le recours à la
médecine moderne dépendra du groupe auquel on appartient. La
religion chrétienne, facteur de changement et d'adaptation, favorise le
recours à la médecine moderne (AKOTO, 2002).
Des études au Kenya menées par BOERMA et BAYA
(1990) et au Nigeria par NNANI et KABAT (1984) montrent que les
chrétiens sont plus disposés à recourir aux services de
soins de santé moderne tandis que les musulmans et les adeptes des
autres religions traditionnelles ont plutôt tendance à consulter
les praticiens traditionnels.
f-Le milieu de résidence
Les relations entre l'urbanisation et le recours aux soins
n'ont pas été abordées par la plupart des études
consultées. Si l'on tient compte de l'existence des grands centres de
soins de santé, du personnel médical et paramédicaux
essentiellement dans les grands centres urbains en Afrique, on peut supposer du
fait de l'adoption aussi des modes de vie occidentales que les populations
urbaines se référeront plus aux médecins qu'aux
tradipraticiens (AKOTO, 2002).
Par contre la plus grande propension des populations rurales
à recourir aux dispensateurs de médecine traditionnelle sont des
phénomènes très bien décrits et documentés.
Les barrières à l'utilisation des services sont donc nombreuses
dans les zones et ne se limitent pas nécessairement à des
questions d'accès aux services modernes. Ces barrières sont
notamment : la pauvreté, le faible niveau ou non d'instruction, les
déficits communicationnel avec le personnel médical et les
difficultés d'accessibilité aux centres de santé (FOURNIER
et HADDAD, 1995.).
B) les facteurs facilitateurs
Ils font référence au système formé
par l'individu, le ménage et le système de soins lequel
expliquerait le recours aux soins modernes.
a-Les coûts de soins de santé
Pendant longtemps de nombreux pays africains ont offert des
services de santé gratuits à leur population. Cependant, avec la
fragilisation de la situation macro économique et son corollaire de
plans d'ajustement structurel, ces pays ont du revoir leurs ambitions ; toute
chose qui a conduit leurs populations à fréquenter de moins en
moins les centres de santé moderne au profit de la médecine
traditionnelle.
A ce sujet, ORUBULOYE (1991, cité par AKOTO, 2002)
explique cette désertion au Nigeria par la
crise
pétrolière et la dépréciation récurrente da
la monnaie locale (Le Naira). Et TRAORE et al.
(1993) et DAVID et al (1995) d'ajouter que cette désertion
du secteur moderne de soins s'explique par la différence des coûts
entre la médecine traditionnelle et la médecine moderne.
Au niveau micro les coûts de frais de santé sont
différemment supportés par l'individu et par le ménage.
Les coûts de frais de santé au niveau du
ménage comprennent les dépenses de consultation, les
dépenses de transport, les dépenses de médicaments et
d'hospitalisation qui dépendront essentiellement des personnes en charge
du traitement au niveau familial (rôle des revenus) (AKOTO, 2002). De
plus, SOMMERFELD et al. (1985 cités par FOURNIER et HADDAD, 1995) ont
montré qu'au Mali Central, lors d'un épisode de maladie, le
groupe de gestion de la santé se réunit, afin de décider
du type de soins à utiliser. L'incompréhension de la cause de la
maladie et de la thérapie à appliquer peut favoriser le recours
à la médecine moderne (NIRAULA, 1994 cité par AKOTO).
Toute fois, la décision de recourir aux soins modernes
peut être individuelle au moins partiellement. Les effets négatifs
des augmentations des coûts rencontrent aujourd'hui, de nombreux
partisans. Un auteur cite l'expérience d'une organisation non
gouvernementale dans une des régions les plus pauvre du Mali qui, dit
il, « fournit les évidences comme quoi les pauvres peuvent et sont
prêts à payer pour certains services, quand ces services et les
médicaments sont disponibles et leur qualité positivement
perçue » (VOGEL, 1998).
b-les statuts économiques et les sources de
financement
Le recours à la médecine moderne et l'abstention
thérapeutique croissent en même temps que l'on change de classe
sociale ou que le revenu augmente. FOURNIER et HADDAD (1995) rapportent ces
constats confirmés par les études de l'USAID/Kinshasa (1986) au
Zaïre et par BELCHER et al. (1976) au Ghana et par UYANGA (1983) au
Nigeria, WADDINGTON (1989) au Ghana et FABRICANT (1991) en Sierra Leone. Un
revenu élevé permet à son détenteur de s'offrir les
soins modernes à savoir les frais de transport, de consultation,
d'hospitalisation et de médication (AKOTO, 2002).Tandis que les
détenteurs de revenu faible feront recours à la médecine
traditionnelle.
Lorsque la femme n'a pas d'autonomie financière, son
choix quant au type de recours thérapeutique pour ses enfants est
faible. Ainsi, le recours à la médecine moderne sera importante
quand ladite décision est prise par un conjoint instruit (DAVID,1993) ;
son absence peut favoriser le non recours à la médecine moderne
(AKOTO et al.,2002).
En outre, la séparation des revenus entre les
époux et l'existence de ménage polygame sont des obstacles
à l'accès des femmes aux soins médicaux modernes. Une
étude auprès des ménages
polygames chez les Yorouba du sud du Nigeria montre comment la
dépendance financière d'une mère dont le mari est polygame
peut entraver le recours à un centre de santé pour le traitement
adéquat de leurs enfants (ONI, JB, 1996).
Les sources de financement de soins de santé sont
souvent multiples. Le plus souvent la contribution des hommes au frais de soins
de santé est fonction de la gravité de la maladie, de
l'activité et du statut du mari. Mais plus la maladie nécessite
plus de dépenses, plus on recourt à la contribution de la famille
élargie (ORUBULOYE,1991 cité par AKOTO, 2002).
Au delà de la famille et de ses ressources propres,
certains chefs de ménage ont recours à des emprunts auprès
des amis, parents et autres (DAVID, 1995 cité par AKOTO, 2002) ou bien
ils recourent aux assurances comme le démontre une étude au
Zaïre de ILUNGA et al. (1995) sur l'obligation qu'ont les employeurs de
prendre en charge les soins de leurs employés et des membres de leurs
familles.
c-les facteurs liés aux soins
L'accessibilité et la qualité des soins sont des
facteurs explicatifs de la prise en charge thérapeutique des malades.
Diverses études montrent que, d'une manière
générale, les taux d'utilisation de centre de santé
décroissent à mesure qu'augmentent les distances à
parcourir (FOURNIER et HADDAD, 1995).
D'autres études réalisées dans des
contextes diverses montrent également que les formations sanitaires
publiques sont sollicitées plus par les populations qui sont proches de
celles-ci ; et que les distances à parcourir sont relativement courtes.
Par exemple au Nigeria cette distance est inférieure à moins de
deux kilomètres (GESLER cité par FOURNIER et HADDAD, 1995.) et au
Ghana 70% des utilisateurs sont à moins de trois mille d'elles (FOSU,
1989).
Néanmoins, les effets des distances sur les
comportements d'utilisation vont être fortement influencés par
l'intervention de facteurs de différente nature, parmi lesquels la
maladie, les coûts d'utilisation, le revenu des patients et surtout la
qualité attendue des services, vont jouer des rôles essentiels,
tel est le résultat de l'étude au Nigeria de STOCK cité
par FOURNIER et HADDAD (1995).
L'accessibilité des soins dépend aussi de la
présence du personnel de santé dans ces formations sanitaires. Ce
dernier répugne le plus souvent à travailler dans les villages,
ou à faire des tournées, ils se sentent souvent supérieurs
aux villageois à qui ils exigent certaines pratiques avant les soins
(AKOTO et al. 2002.). Et NIRAULA (1994 cité par AKOTO, 2002) observa
aussi que les personnels du secteur moderne, dont les méthodes
s'éloignent du style de vie des populations, s'opposent radicalement aux
méthodes du tradithérapeute.
La qualité de soins est un autre facteur essentiel du
recours thérapeutique des populations. Ces derniers ont une
définition propre de ce qu'est un service sanitaire de bonne ou de
mauvaise qualité. Une étude faite au Nigeria montre que les
utilisateurs de services de santé attendent de la compétence et
de la courtoisie des professionnels, l'attention fournie aux patients et la
continuité de la distribution des médicaments (EGUNJOBI,
1983).
Des études ont été menées sur la
qualité des éléments perçue jouant ainsi sur
l'utilisation des services par les populations. Les composantes techniques
notamment le degré de qualification médicale sont des facteurs
favorisant le recours aux soins. Une étude au Nigeria montre que 90% de
la population avait recours à un centre de santé si la prise en
charge est assurée par un médecin (ABOSEDE, 1984). Par contre la
qualité des infrastructures sanitaires n'a pas beaucoup d'influence sur
le comportement des usagers comme l'a montré des études faites au
Sénégal (UNGER, 1990) et au Zaïre (HADDAD, 1992).
La continuité des services telle que celle de la
distribution des médicaments encourage les populations à recourir
aux ressources sanitaires modernes comme l'a constaté au
Sénégal UNGER (1990).
Les relations interpersonnelles sont des facteurs importants
quand aux recours des populations. Des études montrent que le partage
des paradigmes communs peut favoriser les contacts entre dispensateurs et
utilisateurs de même ethnie (SLIKKERVER, 1989), il est reproché au
personnel de santé une certaine rudesse vis-à-vis de leurs
patients (WADDINGTON, 1989.).
La médecine moderne n'a généralement pas
d'approche globale de la personne humaine et ignore les aspects sociaux de la
maladie en réduisant celles-ci à des dimensions physiques
(SWANTZ, 1979). Par contre les médecines traditionnelles
n'entraînent pas de rupture culturelle d'où leurs recours par les
populations (Dunlop) car à part les soins, elles reçoivent une
explication du sens de leurs maladies. Enfin, l'intégrité et
l'honnêteté des personnels de santé peuvent influencer
l'utilisation des services.
Les populations sont sensibles aux modalités
organisationnelles concernant le paiement des honoraires et les frais de
traitement. Ainsi au Ghana et au Zaïre des mécanismes trop rigides
dans les formations sanitaires publiques étaient responsables d'une sous
utilisation de ces services (WADDINGTON, 1989).
En gros, l'efficacité, la rapidité et la
permanence du traitement plaident en faveur de la médecine moderne
quoique celui-ci coûte très chers pour les utilisateurs qui s'en
détournent (AKOTO et al, 2002.).
C) les facteurs de renforcement de l'utilisation de soin
de santé moderne Il s'agit des facteurs portant sur la
gravité et la durée, les croyances étiologiques
a- la durée et la sévérité du
problème de santé.
La proportion des patients qui recourent à un
quelconque dispensateur de service augmente en même temps que la
durée de la maladie. Ainsi dans plusieurs études, lorsque les
patients ont des maladies chroniques, ils se dirigent vers les praticiens
traditionnels et lorsqu'ils ont des maladies aigues, ils se rendent dans les
services de santé modernes parfois quelque soit la distance (MWABU et
KLOOS, 1987).
En outre, la gravité ou la
sévérité de la maladie influence la nature de la
thérapie et des dispensateurs de santé utilisés. Le
recours à l'auto traitement diminue quand la maladie est
sévère tels qu'il a été constaté dans des
études en Cote d'Ivoire et au Burkina Faso (LASKER, 1981).
b-les croyances étiologiques et les perceptions de
systèmes de santé
Le plus souvent, c'est l'étiologie attribuée
à la maladie qui va servir à la caractériser. La maladie
revêt donc un caractère social et ses causes sont nombreuses
(AKOTO et al, 2002.).Selon que la maladie est perçue comme d'origine
naturelle ou surnaturelle, elle est traitée dans le premier cas par la
médecine moderne et dans le second par la médecine
traditionnelle. Au Mali une étude a montré que les maladies
subséquentes à la « magie noire » seraient
exclusivement traitées par la médecine traditionnelle à
contrario des maladies naturelles (HIELSCHER et SOMMERFELD,1985). Toutefois, on
peut rencontrer des maladies mixtes qui sont à la fois naturelles et
surnaturelles (UCHE, 1988 cité par AKOTO, 2002).
Le recours aux services de santé ou à un type de
traitement est aussi fonction des connaissance et croyances que les populations
ont de ce système (AKOTO et al, 2002) mais également des
bénéfices médicaux et sociaux attendus par ces patients
(KROEGER, 1983).
c- La politique et les programmes gouvernementaux et non
gouvernementaux
L'environnement politique est très déterminant
pour le recours aux soins. L'influence des politiques et programmes de
santé peut être évaluée à travers :
l'organisation et la gestion, la sensibilisation, la capacité
administrative de proposer une politique sanitaire favorable et l'existence
d'une institution (AKOTO et al, 2002.).
Avec l'indépendance, la nécessité
d'étendre et de développer les services de santé existants
se faisait ressentir (FOURNIER et HADDAD, 1995).
Les services publics de santé s'organisent sur le
principe de la ventilation : les patients des régions rurales sont
réorientés vers les grands centres urbains (MALCOLM et al, 1998)
qui concentrent les grandes formations sanitaires.
Les systèmes de santé de certains pays en
développement sont submergés par des problèmes de gestion
et de logistique. Ainsi administre t-on dans de nombreux cas, des vaccins que
leur ancienneté et l'exposition à la chaleur ont rendu
inefficace, le maintien d'un milieu stérile pour les soins
médicaux étant, quant à lui, quasiment inexistants. Ainsi,
la mise au point et la diffusion des traitements simples pour les affections
courantes doivent accompagner l'extension de services médicaux en milieu
rural (MALCOLM et al, 1998).
Cette revue de la littérature sur le paludisme permet de
mettre en évidence le cadre conceptuel qui contient le matériau
à analyser par la suite.
I-2 Cadre conceptuel
Il met en relation les concepts contenus dans notre
thème à travers un schéma. Ainsi nous pouvons saisir les
mécanismes d'actions des déterminants de la prise en charge
médicale du paludisme de l'enfant. Etant donné que cette
construction conceptuelle provient des modèles existants ; il est
important de s'en inspirer afin de bâtir un qui conviendrait à
l'exécution de ce travail.
I-2-1 : les modèles de prise en charge
médicale moderne
Le premier modèle est celui du DUJARDIN (1993). Ce
modèle essaye d'intégrer les facteurs qui, liés aux
comportements des femmes et au fonctionnement des services de santé,
sont autant de barrières potentielles entre la survenue d'un
problème de santé et sa prise en charge par le système de
santé (DUJARDIN, 1993). En adaptant ce modèle, il ressort que
quatre conditions mènent à la prise en charge de l'enfant
impaludé :
- l'existence de motivation qui résulte de la perception
de la gravité de la maladie de l'enfant et la croyance qu'elle a dans
l'efficacité d'un service de santé officiel ;
-l'utilisation de ce service de soin qui doit surmonter les
barrières culturelles, le manque de ressources, le problème de
moyen de transport et la qualité de l'organisation ;
- le diagnostic qui obéit à un examen, à la
qualité technique et à la sensibilité du diagnostic ;
- la disponibilité d'un traitement approprié qui
allie la qualité, l'acceptabilité et l'efficacité
technique.
Le second modèle proposé par ANDERSEN et NEWMAN
(1972 ) envisage l'utilisation des services de soins comme une
résultante de quatre variables indépendantes : les facteurs
prédisposant (connaissances des ressources de santé, perception
des problèmes de santé, attitudes vis-à-vis des soins de
santé...), les facteurs facilitant (revenu, niveau socio
économique, taille de la famille...), l'état de santé, la
disponibilité et l'accessibilité des services de santé.
I-2-2 : hypothèse générale
De la brève revue de la littérature et des
modèles ci-dessus, l'hypothèse générale qui
sous-tend notre travail est que : selon la région de résidence de
la mère, la prise en charge médicale du paludisme chez l'enfant
est influencée par les facteurs socio économique, socioculturels,
socio démographique et environnementaux ; l'effet de ces facteurs
passeraient à travers l'expérience de la mère, ses
connaissances, perceptions, ses croyances étiologiques relatives
à la maladie, son pouvoir financier et l'accessibilité aux lieux
de soins.
I-2-3 : schéma conceptuel Figure 1-1 :
schéma conceptuel
Contexte de
résidence

Croyances étiologiques
Connaissance
et perception
de la maladie
Facteurs socio
culturels
Education
de la mère
Facteurs socio
démographiques
Prise en charge
médicale
Expérience
maternelle
Accessibilité
géographique
Facteurs socio
économiques
Selon le contexte de résidence, les facteurs socio
culturels (milieu de socialisation, l'ethnie, la religion, le niveau
d'instruction et le), les facteurs socio démographique (la taille du
ménage, le type de mariage, la présence du mari) et les facteurs
socio économiques (activité du partenaire de la mère, le
pouvoir financier de la mère ) influencent la prise en charge
médicale du paludisme chez l'enfant ; et l'effet de ces facteurs
passeraient respectivement par l'expérience de la mère et
l'accessibilité géographique .
I-2-4 Hypothèses spécifiques
H1 : l'amélioration du niveau d'instruction de la
mère augmente la propension des enfants impaludés à
bénéficier d'une prise en charge médicale
appropriée.
H2a : un enfant issu d'une mère dont le partenaire de la
mère est cadre reçoit une meilleure prise en charge
médicale que celui issu d'une mère dont le partenaire est
inactif.
H2b : plus le revenu financier des mères est
élevé, plus les enfants impaludés
bénéficient d'une prise en charge médicale
appropriée.
H3 : les enfants issus des mères catholiques
reçoivent un antipaludique approprié et sont conduits à un
centre de santé que les enfants issus de mères musulmanes.
H4 : la prise en charge médicale du paludisme chez
l'enfant augmente avec l'expérience maternelle acquise en matière
de soin.
H5 : les enfants impaludés issus des mères vivant
à Libreville/ Port gentil bénéficient d'une meilleure
prise en charge médicale que leurs confrères issus des
mères vivant dans le Sud du Gabon.
I-2-5 Définition des concepts
Les principaux concepts à définir sont les
suivants : la prise en charge médicale, le paludisme, le pouvoir
financier, l'accessibilité géographique, l'expérience de
la mère, la perception et la croyance, soin de santé.
La prise en charge médicale :
Ce concept fait référence au comportement
thérapeutique des mères à l'apparition des premiers signes
cliniques du paludisme chez l'enfant.
En effet, en cas de suspicion de paludisme grave, la prise en
charge médicale du paludisme chez les enfants de moins de cinq qui sont
non immuns, obéit à un protocole à savoir :
transférer le patient à une formation sanitaire et
l'administration très tôt d'un antipaludique approprié,
dosé de façon optimale et par voie parentèle (OMS,
1990).
.
Le paludisme :
C'est une maladie parasitaire due à un plasmodium
transmise par un moustique appelé l'anophèle femelle. Au Gabon,
notre cadre d'étude, le plasmodium falciparum et le plasmodium ovale
sont les formes de parasite qui sévissent le plus. Cependant, nous
retiendrons comme « enfants malades » ceux qui ont eu la
fièvre/convulsions au cours des deux semaines ayant
précédées l'enquête car la fièvre est
considérées comme l'un des symptômes du paludisme (EDSG
I,).
Le pouvoir financier de la mère
:
Ce concept se réfère aux capacités
financières ou à l'autonomie financière dont la
mère dispose vis-à-vis de son partenaire. En fait, cette
indépendance financière permet à la mère de prendre
à sa charge les frais de santé de son enfant en cas de refus ou
d'incapacité de son époux /partenaire. Il sera construit avec les
variables relatives à l'activité principale de la mère,
à son niveau d'instruction et à sa participation dans les
dépenses du ménage.
L'expérience maternelle :
Elle porte sur l'ensemble des connaissances acquises par une
mère en matière de soins. Elle sera estimée à
travers la parité et l'âge de la mère.
Facteurs socio culturels :
Ce concept qui rend compte du processus de socialisation
(acquisition des normes, des valeurs ...) sera appréhendé
à travers l'ethnie, la religion et le milieu de socialisation. Ces trois
dimensions façonnent, selon les contextes, les comportements
thérapeutiques de dispensateur de soin.
Facteurs socio démographiques :
Ce concept prend en compte la taille du ménage, le type
de ménage (monogame ou polygame), l'expérience maternelle et la
présence du mari dans le ménage. En générale, un
nombre élevé de personnes dans un ménage peut
réduire la propension des parents à fournir aux enfants les soins
médicaux modernes.
Facteurs socio économiques :
Ils concernent essentiellement l'activité du partenaire
de la mère et le pouvoir financier de cette dernière. En effet,
le pouvoir financier de la mère se révélé
déterminant dans la prise en charge médicale du paludisme lorsque
le conjoint n'exerce pas une activité ou lorsque celle-ci ne suffise pas
subvenir aux besoin essentiels du ménage.
Croyances étiologiques :
Elles font référence aux perceptions, à
l'origine et à la cause des différentes maladies.
L'accessibilité géographique
:
Elle renvoie aux distances à parcourir et à la
durée pour se rendre au service de santé le plus proche. Elle
sera construite grâce aux variables relatives à la distance et
à la durée de déplacement du domicile du malade au centre
de santé.
I-2-6 Variables opérationnelles
Pour cette étude, la variable dépendante prise
en charge médicale sera mesurée grâce aux variables :
recours à une formation sanitaire et l'administration d'un ou de
plusieurs antipaludiques. Le cadre conceptuel précédant montre
que les variables indépendantes peuvent agir directement sur les modes
de prise en charge médicale, d'autres variables peuvent servir
d'intermédiaire.
Tableau 1-2 : présentation des variables
utilisées dans l'étude
|
concepts
|
Variables opérationnelles
|
|
Facteurs socio culturels
|
-Milieu de socialisation -Religion
-Ethnie
-Niveau d'instruction - Milieu de résidence
|
|
Facteurs socio démographiques
|
-Taille du ménage
-Type de ménage : monogame ou polygame
|
|
Facteurs socio économiques
|
-L'activité professionnelle du chef de ménage
- la présence du mari dans le ménage
|
|
Accessibilité géographique
|
-la distance à parcourir -la durée de
déplacement
|
|
Expérience de la mère
|
-l'âge de la mère
-la parité atteinte
|
|
Pouvoir financier de la mère
|
-occupation professionnelle de la mère
-
participation aux dépenses du ménage
|
|
Paludisme
|
fièvre survenue chez l'enfant au cours des
deux
semaines ayant précédé l'enquête.
|
|
La prise en charge médicale
|
- recours à un centre de santé en moins de 24
heures
- administration d'un antipaludique approprié
|
I-2-7: schéma d'analyse
Figure 1-2 :
schéma analytique
|
-Religion
-Ethnie
- milieu socialisation
|
|
|
-Type de ménage
- taille du ménage - présence du mari
|
|
|
-Activité du partenaire - Pouvoir financier de la
mère
|
|
|
|
|
|
Croyance
étiologique
|
Niveau
instruction de la mère
|
|
-l'âge de la mère
- la parité
atteinte
- distance à parcourir
- durée de déplacement

Connaissance et
perception de la
maladie
- recours à un centre de santé en moins de 24
heures
- et administration d'un antipaludique approprié
Seules les relations à flèches pleines seront
vérifiées. Tandis que les relations à flèches
éclairées ne le seront pas. Car les données relatives
à celles-ci n'ont pas été saisies dans la base de
données de l'EDSGI que nous avons utilisée.
Conclusion partielle :
Ce chapitre a fait ressortir d'une part les connaissances sur
le paludisme et les moyens de lutte actuels, et d'autre part les facteurs
explicatifs associés à la prise en charge du paludisme. Ces
facteurs explicatifs d'ordre socioculturels, socio démographiques, socio
économique et environnementaux ont permis de construire un cadre
conceptuel et d'émettre des hypothèses à analyser par la
suite. Nous allons présenter dans le chapitre suivant le cadre de
l'étude et la méthodologie de travail qui ont servi à la
collecte des données.
Chapitre II : Cadre d'étude et
méthodologique de la recherche
La compréhension de l'ampleur de l'endémie du
paludisme au Gabon nécessite la prise en compte de l'environnement
physique et humain, du contexte socio démographique, du contexte socio
économique, du contexte socio culturel et du contexte sanitaire .
II-1 : Cadre d'étude
II-1-1 : Environnement physique et humain du Gabon
Le milieu gabonais est contraignant par son relief
contrasté et son climat à la fois chaud et humide qui sont des
éléments propices au développement de maladies diverses
aussi contagieuses que mortelles.
II-1-1-1 : le relief
Le Gabon est situé dans le golf de Guinée, à
cheval sur l'équateur avec une superficie de 267667 Km2. Il est
limité au nord par le Cameroun, au Nord-Ouest par la Guinée
Equatoriale, à l'Est et au Sud par le Congo et à l'Ouest par
l'Océan atlantique qui baigne ses cotes sur plus de 800 km. En somme le
relief gabonais présente une variété de formes. On
distingue synthétiquement trois grands ensembles orographiques et
géomorphologiques : les basses terres de la région
côtière ; les massifs montagneux du centre culminant à plus
de 1000 mètres ; les plateaux du Nord et de l'Est
.
II-1-1-2 : Le climat
Le Gabon est situé entre les latitudes 2°30'N et
3°55'S, au coeur du domaine équatorial dont les principales
caractéristiques sont : une chaleur constante et une humidité
élevée, des précipitations abondantes à
régime pluviométrique bimodal.
De part sa position équatoriale, le Gabon baigne en
permanence dans une masse d'air chaud. Les températures moyennes
mensuelles, d'une station à l'autre, oscillent entre 23 et 29°c.
La pluviométrie varie de 1500 à 3000mm d'eau par
an. Le cycle climatique alterne quatre saisons : une petite saison sèche
(mi-décembre à mi-février), une petite saison de pluie
(mi- février à fin avril), une grande saison sèche
(début mai à mi-septembre) et une grande saison de pluie (mi-
septembre à mi décembre).
Ce climat et cette pluviométrie sont des gîtes
propices au développement de vecteurs de maladie comme le paludisme.
II-1-1-3 : la végétation et
l'hydrographie
Bénéficiant d'abondantes précipitations,
le Gabon est drainé par un réseau hydrographique très
dense. Le principal cours d'eau est l'Ogooué qui prend sa source en
république du Congo et s'étend sur environ 1000 km en territoire
gabonais. Il draine sur 215000km2, soit les 4/5 du pays. Les seconds cours
d'eau forment les bassins côtiers composés à
l'extrême Nord par le Ntem et le Woleu qui prennent leur source au Gabon
et au Sud de l' Ogooué par plusieurs fleuves côtiers.
La description de l'environnement physique du Gabon laisse
apparaître un milieu propice à la reproduction et à
l'éclosion des larves des parasites du paludisme et de leurs
vecteurs.
II-1-2 : contexte socio démographique
En 1993, le Gabon avait une population total de 1014976
habitants d'après le recensement générale de la population
et de l'habitat (RGPH, 1993). La densité moyenne de population est de
3,8 habitants au km2. D'après les résultats de1993, deux villes
concentrent la majorité de la population : Libreville-Owendo avec
463.000 habitants et Port Gentil, 80000 habitants
La mortalité maternelle est très
élevée (519 décès sur 100000 naissances vivantes).
Le taux brut de natalité est de 4,3 enfants par femme et le taux de
fécondité est de 5,4%( EDSGI, 2000) et l'espérance de vie
à la naissance est de 56,6 ans.
II-1-2-1 : La structure par sexe et par âge
La structure de la pyramide des ages et par sexe de la
population gabonaise présente une prédominance des jeunes de plus
en plus marquée. De plus le rapport homme/femme est égal à
1dans les villes et inférieur à un (1) en milieu rural.
Ces caractéristiques sont toutes susceptibles d'avoir
un impact sur la biodiversité et l'environnement à travers leurs
répercussions sur les structures socio économiques des
populations et particulièrement sur leur rendement économique.
II-1-2-2 : la situation d'urbanisation
L'une des caractéristiques de l'urbanisation gabonaise
réside dans le fossé démographique entre la capitale
Libreville avec 40% de la population totale et les autres villes (RGPH, 1993).
Port-gentil et Libreville offrent tous les attributs de la modernité qui
exercent une attraction énorme sur les populations rurales. Ceci a pour
conséquence l'étirement de l'occupation spatiale et l'occupation
illégale de zones considérées comme inconstructibles qui
constituent de fortes contraintes pour l'extension des réseaux et de la
voirie. Et la Banque Mondiale (1996) affirme après évaluation que
80% de la population de Libreville habite des zones non viabilisées.
Cela
s'expliquerait par le manque de véritable politique
d'aménagement urbain et dans de nombreux quartiers l'environnement est
hostile (Banque Mondiale, 1996).
Du fait de cette forte urbanisation anarchique d'énormes
problèmes sociaux se sont relevés à travers l'
Enquête Démographique et de Santé (EDSGI, 2000).
Ainsi
- 77% de la population gabonaise a accès à une eau
supposée potable d'origine diverse : robinet
(52%), bornes fontaines (41%), rivières (35%), sources
(22%) et puits ouverts (5%)
- 52% des ménages gabonais utilisent des fosses
rudimentaires (privées et communes), 23%
utilisent des toilettes modernes
- 61% des ménages urbains ont des logements dont le sol
est recouvert de ciment et 54%ont des toits en tôles et plafonds par
contre 57% des logements ont un sol en terre/ sable et 80% des toits son
recouverts de tôles en milieu rural
II-1-2-3 : la situation de l'éducation
Selon l'EDSGI (2000), en matière d'éducation, le
Gabon a un objectif double : d'une part, assurer « la scolarisation
obligatoire des enfants », d'autre part, couvrir les besoins en «
alphabétisation fonctionnelle ». Ainsi, selon les derniers
résultats du RGPH de 1993, près de 72% des résidents sont
alphabétisés (79% d'hommes et 66% des femmes) et près de
90% des enfants de 6-14 ans et 68% de ceux de 15-19ans fréquentent
l'école.
Toujours selon l'EDSGI (2000), 94% des femmes ont
fréquenté l'école et 77% d'entre elles savent lire sans
difficulté. De même, 6% des femmes de 15-49ans n'ont jamais
fréquenté l'école contre 8% des hommes de 15-59 ans.
Toutefois, 22% des femmes et 16% d'hommes ne savent ni lire ni écrire.
Ainsi, le système éducatif n'atteint donc pas complètement
son objectif minimum qui est d'apprendre à lire et à
écrire. D'après le PNUD (2002), le PNB consacré aux
dépenses publiques d'éducation est passé de 5,8% entre
1985-1987 à 2,9% entre 1995-1997. Le même organisme affirmait
déjà en 1998 que le système éducatif gabonais est
peu performant en grande partie à cause de surcharges d'effectifs dans
les grandes villes.
II-1-3 : le contexte socio économique
Le Gabon est classé parmi les pays à revenu
intermédiaire supérieur à cause de son niveau du Produit
National Brut par habitant qui tourne autour de 3400 dollars (EDSGI, 2000).
L'économie du pays repose essentiellement sur trois produits
d'exportation : le pétrole, le manganèse, et le bois.
Le pétrole est le principal produit avec 95% des
exportations et 37% de contribution au Produit Intérieur Brut en 1999.
Le manganèse place le Gabon au deuxième rang des pays
producteurs mondiaux après l'Afrique du Sud.
L'activité d'extraction d'Uranium s'est arrêtée fin juin
1999 suite à l'appauvrissement de ses gisements.
Enfin en ce qui concerne le bois, la forêt gabonaise
couvre près de 22 millions d'hectares soit 85% de la superficie du pays.
Près de 40% de la superficie demeure à l'état primaire, le
taux de déforestation dû aux activités agricoles
étant inférieur à 1% par an. La forêt gabonaise,
l'une des plus riches d'Afrique, recèle plus de 400 essences de bois et
présente 180 000 Km2 de réserves. Le potentiel commercial total
est de 400millions de mètres cubes dont 130 millions d'okoumé.
Chaque année, près de 2,5 millions de mètres cubes de bois
sont produits avec 90% d'exportation. Enfin, l'activité agricole
contribue très faiblement à la production intérieure (4,9%
du PIB de 1999).
On notera qu'après une période de croissance
soutenue (1980-1985), favorisée par l'augmentation du prix du baril de
pétrole, l'économie gabonaise est rentrée dans une
période de récession au cours des années 1986-1989 avec
l'effrondement du marché pétrolier, qui a été
suivie de la dévaluation du Franc CFA de 1994. Une certaine restauration
de l'économie s'est établie grâce aux mesures
d'assainissement des dépenses de l'Etat et par la privatisation des
entreprises para publiques.
Malgré tout ce potentiel économique, les
résultats d'une étude de la Banque Mondiale montrent que
l'incidence de la pauvreté au Gabon était de 60% en 1994
essentiellement en milieu urbain.
En outre, une autre étude émanant de
l'Enquête Gabonaise pour l'Evaluation et le suivi de la Pauvreté
(EGEP, 2005) confirme le caractère urbain de la pauvreté
gabonaise. En effet, avec une incidence de la pauvreté d'environ 30%, le
milieu urbain avec 80% de la population compte prés de 75% des pauvres
tandis que le milieu rural avec 20% de la population et une incidence de la
pauvreté d'environ 45% compte un peu plus de 25% des pauvres
(PNUD-GABON, 2005).
Depuis l'effondrement des cours du pétrole et du dollar
à la fin de l'année 1985, le Gabon connaît une crise
économique structurelle, aggravée par la dévaluation du
franc CFA en 1994, puis par la mise en place en 1995 de la taxe sur la valeur
ajoutée (TVA) (18 %), qui a provoqué une flambée des prix
et une dégradation du pouvoir d'achat. Sous l'effet de la crise, le
nombre d'emplois a été réduit dans tous les secteurs
(moins 25 % dans le secteur public et parapublic entre 1985 et 1992 et moins 50
% dans le secteur privé). Le Gabon a dû se résoudre
à mettre en place un programme d'ajustement structurel en 1986
(MOUVAGHA-SOW).
Toutes ces mesures ont un impact significatif au niveau micro
de la société. C'est ainsi que dans la majorité des
ménages, le chef de ménage est le principal
générateur de revenus et l'on compte un grand nombre de jeunes
adultes hébergés, à cause de la poursuite de la
scolarisation à des ages élevés et surtout du fort taux de
chômage des jeunes (Banque Mondiale, 1996).
II-1-4 : Contexte socioculturel
Du point de vue de la composition ethnique, la population
gabonaise présente une grande diversité ethnique. La confusion
courante entre langue et ethnie introduit une certaine imprécision dans
leur dénombrement. Cependant, la plupart des ethnologues s'accordent
à dénombrer 40 ethnies regroupées en 9 groupes
ethnolinguistiques, dont les plus importants sont les Fang (32%), qui
occupent toute la région Nord (Woleu-Ntem et Ogooué-Ivindo), une
partie de l'Estuaire et du Moyen-Ogooué ; les Myené
(15%) qu'on retrouve en majorité dans l'Ogooué-Maritime, dans
l'Estuaire et le Moyen Ogooué ; les Mbedé (14%), les
Punu (12%) et les Eshira qui vivent dans le centre
(Moyen-Ogooué, Ngounié), le sud (Nyanga) et à l'Est ; les
Adouma (Moyen-Ogoué), les Batéké et
Ombamba ( Haut-Ogooué), les Kota qu'on retrouve
beaucoup plus dans l'Ogooué Ivindo et bien d'autres
encore4.
Au delà de leur diversité, les populations du
Gabon présentent une même forme d'organisation sociale. Ce sont
des sociétés segmentaires basées, d'une part, sur les
notions de clans, de tribus, de lignages et, d'autre part, sur celles des
confréries religieuses et du village. Du Nord au Sud et d'Ouest en Est,
on retrouve des modes de productions identiques et une représentation du
monde similaire. Cela n'empêche pas chaque ethnie d'avoir ses coutumes
propres, ses croyances, ses rites, ses traditions, sa littérature orale,
etc. L'urbanisation, porteuse d'une occidentalisation des modes de vie, des
pratiques sociales et des valeurs, est responsable de la disparition
progressive des autres caractéristiques propres aux cultures
ethniques.
En matière de croyances, les populations gabonaises se
répartissent entre trois grands groupes religieux dont le groupe
majoritaire est constitué par le christianisme, avec 65% de catholiques,
19% de protestants, 12% d `églises indépendantes diverses puis
viennent l'islam et l'animisme. Contrairement à ce que d'aucuns
pourraient penser, ces chiffres, qui ne sont que des ordres de grandeur, ne
reflètent pas toute la réalité des pratiques
religieuses.
II-1-5 : le contexte sanitaire du Gabon
Depuis son indépendance le Gabon s'est doté de
nombreuses infrastructures reparties en10 régions sanitaires et 52
départements pour assurer la santé de sa population. Des efforts
sont de plus en plus entrepris pour l'amélioration du système
national de santé en dépit des faiblesses des résultats
sanitaires obtenus.
4 Gabon Wikipédia.
8 Tableau de bord général de
Santé (TBGS)
II- 1-5-1 le système sanitaire et la couverture
sanitaire
A) le système sanitaire
Il repose sur trois secteurs : public (civil, militaire),
parapublic (Caisse Nationale de Sécurité Sociale) et privé
(lucratif, non lucratif et traditionnel).
Le Secteur public civil comprend trois niveaux dont le
primaire avec quatre types de structure, le secondaire avec 9 hôpitaux
répartis dans les 9 capitales provinciales et le tertiaire avec 3
hôpitaux nationaux.
Le Secteur militaire avec un hôpital militaire et des
infirmeries dans les garnisons. Le secteur parapublic avec deux hôpitaux
à Libreville et Port gentil et neufs centres médicaux
fonctionnels. Enfin, le secteur privé avec des centres de santé
non lucratifs et lucratifs.
B) la couverture sanitaire
a- Les infrastructures sanitaires
Le ratio population / formation sanitaire varie d'une province
à une autre comme présenté dans le
tableau ci après.
Tableau 2-1 : Ratio population/formation
sanitaire
|
Province
|
Ratio population/formation
sanitaire
|
|
Estuaire
|
2150
|
|
Haut ogooué
|
1332
|
|
Moyen-ogooué
|
997
|
|
Ngounié
|
664
|
|
Nyanga
|
633
|
|
Ogooué- Ivindo
|
890
|
|
Ogooué-Lolo
|
636
|
|
Ogooué- Maritime
|
2594
|
|
Woleu-Ntem
|
1164
|
Source : TBGS, 2003
L'analyse de ce tableau montre une insuffisance
d'infrastructures sanitaires en moyenne dans les provinces de l'Estuaire, de
l'Ogooué-Maritime, du Haut-Ogooué et du Woleu-Ntem par rapport
à celles de la Nyanga, du Moyen-ogooué et de
l'Ogooué-Lolo. La dispersion des villages et la faible densité de
population expliqueraient en partie les ratios élevés dans
certaines provinces. Cette répartition inéquitable des formations
sanitaires serait également exacerbée par l'absence d'un plan
national de développement sanitaire.
En outre, le niveau d'utilisation des dispensaires et les centres
médicaux est relativement faible, de 0,22 consultation par habitant et
par an à 0,48 consultation par habitant/an, respectivement.
b-les établissements pharmaceutiques
Sur les 167 officines pharmaceutiques que le pays compte, 44
officines (25%) sont implantées dans la province de l'Estuaire et 4
régions sanitaires en sont dépourvues (Moyen Ogooué,
Ngounié, Ogooué Ivindo et Ogooué lolo).Toutefois, il
existe des dépôts pharmaceutiques dans l'ensemble du
pays.8
Le traitement pharmaceutique administré en
prévention comme en curation du paludismeau Gabon est composé
soit de la chloroquinine, soit des arsiquiniformes, du quinimax et autres
antipaludéens (EDSG, 2000).
c- Les ressources humaines pour la
santé
Les effectifs en personnel médical tout secteur confondu,
sont loin de satisfaire les besoins nationaux. Ils sont essentiellement
concentrés à Libreville.
Tableau 2-2 : Personnel de santé (données
de 1997
|
Qualification
|
effectifs
|
|
Médecins
|
368
|
|
Pharmaciens
|
41
|
|
Chirurgiens dentistes
|
8
|
|
Sages femmes
|
385
|
|
Adjoints techniques de santé
|
316
|
|
Infirmières
|
1554
|
Sources : Atlas de l'Afrique, 2004
Il ressort de ce tableau que l'effectif en personnel de
santé est très déficitaire pour une meilleure prise en
charge de la population gabonaise estimée à 1014976 habitants. En
effet, le tableau suivant confirme ce déficit et la surcharge de travail
du personnel médical et paramédical.
Tableau 2-3 : nombre et catégorie d'agents par
habitant
|
Qualification
|
effectifs
|
|
Médecin
|
1/3400
|
|
Pharmacien
|
1/32137
|
|
Chirurgien dentiste
|
1/107123
|
|
Sages femme
|
1/2586
|
|
Paramédical
|
1/410
|
Source : TBGS, 2003
Avec de tels ratios, nous constatons que la surcharge de travail
du personnel médical se confirme car l'OMS (2006) recommande une
densité de ressources humaines pour la santé
(médecins, infirmières et sages-femmes) entre 20
à 25 pour 10000 personnes afin de vérifier la couverture
souhaitée en intervention essentielle de santé publique.
Il faut souligner que Libreville et la région de
l'Estuaire concentrent plus de la moitié des effectifs du personnel
soignant. Une grande partie des personnels affectés ne rejoignent pas
leur poste à cause de mauvaises conditions de travail (logement,
véhicule, équipement ...), préférant la capitale ou
ses environs (TBGS, 2003).
II-1-5-2 : la politique de santé et le financement
de santé
A ) la politique de santé
L'Etat gabonais a promulgué l'ordonnance 001/95/PR du 17
janvier 1995 fixant les orientations de la politique de santé. Un
certain nombre de dispositions générales et de priorités y
sont précisées : - La garantie de la santé pour tous
- Le renforcement du système de prévention :
santé maternelle et infantile, l'hygiène publique
et l'assainissement, l'information, l'éducation et la
communication en matière de santé - La protection des groupes de
population vulnérable : malades mentaux
Le recadrage de la politique nationale de santé est
basé sur la correction des nombreux dysfonctionnements identifiés
dans les programmes nationaux de santé actuels, appuyés par les
approches OMS (stratégie de santé pour 2010) et NEPAD
(stratégie unitaire ; programme initial). Ce recadrage devrait permettre
l'amélioration des performances sanitaires au Gabon, avec la mise en
application de la décision d'Abuja de consacrer au moins 15% des revenus
nationaux à la santé et la mise en oeuvre d'un programme national
de réduction de la pauvreté.
B ) le financement du secteur de la
santé
Dans le domaine sanitaire, des progrès ont
été réalisés, bien que des efforts énormes
restent à faire. On observe, depuis 1960, un recul du taux de
mortalité infantile grâce à l'apport de moyens
préventifs et curatifs. Depuis 1990, le pays a
bénéficié de l'appui de l'OMS et du FNUAP pour
réaliser des petites enquêtes de santé dans le cadre de la
« Maternité sans risque » (Projet Gab/90) : enquête sur
le personnel de santé, enquête sur les accoucheuses
traditionnelles et enquête sur la mortalité infantile. Ces
enquêtes ont permis de mettre à jour certaines insuffisances au
niveau des formations sanitaires, du personnel médical formé et
de l'inégale répartition des structures sanitaires et du
personnel, même si des améliorations ont été
constatées au niveau de la couverture sanitaire.
En générale, le financement du secteur public
est assuré par l'Etat à travers les ministères de la
santé publique, de la défense nationale, des affaires sociales et
de l'enseignement supérieur. Les
collectivités locales, les tiers pays (publics et
privés), le ticket modérateur des usagers et les particuliers non
assurés contribuent également au financement du secteur
public.
Cependant ce budget réservé à la
santé de 4% en moyenne reste insuffisante et en déca des
recommandation de l'OMS (au moins 10% du budget général). A titre
d'exemple, en 2000 sur un budget d'investissement de 120 milliards de FCFA,
seulement 6,9 milliards ont été prévu par la loi de
finance pour le Ministère de la Santé, 5,3 milliards ont
été engagés, 0, 54milliards ont été
payés et il y a eu seulement 10,1% (Stratégie de
coopération OMS-GABON, 2004). De plus, selon le PNUD (2002) les
dépenses de santé publique sont restées stables par
exemple 2% en 1990 et 2,1% en 1998.
C ) Bilan du paludisme au Gabon
Le paludisme au Gabon est holo endémique
c'est-à-dire que la transmission est stable toute l'année. Les
efforts de lutte thérapeutique enregistrent d'innombrables échecs
du à la pharmaco résistance.
a- L'ampleur du paludisme au Gabon
Au Gabon, les espèces plasmodiales rencontrées
sont : le plasmodium ovale, le plasmodium malariae et le plasmodium falciparum
qui est l'espèce la plus fréquente retrouvée seule ou
associée à d'autres espèces dans 94,6% des frottis
positifs. La transmission de la maladie ou l'infection palustre est
assurée par Anophèle gambiae, An.funestus et an .Moucheti
(ANTIMI, 2006).
Depuis plus d'une décennie le paludisme est
enregistré comme étant la première cause de
morbidité et la deuxième cause de mortalité infantile au
Gabon. Le nombre de cas déclaré par le service des statistiques
du Ministère de la Santé Publique est significatif en la
matière ainsi qu'il se dégage du tableau suivant.
Tableau 2-4 : nombre de cas déclarés et
taux de mortalité infantile dus au paludisme
|
Année
|
Nombre de cas
déclarés
|
Taux de mortalité
infantile (%o)
|
|
1994
|
81312
|
60
|
|
1995
|
138745
|
57
|
|
1996
|
79401
|
30
|
|
1997
|
90548
|
34
|
|
1998
|
54016
|
0,6
|
Source : Direction du PNLP-Gabon.
Ces chiffres ne représentent que la partie visible de
l'iceberg car les décès survenus à domicile ne
sont pas
notifiés. En outre, les données disponibles provenant des deux
hôpitaux de référence
(hôpital pédiatrique d'Owendo (HPO) et le centre
hospitalier de Libreville (CHL)) montrent que le paludisme est la
première cause d'hospitalisation en milieu pédiatrique. Un enfant
sur cinq est admis pour le paludisme. Exemple à l'HPO sur 1592
hospitalisations, 18,53% de cas de paludisme, et au CHL sur les 1401
hospitalisations, 23% de cas de paludisme sont relevés (ANTIMI,
2006).
b- La situation du traitement antipaludique au
Gabon
Pendant longtemps, la chloroquine a été le
traitement de première ligne contre le paludisme simple au Gabon. Mais
les premières résistances à cet antipaludique ont
été relevées à la suite d'une étude
menée en1983 à Lambaréné au centre du Gabon ; ceci
avait montré une résistance in vitro de 19%. Suite à ce
constat, les évaluations in vivo menées, quelque temps plus tard
par le laboratoire de recherche de l'hôpital Albert Schweitzer de
Lambaréné et le service de parasitologie de la faculté de
médecine du Gabon, ont montré des taux de résistances
RI/RII/RIII allant de 17 à 47% (ANTIMI, 2006). L'Organisation Mondiale
de la Santé (OMS) a établi la carte ci-dessous pour montrer
l'ampleur de la faible pratique de la combinaison thérapeutique
appropriée pour le traitement efficace du paludisme au Gabon.
Carte 2-1 : le taux d'échec de combinaison
thérapeutique au Gabon, 2001-2002
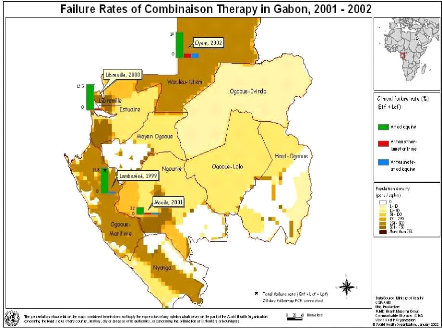
Source: O.M.S, 2002
La carte ci-dessus montre l'ampleur de l'échec du
traitement antipaludique au Gabon dans la période 1999-2001 au niveau de
quelques grands centres urbains du Gabon. Dans la plupart des régions la
combinaison des nouvelles molécules antipaludiques appropriée par
les malades est très faible dans le traitement du paludisme.
Face à un tel constat et sous l'impulsion des nouvelles
découvertes thérapeutiques, le Gabon a procédé en
juillet 2003 à la révision de sa politique des médicaments
antipaludiques pour y introduire des combinaisons thérapeutiques
à base d'artémisinine et du TPI pour les femmes enceintes
(ANTIMI, 2006).
Tableau 2-5 : récapitulatif du taux d'echec de
combinaison thérapeutique antipaludique au Gabon
|
Niveau de combinaison thérapeutique
|
|
Ville
|
Amodiaquinine
|
Artemether
lumefrantine
|
Artesunate
amodiaquinine
|
|
Oyem (2002)
|
14%
|
Moins de 5%
|
Moins de 5%
|
|
Libreville (2000)
|
12,6%
|
Moins 1%
|
ND
|
|
Lambaréné (1999)
|
14,8%
|
ND
|
Moins 2%
|
|
Mouila (2001)
|
3,2%
|
Moins 1%
|
Moins 1%
|
Source : OMS, 2002. ND : non
déclaré
Ce tableau 2-5 confirme ce qui ressort de la carte 2-1
à propos du faible niveau d'administration des antipaludiques
combinés au sein des populations gabonaises. Cela pourrait être
jugulé si les stratégies suivantes envisagées par le PNLP
sont respectées par toutes les parties prenantes.
c) Stratégies de lutte contre le
Paludisme
Le Programme National de Lutte contre le Paludisme (PNLP) du
Gabon soutenu par l'OMS, le RACTAP (le Réseau d'Afrique Centrale pour le
Traitement Antipaludique), l'OCEAC (Organisation de Coordination pour la lutte
Contre les Endémies en Afrique Centrale) a choisi entre autres :
- La moustiquaire imprégnée d'insecticide à
longue durée d'action chez la femme enceinte et l'enfant de moins de
cinq ans avec 125 150 moustiquaires distribuées et la formation de 438
relais communautaires aux techniques d'imprégnation.
- Le TPI (SP) chez la femme enceinte à partir du
deuxième trimestre de la grossesse avec 48 750 doses de Sulfadoxine
pyriméthamine qui ont été disponibilisées dans les
10 régions sanitaires du pays.
- la prise en charge des cas avec de l'ACT (paludisme simple) et
Quinine (paludisme grave) notamment 23 040 B6, 34 560 B12, 11 520 B24
d'Artemethere -Luméfantrine et 54 000 B6, 83 898 B24
d'Artésunate-Amodiaquine qui ont été disponibilisés
dans les structures sanitaires du pays.
- la formation de 704 relais communautaires à la
mobilisation sociale en partenariat avec le Ministère des Affaires
Sociales de la Solidarité National et du Bien-être Familial.
II-2 : Cadre méthodologique de la recherche
Cette section a pour objet de présenter les
données et méthodes d'analyse utilisées pour
vérifier nos hypothèses de travail présentées au
chapitre précédent. Ainsi, il examine tour à tour les
sources de données, leur qualité et les méthodes
d'analyses statistiques utilisées dans cette étude.
II-2-1 : Source des données
L'enquête Démographique et de Santé du
Gabon en 2000 (EDSGI, 2000) est le fruit de la coopération pour les
années 1997 à 2000 entre le Gabon et le FNUAP. Elle est
instituée par décret n° 000053/PR/MPET du 12 janvier 1999, a
été organisée par la Direction Générale de
la Statistique et des Etudes Economiques (DGSEE), du Ministère de la
Planification de la Programmation du Développement et de
l'Aménagement du Territoire va servir de source de données
à notre travail. Cette sous-section présente brièvement
quelques objectifs de l'enquête en rapport avec notre sujet
d'étude, les outils de collecte utilisés, les méthodes
d'échantillonnage ainsi que le degré de couverture atteint au
cours de cette opération.
II-2-1-1 objectifs
Outre les objectifs traditionnels que vise ce programme
international des EDS conduit par Macro international, l'EDSGI tient entre
autres à :
- déterminer les facteurs directs et indirects de la
mortalité maternelle,
- identifier les différentes composantes de la
santé de la reproduction et la santé des enfants : visites
prénatales et postnatales, condition d'accouchement, allaitement,
maternel, vaccination, prévalence et traitement des maladies
infectieuses notamment le paludisme chez les enfants de moins de cinq ans.
II-2-1-2 questionnaire
Quatre types de questionnaire ont été
utilisés afin d'atteindre les objectifs de l'EDSGI. Il s'agit du
questionnaire ménage, questionnaire femme et du questionnaire homme. Il
convient de souligner que ces instruments ont été
développés à partir des questionnaires de base du
programme DHS+ et adaptés au contexte du pays selon les objectifs de
l'enquête.
Le questionnaire ménage permet d'enregistrer certaines
caractéristiques de tous les membres (age,
sexe, niveau
d'instruction...). Il permet également de recueillir des informations
sur les
caractéristiques du logement afin d'apprécier
les conditions environnementales et socio économiques dans lesquelles
vivent les personnes enquêtées. L'éligibilité des
personnes à interviewer individuellement est également
établie à partir de ce questionnaire.
Le questionnaire femme est
l'élément central de l'enquête, il a été
administré à toutes les femmes éligibles dans les
ménages sélectionnés. Il s'agit de toutes celles
âgées de 15 à 49 ans. Le questionnaire comprend 11 sections
traitant des sujets suivants : caractéristiques socio
démographiques des enquêtées, vaccination et santé,
reproduction, contraception, soins postnatals et allaitement, mariage et
activité sexuelle, préférence en matière de
fécondité, SIDA et les autres infections sexuellement
transmissibles, mortalité, caractéristiques du conjoint et
travail de la femme. Notons que ce questionnaire nous intéresse
particulièrement dans cette étude. Voici quelques questions
posées dans l' EDSGI, en rapport avec l'étude.
463- est ce que (Nom) a eu de la fièvre, à un
moment quelconque, dans les deux dernières semaines ?
463B-avez-vous demandé des conseils ou recherché un
traitement pour la fièvre ?
463C-où avez-vous recherché des conseils ou un
traitement ? Quelque part ailleurs ? 463D-Est-ce que quelque chose a
été à donner(Nom) pour traiter la fièvre ?
463 E- qu'a-t-on donné pou traiter la fièvre ?
Quelque chose d'autre ?
- chloroquine/nivaquine
- arquisiniforme
- quinimax
-,autres antipaludéens
463 F- est ce (NOM) dort d' habitude sous une moustiquaire ?
Le questionnaire homme a été
administré aux hommes âgés de 15 à 59ans. Il
comprend six sections : caractéristiques sociodémographiques des
enquêtés, reproduction, contraception, mariage et activité
sexuelle, préférence en matière de
fécondité, VIH/sida et autres IST.
Enfin le questionnaire communautaire qui porte sur la
disponibilité des services, c'est-à-dire sur les infrastructures
socio économiques et sanitaire du pays et qui est utilisé au
niveau des grappes de l'échantillon. Dont voici quelques questions :
203- A combien de kilomètre se trouve (Nom du service) le
plus proche ?
206- le service le plus proche assure t-il ?
208- quels sont, par ordre d'importance, les principaux
problèmes des habitants.
Il faut aussi préciser qu'au niveau de chaque grappe de
l'échantillon, les données sont analysées du point de vue
de la population des femmes enquêtées dans chaque grappe de
l'échantillon.
II-2-3 Echantillonnage
L'échantillon de L'EDSGI est un échantillon
représentatif du découpage administratif9 en
régions, basé sur un sondage en grappes et pour répondre
aux besoin de l'enquête, l'échantillon a été
conçu de façon a être représentatifs au niveau de
l'ensemble des villes de Libreville et de Port gentil, des autres villes et du
milieu rural. Chacune des régions du pays a été
séparée en partie urbaine et rurale pour former les strates.
Au premier degré, 249 grappes ont été
tirées à partir de la liste des secteurs de dénombrement
du RGPH de 1993, de façon indépendante à
l'intérieur de chaque strate et proportionnelle à leur taille en
terme de ménage.
Au second degré, les ménages ont été
tirés dans la même liste et à l'intérieur des 249
grappes. Ces ménages varient de 10 à 40 selon la taille des
grappes.
Tableau 2-6 : Taille et couverture de
l'échantillon
|
Effectifs des ménages, des femmes
sélectionnées, identifiées et enquêtées et
taux de
couverture selon le milieu de résidence, EDSGI Gabon
2000
|
|
enquête
|
Milieu de résidence
|
|
Ensemble urbain
|
rural
|
ensemble
|
|
Enquêtes ménages
|
|
Ménages identifiés
|
3747
|
2606
|
6353
|
|
Ménages enquêtés
|
3626
|
2577
|
6203
|
|
Taux de couverture
ménages (%)
|
96,8
|
98,9
|
97,6
|
|
Ménages sélectionnés
|
3982
|
2779
|
6761
|
|
Enquête individuelle
femme
|
|
|
Effectif de femmes éligibles
|
4503
|
2101
|
6604
|
|
Effectif de
femmes
enquêtées
|
4168
|
2015
|
6183
|
|
Enfants enquêtés de moins
de cinq
ans
|
2466
|
1622
|
4088
|
|
Enfants ayant eu de la
fièvre dans les
deux
semaines précédant
l'enquête
|
736
|
427
|
1163
|
SOURCE : EDSGI, 2000
9 Le Gabon a été subdivisé en
circonscriptions administratives. Il compte 5 régions, 9 provinces, 47
départements, 152 cantons, 50 communes, 26 arrondissements, 26 districts
(sous préfectures) et 3304 villages (EDSGI, 2000).
II-2-2 : Evaluation des données
La première étape dans l'analyse des
données d'une enquête consiste à en évaluer la
qualité. La détermination de la prise en charge en cas de
paludisme chez les enfants de moins de cinq ans et les conclusions qui en
découlent dépendent de la qualité de ces données.
Cette évaluation suggère aussi les limites de l'étude.
II-2-2-1 : évaluation de la qualité des
données sur l'âge de l'enquêtée
Quelles que soient les précautions prises lors de
l'observation, les données sont en général
entachées d'erreurs en Afrique subsaharienne. Ainsi, il est
nécessaire de procéder à une analyse permettant
d'évaluer la qualité de ces résultats, afin que les
utilisateurs disposent d'élément leur permettant d'en
apprécier les biais éventuels, la précision et donc les
limites de l'utilisation.
Graphique 2-1 : l'évolution des effectifs des
mères des enfants de moins de cinq selon l'age

effectif
400
250
200
350
300
150
100
50
0
age de la mère
En ce qui concerne l'évaluation de l'âge de la
mère, le graphique 2-1 laisse apparaître beaucoup
d'irrégularité. On observe des pics aux ages ronds (se terminant
par 0) et semi ronds (se terminant par 5). L'indice de Whipple permet
d'apprécier l'importance des mauvaises déclarations d'âge
et vise à mesurer le degré de préférence pour les
âges se terminant par 0 ou 5. Le calcul de cet indice consiste à
prendre l'effectif total des femmes âgées de 23 à 62 ans,
et à calculer la somme des effectifs des femmes de cet intervalle dont
les âges se terminent par les chiffres 0 ou 5 ; puis on fait le rapport
de cette dernière somme au 1/5 de l'effectif total (cf. annexe 2).
L'indice ainsi obtenu varie entre 0 et 5. Lorsque sa valeur est égale
à 1, il n'y a pas de préférence pour les âges se
terminant par 0 ou 5. Par contre, pour une valeur inférieure à 1,
il y a répulsion tandis que pour une
valeur comprise entre 1 et 5, il y a attraction. Ainsi avec
une valeur de 1,0710, l'indice de Whipple dénote que les
données sont exactes d'une part et que d'autre part l'indice
dénote d'une préférence pour les chiffres 0 et 5. Une
analyse en profondeur de ces chiffres donne Iw(0)=1,47 et Iw(5)=2,11. Il en
résulte une plus forte préférence pour les chiffres se
terminant par 5 que ceux qui se terminent par 0.
Tableau 2-7 : Répartition des effectifs des femmes
enquêtées par groupes d'âges
|
Groupes d'âges
|
effectifs
|
Pourcentage (%)
|
|
15-19
|
1613
|
26,1
|
|
20-24
|
1236
|
20,0
|
|
25-29
|
940
|
15,2
|
|
30-34
|
863
|
14,0
|
|
35-39
|
670
|
10,8
|
|
40-44
|
510
|
8,2
|
|
45-49
|
351
|
5,2
|
|
Total
|
6183
|
100
|
Source : EDSGI, 2000
Toutefois, la correction de ces biais peut se faire à
travers le regroupement des effectifs en classe d'ages quinquennaux ; ceci se
traduit par un lissage de la structure initiale. La courbe ainsi obtenue
indique une décroissante régulière de la proportion des
femmes avec l'âge (graphique 2-2).
10 Les valeurs proposées par les Nations Unies
pour apprécier les qualités des données à partir de
cet indice sont : Si Iw<1,05, les données sont très exacts.
Si 1,05< Iw<1,099, les données sont relativement
exactes.
Si 1,10< Iw<1,249, les données approximatives.
Si 1,25<Iw<1,749, les données sont
grossières.
Si 1,75 <Iw, les données sont très
grossières.
Graphique 2-2 : Répartition des effectifs des
femmes enquêtées par groupe d'ages quinquennaux
effectifs
1800
1600
1400
1200
1000
400
200
800
600
0
15-19 20-24 25-29 30-34 35-39 40-44 45-49
Groupe d'ages quinquennaux
II-2-2-2 taux de non réponse relative à la
présence de fièvre chez les enfants de moins de cinq ans selon
les caractéristiques de la mère
Le tableau 2-8 montre que toutes les questions relatives
à la présence du paludisme par rapport à quelques
caractéristiques de la mère ont reçu un taux
élevé de réponse. En effet, le taux de non réponses
à cette question oscille entre 0,0009 % et 0,0045%.
Tableau 2-8 : Taux de non réponses selon quelques
caractéristiques maternelles
|
variable
|
effectif
|
Nombre de
non réponse
|
Taux de non
réponse (%)
|
|
Niveau
d'instruction
|
1090
|
0
|
0
|
|
Religion
|
1090
|
4
|
0,0037
|
|
Milieu de
socialisation
|
1090
|
5
|
0,0045
|
|
Milieu de
résidence
|
1090
|
1
|
0,0009
|
|
Occupation de
la mère
|
1090
|
0
|
0
|
|
Ethnie de la
mère
|
1090
|
0
|
0
|
|
Age de la
mère
|
1090
|
0
|
0
|
II-2-3 : quelques limites de la base de données
utilisées
· Effets de sélection
De façon générale, les études
ciblant un groupe d'individus donnés par rapport à un
phénomène quelconque, posent un problème d'effet de
sélection. Pour la présente étude, nous posons
l'hypothèse d'indépendance selon laquelle les
décédés de moins de cinq ans auraient
bénéficier de la même prise en charge médicale que
ceux en vie en cas de paludisme. Ainsi, les enfants de moins de cinq ans
étudiés dans ce cas ne constituent pas un groupe
sélectionné. En effet, dans la réalité, cette
hypothèse est confirmée, car dans la littérature, les
causes de décès par paludisme chez les enfants de moins de cinq
ans sont dues entre autres au manque de traitement efficace et/ou à
l'accès tardif aux soins.
· L'accès fébrile en tant
qu'indicateur d'un accès palustre
L'inconvénient majeur des données
utilisées dans cette étude réside dans
l'appréhension du paludisme à travers la présence de
fièvre et l'utilisation des antipaludiques (plus de 70% en cas de
fièvre) dans les deux semaines ayant précédé
l'enquête.
En outre, en Afrique sub saharienne l'OMS conseille devant
tout syndrome fébrile de prescrire un traitement présomptif avec
un antipaludique usuel dans les zones où le paludisme est
endémique (Santé Publique, 2003).
Compte tenu de ce qui précède, nous allons,
malgré cette limite, appréhender l'accès palustre à
travers la présence de fièvre. En faisant cela, nous estimons que
cela n'aura aucun impact sur les résultats, parce que les questions
relatives à la prise en charge médicale ont concerné le
cas de fièvre et les types de traitements administrés. Or
l'administration des antipaludéens est un indicateur d'une
présomption d'accès palustre.
II-2-4 Méthode d'analyse
Nous distinguerons deux niveaux d'analyse : l'analyse bi
variée et l'analyse multi variée
II-2-4-1. Analyse bi
variée
Ce premier niveau concerne l'examen des associations entre
chaque variable indépendante et le type de prise en charge.. Cela permet
de voir les relations éventuelles entre ces variables. La mesure du
degré d'association entre ces variables se fait à l'aide du test
de Khi deux. Cette statistique permet de rejeter ou non l'hypothèse
selon laquelle les deux variables sont indépendantes. Cependant, les
relations éventuelles observées peuvent être fallacieuses
car elles ne prennent pas en compte les effets des autres facteurs pouvant
perturber ces relations. C'est ainsi qu'il s'avère nécessaire de
procéder en second lieu à une analyse multivariée.
II-2-4-2 analyse explicative multivariée
Il s'agit de la régression logistique. Celle-ci
permettra d'identifier les caractéristiques de la mère les plus
déterminantes et de mettre en exergue leurs mécanismes d'action
sur la prise en charge médicale du paludisme chez l'enfant. En effet, la
régression logistique est une méthode multivariée
fréquemment utilisée dans les analyses de type explicatif
consistant à régresser la variable dépendante
(dichotomique) sur une série de variables indépendantes
dichotomiques ou polychotomiques.
Ainsi, si P est la probabilité que
l'événement étudié (prise en charge médicale
appropriée) se réalise, 1-p est la probabilité que cet
événement ne se réalise pas (prise en charge
inappropriée) et le modèle de régression logistique se
présente comme suit :
L= log (p/ (1-p))= logit (p) où L est la variable à
expliquer ou la variable dépendante. La forme linéaire de L se
présente aussi sous la forme :
L = b0 + b1 X1 + b2 X2 + ... + bp Xp où X1, X2, ..., Xp
sont les variables indépendantes (ou variables explicatives) et b0, b1,
b2,..., bp les coefficients de régression du modèle.
Quant à la forme multiplicative, elle est donnée
par l'expression eL=p/(1-p)= odds ratio=rapport de chance dont
l'équation est : p= eL/(1+ eL).
-Si la variable indépendante est qualitative, on
choisit une modalité de référence par rapport à
laquelle le risque couru par les personnes présentant la modalité
considérée sera interprété. Les risques se
calculent à l'aide de l'exponentiel des coefficients b. Ainsi, pour une
variable indépendante donnée, si b est positif, on dit que les
individus de la modalité considérée ont (e -1) plus de
chance que leurs homologues de la modalité de référence de
présenter le caractère de la modalité
considérée de la variable dépendante.
En revanche si b est négatif, on dit que les premiers ont
(1-e) moins de chance que les derniers de présenter le caractère
de la modalité de référence de la variable
dépendante.
-par contre, si la variable indépendante est continue,
il n'y a pas de modalité de référence. Seule la
probabilité rattachée au coefficient b permet de savoir si la
variable indépendante discrimine les individus présentant le
caractère de la modalité considérée de la variable
dépendante et ceux présentant le caractère de la
modalité de référence.
Une hiérarchisation des déterminants de la prise
en charge médicale pourra terminer cette activité en
recourant au khi-deux..
II-2-4-3 construction des variables
A) construction de la variable dépendante «
prise en charge médicale »
La variable dépendante « Prise en charge
médicale (PCM) » a été construite à partir de
deux variables à savoir : le fait d'avoir amené l'enfant de moins
de cinq ans dans un centre de santé et le fait d'avoir donné un
antipaludique approprié à l'enfant. Chacune de ces deux variables
ayant deux modalités : «oui » si l'enfant a pris un
antipaludique approprié et a été conduit à une
formation sanitaire et « non » si l'enfant n'a pas reçu un
antipaludique et n'a pas été conduit à un centre de
santé.
Le croisement de ces deux variables a donné quatre (4)
catégories de réponse. Nous avons retenu que la catégorie
: l'enfant a été conduit à un centre de santé et il
a reçu un antipaludique approprié, comme variable « prise en
charge médicale ». celle-ci a été dichotomisée
en ce sens qu'elle prend la valeur 1 si l'enfant a reçu un antipaludique
approprié et a été conduit à une formation
sanitaire ; et la valeur 0 sinon, conformément aux recommandations de
l'OMS (1990).C'est cette variable qui est utilisée dans le modèle
d'analyse dans les chapitres suivants.
B) construction des variables
intermédiaires
L'ensemble des variables indépendantes ont
été recodées et dichotomisées. Certaines de ces
variables ont contribué à la construction des variables
intermédiaires suivantes.
- « Expérience de la mère »
Elle est construite à partir de deux variables : la
parité et l'age de la mère. Nous posons comme hypothèse,
en tenant compte de ces deux variables, que : l' expérience acquise par
la mère en matière de prise en charge médicale du
paludisme chez l'enfant varie avec l'age ; de même plus le nombre
d'enfants augmente plus son expérience dans la prise en charge augmente.
Ainsi les mères ont été classées en quatre groupes
: celles n'ayant aucune expérience, celles avec peu d'expérience,
celles ayant une expérience moyenne et celles ayant une grande
expérience.
- l' « accessibilité géographique » est
construite à partir des variables : distance au centre de santé
et la durée pour se rendre.
- l'indicateur « pouvoir financier de la mère
» est construit à partir des variables relatives à
l'occupation de la mère, à son niveau d'instruction et celle
concernant sa participation aux dépenses du ménage.
Conclusion partielle : Ce chapitre a permis de
brosser un tableau de la situation géographique,
économique,
culturelle, politique mais surtout sanitaire du Gabon dans un premier temps. Et
dans un
second temps, il a été procédé
à une revue de la méthodologie utilisée dans ce travail
pour comprendre la situation du paludisme.
Il en ressort d'une part que la situation sanitaire au Gabon
est préoccupante au niveau de l'offre des services sanitaires dont
l'insuffisance en matière de structures et d'infrastructures sanitaires
ne suit pas l'accroissement de la population. D'autre part, cette situation qui
est plus marquée dans les centres urbains peut être imputée
au mode précaire d'habitation d'une importante couche de cette
population dont les actions ont un impact sur leur cadre de vie : toute chose
qui favorise la prolifération des parasites et vecteurs du paludisme.
Les données recueillies auprès des mères
sont de bonne qualité ; ce qui a permis de construire des variables
nécessaires à la compréhension du problème de
paludisme grâce aux méthodes d'analyse appropriée.
C'est cette activité d'analyse qui va constituer les deux
chapitres de la seconde partie de ce travail.
Chapitre III: Prévalence et prise en charge
médicale du paludisme chez l'enfant : niveau et
différentiel
Ce chapitre traite de la prévalence de la
morbidité palustre et des comportements thérapeutiques des
mères face au paludisme. Il comporte quatre sections. La première
renvoie à la prévalence de la maladie selon la région de
résidence et le milieu de résidence. La deuxième section
analyse la prévalence selon les caractéristiques socio
culturelles et socio démographique et économique de la
mère. Les comportements thérapeutiques font l'objet de la
dernière section.
III-1 : Prévalence du paludisme
La prévalence morbide due au paludisme est
évaluée à partir des enfants ayant souffert de
fièvre au cours de la période de quinze jours
précédant l'enquête. Ainsi, le taux de prévalence
globale se calcule en rapportant l'effectif des enfants ayant souffert de la
fièvre au cours de la période de référence à
celui de l'ensemble des enfants. La prévalence spécifique, quant
à elle, se mesure en rapportant le nombre de malades présentant
une caractéristique donnée à l'effectif total des
individus ayant cette caractéristique. Il convient ici de rappeler que
la population concernée est celle des enfants de moins de cinq ans et
toute fièvre présomptive est traitée avec un
antipaludéen en première intention.
La prévalence du paludisme enregistrée chez les
enfants de moins de cinq ans tourne autour de 28%. Autrement dit, sur 100
enfants de cette tranche d'âge, environ 28 à 29d'entre eux ont
souffert de paludisme durant les quinze jours qui avaient
précédé l'enquête. Toutefois, ce taux masque des
disparités selon les variables contextuelles (milieu et région de
résidence) ainsi que selon les variables socio culturelles, socio
démographiques et socio économique de la mère.
Tableau 3-1 : Répartition des enfants de moins de
cinq ans selon leur état morbide au cours des 15jours ayant
précédé l'enquête en âge revolu.
|
AGE
|
FREQUENCE
|
POURCENTAGE
|
|
0
|
223
|
20,5
|
|
1
|
297
|
27,5
|
|
2
|
231
|
21,3
|
|
3
|
177
|
16,3
|
|
4
|
162
|
14,8
|
|
Total
|
1090
|
100
|
Le tableau 3-1, ci-dessus représente les enfants de moins
de cinq ans ayant eu de la fièvre dans les deux semaines ayant
précédé l'enquête. Il en résulte que la
prévalence du paludisme est plus
élevée chez les enfants dont l'age se situe
entre un (1) an et deux (2) ans soit 27,5%. Cette prévalence est aussi
élevée chez les enfants dont l'âge se situe entre deux et
trois ans c'est-à-dire 21,3%. Enfin, il s'en suit une baisse
régulière du taux de prévalence de 16,3% à 14,8%
respectivement aux âges se situant à trois ans et quatre ans
révolus.
Cette forte prévalence observée au niveau d'un
an et deux ans pourrait s'expliquer selon les spécialistes par le fait
que l'enfant n'a pas encore acquis une immunité lui permettant de faire
face au plasmodium source de paludisme. En effet, avant un an le nourrisson
bénéficie toujours de l'action des antipaludiques, tels que le
sulfadoxine pyriméthamine (SP), que sa mère a consommé en
traitement préventif (SCHELLENBER, GD et al, 2001). De même,
à l'approche de cinq ans, le jeune enfant commence à
acquérir un système immunitaire lui permettant de mieux
résister au plasmodium d'où le taux de prévalence de 14,8%
observé à quatre ans révolus.
Le graphique 3-1 confirme les observations du tableau 3-1 :
Les enfants de moins de trois ans représentent près de 70% de
l'ensemble des enfants de moins de cinq ans qui ont eu une fièvre
présomptive d'un accès palustre dans les deux semaines ayant
précédé l'enquête.
Graphique 3.1 répartition des effectifs des
enfants de moins de cinq ans ayant souffert de fièvre dans les deux
semaines qui ont précédé l'enquête
Présence de fièvre en âge
révolu chez l'enfant
|
effectif
|
300
250
200
150
100
50
0
|
|
1 2 3 4 5
Age de l'enfant
III-2-1 la variation du paludisme selon la
résidence III-2-1-1 le milieu de résidence
Le milieu de résidence est un facteur de
différenciation de la morbidité palustre. Les autres villes et
les grandes villes (Libreville et Port gentil) enregistrent respectivement
36,8% et 30,6% de taux de prévalence. Par contre, ce taux de
prévalence du paludisme est de 26,3% en milieu rural.
Cette différence significative entre le milieu urbain
et le milieu rural pourrait s'expliquer par l'urbanisation anarchique que l'on
observe dans ces grandes villes et les petites villes. Cette occupation
anarchique de l'espace urbain favorise l'insalubrité et la
prolifération des nids favorables à l'éclosion des
parasites et de leurs vecteurs de transmission de paludisme. On pourrait aussi
supposer que dans les milieux urbains, le recours aux centres de santé
permet un diagnostic rapide des cas de morbidité palustre.
Tableau 3 .2 : Prévalence du paludisme selon le
milieu de résidence
|
MILIEU DE RESIDENCE
|
PREVALENCE (%) EFFECTIF
|
|
Grande ville (Libreville/Port-Gentil)
|
30,6 1004
|
|
Autres villes
|
36,8 1462
|
|
rural
|
36,7 1622
|
|
Ensemble
|
28,4 4088
|
|
Probabilité de
|
khi deux = 0,001
|
III-2-1-2 la région de résidence
Même si au seuil de 5%, les taux de prévalence du
paludisme entre les grandes régions du Gabon sont significativement
différents, les niveaux sont proches (écart variant de 1à
4,1%) avec une prévalence relativement très élevée
dans la région formée par les deux principales villes (Libreville
et Port gentil) et moins élevée dans les régions de l'Est
et de l'Ouest.
Tableau 3.3 : Prévalence du paludisme selon les
régions
|
REGIONS DE RESIDENCE
|
PREVALENCE (%) EFFECTIF
|
|
Libreville/port gentil
|
30,6 1004
|
|
Nord
|
28,2 721
|
|
Est
|
26,6 936
|
|
Ouest
|
26,5 660
|
|
Sud
|
29,7 767
|
|
Ensemble
|
28,4 4088
|
|
Probabilité de khi deux
|
0,035
|
En effet, le Gabon est un pays de la zone équatoriale
couverte à plus de 80% par une végétation dense. Il est
parcouru par de nombreux cours d'eau, de fleuves, dont l'Ogooué, qui
parcourent tous le territoire. La pluviométrie est abondante et arrose
l'ensemble des régions durant plus de neuf mois de l'année.
Toutes ces raisons pourraient expliquer que le paludisme soit
holoendémique, avec des faibles variations de prévalence d'une
région à une autre.
III-2-2 les différences selon quelques
caractéristiques de la mère
Dans cette section, on examine la variation de la
prévalence du paludisme selon certaines caractéristiques de la
mère : l'ethnie, la religion, le niveau d'instruction et l'occupation
professionnelle. En effet, celles-ci sont susceptibles d'influencer la
prévalence du paludisme à travers les comportements
préventifs et le milieu de vie où les mères
résident.
III-2-2-1 la prévalence du paludisme selon la
religion de la mère
Il ressort du tableau 3-4 que la prévalence du
paludisme varie selon l'appartenance religieuse. Cette prévalence varie
de 44% chez les enfants des mères animistes à 23,2% chez les
enfants des mères musulmanes ; soit du simple au double. Cette
association entre les deux variables est significative au seuil de 1%.Les
enfants de mères catholiques, protestantes, musulmanes et sans religion
ont une prévalence respective de 29,05%, 30,45%, 23,2% et 23,5%.
De même que cette prévalence du paludisme des
enfants des mères animistes pourrait s'expliquer par le fait que ces
dernières habitent essentiellement dans les zones rurales à
proximité le plus souvent des gîtes larvaires du paludisme. Par
contre, la forte prévalence du paludisme présomptif chez les
enfants de mères catholiques et protestantes pourrait s'expliquer par
leur ouverture à la modernité d'où leur capacité
à diagnostiquer rapidement la maladie ; mais leur fort effectif dans
l'échantillon pourrait aussi expliquer le phénomène
Tableau 3-4 : Prévalence du paludisme selon la
religion de la mère
|
RELIGION DE LA MERE PREVALENCE (%) EFFECTIVE
|
|
catholiques 29,05 2072
|
|
Protestantes 30,45 1182
|
|
Musulmane 23,2 228
|
|
Animiste 44,0 25
|
|
Sans religion 23,5 573
|
|
Ensemble 28,4 4080
|
|
Probabilité de khi deux=0,00
|
III-2-2-2 : la prévalence selon le niveau
d'instruction de la mère
La prévalence du paludisme est étroitement
associée au niveau d'instruction de la mère au seuil significatif
de 1%. En effet, plus le niveau d'instruction de la mère augmente et
plus la prévalence du paludisme augmente. Les enfants dont les
mères sont sans niveau d'instruction ont
une prévalence de 23,75%. Cette prévalence est
relativement plus élevée chez les enfants nés de
mères de niveau primaire (27,9%) ou de niveau secondaire et plus
(29,6%).
Cette prévalence faible chez les enfants de
mères sans instruction pourrait être relativisée du fait de
l'effectif de cette dernière qui est près de dix fois
inférieur à celui des mères de niveau primaire et
secondaire.
En outre, la prévalence élevée du
paludisme chez les mères d'instruction primaire et secondaire peut
s'expliquer par le fait que plus la mère est instruite plus elle a
accès aux informations appropriées quant à un meilleur
diagnostic précoce du paludisme.
Tableau 3-5: Prévalence du paludisme selon le
niveau d'éducation de la mère
|
NIVEAU D'INSTRUCTION DE LA MERE
|
PREVALENCE (%)
|
EFFECTIF
|
|
Aucun
|
23,8
|
240
|
|
primaire
|
27,9
|
2010
|
|
Secondaire et plus
|
29,9
|
1838
|
|
Ensemble
|
28,4
|
4088
|
|
Probabilité de khi deux = 0,003
|
III-2-2-3 la prévalence du paludisme selon
l'appartenance ethnique de la mère
Le tableau 3-5 montre que l'association entre l'appartenance
ethnique de la mère et la prévalence du paludisme est très
significative au seuil de 1%. Ce tableau indique que le paludisme a sévi
avec beaucoup d'ampleur chez les enfants de moins de cinq ans nés de
mères fang (32,1%) et Shira/punu (29,8%). A l'opposé, cette
prévalence est relativement faible chez les pygmés(18,2%) et chez
les myéné (18,6%) et dans une moindre mesure chez les femmes
appartenant aux ethnies classées dans la catégorie »autres
» (20,5%). La prévalence des enfants nés de mères
okandé est médiane. La forte prévalence du paludisme chez
les enfants fangs et punu/shira pourrait s'expliquer d'abord par leur effectif
élevé respectivement de 20% et de 23% par rapport aux autres
ethnies de l'échantillon. Cette prévalence pourrait s'expliquer
aussi par l'environnement de promiscuité dans lequel les membres de ces
grands groupes ethniques vivent essentiellement dans les grandes villes du
Gabon notamment à Libreville.
Tableau 3-6 : Prévalence du paludisme selon
l'ethnie de la mère
|
L'APPARTENANCE
ETHNIQUE DE LA MERE
|
PREVALENCE (%)
|
EFFECTIF
|
|
Fang
|
32,1
|
797
|
|
Kota-kele
|
27,6
|
426
|
|
Pygmée
|
18,2
|
11
|
|
Mbede
|
28,4
|
462
|
|
Myene
|
18,6
|
86
|
|
Nzabi
|
28,4
|
500
|
|
Shira/punu
|
29,8
|
955
|
|
Okande
|
25
|
200
|
|
Autres
|
20,5
|
73
|
|
Ensemble
|
25,8
|
3510
|
|
Probabilité de khi deux= 0,005
|
III-2-2-4 la prévalence du paludisme selon
l'occupation de la mère
Dans le tableau 3-6, la prévalence du paludisme chez
l'enfant est associée à l'occupation de la mère au seuil
de significativité de 1%. Le taux de prévalence du paludisme est
supérieur à la moyenne dans le cas des mères inactives
(28,43%), le cas des mères technicienne (33,6%), le cas des mères
commerçantes (27,6%), le cas des mères (29%) et le cas des cadres
(29,59%).
Par contre, la prévalence du paludisme est faible chez
les enfants de mère ouvrière, soit 18,96%. Ce
paradoxe qui
pourrait en être un, ne l'est certainement pas. Car nous pourrions
supposer que les
mères ouvrières sont sous
représentées et qu'elle n'ont pas une bonne perception des
symptômes
annonciateurs du paludisme chez leurs enfants ; surtout
qu'elles sont souvent dans des taches oüelles ne disposent pas
de temps et de revenu suffisants pour pallier immédiatement aux besoins
des
siens.
Tableau 3-7 : Prévalence du paludisme selon
l'occupation de la mère
|
OCCUPATION DE LA MERE PREVALENCE (%)
EFFECTIF
|
|
Technicienne 33,6 101
|
|
Inactive 28,43 2293
|
|
Commerçante 27,7 639
|
|
Cadre 29,59 223
|
|
Agricultrice 29 717
|
|
Ouvrière 18,96 58
|
|
Ensemble 28,2 4031
|
|
Probabilité de khi deux= 0,005
|
L'analyse précédente a permis de voir que la
prévalence du paludisme est fortement associée et significative
au seuil de 1% à toutes les caractéristiques des mères
d'enfants impaludés choisies. Aussi, serait il important d'envisager
dans la suite, l'attitude de ces mères en présence de la
fièvre présomptive d'un accès palustre au regard des
ressources médicaux qui s'offrent à elle.
III-3 : Prise en charge médicale en cas de paludisme
chez l'enfant.
La prise en charge médicale de l'enfant impaludé
consiste à lui donner un antipaludique recommandé avant où
après avoir été conduit à un centre de santé
comme nous l'avons précisée dans le chapitre
précédent.
Les analyses bi variées effectuées
révèlent que la prise en charge médicale du paludisme de
l'enfant est associée plus ou moins aux facteurs socio culturels (milieu
de socialisation, à la religion et l'ethnie et au niveau d'instruction),
aux facteurs socio démographiques (le type de ménage, la taille
du ménage et l'expérience de la mère) et les facteurs
socio économiques ( l'occupation ou activité du partenaire de la
mère, le pouvoir financier de la mère et la présence du
mari). Ainsi, cette prise en charge médicale connaît des
variations selon la situation de résidence des enfants et elle se
différentie selon les caractéristiques des mères.
III-3-1 Variation selon la situation de résidence
des enfants
La prise en charge médicale des enfants impaludés
varie selon le milieu de résidence, la région de résidence
et le milieu de socialisation.
III-3-1-1 : le Milieu de résidence
D'après le tableau 2-8, le milieu de résidence est
fortement associé significativement au seuil de 1% à la prise en
charge médicale du paludisme chez l'enfant.
Les enfants impaludés nés de mères
résidant à Libreville/port gentil ont une meilleure prise en
charge médicale (52,3%) que ceux des mères qui résident
dans les autres villes (49,2%) et en milieu rural (37%).
Cette variation entre les milieux peut s'expliquer par le fait
que Libreville et Port gentil sont les principaux villes du Gabon qui
regroupent plus de la moitié des infrastructures médicaux du
pays. Les populations qui y résident ont donc plus de facilité
d'accès à une formation sanitaire que celles qui résident
respectivement dans les autres villes et en milieu rural.
Cette variation selon le milieu de résidence des
mères pourrait s'expliquer aussi par le taux très
élevé d'urbanisation au Gabon de l'ordre de 60% pour Libreville
et Port Gentil seulement (RGPH du Gabon, 1993).
III-3-1-2 : la région de résidence
Il ressort du tableau 3-7 que l'association entre la
région de résidence des mères et la prise en charge
médicale du paludisme chez les enfants de moins de cinq ans est
fortement significative au seuil de 1%.
Les enfants impaludés nés des mères
résidant dans la région de Libreville/ Port gentil et à
l'Est ont les meilleures prise en charge respectivement de l'ordre de 52,3% et
53,4%. A l'opposé, les enfants nés des mères dans la
région Nord ne reçoivent qu'une prise en charge médicale
de leur paludisme que de l'ordre de 36,6%.
Cette différence peut s'expliquer dans le premier cas
par le fait que Libreville/Port gentil et l'Est du Gabon regroupent la quasi
totalité des industries extractives de matières premières,
les industries de transformation et les principaux administrations, commerces
et services qui attirent plus de population. Dans ces régions l'offre en
infrastructures sanitaires publiques et privées est large ; ce qui
facilite la prise en charge médicale des enfants impaludés. Dans
le cas de la région Nord, ce faible taux peut s'expliquer par le
déficit en termes de ratio formation sanitaire/population qui est de
2054 habitant pour un centre de santé (TBGS, 2003).
II-3-2 : le différentiel de la prise en charge
médicale des enfants impaludés
Ce différentiel de la prise en charge médicale est
la résultante des facteurs socio culturels, des facteurs socio
démographique et des facteurs socio économiques de la
mère.
III-3-2-1 : les différences selon les facteurs socio
culturels
A) le milieu de socialisation
Toujours dans le tableau 2-8, il ressort que le milieu de
socialisation est associé significativement au seuil de 5% à la
prise en charge médicale du paludisme chez l'enfant.
Les mères qui ont été socialisées
dans les autres villes ont effectué à 51% une bonne prise en
charge médicale de leurs enfants que celles socialisées à
Libreville/Port gentil (46%) et celles socialisées en milieu rural
(42%).
Cette forte association entre les mères des autres
villes et la prise en charge de paludisme
s'expliquerait par l'acquisition
et l'appropriation des normes d'hygiène sanitaire par les mères
de
ces milieux. Conformément aux résultats recherchés
par l'ordonnance 001/95/PR du 17 janvier
1995 renforçant le système de prévention
: santé maternelle et infantile, l'hygiène publique et
l'assainissement, l'information éducation et communication (I.E.C) en
matière de santé (TBGS, 2003).
B) La religion de la mère
L'appartenance religieuse des mères est significativement
associée à la prise en charge médicale du paludisme de
leurs enfants au seuil de 10%.
Les mères de religion musulmane ont largement une bonne
prise en charge médicale (65,5%) que celles des autres religions dont
les pourcentages sont inférieurs à 50% soit respectivement 48,2%,
47,4%, 36,9% et 36,6% pour les mères catholiques, protestantes,
animistes et autres.
Cette proportion élevée des mères
musulmanes dans la prise en charge médicale de l'enfant impaludé
pourrait s'expliquer par le fait qu'une grande partie de celles-ci est
d'origine étrangère. Les pratiques culturelles en matière
de soin à l'enfant n'étant plus les mêmes que dans leur
pays d'origine, on peut penser qu'elles préfèrent plus recourir
aux soins modernes que les mères d'autres religions qui vivent pour la
plupart dans un environnement qu'elles maîtrisent et qu'elles peuvent y
recourir pour se soigner de manière traditionnelle avant de se rendre
probablement à un centre de santé.
Tableau 3-8 : Répartition de la prise en charge
médicale du paludisme chez l'enfant selon certaines
caractéristiques liées à la mère
|
variable
|
Prise en charge médicale
|
effectif
|
|
(%)
|
|
|
Milieu de résidence
|
(***)
|
1089
|
|
- Libreville et Port gentil
|
52,3
|
555
|
|
- Autres villes
|
49,2
|
278
|
|
- rural
|
37
|
257
|
|
Milieu de socialisation
|
(**)
|
1087
|
|
- Libreville et Port gentil
|
46
|
362
|
|
- Autres villes
|
51
|
346
|
|
- rural
|
42
|
238
|
|
- résidu
|
55,1
|
143
|
|
Religion
|
(*)
|
1089
|
|
-Catholique
|
48,2
|
604
|
|
-Protestante
|
47,4
|
306
|
|
-Musulmane
|
65,5
|
67
|
|
- Animiste
|
36,9
|
6
|
|
- Autres
|
36,6
|
102
|
|
Ethnie
|
(***)
|
1089
|
|
-fang
|
44,6
|
290
|
|
-kota
|
32
|
92
|
|
-mbede
|
52,3
|
99
|
|
-myene
|
31,2
|
24
|
|
-nzabi
|
48,5
|
111
|
|
-okandé
|
54,8
|
33
|
|
-punu
|
50,2
|
254
|
|
-autres
|
67,4
|
15
|
|
- résidu
|
54,8
|
171
|
|
Taille du ménage
|
(ns)
|
1090
|
|
-1 à 10 membres
|
47,9
|
663
|
|
-11 à 20 membres
|
47,2
|
370
|
|
- 21 à plus
|
51,7
|
57
|
|
Type de ménage
|
(ns)
|
1089
|
|
-monogamique
|
47,7
|
605
|
|
-polygamique
|
50,1
|
141
|
|
- résidu
|
47,4
|
343
|
|
Présence du mari
|
(ns)
|
1087
|
|
- dans le ménage
|
50,3
|
572
|
|
- ailleurs
|
41,5
|
173
|
|
- résidu
|
47
|
344
|
|
Activité du partenaire
|
(***)
|
1089
|
|
- technicien
|
53
|
144
|
|
- cadre
|
55,7
|
191
|
|
-commerçant
|
50,4
|
104
|
|
-agriculteur
|
36
|
276
|
|
- inactif
|
42,3
|
116
|
|
- résidu
|
43
|
259
|
|
Région de résidence
|
(***)
|
1090
|
|
Libreville-port gentil
|
52,3
|
555
|
|
Nord
|
26,6
|
141
|
|
Est
|
53,4
|
159
|
|
Ouest
|
47,3
|
119
|
|
Sud
|
45,2
|
114
|
|
Pouvoir financier de la mère
|
(ns)
|
1089
|
|
-faible
|
48,1
|
607
|
|
-moyen
|
45,4
|
262
|
|
-élevé
|
50,2
|
220
|
|
Expérience de la mère
|
(**)
|
1091
|
|
-pas d'expérience
|
48,7
|
290
|
|
-peu d'expérience
|
46,6
|
376
|
|
- moyenne expérience
|
40
|
163
|
|
- grande expérience
|
53 ,8
|
262
|
|
Accessibilité géographique
|
(ns)
|
1071
|
|
- proche
|
41,1
|
926
|
|
- loin
|
43,8
|
146
|
|
Niveau d'instruction
|
(*)
|
1089
|
|
-Sans niveau
|
53,4
|
51
|
|
-Primaire
|
43,8
|
451
|
|
-Secondaire et plus
|
50,6
|
587
|
|
(***) khi deux significatif à 1%.
|
|
(**) khi deux significatif à 5%
|
|
(*) khi deux significatif à 10%
|
|
(NS) khi deux non significatif
|
C) l'ethnie de la mère
Dans le tableau 3-7, la prise en charge médicale de
l'enfant impaludé est fortement associée à l'origine
ethnique de la mère au seuil significatif de 1%.
Quatre groupes se distinguent avec des taux de prise en charge
supérieur à 50% : les Mbédé (52,3%), les
Okandé(54,8%), les Punu (50,2%) et les autres petites ethnies (67,5%).
Les Kota et les myénés ont une moins bonne prise en charge
médicale respectivement de 32% et 31,2%.
Ces deux derniers taux peuvent s'expliquer par le fait que les
enfants myénés sont ceux qui ont la plus petite prévalence
de paludisme (18,6%) et dont la plupart habite dans la région ouest
où la prévalence de26,5% est inférieure à la
moyenne nationale (28,4%) ; il en est de même des enfants Kota qui vivent
dans la majorité des cas à l'est du pays où la
prévalence de paludisme n' est que de 26,6%.
D) le niveau d'instruction
Le niveau d'instruction est une variable associée
à la prise en charge médicale du paludisme chez les enfants
gabonais au seuil significatif de 10%. Les enfants impaludés nés
des mères sans niveau d'instruction ont eu une bonne prise en charge
médicale (53,4%) meilleure que ceux des mères de niveau primaire
(43,8%) et de niveau secondaire et plus (50,6%).
Cet écart favorable aux enfants de mères sans
instruction peut s'expliquer par leur effectif (51cas) largement
inférieur à ceux des mères de niveau primaire (453 cas) et
ceux de mères de niveau secondaire (587 cas). En outre, il se pourrait
que les mères sans instruction soient plus réceptives aux
enseignements issus des séances de IEC (information éducation
communication) qui sont de rigueur dans les centres de santé maternelle
et infantile du Gabon. Ces mères doivent mettre en pratique les
enseignements reçus au profit de leurs enfants contrairement aux
mères de niveau primaire qui n'ont effectué le plus souvent que
les trois premières classes du primaire ; et la plupart y sont sorties
analphabètes, ce qui en réalité ne les différentie
substantiellement pas des mères sans instruction.
III-3-2-2 les différences selon les facteurs
socio-économiques
A) l'activité du partenaire
La prise en charge médicale du paludisme de l'enfant
est significativement associée au seuil de 1% à l'activité
du partenaire : plus le statut socioprofessionnel du partenaire augmente, plus
les épouses de ceux-ci ont une meilleure prise en charge médicale
de leurs enfants impaludés. Ainsi, les épouses des partenaires
cadres ont 55,7% de bonne prise en charge médicale suivies des
épouses de techniciens et commerçants qui ont respectivement 53%
et 50,4% de bonne prise.
Par contre, les mères de partenaires inactifs et
agriculteurs ont respectivement 42,3% et 36%. Le
taux de prise en charge
médicale des mères de partenaire agriculteurs peut s'expliquer
par le fait que
ces personnes sont situées essentiellement en milieu
rural où le taux de prévalence chez les enfants
est de 36,7%. De plus, dans ce milieu le recours des populations
aux tradipatriciens est plus accessible financièrement, culturellement
et géographiquement qu'à un centre de santé.
B) le pouvoir financier de la mère
Cette variable n'est pas significativement associée
à la prise en charge médicale de l'enfant impaludé.
III-3-2-3 : les différences selon les facteurs socio
démographiques
Les facteurs socio démographiques concernés sont :
la taille du ménage, le type de ménage, l'expérience de la
mère et la présence du mari.
A) l'expérience de la mère
Cette variable est associée à la prise en charge
médicale de l'enfant impaludé au seuil significatif de 5%. Les
mères de grande expérience (53,8%), les mères sans
expérience (48,5%) et les mères de peu d'expérience sont
celles qui ont une meilleure prise en charge par rapport aux mères
d'expérience moyenne (40%).
La situation des mères sans expérience (48,5%)
peut s'expliquer par le fait qu'elles sont généralement jeunes
avec ou sans enfant ; par conséquent, ces enfants font l'objet
d'attention de la part des autres membres plus expérimentés de la
famille.
Par contre, le faible taux de prise en charge des mères
d'expérience moyenne pourrait s'expliquer par l'age de ces mères
qui se situe entre 24 à 35 ans et qui correspondrait à un niveau
de parité élevée. Toute chose qui permettrait d'affirmer
qu'elles ont déjà acquis des connaissances relativement bonne sur
la manière de traiter une maladie comme le paludisme d'une naissance
à une autre.
B) la taille du ménage
Elle n'est pas significativement associée à la
prise en charge médicale des enfants impaludés par les
mères gabonaises.
C) le type de ménage
La pise en charge médicale des enfants impaludés au
Gabon n'est pas significativement associée à l'appartenance des
mères à un ménage polygame ou monogame.
D) la présence du mari dans le
ménage
Cette variable aussi n'est pas statistiquement associée
à la prise en charge du paludisme chez les enfants par leur mère
au Gabon.
Conclusion partielle :
La prévalence du paludisme chez l'enfant au Gabon est
élevé soit 28,4%. Certaines régions ont une
prévalence supérieure à cette moyenne. Cette
prévalence varie proportionnellement avec certaines
caractéristiques des mères de ces enfants impaludés.
De même, la prise en charge médicale de cette
pathologie, c'est-à-dire l'administration aux enfants de moins de cinq
ans d'un antipaludique avant ou après une consultation à une
formation sanitaire, montre des relations avec certaines
caractéristiques des mères. Parmi les variables importantes
relatives à la mère mises en relation avec la variable prise en
charge médicale, il en ressort que les plus significativement
associées sont : le milieu de résidence, le milieu de
socialisation, la religion, l'activité du partenaire, la région
de résidence, l'expérience maternelle en soin et le niveau
d'instruction de la mère.
Toutefois, les variables n'ont associé à la
variable prise en charge médicale entretiennent des liens avec des
dimensions constitutives ce concepts. Ainsi, par exemple, le pouvoir financier
des mères est associé au recours à un centre de
santé : 64,3% des mères ayant un pouvoir financier
élevé ont recouru à un centre de santé contre 49,2%
des mères ayant un pouvoir financier moyen ; cependant, la dimension
relative à l'administration d'un antipaludique approprié.
Comme les relations précédentes sont
fallacieuses, dans le dernier chapitre qui suit, nous allons essayer de
ressortir les variables déterminantes de la prise en charge
médicale du paludisme chez l'enfant sous le contrôle d'autres
variables.
Chapitre IV : Déterminants de la prise en charge
médicale du paludisme chez l'enfant de moins de cinq ans
Dans le présent chapitre, nous allons identifier
à l'aide du schéma d'analyse, les effets bruts et les effets nets
des facteurs socio culturels, socio démographiques, socio
économiques et l'accessibilité géographique au centre de
santé qui déterminent la prise en charge médicale
appropriée du paludisme chez l'enfant selon le contexte de
résidence (milieu de résidence et région de
résidence) des mères.
IV-1 : l'effet des facteurs socio culturels
La mise en association des variables socio culturelles dans le
modèle montre qu'il est significatif au seuil de 1% avec un pouvoir
prédictif de 4,2% et les variables introduites explique pour 60,65% le
phénomène étudié
Il s'agit des variables liées à la religion,
à l'ethnie, au milieu de socialisation et le niveau d'instruction de la
mère.
IV-1-1 : l'appartenance religieuse
Au niveau brut, la religion de la mère est fortement
associée à la prise en charge médicale de l'enfant
impaludé au Gabon au seuil significatif de 1%. Cette association devient
significatif au seuil de 10% quand on la contrôle par les autres
variables socio culturelles dans le modèle 1. Cependant, les
différences entre les catégories religieuses se maintiennent plus
ou moins. C'est ainsi que les mères de religion musulmane ont
près de deux fois une meilleure prise en charge médicale des
enfants impaludés comparativement aux mères catholiques ; et les
mères sans religion ont 37% de chance en moins de prise en charge
médicale appropriée de leurs enfants impaludés.
Enfin, après contrôle dans le modèle 5 par
la région de résidence des enfants impaludé, l'association
de la variable étudiée et la religion des mères se
maintient au seuil de 5% et les mères musulmanes ont toujours deux fois
plus de prise en charge médicale appropriée que leurs consoeurs
catholiques.
IV-1-2 : l'ethnie
La variable appartenance ethnique de la mère est
fortement associée au seuil significatif de 1% à la prise en
charge médicale de l'enfant impaludé au Gabon au niveau brut.
Cette association est significative au seuil de 5% après même son
contrôle par les autres variables socio culturelles. Les mères
fangs, kota-kelé et myené ont respectivement 31%, 50% et 64% de
chance de moins que les
mères Punu d'effectuer une prise en charge
médicale appropriée de leurs enfants impaludés. Cette
différence entre les mères Kota-Kelé, fangs et
myené ne varie pas significativement par rapport à ce qui a
été relevé au niveau brut. Le
décalage observé entre les groupes ethnique pourrait s'expliquer
d'abord par le faible effectif des ethnies Kota et Myéne dans
l'échantillon de l'étude. La situation de l'ethnie Fang pourrait
s'expliquer par le déficit du ratio formation sanitaire/population qu'on
a observé dans la région du nord où la majorité
d'entre elles sont originaires. Toutefois, ces résultats pourraient
cacher des dimensions psycho sociales de la perception de la maladie chez ces
groupes ethniques que malheureusement la base de données utilisée
ici ne permet pas de saisir. En effet, selon les régions du Gabon
(modèle 5), la dimension ethnique n'est plus significativement
associée à la variable étudiée. Ceci pourrait
s'expliquer par le fait que les différences culturelles tendent à
s'estomper face à l'influence et l'adoption des manières
d'être, de faire et de vivre à l'occidental quelque soit
l'ethnie.
IV-1-3 le milieu de socialisation
Dans le modèle brut, cette variable est associée
au seuil significatif de 5% à la prise en charge médicale du
paludisme des enfants. Son introduction dans le modèle 1 voit son effet
disparaître sur la variable à l'étude. Cette non
significativité se maintient jusqu'au modèle final. Autrement
dit, le milieu de socialisation ne suffit pas à différencier les
mères quant à leur aptitude à gérer correctement
une crise de paludisme chez leurs enfants.
IV-1-4 le niveau d'instruction
Il est fortement associé au seuil significatif de 5%
à la variable étudiée. Mais une fois mise en inter actions
avec d'autres variables socio culturelles, il perd de sa
significativité. De même dans tous les autres modèles, il
reste non significatif. Cette variable ne peut pas ainsi médiatiser
l'effet des autres variables socio culturelles qui à la limite la
neutralise.
Toutefois, au niveau brut, la prise en charge médicale
du paludisme chez l'enfant augmente avec le niveau d'instruction des
mères. Ceci vient en quelque sorte réajuster le
déséquilibre observé au niveau bi varié.
IV-2 : l'effet des facteurs socio démographiques
Les variables du modèle 2 notamment les facteurs socio
démographiques : la taille du ménage, le
type de
ménage, la présence du mari et l'expérience maternelle
montre que le modèle est bon et a un
pouvoir prédictif de 5,6% du phénomène
étudié. Les variables introduites dans le modèle
expliquent donc à 61,11% le phénomène
étudié.
IV-2-1 : l'expérience de la mère
L'expérience de la mère en matière de
soin à l'enfant est associée à la prise en charge
médicale du paludisme de ce dernier. Ainsi, dans le modèle brut :
les mères qui ont une grande expérience ont 1,3 fois plus de
chance que celles de peu d'expérience d'accomplir une bonne prise en
charge médicale de leurs enfants impaludés. Une fois introduite
dans le modèle 1, elle n'exerce pas d'influence sur les variables socio
démographiques dont elle appartient.
Réciproquement, les autres facteurs socio
démographique n'influencent pas son effet, qui reste presque stable
(1,39fois). Enfin dans le modèle final, les différences entre le
niveau d'expérience des mères s'estompe quand on la
contrôle par la région de résidence des mères ; et
l'association à ce niveau n'est plus significative qu'au seuil de 5%.
L'effet de la variable « expérience de la
mère » observée ici confirme l'importance de celle-ci dans
la prise en charge médicale qui a été relevée au
niveau de l'analyse bi variée. En effet, cette importance peut
s'expliquer naturellement par le fait que plus une mère a plus de
naissance et que son age augmente, plus elle a les meilleures attitudes en cas
de maladie de son enfant. Mais au niveau régional les différences
entre les mères disparaissent.
IV-2-2 la taille du ménage
Quelque soit le modèle, cette variable apparaît
non significative dans l'explication du phénomène à
l'étude. Autrement dit, la taille du ménage ne peut expliquer
qu'un enfant impaludé ne reçoive une prise en charge
médicale par sa mère.
IV-2-3 : le type de ménage
Cette variable socio démographique n'est pas
associée à la prise en charge médicale du paludisme de
l'enfant au Gabon. En fait, que la mère soit dans un ménage
polygame ou monogame, on observerait les mêmes comportements de celle-ci
dans le traitement médicalisé de son enfant.
IV-2-4 : la présence du mari dans le
ménage.
Cette variable n'est pas associée significativement et
directement à la prise en charge médicale de l'enfant
impaludé. Toutefois, l'analyse révèle que 29% des
mères des ménages où le mari est absent quelque soit la
région n'ont pas fourni une prise en charge médicale
appropriée à leurs enfants.
IV-3 l'effet des facteurs socio économiques
La mise en association des variables socio culturelles dans le
modèle montre qu'il est significatif au seuil de 1% avec un pouvoir
prédictif de 6,8% et les variables introduites explique pour 60,55% le
phénomène étudié
Il s'agit des variables liées à l'activité
du partenaire et le pouvoir économique de la mère.
IV-3-1 l'activité du partenaire
Au niveau brut, cette variable est fortement associée
à la prise en charge médicale de l'enfant impaludé au
Gabon. En effet, cette association qui était significative au seuil de
1% dans le modèle 2 est à présent significative au seuil
de 5%. Ainsi, après contrôle de l'effet brut de cette variable par
le pouvoir financier de la mère, les enfants dont le partenaire de la
mère est inactif ont 36% de chance en moins au lieu de 50% auparavant,
d'avoir une prise en charge médicale du paludisme par rapport à
ceux dont le partenaire de la mère est technicien ; de même les
enfants dont le partenaire de la mère est commerçant ont 47% de
chance en moins de recevoir une prise en charge médicale en cas de
paludisme par leur mère comprativement à ceux dont le partenaire
de la mère est technicien.
La variable « pouvoir financier de la mère »
qui atténue légèrement l'effet de la variable «
activité du partenaire » pourrait supposer que selon le type
d'activité de l'époux, la contribution financière de la
mère joue un rôle important dans les soins prodiguées aux
enfants au Gabon. Cette dernière hypothèse est confirmée
par le nombre de plus en plus élevé des mères gabonaises
qui exercent un petit commerce pour subvenir à la charge de la famille
à un moment où le chômage atteint des proportions
élevées dans la population gabonaise.
IV-3-2 : le pouvoir financier de la mère
Cette variable n'est pas significative dans le modèle
brut c'est-à-dire qu'il n'y a pas de différence notoire entre les
mères de faible pouvoir financier et leurs consoeurs qui ont un pouvoir
élevé en matière de prise en charge médicale des
enfants impaludés au Gabon.
Cette absence de différenciation entre les mères
demeure, même en présence d'autres variables socio
économiques (l'activité du partenaire) ou l'accessibilité
géographique.
IV-4 : l'effet des facteurs contextuels
Il s'agit des variables relatives au milieu de résidence,
à la région de résidence et à
l'accessibilité géographique.
IV-4-1 le milieu de résidence
Le milieu de résidence est une variable contextuel qui est
significativement associée au seuil de 1% à la prise en charge
médicale de l'enfant impaludé au niveau brut.
Cette association garde la même significativité
après l'introduction des facteurs socio culturels, socio
économique et socio démographique ; mais après
introduction de la variable « accessibilité géographique
» l'association entre le milieu de résidence et la variable
étudiée n'est plus significative qu'au seuil de 5%. Dans tous les
quatre premiers modèles, les mères vivant en milieu rural ont
environ 44% de chance en moins d'assurer une prise en charge médicale
appropriée à leurs enfants que les consoeurs de Libreville/port
gentil.
Cette importance du milieu de résidence sur la variable
à l'étude pourrait s'expliquer par le manque d'infrastructure et
surtout de l'insuffisance du personnel médical dans le milieu rural au
Gabon. L'influence partielle de la variable « accessibilité
géographique » pourrait s'expliquer par l'éloignement des
centres de santé dans le milieu rural.
Toutefois, dans le modèle final, l'effet du milieu de
résidence est neutralisé par la variable région de
résidence. Autrement dit, les mères de milieu rural et de milieu
urbain se comporteraient de manière identique selon la région de
résidence dans la prise en charge médicale du paludisme des
enfants au Gabon.
IV-4-2 : la région de résidence
L'introduction de la variable contextuelle, région de
résidence, maintient la stabilité du modèle et son pouvoir
prédictif est de 7,9%. Les variables introduites dans ce modèle
expliquent à 61,39% le phénomène étudié.
Le contrôle par la région de résidence des
variables issues du modèle précédent a une influence au
niveau de la variable milieu de résidence et la variable ethnique. En
effet, l'association entre chacune de ces variables et la prise en charge
médicale des enfants impaludés par leur mère devient non
significative ; l'association de la variable étudiée et la
religion de la mère passe d'un seuil de significativité de 10%
à 5% quoi que les différences entre les catégories
religieuse observées précédemment dans le modèle 4
restent marginales. De même, l'association entre la variable
étudiée et l' « expérience maternelle » n'est
pas influencée pas la région de résidence de la
mère. Aussi, les différences socio professionnelles sont
associées à la prise en charge médicale du paludisme chez
l'enfant selon les régions de résidence : les mères dont
le partenaire est inactif et celles dont le partenaire est commerçant
ont respectivement 36% et 51% de chance en moins de fournir une prise en charge
médicale du paludisme chez leur enfant.
Enfin, les mères qui résident dans la
région Nord du Gabon ont 61% de chance en moins d'assurer une bonne
prise en charge médicale de leurs enfants impaludés que leurs
consoeurs de Libreville/Port gentil.
IV-4-1 : l'accessibilité géographique
C'est une variable qui n'est pas associée
significativement à la variable en étude. Autrement dit,
l'éloignement d'un centre de santé ne constituerait pas une
limite pour une mère qui rechercherait des soins appropriés au
paludisme de son enfant.
Cette variable ne médiatise pas donc l'effet des variables
socio économiques dans la prise en charge médicale de l'enfant
impaludé au Gabon.
Tableau 4-1 : Effets nets des variables
indépendantes sur la prise en charge médicale
|
Variables et modalités
|
Effets bruts M1 M2 M3 M4 M5
|
|
Milieu de résidence
|
0,09*** 0,067*** 0,06*** 0,059*** 0,05** (Ns)
|
|
- Libreville/ Port-gentil
|
(r)
|
(r )
|
(r )
|
(r)
|
(r)
|
(r)
|
|
- autres villes
|
0,88(Ns)
|
0,83( Ns)
|
0,80 (NS)
|
0,82(Ns)
|
0,82(Ns)
|
1,001(Ns)
|
|
- Rural
|
0,53***
|
0,55***
|
0,53***
|
0,55***
|
0,56***
|
0,74(Ns)
|
|
Milieu de socialisation
|
0,034** (Ns) (Ns) (Ns) (Ns) (Ns)
|
|
- Libreville/ Port-gentil
|
(r)
|
( r)
|
( r)
|
(r)
|
(r)
|
(r)
|
|
- autres villes
|
1,22(Ns)
|
1,3(Ns)
|
1,26(Ns)
|
1,21(Ns)
|
1,23(Ns)
|
1,27(Ns)
|
|
- Rural
|
0,84(Ns)
|
1,2(Ns)
|
1,22(Ns)
|
1,21(Ns)
|
1,28(Ns)
|
1,4(Ns)
|
|
- Résidu
|
1,44*
|
1,1(Ns)
|
1,08(Ns)
|
1,04(Ns)
|
1,08(Ns)
|
1,15(Ns)
|
|
Niveau d'instruction
|
0,03** (Ns) (Ns) (Ns) (Ns) (Ns)
|
|
- sans niveau
|
1,47(Ns)
|
0,93(Ns)
|
0,94(Ns)
|
0,96(Ns)
|
0,98(Ns)
|
0,91(Ns)
|
|
- primaire
|
(r)
|
(r )
|
( r)
|
(r)
|
(r)
|
(r)
|
|
- secondaire
|
1,31**
|
1,23(Ns)
|
1,23(Ns)
|
1,22(Ns)
|
1,25(Ns)
|
1,3*
|
|
Ethnie
|
0,055*** (**) 0,04** (**) 0,038** (Ns)
|
|
- fang
|
0,79 (Ns)
|
0,69**
|
0,66**
|
0,67**
|
0,67**
|
0,83 (Ns)
|
|
- kota-kele
|
0,46 *
|
0,5**
|
0,53**
|
0,55**
|
0,55**
|
0,67(Ns)
|
|
- mbede-teke
|
1,087 (Ns)
|
1,02 (Ns)
|
1,05(Ns)
|
1,02(Ns)
|
1,02 (Ns)
|
0,78 (Ns)
|
|
- myené
|
0,42**
|
0,36**
|
0,37**
|
0,37**
|
0,39**
|
0,42**
|
|
- nzabi
|
0,92 (Ns)
|
0,91 (Ns)
|
0,94(Ns)
|
0,98(Ns)
|
0,98(Ns)
|
0,84(Ns)
|
|
- okande
|
1,25 (Ns)
|
1,68 (Ns)
|
1,64(Ns)
|
1,7 (Ns)
|
1,73 (Ns)
|
1,53(Ns)
|
|
- punu
|
(r)
|
(r)
|
(r )
|
(r)
|
(r)
|
(r)
|
|
- autres
|
2,05 (Ns)
|
1,86(Ns)
|
1,71 (Ns)
|
2,45(Ns)
|
2,44(Ns)
|
2,3(Ns)
|
|
-résidu
|
1,2(Ns)
|
0,89(Ns)
|
0,9 (Ns)
|
0,97(Ns)
|
0,97(Ns)
|
1,07(Ns)
|
|
Religion
|
0,06*** 0,24* 0,02* 0,036** 0,028* 0,0316**
|
|
- catholique
|
(r)
|
(r)
|
( r)
|
(r)
|
(r)
|
(r)
|
|
- protestant
|
0,96 (Ns)
|
0,95 (Ns)
|
0,93 (Ns)
|
0,91 (Ns)
|
0,91(Ns)
|
0,89Ns)
|
|
- musulman
|
2,03***
|
1,94**
|
1,96*
|
2, 23**
|
2,14**
|
2,09**
|
|
-animiste
|
0,62 (Ns)
|
0,54(Ns)
|
0,46(Ns)
|
0,52(Ns)
|
0,65 (Ns)
|
0,6(Ns)
|
|
-sans religion
|
0,621***
|
0,63**
|
0,62**
|
0,52*
|
0,63*
|
0,6**
|
|
Taille du ménage
|
(Ns) (Ns) (Ns) (Ns) (Ns)
|
|
- Moins de 10membres
|
(r)
|
|
( r)
|
(r)
|
(r)
|
(r)
|
|
- 10 à 20 membres
|
0,97(Ns)
|
|
1,02(Ns)
|
1,035(Ns)
|
1,018(Ns)
|
1,07 (Ns)
|
|
- plus de 20membres
|
1,16(Ns)
|
|
1,45(Ns)
|
1,55(Ns)
|
1,63(Ns)
|
1,59(Ns)
|
|
type de mariage
|
(Ns) (Ns) (Ns) (Ns) (Ns)
|
|
- monogamique - polygamique
- résidu
|
(r)
1,014(Ns)
1,11(Ns)
|
|
( r)
0,77( Ns)
0,0096 (Ns)
|
(r)
0,006(Ns)
0,0076(Ns)
|
(r)
0,0028(Ns)
0,0074(Ns)
|
(r)
0,0024(Ns)
0,0028(Ns)
|
|
Présence de l'époux
|
(Ns) (Ns) (Ns) (Ns) (Ns)
|
|
- dans le ménage - hors du ménage -
résidu
|
(r)
0,7*
0,87(Ns)
|
|
( r)
0,71*
0,0075 (Ns)
|
(r)
0,73(Ns)
0,0082(Ns)
|
(r)
0,73(Ns)
0,008(Ns)
|
(r)
0,71*
0,0032(Ns)
|
|
Expérience de la mère
|
0,035** 0,036** 0,03** 0,029* 0,034*
|
|
- Pas d'expérience - peu d'expérience
- moyenne expérience - grande expérience
|
1,08 (Ns)
(r)
0,76 (Ns)
1,33*
|
|
1,10 (Ns)
(r)
0,78 (Ns)
1,39*
|
1,17(Ns)
(r)
0,75 (Ns)
1,30(Ns)
|
1,16(Ns)
(r)
0,75 (Ns)
1,3 (Ns)
|
1,19(Ns)
(r)
0,75 (Ns)
1,37(Ns)
|
|
Activité du partenaire
|
0,087*** 0,045** 0,045** 0,049**
|
|
- inactif
- technicien
- commerçant
- agriculteur
- cadre -ouvrier -residu
|
0,50***
( r)
0,69(Ns)
0,38*** 0,68( Ns) 0,82(Ns)
0,49***
|
|
|
0,66*
( r) 0,53** 0,66(Ns) 0,77(Ns) 0,92(Ns) 0,45***
|
0 ,67(Ns)
( r)
0,53**
0,67(Ns)
0,76(Ns)
0,94 (NS)
0,45***
|
0,64*
(r)
0,49**
0,74
(Ns)
0,73(NS)
0,86(Ns)
0,42***
|
|
Pouvoir financier de la mère
|
(Ns)
|
|
|
|
(Ns)
|
(Ns)
|
|
- très faible - faible
- moyen
- élevé
|
(r)
0,87(Ns)
0,84 (Ns)
1,002 (Ns)
|
|
|
(r)
0,86(Ns) 0,92(Ns) 0,96(Ns)
|
(r)
1,16
1,17 (Ns)
0,98 (Ns)
|
(r)
1,13(Ns)
0,98(Ns)
0,99 (Ns)
|
|
Accessibilité géographique
|
(Ns)
|
|
|
|
(Ns)
|
(Ns)
|
|
- proche - loin
|
(r)
1,23 (Ns)
|
|
|
|
(r)
1,009(Ns)
|
(r)
1,05(Ns)
|
|
Région de résidence
|
0,12*** 0,076***
|
|
- Libreville/ Port-gentil - Nord
- Est
- Ouest
- Sud
|
(r)
0,33***
1,048(Ns)
0,83(Ns)
0,75(Ns)
|
|
|
|
|
(r)
0, 39***
1,25(Ns)
0,87(Ns)
0,74(Ns)
|
|
khi deux Pseudo R2
|
|
51,33***
0,042
|
68,45***
0,056
|
83,94***
0,067
|
81,06***
0,068
|
96,83***
0,079
|
|
(***) khi deux significatif à 1%.
(**) khi deux significatif à 5% (*) khi deux significatif
à 10% (NS) khi deux non significatif
|
IV-5 : Synthèse et discussion des
résultats
Les analyses effectuées nous ont permis de constater
que les déterminants de la prise en charge médicale des enfants
impaludés au Gabon sont les variables socio culturelles et socio
économique suivant :
- la religion de la mère
- l'activité du partenaire de la mère
- l' « expérience de la mère » en soin
infantile
- la région de résidence.
Au niveau de l'appartenance religieuse, les mères
musulmanes sont celles qui présentent une meilleure prise en charge
médicale de leurs enfants impaludés comparativement aux
mères catholiques. Par contre, ces dernières ont une meilleure
prise en charge médicale par rapport aux mères sans religions. Ce
résultat confirme ce que nous avons relevé au niveau de l'analyse
bi variée. En fait, cette forte association que nous observons
s'expliquerait par le fait que beaucoup de ces mères musulmanes sont
d'origine étrangère. Elles n'ont généralement pas
les mêmes pratiques culturelles en matière de soin que les
nationaux d'où leur propension à recourir aux soins modernes dans
la prise en charge médicale de leurs jeunes enfants car elles seraient
prudentes au regard des thérapies traditionnelles de leur nouvel univers
culturel.
A propos de l'activité du partenaire de la mère,
les résultats montrent que celle-ci a un effet très significatif
sur la prise en charge médicale de l'enfant impaludé. Ceci se
vérifie aussi au niveau bi varié.
En effet, nous constatons que l'effet de l'activité du
partenaire de la mère sur la prise en charge médicale de l'enfant
impaludé est resté significatif au seuil de 5% malgré
l'introduction des variables intermédiaires d'une part et la variable
régionale de contrôle d'autre part. Autrement dit, quelque soit la
région au Gabon, plus le statut socioprofessionnel du partenaire de la
mère augmente moins le pouvoir financier ou l'accessibilité
géographique au centre de santé ne sont significatifs en
matière de prise en charge médicale de l'enfant impaludé.
En particulier, les mères dont les partenaires sont commerçants,
ont 51% de chance en moins d'assurer une prise en charge médicale
à leurs enfants impaludés que celles dont les partenaires sont
des techniciens.
Cette différence entre les deux groupes pourrait
s'expliquer par des facteurs culturels notamment l'instruction et les pratiques
médicinales. En effet, le groupe de commerçant au Gabon est
constitué d'individus qui vendent plusieurs produits parmi lesquels les
produits pharmaceutiques contrefaits essentiellement. La tendance serait pour
ce dernier d'y recourir habituellement en automédication pour soigner
leurs proches, sans penser à aller par la suite à un centre de
santé immédiatement.
S'agissant de l'expérience de la mère en
matière de soin, elle est la seule des variables intermédiaires
introduites qui joue un rôle important dans l'action des variables socio
culturelles et socio démographiques sur la prise en charge
médicale de l'enfant impaludé. Les différences
observées entre les mères pourraient s'expliquer du fait que l'on
remarque que 67,1% des mères gabonaises ayant une naissance de rang1
contre 58,4% des mères ayant une naissance de rang4-5 ont mené en
consultation dans un centre de santé leurs enfants en cas de
fièvre (EDSGI,2000). Ceci s'expliquerait aussi par le fait que
généralement au Gabon une jeune mère
bénéficie de la solidarité familiale ou de celle de ses
copines à propos des meilleures attitudes à tenir au cours d'une
maladie touchant son enfant .
Enfin, la région de résidence est un
déterminant de la prise en charge médicale de l'enfant
impaludé. En effet, son introduction dans le modèle a rendu
l'impact du milieu de résidence et de l'ethnie des mères non
significatif par rapport la variable en étude. Ceci pourrait s'expliquer
par le fait que la majorité de la population quelque soit la
région vit essentiellement en ville d'une part, et d' autre part hormis
la région Nord où l'on retrouve au plus trois groupes
éthiques, les autres régions du Gabon ont plus de quatre groupes
ethniques qui essentiellement ont les mêmes pratiques culturelles. Par
conséquent, les mères ont tendance à avoir dans ces autres
régions les mêmes comportements thérapeutiques.
Certains travaux abordant la problématique qui a
guidé ce travail à savoir l'offre et la demande de soin de
santé ont abouti plus ou moins sur quelque uns des déterminants
trouvés ici. Notamment l'étude de WAMBERT (2005) montre entre
autres que la religion est un déterminant du recours
thérapeutique à Libreville (Gabon). Il ajoute que parmi les types
de recours thérapeutiques, 53,7% de la population de Libreville se rend
dans les centres de santé. Ce taux se rapproche de celui que nous avons
trouvé dans notre travail c'est-à-dire 57,6% sur le plan national
quand on sait que Libreville abrite plus de la moitié de la population
gabonaise.
S'agissant des facteurs socio économique, WAMBERT
(2005) montre que les individus qui sont occupés professionnellement
à Libreville ont 67% plus de chance de recourir à un centre de
santé que ceux qui n'ont pas d'occupation. Nous avons trouvé
aussi, à peu près dans le même sens, que les mères
dont le partenaire est inactif ont 36% de chance en moins de fournir une prise
en charge médicale (antipaludique approprié et recours à
un centre de santé) à leurs enfants impaludés de moins de
cinq ans que celles dont le partenaire est technicien.
Dans une étude réalisée au Congo
Brazzaville en 1995, TALANI et al (2003) montrait que le
manque d'argent
explique essentiellement la non prise en charge efficace des signes
annonciateurs
du paludisme. Ce facteur constaté dans cette
étude corrobore en quelque sorte les résultats que nous
avons trouvés. En effet, une mère qui a un
partenaire exerçant une activité aura le moyen financier de
prendre en charge médicalement son enfant impaludé.
GLICK, DC (1989) dans une étude menée dans une
région de Guinée Conakry souligne que l'insuffisance de centre de
santé dans certaines régions du pays expliquerait le niveau de
prise en charge médicale du paludisme de l'enfant. En effet, la
région de Libreville/Port gentil offre 61% plus de chance à une
mère de faire une bonne prise en charge à son enfant que celle de
la région Nord ; car Libreville/ Port gentil regroupe plus de 60% de
population et des infrastructures sanitaires et que la région du Nord
est l'une des région qui est la moins couverte en infrastructures
sanitaires par rapport à sa population.
Enfin, une étude menée dans une vallée au
sud du Bénin en 1996 montrait que les facteurs tels que le lieu de
résidence de la mère, le niveau socio économique de la
mère et faiblement la religion de la mère expliquent cette
attitude des mères enquêtées (KINIFFO, I.R et al, 2000).
Conclusion générale
L'étude sur les déterminants de la prise en
charge médicale du paludisme au Gabon : cas des enfants de moins de cinq
ans est partie du constat que cette maladie représente une menace
permanente sur le devenir des enfants de moins de cinq en Afrique. En plus,
comme pour l'ensemble des régions endémiques du continent, le
paludisme est l'un des principaux problèmes de santé publique. En
1994, le paludisme représentait officiellement 6% de cas de
mortalité infantile au Gabon. Pour faire face à cette situation,
les populations adoptent des comportements thérapeutiques diverses :
automédication en première intention puis recours à un
centre santé ou à un tradipraticien . Malgré les
recommandations sur l'attitude à tenir en présence des
symptômes de paludisme, les mères mettent des jours avant de
conduire leurs jeunes enfants à un centre de santé.
Aussi sommes nous demandé : quels sont les
déterminants de la prise en charge médicale du paludisme chez
l'enfant de moins de cinq ans au Gabon.
L'objectif général poursuivi dans cette
étude était de contribuer à une meilleure
compréhension des comportements médicaux en cas de paludisme chez
l'enfant au Gabon. De façon spécifique, elle cherchait à
:
· évaluer la prévalence du paludisme au sein
de la population des enfants de moins de cinq ans selon le milieu et la
région de résidence
· estimer l'importance et le niveau de prise en charge
médicale à savoir : le recours aux formations sanitaires et
l'usage des antipaludiques appropriés en rapport avec certaines
caractéristiques de la mère
· ressortir les déterminants
socioéconomiques, socioculturels, sociodémographique
environnementaux qui influencent la prise en charge médicale efficace du
paludisme infanto juvénile.
Pour atteindre ces objectifs, un cadre conceptuel a
été élaboré en rapport avec l'hypothèse
générale selon laquelle les facteurs d'ordre socio culturel,
socio démographique, économique et environnemental expliquent la
prise en charge médicale des mères du paludisme chez leurs
enfants. Ces facteurs agissent à travers l'expérience de la
mère, les connaissances, les perceptions, les croyances
étiologique relatives à la maladie et l'accessibilité
géographique.
De cette hypothèse générale résultent
six hypothèses spécifiques :
H1 : l'amélioration du niveau d'instruction de la
mère augmente la propension des enfants impaludés à
bénéficier d'une prise en charge médicale
appropriée.
H2a : un enfant issu d'une mère dont le partenaire est
cadre de profession reçoit une meilleure prise en charge médicale
que celui issu d'une mère dont le partenaire est inactif.
H2b : plus une mère a un revenu élevé, plus
ses enfants impaludés bénéficient d'une prise en charge
médicale appropriée.
H3 : les enfants issus des mères catholiques
reçoivent un antipaludique approprié et sont conduits à un
centre de santé meilleure prise en charge médicale du paludisme
que les enfants issus de mères musulmanes.
H4 : la prise en charge médicale du paludisme chez
l'enfant augmente avec l'expérience maternelle acquise en matière
de soin.
H5 : les enfants impaludés issus des mères vivant
à Libreville/ Port gentil bénéficient d'une meilleure
prise en charge médicale que leurs confrères issus des
mères vivant dans le Sud du Gabon.
Les données utilisées pour vérifier ces
hypothèses proviennent de l'EDSGI. Les résultats de l'analyse bi
variée ont révélé une prévalence palustre
infanto juvénile de 28,4% au Gabon. Toutefois, ce taux varie d'une part
selon certaines caractéristiques de la mère et d'autre part,
selon le milieu de résidence et la région de résidence. En
outre certaines caractéristiques de la mère sont apparues
fortement associer à la prise en charge médicale du paludisme de
l'enfant au niveau bivariées.
Ainsi, la prise en charge médicale du paludisme chez
l'enfant serait très peu pratiquée par les mères vivant
dans la région Nord (26,6%) et en milieu rural(37%) ayant une
expérience maternelle moyenne (40%) avec un niveau primaire (43,8%), de
religion animiste (36,9%) et dont le partenaire est agriculteur (36%).
Au niveau multi variée, les variables
déterminantes dans l'explication de la prise en charge médicale
sont la religion, l'activité du partenaire, la région de
résidence et l'expérience maternelle en soin. Il ressort que les
mères résidant dans la région Nord du Gabon qui sont sans
religion et dont le partenaire est inactif ou commerçant sont celles qui
ont une faible prise en charge médicale de leurs enfants
impaludés.
Au regard de nos résultats d'analyse multi variée,
les hypothèses H2a, H4 et H5 sont plus ou moins confirmées.
Tandis que les hypothèses H1, H2b et H3 sont infirmées.
Par ailleurs, il conviendrait de souligner quelques limites
à ce travail. :
La première concerne la variable qui a permis de saisir
le paludisme. En effet, l'accès fébrile n'est qu'un des
symptômes du paludisme. Cette difficulté d'appréhension du
paludisme pourrait avoir sur estimer la prévalence du paludisme chez
l'enfant.
La deuxième limite a trait à la qualité des
données qui comportent de nombreuses non réponses ce qui a rendu
impossible l'utilisation de certaines variables importantes.
Enfin, la nature des données se rapportant à des
variables psycho sociales (perception de la maladie et sa gravité,
croyance étiologique, connaissance des symptômes ...) n'ont pas
été saisies dans la base. Elles auraient permis
d'opérationnaliser certains mécanismes qui guident le
comportement des mères.
Par rapport aux résultats trouvés, certaines
recommandations méritent d'être faites aux autorités
sanitaires en charge des problèmes de paludisme au Gabon.
En effet, l'étude a montré que la prise en
charge médicale du paludisme chez les enfants de moins de cinq ans est
faible chez les mères de la région Nord du Gabon. Il serait donc
important de consentir plus de moyens financiers afin d'augmenter et de
renforcer la couverture sanitaire dans cette région. A ce sujet, la
création de case de santé et la disponibilisation des
médicaments antipaludiques efficaces serait nécessaire dans les
milieux ruraux. Aussi, le renforcement des capacités communautaires en
éducation sanitaire pourrait changer le comportement médical des
habitants des zones rurales dans cette région du pays.
De même, il serait souhaitable de renforcer les
campagnes de promotion du bon usage à domicile des antipaludiques
appropriés et le recours dans les centres de santé en moins de 24
heures lorsque les signes de fièvre et autres persistent chez
l'enfant.
Dans une approche scientifique, la recommandation serait de mener
des enquêtes qualitatives pour comprendre les facteurs psycho sociaux
sous jacents aux comportements thérapeutiques des mères.
Bibliographie:
ABOSEDE O.A, « self medication: an
important aspect of primary health care », social science and
medicine, 19, 7, 1984, pp 699-703.
AKOTO, E et al. (2002), Se soigner
aujourd'hui en Afrique de l'Ouest : pluralisme thérapeutique entre
tradition et modernité, les Cahiers de l'IFORD, Yaoundé, Saint
Paul, N°27, 165P.
AKOTO, E. (1993). Déterminants socio
culturels de la mortalité des enfants en Afrique noire :
hypothèses et recherche, louvain-la neuve, Academia.
ANTIMI IDOUNDOU, J.S. (2006) , Le paludisme au
Gabon, in Perspectif Nouvelle, 2006 N°03. BAILO DIALLO,A et
al., prise en charge à domicile des cas de paludisme chez les
enfants de moins de cinq ans dans la zone rurale de la République de
Guinée, Bulletin de l'organisation mondiale de la santé,
recueil d'articles n°5, 2001, 10p.
Banque Mondiale (1996). Evaluation de la
pauvreté au Gabon.
BANGRE, H (2005), Facteurs explicatifs du
recours thérapeutique en cas de paludisme chez les enfants de moins de
cinq ans au Burkina-Faso, Mémoire, IFORD, Yaoundé, 86p.
BENINGUISSE G. (2001), Entre tradition et
modernité: Fondements sociaux et démographiques de la prise en
charge médicale de la grossesse et de l'accouchement au Cameroun,
Louvain-la Neuve, 313p.
BÖETE, C. in Le Monde Diplomatique,
juillet 2006
BRUCE-CHIVATT, LS, Palcageinisis and Paleo
epidemiology of primate malarea, bull WHO, 1965; 32:363-87.
CALDWELL, J.C. (1979), Education as a factor
in mortality decline: an examination of Nigeria data, population studies
33, p395-413.
.DACKAM NGATCHOU, R (1990),
L'éducation de la mère et la mortalité des enfants en
Afrique, les Cahiers de l'IFORD, Yaoundé, Saint Paul, N°2,
160p.
DAKUYO, P.Z, (1992), « Paludisme et
médecine traditionnelle », in Vie et Santé, une
revue du réseau de recherche en santé de la reproduction en
Afrique, n°10, pp 17-19.
DAVID, S. (1993), Health expenditure and
household budgets in rural Libéria , in health transition,
review, 3(1), pp57-76.
DUJARDIN, B.(1993), une approche globale pour
améliorer la santé maternelle, thèse
d'agrégation de l'enseignement supérieur en médecine,
Faculté de Médecine, ULB, Bruxelles, 198p. EGUNDJOBI
L., « Factors influencing choice of hospital: a case study of the
northern part of Oyo state, Nigéria », Social science and
medicine, 17, 9, 1983, pp 585-589.
FOURNIER P. et HADDAD S. (1995), « les
facteurs associés à l'utilisation des services de santé
dans les pays en développement », in GERARD H. et al, la
sociologie des populations, Montréal, AUPELF/UREF, pp 289-325
GLICK, DC et al.( 1989), Malaria treatment
practice among workers in Guinea, Journal of health and social
behaviour, 30:421-435.
KINIFFO, I.R et al., Les mères des
enfants de moins de cinq ans et le paludisme dans la vallée de Dangbo au
sud est du Bénin, Médecine d'Afrique Noire : 2000, 47 (1
).
LAROUSSE de poche 2007,
édition Larousse, Paris, 2006, 1041p
LESKER, J.N., « choosing among therapy:
illness behavior in the Ivory Coast », Social Science an Medicine,
15a, 1981, pp. 157-168.
LE HESRAN, J-Y, les particularités du
paludisme chez l'enfant, Médecine tropicale, 2000 -60-1,
pp92-98.
LE HESRAN, J-Y, Science du Sud, in Le journal
de l'IRD , janvier-février, 2001, N°8. LEMARDELEY, P
et al., (1996), Prescripteurs et prise en charge des fièvres de
l'enfant : premiers résultats des enquêtes du réseau
paludisme OCEAC ( Yaoundé, Brazzaville, Malabo et Libreville), in
Bull liaison doc OCEAC 1997 ; 30(3), p21.
MALCOLM, G et al (1998), Economie du
développement, édition Nouveau horizon de BOECK, 3e
tirage.
MOSLEY, H. (1985). Les soins de santé
primaires peuvent ils réduire la mortalité infantile ? Bilan
critique de quelques programmes africains et asiatiques ; in Lutte contre la
mort, INED, pp :101-136. MOUVAGHA-SOW, M, Transformations
familiales et pauvreté au Gabon, in Etude de la population africaine
A, vol 19.
MOUCHET, J et al, typologie du paludisme,
Cahier de santé 1993 ; 3 :220-38. NGASSAM-NGOUENI, A
(1995), Prise en charge du paludisme grave chez les enfants de moins
de 5ans à Bafoussam ( Cameroun-1995), in bull liais doc OCEAC
1998 ; 31(3), pp30-34.
OMS (1990), Accès aux médicaments
et financement : analyse économique et financière de base, ed,
Genève, pp18-38.
OMS/ UNICEF (2003), 1er Rapport sur
le paludisme.
OMS, (2006), Rapport sur la Santé dans
le monde.
ONI, JB. «qualitative exploration of
intra-household variation in treatment of child-illness in polygame-yoruba
families, the use of local expressions» in health transition
review, 1996, p57-59. PAGES, F. (1966). Le
paludisme, que sais je ? 2ème édition, PUF,
123p.
REPUBLIQUE GABONAISE, 1992. « Premiers
résultats. Dénombrement de la population de Libreville,
Port-Gentil et Moanda », Série Études et Analyses,
n° 1, Libreville.
REPUBLIQUE GABONAISE, 1995. Enquête Budget
Consommation. Les conditions de vie des populations africaines à
Libreville et Port-Gentil, tome I "Analyse", Libreville.
REPUBLIQUE GABONAISE.2001. Enquête
Démographique et de Santé Gabon 2000, Macro
international
REPUBLIQUE GABONAISE, 1993. Recensement
Géneral de la Population et de l'Habitation. SCHELLENBERG D et
al. Intermittent treatment for malaria and anaemia control at time
of routine vaccinations in Tanzanian infants: a randomised,
placebocontrolled trial. Lancet, 2001, 357(9267):147-7.
SNOW RW et al. Estimating mortality, morbidity
and due to malaria among Africa non- pregnant population. Bulletin of World
Health Organisation, 1999, 77( 8): 624-40.
REPUBLIQUE GABONAISE. Stratégie de
coopération de l'OMS avec les pays 2004-2007. SOULA, G et
al. (1998). Evaluation de la prise en charge du paludisme au Cameroun.
1ère partie : connaissances et comportement professionnel des
prescripteurs, in Bull doc OCEAC 2000 ; 33(3), p15-27.
SWANTZ M.L. « community and healing among
the Zaramo in Tanzania », Social Science and Medicine, 13b, 1979,
pp169-173.
TALANI, P et al (1995). Prise en charge des
fièvres de l'enfant à domicile dans le district rural de Bioko
(Congo Brazzaville) in Santé publique, 2003, vol 15 n°4
pp485-490.
UNGER J.P et DIAO M., « from Bamako to
Kolda : a case study of medicines and the financing of district health services
«, health policy and planning, 5,4, 1990, pp.367-377.
VOGEL, R.J., (1988), «Cost Recovery in the
health care sector. Select country studies in West Africa». World Bank.
Technical paper N° 82, 192p.
WAMBERT MASSAMBA (2005), G, Les
déterminants des recours thérapeutiques à Libreville,
Mémoire, IFORD, Yaoundé, 85p.
WERY, M et COOSEMANS, M. Les coûts du
paludisme et son impact socio économique en Afrique, in Cahier de
santé, 1993; 3:323-30
WHO (1990), Pratical chemiothérapie of
malaria, in Cahier de santé Geneva, 1993. Site
internet :
4e conférence panafricaine de la MIM (
www.mim.su.se)
5e forum du partenariat Faire reculer le paludisme (
www.rollbackmalaria.org/forumV
)
http://
www.rollbackmalaria.org
ANNEXE
if (v106=1) prim=1. if (v106<>1) prim=0. if (v106=2)
secon=1. if (v106<>2) secon=0.
factor var= inac tech com agri cadre ouv mere pere ensem aut
res / extraction pc/criteria factors (1)/print all/save reg (1
fact). freq fact1/Ntiles 4.
rec fact1 (lo thru -0.76=1) (-0.7599 thru 1.044=2) (1.0449 thru
hi=3).
var lab fact1"pouvoir financier de la femme". val lab fact1
1"faible" 2"moyen" 3"eleve". fre fact1.
if (fact1=1) faible=1. if (fact1<>1) faible=0. if
(fact1=2) moyen=1. if (fact1<>2) moyen=0. if (fact1=3) eleve=1. if
(fact1<>3) eleve=0.
rec v201 (1,2,3=1) (4,5,6=2) (7,8,9=3) (10 thru hi=4)
(else=sysmis). var lab v201 "parite".
val lab v201 1"par1" 2"par2" 3"par3" 4"par4".
if (v201=1) par1=1. if (v201<>1) par1=0. if (v201=2)
par2=1. if (v201<>2) par2=0. if (v201=3) par3=1. if (v201<>3)
par3=0. if (v201=4) par4=1. if (v201<>4) par4=0.
rec v012 (15 thru 19=1) (20 thru 24=2) (25 thru 29=3) (30 thru
34=4) (35 thru 39=5) ( 40 thru 49=6) (else=sysmis).
var lab v012 "age".
if (v012=1) age1=1. if (v012<>1) age1=0. if (v012=2)
age2=1. if (v012<>2) age2=0. if (v012=3) age3=1. if (v012<>3)
age3=0. if (v012=4) age4=1. if (v012<>4) age4=0. if (v012=5) age5=1. if
(v012<>5) age5=0. if (v012=6) age6=1. if (v012<>6) age6=0.
factor var= par1 par2 par3 par4 age1 age2 age3 age4 age5 age6/
extraction pc/ criteria factors (1)/print all/save reg (1 factor).
freq factor1/Ntiles 4.
rec factor1 (lo thru -0.886=1) (-0.88599 thru -0.295=2) (-0.29499
thru 0.833=3) (0.83309 thru hi=4).
var lab factor1"exprience".
val lab factor1 1"pasex" 2"peuex" 3"moyexp" 4"grdexp".
fre factor1.
if (factor1=1) pasex=1. if (factor1<>1) pasex=0. if
(factor1=2) peuex=1. if (factor1<>2) peuex=0. if (factor1=3) moyexp=1. if
(factor1<>3) moyexp=0. if (factor1=4) grdexp=1. if (factor1<>4)
grdexp=0.
rec h22 (0,8=0) (1=1) (else=sysmis). fre h22.
select if (h22=1).
rec pharh (1=0) (2=1) (else=sysmis). var lab pharh " pharcih".
if (pharh=0) phar1=1. if (pharh <>0) phar1=0. if (pharh=1)
phar2=1. if (pharh <>1) phar2=0.
rec cnph (1=0) (2=1) (else=sysmis). var lab cnph " pharmcn".
if (cnph=0) cnph1=1. if (cnph <>0) cnph1=0. if (cnph=1)
cnph2=1. if (cnph <>1) cnph2=0.
rec cli (1=0) (2=1) (else=sysmis). var lab cli " cliniq".
if (cli=0) cli1=1. if (cli <>0) cli1=0. if (cli=1) cli2=1.
if (cli <>1) cli2=0.
rec mil (1=0) (2=1) (else=sysmis). var lab mil "militer".
if (mil=0) mil1=1. if (mil <>0) mil1=0. if (mil=1) mil2=1.
if (mil <>1) mil2=0.
rec hop (1=0) (2=1) (else=sysmis). var lab hop "hopital".
if (hop=0) hop1=1. if (hop <>0) hop1=0. if (hop=1) hop2=1.
if (hop <>1) hop2=0.
rec cab (1=0) (2=1) (else=sysmis). var lab cab "cabinet".
if (cab=0) cab1=1. if (cab <>0) cab1=0. if (cab=1) cab2=1.
if (cab <>1) cab2=0.
rec infi (1=0) (2=1) (else=sysmis). var lab infi "infirmer".
if (infi=0) infi1=1.
if (infi <>0) infi1=0. if (infi =1) infi2=1. if (infi
<>1) infi2=0.
rec pha (1=0) (2=1) (else=sysmis). var lab pha " pharmac".
if (pha=0) pha1=1. if (pha <>0) pha1=0. if (pha=1) pha2=1.
if (pha <>1) pha2=0.
rec smi (1=0) (2=1) (else=sysmis). var lab smi " santem".
if (smi=0) smi1=1. if (smi <>0) smi1=0. if (smi=1) smi2=1.
if (smi <>1) smi2=0.
rec presc (1=0) (2=1) (else=sysmis). var lab presc "prescri".
if (presc=0) presc1=1. if (presc <>0) presc1=0. if
(presc=1) presc2=1. if (presc <>1) presc2=0.
rec disp (1=0) (2=1) (else=sysmis). var lab disp "dispense".
if (disp=0) disp1=1. if (disp <>0) disp1=0. if (disp=1)
disp2=1. if (disp <>1) disp2=0.
rec sour (1=0) (2=1) (else=sysmis). var lab sour " lieu".
if (sour=0) sou1=1. if (sour <>0) sou1=0. if (sour=1)
sou2=1. if (sour <>1) sou2=0.
rec chlo (1=0) (2=1) (else=sysmis). var lab chlo " chloro".
if (chlo=0) chlo1=1. if (chlo <>0) chlo1=0. if (chlo=1)
chlo2=1. if (chlo <>1) chlo2=0.
rec arqu (1=0) (2=1) (else=sysmis). var lab arqu" arquis".
if (arqu=0) arq1=1. if (arqu<>0) arq1=0. if (arqu=1)
arq2=1. if (arqu<>1) arq2=0.
rec qui (1=0) (2=1) (else=sysmis). var lab qui " quinimax".
if (qui=0) qui1=1. if (qui <>0) qui1=0. if (qui=1) qui2=1.
if (qui <>1) qui2=0.
rec autre (1=0) (2=1) (else=sysmis).
var lab autre " autrean". if (autre=0) aut1=1.
if (autre <>0) aut1=0. if (autre=1) aut2=1. if (autre
<>1) aut2=0.
rec dist (1=0) (2=1) (else=sysmis).
var lab dist " distance". if (dist=0) dis1=1.
if (dist <>0) dis1=0. if (dist=1) dis2=1. if (dist
<>1) dis2=0.
rec moyen (1=0) (2=1) (else=sysmis).
var lab moyen " deplace". if (moyen=0) moy1=1.
if (moyen <>0) moy1=0. if (moyen=1) moy2=1. if (moyen
<>1) moy2=0.
rec dure (1=0) (2=1) (else=sysmis).
var lab dure " duredep". if (dure=0) dur1=1.
if (dure <>0) dur1=0. if (dure=1) dur2=1. if (dure
<>1) dur2=0.
comp accegeo= dist + dure. fre accegeo.
rec accegeo (0=0) (1,2=1) (else=sysmis).
if (accegeo=0) facil=1. if (accegeo<>0) facil=0. if
(accegeo=1) assezf=1. if (accegeo<>1) assezf=0. fre accegeo.
com traite= chlo+ arqu + qui + autre. fre traite.
rec traite (0,3=0) (1,2=1).
val lab traite 0" ntraite" 1" traim". fre traite.
compute source= cli + mil + hop + cab + infi + pha + smi + disp.
fre source.
rec source (0=0) (1,2=1).
val lab source 0" nsour" 1" sour".
fre source.
compute prise= traite * source.
fre prise.
val lab prise 0"mauvaise" 1"bonne".
fre prise.
cro tab fact1 by v704/cells cou col row/sta 1 3 4.
fre source/sta all. fre traite/sta all. fre prise/sta all.
ACCEGEO
V024 region
Estimation terminated at iteration number 4 because Log
Likelihood decreased by less than .01 percent.
Chi-Square df Significance
-2 Log Likelihood 1382.620 1027 .0000
Model Chi-Square 96.358 40 .0000
Improvement 96.358 40 .0000
Goodness of Fit 1062.850 1027 .2107
Page 352 SPSS/PC+ 10/20/ 8
Classification Table for PRISE
Predicted
mauvaise bonne Percent Correct
m 3 b
Observed
ÅÄÄÄÄÄÄÄÄÄÅÄÄÄÄÄÄÄÄÄÅ
mauvaise m 3 354 3 197 3
64.25%
ÄÄÄÄÄÄÄÄÄÅÄÄÄÄÄÄÄÄÄ
bonne b 3 218 3 298 3 57.75%
Å
Overall 61.11%
Page 353 SPSS/PC+ 10/20/ 8
Variables in the Equation
Variable B S.E. Wald df Sig R Exp(B)
|
V026
|
|
|
1.9526
|
2
|
.3767
|
.0000
|
|
|
V026(1)
|
.0054
|
.2660
|
.0004
|
1
|
.9839
|
.0000
|
1.0054
|
|
V026(2)
|
-.2903
|
.3084
|
.8861
|
1
|
.3465
|
.0000
|
.7481
|
|
V103
|
|
|
2.9644
|
3
|
.3971
|
.0000
|
|
|
V103(1)
|
.2422
|
.1759
|
1.8966
|
1
|
.1685
|
.0000
|
1.2741
|
|
V103(2)
|
.3342
|
.2127
|
2.4699
|
1
|
.1160
|
.0178
|
1.3968
|
|
V103(3)
|
.1666
|
.3809
|
.1913
|
1
|
.6618
|
.0000
|
1.1813
|
|
V106
|
|
|
3.5897
|
2
|
.1662
|
.0000
|
|
|
V106(1)
|
-.0673
|
.3636
|
.0342
|
1
|
.8532
|
.0000
|
.9349
|
|
V106(2)
|
.2714
|
.1487
|
3.3303
|
1
|
.0680
|
.0300
|
1.3118
|
|
V130
|
|
|
9.5490
|
4
|
.0487
|
.0324
|
|
|
V130(1)
|
-.1115
|
.1535
|
.5281
|
1
|
.4674
|
.0000
|
.8945
|
|
V130(2)
|
.7440
|
.3649
|
4.1566
|
1
|
.0415
|
.0382
|
2.1043
|
|
V130(3)
|
-.5109
|
.9228
|
.3065
|
1
|
.5798
|
.0000
|
.6000
|
|
V130(4)
|
-.5066
|
.2440
|
4.3124
|
1
|
.0378
|
-.0395
|
.6025
|
|
V131
|
|
|
9.6026
|
8
|
.2940
|
.0000
|
|
|
V131(1)
|
-.1729
|
.2028
|
.7268
|
1
|
.3939
|
.0000
|
.8413
|
|
V131(2)
|
-.3902
|
.2962
|
1.7350
|
1
|
.1878
|
.0000
|
.6769
|
|
V131(3)
|
-.2394
|
.3035
|
.6219
|
1
|
.4303
|
.0000
|
.7871
|
|
V131(4)
|
-.8430
|
.4834
|
3.0409
|
1
|
.0812
|
-.0265
|
.4304
|
|
V131(5)
|
-.1428
|
.2541
|
.3159
|
1
|
.5741
|
.0000
|
.8669
|
|
V131(6)
|
.4494
|
.4223
|
1.1323
|
1
|
.2873
|
.0000
|
1.5674
|
|
V131(7)
|
.8681
|
.6162
|
1.9848
|
1
|
.1589
|
.0000
|
2.3825
|
|
V131(8)
|
.0611
|
.3603
|
.0288
|
1
|
.8653
|
.0000
|
1.0630
|
|
V136
|
|
|
2.1403
|
2
|
.3430
|
.0000
|
|
|
V136(1)
|
.0748
|
.1462
|
.2619
|
1
|
.6088
|
.0000
|
1.0777
|
|
V136(2)
|
.4473
|
.3097
|
2.0863
|
1
|
.1486
|
.0076
|
1.5641
|
|
V504
|
|
|
3.4897
|
2
|
.1747
|
.0000
|
|
|
V504(1)
|
-.3511
|
.2008
|
3.0571
|
1
|
.0804
|
-.0267
|
.7039
|
|
V504(2)
|
-5.7721
|
8.4317
|
.4686
|
1
|
.4936
|
.0000
|
.0031
|
|
V505
|
|
|
1.1709
|
2
|
.5569
|
.0000
|
|
|
V505(1)
|
-6.0319
|
8.4327
|
.5117
|
1
|
.4744
|
.0000
|
.0024
|
|
V505(2)
|
-5.8567
|
8.4314
|
.4825
|
1
|
.4873
|
.0000
|
.0029
|
|
V705
|
|
|
15.3828
|
6
|
.0175
|
.0478
|
|
|
V705(1)
|
-.4391
|
.2454
|
3.2000
|
1
|
.0736
|
-.0285
|
.6446
|
|
V705(2)
|
-.6928
|
.2954
|
5.5008
|
1
|
.0190
|
-.0487
|
.5002
|
|
V705(3)
|
-.3146
|
.2960
|
1.1300
|
1
|
.2878
|
.0000
|
.7301
|
|
V705(4)
|
-.3034
|
.2308
|
1.7282
|
1
|
.1886
|
.0000
|
.7383
|
|
V705(5)
|
-.1578
|
.2585
|
.3728
|
1
|
.5415
|
.0000
|
.8540
|
|
V705(6)
|
-.8470
|
.2411
|
12.3395
|
1
|
.0004
|
-.0836
|
.4287
|
|
FACTOR1
|
|
|
7.7778
|
3
|
.0508
|
.0347
|
|
|
FACTOR1(1)
|
.1863
|
.1689
|
1.2171
|
1
|
.2699
|
.0000
|
1.2048
|
|
FACTOR1(2)
|
-.3058
|
.2084
|
2.1534
|
1
|
.1423
|
-.0102
|
.7365
|
|
FACTOR1(3)
|
.2600
|
.1820
|
2.0416
|
1
|
.1531
|
.0053
|
1.2969
|
|
FACT1
|
|
|
.3084
|
2
|
.8571
|
.0000
|
|
|
Page 354
|
|
|
SPSS/PC+
|
|
|
|
10/20/ 8
|
|
FACT1(1)
|
.0596
|
.1728
|
.1190
|
1
|
.7302
|
.0000
|
1.0614
|
|
FACT1(2)
|
-.0565
|
.1760
|
.1032
|
1
|
.7480
|
.0000
|
.9450
|
|
ACCEGEO(1)
|
.0512
|
.2037
|
.0632
|
1
|
.8016
|
.0000
|
1.0525
|
|
V024
|
|
|
14.7182
|
3
|
.0021
|
.0768
|
|
|
V024(1)
|
-.9457
|
.3291
|
8.2589
|
1
|
.0041
|
-.0651
|
.3884
|
|
V024(2)
|
.2302
|
.3085
|
.5570
|
1
|
.4555
|
.0000
|
1.2589
|
|
V024(3)
|
-.1410
|
.2981
|
.2237
|
1
|
.6363
|
.0000
|
.8685
|
|
Constant
|
6.1518
|
8.4391
|
.5314
|
1
|
.4660
|
|
|
| 


