|
REPUBLIQUE DEMOCRATIQUE DU CONGO
MINISTERE DE L'EDUCATION NATIONALE
UNIVERSITE SIMON KIMBANGU
FACULTE DE MEDECINE
PRONOSTIC MATERNEL ET FOETAL AU COURS
DE LA PRE-ECLAMPSIE SEVERE
Par
Mamie NGUNGA NKONDI
Gradué en Sciences Bio-Médicales
Travail présenté et défendu pour
l'obtention
du Diplôme de Docteur en Médecine
Générale
Dirigé par : Prof. Docteur LONGO
MBENZA
ANNEE ACADEMIQUE 2004-2005
DEDICACE
A mes parents NGUNGA Stéphane et
NKUNGA Mélanie,
A mon cher et tendre époux, TSHISWAKA
Gaby,
A tous mes frères et soeurs, cousins et cousines,
oncles et tantes,
A tous mes camarades de la Faculté de
Médecine,
Je dédie ce travail.
AVANT-PROPOS
Avant de développer notre sujet, nous rendons d'abord
grâce à notre seigneur JESUS-CHRIST, qui nous a soutenu et
béni tout au long de notre parcours universitaire.
Nous témoignons également notre gratitude et
notre reconnaissance au Professeur Docteur LONGO MBENZA Benjamin qui n'a
ménagé aucun effort pour nous aider à élaborer
notre travail de fin d'étude.
A travers lui, nous remercions également tous les
éminents Professeurs de la Faculté de Médecine qui, par
leurs expériences et leurs enseignements, nous ont appris à aimer
et à apprécier la Médecine, et par dessus tout, ont
contribué à notre formation universitaire.
Nous ne pouvons clore cet avant-propos, sans remercier, tous
nos compagnons de lutte qui, par leurs encouragements, leurs conseils, nous ont
été d'un grand soutien, tout au long de notre vie
académique. Nous pensons à Blandine AVELEDI, Françoise
KANGOLO, Lydie MUPINSIE, Maguy TSHIBOLA, Tina BAMBALA.....
Nous remercions notre Pasteur, Don Yves KISUKULU pour tout son
soutien spirituel.
Nos remerciements vont également vers Papa MBUNGU dont
l'apport a été déterminant dans l'élaboration de ce
travail.
Enfin, nous remercions les médecins, les infirmiers et
le personnel de l'Hôpital Général de KINSHASA pour
leur encadrement et leur aide dans la collecte des données ayant trait
à ce travail.
ABREVIATIONS
OMS : Organisation Mondiale de la Santé
HTA : Hypertension Artérielle
NO : Monoxyde d'Azote
ACOG : American College of Obstetrician and Gynecologists
RDC : République Démocratique du Congo
RAMOS : Reproductive Age Mortality Survey
EDS : Enquêtes Démographiques et de
Santé
RCIV : Retard de croissance intra-utérine
RR : Risque relatif
BCF : Bruit cardiaque foetal
SA : Semaine d'Aménorrhée
GB : Globule blanc
SGOT : Sérum Glutamique
oxalo-acétique-Transaminase
SGPT : Sérum Glutamique Pyrivique-Transaminase
CPN : Consultation pré-natale
PLAN DU TRAVAIL
INTRODUCTION
CHAPITRE 1. GENERALITES
CHAPITRE 2. MATERIEL ET METHODES
CHAPITRE 3. RESULTATS
CHAPITRE 4. DISCUSSION
CONCLUSION
INTRODUCTION
La pré-éclampsie (toxémie gravidique)
représente la 1ère cause de morbidité et de
mortalité aussi bien maternelle que foetale. En effet, l'hypertension
artérielle complique 5-15% de toutes les grossesses dans les pays
développés (1-3) Elle est aussi responsable de 20-30% de
décès maternel et de 20% de mortalité foetale,
périnatale et néonatale (1-3)
Dans la forme sévère de la
pré-éclampsie, l'hypertension artérielle de grossesse
constitue une véritable urgence médico-obstétricale
grevant lourdement le pronostic maternel et foetal (4, 5, 6)
La survenue au cours de la grossesse de l'éclampsie,
complication majeure de la pré-éclampsie sévère est
une situation obstétricale grave et responsable d'une mortalité
et morbidité maternelle et foetale importante, autour de 6-10% (7-10).
Ce pronostic maternel et foetal péjoratif, est plus rapporté dans
les pays en voie de développement au cours des grossesses mal ou peu
suivies.
En milieu universitaire de Kinshasa, la
pré-éclampsie/ éclampsie est la 2ème
cause de décès maternel après les hémorragies de la
délivrance. ( 11)
L'éclampsie a aussi été incriminée
dans la survenue du haut risque materno-foetal à l'Hôpital
Général de Référence de Kinshasa (HGRK) (12)
L'absence des données épidémiologiques et
cliniques relatives à la pré-éclampsie
sévère (toxémie gravidique sévère) en
République Démocratique du Congo (RDC), justifie l'initiation de
la présente étude.
INTERET
L'intérêt (but) de la présente
étude réside dans l'utilisation ultérieure de ses
résultats par une équipe multi-disciplinaire
(obstétricien, anesthésiste-réanimateur,
néonatologiste, cardiologue et nephrologue) pour améliorer la
prise en charge et le pronostic des pré-éclampsies
sévères et compliquées.
OBJECTIF GENERAL
L'objectif général de ce travail vise à
étudier le profil épidémiologique, clinique et
évolutif des parturientes présentant une
pré-éclampsie sévère.
OBJECTIFS SPECIFIQUES
Pour atteindre cet objectif général, les
objectifs spécifiques suivants ont été
précisé :
- dégager certains facteurs de risque de
pré-éclampsie sévère et
d'éclampsie ;
- évaluer le pronostic materno-foetal lié
à la pré-éclampsie sévère et à
l'éclampsie ;
- comparer le pronostic materno-foetal de l'éclampsie
à celui de la pré-éclampsie sévère
(toxémie gravidique sévère).
HYPOTHESE
Les facteurs de risque et le pronostic materno-foetal de
l'éclampsie sont identiques à ceux de la
pré-éclampsie sévère.
CHAPITRE I. GENERALITES
1.1. La grossesse
Chaque année, plus de 200 millions de femmes attendent
un enfant. La plus part des grossesses se terminent par la naissance d'un
enfant vivant sans qu'il se pose de problème pour la mère.
Cependant il arrive que la naissance d'un enfant ne soit pas comme elle devrait
l'être, un événement heureux; c'est au contraire un moment
de détresse d'angoisse et de souffrance qui peut même avoir une
issue fatale.
Trop souvent, les besoins de la femme en couches sont
méconnus, d'où le risque d'incapacité ou de
décès chez la mère, chez le nouveau-né ou chez les
deux à la fois.
L'Organisation Mondiale de la Santé (O.M.S)
évalue à 15 % environ la proportion de toutes les femmes
enceintes qui ont besoin de soins obstétricaux d'urgence sans lesquels
elles souffriront de troubles d'incapacités à long terme.
Chaque année, les complications de la grossesse
coûtent la vie à 580.000 femmes et les causes de ces
décès sont les mêmes dans le monde entier. L'on estime que
127.000 d'entre elles, soit 25 % meurent d'hémorragie, 76.000 soit 15 %
d'infection, 56.000 soit 12 % de troubles hypertensifs de la grossesse 38.000
soit 8 %, des suites d'un accouchement dystocique, et presque 67.000, soit 13 %
des suites d'un avortement. Environ 20 % des femmes meurent des suites d'une
maladie aggravée par la grossesse, telles que le paludisme,
l'anémie ferriprive, l'hépatite, la tuberculose ou une
cardiopathie (13).
1.2. Hypertension de la grossesse
1.2.1. Pré-éclampsie
Le développement progressif d'une hypertension
artérielle, d'une protéinurie et d'oedème au cours de la
grossesse est habituellement dû à la pré-éclampsie,
notamment chez la primigeste.
Ces anomalies deviennent typiquement apparents dans la
dernière partie du 3ème trimestre et s'aggravent
jusqu'à l'accouchement. Chez certaines patientes cependant, les
symptômes peuvent commencer dès la seconde moitié du
2ème trimestre alors que chez d'autres la survenue est
retardée jusqu'à l'accouchement et même aux 48 heures du
post-partum(14).
Physiopathologie
Classiquement considérée comme maladie des
hypothèses, la pré-éclampsie apparaît aujourd'hui
comme la conséquence d'une maladie maternelle endothéliale
liée à la présence d'un placenta. L'hypertension
gravidique, l'oligurie, les troubles de l'élimination urinaire de
sodium, l'hyper- uricémie sont de nombreux événements
tardifs, bien qu'essentiels sur le plan clinique, dans l'évolution du
processus physiologique. Avant de proposer un schéma physiopathologique
intégré, nous décrirons les anomalies placentaires et les
troubles de la placentation à l'origine de la
pré-éclampsie.
1. Altération de l'inversion trophoblastique des
artères spiralées.
a) Les trophoblastes extra-villeux
Au cours de deux premiers trimestres de la grossesse, les
trophoblastes interstitiels infiltrent progressivement la caduque
utérine sous-jacente et migre préférentiellement en
direction des artères spiralées maternelles. Celles-ci se
caractérisent par un oedème, une disparition de
l'endothélium et la destruction de la tunique, musculaire et des lames
élastiques internes remplacées par un matériel fibreux et
fibrinoïde.
Ces remaniements structuraux permettent à ces
artères d'échapper aux mécanismes normaux du
contrôle neuro-vasculaire et aux médiateurs locaux du tonus
vasculaire (prostaglandines, endothélines, NO, ...). Ces adaptions
physiologiques assurent une augmentation importante du débit sanguin en
direction du placenta.
b) La décidualisation normale
Parallèlement à ces phases de
différentiation affectant le compartiment foetal du placenta, d'autres
modifications remanient fondamentalement la muqueuse utérine (15). Les
cellules de l'endomètre synthétisent autour d'elles une membrane
basale typique, constituée d'un réseau de collagène de
type IV, de laminine, de protéoglycan, d'héparan - sulfate,
d'entactine et de fibronectine.
De plus, le conjonctif endométrial voit sa structure
complètement modifiée par la réduction de la
densité en collagènes fibrillaires, rendant ce tissu plus
''perméable" à l'infiltration trophoblastique.
c) Les mécanismes moléculaires de la
migration trophoblastiques
La migration trophoblastique est soumise à un strict
contrôle spatio-temporel. En effet, la dérégulation des
mécanismes de contrôle peut engendrer des placentations anormales
allant de la pré-éclampsie, caractérisée par une
sous-invasion des trophoblastes endovasculaires, au placenta acreeta et
choriocarinome, caractérisés par une invasion trophoblastique
excessive (16-17).
Les trophoblastes s'infiltrent de manière à
atteindre les artères spiralées maternelles. Cette infiltration
nécessite la mise en oeuvre de mécanismes permettant aux
trophoblastes d'adhérer aux matrices extra-cellulaires, de les
dégrader localement et de migrer à travers les zones
digérées, la répétition de ces trois étapes
fondamentales assurant la progression continue du trophoblaste au sein de la
caduque.
Le trophoblaste endovasculaire se déguise en
véritable cellule endothéliale et exprime diverses
protéines d'adhésion considérées comme
spécifiques de cellules endothéliales vasculaires. Les cellules
trophoblastiques sont donc capables d'un véritable mimétisme
moléculaire leur permettant d'envahir et de détruire les segments
distaux des artères utérines (18).
d) Déficit de l'invasion trophoblastique au
cours de la pré-éclampsie
Au cours de la pré-éclampsie, les cellules
trophoblastiques n'expriment que peu ou pas du tout les protéines
d'adhésion endothéliale et sont incapables de mimer l'aspect des
cellules endothéliales vasculaires et de migrer au sein des vaisseaux
sanguins. Ce déficit d'invasion trophoblastique entraîne une
ischémie utéro-placentaire et secondairement, diverses
angiopathies (19).
2. Les conséquences en aval
L'insuffisance placentaire débute dès la fin du
premier trimestre de la grossesse. Les lésions vasculaires placentaires
se constituent dès la seizième semaine et précédent
largement le phénomène d'hypertension, laquelle apparaît
les plus souvent au début du troisième trimestre de la gestation.
L'absence d'invasion trophoblastique ou son déficit
permet aux artères spiralées de garder une vasoconstriction
relationnelle aux hormones vasopressives et entraînent une insuffisance
d'adaptation du débit sanguin avec comme conséquence une
ischémie placentaire. Dès lors, toute action thérapeutique
n'aura plus pour effet que de limiter les conséquences et
l'étendue de cette ischémie.
La placentation anormale entraîne un retard de
développement placentaire, un retard d'oxygénation et de
nutrition du foetus entraînant les retards de la croissance
intra-utérine et l'hypoplacentose.
3. Les Conséquences en amont
Les manifestations cliniques maternelles (oedème,
hypertension, protéinurie) sont la conséquence d'une souffrance
vasculaire endothéliale et de micro angiopathie aboutissant à
l'activation placentaire et à une activation localisée ou
disséminée de la cascade de la coagulation.
En outre, on observe régulièrement une
augmentation de la production des facteurs vasoconstricteurs et une diminution
de la production des facteurs vasodilatateurs.
En fonction des territoires altérés, les
manifestations pourront être myocardique, hépatique (Hellp
syndrome), rétroplacentaire (hématome), neurologique (amaurose,
éclampsie), rénale (oedème, protéinurie, oligurie,
anurie) ou pulmonaire (oedème aigu du poumon)...
La production accrue de cytokines inflammatoires par le
placenta en réponse à l'hypoxie pourrait donc entraîner une
augmentation de leur taux plasmatique, une activité des cellules
endothéliales et leur altération fonctionnelle au cours de la
pré-éclampsie.
L'hypothèse d'une altération des cellules
endothéliales entraînant secondairement une coagulation
intra-vasculaire et une activation plaquettaire pourrait expliquer la nature
polymorphe de la symptomatologie et en particulier les observations que les
troubles de l'hématose et les états de thombophilie
représentent un facteur de risque particulièrement important de
pré-éclampsie.
Finalement, les lésions des cellules
endothéliales entraînent une diminution de la production locale de
NO et de prostacycline tandis que l'activation plaquettaire favorise la
libération de thomboxane et d'endothèline d'origine
endothéliale. Ces deux facteurs, en augmentant la sensibilité
à l'angiotensine 2, favorisent la vasoconstriction,
l'élévation des résistances vasculaire et l'hypertension.
Finalement, les lésions endothéliales favorisent
la libération de fibronectine et du facteur de Willebrand. Il s'agit
là des marqueurs précoces de souffrance endothéliale.
Incidence et facteurs de risque
La pré-éclampsie est observée chez
approximativement 3 à 4 % de toutes les grossesses. Une première
grossesse chez une femme de moins de 20 ans constitue le facteur de risque le
plus important de survenue de cette atteinte.
L'incidence de la pré-éclampsie au cours d'une
2ème grossesse est de moins de 1 % chez les femmes qui ont
une première grossesse normale contre 5 à 7 % chez les femmes qui
ont développées une pré-éclampsie à
l'occasion d'une première grossesse. Les femmes ayant
développé une pré-éclampsie sévère
ont un risque encore plus important de récidive.
D'autres facteurs de risque au développement d'une
pré-éclampsie sont une pression artérielle plus
élevée au moment du début de la grossesse,
l'obésité et le tabac.
Le pronostic à long terme de la
pré-éclampsie dépend de la sévérité
de l'épisode aigu. La pré-éclampsie chez la primigeste est
généralement une malade autolimitée avec une
résolution rapide de l'hypertension artérielle et une faible
incidence de récidive au cours des grossesses ultérieures.
Cependant le pronostic n'est pas aussi bénin chez les
primigestes ayant manifesté une pré-éclampsie
sévère ou une éclampsie, notamment si celle-ci est
survenue au cours du 2ème trimestre. Ces patientes ont un
haut risque de récidive de pré-éclampsie au cours des
grossesses ultérieures jusqu'à 65 % au cours d'une
pré-éclampsie survenant au cours du second trimestre et
également de survenue ultérieure d'une hypertension
artérielle peut-être en raison de lésions vasculaires
irréversibles. Des considérations analogues s'appliquent au
syndrome Hellp avec un risque de récidive de pré-éclampsie
d'environ 20 % chez les femmes hypertendues et 4 à 20 % de syndrome
Hellp récidivant.
Manifestations cliniques
L'hypertension est généralement la manifestation
clinique la plus précoce de la pré-éclampsie. La pression
artérielle augmente au cours de second trimestre mais habituellement
n'atteint les valeurs d'hypertension artérielle (140 / 90 mmHg) que lors
du 3ème trimestre souvent après la
37ème semaine de gestation.
Dans quelques cas, la pré-éclampsie se manifeste
brutalement chez une femme préalablement normotendue.
L'hypertension est causée par une augmentation de la
résistance vasculaire et associée à une
hyperactivité sympathique.
La plupart des patients ont, en plus de l'hypertension
artérielle, des oedèmes et une protéinurie. La
présence d'oedèmes est habituelle au cours d'une grossesse
normale mais une prise de poids rapide et brutale survient plus
généralement chez les femmes qui vont développer une
pré-éclampsie.
La protéinurie augmente progressivement, son abondance
est variable au cours de la pré-éclampsie mais souvent
supérieur à 3,5 g/jour. Le sédiment urinaire est
classiquement normal et la concentration plasmatique de créatinine est
généralement normale ou légèrement
augmentée.
La vasoconstriction au cours de la pré-éclampsie
diminue le débit cardiaque, le débit sanguin rénal et la
filtration glomérulaire.
L'hypoperfusion rénale est en partie responsable de
l'augmentation précoce de l'uricémie qui précède
habituellement l'élévation de la créatininémie.
L'insuffisance rénale est une complication inhabituelle
qui survient essentiellement chez les patientes ayant une maladie
sévère avec coagulation intravasculaire disséminée.
En l'absence de traitement, la pré-éclampsie est associée
à un risque augmenté de prématurité, de mort
néonatale et chez les patientes qui progressent vers la
pré-eclampsie sévère ou l'éclampsie, de
mortalité maternelle essentiellement par hémorragie
intracérébrale. La distinction entre pré-éclampsie
et éclampsie n'est pas importante car décès par
hémorragie cérébrale ou insuffisance cardiaque peuvent
survenir en l'absence de convulsions.
Une hypertension artérielle persistante
sévère avec une diastolique supérieure à 110 mmHg,
des céphalées, des troubles visuels, une barre
épigastrique, une détérioration de la fonction
rénale et un syndrome Hellp (hémolyse microangiopathique,
cytolyse, thrombopénie) sont tous témoins d'une atteinte
sévère qui nécessite un accouchement immédiat (14).
Traitement
Le traitement radical de la pré-éclampsie est la
délivrance du foetus. En l'absence de traitement, la
pré-éclampsie est associée à une augmentation du
risque foetal (retard de croissance intra-utérin,
prématurité, mort néonatale) et maternel
(comitialité, hypertension sévère, syndrome Hellp). La
présence de l'un de ces signes nécessite une délivrance
immédiate. Un traitement conservateur dans de tel cas peut aboutir
à des complications maternelles sévères.
Les seuls médicaments antihypertenseurs oraux qui ont
fait preuve de leur sécurité chez les femmes enceintes sont la
méthylpoda (Aldomet®), la dihydralazine
(Nepressol®) et peut-être les -bloquants utilisés
seulement enfin de grossesse. Les -bloquants manquant d'activité
sympathomimétique intrinsèque ou d'effets alpha-bloquants
pourraient aggraver la perfusion utérine, augmenter la résistance
vasculaire foetale et avec la conséquence d'une hypotrophie
foeto-placentaire plus importante.
L'intérêt des bloqueurs calciques de type
dihydropyridine est actuellement mal précisé. Les calciques
bloqueurs de type phénothiazine (diltiazen, tildiem®) ou
phénylakylamine (vérapamil, isophine®) doivent
être évités en raison de leur effet tocolytique.
Le recours au traitement diurétique est
généralement évité dans la mesure où la
pré-éclampsie est plutôt associée à une
hypovolémie qui peut être encore aggravée par les
diurétiques avec le risque d'aggraver l'ischémie
utéro-placentaire.
En cas de pré-éclampsie cependant il existe une
tendance à l'inflation hydrosodée avec une augmentation de la
pression capillaire pulmonaire chez 1/3 des femmes.
Chez les femmes avec hypertension sévère, un
traitement parentéral peut-être nécessaire. La
dihydralazine et le labétalol (Trandate®) par voie
intraveineuse sont habituellement les traitements de choix car efficaces et
sans risque. Le sulfate de magnésium possède un effet
antihypertenseur faible mais il est très efficace pour la
prévention des convulsions que la phénytoïne ou le
diazepam).
Certains antihypertenseurs sont contre-indiqués en tout
cas au stade tardif de la grossesse, comme la nitroprussiate
(Nipride®), en raison d'une possible toxicité des
cyanates chez la mère et le foetus et surtout les inhibiteurs de
l'enzyme de conversion et probablement les bloqueurs angiotensine 1 qui
aggravent l'ischémie utéro-placentaire et sont source de diverses
malformations rénales et/ou d'anurie néonatales (14).
Autres types des syndromes hypertensifs de la
grossesse
L'Hypertension artérielle essentielle
L'hypertension artérielle constitue un facteur de
risque important pour survenue d'une pré-éclampsie
surajoutée (risque relatif x 10).
En l'absence d'histoire d'hypertension artérielle, la
distinction entre la pré-éclampsie et l'hypertension essentielle
peut-être difficile.
En effet, la pression artérielle diminue classiquement
au cours des premiers trimestres. Une patiente avec une hypertension
préexistante peut-être normotendue lorsqu'elle est vue pour la
première fois au cours de la grossesse. Dans ce cas, différents
éléments permettent de rétablir le diagnostic :
1. La date : la survenue d'une hypertension artérielle
avant la 20ème semaine est habituellement due à une
hypertension en sous-jacente plutôt qu'une pré-éclampsie;
2. L'âge : la pré-éclampsie est
habituellement plus fréquente chez les primigestes à la fois
très jeunes, moins de 20 ans ou plus âgées plus de 35 ans.
L'hypertension essentielle sous-jacente est plus fréquente chez des
femmes plus âgées. L'âge est donc un critère de
diagnostic différentiel utile essentiellement chez les jeunes
primigestes.
Hypertension gestationnelle
La survenue d'une hypertension artérielle transitoire
est généralement modérée sans protéinurie et
parfois observés à la fin du 3ème trimestre.
Celle qui est appelé parfois hypertension
gestationnelle a peu d'effet délétère sur la mère
ou le foetus. Cette hypertension typiquement se résoud peu de temps
après la délivrance mais peut également récidiver
à l'occasion de grossesses ultérieures.
La signification précise de cette forme d'hypertension
n'est pas bien connue. Il est vraisemblable que cette forme d'hypertension
gestationnelle reflète assez souvent une tendance sous-jacente à
développer ultérieurement une hypertension artérielle
essentielle.
Hypertension exacerbant une maladie rénale
sous-jacente
L'atteinte rénale peut être l'une des
manifestations de la pré-éclampsie et inversement une maladie
rénale prédispose à la survenue d'une
pré-éclampsie (risque relatif x 20) notamment d'une forme
sévère et précoce.
3. La protéinurie est présente et augmente avec
le temps au cours de la pré-éclampsie alors qu'elle est tout
à fait inhabituelle au cours d'une hypertension essentielle.
4. Concentration d'acide urique plasmatique : la
pré-éclampsie est classiquement associée à une
hyper-uricémie au-dessus de 55 mg/l (327 mol / l). Cette anomalie est
présumée refléter l'augmentation de la réabsorption
d'urates, induits par l'ischémie rénale.
Au cours de l'hypertension essentielle
révélée au cours de la grossesse, la concentration
plasmatique d'urates est très inférieure à ces valeurs
inférieures à ces valeurs sauf si la patiente est traitée
par diurétiques.
5. Calciurie : l'excrétion urinaire de calcium tend
à être base inférieure à 100 mg par jour (2,5
mmol/l) au cours de la pré-éclampsie et ceci pour des raisons
inconnues. Chez les femmes normotendues ou avec une hypertension essentielle,
la calciurie est classiquement normale, supérieure à 200 mg par
jour au cours du 3ème trimestre.
6. Evolution : l'hypertension tend à se résoudre
dans les 2 à 6 semaines après l'accouchement en cas de
pré-eclampsie alors que les valeurs tensionnelles restent
élevées au cours de l'hypertension essentielle.(14)
Eclampsie.
L'éclampsie se définit comme la survenue, chez
une patiente atteinte de pré-éclampsie, de convulsions et /ou de
troubles de conscience ne pouvant être rapportés à une
autre cause neurologique.
Dans les pays industrialisés, sa fréquence est
comprise entre 27 et 56/ 100.000 naissances. En France, l'éclampsie est
responsable de 2,2% des morts maternelles. Elle survient dans 30 % des cas dans
le post-partum, et dans 50% des cas avant la 37ème SA.
Les facteurs de risque sont principalement le jeune âge
(< 20 ans) et le manque de surveillance prénatale. Les
céphalées, les troubles visuels, la survenue de douleurs
épigastriques et les réflexes ostéotendineux vifs sont les
seuls signes cliniques prédictifs. L'un d'eux au moins est
retrouvé dans 85 % des cas.
La crise éclamptique est le plus souvent liée
à un vasospasme cérébral, l'encephalopathie hypertension
étant plus rare.
Le traitement, outre celui de l'hypertension artérielle
menaçante repose sur la lutte contre le vasospasme
cérébral et la neuroprotection. Au décours de la
première crise, le sulfate de magnésium est le traitement de
référence en prévention de la récidive.
Les dihydropyrines sont une alternatives d'avenir, d'autant
que la nicardipine peut-être également utilisée comme
antihypertenseur. L'association du magnésium et d'une dihydropyridique
peut entraîner une dépression neuromusculaire grave et
potentialisation des effets hypotenseur ; elle n'est envisageable qu'au prix
d'une surveillance accrue.
A la phase aiguë de la crise, une dose unique de diazepam
ou de clonazepam est recommandée, sous couvert de l'assurance d'une
ventilation efficace, et de l'instauration au décours d'un traitement
préventif. La perspective d'une intubation en séquence rapide et
d'une ventilation artificielle doit être envisagée à tout
moment, notamment en cas de troubles respiratoires (effet des
benzodiazépines ou du magnésium), ou pour conduire un traitement
anticomitial plus agressif.
L'intérêt du traitement préventif
systématique en l'absence de crise est discuté selon les
circonstances. Le risque persistant un post-partum, la prévention ne
doit pas être oubliée à ce stade (14).
I.3. Mortalité maternelle en Afrique
subsaharienne
Selon une étude menée par Docteur MWILU et
Professeur OMANDONDO, les mouvements statistiques en 1989 se
représentent comme suit :
- RDC milieu rural : 1.837 décès sur 100.000
naissances vivantes
milieu urbain 2.000 décès sur 100.000 naissances
vivantes
- Egypte : 85 décès sur 100.000 naissances
vivantes
- Afrique du Sud : 8,3 décès sur 100.000
naissances vivantes
- Nigeria : 1.400 décès sur 100.000 naissances
vivantes
- Tunisie : 1.000 décès sur 100.000 naissances
vivantes.
5 % de ces décès surviennent pendant la
grossesse;
50 % lors des premières heures après
l'accouchement;
20 % de l'accouchement à la deuxième semaine;
5 % de la deuxième semaine à la sixième
semaines (20).
I.3.1. Définitions
* Mortalité maternelle
C'est le décès d'une femme survenu au cours de
la grossesse ou pendant 42 jours suivant la fin de la grossesse qu'elle qu'en
soit la durée ou la localisation de celle-ci.
La cause du décès n'est pas accidentelle ni
fortuite. Elle est soit due à la grossesse, soit aggravée par
elle ou par les soins nécessités par celle-ci.
La période de 42 jours a été
portée à un an dans la 10ème révision de
la classification internationale des maladies en 1990 par l'OMS (21).
* Ration de mortalité maternelle
Décès maternel en une année x 100.000
Nombre total de naissances vivantes dans l'année
Le ratio de mortalité maternelle est le nombre de
décès maternels par an sur 10.000 naissances vivantes.
* Taux de mortalité maternelle
Nombre de décès maternels x 100.000
Nombre de femmes en âge de procréer
* Le taux de décès maternel : est le nombre de
décès de toute femme en période gravido-puerpérale
pour 100.000 femmes en âge de procréer (15 - 19 ans). La cause du
décès est directe, indirectes au accidentelle.
* La mortalité liée à la reproduction :
elle est constituée par la somme de décès maternels et
ceux résultant de l'utilisation de méthodes contraceptives.
* Le taux de létalité maternelle : c'est le
nombre de décès maternels dus à une maladie ou
complication sur le nombre total de gestantes, parturientes et
accouchées atteintes par la maladie ou la complication.
1.3.2. Estimation de la mortalité maternelle
1.3.2.1. Méthodes
L'estimation de la mortalité maternelle peut-être
effectuée de plusieurs façons :
* à partir d'études basées dans la
population :
- par des enquêtes : taille d'échantillon
important, période longue, d'où méthode coûteuse;
- par la "méthode dite des soeurs": rentable, elle
donne une approximation acceptable mais informe sur la situation des
années précédant l'étude.
elle est bonne pour les pays où les liens fraternels
sont dits forts. L'échantillon est plus réduit avec risque de
sous-estimation, cette méthode peut-être incluse dans les
enquêtes menages par exemple les enquêtes démographiques et
de santé :
* à partir de données hospitalières : il
existe beaucoup de biais :
- les femmes qui n'accouchent pas à l'hôpital, ne
sont pas prises en compte;
- celles qui accouchent à l'hôpital sont mieux
suivies, elles sont à niveau socio-économique
élevé; ce sont aussi celles qui sont peut-être les plus
à risque (risque de sous-estimations);
* à partir des statistiques vitales : registres
d'état civil, certificats de décès; même dans les
pays où ces supports sont bien tenus, il y a des sous-estimations,
d'où des méthodes combinant plusieurs sources.
* Méthodes RAMOS (Reproductive Age Martality Survey)
Considérée comme la meilleure méthode,
elle utilise plusieurs sources d'informations : registre d'état civil,
dossiers médicaux, matériels dans les communautés, chefs
religieux, pompes funèbres, enfants scolarisés etc. Ces sources
permettent de dénombrer des décès.
Ensuite, on passe à l'autopsie verbale qui consiste en
des entretiens avec les membres des ménages et les prestataires de soins
maternels ou non. Cette méthode demande du temps et est coûteuse.
* Méthodes nouvelles
On peut citer celle de C. SANTON et K. Hill de
l'Université de John Hopkins adoptée par l'UNICEF et l'OMS pour
établir les estimations révisées pour 1990 et la
mortalité maternelle (21).
Elle utilise deux variables indépendantes :
- le taux brut de fécondité
- la proportion d'accouchement pratiqué par une
personne qualifiée à l'exclusion des accoucheuses traditionnelles
formées ou non. Elle est utile pour les pays sans statistiques.
Au total, obtenir des données précises est
difficile dans les sub-sahariens, et quand elles existent elles sont
incomplètes, peu fiables surtout en milieu rural.
A l'heure actuelle, il existe des données nationales
dont certaines proviennent des Enquêtes Démographiques et de
Santé (EDS), d'autres des estimations nouvelles OMS-UNICEF pour 1990;
elles sont publiées en 1996 et sont supérieures aux anciennes
données.
Toutes les agences des Nations Unies ont adopté les
estimations révisées pour 1990 de mortalité maternelle
(22).
I.3.2.2. Causes de la mortalité maternelle
* Décès maternels par causes
obstétricales directes
Elles résultent :
- de complications obstétricales (grossesse, travail
d'accouchement, suites de couches);
- d'interventions, d'omissions, d'un traitement incorrect,
d'une négligence ou d'un enchaînement d'événements
résultant de l'un des facteurs suivants : Hémorragies,
Infections, Syndromes vasculorénaux éclampsie, Anémies,
Dystocies, autres causes.
* Décès par causes obstétricales
indirectes
Ils résultent d'une maladie préexistante ou
d'une affection apparue au cours de la grossesse sans qu'elle soit due à
des causes obstétricales mais qui a été aggravée
par les effets physiologiques dès la grossesse. Cette définition
élimine les décès par accident de la circulation et les
suicides.
Outre les causes directes et indirectes, il existe des causes
sous-jacentes parmi lesquelles on peut citer :
- celles qui ont leur origine dans l'enfance et l'adolescence
: dystocie osseuse liée à la malnutrition infantile, aux maladies
infectieuses (poliomyélite);
- celles qui sont concomitantes à la grossesse : la
malnutrition et le surmenage maternel;
- les causes liées au bas niveau
socio-économique du pays et des populations.
I.4. Mortalité périnatale
La mortalité périnatale est un problème
majeur de santé publique dans les pays en voie de développent.
Causes de mortalité périnatale
* Foeto-maternelles : prématurité, retard de
croissance intra-utérine asphyxie périnatale, (RCIU).
* Foetales : malformation,
* Maternelles : toxémie gravidique,
* Obstétriques : dystocies, anomalies annexielles,
* Autres : infections materno-foetales.
Sachant que la prématurité et/ou (RCIU) reste la
première et que de nombreuses situations sont en fait intriquées
(par exemple, la toxémie gravidique peut être responsable d'une
naissance prématurée et/ou d'un RCIU.
En fait, il y a certainement un taux incompressible lié
à l'ensemble (anomalies de la durée de la grossesse - de la
croissance foetale - malformations).
Pour le reste, les facteurs d'ordre de démographique
(âge maternel, parité), socio-économique et touchant
à l'organisation des structures de soins sont sûrement
susceptibles de progrès (23).
Définitions
La mortalité périnatale concerne les foetus
à partir de 28ème semaine d'âge gestationnel
jusqu'au 7ème jour de vie post-partum. Dans les pays
développés, la mortalité périnatale concerne les
foetus à partir de 25 semaines d'âge gestationnel ou même 22
semaines. S'il faut considérer les variables poids et taille, on tient
compte du poids 35 cm des grossesses de 28 semaines d'âge.
L'OMS recommande même de considérer un poids de
500 gr et ou une taille de 25 cm avec comme âge gestationnel 22 semaines
pour les pays développés (23).
Calcul de la mortalité périnatale
Taux de mortalité foetale = Nombre mort-nés
x 100
Nombre total naissance
Taux de mortalité néonatale précoce =
Nombre mort avant J7 x 100
Nombre total vivant naissance après J7
CHAPITRE 2. MATERIEL ET METHODES
2.1 Nature et période de l'étude
La présente étude rétrospective
cas-témoins a été mené par l'analyse des dossiers
médicaux des femmes gestantes, parturientes et accouchées,
hospitalisées entre le 1er janvier 2003 et le 31
décembre 2003.
2.2. Cadre de l'étude
Les services des archives et des statistiques du
Département de Gynécologie obstétrique, de
réanimation anesthésiologie et du Département de
Pédiatrie de l'Hôpital Général de Kinshasa a servi
de cadre à la présente étude.
Cet hôpital sert de Centre de référence
pour les maternités des hôpitaux communaux et péri-urbains
de la ville de Kinshasa, capitale de la République Démocratique
du Congo, destiné à recevoir les femmes de tout âge
gestantes ou non.
En plus de sa vocation des soins, l'Hôpital
Général de Kinshasa, partenaires de l'Université Simon
Kimbangu rempli une deuxième mission d'encadrement en stage pratique des
Médecins Stagiaires et Finalistes des Facultés de Médecine
en République Démocratique du Congo.
2.3. Population d'étude
Ce travail a concerné essentiellement des femmes
noires, de nationalité congolaise hospitalisée pour
l'hypertension artérielle sévère de la grossesse
population mère constituée de l'ensemble de toutes les gestantes
tout motif d'hospitalisation confondu, et hospitalisées à la
même période d'étude n'a servi que de dénominateur
pour les calcules de l'incidence.
2.3.1. Critère d'inclusion
Seuls les cas de pré-éclampsie (toxémie)
sévère, ont été retenus.
Les critères de sévérité ont
été les suivants :
- une hypertension artérielle à 160 / 110 mm de
Hg authentifiés dans les conditions idéales ;
- présence des signes neuro-sensoriels évoquant
une éclampsie imminente ;
- Protéinurie à 2 g/l dans les urines de 24
heures ;
- Complication grave telle une éclampsie, un
hématome retroplacentaire (HRP),...
- Des perturbations biologiques à type de trouble de
l'hémostase, de souffrance hépato cellulaire, d'insuffisance
rénale ou d'hyper-uricémie ;
- Des critères foetaux : retard de croissance
intra utérin (RCIU), souffrance foetale aigue (SFA) et mort foetale in
utéro MFIU).
2.3.2 Critère d'exclusion
Les gestantes hypertendues n'ayant pas été
hospitalisées durant la période d'étude ont
été exclues de la présente étude, ainsi que les cas
de toxémie gravidique légère et moyenne.
2.4 Matériel
Le protocole d'étude (annexe), du stylo habille et une
latte et le registre hospitaliers, certificats des décès, les
dossiers médicaux ont servi de matériel pour la collecte des
données.
2.5 Approche méthodologique.
La récolte des données a été
réalisée sur les fiches de récolte et sur base de la
nature et des fréquences de variables étudiées.
Cette récolte des données a été
planifiée et supervisée par le Directeur de ce mémoire.
2.5.1 Paramètres d'intérêts.
Les paramètres d'intérêts ont
été les suivants:
- le mois de survenu de l'éclampsie et de la
mortalité;
- l'âge des mères;
- la résidence urbaine;
- l'état civil;
- les antécédents familiaux de l'HTA, de
diabète sucré ;
- Histoire de l'hypertension artérielle chronique;
- la parité;
- la gestité;
- la notion d'avortement, de macrosomie foetale,
d'accouchement prématuré ;
- l'âge de la grossesse;
- les suivis ou non de consultations
prénatales ;
- connaissance de la date de dernières règles;
- hauteur utérine;
- pression artérielle à l'admission avant
l'accouchement et après l'accouchement;
- perception des mouvements foetaux par la mère;
- l'absence ou la présence des bruits cardiaques
foetaux ;
- la présence des oedèmes des membres
inférieurs prenant le Godet;
- les céphalées;
- les convulsions;
- les examens de laboratoire comprenant la goutte
épaisse, l'hémoglobine, l'hématocrite, la
numération des globules blancs, la détermination du groupe
sanguin et facteur rhésus, la glycémie, l'urée, la
créatinine, l'acide urique, les transaminases ;
- l'échographie obstétricale ;
- le mode du dernier accouchement;
- la biologie sanguine comprenant : l'hématocrite, la
numérotation des GB, Urée, la créatinine, la
glycémie;
- l'échographie obstétrique;
- le mode de l'accouchement actuel;
- le sexe des nouveaux-nés;
- le poids du nouveau-né à la naissance;
- le score d'APGAR à la 1ère ,
à la 5ème et à la 10ème
minute;
- les hémorragies du post-partum ;
- issu vital des premiers nouveau-né et des
mères (décédés ou survivants).
2.5.2 Définitions opérationnelles
L'âge déterminait 3 groupes : 20 ans pour
le jeune âge, 21-34 ans pour l'âge moyen et 35 ans les femmes
âgées.
La résidence se répartissait en communes
périphériques de la Ville de Kinshasa.
La profession des parturientes et de leur conjoints
rémunérés c'est-à-dire, les salariés, les
étudiants-élèves, les sans-emplois, c'est-à-dire
les chômeurs.
Le poids des nouveaux-nés à la naissance
était reparti en :
Faible poids :< à 2500 g ;
Poids normal : de 2500-3399 g ;
Macrosome : 4000 g
L'APGAR à la 1ère , à la
5ème et à la 10ème minute se
répartissait en 0-3 pour les mauvais, 4-6 pour les moyennement
déprimés et 7-10 pour les bons.
Le RCIU se définit par une HU moins importante par
rapport à l'âge présumé de la grossesse.
La prématurité était définie par
l'âge < à 37 semaines d'aménorrhée.
Les saisons se définissaient en :
· Grande saison des pluies : d'octobre à
décembre ;
· Petite saison des pluies : de mars à
mai ;
· Grande saison sèche : de juin à
septembre ;
· Petite saison sèche : de janvier à
février
2.6 Exploitation des données
Un préposé (M.S) a procédé au
traitement et à l'évaluation des données pour corriger la
plupart des erreurs d'incohérence. Plusieurs fichiers de base ont
été constitués : Fichier des éclampsie, fichier du
mode d'accouchement, fichier du faible poids à la naissance, fichier de
l'issu vital du nouveau-né, fichier du score d'APGAR. Le nettoyage
systématique des fichiers a été effectué au moyen
du test d'exhaustivité et du test de cohérence.
Le test d'exhaustivité a permis de s'assurer que les
éléments de chaque groupe ont été saisis, qu'aucun
individu n'a été oublié dans le module ou il était
éligible ni placé n'a un module où il ne devrait pas
être. Le test de cohérence a été conçu en vue
de détecter les incohérences contenues dans les informations sur
un individu dans un même module ou d'un autre.
2.7. Analyses statistiques
La saisie des données a été
réalisée sur micro-ordinateur personnel en utilisant les
logiciels EPI Info version 6.04 et SPSS sur Windows 10.01.
La statistique descriptive a présenté les
données sous forme des tableaux, des figures. Elle a ensuite
résumé les variables qualitatives sous formes des proportions
(pourcentages) et les variables quantitatives sous forme des moyennes
écarts types.
L'inférence statistique nécessaire à
l'étude analytique, a servi a étudier les associations en
utilisant les tests statistiques pour la comparaison des variables et les
calculs du risque relatif (RR) avec l'intervalle de confiance à 95 % (IC
95 %).
La comparaison des pourcentages a nécessité le
test de chi-carré avec correction de Yates en cas de
nécessité pour les petits échantillons. Les tests t de
Student a servi à comparer les moyennes des variables quantitatives
symétrique (distribution normale), le test F de Fischer Snedecor par
analyse des variances entre les Groupes des variables symétriques et le
test non paramétrique H de KrusKal - Wallis pour comparer les variables
continues asymétriques.
La démarche adoptée dans les tests statistiques
s'est déroulée en 4 étapes successives :
- énoncer l'hypothèse nulle HO (pas de
différence entre 2 variables) et l'hypothèse alternative H1 (une
des variables confère plus de risque que l'autre);
- déterminer les vraisemblance de l'observation sous
l'hypothèse nulle (mesurée par la valeur de la probabilité
p ou degré de significativité);
- choisir un seuil de décision (risque ) : risque de
rejeter l'hypothèse nulle alors que celle-ci est vraie;
- définir un degré de décision. Une
valeur de p 0,05 a été considérée comme seuil de
significative (p 0,01 = hautement significatif et p 0,001 = très
significatif).
CHAPITRE 3. RESULTATS
Au total, 216 accouchées ont été
étudiées : 130 avec pré-éclampsie
sévère, 46 avec éclampsie et 40 sans hypertension
artérielle.
3.1. Caractéristiques
générales
3.1.1. Données démographiques
L'âge moyen était de 28 7,6 ans (extrêmes
15 ans et 47 ans).
Dans cette population d'étude, 210 avaient
précisé la Commune de résidence (Tableau 1)
Tableau 1. Communes de résidence de 210
accouchées.
Variables n Variables n
1. Bandalungwa 5 12. Limete 10
2. Barumbu 20 13. Lingwala 14
3. Bumbu 24 14. Makala 10
4. Gombe 5 16. Masina 7
5. Kalamu 18 17. Matete 6
6. Kasa-Vubu 16 18. Mt Ngafula 1
7. Kimbanseke 1 19. N'djili 1
8. Kinshasa 22 20. Ngaba 2
9. Kintambo 3 21. Ngaliema 16
10. Kisenso 3 22. Ngiri-Ngiri 19
11. Lemba 12 23. Selembao 5
Parmi, les 154 accouchées avec état civil
précisé, 44(23,9 %) étaient célibataires et 140
(76,1%) mariées.
La profession était précisée chez 7
accouchées, 4 employées, 2
étudiantes/élèves, 1 ménagère. La profession
était précisée chez 124 conjoints : 41 (33,1%)
employés rémunérés, 5 fonctionnaires (4%) en
cessation de paiement des salaires, 17 (13,7%)
étudiants/élèves et 61 (49,2%) de chômeurs.
3.1.2 Antécédents
obstétricaux
Les antécédents d'hypertension de grossesse,
d'avortements, de mort in utéro, de césarienne, de
prématurité, de macrosomie foetale et de polyhydramnios sont
rapportés dans le tableau 2.
Tableau 2. Antécédents obstétricaux
Variables n %
Hypertension artérielle 13 6
de grossesse
Mort in utéro 13 6
Césarienne 18 8,3
Prématurité 2 0,9
Macrosomie foetale 13 6
Polyhydramnios 1 0,5
La valeur moyenne de la parité était de 2,4
accouchements (médiane=1 ; extrêmes 0 et 11) celle de la
gestité était de 3 2,5 grossesses (médiane=2 ;
extrêmes 1 et 13)
3.1.3 Données de la consultation
prénatale
Seules 91 (42,1%) mères avaient suivies les
consultations prénatales avant l'accouchement. Contre 57,9% (n=125) des
parturientes avec manque de suivi des consultations prénatales.
Les oedèmes des membres inférieurs
étaient rapportés par 17 femmes au cours de la consultation
prénatale et l'albuminurie par 4 femmes
3.2 Caractéristiques des parturientes lors de
l'accouchement
Parmi ces femmes, 200 (92,6%) portaient une grossesse
unifoetale, 16 (7,4%) une grossesse gémellaire.
L'âge moyen de la grossesse était de 36,8 4,9
semaines (extrêmes 10 semaines et 44 semaines)
La valeur moyenne de l'hauteur utérine 31,4 4,2 cm (
extrêmes 20cm et 45 cm)
Les mouvements foetaux étaient présents chez 140
gestantes (64,8%)
La biologie sanguine était réalisée pour
un nombre limité des parturientes :l'hématocrite chez 36
parturientes et l'acide urique chez 2 femmes.
L'échographie obstétricale était
réalisée seulement chez 43 gestantes.
Le mode d'accouchement était par
césarienne chez 59 parturientes (27,3%) et par voie basse pour la
majorité des parturientes (72,7%, n=157)
Parmi les 157 accouchées par voie basse, 111(70,7%),
7(4,5%), 31(19,8%) avaient respectivement donné naissance par
accouchement eutocique non assisté, par accouchement eutocique
assisté au forceps, et par accouchement assisté
d'épisiotomie.
Parmi ces accouchées 34 (15,7%) avaient
présenté l'hémorragie de la délivrance.
L'accouchement prématuré était
signalé chez 31 parturientes (14,4%), l'avortement chez 4 parturientes
(1,9%), le décollement prématuré du placenta normalement
inséré chez 15 parturientes (6,9%).
Parmi ces gestantes 47 avaient accouché par
césarienne. (21,8%)
L'état de conscience était précisé
chez 202 accouchées : 10 (5%) avec coma, 28 (13,5%) avec
obnubilation et 164 (81,2%) avec un état de conscience lucide.
Les oedèmes des membres inférieurs
étaient présents chez 76 parturientes (35,2%)
3.3 Evolution des accouchées
Parmi les 216 accouchées, 10(4,6%) ont
été transféré aux cliniques universitaires de
Kinshasa pour prise en charge d'une insuffisance rénale aigüe, 191
(88,4%) sont sorties en état de survivante et 15 (6,9%) sont
décédées.
3.4 Caractéristiques des
nouveaux-nés
Le sexe était précisé chez 207
nouveaux-nés.
Le poids de naissance moyen de 200 enfants nés des
grossesses unifoetales était de 2757,2 832,1 g (extrêmes 400g et
5040g) avec 64 nouveaux-nés (31,4%) de faible poids de naissance et 11
nouveaux-nés (5,4%) avec macrosomie. Le poids de naissance moyen de
nouveaux nés de grossesse gémellaire était de 2255,4
495,1g (extrêmes 1200g et 3000g) avec 10 nouveaux-nés de faible
poids de naissance, sans macrosomie et 2 nouveaux-nés sans poids de
naissance précisé
Les valeurs moyennes de score d'APGAR à la
1ère minute, à la 5ème minute et
à la 10ème minute sont présentées selon
le type de grossesse (Tableau 3)
Tableau 3. Valeurs moyennes des scores d'APGAR ;
Nouveau-Nés APGAR APGAR APGAR
1ère minute
2ème minute 10ème minute
Grossesses Unifoetales 6,2 3,3 6,7 3,4 7,7 3,6
Grossesses Gémellaires 5 3,4 5,7 3,6
6,4 4
Parmi les 214 nouveau-nés suivis jusqu'à la
sortie, 56 (26,1%) étaient décédés dont 23 (41,1%)
des morts in utéro (mortalité anténatale). Les causes de
décès étaient précisées chez 53
nouveau-nés (Tableau 4)
Tableau 4. Causes de décès de 53
nouveau-nés
Causes n %
Syndrome de détresse respiratoire 12 22,6
Prématurité 8 15,1
Hypoxie périnatale 7 13,2
Souffrance foetale aiguë 4 7,5
Infection néonatale 3 5,7
Haut risque infectieux 1 1,9
3.5 Comparaison des variables des femmes avec
pré-éclampsie sévère à celles des
témoins
3.5.1. Données
démographiques
L'âge des accouchées, l'état-civil et la
Commune de résidence ne montraient aucune association significative
(p>0,05) avec la pré-éclampsie sévère
(résultat non présentés)
3.5.2. Saisons
On notait plus (p<0,01) des femmes avec pré-
éclampsie sévère pendant la saison des
pluies (44,1% n=56)
que des femmes sans HTA de grossesse (16,7% n=6).
Le taux des femmes avec pré-éclampsie
sévère et le taux d'admission des gestantes sans hypertension de
la grossesse variaient de manière inégale mais très
significative (p<0,00001) entre les différentes catégories des
saisons :
Le pic du taux de pré-éclampsie
sévère était observé pendant la petite saison
sèche contre des taux identiques de pré-éclampsie
sévère au cours de 3 autres catégories des saisons et le
grand pic des admissions des gestantes sans hypertension artérielle de
la grossesse survenant pendant la grande saison sèche contre son nadir
observé durant la grande saison des pluies. (Figure 1)
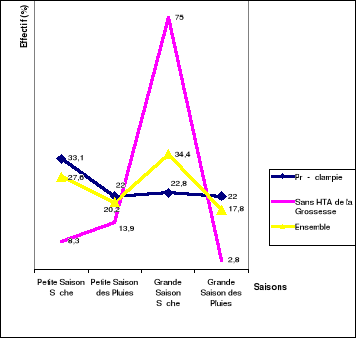
Figure 1. Admission des femmes avec pré
éclampsie sévère, des gestantes, sans hypertension de la
grossesse et de l'ensemble de l'échantillon.
3.5.3. Antécédents
obstétricaux
Les valeurs moyennes de la parité, de
la gestité étaient identiques (p>0,05) (appareillement).
3.5.4. Données de la consultation
prénatale
Le non-suivi des consultations prénatales
était plus (p<0,05) rapporté par les mères avec
pré-éclampsie sévère (43,8% n=57/130 ; OR=2,3
IC 95% 1,1-5,4 ; p<0,05) que par leurs collègues sans
hypertension de la grossesse (25% n=10/40).
3.5.5. Issue de la grossesse et de la
mère
Le décollement
prématuré du placenta normalement inséré
était exclusivement observé chez 10 gestantes avec
pré-éclampsie sévère.
Le groupe avec pré-éclampsie
sévère présente plus (p<0,05) de cas d'oligurie (13,1%
n=17) que le groupe des gestantes sans HTA de la grossesse (2,5% n=1).
Aucune mort maternelle n'a été
déplorée aussi bien chez les mères avec
pré-éclampsie sévère que chez les
témoins.
3.5.6. Caractéristiques des
nouveau-nés
Le poids moyen de naissance des
nouveaux-nés des mères avec pré-éclampsie
sévère (2885,3 808,8g) étaient identiques (p>0,05)
à celui des nouveaux-nés des gestantes sans HTA de la grossesse
(2823,9 701,4g)
Il y avait plus (p<0,01) de cas de souffrance aiguë
chez les nouveaux-nés des mères avec pré-éclampsie
sévère (24,6% n=35) que chez les nouveaux-nés sans HTA de
la grossesse (7,5% n=3)
Il y avait autant (p>0,05) de cas de mort in utéro
chez les mères avec pré-éclampsie sévère
6,9% n=9) que chez les mères sans HTA de la grossesse (2,5% n=1).
Il y avait aussi autant (p>0,05) de cas de mortalité
néo-natale chez les nouveaux-nés de mère
pré-éclampsie sévère (20% n=26) que les
nouveaux-nés de mère sans HTA de la grossesse (17,5% n=7)
3.6. Comparaison des variables d'éclampsie
à celle des témoins
3.6.1. Données
démographiques
L'âge des accouchées, l'état-civil, la
parité, la gestité, et l'âge de la grossesse chez les
femmes avec éclampsie présentaient des valeurs identiques
(p>0,05) à ceux des femmes sans HTA de la grossesse.
3.6.2. Saisons
En considérant la saison sèche et la saison des
pluies, la saison ne montrait aucune influence significative (p>0,05) sur la
survenue de l'éclampsie (67,4% des cas d'éclampsie pendant la
saison sèche entre 83,3% d'admission des gestantes sans HTA de la
grossesse en saison sèche).
Par contre le taux d'éclampsie variaient de
manière inégale mais très significative (p<0,001) entre
les différentes catégories des saisons : un 1er
pic en petite saison sèche, un 2ème pic en grande
saison sèche et le nadir en petite saison des pluies (Figure2).
% Effectif
34,9
32,6
20,9
.
11,6
Petite saison Petite saison Grande saison Grande
saison
Sèche des pluies Sèche
des pluies
Janvier-Février Mars-Mai Juin-Septembre
Octobre-décembre
n=15 =5 =14 =9
Figure 2. Survenue des cas d'éclampsie selon les 4
catégories des saisons à Kinshasa.
3.6.3. Antécédents
obstétricaux
Les valeurs moyennes de la parité, de la gestité
étaient identiques (p > 0,05).
3.6.4. Données de la consultation
prénatale
L'absence de suivie des consultations prénatales
était plus (p<0,01) rapportée par les gestantes avec
éclampsie (52,2% n=24, OR=3,2 IC 95% 1,3-8,4 ; p<0,01) que par
les gestantes sans HTA de la grossesse (25% n=10)
3.6.5. Issue de la grossesse et de la
mère
Il était noté plus d'accouchement
prématuré chez les parturientes avec éclampsie (39,1%
n=18) que les parturiente sans HTA de la grossesse (25% n=1), la
différence était statistiquement très significative
(p<0,0001)
Les femmes avec éclampsie avaient plus (p<0,00001)
accouchées par césarienne (54,3% n=25) que les gestantes sans HTA
de la grossesse (2,5% n=1)
Tous les cinq cas de décollement
prématuré du placenta normalement inséré
étaient exclusivement observés chez les parturientes avec
éclampsie.
Il y avait plus (p=0,06) de cas d'hémorragie de la
délivrance chez les accouchées avec éclampsie (17,8% n=8)
que chez les accouchées sans HTA de la grossesse (5% n=2)
Les gestantes avec éclampsie avaient plus
(p<0,00001) développaient de cas d'oligurie (45,7% n=21) que les
gestantes sans HTA de la grossesse (2,5% n=1)
Il y avait 32,9% (n=15) cas de décès chez les
parturientes avec éclampsie contre 0 cas de décès. Chez
les parturientes sans HTA de la grossesse, la différence étant
statistiquement très significative (p<0,0001)
3.6.6. Caractéristiques des nouveau-nés
Les valeurs moyennes du poids de naissance et de score
d'APGAR à la 1ère minute, à la 5ème minute et
à la 10ème minute des nouveaux-nés des grossesses
unifoetales portées par des mères avec éclampsie,
étaient de loin et significativement inférieures à celle
des nouveaux-nés des mères sans HTA de la grossesse (Tableau 5)
Tableau 5 : Poids de naissance et scores d'APGAR selon la
présence de l'éclampsie
Variables Avec éclampsie Sans HTA de grossesse
p
Poids de naissance (g) 2275,1 867,5 2823,9 701,4
< 0,01
Scores d'APGAR
* 1ère minute 3,9 3,4 6,8
2,8 < 0,0001
* 5ème minute 4,5 3,6
7,6 2,9 < 0,0001
* 10ème minute 4,5 3,6
7,6 2,9 < 0,0001
Ces nouveau-nés des mères avec éclampsie
présentés plus
(p < 0,00001) des cas de souffrance foetale aigue (52%
n=24) que les nouveaux-nés des mères sans HTA de la grossesse
(7,7% n=3).
Le cas de faible poids de naissance était plus (p <
0,01) identifiés chez les nouveau-nés des mères sans HTA
de la grossesse (26,3% n=10).
Il y avait autant (p > 0,05) de cas de mort in utéro
chez le nouveau-nés de mère avec éclampsie (6,5% n=3) que
chez les nouveau-nés des mères sans HTA de la grossesse (2,5%
n=1). Mais, la mortalité néo-natale était plus (p <
0,001) rapportée chez les nouveau-nés des mères sans HTA
de la grossesse (17,5% n=7).
Le poids de naissance, le score d'APGAR des nouveau-nés
de grossesse gémellaire n'était pas influencés (p >
0,05) par l'éclampsie (résultats non présentés)
3.7. Comparaison des variables de l'éclampsie
à celles de pré-
éclampsie sévère
3.7.1. Données démographiques
Les gestantes avec éclampsie étaient plus (p
0,001) jeunes (25,8 + 7,9 ans que les gestantes avec
pré-éclampsie sévère (29,2 + 7,2 ans).
Les femmes avec éclampsie étaient plus (p
0,0001) célibataires (44,4% n=20) que les femmes avec
pré-éclampsie sévère (14,4% n=16).
La résidence ne montrait aucune valeur significative (p
0,05) avec éclampsie (résultats non présentés).
3.7.2. Saisons
Le taux d'éclampsie (67,4% n=29) observé pendant
la saison sèche, était identique (p 0,05) à celui de la
pré-éclampsie sévère observée pendant la
saison sèche (55,9% n=71).
Les taux d'éclampsie et de pré-éclampsie
variaient manière égale (p 0,05)= entre les différentes
catégories des saisons (résultats non
présentés).
3.7.3. Antécédents
obstétricaux
La valeur moyenne de la parité des gestantes avec
éclampsie (1 + 2 accouchements) était la moitié de
celle des gestantes avec pré-éclampsie sévère (2
+ 3 accouchements). La différence étant statistiquement
significative (p 0,005).
La valeur moyenne de la gestité des gestantes avec
éclampsie (2+2 grossesses) était inférieure (p
0,05) à celle des parturientes avec pré-éclampsie
sévère(3+3 grossesses).
Les femmes avec pré-éclampsie
sévère avaient plus (p 0,01) d'antécédent
d'avortement (28,5% n=37) que les gestantes avec éclampsie (10,9%
n=5).
3.7.4. Données de la consultation
prénatale
Les taux de non-suivi des CPN des gestantes avec
éclampsie (52,2% n=24) étaient identiques (p 0,05) à
celui des gestantes avec pré-éclampsie (43,8% n=57).
L'âge moyen de la grossesse des gestantes avec
éclampsie (35,3+4,4 semaines) était plus petit (p 0,05)
que celui de la grossesse des gestantes avec pré-éclampsie
sévère (37,2+4,8 semaines).
La hauteur utérine chez les femmes avec
éclampsie (29,1+4,3cm) était plus (p 0,001) petite que
celle observée chez les gestantes avec pré-éclampsie
sévère (31,9+4cm).
3.7.5. Issue de la grossesse et de la mère
Les gestantes avec éclampsie avaient plus
accouchées par césarienne (54,3% n=25) que les gestantes avec
pré-éclampsie sévère (16,2% n=21), la
différence statistique était très significative (p
0,00001).
Il y avait autant (p 0,05) de cas de décollement
prématuré du placenta normalement inséré chez les
gestantes avec éclampsie (10,9% n=5) que chez les gestantes avec
pré-éclampsie sévère (7,7% n=10).
Le taux d'oligurie était plus (p 0,00001)
rapporté chez les gestantes avec éclampsie (45,7% n=21) que les
femmes avec pré-éclampsie sévère (13,1% n=17).
Il y avait autant (p 0,05) de cas d'hémorragie de la
délivrance chez les accouchées avec éclampsie (17,8% n=8)
que chez les accouchés avec pré-éclampsie
sévère (18,6% n=24).
Il était observé (34,9% n=15) de cas de
mortalité maternelle chez les accouchées avec éclampsie
contre 0 cas de mortalité maternelle chez les accouchées avec
pré-éclampsie sévère. La différence
étant statistiquement très significative (p 0,00001).
3.7.6. Caractéristiques des
nouveau-nés
Le poids moyen de naissance des nouveau-nés de
grossesse unifoetale portée par les gestantes avec éclampsie
(2275,1+867,5g) était plus (p 0,00001) petit que celui des
nouveau-nés de grossesses unifoetales portées par les gestantes
avec pré-éclampsie sévère (2835,3+808,9g).
Ainsi, il y avait plus (p 0,001) de cas de faible poids de naissance chez les
nouveau-nés de mère avec éclampsie (53,8% n=21) que chez
les nouveau-nés de grossesse unifoetale portée par des femmes
avec pré-éclampsie sévère (26% n=33).
Il y aurait autant (p 0,05) de mort in utéro chez les
nouveau-nés des mères avec éclampsie (6,5% n=3) que chez
les nouveau-nés des mères avec pré-éclampsie
sévère (20% n=26).
CHAPITRE 4. DISCUSSION
La présente étude a évalué les
facteurs de risque de pré-éclampsie sévère et le
pronostic materno-foetal liés à la pré-éclampsie
sévère.
Le pronostic maternel et foetal lié à
l'éclampsie a été ensuite comparé à celui
à celui de la pré-éclampsie sévère. En
effet, la pré-éclampsie sévère et
l'éclampsie, complication de la pré-éclampsie
sévère demeurent une préoccupation majeure des
obstétriciens, des néonatologistes et des réanimateurs
(4-6).
4.1 Facteurs de risque de pré-éclampsie
sévère et d'éclampsie
Dans cette étude, la petite saison sèche et le
non-suivi des consultations prénatales ont été
identifié comme des variables positivement et significativement
associés à la survenue de la pré-éclampsie
sévère.
En ce qui concerne l'éclampsie, la courbe de son
incidence apparaît bimodale avec un premier pic à la saison
sèche et un deuxième pic à la grande saison sèche.
Le non suivi des CPN est aussi un facteur de risque de survenue de
l'éclampsie.
4.1.1 Saisons
En milieu tropical de KINSHASA ( 12,24 ), Capitale de la RDC,
de KISANTU (14) à 120 km de KINSHASA, de LIBREVILLE (9) au GABON, d'
ABIDJAN en CÔTE D'IVOIRE(25), de OUAGADOUGOU, Capitale du BURKINA
FASO(26), de la partie sud du ZIMBABWE (27), à Harare capitale de
ZIMBABWE (28), de la Capitale LOME de TOGO (7) et de l'INDE (29), il a
été mis en évidence le rôle favorisant de la saison
sèche (saison froide) dans la survenue de la pré-éclampsie
et de l'éclampsie.
Le froid ( baisse de la température ) et
l'humidité entraîneraient une vaso-constriction et / ou une
production des substances vaso-actives avec un risque de survenue de
pré-éclampsie rapporté aussi en hiver chez les gestantes
de NORVEGE (30) et en CHINE(31). En outre en milieu tempéré du
PAKISTAN (32), deux pics d'incidence d'éclampsie sont observés en
hiver (froid) et en été (chaud). Par contre, en milieu
tempéré des Etats-Unis (33), le taux d'incidence le plus
élevé de pré-éclampsie est observé chez lez
femmes qui avaient conçu en été, le mois d'accouchement
n'étant pas associé significativement à l'incidence
élevée de la pré-éclampsie.
Les saisons influencent l'agriculture et donc l'état
nutritionnel pourrait jouer un rôle dans la survenue de la
pré-éclampsie sévère et de L'éclampsie.
4.1.2 Non suivi des CPN
Dans la présente étude, le non-suivi des CPN
multiplie par deux le risque de survenue de pré-éclampsie
sévère, mais triple le risque de survenue de
l'éclampsie.
En effet, la négligence de consultations
prénatales est le principal facteur favorisant la survenue de la
pré-éclampsie sévère et de l'éclampsie dans
les pays pauvres (7,9,11,34-36).
Toutefois dans une étude réalisée aux
Cliniques Universitaires entre 1981 et 1982 (24), le suivi des consultations
prénatales n'a pas été retenu comme facteur de risque
d'éclampsie sur une série fort limitée de 28 cas.
En général le niveau d'instruction bas des
femmes africaines identifiées comme facteur de risque d'éclampsie
(7) ne permet pas la compréhension et l'utilité de la
surveillance prénatale. Ce niveau d'instruction bas, quoique non
précisé dans la présente étude et la
pauvreté expliqueraient l'importance du pourcentage des femmes sans CPN
(57,9%) dans la population totale, 43,8% en cas de pré-éclampsie
sévère et 52,2% des femmes avec éclampsie) comme
rapporté à LOME (7). Ceci suscite une inquiétude et fait
poser un certain nombre des questions sans réponses dans une Ville de
KINSHASA avec plusieurs maternités dans chaque Commune. Le taux de
toxémie gravidique compliqué d'éclampsie sans surveillance
prénatale à ABIDJAN (25) et à LOME (39) relevaient
respectivement 63,2% et 68,4%, taux de loin supérieur observé
à celui de la présente étude.
Mais le taux d'éclampsie sans suivi de CPN à
BRAZZAVILLE (42%) (37) est de loin inférieur à celui
rapporté par la présente étude.
L'éclampsie dans sa forme classique est survenue rare
dans les pays développés (40-42), du fait que l'on intervient de
plus en plus précocement et ce dès l'apparition d'un des trois
signes de la pré-éclampsie. La surveillance des grossesses par un
personnel de santé formé, le dépistage des grossesses
à risque d'une part, peuvent expliquer la rareté de cette
pathologie.
La consultation prénatale de qualité,
répondant à des objectifs précis permet de dépister
les grossesses à bas risque de celles à haut risque.
4.2 Pronostic maternel
La présente étude ne déplore aucune mort
maternelle au sein des mères avec pré-éclampsie
sévère tel que rapporté en TUNISIE (4). Le progrès
de la réanimation et l'amélioration de la prise en charge des
grossesses compliquées de pré-éclampsie ont
contribué à la diminution de la mortalité maternelle aux
Etats-Unis. Sachs (Etats Unis) a fait une étude où la
mortalité maternelle était de 50 pour 100 mille naissances en
1997, taux qui est passé à 10 pour cent mille naissances
actuellement et en TUNISIE (43 et 4)
Contrairement au taux bas de mortalité maternelle
observée il y a 20 ans chez les éclamptiques de KINSHASA (24),
à LIBREVILLE (9) et à LOME(7), la présente étude
dégage l'éclampsie comme facteur de mauvais diagnostic maternel.
En effet, il était noté dans la présente étude plus
d'accouchements prématurés, des césariennes, de
décollement prématuré du placenta normalement
inséré, d'hémorragie de la délivrance, d'oligurie
et de décès chez les éclamptiques que chez les
témoins.
Ces complications obstétricales largement
rapportées ailleurs (37,44-46) et la mortalité maternelle
(rendant compte de 42%-57% de décès maternel) toutes dues
à l'éclampsie (44,47-48) appèlent un renforcement de la
prise en charge des patientes éclamptiques admis à l'HGK.
4.3 Pronostic foetal
4.3.1 Pré-éclampsie
sévère
Dans ce travail, l'impact de la pré-éclampsie
sévère était indifférent (absence d'association
significative) sur le cas de mort in utéro, le poids de naissance et de
mortalité néonatale.
Par contre, il était noté plus de cas de
souffrance foetale aiguë chez les nouveaux-nés des mères
avec pré-éclampsie sévère en comparaison avec des
nouveaux-nés des mères sans HTA de la grossesse (45-47,49-51).
4.3.2 Eclampsie
La mortalité foetale n'est pas influencée par
l'éclampsie dans le travail. Par contre, l'éclampsie est
associée à un faible poids de naissance, à
l'altération du score d'APGAR, à la souffrance foetale aigue et
à la mortalité néo-natale chez les premiers
nouveaux-nés tel que rapporté dans la littérature
africaine. (7,12,34,38,52-53).
Même dans les pays développés où la
prise en charge est optimale, le pronostic foetal et des nouveau-nés
dans l'éclampsie reste encore mauvais. (5-6,40,42).
4.4 Comparaison des caractéristiques de
l'éclampsie à celles de la pré-éclampsie
sévère.
Dans ce travail, il est noté que les femmes avec
éclampsie sont plus jeunes, avec des taux supérieurs de
célibat, de primiparité, de primigestité et d'apparition
d'HTA avant la35ème semaine de grossesse en comparaison
à l'HGK avec les femmes ayant présentées la
pré-éclampsie sévère. Mais ,l'avortement
était associé de manière significative et positive
à la survenue de la pré-éclampsie sévère.
L'âge jeune des éclamptiques de la
présente études contraste avec un âge plus avancé
des éclamptiques des Libreville (9) et d'Abidjan (25). En
général l'éclampsie est fréquente chez les femmes
jeunes (24,28,31,37,54-56).
Les femmes célibataires éclamptiques sont
souvent des élèves (9) abandonnées par leurs amants et en
proie à la désapprobation familiale, source des stress et elles
entrent dans la catégorie socio-professionnelle non
rémunérée identifié comme facteur de risque
à Ouagadougou (26).
Plusieurs études rapportent le rôle de la
primiparité dans l'apparition de l'éclampsie
(9,24,31,37,54-55,57-59).
Non seulement la primigestité est un facteur favorisant
de l'éclampsie (60), mais elle aussi associée à un taux
plus élevé de mortalité périnatale en cas
d'hypertension de la grossesse (38).
Ce travail confirme que l'éclampsie apparaît le
plus souvent au cours du 3ème trimestre. Dans cette
étude, l'éclampsie apparaît autour de 34 semaines.
CONCLUSION
Le rôle de la saison sèche et du manque de suivi
des consultations prénatales est souligné dans l'apparition de la
pré-éclampsie sévère et de l'éclampsie au
sein des femmes admises à l'hôpital général de
Kinshasa.
Les antécédents d'avortement favorisent la
survenue de la pré-éclampsie sévère.
Les éclamptiques sont plus jeunes que leurs
collègues avec pré-éclampsie sévère.
Le pronostic materno-foetal est moins compromis en cas de
pré-éclampsie sévère qu'en cas de présence
d'éclampsie. La multiplicité des facteurs de risque et la
gravité des complications de la pré-éclampsie
sévère et de l'éclampsie (évolution de la
pré-éclampsie sévère) plaident pour des mesures
préventives par la sensibilisation, l'éducation de la population,
le dépistage et la prise en charge précoce de l'HTA pendant la
grossesse.
REFERENCES
Edouard D.
Toxémie gravidique, Aspects actuels.
Paris : Edition Arnette 1991.
2. National High Blood Pressure Education Program Working Group
Report. AmJ Obstet Gynecol 1990 ; 163 : 1689 - 712.
CUNNINGHAM FG., LINDHEIMER MD.
Hypertension in pregnancy
AM in J Med 1992 ; 14 :927-32.
R.RACHDI, M.KAABI, H.ZAYENE, M.BASLY, F.MESSAOUDI, L.MESSAOUDI,
M.CHABANI.
Pronostic Maternel et foetal au cours de la toxémie
gravidique sévère
Service de Gynécologie obstétrique
Hôpital militaire TUNIS
La TUNISIE médicale - Vol : 83 - n°02,
2005 ; 67-72
CHUA S., REDMAN CWG.
Prognosis for preeclampsia complicated by 5g or more proteinurie
in 24 hours. Eur J Obstet Gynecol Reprod Biol 1992;43; 9-12.
Organisation Mondiale de la Santé.
Les troubles tensionnels de la grossesse. Série de
rapports techniques. Rapport d'un groupe d'étude de l'OMS Genève
1987 ; 758.
AKPADZA K., BAETA S., KOTOR K.T., HODONOU AKS.
L'éclampsie à la Clinique de
Gynécologie-obstétrique du CHU de TOKOIN-LOME (TOGO).
Médecine d'Afrique noire, 1996, 43 (3) : 166-169.
DAO B., CISSE C.T., DIADHIOU F., MARIN LS.
Mortalité périnatale et éclampsie au CHU de
DAKAR ; à propos de 49 observations. DAKAR Médical. 1991,
36, (2), 120-126.
FAYE A., PICAUD A., OGOWET-IGUMU M., NLOME NZE R.A., NICOLAS PH
L'éclampsie au Centre Hospitalier de Libreville. 53 cas
pour 41285 accouchements de 1985-1989
ILOKI L.H., GBALA-SAPOULOU M.V.
Le hellp syndrome. A propos de deux cas observés au CHU de
BRAZZAVILLE (CONGO)
J. Gynécol. Obst ; Biol. Reprod. 1995, 24: 422-425
MBAKULU ESTHER
Epidémiologie de l'HTA de la grossesse à
l'hôpital rural de Kisantu.
Travail de fin de cycle 2005.
BALUTA BEATRICE
La mortalité maternelle et périnatale au cours de
l'hypertension de la grossesse.
Travail de fin d'étude 2002.
Pourquoi Dossier Mère et Enfant
Reproductive health
NEPROHUS ON LINE. HTA DE LA GROSSESSE
http//W.W.W NEPHROHUS. ORG/3-CYCLE FOLDN/ HTA-GROSSESSE. HTLM
APLIN JD, JONESCJP
Extra cellular matrix in endometrium and decidua in Genbaecv O,
Kloppler A., Beaconsfield R Eds. Placenta as a model and a source.
Plenium Medical New-York, New-York, 1989, 115-128
HAUMOVICIF, ANDERSON DJ
Cytokines and grouth factors in implatation micr res tech, 1993,
25, 201-207.
CROSS JC, WERB Z, FISHER SJ.
Implantation and placenta: Key pieces of development puzzle.
Science? 1994, 166, 1508-1518
MAQUOI E., SCHAAPS J.P., JACOBS J.L., NOEL, FOIDART J.M.
La pré-éclampsie est la conséquence d'un
déficit de placentation de la biologie aux considérations
cliniques.
Rev Med Liège, 1997, 52, 478-484.
ZHOU Y., DAMSKY C.H., FISHER S.J.
Preeclampsia is associated with failure of hulan cytotrophoblasts
to mimic a vascular adhesion phenotype.
One cause of defective endosvascular invasion in this syndrome? J
clin invest, 1997, 99, 2152-2164.
PROF. OMANYONDO, DR MWILU.
Infirmiers et infirmières, engageons-nous dans la lutte
contre la mortalité maternelle et infantile 2002.
FORTNEY J.A, KARUNGARI K.
Maternel mortality and morbidity in sub-saharan. Family Health
international, Washington, EDIT 1995, WORKING PAPER, N° WP.9523
OMS, GENEVE
Estimations révisées de la mortalité
maternelle, nouvelle méthodologie - OMS/UNICEF, Genève: OMS;
New-York : UNICEF édit. 1996.
P. RAMBAUD.
Mortalité et Morbidité infantile 1999.
24. ONYANGUNGA O.A., KANMBA B, MPUTU L.
Epidemiological study of eclampsia at Mont Amba (Zaïre)
University hospitals. A propos of 28 case reports from 1981 to 1982.
M. SANGARET, K. BOHOUSSOU, N. KONE, J.P. BRETTES, Y. DJANHAN, S.
ANONGBA, BAP.
Aspects épidémiologiques et thérapeutiques
de la toxémie gravidique, expérience du C.H.U. de COCODY
(ABIDJAN).
31ème Congrès de la fédération des
gynécologues-obstétriciens de la langue francaise-tours, 1986.
LANKOANDE J., TOURE B., OUEDRAOGO A., OUEDRAOGO C.M.R., KONE
B.
Les éclampsies à la Maternité du Centre
Hospitalier National Yalgado Ouedraogo de Ouagadougou (BURKINA FASO)
Aspects épidémiologiques, cliniques et
évolutifs. Médecine d'Afrique noire : 1998, 45(6).
WACKER J., SCHULZ M., FRUHAUF J., CHIWORA F.M., SOLOMANGER E.
Seasonal change in the incidence of preeclamsia in zimbabwe. Acta
obstet gynecol scand, 1998, aug ; 77 (7) : 712: 12-6
CROWTER C.A.
Eclampsia at harare meternity hospital. An epidemiologie study,
South Ar. Med. J., 1985, 68, 927-929
NEELA J., RAMAN L.
Seasonal trends in the occurence of eclampsia. Natl Med J India.
1993 Jan-Fe; 6(1): 17-8.
MAGNU P., ESKILOL A.
Seasonal variation in the occurence of pre-eclampsia. Section of
epidemiology, national Institute of Public health, Oslo, Norway. 2001 ; nov,
108 (11): 1116-9.
WANG JU -HUA, ZHANG ZHEN JUN
Abrief review of the researe toxemia of pregnancy in Shangai.
Chin Med. J., 1984, 97, 361-3
JAMELLE RN.
Eclampsia: is there a seasonal variation in incidence?
Departement of obstetrics and gynecology, jinnah portgraduate medical centre,
Karachi, Pakistan. 1998 Apr; 24(2): 121-8.
PHILLIPS J.K., BERNSTEIN I.M., MONGEON JA, BADGER G.J.
Seasonal variation in preeclampsia based on timing of conception.
Departement of obstetrics and gynecology, University of Vermont College of
Medecine, Brurlington, Vermont 05401-1435, USA. 2004 Nov; 104 (5 Pt 1):
1015-20.
OZUMBIA BC, IBE AI.
Eclampsia in Enugu, Eastern Nigeria. Departement of Obstetrics
and Gynecology, Crawley Hospital, West Sussex, United Kingdom. 1993 Apr; 72(3)/
183-92.
HOW PRENATAL CARE CAN IMPROVE MATERNAL HEALTH.
No Authors Listed. Safe Mother, 1993 Mar-Jun ; (11): 4-5.
BOUTALEB Y, LAHLOU N, OUGDHIRI A, MESBAHI M.
Birth weight in an Frican Contry. J Gynecol Ostet Biol Reprod
(Paris). 1982; 11(1): 68-72.
BAH A.O.*, DIALLO M.H. **, CONDE A.M. **, KEITA N. **
Hypertension artérielle et grossesse: mortalité
maternelle et périnatale.
* Service de néphrologie - Donka.
** Clinique de gynécologie et d'obstétrique -
Donka.
Médecine d'Afrique noire 2001-48 (11).
Y.ZONGO
La néphropathie gravidique au C.H.U de Lome. A propos de
1733 cas. These. Med. Fac. Sciences Med. Biol universite du benin. Lome
1981.
MERGER R LEVY J. MELCHIOR
Précis d'obstétrique, 6è édition,
Masson Paris 1983.
MERVIEL P, DUMONT A, BONNARDOT JP, PERIER JF, RONDEAU, BERKANE,
SALAT-BAROUX J, UZAN S.
La Pre-éclampsie Sévère : Prise en
charge. Un traitement Conservateur est-il justifié ? J Gynecol Obst
Biol. Reprod. 1997, 26 : 238-249.
UZAN S, BEAUFILS M. UZAN M.
HTA et Grossesse. in Traité d'obstétrique Papiernik
E., Cabrol D. Pons J. Flammarion, 1995, 793-824.
NEJI K.
Pronostic materno-foetal lors des prééclampsies
sévères. A propos de 250 cas. Thèse de doctorat en
médecine Tunis 1994.
ON WUH AFUAPI, ON WU HAFUA A, ADZE, MAIRAMZ
Eclampsia in Kadura state of Nigeria a proposal for better out
came.
KINKENDA K.N., LUSANGA N.C., MBAZULU P., YANGA K,
Maternité maternelle en obstétrique aux Cliniques
Universitaires de Kinshasa Afr Med. 1985, 24(294), (495-5006)
NKOY BELILA DOSEPHINE
Facteur de risque cardio-vasculaire, maladie cardio-vasculaire et
gradient social en milieu professionnel (cas de la SNEL). Ms degrees thesis,
Kinshasa University 2002.
Report on confidential Enquiries into Maternal Deaths in United
Kingdom 1991-1993, Hmso, Londres, 1996.
BOUVIER COLLE MH, VARNOUX N, BREART G.
Les morts maternelles en France. les éditions INSERM,
Paris, 1994.
report on confidential enquiries into maternal deaths in the
United Kingdom 1991-1993, HMSO, Londres, 1996.
UZAN S, MERVIEL P.H., SANANES S., DUMONT A., IRAKI B., GUYOT B.
et al.
Indications de terminaison de la grossesse en cas de
pré-éclampsie, d'hypertension, de retard de croissance
intra-uterin, d'hépatopathie gravidique et de cardiopathie. J Gynecol
obstet biol reprod 1995 ; 24s: 33-40.
SHIFF E, FRIDEMAN SA., SIBAI BM.
Conservative management of severe preeclampsia remote from tern.
Obstet Gynecol 1994; 84: 626-30.
Arbelle PH. Et al
Exploration doppler des circulations artérielles
ombilicales et cérébrales des foetus, J Gynecol Obstet biol
reprod 1987; 16; 45-51.
VENERAND ATTOLOU, ISSIFOU TAKPARA, JEAN AKPOVI, GILBERT AVODE,
MARTING NIDA, NIDA, SOSEDE SOUZA, HYPPOLITE AGBOTON, EUSEBE ALINONOU.
Les différents types de l'hypertension artérieure
chez les femmes enceintes béninoises admises at CHU de Cotonou.
République Démocratique du Congo, UNICEF, USAID.
Enquêtes nationales sur la situation des enfants et des
femmes.
MICS2/2001 Rapport d'analyse, juillet 2002.
MEILLIER G., MIELLET CH., GRIOT J.P., PERROT D.
L'éclampsie : analyse d'une série de 18
observations. Conduite a tenir devant une crise d'éclampsie grave. Rev.
Fr. Gynecol. Obstet. 1984, 79, 4, 271-5.
DAO B.
Eclampsie: aspects actuels et particularité au CHU de
Dakar. Thèse Med. 1990, 68, Université C.A. DIOP, Dakar.
CREPIN G.
Syndromes vasculo-renaux de la grossesse. Rév. Fr.
Gynecol. Obstet., 1979, 74, 155-156.
PLOUIN P.F., DALLE M. BANGOU J.
Grossesses à risques, p a pitre (GUA). Collège de
gynécologie, d'obstétrique et de perlogie. Guadeloupe
maternité, 1985, n° 4, 125-136.
World Health Organization-International Collaborative st of
hypertensive discoders in pregnancy. Scould oedema and proteinuria in pregnancy
be used to screen for high risk ? pediatr. Peri epidemiol., 1988, 2, 25-42.
BOUAGGAD A., LARAKI M., BOUDERKA M.A., HARTI EL. MOUKINA M.,
BARROU H., BENAGUIDA M.
Les facteurs du pronostic maternel dans l'éclampsie grave.
Rev. Fr. Gynecol. Obstet., 1995, 90, 4, 205-7.
BAH A.O., DIALLO M.H., DIALLO A.A.S., KEITA N., DIALLO M.S.
Hypertension artérielle et grossesse: aspects
épidémiologiques et facteurs de risques. Médicine
d'Afrique noire : 2000, 47 (10).
PAMBOU O. EKOUNDZOLA J.R., MALANDA JP, BUAMBO S.
Prise en charge et pronostic de l'éclampsie au chu de
Brazzaville a propos d'une étude rétrospective de 100 cas.
Médicine d'Afrique noire : 1999, 46 (11).
M. PALOT, P KESSLER, H VISSEAUX, C BOTMANS
Toxémie gravidique. Département
d'anasthésie-réanimation, chu de Reims, 51092 Reims Cedex.
TABLE DES MATIERES
DEDICACE I
AVANT PROPOS II
ABREVIATIONS III
INTRODUCTION 1
INTERRET 2
OBJECTIF GENERAL 2
OBJECTIFS SPECIFIQUES 3
CHAPITRE 1. GENERALITES 4
1.1 Grossesse 4
1.2 Hypertension de la grossesse 5
1.2.1 Pré-éclampsie 5
physiopathologie 5
Incidence et facteur de risque 9
Manifestations cliniques 10
Traitement 12
1.2.2. Autres types des syndromes hypertensifs de la
grossesse 14
Hypertension artérielle essentielle 14
Hypertension gestationnelle 14
Hypertension exacerbant une maladie rénale sous-
jacente 15
Eclampsie 16
1.3 Mortalité maternelle en Afrique subsaharienne
17
1.3.1 Définitions 18
1.3.2 Estimation de la mortalité maternelle 19
1.3.2.1 Méthodes 19
1.3.2.2 Causes de mortalité maternelle 21
1.4 Mortalité périnatale 22
1.4.1. Définition 23
1.4.2. Calcul de la mortalité périnatale
23
CHAPITRE 2. MATERIEL ET METHODES 24
2.1 Nature et période de l'étude 24
2.2 Cadre d'étude 24
2.3 Population d'étude 25
2.3.1 Critère d'inclusion 25
2.3.2 Critère d'exclusion 25
2.4 Matériel 26
2.5 Approche méthodologique 26
2.5.1. Paramètres d'intérêts 26
2.5.2. Définitions opérationnelles 28
2.6. Exploitation des données 29
2.7. Analyse statistiques 29
CHAPITRE 3. RESULTATS 31
3.1. Caractéristiques générales
31
3.1.1. Données démographiques 31
3.1.2. Antécédents obstétricaux
32
3.1.3. Données de la consultation prénatales
32
3.2. Caractéristiques des parturientes lors de
l'accouchement 33
3.3. Evolution des accouchés 34
3.4. Caractéristiques des nouveaux-nés
34
3.5. Comparaison des variables des femmes avec
pré-éclampsie sévère à
celle des témoins 36
3.5.1. Données démographiques 36
3.5.2. Saisons 36
3.5.3. Antécédents obstétricaux
37
3.5.4. Données de la consultation prénatales
37
3.5.5. Issue de la grossesse et de la mère 38
3.5.6. Caractéristiques des nouveau-nés
38
3.6. Comparaison des variables d'éclampsie à
celles des
Témoins 39
3.6.1. Données démographiques 39
3.6.2. Saisons 39
3.6.3. Antécédents obstétricaux
40
3.6.4. Données de la consultation 41
3.6.5. Issue de la grossesse et de la mère 41
3.6.6. Caractéristiques des nouveaux-nés
42
3.7. Comparaison des variables de l'éclampsie à
celles de
pré-éclampsie sévère 43
3.7.1. Données démographiques 43
3.7.2. Saisons 44
3.7.3. Antécédents obstétricaux
44
3.7.4. Données de la consultation prénatales
45
3.7.5. Issue de la grossesse et de la mère 45
3.7.6. Caractéristiques des nouveaux-nés
46
CHAPITRE 4. DISCUSSION 47
4.1. Facteurs de risque de pré-éclampsie
sévère et
d'éclampsie 47
4.1.1 Saisons 47
4.1.2 Non-suivi des consultations prénatales 48
4.2. Pronostic maternel 50
4.3. Pronostic foetal 51
4.3.1. Pré-éclampsie sévère
51
4.3.2. Eclampsie 51
4.4. Comparaison des caractéristiques de
l'éclampsie à
celles de l'éclampsie sévère 51
CONCLUSION 53
REFERENCES 54
TABLE DES MATIERES 62
| 
