|
Occlusions intestinales néonatales
INTRODUCTION
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
INTRODUCTION
Les occlusions intestinales néonatales (OINN)
désignent tout arrêt ou absence de transit intestinal pendant le
1er mois de vie, en raison d'un obstacle organique ou fonctionnel en
aval du pylore [1-5].
Les OINN regroupent un ensemble très varié
d'affections et sont la conséquence de lésion anatomique ou de
désordre fonctionnel de l'intestin du nouveau-né [1- 5]. Leur
symptomatologie assez variée est fonction de la portion du tube digestif
atteinte, pose un problème de diagnostic étiologique rapide,
nécessitant une prise en charge thérapeutique dans un
délai plus ou moins court [1- 4].
La prévalence des OINN est variable d'une série
a l'autre. En Californie elle était de 3/10000 à 8/10000
naissances vivantes avec une prédominance pour la race noire [5]. Dans
la région parisienne et sa périphérie en 1996, dans une
étude portant sur 36.000 naissances vivantes, le taux de
prévalence de l'atrésie intestinale a été
évalué a 3 pour 10.000 naissances vivantes [5].
Le diagnostic anténatal se fait à partir de la
29ème semaine de gestation par l'échographie
obstétricale [6] et le dosage des enzymes par amniocentèse.
Le traitement, qui est chirurgical, a
bénéficié ces dernières années des
progrès de la coeliochirurgie pédiatrique [7]. Ainsi, selon
Spidle et al. [7], dans les occlusions duodénales par exemple, la
coeliochirurgie permet un traitement efficace et moins dangereux ; elle
raccourcit la durée d'hospitalisation et permet une
réalimentation orale rapide.
Dans les pays en voie de développement (PVD) et
notamment en Afrique, le diagnostic est souvent posé tardivement
après la naissance, devant la constitution d'un syndrome occlusif. Le
retard diagnostique et l'absence de service de réanimation
néonatale efficace et bien équipé aggravent le pronostic
de ces nouveau-nés, ce qui aboutit à des mortalités
très élevées.
Cette mortalité était de 51,8% pour Tékou et
al [8] au Togo en 1998 et de 70% pour Harouna et al [9] au Niger en 1997.
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
Au Togo, la dernière étude sur les OINN a
été faite en 1998 et avait pour but de faire le point sur les
problèmes posés par la prise en charge des OINN à
Lomé.
Après plus d'une décennie, depuis 1998, les
données sur les OINN recueillies lors de cette étude ont-elles
changé au CHU-Tokoin de Lomé ? Nous avons donc
décidé de refaire une étude sur ces affections dans le but
de faire le point sur leurs aspects actuels notamment
épidémiologiques, diagnostiques et thérapeutiques.
Nos objectifs spécifiques étaient de :
1. Déterminer la fréquence hospitalière des
OINN au CHU-Tokoin
2. Présenter leurs aspects cliniques
3. Recenser les principales étiologies des OINN au
CHU-Tokoin
4. Préciser les traitements effectués, les
conditions de ce traitement et leurs résultats
5. Préciser le pronostic des OINN
6. Faire des recommandations en vue d'améliorer le
pronostic des ces affections. Pour présenter notre travail, nous avons
suivi le plan que voici:
- première partie : généralités
- deuxième partie : matériel et les méthodes
- troisième partie : résultats
- quatrième partie : discussion
- cinquième partie : conclusion et suggestions
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
GENERALITES
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
I. GENERALITES
1.1. Définition
Les OINN sont tout arrêt ou absence de transit intestinal
pendant le 1er mois de vie, en raison d'un obstacle organique ou
fonctionnel en aval du pylore [1- 5].
Le diagnostic d'une occlusion néonatale peut être
évoqué :
- soit en prénatal par l'examen échographique
foetal du 2ème ou 3ème trimestre et ou le
dosage des enzymes contenues dans le liquide amniotique (LA) ;
- soit en post natal précoce devant un syndrome
occlusif néonatal marqué par des vomissements alimentaires ou un
abdomen ballonné ou plat ou des troubles d'émission du
méconium [1- 5].
1.2. Rappels
1.2.1. Epidémiologie
La prévalence des OINN varie en fonction des segments
du tube digestif, avec une moyenne générale de 3 cas pour 10.000
naissances vivantes [5]. En France, le registre des malformations
congénitales de la région « Centre Est » montre une
prévalence de 2,25 cas pour 10.000 naissances vivantes, avec la
répartition suivante : atrésie duodénale (50%),
atrésie du grêle (36%), atrésie colique (7%),
atrésie multiple (5%), duplication intestinale (3%) [5].
1.2.2. Embryologie et pathogénie [1, 5, 10- 12]
La formation du tube digestif chez l'embryon humain commence
à la fin de la 3ème semaine d'aménorrhée
(SA). Le tube digestif et ses dérivés sont d'origine
endoblastique pour le revêtement épithélial et
mésoblastique pour les tuniques musculeuses et séreuses.
L'intestin primitif va de la membrane pharyngienne à la membrane
cloacale. Il se divise en intestin primitif antérieur (IPA) moyen (IPM)
et postérieur (IPP). Chaque partie se développe ensuite pour
donner un segment du tube digestif et ses dérivés. Les appareils
respiratoire et génitourinaire sont formés à partir de ce
tube.
L'IPA donne naissance a l'oesophage, a la trachée, aux
bronches, a l'estomac, a la partie du
duodénum située en amont
de l'abouchement des voies biliaires. Il donne également
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
naissance au foie, aux voies biliaires et au pancréas.
Le pancréas provient d'un bourgeon ventral et d'un bourgeon dorsal qui
se réunissent pour former le pancréas définitif. Au niveau
du pancréas, les deux bourgeons peuvent entourer circulairement le
duodénum, formant ainsi un pancréas annulaire qui entraîne
une occlusion duodénale. Les atrésies et les sténoses
duodénales sont en rapport avec un trouble précoce de
l'organogenèse par défaut de reperméation de cette portion
de l'IPA.
L'IPM forme l'anse intestinale primitive ; il donne naissance
au segment du tube digestif compris entre l'abouchement des canaux biliaires
(2ème duodénum) et les deux tiers droits du
côlon transverse. A son sommet l'anse intestinale primitive demeure
temporairement en communication avec la vésicule ombilicale par le canal
vitellin. A la 6ème SA, l'anse se développe rapidement
et fait hernie dans le cordon ombilical: c'est la hernie ombilicale
physiologique. Vers la 10ème SA, elle réintègre
la cavité abdominale. Parallèlement, l'anse intestinale fait 3
rotations de 90° chacune dans le sens antihoraire. A la fin de ces
rotations, le tube digestif se présente sur sa disposition anatomique
normale. Mais ces rotations peuvent être excessives ou se faire dans le
sens inverse ; cela aboutit à la constitution de situations anatomiques
très pathogènes pour certaines. Seule la portion
vascularisée par l'artère mésentérique
supérieure (AMS) est intéressée par ces
phénomènes qui se font autour de l'axe constitué par
l'AMS.
· La 1ere rotation est de 90° et se
produit avant la 10ème SA ; l'anse est encore dans le cordon
et son sommet correspond au canal vitellin ou canal
omphalo-mésentérique. La portion pré-vitelline vient se
situer à droite de la portion post-vitelline et l'intestin
réintègre la cavité péritonéale.
L'arrêt a ce stade donne un mésentère commun de type non
rotation.
· La 2ème rotation est
également de 90° et au total cela fait 180°. Elle se produit
après la 10ème SA et après la
réintégration de l'intestin primitif dans la cavité
abdominale. La portion pré-vitelline passe sous l'AMS. Le
3ème duodénum (D3) est en avant de la ligne
médiane sous l'AMS. Le colon est en avant de l'AMS et l'appendice est
médian pré-duodénal. L'arrêt a cette position
correspond à une rotation incomplète appelée
mésentère commun incomplet, ce qui peut être a l'origine du
volvulus du grêle autour de l'axe mésentérique.
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
· La 3ème rotation de 90° a lieu
dès la 12ème SA et le total fait 270°. Elle
aboutit à la situation normale définitive du tube digestif.
Les atrésies et les sténoses du grêle
sont liées à un trouble plus tardif du développement, par
ischémie d'un segment intestinal. La présence dans le segment
d'aval de méconium, de lanugo et d'éléments
épithéliaux résultant de la déglutition du foetus
sont des arguments en faveur d'un accident relativement tardif du foetus,
survenant après la période d'organogenèse. Les
atrésies complètes ou incomplètes du côlon sont
également liées à un accident de la croissance intestinale
foetale. Elles sont rares et réalisent un tableau d'occlusion
néonatale basse. Le mécanisme probable est un accident vasculaire
foetal puisque la même lésion a pu être reproduite in
vitro.
L'IPP donne naissance au reste du tube digestif, du tiers
gauche du côlon transverse, à la partie supérieure du canal
anal. La partie distale du canal anal provient de la fossette anale
ectoblastique. Dans sa portion terminale, l'intestin postérieur est
divisé par un septum (le septum uro-rectal); ainsi le rectum et le canal
anal se trouvent en arrière et la vessie et l'urètre en avant.
L'innervation du tube digestif résulte de la migration
des neuroblastes à partir des crêtes neurales entre la
5ème et la 12ème SA, le long des
ramifications des pneumogastriques dans le sens céphalo-caudal.
L'arrêt de la migration et l'absence de maturation des neuroblastes en
cellules ganglionnaires est responsable du défaut d'innervation de
l'intestin, a l'origine de la maladie de Hirschsprung.
1.2.3. Classification - physiopathologie
Les OINN sont classés selon leur siège sur le tube
digestif et selon leur physiopathologie.
1.2.3.1. Classification selon le siège [4, 5,
12-14]
On distingue :
- les occlusions hautes : ce sont celles situées sur le
duodénum et le jéjunum
- les occlusions basses : qui sont celles situées sur
l'iléon, le côlon, le rectum et l'anus.
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
1.2.3.2. Classification selon la physiopathologie [4,
5, 12-14]
Les occlusions intestinales peuvent être organiques
(intrinsèques ou extrinsèques) ou fonctionnelles ;
- Les occlusions organiques
intrinsèques : il s'agit surtout des atrésies et
sténoses digestives, des duplications digestives et des malformations
ano-rectales (imperforation anale) par anomalie de la paroi.
- Les occlusions organiques
extrinsèques : Il s'agit du volvulus sur malrotation intestinale, ou
de compression par pancréas annulaire.
- Les occlusions fonctionnelles : elles
sont liées :
· soit à une anomalie du contenu intestinal par
un obstacle intraluminal secondaire à une anomalie de la consistance du
méconium (iléus méconial de la mucoviscidose, le syndrome
du petit colon gauche, le bouchon méconial)
· soit à une anomalie du péristaltisme
intestinal par défaut d'innervation des anses intestinales (maladie de
Hirschsprung)
· soit l'action directe des toxines sur l'innervation
intestinale (entérocolite ulcéronécrosante (ECUN)).
1.3. Diagnostic et traitement des occlusions
néonatales
1.3.1 Diagnostic positif
> En anténatal
* l'échographie foetale : Son rendement
dépend de l'expérience de l'échographiste pour le
dépistage des malformations digestives [5].
Certains signes échographiques font suspecter fortement
une occlusion digestive ; il s'agit :
· d'hydramnios,
· de dilatation segmentaire intestinale
hyperéchogène,
· et de mouvements de régurgitation ou de
vomissements.
Les occlusions basses telles que celles dues à la
maladie de Hirschsprung et aux malformations ano-rectales sont très
difficilement diagnostiquées par l'échographie anténatale
[5, 15, 16].
Dans tous les cas le rendement de l'échographie
anténatale reste encore très bas dans le
dépistage des
malformations digestives. Les études menées à Madrid
(Espagne) et en France
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
ont montré qu'environ un quart seulement des
malformations digestives sont décelées avant la naissance [5].
* les dosages enzymatiques dans le liquide amniotique
: les examens biochimiques du liquide amniotique se font après
l'amniocentèse ce qui permet par le dosage de certains
éléments retrouvés, de renforcer la suspicion diagnostique
obtenue a l'échographie. Elle permet aussi de faire le caryotypage. Les
résultats ne sont cependant pas spécifiques. Les enzymes
secrétées par les villosités intestinales et celles de la
bile sont retrouvées dans le liquide amniotique entre la
6ème SA et la 20ème SA. C'est le cas pour
les gammaglutamyl transpeptidases, la leucine aminopeptidase et les
phosphatases alcalines. Si elles sont présentes à un taux
élevé après la 20ème SA ou absentes
avant, le diagnostic d'atrésie digestive doit être
suspecté.
> En post natal [2, 4, 5]
* Certaines malformations telles que celles ano-rectales sont
normalement vite détectées lors de l'examen clinique minutieux du
nouveau-né à la maternité en salle d'accouchement. L'on ne
devrait pas les diagnostiquer au stade d'occlusion.
* D'autres sont de révélation plus ou moins
tardive dans les 48 premières heures par des signes qui sont : les
troubles d'émission de méconium, les vomissements et le
ballonnement.
-L'absence ou le retard d'émission de
méconium : l'absence d'émission de méconium
dans les 48 premières heures de vie accompagnée de ballonnement
abdominal ou non, fait suspecter une occlusion digestive. Il peut y avoir une
émission d'une substance blanchâtre qui n'est pas du
méconium.
- les vomissements : Ils sont
caractéristiques par leur nature. Tout vomissement bilieux doit à
fortiori faire suspecter une ONN. Les vomissements clairs peuvent
également faire évoquer une ONN. Les vomissements alimentaires au
début peuvent devenir stercoraux dans les ONN basses et s'accompagnent
de ballonnement abdominal.
-Le ballonnement abdominal : peut
être très important entraînant une gêne respiratoire
ou être modéré mettant en relief les anses intestinales
animées de mouvements péristaltiques caractérisant les ONN
basses.
Mais le ballonnement abdominal n'est pas présent dans
toutes les ONN. En effet un abdomen peut être plat dans certaines formes
d'ONN, notamment les ONN hautes.
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
> Les examens complémentaires au cours d'une
ONN [2, 4, 5, 15, 17]
* L'imagerie médicale
· La Radiographie de l'abdomen sans
préparation(ASP)
C'est l'examen de première intention devant une ONN,
elle suffit dans bien des cas pour faire le diagnostic de manière
formelle. La répartition de l'air digestif et des zones non
aérées est variable selon la cause et le siège de
l'occlusion.
L'ASP peut montrer des dilatations intestinales, des niveaux
hydroaériques (NHA) dans l'estomac, le duodénum, le grêle,
le côlon, ou des calcifications anormales dans l'abdomen. Elle peut aussi
montrer des signes de gravité tels que des croissants gazeux.
· L'échographie abdominale
Elle permet de visualiser les distensions intestinales en amont
de l'obstacle et les stases digestives. Elle explore la cavité
péritonéale, visualise les éventuelles malformations
associées.
L'écho doppler permet une étude de la
vascularisation mésentérique.
· L'opacification digestive
1' Le transit oeso-gastro-duodénal
(TOGD)
Il est indiqué pour les ONN hautes lorsque l'ASP ne pose
pas avec certitude le diagnostic. 1' Le lavement
baryté
Il trouve son indication dans les occlusions basses et
principalement dans la maladie de Hirschsprung. Il permet une étude des
différents segments coliques et du grêle.
· La manométrie anorectale
Elle est indiquée en cas de suspicion de la maladie de
Hirschsprung. Sa réalisation et son interprétation sont
difficiles chez les nouveau-nés et comporte un risque de perforation
rectale. Son but est la mise en évidence du réflexe recto-anal
inhibiteur qui permet physiologiquement l'exonération.
· Le scanner abdominal
Il a certes un apport intéressant dans les occlusions
néonatales, mais il n'est pas de pratique courante et ses indications
sont limitées.
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
* Les examens biologiques [2, 4, 5, 17]
Ce sont les examens dans le cadre de la prise en charge et ne
doivent en aucun cas retarder le diagnostic.
- La Numération Formule Sanguine (NFS),
le groupage rhésus, le temps de coagulation sont des examens
préopératoire et doivent être réalisés le
plus rapidement possible.
- La glycémie, l'ionogramme sanguin, la
créatininémie, les gaz du sang sont utiles dans la prise en
charge médicale en pré et postopératoire.
- La C Reactiv Protein, le dosage des
fibrinogènes recherchent une éventuelle infection
associée.
Devant une ONN, les examens complémentaires à
faire systématiquement sont : - La Radiographie de l'ASP,
l'échographie abdominale, le scanner
- La NFS, l'ionogramme sanguin, la
créatininémie
- Les autres examens complémentaires suivants sont
à visée étiologiques ; ils sont faits après
l'accident occlusif et suivant les étiologies suspectées :
· Opacification du tube digestif: c'est un cliché
de radiographie réalisé après introduction d'un liquide au
baryum dans le tube digestif qui permet de mieux le voir sur les rayons X. il
s'agit du :
o TOGD pour l'oesophage, l'estomac et le duodénum,
o Et du lavement baryté pour le côlon et le
rectum.
· Manométrie : c'est la mesure de la pression des
muscles du sphincter de l'anus par l'introduction d'un petit ballon
gonflé dans le rectum, au cours de chacune des étapes du test. Ce
test consiste a demander a l'enfant de serrer, de se détendre et de
pousser afin de mettre en évidence le réflexe recto-anal
inhibiteur.
· Scanner : ou tomodensitométrie est un
cliché radiographique permettant d'objectiver l'anatomie d'un organe par
des coupes fines sous rayons X avec mesure des densités.
· Wagensteen et Rice : c'est un cliché de profil
d'un nouveau-né, tête en bas, les cuisses fléchies à
90° sur le bassin et les jambes à 90° sur les cuisses,
montrant le cul de sac rectal, qui permet d'identifier la variété
anatomo-clinique de la M.A.R.
· Biopsie rectale : c'est l'examen histologique d'une
portion de rectum prélevé.
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
1.3.2. Diagnostic différentiel [4, 5]
Les signes cliniques d'ONN peuvent aussi faire évoquer
d'autres pathologies qu'il faut rechercher afin de les écarter. Ainsi
:
> Devant les vomissements chez le nouveau-né, penser
à :
· un reflux gastro-oesophagien du fait de leur grande
fréquence
· une infection néonatale qui peut simuler une
occlusion néonatale > Devant un retard d'émission du
méconium, penser à :
· Une occlusion fonctionnelle du prématuré
due à une anomalie du péristaltisme par immaturité du tube
digestif.
> Devant un ballonnement abdominal, penser à :
· Une infection néonatale qui peut simuler une
occlusion néonatale
· Une ascite qui est très rare chez le
nouveau-né.
1.3.3. Diagnostic étiologique et traitement
1.3.3.1 Les occlusions hautes
> Atrésie duodénale
Le diagnostic peut être évoqué en
prénatal a l'échographie foetale devant l'existence d'une
dilatation gastroduodénale (image en double bulle) souvent
associée à un hydraminios [1, 2, 5, 16, 18-20].
En post natal, l'atrésie duodénale
entraîne rapidement la survenue de vomissements ; ces vomissements sont
bilieux dans 90% des cas lorsque l'obstacle est sous-vatérien, et clairs
dans 10% des cas lorsque l'obstacle est sus-vatérien. L'abdomen est plat
avec parfois voussure épigastrique ; il y a absence d'élimination
méconiale le plus souvent [2, 4, 5].
L'ASP réalisée en position verticale montre une
image en double bulle gastroduodénale. L'absence d'aération
digestive d'aval témoigne du caractère complet de l'obstacle.
En cas de doute on a recours au TOGD qui montre le siège
de l'obstacle.
L'échographie montre une image de stase gastrique et une
dilation du segment d'amont tandis que le segment d'aval est aminci [2, 4,
5].
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
L'atrésie duodénale peut s'associer a des
anomalies chromosomiques, à des malformations cardiaques ou digestives
(atrésie de l'oesophage ou malformations ano-rectales), d'oü
l'importance d'une investigation clinique minutieuse devant une atrésie
duodénale [5]. L'intervention chirurgicale permet de préciser le
type d'atrésie duodénale qui peut être soit un diaphragme
muqueux, soit une atrésie cordonale, soit une atrésie avec
interruption totale. Le traitement est chirurgical et consiste en une
anastomose duodéno-duodénale avec éventuellement un
modelage duodénal.
L'évolution postopératoire est en
général favorable autorisant un début rapide de
l'alimentation. Cependant quelques séquelles ont été
rapportées chez certains enfants à type de troubles des
secrétions bilio-pancréatiques [2, 5].
> La sténose duodénale
La sténose duodénale correspond à un
rétrécissement de la lumière duodénale. Elle est
très peu fréquente [5].
> Les anomalies de rotation intestinale
Le mésentère commun résulte d'un
défaut de rotation de l'intestin; il a pour conséquence :
· des anomalies de répartition anatomique du
grêle et du colon dans les rapports entre l'angle de Treitz et la
jonction iléo-caecale,
· et des anomalies de fixité du tube digestif
à savoir des accolements coliques sur le péritoine
pariétal postérieur.
On peut distinguer [2, 5] :
· L'arrêt au stade de 90° correspond au
mésentère commun complet de type non rotation. Le grêle est
a droite, il n'y a pas d'angle de Treitz (la 1ère anse
grêle est à droite des vaisseaux mésentériques), le
caecum est dans la fosse iliaque gauche et le mésentère du
grêle et du colon sont en continuité dans le même plan.
Cette situation est non pathogène.
· L'arrêt de rotation a 180° correspond a la
rotation incomplète ou mésentère commun incomplet. Au lieu
des accolements postérieurs normaux, il se produit des accolements
anormaux, reliant l'angle iléo-caecal au péritoine
postérieur, en bridant le duodénum et rapprochant l'un de l'autre
les angles iléo-caecal et duodéno-jéjunal. Ceci
entraîne une occlusion suivant 2 mécanismes que sont la
compression de D2 par les brides de LADD et la strangulation par le
volvulus.
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
Le volvulus complet se manifeste à la naissance par
des vomissements bilieux avec un abdomen plat douloureux qui est le
siège d'une défense plus ou moins
généralisée. L'émission de selles sanglantes est
tardive et traduit la souffrance ischémique de l'intestin *2, 5].
A l'ASP, les images se confondent a celles d'une
atrésie duodénale. L'échographie visualise une situation
anormale des vaisseaux mésentériques supérieurs :
l'artère mésentérique supérieure est située
à droite de la veine mésentérique supérieure ; elle
montre surtout un signe de tourbillon témoignant en doppler du volvulus
des vaisseaux mésentériques [5, 15]. Il s'agit d'une
extrême urgence chirurgicale ayant pour but d'éviter la
nécrose intestinale qui compromet le pronostic vital [1, 2, 5]. Le
traitement consiste en une détorsion avec section de la bride et
repositionnement en mésentère commun complet à 90°
(intervention de Ladd). La nécrose intestinale oblige à une large
résection intestinale qui pose le difficile problème de greffe
intestinale.
1.3.3.2. Les occlusions basses
> Les atrésies du grêle
L'atrésie du grêle est une interruption
complète de la lumière de l'intestin grêle. Elle peut
être plus ou moins étendue [2, 3, 5]. Elle peut siéger
à un niveau quelconque du grêle, voire être multiple
siégeant à différents niveaux. Une forme
particulière est l'atrésie en « colimaçon ~ oü
l'intestin en aval de l'atrésie est complètement dépourvu
de mésentère, très court et semble enroulé autour
de son artère nourricière.
Le diagnostic prénatal est souvent
évoqué par l'échographie foetale, mais plus tardivement
que celui des atrésies duodénales. Cette échographie
montre la dilatation des anses intestinales en amont de l'obstacle. Un
hydraminios peut être associé.
En postnatal, elle se révèle par des
vomissements bilieux associés à un météorisme
abdominal et l'absence d'émission de méconium [2, 5, 12, 15,
16].
L'ASP montre une dilatation du grêle avec présence
de niveaux hydroaériques centraux plus larges que hauts, sans
aération colique. Les calcifications dans la cavité abdominale
témoignent d'une péritonite méconiale liée a la
perforation d'une anse *5, 15]. L'échographie montre des anses
intestinales dilatées en amont de l'obstacle et amincies en aval.
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
La présence de gaz ou de liquide dans la cavité
péritonéale témoigne la perforation digestive.
L'intervention chirurgicale va préciser le type de
l'atrésie, son siège, son caractère unique ou multiple et
sa longueur. Une résection de l'anse intestinale, un modelage et une
anastomose termino-terminale permettent de rétablir la continuité
du grêle.
Le pronostic est fonction du type d'atrésie, du
siège et surtout de la longueur du grêle incriminé.
> Les atrésies du côlon
Les atrésies complètes ou incomplètes du
colon sont probablement liées à un accident vasculaire foetal
puisque l'atrésie a pu être reproduite in vitro.
L'atrésie du côlon peut exister seule ou être
associée a une maladie de Hirschsprung.
Le diagnostic anténatal est possible a
l'échographie foetale devant des anses intestinales dilatées [2,
4].
En post natal, les atrésies du colon se
révèlent par un syndrome occlusif néonatal qui se traduit
par un abdomen distendu, des vomissements bilieux puis stercoraux et une
absence d'émission du méconium.
L'ASP de face montre de nombreux niveaux
hydroaériques. Le lavement aux hydrosolubles confirme le diagnostic et
montre le siège de l'obstacle. Sa réalisation ne doit pas
retarder le traitement.
Le traitement est chirurgical et consiste soit en une anastomose
termino-terminale immédiate, soit en une colostomie suivie d'un
rétablissement secondaire de la continuité.
> Les péritonites
- La péritonite méconiale résulte d'une
perforation intestinale en milieu aseptique en période
anténatale, entraînant un passage de méconium dans la
cavité péritonéale. Dans la race blanche,
elle révèle une mucoviscidose dans environ un quart des cas
[5].
- La péritonite médicale, rare en
période néonatale, peut être secondaire à une
perforation digestive ou à une septicémie. Elle peut être
associée à une péritonite méconiale. Elle peut
être révélatrice d'une maladie de Hirschsprung par la
perforation cæcale [4, 5].
Dans les deux cas, il y a un état inflammatoire de la
cavité péritonéale.
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
Cliniquement, il y a une distension abdominale avec signes de
défense, des vomissements le plus souvent bilieux, une absence ou retard
d'émission de méconium. L'état général est
vite altéré.
L'ASP confirme le diagnostic en montrant soit des calcifications
péritonéales, soit un pneumopéritoine ou un
épanchement liquidien.
L'échographie montre un pneumopéritoine ou un
épanchement liquidien intra péritonéal. Le traitement est
une urgence chirurgicale et consiste en un lavage péritonéal et
une suture de l'organe lésé ou perforé.
> Les malformations ano-rectales (MAR)
Les MAR ne devraient pas être classées dans les
étiologies d'OINN car le diagnostic doit être fait avant la
constitution d'un syndrome occlusif. Mais dans nos pays en voie de
développement le diagnostic est souvent tardif après constitution
d'un tableau d'OINN basse [8, 9, 21, 22].
Les MAR représentent un ensemble très vaste,
allant du simple défaut de résorption de la membrane anale,
à des agénésies ano-rectales avec fistule dans les voies
urinaires ou génitales [1, 2, 5]. D'autres malformations sont
associées dans 1/3 des cas [5]. Il peut s'agir de :
· malformations rachidiennes : Spina bifida, syndrome de
Currarrino
· malformations génito-urinaires :
agénésie rénale, sténose urétrale, reflux
vésicourétéral, hypospadias, agénésie ou
duplication vaginale.
· malformations digestives : atrésie de l'oesophage,
atrésie duodénale, maladie de Hirschsprung.
· malformations cardiaques : communication
interventriculaire.
La fréquence moyenne des MAR est de 2 à 3 cas pour
10.000 naissances vivantes [2, 4, 5]. Les variétés
anatomiques des MAR [2, 5]
· La malformation est dite haute lorsque le cul de sac
rectal est situé au-dessus de l'insertion pariétale du releveur
de l'anus.
· La malformation est basse lorsque le cul de sac rectal
arrive au-dessous de la jonction entre le releveur de l'anus et le sphincter
externe.
· La malformation est dite intermédiaire lorsque le
cul de sac rectal se situe entre les deux.
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
A ces anomalies de la terminaison de l'intestin, s'associe une
aplasie plus ou moins accentuée de la musculature
périnéale et pelvienne (y compris les sphincters).
Les signes cliniques
L'examen du nouveau né en salle d'accouchement peut
permettre de noter :
· Une absence d'orifice anale
· Un orifice anal ectopique
· Une fistule périnéale de siège
variable
· Une méconurie ou une émission
méconiale par le vagin.
Plus tard, ces éléments peuvent être
retrouvés a l'examen clinique après constitution d'un syndrome
occlusif ; et il s'agit de syndrome d'occlusion basse (ballonnement abdominal,
vomissements alimentaires puis bilieux, troubles d'émission du
méconium).
Les signes paracliniques
· Le cliché de Wagensteen et Rice qui est une
radiographie de profil du cul de sac rectal permet de préciser la
variété anatomique.
· La fistulographie permet d'explorer la fistule et de voir
le niveau d'arrêt du cul-de-sac intestinal.
· L'échographie permet de rechercher
d'éventuelles malformations associées. Le traitement
est chirurgical. Devant une occlusion, on réalise une
colostomie en urgence. L'obstacle levé, le traitement de la MAR est
fonction de la variété anatomique en présence. Dans les
formes basses, il consiste en une anoplastie. Dans les formes hautes et
intermédiaires, il consiste dans un premier temps à
réaliser une colostomie et dans un second temps a faire l'abaissement de
l'intestin terminal et une anoplastie.
> La maladie de HIRSCHSPRUNG (MH)
Elle a été décrite en 1886 par le
médecin danois Hirschsprung qui lui a donné son nom.
Elle se caractérise par un défaut d'innervation
intrinsèque de l'intestin entraînant un syndrome occlusif
néonatal fonctionnel [5].
Epidémiologie [2, 4, 5]
La fréquence de la MH est estimée à 1 pour
5000 à 7000 naissances vivantes. Elle prédomine chez le
garçon avec un sex-ratio de 4. Elle atteint moins le premier né
que les autres enfants.
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
Les formes sporadiques représentent 85% des cas. Les
formes familiales sont retrouvées dans 8 à 10% des cas ; les
formes associées a d'autres malformations représentent 5 a 7% des
cas. L'existence de la forme familiale a permis de développer la notion
de maladie génétique et des gènes ont été
récemment identifiés. Ces gènes seraient situés sur
le bras long du chromosome 10 et sur le chromosome 13.
Anatomie pathologique et Physiopathologie [2,
5]
Les plexus nerveux autonomes intramusculaires d'Auerbach et sous
muqueux
de Meissner sont dépourvus de cellules ganglionnaires
et remplacées par un réseau dense de fibres parasympathiques
amyéliniques avec augmentation de l'activité
acétylcholinesthérasique.
L'ensemble du côlon peut être atteint dans 8 a 10%
des cas et le rectosigmoïde est le siège de l'aganglionnose dans
80% des cas.
Le segment intestinal aganglionnaire, d'aspect
macroscopiquement normal, est apéristaltique avec une absence de
relaxation permanente des fibres musculaires circulaires ; le sphincter interne
est incapable de distension lors de la distension rectale. Le côlon en
amont, normalement innervé est dilaté, parfois de manière
très considérable d'oü la dénomination classique de
« mégacôlon congénitale ». Le segment colique
intermédiaire est en forme d'entonnoir.
Les signes cliniques [4, 5]
L'examen est normal a la naissance. Plus ou moins rapidement,
vont apparaître ballonnement abdominal, puis des vomissements et dans les
2/3 des cas, l'émission de méconium est retardée
au-delà de la 24ème heure de vie. Le toucher rectale ou
l'épreuve a la sonde (la montée prudente d'une sonde dans le
rectum) sont très évocateurs quand ils entraînent
l'élimination explosive de méconium et de gaz permettant
l'affaissement de l'abdomen du nouveau-né.
La MH est parfois masquée par une péritonite
néonatale par perforation du cæcum, qui est l'une de ses
complications.
L'examen radiologique (ASP et le lavement
opaque) et la manométrie ano-rectale peuvent contribuer
au diagnostic.
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
L'ASP montre une distension aérique du grêle et du
côlon, fréquemment associée à des niveaux
hydro-aériques et une absence d'air dans le rectum.
Le lavement aux hydrosolubles est évocateur par :
· Une disparité de calibre entre le segment
aganglionnaire et le segment d'amont ;
· L'absence d'haustrations coliques sur le segment
aganglionnaire et un aspect « en piles d'assiettes ~ sur le segment
distendu.
Dans les formes longues de la maladie de Hirschsprung, le
côlon est de calibre normal ou diminué sans zone transitionnelle
et il semble raccourci en forme de point d'interrogation.
Le diagnostic est histologique à partir de la biopsie
trans-anale faite immédiatement audessus de la ligne anopectinée.
L'histologie confirme l'absence de cellules ganglionnaires dans les plexus
d'Auerbach et de Meissner.
Complications de la MH :
Elles sont essentiellement l'ECUN et la péritonite par
perforation digestive.
L'ECUN est la nécrose de la muqueuse digestive du
grêle survenant souvent au décours de la MH. La perforation
siège souvent au niveau du caecum et il s'agit de perforation
diastatique. Le traitement est chirurgical mais la
gravité de cette chirurgie dans les 1er mois de vie peut
conduire a préférer l'opération vers l'âge d'un an.
Plusieurs équipes notamment dans les pays développés la
font actuellement de plus en plus précocement. Les formes
diagnostiquées tôt permettent donc de faire un traitement
d'attente par des méthodes palliatives que sont le nursing et la
colostomie. La méthode curative qui suit consiste à pratiquer une
résection anastomose de la zone aganglionnaire suivi d'un
rétablissement de continuité digestive suivant différentes
techniques (Duhamel, Soave, Swenson).
Le pronostic : est habituellement bon dans les
formes courtes avec parfois des séquelles (constipation
résiduelle, souillure fécale) et réservé dans les
formes longues.
> L'ECUN [1, 2, 4, 5, 15]
L'ECUN est une maladie acquise, d'origine vasculaire et
infectieuse qui survient le plus souvent chez le prématuré.
Il s'agit d'une nécrose de la muqueuse digestive du
grêle survenant dans un contexte septique ou au décours d'une
maladie de Hirschsprung. Le risque est la péritonite par perforation ou
une ischémie intestinale.
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
Sa cause reste mal élucidée, mais il semble que
soit impliquée l'association d'une pullulation microbienne, une
intolérance alimentaire et une ischémie digestive. L'ECUN se voit
en cas de prématurité et de réanimation a la naissance, de
cathétérisme ombilical et d'alimentation trop riche en
protides.
Le tableau clinique est dominé par un faciès
gris, un ballonnement abdominal douloureux, des vomissements alimentaires et
bilieux, des selles glairo-sanguinolentes ou une rectorragie, une
diarrhée.
A l'ASP il existe une distension abdominale avec des anses
figées de façon globale ou localisée et un
épaississement pariétal intestinal contenant des bulles d'air
constituant « la pneumatose bulleuse intestinale ». A cela peut
s'associer l'aérobilie visible sous la forme d'une image aérique
moulant le tronc porte.
La présence d'un pneumopéritoine signe la
perforation digestive.
Le traitement est avant tout médical basé sur :
· une triple antibiothérapie efficace sur les
entérobactéries et les germes anaérobies : une
antibiothérapie locale digestive et une antibiothérapie
générale.
· un soutien hémodynamique par des drogues
vasopressives améliorant la perfusion mésentérique ;
· une aspiration gastrique quotidienne ;
· une nutrition parentérale ;
· et la mise sous ventilation assistée.
Le traitement chirurgical vient en cas de péritonite
par perforation digestive, devant une sténose cicatricielle ou lorsque
le traitement médical est inefficace. Ce traitement chirurgical consiste
en une entérostomie en amont des lésions ou éventuellement
en une résection des anses nécrosées.
Le pronostic dépend de la précocité de la
prise en charge et de l'efficacité du traitement. Mais en
général, la mortalité est très élevée
(environ 50%).
1.3.3.3. Prise en charge d'une OINN [2, 4, 5, 12]
> Règles générales à
respecter devant une OINN
- Mise en position latérale de sécurité
;
- Arrêt de toute alimentation entérale et
médicaments par voie orale ;
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
- Pose d'une sonde gastrique ouverte en déclive ;
- Abord veineux périphérique sûr et efficace
;
- Transport sécurisé sans délai vers un
centre de chirurgie infantile. > Traitement
médical
- Assurer une bonne hémodynamique ;
- Assurer une bonne ventilation pulmonaire ;
- Corriger les troubles électrolytiques ;
- Nutrition parentérale ;
- Administration en intraveineuse d'antalgique adapté
;
- L'antibiothérapie ;
- Lutte contre l'hypothermie.
> Le traitement chirurgical :
Le traitement chirurgical des OINN est fonction de
l'étiologie et doit se faire en milieu spécialisé de
chirurgie infantile. Il consiste a lever l'occlusion et à
rétablir la continuité digestive, soit immédiatement, soit
secondairement en fonction de l'étiologie.
La réanimation post opératoire doit se faire par
des réanimateurs pédiatriques ou mieux par un
néonatologue.
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
MATERIELS ET METHODES
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
II. Matériels et méthodes
2.1. Cadre d'étude
Notre étude a été réalisée
dans le service de chirurgie pédiatrique du Centre Hospitalier
Universitaire (CHU) Tokoin de Lomé au TOGO.
Le service a une capacité de 36 lits répartis
dans trois salles : une salle d'orthopédie, une salle de traumatologie,
et une salle de chirurgie viscérale dans laquelle les enfants souffrant
d'OINN était hospitalisé.
Le plateau technique d'aide au diagnostic est insuffisant : la
manométrie, le dosage enzymatique dans le liquide amniotique et le
caryotype ne sont pas fait dans le service et la biopsie rectale (anatomie
pathologique : examen extemporané) n'y est pas systématique.
Seule la radiographie de l'abdomen sans préparation a été
faite systématiquement de même que l'opacification dans les cas
indiqués. L'échographie de même que le scanner ne sont pas
fait systématiquement. Le plateau technique pour les soins notamment la
coeliochirurgie n'était pas disponible. Il n'y a pas de
réanimation adaptée ni de circuit de prise en charge propre aux
enfants en dehors du service (bloc, réanimation).
Le personnel du service est composé d'un Professeur
titulaire de chirurgie pédiatrique, de deux professeurs
agrégés de chirurgie pédiatrique, d'un médecin
assistant, d'un médecin inscrit au D.E.S de chirurgie
générale, d'un interne des hôpitaux, d'un surveillant, de
deux infirmiers, de deux aides-soignants et de deux secrétaires.
2.2. Type et période d'étude
Notre travail est une étude rétrospective
transversale descriptive sur dossiers, menée sur une période de 7
ans allant du 1er janvier 2003 au 31 décembre 2009.
2.3. Matériel d'étude
2.3.1. Critères d'inclusion
Nous avons inclus les dossiers de patients hospitalisés
pour OINN, âgés de moins de 30 jours
hospitalisés dans
le service de chirurgie pédiatrique pendant la période
d'étude. Nous avons
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
désigné par OINN, une absence ou une interruption
du transit intestinal par un obstacle organique ou fonctionnel situé en
aval du pylore.
Le diagnostic d'OINN a été retenu sur : > Des
arguments cliniques
· Troubles d'émission du méconium
· Vomissements
· Abdomen ballonné ou plat
> Et des arguments d'imagerie
· Echographie abdominale : dilatation isolée
d'anse
· Radiographie abdominale : Niveaux Hydro-aériques
2.3.2. Critères d'exclusion
Nous avons exclu de notre travail tous les enfants
enregistrés dans le registre des hospitalisations du service pour OINN
et dont les dossiers n'ont pas été retrouvés. Il
s'agissait de 7 enfants dont 4 étaient atteints de Maladie de
Hirschsprung et 3 de Malformations ano-rectales.
2.4. Collecte et traitement des données
La collecte des données a été faite
à partir des registres d'hospitalisation, des registres de compte rendu
opératoire et des dossiers des malades. Ces données ont
été recueillies sur des fiches d'enquête. Il s'agissait des
données épidémiologiques, diagnostiques,
thérapeutiques et pronostiques (voir fiche d'enquête en
annexe).
Les paramètres étudiés sont les suivants
:
v' paramètres épidémiologiques
: âge, sexe, durée d'évolution avant l'admission,
durée de l'hospitalisation.
v' paramètres diagnostiques:
âge gestationnel, motif de consultation, données de l'examen
physique a l'admission, résultats des explorations paracliniques
(échographie, radiographie standard) et étiologies
rencontrées.
v' paramètres thérapeutiques :
acte chirurgical effectué.
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
v' paramètres pronostiques :
évolution et résultat du traitement reçu.
Le traitement des données a été fait par le
logiciel de statistique EpiData version 3.1.
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
RESULTATS
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
III. RESULTATS
3.1. Les aspects épidémiologiques
3.1.1. Fréquence
En 7 ans, 31 patients ont été traités pour
OINN. La fréquence hospitalière était de 4 patients par
an.
3.1.2. Sexe
Les patients se répartissaient en 21 garçons
(67,7%) et 10 filles (32,3%) ce qui correspond à un sex-ratio
(garçons/filles) de 2,1.
3.1.3. Age a l'admission
L'âge moyen des patients a l'admission était de
10,8 jours avec des extrêmes de 1 et 28 jours. La tranche d'âge la
plus représentée était celle de 1 a 7 jours. La figure 1
présente la répartition des patients en fonction de l'âge
et du sexe.
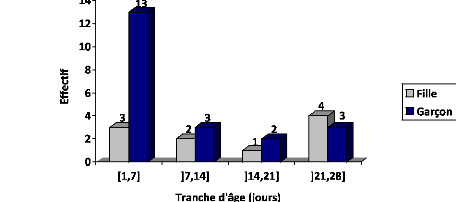
Figure 1 : Répartition des patients en fonction de
l'âge et du sexe
2 1
La moitié de l'effectif a été
découverte la première semaine de vie. 0
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
3.2. Les paramètres de la mère
3.2.1. Le suivi de la grossesse
Toutes les mères ont fait des consultations
prénatales (CPN). Sur les 31 gestantes, 21 (67,7%) avaient fait plus de
3 CPN et 10 (32,3%) en avaient fait moins de 3.
Dix-huit gestantes (58,1%) avaient fait chacune une
échographie foetale et 13 (41,9%) n'en avaient pas fait. Sur ces 18
échographies réalisées, 1 cas d'hydramnios (5,6%) a
été retrouvé, ce qui pouvait faire évoquer
l'hypothèse diagnostique d'atrésie digestive. Les 17 (94,4%)
autres échographies étaient normales.
3.2.2. Les antécédents médicaux et
chirurgicaux de la mère
Toutes les gestantes de notre série ne
présentaient aucun antécédent pathologique particulier.
3.3. Les paramètres du nouveau-né
3.3.1 L'âge gestationnel
Tous les patients étaient nés à terme.
3.3.2. La durée d'évolution avant
l'admission
La durée moyenne d'évolution avant l'admission
était de 7,4 jours avec des extrêmes de 1 et 27 jours.
3.4. Les aspects diagnostiques, thérapeutiques
et évolutifs suivants les étiologies
3.4.1. Les principales étiologies
Il y avait 2 ONN hautes (6,4%) et 29 ONN basses (93,6%).
· Les ONN hautes
Elles comprenaient 1 cas de sténose duodénale
(3,2%) et 1 cas d'atrésie duodénale (3,2%).
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
. Les ONN basses
Elles comprenaient : 14 cas (45,2%) de MH, 13 cas (42%) de
M.A.R., 1 cas (3,2%) d'atrésie jéjunale et 1 cas (3,2%)
d'accident du canal omphalo-mésentérique. Le tableau I
présente la répartition des patients en fonction des
étiologies et des tranches d'âge.
|
|
[1, 7]
|
]7, 14]
|
]14, 21]
|
]21, 28]
|
Total
|
Etiologies
|
|
|
|
|
|
|
Malformations ano-rectales
|
|
12
|
0
|
0
|
1
|
13
|
Maladie de Hirschsprung
|
|
3
|
5
|
2
|
4
|
14
|
Atrésie duodénale
|
|
1
|
0
|
0
|
0
|
1
|
Atrésie jéjunale
|
|
0
|
0
|
1
|
0
|
1
|
Sténose duodénale
|
|
0
|
0
|
0
|
1
|
1
|
Accident du canal
mésentérique
|
omphalo-
|
0
|
0
|
0
|
1
|
1
|
Total
|
|
16
|
5
|
3
|
7
|
31
|
|
Tableau I : Répartition des patients en fonction
des étiologies et des tranches d'âge 3.4.2. Les motifs de
consultation
Le tableau II récapitule les motifs qui ont conduit
à la consultation.
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
Tableau II : Répartition des patients en fonction
des motifs de consultation
|
Effectif (n)
|
Pourcentage (%)
|
Motifs
|
|
|
Ballonnement abdominal
|
25
|
80,6
|
Trouble d'émission du méconium
|
24
|
77,4
|
Absence d'anus
|
11
|
35,5
|
Vomissements
|
10
|
32,2
|
Méconurie
|
1
|
3,2
|
|
NB : certains patients avaient plusieurs motifs de
consultations associés. 3.4.3. Les aspects thérapeutiques
et évolutifs des OINN
Tous les patients a leur admission en salle d'hospitalisation
ont bénéficié de réhydratation,
d'antibiothérapie et d'alimentation parentérale.
Le traitement a été définitif chez 5
patients (16,2%) au CHU-tokoin; pour les 2 OINN hautes, à savoir la
sténose duodénale et l'atrésie duodénale, et pour 3
OINN basses, à savoir la M.A.R. basse avec fistule
périnéale et anse de seau, l'atrésie jéjunale et
l'accident du canal omphalo-mésentérique.
Vingt-quatre patients (77,4%) ont
bénéficié d'un traitement d'attente qui consistait en
nursing pour 7 patients atteints de MH et interventions chirurgicales pour 10
patients atteints de M.A.R. et pour 7 atteints de MH.
Deux patients (6,4%) atteints de M.A.R. avec anus ectopique
à la fourchette vulvaire pour l'un et de M.A.R. avec fistule
recto-vaginale pour l'autre devaient revenir pour un suivi en externe
jusqu'à leur traitement définitif qui était
programmé respectivement après 3 mois et 6 mois.
Tous les patients libérés étaient tenus
de revenir a l'hôpital en suivi externe pendant une période a
l'issue de laquelle se feraient les interventions chirurgicales
définitives selon les cas.
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
Le tableau III présente le délai entre le
diagnostic et le traitement chirurgical. Le délai moyen était de
48 heures avec des extrêmes de 24 et 48 heures.
Tableau III: Répartition des patients en fonction
du délai séparant le diagnostic du traitement chirurgical
|
Effectif (n)
|
Pourcentage (%)
|
Délai
|
|
|
< à 24 heures
|
2
|
9,1
|
24 à 48 heures
|
13
|
59,1
|
48 à 72 heures
|
5
|
22,7
|
> à 72 heures
|
2
|
9,1
|
|
3.4.4. Diagnostic, traitement et évolution suivant
les étiologies
3.4.4.1. La sténose duodénale
C'était une fillette admise a J 28 pour vomissements
bilieux depuis la naissance. L'émission du méconium a
été normale, l'abdomen n'était pas ballonné. La
radiographie de l'ASP a montrée une image en double bulle avec
opacification du reste de l'abdomen. Le TOGD fait a montré une
dilatation gastrique et duodénale (figure 2) en amont d'une
sténose qui siégeait sur le 4ème
duodénum (D4).
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
2
3
1
Figure 2 : TOGD chez un nouveau-né de J28
présentant une sténose duodénale. On note un estomac
dilaté (1) et un duodénum dilaté (2) avec une
sténose siégeant sur D3-D4 (3).
Au cours de la laparotomie exploratrice, une sténose
duodénale sur D4 avec bride de Ladd et un mésentère commun
incomplet à 180° étaient retrouvés. On a aussi
retrouvé la dilatation de l'estomac et du duodénum (figure 3). Le
traitement a consisté en une résection de la portion
sténosée suivie d'une anastomose duodéno-duodénale
terminoterminale et une intervention de Ladd. Cette intervention de Ladd a
consisté en un repositionnement en mésentère commun
complet à 90° (figure 4) et en une appendicectomie. Les
pièces opératoires du duodénum
réséqué et de l'appendice sectionné sont
présentées dans la figure 5.
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
2
1
Figure 3: Nouveau-né de la figure 2
présentant une sténose duodénale. On note en per
opératoire l'estomac dilaté (1) et le duodénum
dilaté (2).
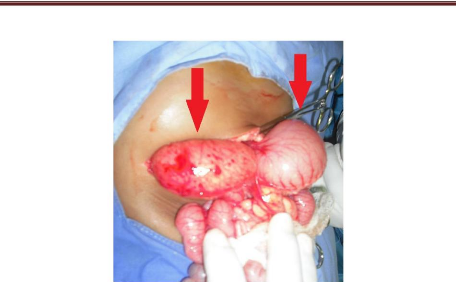
2
1
Figure 4: Nouveau-né de la figure 2
présentant une sténose duodénale. On a noté en per
opératoire une malrotation intestinale de type mésentère
commun incomplet à 180° avec bride de Ladd. Aspect après
section des brides de Ladd, grêle à gauche (1) et côlon
à droite (2).
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
1
2
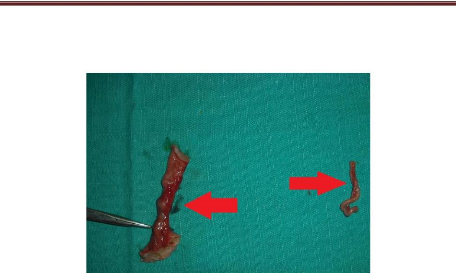
Figure 5: Pièces opératoires du
nouveau-né de la figure 2 présentant une sténose
duodénale. On note une portion du duodénum
réséqué a gauche (1) et l'appendice sectionné a
droite (2).
En post-opératoire, les vomissements ont
persisté jusqu'à J2 post-opératoire puis se sont
amendés. La patiente a honoré ses RDV de suivi en externe et
aucune complication n'a été retrouvée. Le recul
après 1an 8mois est bon.
3.4.4.2. L'atrésie duodénale
L'échographie anténatale avait
détecté un hydramnios. C'était un nouveau-né admis
à J6 pour retard d'émission du méconium de 48 heures et
vomissements alimentaires évoluant depuis 24 heures. L'abdomen
était plat a l'examen (figure 6). La radiographie de l'ASP a
montré une image en double bulle (figure 7).
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
Figure 6: Nouveau-né de J6 présentant une
atrésie duodénale. On note un amaigrissement et un abdomen
plat.
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
1
2
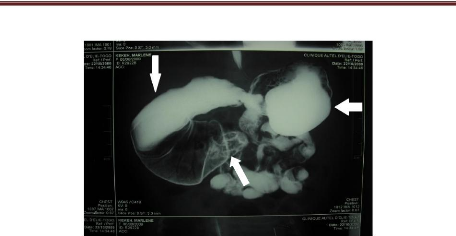
Figure 7 : Radiographie de l'abdomen sans
préparation chez le nouveau né de la figure 6 présentant
une atrésie duodénale. On note une image en double bulle (une
bulle jéjunale (1) et une bulle gastrique(2)) et le reste de l'abdomen
est opaque.
La laparotomie exploratrice effectuée a
révélé le siège de l'atrésie sur D2 avec
manque duodénale. Le traitement a consisté en un
rétablissement de la continuité digestive par résection
anastomose duodénale.
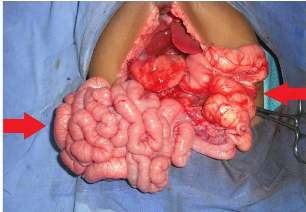
La figure 8 montre l'aspect de l'estomac, du duodénum et
du grêle au cours de l'atrésie.
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
2
3
1
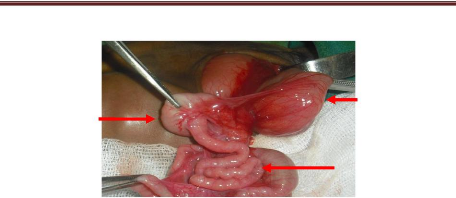
Figure 8: Nouveau-né de la figure 6
présentant une atrésie duodénale. On note en per
opératoire l'estomac dilaté (1), le duodénum dilaté
(2) et le grêle aplati (3).
Le patient est décédé 3 heures après
l'intervention chirurgicale d'une défaillance cardiorespiratoire.
3.4.4.3. L'atrésie jéjunale
Il s'agissait d'un nouveau-né admis a J 15 pour retard
d'émission du méconium de 48heures et vomissement depuis J1. A
l'examen, l'abdomen était ballonné. La radiographie de l'ASP a
montré 1 NHA du côté gauche de la colonne vertébrale
et un abdomen opaque (figure 9).
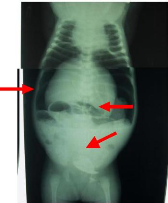
1
2
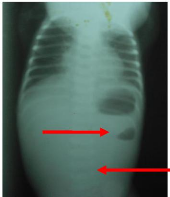
Figure 9 : Radiographie de l'abdomen sans
préparation chez un nouveau-né de J15 présentant une
atrésie jéjunale. On note un NHA (1) et une opacité du
reste de l'abdomen (2).
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
A l'ouverture de l'abdomen, D4 était dilaté et
l'atrésie siégeait sur le jéjunum proximal (figure 10). Le
traitement a consisté en une résection anastomose du
grêle.
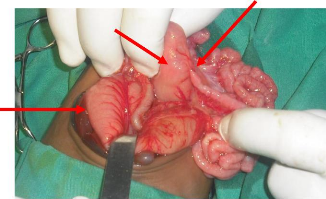
3
1
2
Figure 10 : Nouveau-né de la figure 10
présentant une atrésie jéjunale. On a noté en per
opératoire un D4 dilaté (1) et une atrésie jéjunale
(2). L'estomac était normal (3).
Le patient est décédé 3 heures après
l'intervention chirurgicale d'une insuffisance cardiorespiratoire.
3.4.4.4. Accident du canal
omphalo-mésentérique
Il s'agissait d'une persistance du canal
omphalo-mésentérique dans le cordon ombilical. La ligature du
cordon a intéressé l'extrémité du canal
omphalo-mésentérique et le phénomène inflammatoire
local a entrainé l'occlusion intestinale. Le nouveau-né a
été admis à J23 pour vomissements d'abord alimentaires
puis bilieux et enfin fécaloïdes évoluant 4jours avant
l'admission. Il n'y avait pas de troubles d'émission du méconium.
A l'examen, l'abdomen était ballonné et il y avait autour de la
base d'implantation du cordon ombilical un suintement
nécrotico-purulent. Aucun examen paraclinique n'était fait.
Le traitement a consisté en une résection
anastomose du grêle.
Le patient est décédé 2 jours après
l'intervention chirurgicale de déshydratation faute de déficience
financière des parents.
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
3.4.4.5. La maladie de Hirschsprung
Les signes cliniques et paracliniques présentés
par les 14 patients ayant eu la MH sont regroupés dans le tableau IV et
V.
Les ONN dues à la MH étaient compliquées
dans 2 cas de péritonite par perforation intestinale. Dans tous les cas,
il y avait un ballonnement abdominal (figure 11).
Tableau IV: Signes cliniques retrouvés chez les
patients atteints de maladie de Hirschsprung
|
Effectif (n)
|
Pourcentage (%)
|
Signes cliniques
|
|
|
Ballonnement abdominal
|
14
|
100
|
Retard d'émission du méconium
|
10
|
71,4
|
Vomissements
|
6
|
42,8
|
Irritation péritonéale
|
2
|
14,3
|
Epreuve à la sonde
|
|
|
·
|
Positive
|
10
|
71,4
|
·
|
Négative
|
1
|
7,1
|
·
|
Non réalisée
|
3
|
21,4
|
|
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
Tableau V: Signes paracliniques retrouvés chez les
patients atteints de maladie de Hirschsprung
Echographie abdominale : distension gazeuse intestinale
1 7,1
Effectif (n) Pourcentage (%)
Signes paracliniques
Radiographie de l'abdomen sans préparation
· Distension gazeuse intestinale
|
14
|
100
|
· Niveaux hydro-aériques
|
5
|
35,7
|
· Croissant gazeux
|
2
|
14,3
|
· Absence d'aération du pelvis
|
|
14
|
100
|
|
|
Lavement baryté : image en entonnoir
|
1
|
7,1
|
2
1
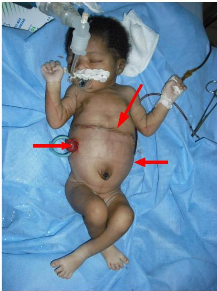
Figure 11 : Nouveau-né de J24 présentant une
maladie de Hirschsprung. On note un abdomen ballonné avec peau luisante
(1) et une circulation veineuse collatérale (2).
La figure 12 montre la radiographie de l'ASP d'un
nouveau-né chez lequel le syndrome occlusif était
compliqué d'une perforation intestinale.
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
1
2
3
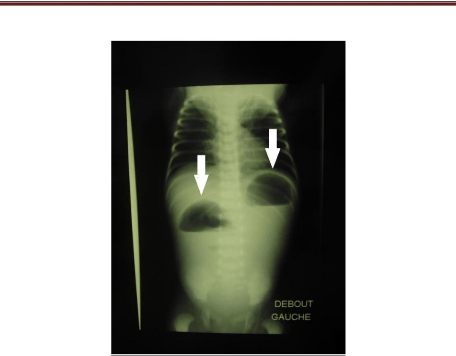
Figure 12 : Cliché thoraco-abdominal de face en
position verticale du nouveau-né de la figure 11 atteint de maladie de
Hirschsprung compliquée de péritonite par perforation caecale. On
note un pneumopéritoine géant (1) refoulant le foie vers la ligne
médiane, et réalisant un « saddle bag sign ». On note
aussi quelques niveaux hydro-aérique (2) et une absence
d'aération du pelvis (3).
Sur ces 14 cas de MH, seul 1 patient a fait l'objet d'une
biopsie rectale. La pièce biopsiée a été
prélevé au cours de la résection anastomose du côlon
pratiquée chez ce dernier. L'examen histologique révélait
une absence de cellules ganglionnaires dans le plexus d'Auerbach et de
Meissner. Un seul cas de MH était confirmé par l'histologie.
Deux patients présentaient des malformations
congénitales associées. Le premier présentait une ectopie
testiculaire gauche et le second une cardiopathie congénitale et une
suspicion de trisomie 21 car le caryotype n'était pas fait.
Tous les 14 cas ont bénéficié d'un
traitement d'attente. Il s'agissait de :
· Sept nursing (50%) à base de médicaments
tels que Microlax poire (n=5), Débridat (n=1), Huile de paraffine (n=1)
pour permettre l'évacuation régulière des matières
fécales.
· Et de 7 interventions chirurgicales (50%) à
savoir 5 colostomies transverses droites sur baguette et 2 lavages
péritonéaux + résection anastomose du côlon suivi de
colostomie pour les 2 cas de MH compliqués de péritonite.
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
Aucun traitement définitif n'a été
effectué pendant les 7 années de notre étude au CHUTokoin
faute de moyens financiers et de spécialistes pour entourer les
familles.
La figure 13 montre un nouveau-né ayant
bénéficié d'un traitement d'attente a type de colostomie
transverse droite sur baguette.
3
2
1
Figure13: Nouveau-né de la figure 11. Aspect en
post opératoire : On note un volume abdominal normal (1), la voie
d'abord transversale sus-ombilicale (2) et la colostomie transverse droite sur
baguette (3).
Sur les 14 traitements d'attente réalisés, il y a
eu 3 décès (21,4%) en cours d'hospitalisation et 11 patients
libérés (78,6%) avec des RDV de suivi en externe jusqu'au
traitement définitif.
En cours d'hospitalisation, les 3 décès
concernaient :
· Un nouveau-né de sexe masculin sans
malformation congénitale associée admis à J18 après
14 jours d'évolution de la symptomatologie et ayant
bénéficié de nursing au microlax dans les 24 heures
après l'admission. Il est décédé au cours du
2ème jour d'hospitalisation par insuffisance respiratoire.
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
· Un nouveau-né de sexe masculin sans
malformation congénitale associée admis à J13 après
12 jours d'évolution de la symptomatologie et ayant
bénéficié d'une colostomie transverse droite sur baguette
48heures après l'admission. Il est décédé 15 jours
après l'intervention chirurgicale par déshydratation faute de
moyens financière des parents.
· Un nouveau-né de sexe féminin sans
malformation congénitale associée à J24 après 18
jours d'évolution de la symptomatologie et ayant
bénéficié d'une colostomie transverse droite sur baguette
48 heures après l'admission. Elle est décédée 2
jours après l'intervention chirurgicale de septicémie.
En ce qui concerne les 11 patients libérés
après le traitement d'attente :
· Six patients avaient bénéficié d'un
traitement d'attente a base de nursing. o Trois patients étaient perdus
de vue.
o Un patient décédé à 16 mois d'une
probable ECUN.
o Deux patients vivants présentant des troubles du
transit a type d'alternance
de phase normale, de constipation et de débâcle
diarrhéique.
· Cinq patients avaient bénéficié d'un
traitement d'attente a base de colostomie transverse droite sur baguette. Sur
ces 5 :
o Deux patients étaient perdus de vue.
o Le patient porteur de 2 malformations congénitales
associées (trisomie 21 et cardiopathie congénitale) était
décédé d'une endocardite infectieuse.
o Deux patients étaient décédés
juste avant l'intervention de Duhamel.
3.4.4.6. Les malformations ano-rectales
Les différents types de M.A.R. retrouvés dans
notre étude sont présentés dans le tableau VI.
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
Tableau VI: Répartition des différents
types de Malformations ano-rectales suivant le sexe
|
Filles (n)
|
Garçons (n)
|
Total
|
M.A.R. sans fistule
|
0
|
9
|
9
|
M.A.R. avec fistule recto-urétrale
|
0
|
1
|
1
|
M.A.R. avec fistule recto-vaginale
|
1
|
0
|
1
|
M.A.R. avec fistule périnéale et anse de seau
|
0
|
1
|
1
|
Anus ectopique à la fourchette vulvaire
|
1
|
0
|
1
|
Total
|
2
|
11
|
13
|
M.A.R : Malformations ano-rectales
|
|
|
|
|
Pour la M.A.R. avec fistule périnéale et anse
de seau, il s'agissait d'un nouveau-né de 28 jours
référé de l'hôpital Saint Jean de Dieu d'Afagnan
oü il avait bénéficié d'une anoplastie à 7
jours de vie pour M.A.R. basse avec fistule périnéale et anse de
seau. Celle-ci s'était compliquée dans les suites
opératoires précoces de sténose de l'anus avec
reconstitution d'un syndrome occlusif. Son intervention au CHU-Tokoin a
été une reprise d'anoplastie en Y inversée.
La figure 14 montre un nouveau-né présentant un
ballonnement abdominal et une méconurie.
La figure 15 montre une imperforation anale sans fistule chez un
garçonnet.
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
1
2
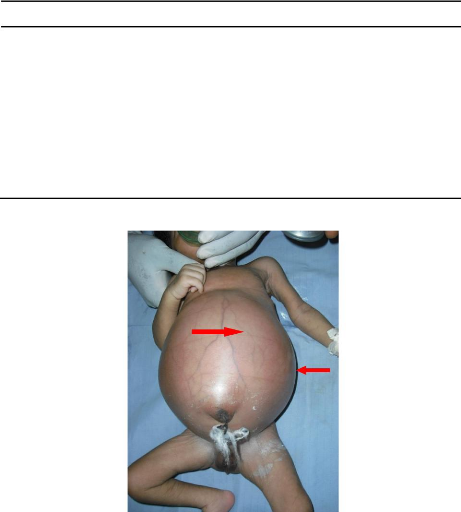
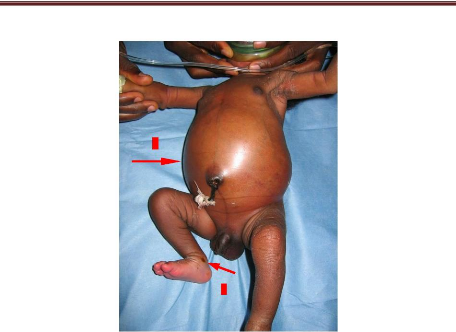
Figure 14 : Nouveau-né à J2
présentant une malformation ano-rectale avec fistule. On note un abdomen
ballonné (1) et une méconurie (2).
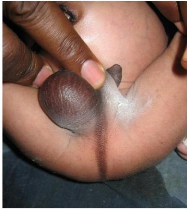
Figure 15 : Nouveau-né à J2
présentant une imperforation anale sans fistule. On note une absence
d'anus remplacée par une zone hyperpigmentée sur le sillon inter
fessier.
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
La durée d'évolution des M.A.R. avant leur
admission dans le service de chirurgie pédiatrique était fonction
de la nature du lieu d'accouchement des patients, de la situation
géographique de celui-ci et de l'absence ou la présence de
fistule. L'âge à l'admission (jours) de nos patients en fonction
de ces paramètres est présenté dans le tableau VII. La
nature du lieu d'accouchement où sont nés ces patients est
présentée dans le tableau VIII.
Tableau VII: Age a l'admission (jours) des Malformations
ano-rectales en fonction de la situation géographique du lieu
d'accouchement et de l'absence ou la présence de fistule
Situation géographique Fistule Effectif (n)
Jour
1 Lomé 0 3
2 Lomé 0 4
3 Zanguera 0 1
5 Lomé 0 2
Recto-vaginale
6 Lomé Recto-urétrale 2
Dapaong Anus ectopique à la
fourchette vulvaire
28 Afangnan Fistule périnéale 1
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
Tableau VIII: Age a l'admission (en jours) des
Malformations ano-rectales en fonction de la nature du lieu d'accouchement
Effectif (n) Lieu d'accouchement
Jour
1 3
· Maison d'accouchement (Lomé)
· CMS d'Ablogamè (Lomé)
· Clinique (Lomé)
2 4
· CHU-Tokoin (Lomé)
· CMS UTB circulaire (Lomé)
· Clinique (Lomé)
· CMS Nyekonapoè (Lomé)
3 1 CMS Zanguera (Zanguera)
5 2
· Clinique (Lomé)
· Domicile (Sokodé)
6 2
· Maison d'accouchement (Lomé)
· Domicile (Pagouda)
28 1 Hôpital privé (Afangnan)
CMS : centre médico-social CHU : centre hospitalier
universitaire
UTB : union togolaise de banque
Les signes cliniques que présentaient les patients sont
présentés dans le tableau IX.
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
Tableau IX: Signes cliniques retrouvés chez les
patients atteints de Malformations anorectales
Effectif (n) Pourcentage (%)
Motifs de consultation
· Absence d'émission du méconium
|
12
|
92,3
|
· Absence d'anus
|
7
|
53,8
|
· Vomissements
|
1
|
7,7
|
Signes physiques
|
|
|
· Absence d'anus
|
11
|
84,6
|
· Ballonnement abdominal
|
9
|
69,2
|
· Fistule
|
3
|
23,1
|
· Méconurie
|
1
|
7,7
|
· Obstacle intra rectale au toucher rectal
|
1
|
7,7
|
· Anus ectopique à la fourchette vulvaire
|
1
|
7,7
|
|
Les 3 cas de fistule comprenaient une fistule recto-vaginale,
une fistule recto-urétrale et une fistule périnéale.
Les signes paracliniques étaient les suivants :
? la radiographie de l'ASP a été faite dans les
13 cas. Elle était anormale dans 12 cas montrant une distension gazeuse
intestinale et normale dans 1 cas. Parmi les 12 cas avec distension gazeuse
intestinale il était retrouvé 1 cas de NHA. Pour le cas où
l'ASP était normal, le patient présentait une M.A.R. forme basse
vue au 1er jour de vie.
· Le cliché de Wagensteen et Rice associé
à la fistulographie a permis de classer les M.A.R. selon les formes
suivantes :
· La forme haute retrouvée chez 5 patients
· La forme intermédiaire chez 4 patients
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
· Et la forme basse chez 4 patients.
Sur les 13 cas, 10 ont bénéficié d'un
traitement chirurgical d'attente (76,9%), 1 d'un traitement définitif
(7,7%) et 2 ont bénéficié de RDV pour suivi en externe
jusqu'à leur traitement définitif qui a été
programmé respectivement après 3 mois et 6mois (15,4%). Le
traitement selon les différentes formes était le suivant :
· Forme haute : elles étaient au
nombre de 5 et ont toutes bénéficié d'un traitement
chirurgical d'attente, a savoir une colostomie iliaque gauche et 4 colostomies
transverses droites sur baguette.
· Forme intermédiaire : elles
étaient au nombre de 4. Deux traitements chirurgicaux d'attente ont
été effectués, à savoir 2 colostomies transverses
droites sur baguette. Deux ont honoré des RDV pour suivi en externe
jusqu'à leur traitement définitif qui a été
programmé respectivement après 3 mois et 6mois
· Forme basse : elles étaient au
nombre de 4; 3 traitements chirurgicaux d'attente ont été
effectués, à savoir 3 colostomies transverses droites sur
baguette et 1 traitement définitif à savoir une anoplastie en Y
inversée.
La figure 16 montre une colostomie transverse droite.
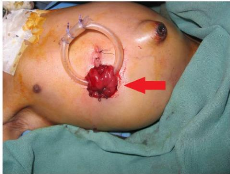
Figure 16 : Nouveau-né de la figure 15
présentant une M.A.R. sans fistule. On note en post- opératoire
une colostomie transverse droite.
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
Aucun décès n'est survenu en cours
d'hospitalisation. Tous les patients ont été
libérés avec des RDV pour le suivi en externe. Leur
évolution a été la suivante :
· Forme haute : Tous les 5 patients étaient perdus
de vue.
· Forme intermédiaire :
o Un patient ayant bénéficié de
colostomie transverse droite sur baguette puis a été
opéré en Espagne sous le couvert de l'ONG `'Terre des
hommes» pour le traitement définitif a type d'anoplastie.
o Un 2ème patient a présenté
une complication à type de diminution de l'issue des matières
fécales à travers la stomie. Hospitalisé et le transit
rétabli, il n'est plus revenu.
o Sur les deux patients qui devaient bénéficier
d'une intervention programmée a l'âge de 3 et 6 mois, l'un deux
n'est plus revenu et l'autre s'est fait opéré pour le traitement
définitif d'anoplastie en Espagne sous le couvert de l'ONG `'Terre des
hommes».
· Forme basse :
o Sur les 3 traitements d'attente de colostomie transverse
droite sur baguette, 2 patients étaient perdus de vue. Le
3ème patient a présenté une complication
à type de stomite d'irritation et de prolapsus au niveau de la stomie.
Après traitement, le patient n'est plus revenu.
o Le traitement définitif à base d'anoplastie
en Y était marqué par une complication à type de
sténose cicatricielle ayant nécessité des séances
de dilatation avec traitement palliatif à base de laxatifs. Le recul
après 4 ans est bon.
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
Au total :
Nous avons enregistré :
· Trente et un cas d'OINN en 7 ans.
· Deux OINN hautes (6,4%) : sténose duodénale
et atrésie duodénale
· Vingt-neuf OINN basses (93,6%) : 14 MH, 13 M.A.R., une
atrésie jéjunale et 1 accident du canal
omphalo-mésentérique.
· Vingt-quatre traitements d'attente (77,4%), dont 17
chirurgicaux (70,8%) et 7 nursing (29,2%) pour les M.A.R. et la MH ;
· Sept traitements définitifs (22,6%) dont 5
(16,2%) effectués au CHU-Tokoin pour la sténose duodénale,
l'atrésie duodénale, l'atrésie jéjunale, l'accident
du canal omphalo-mésentérique et la M.A.R. avec fistule
périnéale et anse de seau et 2 effectués en Espagne sous
le couvert de l'ONG `'Terre des Hommes» pour M.A.R. forme
intermédiaire.
· Quatre guérisons (12,9%) pour la sténose
duodénale avec un recul de 1an 9mois et pour la M.A.R. avec fistule
périnéale et anse de seau avec un recul de 4 ans et 2 cas de
M.A.R. forme intermédiaire.
· Dix décès (32,2%) dont 7 cas de MH (3 en
cours d'hospitalisation avec 19,3%), 1 cas d'atrésie duodénale, 1
cas d'atrésie jéjunale et 1 cas d'accident du canal
omphalomésentérique en cours d'hospitalisation.
· Nous n'avons eu aucune nouvelle de 14 patients (45,2%)
depuis leur sortie d'hôpital.
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
DISCUSSION
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
DISCUSSION
Aspects épidémiologiques Sexe
Plusieurs auteurs trouvaient une prédominance
masculine avec 3 à 4 garçons pour 1 fille [2, 3, 5]. Cette
prédominance masculine était également retrouvée
dans notre série avec un sex-ratio à 2,1. Takongmo et al [21] au
Cameroun ont trouvé une quasi égalité entre les deux sexes
avec un sex-ratio de 1,2. Aucune explication scientifique n'a été
trouvée quant a la prédominance masculine de cette pathologie du
nouveau né. Tekou et al [8] au Togo dans le même service avaient
trouvé un sex-ratio de 1,1. Nous ne trouvons pas de raisons
évidentes pour expliquer la prédominance observée dans
notre étude.
Age a l'admission
Le diagnostic anténatal permet la programmation de la
prise en charge à la naissance. Dans les séries issues des pays
développés (PD), l'âge moyen a l'admission est de 1 jour
*1, 3-5]. Dans les PVD, l'âge moyen est plus long, car c'est devant la
constitution d'un tableau de syndrome occlusif que les patients sont
amenés en consultation. Le tableau X compare l'âge moyen a
l'admission pour OINN de quelques séries africaines.
Tableau X : Tableau comparatif de l'âge moyen a
l'admission pour OINN de quelques séries africaines
|
Age moyen (jours)
|
Harouna et al [9] (Niger)
|
10
|
Takongmo et al [21] (Cameroun)
|
9,1
|
Aguenon et al *22+ (Côte d'Ivoire)
|
7,6
|
Tekou et al [8] (Togo)
|
3
|
Notre série
|
10,8
|
|
L'âge moyen d'admission long dans les séries
africaines *9, 21, 22] et dans la notre, pourrait
s'expliquer par l'absence
d'un examen systématique et rigoureux du nouveau-né à
la
naissance aussi bien dans les hôpitaux que dans les maisons
d'accouchement ou a domicile.
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
Tekou et al [8] au Togo dans le même service avaient
trouvé un âge moyen inférieur au nôtre. Ceci pourrait
s'expliquer par la vie devenue plus chère, l'absence de pédiatre
en maternité pour un examen du nouveau-né avant toute sortie de
maternité et la prise en charge quasi-inexistante aujourd'hui de ces
patients par l'hôpital malgré le nombre de chirurgiens
pédiatres qui a augmenté.
Les paramètres de la mère Le suivi de la
grossesse
Dans notre série, 58,1% des gestantes ont fait chacune
une échographie foetale. Seul 1 cas d'hydramnios était
diagnostiqué. Pour Valayer et al [5] et Sellier et al [14] en France, un
quart des malformations digestives était décelé par
l'échographie anténatale. La faible couverture du pays en
appareils échographiques, en échographistes
expérimentés et le coût onéreux de sa
réalisation, empêchent certaines gestantes d'honorer toutes les
échographies au cours de leur grossesse : ce qui explique
l'identification d'un seul cas d'hydramnios retrouvé et limite
sérieusement les possibilités de diagnostic anténatal des
OINN.
Les antécédents
médico-chirurgicaux
Selon certains auteurs [1, 2, 5], la fréquence des
OINN est beaucoup plus élevée chez les nouveau-nés dont la
mère a un diabète. Dans notre série, aucune mère
n'avait cette pathologie. Dans la série de Tekou et al [8+ au Togo il
n'y avait pas d'antécédent de diabète. Les
résultats de notre série et de celle de Tékou sont
similaires et pourraient s'expliquer par la faible fréquence du
diabète insulino-dépendant qui ne survient
généralement qu'après 40 ans. Sachant qu'en Afrique la
proportion de gestantes ayant 40 ans et plus est très faible.
Paramètres du nouveau né L'âge
gestationnel
La prématurité dans les PVD est un facteur de
mauvais pronostic. Ainsi dans la série de Traoré et al [23] au
Mali, la prématurité était l'une des causes de
mortalité élevée à cause du plateau technique
inadéquat et de l'absence de pédiatres néonatologistes et
réanimateurs. Dans notre série et celle de Tekou et al [8] tous
les patients étaient nés à
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
terme. Le plateau technique ne permettant pas une bonne prise
en charge des prématurés et la pénurie de pédiatre
néonatologue et de médecin réanimateur depuis plus d'une
décennie pourraient expliquer l'absence des prématurés
dans notre étude. Dans les séries issues des PD, la
prématurité n'est plus un facteur de mauvais pronostic car sa
prise en charge y est adéquate [2, 4, 5]. Ainsi dans les séries
de Boureau et al [1] en France et Obladen et al [4] en Allemagne, un tiers des
nouveau-nés présentant des malformations digestives
étaient des prématurés. Nous ne pouvons donc pas savoir si
comme dans les PD, les nouveau-nés prématurés ont beaucoup
plus de possibilité de développer des malformations digestives.
Mais il serait intéressant de faire une étude sur les pathologies
rencontrées chez les prématurés pour savoir si nous
retrouverons une proportion importante de prématurés atteints
d'OINN.
La durée d'évolution avant
l'admission
La durée d'évolution avant l'admission ou
délai d'admission conditionne l'efficacité du traitement. Un long
délai d'admission entraine la déshydratation chez les
nouveau-nés par la constitution d'un 3ème secteur.
L'absence d'une prise en charge adéquate de la déshydratation,
par un pédiatre réanimateur ou néonatologiste,
réduit l'efficacité du traitement chirurgical. L'absence de
pédiatre en maternité et de pédiatre néonatologiste
en amont pour faire le diagnostic, initier une prise en charge immédiate
adéquate en amont alourdira toujours la mortalité chez ces
nouveau-nés. Dans les séries issues des PD, ce délai
d'admission est très court. Ainsi dans la série de Valayer et al
[5] en France le délai d'admission était de moins de 24 heures.
Dans les PVD, le délai est plus long. Il était de 7,4 jours dans
notre série. Pour Ndour et al [24] au Sénégal, le
délai moyen était de 8 jours. Ces longs délais d'admission
pourraient s'expliquer par les conditions socio-économiques
défavorables à savoir, une mauvaise couverture sanitaire de la
population et une prise en charge directe et complète des coûts de
santé par les patients, sans tiers payant comme une
sécurité sociale ou une assurance maladie.
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
Les aspects épidémiologiques,
diagnostiques et thérapeutiques suivant les étiologies Les motifs
de consultation
Les principaux motifs de consultation fréquemment
retrouvés en post-natal sont les vomissements, le ballonnement abdominal
et les troubles d'émission du méconium *1, 2, 4, 5]. Dans notre
série, les principaux motifs étaient le ballonnement abdominal
(83,9%), les troubles d'émission du méconium (77,4%) et l'absence
d'anus (35,5%). Le tableau XI compare les fréquents motifs de
consultation pour OINN de quelques séries africaines.
Tableau XI : Tableau comparatif des fréquents
motifs de consultations pour OINN de quelques séries africaines.
Vomissements Ballonnement Troubles
abdominal d'émission du
|
|
|
méconium
|
Harouna et al [9] (Niger)
|
80
|
90
|
50
|
Takongma et al [21] (Cameroun)
|
84,6
|
30,7
|
15,4
|
Tekou et al [8] (Togo)
|
29,5
|
48,1
|
24,2
|
|
Dans notre série, l'absence d'anus était
retrouvée comme l'un des principaux motifs de consultation. Dans les
séries africaines [9, 21+, l'absence d'anus n'était pas un des
principaux motifs de consultation. Cette différence observée dans
les principaux motifs de consultation pourrait s'expliquer par le fait que les
M.A.R. dans notre étude faisaient partie des principales
étiologies retrouvées (87,1% avec la MH). Mais nous ne trouvons
pas de raisons évidentes pour expliquer la fréquence
élevée des M.A.R. dans notre série. Dans la série
de Tekou et al [8], la prédominance des malformations duodénales
et du grêle comme principales étiologies de sa série
pourrait expliquer cette absence du motif `'anus absent» comme un des
principaux motifs de consultation. Dans les PD, les M.A.R. ne sont plus
considérées comme étiologie des OINN car
diagnostiqués et prises en charge dès le 1er jour de
vie [1, 3- 5+ ce qui explique l'inexistence du motif `'anus absent» dans
les OINN. Cette inexistence du motif de consultation `'anus absent» dans
les PD nous permet de noter que
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
dans nos séries, les nouveau-nés accouchés
dans les centres de santé ne sont pas examinés par un
pédiatre de maternité avant leur sotie de la maternité.
Les principales étiologies des OINN et leur prise
en charge
Dans notre série les OINN les plus
représentées étaient les OINN basses (93,6%). Tekou et al
[8] dans le même service avaient obtenu la même prédominance
avec 75% d'OINN basses. Cette prédominance a été
également retrouvée dans d'autres séries africaines *9,
21] avec respectivement avec 63,6% et 60%. Dans les séries des PD, la
prédominance va aux OINN hautes car les principales étiologies
d'OINN sont les malformations du duodénum et du grêle [1, 3-5],
les M.A.R étant prises en charge dès la naissance. Dans les
séries africaines, les M.A.R. ne sont pas toujours diagnostiquées
tôt elles constituent toujours de ce fait une étiologie
fréquente d'OINN.
La maladie de Hirschsprung
Dans notre série la MH était l'étiologie
la plus représentée, soit 14 cas (45,2%). Tekou et al [8] au Togo
dans le même service avaient retrouvé un taux plus faible de
14,2%. Le taux élevé de MH pourrait s'expliquer par une plus
grande sollicitation des hôpitaux alors qu'auparavant, ces cas
étaient plus souvent traités traditionnellement. Dans les
séries de Harouna et al [9] au Niger, Ameh et al [25, 26] au
Nigéria, elle a occupé la 2ème place. Dans les
PD, elles sont assez peu fréquentes [5].
Le diagnostic de la MH dans notre série était
essentiellement basé sur les données cliniques et radiologiques.
La biopsie qui est l'examen de certitude diagnostique n'a été
réalisée que dans un seul cas et avait confirmé le
diagnostic. Elle a montré l'absence de cellules ganglionnaires dans les
plexus nerveux d'Auerbach et Meissner. Dans les séries de Harouna et al
[9] au Niger et Ameh et al [25, 27] au Nigéria, tous les cas de MH
étaient confirmés par des biopsies rectales.
L'indisponibilité d'un plateau technique adéquat (examen
extemporané de la pièce biopsiée et service
d'anatomo-pathologie fonctionnel 24 heures sur 24) peut expliquer la
rareté des biopsies dans notre étude. Elle doit être
systématiquement faite dans le service et être recommandée
pour un examen extemporané. Selon Lewis et al [28] aux Etats-Unis, la
biopsie rectale devrait être un examen systématique et
permettrait
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
d'éviter le diagnostic d'excès de la MH chez des
nouveau-nés souffrant de constipation idiopathique.
Sept cas avaient eu une colostomie comme traitement d'attente
associés dans deux cas à des laparotomies. Aucun traitement
définitif n'a pu être fait dans notre série car les
patients n'étaient plus revenus suite a des décès avant
l'intervention ou pour d'autres raisons inconnus de nous. Le nombre de
décès en cours d'hospitalisation était de 3 (21,4%) dont 2
étaient post-opératoires après une colostomie transverse
droite et une intervention pour péritonite et 1 était survenue
chez un patient ayant bénéficié d'un nursing par
insuffisance respiratoire. Dans la série de Ameh et al [27] au
Nigéria, 1/3 des nouveau-nés étaient
décédés. Dans la série de Harouna et al [9] au
Niger, 2/3 patients étaient décédés. Ces taux
élevés de mortalité pourraient s'expliquer par un retard a
la consultation chez un nouveauné présentant parfois
déjà des complications (ECUN). Il est donc important d'insister
sur la nécessité de porter une attention particulière a
l'émission du méconium chez les nouveaunés et d'informer
spécifiquement les mères.
Les Malformations ano-rectales
Tout nouveau-né doit bénéficier d'un
examen clinique complet à la naissance. Et l'imperforation anale est
diagnostiqué et traité, ce qui évite d'arriver au stade
d'occlusion. Ceci doit être aussi institué dans nos pays pour
éviter de voir des M.A.R. au stade d'OINN. Les M.A.R. étaient la
2ème cause d'OINN dans notre série avec 13 cas
(41,9%). Dans les PD, les M.A.R. ne sont plus considérés comme
étiologies des OINN parce que l'examen systématique du
périnée du nouveau-né à la naissance permet de
poser le diagnostic précoce. Ceci permet la prise en charge dès
le premier jour de vie [1, 3- 5] et évite l'évolution vers une
OINN dans le cas oü un diagnostic anténatal n'est pas posé.
Voilà que dans notre série, celle de Tekou et al [8] au Togo et
bien d'autres séries africaines [12, 29- 33], elles sont encore non
seulement considérées comme étiologies des OINN, mais
elles en occupent le 1er ou le second rang. L'on doit donc amener
les agents de santé qui sont en contact les premiers avec les
nouveau-nés (gynécologue, accoucheur, sage-femme, (tableau VII et
VIII)) à saisir la gravité de cette complication, pour un examen
systématique du nouveau-né suspect ou non, d'autant plus que
l'échographie obstétricale, l'examen par
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
excellence du diagnostic prénatale, reste un examen de
luxe pour beaucoup de ménage dans notre pays.
Les M.A.R. et la MH constituaient dans notre série et
celle d'autres auteurs africains *12, 25], les étiologies les plus
rencontrées. Dans notre série, étaient retrouvés 10
cas sans fistule et 3 cas avec fistule (tableau V). Un cas de M.A.R. forme
basse avec fistule périnéale et anse de seau a
bénéficié d'une reprise d'anoplastie en y inversé
à J28 suite à une sténose post anoplastie. Pour Ngom et al
[29] au Sénégal et Mollard et al [30], la sténose est une
complication fréquente des MAR.
Dans notre série, 10 cas ont
bénéficié d'une colostomie avec des suites
opératoires simples. Dans la série de Harouna et al [9] au Niger,
un patient était décédé. L'unique patient de
Takongmo et al [21] au Cameroun était décédé. Dans
celle de Ralahy et al [31] à Madagascar, 4 patients sur 27 était
décédés. Tous ces auteurs [9, 21, 31] incriminaient une
absence de moyens techniques (service et matériel de réanimation)
et humains (réanimateur pédiatre) pour une bonne prise en
charge.
Accident du canal
omphalo-mésentérique
Dans notre série, 1 cas (3,2%) de persistance du canal
omphalo-mésentérique, ligaturé dans le cordon ombilical a
été trouvé. Aucun examen radiologique n'était fait
mais le syndrome occlusif et la présence d'un suintement
nécrotico-purulent au niveau du cordon ombilical ont amené a
poser l'indication opératoire. Une résection anastomose du
grêle était faite mais les suites ont été
défavorables. Le retard à la consultation a probablement
aggravé le pronostic de ce nouveau-né.
Nous avons noté la rareté de cette
étiologie d'OINN. On peut néanmoins rapprocher de cette
étiologie les hernies intestinales étranglées qui
étaient la 3ème cause des OINN selon Ameh et al [25,
26] au Nigéria.
L'atrésie du grêle
En fréquence, l'atrésie du grêle (en
dehors du duodénum) occupe la 2ème place des
malformations digestives néonatales, a savoir 36% des cas après
l'atrésie duodénale [1-3]. Dans notre série, 1 cas (3,2%)
a été diagnostiqué et a occupé la
4ème place ; il s'agissait d'une atrésie
jéjuno-iléale. Dans les séries de Tekou et al [8] au Togo,
elle était la plus fréquente.
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
Ameh et al [25, 26] au Nigéria ont retrouvé
également l'atrésie du grêle à la
4ème place après les MAR, la MH et les hernies
intestinales étranglées. Dans les séries de Takongmo et al
[21] au Cameroun, l'atrésie du grêle était la plus
fréquente. Mais nous ne trouvons pas de raisons évidentes pour
expliquer la différence observée dans notre série et celle
des séries africaines d'une part et des séries européennes
et celle de Tekou et al [8] d'autre part.
Dans notre cas, le syndrome occlusif était
présent. La radiographie dans ce cas montrait :
- Deux NHA superposés à gauche de la colonne
vertébrale. Le NHA supérieur qui correspondait à la poche
à air gastrique et le NHA inférieur qui correspond au
jéjunum dilaté.
- Le reste de l'abdomen était opaque.
Le diagnostic était confirmé en per
opératoire dans notre série. Dans les séries de Harouna et
al [9] et de Takongmo et al [21], le diagnostic était également
confirmé en per opératoire. Mais dans l'atrésie
jéjuno-iléale que nous avons opérée, un TOGD a
été fait. Le TOGD peut aider a ce diagnostic en montrant
l'arrêt de la colonne opaque au niveau d'une anse jéjunale.
Plusieurs auteurs ont trouvé que le pronostic est
fonction du type d'atrésie et de la longueur du grêle
incriminé. Elle représente la plus lourde mortalité de
toutes les pathologies chirurgicales néonatales [1, 3, 4, 12]. Dans
notre série, la seule est décédée. Cette
mortalité élevée est retrouvée dans les
séries de Takongmo et al [21] et Ndour et al [24]. Cette lourde
mortalité pourrait s'expliquer par le retard a la consultation, au
diagnostic et donc a la prise en charge.Dans la série de Touloukian et
al [32] aux USA, le taux de mortalité était de 7%. Ceci est du
à la bonne prise en charge dans les centres de néonatologie, au
diagnostic précoce, a l'utilisation des techniques chirurgicales
modernes avec réduction des complications des anastomoses et
l'utilisation d'une nutrition parentérale a long terme [32].
L'atrésie duodénale
L'atrésie duodénale est la plus
fréquente des malformations digestives néonatales [1-3]. Dans
notre série 1 cas (3,2%) était retrouvé. Pour Tekou et al
[8] 7 cas (26%) étaient retrouvés. Pour Takongmo et al [21] et
Aguenon et al [22] 1 cas était également retrouvé avec
respectivement 7% et 2,6%. Nous ne trouvons pas de raisons évidentes
pour expliquer
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
la différence de fréquence observée dans
notre étude et celle de Tekou et al *8+ d'une part et la similitude
observée dans notre série et dans les séries [9, 22].
Dans notre cas, le syndrome occlusif et l'image en double
bulle retrouvée a l'ASP ont permis d'évoquer le diagnostic
d'atrésie duodénale. L'échographie anténatale avait
révélé un hydramnios qui est un signe d'orientation. Cet
élément aurait pu permettre de suivre ce nouveau-né a la
naissance et d'évoquer tôt le diagnostic avant la constitution
complète du syndrome occlusif. Pour Harouna et al [9] et Barrack et al
[33], le diagnostic était également posé sur la base des
données cliniques et radiologiques.
Dans notre série, l'intervention chirurgicale a permis
de confirmer le diagnostic d'atrésie duodénale avec manque
duodénale sur D2. Le seul cas de notre série était
décédé 3 heures après l'intervention. Pour Harouna
et al [9], le patient était décédé. Pour Takongmo
et al [21], le patient était guéri. Cette différence
observée sur les décès dans les différentes
séries peut être le reflet de la gravité des ONN
réalisée par l'atrésie, qui serait arrivé a
l'hôpital a un point de non retour. L'absence de médecin
anesthésiste réanimateur pédiatre pour la prise en charge
du nouveau-né peut expliquer ces décès sans exempter le
retard à la consultation et de la prise en charge.
La sténose duodénale
La sténose duodénale est rare [5]. Dans notre
série, 1 cas (3,2%) était retrouvé. Tekou et al *8+
n'avait aucun cas. Takongmo et al [21] et Barrack et al [33] trouvaient
respectivement 2 (15,4%) et 8 (12,9%) cas.
Dans notre série, le diagnostic était
posé par la clinique et l'ASP qui montrait une image en double bulle. En
per opératoire, une sténose duodénale sur D4 avec bride de
Ladd et mésentère commun incomplet à 90° était
retrouvée. Le traitement a consisté en une résection de la
portion sténosée suivi d'une anastomose
duodéno-duodénale terminoterminale, un repositionnement du
mésentère commun complet à 90° et une appendicectomie
systématique. Les suites ont été marquées par des
vomissements pendant quelques jours. Pour Takongmo et al [21], Ralahy et al
[34] et Ramirez et al [35], la découverte de la bride de Ladd est
souvent per opératoire. La rareté de l'occlusion duodénale
par des brides de Ladd a aussi été notée par Ralahy et al
[34] et Miakayizilla et al [36].
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
Ralahy et al [34] dans sa série retrouvait
également en post-opératoire des vomissements comme
complication.
Takongmo et al [21] a eu 1 patient décédé
sur les 2. Ce patient pesait 1800g. Le faible poids pourrait constituer un
facteur de mauvais pronostic.
La politique de dépistage systématique des
obstructions gastro-intestinales mise en place par les auteurs [39] a
donné des résultats pour les auteurs *37, 38+ d'une survie allant
de 90 à 95%. Ces études conjointes préconisaient un
traitement par laparoscopie, qui était plus efficace et avait un
meilleur pronostic que le traitement par laparotomie [7]. Au Togo, la
laparoscopie ou coeliochirurgie n'est fonctionnelle au CHU Tokoin que depuis
novembre 2010 et nous espérons que son utilisation sera
vulgarisée a toutes les tranches d'âge.
Pronostic des OINN
> La mortalité des OINN en cours d'hospitalisation
dans notre série était de 19,3%. Dans les séries
africaines, elle variait de 21 à 70% [8, 9, 21, 25, 31, 40]. Cette
mortalité était principalement due au retard à la
consultation et la prise en charge, aux conditions socio-économiques
défavorables (manque de moyens financiers des parents, coûts
élevés de la prise en charge et absence de prise en charge par
l'hôpital) et au manque de moyens humains et techniques indispensables
(absence de prise en charge pluridisciplinaire, absence de pédiatre
néonatologue, d'anesthésiste réanimateur pédiatre
et plateau technique insuffisant) à un diagnostic rapide et une prise en
charge adéquate. Quand les moyens humains, techniques et financiers
deviendront suffisants, la mortalité baissera considérablement et
se rapprochera de la mortalité dans les PD, qui est de l'ordre de 7%
*32, 37, 38+.
> Sur les 25 patients qui sont sortis de l'hôpital, 11
ont pu être contactés.
- Quatre patients porteurs de la MH étaient
décédés en post-hospitalisation. Chez 2 patients, les
décès étaient subits et la cause du décès
n'a pas pu être étiquetée. Vu l'antécédent de
présomption de MH, nous pouvons émettre comme hypothèse
une ECUN qui aurait causé ces décès. Le
3ème patient porteur de trisomie 21 et de
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
cardiopathie congénitale était
décédé d'endocardite infectieuse. Le
4ème patient est décédé le jour de
l'intervention de Duhamel.
- Deux autres patients chez qui on suspectait la MH sont vivants
et ont des troubles de transit.
- Deux patients présentant une imperforation anale
sans fistule et une imperforation anale avec fistule ont été
opérés en Espagne sous le couvert de l'ONG Terre des hommes.
- Le patient, ayant présenté la sténose
duodénale, est guéri.
- Le patient ayant eu une anoplastie en Y inversé a eu
pour complication une sténose cicatricielle de l'anus.
- Le dernier patient porteur de la MH avec retour de transit
normal n'est plus revenu avec les résultats du LB.
- Quatorze patients étaient injoignables parce que
dans 3 cas les numéros étaient inaccessibles, dans 10 cas aucun
numéro de téléphone n'avait été
laissé et dans 1 cas le numéro ne correspondait pas à
celui du patient.
Tous ces cas suscitent les remarques qui suivent :
- Il est important de toujours prendre le numéro de
téléphone des parents dès l'admission ou au cours de
l'hospitalisation.
- Dans notre série, 16 patients n'ont fait aucune
consultation en externe. Quatorze n'ont pas été joints faute de
numéros. Par contre 2 ont laissé des numéros ce qui nous a
permis de renouer le contact avec eux. Le suivi des patients qui n'honorent pas
les RDV est important. Et pour les contacter, il faudrait mettre à la
disposition des médecins des lignes téléphoniques externes
a l'hôpital. Le nombre de médecins par habitants étant
insuffisant, ceux-ci n'arrivent pas a assurer un très bon suivi des
patients surtout de ceux qui ne reviennent plus en contrôle.
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
- A cause du coût élevé du traitement
définitif des OINN, il serait bon d'orienter les parents vers les ONG
habilitées et compétentes pour leur prise en charge.
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
CONCLUSION
ET
SUGGESTIONS
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
Conclusion
> Sur le plan épidémiologique
: en 7 ans, la fréquence annuelle hospitalière
était de 4 cas par an, moins élevée que celle de Tekou qui
avait trouvé une fréquence annuelle de 7 cas sur 4 ans.
L'âge moyen a l'admission de 10,8 jours était nettement plus grand
que celui de Tekou qui était de 4,5 jours. La durée
d'évolution avant l'admission était de 7,4 jours, plus grande que
celle de Tekou. Les conditions économiques actuelles sont a l'origine du
retard a la consultation et du faible taux de fréquentation de
l'hôpital, les parents préférant les pratiques
traditionnelles apparemment moins coûteuses.
> Sur le plan diagnostique : les OINN
basses étaient les plus fréquentes comme dans l'étude de
Tekou mais moins que dans les siennes. Les étiologies les plus
fréquemment rencontrées étaient les M.A.R. et la MH alors
que dans la série de Tekou les malformations duodénale et du
grêle étaient les plus fréquentes.
> Sur le plan thérapeutique : 7
traitements définitifs dont 5 traitements étaient
effectués au CHU-Tokoin et 2 en Espagne sous le couvert d'une ONG et 24
traitements d'attente ont été effectués. Pour Tekou, 22
cas d'OINN ont été traités chirurgicalement de
façon radicale ou palliative.
> Sur le plan évolutif : sur les 7
traitements définitifs effectués, 4 patients étaient
vivants. Le traitement de la sténose était satisfaisant et celui
de la M.A.R. s'était compliqué de sténose cicatricielle de
l'anus de même que les 2 cas de M.A.R. opérés en Espagne.
Tekou avait eu 2 complications à type de troubles sphinctériens
et d'occlusion sur bride. La mortalité était de 19,3%, nettement
inférieur à celle de Tekou qui était de 51,8%.
Au terme de notre étude, les objectifs fixés n'ont
pas tous été atteints.
- L'évaluation de la fréquence a été
biaisée, à cause des dossiers des patients que
nous avons exclus de notre étude.
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
- Le diagnostic de certitude n'avait pas été
confirmé dans 13 cas de MH parce que la biopsie n'était pas
faite.
- L'évolution des OINN n'a pas pu être
appréciée chez tous les patients.
Suggestions
Aux autorités politiques :
La mise en oeuvre d'une politique de santé
orientée vers la pédiatrie en générale et la
néonatologie en particulier :
· La création d'un hôpital
pédiatrique avec tous les services nécessaires à la prise
en charge de toutes les pathologies de l'enfant, et avec un service de
réanimation néonatale et pédiatrique polyvalent.
· La subvention et l'encouragement de la
spécialisation des médecins dans les disciplines relatives a
l'enfant (pédiatrie, chirurgie pédiatrique, réanimation
pédiatrique, néonatologie, radiologie pédiatrique...).
· La vulgarisation de l'échographie
obstétricale en installant les échographes dans tous les
hôpitaux, et en ramenant le coût de cet examen à la
portée du togolais moyen.
· La Création d'une unité d'anatomopathologie
permanente pour réaliser des examens extemporanés de biopsies.
Aux personnels sanitaires :
· Procéder a l'examen clinique minutieux du
nouveau-né à la naissance pour permettre la détection
rapide de certaines malformations congénitales et les
référer vers les centres spécialisés.
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
· Devant tout vomissement chez un nouveau-né, penser
à une pathologie chirurgicale digestive jusqu'à preuve du
contraire.
· Assurer une bonne prise en charge des nouveau-nés
présentant une OINN.
· Etablir une bonne collaboration entre les
différents spécialistes : obstétricien, pédiatre,
chirurgien pédiatre, anesthésiste-réanimateur
pédiatre, radiologue pédiatre pour une meilleure prise en charge
des OINN.
· Encourager la formation des médecins dans les
différentes spécialités pédiatriques. Aux
parents des nouveau-nés :
· Prêter attention a l'émission du
méconium chez le nouveau-né et consulter rapidement en cas
d'anomalie a type de retard (>48heures) ou d'absence.
· Consulter rapidement en cas de vomissements
associés ou non à un ballonnement abdominal chez le
nouveau-né.
· Effectuer les consultations prénatales et les
bilans prénataux notamment l'échographie foetale.
· Se fier à la médecine moderne
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
REFERENCES
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
1. Bargy F, Baeudoin S. Urgences chirurgicales du
nouveau-né et du nourrisson. Encycl méd chir péd,
Elsevier, Paris ; 4-002-S-75, 1999; 10 p.
2. Aigrain Y. Manuel de chirurgie pédiatrique (chirurgie
viscérale) :Occlusions néonatales. Chirurgie pédiatrique.
Rouen. 1998; polycopie 8 p.
3. Boureau M. Urgences chirurgicales néonatales.
Pédiatrie pratique : Périnatalogie. Maloine (Paris) 1985 ; 992 -
993.
4. Obladen M, Bein G, kattner E, Waldschmidt J. Soins
intensifs pour nouveau-nés. Springerverlag France, Paris
2ème édition françaisr 1998 ; pp 217 - 245.
*Traduit de l'Allemand par S.R. Beckmann et J. Messer].
5. Valayer J. Malformations congénitales du
duodénum et de l'intestin. Encycl med chir, Elsevier, Paris 1999;
Péd 4-017-B-10; 20 p.
6. Mboyo A, Aubert D, Massicot R, Destuynder O, Lassauge F,
Besayon L. Anténatal finding of intestinal obstruction caused by
isolated segmental jejunal dilatation (France). Saunders company 1996.
7. Spilde TL, St Peter SD, Keckler SJ, Holcomb GW 3rd, Snyder
CL, Ostlie DJ. Open vs laparoscopic repair of congenital duodenal obstructions:
a concurrent series. J Pediatr Surg 2008; 43(6):1002-5.
8. Tékou H, Tchatagba B, Senah K C, Etey K, Foly A,
Akue B, Atanley R. Les problèmes posés par la prise en charge des
occlusions néonatales à Lomé (Togo). A propos de 27 cas.
Annales de pédiatrie; 1998 ; 45 (1) : 43 - 47.
9. Harouna Y, Tardivel G, Bia M, Abdou I, Gamatie Y. Occlusion
intestinale néonatale : Notre expérience à propos de 10
cas (Niger). Médecine d'Afrique Noire 1997 ; 44 (12) : 648-51
10. Langmam J et Sadler T W. Abrégés d'Embryologie
médicale :
Développement humain normal et pathologique
5ème édition revue et corrigée. Masson 1994 ;
126 - 142.
11. Encha razavi F, Escudier E. Abrégés
d'Embryologie clinique. Masson, Paris 1995 ; 127 - 146.
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
12. Osifo OD, Okolo JC. Neonatal intestinal obstruction in
Benin, Nigeria.
Afr J Paediatr Surg 2009; 6(2): 98-101.
13. Dan V, Hazoumé F A, Ayiri B, Koumakpai S. Prise en
charge des urgences du nourrisson et de l'enfant. Aspect actuels et perspective
d'avenir. Méd Afr Noire 1991 ; 38 (11) : 752 - 759.
14. Sellier N, Berr Mattei M, Bennet J. Urgences digestives du
nouveau-né. Encycl méd chir (Elsevier Paris) 1986;
Radiodiagnostic IV 33486-A-10. 9; 16 p.
15. Gruner M, Chaouachi B, Goulet J M, Nanaro J. Les
malformations congénitales du duodénum et de l'intestin
grêle. Encycl méd chir, Elsevier, Paris 1979; Péd 4017-B-10
2; 26 p.
16. Lair Milan F, Sbaumc A, Kalifa G. Exploration
radiologique d'une urgence digestive chez le nouveau-né. Encycl
Méd Chir, Elsevier, Paris 1996; Radiodiagnostic Appareil digestif
33-486- A-10 ; Urgences 24-215-A-30; 10 p.
17. Boue A, Boue J, Dreyfus C, Rosa J. Diagnostic
prénatal aujourd'hui et demain (Bilan et perspective). Arch méd
1979 ; 4 - 29
18. Benassayag J L. Interêt de l'échographie dans
le diagnostique anténatal des malformations foetales. Rev péd
1980 ; (10) : 631 - 652.
19. Boue A. Nouvelle approche dans le diagnostic prénatal
des anomalies du foetus. Arch France péd 1980 ; 37 (6) : 363 - 366.
20. Boue A, Boue J. Diagnostic de l'affection du foetus.Encycl
méd Chir, Elsevier Paris 1978 ; 402- 450.
21.Takongmo S, Binam F, Monebenimp F, Sineu C, Malonga E. Les
occlusions néonatales dans un service de chirurgie
générale à Yaoundé (Cameroun). Méd Afrique
noire 2000 ; 47 (3) : 153 - 156.
22. Aguenon A R, Atchade D, Tchaou B A, Goundote. Prise en
charge des malformations chirurgicales digestives de l'enfant dans le service
polyvalent d'anesthésie réanimation. Med. Afrique noire ; 43 (3)
: 160 - 163.
23. Traoré M S, Keita M M, Berthé S S,
Sidibé T, Diallo A T, Cissé M B, Coulibaly H T. Morbidité
et mortalité néonatales dans le service de pédiatrie de
l'hôpital Gabriel Touré.
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
Etude des facteurs de risque. Communications libres;
2ème congrès annuel de l'APANF; Bamako; 1997; p 1.
24. Ndour O, Faye Fall A, Alumeti D, Gueye k, Amadou I, Fall
M, Ngom G, Ndoye M. Facteurs de mortalité neonatal dans le service de
chirurgie pédiatrique du CHU Aristide Le Dantec de Dakar. Mali Medical
2009; 14 (1): 33-37.
25. Ameh E A, Chirdan L B. Neonatal intestinal obstruction in
Zaria, Nigeria. East Afr Med J 2000; 77(9):510-3.
26. Ameh E A, Nmadu P T. Intestinal atresia and stenosis: a
retrospective analysis of presentation, morbidity and mortality in Zaria,
Nigeria. West Afr J Med 2000; 19(1):39-42.
27. Ameh E A, Chirdan L B, Dogo P M, Nmadu P T. Hirschsprung's
disease in the newborn: experience in Zaria, Nigeria. Ann Trop Paediatr 2001;
21(4):339-42.
28. Lewis N A, Levitt M A, Zallen G S, Zafar M S, Iacono K L,
Rossman J E, Caty M G, Glick P L. Diagnosing Hirschsprung's disease: increasing
the odds of a positive rectal biopsy result. J Pediatr Surg 2003; 38(3):412-6;
discussion 412-6. Review.
29. Ngom G, Fall I, Sanou A, Sagna A, Ndoye M. Prise en
charge des malformations anorectales à Dakar : à propos de 84
cas. e-mémoires de l'Académie Nationale de Chirurgie 2002 ; 1 (4)
: 47-49.
30. Mollard P. Les imperforations anales hautes, traitement et
résultats. Chir Pediatr 1984 ; 25 : 305-10.
31. Ralahy M F, Rakotoarivony S T, Rakotovao M A, Hunald F A,
Rabenasolo M, L Andriamanarivo M. Revue d'Anesthésie-Réanimation
et de médecine d'Urgence 2010; 2(1): 15-17.
32. Touloukian R J. Intestinal atresia. B Clin Perinatol
1978; 5(1):3-18.
33. Barrack S M, Kyambi J M, Ndungu J, Wachira N, Anangwe G,
Safwat S. Intestinal atresia and stenosis as seen and treated at Kenyatta
National Hospital, Nairobi. East Afr Med J 1993; 70(9): 558-64.
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
34. Ralahy M F, Rakotoarivony S T, Rakotomena S D,
Randrianirina A, Andrianjatovo J J, Andriamanarivo L. Occlusion par bride de
Ladd : a propos d'un cas. Revue d'AnesthésieRéanimation et de
Médecine d'Urgence 2009; 1(2): 4-6.
35. Ramirez R, Chaumoître K, Michel K, Sabiani F, Merrot
T. Occlusion intestinale de l'enfant par malrotation intestinale isolée.
À propos de 11 cas. Arch Pediatr 2009; 16(2): 99-105.
36. Miakayizila P, Kioutaka E, Makosso E, Bika-Cardorelle A
M, Mayanda M F, Massengo R. Occlusion intestinale néonatale par bride de
Ladd. A propos d'une observation au CHU de Brazzaville. Med Afr Noire 2006;
53(7): 451-2.
37. Rousková B, Trachta J, Kavalcová L,
Kuklová P, Kyncl M. [Duodenal atresia and stenosis] Cas Lek Cesk 2008;
147(10):521-6.
38. Bailey P V, Tracy T F Jr, Connors R H, Mooney D P, Lewis J
E, Weber T R. Congenital duodenal obstruction: a 32-year review. J Pediatric
Surg 1993; 28(1): 92-5.
39. Haeusler M C, Berghold A, Stoll C, Barisic I, Clementi M.
EUROSCAN Study Group Prenatal ultrasonographic detection of gastrointestinal
obstruction: results from 18 European congenital anomaly registries.Prenat
Diagn 2002; 22(7):616-23.
40. Ademuyiwa A O, Sowande A O, Ijaduola T K, Adejuyigbe O.
Determinants of mortality in neonatal intestinal obstruction in Ile Ife,
Nigeria. Afr J Paediatr Surg 2009; 6(1):11-3.
Occlusions intestinales néonatales dans le service de
chirurgie pédiatrique du CHU-Tokoin de Lomé : Aspects
épidémiologique, diagnostique et thérapeutique
ANNEXE
| 


