UNIVERSITE DE KINSHASA
FACULTE DE MEDECINE

DEPARTEMENT DES SPECIALITES
SERVICE DE
DERMATOLOGIE

PROFIL EPIDEMIOLOGIQUE ET CLINIQUE DU
VITILIGO AUX CLINIQUES UNIVERSITAIRES
DE KINSHASA
Par
Christian MUTEBA BASEKE
Docteur en
Médecine
Mémoire présenté et défendu
en vue de l'obtention du grade de Spécialiste en
Dermatologie
Promoteur : Professeur Dr Simon MAZEBO PAKU Co-Promoteur : Dr
Véronique KAKIESSE MUSUMBA
EPILOGUE
« L'ange de l'Eternel campe autour de ceux qui le
craignent et les délivre. Goutez et voyez que l'Eternel est bon !
Bienheureux l'homme qui se confie en lui ! ~
DRB,< PS 34 :7-8>
3
DEDICACE
-A mon feu et regretté Père Pierre
MUTEBA,
-A ma très chère Mère Célestine
MBULA,
-A ma très chère Epouse Chérie Odette
NKANU,
-A mes enfants adorés Henock BASEKE, Naomie NTANGA et
Pierre BASEKE, -A mes chers Oncles et Tantes,
-A mes Fr~res et Soeurs,
Je dédie ce travail.
4
REMERCIEMENTS
Nous rendons des multiples actions de grâce au DIEU
Très Haut notre Seigneur JESUS-CHRIST, pour nous avoir donné la
vie, la force, la bonne santé, les moyens et l'intelligence afin de
rédiger ce travail.
Ce travail a été rendu possible grâce
à la contribution de plusieurs personnes dont nous nous faisons
l'honneur de citer à travers ces lignes, une façon pour nous de
leur exprimer notre gratitude.
Notre reconnaissance spéciale se porte vers le
Professeur et Maître Docteur Simon MAZEBO PAKU Promoteur de ce travail
pour votre encadrement dont nous avons largement bénéficié
durant notre formation ;
Au Professeur Docteur David KAYEMBE LUBEJI, Chef du
Département des Spécialités pour vos conseils et
suggestions dans la rédaction de ce travail;
Aux Professeurs Docteurs BUNGA, MATANDA, SITUAKIBANZA et KASSIAM
pour votre soutien scientifique dans la rédaction de cette étude
;
Au Professeur Docteur KAIMBO nous vous présentons toute
notre reconnaissance ;
Au Docteur Véronique KAKIESSE MUSUMBA, Chef de Service
de Dermatologie pour votre encadrement durant toute notre formation et votre
soutient dans la rédaction de cette étude. Votre rigueur
scientifique nous a permis d'Ttre ce que nous sommes en ce jour ;
Aux Docteurs BANGABIAU et MUSWIBWE pour vos suggestions dans
la rédaction de ce travail et votre encadrement scientifique durant
notre parcours de formation en Dermatologie;
Que les Docteurs TSHIMANGA, KANUNYANGI, NYEMBWE, KELEKELE
trouvent ici l'expression de notre profonde gratitude ;
Aux Docteurs BOKOKO, MAYUBA, NKWEMBE, ITEKE, NZEGE, SEUDJIP,
NGONGO, DILONDI, KASEREKA, ALI-RISASI, NDUHURA, BAZEBI pour votre soutient ;
Nous exprimons nos remerciements à tous les personnels
paramédicaux et administratifs du Service de Dermatologie et du
Département des Spécialités ; qu'ils trouvent l'expression
de notre gratitude pour tous les services qu'ils nous ont rendus.
RESUME
Contexte : le vitiligo est la plus
fréquente des hypomélanoses acquises, il touche 1,5-2% de la
population mondiale, sans prédominance de sexe ou d'origine ethnique. Il
peut survenir à tout âge, bien que 50% des personnes atteintes de
vitiligo le développent avant l'âge de 25 ans.
Objectif : déterminer le profil
épidémiologique et clinique du vitiligo dans notre milieu, en vue
d'en améliorer la prise en charge thérapeutique et
psychosociale.
Méthodes : étude de type
documentaire, conduit du 01/01/2000 au 31/12/2009, au Service de Dermatologie
des Cliniques Universitaires de Kinshasa.
Résultats : notre étude a
porté sur 204 patients atteints de vitiligo (1% des dermatoses).
Quatre-vingt-cinq étaient de sexe masculin (41,6%) et 119 de sexe
féminin (58,3%), soit un sex-ratio H/F de 0,7. L'kge moyen était
de 28,8 ans, le patient le moins âgé avait 1 an et le plus
âgé avait 93 ans, tous les patients étaient de race noire
et la tranche d'kge la plus atteinte était celle de 0-10 ans. La
localisation élective était photo-exposée, la forme
clinique non-segmentaire était prédominante (56%). Les maladies
associées étaient principalement le diabète sucré
(9%) et les eczémas (5%). La canitie était retrouvée dans
3% des cas.
Conclusion : la fréquence du vitiligo
aux C.U.K est de 1% par rapport à l'ensemble des dermatoses, le sexe
féminin est le plus atteint, la tranche d'kge de =10 est la plus
affectée, la localisation élective est photo-exposée.
TABLE DES MATIERES
EPILOGUE i
DEDICACE ii
REMERCIEMENT iii
RESUME v
TABLE DES MATIERES vi
LISTE DES FIGURES viii
LISTE DES TABLEAUX ix
LISTE D'ANNEXE x
LISTE DES ABREVIATIONS xi
INTRODUCTION 1
CONTEXTE SCIENTIFIQUE ET INTERET 1
BUT 2
OBJECTIFS 2
HYPOTHESES 3
CHAPITRE 1. REVUE DE LA LITTERATURE ET GENERALITE
4
1.1. HISTORIQUE ET DEFINITION 4
1.2. EPIDEMIOLOGIE 4
1.3. ETIOPATHOGENIE 4
1.4. PHYSIOPATHOLOGIE 5
1.5. MANIFESTATIONS CLINIQUES 6
1.6. DIAGNOSTIC 10
1.7. DIAGNOSTIC DIFFERENTIEL 10
1.8. EVOLUTION 10
1.9. TRAITEMENT 11
CHAPITRE 2. MATERIEL ET METHODE 14
2.1. CADRE ET PÉRIODE D'ÉTUDE... 14
2.2. TYPE D'ETUDE 14
2.3. ECHANTILLONNAGE 14
2.4. CRITÈRES D'INCLUSION 14
2.5. CRITÈRES D'EXLUSION 14
2.6. PARAMÈTRES D'INTÉRÊT 15
2.7. MOYENS LOGISTIQUES 15
2.8. CONSIDERATIONS ETHIQUES 15
2.9. DÉFINITIONS OPÉRATIONNELLES 16
2.10. DEROULEMENT DU TRAVAIL 16
2.11. ANALYSES DES DONNEES 16
8
CHAPITRE 3. RESULTATS 17
3.1. CARACTERISTIQUES SOCIODEMOGRAPHIQUE ET EPIDEMIOLOGIQUE
17
3.2. ASPECTS CLINIQUE 20
3.3. DONNEES PARACLINIQUES 24
CHAPITRE 4. DISCUSSION 26
4.1. CARACTERISTIQUES SOCIODEMOGRAPHIQUE-EPIDEMIOLOGIQUE 26
4.2. ASPECTS CLINIQUE 28
4.3. DONNEES PARACLINIQUES 31
LIMITES ET FORCES DU TRAVAIL 32
CONCLUSIONS ET RECOMMANDATIONS 33
CONCLUSIONS 33
RECOMMANDATIONS 34
REFERENCES BIBLIOGRAPHIQUES 35
ANNEXE 41
LISTES DES FIGURES
Figure 1. Evolution annuelle des cas de vitiligo 17
Figure 2. Répartition du vitiligo selon le sexe 18
Figure 3. Répartition selon les groupes d'ges 18 Figure
4. Localisation du vitiligo par segment du corps en fonction du sexe 20 Figure
5. Localisation par segments du corps en fonction des groupes d'âge 21
Figure 6. Pathologies non dermatologiques associées au vitiligo 23
LISTES DES TABLEAUX
Tableau I. Répartition des patients par province d'origine
19
Tableau II. Répartition selon les catégories
socio-économiques 19
Tableau III. Formes clinique du vitiligo 21
Tableau IV. Pathologies dermatologiques associées 22
Tableau V. Répartition selon l'antécédent
des hypomélanoses 23
Tableau VI. Bilan sanguin réalisé 1 24
Tableau VII. Bilan sanguin réalisé 2 24
Tableau VIII. Bilan sanguin réalisé 3 25
Tableau IX. Données histopathologique 25
LISTE D'ANNEXE
Annexe : Fiche de collecte des données 41
LISTE DES ABREVIATIONS.
1. G.A. : Genito-anale
2. M.I. : Membres inferieures
3. M.S. : Membres supérieures
4. R.D.C. : République Démocratique du Congo
5. C.U.K. : Cliniques Universitaires de Kinshasa
6. A.A.N. : Anticorps Anti-Nucléaires
7. Cel LE. : Cellules de Hargraves
8. H.T.A. : Hypertension Artérielle
9. ATCD : Antécédents
10. J.-C : Jésus-Christ
11. Gen. : Généralisé
12. Fig. : Figure
13. VNS : Vitiligo non segmentaire
14. VS : Vitiligo segmentaire
15. UNIKIN : Université de Kinshasa
INTRODUCTION
CONTEXTE SCIENTIFIQUE ET INTERET
Le vitiligo est une affection cutanée acquise
caractérisé par des zones de dépigmentation
épidermique complète. Il est la plus fréquente des
hypomélanoses acquises (1). C'est une pathologie cosmopolite qui touche
environ 1,5 à 2 % de la population mondiale, sans distinction de sexe,
ni d'origine ethnique (2). Il peut se manifester à n'importe quel
âge, quoiqu'environ 50% des personnes le développent avant
l'âge de 25 ans (3).
Toutefois, la controverse concernant son
étiopathogénie est toujours d'actualité.
Dans son évolution, le vitiligo est associé
à des multiples phénomènes morbides parmi lesquels on
note, entre autres, le mélanome, le syndrome dépressif (4 -
6).
Les conséquences sociales du vitiligo sont multiples et
variées. Parmi elles on rapporte la stigmatisation dans la
société, la perte d'emploi, le divorce.
Cette pathologie peut également être
associée à certaines maladies endocriniennes et ou auto-immunes
comme les maladies thyroïdiennes, la maladie d'Addison, le diabète
sucré, l'anémie pernicieuse et l'alopécie areata (2,
7).
Dans les pays industrialisés, la prévalence du
vitiligo varie selon les pays. En France, il touche 900.000 à 1.200.000
personnes alors qu'aux Etats Unis d'Amérique sa prévalence est
évaluée à 0,38 % (4, 5).
Dans les pays émergents sa prévalence varie
également selon les pays. En Chine, elle est estimée à
0,56 % alors qu'elle est de 1,8 % et 0,9 % respectivement en Inde et au
Singapour (8 - 10).
Dans les pays en développement, les études sur
le vitiligo sont limitées. Dans les pays oil elles ont été
réalisées comme au Nigeria, sa prévalence est de 3 % et au
Sénégal, elle est de 1 % (11, 12).
En République Démocratique du Congo, nous n'avons
pas retrouvé d'étude sur le vitiligo dans la
littérature.
Quoique les maladies reconnues comme souvent associées au
vitiligo soient fréquentes dans notre milieu, aucune comorbidité
n'a été établie (13, 15). Devant l'absence des
données sur cette affection dermatologique, il a été
initié le présent travail.
BUT
Le but de ce travail est de déterminer le profil
épidémiologique et clinique du vitiligo, en vue d'en
améliorer la prise en charge thérapeutique et psychosociale.
.
OBJECTIFS
Objectif général
L'objectif général de la présente
étude est d'évaluer l'ampleur du vitiligo dans notre milieu de
travail.
Objectifs spécifiques
Cet objectif général est sous-tendu par les
objectifs spécifiques ci-
après:
1. décrire les caractéristiques
sociodémographiques des personnes atteintes de vitiligo,
2. déterminer la fréquence hospitalière de
cette maladie,
3. ressortir les données cliniques et paracliniques
disponibles.
HYPOTHESES
La présente dissertation scientifique se focalise sur les
hypothèses suivantes :
1. le vitiligo est une affection présente dans notre
milieu,
2. sa fréquence n'est pas différente de celles
décrites dans d'autres pays en développement,
3. ses caractéristiques cliniques et paracliniques
épousent celles observées ailleurs.
Chapitre 1. REVUE DE LA LITTERATURE ET GENERALITES
Le présent chapitre aborde différents aspects du
vitiligo.
1.1. HISTORIQUE ET DEFINITION
Le mot "Vitiligo" est dérivé du mot latin
«vitulum», qui signifie une «tache blanche» (16). Le
vitiligo est connu depuis la nuit des temps puisqu'il est mentionné sur
le papyrus d'Ebers (2500 ans av. J - C) (17).
Il est défini comme une affection cutanée acquise
caractérisée par des zones de dépigmentation
épidermique complète.
1.2. EPIDEMIOLOGIE
Le vitiligo touche 1 personne sur 50 à 100 de la
population mondiale avec 10 à 30 % de formes familiales. Ce n'est donc
pas une maladie rare (18). C'est une maladie cutanée relativement
commune dont la fréquence est de 0,1 à 2 % (19). Les adultes et
les enfants des deux sexes sont indifféremment touchés. Les
femmes constituent le plus grand nombre en consultation probablement à
cause de la stigmatisation dont elles sont l'objet dans la
société (20). Toutefois, dans la majorité des cas, le
vitiligo signalé commence au cours de la période de croissance
active. Presque la moitié des patients le développe avant
l'âge de 20 ans et près de 70 - 80 % avant l'âge de 30 ans
(21).
1.3. ETIOPATHOGENIE
L'étiopathogénie du vitiligo est encore
mystérieuse même si plusieurs éléments du puzzle
sont identifiés, le ou les mécanismes à l'origine de la
disparition des mélanocytes restant mal connus (22).
Schématiquement on peut penser qu'interviennent deux types
de facteurs :
1.3.1. Facteurs prédisposant : intervention
d'anticorps, de facteurs toxiques pour le mélanocyte (radicaux libres,
neuromédiateurs, etc.), d'anomalies des molécules
d'adhésion des mélanocytes qui mettent les mélanocytes
dans une situation de fragilité.
1.3.2. Facteurs révélateurs : ils vont
révéler le vitiligo en faisant apparaître les taches :
frictions mécaniques, pressions continues sur la peau, blessures,
stress. La destruction progressive des mélanocytes va entraîner un
« dépeuplement » de l'épiderme avec pour
conséquence l'apparition d'une dépigmentation visible à
l'oeil nu (23).
Un déficit en catalase et en thioredoxine
réductase, deux des principales enzymes de détoxication, a
été démontré chez les patients atteints de vitiligo
(24).
1.4. PHYSIOPATHOLOGIE
Plusieurs théories sont exploitées ces
dernières décennies mais tous ont un point commun : la
destruction localisée des mélanocytes sur le site atteint de
l'épiderme.
1.4.1. Théorie génétique : chez 20 - 30 %
des personnes atteintes, on signale des antécédents familiaux
positifs (3). Le vitiligo a été signalé chez les jumeaux
identiques (25). La maladie semble associée à des
différents marqueurs de l'antigène d'histocompatibilité
(HLA) chez différents groupes ethniques et plus de 4 locus
génétiques pourraient être impliqués (26, 27).
La proportion de patients ayant des antécédents
familiaux positifs varie d'une région du monde à l'autre. En
Inde, en particulier, il va de 6,25 - 18 %. Dans d'autres études, il est
plus élevé que 40 %. Le mode de transmission du vitiligo est
assez complexe. Il est probablement polygénique avec une
pénétrance variable (28).
1.4.2. Théorie auto-immune : la destruction de
mélanocytes est provoquée par les lymphocytes T cytotoxiques
activés (29). Cadrant avec cette théorie, on note que les
patients atteints de vitiligo ont généralement une
prévalence accrue de troubles auto-immuns, y compris le diabète
sucré insulinodépendant, l'anémie pernicieuse, la
thyroïdite, la maladie d'Addison, le lupus érythémateux,
l'hépatite auto-immune, la pelade etc. (30).
1.4.3. Théorie neurale : se fonde sur l'interaction
entre mélanocytes et les cellules nerveuses adjacentes. On suppose que
l'altération de la mélanogenèse menant à la mort
des mélanocytes serait due à l'accumulation de médiateurs
neurochimiques (31).
1.4.4. Théorie de l'autodestruction : ou les
mélanocytes sont détruits par des radicaux libres
intermédiaires ou des métabolites qui se forment lors de la
biosynthèse de la mélanine (32).
1.4.5. ADN du cytomégalovirus a été
identifié sur la peau touchée et non affectée de certains
patients atteints de vitiligo, suggérant l'hypothèse du vitiligo
induit par le CMV (33).
1.4.6. Facteurs extrinsèques sont aussi cités.
Il est essentiel d'obtenir les détails d'une histoire de stress
émotionnel, de consommation de drogues, d'infections, de traumatismes
(phénomène de Koebner) existant avant l'apparition de
lésions du vitiligo (34).
1.5. MANIFESTATIONS CLINIQUES
Le vitiligo est caractérisé par des macules et
des plaques d'un blanc crayeux, bien délimitées et
présentant une bordure convexe sur la peau. Les macules sont rondes et /
ou de forme ovale, souvent avec des marges festonnés (34). La taille des
macules peuvent varier de quelques millimètres à plusieurs
centimètres avec les lésions affectant la peau et/ou les
muqueuses. En général, les lésions sont asymptomatiques,
les démangeaisons ou les brûlures peuvent
précéder ou accompagner l'apparition des
lésions chez quelques patients (35). Parfois, les lésions du
vitiligo peuvent commencer à se former autour d'un naevus pigmentaire
(36) (naevus de Sutton, Leucoderme aquisitum centrifuge), puis évoluer
vers d'autres régions (37).
Même si une partie quelconque de la peau et / ou des
muqueuses est susceptible de développer le vitiligo, la maladie a une
prédilection pour les régions normalement hyperpigmentées
comme le visage, l'aine, les aisselles, aréole et des organes
génitaux.
En outre, les lésions peuvent se développer dans
d'autres parties du corps comme les chevilles, coudes, genoux, qui sont soumis
à des traumatismes répétés ou frictions
(phénomène de Koebner). En cas de maladie étendue, les
lésions sont réparties de façon symétrique (38)
avec une distribution exclusive cutanée ou des muqueuses. Le Lip-tip
syndrome, une autre variante du vitiligo est caractérisée par une
dépigmentation des phalanges et les lèvres (39).
1.5.1. Morphologies du vitiligo
1.5.1.1. Vitiligo trichrome: il est reconnu par la
présence d'une étroite zone élargie de couleurs
intermédiaires entre une macule du vitiligo et la peau pigmentée
entourant normale. Hann et al. (41) ont mis en évidence ses
caractéristiques cliniques et histopathologique, et ont conclu qu'il
s'agissait d'une variante du vitiligo instable. Le type du vitiligo cocarde est
une variante du vitiligo trichrome (42).
1.5.1.2. Vitiligo Quadri-chrome: vitiligo trichrome plus une
quatrième couleur (brun foncé) présente aux sites de
dépigmentation périfolliculaire, habituellement dans les
phénotypes de la peau plus foncée (40).
1.5.1.3. Vitiligo Penta-chrome: c'est une variante rarement
rencontrée dans lequel il y a un affichage séquentiel de blanc,
du beige, du brun, de l'hyperpigmentation bleu-gris et la peau normale. Les
individus à la peau noire sont prédisposés à
souffrir de ce trouble (43).
1.5.1.4. Vitiligo Blue: il correspond généralement
aux macules du vitiligo survenant sur le site d'hypomélanose
post-inflammatoire.
1.5.1.5. Vitiligo inflammatoire: il s'agit d'une entité
qui peut se révéler érythémateuse sur le pourtour
de la macule vitiligineuse avec démangeaisons fréquentes et / ou
de brûlure (43).
1.5.2. Formes clinique du vitiligo (40).
La communauté dermatologique sépare cette maladie
en 2 entités : le vitiligo segmentaire d'un côté et le
vitiligo non-segmentaire d'un autre côté.
a) Vitiligo non-segmentaire : c'est la forme la plus
fréquente. L'extension de la maladie est très variable et «
généralisé » ne signifie pas forcément
étendu. Les lésions apparaissent sous formes de plaques
achromiques, dépigmentées, bilatérales sur le corps,
parfois symétriques. L'ge de début est très variable.
L'extension est imprévisible, ainsi l'atteinte peut rester
localisée pendant de nombreuses années ou s'étendre plus
ou moins rapidement à différentes zones du corps.
b) Vitiligo segmentaire : c'est une entité à
part. Il s'agit d'une forme très localisée du vitiligo se
développant plus souvent chez l'enfant ou l'adulte jeune. La maladie
n'atteint qu'une zone limitée du tégument, qui suit le plus
souvent le territoire segment de formation de la peau ou d'un nerf sensitif
cutané. Cette dernière topographie expliquerait la théorie
traumatique neurologique avancée par certains. En effet, il est parfois
retrouvé une histoire de traumatisme à proximité du nerf
dans le territoire duquel apparaît secondairement le vitiligo. Cette
forme se développe rapidement en quelques semaines ou mois, puis reste
stable sans autre évolution à distance.
1.5.3. Vitiligo infantile
Les caractéristiques morphologiques du vitiligo chez
l'enfant sont plus ou moins identiques à ceux de vitiligo chez l'adulte.
Fait intéressant, il y a eu une augmentation régulière de
l'incidence de vitiligo chez les enfants au cours des 2 dernières
décennies (45).
1.5.4. Associations du vitiligo avec d'autres maladies
1.5.4.1. Associations cutanées
Le vieillissement prématuré des cheveux,
leukotrichia, Halo naevique, la canitie, le lichen plan et la pelade sont
fréquemment rapportés en association avec le vitiligo (46).
D'autres affections cutanées comme la dermatite herpétiforme, le
naevus géant congénital mélanocytaire avec neurotization,
l'urticaire chronique, le depigmentosus naevus, la lucite polymorphe et le
mélanome malin ont également été enregistrés
en association avec le vitiligo (47). En outre, le psoriasis vulgaris survenant
simultanément chez le même patient a récemment
été décrit (48). Les autres sites intéressants
d'associations auto-immunes sont la morphée et la thyroïdite de
Hashimoto (49).
1.5.4.2. Associations oculaires
Le syndrome de Vogt-Koyanagi-Harada, une poliose avec
panuvéite peuvent être associés au vitiligo. Bien que
l'acuité visuelle ne soit pas souvent affectée chez les patients
atteints de vitiligo, les anomalies choroïdiennes peuvent être
détectées et une iritis (50).
1.5.4.3. Associations systémiques
Les troubles systémiques comme l'hypo /
l'hyperthyroïdie, le diabète sucré, la maladie d'Addison,
l'anémie pernicieuse sont quelques-unes des maladies qui peuvent
s'associer au vitiligo (51). Lauto-immunité et les réponses
immunitaires sont d'une importance primordiale dans le vitiligo (52).
1.5.4.4. Association avec le mélanome
Une étude suggère que l'apparition du vitiligo
chez les patients atteints de mélanome métastatique laisse
présager une survie plus longue que prévu. Mais elle n'a pas pu
déterminer si le vitiligo causait un retard de croissance de la tumeur
ou si le vitiligo était causé par le mélanome (53).
1.6. DIAGNOSTIC
Le diagnostic du vitiligo est clinique, c'est-à-dire
etabli après un examen minutieux. Il n'existe aucun critère
biologique spécifique. L'examen à la lumière de Wood
permet de mieux observer les taches du vitiligo mais surtout d'apprécier
si le déficit mélanocytaire est partiel ou total. Parfois le
recours à une biopsie cutanée est utile pour le
différencier d'autres lésions associées à une
anomalie de la coloration de la peau. Elle montre alors une absence de pigment
melanique et de melanocytes dans la peau lesionnelle. Dans la plupart des cas,
cette biopsie n'est pas nécessaire (54).
Il est important de noter que l'échelle du Vitiligo
Area Scoring index (VASI) a recemment ete elaboree par Hamzavi et coll (55)
afin de quantifier l'ampleur de la maladie et l'amélioration suite au
traitement.
1.7. DIAGNOSTIC DIFFERENTIEL
Le vitiligo doit être distingue des autres
depigmentations acquises et congenitales telles : le pityriasis versicolor, le
depigmentosus naevus, la goutte hypomelanique idiopathique, la sclerose
systemique, le pityriasis alba, l'hypopigmentation post-inflammatoire, la
lèpre, le leucoderme associes au melanome, le leucoderme chimique, le
piebaldisme, le psoriasis, le lupus discoïde, la sclerodermie (56).
L'examen à la lumière de Wood permet de faire le
diagnostic dans la majorité des cas.
1.8. EVOLUTION
organique à long terme en dehors des cas où il
est associé à d'autres maladies auto-immunes qui évoluent
pour leur propre compte. De ce fait, L'autonomie et pronostic vital ne sont pas
compromis par le vitiligo (18).
1.9. TRAITEMENT
Il existe différentes modalités
thérapeutiques pour le vitiligo et plusieurs thérapies
combinées peuvent être utilisées.
1.9.1. Thérapies médicales (58).
Les traitements par voie topique peuvent réduire
l'apparence des taches dépigmentées en cas de vitiligo. Voici
quelques-uns des plus couramment utilisés.
1.9.1.1. Corticoïdes
Les crèmes stéroïdes peuvent être
utiles dans la repigmentation des taches décolorées, surtout si
elles sont appliquées dans les premiers stades de la maladie. Les
médecins prescrivent souvent une légère crème
topique de corticoïdes pour les enfants de moins de 10 ans et une plus
forte pour les adultes. 1.9.1.2. Photochimiotherapie au
psoralène
Aussi appelée Puva-thérapie, c'est probablement
le traitement efficace en cas de vitiligo. Le psoralène est un
médicament contenant des produits chimiques qui réagissent avec
la lumière ultraviolette pour provoquer un noircissement de la peau.
a) Photochimiotherapie au psoralène topique : souvent
utilisée pour les personnes ayant un petit nombre de taches
dépigmentées qui affectent une partie limitée du corps,
elle est aussi utilisé pour les enfants de 2 ans et plus. Les
traitements sont effectués dans un cabinet du médecin sous la
lumière artificielle UVA une ou deux fois par semaine.
b) Photochimiotherapie au psoralène oral : elle est
utilisée pour les personnes atteintes de vitiligo étendu
(affectant plus de 20 pour cent de l'organisme) ou
pour les personnes qui ne répondent pas au traitement
topique Puva. Le psoralène oral n'est pas recommandé pour les
enfants de moins de 10 ans car il augmente le risque des dommages aux yeux (la
cataracte). La dose prescrite de psoralène doit être prise par
voie orale environ 2 heures avant l'exposition aux UVA de la lumière
artificielle ou au soleil.
1.9.2. Dépigmentation
Elle implique la décoloration du reste de la peau pour
correspondre à des zones qui sont déjà
décolorées. Pour les personnes qui ont le vitiligo sur plus de 50
pour cent de leur corps, la dépigmentation peut-être la meilleure
option de traitement.
1.9.3. Traitements chirurgicaux
Le traitement chirurgical ne doit être envisagé
qu'après un traitement médical approprié est fourni. Les
techniques chirurgicales sont longues et coûteuses, elles sont
appropriées seulement pour les patients soigneusement
sélectionnés qui ont le vitiligo qui a été stable
pendant au moins 3 ans.
a) Greffes de peau autologue : le médecin
prélève des greffons sur la peau saine (site donateur) et les
place sur les zones dépigmentées (site
bénéficiaire). Il existe plusieurs complications possibles de la
peau autogreffée, les infections peuvent se produire au site donateur ou
au site destinataire. Sur les sites destinataire et donneur, peuvent se
développer des cicatrices, un aspect de pavé, ou une pigmentation
inégale, ou peut ne pas repigmenter.
b) Ampoules greffes : dans cette procédure, le
médecin crée des cloques sur la peau pigmentée à
l'aide de la chaleur, d'aspiration, ou un froid glacial. Les sommets des
ampoules sont ensuite découpés et transplanté à une
surface de peau dépigmentée. Les risques comprennent des
cicatrices vicieuses et le manque de pigmentation.
c) Micropigmentation (tatouage) : cette procédure
consiste à implanter des pigments dans la peau avec un instrument
spécial chirurgical. Il fonctionne le
mieux sur les lèvres, notamment chez les personnes
à la peau foncée. Le tatouage a tendance à s'estomper avec
le temps.
d) Greffes de mélanocytes : dans cette
procédure, le médecin prélève un échantillon
de la peau normale et le place dans un milieu de culture cellulaire pour
cultiver les mélanocytes. Lorsque les mélanocytes dans la
solution de culture se sont multipliés, on réalisera les greffes
dans les zones de peau dépigmentées. Cette procédure est
encore expérimentale.
1.9.4. Thérapies complémentaires
a) Ecrans solaires : les crèmes solaire contribuent
à protéger la peau contre les coups de soleil et des dommages
à long terme.
b) Cosmétiques : il s'agit de couvrir les taches
dépigmentées avec des maquillages et les lotions de bronzage.
c) Autres : un certain nombre d'autres thérapies ont
été mises à l'essai pour les patients atteints de
vitiligo. La thérapie au goudron pour le vitiligo a été
décrite par Urbanek (59).
Les suppléments vitaminiques qui se sont
avérés bénéfiques pour le vitiligo incluent la
vitamine E (200 à 400 UI), la vitamine C, l'acide folique, la vitamine
B12, et les multivitamines à dose élevé (60), le
ginkgobiloba oral a démontré son efficacité lors d'essais
randomises pour les patients dont le vitiligo est limité et de
progression lente (61). Une crème topique de pseudocatalase
(utilisée deux fois par jour) avec ou sans thérapie au
rayonnement ultra-violet, a pu induire une repigmentation chez certains
patients (62).
d) Soutien psychologique : le soutien
psychologique est très important. Le préjudice esthétique
est souvent très mal vécu du fait du retentissement social. En
effet le regard des autres, voire leur rejet sont très difficiles
à vivre surtout chez le sujet brun-noir oil le contraste avec la peau
saine est très important.
Chapitre 2. MATERIEL ET METHODES
2.1. Cadre et période d'étude
Le présent travail a été
réalisé au Service de Dermatologie des Cliniques Universitaires
de Kinshasa durant la période allant du 01 janvier 2000 au 31
décembre 2009.
2.2. Type d'étude
Notre étude était une revue documentaire et
descriptive des cas de vitiligo fondée sur les dossiers médicaux
des patients ayant consulté pour le vitiligo au Service de Dermatologie
des C.U.K.
2.3. Echantillonnage
Notre échantillon a été de convenance.
2.4. Critères d'inclusion
Tout dossier médical portant le diagnostic de vitiligo
était inclus dans ce travail et avait fait l'objet d'une revue
documentaire à la recherche des variables d'intér~t.
2.5. Critères d'exclusion
2.6. Paramètres d'intérêt
Les paramètres d'intér~t ont été :
1. les données sociodémographique et
épidémiologique (âge, sexe, région d'origine, race,
catégorie socio-économique) ;
2. les données cliniques (antécédents,
symptomatologie, diagnostic clinique) ;
3. les examens paracliniques (biopsie et biologie).
2.7. Moyens logistiques
Pour réaliser ce travail, nous avions utilisé :
1. les registres des malades de la réception ;
2. les dossiers médicaux ;
3. des fiches de collecte des données ;
4. un ordinateur ;
5. des stylos.
2.8. Considérations éthiques
Toute information recueillie dans les dossiers retenus
était restée confidentielle ; seule l'équipe de recherche
y a eu accès. Les mesures de sécurité concernant la
confidentialité ont été garanties par : l'anonymat,
l'accès limité aux données, les fiches de collecte
conservées dans un endroit sécurisé, impossibilité
d'identifier les sujets lors de la publication des résultats de
l'étude.
2.9. Définitions opérationnelles
Les catégories socio-économiques ont
été définies selon la nomenclature de la facturation des
patients aux C.U.K :
- Tarif A : agents des C.U.K et leurs familles ;
- Tarif ,IB1 : étudiants de l'UNIKIN ;
- Tarif IB2 : agents de l'UNIKIN et leurs familles ;
- Tarif IIA : payants cash ;
- Tarif IIB : conventionnés, employé,
expatriés.
2.10. Déroulement du travail
La collecte des dossiers médicaux s'était
effectuée sur base du registre des malades de la réception.
La collecte des données a été
réalisée par des médecins internes en Dermatologie sous la
supervision d'un senior. Les données récoltées ont
été rapportées sur une fiche de collecte des
données. Un contrôle de qualité a été
réalisé par un superviseur avant la réception de la
fiche.
2.11. Analyses des données
Les données ont été encodées et
saisies à l'aide du logiciel Excel. L'analyse a été faite
au logiciel SPSS 12.0.
Ces données ont été exprimées en
moyennes #177; écarts-types pour les variables quantitatives continues
et en pourcentages pour des variables qualitatives.
La statistique descriptive nous avait permis de présenter
les données sous forme des tableaux de distribution de
fréquence.
Chapitre 3. RESULTATS
Nos résultats sont présentés selon les
rubriques qui suivent.
3.1. Caractéristiques sociodémographique
et épidémiologique
Au terme de la présente étude 21.520 patients
ont été reçus pour dermatoses et 250 d'entre eux
souffraient du vitiligo. Malheureusement, seuls 204 (81,6 %) dossiers
médicaux sur 250 ont répondu aux critères dudit
travail.
Ainsi cette étude s'était d'avantage
intéressée aux seuls 204 patients dont l'ige moyen était
de 28,8 ans #177; 16,38, avec des âges extrêmes de 1 an et 93 ans.
Le sex-ratio H/F était de 0,7 en faveur des femmes. Tous les patients
étaient de race noire. Sa fréquence était de 0,9 % et une
moyenne de 20,4 patients par an.
La figure 1 illustre que la fréquentation pour vitiligo
avait évolué de manière croissante de 2000 à 2005,
puis décroissante de 2006 à 2009.
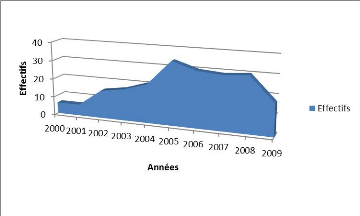
Figure 1. Evolution annuelle des cas de
vitiligo
Par rapport au sexe, une nette prédominance
féminine a été notée (figure 2).
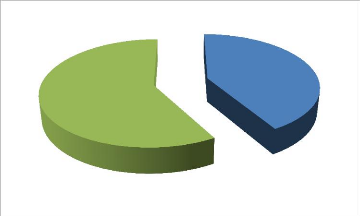
Féminin
58%
Masculin
42%
Figure 2. Répartition du vitiligo selon
le sexe
Le groupe d'ge d' =10 ans était le plus atteint (23 %),
voir figure 3.
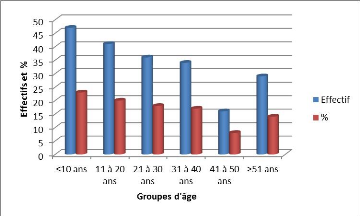
Figure 3. Répartition selon les groupes
d'kges
Tableau I. 5 pSED3t3Rn BIs Sat3eIN SEL
SIRY3nREB'RI3g3ne
|
|
Provinces
|
n=204
|
%
|
Bandundu
|
56
|
27,4
|
Bas-Congo
|
67
|
32,8
|
Equateur
|
15
|
7,3
|
Kasaï-Occidental
|
17
|
8,3
|
Kasaï-Oriental
|
30
|
14,7
|
Katanga
|
6
|
2,9
|
Kinshasa
|
1
|
0,4
|
Maniema
|
4
|
1,9
|
Nord-Kivu
|
1
|
0,4
|
Province-Oriental
|
3
|
1,4
|
Sud-Kivu
|
4
|
1,9
|
|
Il est noté que 32,8 % des patients étaient
originaires du Bas-Congo.
Tableau II. Répartition selon les
catégories socio-économiques
n=204
Catégories Effectifs %
A 36 17,6
IB1 28 13,7
IB2 10 4,9
IIA 105 51,4
IIB 25 12,25
-A : agents des C.U.K et leurs familles, -,V1 1 1ptuB3:n21 BRIF
1 ,. ,1 , -,V1:11 X1IQAKBRIF 1 ,. ,1 EIIBNIAIP 3lMs , -IIA : payants cash, -IIB
: conventionnés, employés, expatriés.
3. 2. Aspects cliniques du vitiligo
3.2.1. Localisations du vitiligo
Celles-ci sont reprises de la figure 4 à la figure 5
La tête était la localisation la plus
rencontrée dans les deux sexes mais avec une nette prédominance
masculine (figure 4).
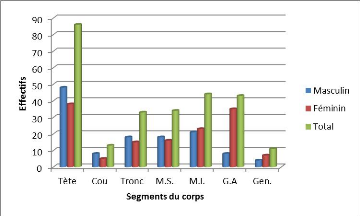
Légende : G.A : genito-anale, M.S. : membres
supérieures, M.I. : membres inferieures, Gen. :
généraliséFigure 4.
Localisations du vitiligo par segment du corps en fonction du sexe
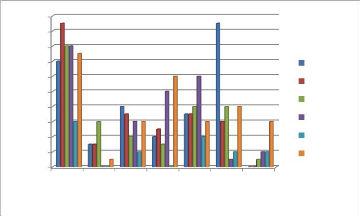
Les groupes d'ge d' =10 et 11-20 ans ont été
équitablement (19 cas) les plus atteints par les localisations
genito-anale et à la tête, voir la figure 5.
Effecifs
20
18
16
14
12
10
4
8
0
6
2
Tête Cou Tronc M.S. M.I. G.A. Gen
Segments du corps
=10ans
11 à 20ans 21 à 30ans 31 à 40ans 41
à 50ans =51ans
Légende : G.A : genito-anale, M.S. : membres
supérieures, M.I. : membres inferieures, Gen. :
généralisé
Figure 5. Localisations par segment du corps en
fonction des groupes d'ge
3.2.2. Classification clinique du vitiligo
Tableau III. Formes clinique du vitiligo
n=204
Formes clinique Effectifs %
Non-segmentaire 114 55,8
Segmentaire 90 44,1
Il apparait que la forme non-segmentaire a été
prédominante (55,8 %).
3. 2.3. Association du vitiligo avec d'autres
pathologies
Celles-ci sont reprises dans le tableau 4 et la figure 6
Tableau IV. Pathologies dermatologiques
associées au vitiligo
n=204
Pathologies Effectifs %
Acné 3 1,4
Eczéma 10 4,9
Eczématide 2 0,9
Lichen-plan 4 1,9
Scabiose 3 1,4
vergeture 2 0,9
Aucune 180 88,2
Ce tableau indique que l'eczéma (4,9 %) était la
pathologie dermatologique la plus associée.
Le diabète sucré (9 %) était la pathologie
associée la plus rencontrée telle que repris sur la figure 6.
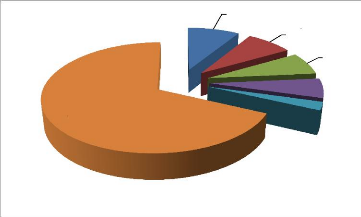
Aucune
68%
Diabète sucré
9%
Asthme
8%
Autres
2%
Sinusite
7%
H.T.A
6%
Légende : *Autres : Carie dentaire,
entéropathie, Goutte, colite hémorragique,
rétrécissement aortique, *H.T.A : Hypertension
artérielle
Figure 6. Pathologies non dermatologiques
associées au vitiligo
3.2.4. Antécédents des
hypomélanoses
Tableau V. Répartition selon
l'antécédent d'hypomélanose
n=204
Hypomélanose Effectifs %
Albinisme 1 0,4
Canitie 7 3,4
Vitiligo 1 0,4
Aucune 195 95,5
3.3. Données paracliniques
Ces données sont indiquées du tableau 6 au tableau
9.
Tableau VI. Bilan sanguin
réalisé 1
|
|
|
|
n=204
|
|
|
Bilan
|
Perturbé*
n(%)
|
Normal
n(%)
|
Non réalisén(%)
|
Hépatique
|
0(0)
|
20(9,8)
|
184(90,1)
|
Inflammatoire
|
18(8,8)
|
21(10,2)
|
165(80,8)
|
Rénal
|
1(0,4)
|
23(11,2)
|
180(88,2)
|
Thyroïdien
|
5(2,4)
|
35(17,1)
|
164(80,3)
|
|
*Bilan perturbé : tout bilan avec des valeurs en dehors
des limites normales
Le bilan inflammatoire était perturbé dans 8,8 %
des cas.
Tableau VII. Bilan sanguin
réalisé 2
|
n=204
|
|
|
Bilan
|
Positif n(%)
|
Négatif
n(%)
|
Non réalisén(%)
|
AAN*
|
2(0,9)
|
2(0,9)
|
200(98)
|
Cel LE**
|
0(0)
|
4(1,9)
|
200(98)
|
|
*AAN : anticorps anti-nucléaires, **Cel LE : Cellules de
Hargraves
Ce tableau montre que les AAN étaient positifs dans 0,9 %
des cas.
Tableau VIII. Bilan sanguin
réalisé 3
n=204
Glucose Effectifs %
Hyperglycémie 6 2,9
Hypoglycémie 0 0
Normal 30 13,7
Non réalisé 168 82,3
Une hyperglycémie a été notée chez
2,9 % des patients.
Tableau IX. Données histopathologique
n=204
Histopathologie Effectifs %
Lichen-plan 1 0,4
Lupus-érythémateux 1 0,4
Vitiligo 4 1,9
Non demandé 198 97
Il se dégage de ce tableau que l'histopathologie
était en faveur du vitiligo dans 1,9 % des cas.
Chapitre 4. DISCUSSION
Cette étude documentaire avait pour objectifs
spécifiques de décrire les caractéristiques
sociodémographiques des personnes atteintes de vitiligo,
déterminer la fréquence de vitiligo aux C.U.K, ressortir les
données cliniques et paracliniques disponibles.
La méthodologie utilisée, les données
épidémiologiques, cliniques et les différents
résultats font l'objet des discussions dans les lignes
ci-après.
4.1. Caractéristiques sociodémographique
et épidémiologique
4.1.1. Fréquence
La fréquence de cette maladie est variable selon les
différents milieux et périodes d'études. Dans la
présente étude, la fréquence du vitiligo est de 0,9 % soit
204 patients sur une période de 10 ans.
En Europe, Berti et al. (67) rapportent comme dans notre
étude un échantillon de 204 patients souffrant de vitiligo sur 10
ans en Italie, au Danemark Howitz et coll. (63) relèvent une
prévalence de 0,38 %.
En Asie en Chine en 2010, Wang et coll. (8) trouvent une
fréquence de 0,56 %, en Inde à Bhavnagar sur une période
de 6 ans, Shah et coll. (71) ont trouvé une prévalence de 1,8
%.
En Afrique au Maroc à Casablanca Chaoui (66) a
récolté un échantillon de 353 patients sur 11 ans,
Ayanlowo et coll. (69) retrouvent au Nigeria à Lagos une
fréquence de 2,8 % sur une période de 3ans, Niang et coll. (12)
trouvent au Sénégal à Dakar une fréquence de 1,2 %
sur une période de 5 mois.
4.1.2. Sexe
Dans notre série, la prédominance féminine
était observée par rapport au sexe masculin. Le sex-ratio H/F
était de 0,7 en faveur des femmes
Nos résultats corroborent ceux d'autres auteurs. En
effet, les études de Wang et coll. (8) en Chine, Shajil et coll. (64) en
Inde, Chaoui et coll. (66) au Maroc, Niang et coll. (12) au
Sénégal, Paravar et coll. (68) aux USA, aboutissent aux
mêmes constats.
Nous pouvons expliquer la prédominance féminine
par le fait de la stigmatisation sociale, le retentissement psychologique (qui
peut être important), les préoccupations matrimoniales et la
grande prise de conscience esthétiques poussent les femmes atteintes de
vitiligo à consulter plus précocement que les hommes.
4.1.3. Age
L'kge moyen des participants à la présente
étude était de 28,8 ans avec des âges extrêmes de 1
an et 93 ans. Le vitiligo était apparu dans 43 % des cas, avant l'~ge de
20 ans.
Cette répartition est proche de celles publiées
par Shajil1 et coll. (64) en Inde qui trouve un âge moyen de 25,59 ans,
Zeglaoui et coll. (70) à Tunis avec un âge moyen de 28,2 ans
(extrêmes de 3 et 80 ans) et un pic de fréquence dans la
2ème décade de la vie (26 %), Whitton et coll. (65) au Pays-Bas
rapportent que 50 % des personnes ont déclaré que le vitiligo
était apparue avant l'âge de 20 ans.
Cette tendance est due au fait que le vitiligo se
développe souvent au cours de la période de croissance active,
que la moitié des patients le présente avant l'âge de 20
ans et près de 70 - 80 % avant l'âge de 30 ans (83, 84).
4.1.4. Catégories socio-économiques
De cette étude, il ressort que la majorité des
patients soit 51,4 % étaient de la catégorie IIA donc payants
cash.
Nous n'avons pas pu faire une relation entre le vitiligo et
le niveau socioéconomique des patients et dans la littérature,
aucune relation entre le vitiligo et la situation socio-économique n'est
mentionnée.
4.2. Aspects cliniques
4.2.1. Localisation du vitiligo
Dans cette étude, La localisation élective du
vitiligo était en zones photo-exposées dans les deux sexes.
Cette localisation élective a également
été observée par Habib et coll. (104),
Zeglaoui et coll. (70), Gönill et coll. (72), et Niang et coll. (12) dans
leurs études respectives.
Nous sommes d'avis que le soleil agirait par
phénomène de Koebner (photo-traumatisme) sur les régions
photo-exposées (75), aussi du fait que le vitiligo a tendance à
se manifester dans les régions des extrémités et
périorificielles (par exemple la bouche, les yeux, le nez) (44).
4.2.2. Formes clinique du vitiligo
Notre enquête a révélé que la forme
clinique du vitiligo la plus rencontrée était non-segmentaire
(55,8 %).
Notre constat est similaire à ceux d'autres auteurs
mais avec des valeurs variant avec le milieu, l'échantillon et la
période d'étude. Nunes (78) en 2011 au Brésil, Handa (7)
en 1999 en Inde et Niang et coll. (12) au Sénégal en 2012,
trouvent les mêmes résultats avec des valeurs supérieures
aux nôtres (71 %, 70 %, 66 %). Habib (81) obtient des valeurs très
proches des nôtres au Pakistan en 2012 (57 %).
Nous pensons que cette prédominance serait due au fait
qu'il est associé au VNS un phénomène de Koebner
important. En effet, la peau humaine est en permanence exposée à
des stimuli mécaniques en général regroupés sous le
terme de frottement. Ainsi, il survient volontiers au niveau des zones de
friction et de pression continues suite aux divers traumatismes à
répétitions au quotidien.
4.2.3. Association avec d'autres pathologies
Au cours de notre étude, les associations les plus
rencontrées du vitiligo avec les pathologies dermatologiques par ordre
décroissant étaient l'eczéma et le lichen-plan tandis que
pour les pathologies non dermatologiques le diabète sucré et
l'asthme.
Ces observations sont superposable à celles
rapportées par Handa et coll (7), Alikhan et coll (6), Yaghoobi et coll
(2), Martis et coll (77), Ahmed et coll (73), qui ont rapporté des
associations significatives du vitiligo avec l'eczéma, le lichen-plan,
le diabète sucré et l'asthme.
La coexistence du vitiligo avec les affections auto-immunes
et/ou
endocrines suggère leur appartenance à un
même groupe. Ces pathologies comprennent entre autre, le diabète
sucré (80). La co-localisation du vitiligo avec d'autres pathologies
dermatologiques, impliquant le système immunitaire comme le lichen-plan
a été décrite (76). Mais il n'a jamais été
prouvé que ces pathologies soient véritablement associées.
Il est même signalé que les autres affections coexistantes avec le
vitiligo seraient uniquement des événements concomitants, tel que
l'asthme et l'eczéma dans notre travail. Soit-il dit que le traitement
des maladies associées n'a généralement aucun effet sur
l'évolution du vitiligo. Une biopsie est rarement nécessaire
(44).
4.2.4. Antécédents des
hypomélanoses
Dans notre série, l'antécédent
d'hypomélanose le plus retrouvée au cours du développement
du vitiligo était la canitie dans 3,4 %.
Dans la littérature Belliappa (82) trouve des valeurs
proches aux nôtres, soit 2 % de canitie, Behl (40) par contre obtient des
valeurs plus élevées de l'ordre de 37 % des cas de canitie.
Cette corrélation entre le vitiligo et la canitie est
due au fait que dans les deux pathologies, il y a un déficit en pigment
mélanique respectivement dans l'épiderme et dans les follicules
pileux. Ce défaut de pigmentation débuterait
d'abord au niveau de l'épiderme avant de
s'étendre au niveau folliculaire chez certains patients.
4.3. Données paracliniques
Les bilans paracliniques colligés dans notre
étude faisaient état de 8,8 % des patients avec un bilan
inflammatoire perturbé, 2,4 % avec un bilan thyroïdien
perturbé, une hyperglycémie était observée chez 2,9
% des patients, les anticorps anti-nucléaires étaient positifs
dans 0,9 % des cas. L'examen histopathologique avait confirmé le
diagnostic de vitiligo dans 1,9 %.
Dans la littérature, les données paracliniques
diffèrent selon les études. Chaoui et coll. (66) trouvent un
bilan thyroïdien anormal dans 4 % des cas et une recherche d'anticorps
anti-nucléaires positive dans 3 % des cas, Shajil et coll. (64)
constatent une hyperglycémie chez 1 % des patients, Huggins et coll.
(79), trouvent des valeurs autour de 1 - 7 % des cas d'hyperglycémie.
Il n'existe aucun critère biologique specifique pour
diagnostiquer le vitiligo. Étant donnée la prévalence
accrue d'autres maladies auto-immunes et ou endocrines en présence de
vitiligo, une revue des systèmes et des tests de dépistage
pourraient ~tre justifiés. Bien qu'il n'y ait pas de directives
fondées sur l'évidence, il est recommandé effectuer
automatiquement une numération globulaire complète, un test de la
fonction thyroïdienne (y compris le dépistage d'anticorps
antithyroïdiens) et une glycémie à jeun. Une biopsie est
rarement nécessaire.
Limites du travail
Notre étude s'est basée uniquement sur les
patients ayant consulté aux C.U.K, ce qui n'est pas représentatif
de la population de la ville province de Kinshasa. Il ne nous a pas
été possible de recueillir toutes les informations
souhaitées en rapport avec les variables d'intér~ts sur les
fiches de consultation. Aussi, faute de ressources suffisantes, les patients
respectent difficilement le programme de suivi lui tracé par le
médecin traitant.
Forces du travail
A Kinshasa, les Services de Dermatologies ne se trouvent que
dans un nombre très limité des structures de soins, de sorte que
le Service de Dermatologie des C.U.K prend en charge non seulement les patients
référés par les autres structures hospitalières,
mais également des patients venus consulter en première
intention.
Par ailleurs, face à l'absence des données dans
la littérature sur l'état de cette pathologie en R.D.C, nous
pensons que ce travail est le premier de son genre dans notre milieu.
CONCLUSIONS ET RECOMMANDATIONS
CONCLUSIONS
Notre travail portant sur le profil
épidémiologique et clinique de vitiligo aux Cliniques
Universitaires de Kinshasa aboutit aux conclusions suivantes :
- la fréquence du vitiligo aux C.U.K est de 0,9 % par
rapport à l'ensemble des dermatoses,
- le groupe d'âge de =10 ans est le plus atteint (23
%),
- le sexe féminin (58 %) est plus affecté par
cette pathologie,
- la localisation photo-exposée est
prédominante,
- la forme clinique vitiligo non-segmentaire est le plus
rencontré (55,8 %),
- la pathologie dermatologique la plus associée au
vitiligo est l'eczéma (4,9 %) tandis que le diabète (9 %) en
constitue la pathologie non dermatologique la plus associée.
RECOMMANDATIONS
A la lumière de nos résultats, voici nos
recommandations :
2.1. Au personnel de santé :
- La référence précoce des patients
atteints de vitiligo aux dermatologues pour une meilleure prise en charge.
2.2. Aux Cliniciens Dermatologues :
- La formation des agents de santé primaire au diagnostic
précoce du vitiligo et leur référence pour meilleurs prise
en charge.
2.3. Au Ministère de l'Enseignement Supérieur
et Universitaire de la R.D.C -La création d'un programme de recherche
sur les maladies pigmentaires.
REFERENCES BIBLIOGRAPHIQUES
1. Taieb A, Picardo. Vitiligo. N Engl J Med 2009, 8 (360):
160.
2. Yaghoobi R, Omidian M, Bagherani N. Vitiligo: a review of the
published work. J Dermatol. 2011; 38 (5): 419-31.
3. Majumder PP, Nordlund JJ, Nath SK. Pattern of familial
aggregation of vitiligo. Arch Dermatol 1993; 129: 994-8.
4.
http://www.afvitiligo.com/index.php?option=com_content&view=article
(consulté le 15/05/2012).
5. Howitz J, Brodthagen H, Schwartz M, Thomsen K. Prevalence of
vitiligo. Epidemiological survey on the Isle of Bornholm, Denmark. Arch
Dermatol. 1977; 113(1): 47-52.
6. Alikhan A, Felsten LM, Daly M, Petronic-Rosic V. Vitiligo: a
comprehensive overview . J Am Acad Dermatol. 2011; 65(3): 473-91.
7. Handa S, Kaur I. Vitiligo: clinical findings in 1436
patients. J Dermatol. 1999; 26(10): 653-7.
8. Wang Xiaoyan , Yu Ting-Lin, Zhou Cheng et coll.
Prévalence du vitiligo en Chine. Chinese Journal of Dermatology 2010,
43(7): 463-466.
9. Shah H, Mehta A, Astik B. Clinical and sociodemographic study
of vitiligo. Indian J Dermatol Venerol Leprol. 2008 ; 74(6): 701.
10. Giam YC. Skin diseases in children in Singapore. Ann Acad
Med Singapore. 1988; 17(4): 569-72.
11. Ayanlowo O, Olumide YM, Akinkugbe A, et coll.
Characteristics of vitiligo in Lagos, Nigeria. Afr J Med. 2009; 28(2):
118-21.
12. Niang S.O.,Maado Ndaye, Fatima LY et coll. le vitiligo au
Sénégal. ISRN Dermatol.2012 ; 2012: 932163.epub 2012.
13. Bieleli E, Moswa Jl, Ditu Mpandamadi S et coll.
Prévalence du diabète sucré au sein de la population de
Kinshasa. Congo Médical 2000 ; 2(15): 1055-61.
14. Pegum JS. Vitiligo. Br J Dermatol 1996; 134:373.
15. Bielili E, Isis. Le Goitre Hyperthyroidien. Med Afr Noire:
1993, 40(8/9).
16. Carter RL. Dictionnaire des termes dermatologique. 4 e
éd. Williams et Wilkins: Baltimore, 1992.
17.
http://dermographie.info/vitiligo/vitiligo_dr_yvon_gauthier.php
(consulté le 27/10/2012).
18.
www.orpha.net/data/patho/pub/fr/vitiligo-Frfrpub672vo1.pdf.
(consulté le 10/09/2012).
19. Nordlund JJ. The epidemiology and genetics of vitiligo. Clin
Dermatol 1997; 15: 875-8.
20. Srivastava G. Vitiligo, Clinique d'Asie. Dermatol 1994;
1:1-5.
21. Nordlund JJ, AB Lerner. Vitiligo-il est important ?. Arch
Dermatol 1982; 118: 5-8.
22. Monia Kharfi, Aida Khaled, Mohamed Ridha Kamoun. Vitiligo de
L'enfant : Mise au point. Société Française de
Dermatologie Pédiatrique, 2008.
23. Yvon Gauthier. Le vitiligo. Gazette medicale 1994, 101:
8-12.
24. Maresca V, Rocella M, Rocella F et coll. Increased sensi-
tivity to peroxidative agents as a possible pathogenic factor of melanoc yte
damage in vitiligo. J Invest Dermatol 1997; 109: 310-3.
25. Mohr J. Vitiligo in a pair of monovular twins. Acta Genet
Stat Med 1951; 2: 252-5.
26. Fain PR, Gowan K, LaBerge GS, et coll. A genomewide screen
for generalized vitiligo. Am J Hum Genet 2003 ; 72: 1560-4.
27. Arcos-Burgos M, Parodi E, Salgar M, et coll. Vitiligo:
complex segregation and linkage disequilibrium analyses with respect to
micro-satellite loci spanning the HLA. Hum Genet2002; 110: 334-42.
28.
http://www.dermatobordeaux.fr/content/view/46
(consulté le 20/08/2012).
29. Ongenae K, Van Geel N, Naeyaert JM. Evidence for an
auto-immune pathogenesis of vitiligo. Pigment Cell Res 2003; 16: 90-100.
30. Bloch MH, Sowers JR. Vitiligo and polyglandular autoimmune
endocrinopathy. Cutis1985; 36: 417-9.
31. Hann Sk, Nordlund JJ. G. Neural pathogenesis in vitiligo.
Oxford: Black- well Science, 2000, 142p.
32. Morrone A, Picardo M, Luca C, et coll. Catecholamines and
vitiligo. Pigment Cell Res 1992; 5: 65-9.
33. Grimes PE, Sevall JS, Vojdani A. CMV DNA identified in skin
biopsy specimens of patients with vitiligo. J Am Acad Dermatol1996; 35:21-6.
34. Pegum JS. Vitiligo. Br J Dermatol 1996; 134: 373.
35. Behl PN. Examen des mesures thérapeutiques dans le
traitement du vitiligo. Indian J Dermtol Venereol 1957; 23: 17-24.
36. Fisher AA. Le diagnostic différentiel du vitiligo
idiopathique de Leucoderme Contact. Cutis 1994; 53: 232-4.
37. Handa S, Dogra S. Epidémiologie du vitiligo
enfantile: Une étude de 625 patients du nord de linde. Pediatr Dermatol
2003; 20: 207-10.
38. Drake L, Dinehart SM, Farmer ER. et coll . Lignes
directrices des soins aux patients vitiligo. J Am Acad Dermatol 1996; 35:
620-6.
39. Mathias CG, Maibach HI, Conant MA. Perioral leukoderma
stimulating vitiligo from use of toothpaste containing cinnamic aldehyde. Arch
Dermatol 1980; 116: 1172-3.
40. Behl PN, Aggarwal A, Srivastava G. Vitiligo: dans pratique
de la dermatologie. 9e éd. Editeurs CBS: New Delhi, 2003, 238p.
41. Hann SK, Kim YS, Yoo JH, Chun YS. Clinical and histological
characteristic of trichrome vitiligo.J Am Acad Dermatol 2000; 42: 589-96.
42. Dupre A, Christol B. Cockade - like vitiligo and linear
vitiligo a variant of Fitzpatrick's trichrome vitiligo. Arch Dermatol Res 1978;
262: 197-203.
43. Fargnoli MC, Bolognia JL. Pentachrome vitiligo. J Am Acad
Dermatol 1995;33:853-6.
44. Anatoli F , David G. Vitiligo, Conf Scient 2005; 4: 2p.
45. Halder RM, Grimes PE, Cowan CA, Enterline JA, Chakrabarti
SG, Kenney juge Jr. Enfance et vitiligo. J Am Acad Dermatol 1987; 16:
948-54.
46. Ortonne JP, Bahadoran P, Fitzpatrick TB. Hypomelanoses et
hypermelanose. Derm méd gén. Mc Graw-Hill: New York; 1999,
836p.
47. Midelfart K, Moseng D, Kavli G, et coll. Un cas d'urticaire
chronique et le vitiligo, associée à une thyroïdite,
traité par PUVA. Dermatologica 1983; 167: 39-41.
48. Kang IK, Hann SK. Vitiligo coexistent with nevus
dedepigmentosus. J Dermatol Tokyo 1996; 23: 187-90.
49. Downs AM, Lear JT, Dunnill MG. Lucite polymorphe
limitée aux zones de vitiligo. Clin Exp Dermatol 1999; 24: 379-81.
50. Okada T, Sakamoto T, Ishibashi T et coll. Vitiligo dans la
maladie de Vogt- Koyanagi-Harada. Graefes Arch Clin Exp Ophthalmol 1996; 234:
359-63.
51. Michaelsson G. Vitiligo with raised borders- report of two
cases. Acta Derm Venereol 1968; 48: 158-61.
52. Sehgal VN, Srivastava G. Vitiligo: Auto-immunity and immune
responses. Int J Dermatol 2006; 45: 583-90.
53. AJ Sober, H Nakagawa, Albert DM et coll. Malignant melanoma
and vitiligo-like leukoderma. J Am Acad Dermatol 1983; 9 (5): 696-708).
54.
www.orpha.net/data/patho/Pub/fr/Vitiligo-FRfrPub672v01
(consulté le 14/09/2011).
55. Hamzavi I, McLean D, Shapiro et coll. Parametric modeling of
narrowband UV-B phototherapy for vitiligo using a novel quantitative tool. Arch
Dermatol 2004; 140: 677-83.
56. Sehgal VN, Rege VL, Mascarenhas F, Kharangate VN. Tableau
clinique de vitiligo chez les Indiens. J Dermatol Tokyo 1976; 3: 49-53.
57. Lerner AB. Vitiligo. J Invest Dermatol 1959; 32: 285-310.
58.
http://www.medicinenet.com/vitiligo/article.htm
(consulté le 05/07/2012).
59. Urbanek RW. Tar vitiligo therapy. J am Acad Dermatol 1983 ;
8: 755.
60. Juhlin L, Olsson MJ. Improvement of Vitiligo after oral
treatment with vitamin B12 and folic acid and the importance of sun exposure.
Acta Derm venerol 1997; 77: 460-2.
61. Parsad D, Pandi R, Juneja A. Effectiveness of oral Ginkgo
iloba in treating limited, slowly spreading Vitiligo. Clin Exp Dermatol 2003;
28: 285-7.
62. Schallreuter KU, Wood JM, Lemke KR, Levening C. Treatment of
vitiligo with a topical application of pseudocatalase and calcium in
combination with short-term UVB exposure. Dermatology 1995; 190: 223-9.
63. Howitz J, Brodthagen H, Schwartz M et coll. Prevalence of
vitiligo. Denmark. Arch Dermatol. 1977; 113(1): 47-52.
64. Shajil EM , Deepali Agrawal, Krishna Vagadia et coll.
Vitiligo: profils cliniques à Vadodara, Gujarat . J Indien Dermatol
2006; 51: 100-4.
65. Whitton ME, M Pinart, Batchelor J, et coll. Interventions
pour le vitiligo. The Cochrane Library, Issue 1, 2010. Chichester, UK: John
Wiley & Sons.
66. Chaoui, Souad. Aspects épidémiologiques du
vitiligo au service de dermatologie du Chu Ibn Rochd. These.Université
Hassan II, Faculté de Médecine et de Pharmacie, Casablanca.
2005.
67. Berti S, Bellandi S, Bertelli A et coll. Vitiligo in an
italian outpatient center. Am J Clin Dermatol. 2011 Feb 1; 12(1): 43-9.
68. Paravar T, Lee DJ. Vitiligo in an urban academic setting.
Int J Dermatol. 2010;49(1): 39-43.
69. Ayanlowo O, Olumide YM, Akinkugbe A et coll. Characteristics
of vitiligo in Lagos, Nigeria. est Afr J Med. 2009; 28(2): 118-21.
70. Zeglaoui F, Souissi A, Ben Ayed A et coll. Epidemiological
and clinical profile of vitiligo in Tunisia, Tunis Med. 2007; 85(12):
1016-9.
71. Shah H, Mehta A, Astik B. Clinical and sociodemographic
study of vitiligo. Indian J Dermatol Venereol Leprol. 2008; 74(6): 701.
72. Gönül M, Cakmak SK, 2 ~IXJ D, Gül U,
Kiliç S. Profile of vitiligo patients attending a training and research
hospital in Central Anatolia. J Dermatol. 2012; 39(2): 156-9.
73. Ahmed K, Muhammad Z. Prevalence of cutaneous manifestations
of diabetes mellitus. Qayum I. J Ayub Med Coll Abbottabad. 2009 ; 21(2):
76-9.
74. Mantoux F, Ortonne JP. Physiologie du système
pigmentaire. Encycl Med Chir, Dermatologie, 98-015-A-10, 2003, 10p.
75. Ortonne JP, Grosshans E. Les troubles de la pigmentation
cutanée. Dermatologie et Maladies Sexuellement Transmissibles.
Paris, France: Masson; 1999, 407#177;426p.
76. Anstey A, Marks R. Colocalization of lichen planus and
vitiligo. Br J Dermatol 1993; 128 : 103-4.
77. Martis J, R Bhat, B Nandakishore, JN Shetty. Une
étude clinique de vitiligo. J Dermatol indiennes
Vénéréologie Leprol 2002; 68:92-3
78. Nunes DH, Esser LM. Vitiligo epidemiological profile and the
association with thyroid disease. An Bras Dermatol. 2011; 86(2): 241-8.
79. Huggins RH, Janusz CA, Schwartz RA. Vitiligo: A sign of
systemic disease. Indian J Dermatol Venereol Leprol 2006; 72: 68-71.
80. Mazereeuw - Hautier. Pathogénie du vitiligo.
Kératin 2004 ; 8 : 9-13.
81. Habib A, Raza N. Clinical pattern of vitiligo. J Coll
Physicians Surg Pak. 2012; 22(1): 61-2.
82. Belliappa PR, Priya KS, Umashankar N et coll.
Characteristics of childhood vitiligo in bangalore with special reference to
associated ocular abnormali- ties. e-journal of the indian society of
teledermatology, 2011; Vol 4, No.3
83. Herane MI. Vitiligo and leukoderma in children. Clin
Dermatol 2003; 21: 283-95.
84. Jaigirdar MQ, Alam SM, Maidul AZ . Clinical presentation of
vitiligo. Mymensingh Med J 2002; 11: 79-81.
ANNEXE
FICHE DE COLLECTE DES DONNEES
I. Date de la 1ère consultation :
II. Identité
-Numéro de la fiche :
-Date et lieu de naissance : -Sexe :
-Adresse de la résidence : -Origine ethnique et Race :
-Tarification :
III. Cliniques
-Antécédents
-Symptomatologie
IV. Diagnostic clinique
V. Paraclinique -Biologie
-Biopsie



