|
Mémoire de fin d'études - UE 5.6. S6 -
Analyse de la qualité et traitement des
données scientifiques
et professionnelles
IFSI - Hôpital Ambroise
Paré
Le patient, l'information et
les soins infirmiers
Etude de l'impact de la masse d'informations
sur
l'adhésion du patient aux soins infirmiers
Auteur :
Yoann GUYMARD
Directeur de mémoire :
Mme Sandrine VIEGAS
Note aux lecteurs :
Il s'agit d'un travail personnel et il ne peut faire
l'objet d'une publication en tout ou partie sans l'accord de son
auteur.
REMERCIEMENTS
Ce travail de fin d'études m'a permis tout au
long de mes recherches d'y consacrer un intérêt professionnel de
plus en plus ample au fur et à mesure de mes lectures sur le sujet et
à travers les diverses sources d'information.
Je remercie donc les deux experts en Education
Thérapeutique qui ont contribué à ma réflexion et
m'ont apporté et confirmé certaines informations grâce
à leur expérience.
Merci aussi à la disponibilité de mon
directeur de mémoire et sa vision sur l'avancée de mon
mémoire.
D'un point de vue personnel, je remercie ma
mère et mon frère pour leur soutien tout au long de ce travail
ainsi que Anne-Sophie et Bertrand, des amis, pour leurs conseils
expérimentés.
Ainsi l'implication de chaque personne et ma
détermination à la réalisation de ce mémoire auront
contribué à répondre au questionnement professionnel que
j'aurai rencontré lors d'un de mes stages lors de ma formation
d'étudiant infirmier.
SOMMAIRE
Introduction 4
I. Cadre de référence 8
1. Cadre législatif 8
a. Professionnel de santé 8
2. Le soin Infirmer 10
3. Education thérapeutique 12
a. Définition de l'éducation thérapeutique
12
b. L'impulsion de l'ETP en France 12
c. Les acteurs habilités à mettre en oeuvre l'ETP
13
d. Utilité de l'ETP pour les patients souffrant d'une
maladie chronique ou aigue 13
e. Implication de l'infirmier lors d'une ETP 14
f. L'utilité en matière de santé publique
16
g. Les bénéfices d'une ETP pour le patient 17
4. Information et source d'information 19
a. Définition de l'information et source d'information
19
b. Information émise par l'infirmier au patient lors
d'une ETP 20
c. L'influence de l'information 22
5. Communication soignant-soigné et soigné-soignant
24
6. Formation continue 26
a. Définition de la formation Continue 26
b. Les bénéfices pour l'infirmier 26
II. Problématique 29
Conclusion 34
BIBILOGRAPHIE DE LA NOTE DE RECHERCHE 36
ANNEXES I 43
ANNEXES II 52
RESUME 53
Introduction
Ma situation d'appel se déroule lors de mon
stage de fin de deuxième année au sein d'un Centre Hospitalier
Universitaire de l'Assistance Publique des Hôpitaux de Paris dans le
secteur Nord-Ouest. C'est un hôpital généraliste et
universitaire de 499 lits regroupés autour de quatre pôles. Cette
situation se déroule au sein du service de dermatologie et
endocrinologie qui fait partie du pôle « spécialité et
cancérologie ». Ce service se situe au 5ème
étage.
La situation qui m'a le plus interpellé a eu
lieu lors d'une réunion d'éducation thérapeutique avec un
groupe de patients diabétiques insulinodépendants. Durant cette
réunion constituée de sept personnes, deux d'entre elles ont fait
part à l'infirmière et moi-même qu'ils avaient lu que :
« les insulines synthétiques pourraient favoriser le cancer
».
Puis, plus tard, d'autres faits sont apparus
:


un patient vérifie l'ensemble des effets
indésirables et d'éventuelles interactions entre l'ensemble de
ses traitements.
une autre patiente sous traitement antihypertenseur me
fait part de son inquiétude sur les éventuelles
conséquences à long terme de son traitement, étant
donné qu'il provient du même laboratoire que le
Médiator®.
L'infirmière et moi-même, étudiant en
soins infirmiers, sommes présents lors de ces situations, sauf pour deux
d'entre elles où je suis seul.
Ceci s'est produit en pleine période de
médiatisation de l' « affaire du Médiator®
et de l'Isoméride® ».Ainsi, ayant connaissance de
cette actualité, je cherche à comprendre si cela n'a pas un lien
avec ce que les patients perçoivent à travers la masse
d'informations dont ils disposent (internet, médias, magazines, forum de
discussions). En effet certains m'ont fait part de leur inquiétude suite
à cette médiatisation.
Le médecin interviendra à la demanda de
l'infirmière et moi-même dans ces différentes situations
afin d'apporter davantage d'informations aux patients et d'essayer de les
rassurer. Effectivement l'intervention du médecin rassure certains
patients. Mais d'autres restent toujours aussi sceptiques, malgré les
informations reçues par le médecin. Cette situation aura pour
conséquence de créer un écart entre les masses
d'informations reçues par le patient et celles émises lors du
soin infirmier.
ARGUMENTATION DU CHOIX DE LA SITUATION
J'ai choisi cette situation d'appel qui m'a
interpellé par le nombre croissant de questionnements des patients
relatifs à leur traitement (insuline, antihypertenseur et autres
traitements). La médiatisation de l' « affaire
Médiator® » a donc naturellement
entraîné le questionnement des patients à ce sujet.
L'accès à l'information médicale (certifiée ou non)
sur les traitements grâce aux nouveaux moyens de communication, par
exemple internet, est de plus en plus fréquente. Une place
prépondérante de diverses sources d'informations mises à
la disposition du grand public a donc changé les rapports entre le
patient et les professionnels de santé, ceci lors de soins infirmiers,
comme j'ai pu le constater lors de mon stage.
Ainsi, le choix de ma situation porte sur l'impact des
médias (TV, Presse écrite, radiophonique, Internet...) sur la
perception des patients vis-à-vis de leurs traitements, dont Internet,
les grands quotidiens nationaux (Le Point, L'Express), la publication de livres
écrits par des journalistes, professionnel de santé, mais aussi
des informations émises pour le grand public. Mon questionnement prend
en compte l'importance de répondre aux besoins d'information du patient
face aux connaissances qu'il a acquises aux travers des différents
moyens de communications. La posture professionnelle de l'infirmier est donc
une clé importante afin d'effectuer une prise en charge adéquate
et de répondre aux attentes des patients.
Lors de la prise de traitements, de soins ou encore
d'examens, les patients ont posé des questions telles que : « Mon
insuline peut-elle provoquer le cancer ? » ; certains
s'inquiétaient ou vérifiaient par eux même les effets
indésirables. Je chercherai à comprendre pourquoi l'impact
positif et négatif des médias ainsi que la multiplicité
des sources d'information influencent aujourd'hui la relation entre le patient
et l'infirmier. Je chercherai aussi à comprendre pourquoi les patients
ont ce besoin perpétuel de recherche d'information et en quoi cela
complexifie la relation lors d'explications, d'informations émises lors
des soins infirmiers. Mes recherches concernant la masse d'informations
accessibles par les patients me permettront ainsi de déterminer le
rôle et la posture professionnelle de l'infirmier lors des soins qu'il
prodigue. Je ferai aussi un lien avec la circulaire d'avril 2011, la
réforme de la pharmacovigilance et me poserai la question de savoir si
l'infirmier aura un rôle à jouer dans l'avenir. Je souhaite donc
orienter en partie mon mémoire sur les informations obtenues, acquises
par les patients eux-mêmes, et vérifier ainsi si cela modifie,
altère leur relation avec les soins infirmiers, mais aussi sur les
informations qui leur sont fournies tout au long de leur
hospitalisation.
Les recherches que je vais effectuer afin de
réaliser ce mémoire auront pour objectif de m'aider à
répondre à cette insatisfaction et à un manque
d'information rencontré lors de ce stage. En tant qu'étudiant en
soins infirmiers et futur professionnel, je souhaite pouvoir obtenir des
informations qui me permettront d'être plus à même d'y faire
face.
QUESTION DE DEPART
L'impact de la masse d'informations influence-t-il
l'adhésion du patient aux soins infirmiers ?
THEME DE RECHERCHE
La place des soins infirmiers face aux informations
acquises par le patient aux moyens d'outils de communication (internet,
médias, presse).
Pour développer ma réflexion face
à ces situations, j'ai rencontré 1 une première
experte dans le domaine de l'éducation thérapeutique et ceci tout
en effectuant des recherches scientifiques. L'objectif était de guider
ma réflexion personnelle mais aussi d'avoir le point de vue d'un
professionnel, ceci me permettant d'avoir une autre vision que la mienne et
donc un développement plus large du problème auquel je n'aurai
peut-être pas pensé.
Lors de la réalisation de la note de recherche,
j'ai été amené à réaliser un premier
entretien avec une professionnel de santé en ETP afin d'obtenir son
approche d'experte dans ce domaine. Puis, au fil de mon entretien et au travers
de mes recherches, un nouveau questionnement a émergé. Ce qui
apparut après l'entretien était : « En quoi la formation
continue en éducation thérapeutique permet-elle à
l'infirmier d'obtenir l'adhésion du patient aux soins infirmiers face
à la masse d'informations ? ». Ce nouveau questionnement qui
fut validé par mon directeur de mémoire nous a semblé plus
orienté que le premier. J'ai donc cherché à
répondre à cette problématique à travers
différentes recherches scientifiques, base de données, magazines,
internet... Ainsi, pour pouvoir répondre à cette question de
recherche, je me suis appuyé sur cinq mots clés : le soin
infirmier, l'éducation thérapeutique, l'information et source
d'information, la communication soignant/soigné et
soigné/soignant, la formation continue. Pour permettre cette
démarche, une deuxième experte est rencontrée afin de
perpétuer et affiner ma réflexion professionnelle dans
l'établissement de mon mémoire.
1 Cf. Annexe I p. 49.
I. Cadre de référence 1. Cadre
législatif
Je m'intéresse tout d'abord à la
législation de l'exercice de notre profession qui est un point
primordial car elle nous permet d'être conforme aux bonnes pratiques de
soin.
a. Professionnel de santé
Régissant la profession
infirmière
La profession infirmière est
légiférée, ce qui signifie qu'elle est
règlementée et reconnue par les instances françaises. Le
code de la santé publique régit les compétences de
l'infirmière sur son rôle propre et sur prescription
médicale. Les articles de loi, permettent de prendre le patient dans sa
singularité sont les suivants : L'article R4311-1 stipule le fait que
l'infirmièr(e) doit travailler en collaboration, on met donc en avant le
fait que la pluridisciplinarité est importante. L'article R 4311-2 nous
fait part qu'il est important d' « intégrer »
différentes compétences dans les soins tant techniques que
relationnelles avec le malade. Ainsi le soignant doit informer le soigné
sur les soins qu'il lui prodigue d'où des dispositions
législatives qui encadrent la profession mais aussi les
établissements de santé et ceux informant le patient.
Le devoir d'information de la part du professionnel
de santé et des établissements de santé envers les
soignés
En matière du droit à l'information
l'infirmier est tenu par : l'article R 4311-5 du CSP 2 dans le cadre du
rôle propre de l'infirmièr(e) qui doit être en mesure d'
accomplir ou de dispenser « les soins ...visant à identifier les
risques et à assurer le confort et la sécurité de la
personne et de son environnement et comprenant son information et celle de son
entourage » Cet article de loi nous fait part de l'importance d'assurer
des soins de qualité et peut-être sujet à la transmission
d'informations pour le patient ou sa famille. Selon la réforme
hospitalière de la loi n°91-748 du 31 juillet 1991, les
établissements de santé quels qu'ils soient sont tenus de
transmettre aux personnes
2 CSP : Code de la Santé Publique
« recevant ou ayant reçu des soins
»toutes informations médicales,
par l'intermédiaire d'un praticien
désigné à cet effet, s'ils en ont fait la demande. La loi
du 4 mars 2002 permet l'accès à l'information en lien avec la
santé de la personne hospitalisée. Tout ceci s'effectue par une
procédure auprès de l'établissement de santé. Selon
un rapport établi par le Ministère du travail, de l'emploi et de
la santé à la suite de la journée « 2011 Année
des patients et de leurs droits », il met en évidence la
jurisprudence concernant le devoir d'information, comme le fait que tout
patient a le droit d'être informé, par exemple au cours d'un
entretien individuel et ceci tout au long de sa prise en charge. Il appartient
aux professionnels de santé de prouver qu'ils ont bien donné une
information claire, loyale et appropriée aux capacités du
patient. Ces dispositions législatives font partie du « droit du
patient » et permet de rendre le patient acteur de la prise en charge de
sa santé.
Droit du patient
Divers textes de loi régissent les droits du
patient et ont pour but de s'inscrire dans une relation entre le professionnel
de santé ou l'établissement de santé et le malade. La loi
n°2002-303 du 4 mars 2002 est relative aux « aux droits des malades
et à la qualité du système de santé ». Cette
loi met aussi en avant que le patient a le droit d'obtenir de l'information
durant toute la prise en charge de son hospitalisation, des soins qui lui sont
prodigués, des traitements mis en place...
« La charte du Patient Hospitalisé
»3 est présente au sein de tous les
établissements ; elle permet aux patients de prendre connaissance de
onze « principes généraux » ceux qui sont tout
particulièrement à mettre en évidence sont les parties
trois et quatre par rapport à la thématique de mon
mémoire. Ces deux principes soulignent le fait « choix
thérapeutiques qui la concernent » ainsi que « le consentement
libre et éclairé du patient ».
La loi HPST de 2009 met en avant l'importance dans la
partie du « Titre III - La
prévention et la santé
publique » que l'éducation thérapeutique est une
part
3 Cf. Annexe II : Circulaire n°
DHOS/E1/DGS/SD1B/SD1C/SD4A/2006/90 du 2 mars 2006 relative aux droits des
personnes hospitalisées et comportant une charte de la personne
hospitalisée
importante de la prise en charge des patients, puis,
comme il est stipulé dans un rapport de presse du ministère de la
santé et des sports de septembre 2009, « L'éducation
thérapeutique du patient comme priorité nationale au niveau de la
responsabilisation et de l'autonomisation de la personne vivant avec une
maladie chronique, pour améliorer sa qualité de vie ».
Cependant, la Haute Autorité de la santé recommande avant de
commencer un programme d'éducation thérapeutique « le
consentement éclairé du patient ». Pour qu'il puisse y avoir
une ETP4, il est nécessaire que les infirmièr(e)s
puissent bénéficier de la formation continue.
Formation continue des professionnels de
santé
La loi du 4 mars 2002 impose en partie l'obligation de
formation continue, devenue par la loi HPST5 «
Développement Professionnel Continu », qui a pour objectifs :
l'évaluation des pratiques professionnelles, le perfectionnement des
connaissances, l'amélioration de la qualité et de la
sécurité des soins ainsi que la prise en compte des
priorités de santé publique et de la maîtrise
médicalisée des dépenses de santé. Ainsi pour
accroître le potentiel d'une formation continue selon moi il est
important de connaître ce qu'est le soin infirmier afin de construire
tout au long de sa carrière son identité
professionnelle.
2. Le soin Infirmer
Walter Hesbeen définit le soin infirmier comme
« un art ». Selon lui, cet art est construit autour d'actions
complexes dans lesquelles il est nécessaire de faire attention à
une multitude de « petites choses » afin de prendre en compte le
patient et sa famille avec une « grande attention ». Il estime que
les soins infirmiers ne sont pas concentrés sur une thématique
seulement, mais bien au contraire c'est un ensemble de compétences qui
fait notre « identité infirmière ». L'objectif de cette
identité est de « prendre soin », lui-même
définit cela comme « une oeuvre de création, à chaque
fois unique qui concerne une personne dans la singularité de sa
situation de vie ». Ainsi, il met au coeur de son ouvrage le soignant qui
préserve le
4 Education Thérapeutique
5 HPST : Hôpitaux Patient Santé et
Territoire
statut du « soigné » par la dimension
relationnelle du soin qui doit avoir une place principale face aux «
rouages des établissements de santé et à la
médecine technoscientifique ». Florence Nightingale met aussi
l'accent sur le fait que, lorsque l'on prend soin correctement d'une personne,
il faut absolument prendre en compte son « environnement social ».
D'après une hypothèse qu'elle émet, un individu a la
« capacité et le potentiel à changer sa propre situation
».
Jean Waston, infirmière et professeur à
l'université dans le Colorado aux Etats-Unis, nous fait part du «
caring » et de « prendre soin » : ont-ils le même sens ?.
Elle fait une analyse de ce mot dans son ouvrage intitulé «
Nursing. The philosophy and science of caring6 ». Cependant le
mot « caring » semble difficile à définir, en
particulier en français ? Mais le philosophe Mayeroff le définit
comme « l'activité d'aider une autre personne à
croître et à s'actualiser, un processus, une manière
d'entrer en relation avec l'autre qui favorise son développement »
et l'infirmière Waston parle de « facteurs curatifs » ce qui
signifie que l'objectif est une démarche soignante « favorisant
soit le développement ou le maintien de la santé soit une mort
paisible ». On constate ainsi que ce sont deux approches similaires et
humanistes du soin pour les soignants contrairement à la médecine
qui est dans « cure » c'est-à-dire dans la guérison. Il
est prépondérant de faire évoluer l'approche de la «
science infirmière » au regard des évolutions scientifiques,
mais aussi ce qui fait le soin infirmier donc la discipline « science
infirmière ». Un auteur nommé Aucoin Gallant parle
même d'« approche existentielle-phénoménologique et
spirituelle des soins infirmiers »
Ainsi le International Council Nurses nous donne une
définition intéressante des soins infirmiers qui est : « les
soins prodigués, de manière autonome ou en collaboration, aux
individus de tous âges, aux familles, aux groupes et aux
communautés - malades ou bien-portants - quel que soit le cadre. Les
soins infirmiers englobent la promotion de la santé, la
prévention de la maladie, ainsi que les soins dispensés aux
personnes malades, handicapées et mourantes...» La première
approche était conceptuelle, philosophique...globalement humaniste et
la
6 Revue Perspective
soignante, Ed. Seli Arslan, Paris 1999, n°4
définition du ICN 7 est basée
sur : à qui l'on prodigue les soins mais aussi quels sont les soins qui
sont effectués par les infirmiers ? Le code de la santé publique
est là pour légiférer sur l'attitude professionnelle que
le soignant doit avoir lors de l`exercice de ses fonctions. L'article R 4311-1
nous fait part que l'infirmièr(e) doit exercer son activité avec
différents professionnels de la santé. L'article R.4311-2 stipule
qu'il faut « intégrer » dans les soins infirmiers
différentes compétences mais aussi celles dans lesquelles on doit
mêler qualité technique et relationnelle avec le malade.
Concernant les règles professionnelles, l'article R 4312-2 met en avant
le fait qu'il est important d'exercer sa profession dans le respect de la vie
et de la personne humaine. J'ai souhaité souligner ces auteurs de
références dans l'approche infirmière et celle du ICN
puisque l'ensemble de cette approche « reflète » les soins qui
sont prodigués dans les établissements de santé ou en
santé communautaire. Cette approche que j'ai effectuée à
travers ces recherches permettent de comprendre ce qu'est le soin infirmier et
donc comment se positionner lors d'une séance ETP auprès d'une
maladie chronique.
3. Education thérapeutiqueDéfinition de
l'éducation thérapeutique
Avant de commencer à parler d'ETP8,
il est nécessaire de connaître une définition de celle-ci.
L'OMS 9 nous dit que « l'éducation thérapeutique
du patient vise à aider les patients à acquérir ou
maintenir les compétences dont ils ont besoin pour gérer au mieux
leur vie avec une maladie chronique. » Ceci a donc pour objectif
d'orienter l'ETP sur le patient éduqué afin qu'il puisse orienter
sa vie personnelle avec sa pathologie. Les institutions gouvernementales
françaises en matière de santé donnent une impulsion
à ce type de soin.
b. L'impulsion de l'ETP en France
La demande de la part des professionnels de
santé, des instances qui les
représentent (l'ordre des
médecins ou celui des infirmiers par exemple), les patients
eux
même, les associations d'usagers, les instances gouvernementales en
matière
7 International Council Nurses :
http://www.icn.ch/fr/about-icn/icn-definition-of-nursing/
8 ETP : Education Thérapeutique
9 OMS : Organisation Mondial de la Santé.
de santé publique...veulent mettre en avant
cette autre approche du soin, d'où la réponse de la HAS face
« à la demande croissante » comme ils le disent dans un
diaporama pour une intervention au salon de l'infirmier de novembre 2008. Selon
un rapport d'une étude intitulée « Éducation
thérapeutique des patients et hospitalisation à
domicile10 » 90% des médecins interrogés sur dix
sont favorables à la mise en place d'un programme d'ETP, pour tous ou
certains de leurs patients atteints de maladie chronique (diabète,
obésité, maladies cardiovasculaires). Ils accepteraient soit de
le dispenser eux-mêmes (75% des praticiens s'y déclarent
prêts à certaines conditions), soit de déléguer sa
réalisation à des professionnels paramédicaux. Ceci montre
que les médecins sont prêts à ce que les
paramédicaux soient des acteurs en matière d'ETP face à
des patients atteints de maladie chronique.
c. Les acteurs habilités à mettre en
oeuvre l'ETP
Tout d'abord on trouve les professionnels de
santé médicale et paramédicale. Puis viennent les patients
et les associations d'usagers. La loi « Hôpitaux, patient,
santé et territoire » de 2009 intègre les patients et les
usagers au système de santé. Elle met ainsi en évidence le
fait que la population doit devenir acteur de sa santé à travers
le droit à l'information et à l'éducation
thérapeutique par exemple. Une ETP est établie « par une
forme de consensus » c'est-à-dire que les usagers peuvent
être « sollicités dans les phases de conception, de mise en
oeuvre et d'évaluation »11. Puis elle pourra ainsi
contribuer « à informer, orienter, aider, soutenir, accompagner le
patient et ses proches », ce qui permet de mettre en exergue
l'utilité d'une ETP.
d. Utilité de l'ETP pour les patients souffrant
d'une maladie chronique ou aigue
10 DREES Etudes et résultats n° 753 - 17
février 2011
11 HAS dans un diapositif destiné au salon de
l'infirmier de novembre 2008
On doit faire acquérir des compétences
aux patients comme le stipule la HAS et le Professeur Jean-François
d'Ivernois dans un article12. Selon le professeur, l'objectif n'est
pas le « soignant qui éduque » mais il doit être «
centré sur le patient éduqué ». La HAS émet le
fait que la finalité d'une ETP est que le patient atteint d'une maladie
chronique ou de courte durée doit être en mesure de se prendre en
charge afin qu'il puisse améliorer sa qualité de vie. Pour
arriver à ce stade, on parle ainsi de « compétence d'auto
soin13 et de compétence d'adaptation 14 ».
Afin de lui faire acquérir des compétences, il est
nécessaire de prendre en compte différentes variables qui sont
d'après le professeur « le patient et sa maladie, le patient en
tant que apprenant, les éducateurs, les lieux de l'éducation, le
type de maladie ou d'affection15 ». Lorsque l'on prend en
compte différentes variables, cela permet de lui faire atteindre les
compétences nécessaires à la prise en charge de sa
qualité de vie. Par ce fait la HAS met le patient au coeur même de
la construction d'une ETP. Les sociétés savantes et organisations
professionnelles vont aussi « aider à définir, avec les
patients et leurs représentants, le contenu et les modalités de
mise en oeuvre de l'ETP pour une ou plusieurs pathologies. On peut ainsi dire,
et selon aussi les recommandations de la HAS, que les acteurs que l'on trouve
sont les professionnels de santé, les sociétés savantes et
organisations professionnelles ainsi que les patients qui contribuent au
système de santé dont ils sont bénéficiaires. Ceci
permet une meilleure acceptation du soin que les professionnels médicaux
et paramédicaux (infirmiers) leur procurent d'où l'utilité
de leur implication dans la formation continue en ETP et dans la construction
de ce type de soin.
e. Implication de l'infirmier lors d'une ETP
12 Adsp n° 36 septembre 2001.
13 Les compétences d'autosoins sont des
décisions que le patient prend avec l'intention de modifier l'effet de
la maladie sur sa santé (World Health Organization, Centre
for Health Development).
14 Les compétences d'adaptation sont des
compétences personnelles et interpersonnelles, cognitives et physiques
qui permettent aux personnes de maîtriser et de diriger leur existence,
et d'acquérir la capacité à vivre dans leur environnement
et à modifier celui-ci. Elles font partie d'un ensemble plus large de
compétences psychosociales (World Health Organization.
Skills for health. Geneva : WHO ; 2003).
15 Cf. Annexe I p. 48 : Finalités de l'ETP :
participation à l'amélioration de la santé, de la
qualité de vie, acquisition et maintien de compétence.
Selon les recommandations de la HAS, les professionnel
de santé et, par conséquent l'infirmier, doivent travailler en
« équipe multi professionnelle », afin que chaque acteur
puisse transmettre son savoir et sa propre compétence au soigné.
L'infirmier doit prendre en compte différentes variables telles que
celles qui ont été définies par le professeur d'Ivernois
mais aussi par la HAS à travers ses documents mis à la
disposition des professionnels de santé. Il est donc important qu'un
infirmier qui souhaite établir une ETP de qualité se centre sur
le patient c'est-à-dire sur son ensemble, son quotidien, les facteurs
socioéconomiques, psychologiques et environnementaux...Pour permettre
cette réalisation il est ainsi nécessaire de se
référencer à des écrits scientifiques, ce qui
permet une cohérence dans la réalisation d'une ETP, mais aussi de
faire face à tout questionnement de la part du patient qui aujourd'hui a
la possibilité de « s'instruire » par l'intermédiaire
de différents moyens de communication comme internet, les revues de
presse...A cela s'ajoute un travail multi- professionnel afin que chaque
intervenant puisse réaliser l'ETP dans des conditions optimales tout en
« incluant une évaluation individuelle de l'ETP et du
déroulement du programme ».
Ainsi, pour réaliser cette ETP, l'infirmier
doit respecter une recommandation de la part de la HAS qui intitule cela :
« Quatre étapes logiques et cohérentes pour un programme
personnalisé d'ETP »
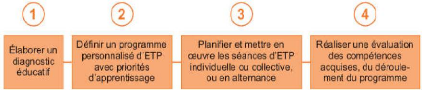
Ces étapes permettent ainsi une
réalisation adéquate d'une ETP et de manière
cohérente. Ce type d'élaboration aidera non seulement le patient
à comprendre la pédagogie qui est établie pour qu'au final
l'éducation soit « centrée sur le patient » comme le
disait dans son article le professeur d'Ivernois et que Madame
Patricia Raffray, infirmière en ETP, m'avait aussi
transmis lors de mon premier entretien avec des professionnels de
santé.
f. L'utilité en matière de santé
publique
Dans un article de 2010 de l'ordre des infirmiers de
France, concernant l'éducation thérapeutique, on trouve un
ensemble de données qui permet de mettre en évidence qu'en 2008
la Société française de santé publique constatait
que « la plupart des malades chroniques ne
[bénéficiaient] d'aucun programme d'éducation
thérapeutique ». Que les besoins «
sont très divers et, en conséquence, les programmes
d'éducation thérapeutique doivent s'adapter à cette
variabilité.» et enfin, que les programmes
proposés étaient en majorité hospitaliers «
alors que les patients atteints de maladies chroniques
résident à domicile ».
En novembre 2009, le Haut conseil de la santé
publique a souligné dans un rapport sur l'éducation
thérapeutique intégrée aux soins de premier recours les
points suivants : « L'éducation thérapeutique
aide les personnes atteintes de maladie chronique et leur entourage à
comprendre la maladie et le traitement, à coopérer avec les
soignants et à maintenir ou améliorer leur qualité de vie.
Pour bon nombre de pathologies, il est démontré que
l'éducation thérapeutique des patients améliore
l'efficacité des soins et permet de réduire la fréquence
et la gravité des complications. Compte tenu
du nombre croissant de personnes atteintes de maladie chronique en France
(environ 15 millions actuellement), les besoins en la matière sont
très importants. ».
Déjà en 2008 le Haut Comité de la
santé sanitaire publique dans un article de « l'infirmière
magazine »16 « faisait un constat d'une
surmortalité et d'inégalités face à la maladie au
sein de la population ». Le fait d'avoir recours à
l'éducation thérapeutique est encouragé par l'augmentation
de l'espérance de vie.
16 N°234- Janvier 2008
Au cours d'un colloque national du 29 juin
201117, intitulé « L'ETP deux ans après la loi
HPST, quel bilan ? », présidé par Dr Dominique de Penanster
de la Direction générale de la santé, Il nous est fait
part qu'environ 15 millions de personnes sont touchées par une maladie
chronique, 200 000 nouveaux cas par an dont 150 000 diabétiques. Face
à ce taux de personnes touchées par la maladie chronique, il y a
une demande exponentielle de la part des associations d'usagers de
développer l'ETP. Les pouvoirs publics ont pour objectif de «
développer l'ETP en ville et à l'hôpital dans un cadre
harmonisé au plan national ». Différentes
règlementations ont été adoptées : l'article 84 de
loi « Hôpital, patients, santé, territoire » du 21
juillet 2009, la Publication des textes réglementaires le 2 août
2010 concernant les décrets et arrêtés relatifs aux
compétences en ETP ; les autorisations de réalisation d'ETP en
2011 étaient de 1 796 programmes autorisés sur initialement 2508
de demandes d'autorisation de programme. L'ensemble de ces dispositions nous
montre une implication réelle des institutions gouvernementales en
matière d'amélioration de la qualité de vie des individus
touchés par une maladie chronique et conséquente puisque la
population française en janvier 2010 est de 64,7 millions18.
La HAS a aussi mis différents outils à la disposition des
professionnels de santé afin de les aider dans la réalisation
d'ETP. On trouve par exemple l'« Éducation thérapeutique du
patient : Définition, finalités et organisation », «
Structuration d'un programme d'éducation thérapeutique du patient
dans le champ des maladies chroniques ». Pour l'ensemble des moyens qui
sont mis en place, on constate que les pouvoirs publics ont une volonté
d'élaborer une éducation thérapeutique et donc d'apporter
un bénéfice au malade qui lui-même sera acteur et ceci
crée une véritable alliance thérapeutique.
g. Les bénéfices d'une ETP pour le
patient
D'après un article concernant l'ETP apparu dans
« l'infirmière magazine » de janvier 2008, le CHU de Nantes en
1995 avait remarqué que « des patients âgés
insuffisants cardiaques revenaient sans cesse à l'hôpital et que
leur prise en charge entre les libéraux et le CHU était trop
cloisonnée » et auparavant les professionnels
17
http://www.sfsp.fr/manifestations/images/DEPENANSTERD.pdf
18 Chiffre issu de l'INSEE : Institut National de la
Statistique et des Etudes Economiques.
de santé donnaient des conseils lorsqu'ils
faisaient un soin. Cependant aujourd'hui cet article ainsi qu'une patiente
parlent de « reconnaître les symptômes » dans le cas de
l'asthme dont souffre la patiente interviewée. Cette dernière
fait aussi part qu'auparavant elle appréhendait sa pathologie mais que
aujourd'hui, grâce à cette approche, elle était plus
à même d'y faire face.
Julie Rouprêt-Serzec, pharmacien hospitalier
à l'AP-HP19, : met en évidence le fait que
l'acquisition par le patient de compétences et de connaissances lui
donne davantage d'autonomie et de responsabilité dans la gestion de sa
pathologie et de son traitement. Le patient est donc dans un processus
d'apprentissage lui permettant de connaître ses besoins, repérer
et analyser une situation à risques, résoudre un problème
de thérapeutique quotidienne, pratiquer les gestes nécessaires
à sa prise en charge, réajuster sa thérapeutique à
un nouveau contexte de vie, etc. Ainsi, si le malade apprend à mieux se
connaître, il sera capable de limiter les risques de complication, de
rechute, d'hospitalisation, et donc d'améliorer considérablement
sa qualité de vie.
La HAS et INPES dans un document pdf intitulé
« L'ETP en 15 questions réponse » : nous permet de comprendre
que la démarche éducative accorde une place importante au patient
puisqu'il devient acteur de sa santé tant sur le plan biologique que
clinique. Cependant, l'ETP est un apprentissage perpétuel et aussi un
soutien psychosocial puisqu'il y a un retentissement sur ses habitudes de vie
permettant au patient une meilleure gestion de la maladie et de son traitement
au quotidien et à l'amélioration de sa qualité de vie et
de celle de ses proches. Les «études démontrant
l'efficacité de l'éducation thérapeutique du patient sont
à ce jour encore peu nombreuses » ; l'intérêt de
l'éducation thérapeutique du patient intégrée
à une stratégie thérapeutique a été
toutefois établi notamment concernant : l'asthme (diminution des
épisodes d'asthme nocturne, absentéisme professionnel et
scolaire), le diabète de type 1 (impact significatif et durable sur le
contrôle métabolique et les complications). L'éducation
thérapeutique du patient a également permis la
réduction
19 Interview
http://www.pharmag.fr/content/loi-hpst-et-education-therapeutique-dupatient
du nombre d'hospitalisations et de séjours aux
urgences, des visites médicales non programmées. » Pour
permettre l'efficacité d'une ETP je m'intéresse à
l'information du patient et aux sources d'information « fiable » qui
permettront de contribuer à cette efficacité mais aussi à
la diminution du nombre d'hospitalisation.
4. Information et source d'information
a. Définition de l'information et source
d'information
Le petite Robert20 décrit
l'information comme étant « une action de s'informer, de prendre
des renseignements. » mais aussi que cela peut être « un fait
ou jugement qu'on porte à la connaissance d'une personne, d'un public
à l'aide de mots, de son ou d'image ». Le code de santé
publique régit par l'article R 4311-5 que lorsque l'infirmier est dans
son rôle propre, il doit informer le malade et son entourage des soins
qu'il lui prodigue, la loi n° 91-748 du 31 juillet 1991 portant sur le
droit à l'information. La loi du 4 mars 2002 permet l'accès
à des informations en lien avec la santé de la personne
hospitalisée. Cette loi met en évidence le fait que le patient
doit être informé sur le déroulement des soins qui lui son
prodigués tout au long de son hospitalisation. En cas de litige,
l'établissement de santé devra prouver qu'il a bien
communiqué l'ensemble des informations concernant l'état de
santé de l'usager. La charte du patient hospitalisé,
affichée au sein des établissements même de santé,
stipule que dans le titre IV : "aucun acte médical ne peut
être pratiqué sans le consentement du patient, hors le cas
où son état rend nécessaire cet acte auquel il n'est pas
à même de consentir". L'ensemble de ces dispositions
ont permis de donner une place importante au patient dans le système de
santé actuelle. Par conséquent il est acteur de sa prise en
charge en prenant aussi des décisions en matière de sa
santé puisque le professionnel de santé (infirmier,
médecin...) doit l'informer et lui demander son
consentement.
A l'heure actuelle, notre société permet
à chaque individu de disposer de moyens de
communication,
d'information comme internet, la télévision, la presse
écrite... Grâce
20 Le Nouveau Petite Robert de la Langue Française 2007
Imprimé en France par Normandie Roto Impression s.a.s à Lonrai
Dépot légal en 2006
à eux, je vais chercher à comprendre ce
que signifient les sources d'information puisqu' aujourd'hui le patient
possède différents moyens pour obtenir des informations sur sa
santé. Le site www.irdes.fr21 , nous fait part que
parmi les sources d'informations il en existe 7. Elles ont pour objectif
d'identifier l'information et donc la pertinence de ce qui est transmis, tant
sur le point de vue médical que sur tout autre domaine comme la
technologie par exemple. Dans un document établi sur ce site, il est
stipulé que les sources d'information fiables sont les banques de
données bibliographiques, la littérature grise, les agences
gouvernementales, les sociétés savantes, les espaces de
l'Evidence basemedicine 22 , les moteurs de recherche en
santé, les portails ou répertoires. D'après le
www.techno-science.net,
parmi les sources d'information, on en distingue de « deux ordres : une
orale et une écrite ». Ces sources sont utilisées lorsque
l'infirmier informe un patient sur les soins qu'il lui prodigue.
b. Information émise par l'infirmier au patient lors
d'une ETP
L'art L. 1112-1 du code la santé publique
étend l'obligation médicale d'information à l'ensemble de
l'équipe paramédicale en énonçant que les
personnels paramédicaux participent à l'information des personnes
soignées dans leur domaine de compétence et dans le respect de
leurs propres règles professionnelles. La Charte du patient
hospitalisé (2006) doit permettre à la personne malade de pouvoir
participer pleinement, notamment aux choix thérapeutiques qui le
concernent et à leur mise en oeuvre quotidienne ; les médecins et
le personnel paramédical participent à l'information du malade,
chacun dans son domaine de compétences.
Les dispositions établies par le
législateur permettent ainsi de favoriser une meilleure collaboration en
matière de communication des informations afin d'améliorer la
prise en charge de la pathologie avec, comme indicateur, une diminution de la
morbidité ou un ralentissement à la survenue de certaines
complications ou incidents Selon des recommandations de la HAS en 2007 dans un
rapport intitulé « Education thérapeutique du patient :
définition, finalité, organisation », Il est mis en
évidence le
21 Irdes : Institut de Recherche et documentation en
économie de la santé.
22 Cours du 6/02/2012 de l'UE 3.4 Initiation à
la démarche de recherche de CG.
fait qu'il est important d'établir une
démarche cohérente pour une ETP bénéfique à
celui qui bénéficiera de ce type de prise en charge.

Ainsi, dans ce même rapport, pour «
réaliser l'ETP il est nécessaire de connaître le patient,
identifier ses besoins, ses attentes, sa réceptivité.» Les
points clés émis dans la partie de ce dossier sont «
accéder, par un dialogue structuré, aux connaissances, aux
représentations, aux logiques explicatives, au ressenti du patient.
Reconnaître la manière de réagir du patient à sa
situation, les diverses étapes de l'évolution psychologique du
patient. Reconnaître le rôle protecteur ou non des facteurs socio-
environnementaux (catégorie sociale, âge, niveau et style de vie),
caractéristiques socioculturelles, événements de vie
stressant et intégration sociale. Chercher à connaître ce
que le patient comprend de sa situation de santé et attend.
Reconnaître des difficultés d'apprentissage » Les
recommandations de la HAS en matière de construction d'une ETP met en
avant l'importance d'une certaine cohérence afin qu'elle soit
établie de manière chronologique pour que le patient acquiert des
compétences au terme d'un programme d'éducation
thérapeutique (matrice de compétences développées
en 2001 par JF d'Ivernois et R Gagnayre). Le professeur JF d'Ivernois
émet le fait que le patient doit acquérir des compétences
transmises à travers son éducation. L'ensemble des dispositions,
prises tant par le législateur que par les recommandations de la HAS ou
par certaines personnes comme le professeur, met en place des moyens permettant
au professionnel de santé de non seulement établir une ETP
cohérente pour la prise en charge de la pathologie mais aussi de rendre
le patient acteur de cette démarche. Pour cela, il est nécessaire
que l'infirmier établisse une ETP dans ce sens pour avoir la
participation
du patient. Il est donc important d'avoir des sources
d'information fiables et correctes qui sont recherchées auprès de
sociétés savantes, de bases de données comme «
evidence based nursing »... La validation de la création d'une ETP
avec des thématiques comme le diabète, le cardiovasculaire,
l'asthme s'effectue auprès de l'Agence Régionale de la
Santé du lieu où le professionnel de santé en ETP est
basé. Ainsi, avant la mise en place d'une thématique, on peut
être sûr de la fiabilité des données qui seront
transmises lors de la réalisation d'une ETP auprès de la
population qui sera visée par cette prise en charge.
c. L'influence de l'information
Un guide méthodologique, « Elaboration
d'un document écrit d'information à l'attention des patients et
des usagers de santé », a été publié par la
HAS en juin 2008. Dans ce rapport, il est rappelé « l'obligation
d'information à la charge de tous les professionnels de santé
» ; il met en avant le fait « qu'une information écrite peut
être complétée par une information orale, qui s'appuie sur
des recommandations professionnelles existantes ». Cependant, trop
d'information est aussi « dommageable que l'insuffisance d'information
».
Dans ce guide sont cités les « reproches
formulés par les patients » au sujet des informations : « ton
négatif, alarmant, trop centré sur ce qui va mal ».
Toutefois, l'information doit être « loyale », en effet sont
évoquées les limites du traitement proposé et aussi celles
de la science.
Les 18 et 19 décembre 2009 s'est tenue une
rencontre nationale de la HAS à la Cité des Sciences et de
l'Industrie23. L'une des séances portait sur « informer
les patients : quels enjeux, quelles exigences et légitimités ?
» Selon Etienne Caniard, membre du collège de la HAS, l'information
est « un outil pour permettre aux patients de mieux s'orienter dans leur
demande de soins, d'être associés aux décisions
thérapeutiques qui les concernent, et d'exprimer leurs opinions face aux
choix collectifs sur le plan sanitaire». Lors de cette rencontre il est
fait part que, lorsque l'on traite l'information
sur un plan pathologique, «elle exige à la
fois un degré important de précision scientifique et une
réelle lisibilité, afin de permettre une appropriation par le
patient dans ses comportements quotidiens. ».
Dans le compte rendu de cette réunion on trouve
une étude réalisée sur la satisfaction des patients par
rapport à leur niveau d'information. Ainsi, selon le sondage
réalisé pour la HAS par l'institut IPSOS, « 66% estiment
qu'elle les a aidés à améliorer la prise en charge de leur
santé ...ce qui laisse percevoir un réel niveau de satisfaction
» Cependant, « 34% de personnes mécontentes, c'est un chiffre
non négligeable qui mérite de s'interroger. » Face à
ce sondage il est souligné que le niveau de satisfactions dépend
du niveau de santé de l'individu. Par exemple un malade chronique sera
en plus grande demande d'information qu'une personne en « bonne
santé ». La construction de l'information est établie
auprès de professionnels de santé, mais aussi autour «
d'internet, média de référence » comme il est
nommé lors de cette réunion. On constate ainsi que le patient
souhaite devenir acteur de sa santé et par conséquent il la
construit autour de ce média le plus utilisé par les patients. Il
est souligné que la transmission de l'information peut être «
partielle, contradictoire, voire orientée selon l'émetteur
», puisque certaines informations peuvent être sujets à
consensus dans le milieu médical. Malgré tout cela, Christant
Saout estime qu'il est important de donner « des clés aux patients,
de les former à l'appréciation critique des informations qu'ils
reçoivent. » Ceci passe par le « développement de
l'éducation à la santé via des relais (école,
université, entreprise) ou associations. Ainsi l'objectif de
l'information est de permettre un « changement de comportement »
à travers « une sensibilité plus forte aux bonnes
règles de nutrition » Il s'effectue par l'intermédiaire des
professionnels de santé mais aussi d' « internet, le meilleur
vecteur pour une information « active » qui est répandu au
sein de la population ayant besoin de consulter par exemple les effets
secondaires d'un traitement, de soutien de patients sur des forums. Le
législateur a chargé la HAS de cette certification et elle a fait
le choix d'opter pour une norme existante, Health on the net (HON), qui
certifie plus de 5 000 sites de santé à travers le monde. Ce logo
permet de montrer que c'est une source d'information « fiable »
et
aussi que « un site, le fait de ne pas en disposer
devient un handicap », précise Etienne Caniard.
Il est souligné aussi que, lors d'une ETP,
l'information doit être au « plus près des malades »,
apparaît essentielle dans le cas des pathologies chroniques. Concevoir
une information appropriée, c'est notamment s'interroger de façon
dynamique sur sa dimension pédagogique, d'où l'importance de sa
posture professionnelle lors des soins ; cela permet d'établir une
communication adéquate pour expliquer, éduquer, informer le
patient sur le soin que l'on fait. Cette démarche n'est pas
forcément aisée, car l'information est en perpétuelle
évolution à travers les technologies de communication et les
avancées de la science qui sont aujourd'hui accessibles très
rapidement par le grand public.
5. Communication soignant-soigné et
soigné-soignant
Le cahier de l'infirmière nous dit qu'au sein
de cette profession la communication est d'une densité importante. Ainsi
on trouve différents moyens qui permettent de véhiculer un
message. Cela s'effectue au travers « d'échanges, de transmissions,
des moyens de transport physique de personnes ou de moyens de transmissions par
des signes ou signaux acoustiques, vocaux, gestuels ». Cependant, il est
important de prendre en compte des paramètres qui altèrent la
communication (bruit par exemple). Des travaux ont été
établis par Weaver et Shannon, deux ingénieurs qui ont
émis le fait que lorsque l'on communique on trouve l'émetteur qui
transmet le message vers le récepteur. Ainsi, lors d'une relation de
soin, le livre « Penser autrement les pratiques infirmières pour
une créativité éthique24» nous dit que,
face à la maladie, « le soignant soit dans un agir compassionnel
». Cette attitude que le professionnel doit avoir est liée au fait
que l'on doit être dans une « perception de la dimension
émotionnelle du lien à l'autre, l'exigence rationnelle
d'universalité qui fonde la communauté humaine et une conception
radicale de l'altérité, inspirée d'Emmanuel
lévinas, qui oblige à assumer la responsabilité de l'autre
dans une relation de dissymétrie. Un livre de Pierre LEBEL nommé
« communication
24 Livre sous la direction de A.Bouvet et M. Souvage.
Imprimer en Belgique par Boeck et Larcier.
professionnelle de l'infirmière » expose
que la « finalité est majoritairement et devrait être
exclusivement de contribuer à restaurer la santé ».
L'objectif de cette finalité est réalisé par
l'infirmière puisqu'elle est la première interlocutrice du malade
et en particulier lorsqu'il n'y a pas de médecin disponible. Il permet
d'avoir une attitude de contribution à la santé du patient et de
« savoir écouter, porter une attention à la personne »
; cela se réalise autour de différentes « voies de
communication » telles que la voie visuelle, auditive,
kinesthésique...Tout ceci est le fondement de l'activité
infirmière, d'où l'importance de « se connaître et
connaître les autres », ce qui conduit à comprendre ce qui se
déroule, à en prévoir l'évolution et à
maîtriser les évènements.
Dans un rapport25 de la HAS qui a pour but
de favoriser la communication avec le patient, Ils émettent le fait que,
lorsque l'on établit la « démarche d'ETP », celle-ci
repose principalement sur une relation de soin, ce qui amène à
accorder « une place prépondérante au patient en tant
qu'acteur de sa santé ». Il est donc important d'utiliser des
techniques « d'écoute active, l'empathie », « une
attitude encourageante » ; cela va permettre au patient de se poser des
questions pertinentes, lui donner l'envie de « s'exprimer », de
« prendre des décisions », tout ceci dans l'objectif que se
crée un « climat de confiance ». Il est donc nécessaire
que le patient ait en face de lui un professionnel qui l'écoute, qui
entende ses questions, ceci dans le but de réaliser ce que l'on souhaite
que le patient acquiert. On peut aussi réaliser cela lors d'un «
entretien motivationnel, élaboration de diagnostic éducatif,
suivi éducatif » afin de « favoriser la communication et la
relation entre le professionnel de santé et le patient ». On pourra
ainsi anticiper dans le but « d'initier un changement chez le patient et
de soutenir sa motivation et celle de ses proches », tout au long de sa
prise en charge.
Ainsi, afin d'oeuvrer dans la construction de son
identité de professionnelle de santé tout au long de sa
carrière, Patricia Raffray avait porté l'accent, lors de notre
entretien, sur la formation continue qui permet d'avoir un savoir
supplémentaire, par exemple en matière d'éducation
thérapeutique pour mieux répondre aux attentes des
25 Structuration d'un programme d'éducation
thérapeutique du patient dans le champ des maladies chroniques
HAS-INPES/ Juine 2007.
patients et pour faire face à des
difficultés comme une masse d'informations que détient le
patient, mais aussi sur sa posture professionnelle.
6. Formation continue
a. Définition de la formation
Continue
Une étude intitulée « formation
continue et processus de changement : recherche en éducation
thérapeutique », publiée dans la « Revue Francophone
intellectuel », 26 m'a conduit à m'intéresser aux
définitions de « formation continue » qui sont
appropriées à mon sujet de mémoire. Voelin et de Rham
27 en 1990 définissent ce terme ainsi : « toutes les
formations acquises après le diplôme professionnel ». Celle
qui me semblait plus construite et répondant le mieux à ma
recherche est la formulation de Ketele, Chastrette, Cros, Mettelin et Thomas
dans leur « guide du formateur » (1989, p. 220). Ils
présentent la formation continue comme un « processus
de formation conduit après la formation initiale et qui ne se limite pas
à une action d'apprentissage et d'acquisition de compétences
nouvelles, mais vise également une restructuration du comportement
pédagogique, et s'inscrit dans une perspective de transformation du
système éducatif. » Ainsi, au regard de cette
définition et dans le contexte de la recherche de mon mémoire, je
définirai la formation continue comme étant un processus
d'apprentissage et de perfectionnement visant à changer l'approche
pédagogique et dont l'objectif serait de transformer la pratique
professionnelle pour que les connaissances sur la santé soit «
centrées sur le patient éduqué ». Cette approche
apporte-t-elle un bénéfice à l'infirmier ?
b. Les bénéfices pour
l'infirmier
Dans la revue internationale francophone
d'éducation médicale28, une étude a
été
réalisée qui est nommée «
Transformer son identité professionnelle : impact d'un
programme de
formation continue de soignants en éducation thérapeutique
du
26 Volume 21, 5-21.
27 Sont des chercheurs dans le domaine social.
28 Publiée dans PÉDAGOGIE
MÉDICALE - Mai 2008 - Volume 9 - Numéro 2.
patient »29 . La mise en place de la
formation en ETP dans les pays occidentaux a été
réalisée à la suite d'un rapport de l'OMS en 1998 qui
souligne l'importance d'accompagner les personnes vivant avec une maladie
chronique ; il est aussi émis des recommandations pour la mise en place
de formations afin que les soignants puissent accompagner au mieux les
patients. Cette étude a été réalisée
à la suite de la mise en place en 1998 d'un DIFEP30 qui a
pour objectif de développer des compétences chez les soignants
afin qu'ils puissent accompagner la malade dans leur maladie chronique. Ils ont
donc souhaité connaître quel était l'impact d'une formation
continue au niveau de l'identité professionnelle mais aussi dans les
relations soignant-soigné, car une ETP a pour conséquence de
modifier les rapports entre les soignants et soignés.
Il est mis en évidence que, voici plusieurs
années, on aidait les patients concernant leur maladie et leur
traitement « à titre informatif », c'est-à-dire en
transmettant nos propres savoirs. En 1970 le concept d'éducation a
« émergé dans la pensée médicale»
montrant qu'il était inefficace de vouloir transmettre son savoir et
qu'il était plus adapté de considérer le patient dans sa
singularité ; cela a ainsi permis de considérer la personne comme
« un apprenant potentiel et la notion d'activité de l'apprenant a
été valorisée dans tous les programmes d'éducation
thérapeutique. » Le propre vécu du patient sur sa gestion de
sa maladie et de son traitement permet ainsi au soignant d'avoir à faire
face à un « expert » qui peut faire part de son propre
ressenti et de ce qu'il vit chaque jour. On voit ainsi une nouvelle forme du
rapport soignant-soigné émerger : « le partenariat de soin
». Cela conduit aujourd'hui le soignant à « accompagner des
personnes vivant avec des maladies chroniques » Ainsi on constate que
l'objectif du soignant est de mobiliser les ressources du malade « pour
parvenir à intégrer la maladie et le traitement » dans la
vie de la personne atteinte de maladie chronique, afin de lui offrir une
meilleure qualité de vie. Face à de nouveaux rapports
soignant-soigné, « la formation initiale fonctionne comme un
vecteur de construction professionnelle » alors que la formation continue
a pour but d'offrir « de nouvelles perspectives » qui permettront
ainsi de modifier sa
29 Réalisée par Aline LASSERRE MOUTET, Juliette
DUPUIS, Monique CHAMBOULEYRON, Grégoire LAGGER, Alain GOLAY.
30 Diplôme de Formation Continue en Education
Thérapeutique à l'université de Genève.
propre identité de soignant et ainsi de se
remettre en question. Ceci est dans la perspective d'apporter un
complément à la formation initiale et comme une occasion de
structurer les apprentissages expérientiels ; la formation continue
modifie, à travers de nouveaux apports, la construction globale de
l'édifice personnel. Cette démarche doit permettre que la
transformation de l'identité professionnelle puisse véritablement
s'opérer ; il est nécessaire que les soignants formés
soient reconnus par leurs pairs et leurs institutions. En effet,
reconnaître une identité professionnelle « dépend de
la nature des relations de pouvoir dans l'espace de travail et de la place qu'y
occupent la personne et son groupe d'appartenance. ».
Ainsi une enquête31 auprès de
professionnelles de santé a donné ces résultats : «
18 soignants (65 %) reconnaissent que la formation les a tout-
à- fait aidés à évoluer dans leur
perception du rôle du patient dans sa prise en charge, quatre soignants
beaucoup (14 %), quatre soignants
passablement (14 %) et deux très
peu (7 %) ». A l'issue de leur formation, 15 soignants (53 %)
déclarent avoir tout à fait
évolué dans leur perception de leur propre rôle, huit
soignants beaucoup (29 %), quatre soignants
passablement (14 %) et un, un
peu (4 %). Il a été mis en avant grâce
à l'ensemble de cette recherche que l'identité professionnelle a
deux dimensions : « une identité pour soi et une identité
pour autrui », ce qui implique un « processus de transformation
identitaire » Lors d'un sondage, huit personnes soulignent leur nouveau
rôle d'accompagnement des patients ; six se sentent davantage capables de
se positionner devant leurs pairs, trois ont obtenu de la reconnaissance de
leurs pairs, deux expérimentent une confirmation du décalage
déjà éprouvé avant la formation, une personne sait
qu'il s'est passé quelque chose sans pouvoir aisément le
définir et trois ne voient pas de changement. Ainsi, globalement
à travers cette étude, on perçoit un changement
identitaire après leur formation et lors de leur pratique, malgré
des difficultés entre la théorie, le terrain et la typologie des
patients, en fonction du type de maladie comme par exemple la difficulté
soulignée avec des personnes obèses. Il est donc
nécessaire que les personnes ayant été formées
à l'ETP doivent s'adapter à différentes pathologies qui
contribuent à modifier les relations soignant-soigné.
31 Cf. figure 1 et figure2 - Annexe I - page 51.
Ainsi « le soignant spécialiste en ETP
saura élargir sa compréhension du patient pour l'accueillir
totalement et formuler un projet éducatif sur mesure. La relation entre
les deux partenaires devient le socle sur lequel se construit le projet
éducatif. L'éducation thérapeutique du patient est
intégrée fortement dans les soins, rendant peu pertinente la
délégation de l'acte éducatif à d'autres
professionnels. » Certains des professionnels de santé
interrogés lors cette étude ont été reconnus par
les pairs, « reconnaissance institutionnelle de leur formation »,
d'autres ont vu leur fonction valorisée financièrement et
d'autres encore ont quitté leur établissement de santé
pour s'occuper de nouvelles fonctions.
Ainsi les bénéfices pour un soignant
désirant se former sont un gain tant dans sa pratique professionnelle et
donc sa construction identitaire, mais aussi une possibilité de faire
face au rapport soignant-soigné lors de l'exercice de sa profession, ce
qui est important au regard de la problématique de mon
mémoire.
Dans un article de « L'infirmière magasine
»32, il est écrit qu'en France plus de 250 000
infirmières en 2010 ont été séduites par la
formation professionnelle qui « est rarement entamée en vue d'une
promotion ». On trouve ainsi la mise en place « du Droit Individuel
à la Formation » ou prénommé DIF et aussi le HTT
c'est-à-dire la formation « Hors du Temps de Travail ». Ce
sont les moyens qui permettent au personnel soignant de se former. La
deuxième experte que j'ai rencontrée dans un service de
néphrologie me faisait part « que les formations continues ne sont
pas assez mises en avant auprès des professionnels de santé
paramédicale, ce qui est un frein pour se former ».
II. Problématique
Mon cadre de référence m'a permis de
comprendre différents aspects pour répondre
à ma
problématique. J'ai tout d'abord commencé mes recherches par
les
dispositions législatives à l'égard de notre
profession mais aussi au niveau des droits
32 Revue : N° 286. 1er Octobre 2011
du patient que le soignant et les
établissements de santé doivent appliquer lors de la prise en
charge des soignés. On trouve ainsi différentes dispositions
telles que le Code de santé publique, la loi HPST de 2009, la loi du 4
mars 2002, la charte du patient hospitalisé. L'ensemble de ces
dispositions législatives permettent de régir la pratique des
infirmiers mais aussi de comprendre la politique et l'application sur le
territoire national de l'éducation thérapeutique, concernant la
formation continue des professionnels, le droit du patient et le devoir des
infirmier(è)s mais aussi des établissements de santé
à l'égard de leurs usagers. En outre, on se rend compte
qu'informer le patient et chercher son consentement est une part importante de
la profession infirmière afin de respecter les droits que le patient a,
mais aussi pour le rendre acteur dans la prise en charge de sa santé. La
première experte en ETP elle me disait lors de notre rencontre «
qu'il faut s'intéresser au patient, sa manière de vivre, sa
culture...c'est le seul moyen de le comprendre, d'adapter et ainsi d'obtenir
une prise en charge holistique » , c'est ce qui contribue au consentement
tout au long d'une ETP. Cela n'est cependant pas aisé, car les patients
obtiennent des masses d'informations. Il est donc nécessaire
d'évaluer « les acquis et de réajuster si erreur et/ou
compléter leur savoir. Obtenir une adhésion est avant tout un
lien de confiance qui doit s'établir. C'est donc un « travail en
partenariat », comme nous en fait part le Professeur Jean-François
d'Ivernois dans un article33. Selon le professeur, l'objectif n'est
pas le « soignant qui éduque » mais il doit être «
centré sur le patient éduqué », d'où
l'utilité du mot « partenariat » qu'utilise l'experte
infirmière. A travers cet échange et l'article dans lequel le
professeur exposait ce qu'est l'ETP, il est évident que l'approche que
l'on a à l'égard des patients est primordial, ceci dans le but de
les rendre acteurs pour accéder à une qualité de
vie.
Cependant, la deuxième experte travaillant en
néphrologie que j'ai rencontrée me faisait part que certains
patients peuvent « ne plus vouloir adhérer aux soins qui leur sont
prodigués, du fait qu'ils représentent l'histoire de leur
maladie. Certains d'entre eux vont d'un traitement à l'autre pendant des
années, puis passent à un autre et reviennent à celui de
départ, sans réellement comprendre pourquoi ils
doivent
33 Adsp n° 36 septembre 2001.
recommencer le traitement du début. Leur histoire
de malade et le manque d'explication médicale est un frein aussi aux
soins. »
Mes différentes recherches m'on permis de
constater que la profession d'infirmièr(é), à travers des
approches de personnes comme celles dont parle Walter Hesbeen, est « un
art » Ainsi il met en avant le fait que l'on doit porter « une grande
attention » à ce qui entoure le patient , car les soins infirmiers
ne sont pas seulement là pour traiter une partie du soigné, bien
au contraire. En effet, notre profession est dotée de plusieurs
compétences permettant une prise en charge holistique de la personne
elle-même. L'ensemble de ces compétences constitue notre «
identité infirmière ». Florence Nightingale souligne
l'importance de prendre en compte « l'environnement social » et elle
émet l'avis qu'un individu a la « capacité et le potentiel
à changer sa propre situation ». Ainsi bien d'autres auteurs comme
Jean Waston, infirmière et professeur à l'université dans
le Colorado aux Etats Unis, International Council Nurses..., utilise des mots
différents afin de définir les soins infirmiers mais garde le
même esprit que les autres auteurs cités ci-dessus. Le code de
santé publique nous fait part aussi de qualités relationnelles et
techniques.
Ces commentaires sur ce que sont les soins infirmiers
m'ont permis de comprendre que le soigné doit être acteur, mais
ceci ne peut s'obtenir que grâce à une approche holistique du
malade de notre part, en tant que soignant, et nous pourrons ainsi percevoir et
comprendre les besoins atteints ou perturbés, les ressources, les
difficultés, l'environnement dans lequel il évolue, son niveau de
connaissance...Ainsi il est important de prendre en compte les
différents aspects constituant l'individu pour adapter notre
positionnement d'infirmier en soins généraux lors d'une
hospitalisation. Le fait de prendre connaissance du soigné dans sa
singularité permet ainsi au professionnel de santé de pouvoir
s'adapter tant au niveau de son langage que de son attitude en tant que
professionnel. Cela lui permettra de pouvoir adapter sa prise en charge, la
faire évoluer, rendre le soigné acteur, être en mesure
d'expliquer le déroulement du soin ou de le faire contribuer à un
projet de soin établi par un professionnel de santé ou en
collaboration avec le soigné. On parle ainsi « d'accompagnement du
patient, ce que lui-même recherchera pour lier sa maladie
à
sa vie», comme me soulignait mon deuxième
expert. Le fait d'avoir trouvé différentes
références d'auteur, d'organismes contribuant à
l'évolution de la profession infirmière et aussi des
données scientifiques, conceptuels, me permet d'apprécier
l'importance de ce positionnement qui crée notre identité
infirmière, mais aussi de pouvoir aider et conforter les soignés
qui recherchent aujourd'hui la fiabilité des informations relatives
à leur pathologie et à leur prise en charge, tant pendant le soin
que lors du déroulement d'une hospitalisation.
Le fait d'avoir défini ce que sont les soins
infirmiers permet d'avoir une vision d'un positionnement que l'on doit avoir
dans le soin, mais aussi de répondre tout particulièrement
à ma problématique qui porte sur l'ETP définie par l'OMS
34 comme visant « à aider les patients à
acquérir ou maintenir les compétences dont ils ont besoin pour
gérer au mieux leur vie avec une maladie chronique. » On peut ainsi
dire que, par rapport à ce qui a été énoncé
précédemment sur l'identité de la profession
infirmière, l'ETP est un soin à part entière, sur une base
d'éducation du malade tout en adoptant un recueil de données
permettant d'effectuer une prise en charge holistique, en restant toujours dans
le respect de l'approche d'une dimension psychosocial-culturelle et
spirituelle. L'aspect même d'une globalisation du soin ne peut être
mis en place du fait que chaque entité de soigné est
différente d'où aussi l'utilité, selon la HAS, de
construire un projet d'ETP autour d'écrits scientifiques, de travaux
multidisciplinaires...ainsi on peut construire un projet pertinent. Il ne faut
pas oublier d'intégrer les soignés aussi à ce projet s'ils
souhaitent devenir acteurs de leur santé. En effet, ce désir se
confirme par les associations d'usagers qui sont de plus en plus
présentes dans les établissements de santé par exemple,
mais aussi par les demandes de plus en plus nombreuses d'informations,
d'où les dispositions législatives mises en place à leur
intention.
Ce travail de « partenariat » est donc
primordial pour permettre de créer son identité de professionnel
de santé mais aussi son positionnement lors des soins prodigués
au soigné, tant sur un plan technique que relationnel. La
première experte m'avait fait part lors de notre entretien que «
ses collègues n'ayant pas eu la formation en
34 OMS : Organisation Mondiale de la Santé.
ETP, soit ils n'ont pas reçu la formation ou
ils ne peuvent effectuer correctement une éducation puisque la
contrainte de temps dans les soins fait qu'ils ne peuvent être
centrés sur le patient éduqué ». Pour être dans
cette démarche, il faut pouvoir prendre du temps avec le soigné
pour observer ses ressources, ses besoins, etc.. Certains professionnels de
santé devraient aussi demander à participer à des
formations continues, soit pour mettre leur savoir en perpétuelle
évolution soit pour les aider à effectuer des gestes ou à
transmettre des savoirs en rapport avec les données scientifiques
actuelles ». Selon la deuxième experte que j'ai rencontrée,
il y a aussi « une méconnaissance ou une non connaissance des
formations possibles destinées au secteur paramédical. Si les
formations étaient mises en avant, soit par les hautes instances soit
par les établissements de santé, alors il serait plus aisé
de pouvoir en effectuer. Il est nécessaire aussi qu'une fois la
formation assurée les professionnels de santé, formés
à l'ETP par exemple, puissent mettre en pratique leur savoir, ce qui
signifie qu'ils devraient être détachés du soin ou
partiellement détachés».
Face à ce positionnement professionnel de la
part du soignant lors de l'exercice de ces fonctions, le législateur,
par la loi du 4 mars 2002 mais en particulier depuis la loi HPST de 2009, met
en avant la formation continue dans le cadre de la formation professionnelle de
santé, qu'elle soit paramédicale ou médicale. On parle
ainsi de « Développement Professionnel Continu » qui aura pour
objectifs : l'évaluation des pratiques professionnelles, le
perfectionnement des connaissances, l'amélioration de la qualité
et de la sécurité des soins ainsi que la prise en compte des
priorités de santé publique et de la maîtrise
médicalisée des dépenses de santé.
Ainsi, au regard des dispositions législatives
mises en place pour la formation continue et des approches conceptuelles,
théoriques, philosophiques, à partir de base de données,
d'organismes nationaux et internationaux, on peut dire que la formation
continue en éducation thérapeutique permet à l'infirmier
d'obtenir l'adhésion du patient aux soins infirmiers face à la
masse d'informations. Principalement grâce à des
infirmièr(e)s travaillant au coeur du métier, mais aussi à
des recherches scientifiques ou à de la recherche infirmière, cet
ensemble est une
référence pour que le professionnel
puisse faire face à une population qui obtient de plus en plus
d'informations par divers moyens de communication. Cependant pour s'adapter
à l'évolution de notre société, les
infirmièr(e)s doivent aussi répondre à de nouvelles
attentes ; par la formation continue comme l'estimaient mes deux expertes, mais
aussi au grée de mes recherches, je constate que le positionnement du
professionnel est plus aisé lorsqu'il est en mesure de tenir compte de
différentes composantes et des dimensions
physiologiques-psychologiques-sociales-culturelleséconomiques. On est
ainsi en mesure de percevoir le soigné mais aussi de pouvoir
l'accompagner, d'analyser ses besoins, de mobiliser les ressources de la
personne tout au long de sa prise en charge. Ensuite, la formation continue
permet de se mettre à jour tant au niveau de son savoir que dans sa
pratique et ainsi de faire face aux savoirs que le patient se sera «
créé » par des sources d'information plus ou moins fiables.
Il sera ainsi plus facile de faire face aux patients qui se posent des
questions comme pour l'insuline et qui ont des difficultés à
adhérer aux soins qui peuvent leur être prodigués. La
formation continue permettra aussi de répondre aux différentes
problématiques que peut rencontrer le professionnel de santé mais
aussi d'aller plus amplement vers des soins qui sont réalisés
« en tenant compte de l'évolution des sciences et des techniques
».
Conclusion
L'intérêt que j'ai porté à
ce travail de fin d'étude a pour origine une situation que j'ai
rencontrée lors d'un stage de deuxième année, mais aussi
parce que je reste tout particulièrement sensibilisé à la
qualité des soins prodigués, tant d'un point de vue technique que
relationnel ; ceci est sûrement lié aux différents
professionnels qui m'ont encadré au cours de mes stages. L'envie et la
possibilité d'évoluer lors de sa carrière est enrichissant
personnellement mais aussi professionnellement par une remise en question, tant
dans sa pratique que pour faire évoluer son identité
infirmière auprès de ses collègues et des autres
professionnels de santé. Malgré cet attrait, je ne pouvais y voir
la réelle importance de tout ceci au début. Les
différentes recherches que j'ai effectuées m'ont permis non
seulement de répondre à la question que je me suis posé
lors de la problématique rencontrée lors d'un stage mais
aussi
de comprendre que, face à une évolution
de la société, cette démarche devient primordiale aussi
pour le corps infirmier afin qu'il mette à jour son propre savoir, par
l'intermédiaire de la formation continue que par lui-même en se
référençant à des bases de données,
magazines et livres dédiés au métier, tant sur un point de
vue conceptuel, philosophique que scientifique. Ainsi l'infirmier peut-il
construire sa propre entité et trouver son positionnement en tant que
professionnel de santé face à des situations multiples, mais
aussi dans le cadre de ma problématique face à l'adhésion
du patient aux soins infirmiers devant la masse d'informations concernant sa
propre santé ou sa prise en charge. Selon la deuxième experte,
pour que le monde de la santé soit accessible, « on doit
accompagner, informer et il faut que le patient devienne acteur, d'où
l'utilité de ce type de formation pour savoir en même temps se
positionner et rendre acteur le soigné ».
En outre, ma réflexion porte aujourd'hui sur le
fait que, face à l'évolution des moeurs de notre
société, ne devrions-nous pas nous baser sur une prise en charge
holistique du patient en tenant compte de ses besoins, ressources, des
dimensions psychosocio-économiques ? Selon moi, l'utilisation de
différents outils au service de la profession infirmière est
utile dans l'approche que l'on a vis-à-vis du soigné, en prenant
en considération également ses connaissances et informations
erronées ou pas. Ainsi on rend le soigné acteur de sa propre
pathologie. Dans le cadre d'une ETP cela est beaucoup plus facilement
applicable, car les professionnels ont plus de temps à consacrer aux
patients, alors qu'une infirmièr(e) n'ayant pas de temps
dégagé pour effectuer une éducation ne peut voir un
patient dans sa singularité et l'éduquer comme il serait
préconisé. Les deux experts se rejoignaient dans ce sens. Face
à ces difficultés, il est important de se former pour effectuer
une ETP qui permettra à l'infirmier d'obtenir une adhésion plus
ample aux soins infirmiers devant un patient détenteur d'une masse
d'informations sur sa pathologie, son traitement. A la fin de mon
mémoire je me pose encore diverses questions : « en quoi le fait de
promouvoir la formation continue au sein d'établissements de
santé peut-il être un outil d'amélioration de la
qualité des soins tant techniques que relationnels ? »
BIBILOGRAPHIE DE LA NOTE DE RECHERCHE
Livres :
1. « Penser autrement les pratiques
infirmière pour une créativité éthique » sous
la direction de A. de Bouet et M.Souvaige. Avec la collaboration de B.
Stinglhamber, M. Barrea, D. Jacquemin, D. Bourra. Imprimer en Belgique par De
Boeck et Larcier
2. Walter HESBEEN, Prendre soin à
l'hôpital, Masson Paris 1997, page 35 et 45
3. Le nouveau petite robert de la langue
française 2007 Imprimé en France par Normandie Roto Impression
s.a.s à lonrai. Dépot légal en 2006.
4. HEINDERYCKX, François. Une
introduction aux fondements théoriques de l'étude des
médias, Liège, Editeur Cefal-Sup, 2002.
5. «lois de la santé ou du soin infirmier
», Florence NIGHTINGALE « L'INFORMATION MÉDICALE : Informer le
patient et le grand public : de l'obligation légale à la
pratique» de Lionel Charbit. Apparut en janvier 2009
· Livre de
96 pages. Information utilisé de la pages 43-48.
6. « Penser autrement les pratiques
infirmière pour une créativité éthique » sous
la direction de A. de Bouet et M.Souvaige. Imprimé en Belgique par De
Boeck et Larcier.
7. L'information médicale: informer le patient et
le grand public Par Lionel Charbit Editeur l'Harmattan, 2009 Pages 42 à
44.
Articles à partir de ressources
électronique :
1. Information et source d'information
http://www.irdes.fr/EspaceDoc/DossiersBiblios/SourcesInfo.pdf
2. INPES : Institut National de Prévention et
d'Education pour la Santé sous la direction de Jérôme
Foucaud, Jacques A. Bury, Maryvette BalcouDebusche, Chantal Eymard. 414 pages.
http://www.inpes.sante.fr/CFESBases/catalogue/pdf/1302.pdf
3. Structuration d'un programme d'éducation
thérapeutique du patient dans le champ des maladies chroniques
HAS-INPES/ Juin 2007
http://www.has-sante.fr/portail/upload/docs/application/pdf/etpguideversionfinale2pdf.pdf
4. PÉDAGOGIE MÉDICALE - Mai 2008 - Volume
9 - Numéro 2 (téléchargement pdf)
http://www.pedagogiemedicale.org/index.php?option=comarticle&access=standard&Itemid=129
&url=/articles/pmed/abs/2008/02/pmed20089p94/pmed20089p94.html
5. « Transformer son identité
professionnelle : impact d'un programme de formation continue de soignants en
éducation thérapeutique du patient »
http://www.unige.ch/formcont/ressources/publications/Educationtherapeutique-patient.pdf
6. La communication infirmière comme
élément productif et constructif de la professionnalisation
Valérie Paule Roman-Ramos. Département des sciences de
l'éducation ; Université de Province
http://sciences-croisees.com/N4/roman-ramos.pdf
7. Bilan de la campagne d'autorisation des programmes
d'ETP Dr Dominique de Penanster / Direction générale de la
santé 29 juin 2011 Colloque national : L'ETP deux ans après la
loi HPST, quel bilan ?
http://www.sfsp.fr/manifestations/images/DEPENANSTERD.pdf
8. DOSSIER DE PRESSE du jeudi 24 février 2011
Remise du rapport « 2011, Année des patients et de leurs droits
»
http://www.sante.gouv.fr/IMG/pdf/Dossierdepressedroitsdespatients2
4fevruer2011.pdf
9. «Hôpital, patients, santé,
territoires» Une loi à la croisée de nombreuses attentes
http://www.sante.gouv.fr/IMG/pdf/LoiHpst07-09-09.pdf
10. Le caring est-il prendre soin ? Walter Hesbeen
http://www.fsi.usj.edu.lb/congres/pdftexteintegral/seancesplenieres/12walte
rhasbeen.pdf
11. Education thérapeutique du patient.
Recommandation. Isabelle Berton HAS.
12. Éducation thérapeutique du patient
Comment la proposer et la réaliser ? Recommandation Juin 2007.
http://www.has-sante.fr/portail/upload/docs/application/pdf/etpdefinitionfinalites-recommandationsjuin2007.pdf
13. Structuration d'un programme d'éducation
thérapeutique du patient dans le champ des maladies chroniques Juin
2007.
http://www.has-sante.fr/portail/upload/docs/application/pdf/etpguideversionfinale2pdf.pdf
14. Actualité et dossier en santé publique
: adsp n° 36 septembre 2001.
http://ofep.inpes.fr/apports/pdf/DIvernois-ADSP.pdf
15. Éducation thérapeutique du patient
Modèles, pratiques et évaluation. 2010
http://www.inpes.sante.fr/CFESBases/catalogue/pdf/1302.pdf
16. Pour une politique national d'éducation
thérapeutique du patient Septembre 2008
http://www.sante.gouv.fr/IMG/pdf/rapporttherapeutiquedupatient.pdf
17. Structuration d'un programme d'éducation
thérapeutique du patient dans le champ des maladies chroniques Juin 2007
http://www.has-sante.fr/portail/upload/docs/application/pdf/etpguideversionfinale2pdf.pdf
18. Information du patient : enjeux,
légitimités, exigences
http://www.has-sante.fr/portail/upload/docs/application/pdf/2009-
10/dossierp3-patientspourmel.pdf
19. Colloque Education thérapeutique du patient :
une nouvelle relation. Le 25 janvier 2007 Lyon école normale
Supérieur
http://education-sante-ra.org/publications/2007/synthesecolloque.pdf
20. Pratiques soignantes en mutation : de la lutte
contre la maladie à la collaboration avec le patient In: Revue
française de pédagogie. Volume 138, 2002. pp. 39 50 De Mme Eliane
Rothier-Bautzer
Persee : Portail des revues scientifiques
http://www.persee.fr/web/revues/home/prescript/article/rfp0556-
78072002num13812862
Internet :
1. http://www.legifrance.gouv.fr/
Pour recherche concernant :
· Code de Santé publique les articles R
4311-1, R.4311-2 et R 4312-2
· Les droits des malades : la loi n° 2002-303
du 4 mars 2002
· La loi HPST (loi du 21 juillet 2009)
2. Charte du Patient Hospitalisé :
http://www.sante.gouv.fr
3. HAS35 :
http://www.has-sante.fr/portail/jcms/j5/accueil
- Respect des droits du patient :
http://www.has-sante.fr/portail/jcms/c745224/liste-des-criteres-par-theme
- Source de la HAS : d'après le Rapport de
l'OMS-Europe, publié en
1996, Therapeutic Patient Education -
Continuing Education
Programmes for Health Care Providers in the field of Chronic
Disease,
traduit en français en 1998
4. La Communication entre les individus :
http://www.ecogesam.ac-aix
marseille.fr/Resped/Admin/Com/SciInfCom.htm
5. Le cahier de l'infirmière nous dit que la
profession infirmière a une densité importante de
communication.
6. Larousse pour la définition d'information :
http://www.larousse.fr/dictionnaires/francais/information
7. Les sources d'information :
http://www.techno-science.net/?onglet=glossaire&definition=10708
35 HAS : Haute Autorité de Santé
8. DREES Etudes et résultats n° 753 - 17
février 2011
http://www.drees.sante.gouv.fr/education-therapeutique-des-patients-ethospitalisation-a-domicile,7996.html
9. Banque de donnée de santé publique :
http://www.bdsp.ehesp.fr/a-propos/
Recherche :
· Quel est l'impact de l'éducation
thérapeutique sur la relation soignantsoigné en milieu
hospitalier ?
· Contribution à l'étude de
l'éducation thérapeutique du patient asthmatique : impact d'une
intervention éducative sur l'adhésion thérapeutique,
l'ajustement psychologique et la qualité de vie de 43 sujets suivis sur
18 mois.
· Un nouveau programme en éducation
thérapeutique : former des soignants pour favoriser la résilience
des patients.
· L'information et le consentement du patient :
Mise à jour du site le 08/09/2003
http://www.ladocumentationfrancaise.fr/dossiers/droitsmalades/information-patient.shtml
· Sciences infirmière. Modèles et
conceptuels et théoriques. Université de Laval Mise à jour
le 24.04.2012
http://www.bibl.ulaval.ca/mieux/chercher/portails/sante/sciencesinfirmieres/sc
iencesinfirmieresmodelesconceptuels
Cours en Institution de Formation en Soin Infirmier
:
Cours du 6/02/2012 de l'UE 3.4 Initiation à la
démarche de recherche qui a été effectué par une
des formatrices de l'Institution de Formation en Soin Infirmier d'Ambroise
Paré.
Revues :
Revue Perspective soignante,
Ed. Seli Arslan, Paris 1999, n°4
Mettre en oeuvre l'éducation thérapeutique.
Revu Adsp n° 36 septembre 2001
Enfin à la mode un soin sur mesure Par Olivier
Quarante L'infirmière magazine- N°234- Janvier 2008 Pages 22
à 26
Formation Continue : La quête des
compétences L'infirmière Magazine- N°286- 1er octobre 2011.
Pages 29 à 32
ANNEXES I
Ce schéma a été
élaboré par Weaver et Shannon en 1949
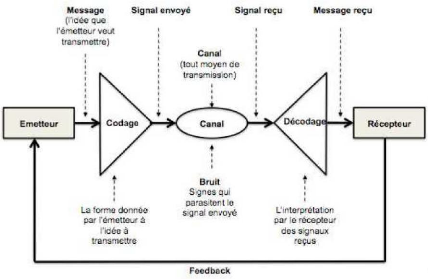
Source :
http://www.aeeibo.com/TIProledecoequipierIBODEalepreuvedubruit20072009.html
le 01/03/2011
Compétence établie par
Jean-François d'Ivernois, Professeur en sciences de l'éducation
et de Rémi Gagnayre Professeur en sciences de l'éducation
à l'université Paris-13.
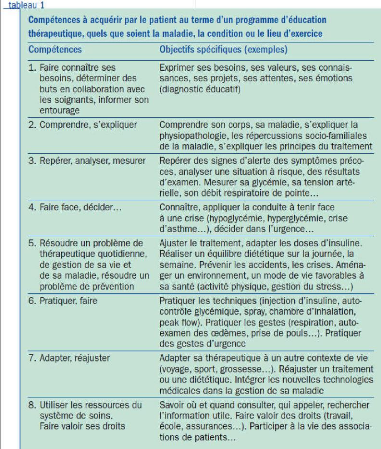
Tableau provenant d'un article de Adsp n°31 septembre 2001
à la page 12

Nom et prénom de l'infirmière : Mme
R.
Nom du service : Diabétologie -
Endocrinologie
Nombre d'Années d'exercice : 14 ans
1. Selon vous, qu'est-ce que l'éducation
thérapeutique ?
Apporter au patient un savoir sur sa pathologie afin
qu'il puisse gérer au mieux sa prise en charge et gérer ainsi une
qualité de vie.
2.

Lorsque vous effectuez une éducation
thérapeutique, avez-vous déjà été
confronté à un refus de traitement ou d'adhésion à
une séance d'Education thérapeutique?
? Oui ? Non
Si, oui de quel type : Refus formulé ou
méthode « échappatoire » c'est-àdire que la
patient trouvera un prétexte comme une visite, examens...
3.

Quel était la raison évoquée par
le(s) patient(s)?
? D'ordre culturel
Précisez : malaise vis-à-vis de
devoir en discuter, croyance liée à des idées
reçu. ? Manque d'information concernant un
traitement (par exemple)
Précisez :

? Une information obtenue via les médias,
internet, radio, presse papier. Précisez :
ceci pouvait entrer en jeu dans le relation soignant/ soignée ou
soignée / soignat
?
Autres
4. Quelle stratégie avez-vous mise en place
afin de pouvoir faire adhérer le patient aux soins que vous allez lui
procurer ? Comment avez-vous fait face à ce problème
?
1- Entretien individuel en démontrant
l'intérêt d'obtenir une autonomie et une qualité
réelle dans sa prise en charge.
2- Alternance de visite avec
réflexion.
3- Le laisser venir et/ou faire parler un autre patient
sur sa perception des soins qu'il a eu ou déjà
vécu.
5. Comment vous vous positionnez, face à un
patient qui détient un ensemble d'informations ? Cela influence - t'il
la relation que vous avez avec le patient ainsi que sa propre adhésion
aux soins infirmier.
1 - Si les informations obtenues par le patient sont
fausse il faut réajuster
2 - Si à l'inverse : faire récapitulatif
de c'est connaissances et donc faire un rappel sur l'annonce du diagnostic et
l'historique de sa prise en charge. Reprendre tout à
zéro.
6. Quel moyen vous permettrait de faire face à
des patients ayant obtenu des informations diverses au travers des
différentes méthodes de communication actuelle?
Que proposeriez-vous de mettre en place face aux
informations obtenues par le patient et à ce que vous souhaitez lui
transmettre pour atteindre les objectifs préétablis de
l'éducation thérapeutique?
Evaluation des acquis et réajuster si erreur
et/ou compléter leur savoir. De toute, façon obtenir une
adhésion est liens de confiance qui doit s'établir avant tout.
C'est donc un travail en partenariat.
7. Dans le but d'apporter des informations « fiables
» aux patients, quels moyens de communication proposeriez-vous
?
Brochures, dialogues, évaluations durant la
séance d'éducation thérapeutique, séance de «
coaching »
Merci de votre participation.
Questionnaire pour la rencontre avec le deuxième
expert Nom et prénom de l'infirmière : Madame B.
Nom du service : Néphrologie
Nombre d'Années d'exercice : 23
années
1. Selon vous, qu'est-ce que l'éducation
thérapeutique ?
C'est l'accompagnement du patient pour qu'il
s'éduque au travers de ses propres connaissances et de notre savoir que
l'on transmet afin qu'il améliore sa vie courante.
2. Pourquoi avez-vous souhaité vous former
à l'éducation thérapeutique ?
Mon mot d'ordre est l'accompagnement d'une personne
face à sa maladie chronique, soit par des groupes ou en individuel.
Actuellement, je travaille dans un secteur de formation où on
éduque à la dialyse péritonéale pour un retour
à domicile.
3.

Lorsque vous étiez infirmière, avez-vous
déjà été confrontée à un refus de
traitement ou à l'adhésion aux soins infirmiers ?
? Oui ? Non
Si, oui de quel type : principalement lors de
l'altération de l'état général. Une patiente
actuellement refuse l'hémodialyse car elle l'a eu comme premier
traitement alors qu'elle était déjà en dialyse
péritonéale.
4. Quelle était la raison évoquée
par le(s) patient(s)?
? D'ordre culturel
Précisez :

? Manque d'information concernant un traitement (par
exemple)
Précisez : lors du traitement on ne donne
pas ou peu d'informations, ce qui peut être un frein à
l'observance d'un traitement.

? Une information obtenue via les médias,
internet, radio, presse papier. Précisez : je
leur dis toujours de se méfier ou d'aller sur des sites qui
présentent un logo de certification.
?
Autres
5. En quoi cela a-t'il changé votre pratique de
soignant, depuis cette formation ?
C'est le fait de pouvoir mieux accompagner et de se dire
que cela donnerait une perspective « de meilleure santé
».
6. Qu'est-ce que cette formation vous a apporté
en matière d'éducation thérapeutique, par rapport à
votre formation initiale d'infirmière ?
Autrefois nous étions dans le faire et le
faire faire, ce qu'actuellement on ne fait plus grâce à cette
formation. On voit ainsi plus le patient dans sa globalité
c'est-à-dire avec son entité, tout ce qui fait ce qu'il est dans
sa vie de tous les jours. Ainsi il est vu sous différents aspects de sa
dimension, psycho-socio-culturelle-spirituelle.
7. Pensez-vous que votre formation en
éducation thérapeutique vous a permis ou permettra de pouvoir
faire plus facilement face à un patient qui n'adhère pas au soin
infirmier ? Du fait des informations qu'il a obtenues à travers de
moyens de communication tels que les médias, internet....
Je lui conseille d'aller voir des sites
certifiés comme par exemple ceux qui respectent les principes de la
charte HONcode ou certifiés en partenariat avec la Haute Autorité
de Santé (HAS).
8. Selon vous, la formation continue est-elle un bon
moyen de faire face aux questions des patients à la suite des recherches
effectuées à travers divers moyens de communication , mais aussi
de pouvoir réajuster son niveau de connaissance ?
Elle est un moyen offert au professionnel pour
évoluer dans sa carrière, remettre à jour son savoir et
donc mieux pouvoir se positionner face à des difficultés, comme
pour la problématique de ton mémoire. Mais faudrait-il encore que
les formations continues soient mieux connues des soignants, car selon moi on
ne met pas assez les formations en avant, alors que c'est un atout, même
si on n'a pas toujours réponse à tout.
Tableau issu de la recherche intitulé
:



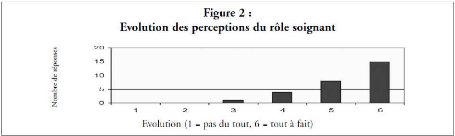
ANNEXES II

Face aux maladies chroniques, ('education therapeutique associe
le patient a is construction de son
programme de soins. En France, cette approche accede a la
reconnaissance mais reste inegalement mise en oeuvre.
Enfin a is mode,
le soin sur
mesure
Par Olivier Quarante
DOSSIE
asthme, mucoviscidose,
hemophilie... ces pathologies rentrent dans le
champ de ('education therapeutique.
Cette approche repose sur l'idee que le patient peut se former
pour ameliorer sa prise en charge.
II s'agit de passer d'un schema fonde sur la prescription a un
modele
d'accompagnement.
Les etudes realisees sur les patients livrent des resultats
encourageants.
e petit monde des specialistes de
l'education-therapeutique attendatrteurpu - tion avec impatience.
Mi-novembre, c'etait chose faite : les recommandations de la Haute Autorite de
sante sur l'educ_ation therapeutique du patient sont parues (lire
l'encadrep.24). Plus qu'un referentiel, ce document devrait marquer une
nouvelle etape dans la reconnaissance de cette approche, qui s'etait developpee
jusque-la a la marge du systeme de sante. Malgre des origines remontant au
XVIII' siècle (les praticiens cherchent alors A eduquer le patient pour
gull respecte la prescription medicale), matte tout le travail de
conceptualisation mene depuis une vingtaine d'annees en France, et malgre les
nombreux programmes d'education therapeutique lances...
« Former a l'autogestion »
Neuf ans plus tot, l'Organisation mondiale de la sante, via
son groupe Europe, avait publie un rapport "' qui definissait l'education
therapeutique comme oun processus continu, integre dans Its soins et centre
sur le patient ». .< Elle a pour but de former les patients a
l'autogestion, a l'adaptation du traitement d leur propre maladie chronique eta
leurperrnetire de faire face
au guotidien, detaillait le document. Elle vise a
aider It puticnt ct st>
prothel-0earnpferuiro-ia--rrw,iadie,-4t-le.-tzai--_ tement, cooperer avec
Its soignants. vivre It plus saine-

ment possible et maintenir ou ameliorer la gualiti de
vie.,)
De plus en pits de maiade5
, Cc rapport de 1998 est appanu
comme un texte ini:"` tiateur et fondamental pour l'orientation de reducation
therapeutique en France, soulignent Beatrice Grenier et Remi Gagnayre, du
laboratoire de pedagogie de la sante de l'universite Paris-XII I, a Bobigny.
II a ete rendu au moment me me of. It Haut Comae de la saute
publique soulignait its problemes majeurs lies 0 !'importance des maladies
chrontques et a leur poids economique darts un contexte de
baisse des effect rneclicaux, et faisait It c-onstat d'une surmortalite et
d'inegalites face a la maladie au sein de is population.
0
Le recours a reducation therapeutique est encourage par
l'augmentation notable de l'esperance- de vie des patients atteints
du diabete, de la mucoviscidose, de l'hemophilie ou du sida, acquise grace aux
avancees therapeutiques. Une vie plus longue signifie egalement, pour toute la
population, une probabilite plus forte d'etre exposé aux facteurs de
risque des maladies chroniques.

|
Neanrnoins, l'interet manifest& par les pouvoirs publics
est tres recent. .Alors que de nombreuses etudes montrent, depuis
plusieurs armies, l'importante d'integrer reclucation thirapeutique
clans la prise en charge des maladies chroniques, ce n'est qu'en 2001
que to Direction generale de la sante a titre, sous la forme d'un rapport,
une reflexion portant sur cette activite .,
notaient encore Beatrice Grenier et Remi Gagnayre en aout
aoo6. Beaucoup de textes ont suivi ''', mettant petit a petit reducation
therapeutique sur les Jails dans l'Hexagone. L'un des temps forts fut, en avril
dernier, le lancement du plan Maladies chro-
niques. .Plus le patient est implique dans la prevention,
les soins et la gestion de sa maladie, plus la prise en charge est
efficace ., expliquait alors le ministre de la Sante, Philippe Bas.
Un suivi trop rare
Cette idee sous-tend une interrogation: comment faire pour que
les programmes d'education therapeutique se multiplient ou s'amplifient, et
atteignent une dimension suffisante pour generaliser ce type de prise en
charge, qui ne s'adresse encore qu'a une minorite de patients ? La France
compte, a l'heurel actuelle, 15 millions de personries atteintes de mala-
|
dies
chroniques. L'asthme, a lui seul, toucherait entre
2,5 et 3
millions de patients. Mais, seulement trois
sur 1000 ont beneficie jusqu'a
present d'un tel suivi.
Pour autant, de nombreux soignants n'ont
pas
attendu que des mesures soient decidees a reche-
lon national. A
Dreux, depuis septembre 1999, 1500
|
|
L'interet manifesto par les pouvoirs publics est reel,
mais tres recent.
|
|
patients asthmatiques ont ete suivis en
education
therapeutique, selon le principe d'une inclusion
quasi
systemaiique dans le programme. «Nous aeons
formalise un dispositi fpour avoir le
recruternent le plus autornatique possible car on estime que c'est ne:cessaire,
quel que soit le profit du patient precise le D' Francois Martin, chef de
service au centre hospitalier de Dreux et vice-president de I'Association
nationale Asthme et allergies. Auparavant, deux annees d'experimentation
avaient ete utiles, selon ce medecin, pour .ajuster les outils..
C'est-à-dire elaborer les sequences d'education et les methodes
d'evaluation.
|
|
Mettre en oeuvre
l'éducation thérapeutique
|
|
Jean-François d'Ivernois
Professeur
en sciences de l'éducation,
Université
Paris-13
Rémi Gagnayre
Professeur en sciences de
l'éducation,
Université Paris-13,
Laboratoire de
pédagogie de la santé
(UPRES JE 2137),
UFR SMBH
Léonard-de-Vinci
L'accroissement des affections
chroniques a rendu nécessaire l'éducation
thérapeutique des patients.
Comment doit-elle s'organiser ?
Dans quel cadre ? Par qui est-elle
dispensée ?
Comment ?
|
U
n plan national d'éducation pour la santé visant
en particulier à organiser et valoriser fi nancièrement
l'éducation thérapeutique, tant au sein des
établissements que des réseaux de soins, a été
adopté par le gouvernement français. Cette décision a
été logiquement suivie d'une commande auprès du pôle
nomenclature de la Cnamts afi n que celui-ci élabore une typologie
précise des activités d'éducation thérapeutique et
propose un mode de fi nancement de celles-ci. Cette mission représente
l'aboutissement de plusieurs années de réfl exion et de
propositions comme en témoignent, en 1998, les rapports du Haut
Comité de la santé publique et de la Conférence nationale
de la santé, et de la direction générale de la
Santé en 1999. Elle constitue une incontestable avancée du
concept d'éducation thérapeutique.
Principes méthodologiques
L'éducation thérapeutique du patient, de par sa nature
et ses caractéristiques, n'est pas directement assimilable à un
acte de soins, ce qui signifi e que l'expérience et les méthodes
acquises en matière de caractérisation des actes et techniques de
soins ne sont pas transposables à cette pratique. Dans un système
de soins où la prise en charge des actes de soins dépend
directement de leur nomenclature, il faut imaginer une typologie qui prenne en
compte plusieurs variables constitutives de l'éducation
thérapeutique :
? le patient par rapport à la maladie (stade inaugural,
installation de la maladie,
stade de complication, d'incident, stade de maintien et de
suivi),
? le patient en tant qu'apprenant (le patient motivé ou
non à apprendre, éprouvant des diffi cultés
d'apprentissage ou aux ressources limitées),
? les éducateurs (il peut s'agir d'un médecin
spécialiste, d'un médecin généraliste, d'une
sage-femme, d'un odontologue, de personnels paramédicaux -- infi rmiers,
diététiciennes, kinésithérapeutes -- d'un
éducateur pour la santé, d'un membre d'une association de
patients...),
? le lieu d'éducation : l'expérience montre que
l'éducation thérapeutique du patient peut être
délivrée aux différents niveaux du service hospitalier, du
réseau de soins et du centre de santé, du cabinet libéral,
des établissements climatiques et thermaux,
? le type de maladie ou d'affection, selon qu'elle est
aiguë ou chronique et qu'elle requiert un niveau de compétence plus
ou moins élevé de la part du patient.
On comprend dès lors la diffi culté de mettre en
lien l'ensemble de ces variables légitimes dans un système
fonctionnel qui apporte à la santé des patients. Pour aider
à la mise en place de cette typologie, nous avons proposé un
système fondé sur les valeurs et les principes suivants.
La description de l'activité d'éducation
thérapeutique doit être basée sur les compétences
à atteindre par le patient suite à une éducation
thérapeutique. Elle est donc centrée sur le patient
éduqué plutôt que sur le soignant qui éduque. Ce
changement de centrage, qui tire sa légitimité des acquis


tableau 1
Compétences à acquérir par le
patient au terme d'un programme d'éducation thérapeutique, quels
que soient la maladie, la condition ou le lieu d'exercice
Par ailleurs, chaque compétence correspond a une ou
plusieurs séquences pédagogiques d'un programme
d'éducation thérapeutique. Il est donc possible de les
détailler pour le diabète et l'asthme comme cela est
proposé dans le tableau 1 (colonne de droite) sous forme d'objectifs
spécifi - ques.
Il est également possible de décrire, a partir
de cette matrice de compétences, les objectifs pour chaque maladie ou
situation pathologique, les durées d'éducation pour chaque
objectif, les méthodes pédago giques mises en oeuvre ainsi que
les stratégies d'évaluation. Un tel système n'est
applicable, selon nous, que dans la perspective où chaque patient
bénéfi cie d'un forfait d'éducation selon sa maladie
chronique ou sa condition. Ce forfait représente un certain nombre de
séances et
Compétences
1. Faire connaître ses besoins, déterminer des buts
en collaboration avec les soignants, informer son entourage
2. Comprendre, s'expliquer
4. Repérer, analyser, mesurer
6. Faire face, décider...
8. Résoudre un problème de thérapeutique
quotidienne, de gestion de sa vie et
de sa maladie, résoudre un problème de
prévention
9. Pratiquer, faire
8. Utiliser les ressources du système de soins.
Faire valoir ses droits
7. Adapter, réajuster
Comprendre son corps, sa maladie, s'expliquer la
physiopathologie, les répercussions socio-familiales de la maladie,
s'expliquer les principes du traitement
Repérer des signes d'alerte des symptômes
précoces, analyser une situation a risque, des résultats
d'examen. Mesurer sa glycémie, sa tension artérielle, son
débit respiratoire de pointe...
Connaître, appliquer la conduite a tenir face
a une crise (hypoglycémie, hyperglycémie, crise
d'asthme...), décider dans l'urgence...
Ajuster le traitement, adapter les doses d'insuline.
Réaliser un équilibre diététique sur la
journée, la semaine. Prévenir les accidents, les crises.
Aménager un environnement, un mode de vie favorables a sa santé
(activité physique, gestion du stress...)
Pratiquer les techniques (injection d'insuline,
autocontrôle glycémique, spray, chambre d'inhalation, peak fl ow).
Pratiquer les gestes (respiration, auto-examen des oedèmes, prise de
pouls...). Pratiquer des gestes d'urgence
Adapter sa thérapeutique a un autre contexte de vie
(voyage, sport, grossesse...). Réajuster un traitement ou une
diététique. Intégrer les nouvelles technologies
médicales dans la gestion de sa maladie
Savoir où et quand consulter, qui appeler, rechercher
l'information utile. Faire valoir des droits (travail, école,
assurances...). Participer a la vie des associations de patients...
Objectifs spécifi ques (exemples)
Exprimer ses besoins, ses valeurs, ses connaissances, ses
projets, ses attentes, ses émotions (diagnostic éducatif)
d'activités éducatives dont le fi nancement
devrait être versé a un « lieu » d'éducation
compétent. Par ce terme, nous entendons une structure publique,
privée ou associative géographiquement accessible pour tous les
patients, composée d'une équipe multiprofessionnelle dispensant
un programme d'éducation thérapeutique formalisé. On peut
imaginer qu'un dispositif national accomplisse l'agrément de ces lieux
d'éducation compétents au vu de la qualité du programme et
de la compétence pédago gique de plusieurs membres de
l'équipe.
Conclusion
Si un consensus est maintenant atteint en Europe sur la
nécessité d'intégrer l'éducation
thérapeutique dans les soins, il reste encore a solutionner dans chaque
pays les
de l'éducation au cours des vingt dernières
années (pédagogie centrée sur l'apprenant),
représente cependant un changement majeur dans l'esprit de la
nomenclature des soins qui décrit habituellement l'acte effectué
par le soignant.
Comme une nomenclature ne peut restreindre son champ de
défi nition a une seule maladie ou situation pathologique, il fallait,
de même, envisager que ces compétences du patient soient a
caractère transversal, c'est-a-dire qu'elles puissent se retrouver dans
le plus grand nombre de maladies.
Les compétences décrites dans ce système
expriment un résultat en termes d'acquisition-appropriation par les
patients. Sans remettre fondamentalement en cause l'obligation de moyens, ce
système rappelle cependant la nécessité pour les soignants
et le système de soins de tout mettre en oeuvre pour que le patient
accède a cette éducation thérapeutique.
Ce centrage sur le patient et ses compétences laisse la
possibilité aux équipes d'éducation de se
référer a différentes approches, méthodes et
techniques pédagogiques pour aider le patient a acquérir les
compétences. En ce sens, ce système, loin de formaliser a
l'excès les procédures d'éducation, laisse au contraire a
ceux qui éduquent une liberté d'innovation et de recherche
pédagogiques.
Une matrice de compétences
transversales
Nous avons établi une matrice de huit
compétences transversales a acquérir par le patient après
le suivi d'un programme d'éducation thérapeutique (tableau 1).
Cette liste de compétences s'inspire des modèles
théoriques de l'éducation thérapeutique du patient et de
l'observation des programmes et pratiques d'éducation
thérapeutique pour les patients atteints de maladies chroniques comme le
diabète et l'asthme.
Selon la maladie ou la situation pathologique, un nombre plus
ou moins important de ces compétences peut être mobilisé
par le patient. Ces compétences font appel a différents domaines
taxonomiques (cognitif, sensori-moteur, émotionnel, relationnel...).
Toutes ces compétences n'ont pas le même stade de
complexité et par conséquent requièrent un investissement
en durée, en ressources éducatives différent.
modalités de cette intégration et de son fi
nancement.
A ce niveau, la reproduction des systèmes et des
méthodes classiquement appliqués pour décrire et valoriser
les actes de soins risquerait de trahir le sens et les valeurs que
véhicule l'éducation thérapeutique du patient.
C'est la raison pour laquelle nous proposons un système
centré sur les compétences du patient. Nous souhaitons rappeler
que le patient est bien au centre de l'éducation thérapeutique et
que celle-ci reste un champ d'innovation au service de
l'évolution du système de santé.
références
1. Assal J. Ph., Lacroix A. L'Éducation
thérapeutique du patient -- Nouvelles approches de la maladie
chronique. Paris : Éd. Vigot, 1998.
2. Bury J. Éducation pour la santé --
concepts, enjeux, planifi cations. Bruxelles : Éd. De Boeck, coll.
Savoirs et santé.
3. Communication en conseil des ministres du 28 février
2001.
4. Deccache A., Lavendhomme E. Information et
éducation du patient. Bruxelles, Éd. De Boeck, 1998.
5. Gagnayre R., Ivernois (d') J.-F. « Raisons et diffi
cultés pédagogiques pour une reconnaissance de l'acte
éducatif en tant qu'acte thérapeutique », La
Santé de l'homme, n° 34, mai-juin 1999, p. 10-11.
6. Haut Comité de la santé publique.
Diabète : prévention, dispositif de soins et éducation
du patient. Paris : coll. Avis et Rapports, 1998.
7. Ivernois (d') J.-F., Gagnayre R. Apprendre à
éduquer le patient -- approche pédagogique. Paris :
Éd. Vigot, 1995.
8. Plan national d'éducation pour la santé.
Rapport du groupe de travail. Janvier 2001.
9. Rapport de la Conférence nationale de
santé. Paris : 22-24 juin 1998.

Numéro spécial Education pour la
santé : vers quels métiers ?
Editorial
? La professionnalisation de l'éducation pour la
santé est-elle un enjeu ? François Bonnet de
Paillerets
Contexte
? Du métier à la profession, Séverine
Barrère, Gérald Covas
? Le métier d'éducateur pour la santé : un
siècle d'évolutions, Philippe Lecorps
Etat des lieux en France
? Trajectoires personnelles et professionnelles, Fabien
Tuleu
Paroles d'acteurs
? Le développement de la formation et de la recherche :
objectifs et stratégies, Christine Ferron
? Des diplômes en pédagogie de la santé :
l'expérience de l'Université Paris XIII-Bobigny,
Jean-François d'Ivernois, Rémi Gagnayre
? Un exemple de processus de professionnalisation : les jeunes
recrutés sur le dispositif « Prévention du tabagisme »,
Nathalie Marchal
Structuration des métiers : les apports de
l'étranger
? La formation en promotion de la santé à
l'Université catholique de Louvain, Alain Deccache
? Trois questions à un étudiant, propos
recueillis auprès de Pierre Bizel
? Émergence et évolution des compétences
dans un champ disciplinaire et professionnel à partir d'une trajectoire
personnelle à Liège, Michel Demarteau
? Quatre ans de formation à l'Université de
Maastricht, Corine Ottenheim
? La certifi cation en éducation pour la santé :
son impact sur l'évolution de la profession aux États-Unis,
John P. Allegrante, M. Elaine Auld, Frances D. Butterfoss, William C.
Livingood
Points de vue
? Ne pas former à l'éducation pour la santé
? Jean-Pierre Deschamps ? La professionnalisation en éducation
et promotion de la santé : oui mais..., Jacques A. Bury
? Des constats aux recommandations. Pour prévenir la
défaite de l'éducation pour la santé, Fabien Tuleu,
Philippe Lecorps
Pour en savoir plus
Revue du Comité français d'éducation
pour la santé CFES, 2, rue Auguste-Comte, BP 51,
92174 Vanves Cedex
www.cfes.sante.fr
tél. : 01 41 33 33 33. fax : 01 41 33 33 90
Prix au n° : 39 F. Abonnement 1 an : 165 F

INFORMATION DU PATIENT :
enjeux, légitimités, exigences
L'information du patient apparaît comme un levier
important pour améliorer la qualité du
système de santé. Dans la loi du 4 mars 2002, le droit à
l'information relève d'ailleurs des droits des patients. Un droit qui se
décline sous plusieurs formes : information sur les process de
qualité et les performances du système, information sur
l'organisation des soins et les modes de prise en charge, information sur les
pathologies, participation au débat public sur les questions de
santé... Elle correspond à une attente claire de la part du
patient, qui réclame à la fois une information de nature
collective, mais aussi à titre individuel, selon ses pathologies ou
celles de son entourage.
Une mission de la HAS
Élément constitutif de la démarche
qualité, ce droit à l'information fait donc partie des missions
essentielles de la Haute Autorité de Santé. « Il est
probable qu'une meilleure information constitue l'un des enjeux pour
améliorer la qualité du système de santé,
estime
Étienne Caniard, membre du collège de la HAS.
Car
elle est un outil pour permettre aux patients de
mieux
Les 18 et 19 décembre derniers, se sont tenues les
deuxièmes Rencontres nationales de la
HAS. Un événement majeur pour l'institution
qui a réuni à la Cité des Sciences et de l'Industrie 1 500
professionnels de santé autour de débats sur les
différents enjeux de la qualité en santé. Retour sur l'une
des trois séances plénières de ces Rencontres : «
Informer les patients : quels enjeux, quelles exigences, quelles
légitimités ? ».
- Les ses et public s des
de es ales
- ocu e la S
9-20
- de es le d'inf ation
a H
Retrouvez sur le site
www.has-sante.fr
:
La place des patients dans la securite des
soins
Les patients ont-ils vocation à
participer,eux-mêmes à la sécurité des
soins ? L'Union européenne a publié une directive demandant aux
Etats membres d'impliquer davantage les patients dans ce domaine. À
l'instar des pays du nord de l'Europe, elle souhaite notamment que les patients
bénéficient
de formations adaptées. En France, c'est le code de
déontologie médicale et la loi de 2002 qui fixent
le cadre d'une plus grande collaboration entre les
professionnels et les patients. La HAS a publié
un guide sur l'information du patient et la décision
partagée. Les protocoles de décision partagée
sont particulièrement nécessaires dans les
« zones grises », quand l'arbitrage entre bénéfice
et
risque n'est pas évident. La participation des
patients à la sécurité des soins passe notamment
par une plus grande communication entre soignants et
soignés, et par l'engagement des
associations dans l'évaluation des risques et le
soutien à la recherche.
Domaines d'intervention de la HAS
· Évaluation du service médical et de
l'amélioration du service médical rendu par les
médicaments, les dispositifs médicaux et les actes professionnels
pris en charge par l'Assurance Maladie ;
· Évaluation économique et de santé
publique ;
· Élaboration de
recomman dations professionnelles et de guides de prise en
charge des affections de longue durée ;
· Certification des établissements de santé
;
· Évaluation des pratiques professionnelles et
accréditation des
médecins et des
équipes médicales des disciplines porteuses de
risques ;
· Amélioration de la qualité de l'information
médicale : certification de la visite médicale, des sites
e-santé, et des logiciels
d'aide à la
prescription.
s'orienter dans leur demande de soins, d'être
associés aux décisions thérapeutiques qui les concernent,
et d'exprimer leurs opinions face aux choix collectifs sur le plan sanitaire.
»
Éclairer le public dans ses choix
Quels sont les facteurs qui permettent d'apprécier la
qualité d'une information santé ? Lorsqu'elle est à
visée collective, il convient de s'interroger sur sa capacité
d'aide à la décision pour les autorités sanitaires, sur sa
propension à éclairer le public en matière de choix
collectifs. Quand elle traite de pathologies, elle exige à la fois un
degré important de précision scientifique et une réelle
lisibilité, afin de permettre une appropriation par le patient dans ses
comportements quotidiens. Évaluer la qualité d'une information
santé, c'est donc s'interroger à plusieurs titres : qui est
l'émetteur et quel est son intérêt

L'information santé apparaît souvent comme
partielle,
contradictoire, voire orientée selon les
intérêts de chaque

émetteur.

mauvaise nouvelle : comment l'annoncer ?
Signe d'une amélioration de la communication entre
soignants et soignés, les professionnels de santé se
préoccupent aujourd'hui des modalités d'annonce d'une mauvaise
nouvelle. Les procédures sont variables selon les pathologies. Dans le
domaine du cancer, elle est désormais encadrée par le dispositif
d'annonce, qui se structure en plusieurs étapes et vise à
réduire le sentiment de détresse et d'isolement. Pour les
maladies génétiques, l'annonce se fait en général
au moment des tests génétiques. Il n'y a pas de « bonne
façon » d'annoncer une mauvaise nouvelle, elle exige une grande
qualité d'écoute du patient, afin de « pressentir » ce
qu'il veut ou non entendre. Il est impératif d'associer à
l'annonce une explication du traitement, sans pour autant donner de faux
espoirs.
à la produire ? Les modes de diffusion sont-ils
adaptés aux besoins de ses destinataires ? Permet-elle un meilleur
recours à l'offre de soins ? « Attention de ne pas se limiter
à une équation simpliste, associant mécaniquement
amélioration de la qualité de l'information et
amélioration de la qualité du système, rappelle
Étienne Caniard. Les questions de ciblage, de format,
d'éducation, d'appropriation sont aussi essentielles. »
Des patients en apparence satisfaits De leur
niveau D'information
Des besoins variables selon l'état de
santé
Selon le sondage réalisé pour la HAS par
l'institut IPSOS, 44 % des personnes interrogées déclarent avoir
eu accès à une information santé dans les douze mois
précédents, et 66 % estiment qu'elle les a aidés à
améliorer la prise en charge de leur santé. Des résultats
qui laissent percevoir un réel niveau de satisfaction. Attention,
cependant, ce type de sondage doit être lu avec recul. « 66 % de
Français satisfaits, parmi ceux qui ont reçu de l'information
santé, c'est plutôt une bonne nouvelle, note Christian Saout,
président du Collectif interassociatif sur la santé. Mais 34
% de personnes mécontentes, c'est un chiffre non négligeable qui
mérite de s'interroger. Par ailleurs, n'oublions pas que les besoins
sont extrêmement variables, évidemment plus importants pour les
malades chroniques que pour les personnes en bonne santé. »
Dominique Dupagne, médecin généraliste et animateur du
site
www.atoute.org observe qu'un
Français sur deux estime n'avoir pas reçu d'informations
santé. « Au vu de l'abondance d'informations santé, on
peut se demander comment ils peuvent déclarer
y échapper, estime-t-il. Sans doute parce
que, pour eux, la plupart de ces informations se réduisent à des
messages orientés selon les intérêts de leurs
émetteurs. »
Internet, media de référence
Autre enseignement, Internet est désormais devenu le
media principal pour les personnes qui cherchent de l'information. «
Avec Internet, les patients construisent eux-mêmes leur recherche, en
fonction de leurs centres d'intérêts », rappelle
Étienne Caniard. « On remarque que la référence
séculaire en matière de recherche d'information, le Larousse
médical, n'est même pas citée, ajoute Dominique
Dupagne. Et les professionnels de santé ne sont plus le vecteur
principal d'information. Avec Internet, on assiste à l'émergence,
à côté de la connaissance médicale, d'une
connaissance « santé » fabriquée par les patients
eux-mêmes. »
Des patients acteurs de leur santé
Le besoin d'information santé exprimé par
les
patients apparaît très important, donc,
comme le montre
l'audience des medias
généralistes sur ces sujets, le recours dominant
à Internet, et la place croissante des forums de discussion
dédiés à la santé. « Cette demande forte
illustre sans doute, dans la lignée des droits accordés en 2002,
la volonté des patients de devenir acteurs de leur propre santé
», analyse Pierre Morange, député et maire de
Chambourcy (78). Ces nouvelles attentes en matière d'information
obligent à se questionner sur les modes d'appropriation : comment
peut-elle être utile aux patients dans leurs décisions ? Peut-elle
et doit-elle viser à faire évoluer certains comportements, sur le
plan de la prévention des risques, de l'hygiène de vie, de
l'adhésion aux traitements ? « Il ne faut pas oublier que si
l'information est un droit, le patient reste libre d'y avoir recours, de
l'utiliser ou non, souligne Étienne Caniard. Cela complique
bien sûr les stratégies de conception et de diffusion des
informations visant à faire évoluer les comportements.
»
une information surabonDante et De
qualité
hétérogène
Partielle, contradictoire, orientée...
Présente sur l'ensemble des medias, dans
les
conversations en famille ou entre amis,
et bien sûr au coeur de la
relation entre les
patients et les professionnels, l'information santé
apparaît souvent comme partielle, contradictoire, voire orientée
selon les intérêts de chaque émetteur. Elle est notamment
devenue très réactive aux
débats incessants qui agitent la communauté
médicale, sans que le public soit toujours en mesure d'en saisir les
nuances. La complexité inévitable de la science ne fait pas
forcément bon ménage avec le

Indicateurs : quel impact sur la qualité
?
À l'instar des pays anglo-saxons, la France s'est
lancé depuis quelques années dans l'élaboration
d'indicateurs visant à évaluer et comparer les performances des
services hospitaliers selon différents critères : infections
nosocomiales, tenue du dossier médical, dossier
anesthésique, délai d'envoi des courriers,
dépistage des troubles nutritionnels, traçabilité de la
douleur... Ce sont essentiellement des indicateurs de processus, et le public
réclame des indicateurs de résultats. Or, ils sont
délicats à élaborer, en termes de domaines à
surveiller, de période d'élaboration du résultat, de
méthode d'ajustement... L'exemple anglo-saxon montre que ces indicateurs
ont un impact quasi-nul sur le comportement des usagers. En
revanche, ils permettent aux hôpitaux de se comparer et
de mettre en place des processus d'amélioration de la qualité.
Ils constituent donc un élément de transparence pour le
débat public, et un facteur de développement de la
démarche qualité.
besoin de simplicité et d'instantanéité
des supports de production modernes de l'information. Peut-on imaginer des
modes de « régulation » de cette information, afin de garantir
une certaine « fiabilité » des données en circulation ?
« Nous avons tous rêvé un jour ou l'autre de
l'émetteur unique, mais c'est évidemment impossible, estime
Christian Saout. En revanche, il est indispensable de donner des
clés aux patients, de les former à l'appréciation critique
des informations qu'ils reçoivent. » Une démarche qui
passe notamment par le développement de l'éducation à la
santé, via des relais de proximité institutionnels
(écoles, universités, entreprises) ou associatifs.
Pour une meilleure coordination entre émetteurs
officiels
Autre axe de réflexion, on observe que
les
émetteurs « officiels » d'information ont
parfois des angles d'analyse différents sur les
mêmes sujets, et diffusent des messages qui peuvent sembler
contradictoires. « Il est normal que ces émetteurs ne soient
pas univoques, car leur fonction dans le système de santé est
spécifique, note Étienne Caniard. Mais il est
nécessaire qu'ils confrontent en amont leurs vues pour améliorer
ensemble la clarté et la disponibilité de l'information. »
Pierre Morange estime lui aussi qu'il faut une plus grande coordination
entre eux, par exemple sur le médicament, où les Français
se disent plutôt mal informés, et où les
problématiques
de sécurité d'usage sont essentielles. Christian
Saout évoque pour sa part l'intérêt pour ces
émetteurs de parvenir à une « co-production »
d'informations, afin de renforcer leur impact.
un outil pour changer les comportements
Le droit à l'intelligence et à la
connaissance
On l'a dit, l'appropriation par le patient d'une information
santé adaptée à ses besoins apparaît comme un enjeu
important dans la démarche de qualité en santé. L'objectif
est-il d'aider à un changement de comportement, à travers par
exemple une sensibilité plus forte aux bonnes règles de
nutrition, à un suivi plus régulier de sa santé en
partenariat avec les professionnels, à la gestion globale de son capital
santé ? L'exemple de la Ligue contre le cancer montre une tendance de
fond. Le droit à l'information est aujourd'hui perçu comme vital,
par les malades comme par leurs proches. En allant sur le site, ils attendent
de consulter une information fiable, indépendante et utile pour le suivi
de leur traitement et l'amélioration de leur confort de vie. Comme le
résume un représentant de l'association, « le malade a
des droits en matière de communication, le droit à
l'intelligence, au savoir et à la connaissance. »
Diffuser une information utile pour mieux
s'orienter
Dès lors, il est légitime que les
institutions
s'attachent à diffuser une information
permettant au
patient de mieux se prendre
en charge, d'anticiper par exemple un parcours de soins
parfois complexe, d'adhérer plus fortement à un traitement, de
rester vigilant face aux risques d'interactions dangereuses. « Si on
apprécie le temps qu'un malade chronique va passer avec son
médecin, soit 30 minutes de consultation par mois et donc six heures par
an, il est normal que le patient ait besoin d'aller chercher de l'information
ailleurs, témoigne Annabelle Dunbavand, conseiller à la
direction de la Mutualité française. Les chercheurs en
addictologie ont montré qu'un malade passe par plusieurs cycles avant de
changer de comportement, et que toute information, toute connaissance nouvelle
sur la pathologie, l'aide à franchir progressivement les étapes
jusqu'au sevrage. » Les mutuelles sont d'autant plus légitimes
à accompagner les patients en termes d'information qu'elles sont
à but non lucratif. Et l'une de leurs missions essentielles est
aujourd'hui de rendre accessible au public l'information scientifiquement
validée pour contribuer à réduire les
inégalités de santé...
Permettre un usage plus
qualitatif du système
de santé
Autre illustration, la Caisse nationale
d'assurance maladie
des travailleurs
salariés (Cnamts), principal financeur des prestations
de santé, considère qu'elle a un devoir d'information. «
C'est évident sur les tarifs et les coûts des prestations, sur le
parcours de soins, précise Hubert Allemand, médecin-conseil
national. Nous nous devons de faciliter aux assurés la
compréhension du système et la connaissance de leurs droits.
» Au-delà, la Cnamts a également un rôle
d'information permettant un usage plus qualitatif du système de soins,
par exemple en faisant campagne sur le bon usage des antibiotiques ou des
médicaments génériques. Enfin, elle a vocation à
accompagner les assurés dans le recours aux actions de
prévention. « L'un de nos objectifs, c'est entre autres
d'inciter des populations fragiles ou précarisées, pas toujours
sensibles à une information générale, à
répondre à certains rendezvous de prévention, ajoute
Hubert Allemand. Il s'agit de le faire en respectant la liberté de
chacun, et sans stigmatiser ces populations. Lorsque nous proposons la
vaccination gratuite contre la grippe aux personnes âgées et aux
malades chroniques, nous répondons d'autre part aux objectifs de
santé publique fixés par le législateur. »

Le droit à l'information est aujourd'hui perçu
comme

vital, par les malades comme par leurs proches.

Media dominant pour la recherche d'information,
Internet bouleverse totalement le rapport à la
connaissance

en matière de santé.
internet, le meilleur vecteur pour
une information « active »
Le succès des forums
Media dominant pour la recherche d'information, Internet
bouleverse totalement le rapport à la connaissance en matière de
santé. Comme le montre le succès de Doctissimo, l'outil est
notamment prisé par des internautes qui cherchent à
échanger des informations, à se soutenir mutuellement, à
communiquer des adresses ou de nouveaux modes de prise en charge. Selon la
directrice générale du site, « les forums fonctionnent
comme de quasi-associations de patients », et les participants
pratiquent une forme d'auto-régulation, qui revient à exclure
l'auteur d'un message douteux ou de propos incorrects. Y a-t-il pour autant
un
risque à « consommer de l'information santé
sur Internet », notamment lorsqu'il peut être difficile de
connaître l'identité de l'émetteur ? « Le risque
est présent comme partout, répond Dominique Dupagne,
mais il est paradoxalement moins élevé sur Internet, car le
web représente aujourd'hui une addition de micro-expertises dont la
visibilité s'autorégule par leurs liens mutuels. »
Les labels, des repères de
qualité
Pour autant, il est nécessaire que les sites disposent
de procédures d'alerte, pour repérer a posteriori les
messages erronés ou dangereux. Par ailleurs, les patients doivent
pouvoir s'appuyer sur des repères de qualité,
via des labels de certification garantissant certains critères
en termes de conception et de présentation de l'information. Le
législateur a chargé la HAS de cette certification, et elle a
fait le choix d'opter pour une norme existante, Health on the net (HON), qui
certifie plus de 5 000 sites santé à travers le monde. La norme
HON vérifie ainsi plusieurs points : séparation
pub/éditorial, signature et datation des articles, citation des sources,
justification des bienfaits avancés sur les traitements... « Ce
label doit s'imposer, avec l'objectif que, pour un site, le fait de ne pas en
disposer devienne un handicap », précise Étienne
Caniard.
pour une information péDagogique,
transparente et comparative
Une information adaptée aux différents
publics
Les enjeux de l'information santé reposent sur une
identification des besoins spécifiques à chaque type de public,
et sur une adaptation des supports en fonction des cibles visées.
L'usage d'Internet, par exemple, sera particulièrement
déterminant pour diffuser des messages auprès des plus jeunes.
L'éducation thérapeutique, avec un accompagnement de
l'information au plus près des malades, apparaît essentielle dans
le cas des pathologies chroniques. Concevoir une information appropriée,
c'est notamment s'interroger de façon dynamique sur sa dimension
pédagogique : permet-elle au patient d'améliorer ses
connaissances ? Ces connaissances sont-elles de nature à l'aider
dans ses choix ? Peuvent-elles favoriser des changements de
comportement ?
Intégrer les patients dans la conception de
l'information
Une information santé ne saurait, aujourd'hui,
être exclusivement « descendante », et les patients doivent y
être associés. C'est le cas dans le domaine de la certification
des établissements de santé, où les attentes du public
sont désormais intégrées dans le processus
d'évaluation des établissements. Dans la V2010, la notion de
« bientraitance » est par exemple une réponse au
phénomène de maltraitance ordinaire parfois décrit par
certains malades. Elle témoigne de la volonté de la HAS de mieux
prendre en compte l'expérience vécue des patients dans la
procédure de certification.
Promouvoir une information comparative
Autre tendance de fond, les exemples étrangers
illustrent la montée en puissance des indicateurs d'évaluation.
Utiles pour les professionnels de soins, ils leur permettent de se situer par
rapport aux autres, et de se fixer ainsi des objectifs concrets
d'amélioration. Ces indicateurs doivent également être
portés à la connaissance du public, à la condition de ne
pas être présentés isolément. Car leur vocation
n'est pas de discriminer telle ou telle prestation de santé, mais bien
d'inciter l'ensemble des acteurs à s'engager dans une démarche
d'amélioration des pratiques.
Rendez-vous aux Rencontres HAS 2009 les 10 et 11
décembre 2009
Cité des Sciences et de
l'Industrie, Paris la Villette

www.has-sante.fr
2 avenue du Stade de France 93218 Saint-Denis-La-Plaine
CEDEX
Tél. : +33 (0)1 55 93 70 00 Fax : +33 (0)1 55 93 74 00

1
2
3
4
5
6
7
8
9
10
11
|
Usagers, vos droits
|
|
Charte de la personne hospitalisée
|
|
Principes généraux*
|
circulaire n° DHOS/E1/DGS/SD1B/SD1C/SD4A/2006/90 du 2 mars
2006 relative aux droits des personnes hospitalisées et comportant une
charte de la personne hospitalisée
|
Toute personne est libre de choisir
l'établissement de santé qui la prendra en charge, dans la limite
des possibilités de chaque établissement. Le service public
hospitalier est accessible à tous, en particulier aux personnes
démunies et, en cas d'urgence, aux personnes sans couverture sociale. Il
est adapté aux personnes handicapées.
Les établissements de santé garantissent
la qualité de l'accueil, des traitements et des soins. Ils sont
attentifs au soulagement de la douleur et mettent tout en oeuvre pour assurer
à chacun une vie digne, avec une attention particulière à
la fin de vie.
L'information donnée au patient doit être
accessible et loyale. La personne hospitalisée participe aux choix
thérapeutiques qui la concernent. Elle peut se faire assister par une
personne de confiance qu'elle choisit librement.
Un acte médical ne peut être
pratiqué qu'avec le consentement libre et éclairé du
patient. Celui-ci a le droit de refuser tout traitement. Toute personne majeure
peut exprimer ses souhaits quant à sa fin de vie dans des directives
anticipées.
Un consentement spécifique est prévu,
notamment, pour les personnes participant à une recherche
biomédicale, pour le don et l'utilisation des éléments et
produits du corps humain et pour les actes de dépistage.
Editions Sicom 08042 - Direction de l'hospitalisetion et de
l
·orgeniselion des or - Direction generale de le sante "MI 2008
Une personne à qui il est proposé de
participer à une recherche biomédicale est informée,
notamment, sur les bénéfices attendus et les risques
prévisibles. Son accord est donné par écrit. Son refus
n'aura pas de conséquence sur la qualité des soins qu'elle
recevra.
La personne hospitalisée peut, sauf exceptions
prévues par la loi, quitter à tout moment l'établissement
après avoir été informée des risques
éventuels auxquels elle s'expose.
La personne hospitalisée est traitée
avec égards. Ses croyances sont respectées. Son intimité
est préservée ainsi que sa tranquillité.
Le respect de la vie privée est garanti
à toute personne ainsi que la confidentialité des informations
personnelles, administratives, médicales et sociales qui la
concernent.
La personne hospitalisée (ou ses
représentants légaux) bénéficie d'un accès
direct aux informations de santé la concernant. Sous certaines
conditions, ses ayants droit en cas de décès
bénéficient de ce même droit.
La personne hospitalisée peut exprimer des
observations sur les soins et sur l'accueil qu'elle a reçus. Dans chaque
établissement, une commission des relations avec les usagers et de la
qualité de la prise en charge veille, notamment, au respect des droits
des usagers. Toute personne dispose du par un responsable de
l'établissement pour exprimer ses griefs et de demander
réparation des préjudices qu'elle estimerait avoir subis, dans le
cadre d'une procédure de règlement amiable des litiges et/ou
devant les tribunaux.
* Le document intégral de la charte de la personne
hospitalisée est accessible sur le site Internet:
www.sante.gouv.fr
Il peut être également obtenu gratuitement, sans
délai, sur simple demande,
auprès du service chargé de
l'accueil de l'établissement.
RESUME
FRANCAIS :
Ce mémoire de fin d'étude porte sur le
fait qu'aujourd'hui notre société a un accès
illimité à l'information à travers différents
moyens de communication (internet, médias, livres, etc.). Cette
évolution de la société amène les infirmiers
à rencontrer des difficultés telles que la non-adhésion
des patients aux soins infirmiers liée à la masse d'informations
qu'ils ont en leur possession. J'ai tout particulièrement orienté
mon travail sur la posture professionnelle à avoir lors de ce type de
situation, à savoir si la formation continue en éducation
thérapeutique est un moyen de pouvoir y répondre. Ainsi je me
suis intéressé à cinq mots clés : le soin infirmier
; l'éducation thérapeutique ; l'information et la source
d'information ; la communication soignant/ soigné et la formation
continue. Ces mots m'ont permis d'approfondir mes recherches et ainsi de faire
face à ma problématique : « En quoi la formation
continue en éducation thérapeutique permet-elle à
l'infirmier d'obtenir l'adhésion du patient aux soins infirmiers face
à la masse d'informations ? ».
Mots clés : patient ; information ; medias ;
soin infirmier
ENGLISH:
This thesis focuses on the fact that today our society
has unlimited access to information through various channels of communication
(internet, media, books, etc.). This evolution of society brings nurses to
experience difficulties like nonadherence of patients to nursing because of the
profusion of information they have access to. I have focused my work on the
best professional attitude to have when facing this type of situation, by
studying if continuous training in patient education is a means to answer
these. Thus, I have been interested in studying five key words: nursing care,
patient education, the information and the source of it, the
caregiver-patient's communication, and continuous education. These words have
allowed me to deepen my research and so to deal with my problematic:
«In the context of a global access to information, how continuous
therapeutic education trainings allow the nurse to obtain the patient's
adherence during nursing cares?».
Keywords: patient; information; media; nursing
cares
| 


