|

UNIVERSITE D'ALGER
BENYOUCEF BENKHEDDA
FACULTE DE MEDECINE D'ALGER
DEPARTEMENT DE MEDECINE
THESE POUR L'OBTENTION DE DIPLOME DE
DOCTORAT EN
SCIENCES MEDICALES
|
UREMIE TERMINALE TRAITEE CHEZ
L'ADULTE DANS LA WILAYA D'ALGER
EN 2004, 2005 ET 2006
|
SOUTENUE PAR LE DOCTEUR :
Y. BOULAHIA, MAITRE-ASSISTANT EN NEPHROLOGIE - HCA
DIRECTEUR DE THESE :
PROFESSEUR M. BENABADJI
ANNEE 2009
Je dédie cette thèse :
A mes parents,
A ma femme,
A mes filles Narimène et Nihel,
A mes frères et mes soeurs,
A mes beaux-parents,
En témoignage de mon affection
A mon maître et Directeur de thèse, le
professeur
M. BENABADJI,
Vous m'avez permis d'apprendre la néphrologie
dans votre service,
Vous m'avez inspiré le sujet et éclairé
de vos
précieux conseils,
Veuillez croire en ma profonde estime, à mon
indéfectible attachement et à toute ma
gratitude.
A mon chef de service :
Professeur IFTENE, vous qui m'avez permis
d'apprendre la néphrologie dans votre service,
Hôpital
Central de l'Armée.
A tous ceux qui m'ont aidé pour la réalisation
de cette
thèse,
En particulier le Docteur AZZOUZ,
Docteur ATEK
12
INTRODUCTION
17
ETUDE THEORIQUE
1.
17
ROLE PHYSIOLOGIQUE DU REIN
2.
18
LE SYNDROME UREMIQUE OU MAL DE BRIGHT
18
2.1. Syndrome urémique chronique ou mal de Bright
23
23
23
23
24
24
24
25
25
26
27
2.2. Modes d'évaluation de la fonction rénale
2.2.1. Mesure des Clairances
2.2.1.1. mesure des clairances à l'inuline
2.2.1.2. méthodes isotopiques
2.2.1.3. Iohexol
2.2.2. Méthodes d'évaluation du débit de
filtration glomérulaire
2.2.2.1. La créatinine
2.2.2.2. clairance de la créatinine endogène sur
24h
2.2.2.3. formule de Cockcroft & Gault
2.2.2.4. autres formules
2.2.2.5. Cystatine
28
2.3. Epidémiologie de l'insuffisance rénale
chronique
30
31
32
33
2.4. Aspect diagnostique de l'insuffisance rénale
chronique
2.4.1. confirmation du diagnostic
2.4.2. éliminer une insuffisance rénale aigue
2.4.3. Diagnostic étiologique
2.5. Aspect évolutif 34
2.5.1. rétention azotée et syndrome urémique
34
2.5.2. perturbations hématologiques
34
2.5.3. complications pulmonaires 35
2.5.4. complications digestives 35
2.5.5. complications infectieuses 35
2.5.6. complications cardiovasculaires 36
2.5.7. Ostéodystrophie rénale
37
2.6. Aspect étiologique 38
2.7. Aspect thérapeutique 41
2.7.1. Hémodialyse 42
2.7.1.1. Objectif du traitement de suppléance par
hémodialyse 43
2.7.1.2. Critères de dialyse adéquate
43
2.7.2. Dialyse péritonéale 44
2.7.2.1. complications infectieuses 46
2.7.2.2. complications non infectieuses 46
2.7.3. Transplantation rénale 47
2.7.3.1. Le receveur 47
2.7.3.2. Le donneur à partir de rein de cadavre
48
2.7.3.3. Le donneur vivant 48
2.7.3.4. Les complications 48

53
53
I.1.2. Critères d'exclusion
1.2. Méthodes appliquées 53
ETUDE PRATIQUE
1. MATERIEL ET METHODES 50
1.1. Choix du matériel 50
I.1.1. Critères d'inclusion
55
55
1.3. Etude statistique
1.4. Objectifs
56
2. RESULTATS
56
2.1. Aspects épidémiologiques
65
2.1.8. fréquence de la prise en charge de l'insuffisance
rénale chronique terminale traitée
2.1.8.1. : fréquence annuelle de la prise en charge par
sexe
2.1.8.2. : fréquence annuelle de la prise en charge par
tranches d'âge
2.1.8.3. : fréquence annuelle de la prise en charge par
sexe et par tranches d'âge
2.1.1. Répartition annuelle des patients dialysés
selon l'âge
2.1.2. Répartition annuelle des patients dialysés
selon le sexe
2.1.3. Répartition annuelle des patients dialysés
selon les tranches d'âge
2.1.4. Répartition des patients dialysés selon les
tranches d'âge, sexe
2.1.5. Répartition annuelle des patients
dialysés selon de la technique de dialyse choisie... 2.1.6.
Répartition des patients dialysés selon la technique de dialyse
et tranches d'âge 2.1.7. Répartition annuelle des patients
dialysés selon la technique de dialyse choisie et
sexe
56
57
57
59
60
61
62
62
63
64
2.2. Aspects étiologiques 66
2.2.1. Répartition des patients dialysés selon
l'étiologie 66
2.2.2. Répartition annuelle des patients dialysés
selon l'étiologie 67
2.2.3. Répartition des glomérulonéphrites
chroniques selon les tranches l'âge 68
2.2.4. Répartition des néphropathies vasculaires
selon les tranches d'âge 69
2.2.5. Répartition des néphrites interstitielles
chroniques selon des tranches d'âge 70
2.2.6. Répartition des néphropathies
diabétiques selon les tranches d'âge 71
2.2.7. Répartition de la polykystoses rénale selon
les tranches d'âge 72
2.2.8. Répartition des néphropathies d'origine
indéterminée selon les tranches d'âge
73
2.2.9. Répartition annuelle des étiologies de
l'insuffisance rénale chronique terminale traitée
selon le sexe 74
2.2.10. Répartition des patients dialysés selon le
groupage sanguin 78
2.2.11. Répartition des patients dialysés selon
l'étiologie et le groupage sanguin.... 77
2.2.12. Fréquence annuelle de la ponction biopsie
rénale 78
2.3. Aspects cliniques et évolutifs
80
2.3.1. Répartition annuelle des patients dialysés
selon le degré de l'insuffisance rénale chronique et le sexe,
lors de la première consultation chez le néphrologue
80
2.3.2. Répartition des patients dialysés selon le
degré de l'insuffisance rénale chronique et
les tranches d'âge 81
2.3.3. Répartition annuelle des patients dialysés
selon l'abord vasculaire en hémodialyse
lors de la première séance d'hémodialyse
82
2.3.4. Répartition annuelle des patients
dialysés selon l'abord vasculaire et sexe lors de la
première séance d'hémodialyse
83
2.3.5. : répartition des patients dialysés
selon la sérologie VIH dans la wilaya d'Alger entre
2004 et 2006 83
2.3.6. : répartition
des patients dialysés selon la sérologie hépatique B et C
dans la wilaya
d'Alger entre 2004 et 2006 84
2.3.6.1. sérologie de l'hépatite C
84
2.3.6.2. : sérologie de l'hépatite B
85
2.3.7. Répartition annuelle des patients dialysés
vaccinés contre l'hépatite B selon le sexe...
86
2.3.8. Répartition annuelle des patients dialysés
vaccinés contre l'hépatite B selon le degré
de l'insuffisance rénale chronique
87
2.3.9. Répartition des patients dialysés selon la
technique de dialyse choisie et l'hépatite virale B et C
88
2.3.10. Fréquence des complications cardiovasculaires chez
les patients
dialysés 89
2.3.11. Fréquence des complications cardiovasculaires
selon le moment de leur survenue... 89
2.3.12. Répartition des patients dialysés selon les
complications cardiovasculaires et le sexe... 90
91
3.1. Aspects épidémiologiques
3.1.1 Répartitions des centres de dialyse dans les
communes de la wilaya d'Alger entre
2004 et 2006 91
3.1.2. l'âge des patients 92
3.1.3. Les tranches d'âge 94
3.1.4. répartition annuelle des patients selon le sexe
96
3.1.5. répartition annuelle des patients selon le sexe et
tranches d'âge 99
3.1.6. répartition annuelle des patients dialysés
selon la technique de dialyse choisie et
selon le sexe 100
3.1.7. Répartition
annuelle des patients selon la technique de dialyse choisie et selon le
sexe 103
3.1.8. Répartition annuelle
des patients dialysés selon la technique de dialyse choisie et
tranches d'âge 103
3.1.9. fréquence de la prise en charge de l'insuffisance
rénale chronique traitée dans la wilaya d'Alger
104
3.2. aspects étiologiques 108
3.2.1. Glomérulonéphrites chroniques
108
3.2.2 néphropathies vasculaires 111
3.2.3. Néphropathies interstitielles chroniques
114
3.2.4. Néphropathie diabétique
116
3.2.5. Polykystose rénale 120
3.2.6 Néphropathies d'origine indéterminée
122
3.2.7. Groupage sanguin et insuffisance rénale chronique
traitée dans la wilaya d'Alger 125
3.2.8. Place de la ponction biopsie rénale dans le
diagnostic étiologique d'insuffisance
rénale chronique 129
3.2.8.1. Fréquence de la ponction biopsie rénale
129
3.2.8.2. Résultats de la ponction biopsie rénale
130
3.3 aspects cliniques et évolutifs
133
3. 3.1 Degré de l'insuffisance rénale chronique
lors de la 1ère consultation chez le néphrologue
133
3.3.2 Degré de l'insuffisance rénale
chronique et tranches d'ages lors de la 1ère
consultation chez le néphrologue 135
3.3.3 Type d'abord vasculaire lors de la 1ère
séance d'hémodialyse 136
3.3.4 Distribution de l'hépatite virale B et C dans la
wilaya d'Alger de 2004 à 2006 138
3.3.5 Complications cardiovasculaires 143
CONCLUSION 145
BIBLIOGRAPHIE 148
ANNEXES 175
INTRODUCTION
L'insuffisance rénale chronique ou mal de Bright se
définie par l'atteinte progressive importante et définitive de la
fonction rénale. Elle est la conséquence commune des
lésions anatomiques du parenchyme rénal, au cours de diverses
maladies affectant les reins ou les voies excrétrices.
Le rein peut assurer ses capacités excrétrices
pendant très longtemps puisqu'il lui suffit de 20% de ses
néphrons pour fonctionner. Lorsque les lésions touchent plus de
80% des néphrons les signes de l'urémie chronique commencent
à apparaître.
Le nombre de patients touchés par l'insuffisance
rénale chronique terminale ne cesse d'augmenter dans le monde. Ainsi,
l'incidence et la prévalence de l'insuffisance rénale chronique
terminale ont connu une croissance non négligeable au cours des
dernières années. Elle reste une pathologie peu fréquente,
bien que le nombre des patients en insuffisance rénale chronique
terminale doublera au cours des 15 prochaines années (224).
L'incidence de l'insuffisance rénale chronique
terminale s'est élevée dans tous les pays du monde, même
dans les pays où ces taux étaient initialement bas. Cette
incidence croît chaque année. En Europe, l'incidence a
augmenté de 4 à 6%, soit de 79,4 pmh à 117,1 pmh durant
l'année 1990 (205), mais moins qu'aux USA, où
elle est de 7% de 1999 à
2000 (46,216). Ces taux ont
été confirmés en 2007, puisque l'incidence de
l'insuffisance rénale chronique terminale reste
élevée aux USA (300 pmh),
par rapport à l'Europe
occidentale (100 à 150 pmh), du fait de la forte
prévalence du diabète, de l'obésité
et de la race noire aux USA (203).
L'origine des variations de l'incidence de l'insuffisance
rénale chronique terminale traitée est attribuable aux variations
de l'incidence du diabète type 2 (203, 229 ,238).
En Algérie, cette incidence a été de 34
pmh en 1993 (170)) et entre 50 et 100 pmh) en1997 (171). Une étude est
réalisée dans un pays voisin, en Tunisie, qui à les
mêmes caractéristiques épidémiologiques que
l'Algérie, a montré une incidence annuelle de 130 pmh en 2006
(25).
L'insuffisance rénale chronique terminale pose un
problème de santé publique dans le monde et en particulier en
Algérie. Les problèmes posés sont d'ordre médical,
social par le bouleversement total sur la survie du patient et de son
entourage, et économique par le coût exorbitant de sa prise en
charge (136, 203). En France, le coût de la dialyse était de 1,7
milliards d'Euros en 2003, soit 2% de l'ensemble des dépenses de
santé (136) , alors qu'aux USA, il représente 6,4% du budget
total du système de
santé américain (196) . Le coût global du
traitement de l'insuffisance rénale
chronique terminale est considérable (136, 203), la
charge financière qu'il représente pour la collectivité
augmente d'années en années. Ces considérations
économiques ne seraient en aucune façon remettre en question la
légitimité du traitement de l'insuffisance rénale
chronique terminale et le droit de tout urémique à être
traité (49)
Des liens complexes existent entre l'origine ethnique, les
facteurs socioéconomiques et l'accès aux soins. Plusieurs
études ont montré que les femmes les minorités et les
personnes à bas revenu, ont un accès aux soins réduit au
traitement par mode de suppléance ou transplantation rénale. Ceci
s'explique par la ségrégation raciale et sexuelle (8, 242).
L'insuffisance rénale chronique a le caractère
volontiers
asymptomatique, ce qui explique que la majorité des
patients est vus à un stade très avancé de leur
pathologie. Cette prise en charge néphrologique tardive à des
conséquences négatives sur la morbidité et la
mortalité des patients. Les bénéfices d'une prise en
charge néphrologique pré-dialytique
précoce sont attestés par une moindre
fréquence des complications cardiovasculaire. En effet une prise en
charge néphrologique tardive montre que :
- Le taux de morbidité est plus élevé chez
les patients dialysés qui avaient un suivi néphrologique tardif
(15, 69, 105, 187 ,207).
- Le taux de mortalité est plus élevé chez
les patients dialysés qui avaient un suivi néphrologique tardif
(57, 74, 109, 183, 187,).
Il a été également objectivé en
Europe et en France, que 20 à 30% des patients admis en dialyse ont
été pris en charge tardivement par un
néphrologue, moins de 1 à 6 mois avant la
première séance(109, 124, 181)
Il serait donc intéressant, pour la prise en charge
précoce des insuffisants rénaux chroniques, que la fonction
rénale soit appréciée par la
technique la plus simple qui est la formule de Cockcroft et
Gault(45) :
- Homme : DFG ml/min = [(140 - âge) x poids x 1,23] /
créatininémie - Femme : DFG ml/min = [(140 - âge) x poids x
1,05] / créatininémie (Poids = en Kg, Créatininemie = en
umol/l) Où
-Homme : DFG ml /mn= (140- age) x poids /7,2 x
créatinémie (mg) -Femme : DFG ml / mn= ((140-age) x poids/7,2x
créatinémie (mg) x, 0,85
Car cette formule a l'avantage de la simplicité en
n'imposant pas le recueil des urines des 24 heures, difficile à
réaliser par nos patients.
Elle est fiable, sauf pour les patients :
- obèses, IMC > 30 kg/m2
- âgés de plus de 75 ans.
La perte de la fonction rénale est évaluée
en stades :
- selon l'agence nationale de l'accréditation et
d'évaluation en santé (L'ANAES) le degré de l'Insuffisance
rénale chronique est défini en quatre stades (11 ) :
· Stade 1 : IRC minime, clairance supérieure
à 60 ml/min/1,73m2 de SC.
· Stade 2 : IRC modérée : clairance entre 30
et 59 ml/min/1,73m2
· Stade 3 : IRC sévère, clairance entre 15 et
29 ml/min/1,73m2
· Stade 4 : IRC terminale, clairance < 15
ml/min/1,73m2.
- Selon l'agence nationale kidney fondation (USA) (152)
Le stade 1 est scindé en deux :
- maladie rénale, clairance > 90
ml/min/1,73m2 de SC
- insuffisance rénale chronique débutante
(clairance entre 89 et 60 ml/min/1,73m2).
Cette classification nous semble préférable car
elle prend en considération les patients au stade de maladie avant
l'installation de l'insuffisance rénale.
Cette présente étude est réalisée
sur la base d'un recrutement des insuffisants rénaux chroniques
traités de la période 2004, 2005 et 2006, au niveau de tous les
établissements spécialisés de la Wilaya d'Alger, et nous
envisageons dans ce cadre de :
- établir les proportions de l'urémie terminale de
l'adulte pris en charge dans la wilaya d'Alger en 2004, 2005, 2006
- Déterminer le profil des patients en urémie (age,
sexe, résidence, cartographie de l'urémie)
- Dégager les étiologies de l'urémie
terminale
- Identifier les principales complications.
PARTIE THEORIQUE
1. RÔLE PHYSIOLOGIQUE DU REIN
Les reins sont des organes pairs de couleur brun
rougeâtre entourés de tissu cellulaire graisseux. Ils sont
situés immédiatement sous le diaphragme dans la partie
supérieure de l'espace rétro péritonéale de part et
d'autre de la colonne vertébrale entre la douzième
vertèbre dorsale et la troisième lombaire. Ils ont la forme de
haricot, mesurant environ 12 cm de longueur, 6 cm de largeur et 3cm
d'épaisseur et pèse 150 gr chacun. Ils sont vascularisés
par l'artère rénale qui naît de l'aorte abdominale et par
la veine rénale qui se jette dans la veine cave inférieure. Le
hile contient une veine et une artère rénale, ainsi que
l'uretère .chaque rein contient environ un million de néphrons.
Le néphron est l'unité fonctionnelle du rein.
Les reins filtrent le sang pour le débarrasser des
déchets métaboliques produit par les cellules des tissus et
organes. Chaque minute 600 ml de sang arrive dans chaque rein par
l'artère rénale cela correspond à environ 20% du
débit cardiaque. La formation de l'urine implique plusieurs
étapes, elle consiste d'une part en une filtration et d'autre part en
une réabsorption et une sécrétion dans les
différents segments du tube urinaire .le filtrat final est ensuite
déversé dans les calices et parvient ainsi au bassinet. L'urine
est transportée hors des reins par des uretères et amenée
dans la vessie avant d'être extraité hors de l'organisme par
l'urètre. La production est d'environ 1,5 l par 24h
L'urine contient principalement de l'eau, de l'urée, de
l'acide urique, de l'ammoniac, des électrolytes ainsi que des toxiques
exogènes. L'urine ne contient normalement pas de protéines ni de
glucides ou de peptides. La présence de ces substances dans l'urine est
un indice pathologique
Les reins remplissent plusieurs fonctions indispensables à
la survie de l'organisme, qui sont :
- la régulation du bilan sodique et volume du liquide
extracellulaire, - la régulation du bilan hydrique et de
l'osmolalité,
- La régulation de l'équilibre acido-basique par la
régénération des bicarbonates (acidité titrable et
ammoniurie)
- l'élimination des substances toxiques,
- la fonction endocrine : erythropeitine (EPO), Vit D3,
système rénine angiotensine (SRA), prostaglandines (PG).
2. SYNDROME URÉMIQUE OU MAL DE BRIGHT
Le syndrome urémique peut être aigu ou chronique. Ce
dernier a été rapporté pour la première fois en
1840 par Porry et Lhertier à Paris (86)
Le syndrome urémique aigu reflète l'arrêt
brutal de la fonction excrétrice du rein et se traduisant par une
hyperkaliémie et une acidose métabolique
2.1. Syndrome urémique chronique ou mal de
Bright:
Toute insuffisance rénale chronique ou mal de Bright,
quelle qu'en soit la cause, est le fruit d'une réduction du nombre de
néphrons actif. Les néphrons restants se comportent comme des
néphrons saints. Ils assurent à eux seuls le control rénal
de l'homéostasie. Lorsque 80% des néphrons sont touchés,
un ensemble d'altérations cliniques et biologiques commencent à
apparaître qui sont :
- la rétention des déchets azotés,
- l'accumulation des toxines urémiques,
- la dysrégulation hormonale (hyperparathyroïdie,
déficit en erythropoietine, hypersécrétion d'angiotensine
II).
Le syndrome urémique chronique retentit sur la
majorité des appareils :
-Troubles digestifs à type d'anorexie,
nausées, vomissements, agueusie, dénutrition en rapport avec
l'hypercatabolisme azoté ;
-Troubles neuropsychiques : l'insuffisance
rénale chronique entraîne des troubles du fonctionnement
encéphalique (52) et des altérations à
l'électroencéphalogramme. On peut voir des signes mineurs
à type de troubles de la mémoire ou majeurs à type de :
- obnubilations,
- coma
- polynévrites en rapport avec les toxines
urémiques ; - Troubles musculaires :
Ils sont caractérisés par la fatigabilité
musculaire. Elle n'a pas pour étiologie seulement l'anémie, la
cardiopathie et la neuropathie, mais aussi l'acidose, la carence en vitamine D,
la dénutrition et l'effet des molécules azotés
interférant avec le métabolisme de la fibre musculaire
striée (1, 26, 86, 110, 112, 122, 123).
- Troubles cardiovasculaires :
L'atteinte cardiaque et vasculaire de l'urémique est
multifactorielle. Elle provient de l'effet cumulé d'altérations
hémodynamique dues notamment à l'hypertension artérielle
et d'anomalies métaboliques liées à l'état
urémique. L'ensemble de ces facteurs concourt à un remodelage
cardiaque et artérielle caractéristique de l'état
urémique et à un athérome accélérer qui
touche les territoires coronaires, il en résulte une hypertrophie avec
fibrose très particulière du ventricule gauche, une cardiopathie
ischémique et des calcifications vasculaires et valvulaires. L'ensemble
de ses troubles explique la survenue anormalement fréquente d'une
ischémie myocardique, des troubles du rythme et d'une insuffisance
cardiaque.
L'hypertension artérielle est très
fréquente au cours de l'insuffisance rénale chronique. elle
relève d'un double mécanisme , d'une part elle est volume
dépendante en relation avec l'expansion du volume des liquides
extracellulaires due à la rétention sodée
(125) , d'autre part elle est provoquée par l'existence de multiples
facteurs concourant à un état de vasoconstriction : stimulation
permanente du système rénine angiotensine , augmentation de
l'activité du système sympathique , diminution de la
synthèse du monoxyde d'azote (NO), puissant vasorelaxant sous l'effet de
la dimethylarginine qui inhibe le monoxyde d'azote synthétase.
L'hypertension artérielle peut être
volo-dépendante ou réninedépendante. On sait que la
réduction néphronique entraîne une
élévation
de la rénine circulante inappropriée à
l'état du capital sodique (125), le
système rénine-oxyde nitrique participe aussi
à la genèse de L'hypertension artérielle chez
l'insuffisant rénal chronique (117) et le métabolisme de
l'endotheline1 est altéré par l'insuffisance rénale
chronique vu la non dégradation de ce puissant vasoconstricteur à
L'hypertension artérielle (16).
La cardiopathie : l'hypertrophie ventriculaire gauche (HVG)
caractérise la cardiopathie dans l'insuffisance rénale chronique
humaine et expérimentale (85, 212).
Cette cardiopathie est due à :
Toxines urémiques, L'hypertension artérielle, la
surcharge hydro-sodée, l'anémie et l'hyperhomocysteinemie
(18).
- L'homocysteine est un acide aminé
intermédiaire produit par le métabolisme de la méthionine
éliminée par les reins ; en cas d'insuffisance rénale
chronique, sa concentration est élevée à 27umol/l,
entraînant une
hypertrophie ventriculaire gauche (HVG) (30) , une
athérosclérose et
thrombose vasculaire et augmente l'incidence des accidents
vasculaires (78 ,243).
- Troubles hématologiques Anémie
:
L'anémie est constante dans l'insuffisance rénale
chronique (36), elle est
normocytaire, normochrome et aregénérative. Elle
est due à une insuffisance de production de
l'érythropoïétine face à une hémolyse
accélérée due à la toxicité urémique
(106). Les toxines urémiques se comportent comme des
inhibiteurs de la production de l'érythropoïétine (36) la
diminution de la durée de vie des hématies est proportionnelle
à l'augmentation du taux de l'urée sanguine (106) ( ;
l'augmentation de l'urée n'explique pas à elle seule
l'hémolyse mais surtout les autres composants azotés et surtout
la methylguanidine (44, 103).
Trouble de la coagulation :
La coagulabilité sanguine est très
perturbée au cours du syndrome urémique, chez les patients
urémiques, le nombre de plaquettes est habituellement normal mais leurs
fonctions sont altérés avec allongement du temps de saignement et
défaut de l'adhésivité et de l'aggrégabilité
plaquettaire .l'accumulation des toxines urémiques notamment l'acide
guanidonosuccinique et des composés phénolés a
été incriminé à l'origine
de cette thrombopénie (28).
- Désordres immunitaires
Les désordres immunitaires de l'insuffisance
rénale chronique sont nombreux (111). Ils intéressent
l'immunité humorale, l'immunité à médiation
cellulaire et ils associent des désordres des fonctions phagocytaires
(15), la conséquence immédiate de ces désordres est la
sensibilité accrue aux infections.
- Désordres du métabolisme phosphocalcique
:
Dès le stade précoce de l'insuffisance
rénale chronique, on note une tendance à la rétention de
phosphate qui se fait parallèlement à la baisse de la filtration
glomérulaire accompagné d'une hypocalcémie et d'une
élévation du taux de l'hormone parathyroïdienne
circulante. la relation de cette
hyperparathyroïdie secondaire a pu être confirmé par des
biopsies osseuses montrant un stade de lésions légères
dès que la filtration glomérulaires est inférieures
à 80ml/mn/1,73m2 de surface corporelle.
La rétention du phosphore entraîne une baisse du
calcium ionisée par un simple mécanisme physicochimique
(précipitation du calcium de phosphate dans différents tissus
à l'origine des calcifications métastatiques).
Le taux du calcitriol s'abaisse parallèlement à
la progression de l'insuffisance rénale, de manière nette
à partir d'une filtration glomérulaire inférieure à
30 ml/mn. Cette baisse est due à la réduction de la masse
rénale capable de fabriquer le calcitriol, mais aussi à
l'hyperphophorémie. Il est par ailleurs possible que la conversion du
calcidiol en calcitriol puisse être diminué par les toxines
urémiques (56).
- Anomalies endocriniennes :
Les altérations de l'axe hypophyso-gonadique sont
constantes chez les patients hémodialysés. Elles sont
liées à l'effet des toxines urémiques sur les structures
suprahypotalamiques. Elles ont un retentissement clinique important chez
l'homme que chez la femme.
L'intolérance au glucose entraîne l'inhibition de
la libération de l'hormone de croissance et la diminution de la
réponse tissulaire à l'action de l'hormone thyroïdienne
(77). Une aménorrhée, une galactorrhée chez la
femme et une impuissance chez l'homme liée à
l'augmentation du taux de prolactine circulante.
2.2. Méthodes d'évaluation de la fonction
rénale :
L'insuffisance rénale chronique est définie par
une diminution permanente du débit de filtration glomérulaire. La
valeur du débit de filtration glomérulaire qui permet de
définir l'insuffisance rénale chronique n'est pas
consensuelle.
La fonction rénale est estimée par la mesure du
débit de filtration glomérulaire du fait de la complexité
de la mesure des méthodes d'estimation de la filtration
glomérulaire.
2.2.1. Mesure des clairances
2.2.1.1. Mesure des clairances à l'inuline
L'inuline est un polymère du fructose, elle est
librement filtrée à travers les glomérules, elle n'est ni
secrétée ni réabsorbée, sa clairance est
égale au débit de filtration glomérulaire (DFG), c'est la
meilleure technique pour
calculer la clairance urinaire ou plasmatique de l'inuline
(4).
2.2.1.2. Méthodes isotopiques
Elle fait appel à des substances marquées par un
corps radioactif. Le 5'Cr EDTA, le 125 I-iothabamate, 99Tc-DTPA.
Tableau n°1 : Résultat des clairances plasmatiques
et des clairances urinaires des trois traceurs.
D'après Rehlug
1984(174).
|
Clairance
ml/mn
|
Inuline
Médiane
Extrêmes
|
99Tc - DTPA
Médiane
Extrêmes
|
51Cr - EDTA
Médiane
Extrêmes
|
|
Clairance
urinaire
|
43,6
(11 - 76,1)
|
42
(13,2 - 68,5)
|
40,8
(11,8 - 73,8)
|
|
Clairance
plasmatique
|
53,8
(25 - 83,5)
|
47,9
(19,8 - 81,1)
|
46,2
(20,5 - 81,1)
|
2.2.1.3. Iohexol
Le Iohexol est un produit de contraste iodé, non
ionique et faiblement hyperosmolaire utilisé comme traceur de filtration
glomérulaire, il est librement filtré et n'est pas
métabolisé ni secrété ni
réabsorbé.
2.2.2. Méthodes d'estimation du débit de
filtration glomérulaire (DFG) :
2.2.2.1. Créatinine :
Résulte du catabolisme de la créatine musculaire
squelettique, elle est essentiellement éliminée par voie
rénale, l'élimination extrarénale est minime chez un sujet
indemne d'insuffisance rénale, sa production est fonction de la masse
musculaire et des apports alimentaires.
Il existe des facteurs qui peuvent varier selon le taux
plasmatique.
a. Facteurs liés au dosage de la créatinine
plasmatique : - méthodes calorimétriques,
- méthodes enzymatiques,
- méthodes chromatographiques,
b. Facteurs liés au métabolisme de la
créatinine :
- la masse musculaire totale laquelle est fonction de
l'âge, du sexe, de la taille et du poids. La créatininémie
s'élève d'autant plus tardivement au cours de l'insuffisance
rénale que la masse musculaire est faible ce qui est fréquent
chez la femme et la personne âgée (62,182).
- Des apports alimentaires surtout en protéines,
- La sécrétion tubulaire de la créatinine
chez le sujet à fonction rénale
normale est de l'ordre de 10 à 20% de créatinine
éliminée (213).
2.2.2.2. Clairance de la créatinine
endogène sur 24h : Calculée à partir de
la formule C= UV/P:
U = concentration urinaire de la créatinine,
P = concentration plasmatique de la créatinine,
V = débit urinaire sur 24h.
2.2.2.3. Formule de Cockcroft et Gault (45) :
- Cl (ml/min /1,73) = [(140 - âge) x poids /
créatininémie (umol/l)] x K K = 1,23 pour les hommes,
K = 1,04 pour les femmes.
2.2.2.4. Autres formules :
- Jellife en 1973(100) : Cl = [98 - 16.(âge -
20)] x créatinémie mg/100ml.
- MDRD (modification of diet in rénal disease studu) ou
Lévy en
1999(129),
DFG= 186 x S creatinénémie: -1,154xage-O, 2,03
Corriger par 0,742 pour les femmes, 1,21 pour les noirs
- Walser en 1998(236).
Pour les hommes DFG= 60,5 P creatinénémie
-1 -0,08 (age +
poids)- 4,81
Pour les femmes DFG= 7,57 Pcreat -1 -0,103 age + 0,096
poids-6,66 (Pcéat=créatinine plasmatique)
- Formule Schwartz : (enfant)
DFG (ml/mn/1,73)= K x la taille (cm) / creatininémie
(umol) DFG (ml/mn/1,73)= K x la taille (cm) / creatininémie (mg) x
8,84
K= 29 chez le nouveau né prématuré
K=40 chez le nouveau né à terme et avant l'age
d'une année K= 49 chez l'enfant de 2 à 12 ans
K = 49 chez la fille de 13 à 21 ans
K = 62 chez le garçon de 13 à 21 ans
2.2.2.5. Cystatine :
La cystatine C est un polypeptide, sa production
endogène est constante pour un individu donné non
influencé par le sexe, la masse musculaire, l'âge ou la
présence d'un état inflammatoire.
La valeur du débit de filtration glomérulaire
qui permettrait de définir l'insuffisance rénale n'est pas
consensuelle comme le montre le tableau n°2
Tableau n°2 : valeur du débit de filtration
gloméru laire (DFG)
|
Auteurs &
année
|
Valeurs du DFG
définissant l'IR
|
IRC légère
DFG
(ml/min/1,73m2)
|
IRC
modérée
|
IRC
sévère
|
|
Ponteil-Noble
|
< 80 ml/min/1,73m2
|
|
|
|
|
2001 (163)
|
|
|
|
|
|
Kessler 1998
|
< 90 ml/min/1,73m2
|
30<DFG<50
|
10<DFG<30
|
<10
|
|
(113)
|
|
|
|
|
|
Mallick 1999
|
< 80 ml/min/1,73m
|
|
20<DFG<30
|
<20
|
|
(132)
|
|
|
|
|
|
Mc carty
|
|
30<DFG<40
|
|
|
|
1999 (142)
|
|
|
|
|
|
Laville 2001
|
|
> 30 ml/min
|
|
|
|
(128)
|
|
|
|
|
Ainsi :
- L'estimation du débit de filtration
glomérulaire par clairance de la créatinine surestime le
débit de filtration glomérulaire, mesuré par la clairance
de l'inuline (197).
- Le débit de filtration glomérulaire estimé
par la formule de Cockcroft et Gault sous-estime le débit de filtration
glomérulaire mesurée par le
degré de clairance à l'inuline (54), et surestime
le débit de filtration
glomérulaire mesurée par méthode isotopique
(79), ou mesurée par la clairance du Iohexol
(77).
Le débit de filtration glomérulaire
estimé par la formule de Cockcroft et Gault et modification of Diet in
rénal disease study (MDRD) concorde entre les deux équations,
pour un débit de filtration glomérulaire inférieur
à 30
ml/min, et > 80 ml/min (44).
En pratique, il est préférable d'apprécier
le débit de filtration glomérulaire par la formule de Cockcroft
et Gault.
2.3. Épidémiologie de L'insuffisance
rénale chronique
L'épidémiologie de l'insuffisance rénale
terminale s'est modifiée au cours de ces dernières années,
conduisant à une augmentation exponentielle du nombre des patients
traités dans le monde (49)
En 1996, près de 200 000 nouveaux patients ont
débuté le traitement d'une insuffisance rénale terminale
dans le monde alors que près d'un million de patients présentant
une insuffisance rénale chronique terminale était
déjà en cours de traitement (220). En 2002,
près de 1065000 patients sont dialysés, et ce chiffre va doubler
à l'horizon 2010, avec près de
2 095 000 patients (135).
L'incidence de l'insuffisance rénale chronique
terminale est très élevée dans les pays riches, car, ces
pays, autorisent l'instauration d'un traitement de suppléance de
l'insuffisance rénale chronique terminale aux personnes
âgées et diabétiques, tandis que les pays
en développement réservent ce traitement aux patients plus jeunes
et non diabétiques (203).
L'origine des variations d'incidence de l'insuffisance
rénale terminale traitée sont attribuables aux variations de
l'incidence du diabète type2 et le vieillissement de la population (205,
229, 238).
En Grèce, en Irlande et Finlande, l'incidence de
l'insuffisance rénale chronique terminale est deux fois moindre qu'en
Allemagne et Luxembourg (27).
Incidence dans le monde
Tableau n°3 : taux d'incidence de l'insuffisance ré
nale chronique terminale dans le monde.
|
Pays
|
année
|
Incidence pmh
|
|
Angleterre (105)
|
1999
|
60
|
|
A Saoudite (146)
|
2000
|
62,5
|
|
Canada (13)
|
1998
|
98,4
|
|
Egypte (21)
|
1999
|
74
|
|
France (131)
|
1992
|
58
|
|
Grèce (10)
|
1999
|
75
|
|
Japon (130)
|
2000
|
200
|
|
Maroc (28)
|
1996
|
60
|
|
Qatar (18)
|
2000
|
122
|
|
Tunisie (110)
|
1997
|
110
|
|
USA (125)
|
2002
|
350
|
La prévalence dans le monde :
Tableau n°4 : prévalence de l'insuffisance
rénale c hronique terminale dans le monde.
|
Pays
|
Années
|
Prévalences
|
|
Egypte (21)
|
2002
|
264 pmh
|
|
France (136)
|
2003
|
513 pmh
|
|
1999
|
1000 pmh
|
|
USA (37)
|
|
|
|
2003
|
1100 pmh
|
|
Allemagne (37)
|
2003
|
546 pmh
|
|
Japon (37)
|
2003
|
1400 pmh
|
|
Tunisie (110)
|
1997
|
430 pmh
|
|
Algérie (170)
|
1993
|
78,5 pmh
|
|
(171)
|
2001
|
145 pmh
|
2.4. Aspects diagnostiques de l'insuffisance
rénale chronique :
Ils passent par plusieurs étapes ainsi, lors de la
découverte de l'insuffisance rénale, il est recommandé de
:
- Confirmer la réalité de l'insuffisance
rénale.
- Eliminer une insuffisance rénale aigue et d'affirmer le
caractère chronique.
- Préciser le diagnostic étiologique.
- Organiser un suivi en fonction du degré de
l'insuffisance rénale pour :
· Ralentir la progression de l'insuffisance rénale
chronique.
· Prendre en charge à temps les complications
métaboliques de l'insuffisance rénale chronique et les facteurs
de risques cardiovasculaires et les comorbidités.
· Préparer le patient à l'épuration
extrarénale en choisissant la méthode (Hémodialyse ou
dialyse péritonéale)
- Vaccination contre l'hépatite virale B.
- Confection d'une fistule artérioveineuse ou mise en
place d'un cathéter péritonéal.
- Traitement de l'anémie.
- Supplémentation contre l'ostéodystrophie
rénale.
2.4.1. Confirmation du diagnostic :
L'insuffisance rénale est volontiers asymptomatique avant
le stade préterminal et terminal.
> Les circonstances de découverte de l'insuffisance
rénale chronique sont très diverses.
- Il peut s'agir d'une néphropathie connue et
identifiée. C'est au cours de la surveillance biologique
régulière que l'on découvre une dégradation de la
fonction rénale.
- Dans d'autres cas, le plus souvent l'atteinte est inconnue et
l'insuffisance rénale chronique peut être découverte lors
:
· D'un examen systématique
· D'une manifestation viscérale de
l'urémie
· Des complications de l'urémie terminale
La confirmation du diagnostic par une deuxième
estimation du débit de filtration glomérulaire par la formule de
Cockcroft et Gault (45) selon la classification Américaine (125) ou de
l'ANAES (11).
2.4.2. Eliminer une insuffisance rénale aigue :
L'insuffisance rénale aigue se définie par une
dégradation rapide de la fonction rénale, elle peut être
fonctionnelle c'est-à-dire due à une hypovolémie
(déshydratation), ou parenchymateuse, elle est souvent réversible
; alors que l'insuffisance rénale chronique se définie par la
perte progressive et définitive de la fonction rénale.
· Une insuffisance rénale aigue (IRA)
fonctionnelle
· Une insuffisance rénale aigue (IRA)
parenchymateuse par : > obstacle
> Causes toxiques
> Glomérulonéphrite rapidement progressive >
Néphropathies vasculaires
Rechercher les arguments en faveur de la chronicité.
L'existence d'antécédents personnels ou familiaux de
néphropathies : diabète, hypertension artérielle (HTA),
pyélonéphrite aiguë ou chronique.
Uropathies malformatives
Maladies athéromateuses
Prise de médicaments néphrotoxiques
Existence antérieure d'une protéinurie ou d'un
tableau d'hématurie L'existence d'une anémie normocytaire
normochrome aregénérative, une hypocalcémie, et une
diminution de la taille des deux reins
2.4.3. Diagnostic étiologique :
L'orientation diagnostique devant une insuffisance rénale
chronique est illustrée sur le tableau n°5
Tableau n°5 : étiologies de l'insuffisance
rénale c hronique
Etiologies
|
Arguments cliniques
|
Arguments para-
cliniques
|
Néphropathies
glomérulaires
|
HTA
OEdèmes
Antécédents :
-
protéinurie
- hématurie
|
.Protéinurie>3g/24h
.Hématurie micro ou
macroscopique .Cylindres hématiques .Deux petits reins
|
Néphropathies tubulo-
interstitielles
|
- HTA absente ou
modérée et tardive
- ATCD
d'infections
urinaires
récidivantes
Uropathies
malformatives
Goutte, oxalose
|
- Protéinurie minime - Leucocytaire amicrobienne
Cylindres
leucocytaires
- Atrophie rénale asymétrique
Contours bosselés
|
Néphropathies
vasculaires
|
- HTA ancienne et
sévère
- Facteurs de
risques
cardiovasculaires
|
- Protéinurie faible
- Reins de
taille
asymétrique
|
|
Dès que l'aspect diagnostique et étiologique de
l'insuffisance rénale chronique est confirmé, il faut envisager
la préparation des patients pour mise sur programme de dialyse.
- hémodialyse ou dialyse péritonéale.
- faire une sérologie hépatique (hépatite
virale B et C).
- faire une sérologie VIH
- confection d'un abord vasculaire ou mise en place d'un
cathéter de dialyse péritonéale.
- Supplémentation en fer, en acide folique, en calcium,
en érythropoïétine,
2.5. Aspects évolutifs
De nombreuses perturbations viscérales et
métaboliques sont observées au cours de l'urémie
terminale.
2.5.1. Rétention azotée et syndrome
urémique :
De nombreux métabolites azotés s'accumulent au
cours de l'Insuffisance rénale chronique : urée,
créatinine, acide urique et composés guanidines
2.5.2. Perturbations hématologiques :
- l'anémie constitue un problème majeur chez
lez patients hémodialysés du fait de ses conséquences
multiples notamment des altérations hémodynamiques et de
l'asthénie qu'elle entraîne. Cette anémie est normocytaire
normochrome et aregénérative. Le facteur essentiel de
l'anémie d'origine urémique est la production insuffisante de
l'erythropoetine par les reins, du fait de la réduction de la masse du
parenchyme rénale fonctionnel. Toutefois de nombreux facteurs
contribuent à l'anémie des dialysés. Les uns sont
liés à l'état urémique luimême et les autres
à la technique de dialyse.
- leucocytes : il y a une diminution du taux des lymphocytes
T ainsi que les sous-populations CD4 et CD8 avec diminution du chimiotactisme
et du pouvoir phagocytaire des polynucléaires.
- hémostase : tendance au syndrome hémorragique
dû à une thrombose secondaire aux toxines urémiques.
2.5.3. Les atteintes pulmonaires :
L'atteinte pulmonaire est caractérisée par une
surcharge hydro sodée, entrainant des lésions interstitielles
pulmonaires, des épanchements pleuraux minimes ou importants et des
oedemes aigue du poumon (OAP)(33, 70).
2.5.4. Complications digestives :
Nausées, vomissements anorexie, gingivorragies,
ulcère, stomatite, hémorragies digestives .Ces complications sont
observées chez le patient
pris en charge tardivement ou lors de la sous dialyse
(2), l'ascite est
fréquente relevant soit de la dialyse
inadéquate ou de l'origine tuberculeuse.
2.5.5. Complications infectieuses :
En raison du déficit immunitaire, les urémiques
dialysés ont une susceptibilité accrue aux infections
bactériennes, virales (35).
Les infections les plus fréquentes sont les affections
à staphylocoques presque toujours dans le point de départ l'abord
vasculaire (infections nosocomiales).
La gravité de ces infections est la localisation
secondaire : endocardite, pulmonaire, cérébrale et osseuse. La
tuberculose est deux fois plus fréquente chez les dialysés que
dans la population générale (72).
2.5.6. Manifestations cardiovasculaires :
Les complications cardiovasculaires sont les principales
causes de morbidité et de mortalité chez les patients
hémodialysés. L'incidence de décès de cause
cardiaque est de trois à vingt fois plus élevées chez eux
que dans la population générale (232)
Les affections cardiovasculaires sont responsables de plus de
50% des décès chez l'Insuffisance rénale chronique
traité par hémodialyse (67, 167).
- L'insuffisance ventriculaire gauche est responsable de 15
à 25% de l'ensemble des décès des patients
hémodialysés (43).
- La cardiopathie urémique est due à
l'hypertrophie du ventricule
gauche et la dilatation du ventricule gauche (91, 132)
- Le déséquilibre tensionnel, la surcharge
hydro sodée, l'anémie, l'hyperparathyroïdie sont
responsables de l'hypertrophie ventriculaire gauche.
- l'hypertension artérielle ('HTA) pose une
problématique très importante au cours de l'insuffisance
rénale chronique .Les conséquences
cardio-cérébro-vasculaires de l'hypertension artérielle
constituent l'une des causes majeures de mortalités des urémiques
avant et après le début du traitement par épuration
extrarénale.
- La cardiopathie ischémique est très
fréquente chez les dialysés, responsable de 8 à 15% des
décès (169).
- La péricardite est devenue une complication rare.
- Les calcifications valvulaires chez les dialysés
sont symptomatiques chez le sujet de plus de 40 ans (91) et surtout le
rétrécissement aortique, les facteurs de risques dus à
l'âge, la durée du traitement, l'athérosclérose et
les troubles phosphocalciques (81, 232)
L'athérosclérose engendre une dilatation diffuse
du système artériel et une hypertrophie des parois des vaisseaux
(20, 125,126, 157).
2.5.7. Ostéodystrophie rénale (ODR):
La dégradation progressive du parenchyme rénal et
la perte de son efficience fonctionnelle entraînent des modifications
variables :
- du métabolisme phosphocalcique,
- atteinte osseuse.
L'osteodystrophie rénale regroupe l'ensemble des
anomalies ostéoarticulaires accompagnant l'état d'urémie
chronique en relation étroite avec le désordre phosphocalcique et
comporte principalement :
- une hyperparathyroïdie secondaire
- une ostéomalacie inconstante en rapport avec une
déplétion en vitamine D,
- une ostéopathie aluminique,
- un dépôt de Bêta2 micro globuline,
- une calcinose tumorale,
- un os adynamique.
L'osteodystrophie rénale ne s'extériorise pas
cliniquement et radiologiquement que tardivement et inconstamment.
De multiples facteurs pouvant être à l'origine
de l'osteodystrophie rénale, on peut incriminer la néphropathie
initiale et la durée de son évolution, le développement
d'une carence en vitamine D, la précocité et le type de
traitement médical et son suivi ou non par le patient, l'adaptation
ou
non de ses habitudes alimentaires à la progression de
l'insuffisance rénale chronique et le mode de traitement dialytique.
Récemment, l'exploitation de l'osteodystrophie rénale est
basée sur les examens biologiques suivants : parathormone(PTH)
Phosphatases alcalines osseuses, cross-laps, dérivés de la
vitamine D et sur le plan radiologique, par des radios du squelette
(crâne, extrémités distales des clavicules, mains,
épaules, bassin) et l'ostéodensitométrie,
l'échographie et la scintigraphie parathyroïdienne.
La biopsie osseuse est indiquée uniquement dans les cas
difficiles, avec discordance entre tableau clinique, biologique et
radiologique.
2.6. Aspects étiologiques:
La cause de l'insuffisance rénale chronique terminale
est souvent incertaine et inconnue, par le fait que la majorité des
patients arrivent à un stade très avancé de l'insuffisance
rénale chronique, où le diagnostic étiologique
(histologique) est impossible à réaliser, vu que les reins sont
de petite taille et sclérosés. Le caractère volontiers
asymptomatique de l'insuffisance rénale chronique fait que le diagnostic
soit tardif.
La néphropathie initiale reste le plus souvent
indéterminé surtout dans les pays en voie de
développement, alors que dans les pays développés, les
néphropathies ont considérablement chuté, vu leur
politique de santé basée sur le dépistage précoce
de l'insuffisance rénale chronique, surtout chez les sujets à
haut risque.
2.6.1. Etiologies de l'insuffisance rénale
chronique terminale :
2.6.1.1. Les glomérulonéphrites
chroniques :
Elles sont plus variables dans leurs présentation .la
protéinurie est généralement au premier plan, les
oedèmes sont possibles en fonction de la protéinurie.
L'hématurie, l'hypertension artérielle sont fréquemment
retrouvées. Elles peuvent être primitives ou secondaires.
- Glomérulonéphrites chroniques primitives :
représentées par les hyalinoses segmentaires et focales (HSF),
glomérulonéphrites extra membraneuses,
glomérulonéphrites prolifératives et néphropathies
à Ig A
- Glomérulonéphrites chroniques secondaires :
représentées par la néphropathie lupique, la
néphropathie amyloïde et la néphropathie
diabétique.
-
2.6.1.2. Les néphropathies vasculaires :
Elles sont caractérisées par une hypertension
artérielle au premier plan, un syndrome urinaire pauvre ou absent et une
insuffisance rénale sévère et rapidement progressive le
diagnostic de ses néphropathies vasculaires repose sur l'imagerie
artérielle et ou la biopsie rénale .les causes des
néphropathies vasculaires sont :
-néphropathies vasculaires ischémiques :
sténose de l'artère rénale, embolie de cristaux de
cholestérol, néphroangiosclérose bénigne et
maligne
-néphropathies vasculaires thrombotiques : micro
angiopathie thrombotiques, syndrome des antiphopholipides, embolie de
l'artère rénale, thrombose de l'artère rénale.
-néphropathies vasculaires inflammatoires :
périarthrite noueuse, microvascularite
-néphropathies vasculaires de mécanisme inconnu :
crise aigu de sclérodermie, rejet chronique d'allogreffe
rénal.
2.6.1.3. Les néphropathies interstitielles
chroniques :
Le syndrome urinaire est modéré parfois
limité à une leucocyturie et une hématurie. L'hypertension
artérielle est moins fréquente et souvent tardive concomitante de
l'insuffisance rénale avancée. Le diagnostic repose sur
l'imagerie (urographie intraveineuse, scanner) dans certains cas sur la
ponction biopsie rénale.
Les néphropathies interstitielles chroniques sont
d'origines infectieuses toxiques ou médicamenteuses,
métaboliques, hématologiques et obstructives.
Les insuffisances rénales chroniques obstructives sur
sténoses urétérales représentent 17% des
insuffisances rénales chroniques
2.6.1.4. Les néphropathies
héréditaires :
Elles sont représentées par la polykystose
rénale, le syndrome d'Alport, la cystinurie, l'oxalurie, le syndrome de
Fanconi, la maladie de Fabry.
Tableau n°6 : étiologies de l'insuffisance
rénale c hronique dans le monde
néphropathies
pays
|
GNC
|
NIC
|
NV
|
LED
|
PKR
|
DIABETE
|
NI
|
A.SAOUDITE (97)
|
15,5%
|
10,9%
|
20%
|
10%
|
-
|
32,6%
|
20%
|
France (106)
|
20%
|
18%
|
20%
|
07%
|
|
12%
|
|
IRAN (22)
|
10%
|
05%
|
30%
|
|
10%
|
23%
|
|
JORDANIE (74)
|
31%
|
05%
|
20,8%
|
|
|
24,6%
|
|
|
2.7. Aspects thérapeutiques :
La qualité du traitement de suppléance
extrarénale conditionne en grande partie la survie des insuffisants
rénaux (41, 83).
Le traitement de l'insuffisance rénale terminale repose
sur :
- l'hémodialyse,
- la dialyse péritonéale
- la transplantation rénale.
Le choix de la modalité de traitement est pris en
accord avec le patient en fonction de l'état, l'âge, les facteurs
de comorbidités associés et la tolérance à la
technique.
2.7.1. Hémodialyse :
L'hémodialyse reste la technique la plus
répandue dans le monde dans le traitement de l'urémie terminale.
Cette technique peut être réalisée en centre, à
domicile ou au centre allégé (auto dialyse).
L'hémodialyse consiste à éliminer les
déchets toxiques et la surcharge en eau de l'organisme en filtrant le
sang. L'épuration du sang se fait par l'intermédiaire d'un rein
artificielle encore appelé dialyseur qui fait office de filtre et d'un
liquide dialyse ; pour cela une machine d'hémodialyse appelé
générateur est nécessaire. Ainsi, le sang sera
aspiré au moyen d'une pompe dans un circuit externe épuré
et réintégré au patient.le recours à cette
technique nécessite avant, la création d'un abord vasculaire
permanent appelé fistule artérioveineuses réalisée
chirurgicalement. Cette intervention consiste à mettre en communication
une artère et une veine afin d'obtenir un débit important. La
veine artérialisée va progressivement se développer sous
l'effet de la pression artérielle. Elle va se dilater en trois semaines
environ et pourra être ponctionné. A chaque séance deux
aiguilles sont posées sur cette fistule artérioveineuses, une
artérielle et
l'autre veineuse C'est le professeur THOMAS, chimiste, qui a
émis le principe clinique de dialyse durant la 2eme moitié du
19eme siècle ; en 1861, il parvient à faire passer l'eau contenue
dans l'urine vers l'eau à travers une membrane
végétale.
En 1913 John Abel teste un dispositif de dialyse sur des chiens
.
En 1923 en Allemagne le docteur George Haas utilise l'hirudine
purifié comme anticoagulant.
L'héparine est découverte en 1922, mais n'est
utilisée comme anticoagulant sur l'homme que dans les années
40.
Le premier rein artificiel fonctionnel est mis au point à
Kampen, en Hollande, en 1943 par William Koft.
Après la fin de la deuxième guerre mondiale, le
Dr Koft améliore ces générateurs et commence à les
utiliser dans les Insuffisance rénale aigue, mais la principale
difficulté qui empêche leur utilisation chez l'Insuffisant
rénale chronique est la non disponibilité d'un accès
vasculaire permanent.
Au milieu des années 50, le Dr Belding Scribner
crée un dispositif dit shunt de Scribner rendant cet accès
possible.
Dans les années 60, un énorme progrès est
accompli : le premier centre d'hémodialyse ouvre ses portes à
Seattle, aux USA en 1962.
En 1965, James Cimino crée les premières
fistules artérioveineuses.
En 1970, les choses s'améliorent peu à peu, des
centres de dialyse ouvrent leurs portes dans de nombreux pays, les machines de
dialyse sont perfectionnées et informatisées. La durée et
l'inconfort des séances diminuent et la qualité de vie des
malades est améliorée.
Hémodialyse en Algérie :
Elle a connu un important essor depuis l'ouverture du premier
centre d'hémodialyse en 1973 à l'Hôpital Mustapha. Depuis,
cette activité s'est étendue à l'ensemble du territoire
national par l'implantation des centres
d'hémodialyse dans les secteurs public et privé.
Au 31 décembre 2004, le nombre de patients traités par
hémodialyse était de 8 802.
2.7.1.1. Les objectifs du traitement de
suppléance rénale par hémodialyse :
Les prescriptions du programme thérapeutique des
dialysés doivent répondre à 4 objectifs :
· dose de dialyse
· prévenir la mauvaise tolérance clinique des
séances de dialyse
· corriger les anomalies biologiques
· prévenir les complications de la dialyse à
court et à long terme
2.7.1.2. Critères de dialyse adéquate
:
? A court et moyen terme :
· Bonne tolérance des séances avec
morbidités per dialytiques réduites.
· Accès vasculaire de qualité
· Disparition de la symptomatologie urémique
· Restauration d'une qualité de vie acceptable
· KT/V =1,2 (K : la dialysance, T : le
temps, V : la volémie)
· Tension artérielle équilibrée sans
traitement : inférieur à 125/85mmhg
· Maintien d'un bon état nutritionnel
(protidémie supérieure à 60g /l ; albumine
supérieure à 30g /l)
· Correction de l'acidose métabolique (PH
supérieure à 7,38
· Correction de la kaliémie (Kaliémie
comprise entre 3,5 et 5 mmole /l)
· Bilan phosphocalcique équilibré
· Correction de l'anémie (Hémoglobine
supérieure à10gr/dl)
?A long terme :
· Longévité normale (âge,
comorbidités)
· Ralentissement du phénomène de
vieillissement
· Prévention de la dénutrition
· Prévention des complications osseuses
· Prévention de l'amylose à
â2 micro globulines
· Prévention des complications cardiovasculaires
- Prévenir la mal tolérance clinique en per
dialyse, ceci repose sur le débit d'ultrafiltration instantanée
et par l'estimation du poids sec.
- prévention des anomalies électriques et
phosphocalciques
- prévention des complications de la dialyse au long
terme
- La prescription du programme de la dialyse repose sur le choix
:
- de la durée et de la fréquence des
séances de dialyse (118, 194)
- du dialyseur par sa performance, sa compatibilité (130)
et son coût (42). - de l'estimation du poids sec (195).
- de l'anticoagulant utilisé
- de la composition du dialysat
- de la température du dialysat à 37°C
2.7.2. Dialyse péritonéale :
Depuis les travaux de Moncrief et Popovitch en 1970 et le
regain d'intérêt qu'ils ont entraîné pour la dialyse
péritonéale, celle-ci s'est imposé comme l'une des
méthodes de traitement de l'urémie terminale. En Algérie,
la dialyse péritonéale a débutée en 1980, elle
s'est développé très
lentement à travers le territoire national puisque
elle ne prend en charge que 10% des dialysés (170)
La dialyse péritonéale utilise le
péritoine comme surface d'échange.le péritoine est une
membrane semi perméable fine, riche en vaisseaux sanguins. Elle tapisse
la cavité abdominale et enveloppe les organes formant ainsi un espace
virtuel appelé cavité peritonéale.C'est au travers de ce
filtre naturelle que diffusent les déchets et l'eau en excès
contenu dans le sang vers une solution dialyse appelé dialysat
introduite par l'intermédiaire d'un cathéter de dialyse dans la
cavité péritonéale .pour cela une intervention
chirurgicale doit être pratiquée , avant de débuter le
traitement par dialyse péritonéale afin de poser le
cathéter souple qui sera laissé à demeure
L'évolution de la qualité du matériel mis
à disposition (cathéter, poches, cycleur) a permis
d'améliorer le résultat de ce traitement.
Il existe 2 modalités thérapeutiques :
Dialyse péritonéale continue ambulatoire et
dialyse péritonéale automatisée avec leur variantes :
dialyse péritonéale continue cyclique, dialyse
péritonéale continue optimisée, dialyse
péritonéale intermittente nocturne.
Des explorations fonctionnelles du péritoine comme le
PET (test d'équilibration péritonéale) et l'APEX
(accelerated péritonéal équilibration examination) et les
critères de dialyse adéquate permettent d'adapter la
modalité de traitement selon la fonction rénale
résiduelle, le degré de la perméabilité de la
membrane péritonéale et de vérifier la qualité de
traitement afin de réduire la morbidité.
Les complications de la dialyse sont divisées en 2
groupes :
2.7.2.1. Complications infectieuses :
- La péritonite est la complication la plus
fréquente, elle est la première cause d'arrêt de la
technique avec une moyenne d'un épisode tous les 20 à 30
mois/patient.
- L'infection du site de sortie du cathéter ou
tunnelite.
2.7.2.2. Complications non infectieuses :
· Les complications mécaniques à type de :
- mauvais drainage du dialysat
- hyperpression abdominale
- déplacement du cathéter de dialyse
péritonéale
- fuite du dialysat à travers la paroi abdominale
(mauvaise étanchéité)
· Les complications pariétales possible sont :
- hernies inguinales, ombilicales (dues à l'age ou
à une obésité)
- hydrocèle
- brèches diaphragmatiques (hydrothorax) ou fuite
péritoneopleurale
- hémopéritoine
· Perte d'ultrafiltration peut être due à :
- une rétention hydro sodée (baisse de
l'ultrafiltration nette)
Le test d'équilibration péritonéale (PET)
et l'accélerated péritonéale équilibration
examinated (APEX) confirmera ou infirmera le diagnostic
· Dénutrition par :
- fuite protéique à travers le péritoine
majorée par des infections péritonéales
- l'anorexie secondaire à une sensation de
plénitude (Hyperpression abdominale)
· Anomalies lipidiques sont :
- des hypertriglyceridémies et d'un diabète induit
par le dialysat
riche en glucose (agent osmotique le plus souvent
utilisé).
2.7.3. Transplantation rénale
La transplantation rénale reste le traitement de choix
de l'insuffisance rénale chronique terminale, car elle apporte au
patient la meilleure qualité de vie, avec un coût très
raisonnable par rapport aux autres techniques. Des progrès
considérables ont été réalisés dans la
compréhension du rejet et de la tolérance dans le
développement de nouveaux traitements immunosuppresseurs. Le
problème crucial à l'heure actuelle demeure la pénurie
relative d'organes au regard du nombre de patients en attente d'une
transplantation rénale.
La transplantation rénale nécessite une
préparation minutieuse du couple donneur et receveur comportant pour:
2.7.3.1. Le receveur :
Un bilan biologique fait d'un groupage sanguin
phénotypé et un groupage tissulaire humen leucocyte
Antigène(HLA), avec recherche d'Anticorps anti HLA et un cross match
.
Un bilan cardiaque à type d'électrocardiogramme,
échocardiographie et si indication scintigragraphie myocardique et
coronarographie.
Un bilan urinaire fait d'une étude
cytobactériologique urinaire, une échographie rénale et
une uréterocystographie rétrograde .
Un bilan infectieux comportant une sérologie de
l'hépatite B et C et des
sérologies VIH, cytomégalovirus (CMV) Epstein
barrvirus (EBV).
Une consultation d'oto-rhino-laryngologie (ORL) et de
stomatologie. Un examen gynécologique pour les femmes.
2.7.3.2. Le donneur à partir de rein de cadavre
:
Le receveur doit être inscrit sur une liste d'attente
et joignable à tout moment. Le prélèvement du donneur
nécessite un certificat de mort encéphalique établit par
deux médecins n'appartenant pas à l'équipe de
prélèvement et que le donneur soit non inscrit au registre de
prélèvement d'organe.
2.7.3.3. Le donneur vivant :
La transplantation rénale peut être
planifiée sans délai d'attente, le donneur peut être un
frère, une soeur, un père ou une mère. Le don doit
être une motivation spontanée et gratuite. Un bilan complet doit
être fait chez le donneur.
2.7.3.4. Les complications :
Les greffés du rein sont sujet à des complications
précoces et tardives.
Les insuffisances rénales aigues immédiates
sont représentés par les nécroses tubulaires aigues
favorisées par une ischémie prolongée du greffon,
l'hypovolémie post opératoire, les complications chirurgicales
qui
sont attestées soit par un obstacle sur les voies
urinaires soit une thrombose artérielle ou veineuse et le rejet hyper
aigu qui se défini par une perte rapide du greffon du à la
présence d'anticorps anti HLA non détecté par le cross
match
.
Les insuffisances rénales aigues retardées
représentées par le rejet aigu du à l'infiltration du
greffon par les lymphocytes du receveur survenant entre le troisième
jour et le troisième mois de la greffe .le diagnostic est souvent
histologique. Le traitement immunosuppresseur est habituellement efficace avec
un retour à la fonction rénale antérieure.
Le rejet chronique est attesté par une insuffisance
rénale progressive avec protéinurie et hypertension
artérielle. Il est du à la sommation de plusieurs
aggréssion rénale à savoir des séquelles de
lésion de conservation du greffon et de poussée de rejet aigu.
Les transplantes du rein sont sujet a des complications
infectieuses. Le risque infectieux est lié à la dose
cumulée d'immunosuppression.Les infections que l'on rencontre chez les
greffés sont les infections bactériennes à germes
atypiques, les infections virales, les infections à protozoaires et les
infections fungiques.
PARTIE PRATIQUE
1. MATÉRIEL ET MÉTHODES
1.1. Choix du matériel et type
d'étude
La population étudiée est constituée de
586 patients des deux sexes, présentant une insuffisance rénale
terminale traitée par hémodialyse ou dialyse
péritonéale, résidants dans la wilaya d'Alger,
recrutés du 1er janvier 2004 au 31 décembre 2006, inclus dans une
étude descriptive, transversale et exhaustive. Les centres de dialyse
concernés par cette étude sont :
Centres publiques : 09 centres
Hôpital Central de l'Armée, CHU de Beni Messous,
CHU de Bab El Oued, CHU de Parnet, CHU de Mustapha Pacha, hôpital de
Rouiba, clinique des Oliviers, clinique de Dar El Beida, clinique d'El
Harrach.
Cliniques privées : 12 centres
Clinique Ennour, clinique du rein, clinique Ibtissama,
Clinique Sidi Brahim, Clinique Urodial, clinique Les Dunes, clinique Hydra
Dialyse, clinique Bonne Santé, clinique Salah Eddine, clinique Renadial
Rouiba, clinique Renadial Dar El Beida, clinique Renadial Baïnem.
La Wilaya d'Alger est située au centre de
l'Algérie, entourée à l'Est par wilaya de
Boumerdès, à l'ouest par la wilaya de Tipaza, au sud par la
wilaya de Blida, au nord par la mer méditerranée (voir la carte
géographique).
Elle est composée de 13 Daïras et 57 communes. C'est
la wilaya la plus peuplée de l'Algérie.
Tableau n° 7 : répartition de la population par tra
nches d'âge de la wilaya d'Alger, de 2004 à 2006
Age
année
|
<20 ans
|
20-40 ans
|
40-60 ans
|
>60 ans
|
TOTAL
|
2004
|
|
|
|
|
|
N
|
943505
|
157006
|
526108
|
247021
|
2773640
|
PMH
|
5
|
31
|
114
|
263
|
59
|
Dialysés
|
5
|
33
|
60
|
65
|
163
|
2005
|
|
|
|
|
|
N
|
938162
|
1062014
|
555025
|
254916
|
2810117
|
PMH
|
1
|
46
|
138
|
259
|
69
|
Dialysés
|
1
|
49
|
77
|
66
|
193
|
2006
|
|
|
|
|
|
N
|
933754
|
1063882
|
585875
|
263069
|
2846581
|
PMH
|
4
|
48
|
141
|
345
|
81
|
dialysés
|
4
|
52
|
830
|
91
|
230
|
|
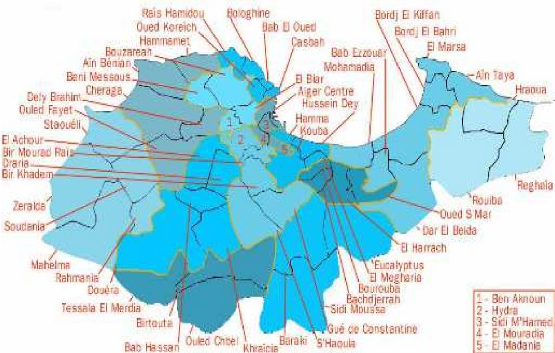
Cartographie de la Wilaya D'Alger :
Divisée en
13dairas et découpée en 57communes
Figure N° 1 : Répartition des communes de la
wilaya d'Alger
**
*
*
**
*
*
*
*
***
*
*
*
*
**
**
* : Centre de dialyse
1.1.1. Critères d'inclusion.
Est inclus dans l'étude tout patient, des deux sexes,
résidant dans la wilaya d'Alger, admis dans une des structures de
dialyse (hémodialyse ou dialyse péritonéale) publique ou
privée, durant la période allant du 1er janvier 2004 au 31
décembre 2006.
1.1. 2. Critères d'exclusion.
Tout patient dialysé résidant hors la wilaya
d'Alger. Tout patient admis en dialyse avant le 1er janvier 2004.
1.2. Méthodes appliquées :
Les 586 patients dialysés feront l'objet d'un
questionnaire où seront abordés :
- l'aspect épidémiologique :
· âge,
· sexe,
- la date de la première épuration
extrarénale (hémodialyse ou dialyse
péritonéale).
- La technique d'épuration extrarénale :
hémodialyse ou dialyse péritonéale.
- Le degré de l'insuffisance rénale chronique lors
de la première consultation chez le néphrologue.
· insuffisance rénale modérée,
· insuffisance rénale préterminale,
· insuffisance rénale terminale.
- L'établissement d'un diagnostic étiologique de
l'insuffisance rénale chronique :
· glomérulonéphrite chronique,
· néphropathie vasculaire,
· néphropathie tubulo-interstitielle chronique,
· néphropathie diabétique,
· néphropathie lupique,
· Polykystose hépatorénale,
· syndrome d'Alport,
· néphropathie indéterminée.
- Si la biopsie rénale est faite, rechercher le
compte-rendu anatomopathologique pour étiqueter le type histologique.
· Lésion glomérulaire minime (LGM)
· Hyalinose segmentaire et focale (HSF)
· Glomérulonéphrite extra membraneuse
(GEM)
· Glomérulonéphrite
membranoproliférative (GNMP)
· Néphropathie mésangiale à IgA,
· GN extra capillaire
- Le statut de la sérologie hépatique au moment de
l'enquête (HVB, HCV).
- Le degré de l'insuffisance rénale chronique lors
de la vaccination contre l'hépatite B si elle est faite :
· insuffisance rénale chronique
modérée,
· insuffisance rénale préterminale,
· insuffisance rénale terminale.
- le groupage sanguin des patients,
- le bilan d'imagerie et le bilan électrique :
Radiographie pulmonaire, électrocardiogramme,
échocardiographie avant la mise en épuration extrarénale
et au
moment de l'enquête à la recherche de : angine de
poitrine, infarctus du myocarde, insuffisance cardiaque
1.3. Etude statistique
L'étude statistique est réalisée en
utilisant deux tests :
- le test Ó de l'écart type réduit pour la
comparaison de deux pourcentages. Seuil de significativité á =
0,05.
- le test du X2 de comparaison d'une série
observée à une série théorique sous
l'hypothèse nulle H0 vraie.
Seuil de significativité á = 0,05.
1.4. Objectifs
Les objectifs recherchés chez les 586 patients
traités par épuration extrarénale au niveau des 21 centres
de dialyse publics et privés de la wilaya d'Alger, de 2004 à 2006
sont de :
- établir les proportions de l'urémie terminale de
l'adulte pris en charge dans la wilaya d'Alger en 2004, 2005, 2006.
- Déterminer le profil des patients en urémie
terminale age, sexe, cartographie
- Dégager les étiologies de l'urémie
terminale
- Identifier les principales complications de l'urémie
terminale
RESULTATS
2. RESULTATS :
2.1. ASPECTS EPIDEMIOLOGIQUES :
Au terme de notre étude, effectuée du
1er janvier 2004 au 31 décembre 2006, au niveau de la Wilaya
d'Alger, nous avons colligé 586 cas d'insuffisance rénale
chronique terminale traité par épuration extrarénale
(hémodialyse ou dialyse péritonéale) dans 21 centres de
dialyse de la Wilaya d'Alger (09 publics et 12 privés).
Les 586 patients adultes se répartissent comme suit :
o 532 patients (90,8%) sont traités par
hémodialyse.103 d'entres eux, soit 19% sont traités au niveau de
9 centres du public, et 429 soit 81% sont traités dans 12 centres
privés.
· 54 patients soit 9,2% sont traités par
dialyse péritonéale, et leur prise en charge est assurée
par des néphrologues dans quatre (04) centres
hospitalo-universitaires.
2.1.1. Répartition annuelle des patients
dialysés selon l'âge
Pour l'ensemble des patients, l'âge moyen est de 52,6
#177; 10 ans, avec des extrêmes d'âge allant de 14 ans à 88
ans, et pour les deux sexes. Ce résultat est identique en 2004, 2005 et
2006.
2.1.2. Répartition des patients dialysés
selon le sexe :
Tableau n°8 : répartition annuelle des malades en
f onction du sexe de 2004 à 2006 dans la wilaya
d'Alger
Sexes
Années
|
Hommes
|
Femmes
|
Total
|
Signification
|
|
%
|
N
|
%
|
N
|
%
|
|
95
|
30
|
68
|
25
|
163
|
28
|
> 0,01
|
2005
|
106
|
33
|
87
|
32
|
193
|
33
|
> 0,01
|
2006
|
116
|
37
|
114
|
42
|
230
|
39
|
> 0,01
|
TOTAL
|
317
|
|
269
|
|
586
|
|
>0,01
|
|
Il existe une légère prédominance des
malades de sexe masculin en dialyse, durant les 3 années d'étude,
avec des sex-ratio de :
- en 2004 : 1,4 (Homme 58%, femme 42%) - en 2005 : 1,2 (Homme
55%, femme 45%) - en 2006 : 1,05 (Homme 51%, femme 49%)
2.1.3. Répartition annuelle des patients
dialysés selon les tranches d'âge
La répartition des tranches d'âge des patients est
comme suit :
· Population jeune moins de 20 ans,
· Adultes jeunes entre 20 et 40 ans,
· Adultes entre 40 et 60 ans
· Population âgée supérieure à
60 ans.
Tableau n°9 : tranches d'âge de 2004 à 2006
dans l a wilaya d'Alger
|
Année
Tranches d'age
|
2004
|
2005
|
2006
|
Total
|
signification
|
|
N
|
%
|
N
|
%
|
N
|
%
|
N
|
%
|
|
< 20 ans
|
5
|
3
|
1
|
0,5
|
4
|
2
|
10
|
2
|
> 0,01
|
|
21 - 40
ans
|
33
|
20
|
49
|
25
|
52
|
23
|
134
|
23
|
> 0,01
|
|
41 - 60
ans
|
60
|
37
|
77
|
40
|
83
|
36
|
220
|
37
|
> 0,01
|
|
> 61 ans
|
65
|
40
|
66
|
34
|
91
|
39
|
222
|
38
|
> 0,01
|
|
Total
|
163
|
|
193
|
|
230
|
|
586
|
|
>0,01
|
Sur les 586 patients dialysés la majorité des
patients ont un age supérieur à 41 ans, résultats
identiques à ceux observés par année.
Plus du tiers des patients dialysés ont un âge
supérieur à 60 ans. Plus de la moitié ont un age entre 41
et 60 ans.
Un quart des patients ont un age compris entre 21 et 40 ans.
2.1.4. Répartition des patients dialysés
selon les tranches d'âge et sexe
Tableau n°10 : répartition annuelle des patients di
alysés selon le sexe et des tranches
d'âge de 2004 à
2006 dans la wilaya d'Alger
|
Années/sexe
Tranche age
|
Total
|
|
H
|
F
|
total
|
|
< 20 ans
|
N
%
|
6
2
|
4
2
|
10
2
|
|
21 - 40
|
N
%
|
74
24
|
60
22
|
134
23
|
|
41 - 60
|
N
%
|
121
38
|
99
36
|
220
37
|
|
> 61 ans
|
N
%
|
116
36
|
106
40
|
222
38
|
|
Total
|
N
%
|
317
54
|
269
46
|
586
|
La majorité des patients dialysés de la wilaya
d'Alger a un âge Compris entre 20 et 60 ans, et seulement le tiers
à un âge supérieur
à 61 ans pour les deux sexes, comme le montre nos
résultats. 2% des patients dialysés sont âgés de
moins de 20 ans.
2.1.5. Répartition annuelle des patients
dialysés selon la technique de dialyse choisie
Tableau n°11 : technique de dialyse choisie de 2004 à
2006 dans la wilaya d'Alger
|
Années
Technique
|
2004
|
2005
|
2006
|
Total
|
Signification
|
|
N
|
%
|
N
|
%
|
N
|
%
|
N
|
%
|
|
Hémodialyse
|
148
|
91
|
181
|
94
|
203
|
88
|
532
|
90,8
|
P<10-6
|
|
DP
|
15
|
9
|
12
|
6
|
27
|
12
|
54
|
9,2
|
P<10-6
|
|
Total
|
163
|
|
193
|
|
230
|
|
586
|
|
P<10-6
|
Sur les 586 patients dialysés, au niveau de la Wilaya
d'Alger durant les 3 années d'étude, on constate que la
majorité des patients est traitée par hémodialyse.
532 patients, soit 91%, sont traités par
hémodialyse, alors que 54 patients seulement, soit 9%, sont
traités par dialyse péritonéale. Ces résultats
globaux sont confirmés chaque année.
En 2004, 90% sont traités par hémodialyse, en 2005,
94% et en 2006, 88%.
2.1.6. Répartition des patients dialysés
selon la technique de dialyse choisie et des tranches d'âge
Tableau n°12 : technique de dialyse choisie selon l es
tranches d'âge dans la wilaya d'Alger.
|
Technique
Tranches âge
|
Hémodialyse
|
Dialyse
Péritonéale
|
Total
|
Signification
|
|
N
|
%
|
N
|
%
|
N
|
%
|
|
< 20 ans
|
8
|
2
|
2
|
4
|
10
|
2
|
> 0,05
|
|
21 - 40 ans
|
122
|
23
|
12
|
22
|
134
|
23
|
> 0,05
|
|
41 - 60 ans
|
201
|
37,5
|
19
|
35
|
220
|
37
|
> 0,05
|
|
> 61 ans
|
201
|
37,5
|
21
|
39
|
222
|
38
|
> 0,05
|
|
TOTAL
|
532
|
100
|
54
|
100
|
586
|
100
|
>0,05
|
Il n'existe pas de relation entre l'âge et le choix de la
technique de dialyse.
2.1.7. Répartition annuelle des patients
dialysés selon la technique de dialyse choisie et le sexe
Tableau n° 13: technique de dialyse choisie et du s exe de
2004 à 2006 dans la wilaya d'Alger
|
Technique de dialyse
Sexe
|
Hémodialyse
N %
|
Dialyse
péritonéale
N %
|
Total
N
|
%
|
Signification
|
|
Hommes
|
296
|
56
|
21
|
39
|
317
|
54
|
P>0, 01
|
|
Femmes
|
236
|
44
|
33
|
61
|
269
|
46
|
P>0 ,01
|
|
Total
|
532
|
|
54
|
|
586
|
|
P > 0,01
|
Pour les 586 patients dans la wilaya d'Alger, on note qu'il y
a plus d'hommes que de femmes en hémodialyse, mais plus de femmes que
d'hommes en dialyse péritonéale.
Ces résultats sont confirmés par année
(2004, 2005 et 2006).
2.1.8. Fréquence de la prise en charge de
l'insuffisance rénale chronique terminale traitée.
Durant ces 03 années d'étude, 586 patients
présentant une insuffisance rénale terminale ont
été pris en épuration extra rénale soit
hémodialyse ou dialyse péritonéale.
Cette prise en charge thérapeutique est en nette
progression puisqu'elle est passée de 163 cas en 2004 à 193 cas
en 2005 et à 230 cas en 2006.
2.1.8.1. Fréquence annuelle de la prise en
charge par sexe :
Tableau n°14: fréquence de prise en charge de 2004
à 2006 selon le sexe dans la wilaya d'Alger.
|
Années
Sexe
|
2004
|
2005
|
2006
|
|
N
|
%
|
Pmh
|
N
|
%
|
Pmh
|
N
|
%
|
Pmh
|
|
Hommes
|
94
|
58
|
67
|
106
|
55
|
75
|
116
|
50,5
|
81
|
|
Femmes
|
69
|
42
|
50
|
87
|
45
|
62
|
114
|
49,5
|
80
|
|
Total
|
163
|
100
|
|
193
|
100
|
|
230
|
100
|
|
Augmentation de la fréquence de la prise en charge des
patients dialysés de 2004 à 2006 avec une légère
prédominance masculine.
2.1.8.2. Fréquence de prise en charge annuelle
par tranches d'âge :
Tableau N°15 : fréquence de prise en charge selon l
es tranches d'âge de 2004 à 2006 dans la wilaya
d'Alger
|
Années
Tranches
|
2004
|
|
2005
|
|
2006
|
|
|
N
|
Pmh
|
N
|
Pmh
|
N
|
Pmh
|
|
<20
|
5
|
5
|
1
|
1
|
4
|
4
|
|
21 40
|
33
|
31
|
49
|
46
|
52
|
48
|
|
41 60
|
60
|
114
|
77
|
138
|
83
|
141
|
|
>61 ans
|
65
|
263
|
66
|
259
|
91
|
345
|
|
TOTAL
|
163
|
59
|
193
|
69
|
230
|
81
|
La fréquence de prise en charge de l'insuffisance
rénale chronique terminale traitée augmente avec l'âge
durant les 3 années d'étude.
2.1.8.3. Fréquence de la prise en charge par
sexe et par tranches d'âge :
Tableau N° 16 : fréquence de prise en charge selon
le sexe et les tranches d'âge de 2004 à 2006
dans la
wilaya d'Alger.
|
Année/sexe
Tranches
|
2004
|
2005
|
2006
|
|
Hommes Femmes Pmh Pmh
|
Hommes
Femmes
Pmh Pmh
|
Hommes Femmes
Pmh Pmh
|
|
<20
|
7 4
|
2 -
|
4 4,3
|
|
21__40
|
45 28
|
47 40
|
47 49
|
|
41__60
|
159 106
|
139 122
|
135 137
|
|
> 60 ans
|
212 185
|
339 261
|
394 345
|
|
TOTAL
|
67 50
|
75 62
|
81 80
|
La fréquence de la prise en charge de l'insuffisance
rénale terminale traitée augmente avec l'âge et pour les
deux sexes durant les 3 années d'étude.
2.2. ASPECTS ETIOLOGIQUES
2.2.1. Répartition des patients dialysés
selon l'étiologie
Tableau n°17 : étiologies de l'insuffisance
rénale chronique en 2006 dans la wilaya d'Alger
|
effectives
Etiologies
|
Effectif
|
%
|
|
Glomérulonéphrites chroniques
primitives
|
35
|
06
|
|
Néphropathies vasculaires
|
155
|
26
|
|
- Néphroangiosclérose bénigne
|
57
|
09
|
|
- Néphroangiosclérose maligne
|
63
|
11
|
|
- Néphropathies ischémiques
|
35
|
06
|
|
néphropathie interstitielle chronique
|
68
|
12
|
|
- Pyélonéphrite chronique
|
22
|
04
|
|
- Lithiase rénale
|
26
|
05
|
|
- Uropathie malformative
|
11
|
02
|
|
- Tuberculose rénale
|
9
|
01
|
|
Néphropathie Diabétique
|
174
|
30
|
|
Nephropathies héréditaires
|
35
|
06
|
|
- Polykystose rénale
|
33
|
06
|
|
- Syndrome d'Alport
|
2
|
0,3
|
|
Lupus érythémateux disséminé
|
12
|
02
|
|
Amylose secondaire
|
2
|
0,3
|
|
Indéterminée
|
105
|
18
|
|
TOTAL
|
586
|
100
|
Les néphropathies initiales connues sont de l'ordre de
481, soit de 82%, alors que les néphropathies
indéterminées représentent 18% (105 patients).
Les néphropathies diabétiques et vasculaires sont
les étiologies les plus fréquemment retrouvées,
respectivement 30% et 26%.
Les néphropathies glomérulaires primitives
prouvées histologiquement ont été retrouvées chez
6% des patients.
2.2.2. Répartition annuelle des patients
dialysés selon l'étiologie :
Tableau n°18 : étiologies de 2004 à 2006 dans
la wi laya d'Alger :
|
Années
Etiologies
|
2004
|
2005
|
2006
|
Total
|
signification
|
|
N
|
%
|
N
|
%
|
N
|
%
|
N
|
%
|
|
GNC
primitive
|
11
|
08
|
11
|
6
|
13
|
6
|
35
|
6
|
> 0,01
|
|
NV
|
44
|
27
|
50
|
26
|
61
|
26,5
|
155
|
26
|
> 0,01
|
|
NIC
|
16
|
10
|
24
|
12
|
28
|
12
|
68
|
12
|
> 0,01
|
|
Diabète
|
48
|
29
|
60
|
31
|
66
|
29
|
174
|
30
|
> 0,01
|
|
PKR
|
9
|
6
|
10
|
5
|
14
|
6
|
33
|
6
|
> 0,01
|
|
Alport
|
1
|
1
|
0
|
0
|
1
|
0,5
|
2
|
0,3
|
> 0,01
|
|
LED
|
3
|
2
|
4
|
2
|
5
|
3
|
12
|
2
|
> 0,01
|
|
Amylose
|
0
|
0
|
1
|
0,5
|
1
|
0,4
|
2
|
0,3
|
> 0,01
|
|
indéterminée
|
31
|
18
|
33
|
17
|
41
|
28
|
105
|
18
|
> 0,01
|
|
TOTAL
|
169
|
|
193
|
|
230
|
|
586
|
|
>0,01
|
La fréquence des différentes étiologies est
identique durant les trois années d'observation.
2.2.3. Répartition des
Glomérulonéphrites chroniques selon les tranches d'âge
:
Tableau n°19 : Glomérulonéphrites chroniques
selon les tranches d'âge de 2004 à 2006 dans la
wilaya
d'Alger
|
Etiologies
Tranches âge
|
GNC
primitives
|
Autres
étiologies
|
Total
|
signification
|
|
N
|
%
|
N
|
%
|
N
|
%
|
|
< 20 ans
|
1
|
3
|
9
|
2
|
10
|
02
|
> 0,01
|
|
21 - 40 ans
|
15
|
43
|
119
|
22
|
134
|
33
|
< 0,01
|
|
41 - 60 ans
|
14
|
40
|
206
|
37
|
220
|
37
|
> 0,01
|
|
> 61 ans
|
5
|
14
|
217
|
39
|
222
|
38
|
< 0,01
|
|
TOTAL
|
35
|
|
551
|
|
586
|
|
>0,01
|
Plus des 3/4 (83%) des patients en insuffisance rénale
chronique terminale secondaire à une glomérulonéphrite
chronique sont âgés entre 20 et 60 ans, la différence est
significative (p < 0,01)
2.2.4. Répartition des néphropathies
vasculaires selon les Tranches d'âge :
Tableau n°20 : néphropathies vasculaires selon les
tranches d'âge de 2004 à 2006 dans la wilaya
d'Alger
|
Néphropathie vasculaire
Tranches âge
|
Néphropathies
vasculaires
|
Autres
néphropathies
|
Total
|
signification
|
|
N
|
%
|
N
|
%
|
N
|
%
|
|
< 20 ans
|
5
|
3
|
5
|
1
|
10
|
2
|
> 0,01
|
|
21 - 40 ans
|
15
|
10
|
119
|
28
|
134
|
23
|
< 0,01
|
|
41 - 60 ans
|
56
|
36
|
164
|
38
|
220
|
37
|
> 0,01
|
|
> 61 ans
|
79
|
51
|
143
|
33
|
222
|
38
|
< 0,01
|
|
TOTAL
|
155
|
|
431
|
|
586
|
|
<0,01
|
La moitié (51%) des patients en insuffisance
rénale chronique terminale secondaire à une néphropathie
vasculaire sont âgés de plus de 60 ans, la différence est
significative (P<0,01).
2.2.5. Répartition des néphropathies
interstitielles chroniques selon les tranches d'âge :
Tableau n°21 : néphropathie interstitielles chroniq
ue selon les tranches d'âge de 2004 à 2006 dans la
wilaya
d'Alger.
|
Néphropathie
interstitielle
Tranches âge
|
Néphropathies
interstitielles
|
Autres
néphropathies
|
Total
|
signification
|
|
N
|
%
|
N
|
%
|
N
|
%
|
|
< 20 ans
|
2
|
3
|
8
|
1
|
10
|
2
|
p<0,025
|
|
21 - 40 ans
|
27
|
39
|
107
|
21
|
134
|
23
|
> 0,05
|
|
41 - 60 ans
|
19
|
28
|
201
|
39
|
220
|
37
|
> 0,05
|
|
> 61 ans
|
20
|
30
|
202
|
40
|
222
|
38
|
> 0,05
|
|
TOTAL
|
68
|
|
518
|
|
586
|
|
|
L'insuffisance rénale chronique terminale, secondaire
aux néphropathies interstitielles chroniques, touche toutes les tranches
d'âge de manière uniforme, sauf les patients âgés de
moins de 20 ans, qui sont les moins touchés.
2.2.6. Répartition des néphropathies
diabétiques selon les tranches d'âge :
Tableau n°22 : Néphropathie diabétique selon
les tr anches d'âge de 2004 à 2006 dans la wilaya
d'Alger.
|
Néphropathie. Diabétique
Tranches âge
|
Néphropathie
Diabétique
|
Autres
néphropathies
|
Total
|
signification
|
|
N
|
%
|
N
|
%
|
N
|
%
|
|
< 20 ans
|
0
|
0
|
10
|
2
|
10
|
2
|
> 0,01
|
|
21 - 40 ans
|
24
|
14
|
110
|
27
|
134
|
23
|
< 0,01
|
|
41 - 60 ans
|
65
|
37
|
115
|
38
|
220
|
37
|
> 0,01
|
|
> 61 ans
|
85
|
49
|
137
|
33
|
222
|
38
|
< 0,01
|
|
TOTAL
|
174
|
|
412
|
|
586
|
|
<0,01
|
Plus du 3/4 des patients en insuffisance rénale
chronique terminale
secondaire à la néphropathie
diabétique sont âgés de plus de 40 ans, la
différence est significative (p<0,01). Ceci s'explique
par l'ancienneté de la maladie et la mauvaise prise en charge des
diabétiques.
2.2.7. Répartition de la Polykystose rénale
(PKR) selon les tranches d'âge :
Tableau N°23 : Polykystose rénale selon les tranche s
d'âge de 2004 à 2006 dans la wilaya d'Alger
|
PKR
Tranches âge
|
PKR
|
Autres
néphropathies
|
Total
|
signification
|
|
N
|
%
|
N
|
%
|
N
|
%
|
|
< 20 ans
|
0
|
0
|
10
|
2
|
10
|
2
|
> 0,01
|
|
21 - 40 ans
|
3
|
7
|
131
|
24
|
134
|
23
|
< 0,01
|
|
41 - 60 ans
|
19
|
59
|
201
|
36
|
220
|
37
|
< 0,01
|
|
> 61 ans
|
11
|
34
|
211
|
38
|
222
|
38
|
> 0,01
|
|
TOTAL
|
33
|
|
553
|
|
586
|
|
<0,01
|
Plus de la moitié des patients en insuffisance
rénale chronique terminale secondaire à une Polykystose sont
âgés de 40 à 60 ans la différence est significative
(p<0,01)
2.2.8. Répartition des néphropathies
d'origine indéterminée selon les tranches d'âge :
Tableau n°24 : Néphropathies d'origine
indéterminée selon les tranches d'âge de 2004 à 2006
dans
la wilaya d'Alger.
|
N. Indéterminée
Tranches âge
|
Néphropathies
d'origine
indéterminée
|
Autres
néphropathies
|
Total
|
signification
|
|
N
|
%
|
N
|
%
|
N
|
%
|
|
< 20 ans
|
2
|
2
|
8
|
2
|
10
|
2
|
> 0,01
|
|
21 - 40 ans
|
44
|
42
|
90
|
19
|
134
|
23
|
< 0,01
|
|
41 - 60 ans
|
49
|
47
|
171
|
35
|
220
|
37
|
< 0,01
|
|
> 61 ans
|
10
|
9
|
212
|
44
|
222
|
38
|
< 0,01
|
|
TOTAL
|
105
|
|
481
|
|
586
|
|
<0,01
|
La majorité des patients (88%) dont la
néphropathie initiale n'a pu être étiquetée, sont
âgés entre 20 et 60 ans, la différence est significative
(p< 0,01). Ceci s'explique par la mauvaise prise en charge des patients.
2.2.9. Répartition annuelle des insuffisances
rénales chroniques terminales traitées selon le sexe :
Tableau n°25 : étiologie de l'insuffisance
rénale c hronique selon le sexe de 2004 à 2006 dans la
wilaya
d'Alger.
|
Années/sexe
Etiologie
|
|
2004
|
2005
|
2006
|
Total
|
SIGNIFICATIO
|
|
H F
|
total
|
H
|
F
21
23
30
35
10
11
5
6
3
4
3
3
0
0
0
0
16
17
87
45
|
total
|
H
|
F
|
total
|
H
|
F
|
total
|
|
Diabète
|
N 32 16
% 35 24
N 19 25
% 20 37
N 10 6
% 11 9
N 7 4
% 7 6
N 7 2
% 7 3
N 1 2
% 1 3
N 1 0
% 1 0
N 0 0
% 0 0
N 17 14
% 18 16
N 94 69
% 58 42
|
48
30
|
39
37
|
60
31
|
39
33
|
27
24
|
66
27
|
10
35
|
64
24
|
174
30
|
p<0,025
|
|
NV
|
44
27
|
20
19
|
50
26
|
22
19
|
39
34
|
61
27
|
61
19
|
94
35
|
155
26
|
p<0,01
|
|
NIC
|
16
10
|
14
13
|
24
12
|
15
13
|
13
11
|
28
12
|
39
12
|
29
11
|
68
12
|
> 0,01
|
|
GNC
|
11
7
|
6
6
|
11
6
|
7
6
|
6
5
|
13
6
|
20
6
|
15
5
|
35
6
|
> 0,01
|
|
PKR
|
9
5
|
7
7
|
10
2
|
8
7
|
6
6
|
14
6
|
22
7
|
11
4
|
33
6
|
p<0,05
|
|
LED
|
3
2
|
1
0,5
|
4
2
|
0
0
|
5
4
|
5
2
|
2
1
|
10
4
|
12
2
|
p<0,05
|
|
ALPORT
|
1
1
|
0
0
|
0
0
|
0
0
|
1
1
|
1
1
|
1
0,5
|
1
0,5
|
2
0,5
|
p<0,01
|
|
AMYLOSE
|
0
0
|
1
0,5
|
1
1
|
0
0
|
1
1
|
1
0,1
|
1
0,5
|
1
0,5
|
1
0,5
|
> 0,01
|
|
NI
|
31
19
|
17
16
|
33
17
|
25
21
|
16
14
|
39
18
|
59
19
|
46
18
|
105
18
|
> 0,01
|
|
TOTAL
|
163
|
106
55
|
193
|
116
51
|
114
49
|
230
|
317
54
|
269
46
|
586
|
>0,01
|
Pour l'ensemble de la population dialysée de la wilaya
d'Alger, soit 586 patients, on constate une prédominance féminine
pour les insuffisances rénales chroniques terminales secondaires aux
néphropathies vasculaires, la différence est significative,
(p<0,01) et les néphropathies lupiques (p<0,05), alors qu'il y a
une prédominance masculine pour les
Insuffisances rénales chroniques secondaires aux
néphropathies diabétiques (différence significative,
p<0,05).
Pour les autres étiologies, il n'y a pas de
prédominance d'un sexe par rapport à l'autre. Ces
résultats sont confirmés par année.
2.2.10. Répartition des patients selon le groupage
sanguin :
Tableau n°26 : Groupage sanguin de 2004 à 2006 dans
la wilaya d'Alger
|
ABO
rhésus
|
A
|
B
|
AB
|
O
|
TOTAL
|
signification
|
|
N
|
%
|
N
|
%
|
N
|
%
|
N
|
%
|
N
|
%
|
|
Positif
|
178
|
90
|
116
|
86
|
32
|
80
|
206
|
96
|
532
|
91
|
> 0,01
|
|
Négatif
|
20
|
10
|
18
|
14
|
8
|
10
|
8
|
4
|
54
|
9
|
> 0,01
|
|
TOTAL
|
198
|
|
134
|
|
40
|
|
214
|
|
586
|
|
>0,01
|
La quasi-totalité (91%) des patients dialysés est
de Rhésus positif. (Pas de différence significative).
La majorité des patients dialysés sont du groupe
sanguin O (38%) et A (35%).
2.2.11. Répartition des patients dialysés
selon l'étiologie et le groupage sanguin :
Tableau n°27 : groupage sanguin selon l'étiologie d e
2004 à 2006 dans la wilaya d'Alger .
|
Groupage
Etiologies
|
AB+
|
AB-
|
A+
|
A-
|
B+
|
B-
|
O+
|
O-
|
TOTAL
|
signification
|
|
GNC
|
N
|
2
|
1
|
10
|
1
|
7
|
3
|
9
|
2
|
35
|
P<0,05
|
|
%
|
6
|
3
|
28
|
3
|
20
|
8
|
26
|
6
|
|
|
NV
|
N
|
5
|
1
|
55
|
6
|
21
|
2
|
61
|
4
|
155
|
P<0,05
|
|
%
|
3
|
1
|
35
|
4
|
13
|
2
|
39
|
3
|
|
|
NIC
|
N
|
3
|
1
|
27
|
2
|
14
|
2
|
18
|
1
|
68
|
P<0,05
|
|
%
|
5
|
1
|
40
|
3
|
20
|
3
|
27
|
1
|
|
|
Diabète
|
N
|
7
|
2
|
54
|
5
|
44
|
33
|
56
|
3
|
174
|
P<0,05
|
|
%
|
4
|
1
|
31
|
3
|
25
|
2
|
32
|
2
|
|
|
PKR
|
N
|
3
|
0
|
11
|
1
|
3
|
1
|
13
|
1
|
33
|
> 0,01
|
|
%
|
9
|
0
|
34
|
3
|
9
|
3
|
39
|
3
|
|
|
Alport
|
N
|
0
|
0
|
0
|
0
|
0
|
0
|
1
|
1
|
2
|
> 0,01
|
|
%
|
0
|
0
|
0
|
0
|
0
|
0
|
50
|
50
|
|
|
LED
|
N
|
0
|
0
|
3
|
0
|
3
|
0
|
6
|
0
|
12
|
> 0,01
|
|
%
|
0
|
0
|
25
|
0
|
25
|
0
|
50
|
0
|
|
|
Amylose
|
N
|
0
|
0
|
1
|
0
|
0
|
0
|
1
|
0
|
2
|
> 0,01
|
|
%
|
0
|
0
|
50
|
0
|
0
|
0
|
50
|
0
|
|
|
Ind
|
N
|
15
|
0
|
15
|
7
|
31
|
0
|
30
|
7
|
105
|
>0,01
|
|
%
|
14
|
0
|
14
|
7
|
30
|
0
|
28
|
7
|
|
|
Total
|
N
|
35
|
5
|
176
|
22
|
123
|
11
|
195
|
19
|
586
|
> 0,01
|
|
%
|
6
|
1
|
30
|
4
|
21
|
2
|
33
|
3
|
|
On constate que la majorité des patients
dialysés sont du groupe sanguin O positif, A positif, B positif, quelque
soit l'étiologie, avec une différence significative,
p<0,05.
Intérêt de faire ressortir la relation entre le
groupage sanguin et l'insuffisance rénale chronique par rapport à
la population générale algérienne.
2.2.12. Fréquence annuelle de la ponction biopsie
rénale (PBR) :
La ponction biopsie rénale est un élément
important dans le diagnostic étiologique de toute insuffisance
rénale chronique, mais elle n'a été réalisée
que chez 62 patients sur les 586 dialysés, soit 10% seulement, durant
les 3 années d'étude.
La biopsie rénale a été
réalisée respectivement :
- en 2004, chez 18 patients sur 163, soit 11%,
- en 2005, chez 20 patients sur 193, soit 10%,
- et en 2006, chez 24 patients sur 230, soit 10%.
Durant les 3 années d'observation, la proportion des
dialysés ayant bénéficié d'une ponction biopsie
rénale n'a pas dépassé 10%.
Durant les 3 années d'étude, la ponction biopsie
rénale n'a été réalisée que chez 10% des
patients dialysés, en montrant les résultats suivants : - le
diagnostic de glomérulonéphrite chronique primitive sur ponction
biopsie rénale a été confirmé chez 35 patients,
soit 6% ;
- pour la néphropathie vasculaire chez 5 patients, soit 1%
;
- pour les néphropathies interstitielles chroniques, chez
6 patients, soit 1%.
- pour les glomérulonéphrites chroniques
secondaires et héréditaires, le diagnostic a été
posé dans 100% des cas sur ponction biopsie rénale.
* néphropathie lupique chez 12 patients, soit 2%, *
amylose secondaire 2 patients, soit 0,3%,
* syndrome d'Alport, 2 patients, soit 0,3%.
Ces résultats globaux sont confirmés par
année.
- en 2004 = glomérulonéphrite chronique chez 11
patients soit 7%, néphropathie vasculaire chez 1 patient soit 1%,
néphropathies interstitielles chroniques chez 2 patients, soit 1%,
néphropathie lupique 3 patients soit 2%, syndrome d'Alport 1 patient
soit 0,6%.
- 2005 = glomérulonéphrite chronique chez 11
patients soit 1%, néphropathie vasculaire2 patients soit 1%,
néphropathies interstitielles chroniques 2 patients soit 1%,
néphropathie lupique 4 patients soit 2%, amylose secondaire 1 patient
soit 0,6%.
- 2006 = glomérulonéphrite chronique chez 13
patients soit 6%, néphropathie vasculaire chez 2 patients soit 1%,
néphropathies interstitielles chroniques 2 patients soit 1%,
néphropathie lupique 5 patients soit 2%, amylose secondaire 1 patient
soit 0,4%, syndrome d'Alport 1 patient soit 0,4%.
Pour les glomérulonéphrite chronique primitives,
les types histologiques retrouvés sont dominés par la
néphropathie à dépôts mésangiaux d'IgA (43%),
la Hyalinose segmentaire et focale (HSF) avec 34%, la
glomérulonéphrite extra membraneuse (GEM) 9%, la lésion
glomérulaire minimes (LGM) 9% et la glomérulonéphrite
membranoproliférative (GNMP) 3%.
Pour les glomérulonéphrites chroniques
secondaires, la biopsie rénale a été
réalisée surtout chez les patients atteints de
néphropathie lupique (100%), car le tableau clinique est souvent
bruyant, poussant les patients à consulter précocement.
2.3. Aspects cliniques et évolutifs
2.3.1. Répartition annuelle des patients
dialysés selon le degré de l'insuffisance rénale
chronique, le sexe, lors de la première consultation chez le
néphrologue
:
TABLEAU N°28 : degré de l'insuffisance
rénale et se xe lors de la première consultation
de
néphrologie de 2004 à 2006 de la wilaya d'Alger.
|
Années/sexe Degré IRC
|
2004
|
2005
|
2006
|
Total
|
SIGNIFICATION
|
|
H
|
F
|
total
|
H
|
F
|
total
|
H
|
F
|
total
|
H
|
F
|
total
|
|
Terminale
%
|
36
38
|
26
38
|
62
38
|
38
36
|
28
32
|
66
34
|
44
38
|
45
40
|
89
39
|
118
54
|
99
46
|
217
37
|
> 0,01
|
|
préterminale
%
|
45
47
|
32
47
|
77
47
|
48
45
|
46
53
|
94
49
|
48
41
|
45
40
|
93
40
|
141
53
|
123
47
|
266
45
|
> 0,01
|
|
Modérée
%
|
14
15
|
10
15
|
24
15
|
20
19
|
13
15
|
33
17
|
24
21
|
24
21
|
48
21
|
58
55
|
47
45
|
105
18
|
> 0,01
|
|
Total
%
|
95
58
|
68
42
|
163
|
106
55
|
87
45
|
193
|
116
51
|
114
49
|
230
|
317
55
|
269
45
|
586
|
>0,01
|
La majorité des patients, quelque soit le sexe, ont
consulté le néphrologue à un stade très
avancé de l'insuffisance rénale chronique, (la différence
n'est pas significative).
2.3.2. Répartition des patients dialysés
selon le degré de l'insuffisance rénale chronique et des tranches
d'âge :
Tableau n°29 : degré de l'insuffisance
rénale par t ranches d'âge de 2004 à 2006 dans la
wilaya.
d'Alger
|
Degré IRC
Tranches âge
|
IR
modérée
|
IR
préterminale
|
IR
terminale
|
TOTAL
|
signification
|
|
N
|
%
|
N
|
%
|
N
|
%
|
N
|
%
|
|
> 0,01
|
|
<20
|
2
|
2
|
3
|
1
|
4
|
2
|
10
|
2
|
> 0,01
|
|
21-40
|
28
|
27
|
56
|
21
|
53
|
25
|
134
|
23
|
> 0,01
|
|
41-60
|
30
|
29
|
100
|
38
|
92
|
42
|
220
|
37
|
> 0,01
|
|
>61
|
45
|
42
|
105
|
40
|
68
|
31
|
222
|
38
|
> 0,01
|
|
Total
|
105
|
|
264
|
|
217
|
|
586
|
|
>0,01
|
Les patients âgés de moins de 40 ans, ont
consulté le néphrologue dans les mêmes proportions en
fonction du degré de l'insuffisance rénale chronique, la
différence est non significative.
Les patients âgés entre 40 et 60 ans ont
consulté le néphrologue la première fois pour insuffisance
rénale terminale, la différence n'est pas significative.
Les patients âgés de plus de 60 ans ont
consulté le néphrologue surtout à un stade d'insuffisance
rénale modérée, la différence n'est pas
significative.
2.3.3. Répartition annuelle des patients
dialysés selon l'abord vasculaire en hémodialyse lors de la
première séance d'hémodialyse par année :
Tableau 30 : Abords vasculaires de 2004 à 2006 dans la
wilaya d'Alger.
|
Années
Abord vasculaire
|
2004
|
2005
|
2006
|
TOTAL
|
signification
|
|
N
|
%
|
N
|
%
|
N
|
%
|
N
|
%
|
|
KT
|
116
|
57
|
97
|
54
|
109
|
54
|
295
|
55
|
> 0,01
|
|
FAV
|
86
|
43
|
84
|
46
|
94
|
46
|
237
|
45
|
> 0,01
|
|
Total
|
202
|
|
181
|
|
203
|
|
532
|
|
>0,01
|
Plus de 50% des patients ont été dialysés
la première fois sur cathéter central, durant les 3 années
d'observation, la différence est non significative.
2.3.4. Répartition annuelle des patients
dialysés selon l'abord vasculaire et le sexe lors de la première
séance d'hémodialyse :
Tableau n°31 : abord vasculaire selon le sexe de 20 04
à 2006 lors de la première séance
d'hémodialyse
dans la wilaya d'Alger.
|
Années/sexe voie d'abord
|
2004
|
2005
|
2006
|
Total
|
SIGNIFICATION
|
|
H
|
F
|
total
|
H
|
F
|
total
|
H
|
F
|
total
|
H
|
F
|
total
|
|
KT
|
N
%
|
40
51
|
37
52
|
77
52
|
54
56
|
47
55
|
101
56
|
58
55
|
53
55
|
111
55
|
171
59
|
124
51
|
295
55
|
> 0,01
|
|
FAV
|
N
%
|
37
49
|
34
48
|
71
48
|
42
44
|
38
45
|
80
44
|
48
45
|
44
45
|
92
45
|
118
41
|
119
49
|
237
45
|
> 0,01
|
|
Total
|
N
%
|
77
52
|
71
48
|
148
|
96
53
|
85
47
|
181
|
106
52
|
95
48
|
203
|
289
55
|
243
45
|
532
|
>0,01
|
La première séance d'hémodialyse a
été réalisée dans plus de 50% des cas sur
cathéter central pour les deux sexes.
2.3.5. Répartition des patients dialysés
selon le statut sérologique VIH dans la wilaya d'Alger entre 2004 et
2006 :
Sur l'ensemble de la population traitée par
hémodialyse ou dialyse péritonéale durant les 3
années d'observation, aucun cas de contamination par HIV n'a
été diagnostiqué vu la faible prévalence de l'HIV
dans la population générale algérienne.
2.3.6. Répartition des patients dialysés
selon le statut sérologique hépatitique B et C dans la wilaya
d'Alger entre 2004 et 2006 :
2.3.6.1. Sérologie de l'hépatite C.
Tableau n°32 : sérologie de l'hépatite C et
sexe de 2004 à 2006 dans la wilaya d'Alger.
|
Années/sexe sérologie
virale
|
2004
|
2005
|
2006
|
Total
|
SIGNIFICATION
|
|
H
|
F
|
total
|
H
|
F
|
total
|
H
|
F
|
Total
|
H
|
F
|
total
|
|
HCV+ N
%
|
18
22
|
16
20
|
34
21
|
10
10
|
11
11
|
21
11
|
12
10
|
11
9
|
23
12
|
40
13
|
38
13
|
78
13
|
> 0,05
|
|
HCV- N
%
|
65
78
|
64
80
|
129
79
|
86
90
|
86
89
|
172
89
|
105
90
|
102
91
|
207
88
|
256
87
|
252
87
|
508
87
|
> 0,05
|
|
Total N
%
|
83
51
|
80
49
|
163
|
96
49
|
97
51
|
193
|
117
51
|
113
49
|
230
|
296
51
|
290
49
|
586
|
>0,05
|
13,3%, soit 76 patients, sont touchés par le virus de
l'hépatite virale C sur l'ensemble de la population dialysée.
- l'hépatite virale C touche les deux sexes, dans les
mêmes proportions. - On note une diminution du taux de contamination par
le virus de l'hépatite C, durant les 3 années d'étude, et
pour les deux sexes, avec différence non significative
.
2.3.6.2. Sérologie de l'hépatite B :
Tableau n°33 : sérologie de l'hépatite B et
sexe de 2004 à 2006 dans la wilaya d'Alger.
|
Années/sexe
Sérologie virale
|
2004
|
2005
|
2006
|
Total
|
SIGNIFICATION
|
|
H
|
F
|
total
|
H
|
F
|
total
|
H
|
F
|
total
|
H
|
F
|
total
|
|
HVB+ N
%
|
10
12
|
10
12
|
20
12
|
6
6
|
4
4
|
10
5
|
4
3
|
5
4
|
9
4
|
20
7
|
19
6
|
39
6,6
|
> 0,05
|
|
HVB- N
%
|
72
88
|
71
88
|
143
88
|
92
94
|
91
96
|
183
95
|
112
97
|
109
96
|
221
96
|
276
93
|
271
94
|
547
94
|
> 0,05
|
|
Total N
%
|
82
50
|
81
50
|
163
|
98
51
|
95
49
|
193
|
116
51
|
114
49
|
230
|
296
51
|
290
49
|
586
|
>0,05
|
- 6,6% des patients dialysés sont contaminés par le
virus de l'hépatite virale B.
- l'hépatite virale B touche les deux sexes dans les
mêmes proportions.
- nette régression de l'hépatite virale B durant
les trois années d'étude et pour les deux sexes, puisqu'elle est
passée de 12% en 2004, à 5% en 2005 et 4% en 2006, la
différence est non significative.
2.3.7. Répartition annuelle des patients
dialysés vaccinés contre l'hépatite virale B selon le sexe
:
Tableau n°34: répartition des patients
dialysés vac cinés contre l'hépatite virale B selon le
sexe de
2004 à 2006 dans la wilaya d'Alger.
|
Années/sexe vaccination
|
2004
|
2005
|
2006
|
Total
|
SIGNIFICATION
|
|
H
|
F
|
total
|
H
|
F
|
total
|
H
|
F
|
Total
|
H
|
F
|
total
|
|
Vacciné N
%
|
35
69
|
90
80
|
125
76
|
81
89
|
88
86
|
169
87
|
100
92
|
110
90
|
210
91
|
216
86
|
288
86
|
504
86
|
> 0,01
|
|
Incomplètement
vacciné N
%
|
19
18
|
11
10
|
20
12
|
7
8
|
9
9
|
16
8
|
6
5
|
8
6
|
14
6
|
22
9
|
28
8
|
50
8
|
> 0,01
|
|
Non vacciné N
%
|
7
18
|
11
10
|
18
11
|
3
3
|
5
5
|
8
4
|
2
2
|
4
3
|
6
3
|
12
5
|
20
6
|
32
5
|
> 0,01
|
|
Total N
%
|
51
31
|
112
69
|
163
|
91
47
|
102
53
|
193
|
108
47
|
122
53
|
230
|
250
42
|
336
58
|
586
|
>0,01
|
On remarque une nette augmentation du taux de vaccination contre
l'hépatite B durant les 3 années d'étude, et pour les deux
sexes
- la majorité des patients dialysés, quelque soit
leur sexe, sont vaccinés contre l'hépatite B et pour les deux
sexes.
- critères de vaccination :
Un patient qui reçoit une seule dose de vaccin est
considéré comme non vacciné, celui qui reçoit 2
doses est considéré incomplètement vacciné, celui
qui a reçu 3 doses est considéré comme correctement
vacciné.
2.3.8. Répartition annuelle des patients
dialysés vaccinés contre l'hépatite virale B selon le
degré de l'insuffisance rénale chronique :
Tableau n°35 : vaccination selon le degré de l'insu
ffisance rénale de 2004 à 2006 dans la wilaya
d'Alger.
|
Années
Degré IRC
|
2004
|
2005
|
2006
|
TOTAL
|
Signification
|
|
N
|
%
|
N
|
%
|
N
|
%
|
N
|
%
|
|
IR modérée
|
1
|
1
|
2
|
1
|
3
|
1
|
06
|
1
|
> 0,01
|
|
IR
préterminale
|
36
|
22
|
43
|
22
|
55
|
24
|
134
|
23
|
> 0,01
|
|
IR terminale
|
126
|
77
|
148
|
77
|
172
|
75
|
446
|
76
|
> 0,01
|
|
TOTAL
|
163
|
|
193
|
|
230
|
|
586
|
|
>0,01
|
3/4 des patients ont été vaccinés à
un stade tardif de leur insuffisance rénale.
2.3.9. Répartition des patients dialysés
selon la technique de dialyse choisie et les hépatites virales B et C
:
Tableau n°36 : infection virale B et C selon la tec hnique
de dialyse de 2004 à 2006 dans la wilaya
d'Alger.
|
Technique dialyse
Hépatite virale
|
Hémodialyse
|
Dialyse
péritonéale
|
TOTAL
|
Signification
|
|
Effectif
|
%
|
effectif
|
%
|
effectif
|
%
|
|
HVB+
|
37
|
95
|
2
|
5
|
39
|
33
|
> 0,05
|
|
HCV+
|
72
|
92
|
6
|
8
|
78
|
67
|
> 0,05
|
|
TOTAL
|
109
|
93
|
8
|
7
|
117
|
|
>0,05
|
Nous constatons que sur les 39 patients dialysés
porteurs de l'hépatite B, 37 patients, soit 95%, sont traités par
hémodialyse, et 2 patients, soit 5%, sont traités par dialyse
péritonéale. Sur les 78 patients dialysés porteurs de
l'hépatite C, 72 patients, soit 92%, sont traités par
hémodialyse, et 6 patients, soit 8%, sont traités par dialyse
péritonéale.
Les patients traités par hémodialyse sont les plus
touchés par l'hépatite virale B et C.
2.3.10. Fréquence des complications
cardiovasculaires chez les patients dialysés :
Tableau n°37 : complications cardiovasculaires de 2 004
à 2006 dans la wilaya d'Alger.
|
Effectif
Complications
|
Effectif
|
%
|
|
Angine de poitrine
|
94
|
80
|
|
Infarctus du myocarde
|
17
|
14
|
|
Insuffisance cardiaque
|
6
|
6
|
|
TOTAL
|
117
|
|
L'angine de poitrine est la complication la plus fréquente
chez les dialysés.
2.3.11. Fréquence des complications
cardiovasculaires selon le moment de leur survenue :
Tableau n°38 : complications cardiovasculaires selo n le
début d'épuration extra rénale de 2004 à 2006 dans
la wilaya d'Alger.
|
Début épuration extra rénale
Complications CardioVx
|
Avant EER
|
Après EER
|
TOTAL
|
signification
|
|
N
|
%
|
N
|
%
|
N
|
%
|
|
Angine de poitrine
|
50
|
77
|
44
|
85
|
94
|
80
|
> 0,05
|
|
IDM
|
11
|
17
|
6
|
12
|
17
|
15
|
> 0,05
|
|
IC
|
4
|
6
|
2
|
4
|
6
|
5
|
> 0,05
|
|
TOTAL
|
65
|
|
52
|
|
117
|
|
|
Plus de la moitié des patients dialysés ont une
complication cardiovasculaire avant leur prise en charge en dialyse, la
différence n'est pas significative.
2.3.12. Répartition des patients dialysés
selon les complications cardiovasculaires et le sexe :
Tableau n°39 : complications cardiovasculaires selo n le
sexe de 2004 à 2006 dans la wilaya d'Alger.
|
sexe
Complications cardiovasculaires
|
Hommes
|
Femmes
|
TOTAL
|
signification
|
|
N
|
%
|
N
|
%
|
N
|
%
|
|
Angine de
poitrine
|
55
|
77
|
39
|
85
|
94
|
80
|
> 0,05
|
|
IDM
|
12
|
17
|
5
|
11
|
17
|
14
|
> 0,05
|
|
IC
|
4
|
6
|
2
|
4
|
6
|
1
|
> 0,05
|
|
TOTAL
|
71
|
|
46
|
|
117
|
|
|
Les complications cardiovasculaires sont plus fréquentes
chez l'homme que chez la femme, la différence n'est pas
significative.
COMMENTAIRES
3. COMMENTAIRES
3.1. Aspects épidémiologiques :
3.1.1. Répartition des centres de dialyses dans les
communes de la wilaya d'Alger entre 2004 et 2006 :
Du 1er janvier 2004 au 31 décembre 2006
(soit une durée de trois ans), nous avons colligé et
traité par épuration extrarénale (hémodialyse ou
dialyse péritonéale) 586 patients résidant dans la wilaya
d'Alger.
La première année d'étude,
c'est-à-dire 2004, nous avons colligé et traité par
épuration extrarénale 163 patients. La deuxième
année (2005), 193 patients ont été colligés, soit
une augmentation de 9,2%.
La troisième année (2006), nous avons traité
230 patients, soit une progression dans le recrutement de 9,58%.
La majorité des patients (81%) ont été
pris en charge dans le secteur privé. Ceci est dû à la
saturation des centres publiques et la forte expansion du secteur privé,
depuis sa libéralisation en 2003.
On constate une très mauvaise répartition des
centres de dialyse dans la wilaya d'Alger durant cette période.
Les 21 centres de dialyses sont implantés au niveau de
13 communes de la wilaya d'Alger qui en compte 57, soit un taux de couverture
de 23%.
Dans les 13 communes couvertes par ces centres, on trouve
parfois 02 à 03 centres dans une même commune. (Cheraga,
Delybrahim, Dar El Beida, Kouba et Rouiba) ; alors que dans les 44 communes
restantes soit 77% nous ne retrouvons aucun centre.
3.1.2. Age des patients :
L'âge moyen de nos patients traités par
épuration extra-rénale est de 52,6 #177; 10 ans avec des
extrêmes d'âge allant de 14 ans à 88 ans au 31.12.2006.
Ces résultats observés par année sont
presque identiques.
En 2004, la moyenne d'âge était de 52,2 ans, avec
des extrêmes d'âge de 15 à 88 ans, celle-ci étant
inférieure à celle de 2005, qui retrouve un âge moyen de
53,2 ans, avec des extrêmes d'âge de 14 à 85 ans.
En 2006 la moyenne d'âge était presque identique
à celle de 2005 (53,1 ans), avec des extrêmes d'âge de 14
à 86 ans.
Ces résultats montrent que l'insuffisance rénale
chronique terminale traitée est une maladie qui touche surtout l'adulte,
mais elle n'épargne ni l'enfant, ni le sujet âgé. Elle peut
survenir à tout âge, vu les extrêmes d'âges
retrouvés dans l'étude de 14 à 88 ans.
Nos résultats sont concordants avec les données
de la littérature, la plupart des séries ont montré une
plus grande fréquence de l'insuffisance rénale chronique
terminale autour de 50 ans#177;10
ans(18,19,25,36,50,74,103,106,144,147,150,151,158,178,,186,190,225) Par contre,
5 études publiées ont montré une fréquence de
l'Insuffisance rénale chronique terminale à un âge
supérieur à 60 ans (14, 109, 123, 149, 209,224).
En général, l'âge moyen de nos patients se
rapproche de l'age moyen des séries rapportées dans les pays
arabes et dans les pays sous-développés (50 ans), alors que
l'âge moyen dans les pays développés est de 60 ans.
Tableau N°40 : âge moyen des patients en Insuffisan
ce rénale chronique terminale
dans les différentes
séries publiées
|
Année, âge moyen
Pays, auteurs
|
Année
|
Age
moyen
|
|
Arabie Saoudite
(SCOT DATA) (190)
(Munner A)(150)
|
2003
2004
|
52 ans
55 ans
|
|
Argentine
(Laham GA)(123)
|
1995-2005
|
60,8 ans
|
|
Ile de France (98,)
(Jungers P)
|
2000
|
59 ans
|
|
Inde
(Saravanau AK)
(185)
|
2004
|
53,6 ans
|
|
Iran
(Reza A) (178)
|
2004-2005
|
51,6#177;17,8
ans
|
|
Italie
(Movilli E) (149)
|
2004-2005
|
66 ans
|
|
Jordanie
(Ghnaimat M) (74)
|
2004
|
42,8 ans
|
|
(Mauritania ) Eba 56
|
2005
|
50 ans
|
|
Maroc
(Medkour G)(144)
(Daki S)( 51)
|
2004
2004-2005
|
42,8 ans
49,5
|
|
Mexique
(Armenta A) (14)
|
1999 à juin 2005
|
67,53 ans
|
|
Paraguay
(Valdovinos R)(226)
|
2005
|
44 ans
|
|
Philippines
(Munoz AS) (151)
|
2005
|
51,4 ans
|
|
Qatar
(Awad R) (18)
|
1998
|
55 ans
|
|
Suisse
(Parfrey PS)(158)
|
2000
|
58,9 ans
|
|
Tchéquie
(Svoboda L)(209)
|
2004-2005
|
62 ans
|
|
Tunisie
(Azzabi A) (19)
(Benhamida) (25)
|
2004
2006
|
44,6 ans
52,2 ans
|
|
Turquie
(Central registry)(36)
|
2004
|
53,6 ans
|
|
USA
(Maisonneuve)(137)
(US RDS 2007) (224)
|
1997
2007
|
61 ans
65 ans
|
|
Venezuela
(Moldanado) (147)
|
2006
|
59 ans
|
3.1.3. Tranches d'âge :
Plus du tiers des patients dialysés durant cette
période sont âgés de plus de 60 ans, cela s'explique
probablement par :
- le vieillissement de la population (l'allongement de
l'espérance de vie), par l'expansion du diabète type 2, la
fréquence de l'hypertension artérielle à cet age et des
néphropathies vasculaires
La bonne prise en charge des diabétiques a permis
à un nombre croissant d'entre eux de développer une insuffisance
rénale à age tardif.
- la non restriction dans la prise en charge des patients en
épuration extra-rénale (augmentation de l'offre
d'hémodialyse proposée par les structures de dialyse dans le
secteur privé)
L'insuffisance rénale terminale touche surtout le sujet
âgé de plus de 60 ans, et à un degré moindre
l'adulte jeune (40-60 ans), nos résultats sont conformes à
plusieurs séries rapportées et
publiées(30,36,74,148,150,178,189,190).
Une série publiée en France par Jungers P et Al,
en 2001, a montré que 22% des patients dialysés sont
âgés de plus de 50 ans, et que l'incidence de l'insuffisance
rénale chronique terminale est 6 fois plus élevée
après 65 ans, qu'entre 30 et 40 ans. Elle a aussi montré que
l'incidence de l'insuffisance rénale chronique terminale a triplé
chez les sujets âgés de plus de 75 ans, en raison de l'incidence
élevée du diabète et des maladies rénales
vasculaires (107).
Une autre série, publiée par Jacobs en France en
1982, montre que 4% des patients dialysés en France avaient plus de 75
ans (95).
Une série rapportée par Reza A et Al en Iran,
dans le cadre d'une enquête nationale sur l'incidence de l'insuffisance
rénale chronique terminale entre 2001 et 2005 montre que 39,8% des
patients sont âgés
de plus de 60 ans(178).
Le vieillissement de la population, l'augmentation de la
fréquence du diabète type 2, est l'explication principale de la
progression constante de l'incidence de l'insuffisance rénale chronique
terminale (48).
3.1.4. Répartition annuelle des patients
dialysés en fonction du sexe :
L'insuffisance rénale chronique terminale touche les
deux sexes avec une légère prédominance masculine au cours
des 3 années d'étude, avec un sex ratio de 1,4 (hommes 58%,
femmes 42%) en 2004, 1,2 (hommes 55%, femmes 45%)en 2005 et 1,05 (hommes 51%,
femmes 49%) en 2006.
Figure N°2 : répartition des dialysés selon
le sexe
De2004 à 2006 dans la wilaya d'Alger.
hommes femmes

58
60
55
51
50
49
42
45
40
30
20
10
0
La légère prédominance masculine
retrouvée dans notre étude, 317 hommes (54%) contre 269 femmes
(46%) est confirmée par plusieurs séries
publiées(14,18,19,30,36,50,74,122,123,136,144,147,149,158,160,178,1
84,186,190,209,226).
Dans une série publiée (140) en 1998 par
l'équipe de Jungers et Al dans une enquête coopérative et
prospective sur l'incidence et la prévalence de l'insuffisance
rénale chronique terminale montre que l'incidence de l insuffisance
rénale terminale est 2 fois plus fréquente chez l'homme que chez
la femme.
Une seule série publiée
vénézuélienne rapportée par Moldanado MC, en 2006,
a montré une prédominance féminine (147).
Tableau n°41 : répartition des patients en fonction
du sexe dans les différentes séries publiées
|
Année, sexe
Pays, auteurs
|
Année
|
Sexe
Hommes Femmes
|
|
Arabie Saoudite
(SCOT DATA)
(190)
|
1999
|
55,4 44,6
|
|
Argentine
(Laham GA)(123)
|
1995-2004
|
69,3 30,7
|
|
Brésil
(Penecto ) (160)
|
2003
|
56,2 43,8
|
|
Equateur
(Santa Cruz) (184)
|
2001
|
51 49
|
|
France
(Macron N) (136)
(Hannedouche)
82)
(Labeeuw
M) 122)
|
2003
2006
1993-1999
|
59,1 40,9
67 35
63 37
|
|
Inde
(Saravanau AK)
(186)
|
2004
|
56 44
|
|
Iran
(Reza A) (178)
|
2001-2005
|
61 39
|
|
Italie
(Movilli E) (149)
|
2004-2005
|
57 43
|
|
Jordanie
|
1998
|
59,4 40,6
|
|
(Ghnaimat M) (74)
|
|
|
|
Maroc
(Medkour G)
(Daki S) (144)
|
2004
2004-2005
|
51,6 48,4
53 47
|
|
Mexique
(Armenta A) (14)
|
1999-juin 2005
|
57 43
|
|
Paraguay
(Valdovinos
R)(226)
|
2005
|
55 45
|
|
Qatar
(Awad R) (18)
|
1998
|
55 45
|
|
Suisse
(Parfrey PS) (158)
|
2000
|
55,4 44,6
|
|
Tchéquie
(Svoboda L) (209)
|
2004-2005
|
57 43
|
|
Tunisie
(Azzabi A) (19)
(Benhamida)(25)
|
2004
2006
|
56 44
55 45
|
|
Turquie
(36)
|
2004
|
56,2 43,8
|
|
USA
(Brian D)( 30)
(US RDS 2008)
(225)
|
2002-2004
2008
|
56,3 43,8
58 42
|
|
Venezuela
(Moldanado MC)
(147)
|
2006
|
38 62
|
3.1.5. Répartition annuelle des patients
dialysés en fonction du sexe et tranches d'âge :
Figure n°3 répartition des dialysés
selon le et tr anche d'age
de 2004 à 2006 dans la wilaya d
Alger
femme
2004
femme
2005
19
3
32
35
46
40 39
36 36
2
23
<20
21 à 40 41 à 60 >61
33
24
0
26
1
2
22
40 39
37
50
45
40
35
30
25
20
15
10
5
0
femme
2006
homme
homme
22
3
40
homme
La fréquence de la prise en charge de l'insuffisance
rénale chronique terminale de tous les patients traités par
épuration extrarénale au niveau de tous les centres de dialyse
publics et privés de la Wilaya d'Alger est presque identique dans les
deux sexes et dans toutes les tranches d'âge confondues, sauf
après 61 ans où on remarque une légère
prédominance féminine. Cette fréquence 2
augmente avec l'âge et pour les deux sexes, compte tenu de l'augmentation
de l'espérance de vie de la population.
Une série rapportée en 2001 par Jungers à
montré que 4% des dialysés en France sont âgés de
plus de 75 ans.(107)
3.1.6. Répartition annuelle des patients
dialysés selon la technique de dialyse choisie :
Les 586 patients colligés durant la période 1er
janvier 2004 au 31 décembre 2006 sont traités par l'une des deux
techniques de dialyse soit hémodialyse itérative soit dialyse
péritonéale.
Figure N°4 : répartition des dialysés selon
la tech nique de dialyse de
2004 à 2006 dans la wilaya d'Alger

91
94
100
90
80
70
60
50
40
30
9
2004 2005 2006
88
6 12
20
10
0
HD
DP
Le nombre de patients traités par hémodialyse
durant les trois années d'observation est nettement supérieur
à celui des patients traités par dialyse
péritonéale, avec une différence significative (P <
10-6). L'hémodialyse reste donc le traitement de choix de l'insuffisance
rénale chronique terminale dans la wilaya d'Alger.
En 2006, on remarque une augmentation du taux de patients
traités par dialyse péritonéale (12%), cette augmentation
est en rapport avec la reprise de la transplantation rénale.
Les patients programmés pour une greffe rénale
étaient traités préférentiellement par dialyse
péritonéale, pour éviter les contaminations par
l'hépatite virale et les transfusions sanguines (hyper immunisation).
Notre travail montre que la majorité de nos patients
sont traités par hémodialyse, 532 patients sur l'ensemble de la
population étudiée, soit 91%. Le même constat est fait par
année. En 2004 91% de patients hémodialysés, en 2005 94%
et en 2006 88%. Ces résultats sont confirmés par plusieurs
séries publiées (34, 36, 68, 89, 122, 159,
178,189).
Notre série montre que le traitement par dialyse
péritonéale est entrepris chez 9% de nos patients, alors que deux
séries rapportées respectivement par Saravanau en Inde et Munoz
AS aux Philippines montrent un taux de 16 à 30%(151,185).
Une étude rapportée et publiée en 2003 en
nouvelle-Zelande dans le registre national de dialyse et transplantation
révèle que 48,4% des patients sont en dialyse
péritonéale (17).
Deux autres études rapportées par, l'une au
Royaume-Uni par le registre rénal UK, et l'autre en Australie par le
registre national de dialyse et transplantation, montrent que 25% de leurs
patients sont en dialyse péritonéale (17,210).
Le choix du traitement de l'insuffisance rénale chronique
terminale dépend en général de la politique
thérapeutique de chaque pays.
Tableau N°42 : répartition des patients en fonction
de la technique de dialyse dans différents pays
|
Année, HD/DP
Pays, auteurs
|
Année
|
Pourcentage
HD DP
|
|
Brésil
(Pecort) (159)
|
2005-2006
|
91 9
|
|
Chine
(Huili) (89)
|
2005
|
89 11
|
|
France 2003
(Françoise M)(68)
France sept régions (34)
(Cécile C)
France Rhône (122)
(Labeeuw M)
|
2003
1993-1998
1993-1999
|
91,3 8,7
82 14,8
89,2 10,8
|
|
Tunisie (Benhamida) ( 25)
|
2005
|
97,2 2,8
|
|
Turquie
(Central registry) ( 36)
|
2004
|
90 13,4
|
|
Arabie Saoudite
(Scot Data) (189)
|
1999
|
54,9 14,8
|
|
Inde
(Saravanau AK) ( 185)
|
2005
|
83 17
|
|
Philippines
(Munoz AS) (151)
|
2005
|
84 16
|
3.1.7. Répartition annuelle des patients selon la
technique de dialyse choisie en fonction du sexe :
Nos résultats montrent l'existence d'un nombre plus
important d'hommes que de femmes traités par hémodialyse durant
les 3 années d'observation (56% versus 44%) ; alors qu'en dialyse
péritonéale il y a plus de femmes que d'hommes (61% versus
39%).
La technique de dialyse péritonéale est choisie
beaucoup plus par les femmes que les hommes, en raison de son caractère
de traitement à domicile ; les patientes préfèrent ne pas
se déplacer 3 fois par semaine à l'hôpital.
Une étude indienne réalisée par Savanau
en 2005 a montré qu'il y a plus d'hommes que de femmes quelque soit la
technique de dialyse choisie (185).
3.1.8. Répartition annuelle des patients
dialysés en fonction de la technique de dialyse choisie et des tranches
d'âge :
4
2
35
30
25
20
% 15
10
5
0
37,5 37,5 39
35
40
23 22
< 20 ans 21 à 40 ans 41 à 60 ans > 60
ans
HD DP
Figure n°5 : répartition des patients
dialysés selo n la technique
de dialyse et tranche d'age dans la
wilaya d'Alger 2004 - 2006
Durant les 3 années d'observation, nous constatons que
l'âge des patients n'intervient pas dans le choix de la technique de
dialyse, bien que la dialyse péritonéale soit une technique
douce. Elle est recommandée en général pour les patients
âgés qui sont le plus souvent porteurs d'une cardiopathie
associée, nécessitant cette modalité thérapeutique,
mais on ne voit pas de différence entre le choix des deux techniques
dans l'étude, ceci est en rapport avec la moins bonne réputation
dont jouie la dialyse péritonéale, et l'ouverture des centres
d'hémodialyse privés.
3.1.9. Fréquence annuelle de la prise en charge de
l'insuffisance rénale chronique terminale traitée dans la wilaya
d'Alger :
La fréquence annuelle de la prise en charge de
l'insuffisance rénale chronique terminale dans la wilaya d'Alger est
:
- En progression constante, puisqu'elle est passée
respectivement de 59 Pmh en 2004 à 69 Pmh en 2005 et à 81 Pmh en
2006.
- plus élevée chez les hommes que chez les femmes
et cela quelque soit la tranche d'âge.
La fréquence de l insuffisance rénale chronique
terminale traitée est plus élevée chez les patients
âgés de plus de 61 ans et pour les deux sexes. Elle a
doublé entre 2004 et 2006, et elle est 3 fois plus élevée
par rapport à la tranche d'âge comprise entre 20 et 40 ans en
2004, et plus de 6 fois entre 2005 et 2006.
Ceci peut être expliqué par le vieillissement de
la population et de l'augmentation du nombre de nouveaux postes
d'hémodialyse proposés par les cliniques privées, et par
conséquent, la non restriction de la prise en charge en dialyse des
patients âgés.
La fréquence de l'insuffisance rénale chronique
terminale traitée est probablement sous estimée dans
l'étude, car il y a sûrement des patients qui ont
échappé à ce recensement parce qu'ils sont soit :
- Décédés avant leur prise en charge,
- non recensés du fait que cette maladie n'est pas
à déclaration obligatoire (absence de registre de wilaya).
L'établissement d'un registre de wilaya de
l'insuffisance rénale chronique doit être obligatoire au niveau de
la direction de la santé de la wilaya d'Alger, avec une collaboration
étroite avec tous les centres hospitalo-universitaires (CHU) et les
secteurs de santé publique et privée.
Les données épidémiologiques de notre
série montrent que la fréquence de la prise en charge de
l'insuffisance rénale chronique terminale de tous les patients
traités par dialyse au niveau de tous les centres de la Wilaya d'Alger a
augmenté régulièrement.
Ces données sont en deçà des incidences
rapportées dans d'autres séries dans le monde (10, 18, 29, 31,
34, 48, 94, 110 ,112, 125, 126, 134, 146, 177, 188, 202, 206, 218) y compris la
série tunisienne qui
trouve une incidence de 130 pmh(25). Cela s'explique par le
fait que
l'étude concerne que les insuffisances rénales
chroniques traitées et dans une seule wilaya (Alger). Aux USA en 2008
l'incidence a été de 360 cas par millions d'habitants (225). Ceci
tient principalement à la plus grande prévalence du
diabète, de l'hypertension artérielle, de la race noire, de
l'obésité et de l'accès aux soins chez les
américains (80).
L'origine des variations de l'incidence de l'insuffisance
rénale chronique terminale traitée dans le monde est attribuable
aux variations de l'incidence du diabète type 2 et l'hypertension
artérielle dans chaque pays ou région (105,
216,229).
La fréquence de la prise en charge de l'insuffisance
rénale chronique terminale traitée est plus fréquente chez
les patients de sexe masculin durant les 3 années de l'étude, ces
résultats sont confirmés dans d'autres séries, dont l'une
réalisée en Uruguay en 2005 a montré une incidence
masculine de 117 pmh et féminine de 109 pmh(202)et l'autre
réalisée en 2004 en Macédoine montre une incidence
masculine de 97,4 pmh et féminine de 71,5 pmh. Par contre, une
série Malaisienne réalisée en 2004 objective une forte
incidence féminine (150 pmh) par
rapport à la masculine (134 pmh)(134).
Tableau n°43 : incidence de l'insuffisance rénale c
hronique terminale
dans le monde
|
Incidence
Pays
|
Année
|
Incidence
(pmh)
|
|
Australie
|
2002
|
100
|
|
(218)
|
|
|
|
Belgique
|
|
|
|
(10)
|
1999
|
121
|
|
(173)
|
2006
|
178
|
|
Bosnie
herzegovine
|
2002
|
109,7
|
|
(Resic H) (177)
|
2005
|
112,5
|
|
Espagne
|
1999
|
121
|
|
(Amenabar) (10)
|
|
|
|
France
|
|
|
|
(London P)(126)
|
1992
|
58
|
|
(Keiser M) (112)
|
1998
|
119
|
|
Amenabar) (10)
|
1999
|
112
|
|
(Couchaud)(48)
|
2002
|
144,8
|
|
(Cécile C) (34) (Macron)(136)
|
2003
2006
|
122,8
137
|
|
Grèce
(Amenabar)(10)
|
1999
|
75
|
|
Italie
(Amenabar)(10)
|
1991
|
131
|
|
Japon
(London P)(227)
|
2002
|
200
|
|
Macédoine
(Stojceva T)(206)
|
2004
|
81,4
|
|
Malaisie
(Lui W) (239)
|
2003
2004
|
136
151
|
|
Qatar
(Awad R) (18)
|
2000
|
122
|
|
Tunisie (110) (25)
|
1997
2006
|
110
130
|
|
Uruguay
(Sola L)(202)
|
2005
|
141
|
|
USA
(31, 125)
(123, 218)
(223)
( 225)
|
1981
2002
2004
2008
|
100
350
339
360
|
3.2 .Aspects étiologiques :
Figure N°6: la maladie rénale initiale de
2004 à 20 06 dans la
wilaya d'Alger
3.2.1. Les glomérulonéphrites chroniques
primitives :
Les glomérulonéphrites chroniques primitives
histologiquement prouvées, constituent des étiologies peu
fréquentes avec un taux de 08% et stables durant les trois années
d'étude. 08% en 2004, 06 % en 2005 et 2006 ; elles touchent surtout la
tranche d'age comprise entre 40 et 60 ans pour les sexes.
Cette faible fréquence de glomérulonéphrites
chroniques est en rapport :
- la majorité des patients arrive chez le
néphrologue la première fois à un stade avancé de
l'insuffisance rénale chronique. Ceci est en rapport avec l'absence de
stratégie nationale dans le cadre de la prise en charge précoce
des maladies rénales. Aussi la ponction biopsie rénale ne peut
être pratiqué à ce stade ultime de l'insuffisance
rénale chronique (petits reins sclérosés).
- le peu de malades arrivant à un stade précoce
de l'insuffisance rénale chronique ne peut bénéficier
d'une ponction biopsie rénale vu l'absence d'anatomopathologiste
spécialisé dans le rein à l'échelle nationale.
Ce taux est nettement inférieur à celui
observé dans deux séries algériennes, l'une en 1982 au
centre hospitalo-universitaire (CHU) Mustapha Bacha, et l'autre en 1985, au
centre hospitalouniversitaire(CHU) Rouïba, rapportent une fréquence
respectivement de
22,2%(127) et 16,6%(23). La régression importante du
taux des
insuffisances rénales chroniques secondaires aux
glomérulonéphrites chroniques retrouvée dans la
série est due probablement à la prise en charge
thérapeutique précoce et efficace des infections ORL et
cutanées pourvoyeuses des glomérulonéphrites
post-infectieuses. Par contre, beaucoup de séries
étrangères rapportées et publiées montrent un taux
élevé des insuffisances rénales chroniques terminales
secondaires aux glomérulonéphrites chroniques (3, 18, 34, 36, 38,
74, 103, 136, 137, 144, 148, 159, 211, 217).
Nos résultats se rapprochent de certaines séries
(7, 178, 226,234).
La fréquence des glomérulonéphrites
chroniques varie d'une région à une autre et d'un pays à
un autre, en fonction de la politique de la biopsie rénale (86,201).
Les glomérulonéphrites chroniques ont
diminué de fréquence depuis 30 ans, passant de 50 à 13%,
alors que la proportion des néphropathies vasculaires et
diabétiques a nettement augmenté (168).
Tableau n°44 : fréquence des insuffisances
rénales chroniques secondaires aux
glomérulonéphrites
chroniques dans les différentes
séries publiées dans la littérature.
|
Fréquence GNC
Pays
|
Année
|
Proportion des patients atteints de néphropathie
glomérulaire %
|
|
Albanie
|
1999
|
31
|
|
(Teresa N)(211)
|
|
|
|
Arabie Saoudite
|
2004
|
10,9
|
|
(Al Wakeel N)(7)
|
|
|
|
Brésil
|
2005-2006
|
13
|
|
(Pecort) (159)
|
|
|
|
Egypte
|
1998
|
16,16
|
|
(Affify A)(3)
|
|
|
|
Europe
|
1998
|
9-15
|
|
(Walderrabano F)(234)
|
|
|
|
France
|
|
|
|
(34)
|
2003
|
16,1
|
|
(148)
|
1998
|
17,4
|
|
(103)
|
1998
|
20,3
|
|
Iran
|
2004
|
6,5
|
|
(Reza A) (178)
|
|
|
|
Jordanie
|
1999
|
28,5
|
|
(Ghnaimet M)(74)
|
|
|
|
Maroc
|
2004
|
34,2
|
|
(Medkour G) (144)
|
|
|
|
Paraguay
|
2005
|
6,2
|
|
(Valdovinos R)(226)
|
|
|
|
Qatar
(Awad R) (18)
|
1998
|
33,7
|
|
Dpt Rhône
(Jungers P) (103)
|
1999
|
22,3
|
|
Tropiques
(Chan MK)(38)
|
1998
|
23,2-58,44
|
|
Turquie
(Central Registry)(36)
|
2004
|
23,1
|
|
Tunisie
(Benhamida)(25)
|
2006
|
13
|
|
USA (137) (137) (217) (224) (226)
|
1980-84
1990-94
1998
2007
2008
|
18,2
13,5
16-18
15
8
|
3.2.2. Néphropathies vasculaires :
La néphropathie vasculaire est une étiologie
fréquente (26%) et constante 27% en 2004 ; 26% en 2005 et 26,5% en 2006
dans la wilaya d'Alger, avec une prédominance féminine. Elle
augmente avec l'age surtout chez les sujets âgés de plus de
61ans.
Cette augmentation de la fréquence de l'insuffisance
rénale chronique terminale secondaire à la néphropathie
vasculaire s'explique par le vieillissement de la population algéroise
et de la bonne prise en charge médicale de l'hypertension
artérielle de ces malades. Ce qui
permet à un nombre important d'entre eux de
développer une insuffisance rénale chronique à un age
tardif.
Nos résultats sont identiques à ce qui a
été rapporté et publiées dans le monde (7, 36, 74,
103, 144, 148,178). Par contre, cette
fréquence est nettement supérieure à celle
retrouvée dans les deux
séries algéroises, l'une
effectuée au CHU Mustapha Bacha ; par Laradi
en 1982, qui retrouve un taux de 8%(127), et l'autre
réalisée au CHU de
Rouiba par Benabadji en 1985, qui objective
une fréquence de 10%(23).
Cette différence importante serait en rapport avec
l'augmentation de l'hypertension artérielle, le vieillissement de la
population et la prise en charge des patients âgés en
hémodialyse.
Les néphropathies vasculaires sont la cause croissante
de l'insuffisance rénale chronique dans le monde, comme il a
été rapporté par plusieurs séries (79 ; 103, 116,
143, 148, 192,201).
Comme l'Algérie est en pleine période de
transition épidémiologique, avec augmentation des maladies non
transmissibles (maladie métabolique) et maladies infectieuses.
Tableau N°45 : fréquence des néphropathies
vasculai res
|
Fréquence
néphropathies
vasculaires
Pays auteurs
|
Année
|
Proportion des patients
atteints de
néphropathie
vasculaire %
|
|
Arabie Saoudite
(Al Wakeel JS)(7)
|
2004
|
30,4
|
|
Brésil
(Pecort) (15)
|
2005-2006
|
22
|
|
Ile De France
(Jungers P) (103)
(Montagnac R)
(148)
(Hannedouche)( 82)
|
1998
1998
2006
|
22,5
28,6
24
|
|
Iran
(Reza A)(178)
|
2004
|
13,5
|
|
Jordanie
(Ghnaimat M) (74)
|
1996
|
20,8
|
|
Maroc
(Medkour G) (144)
|
2004
|
13,2
|
|
Paraguay
(Valdovenos R)(226)
|
2005
|
6,2
|
|
Qatar
(Awad R)(18)
|
1996
|
6,9
|
|
Turquie
(Central registry)(36)
|
2004
|
19,8
|
|
Tunisie
(Benhamida)(25)
|
2006
|
25
|
|
USA
(USRDS 2007)(224)
(USRDS 2008)(225)
|
2007
2008
|
26,8
29,6
|
3.2.3. Néphropathie interstitielle chronique
La néphropathie interstitielle chronique est une
étiologie peu fréquente(12%) et stable durant les trois
années d'études. 10% en 2004 et 12% en 2005 et 2006. elle touche
plus souvent les patients âgés de plus de 20 ans pour les deux
sexes.
Ces résultats sont confirmés par les deux
séries rapportées et publiées à Alger, l'une au CHU
Mustapha en 1982, et l'autre au CHU de Rouiba en 1985, avec respectivement des
taux de 11% et
13,6%(23,127).
Les séries publiées et rapportées dans le
monde confirment aussi ces chiffres (7, 18, 36, 74, 103, 122, 144, 148,178).
Une série publiée en 1999 par Théreza N,
dans le cadre d'une enquête nationale sur l'étiologie de
insuffisance rénale chronique terminale en Albanie, montre que 24,4% des
insuffisances rénales chroniques étaient secondaires à une
néphropathie interstitielle
chronique(211).
Deux séries américaines rapportées par
USRDS 2007 et 2008 montrent des taux bas d'insuffisance rénale chronique
secondaires à une néphropathie interstitielle chronique
(224,225). Ceci témoigne de la bonne prise en charge de cette
étiologie dans ces pays.
Tableau N°46 : fréquence des insuffisances
rénales chroniques secondaires aux
néphropathies
interstitielles chroniques dans le monde
|
Fréquence NIC
Pays
|
Année
|
Proportion des
patients atteints de
NIC %
|
|
Albanie
|
1999
|
24,4%
|
|
(Théreza N) 211
|
|
|
|
Arabie Saoudite
|
2004
|
1,8%
|
|
(Al Wakeel GS) 7
|
|
|
|
France
|
|
|
|
(Montagnac) 148
|
1998
|
14,3%
|
|
(Jungers) (103)
|
1998
|
11,8%
|
|
(Labeeuw)(17)
|
1999
|
12,8%
|
|
Iran
|
2004
|
12,8%
|
|
(Reza A) (178)
|
|
|
|
Jordanie
|
1996
|
7,6%
|
|
(Ghnaimat M)(74)
|
|
|
|
Maroc
|
2004
|
7,9%
|
|
(Medkour G) (144)
|
|
|
|
Qatar
|
1998
|
9,3%
|
|
(Awad R)(18)
|
|
|
|
Turquie
|
2004
|
10,6%
|
|
(Central registry) (36)
|
|
|
|
USA
|
|
|
|
(USRDS 2007)(224)
|
2007
|
3,9
|
|
(USRDS 2008)(225)
|
2008
|
3
|
3.2.4. Néphropathie diabétique :
La néphropathie diabétique est une cause
fréquente de l'insuffisance rénale chronique avec un taux de 30%
et constante 29% en 2004, 31% en 2005 et 29% en 2006. Elle touche surtout le
sexe masculin et les sujets âgés de plus de 60 ans.
Cette fréquence s'explique par l'expansion du
diabète de type 2 , la bonne prise en charge des diabétiques par
une équipe multidisciplinaire (diabétologue , cardiologue ,
néphrologue ) améliorant la longévité des
diabétiques et permet à un nombre croissant d'entre eux de
développer une atteinte rénale à age tardif.
La néphropathie diabétique représente 30%
des étiologies de l'insuffisance rénale chronique terminale dans
notre série (29% en 2004, 31% en 2005 et 29% en 2006), alors que les
deux séries rapportées à Alger montrent une
fréquence plus basse, respectivement 2% dans la série de Laradi
(127), et 6% dans la série rapportée par Benabadji
(23).
Cette augmentation de la fréquence de la
néphropathie diabétique de 2 à 30% serait en rapport avec
:
- Le vieillissement de la population,
- l'augmentation du nombre de diabétiques de type2,
- l'ouverture d'un grand nombre de centres
d'hémodialyse, qui a permis la prise en charge d'un grand nombre de
patients diabétiques qui été récusés dans le
passé.
Une étude réalisée dans la région
d'Alger chez les diabétiques de type 2 à montré que 58%
avaient une insuffisance rénale chronique et que 9% été au
stade de dialyse (133).
Ces résultats confirment que l'Algérie et en
pleine période de transition épidémiologique, puisque la
majorité des séries rapportées et,
publiées dans le monde confirme nos résultats (7,
18, 34, 74, 103, 158, 178, 199, 219, 224).
Quelques séries rapportées et publiées
dans le monde avant les années 2000, montrent un taux faible
d'insuffisance rénale chronique secondaire à une
néphropathie diabétique (5, 68, 118, 144, 148,221),
alors que d'autres séries rapportées et publiées
après les années 2000 montrent une fréquence plus
élevée allant de 35% à 54% des patients présentant
une néphropathie diabétique en dialyse (70, 185, 209, 219,
226).
Des études rapportées aux USA trouvent un taux
très élevé d'insuffisance rénale chronique
secondaires à la néphropathie
diabétique, et cela durant les 30 dernières
années (70, 137, 219,222).
La prévalence du diabète a augmenté ces
dernières années dans l'ensemble des pays occidentaux, mais elle
reste toutefois plus élevée aux USA que dans la plupart des pays
européens (6,5 contre 3,5) (203).
Le Diabète est 10 fois plus fréquent chez les
dialysés que dans la population générale (179).
L'augmentation de l'incidence de l'insuffisance rénale
chronique terminale aux USA est en relation étroite avec le
vieillissement de la population et le Diabète (134).
Tableau N°47 : fréquence des insuffisance
rénale ch ronique secondaire au diabète dans le monde
|
Fréquence ND
Pays auteurs
|
Année
|
Proportion des patients
atteints
de
néphropathie
diabétique %
|
|
Albanie
(Théreza N) (211)
|
1999
|
3,3
|
|
Arabie Saoudite
(Al Khader AA)( 5)
(Al Wakeel JJ)( 7)
|
1993
2004
|
16 à 25%
25,2%
|
|
Argentine
(Laham GA)(123)
|
1995-2004
|
17,8
|
|
Brésil
(Pecort) (159)
|
2005-2006
|
36%
|
|
Espagne
(Jacobs C)(95)
|
1996
|
19%
|
|
France
(Françoise M)(68)
(Hannedouche
T)(82)
(Montagnac R) (148)
|
2003
2006
1998
|
16%
22%
19,9%
|
|
Dpt Ile de France
(Jungers P) (103)
|
1998
|
20,6%
|
|
Inde
(Saravanau AK) (185)
|
2005
|
37%
|
|
Iran
(Reza A) (178)
|
2001-2005
|
26,8%
|
|
Japon
(Shinzato T)(199)
|
1992
1996
|
29%
34%
|
|
Jordanie
(Ghnaimat M)(74)
|
1996
|
24,6%
|
|
Maroc
(Medkour G) (144)
|
2004
|
9%
|
|
Paraguay
(Valdovinos R) (226)
|
2005
|
41,5%
|
|
Qatar
(Awad R)(18)
|
1998
|
26,1%
|
|
Sept régions
(Françoise C)(34)
|
2003
|
25%
|
|
Suisse
(Parfrey PS) (158)
|
2000
|
24,3%
|
|
Tchéquie
(Svoboda L)( 209)
|
2005
|
34%
|
|
Tunisie
(Benhamida) (25)
|
2006
|
35%
|
|
USA
(Maisonneuve)(137)
(USRDS
1999)(219)
(Maisonneuve)(137)
(USRDS 1999) (219)
(USRDS 1999)(
219)
(Bethesda MD) (222)
(Frimat L)( 70)
(USRDS 2008)( 225)
|
1980-84
1982
1990-1994
1992
1997
2002
2003
2008
|
21,8% 29% 36,3% 36% 40%
43 à 65%
53,3%
44,1%
|
3.2.5. La Polykystose rénale (PKR) :
Elle représente 6% de l'étiologie de l'insuffisance
rénale chronique, elle peut fréquente et stable durant les trois
années d'études avec prédominance masculine dans la
tranche d'age comprise entre 41 et 60 ans.
Ces résultats sont confirmés par plusieurs
séries rapportées et publiées dans le monde (23, 103, 122,
127,148).
En Algérie, 3 études réalisées dans
la région d'Alger ont montré des résultats similaires
à ceux de la série. L'étude réalisée en 1982
a
retrouvé un taux de5%(127), celle de 198 un taux de
6,6%(23) et celle de 2005 un taux de 10%(191).
Deux autres séries réalisées et
publiées dans 2 pays arabes, l'une au Qatar, M. Awad a trouvé en
1998 une prévalence de 2,1%(18) proche de celle retrouvée par M.
Medkour(144) au Maroc en 2004.
En France, la fréquence de la Polykystose rénale
chez la population dialysée en 1998 se rapproche de la série.
Elle est de 8,7% au département des Ardennes (148), 7,1% dans
l'Île-De-France (103) et au Département du Rhône
(122).
Tableau n°48 : fréquence des insuffisances
rénales chroniques secondaires à la Polykystose
rénale
dans le monde
|
Fréquence PKR Pays auteurs
|
Année
|
Proportion des patients
atteints de PKR %
|
|
France
|
|
|
|
(Montagnac R) (148)
|
1998
|
8,7%
|
|
(Jungers) (103)
|
1998
|
7,1%
|
|
(Labeeuw M) (122))
|
1998
|
7%
|
|
(Hannedouche) (82)
|
2006
|
7,1%
|
|
Maroc
|
2004
|
2,1%
|
|
(Medkour G)(144)
|
|
|
|
Mustapha
|
1982
|
5%
|
|
(Laradi) (127)
|
|
|
|
Qatar
|
1998
|
2,5%
|
|
(Awad R) (18)
|
|
|
|
Région d'Alger
|
2005
|
10%
|
|
(Seba)(191)
|
|
|
|
Rouiba
|
1985
|
6,6%
|
|
(Benabadji M) (23)
|
|
|
|
USA
|
2008
|
7%
|
|
(USRDS 2008) (225)
|
|
|
3.2.6. Les néphropathies
indéterminées :
La fréquence des néphropathies
indéterminée reste élevée 18% et stable durant les
trois années d'étude. Ceci témoigne de l'absence de
prévention des maladies rénales. La majorité des patients
consulte le néphrologue la première fois à un stade
très avancé de l'insuffisance rénale chronique. Le
diagnostic étiologique reste difficile à poser. Ceci corrobore
l'impérieuse nécessité de mettre en cours un registre de
wilaya de l'insuffisance rénale chronique qui reste primordiale dans le
dépistage et la prévention des maladies rénales.
Le dépistage doit cibler la population à risque
à savoir les malades atteints de diabète , d'hypertension
artérielle , d'ischémie coronarienne, d'Uropathie malformatives ,
de maladies auto-immunes et ceux traités par des médicaments
néphrologiques.
Les néphropathies d'origine indéterminée
occupent une place importante dans l'étude avec un taux de 18% qui a
nettement diminué, comparativement aux deux études
réalisées, l'une, au CHU Mustapha en 1982 qui a retrouvé
44% et l'autre au CHU de Rouiba en 1985 qui a
retrouvé 36,9%(23).
Nos résultats sont confirmés par 6 séries
dans le monde (18, 25, 36, 68, 82,226).
Deux études françaises, réalisées,
l'une en 2003, par Françoise Mignon. (66), et l'autre en 2006, par
Hannedouche (82) retrouvent
respectivement une fréquence de 15,2% et 18% de
néphropathies d'origine indéterminée. Ces résultats
sont identiques à ceux retrouvés en 2004 par l'équipe Turc
(18%) (36). Deux autres études, rapportées l'une au Paraguay par
Weinreish T. en 2005(237), et l'autre au Qatar par Awad R. (19)
révèlent un taux de 13%
Alors que 3 autres séries publiées ont
montré une fréquence plus élevée (17, 25,144).
Deux séries maghrébines, l'une rapportée
par Medkour au Maroc entre 2004 et 2005(144) et l'autre, tunisienne par
Benhamida en 2006(25) montrent respectivement un taux de 36% et 26%.
Une série Saoudienne réalisée en 2004 a
montré un taux très élevé de 46%(7).
Aux USA, seulement 5% des néphropathies sont d'origine
indéterminée en 2008, vue la prise en charge correcte avec une
bonne politique de santé (225).
Tableau n°49 : fréquence des néphropathies
indéterm inées dans le monde
|
Fréquence N. I Pays auteurs
|
Année
|
Proportion des patients ayant une
néphropathie
indéterminée
|
|
France
|
|
|
|
(Françoise M)(68)
|
2003
|
15,2
|
|
(Hannedouche)(82)
|
2006
|
18,7
|
|
Turquie
|
2004
|
18,3
|
|
(Central registry)
|
|
|
|
(36)
|
|
|
|
Tunisie
(Benhamida)(25)
|
2006
|
26
|
|
Paraguay
(Valdonenos)(226)
|
2005
|
13,2
|
|
Iran
(Reza A)(178)
|
2001, 2005
|
29,5
|
|
Maroc
(Medkour G)(144)
|
2004
|
30,5
|
|
Maroc
(Medkour G) (144)
|
2005
|
36,5
|
|
Arabie Saoudite
(El Wakeel) (7)
|
2004
|
2,6
|
|
DOM TOM
(Françoise M) (68)
|
2003
|
18
|
|
Qatar
(Awad R)(18)
|
1998
|
13,5
|
|
USA
(USRDS 2008)(225)
|
2008
|
5
|
3.2.7 Groupage sanguin et insuffisance rénale
chronique terminale traitée dans la wilaya d'Alger :
On note que 90,8% des patients dialysés de l'étude
ont un Rhésus positif.
Figure N°7 : répartitions des patients en fonction du
rhésus
Les patients du groupe sanguin O+ et A+ sont les plus
touchés par l'insuffisance rénale chronique terminale, puisqu'ils
représentent à eux seuls 63% des insuffisances rénales
chroniques terminales,
Le groupe sanguin B+ rhésus positif représente 21%
des insuffisances rénales chroniques terminales.
Le groupe sanguin AB- est le moins fréquemment
retrouvé chez les patients insuffisants rénales chroniques,
puisqu'il représente seulement 1% des insuffisances rénales
chroniques terminales.
La forte fréquence du rhésus positif et du groupe
sanguins A+ et O+ chez les patients dialysés s'explique par le fait que
ce rhésus et ces
deux groupes sanguins sont les plus fréquents dans la
population algérienne.(25)
Sur les 35 patients, soit 6%, qui ont une insuffisance
rénale chronique terminale traitée, secondaire à une
glomérulonéphrites chroniques, 70% sont de Rhésus positif,
avec ; les groupes sanguins les plus fréquemment retrouvés sont A
rhésus positif 26%, O rhésus positif 26% et à un
degré moindre le B rhésus positif à 20%, et très
rarement le AB rhésus Négatif.
Sur les 155 patients, soit 26% qui ont une insuffisance
rénale chronique terminale secondaire à une néphropathie
vasculaire, 90% sont du Rhésus positif et 10% du rhésus
négatif.
Les groupes sanguins les plus fréquemment
retrouvés sont successivement les O+ à 39% et A+ à 35%
avec une différence significative par rapport aux autres
étiologies (p<0,05).
Sur les 68 patients, soit 12% qui ont une insuffisance
rénale chronique terminale secondaire à une néphropathie
interstitielle chronique, 92% sont du Rhésus positif et 8%.
Le groupe sanguin le plus fréquemment retrouvé
est le A+ à 40%, suivi du O+ à 27%, et B+ à 20%, avec une
différence significative par rapport aux autres étiologies
(p<0,05).
Sur les 175 patients, soit 30% qui ont une insuffisance
rénale chronique terminale secondaire à une néphropathie
diabétique, 93% des patients sont du rhésus positif et 7% sont du
rhésus négatif.
Les patients diabétiques du groupe sanguin A+, O+, et
à un degré moindre B+ sont les plus touchés par
l'insuffisance rénale chronique terminale avec différence
significative par rapport aux autres étiologies (p<0,05).
L'étude montre que plus de 90% des patients
dialysés sont de Rhésus positif. Ces résultats sont
confirmés par 2 études réalisées à Alger,
l'une en 1982 au CHU Mustapha qui retrouve un taux de
92%(127), et l'autre en 1985 à l'hôpital de
Rouiba qui trouve un taux de 86%(23).
Le Rhésus de la population générale
Algérienne est positif dans 92% des cas, selon une étude
réalisée en 1971(24).
Pour le groupage ABO, la série objective que les
patients dialysés sont surtout du groupe sanguin O avec un taux de 38%,
suivi du groupe sanguin A avec un taux de 35%, et à un degré
moindre, le groupe B avec un taux de 21%, alors que le groupe sanguin AB n'est
retrouvé que chez 6% des dialysés. Ces résultats sont
confirmés dans les séries suivantes rapportées et
publiées.
Tableau n°50 : répartition des patients en fonction
du groupe sanguin dans différentes séries
|
Groupage
(%)
Pays auteurs
|
A
|
B
|
AB
|
O
|
Rh+
|
Rh-
|
|
notre série
|
35
|
21
|
6
|
38
|
90,8
|
9,2
|
|
Arabie Saoudite 1999 (SCOT DATA) (190)
|
26,8
|
15,9
|
3,4
|
53,9
|
|
|
|
Centre Rouiba dialysés 1985
(Benabadji M) (23)
|
23,3
|
20
|
0
|
56,6
|
86,6
|
13,4
|
|
Population algérienne 1971
(Benabadji M)(24)
|
34,7
|
16
|
5,9
|
43,5
|
92,4
|
7,6
|
|
CHU Mustapha dialysés 1982
(Laradi) (127)
|
31
|
14
|
7
|
48
|
92
|
8
|
3.2.8. Place de la Ponction biopsie rénale dans le
diagnostic étiologique de l'insuffisance rénale chronique
3.2.8.1. Fréquence de la ponction biopsie
rénale (PBR)
La ponction biopsie rénale est un moyen très
important dans le diagnostic étiologique de l'insuffisance rénale
chronique, elle n'a été réalisée précocement
que chez 62 patients sur un total de 586 patients étudiés, soit
10% seulement, durant les 3 années d'étude. Ce résultat
global a été confirmé par année.
en 2004 = 18 patients ont bénéficié d'une
PBR (11%)
en 2005 = 20 patients ont bénéficié d'une
PBR (10%)
en 2006 = 24 patients ont bénéficié d'une
PBR (10%)
Figure N°8 : fréquence de la PBR de 2004 à
2006
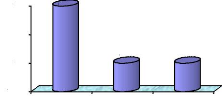
10,5
9,5
11
10
11
10 10
2004 2005 2006
Durant les trois années suscitées, un taux
très faible de ponction biopsie rénale a
été réalisé. Ceci s'explique par le fait que plus
de 80% des patients en insuffisance rénale chronique ne sont
dépistés qu'au stade préterminal ou terminal.
3.2.8.2. Résultats de la ponction biopsie
rénale (PBR)
Figure N°9 : Répartition des
glomérulonéphrites ch roniques
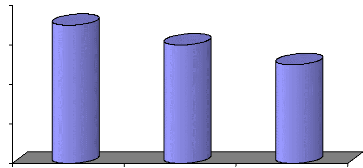
6
5
8
6
4
2
0
7
2004 2005 2006
- Les néphropathies vasculaires : leur fréquence
est en nette progression en 2005 et 2006 par rapport à 2004 avec
différence significative P<10-6, cela pourrait s'expliquer par le
vieillissement de la population.
en 2004 = 1 patient, soit 20%
en 2005 = 2 patients, soit 40%
en 2006 = 2 patients, soit 40%
Figure N°10 : Répartition des néphropathies
vascula ires
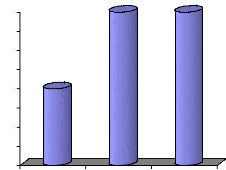
40
25
20
35
30
15
10
0
5
20
40 40
2004 2005 2006
Les néphropathies interstitielles chroniques sont
retrouvées dans les
mêmes proportions durant les 03 années. en 2004 = 2
patients, soit 33%
en 2005 = 2 patients, soit 33% en 2006 = 2 patients, soit 33%
Figure 11 : Répartition des néphrites
interstitielles
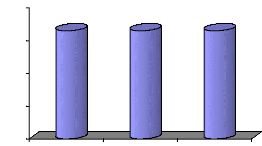
40
20
30
10
0
33 33 33
2004 2005 2006
Pour les types histologiques des
glomérulonéphrites chroniques primitives retrouvées, on
note que la néphropathie à dépôts mésangiaux
d'IgA est la plus fréquente puisqu'elle est retrouvée entre 36 et
45% des cas, en 2ème position la HSF entre 30% pour les années
2004 et 2005, et 36% en 2006.
Pour le type histologique des glomérulonéphrites
chroniques secondaires, on note que la néphropathie lupique reste
l'étiologie la plus fréquente dans l'étude.
Il reste bien entendu que le tableau clinique des
néphropathies lupiques est très frappant, poussant ainsi le
patient à consulter précocement, où la ponction biopsie
rénale (PBR) trouve son indication à temps.
Ces résultats sont peu fiables vu que la ponction
biopsie rénale (PBR) n'a été réalisée que
chez 62 patients sur les 586 patients pris en charge, soit 10%.
3.3. Aspects cliniques et évolutifs :
3.3.1. Degré de l'insuffisance rénale
chronique lors de la première consultation chez le néphrologue
:
La majorité de nos patients a consulté un
néphrologue à un stade tardif de l'insuffisance rénale
chronique
Figure n°12 : répartition des patients en fonction
du degré de
l'insuffisance rénale chronique

45
39
37
34
18
21
17
50
40
30
20
10
0
49
49
IRM IRP IRT
2004 2005 2006
Plus de 80% des patients de l'étude ont consulté
le néphrologue pour la première fois à un stade
très avancé de l'insuffisance rénale chronique avec une
différence non significative, cela pourrait s'expliquer par l'absence de
dépistage et de coordination avec les autres spécialistes
(diabétologie, cardiologie, médecine interne,
généraliste) et parfois par le non accès aux soins. Ceci
témoigne d'une absence totale d'une politique de santé dans le
cadre de la prise en charge globale de l'insuffisance rénale
chronique.
L'intervention du néphrologue en collaboration avec le
médecin traitant au stade d'insuffisance rénale chronique est
nécessaire pour guider la thérapeutique à visée
néphroprotectrice et cardioprotectrice et assurer au moment opportun la
préparation à la dialyse.
Un suivi néphrologique régulier permet dans la
quasi-totalité des cas d'assurer le traitement conservateur de
l'insuffisance rénale chronique de manière entièrement
ambulatoire et d'amener à la dialyse un patient bien
préparé médicalement et psychologiquement en bonne
état général et nutritionnel ayant préservé
son emploi et son activité.
La majorité de nos patients ont consulté le
néphrologue pour la première fois à un stade très
avancé de l'insuffisance rénale comme le montrent les
résultats de l'étude, à savoir, 45% avaient une
insuffisance rénale préterminale, 37% insuffisance rénale
terminale et 18% seulement avaient une insuffisance rénale
modérée.
Ces résultats sont comparables à ceux
rapportés dans plusieurs séries dans le monde (15, 28, 57, 77,
105, 109, 181,187).
Cette prise en charge tardive par les néphrologues a
des conséquences néfastes pour les patients dialysés sur
le plan clinique, biologique et évolutif.
-Deux études françaises (109,181)
rapportées, l'une par Jungers (109) et l'autre par Roubicek (181) ont
observé significativement plus oedeme aigu du poumon (OAP) et
d'hypertension artérielle (HTA) sévère, lors de la
première dialyse, chez les patients ayant une prise en charge
néphrologique tardive.
Des études rapportées en France (57, 77, 105, 181,
187) (ont montré
que le taux de mortalité précoce des patients pris
en charge tardivement par le néphrologue était plus
élevé.
-Trois études françaises publiées (105,
108, 181) ont observé un taux
de survie significativement moindre chez les patients ayant une
prise en charge tardive.
-Trois études françaises (28, 109,181) ont
montré un taux élevé des néphropathies inconnues
chez les patients ayant une prise en charge tardive.
-Les patients pris en charge tardivement par le
néphrologue en France avaient le plus souvent un accès vasculaire
temporaire lors de la première dialyse (60-100%), comparés
à ceux qui avaient une prise en
charge néphrologique précoce
(33-57%)(15,28,77,105,109,181).
3.3.2. Degré de l'insuffisance rénale
chronique selon la tranche d'age lors de la première consultation :
L'étude montre que les patients âgés de
moins de 40 ans ont consulté un néphrologue, pour la
première fois dans les mêmes proportions pour différents
degrés de l'insuffisance rénale chronique, alors que les patients
âgés de 40 à 60 ans ont consulté surtout au stade
terminal de l'insuffisance rénale chronique, et ceux âgés
de plus de 60 ans, ont consulté plutôt au stade
modéré de l'insuffisance rénale chronique.
Ces derniers diffèrent des résultats
rapportés par ces trois études :
- Une étude publiée par EIFUDU O en France en
2006 a montré que la prise en charge néphrologique tardive
était presque 5 fois plus fréquentes chez les patients
âgés de plus de 55 ans que chez les
patients âgés de mois de 55 ans (92).
-Dans l'étude de Khan (114), les patients
âgés de plus 76 ans avaient consultés le néphrologue
la première fois tardivement.
-Dans l'étude de Boudray (28), lors de la
première consultation de néphrologue, les patients avaient 80
ans.
3.3.3. Le type d'abord vasculaire lors de la
première séance d'hémodialyse :
Au stade terminal de l'insuffisance rénale chronique,
la prise en charge en hémodialyse nécessite la mise en place d'un
abord vasculaire permanent (fistule artérioveineuse) ou provisoire
(cathéter central), et en dialyse péritonéale, la mise en
place d'un cathéter intra abdominal.
Figure N° 13 : répartition des patients en fonction
de l'abord vasculaire
45%
55%

KT FAV
La préparation correcte d'un insuffisant rénal
à l'hémodialyse nécessite la confection précoce
d'une fistule artérioveineuse, afin de lui éviter la pose d'un
cathéter central en urgence, qui est source de complications
mécaniques et infectieuses
L'étude objective que 55% des patients avaient
bénéficiées d`un abord vasculaire temporaire (KT
fémoral ou jugulaire) contre 45% sur
fistule artérioveineuse lors de la première
dialyse ; ce résultat est différent des résultats
publiés par d'autres séries. En effet, une enquête
effectuée au niveau d'une région en France en 2003 par
Cécile Couchaud. a montré que 47,9% ont dialysé sur
cathéter, et que 52,1%
sur fistule artérioveineuses(34).
Deux séries rapportées, l'une en Arabie Saoudite
en 1999(182), et l'autre en Turquie en 2004(36) montrent respectivement que la
première séance d'hémodialyse a été
réalisée sur cathéter dans 6,1% et 6,3%, alors qu'une
étude réalisée par Medkour en 2004 au Maroc dans la
région du Nador montre que 86,3% des patients avait débuté
la première séance d'hémodialyse sur cathéter
(144).
Tableau N°51 : accès vasculaires temporaires en fon
ction de la prise en charge
|
Abords vasc
Auteurs
|
Accès vasculaires temporaire
Prise en charge tardive% prise en charge
précoce%
|
|
(Jungers 1993)
(109)
|
99
|
0
|
|
(Boudray1997)
(28)
|
60
|
25
|
|
(Arora 1999)
(15)
|
96
|
52
|
|
(Roubicek 2000)
(181)
|
73
|
29
|
|
(Goransson
2001)(77)
|
100
|
57
|
|
(Kessler2006)
(113)
|
40
|
|
Les patients pris en charge tardivement avaient
significativement plus souvent un accès vasculaire temporaire lors de la
première séance d'hémodialyse (60 à 100%) selon ces
auteurs(15,28,77,109,113,181).
Ces résultats sont conformes à notre
série.
3. 3.4. Distribution de l'hépatite virale B et C de
2004 à 2006 dans la wilaya d'Alger.
Sur les 586 patients dialysés durant cette
période dans la Wilaya d'Alger, la fréquence du portage de
l'hépatite virale B est de 6,6% et celle de l'hépatite virale C
est de 13,3%.
Figure N°14 : répartition de l'hépatite B et C
chez le dialysé
100
positif négatif

93,4
50
6,6
86,7
13,3
0
B C
La fréquence du portage de l'hépatite virale B et
C est en régression
durant les trois années d'étude.
Pour l'hépatite B, elle était de 12% en
2004, de 5% en 2005 et
4% en 2006. Pour l'hépatite C elle est passée
de 21% en 2004
à 11% en 2005 et 10% en 2006.
Les patients traités par hémodialyse sont les
plus touchés par l'hépatite B et C, que les patients
traités par dialyse péritonéale, comme le montre nos
résultats.
Sur les 39 patients porteurs de l'hépatite B, 37
patients soit 95% sont traités par hémodialyse et 02 patients
soit 5% sont traités par dialyse péritonéale. Et parmi les
78 patients porteurs de l'hépatite C,
92% sont traités par hémodialyse et 6 patients,
soit 8% sont traités par dialyse péritonéale.
80% des patients sont correctement vaccinés contre
l'hépatite virale B puisqu'ils ont reçu leurs trois doses de
vaccins à un mois d'intervalle.
Le protocole vaccinal doit être réalisé
obligatoirement avec le même type de vaccin (non pas une fois l'un, et
une autre fois l'autre). Actuellement, il y a une nouvelle molécule sur
le marché qui est le FENDRIX®, qui a l'AMM des hautes
autorités de santé française depuis le 2 février
2005. le FENDRIX® est indiqué pour l'immunisation active contre
l'infection provoquée par tous les sous-types connus de
l'hépatite B, chez les patients de 15 ans ou plus, ayant une
insuffisance rénale chronique, ce vaccin contient un nouvel adjuvant
adsorbé sur le phosphate d'aluminium qui est un stimulateur de
l'immunité. Ce dernier doit être injecté par voie
intramusculaire dans la région deltoïdienne, le protocole est de 4
doses successives, 0, 1, 2, et 6 mois, et toujours avec le FENDRIX, et pas avec
un autre vaccin.
Le virus de l'hépatite B est résistant aux
conditions de l'environnement, il peut rester stable au moins 7 jours sur les
surfaces inertes, ce qui constitue une source de contamination importante. Le
sang et les liquides biologiques sont des éléments importants
dans la transmission des virus de l'hépatite virale.
Pour réduire la fréquence de l'hépatite
virale B et C chez les insuffisants rénaux chroniques, il existe des
précautions standard à appliquer :
- la désinfection des mains à l'aide de solution
hydro alcoolique, doit se faire avant et après chaque contact avec un
patient et son entourage et après chaque contact avec un liquide
biologique
-Le port de gants à usage unique. Elles doivent
être utilisés au branchement du patient jusqu'à la fin de
la séance et doivent changer entre deux patients.
Suite au retrait des gants les mains doivent être
désinfectés. - le port de masque et lunettes protectrices.
- le port de blouse protectrice.
- tout matériel à usage unique doit être
éliminer en respectant les consignes en la matière.
- la désinfection thermique et chimique de l'appareil
après chaque séance doit se faire selon les recommandations du
fabriquant en suivant le programme spécial de la machine de dialyse.
- les habits de travail doivent changer chaque jours et lors
de souillure. Le linge propre doit circuler et stocker séparément
du linge sale. Le linge sale doit être manipulé et transporter
avec des gants.
- l'environnement direct du dialysé doit être
nettoyé et désinfecter après chaque séance de
dialyse.
- la vaccination contre l'hépatite virale B de tous les
patients dialysés est préconisée à un stade
précoce de l'insuffisance rénale chronique.
- la vaccination de tout le personnel travaillant en dialyse
et les familles des dialysés.
Pour l'hépatite virale B, notre série montre que
6,6% de nos patients ont une sérologie virale positive. Ces
résultats sont identiques avec les séries rapportées et
publiées par plusieurs auteurs (18, 36, 134,
189,190).
Deux séries publiées et rapportées, l'une
par Theresa (211) en Albanie en 1999, et l'autre par Resic (177) en Bosnie en
2005 montrent une fréquence plus élevé que celle de notre
étude.
Tableau n°52 : hépatite virale B chez le patient di
alysé dans le monde
|
Pays
|
Année
|
%
|
|
Albanie
(Theresa N) (211)
|
1999
|
11%
|
|
Arabie Saoudite
(SCOT Data 2005) (190)
|
2004
|
3,6%
|
|
Arabie Saoudite
(SCOT Data 2001)(189)
|
1999
|
5,1%
|
|
Bosnie
(Resic H)(177)
|
2005
|
19%
|
|
Espagne
(Marlin R) (139)
|
2005
|
1,5%
|
|
France
(Fissel)(66)
|
2004
|
4,7%
|
|
Maroc
Elyoubi (59)
|
2008
|
12,5%
|
|
Tunisie
(Benhamida)(25)
|
2006
|
2,8%
|
|
Turquie
(Central registry) (36)
|
2004
|
4,4%
|
|
Qatar
(Awad R)(18)
|
1998
|
2%
|
|
USA
(USRDS2007) (224)
|
2004
|
4,4%
|
Le faible taux de contamination par le virus de l'hépatite
B s'explique par les grands efforts réalisés par les
néphrologues et les services de
prévention par la mise en place d'un programme de
vaccination de ces malades contre l'hépatite "B".
Pour l'hépatite virale C 13,6% de nos patients ont une
sérologie de l'hépatite "C" positive, nos résultats sont
meilleurs par rapport aux séries rapportées comme il est
montré ci-dessous (36, 52, 99, 177, 146, 177, 189, 211).
Une série publiée en Espagne en 2005 retrouve un
taux de 6,6% (134).
Une série brésilienne en 2003(160) retrouve des
résultats proches de notre série avec une fréquence de 13
#177;9,5% d'hépatite virale C (HVC) (positive ainsi que la série
Tunisienne (25).
Tableau N°53 : fréquence de l'hépatite C dans
le mo nde.
|
Pays
|
Années
|
HVC+pourcentage
|
|
Albanie (211)
|
1999
|
22%
|
|
(Arabie saoudite)
(146)
(189)
(189)
|
1995-1996
1999
2005
|
68%
32,5%
16,9%
|
|
Bosnie (177)
|
2005
|
22,8%
|
|
Espagne (134)
|
2005
|
6,6%
|
|
France (99)
|
2003
|
21,9%
|
|
Malaisie (127)
|
2004
|
79%
|
|
Maroc (59)
|
2008
|
35,5%
|
|
Qatar (144)
|
1998
|
44,6%
|
|
Tunisie (25)
|
2006
|
12%
|
|
Turquie (36)
|
2004
|
16,9%
|
3.3.5. Complications cardiovasculaires :
Sur les 586 patients dialysés, 117 patients, soit 20%
ont présenté des complications cardiovasculaires, à type
d'angine de poitrine, d'infarctus du myocarde ou d'insuffisance cardiaque.
Sur les 117 patients, soit 20% ayant présenté
des complications cardiovasculaires, on note que l'angine de poitrine est la
complication la plus fréquemment retrouvée, puisqu'elle est
estimée à 80%, alors que l'infarctus du myocarde est
estimé à 15%, et l'insuffisance cardiaque à 5%, avec
différence statistiquement significative.
L'angine de poitrine est retrouvée à des taux
presque égaux, que ce soit avant la mise en dialyse à 53%, ou
après mise en dialyse 47%, (différence non significative).
L'infarctus du myocarde et l'insuffisance cardiaque sont
retrouvés à des taux plus élevés avant la mise en
dialyse, infarctus du myocarde 65%, insuffisance cardiaque = 67%,
qu'après mise en dialyse, infarctus du myocarde = 35%, insuffisance
cardiaque = 33%.
Les complications cardiovasculaires sont retrouvées
plus fréquemment chez les hommes que chez les femmes, avec
différence significative.
Les complications cardiovasculaires sont retrouvées
plus fréquemment avent la mise en dialyse, cela s'explique probablement
par le fait que :
- plus de 40% des patients sont âgés de plus de 61
ans,
- augmentation de la fréquence du diabète type 2,
de l'hypertension artérielle et des néphropathies
ischémiques.
20% des patients dialysés ont des complications
cardiovasculaires à type d'angine de poitrine 16%, infarctus du myocarde
3% et insuffisance cardiaque 1% :
Deux séries publiées aux USA en 1995 par Harnett
JD (84) et Parfrey (158) montrent que l'incidence annuelle de l'infarctus du
myocarde chez les patients dialysés est estimée à 5% et
l'insuffisance cardiaque à 11%.
Une série canadienne rapportée par Parfrey en
2004 montre que 18% des patients avaient commencé la dialyse avec une
échographie cardiaque normale.
Tableau n° 54 : complications cardiovasculaires des
patients dialysés dans notre série et dans les
séries
publiées.
|
PAYS
|
Année
|
Angine de
poitrine
|
IDM
|
IC
|
|
NOTRE SERIE
|
2004-2006
|
16
|
03
|
01
|
|
Turquie (36)
|
2004
|
5,5
|
1,2
|
6,8
|
|
Canada
(67, 84)
|
1995
|
-
|
5
|
33
|
|
Suisse
(Parfrey PS)
(158)
|
2000
|
-
|
-
|
22,5
|
|
USA
(12)
|
2002-2004
|
51,8
|
10
|
30
|
|
France
(Frimat) (70)
(Foley) (66)
|
1999
2003
|
31,3
-
|
-
9,3
|
31,3
18,1
|
CONCLUSION
L'insuffisance rénale chronique pose un problème
de santé publique dans le monde et en Algérie. Les
conséquences socio-économiques sont très lourdes.
Le travail montre une nette progression de la prise en charge
de l'insuffisance rénale chronique terminale traitée durant les
trois années d'observation, puisqu'elle est passée de 59 cas pmh
en 2004 à 69 cas pmh en 2005 et à 81 cas pmh en 2006.
L'insuffisance rénale chronique touche toutes les
tranches d'âge de l'enfance jusqu'au sujet âgé avec un
âge moyen de 52,6 #177; 10 ans mais il a été
constaté une nette augmentation de la fréquence chez le sujet
âgé de plus de 60 ans et dans les deux sexes, cela s'explique par
le vieillissement de la population Algérienne.
Les étiologies de l'insuffisance rénale
chronique retrouvées dans notre série sont dominées par le
diabète et les néphropathies vasculaires. Les
glomérulonéphrites chroniques, les néphropathies
interstitielles chroniques et les néphropathies
héréditaires sont peu fréquentes, alors que les
insuffisances rénales chroniques de causes indéterminées
occupent toujours une place importante, car la majorité des patients
arrivent chez le néphrologue au stade d'épuration extra
rénale et la ponction biopsie rénale n'a été
réalisée que chez 1/10 des patients.
Plus de 2/3 des patients dialysés n'ont consulté
un néphrologue qu'à un stade avancé de l'insuffisance
rénale chronique (préterminal ou terminal) et pour les deux
sexes, et plus de la moitié d'entre eux ont été
hémodialysés la première fois dans le cadre de l'urgence
sur un abord vasculaire temporaire, soit cathéter fémoral ou
jugulaire.
Les hémodialysés sont plus exposés
à la contamination par l'hépatite virale B et C, par rapport
à la population générale, vu leur contact permanent avec
le sang.
L'observation des cas collige montre que 6,6% des
dialysés sont contaminés par l'hépatite virale B et 13,3%
par l'hépatite virale C. cette
contamination par l'hépatite virale touche les deux
sexes. Les patients traités par hémodialyse sont les plus
touchés par l'hépatite B et C que les patients traités par
dialyse péritonéale.
Les complications cardiovasculaires restent des complications
fréquentes et graves, et représentent la cause majeure de
mortalité des patients dialysés après les infections. 20%
de nos patients présentent des complications cardiovasculaires à
type d'angine de poitrine, infarctus du myocarde et insuffisance cardiaque.
Les résultats obtenus dans ce travail ont pour but
d'établir une stratégie de santé dans le cadre de la
prévention, de la prise en charge de l'insuffisance rénale et la
relance réelle de la transplantation rénale, à partir de
donneurs vivants apparentés et de cadavres.
L'insuffisance rénale chronique est une maladie
silencieuse, il est rare que l'atteinte rénale soit signalée par
des signes fonctionnels, d'où l'intérêt de rechercher cette
pathologie. La prise en charge néphrologique tardive est liée le
plus souvent aux médecins qu'ils soient spécialistes ou
généralistes, qui adresse les malades tardivement chez le
néphrologue. Ceci a des conséquences cliniques et biologiques sur
les patients. Le dépistage de l'insuffisance rénale chronique
doit concerner surtout la population à risque élevé ;
c'est à dire les malades atteints de diabète,d'hypertension
artérielle,d'ischémie coronarienne, patients aux
antécédents familiaux de néphropathie,d'uropathies
malformatives et acquises,de maladies auto-immunes, et ceux traites par des
médicaments néphrotoxiques. Le dépistage de l'ensemble de
la population serait d'un coût disproportionné par rapport au
bénéfice attendu.
La mise en place de réseaux de soins assure le meilleur
dépistage en diffusant l'information et coordonnant l'activité
des spécialistes et des généralistes. Ce dépistage
est basé sur essentiellement sur la recherche de protéinurie,
l'examen du sédiment urinaire et le dosage de la
créatininémie ; ce dernier permettant avec l'age et
le poids d'évaluer la filtration glomérulaire en utilisant la
formule de cockroft et Gault.
Prévenir les maladies rénales réclame de
l'ensemble de la population le style de vie déjà conseiller pour
prévenir des maladies cardiovasculaires. Chez les sujets à
risques il faut particulièrement contrôler la pression
artérielle, la glycémie, et la cholestérolémie.
Chez les malades déjà dépistes, il faut freiner
l'évolution en bloquant le système rénine Angiotensine par
les Inhibiteurs de l'Enzyme de conversion, utiliser les statines pour
contrôler les hypercholestérolémies et restreindre le
régime en protéine.
Cette prise en charge précoce a pour but de
réduire le taux des néphropathies d'origine
indéterminée, d'assurer un traitement conservateur de
l'insuffisance rénale chronique de manière entièrement
ambulatoire et d'amener à la dialyse un patient bien
préparé médicalement, psychologiquement, en bon
état général et ayant préservé son emploi et
son activité.
Dans le domaine de la santé publique, étendre
à toute la wilaya d'Alger les registres regroupant les malades en phase
ultime de l'insuffisance rénale chronique, encourager la création
de réseaux de dépistage et de soins, vacciner les malade contre
l'hépatite virale B précocement.
Dans le domaine de l'enseignement et de la recherche
scientifique, augmenter le nombre des néphrologues et encourager les
études génétiques.
BIBLIOGRAPHIE
1. ABDULKARIM SHEIBAN, AHMED SALEM, GARBA AL
Yemen nephrology-revisited
Sand J Kidney Dis Transplant 1998, 9(10)-36-39
2. ABU FARSAK NA, ROWELLY E, RABABAA M.
Evaluation of upper gastrointestinal tract in uremic patients
undergoing haemodialysis Nephrol Dial Transplant 1996; 11; 847-8-50
3. AFFIFY A
Annual report of the Egyptian society of nephrology registry:
1999. SJK Dial Transpl; 2000, 16:244-5
4. AGENCE NATIONALE POUR LE DEVELOPPEMENT DE
L'EVALUATION MEDICALE Indication de l'épuration
extrarénale dans l'IRC terminale. Recommandations pour la pratique
clinique. Paris ANDEM; 1996
Nephrol Dial Transpl: 19: 2537.
5. AL KHADER AA
Impact of diabetes in renal diseases in Saudi Arabia. Nephrol
Dial Transplant 2001, 16(11):2132-5
6. AL ROHANI M
Renal failure in Yemen
Transplant Proc 2004; 36:1777-9
7. AL WAKEEL JS, MITWALLI AH, TARIF N ET AL
Spectrum and outcome of primary glomerulonephritis S J Kidney Dial
Transplant 2004, 15:440-6
8. ALEXANDER, SEGHAL AR
Barriers to cadaveric renal transplantation among blacks women
and the poor Jama 1998, 280 :1148-52
9. ALFATAH FZ RAMIAS
Hepatitis C virus in Saudi Arabia: a review Ann Saudi Med 1997,
17:77-82
10. AMENABAR JJ, GARCIA LOPEZ F, ROBLES NR, SARACHO R ET
AL.
1997 Spanish nephrology association report on dialysis and
transplantation
Nephrol Dial. Transplant : 14 : 2845
11. AGENCE NATIONALE D'ACCREDITATION ET D'EVALUATION DE
LA SANTE (ANAES). Diagnostic de l'IRC chez l'adulte
Septembre 2002
Bulletin hebdomadaire ISBN 2-91
12. ANONYMES EXCEPTS FROM THE USRDS 1999 Annual
report AMJ kidney disease 1999; 34, SI-S176
13. ANONYMOUS WORLDWIDE REGISTRY INFORMATIONS
Compares the use dialysis population with several other countries.
Contamp Dial Nephrol 1995, 16 (3): 9 - 10
14. ARMENTA A, ABASTA M, FLORES R B
Coronary artery disease, associated with ESRD in Mexican
patients WCN 2007 Rio de Janeiro book of Abstracts s-po-115
15. ARORA P, OBRADOR GT, RUTHAZER R, KANS AT
Prevalence predictors and consequences of late nephrology
referral at tertiary casts and outcome Am J Kidney Dis 1998, 32(2): 278 -83
16. ASTOR BC, EUSTACE JA, POWE NR, et al
Timing of nephrologists referral and arterio veinous access use
: the choice study. Am J Kidney Dis 2000; 38(3):494-501
17. Australia and new Zeeland dialyses and transplant
registry. The twenty sixth report. Adelaide South Australia: ANZ DATA:
2003
18. AWAD RACHID, OMAR ABOUB, MOSTAFA TAHA, MOHAMED EL
SAYED Renal replacement therapy in Qatar
Saudi J Kidney Dis Transplant 1998, 9(1): 36-39
19. AZZABI A, FRIH A, GAHA K, GUEDRI Y ET AL
Evaluation de l'état nutritionnel des patients
hémodialysés au CHU Monastir 2ème congrès
maghrébin d'Alger, 2005.( livre des abstracts)
20. BARENSBROCK M, SPLEKER R, LASKE V, RALINAK H
Studies of the vassel wall properties in haemodialysis patients Kidney
Int 1994; 45:1397-1400
21. BARSOUM R S
End stage renal disease in the developpement word Arles organes
26: 735-736, 2000
22. BEHROOZ B, ALIZERA A, MOHAMED KAUFAR
Prevalence of infections and the risk factors in haemodialysis
in Teheran S J Kidney Dis Transplant 2002, 15(48):467-47
23. BENABADJI M.
Le traitement par hémodialyse itérative des
urémiques chroniques algériens : analyse et résultats
d'une enquête coopérative
Thèse de doctorat en sciences médicales : Alger :
1985
24. BENABADJI M., CHAMLA MC.
Les groupes sanguins ABO et Rh des algériens
L'anthropologie Masson Paris 1971, n°5-6, 427 - 442
25. BENHMIDA M. Current status of dialysis
therapy in the Arab country
S J Kidney dis transplant 2007: 17(5) 50-20
26. BERGUSTROM J, ALVESTRAND A, FRUST P
Plasma and muscle free amino-acids in maintenance haemodialysis
patients without protein malnutrition
Kidney Int 1990; 38: 108-14
27. BERTHOUX F, JONES E, GELLET R, MENDEL S, SAKER
L
Epidemiological dot of treated end stage renal tardive in
European union during the year 1995:report of the European association registry
and national registries
Nephrol Dial. Transplant 1999, 14:2332-42
28. BOUDRAY C
Insuffisance rénale chronique dans le Rhône
De la théorie à la pratique (thèse) Lyon :
université Claude Bernard : 1997
29. BOURQUIA A
La dialyse au Maroc : réalités et perspectives
Casablanca edits consultation 1996
Press; med 1997. 3(11): 126-6.
30. BRIAN D, BRADBURG M, RACHEL B, JUSTIN M
Predictors of early mortality among incidents US haemodialysis
patient in the dialysis outcomes and practice patterns study (dopps)
Clin J AM Soc Nephrol 2:89-99-2007
31. BRIGGS JD
The ERA-EDTA registry returns to Amsterdam Nephrol Dial
Transplant 2000, 15(9):1326-7
32. BUSH A, GABRIEL R
Pulmonary function in chronic renal failure: effect of dialyse
and transplantation thorax 1991, 46: 424-428
33. Bush P, Rasmussen S, Gialason GH et Al
Temporal declive in the prognostic impact of a recurrent acale
myocardial infraction 1985 to 2002, heart 2007, 93: 210-215
34. CECILE COUCHAUD, LUC FRIMAT, JEAN CLAUDE
ALDIGLER
Incidence et évaluation des traitements de
suppléance de l'IRCT dans sept régions françaises en 2003.
AMJ kidney 10 2005; 46:309-15
35. CENTER FOR DISEASES CONTROL
Department of Health and Human Services (1986)
Recommendation for providing treatment to patient infected with
human T lymphotopic virus type III, lymphoadenopathy associated virus
Ann Int Med 105-558
36. CENTRAL REGISTRY COMMITTEE, EREK E,
SERDENGEÇTI K. Registry of the nephrology dialysis and
transplantation in Turkey 2004
37. CHADNA SM, SCHULTZ J, LAURENCE C
Is the this a rational for ration rationing chronic dialysis. A
hospital based cohort study of factors affecting survival and morbidity
B. R Med J 1999, 318:217-23
38. CHAN MK,
Dialysis : a global perspective Dial. Transplant 1991;
20:463-7
39. CHARRAX B, CALEMARD E, RIFFE M, CHAZOTE C, TERRAT J
C, VANEL T et AL
Survival as an index of adequacy of dialysis
Kidney Int 1992; 41:1286-1296
40. CHAUVEAU P, CHADEFOUSE B, COUDE M, AUPETIT J,
HANNEDOUCHE T, KAMOUN P et AL
Hyperhomocysteinemia a risk factor arteriosclerosis in chronic
patients
Kidney int 1993; 43:572-597
41. CHAUVEAU P, COUDE M, AUPETIT J, HANNEDOUCHE T,
KAMOUN P et AL Hyperhomocysteinemia a risk factor for atherosclerosis
in chronic uraemia patients
Kidney Int 1993 ; 43 :572-577
42. CHENG AK
Quantitation of dialysis the importance of membrane and middle
molecules blood purify
1994; 42-53
43. CHURCHILL DN, TAYLOR DW, COOK RJ
Canadian haemodialysis morbidity study
Am J kidney dis 1992; 19: 214-234
44. Clase CM, Gray AX et al.
Prevalence of low glomerular filtration rate in no diabetic
Americans: third national health and nutrition examination survey
(NHANES III), J Am soc nephrology 2002, 13(5): 1338 - 49
.
45. COCKROFT DW, GAULT MH
Prediction of creatinine clearance from serum creatinine
Néphron 1976, 16(1): 31-41
46. CORESH J, BYRD-HOLT D, ASTOR BC, BRIGG
JP.
Chronic kidney disease awareness prevalence and trends among us
adults 1999 to 2000 J Am Soc Nephrol 2005; 16:180-8
47. COTTON JR, WOODAD J, CARTER NW, KNOCHEL JP
Resting skeletal muscle membrane potential as an index of uremic
toxicity J. Clin Invest 1999; 63:501 -506
48. COUCHAUD C, STENGEL B, JACQUELINE C.
Registre des traitements de suppléance de l'IRC. Rapport annuel
2002
Nephrol ther 2007, 3 (supp.1) : S1-S82 .rapport rein
49. COUCHAUD C, VILLAR E, FRIMAT L
Insuffisance rénale chronique terminale traitée
associée à un diabète : fréquence des conditions
d'initiation du traitement de suppléance en France en 2006
BEH 43 / 12 novembre 2008
50. DANESE et AL
Consistant control of mineral land bone disorder in incident
heamodialysis patients Clin J AM soc Nephrol 2008: 3(5) pp 1423-1429
51. DAKI S, ADDOU K, YAZIDI A, RAMDANI B ET
AL
Épidémiologie de l'IRCT : exemple des centres
d'hémodialyse publics du grand Casablanca. 2ème congrès
maghrébin de néphrologie d'Alger 2005
Livre des abstracts (posters) P75
52. DAVIS JW, FIELD MC, PHILLIPS PE, GRAHAM
B.
Effects of exogenous urea creatinemia and guanido no -succinic
acid on human platelet aggregation In Vitro - Blood 1972, 39:388-397
53. De Santos NG cappola S et Al. Predicted
creatinine clearance to assess glomerular filtration rate in chronic disease in
human.
Am J nephrol 2003, 11 (3): 181 - 5.
54. DENNIS V, ROBINSON K.
Homocysteinemia and vascular diseases in end stage renal
diseases Kidney Cut 1996, 50:511-517.
55. DRAZ-BUXO JA.
Automated peritoneal dialysis. A therapy in evolution in: Berlyne
GM, Ronco c eds Automated peritoneal dialysis. Contributions to nephrology.
Basel: Karger, 1999, 129: 1-14.
56. EBA A , Aghrabatt MS
Les complications cardiovasculaires chez l'insuffisant
rénal chronique terminal. Cardiologie tropicale ISSN 0253 - 580 2006,
volume 32 N°126, pp 19- 23
57. ELLIS PA, REDDY V, BARE N, CAIRNS HS Late
referral of end stage renal failure
QJM 1998, 91 (11):727-32.
58. ENY Imai et al
Prevalence of CKD in Japanese general population predicted by
the MDRD equation modified by Japanese coefficient
Clinical and experimental nephrology 2009: 11: 156-163
59. ELYOUBI , MAALOUF , BENZAKOUR
Hépatites virales chez les hémodialysés
dans la région de FES (Maroc) Revue d'épidémiologie et de
santé publique volume 57 N° 1 page 25 mai 2009
60. EUROPEAN RENAL ASSOCIATION EUROPEAN DIALYSIS AND
TRANSPLANTATION ASSOCIATION REGISTRY.
ERA-EDTA REGISTRY 2002: Annual report academic medical center
2004 Amsterdam 314.
61. FAISSAL AM, SHAHEEN S, ABDULLAH A, AKHADER,
Epidemiology and causes of ESRD
SJK Dis Transplant 2005, 16 (3):277-281
62. FASTBOM J, WILLS P, CORNEILIUS C ; VITANEM M,
WINBLAD B.
Levels of serum creatinine and estimated creatinine clearance
over the age of 75: a study of an elderly Swedish population
Arch Gerontol Geriatr 1996 ; 23 (2) :179-88
63. FEING HAN, LU YE, JLAGI QLAN ET AL
Social insurance cost of dialysis for patients with ESRD in
china WCN 2007 Rio de Janeiro Book of Abstracts s. p. o-455
64. FEUTON S, DESMENLES M, COPLESTEN P ET AL
Renal replacement therapy in Canadian: a report from the
Canadian organ replacement register. Am J Kidney Dis 1995, 25:134-50
65. FISSEL ET AL. Etude de la prévalence
et la séroconversion dans 7 pays (dopps)
Kidney int 65: 2335, 2004.
66. FOLEY ROBERT N. ,
Cardio-vascular disease survival in ESRD SKJ Dis Transpl 1999,
10 (4):455-463
67. FOLEY RN, PARFERY PS, HARNETT JD, KENT GM, MARLIN
CJ, MURRAY DC et Al Clinical and endocardiographic diseases in
patients starling and stage renal diseases therapy Kidney Int 1995 ; 47 :
186-192
68. FRANÇOISE MACRON NOGUES, MICHEL VERMAY, ERIC,
EKOUF ET AL.
La prévalence de l'insuffisance rénale chronique
terminale traitée par dialyse en France en 2003 : SROS-IRCT. AMJ Kidney
Dis 2005 (in press)
69. FREI U, SCHOBER H. J.
Renal replacement therapy in Germany. Annual report on dialysis
treatment and renal transplantation in Germany 2002-2003.
Quasi-niere g Gmbh 2003-Berlin
70. FRIMAT L.
Hémodialyse : les études
épidémiologiques. Les différences de résultats
conditionnées par l'état des patients, in : actualités
néphrologiques de l'hôpital de Necker. Paris:
Flammarion Medicine - sciences, 2003, p177.
71. FUJIYAMA S, KAWANO S
Sato setal changes in prevalence of anti-HCV antibodies
associated with preventive measures among haemodialysis patients and dialysis
staff.
Hepato-gastro-enterology 1995; 42 (2): 162-5
72. FULLADOZA X, GONZALEZ MT, CRUZARD JM
Metastatic pulmonary calcification in severe secondary
hyperparathyroidism Evaluation after renal transplantation.
Proc 1995, 27 : 2272-2276.
73. GAACHI A
Les aspects thérapeutiques des sténoses uretrales
Thèses DEMS: med: Allger: 2006
74. GHNAIMAT M, JUMAAN R, NIMRIM, EL LOZ M.
Acquired cystic diseases of kidney in chronic renal failure in
Jordany. Saudi J Kidney Dis Transplant 1998, (91): 4-7
75. GIONVAHNETTI S, LIONI L, BALESTRI PL, BRAGINI
M.
Evidence then guanidine and some related compound cause
haemodialysis in chronic uraemia. Clin Sci 1968, 34 : 141-148
76. GOERDT PJ, HUM - DUTHOY KL ET AL
Predictive performance of renal function estimate equation in
renal allograft. Br. J clin pharmacie 2001, 44(3) : 261 - 5.
77. GORANSSON LG, BERGREM H.
Consequences of referral of patients with ESRD. J. Intern Med
2001; 250 (2): 154-9
78. GAULT MH, LONGERISH L.L., HARNETT JD,
Predicty glomerular function from adjusted serum creatinine
Nephrol 2000, 62 (3): 249-56
79. HALIMI S, ZIMIRON D, BENHAMOU PY, BALDUCCI F, ZAOUI
P, MAGHLAOUA M et AL Huge progression of diabetes prevalence and
incidences among dialyzed patients in main land France and overseas French
Territories. A second national survey six years a part (UREMEDIAB 2 STUDY) Drob
Metab 1999, 25(6); 507-12
80. HALLAN SI, CORESH J, ASTOR BC, ASBERG A, ROUMINDSTAD
S ET AL.
International comparison of relationship of chronic kidney
disease prevalence and ERSD risk. J Am Soc Nephrol 2006, 17: 2275-84.
81. HALLAN SI
Screening strategy for CKD in the general population: follow up
of cross selectionnal survey BMJ 2008, 333; 1047-1052
82. HANNEDOUCHE T.
Epidémiologie et causes de l'IRC en France
Bulletin de l'académie nationale de médecine ISSN
0001-4079 coden 2008 volumes 188 N°8 pp 1455-1470
83. HANROTEL C, BINIDE P.
Prévention de l'hyperparathyroïdie II, l'IRC non
dialyses (étude physique), in : XXe symposium Gambro :
Néphrologie et santé publique Colombes.
1999-p169.
84. HARNETT JD, FOLLEY RN, KENT JM et AL.
Congestive heart failure in dialyses patients:
Prevalence, incidence prognosis and risk factors. Kidney Int
1995, 47:884-890.
85. HAUSER AM, HYM B, MICHOTEY O, GASCHT D, MARCHAL A,
MINERY M et AL Comparaison des méthodes de dosage de la
créatinine sérique.
Ann Biol Clin 2001; 59(6):737-42.
86. HEAF J, LOKKEQARD H, LARSEN S.
The epidemiology and prognosis of glomerulonephritis in Denmark
1985, 1997. Nephrol Dial. Transpl 1999; 14: 1889-97
87. HELD PJ, PORT FK, WOLFE RA, STANNARD D, CORROL CE,
DANGIRDAS JT et al The dose of haemodialysis and patients
mortality.
Kidney Int 1996; 50:550-556.
88. HSU CY, LIN F, wittinghof E,
Racial differences in the progressions from chronic renal
insuffisant to ESRD en USA JAM, soc nephrol 2003, 14: 2902 - 26
89. HUILI, CHUNPEN H, SHANPIAN HU et al
Projected budget reduction from increased utilisation of
peritoneal dialysis in China. WCN 2007 Rio de Janeiro Book of Abstracts s - po
- 452
90. HURARB SO.
Hepatitis C in dialysis patients SJKD 1995; 6:197-205
91. HUTTING J.
Predictive value of mitral and aortic valve stenosis for surview
in end stage renal disease on DPCA. Nephron 1993; 63-63-68.
92. IFUDU O, DAWOOD M, HOMEL P, FRIEDMAN EP
Excess morbidity in patients staring uraemia therapy without
prior car by nephrologists. AM J Kidney Dis 1996; 28(6):841-5
93. INNES A, ROWE PA, BURDEN RP, MORGAN AG.
Early death on renal replacement therapy: the need for early
morphological referral Nephrol Dial transplant 1992, 7(6): 467-71
94. INTERNATIONAL COMPARISON OF USRD THERAPY AM
J Kidney Dis 1997; 30(2) supp 1: S 187-S194
95. JACOBS C, SELWOOD NH.
Renal replacement therapy for ESNF in France: current statues
and devolutive trends over the last decade.
AM J K dis 1995;25:188-95
96. JADOUL ET AL.
European multicenter study HCV in haemodialysis Nephrol dial
transplant 2005.
97. JAMEL S, AL WAKEEL, AHMED MITWALLI
Morbidity and mortality in: ERSD patient on dialysis S. J kidney des
transplants 2003 (4); 73 - 777
98. JAMISON RC
Effets of homocysteine lowery or mortality and vascular disease
and ESRD : a randomiser control study
JAMA 2009 ; 298-1163-1170
99. JEAN CHRISTOPHE D, STEPHANIE GENTITE, BENEDIETE D,
BONGIOVANNI I, SAMBUC R. Caractéristiques epidemiologiques des
personnes âgées de 75 ans et plus.
Presse medicale 13. (12). 2003 tome 32. n°39
100. JELLIFE RW
Creatinine clearance: bedside astimate [letter] Ann intern
Nephrol 1997; 47 (4): 222-8
101. JONDEBY MS, SANTOS GG, AL GHAMADI A et AL
Caring for hemodialysis patients in Arabia: past present and future. S
Med Journal 2001, 22:199-204
102. JUNGERS P, CHAUVEAU P, DESCAMPES S, LATSHA B,
LABRUNIE M, GIRAND E, MAN NK et AL
Age and gender-related incidence of chronic renal failure in
french urban area: a prospective epidemiologic study.
Nephrol Dial Transplant 1996, 11(8): 1542-6
103. JUNGERS P, CHOUKROUN G, ROBINO C, MASSY ZA, TAUPIA
P et Al
Epidemiology of end stage renal disease in the Île de
France area: a prospective study in 1998 Nephrol Dial Transplant 2000,
15(12):2000-6
104. JUNGERS P, CHOUKROUN G, ROBINO C, TAUPIN P,
LABRUNIE M, MAN NK, LANDAIS Epidémiologie de l'IRCT en
île de France : enquête coopérative prospective en 1998.
Monographie vol 21. n°5 2000
105. JUNGERS P, MASSY ZA, NGUYEN-KHOA T, CHOUKROUN G,
ROBINO C, FAKHOURI F et AL.
Longer duration of predialysis nephrological care in associated
with improved long-term survival of dialysis patients.
Nephrol Dial. Transplant 2001, 16:2357-64
106. JUNGERS P, MAN NK, BABRUMIE M, TAUPIN P, et AL.
Incidence de l'IRCT en Ile de France : enquête epidemiologique
prospective. Press Med 2000 :589-92.
107. JUNGERS P, ROBINO C, CHOUKROUN G, FAKHOURI F,
GRUNFELD JP.
Evolution de l'épidémiologie de l'insuffisance
rénale et prévision des besoins de suppléances en
France.
Néphrologie 2001, 22(3) : 91-7.
108. JUNGERS P, SKHIRI H, ZINGRAFF J, MULLER S, FUMARON
C, GIATRAS I et AL. Bénéfices d'une prise en charge
néphrologiques précoce de l'IRC.
Press med 1997; 26(28): 1325-9
109. JUNGERS P, ZINGRAFF J, ALBONZE G, CHAUVEAU P, PAGE
B, HANNEDOUCHE T, et AL.
Late referral to maintenance dialysis: detrimental
consequences
Nephrol Dial Transplant 1993, 8(10): 1089-93
110. KAMOUN A, JUWAHDOU F, HACHICHA J ET AL
Cause of end stage chronic kidney failure in children in Tunisia Arch
Pediat is 4: 196 - 198. 1997
111. KAWAGISHI T, NISHIZAWA Y, KONISHI K, EMOTO
M.
High resolution B mode ultrasonography in evaluation of
atherosclerosis in uraemia Kidney Int 1995; 48: 820 - 826
112. KEISSER M. FRIMAT L. , PANESCU V. , BRIANÇON
S,
Impact of nephrology referral on early and mid-term outcomes in
ESRD: épidémiologie de l'IRCT en Lorraine (Epirel): resultats of
2 years prospective, community - based
AM J K Dis, 2003 p 478 - 8542.
113. KESSLER M ;
Insuffisance rénale chronique, étiologie,
physiopathologie diagnostic, principes du traitement Rev Prat 1998, 48(13):1457
- 63
114. KHAN IH, COTTO GR, EDWARD N, MAC LEAD AN
Chronic renal failure: factors influencing nephrology referral. QJM
1994. 87 (9): 559 - 64
115. KHAN IH, COTTO GR, EDWARD N, MAC LEAD AN
Death during the first 90 years of dialysis: a case control study. AM
J Kidney Dis 1995, 25 (2): 276 - 80
116. KIBERD BA, CLASE CM
Cumulative risk for developing ESRD in the us population JAM Soc
Nephrol 2002; 13:1635 - 44
117. KIM SK, GAFOR H, AHMAD G, MOHAMED R
Risk of sexual transmission of hepatitis C in haemodialysis
patients in Malaysia VCN 2007 Rio de Janeiro Book of Abstracts S - Po - 0193
118. KJELLSTRAND CM.
Duration and adequacy of dialysis over view The science is easy.
The ethic is difficult
AS A / OJ 1997; 43: 220 - 224
119. KROURI.
La dialyse péritonéale chronique ambulatoire dans
le traitement de l'insuffisance rénale chronique terminale
Thèse DESM. Med : Alger : 1985.
120. KUMKO A.W., RECORDAU P. Diabète
traité en France en 2007 :
Bulletin épidémiologique hebdomadaire, 12 novembre
2008 / n°43
121. LABBE D, VASSAULT A, CHERURAU B, BALTASSAT R,
BONNETTE R, COSTANTINI A ET AL
Validation et étude de la transferabilité de la
technique sélectionnée par la SFBC pour le dosage de la
créatinine dans le plasma.
Ann Biol. clin 1996 ; 56 (8-9) : 299-308.
122. LABEEUW M
Traitement de l'IRT par dialyse en Rhône Alpes :
évolution sur la période 1993 - 1999 Nephrologie 2001, 22 (4) :
161. 6
123. LAHAM GA, DIAZ C, SOLER PG,
Dialysis unit FME - CEMIC, renal section, cemic cinded de Buenos
Aires Argentine Comorbidités for the lade of benefit of an early start
of chronic dialysis
WCN 2007, Rio de Janeiro Book of abstracts S - po - 017
124. LAMERIE N, VAUVBIESSEN W,
The pattern of referral of patients with end stage renal disease
to the nephrologists : an European survey.
Nephrol Dial. Transplant 1999, 14 (supp 6) : 16-23
125. LANDON P.
Epidémiologie de la demande de soins
Presse Med 2002 ; 31 : 167 - 75 (USA + Japon)
126. LANDON P, STENGEL B, FUMERON C, JACQUELLINE
C
L'insuffisance rénale chronique terminale traitée
en France, épidémiologie et système d'information Med Ther
1998, 4:533-410
127. LARADI A.
Épidémiologie étiologie, clinique et
traitement de l'IRC évoluée en Algérie. Thèse de
doctorat en sciences médicales : Alger : 1982
128. LAVILLE M
Pour la pratique
Rev part 2001 ; 51(4) : 417-9
129. LEVEY AS ; BOSCH JP, LEWIS JB, GREENE T, ROGERS N ;
ROTH D,
A more accurate method to estimate glomerular filtration rate
from serum creatinine: a new prediction equation modification of diet in renal
disease study groupe
Ann Intern Med 1999; 130(6): 461 -70
130. LOCOTTELI F, MANZONI C,
Bio compatibility in haemodialysis fact and fiction Curr opin
Nephrol hyper tens 1997; 6: 528 - 32
131. LONDON GM, GUERIN AP, MARCHAIS SJ. Etat
cardiac and arterial interaction in end stage renal disease Kidney int 1996;
50: 600-608
132. LONDON GM, MARCHAIS SJ, GUERIN AP ET AL
Cardiovascular function in haemodialysis patients in: Grunfeld
JP, Bach JF, Franck Brenato eds. advances in nephrology Saint Louis Mosby
year's book, 1991, 249 - 273.
133. LOUNIS DOULKIFLY.
Hypertension artérielle chez le patient Diabétique
de type 2. THESE: DEMS med: Alger: 2005.
134. LUI W, HOOIL
Patients with ESRD: A registry al sultana Amina Hospital, Tohor
Bahru, Malaysia 2003 - 2004 WCN 2007 Rio de Janeiro Book of Abstracts s - po -
0558
135. LYSAGHIT M. ERSD incidence among community
mirrors that diab-besity and HN preventive.
J AM soc nephrol 2002.
136. MACRON-NOGUES F, VERNAY M, EKONG E, ET AL.
La prévalence de l'IRCT traitée par dialyse en France :
pratique et organisation des soins volume 38,
n°2 - Avril - Juin 2007.
137. MAISONNEUVE P, AGADA L, GELBERT R ET AL
Button of primary renal disease leading to ESR failure in the us
Europe and Australia / New Zeeland. Résultats from an international
comparative study.
Am J Kidney Dis 2000; 35: 157 - 65
138. MALLICK N, EL MARASI A, Chronic renal
failure
Cure int (3) 1999; 15 (3): 80 -4
139. MARLIN - REYES G, RAMOS B, FERNANDEZ GALLIO J
Factors relating to death in patient with ESRD failure on replacement
therapy WCN 2007 Rio de Janeiro Book of abstracts Ss - po - 0549.
140. MATSUBARA K, SULIMAN ME, QURESCHI RA
ESRD, dialysis - cardiovascular complications of ESRD including
outcomes, clinical trials. WCN 2007 Rio de Janeiro Book of abstracts S - po -
0364
141. MAY RC, MITCH WE
Physiopathology of uraemia Philadelphia:
WB Sanders, 1996:
chap 49: 2149 -2169
142. MC CURTHY JT,
A pratical approch to the management of patients with chronic
renal failure Mayo clin proc 1999, 74(3):269-73
143. MC DONALD SP, RUSS GR, KERR PG, COLLENS J.
F.
Australia and New Zeeland dialysis and transplant registry. ESRD
in Austria and New Zeeland at the end of Millennium: a report from the ANZ DATA
registry.
AM J Kidney Dis 2000, 40 (6): 1122 - 31
144. MEDKOUR G, AGHAI R, ANABI A, YAZID A, MOHAMED G,
BENGHANEM ET AL analysis of vascular access in haemodialysis patients
: A report from a dialysis unit in Casablanca. SJ Kidney Dis transplant
2006; 17(4): 51-520
145. MIGNON F, CATHERINE M. La dialyse
péritonéale ; le présent - l'avenir Le BDL vol 7 N° 4
pages 3
146. MITWALLI AH, AL SWAILEM AR, AZZIZ KOMS ET
AL
The incidence of end stage renal disease in two regions of
Kingdom of Saudi Arabia SJK Dis transplant 1995; 6(3): 280 -5
147. MOLDANADO MC, LANCHO ME, OVALLES V ET
AL
Venous catheter infections for haemodialysis at the Miguel Perez
careno hospital Caracas Venezuela WCN 2007 Rio de Janeiro Book abstract
148. MONTAGNAC R, SHILLINGER F, LAWAD S
Intérêt d'un registre des insuffisants rénaux
terminaux Expérience de la région Champagne-Ardenne
Néphrologie 2000; 21 (8) : 431 - 5
149. MOVILLI E, GAGGUA P, CAMERINI C ET AL
Association between high ultra filtration rates and mortality in
uremic patients on regular haemodialysis. A 5 years prospective observational
multicenter study (2000-2005)
WCN 2007 Rio de Janeiro Book of abstracts S - po - 0135
150. MUNNER A, AL NUSAIRAT I, KABIR MZ
Clinical profiles of chronic renal failure patients at referral
to nephrologists S J kidney Dis transp 2004, 15: 468 - 72
151. MUNOZ AS, DANUGUILAR RA, PADILA BS
The Philippine renal disease registry : demographic trends and
burden of illness ; 2001 - 2005 WCN 2007 Rio de Janeiro book of abstracts; s -
Po - 0550
152. NATIONAL KIDNEY FONDATION.
The kidney diseases outcomes quality initiatives (K/DOQI).
Clinical practice Guidelines for chronic diseases: evaluation,
classification, stratification AM J Kidney Dis 2002; 39 (2supp /1): S1 - 266
153. NORRIS KE, OWER W F J R.
The dilemma of hypertension in the African community Nephrology
news and issues 1995; 9(3): 14-16
154. NORRIS M, BENIGNI A, BOCCORDO P ; AILO S, GASPARI
F, TODESCHINI M ET AL Enchased nitric oxide synthesis in uraemia
implication for platelet dysfunction and dialysis hypotension Kidney Int 1993;
44: 445 -450
155. OGATA S, GILBERSTON DJ, CHEN S, FOLY NR
Regional affects on Japanese ESRD patients
WCN 2007 Rio de Janeiro book of abstracts S - po - 0542
156. PAREIRA BJG
La prévalence HVC.
Kidney Int 1997, 51: 981 - 99
157. PAREIRA BJG
Optimization of ESRD care: the key to improved dialysis outcome
Kidney Int 2000: 57: 351 - 65
158. PARFREY PS, FOLLEY RN, HARNETT JD ET AL
Outcomes and risk factors for left ventricular disorders in
chronic uraemia. Nephrol Dial Transplant 1996, 11, 1277 - 1285
159. PECORT - FILLOR R, BETTONI SL, VALENZUELA
V
The Brazilian multicentric study on peritoneal dialysis (ECMDP)
: characterisation of the cohort. WCN 2007 Rio de Janeiro book abstracts s - po
- 0232
160. PENECTO JMO, TAXEIRA R, CORAFFA WT
The seroprevalence of HCV in patients submitted to haemodialysis
and health professionals of Brazilian
WCN 2007 Rio de Janeiro Book of abstracts s - po - 0104
161. PERRONE RD, MADIAS NE ; LEVEY AS
Serum creatinine as an index of renal functions : New insights
into old conception Clin chem. 1992: 38 (10), 1933 -53
162. PIRAINO B.
Peritonitis as complications of peritoneal dialysis. J Am DOC
Nephrol 1998; 9: 1956 - 1962
163. POUTEIL - NOBLE C ; VILLAR E
Epidémiologie et étiologie de l'insuffisance
rénale chronique terminale Rev du Prat 2001 ; 51 (4) : 365 -71
164. PRICHARD SS
Morbidities and their impact on outcomes in patients with ESRD
Kidney int 2000: 57 (supp 74): 5100 - 5104
165. PRIORRY PA, HERITIER D. Traité des
altérations du sang
Paris JB Bailliere 1940
166. QUIMBI WY, A. SIABAR B, TAHER S, ALCHTAR M,
Renal disease in Saudi Arabia: study of 147 renal biopsies. King
Fayçal specialist hospital J. 1984; 4: 317-23
167. RAINES AE, MARGEITER R, BRUNNER FP. Report
on management of renal failure in Europe XXII, 1991 Nephrol Dial Transplant
1992; 7 (supp 2): 7-35
168. RAMPARASAD KS
Glomerulonephritis: lessons learnt from epidemiological studies
SJK Dis Transplant 2000, 11 (3): 291 - 294
169. RASHAD BARSOUM
Spectrum of glomerulonephritis in Egypt
Saudi J Kidney Transplant 2000; 11 (3): 42 - 429
170. RAYANE T, HADDOUM F
Chronic failure in Algeria, renal replacement therapy strategies
and progression (abstract) 1993 Saudi JK Dis transplant Bull 4(supp 1): 118
171. RAYANE
Insuffisance rénale chronique terminale, données
épidémiologiques Les cahiers de la santé N°17- 2002
page 16
172. REDDAN D, KLASSER P, FRANKENFULD DL ET
AL
National ESRD CPM work group national profile of practice
patterns for haemodialysis vascular access in United States
JAM Soc Nephrol 2002, 13 (8): 2117 - 24
173. Registry ERA-EDTA, ERA-EDTA
Registry 2004. Annual report. Academy medical canter, Amsterdam,
the Netherlands. July 2006 sites EDTA-ERA
174. REHLING M, MOLLER ML, THAMDRUP B ; TUND JO, TRAP -
JENSEN J.
Simultaneous measurement of renal clearance an plasma clearance
of 99 mTc - labelled diethylenetriaminepenta - acetate, 51 Cr - labelled
ethylenediamimeteta - acetate and inulin in man Clin Sci 1984 ; 66 (5) : 613
-9
175. REIN RAPPORT ANNUAL 2002.
Réseau épidémiologique et information en
néphrologie. Registre français des traitements de
suppléances de l'insuffisance rénale chronique.
Néphrol2003 ; 22 :91
176. REMUZZI G, PERICO N, ZOJA C, CERNA D
Role of endothelium derived nitric -oxide in oxid in the bleeding
tendences of uraemia. J Clin Invest 1990; 86: 1768 - 1771
177. RESIC H, MESIC E
Renal replacement therapy in Bosnia and Herzegovina 2002 - 2005
WCN 2007 Rio de Janeiro Book of abstracts s - po - 567
178. REZA A, SUZAM S, TAVAD S
Epidemiology of renal failure in Iran: four years single. Center
expérience SJK Dis Transplant 2007, 18 (2) : 191 - 194
179. RICORDEAN P, WEILL A, VALLIER N, BOURREL R ET AL
Epidémiologie du diabète en France
métropolitaine,
Diabètes metab 2000, 26 : 11 - 24
180. RITZ E, RAMBAUSSEK M, MALLE G ET AL
(1987)
Cardiac hypertrophy in uraemia. in chatelan C and Jacobs C ;
insuffisance rénale chronique Séminaire d'urologie -
Néphrologie (13 ème série)
Masson Paris 195 p
181. ROUBICEK C, BRUNET P, HWART L, THIMAU XET AL
Timing of nephrology referral: influence ou mortality and morbidility
An J Kidney sis 2003, 36(1) :35-41
182. ROWE JW, ANDRES R, TOBIN JD, NORRIS AH, SHOCK
NW.
The effect of age on creatinine clearance in men: a cross -
sectional and longitudinal study. J Gerontol 1976; 31 (2): 155 -63
183. SALMA MED SULIMAN; MOHAMED HASSEN BELLALA; HAROUN
HAMZA. Saudi J kidney and transplant 1995, (3), 312-314.
184. SANTACRUZ AC, JIMENEZ DJ, GUANUNA M :
Experience with 250 patients with catheter for haemodialysis WCN 2007,
Rio de Janeiro book of abstracts S-po- 0186.
185. SARAVANAU AK, JAYASEELAN TT, NANSY NL :
Prevalence of 25 (OH2) vit D deficiencies in chronic kidney
disease patient in tertiary care centre in INDIA.
WCN 2007 Rio de Janeiro. Book S-PO-0108.
186. SAVANI HN; NEPHROLOGY, SAVANI KIDNEY CARE CENTER,
SURAT, GUJARAT INDIA. Experience with etablissement of haemodialysis
center and programs in renal setting,
WCN 2007, Rio de Janeiro book of abstracts S-P-O 0116.
187. SCHMIDT JR, DOMICO JR SORKIN MI, HOBBS
G.
Early referral and his impact on emergent first dialyses, health
care costs, and outcome AM j kidney Dis 1998; 32(2); 278-83.
188. SCOT DATA 2003 SJK and Trans 2003; 13
(2):420-423
189. SCOT DATA, DIALYSIS IN THE KINGDOM OF SAUDI OF
ARABIA. SJK and Transplant 2001 ; 11(3) : 461-475.
190. SCOT DATA, DIALYSIS IN THE SKA. SJK Kidney
Dialysis transplant 2005, 16(3): 354-363.
191. SEBA A, BOULAHIA Y
Profil épidémiologique de la PKR dans la
région d'Alger 2ème congrès maghrébin de
néphrologie d'Alger
Livre des abstracts (communication orale)
192. SHAHEEN FA, AL KHADER AA : Epidemiology
and causes of ESRD
SJK and Dis transplant 2005, 16(13), 277:82.
193. SHAINKIN R, BIATT V, BERLYNE G
The toxicity of guando -compounds in the med blood cell in
uraemia and the effects of haemodialysis Nephron 1982, 37; 20-23.
194. SHALDON S
Adequacy of long terme haemodialysis
Curr Opin Nephrol hyper tens 1992; 1; 197-202.
195. SHARRU B, LAURENT G, GHAZOT C et AL :
Clinical Assessment of dry weight,
Nephrol Dial Transplant 1996; 11(supp2):9-16.
196. SHAW AB
Haemolyse in chronic renal failure B Med J 1967; 2: 213 - 216
197. SHEMESH O, GOLBETZ ET AL. Limitation of
creatinine as filtration marker in glomerulopathy patient.
Kidney int. 2005, 28 (5) : 830 - 8.
198. SHERBAN AK; abstract. Incidence of ESRD in
Yemen. EDTA -proceedings 1996 p 117
199. SHINZATO T, NAKAL S, AKIBA T, YAMAGAMI S ET AL
:
Report on the annual statistical survey of the Japanese society
for dialysis therapy in 1996; Kidney Int 1999, ss: 700-12.
200. SIM P ; BENARBIA S, CHARASSE C, STRAUSSCU C,
BELHAROUZ R ET AL : La nephroangiosclerose et la néphropathie
ischémique athéromateuse sont devenues les causes les plus
fréquentes de l'insuffisance rénale terminale chez les sujets
ages de plus de 60 ans Arch Mal Coeur Vais 1998, 91(8) ; 1065-8.
201. SIMON P, RAMEE M :
Intérêt de la biopsie rénale dans
l'étude epidemiologique des maladies rénales : La biopsie
Rénale : Paris INSREM ; 1996p 579-88.
202. SOLA L, SCHWEDT E, FORREIO A, MAZZUCHI N
:
Incidence of ESRD and association with sociodemographic factors
in a developing country, WCN 2007 Rio de Janeiro book of abstracts s-po-
547.
203. STEIN IVAR H, BJORN E.V.
Relation entre la prévalence de la néphropathie
glomérulaire et a risqué d'insuffisance rénale chronique
terminale.
Current opinion in vascular risk management, Vol / n°3 /
2008.
204. STEL VS, VAN DICK PCW, VAN MENEN JG :
Prevalence of comorbidity in different European RRT population
and its effect on access to renal transplantation.
Nephrol Dial Transp 2005(in press).
205. STENGEL B, BILLON S, VAN DIJK CW, TAGER KJ, DEKER
FW, SIMPSON K, BRIGGS D On behalf of the ERA-EDTA registry committee
trends in the incidence of renal replacement therapy for end stage renal
diseases en Europe 1990-1992
Nephrol Dial Transplant 2003; 18:1824-1833.
206. STOJCEVA-TAENEVA O, SELIM GGS :
Mortality in haemodialysis patients in the republic of
Macedonia: registry data 2002-2004. WCN 2007 Rio de Janeiro book of abstracts S
-PO- 0548.
207. STOVES J, BARTELLET CN. NEWSTEAD GG :
Specialist follows up of patients before end stage renal failure
and his relationship to survival on dialysis;
Post grad Med J 2001; 77(211): 586-8.
208. STYLIANO KG, PARAKIS K, MENIOUDAKIS G :
Comparison between surgical and percutaneous placement of
peritoneal dialysis catheter, a retrospective study.
WCN 2007 Rio de Janeiro book of abstracts S-PO- 0282.
209. SVOBODA L ; DRAGOMINECKA E : Quality of
life of CZECH dialysed patients. WCN 2007 Brazil book of abstracts S-P-O-
0130.
210. The renal association, united kingdom renal
registry. The sixth annual report Bristol, UK:
UK renal registry, December 2005.
211. THERESA N, IDRIZI A, STRAKOSHA A : ESDR
and renal replacement therapy in Albania
WCN 2007 Rio de Janeiro book of abstracts S-P-P -0193.
212. THOMPSON CH, KERN GJ, TAYLOR DJ et al :
Effect of chronic uraemia on skeletal muscle metabolism in man.
Nephrol Dial Transplant 1993; 8: 218- 222.
213. TOTO RD
Conventional measurement of renal function utilising serum
creatine, creatinine clearance, and Para amino hippuric acide clearance:
Curr Opin Nephrol Hyper tens 1995, 4 (6); 830-8.
214. TWARDAWSKI ZJ, NELP KD, KHANNA R :
Peritoneal equilibration test
Petit Dialyse Bult 1987, 7: 138-147.
215. United States renal data system. Usrds 2004
Annual data report, Bethesda, MD National institutes of health,
National institutes of diabetes and
digestives and kidney diseases 2007.
216. US RENAL DATA SYSTEM Annual data report
2003 Health people 2010
217. USRDS
Annual report 1998.
AMJ Kidney Dis, 2000; 63 (4) supp; 2- 124
218. USRDS :
The USRDS
AMJ Kidney Dis; 2003; 42 (6) supp 5 : 1 - 230
219. USRDS 1999
Annual data report
AMJ Kidney Dis 1999: 34 (supp 1) S1 - S 152
220. USRDS 1999
Annual data report national institute of health
National institutes of diabetes and digestive and Kidney
diseases. Bethesda, M, D, April 1999
221. USRDS 2004
Annual data report Atlas of ESRD. In the United States National
institutes of health, national institutes of diabetes and digestive and kidney
diseases
2004; Bethesda, MD
222. USRD ANNUAL DATA REPORT : BETHESDA MD
National institute of health and diabetes and digestive kidney disease
April 2002
223. US RENAL DATA SYSTEM.
USRDS 2006 Annual Data report: Atlas of ESRD in the United
States, national institutes of health. National Institutes of diabetes and
digestives and kidney diseases: Bethesda; MD, 2006 site URSD
224. US RENAL DATA SYSTEM 2007, ANNUAL DATA REPORT
Atlas of ESRD in the United States. National institutes of health.
Minneapolis USRDS, 2007.
225. US RENAL DATA SYSTEM 2008, ANNUAL DATA REPORT
Atlas of ESRD in the United States. National institutes of health.
Minneapolis USRDS, 2008.
226. VALDOVINOS R, VALDOVINOS M.
Echocardiography findings in haemodialysis patients,
departemento de nephrologia y cardiologia hospital nacional de Hangua Asuncion
Paraguay.
WCN 2007 Rio de Janeiro book of abstracts S-po-0114.
227. VALLENCE P, LEONE A, CALVER A, COLLER
J.
Accumulations of an endogenous inhibitor of nitric -oxid
synthesis in chronic renal failure. Lancet 1992; 1:572-575.
228. VAN DIJK P, TAGER KJ, DE CHARROF, COLLART F et
al.
Renal replacement therapy in Europe, the results of a
collaborative effort by the ERA-EDTA Registry and six national or regional
registries.
Nephrol Dial transplant 2001, 16:1120-9.
229. VAN DIJK PC, TAGER KJ, STENGEL B.
Cronhagen Risk feest TG, Briggs JD renal replacement therapy for
diabetic and stage renal diseases: data from 10registries in Europe 1991
2000
Kidney Int 2005; 65:1489-99.
230. VANHOLDER R.
Toxines uremiques in funk.
BRENTANO JL; BACH JF, KREIST H GRUNFELD JP EDS.
Actualités néphrologiques Jean Hamburger Paris:
Flammarion médecines sciences 1996:280-301.
231. VANHOLDER R, RINGEAR S.
Infections morbidity and deficits in phagocytic function in end
stage renal diseases A review JAM Soc Nephrol 1993; 3:1541-1554.
232. VANRENTERGHUM YF et AL Risk factor of
cardiovascular events after successful renal transplantation
Nephro Dial Transpl: 2008: 85209-216
233. VERGER C,
Comment utiliser le péritoine comme membrane de dialyse.
Nephrologie 1995, 16: 19- 3.
234. WALDERRABANO F, BERTHOU FC, JONES EH.
Report on management of renal failure in Europe; XXV 1994. ESRD
and dialysis report. the EDTAERA registry. European dialysis and transplant
association,
Nephrol Dial Trasplant 1996:11(supp) 2-21.
235. WALER DG, FLEMING JS, RAMSY B,
The accuracy of creatinine clearance with and without urine
collection as measure of glomerular filtration rate, post grad.
Med J 2000, 67 (783): 42-6.
236. WALSER MD.
Assessing renal function from creatinine measurement in adults
with chronic renal failure AMJ Kidney Dis 1998, 32(1):23-31.
237. WEINREISH T, MACITER R, RACH R.
Effeteness and safety of haemoglobin management with epoetin
beta, gain final results WCN 2007 Rio de Janeiro Book of Abstracts s -po
-450.
238. WIMMER F, OBERINGNER W, KRAMER R, MAYER
G.
Regional variability in the incidence of end stage renal
disease: an epidemiological approach Nephrol Dial Transplant 2003;
18:1562-7.
239. WITCH WE,
Dietary protein restriction in patients with chronic renal
failure Kidney Int 1991; 40:326-341.
240. WITCH WE.
Mécanisme de la perte de la masse musculaire chez
l'urémique in: Funk Brenatano JL, Beach JF, Kreis H, Grunfeld JP eds.
Actualités néphrologiques Jean Hamburger Paris
Flammarion médecines sciences 1996 :296r-278.
241. YEYATI NL, ANDROGENE HJ.
Inappropriately high plasma rennin activity accompanying chronic
of renal function. AMJ Nephrol 1996; 16:417-477.
242. YOUNG, MANGER EA, JIANG KH, PORT FK.
Socio economic statues and end stage renal diseases in United
States Kidney Int 1994, 45:97-11.
243. ZOCALI et AL
It is importance of homocystein in dialysis patient Semin dial
2009; 230: 530 - 533
ANNEXES
ABREVIATIONS
ANAES = agence nationale d'accréditation et
d'évaluation de la santé
APEX = accélereted péritonéal
équilibration examination
CMV = cytomégalovirus
DFG = débit de filtration glomérulaire
DPCA= dialyse péritonéale chronique ambulatoire
EBV = Epstein bar virus EPO = erythropoietine F = femme
GEM = glomérulonéphrite extra membranaire
GNC =glomérulonéphrite chronique
GNEC = glomérulonéphrite extra capillaire
GNMP = glomérulonéphrite
membranoproliférative
GNIgA = glomérulonéphrite à
dépôt mésangiaux d'IgA
H = homme
HD = hémodialyse
HLA = humen leucocyt Antigène
HSF = Hyalinose segmentaire et focale
HTA =hypertension artérielle
HVG = hypertrophie ventriculaire gauche
HVB = hépatite virale B
HVC = hépatite virale C
IC = insuffisance cardiaque
IDM = infarctus du myocarde
IRC = insuffisance rénale chronique
IRCM = insuffisance rénale chronique
modérée
IRCPT = insuffisance rénale chronique
préterminale
IRCT = insuffisance rénale chronique terminale
LGM = lésion glomérulaire minime
MDRD = modification of diet in rénal disease study
NAV = néphropathie vasculaire
ND =néphropathie diabétique
NI = néphropathie indéterminée
NIC = néphropathie interstitielle chronique
NL = néphropathie lupique
NO = monoxyde d'azote
ODR = Ostéodystrophie rénale
Pmh = par million d'habitant
PET = test d'équilibration péritonéale
PKR = Polykystose rénale
SRA = système rénine angiotensine
VIH = virus immunodéficience
TABLEAUX
Tableau nI : Résultat des clairances plasmatiques et des
clairances urinaires des trois traceurs. D'après Rehling 1984.
Tableau n°2 : valeur du débit de filtration
gloméru laire.
Tableau n°3 : taux d'incidence de l'insuffisance ré
nale chronique terminale dans le monde.
Tableau n°4 : prévalence de l'insuffisance
rénale c hronique terminale dans le monde.
Tableau n°5 : étiologies de l'insuffisance
rénale c hronique
Tableau n°6 : étiologies de l'insuffisance
rénale c hronique dans le Monde.
Tableau n° 7 : répartition de la population par tra
nches d'âge de la wilaya d'Alger, de 2004 à 2006.
Tableau n°8 : répartition annuelle des malades en f
onction du sexe de 2004 à 2006 dans la wilaya d'Alger.
Tableau n°9 : tranches d'âge de 2004 à 2006
dans l a wilaya d'Alger .
Tableau nI0 : répartition annuelle des patients di
alysés selon le sexe et des tranches d'âge de 2004 à 2006
dans la wilaya d'Alger.
Tableau ni1 : technique de dialyse choisie de 2004 à 2006
dans la wilaya d'Alger.
Tableau ni2 : technique de dialyse choisie selon l es tranches
d'âge dans la wilaya d'Alger.
Tableau n° 13: technique de dialyse choisie et du s exe de
2004 à 2006 dans la wilaya d'Alger.
Tableau ni4: fréquence de prise en charge de 2004 à
2006 selon le sexe dans la wilaya d'Alger.
Tableau Ni5 : fréquence de prise en charge selon l es
tranches d'âge de 2004 à 2006 dans la wilaya d'Alger.
Tableau N° 16 : fréquence de prise en charge selon le
sexe et les tranches d'âge de 2004 à 2006 dans la wilaya
d'Alger.
Tableau ni7 : étiologies de l'IRCT en 2006 dans la wilaya
d'Alger.
Tableau ni8 : étiologies de 2004 à 2006 dans la wi
laya d'Alger.
Tableau ni9 : glomérulonéphrite chronique selon le
s tranches d'âge de 2004 à 2006 dans la wilaya d'Alger.
Tableau n°20 : néphropathie vasculaire selon les tr
anches d'âge de 2004 à 2006 dans la wilaya d'Alger.
Tableau n°21 : néphropathie interstitielle chroniqu e
selon les tranches d'âge de 2004 à 2006 dans la wilaya d'Alger.
Tableau n°22 : Néphropathie diabétique selon
les tr anches d'âge de 2004 à 2006 dans la wilaya d'Alger.
Tableau N°23 : Polykystose rénale selon les tranche s
d'âge de 2004 à 2006 dans la wilaya d'Alger.
Tableau n°24 : Néphropathies d'origine
indéterminée selon les tranches d'âge de 2004 à 2006
dans la wilaya d'Alger.
Tableau n°25 : étiologie de l'insuffisance
rénale c hronique selon le sexe de 2004 à 2006 dans la wilaya
d'Alger.
Tableau n°26 : Groupage sanguin de 2004 à 2006 dans
la wilaya d'Alger.
Tableau n°27 : Groupage sanguin selon l'étiologie d e
2004 à 2006 dans la wilaya d'Alger.
Tableau N°28 : Degré de l'insuffisance rénale
et se xe lors de la première consultation de néphrologie de 2004
à 2006 de la wilaya d'Alger.
Tableau n°29 : Degré de l'insuffisance rénale
par t ranches d'âge de 2004 à 2006 dans la wilaya d'Alger.
Tableau N° 30 : Abords vasculaires de 2004 à 2006 d
ans la wilaya d'Alger.
Tableau n°31 : abord vasculaire selon le sexe de 20 04
à 2006 lors de la première séance d'hémodialyse
dans la wilaya d'Alger.
Tableau n°32 : sérologie de l'hépatite C et
sexe de 2004 à 2006 dans la wilaya d'Alger.
Tableau n°33 : sérologie de l'hépatite virale
C sel on le sexe de 2004 à 2006 dans la wilaya d'Alger.
Tableau n°34: répartition des patients
dialysés vac cinés contre l'hépatite virale B selon le
sexe de 2004 à 2006 dans la wilaya d'Alger.
Tableau n°35 : vaccination selon le degré de l'insu
ffisance rénale de 2004 à 2006 dans la wilaya d'Alger.
Tableau n°36 : infection virale B et C selon la tec hnique
de dialyse de 2004 à 2006 dans la wilaya d'Alger.
Tableau n°37 : complications cardiovasculaires de 2 004
à 2006 dans la wilaya d'Alger
Tableau n°38 : complications cardiovasculaires selo n le
début d'épuration extra rénale de 2004 à 2006 dans
la wilaya d'Alger
Tableau n°39 : complications cardiovasculaires selo n le
sexe de 2004 à 2006 dans la wilaya d'Alger
Tableau N°40 : âge moyen des patients en Insuffisan ce
rénale chronique terminale dans les différentes séries
publiées.
Tableau n°41 : répartition des patients en fonction
du sexe dans les différentes séries publiées.
Tableau N°42 : répartition des patients en fonction
de la technique de dialyse dans différents pays.
Tableau n°43 : incidence de l'insuffisance rénale c
hronique terminale dans le monde.
Tableau n°44 : fréquence des insuffisances
rénales chroniques secondaires aux glomérulonéphrites
chroniques dans les différentes séries publiées dans la
littérature.
Tableau N°45 : fréquence des néphropathies
vasculai res.
Tableau N°46 : fréquence des insuffisances
rénales chroniques secondaires aux néphropathies interstitielles
chroniques dans le monde
.
Tableau N°47 : fréquence des insuffisance
rénale ch ronique secondaire au diabète dans le monde.
Tableau n°48 : fréquence des insuffisances
rénales chroniques secondaires à la Polykystose rénale
dans le monde.
Tableau n°49 : fréquence des néphropathies
indéterm inées dans le monde.
Tableau n°50 : répartition des patients en fonction
du groupe sanguin dans différentes séries
Tableau N°51 : accès vasculaires temporaires en fon
ction de la prise en charge.
Tableau n°52 : hépatite virale B chez le patient di
alysé dans le monde.
Tableau N°53 : fréquence de l'hépatite C dans
le mo nde.
Tableau n° 54 : complications cardiovasculaires des patients
dialysés dans notre série et dans les séries
publiées.
FIGURES
Figure N°1 : Répartition des communes de la wilaya
d'Alger en 2006.
Figure N°2 : Répartition des patients dialysés
en f onction du sexe de 2004 à 2006 dans la wilaya d'Alger.
Figure N°3 : Répartition des patients dialysés
en fonction du sexe et tranches d'âge dans la wilaya d'Alger entre
2004-2006.
Figure N°4 : Répartition annuelle des patients
dialysés selon la technique de dialyse choisie.
Figure N°5 : Répartition annuelle des patients dial
ysés en fonction de la technique de dialyse choisie et des tranches
d'âge.
Figure N°6 : La maladie rénale initiale de 2004
à 2006 dans la wilaya d'Alger.
.Figure N°7 : Groupage sanguin et insuffisance réna
le chronique terminale traitée dans la wilaya d'Alger.
Figure N°8 : fréquences de la PBR de 2004 à
2006.
Figure N°9 : Répartition des
glomérulonéphrites c hroniques. Figure N°10 :
Répartition des néphropathies vascula ires. Figure 11
Répartition des néphrites interstitielles.
Figure N°12 : Degré de l'insuffisance rénale
chroni que lors de la première consultation chez le
néphrologue.
Figure N° 13 : répartition des patients en fonction
de l'abord vasculaire. Figure N°14 : répartition de
l'hépatite B et C chez le dialysé.
FICHE DE RENSEIGNEMENT NEPHROLOGIQIE
Nom : Prénom :
Age : Sexe : Femme : Homme :
Groupe sanguin :
Date de la 1er séance de
dialyse :
Dialyse péritonéale :
Hémodialyse :
Première séance de dialyse sur :
Cathéter :
FAV :
Le degré de l'insuffisance rénale lors
de la première consultation chez le néphrologue :
· Insuffisance rénale
modérée
· Insuffisance rénale préterminale
:
· Insuffisance rénale terminale
:
A-t-il bénéficié d'une PBR
?
Oui : Non :
Etiologie de l'insuffisance rénale terminale :
· Néphropathie glomérulaire chronique
:
· Néphropathie interstitielle :
· Néphropathie interstitielle :
· Diabète :
· Polykystose rénale :
· Syndrome d'Alport :
· LED :
· Indéterminée :
A-t- il bénéficié de la vaccination
conte l'HVB ?
Oui : Non :
Degré de l'insuffisance lors de la vaccination
:
· Insuffisance rénale modérée
:
· Insuffisance rénale préterminale
:
· Insuffisance rénale terminale
:
Sérologie de HVB et HVC :
HVB : positive : négative :
HVC : positive : négative :
Angine de poitrine :
Avant mise en dialyse :
Après mise en dialyse
:
Infarctus du myocarde :
Avant mise en dialyse : Après mise en dialyse :
Insuffisance cardiaque :
Avant mise en dialyse :
Après mise en dialyse
:
RÉSUMÉ
Cette etude concerne 586 patients des deux sexes, traites par
dialyse (hemodialyse ou dialyse peritoneale ) durant la periode 2004 a 2006,
dans le secteur public et prive de la Wilaya d'Alger. L'age moyen des patients
est de 52,6 #177; /0 ans. 54% des patients sont de sexe masculin. 38% sont ages
de plus de 60 ans, pour les deux sexes, 90,8% des patients sont traites par
hemodialyse. Les hommes sont traites surtout par hemodialyse et les femmes par
dialyse peritoneale (60% ). Le diabete (30% ) et la nephropathie vasculaire
(26% ) constituent les causes croissantes de l'insuffisance renale chronique
terminale. Les nephropathies indeterminees sont en nette regression (/8% ). La
majorite des patients pour les deux sexes est arrive en dialyse a un stade tres
avance de l'insuffisance renale chronique terminale (82% ), et la premiere
seance de dialyse a ete realisee sur catheter (55% ) et FAV (45% ). 6,6% des
patients sont porteurs du virus de l'hepatite « B » et /3,3% de
l'HCV. 20% des patients ont des complications cardiovasculaires (ADP /6%, IDM
3%, IC /% ). L'IRC pose un probleme de sante publique, l'instauration d'une
politique de sante concernant l'IRC devient une necessite absolue par la
prevention et la relance de la transplantation renale, surtout que nos patients
sont jeunes.
DISCIPLINE : Nephrologie -- hemodialyse
MOTS-CLÉS :
Insuffisance renale chronique terminale, hemodialyse, dialyse
peritoneale, glomerulonephrite chronique, nephropathie vasculaire, nephropathie
interstitielle chronique, polykystose renale, biopsie renale, hepatite virale
B, hepatite virale C, infarctus du myocarde, insuffisance cardiaque.
ADRESSE :
Service Nephrologie -- hemodialyse Hopital Central de l'Armee
BP 224, KOUBA
E Mail :
boulahia.younes@yahoo.fr
SUMMARY
This study concerns 586 patients of both sexes treated with
dialysis (hem dialysis or peritoneal dialysis) during the period 2004 to 2006,
the public and private sector of the Wilaya of Algiers. The average age of
patients was 52.6 #177; /0 years. 54% of patients are male. 38% are aged over
60 years for both sexes, 90.8% of patients treated with haemodialysis. The men
are mostly treated by haemodialysis and peritoneal dialysis women (60% ).
Diabetes (30% ) and vascular nephropathy (26% ) are the causes of the growing
stage renal disease. The indeterminate renal disease are marked decline (/8% ).
The majority of patients for both sexes arrived in dialysis a very advanced
stage of terminal chronic renal insufficiency (82% ), and the first dialysis
session was performed on catheters (55% ) and FAV (45% ) . 6.6% of patients are
carriers of hepatitis B and /3.3% of HCV. 20% of patients had cardiovascular
complications (/6% Angina prctoris,Myocardial infarction 3%, Heart failure/% ).
IRC is a public health problem, establishing a health policy for the IRC is an
absolute necessity for the prevention and recovery of renal transplantation,
especially as our patients are young.
DISCIPLINE: Nephrology - Haemodialysis
KEYWORDS:
End stage renal disease, Haemodialysis, peritoneal dialysis,
chronic glomerulonephritis, vascular nephropathy, chronic interstitial
nephritis, polycystic kidney, renal biopsy, viral hepatitis B, hepatitis C
virus, myocardial infarction, congestive heart failure.
| 


