|
REPUBLIQUE DEMOCRATIQUE
DU CONGO
MINISTERE DE L'ENSEIGNEMENT SUPERIEUR ET
UNIVERSITAIRE
UNIVERSITE NOTRE-DAME DU KASAYI
FACULTE DE MEDECINE
DEPARTEMENT DE CHIRURGIE
KANANGA
BP 70
FREQUENCE ET PRISE EN CHARGE DES ABDOMENS AIGUS
CHIRURGICAUX
DANS LE SERVICE DE CHIRURGIE
DE L'HOPITAL PROVINCIAL DE KANANGA
Du 01è Janvier 2010 AU 31 Décembre
2012

Mémoire présenté en vue de l'obtention du
grade de Docteur en Médecine
Par : NDUMBI TEMUANGUDI Vally
Dirigé par : Docteur Patrice MUNABE
KAMBALA-KAMUYAYA
Professeur Ordinaire
Janvier 2013
EPIGRAPHE
Béni soit Dieu, le Père de notre Seigneur
Jésus-Christ, le Père de miséricordes et le Dieu de toute
consolation, qui nous console dans toutes nos afflictions, afin que, par la
consolation dont nous sommes l'objet de la part de Dieu, nous puissions
consoler ceux qui se trouvent dans quelque affliction !
II Corinthiens 1 :3-4
DEDICACE
A ma très chère bien-aimée, Nelly Eunice
MASANGU,
A mes très chers parents Valentin NDUMBI TEMUANGUDI et
Angélique KANKOLONGO MPANDA.
A mes inestimables frères et soeurs : Dr KABEMBA
Alain, MAKANA Willy, MPUNGA Solange, Derrick et Annie KAMBINDA, MBUYI
Thérèse et Alexie, KABATA Patrick, Josie MODI.
A tout celui qui nous lira !
Vally NDUMBI TEMUANGUDI.
REMERCIEMENTS
Au terme de ce travail sanctionnant la fin de notre parcours
universitaire en Médecine, nous voulons, ici, remercier ceux et
celles-là qui ont, de loin ou de près, contribué, à
notre formation et à l'élaboration de ce mémoire.
Que l'honneur et la louange reviennent à Dieu
Tout-Puissant, qui, par sa miséricorde, nous prête, du jour au
lendemain, le souffle de vie, la sagesse et l'intelligence pour aller jusqu'au
niveau où nous nous retrouvons en ce jour !
De façon particulière, nous voudrions
témoigner notre sincère gratitude au Professeur Docteur Patrice
MUNABE KAMBALA-KAMUYAYA qui, malgré ses multiples occupations, a
accepté d'assurer la direction de ce travail.
Que toutes les autorités académiques et
administratives de l'Université Notre-Dame du Kasayi trouvent ici nos
sincères remerciements pour leur apport de la science qui nous a rendu
utile à la société. Nous citons le Professeur Dr MVITA
Pierre, le Doyen de la faculté de Médecine, le Professeur MALU,
le Professeur Dr MBUYAMBA Jean-René, pour ne citer que
ceux-là !
Nous n'oublierons pas de présenter notre gratitude au
corps professoral qui a livré à nous son savoir pour nous tirer
de l'ignorance !
Nous pensons à nos frères et soeurs :
MUKANYA Yves, SHIKU Castro, ILUNGA Trésor, KALAPWE Gloire, KANIKI
Esdras, KABUNDA Elisée, NYEMBA Agnès, KABANGA Nadège,
MBUYI, KYONGO Mystère, Ya Georges KUNYIMA, et à tant
d'autres !
Nous nous rappelons aussi de nos encadreurs et ainés
scientifiques : Dr ILUNGA Zed, Dr NSUMPI Clémence, Dr KOBAGANDE
Isabelle, Dr KALONGA Jean, Dr BIMVULU John...
Mes compagnons de lutte ne sont pas omis : KIBWE Delphin,
KUNYIMA Gaston, MBUYI Patcy, TSHIBOLA Jules, MUKENGE Sylvain, BADIENZELE
Prince, MITELEJI Daniel, KANAI Bavon, TSHIABUKOLE Stéphane...
Que tout celui qui est involontairement omis ne se sente
lésé, mais qu'il trouve ici l'expression de notre profonde
gratitude !
Que le Créateur Dieu Eternel vous rende capable de
faire plus que ce que vous avez fait en ce jour au nom de notre Sauveur
Jésus-Christ !
Vally NDUMBI TEMUANGUDI.
LISTE DES ABREVIATIONS
AAC : abdomen aigu chirurgical
AINS : anti inflammatoire non stéroïdien
ASP : abdomen sans préparation
càd : c'est-à-dire
cc : centimètre cube
cm : centimètre
CHK : Complexe Hospitalier de Kananga
CRP : protéine C réactive
D10 : dixième vertèbre dorsal
DNS : douleur abdominale non spécifique
ECG : électrocardiogramme
Ex : exemple
FID : fosse iliaque droite
FIG : fosse iliaque gauche
GEU : grossesse extra utérine
HCG : human chorionic gonadotropin
K+ : potassium
L1 : première vertèbre lombaire
m : mètre
mEq : milli équivalent
mm : milli mètre
OIA : occlusion intestinale aiguë
OMS : Organisation Mondiale de la Santé
ORL : Oto-rhino-laryngologie
TA : tension artérielle
TD : tube digestif
TR : toucher rectal
TV : toucher vaginal
PLAN
I. Epigraphe
II. Dédicace
III. Remerciements
IV. Liste des abréviations
Introduction
Ière partie : Aperçu
théorique
Chapitre I : Rappel anatomo-physiologique de l'abdomen
1.1. Généralités
1.2. Squelette osseux de la cavité abdominale
1.3. L'estomac
1.4. L'intestin grêle
1.5. Le côlon
1.6. Les annexes du tube digestif
Chapitre II : L'abdomen aigu chirurgical
2.1. Définition
2.2. Epidémiologie
2.3. Anamnèse
2.4. Etiologie de la douleur abdominale
2.5. Symptomatologie
2.6. Sémiologie
2.7. Diagnostic différentiel des douleurs
abdominales
2.8. Explorations para-cliniques
2.9. Prise en charge
II. IIème partie : Aperçu pratique
sur l'abdomen aigu chirurgical
Chapitre III : Cadre du travail, sujets et méthodes
3.1. Cadre du travail
3.2. Sujets
3.3. Méthodes
Chapitre IV : Les résultats
4.1. Présentation des résultats
4.2. Analyse des données
Chapitre V : Discussion
Chapitre VI : Conclusion et recommandations
Résumé
Bibliographie
Table des matières.
INTRODUCTION
L'abdomen aigu chirurgical, entendons par là, les
douleurs abdominales aiguës, recouvrent chez l'enfant des pathologies
organiques et fonctionnelles très diverses.
Deux écueils sont à éviter :
- D'une part, banaliser l'existence de douleurs abdominales en
méconnaissant une urgence chirurgicale avec parfois des
conséquences graves : lésions irréversibles d'un
organe et/ou mise en jeu du pronostic vital.
- A l'inverse, il est dangereux de poser une indication
chirurgicale inutile chez un enfant ayant une pathologie médicale qui
peut être décompensée par l'anesthésie et/ou
l'intervention médicale.
Ceci vaut aussi bien pour l'enfant que pour l'adulte.
Il est donc nécessaire de procéder par
étape et de reconnaître :
- La douleur abdominale aiguë évocatrice d'une
urgence chirurgicale : ceci nécessite de connaître la
sémiologie propre à chaque âge ;
- La pathologie chirurgicale la plus vraisemblablement
responsable de ces douleurs ;
- Le degré du traitement.
La sémiologie des douleurs abdominales aiguës
varie en fonction de l'âge.
Pour toute douleur, il faut retracer l'anamnèse
(intervention, traumatisme), l'histoire de l'épisode récent, les
signes d'accompagnement (généraux, digestifs, urinaires).
L'examen doit être minutieux, et complet avec : la
prise de la tension artérielle, un examen ORL et pulmonaire, l'examen de
l'abdomen, des bourses, des orifices herniaires et éventuellement en
fonction du contexte, un toucher rectal.
L'ensemble de ces renseignements suffit le plus souvent pour
avoir une orientation diagnostique.
Des examens complémentaires simples peuvent être
utiles : la numération formule sanguine et la CRP, la radiographie
d'abdomen sans préparation et l'échographie abdominale ou
abdomino-pelvienne.
Ainsi donc, notre travail sera articulé en deux grandes
parties : la première qui va passer en revue de la
littérature sur les abdomens aigus, allant du rappel
anatomophysiologique de l'abdomen à l'abdomen aigu chirurgical
proprement dit qui va être sanctionné par la prise en
charge ; et la deuxième partie qui concernera à son tour un
aperçu pratique sur les abdomens aigus chirurgicaux qui ira aussi des
brefs détails sur le Complexe Hospitalier de Kananga, notre cadre
d'étude, la présentation de résultats des données
récoltées sur terrain et la discussion. Un résumé
mettra point final à notre travail, précédé par une
conclusion et quelques recommandations.
PREMIERE PARTIE : APERCU
THEORIQUE
CHAPITRE I :
RAPPEL ANATOMO-PHYSIOLOGIQUE DE
L'ABDOMEN
ANATOMIE

Figure I : Anatomie de l'abdomen.
1.1.
Généralités.
La cavité abdominale est séparée de la
cage thoracique par le diaphragme. Cette cavité ainsi que les parties du
tube digestif sont tapissées par une membrane séreuse qui
recouvre la cavité, appelée :
« péritoine ».
Le péritoine présente deux feuillets :
- Un feuillet pariétal : recouvre la cavité
abdominale à l'intérieur.
- Un feuillet viscéral : recouvre les
viscères de la cavité abdominale.
N.B. : le péritoine pariétal
inférieur ou péritoine pelvien tapisse la cavité
pelvienne dont elle est séparée par un vaste espace celluleux,
appelé : espace sous péritonéal qui prolonge en bas
l'espace rétro péritonéal. Dans cet espace se
logent : les vaisseaux iliaques, le rectum, les organes génitaux
internes chez la femme, la vessie, l'extrémité inférieure
des uretères. (13)
Le péritoine pelvien forme des culs-de-sac dont le plus
important c'est le cul-de-sac de Douglas qui se prolonge en avant du rectum.
Entre les deux feuillets péritonéaux, existe un
espace virtuel qui contient parfois 100 cc de liquide.
Chez l'adulte, ce péritoine présente plusieurs
replis dont :
ü Le Méso : est un repli
péritonéal qui unit un segment du tube digestif à la paroi
de l'abdomen
Ex : - l'estomac est relié à la paroi
abdominale par un repli appelé : « Méso
gastre ».
-Méso côlon : est un repli
péritonéal qui relie le côlon à la paroi
abdominale.
N.B. : dans ce méso, cheminent les veines et les
nerfs du T.D. concerné.
ü L'Epiploon : ce terme dérive du
grec Epi-plein= flotter sur. C'est un repli péritonéal qui unit
deux organes contenus dans la cavité péritonéale.
Ex : -l'estomac est relié au côlon par le
« grand épiploon » ou
« épiploon gastro-colique ».
-entre l'estomac et le foie, on a
l' »épiploon gastro-hépatique » que
nous appelons « petit
épiploon »
-la queue du pancréas et la rate sont réunies
par un « épiploon
pancréatico-splénique ».
ü Le Ligament : c'est un repli
péritonéal qui relie un organe autre que le T.D. à la
paroi abdominale.
Ex :-l'utérus est relié à la paroi
par : le ligament large de l'utérus
-le ligament spléno-colique
Là où les deux feuillets
péritonéaux s'accolent, on parle de Fascia.
Derrière l'estomac, on trouve un recessus appelé
« Arrière cavité de
l'épiploon » qui communique avec la grande cavité
abdominale que nous appelons Hiatus de WINSLOW.
1.2. Squelette osseux de
la cavité abdominale.
v En haut, on a les rebords costaux,
v En arrière, le segment lombaire de la colonne
vertébrale,
v En bas, on a la ceinture pelvienne constituée par les
os coxaux réunis entre eux an avant par la symphyse pubienne.
1.3.
L'estomac.
C'est une vaste poche musculeuse la plus dilatée du
T.D., située entre l'oesophage et le duodénum. Il occupe la loge
sous phrénique gauche.
1.4. L'intestin
grêle.
1.4.1.
Généralités.
C'est la partie du TD qui relie l'estomac au gros intestin. Il
prend naissance au niveau du sphincter pylorique de l'estomac, il s'enroule sur
lui-même dans la partie centrale et supérieure de la cavité
abdominale ; il s'ouvre dans le gros intestin au niveau de la valvule
iléo-caecale.
Sa longueur est à peu près de 8 m, son
diamètre de haut en bas de 30 mm à 15 mm.
On distingue à l'intestin grêle 2 grandes
parties :
ü Le duodénum (fixe)
ü Le jéjuno-iléon flottant)
1.5. Le gros
intestin.
C'est la dernière partie du TD qui commence depuis
l'angle iléo-caecal jusqu'à l'abouchement à
l'extérieur par l'anus.
Le gros intestin ou côlon se divise en 7
parties :
- Le coecum,
- Le côlon ascendant,
- Le côlon transverse,
- Le côlon descendant,
- Le côlon sigmoïde,
- Le rectum et
- L'anus.
L'appendice vermiculaire est le prolongement du coecum
placé sur sa face interne à 2 à 3 cm de l'iléon
terminal. Il mesure en moyenne 5 à 10 cm
D'une manière générale, l'appendice
possède un méso-appendice qui explique les diverses positions
qu'il peut adopter. Ce qui veut dire que la situation est variable d'un
individu à l'autre. Il peut donc :
· S'élever en arrière du coecum et prendre
la position rétro-caecale,
· Descendre du coecum et prendre la position
pelvienne,
· Se placer horizontalement au niveau du coecum et
prendre la position para colique ou
· Se positionner en avant ou en arrière à
la partie terminale de l'iléon.
1.6. Les annexes du tube
digestif.
1.6.1. Le
foie.
C'est une volumineuse glande qui sécrète la
bile, qui élabore du glycogène et produit, par transformation du
glycogène et du sucre en glucose.
Le foie occupe la loge sous phrénique droite qui est
limitée par :
- En haut et en dehors : le diaphragme,
- Le côlon transverse et le méso côlon en
bas,
- La région coeliaque en dedans.
1.6.2. Le
pancréas.
C'est une glande digestive moins volumineuse que le foie. Sa
coloration est grisâtre pendant le repas, rose pendant la digestion.
1.6.3. La
rate.
Nous la citons ici parce qu'elle fait partie de la
cavité abdominale.
C'est le plus gros des organes lymphoïdes.
Elle est située dans la loge sous phrénique
gauche, un peu en arrière de l'estomac. Au-dessus du rein gauche est de
l'angle gauche du côlon.
PHYSIOLOGIE
L'appareil digestif a pour fonction d'empreinter au monde
extérieur les substances alimentaires, de rendre ces dernières
assimilables, d'en absorber la plus grande quantité et en expulser la
portion inutile.
La nourriture joue un rôle vital dans l'organisme parce
qu'elle est la source d'énergie ; de toutes les réactions
chimiques et qu'elle fournit des matériaux nécessaire à la
formation des nouveaux tissus corporels ou à la réparation des
tissus lésés.
Cependant, la nourriture, telle qu'elle est
ingérée, ne peut pas être utilisée comme source
d'énergie pour les cellules. Elle doit d'abord être
dégradée en molécules suffisamment petites pour pouvoir
traverser les membranes plasmatiques. (13)
La dégradation des grosses molécules
alimentaires en molécules plus petites capables d'entrer dans les
cellules est appelée : la digestion.
Les organes qui accomplissent collectivement cette fonction
forment le système digestif qui remplit essentiellement 5
rôles :
ü L'ingestion ou introduction des aliments par la
bouche,
ü Le mouvement péristaltique : qui propulse
les aliments le long du TD,
ü La digestion ou la transformation des aliments par des
processus chimiques et mécaniques en molécules assimilables pour
les cellules,
ü L'absorption ou le passage des aliments
digérés du TD vers le système cardiovasculaire et le
système lymphocyte en vue de sa distribution aux cellules.
ü La défécation ou expulsion des substances
non digestibles à l'extérieur du TD.
CHAPITRE II
L'ABDOMEN AIGU
CHIRURGICAL
2.1. Définition
Mondor, en 1928, a défini les abdomens aigus
chirurgicaux comme étant des affections abdominales qui, pour la
plupart, faute d'une intervention chirurgicale obtenue sans délai, font
succomber les malades en quelques heures ou en peu de jours.
L'abdomen aigu est constitué par un ensemble des signes
évoquant une urgence chirurgicale.
En France, Etienne entend par abdomen aigu, des douleurs
abdominales ayant débuté et évoluant depuis moins d'une
semaine.
D'après l'OMS, il s'agit des douleurs abdominales
évoluant depuis quelques heures ou quelques jours (moins de trois) et
qui sont en rapport avec une pathologie chirurgicale, nécessitant un
traitement en urgence.
Bref, c'est tout désordre non traumatique dans la
sphère abdominale requérant une intervention chirurgicale
urgente.
2.2. Epidémiologie.
Dix pour cent de toutes les consultations d'urgence à
domicile sont motivées par une plainte abdominale. Elles sont
responsables de 5 à 10% des admissions dans les services d'urgence
hospitaliers (1) et aboutissent à une hospitalisation
dans 18 à 42% des cas chez l'adulte. Les deux tiers de personnes
âgées admises avec les mêmes symptômes doivent
être hospitalisées et opérées.
Les patients âgés de plus de 50 ans
représentent environ 26% des consultations d'un service d'urgence.
Ciccone et al. Ont analysé tous les diagnostics des personnes
âgées vues en urgence.
(4)
La douleur abdominale est un motif de recours pour 4% de ces
patients, pourcentage qui ne se modifie pas avec l'augmentation de
l'âge ; pour les classes d'âge 65 à 74 ans, 75 à
84 ans et les plus de 85 ans, il s'agit respectivement de 4,5 ; 4,1 et
3,7%.
Pour l'ensemble du collectif des patients avec une douleur
abdominale, 30 à 40% quittent les services d'urgences dans les 24h avec
un diagnostic de DNS, terme qui traduit la difficulté à poser un
diagnostic de certitude. (16) L'étude de Lukens et al.
(9) se veut rassurante en rapportant que seuls 3% de ces
patients sont revus en urgence dans un délai de 3 semaines.
Tel n'est pas le cas chez la personne âgée car
aussi bien le doute diagnostique que la gravité des pathologies conduise
à hospitaliser la majorité de ces patients. Marco et al.
(10), à partir d'un collectif de 380 patients admis aux
urgences pour douleurs abdominales, ont démontré que 5,3% vont
mourir pendant leur séjour hospitalier et 61,3% vont complètement
récupérer, 22,1% d'entre eux ayant été
opérés.
L'urgence chirurgicale abdominale vitale ne concerne que 1%
des abdomens aigus ; elle est souvent facile à identifier, mais la
survie des patients est directement liée à la performance du
médecin urgentiste ainsi que de l'ensemble des intervenants du
réseau de soins aux urgences (médecin d'urgence, chirurgien,
anesthésiste, bloc opératoire, banque de sang).
L'urgence abdominale aiguë non traumatique peut
être définie comme une affection à traiter ou à
opérer dans les 6h. Elle représente environ 30% de toutes les
opérations effectuées dans un bloc opératoire
d'urgence.
2.3. Anamnèse.
Elle est déterminante ; bien menée et
quelquefois entourée de la famille du patient, elle permet presque
toujours d'établir une haute probabilité de diagnostic. Les
examens complémentaires chercheront davantage à confirmer le
diagnostic proposé.
En plus des éléments traditionnels d'une
anamnèse, elle doit porter également sur des points très
précis : les prises médicamenteuses notamment, de plus en
plus ignorées par le patient lui-même devant l'abondance des
thérapeutiques actuelles. Il est de règle que patient oublie la
prise d'AINS, d'Aspirine, de constipants ou de laxatifs. Il faut insister dans
cette anamnèse sur les prises médicamenteuses quelquefois
décisives dans l'évocation d'un diagnostic.
L'éthylisme est rarement avoué et doit
être suspecté davantage sur des signes cliniques.
Cette anamnèse réclamera également les
détails de l'installation d'une douleur, de son site, de la nature de
certains vomissements, etc. Se méfier de l'exagération ou de la
sous évaluation faite par l'entourage de tel ou tel autre
symptôme.
Cette première approche du patient permet en plus
d'évaluer son type de respiration, la mobilisation de la paroi
abdominale, permet d'apaiser l'agitation du patient ou de son entourage,
d'acquérir bien d'autres détails extrêmement importants
dans la démarche diagnostique.
Cette anamnèse peut réclamer 15 à 20
minutes alors que l'examen physique ne prendra que 5 minutes au maximum.
L'essentiel sera dès lors réalisé et l'un ou l'autre
examen.
2.4. Etiologies de la douleur abdominale.
Les douleurs abdominales constituent un syndrome
hétérogène recouvrant des étiologies diverses.
Seule une démarche sémiologique rigoureuse permet le
démembrement de ce symptôme et une meilleure définition des
douleurs à explorer.
Les principales causes de douleurs abdominales aiguës de
l'enfant sont :
ü Causes chirurgicales :
- Appendicite,
- Invagination intestinale,
- Torsion d'annexes ou du testicule,
- Occlusion sur bride,
- Etranglement herniaire,
- Volvulus intestinal sur mésentère commun,
- Accident sur diverticule de Meckel.
ü Causes médicales :
- Adénolymphyite mésentérique,
- Gastroentérite,
- Infection urinaire,
- Pneumopathie,
- Infection ORL (angine, sinusite),
- Purpura rhumatoïde,
- Hépatite virale,
- Hydrocholecyste,
- Glomérulonéphrite aiguë, syndrome
néphrotique,
- Pancréatite,
- Acidose diabétique.
Les principales causes organiques de douleurs abdominales
récurrentes de l'enfant :
ü Causes digestives :
- Reflux gastro-oesophagien,
- Dyspepsie non ulcéreuse,
- Gastrite (Helicobacter pylori),
- Ulcère gastrique ou duodénal,
- Intolérance au lactose,
- Parasitoses intestinales,
- Maladies inflammatoires du TD,
- Troubles fonctionnels intestinaux,
- Constipation,
- Pancréatite chronique,
- Lithiase vésiculaire,
- kyste du cholédoque.
ü Causes extradigestives :
- Uropathie malformative,
- Lithiase urinaire,
- Causes gynécologique,
- Migraine abdominale,
- Hypertension intracrânienne,
- Epilepsie abdominale,
- Hypertension artérielle,
- Maladie périodique,
- Drépanocytose,
- Saturnisme.
Les causes chirurgicales de douleurs abdominales en fonction
de l'âge :
· Etranglement herniaire :
La hernie inguinale se voit à tout âge, mais
l'étranglement est d'autant plus fréquent que l'enfant est petit
et que la hernie elle-même est à petit collet.
· Invagination intestinale aiguë :
Elle exceptionnelle en période néonatale, et
plus fréquemment en rapport avec une anomalie anatomique, par exemple
une duplication. Entre 2 mois et 2 ans, c'est l'urgence chirurgicale
véritablement abdominale la plus fréquente.
La cause n'est pas clairement identifiée, elle est dite
idiopathique en incluant des facteurs viraux et une immaturité de la
motricité digestive.
Chez l'enfant plus grand, on observe encore des invaginations
aiguës idiopathiques.
Après 6 ans, elles sont plus volontiers en rapport avec
une cause organique : diverticule de Meckel souvent, lymphome parfois.
· Volvulus par anomalie de rotation :
Les formes subaiguës de volvulus sont
néonatales.
Les formes aiguës et chroniques peuvent survenir à
n'importe que moment (même à l'âge adulte), mais avec
prédilection dans la première année de vie.
· Appendicite aiguë :
Elle est exceptionnelle avant 2 ans, rare avant 5 ans, et
l'âge moyen de survenue est entre 6 et 12 ans. Avant 5 ans, le diagnostic
est le plus souvent fait au stade d'abcès ou de péritonite.
Il y a deux explications à cela :
- D'une part, le grand épiploon est peu
développé : la perforation se fait en plein péritoine
libre,
- D'autre part, l'examen clinique plus difficile,
l'appendicite simule une gastro-entérite ou une autre affection
d'origine virale très fréquente à cet âge : il
existe donc un retard au diagnostic.
· Diverticule de Meckel :
Le risque pour un sujet ayant le diverticule de Meckel de se
compliquer est d'environ 4% et diminue avec l'âge.
Il peut se révéler par une occlusion
intestinale, soit dans tableau d'invagination chez le nourrisson, soit comme
une occlusion sur bride à n'importe quel âge.
La diverticulite est un mode de présentation
rare : l'âge de survenue et la symptomatologie étant tout
à fait comparables à ceux de l'appendicite, il s'agit en
règle d'une découverte per opératoire.
Le mode de révélation le plus fréquent
chez l'enfant est l'hémorragie digestive basse, habituellement sans
douleur abdominale.
· Occlusion sur bride :
Elle peut s'observer après toute laparotomie.
Le pic de fréquence d'appendicectomie se situant
à 6 à 12 ans avec un risque majeur d'occlusion sur bride
survenant dans l'année suivante.
· Torsion du cordon spermatique :
Il existe deux pics de fréquence de cette
pathologie.
La forme néonatale n'entre pas dans le cadre du
diagnostic des douleurs abdominales :
Ø La torsion est généralement
prénatale, et le diagnostic fait au stade de nécrose : il
n'y a plus de douleurs.
Ø La torsion de l'enfant pubère ou pré
pubère : le motif de consultation est soit d'emblée la
douleur testiculaire, soit des douleurs abdominales.
Entre ces 2 âges, la torsion des testicules peut
être observée, mais le diagnostic différentiel le plus
fréquent est la torsion d'hydatide.
Dans ce cas, la douleur est localisée à la
bourse, plus précisément à la tête de
l'épididyme, sans irradiation abdominale.
· Torsion et tumeurs de l'ovaire :
Comme pour la pathologie testiculaire, 2 pics de
fréquence avec les mêmes constatations :
Ø En période néonatale, la pathologie la
plus fréquente est le kyste de l'ovaire tordu ou non tordu. Le
diagnostic est fait sur des échographies systématiques. Le
traitement n'est pas codifié et certains de ces kystes sont simplement
surveillés. La survenue des douleurs abdominales dans le contexte
conduit à suspecter une complication pouvant nécessiter un
traitement chirurgical urgent.
Ø Chez la grande fille et l'adolescente, la douleur
aiguë abdomino-pelvienne très brutale doit faire évoquer en
premier lieu une torsion d'annexes.
· Pathologies de l'adulte :
Les perforations d'ulcères, les cholécystites,
les pancréatites, les lithiases.
Toutes ces pathologies peuvent être rencontrées
chez l'enfant, mais elles sont beaucoup plus rares. Leur fréquence
augmente à l'adolescence.
2.5. Symptomatologie.
En dehors des problèmes d'hémorragie du tractus
digestif, la douleur est en général le symptôme dominant
dans une pathologie abdominale. Cette douleur peut être d'origine
pariétale ou viscérale. Cette dualité ne permet pas
toujours de préciser son origine, ce qui est plus simple par exemple au
niveau des membres.
2.5.1. La
douleur.
2.5.1.1. La douleur viscérale.
Elle provient d'une irritation des fibres sensibles par la
distension, l'inflammation ou l'ischémie, voire pour envahissement
direct par exemple d'un processus néoplasique. La perception centrale de
cette douleur ne permet pas toujours sa localisation précise, d'autant
que certaines structures viscérales sont associées avec d'autres
niveaux sensitifs au niveau de la moelle. C'est ainsi que la distension
intestinale, lors d'une obstruction, provoque une douleur profonde dans la
région épigastrique ou péri-ombilicale qui peut être
confondue avec d'autres pathologies.
Cette douleur viscérale est le plus souvent
située dans la région médiane par l'apport sensitif
bilatéral au niveau de la moelle. Le patient peut ressentir une douleur
abdominale dans les régions éloignées du site de
l'affection. C'est ainsi qu'une douleur liée à l'irritation du
diaphragme par de l'air, du pus ou du sang, sera ressentie dans
l'épaule. Une atteinte sous diaphragmatique au niveau de la
plèvre, aura la même projection douloureuse.
Autres exemples : lors d'une appendicite aiguë, la
symptomatologie douloureuse se présente souvent dans la région
épigastrique ou péri-ombilicale puis se localise dans la
région de la fosse iliaque droite par irritation du péritoine
pariétal.
2.5.1.2. La douleur pariétale.
Elle, au contraire, est mieux
« interprétée » par le patient. Une
irritation directe du péritoine pariétal, particulièrement
dans la région antérieure ou supérieure est correctement
interprétée par le patient dans sa localisation. Ceci s'explique
par l'afférence directe des fibres à une région
précise du système nerveux.
2.5.1.3. Le mode d'installation.
Il peut être brutal ou excruciant en quelques secondes,
ou rapidement progressif dans les deux heures ou encore progressif en plusieurs
heures.
La douleur excruciante suggère une
« catastrophe » abdominale telle une perforation
gastrique, une rupture d'anévrysme, une rupture de grossesse ectopique
ou d'abcès intra péritonéal.
Les douleurs intenses ne sont cependant pas
nécessairement les plus graves dans leur origine : une colique
urétérale ou biliaire est très douloureuse mais ne
s'accompagne pas, dans les heures qui suivent, des signes systémiques
tels la tachycardie, le fébricule, l'état de choc, etc.
La douleur d'installation « moyennement
rapide » (1 à 2 h) entrera davantage dans le cadre d'une
pancréatite aiguë, d'une thrombose mésentérique, d'un
étranglement ischémique de l'intestin, d'une torsion d'un kyste
ovarien.
Une douleur d'installation plus progressive (7 à 8h)
n'est pas nécessairement la plus bénigne ; penser à
un problème inflammatoire ou septique : appendicite, diverticulite,
obstruction intestinale, problèmes gynécologiques, etc. elle
s'accompagne au bout de quelques heures, d'autres signes liés à
l'irritation péritonéale : nausées, vomissements,
température.
2.5.1.4. Les caractères de la
douleur.
L'importance de la douleur une fois qu'elle est
installée :
a. Une douleur excruciante, insensible aux morphiniques,
indique une lésion vasculaire tels un infarctus intestinal ou une
rupture de l'aorte abdominale.
b. Une douleur très intense mais partiellement
contrôlée par les médicaments évoque davantage une
pancréatite aiguë, une péritonite associée à
une rupture de viscères creux.
c. Une douleur sourde, vague, mal localisée,
évoluant graduellement, suggère donc un processus inflammatoire
telle une appendicite modérée.
d. Une douleur intermittente avec des accès
crampoïdes peut se rencontrer dans les gastro-entérites. Toutefois
si la douleur revient en cycles réguliers, augmentant progressivement,
le diagnostic le plus vraisemblable est celui d'une obstruction
mécanique de l'intestin grêle sans phénomène
ischémique. Cette obstruction s'accompagnera de vagues
péristaltiques parfaitement audibles à l'auscultation abdominale.
Dans la colique ou la gastro-entérite, les bruits péristaltiques
ont peu de relations avec des douleurs abdominales.
2.5.1.5. Le siège de la douleur.
Le siège du début de la douleur donne une bonne
idée de l'organe en cause.
Quelques exemples :
- FID : appendice
- Région méso-coeliaque : grêle,
appendice
- FIG : sigmoïde
- Hypochondre droit : vésicule biliaire
- Epigastre : estomac et pancréas
- Hypochondre gauche : angle colique gauche.
La douleur diffuse ensuite à la totalité de
l'abdomen.
Il faut demander au patient de montrer avec le doigt l'endroit
de la douleur.
2.5.1.6. L'irradiation de la
douleur.
L'irradiation de la douleur ou la modification de sa
localisation : une douleur dans l'épaule signifie souvent une
irritation diaphragmatique ; la douleur biliaire (cholédoque) est
rapportée à l'épaule droite et à
l'épigastre avec irradiation dans les 2 hypochondres. Une irritation du
psoas par une irradiation douloureuse dans la face antérieure de la
cuisse, une crise urétérale irradiera vers les organes
génitaux externes, etc.
2.5.1.7. L'évolution de la douleur.
Les douleurs peuvent être croissantes,
spontanément décroissantes jusqu'à disparaître, ou
spasmodiques avec des pics intenses et de psoas de repos.
Ex :
ü La perforation d'ulcère du bulbe
duodénal : douleur épigastrique intense brutale, en coup de
poignard. Elle va progressivement décroissante en même temps
qu'elle diffuse à l'ensemble de la cavité abdominale.
ü L'occlusion par strangulation du grêle : la
douleur débute brutalement, puis devient spasmodique, reflétant
la lutte du grêle, avec des phases intenses correspondant à des
mouvements péristaltiques importants, pour passer l'obstacle, et des
phases peu intenses ou absence de douleur dues à l'épuisement du
muscle qui se relâche.
N.B. : aucune caractéristique de la douleur n'a de
valeur pronostique.
Ex : un patient immunodéprimé sous
corticoïdes peut avoir une péritonite stercorale sans douleur.
2.5.1.8. Les types de la douleur.
Ex : crampe, broiement, brûlure, torsion.
2.5.1.9. L'horaire de la douleur.
Par rapport aux repas : préprandiale ou post
prandiale.
2.5.1.10. La durée et la date d'apparition de
la douleur.
2.5.1.11. La périodicité de la
douleur.
Mensuelle, saisonnière, biannuelle...
2.5.1.12. Les facteurs déclenchant ou
calmants.
L'intensité de la douleur peut augmenter lorsque le
sujet se tient débout ou diminuer lorsqu'il se couche « en
chien de fusil » par exemple.
2.5.1.13. Les signes d'accompagnement de la
douleur.
On distingue : les signes digestifs, extradigestifs et
généraux.
a. Signes digestifs.
a.1. Nausées et vomissements.
Fréquents dans un problème abdominal mais n'ont
pas de signification spécifiques. Les vomissements sont cependant
significatifs dans des pathologies digestives hautes : obstructions
duodénales, pancréatite aiguë, cholécystite ou
migration choledocienne.
L'absence de bile dans les vomissements signifiera une
atteinte gastrique par exemple par sténose pylorique à la
différence d'une obstruction jéjunale ou duodénale ;
ces nausées et vomissements sont cependant le plus souvent reflexes et
liés à une irritation péritonéale par processus
inflammatoire ou infectieux.
a.2. Diarrhée et constipation.
· Constipation :
Lorsque le patient n'a émis ni gaz ni matière
pendant une période de plus de 12h, on peut affirmer qu'il y a un
certain degré, soit d'obstruction intestinale soit d'iléus
paralytique.
L'iléus paralytique accompagne nombre de
problèmes inflammatoires ou infectieux du péritoine :
iléus post opératoire (laparotomie), l'appendicite, la
diverticulite et, particulièrement la pancréatite.
· Diarrhée :
C'est une manifestation clinique classique de la
gastroentérite mais elle peut également se présenter au
départ d'un phénomène irritatif péritonéal
voire d'une obstruction intestinale.
Dans l'appendicite, l'irritation péritonéale
provoque d'abord une irritation intestinale avec un court épisode de
diarrhée avant de provoquer un iléus paralytique. Idem pour la
diverticulite sigmoïdienne.
En cas d'obstruction, les contractions intestinales violentes
sur l'obstacle vont donner, durant les premières heures, l'une ou
l'autre selle d'aval de l'obstacle.
Une diarrhée sanglante peut se produire au
départ d'une ischémie intestinale surtout colique gauche.
b. Signes extradigestifs.
C'est par exemple : brûlure mictionnelle
(mictalgie), pertes gynécologiques.
c. Signes généraux.
c.1. La température et les frissons.
La température accompagne nombre d'urgences
abdominales. Dans l'appendicite, elle est rarement élevée. Elle
sera importante dans la diverticulite en phase d'obsession, dans la salpingite,
dans une cholécystite en phase d'aggravation.
L'association avec des frissons évoque davantage des
infections biliaires ou rénales avec épisodes de
septicémie.
c.2. L'ictère.
L'ictère dans les heures qui suivent le départ
de la symptomatologie impose d'orienter le diagnostic vers un problème
hépatobiliaire.
2.6. Sémiologie.
Sémiologie des douleurs abdominales en fonction de
l'âge :
2.6.1. Chez le nourrisson.
· Affirmer qu'il existe des douleurs abdominales, et
surtout les localiser peut être difficile.
Un comportement inhabituel, que ce soient des pleurs
inexpliqués ou à l'opposé une hypotonie, doit conduire
systématiquement à la recherche d'une anomalie abdominale.
L'existence des troubles digestifs associés est un
excellent argument d'orientation.
Le refus du biberon est l'équivalent de vomissements.
Si les rejets sont fréquents à cet âge, des vomissements,
surtout s'ils sont verts, signent quasiment l'existence d'une pathologie
chirurgicale.
La diarrhée et la : constipation sont
recherchées comme à tout âge.
· Le premier temps de l'examen consiste à observer
le comportement spontané de l'enfant (par exemple dans les bras de sa
mère) : sa mimique, ses gesticulations, ses réponses aux
gestes de réconfort.
Un nourrisson inconsolable, avec des sourcils foncés,
un visage crispé, des jambes repliées en permanence sur le
ventre, a probablement une lésion chirurgicale aiguë. Il faut
ensuite observer l'abdomen lui-même.
Le ballonnement est de bonne valeur mais parfois difficile
à apprécier.
La peau luisante, les anses visibles sont deux signes rares
mais très significatifs.
Il n'y a pas de défense ni de contracture chez le
nourrisson.
En revanche, on peut reconnaître une zone
électivement douloureuse, et surtout une asymétrie dans les
réactions déclenchées par la palpation.
Les orifices herniaires et les bourses sont
systématiquement examinés. Devant une hernie ombilicale
douloureuse, se rappeler que celle- ci ne s'étrangle
qu'exceptionnellement, il faut donc, de principe, chercher une autre cause de
la douleur.
· Le TR n'est pas systématique :
principalement à la recherche de sang dans les selles lorsque l'on
évoque une invagination. Il est fait avec le 5ème
doigt et peut entraîner un malaise vagal. (10)
2.6.2. Enfant à l'âge
de la maternelle (de 2 à 5 ans).
Les difficultés de l'examen du nourrisson viennent du
fait qu'ils ne s'expriment pas. Après 2 ans, il existe plus de
possibilités de communiquer avec l'adulte qui l'examine.
Deux types de communication méritent leur pesant
d'or :
· C'est l'âge de l'enfant dit
« inexaminable » : il faut s'en
méfier.
Une attitude d'opposition peut correspondre à une
attitude normale pour un enfant de cet âge mais il peut également
s'agir d'un enfant qui souffre et qui ne veut pas laisser examiner son
ventre.
Il est souvent utile d'observer l'enfant, en renouvelant
l'examen en particulier lors des jeux, du sommeil.
La persistance de réactions d'opposition
déclenchées spécifiquement par l'examen de l'abdomen,
surtout d'une région précise, permet d'en affirmer l'origine
organique.
· A l'opposé, l'enfant communique facilement mais
les réponses sont variables d'un instant à l'autre et sans
rapport avec l'examen physique.
Il n'a pas d'organisation spatiale et temporelle pour
répondre aux questions de l'examinateur. Il a mal depuis
« hier » (c'est-à-dire quelques heures, une
journée ou une semaine)...et il a mal à l'ombilic, zone sur
laquelle il projette toutes les douleurs abdominales.
Au moins dans cette situation, l'examen physique se
déroule sans difficulté et permet de juger facilement de signes
locaux : une zone douloureuse ou défense sont reconnues.
2.6.3. Enfant de plus de 6 ans.
L'examen est strictement superposable à celui de
l'adulte.
Très facilement, à cet âge, le diagnostic
de constipation banale ou de douleur abdominal d'origine
« psychologique » est évoqué.
Il faut être vigilant, systématique dans l'examen
clinique et s'en tenir aux constatations objectives.
2.6.4. Chez l'adolescent.
Il n'y a pas de particularité sémiologique
propre à cet âge.
Il faut penser à examiner systématiquement les
bourses chez l'adolescent qui vient pour une douleur abdominale aiguë et
qui n'osera pas toujours dire qu'il existe une douleur testiculaire.
Chez la jeune fille, penser également à une
pathologie annexielle et situer les douleurs abdominales par rapport au cycle
menstruel. Faire un examen gynécologique : examen de la vulve et un
TR.
Il est bien sûr essentiel de ne pas
méconnaître une grossesse et penser à demander un dosage de
á HCG.
Si à chaque âge, l'examen doit être
adapté, il faut également connaître les pathologies
à évoquer en fonction de l'âge.
Bien sûr la hernie étranglée et la torsion
de testicule peuvent survenir à tout âge, cependant, il existe des
pics de fréquence corrélés à l'âge qui vont
guider le diagnostic.
2.6.5. Chez la personne
âgée.
Les douleurs abdominales du sujet âgé ont les
mêmes étiologies que celles du sujet jeune mais la
prévalence en fonction des organes change. Telfer et al. puis Dombal ont
établi à la demande de la World Organisation of Gastroenterology
la prévalence en fonction de
l'âge.(5)
Autrement dit, l'examen sémiologique démarre
lors de l'anamnèse du patient car il permet d'observer le faciès
du patient, éventuel état d'anémie, une vasoconstriction
périphérique ; s'exprime-t-il aisément, sans
difficulté respiratoire ou la parole est-elle interrompue par des
douleurs abdominales ? Autant d'éléments à
surveiller.
2.6.6. Examen physique.
a. L'examen abdominal.
a.1. Inspection et palpation.
L'examen abdominal ne débutera que tardivement
après avoir mis le patient en confiance, en le déshabillant
progressivement, sans le heurter et à l'abri de nombreux regards d'une
salle de garde.
En même temps que l'on continue l'anamnèse du
patient, la main est posée en douceur sur la région abdominale
qui paraît la moins douloureuse afin de rechercher une
sensibilité. Cet examen se prolonge lentement en tentant de distraire le
patient par la conversation. Il dangereux d'établir une première
conclusion notamment si le patient réagit violemment à la
palpation ; il peut s'agir aussi bien d'une contracture-défense que
d'une réaction instinctive.
On observe la respiration de l'individu : ventre immobile
avec respiration superficielle, évoque une contracture, voir si la toux
provoque une exacerbation de la douleur.
Palper progressivement et délicatement les orifices
herniaires ainsi que les bouses à la recherche d'une hernie ou d'un
étranglement. Idem au niveau des orifices inguinaux et cruraux notamment
chez la femme.
Demander ensuite au patient de montrer la région
douloureuse, laquelle sera palpée à la recherche d'une
défense, contracture ou masse.
v Les signes d'examen.
Bien distinguer : douleur provoquée,
défense, contracture de signe de rebond :
a.1.1. Douleur provoquée.
La palpation, en déprimant l'abdomen, provoque une
douleur.
Ex : une femme obèse avec un calcul dans la
vésicule, présente un tableau de colique hépatique. La
palpation de l'hypochondre droit provoque une douleur.
a.1.2. Défense.
C'est la réaction abdominale à la douleur
provoquée. Elle se recherche à la palpation
précautionneuse de l'abdomen, les réchauffées à
plat sur l'abdomen ; n déprimant la paroi abdominale, on provoque
une douleur. La défense est la contraction aiguë,
éphémère, involontaire, de la paroi abdominale
localisée à l'endroit douloureuse en réaction à la
dépression. Si no déprime à nouveau, on peut retrouver la
défense.
Difficulté : si on arrive brutalement, directement
sur le siège de la douleur, on aura une contraction, mais ce n'est pas
la défense chirurgicale.
a.1.3. Contracture.
C'est la contraction spontanée et permanente de la
paroi abdominale. A la palpation, elle est douloureuse, tonique et invincible.
Le ventre ne bouge pas à la respiration même si le patient
respire fort. Si on demande au patient de tousser, il est interrompu par la
douleur. Si la contracture est simulée volontairement ou
involontairement, le patient va relâcher sa musculature lors d'une
inspiration profonde ou d'un effort de toux.
Elle traduit une réaction inflammatoire sous jacente,
une perforation avec péritonite : ulcère
gastroduodénal, rupture de la vésicule biliaire, perforation
colique ou grêle ; ce sont cependant les perforations chimiques
(estomac, duodénum et voies biliaires) qui provoquent la contracture la
plus importante. Cette contracture est rapidement
généralisée à tout l'abdomen.
On peut cependant découvrir une contracture qui est
focalisée à un plan dans la colite urétérale.
a.1.4. Signe de rebond.
Consiste à enfoncer 2 ou 3 doigts dans la zone non
douloureuse de l'abdomen et relâcher brusquement cette pression ;
l'éveil d'une douleur à un autre site de l'abdomen localise en
général le processus inflammatoire. La distension abdominale
brutale accentue la douleur là où le processus se situe.
Ex : dans l'appendicite, la dépression brutale de
la FIG va manifester une douleur dans la FID.
a.2. La percussion abdominale.
Devant un abdomen distendu, la percussion permet de distinguer
la présence d'air particulièrement dans le cadre colique ou
l'intestin grêle, évoquant davantage un problème
d'obstruction ou d'iléus paralytique ; lorsque l''abdomen est mat,
évoquer un problème d'ascite ou de problème
ischémique (par ex dans l'infarctus mésentérique).
Lorsqu'il y a perforation d'un viscère creux, surtout
au niveau de `estomac, duodénum, le pneumopéritoine est
percuté surtout dans la région hépatique avec disparition
de la matité hépatique.
Ne jamais oublier de percuter et rechercher la matité
vésicale : nombre de rétentions vésicales chez
l'homme âgés, se présente comme un abdomen aigu par
rétention vésicale et douleurs abdominales irradiées. Si
une matité vésicale est découverte, inviter le malade
à uriner ou mieux, le sonder et recommencer l'examen abdominal.
a.3. L'auscultation abdominale.
L'auscultation n'a pas, à notre sens, la même
valeur sémiologique que les autres examens tels la palpation et
l'observation d'un abdomen. Dans la phase débutante d'un
phénomène péritonéal, l'interprétation des
bruits abdominaux est difficile. Elle prend plus de valeur dans les heures qui
suivent l'installation du syndrome abdominal : l'auscultation d'une
péristaltique conservée est d'un bon pronostic. Des vagues des
péristaltiques intermittentes avec des intervalles libres,
évoquent un problème d'obstruction intestinale. Le silence
abdominal est révélateur soit d'une péritonite
installée depuis plusieurs heures, soit d'un phénomène
ischémique grave à un stade tardif.
Par ailleurs, à part l'examen abdominal, l'examinateur
doit aussi s'intéresser à : la fréquence cardiaque et
au TR et/ou TV.
b. La fréquence cardiaque.
La tachycardie est un signe, à notre sens,
extrêmement important et trop signalé dans les ouvrages de
référence. Il est quelquefois un signe décisif dans un
objectif chirurgical.
La dissociation pouls-température est importante. Ce
symptôme est fréquent dans l'appendicite : température
normale ou discrètement élevée avec tachycardie
progressive. Dans le doute et si le pouls est supérieur à
100/minute, il faut appendicectomiser.
A contrario, un pouls normal ou subnormal devant des signes
abdominaux inquiétants doit prêter davantage à la
réflexion.
c. Le toucher rectal et/ou toucher vaginal.
De principe, tout abdomen aigu doit être exploré
par un TR ou TV ou les deux. Cet examen a pour objectif premier de toucher, par
ses orifices naturels, le cul-de-sac de Douglas. Il faut savoir distinguer une
douleur liée à un examen malhabile, notamment chez un patient mal
informé, d'une douleur du cul-de-sac de Douglas, évocatrice d'une
irritation péritonéale ou une ischémie.
Ce toucher peut permettre également dans certaines
situations, notamment des pathologies pelviennes, de rechercher une
éventuelle masse ou un bombement.
2.7. Diagnostic différentiel des douleurs
abdominales.
Les douleurs abdominales même intenses, ne signifient
pas toujours une urgence chirurgicale.
Les douleurs abdominales peuvent être d'origine non
viscérale : douleur musculaire (contracture du psoas) ou douleur
(syndrome de Cyriax, hernie de Spiegel, projection antérieure de
douleurs disco vertébrales).
Les pneumopathies aiguës de forme abdominale sont une
expression classique.
L'infarctus du myocarde à forme abdominale est
fréquent et souvent trompeur d'où l a pratique d'un ECG et dosage
enzymatique.
L'épilepsie à forme abdominale existe mais
très rare.
En fonction des étiologies et de la topographie des
douleurs :
ü Douleurs à la FID :
Localisation la plus fréquente des douleurs abdominales
50% des patients, dans ce cas, ont une urgence chirurgicale. La première
cause reste l'appendicite aiguë.
Etiologies des douleurs de la FID :
- Appendicite,
- Iléite terminale,
- Diverticulite caecale,
- Appendicite épiploïque,
- Tumeur caecale,
- Abcès tubo-ovarien,
- Rupture de GEU,
- Torsion de l'ovaire,
- Corps jaune hémorragique,
- Pneumopathie à la base pulmonaire droite.
Mais la simple poussée d'une colopathie fonctionnelle
peut parfaitement simuler un tableau d'appendicite, mais sans fièvre et
sans syndrome inflammatoire, ainsi que l'absence de la défense.
ü Douleurs à l'hypochondre droit :
Les douleurs abdominales dont le siège est
l'hypochondre droit font suspecter en premier lieu une origine biliaire.
Etiologie des douleurs de l'hypochondre droit :
- Cholécystite,
- Colique hépatique,
- Thrombose portale,
- Péri hépatite à Chlamydiae,
- Colique néphrétique,
- Pyélonéphrite,
- Abcès hépatique,
- Infarctus rénal,
- Appendicite rétro caecale.
ü Douleurs à l'hypochondre gauche :
Les douleurs abdominales dont l'origine est l'hypochondre
gauche sont d'origine pancréatique, colique et parfois la rate.
Etiologies des douleurs de l'hypochondre gauche :
- Diverticulite sigmoïdienne,
- Pancréatite caudale,
- Colique néphrétique,
- Pyélonéphrite,
- Infarctus splénique,
- Abcès splénique,
- Rupture de la rate,
- Colique ischémique.
ü Douleurs à la FIG :
A c niveau, les 2 principaux diagnostics sont une infection
des annexes ou bien une sigmoïdite diverticulaire.
Etiologies des douleurs de la FIG :
- Diverticulite sigmoïdienne,
- Colique ischémique,
- Appendicite épiploïque,
- Abcès tubo-ovarien,
- Torsion annexielle,
- GEU.
ü Douleurs d'origine gynécologique :
Les douleurs abdominales d'origine gynécologique sont
les principaux diagnostics différentiels, en premier lieu la GEU, la
torsion d'annexes et la salpingite.
ü Douleurs épigastriques :
La première cause des douleurs épigastriques est
vraisemblablement fonctionnelle : la dyspepsie.
Les autres causes sont :
- Ulcère gastroduodénal,
- Dyspepsie pseudo-ulcéreuse,
- Migraine biliaire,
- Pancréatite aiguë
ü Douleurs péri-ombilicales :
Les principales causes des douleurs épigastriques
sont :
- Pancréatite aiguë,
- Ulcère gastroduodénal,
- Diverticulite,
- Infections gynécologiques,
- Dissection aortique,
- Occlusion du grêle ou du côlon.
ü Douleurs hypogastriques :
Elles sont fréquemment d'origine gynécologique.
La GEU reste bien sûr le premier diagnostic à évoquer et
à éliminer.
Les autres causes sont :
- GEU,
- Infection gynécologique,
- Occlusion,
- Diverticulite,
- Péritonite.
ü Douleurs abdominales diffuses :
La douleur abdominale diffuse fait évoquer
d'emblée le diagnostic de péritonite dont la prise en charge est
chirurgicale.
ü Etiologies rares des douleurs abdominales :
Il existe des causes qui peuvent être responsables des
douleurs abdominales ; le développement de l'imagerie permet
parfois de les reconnaître sans qu'elles aient été
évoquées initialement :
- Appendicite épiploïque primitive,
- Infarctus segmentaire du grand épiploon,
- Hernies internes,
- Invagination intestinale aiguë,
- Iléus biliaire,
- Hématome spontané de l'intestin
grêle,
- Volvulus d'organes intra-abdominaux.
ü Causes médicales des tableaux douloureux aigus
abdominaux :
Il existe plusieurs situations médicales peu
fréquentes mais qui doivent connues car elles sont potentiellement
responsables de tableaux pseudo chirurgicaux :
- Porphyries aiguës,
- OEdème angioneurotique héréditaire,
- Maladie périodique ou fièvre
méditerranéenne,
- Vascularites.
ü Douleurs abdominales d'origine
métabolique :
- Insuffisance surrénalienne aiguë primitive ou
secondaire,
- Hypercalcémie.
ü Douleurs abdominales de la femme enceinte :
La femme enceinte peut présenter des urgences
chirurgicales souvent difficiles à reconnaître en cas d'une
grossesse avancée et du fait de la contre-indication de l'imagerie
radiologique.
A ce niveau, il est indispensable pour nous de signaler qu'on,
parmi les grands syndromes abdominaux aigus non traumatiques, deux grandes
entités dont les péritonites et les occlusions intestinales
aiguës.
2.8. Les explorations para-cliniques.
La stratégie des examens complémentaires n'est
pas parfaitement codifiée, dépendant du type de recrutement et de
la disponibilité des explorations.
Une enquête réalisée il y a quelques
années auprès de 44 membres du Groupe Francophone
d'Hépatologie Gastro-entérologie et Nutrition Pédiatriques
retrouvait que les examens pratiqués en première intension devant
des douleurs abdominales récurrentes étaient une enquête
diététique dans 80% des cas, une radiographie d'abdomen sans
préparation (ASP) dans 50% des cas, une fibroscopie digestive haute en
cas de trouble dyspeptique dans 50% des cas, une échographie abdominale
dans 40% des cas et plus rarement un bilan inflammatoire, un examen
cytobactériologique des urines, un examen parasitologique des selles
dans 30% des cas.
D'autres examens (transit oesogastroduodénal,
pH-métrie, rectosigmoïdoscopie, test respiratoire, bilan
allergologique, test de perméabilité intestinale,
manométrie ano-rectale) n'étaient réalisés que
beaucoup plus rarement, en deuxième intention et en fonction de
l'orientation clinique.
Devant des douleurs abdominales sans caractère
sémiologique d'organicité, aucun examen complémentaire
n'est utile. Cependant, en cas d'échec de la prise en charge de la
douleur ou pérennisation des symptômes, des examens
complémentaires d'orientation peuvent être nécessaires. La
coproculture n'est d'aucune indication dans ce cas.
La place de l'endoscopie digestive haute est bien
codifiée et se justifie quand une pathologie organique oesophagienne,
gastrique ou duodénale est suspectée.
La place de l'échographie abdominale est par contre
plus difficile à apprécier. Ainsi, dans une série de 120
enfants ayant eu une échographie systématique pour exploration de
douleur abdominale récurrente, cet examen ne permettait que de mettre en
évidence la cause des douleurs que chez 2 patients. Il faut noter de
plus que dans cette étude, l'échographie révélait
des anomalies chez 6 autres patients (lithiase vésiculaire, anomalie
urologique) qui n'étaient pas en rapport avec les douleurs
(« »incidentalome ») qui portaient le risque
de renforcer à tout enfant et/ou sa famille dans le sentiment qu'il y a
une cause organique à ces douleurs.
Chez l'adulte, bien qu'il existe un certain nombre de
stratégies décisionnelles publiées définissant la
place des examens complémentaires et du traitement empirique e fonction
du type de dyspepsie présentée par le patient, peu ont
été évalués, sur le plan de leur utilité
(confort pour le malade, coût, bénéfice en terme de
santé). Ainsi le problème n'est actuellement réglé
chez l'adulte non plus et une démarche individuelle adaptée
à chaque patient recommandé par la plupart des auteurs.
2.9. Prise en charge.
Le traitement de l'abdomen aigu chirurgical est
étiologique et, comme le dit le terme, chirurgical.
2.9.1. Traitement des
péritonites aiguës diffuses.
Le traitement des péritonites aiguës s'ordonne
autour de 3 grands axes :
v Le traitement chirurgical vise à supprimer la
lésion causale, à évacuer l'épanchement
péritonéal et à drainer la grande cavité,
v L'aspiration gastrique lutte contre l'iléus
pré et pos opératoire et permet d'attendre la reprise du
transit,
v Le traitement médical corrige le choc
hypovolémique, les désordres métaboliques, les
perturbations respiratoires, et lutte contre la diffusion de l'infection. Il
s'agit donc d'une véritable réanimation pré- et post
opératoire qui encadre obligatoirement l'intervention chirurgicale.
a. La réanimation pré opératoire.
Elle s'impose, dès que la fragilité du terrain,
la septicité de l'épanchement, l'évolutivité de la
péritonite ou le retard apporté au traitement laissent craindre
la diffusion de l'infection ou la survenue de complications métaboliques
ou viscérales. Sous une forme plus mineure, cette réanimation
pré opératoire permet, dans tous les cas au malade, même
jeune et en excellent état général, d'aborder dans les
meilleures conditions, l'acte opératoire. Cette réanimation va
porter essentiellement sur la restauration de la volémie, aussi bien en
qualité qu'en quantité, pour lutter contre les
conséquences du choc hypovolémique.
b. La lutte contre l'iléus.
- Laisser au repos le tube digestif en supprimant toute
alimentation orale,
- Aspiration gastrique continue pour comprimer le tube
digestif.
c. Traitement chirurgical.
- L'acte chirurgical ne doit pas être retardé,
- Voie d'abord large adaptée (laparotomie
médiane ou dans certains cas coelioscopie),
- Prélèvements bactériologiques,
- Toilette péritonéale abondante 10 à 15
litres du sérum physiologique tiède sans adjonction
d'antiseptique (trop agressif) avec ablation des fausses membranes,
- Traitement de la cause de la péritonite :
suture, extériorisation ou exérèse :
v A l'étage sus méso colique : suture des
perforations ou fistulisation dirigée. On peut également
pratiquer une exclusion temporaire du duodénum par agrafage
résorbable et des résections viscérales (gastrectomie
partielle pour un ulcère perforé de l'anse gastrique).
v A l'étage sous méso colique : le
rétablissement de la continuité (anastomose immédiate)
est en règle proscrit et l'on procède à des mises à
la peau (colostomie, iléostomie). En fait, il est parfois possible de
pratiquer une suture ou une résection-anastomose, à de condition
de la protéger par une stomie d'amont décidée en fonction
de l'intensité de la péritonite et de son ancienneté.
Jamais d'anastomose digestive dans un climat septique.
- Drainage des 4 quadrants ? utilisation
réfléchie non systématique : cavité
péritonéale propre après lavage : drainage inutile.
Présence des lésions nécrotiques ou purulentes,
oedème de la paroi intestinale ou ouverture d'espace celluleux ?
drainage des zones déclives.
- La fermeture pariétale doit être
réalisée mais peut être difficile en cas de distension des
anses et d'oedème péritonéal : un massage des anses
permet alors d'exprimer leur contenu soit vers l'estomac (sonde d'aspiration en
place) soit vers le côlon. Possible aide par moyen de contention interne
(treillis résorbable) ou externe (contention élastique
collées) parfois seule par couverture cutanée est possible.
- Réanimation post opératoire.
2.9.2. Traitement des
péritonites aiguës localisées.
a. Abcès pelvien.
- Rectotomie antérieure,
- Incision du cul-de-sac vaginal postérieur
(colpotomie),
- Laparotomie.
b. Abcès appendiculaire.
- Drainer largement la collection,
- Eviter la contamination de la grande cavité,
- Enlever l'appendice.
c. Abcès sous phrénique.
- Drainage large de la collection,
- Antibiothérapie.
N.B. Cas particuliers
v En cas de perforation d'un ulcère
gastroduodénal :
- Le traitement chirurgical consiste en une excision-suture de
l'ulcère, associée ou non à une vagotomie tronculaire en
l'absence de péritonite importante.
- La méthode de Taylor ou traitement
médical de l'ulcère perforé consiste en :
· Une aspiration gastrique douce et continue,
· Une nutrition parentérale, à jeun, repos
digestif,
· Une antibiothérapie,
· Un antiulcéreux.
- Possible que si le patient était à jeun lors
de la perforation et s'il est vu tôt après celle-ci,
- La voie d'abord coelioscopie, lorsqu'elle est possible,
permet de réaliser la synthèse entre traitement chirurgical
classique et méthode de Taylor.
v Péritonites appendiculaires :
- Le traitement associe l'appendicectomie, lavage drainage de
la cavité abdominale. La coelioscopie est une excellente indication
permettant de réduire les complications pariétales.
- Dans certains cas d'abcès appendiculaire rompu, on
pratique une résection de la base de l'appendice voire une
résection iléo-caecale, l'anastomose étant
pratiquée à distance du foyer septique.
v Péritonite colique :
- Les traitements varient selon les opérateurs et le
site de perforation :
· Colostomie + drainage pour une perforation
diverticulaire ou intervention de Hartmann (sigmoïdectomie avec
colostomie terminale iliaque gauche et fermeture du moignon rectal).
· La perforation d'un côlon diastasique impose le
plus souvent une colectomie subtotale avec ou sans rétablissement
immédiat de la continuité iléo-sigmoïdienne.
v Péritonite biliaire :
- Il associe la cholécystectomie, lavage et drainage de
l'hypochondre droit par voie sous costale droite ou par laparoscopie.
v Péritonite génitale :
- Le traitement fait appel à la coelioscopie permettant
lavage, drainage, ponction d'un pyosalpynx puis antibiothérapie
associant Augmentin + Oflocet® ou Augmentin + Cycline.
v Péritonite par perforation du grêle ou
péritonite méso coeliaque :
- La résection du grêle sera suivie si possible
d'un rétablissement immédiat de la continuité digestive,
sinon une double stomie sera réalisée.
2.9.3. Traitement des
occlusions intestinales.
Le traitement de l'occlusion intestinale aiguë
distingue :
- La réanimation ou traitement des conséquences
générales de l'occlusion,
- Le traitement des conséquences locales de l'occlusion
qui sont de 2 ordres :
· L'évacuation du contenu intestinal pour assurer
la décompression endo-intestinale,
· La résection des anses
dévitalisées.
- Le mode de rétablissement de la continuité
digestive,
- Le traitement des causes de l'occlusion.
Tous ces traitements doivent s'associer dans le temps et
s'ordonner selon chaque cas :
a. Syndrome général de l'occlusion.
Son traitement est désigné habituellement sous
le terme évocateur de réanimation humorale.
a.1. Recherche d'un accès veineux.
L'accès le plus direct et le plus rapide sur le milieu
intérieur étant la voie intraveineuse, le premier geste de
réanimation est de s'assurer d'une telle voie ; l'idéal est
représenté par le cathéter que l'on met en place soit en
percutané au travers d'une aiguille, soit par une dénudation
veineuse.
a.2. Liquides à perfuser.
Ils sont de 2 ordres :
- Le sang iso groupe, iso rhésus. En principe, on est
amené à transfuser les occlusions dans les 2
circonstances :
· Lorsqu'il existe une tendance au collapsus,
· Lorsqu'on a à faire à une occlusion d'un
mécanisme particulier s'accompagnant d'hypovolémie même si
celle-ci est encore bien compensée.
La quantité de sang à passer est celle sui
ramènera la TA à une valeur sensiblement normale.
- Les solutés hydro-électrolytiques : le
soluté de base est le sérum glucosé à 5%. Il
apporte avec l'eau une ration calorique certes faible (200 calories/litre) mais
facilement utilisable. A cette ration glucosée, il faudra ajouter chez
le diabétique de l'insuline pour la rendre assimilable. Les
quantités d'eau et d'ions à perfuser sont basées sur,
outre l'ionogramme sanguin et l'état clinique, l'estimation des pertes
(vomissements, troisième secteur), la courbe de diurèse,
l'ionogramme urinaire.
· Le liquide contenu dans les anses peut
représenter jusqu'à un volume de 6 à 8 litres.
· La diurèse est un indicateur précis des
quantités d'eau à perfuser ; une diurèse de 1500
cc/24h est le témoin d'un apport suffisant d'eau.
· La natriurie est a de même une grande valeur
indicative. Son effondrement en-dessous de 10 mEq/24h, en dehors de toute
rétention pathologique témoigne d'un déficit.
· Si après avoir reçu 1000 à 1500 cc
de liquide en 6h, la diurèse est inférieure à 1000, il
faut craindre une néphropathie qui pourrait être
préexistante et aggravée par une occlusion. On doit donc demander
une étude du sédiment urinaire, dose d'albumine et surtout dosage
de l'urée urinaire.
Passer les premières 24h, la réanimation est
poursuivie avec des informations plus précises : la connaissance de
la diurèse et de la natriurie des premières 24h. la
quantité de liquide à perfuser pendant ce 2è
jour de réanimation doit comprendre 2000 à 2500cc de
soluté comme ration quotidienne auxquels il faut encore ajouter 1000
à 2000cc représentant les pertes de l'occlusion correspondant au
retard qui n'a pu être compensé le premier jour et au liquide
perdu depuis par le tube digestif.
Les jours suivants, les quantités de liquide à
perfuser seront habituellement limitées aux 2000 à 2500cc de la
ration quotidienne. Ainsi le remplacement des grandes quantités de
liquide perdu par certains occlus (5-10litres) ne peuvent être
compensées le même jour. La compensation partielle suffit à
rétablir un équilibre vital. Une compensation trop rapide
risquerait d'entraîner des accidents de surcharge vasculaire.
a.3. Drogues que l'on peut administrer.
Dans le cadre de la réanimation des occlus, il faut
placer la lutte contre la pullulation microbienne et les toxines
microbiennes.
- L'administration des antibiotiques est nécessaire
dans les occlusions de causes infectieuses (abcès, appendicite)
infectées (cancer colique). Elle l'est encore plus quand une anse est
étranglée et que le péritoine est souillé par le
transsudat. L'existence d'un choc déclaré ou potentiel est
toujours de fâcheux pronostic. Soulignons
l'intérêt :
· Des transfusions massives de sang et plasma, meilleur
moyen de suppléer la vasoplégie splanchnique avec déficit
de retour veineux.
· Des glucocorticoïdes (Hydrocortisone : 600
à 1000mg d'emblée).
· Des stimulants électriques
bêtarécepteurs du sympathique.
b. Traitement des conséquences locales de
l'OIA.
b.1. Décompensation endo-intestinale.
Les conséquences de la distension sur les parois
intestinales et leur circulation, mais aussi la circulation cave
inférieure et le jeu diaphragmatique soulignent sa
nécessité. Elle est pratiquée de 2 façons :
- L'aspiration continue par un tube transanal. C'est souvent
une simple aspiration gastrique, évacuant les liquides reflués
dans l'estomac mais cela suffit à supprimer les vomissements, à
assurer une certaine décompression abdominale et empêche
l'aggravation de la distension.
- L'aspiration endo-entérale nécessite le
franchissement du pylore.
c. Rétablissement du transit intestinal.
Il constitue le but suprême du traitement de
l'occlusion.il consiste à lever ou à contourner l'obstacle au
transit intestinal. Cela est réalisé par une intervention
chirurgicale si l'obstacle est mécanique, par un traitement
médical si l'obstacle est fonctionnel.
d. Traitement de la cause de l'occlusion.
Agir sur la cause de l'occlusion, c'est d'abord éviter
la survenue de récidives mais c'est aussi traiter une affection dont
l'occlusion n'a été qu'un signe révélateur (colique
néphrétique, cholécystite aiguë).
Il y a ou non une indication à opérer
d'urgence ?
1. Occlusion à opérer d'urgence.
Dans certains cas, l'opération doit être
entreprise le plus rapidement possible. Ce sont des cas où il existe une
souffrance locale de l'intestin (strangulation) ou bien des cas où les
lésions risquent d'évoluer rapidement (hernie
étranglée, striction sur brides) et dans l'ensemble, toutes les
occlusions mécaniques du grêle. Dans tous ces cas, la
réanimation pré opératoire doit être brève.
On ne lui demande que de ramener, si besoin est, un besoin de TA suffisante
pour permettre l'anesthésie intensément pendant l'intervention.
Après l'intervention, il faut continuer la réanimation
parentérale jusqu'à la reprise du transit et la reprise de
l'alimentation per os.
2. Occlusion à ne pas opérer
d'urgence.
Dans l'autre cas, l'urgence opératoire n'existe pas et
l'on garde un espoir de faire céder l'occlusion
médicalement : on temporise sous traitement et surveillance. A
cette indication répondent :
- Beaucoup d'occlusions de cause rectale ou colique gauche
(occlusions mixtes) ou il existe un facteur inflammatoire que l'on peut faire
disparaître,
- Les occlusions de causes infectieuses (salpingite),
- Les iléus paralytiques.
Bien de ces occlusions cèdent en 2 ou 3 jours. Si elles
ne cèdent pas, l'intervention chirurgicale s'impose.
DEUXIEME PARTIE :
PARTIE PRATIQUE
CHAPITRE III
CADRE DU TRAVAIL, SUJETS ET
METHODES.
3.1. Cadre du travail.
Nous avons eu le privilège de mener nos recherches sur
notre sujet s'intitulant : « Fréquence et prise en
charge des abdomens aigus chirurgicaux » à
l'Hôpital Provincial da Kananga, précisément dans le
service de chirurgie, sur une durée de 3 ans soit du
01è Janvier 2010 au 31 Décembre 2012.
a. Historique.
L'Hôpital Provincial de Kananga, autrefois appelé
Complexe Hospitalier de Kananga (CHK) est une structure sanitaire existant
depuis soixante deux (62) ans. Il a vu jour depuis 1951, qui est l'année
de son inauguration.
Il avait commencé d'abord par être un dispensaire
et maternité de Luluabourg pendant le régime colonialiste belge
vers 1942 et il existait, en son temps, la maternité, le service de
pédiatrie et un bloc pour les tuberculeux ; la direction
étant assurée par un médecin et son équipe
composée des blancs et des noirs.
En 1945, par l'entremise de l'entrepreneur EREDE CATTELIS, de
concert avec la population autochtone et la société faramineuse
du Kasaï Occidental, la construction de cette formation médicale
était amorcée et cette oeuvre avait abouti à ce qu'on
appelait « Hôpital des noirs du Congo ». la
construction était achevée puis l'hôpital inauguré
en 1951 par le truchement du médecin directeur Didier HEMPTINE.
Le Complexe Hospitalier de Kananga est une structure sanitaire
étatique de référence secondaire créée par
l'arrêté provincial n° 01/10/CAB/GB/K-OCC/04/01 du
Kasaï-Occidental par la mise en commun de trois structures à
savoir : l'Hôpital Général de Référence,
la Polyclinique et le Laboratoire Provincial.
b. Situation géographique.
Notre cadre d'étude se situe dans la ville de Kananga,
Chef lieu de la Province du Kasaï-Occidental, dans la commune de Kananga,
au Quartier Tshinsambi, sur l'avenue de Cimetière, dans la Zone de
Santé de Kananga.
Il est borné :
· Au Nord par le cimetière de la ville de
Kananga,
· Au Sud par la paroisse catholique Saint clément
et le Lycée Buena Muntu,
· A l'Est par l'Eglise Jésus le Roc Tabernacle,
· A l'Ouest par le quartier industriel Kamulumba.
Sa capacité d'accueil est de 500 lits et comprend les
quatre services traditionnels : Médecine Interne, Pédiatrie,
Gynéco-Obstétrique et Chirurgie, à part les services
spécialisés comme : Ophtalmologie, ORL, Dentisterie,
Radiologie, Kinésithérapie et Laboratoire médicale.
3.2. Les sujets.
- Critères d'inclusion : tout patient reçu
au CHK pour Abdomen Aigu Chirurgical, tout âge confondu.
- Critères d'exclusion :
· Toute douleur abdominale évoluant depuis plus
d'une semaine,
· Toute douleur abdominale ne nécessitant pas une
intervention chirurgicale,
· Tout patient opéré hors du CHK.
3.3. Méthodes.
Notre étude se veut rétrospective et
s'étend sur une durée ou période de 36 mois soit
01è Janvier 2010 au 31 Décembre 2012.
Le sondage repose sur l'échantillonnage non
probabiliste de convenance càd que tous les cas qui ont fait partie de
notre échantillon sont ceux qui nous ont été disponibles
pendant la récolte des données.
Les paramètres pris en compte pour chaque patient
étaient : le sexe, l'âge, la date d'hospitalisation,
l'adresse, la durée d'hospitalisation, l'intervention chirurgicale et le
décès.
CHAPITRE IV
LES RESULTATS
Ce chapitre comporte deux grandes parties. Nous commencerons
avec la présentation des résultats obtenus pour finir avec
l'analyse des données.
1.1. Présentation des
résultats et représentation graphique.
1.1.1. Présentation des
résultats.
Tableau I : Répartition des patients reçus
dans le service de chirurgie par année.
|
Année
|
ni
|
%
|
% cu
|
|
2010
|
306
|
31,23
|
31,23
|
|
2011
|
350
|
35,71
|
66,94
|
|
2012
|
324
|
33,06
|
100,00
|
|
Total
|
980
|
100,00
|
|
Cette fréquence a été répartie
comme suit (par mois de chaque année) :
Tableau II : Fréquence de patients par mois de
l'année 2010.
|
Mois
|
ni
|
%
|
% cu
|
|
Janvier
|
25
|
8,17
|
8,17
|
|
Février
|
20
|
6,54
|
14,71
|
|
Mars
|
23
|
7,52
|
22,23
|
|
Avril
|
25
|
8,17
|
30,40
|
|
Mai
|
27
|
8,82
|
39,22
|
|
Juin
|
41
|
13,40
|
52,62
|
|
Juillet
|
24
|
7,84
|
60,46
|
|
Août
|
27
|
8,82
|
69,28
|
|
Septembre
|
26
|
8,50
|
77,78
|
|
Octobre
|
28
|
9,15
|
86,93
|
|
Novembre
|
16
|
5,23
|
92,16
|
|
Décembre
|
24
|
7,84
|
100,00
|
|
Total
|
306
|
100,00
|
|
Tableau III : Fréquence de patients par mois de
l'année 2011.
|
Mois
|
ni
|
%
|
% cu
|
|
Janvier
|
19
|
5,43
|
5,43
|
|
Février
|
16
|
4,57
|
10,00
|
|
Mars
|
30
|
8,57
|
18,57
|
|
Avril
|
19
|
5,43
|
24,00
|
|
Mai
|
21
|
6,00
|
30,00
|
|
Juin
|
35
|
10,00
|
40,00
|
|
Juillet
|
25
|
7,14
|
47,14
|
|
Août
|
31
|
8,86
|
56,00
|
|
Septembre
|
34
|
9,71
|
65,71
|
|
Octobre
|
17
|
4,86
|
70,57
|
|
Novembre
|
80
|
22,86
|
93,43
|
|
Décembre
|
23
|
6,57
|
100,00
|
|
Total
|
350
|
100,00
|
|
Tableau IV : Fréquence de patients par mois de
l'année 2012.
|
Mois
|
ni
|
%
|
% cu
|
|
Janvier
|
26
|
8,02
|
8,02
|
|
Février
|
22
|
6,79
|
14,81
|
|
Mars
|
30
|
9,26
|
24,07
|
|
Avril
|
36
|
11,11
|
35,18
|
|
Mai
|
40
|
12,35
|
47,53
|
|
Juin
|
22
|
6,79
|
54,32
|
|
Juillet
|
36
|
11,11
|
65,43
|
|
Août
|
23
|
7,10
|
72,53
|
|
Septembre
|
22
|
6,79
|
79,32
|
|
Octobre
|
36
|
11,11
|
90,43
|
|
Novembre
|
15
|
4,63
|
95,06
|
|
Décembre
|
16
|
4,94
|
100,00
|
|
Total
|
324
|
100,00
|
|
Tableau V : Répartition des patients selon les
pathologies.
|
Année
|
AAC
|
Autres pathologies
|
Total
|
|
2010
|
75
|
231
|
306
|
|
2011
|
69
|
281
|
350
|
|
2012
|
85
|
239
|
324
|
|
Total
|
229
|
751
|
980
|
Tableau VI : Répartition des patients souffrant
d'AAC selon le sexe.
|
Sexe \ Année
|
2010
|
2011
|
2012
|
Total
|
|
Masculin
|
33
|
24
|
22
|
79
|
|
Féminin
|
42
|
45
|
63
|
63
|
|
Total
|
75
|
69
|
85
|
229
|
Tableau VII : Fréquence d'AAC selon l'âge
sur l'année 2010.
|
Tranches d'âge (an)
|
ni
|
%
|
% cu
|
|
0-5
|
3
|
4,00
|
4,00
|
|
6-10
|
2
|
2,67
|
6,67
|
|
11-15
|
9
|
12,00
|
18,67
|
|
16-20
|
20
|
26,67
|
45,34
|
|
21-25
|
16
|
21,33
|
66,67
|
|
26-30
|
6
|
8,00
|
74,67
|
|
31-35
|
5
|
6,67
|
81,34
|
|
36-40
|
3
|
4,00
|
85,34
|
|
41-45
|
3
|
4,00
|
89,34
|
|
46-50
|
1
|
1,33
|
90,67
|
|
51-55
|
3
|
4,00
|
94,67
|
|
56-60
|
1
|
1,33
|
96,00
|
|
61-65
|
2
|
2,67
|
98,67
|
|
66-70
|
1
|
1,33
|
100,00
|
|
71-75
|
0
|
0,00
|
100,00
|
|
Total
|
75
|
100,00
|
|
Tableau VIII : Fréquence d'AAC selon l'âge
sur l'année 2011.
|
Tranches d'âge (an)
|
ni
|
%
|
% cu
|
|
0-5
|
2
|
2,90
|
2,90
|
|
6-10
|
1
|
1,45
|
4,35
|
|
11-15
|
5
|
7,25
|
11,60
|
|
16-20
|
16
|
23,19
|
34,79
|
|
21-25
|
9
|
13,04
|
47,83
|
|
26-30
|
11
|
15,94
|
63,77
|
|
31-35
|
7
|
10,14
|
73,91
|
|
36-40
|
7
|
10,14
|
84,05
|
|
41-45
|
3
|
4,35
|
88,40
|
|
46-50
|
1
|
1,45
|
89,85
|
|
51-55
|
3
|
4,35
|
94,20
|
|
56-60
|
0
|
0,00
|
94,20
|
|
61-65
|
1
|
1,45
|
95,65
|
|
66-70
|
3
|
4,35
|
100,00
|
|
71-75
|
0
|
0,00
|
100,00
|
|
Total
|
69
|
100,00
|
|
|
|
|
|
Tableau IX : Fréquence d'AAC selon l'âge sur
l'année 2012.
|
Tranches d'âge (an)
|
ni
|
%
|
% cu
|
|
0-5
|
0
|
0,00
|
0,00
|
|
6-10
|
5
|
5,88
|
5,88
|
|
11-15
|
10
|
11,76
|
17,64
|
|
16-20
|
18
|
21,18
|
38,82
|
|
21-25
|
16
|
18,82
|
57,64
|
|
26-30
|
12
|
14,12
|
71,76
|
|
31-35
|
5
|
5,88
|
77,64
|
|
36-40
|
1
|
1,18
|
84,05
|
|
41-45
|
5
|
5,88
|
84,70
|
|
46-50
|
4
|
4,71
|
89,41
|
|
51-55
|
1
|
1,18
|
90,59
|
|
56-60
|
2
|
2,35
|
92,94
|
|
61-65
|
3
|
3,53
|
96,47
|
|
66-70
|
1
|
1,18
|
97,65
|
|
71-75
|
2
|
2,35
|
100,00
|
|
Total
|
85
|
100,00
|
|
Tableau X : Fréquence d'AAC selon l'âge sur
3ans (2010-2011-2012).
|
Tranches d'âge (an)
|
ni
|
%
|
% cu
|
|
0-5
|
5
|
2,18
|
2,18
|
|
6-10
|
8
|
3,49
|
5,67
|
|
11-15
|
24
|
10,48
|
16,15
|
|
16-20
|
54
|
23,58
|
39,73
|
|
21-25
|
41
|
17,90
|
57,63
|
|
26-30
|
29
|
12,66
|
70,29
|
|
31-35
|
17
|
7,42
|
77,71
|
|
36-40
|
11
|
4,80
|
82,51
|
|
41-45
|
11
|
4,80
|
87,31
|
|
46-50
|
6
|
2,63
|
89,94
|
|
51-55
|
7
|
3,06
|
93,00
|
|
56-60
|
3
|
1,31
|
94,31
|
|
61-65
|
6
|
2,63
|
96,94
|
|
66-70
|
5
|
2,18
|
99,12
|
|
71-75
|
2
|
0,88
|
100,00
|
|
Total
|
229
|
100,00
|
|
Tableau XI : Répartition des patients selon la
durée d'hospitalisation.
|
Durée d'hospitalisation (j)
|
ni
|
%
|
% cu
|
|
1-5
|
85
|
37,12
|
37,12
|
|
6-10
|
89
|
38,86
|
75,98
|
|
11-14
|
16
|
6,99
|
82,97
|
|
15-19
|
15
|
6,55
|
89,52
|
|
20-24
|
11
|
4,81
|
94,33
|
|
25-29
|
5
|
2,18
|
96,51
|
|
30 et plus
|
8
|
3,49
|
100,00
|
|
Total
|
229
|
100,00
|
|
Tableau XII : Répartition des patients selon leurs
adresses.
|
Adresse
|
ni
|
%
|
% cu
|
|
Kananga
|
132
|
57,64
|
57,64
|
|
Lukonga
|
21
|
9,17
|
66,81
|
|
Ndesha
|
17
|
7,42
|
74,23
|
|
Katoka
|
35
|
15,28
|
89,51
|
|
Nganza
|
14
|
6,11
|
95,62
|
|
Hors ville
|
10
|
4,38
|
100,00
|
|
Total
|
229
|
100,00
|
|
Tableau XIII : Répartition des patients selon
qu'ils ont ou non subi l'intervention chirurgicale.
|
Intervention chirurgicale
|
ni
|
%
|
% cu
|
|
Oui
|
202
|
88,21
|
88,21
|
|
Non
|
27
|
11,79
|
100,00
|
|
Total
|
229
|
100,00
|
|
Tableau XIV : Répartition des patients selon
l'évolution.
|
Evolution
|
ni
|
%
|
% cu
|
|
Guéris
|
195
|
85,15
|
85,15
|
|
Transférés
|
8
|
3,50
|
88,65
|
|
Décès
|
26
|
11,35
|
100,00
|
|
Total
|
229
|
100,00
|
|
Tableau XV : Répartition des patients selon la
pathologie et le décès.
|
Cause de décès
|
ni
|
%
|
% cu
|
|
AAC
|
26
|
39,39
|
39,39
|
|
Autres pathologies
|
40
|
60,61
|
100,00
|
|
Total
|
66
|
100,00
|
|
Tableau XVI : Répartition de décès
dû à l'AAC.
|
Intervention chirurgicale \ Durée
d'hospitalisation
|
=48H
|
>48H
|
Total
|
|
+
|
6
|
12
|
18
|
|
-
|
6
|
2
|
8
|
|
|
|
|
|
Total
|
12
|
14
|
26
|
Tableau XVII : Répartition de tous les patients de
chirurgie selon leur évolution.
|
Evolution
|
ni
|
%
|
% cu
|
|
Guéris
|
901
|
91,94
|
91,94
|
|
Transférés
|
13
|
1,33
|
93,27
|
|
Décès
|
66
|
6,73
|
100,00
|
|
Total
|
980
|
100,00
|
|
Tableau XVIII : Répartition de tous les patients
de chirurgie selon leur évolution.
|
Etiologie
|
ni
|
%
|
% cu
|
|
Péritonite
|
50
|
21,83
|
21,83
|
|
Occlusion intestinale
|
37
|
16,16
|
37,99
|
|
Appendicite aiguë
|
107
|
46,72
|
84,71
|
|
Appendicite + Kyste ovarien
|
19
|
8,30
|
93,01
|
|
Iléus paralytique
|
2
|
0,87
|
93,88
|
|
Appendicite + Hernie
|
3
|
1,31
|
95,19
|
|
Hernie étranglée
|
6
|
2,63
|
97,82
|
|
Hémopéritoine
|
3
|
1,31
|
99,13
|
|
Grossesse ectopique
|
2
|
0,87
|
100,00
|
|
Total
|
229
|
100,00
|
|
Tableau XIX : Répartition des cas d'AAC selon les
années.
|
Mois \ Années
|
2010
|
2011
|
2012
|
Total
|
|
Janvier
|
6
|
5
|
11
|
22
|
|
Février
|
6
|
4
|
9
|
19
|
|
Mars
|
6
|
8
|
11
|
25
|
|
Avril
|
6
|
5
|
5
|
16
|
|
Mai
|
7
|
8
|
11
|
26
|
|
Juin
|
7
|
9
|
2
|
19
|
|
Juillet
|
4
|
4
|
11
|
19
|
|
Août
|
5
|
5
|
9
|
19
|
|
Septembre
|
7
|
7
|
4
|
18
|
|
Octobre
|
10
|
2
|
6
|
18
|
|
Novembre
|
3
|
4
|
2
|
9
|
|
Décembre
|
7
|
8
|
4
|
19
|
|
Total
|
75
|
69
|
85
|
229
|
1.1.2. Représentation
graphique.
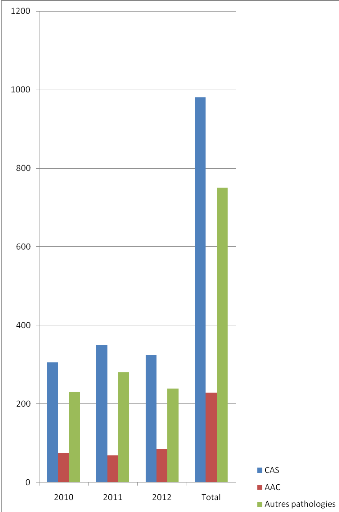
Figure I : Répartition des cas selon les
années. (Tableau I, XIX)
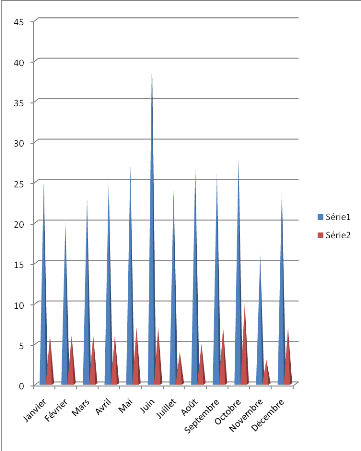
Série 1 : Cas
Série 2 : AAC
Figure II : Répartition des cas / Année
2010 (Tableau II et XIX)
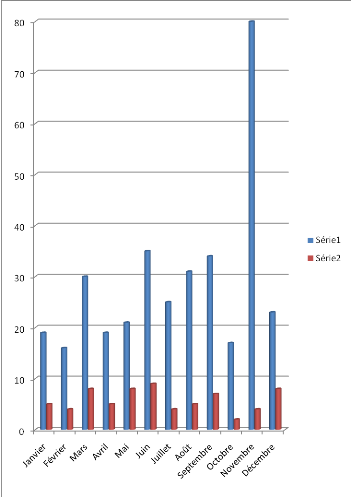
Série 1 : Cas
Série 2 : AAC
Figure III : Répartition des cas /
Année 2011 (Tableau III et XIX)
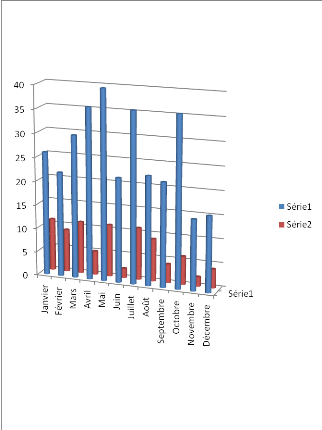
Série 1 : Cas
Série 2 : AAC
Figure IV : Répartition des cas / Année
2012 (Tableau IV et XIX)
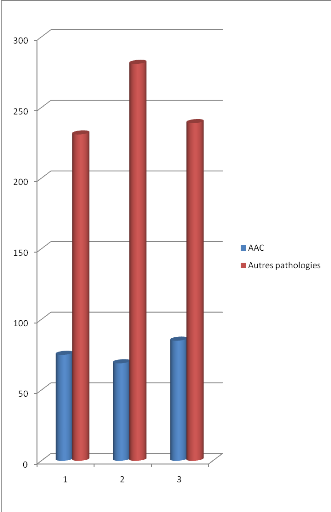
1 : Année 2010
2 : Année 2011
3 : Année 2012
Figure V : Répartition des pathologies selon
les années (Tableau V)
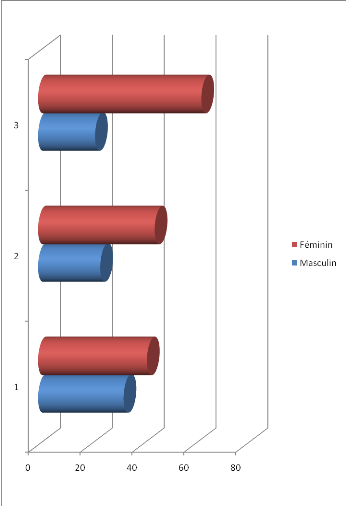
Figure VI : Répartition des cas selon les
sexes (Tableau VI)
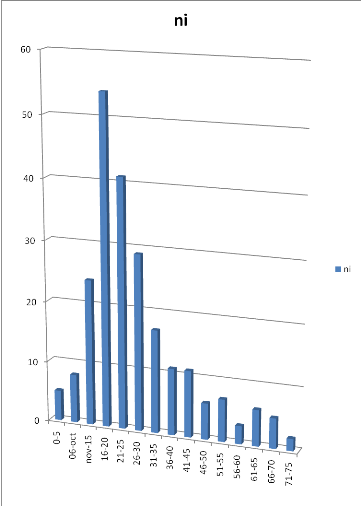
Figure VII : Répartition selon les tranches
d'âges (Tableau X)
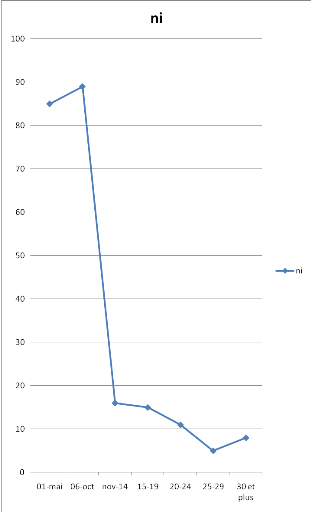
Figure VIII : Répartition des cas selon la
durée d'hospitalisation (Tableau XI)
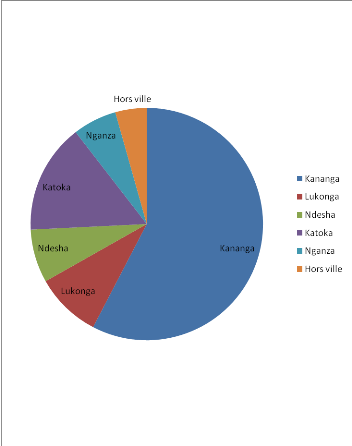
Figure IX : Répartition des cas selon
l'adresse (Tableau XII)
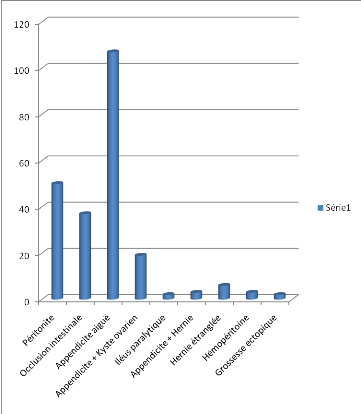
Figure X : Répartition des cas selon
l'étiologie (Tableau XVIII)
1.2. Analyse des
données.
1. La prévalence.
p= 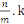
p= prévalence
n= taille de l'échantillon ou fréquence de la
population
m= total de la population considérée
k=facteur multiplicateur

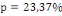
2. Fréquence annuelle moyenne (FAM).
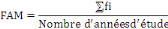
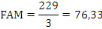
FAM 76 cas/an
3. Calcul des paramètres de la distribution.
|
Tranches d'âges
|
Xi
|
ni
|
|
ni(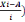
|
ni(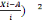
|
|
|
|
|
|
|
|
0-5
|
2,5
|
5
|
-3,1
|
-15,5
|
48,05
|
|
6-10
|
8
|
8
|
-2
|
-16
|
32
|
|
11-15
|
13
|
24
|
-1
|
-24
|
24
|
|
16-20
|
18
|
54
|
0
|
0
|
0
|
|
21-25
|
23
|
41
|
1
|
41
|
41
|
|
26-30
|
28
|
29
|
2
|
58
|
116
|
|
31-35
|
33
|
17
|
3
|
51
|
153
|
|
36-40
|
38
|
11
|
4
|
44
|
176
|
|
41-45
|
43
|
11
|
5
|
55
|
275
|
|
46-50
|
48
|
6
|
6
|
36
|
216
|
|
51-55
|
53
|
7
|
7
|
49
|
343
|
|
56-60
|
58
|
3
|
8
|
24
|
192
|
|
61-65
|
63
|
6
|
9
|
54
|
486
|
|
66-70
|
68
|
5
|
10
|
50
|
500
|
|
71-75
|
73
|
2
|
11
|
22
|
242
|
|
Total
|
|
|
|
428,5
|
2844,05
|
Xi : point médian
ni : fréquence
i : intervalle de classe = 5
A : moyenne provisoire = 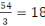
a) Calcul de la moyenne : ?
? = [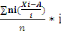 ] + A ] + A
= 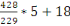
? = 27, 36 ans
b) Calcul de la variance : v
v = [ ? ni( ? ni(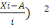 ] - (?-A)2 ] - (?-A)2
= 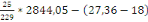 2 2
= 310,49 - 9,362
v = 222,88
c) Calcul de l'écart-type : ä
ä =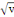
= 
= 14,93
d) Coefficient de variation : cv
cv = 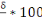
= 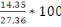
= 54,57
e) Calcul de l'étendue de la
distribution : e
e = ? #177; ä
= 27,36 #177; 14,93
e = 12,43 à 42,29 ans
f) La classe modale est celle de 16 à 20 ans car
elle possède la fréquence la plus élevée, soit
54.
4. Calcul du nombre moyen et d'écart-type des patients
par an.
X =nombre des patients ou fréquence observée.
|
Année
|
X
|
X2
|
|
2010
|
75
|
5625
|
|
2011
|
69
|
4761
|
|
2012
|
85
|
7225
|
|
Total
|
229
|
17611
|
? 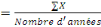
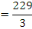
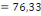
?76 patients
Ecart-type (ä) = 
= 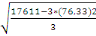
=6,64
ä 7
Le nombre moyen de patients souffrant d'abdomen aigu
chirurgical est de 76,33 #177; 6,64 soit 69,69 à 82,97 ou encore de 70
à 83 patients/an.
5. Calcul du mode et de la médiane.
|
Tranches d'âges
|
Fréquence
|
Fréquence cumulée
|
Fréquence relative
|
|
|
|
|
|
0-5
|
5
|
5
|
0,021
|
|
6-10
|
8
|
13
|
0,035
|
|
11-15
|
24
|
37
|
0,105
|
|
16-20
|
54
|
91
|
0,236
|
|
21-25
|
41
|
132
|
0,180
|
|
26-30
|
29
|
161
|
0,127
|
|
31-35
|
17
|
178
|
0,074
|
|
36-40
|
11
|
189
|
0,048
|
|
41-45
|
11
|
200
|
0,048
|
|
46-50
|
6
|
206
|
0,026
|
|
51-55
|
7
|
213
|
0,031
|
|
56-60
|
3
|
216
|
0,013
|
|
61-65
|
6
|
222
|
0,026
|
|
66-70
|
5
|
227
|
0,021
|
|
71-75
|
2
|
229
|
0,009
|
|
Total
|
229
|
2319
|
1,000
|
· Médiane = li 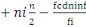
li = limite inférieure vraie de la classe modale ou
contenant la médiane
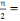 moitié de la taille de l'échantillon moitié de la taille de l'échantillon
fcdinf = fréquence cumulée de la classe
directement inférieure à la classe
modale
fi = classe contenant l'observation médiane
ni = amplitude ou intervalle de la classe
Médiane = 17,3 ans
· Mode = lim 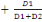
lim = limite inférieure réelle de la classe
modale = 16
D1 = excédent de la classe directement
inférieure à la classe modale = 25
D2 = amplitude = 5
A = 
Ou W ou étendue = Xmax - Wmin = 75
K = 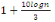 avec n= taille de l'échantillon avec n= taille de l'échantillon
= 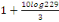
= 8,87
A = 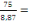 8,46 8,46
Mode = 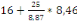
Mode = 23,05 ans
6. Répartition des cas d'AAC selon le coefficient de
corrélation.
|
X
|
Y
|
XY
|
X2
|
Y2
|
|
|
|
|
|
|
2,5
|
5
|
12,5
|
6,25
|
25
|
|
8
|
8
|
64
|
64
|
64
|
|
13
|
24
|
312
|
169
|
576
|
|
18
|
54
|
972
|
324
|
2916
|
|
23
|
41
|
943
|
529
|
1681
|
|
28
|
29
|
812
|
784
|
841
|
|
33
|
17
|
561
|
1089
|
289
|
|
38
|
11
|
418
|
1444
|
121
|
|
43
|
11
|
473
|
1849
|
121
|
|
48
|
6
|
288
|
2304
|
36
|
|
53
|
7
|
371
|
2809
|
49
|
|
58
|
3
|
174
|
3364
|
9
|
|
63
|
6
|
318
|
3969
|
36
|
|
68
|
5
|
340
|
4624
|
25
|
|
73
|
2
|
219
|
5329
|
4
|
|
569,5
|
229
|
6337,5
|
28657,25
|
6793
|
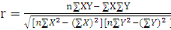
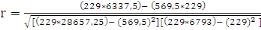
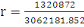
r = 0,43
7. Le test de la réalité d'association de
Bravais-Pearson ou Khi carré.
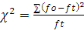
fo =fréquence observée
ft = fréquence théorique
d'indépendance
? = sommation
Règles de décision :
- Si ÷2 calculé est > ÷2
tabulaire, la différence est significative, il y a association
réelle ;
- Si ÷2 calculé est < ÷2
la différence n'est pas significative, il y a
indifférence.
DS : différence significative
DNS : différence non significative.
Comparaison de l'évolution vers le décès
en cas d'AAC du point de vue intervention chirurgicale. (cfr tableau XVI).
6(8,31) 12(9,69)
6(3,69) 2(4,31)
÷2 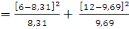 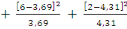
= 0,64 + 0,55 + 1,45 + 1,24
÷2 = 3,88
ddl = (L-1)(C-1) = 1*1 = 1
÷2 tabulaire à 95% = 3,841
÷2 calculé > ÷2
tabulaire : 3,88 > 3,841
Donc la différence est significative, il y a
association réelle ou dépendance entre le décès et
l'intervention chirurgicale en cas d'AAC.
CHAPITRE V
DISCUSSION
Elle sera intrinsèque puis extrinsèque selon
chaque point :
5.1. Répartition des
patients reçus en hospitalisation dans le service de chirurgie du
CHK.
Le tableau I nous donne le nombre total de patients
hospitalisés en chirurgie par année, donc de 2010 à 2012
et on y remarque que sur un total de 980 patients, pour les trois
années, la fréquence de 2011 est élevée par rapport
aux autres années et elle est de 350 cas, soit 35,71% et l'année
2010 avait enregistré la fréquence la plus basse de toutes, elle
était de 306 cas soit 31,23% des hospitalisés en chirurgie.
Ces données sont détaillées dans les
tableaux II, III, IV qui révèlent les mois qui avaient
enregistré les fréquences les plus élevées par
année, qui étaient le mois de Juin pour l'année 2010 avec
41 cas sur 306 soit 13,40%, le mois de Novembre 2011 avec 80 cas sur 350 de
l'année soit 22,86% et le mois de Mai 2012 avec une fréquence de
40 sur 324 cas soit 12,35% et les fréquences basses étaient
enregistrées au mois de Novembre 2010, février 2011 et Novembre
2012 avec respectivement 16 cas sur 306 ou 5,23%, 16 cas sur 350 ou 4,57% et 15
cas 324 soit 4,63%, pour chaque année.
5.2. Patients et
pathologies.
Il est démontré clairement, dans le tableau V
que l'entité pathologique qui fait l'objet de notre étude est
représentée par 229 cas sur 980 sur 3 années soit 23,37%
et la fréquence la plus élevée selon les années,
était de 85 cas sur 324 et c'est en 2012 soit 26,23% et la plus faible
fréquence étant celle de 2011 qui n'avait que 69 cas sur 350
soit 19,71 alors que c'était l'année où la
fréquence des hospitalisations était la plus haute.
5.3. AAC et sexe.
Le sexe le plus touché par l'abdomen aigu chirurgical
et pour toutes les années était le sexe féminin qui
représente en somme une fréquence de 150 patientes sur 229 soit
66,50% (tableau VI) et le sex ratio était de 2 en faveur du sexe
féminin alors qu'une étude sur la même pathologie qui a
été menée au Centre hospitalier Universitaire (CHU)
Gabriel TOURE en 2003 par Mr Harouna KONATE avait révélé
un sex ratio de 4 en faveur du sexe masculin. C'est paradoxal.
(8)
5.4. AAC selon les tranches
d'âge.
Du tableau VII au Xè, sur la
fréquence des AAC selon les tranches d'âge, nous constatons noir
sur blanc que la tranche d'âge de 16 à 20 ans est la plus
prédominante et cela sur toute la durée de notre étude.
Elle a enregistré 54 cas sur 229 soit 23,58% où, en
détail, on a eu à avoir 20 cas/è( soit 26,67% en
2010 ; en 2011, elle était à 16 cas sur 69 soit 23,19% et
à 18 cas SUR 85 en 2012 soit un pourcentage de 21,18.
La fréquence la plus basse sur la globalité a
été enregistrée dans la tranche d'âge de 71 à
75 ans, elle était de 2 cas sur 229 soit 0,88%. Les vieux ayant plus de
50% constituent ici environ 10% et les jeunes (moins de 30 ans) constituent la
majorité des cas, alors que Ciccone et al avaient déclaré,
selon leurs études que les vieux (>50 ans) représentaient 26%
de cas d'AAC. (4)
5.5. AAC et durée
d'hospitalisation.
Que l'on soit opéré ou pas, la durée du
séjour dans le service de chirurgie du CHK, la plus fréquente
allait de 6 à 10 jours (tableau XI) soit 89 patients sur la
totalité de 229 ou 38,86% ; suivie de celle allant de 1 à 5
jours, qui représentait 85 patients sur 229 soit 37,12% et la
durée la plus rare qui va de 25 à 29 jours, qui a eu 5 cas ou
2,18%.
Soulignons tout de même que d'une part, il y avait des
patients qui ne réalisaient même pas 24h dans le service et qui,
soit repartaient à domicile faute de moyen financier ou qui mourraient
à cause du retard de consultation ou d'un traitement non
spécifique à domicile soit dans d'autres structures
médicales. Cette durée est prise dans notre étude dans
l'intervalle de 1 à 5 jours. D'autre part, il sied de noter que certains
autres patients ont fait plus de 30 jours dans le service, allant
jusqu'à plus de 60 jours, surtout par faute d'honneur de leur facture et
cette classe a compté 8 cas soit 3,42%, pourcentage non
négligeable.
5.6. AAC et
résidence (tableau XII).
La ville de Kananga, comptant 5 communes, la commune qui a
envoyé plus de cas que les autres est celle de Kananga avec 132 cas sur
229 soit 57,64%, au-delà de la moitié de notre
échantillon, la commune avec faible fréquence étant celle
de la Nganza pour laquelle on ne comptait que 14 cas sur 229 soit 6,11%, mais
la remarque est celle qui est faite sur les cas venant des environs de la ville
qui représentent 10 cas soit 4,38% de l'échantillon.
Ces différences entre les fréquences peuvent
trouver leur justification par le fait qu'il est raisonnable que les patients
consultent la structure de santé qui se trouve à proximité
se leur domicile, c'est le cas de la commune de Kananga qui héberge
notre cadre d'étude qui est un hôpital de référence
secondaire ; ce qui explique aussi la fréquence plus ou moins
élevée pour la commune de Lukonga, bien qu'ayant aussi un
hôpital. Les malades provenant de l'intérieur de la province, nous
arrivent le plus souvent avec des tableaux très compliqués et
parfois au stade terminal parce qu'ils ont commencé d'abord avec le
traitement indigène et n'ayant pas amené le résultat
satisfaisant, on amène le malade en retard.
5.7. AAC et intervention
chirurgicale et décès.
Selon le tableau XIII qui nous présente la
répartition des malades selon qu'ils ont ou non subi l'intervention
chirurgicale et le tableau XVI qui nous les présente en faisant la
comparaison, chez ceux qui sont décédés dans le service de
chirurgie, entre la durée de leur hospitalisation et l'intervention
chirurgicale.
Notons que sur les 229patients qui constituent notre
échantillon, 27 représentent le nombre de ceux qui n'avaient pas
été opérés soit 11,79%. Ces derniers sont soit
décédés avant l'intervention, soit sortis du service par
manque de possibilité avant l'intervention ou carrément
transférés.
Le Khi carré calculé sur le tableau XVI nous a
poussé a conclure qu'il y a une dépendance entre le
décès et l'intervention chirurgicale, autrement dit, il est
facilement compréhensible qu'on meure en cas d'AAC si on a pas
été opéré en urgence. On comprend aussi que
l'intervention chirurgicale prolonge l'espérance de vie en post
opératoire chez ces malades à la seule condition que le post op
soit assuré, si pas, il meurt dans moins de 48h après
l'opération. Le décès représente 11,35% des cas
alors que selon Marco et al., 5,3% seulement allaient mourir pendant leur
séjour hospitalier.(11)
5.8. AAC et
évolution.
Quatre vingt quinze cas sur les 229 ont été
guéris, mis à part les transférés, nous montre le
tableau XIV, soit 85,15%, chiffre exorbitant par rapport à la conclusion
de l'étude de Marco et al., qui eux, parlaient de
61,30%(10). C'est à féliciter.
Parmi les causes de décès, la mort due à
l'AAC représente 26 cas/66 ou 39,39% par rapport aux autres pathologies,
ce qui signifie que cette pathologie est une urgence chirurgicale (tableau XV
et XVII).
5.9. AAC et
étiologie (tableau XVIII).
L'étiologie la plus rencontrée et la moins grave
si elle est traitée en urgence c'est l'appendicite qui , à elle
seule, représente 107 cas sur 229 soit 46,72%. Elle est suivie de la
péritonite (50 cas/229 ou 21,83%) et de l'occlusion intestinale (37 cas
sur 229 ou 16,16%) qui sont redoutables et menacent la vie du patients
dès qu'elles se sont installées.
CHAPITRE VI
CONCLUSIONS ET
RECOMMADATIONS
Pour notre mémoire sur la fréquence et la prise
en charge des abdomens aigus chirurgicaux, nous avons mené une
étude rétrospective au sein du service de chirurgie de
l'Hôpital Provincial de Kananga sur une période allant du
01è Janvier 2010 au 31 Décembre 2012.
6.1. Conclusions.
Après la récolte des données et leur
analyse, les conclusions suivantes peuvent être
dégagées :
- Le service de chirurgie du CHK a reçu, au total, 980
cas pour les 3 ans de notre étude.
- L'année 2011 est celle qui a enregistré la
fréquence la plus élevée de toutes, 350 cas sur 980 soit
35,71%.
- Deux cent vingt neuf (229) cas d'AAC ont été
enregistrés sur les 980 soit une prévalence de 23,37% des cas
reçus dans le service de chirurgie.
- L'année 2012 a marqué la fréquence la
plus élevée de 85 cas sur les 229 soit 37,12% de tous les cas
d'AAC, la dernière année suivant la fréquence étant
l'an 2011 qui avait enregistré 69 cas soit 30,13% alors que la 2010
était intermédiaire et avait enregistré 75 cas ou
32,75%.
- La fréquence annuelle moyenne a été
calculée à 76,3 ou environ 76 cas par année.
- Le sexe le plus touché est le féminin qui a eu
150 cas soit 65,50% alors que le masculin n'en avait eu que 79 sur 229 soit
34,50%.
- Selon les tranches d'âge, celle de 16 à 20 ans
a paru la plus concernée par cette affection et avait enregistré
54 cas sur le total soit 23,58% et cela s'est fait remarquer sur toutes les
années et on avait alors eu en 2010, pour cette tranche d'âge, 20
cas sur 75 soit 26,67% ; en 2011 : 16 cas sur 69 soit 23,19% et 18
cas sur 85 en 2012 soit 21,18%.
- La moyenne de l'âge a été de 27,36 ans
avec un écart-type de 17,35 ans et l'étendue de la distribution
allait de 10,01 à 44,71 ans, la médiane étant de 17,3ans
et le mode de 23,05 ans.
- La durée d'hospitalisation pour l'abdomen aigu
chirurgical, dans le service de chirurgie du CHK a été
très fréquente pour celle qui allait de 6 à 10 jours qui
avait enregistré 89 cas sur 229 soit (38,86%), suivie de celle allant
de 1 à 5 jours qui, elle, avait reçu 85 cas ou 37,12%.
- La commune de Kananga représente la fréquence
la plus élevée des malades souffrant de l'abdomen aigu
chirurgical par rapport aux autres communes et avait eu 132 ces sur 229 soit
57,64%.
- Sur 229 cas, 202 seulement avaient subi une intervention
chirurgicale soit 88,21%.
- L'évolution vers la guérison s'est faite chez
195 patients soit 85,15% dans le service de chirurgie, 8 cas soit 3,50% ont
été transférés et 26 cas soit 1,35% ont
trouvé la mort pendant leur séjour au CHK sur les 229 cas d'AAC
ou un pourcentage de 39,39 sur le total de décès
enregistrés dans le service de chirurgie qui étaient à 66.
Parmi les 26 décès, 18 venait de subir une intervention
chirurgicale soit 69,23% et 6 parmi eux sont décédés dans
les premiers 48h de leur hospitalisation soit 23,08% alors que parmi les 8 qui
n'avaient pas subi l'intervention, 6 sont décédés avant
48h ou 75% d'entre les 8.
- L'étiologie la plus fréquemment
rencontrées était l'appendicite aiguë pour laquelle nous
avons enregistré 107 cas sur 229 soit 46,72%, suivie de la
péritonite avec 50 cas ou 21,83 »% et de l'occlusion
intestinale avec 37 cas ou 16,16%.
6.2. Recommandations.
· Au corps médical :
- De bien maîtriser la pathologie de l'abdomen aigu
chirurgical pour éviter soit de banaliser les douleurs abdominales en
méconnaissant une urgence chirurgicale ou encore d'indiquer une
chirurgie inutile pour un patient ayant une pathologie médicale,
- De bien savoir faire le diagnostic différentiel en
cas d'AAC, entre les différentes pathologies en cause,
- D'intervenir le plus rapidement possible dès que le
diagnostic est posé, s'étant rassuré d'abord que le post
op soit sans difficulté, en vue de diminuer sensiblement la
fréquence de décès dû à l'AAC.
· A la communauté :
- De consulter très tôt l'hôpital en cas de
douleur abdominale qui risque d'être prise comme banale ou
médicale alors qu'elle peut être chirurgicale et mortelle si elle
n'est pas prise en charge en urgence,
- De créer une assurance-maladie pour faire face aux
différentes pathologies notamment celle dont il est question dans notre
travail, qui exige beaucoup plus de moyens financiers.
· Au CHK de se procurer d'un équipement
adéquat afin d'augmenter d'efficacité de la prise en charge des
abdomens aigus chirurgicaux et qui soit disponible à tout moment.
· A tout celui qui nous lira, de pouvoir mettre en
pratique ce qu'il aura lu et surtout d'ajouter un plus à ce travail, du
moins dans les limites de ses possibilités, étant donné
que ce mémoire est sujet à toute perfection.
RESUME
L'objectif général de notre travail était
de déterminer la fréquence et la prise en charge des abdomens
aigus chirurgicaux au Complexe Hospitalier de Kananga et une étude
rétrospective a été menée dans ce cadre de Janvier
2010 au Décembre 2012.
A l'issue de notre enquête, sur base des registres et
fiches, les résultats trouvés sur terrain sont :
- On a enregistré 229 cas d'abdomens aigus chirurgicaux
sur 980 cas de chirurgie soit 23,37% de prévalence,
- L'année 2012 ayant battu le record avec 85 cas soit
37,12%, la fréquence annuelle étant de 76 cas,
- Le sex-ratio était de 2 en faveur du
féminin,
- La tranche d'âge de 16 à 20 ans était la
plus concernée,
- La durée d'hospitalisation le plus fréquente
allait de 6 à 10 jours,
- La commune de Kananga était la plus
intéressée,
- Vingt six patients ont trouvé la mort à
l'hôpital et
- L'appendicite aiguë est la plus fréquente des
causes, suivie de la péritonite puis de l'occlusion intestinale.
- Le traitement est essentiellement chirurgical.
BILIOGRAPHIE
1. Brever R., Golden F., Hitch D., et al.: Abdominal
pain: an analysis of 1000 consecutive cases in a university hospital
emergency room. Am J Surgery 1976; 131: 219-23.
2. Broc P.: Traité de chirurgie d'urgence, Tome
2, 9è éd. Entièrement refondue, Masson, Paris
1936 : 930-8.
3. Carli P. et col. : Urgences, Plans et
Schémas thérapeutiques, 11è éd.
Editions Scientifiques L&C, Paris, 1997, 133-49.
4. Ciccone A., Allegra J., Cochrane D., Copy R., Rochol L.:
Age related differences in diagnoses within the elderly population. Am J
Emergency Med, 1998; 16: 43-8.
5. De Dombal F.: The OMGE acute abdominal survey.
Progress report. Scand J Gastroenterology, 1988; 144 Suppl: 35-42.
6. Gottrand F.: Unité de Gastro-entérologie,
Hépatologie et Nutrition, Clinique de Pédiatrie,
Hôpital Jeanne de France. Internet 10 Janvier 2013 à 16h35'.
7. Jacquet N. et col : Chirurgie abdominale. Tome
2, 2001-2002 : 73-6.
8. Konate H. : Douleur abdominale aiguë.
Thèse présentée et soutenue publiquement en 2003.
Internet : 15 Décembre 2012 à 20h05'.
9. Lukens W., Emermann C., Effron D.: The natural history
and clinical findings in undifferentiated abdominal pain, Ann Emerg Med
1993; 22: 690-6.
10. Leger L. et al. : Sémiologie
chirurgicale, 6è édition, Masson, Paris, 1999, 234
- 267.
11. Marco C., Schoeenfeld C., Keyl P.: Abdominal pain in
geriatric patients: variables associated with adverse out come. Acad Emerg
Med 1998; 5: 1163-8.
12. Micheau A. et Hoa D.: Anatomie du système
digestif et de la cavité abdominal - Illustrations. E-Anatomie.
Publié le mardi 20 mars 2012. Internet : 06 Janvier 2013 à
12h54'.
13. Munabe P. et Beya B. : Notes de cours d'anatomie,
module de splanchnologie digestive, 2009-2010.
14. Passagia J-G. : Anatomie de l'abdomen,
Université Joseph Fournier de Grenoble 2009-2010.
15. Pecontal J-M., Perraud V., Morbelli P. : Le
mémento de l'urgence médicale et chirurgicale,
3è éd, Arnette, Paris 2005 : 55-60.
16. Power R., Guertler A.: Abdominal pain in the ED:
Stability and charge over 20 years. Am J Emerg Med 1995; 13:301-3.
Table des matières
EPIGRAPHE..........................................................................................................I
DEDICACE...........................................................................................................II
REMERCIEMENTS................................................................................................III
LISTE DES
ABREVIATIONS...................................................................................IV
EPIGRAPHE
2
DEDICACE
2
REMERCIEMENTS
2
LISTE DES ABREVIATIONS
2
PLAN
2
INTRODUCTION
2
PREMIERE PARTIE : APERCU THEORIQUE
2
CHAPITRE I :
2
RAPPEL ANATOMO-PHYSIOLOGIQUE DE L'ABDOMEN
2
ANATOMIE
2
1.1.
Généralités.
2
1.2. Squelette
osseux de la cavité abdominale.
2
1.3.
L'estomac.
2
1.4. L'intestin
grêle.
2
1.4.1.
Généralités.
2
1.5. Le gros
intestin.
2
1.6. Les annexes du
tube digestif.
2
1.6.1. Le
foie.
2
1.6.2. Le
pancréas.
2
1.6.3. La
rate.
2
PHYSIOLOGIE
2
CHAPITRE II
2
L'ABDOMEN AIGU CHIRURGICAL
2
2.1. Définition
2
2.2. Epidémiologie.
2
2.3. Anamnèse.
2
2.4. Etiologies de la douleur
abdominale.
2
2.5. Symptomatologie.
2
2.5.1. La
douleur.
2
2.6. Sémiologie.
2
2.6.1. Chez le nourrisson.
2
2.6.2. Enfant à l'âge de la
maternelle (de 2 à 5 ans).
2
2.6.3. Enfant de plus de 6 ans.
2
2.6.4. Chez l'adolescent.
2
2.6.5. Chez la personne
âgée.
2
2.6.6. Examen physique.
2
2.7. Diagnostic différentiel des
douleurs abdominales.
2
2.8. Les explorations para-cliniques.
2
2.9. Prise en charge.
2
2.9.1. Traitement des
péritonites aiguës diffuses.
2
2.9.2. Traitement des
péritonites aiguës localisées.
2
2.9.3. Traitement des
occlusions intestinales.
2
DEUXIEME PARTIE : PARTIE PRATIQUE
2
CHAPITRE III
2
CADRE DU TRAVAIL, SUJETS ET METHODES.
2
3.1. Cadre du travail.
2
3.2. Les sujets.
2
3.3. Méthodes.
2
CHAPITRE IV
2
LES RESULTATS
2
1.1. Présentation des
résultats et représentation graphique.
2
1.1.1. Présentation des
résultats.
2
1.1.2. Représentation graphique.
2
1.2. Analyse des données.
2
CHAPITRE V
2
DISCUSSION
2
5.1. Répartition des patients reçus
en hospitalisation dans le service de chirurgie du CHK.
2
5.2. Patients et pathologies.
2
5.3. AAC et sexe.
2
5.4. AAC selon les tranches d'âge.
2
5.5. AAC et durée d'hospitalisation.
2
5.6. AAC et résidence (tableau XII).
2
5.7. AAC et intervention chirurgicale et
décès.
2
5.8. AAC et évolution.
2
5.9. AAC et étiologie (tableau XVIII).
2
CHAPITRE VI
2
CONCLUSIONS ET RECOMMADATIONS
2
6.1. Conclusions.
2
6.2. Recommandations.
2
RESUME
2
BILIOGRAPHIE
2
| 


