|
INSTITUT SUPERIEUR DES TECHNIQUES MEDICALES
GOMA
BP : 176-Goma
Email:
istmgoma1@gmail.com
ETUDE DES FACTEURS DE RISQUE DE L'ASPHYXIE PERINATALE A
L'HOPITAL DE KYESHERO.
Du 1er Janvier au 31 Décembre 2018
»
Par : HAFASHIMANA NGIRABANGA Erick
Mémoire présenté en vue de
l'obtention du diplôme de Licence en Techniques
Médicales.
Option : Sciences Infirmières
Orientation : Pédiatrie
Encadreur : Ass. Dr. ENDANDA ZAWADI
Espérance
Directeur : Prof. BITWE MIHANDA Richard

REMERCIEMENTS
Au terme de ce travail sanctionnant la fin de notre parcours
académique en Technique médicale, nous voulons, remercier ceux et
celles-là qui ont, de loin ou de près, contribué, à
notre formation et à l'élaboration de ce mémoire.
Nous remercions le Prof BITWE MIHANDA Richard et Ass. Dr
ENDANDA ZAWADI Espérancequi, malgré leurs multiples occupations,
ont accepté respectivement d'assurer la direction et l'encadrement de ce
travail non seulement comme directeur ou encadreur, mais aussi en tant que
parents.
Aux autorités académiques et scientifiques de
l'ISTM/Goma pour nous avoir formé tout en nous encourageant tout au long
de notre cursus académique, qu'ils trouvent ici notre profonde
gratitude.
Nos remerciements s'adressent particulièrement au Dr.
Bose SEMANEGU, à la famille George BAENI pour leur participation non
seulement morale mais aussi financière quant à la
réalisation de ce travail.
Nous pensons à nos frères et soeurs : JADOT,
Emmanuel, Tantine, Aimé, Kikandi, Michel, Naomi, Yvonne, Justin,
Patrick, ... pour l'amour fraternel.
A Mes compagnons de lutte, mes amours et camarades :
Dédier KAMASA, KUBUYA Patrick, Ernest, Christophe, KAZINO, ...
A nos amis et connaissances : Charité, SADIKI, Amani,
...
A tous ceux qui de près ou de loin ont contribué
à la réalisation de ce travail et à tous ceux qui sont
involontairement omis ne se sentent pas léser, mais qu'ils trouvent ici
l'expression de notre profonde gratitude.
II
SIGLES, ABREVIATIONS ET SYMBOLES
% : pourcentage
ANN : Asphyxie Néonatale
Ao : Infirmier licencié
APN : Asphyxie Péri Natal
Ass. : Assistant
BCF : Battement du Coeur Foetal
CEPAC : Communauté de l'Eglise Pentecôte en
Afrique Centrale
CPN : Consultation Prénatale
DPPNI : Décollement Prématuré du Placenta
Normalement Inséré
EAI : EncéphalopathieAnoxo Ischémique
HEK : Hôpital de l'Excellence de Kyeshero
ISTM : Institut Supérieur des Techniques
Médicales
LA : Liquide Amniotique
MAP : Menace d'Accouchement Prématuré
O2 : Oxygène
OMS : Organisation Mondiale de la Santé
RCIU : Retard de Croissance intra Utérin
RDC : République Démocratique du Congo
RPM : Rupture Prématuré des Membranes
SFA : Souffrance Foetale Aigue
ULPGL : Université Libre des Pays des Grand-Lacs
III
LISTE DES TABLEAUX
Tableau I : Score d'APGAR 9
Tableau II. Fréquence des cas l'asphyxie
périnatale par rapport aux autres
pathologies 19
Tableau III. Distribution de l'asphyxie périnatale selon
le sexe 19
Tableau IV : Distribution des cas d'asphyxie périnatale
selon l'âge d'admission 20
Tableau V : Répartition des cas d'asphyxie
périnatale selon la provenance 20
Tableau VI Répartition de l'asphyxie périnatale
en rapport au poids à la naissance 21
Tableau VI. Présentation des cas d'asphyxie
néonatale en fonction du score
d'APGAR à la première minute et 5ème
minute 21
Tableau VIII. Répartition des cas d'asphyxie
périnatale selon la voie d'accouchement
22
Tableau IX. Distribution des cas selon les pathologies
associées à l'asphyxie
périnatale 22
Tableau X. Distribution des cas d'asphyxie périnatale
selon la modalité de sortie 23
Tableau XI : Répartition des cas d'APN selon
l'âge de leurs mères 23
Tableau XII : Répartition des accouchées ayant
donné un cas d'APN selon leur
fonction 24
Tableau XIII : Répartition des accouchées ayant
donné un cas d'APN selon leur
niveau d'instruction 24
Tableau XIV : Répartition des cas d'APN selon
l'Etat-civil de leurs mères 25
Tableau XV : Répartition des cas d'APN selon la
parité de leurs mères 25
Tableau XVI : Distribution des accouchées ayant
donné un cas d'APN selon les
pathologies développées pendant la grossesse
26
Tableau XVII : Présentation des cas selon les facteurs
de risques pernatletrouvés 26
Tableau XVIII : Présentation des accouchées
selon le CPN réalisées 27
Tableau XIX : Répartition des accouchées selon
la présentation foetale 27
Tableau XX : Présentation des accouchées selon
l'aspect du liquide amniotique 28
IV
RESUME
L'asphyxie entraine des perturbations de l'ensemble des
fonctions du nouveau-né à la naissance, associant des anomalies
gazométriques et des anomalies cliniques multiviscérales, qui
mettent en jeu le pronostic vital. C'est ainsi que nous avons traité de
l'étude des facteurs de risque de l'asphyxie périnatale à
l'Hôpital de kyeshero du 1er janvier au 31 décembre 2018.
Dans sa réalisation, nous nous sommes fixés les
objectifs suivants
Réduire la mortalité et la morbidité
péri natales liées à l'asphyxie périnatale à
l'Hôpital de Kyeshero.
Déterminer la fréquence de l'asphyxie
périnatale à l'Hôpital de Kyeshero ;
Identifier les facteurs sociodémographiques de
l'asphyxie périnatale à l'Hôpital de de Kyeshero ;
Identifier les mesures préventives 1er,
2ème et 3ème degré de l'asphyxie
périnatale à l'Hôpital de de Kyeshero.
Pour atteindre ces objectifs, nous avons utilisé la
technique documentaire, la méthode statistique et la méthode
comparative.
Après la récolte, l'analyse et
l'interprétation des données, nous avons abouti aux
résultats ci-après : 40 cas d'APN soit une fréquence de
14,8%, 62,5% étaient du sexe masculin, 67,5% avaient un APGAR = à
5 à la 1ère minute ; 57,5% étaient nés
par voie haute, 67,5% des cas d'APN étaient issus des mères
âgées de 20 à 35 ans les infections urogénitales et
le paludisme étaient les pathologies associées à la
grossesse avec 45% de cas, le travail prolongé (32,5%), le travail
stationnaire (22,5%), la rupture utérine (12,5%) et la rupture
prématuré des membranes (10%) sont les principaux facteurs de
risques per-natales significatif retrouvés chez les nouveau-nés
asphyxiés le liquide amniotique méconial, jaunâtre ou
fétide étaient très souvent indicatif d'asphyxie
respectivement 35%, 12,5% et 7,5%.
V
Ces résultats montrent la fréquence de l'APN est
élevée et nombreux facteurs sont impliqués dans sa
survenue.
Mots clés : Facteurs de risque, Asphyxie
périnatale, hôpital, Kyeshero, Goma
VI
ABSTRACT
The asphyxia entails disruptions of the set of the newborn's
functions to the birth, associating the anomalies gazométriques and
anomalies clinical multiviscérales, that puts in play the vital
prognosis. This is how we treated the survey of the factors of risk of the
perinatal asphyxia in the hospital of kyeshero of January 1st to December 31,
2018.
In his/her/its realization, we set the following objectives:
to determine the frequency of the APN, to identify the factors
socio-demographiques of the APN, to identify the preventive measures 1st, 2nd
and 3rd degree of the APN in the hospital of Kyeshero.
To reach these objectives, we used the documentary technique,
the statistical method and the comparative method.
After the harvest, the analysis and the interpretation of the
data, we succeeded below to the results: 40 cases of APN are a frequency of
14,8%, 62,5% were the m asculine sex, 67,5% had an APGAR = to 5 to the 1st
minute; 57,5% were born by high way, 67,5% of the cases of APN were descended
of the mothers aged of 20 to 35 years the urogenital infections and the malaria
were the pathologies associated to pregnancy with 45% of case, the prolonged
work (32,5%), the stationary work (22,5%), the uterine rupture (12,5%) and the
rupture premature of the membranes (10%) are the main factors of per-native
risks meaningful recovered at the newborns asphyxiated the liquid amniotic
méconial, sallow or fetid were very often respectively indicative of
asphyxia 35%, 12,5% and 7,5%.
These results show the frequency of the APN is raised and
numerous factors are implied in his/her/its intervening.
Key words: Factors of risk, perinatal Asphyxia, hospital,
Kyeshero, Goma,
VII
TABLE DES MATIERES
DEDICACE Erreur ! Signet non défini.
REMERCIEMENTS I
SIGLES, ABREVIATIONS ET SYMBOLES II
RESUME III
ABSTRACT VI
TABLE DES MATIERES VII
CHAPITRE I. INTRODUCTION 1
CHAPITRE II. GENERALITES SUR L'ASPHYXIE PERINATALE 5
II.1. DÉFINITION DES CONCEPTS 5
II.2. CAUSES ET DIFFERENTS FACTEURS DE RISQUE 5
I.1.2.1. Etiologies de l'asphyxie du nouveau-né
Erreur ! Signet non défini.
I.1.2.2. Facteurs de risque de l'asphyxie Erreur ! Signet
non défini.
I.3. PHYSIOPATOLOGIE 7
II.4. DIAGNOSTIC 7
Tableau I : Score d'APGAR 9
II.5. TRAITEMENT DE l'ASPHYXIE PERINATALE 10
II.5.1. Traitement préventif 10
II.5.2. Traitement curatif 10
II.5.4. L'hypothermie à visée neuro-protectrice
11
II.6. EVOLUTION DE L'ASPHYXIE 12
II.7. COMPLICATIONS DE L'ASPHYXIE 13
CHAPITRE II. MATERIEL ET METHODES 15
II.1. CADRE D'ETUDE 15
III.1.1. Situation géographique 15
III.1.2. Présentation du service de Pédiatrie
15
III.2. MATERIEL 16
III.2.2. Type d'étude 16
III.2.3. Population d'étude 16
III.2.4. Echantillonnage 16
III.2.5. Critères de sélection 16
III.3. Techniques et méthodes 16
III.3.1. Technique 16
a. Analyse documentaire 16
VIII
III.3.2. Méthodes 17
III.4. Liste des variables 17
II.9. Saisie, traitement et analyse des données 18
CHAP IV. RESULTATS 19
CHAPITRE V. DISCUSSIONS 29
CHAP. VI. CONCLUSION ET RECOMMANDATIONS
33
REFERENCES BIBLIOGRAPHIQUES 35
ANNEXES I
1
CHAPITRE I. INTRODUCTION
I.1 EPIDEMIOLOGIE
Selon le dictionnaire médical, l'asphyxie est
l'arrêt de la respiration provoqué par tout
phénomène qui s'oppose à l'échange gazeux entre le
sang et l'atmosphère au niveau des poumons. (1)
Globalement, les facteurs en causes sont parfois
prévisibles comme les pathologies maternelles retentissant sur le foetus
(diabète mal équilibré, toxémie gravidique,
cardiopathie ou autre pathologie chronique mal équilibré,
infection maternelle, anémie, etc.) et imprévisibles comme les
accidents funiculaire et placentaires et les dystocies dynamiques. (2)
L'Organisation Mondiale de la Santé montre que
l'asphyxie est la 3ème cause de décès néonatale
environ 4 millions des nouveau-nésqui naissent chaque année sont
victime d'asphyxie dont 1 million d'eux décèdent et les
survivants sont victimes des séquelles neurologiques comme
l'infirmité motrice cérébraleetle retard mental. (3)
Dans les pays développés, la fréquence
moyenne de survenue de l'asphyxie périnatale se situe entre 2 à 4
pour 1000 naissances vivantes à terme. En France, on a
dénombré 2,5 millions cas d'asphyxie périnatale sur toutes
les naissances enregistrés en 2016 dont 13% d'eux étaient
sévères. (2)
Dans les pays en voie de développement comme ceux de
l'Afrique, les estimations montrent que 38 pour 1000 naissances sont dues
à l'asphyxie dont 20.8 pour 1000 meurent. Les chiffres publiés de
l'incidence de l'asphyxie vont de 2 à 27% accouchements selon l'endroit,
la période et les critères utilisés pour définir
l'asphyxie, le développement consécutif d'une
encéphalopathie est un indicateur plus fiable de la survenue d'un
épisode d'asphyxie grave.(4)
Des études faites en Afrique de l'Ouest ont
montré qu'au Cameroun, l'asphyxie périnatale représentait
une cause majeure de morbidité néonatale et l'incidence
était à 42 pour 1000 naissances au Centre Hospitalier d'Essos,
à 39 pour 1000 naissances au Centre Hospitalier et Universitaire de
I.3.1. Objectif général
2
Yaoundé en 2009 dont des proportions plus importantes
en zone rurale. Au Burkina Faso, en 2010 l'asphyxie périnatale
était à une fréquence de 24% des décès ayant
été enregistrés dans tout le pays. (5)
Les maternités de la République
Démocratique du Congo ne sont pas épargnées par les cas
d'asphyxie périnatale. Les estimations montrent que sur le plan
national, sur un total de 96000 nouveaux nés, 158 nouveaux nés
sont victimes d'asphyxie et le taux de mortalité est de 75% surtout dans
les zones rurales. (6)
En Province du Nord-Kivu, moins de 75% des nouveau-nés
reçoivent des soins efficaces perpartum et moins de 35% en post-natals
surtout dans les campagnes. On n'estime que 33 naissances sur 1000 dans des
villes et 41 sur 1000 dans les campagnes victimes d'asphyxié en
périnatalité. (7)
Dans la ville de Goma, les chiffres de 2017 avancés par
la Division Provinciale de la Santé font état de 532
nouveau-nés avec asphyxie néonatale dans la Zone de Santé
de Goma et la majorité d'eux étaient enregistrés à
l'HGR/Charité Maternelle avec 121 cas. Tandis que pour la Zone de
Santé de Karisimbi, on a enregistré 459 cas avec une
prédominance de l'Hôpital Militaire Régional de Goma avec
143 cas. (8)
En regard ce qui précède, il est urgent de
connaitre les facteurs de risque de l'asphyxie périnatale à
l'Hôpital de Kyeshero.
I.2. QUESTIONS DE RECHERCHE
I.2.1. Question principale
Ø Comment réduire la morbi mortalité
liée à l'asphyxie périnatale ?
I.2.2. Questions spécifiques
Ø Quelle est la fréquence de l'asphyxie
périnatale à l'Hôpital de de Kyeshero ?
Ø Quels sont les facteurs de risque de l'asphyxie
périnatale à l'Hôpital de de Kyeshero ?
I.3. OBJECTIFS DU TRAVAIL
3
- Réduire la mortalité et la morbidité
périnatalesliées à l'asphyxie périnatale à
l'Hôpital de de Kyeshero.
I.3.2. Objectifs spécifiques
v Déterminer la fréquence de l'asphyxie
périnatale à l'Hôpital de Kyeshero ;
v Identifier les facteurs sociodémographiques de
l'asphyxie périnatale à l'Hôpital de de Kyeshero ;
v Identifier les mesures préventives 1er,
2ème et 3ème degré de l'asphyxie
périnatale à l'Hôpital de de Kye shero.
I.4. CHOIX ET INTERET DU SUJET
I.4.1. Choix du sujet
Conscient que la fréquente de l'asphyxie
périnatale est observée dans notre milieu, le choix de ce sujet a
été motivé en vue d'identifier les facteurs de risque et
enfin prendre des mesures préventives.
I.4.2. Intérêt du sujet
a. Intérêt personnel
ce travail est à caractère formatif car elle va
enrichir nos connaissances sur les facteurs en cause de l'asphyxie
périnatal et les mesures préventives.
b. Intérêt scientifique
Ce travail consiste à mettre à la disposition
de futurs chercheurs du même domaine, un document qui leur servira de
référence dans leurs recherches.
c. Intérêt social
Les différentes recommandations reprises dans ce
travail, une fois mises en pratique, permettraient la réduction des cas
d'asphyxie et l'amélioration de la qualité de prise en charge. Et
il sera un outil de référence pour tous les individus qui auront
besoin d'information sur l'asphyxie périnatale.
I.5. DELIMITATION DU SUJET
4
I.5.1. Délimitation spatiale
Nous avons effectué notre étude à
l'Hôpital de Kyeshero situé dans la Zone de Santé de Goma,
province du Nord-Kivu en RDC.
I.5.2. Délimitation temporelle
Cette recherche s'étale sur une période de 1
année allant du 1er janvier au 31 décembre 2018.
I.6. SUBDIVISION DU TRAVAIL
Ce travail est subdivisé en six chapitres ;
1. Le premier chapitre porte sur l'introduction ;
2. Le deuxième sur les généralités
sur l'asphyxie périnatale;
3. Le troisième chapitre quant décrit les
matériels et méthodes,
4. Le quatrième chapitre présente les
résultats,
5. Le cinquième porte sur la discussion des
résultats,
6. Le sixième concerne la conclusion et
recommandations.
5
CHAPITRE II. GENERALITES SUR L'ASPHYXIE PERINATALE
II.1. DÉFINITION DES CONCEPTS
b. Asphyxie
Selon le dictionnaire médical, l'asphyxie est
l'arrêt de la respiration provoqué par tout
phénomène qui s'oppose à l'échange gazeux entre le
sang et l'atmosphère au niveau des poumons. (8)
C'est une situation dans laquelle le corps, l'organisme se
trouve privé d'oxygène qui est un élément
indispensable au fonctionnement de l'organisme n'atteint plus les organes
vitaux (cerveau, coeur, reins, etc.). (9)
c. L'asphyxie périnatale
Elle correspond à une altération
sévère des échanges gazeux utéro placentaires
conduisant à une hypoxie sévère et à une acidose
gazeuse. (10)
d. Nouveau-né
C'est un être humain vivant dont l'âge varie de 0
à 28 jour. (11)
e. Période néo natale
C'est une période qui s'étend dès la
naissance à 28 jours de vie.
f. Période périnatale
C'est une période qui s'étend dès la
28ème SA jusqu'au
7ème jour de vie du
nouveau-né.
II.2. CAUSES ET DIFFERENTS FACTEURS DE RISQUE
La prise en charge du nouveau-né débute avant la
naissance par le dépistage des situations à risque d'asphyxie
périnatale. Les situations à haut risque d'asphyxie
périnatale :
a. Les causes imprévisibles ou difficilement
prévisibles :
- Accidents placentaires : Hématomes
rétro-placentaires, décollements placentaires, hémorragie
aigue sur placenta praevia.
6
- Accidents funiculaires : Procidence du cordon,
la Procidence du cordon, circulaire serrée ou bretelle.
- Dystocies dynamiques : Hypertonie
utérine, hypercinésie utérine.
- Accidents maternels : Embolie amniotique,
hypovolémie ou anoxie
aigue accidentelle quelle qu'en soit la cause. (12)
b. Les causes prévisibles :
§ Les pathologies maternelle
retentissant sur le foetus : Toxémie gravidique, diabète
mal équilibré, cardiopathie ou autre pathologie chronique mal
équilibré, infection maternelle.
§ Les pathologies de la maturité foetale
ou du développement : Prématurité (surtout si
<32SA), dépassement de terme, retard de croissance intra
utérine, excès de croissance foetale, certaines malformations
dépistées avant la naissance.
§ Les dystocies mécaniques :
Présentations anormales en particulier au cours des grossesses multiples
(2e jumeau), disproportion foeto-pelvienne.
§ Le traitement maternel aux
morphiniques et bêtabloquants. (13)
Ø Pathologies maternelles retentissant sur le foetus
:
- Diabète mal équilibré
- Toxémie gravidique
- Cardiopathie ou autre pathologie chronique mal
équilibré
- Infection maternelle
- Prise médicamenteuse: sédatifs,
Bétabloquants, morphiniques
- Anémie
Ø Dystocies mécaniques :
- Présentations anormales surtout en cas de grossesse
gémellaire - Disproportion foeto-pelvienne
Ø Pathologies de la maturation foetale ou du
développement :
- Prématurité surtout si AG < 32 SA
- Dépassement de terme
- Retard de croissance intra utérine: souffrance foetale
chronique
- Macrosomie foetale. (14)
Selon le Seattle Children'sHospital, Les bébés
prématurés sont en risque à tout à cette condition,
les bébés naissent des mères atteintes des maladies qui
affectent la grossesse comme le diabète sucré ou la pré
éclampsie sont également à risque. L'âge de la
mère ou le faible poids de la
7
naissance du bébé sont également le
facteur de risque. C'est également plus fréquent dans les pays en
développement ou les mères ont moins accès à des
soins prénatals et post natales appropriés. (15)
I.3. PHYSIOPATOLOGIE
La diminution des échanges gazeux matérnofoetal
peut survenir au cours du travail et mener à une hypoxémie, une
hypoxie voir une asphyxie foetale.
Dans un premier temps, cette altération aboutit
à une hypoxémie (diminution de la P02 artérielle du
foetus). Le foetus s'adapte initialement à cette situation en
améliorant l'extraction placentaire de l'oxygène et en diminuant
son activité métabolique pour ne pas préserver que son
métabolisme énergétique. Lorsque l'hypoxémie se
prolonge, ou hypoxie finit par survenir. Le foetus peut encore compenser cette
situation en modifiant la réapparition du flux sanguin vers ses
différents
organes.la libération des
catécholamines provoque une vasoconstriction périphérique
et une redistribution du sang vers le cerveau et le coeur dont le
fonctionnement est donc prioritairement maintenue par contre, le
métabolisme des tissus périphériques devient
anaérobies et la production d'acide lactique abouti à une acidose
métabolique foetale. (15)
Lorsque cette acidose n'est plus compensée, la
redistribution du flux sanguin vers le cerveau et le coeur disparait
d'où la possibilité d'apparition des lésions
neurologiques, d'une défaillance poly viscérale et du
décès si le foetus n'est pas extrait(15).
II.4. DIAGNOSTIC a. Anténatal :
Clinique :
La clinique est dominée par la diminution MAF,
l'émission méconiale(50% des anoxies) in utero, mécanisme
réflexe à l'hypoxie. (Le liquide méconial est brun
vert, épais et chargé de particules méconiales et
Liquide teinté qui est vert ou jaunâtre évoque
plutôt une souffrance ancienne) ; les modifications du rythme cardiaque
foetal (RCF) : Deux anomalies témoignent de la souffrance foetale aigue
(SFA): des ralentissements répétés,
variables (avec
8
les contractions utérines) ou tardifs
(décalés par rapport aux C utérines), avec perte totale de
la variabilité (= adaptation permanente du rythme cardiaque foetal au
retour veineux), une bradycardie persistante sans
récupération, de la tachycardie
· RCF normal : 110-150 bpm
· Bradycardie :<110 bpm pendant 10min
(sévère si <100bpm)
· Tachycardie : >150 bpm pendant 10min
(sévère si >170bpm)
Para clinique
Ø Baisse saturation en 02 de l' Hb.
Ø pH au scalp <7,20
Ø acidose métabolique sévère:
Lactates au scalp>5mmol/L « lactatomètre »
b. Per natal
Clinique
Elle est caractérisée par un cri absent ou
faible, une absence de mouvements respiratoire, une absence de RCF ou
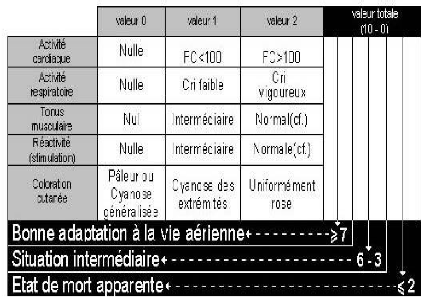
battements au niveau du cordon ombilical, un Score d'APGAR < 7 à
M5,
Un score bas à 1min mais normalisé à 5min
n'a pas de valeur pronostique Un score < 4 ou 7 (selon les études)
à 5min est corrélé au pronostic d'encéphalopathie
hypoxo-ischémique (EHI) (16)
9
Tableau I : Score d'APGAR
Ø Hypoxémie : PO2 < 15 mmHg
Ø Hypercapnie : PCO2 > 60 mmHg
Ø Taux Lactates > 9 mmol/L au cordon(ou
1ère h)
c. Post natal :
Clinique
Elle est dominée par une défaillance
multiviscérale (coeur,foie, rein) et une encéphalopathie
anoxo-ischémique avec trois stades de gravité (classification de
Sarnat 1976) :
Classification de SARNAT(1976)
· Grade I: cri anormal,
hyperexcitabilité, hyper vigilance apparente, ROT
exagérés, oedème cérébral (24-48H)
· Grade II: obnubilation,
léthargie, hypotonie, troubles végétatifs, ROT abolis,
convulsions multifocales isolées, oedème cérébral
et lésions corticales (avant J7)
Grade III: état de mal convulsif, coma,
aréflexie, perturbation des fonctions du tronc cérébral,
nécrose neuronale
10
Valeur Pronostic du sarnat
· Grade I: EAI mineure ? pas de
séquelles
Grade II: EAI modérée ? 40-60%
handicap
Grade III: EAI sévère ? 100% de
décès ou séquelles neurologiques graves
irréversibles
Para-clinique
Ø Biologie: Glycémie, ionogramme, gaz du sang,
ASAT, ALAT, hémogramme, CPK, troponine.
Ø Imagerie médicale : ETF, EEG, TDM, IRM (16)
II.5. TRAITEMENT DE l'ASPHYXIE PERINATALE
II.5.1. Traitement préventif
Il repose sur la surveillance du travail d'accouchement par
le partogramme qui demeure un outil simple, efficace permettant de
déceler les anomalies du travail d'accouchement. ainsi devant toute
anomalie du cartogramme il faut prendre la bonne décision d'accoucher la
femme par la voie haute.
II.5.2. Traitement curatif
Il repose sur la réanimation urgente du
nouveau-né en respectant le principe ABCD de la réanimation.
Principes de la réanimation
Ø TARCIM
· Température à maintenir
· Aspiration
· Respiration
· Circulation
· Médicaments
Ø Règle ABCD
· A = Airways
· Assurer la liberté des voies aériennes -
Positionnement correct de l'enfant - Aspiration (bouche, nez +/-
trachée) - +/- sonde trachéale
11
B =Breathing
· Provoquer des mouvements respiratoires
- Stimulations tactiles
- Ventilation en pression positive (masque + ballon ou ballon
sur sonde trachéale)
C = Circulation
· Assurer un minimum circulatoire efficace
· Massage cardiaque externe
· Médicaments cardiotoniques
D : Le recours ou drogue ou médicament. Il existe
plusieurs médicaments
d'urgence en réanimation du nouveau-né
notamment:
+ 2. Médicaments
+ - Sérum glucose 10% - 5%
+ - SSI
+ - Bicarbonate de sodium à 42 pour mille
+ - Gluconate de calcium à 10%
+ - Adrénaline (flacon de 1ml=1mg ; 1/1000)
+ - Naloxone (antidote de la morphine)
+ - Anexate (antidote du diazépam) (9)
II.5.4. L'hypothermie à visée
neuro-protectrice
L'hypothermie thérapeutique dans le traitement de l'EHI
peut être schématisée comme suit :
Deux méthodes ont été utilisées
dans les essais cliniques pour le refroidissement cérébral :
a. Le refroidissement sélectif ou
« Selective Head Cooling » avec casquette (casquette
fraiche)
Des canaux pour faire circuler de l'eau froide sont
placés sur la tête du nouveau-né, et une pompe facilite la
circulation continue de l'eau froide. La température naso
pharyngée ou rectale est utilisée comme témoin de la
température cérébrale voulue, le refroidissement est
maintenu pendant 72 heures. (18)
12
b. Le refroidissement global ou «
whole body hypothermia »
Le nouveau-né est placé sur une couverture de
refroidissement commercialement disponible à travers laquelle circulent
des courants d'eau froide, afin que le niveau désiré
d'hypothermie soit atteint rapidement. Il peut être maintenu pendant 72
heures. (18)
II.6. EVOLUTION DE L'ASPHYXIE
Le devenir à moyen terme est classé en 4
catégories selon Amiel-Tison:
- Evolution normale sans handicap ;
- Handicap modéré : retard des acquisitions,
déficit visuel ou hypoacousie appareillable, épilepsie traitable
;
- Handicap profond : infirmité motrice
cérébrale, cécité, surdité non
appareillable, retard mental, épilepsie non traitable ;
- Décès.
L'évolution vers l'une ou l'autre des catégories
est partiellement prévisible selon la clinique, la biologie, l'EEG ou
l'imagerie cérébrale. Pour l'instant la prise en charge consiste
principalement à ne pas aggraver la situation, à ne pas nuire.
L'hypothermie a un effet certain, certes modéré qui devrait se
préciser encore.
Tout enfant ayant souffert d'asphyxie périnatale avec
une EHI de grade supérieur à 1 nécessite un suivi
prolongé, au minimum jusqu'à 3 ans et si possible jusqu'à
7 à 8 ans (apprentissages scolaires). Inversement, l'apparition des
troubles neurologiques chez un enfant ayant une histoire périnatale
ayant fait l'objet d'une intervention obstétricale et/ou
pédiatrique mais non suivi d'encéphalopathie néonatale (ou
de grade 1 maximum) ne peut pas être imputé à une anoxie
périnatale ou du moins il faut envisager d'autres facteurs
associés.
Les enfants ayant une atteinte isolée des noyaux gris
centraux ont habituellement une croissance normale du périmètre
crânien. Ils développent des troubles moteurs précocement,
dans les premiers mois de vie à type d'hypotonie. Le syndrome
dystonie-dyskinésie caractéristique des séquelles d'anoxie
n'apparaît que plus tard. Des difficultés précoces
d'alimentation doivent aussi alerter sur la présence de séquelles
neurologiques. (19)
13
La cassure de la courbe du périmètre
crânien à la fin de la première année de vie est
très prédictive de troubles cognitifs ultérieurs
(lésions cortico-sous corticales). Les lésions corticales peuvent
aussi être la source d'une épilepsie ultérieure. (19)
II.7. COMPLICATIONS DE L'ASPHYXIE
a. Complications immédiates
- Hypothermie
- Souffrance foetale aigue
- Inhalation du liquide amniotique
- Difficulté respiratoire
- Difficulté de s'alimenter
- Saignement divers
- Infection néonatale due à une faible
immunité,
- Troubles neurologiques
- Troubles métaboliques dont l'hypocalcémie et
hypoglycémie. (16)
b. Défaillance multi organique
- Le foie : coagulopathie peuvent s'observer,
ceci peut entrainer un disfonctionnement du tractus gastro-intestinal.
- Les poumons : on peut avoir une
hypertension artérielle pulmonaire sévère, une
hémorragie pulmonaire, un oedème pulmonaire dû au
disfonctionnement cardiaque qui requiert une ventilation assistée.
- Le coeur : peut présenter une
réduction de la contractilité du myocarde, une hypotension
sévère, une dilatation cardiaque passive.
- Les reins : la défaillance
rénale entraîne une oligurie et parfois même peut mener
à un trouble hydro-électrolytique.
- Hématologiques : les troubles
incluent une Coagulopathie Intra Vasculaire Disséminée (CIVD),
une diminution des facteurs de coagulation due à l'atteinte
hépatique et une diminution de la production des plaquettes par la
moelle osseuse.
- Au niveau digestif : l'anoxie entraine une
nécrose et une ischémie mésentérique pouvant
aboutir à une hémorragie digestive. On peut également
avoir des troubles neurovégétatifs tels que l'augmentation du
péristaltisme avec émission du méconium en per partum.
- Au niveau endocrinien :
sécrétion inappropriée de l'hormone antidiurétique
(ADH) d'origine central, hypoglycémie par diminution de
14
la glycolyse puis l'hyperglycémie secondaire due à
l'élévation des catécholamines qui inhibent la
sécrétion d'insuline et augmentent la sécrétion du
glucagon.
- Au niveau des téguments : l'anoxie
entraîne une vasoconstriction qui entraine la pâleur. (16)
b. Complication tardive
- Infirmité motrice cérébrale,
- Déficience mentale,
- Epilepsie,
- Surdité,
- Troubles neurono-visuels ; Cécité corticale et
des troubles visio
spatiaux liés à une fibroplasie
rétro-lentale ou à d'autres anomalies
rétiniennes,
- Difficulté d'apprentissage scolaire
- La maladie manuelle
- Trouble neuro de développement.
- Encéphalopathie. (16)
15
CHAPITRE II. MATERIEL ET METHODES II.1. CADRE
D'ETUDE
Ce travail a été fait à l'Hôpital de
Kyeshero.
III.1.1. Situation géographique
L'Hôpital de Kyeshero « HEK » en sigle, est
situé dans le quartier
Kyeshero à l'Ouest de la Ville de Goma, Zone de
Santé de Goma, Commune de Goma, Province du Nord Kivu en
République Démocratique du Congo(RDC).
Il est délimité :
Au Nord : Par la Faculté de Droit et l'Economie de l'ULPGL
et le CH Docs
Au Sud : Par l'Institut et l'Ecole Primaire Kyeshero
A l'Est : Par l'Eglise Philadelphie et la Route ULPGL-Kituku
A l'Ouest : Par la Faculté de Droit et l'Economie de
l'ULPGL
III.1.2. Présentation du service de
Pédiatrie
Les malades hospitalisés sont admis soit dans l'une des
trois salles communes, soit dans une des chambres de la clinique ou dans
l'unité des soins intensifs pédiatriques si la gravité de
leur état général l'exige. Ce service a la capacité
de recevoir 60 malades : 12 lits, 5 berceaux, 2 tables chauffantes, 2 rames de
photothérapie et 5 couveuses.
Il est composé de :
1' 1 médecin spécialiste pédiatre
néonatologie, 1' 2 médecins généralistes,
1' 6 infirmiers dont un responsable de service, 1' 1
médecin en training,
1' 9 médecins stagiaires et
1' 1 fille de salle.
16
III.2. MATERIEL
III.2.2. Type d'étude
Cette étude est descriptive, rétrospective et
transversale.
III.2.3. Population d'étude
La population d'étude est constituée de 40
nouveau-nés hospitalisés dans le service de néonatologie
présentant une asphyxie perinatale durant la période
d'étude.
III.2.4. Echantillonnage
Il a été retenu pour ce travail, un
échantillonnage qui est de 40 Nouveau-nés présentant une
asphyxie périnatale en néonatologie.
III.2.5. Critères de sélection
a. Critères d'inclusion
- Avoir été hospitalisé en
néonatologie de l'Hôpital de Kyeshero pour asphyxie
néonatale pour l'année 2018,
- Avoir un dossier complet
b. Critères d'exclusion
- Tout nnéne remplissant pas les critères
d'inclusion, - Tout nné n'ayant pas un dossier complet,
III.3. Techniques et méthodes
III.3.1. Technique
A Technique documentaire
Elle est orientée vers une fouille systématique
de tout ce qui est écrit ayant une liaison avec domaine de recherche. A
cet effet nous avons consulté :
Ø Les fiches et les registres du service de
néonatologie.
Ø Les cours
Ø Les mémoires.
17
III.3.2. Méthodes
Tout au long de ce travail, les méthodes suivantes ont
été utilisées :
a. Approche statistique
Elle nous aidera à quantifier nos résultats sous
forme de pourcentage et nous avons utilisé la formule suivante : % = n N
x100
Avec % = Pourcentage, n = effectif observé et N =
Effectif total
b. Méthode quantitative
Elle nous a permis de présenter les données
chiffrées.
III.4. Liste des variables
Les variables suivantes ont été retenues:
Ø Données épidémiologiques
o Age du nné,
o Sexe,
o Provenance
o Score d'APGAR à 5ème minute
o Poids de naissance
o Voie d'accouchement,
o Evolution du malade.
o Pathologie associé à l' asphyxie
o Modalité de sortie
Ø Facteurs
o Age de la mère,
o Profession,
o Niveau d'instruction,
o Provenance
o Pathologies liés à la grossesse
o Présentation
o Age gestationnel
o Etat civil
o Parité
o Aspect de LA
o CPN réalisé.
18
II.9. Saisie, traitement et analyse des données
Les données ont été saisies,
traitées et analysées en utilisant le logiciel informatique Word
avec comme écriture Bookman Old Style. Les résultats sont
présenté sous forme des tableaux simples dans lesquels nous avons
déterminé les effectifs et les pourcentages.
Ce tableau III montre que 25 cas d'APN soit 62,5%
étaient du sexe masculin contre 15 cas soit 37,5% du sexe
féminin.
19
CHAP IV. RESULTATS
Ce chapitre présente les résultats recueillis
dans les dossiers des malades sur les facteurs de risque de l'asphyxie
périnatale. Les résultats sont groupés en tableaux,
lesquels suivis de commentaires.
Tableau II. Fréquence des cas l'asphyxie
périnatale par rapport aux autres pathologies
Fréquence Effectif %
Asphyxie périnatale 40 14,8
Autres pathologies 231 85,2
Total 271 100
Il ressort de ce tableau II que 40 cas d'asphyxie
périnatale ont été enregistrés sur un total de 271
NN hospitalisés en néonatalogie de l'Hôpital de Kyeshero
soit une fréquence de 14,8% par rapport à d'autres
pathologies.
Tableau III. Distribution de l'asphyxie périnatale
selon le sexe
Sexe Effectif %
Masculin 25 62,5
Féminin 15 37,5
Total 40 100
20
Tableau IV : Distribution des cas d'asphyxie
périnatale selon l'âge d'admission
Age/heure Effectif %
0 à 6h 36 90
7 à 48 heures 4 10
Total 40 100
Au vu de ce tableau IV nous remarquons que 36 cas soit 90%
avaient l'âge à l'admission de 0 à 6 heures de vie contre 4
cas soit 10% entre 7 à 48 heures de vie.
Tableau V : Répartition des cas d'asphyxie
périnatale selon la provenance
Provenance Effectif %
In born 33 82,5
Out born 7 17,5
Total 40 100
Ces résultats de ce tableau V font remarquer 33 cas
d'APN soit 82,5% venaient de la maternité de l'Hôpital de Kyeshero
et 7 cas soit 17,5% étaient des cas de transfert.
21
Tableau VI Répartition de l'asphyxie
périnatale en rapport au poids à la naissance
Poids de naissance en gramme Effectif %
Inférieur à 2500g 22 55
2500 à 4000g 10 25
Supérieur à 4000g 8 20
Total 40 100
Partant des données de ce tableau VI, nous constatons
que 22 cas soit 55% avaient un poids inférieur à 2500g, 10 cas
soit 25% avec un poids de 2500 à 4000g.
Tableau VI. Présentation des cas d'asphyxie
néonatale en fonction du score d'APGAR à la première
minute et 5ème minute
Score d'APGAR Effectif %
APGAR entre 6 à 7 4 10
APGAR = 5 27 67,5
APGAR < 5 9 25,5
Total 40 100
Au vu de ce tableau VII, nous constatons que 27 cas d'APN soit
67,5% avaient un APGAR = à 5 à la 1ère minute,
9 cas soit 25,5% avec un APGAR < 5 et 10% un APGAR entre 6 à 7.
22
Tableau VIII. Répartition des cas d'asphyxie
périnatale selon la voie d'accouchement
Mode d'accouchement Effectif %
Voie haute 23 57,5
Voie basse 17 42,5
Total 40 100
Les résultats de ce tableau VIIIprouvent que 23 cas
d'APN soit 57,5% étaient nés par voie haute contre 17 cas soit
42,5% par voie basse.
Tableau IX. Distribution des cas selon les pathologies
associées à l'asphyxie périnatale
Pathologies associées Fréquence n=40
%
Détresse respiratoire 17/40 42,5
Prématurité 22/40 55
Faible poids de naissance 22/40 22
Infections néonatales 20/40 50
Au vu de ce tableau IX, nous remarquons que 65% des cas
étaient d'APN étaient des NN à FPN, 55% étaient des
prématurés, 50% avaient une infection néonatale, 42,5%
avaient une détresse respiratoire.
23
Tableau X. Distribution des cas d'asphyxie
périnatale selon la modalité de sortie
Modalité de sortie Effectif %
Guéris 30 75
Décès 10 25
Total 40 100
Il ressort de ce tableau X que 30 cas d'APN soit 75
étaient sortis avec une guérison contre 10 cas soit 25% ayant
décédés.
IV.2. FACTEURS DE RISQUE DE CAS D'ASPHYXIE PERINATALE
Tableau XI : Répartition des cas d'APN selon l'âge de leurs
mères
Age des mères Effectif %
< 20 ans 6 15
20 - 35 ans 27 67,5
> 35 ans 7 17,5
Total 40 100
Partant des données de ce tableau XI, nous constatons
que 67,5% des cas d'APN étaient issus des mères ayant un
âge compris entre 20 à 35 ans contre 7% cas issus des mères
d'âge supérieur à 35 ans.
Il ressort de ce tableau XIII que 23 cas d'APN soit 57,5%
étaient issus des mères du niveau secondaire, 22,5% des
mères du niveau primaire.
24
Tableau XII : Répartition des accouchées
ayant donné un cas d'APN selon leur fonction
Fonction Effectif %
Sans emploi 21 52,5
Commerçantes 8 20
Fonctionnaires 8 20
Elèves/étudiantes 3 7,5
Total 40 100
Nous remarquons dans ce tableau XII que 52,5% des cas d'APN
étaient issus des mères n'ayant aucun emploie, 20% issus des
mères fonctionnaires ex aequo avec les commerçantes et 7,5% issus
des mères élèves/étudiantes.
Tableau XIII : Répartition des accouchées
ayant donné un cas d'APN selon leur niveau d'instruction
Niveau d'instruction Effectif %
Analphabète 3 7,5
Primaire 9 22,5
Secondaire 23 57,5
Supérieur 5 12,5
Total 40 100
25
Tableau XIV : Répartition des cas d'APN selon
l'Etat-civil de leurs mères
Etat civil Effectif %
Célibataire 9 22,5
Mariée 31 77,5
Total 40 100
Partant de ce tableau XIV, nous remarquons que 31 cas d'APN
soit 77,5% étaient issus des mères mariées contre 9 cas
soit 22,5% issus des mères célibataires.
Tableau XV : Répartition des cas d'APN selon la
parité de leurs mères
Parité Effectif %
Primipare 10 25
Multipare 25 62,5
Grande multipare 5 12,5
Total 40 100
Nous remarquons dans ce tableau XV que 25 cas d'APN soit 62,5%
étaient issus des mères multipares.
Il ressort de ce tableau XVII que, le travail prolongé
(32,5%), le travail stationnaire (22,5%), la rupture utérine (12,5%) et
la rupture prématuré des
26
Tableau XVI : Distribution des accouchées ayant
donné un cas d'APN selon les pathologies développées
pendant la grossesse
Pathologies associées à la grossesse
Effectif %
Paludisme + infections urogénitales 18 45
Prééclampsie + MAP 8 20
DPPNI 2 5
Placenta prævia 2 5
Diabète 2 5
VIH 2 5
Total 40 100
Il ressort de ce tableau XVI que les infections
urogénitales et le paludisme étaient les pathologies
associées à la grossesse avec 45% de cas, 20%
avaientunepré éclampsie et MAP.
Tableau XVII : Présentation des cas selon
les facteurs de risques peri natale Retrouvés
Facteurs de risque intra-partum Effectif %
Travail prolongé 13 32,5
Travail stationnaire 9 22,5
Rupture utérine 5 12,5
Rupture prématurée des membranes 4 10
Procidence du cordon 2 5
DPPNI 2 5
Aucun 5 12,5
Total 40 100
Au vue de ce tableau XIX, nous constatons que 22 cas soit 55%
étaient en présentation céphalique, 27,% en transverse et
17,5% en siège.
27
membranes (10%) sont les principaux facteurs de risques
pernatalsignificatif retrouvés chez les nouveau-nés
asphyxiés.
Tableau XVIII : Présentation des accouchées
selon le CPN réalisées
|
CPN réalisées
|
Effectif
|
%
|
|
Aucune
|
3
|
7,5
|
|
1 - 2
|
11
|
27,5
|
|
3 - 4
|
24
|
60
|
|
= 4
|
2
|
5
|
|
Total
|
40
|
100
|
Au vue de ce tableau XVIII, nous constatons que 60% des
accouchées avaient réalisées 3 à 4 CPN et 27,5% 1
à 2 CPN, 7,5% n'avaient pas fait la CPN.
Tableau XIX : Répartition des accouchées
selon la présentation foetale
Présentation Effectif %
Céphalique 22 55
Siège 7 17,5
Transverse 11 27,5
Total 40 100
28
Tableau XX : Présentation des accouchées
selon l'aspect du liquide amniotique
Aspect du LA Effectif %
Clair 18 45
Méconial 14 35
Jaunâtre 5 12,5
Fétide 3 7,5
Total 40 100
Au vue de ce tableau XX, nous constatons que le liquide
amniotique méconial, jaunâtre ou fétide étaient
très souvent indicatif d'asphyxie respectivement 35%, 12,5% et 7,5%.
29
CHAPITRE V. DISCUSSIONS
Dans ce chapitre, il revient de discuter les différents
résultats trouvés dans les tableaux en le comparant avec ceux
d'autres auteurs ayant traité d'un sujet cadrant avec l'asphyxie
périnatale.
Dans sa réalisation, nous nous sommes fixés les
objectifs suivants : - Réduire la mortalité et la
morbidité périnatalesliées à l'asphyxie
périnatale à l'Hôpital de de Kyeshero.
Déterminer la fréquence de l'asphyxie
périnatale à l'Hôpital de Kyeshero ; Identifier les
facteurs sociodémographiques de l'asphyxie périnatale à
l'Hôpital de de Kyeshero ;
Identifier les mesures préventives 1er,
2ème et 3ème degré de l'asphyxie
périnatale à l'Hôpital de de Kye shero.
Partant des résultats trouvés, nos objectifs ont
été atteints et c'est ainsi que nombreuses recommandations ont
été suggérées à la fin du travail pour
prévenir les cas d'asphyxie périnatale.
Ainsi, les résultats suivants ont
été trouvés :
Il ressort du tableau II que 40 cas d'asphyxie
périnatale ont été enregistrés sur un total de 271
NN hospitalisés en néonatalogie de l'Hôpital de Kyeshero
soit une fréquence de 14,8% par rapport à d'autres
pathologies.
Ces résultats sont proches de ceux trouvés par
OKOKO et al. dans leur étude portant sur la prévalence de
l'asphyxie périnatale au Centre Hospitalier Universitaire de Brazzaville
en 2016 dont la fréquence de l'asphyxie périnatale était
de 15,6% par rapport à d'autres pathologies du nouveau-nés.
(20)
Ces résultats sont supérieurs de ceux
trouvés par DOUANLA N S qui a trouvé 90 nouveau-nés avec
asphyxie sur un total de 1117 accouchements ayant eu lieu à l'HGOPY soit
une fréquence de 8,1%. (21)
30
Partant des résultats du tableau III, nous avons
remarqué que 25 cas d'APN soit 62,5% étaient du sexe masculin
contre 15 cas soit 37,5% du sexe féminin.
Nos résultats coïncident avec ceux trouvés
par RUGABO M B dans son mémoire où le sexe masculin était
plus représenté avec 60% cas d'asphyxie périnatale. (22
Partant des données du tableau V, nous avons
constaté que 22 cas soit 55% avaient un poids inférieur à
2500g, 10 cas soit 25% avec un poids de 2500 à 4000g et 8 cas soit 20%
avec un poids supérieur à 4000g.
Ces résultats sont inférieurs de ceux
trouvés par SYLLA A. au Centre Hospitalier Régional de
Zinguinchor au Sénégal où 65% des cas d'asphyxie
périnatale étaient nés avec un poids compris entre 1500
à 2499g. (23)
Au vu du tableau VI, nous avons constaté que 27 cas
d'APN soit 67,5% avaient un APGAR = à 5 à la
1ère minute, 9 cas soit 25,5% avec un APGAR < 5 et 10% un
APGAR entre 6 à 7.
Ces résultats son mémoire, ROJOSOA R avait
trouvé les résultats selon lesquels le score d'APGAR était
inférieur à 7 à la première minute dans 93% des
cas. (24)
L'étude ayant été réalisée
par ROBERTSON C., a trouvé les résultats selon lesquels 55% des
nouveau-nés présentaient une asphyxie modérée, 39%
une asphyxie sévère (mort apparente) et 6% une asphyxie
légère. Ce qui paraissent logique à priori est que les
risques de gravité sont d'autant moins graves que si la prise en charge
a été bien entretenu au départ, ce qui n'est pas loin de
notre recherche. (25)
Les résultats du tableau VII ont prouvé que 23
cas d'APN soit 57,5% étaient nés par voie haute contre 17 cas
soit 42,5% par voie basse.
Dans une enquête faite par IMTIAZ et ses
collègues au Pakistan entre 2003 à 2005, avaient constaté
que le taux d'accouchement par césarienne était de 19%. Ils ont
montré que cette augmentation était beaucoup moins
marquée, sans que l'on ait l'impression et cela dans le but d'extraire
les foetus qui n'ont pas de souffrance. (26)
Partant des données du tableau X, nous avons
constaté que 67,5% des cas d'APN étaient issus des mères
ayant un âge compris entre 20 à 35 ans contre 7% cas issus des
mères d'âge supérieur à 35 ans.
31
Ces résultats ne coïncident pas ceux de Rehana et
al en Inde ayant trouvé que le risque d'asphyxie augmentait avec
l'âge de la mère supérieur à 35 ans. (27)
Nous avons remarqué dans le tableau XI que 52,5% des
cas d'APN étaient issus des mères n'ayant aucun emploie, 20%
issus des mères fonctionnaires ex aequo avec les commerçantes et
7,5% issus des mères élèves/étudiantes.
Ces données correspondent avec ceux trouvés par
DIALLO et al en Guinnée qui ont constaté que lorsque la
mère ne travaille pas (55%) ou lorsqu'elle exerce un travail physique
important (20%) observe une forte proportion de nouveau-nés
asphyxiés. (28)
Il ressort du tableau XII que 23 cas d'APN soit 57,5%
étaient issus des mères du niveau secondaire, 22,5% des
mères du niveau primaire.
Ces résultats sont ne correspondent pas ceux de Diallo
et al en Guinée qui observant une forte proportion de nouveau-nés
asphyxiés chez les mères non instruites (61%). (28)
Nous avons remarqué dans le tableau XIV que 25 cas
d'APN soit 62,5% étaient issus des mères multipares.
Il n'en est pas de même dans l'étude
d'Houndjahoué au Mali qui a trouvé en plus des facteurs de
risques retrouvés dans notre étude la grande multiparité.
(29)
Douba (30) trouvait plutôt dans leurs études
respectives la primiparité comme facteur de risque.
Il ressort du tableau XV que les infections
urogénitales et le paludisme étaient les pathologies
associées à la grossesse avec 45% de cas, 20% une
prééclampsie et MAP.
Ces résultats coïncident ceux de MEKA à
l'HGOPY qui a trouvé le paludisme et les infections uro-génitales
(49%) comme étant les principales pathologies maternelles
retrouvées pendant la grossesse. (31)
Mohammad et al quant à eux ont trouvés dans leur
étude les saignements pendant la grossesse, l'hypertension induite par
la grossesse, l'éclampsie, et le diabète maternel comme
étant les principaux facteurs de risque antépartum conduisant
à l'ANN. (32)
32
Il ressort du tableau XVI que, le travail prolongé
(32,5%), le travail stationnaire (22,5%), la rupture utérine (12,5%) et
la rupture prématuré des membranes (10%) sont les principaux
facteurs de risques intrapartum significatif retrouvés chez les
nouveau-nés asphyxiés.
Le travail prolongé est le principal facteur de risque
maternel retrouvé dans notre série (32,5%), facteur
également retrouvé dans l'étude de Douba au CME-FCB de
Yaoundé de 14,4% (29) et de Chandra et al en 2001 en Inde de 11,8%.
(33)
Cependant les ruptures prolongées de membranes sont
moins fréquentes dans notre série 10% contre 24% chez Rehana et
26,7% chez Meka mais pratiquement semblable à celui de Kumari et al de
11%.
Ce taux bas pourrait s'expliquer par le fait que la
sensibilisation des femmes lors des CPN les amène à venir
immédiatement à l'hôpital dès qu'elles observent un
signe ou une manifestation inhabituelle.
Au vue du tableau XIX, nous avons remarqué que le
liquide amniotique méconial, jaunâtre ou fétide
étaient très souvent indicatif d'asphyxie respectivement 35%,
12,5% et 7,5%.
Le liquide amniotique (félide, méconiale,
jaunâtre), a été dans l'étude fait par NDIAYE O et
al. au service de l'Hôpital d'enfants Albert Royer de Dakar au
Sénégal comme étant associé à l'asphyxie du
nouveau-né. Par contre, le liquide méconial était le seul
retrouvé fortement associée à l'asphyxie périnatal
dans l'étude de Monebenimp et al. (30)
33
CHAP. VI.
CONCLUSION ET RECOMMANDATIONS
VI.1. CONCLUSION
Notre travail a porté sur l'étude des facteurs
de risque de l'asphyxie périnatale à l'Hôpital, du
1er janvier au 31 décembre 2018.
Dans sa réalisation, nous nous sommes fixés les
objectifs suivants :
v Déterminer la fréquence de l'asphyxie
périnatale à l'Hôpital de Kyeshero ;
v Identifier les facteurs de risque de l'asphyxie
périnatale à l'Hôpital de de Kyeshero ;
v Identifier les mesures préventives 1er,
2ème et 3ème degré de l'asphyxie
périnatale à l'Hôpital de de Kyeshero.
Pour atteindre ces objectifs, nous avons utilisé la
technique documentaire, la méthode statistique et la méthode
comparative. Après la récolte, l'analyse et
l'interprétation des données recueillies auprès de 40 cas
d'asphyxie périnatale, nous avons abouti aux résultats
ci-après :
- 40 cas d'asphyxie périnatale soit 14,8% ont
été enregistrés à l'Hôpital
de Kyeshero
- 25 cas d'APN soit 62,5% étaient du sexe masculin
- 36 cas soit 90% avaient l'âge à l'admission de 0
à 6 heures de vie
- 33 cas d'APN soit 82,5% venaient de la maternité de
l'Hôpital de
Kyeshero
- 22 cas soit 55% avaient un poids inférieur à
2500g,
- 27 cas d'APN soit 67,5% avaient un APGAR = à 5 à
la 1ère minute,
- 23 cas d'APN soit 57,5% étaient nés par voie
haute
- 65% des cas étaient d'APN étaient des NN à
FPN,
- 30 cas d'APN soit 75 étaient sortis avec une
guérison
- 67,5% des cas d'APN étaient issus des mères ayant
un âge compris
entre 20 à 35 ans
- 52,5% des cas d'APN étaient issus des mères
n'ayant aucun emploie,
- 23 cas d'APN soit 57,5% étaient issus des mères
du niveau
secondaire,
34
- 31 cas d'APN soit 77,5% étaient issus des mères
mariées
- 25 cas d'APN soit 62,5% étaient issus des mères
multipares.
- Les infections urogénitales et le paludisme
étaient les pathologies associées à la grossesse avec 45%
de cas,
- Le travail prolongé (32,5%), le travail stationnaire
(22,5%), la rupture utérine (12,5%) et la rupture
prématurée des membranes (10%) sont les principaux facteurs de
risques intrapartum significatif retrouvés chez les nouveau-nés
asphyxiés.
- 60% des accouchées avaient réalisées 3
à 4 CPN
- 22 cas soit 55% étaient en présentation
céphalique,
- Le liquide amniotique méconial, jaunâtre ou
fétide étaient très souvent indicatif d'asphyxie
respectivement 35%, 12,5% et 7,5%.
VI.2. RECOMMANDATIONS
A l'Etat Congolais
Ø Bien équiper les services de néonatologie
des structures sanitaires publiques,
Ø Renforcer les capacités de personnels sanitaires
pour la prise en charge des femmes enceintes.
A l'Hôpital de Kyeshero
- Renforcer le plateau technique pour un monitorage foetal
approprié pendant le travail,
- Organiser régulièrement les cours de recyclage
des sages-femmes et du personnel accoucheur.
35
REFERENCES BIBLIOGRAPHIQUES
1. Guide du prestataire 2e édition, OMS rapport sur la
santé dans le monde 2014
2. Wayenberg JL, Vermeylen D, Damis E. Définition de
l'asphyxie à la naissance et incidence des complications neurologiques
et systémiques chez le nouveau- né à terme. Arch
Pediatr1998 ; 5 : 106571.
3. Academie of pédiatries-néonatal
encephalopathy and cerebrale palsy: defining the pathogenesis and
physiopathology. Washington, 2016, p12
4. OMS, Prévalence et prise en charge de l'asphyxie
périnatale, Genève, 2016, p16
5. Toutre Cent. Asphyxie du nouveau-né, Masson, Paris,
2015
6. DJIDITA HAGRE Y et al, Asphyxie périnatale du
nouveau-né à terme : facteurs de risque et pronostic au Centre
National Hospitalier et Universitaire (CNHU-HKM) de Cotonou. du 1er avril au 31
août 2015, Mémoire, UAC Cotonou, 2014-2015
7. UNICEF RDC/DUBOURTHOUMIEU, asphyxie néonatale, sur
www.google.com 20 février
2018
8. Division Provinciale de la Santé, Rapport annuel,
Goma, 2016, p6
9. Mac Mahon, L'Epidémiologie base de connaissance en
matière d'économie de santé, Masson, Pari, 2010, p4
10. Asphyxie périnatale à terme, pronostic
élément neuro protection, SFP mars 2018
11. Jacques Q., Dictionnaire médicales et atlas
anatomique, Paris, 2010
12. CECILE B-souffrance cérébrale asphyxie du
nouveau-né à terme Encyclopédie
médico-chirurgicale, volume 4, pédiatrie, 2002, p560
13. Asphyxie per-partum du nouveau-né à
terme-journal de gynécologie obstétrique et biologique de
reproduction- vol 32, N° SUP1- février 2003
14. ZUPAN SIMUNEK-Définition de l'asphyxie intrapartum
et conséquences sur le devenir. Journal de gynécologie
obstétrique et biologie de la reproduction, 2008,
15. BONNET H : Médecine périnatale, Ed. SIMEP ;
France 1984
16. GOOD WIN TM ET COOL, Asphyxial complications in
the
termenerwbrom with severe embilical academia; obstretricgynecol 2010,
p12
36
17. ENDANDA ZAWADI, Notes du cours de néonatologie,
L2, ISTM/Goma, 2019
18. Saugstad OD, et al. Resuscitation of newborn infants with
21 pour 100 or 100 pour 100 oxygen: follow-up at 18 to 24 months. Pediatrics
2003; 112
19. Kuenzle C, et al.. Prognostic value of early MR imaging
in term infants with severe perinatal asphyxia. Neuropediatrics 1994; 2
20. A.R.OKOKO et al. Prévalence de l'asphyxie
périnatale au Centre Hospitalier Universitaire de Brazzaville en 2016,
Mémoire, Université Nationale de Brazzaville, Congo-Brazza,
2016,
21. SostènneClautilde DOUANLA NODEM, Facteurs de
risques et évolution intrahospitalière de l'asphyxie
néonatale à l'hôpital gynécologique,
obstétrique et pédiatrique de Yaoundé au Cameroun,
Thèse, Université des Montagnes, Caméroun, 2009, p49
22. RUGABO M B. Profil épidémiologique,
clinique et thérapeutique de l'asphyxie périnatale à
l'HGR/Charité Maternelle, du 1er janvier au 31
décembre, Mémoire, ISTM, 2017-2018
23. SYLLA A. Facteurs favorisant l'asphyxie périnatale
au Centre Hospitalier Régional de Zinguinchor au Sénégal,
Mémoire, 2014, p3
24. ROJOSOA R, Etude épidémiologique de
l'asphyxie néonatale au CHU d'AbderrahimHarouchi en 2013,
Mémoire, Suède, 2013
25. Robertson CM, Finer NN, Grace MG. School performance of
survivor of neonatal encephalopathy associated with birth asphyxia at term. J
Pediatr 1989; p60.
26. IMTIAZ et coll. Asphyxia complications in the term
nexbron with sevre umbilical academia 2003-2005, Pakistan, 2006, p25
27. Rehana M, et al. Risks factors of birth asphyxia.J A M C
2007; 19 (3): 67-71
28. Diallo S, Kourouma, Camara YB. Mortalité
néonatale à l'institut de nutrition et de santé de
l'enfant (INSE), Conakry-République de Guinée. Med Afr Noire 1998
; 45
29. Douba EC. Souffrance cérébrale asphyxique
du nouveau-né a terme au Centre Mère-Enfant de Yaoundé,
Faculté de médecine et de Sciences Biomédicales,
Université de Yaoundé .2007
30. Houndjahoué GFH, Etude de la mortalité
néonatale due à l'asphyxie dans le district sanitaire de Kolokani
au Mali, Thèse du doctorat en médecine, niversité du Mali,
2004-2005
31. MEKA LR. Evaluation de la prise en charge des
nouveau-nés en salle
37
de naissance : cas de l'Hôpital
Gynéco-Obstétrique et Pédiatrique de Yaoundé.
Faculté de médecine et de sciences biomédicales.
Université de Yaoundé 1.2008
32. MUHAMMAD A, Pervaiz AK, Fiaz AM. Birth asphyxia: risk
factors. The professional 2004 Dec; 4(11):416-23
33. Chandra S, Ramji S, Thirupuram S. Perinatal Asphyxia:
multivariate analysis of risk factors in hospital births.IndiaPediatr 1997 Mar;
34(3):206-12
I
Al:d-Al

ENSEIGNEMENT SUPERIEUR ET UNIVERSITAIRE
INSTITUT
SUPERIEUR DES TECHNIQUES MEDICALES DE GOMA
FICHE DE COLECTE DES DONNEES
Nous sommes presqu'à la fin du deuxième cycle d
Licence, en Techniques Médicales, section : Pédiatrie,
Orientation : Hospitalière. Ainsi, dans le cadre de l'élaboration
de notre mémoire, nous sommes tenus d'organiser une récolte des
données dont le thème est « Etude des facteurs de risque de
l'asphyxie périnatale à l'Hôpital de
Kyeshero. Du 1er Janvier au 31 Décembre 2018 ».
NB : Tous les résultats seront tirés dans les
fiches ou cahier de registre
I. PARAMETRES EPIDEMIOLOGIQUES
1. Nombre d'hospitalisation en néonatalogie
2. Age
3. Sexe
4. Provenance
5. Score d'APGAR à 5ème minute
6. Poids de naissance
7. Voie d'accouchement,
8. Evolution du malade.
9. Pathologie associé à l' asphyxie
10. Modalité de sortie
II. FACTEURS DE RISQUE
1. Age de la mère,
2. Profession,
3. Niveau d'instruction,
4. Provenance
5. Pathologies liés à la grossesse
6. Présentation
7. Age gestationnel
8. Etat civil
9. Parité
10. Aspect de LA
II
11. CPN réalisé.
| 


