|
MINISTERE DE L'ENSEIGNEMENT SUPERIEUR ET UNIVERSITAIRE

UNIVERSITE TECHNOLOGIQUE BEL CAMPUS
Faculté de Médecine
8ème rue n°17,
C/LIMETE/Q.INDUSTRIEL
BP:N°94 Gombe/Kinshasa- Rdc --- E-mail :
belcampus@yahoo.fr

A l'Hôpital Saint Joseph de Limete, de Janvier
à Décembre 2015
Par
LONGILA IKETU Pika
Gradué en Sciences Biomédicales
Mémoire présenté et défendu, En vue
de
L'obtention Du Titre de DocteurEnMédecine:
Chirurgie et Accouchements.
Directeur : Dr KALONJI DIKOPO Didier

DEDICACE
A mon très regretté père Simon LONGILA,
l'intelligence humble.
A ma mère Gaby BILENGE, la femme perspicace.
Mes Chers parents.
REMERCIEMENTS
- A DIEU, POUR SA BONTE INFINIE.
- Aux Autorités de l'Université Technologique Bel
CAMPUS :
Mr. BOSEKOTA Léon, le PCA, pour le cadre technologique
moderne mis à disposition des étudiants.
Prof. KAHUSU Emmanuel, le SG, pour son oeil permanent à
mon parcours.
Prof. Dr NGUMA le Doyen, un modèle.
Aux Enseignants de la faculté de Médecine de toutes
les promotions pour leurs sens d'humanisme pendant notre parcours, nos maitres.
- Au Directeur, Dr KALONJI DIKOPO Didier, de son temps et
patience, mais aussi son expérience mis à notre disposition.
- Aux Encadreurs de stagiaires à l'Hôpital
Saint Joseph :
Dr NEMBUNZU Dolorès, Médecin Directeur.
Dr MASSAMBA Premier, coordonnateur des stages pour ses
connaissances holistiques et pratiques au profit des stagiaires.
Dr NGANGA, Dr BOLA, Dr MAKAYA, Dr AMY, Dr LIOMBO, Dr KWELA, Dr
DOSE,
Dr ANSUM, Dr KASWA, Dr MUKENDI, Dr BAMULEJA, Dr MWANANDEKE ;
maitres des stages pour leurs tolérances.
Aux infirmières de l'HSJ : Maman EMELIE, Maman
Thérèse...
- Aux familles, amis et connaissances :
Onésime LONGILA, Kyria LONGILA, Naomie LONGILA, Hur
LONGILA ; mes frères et soeurs.GladiceNsimba. Soutiens permanents.
A tous mes Camarades de Bel campus, spécialement à
KITAPINDU Emmanuel pour sa dernière touche De grammaire et aux
condisciples de stage de 12 mois à l'Hôpital Saint Joseph des
Universités du Kasaï et Kasa-Vubu.
A Mr. Hugo TSHAMALA, Mr. Simon N'SHIBIA, Mr. Alain MWANDA,
Madame Nicole MANZILA, Mr. Nestor LENTUMU, Au Couple KASHEMWA,
Couple TSHINKASA, Couple MAVIBIDILA, Couples NDOKO, Couples
BAKIA.
LISTE DES ABREVIATIONS &
SIGLES
- Atcd : Antécédents
- BDOM : Bureau Diocésain Des OEuvres
Médicales
- CNGOF : Collège National des
Gynécologues Obstétriciens Français,
- CPN : Consultations Prénatales
- DGGG : Deutsche GesellschaftFürGynäkologie
Und Geburtschilfe
- FIKIN : Foire Internationale De Kinshasa
- g : Gramme
- HAS : Haute Autorité De Santé
Française
- Hct : Hématocrite
- H.U. : Hauteur uterine
- HSJ : Hôpital Saint Joseph
- HSV : Herpès SimplexVirus
- n : nombre des cas
- N : nombre total des gestantes
- NICE : National Institute For Health And Clinical
Excellence
- OCDE : Organisation De Coopération Et De
Développement Economique
- OMS : Organisation Mondiale De La Santé
- ORL : Oto-Rhino-Laryngologie
- PCA : Président du Conseil d'Administration
- RDC : République Démocratique Du
Congo
- SA : Semaine D'aménorrhée
- SG : Secrétaire Général
- SONU : Soins Obstétricaux Et Néonatals
D'urgence
- TC : Temps de coagulation
- TS : Temps de saignement
- UNFPA : Fond des Nations Unies Pour la Population
- USA : United State Of America
- UTBC : Université Technologique Bel CAMPUS
- VIH : Virus de l'Immunodéficience Humaine
- u : la moyenne
LISTE DES TABLEAUX
Pages
- Tableau I : Recommandations internationales des Indications
de la
Césarienne programmée
àterme...............................................13
- Tableau II : Fréquence des Indications de la
césarienne élective.........................27
- Tableau III : Fréquence
mensuelle............................................................29
- TableauIV : Fréquence selon l'âge de la
gestante..........................................29
- Tableau V : Fréquence selon la
parité........................................................30
- Tableau VI : Fréquence selon l'état
civil.....................................................31
- Tableau VII : Fréquence selon l'âge de la
grossesse.........................................32
- Tableau VIII : Fréquence selon les
CPN........................................................33
- Tableau IX : Fréquence selon
l'échographie................................................34
- Tableau X : Fréquence selon les suites
opératoires........................................35
- Tableau XI : Fréquence selon la morbi-mortalité
périnatale..............................37
- Tableau XII : Fréquence selon le score d'Apgar à
la 1èreminute..........................38
- Tableau XIII :Taux des utérus cicatriciels dans
différentes études
d'Afrique..........................................................................40
- Tableau XIV : Taux comparatifs d'indications de
césarienne élective....................40
- Tableau XV : Taux de mortalité périnatale post
césarienne dans différentes
études..............................................................................43
LISTE DES FIGURES
Pages
- Figure 1 : Fréquence des indications d'une
césarienne élective (HSJ).....................28
- Figure 2 : Répartition selon le poids foetal
.......................................................36
- Figure 3 : Taux des césariennes
électives selon les
études....................................39
PLAN DU TRAVAIL
INTRODUCTION
Chapitre I. GENERALITES
Chapitre II. MATERIEL ET METHODES
Chapitre III. RESULTATS
Chapitre IV. DISCUSSION
CONCLUSION
RECOMMANDATIONS
ANNEXES
BIBLIOGRAPHIE
RESUME
Contexte et justification:
Depuis près de 30 ans, la communauté
internationale de la santé considère que le taux de
césarienne idéal se situe entre 10 % et 15 %. L'incidence varie
considérablement d'un pays à l'autre, dans les pays
développés comme dans les pays en voie de
développement.
La RDC à l'occurrence fait partie de six pays
du monde qui portent 50% de la charge
mondiale de la mortalité
maternelle post césarienne dans une enquête conjointe entre le
Fond des Nations Unies Pour la Population et la République
Démocratique du Congo dans l'évaluation des besoins en soins
obstétricaux et néonataux dans l'ex-Bas Congo,
l'ex-Bandundu et à Kinshasa en octobre 2012.
C'est
dans ce cadre que notre étude s'est basée, avec des objectifs
assignés et précis
pour l'amélioration de la
santé de la mère et de son enfant né par
césarienne.
Objectifs :
o Dégager la fréquence d'une césarienne
élective,
o Déterminer le profil épidémiologique
d'une gestante programmée pour une césarienne,
o Relever les indications d'une césarienne
élective,
o Déterminerles complications d'une césarienne,
tant maternelles que foetales.
Méthodologie:
Nous avons
mené une étude rétrospective descriptive, sur une
période d'1 an allant de Janvier à Décembre 2015 sur 3122
accouchements réalisés à l'Hôpital Saint Joseph,
où 636 dossiers des césarisées électives ont
été examinés; avec l'analyse des données
effectuée grâce au logiciel Excel 2013.
Résultats
La fréquence de la
césarienne élective à l'hôpital Saint Joseph durant
notre étude était de 20,37%. L'indication la plus
fréquente était les utérus cicatriciels avec 47,01% dont
les bi cicatriciels dominaient avec 23,9%.
Il ressort en outre de notre étude que :
Le mois de Mars avait un taux élevé de 11.6%,
73,27% des césarisées étaient âgées de 18
à 35 ans, 46,2% étaient pauci pares, 93,6% étaient
mariées, 75,1% portaient une grossesse d'entre 37-39 semaines
d'aménorrhée, 94,8% avaient suivi les CPN ; 74,1% avaient
réalisé les échographies etun post opératoire
simple étaient observé à 96,9%. La mortalité
maternelle était nulle ; 80,7% étaient d'un poids foetal
compris entre 2000-3600 g. Des nouveau-nés vivants non malades à
85,6% étaient observés, 87,5% d'entre eux avaient un bon score
d'Apgar, une mortalité périnatale à 2,1% était
observée.
Conclusion
La césarienne en effet reste après notre
étude, l'intervention la plus pratiquée à l'hôpital
Saint Joseph dont le suivi des CPN et la réalisation de
l'échographie, ainsi que celles d'autres bilans para cliniques assurent
son bon déroulement, voire un pronostic favorable, notre étude
l'a attesté. De ce fait, seules les recommandations de l'OMS doivent
dans la mesure du possible être observées, au mieux le seuil doit
être rapproché à l'hôpital Saint Joseph.
Mots
clés: Césarienne, élective, Indications,
fréquence.
Chapitre I. Abstract :
The caesarian is an obstetrical operation concerning a mature
pregnancy above 38 gestation week; out of emergency situation coming during or
out of delivery work (contraction).
Objectives:
- To Determine the elective caesarian frequency
- To Determine the epidemiological profiles
- To Describe the elective caesarian indications
- To Describe the possible complications, of mother and
children
Methodology:
Our work was retrospective descriptive study, done during 1 year,
going January to December 2015 in Saint Joseph Hospital for 3122 deliveries, in
which 636 cases were examined.
The results we got were spelt up.
In conclusion, the elective caesarian stays after our work, one
of intervention, the most practiced in Saint Joseph Hospital. The following of
CPN and the realization of echography was too important for good execution of
this act, nevertheless the danger stays even if the prognostic is often well
like attests our study.
Chapitre II.
INTRODUCTION
La césarienne est une opération
obstétricale réalisant l'accouchement artificiel après
ouverture chirurgicale de l'utérus (hystérotomie). Elle
s'exécute par voie abdominale après coeliotomie [1].
La césarienne de principe est celle programmée
autrement dite élective. La définition de la
césarienne programmée retenue par les recommandations de la
Haute Autorité de Santé Française est celle
réalisée à plus de 38 semaines de gestation ou plus de 40
semaines d'aménorrhée, non liée à une situation
d'urgence apparaissant au cours du travail ou en dehors du travail[2].
De prime abord, l'être vivant, particulièrement
l'Homme a des besoins à satisfaire selon Virginia Anderson [12], la
reproduction à l'occurrence qui commence par le rapport sexuel, la
fécondation, la grossesse et enfin l'accouchement pouvant se
dérouler par voie basse ou vaginale : Eutocie ou
par voie haute ou abdominale : Césarienne.
Une césarienne peut être réalisée
en urgence ou être programmée, cette dernière fera l'objet
de notre étude.
La césarienne élective, programmée en
d'autres termes, en effet concerne certaines grossesses menées à
terme (37-40 SA), mais dont l'accouchement ne peut se réaliser par voie
basse compte tenu de certains paramètres materno-foetaux.
Ø PROBLEMATIQUE
Depuis près de 30 ans, la communauté
internationale de la santé considère que le taux de
césarienne idéal se situe entre 10 % et 15 %. Ce seuil avait
été retenu par un groupe d'experts en santé
génésique à l'occasion d'une réunion
organisée par l'Organisation Mondiale de la Santé (OMS) en 1985
à Fortaleza au Brésil, qui avait déclaré : «
il n'y a manifestement aucune justification pour que dans telle ou telle
région géographique, plus de 10-15 % des accouchements soient
pratiqués par césarienne »[29].
L'incidence des césariennes varie
considérablement d'un pays à l'autre, dans les pays
développés comme dans les pays en voie de développement
passant par exemple de moins de 1% au Tchad, à plus de 35% au
Brésil. En Europe en 2004, c'est aux Pays-Bas que l'incidence des
césariennes était la plus faible (15,1%) et en Italie qu'elle
était la plus élevée (37,8%), au Luxembourg le taux
était alors de 25,3%.
La RDC fait partie de six pays du monde qui portent 50% de
la charge mondiale de la mortalité maternelle post césarienne
selon une enquête faite entre le Fond des Nations Unies Pour la
Population et la République Démocratique du Congo dans
l'évaluation des besoins en soins obstétricaux et
néonatals dans l'ex- Bas Congo, ex-Bandundu et Kinshasa en octobre 2012.
Sur l'ensemble des 3 provinces enquêtées, 55% des formations
sanitaires ont rapporté avoir pratiqué la césarienne au
cours de la période de 3 mois ayant précédé
l'enquête.
Une conclusion du Collège des Gynécologues
Obstétriciens Français (CNGOF), reconnaît qu'en terme de
morbidité et mortalitématerno-foetales, la césarienne est
plus risquée qu'un accouchement par voie basse[30].Ces risques sont
accrus chez les femmes ayant un accès limité à des soins
obstétricaux complets. A dire que la césarienne n'est une
intervention sans danger à ce jour surtout, lorsque les gestantes ne
sont pas suivies en pré et post opératoires.
Ø OBJECTIFS :
· Objectif général :
o Améliorer la santé de la mère et de
l'enfant (Nouveau-né) né par césarienne.
· Objectifs spécifiques :
o Dégager la fréquence d'une césarienne
élective,
o Déterminer le profil épidémiologique d'une
gestante programmée pour une césarienne,
o Relever les indications d'une césarienne
élective,
o Décrireles complications éventuelles d'une
césarienne, tant maternelles que foetales.
Chapitre III.
GENERALITES
I.1. Définitions
La césarienne est une opération
obstétricale réalisant l'accouchement artificiel après
ouverture chirurgicale de l'utérus (hystérotomie). Elle
s'exécute par voie abdominale après coeliotomie [1].
La césarienne de principe est celle programmée
autrement dite élective. La définition de la
césarienne programmée retenue par les recommandations de la
Haute Autorité de Santé Française est celle
réalisée à plus de 38 semaines de gestation ou plus de 40
semaines d'aménorrhée, non liée à une situation
d'urgence apparaissant au cours du travail ou en dehors du travail
[2].
I.2. Epidémiologie[2][3][4]
La fréquence des accouchements par césarienne a
très largement augmenté à l'échelle mondiale au
cours des 20 dernières années, et ce pour de nombreuses raisons.
Les taux mondiaux les plus élevés de recours à la
césarienne se trouvent en Chine, au Vietnam et au Brésil; ceux
les plus bas dans les pays africains. Bien que l'amélioration de
l'asepsie, l'essor des antibiotiques, les progrès de l'anesthésie
et de transfusion sanguine ont enlevé à la césarienne son
caractère redoutable et ont influencé manifestement la hausse du
taux de la césarienne atteignant parfois 20 à 30 % des
accouchements.
L'Organisation Mondiale de la Santé (OMS)
déclare que les taux de césariennes augmentent partout dans le
monde. L'association positive entre la césarienne, la morbidité
sévère et la mortalité maternelle, même
après ajustement des facteurs de risque, ayant été
prouvée ; ces taux deviennent une véritable source de
préoccupation comme l'a décrit l'enquête de 2005 sur la
mortalité maternelle par OMS, UNFPA, UNICEF et la Banque Mondiale (Carte
en Annexe).
Ainsi aux Etats-Unis, l'incidence des taux de
césariennes entre 1996 et 2006 a évolué de 20,7% à
31,1%. En 2010, les Etats-Unis rapportaient un taux à 32,8%. En
Angleterre, le taux de césariennes était de 9% en 1980, il
s'élevait à 24,8% en 2010. En France, il s'est stabilisé
depuis 2003 aux alentours de 20-21%. L'incidence des césariennes varie
considérablement d'un pays à l'autre dans les pays
développés comme dans les pays en voie de développement,
passant par exemple de moins de 1% au Tchad, à plus de 35% au
Brésil. En Europe en 2004, c'est aux Pays-Bas que l'incidence des
césariennes était la plus faible (15,1%) et en Italie qu'elle
était la plus élevée (37,8%), au Luxembourg le taux
était alors de 25,3%.
Elle est considérée actuellement comme
indicateur de qualité de soins obstétricaux et néonataux
d'urgence. En Mauritanie on trouve deux taux de la césarienne : 4.76%
selon AichetouH'meida 2004 et 14.82% d'âpres Fatimetou Habib 2008
[10].
Le rapport d'enquête mené concomitamment entre le
Fond des Nations Unies Pour la Population (UNFPA) et la République
Démocratique du Congo dans l'évaluation des besoins en Soins
Obstétricaux Et Néonatals d'Urgence (SONU) dans l'ex-Bas Congo,
ex-Bandundu et Kinshasa en octobre 2012 établit que La RDC fait partie
de six pays du monde qui portent 50% de la charge mondiale de la
mortalité maternelle. Sur l'ensemble des 3 provinces
enquêtées, 55% des formations sanitaires ont rapporté avoir
pratiqué la césarienne au cours de la période de 3 mois
ayant précédé l'enquête. Au cours de l'année
2010, 578 naissances par césariennes ont été
rapportées parmi les structures SONU et 11.891 parmi l'ensemble de
toutes les structures enquêtées, donnant les taux d'accouchement
par césarienne de 0,1% et de 1,3% respectivement qui sont les deux loin
du minimum de 5% recommandé par l'OMS.
Sur ce, l'analyse par province et par district sanitaire a
montré que la ville de Kinshasa avait rapporté le taux le moins
élevé d'accouchements par césarienne soit 1,9%. Les
districts sanitaires de Matadi dans l'ex-Bas Congo (7,0%) et de la Lukunga
à Kinshasa (9,7%) avaient rapporté le minimum recommandé
de césariennes. La ville de Bandunduville (3,0%), la ville de Boma dans
l'ex-Bas-Congo (4,0%) et le district du Mont-Amba à Kinshasa (4,3%) ont
eu les taux élevés par rapport aux autres districts sanitaires
enquêtés. Ces taux avoisinent le minimum des taux attendus.
Près de 50% des césariennes étaient
d'indication foetale dont la plupart étaient réalisées en
urgence. Par contre les césariennes d'indication maternelle
étaient plus programmées. Deux indications maternelles
étaient les plus fréquentes à savoir l'utérus
cicatriciel et l'éclampsie/pré éclampsie
sévère, tandis que du côté foetal nous avons
noté la disproportion céphalo-pelvienne/phase active
prolongée et la souffrance foetale. Seulement
1/5ème de césariennes réalisées dans les
structures était programmé, soit 18% pour 69 cas, la
majorité était effectuée en urgence.
Par ailleurs, 71% des dossiers de césarienne revus ne
comportaient aucune information sur le délai entre la décision et
l'exécution de la césarienne pour les césariennes
d'urgence dont 20% sont effectuées à plus de 60 minutes de la
décision de l'intervention.
La césarienne est une intervention obstétricale
dont l'OMS souhaite son amélioration en atteignant l'objectif
fixé pour le bien être de la gestante et son enfant.
I.3. Rappels
3.1. Anatomie d'un utérus
gravide[5][6][7].
L'utérus gravide est un organe génital
féminin destiné à recevoir l'ovule fécondé,
à permettre son développement et à l'expulser à la
fin de la grossesse. Composé de 3 segments : Le corps, le
segment inferieur et le col utérin ainsi que ses annexes
(trompes, ovaires).
L'organisme maternel se modifie au cours de la grossesse et la
plus grande transformation concerne l'utérus. Cette modification se fait
sous l'influence des hormones stéroïdiennes et non
stéroïdiennes. L'utérus gravide est dénommé
ainsi lorsqu'il contient le conceptus (le mobile foetal).
L'utérus est situé entre le rectum en
arrière et la vessie en avant dans le pelvis, avant d'atteindre la
cavité abdominale lorsqu'il y a mobile foetal.
À terme, l'utérus gravide, seul pèse en
moyenne 1000 grammes et a une capacité de 4-5 litres pour une grossesse
mono-foetale et mesure 32 cm en son fond utérin au niveau abdominal.
Les moyens de fixité de l'utérus:
§ Les ligaments ronds
§ Les ligaments utéro-sacrés
§ Le ligament cervical transverse
§ Les muscles du plancher pelvien : du diaphragme
pelvien et uro-génital.
La structure de l'utérus se décrit en trois couches
de dehors en dedans :
§ Une couche séreuse : le
péritoine,
§ Une couche musculeuse : le myomètre,
§ Une couche muqueuse : l'endomètre.
Abordant le segment inférieur, qui est
au faite la partie basse, amincie de l'utérus gravide à terme. Il
est situé entre le corps et le col de l'utérus. C'est une
entité anatomique et physiologique créée par la grossesse;
il disparaît avec elle. L'ampliation du segment inférieur
dépend de l'appui de la présentation foetale. Sa minceur, sa
faible vascularisation, en font un lieu de choix pour l'hystérotomie des
césariennes. Il mesure environ 7 à 10 cm de hauteur, 9 à
12 cm de largeur et 3 mm d'épaisseur. Les dimensions varient selon le
type de présentation et le degré d'engagement de celle-ci.
Le segment inférieur se forme au dépend de
l'isthme utérin et de la partie supra-vaginale du col. Le début
de sa formation est variable et progressive au cours du 3ème
trimestre. Il acquiert une définition nette vers la
28ème SA chez la primipare; chez la multipare, son
développement est plus tardif car l'utérus est plus vaste. Il y a
moins de conflit entre le contenu (le foetus qui grandit) et le contenant
déjà vaste (utérus).
Parlant du col de l'utérus, il est
l'organe de parturition, se modifie, s'efface et se dilate que pendant le
travail d'accouchement.
· La vascularisation de l'utérus
Ø Les Artères :
o Les artères utérines : qui naissent des
artères iliaques internes dans le bassin, remonte en longeant les
côtés du corps de l'utérus et se ramifient dans la paroi de
l'utérus donnant des artères droites et spiralées.
o Les artères ovariques,
o L'artère funiculaire
Le débit myométrial augmente progressivement
jusqu'à la 28èmeSA, puis diminue jusqu'à terme.
Le débit de l'artère utérine à terme est
multiplié par 10 alors que la masse myométriale est
multipliée par 30.
Ø Les veines :
Elles subissent une augmentation en nombre et en volume plus
importante que celle des artères. Dans le corps utérin gravide,
il n'y a pas de zone de vascularisation veineuse minima.
Dans la paroi du segment inférieur et dans le col,
cheminent de nombreuses veines de calibre inférieur à celui du
corps.
Ø Les lymphatiques s'hypertrophient peu pendant la
grossesse. Nombreux et hypertrophiés ; forment trois
réseaux: muqueux, musculaire et sous séreux, qui
communiquent largement entre eux.
· L'innervation de l'utérus
[1] :
Ø Système intrinsèque.
L'appareil nerveux autonome, il occupe surtout le col et le
segment inférieur et donne à l'utérus une autonomie
fonctionnelle relative. Il est formé par des ganglions intra muraux
faits de cellules multipolaires, par des para ganglions de tissu
phéochrome, dont le rôle est neurocrine, et par des formations
neuro-vasculaires de régulation artério-veineuse analogues aux
glomi de Masson.
Les zones sous-péritonéales (ligaments ronds,
ligaments larges, Douglas) sont pourvues de corpuscules sensoriels rappelant
les corpuscules de Pacchioni. Sous le nom d'intérocepteurs, on leur
attribue un rôle important dans la genèse de la douleur
viscérale et des multiples réflexes à point de
départ génito-pelvien.
Ø Système extrinsèque.
Les structures nerveuses extrinsèques
désignées sous le nom de ganglions juxta-muraux, ganglions
hypogastriques, ganglions de Lee et Frankenhauser sont en réalité
des plexus.
Ces plexus nerveux sont constitués par des formations
émanées de deux ordres de racines: Les racines lombaires,
sympathiques, ou nerfs splanchniques pelviens et les racines
sacrées sont formées par les nerfs érecteurs
d'Eckard, de nature parasympathique.
3.2. Sémiologie obstétricale et surveillance d'une
grossesse[1][8].
La grossesse est définie selon le Dictionnaire
médical comme étant un état de la femme enceinte ;
période comprise entre la fécondation de l'ovule par le
spermatozoïde et l'accouchement, pendant laquelle l'embryon, devenant
ensuite foetus, s'y développe[7].
La femme enceinte constate des modifications physiologiques en
son corps, cela l'incite à consulter un médecin pour un
diagnostic de grossesse évolutive évidement.
Considérée comme normale lorsqu'elle évolue jusqu'à
terme sans provoquer chez la mère d'altérations notables de
l'état générale ni de troubles organiques, et sans
s'accompagner d'anomalies de développement ou de morphologie de
l'oeuf.
Mais cela n'empêche qu'une grossesse dite normale ne
s'accompagne des symptômes d'intensité variable faisant partir des
manifestations imputables au simple état gravidique.
Le médecin procède toujours par la
sémiologie obstétricale (anamnèse + examen clinique et
gynéco-obstétrical) pour diagnostiquer une grossesse.
Bref, il faudra diagnostiquer la grossesse, la dater,
déterminer son terme probable d'accouchement, évaluer
l'état de bien être foetal et maternel, l'état des annexes
et le pronostic d'accouchement ainsi que les suites de couches
immédiates et lointaines.
Ø Au 1er trimestre de la
grossesse : Diagnostic de la grossesse
Elle vise d'abord à diagnostiquer la
grossesse à partir de l'anamnèse et la clinique, allant de
l'aménorrhée (la date de dernières règles),
présence des signes sympathiques, signes généraux et
locaux (utérins). L'âge gestationnel est calculé selon la
date des dernières règles à l'aide d'un
gravidomètre, soit selon la règle de Naegle(mois
lunaire) :[Age=(H.U/4)+1]ou de Mc
Donald(semaine) :[(H.U.*8)/7], la règle de 4 de
Bartholomew. A terme, c.à.d. de 38 à 42 semaines
d'aménorrhée, la hauteur utérine correspond de 32 à
34 cm pour une grossesse mono foetale.
La paraclinique complète et confirme la grossesse, par
les tests hormonaux, immunologiques de grossesse, qui se révèlent
positifs soit au Planotec ou Planosec. L'échographie est
d'importance aussi dès la 5ème semaine mettant en
évidence la présence d'un sac gestationnel ou ovulaire.
Ø Au 2ème et
3ème trimestre : Vérification et
évolution de la grossesse, pronostic
de l'accouchement.
Les CPN débutent pour organiser le déroulement
de la grossesse (les CPN recentrées surtout).
L'examen clinique se résume par un examen
gynécologique et obstétrical en faisant les manoeuvres de
Léopold, au nombre de 4, déterminant l'attitude foetale par
rapport au corps maternel :
· La 1ère manoeuvre :
Déterminer le fond utérin afin de mesurer la hauteur
utérine. Evoluant en centimètre mesuré grâce au
ruban, allant de la symphyse pubienne jusqu'en haut du fond utérin, la
gestante étant en décubitus dorsal, genoux fléchis et
déshabillée (position gynécologique). La hauteur
utérine au 2ème trimestre nage autour de 28 cm et 34
cm au 3ème trimestre pour une grossesse évolutive mono
foetale.
· La 2ème manoeuvre :
Déterminer le dos foetal afin de prélever le rythme cardiaque aux
quadrants correspondants : les quadrants supérieurs pour les
présentations de siège, quadrants inférieurs pour les
présentations céphaliques, et autour de l'ombilic pour la
présentation transversale. Le rythme et le battement du coeur foetal
d'une grossesse évolutive normale varie entre 120 à 160
battements/minute. Cette fréquence est perçue grâce au
foetoscope ou au Sonicaïd, soit par un monitoring. Il faut
déterminer le rythme et l'intensité même.
· La 3ème manoeuvre :
Déterminer la présentation, rechercher la partie foetale qui
occupe le détroit supérieur. La présentation foetale peut
être céphalique, du siège ou transversale. Dans ceci
correspondrait à un mode d'accouchement précis dont la position
transversale est une indication absolue de la césarienne.
· La 4ème manoeuvre :
Déterminer le degré de descente de la partie foetale en
présentation. Le toucher vaginal est souhaité au final pour
d'ample précision. Une présentation haute pour une grossesse
à terme est une anomalie pouvant correspondre à une disproportion
foeto-pelvienne, dont le soubassement doit être recherché, pouvant
être une indication de la césarienne.
L'examen échographique de la morphologie du foetus est
un temps essentiel dans la surveillance de la grossesse au cours du
2ème trimestre et sera effectué avec soin, attention
et méthode. Il est centré sur la recherche systématique de
malformations. Et au 3ème trimestre, l'échographie
étudie la croissance foetale et son comportement.
Ainsi, une grossesse à terme peut évoluer et se
solder par un accouchement eutocique, caractéristique d'un score de
Bishop favorable (>7) après un déclanchement spontané
ou artificiel du travail. Soit se solder par un accouchement par voie haute,
tenant compte des paramètres maternels ou foetaux l'indiquant, donc
la césarienne.
v Historique de la césarienne [9].
De toutes les interventions chirurgicales, la
césarienne figure parmi les plus anciennes connues et pratiquées
d'où connaitre sa genèse et son évolution fourniront
d'ample compréhension sur celle-ci.
Césarienne, comme Césure, sont
dérivés du verbe latin caedere: couper. Les deux
mots ont été créés à la même
époque, le premier par Ambroise Paré, le second par
Clément Marot.
Dans son évolution, nous classifions selon les
périodes historiques ci-après :
Ø De l'antiquité au moyen
âge : Césarienne post mortem
Pour les populations d'Afrique centrale et orientale, il
fallait extirper l'organe malade (le foetus) du cadavre car celui-ci pouvait
être la cause de la mort. Le but était de soustraire le
maléfice qui peut retomber sur les vivants. Du XIV et XV siècle
apparu la notion de sauvetage de l'enfant par césarienne post mortem,
pour y parvenir, il fallait en plus maintenir au préalable la bouche de
la mère ouverte pour que l'air arrive au foetus qui sera extrait le plus
rapidement possible.
Ø Du XVI au début du XXème
siècle : Césarienne sur les femmes
vivantes.
On ne sait pas très bien qui a fait la
césarienne sur une femme vivante ni quand. Selon certains récits
de la fin du XVIème siècle, la 1ère aurait
été réalisée en 1500, non pas par un médecin
mais par un Suisse éleveur des porcs, JACQUE NUFER. Sa femme ELISABETH
resta en travail longues heures et ne put accoucher malgré les efforts
de 13 sages-femmes. Son mari demanda alors la permission auprès des
autorités de pouvoir intervenir lui-même. Elle guérit et
accoucha même plus tard à cinq reprises dont une fois de jumeaux
et l'enfant vécu jusqu'à 77 ans. L'authenticité d'un tel
récit n'est pas certaine ou alors il s'agirait d'une laparotomie ayant
permis d'extraire le foetus d'une grossesse abdominale ! Le placenta ayant
été laissé en place et l'utérus intact.
D'autres récits attribuent la 1ère
césarienne à CHRISTOPHORES NAINUS (Italie 1540), d'autres encore
l'attribuent à TRAUTMANN DE WITTEMBERG en 1610.
Mais c'est plutôt à FRANCOIS ROUSET (Avignon
1581) que l'on doit la 1ère description de la technique de la
césarienne sur la femme vivante dans son traité
intitulé : Enfantement césarienm. Il y
précisait la vidange de la vessie avant l'intervention, l'incision
paramédiane droite ou gauche, l'utilisation de 2 types de bistouri
à rasoir pointe et à rasoir bouton pour ne pas blesser le
bébé, pas de suture de l'utérus qui se resserre
lui-même, drainage de l'utérus par mise en place d'un pessaire en
cire, fermeture de la paroi abdominale.
La césarienne segmentaire :
précurseurs semblent être DUNCKER (1771) et OSIANDER (1821), elle
fut codifiée par VANGER en 1882 (il a décrit
l'hystérotomie).
La césarienne sous
péritonéale : la 1ère fois par
ALEXANDER SKENE (1876), elle n'est passée dans les moeurs que sous
l'influence de FRANCK (1907) et SELHKEIN (1908).
La combinaison de la segmentaire et péritonéale
a été vulgarisé par BRINDEAU (en 1921).
Enfin, PFANNESTIEL (1906) proposa comme voie d'abord
pariétale, l'incision transversale de l'abdomen.
Ø Période moderne
C'est d'abord l'avènement de l'antibiothérapie,
la pénicilline en 1940 puis les autres antibiotiques ; ensuite les
progrès remarquables dans le domaine de l'anesthésie et
réanimation mais aussi de la transfusion, puis la découverte des
ocytociques.
Enfin, les connaissances sur la vitalité du foetus se
sont beaucoup développées ; tous ces facteurs ont conduit
parfois à une augmentation considérable du nombre des
césariennes.
I.4. Les Indications
Lorsque l'accouchement est contre indiqué par le voie
naturelle, c.à.d. par la voie vaginale, la césarienne est
planifiée à l'avance en fin de grossesse, on parle alors de
césarienne programmée.
Les indications de césarienne doivent être
évaluées à partir des données cliniques et para
cliniques recueillies soit au cours des consultations prénatales, soit
lors des consultations médicales pour grossesse à terme, avant ou
pendant même le travail.
[2]Les principales indications d'une
césarienne programmée retenues par les différents auteurs
(DGGG-2010, NICE-2011 et la Haute Autorité de Santé
Française en 2012) sont :
· Le placenta prævia de stade III ou IV
· Macrosomie > 4500g et 4250g en cas de diabète
associé
· Antécédent de dystocie des épaules
compliquées, de rupture utérine,
· Présentation du siège avec anomalie de la
confrontation foeto-pelvienne, déflexion de la tête ou non
coopération de la patiente
· Patiente HIV + avec réplication virale
· Patiente avec primo-infection HSV
· Utérus cicatriciel, selon les auteurs, les
situations suivantes doivent être évaluées au cas par
cas :
o Cicatrice corporéale verticale ou
segmento-corporéale
o Utérus pluri-cicatriciel
o Cicatrice d'origine gynécologique
o Cicatrice utérines traumatiques
o Cicatrice de césarienne segmentaire avec
complications post opératoires (endométrite, abcès de
paroi ...)
TableauI : Recommandations internationales-Indications de la
césarienne programmée à terme [2]


Pour Merger, il indique ou propose une césarienne
pour :
· Les dystocies mécaniques :
o Bassins rétrécis : ici l'intervention
sera faite avant le travail si le bassin est très rétréci
(bassin avec diamètre promonto-sous pubien inférieure à 9
cm, bassin asymétrie forte, ostéomalacie du bassin ...), ou
après épreuve du travail (bassin limite, asymétrie
moyenne).
o Les tumeurs prævia, restant prævia
pendant le travail : Dans ce cas la césarienne doit être suivie de
l'ablation de la tumeur ou des tumeurs.
· Les dystocies dynamiques :
Ces genres des dystocies ne sont parfois qu'une
conséquence de la dystocie mécanique qu'elles viennent aggraver
mais on la rencontre aussi à titre isolé. Les premiers signes de
souffrance foetale ou ceux de l'infection amniotique pourraient indiquer
l'opportunité de l'intervention. Mais la longueur excessive du travail
est en elle-mêmeune indication.
Selon cet auteur Friendman, il a donné une
classification pratique et logique de la dystocie dynamique en :
o Phase latente prolongée,
o La dilatation trainante (dystocies cervicales)
o L'arrêt secondaire de dilatation (fibrose
cervicale...).
Cependant, les anomalies dynamiques sont devenues elles aussi
beaucoup plus rares grâce à la meilleure connaissance de la
physiologie utérine et aux méthodes d'accouchement dirigé
: la rupture artificielle des membranes, l'usage des
utéro-relaxants, de l'ocytocine en perfusion lente permettent de
surmonter ou d'éviter ce genre de dystocie, dans les cas contraires, la
césarienne est indiquée.
· Les indications tenant au foetus et aux annexes:
o L'insertion vicieuse du placenta sur le segment
inférieur ou placenta prævia recouvrant total,
o La procidence du cordon surtout dans la présentation
céphalique,
o Certaines présentations particulières comme
celle de l'épaule, la césarienne est indiquée chez la
primipare à la fin de la grossesse parce que la présentation
transversale a souvent pour cause une malformation utérine et chez la
multiparependant le travail lorsque les membranes étant rompues;
l'enfant vivant et les conditions de version ne sont pas remplies; ce qui
correspond à la majorité de cas pourtant d'usage
réservé aux spécialistes et abandonné, à
plus forte raison si la rupture utérine est menaçante.
Dans la présentation du front, l'indication est
formelle dans les variétés frontales et éventuellement
dans les variétés bregmatiques.
Dans la présentation de face : l'enclavement de la face
lors de la rotation de la tête foetale en mento-sacrale signe
l'indication car impossibilité d'un dégagement par voie basse.
Dans celle de siège, c'est plutôt sur des
éléments surajoutés que repose la césarienne; comme
: la prématurité, le non engagement, dystocie osseuse, insertion
vicieuse du placenta, anomalie dynamique surtout chez la primipare,
excès de volume du foetus, souffrance foetale, primipare
âgée ...
o En cas d'excès de volume du foetus surtout dans les
excès localisés : hydrocéphalie, la
césarienne n'est pas indiquée mais elle le sera plutôt dans
les excès de volume total surtout si le gros enfant a une
présentation de siège et chez la primipare si aussi
âgée, l'indication reste formelle.
Aussi dans le cas de souffrance foetale au cours du
travail.
· Les indications tenant à l'utérus et au
périnée:
o Les malformations utérines,
o Les césariennes itératives,
o L'existence d'une rupture utérine ancienne,
o L'existence d'une lésion du périnée
chirurgicalement réparée.
· La grossesse prolongée ; en effet
l'échec du Théobald ainsi que l'installation d'une souffrance
foetale signe l'indication de la césarienne.
· Les indications tenant à l'association maladie
et grossesse:
Certains états de toxémie, de néphrite
chronique, de cardiopathie, diabète, d'occlusion intestinale, maladie
hémolytique... signent l'indication.
· Les autres indications:
C'est telle que la césarienne post mortem ne pouvant
être faite que lors de la mort maternelle brutale (accident de roulage,
guerres...), mais aussi les autres types de césarienne élective
pour telle ou telles autres raisons, à discuter dans l'équipe.
I.5. Matériels et Techniques opératoires
[11]
5.1. Matériels
Lors d'une césarienne, le chirurgien a besoin des
matériels ci-après pour opérer sans ambigüité,
classiquement sur la table de Mayo :
· 6 Fixes champs de Doyen
· Manche et lame de bistouri n°22
· Ecarteurs de Faraboeuf, de Richard
· Un écarteur de Hartmann
· 6 Pinces en Coeur
· 4 Pinces Kocher
· 3 paires de Ciseau : de Mitzeubaum 23cm, droit et
de Mayo courbé,
· 2 pinces anatomiques avec et sans griffes,
· 5 pinces Péans,
· 1 pince à pansement ou pour
désinfection,
· Files de suture résorbables et non
résorbables (pour la peau)
· 1 Porte aiguille de Mayo-Hegar de 20 cm
· 2 Paire des gants
On a en outre, le tambour de champs (4 petits champs, champs
pour couvrir le champ opératoire et la table pour le matériel,
champs fenêtré, 2 blouses stériles pour chirurgiens), le
tambour de compresses, un Aspirateur, Désinfectant (Ceftrimine ou la
bétadine).
L'équipe opératoire est composée
de :
ü 1 Chirurgien (obstétricien)
ü 1 Assistant (médecin, stagiaire, infirmier du
bloc...)
ü Anesthésistes-réanimateurs
ü Technicien du bloc
ü Brancardier (secouriste)
ü Infirmier(e) ou sage-femme
Cependant, ces matériels n'étant pas exhaustifs,
le minimum est acceptable pour des chirurgiens expérimentés,
point n'est besoin d'en disposer au maximum et obligatoirement au complet.
5.2.
Préparation préopératoire[13].
Elle nécessite une préparation physique
assurée par le Nursing, psychologique et une consultation
pré-anesthésique de la gestante.
· Nursing
L'équipe infirmière préparera la gestante
à affronter l'intervention psychologiquement ; l'informe sur
l'indication de la césarienne et l'intérêt de l'acte. Elle
sera informée de la date de l'opération, de la durée
éventuelle et des complications pré et post opératoires,
bref mettre en confiance la gestante.
Mais aussi physiquement en faisant prendre bain la gestante,
en la rasant les poils sus pubiens, en plaçant une sonde urinaire, un
abord veineux...
Un bilan pré opératoire (Hct, glycémie,
TS, TC, sérologie à VIH...) sera demandé et une
réservation du sang sera effectuée selon le cas.
· La visite pré anesthésique, est une
consultation aussi importante pour assurer le bon déroulement de
l'intervention, en adaptant les produits anesthésiques au terrain ou
selon le cas, mais aussi autres attitudes.
· Chaque membre de l'équipe opératoire
devra être informé du programme opératoire.
5.3. Technique proprement dite
Sous la rachianesthésie ou une anesthésie
générale selon les cas échéant au bloc
opératoire, après obtention du bloc anesthésique, le
chirurgien ou l'assistant procède au nettoyage de l'abdomen, à
l'aide d'un désinfectant puis fait un drapage d'un champ stérile
fenêtré laissant l'abdomen à vue (champs
opératoire), la gestante étant en décubitus dorsal sur la
table opératoire, les temps se suivent systématiquement.
· 1er temps : La laparotomie
Plusieurs incisions peuvent être
réalisées, la médiane sous ombilicale, la Pfannestiel,
l'extrapéritonéale ou Joél Cohen selon
MisgavLadash...
Deux types d'incision sur l'utérus sont d'usage, avec
des indications formelles :
- La segmentaire basse: actuellement la
plus rependue car elle se fait au niveau du segment inférieur de
l'utérus qui est mince, pauvre en musculature et facile à
suturer.
- La corporéale : se faisant au
niveau du corps ou fond utérin. Ayant des indications dans les
circonstances suivantes: césarienne itérative, Segment
inferieur fibrosé ouadhésiolyse difficile, en post-mortem, chez
les cardiaques lorsqu'on est contraint de la pratiquer en semi-assise,
en cas d'une décision d'hystérectomie
complémentaire...
La Pfannestiel étant mieux souhaitée car elle
donne une cicatrice solide et esthétique, avec risque quasinul
d'éventration. D'où, après incision du plan superficiel,
aponévrose incisée et muscles écartés, le
péritoine sera incisé le plus haut possible car la vessie est en
situation abdominale à la fin de la grossesse, même si sonde
urinaire en place.
Soulever les berges de l'incision, à droite qu'à
gauche et introduire les compresses abdominales vers l'hypochondre pour
refouler l'intestin.
· 2ème temps :
Hystérotomie
A travers les pousses, au-dessus de cul-de-sac péri
vésical, saisir la séreuse pré-segmentaire et y faire une
boutonnière, introduire le ciseau courbe, décoller de part et
d'autres, inciser ensuite la partie décollée.
Faire l'hystérotomie transversale segmentaire à
l'aide d'un bistouri sur la ligne de WALDEYER, en assurant la
boutonnière au milieu du segment inférieur pour ne pas blesser le
foetus ou en perforant l'utérus incisé au bord supérieur
du bistouri.
Sachant que les 2 indexes sont aussi tôt introduits dans
la boutonnière, opposés par leurs faces dorsales, en les
écartant ; on dissocie les fibres musculaires jusqu'à un
travers des doigts des bords du segment inférieur qui sont longés
par des vaisseaux.
· 3ème temps : Extraction du
foetus
La main droite, sa paume en contact avec la tête du
foetus (extraction céphalique) glisse vers le bas entre cette tête
et la paroi utérine. Par cette main, imprimer à la tête un
double mouvement de progression vers la brèche de l'hystérotomie.
La main droite au même moment de l'opérateur ou
assistant, va imprimer au fond de l'utérus, une pression vers le bas,
ainsi la tête foetale s'extériorise spontanément en
glissant. La tête extraite, le reste du corps suit.
Si le foetus est en siège (extraction en podalique) ou
l'épaule, on saisit le pied à travers la brèche et on
extrait la tête dernière. Le tout sans violence et avec prudence.
Une fois extrait, le nouveau-né doit être
placé environ à la hauteur de l'utérus et non pas en
dessous du champ opératoire pour éviter le risque de transfusion
materno-foetale.
· 4ème temps : Délivrance
et Hystéroraphie
Dès le clampage puis section du cordon ombilical, le
nouveau-né est ensuite confié à la Sagefemme ou au
pédiatre se trouvant dans la salle et qui est habillé de
façon stérile.
L'anesthésiste injecte un utérotonique, le
chirurgien fait une traction continue et contrôlée du placenta sur
le cordon avec petite expression du fond utérin.
L'assistant ou le chirurgien vérifie la vacuité
utérine par révision utérine ou aux compresses
montées pour l'hémostase.
L'Hystéroraphie ; la suture de la brèche
est réalisée en 1 plan par des points en X ou Surjet
croisé extramuqueux, à l'aide d'un fil résorbable (chromic
ou vicryl1 ou 2), suivi de la péritonisation par
surjet simple aux files 0 résorbable (Vicryl ou Cat Gut).
· 5ème temps : Toilette
péritonéale et fermeture de la paroi abdominale
Retirer les compresses intra-péritonéales, et
assécher la cavité abdominale. Suture étagée de la
paroi abdominale en 3 plans sans drainage. Terminer par une pose d'un pansement
sec et occlusif sur la plaie opératoire.
A noter que la toilette vaginale est réalisée si
la femme était en travail. Si non, procéder à une
dilatation du col à des bougies de Hégar pour assurer
l'écoulement des lochies.
Après l'intervention, un protocole opératoire
est rédigé, reprenant les étapes dudéroulement de
l'intervention ainsi que les instructions post opératoires à
suivre par l'équipe de Nursing, pour le bien être de
l'opérée et de son nouveau-né, afin de prévenir les
complications éventuelles.
I.6. Les Complications[1][11].
Comme toute intervention chirurgicale, la césarienne
est associée à des risques à court et à long termes
pouvant perdurer plusieurs années après l'accouchement et
affecter la santé de la femme et de son enfant, ainsi que les grossesses
ultérieures.
En 2000, une conclusion du Collège des
Gynécologues Obstétriciens Français (CNGOF),
reconnaît qu'en terme de morbidité et
mortalitématerno-foetales, la césarienne est plus risquée
qu'un accouchement par voie basse[30].Ces risques sont accrus chez les femmes
ayant un accès limité à des soins obstétricaux
complets.
6.1. Les complications maternelles
Le pronostic de la césarienne est devenu moins
inquiétant que datant. Les suites opératoires sont relativement
simples. Cependant la mortalité maternelle ne sera guère nulle.
Le médecin sera toujours appelé de temps en temps à faire
des césariennes pour des cas graves (placenta prævia avec
hémorragie très abondante, infection amniotique
sévère, éclampsie, une souffrance foetale aigue...) qui
grèveront le pronostic.
D'autres fois, la mort surviendra du fait des complications
anesthésiques ou faute d'avoir pu disposer d'une réanimation
insuffisante. Ces considérations doivent inciter à respecter les
indications de la césarienne et à attacher l'importance qu'elle
mérite à l'organisation du service opératoire dans les
maternités. Il n'en reste pas moins que les complications maternelles
des césariennes ne soientdevenues beaucoup plus rares et moins
graves.
o Parmi les complications per-opératoires :
· Les lésions urinaires
(vésicales ou urétérales) ou
intestinales, qui ne se rencontrent guère que dans les
césariennes atypiques, itératives en particulier. Elles sont
favorisées par l'état cicatriciel des tissus suite aux
adhésiolyses mal exécutées, inattention du
chirurgien...
Le décollement vésical peut parfois
entraîner l'ouverture de la vessie mais aboutit le plus souvent à
la formation de petits hématomes sous-vésicaux qui ne donnent
aucun trouble.Ils risquent cependant de s'infecter et peuvent alors être
l'origine d'une fistulisation dans la vessie.
· Les hémorragies :
Certaines hémorragies tiennent à l'atonie
utérine, d'où s'assurer d'une délivrance complète.
On peut les prévenir par injection intraveineuse des
utérotoniques, à l'occurrence la solution de Théobald ou
Méthyl ergotamine, dès l'extraction du foetus, à condition
que la femme ne soit pas hypertendue pour cette dernière.
A titre curatif, il est préférable d'injecter 10
unités internationales d'ocytocine dans la paroi utérine.C'est
par les moyens médicaux qu'il faut traiter les
afibrinogénémies aiguës.
L'hystérectomie d'hémostase n'a plus que de
très rares indications dans certaines formes de placenta prævia ou
de placenta accreta, soit les grandes déchirures du col allant jusqu'au
segment inférieur.
o Parmi les complications post-opératoires
(précoces ou tardives) :
· Les complications infectieuses,
sévères sont rares.
· Les péritonites
post-opératoires sont devenues exceptionnelles, les sepsis
aussi lorsqu'une antibiothérapie est bien suivie.
· En revanche, les suppurations et abcès
de paroi sont relativement fréquents et conduisent à la
mise à plat avec éventuellement un drainage par lame si
l'abcès est volumineux.
· Des occlusions paralytiques
s'observent mais elles cèdent au traitement médical: lavements
hypertoniques, Prostigmine*, aspiration duodénale via sonde
naso-gastrique continue et rétablissement de l'équilibre
humoral.
· L'occlusion post-opératoire par
brides, tardive, relativement fréquente après les
césariennes corporéales ne se voit guère après les
césariennes segmentaires.
· Les embolies pulmonaires restent
possibles après phlébite, quoique celle-ci soit aujourd'hui
traitée plus efficacement par les anticoagulants et la lever
précoce en post opératoire.
· La désunion spontanée de la
cicatrice utérinenaguère assez fréquente au cours
d'un accouchement ultérieur et même au cours de la grossesse
après césarienne corporéale, est rare après la
césarienne segmentaire bien exécutée.
Autres complications peuvent être tardives, surtout lors
d'une prochaine grossesse telles que :
· La rupture utérine éventuelle
· Un placenta prævia ou accreta compliquant encore
l'accouchement...
6.2. Les complications foetales
La mortalité périnatale, plus
élevée dans les césariennes, dépend essentiellement
de la pathologie sous-jacente ou des facteurs de risque qui ont indiqué
l'extraction. Elle s'explique chaque fois que celle-ci a été
faite pour une raison médicale ayant entraîné une
souffrance foetale chronique (hypertension, néphrite chronique,
cardiopathie décompensée, allo-immunisation. etc.).
Mais il arrive que l'enfant meurt sans raison apparente,
certaines de ces morts sont dues à l'opération elle-même :
soit à l'anesthésie ayant entraîné l'hypoxie ou la
dépression des centres respiratoires du foetus, d'où l'importance
que l'on doit attacher à l'anesthésie obstétricale, soit
aux difficultés de l'extraction plus fréquentes en cas de
césarienne itérative ayant entraîné des
lésions cérébro-méningées et d'autres sont
le fait de complications respiratoires : aspiration amniotique, membrane
hyaline...
En définitive, la césarienne n'estpas une
opération tout à fait anodine. Si elle est facile, du moins
doit-on apporter dans son indication, sa préparation et son
exécution, une irréprochable méthode. Les complications
peuvent être per opératoires (produits anesthésiques,
extraction laborieuse...) ou post opératoires.
Chapitre IV.
MATERIEL ET METHODES
Chapitre V. II. 1. MATERIEL
a. Cadre d'étude
L'Hôpital Saint Joseph de LIMETE a été
notre cadre de recherche. Etant l'hôpital de référence du
réseau BDOM, regorgeant à même des cas susceptibles
d'étudeà l'occurrence les césariennes dont l'intervention
avoisine 6 à 10 cas par jour en moyenne, et étant la structure
SONU C,très curieux de notre part d'où motif de choix
d'étude sur ce, en particulier sur les césariennes
électives.
Bien équipé d'un bloc opératoire avec 5
locaux, 40 lits d'hospitalisation en gynécologie, de 10 lits à la
maternité, d' une équipe d' anesthésistes permanente, des
chirurgiens qui prennent en charge des cas de transfert des césariennes
sans préalables financiers exigeant et conditionnant l'intervention. Il
y existe aussi les services des soins intensifs et de réanimations qui
disposent des matériels parfaitement modernes pour prendre en charge les
cas de césarienne qui se compliqueraient.
§ Aperçu historique
L'Hôpital Saint Joseph fut un couvent des soeurs de
Sainte Thérèse de l'enfant Jésus qui sont des soeurs
diocésaines de Kinshasa. Le couvent fut ensuite transformé en
Facultés Catholiques qui, selon le projet de feu cardinal Malula, alors
archevêque de Kinshasa devrait devenir une Université Catholique
dont l'une des facultés serait la médecine. Un hôpital
devrait alors être construit dans cette concession.
A l'occasion de son jubilé d'argent de vie
épiscopale, le cardinal reçut un don présidentiel de
27.675$. Les facultés seront déplacées à leur
emplacement actuel ; les bâtiments ou elles fonctionnaient subiront
certaines modifications et constituent, avec le don présidentiel, le
capital du départ de l'actuel Hôpital Saint Joseph.
L'inauguration de l'hôpital interviendra en 1987 avec
comme premier service le dispensaire avec deux médecins et quelques
infirmiers, suivra ensuite la maternité où furent
transférés les cas des césariennes.
Après la mort du Cardinal Malula, la gestion de
l'hôpital fut confiée aux religieux dont le Père Lietard
Eduard. Les différents services seront successivement crées les
uns après les autres et l'hôpital fonctionnera dans la philosophie
des soins de santé primaire à connotation chrétienne, il
est actuellement un hôpital de référence du Bureau
Diocésain des OEuvres Médicales de l'Archidiocèse de
Kinshasa.
L'hôpital Saint Joseph de LIMETE dispose des services
suivants :
· La médecine interne : urgences, la
réanimation, les soins intensifs inaugurés en 2015.
· La gynéco-obstétrique : CPN,
Maternité, Hospitalisation
· La pédiatrie : Urgences et
Néonatologie
· La chirurgie : Orthopédie, Urologie et
Chirurgie générale.
· L'ophtalmologie et lunetterie,
· La stomatologie,
· Kinésithérapie,
· L'oto-rhino-laryngologie (ORL)
· Une clinique diabétique
· Le Dispensaire
· Le fistulaclinic
L' HSJ dispose d'un bloc opératoire des services de
chirurgie (orthopédie, chirurgie digestive, urologie...), de
gynéco-obstétrique, de fistula, du service d'ORL.L'hôpital
dispose aussi d'une morgue, d'un laboratoire biologique, d'un service
d'imagerie médicale (radiographies, échographies,
électrocardiogramme...)
§ Situation géographique
Situé en République Démocratique du
Congo, dans la ville-province de Kinshasa, district de Mont Amba dans la
commune de Limete, entre la 14ème et la
15ème rue, quartier résidentiel ;
l'Hôpital Saint Joseph est construit en style pavillonnaire et est
limité au Nord par le couvent des Pères Dominicains, au Sud par
le quartier motel FIKIN, à l'Est par le Boulevard Lumumba et à
l'Ouest par le quartier Masiala.
b. Population d'étude
Toutes les gestantes, porteuses d'une grossesse menées
à terme, admise au service de gynécologie, ayant
été programmées pour une césarienne
élective. Et cela durant notre période d'étude.
Le dénominateur le mieux choisi pour l'étude est
le nombre total d'accouchements, réalisés dans le
département de Gynéco-Obstétrique.
Ø Critères d'étude
§ Sont inclues :
- Gestantes programmées et opérées
à l' HSJ pour une césarienne
- Comportant un dossier médical complet et ayant suivi
ou non les CPN,
- Porteuses d'une grossesse à terme, dont l'indication
a été confirmée cliniquement et/ou para cliniquement,
tenant compte des antécédents médicaux et
obstétricaux.
§ Sont exclus
- Tous cas de césarienne opérés en
urgence,
- Ceux dont le dossier était incomplet,
- Mais aussi ceux dont l'indication prêtait à
confusion.
c. Matériels utilisés
Les renseignements nécessaires pour cette étude
ont été extraits dans le registre de la maternité, de
gynécologie, les dossiers médicaux de la gestante (fiche
médicale, protocole opératoire, partogramme, rapport
d'échographie, carte des CPN de la gestante...).
L'analyse des données a été faite
à l'ordinateur grâce au logiciel Excel 2013 par le calcul des
moyennes.
Chapitre VI. II.2.
METHODES
a. Type d'étude
Il s'agit dans ce travail, d'une étude
rétrospective descriptive de 636 cas de césarienne
élective réalisée à l'Hôpital Saint Joseph de
LIMETE, durant une période d'1année, allant de Janvier à
Décembre 2015, sur un total de 1778 césarisées,
hospitalisées dans le service de Gynécologie pour 3122
accouchements réalisés durant cette période.
b. Récolte des données
Cette étape a été réalisée
grâce à une fiche préétablie, à partir des
registres d'hospitalisation du service de gynécologie, et de la
maternité, des dossiers des opérées, gardés aux
archives. Comportant des paramètres d'études ci-après.
c. Paramètres d'étude
Nous avions dans la fiche de récolte :
· Age de la gestante : selon qu'il s'agit
d'une adolescente (<18 ans) ou une adulte (=18 ans).
· Etat civil : les femmes mariées, et
les non mariées c.à.d. n'ayant pas officialisé leur
mariage civilement.
· La parité : en catégorie des
primipares, celles qui accouchent pour la 1ère fois, les
paucipares celles allant de 2 à 3 et les multipares, à plus de 4
accouchements.
· Les CPN : les consultations
prénatales suivies ou non par les gestantes, à l'hôpital
saint joseph ou dans un autre centre de santé
périphérique.
· L'échographie : est un examen
ultrasonographique d'imagerie médicale nécessaire en
obstétrique dans le but d'étudier le bien être
foeto-maternel.
· L'indication: ensemble des conditions rendant
souhaitables l'intervention. Tant relative qu'absolue, entre autres :
utérus cicatriciels, dystocies mécaniques, présentations
vicieuses, grossesses gémellaires, les macrosomies, maladies et
malformations maternelles, foetales enfin convenance personnelle...
· L'âge de la grossesse : allant d'une
grossesse à terme à une grossesse à terme
dépassé c.à.d. de 37 à 42 SA et plus.
· Le poids foetal : est un paramètre
anthropométrique, dont la macrosomie foetale était
considérée à partir de 3700g.
· Le score d'Apgar: c'est un score qui
évalue la bonne adaptation à la vie extra utérine du
nouveau-né ; la fonction respiratoire à la
1ère minute et le devenir neurologique à la
5ème minute. Bon si = 7.
· Les complications materno-foetales :
regroupant dans notre études les suites opératoires,
mortalité ou morbidité maternelles et périnatales.
d. Présentation du travail
Les résultats du travail seront présentés
sous forme des tableaux, des figures (graphiques ...). Après le calcul
de moyenne, u=  . .
Chapitre VII. RESULTATS
a. La fréquence
Après une étude rétrospective descriptive
d'une période de 1 an sur la fréquence de la césarienne
élective à l'Hôpital Saint Joseph de LIMETE, allant de
Janvier à Décembre 2015, nous avons après analyse obtenue
des résultats repris dans les tableaux ci-dessous, pour 636 cas de
césarienne élective sur 3122 accouchements durant cette
période soit un taux de 20,37%.
Tableau II : Fréquence des Indications de la
césarienne élective
|
INDICATIONS
|
EFFECTIF
|
POURCENTAGE(%)
|
|
|
|
|
Utérus Cicatriciels :
· 4x Cicatriciel
· 3x Cicatriciel
· 2x Cicatriciel
· 1x Cicatriciel
Total cicatriciels
|
13
27
152
107
299
|
2.04
4.25
23.9
16.82
47,01
|
|
Dystocies mécaniques :
· Bassin rétréci
· Bassin asymétrique
· Tumeur prævia
Total dystocies mécaniques
|
41
22
11
74
|
6.43
3.45
1.72
11,6
|
|
Maladies :
· Cardiopathie
· Diabète
· Condylome acuminé
· Pneumopathie
· Infection à VIH
· HTA Chronique
Total maladies
|
3
9
1
1
2
3
19
|
0.47
1.42
0.15
0.15
0.31
0.47
2,99
|
|
Convenance personnelle
|
1
|
0,31
|
|
Présentations vicieuses :
· Céphalique mode face
· Céphalique mode front
· Transversale
· Siège
· Autres
Total présentations Vicieuses
|
5
4
43
27
10
89
|
0.79
0.63
6.76
4.24
1.57
13,99
|
|
Grossesses Gémellaires :
· Transversal 1er jumeau
· Siège 1er jumeau
· Autres
Total gémellaires
|
16
12
9
37
|
2.51
1.88
1.41
5,8
|
|
Macrosomie foetale
|
103
|
16,19
|
|
Placenta prævia recouvrant total
|
8
|
1,26
|
|
Malformations :
· Utérine
· Foetale
Total malformations
|
3
3
6
|
0.47
0.47
0,94
|
|
Total
|
636
|
100
|
Maternelles
Foetales
Annexielle
Autres

Figure 1 : Fréquence des indications d'une
césarienne élective (HSJ)
b. Fréquence mensuelle
Tableau III: Répartition selon la fréquence
mensuelle
|
Mois
|
Effectif
|
%
|
|
Janvier
|
45
|
7.07
|
|
Février
|
35
|
5.5
|
|
Mars
|
74
|
11.6
|
|
Avril
|
65
|
10.2
|
|
Mai
|
59
|
9.3
|
|
Juin
|
61
|
9.6
|
|
Juillet
|
44
|
6.91
|
|
Aout
|
56
|
8.8
|
|
Septembre
|
58
|
9.11
|
|
Octobre
|
42
|
6.6
|
|
Novembre
|
50
|
7.86
|
|
Décembre
|
47
|
7.39
|
|
Total
|
636
|
100
|
Au regard de ce tableau, le mois de mars représentait 74
cas soit 11.6%, le taux le plus élevé durant notre
étude.
c. Répartition selon l'Age
Tableau IV: Fréquence selon l'âge de la gestante
|
Age (ans)
|
Effectif
|
(%)
|
|
<18
18-35
>35
Total
|
10
466
160
636
|
1,57
73,27
25,16
100
|
Au regard de ce tableau, la tranche d'âge de 18 à
35 ans représentait 73,27% et celle inférieur à 18 ans
représentait qu'1,57%.
d. Répartition selon la Parité
Tableau V: Fréquence selon la parité
|
Parité
|
Effectif
|
(%)
|
|
Primipares
Pauci pares (II-III)
Multipares et grandes multipares
Total
|
161
294
181
636
|
25,3
46,2
28,5
100
|
Dans ce tableau, seules les paucipares représentaient
le taux élevé à 46,2%. Suivies des multipares et les
grandes multipares avec un taux de 28,5% et enfin les primipares avec un taux
faible de 25,3%.
e. Répartition selon l'état civil
Tableau VI : Fréquence selon l'état civil
|
Etat civil
|
Effectif
|
(%)
|
|
Mariées
Non mariées
Total
|
595
41
636
|
93,6
6,4
100
|
Dans ce tableau, plus les gestantes mariées
représentaient 93,6% alors que les non mariées, 6,4%. La
majorité à constater.
f. Répartition selon l'Age de la grossesse
Tableau VII : Fréquence selon l'âge de la
grossesse
|
Age grossesse (SA)
|
Effectif
|
(%)
|
|
37-39
40-42
>42
Total
|
478
143
15
636
|
75,1
22,5
2,4
100
|
La tranche d'âge de grossesse allant de 37 à 39
SA représentait 75,1%, celle supérieure à 42 SA ;
2,4%.
g. Répartition selon les consultations
prénatales
Tableau VIII : Fréquence selon les CPN
|
CPN
|
Effectif
|
(%)
|
|
Suivies
Non suivies
Total
|
603
33
636
|
94,8
5,2
100
|
Les gestantes ayant suivi les CPN représentaient 94,8%
par rapport à celles n'ayant suivi ;à 5,2%.
h. Répartition selon L'échographie
Tableau IX: Fréquence selon l'échographie
|
Echographies
|
Effectif
|
(%)
|
|
Réalisées
Non réalisées
Total
|
471
165
636
|
74,1
25,9
100
|
Les gestantes ayant réalisé
l'échographie, représentaient 74,1% contre 25,9% pour celles qui
n'en ont pas réalisée.
i. Le post opératoire
Tableau X : Fréquence selon les suites
opératoires
|
Post opératoire
|
Effectif
|
(%)
|
|
Simple
Compliqué :
· Anémie
· Endométrite
· Infection pariétale
Total
|
616
11
4
5
636
|
96,9
1.7
0.62
0.76
100
|
Ce tableau détermine à 96,9% que les post
opératoires ont été simples et que 3,1% étaient
compliqués (anémie,infections pariétales, une
endométrite...).
j. Mortalité maternelle
Aucune des femmes opérées n'était
décédée en post opératoire durant notre
étude.
k. Répartition selon le Poids foetal (g)
Dans cette figure, la tranche de poids foetal allant de 2000
à 3600 g représentait 574 cas soit 80,7%, celle <2000g avait
un effectif de 5 cas soit 0,7% ; celle allant de 3700-4000g
représentait 122 cas soit 17,2% et enfinceux pesant plus de 4000g
représentaient 10 cas soit 1,4%.
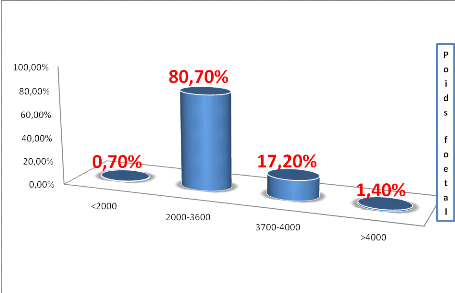
Figure 2 : Répartition selon le poids foetal
l. Répartition selon la morbi-mortalité
périnatale
Tableau XI : Fréquence selon lamorbi-
mortalité périnatale
|
Nouveau-nés
|
Effectif
|
(%)
|
|
Malades
Non malades
Décédés <7 jours
Total
|
87
609
15
711
|
12,2
85,6
2,1
100
|
Dans ce tableau, nous remarquons que les nouveau-nés
vivants non malades représentaient 85,6% ; 2,1% pour
nouveau-nés décédés avant 7 jours.
m. Répartition selon le Score d'Apgar à la
1ère minute
Tableau XII : Fréquence selon le score d'Apgar
à la 1ère minute
|
Score d'APGAR
|
Effectif
|
(%)
|
|
=7
<7
Total
|
622
89
711
|
87,5
12,5
100
|
Les nouveau-nés nés avec un APGAR = à 7
à la 1ère minute représentaient 87,5%. Et
12,5% pour ceux avec un score < à 7.
Chapitre VIII. DISCUSSION
IV.1. Fréquence
La fréquence des césariennes, varie
énormément d'une région à l'autre, et aussi d'un
hôpital à l'autre au sein d'une même région. Ceci
peut s'expliquer, par les différences d'infrastructures
médico-techniques disponibles...
Notre étude a révélé un taux de
20,37% de césarienne élective, inférieur
à l'étude du Mohamed El Bechir en 2011 à
l'hôpital régional de Zouerate avec un taux de 33,34%. Cette
différence se justifie certes par rapport à la taille de
l'échantillon et de cas recensés.

Figure 3 : Taux des césariennes électives
selon les études.
a. Selon les Indications de la césarienne de
principe
Notre étude a révélé que les
utérus cicatriciels avaient plus d'indications, à 47,01%
comparativement supérieurs à l'étude de Mohamed El Bechir
réalisé en Zouerate en 2011 avec un taux de 33,34% et loin
supérieur à l'enquête de Kayembe P. et
all. réalisée en RDC dans 3 provinces en 2010, qui avait
révélé un taux de 11%. Certes la région ou le cadre
sanitaire influence la différence des résultats observés.
Selon différentes études à travers
l'Afrique, le tableau ci-après illustre un taux particulier des
utérus cicatriciels donnant un aperçu contextuel.
Tableau XIII: Taux des utérus cicatriciels dans
différentes études d'Afrique
|
Auteurs
|
Années
|
Villes/Régions
|
Taux
|
|
Kraim J.
|
1997
|
Tunis
|
41,39%
|
|
Chinguiti A.
|
2002
|
Rabat
|
19,4%
|
|
Aichetou H. [18]
|
2004
|
Sebkha
|
10,59%
|
|
Bambara M. [19]
|
2007
|
Burkina faso
|
14,8%
|
|
Fatimatou H.
|
2007
|
Nouakchott
|
11,35%
|
|
Mohamed El Bachir
|
2011
|
Zouerate
|
33,34%
|
|
IMANE TAHILA [20]
Kayembe Patrick et all. [4]
|
2009-2010
2010
|
Marrakech
RDC (3 provinces)
|
22,3%
11%
|
|
Notre étude
|
2015
|
Kinshasa (HSJ)
|
47,01%
|
Le tableau suivant compare le taux de certaines indications de
la césarienne élective dans notre étude, de celle de
IMANE TAHILA réalisée au Marrakech en 2012.
Tableau XIV: Taux comparatifs d'indications de césarienne
élective
|
Indications
|
Notre série-HSJ
|
Série de IMANE TAHILA
|
|
Utérus cicatriciels :
- Uni cicatriciel
- Bi cicatriciel
- Tri cicatriciel
|
16,82%
23,9%
4,25%
|
16,63%
5%
0,66%
|
|
Grossesses gémellaires
|
5,8%
|
1,98%
|
|
Placenta prævia recouvrant total
|
1,26%
|
2,45%
|
|
Bassins suspects
|
9,88%
|
3,11%
|
|
Présentations vicieuses:
- Transversale
- Siège
- Céphalique front
- Céphalique face
|
6,76%
4,24%
0,63%
0,79%
|
1,8%
6,28%
1,7%
0,47%
|
|
Malformations foetales :
- Hydrocéphalie
- Anencéphale
|
0,31%
0,16%
|
0,28%
0,09%
|
|
Maladies :
- Cardiopathies
- VIH
- HTA Chroniques
- Diabètes
|
0,47%
0,31%
0,47%
1,42%
|
0,28%
0,09%
1,41%
1,13%
|
|
Macrosomie
|
16,2%
|
3,03%
|
b. Selon l'âge de la césarisée
Notre étude a montré un taux élevé
dans la tranche d'âge de 18 à 35 ans à 73,27%,
supérieur à la tranche d'âge élevé de 21
à 29 ans à 44,32% dans l'étude de IMANE TAHILA
[20]. Certes la classe d'âge de cette dernière y est
comprise dans la nôtre, ainsi diffère les résultats.
c. Selon la parité
Les pauci pares dans notre étude représentaient
la tranche élevée avec 46,2%, quasi proche à la tranche
élevée dans l'étude de IMANE TAHILA
où les primipares représentaient 45,93%, la plus grande
part.
IV.2. Grossesse actuelle
a. Selon l'âge de la grossesse
Notre étude a montré que la tranche d'âge
gestationnel allant de 37 à 39 SA avait un taux de 75,1%,
supérieur à l'étude de IMANE TAHILA dont
les grossesses estimées à terme représentaient 47,63%,
élevé dans son étude.
b. Selon les CPN
Les gestantes ayant suivi les CPN dans notre étude
donne un taux de 94,8%, l'étude de IMANE TAHILAa
montré que celles ayant suivi les CPN avaient un taux de 62,48%.
Comparativement inférieur à notre étude.
c. Selon l'échographie
Notre étude a montré un taux 74,1% pour les
gestantes ayant réalisé l'échographie, quasi concordant
dans l'étude de IMANE TAHILA qui a donné un taux
de 74,78%.
IV.3. Pronostic maternel
a. Selon le post opératoire
Notre étude a révélé une
suite opératoire simple à 96,9%, mais compliquée avec
anémieà 1,7% ; infection pariétale à 0,76% et
endométrite à 0,31%. Comparativement à l'étude de
IMANE TAHILA en 2012, l'anémie était de 0,94%; inférieur
à notre étude ; infection pariétale à 0,94%,
supérieur, et enfin endométrite à 0,85% ; aussi
supérieur.
b. Selon la mortalité maternelle
Durant notre étude, aucun décès n'a
été enregistré, mais dans l'étude de IMANE
TAHILA, 1,7% de décès a été
enregistré.
IV.4. Pronostic foetal
a. Score d'Apgar à la 1ère minute
Notre étude a montré un taux de 87,5%,
supérieur à l'étude De Mohamed El Bechir
dont 83,3% du score d'Apgar = à 7 à la 1ère
minute. Quasi concordant plutôt.
b. Selon le poids foetal
Le taux de la tranche allant de 2000 à 3600 g était
de 80,7% dans notre étude, supérieur à l'étude de
IMANE TAHILA dans la tranche de 2000 à 4000 g avec
72,4%.
c. Selon la mortalité périnatale
Le taux dans notre série d'étude
était de 2,1 % de décès des nouveau-nés contre
3,94% dans l'étude de IMANE TAHILA ; un taux supérieur au
nôtre.
Dans différentes études à travers le
monde, nous avons observé des taux différents de mortalité
péri natale repris dans le tableau ci-dessous.
Tableau XV : Taux de mortalité périnatale
post césarienne dans différentes études.
|
Auteurs
|
Ville/Pays
|
Année
|
Taux
|
|
Kibach S. [21]
|
Rabat
|
2001/2006
|
1%
|
|
Sapau A. [22]
|
Bangui
|
2000
|
11,4%
|
|
Cissé C.T [23]
|
Dakar
|
2001
|
11,6%
|
|
Ouedraogo C. [24]
|
Ouagadougou
|
2001
|
15,1%
|
|
Diallo F. [25]
|
Guinée
|
1998
|
7,84%
|
|
Sizgoric K. [26]
|
France
|
2001
|
5%
|
|
Mac Dorman MF. [27]
|
USA
|
2001
|
1,17%
|
|
Pfister R. [28]
|
Genève
|
2006
|
0,4%
|
|
IMANE TAHILA
|
Marrakech
|
2009/2010
|
3,94%
|
|
Notre série
|
Kinshasa (HSJ)
|
2015
|
2,1%
|
d. Selon la morbidité périnatale
Notre série d'étude a montré que les
nouveau-nés malades représentaient un taux de 12,2% ;
inférieur à l'étude de IMANE TAHILA qui a
montré une morbidité périnatale à 17,48%.
Chapitre IX.
CONCLUSION
Au terme de notre étude, la fréquence de la
césarienne élective observée durant l'année 2015
était de 20,37%, avec une prédominance d'intervention au mois de
Mars, dontles utérus cicatriciels ont été d'indications
fréquentesà l'Hôpital Saint Joseph, ceci parce qu'il est
une des structures des Soins Obstétricaux et Néonatals d'Urgence
Complets, mais aussi un hôpital de référence du
réseau BDOM.
A cet effet, il y a eu plus, des gestantes mariées,
adultes, pauci pares dont la grande majorité avaient suivi les CPN et
avaient réalisé leurs échographies, pour une suite
opératoire simple sans décès maternel.
Par ailleurs, nous avions observé plus des
nouveau-nés en vie et en bonne santé avec un bon score d'Apgar
dont la grande partie avaient un poids foetal à la naissance, allant de
2000-3600 g, avec un faible taux de mortalité périnatale, cela
avant le 7ème jour.
De ceci, nous disons que la césarienne élective est
l'une des interventions la plus fréquente, pratiquée à
l'Hôpital Saint Joseph de LIMETE, n'étant sans danger.
RECOMMANDATIONS
- Aux autorités sanitaires, politico-administratives de la
RDC :
o D'améliorer dans les institutions sanitaires publiques,
la politique des soins de maternité,
o Disposer des infrastructures sanitaires modernes,
o Faciliter l'accès des gestantes aux CPN par
sensibilisation et en créant des centres de santé de
proximité.
- Aux autorités et corps médical de l'Hôpital
Saint Joseph :
o D'améliorer la prise en charge obstétricale et
post césarienne.
o De disposer plus des matériels d'intervention et de
stérilisation.
- Aux gestantes :
o De consulter le médecin une fois enceinte, pour
débuter les CPN,
o De réaliser les bilans paracliniques recommandés
dans les CPN ou par les médecins au cas par cas.
Chapitre X. ANNEXES
N°1 :
Mortalité maternelle à travers le monde
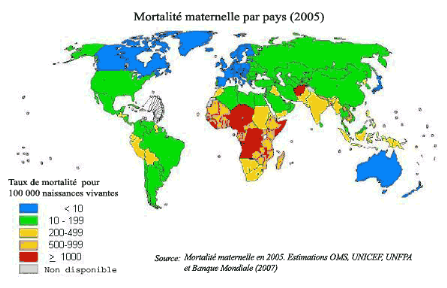
N°2 : Fiche de récolte des données.

N°3 : Fiche de
compilation de l'étude

N°4 : Quelques
instruments chirurgicaux pour la césarienne classique

 
N°5 : Temps de
césarienne
Image
1 : Gestante sur la table d'opération
 
Image
2 : Différentes incisions possibles
Image 3 : Laparotomie
 
Image 4 : Hystérotomie segmentaire basse Image
5 : Extraction foetale
 
Image 6 : Délivrance Image 7 :
Hystérorraphie

Image 8: Suture pariétale plan par plan
Chapitre XI.
BIBLIOGRAPHIE
1) MERGER R. et all. Précis d'obstétrique,
Masson 6ème Edition, Paris, 2001, pp.533-543.
2)
www.santé-médecine.com/Indications_cesarienne_elective_has.htmlconsulté
le 2.4.2016.
3) Daniel Surnek, Gynécologie et
Obstétrique: Césarienne: en faisons-nous trop? In Forum Med
Suisse 2014;14 (51-52):970-972.
4) KAYEMBE P. et all., Rapport d'enquête sur
l'évaluation des besoins des Soins Obstétricaux et
Néonatals d'Urgence dans3provinces en RDC en 2010, publié en
2012, pp.72-75.
5) Drake Richard L., A. Wayne Vogel et all., Anatomie pour
les étudiants, 3ème Edition, Masson,
2015,pp.230-243.
6) KAMINA P., Petit bassin et périnée :
Organes génitaux - Tome 2. Paris : Maloine ; 1995, p.156.
7) Quevaulliers Jacques, Dictionnaire Médical de
poche, 2ème Edition Masson, Paris, 2007.
8) LUSANGA N., MBANZULU et all., Syllabus
d'obstétrique, Kinshasa, 2011, pp.51-57.
9) Mogan Michel V., Césarienne post mortem
mythologie, croyance et tradition, Suisse-Genève, 1962.
10) Mohamed El Bechir : La prévalence de la
césarienne à l'hôpital régional de Zouerate,
Mémoire de master ensanté publique, 2011.
11)
www.memoireonline.com/La-cesarienne-frequence-indications-et-complications.htmlconsulté
le 2.4.2016.
12) Boittin, Lantz et all.,« Virginia
Henderson : 1897-1996 :Biographie et analyse de son
oeuvre », Recherche en soins infirmiers n°68, sur la banque
de données de santé publique, ARSI, Mars 2002, p.12.
www.arsi.fr Consulté le
23.5.2016.
13) ELONGI M. et SPITZB., Cours d'Obstétrique pour
étudiants, Internes et Assistants, Belgique,2015.
14) KRAIEM J., Césarienne :
Indication-Morbidité matérno-foetale, Université de
Tunis II (Thèse doctorat en médecine) ,1997.
15) BENNANI Z.,Césarienne à l'hôpital
Ben M'sik Sidi Othman en l'an 2000[à propos de 654 cas],
Thèse Med Casablanca 2002, n° 170.
16) A.CHENGUITTI.A et all.,Évolution des
indications de césarienne à la maternité Suissi II,
Rabat, Docteur magazine; 2002.
17) FATIMETOU.H, La césarienne à la
maternité du C.H.U de Nouakchott,Mémoire pour l'obtention du
diplôme de spécialité en
gynécologie-obstétrique, 2008.
18) AICHETOU. H, L'opération césarienne
à Sebkha.Mémoire pour l'obtention du diplôme de
spécialité en gynécologie-obstétrique,
2004-2005.
19) BAMBARA FONGAN, DAO OUTTARA et all.,La
césarienne en milieu Africain à propos de 440 cas à la
maternité du Chus de Bobo-Dioulasso (Burkina Faso). Médecine
d'Afrique noire 2007.
20) IMANE TAHILA, Les indications de la
césarienne-Expérience au sein du CHU Mohamed VI de
2009-2010, Thèse de Doctorat de Médecine, n°31,
Marraketch, 2012.
21) KIBACH S., KHABOUZE S., L'évolution du taux de
césarienne en fonction des indications et facteurs de risques.
Thèse Doctorat Médecine, Rabat ;2009, n°108,121-185pages.
22) SAPOU A., YANZA M.C. et all., Etude de 299 cas de
césariennes pratiquées à l'hôpital communautaire de
Bangui (Centrafrique), Médecine d'Afrique Noire 2000;47(1):13-18
23) CISSE C.T, NGOM, GUISSE A et all., Réflexions
sur l'évolution des taux de césarienne en milieu africain:
Exemple du CHU de Dakar entre 1992 et 2001. GynécolObstétFertil,
2004;32:210-1.
24) OUEDRAO C., ZOUNGRANA T., et all., La
césarienne de qualité au Centre Hospitalier YalgadoOuedragogode
Ouagadougou Analyse des déterminants à propos de 478 cas
colligés dans le service de gynécologie obstétrique.
Médecine d'Afrique Noire 2001;48(11):443-51.
25) DIALLO FB., DIALLO MS. Et all., Césarienne =
Facteur de réduction de la morbidité et de la mortalité
foeto-maternelle au centre hospitalier universitaire IgnacDeen de Conakry
(Guinée). Médecine d'Afrique Noire, 1998;45(6):359-364.
26) SIZGORIC K., Impact of increased rate of caesarean
section on perinatal outcome: socio-legal evaluation. J Indian Med Assoc.
2011 May; 109(5):312-4.
27) MACDORMAN MF., DECLERCQ E. etall.,Infant and neonatal
mortality for primary cesarean and vaginal birthsto women with "no indicated
risk," United States, 1998-2001 birth cohorts. Birth. Sep 2006;33
(3):175-182.
28) PFISTER R., Conséquences néonatales
immédiates de la césarienne.J GynécolObstét
Biologie Reprod, 2008; 37:15-16.
29) Appropriate technology for birth. Lancet.1985; (8452):436-7.
www.who.int/reproductivehealth/WHO_RHR_15.02_fre.pdf_2014.
Consultéle 23.5.2016.
30) Césarienne : conséquence et indications -
Collège National des Gynécologues Obstétriciens
Français.
http://www.cngof.asso.fr/D_PAGES/PURPC_08.HTMLconsulté
le 2.6.2016.
TABLE DE MATIERE
DEDICACE i
REMERCIEMENTS ii
LISTE DES ABREVIATIONS & SIGLES iii
LISTE DES TABLEAUX iv
LISTE DES FIGURES v
PLAN DE
TRAVAIL................................................................................................................vi
RESUME.............................................................................................................................vii
INTRODUCTION
1
Ø PROBLEMATIQUE
10
Ø OBJECTIFS
11
Chapitre I. GENERALITES
12
I.1. Définitions
12
I.2. Epidémiologie
12
I.3. Rappels
13
I.4. Les Indications
20
I.5. Matériels et Techniques
opératoires .
24
I.6. Les Complications
27
Chapitre II. MATERIEL ET METHODES
30
II. 1. MATERIEL
30
II.2. METHODES
32
Chapitre III. RESULTATS
34
Chapitre IV. DISCUSSION
42
IV.1. Fréquence
42
IV.2. Grossesse actuelle
44
IV.3. Pronostic maternel
45
IV.4. Pronostic foetal
45
CONCLUSION
47
RECOMMANDATIONS
47
ANNEXES
48
N°1 : Mortalité maternelle
à travers le monde
48
N°2 : Fiche de récolte des
données.
48
N°3 : Fiche de compilation de
l'étude
49
N°4 : Quelques instruments chirurgicaux
pour la césarienne classique
49
N°5 : Temps de césarienne
50
BIBLIOGRAPHIE
52
| 


