bw

REPUBLIQUE DU CAMEROUN
REPUBLIC OF CAMEROON
Paix - Travail - Patrie
Peace - Work- Fatherland
UNIVERSITE DE YAOUNDE I THE
UNIVERSITY OF YAOUNDE I
REPUBLIQUE DU CAMEROUN
REPUBLIC OF CAMEROON
Paix - Travail - Patrie
Peace - Work- Fatherland
UNIVERSITE DE YAOUNDE I THE
UNIVERSITY OF YAOUNDE I

SOMMAIRE
|
DÉDICACES
|
II
|
|
REMERCIEMENTS
|
III
|
|
SERMENT D'HIPPOCRATE
|
IV
|
|
LISTE DU PERSONNEL ADMINISTRATIF ET ENSEIGNANT DE LA FMSB
|
V
|
|
LISTE DES ABRÉVIATIONS
|
X
|
|
LISTE DES FIGURES
|
XI
|
|
LISTE DES TABLEAUX
|
XII
|
|
RÉSUMÉ
|
XIII
|
|
SUMMARY
|
XVII
|
|
I.
|
INTRODUCTION
|
21
|
|
II.
|
QUESTIONS DE RECHERCHE
|
24
|
|
III.
|
HYPOTHÈSE DE RECHERCHE
|
26
|
|
IV.
|
REVUE DE LA LITTÉRATURE
|
28
|
|
V.
|
OBJECTIFS
|
49
|
|
VI.
|
MÉTHODOLOGIE
|
51
|
|
VII.
|
RÉSULTATS
|
59
|
|
VIII.
|
DISCUSSION
|
88
|
|
IX.
|
CONCLUSION ET RECOMMANDATIONS
|
100
|
|
X.
|
BIBLIOGRAPHIE
|
102
|
|
XI.
|
ANNEXES
|
110
|
|
|
|
DÉDICACES
Ce travail est dédié
à ;
· A mon cher et tendre époux DJAPA
Charly
· A mon feu père HIOT IMELEK
Joseph
· A ma mère HIOT Marie Agathe
· A mes frères et soeurs Gisèle,
Richard, Françoise, Clarisse, Christian
· A ma grande famille
· A ma belle famille
· A mes amis
M REMERCIEMENTS
Mes remerciements s'adressent :
· Au Seigneur DIEU, le Tout Puissant qui a permis la
réalisation de ce travail.
· Au Pr TETANYE EKOE, qui malgré
ses multiples occupations, a accepté de superviser ce travail. Veuillez
recevoir ici l'expression de notre profonde gratitude.
· Au Dr CHIABI Andreas, pour avoir
accepté de diriger ce travail. Votre disponibilité et votre abord
facile nous ont profondément marqué.
· Au Dr KOBELA Marie, qui malgré
ses multiples sollicitations professionnelles a bien voulu accepter la co
direction de ce travail.
· Aux Honorables Membres du jury, pour
l'honneur qu'ils nous font en acceptant de présider ce jury. Vos
remarques pertinentes contribueront à l'amélioration de ce
travail.
· Aux Enseignants du département de
Pédiatrie de la FMSB, pour l'encadrement bienveillant pendant
toutes ces années.
· Aux Dirigeants et Personnels du CME/FCB et du
CHUY pour avoir permis et facilité la réalisation de ce
travail.
· Aux Dr KAMGAING Nelly, Dr
SIHOM KENMOE Pauline, Dr NDONGO Jean Audrey, Dr ATEBA NDONGO pour leur
précieuse collaboration durant toute la durée de l'étude
avec une disponibilité sans faille.
· Au Dr MBUAGBAW Lawrence pour son aide
en épidémiologie clinique et pour sa disponibilité sans
faille.
· Aux membres de l'ARPEC (Association
des Résidents en Pédiatrie du Cameroun), pour leur
collaboration.
· A Monsieur TCHOUINE
Frédéric, qui nous a guidé pendant l''analyse
statistique.
· A mon époux, pour son soutien,
moral et affectif.
· A ma grande famille pour son affection
et son soutien permanent.
· Je remercie tous ceux qui de près ou de loin,
d'une manière ou d'une autre ont contribué à la
réalisation de ce travail.
Déclaration de Genève au moment de
l'admission comme membre de la profession médicale
Je m'engage solennellement à consacrer toute ma vie au
service de L'Humanité ;
Je réserverai à mes Maîtres le respect et
la gratitude qui leur sont dus ;
J'exercerai consciencieusement et avec dignité ma
profession ;
La santé du malade sera ma première
préoccupation ;
Je garderai les secrets qui me seront confiés ;
Je sauvegarderai par tous les moyens possibles, l'honneur et
la noble tradition de la profession Médicale ;
Je ne permettrai pas que les considérations d'ordre
religieux, national, racial, politique, aillent à l'encontre de mon
devoir vis-à-vis du malade ;
Mes collègues seront mes frères ;
Je respecterai au plus haut degré la vie humaine et
ceci dés la conception ; même sous des menaces, je
n'utiliserai point mes connaissances médicales contre les lois de
l'Humanité ;
Je m'engage solennellement sur mon honneur et en toute
liberté à garder scrupuleusement ces promesses.
LISTE DU PERSONNEL ADMINISTRATIF ET
ENSEIGNANT
DE LA FACULTÉ DE MÉDECINE ET DES SCIENCES
BIOMÉDICALES
Année académique 2009/2010
1. Personnel administratif
Pr. TETANYE EKOE Doyen
Pr. NKO'O AMVENE Samuel Vice-Doyen chargé de la
programmation et du suivi des activités académiques
Pr. NJOYA Oudou Vice-Doyen chargé de la recherche et de
la Coopération
Pr. NJAMNSHI Alfred Kongnyu Vice-Doyen chargé de la
Scolarité et du suivi des étudiants
Pr. KUABAN Christopher Coordonnateur Général du
cycle de spécialisation
Pr. OMOKOLO NDOUMOU Denis Chef de la
division des affaires administratives et Financières
M. BEYENE Fernand Dieudonné Chef de service Financier
M. ABESSOLO Dieudonné Chef de service de l'Administration
Générale et du Personnel
M. ENYEGUE ABANDA Julien Justin Chef de service de la
Scolarité et des Statistiques
M. AKOLATOU MENYE Augustin Chef de service du matériel et
de la Maintenance
Mme ANDONG Elisabeth Bibliothécaire en chef
Mme FANDIE Comptable-Matières
2. Personnel enseignant
a) Professeurs
1. ABENA OBAMA Marie Thérèse Pédiatrie
2. ANGWAFO III FRU Chirurgie/Urologie
3. ASONGANYI TAZOACHA Biochimie/Immunologie
4. BENGONO TOURE Geneviève O. R. L.
5. BINAM Fidèle Anesthésie/Réanimation
6. DOH Anderson SAMA Gynécologie/Obstétrique
7. GONSU FOTSIN Joseph Radiologie/Imagerie Médicale
8. EBANA MVOGO Côme Ophtalmologie
9. ESSAME OYONO Jean-Louis Anatomie/Pathologique
10. JUIMO Alain Georges Radiologie/Imagerie Médicale
11. KINGUE Samuel Médecine Interne/Cardiologie
12. KUABAN Christopher Médecine Interne/Pneumologie
13. KOULLA Sinata Shiro Microbiologie/Maladies infectieuses
14. LEKE Rose Parasitologie/Immunologie
15. LOHOUE Julienne Parasitologie/Mycologie
16. MBANYA Dora Hématologie
17. MBANYA Jean Claude Médecine Interne/Endocrinologie
18. MOYOU SOMO Roger Parasitologie
19. MUNA WALINJOM Médecine Interne/Cardiologie
20. NDUMBE Peter Martins Microbiologie/immunologie
21. NGADJUI Tchaleu Bonaventure Chimie des Substances
Naturelles
22. NGOGANG Jeanne Biochimie
23. NJITOYAP NDAM Elie Claude Médecine
Interne/Gastro-entérologie
24. NKO'O AMVENE Samuel Radiologie/Imagerie Médicale
25. SIMO MOYO Justin Anesthésie/Réanimation
26. SOSSO Maurice Aurélien Chirurgie
Générale
27. TCHOKOTEU Pierre Fernand
Pédiatrie
28. TETANYE EKOE
Pédiatrie
b) Maîtres de Conférences
1. AFANE ELA Anatole Anesthésie/ Réanimation
2. AFANE ZE Emmanuel Médecine Interne/Pneumologie
3. ATCHOU Guillaume Physiologie Humaine
4. BAHEBECK Jean Chirurgie Orthopédique
5. BELLA HIAG Assumpta Ophtalmologie
6. BIWOLE SIDA Magloire Médecine
Interne/Gastro-entérologie
7. BOB'OYONO Jean Marie Anatomie/Chirurgie
pédiatrique
8. DJIENTCHEU Vincent de Paul Neurochirurgie
9. DONG A ZOCK Biophyisique/Médecine
nucléaire
10. ESSOMBA Arthur Chirurgie Générale
11. FOMULU Joseph Gynécologie/Obstétrique
12. KASIA Jean Marie Gynécologie/Obstétrique
13. KOKI NDOMBO Paul
Pédiatrie
14. MASSO MISSE Pierre Chirurgie Générale
15. MBONDA Elie Pédiatrie
16. MBU ENOW Robinson Gynécologie/Obstétrique
17. MOUELLE SONE Albert Radiothérapie
18. MOUKOURI Ernest
Ophtalmologie
19. MOUSSALA Michel Ophtalmologie
20. NDJOLO Alexis O. R. L.
21. NDOBO Pierre Médecine Interne/Cardiologie
22. NJAMNSHI Alfred Kongnyu Médecine Interne / Neurologie
/ Neurophysiologie clinique
23. NJOYA Oudou Médecine
Interne/Gastro-entérologie
24. NKAM Maurice Physiologie/Pharmacologie et
Thérapeutique
25. NOUEDOUI Christophe Médecine
Interne/Endocrinologie
26. ONDOBO ANDZE Gervais Chirurgie Pédiatrique
27. OYONO ENGUELLE Samuel Physiologie Humaine
28. SOW Mamadou Chirurgie/Urologie
29. TAKONGMO Samuel Chirurgie Générale
30. TAKOUGANG Innocent Santé Publique
31. YOMI Jean Radiothérapie.
32. ZE MINKANDE Jacqueline
Anesthésie/Réanimation
c) Chargés de Cours
1. ADIOGO Dieudonné Microbiologie
2. AHANDA ASSIGA Chirurgie Générale
3. ASONGALEM Emmanuel ACHA Pharmacologie
4. ASHUTANTANG Gloria Néphrologie
5. ATANGANA René
Anesthésie/Réanimation
6. BELLEY PRISO Eugène
Gynécologie/Obstétrique
7. BENGONDO MESSANGA Charles Stomatologie
8. BEYIHA Gérard
Anesthésie/Réanimation
9. BISSEK Anne Cécile
Dermatologie/Vénérologie
10. CHIABI Andreas Pédiatrie
11. ELLONG Augustin Ophtalmologie
12. ELOUNDOU NGAH Joseph Neurochirurgie
13. ESIENE Agnès
Anesthésie/Réanimation
14. EYENGA Victor Claude Neurochirurgie
15. FARIKOU Ibrahima Chirurgie orthopédique
16. FEWOU Amadou Anatomie Pathologie
17. FOKUNANG Charles Biologie Moléculaire
18. FOUDA Pierre Chirurgie/Urologie
19. GONSU née KAMGA Hortense Bactériologie
20. KECHIA Frederic AGEM
Microbiologie/Mycologie
21. KOBELA née MBOLLO Marie Pédiatrie
22. KOLLO Basile Santé Publique
23. LOBE Emmanuel Médecine Interne/Néphrologie
24. LUMA Henry NAMME Bactériologie/Virologie
25. MENANGA Alain Patrick Médecine
Interne/Cardiologie
26. MBOPI KEOU François-Xavier
Bactériologie/Virologie
27. MBOUDOU Emile Télesphore
Gynécologie/Obstétrique
28. MONEBENIMP Francisca Pédiatrie
29. MONNY LOBE Marcel Microbiologie/Hématologie
30. NANA Philip NJOTANG
Gynécologie/Obstétrique
31. NDOM Paul Oncologie Médicale
32. NGABA OLIVE NICOLE O.R.L.
33. NGAMENI Bathélémy Pharmacie/Phytochimie
34. NGO NONGA Bernadette Chirurgie Générale
35. NGOUNOU NOUBISSIE N.S. épse DOUALLA Médecine
Rhumatologie
36. NGOWE NGOWE Marcellin Chirurgie Générale
37. NJOCK Richard Fiacre O. R. L.
38. NKOA Thérèse Sciences Physiologiques
39. NSANGOU Inoussa Pédiatrie
40. NTONE ENYIME Félicien Psychiatrie
41. OKOMO ASSOUMOU Marie Claire
Bactériologie/Virologie
42. ONDOA MEKONGO Martin Pédiatrie
43. ONGOLO ZOGO Pierre Radiologie/Imagerie médicale
44. OWONO Didier Ophtalmologie
45. PISOH Christopher Chirurgie Générale
46. SANDO Zacharie Anatomie pathologie
47. SINGWE Madeleine épse NGANDEU Médecine
Rhumatologie
48. TANYA née NGUTI KIEN Agatha Nutrition
49. TOUKAM Michel Microbiologie
d) Assistants
29. ANKOUANE Andolou Gastro-entérologie
30. ABABA désiré Anatomie macroscopique
31. AZABJI Kenfack Marcel Physiologie
32. BILLONG Serges Clotaire Santé Publique
33. CHELO David Pédiatrie
34. CHETCHA CHEMEGNI Bernard Hématologie
35. DJOMOU François ORL
36. DOH BIT Julius Gyneco-obstétrique
37. ESSI Micheline Josée Santé Publique
38. ETOM EMPIME Neurochirurgie
39. EPEE Emilienne Ophtalmologie
40. ETOUNDI MBALLA Georges Alain Médecine
Interne/Pneumologie
41. FOUMANE Pascal Gynéco-obstétrique
42. GUEGANG GOUDJOU Emilienne Neuro-radiologie
43. GUEDJE Nicole Marie Ethnopharmacologie
44. GUIFFO Marc Leroy Chirurgie générale
45. HAMADOU BA Médecine Interne/Cardiologie
46. KABEYENE OKONO Angèle Histo-Embryologie
47. KAMGNO Joseph Epidémiologie
48. KAGMENI Gilles Ophtalmologie
49. KAZE FOLEFACK François Médecine
Interne/Néphrologie
50. KEMFANG NGOWA Jean Dupont Gyneco-obstétrique
51. KUATE TEGUEU Calixte Médecine Interne/Neurologie
52. KOUOTOU Emmanuel Armand Dermatologie
53. LOE LOUMOU Clarisse Pédiatrie
54. MAH Eveline Pédiatrie
55. MBASSI AWA Hubert Désiré Pédiatrie
56. MENDIMI NKODO Joseph Histo Embryologie
57. MINDJA EKO David Chirurgie maxillo faciale
58. MOIFO Boniface Radio pédiatrie ; neuro
pédiatrie
59. MONABANG ZOE Cathy Radiologie
60. MOUAFO TAMBO Faustin Chirurgie
61. NANA OUMAROU DJAM Blondel Chirurgie
62. NDIKUM Valentine Sc. Physiologiques/Pharmacologie
63. NDONGO Embola epse TOMIRIMO Judith Sc.Physiologiques/Biologie
moléculaire
64. NDOUMBE Aurélien Neurochirurgie
65. NGUEFACK Séraphin Pédiatrie
66. NGUEFACK épse DONGMO Félicité
Pédiatrie
67. NGUEFACK TSAGUE Biostatistique/Informatique
68. NJOUMEMI Zachariou Economie et Gestion sanitaire
69. NGOUPAYOU Joseph Phytochimie
70. NKWABONG Elie Gyneco-obstétrique
71. NNOMOKO née BILOUNGA Eliane
Anesthésie-Réanimation
72. OWONO ETOUNDI Paul Anesthésie-Réanimation
73. ONGOTSOYI Angèle Hermine Pédiatrie
74. PIEME Constant Anatole Biochimie
75. SOBNGWI Eugène Endocrinologie
76. TABI OMGBA Yves Parasitologie.
77. TAYOU TAGNY Claude Parasitologie
78. TEBEU Pierre Marie Gynéco-obstétrique
79. WAWO YONTA épse GUELA SIMO Cardiologie
80. WONKAM Ambroise Génétique
81. YONE PEFURA Eric Pneumologie
82. ZEH Odile Fernande Radiologie/Imagerie Médicale
e) Cycle des Etudes Biomédicales et
Medico-sanitaires
Coordinateur général : Pr. BINAM Fidèle
Coordinateur général adjoint : Dr TANYA NGUTI
K.
Coordinateur général du cycle
Biomédical : Dr MONNY LOBE Marcel
Coordinateur général du cycle
Médico-sanitaires : Pr MBU ENOW Robinson
LISTE DES ABRÉVIATIONS
|
ARV :
AZT :
CDC :
CMV :
CTA :
DS :
EBV :
EMC :
HSV :
IMC :
IO :
OMS :
ORL :
PB :
PC :
PCIME :
PEC :
PCR - VIH :
PTME :
TME :
VIH :
SIDA :
CHU :
CME/FCB :
|
Antirétroviraux
Zidovudine
Center for Disease Control
Cytomégalovirus
Centre de Traitement Agrée
Déviation Standard
Ebstein bar virus
Encyclopédie Médicochirurgical
Herpès simplex virus
Index de Masse Corporelle
Infection Opportuniste
Organisation Mondiale de la Santé
Oto Rhino Laryngologie
Périmètre Brachial
Périmètre Crânien
Prise en charge intégrées des maladies de
l'enfant
Prise en Charge
Polymérase Chain Reaction au VIH
Prévention de la Transmission Mère-Enfant
Transmission mère et enfant
Virus de l'Immunodéficience Humaine
Syndrome de l'Immunodéficience Acquise
Centre Hospitalier et Universitaire
Centre Mère et Enfant/Fondation Chantal Biya
|
LISTES DES FIGURES
|
Figure 1 :
|
WHO/CDC/NHCH Courbe international de la Population de
Référence, distribution normale.
|
19
|
|
Figure 2 :
|
Mesure de la longueur chez un enfant de moins de 24 mois
|
23
|
|
Figure 3 :
|
Mesure de la taille chez un enfant de plus de 24 mois
|
23
|
|
Figure 4 :
|
Mesure du périmètre brachial chez l'enfant
|
23
|
|
Figure 5 :
|
Distribution du Z score des enfants selon l'indice poids pour
taille durant toute l'étude.
|
53
|
|
Figure 6 :
|
Distribution du Z score des enfants selon l'indice poids pour
âge durant toute l'étude.
|
54
|
|
Figure 7 :
|
Distribution du Z score des enfants selon l'indice taille pour
âge durant toute l'étude.
|
55
|
|
Figure 8 :
|
Evolution du Z score des enfants selon l'indice poids pour
âge durant les 12 mois d'étude
|
57
|
|
Figure 9 :
|
Evolution du Z score des enfants selon l'indice taille pour
âge durant les 12 mois d'étude.
|
59
|
|
Figure 10 :
|
Evolution du Z score des enfants selon l'indice poids pour
taille durant les 12 mois d'étude.
|
61
|
|
Figure 11 :
|
Répartition des enfants selon les différents
ARV...
|
62
|
LISTE DES TABLEAUX
|
Tableau I :
|
Classification immunologique OMS révisée 2006.
|
17
|
|
Tableau II :
|
Equivalence entre Z Score et percentile.
|
21
|
|
Tableau III :
|
Classification OMS (Score Z).
|
21
|
|
Tableau IV :
|
Population d'étude.
|
40
|
|
Tableau V :
|
Répartition des patients par hôpitaux
|
41
|
|
Tableau VI:
|
Répartition des enfants selon leur quartier
|
42
|
|
Tableau VII :
|
Répartition des enfants selon leur ethnie
|
43
|
|
Tableau VIII :
|
Description des facteurs socio démographiques de la
mère
|
44
|
|
Tableau IX :
|
Caractéristiques des enfants
|
46
|
|
Tableau X :
|
Age et caractéristiques anthropométriques en
fonction du statut sérologique.
|
48
|
|
Tableau XI :
|
Indice P/T, T/A, P/A et statut sérologique de l'enfant.
|
49
|
|
Tableau XII :
|
Etat nutritionnel selon le PB chez les enfants infectés
âgés de 6 mois à 5ans.
|
50
|
|
Tableau XIII :
|
Moyenne des Z score par catégorie d'âge durant toute
la période de l'étude.
|
51
|
|
Tableau XIV:
|
Distribution du Z score selon l'indice poids pour âge.
|
56
|
|
Tableau XV :
|
Distribution du Z score selon l'indice taille pour âge
|
58
|
|
Tableau XVI:
|
Distribution du Z score selon l'indice poids pour taille.
|
60
|
|
Tableau XVII :
|
Description des facteurs socio démographiques de la
mère qui influencent le WAZ.
|
63
|
|
Tableau XVIII:
|
Description des facteurs socio démographiques de la
mère qui influencent le HAZ.
|
64
|
|
Tableau XIX:
|
Description des facteurs socio démographiques de la
mère qui influencent le WHZ.
|
65
|
|
Tableau XX:
|
Facteurs liés à l'enfant et l'indice
anthropométrique WAZ.
|
66
|
|
Tableau XXI:
|
Facteurs liés à l'enfant et l'indice
anthropométrique HAZ.
|
67
|
|
Tableau XXII :
|
Facteurs liés à l'enfant et l'indice
anthropométrique WHZ.
|
68
|
RÉSUMÉ
RÉSUME
Introduction et Objectifs
Le retard de croissance est une manifestation majeure de
l'infection VIH ainsi qu'un facteur de risque indépendant du
décès chez l'enfant. Il constitue selon l'OMS 60 % des
manifestations du VIH/ SIDA chez l'enfant. Plusieurs études
effectuées chez les enfants dans divers contextes ainsi qu'aux
États-Unis et en Afrique démontrent que le retard de croissance
est un indicateur sensible de progression de maladie et un facteur de risque de
décès.
L'insuffisance d'études dans notre milieu au Cameroun a
motivé la réalisation de ce travail dont l'objectif principal
était de comparer la croissance des enfants infectés par le VIH
à celle des enfants non infectés.
Méthodologie
Une étude prospective cas-témoins a
été réalisée de Septembre 2008 à Octobre
2009 dans deux hôpitaux d'application universitaires de la ville de
Yaoundé à savoir le Centre Mère et Enfant de la Fondation
Chantal Biya et le Centre Hospitalier et Universitaire chez les enfants
âgés de 6 semaines à 15 ans confirmés VIH positifs.
39 enfants ont pu être appariés suivant le sexe et l'âge.
Résultats
L'âge moyen des enfants était de 45.3 #177; 41.59
mois chez les enfants infectés, et 44.4 #177; 40.68 mois chez les non
infectés sans différence statistiquement significative dans les
deux groupes.
Le poids moyen était de 13.57 #177; 8.82 kg chez les
enfants infectés par rapport à 17.03 #177; 8.04 kg chez les non
infectés avec différence statistiquement significative dans les
deux groupes. La taille moyenne était de 94.04 #177; 61.22 cm chez les
enfants infectés contre 98.1 #177; 24.9 chez les non infectés
avec différence significative. Le périmètre brachial moyen
était de 14.4 #177; 2.8 cm chez les enfants infectés et 17.1
#177; 1.8 cm chez les témoins avec différence significative. Le
périmètre crânien moyen était de 47.57 #177; 4.6 cm
chez les enfants infectés et 48.9 #177; 5.2 chez les témoins avec
différence statistiquement significative.
Pour l'indice poids/taille (P/T), 20.5% d'enfants
infectés présentaient un indice < -2 Z score contre 0% chez
les non infectés. La catégorie d'âge la plus
affectée est celle de 26.5-27.5 mois correspondant à la moyenne
d'âge de 27 mois avec une moyenne de -5.4 Z score chez les enfants
infectés avec différence significative. Concernant
l'évolution de l'indice poids pour taille sur la période de 12
mois, le Zscore est resté entre -1.9 et -0.5.
La majorité des enfants infectés (56.4%) avaient
un poids/âge (P/A) < - 2 Z score par rapport aux non infectés
qui n'étaient qu'à 2.6%. La catégorie d'âge la
plus affectée est celle de 27 mois avec une moyenne de -5.9 Z score chez
les enfants infectés avec une différence statistiquement
significative. Durant toute la durée de l'étude, l'indice
poids pour âge est resté entre -2,3 et -1,5 Z score, chez les
patients infectés par le VIH. Or, tous ces enfants infectés ont
été mis sous traitement antirétroviral (ARV) car ils
étaient tous éligibles au traitement.
Pour l'indice taille/âge (T/A), 51.3% d'enfants
infectés avaient une T/A < -2 Zscore. Les catégories
d'âge les plus affectées étaient celles de 47.5 - 48.5 mois
(moyenne d'âge de 48 mois) et celle de 126.5 - 127.5 (moyenne d'âge
de 127 mois) avec un T/A = - 2.7 Zscores. Concernant la distribution du Z
score de l'indice taille pour âge, il est resté entre -0,8
à -1,8 durant les douze mois d'évolution.
La catégorie d'âge de 27 mois était
la plus affectée concernant le P/A, P/T et T/A. Aucun facteur
lié à la mère n'a influencé significativement la
croissance des enfants infectés.
Conclusion et Recommandations
Les enfants infectés par le virus VIH ont
présenté un retard statural et pondéral et une
émaciation durant les douze mois d'étude.
Ils présentent tous un faible P/A,T/A, et P/T
malgré la mise sous traitement anti rétroviral qui ne semble pas
améliorer la croissance staturale, mais augmente le gain
pondéral.
D'où les recommandations suivantes:
F Aux personnels soignants : Renforcer
le dépistage volontaire du VIH chez les nouveau-nés et le suivi
de la croissance staturo pondérale des enfants nés de
mères séropositives.
F A la Faculté de Médecine et des
Sciences Biomédicales et à la Communauté
Scientifique : Encourager toute étude pouvant accroitre la
taille de l'échantillon d'un tel travail.
SUMMARY
Introduction and Objectives
Growth retardation is one of the main manifestations of HIV
infection as well as a risk factor for death in children. According to WHO, it
accounts for about 60% of all manifestations of HIV/AIDS in children. Many
studies carried out in children in different contexts in the United States and
Africa have shown that growth retardation is a sensitive indicator of disease
and a risk factor for death. The lack of studies in our milieu motivated us to
carry out this study.
The main objective was to compare the growth pattern in HIV
infected and non-infected children.
Methodology
The study was a prospective case-control study carried out in
the Mother and Child Centre of the Chantal Biya Foundation and in the
University Teaching Hospital from September 2008 to October 2009 on confirmed
HIV infected children of 6 weeks to 15 years. The study was
done on a sample of 39 infected cases and 39 non -infected controls and
followed up for a period of 12 months.
Results
The mean age of the infected children was 45.3 #177; 41.59
months and 44 #177; 40.68 months in the non-infected group but the difference
was not statistically significant.
The mean weight of the infected children was 13.57 #177; 8.82
kg compared to 17.03 #177; 8.04 kg in the non-infected group with a
statistically significant difference. The mean height was 94.04 #177; 61.22 cm
in the infected group compared to 98.1 #177; 24.9 cm in the non-infected, with
a statistically significant difference. The mean mid upper arm circumference
(MUAC) was 14.4 #177; 2.8 cm in the infected and 17.1 #177; 1.8 cm in the
non-infected group, and the difference was statistically significant.
The mean head circumference was 47.57 #177; 4.6 cm in the
infected children compared to 48.9 #177; 5.2 cm in the non-infected controls
with a statistically significant difference.
We noted that 20.5% of the infected children presented a
weight /height (WHZ) < - 2 against none in the non-infected group. The most
affected age group was that of the 26.5-27.5months, corresponding to the mean
age of 27 months with a mean z score of -5.4 in the infected children and the
difference was statistically significant. Concerning the evolution of the WHZ
scores over the 12 months follow-up period, they remained between - 1.9 and -
0.5 z score.
Most of the infected children (56.4%) had a weight/age (WAZ) z
score of < -2 compared to only 2.6% in the non-infected children. The most
affected age group was that corresponding to the mean age of 27 months with a
mean z score of - 5.9 in the infected children and the difference was
statistically significant. During the study period, the WAZ scores remained
between - 2.3 and -1.5, in the infected children, although all these children
were placed on antiretroviral therapy (ART) as they were all eligible for
treatment.
Concerning the height /age (HAZ) z scores, 51.3% of the
infected children had z scores < -2 with the most affected age group being
that of the 47.5 - 48.5 months (mean age 48months) and 126.5 - 127.5 months
(mean age 127months) with a mean HAZ of - 2.7. During the 12 months follow-up
period the HAZ scores, remained at between - 0.8 to - 1.8.
The age category of 27 months was the most affected in our
study sample, with a mean WAZ score of - 5.9 and a mean WHZ score of -5.4. On
the whole, the mean Z Scores for the various anthropometric indicators (WAZ,
HAZ and WHZ), were all low in the infected children compared to the
non-infected, on admission into the study and during the follow-up period.
No maternal factors significantly influenced growth of the
infected children.
Conclusion and Recommendations
HIV infected children manifested stunting, underweight and
wasting on admission and during the 12 months follow-up period.
They all had low WAZ, HAZ, WHZ scores despite antiretroviral
therapy which improved only the weight and not the height.
From these results, we recommended the following:
F To the Health Personnel : Strengthening
voluntary screening of the HIV in newborns and follow-up the weight and growth
of the children born from HIV-positive mothers.
F To the Faculty of Medicine and Biomedical Sciences
and the Scientific Community: Encourage any study that can increase
the size of the sample of such work.
INTRODUCTION
INTRODUCTION
Selon l'ONUSIDA/OMS(1), on estime à 33,2
millions (30,6millions- 36,1millions) le nombre de personnes vivant avec le VIH
dans le monde en 2007, soit 16% de moins que l'estimation de 39,5 millions
(34,7 millions - 47,1 millions) publiée en 2006. L'incidence mondiale de
l'infection à VIH a probablement atteint un sommet à la fin des
années 1990 avec plus de 3 millions de nouvelles infections par
an : on l'estime à 2,5 millions (1,8 million - 4,1 millions) en
2007, dont plus de deux tiers (68%) en Afrique subsaharienne.
L'Afrique subsaharienne reste la région du monde la
plus touchée par l'épidémie de SIDA. Plus de deux tiers
(68%) de toutes les personnes infectées par le VIH vivent dans cette
région où se sont produits plus de trois quarts (76%) de tous les
décès dus au SIDA en 2007.
Concernant les enfants au niveau mondial, le nombre vivant
avec le VIH est passé de 1,5 million (1,3 million - 1,9 million) en 2001
à 2,5millions (2,2 millions-2,6 millions) en 2007. Le nombre
estimé de nouvelles infections chez les enfants a toutefois
diminué, passant de 460 000 (420 000 - 510 000) en 2001
à 420 000 (390 000 - 470 000) en 2007. Les
décès attribuables au SIDA parmi les enfants avaient
augmenté, de 330 000 (380 000 - 560 000) en 2001 à
360 000 [350 000 - 540 000] en 2005, mais ont commencé
à diminuer, l'estimation pour 2007 étant de 330 000 (310 000
- 380 000). Près de 90% de l'ensemble des enfants
séropositifs vivent en Afrique subsaharienne. (1)
Au Cameroun en fin 2005, il a été estimé
qu'il existe 43000 enfants sur 500 029 personnes vivants avec le VIH. (2,
3)
Chez les nourrissons et les enfants infectés par le
VIH, la croissance somatique, le développement psychomoteur, les
complications infectieuses et le décès sont les quatre
catégories cardinales utilisées pour définir la
progression clinique et l'évolution finale de la maladie.(4)
Le retard de croissance est une manifestation de l'infection VIH ainsi qu'un
facteur de risque indépendant du décès. Plusieurs
études effectuées chez les enfants dans divers contextes ainsi
qu'aux États-Unis et en Afrique démontrent que le retard de
croissance est un indicateur sensible de progression de maladie et un facteur
de risque de décès.(5)
Une étude sur 170 enfants infectés par le VIH
âgés de moins de 25 mois et demi en 1993 aux États-Unis
avait retrouvé 62 enfants infectés avec poids/âge,
taille/âge qui étaient significativement inférieur par
rapport aux 108 autres non-infectés.(6)
Dans une étude de cohorte prospective en 1999 chez 258
enfants à Kinshasa en République Démocratique du Congo,
les enfants infectés par le VIH avaient un retard de croissance, une
insuffisance pondérale et une émaciation, par rapport aux enfants
non-infectés.(7)
En Côte d'Ivoire, en 1997 dans une étude
rétrospective chez 66 enfants malnutris, les indices
anthropométriques (poids/âge, poids/taille, taille/âge et
l'indice de masse corporelle) étaient inférieurs chez les enfants
séropositifs par rapport aux enfants
séronégatifs.(8)
L'insuffisance d'étude dans notre milieu au Cameroun
pour évaluer la croissance des enfants infectés par le VIH, a
poussé notre curiosité à réaliser ce travail
d'où la nécessité, l'importance et la justification de
cette étude.
QUESTION DE RECHERCHE
I. QUESTION DE RECHERCHE
· Les enfants VIH positifs ont - ils une croissance
différente des enfants normaux et quels sont les facteurs qui
influencent cette croissance ?
HYPOTHÈSE DE
RECHERCHE
II. HYPOTHÈSE DE RECHERCHE
- Les enfants atteints de VIH ont une croissance ralentie par
rapport aux enfants normaux.
REVUE DE LA LITTÉRATURE
III. REVUE DE LA LITTÉRATURE
A- Généralités
1. Brève description du virus VIH
2. Épidémiologie de l'infection VIH
pédiatrique
3. Histoire naturelle de la maladie
4. les facteurs prédictifs de l'évolution de la
maladie
B - Modes de contamination chez l'enfant
1. La transmission de la mère à l'enfant
2. La transmission par voie sexuelle
3. La transmission par voie sanguine
C - Manifestations cliniques du VIH chez
l'enfant
D - Présentations cliniques du VIH au
Cameroun
E - Diagnostique et classification de l'infection VIH
chez l'enfant
1. Diagnostic paraclinique
2. Classification clinique
3. Classification immunologique
F - Croissance chez l'enfant
1. Généralités sur la croissance normale
2. L'analyse du phénomène de croissance
3. La croissance foetale
4. la croissance de la période post natale à
l'âge adulte
5. Comment mesurer la croissance
6. Les facteurs qui influencent la croissance normale
G. Croissance des enfants avec le VIH
A. GENERALITES
A.1. Brève
description du virus VIH
Les premières descriptions de la pathologie ont eu
lieu en 1978. L'origine virale est évoquée chez les homosexuels
en 1981. En 1983 identification du virus VIH-1 par Montagnier et Gallot, et
1986 identification du VIH-2.
Le virus à VIH est constitué de deux types de
virus, le VIH-1 et le VIH-2. Ce sont des virus de la famille des
Rétrovirus de la sous famille des lentivirus.(9)
Le VIH-1, existe dans le monde entier et est responsable de
la pandémie mondiale, et le VIH-2 se retrouve principalement en Afrique
de l'Ouest, au Mozambique et en Angola. Le VIH-1 comprend divers sous-types :
A, B, C, D, E. En Afrique, nous trouvons principalement les sous-types A et D
(à l'est et au centre), C (Afrique australe) et les sous-types
recombinants A (Afrique de l'Ouest). Le sous-type C est responsable de plus de
90 % des infections en Afrique australe. Le sous-type C semble être plus
virulent que les autres sous-types. Son taux de réplication est plus
élevé ; il s'associe à une évolution plus rapide de
la maladie et à des taux de transmission mère enfant (TME) plus
élevés que les sous-types A et D. Le VIH-2 est moins
pathogénique et contribue très peu ou pas du tout au SIDA
pédiatrique. (10)
A.2.
Epidémiologie de l'infection VIH pédiatrique. (1,3)
En 2007, on a estimé à 2,1 millions (1,9 million
- 2,4 millions) le nombre de décès dus au SIDA dans le monde,
avec 76% d'entre eux sont survenus en Afrique subsaharienne. Le SIDA reste une
des principales causes de mortalité dans le monde et la première
cause de décès en Afrique subsaharienne.
(1)
Au niveau mondial, le nombre d'enfants vivants avec le VIH
est passé de 1,5 millions (1,3 millions - 1,9 millions) en 2001
à 2,5 millions (2,2 millions - 2,6 millions) en 2007.
Le nombre estimé de nouvelles infections chez les
enfants a toute fois diminué, passant de 460000 en 2001 à 420000
en 2007. Près de 90% de l'ensemble des enfants séropositifs
vivent en Afrique subsaharienne.
La plupart d'entre eux vivent en Afrique subsaharienne
notamment dans la région de l'Afrique australe et de l'Est (57%) et la
région de l'Afrique Centrale et de l'Ouest (31%).
Au Cameroun selon l'enquête simulée de Spectrum
il a été estimé à 43000 le nombre d'enfants vivants
avec le VIH en 2005 et 122 670 orphelins dus à l'infection VIH.
A.3. Histoire
naturelle de la maladie
Selon quelques observations et l'expérience clinique,
les enfants infectés en période périnatale peuvent
êtres classés en trois catégories.(10)
· 1ère catégorie :
Les « progrésseurs rapides » qui, ayant
acquis l'infection in utéro ou au cours de la période
périnatale précoce, décèdent avant l'âge de
un an (environ 25 % à 30 %).
· 2ème catégorie :
Les enfants qui développent précocement des
symptômes, suivis d'une dégradation rapide de l'état
clinique et du décès entre 3 et 5 ans (environ 50 % à 60
%).
· 3ème catégorie :
Les survivants à long terme du SIDA qui vivent au-delà
de l'âge de 8 ans (environ 5 % à 25 %).
A.4. Les facteurs
prédictifs de l'évolution de la maladie chez le nourrisson sont
les suivants (10)
La dose infectante de virus (charge virale chez la mère
au moment de l'accouchement), la survenue de toute infection au cours des 4
premiers mois, le pic de virémie chez le nourrisson, le
nombre et le pourcentage bas de lymphocytes CD4, la chute
rapide de la numération des lymphocytes CD4, le SIDA clinique,
l'antigénémie p24.
B. MODES DE CONTAMINATION CHEZ L'ENFANT
(3,10)
Il existe trois modes de contamination.
A.1. La transmission
de la mère à l'enfant
L'infection à VIH pédiatrique contrairement
à celle de l'adulte survient principalement par la voie de contamination
mère enfant. Les nourrissons acquièrent l'infection à VIH
de leurs mères soit au cours du travail, de l'accouchement ou
après la naissance par l'allaitement. Le risque absolu de transmission
est de 5 à 10% au cours de la grossesse, 10 à 20% au cours du
travail et de l'accouchement et 10 à 20% cours de
l'allaitement.(11)
A.2. La transmission
par voie sexuelle
Cette voie représente environ 5% des modes de
contamination pédiatrique. Les circonstances de cette contamination
peuvent être les viols, ou l'entrée des enfants dans une vie
sexuelle précoce les exposant à ce virus.
A.3. La transmission
par voie sanguine ou par transfusion.
Estimée à environ 5% des modes de contamination
pédiatrique. Les principales circonstances de contamination par cette
voie sont : la transfusion de sang souillé, l'utilisation de
seringues et objets souillés contaminés par du sang
infecté et les scarifications.
C. MANIFESTATIONS CLINIQUES DU VIH CHEZ
L'ENFANT (11)
· Les manifestations liées au
VIH
Les manifestations pulmonaires avec la Pneumonie
interstitielle lymphoïde. Les manifestations cardiaques avec comme
mécanismes le traitement à l'AZT, l'infection par un autre virus
(EBV), la carence nutritionnelle et se manifestent par une hypertrophie du
ventricule gauche, puis une cardiomyopathie dilatée. Les manifestations
rénales sous forme de protéinurie isolée avec ou sans
hyperazotémie, syndrome néphrotique. Les atteintes oculaires avec
microvasculopathie non infectieuse. La diarrhée avec recherche
négative d'un agent pathogène. Les anomalies
hématologiques à type de cytopénie.
· Les manifestations cliniques d'origine
infectieuse
Les infections à germe banals : infection ORL,
gastro entérites aigues, pneumopathies. Le Zona par réactivation
du virus de la varicelle. La tuberculose à rechercher devant toute
symptomatologie pulmonaire. Les infections opportunistes : pneumocystose
pulmonaire, les candidoses récidivantes, les infections à CMV,
les mycobactéries à typiques causes des fièvres
prolongées, les infections à cryptosporidies à rechercher
devant toute diarrhée sévère.
· Les néoplasies, plus rares que
chez l'adulte : sarcome de Kaposi, lymphome non hodgkinien de type B.
· Les anomalies métaboliques
comme le syndrome lipodystrophique favorisé par certains
ARV.
D. PRESENTATIONS CLINIQUES DU VIH AU
CAMEROUN
En 1998 Zeh OF(13) a étudié 100
enfants âgés de 4-60 mois atteints de VIH au service de
pédiatrie de l'Hôpital Central de Yaoundé avec malnutrition
proteino-energetique. La tranche d'âge la plus touchée
était celle de 4-12 mois avec une forte prévalence du marasme.
En 2003, Mawamba YN
(12) a étudié les présentations cliniques du
SIDA pédiatrique à Yaoundé chez les enfants
âgés de 6 semaines à 10 ans au Cameroun. Cette étude
a révélé que 90% d'enfants font la maladie avant
l'âge de 5 ans. La tranche d'âge la plus touchée
était celle de 6 semaines à 24 mois. Parmi les symptômes
retrouvés, 85 avaient une anémie, la diarrhée (> 1
mois) 46%, la perte de poids ou un état cachectique 43%. Les troubles de
la croissance prédominaient de façon significative dans les
tranches d'âge de 3 à 5 ans et de 6 à 10 ans. 14 cas de
malnutrition protéino énergétique ont été
retrouvés soit un pourcentage 18%. 19 cas d'hypotrophie
pondérale soit un pourcentage de 25%.
E. DIAGNOSTIQUE ET CLASSIFICATION DE
L'INFECTION VIH CHEZ L'ENFANT (10,1)
Le diagnostic positif de l'infection à VIH chez
l'enfant sera fonction des ressources disponibles dans un contexte donné
et pourra être de nature clinique, ou une combinaison de critères
cliniques et biologiques.
A.1. Diagnostic
paraclinique
· Avant 18 mois
Les tests virologiques
- Détection de l'antigène p24 :
La protéine p24 vient des protéines de la capside du
virus. La détection de l'antigène p24 est la preuve
définitive de l'infection à VIH. Malgré la très
grande spécificité des tests de première
génération, leur sensibilité était plus faible que
celle des analyses d'amplification d'ADN par PCR et d'ARN.
- Détection de l'ADN du VIH par
PCR : les analyses d'ADN par PCR amplifient les séquences
de l'ADN proviral du VIH dans les cellules mononucléaires dans le sang
périphérique. La sensibilité du test de détection
de l'ADN viral par PCR est faible au cours des 2 premières semaines de
vie. Ce test ne peut détecter des niveaux très bas d'ADN viral
chez les bébés infectés quelques minutes/heures/jours
auparavant au cours de l'accouchement et de l'allaitement. Après les
premières 4 à 6 semaines, la sensibilité et la
spécificité des tests de l'ADN viral par PCR approchent les 100%,
sauf chez les bébés ayant continué d'être
exposés au VIH par l'allaitement maternel.
· Après 18 mois
Les tests sérologiques :
représentent le test de dépistage du VIH chez l'adulte et
l'enfant de plus de 18 mois. Le dépistage d'anticorps anti VIH est moins
fiable chez les nourrissons de moins de 18 mois car ils peuvent encore
être porteurs d'anticorps anti VIH spécifiques acquis de
mère in utéro. Les anticorps d'une mère
séropositive pour le VIH sont éliminés de l'organisme du
nourrisson (séroconversion) pendant une durée pouvant aller
jusqu'à 18 mois. Chez la majorité des enfants non infectés
et non allaités, la séroconversion se fait vers l'âge de 15
mois.
Malgré ses limites, le dépistage du VIH par le
test ELISA et les tests rapides sont les méthodes les plus largement
disponibles et apportent une preuve de l'exposition (ou excluent cette
dernière).
A.2. Classification
Clinique
STADE 1 :
Asymptomatique, Lymphadénopathie
généralisée persistante
STADE 2 :
Hépatosplénomégalie persistante
inexpliquée, Éruptions papuleuses prurigineuses, Infection
à VPH, Molluscum contagiosum extensif, Mycoses unguéales,
Ulcérations orales récurrentes, Parotidite persistant
inexpliquée, Érythème gingival linéaire,
Herpès zooster, (Zona), Infections respiratoires hautes chroniques ou
récidivant (oma, otorrhée, sinusite).
STADE 3 :
Malnutrition modérée inexpliquée ne
répondant pas au traitement standard, (score -2 DS), Diarrhée
persistante inexpliquée (14j ou plus), Fièvre avec T°> ou
= 37,5°c constant ou intermittent > ou = 30J, Candidose orale
persistante (après 6 - 8 semaines de vie), Leucoplasie chevelue de
la langue, Parodontite ou gingivite ulcéro-nécrotique,
Tuberculose ganglionnaire, Tuberculose pulmonaire, Pneumonie bactérienne
sévère récurrente, Pneumonie interstitielle lymphoïde
symptomatique, Pneumopathies chroniques liées au VIH incluant les
bronchiectasies, Anémie inexpliquée (hémoglobine <
8g/dl), Neutropénie (< 500/mm3), Thrombopénie
chronique (< 50.000/mm3), Cardiomyopathie,
néphropathies dues au VIH.
STADE 4 :
Cachexie ou malnutrition sévère ne
répondant pas au traitement standard, (score -3DS), Pneumocystose, TBC
extra pulmonaire, Infections bactériennes sévères
récidivantes (Empyème, Pyomyosite, Ostéite, arthrite,
méningite sauf pneumonie), Infections chroniques à HSV
(oro-labiale ou cutanée > 01 mois ou viscérale), Sarcome de
Kaposi, Candidose (oesophagienne ou trachéo-bronchique ou pulmonaire),
Toxoplasmose cérébrale après un mois de vie,
Encéphalopathie à VIH, Infection à CMV (rétine, ou
autres organes chez enfant > 01 mois), Cryptococoose extra pulmonaire (y
compris méningée), Mycose profonde disséminée
(Histoplasmose, coccidiomycose), Cryptospordiose chronique, Isosporose
chronique, Mycobactériose disséminée non tuberculeuse,
Lymphome cérébral ou à cellules B non hodgkinien, Leuco
encéphalite multifocale progressive, Fistule vésico-rectale
acquise (sous VIH)
A.3. Classification
immunologique
Tableau I : Classification immunologique
OMS révisée 2006 (14)
|
Déficit immunologique
|
CD4 % en fonction de l'âge
|
|
<11
mois
(%CD4+)
|
12-35
mois
(%CD4+)
|
36 -59
mois
(%CD4+)
|
>5 ans
(nombre absolu
par mm3 et
%CD4+)
|
|
Non significatif
|
>35
|
>30
|
>25
|
> 500
|
|
Modéré
|
30-35
|
25-30
|
20-25
|
350-499
|
|
Avancé
|
25-29
|
20-24
|
15-19
|
200-349
|
|
Sévère
|
<25
|
<20
|
<15
|
<200 or <15%
|
F. CROISSANCE CHEZ L'ENFANT (15)
A.1.
Généralités sur la croissance normale
La croissance est l'augmentation des dimensions du corps. Ce
phénomène caractéristique de l'enfance est lié
à l'interprétation des facteurs génétiques et du
milieu. La croissance est un phénomène évolutif qui
englobe plusieurs paramètres. Au fur et à mesure que l'organisme
croît et se développe, le potentiel de croissance diminue.
A.2. L'analyse du
phénomène croissance
Nous avons la croissance cellulaire où toutes les
cellules de l'organisme évoluent selon le même cycle :
croissance-synthèse-mitose-division et mort. Ensuite, la Croissance du
tissu osseux où l'édification du squelette se fait en 2
étapes. Enfin le cartilage de croissance ou cartilage de
conjugaison est l'organe principal de l'allongement des os longs. Il s'agit
d'une zone d'intense prolifération des chondrocytes et de
synthèse des macromolécules spécifiques, dont la
régulation est inconnue au cours de la période embryonnaire. Par
contre durant la période foetale, la régulation est
assurée par l'intermédiaire des organes somatotropes et
thyroïdiennes et après la naissance par les hormones
thyroïdiennes, sexuelles et la vitamine D.
A.3. La croissance
foetale
La période intra utérine : se compose de
trois périodes à savoir ; la période embryonnaire, la
2ème période ou période foetale précoce,
la 3ème période ou période foetale tardive.
A.4. La croissance
de la période post natale a l'âge adulte
Il existe une augmentation relative de la vitesse de
croissance du garçon par rapport à la fille, du fait de la grande
concentration en testostérone de sexe masculin. Il semble y exister une
accélération significative de la croissance à 7 ans
causée par une accélération de la croissance des os longs
et des tissus adipeux et musculaires. La poussée de croissance
pubertaire est déterminée par les stéroïdes
sexuels.
A.5. Mesure de la
croissance
5.1 : Mesures Quantitatives :
poids, taille, périmètre crânien,
périmètre brachial. Ce sont des mesures chiffrées en
kilogramme ou en centimètre qui nécessitent l'utilisation de
courbes de références qui comportent :
Les courbes standards : exprimées en
percentiles et déviations standard ou écarts types.
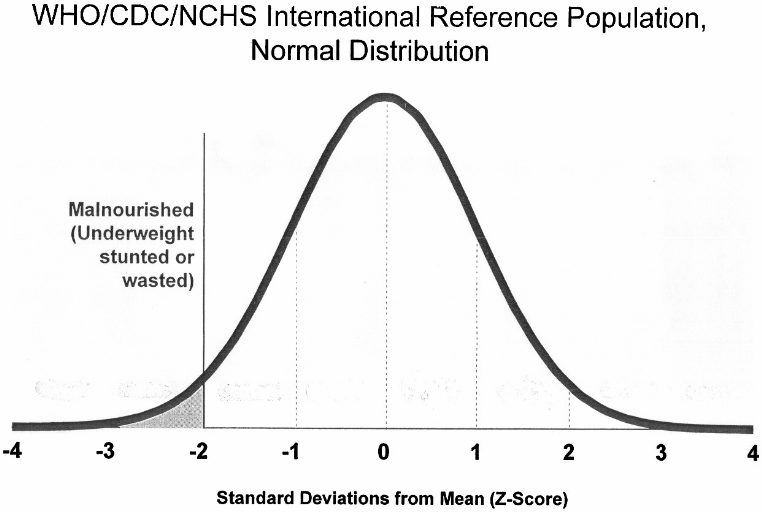
Figure 1 : WHO/CDC/NCHS Population
internationale de Référence, Distribution normale
(16)
Les paramètres anthropométriques :
taille, poids, périmètre crânien, les segments.
Le Score-Z ou l'unité d'écart type
(ET) : est définie comme la différence entre la
valeur pour un individu et la valeur médiane de la population de
référence pour le même âge ou la même taille,
divisée par l'écart type de la population de
référence. L'équation est la suivante :
Score-Z (ou score- ET) = valeur observée - valeur de
référence médiane
Ecart type de la
population de référence
Indice de la masse corporelle (IMC),
également appelé "indice de Quételet" : indice qui
utilise les variables poids et taille pour mesurer les réserves de
graisse du corps (poids en kilogramme défini par le carré de la
taille en mètre)
Périmètre brachial :
mesure prise à mi bras supérieurs. Mesure utilisée pour
évaluer la masse totale de muscle du corps et, dans certains cas la
malnutrition protéino-énergétique.
Pourcentage de la médiane :
fraction ou ratio basée sur un total de 100, où la valeur
médiane de l'ensemble des données est égale à 100.
Valeur qui est égale à une proportion ou une partie d'une
distribution où la médiane représente 100%.
(17)
Poids - pour - taille : un
faible poids - pour - taille permet d'identifier les enfants soufrant de sous
alimentation actuelle ou aigue ou qui sont émaciés. C'est
l'amaigrissement ou émaciation (wasting).
Taille - pour - âge : une faible
taille pour âge signale une sous-alimentation passée ou une
malnutrition chronique. Pour les enfants de moins de 2 ans, le terme est
longueur - pour - âge ; au dessus de 2 ans, l'indice est
appelé taille - pour - âge. Il reflète la croissance et
traduit le retard de croissance (stunting).
Poids - pour - âge : Un faible
indice poids-pour- taille signale un poids insuffisant pour un âge
donné (insuffisance pondérale). Cet indice reflète
à la fois la sous alimentation passée (chronique) et/ou
présente, mais ne nous permet pas de distinguer les
deux.(17)
Tableau II :
Equivalence entre Zscore et percentile
(17)
|
Score Z
|
Percentile
|
|
-3
|
0.13ème
|
|
-2
|
2.28ème
|
|
-1
|
15.8ème
|
Comparaison des seuils pour le pourcentage de la
médiane et le Zscore
90% = - 1 ZScore
80% = - 2 ZScore
70% = - 3 ZScore
60% = - 4 ZScore
Tableau III : Classification OMS (Score
Z) (17)
|
Valeur seuil
|
Classification malnutrition
|
|
< -1 à > -2 Zscore
|
bénin
|
|
< -2 à > - 3 Zscore
|
modéré
|
|
< -3 Zscore
|
grave
|
Interprétation des Z Scores
Z SCORE = indice P/T qui permet de définir les
différents stades de malnutrition.
- La malnutrition modérée = indice poids/taille
compris entre 70 et 80% du ratio normal. (OMS)
- La malnutrition sévère = très faible
rapport poids/taille (score z inférieur à - 3 écarts type
(-3 ET) par rapport à la valeur médiane de
référence de l'OMS, par une émaciation visible et
sévère ou par la présence d'un oedème
nutritionnel.
- La circonférence du bras inférieure à
110 mm est également une indication de malnutrition aigue
sévère.
5.2 : Mesures Qualitatives :
étudie la modification des tissus et étudie trois
paramètres ; Les maturations dentaires, osseuse et
sexuelle. L'état nutritionnel sur l'état de la
peau et des phanères, l'épaisseur du panicule
adipeux sur plusieurs zones cutanées, le développement
des masses musculaires (périmètre brachial), l'état des os
(déformations) et la statique vertébrale. La
maturation dentaire est étudiée à partir
des âges d'éruption des premières et deuxièmes
dentitions.
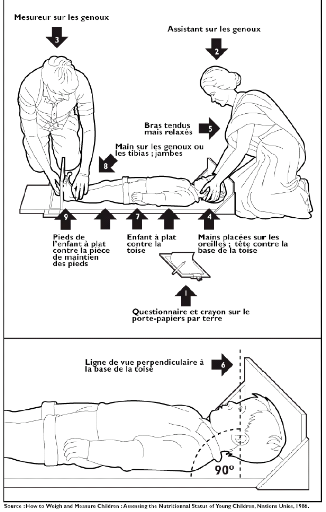
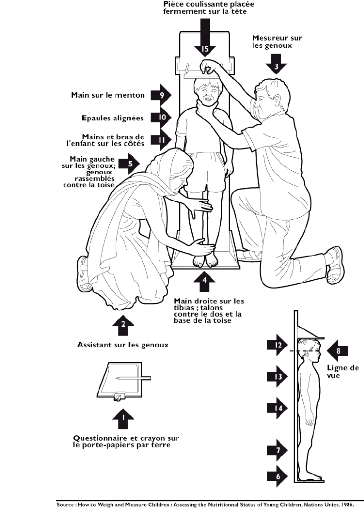
Figure 2- Mesure de la longueur chez
un Figure 3- Mesure de la taille chez un
enfant de enfant de moins de 24 mois (17)
enfant de plus de 24 mois
(17 )
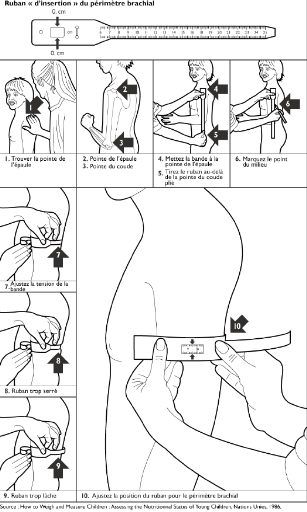
Figure 4-
Mesure du périmètre brachial chez un
enfant.(17)
A.6. Les facteurs
influençant la croissance normale
a) Les facteurs extrinsèques
- Alimentation : des apports caloriques
et vitaminiques suffisants, de même qu'une ration protidique correcte,
sont nécessaires à une croissance normale.
- Facteurs socio économiques : le
développement staturo-pondéral est statistiquement lié aux
conditions socio économiques.
- Facteurs psychoaffectifs : ils
interviennent dans les cas de carences graves où l'effet des mauvaises
conditions semble être médié par une insuffisance de
l'hormone de croissance (nanisme psychosocial).
b) Les facteurs intrinsèques
- Hormone de croissance (GH) :
Sécrétée par l'antéhypophyse sous l'action
de deux facteurs hypothalamiques : le GRF ou GHRH (growth hormon releasing
factor)-stimulant et la somatostatine ou SRIF-inhibitrice-. Elle agit
principalement au niveau du cartilage de conjugaison. Cette action se fait
directement sous l'action de la somatomédine C (ou IGF1) qui peut
être sécrétée par le foie puis
déversée dans la circulation générale ou
secrétée in situ. C'est une hormone anabolisante.
Sa sécrétion est augmentée physiologiquement par
le stress, le sommeil et l'exercice musculaire et lors d'explorations
pharmacologiques par l'hypoglycémie insulinique, l'arginine, la L-dopa.
Elle est diminuée par les corticoïdes ou les oestrogènes
à forte concentration et lors de l'hypothyroïdie.
- Hormone thyroïdienne : Elle est
nécessaire pendant toute la croissance dès la naissance. La
thyroxine accélère la maturation osseuse et
cérébrale. Elle a une action coordonnée avec les autres
hormones, en particulier la GH.
- Androgènes : Chez le
garçon ils entraînent à la puberté, une
accélération notable de la vitesse de croissance.
- Autres hormones : Les
oestrogènes et les glucocorticoïdes ont semble-t-il, une action
biphasique stimulant la croissance à faible concentration, la
ralentissant à des taux élevés.
c) Facteurs génétiques
- Ethniques : les différences de
tailles moyennes entre les ethnies ne dépendent pas seulement
du milieu mais également des prédispositions
génétiques.
- Familiaux : la taille des parents a
une influence évidente sur celle de l'enfant, cette notion est
abordée en pratique par le calcul de la `taille cible' :
Taille du père + taille de la
mère + 13 Garçon - 13 fille
2
G. CROISSANCE DES ENFANTS AVEC LE VIH
Plusieurs études ont démontré que les
enfants infectés et les non infectés nés de mères
séropositives au VIH sont de petite taille et de petit poids par rapport
aux enfants non infectés nés de mère non infectés
dès la naissance (4,18)
jusqu'à 70 mois d'âge.(19,20)
On note un retard de croissance chez au moins 50% d'enfants
infectés par le VIH. Les enfants nés de mères
séropositives ont des poids de naissance et des tailles
significativement plus faibles peu importe le statut sérologique de
l'enfant, par rapport aux enfants nés des mères
séronégatives. Les déficits en micronutriments y incluant
la vitamine A ont été identifiés. Les perturbations
neuroendocriniennes avec les troubles du fonctionnement de la thyroïde,
l'hormone de croissance, insulinlike growth factor-1, et les surrénales
sont observées et sont aussi incriminées. Bien qu'il existe
fréquemment chez ces enfants des infections gastro-intestinales et la
malabsorption aux hydrates de carbones, graisses, et protéines, aucune
preuve formelle n'a jamais été prouvée.(5)
Selon
Arpadi,(21) les troubles de croissance
sont fréquents chez les enfants infectés par le VIH et ont un
impact adverse sur la survie indépendamment du stade
d'immunodépression avec des causes multifactorielles. L'insuffisance
d'apport et la diarrhée contribuent à ces troubles.
Néanmoins les enfants qui ne reçoivent pas les
anti-rétroviraux (ARV), seul l'apport en énergie améliore
le gain pondéral et non la taille. D'autres facteurs associés
à ces troubles de gain pondéral et de taille sont le taux de
multiplication du virus et l'utilisation des ARVs pour tuer les virus et
améliorent le système immunitaire. Les études
récentes suggèrent que la prévention, le diagnostic
précoce et le traitement des maladies diarrhéiques peuvent
améliorer la croissance et la survie de ces enfants.
Selon Hirschfeld et al, ce
sont les perturbations de la fonction gastro-intestinale, les
infections chroniques ou répétitives, les altérations de
la fonction métabolique et endocrine.(22)
Ces effets métaboliques et endocriniens peuvent être la
conséquence de l'infection primaire ou secondaire à l'utilisation
des médicaments anti-rétroviraux et leurs complications.
Quand à Macallan et al(23)
chez les malades infectés par le VIH, la dépense totale en
énergie est diminuée pendant les épisodes
d'amaigrissement. La diminution d'apport et non la dépense
d'énergie est le principal déterminant de perte de poids dans
l'infection à VIH.
Johann-Liang et al,(24) dans une étude pour
déterminer le rapport entre les troubles du métabolisme de
l'énergie, la croissance chez les enfants infectés par le VIH et
évaluer les perturbations cliniques et biologiques pouvant être
responsables des troubles de croissance, ils sont arrivés à la
conclusion selon laquelle l'apport d'énergie et non la dépense
était significativement plus diminuée chez les enfants VIH
positifs par rapport aux enfants normaux du même sexe et âge. Le
stade clinique avancé de l'infection, l'immunodépression
sévère, une charge virale élevée, une
activité élevée d'IL-6, des taux bas de protéine
sérique totaux, et des taux bas d'IGF-1 étaient les plus
retrouvés chez les enfants infectés.
Selon Winter et al, chez les enfants
infectés par le VIH, le système immunitaire, la malnutrition, les
infections chroniques ou récurrentes interagissent et contribuent aux
déficits nutritionnels et troubles de croissance.(25)
Dans une étude réalisée par
McKinney et al (6) aux Etats-Unis, 62/170 enfants
infectés par le VIH âgés de 25 mois ½
référés pour confirmation de leur statut
sérologique, avaient un poids - pour - âge et taille - pour -
âge statistiquement plus faible par rapport à ceux non
infectés.
Dans une étude pour évaluer l'effet de
l'infection VIH transmise en période périnatale sur la croissance
somatique, le rapport de l'état nutritionnel et sur la mortalité
chez les enfants infectés par le VIH, le poids - pour - âge et
taille - pour - âge étaient significativement plus faible que chez
les témoins. Les enfants séropositifs avaient un Z score du
poids - pour - âge inférieur à -1,5 dans leur
première année de vie et avaient 5 fois le risque de
décès avant l'âge de 25 mois par rapport aux
témoins.(26)
Au Rwanda, dans une étude de 218 enfants nés de
mères séropositives au VIH comparés aux témoins
nés de mères séronégatives, le poids - pour -
âge, taille - pour - âge et le périmètre
crânien - pour - âge étaient plus faibles que chez les
témoins. La réduction du poids - pour - âge était
plus significatif entre l'âge de 12 et 9 mois. (20)
L'amaigrissement fait partie de la définition clinique
du SIDA pédiatrique (27) et
constitue l'une des complications majeures au cours de
l'évolution de la maladie.
(28)
En plus de l'amaigrissement, le retard de croissance statural
apparaît comme l'une des complications fréquente et précoce
chez l'enfant infecté par le virus de l'immunodéficience humaine
(VIH). (29,20)
Chez l'enfant infecté par le VIH, la réduction
de la vitesse de croissance pourrait ainsi être en partie liée
à la réduction de la masse maigre résultant
d'un catabolisme protéique excessif.
(30)
OBJECTIFS
IV. OBJECTIFS
A. OBJECTIF GENERAL
§ Comparer la croissance des enfants infectés par
le VIH à celle des enfants non infectés avec les indices (P/T),
(P/A), (T/A) et rechercher les facteurs influençant cette croissance
à Yaoundé.
B. OBJECTIFS SPECIFIQUES
§ Comparer les paramètres anthropométriques
des enfants infectés par le VIH à ceux des enfants non
infectés à Yaoundé.
§ Rechercher les facteurs liés aux troubles de la
croissance dans le groupe infecté.
MÉTHODOLOGIE
V. METHODOLOGIE
A. TYPE D'ETUDE
Il s'agit d'une étude cas - témoins
prospective analytique.
B. DUREE D'ETUDE
L'étude a débuté en Septembre 2008 et
s'est achevée en Octobre 2009, soit une durée de 14 mois.
C. LIEU D'ETUDE
L'étude a eu lieu dans deux hôpitaux de la
ville de Yaoundé à savoir :
- Le Centre Mère - Enfant de la Fondation Chantal Biya,
(CME/FCB).
- Le Centre Hospitalier et Universitaire
(CHU).
Ce sont des hôpitaux d'applications universitaires de
la ville de Yaoundé avec des unités spécialisées
dans la prise en charge des enfants infectés par le virus du VIH et
surtout avec une bonne cohorte des enfants suivis. Ces deux hôpitaux sont
dotés d'une capacité allant de 50 (CHU) jusqu'à 200 lits
(CME/FCB). En ce qui concerne l'infection à VIH, les enfants sont soit
référés des unités de néonatologie pour le
suivi PTME soit référés par les autres médecins
pour meilleure prise en charge après un diagnostic positif au VIH, ou
alors les patients viennent d'eux mêmes.
Pour constituer le groupe - témoin, les enfants en
bonne santé ont été recrutés et appariés aux
enfants séropositifs de même âge et sexe. Les parents de ces
enfants après counselling avaient accepté de faire librement le
test rapide du VIH à leurs enfants.
D. TAILLE D'ECHANTILLON
Le calcul de l'échantillon s'est fait selon la formule
de Fleiss J.(31) qui permet de déterminer la taille de
l'échantillon pour les études de cohorte.
Selon l'enquête démographique de l'EDSC de 2004,
32% d'enfants souffrent de malnutrition chronique dans la population
générale des enfants de 0 à 5 ans au Cameroun. N'ayant pas
de prévalence de la malnutrition chez les enfants infectés par le
VIH au Cameroun, celle-ci a été estimée à 30 %
d'enfants séropositifs susceptibles de développer les troubles de
croissance et 5% chez les séronégatifs.
Le Odds ratio (Rapport de cotes) ici est de 8.1
La taille de l'échantillon a été
calculée selon les formules de Kelsey, Fleiss et Fless avec le Test de
Continuité (32)
|
|
Niveau de confiance bilatéral (%) (1-alpha):
|
95
|
|
|
Puissance (1-beta ou % de chance de détection):
|
80
|
|
|
Rapport de taille d'échantillon, Non
exposés/Exposés:
|
1
|
|
|
Pourcentage des non exposés avec résultats:
|
5
|
|
|
Pourcentage des exposés avec résultats:
|
30
|
|
|
Rapport des cotes:
|
8.1
|
|
|
Rapport Risque/Prévalence:
|
6
|
|
|
Différence Risque/Prévalence:
|
25
|
|
|
|
Kelsey
|
Fleiss
|
Fleiss with CC
|
|
|
|
Taille d'échantillon-Exposés :
|
37
|
36
|
43
|
|
|
Taille d'échantillon-Non exposés :
|
37
|
36
|
43
|
|
|
|
Taille totale d'échantillon :
|
74
|
72
|
86
|
|
|
CC = Continuity Correction
Ce calcul nous donne l'échantillon de 36 dans chaque
groupe soit un total de 72 enfants.
E. CRITERES D'INCLUSION
Enfants infectés (Groupe I) :
Tout enfant âgé de 6 semaines-15 ans infecté par
le virus VIH naïf de tout traitement antirétroviral en dehors de
la PTME.
Pour les enfants de moins de 18 mois (deux PCR positives soit
chez des enfants nés de mères VIH positives ou après une
suspicion clinique); et pour les enfants de plus de 18 mois (sérologie
VIH positive à Elisa et Western blot).
Groupe Témoins (Groupe II) : Ils sont des enfants
non infectés par le VIH avec test sérologique négatif
cliniquement en bonne santé et ayant accepté de faire le test de
dépistage, du même sexe et même âge et ne
présentant pas une maladie chronique (diabète,
drépanocytose, anémie chronique, etc.)
Pour des contraintes financières des parents et vu que
ce travail n'était pas financé, une PCR-VIH n'était pas
faite chez les enfants de moins de 18 mois qui remplissaient les conditions
d'inclusion dans le groupe témoin, étant donné que la PCR
- VIH n'est actuellement gratuite que pour les enfants exposés au VIH.
Les témoins étaient recrutés lors des consultations de
routine et dans la communauté le cas échéant et les tests
faits à l'hôpital après counselling.
La mère de tout enfant inclu a
bénéficié d'un counselling sur l'alimentation selon la
« carte de la mère éditée par le
Ministère de la Santé ».(33) Tout parent
d'enfant avant son inclusion a reçu toutes les explications relatives
à l'étude après son consentement écrit.
F. CRITERES D'EXCLUSION
Ont été exclus ;
- Les enfants ayant une maladie chronique
(drépanocytose, hypothyroïdie, tumeur maligne, anémie
chronique, etc.) pouvant influencer la croissance.
- Tout enfant âgé de moins de 6 semaines (car la
PCR ne pouvait pas être faite à cet âge) et supérieur
à 15 ans.
- Tout enfant dont les parents ont refusé de participer
à l'étude.
- Tout enfant avec sérologie VIH positive mais
n'étant pas symptomatique.
- Tout enfant en bonne santé apparente dont les parents
ont refusé de faire un test de dépistage du VIH à leurs
enfants.
G. RESSOURCES HUMAINES
L'investigateur principal avec la collaboration des centres
de traitement agréés de prise en charge du SIDA (CTA) du
Ministère de la Santé Publique du Cameroun, les consultations
pédiatriques et les maternités des hôpitaux choisis
à savoir le CME/FCB et le CHUY.
H. CONSIDERATIONS ETHIQUES
Des demandes ont été déposées dans
les deux formations sanitaires de la ville de Yaoundé retenues pour le
recrutement de nos patients ainsi que celles des différents chefs de
service de pédiatrie de ces hôpitaux. Nous avons obtenu leur
accord écrit.
Les fiches techniques ont été tenues
anonymées par l'investigateur.
Une lettre a été adressée au
comité d'éthique du Cameroun sur la tenue et le
déroulement de l'étude, avec quatre copies de protocole de
mémoire remise, ainsi que le curriculum vitae de l'investigateur
principal. Nous avons obtenu l'accord du comité national
d'éthique du Cameroun en Octobre 2009.
I. OUTILS
Comme outils de travail, l'investigateur a utilisé la
fiche technique ci jointe en annexe, le mètre ruban, le pèse
bébé Seca, le pèse personne Seca avec toise.
J. PROCEDURE DE TRAVAIL
Pour chaque enfant, il a été
noté les paramètres suivants : la date de naissance,
l'âge, mesuré la taille, le poids, le périmètre
brachial et le périmètre crânien. Les poids ont
été mesurés avec le pèse bébé
Seca-Säuglingwage (pour les nourrissons) et le Health Scale - Mic balance
(pour les grands enfants) au 0,1kg près. La taille (debout, pour les
enfants de plus de 2 ans) ou longueur (couchée pour les enfants de moins
de 24 mois) a été mesurée avec une toise Seca
appropriée.
Le périmètre brachial a été
mesuré au milieu du bras supérieur gauche de l'enfant en situant
d'abord la pointe de l'épaule de l'enfant avec le bout de doigt et le
coude plié à un angle droit. Il a été mesuré
à 0,1cm près à mi distance entre le bout de
l'épaule et le coude. Les enfants étaient
déshabillés avant d'effectuer toutes ces mesures.
Tous les enfants séropositifs et
séronégatifs ont eu droit aux mêmes mesures. Les enfants
ont étés vus à la date de recrutement qui était la
date de la première visite et la date des premières mesures,
suivi d'une deuxième visite trois mois après, six mois
après, neuf mois après, et douze mois après. Ce qui nous
fait une durée d'un an pour notre recrutement.
Il faut noter qu'en cette période de
septembre 2008 à septembre 2009 au Cameroun, la PCR n'était
gratuite que pour les enfants âgés de 6 semaines à 18
mois, ainsi que les tests rapides dans le cadre de la PTME.
K. COLLECTE ET ANALYSE DES DONNEES
Le recueil des données était fait par
l'investigateur et l'analyse des données faite avec l'aide d'un
statisticien. Les données ont été
analysées avec le logiciel Epi info 3.5.1 du 13 Août 2008 et le
logiciel CDC 2000.
Les indicateurs poids pour taille (WHZ), taille pour âge
(HAZ), poids pour âge (WAZ), le périmètre brachial (MUAC),
le périmètre crânien (HCZ) ont été
calculés dans les deux groupes. Le test de chi carré et le test
de Student ont été utilisés pour déterminer le
degré de signification. Puis les indices poids pour âge, poids
pour taille, taille pour âge ont été calculés tous
les 3 mois pour montrer l'évolution de la croissance dans les deux
groupes.
Pour des raisons de calculs statistiques, les témoins
bien que n'ayant pas été recrutés le même jour que
les cas, ont du être appariés à la même date le
1er jour du recrutement. Nos résultats sont
présentés sous forme de tableaux et figures (Excel) et
exprimés en termes de fréquences, pourcentages, moyennes,
écarts-types.
Les catégories d'âge obtenues correspondent aux
tranches d'âge obtenues comme suit : 3 mois (2
mois½-3mois½), 4 mois (3 mois½-4mois½), 5 mois (4
mois½-5mois ½) 6 mois (5 mois½-6mois ½), 9 mois (8
mois½-9mois ½), 14 mois(13 mois½-14mois ½), 16 mois (15
mois½-16mois½), 17 mois (16 mois½-17mois ½), 18 mois (17
mois½-18mois ½), 23 mois (22 mois½-23mois½), 24 mois (23
mois½-24mois½), 25 mois (24 mois½-25mois½), 27
mois(27mois½-28mois½), 32 mois(31mois½-32mois½), 34 mois(33
mois½-34mois½), 35 mois(34 mois½ -35mois½), 36 mois (35
mois½-36mois½), 45 mois (44 mois½-45mois½), 47 mois(46
mois½-47mois½), 48 mois (47 mois½-48moi½), 67 mois (66
mois½-67mois½), 68 mois(67 mois½-68 mois½), 88 mois (87
mois½-88 mois½), 108 mois (107 mois½-108 mois½), 122(121
mois½-122 mois½), 127 mois (126 mois½-127mois½), 130
mois(129 mois½-130 mois½), 138 mois (137 mois½-138
mois½).
RÉSULTATS
VI. RESULTATS
Un total de 114 enfants soit 54 cas et 60 témoins ont
été recrutés parmi lesquels 39 ont pu être
appariés suivant l'âge et le sexe. Les 15 autres cas n'ont pas pu
être appariés pendant le recrutement car les parents des 21
témoins avaient refusé de faire le test du VIH à leurs
enfants. 2 cas ont été perdus de vu après la
première visite.
Groupe I : PCR-VIH positive chez 14 enfants de
moins de 18 mois.
Sérologie VIH positive chez 25 enfants de
plus de 18 mois (Positive au VIH type 1)
Groupe II : Sérologie VIH négative au test
rapide (Determine) 39 enfants. Ce qui traduisait le fait qu'ils n'ont jamais
été exposés au virus VIH.
A. CARACTERISTIQUES SOCIO -
DEMOGRAPHIQUES DES ENFANTS INFECTES ET NON INFECTES
Tableau IV : Population d'étude
|
Caractéristiques
|
Infectés
|
Non infectés
|
|
|
Nombre de patients
|
39
|
39
|
|
|
Masculin
|
20
|
20
|
|
|
Féminin
|
19
|
19
|
|
|
Nombre de mesures
|
162
|
143
|
|
|
Age <18 mois
|
14
|
14
|
|
|
Age > 18 mois
|
25
|
25
|
|
Les mesures anthropométriques ont été
plus fréquentes pour les enfants infectés que pour les non
infectés. Le sexe ratio = 1.
Tableau V: Répartition des patients par
hôpitaux
|
Hôpitaux
|
Infectés par virus VIH
|
Non infectés par le virus VIH
|
Total
|
|
|
|
|
|
CME/FCB, Yaoundé
|
37
|
7
|
44
|
|
CHUY
|
2
|
32
|
34
|
|
Total
|
39
|
39
|
78
|
Parmi les cas, 37 ont été recruté au
CME/FCB Yaoundé, 2 au CHU.
Parmi les témoins 32 ont été
recruté au CHUY et 7 au CME/FCB.
Tableau VI: Répartition des enfants selon
leur quartier
|
Quartiers
|
Infectés
|
Non infectés
|
N(%)
|
|
Etoug egbe
|
1
|
0
|
1(1.2)
|
|
Etoudi
|
3
|
5
|
8(10.2)
|
|
Manguier
|
4
|
4
|
8(10.2)
|
|
Ngousso
|
2
|
4
|
6(7.6)
|
|
Omnisport
|
0
|
3
|
3(3.8)
|
|
Bastos
|
1
|
3
|
4(5.1)
|
|
Mendong
|
3
|
5
|
8(10.2)
|
|
Tsinga
|
3
|
3
|
6(7.6)
|
|
Messa
|
0
|
2
|
2(2.5)
|
|
Melen
|
3
|
0
|
3(3.8)
|
|
Biyem assi
|
0
|
3
|
3(3.8)
|
|
Nkolbisson
|
0
|
1
|
1(1.2)
|
|
Nkoldongo
|
2
|
0
|
2(2.5)
|
|
Nkoabang
|
2
|
0
|
2(2.5)
|
|
Effoulan
|
0
|
3
|
3(3.8)
|
|
Oyomabang
|
1
|
0
|
1(1.2)
|
|
Nkolmesseng
|
1
|
0
|
1(1.2)
|
|
Odza
|
1
|
2
|
3(3.8)
|
|
Carrière
|
1
|
1
|
2(2.5)
|
|
Ekounou
|
5
|
0
|
5(6.4)
|
|
Cité verte
|
3
|
0
|
3(3.8)
|
|
Essomba
|
1
|
0
|
1(1. 2)
|
|
Awae
|
1
|
0
|
1(1.2)
|
|
Soa
|
1
|
0
|
1(1.2)
|
|
24 quartiers
|
39
|
39
|
78(100)
|
Tableau VII: Répartition des enfants
selon leur ethnie
|
Ethnie
|
Infectés
|
Non infectés
|
N(%)
|
|
|
|
|
|
Foulbé
|
5
|
0
|
5(6.4)
|
|
Bamiléké
|
8
|
6
|
14(17.9)
|
|
Bulu
|
5
|
6
|
11(14.10)
|
|
Ewondo
|
11
|
6
|
17(21.79)
|
|
Bassa
|
1
|
3
|
4(5.12)
|
|
Eton
|
3
|
8
|
11(14.10)
|
|
Yambassa
|
2
|
4
|
6(7.6)
|
|
Douala
|
1
|
1
|
2(2.5)
|
|
Bamoun
|
0
|
1
|
1(1.2)
|
|
Banen
|
0
|
2
|
1(1.2)
|
|
Toupouri
|
0
|
2
|
2(2.5)
|
|
Sango
|
0
|
1
|
1(1.2)
|
|
Bakweri
|
3
|
0
|
3(3.8)
|
|
13 ethnies
|
39
|
39
|
78(100)
|
Tableau VIII : Description des facteurs
socio démographiques de la mère
|
Caractéristiques
maternels
|
Groupe 1(HIV+)
N(%)
|
|
Groupe 2 (HIV -)
N(%)
|
|
|
|
|
|
Age en année (n=35)
|
|
|
|
|
< 20
|
0(0)
|
|
1(2.5)
|
|
20-34
|
26(74.3)
|
|
23(59)
|
|
= 35
|
9(25.7)
|
|
15(38.5)
|
|
Parité (n=37)
|
|
|
|
|
Primipare (=1)
|
8(21.6)
|
|
18(46. 2)
|
|
Multipare (>1)
|
26(70.3)
|
|
21(53.8)
|
|
Grande multipare (>5)
|
3(8.1)
|
|
0(0)
|
|
Profession (n=39)
|
|
|
|
|
Non libérale
|
1(2.6)
|
|
21(53.8)
|
|
Libérale
|
3(7.7)
|
|
4(10.3)
|
|
Sans emploi
|
35(89.7%)
|
|
14(35.9)
|
|
Statut matrimonial (n=34)
|
|
|
|
|
Mariée
|
22(64.7)
|
|
27(71.1)
|
|
Célibataire
|
12(35.3)
|
|
11(28.9)
|
|
CD4 maternels (n=6)
|
|
|
|
|
<200
|
2(33.3)
|
|
-
|
|
200-499
|
1(16.7)
|
|
-
|
|
>500
|
3(50)
|
|
-
|
La tranche d'âge des mamans la plus
représentée était celle de 20-34 ans dans les deux
groupes. La multiparité a été retrouvée dans les
deux groupes. La majorité des enfants séropositifs proviennent de
mères sans emploi.
Tableau IX : Caractéristiques des
enfants
|
Caractéristiques
des enfants
|
Infectés
n (%)
|
|
Non infectés
n (%)
|
|
|
|
|
|
Poids de naissance (kg) n=38 et n=39
|
|
|
|
|
< 2.5
|
11 (28.9)
|
|
2 (5.1)
|
|
2.5-3.99
|
22 (57.9)
|
|
31 (79.5)
|
|
> 4
|
5 (13.2)
|
|
6 (15.4)
|
|
Allaitement maternel exclusif (n=36) et
(n=32)
|
|
|
|
|
Oui
|
24 (70.6)
|
|
30 (93.8)
|
|
Non
|
12 (29.4)
|
|
2 (6.3)
|
|
Alimentation par SLM (n = 26) et (n=30)
|
|
|
|
|
Oui
|
4 (15.4)
|
|
8 (26.7)
|
|
Non
|
22 (84.6)
|
|
22 (73.3)
|
|
Alimentation mixte (n=26) et (n=30)
|
|
|
|
|
Oui
|
4 (15.4)
|
|
8 (21.4)
|
|
Non
|
22 (84.6)
|
|
22 (78.6)
|
|
Stades cliniques (n=22)
|
|
|
|
|
II
|
2(35.5)
|
|
-
|
|
II
|
14(45.2)
|
|
-
|
|
IV
|
6(19.4)
|
|
-
|
|
Stade biologique (n=30)
|
|
|
|
|
II
|
1 (3.3)
|
|
-
|
|
II
|
2 (6.7)
|
|
-
|
|
IV
|
27 (90)
|
|
-
|
|
Type de virus
|
25 (64.1)
|
|
-
|
|
PCR positive
|
14 (35.9)
|
|
-
|
SLM = substituts de lait maternel
Il en ressort que, 70.6% d'enfants nés de mères
séropositives étaient allaités exclusivement au sein. Le
poids de naissance dans les deux groupes était compris entre 2.5 - 4kg.
On note plus d'enfants avec un poids de naissance inférieur à
2.5kg chez les enfants séropositifs.
La majorité d'enfants (45.2%) avaient un stade clinique
III au moment du recrutement.
Tableau X : Age et caractéristiques
anthropométriques en fonction du statut sérologique.
|
Séronégatifs
n=39
M ET
|
Séropositifs
n=39
M ET
|
Test de Student
|
|
|
|
|
|
Age (mois)
|
44.4 #177; 40.68
|
45.3 #177; 41.59
|
0.81(ns)
|
|
Poids(Kg)
|
17.03 #177; 8.04
|
13.57 #177; 8.82
|
0.00(s)
|
|
Taille(cm)
|
98.1 #177; 24.9
|
94.04 #177; 61.22
|
0.00(s)
|
|
Poids/âge(ET)
|
0.53 #177; 1.12
|
-1.9 #177; 2.1
|
0.00(s)
|
|
Poids/Taille (ET)
|
0.77 #177; 1.1
|
-1.2 #177; 2.5
|
0.00(s)
|
|
Taille/âge(ET)
|
0.36 #177; 1.2
|
-1.5 #177; 1.4
|
0.00(s)
|
|
IMC
|
15.7 #177; 1.2
|
15.7 #177; 2.09
|
0.63(ns)
|
|
PB(cm)
|
17.1 #177; 1.8
|
14.4 #177;2.8
|
0.00(s)
|
|
PC(cm)
|
48.9 #177; 5.2
|
47.57 #177; 4.6
|
0.00(s)
|
|
M=moyenne ;
S = significatif
|
ET = écart type
|
IMC =Indice de masse corporelle
|
Ns= non significatif
|
Tous les indices anthropométriques en dehors de
l'âge et de l'IMC, étaient statistiquement plus affectés
chez les enfants séropositifs. Le poids par rapport à l'âge
était l'indice le plus touché.
B. MESURES ANTHROPOMETRIQUES
Tableau XI : Indices P/T, T/A, P/A et
statut sérologique de l'enfant
|
Indices
Anthropométriques
|
Infectés par le VIH
% Nombre (n=39)
|
Non infectés par le VIH
% Nombre (n=39)
|
P
|
|
P/T < -2 ET
|
20.5% (8 enfants)
|
0.0% (0 enfant)
|
s (0.002)
|
|
> -2 ET
|
79.5% (31 enfants)
|
100% (39 enfants)
|
s (0.002)
|
|
T/A < -2 ET
|
51.3% (20 enfants)
|
5.1% (2 enfants)
|
s (0.000)
|
|
> -2 ET
|
48.7% (19 enfants)
|
94.9% (37 enfants)
|
s (0.000)
|
|
P/A < -2 ET
|
56.4% (22 enfants)
|
2.6% (1 enfant)
|
s (0.000)
|
|
> -2 ET
|
43.6% (17 enfants)
|
97.4% (38 enfants)
|
s (0.000)
|
Concernant l'indice P/T, 20.5% d'enfants infectés ont
un P/T < -2 Zscores contre 0.0% chez les enfants non infectés avec
différence statistiquement significative.
Cinquante un pourcent d'enfants infectés
présentent un indice T/A < -2 Z score contre 5.1% chez les enfants
non infectés.
Cinquante six pourcent d'enfants infectés ont un P/A
< -2 Zscore, par rapport à 2.6% chez les non infectés.
Tableau XII : Etat nutritionnel selon le PB
chez les enfants infectés âgés de 6 mois à 5 ans.
|
PB en cm
n=24
|
Nombre
|
%
|
Etat nutritionnel
|
|
|
|
|
|
PB>12.5
|
15
|
62.5
|
Pas de malnutrition
|
|
11=PB=12.5
|
5
|
20.83
|
Malnutrition modérée
|
|
PB<11
|
4
|
16.66
|
Malnutrition sévère
|
|
Total
|
24
|
100
|
|
Le pourcentage d'enfants infectés avec malnutrition
sévère est de 16.66% avec un PB<11cm au moment du
recrutement.
Tableau XIII : Moyenne des Z Scores par
catégorie d'âge durant toute la période de
l'étude
|
Catégorie d'âge
(mois)
|
ZScore Poids pour âge
Infectés non infectés
n(moy) n(moy) P
|
ZScore Taille pour âge
Infectés non infectés
n(moy) n(moy) P
|
ZScore Poids pour taille
Infectés non infectés
n(moy) n(moy) P
|
|
3
|
14(-2.4) 12(0.3) s
|
14(-2.4) 12(-0.7) ns
|
14(-0.8) 12(1.4) s
|
|
4
|
5(-2.6) 4(3.8) ns
|
5(-1.1) 4(1.1) s
|
5(-2.3) 4(3.3) s
|
|
5
|
16(-2.6) 13(1.0) s
|
16(-0.9) 13(-0-04) ns
|
16(-3.0) 13(0.5) s
|
|
6
|
5(-1.7) 3(1) s
|
5(-2.6) 3(-1) s
|
5(0.6) 3(2.5) s
|
|
9
|
7(-4.0) 5(0.9) s
|
7(-2.0) 5(0.9) s
|
7(-2.9) 5(0.8) s
|
|
14
|
4(-1.5) 4(0.06) s
|
3(-1.0) 4(-0.4) s
|
3(-1) 4(0.9) s
|
|
16
|
10(-3.2) 8(1.4) s
|
10(-2.3) 8(1.1) s
|
10(-1.3) 8(1.5) s
|
|
17
|
3(-0.7) 3(-0.2) ns
|
3(-1.1) 3(0.2) s
|
3(0.3) 3(-0.7) s
|
|
18
|
9(-3.5) 9(0.4) s
|
9(-2.4) 9(0.2) s
|
6(-1.7) 9(0.6) s
|
|
23
|
5(-1.9) 5(0.6) s
|
5(-2.5) 5(0.4) s
|
5(-0.8) 5(0.4) ns
|
|
24
|
3(0.8) 3(1.1) s
|
3(-0.4) 3(0.4) s
|
3(1.5) 3(1.2) ns
|
|
25
|
5(-0.7) 5(-0.2) ns
|
5(-1.4) 5(0.4) s
|
5(0.1) 5(-0.7) s
|
|
27
|
2(-5.9) 1(1.5) s
|
2(-2.1) 1(0.1) s
|
2(-5.4) 1(0.2) s
|
|
32
|
3(-0.5) 3(0.6) s
|
3(-0.9) 3(1.5) s
|
3(0.0) 3(-0.3) ns
|
|
34
|
9(-0.7) 9(0.4) ns
|
9(-0.6) 9(0.7) ns
|
9(-0.4) 9(0.0) ns
|
|
35
|
4(-1.4) 4(-0.9) ns
|
4 (-1.3) 4(0.4) ns
|
4(-1.0) 4(-1.7) ns
|
|
36
|
4(-0.8) 3(1.6) s
|
4(-2.4) 3(1.7) s
|
4(0.9) 3(1) ns
|
|
45
|
4(-0.1) 4(0.7) s
|
4(-0.3) 4(1.8) s
|
4(-0.0) 4(-0.5) ns
|
|
47
|
5(-1.8) 5(-0.1) s
|
5(-1.9) 5(-0.5) s
|
5(-0.8) 5(0.2) ns
|
|
48
|
5(-1.4) 4(0.3) s
|
5(-2.7) 4(0.8) s
|
5(0.4) 4(-0.1) s
|
|
67
|
4(-2.8) 5(1) s
|
4(-1.3) 5(2.1) s
|
-
|
|
68
|
4(-1) 4(0.5) s
|
4(-0.9) 4(-0.3) ns
|
4(-05) 4(1.1) s
|
|
88
|
4(-1.1) 4(0.6) s
|
4(-1.5) 4(0.8) s
|
-
|
|
108
|
4(-0.6) 4(-0.0) s
|
4(0.6) 4(0.7) ns
|
-
|
|
122
|
5(-0.3) 4(0.2) s
|
5(-0.3) 4(-0.0) ns
|
-
|
|
127
|
5(-2.8) 4(-0.6) s
|
5(-2.7) 4(0.3) s
|
-
|
|
130
|
3(-1.4) 3(-1.2) ns
|
3(-1.7) 3(-1.3) s
|
-
|
|
138
|
6(0.1) 5(-0.5) s
|
6(-0.1) 5(0.2) ns
|
-
|
|
N=nombre de mesures
|
M=moyenne des Zcores
|
s = significatif
|
ns = non significatif
|
Concernant l'indice poids pour âge, la catégorie
d'âge la plus affectée chez les enfants infectés est celle
de 27 mois avec une moyenne de -5.9 Z score avec une différence
statistiquement significative. Suivie des catégories d'âge de 9 et
18 mois.
Pour l'indice poids pour taille, la catégorie d'âge
la plus affectée est celle de 27 mois avec une moyenne de - 5.4 Zscore
chez les enfants infectés avec différence significative. Suivi de
la catégorie d'âge de 5 mois avec une moyenne de -3 Zscore.
Pour l'indice Taille pour âge, les catégories
d'âge les plus affectées sont celles de 48 et 127 mois avec des
HAZ de -2.7 Zscores.
La catégorie d'âge de 27 mois apparaît comme
celle qui présente une moyenne de -5.9 Z score concernant P/A et -5.4 Z
score P/T.
C. DISTRIBUTION DES INDICES PAR RAPPORT
AUX COURBES DE REFERENCES
Figure 5 : Distribution du Z score des
enfants selon l'indice poids pour taille comparée avec la courbe de
Gauss durant toute la période d'étude.
En comparant la courbe des cas à la courbe de
référence, on observe ; l'absence de l'allure en cloche
traduisant une distribution normale au sein de l'échantillon, une
déviation vers la gauche de sa courbe et de sa moyenne.
En comparant la courbe des témoins par rapport à
la courbe de référence, on note une absence de l'allure de la
courbe en cloche traduisant la distribution normale au sein de
l'échantillon, une déviation vers la droite de sa courbe et de sa
moyenne.
Figure 6 : Distribution du Z scores des
enfants selon le poids pour âge durant toute la période
d'étude comparée avec la courbe de Gauss
En comparant la courbe des cas à la courbe de
référence, on observe : l'absence de l'allure en cloche
traduisant une distribution normale au sein de l'échantillon, une
déviation vers la gauche de sa courbe et de sa moyenne.
En comparant la courbe des témoins par rapport à
la courbe de référence, on note une absence de l'allure de la
courbe en cloche traduisant la distribution normale au sein de
l'échantillon, une déviation vers la droite de sa courbe et de sa
moyenne. Les enfants non infectés miment la courbe de Gauss.
Figure 7 : Distribution du Z score des
enfants selon la taille pour âge durant toute la période
d'étude comparée avec la courbe de Gauss
En comparant la courbe des cas à la courbe de
référence, on observe ; l'absence de l'allure en cloche
traduisant une distribution normale au sein de l'échantillon, une
déviation vers la gauche de sa courbe et de sa moyenne.
En comparant la courbe des témoins par rapport à
la courbe de référence, on note une absence de l'allure de la
courbe en cloche traduisant la distribution normale au sein de
l'échantillon, une déviation vers la droite de sa courbe et de sa
moyenne.
D. EVOLUTION DES ZSCORES PENDANT TOUTE
LA PERIODE DE L'ETUDE
Tableau XIV : Distribution du Z Score
selon l'indice poids pour âge (WAZ)
|
Evolution
Par mois
|
Infectés
n M
|
Non infectés
n M
|
P
|
|
|
|
|
|
Temps 0
|
42 -2.3
|
38 0.4
|
0.00 (s)
|
|
3mois après
|
17 -1.7
|
22 0.6
|
0.00 (s)
|
|
6mois après
|
15 -1.6
|
20 0.5
|
0.00 (s)
|
|
9mois après
12 mois après
|
12 -1.5
2 -1.7
|
15 0.4
4 -0.7
|
0.00 (s)
0.7 (ns)
|
|
n=nbre de mesures
durant toute l'étude
|
|
M=Moyenne des Z Scores
|
|
L'indice poids pour âge est resté entre -2.3 et
-1.5 ZScore chez les patients infectés par le VIH avec différence
statistiquement significative.
Figure 8 : Evolution du Z score selon
l'indice poids pour âge durant les 12 mois de suivi
Tous les enfants infectés ont un indice poids pour
âge en dessous de 0 Z score. L'évolution est ascendante
jusqu'à 9 mois d'évolution avec une décroissance à
12 mois.
Tableau XV : Distribution du Z Score
selon l'indice taille pour âge (HAZ)
|
Evolution
Par mois
|
Infectés
n M
|
Non infectés
n M
|
P
|
|
|
|
|
|
Temps 0
|
42 -1.5
|
38 0.1
|
0.00 (s)
|
|
3mois après
|
16 -1.8
|
22 0.3
|
0.00 (s)
|
|
6mois après
|
15 -1.7
|
20 0.6
|
0.00 (s)
|
|
9mois après
12mois après
|
12 -0.8
2 -1.1
|
15 0.5
4 -1.3
|
0.02 (s)
0.9 (ns)
|
|
n=nbre de mesures
durant toute l'étude
|
|
M=Moyenne des Z Scores
|
|
L'indice taille pour âge reste entre - 0.8 et -1.8
durant les douze mois d'évolution avec différence statistiquement
significative par rapport au groupe d'enfants non infectés, sauf pour la
période de 12 mois.
Figure 9 : Evolution du Z score selon
l'indice taille pour âge durant les 12 mois de suivi
Durant les douze mois de suivi, les enfants infectés
restent tous en dessous de -0.5 Zscore avec un pic ascendant au
9ème mois. Par contre tous les enfants non infectés
sont tous au dessus de 0 Zscore avec un pic descendant au
12ème mois.
Tableau XVI : Distribution du Z Score selon
l'indice poids pour taille (WHZ)
|
Evolution
Par mois
|
Infectés
n M
|
Non infectés
n M
|
P
|
|
|
|
|
|
Temps 0
|
36 -1.9
|
30 0.7
|
0.00 (s)
|
|
3mois après
|
14 -0.6
|
18 0.9
|
0.00 (s)
|
|
6mois après
|
14 -0.5
|
16 0.7
|
0.03 (s)
|
|
9mois après
12 mois après
|
9 -1.3
2 -1.1
|
11 0.5
3 0.8
|
0.00 (s)
0.2 (ns)
|
|
n=nbre de mesures
durant toute l'étude
|
|
M=Moyenne des ZScores
|
|
Concernant l'évolution du WHZ chez les enfants
infectés, il reste faible durant toute la période de suivi.
Figure 10 : Evolution du Z Score de
l'indice poids pour taille durant les 12 mois de suivi
Le WHZ est resté en dessous de 0 Zscore durant toute
l'étude concernant les enfants infectés. Les non infectés
demeurent au dessus de 0 Z score.
E. TRAITEMENT ANTIRETROVIRAL
Figure 11 : Répartition des
enfants infectés en fonction des ARV
Tous les 39 patients infectés ont été mis
sous ARV car ils étaient éligibles sauf une patiente
âgée de 7 mois perdue de vue.
F. FACTEURS SOCIO DEMOGRAPHIQUES ET
IMMUNOLOGIQUES DE LA MERE ET LES INDICES ANTHROPOMETRIQUES
Tableau XVII : Description des facteurs
socio démographiques de la mère qui influencent le
WAZ
|
Caractéristiques
maternels
|
Groupe 1(HIV+)
|
WAZ<-2
|
WAZ>-2
|
Odds Ratio
|
I.C
|
P
|
|
Age année (n=35)
<20
20-34
=35
|
N (%)
|
N (%)
|
N (%)
|
- - -
2.3 0.5-11.4 0.23
2.3
|
|
0(0) - -
26(74.3) 17(81) 9(63.3)
9(25.7) 4(19) 5(35.7)
|
|
Parité (n=37)
Primipare (=1)
Multipare (>1)
Grande multipare (>5)
|
8(21)
26(70.3)
3(8.1)
|
4(18.2)
21(61.8)
1(4.5)
|
4(26.7)
5(38.2)
2(13.3)
|
0.6
0.3
0.3
|
0.12-2.9
0.02-3.7
0.02-3.7
|
0.4
0.3
0.3
|
|
Profession (n=39)
Non libérale
Libérale
Sans emploi
|
1(2.6)
3(7.7)
35(89.7)
|
1(4.5)
3(13.6)
18(51.4)
|
0(0)
0(0)
17(48.6)
|
Indéfini
Indéfini
0.000
|
Indéfini
Indéfini
Indéfini
|
0.5
0.1
0.08
|
|
Statut-matrim (n=34)
Mariée
Célibataire
|
22(64.7)
12(35.3)
|
15(71.4)
6(28.6)
|
7(53.8)
6(46.2)
|
0.4
|
0.11-1-9
|
0.2
|
|
CD4 Maternels (n=6)
<200
200-499
>500
|
2(33.3)
1(16.7)
3(50)
|
1(25)
0(0)
3(50)
|
1(50)
1(50)
0(0)
|
0.33
0.000
indéfini
|
0.009-11
Indéfini
Indéfini
|
0.6
0.3
0.4
|
|
WAZ = Poids pour âge, I.C = Intervalle de
confiance, N=nombre de mère
|
Aucun facteur socio démographique de la mère
n'influence le WAZ. La valeur de P n'est pas statistiquement pas significative
pour tous les facteurs.
Tableau XVIII : Description des facteurs socio
démographiques de la mère qui influencent le HAZ des enfants.
|
Caractéristiques
maternels
|
Groupe 1(HIV+)
|
HAZ<-2
|
HAZ>-2
|
Odds Ratio
|
I.C
|
P
|
|
N (%)
|
N (%)
|
N (%)
|
|
|
Age en année (n=35)
<20
20-34
=35
|
0(0) - -
26(74.3) 15(78.9) 11(668.8)
9(25.7) 4(21.1) 5(31.3)
|
- - -
1.7 0.3-7.8 0.3
1.7 - -
|
|
Parité (n=37)
Primipare (=1)
Multipare (>1)
Gde multipare (>5)
|
8(21)
26(70.3)
3(8.1)
|
3(15)
18(52.9)
2(10)
|
4(29.4)
8(47.1)
1(5.9)
|
0.4
1.7
1.7
|
0.08-2.1
0.14-21.5
0.14-21.5
|
0.2
0.5
0.5
|
|
Profession(n=39)
Non libérale
Libérale
Sans emploi
|
1(2.6)
3(7.7)
35(89.7)
|
1(5)
3(15)
16(80)
|
0(0)
0(0)
19(100)
|
Indéfini
Indéfini
0.000
|
Indéfini
Indéfini
Indéfini
|
0.5
0.1
0.05
|
|
Statut -matrim (n=34)
Mariée
Célibataire
|
22(64.7)
12(35.3)
|
12(63.2)
7(36.8)
|
10(66.7)
5(33.3)
|
1.1
-
|
0.2-4.8
-
|
0.5
-
|
|
CD4 Maternels(n=6)
<200
200-499
>500
|
2(33.3)
1(16.7)
3(50)
|
1(50)
0(0)
0(0)
|
1(25)
1(25)
3(100)
|
3.0
0.000
0.000
|
0.08-107
Indéfini
Indéfini
|
0.6
0.6
0.4
|
|
HAZ = Taille pour âge, I.C = Intervalle de
confiance, N=nombre de mère
|
Aucun facteur n'est statistiquement significatif. Donc aucun
facteur socio démographique maternel n'influence le HAZ.
Tableau XIX : Description des facteurs
socio démographiques de la mère qui influencent le WHZ
|
Caractéristiques
Maternels
|
Groupe 1(HIV+)
|
WHZ<-2
|
WHZ>-2
|
Odds Ratio
|
I.C
|
P
|
|
N (%)
|
N (%)
|
N (%)
|
|
|
Age en année (n=35)
<20
20-34
=35
|
0(0) - -
26(74.3) 6(75) 20(74.1)
9(25.7) 2(25) 7(25.9)
|
- - -
1 0.17-6.4 0.6
1 - -
|
|
Parité (n=37)
Primipare (=1)
Multipare (>1)
Gde multipare (>5)
|
8(21)
26(70.3)
3(8.1)
|
2(25)
16(61.8)
1(12.5)
|
6(20.7)
10(38.2)
2(6.9)
|
1.2
1.9
1.9
|
0.2-8
0.1-24
0.1-24
|
0.5
0.5
0.3
|
|
Profession (n=35)
Non libérale
Libérale
Sans emploi
|
1(2.6)
3(7.7)
35(89.7)
|
0(0)
0(0)
8(100)
|
1(3.2)
3(9.7)
27(87.1)
|
0.000
0.000
Indéfini
|
Indéfini
Indéfini
Indéfini
|
0.7
0.4
0.3
|
|
Statut-matrim (n=34)
Mariée
Célibataire
|
22(64.7)
12(35.3)
|
6(75)
2(25)
|
16(61.5)
10(38.5)
|
0.5
-
|
0.08-3.1
-
|
0.4
-
|
|
CD4 Maternels (n=6)
<200
200-499
>500
|
2(33.3)
1(16.7)
3(50)
|
0(0)
0(0)
2(50)
|
2(50)
1(25)
1(25)
|
0.000
0.000
3
|
indéfini
Indéfini
0.08-107
|
0.4
0.6
0.6
|
|
WHZ = Poids pour Taille, I.C = Intervalle de confiance,
N=nombre de mère
|
Concernant l'indice poids pour taille, aucun facteur socio
démographique n'influence le WHZ.
G. FACTEURS SOCIO DEMOGRAPHIQUES ET
IMMUNOLOGIQUES DE L'ENFANT ET LES INDICES ANTHROPOMETRIQUES
Tableau XX : Facteurs liés
à l'enfant et l'indice anthropométrique WAZ
|
Caractéristiques
De l'enfant
|
Groupe1 (HIV+)
|
WAZ<-2
|
WAZ>-2
|
OR
|
I.C
|
P
|
|
|
|
|
|
|
|
|
Poids de naiss (kg)
=2.5
2.5-3.99
>4
Allait mater exclusif
Oui
Non
Alimentation par SLM
|
11(28.9)
22(57.9)
5(13.2)
24(70.6)
10(29.4)
|
6(27.39
16(72.7)
0(0)
13(68.4)
6(31.6)
|
5(31.3)
6(37.5)
5(31.3)
11(73.3)
4(26.7)
|
0.82
4.4
0.00
0.7
-
|
0.2-3.3
1.1-17
Indéfini
0.1-3.5
-
|
0.5
0.03
0.00
0.5
-
|
|
Oui
Non
|
6(23)
20(76.9
|
2(13.3)
13(86.7)
|
4(36.4)
7(63.6)
|
0.2
-
|
0.03-1.8
-
|
0.1
-
|
|
Alimentation mixte
|
|
|
|
|
|
|
|
Oui
Non
|
4(15.4)
22(84.6)
|
4(26.7)
11(73.3)
|
0(0)
11(100)
|
indéfini
|
Indéfini
|
0.09
|
|
Stades cliniques
II
III
IV
|
11(35.5)
14(45.2)
6(19.4)
|
5(29.4)
7(41.2)
5(29.4)
|
6(42.9)
7(50)
1(7.1)
|
0.5
0.7
5.4
|
0.12-2.4
0.16-2.9
0.5-53
|
0.34
0.44
0.13
|
|
Stade Immunologiq
II
III
IV
|
1(3.3)
2(6.7)
27(90)
|
1(6.3)
0(0)
14(87.5)
|
0(0)
2(14.3)
11(78.6)
|
Indéfini
0.00
1.9
|
Indéfini
Indéfini
0.2-13
|
0.5
0.2
0.4
|
|
Type de virus 1
|
25(64.1)
|
-
|
-
|
-
|
-
|
-
|
|
PCR
|
14(35.9)
|
-
|
-
|
-
|
-
|
-
|
SLM : Substitut du lait maternel,
WAZ : ZScore P/A
Les poids de naissance 2.5-3.99 kg et supérieur
à 4 kg semblent influencer le WAZ avec différence significative.
Tableau XXI : Facteurs liés aux
enfants et l'indice anthropométrique HAZ.
|
Caractéristiques
De l'enfant
|
Groupe1 (HIV+)
|
HAZ<-2
|
HAZ>-2
|
OR
|
I.C
|
P
|
|
|
|
|
|
|
|
|
Poids de naiss. (kg)
=2.5
2.5-3.99
>4
Allait mater exclusif
Oui
Non
Alimentation par SLM
|
11(28.9)
22(57.9)
5(13.2)
24(70.6)
10(29.4)
|
5(25)
14(70))
1(5)
14(77.8)
4(22.2)
|
6(33.3)
8(44.4)
4(22.2)
10(62.5)
6(37.5)
|
0.6
2.9
0.1
2.1
-
|
0.1-2.7
0.7-11
0.01-1.8
0.4-9.4
-
|
0.4
0.10
0.1
0.2
-
|
|
Oui
Non
|
6(23)
20(76.9
|
1(7.1)
13(92.9)
|
5(41.7)
7(58.3)
|
0.1
|
0.01-1.1
|
0.05
|
|
Alimentation mixte
|
|
|
|
|
|
|
|
Oui
Non
|
4(15.4)
22(84.6)
|
3(21.4)
11(78.6)
|
1(8.3)
11(91,7)
|
3
-
|
0.2 - 33
-
|
0.3
-
|
|
Stades cliniques
II
III
IV
|
11(35.5)
14(45.2)
6(19.4)
|
4(23.5)
9(52.9)
4(23.5)
|
7(50)
5(64.3)
2(14.3)
|
0.3
2
1.8
|
0.06-1.4
0.4 - 8.6
0.2 - 11
|
0.12
0.2
0.4
|
|
Stade immunologiq
II
III
IV
|
1(3.3)
2(6.7)
27(90)
|
1(5.9)
0(0)
17(100)
|
0(0)
2(15.4)
10(83.3)
|
Indéfini
0.00
2.2
|
Indéfini
Indéfini
0.3-15
|
0.5
0.1
0.4
|
|
Type de virus
|
25(64.1)
|
-
|
-
|
-
|
-
|
-
|
|
PCR
|
14(35.9)
|
-
|
-
|
-
|
-
|
-
|
Aucun facteur lié à l'enfant n'influence le
HAZ.
Tableau XXII: Facteurs liés aux
enfants et l'indice anthropométrique WHZ
|
Caractéristiques
De l'enfant
|
Groupe1 (HIV+)
|
WHZ<-2
|
WHZ>-2
|
OR
|
I.C
|
P
|
|
|
|
|
|
|
|
|
Poids de naiss (kg)
=2.5
2.5-3.99
>4
Allait mater exclusif
Oui
Non
Alimentation par SLM
|
11(28.9)
22(57.9)
5(13.2)
24(70.6)
10(29.4)
|
3(37.5)
5(62.5)
0(0)
4(66.7)
2(33.3)
|
8(26.7)
17(56.7)
5(16.7)
20(71.4)
8(28.6)
|
1.6
1.2
0.0
0.8
-
|
0.3-8.5
0.2 - 6
Indéfini
0.1 - 5
-
|
0.5
0.10
0.2
0.5
-
|
|
Oui
Non
|
6(23)
20(76.9
|
1(20)
4(80)
|
5(23.8)
16(76.2)
|
0.8
-
|
0.07-8.9
-
|
0.6
-
|
|
Alimentation mixte
|
|
|
|
|
|
|
|
Oui
Non
|
4(15.4)
22(84.6)
|
2(33.3)
4(66.7)
|
2(10)
18(90)
|
4.5
-
|
0.4 - 42
-
|
0.2
-
|
|
Stades cliniques
II
III
IV
|
11(35.5)
14(45.2)
6(19.4)
|
1(16.7)
2(33.3)
3(50)
|
10(40)
12(48)
3(12)
|
0.3
0.5
7.3
|
0.03-2.9
0.0 - 3.5
0.9 - 54
|
0.2
0.4
0.06
|
|
Stades Immunologiq
II
III
IV
|
1(3.3)
2(6.7)
27(90)
|
0(0)
0(0)
5(100)
|
1(4)
2(8)
20(80)
|
0.00
0.00
indéfini
|
Indéfini
Indéfini
0.3-15
|
0.8
0.6
0.3
|
|
Type de virus
|
25(64.1)
|
-
|
-
|
-
|
-
|
-
|
|
PCR
|
14(35.9)
|
-
|
-
|
-
|
-
|
-
|
Concernant le P/T, aucun facteur lié à l'enfant
n'a influencé la survenue d'une émaciation durant toute
l'étude.
DISCUSSION
VII. DISCUSSION
Il est important de rappeler que cette étude avait pour
but de comparer la croissance des enfants infectés par le VIH à
celle des non infectés. Les objectifs spécifiques étant de
comparer les paramètres anthropométriques dans les deux groupes
et de rechercher les facteurs qui influencent cette croissance.
Un total de 114 patients ont été
recrutés, mais seuls 39 cas et 39 témoins ont pu être
appariés suivant l'âge et le sexe soit un échantillon total
de 78 sujets. 162 mesures ont été prises dans le groupe I contre
143 dans l'autre groupe.
Deux perdus de vue sont à déplorer après
la première visite. Une fille âgée de 3 mois avec
échec de la PTME, CD4 à 1312/mm3 (18.56%), charge
virale 1.060.000 copies/ml (6 Log 10/ml). Et un garçon de 3 ans 8 mois
qui avait une co-infection à la tuberculose pulmonaire, malnutrition
sévère, CD4 640/mm3 (6%) soit un stade IV/IV.
Les 39 enfants infectés ont eu une transmission
verticale de l'infection à VIH. On constate 5 échecs de PTME.
Parmi eux, 26 présentaient au moins un indice
anthropométrique (P/T, P/A, T/A) < -2 Zscore donnant une
prévalence de malnutrition de 66.66%.
Douze sur trente neuf soit 30.7% avaient les 3 indices
anthropométriques (P/T, P/A, T/A) <-2 Zscore chez les enfants
infectés.
Aucun enfant dans le groupe témoin n'a eu un faible
indice anthropométrique (< -2 Zscore).
A. LIMITES DE L'ÉTUDE
Des difficultés non négligeables ont
émaillé le recrutement des enfants infectés du fait de la
peur de la stigmatisation.
Les tests de laboratoire étant coûteux pour les
parents, la PCR-VIH n'a pas pu être réalisée chez les 14
enfants non infectés âgés de moins de 18 mois.
B. CARACTÉRISTIQUES DES ENFANTS
INFECTES ET NON INFECTES
Le maximum de patients infectés a été
recruté au CME/FCB et les enfants non infectés au CHU. Cette
différence résulte du fait que les parents des enfants
sollicités au CME/FCB avaient refusé de faire le test de
dépistage du VIH à leurs enfants.
Il ya eu autant de garçons que de filles soit un sex
ratio de 1.
L'âge moyen était plus élevé chez
les enfants séronégatifs pour le VIH (44.4 mois #177; 40.55) par
rapport aux enfants séropositifs mais sans différence
significative. Alors que Beau et al (8) retrouve un âge moyen
(26.1 mois #177; 12.6) plus élevé chez les enfants
séronégatifs de 1994-1995 sur une population d'enfants malnutris
en Côte d'ivoire.
Dans le tableau IV, ces enfants provenaient de tous les
quartiers de la ville de Yaoundé. Le tableau VII relève le
caractère de la diversité ethnique. Quant au tableau VIII, il
s'agit de mères jeunes pour la plupart sans emploi et multipares. Dans
le tableau IX, ils ont pour la plupart un poids de naissance situé entre
2.5-3.99 kg quelque soit le groupe. La majorité des enfants ont
été allaité exclusivement au sein. Dans le groupe I, la
majorité présentait un stade clinique III et un stade biologique
IV au moment du recrutement. 64% d'enfants sont infectés par le virus
type 1, par contre Beau et al (50) retrouvent 50% d'enfants
infectés par le virus type 1 du VIH. La série de Webb et al
retrouve une similitude avec nos résultats. Ils ont eu un âge
moyen maternel de 24.8 #177; 4.8 avec la tranche d'âge de 20 - 24 ans la
plus représentée (40.5%). Par contre ils ont eu plus de
mères primipares.(34) Cette différence concernant la
parité résulte du découpage des tranches d'âge car
la notre allait de 20 à 34 ans.
C. LES MESURES ANTHROPOMETRIQUES
1. Le poids
L'indice Poids (kg) montre une moyenne de 17.03 #177; 8.04
plus élevée par rapport aux séropositifs avec une
différence statistiquement significative. Beau et al retrouvent un poids
moyen bas dans les deux groupes sans différence statistiquement
significative.(8)
2. La taille
La taille moyenne était plus élevée chez
les enfants séronégatifs par rapport aux séropositifs mais
sans différence statistiquement significative. Ce résultat est
superposable à celui de Beau et al. (8)
3. Poids pour Taille (WHZ)
Un total de 20.5 % d'enfants ont présenté une
moyenne de Z score < - 2 chez les enfants infectés contre 0% chez les
non infectés. Aucun résultat similaire n'a été
retrouvé dans d'autres études.
Concernant la moyenne globale de l'écart type, elle
était de -1.2 #177; 2.5 chez les enfants infectés avec une
différence significative par rapport aux enfants non infectés. Ce
résultat est plus bas que celui retrouvé par Beau et
al(8) qui rapporte -3.9 #177; 0.8. Ceci s'explique par le fait que
les enfants infectés étaient recrutés à des stades
cliniques différents au moment du recrutement alors que Beau et al
(8) ont travaillé sur une population d'enfants malnutris.
La catégorie d'âge de 27 mois apparaît la
plus affectée avec une moyenne globale de -5.4 Zscore. Suivie des
catégories de 5 et 9 mois qui sont < - 2 Zscore. Hormis ces trois
catégories, les résultats étaient presque superposables
aux enfants non infectés. Nos résultats se rapprochent de ceux de
Mc Kinney et al (6) qui retrouvent des résultats
superposables concernant l'indice P/T sur 62 enfants infectés nord
américains contre 108 non infectés sur les deux premières
années de vie.
Lepage P et al(20) retrouve lui aussi des
résultats similaires ayant étudié une série
d'enfants d'âge scolaire infectés par le VIH. Par contre Bailey et
al, (7) Mc Kinney et al (6) n'ont retrouvé aucun
enfant avec Z score <-2.
L'étude a retrouvé 3 catégories
d'âge très affectées parce que ces enfants ont
été recrutés à des stades cliniques avancés
et 90% au stade biologique IV. Webb et al retrouve un P/T augmenté
dès les 4 premiers mois de vie qui décroit significativement
après.(34)
L'indice P/T a longtemps été
considéré comme un indicateur important pour évaluer le
statut de santé.(35,36) Donc un enfant petit
ou émacié a un faible Zscore P/T (< - 2 Zscore). La
physiopathologie du retard staturo pondéral n'est pas assez claire chez
les enfants infectés. Les études faites sur la croissance et les
fonctions endocriniennes n'ont pas retrouvé d'anomalies consistantes.
(37,38)
Concernant la fonction thyroïde, Laue et al sur 9 enfants
infectés ont retrouvé que la plupart d'entre eux avaient un TSH,
un T4 libre et T3 normal.(38) Lepage et al ont constaté que
les taux de TSH, T3 et T4 étaient essentiellement les mêmes chez
les 11 enfants infectés par le virus VIH âgés de plus de 5
ans et égalaient le taux des enfants
séronégatifs.(39) Geffner et al retrouvent des
résultats similaires à savoir que le dosage de TSH, T3 et T4
était similaire chez les 13 enfants infectés et chez les 4 autres
non infectés. (40 )
Concernant la glande surrénale, Laue et al retrouvent
un taux basal normal d'aldostérone et de corticotropine, un taux
élevé de rénine plasmatique chez 6 patients, et un taux
normal ou élevé de cortisol plasmatique.(38) Oberfield
et al ont émis l'hypothèse selon laquelle il existerait un
déficit sélectif dans la production de l'hormone 17
deoxystéroide, mais le déficit semblait marginal et n'avait pas
semblé être la cause des troubles de croissance dans leur
population d'étude. (41)
Quant à l'hormone de croissance et les facteurs de
croissance insuline-like, ses perturbations ont été
décrites dans plusieurs maladies chroniques associant le retard de
croissance et la perte pondérale incluant l'insuffisance
rénale.(42) Comme l'infection à VIH associe les deux
troubles chez l'enfant à savoir l'émaciation et l'insuffisance
rénale, les facteurs de croissance insuline-like et l'hormone de
croissance se retrouvent perturbés et contribuent à ces troubles
de croissance. Il a été évoqué chez les adultes
qu'un traitement à base de l'hormone de croissance chez ceux
infectés par le virus VIH entraînerait une reprise
pondérale, donc cet axe est impliqué dans la physiopathologie des
troubles de croissance dans l'infection à VIH.(43)
Laue et al retrouvent un taux normal de l'hormone de croissance en
réponse aux tests de stimulation chez 8/9 enfants infectés par le
virus VIH.(38) Lepage et al quand à lui retrouvait un taux
basal d'hormone de croissance similaire chez les enfants infectés comme
chez les non infectés alors que le facteur 1 de l'hormone de croissance
insulin-like (IGF-1) était abaissé de manière
significative chez les enfants infectés.(39) Par contre
Geffner et al n'a pas retrouvé de différence concernant le taux
du facteur 1 de l'hormone de croissance insuline-like (IGF-1).
(40)
Selon Yip et al, un faible poids pour taille (wasting) est
souvent associé à une affection sévère aigue
récente et traduit généralement une malnutrition aigue,
majoritairement à cause de la diarrhée
persistante.(44) L'émaciation chez les personnes
infectées par le VIH serait due à plusieurs facteurs associant la
baisse des apports oraux, la malabsorption, les désordres endocriniens
et autres désordres métaboliques comme l'effet de TNFá
selon Abrams et al.(45)
4. Poids pour âge (WAZ)
Un faible poids pour âge est retrouvé dans le
groupe I durant toute la période de l'étude par rapport à
ceux du groupe II. Le Z score est resté en dessous de 0 durant toute la
période de l'étude.
La catégorie d'âge de 27 mois est apparue comme
étant la plus affectée concernant le WAZ.
La moyenne de Z score à 27 mois était -5.9
suivie de celle de 9 mois avec une moyenne de -4 Zscore. La moyenne globale de
l'écart type durant l'étude était faible (-1.9 #177;
2.1).
Les enfants infectés avec sous nutrition étaient
à 56.4% avec un indice P/A < -2 Zscore contre 2.6% chez les non
infectés.
Concernant la moyenne globale de l'écart type, le
tableau X montre des résultats inférieurs à ceux
retrouvés par Beau et al en Côte d'Ivoire.(8) Ceci
s'explique par le fait que nous avons eu 14 enfants de moins de 18 mois avec
PCR-VIH positives qui, selon les recommandations du Ministère de la
Santé Publique du Cameroun du 06 Août 2008 (Lettre circulaire
Ministère de la Santé Publique du Cameroun) sont
considérés d'emblée graves quelque soit leur stade
clinique ou immunologique.(ci jointe annexes). Parmi ces 14 enfants, 5 avaient
un échec de la PTME diagnostiqué parfois précocement sans
signe clinique apparent.
Dans l'étude de Bailey et al,(7) ils ont
retrouvé dès l'âge de 14, 16 et 18 mois des enfants
infectés avec un Z score <-2 donc présentant une sous
nutrition. Mc Kinney et al dans la population d'enfants nord américains
n'a retrouvé aucun enfant avec un WAZ < -2.(6) De
même Arpadi et al ne retrouvent pas non plus d'enfants avec WAZ < -
2.(5) Au Rwanda selon Lepage et al,(20) la
réduction du poids-pour-âge était plus significative entre
l'âge de 9 et 12 mois.
Selon Berhanne et al,(26) les enfants
séropositifs avec le Zscore du poids-pour-âge inférieur
à -1,5 dans leur première année de vie, avaient 5 fois le
risque de décès avant l'âge de 25 mois par rapport aux
témoins.
Un faible P/A (sous nutrition) arrive
seulement chez les enfants infectés par le VIH avec une histoire
d'infection sévère ou infection persistante, diarrhée
persistante, pneumonie.(39,46,47) Bailey et al a retrouvé des
facteurs de risque associés à un faible poids pour âge
<- 2 Zscore durant les 18 mois de suivi tels que l'infection à VIH,
la présence des adénopathies, l'immunodépression
sévère, la fièvre prolongée et le sexe masculin.
(7)
Le tableau XI montre 56.4% d'enfants avec WAZ <- 2 Zscore
parce que la plupart de nos enfants étaient recrutés au stade
immunologique 4 et au stade clinique III. Parmi eux, 1 enfant avec une
co-infection à la tuberculose pulmonaire âgé de 3 ans 8
mois, 1 enfant avec un sarcome de kaposi âgé de 10 ans. Ce taux
se rapproche de celui de Shet et al (48) qui retrouve 55%
infectés avec un WAZ <-2 Zscore sur une population de 248 enfants
âgés de 1-12 ans qui présentaient en plus une
anémie.
5. Taille pour âge (HAZ)
Cinquante un pourcent d'enfants infectés par le VIH
présentent un retard de croissance (T/A < -2 Zscore) dans le tableau
XI. Ce résultat est bas par rapport à celui de Beau et al
(8) qui retrouve 66.6 % dans son étude. Mais notre
résultat reste tout de même au dessus de 50 %, ce qui confirme la
fréquence du retard de croissance statural chez l'enfant malnutri
infecté par le VIH puisque 51.3% d'enfants séropositifs avaient
un indice taille/âge en dessous du seuil de - 2 écarts types.
La moyenne globale de T/A était de -1.5 #177; 1.4. Shet
et al a retrouvé des résultats un peu plus élevés
avec un T/A - 1.7 (1.89).(48) Ce résultat est plus faible que
ceux de Beau et Arpadi qui retrouvent respectivement -2.5 #177; 1.5 et -2.2
(1.0). Beau avait étudié une population d'enfants Ivoiriens
malnutris infectés par le virus VIH avec moyenne d'âge de 25 mois
et Arpadi une population d'enfants infectés par le VIH âgés
de plus de 5 ans aux États-Unis. (8,5)
Ce résultat s'expliquerait par le fait que 25 enfants
étaient âgés de plus de 18 mois avec 4 de plus de 10 ans.
C'est pourquoi la moyenne globale de l'indice T/A est relativement basse dans
notre série.
Parmi les catégories d'âge les plus
affectées, celles de 48 et 127 mois furent retrouvées. Nos
résultats sont similaires à ceux de Lepage et al qui retrouve une
régression du Zscore en dessous de - 2 de 9 à 48 mois
d'âge. (20) Dans son étude, Lepage P et al
(20) retrouve une moyenne globale de l'indice T/A qui est
restée basse durant toute l'étude par rapport aux non
infectés.
Une faible taille pour âge (stunting) résulterait
d'une nutrition insuffisante, d'une augmentation de la fréquence des
infections ou les deux.
Il convient de souligner que le retard de croissance statural
chez l'enfant infecté par le VIH a été observé
aussi bien dans les pays industrialisés que dans les pays en
développement.(49, 20)
A la figure 9, il y a un enfant non infecté qui abaisse
la courbe à - 1 Zscore, cet enfant est né de petite taille ainsi
que ses parents.
6. L'indice de masse corporelle
Il était à 15.7 #177; 1.2 dans notre
série sans différence significative contre 10.7 #177; 1.3 chez
Beau et al sans différence significative. (50)
L'index de masse corporelle est l'un des meilleurs index de la
graisse du corps.(51) Il donne un reflet indirect de la masse
grasse. L'IMC augmente rapidement durant l'enfance avec un pic autour de 12
mois d'âge puis décroit en plateau pour rester entre 5 et 6 ans
chez les filles comme chez les garçons selon Siervogel et
al.(52)
La baisse progressive de cet indice a déjà
été retrouvée en corrélation avec les
différents stades de l'infection par le VIH chez
l'enfant(4,53) et il pourrait également constituer un facteur
de mauvais pronostic chez l'enfant malnutri séropositif.
(50)
Chez l'enfant infecté par le VIH, la réduction
de la vitesse de croissance pourrait ainsi être en partie liée
à la réduction de la masse maigre résultant d'un
catabolisme protéique excessif.(30)
7. Le Périmètre crânien
Il ressort du tableau XI une moyenne de
périmètre crânien de 47 #177; 4cm chez les enfants
infectés avec différence significative par rapport aux non
infectés. Il est rapporté par plusieurs auteurs que les enfants
nés de mère séropositives s'avèrent petits de
taille avec un petit périmètre crânien par rapport aux
enfants nés de mère séronégatives selon Castetbon
et al, et Lepage P et al. (54,55)
8. Le périmètre brachial
La moyenne du PB de 14.4 #177; 2.8 cm a été
observée chez les enfants infectés avec différence
significative par rapport aux non infectés. Cette large
différence s'explique par le fait que 12 enfants ont eu les 3 indices
affectés du côté des enfants infectés ce qui a
largement abaissé ce paramètre.
Le tableau XII le confirme avec 24 enfants âgés
de plus de 6 mois et 5 ans, soit 16.66% avec une malnutrition aigue
sévère (PB < 11 cm). Aucune anomalie n'a été
observée chez les enfants non infectés.
D. LES FACTEURS QUI INFLUENCENT LA
CROISSANCE CHEZ LES ENFANTS INFECTES
Les tableaux XVII, XVIII, XIX, XXI, XXII soulignent la non
influence des facteurs liés à la mère et à l'enfant
pour les indices T/A et P/T. Ces facteurs étaient l'âge des
mères, la parité, la profession, le statut matrimonial, la prise
des ARV, l'allaitement maternel, l'alimentation par substitut de lait maternel,
l'alimentation mixte, le poids de naissance, le stade clinique et biologique de
la mère et de l'enfant. Bailey RC et al retrouvent que la stature de la
mère n'avait aucune influence sur l'indice poids pour taille. Dans leurs
travaux, avoir une mère grande de taille est un facteur protecteur
contre une faible taille pour âge. (7) Webb et al retrouvent
que la diarrhée et les infections pulmonaires ont eu un retentissement
sur l'émaciation et pas sur le retard statural.(34)
Concernant le P/A, aucun facteur maternel n'a influencé
cet indice chez les enfants infectés. Nos résultats sont
similaires à ceux de Bailey et al (7) qui retrouvent
que; l'âge de la mère, le niveau socio économique, le stade
clinique et biologique de la mère n'ont pas eu d'effet détectable
sur la croissance staturo pondérale. Dans leur étude sur la
croissance d'une cohorte d'enfants infectés par le virus VIH en
République Démocratique du Congo, ils retrouvent que l'infection
à VIH associée aux pathologies sont des facteurs associés
au retard de croissance statural, à la sous nutrition et à
l'émaciation.
Par contre Webb et al retrouvent le contraire dans leur
étude.(34) Pour eux, un bon niveau d'étude maternel,
le statut immunologique, l'infection à VIH pédiatrique et les
autres causes de co morbidité influencent la croissance chez les enfants
nés de mère séropositive. Webb et al retrouve aussi qu'un
âge maternel avancé a contribué à la survenue de
l'émaciation.(34)
Concernant les facteurs liés à l'enfant, Bailey
et al a retrouvé des facteurs de risque associés à un
faible poids pour âge <- 2 Zscore durant les 18 mois de suivi tels que
l'infection à VIH, la présence des adénopathies,
l'immunodépression sévère, la fièvre
prolongée et le sexe masculin.(7)
E. TRAITEMENT ANTIRETROVIRAL
Tous les 39 enfants (97%) ont été mis sous
traitement antirétroviral sauf une âgée de 7 mois perdue de
vue. Chez Mc Kinney et al, 2/3 (73%) des enfants ont été mis sous
ARV.(56)
Le traitement antirétroviral améliore la
croissance pondérale selon les travaux de Mc Kinney et al qui, en 1991
avait utilisé la zidovudine comme traitement.(56) Le
traitement antirétroviral a un effet bénéfique sur la
reprise pondérale chez les enfants.(57, 56, 58, 59) Butler et
al retrouvent un gain pondéral de 38% de poids chez les enfants
anciennement mis sous Zidovudine comparé à 26% chez les enfants
infectés naïfs de tout traitement.(59) Durant
l'évolution la croissance pondérale s'est améliorée
chez les enfants infectés 3 mois après le recrutement selon le
tableau XIV, les figures 8,9 et 10.
CONCLUSION ET
RECOMMANDATIONS
CONCLUSION ET
RECOMMANDATIONS
Au terme de notre étude, nous concluons que :
F Les enfants infectés par le virus VIH
présentent un retard statural et pondéral et une
émaciation durant les douze mois d'étude.
F Ils présentent tous un faible WAZ, HAZ, WHZ
malgré la mise sous traitement anti rétroviral qui ne semble pas
améliorer la croissance staturale, mais augmente le gain
pondéral.
D'où les recommandations suivantes :
F Aux personnels soignants : Renforcer
le dépistage volontaire du VIH chez les nouveau-nés et le suivi
de la croissance staturo pondérale des enfants nés de
mères séropositives.
F A la Faculté de Médecine et des
Sciences Biomédicales et à la Communauté
Scientifique : Encourager toute étude pouvant accroitre la
taille de l'échantillon d'un tel travail.
BIBLIOGRAPHIE
BIBLIOGRAPHIE
1. ONUSIDA/OMS.
Le point sur l'épidémie de SIDA. Rapport
spécial sur la prévention du VIH; 2007; Déc.
2. Ministère de la Santé Publique du Cameroun.
Prévention de la Transmission du VIH de la Mère à
l'Enfant : Guide de Poche; 2006 Août.
3. Ministère de la Santé Publique du Cameroun.
Guide de prise en charge des enfants exposés et infectés par le
VIH/SIDA; 2006 Déc.
4. Moye J, Kenneth CR, Leslie AK, Amy RS, Clemente D, Ellen
RC. For the Women and Infants Transmission Study Group.
Natural history of somatic growth in infants born to women
infected by human immunodeficiency virus.
J Pediatr 1996;128:58-69.
5. Arpadi SM.
Growth failure in children with HIV infection.
JAIDS 2000;25:S37-S42.
6. McKinney RE, Robertson JWR and the Duke Pediatric AIDS
Clinical Trials Unit.
Effect of human immunodeficiency virus infection on the growth
of young children.
J Pediatr 1993; 123:579-82.
7. Bailey RC, Kamenga MC, Nsuami MJ, Nieburg P, St Louis ME.
Growth of children according to maternal and child HIV,
immunological and disease characteristics: a prospective cohort study in
Kinshasa, Democratic Republic of Congo.
Int J Epidermiol 1999;28:532-40.
8. Beau JP, Imboua-Coulibaly L.
Caractéristiques anthropométriques d'enfants
malnutris infectés par le VIH en Côte d'Ivoire.
Cahiers Santé 1997 ; 7:236-8.
9. Brun-Vézinet F, Damond F, Descamps D, Simon F.
Virus de l'immunodéficience humaine. EMC 2000.
10. Manuel sur le SIDA pédiatrique en Afrique.
Edité par le Réseau Africain pour
les soins aux enfants affectés par le SIDA,
Edition Révisée, 2006 Jul.
11. Blanche S.
Infection de l'enfant par le virus de
l'immunodéficience humaine.
EMC 4-310-A-40.
12. Mawamba YN.
Les présentations cliniques du SIDA pédiatrique
à Yaoundé. Thèse de Doctorat en Médecine,
Faculté de Médecine et des Sciences biomédicales de
l'Université de Yaoundé I. 2003.
13. Zeh OF.
VIH et malnutrition : critères cliniques du SIDA
pédiatrique et malnutrition protéino énergétique
sévère à l'hôpital Central de Yaoundé.
Thèse de Doctorat en Médecine, Faculté de Médecine
et des Sciences biomédicales de l'Université de Yaoundé I.
1998.
14. WHO. Antiretroviral therapy of HIV infection in infants
and children in resource-limited settings: towards universal access. 2006.
15. Brauner R.
Conduite pratique devant une anomalie de la croissance. EMC
4-005-A-10. 2003.
16. Africa nutrition chartbooks. Appendix 2. WHO/CDC/NCHS
International Reference Population, Normal Distribution 45, Page 5.
17. Fanta project. Guide de mesure des indicateurs
anthropométriques.
Cogill B. 2003 Mar.
18. Ryder RW, Nsa W, Hassig SE.
Prenatal transmission of the human immunodeficiency virus type
1 to infants of seropositive women in Zaire.
N Engl J Med 1989;320:1637-42.
19. Miller TL, Evans SJ, Orav EJ, Moris V, Mc Intosh K, Winter
H.
Growth and body composition in children infected with the
human immunodeficiency virus-1.
Am J Clin Nutr 1993;57:588-92.
20. Lepage P, Msellati P, Hitimana D-G, Bazubagira A, Van
Goethem C, Simonon A et al.
Growth of human immunodeficiency type 1-infected and
uninfected children: a prospective cohort study in Kigali, Rwanda, 1998 to
1993.
Pediatr Infect Dis J 1996 Jun; 15(6):479-485.
21. Arpadi SM.
Consultation on Nutrition and HIV/AIDS in Africa: Evidence,
lessons and recommendations for action, Durban, South Africa, 2005 April 10-13,
Department of Nutrition for Health and Development, World Health
Organization.
22. Hirschfeld S.
Dysregulation of growth and development in HIV-Infected.
J Nutr 1996;126: 2641S-50S.
23. Macallan DC, Noble C, Baldwin C, Jebb SA, Pretice AM,
Coward WA.
Energy expenditure and wasting in human immunodeficiency virus
infection.
N Engl J Med 1995;333:83-8.
24. Johann-Liang R, O'Neill L, Cervia J, Haller I, Giunta Y,
Licholai T, et al.
Energy balance, viral burden, insulin-like growth factor-1,
interleukin-6 and growth impairment in children infected with human
immunodeficiency virus. AIDS 2000, 14:683-90.
25. Winter H.
Gastrointestinal tract in HIV-infected children function and
malnutrition.
J Nut 1996; 126: 2620S-2S.
26. Berhane R, Bagenda D, Marum L, Aceng E, Ndugwa C, Ronald
J, et al.
Growth failure as a prognostic indicator of mortality in
pediatric HIV infection. Pediatrics 1997; 100(1): 1- 4.
27. CDC. 1994 revised classification system for human
immunodeficiency virus infection in children less than 13 years of age.
Morb Mortal Wkly Rep 1994; 43:1-10.
28. Lepage P, Hitimana DG.
Natural history and clinical presentation of HIV-1 infection
in children.
AIDS 1991; 5 (suppl.1) : 117-25.
29. Kurawige JB, Gatsinzi T, Kleinfeldt V.
HIV-1 infection among malnourished children in Butare, Rwanda.
J Trop Pediatr 1993; 39: 93-6.
30. Campanozzi A, Goulet O, Dabbas M.
Body composition of human immunodeficiency virus infected
children.
First International Conference on Nutrition and HIV
infection/Cannes/1995. Abstract. P007.
31. Fleiss JL, Levin B and Paik MC. (2003). Statistical
Methods for Rates and Proportions (3rd ed.). New York: John Wiley & Sons.
32. Sample Size for Cross-Sectional, Cohort, & Randomized
Clinical Trial Studies.
33. MINSANTE Cameroun. Carte de la mère, 2006.
Recommandations pour l'alimentation (pour l'enfant malade et en bonne
santé).
34. Webb AL, Manji K, Fawzi WW, Villarmor E.
Time-independent maternal and infant factors and time
-dependent infant morbidities including HIV infection, contribute to infant
growth faltering during zhe first two years of life.
J Trop Pediatr 2008 Aug; 55(2): 83-90.
35. Hamill PVV, Drizd TA, Johnson CL, Reed BB, Roche AF, Moore
VM.
Physical Growth: National Center for Health Statistics
percentiles.
Am J Clin Nutr 1979; 32: 607-29.
36. World Health Organization Working Group. Use and
interpretation of anthropometric indicators of nutritional status.
Bull World Health Organ 1986;64:929-41.
37. Kaufmann FR, Gomperts ED.
Growth failure in boys with haemophilia and HIV infection.
Am J Pediatr Hematol Oncol 1989; 11: 292-4.
38. Laue L, Pizzo PA, Butler K, Culter GB Jr.
Growth and neuro endocrine dysfunction in children with
acquired immunodeficiency syndrome.
J Pediatr 1990; 117: 541-5.
39. Lepage P, Van de Perre P, Van Vliet G.
Clinical and endocrinological manifestations in perinatally
HIV-1 infected children aged five years or more.
AJDC 1991; 145: 1248-51.
40. Geffner ME, Yeh DY, Landaw EM.
In vitro insulin-like growth factor-I, growth hormone, and
insulin resistance occurs in symptomatic human immunodeficiency
virus-I-infected children. Pediatr Res 1993;34:66-72.
41. Oberfield SE, Kairam R, Bakshi S.
Steroids response to adrenocorticotropinstimulation in
children with human immunodeficiency virus infection.
J Clin Endocrinol Metab 1990;70:578-81.
42. Blum WF.
Insulin-like growth factors (IGFs) and IGF binding proteins in
chronic renal failure: Evidence for reuced secretion of IGFs.
Acta Paediatr 379:24-31, 1991 (suppl).
43. Grunfeld C, Mulligan K, Hellertsein M.
Growth hormone therapy promotes positive nitrogen balance and
weight gain in AIDS. Program and Abstracts of the English of International
Conference on AIDS, Amsterdam, 1992, pB230 (abstr PoB 3835).
44. Yip R, Parvanta I, Scanlon K, Borland EW, Russell CM,
Trowbridge FL. Pediatric Nutrition Surveillance System-United States,
1980-1991. MMWR 1992; 41: (SS-7): 1-24.
45. Abrams DI.
Potential Interventions for HIV/AIDS Wasting: An Overview.
JAIDS 2000 Oct; 25 (1): S74-S80.
46. Jospe N, Powell KR.
Growth hormone deficiency in a 8-year old girl with human
immunodeficiency virus infection.
Pediatrics 1990; 86: 309-12.
47. Grunfeld C, Pang M, Simuzy L, Shinegaga Jk, Jensen P,
Feingold KR. Resting energy expenditure, caloric intake and short-term weight
charge in human immunedeficiency virus infection and acquired immunodeficiency
syndrome.
Am J Clin Nutr 1992; 55: 455-60.
48. Shet A, Mehta S, Rajagopalan N, Dinakar C, Ramesh E,
Samuel NM et al. Anemia and growth failure among HIV-infected children in
India: A retrospective analysis.
BMC Pediatrics 2009, 9:37 (1-9).
49. Saaverdra Jm, Henderson RA, Perman JA.
Longitudinal assement of growth in children born to mothers
with human immunodeficiency virus infection.
Arch Pediatr Adolesc Med 1995; 149: 497-502.
50. Beau JP, Imboua-Coulibaly.
Body Mass Index : A prognosis Factors Among HIV
Seropositive Malnourished Children.
J Trop Pediatr 1997 Oct; 43:301-03.
51. Roche AF, Siervogel RM, Chumlea WC, Webb P.
Grading body fatness from limited anthropometric data.
Am J Clin Nutr 1981; 34:2831-8.
52. Siervogel RM, Roche AF, Guo S, Mukheryee d, Chumlea WC.
Patterns of change in weight/stature2 from 2 to 18 years:
findings from long term serial data for children in the fels longitudinal
growth study.
Int J Obesity 1991; 15: 479-85.
53. Pfeiffer A, Mentzer D, Stroh S.
Body composition and food records in vertically HIV infected
children. XI International Conference on AIDS/Vancouver/1996.
Abstract Tu. B. 2250
54. Castetbon K, Landner J, Leroy V.
Low birth weight in infants born to African HIV-infected
woman : relation ship with maternal body weight during pregnancy.
J Trop Pediatr 1999; 45:152-7.
55. Lepage P, Dabis F, Hitimana DG.
Perinatal transmission of HIV-1: Lack of impact of maternal
HIV infection on characteristics of live births and neonatal mortality in
Kigali, Rwanda.
AIDS 1991;5:295-300.
56. Mc Kinney JrRE, Maha MA, Connor EM.
A multicenter trial of oral Zidovudine in children with
advance human immunodeficiency virus disease.
N Engl J Med 1991; 324:1018-25.
57. Mc Kinney RE, ACTGProtocol 043 Study Group: Markers
Pronostic for Survival in Zidovudine treated, HIV infected children.
Pediatr Res 1994; 35:187A, (abstr 1105)
58. Mc Kinney RE, Pizzo PA, Scott GB.
Safety and tolerance of intermittent intravenous and oral
Zidovudine therapy in human immunodeficiency virus infected pediatrics
patients.
J Pediatr 1990; 116:640-647.
59. Butler KM, Husson RN, Balis FM.
Dideoxynosine in children with symptomatic human
immunodeficiency virus infection.
N Engl J Med 1991; 324:1437-44.
60. Lettre - Circulaire du 06 Août 2008. Le Ministre de
la Santé Publique. Mise en place du traitement antiretroviral
précoce des enfants infectés au VIH au Cameroun.
ANNEXES
ANNEXES
QUESTIONNAIRE
Numéro de la fiche :
.....................................................................................
Lieu de recrutement :
....................................................................................
A- IDENTITE DE L'ENFANT
Date :.........................
Nom :....................................................................................................................
Date de naissance..................Ethnie..............
Sexe : Masculin Féminin
Adresse des parents/Numéro de
téléphone :
............................................................
B-ANTECEDENTS
-Age de la mère :
......... Parité : G...P........ Âge
gestationnel : < 37 SA > 37 SA
-Statut matrimonial : Marié
Célibataire
- Statut sérologique : Positif
Négatif : sis Si Positif ARV pris ? Non Oui
-
Lesquelles :................................................................................................
-CD4 de la mère....................Charge virale
de la mère :............................................
- Histoire de l'accouchement /Post Natal:
- Mode d'accouchement normal :
Césarienne :
- Poids de naissance : < 2000g
Entre 2000g et 2500g > 2500g
- PTME : Oui : Non Si
oui quelles ARVs :.......................................
C- Mode d'alimentation
- Allaitement maternel exclusif : Oui:
Non :
- Alimentation artificiel : Oui :
Non :
- Alimentation mixte : Oui
Non :
- Age de
sevrage :..................................................
- Maladies de l'enfant : Paludisme .....,
diarrhée......,pneumonie........., tuberculose.........
Bronchopneumonie........., otite........, prurigo.......,
- Transfusion : Oui n Non
Autres............................................................
- Apports alimentaires suffisants ?
Insuffisants ?
- Diagnostic :
Sérologie : Pos/Neg Type .......................PCR
Antigène P24
- CD4 de l'enfant.......................Charge Virale de
l'enfant :..............................
- Traitements
ARV :....................................................................................
D- Paramètres
anthropométriques :
Poids:.............................P.C :............................Taille :..................................
P.B..................................Taille..........................IMC :..................................
- Classification clinique et
biologique:.................................................................
-Mode de
contamination :................................................................................
FICHE DE SUIVI
|
Age
Paramètres
|
|
|
|
|
|
|
|
|
|
Poids
|
|
|
|
|
|
|
|
|
|
Taille
|
|
|
|
|
|
|
|
|
|
P.B.
|
|
|
|
|
|
|
|
|
|
P.C.
|
|
|
|
|
|
|
|
|
|
I.M.C.
|
|
|
|
|
|
|
|
|
|
CD4
|
|
|
|
|
|
|
|
|
|
Ch. Vir.
|
|
|
|
|
|
|
|
|
|
I.O.
|
|
|
|
|
|
|
|
|
|
Evolution
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
3mois
|
6 mois
|
9 mois
|
12 mois
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Fiche de consentement
Je
soussigné.....................................................................parent
ou personne accompagnant l'enfant nommé
..........................................................
Atteste avoir reçu toutes les informations relatives
à l'étude : évolution de la croissance pendant 12
mois d'une cohorte d'enfants infectés par le VIH à
Yaoundé.
J'accepte librement la participation de mon enfant à
cette étude en répondant aux questions qui me seront
posées et en autorisant la mesure du poids, du périmètre
brachial et périmètre crânien.
J'accepte être revu(e) pour évaluer la croissance
de mon enfant tous les trois mois par l'investigateur qui promet d'utiliser ces
données pour la communauté scientifique uniquement.
J'accepte que ces données anthropométriques
puissent être exploitées pour la recherche scientifique
Lu et approuvé
(Date et signature)



