|
PLAN DU TRAVAIL
I. INTRODUCTION
II. GANERALITES
1 RAPPELS ANATOMIQUE ET PHYSIOLOGIQUE
1.1 Rappel Anatomique
1.2 Rappel physiologique
2 Etiologie
3 Epidémiologie
4 Physiopathologie
5 Diagnostic
5.1 Clinique
5.2 Para clinique
6 traitement
III. COMPLICATIONS POST- OPERATOIRE DE L'HYPERTHYROIDIE
IV. CONCLUSION
V. BIBLIOGRAPHIE
VI. TABLE DE MATIERE
INTRODUCTION
L'hyperthyroïdie est une hyper
sécrétionprolongée d'hormone thyroïdienne(T3 et T4)
impliquant d'une part un hyper fonctionnement du parenchyme thyroïdienet
d'autre part de manifestations cliniques ou biologique de thyréotoxicose
[1]
Elle constitue la thyroïdopathie la plus
fréquenteaprès le goitre endémique et est estimée
à 24 % des affections de la thyroïde [2, 3,4]
A l'échelle mondiale, l'hyperthyroïdie affect 1
à 2% de la population et prédomine largement dans le
sexeféminin entre 20 à 50 ans
En 1980, lors du premier congrès français
d'endocrinologie sur le traitement de, l'hyperthyroïdie basedowienne, le
triomphalisme né de l'apparition des antithyroïdiens de la
synthèse, de l'iode radio actif, du perfectionnement dans l'arsenal
thérapeutique fut tempéré par l'étude du
résultat en moyen terme du traitement actuel de la maladie de
Graves-Basedow [5]
De nos jours, en dehors des hyperthyroïdies
nodulairesoù la chirurgie est souveraine le traitement des
hyperthyroïdies auto-immunes prête encore à discutions est
sont ainsi grave de part leurs complications cardio-vasculaires [6,7]
I. GENERALITES
1. RAPPELS ANATOMOQUE ET PHYSIOLOGIQUE
1.1 Rappel anatomique
La glande thyroïde, impaire et médiane est
situé à la partie antérieureinferieure du cou [8] la
thyroïde a la forme d'un papillon avec deux lobes latérauxà
grand axe verticales réunie par une mince lame de tissus : l'isthme
thyroïdien [9].
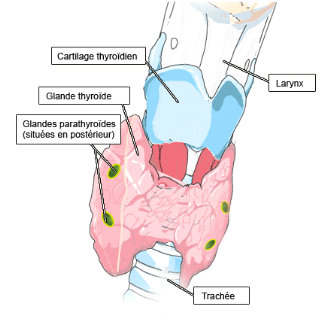
Figure 1
L'isthme siège en avant de 2ème,
3ème et 4ème anneaux trachéaux en
forme de la pyramide triangulaire à base inferieure. Les lobs
latéraux sont plaqués contre les faces latérales du larynx
et de la trachée [9]
La coloration de la thyroïde est rose de consistance
molle, avec une surface légèrement mamelonnée.
Son volume est variable en fonction de l'âge et son
poids normal est de 25 à 30g. Lathyroïde est enveloppée
d'une capsule fibreuse propre, adhérente au tissu glandulaire. Elle est
situé à l'intérieur de gaine viscérale ce qui
explique sa solidarité à l'axe aéro-digestifet sa
mobilité avec le mouvement de déglutition.
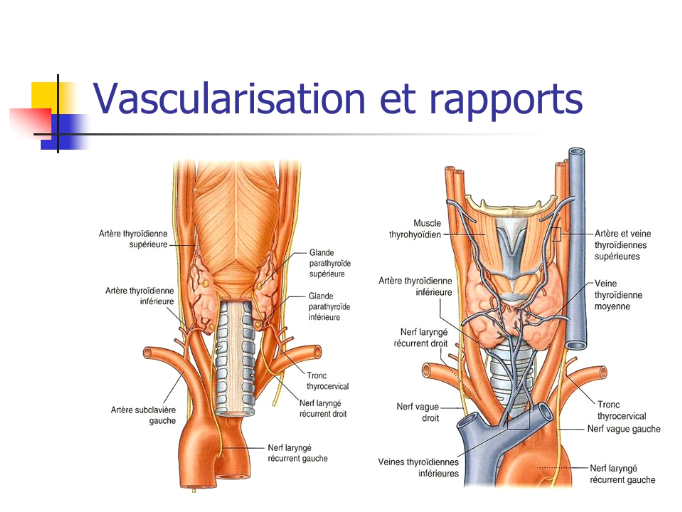
A l'intérieur de la gaine thyroïdienne, le corps
thyroïde est étroitement en rapport avec les vaisseaux,le nerf
récurrentet les parathyroïdes. La glande thyroïde est
remarquable par la richesse de sa vascularisation sanguine.
Figure 2
En dehors de la gaine thyroïdienne, la face
postérieure de lobes latéraux est en rapport avec le paquet
vasculo-nerveux du cou. Sur le plan histologique, le tissu thyroïdien est
constitué de deux types de cellules :
- les cellules folliculaires qui contiennent du colloïde
formé de thyroglobuline et qui secrètent les hormones
thyroïdiennes iodées (T3 etT4)
- les cellules para folliculaires qui appartiennent au
système endocrinien diffus (SED) qui secrètent la calcitonine.
Elles sont à l'origine du cancer médullaire de la
thyroïde.
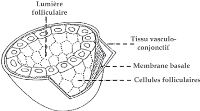
Figure 3 : structure schématique d'un follicule
thyroïdien
1.2 Rappel physiologique
Les hormones thyroïdiennes sont des acides aminés
iodés (T3 et T4). La biosynthèse des hormones
iodéescomporte plusieurs étapes et depent du métabolisme
de l'iode et de la thyroglobuline.
La plus part de ses étapes sont stimuléspar la
TSH dont on a :
- La captation de l'iodure : la cellule folliculaire
thyroïdienne capte l'iode circulant et le concentre contre un gradient
important grâce un mécanisme actif « la pome
iodure». Outre la TSH, la captation est soumise a une auto
régulation dépendant du contenue en iode de la thyroïde.
- Oxydation de l'iodure et iodation des résidus
tyrosils de la thyroglobuline : l'iodure est (I² ou I+à et
incorporée dans la molécule de hypoglobulie en présence
d'une enzyme (la peroxydase hyoïdienne) et d'eau oxygène la
fixation d'un atome iode conduit a la mono iodo- tyrosine (MIT) et celle de 2
atomes d'iodes, à la di- iodo- tyrosine (DIT)
- Couplage des iode tyrosines en iodo tyrosine au sein de la
hypoglobulie et en présence de peroxydase, le couplage
intramoléculaire de 2 DIT conduit a la T4, alors que celui d'1 DIT et
d'1 mit aboutit à la T3 les antithyroïdiens de synthèse
(ATS) agissement par inhibition compétitive de la peroxydase.
- Libération des lodo- tyrosines et des lodo-
tyrosine. La thyroglobuline est hydrolyse sous l'influence de peroxidase qui
libère T4, T3, DIT et MIT T4 et T3 sont secrétées dans le
sang sous forme libre.
- Désiodation des iodo-tyrosines et recyclage de
l'ordure. Les iodo-
Tyrosines libérées(DIT et MIT) sont très
rapidement désodées sous l'influence d'une desiodase. L'iode
libère rejoint l'ordure circulant et sera à nouveau capté
par la cellule folliculaire pour participer à nouveau à la
biosynthèse hormonale
Schéma 1 biosynthèse des hormones
thyroïdiennes
I. CIRCULATION
1 CAPTATION
I2 ou I+
2 OXYDATION - IODATION PEROXYDASE
Thyroglobuline
MIT - DIT
T3 - T4
3 COUPLAGE
Peptidase
T3 -T4
Libres
MIT
DIT
4 LIBERATION
5 DESIODATION Desiodase
I
La quantité de T4 secrétée par la
thyroïde est d'environ 80 mcg par jour alors que celle de T3 n'est que de
25 mcg par jour dont moins d'un tiers est directement secrétée
par la thyroïde, le reste provenant de la résolution de T4 au
niveau des tissus périphériques.
La T4 et la T3 existent sous 2 formes : liée aux
protéines et libre. Les formes libres ne représentent que 0,03%
de la T4 et 0,05% de la T3 seule la fraction libre est immédiatement
active. Les protéines qui lient les hormones thyroïdiennes sont
la TBG, TBA et la TBPA
Les hormones thyroïdiennessont essentiellement
métabolisées au niveau du foie, du rein, du cerveau et du muscle.
Elles exercent leurs effets sur l'ensemble des tissus de l'organisme et des
grandes voies métaboliques.Les HT augmentent la production de la
chaleur en accroissant la consommation d'oxygène.
- ellesstimulent la synthèse mois surtout la
mobilisation et la dégradation des lipides.
- A faibles doses, elles favorisent
laglycogénèsehépatique ou moléculaire alors
qu'à forte dose elles accroissent la glycogénolyse
- Elles agissentégalement sur le métabolisme de
l'eau et d'électrolytes, en augmentant essentiellement la filtration
glomérulaire et sur le métabolismephosphocalciqueen
l'accélérant. Elles ont pour effets tissulaires :
- La stimulation de la croissance notamment squelettique et
le développement du système nerveux central.
- Augmentent le débit cardiaque
- Influencent la motricitéintestinale qui
contrôle la contractionmusculaire et le métabolisme de la
créatinine
- Stimulent également
l'hématopoïèse.
La régulation de la synthèse des HT
répond à la classique de Feed Back. La quantité d'HT
libres circulantes règles la quantité de TSH qui est par ailleurs
soumise au contrôle de la TRH hypothalamique.
Thyroidienne
Hypothalamus
TRH
Hypophyseantérieure
AT ( t4-t3)
Thyroïde
TSH
Tissus
2. ETIOLOGIES
Elles sont principalement représentées par la
maladie de basedow l'adénome toxique, le GMHANT, les thyroïdites
et les hyperthyroïdies induites par l'iode. Les étiologies sont
regroupées en types essentiels sur le plan physiologique :
- Les hyperthyroïdies autonomes
- Et les hyperthyroïdies par les hyperstimulations
Dans les hyperthyroïdiesautonomes, il ya
prolifération d'une partie du tissu thyroïdien qui devient
hyperfonctionnelle. Cela a pour conséquencela mise au repos du
système hypophysaire de contrôle et l'effacement du
parenchymethyroïdienextra lésionnel.
Dans les hyperthyroïdies par hyperstimulation
l'hyperfonctionnement thyroïde est secondaire à un facteur de
stimulation extra thyroïdien de diverses origines [10].
3. EPIDEMIOLOGIE
L'hyperthyroïdie touche cliniquement 0,05% de la
population cependant un à 2 % de la population générale
ont les critères biologiques de sa définition [11].
L'incidence de l'hyperthyroïdie est ses causes varies en
fonction l'origine des patients, de leurs âges et de leurs sexes.
4. PHYSIOPATHOLOGIE
Le mécanisme de base de la formation de
tuméfaction glandulaire de la thyroïderésulte en fait, d'une
majoration de l'hétérogénéité cellulaire. Le
dérèglement minime du taux TSH, par n'importe quel
mécanisme a de répercussion importante quant à la
multiplication et la différenciationcellulaire [12]. Les cellules les
plus sensibles aux augmentations minimes de TSH sont alors recrutées de
façon chronique. Ils existent des facteurs familiaux majorant se
phénomènes de sensibilité. Un autre facteur familial
pouvant entre en ligne de compte et la l'apport iode quotidien. L'action de la
TSH est alors diminue en entrainant une hypersécrétion de TSH
réactionnelle est donc multiplication cellulaire vers une pathologie
nodulaire ou goitre.
L'augmentation faible mais prolongée de la TSH
à de effets délétères sur la multiplication et la
différenciationcellulaire. On retrouve notamment cette
corrélation chez la femme enceinte avec mise en évidence d'un
tien proportionnel entre le nombre de grossesses et donc la période ou
la TSH est augmentée et le nombre des modules constatés [13].
L'augmentation des facteurs de croissance
(acromégalie) entraine également des augmentations significatives
des pathologies thyroïdiennes.Les rayonnementsionisants sont depuis
très longtemps connus pour avoir des conséquences à long
terme sur la pathologie thyroïdienne en particulier les risques de
développer de néoplasie.
Les récepteurs de TSH peuvent subir des mutations en
entrainant par voie métabolique une prolifération et une
différenciationexagérée des thymocytes
5. DIAGNOSTIC
5.1 Clinique
Signes généraux
d'hyperthyroïdie :asthénie, perte de poids, nervosité,
anxiété tremblement fin, diarrhée motrice,
l'anoxieassociée a des nausées et vomissements (plus rare)
palpitations, voirefibrillation auriculaire, HTA
- Infertilité, diminution de la libido,
aménorrhée
- Moiteur de la peau,intoléranceà la chaleur
- Troubles des phanères : ongles mous, cheveux
funs et cassants
Présentationsparticulières
- Ophtalmoplastie et myogène de la maladie de
basedow : l'ophtalmopathie est présenté chez 50% des
patients atteints de la maladie. Elle est liée à un
oedèmepériorbitaire et peut se compliquer d'une atteinte
cornéenne et d'une névrite optique compressive.
- Paralysie périodique thyrotoxique hypokaliémie
est une complication potentiellement létale de l'hyperthyroïdie,
caractérisée par une paralysie musculaire et hypokaliémie
parfois profonde secondaire à un transfert massif de potassium vers le
secteur intracellulaire.
- Attente du SNC : agitation, psychose, coma
- Attente digeste : vomissement, diarrhée,
occlusion intestinale sont fréquentes et aggravent la
déshydratation secondaire à l'hyperthermie et les troubles du
rythme supra ventriculaire en raison des perturbationsmétaboliques
qu'elles entrainent.
5.2 Para clinique
Aucun examen par aclinique ne permet à lui seul
d'affirmer le diagnostic de la maladie de BASEDOW c'est la confrontation des
éléments cliniques et para cliniques qui permet d'y parvenir
a) Au plan biologique
La thyrotoxicose
· T4 est augmentée : supérieure
à 150 immoles/ L
· T3 est augmentée : supérieur
à 3 immoles/L
Ces dosages immuno enzymatiques de T4 et T3 totales sont des
examens de routine facilement réalisables.
L'obstacle majeur est celui des variations parallèles
des taux d'hormones avec leur vecteur protéique fondamental, la TBG.
En effet, les taux de TBG sont influencés dans les 2
sens par de nombreux facteurs maintenant bien classiques(âge, grossesse,
...) pour contourner cet obstacle, il faut préférer :
- Le calcul de l'index de thyroxine libre élevé
dans la maladie de basedow
- Et le dosage des formes libres de T4 et T3
· Le taux de TSH est bas au normal
· Constatation fondamentale : le test au TRH sur la
TSH est négatif. Selon LINQUETTE, WEMEAU, d'HERBOMEZ BOIDE M [14]. Le
morceau dosage de la TSH plasmatique se montre suffisamment sensible dans les
valeurs basses pour dispenser les malades du test de stimulation par TRH
· Le test WERNER est négatif
b) mesure de
l'étatmétabolique
- le métabolisme de base est
augmenté :supérieur de 20%
- achilléo - réflexogramme est
diminué : inferieur à 260 ms
C. Au plan radiologique
- scintigraphie thyroïdienne
- échographiethyroïdienne : objective une
hypertrophie homogène est diffuse des 2 doses de la thyroïde sans
nodule intraparenchymateux
- Echotomographiearbitraire : permet de mesurer
l'importance de l'exophtalmie en précisant la distance qui sépare
la face postérieure de l'oeil du fond de l'orbite
- Tomodensitomètrie : permet d'objectiver
l'apaisement des muscles oculomoteurs et de déterminer avec
précision le degré de l'exophtalmie par la mesure de l'indice
oculo - orbitaire
- 6. TRAITEMENT
Les prises en charge se fondent sur le mécanisme qui a
déterminé l'hyperhomonemie thyroïdienne. La
thyroïdectomie s'adresse au nodule toxique ou goitre multi
hétéro nodulaire toxique et à la maladie de basedow.
Tableau 1 principe de la prise en charge des bases
thyrotoxiques, selon leur mécanisme
|
ATS
|
Chirurgie
|
Iode 131
|
|
Par thyrostimulation :
· Liée aux anticorps anti RTSH
· Liéeà la TSH
· Liée à L'HCG
|
Possible
Non
possible
|
Possible
Non
possible
|
Possible
Non
possible
|
|
Par autonome congénitale ou acquise : module GMN
toxique
|
non
|
possible
|
possible
|
|
Par thyroïdite
Destructrice : thyroïditesubaigüe et
silencieuse
|
non
|
non
|
non
|
|
Par production ectopique : goitre ovarien,
métastases fonctionnelles
Par prise d'hormone thyroïdienne
|
non
non
|
non
non
|
possible
non
|
A. Traitement médical
1. A froid
a. Les antithyroïdiens de
synthèse(ATS) :
L'activité antithyroïdienne de certains sulfamides
et a été découvertefortuitement dans des années
1940 par l'analyse de leur activité goitrigène chez le rat.
Les ATS disponible sont :
- Le carbimazole, benzylthiouracile, le propylthiouracile
b. Autres médicaments
1. Iodure
Il est prescrit soit sous forme de solution de lugol fort a 5%
soit de comprimes ou de gélules. Il est réserve à la
préparation à la chirurgie des protéines dont
l'hyperthyroïdie est bien contrôlée par de petites doses
d'ATS afin de réduire la vascularisation de la glande.
2. Carbonate de lithium
Il est indiqué : en préparation à la
chirurgie lorsqu'il est souhaitable d'acheter sur charge iodée.
- Pour potentialiser l'iode radioactif
- En cas de leuconeutopenieliée aux ATS car le lithium
favorise l'hyperleucocytose
3. Perchlorate de potassium
Il est surtout utilisé pour potentialiser l'action des
ATS dans les hyperthyroïdiessévères, rebelles, notamment
liés à l'amodarone
4. Glucocorticoïde, colestyramine, acide iopanoique et
ipodate, épurations extrarenales et plasmaphérèses
B. TRAITEMENT CHIRURGICAL
Constitue un volet très important de la
thérapeutique, elle permet un traitement radical capable d'assurer la
guérison. La thyroïdectomie est le traitement de choix en cas de
nodule toxique isolé, par contre dans la maladie de basedow, les
indications de la chirurgie sont limitées dans certaines situations
particulières :
- Echec ou récidiveaprès un traitement
médical
- Une allergie aux antithyroïdiennes des
synthèses
- Un volumineux goitre
- Co morbidité
- Désir des grossesses
- Mauvaise observation thérapeutique
- Ophtalmopathie grave
II. COMPLICATION POST
OPERATOIRES
Elles donnent à la chirurgie thyroïdienne la
réputation d'être une chirurgie à risque, surtout à
cause de ses possibles séquelles fonctionnelles et peuvent engager le
pronostic vital. Leur fréquence a diminué dans la chirurgie
moderne mais non nulle, d'où l'intérêt de l'information du
patient en préopératoire.
a. L'Hématome de la loge
thyroïdienne
C'est le principal danger post opératoire
immédiat. Il apparait en règle au cours des premières
heures. Il peut être responsable de détresse respiratoire brutale
même si le drainage à été soigneusement fait.
Son incidence est au tour de 0 à 3,2% et sans doute
plus importante que pour la chirurgie thyroïdienne normale en raison de
l'hyper vascularisation du goitre. Il peut être artériel et
survenir dans les premières heures, ou veineux et se constituer a bas
bruit en deux ou trois jours.
La cause la plus fréquente est un lâchage de
ligature vasculaire mais il peut aussi s'agir de troubles de la coagulation
méconnus. Lorsqu'un hématome se produit, il faut
immédiatement débrider la plaie opératoire, au besoin au
lit du malade et l'intuber en urgence. La meilleure prévention de cet
accident est une hématose effectuée pas à pas et la
vérification soigneuse du lit opératoire enfin d'intervention.
L'hématome peut s'infecter et suppurer pour donner une
ostéite.
b. Les paralysies récurrentielles.
1. Bilatérales : Sont heureusement
exceptionnelles, ce qui explique l'absence de données
statistiques.
En effet, en cas de méconnaissance d'une paralysie
récurrentielle unilatérale préopératoire,
l'atteinte du récurrent controlatéral lors de la reprise
chirurgicale peut entrainer une décompensation respiratoire d'autant
plus dramatique qu'elle n'était pas attendue sur une simple
lobectomie.
Les symptômes de la paralysie recurrentielle
bilatérale associent une dyspnée plus ou moins importante et une
phonation normale. Sa gravité potentielle justifie le contrôle
systématique de la mobilité cordale dans les suites
opératoires. La prise en charge thérapeutique est fonction de la
gêne fonctionnelle.
En fonction de la gêne respiratoire et de la
priorité que l'on veut donner à la qualité de la voie, il
peut être opposé une cordotomie postérieure au laser uni-ou
bilatérale, une aryténoidectomie, voire une trachéotomie
.
2. Unilatérales
Sont plus souvent transitoires et peuvent être
secondaires soit à un étirement ou une compression, soit à
une section malencontreuse. La paralysie récurrentielle ne doit
être considérée définitive que 9 à 12 mois
après l'opération. Son risque de survenue est estimé de 1
à 2 % mais peut atteindre 17% en cas de reprise chirurgicale pour
récidive.
Selon certains auteurs, la meilleure prévention en est
le repérage et la dissection systématique du nerf
récurrent jusqu'à son point de pénétration
laryngée. Le respect de cette règle a permis à Garnier
d'abaisser son taux de paralysies récurrentielles de 5 à 10%.
Dans certains cas, il est difficile de dégager complètement le
nerf récurrent sans risque dans sa zone d'entrée dans le
larynx.
Afin de diminuer l'incidence des atteintes
récurrentielles, certains ont proposés l'utilisation
systématique de lunettes grossissantes et le repérage par
électrostimulation de nerf et électro graphie cordale par
électrodes end laryngées soit implanté soit de surface.
En effet, la plus importante série sur la chirurgie
thyroïdienne avec repérage électromyographique fait
état de 5 paralysies récurrentielles transitoires sur 70
thyroïdectomies, soit 7,1%.
La symptomatologie de la paralysie récurrentielle
unilatérale peut passer inaperçue et n'être
découverte qu'au contrôle postopératoire du larynx. Sa
connaissance est une information claire est précise du malade sont
fondamentales d'un point de vue médicolégal.
c. Hyperparathyroïdie
Les glandes parathyroïdes sont aussi exposées
à un traumatisme chirurgical. Leur repérage peut être assez
difficile, en particulier pour la parathyroïde inferieure souvent
accolée à la face profonde du goitre et en position très
basse à la jonction cervicothoracique. Elle est facilement
lésée lors de l'extraction du goitre et de la dissection
ultérieure si on ne se place pas au contact de la capsule pour les
ligatures vasculaires.
Il faut toujours avoir à l'esprit que certaines glandes
parathyroïdes peuvent ressembler à des ganglions.
L'hyperparathyroïdie immédiate est très fréquente
quelque soit le geste réalisé et peut n'avoir aucune
manifestation clinique. Elle peut être majorée si la
préparation préopératoire a comporté des
corticoïdes qui freinent l'absorption intestinale de calcium ou des
antithyroïdiens de synthèse qui entrainent une augmentation reflexe
du flux osseux calcique pour restaurer la calcification osseuse.
Certains auteurs ont montrés qu'il exister de facteurs
de risque à la survenue d'une hypocalcémie post -
opératoire : une calcémie préopératoire basse,
des phosphatases alcalines élevées, des anticorps anti -
récepteurs de la TSH élevés, un goitre volumineux et un
jeune âge. Les symptômes vont des paresthésies
péribuccales ou des extrémités aux crampes, fasciculations
et contractions douloureuses localisées plus
généralisées. Le diagnostic est fait simplement par dosage
de la calcémie corrigée par l'albuminémie, le traitement
doit être immédiat et repose sur l'administration de calcium
à doses dégressives. Les métabolites de la vitamine D ne
doivent être prescrits qu'en cas de persistance de l'hypocalcémie
malgré la calcithérapie.
La meilleure prévention de l'hyperparathyroïdie
est la reconnaissance des parathyroïdes avec un contrôle
macroscopique et histologique de la pièce opératoire pour
chercher d'éventuelles parathyroïdes intra - thyroïdiennes et
le respect de leur vascularisation. C'est pourquoi cette ligature de
l'artère thyroïdienne inferieure qui assure l'essentiel de l'apport
artériel et déconseillé et qu'il faut plutôt
réaliser une coagulation ou une ultra ligature des branches terminales
de l'artère au contact du parenchyme thyroïdien.
d. L'hypothyroïdie
C'est la conséquence des thyroïdectomies totales,
le mur postérieur laissé en place n'étant pas toujours
suffisant. Elles ne se manifestent jamais de façon aigue en post -
opératoire. En cas de thyroïdectomie totale,
l'hormonothérapie thyroïdienne substitutive est
débutée le lendemain de l'intervention avec évaluation de
la fonction thyroïdienne 6 semaines après l'intervention.
e. La crise thyrotoxique
Devenue exceptionnelle, en raison d'une meilleure
préparation des malades. Cette complication est la plus redoutée
en chirurgie thyroïdienne. La crise thyrotoxique est
caractérisée par une hyperthermie majeure, un syndrome
confusionnel pouvant évoluer vers le coma, une atteinte neuromusculaire,
de troubles digestifs et une tachycardie majeure pouvant se compliquer d'une
insuffisance cardiaque à débit élevé. Elle survient
en post - opératoire chez les patients hyperthyroïdiens non ou mal
préparés.
f. La trachéomalacie
C'est la conséquence d'une compression trachéale
par une grande masse thyroïdienne. Un oedème sous glottique
tumorale réactionnel ou une invasion tumorale.
Figure 4. Trachéomalacie
g. L'infection post - opératoire
Rare, elle ne se manifeste que quelques jours après la
sortie et une évacuation par débridement de la cicatrice ou
ponction entraine la guérison.
h. Douleurs
Des céphalées et de rachialgies cervicales
peuvent être observées et sont traitées par anti
-inflammatoire non stéroïdiens.
CONCLUSION
Concluant sans conclure, notre travail a porté sur les
complications post - opératoires de l'hyperthyroïdie. Puisqu'il en
est ainsi, nous concluons en ces termes :
- L'hyperthyroïdie touche cliniquement 0,5% de la
population
- La thyroïdectomie est le traitement de choix en cas de
nodule toxique isolée
- Les complications post - opératoires sont rares pour
les équipes chirurgicales expérimentées mais parfois
redoutables jusqu'à constituer un risque vital. Ainsi on peut
avoir :
Ø L'Hématome de la loge thyroïdienne
Ø Paralysie des nerfs récurrents
Ø Paralysie du nerf laryngé supérieur
Ø Hyperparathyroïdie
Ø Crise thyrotoxique
Ø Hypothyroïdie
Ø Trachéomalacie
Ø Infection post - opératoire
Ø Douleurs (céphalées, rachialgies
cervicales)
BIBLIOGRAPHIE
1. V. Fattorusso, O. Ritter, Vadémécum clinique
du diagnostic au traitement, 17ème Ed. Masson ; Issy les
moulineaux, 2004 ; 1981 p.
2. Isselbacher Kj. Braunwald E. Wilson Jd. Martin Jd, Harisson
médecine interne, 13ème Ed. arnett, Paris 1995; 2496
p.
3. Bricaire I. Vironb, Czernichowp. Luton jp. Traitement par
anti - thyroïdiens de synthèse au cours de la grossesse. Presse
Méd 1983 ; 12 - 1057 - 61
4. Laroumagne et All, Particularités cliniques et
thérapeutiques des hyperthyroïdies chez le sujet
âgé : 139 observations. Rev Fr Indocrinol clin 1986,
27 : 201 - 6
5. Codaccion Jl, malaie de Graves - Basedow ; une
évaluation non maitrisée. Presse Med 1991, 20. 733 - 4.
6. Orgiazzi J. Traitement des hyperthyroïdies de
l'adulte. Rev. Prat 1983. 33 : 1020 - 5
7. Schlienger Jl, Le Traitement des hyperthyroïdies J.
Med Strasbourg 1992 ; 23 : 90 - 4.
8. Shindo M. WUJ. Recurrent laryngeal reve anatomy during
thyroidectomy revisited otolaryngol head neck surg. 2005. 131(2) P. 514 -
519.
9. Baujat B. Delbove H. Immobilité laryngée post
- thyroidectomie Ann chir. 2001. 126 : P 104 - 10.
10. Lefebvre J. Révision accélérée
en endocrinologie, Paris : maloine. 1984 ; 293.
11. Hollowell JG. Stachling NW. Flanders WD. T4 and thyoid
antibodies in the United States population (1988 - 1994) J clin endocrinole
Metab 2002, 87 - 489 - 99.
12. Sadoul L. nodules du corps thyroïde. Encycl med
endoc, 2005. 2 : 10 - 009 - a - 10.
13. Ingrand J. Strategies d'exploration fonctionnelle et de
suivi thérapeutique à propos de l'exploration fonctionnelle
thyroïdienne.Immun anal biol spec. 2002, 17: P165 - 171.
14. Klein I. Ojamaa K. Wemeau Thyroid hormone and the
cardiovascular system.Nengl J Med 2001: 344:501 - 9
15. Linquette M. Wemeau JL. Nouveaux procédés de
diagnostic dans les hyperthyroïdies, évaluation clinique, Bull
Acad Natte med 1986 ; 170 ; 449 - 53.
16. Laccourreye O. Cauchois R et al, information orale et
chirurgie programmée pour pathologie tumorale bénigne de la
glande thyroïde, le point de vue du chirurgien, du médecin, de
l'avocat et du magistrat Med dro, 2005 : P161 - 167
17. F. Martin, R. Caporal, P. Tranbahuy. Place de la chirurgie
dans le traitement de l'hyperthyroidie. Ann otolaryngol clin cervicofac 1999,
116, 184 - 197.
18. Holinder LD ET all, Etiology of bilateral abductor vocal
cord paralysis: a review of 389 cases Ann atol rhinol laryngol 1976. 85: 428 -
36.
19. Garnier H. Balourt F. le traitement chirurgical des
goitres nodulaires toxiques. Chirurgie 1978: 104:727 - 31.
20. Echeverri A. Flexon PB. Electrophysiologic nerve
stimulation for identifying the recurrent laryngeal nerve in the thyroid
surgery: review of 70 consecutive thyroid surgeries. Ann surg 1998: 64 (4) :
328 - 33.
21. Tranb Huy P. Levy C. Houl Bert D et Al, traitement
chirurgical de la maladie de Basedow. Bilan de 36 thyroidectomies subtotales
Ann oto - Larying (Paris) 1984, 101: 515 - 22.
22. Udeisman R. Lakatos E. Ladenson P. Optimal surgery for
papillary thyroid carcinoma. World J. sung 1996, 20; 88 - 93.
23. Lopez - Fronty S. Archambeaud - Mouveroux F.
Intérêt de la cytoponction thyroïdienne
échoguidée dans le dépistage des cancers thyroïdiens:
résultats préliminaires d'une étude de 613 nodules.
Communication 098 service de médecine interne B - Endocrinologie,
hôpital du cluzeau.
24. G. Lebuffe G. Andrieu, Anesthésie -
réanimation dans la chirurgie de la glande thyroïde. Emc
anesthésie - réanimation 2007 : 36 - 590 - A - 10.
III. TABLE DES MATIERES
PLAN DU TRAVAIL
Erreur ! Signet non
défini.
I.
INTRODUCTION
2
II.
GENERALITES
3
1. RAPPELS
ANATOMOQUE ET PHYSIOLOGIQUE
3
2. ETIOLOGIES
8
3.
EPIDEMIOLOGIE
9
4.
PHYSIOPATHOLOGIE
9
5. DIAGNOSTIC
10
6. TRAITEMENT
12
III.
COMPLICATION POST OPERATOIRES
14
IV.
CONCLUSION
19
V.
BIBLIOGRAPHIE
20
VI.
TABLE DES MATIERES
22
| 


