|

REPUBLIQUE DEMOCRATIQUE DU CONGO
ENSEIGNEMENT SUPERIEUR ET
UNIVERSITAIRE
UNIVERSITE DE KISANGANI
B.P 2012
KISANGANI
INFERTILITE DU COUPLE : ETUDE
EPIDEMIO- CLINIQUE ET
EVALUATION DE
LA PRISE EN CHARGE A KISANGANI
Par
Bruce WEMBULUA SHINGA
Travail présenté en vue de l'obtention du grade
de Docteur en médecine chirurgie et accouchement.
Directeur: Pr Dr KATENGA BOSUNGA
Encadreur : Ass. Dr Mike MAINDO
ANNEE ACADEMIQUE 2011/ 2012
1
INTRODUCTION
Problématique
L'infertilité est définie comme
l'impossibilité d'obtenir une grossesse au bout de 12 mois ou plus de
rapports sexuels réguliers, non protégés et par un couple
en âge de procréer. (L. J. Heffner, 2003 ; E. Soto et A. B.
Copperman 2011 ; Nana et al, 2011).
Depuis toujours, les hommes ont été
confrontés aux problèmes de reproduction. Toutefois, la demande
des couples et les possibilités thérapeutiques offertes n'ont
fait que s'accroître au fil du temps.
Actuellement, dans les sociétés de plus
en plus industrialisées, l'absence de démarrage de la grossesse
désirée s'accompagne d'un profond impact psychologique et
émotionnel au sein du couple et dans la société. Frappant
comme la mort, elle provoque une rupture existentielle et symbolique. (David et
Revidi 2000 ; Errol et Schorge, 2001 ; Couet, 1999).
En Afrique plus que dans le monde civilisé, le
mariage demeure une règle quasi universelle. Pour les femmes, comme pour
les hommes, la maturité sociale passe nécessairement par le
mariage et la constitution d'une descendance qui est une richesse, une garantie
pour la vieillesse.
Qu'elle soit d'origine masculine, féminine ou
mixte, l'infertilité inflige à chaque sexe la même
souffrance.
Pour l'homme, elle signifie souvent atteinte de sa
virilité et de sa puissance sexuelle. Elle est lourde à porter
dans notre culture, d'autant plus que le père transmet son
nom.
Pour la femme par contre, elle signifie plus
impossibilité de grossesse qu'absence de lien génétique.
La grossesse lui confère, en effet, le statut social et fantasmatique de
femme et de mère, d'où un sentiment d'échec personnel et
social si elle est impossible (échec dans son identité
féminine).
2
Pour le couple l'absence d'enfant après une
période est souvent la source d'infidélité et de divorce
sans parler des conflits familiaux. (David et Revidi 2000 ; Adjamagbo et
Antoine, 2004 ; Dyer cité par Mubikayi 2010 ; Nana et al, 2011).
Quoi que les causes de ce problème soient nombreuses,
signalons néanmoins qu'a l'issue d'une enquête étiologique
minutieuse, aucune cause n'est découverte pour 2 à 3% des cas.
Elle est purement d'origine masculine pour 40% des cas, féminine dans
40%, et mixte dans 20% des cas. (The gale encyclopedia of medicine, 2006).
Contrairement aux anciennes considérations où
seule la femme était responsable de l'infertilité au sein du
couple, la part de l'homme est dès lors prouvée. Plusieurs
études à travers les âges (Mauvais J. et al. 1986 ; Errol
et Schorge, 2001 ; Keith, 2007 ; Poncelet et Sifer, 2011.), quoi qu'à
des proportions variées, admettent pour significative la
responsabilité de l'homme. La plus récente des études en
la matière chez nous à Kisangani est celle de Juakali qui a
porté sur l'analyse du spermogramme et de la spermoculture de 168 sujets
ayant consulté pour désir de procréation. Cette
étude a révélé que 57,5% de ces sujets avait un
spermogramme pathologique (Juakali, 2005).
Outre son impacte psychosocial, l'infertilité s'inscrit
à l'échelle mondiale comme un problème de santé
publique de par sa fréquence et son ampleur. Environ 48.5 à 72.4
millions (7- 9%) des couples dans le monde ont un problème non
résolu de fertilité. (Boivin et al. 2006 ; Maya et al, 2012). Aux
Etats unis et en Europe occidentale, ce problème concerne environ 10
à 15% des couples mariés (L. J. Heffner, 2003).
Une récente étude danoise montre que 17% des
femmes travaillant en secteur tertiaire n'ont pas d'enfants à 35 ans. Il
semble donc de plus en plus difficile de savoir si cette «
épidémie d'infertilité » est due plus à des
facteurs sociaux ou
3
biologiques, d'autant plus que l'âge est un facteur
très influant dans la fertilité du couple (Olivennes et al, 2006;
Errol et Schorge, 2001; The gale encyclopedia of medicine, 2006 ; Zoron et
Savale, 2005).
En Afrique, plus particulièrement à la
région subsaharienne, le taux d'infertilité est globalement
élevé avec des variations d'une région à une autre.
(Larsen et al, 2009). Il est de 20/30% au Cameroun (P.N. Nana et al, 2011),
30,3% au Nigéria (Olatunji et al, 2003).
En République démocratique du Congo (RDC), les
quelques études faites tant sur la stérilité masculine que
féminine prouvent l'importance du problème. C'est le cas de celle
réalisée à l'institut médical chrétien du
Kasaï de 2004 à 2007, qui a révélée d'une
part, une prévalence de 11% et d'autre part, la responsabilité
partagée entre l'homme et la femme (34,6% vs 21,4%) (Mubikayi et al,
2010).
A cette ère d'avancée de la technologie
biomédicale, l'arrivée des techniques de fécondation
in vitro (FIV), de congélation
embryonnaire et du don d'ovocytes, a fait évoluer le regard de la
société sur la stérilité du couple qui n'est plus
une fatalité mais devient une pathologie accessible à traitement
médical. (Poncelet et Sifer, 2011). Ces nouvelles techniques, non
seulement qu'elles sont quasi inaccessibles voire inexistantes dans les pays en
voie de développement vu leur coût, elles suscitent en outre des
sérieuses questions d'éthique dont l'ampleur peut être
déduite de la citation reprise ci/dessous, dite de l'insémination
artificielle :
C'est un acte difficile à vivre car d'un acte intime,
naturel, porteur d'un message d'amour, il se transforme en acte médical
vécu en laboratoire (...) Pour l'homme, cela l'oblige à une
éjaculation sur commande ce qui nécessite une masturbation en
laboratoire le jour de l'ovulation de sa conjointe. (Paycheng, 1999).
4
L'infertilité est donc considérée
comme un véritable fléau, une vrai calamité, un
problème de santé publique dont la gravité dépend
de la culture (Chenge, 2004 ; J. Ikechibulu et al., 2003).
Dans ce contexte épidémiologique et au
sein d'une ville où d'une part une portion importante de la population
masculine a pour métier ceux exposant les testicules à une
permanente hausse de température (Toleka, Taxi moto, chauffeurs de
voiture, boulanger,...) et où, d'autre part, l'avortement clandestin et
les maladies sexuellement transmissibles demeurent fréquents : tous
facteurs favorisant l'infertilité (Juakali 2005, Labama, 2005 ; R. Andy,
2009), nous avons jugé utile d'y mener une étude analytique et
multicentrique au sein de 4 différentes formations médicales
à savoir : les Cliniques universitaires de Kisangani, la Polyclinique
Evangélique de Kisangani (PEKIS), la Polyclinique du Canon et le centre
de santé Gloria. Cette étude qui s'étale sur une
période de 2 ans (du 1er Mars 2010 au 1er Mars 2012) devrait
préciser :
v La prévalence ainsi que les facteurs
favorisants de l'infertilité,
v Les étiologies les plus
fréquentes,
v Les moyens diagnostiques disponibles.
Objectifs.
Objectif général :
L'objectif global de notre étude est de
fournir au clinicien gynécologue un bilan de son travail quotidien dans
le domaine de la stérilité. Lui exposer par nos résultats
les défis actuels à relever dans les conditions que sont les
nôtres de manière à recadrer dans la mesure du possible les
démarches diagnostiques et thérapeutiques de l'infertilité
conjugale au bénéfice des couples accablés.
Objectifs spécifiques :
La présente étude se propose plus
spécifiquement de:
v Déterminer la prévalence de
l'infertilité du couple dans la ville de Kisangani.
5
v Préciser les facteurs de risque ainsi que
les différentes étiologies spécifiques aux types
d'infertilité.
v Identifier les investigations les plus
demandées et réalisées ainsi que les issus du
traitement.
v Déterminer les responsabilités entre
partenaires.
Hypothèses
v Le taux de fécondité étant
évalué à 6,3 en RDC (Unicef, 2010), la prévalence
de l'infertilité serait donc faible avec prédominance de
l'infertilité secondaire.
v Les avortements avec manoeuvres
endo-utérines et les IST seraient des principaux facteurs favorisants de
l'infertilité secondaire ; le niveau d'étude universitaire et
l'âge avancé de la femme pour l'infertilité
primaire.
v Les pathologies tubaires et utérines
constitueraient les principales causes de l'infertilité
féminine.
v La responsabilité serait partagée
entre les deux conjoints avec prédominance de l'implication de l'homme
sur celle de la femme.
v La proportion de réalisation des
investigations serait basse vue leur coût ; ce qui influencerait
négativement les résultats escomptés.
Intérêt du sujet
Ce présent travail s'étant
ajouté parmi les rares études menées dans ce cadre dans
notre milieu, permettra de clarifier la situation actuelle de
l'infertilité du couple dans la ville de Kisangani en constituant une
base des données variées. Cette dernière sera de grande
utilité tant pour les cliniciens que pour les chercheurs en vue d'une
appréhension concrète du problème et d'une prise en charge
totale et concise des couples infertiles.
6
En outre, la connaissance des facteurs favorisants que
fournira cette étude permettra la mise en train des mesures
prophylactiques efficaces capable d'endiguer les conséquences au sein de
la société.
Subdivision du travail
Hormis l'introduction, ce travail comporte quatre chapitres :
+ Le premier est consacré aux notions
générales.
+ Le deuxième concerne l'approche
méthodologique.
+ Le troisième chapitre présente les
résultats, et
+ Le quatrième chapitre a pour objet la discussion des
résultats.
+ Une conclusion et quelques recommandations mettront un terme
à ce
travail.
7
Chapitre Ier. GENERALITES
I./. Définition des concepts
I./1./ Infertilité
C'est l'absence de grossesse au bout de 24 mois de
rapports sexuels réguliers non protégés chez des couples
en plein âge de procréer (Poncelet et Sifer, 2011). Pour d'autres
auteurs, une durée d'un an de rapports sexuels réguliers sans
contraception est déjà suffisante pour parler
d'infertilité. (F. Marcelli et al, 2008; Aflatoonian et al, 2009 ; L. J.
Heffner, 2003, E. Soto et A. B. Copperman 2011; Nana et al, 2011).
Il s'agit donc d'une incapacité pour un couple de
concevoir après une durée d'un à deux ans des rapports
sexuels non protégés. (K. Edmonds, 2007).
Elle peut être primaire ou secondaire
:
v Primaire lorsqu'un couple, malgré une
activité sexuelle dans les limites de la norme et en absence de
contraception depuis plus d'une année, n'a jamais
conçu.
v Secondaire lorsqu'une grossesse, voire une
naissance, a déjà eu lieu, mais peine à se
renouveler.
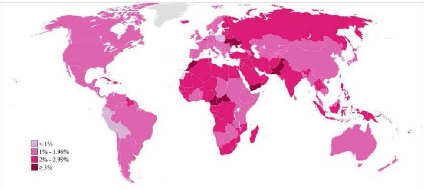
Fig.1. Prévalence de l'infertilité
primaire en 2010 (Maya et al, 2O12)
8
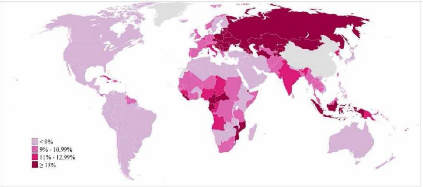
Fig.2 Prévalence de l'infertilité
secondaire en 2010 (Maya et al, 2012)
I./.2 Stérilité
La stérilité correspond au sens strict du
terme à une impossibilité totale, définitive et
irréversible de concevoir, pour l'homme, une femme ou un couple. (Couet,
1999 ; Blanc, 2004, Poncelet et Sifer, 2011 ; Hamamah et al 2004).
I./.3 Fertilité
Il s'agit d'une potentialité, c'est-à-dire
la capacité pour un couple d'avoir un enfant.
I./.4 Fécondité
Il s'agit d'un état, celui d'avoir
procréé. Un individu fécond est donc celui qui a
conçu et dont le contraire est infécond, que ceci soit volontaire
ou involontaire. (Olivennes et al, 2006, Couet, 1999).
I./.5 Fécondabilité
C'est la probabilité d'obtenir une conception au
cours d'un cycle menstruel (Blanc, 2004).
9
I.2 Rappel anatomo-physiologique de la reproduction
I.2./ Les organes génitaux masculin (Ahuka, 2009,
Khallock et al 2010)
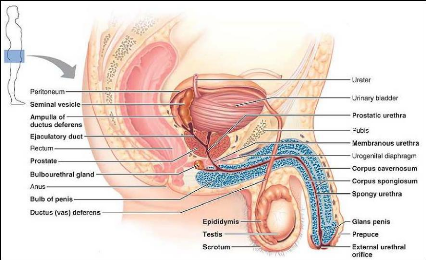
Fig. 3. Appareil génital masculin (Marieb,
1999)
Ils sont scindés en organes génitaux
internes (testicule, canaux excréteurs, les glandes accessoire) et
externes (verge et scrotum).
La verge constitue l'organe de copulation chez
l'homme. Le scrotum quant à lui est une structure musculo-cutanée
qui assure avec le muscle crémastérien, le maintient de la
température optimale intra testiculaire (32 à 35°C) en
dépit des variations environnementales.
Les testicules, gonades mâles au nombre de
deux, ont une double fonction physiologique ; une exocrine qui se résume
dans la synthèse des cellules germinales mâles connues sous le nom
des spermatozoïdes et l'autre endocrine exprimée pas les produits
de sécrétion des cellules de sertoli et de Leydig dont
principalement la testostérone, hormone de la
masculinité.
10
La régulation de la fonction de reproduction
chez l'homme fait intervenir des interactions entre l'hypothalamus,
l'adénohypophyse et les testicules. C'est l'axe
cérébro-testiculaire.
I.2.2 Appareil génital féminin (Manga, 2010 ;
Labama 2005)

Fig. 4. Appareil génital féminin (Marieb,
1999)
Comme chez l'homme, il est divisé en organes
externes qui constituent la vulve et internes :
Les ovaires, glandes sexuelles femelles au nombre de
deux, remplissent chez les mammifères une double fonction : une fonction
endocrinienne (oestrogène, progestérone, inhibine) remplie par
les cellules constitutive des follicules selon la phase du cycle et une
fonction gamétogénèse assurant la production, la
croissance, la maturation et émission du gamète femelle :
l'ovocyte, qui sera capté et conduit vers l'utérus par la trompe
de Fallope. C'est à son tiers externe qu'a lieu la fécondation
(ampoule de Henle).
L'utérus quant à lui est un organe
creux, musculaire, impair, situé au centre de l'excavation pelvienne
entre la vessie en avant et le rectum en arrière. On lui décrit 3
parties : le corps, l'isthme et le col utérin qui fait protrusion dans
un
11
conduit musculo-membraneux appelé le vagin,
organe de la copulation chez la femme, et voie d'exploration
gynécologique par excellence.
Les trois couches histologiques de l'utérus :
la séreuse, la musculeuse (myomètre) et la muqueuse
(endomètre), font de lui une parfaite couveuse et le moteur de
l'accouchement bien sûr sous la gouverne hormonale.
Les cellules glandulaires de la muqueuse endocervicale
sécrètent sous l'effet des oestrogènes la glaire cervicale
qui joue un rôle décisif dans la fertilité de la
femme.
Sur le plan physiologique, la vie reproductive de la
femme est sous le contrôle de l'axe hypothalamo-hypophyso-gonadique. Il
consiste en l'action hiérarchique de 3 groupes d'hormones dont : GnRH,
gonadotrophines (LH, FSH) et les hormones ovariennes (oestrogène,
progestérone et l'inhibine).
Aux variations rythmiques mensuelles dans le taux de
sécrétion de ces hormones au cours de la vie reproductive normale
de la femme correspondent des modifications anatomiques et physiologiques (les
cycles ovarien et menstruel) dont la régularité est un
témoin direct de l'aptitude d'une femme à procréer,
fonction singulière qui ne concerne pas que l'individu mais
également le groupe social dans lequel il se meut. (Detoeuf et al.
2001).
La reproduction implique la fusion de deux cellules
germinales issues des partenaires dans un processus complexe appelé
fécondation (Labama, 2005). Cette dernière se poursuit par un
transport du conceptus (Zygote) le long de la trompe de Fallope (voyage
tubaire) jusque dans la cavité utérine où il
pénètre activement et complètement dans l'endomètre
préparé à cet effet, c'est la nidation. Elle sacre donc le
début de la grossesse.
/.3 Facteurs de risque l'infertilité
De nombreux facteurs peuvent jouer un rôle sur la
fertilité, tant du côté de la femme, que de l'homme. Ils
sont en effet, importants à déterminer pour orienter correctement
la conduite thérapeutique.
12
/.3./ Facteurs féminins
v L'âge maternel
Les enquêtes épidémiologiques
aussi bien que les résultats obtenus avec l'assistance médicale
à la procréation (insémination avec donneur,
fécondation in vitro) ont démontré que la fertilité
féminine passe par un maximum entre 20 et 30 ans, avec une
fécondabilité effective (naissance) d'ordre de 25% puis devient
presque nul à 45 ans (Lansac et al.2005, Zorn et Savale,
2005).
En RDC deux études faites l'une au Kasaï
et l'autre à Lubumbashi sur le profil de la femme infertile ont
révélé respectivement des âges moyens de 28#177;3ans
et 29,69#177;5,71 ans (Mubikayi, 2010 ; Chenge et al. 2004).
Le progrès de la contraception, les
études prolongées, le désir de faire carrière,
l'instabilité du marché du travail, l'hostilité des
employeurs à l'annonce d'une grossesse et même parfois l'ignorance
voire le déni de la chute de la fertilité avec l'âge
(Poncelet et Sifer, 2011), tout se conjugue donc pour que les femmes
programment de plus en plus tard leur grossesse ; ce qui ne se fait pas sans
conséquence
v Le tabac
Une publication récente met en évidence
une diminution dose dépendante, chez les fumeuses, du nombre d'ovocytes
recueillis en fécondation in vitro avec une proportion d'ovocytes
diploïdes et de zygotes triploïdes plus important (Hamamah et al.
2004).
v L'obésité
Un indice de masse corporel (IMC) élevé
(> 30) est associé à des complications obstétricales
importantes telles que mort foetale in utero, pré
éclampsie et mortalité néonatale et à une
diminution des chances de grossesse en FIV. Il divise les chances de grossesse
par 2 en comparaison avec des patientes à IMC normal (CNGOF,
2010).
Par ailleurs notons que la maigreur (IMC <18) est un
facteur de stress résultant en une infertilité par trouble de la
maturation folliculaire et de l'ovulation. (Bruno et al. 2008. Poncelet et
Sifer, 2011).
13
v facteurs à répercussion
mécanique
La prise de
Distilbène®* (DES)
pendant la grossesse entraine très fréquemment, chez la
mère une dysmucorrhée importante avec adénose vaginale, un
utérus hypotrophique en T et des altérations endométriales
chez la fille conçue. Il en résulte une infertilité avec
risque de fausse couche et d'accouchement prématuré
augmenté. (Hamamah et al. 2004)
Un antécédent de maladie sexuellement
transmissible (MST) et plus souvent à chlamydia et/ou Gonocoque
multiplie par 7,5 le risque d'altération tubaire chez les femmes
présentant une stérilité primaire et par 5,7 chez les
patientes ayant une stérilité secondaire. (Couet, 1999Olivennes
et al.2006, Lansac et al, 2007). Des antécédents de chirurgie
pelvienne quant à elle multiplient respectivement par 4,7 et 7,1 le
risque d'atteinte tubaire en cas de stérilité primaire et
secondaire. (Couet, 1999)
Enfin, le stérilet, longtemps
incriminé, n'augmenterait pas ultérieurement le risque tubaire de
façon significative, en dehors, bien sur, de toute complication
infectieuse. Il est néanmoins connu que la pose d'un dispositif
intra-utérin chez une nulligeste augmente la possibilité de
séquelles infectieuses, si les partenaires ont été
multiples (Hamamah et al. 2004, Olivennes et al.2006).
/.3.2 Facteurs masculins
Le rôle des toxiques dans l'altération de
la spermatogenèse est bien documenté. L'intoxication peut
être médicamenteuse en cas de prise prolongée de certaines
classes médicamenteuses (antimitotiques, sulfamidés, certaines
hormones,...), professionnelle : plomb, chaleur, benzène,... (Hamamah et
al. 2004). L'absorption excessive d'alcool, le tabac, la prise de drogues
(marijuana), s'accompagne d'une diminution de la numération spermatique
: on estime à environ 15% cette chute sur une période de 10 ans.
(Lansac et al, 2005).
Le vieillissement masculin a un effet certain sur la
reproduction. cela a pu être mis en évidence en analysant les
résultats du don de sperme en fonction de
* Analogue synthétique non stéroïdien
de l'oestrogène. DCI : Diéthylstilbestrol
14
l'âge des donneurs. Il porte essentiellement
sur la qualité du conceptus : avec l'âge paternel
s'élève le risque de mutations autosomiques dominantes entrainant
des malformations (achondroplasie, maladie de l'Alpert, syndrome de Marfan,
maladie de Recklinghausen) et aussi une élévation significative
du risque de trisomie 21. (Zorn et Savale, 2005).
Malgré l'absence d'une chute de la
testostérone en fonction de l'âge, la fréquence
cumulée des problèmes sexuels masculins (perte de libido, les
dysfonctionnements érectiles, l'incapacité d'obtenir un orgasme)
augmente de façon exponentielle après 40 ans et tachète de
ce fait et à une certaine mesure le potentiel de procréation
(Johnson et Barry, 2002).
Le stress, la présence d'une
varicocèle, les antécédents de cryptorchidie, de torsion
ou traumatisme testiculaires, des IST sont également des facteurs de
risques susceptibles d'altérer la fertilité chez l'homme. (Lansac
et al. 2005).
/.3.3 Facteurs du couple
La fertilité du couple diminue avec le temps,
non seulement par la simple addition des altérations féminines et
masculines à mesure que s'élève l'âge des deux
partenaires, mais aussi par la diminution de fréquence des rapports
sexuels leur qualité ainsi que leur distribution pendant la
période fécondante. (Zorn et Savale, 2005 ; Couet,
1999).
La mobilité géographique d'un des deux
conjoints, par exemple pour des raisons professionnelles diminue d'autant la
probabilité de conception. (J. et al. 2007).
I.4 Etiologies
Pour 3 à 4% de couples, aucune cause pour leur
infertilité ne sera découverte. Cependant, dans 40% des cas,
l'infertilité du couple est purement d'origine masculine,
féminine dans 40% des cas et mixte dans 20% des cas. (The gale
encyclopedia of medicine, 2006).
15
I.4./ Infertilité féminine
A la fin des années quatre/vingt, une
étude de l'OMS retrouvait comme cause d'infertilité
féminine, les facteurs tubaires dans 36% des cas, des troubles
ovulatoires dans 33% des cas, l'endométriose dans 6% des cas et aucune
cause retrouvée dans 25% des cas.
Cette distribution des causes d'infertilité
semble égale dans le monde entier excepté peut être en
Afrique où l'incidence des facteurs tubaires semble plus
élevées ; réalité signalé dans la
littérature il ya belle lurette. (Olivennes et al, 2006 ; Seligmann,
1979).
v Causes ovariennes
On reconnait plus précisément des
troubles de commande de l'axe hypothalamo- hypophysaire, (exemple du syndrome
des ovaires poly kystiques) et, plus rarement, des causes primitivement
ovariennes (dysgénésies gonadiques, ménopause
précoce, castration chirurgicale, radiothérapie). Selon les cas,
ces anomalies peuvent se manifester par des troubles de l'ovulation
(dysovulation, anovulation), l'aménorrhée ou une
spanioménorrhée, qui vont d'ailleurs motiver la consultation.
(Giraud et al. 2002).
v Causes tubaires (Hamamah et al 2004, K. Edmonds,
2007).
Les pathologies tubaires expliquent 15-20% de cas
d'infertilité primaire et approximativement 40% de
stérilité secondaire. Ce sont des conséquences des
infections pelviennes ainsi que des chirurgies aboutissant à des
dommages tissulaires importants avec formation des tissus cicatriciels
responsables des adhérences. Ces facteurs peuvent affecter la fonction
tubaire et aboutir à une obstruction tubaire partielle ou
totale.
Ces deux premières causes représentent
à elles seules plus de 50% des problèmes d'infertilité
féminine et un seul épisode d'infection pelvienne porte à
10% le risque d'une stérilité d'origine tubaire. Leur recherche
doit donc être systématique et entrer dans le bilan de
base.
16
+ Les causes utérines rares, associent les
synéchies, les fibromyomatoses, malformations ou adénomyose, une
insuffisance de la glaire cervicale qui peut être d'origine hormonale,
infectieuse ou iatrogène (conisation,
électrocoagulation).
I.4.2 Infertilité masculine (Giraud et al. 2002 ;
Berrebi, 2003)
Les causes d'infertilité masculine sont
multiples variant selon le type d'étiologie et l'étage de l'axe
hypothalamo-hypophyso-gonadique atteint, avec par conséquent des
manifestations cliniques variées.
Qu'elles soient d'origine infectieuse (chlamydia,
mycoplasme, gonocoque, oreillons,...) ; génétique (syndrome de
Klinefelter (XXY), de Kallman,...) ; Malformative (ectopie testiculaire,
cryptorchidie), tumorale (tumeurs hypothalamo-hypophysaire, tumeurs
testiculaires) ou purement mécanique (oblitération par
atrésie, agénésie ou post infectieuse des canaux
excrétrices) l'infertilité masculine s'accompagne d'une
altération à des degrés varié du spermogramme qui
est l'examen par excellence et de premier abord pour s'envoler dans
l'enquête étiologique.
Outre le troubles infectieuse (Pyospermie) que la
spermoculture peut en préciser les germes en cause, Les
altérations strict du spermogramme peuvent être quantitative
(oligospermie ou azoospermie), qualitative (asthénospermie,
tératozoospermie) ou qualitativo-quantitative
(l'oligoasthénozoospermie, oligotératospermie,...).
I.4.3 Infertilités mixtes (Giraud et al. 2002,
Hamamah et al. 2004)
C'est la présence simultanée d'un
facteur masculin et d'un facteur féminin. Dans certains cas, c'est la
conjonction de ces deux facteurs qui provoque l'infertilité alors que
chacun d'eux, s'il était isolé, ne serait peut être pas
suffisant pour retarder l'obtention d'une grossesse.
I.4.4 Infertilité inexpliquée (J.-R.
Giraud et al. 2002, K. Edmonds, 2007). L'infertilité inexpliquée
est diagnostiquée lorsque les investigations de routine incluant
l'analyse de sperme, l'évaluation tubaire et les tests de
l'ovulation
17
rapportent des résultats normaux. C'est peut
être la conclusion dans environ 10% des cas, dans les conditions
d'investigations bien menées.
I.5 Bilan d'un couple infertile
En raison de la fréquence élevée
des infertilités mixtes, il importe que les deux membres du couple
soient interrogés ensemble, puis séparément, afin de
respecter le secret médical dû à chacun des partenaires.
(Poncelet et al., 2011 ; Couet, 1999).
Les explorations doivent être pratiquées
dans un ordre logique, des plus simples aux plus compliquées, des plus
bénignes aux plus pénibles, des moins couteux aux plus
onéreuses. Une information précise doit être donnée
aux patients car l'enquête pourra être longue, comporter des
examens onéreux et désagréables (Blanc et al.
2004).
Dans tous les cas il faut savoir instaurer un climat de
confiance, indispensable à la bonne gestion des explorations et parfois
suffisant pour « débloquer » une situation manifestement
d'ordre psychogène (Giraud et al. 2002).
I.5./ Interrogatoire (Giraud et al. 2002 ; Berrebi, 2003 ;
Berrebi, 2005)
v Concernant le couple
Il faut préciser l'âge respectif des
conjoints, la durée de l'infertilité, durée de vie
commune, la date de tout moyen contraceptif (médical ou traditionnel),
le contexte socioculturel du couple (la profession, déplacements
professionnels, tabagisme, consommation d'alcool, toxicomanie,...), la
fréquence des rapports sexuels en période fécondante,
enfin s'il s'agit d'une première union et sinon préciser pour
chacun d'entre eux la notion de stérilité lors d'une union
précédente.
v Chez la femme
On portera attention aux points suivants :
- Antécédents familiaux :
stérilité, ménopause précoce, cancer du sein,
mucoviscidose, malformation, pathologie thromboembolique, maladies
héréditaires qui peuvent, intervenir ;
18
- Les antécédents médicaux :
vérifier l'absence des maladies générales graves
(anorexie, obésité, le diabète, cardiopathie, tuberculose,
hémopathie...) et les traitements pris, prolactinome, dysthyroidie. Tous
ces points étant susceptibles d'induire des anomalies hormonales
;
- Exposition aux toxiques : Tabac, alcool, cannabis,
cocaïne, héroïne, neuroleptiques,
antidépresseurs,...
- Les antécédents obstétricaux :
avec en cas de grossesse (s) évolutive (s), la facilité
d'obtention des grossesses, l'évolution (éventualité d'un
accouchement prématuré mettant sur la voie d'une anomalie
utérine ou cervicale et préparant aux modalités de
surveillance de la future grossesse, notion de mortalité
périnatale indispensable à connaitre ne serait-ce que l'abord
psychologique du couple), le mode d'accouchement (césarienne), les
suites de couches (complications infectieuses susceptibles d'avoir
provoqué des séquelles adhérentielles dans le pelvis). En
cas de grossesse (s) interrompue (s), préciser s'il s'agit d'un IVG ou
d'un avortement spontané, le terme de survenue, les gestes
endo-utérins (aspiration ou curetage), rechercher une complication
éventuelle (perforation, infection), enfin le résultat
histologique si possible, parfois en faveur d'une anomalie chromosomique. En
cas de grossesse extra utérine traité chirurgicalement, il faut
connaître le geste réalisé (traitement conservateur ou
salpingectomie) ;
- Les antécédents gynécologiques
: préciser en particulier l'âge des premières
règles, l'aspect des cycles (régularité, abondance,
existence d'algies pelviennes, en particulier une dysménorrhée),
rechercher des périodes d'aménorrhée, des infections
génitales hautes (en particulier MST). Ces informations peuvent
d'emblée orienter vers un dysfonctionnement hormonal, une
endométriose ou une atteinte tubaire ;
- Les antécédents chirurgicaux : En
particulier chirurgie pelvienne (Kystectomie ovariennes, plasties tubaires,...)
et appendicectomie (en particulier lorsqu'elle est compliquée), qui sont
des facteurs de risque des lésions séquellaires dans le
pelvis.
19
- La symptomatologie actuelle : douleurs, aspect des
règles, pertes vaginales,... peuvent orienter vers une pathologie en
cours.
- Enfin, en vue de la grossesse future, on
vérifie le groupe rhésus, l'immunité vis-à-vis de
la rubéole (une sérologie négative impose une vaccination
avant de traiter l'infertilité) et de la toxoplasmose, les
antigènes Hbs et on propose le contrôle de la sérologie
VIH.
v Chez l'Homme.
On recherche plus particulièrement :
- Des antécédents médicaux
importants : antécédents carcinologiques avec
radiothérapie ou chimiothérapie, diabète, pathologie
endocrinienne, dilatation des bronches, traumatisme
médullaire,...
- Contexte professionnel à la recherche
d'agents physiques ou chimiques responsables de troubles de la
spermatogenèse : exposition à des températures
élevées, au plomb, au cadmium, au mercure.
- Des antécédents urologiques : une
orchite (oreillons), épididymite, prostatite, un épisode de
blennorragie ou la notion d'une MST, un antécédent de
traumatisme, torsion de testicule ou ectopie testiculaire, l'existence d'une
varicocèle, trouble de l'érection et/ou de
l'éjaculation
- Des antécédents chirurgicaux : Tels
qu'une cure de hernie inguinale (risque de section du déférent)
;
I.6 Examen clinique (Lansac et al., 2007, Giraud et al.
2002)
/.6./ Examen de la femme
· Examen général : Il
étudie le morphotype (IMC), vérifie l'absence d'HTA, et recherche
un goitre.
· Examen des caractères sexuels
secondaires : Il faut étudier soigneusement la pilosité
(pubienne, la ligne blanche, péri-aréolaire, zones axillaires,
visage), à la recherche d'un hirsutisme;
20
· Examen des seins : la palpation est
centrée sur la recherche d'une galactorrhée
provoquée.
· Examen au spéculum : Il faut rechercher
une infection (leucorrhée, la glaire louche, la muqueuse
inflammée), une malformation cervico-vaginale (cloison vaginale,
hypoplasie ou déformation du col et étudier l'aspect de la glaire
en fonction du jour du cycle (une glaire transparente et filante en fin de
cycle évoque un cycle anovulatoire).
· Toucher vaginal : Il recherche des signes
d'annexite, d'endométriose, d'une masse annexielle et préciser la
forme et la position de l'utérus (anté- ou
rétroversé).
I.6.2 Examen de l'homme
· Examen général : Il
s'intéresse en particulier au morphotype, qui doit être de type
androïde.
· Examen des caractères sexuels
secondaires : Il faut vérifier le développement normal de la
pilosité, et rechercher une gynécomastie.
· Palpation des testicules apprécie leur
taille (normalement 45x30 mm) à consistance,
sensibilité,...
· Toucher rectal : Il recherche une
sensibilité anormale de la prostate (évoquant une
prostatite).
· Inspection de verge : Elle vérifie la
position du méat (recherche d'un hypospadias) et recherche un
écoulement anormal, évoquant une urétrite.
I.7 Examens complémentaires (Lansac et al. 2007 ;
Berrebi, 2005)
I.7./ Explorations de base
· Courbe thermique
· Test post-coïtal de Hühner
· Echographie pelvienne, coelioscopie en cas de
besoin
· Hystérographie (HSG):
· Sérologie à Chlamydia :
21
· Spermogramme avec spermocytogramme,
· Dosages hormonaux, etc. I.8 Traitement (Giraud et
al. 2002)
v Chez l'homme
Les progrès réalisés en
matière de biologie de la reproduction permettent maintenant de traiter
une infertilité masculine sévère. Ces hommes qui devaient
faire le deuil de leur fertilité et se résoudre à un don
de sperme ou l'adoption peuvent accéder maintenant à la
paternité. (Blanc et al, 2004 et F. Marcelli et al, 2008).
Les azoospermies sécrétoires conduisent
le plus souvent à l'insémination artificielle intracervicale avec
donneur (IAD), à condition que le bilan de la femme soit
normal.
Les anomalies excrétoires peuvent parfois
être traitées par la chirurgie ; sinon le
prélèvement de spermatozoïdes épididymaires ou
testiculaires qui doit permettre la réalisation d'une fécondation
in vitro (FIV) avec micro/injection intracytoplasmique de spermatozoïde
(ICSI).
v Chez la femme
Selon les étiologies, il pourra s'agir
:
· de traitements hormonaux (stimulation de
l'ovulation, correction d'une insuffisance lutéale);
· de traitement d'une anomalie de la glaire
(désinfection, apport d'oestradiol) ;
· de la chirurgie, le plus souvent par voie
endoscopique (endométriose, plastie tubaire, malformation
utérine, synéchie) ;
· En cas d'infertilité inexpliquée
ou d'échecs des traitements précédents, le recours aux
techniques d'assistance médicale à la procréation (AMP)
doit être envisagé.
22
/.9. Assistance médicale à la
procréation (Giraud et al. 2002, Lansac et al, 2005).
Assistance médicale à la
procréation (AMP) rassemble toutes les investigations avec manipulation
des gamètes, ce qui impose une prise en charge par une équipe
biomédicale.
/. Insémination artificielle
v Technique
Le sperme du conjoint est préparé au
laboratoire par migration ou centrifugation sur gradient de densité. Les
spermatozoïdes sont déposés dans le fond de la cavité
utérine 36 heures après le déclenchement de l'ovulation
par HCG. Cette technique augment la concentration des spermatozoïdes
capacités dans la cavité utérine en court-circuitant la
glaire.
v Indication :
Ce sont les anomalies du spermogramme de
sévérité moyenne, l'insuffisance de glaire cervicale, et
les infertilités inexpliquées.
2. Fécondation in vitro avec transfert d'embryons
(FIVETE ou FIV)
v Technique :
On provoque un développement
plurifollicullaire par une hyperstimulation ovarienne contrôlée.
Ce traitement comprend une désensibilisation hypophysaire à
l'aide d'un agoniste du GnRH, suivie d'une stimulation ovarienne par injection
des gonadotrophines. L'ovulation est déclenchée par HCG et 36
heures plus tard on prélève les ovocytes par ponction ovarienne
échoguidée par voie vaginale (asepsie chirurgicale). Au
laboratoire, les ovocytes sont mis en présence des spermatozoïdes
préalablement capacités in vitro. Après 2 à 5jours
de développement, 1à 3 embryons sont placés dans la
cavité utérine. Il existe un risque de grossesses
multiples.
v Indication :
Il s'agit des infertilités tubaires, mais
aussi de l'endométriose après échec de son traitement,
d'anomalies sévères du spermogramme, d'infertilités
inexpliquées rebelles.
23
3. Fécondation in vitro avec micro injection
intracytoplasmique d'un spermatozoïde
v Technique :
Elle consiste à prélever un seul
spermatozoïde pour féconder un ovocyte à l'aide d'une
micropipette, sous microscope, par l'introduction directe des
spermatozoïdes dans le cytoplasme ovocytaire. L'embryon obtenu est
placé dans la cavité utérine comme pour une FIV
classique.
v Indication :
Il s'agit des atteintes profondes du spermogramme
(oligoasthénospermies sévères), permettant d'obtenir des
fécondations avec un nombre très réduit de
spermatozoïdes (en particulier après prélèvement
épididymaire ou testiculaire.
4. Don de gamètes
Le don de sperme est indiqué en cas
d'azoospermie ou oligoasthénospermie, après échec des
autres techniques d'AMP. Il s'agit le plus souvent d'insémination
artificielle avec sperme de donneur (IAD) si la femme est fertile, ou de
fécondation in vitro avec sperme de donneur (FIV-D).
Le don d'ovocyte est proposé aux femmes
présentant une ménopause précoce ou une
dysgénésie gonadique (par exemple syndrome de Turner). Les
ovocytes d'une donneuse (obtenus après stimulation hormonale et ponction
ovarienne) sont fécondés in vitro avec le sperme du conjoint de
la receveuse au cours d'un cycle artificiel.
24
Chapitre II ème APPROCHE METHODOLOGIQUE
II./1. Cadre de recherche
Nous avons mené une étude
multicentrique, rétrospective, analytique et documentaire au sein de 4
formations médicales de la ville de Kisangani ayant en commun la
présence en son sein d'un spécialiste en
gynécologie-obstétrique. Nous avons ainsi retenu le
département de gynécologie-obstétrique des cliniques
universitaires de Kisangani, la Polyclinique du Canon, la Polyclinique
évangélique de Kisangani et le Centre de santé Gloria.
Elle couvre une période de é ans allant du 1er mars 2010 au 1er
mars 2012.
II.2 Population d'étude
Notre population d'étude est constituée de
tous les patients ayant consulté une des formations médicales
susmentionnées pour un problème gynécologique entre le 1er
mars 2010 et le 1er mars 2012, soit 2413 cas selon le registre. De ce nombre,
Seules 2179 (90,3%) fiches ont été retrouvées. C'est ce
qui constituant en définitive notre population
d'étude.
II.3 Echantillon
Notre échantillon est constitué des
patientes ayant été suivies pour infertilité pendant la
période que couvre cette étude.
Pour être retenu comme cas d'infertilité,
les couples devraient remplir les conditions ci-après:
- Avoir consulté pour désir de et/ou
ayant bénéficié de thérapeutique visant la
procréation,
- Avoir une durée de vie commune
(cohabitation) d'une année révolue indépendamment de
l'état civile,
- Absence de notion de contraception durant une
durée minimale d'une année.
Sur les 391 cas chez qui le diagnostique
d'infertilité a été posé, seuls 350 (102 cas
d'infertilité primaire vs 248 cas d'infertilité secondaire) ont
rempli ces critères.
25
Pour déterminer les facteurs de risque
associés à tel ou tel autre type d'infertilité, nous avons
comparé les cas d'infertilité primaire et secondaire en
uniformisant les effectifs (n=102). Pour y arriver nous avions
aléatoirement considéré chaque cas d'infertilité
secondaire qui venait directement après celui de primaire dans chaque
formation médicale selon l'ordre de récolte de nos
données.
Pour dégager les responsabilités des
partenaires, nous n'avons retenu que les dossiers où l'enquête
étiologique de l'infertilité masculine a été
demandée et réalisée en plus de celle de la femme (soit
n=23).
II.4 Technique de récolte des données
Pour récolter les données
nécessaires à la réalisation de cette étude, nous
avons recouru à la technique documentaire. Les registres des
consultations, les fiches de consultation, les dossiers d'hospitalisation ainsi
que les registres du bloc opératoire ont été mis à
notre disposition pour y puiser les données nécessaires en
étant guidé par un protocole d'enquête préalablement
dont le modèle est repris en annexe de ce travail.
II.5 Technique d'analyse
Les données recueillies ont été
encodées et analysées grâce au logiciel Epi-info 5.5.1 et
les résultats exprimés dans des tableaux sous forme de
pourcentage (%) ainsi que de moyenne (M) majorées de l'écart type
(SD).
Pour l'interprétation des données
comparées, nous nous sommes servi de la probabilité Mid-p exact
vu que la proportion était de 1/1, l'Odd ratio (OR), le Fisher exact et
le t statistic pour la comparaison des moyennes observées.
L'hypothèse nulle (H0) était rejeté à chaque fois
que le Mid-p exact, le Fisher ou la probabilité p était
inférieur ou égale au seuil de signification á (avec
á=0.05).
Globule blanc <1x106/ml
26
II.6 Définitions opérationnelles
La responsabilité de l'infertilité a
été attribuée à un partenaire à chaque fois
qu'au moins une de ses explorations s'était avérée
pathologique en présence d'un bilan entièrement normal du
conjoint. Elle était attribuée aux deux conjoints dans le cas
où au moins un de leurs examens était simultanément
pathologique.
L'infertilité était
considérée comme primaire pour les couples qui n'ont jamais
obtenu une grossesse. Dans le cas contraire, elle était prise comme
secondaire.
Pour l'analyse des résultats de la prise en
charge, étaient considérée comme disparues les patientes
n'ayant pas totalisé au moins 6 mois de suivi. Ce seuil est
défini de manière à prendre en compte les patientes ayant
bénéficiée d'une stimulation hormonale qui
nécessite au minimum 6 cycles pour parler d'un échec
thérapeutique.
Les anomalies du spermogramme ont été
identifiées en prenant pour référence les normes
élaborées par l'organisation mondiale de la santé (OMS),
que nous avons reprise ci-dessous :
Tableau /. Valeurs de référence pour
l'analyse de sperme (OMS)
Paramètres Valeurs normales
Volume 2,0 ml ou plus
PH 7,2-7,8
Spermatozoïdes 20x106/ml ou plus
Mobilité 50% ou plus
Morphologie > 30%
Viabilité 75% ou plus
27
On définit une oligospermie à moins de
20 millions de spermatozoïdes/ml, une azoospermie par l'absence de
spermatozoïdes, une asthénospermie quand il ya moins de 25% de
formes mobiles et une tératozoospermie pour moins de 30% de formes
normales.
II.7. Difficultés rencontrées
Lors de nos investigations, nous étions
confrontés à de nombreuses difficultés à
savoir:
· Les renseignements insuffisants et incomplets,
fournis par certaines fiches;
· Insuffisances des renseignements sur les
époux dont les épouses ont consultés pour
infertilité.
· La disparition des fiches des malades pourtant
reprises dans le registre des consultations.
· Le manque d'une documentation récente
suffisante dans les bibliothèques de la ville.
28
Chapitre III. PRESENTATION ET INTERPRETATION DES
DONNES
III./ Aspects épidémiologiques.
III././ Prévalence de l'infertilité du
couple.
Le tableau 2 ci/dessous ressort la prévalence de
l'infertilité du couple globalement et par formation
médicale.
Tableau 2. Fréquence globale de
l'infertilité du couple par formation médicale.
|
Formations
|
Autre diagnostic
|
Infertilité
|
|
Total
|
|
médicales
|
f
|
%
|
f
|
%
|
f
|
%
|
|
CANON
|
383
|
81,3
|
88
|
18,7
|
471
|
100
|
|
CUKIS
|
477
|
90
|
53
|
10
|
530
|
100
|
|
GLORIA
|
398
|
86,7
|
60
|
13,1
|
458
|
100
|
|
PEKIS
|
653
|
81,4
|
149
|
18,6
|
802
|
100
|
|
Total
|
/829
|
83,9
|
350
|
/6,/
|
2/79
|
/00
|
Il ressort de ce tableau, que l'infertilité du
couple représente à elle seule 16,1% de toutes les consultations
gynécologiques. L'intervalle de confiance (95%) est de 14,6 -
17,7%.
III./.2 Type d'infertilité.
La fréquence de l'infertilité par type
(primaire ou secondaire) est présentée dans le tableau 3
ci/dessous.
Tableau 3. Répartition selon le type
d'infertilité.
|
Type
|
f
|
%
|
|
Primaire
|
102
|
29,1
|
|
Secondaire
|
248
|
70,9
|
|
Total
|
350
|
/00
|
Autres (113 cas) : Algie pelvienne 54 (26,5%), Trouble
des règles 38 (18,6%). Troubles du cycle 14 (6,9%), Métrorragies
3 (1,5%), Leucorrhées louches 2 (1%).
29
Nous notons de ce tableau la prédominance nette de
l'infertilité secondaire (70,9%) sur l'infertilité primaire
(29,1%).
III./.3 Personne présentée à la
première consultation.
Nous avons jugé utile de ressortir pas le tableau
4 ci-dessous les proportions respectives où l'homme et/ou la femme ont
été initiateur (-trice) de la consultation.
Tableau 4. Personne présentée à
la première consultation.
|
Paramètres
|
f
|
%
|
|
Homme seul
|
9
|
2,6
|
|
Femme seule
|
326
|
93,1
|
|
Couple
|
15
|
4,3
|
|
Total
|
350
|
/00
|
Remarquons dans ce tableau la large prédominance
(93,1%) de la femme comme initiatrice de la consultation pour
infertilité.
III./.4 Motif de consultation.
Ce tableau 5 présente les plaintes posées
à la première consultation selon qu'il s'agit du désir de
maternité (DM) et/ou un autre symptôme.
Tableau 5. Plaintes principales à la
première consultation.
|
Motifs de consultation
|
f
|
%
|
|
Désir de maternité seul (DM)
|
93
|
45,6%
|
|
DM et autres
|
78
|
38,2%
|
|
Autres
|
35
|
16,2%
|
|
Total
|
204
|
/00%
|
30
La majorité de nos enquêtées (83,8%)
ont pu clairement exprimer leur désir de conception soit seul comme
motif de consultation (45,6%) ou soit associé à un autre
symptôme (38,2%).
III./.5 Motif de consultation et type
d'infertilité.
Nous nous demandons si le type d'infertilité
pourrait d'une manière ou d'une autre influencer la façon dont le
couple infertile pose son problème en consultation.
Tableau 6. Plaintes principales en 1ère
consultation selon le type d'infertilité.
|
Motifs de consultation
|
Iaire
|
II aire
|
Mid
-P
|
OR (IC 95%)
|
|
f
53
|
%
52,0
|
f
40
|
%
39,2
|
|
|
Désir de Maternité
|
0,0350
|
0,5965(0,3422/1,0398)
|
|
DM et autres
|
32
|
31,3
|
46
|
45,1
|
0,0227
|
1,7969(1,0143/3,1833)
|
|
Autres
|
17
|
16,7
|
16
|
15,7
|
0,4260
|
0,9302(0,4413/1,9607)
|
|
Total
|
/02
|
/00
|
/02
|
/00
|
|
|
*OR : Odd ratio, DM : Désir de maternité,
IC : Intervalle de confiance.
La lecture de ce tableau nous renseigne que, lors de
la première consultation les dames avec infertilité primaire ont
exprimé leur désir de maternité seul comme plainte (52%),
alors que celles avec infertilité secondaire l'associe plus souvent avec
une autre plainte (45,1%). Dans les deux cas, la différence est
significative : Mid p= 0, 0350; OR (IC 95%) = 0, 5965 (0,3422/1,0398) et Mid p
exact= 0,0227; OR (IC 95%)= 1,7969(1,0143/3,1833) respectivement.
III./.6 Type d'infertilité et la durée de
cohabitation
Le tableau 7 ci/dessous présente les rapports
pouvant exister entre la durée de vie commune et un type particulier
d'infertilité.
31
Tableau 7. Type d'infertilité et durée de
cohabitation.
|
Année
Iaire
|
|
II aire
|
Mid-P
|
OR (IC 95%)
|
|
f
|
%
|
f
|
%
|
|
1
|
5
|
4,9
|
3
|
2,9
|
0,2500
|
0,5879(0,1367-2,5276)
|
|
2
|
35
|
34,3
|
18
|
17,6
|
0,0035
|
0,4102 (0,2135-0,7880)
|
|
3
|
16
|
15,7
|
17
|
16,7
|
0,4260
|
1,0750 (0,5100-2,2658)
|
|
4
|
7
|
6,9
|
12
|
11,8
|
0,1205
|
1,8095 (0,6820-4,8009)
|
|
= 5
|
39
|
38,2
|
52
|
51,0
|
0,0347
|
1,6800(0,9626-2,9322)
|
|
Total
|
/02
|
/00
|
/02
|
/00
|
|
|
M (Iaire)= 4,69 ans SD= 3,89 t statistic = 2,2478 (p =
0,0262)
M (II aire)= 5,95 ans SD = 4,29 M globale =5,32 ans SD=
4,13
En comparant les 2 types d'infertilité, il se
dégage de ce tableau que les couples avec infertilité primaire
sont significativement plus nombreux à consulter plus tôt,
après 2 années révolues de vie commune soit 34,3% des cas
contre 17,6% dans l'infertilité secondaire (Mid-p= 0,0035 ; OR= 0,4102
(IC= 0,2135-0,7880) ; alors que les couples avec infertilité secondaire
sont significativement plus nombreux à consulter après 5
années et plus de vie commune soit 51% des cas contre 38,2% dans
l'infertilité primaire (Mid-p=0,0347 ; OR=1,6800
(IC=0,9626-2,9322)).
La moyenne globale de vie commune est de 5,32 ans
#177; 4,13. Elle est de 4,69 ans #177; 3,89 pour l'infertilité primaire
(M(Iaire)) et 5,95 ans #177; 4,29 pour l'infertilité secondaire (M(II
aire)).
La comparaison statistique de M(Iaire) et M(II aire)
confirme très significativement l'observation précédente
selon laquelle le couple avec infertilité primaire consultait plus
tôt que celui avec infertilité secondaire (p =
0,0262).
III.2 Facteurs de risque.
III.2./ Age et type d'infertilité.
Sous cette rubrique nous voulons savoir si l'âge
des patientes consultant pour infertilité peut avoir des rapports avec
un type particulier d'infertilité.
32
Tableau 8. Répartition de l'âge des
patientes selon le type d'infertilité.
Age f Iaire % f II aire % Fisher OR (IC
95%)
|
18-22
|
4
|
3,9
|
3
|
2,9
|
0,5000
|
0,7424(0,1619-3,4041)
|
|
23-27
|
19
|
18,7
|
18
|
17,6
|
0,5000
|
1,9361(0,4591-1,9087)
|
|
28-32
|
45
|
44,1
|
48
|
47,1
|
0,3893
|
1,1259(0,6488-1,9541)
|
|
33-37
|
22
|
21,6
|
21
|
20,6
|
0,5000
|
0,9428 (0,4809-1,8480)
|
|
38-42
|
9
|
8,8
|
10
|
9,8
|
0,5000
|
1,1232(0,4363-2,8913)
|
|
43-47
|
3
|
2,9
|
2
|
2,0
|
0,5000
|
0,9428(0,4809-1,8480)
|
|
Total
|
/02
|
/00
|
|
/02
|
/00
|
|
M(Iaire)= 31,1 ans SD= 5,25 Mode = 30 ans t statistic =
0,000 (p =
1,0000) M(II aire)= 31,1 ans SD = 5,04 Mode = 29 ans M
globale = 31,1 SD= 5,1
Il ressort de ce tableau que dans notre étude, les
patientes avec infertilité sont plus nombreuses (44,1% primaire et 47,1%
secondaire) à avoir un âge allant de 28 à 32 ans. Cette
différence de répartition d'âge par type
d'infertilité observée n'est toutefois pas significative (Fisher=
0,3893) ;
IL en est de même de la comparaison statistique des
moyennes d'âge des deux types d'infertilité : M(Iaire) et M(II
aire) (t statistic= 0,000, p= 1,0000).
III.2.2 Niveau d'instruction et type
d'infertilité.
Le tableau 9. Ci-dessous établit un
parallélisme entre le niveau d'instruction des patientes infertiles et
le type d'infertilité.
Tableau 9. Niveau d'instruction par rapport au type
d'infertilité.
Profession f Iaire% f II aire Fisher OR (IC
95%)%
|
Primaire
|
25
|
24,5
|
23
|
22,5
|
0,4345
|
0,8967 (0,4693- 1,7133)
|
|
Secondaire
|
50
|
49,0
|
49
|
40,0
|
0,5000
|
1,9615 (0,5552 -1,6652)
|
|
Universitaire
|
24
|
23,5
|
25
|
24,5
|
0,5000
|
3,0606 (0,5519-2,0192)
|
|
Non instruite
|
3
|
2,9
|
5
|
4,9
|
0,3605
|
1,3134 (0,3556-7,3137)
|
|
Total
|
/02
|
/00
|
/02
|
/00
|
|
|
33
Le niveau d'instruction de nos enquêtés est
plus secondaire avec une forte distribution dans le type primaire (49,0% contre
40%). Toutefois, Cette différence observée n'est pas
statistiquement significative.
III.2.3 Profession et type
d'infertilité.
Le tableau 10 ci-dessous ressort le rapport pouvant
exister entre la profession des couples infertiles et un type particulier
d'infertilité.
Tableau /0. Profession des coupes par rapport au type
d'infertilité.
Caractéristiques Type d'infertilité Tests
statistiques

Iaire II aire
Total
f(/02) %(/00) f(/02) %(/00)
Fisher OR (IC 95%)
Profession époux
Conducteurs*
|
8
|
7,8
|
7
|
6,9
|
0,5000
|
0,8658(0,3019- 2,4833)
|
|
Agent de santé
|
6
|
5,9
|
6
|
5,9
|
0,5000
|
1,0000 (0,3115 -3,2105)
|
|
Avocats
|
1
|
1,0
|
3
|
2,9
|
0,1856
|
3,0606 (0,3130-29,926)
|
|
commerçant
|
7
|
6,9
|
9
|
8,8
|
0,3077
|
1,3134 (0,4697-3,6726)
|
|
Fonction publique
|
24
|
29,4
|
28
|
21,5
|
0,3150
|
1,2297 (0,6541-2,3118)
|
|
Débrouillards**
|
50
|
49,0
|
55
|
54
|
0,2025
|
1,2661 (07303-2,1951)
|
|
Profession épouses
|
|
|
|
|
|
|
|
Ménagère
|
86
|
84,3
|
80
|
78,4
|
0,1843
|
0,6765 (0,3318- 1,3793)
|
|
Etudiante et élève
|
8
|
7,8
|
11
|
10,8
|
0,3154
|
1,4203 (0,5464-3,6919)
|
|
Agent de santé
|
6
|
5,9
|
6
|
5,9
|
0,6162
|
1,0000 (0,3115-3,2105)
|
|
commerçante
|
2
|
2,0
|
5
|
4,9
|
0,2224
|
2,5773 (0,4884-13,6061)
|
* Conducteurs des moto-taxis et chauffeurs ;
**Débrouillard : vit du hasard
Ce tableau révèle que la majorité
des épouses sont des ménagères avec une forte distribution
dans le type primaire (84,3%); Les époux quant à eux sont
majoritairement sans emplois (débrouillards) et sont plus
distribués dans le type secondaire (54%). Toutefois aucune profession
n'est significativement liée à un type particulier
d'infertilité pour les deux conjoints.
34
III.2.4 Antécédents
médico-chirurgicaux.
Nous ressortons dans le tableau 11 ci-dessous les
antécédents médico-chirurgicaux des nos
enquêtées.
|
Tableau //. Les antécédents
médico-chirurgicaux
|
|
|
|
Antécédents
|
f
|
%
|
|
Chirurgie abdomino - pelvienne
|
95
|
46,6
|
|
Avortement
|
75
|
36,8
|
|
Curetage
|
48
|
23,5
|
|
IST
|
6
|
2,9
|
|
aucun
|
69
|
33,8
|
Remarquons dans ce tableau les proportions
élevées de la chirurgie abdomino - pelvienne (46,6%) et celles
des avortements (36,8%).
III.2.5 Antécédents et type
d'infertilité
Le tableau ce dessous tient à ressortir le rapport
possible entre un antécédent donné et un type
d'infertilité.
Tableau /2. Les antécédents
médico-chirurgicaux et type d'infertilité.
Profession f Iaire% f II aire Fisher OR (IC
95%)%
|
Curetage
|
4
|
3,9
|
44
|
43,1
|
0,0000
|
18,5862(6,3508- 54,3946)
|
|
Avortement
|
10
|
9,8
|
65
|
63,7
|
0,0000
|
16,1622 (7,5031-34,8145)
|
|
Chirurgie
|
52
|
50,9
|
43
|
42,2
|
0,1307
|
0,7008 (0,4033-1,2176)
|
|
IST
|
2
|
1,9
|
4
|
3,9
|
0,3414
|
2,0408(0,3654-11,3984)
|
|
Aucun
|
45
|
44,1
|
24
|
23,5
|
0,0014
|
0,3897(0,2135- 0,7114)
|
La lecture de ce tableau nous fait remarquer que les
antécédents d'avortement et de curetage sont associés
très significativement à un fort taux d'infertilité
secondaire comparée à la primaire, soit 63,7% contre 9,8% (Fisher
exact=0,0000 ; OR= 16,1622 (7,5031-34,8145)) et 43,1% contre 3,9% (Fisher
exact=0,0000 ; OR=18,5862(6,3508- 54,3946)) respectivement.
35
III.3 Les investigations de l'infertilité.
III.3./ Les examens demandées et
réalisées chez la femme.
Nous présentons dans ce tableau les examens les
plus demandés dans l'exploration de l'infertilité féminine
ainsi que la proportion de leur réalisation.
Tableau /3. Les examens paracliniques
demandées et réalisées chez la femme.
|
Paramètres
|
f
|
o/o
|
|
Examens demandés
|
|
|
|
Test inflammatoire
|
149
|
73,0
|
|
Echographie
|
141
|
69,1
|
|
Frottis vaginal
|
152
|
74 ;5
|
|
Hystérosalpingographie
|
89
|
43,6
|
|
Etude de la glaire
|
6
|
2,9
|
|
Dosages hormonaux
|
9
|
4,4
|
|
Examens réalisés
|
|
|
|
Test inflammatoire (n=149)
|
102
|
68,5
|
|
Echographie (n=141)
|
107
|
75,9
|
|
Frottis vaginal (n= 152)
|
109
|
71,7
|
|
Hystérosalpingographie (n= 89)
|
32
|
35,9
|
|
Etude de la glaire (n= 6)
|
0
|
0,00
|
|
Dosages hormonaux (n=9)
|
6
|
66,6
|
Les examens les plus demandés se trouvent
être le Frottis vaginal (75,5%), les tests inflammatoires (73,0%),
l'échographie (69,1%). Quant à la proportion de leur
réalisation, presque chaque examen a été
réalisée à plus de la moitié de fois qu'il
été demandé avec l'échographie en tête de
fils (75,9%). Toutefois, aucune étude de la glaire envisagée n'a
été réalisée.
36
III.3.2 Examen demandés et non demandé chez
l'homme.
Du fait que l'analyse de sperme est le seul examen
demandé dans notre série, le tableau 14 ci-dessous ressort alors
globalement la fréquence avec laquelle elle a été
demandée ainsi que sa proportion de réalisation.
Tableau /4. Examen demandés et non
demandé chez l'homme.
|
Paramètres
|
f
|
%
|
|
Total
|
204
|
/00
|
|
Analyse demandée
|
|
|
|
OUI
|
69
|
38,8
|
|
NON
|
135
|
66,2
|
|
Analyse réalisée (n=69)
|
|
|
|
OUI
|
23
|
33,3
|
|
NON
|
46
|
66,7
|
Il ressort de ce tableau que l'analyse de sperme n'est
non seulement pas assez souvent demandée (38,8%) mais aussi de moins en
mois réalisée. Des 69 fois qu'une analyse de sperme a
été demandée chez un couple, elle n'a pu être
réalisée qu'à 33,3% de cas.
III.4 Etiologies retrouvées
III.4./ Etiologies associées à
l'infertilité féminine.
Les facteurs étiologiques relevés parmi nos
enquêtées sont présentés dans le tableau 15
ci-dessous.
Tableau /5. Etiologies retrouvées après
les premières investigations (n=204).
|
Diagnostic étiologique
|
f
|
%
|
|
Pathologie utérine
|
40
|
19,6
|
|
Pathologie ovarienne
|
66
|
32,4
|
|
Pathologie tubaire
|
22
|
10,8
|
|
infection génitale
|
95
|
46,6
|
|
Aménorrhée -galactorrhée
|
17
|
8,3
|
|
Pas de diagnostic
|
64
|
31,4
|
37
- Pathologies utérines : Fibromyome 24(60%),
Synéchie utérine 2(1,2%).
- Pathologies ovariennes : Kyste ovarienne 48 (72,7 %),
Micropolykystoses 20 (30,3%) ;
- Pathologie tubaire : obstruction tubaire 20
(90,9%).
Les infections génitales, les pathologies
ovariennes, utérines et tubaires sont plus diagnostiquées comme
associées à l'infertilité féminine, cela à
des proportions respectives ci-après : 46,6% ; 32,4% ; 19,6 % ; et 10,8
%.
III.4.2 Etiologies et type d'infertilité.
Le tableau 16 ci-dessous compare les facteurs
étiologiques aux types d'infertilité Tableau /6. Rapport des
étiologies retenues et le type d'infertilité
(n=204).
|
Iaire%
|
II aire
|
Mid
-P
|
OR (IC 95%)%
|
|
Etiologies
|
f
|
f
|
|
|
Pathologie utérine
|
27
|
26,5
|
13
|
12,7
|
0,007
|
0,4057(0,1956-0,8415)
|
|
Pathologie ovarienne
|
36
|
35,3
|
30
|
29,4
|
0,1873
|
0,7639(0,4241-1,3760)
|
|
Pathologie tubaire
|
10
|
9,8
|
12
|
11,8
|
0,0330
|
1,2267(0,5047-2,9814)
|
|
Infectieuse génitale
|
49
|
80,3
|
112
|
86,8
|
0,3441
|
1,6092(0,6978-3,6394)
|
|
Aménorrhée- galactorrhée
|
9
|
8,8
|
8
|
7,8
|
0,5516
|
0,8794(0,3253-2,3777)
|
|
Pas de diagnostic
|
30
|
29,4
|
35
|
34,3
|
0,1853
|
1,3150(0,7264-2,3804)
|
Nous retenons de ce tableau le rapport significatif
entre les pathologies utérines et l'infertilité primaire (Mid p=
0,007; OR (IC)= 0,4057(0,1956-0,8415)).
III.4.3 Associations étiologiques.
Nous présentons dans le tableau 17 qui suit le
nombre d'étiologies retrouvées à la fois chez une
même patiente. Pour se faire nous n'avons retenu que les cas où au
moins un diagnostic a été posé soit n=140.
38
Tableau /7. Associations étiologiques dans
l'infertilité féminine.
|
Etiologies
|
f
|
%
|
|
1
|
75
|
53,6
|
|
2
|
45
|
32,1
|
|
3
|
19
|
13,6
|
|
4
|
1
|
0,7
|
|
Total
|
140
|
100
|
Il ressort de ce tableau que dans 53,6% de cas, une seule
étiologie a été retrouvée comme associée
à l'infertilité dans notre série ; pour le 46,4% de cas
restant plusieurs facteurs étiologiques ont été
observés.
III.4.4 Résultat globale et anomalies
observées au spermogramme.
Le tableau 18 ci/dessous résume d'abord
globalement puis de manière détaillé
les résultats de l'analyse de sperme (spermogramme
et spermoculture). Dans tous les cas, nous n'avons retenu que les cas des
couples dont les époux ont bénéficiés d'une analyse
de sperme soit n=23.
Tableau /8 Résultat globale et anomalies
observées au spermogramme.
|
Paramètre
|
f
|
%
|
|
Résultat global (n=23)
|
|
|
|
Sperme pathologique
|
21
|
91,3
|
|
Sperme normal
|
2
|
8,6
|
|
Anomalies au spermogramme (n= 23)
|
|
|
|
Asthénospermie
|
6
|
26,1
|
|
Azoospermie
|
3
|
13
|
|
Oligospermie
|
14
|
60,9
|
|
Tératospermie
|
6
|
26,1
|
|
Aucune
|
3
|
13
|
|
Anomalie à la spermoculture (n=23)
|
|
|
|
Pyospermie
|
18
|
78,3
|
|
Culture stérile
|
5
|
21,7
|
39
Ce tableau révèle que 91,3% d'époux
dont le sperme a été examiné ont présenté un
spermogramme pathologique avec la pyospermie (78,3%) et l'oligospermie (60,9%)
des anomalies les plus fréquemment observées.
III.4.5 Association étiologique dans
l'infertilité masculine.
Le tableau 19 ci-dessous présente les associations
étiologiques mise en évidence à la fois chez un patient.
Nous n'avons considéré que les cas où au moins une
anomalie autre que la pyospermie a été objectivée soit
n=17.
|
Tableau /9. Associations
étiologiques.
|
|
|
|
Anomalies
|
f
|
%
|
|
Une seule anomalie
|
11
|
64,7
|
|
Oligo - asthénospermie
|
1
|
5,9
|
|
Asthéno-oligo-tératospermie
|
3
|
17,6
|
|
Oligo-tératospermie
|
2
|
11,8
|
|
Total
|
/7
|
/00
|
Il découle de ce tableau qu'une seule anomalie a
été observée dans 64,7% de cas.
L'Asthéno-oligo-tératospermie (17,6%) est l'association
pathologique la plus fréquente de notre série.
III.4.6 Part de responsabilité entre
conjoints.
Le tableau qui suit ressort les proportions de
responsabilité de chaque partenaire dans la survenue de
l'infertilité. Ne sont retenus que les cas où les investigations
ont été réalisées à la fois chez l'homme et
la femme soit n= 23.
Tableau 20. Responsabilité étiologique
des partenaires.
|
Etiologies
|
f
|
%
|
|
Homme
|
4
|
17,4
|
|
Femme
|
1
|
4,3
|
|
Homme et femme
|
18
|
78,3
|
|
Total
|
23
|
100
|
40
Il ressort de ce tableau que la responsabilité de
l'infertilité dans notre série est majoritairement mixte
(78,3%).
III.5 Durée de suivi et observations
notées.
Nous ressortons dans le tableau 21 ci/dessous la
durée de suivi des
couples ainsi que les observations notées pendant
la prise en charge.
|
Tableau 2/. Durée de suivi et observations
notées.
|
|
|
|
Paramètre
|
f
|
%
|
|
Total
|
204
|
/00
|
|
Durée de suivi
|
|
|
|
Disparues après les 1ères
investigations
|
65
|
31,9
|
|
< 6mois
|
102
|
50,0
|
|
= 6 mois
|
37
|
19,1
|
|
Observations pendant la prise en charge
|
|
|
|
conception
|
10
|
4,9
|
|
Pas de conception
|
27
|
13,2
|
|
Disparues
|
167
|
81,9
|
Nous retenons de ce tableau que seuls 19,1% des patientes
ont bénéficiées d'un suivi de plus de 6 mois, 81,9%
couples ont disparus dont certains juste après la première
consultation. Taux global de conception est ainsi réduit à
4,6%.
III.4.8 Taux réel de réussite de la
thérapeutique.
Le tableau 22 ci/dessous ressort la proportion des
patientes ayant conçu. Pour l'obtenir nous avons mis de coté tous
les cas perdus de vue (n=37).
Tableau 22. Taux réel de réussite
à l'issue du traitement (n=37).
Le taux de réussite est de 27,03% à l'issu
d'un suivi de 6 mois ou plus.
Résultat
|
f
|
%
|
|
Conception
|
10
|
27,03
|
|
Pas de conception
|
27
|
72,97
|
|
Total
|
37
|
100
|
41
Chapitre IV. DISCUSSION
IV./ Prévalence de l'infertilité du
couple
Il ressort de notre étude que la
prévalence de l'infertilité dans la ville de Kisangani est de
16,1% (IC (95%)=14,6 -17,7%). Cette valeur est supérieure aux 11%
rapportés par Mubikayi et al au Kasaï en RDC et aux 9 et 5.52%
retenus par Wilkes et al au Royaume uni ainsi que Aflatoonian et al à
Yazd en Iran, respectivement. (Mubikayi et al 2010 ; Aflatoonian et al, 2009 ;
Wilkes et al, 2009). Elle est toutefois incluse dans l'intervalle de 15
à 30% définit par défini par Okonofua et al. pour toute
l'Afrique et proche de 15% d'Obuna et al au sud Est du Nigeria et des 18,5%
retenu par Nwajiaku et al (Okonofua et al, 2003 ; Nwajiaku et al 2012 ; Obuna
et al, 2012).
Comme Maya et al, ainsi que Boivin et al, nous pensons
que la prévalence de l'infertilité varie d'une région
à l'autre dépendamment des moeurs. (Maya et al, 2012 ; Boivin et
al, 2006)
IV./.2 Type d'infertilité
Quant au type d'infertilité, nous avons
noté une nette prédominance de l'infertilité secondaire
sur l'infertilité primaire (70,9% vs 29,1%).
Ces valeurs se rapprochent de celles trouvées
par plusieurs autres auteurs Africains dont Mpoy (69,57% vs 30,43%) et Juakali
(68,5% vs 31,5%) dans la ville de Kisangani ; Chenge et al (71,4% vs 29,6%)
à Lubumbashi et Ugwu et al (76,8% vs 23,2%) au Nigeria. (Mpoy, 1985 ;
Juakali, 2005 ; Chenge et al, 2004 ; Ugwu et al, 2012).
La prédominance de l'infertilité secondaire
sur la primaire est reconnue comme telle pour toutes l'Afrique sub-saharienne
et une partie de l'Asie par une récente étude
épidémiologique d'envergure mondiale menée par Maya et al
et corroborée par plusieurs auteurs africains (Maya et al, 2012 ; Boivin
et al, 2006 ; Okonofua et al, 2003 ; Nwajiaku et al 2012 ; Orji et al,
2008).
42
L'indice de fécondité étant
élevé en République Démocratique du Congo (RDC)
soit 6.3 (UNICEF, 2010) ; il appert que le problème d'infertilité
qui s'y constate n'est pas en soi l'absence des conceptions mais la
capacité de les réitérer, justement tel que nos
résultats le suggère.
Plusieurs auteurs attribuent la prévalence de
l'infertilité secondaire en Afrique subsaharienne dont fait parti la
RDC, aux infections génitales souvent non ou mal traitées,
incluant les infections sexuellement transmissibles (IST), les infections post
abortives ou faisant suite aux violences sexuelles qui y sont monnaie courante.
(Kodaman, 2004 ; Abiodun et al. 2007; Idrisa, 2005; Adeyemi et al., 2009;
Boivin et al, 2006, Olivennes et al, 2006; Errol et Schorge, 2001; Zoron et
Savale, 2005 ; Maya et al, 2012).
IV./.3 Personne présentée à la
première consultation
Nous avons remarqué dans notre étude, la
prédominance de la femme comme initiatrice de la consultation (93,1%).
Cela corrobore les propos tenus par plusieurs auteurs (Obuna et al, 2012,
Larsen et al, 2010 et Zoron et Savale, 2005 Okonofua, 2003) selon lequel il
n'est pas aisé pour l'homme de consulter pour
infertilité.
Ce constat serait dû, comme l'a montré
une étude à Boma en RDC et beaucoup d'autres en Afrique, par le
fait que la femme infertile subit une forte pression
de la part de sa belle famille qui veut à tout
prix un enfant, ignorant presque totalement la responsabilité du mari
(Mbungu et al, 2010, Dyer, et al., 2015 ; Nana et al, 2011).
IV./.4 Motif de consultation.
En consultation, la majorité de nos
enquêtées (83,8%) ont pu clairement exprimer leur désir de
conception. Cette valeur aussi élevée que 60,2% rapporté
par Chenge (Chenge et al, 2004) témoigne que l'infertilité du
couple perd progressivement, dans nos milieux, son caractère honteux et
mystico-religieux
43
tel que rapporté par certains auteurs (Mbungu
et al, 2010, Obuna et al 2012 ; Nana et al, 2011).
IV./.5 Motif de consultation et type
d'infertilité
Nous avons noté que lors de la première
consultation, les dames avec infertilité primaire se plaignaient tout
simplement de vouloir la maternité (Mid p=0,0350) pendant que celles
avec infertilité secondaire l'associaient plus volontiers à une
ou plusieurs autres plaintes (Mid p=0,0227).
Comme ont constaté Nana et al, le sentiment de
honte et de dépression est plus associé à
l'infertilité primaire (Nana et al, 2011). Ce qui à notre avis
inciterait la femme avec infertilité primaire à s'exprimer sans
détour sur son problème que l'infertile secondaire qui a du moins
déjà eu à prouver sa fertilité.
IV./.6 Type d'infertilité et durée de
cohabitation
Nous avons constaté que l'infertile primaire
consultait significativement plus tôt soit après 2 ans
révolus de vie commune (Mid p=0,0035) par rapport à l'infertile
secondaire qui le faisait après un minimum de 5 ans de cohabitation (Mid
p=0,00347).
Le même constat a été fait
à quelques différences près soit 3,50 #177; 1,06 ans vs
8,5#177;4,37 ans, par Chenge et al dans une étude à Lubumbashi en
République Démocratique du Congo. (Chenge et al, 2004). Cela
dépeint la préoccupation et l'urgence que l'infertile primaire
rattache à son état par rapport à sa
congénère mère chez qui les précédentes
conceptions avilissent pendant longtemps la pertinence du
problème.
La durée moyenne de vie commune pour notre
étude était de 4,69#177;3,89 ans pour l'infertilité
primaire et 5,95#177;4,29 ans pour l'infertilité secondaire.
Connaissant les habitudes de nos milieux telles que
dépeintes par Mondia et Efua (Mondia, 2012 ; Efua, 2002), cette longue
durée d'attente pour décider de consulter un médecin ne
serait pas synonyme d'absence d'intérêt dans la recherche d'une
solution. Elle serait plutôt liée aux croyances superstitieuses
rattachées à l'infertilité. Dans cette logique, les
couples consultent avant tout les
44
tradipraticiens et d'autres se fient aux maisons de
prière avant de venir à l'hôpital.
IV.2 Facteurs de risque de l'infertilité
IV.2./ Ages et type d'infertilité
Dans notre étude, aucune tranche d'âge
n'a été significativement associée à un type
particulier d'infertilité. Toutefois, l'âge moyen de nos
enquêtées était de 31,1#177;5,1 ans. Il se rapproche des 28
#177;3 ans et 29,69#177;5,71 ans des études respectives de Mubikayi et
al ainsi que Chenge et al dans d'autres coins du pays (Mubikayi et al, 2010 ;
Chenge et al, 2004).
Dans nos milieux, cette moyenne d'âge
élevée et à risque (voire le point sur les facteurs de
risque), ne rattache pas nos 16,1% de taux d'infertilité à la
baisse de fécondité âge/dépendante car l'indice de
fécondité y est de 6.3 (UNICEF, 2010). Elle est plutôt
liée au fait que la majorité de nos enquêtées sont
infertiles secondaires et consultent évidemment un peu plus
tard.
IV.2 .2 Profession des conjoints et type
d'infertilité
7,4% des hommes dont les épouses ont
consulté pour infertilité sont des conducteurs (taximen moto, et
chauffeurs de voiture). Juakali dans une étude cas témoins sur la
stérilité masculine dans la ville de Kisangani en 2005, a
prouvé l'implication de ces métiers dans l'altération de
la spermatogenèse (Juakali, 2005). Peut être faute d'un
échantillon important, ces métiers dans le cadre notre
étude, n'ont pas été significativement rattachés
à tel ou tel autre type d'infertilité. (Fisher
exact=0,50).
IV.2.3 Niveau d'instruction des
épouses
Le bas niveau d'instruction fait partie
intégrante des facteurs qui favorisent et/ou entretiennent
l'infertilité au sein d'une société (Mubikayi, 2010 ; Leke
et al, 2003 ; Aflatoonian et al, 2009). D'autres auteurs ont constaté
que d'infection à
45
VIH, important déterminant de
l'infertilité par l'immunodépression qu'elle entraine,
était de plus en plus une maladie des instruits (Madungu et al
2009).
Quant à nous, nous n'avons noté aucun
rapport significatif entre le niveau d'instruction de nos
enquêtées et un type particulier d'infertilité.
Néanmoins, le niveau d'instruction
observé était en majorité moyen (secondaire 48,5%). Cette
observation coïncide avec celle de Mubikayi et al. dans leur série.
(Mubikayi et al 2010). Une étude cas/témoins peut être dans
l'avenir, pourra déterminer un probable rapport significatif entre ce
niveau et l'infertilité en générale et initier des mesures
salutaires.
IV.2 .4 Antécédents et type
d'infertilité
Un antécédent chargé d'infections
génitales souvent non ou mal traitées incluant les infections
sexuellement transmissibles (IST), les infections post abortives, les
manoeuvres endo utérines abrasives par des mains non expertes
contribuent pour plusieurs auteurs africains et d'ailleurs à hausser la
prévalence de l'infertilité secondaire en Afrique subsaharienne
dont fait parti la RDC. (Kodaman, 2004 ; Abiodun et al. 2007; Adeyemi et al.
2009; Boivin et al, 2006 ; Larsen et al. 2010 ; Keith, 2007 ; Nwajiaku et al.
2012 ; UNAIDS, 1997).
De tout ces facteurs, notre analyse a relevé
pour notre milieu d'étude des rapports très significatifs entre
l'infertilité secondaire et les antécédents d'avortement
d'une part (Fisher exact= 0,000) et ceux des curetages d'autre part (Fisher
exact= 0,000).
En République Démocratique du Congo
l'avortement est sous réserve pénale. Sa pratique étant
vouées à la clandestinité au main des charlatans, il est
évident que la technique et les mesures d'asepsie ne soient pas
respectées ;
A Kisangani comme ailleurs dans le pays, on ne s'en
rend compte qu'au stade des complications dont l'infertilité à
long terme (Labama, 2005).
46
IV.3 Les investigations de
l'infertilité
IV.3./ Examens demandés
Le Frottis vaginal (74,5%), les tests inflammatoires
(73%), l'échographie (69,1%), l'Hystérosalpingographie (43,6%)
ont été les examens les plus demandés chez la femme. Le
spermogramme (+Spermoculture), seule exploration enregistré chez
l'homme, n'était demandé que dans 33,8% de cas à
rechercher d'une probable implication masculine.
Ces résultats trahissent dans nos milieux une
nette carence des moyens d'investigation sur l'infertilité. Ils
corroborent les propos d'Obuna et al. en rapport avec le contexte de travail du
Gynécologue en Afrique : « Tout ce qui peut être disponible
au Gynécologue, c'est une consciencieuse anamnèse, l'examen
physique et une poignée d'investigations paracliniques » (Obuna et
al, 2012). D'autre part, ces résultats supposent une tendance à
la féminisation de l'infertilité.
IV.3.2 Examens réalisés
Nous avions constaté chez la femme que des
explorations demandées, les plus réalisées se trouvaient
être les tests inflammatoires (68,5%), l'échographie (75,9%), le
frottis vaginal (71,7%) et les dosages hormonaux (66,6%).
Un faible pourcentage de réalisation (33,3%)
des spermogrammes demandés a été observé chez les
conjoints.
Nous pensons que le coût élevé des
investigations justifierait ces observations vu les conditions de vie
précaires du congolais. En plus, les couples infertiles ont tendance
à passer d'un médecin à l'autre à la recherche
d'une solution immédiate en se passant des examens demandés. Ces
deux raisons sont citées par certains auteurs parmi les obstacles au bon
suivi des couples infertiles (Blanc et al. 2004, Nwajiaku et al,
2012).
Comme Olatunji et al. ainsi qûObuna et al. ;
nous pensons que l'ignorance ou
47
le déni de l'homme de sa part de
responsabilité peu aussi expliquer sa réticence aux
investigations. (Olatunji et al. 2003 ; Obuna et al. 2012). D'où la
nécessité de vulgariser les résultats des études
correspondantes.
Iv.4 Etiologies retrouvées
IV.4./ Etiologies associées à
l'infertilité féminine
Les infections génitales, les pathologies
ovariennes, utérines et tubaires sont plus diagnostiquées comme
associées à l'infertilité féminine, cela à
des proportions respectives ci-après : 46,6% ; 32,4% ; 19,6 % ; et 10,8
%.
Ces pathologies sont citées comme causes
d'infertilité dans plusieurs études antérieures en Afrique
(Change et al, 2004, Mubikayi et al, 2010 ; Nana et al 2011, Larsen et al,
2006). Bien que les proportions soient variées, tous ces auteurs ont en
commun l'infection génitale, les pathologies ovariennes et tubaires
comme premières cause d'infertilité.
Le bas niveau socio-économique exposant aux
conduites sexuelles à risque d'infections génitales serait la
raison de sa prépondérance dans nos milieux.
IV.4.2 Etiologies et type d'infertilité
Les pathologies utérines ont été
significativement associées à l'infertilité primaire, soit
26,5% contre 12,7% (Mid p= 0,007). Rahim et al confirment ce fréquent
rapport entre les pathologies utérines, particulièrement le
fibromyome utérin, et l'infertilité primaire (Rahim et al,
2012).
Quant à la stérilité secondaire,
elle était significativement liées aux pathologies tubaires soit
11,8% contre 9,8% (Mid p= 0,0330). Il existe un rapport étroit entre les
infections génitales (plus à Chlamydia et à Gonocoques)
fréquentes à Kisangani et dans tout l'Afrique subsaharienne et
les pathologies obstructives des trompes. (Labama, 2005 ; R. Andy, 2009 ;
Idrisa, 2005 ; Adeyemi et al., 2009 ; Boivin et al. 2006).
48
IV.4.3 Les associations étiologiques dans
l'infertilité féminine
L'infertilité a été dans 46,4% de
cas due à une association étiologique. Ravolamanana et al ainsi
que Giraud et al. 2002, attestent le caractère multifac-toriel de
l'infertilité et admettent par conséquent que, la mise en
évidence d'une cause ne doit pas faire négliger la recherche de
facteurs étiologiques associés (Giraud et al. 2002 ; Ravolamanana
et al, 2001).
IV.3.4 Résultat globale de l'analyse du
sperme
Quant aux résultats du spermogramme, ce dernier
a été pathologique pour 91,3% de cas dans notre
étude.
Cette valeur est largement supérieure aux 57,5%
rapportée par Juakali antérieurement dans la ville. Outre
l'importance de son échantillon par rapport au nôtre (168 contre
23), le taux significativement élevé des infections
génitales chez l'homme (78,3%) constaté dans notre étude,
serait une justification à cette différence.
La majorité de nos enquêtés
(51,5%) sont sans emploie. Ils sont donc soumis à longueur des
journées au stress qui à lui seul est capable d'entrainer des
anomalies à l'analyse du sperme.
Ravolamanana et al. ainsi que Lansac et al. citent
l'infection génitale et le stress comme facteurs d'altération de
la spermatogenèse. (Lansac et al, 2007; Ravolamanana et al,
2001).
IV.3.5 Anomalies mise en évidence au
spermogramme
L'oligospermie a été l'anomalie la plus
fréquente (60,9%) et l'Asthéno-oligotératospermie, la
prédominante association pathologique (17,6%).
Parmi les auteurs consultés il y a une forte
variabilité dans les résultats cela dépendamment du site
d'enquête, l'importance de l'échantillon, du respect strict ou pas
des mesures de prélèvement et d'analyse du sperme et de la nature
de la méthodologie utilisée. Toutefois, l'oligospermie,
l'azoospermie et oligo asthénospermie ont été les plus
rapportées. (Juakali, 2005 ; Chenge et al, 2004 ;
49
Chiamchanya et al 2004 ; Owolabi et al, 2012 ; Patel
et al 2012 ; Nana et al, 2011, Ravolamanana et al, 2001 ; Nwajiaku et al, 2012,
Aflatoonian et al, 2009 ).
IV.5 Responsabilité de l'infertilité entre
conjoints
Elle est partagée entre les deux conjoints dans
78,3% de cas, contre 17,4% et 4,3% de cas où elle revient respectivement
à l'homme et à la femme, seul (e).
Dans la littérature, les proportions obtenues
varient largement selon les auteurs : 65,9% féminine, 6,8% masculine et
15,2% mixte (Larsen et al, 2009) ; 34,9% féminine, 22,6% masculine et
24,1% mixte (Obuna et al, 2012) ; 45% féminine, 25% masculine et 20%
mixte (Nwajiaku et al, 2012) ; 19,4% féminine, 17,5% masculine et 55,6%
mixte (Chiamchanya et al, 2008).
Toutefois, tous attestons la significative part de
responsabilité de l'homme qui malheureusement tend à être
ignorée dans la culture Africaine, voire par l'homme lui/même.
(Olatunji et al 2003 ; Obuna et al., 2012).
IV.6 Résultat de la prise en charge
IV.6.2. Présentation globale de l'issu du
traitement
Pour ce qui est du suivi, 18,1% des patientes ont
été suivi jusqu'à plus de 6 mois contre 81,9% de
disparues. Ainsi l'issu de la thérapeutique instaurée, 27,02% de
femmes ont conçues. C'est un taux de réussite quand même
bien supérieur que les 15 et 17% respectivement obtenu par Obuna et al
ainsi que Ugwu et al au Nigéria. (Obuna et al, 2012, Ugwu et al, 2012).
Il n'est pas aussi mauvais que le 36% obtenu au Royaume Uni par Scott Wilkes
qui a pourtant fait recours à l'AMP (assistance médicale à
la procréation), comme une technique intégrante de prise en
charge de l'infertilité (Wilkes et al, 2009).
Hormis les cas de disparition pouvant être
endigués par des fortes campagnes d'information et de
désinformation, nous pensons, considérant notre taux de
réussite que la baisse de l'infertilité qui d'ailleurs et
à prédominance secondaire dans nos milieux est à la
porté de nos moyens thérapeutiques.
50
CONCLUSION ET RECOMMANDATIONS
Nous avons mené une étude
rétrospective et analytique sur les aspects
épidémio-clinique et thérapeutique de l'infertilité
du couple dans la ville de Kisangani. Nous nous étions fixé comme
objectifs : Déterminer la prévalence de l'infertilité du
couple dans la ville, préciser les facteurs de risque et les
étiologies, identifier les investigations les plus demandés et
réalisées afin de ressortir les responsabilités de chacun
des conjoints et évaluer globalement la prise en charge.
Nous avons ainsi abouti aux résultats que voici
:
L'infertilité du couple demeure un
problème dans nos milieux avec une prévalence de 16,1%. Elle est
à prédominance secondaire du fait d'un taux significativement
élevé des antécédents d'avortement et des curetages
endo-utérins. Toutefois, les cas d'infertilité primaire
étaient rapportés beaucoup plus tôt, soit après une
durée moyenne de 2,81#177;1,2 ans de vie de couple, que les
fréquents cas infertilités secondaires.
L'Echographie gynécologique, le frottis
vaginal, les tests inflammatoires, l'Hystérosalpingographie, sont les
fréquents moyens diagnostiques de première ligne et à
porté de main dans l'exploration de la fertilité féminine.
L'analyse de sperme, examen par excellence dans l'exploration de la
fertilité masculine, a été curieusement moins
demandée et dans les cas échéants à peine
réalisée.
Ces examens ont permis de ressortir respectivement
chez la femme et chez l'homme les étiologies suivantes selon leur
fréquence : les infections génitales, les pathologies ovariennes
(Kystes ovariens et les micropolykystoses), les pathologies utérines
(fibromyomes), les pathologies tubaires (obstructions tubaires),
l'oligospermie, la pyospermie et
l'Asthéno-oligo-tératospermie.
A l'analyse de ces étiologies, la
responsabilité de l'infertilité au sein du couple était
partagée entre les deux conjoints dans 78,3% de cas, contre 17,4% et
4,3% de cas où elle revenait respectivement à l'homme et à
la femme, seul (e).
51
Le bon suivi thérapeutique a été
gâché par la disparition d'une proportion importante des couples
dont la majorité à peine après la 1ère
consultation. Toutefois un taux de réussite de 27,03% observé
après un suivi de 6 mois révolus est suggestif d'une
réduction de l'incidence de l'infertilité dans le future.
A la fin de cette étude, certaines de nos
hypothèses ont été confirmées à savoir
l'implication des antécédents d'avortement comme
déterminant de l'infertilité secondaire, le caractère
difficile de la prise en charge vu son coût et la responsabilité
partagée des conjoints avec prédominance de celle de l'homme.
Par conséquent nous formulons nos recommandons comme suit
:
L'infertilité étant fréquemment
d'étiologie mixte, consulter et être suivi toujours en couple est
un atout important. Une bonne issue thérapeutique nécessite non
seulement la réalisation de plus d'investigations possible mais elle
exige aussi la patience et l'assiduité.
Le personnel soignant doit faire preuve d'un parfait
professionnalisme dans l'abord des couples infertiles ; Cela permet d'instaurer
dès la première consultation un climat de confiance. Il doit
expliquer clairement la pertinence de chaque investigation demandée. Ces
dernières devront être pratiquées dans un ordre logique,
des plus simples aux plus compliquées, des plus bénignes aux plus
pénibles, des moins couteuses aux plus onéreuses.
Toutes les instances de santé doivent être
à mesure de prendre correctement en charge les IST et les suites des
avortements.
Il incombe au gouvernement congolais de raffermir dans sa
politique sanitaire globale les moyens de lutte contre les IST et les IVG ;
Equiper les hôpitaux des moyens diagnostics et thérapeutiques de
base et pourquoi pas sophistiqués (Assistance médicale à
la procréation) et les rendre abordables en améliorant les
conditions de vie du congolais.
52
BIBLIOGRAPHIE
1. Abiodun, O.M., Balogun, O.R., Fawole, A.A. (2007). An
etiology, clinical features and treatment outcome of intrauterine adhesions.
Llorin, North-central Nigeria. W.A.J. Med., 26, 298-301.
2. Adeyemi, A.S., Adekunle, D.A., Afolabi, A.F. (2009).
Pattern of gynaecological consultations at Ladoke Akintola University Teaching
Hospital, Osogbo. Niger J. Clin. Pract., 12,47-50.
3. Aflatoonian A., Seyedhassani S. M., Tabibnejad N.,
The epidemiological and etiological aspects of infertility in Yazd province of
Iran (2009). Iranian Journal of Reproductive Medicine Vol.7. No.3. pp:
117-122.
4. Blanc. B., Jamin. C., Sultan C. (2004),
Traité de gynécologie médicale, Springer Verlag
France, Paris.
5. Boivin J, Bunting L, Collins JA, Nygren KG (2007)
International estimates of Infertility prevalence and treatment-seeking:
potential need and demand for infertility medical care. Hum Reprod 22:
1506-1512.
6. Bruno Imthurna, EstillaMaurer-Major, Ruth Stiller
(2008). Stérilité/infertilité, étiologies et
investigations. Forum Med Suisse;8(7):124-
130.
www.medicalforum.ch
7. Chenge M, Tambwe M, Kinzonde K, Kakoma S.Z,
Kalengo MK, (2004). Profil clinique et social de la femme stérile
à Lubumbashi. Congo médical, Kinshasa, vol3 n°13,
p1132-1137.
8. Chiamchanya C, Su-angkawatin WJ. (2008). Study of
the causes and the results of treatment in infertile couples at Thammasat
Hospital between 199-2004. Med Assoc Thai.Jun;91(6):805-12.
www.Nlm.nih.gov/m/pubmed.
53
9. CNGOF (2010). Recommandations pour la pratique
clinique, la prise en charge du couple Infertile, Gynecol Obstet Biol
Reprod;
p687-700.
www.cngof.asso.fr.
10. Couet ML. Abord du couple infertile.
Encyclopédie Médico-chirurgicale (Elsevier, Paris),
Gynécologie, 739-A-10, 1999, 10 p.
11. Copperman, Enrique Soto., Alan B.,
(2011). Factors Affecting fertility in Gynecology in practice
(1st ed Blackwell, Hoboken), infertility p.cm-ISBN
9784443-3353-4.
12. David D. et Revidi P. Assistance
médicale à la procréation et problèmes de
filiation. (Editions Scientifiques et Médicales Elsevier SAS,
Paris), Psychiatrie, 37-204-G-40, Obstétrique, 5-150-A-05, 2000, 5
p.
13. Detoeuf M, Goubillon ML et Thalabard JC. Cycle
menstruel. Encyclopédie Médico-chirurgicale (Editions
Scientifiques et Médicales Elsevier SAS, Paris, tous droits
réservés), Gynécologie, 30-A-10,2001, 20 p.
14. Dyer S.I, Abraham N, Mokoema N.E, Lombard C.I,
Van Der Spuy Z.M (2005). Psychological distress among women suffering from
couple infertility in south Africa : an assessment. Human reproduction,
p19381943.
15. Efua I., Les conséquences des
pratiques réligieuses sur les conditions de vie de la population du
terrirtoire de Basoko, Mémoire de fin de cycle, inédit,
FSSPA, année académique 2001-2002.
16. Errol R. N., Schorge J.O., (2001). Obstetrics
and gynecology at glance, Blackwell science, fertility. Singapore Med. J.,
48, 102-104.
17. Giraud J.-R, D. Rotten, A. Dremond, P. Poulain
(2002). Gynécologie, connaissance et pratique, 4éd
Masson, Paris.
18. Hamamah S., Saliba E., Benahmed M., Gold F.,
(2004). Médecine et biologie de la reproduction, 2ème
éd, Masson, Paris.
54
19. Idrisa, A. (2005). Infertility, in: Kwawukume
E.Y. and Emuveyan E.E. (Eds). Comprehensive Gynaecology in the
tropics. Graphic Packaging. Accra, 333-345.
20. Ikechibulu J.I, Adinna J.L, Orie E.F, Ikeguonis,
(2003). High prevalence of male infertility in south eastern Nigeria. Obstetric
and Gynaecology. 23 (6), 659.
21. Johnson H., Barry J.E., (2002)
Reproduction, 1éd De Boeck Université,
Paris.
22. Juakali Sihalikyolo V., Analyse du sperme dans
la stérilité du couple à Kisangani, Mémoire de
spécialisation, inédit, UNIKIS, 2005.
23. Karimpour A., A. Esmaeelnezhad Moghadam, N.
Moslemizadeh, NA. Mousanezhad, S. Peyvandi, M. Gahandar (2005). Incidence and
main causes of infertility in patients attending the infertility center of Imam
Khomeini hospital in 2002-2004. Journal of Mazandaran University of Medical
Sciences, ISSN17359260 Volume:15.
http://journaldatabase.org.
24. KEITH E.D. (2007), Dewhurst's textbook of
obstetrics and gynaecology 7th ed, Blackwell science.
25. Khallouk A., M. Tazi, MJ. EL Fassi, MH. Farih,
(2010). L'infertilité masculine, physiopathologie, bilan et prise en
charge. Espérance Médicale, urologie, tome 17
N°
170.
www.pharmacies.ma=mail1=infertilite
masculine.
26. Labama L. (2005), Gynécologie du
patricien, les presses de l'UNIKIS, Kisangani.
27. Labama L. (2005), Obstétrique du
patricien, les presses de l'UNIKIS, Kisangani.
28. Lansac J., Guerif F et al., (2005),
l'assistance médicale à la procréation en
pratique, Masson, Paris.
29. Lansac J., Lecomte P., Marret H., (2007).
Gynécologie, 7ème éd, Masson.
30. Larsen, U. G. Masenga and Mlay J. (2006).
Infertility in a community and clinic/based sample of couples in
Moshi, northern Tanzania. East African Medical Journal Vol.
83 No 1.
55
31. Linda J. Heffner (2003), Réproduction
humaine, 1ère éd de boeck,Bruxelles.
32. Madungu P., Tumwaka, Kabwe J. K., Kayiba E. M.
(2009), L'épidémiologie du VIH/sida en RDC. une analyse
secondaire de l'EDS-RDC-2007, Institut National de la statistique, Kinshasa,
RD. Congo
http://piussp.princeton.
edudownload.
33. Manga O., Anatomie des organes
féminins de la reproduction, cours inédit, UNIKIS,
2012.
34. Marcelli F., G. Robin, J.-M. Rigot, (2009). Prise
en charge de l'infertilité masculine. Progrès en urologie
19,260-264
www.urofrance.org.
35. Marieb E. N et Katja H. (1999), Human anatomy
and physiology, 7èmeéd. De Boeck université,
Paris.
36. Mauvais J., Struk-Ware R., Labrie F. (1986),
Médecine de la reproduction, gynécologie endocrinienne,
4 éd, Flammarion médecine - sciences, Paris.
37. Maya N. Mascarenhas1, Seth R. Flaxman, Ties
Boerma, Sheryl Vanderpoel, Gretchen A. Stevens (2012). National, Regional, and
Global Trends in Infertility Prevalence Since 1990: A Systematic Analysis of
277 Health Surveys. PLOS Medicine, December | Volume 9 | Issue 12 |
e1001356.
www.plosmedicine.org.
38. Mbungu MR, Nzilanzio ML, Mombo SC, Khonde
MP.,(2010). Vécu psychosocial de la stérilité à
Boma. Annales Africains de Médecine, Kinsh, vol3,
n°2.
39. MONDIA D. La quête de guérison
par la medicine traditionnelle dans les milieu urbains, Mémoire de
fin de cycle, inédit, FSSPA department d'anthropologie, année
académique 2011-2012.
40. Mpoy W., Contribution à l'étude
de la stérilité à Kisangani. Mémoire de
specialisation en Gynécologie-obstétrique, inédit,
Faculté de medicine 1985.
56
41. Mubikayi ML, Mubikayi NN, Kalengo MK., (2010).
Stérilité du couple à l'institut Médicale
chrétien du Kasaï. Annales Africains de Médecine,
Kinshasa, vol3, n°2, p 426-431.
42. Nwajiaku L A , Mbachu ,Ikeako L., (2012).
Prevalence, Clinical Pattern and Major Causes of Male Infertility in Nnewi,
South East Nigeria: A Five Year Review. AFRIMEDIC Journal Volume 3,
No. 2.
43. Obuna J. A., E. O. Ndukwe, H. A. A. Ugboma, B. N.
Ejikeme, E. W. Ugboma. (2012). Clinical Presentation of Infertility in an
Outpatient Clinic of a Resource Poor Setting, South-East Nigeria.
International Journal of tropical disease & health 2(2):
123-131,
www.sciencedomain.org.
44. Okonofua F. (2003). Les nouvelles technologies
reproductives et le traitement de la stérilité en Afrique.
African journal of reproductive health, Volume 7. n° 1, pp
9-11.
45. Olatunji A.O. et A.O. Sule-Odu (2003). The pattern
of infertility cases at a university Hospital in Wajm Vol. 22
N°3, p205-207.
46. Olivennes F., Hazout A., Frydman. R., (2006).
Assistance médicale à la procréation, 3ème
éd, Masson, Paris.
47. Orji, E.O., (2008). Comparative study of the
impact of past pregnancy outcome on future. African journal of reproductive
health, Vol. 4 n°1, p6-10.
48. Owolabi A, Fasubaa OB, Ogunniyi SO., (2012).
Semen quality of male partners of infertile couples in Ile-Ife, Nigeria.
Niger J ClinPract Jan-Mar, 16(1):37.40. doi :10.4103/
1119-3077.106729.
www.Nlm.nih.gov/m/pubmed.
49. P. N. Nana,J. C. Wandji, J. N. Fomulu,R. E.
Mbu,R. J. I. Leke,et M. J. Woubinwou, (2011), Aspects psycho-sociaux chez les
patients infertiles à la Maternite Principale. Mother and child
health. Vol. 8, p5.
57
50. Patel M., Jain Shefali, Jain Dinesh, Patel
Bhavesh, Phanse Nandin,Vyas Pritiand Rathore Pragya, (2012). Prevalence of
Different Factors Responsible for Infertility . Research Journal of Recent
Sciences, Vol. 1 (ISC-2011), p207-211.
51. Paycheng O., Szerman S., (1998).
L'éthique dans les soins : De la théorie à la
pratique, éd. Heures de France.
52. Pinar H. Kodaman, Aydin Arici and Emre Seli, (2004).
Evidence-based diagnosis and management of tubal factor infertility.
Lippincott Williams & Wilkins DOI: 10.1097/01.
53. Poncelet C., Sifer C., (2011). Physiologie,
pathologie et thérapie de la reproduction chez l'humain,
Springer-Verlag France, Paris.
54. Rahim M., Najma G., Shehnaz N. B., (2012).
Frequency of Primary Infertility in woman having fibroid
uterus. http://www.medforum.pkindex. phpoption=com.
55. Ravolamanana RL, Randaoharison PG, Ralaiavy HA,
Debry JM, Randrianjafisamindrakotroka N., (2001). Approche
étiologique des stérilités du couple à
Mahajanga. Arch Inst Pasteur de Madagascar, Vol. 67 (1&2) p
68.
56. Rémy ANDY, Formation sur la prise en
charge syndromique des IST : INTRODUCTION À LA LUTTE CONTRE LES
IST, inédit, 2009.
57. Seligmann G., (I979). De la
stérilité tubaire distale en chirurgie convention- nelle avec ses
résultats à propos de 188 cas, Mémoire de
spécialisation, université Claude Bernard- Lyme I,
inédit.
58. The Gale encyclopedia of medicine
(2006)/Jacqueline L. Longe, editor,- 3rd ed.; vol. 3, Thomson Gale.
59. Ugwu EO, Onwuka CI, Okezie O.
(2012). Pattern and outcome of infertility in Enugu: the need to
improve diagnostic facilities and approaches to management. Niger J
Med. Apr-Jun; 21(2):180-4.
58
60. UNAIDS, (1997). Sexually transmitted diseases:
Policies and principles for prevention and care,
httpwhqlobdoc.who.intunaids1997UNAIDS 97.6.pdf
61. UNICEF, DRC (2010) Faits et chiffres.
http://www.unicef.org/drcongo/
french/media 5827.
62. Wilkes S, Chinn DJ, Murdoch A, Rubin G. (2009).
Epidemiology and management of infertility: a population-based study in UK
primary care. Aug; 26(4):269-74.
63. ZORN J.-R, SAVALE M., (2005).
Stérilité du couple, 2 éd, Masson,
Paris.
59
TABLE DE MATIERE
INTRODUCTION 1
Problématique 1
Objectifs 4
Hypothèses .5
Intérêt du sujet ...5
Subdivision du travail 6
Chapitre Ier. GENERALITES .7
I.1. Définition des concepts ..7
I.2 Rappel anatomo-physiologique de la reproduction
..9
1.3 Facteurs de risque l'infertilité
..11
I.4 Etiologies .14
I.5 Bilan d'un couple infertile .17
I.6 Examen clinique .19
I.7 Examens complémentaires ..20
I.8 Traitement ...21
1.9. Assistance médicale à la
procréation 22
Chapitre II ème APPROCHE METHODOLOGIQUE
24
II.1 Cadre de recherche ..24
II.2 Population d'étude ...24
II.3 Echantillon .24
II.4 Technique de récolte des données
..25
II.5 Technique d'analyse 25
II.6 Définitions opérationnelles
..26
II.7. Difficultés rencontrées
27
60
Chapitre III. PRESENTATION ET INTERPRETATION DES DONNES
28
III.1 Aspects épidémiologiques
28
III.2 Facteurs de risque 31
III.3 Les investigations de l'infertilité
35
III.4 Etiologies retrouvées 36
III.5 Durée de suivi et observations
notées ..40
Chapitre IV. DISCUSSION 41
IV.1 Prévalence de l'infertilité du
couple 41
IV.2 Facteurs de risque de l'infertilité
44
IV.3 Les investigations de l'infertilité
46
IV.4 Etiologies retrouvées 47
IV.5 Responsabilité de l'infertilité
entre conjoints 49
IV.6 Résultat de la prise en charge
49
CONCLUSION ET RECOMMANDATIONS 50
BIBLIOGRAPHIE 52
TABLE DE MATIERE 59
|
|



