|
SOMMAIRE
Introduction ....3
Chapitre É :
Généralités sur l'os
1 . Anatomie de l'os ....5
2 . Rappel histologique ....6
3 . Architecture générale de l'os
.....8
4 . Rôle de l'os ....9
5 . Physiologie et biochimie ....10
Chapitre Ð : Les tumeurs
osseuses
1 . Introduction ....17
2 . Généralités sur les
tumeurs des os ....17
3 . Tumeurs osseuses primitives ....18
4 . Lésions pseudo tumorales ....19
Chapitre Ø : ostéome
ostéoïde
1 . Introduction ....20
2 . Epidémiologie ....21
3 . Etiologie ....23
4 . Anatomo-pathologie
....24
5 . Manifestations cliniques
....28
A . Localisations rachidiennes ....29
B . Localisations articulaires ....31
C . Extrémités ....31
D . Localisations proche du cartilage de
croissance ....32
6 . Examens para-cliniques
....32
A . Radiographies simples ....32
B . Scintigraphie osseuse
.....35
C . Tomodensitométrie ( TDM
) ....38
D . Résonance
magnétique nucléaire ( IRM ) ....39
E . Angiographie
numérisée ....40
F . Examens para
cliniques de laboratoire ....40
Schéma de la
démarche diagnostique ....41
7 . Traitement ....42
A . Méthodes de
repérage per opératoire ....42
B . Résection du nidus
....43
C . Forage résection
osseuse percutané ....44
D . Alcoolisation
percutanée ....46
E . Photocoaculation au laser
.....46
Chapitre ÉV : Etude
pratique
1. Objectif
....48
2. Matériels et méthodes
....48
3. Présentation des cas
....49
4. Cas cliniques
....65
5. Discussion
....134
6. Conclusion
....136
Bibliographie
....139
Conclusion
....142
Index
....143
Introduction
L'inhabituel thème sur lequel nous avons
travaillé, nous a donné la motivation, pour en effectuer des
recherches et d'essayer de réunir la somme des connaissances
reconnues ; mais dispersées, en matière d'ostéome
ostéoïde.
C'est ainsi que nous nous proposons dans ce mémoire
de faire une étude descriptive d'une lésion rare, si on la
compare avec d'autres types tumoraux.
Ce mémoire a essayé d'offrir a la fois une
analyse élémentaire de cette tumeur et une synthèse
hiérarchisée ; démarches qui sont toutes les deux
indispensables pour mémoriser utilement le maximum d'informations en
matière d'ostéome ostéoïde.
Le recours a des ouvrages divers, tentera de donner une bonne
consistance a notre mémoire.
Nous avons fait une approche épidémiologique
de cette tumeur, évalué sa prise en charge diagnostique et
thérapeutique concernant 14 cas admis de janvier 1995 au décembre
2006 au service d'orthopédie, hôpital Ibn Rochd, CHU de Annaba.
Les données ont été retirés des
dossiers médicaux, le registre des comptes rendu opératoires et
les comptes rendu anatomopathologiques.
Il s'agit de 8 hommes et 6 femmes. Leur âge varie de 5
à 53 ans. Parmi lesquels, on a pu suivre l'évolution de 7 cas. La
durée moyenne entre le traitement subi et la revue des malades est
d'environ 41 mois.
Dire tout cela, c'est aussi impliquer l'extrême
difficulté de la tache de faire une étude sur un petit nombre de
cas , sur le plan :
· Epidémiologique
· Clinique
· Radiologique
· Anatomopathologique
· Thérapeutique
· pronostique
Et que ce travail soit pertinent tout en respectant l'esprit
des différentes séries publiées dans le monde.
Chapitre É : Généralités sur
l'os
1 . Anatomie de l'os :
Le squelette est la charpente humaine qui soutient le corps
et protège les organes internes. La plupart des os sont liés a
d'autres par des articulations flexibles, sui donnent a cette charpente un
grand degré de flexibilité. Chaque os a une forme et une taille
particulière, selon le travail qu'il fournit et son emplacement dans le
corps. [16]
1 . 1 . Configuration extérieure de
l'os :
On repartie les os en trois groupes selon leurs trois
dimensions.
Ø Les os longs : ceux dont une dimension, la
longueur, on distingue un corps ou diaphyse et deux extrémités
renflées ou épiphyses. La clavicule fait exception.
Ø Les os plats : sont caractérisés
par la prédominance de la longueur et de la largeur sur
l'épaisseur.
Ø Les os courts : sont ceux dont les trois
dimensions sont a peu prés égales.
1 . 2 . Constituants des
os :
Les os sont formés de tissu compact, tissu spongieux
engainé par ce dernier. [16]
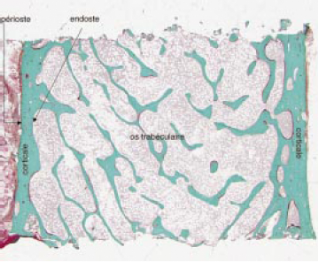
Biopsie osseuse trans iliaque montrant le réseau
trabéculaire limité a l'endoste par les deux corticales
recouvertes par le périoste. Coloration : trichrome de
Goldner.[17]
1 . 3 . Vascularisation et innervation des os :
Les artères nourricières des os de même
que les canaux nourriciers sont de trois ordres :
§ Les os longs et les os plats possèdent seul un
canal nourricier de premier ordre dans lequel s'engage l'artère
nourricière principale de l'os.
§ Dans les os longs, cette artère
pénètre dans le canal médullaire et se divise en deux
branches qui vont en divergeant vers les deux extrémités de
l'os.
§ Les veines et les nerfs suivent le trajet des
artères.
Il s'agit :
Ø Des nerfs sensitifs qui se distribuent dans le
périoste
Ø De nerfs vasomoteurs. [16]
2 . Rappel histologique : [17]
On distingue : les cellules, les fibres, et la matrice
extracellulaire.
2 . 1 . Les cellules
Le tissu osseux contient 4 types de cellules :
o Ostéoblastes :
Ce sont des cellules jeunes de forme ovoïde et
allongée.
L'ostéoblaste est responsable de la synthèse
des fibres et de la substance fondamentale. Cet ensemble représente la
substance pré osseuse (osséine), sous forme de lamelle osseuse
qui est la fraction organique de la matrice extracellulaire. Dés que les
fibres de collagènes deviennent matures, la substance pré osseuse
se calcifie : la minéralisation.
o Ostéocytes :
Sont des ostéoblastes entièrement
entourés par la matrice osseuse minéralisée. Elles sont
devenues incapables de se diviser. De leur corps cellulaire, fusiforme et
contenant le noyau, naissent de nombreux et fins prolongements cytoplasmiques
plus ou moins longs et reliés entre eux par des jonctions communicantes.
Les ostéocytes siègent dans les logettes (ostéoplastes)
d'ou partent des canalicules anastomosés qui contiennent leurs
prolongements cytoplasmiques.
Les organites, du même type que ceux des
ostéoblastes, sont moins développés.
Les ostéocytes assurent le maintient de la matrice
osseuse, avec des capacités de synthèse et de résorption,
contribuent ainsi a l'homéostasie de la calcémie.
o Les
ostéoclastes :
Sont des cellules géantes (50 a 100 micro m)
multinuclées (30 a 50 noyaux) ; ils sont situés a la surface
du tissu osseux en voie de résorption.
o Les cellules
« bordantes » de l'os :
Sont des cellules aplaties, très peu
épaisses, allongées qui tapissent la plupart des surfaces
osseuses de l'adulte. Elles ont peu d'organites et sont inactives,
revêtant les surfaces osseuses soumises ni a formation ni a
résorption osseuse.
Elles sont reliées entre elles et avec les
ostéocytes voisins par des gap-jonctions.
Leur fonction précise est mal connue : elles
correspondraient a des cellules ostéoprogénetrices potentielles,
servent de barrière sélective entre l'os et les autres
compartiments liquidiens extracellulaires et participent a la nutrition des
ostéocytes.
2 . 2 . Les fibres de
collagènes :
Elles sont de type ², leur structure est identique a
celle des fibres de collagènes du tissu conjonctif. Au niveau du
système de Havers, les fibres de collagènes sont
parallèles entre elles.
2 . 3 . La matrice
extra-cellulaire :
Elle regroupe une fraction organique : avec des
glycoaminoglycalnes sulfatés (kératane et chondroitine
sulfatées), des glycoprotéines et une faible quantité de
lipides et une fraction minérale qui renferme de l'eau, de
magnésium, des carbonates, des citrates, du sodium et principalement de
calcium et du phosphate. Les deux derniers éléments se lient pour
former des cristaux d'hydroxypatites.
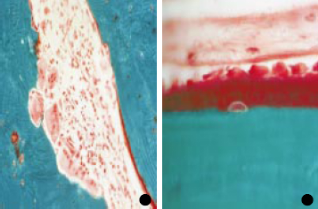
Cellules osseuses :
[17]
-Ostéoblastes multinuclées dans une lacune de
Howship.
-Ostéoblastes alignés le long de la bordure
ostéoïde qu'ils viennent de synthétiser et un
ostéoblaste en train de devenir un ostéocyte emmuré dans
la matrice en cours de minéralisation qu'il vient de produire.
Coloration : trichrome de Goldner.
3 . Architecture générale de l'os :
Le tissu osseux de l'adulte est de type
« lamellaire » on distingue :
§ Le tissu osseux compact :
(cortical ou haversien)
Est constitué d'ostéomes ou système de
Havers fait de 4 a 20 lamelles osseuses cylindriques disposées
concentriquement autour du canal de Havers. Celui ci contient des capillaires
sanguins et des filets nerveux amyéliniques enrobés d'un peu de
tissu conjonctif lâche.
Les ostéocytes sont situés dans les
ostéoplastes interposés entre les lamelles.
Les canaux de Havers sont reliés entre eux, avec la
cavité médullaire et avec la surface de l'os par des canaux
transversaux ou obliques : les canaux de « Volkmann ».
Cette disposition confère a l'os compact un maximum de
résistance. Entre les ostéomes se trouvent des lamelles osseuses,
vestiges d'ostéomes anciens partiellement résorbés et
constituants les « systèmes interstitiels ». La
diaphyse des os longs est bordée extérieurement et
intérieurement par des lamelles osseuses circonférentielles,
réalisant « le système circonférentiel
externe » et « le système circonférentiel
interne ».
§ Le tissu osseux
spongieux : (ou trabéculaire)
Est formé par un lacis tridimensionnel de spicules
ou trabécules de tissu osseux, ramifiés et anastomosés,
délimitant un labyrinthe d'espaces inter communicants occupés par
de la moelle osseuse et des vaisseaux.
La plupart des os sont constitués d'une zone externe
d'os compact et d'une zone interne de tissu spongieux. [17]
4 . Rôle de l'os :
Il assure plusieurs fonctions essentielles :
§ La croissance
§ Maintient de l'homéostasie du calcium
sérique qui est assuré par le système endocrinien et plus
particulièrement par trois hormones calcitropes : la parathormone,
le 1.25 dihydro cholécalciférol et la calcitonine
§ Support mécanique des tissus mous et le site
d'attachement des muscles pour la locomotion
§ Site majeur de l'hématopoïèse chez
l'adulte
Pour satisfaire ces fonctions, l'os est le siège
d'un remodelage permanent. [18]
5 . Physiologie et biochimie :
L'os est une structure optimisée, de poids faible,
qui peu supporter de fortes contraintes. Suites a la période de
modelage, l'os subit un remodelage (maintenance). Les processus de
formation/résorption sont couplés par les unités de
remodelage, ensemble d'ostéoblastes d'une part et d'ostéoclastes
d'autre part.
Les cycles de formation osseuse/ résorption sont
contrôlés par les facteurs mécaniques dans un environnement
hormonal.
Les structures macroscopiques et microscopiques sont ainsi
adaptées a l'environnement mécanique. La masse osseuse est
conservée, mais le remaniement est hétérogène.
[18]
Chargement
Résorption
Ostéoclastes
Zones peu
contraintes
(sites et taux de
résorption)
OS
MECANOREGULATION
OS
MECANOREGULATION
Déformation
Ostéocytes
Contraintes/ Déformation
Ecoulement
locaux
Diffusion de
Calcium
Mécano
transduction
Ostéoblastes
Regénération
Schéma de la mecanorégulation
osseuse [18]
A . Modelage et remodelage osseux :
Pendant l'enfance, le modelage et le remodelage osseux
coexistent, alors que chez l'adulte seul le remodelage persiste.
1 . Modelage osseux:
Il assure la formation des os in utero et pendant l'enfance
jusqu'à la maturité du squelette à l'adolescence. Il
résulte de deux mécanismes, l'ossification endochondrale et
l'ossification de membrane. [18]
Ø Ossification endochondrale
Elle assure la formation des os longs chez l'embryon. Les
cellules mésenchymateuses se différencient en chondroblastes puis
en chondrocytes responsables de la synthèse d'une matrice
extracellulaire riche en protéoglycanes et collagène de type II
qui secondairement se calcifie. Ce cartilage calcifié est envahi par des
bourgeons vasculaires qui véhiculent les cellules précurseurs des
ostéoclastes et des ostéoblastes. Ce cartilage calcifié
est ensuite colonisé par des ostéoblastes qui synthétisent
un tissu osseux immature de texture tissée.
Ce tissu osseux immature est finalement
résorbé par les ostéoclastes et remplacé par un
tissu osseux lamellaire. [18]
Ø Ossification de membrane
Elle siège au niveau des os plats et, contrairement
à l'ossification endochondrale, les cellules mésenchymateuses se
différencient directement en ostéoblastes qui élaborent
une matrice osseuse de texture tissée. Plus tard, à l'issue d'une
séquence classique de remodelage, cet os tissé est
progressivement remplacé par un os mature lamellaire. [18]
2 . Remodelage osseux :
Tout au long de la vie, l'os est le siège de
remaniements permanents. Ce processus permet de préserver les
propriétés biomécaniques du tissu osseux et d'assurer
l'homéostasie minérale.
La séquence du remodelage osseux se déroule
selon une chronologie bien précise en un même site
résultant de l'activité d'une unité multicellulaire de
base (basic multi cellular unit ou BMU). Cette activité de remodelage
donne naissance aux unités de base du tissu osseux appelées
ostéons dans l'os cortical et unités structurales
élémentaires (basic structure unit ou BSU) dans l'os spongieux.
Elle débute par une phase d'activation des ostéoclastes qui
conduit à la résorption osseuse suivie d'une phase de transition
qui aboutit au recrutement des cellules ostéoprogénitrices, puis
à la formation et à la minéralisation d'une nouvelle
matrice osseuse. A chaque instant, environ 5 % des surfaces intra corticales et
20 % des surfaces trabéculaires sont le siège d'un remodelage. Ce
processus implique un couplage étroit entre la phase de
résorption et la phase de formation. La durée moyenne d'une
séquence de remodelage est de 4à 6 mois. [18]
Ø Phase d'activation :
La séquence du remodelage débute en un point
d'une surface osseuse quiescente recouverte par des cellules bordantes. Ces
cellules seraient capables de percevoir un signal d'initiation dont la nature
exacte est inconnue mais qui pourrait être de nature hormonale, transmis
par des cytokines produites localement ou relever d'un stimulus
mécanique. La captation de ce signal conduirait à la
dégradation de la fine couche de matrice non minéralisée
située sous les cellules bordantes, exposant ainsi la matrice
minéralisée à l'action des ostéoclastes.
[18]
Ø Phase de
résorption :
Elle débute par l'activation des précurseurs
ostéoclastiques présents dans la moelle osseuse au site de
remodelage et conduit à leur différenciation en
ostéoclastes matures et à leur attachement à la surface
osseuse . Les mécanismes contrôlant
l'ostéoclastogenèse sont encore mal connus. Toutefois, des
études récentes ont montré que la différenciation
et l'activité ostéoclastiques sont modulées par des
facteurs libérés par les cellules stromales de la lignée
ostéoblastique. Leur synthèse varie avec l'âge et est
modulée par certaines hormones telles les oestrogènes. Ainsi, la
synthèse d'interleukine 6 (IL-6) est stimulée par la parathormone
et la 1,25 dihydroxyvitamine D3. Les cellules stromales ostéoblastiques
synthétisent également le macrophage-colony stimulating factor
(M-CSF) qui est un stimulateur de la résorption.
D'autres cytokines de type TNF- produites par les monocytes ont un effet
mitogénique sur les précurseurs ostéoclastiques et
régulent la production de M-CSF et IL-11 par les cellules stromales.
Ces cytokines agissent par l'intermédiaire des voies
de signalisation. Les cellules stromales ostéoblastiques expriment
également RANK ligand (RANKL) qui stimule
l'ostéoclastogenèse en agissant sur RANK situé à la
surface des précurseurs ostéoclastiques mononuclées.
A l'inverse, l'ostéoprotégérine,
facteur soluble également produit par les cellules
ostéoblastiques agit comme un antagoniste de RANK ligand.
La production de RANK ligand et de
l'ostéoprotégérine par les cellules stromales
ostéoblastiques est sous la dépendance des hormones et des
cytokines qui contrôlent la résorption osseuse.
Une fois attaché à la matrice osseuse,
l'ostéoclaste crée un microenvironnement acide qui permet la
dissolution de la phase inorganique qui précède la
dégradation de la fraction protéique de la matrice osseuse
grâce à l'équipement enzymatique de l'ostéoclaste.
La lacune de résorption ainsi créée est appelée
lacune de Howship. La phase de résorption dure environ 30 jours.
Ø Phase de réversion
C'est durant cette phase de transition qu'intervient le
couplage entre résorption et formation. Il a été
suggéré que les facteurs favorisant la formation osseuse soient
intégrés dans la matrice osseuse et relargués durant la
phase de résorption. Cela concernerait en particulier les insulin-like
growth factors (IGF), les fibroblast growth factors (FGF), le transforming
growth factor-
(TGF b), les bone morphogenic proteins (BMP) et le platelet
derived growth factor (PDGF).
La surface osseuse ainsi libérée par les
ostéoclastes et correspondant au fond de la lacune de Howship,
appelée ligne cémentante, est riche en éléments
tels que l'ostéopontine qui activerait les ostéoblastes.
Après 1 à 2 semaines, cette phase aboutit au recrutement des
cellules ostéoprogénitrices dans la moelle osseuse. [18]
Ø Phase de formation
Elle débute par la prolifération des cellules
ostéoprogénitrices qui vont ensuite tapisser le fond de la lacune
de Howship, au niveau de la ligne cémentante. Les ostéoblastes
vont alors synthétiser les constituants de la matrice protéique
osseuse non encore minéralisée appelée
ostéoïde. La vitesse d'apposition de la matrice par les
ostéoblastes est de 2 à 3 um/j. Puis après un délai
de 10 à 15 jours, le tissu ostéoïde se minéralise par
l'apposition de cristaux d'hydroxyapatite dans les espaces inter fibrillaires
du collagène. Cette étape de minéralisation comporte une
phase rapide appelée minéralisation primaire puis se poursuit
plus lentement pendant une durée variable appelée
minéralisation secondaire. La durée de la minéralisation
secondaire est liée à la fréquence du remodelage.
[18]
Ainsi, en cas de bas niveau de remodelage, la phase de
minéralisation secondaire est allongée, d'où une
augmentation de la minéralisation des BSU. A l'inverse, une activation
globale du remodelage conduit à un moindre degré de
minéralisation du tissu osseux. La durée de la phase
d'ostéoformation est de 4 à 5 mois.
Ø Phase quiescente
Une fois la phase de formation achevée, les
ostéoblastes laissent la place aux cellules bordantes qui vont recouvrir
la surface osseuse et demeurer quiescentes jusqu'à une prochaine
activation focale des ostéoclastes. [18]
B . Vieillissement osseux :
Un juste équilibre entre les activités de
résorption et de formation assure le maintien de la masse osseuse, mais
cet équilibre n'est plus respecté au cours du vieillissement. Il
se produit avec l'âge et dans les deux sexes, une diminution progressive
de l'épaisseur des unités structurales élémentaires
alors que la profondeur des lacunes de résorption ne diminue pas. Il en
résulte un déficit de chaque unité structurale
élémentaire. En outre, chez la femme, au cours de la
ménopause, la chute du taux des oestrogènes induit une
accélération du remodelage osseux qui a pour conséquence
une accentuation de la perte osseuse élémentaire.
Ce processus conduit à un amincissement et à
une perforation des travées osseuses et donc une
détérioration de la microarchitecture osseuse. Il en
résulte une fragilisation du squelette qui ne peut plus assurer ses
fonctions de soutien, ce qui se traduit par la survenue de fractures le plus
souvent vertébrales. [18]
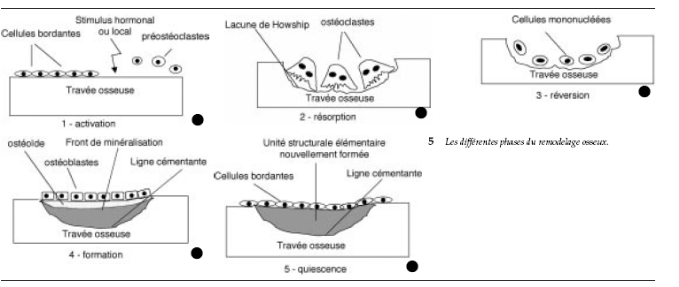
Schéma du remodelage osseux [18]
Chapitre Ð : Les tumeurs osseuses
1 . Introduction :
Les tumeurs des os chez l'enfant se résument aux
tumeurs osseuses primitives (T.O.P.) les seules tumeurs osseuses secondaires
étant représentées par les très rares
métastases osseuses des neuroblastomes.
Les T.O.P. sont communes
à l'enfant et à l'adulte mais la fréquence de chaque
tumeur, sa localisation, son mode de révélation et sa prise en
charge thérapeutique ont des spécificités propres selon
qu'il s'agit d'enfant ou d'adulte.
2 . Généralités sur les tumeurs des
os :
Une tumeur, qu'elle soit bénigne ou maligne, se
caractérise par la prolifération anormale d'une lignée
cellulaire pathologique. L'os, dans les conditions normales, renferme
différents types de lignées cellulaires. Chacune de ces
lignées cellulaires peut être à l'origine d'un type de
tumeur.
On rapproche des tumeurs, des lésions qualifiées de
« pseudo-tumorales » dont la présentation clinique et
radiologique est très évocatrice d'une tumeur bien qu'aucune de
ces pseudo-tumeurs ne renferme de prolifération anormale de
lignée cellulaire pathologique. [11, 19]
3 . Tumeurs osseuses primitives :
|
Lignée cellulaire
|
Tumeur bénigne
|
Tumeur maligne
|
|
Lignée Ostéoblastique (os)
|
Ostéome
ostéoïde
Ostéoblastome
Dysplasie
fibreuse
|
Ostéosarcome
|
|
Lignée chondroblastique(cartilage)
|
Chondrome (solitaire et
multiple)
Exostose
ostéogénique
Chondroblastome
Fibrome chondro-myxoïde
|
Chondrosarcome
|
|
Tissu conjonctif
|
Fibrome
|
Fibrosarcome
Histiocytofibrome malin
|
|
Tissu hématopoïétique de la moelle
osseuse
|
|
Lymphome
Myélome
Plasmocytome
|
|
Notochorde
|
|
Chordome
|
|
Neuro-ectoderme
|
Neurofibrome
Schwannome
|
Tumeur d'Ewing
Schwannome malin
Adamantinome
|
|
Origine incertaine
|
Tumeur à cellules géantes
|
Tumeur à cellules géantes
|
4 . Lésions pseudo tumorales :
-Kyste essentiel
-Kyste anévrysmal
-Histyocytose
Langerhansienne
-Fibrome non ossifiant
Ces tableaux ne sont pas exhaustifs mais représentent
les principales T.O.P.
Nous avons fait figurer en italique et en gras les
lésions plus volontiers rencontrées chez l'enfant. [20]
CHAPITRE Ø : Ostéome
ostéoïde
1 . Introduction :
Cette lésion fut décrite par Bergstrand en
1930 puis par MILCH en 1934. En 1935, Jaffe étudia cette tumeur
ostéoblastique qui n'avait aucune origine infectieuse. Il l'a nomma
ostéome ostéoïde.
C'est une tumeur bénigne, de forme arrondie, de
petite taille, constituant le nidus entouré d'une zone de
sclérose. Jaffe et Lichtenstein publièrent un article concernant
30 cas en 1940. Cette tumeur assez fréquente, a tout de même
suscitée un intérêt constant de la part des auteurs.
Quelques grandes séries sont parues, parmi lesquelles nous pouvons
citer celles de Campanacci (448 cas), Schajowicz (214 cas), Jackson (860 cas
colligés) et Resnick et Niwayama(661 cas) . [9]
L'exérèse complète du seul nidus est
la condition nécessaire et suffisante a la guérison. La
difficulté du geste opératoire vient de leur localisation parfois
profonde, endo-osseuse, voire périlleuse par ses rapports anatomiques et
constamment de leur petite taille.
L'actualité de leur prise en charge est
représentée par les progrès du diagnostic scintigraphique
et surtout tomodensitométrique et la mise au point de techniques mini
invasives de résection.
Pendant longtemps, cette tumeur fut traitée
uniquement de façon conventionnelle, c'est à -dire à ciel
ouvert avec exérèse totale de la lésion. La photo
coagulation interstitielle au laser a été introduite en 1983.
Cette technique a été utilisée jusque là dans les
tumeurs du foie, du pancréas, de la prostate, du cerveau, du sein et de
certaines adénopathies.
2 . Epidémiologie :
L'ostéome ostéoïde est relativement
fréquent : 2 à 3 % de l'ensemble des tumeurs osseuses et 10
à 20 % des tumeurs bénignes. Ceci le place au troisième
rang des tumeurs osseuses bénignes, avec le chondrome, mais
derrière le fibrome non ossifiant et l'exostose. [11]
Sur le terrain, nous avons été
confrontés avec le problème de rareté des cas
trouvés, en effet le nombre de patients qui ont été
hospitalisés pour ostéome ostéoïde au niveau du
service d'orthopédie, hôpital Ibn Rochd, CHU de Annaba sur une
période de 12 ans allant de janvier 1995 jusqu'a décembre 2006,
et sur lesquels nous avons donc travaillé, était relativement
réduit (14 cas) en comparant a d'autres types de tumeurs osseuses
bénignes tel que l'exostose ostéogénique et le
fibromechondo-myxoide , mais ceci reste conforme aux données de
littérature qui classent l'ostéome ostéoïde a la
troisième place parmi les tumeurs osseuses bénignes
C'est pour cela que notre choix était dés le
début de faire une étude sur une période relativement
longue (12 ans), pour avoir le plus de cas possible d'ostéome
ostéoïde.
Aussi, ce problème a changé totalement notre
conduite par rapport a ce qui est partie pratique de notre thèse. En
fait et comme il est classique dans nos thèses de fin d'études,
la partie pratique comporte presque toujours seulement une analyse
épidémiologique de la tumeur étudiée avec beaucoup
de tableaux comparatifs avec d'autres types tumoraux sur diverses variables
épidémiologiques. Mais devant la rareté des cas
trouvés, ont a été obligé de faire une étude
de cas pour contourner ce problème et pouvoir ainsi faire une
étude plus détaillée de chaque cas, assortie d'une petite
comparaison entre les cas trouvés même si leur nombre était
vraiment réduit.
Nous avons parlé ici vaguement des
difficultés rencontrées sur le terrain en rapport avec notre
thème de thèse, mais tout cela va être plus
détaillé par des données numériques dans de la
partie pratique.
La prédominance masculine (2 à 3 pour 1) est
soulignée dans toutes les séries, de même sa survenue dans
la seconde enfance à l'âge adulte : un patient sur deux porteur
d'un ostéome ostéoïde a moins de 20 ans. [11]
La tumeur se déclare principalement entre 5 et 25
ans mais quelques cas ont été rapportés jusqu'à la
septième décennie. [11]
Sa répartition sur le squelette fait
apparaître une très forte prédominance des os longs des
membres (75 %), loin devant les os de la main et du pied (15 %) et du rachis
(10 %). Ainsi, dans la série de l'institut
« Rizzoli » , près de 40 % des ostéomes
ostéoïdes siègent au fémur et 20 % au tibia.
Certaines localisations sont caractéristiques (col fémoral, col
du talus, arc postérieur vertébral lombaire et/ou cervical),
d'autres exceptionnelles (épiphyses, os membranaires). Sur les os longs,
l'ostéome ostéoïde est préférentiellement
corticodiaphysaire ou métaphysaire. En fait, toute localisation semble
possible, souvent décrite de manière anecdotique. [8]
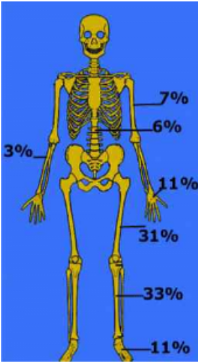
Répartition de l'ostéome
ostéoïde sur le squelette Pr. Jl Lerat[8]
On constate qu'il existe une légère
discordance entre ce qu'on a obtenu et ce qui est mentionné dans la
littérature concernant le sexe ratio.
En fait, dans notre travail la fréquence de
l'ostéome ostéoïde chez les deux sexes était presque
a égalité (sexe ratio de 1,33 en faveur du sexe masculin), alors
qu'il est a nette prédominance masculine dans la
littérature.
Mais il est a rappeler toujours que le nombre réduit
de cas sur lesquels on a travaillé, ne permet en aucun cas de donner des
statistiques objectives concernant les différents paramètres
épidémiologiques en rapport avec l'ostéome
ostéoïde et tout ce qu'on a pu retenir comme conclusions en fin du
travail reste de simples constatations.
Mise a part cette différence constatée
concernant le sexe ratio, tout le reste des données obtenues correspond
parfaitement a ce qui est décrit dans les différents ouvrages,
notamment pour la tranche d'age concernée par l'ostéome
ostéoïde et sa nette prédominance sur les os longs des
membres et surtout l'affinité pour le membre inférieur notamment
le fémur et le tibia.
3 . Etiologie :
En dépit du fait que près de la moitié
des patients invoquent un traumatisme à son origine, l'étiologie
de cette tumeur demeure inconnue.
L'étude détaillée de l'histoire de la
maladie de nos patients, ne trouve aucun facteur pouvant être
déclenchant ou en rapport avec l'apparition de l'ostéome
ostéoïde. Même si on prend le seul cas qui a rapporté
la notion de traumatisme minime avant la découverte de l'ostéome
ostéoïde, devant la rareté des cas étudiés
d'une part et le caractère isolé de cette notion de traumatisme
chez un seul cas, on penche beaucoup plus a la mise de cette notion comme une
circonstance de découverte plutôt qu'un facteur
déclenchant. [11]
4 . Anatomo-pathologie :
La taille est habituellement moins de 1 cm mais elle peut
rarement se situer entre 1 et 2 cm (ostéome ostéoïde
géant). Au delà de 2 cm, on parlera plutôt
d'ostéoblastome. La lésion est presque toujours solitaire.
Très exceptionnellement on trouve des ostéomes
ostéoïdes sur 2 segments osseux à distance. En revanche, une
double localisation très voisine sur le même site doit plus
être considérée comme une tentative d'explication lors
d'une récidive suite à une exérèse manquée
ou incomplète. Les lésions histologiques sont communes. Le nidus
est le substratum de la lésion. [5]
Il est a noter a ce niveau, qu'on était
confronté a divers problèmes en rapport avec la taille exacte de
l'ostéome ostéoïde.
En effet, pour déterminer la taille de la tumeur, il
faut que celle la soit traduite par un nidus sur les radiographies standards,
mais cela n'étais pas le cas de tout nos malades, certains
présentaient seulement a la radiographie des signes
d'ostéocondensations sans image de nidus.
Pour d'autres cas, même si le nidus étais
visible sur les clichés scannographiques, on ne pouvais pas
déterminer la taille exacte, du fait que la TDM ne donne pas une image
de taille réelle.
A . Macroscopie :
L'entité tumorale comporte deux tissus :
- le nidus, qui est la tumeur proprement dite ;
- une ostéogenèse réactionnelle
périphérique d'importance variable.
Le nidus est arrondi ou ovalaire, ne dépassant pas
10 mm de diamètre, d'aspect rouge brunâtre par son hyper
vascularisation lorsqu'il est récent, ou jaune sombre en raison d'une
calcification liée à une maturité plus avancée. Ses
limites sont nettes vis-à-vis du tissu osseux qui l'entoure, parfois
marquées par quelques millimètres de tissu fibreux.
L'ostéogenèse autour du nidus peut être quasi inexistante
dans les localisations intra-articulaires ou sous périostées,
discrète dans les formes épiphysaires, nette dans les formes
épiphysométaphysaires ou endomédullaires, voire
très importante dans les situations corticales.
Lorsqu'il est de siège para-ou intra-articulaire, le
nidus est souvent associé à une synovite dite « folliculaire
» avec hypertrophie des franges synoviales, hyper vascularisation,
présence d'îlots lymphoïdes et lymphoplasmocytaires.
[6]
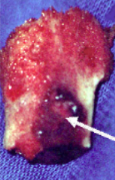
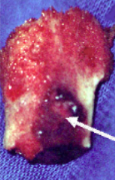
Pièce opératoire montrant l'ostéome
ostéoïde . Pr. Jl Lerat[8]
B . Microscopie :
Le nidus est composé d'un conjonctif hyper
vascularisé, de cellules géantes, d'ostéoblastes et de
substance ostéoïde. Ce sont les ostéoblastes qui
élaborent les travées ostéoïdes et les
ostéoclastes qui les résorbent, aboutissant à une
calcification de situation variable, parfois centrale avec une couronne
périphérique. Cet aspect donne une image radiologique dite en
« cocarde » quasi pathognomonique. Ces deux contingents cellulaires
sont, en étude
ultra structurale, identiques à ceux d'un cal osseux.
L'importance quantitative de la calcification du nidus n'est pas en rapport
avec son évolution clinique : l'ostéome ostéoïde
semble le plus souvent croître puis se stabiliser parfois pendant de
nombreuses années.
-Le nidus est composé d'un tissu conjonctif hyper
vascularisé, de cellules géantes, d'ostéoblastes et de
substance ostéoïde.
-La zone centrale du nidus est un tissu osseux immature,
atypique fait de travées d'épaisseur inégale
réunies en un réseau irrégulier.
-La partie la plus centrale est souvent une petite plage
ostéoïde partiellement calcifiée.
Dans certains nidus on observe soit dans la partie centrale,
soit a la périphérie de la zone ossifiée, une petite plage
fortement calcifiée, d'aspect pagétoide.
-Cette partie centrale du nidus est entourée par des
travées ostéoïdes a disposition plus
régulière, souvent radiaire. Entre les travées osseuses se
développe un conjonctif lâche et très vasculaire.
-De nombreux ostéoblastes et ostéoclastes
entourent les travées osseuses. Les ostéophytes sont
irrégulièrement répartis.
-Fait important, il n'existe ni nécrose, ni infiltrat
inflammatoire, ni mitoses atypiques dans le nidus.
-Le nidus est entouré par un os a larges
travées anastomosées entres elles au sein d'une moelle fibreuse
et très vascularisée.
S'il s'agit d'une localisation diaphysaire, d'un
fémur par exemple, les canaux de Havers sont fortement agrandis. Cette
corticale spongiosée est en continuité avec l'opposition osseuse
périostée d'une part et avec une ostéogenèse
médullaire d'autre part. Finalement, corticale spongiosée, os
périosté et os médullaire néoformés
présentent une grande similitude architecturale.
Dans l'os spongieux le remaniement qui entoure le nidus se
traduit par un épaississement plus ou moins marqué des
travées osseuses.
Pour le pathologiste, l'ostéome ostéoïde
pose trois problèmes diagnostiques de difficulté variable.
Certaines lésions, au profil radio clinique proche,
sont relativement simples à éliminer : ostéomyélite
sclérosante d'un abcès de Brodie, îlot cortical condensant,
ostéosarcome intra cortical. Le diagnostic entre ostéome
ostéoïde et ostéoblastome est un peu plus délicat du
fait des similitudes histologiques, mais en fait sans grande conséquence
thérapeutique puisque ces deux tumeurs bénignes répondent
aux mêmes règles d'exérèse chirurgicale.
La structure histologique, l'architecture et surtout la
taille sont les arguments du diagnostic différentiel :
l'ostéoblastome est supérieur à 10 mm (20 mm pour
certains) et tend à l'expansion, voire à l'agressivité
locale.
Mais le problème diagnostique de loin le plus
délicat reste la découverte et l'identification même de
l'ostéome ostéoïde au sein du tissu osseux excisé par
le chirurgien pour l'analyse histologique. Le pathologiste doit être
prévenu de l'éventualité de ce diagnostic pour qu'il
effectue des coupes très fines (2 à 3 mm) et l'examen de chacun
des éléments macroscopiques osseux qui lui sont confiés.
En effet, la petite taille du nidus peut expliquer qu'il ne soit pas
découvert au sein de l'ostéogenèse réactionnelle.
Enfin, du fait même du geste opératoire, le
nidus peut avoir été fragmenté, et il n'est plus possible
d'affirmer le caractère complet de son exérèse.
[6]
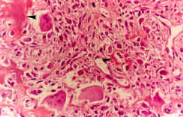
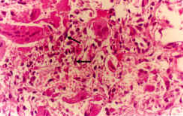
Examen histologique :
[8] confirme le diagnostic d'ostéome ostéoïde en visualisant
une prolifération richement vascularisée faite de cellules
géantes ostéoclastiques et d'éléments
mononuclées fusiformes, d'allure fibroblastique.
Au sein de cette prolifération, on note de
travées ostéoïdes plus ou moins calcifiés.
5 . Manifestations cliniques :
La douleur dans l'ostéome ostéoïde est
très caractéristique et devrait permettre un diagnostique facile
et rapide. Cependant, ce n'est pas toujours le cas. Effectivement, une fois sur
deux, le caractère typique fait défaut. L'ostéome
ostéoïde revêt alors d'autres visages, trompeurs,
masqués du fait surtout des multiples localisations.
La douleur est le signe caractéristique,
présente dans les ¾ des cas. Au début, c'est une douleur de
fatigue, puis au fur et à mesure elle devient lancinante, nocturne,
empêchant le sommeil. La prise de l'aspirine atténue
considérablement la douleur 2 fois sur 3. Ceci devrait être un
argument de poids en faveur d'un ostéome ostéoïde mais ce
n'est pas le signe pathognomonique.
Le siège de la douleur est variable: soit au site
même du nidus, déclenchée par la pression, soit à
distance sous forme d'irradiation.
La douleur est due au fait qu'il existe un grand nombre de
fibres amyéliniques au sein du tissu ostéoïde, qui sont
mises sous pression par le flux vasculaire très augmenté. La
pathogénie est ainsi voisine des syndromes du compartiment. [1]
Dans notre série, tout les cas avaient une douleur
typique au membre atteint, sans notion d'éventuelles
irradiations.
Nous avons constaté que la douleur reste le seul signe
clinique commun a tout les patients, mais aussi la seule symptomatologie
retrouvée chez eux, mis a part trois cas qui présentaient un
cortège de manifestations cliniques associées a la douleur,
dominé par la notion de fracture pathologique au membre atteint, une
boiterie et surtout une limitation fonctionnelle au membre contenant
l'ostéome ostéoïde, une limitation qui est probablement en
relation avec la localisation de la tumeur au fémur et au
tibia..
Donc, le maître symptôme reste vraiment la
douleur, dont les caractéristiques répondent parfaitement aux
données de la littérature, a savoir sa prédominance
nocturne, et surtout la sensibilité aux AINS dont la prise soulageait
plus ou moins nos patients mis a part les deux seuls cas ou le caractère
résistant de la douleur aux AINS était signalé, tout ceci
si on ne prend pas bien sur en compte les cas des malades dont la notion de
prise d'AINS n'a pas été retrouvé, ou le cas du malade
qui était allergique aux AINS, ou sa sensibilité a ce genre de
traitements antalgiques n'a pu de ce fait être
vérifiée.
Signalons aussi que pour tous les cas, aucune
modifications des téguments en regard de la localisation douloureuse
n'a été signalée, la peau était pour tous les
malades d'aspect normal et sans signes d'inflammation locale.
A . Localisations rachidiennes :
10% des ostéome ostéoïdes sont de
localisation rachidienne. 40% sont lombaire, 40% cervicale et 20% thoracique.
Scoliose et signes neurologiques dissimulent la douleur. Pourtant la
symptomatologie reste évocatrice si l'on prend la peine de bien
l'analyser.
Scoliose raide et douloureuse: La douleur est le maître
symptôme avec ses caractères, hélas souvent
accompagnée de scoliose et de manifestations neurologiques, sources
d'erreurs d'interprétation. La scoliose est présente 9 fois sur
10, quasi constante dans les localisations dorsales et lombaires hautes. Au
niveau de la région cervicale, elle est manifestée par un
torticolis dont l'inclinaison est en générale masquée par
une inflexion dorsale de compensation. Dans le segment lombaire
inférieur, la courbure est moins nette, car s'y incorpore un bassin
oblique.
Cette scoliose est particulière; en plus de la
douleur, elle s'accompagne de raideur irréductible dont la position
couchée tend à l'accentuer. Elle est due à la contracture
musculaire antalgique, réflexe, qui siège dans la
concavité. Cette asymétrie de tension musculaire est en rapport
avec la situation presque toujours paramédiane de la lésion. En
cas de situation médiane, il n'y a pas de courbure mais la raideur
douloureuse existe toujours.
On a d'abord une attitude sans rotation, sans
déformation et irréductible. En quelques semaines, selon
l'intensité de la contracture asymétrique qui s'exerce sur la
concavité, la rotation apparaît et s'accroît presque
à vue d'oeil. La croissance se déséquilibre, augmentant du
côté convexe et diminuant du côté concave
jusqu'à déformer les vertèbres, phénomène
plus marqué à l'apex. La courbure se structuralise. L'importance
de cette déformation va bien entendu dépendre du degré de
contracture musculaire et de l'âge du sujet. A tout ceci s'ajoute la
réaction des structures avoisinants à la présence du nidus
: sclérose diffuse, hypertrophie, condensation, pincement articulaire
etc.
Mais il faut toujours faire attention devant un tel tableau
car un scoliose raide et douloureuse n'est pas un signe pathognomonique d'un
ostéome ostéoïde du rachis. Plusieurs causes pathologiques
peuvent entraîner des contractures musculaires antalgiques du
dos.
Les manifestations neurologiques sont rares: (7% des cas)
radicalgies, atrophies musculaires, troubles sensitifs, déficits
moteurs, altération des réflexes. Des compressions
médullaires ont été décrites avec douleurs en
ceinture, hypoesthésie en bande, hyper-reflectivité pyramidale,
parésies. Ces réactions sont plutôt le fait des
modifications environnantes: sclérose osseuse, oedème, congestion
au niveau des trous de conjugaison et du canal rachidien. [1, 3, 5]
Pour tous les cas sur lesquels il nous a été
donner de travailler, l'ostéome ostéoïde était
presque toujours localisé au membre inférieur ( a part les deux
seuls cas dont la localisation était humérale), ce qui n'a pu
nous permettre de vérifier la compatibilité de nos données
avec ce qui est rapporté par la littérature concernant la
localisation rachidienne de cette tumeur avec toutes ses
caractéristiques sémiologiques et les manifestations
associées qui restent caractéristiques pour ce type de
localisation.
B . Localisations articulaires :
L'ostéome ostéoïde siège soit
dans la métaphyse lorsque celle-ci est intra-articulaire comme le col
fémoral, soit dans l'épiphyse entre cartilage de conjugaison et
articulaire. Le tableau est celui d'une arthrite subaiguë septique ou non,
une synovite, une arthrite rhumatoïde, mono arthrite non
spécifique, troublant ainsi la démarche diagnostic. De plus,
généralement il y a notion de prise d'antalgique,
d'anti-inflammatoire, de ponction, d'infiltration...
La douleur est toujours présente, mais elle est
souvent mal estimée à cause de son cortège qui
l'accompagne: épanchement articulaire, attitude vicieuse, raideur,
atrophie musculaire, allure pseudo-inflammatoire.
Chaque articulation en cause s'exprime selon sa
personnalité.
-La hanche est atteinte dans 30% des cas; le col
fémoral est souvent en cause, exceptionnellement la tête et le
cotyle.
-Le coude est atteint dans 30% des cas; la
localisation préférentielle est la palette
humérale.
-La cheville est touchée dans 15% des cas et
c'est surtout le col de l'astragale avec électivement des formes sous
périostées qui est atteint.
-Le genou est touché dans 6% des cas,
atteignant plus souvent le fémur que le tibia.
-Le poignet représente 5% des cas, se
répartissant de la façon suivante: radius, cubitus et carpe. [1,
3,20]
C . Extrémités :
A la main, le carpe est rarement concerné. Aux
doigts, l'allure est celle d'un panaris avec déformation en
«tétine» sur P1, en «barillet» sur P2, en
«baguette de tambour» sur P3. Il n'y a pas de signe d'infection. La
douleur en sonnette à la pression évoque la tumeur
glomique.
Au pied, la douleur fait croire à une entorse, une
ostéochondrite, une ostéite.
D . Localisation proche du cartilage de
croissance :
Qu'elle soit métaphysaire ou épiphysaire, elle
peut perturber la croissance. C'est ainsi que peuvent se produire,
particulièrement au membre inférieur:
-des modifications de longueur.
-des désaxations.
-des altérations épiphysaires.
[1]
6 . Examens para cliniques :
La symptomatologie permet parfois à elle seule de
poser le diagnostic. Les radiographies simples et surtout la scintigraphie
font le reste. Tout au plus est-il nécessaire pour aborder la
lésion de mieux préciser sa situation par tomographie ou
scanner.
A . Radiographies conventionnelle :
Deux remarques préliminaires :
-La première est qu'il existe un retard de
l'apparition de l'image radiologique, sur un cliché standard par rapport
aux phénomènes douloureux.
-La deuxième concerne le développement de
l'ostéome ostéoïde sur un squelette immature.
Sur une extrémité osseuse « tout se
passe comme si » la tumeur accélérait la maturation
osseuse. Sur un col fémoral, par exemple, l'augmentation en longueur et
en épaisseur de celui ci est évidente par comparaison avec le
coté sain.
Au début, c'est une clarté arrondie de
quelques millimètres de diamètre qu'on voit. Quelques mois
après, la partie centrale du nidus se densifie, formant une sorte
d'image en grelot. Les manifestations de remaniement osseux périnidal se
développent et son importance sera fonction de la localisation du nidus
dans la pièce osseuse et de l'âge osseux. [1 , 7]
v En localisation superficielle : on aura au
début qu'une simple encoche creusée dans la corticale
sous-jacente.
v En situation intra corticale : sur un fût
diaphysaire, la réaction ostéogénique
périostée est abondante, formant un fuseau allongé selon
le grand axe diaphysaire et entourant le fût diaphysaire sur le 2/3 de sa
périphérie. L'os cortical lui même est spongiosé au
contact du nidus.
v Lorsque le nidus est profondément enfoui dans
l'os spongieux : la réaction osseuse hyperplasique est beaucoup
plus discrète.
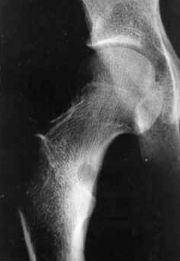
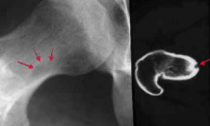
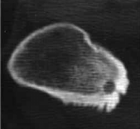
Ostéome ostéoïde du fémur
[13]
-Rachis: L'arc postérieur
est de loin le plus concerner. Elle représente 95% des cas dont 40% se
situe sur la lame, 21% le pédicule, 20% l'articulation, 9% les apophyses
transverses, 5% les apophyses épineuses. Le corps vertébral ne
représente que 5%. Les clichés standards ne situent et ne
reconnaissent l'ostéome ostéoïde qu'avec beaucoup de
difficultés.
Le nidus est souvent caché, dissimulé et ce
n'est qu'indirectement, grâce aux réactions qu'il provoque qui est
trouvé.
-Articulaire: Le nidus,
privé de sclérose est souvent discret et même invisible,
noyé dans cet ensemble réactionnel. S'il est visible, il
ressemble à un abcès de Brodie, une ostéochondrite, un
chondrome, un chondroblastome, un granulome éosinophile, d'autant plus
que le retentissement sur le squelette en regard de la lésion est
importante avec remaniement, remodelage, déformation,
ostéoporose, ostéomalacie...
-Sur les métacarpiens et les
métatarsiens, la réaction hyperplasique peut-être
considérable, évoquant un spina ventosa ou même un sarcome
ostéogénique. Aux doigts, l'hypertrophie tissulaire peut
atteindre les tissus mous.
Signalons l'existence de nidus doubles dans une même
zone d'opacification, les doubles localisations aussi chez certains
patients.
Dans le cas où l'image radiologique standard est
douteuse, la scintigraphie d'une part et la tomodensitométrie d'autre
part permettent un bon repérage du nidus. [7, 8, 20]
Grâce a la radiographie conventionnelle, examen a la
portée de tous, on a pu recueillir et comparer le maximum possible de
données avec celle de la littérature mais pas avec celles des
autres examens radiographiques plus précis mais malheureusement peu
pratiqués car plus onéreux et de la moins accessibles pour nos
patients a l'exception du scanner car notre travail s'est effectué sur
une tranche de cas hospitalisés au niveau d'un Chu et qui
bénéficient de cet examen de façon gratuite et donc sans
incidence aucune sur le pouvoir économique des patients.
Nous avons abordé ce sujet, pour parler de celui de la
scintigraphie qui reste malheureusement moins accessible vu son coût,
examen qui reste cependant très important pour le diagnostic de
certitude de l'ostéome ostéoïde. En fait, un seul dossier
comportait un tel examen, fait en ambulatoire.
Les résultats obtenus des radiographies standards,
coïncident très bien avec ceux rapportés dans les
différents ouvrages avec la mise en évidence pour tous les cas
d'une image lytique entourée de la zone
d'ostéocondensation.
Notons que pour un seul cas il y avait un doute entre
ostéome ostéoïde et ostéomyélite chronique sur
les radiographies standard, un doute influencé par la notion de
fièvre chez ce malade.
B . Scintigraphie osseuse:
Elle a un rôle de dépistage très
fiable. Le nidus hyper vascularisé capte intensément les traceurs
radioactifs isotopiques, et de manière plus nette que
l'ostéogenèse périphérique donnant un spot
très net d'hyper fixation et parfois une image en double halo
équivalente au nidus radiologique.
Du fait de l'hyper vascularisation de la tumeur,
l'hyperfixation est déjà visible aux temps angiographique et
tissulaire. Ces caractéristiques scintigraphiques sont couramment
exploitées pour contrôler en peropératoire la localisation
de la lésion a l'aide d'une sonde de détection, puis pour
s'assurer que toute la zone hyperfixante est bien comprise dans le tissu qui a
été réséqué. [1, 2, 13]
Cette scintigraphie est réalisée avec le
technétium 99 méthyle et des enregistrements au collimateur
«pinhole». Un cliché négatif peut exclure le
diagnostic : les ostéome ostéoïdes non fixant semblent
exceptionnels. Mais le contraire n'est pas vrai : un examen positif n'est
pas spécifique et peut donner des images comparables à celle de
l'ostéomyélite. Il peut aussi s'agir de fixation atypique dans
les formes intra-articulaires avec épanchement synovial, qui se
normalise après traitement anti-inflammatoire et évacuation de
l'épanchement. [1,13]
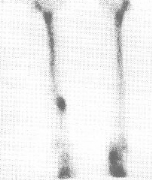 
Ostéome ostéoïde du bord
postéro médial du tibia.hyperfixation a la scintigraphie (a)
d'une lésion de très petite taille et intra corticale au
canner (b) [1]
Ostéome ostéoïde du tibia
s'accompagnant d'une réaction périostée, foyer intense
bien localisé de la région corticale au tiers inférieur du
tibia et hyper fixation diffuse moins intense de toute la région sous
jacente [1]
Malheureusement, et comme nous l'avons souligné
auparavant, cette technique très fiable et qui reste a la tête des
examens para cliniques en ce qui concerne le diagnostic de certitude de
l'ostéome ostéoïde, reste presque absente dans nos dossiers
médicaux ; en fait, parmi tous les cas étudiés, un seul
avait parmi ses bilans radiographiques une scintigraphie et qui était
vraiment d'un grand intérêt dans la démarche diagnostic.
Pour ce patient présentant un ostéome
ostéoïde du tibia gauche, la scintigraphie a montré qu'en
temps précoce, il y avait une absence d'anomalies de fixation en regard
du tibia gauche. Et c'est seulement au temps tardif qu'est apparu un foyer
d'hyperfixation diffus en regard de la région médio diaphysaire
tibiale gauche avec rapport d'activité G/D=2,1
C'est devant cet aspect que la scintigraphie a fait
évoquer un processus osseux chronique, en écartant tout d'abord
la possibilité d'un éventuel processus rapidement
évolutif, et ensuite en étant en faveur d'un processus
bénin, ce qui a guidé la conduite pratique vis a vis de ce
malade, et a permis de se pencher beaucoup plus sur l'éventualité
d'un ostéome ostéoïde, surtout si on l'associe a la notion
de douleur avec toutes ses caractéristiques déjà
cités.
T. N 2004/649
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
Ostéome ostéoïde du premier
métatarsien gauche
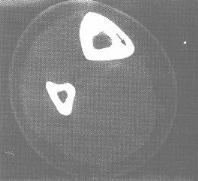
C . Tomodensitométrie (TDM) :
Cet examen est indispensable pour affirmer l'existence du
nidus, calcifié ou non. Les coupes doivent être très fines
pour ne pas rater la lésion. Même si le diagnostic semble
évident, le scanner sera systématiquement réalisé
car il va préciser la topographie exacte du nidus au sein de l'os.
[14]
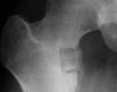
TDM: il montre le nidus Pr. Jl Lerat[8]
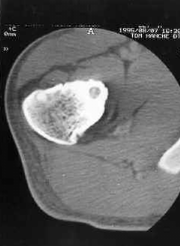
TDM de l'ostéome ostéoïde du
fémur Pr. Jl Lerat[8]
Tous les cas sur lesquels nous avons travaillé
bénéficiaient d'une TDM, mis a part la patiente sortie contre
avis médical, et qui na pas donc été explorée
d'avantage. Cet examen radiographique reste d'une grande aide pour le
diagnostic, surtout pour les formes d'ostéome ostéoïde
douteuses a la radiographie.
Elle a permis la mise en évidence de l'ostéome
ostéoïde sous forme d'une hypodensité lacunaire a contour
net avec ostéocondensation perifocale.
Elle a confirmé le caractère lentement
évolutif et l'allure bénigne du processus expansif ; a noter
l'absence d'atteinte des parties molles, et l'absence de prise de contraste
pathologique.
D . Résonance magnétique nucléaire
(IRM) :
Cet examen est souvent trompeur. Son seul
intérêt est d'objectiver les modifications réactionnelles
oedémateuses des parties molles et de la moelle osseuse.
En IRM, l'ostéome ostéoïde se
présente comme une image lacunaire bien limitée, le plus souvent
en hypo signal ou en signal intermédiaire sur toutes les
séquences d'acquisition, ceci en fonction du degré de
vascularisation du stroma fibrovasculaire en T2 ou après injection de
gadolinium. La réaction oedémateuse qui intéresse l'os
spongieux ou les parties molles extra osseuses, souvent plus étendue que
l'ostéosclérose réactionnelle, se traduit par une plage
d'hypo signal en T1 et d'hyper signal en T2 ou en T1 après injection
intraveineuse de gadolinium (effet renforcé par les séquences
effaçant la graisse). [1,13]
L'IRM mal adaptée a la mise en évidence de la
matrice calcique et trop influencée par les réactions
oedémateuses endo-osseuses et des parties molles, apparaît
nettement moins performante que la TDM dans le diagnostic de l'ostéome
ostéoïde. En revanche, elle montre parfaitement en T2 les
épanchements intra-articulaires réactionnels.
Devant la nette performance de la TDM dont
bénéficient tous les patients par rapport a l'IRM, on comprend
très bien pourquoi ce dernier examen ne figurait pas dans les dossiers
sur lesquels nous avons travaillé, mis a part un seul cas et chez lequel
l'IRM avait confirmé l'absence d'anomalies au niveau des parties molles.
[1]
E . Angiographie numérisée :
Elle n'apporte pas plus d'information que la scintigraphie.
Son seul intérêt se porte sur les cas douteux. [1]
F . Examens para cliniques de laboratoire :
Souvent ne montrent que des signes inflammatoires banales
accélération de la vitesse de sédimentation (VS) ou de la
C réactive protéine (CRP) [8]
Schéma de la démarche diagnostic
CLINIQUE
Découverte du spot d'hyper fixation
SCINTIGRAPHIE
Elimine pratiquement le diagnostic
RADIOGRAPHIE
RADIOGRAPHIE
Négative
TYPIQUE
typique
Peu typique
EVOQUE LE DIAGNOSTIC
N'A RIEN D'EVOCATEUR
RADIOGRAPHIE
Ne sont pas contributifs
TDM
TDM
TDM
Négative
Probablement par défaut technique
Orientée, est fondamentale, elle retrouve et affirme le
nidus
Peut éventuellement confirmer le diagnostic et
complète le bilan pré opératoire
Permet de cibler les coupes TDM
7 . Traitement :
Les aléas et les délais de cette
guérison spontanée interdisent l'abstention thérapeutique;
l'on voit mal d'ailleurs un sujet porteur d'ostéome ostéoïde
livré pendant des mois voire des années à sa douleur, et
à l'aspirine.
La problématique du traitement chirurgical de
l'ostéome ostéoïde vient de ses caractéristiques
histologiques : petite taille de la seule zone pathologique, situation
anatomique, difficulté de localisation en cours d'intervention.
Ainsi, le traitement est essentiellement chirurgical.
Plusieurs méthodes, sous contrôle radiologique ont depuis quelques
années tendance à remplacer la résection chirurgicale.
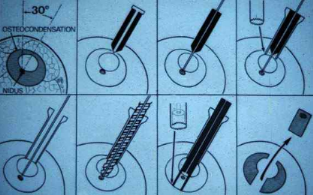
A . Méthodes de repérage
peropératoire :
Le repérage peropératoire précis du
nidus est de difficulté variable et fonction de l'importance de la
réaction périphérique et de sa situation anatomique.
L'ostéome ostéoïde sous périosté ou cortical
périphérique est identifiable « à vue » ou par
repérage radiologique peropératoire. Mais dans la majorité
des cas, il est enfoui et inaccessible visuellement au sein de
l'ostéosclérose. Son repérage précis fait appel
à plusieurs méthodes modernes.
- Le scanner permet, au minimum, de sélectionner la
coupe axiale transverse dans laquelle se situe le centre du nidus et,
grâce au repérage lumineux, d'obtenir un marquage cutané
horizontal. Mais d'intérêt plus important est la transfixion
percutanée du nidus par une broche sous contrôle TDM
précédant le transfert en salle d'opération du patient
endormi. La broche est enfoncée par tâtonnements successifs,
contrôlés par scanner, au centre du nidus
puis coupée au ras de la peau. Il ne reste plus
qu'à réséquer de manière conventionnelle un volume
osseux de quelques millimètres entourant la pointe de la broche
- L'injection préopératoire de
tétracycline marquée rend le nidus fluorescent sous
réserve de port de lunettes spéciales.
Thomazeau a confirmé la pertinence de ce
repérage peropératoire du site tumoral lui-même ou des
fragments du nidus.
- La forte captation de marqueur isotopique par le nidus est
à la base du repérage peropératoire par un compteur
radioactif. La mise au point de sonde miniaturisée, stérilisable
et d'une précision de l'ordre de2à3 mm, rend la méthode
fiable et reproductible. [1, 2, 5, 14, 15, 21]
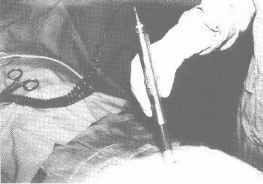
Repérage cutané d'un ostéome
ostéoïde avec la sonde portable [8]
B . Résection du nidus : Le
curetage est souvent remplacé par la résection en bloc du nidus
de l'ensemble de l'air pathologique pour le plus que possible éviter
toute récidive qui est assez fréquente en cas d'un travail
incomplet. Une radiographie de la pièce en peropératoire est
faite afin de s'assurer que toute la tumeur aie bien été
enlevée. Le danger dans cette technique est la fracture car l'os a
été fragilisé par la résection. D'autre part, le
nidus peut être difficile à repérer soit par sa
localisation soit parce qu'il est enchâssé dans un très
volumineux fuseau d'ostéosclérose réactionnelle.
[15, 21]
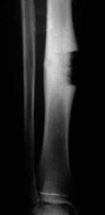
Traitement chirurgical classique
Pr. Jl Lerat[8]
Ablation d'un volet avec
le nidus Pr. Jl Lerat[8]

Nidus dans le col fémoral Radio du
volet Remise en place du volet
Traitement chirurgical: ablation du nidus Pr. Jl
Lerat[8]
C . Forage résection osseuse percutané :
Le repérage précis
du nidus se fait au scanner et l'exérèse est très
limitée, grâce à un matériel aucillaire
spécifique introduit de façon coaxiale le long d'une broche
guide. Il présente un avantage sur la première technique: il ne
fragilise pas l'os car la résection est moins agressive. [21]
Repérage sous scanner et forage puis extraction
des fragments Pr. Jl Lerat[8]
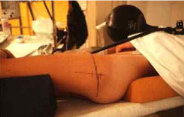
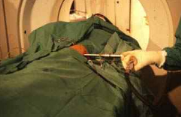
Sous AG et asepsie chirurgicale, introduction d'une
broche sous contrôle scanner
puis une
mèche et un système de carottage Pr. Jl Lerat[8]
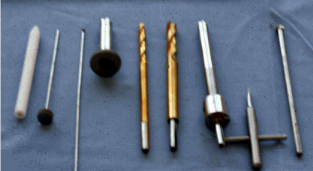
Matériel pour réaliser l'ablation du
nidus Pr. Jl Lerat[8]
D . L'alcoolisation percutanée :
Décrite par Gunther, elle consiste à
réaliser une sclérose par alcoolisation et une destruction du
nidus par thrombose vasculaire. On injecte au sein du nidus de l'alcool absolu.
Cette technique ne peut être réalisée lors des
localisations articulaires. [1]
E . Photocoagulation laser :
Cette technique, introduite en 1983, consiste à
détruire la lésion par coagulation de la tumeur in situ avec une
faible puissance laser. La photo coagulation laser utilise l'énergie et
le faisceau laser pour chauffer directement la masse tumorale entraînant
ainsi une nécrose autour de la fibre optique. Les
propriétés thermiques des tissus varient peu et ils sont surtout
dépendant de leur contenu hydrique. La taille de la nécrose est
souvent prédictible avec le laser. Il produit soit une vaporisation
direct, soit une coagulation et nécrose. Pour certains, cette
nécrose de coagulation dépend de plusieurs facteurs: la longueur
d'onde du laser, l'énergie transmise aux tissus, la puissance et les
propriétés thermiques et optiques des tissus cibles ainsi que la
fibre utilisée.
Pour d'autre, le laser diode à 805 nanomètres
de longueur d'onde produit une nécrose de coagulation supérieure
au laser 1064 nanomètres Nd YAG. Avec une puissance de 2 watts, la
température de l'extrémité de la fibre varie de 100°
à plus de 240° Celsius tandis qu'à 4 mm de la pointe de la fibre,
la température n'est que de 50 à 56°. Le seuil de nécrose
des ostéocytes est de 50° avec une exposition de 30 secondes.
Les températures varient de la pointe de la fibre de
38° au départ à 240° en moyenne et à 5 mm la
température va de 46° à 200 Joules à 65° à 1400
Joules où elle atteint un plateau. A 8 mm, la température atteint
41° à 200 Joules et 54° à 1400 Joules. A 10 mm, la
température est de 38° à 200 Joules et 47° à 1400 Joules.
Donc, à 1400 Joules le plateau thermique est atteint et la
température à 8 mm est supérieure au seuil de survie des
ostéocytes. [2, 15]
Chapitre ÉV : Etude pratique
1.Les objectifs
Le but de ce travail est de :
Ø Faire une approche épidémiologique de
l'ostéome ostéoïde.
Ø Faire le point sur la démarche diagnostique
de cette tumeur au niveau du service d'orthopédie du Chu Ibn Rochd de
Annaba
Ø Evaluer la conduite thérapeutique
vis-à-vis de l'ostéome ostéoïde.
2.Matériels et méthodes :
Il s'agit d'une étude rétrospective
descriptive concernant 14 cas d'ostéome ostéoïde admis de
janvier 1995 au décembre 2006 au service d'orthopédie,
hôpital Ibn Rochd, CHU de Annaba.
Ces cas sont étudiés a partir
des :
- Dossiers médicaux.
- Registre des comptes rendu opératoires.
- Comptes rendu anatomopathologiques.
3.Présentation des cas :
Résultats et
commentaires
Données
épidémiologiques :
No
|
Age
|
Sexe
|
Localisation
Du nidus
|
Taille
Du nidus
(mm)
|
Traitement
antalgique
|
|
|
Patient et
numéro du
dossier
|
|
1
|
53 ans
|
Masculin
|
Col du fémur droit
|
11
|
AINS
|
|
|
M. Z 2001/989
|
|
2
|
16 ans
|
Masculin
|
Fémur gauche
|
Absence de nidus
|
Pas de TRT
|
|
|
R. A 2004/7334
|
|
3
|
33 ans
|
Féminin
|
Tibia droite
|
Absence de nidus
|
AINS
|
|
|
H. H 2000/3043
|
|
4
|
21 ans
|
Masculin
|
Tibia droite
|
Absence de nidus
|
Pas de traitement
|
|
|
G. C 2004/1603
|
|
5
|
25 ans
|
Féminin
|
Fémur droit
|
Absence de nidus
|
Non précisé
|
|
|
R. Z 2003/482
|
|
6
|
22 ans
|
Masculin
|
Humérus droit
|
5
|
AINS
|
|
|
Z. M 2004/2021
|
|
7
|
48 ans
|
Féminin
|
Tibia droite
|
Absence de nidus
|
AINS
|
|
|
S. E 2005/048
|
|
8
|
24 ans
|
Féminin
|
Fémur droit
|
Absence de nidus
|
Allergique a l'aspirine
|
|
|
D. L 2005/741
|
|
9
|
22 ans
|
Masculin
|
Humérus droit
|
5
|
AINS
|
|
|
B. T 2005/6187
|
|
10
|
9 ans
|
Masculin
|
Tibia droite
|
Absence de nidus
|
AINS
|
|
|
B. A 2002/3631
|
|
11
|
12 ans
|
Féminin
|
1er métatarsien gauche
|
10
|
AINS
|
|
|
T. N 2004/649
|
|
12
|
16 ans
|
Masculin
|
Fémur gauche
|
Absence de nidus
|
Pas de TRT
|
|
|
R. A 2006/1985
|
|
13
|
17ans
|
Masculin
|
fémur gauche
|
12
|
AINS
|
|
|
K. W 2003/1870
|
|
14
|
5 ans
|
Masculin
|
Fémur droit
|
7
|
AINS
|
|
|
Y. A 2002/770
|
Tableau récapitulatif de tout les cas
étudiés
Tableau N°1 : Répartition selon
les années :
|
Année
|
95
|
96
|
97
|
98
|
99
|
00
|
01
|
02
|
03
|
04
|
05
|
06
|
Total
|
|
Nombre
|
0
|
0
|
0
|
0
|
0
|
1
|
1
|
2
|
2
|
4
|
3
|
1
|
14
|
|
%
|
0
|
0
|
0
|
0
|
0
|
7,14
|
7,14
|
14,29
|
14,29
|
28,57
|
21,43
|
7,14
|
100
|
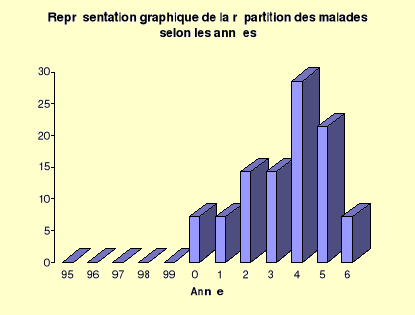
-La moyenne annuelle de l'ostéome ostéoïde
est de 1,17 cas par an.
On remarque que c'est l'année 2004 qui a
observé le plus grand nombre de cas, avec une fréquence de
28,57%
Tableau N°02 : Répartition selon
l'age :
|
Age
|
0-10
|
10-20
|
20-30
|
30-40
|
40-50
|
50-60
|
>60
|
Total
|
|
Nombre
|
02
|
04
|
05
|
01
|
01
|
01
|
0
|
14
|
|
%
|
14,29
|
28,57
|
35,71
|
7,14
|
7,14
|
7,14
|
0
|
100
|
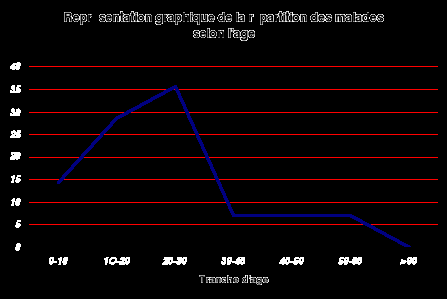
-L'ostéome ostéoïde est plus
fréquent chez les adultes jeunes entre 20-30 ans (35,71 %)
- L'ostéome ostéoïde n'a pas touché
les sujets âgés de plus de 60 ans
L'age moyen de survenue est de 23 ans et 6 mois.
Tableau N°03 : Répartition selon
le sexe :
|
Sexe
|
Hommes
|
Femmes
|
Total
|
|
Nombre
|
8
|
6
|
14
|
|
%
|
57,14
|
42,86
|
100
|
|
Sexe ratio
|
1,33
|
|
|
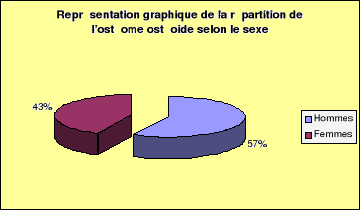
-On constate une prédominance masculine avec une
fréquence de 57,14 % par rapport au sexe féminin (42,86
%)
-Le sexe ratio est de 1,33 en faveur du sexe
masculin.
Tableau N°04 : Répartition selon
le siège :
|
Siège
|
Nombre
|
%
|
|
Membre supérieur
|
02
|
14,29
|
|
Membre inférieur
|
12
|
85,71
|
|
Tronc
|
0
|
0
|
|
Tête+ cou
|
0
|
0
|
|
Total
|
14
|
100
|
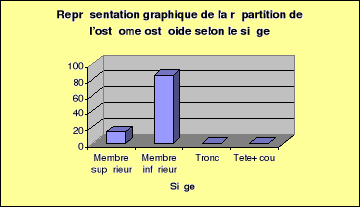
-Le membre inférieur représente le siège
de prédilection de l'ostéome ostéoïde avec un
fréquence de 85,71%
-Dans notre série, le tronc, la tête et le coup,
n'ont pas été touchés.
Tableau N°05 : Répartition selon
le siège au niveau du membre
supérieur :
|
Siège
|
Nombre
|
%
|
|
Epaule
|
Clavicula
|
0
|
0
|
|
Scapula
|
0
|
0
|
|
Humérus
|
/
|
2
|
100
|
|
Avant bras
|
Ulna
|
0
|
0
|
|
Radius
|
0
|
0
|
|
Main
|
/
|
0
|
0
|
|
Total
|
2
|
100
|

-Dans notre série, la localisation de l'ostéome
ostéoïde au niveau du membre supérieur est exclusivement
humérale, avec une fréquence donc de 100 %
par rapport aux autres localisations.
Tableau N°06 : Répartition selon
le siège au niveau du membre
inférieur :
|
Siège
|
Nombre
|
%
|
|
Pied
|
/
|
1
|
8,33
|
|
Fémur
|
/
|
6
|
50
|
|
Jambe
|
Tibia
|
5
|
41,67
|
|
Fibula
|
0
|
0
|
|
Total
|
12
|
100
|

-Au membre inférieur, le fémur est le
siège électif de l'ostéome ostéoïde (50%),
suivi par la tibia (41,67)
-L'atteinte du pied, n'a été relevée que
dans un seul cas, ne donnant ainsi qu'une fréquence de 8,33 %
Tableau N°07 : Répartition selon
le coté atteint :
|
Coté
|
Nombre
|
Pourcentage
|
|
Droit
|
10
|
71,43
|
|
Gauche
|
04
|
28,57
|
|
Bilatéral
|
0
|
0
|
Total
|
14
|
100%
|
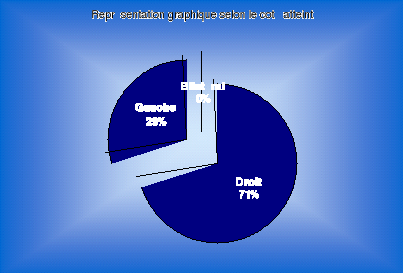
-On note une nette prédominance de l'atteinte du
coté droit avec une fréquence de 71,43 %
-Dans notre série, il y a absence d'atteinte
bilatérale par l'ostéome ostéoïde.
Tableau N°08 : Répartition selon
la réponse de l'ensemble des malades a
l'aspirine :
|
Réponse a l'aspirine
|
Oui
|
Non
|
Total
|
|
Nombre
|
08
|
02
|
10
|
|
%
|
80
|
20
|
100
|
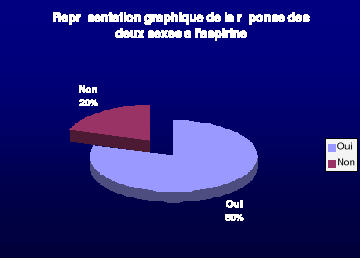
-La majorité des cas a répondu au traitement
anti inflammatoire (80 %),
-On a pas pu juger la sensibilité a ce type de
traitements chez quatre de nos malades, soit parce que cette notion n'a pas
été mentionnée sur leurs dossiers médicaux, soit
par absence de prise d'anti inflammatoires.
Tableau N°09 : Répartition selon
la réponse des malades du sexe masculin a
l'aspirine :
|
Réponse a l'aspirine
|
Oui
|
Non
|
Total
|
|
Nombre
|
05
|
01
|
06
|
|
%
|
83,33
|
16,67
|
100
|
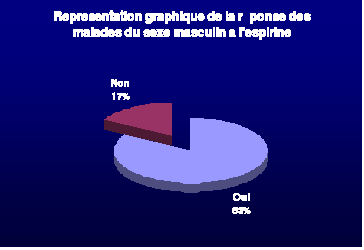
-Chez le sexe masculin, presque la totalité des
malades a répondu au traitement anti inflammatoire (83,33)
-Le caractère résistant au AINS, a
été décrit chez un seul cas.
Tableau N°10 : Répartition selon
la réponse des malades du sexe féminin a
l'aspirine :
|
Réponse a l'aspirine
|
Oui
|
Non
|
Total
|
|
Nombre
|
03
|
01
|
04
|
|
%
|
75
|
25
|
100
|
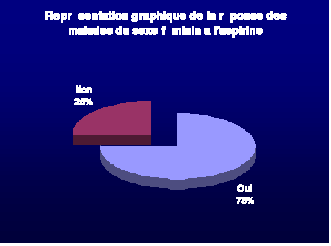
-Comme chez le sexe masculin, la prédominance du
caractère soulageant du traitement anti inflammatoire pour la douleur, a
été également noté chez le sexe féminin,
avec une fréquence de 75%
Tableau N°11 : Répartition selon
les manifestations cliniques :
|
Clinique
|
Nombre
|
Pourcentage
|
|
Douleur
|
14
|
100
|
|
Tuméfaction
|
02
|
14,29
|
|
Fracture
|
01
|
7,14
|
|
Boiterie
|
02
|
14,29
|
|
Limitation fonctionnelle
|
02
|
14,29
|
Total
|
14
|

-Le maître symptôme de l'ostéome
ostéoïde reste la douleur, présente chez la totalité
de nos patients.
-Les autres signes cliniques sont plus au moins
signalés chez nos malades, avec une fréquence qui varie entre
7,14 % et 14,29 %
Tableau N°12 : Répartition selon
les examens radiologiques :
|
Examen para clinique
|
Nombre des malades
|
Pourcentage
|
Radiographie standard
|
14
|
100
|
|
TDM
|
13
|
92,86
|
|
Scintigraphie
|
01
|
7,14
|
|
Total
|
14
|
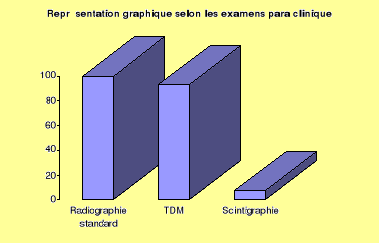
-Nos malades ont dans leur totalité des clichés
de radiographies standard dans leurs dossiers médicaux.
-Un seul patient, qui est sorti contre avis médical,
n'a pas bénéficié d'une TDM.
-A noter qu'un seul cas a bénéficié
d'une scintigraphie, faisant une fréquence de 7,14 %
Tableau N°13 : Répartition selon
la nature du prélèvement :
|
Type de prélèvement
|
Nombre
|
Pourcentage
|
|
Curetage biopsique
|
01
|
07,67
|
|
Exérèse
|
12
|
92,31
|
|
Total
|
13
|
100%
|
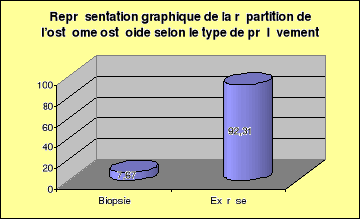
-Notre matériel d'étude a comporté 11
pièces opératoires (92,31%) et O1 biopsie (7,67 %)
Tableau N°14 : Répartition selon
la taille de l'ostéome ostéoide :
|
Taille
|
Nombre
|
Fréquence
|
|
< 10 mm
|
02
|
28,57
|
|
10 - 20 mm
|
04
|
57,14
|
|
> 20 mm
|
01
|
14,29
|
|
Total
|
07
|
100%
|
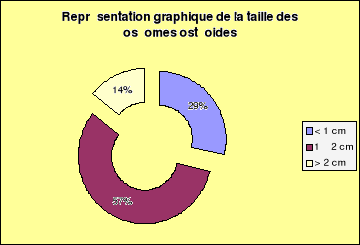
-La taille de la lésion n'a pu être
déterminée que chez 07 patients, chez lesquels le nidus
était visible sur les radiographies standards. Pour les autres cas, la
lésion était présente sous forme d'une zone
d'ostéocondensation sur les clichés standards, ou bien alors le
nidus était visible uniquement sur les clichés scannographiques,
et on n'a donc pu avoir la taille réelle du nidus.
-La taille moyenne du nidus est de 12,86 mm, avec cependant
une fréquence plus élevée pour la taille comprise entre 10
et 20 mm (57,14%)
Tableau N°15 : Répartition selon
le traitement :
|
Traitement
|
Nombre des malades
|
Pourcentage
|
Médical
|
0
|
0
|
|
Exérèse
|
10
|
83,33
|
|
curetage
|
02
|
16,67
|
|
Total
|
12
|
100%
|
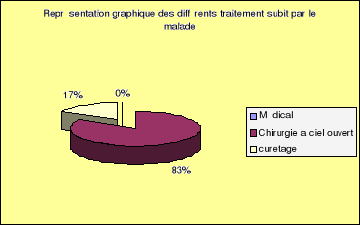
-10 malades ont benificié d'une exerese de leur
tumeurs (83,33%), tandis qu'un curetage n'a été
réalisé seulement que chez deux autres cas (16,67%)
-Il est a signaler qu'un cas est sorti contre avis
médical et n'a pu de ce fait bénéficier d'un traitement,
et pour un autre, seule une biopsie a été
réalisée.
Premier cas clinique : ostéome
ostéoïde du col fémoral droit
(M. Z 2001/989)
1.Etat civil : Patient M. Z
âgé de 53 ans, originaire et demeurant a Guelma,
hospitalisé du 07/04/01 au 14/04/01 au service d'orthopédie pour
ostéome ostéoïde du col fémoral droit.
2.Antécédents :
-Médicaux : Patient hypertendu connu sous
traitement avec retentissement sur le ventricule gauche ( cardiopathie
hypertensive)
-Chirurgicaux : sans
particularités.
3.Histoire de la
maladie :
Le patient présente une image géodique
médiane antéropostérieure du col du fémur droit
avec une symptomatologie clinique douloureuse calmée par la prise
d'aspirine évoquant un ostéome ostéoïde.
4.Examens para
cliniques :
Bilan
biologique :
-Glycosurie élevée.
-Glycémie sanguine : 1,27 g/L
-Groupe sanguin : A positif.
-Hémostase : TP :100 % TS : 2
minutes
-VS : 1ere heure : 10 mm 2eme heure : 23
mm
-FNS : GR : 4,6 M/mm3 Hb :16,1g/dl
HK :45,6% Plaquettes :272 milles/mm3
Bilan
radiologique :
Radiographie de la hanche
Face/Profil :
-Image lacunaire au niveau du col fémoral a limite
inférieure imprécise avec discrète
ostéosclérose réactionnelle a sa partie
supérieure.
-Conservation de la sphéricité de la tête
fémorale.
-Intégrité de l'interligne articulaire et du
toit de cotyle.
-Absence des lésions des parties molles.
M. Z 2001/989
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
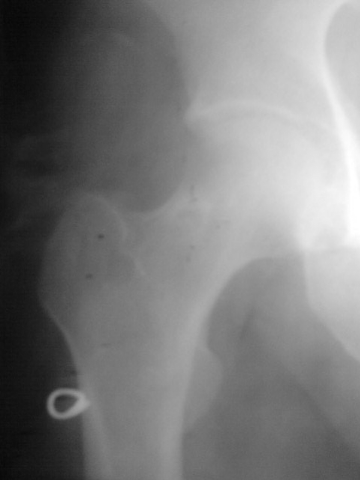
Scanner :
Présence d'une ostéolyse géographique
siégeant au niveau de la partie supérieure du col fémoral
droit : a plage homogène mesurant 12×6×10 mm
entourée d'une réaction de sclérose
périphérique.
Cet aspect est en faveur d'un processus expansif lentement
évolutif d'allure bénin du col fémoral droit ( type 1a de
la classification de LUDWIG) pouvant correspondre a un ostéome
ostéoïde.
Néanmoins, une confirmation histologique
s'impose.
M. Z 2001/989
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
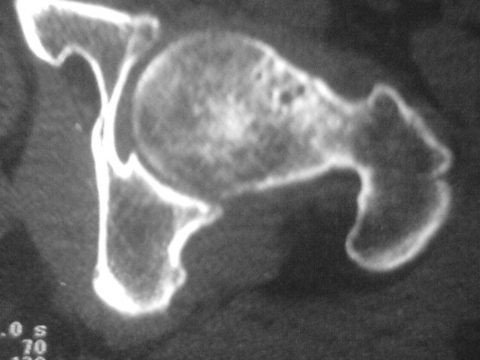
M. Z 2001/989
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
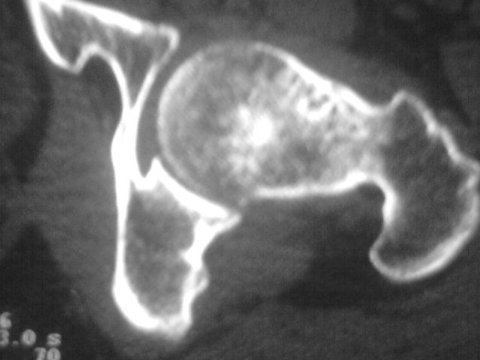
1er compte rendu d'anatomie
pathologie : curetage du col
ostéoïde :
L'examen retrouve un fond hémorragique renfermant des
amas de cellules d'allure régulière.
Attendre confirmation après inclusion en
paraffine.
2 eme compte rendu d'anatomie
pathologie : curetage biopsique :
Le matériel de curetage examiné montre des
fracas d'os spongieux et haversien avec d'importants remaniements
hémorragiques ne permettant aucun histodiagnostic.
5.Compte rendu opératoire : Curetage
biopsique 09/04/01
Au bloc Sous anesthésie générale en
décubitus latéral gauche :
-Abord antéroexterne de Watson Jones.
-Section du Fascia Lata et désinsertion du vaste
externe.
-Arthrotomie antérieure de la hanche.
-Le col est d'aspect normal.
-Mise en place de deux broches guidés une centrant la
géode et une en plein col.
-Taraudage sur la broche dans la géode avec deux
tarieins.
-Curetage sous scope, évacuation d'une carotte blanc
jaunâtre et de l'os spongieux.
-Prélèvement d'un greffon péronier qu'on
encastre dans le canal crée.
-Mise en place de deux vis dans le col : spongieuse 90
mm/80mm.
-Fermeture plan par plan sur drain de Redon.
M. Z 2001/989
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
M. Z 2001/989
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
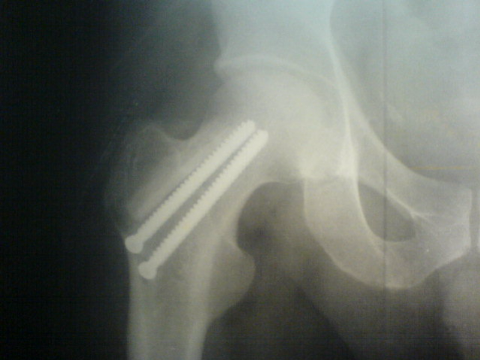
Deuxième cas clinique : ostéome
ostéoïde de l'extrémité inférieure de
l'humérus droit (R. A 2004/7334)
1.Etat civil :
Patient R. A âgé de 28 ans, originaire et
demeurant a El karma (Annaba), hospitalisé du 02/05/06 au 07/05/07 au
service d'orthopédie pour ostéome ostéoïde de
l'extrémité inférieure de l'humérus droit.
2.Antécédents:
Médicaux : sans
particularités.
Chirurgicaux : sans
particularités.
3.Histoire de la
maladie :
Le début semble remonter a 2 ans marqué par la
découverte d'une masse du coude droit, sans notion de
traumatisme.douloureuse a la palpation et soulagée par la prise
d'AINS.
Devant la non disparition de la symptomatologie, le patient a
consulté a notre niveau d'ou son admission.
4.Examen clinique :
Etat
général :
-Patient conscient,
-Bonne orientation temporo-spaciale,
-Bon état d'hydratation,
-Bonne coloration cutanéo-muqueuse.
-Patient apyrétique.
Examen de l'appareil
locomoteur :
-Coude flexion/extension : 90/40°
-P/S : 80/80°
-Pouls radial :palpable symétrique.
-Pas de troubles sensitifs.
-Masse palpable
irrégulière mal limitée.
5.Explorations para cliniques :
Bilan biologique :
-Fonction rénale : Créatinine
sanguine : 10,17 mg/l Urée sanguine : 0,31
g/l
-Glycémie : 0,68 g/l
-Hémostase : TCK : 20 sec
TP : 100 % TS : 2 minutes
-FNS : GB :7960 élément/mm3
GR : 5,83 million/mm3 HK : 50 %
Plaquettes : 243 milles/mm3
-Groupe sanguin : O positif.
Bilans radiologiques :
Radiographie du coude droit : profil strict/en
flexion/en extension :
-Mise en évidence d'une lésion
d'ostéolyse multilaculé (fins septa intra lésionnels)
d'allure bénigne (ostéolyse de type 1 B selon la classification
de Lodwick) du versant antérieur de l'extrémité
inférieure de la métaphyse humérale droite,
excentrée (corticale), soufflant les corticales sans les rompre, mais
demeurant parfaitement circonscrite, a limites nettes, et mesurant 25/22
mm.
-La lésion s'accompagne d'une ostéocondensation
du versant médullaire de la lésion.
-Interligne articulaire sous jacente
respectée.
-intégrité des parties molles
environnantes.
Examen radiologique en faveur d'une lésion
d'ostéolyse humérale bénigne pouvant correspondre a un
fibrome non ossifiant, une tumeur a cellules géantes, ou a un kyste
anévrysmal.
A confronter au contexte clinique et aux documents
radiologiques antérieurs.
A compléter par une ponction biopsie a la
lésion osseuse avec une étude cyto-histologique et
bactériologique.
R. A 2004/7334
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
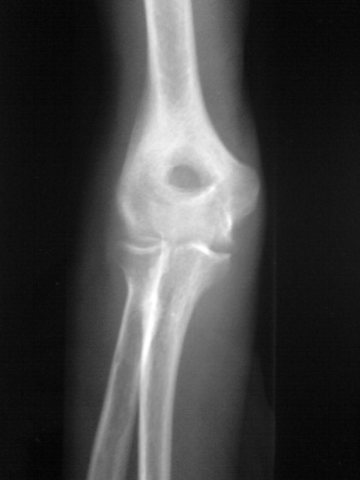
R. A 2004/7334
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba

Scanner du coude droit :
-Lacune osseuse heterogene, rehaussée
discrètement après injection du produit de contraste parcourue
par quelques travées osseuses, a limites plus ou moins nettes, a
contours réguliers, grossièrement ovalaire, mesurant 32 × 34
mm siégeant au niveau de la partie antéro interne de
l'extrémité inférieure, a cheval entre l'épicondyle
radial et latéral, soufflant et amincissant la corticale, venant au
contact de la tête de l'olécrane, refoulant les parties moles en
regard qui sont discrètement tuméfiés présentant
des zones liquidiennes.
Absence de réaction périostée.
Articulation huméro-cubitale et huméro-radiale
respectés.
-Les axes vasculaires sont en place, bien
opacifiés.
En conclusion : Examen TDM objectivant un processus
lytique lentement évolutif, d'allure bénigne humérale
inférieure pouvant être en rapport avec un osteochondrome.
A confronter aux données cytologiques.
R. A 2004/7334
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
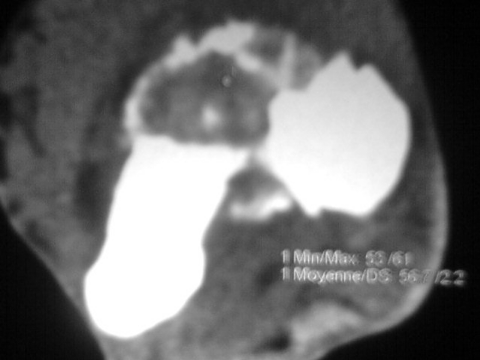
Compte rendu d'anatomie
pathologie :
Le matériel transmis montre une lésion osseuse
bénigne, cette dernière se compose d'un stroma fibreux bien
vascularisé, dans lequel on note des travées osseuses
ostéoïdes entourées d'ostéoblastes.
En conclusion : Il s'agit donc ici d'un ostéome
ostéoïde.
6.Traitement : Biopsie exérèse
faite le 03/05/06
-Au bloc, sous anesthésie
générale.
-La palpation retrouve une masse tumorale a
l'extrémité inférieure de l'humérus de consistance
molle s'étendant vars les fossettes coronoïdes et
olécranienne en intra articulaire.
-On pratique une biopsie exérèse.
Le malade a été revu le 11/03/2007
donc 10 mois après l' exérèse
-Cicatrice disgracieuse.
-Diminution de l'extension de l'avant bras droit.
-Une diminution de la force musculaire du membre
supérieur droit ressentit par le malade, mais non objectivée a
l'examen clinique.
R. A 2004/7334
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
R. A 2004/7334
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
R. A 2004/7334
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
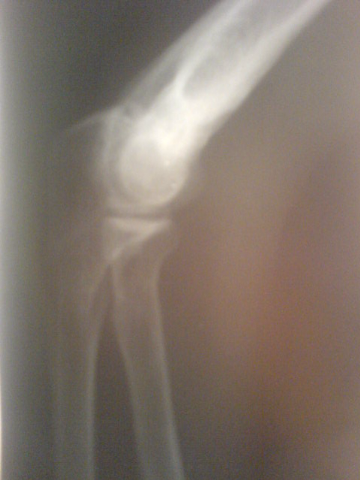
La radiographie du coude droit de profil :
montre l'absence de la zone d'ostéolyse et de
l'ostéocondensation qui étaient visibles avant l'
exérèse du nidus.
Troisième cas clinique : ostéome
ostéoïde de la diaphyse tibiale droite(H. H 2000/3043)
1.Etat civil :
Patiente H. H âgée de 33 ans, originaire de
Biskra et demeurant a Annaba, célibataire, sans profession
hospitalisée du 18/07/00 au 24/07/00 au service d'orthopédie pour
ostéome ostéoïde de la diaphyse tibiale droite.
2.Antécédents :
Personnels : médicaux : sans
particularités.
Chirurgicaux : sans
particularités.
Familiaux : sans particularités.
3.Histoire de la maladie :
Le début de la symptomatologie semble remonter au juin
1999- une année et demi- marquée par l'installation d'une douleur
au niveau de la jambe droite après un traumatisme minime motif de sa
consultation en ambulatoire ou un TRT symptomatique lui a été
prescrit mais sans résultat.
Devant la persistance de cette douleur, la patiente
resonsulte chez un médecin spécialiste ou une radiographie de la
jambe a été demandé objectivant une
ostéocondensation medio diaphysaire du Tibia droit motif pour lequel
elle a été orientée vers notre service pour une meilleure
prise en charge.
4.Examen clinique :
Etat
général :
-Patiente consciente.
-Bonne orientation temporo-spaciale
-Bon état général.
-Bonne coloration cutanéo-muqueuse.
-Bon état hémodynamique.
Examen du membre inférieur
droit :
Signes fonctionnels :
-Douleur permanente de la jambe droite irradiant en bas vers
la cheville et en haut vers le genou, exacerbée par la station debout
prolongée, la marche, calmée par le repos et la prise d'anti
inflammatoires (aspirine)
Signes physiques :
Inspection :
-Pas de déformation de la jambe.
-Pas de voussure, pas de fistule.
-Pas de rougeur.
Palpation :
-Pas de masse palpable des parties molles.
-Pas de tuméfaction de l'os.
-Motricité et sensibilité normales.
-Pas de chaleur locale.
-Palpation des pouls : présents.
-La région medio diaphysaire est
légèrement sensible.
-Examen des aires ganglionnaires : Pas
d'adénopathies ni poplité ni inguinale.
Examen du membre
controlatéral : sans
particularité.
Le reste de l'examen est sans particularité.
5.Examens para cliniques :
Bilan biologique :
-Groupe sanguin : O positif.
-Bilan inflammatoire : -CRP
négative
-VS : 1ere heure : 20 mm
2eme heure : 46 mm
-Fonction rénale : urée sanguine :
0,24 g/l créatinine sanguine : 60,90 micromol/l
-Glycémie : 0,99 g/l
-Hémostase : TP : 72 % TS :
3 mn
-FNS: GB : 4000 élément/mm3
GR: 4,31 M élément/mm3 Hb :8,9 g/dl HK :29%
plaquettes :313 mille élément/mm3
Bilans
radiologiques :
Radiographie de la jambe
droite :
-Visibilité d'une zone d'ostéocondensation
centromédullaire du tiers moyen de la diaphyse tibiale droite avec
aspect dédifférencier et épaississement de la corticale
externe en regard.
-Cette zone présente des limites flous avec l'os sus
et sous jacent sain, s'étendant sur une hauteur de 3 cm environ.
-Absence de réaction périostée en regard
avec une corticale intègre.
-Absence de tuméfaction des parties molles en
regard.
H. H 2000/3043
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
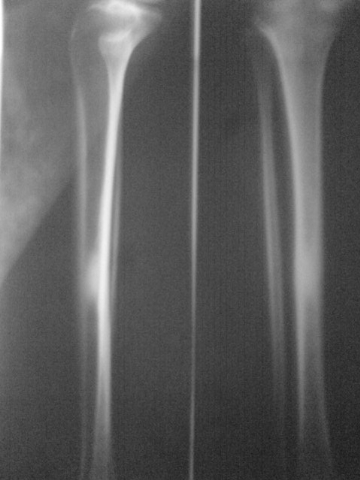
TDM centrée sur la région medio
diaphysaire de la jambe droite :
-Mise en évidence d'une ostéosclérose de
la région médio diaphysaire, contenant en son sein une image
lacunaire, réduisant de manière importante le canal
médullaire.
-Absence d'atteinte des parties moles.
-Absence de prise de contraste pathologique.
Aspect en faveur d'un ostéome
ostéoïde :
H. H 2000/3043
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba

6.Traitement :
-Intervention : -Résection de l'ostéome.
Faite le 19/09/2000
-Enclouage centromédullaire
par un clou de jambe 9/32
-Au bloc opératoire sous anesthésie
générale, garrot pneumatique.
-Incision trans tendon rotulien droite.
-Tentative de forage de l'ostéome a l'aide d'une
broche montée sur moteur.
-On procède alors a une incision antéro externe
en regard de l'ostéome.
-Ostéotomie (fenêtre) au niveau de la corticale
antéro externe en regard de l'ostéome.
-Ablation de l'ostéome.
-Mise en place d'un clou puis enclouage
centromédullaire par un clou 9/32
-Contrôle scopique.
-Fermeture plan par plan sur un drainage aspiratif en regard
de l'ostéotomie, après repositionnement du greffon.
NB :
-Au cours de l'ostéotomie,a été
provoqué une fracture iatrogène.
-Genouillère.
H. H 2000/3043
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
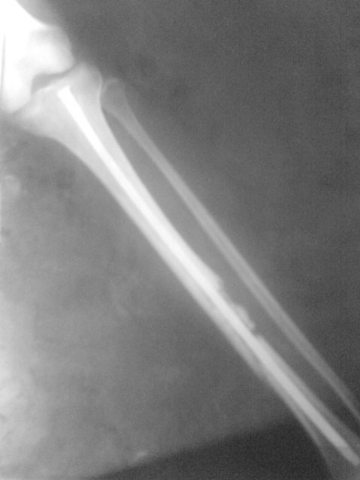
Le malade a été revu le 03/04/07,
donc 79 mois après l' exérèse
-Cicatrice de bonne qualité, non douloureuse.
-Disparition des douleurs au niveau de la jambe.
-Pas de déviation axiale.
-Pas de boiterie a la marche.
H. H 2000/3043
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
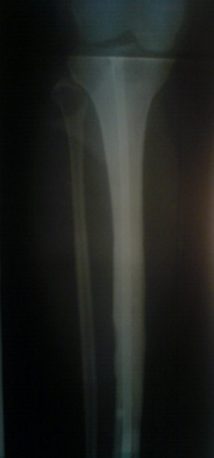
Quatrième cas clinique : ostéome
ostéoïde de l'extrémité supérieure du tibia
droit (G. C 2004/1603)
1.Etat civil :
Patient G. C âgé de 21 ans, originaire et
demeurant a Annaba, célibataire, hospitalisée du 10/04/04 au
13/04/04 au service d'orthopédie pour ostéome
ostéoïde de l'extrémité supérieure du tibia
droit.
2.Antécédents :
-Médicaux : sans
particularités.
-Chirurgicaux : sans
particularités.
3.Histoire de la maladie :
Le début de la symptomatologie remonte a trois ans,
marquée par l'apparition d'une douleur de la jambe droite suite a un
traumatisme a ce niveau lors d'une partie de foot, mis sous traitement
médical (Aspirine) mais sans amélioration.
Le malade a consulté a notre niveau d'ou son
admission.
4.Examen clinique :
Examen
général :
-Bon état général,
-Bonne orientation temporo-spaciale,
-Bonne coloration cutanéo-muqueuse,
-Bon état d'hydratation,
-Patient apyrétique.
Examen de l'appareil
locomoteur :
Signes fonctionnels :
-Douleur de l'extrémité supérieure de la
jambe droite.
Signes physiques :
-Pas de CVC.
-Pas de signes inflammatoires.
-Sensibilité conservée.
5.Examens para cliniques :
Bilan
biologique :
-Glycémie a jeun : 1,01 g/l
-Fonction rénale : Urée : 0,27
g/l Créa : 10,87 mg/l
-TP : 85?
-Groupe sanguin : O positif.
-FNS : RG : 4,14 M
élément/mm3 Hb : 11,4 gr/dl HK :34,8 %
plaquettes : 168 mille élément/mm3
Bilan radiographique :
Radiographie du genou droit Face et
profil :
-Discrète diminution de l'épaisseur de
l'interligne articulaire du genou avec cependant bonne régularité
des surfaces articulaires condyliennes et glénoïdes
tibiales.
-Image dense sans rupture de la corticale au niveau de la
métaphyse tibiale.
-Absence d'anomalie des parties molles.
Scanner :
-Epaississement cortical externe de la région
metaphysodiaphysaire tibiale supérieure dont lequel est
visualisée une image lacunaire mesurant 0,71 cm contenant en son sein un
fragment osseux dense.
Cet aspect évoque un nidus.
-Absence de réaction périostée ni de
rupture corticale.
-Les parties molles sont de volume et de densité
habituels.
Au total : Examen scannographie en faveur d'un
ostéome ostéoïde de la région diaphysaire
supérieure du tibia droit.
G. C 2004/1603
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
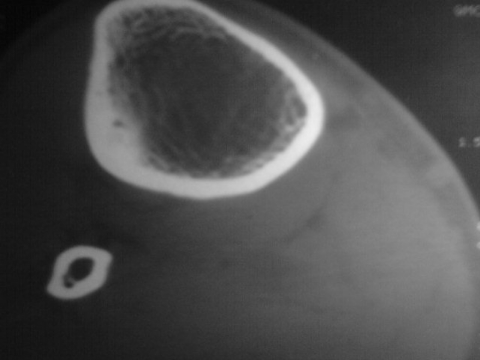
G. C 2004/1603
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
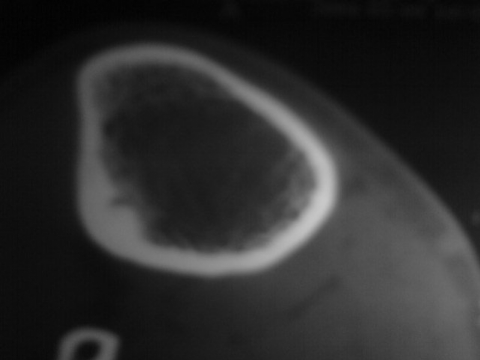
6.Traitement : Biopsie- exérèse
faite le 10/04/04
-Au bloc sous anesthésie
générale,intubation orotrachéale,garrot pneumatique a la
racine du membre.
-Par voie d'abord externe.
-Incision de l'aponévrose du jambier antérieur
et sa reclinaison .
-Décollement du périoste, l'examen retrouve une
tumeur osseuse de 3 cm du grand axe au niveau de la jonction
metaphysodiaphysaire.
-On procede a une resection
-Fermeture plan par plan sur drain de Redon.
-Piece a l'anatomo pathologie.
Le malade a été revu le 11/03/07,
donc après 35 ans de l' exérèse
-Cicatrice de bonne qualité, non douloureuse
-Pas de déviation axiale.
-Disparition totale de la douleur au niveau de la jambe
droite.
-Pas de boiterie a la marche.
G. C 2004/1603
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
G. C 2004/1603
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
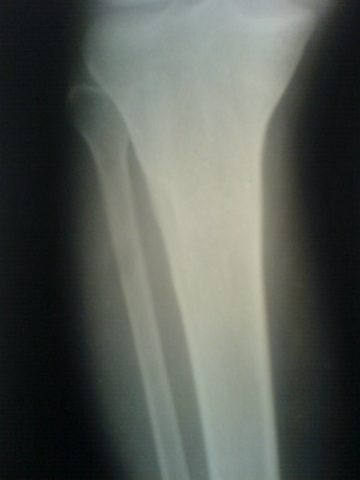
Cinquieme cas clinique : ostéome
ostéoïde de l'extrémité inférieure du
fémur droit (R. Z 2003/482)
1.Etat civil :
Patiente R. Z âgée de 25 ans, originaire de Oued
Souf et demeurant a Annaba, sans profession, mariée sans enfants,
hospitalisée du 16/02/03 au 21/02/03 au service d'orthopédie
pour ostéome ostéoïde de l'extrémité
inférieure du fémur droit.
2.Antécédents :
-Personnels : médicaux : sans
particularités.
chirurgicaux : sans
particularités.
-Familiaux : sans particularités.
3.Histoire de la maladie :
LE début de la symptomatologie remonte a environ 03
mois, marqué par des douleurs au niveau du genou motif pour lequel elle
consulte en ambulatoire ou le diagnostic de tumeur osseuse de
l'extrémité inférieure du fémur a été
posé, d'ou son admission pour une meilleure prise en charge.
4.Examen clinique :
Etat général :
-Patiente consciente.
-Bon état général,
-Bonne orientation temporo-spaciale,
-Bonne coloration cutanéo-muqueuse.
Examen du membre
inférieur :
Signes fonctionnels :
-Douleur permanente au niveau du genou exacerbée la
nuit sans facteurs atténuants.
Signes
physiques :
Inspection
-Genou sec, non tuméfié, sans signes
inflammatoires, ni cicatrice d'intervention ni fistule.
-Etat des téguments est normal.
Palpation :
-La palpation ne relève pas de masses palpables en
regard de l'extrémité inférieure du fémur ni au
niveau du genou.
Le reste de l'examen clinique est sans
particularité.
L'examen radio clinique est en faveur d'un ostéome
ostéoïde.
5.Explorations para cliniques :
Bilan
biologique :
-Groupe : O positif
-Bilan inflammatoire : -VS : 1ere heure :
5mm 2eme heure : 12 mm CRP : 3,94mg/l
-FNS : GB : 5600 élément/mm3 GR:
4,79 M élément/mm3 HK : 5O %
Hb : 11,6 g/dl plaquettes : 249 mille
élément/mm3
-Hémostase: TP: 100% TC: 8 mn TS: 2 mn
-Fonction rénale: urée sanguine: 0,22
g/l
-Glycémie : 0,92 g/l
Bilans
radiologiques :
Radiographie du genou droit de face et de profil
prenant le fémur :
-Minéralisation osseuse satisfaisante.
-Présence d'une petite image lacunaire
diaphyso-epiphysaire fémorale inférieure mesurant environ 3 cm de
grand axe cernée par une discrète opposition
périostée.
-Absence de rupture de la corticale.
-Absence d'atteinte des parties molles.
-Respect de l'articulation fémoro-tibiale.
Au total : Examen radiographique évoquant une
lésion d'allure bénigne probablement inflammatoire type
ostéite.
R. Z 2003/482
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
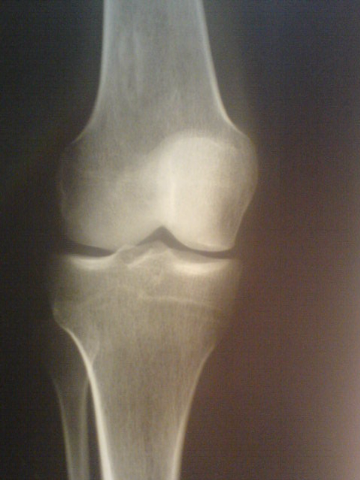
Scanner du fémur droit :
Présence d'une image lacunaire arrondie
régulière mesurant 3,6 mm de diamètre, cernée par
un remaniement osseux condensant périphérique de siège
diaphysaire fémoral inférieure pouvant correspondre a un
ostéome ostéoïde.
Intérêt d'une scintigraphie osseuse.
R. Z 2003/482
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
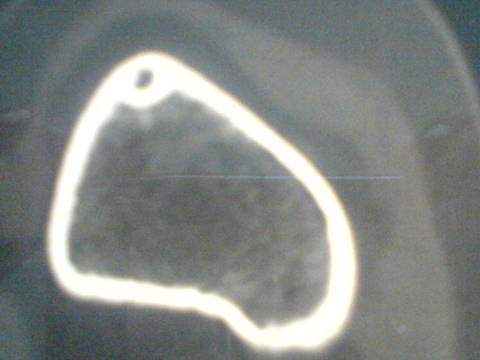
Examen extemporané :
Montre un fond qui comporte de rares éléments
cellulaires réguliers, ceci est une faveur d'une
bénignité.
6.Traitement :
Exérèse -biopsie faite le 18/02/03
-Au bloc : Sous anesthésie
générale, position ¾ gauche, GPN
-Voie d'abord externe en regard de la localisation de la
tumeur.
-Voie d'abord antérieur en regard de la localisation
de la tumeur.
-Incision du fascia Lata, invagination et reclinaison du
vaste antérieur et control de l'hémostase,
déperiostage.
-L'exploration retrouve une petite voussure de la corticale
en antéroexterne.
-Exérèse biopsie de la tumeur après
trépanation en péri tumorale et résection au ciseau
frappé.
-Pièce a l'anatomie pathologie.
-Fermeture plan par plan sur drain de Redon.
-Mise dans une genouillère synthétique.
Sixième cas clinique : ostéome
ostéoïde de l'humérus droit.
(Z. M 2004/2021)
1.Etat civil :
Le patient Z. M âgé de 21 ans, originaire de Ain
Berda, étudiant a l'université de Guelma, hospitalisé du
03/05/04 au 05/05/04 au service d'orthopédie, pour ostéome
ostéoïde de l'humérus droit.
2.Histoire de la
maladie :
Le patient souffre depuis 3 ans de douleurs de
l'épaule droite sans notion de traumatisme.
Il s'est présenté a notre consultation pour la
1ere fois le 30 septembre 2003 avec la symptomatologie suivante :
-Douleur du creux axillaire droit.
-douleur irradiant vers l'omoplate
homolatérale.
-Douleur du bras droit (au niveau du muscle
deltoïde)
C'est une douleur exclusivement nocturne des fois a nette
recrudescence nocturne.
après un traitement a base d'antalgiques et d'AINS de
quelques semaines, on note une sédation de la douleur mais cette
dernière est déclenchée par la palpation locale, c'est a
dire au niveau du bras droit.
3.Examen clinique :
Etat
général :
-Patient conscient.
-Bonne orientation temporo-spaciale.
-Bonne coloration cutanéo-muqueuse.
-Bon état d'hydratation.
-Patient apyrétique.
-TA : 130/080 mm hg.
Examen de l'appareil
locomoteur :
Signes fonctionnels :
-Douleur du creux axillaire droit.
-douleur irradiant vers l'omoplate
homolatérale.
-Douleur du bras droit (au niveau du muscle
deltoïde)
Signes physiques :
Douleur déclenchée par la palpation locale,
c'est a dire au niveau du bras droit.
4.Explorations para cliniques :
Bilan biologique :
-CRP : négative.
-VS : 1ere heure :14mm
2 eme heure :20mm
-Urée :0,21 g/l
Bilans radiologiques :
Radiographie de l'épaule
droite :
La radiographie standard montre une petite image claire de
moins d'un centimètre de diamètre (0,5 cm exactement) un peu
floue, ce qui caractérise le « nidus », il existe
aussi une ostéocondensation périphérique et une
réaction périostée homogène au niveau de la
corticale interne.
Z. M 2004/2021
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
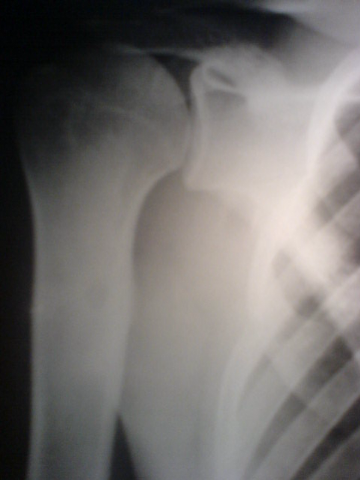
Scanner :
Epaississement corticale : image de l'ostéome
ostéoïde suspectée.
Z. M 2004/2021
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba

Compte rendu
d'anatomopathologie :
L'étude histologique des prélèvement
communiqués n'ayant intéressés que des petits fragments de
travées osseuses d'aspect normale.
5.Traitement : Biopsie
exérèse faite le 03/05/O4
Au bloc sous anesthésie générale,
décubitus dorsal.
-Incision externe.
-Reclinaison du grand pectoral et biceps.
-Repérage radiologique de la tumeur.
-Biopsie- exérèse.
-Fermeture plan par plan sur Drain de Redon.
Z. M 2004/2021
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
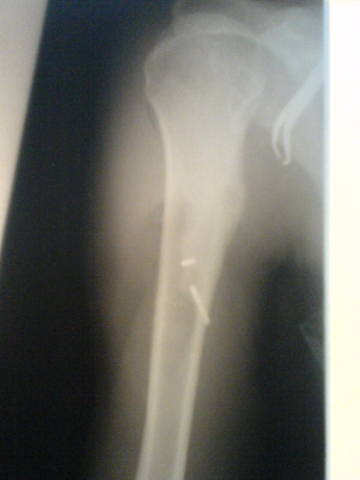
Le malade a été revu le 18/03/2007,
donc 46 mois après l' exérèse
-Cicatrice disgracieuse, non douloureuse.
-Disparition des douleurs.
-Bonne mobilité de l'épaule et du
coude.
-Pas d'amyotrophie par rapport au bras contro
latéral.
Z. M 2004/2021
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
Z. M 2004/2021
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
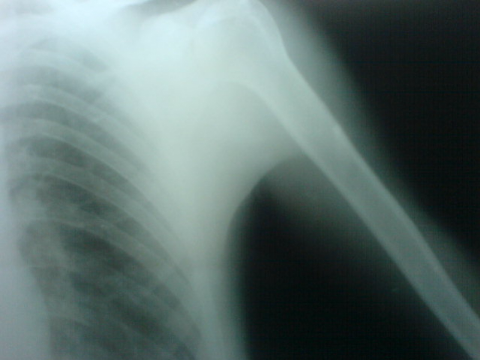
Cette radiographie de l'épaule
droite montre la disparition du nidus qui était
visible avant l' exérèse.
Septième cas clinique : ostéome
ostéoïde du tibia droit.
(S. E 2005/048)
1.Etat civil :
Patiente S. E âgée de 48 ans, originaire et
demeurant a Barika W Batna, femme au foyer, mariée et mère de 3
EVBP, hospitalisée du 26/09/05 au 01/10/05 au service
d'orthopédie pour ostéome ostéoïde du tibia
droit.
2.Antécédents :
-Médicaux : sans particularités.
-Chirurgicaux : Ostéome ostéoïde du
tibia gauche opéré en novembre 2000.
3.Histoire de la maladie :
La patiente aux antécédents d'ostéome
ostéoïde du tibia gauche opéré en novembre 2000, a
bénéficié d'une résection avec PCP pendant 4 mois,
l'évolution s'est faite vers la sédation complète de la
douleur.
Actuellement, la patiente est admise pour la prise en charge
d'ostéome ostéoïde du tibia droit,
révélée par des douleurs de la jambe droite
évoluant depuis deux ans, qui ont augmenté d'intensité
progressivement avec recrudescence nocturne calmées par les
AINS.
4.Examen clinique :
Etat
général :
-Bon état général.
-Bonne orientation temporo-spaciale.
-Bonne coloration cutaneomuqueuse.
-Taille 1m,65
Examen de l'appareil
locomoteur : jambe droite.
Signes physiques :
Inspection :
-Bassin symétrique.
-Pas d'inégalité de la longueur des MI.
-Pas d'amyotrophie.
-Appui monopodale possible a droite et a gauche.
Palpation :
-Douleur a la palpation de la crête tibiale.
-Pas de cicatrice.
-Pas de CVC (circulation veineuse collatérale)
-Pas d'oedème ni signes inflammatoires.
-Les pouls présents et symétriques.
-Tonus musculaire coté a 5
-Hanche, genou et cheville sont libres avec amplitude
normale.
-Les aires ganglionnaires sont libres, pas
d'adénopathies.
Examen de la jambe gauche :
Présence de cicatrice antéro externe de la
jambe gauche.
La palpation est non douloureuse.
L'examen du rachis et du membre
controlatéraux :sont sans
particularité.
Le reste de l'examen somatique est sans
particularité.
5.Examens para
cliniques :
Le bilan biologique :
-VS : 1ere heure : 25 mm 2eme heure : 55
mm
-Hémostase : Fibrinogene : 3,75 g/l TP:
100% TCK: 31 sec
-FNS : GB :10100 élément/mm3 GR: 4,22
M élément/mm3 Hb :12,7 g/dl
HK : 36,3 % plaquettes : 263 mille
élément/mm3
-Fonction rénale : créatinine
sanguine : 1,44 mg/dl
-Glycémie : 0,69 g/l
-Groupe sanguin : B positif.
Le bilan
radiologique :
-Radiographie standard de face et de profil de
la jambe droite :
Remaniement cortical médio diaphysaire d'allure
bénigne (séquelles inflammatoires, ou néoformation
bénignes), méritant une vérification
scannographique..
S. E 2005/048
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba

-Scanner des deux
jambes :
A droite :
-Epaississement cortical annulaire de la région
médio diaphysaire a contours externes réguliers,
mamelonnés sur le versant interne sur quelques coups a l'origine d'une
réduction de l'épaisseur du fut diaphysaire.
Il n'existe pas d'image évidente de nidus.
A gauche :
-One une irrégularité externe osseuse
médio diaphysaire tibiale d'aspect régulier traduisant des
séquelles opératoires avec également un discret
épaississement cortical.
-Absence d'anomalie des parties molles.
S. E 2005/048
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
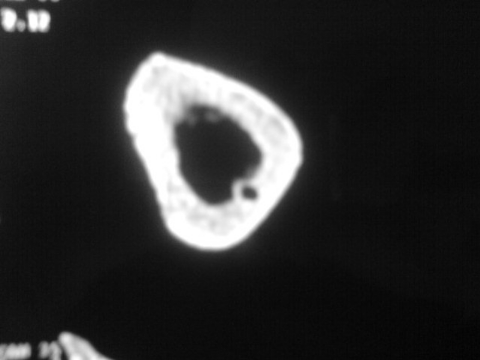
S. E 2005/048
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
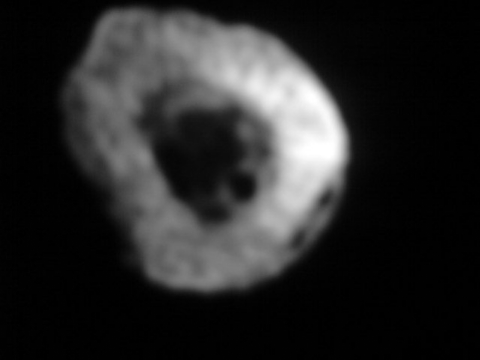
-IRM :
Parties molles sont sans anomalies.
Compte rendu d'anatomie
pathologie :
Nature du prélèvement : ostéome
ostéoïde
Examen extemporané :
Il est impossible de pratiquer un examen extemporané
sur les fragments osseuse pour une étude histologique.
6.Traitement : Biopsie exérèse
faite le 26/09/05
-Au bloc sous anesthésie générale,
décubitus dorsal, intubation orotrachéale.
-garrot pneumatique a la racine du membre.
-Incision anterointerne de la jambe droite.
-Repérage de la tuméfaction osseuse.
-Trépanation a la mèche.
-Résection a la scille oscillante.
-Repermeabilisation du canal médullaire en haut et en
bas.
-Pièce a l'anatomie pathologie.
-Fermeture en un seul plan sur un drain non
aspiratif.
-Traitement médical.
Huitième cas clinique : ostéome
ostéoïde du fémur droit
(D. L 2005/741)
1.Etat civil :
Patiente D. L âgée de 24 ans,
célibataire, commerçante de profession admise le 20/02/05 au
service d'orthopédie pour ostéome ostéoïde du
fémur droit, sorti le même jour contre avis
médical.
2.Antécédents :
Médicaux : Patiente allergique aux
AINS.
Chirurgicaux : Papillomatose laryngée
juvénile a l'age de 4 ans traitée par microchirurgie
endoscopique.
3.Histoire de la maladie :
Le début de la symptomatologie remonte a 6 ans,
marquée par l'apparition brutale d'une douleur de la cuisse droite
accompagnée de fièvre, motivant sa consultation en ambulatoire ou
le diagnostic d'ostéomyélite a été posé
bénéficiant d'un TRT médical.
Devant la persistance de la symptomatologie, la patiente
reconsulte d'ou son admission a notre niveau.
4.Examen clinique :
Etat
général :
-Bon état général.
-Bonne orientation temporo-spaciale.
-Bonne coloration cutanéo-muqueuse
-Notion de fièvre nocturne.
Examen de l'appareil
locomoteur :
-Douleur de la cuisse droite.
-Pas de tuméfaction.
-Peau d'aspect normal.
-Pas de fistule.
5.Examens para
cliniques :
Bilan biologique :
-Bilan inflammatoire : VS 1ere heure : 3mm 2eme
heure : 7 mm CRP négative
-FNS : GB : 9900 élément /mm3
GR : 4,18 M élément /mm3 Hb : 13,5 g/l HK : 4O %
plaquettes :164 mille élément /mm3
-Glycémie : 0,85 g/l
-Groupe sanguin : A positif
-Fonction rénale : urée : 0,23 g/l
créatinine : 0,95 mg/dl
-TP : 88 %
Bilan radiologique :
Radiographie du fémur droit face et
profil:
-Mise en évidence d'une lésion osseuse, a type
d'ostéosclérose homogène, intéressant la corticale,
a l'origine d'un trouble du modelage du fut diaphysaire.
-Absence d'image de séquestre visible.
-Absence de lésions des parties molles.
En conclusion : Examen radiologique en faveur d'une
ostéomyélite chronique ou d'un ostéome
ostéoïde.
D. L 2005/741
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba

D. L 2005/741
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba

Neuvième cas
clinique : ostéome ostéoïde du
tibia gauche (B. T 2005/6187)
1.Etat civil :
Patiente B. T âgée de 16 ans, étudiante
en AMF, d'une fratrie faite de 5EVBP, admise le 26/12/2005 au service
d'orthopédie pour la prise en charge d'un ostéome
ostéoïde de l'extrémité inférieure du tibia
gauche.
2.Antécédents :
-Médicaux : sans particularités.
-Chirurgicaux : sans particularités
3.Histoire de la maladie :
Patiente qui présente en janvier 2003 une fracture
métaphysaire basse de l'extrémité inférieure du
Tibia gauche, suite a une chute de sa hauteur sur une image pathologique
d'aspect lytique, avec une hyper condensation périphérique dont
le diagnostic d'un ostéome ostéoïde a été
suspectée, elle a bénéficier d'un plâtre
cruro-pedieux pendant 2 mois dont l'évolution a été bonne,
admise actuellement pour la prise en charge de ce processus tumoral.
4.Examen clinique :
Etat
général :
-Bon état général.
-Bonne orientation temporo-spaciale.
-Bonne coloration cutanéo-muqueuse.
-Bon état d'hydratation.
-Patiente légèrement obèse.
Examen de l'appareil
locomoteur :
Signes fonctionnels :
-Douleur intermittente du 1/3 inférieur de la jambe
gauche en antéroexterne, exacerbée a la marche et la nuit, et le
froid, répondant aux médicaments anti inflammatoires et
antalgiques.
-Géne a la marche.
Signes physiques :
Inspection :
-Peau d'aspect normal, sans signes d'inflammation
locale.
-Bonne mobilité de la cheville :
Cheville : flexion dorsale : 20°
extension : 55°
Genou : Flexion : 130° Extension :
00°
Palpation :
-La palpation du 1/3 inférieur de la jambe est
douloureuse.
-Aires ganglionnaires libres.
-Le reste de l'examen est sans particularité.
5.Examens para cliniques :
-Bilan biologique : FNS :
GB :6300 E/mm3
-BILAN radiologiques :
Radiographie de la jambe
gauche :
Face :
Une image lytique de 2cm de grand axe siégeant au
niveau de la corticale interne de 3 cm de l'interligne articulaire, avec une
hyper condensation périphérique.
La corticale externe est rompue.
Profil :
Une image d'hyper condensation de 2 cm du grand axe,
siégeant de 3 cm de l'interligne articulaire avec respect de la
corticale antérieure et postérieure.
L'examen du reste du massif osseux est sans
particularité.
Scanner :
Remaniement osseux lytique, avec rupture de la corticale
d'allure bénigne.
6.Traitement : Biopsie
exérèse.
Dixième cas
clinique : ostéome ostéoïde du
tibia droit (B. A 2002/3631)
1.Etat civil :
Enfant B. A âgé de 9 ans, originaire et
demeurent a Kola, 4 eme d'une fratrie de 4 EVBP, écolier admis du
10/11/02 au 14/11/02 au service d'orthopédie pour ostéome
ostéoïde du tibia droit.
2.Antécédents :
-Personnels : médicaux : notion
d'angine a répétition traitée anarchiquement, mal
suivie.
Chirurgicaux : RAS
-Familiaux : sans particularités.
3.Histoire de la maladie :
Le début de la symptomatologie semble remonter a 6
mois marquée par l'apparition d'une douleur spontanée de la jambe
droite sans notion de traumatisme, vue la persistance de la douleur et
l'aggravation et l'exacerbation de la douleur devenue de caractère
nocturne, la patiente a consulté a notre niveau.
Un bilan radiographique a été fait :
Radiographie de la jambe F/P d'ou constatation d'une image osteocondensante
postéoexterne de la diaphyse tibiale, au niveau du tiers
supérieur.
Devant cette image, une TDM a été faite revenue
en faveur d'une réaction périostée postéoexterne en
faveur d'un ostéome ostéoïde.
4.Examen clinique :
Etat général :
-Enfant conscient,
-Bonne orientation temporo-spaciale,
-Bonne coloration cutanéo-muqueuse,
-Apyrétique,
-Bon état d'hydratation,
-TA : 120/080
-T° :36° axillaire.
Examen du membre inférieur
droit :
Signes fonctionnels :
-Douleur spontanée dans la jambe droite
localisée au 1/3 supérieur sans irradiation.
-Douleur a la palpation face externe de la jambe.
Signes physiques :
-Appui d'une marche normale.
-Appui bipodale : marche sans boiterie.
-Genou libre.
-Hanche libre mobile.
-Peau de recouvrement d'aspect normal, pas de signes
inflammatoires, pas de chaleur locale.
5.Examens para
cliniques :
Bilan biologique :
-Bilan inflammatoire : CRP négative
VS : 1ere
heure : 6mm
2eme
heure :14mm
-Groupe sanguin : 0 positif.
-Hémostase : TP : 100 % TS : 1 mn 30
sec
-Glycémie : 4,23 mmol.l
-Fonction rénale : Urée
sanguine : 0,21 g/l Créatinine sanguine : 7,18 mg/l
-Ionogramme sanguin : Na : 139 meq/l K : 3,7
meq/l
-FNS : GR : 4 M élément /mm3
HK : 34 % GB : 9600 élément/mm3
Bilan
radiographique :
-Radiographie de la jambe droite
face/profil :
Image osteocondensante de la corticale externe du tibia sur
une hauteur d'environ 8cm, a limites nets avec aspect boursouflé de la
corticale.
B. A 2002/3631
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
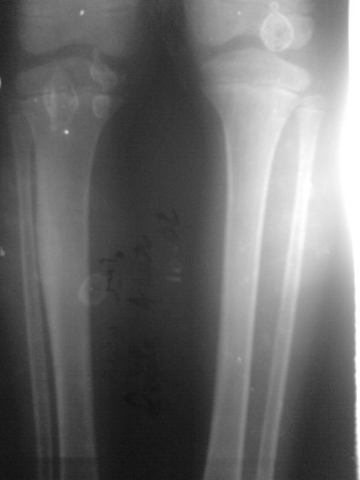
-Scanner :
Mise en évidence d'une importante réaction
périostée, pleine, intéressant le versant postéro
externe de la métaphyse tibiale droite, survenant sur une hanche
déviais de 65 mm au sein de laquelle individualisant une petite image
hypodense en cocarde d'environ 4,4 mm de diamètre juxta corticale
métaphysaire en regard correspondant au nidus, parties molles
respectés.
En conclusion : Aspect TDM en faveur d'un ostéome
ostéoïde de l'extrémité supérieure du tibia
droit.
Extemporané :
Bénin, attendre confirmation histologique.
6.Diagnostic différentiel :
1-Osteomyelite chronique en sandwich : Tableau
biologique n'est pas en faveur, pas de syndrome infectieux, image TDM :
pas de collection. Donc diagnostic éliminé.
2-Tm juxta corticale :
-Image radiographique multiple en faveur : image en faux
d'haroc.
3-Osteome ostéoïde :
-Tableau clinique en faveur,
-Test a l'aspirine positif
-Image radiographique : image osteocondensante.
-TDM : image en nidus
Donc c'est le diagnostic le plus probable.
7.Traitement :
Exérèse biopsique faite le 12/11/2002
-Au bloc sous anesthésie générale,
décubitus dorsal, billot sous la fesse droite.
-Abord antéro externe
-Incision de l'aponévrose jambière
antérieure puis invagination des muscles jambier.
-L'exploration retrouve une boursouflure de la corticale
externe a limites nets sur une hauteur de 6 cm.
-On procède a une exérèse -biopsique de
la tumeur.
-Fermeture plan par plan sur drain de Redon.
-Antibiothérapie, radiographie de control.
Le malade a été revu le 11/03/2007,
donc a 52 mois de l' exérèse
-Cicatrice de bonne qualité, non douloureuse a la
palpation.
-Douleurs spontanées, intermittente décrite
comme une masse électrique au niveau de la zone
opérée.
-Pas de déviation axiale.
-Pas de boiterie a la marche.
-Le patient pratique le judo.
B. A 2002/3631
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
B. A 2002/3631
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
B. A 2002/3631
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
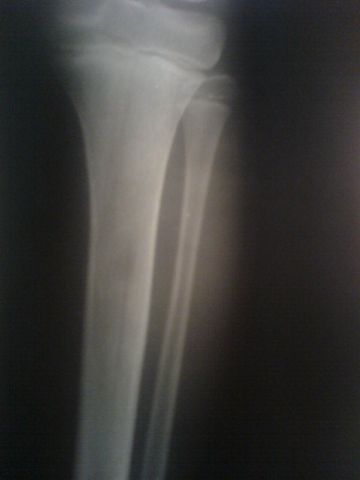
La radiographie de la jambe droite montre la disparition de
la zone d'ostéocondensation qui était visible avant l'
exérèse du nidus.
11 eme cas clinique : ostéome
ostéoïde du premier métatarsien gauche
(T. N 2004/649)
1.Etat civil :
Patiente T. N âgée de 12 ans, originaire et
demeurant a Annaba, écolière, hospitalisée du 15/02/04 au
22/02/04 au service d'orthopédie pour ostéome
ostéoïde du premier métatarsien gauche.
2.Antécédents :
-Médicaux : sans particularités.
-Chirurgicaux : sans particularité.
3.Histoire de la maladie :
Le début de la symptomatologie remonte a un mois et
demi, marquée par l'apparition d'une douleur au niveau du gros orteil.
Patiente mise sous traitement anti inflammatoire mais sans
amélioration.
4.Examen clinique :
Etat
général :
-Bon état général.
-Bonne orientation temporo-spaciale.
-Bonne coloration cutaneomuqueuse.
-Patiente apyrétique.
Examen de l'appareil
locomoteur :
Signes physiques :
Inspection :
Gros orteil gauche apparaît légèrement
tuméfié par rapport au gros orteil controlatéral sans
signes inflammatoires.
Palpation :
Douleur au gros orteil gauche.
5.Examen para cliniques :
Le bilan biologique :
-Bilan inflammatoire : VS : 1ere heure : 4mm
ASLO : 70 UI/L Fibrinogene : 2,16 G/L CRP:
0,008 mg/L
-FNS : GB : 7600 élément/mm3
GR : 58,1 M élément/mm3 HK :38,9 %
Hb : 12,8 g/dl Plaquettes : 219 mille
élément/mm3.
-Fonction rénale : créatinine
sanguine : 66 mmol/l
-Ionogramme sanguin : Na : 145 meq/l. K :4,5
meq/l
-Glycémie : 5,7 mmol/l
-Groupe sanguin : O positif
Le bilan
radiologique :
-Radiographie standard du pied gauche de face et de
profil :
Existence d'un complexe ostéo-articulaire bien en
place sans anomalies morphologique.
Ils existent deux géodes au niveau du premier
métatarsien et de la première phalange .
T. N 2004/649
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
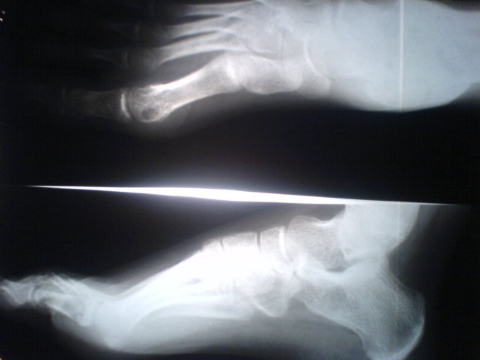
T. N 2004/649
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
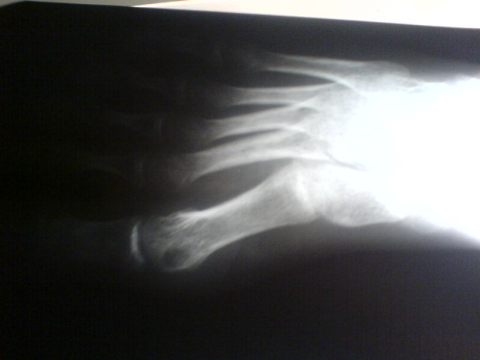
-Scanner des deux
pieds :
-Mise en évidence d'une image lacunaire, cernée
d'ostéosclérose, contenant une lésion hyperdense, mesurant
0,5 × 0,3 cm, occupant la face antéroexterne de la tête
métatarsienne au niveau de M1 du gros orteil.
-A noter la présence de deux sésamoïdes en
regard de la tête du premier métatarsien.
-Pas de réaction périostée.
-Le revêtement cutané et sous cutané
normal.
Cet aspect es fortement évocateur d'une lésion
bénigne : ostéome ostéoïde de la tête du
premier métatarsien.
T. N 2004/649
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
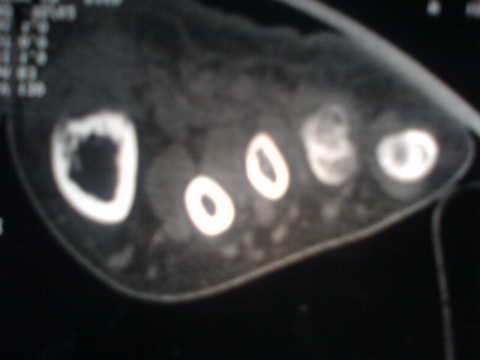
-Scintigraphie osseuse :
Il existe une hyperfixation en regard de la région
métatarsienne du pied gauche correspondant a l'anomalie
découverte radiologiquement.
Le reste du squelette est cependant sans
particularités.
T. N 2004/649
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
D'où le diagnostic d'ostéome
ostéoïde métatarsien gauche est fort probable.

T. N 2004/649
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
Examen extemporané:
Bénin.
6.Traitement : Biopsie exérèse
faite le 15/02/04
-Au bloc sous anesthésie générale,
décubitus dorsal, intubation orotrachéale, garrot pneumatique a
la racine du membre inférieur gauche.
-Incision longitudinale antéro interne en regard de la
tête de M1.
-Réclinaison de l'extenseur du gros orteil en
dehors.
-Ouverture du périoste.
-Biopsie exérèse au niveau de la tête
(antéro interne) de M1.
-Fermeture plan par plan.
-Pansement.
Le malade a été revu le 11/03/07,
donc 37 mois après l' exérèse
-Cicatrice de bonne qualité, non douloureuse.
-Disparition des douleurs au niveau du gros orteil
gauche.
-Pas de déviation axiale.
-Pas de boiterie a la marche.
T. N 2004/649
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
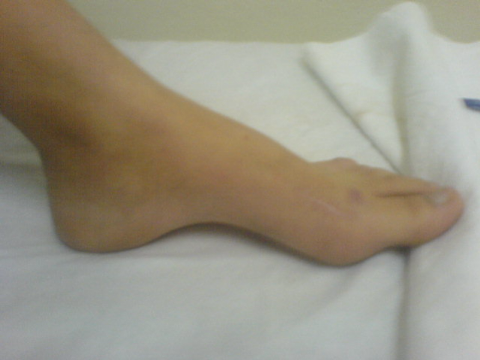
T. N 2004/649
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
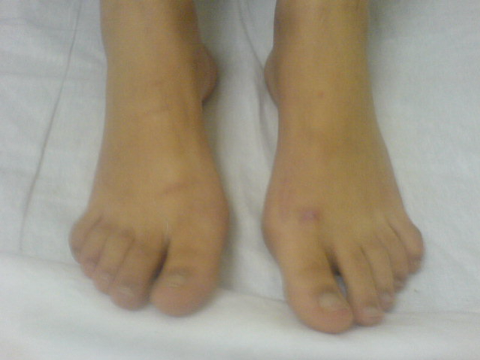
T. N 2004/649
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
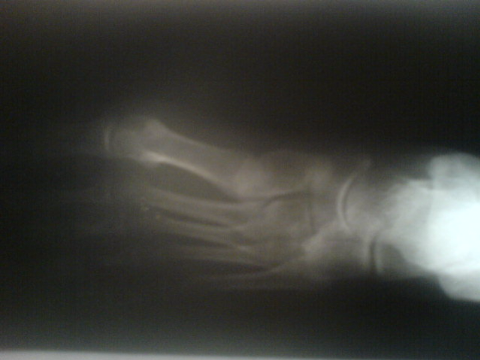
Le nidus qui était parfaitement visible au niveau du
premier métatarsien gauche a disparu complètement sur cette
radiographie du pied gauche après l' exérèse.
12 eme cas clinique : ostéome
ostéoïde de la diaphyse fémorale gauche
(R. A 2006/1985)
1.Etat civil :
Patient R. A âgé de 16 ans, originaire de
Bouhadjar et demeurant a Zrizer W El Tarf, sans profession, hospitalisée
du 21/09/04 au service d'orthopédie pour une réaction
inflammatoire au regard d'un ostéome ostéoïde cortical
fémoral interne gauche.
2.Antécédents :
-Médicaux : sans particularités.
-Chirurgicaux : sans particularité.
3.Histoire de la maladie:
La symptomatologie remonte a un mois marquée par
l'installation d'une impotence fonctionnelle au membre inférieur gauche
puis apparition d'une tuméfaction au niveau de la face interne de la
cuisse, le tout évolue dans un contexte fébrile.
Un traitement médical était donner en
ambulatoire, mais sans efficacité, d'où son orientation a notre
service pour une meilleure prise en charge.
4.Examen clinique :
Etat
général :
-Bon état général.
-Bonne orientation temporo-spaciale.
-Bonne coloration cutaneomuqueuse.
Examen de l'appareil
locomoteur : cuisse gauche.
Signes physiques :
Inspection :
-Tuméfaction au niveau de la cuisse gauche douloureuse
a la palpation, d'environ 7 cm de longueur et 4 cm de largeur sans
réaction inflammatoire en regard.
-limitation de la flexion du genou.
-Boiterie a la marche.
Palpation :
-Douleur a la palpation de la cuisse gauche.
-Pouls distaux présents.
-Sensibilité conservée.
5.Examens para cliniques :
Le bilan biologique :
-Hémostase : TP: 100% TCK: 26 sec
-FNS : GB : 7800 élément/mm3
-Fonction rénale : créatinine
sanguine : 66 mmol/l urée : 4,6mmol/l
-Glycémie :5,95 mmol/l
-Groupe sanguin : B positif.
Le bilan
radiologique :
-Radiographie standard de face et de la cuisse gauche
:
Image pathologique au niveau de la corticale interne du tiers
moyen du fémur.
R. A 2006/1985
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
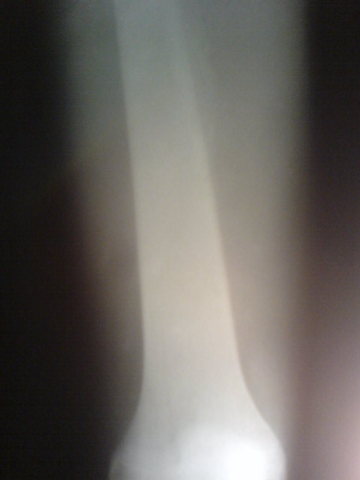
-Scanner des deux
jambes :
-Sur le scout-view on note une apposition
périostée médio diaphysaire interne du fémur
gauche.
-Les coupes tomodensitométrique objectivent cette
apposition avec des contours irréguliers d'une épaisseur de 11 mm
hétérogènes en regard de laquelle on retrouve au niveau de
la corticale une petite image lacunaire ou on visualise un petit fragment
osseux de 6 mm.
-Par ailleurs le reste de la corticale fémorale gauche
est respectée.
-On note également un aspect dense de la
médullaire prenant fortement le produit de contraste.
Les parties molles de voisinage apparaissent
discrètement épaissies et hypodenses.
Au total : l'examen scannographique faisant
évoquer beaucoup plus des séquelles d'une réaction
inflammatoire en regard d'un ostéome ostéoïde cortical
fémoral interne gauche méritant un suivi radiologique
ultérieur et a confronter éventuellement aux données
histologiques.
R. A 2006/1985
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
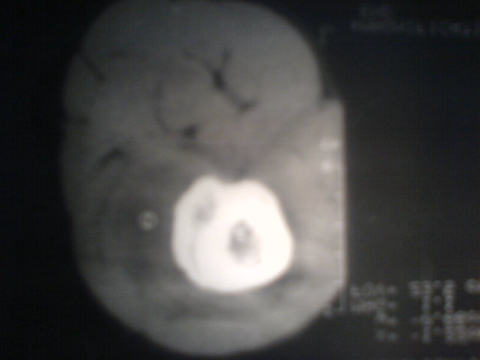
R. A 2006/1985
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
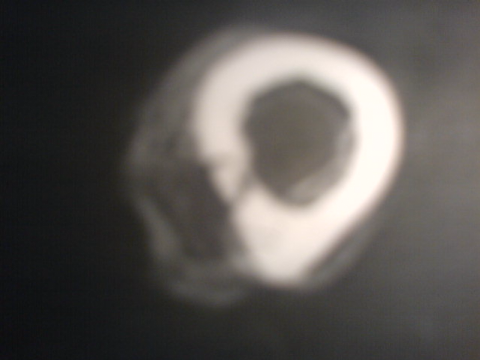
Compte rendu d'anatomie
pathologie :
Les prélèvements biopsiques recueillies ne
montrent que des structures d'ostéogenèse réactionnelles
et de l'os cortical. Il n'a pas été noté des
lésions d'ostéome ostéoïde sur les
prélèvements examinés.
6.Traitement : Biopsie chirurgicale faite le
22/09/04
-Au bloc sous anesthésie générale,
décubitus dorsal.
-Incision anterointerne au regard de la tumeur.
-L'exploration retrouve une peau, sous peau, vaste interne
intacts macroscopiquement, une tumeur blanchâtre développée
au dépend du périoste, la corticale est d'allure saine.
-On a procédé a une biopsie musculaire, du
périoste et de la corticale.
-Fermeture cutanée.
-Pièces envoyées a l'anatomie
pathologie.
-Traitement antibiotique.
Le malade a été revu le 18/03/2007,
donc 30 mois après la biopsie
-Cicatrice disgracieuse, non douloureuse a la
palpation.
-Absence de douleurs au membre opéré.
-Pas de déviation axiale.
-Pas de boiterie a la marche.
R. A 2006/1985
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
R. A 2006/1985
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba

Cette radiographie de la cuise gauche de face
montre le même aspect que celui retrouvé a la
radiographie précédant la biopsie chirurgicale.
13 eme cas clinique : ostéome
ostéoïde de la diaphyse fémorale gauche
(K. W 2003/1870)
1.Etat civil :
Patient K. W âgé de 17 ans, originaire et
demeurant Annaba, hospitalisé le 25/05/03 au service d'orthopédie
pour ostéome ostéoïde du tiers supérieur de la
diaphyse fémorale gauche.
2.Antécédents :
Médicaux : sans particularités.
Chirurgicaux : sans particularités.
3.Histoire de la maladie :
Le début semble remonter a 8 mois marqué par la
découverte d'une masse de la cuisse gauche.
4.Explorations para
cliniques :
Bilan biologique :
TP : 100 %
Bilans radiologiques :
Radiographie du fémur gauche face et
profil :
-Mise en évidence d'une lésion
d'ostéolyse d'allure bénigne du tiers supérieur de la
diaphyse fémorale gauche avec aspect d'ostéocondensation
périphérique
Cet aspect évoque le nidus de l'ostéome
ostéoïde
K. W 2003/1870
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
K. W 2003/1870
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
Scanner du fémur
gauche :
-Mise en évidence au niveau du tiers supérieur
de la diaphyse fémorale gauche, sur la corticale antérieure d'une
image lacunaire spontanément, hypodense, centrée par une
hyperdensité (nidus), ronde et bien limité mesurant 6 mm de
diamètre, cernée par une large condensation fusiforme de la
corticale, sans réaction périostée.
-Absence de lésions des parties molles en
regard.
-Respect des articulations sus et sous jacentes.
Conclusion :
Aspect TDM en faveur d'un ostéome
ostéoïde.
K. W 2003/1870
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
Examen
extemporané :
Bénin, attendre confirmation histologique.
Compte rendu
d'anatomopathologie :
Tissu scléreux présentant des signes de
congestion vasculaire.
Absence de spécificité et absence de contingent
tumoral sur la limite du matériel examiné.
6.Traitement : Biopsie exérèse
faite le 25/05/03
-Au bloc sous anesthésie générale,
intubation orotrachéale, décubitus latéral droit.
-Voie d'abord en regard du grand trochanter,
trépanation, mise en place du guide clou.
-Voie d'abord externe de la cuisse.
-Rugination et reclinaison du vaste externe.
-L'exploration retrouve une tumeur de la face
antérieure du tiers supérieurs de la cuisse.
On procède a la résection de la tumeur a la
scie oscillante complétée par le ciseaux a frapper, avec
enclouage centromédullaire
-Nettoyage abondant, HCO2, bétadine.
-Fermeture plan par plan des plaies opératoires sur
drain de Redon.
-Pièce a l'anatomopathologie.
-Pansement.
-Radiographie de contrôle.
-Traitement antibiotique.
-Surveillance.
K. W 2003/1870
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
K. W 2003/1870
Pr. R Atia et all, Service d'Orthopédie, Hôpital
Ibn Rochd CHU de Annaba
14 eme cas clinique : ostéome
ostéoïde du fémur droit
(Y. A 2002/770)
1.Etat civil :
Patient Y. A âgé de 05 ans, originaire et
demeurant a Annaba, hospitalisé du 17/03/02 au 21/03/02 au service
d'orthopédie pour ostéome ostéoïde de
l'extrémité inférieure du fémur droit.
2.Antécédents :
Médicaux : sans particularités.
Chirurgicaux : sans particularités.
3.Histoire de la maladie :
Le début semble remonter a un mois, marqué par
l'apparition d'une légère boiterie, avec a la palpation, une
masse profonde sans signes inflammatoires, douloureuse, siégeant a la
face interne de l'extrémité inférieure du
fémur.
4.Examen clinique :
Etat
général :
-Patient conscient,
-Bonne orientation temporo-spaciale,
-Bon état d'hydratation,
-Bonne coloration cutanéo-muqueuse.
-Patient apyrétique.
Examen de l'appareil
locomoteur :
Genou et hanches libres.
5.Explorations para cliniques :
Bilan biologique :
-Fonction rénale : Créatinine
sanguine : 77 mmol/l Urée sanguine : 3,5 mmol/l
-Glycémie : 4,6 mmol/l
-Hémostase : TCK : 30 sec
TP : 84 %
-FNS : GB :7400 élément/mm3
Hb : 12,7 mg/dl HK : 40 %
Plaquettes : 359 milles/mm3
-Bilan inflammatoire : -VS : 1ere
heure 65mm.
-CRP :
0,05.
Bilans radiologiques :
Radiographie de la cuisse droite:
-Mise en évidence d'une
opacité lacunaire au niveau du tiers inférieur de la diaphyse
fémorale droite.
Y. A 2002/770
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
Scanner de la cuisse droite:
-Mise en évidence d'une ostéosclérose
corticale régulière, intéressant la face antéro
interne du fémur, contenant en son sein une image lacunaire mesurant 0,7
cm de diamètre transversal, cette lacune contient une lésion
hyper dense de petite taille.
-Cette lésion est de siège diaphysaire
inférieur.
-Absence de lésions des parties molles.
-Absence de réaction périostée.
En conclusion : aspect TDM évocateur d'un
ostéome ostéoïde sans pour cela éliminer une
ostéite chronique.
Y. A 2002/770
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
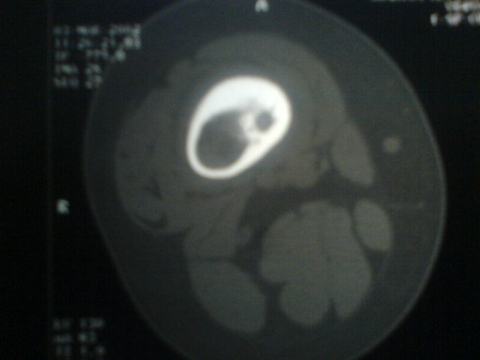
Y. A 2002/770
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
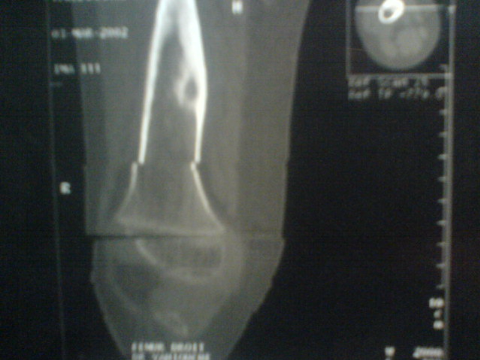
Compte rendu d'anatomie pathologie :
Extemporané :
Bénin : ostéome ostéoïde ou
abcès de Brodie
6.Traitement : Biopsie exérèse
faite le 18/03/02
-Au bloc, sous anesthésie générale,
décubitus dorsal, garrot pneumatique..
-Abord interne.
-L'exploration retrouve un périoste épaissi, on
procède a un prélèvement de celui-ci par un forage a la
mèche de plusieurs trous en cadre fenêtre diaphysaire.
L'exploration ne retrouve pas de pus franc mais une substance épaisse
que l'on a prélevé. La corticale est épaissie.
-Perméabilité du canal
médullaire.
-L'extemporané reviens avec le résultat d'une
tuméfaction bénigne faisant évoquer un abcès de
Brodie soit un ostéome ostéoïde.
-Nettoyage et fermeture plan par plan sur drain de
Redon
Y. A 2002/770
Pr. R Atia et all, Service d'Orthopédie,
Hôpital Ibn Rochd CHU de Annaba
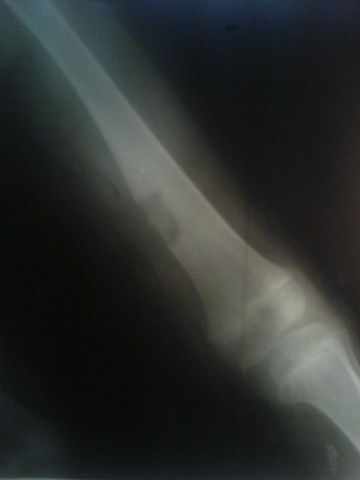
5. Discussion :
Notre étude se portera sur 14 cas, allant de
Janvier 1995 à Décembre 2006. Il s'agit de 8 hommes et 6 femmes.
Leur âge varie de 5 à 53 ans donnant une moyenne de 23 ans et 6
mois.
Tous les patients ont été vus en consultation
pour une notion de douleur. Deux entres eux ont présenté une
fracture au membre atteint avec limitation fonctionnelle. Dans 80 % des cas,
cette douleur, avec souvent une exacerbation la nuit, était
calmée par l'aspirine. Effectivement, sur ces 14 patients, la
disparition des douleurs lors de la prise de l'aspirine était nette pour
8 cas. Mais pour tous, la douleur s'estompait après la prise d'un
antalgique quelconque.
Dans cette série, les localisations sont uniquement
situées aux membres supérieurs et inférieurs. Les plus
fréquentes sont le fémur et le tibia touchant respectivement 6 et
5 cas sur 13 soit un taux respectif de 50 % et 41,77 %,
ensuite vient l'humérus, présent chez 2 cas
représentant 14,29 % de l'ensemble des cas. Enfin, nous retrouvons
l'atteinte du premier métatarsien avec 7,7% soit un seul cas.
Tous les patients avaient avant leur intervention
chirurgicale une batterie d'examens diagnostiques comprenant une radiographie
standard, un scanner et en plus une scintigraphie pour l'un d'eux. Dans un seul
cas, il y avait des doutes entre ostéome ostéoïde et
ostéomyélite. Pour les autres, le nidus était parfaitement
visible et caractéristique, soit sur les radiographies standards ou bien
sur les TDM.
La taille des nidus variait entre 5 mm et 25 mm donnant une
moyenne de 15 mm pour les malades chez lesquels le nidus était bien
visible sur les radiographies standards.
L' exérèse de la tumeur a été
pratiquée chez 10 des malades sur les 12 qui ont subi un traitement
chirurgical soit 83,33 %, par contre le curetage a été
réalisé seulement chez les deux patients restants,
représentant 16,67 %. Les deux autres cas n'ont pas
bénéficié d'un traitement chirurgical, en raison de la
sortie contre avis médical pour l'un, alors que pour l'autre cas, seule
une biopsie a été réalisée.
L'examen anatomie pathologique a confirmé le
diagnostic chez deux cas, en retrouvant un stroma fibreux bien
vascularisé, dans lequel, ont été retrouvées des
travées osseuses ostéoïdes entourées
d'ostéoblastes.
Par contre, un prélèvement fut fortement
hémorragique ne mettant pas de ce fait en évidence les cellules
typiques de l'ostéome ostéoïde. Enfin, pour trois lames
étudiées, il y avait absence de contingent tumoral sur la limite
du matériel examiné. L'examen extemporané a
été en faveur de la bénignité pour tout les cas.
Sur un seul prélèvement il y avait un doute entre ostéome
ostéoïde et abcès de Brodie, seule la malignité a pu
être écartée.
La moyenne de jours d'hospitalisation est d'environ 5 jours,
mais un cas est sorti contre avis médical le même jour de son
admission.
La moitié des malades a était revue en
consultation, soit 7 cas sur les 14 étudiés. La durée
moyenne entre le traitement subi et la revue des malades est d'environ 41
mois.
Pour tous les cas, la douleur a disparu juste après
l'exérèse de la tumeur, un seul cas a rapporté la notion
de diminution de la force musculaire au membre opéré, mais
l'examen clinique a retrouvé une force musculaire de 5/5.
Radiologiquement, chez 6 de nos malades, il y avait une
disparition des images pathologiques vues sur les clichés standards
avant l' exérèse de la tumeur, que ce soit le nidus, ou
l'ostéocondensation périphérique.
Un seul cas, avait le même aspect que celui d'avant
l'acte chirurgical, ce cas est celui du malade ou seule la biopsie chirurgicale
a été réalisée chez lui.
6. Conclusion :
Le squelette est la charpente humaine qui soutient le
corps et protège les organes internes. On repartie les os en trois
groupes : Les os longs, Les os plats et les os courts. Ils sont
formés de tissu compact, tissu spongieux engainé par ce dernier.
Sur le plan histologique on distingue : les cellules, les fibres, et la
matrice extracellulaire. Le modelage osseux assure la formation des os in utero
et pendant l'enfance jusqu'à la maturité du squelette à
l'adolescence. Ensuite , l'os subit un remodelage qui persiste seulement chez
l'adulte.
Les tumeurs des os chez l'enfant se résument aux
tumeurs osseuses primitives (T.O.P.) Une tumeur, qu'elle soit bénigne ou
maligne, se caractérise par la prolifération anormale d'une
lignée cellulaire pathologique.
L'ostéome ostéoïde est une tumeur
bénigne de la lignée ostéoblastique qui se présente
habituellement sous la forme d'une petite cavité de quelques
millimètres de diamètre, appelée le nidus, entourée
d'une zone d'ostéocondensation réactionnelle.
Il représente 10 a 12 % de l'ensemble des tumeurs
bénignes. La majorité des cas se situe dans les 3
premières décades de la vie. Il existe une prévalence
masculine avec un sex-ratio de 2.2 garçons pour 1 fille.
Diaphyses et métaphyses des os longs sont les
localisations les plus fréquentes suivies par les os courts de la main
et du pied et de l'arc postérieur des vertèbres.
Typiquement le patient se plaint d'une douleur a nette
prédominance nocturne voire uniquement nocturne bien calmée par
l'aspirine. Dans les localisations rachidiennes s'ajoute a la douleur une
déformation en scoliose appelée scoliose symptomatique.
Sur les radiographies, le nidus, petite zone
d'ostéolyse de quelques millimètres est parfois difficile a
mettre en évidence, et c'est le plus souvent la zone
d'ostéocondensation réactionnelle qui est visible.
Quand la symptomatologie est évocatrice et que les
radiographies sont peu explicites une scintigraphie osseuse sera très
utile, montrant un spot d'hyper fixation.
La tomodensitométrie centrée sur cette zone
d'hyper fixation permettra alors de voir le nidus.
En ce qui concerne l'évolution, il n'existe aucun
risque de transformation maligne. Les récidives locales s'observent en
cas d'exérèse incomplète. Il est décrit des
possibilités de régression spontanée sur plusieurs
années.
Des traitements médicaux peuvent être
proposés ; soit traitement symptomatique de la douleur soit
traitements luttant contre l'hyper sécrétion des prostaglandines
qui accompagne cette lésion, hyper sécrétion qui serait a
l'origine des douleurs.
Les traitements chirurgicaux visent a enlever ou a
détruire le nidus. Sous anesthésie générale le
nidus sera repéré en tomodensitométrie, il pourra alors
être enlevé a la trèphine ou détruit par
électro ou photo coagulation. L'exérèse pourra se faire
par chirurgie a ciel ouvert, soit par simple curetage du nidus mais avec un
risque de récidive, soit par mini exérèse en bloc
emportant le nidus et une petite zone de condensation
périphérique.
Notre travail a été fait dans le but de
faire une approche épidémiologique de l'ostéome
ostéoïde, évaluer sa prise en charge diagnostique et
thérapeutique concernant 14 cas admis de janvier 1995 au décembre
2006 au service d'orthopédie, hôpital Ibn Rochd, CHU de Annaba. Il
s'agit de 8 hommes et 6 femmes dont l'âge varie de 5 à 53.
Les données ont été retirés des
dossiers médicaux, le registre des comptes rendu opératoires et
les comptes rendu anatomopathologiques.
Mise a part la légère discordance
constatée concernant le sexe ratio, tout le reste des données
épidémiologiques obtenues correspondent parfaitement a ce qui est
décrit dans la littérature, notamment pour la tranche d'age
concernée par l'ostéome ostéoïde, la symptomatologie
douloureuse calmée dans la majorité des cas par la prise des anti
inflammatoires, sa nette prédominance sur les os longs des membres et
surtout l'affinité pour le membre inférieur notamment le
fémur et le tibia.
Bibliographie :
1-Bonnevialle P, Railhac JJ
Ostéome ostéoïde, ostéoblastome.
Chapitre ostéome ostéoïde
EMC Appareil locomoteur 14-712, 2001, p (1,2,3,4)
2-G. Bollini, J.L. Jouve
Tumeurs osseuses. Chapitres : Tumeurs osseuses
primitives, Ostéome ostéoïde
Hôpital Timone enfants, Marseille p (2,3,7)
3-Philippe Merloz
Tumeurs osseuses primitives. Chapitre 5 : Tumeurs
bénignes
Tumeurs osseuses primitives (154 a) octobre 2004 p
(2,3)
4-DR Anne D'Andon, PR Gilles Vassal, DR Odile Oberlin,
DR Olivier Hartmann
Les tumeurs osseuses
Chapitre 3 : Diagnostic des tumeurs osseuses
Institut Gustave Roussy Février 2004 Site Internet :
www.igr.fr p (3)
5-Diard F, Kind M, Chateil JF
Approche diagnostic des tumeurs osseuses.
EMC édition technique radiodiagnostic Paris 1991,
31520 A1O p (7,8,9,10)
6-Dubousset J, Forest M, Tomeno B
Tumeurs des os, Généralités
diagnostiques (biopsie et anatomie pathologique)
Chapitres : Indications de la biopsie, Nomenclature
classification, anatomopathogie
EMC appareil locomoteur 14-700 -2001 p (3,6)
7-Babin S, Simon P
Lésions pseudo tumorales. Chapitres : Images
lacunaire, Images d'ostéolyse
E.MC. Appareil locomoteur, 14-792,2001 p (4,5)
8-Chups ( site Web du Chu Pitié -
Salpetrière )
Orthopédie Notions de base sur les tumeurs osseuses
Chapitre 2.4- Tumeurs productrices du tissu osseux
DCEM.htm
9-G. Bollini, J.L. Jouve
Tumeurs osseuses.
Chapitre 1 : Généralités sur les
tumeurs des os,
Cours Hôpital Timone enfants, Marseille p
(2,3,4,5)
10-Nezeloff CH, Jarifaud A, Tomeno B
Tumeurs osseuses: Généralités.
E.M.C Paris, Appareil locomoteur 14030 B10 -1980
11-Companacci M, Ruggieri P
Tumeurs osseuses
EMC appareil locomoteur 14-030 A10-1992
12-Paycha F, Richard B
Exploration scintigraphique du squelette.
Chapitre tumeurs bénignes
E.M.C Radiodiagnostic squelette normal, 30-480-A10, 2001 p
(23, 24)
13-Vanel D
Stratégie d'exploration radiologique d'une tumeur
osseuse primitive
Revue in med 1999 p (213-219)
14-Bard M, Vanel D, Laredo J.D,
Coffrec
Le scanner dans les tumeurs osseuses primitives
Document, Gergy, Bale-1985
15-VICHARD P ET GAGNEUX E
Traitement chirurgical des tumeurs des os.
Chapitre définitions,
EMC Appareil locomoteur, 14-701, 2001 p (1, 2)
16-Delmas A
Anatomie humaine
Descriptive topographique et fonctionnelle
Masson Paris 1985
17-Chavassieux P, Meunier P
Histologie et cytologie de l'os normal.
Chapitre modelage et remodelage osseux
EMC appareil locomoteur 14-002 A10-2003 p (3,4)
18-Chenu C, Delmas PD
Physiologie de l'os.
Chapitres : -Tissu osseux -Régulation locale du
remodelage osseux
EMC appareil locomoteur 14-002 B10 - 1994 p
(4,5,6)
19-Gagne F, Gareau R, Jean C, Laumonier R, Orcelle
Pages A
Tumeurs et pseudo tumeurs du tissu cartilagineux et osseux
Edition Malouane 1986
20-Faure C
Tumeurs osseuses
Maladies osseuses de l'enfant
Elammarien, medecine-science, Paris 1982, p (403-466)
21-Choler R, Rubini J, Postec F, Canterino L,
Archimand F :
Traitement de l'ostéome ostéoïde
par formage résection percutanée sous control
tomodensitométrique, a propos de 27 cas
Revue chirurgie orthopédique 1995, p
(317-325)
Index :
AG : Anesthésie
générale
AINS : Anti inflammatoire non
stéroïdien
CRP: Protéine
C-réactive
GB : Globule blanc
GPRM : Garrot pneumatique a la
racine du membre
GR : Globule rouge
Hb :
Hémoglobine
HK :
Hématocrite
IOT : Intubation
orotrachéale
IRM : Imagerie par
Résonance Magnétique
LASER : Amplification by
Stimulated Emission of Radiation
N.F.S : Numération
formule sanguine
TA : tension
artérielle
TCK : temps de
céphaline kaolin
TDM :
Tomodensitométrie
TOP : Tumeur osseuse
primitive
TP : Temps de
prothrombine
TS : Temps de
saignement
VS: Vitesse de
sédimentation
Résumé
Objectif
Faire une approche épidémiologique de
l'ostéome ostéoïde, sa prise en charge diagnostique et
thérapeutique au niveau de service d'orthopédie, hôpital
Ibn Rochd, CHU de Annaba.
Matériels et méthodes
C'est une étude rétrospective,
descriptive concernant 14 cas d'ostéome ostéoïde
étalé sur une période de 1995 a 2006, avec
différentes localisations anatomiques.
La prise en charge de ces malades était faite au
service d'orthopédie, hôpital Ibn Rochd, CHU de Annaba.
Ils ont bénéficié d'une prise en
charge diagnostique minutieuse, d'un traitement chirurgical, basé dans
la majorité des cas sur la résection de la tumeur, et parfois sur
le curetage.
Résultats
Des résultats satisfaisant ont été
observés que ce soit sur le plan diagnostique ou thérapeutique
chez la totalité de nos malades, avec absence d'aucune rechute.
Conclusion :
L'association d'une douleur caractéristique, et
d'une image radiologique montrant le nidus, est la base de la démarche
diagnostique de cette tumeur, permettant une prise en charge chirurgicale
précoce.
| 

