
 |
Plaintes oculaires chez les personnes vivant avec le VIH sida. Cas des cliniques universitaires de Kinshasa.( Télécharger le fichier original )par Elie SESELE MANGALA Université de Kinshasa - Docteur en médecine 2015 |
? Selon la classification clinique de l'OMS (2009) : on distingue quatre groupes des patients répartis en quatre stades cliniques
14 - Syndrome cachectisant dû au VIH - Pneumocystose - Toxoplasmose cérébrale - Cryptosporidiose avec diarrhée >1 mois - Cryptococcose extrapulmonaire - Cytomégalovirose - Herpes virose cutanéomuqueuse >1 mois ou viscérale - Leucoencéphalite multifocale progressive - Mycose endémique généralisée (histoplasmose, coccidiodomycose) - Candidose oesophagienne, trachéale, bronchique ou pulmonaire - Mycobactériose atypique disséminée - Septicémie à salmonelle mineure - Tuberculose extra pulmonaire - Lymphome malin - Sarcome de Kaposi - Encéphalopathie à VIH - Degré d'activité 4 : patient alité de plus de 50% du temps ? Classification immunologique de l'OMS 2010 (18) La Classification immunologique est basée sur la numération des lymphocytes CD4 en fonction de l'âge et de l'état du système immunitaire.
15 I.3. ATTEINTES OCULAIRES AU COURS DE L'INFECTION A VIH/SIDA(19, 20) Elles sont cliniquement présentes dans 75% des cas et histologiquement observées dans près de 100% des cas. Différents tableaux existent en rapport avec l'infection à VIH ou relatif à l'immunodépression, à un cancer ou à une neuropathie. Les altérations vasculaires observées ressemblent à la micro angiopathie diabétique. La pathogénie de ces lésions n'est pas élucidée mais différentes hypothèses sont évoquées : altération endothéliale due au VIH, dépôts de complexes immuns ou troubles rhéologiques. I.3.1. Les atteintes des annexes, de la surface oculaire et du segment antérieur Elles sont variées, polymorphes, isolées ou associées. Des altérations des vaisseaux conjonctivaux sont fréquentes (télangiectasies, tortuosités, dilatations, shunts, hémorragies). La raréfaction du film lacrymal est responsable de xérophtalmie chez 15% des malades. Les lésions dues au Molluscum contagiosum sont plus étendues que chez le sujet immunocompétent ; elles sont confluentes et nécessitent exérèse et/ou cryothérapie. On observe un lymphome chez 3 à 8% des patients séropositifs. La localisation orbitaire représente 2% des lymphomes Hodgkiniens. Le tableau clinique est celui d'une exophtalmie inflammatoire aigue. La tomodensitométrie met en évidence une érosion osseuse évocatrice, une déformation du globe par refoulement et une infiltration diffuse de la graisse orbitaire, du muscle releveur de la paupière supérieure et du muscle droit supérieur. Il s'agit de lymphomes de haut grade de malignité ou de lymphomes de Burkit. La biopsie est d'un grand secours pour le diagnostic positif et histologique. 16 Une forme viscérale disséminée de syndrome de Kaposi est observée chez 20 à 50% des patients séropositifs. La localisation palpébro-conjonctivale est caractérisée par ses éventuelles complications cornéennes (kératite superficielle, ulcère), des troubles secondaires de la sécrétion lacrymale et un déficit esthétique. Dans ces formes localisées, l'exérèse conjonctivale, cryothérapie palpébrale sont plus efficaces que la chimiothérapie et la radiothérapie. Des kératites et des conjonctivites bactériennes voire fongiques, sont observées dans 10% des cas. On note avec une plus grande fréquence les complications du zona ophtalmique et des kératites herpétiques. Quelques cas d'épithéliites bilatérales, diffuses et douloureuses dues à une microsporidiose ont été rapportés. I.3.2. Les atteintes du segment postérieur Les lésions choriorétiniennes (souvent difficiles à différencier les unes des autres) sont multiples, parfois silencieuses tout en constituant un index certain de gravité. Elles justifient une surveillance ophtalmologique systématique et régulière dans le SIDA. Les unes paraissent liées à l'atteinte directe par le VIH (vascularite). D'autres plus nombreuses, sont l'expression d'infections opportunistes développées à la faveur de l'immunodépression ; elles ont la particularité, surtout pour celles d'origine virale, d'être fréquemment associées. Leur diagnostic étiologique passe par la réalisation de prélèvements d'humeur aqueuse et/ou de vitré (mesure des taux d'anticorps, étude en PCR). a) Vascularite rétinienne artériolaire Les nodules cotonneux représentent le signe le plus fréquemment retrouvé (50% des patients). Ils sont d'autant plus fréquents que le taux de CD4 est bas et qu'il existe parallèlement une élévation de la vitesse de sédimentation et du fibrinogène. Les signes cliniques et angiographiques ne diffèrent pas de ceux des autres rétinopathies dysoriques. Ils disparaissent en 3 à 4 semaines. Le mécanisme en cause n'est pas connu mais on évoque une altération de l'endothélium capillaire due au VIH. Ils sont à l'origine d'une destruction de fibres optiques et de ce fait interviennent dans la perturbation du sens chromatique et de la sensibilité aux contrastes. Le diagnostic différentiel se pose avec une 17 forme débutante de rétinite à CMV, d'autant plus que ces nodules peuvent être un facteur de risque pour une surinfection au virus CMV par l'altération de la BHR qu'ils provoquent. L'angiographie à la fluorescéine montre une hypo fluorescence même aux temps tardifs en cas de rétinite à CMV, alors que le nodule cotonneux donne lieu à une hyper fluorescence marginale aux temps tardifs. D'autres signes de vascularite rétiniennes peuvent être notés : hémorragies, micro anévrysmes, télangiectasies, tache de Roth, foyers d'ischémie capillaire. Des occlusions veineuses rétiniennes, dont les manifestations ne diffèrent pas d'une autre occlusion veineuse de forme ischémique, ont été rapportées. Les études histologiques en microscopie électronique et utilisant les techniques d'hybridation, n'ont pas mis en évidence de cause virale aux altérations de l'endothélium vasculaire. Un mécanisme rhéologique est avancé. b) Infections choriorétiniennes Des multiples micro-organismes et parasites sont susceptibles de se développer dans l'oeil, et tout particulièrement au niveau choriorétinien, au cours du SIDA. L'atteinte est généralement multifocale. 1. Infections bactériennes Des mycobactéries, mais aussi des spirochètes peuvent être en cause. La syphilis prend l'aspect d'un foyer choriorétinien nécrosique blanc associé à des hémorragies, à des engainements artério-veineux, et parfois à une hyalite. Le pronostic est favorable sous pénicilline. La neuro syphilis peut s'accompagner d'une névrite optique. Dans le SIDA, les sérologies VDRL et TPHA sont parfois faussement négatives. S'il existe une tuberculose disséminée, une localisation oculaire peut apparaître sous la forme d'une uvéite granulomateuse, d'une hyalite modérée ou d'une infiltration blanc jaune choroïdienne. 18 2. Infections mycosiques et parasitaires Si des choriorétinites multifocales à Cryptococcus neoformans, à Pneumocystis carinii, à Histoplasma capsulatum, à aspergillus, à candida ont observées, c'est la toxoplasmose qui domine les parasitoses oculaires du SIDA, bien que sa fréquence ait diminué depuis la prévention de l'infection à Pneumocystis carinii par l'administration de sulfaméthoxazole-triméthoprime. Elle représente 1 à 3% des infections oculaires. Elle est bilatérale dans 20% des cas, associée à un foyer ancien cicatriciel dans 4% des cas, à un abcès cérébral dans plus d'un tiers des cas. Le taux de CD4 est ici plus élevé (entre100 et 200/mm3). Le patient se plaint de myodésopsies, d'amputation du champ visuel ou de baisse de l'acuité visuelle. Contrairement à la rétinopathie à CMV, la réaction inflammatoire est plus importante avec un Tyndall de l'humeur aqueuse dans 50% des cas et une hyalite qui peut gêner l'examen du fond d'oeil. Le foyer est unique ou peut prendre l'aspect d'une miliaire ou d'une nécrose diffuse. Sont en faveur d'une toxoplasmose : un foyer sans hémorragie retienne, un épaississement rétinien, des bords de lésion mieux définis et plus régulier. L'angiographie est caractérisée par une hypo fluorescence précoce, puis une hyper fluorescence débutant en périphérie de la lésion et s'étendant de façon centripète. La lésion parait angiographiquement plus étendue que le foyer observé au fond d'oeil. Le diagnostic repose par ailleurs sur l'efficacité du traitement (association pyriméthamine-sulfadiazine). Le diagnostic différentiel doit être fait avec la rétinite à CMV, la syphilis et la nécrose rétinienne. 3. Infections virales Elles sont fréquentes, graves et sont à l'origine de syndrome ou de maladies choriorétiniennes d'individualisation récente. - Rétinite à CMV : Elle est la plus fréquente des infections virales opportunistes (20 à 25%), rarement observée, quand le taux de CD4 est supérieur à 100/mm3. La rétinite à CMV survient en général chez des patients ayant moins de 50/mm3 de CD4, parfois aux alentours de 100/mm3 de CD4, exceptionnellement au- 19 dessus de 150/mm3 de CD4. Au cours de la maladie à CMV, la rétine est la localisation la plus fréquente (80 %), suivie par le tube digestif (10-15 %). Pour un patient ayant moins de 50/mm3 de taux de CD4, le risque de développer une rétinite à CMV est de 42 % à 27 mois. - Nécrose rétinienne virale : Deux syndromes sont caractérisés par le développement de plages de nécrose rétinienne : la nécrose rétinienne aigue (syndrome ARN : Acute Retinal Necrosis) et le syndrome PORN (Progressive Outer Retinal Necrosis). Observés avec une fréquence croissante au cours du SIDA, mais également dans d'autres circonstances (panvascularites). Ces deux syndromes seraient dus aux même virus (HSV, VZV) ; leur présentation clinique exprimant peut-être une différence d'immunodépression. I.3.3. Atteintes neuro-ophtalmologiques Il existe différentes causes neurologiques aux baisses d'acuité visuelle chez les patients séropositifs pour le VIH. En dehors des infections choriorétiniennes, les études ont montré chez les patients une altération de l'ERG, une altération de la vision des contrastes de type trytan, une diminution de la sensibilité aux contrastes et des déficits périmétriques. L'atteinte se situe au niveau des fibres optiques (c'est le problème des nodules cotonneux), au niveau du nerf optique (par cryptococcose méningée, par lymphome ou par altération par le virus VIH lui-même). D'autre part, des troubles neurologiques sont retrouvés cliniquement chez 40% et dans 70 à 80% des études anatomopathologiques. Les troubles visuels ou des ophtalmoplégies peuvent être secondaires à une atteinte cérébrale : leucoencephalite ou démence provoquée directement par le VIH, une carcinomatose ou une infection opportuniste du SNC par différent agent : toxoplasme, cryptocoque herpès. I.3.4. Atteintes oculaires dues aux traitements Ce sont avant tout les traitements antituberculeux qui sont en cause : la neurotoxicité de l'éthambutol et les uvéites antérieures et postérieures apparaissent sous rifabutine (donnée dans le traitement des mycobacterioses atypiques ou en cas d'échec des autres antituberculeux). 20 I.3.5. Atteintes oculaires dans le cadre du syndrome de reconstitution immunitaire (21) Le syndrome de reconstitution immunitaire est un ensemble des manifestations cliniques de nature inflammatoire survenant quelques semaines après la mise en route d'un traitement antirétroviral, habituellement chez un patient infecté par le VIH très immunodéprimé. Le SRI survient à la faveur de la restauration des lymphocytes CD4, après réduction de la charge virale plasmatique, le plus souvent chez des patients en cours de traitement d'une infection opportuniste. Le traitement antirétroviral entraîne une reconstitution des réponses immunitaires, ce qui a permis une diminution de la mortalité liée aux infections opportunistes. Cependant, cette reconstitution peut parfois être pathologique et être à l'origine d'un syndrome de reconstitution immunitaire (SRI) regroupant l'ensemble des manifestations liées à la présence d'une réponse immunitaire excessive dirigée contre des antigènes d'un agent infectieux ou non infectieux. Les manifestations du SRI sont polymorphes, son diagnostic est complexe. Il est observé avec la plupart des agents infectieux responsables d'infections opportunistes, mais il regroupe aussi des manifestations auto-immunes ou inflammatoires. Des manifestations oculaires peuvent être observées, surtout en cas d'infection à CMV, des uvéites inflammatoires ont été également décrites chez des patients traités pour une rétinite à CMV. L'uvéite de reconstitution immunitaire se voit chez les patients VIH avec une rétinite à cytomégalovirus pour laquelle ils reçoivent un traitement. Cette uvéite apparaît lorsque le taux de lymphocytes devient supérieur à 50 cellules/mm3, permettant de suspendre le traitement d'entretien anti-CMV. La toxicité oculaire se manifeste par l'apparition d'une vitrite, d'un oedème maculaire, par la formation d'une membrane épi rétinienne ou la survenue d'une cataracte. 21 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|
|||
|
|
|||
|
|
|
||
|
|
|
||
|
|
|
||
|
|
|
||
|
|
|
||
|
|
|
||
|
|
|||
A la lumière de ce tableau, nous constatons que la tranche d'âge de 36 - 42 ans est la plus touchée avec 25, 3 % suivi de celles de 29 - 35 ans et 50 - 56 ans à des mêmes proportions soit 19, 4 % chacune.
L'âge moyen des patients est de 42, 91 #177; 10, 75 ans avec des extrêmes allant de 22 à 68 ans.
2. Sexe
Féminin
66% 34%
Masculin
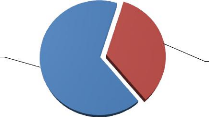
Figure 1. Répartition des patients selon le sexe
Il se dégage de cette figure que la majorité des patients sont de sexe féminin avec 66 %. Le sexe ratio femme sur homme est de 1, 91.
Il ressort de ce tableau que les célibataires étaient majoritaires avec 37,3 % suivi des mariés avec 35, 7 %.
25
3. Province d'origine
|
|
|||
|
|
|
||
|
|
|
||
|
|
|
||
|
|
|
||
|
|
|
||
|
|
|
||
|
|
|
||
|
|
|
||
|
|
|
||
|
|
|
||
|
|
|
||
|
|
|
||
|
|
|||
Parmi les 67 patients, ceux ressortissants de la Province du Bas-Congo étaient les plus nombreux avec 28,3 %, suivi des originaires de la province du Bandundu avec 22, 4 %.
4. Statut matrimonial/Etat-civil
Tableau III. Répartition des patients selon le statut matrimonial
Statut matrimonial Effectif (ni) %
Célibataire 25 37,5
Marié (e) 24 35,7
Veuf (ve) 12 18
Divorcée 6 9
Total 67 100
26
5. Profession
|
Tableau IV. Répartition des patients selon la profession |
||
|
Tranche d'âge (ans) |
Effectif (ni) |
% |
|
Ménagère |
27 |
40,1 |
|
Commerçant |
11 |
16,4 |
|
Fonctionnaire |
6 |
9 |
|
Couturière |
4 |
6 |
|
Sans emploi |
4 |
6 |
|
Autres |
4 |
6 |
|
Chauffeur |
3 |
4, 5 |
|
Elève/Etudiant |
3 |
4, 5 |
|
Ingénieur civil |
3 |
4, 5 |
|
Infirmière |
2 |
3 |
|
Total |
67 |
100 |
Autres : Mécanicien, pasteur, policier
Les femmes au foyer (ménagères) représentaient la majorité avec 40, 1 %, suivies des commerçants, soit 16, 4 %.
6. Niveau d'instruction
|
Tableau V. Répartition des patients selon le niveau d'instruction |
||
|
Niveau d'instruction |
Effectif (ni) |
% |
|
Analphabète |
1 |
1,5 |
|
Primaire |
7 |
10,4 |
|
Secondaire |
46 |
68,7 |
|
Universitaire |
13 |
19,4 |
|
Total |
67 |
100 |
Nous constatons dans ce tableau que les patients avec un niveau d'étude secondaire étaient plus nombreux, soit 68,7 % suivi de ceux avec un niveau d'étude universitaire soit 19, 4 %.
27
7. Nationalité
Tableau VI. Répartition des patients selon la nationalité
Nationalité Effectif (ni) %
Congolaise 67 100
Autres 0 0
Total 67 100
1. Durée de l'évolution du VIH
Tableau VII. Répartition des patients selon la durée de l'évolution du VIH (intervalle de 2 ans)
|
Durée d'évolution du VIH |
Effectif (ni) |
% |
|
1 - 2 |
20 |
30 |
|
3 - 4 |
8 |
11,9 |
|
5 - 6 |
18 |
26,6 |
|
7 - 8 |
10 |
15 |
|
9 - 10 |
5 |
7,5 |
|
11 - 12 |
5 |
7,5 |
|
13 - 14 |
1 |
1,5 |
|
Total |
67 |
100 |
Il ressort de ce tableau que 30 % des patients présentaient une durée d'évolution du VIH entre 1 - 2 ans, suivi de 26,6 % pour une durée de 5 - 6 ans. La durée moyenne de l'évolution du VIH est de 5, 07 #177; 3, 41 ans avec des extrêmes de 1 à 13 ans.
28
2. Circonstances de découverte du VIH
Tableau VIII. Répartition des patients selon les circonstances de découverte du VIH
|
|
|
|
|
|
||||
|
|
|
||
|
|
|
||
|
||||
|
|
|
||
|
|
|
||
|
|
|
||
|
|
|
||
|
|
|
||
|
|
|
||
|
|
|||
Ce tableau nous montre que les complications gastroentérologiques et la fièvre au long cours représentaient chacune 22,4% des circonstances de découverte. L'atteinte ophtalmologique a été la circonstance de découverte chez 4, 5 % des patients.
3. Stade clinique au dépistage
Tableau IX. Répartition des patients selon le stade clinique au dépistage
Stade clinique au dépistage Effectif (ni) %
Stade I 4 6
Stade II 6 9
Stade III 17 25
Stade IV 40 60
Total 67 100
Le diagnostic sérologique de l'infection à VIH réalisé au stade IV de l'OMS était le plus rencontré avec 60 % des patients et au du stade III avec 25 % d'entre eux.
29
4. Statut immunitaire au dépistage
74,6 %
4,4 %
3 %
18 %
Non significatif > 500 Moyen 350 - 499 Important 200 - 349 Sévère < 200
100 90 80 70 60 50 40 30 20 10
0
Figure 2. Répartition des patients selon le statut immunitaire
Cette figure montre que la majorité des patients, soit 74,6% avaient un taux de CD4 ? 200 mm3 correspondant à un déficit immunitaire sévère. La valeur moyenne du taux de CD4 au dépistage était de 160,45 #177; 138,16 / mm3 avec des extrêmes allant de 2 à 86/mm3.
5. Traitement Antirétroviral
|
Tableau X. Répartition des patients selon le traitement trithérapie ARV |
||
|
Traitement antirétroviral |
Effectif (ni) |
% |
|
Oui Non |
54 13 |
80, 6 19, 4 |
|
Total |
67 |
100 |
ARV.
La majorité des patients soit 80,6 % patients étaient sous trithérapie
30
6. Prophylaxie au cotrimoxazole
Tableau XI. Répartition des patients selon la prophylaxie au cotrimoxazole
|
Prophylaxie au cotrimoxazole |
Effectif (ni) |
% |
|
Oui |
54 |
80, 6 |
|
Non |
13 |
19, 4 |
|
Total |
67 |
100 |
La prophylaxie au Bactrim a concerné 80, 6 % des patients. III.3. DONNEES CLINIQUES
1. Infections opportunistes
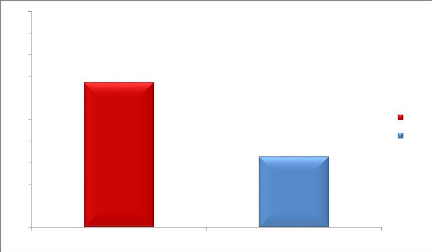
67,2%
Oui Non
100
90
80
70
60
50
40
30
20
10
0
Oui Non
32,8%
Figure 3. Répartition des patients selon les infections opportunistes
Il ressort de cette figure que la majorité des patients soit 67,2 % ont présenté des infections opportunistes.
Il se dégage de cette figure que 40 % des patients ont présenté des plaintes oculaires.
31
2. Types d'infections opportunistes
Tableau XII. Répartition des patients selon les types d'infections opportunistes
|
|
|
|
|
|
|
|
||
|
|
|
||
|
|
|
||
|
|
|
||
|
|
|
||
|
|
|
||
|
|
|
||
|
|
|
||
|
|
|||
Ce tableau nous montre que la candidose buccale était l'infection opportuniste la plus rencontrée, soit 30 %, suivie de la tuberculose et du prurigo de l'adulte avec 18 % chacun.
3. Plaintes oculaires
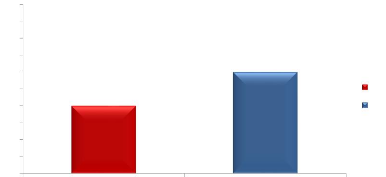
100
90
80
70
60 %
60
40 %
50
Oui Non
40
30
20
10
0
Oui Non
Figure 4. Répartition des patients selon la présence des plaintes oculaires
32
4. Plaintes oculaires selon le sexe
26%
74%
Femme Homme
Figure 5. Répartition des patients avec plaintes oculaires selon le sexe
Cette figure nous montre une prédominance féminine, soit 74 % parmi les patients avec plaintes oculaires.
5. Plaintes oculaires selon l'âge
Tableau XIII. Répartition des Patients avec plaintes oculaires selon l'âge
|
Tranche d'âge (ans) |
Effectif (ni) |
% |
||
|
25 |
- 31 |
2 |
7, |
4 |
|
32 |
- 38 |
5 |
18, |
5 |
|
39 |
- 45 |
9 |
33, |
4 |
|
46 |
- 52 |
5 |
18, |
5 |
|
53 |
- 59 |
3 |
11, |
1 |
|
60 |
- 69 |
2 |
7, |
4 |
|
67 |
- 73 |
1 |
3, |
7 |
Total 27 100
Il ressort de ce tableau que la tranche d'âge de 39-45 ans est la plus touchée avec 33,4 %, suivi de celles de 32-38 ans et 46-52 ans à des mêmes proportions soit 18,5 % chacune. L'âge moyen des patients avec plaintes oculaires est de 44,74 #177; 10,86 ans avec des extrêmes allant de 25 à 68 ans.
33
6. Types de plaintes oculaires
Tableau XIV. Répartition des patients selon les types des plaintes oculaires
Types de plaintes oculaires Effectif (ni) %
Vision floue 14 52
Douleur oculaire 10 37
Larmoiement 6 22,2
OEdème palpébral 4 15
Baisse de l'acuité visuelle 2 7,4
Ptose palpébrale 2 7,4
1 3,7
Lésions vésiculeuses périorbitaires
Photophobie 1 3,7
De ce tableau ressort que 52 % de plaintes oculaires consistaient en une vision floue, suivi de douleur oculaire avec 37 %.
7. Plaintes oculaires selon les stades cliniques
Tableau XV. Répartition des plaintes oculaires selon les stades cliniques
Plaintes oculaires Stade I Stade II Stade III Stade IV
Pas de plaintes
Vision floue 1 5 8
Douleur oculaire 2 3 4
OEdème palpébral 1 1
Lésions vésiculeuses périorbitaires
Larmoiement 1 4
Photophobie Baisse de l'acuité visuelle
Ptose palpébrale 1 1
Total 2 4 10 19
1
2
Ce tableau montre que les plaintes oculaires se rencontrent à tous les stades cliniques de la classification de l'OMS, mais beaucoup plus au stade IV et III.
Parmi les patients avec plaintes oculaires, 26 % ont eu une consultation au service d'ophtalmologie.
34
8. Plaintes oculaires en fonction du statut immunitaire
Non significatif > Moyen 350 - 499 Important 200 - Sévère < 200
500 349
|
|
||||
|
|||||
|
|||||
|
|||||
|
|||||
|
|||||
|
|||||
|
|||||
|
|||||
|
|
|
|
||
11,1 %
Non significatif > 500 Moyen 350 - 499 Important 200 - 349 Sévère < 200
88,9 %
Figure 6. Répartition des plaintes oculaires selon le statut immunitaire
De cette figure ressort que la majorité des patients avec plaintes oculaires soit 88,9 % avait un déficit immunitaire sévère.
9. Consultation ophtalmologique
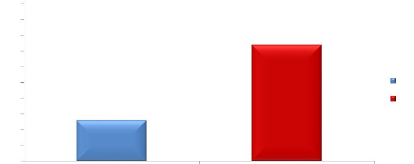
100
90
80
74 %
70
60
50
40
Oui Non
26 %
30
20
10
0
Oui Non
Figure 7. Répartition des patients selon la consultation ophtalmologique
35
10. Pathologie diagnostiquée
Tableau XVI. Répartition des patients selon la pathologie diagnostiquée
Pathologie diagnostiquée Effectif (ni) %
Oedème papillaire/PEIC 2 29
Choriorétinite (parasitaire) 1 14,2
Kératite d'exposition 1 14,2
Zona ophtalmique 1 14,2
Carcinome oculaire 1 14,2
Glaucome 1 14,2
Total 7 100
Parmi les patients ayant bénéficié d'une consultation ophtalmologique, l'oedème papillaire sur hypertension intracrânienne a été diagnostiqué chez deux patients (29 %).
11. Prise en charge ophtalmologique
Tableau XVII. Répartition des patients selon la prise en charge ophtalmologique
|
Prise en charge ophtalmologique |
Effectif (ni) % |
Aucun 3 42,6
Collyres 2 29
Anticancéreux 1 14,2
Autres 1 14,2
Total 7 100
Autres : Pommade, déxaméthasone
De ce tableau, nous constatons que 42, 6 % des patients ayant consulté n'ont reçu aucun traitement, suivi de ceux qui étaient sous collyres avec 29 %.
36

IV.1. CARACTERISTIQUES SOCIODEMOGRAPHIQUES
Dans notre étude, la tranche d'âge la plus touchée est de 36-42 ans avec 35,3 %. L'âge moyen des patients est de 42,91 #177; 10,75 ans avec des extrêmes allant de 22 à 68 ans, ce qui est un peu proche de celui trouvé par EBANA M. et al dans une étude similaire au Cameroun qui était de 38,9 #177; 10,3 ans avec des extrêmes allant de 22 à 69 ans (22).
Nous avons observé dans notre étude, une prédominance féminine avec 66 % et un sexe ratio femme sur homme de 1,91. Ceci avoisine les résultats de l'EDS-RDC de 2007 avec un ratio femme sur homme de 1,78 (23). Dans une étude similaire au Mali TOGO M. a trouvé une prédominance féminine à 61,8 % et un sexe ratio de 1,8 en faveur des femmes (10).
Cette prédominance féminine rejoint la tendance globale constatée par l'EDS-RDC de 2007 et pourrait s'expliquer par une forte probabilité de la transmission dans le sens homme-femme plutôt que dans le sens femme-homme ainsi que du taux élevé de couverture du test du VIH chez les femmes. A cela s'ajoute également la pratique de la polygamie dans nos milieux et de multiplicité des partenaires sexuels.
Par contre Mansouri El. Y. et al dans leur étude au Maroc ont trouvé une prédominance masculine avec 73 % et un sexe ratio de 2,70 en faveur des hommes (24).
Dans notre série, les femmes au foyer (ménagères) représentent la majorité avec 40,1 %, suivi des commerçants soit 16,4 %. Ces résultats ne sont pas en contradiction avec ceux de l'EDS-RDC de 2007 qui d'une manière globale faisaient état d'une prévalence élevée du VIH chez les femmes que les hommes, cela quel que soit la caractéristique socioéconomique considérée.
37
La même observation a été faite par TOGO R. dans laquelle les femmes ménagères venaient en tête avec 38,2 % suivi également des commerçants avec 21,8 % (10).
Les patients de niveau d'étude secondaire étaient majoritaires avec 68,7 %.

IV.2. DONNEES ANAMNESTIQUES ET CLINIQUES
IV.2.1. Durée de l'évolution de l'infection à VIH
Dans notre série, la durée moyenne de l'évolution de l'infection à VIH était de 5,07#177; 3,41 ans avec des extrêmes allant de 1 à13 ans. Nos résultats diffèrent de ceux de TOGO R. qui a trouvé en première position, une durée inférieure à 5 ans.
Nos résultats montrent que le stade clinique IV de la classification de l'OMS venait au premier plan avec 60% ; ce qui correspond selon la littérature au stade de SIDA maladie.
IV.2.3. Traitement antirétroviral et prophylaxie au Cotrimoxazole
Dans notre étude, plus de 80% des patients étaient sous trithérapie ARV et prophylaxie au cotrimoxazole. Bien que peu d'études aient été réalisées sur cet aspect, nous reconnaissons néanmoins la part non négligeable de ces traitements dans la survenue du syndrome de reconstitution immunitaire pouvant expliquer l'apparition des plaintes oculaires.
Dans notre série, la totalité des patients ayant présentés des plaintes oculaires étaient sous traitement antirétroviral et prophylaxie au bactrim.
38
IV.2.4. Plaintes oculaires et statut immunitaire au dépistage
Le taux de CD4 chez 74,6 % des patients dans notre étude était inférieur à 200 / mm3 correspondant au déficit immunitaire sévère. Ce taux était noté chez 84,1% des patients dans l'étude faite par KONE et al. au Mali et chez 82,5% des patients dans l'étude de EBANA M. et coll. au Cameroun (25, 22).
Il est important de signaler que les plaintes oculaires sont présentes à tous les stades de la maladie ; cependant avec une prédominance selon que le taux de CD4 est plus bas. Ceci s'expliquerait par l'immunodépression qui caractérise les stades avancés, exposant l'oeil au même plan que d'autres organes avec l'apparition simultanée des plaintes oculaires et les infections opportunistes.
IV.2.5. Fréquence des plaintes oculaires
Dans notre observation, 40% des patients ont présentés des plaintes oculaires ; ce qui est légèrement bas par rapport à la littérature (70 à 100%) et à d'autres séries africaines ; ceci pourrait s'expliquer au fait que la majorité de nos patients n'ayant pas réalisé des examens ophtalmologiques, d'autres atteintes oculaires asymptomatiques n'ont pu être décelées et que la plupart de dossiers ne sont pas correctement remplis et la majorité des patients sont perdus de vue car ne sachant pas le lien entre leur maladie et les complications oculaires, préfèrent trouver ailleurs la solution à leurs problèmes oculaires (tradipraticiens et autres).
Au Mali, THERA JP (18) & al et KONE & coll. (25) ont trouvés respectivement 81,6% et 61,9%.
Notons que cette fréquence est appelée à augmenter avec l'amélioration constante de l'accès aux traitements antirétroviraux, qui prolonge l'espérance de vie des patients avec VIH/SIDA ; car certains auteurs ont souligné que la rareté des complications oculaires du VIH/SIDA chez l'Africain était liée entre autres à l'absence ou à l'inaccessibilité des traitements antirétroviraux à la base d'une mortalité précoce avant même l'apparition des certaines complications dont celles oculaires (11).
39
Signalons également que le traitement antirétroviral entraînant une reconstitution des réponses immunitaires, a permis une diminution de la mortalité liée aux infections opportunistes. Cependant, cette reconstitution peut parfois être pathologique et être à l'origine d'un syndrome de reconstitution immunitaire avec atteinte oculaire.
IV.2.6. Types de plaintes oculaires
Les résultats de notre étude ont montré au premier plan en ce qui concerne les plaintes oculaires : la vision floue avec 52% suivi de la douleur oculaire avec 37% et du larmoiement avec 22,2 %.
IV.2.7. Consultation ophtalmologique et pathologie diagnostiquée
Dans notre série, seul 26 % des patients avec VIH ont pu consulter au service d'ophtalmologie. Ceci est sans doute lié au manque des moyens financiers car la plupart de ces patients sont pris en charge par leurs familles et dans une certaine mesure au manque de collaboration entre les services dans la prise en charge des patients.
L'oedème papillaire était l'atteinte la plus diagnostiquée dans notre série avec 29% ; ce qui s'expliquerait par la fréquence élevée des cas d'hypertension intracrânienne liés à plusieurs infections opportunistes (toxoplasmose cérébrale, cryptococcose méningée, sarcome de Kaposi, etc.)
40
Cette étude a été menée dans le but d'évaluer la fréquence et les types des plaintes oculaires présentées par les patients avec infection à VIH/SIDA suivis ou hospitalisés aux services des maladies infectieuses des Cliniques Universitaires de Kinshasa durant la période allant de janvier 2002 à décembre 2015.
Elle a porté sur une population cible de 67 patients avec infection à VIH/SIDA qui ont été choisis en fonction des critères préétablis.
Cette étude montre une fréquence non négligeable des plaintes oculaires qui était de 40 % ; ce qui est un peu bas par rapport à certaines séries africaines.
Les plaintes les plus enregistrés étaient la vision floue avec 52 %, suivie de la douleur oculaire avec 37 % et du larmoiement avec 22,2 %.
La tranche d'âge ayant le plus présentée des plaintes oculaires est celle de 39 à 45 ans avec 33,4 %. L'âge moyen des patients avec plaintes oculaires est de 44,74 #177; 10,86 ans avec des extrêmes allant de 25 à 68 ans. On note une prédominance féminine avec 74% et un ratio femme sur homme à 3.
Ces plaintes sont d'autant plus fréquentes que le taux de CD4 est bas et aux stades avancés (III et IV) de la classification de l'OMS. Leur survenue est concomitante avec celle d'autres infections opportunistes (dans notre série 85,2 % des patients avec plaintes oculaires présentaient d'autres infections opportunistes) ; 74,6 % de patients avaient un taux de CD4 ? 200/ mm3 correspondant au déficit immunitaire sévère.
Seul 26% des patients avec infection à VIH/SIDA ont pu consulter au service d'ophtalmologie et l'oedème papillaire était l'atteinte oculaire la plus diagnostiquée dans notre série avec 29 %.
41
A l'issue de cette étude, il importe pour nous de formuler les recommandations suivantes :
1. Aux autorités politiques
- De procéder à la mise en place d'antennes ophtalmologiques dans les différents centres de prise en charge des personnes vivant avec le VIH/SIDA ;
- De mobiliser les ressources nécessaires pour faciliter la prise en charge ophtalmologique et les examens complémentaires qui aideront à diagnostiquer certaines pathologies oculaires au cours de l'infection à VIH/SIDA.
2. Aux personnels soignants
- Une étroite collaboration entre les services d'ophtalmologie et des maladies infectieuses en vue de préserver au maximum la vision des patients infectés par le VIH/SIDA.
3. Aux chercheurs scientifiques
- Des études avec un échantillon plus grand pourront probablement nous situer sur la fréquence des lésions oculaires chez les personnes vivant avec le VIH/SIDA dans notre population.
4. Aux personnes vivant avec le VIH/SIDA
- Une bonne observance de traitement antirétroviral
- De consulter fréquemment en ophtalmologie afin de prévenir dans la mesure du possible les complications oculaires.
42
1. GIRARD PM, Kartlama CH. Pialoux G. Sida 1998. Doin ed. Paris, 174 p
2. PICHARD E, BEYTOUT J, DELMON J, MARCHOU B. Manuel des maladies infectieuses pour l'Afrique. Jhon Libbey Eurotext ed. Paris 2002,589 p.
3. ONU SIDA/OMS. Le point sur l'épidémie du Sida 2014 ; rapport annuel d'ONUSIDA
4. http://www.univ-st-etienne.fr/facmed/fini/optal17/oeilmage.htm:oeil et
maladies infectieuses. SIDA. pp1-5. 21/1/2004.5. COCHEREAU I ; Atteinte oculaire au cours de l`infection à VIH. Encycl. Med Chir. (Elsevier, Paris). Ophtalmologie 21- 430- A-10, 1997,10p.
6. FOFANA M A. Manifestations ophtalmologiques au cours de l'infection à VIH /SIDA chez les enfants à l'IOTA. Thèse de médecine, Bamako, 2005.
7. LE HOANG P, GIRARD B & ROUSSELIE F : oeil et SIDA ; Bull. Soc ; Ophtalmol ; Fr ; 1989 ; Suppl.1-2-3 :35-37
8. CHIOU SH & al. Ophtalmic finding in patients with acquired immunodeficiency syndrom in Taiwan. J Microbiol Immunol Infect mars; 33(1): 45-48.
9. VERMA N & KEARNEY J - Ocular manifestations of AIDS. PNG Med J, 1996, 39, 196-199.
10. TOGO R. Manifestations Ophtalmologiques au cours de l'infection à VIH/SIDA au CHU-IOTA. Thèse de médecine, BAMAKO,2013.
11. LEWALLEN S., COURTRIGHT P. - HIV and AIDS and the eye in developing countries: a review. Arch Ophtalmol. 1997; 115: 1291-1295.
12. GELLRICH MM, LAGREZE WD & al. Indications for eye examination of HIV patients screening parameters for cytomegalovirus retinitis. Klin Monatsbl Augenheilkd. 1996 Aug-Sep ; 209 (2-3) :72-78.
13. http : // www-Santé. Ujf-Grenoble.fr/SANTE/
14. http: // www.unaids.org/barcelona 20 report/content html
15. http: // www.Sidaweb.com/information/ vih.htm.
43
16. TCHALLA ABALO M. Etude bibliographique sur l'infection au VIH au Mali : Points sur les études réalisées de 1983 à février 2003. Thèse, Université de Bamako (FMPOS), Bamako, 2004.
17. http : // www.usaid.gov/pdf-docs/Pnads 111.Pdf
18. DRC-National-Pediatric-ARV.Guidelines-2010. Revision Août 2010, Ministère de la santé, PNMLS, p 25.
19. FLAMENT J, STORCKD. OEil et pathologie générale (Société française d'Ophtalmologie. Edition Masson. Paris 1997. Pg 699-700.
20. LY B. Complications ophtalmologique au cours de l'infection à VIH à l'IOTA. Thèse de médecine, Bamako, 2004.
21. http : // www.sfls.aei.fr/ckfinder/files/Formations/du diu/2010/diu/iris
22. BANA MVOGO C, ELONG A, BELLA A L, LUMA H, et ACHU JOKO H ; complications oculaires de l'infection à VIH/SIDA en milieu camerounais : y a-t-il une corrélation avec le taux de CD4 ; faculté de méd. Yaoundé ; 2007 ; 305 ; 7-12.
23. Enquête Démographique et de Santé-RDC 2007. Macro International Ic. Calverton, Maryland, USA. Août 2008.
24. El Mansouri Y., Zaghoul K., Himmich H., Amraoui A. les atteintes oculaires au cours de l'infection à VIH/SIDA (à propos de 400 cas). Ophtalmology 1999 ; 93 : 14-16.
25. KONE AD, A. DEMBELE & M. COULIBALY. Ophtalmologic manifestations in human immunodeficiency virus/AIDS in Mali: is there a interrelation with the CD4 count? JPCS. Vol (2). July-Sep 2011.
26. THERA JP, TRAORE L. Atteintes oculaires au cours de l'infection à VIH : Etude préliminaire à propos de 38 cas. Mémoire d'ophtalmologie, IOTA Bamako, 2002.
27. AUBRY P. Mise à jour le 20/02/2012 Le Sida tropical. In Epidémiologie des maladies parasitaires. Tome 3. Opportunistes. Editions Médicales Nationales. C. Ripert, coordonnateur. 2003, pp. 78-89.
28. LAVIGNE C. & LAMIREL C., Ophtalmologie, In collège national des enseignants de médecine interne, France, 2013, p 3-7 (25).
29. http: //www.Médecine. Ups-tlse/DCEMZ/MODULE7/Item 76MSP/Global 76-MSP pdf.
1
FICHE DE COLLECTE DES DONNEES
I. CARACTERSISTIQUES SOCIO DEMOGRAPHIQUES
- Sexe : M F
|
||||||
|
|
|||||
- Profession :
- Niveau d'étude : Analphabète primaire secondaire
Universitaire
- Nationalité : Congolaise Autres
II. DONNEES ANAMNESTIQUES
- Date de début des symptômes du VIH :
- Circonstances de découverte du VIH :
Atteinte ophtalmologique Complication broncho-pulmonaire
|
Complication gastroentérologique |
Fièvre au long cours |
Amaigrissement Examen sérologique de dépistage Don de sang
Autres (préciser) :
- Date de dépistage sérologique :
- Stade clinique au dépistage : Stade 1 Stade 2
Stade 3 Stade 4
- Taux de CD4 au dépistage :
- Statut immunitaire au dépistage :
- Prise en charge : Sous trithérapie Oui Non
Non
Sous bactrim Oui
Sous anticancéreux Oui Non
Sous corticothérapie Oui Non
2
Non
III. DONNEES CLINIQUES
- Infections opportunistes : Oui
Si Oui préciser :
- Plaintes oculaires : Oui Non
Si oui : La (les) quelle (s) .
Moment de survenue : Au
diagnostic
Avant début ARV Après début ARV
Taux de CD4 à ce moment :
Non
- Consultation ophtalmologique : Oui Si Oui : Date :
Pathologie(s) diagnostiquée(s) :

