Introduction
La dyslipidémie constitue un des facteurs de risques
majeurs de la maladie cardiovasculaire sur lequel nous pouvons intervenir. Au
Burkina Faso, nous constatons que les maladies cardiovasculaires sont en
recrudescence et touchent les jeunes.
Objectif : L'objectif de cette étude
est de déterminer les différents cas de dyslipidémies chez
les militaires reçus au laboratoire pour une visite médicale.
Matériel et Méthodes : Il
s'agit d'une étude prospective portant sur deux cent vingt-quatre (224)
militaires désignés pour des missions de maintien de paix
à l'extérieur du Burkina Faso de septembre à novembre
2017. Etaient inclus dans l'étude, les militaires ayant au moins un
paramètre du bilan lipidique. Le cholestérol total, le
cholestérol HDL, le cholestérol LDL aussi que les
Triglycérides ont été dosés grâce aux
méthodes enzymatique sur un automate de Biochimie de type
KONELAB20®.
Résultats : le sex-ratio est de 23,88
en faveur des hommes. La prévalence des dyslipidémies dans notre
population d'étude est de 41,96%. L'âge moyen de nos patients
était de 39,49 ans et la tranche d'âge la plus
représentée, est celle de 30 à 57 ans. Nous avons une
dyslipidémie totale de 41,96%. Les prévalences de
l'Hypercholestérolémie, l'hyperLDLémie,
hypertriglycirémie et l'hypoHDLémie étaient respectivement
de : 3,12%, 33 ,93%, 4,91% et 0%
Conclusion : Au vue des résultats
obtenus, des mesures doivent être prises. En effet, un bilan doit
être effectué chaque année pour surveiller l'état de
santé de la population militaire.
Mots clés : Dyslipidémie,
Cholestérol totale, triglycéride, Cholestérol-HDL,
Cholestérol-LDL, Indice d'Athérogénicité
Mémoire
Page | xi
Prévalence des dyslipidémies dans une
population militaire
INTRODUCTION
Les dyslipidémies représentent un réel
problème de santé publique avec des prévalences qui
dépassent 30% dans les pays occidentaux. En Afrique subsaharienne, les
prévalences varient selon la région et des taux de plus de 50%
ont été retrouvés au Ghana et au Nigéria. Au
Sénégal, malgré la fréquence des maladies
cardio-vasculaires, les données sur la prévalence des facteurs de
risque sont rares. La recherche de ces facteurs de risque et leur prise en
charge adéquate pourraient contribuer à prévenir les
maladies cardio-vasculaires [1]. Au Mali, en 2005, les études
hospitalières ont montré que la mortalité par maladie
cardiovasculaire représentait 11,1% pour Touré et 13% pour Sanogo
[2,3]. En effet, peu d'études ont été
réalisées sur les dyslipidémies à l'exception de
celles réalisées par : Ag Hama O en 1982 à Bamako, Ag
Fakilé A en 1985 à Nara, celle de Diallo S en 1988 à
Bamako et tout récemment celle de Peliaba K en 2006 à Bamako. Des
études faites au Burkina Faso et dans d'autres pays d'Afrique
subsaharienne retrouvent une dyslipidémie chez 20 à 90 % de
patients diabétiques [5]. La progression des maladies cardiovasculaires
est liée à plusieurs facteurs parmi lesquels le
développement de certains facteurs, dits « Facteurs de risque
cardiovasculaire ». Ces facteurs sont : le tabagisme, le diabète,
l'Hyper Tension Artérielle (HTA), les dyslipidémies,
l'obésité, le sexe, les antécédents familiaux de
maladies cardiovasculaires, les facteurs nutritionnels et la
sédentarité. L'Union Régionale des Médecins
Libéraux de Guadeloupe et quelques grandes études notamment
FRAMINGHAM, MRFIT, PROCAM, l'étude prospective parisienne ont tous
identifié ces facteurs de risques cardiovasculaires
Le but de cette présente étude est de
dépister certains facteurs de risques cardiovasculaires notamment :
l'hyperglycémie et les dyslipidémies dans une population
militaire au Burkina Faso.
Mémoire
Page | 1
Prévalence des dyslipidémies dans une
population militaire

PREMIERE PARTIE :
GENERALITES
Mémoire
Page | 2
Mémoire
Prévalence des dyslipidémies dans une
population militaire
1. Définition
La dyslipidémie est une modification pathologique
primitive ou secondaire des lipides sériques, et correspond à une
modification qualitative ou quantitative d'un ou plusieurs paramètres
des lipides sériques (BONGARD et FERRIERES., 2006) [6]. La
dyslipidémie athérogène correspond à une ou
plusieurs anomalies, hypercholestérolémie,
hypertriglycéridémie, diminution du HDL cholestérol,
augmentation du LDL cholestérol. Les patients dyslipidémiques
sont définis par une augmentation des taux sériques de
cholestérol et/ou des triglycérides. Ils ont de ce fait, le plus
souvent, un risque accru de développer une athérosclérose
dont les complications chimiques posent de graves problèmes de
santé, en particulier lorsque sa localisation est coronaire [6].
2. Différents types de dyslipidémies
· Hypercholestérolémie pure (LDL
cholestérol élevé).
· Hypertriglycéridémie pure.
· Hyperlipidémie mixte (LDL cholestérol et
triglycérides élevés).
· Taux bas de HDL cholestérol [7].
3. Physiologie
L'augmentation des lipoprotéines LDL circulantes
majore leur concentration au sein de la paroi artérielle et le risque de
modifications oxydatives (LDL oxydées) à ce niveau.
L'hypercholestérolémie et les LDL oxydées constituent des
facteurs de dysfonction endothéliale, facilitent l'attraction des
monocytes qui se transforment dans la paroi artérielle en macrophage,
lesquels captent prestigieusement les LDL oxydées, ce qui constitue une
étape importante de l'athérogène. A l'inverse, la
déplétion des LDL circulant s'accompagne progressivement d'une
déplétion du cholestérol à l'intérieur des
plaques d'athérosclérose, d'une moindre activité de
macrophage et d'une stabilisation des lésions, ainsi que d'une
amélioration de la dysfonction endothéliale. Les particules HDL
sont impliquées dans le « transport reverse » du
cholestérol au niveau des cellules et en particulier potentiellement au
niveau de la paroi artérielle [5].
4. Classification des dyslipidémies
4.1. Classification selon Frederickson
La classification internationale de Fredrickson (cf. Tableau
I) est actuellement la plus utilisée pour la classification des
dyslipidémies. Elle repose sur les données de
l'électrophorèse des lipides sériques [4].
Page | 3
Prévalence des dyslipidémies dans une
population militaire
Tableau I: Classification des dyslipidémies selon
Frederickson [4]
|
Type de
Dyslipidémie
|
Valeurs du
cholestérol et
des
trigly-
cérides
|
Lipopro-
téines
affectées
|
Aspect du sérum à jeun
|
Fréquence
|
Athéro-
génicité
|
|
I ou
Hypertriglycéridémie
Exogène
|
CT
légèrement élevé ; TG
élevé
|
CM
Augmentés ;
|
Sérum
Lactescent après
Centrifugation
|
<1% Non
Athérogène
|
|
IIa ou
Hypercholestérolémie pure ou
essentielle
|
CT > 2.50 g/l TG normaux
|
LDL
augmentées ; apoB, apoA1 élevés
|
Sérum clair à
jeun 10%
|
Très
athérogène
|
Mémoire
|
IIb ou Dyslipidémie mixte
|
CT et TG élevés
|
LDL et VLDL
élevées
|
Sérum
opalescent à
jeun 40%
|
Très
athérogène
|
|
III ou Dyslipidémies
mixtes CT élevé ; TG
très élevés
|
excès de IDL
|
Sérum
opalescent à
jeun <1% Très
athérogène
|
|
IV ou
Hypertriglycéridémie
endogène
|
CT normal ;
TG très élevés VLDL
augmentées
|
Sérum trouble
à jeun 45%
|
Athérogène
|
|
V ou
Hypertriglycéridémie mixte
|
CT un peu augmenté ; TG très
élevés
|
CM
Augmentés + VLDL
augmentées
|
Sérum
opalescent à
jeun 5% Peu ou pas
athérogène
|
CM : Chylomicrons ; CT : Cholestérol Total ; TG :
Triglycérides ; VLDL : Very Low Density Lipoproteins ; IDL :
Intermediate Density Lipoproteins ; LDL : Low Density Lipoproteins ; HDL : High
Density Lipoproteins ; apo : apoprotéine
Page | 4
Mémoire
Prévalence des dyslipidémies dans une
population militaire
4.2. Classification selon De Gennes
Cette classification permet de décrire trois types
d'hyperlipidémies :
Hypercholestérolémies pures (CT/TG>2,5) : le
plus souvent il s'agit d'une augmentation isolée du LDL-c
athérogène (Type IIa). L'augmentation du HDL-C est beaucoup plus
rare et n'est pas pathologique. Dans sa forme majeure, on observe une
xanthomatose tendineuse Hyperlipidémies mixtes (CT/TG<2,5) : il
s'agit le plus souvent des hyperlipidémies de type IIb et plus rarement
de type III. Ils sont très athérogènes.
Hypertriglycéridémies prédominantes
(TG/CT>2,5) : elles comprennent les hypertriglycéridémies
prédominantes avec chylomicrons ou forme exogène dépendant
des graisses (type I ou V) et les hypertriglycéridémies
prédominantes sans chylomicrons (type IV) qui correspondent à
l'augmentation des VLDL.
5. Étiologies des dyslipidémies
· Origine polygénique et environnementale : forme la
plus fréquente.
· Origine secondaire : forme dans laquelle la correction
du facteur engendrant la dyslipidémie permet la correction de celle-ci.
Il faut y penser dans le cas où le patient présente l'une des
situations décrites dans le tableau 1 ou lorsque le bilan lipidique
devient pathologique de façon subite [7].
Tableau II: Etiologies [7]
|
Elévation du LDL
|
|
Hypertriglycéridémie
|
|
Diminution du HDL
|
|
·
|
Hypothyroïdie
|
·
|
Diabète sucré de type 2
|
·
|
Diabète sucré de type 2
|
|
·
|
Hépatopathies
|
·
|
Insuffisance rénale chronique
|
·
|
Tabagisme
|
|
choléstatiques
|
·
|
Obésité
|
·
|
Obésité
|
|
·
·
|
Syndrome Néphrotique
Anorexie nerveuse
|
·
|
Médicaments : oestrogènes, thiazidiques,
bêtabloquants, inhibiteurs de la protéase,
corticostéroïdes, rétinoïdes, cyclosporine
|
·
|
Sédentarité
|
|
|
·
|
Alcool
|
|
|
|
·
|
Grossesse
|
|
|
|
|
|
|
·
|
Consommation excessive de sucreries
|
|
|
Page | 5
Mémoire
Prévalence des dyslipidémies dans une
population militaire
6. Diagnostic
6.1. Dépistage
Un dépistage systématique précoce sur
l'ensemble des sujets entre 16 et 20 ans présenterait les avantages de
ne devoir laisser échapper aucune des plus graves hyperLDLémies,
de permettre d'étendre la prévention aux parents des sujets
à risque et de déterminer la fréquence des anomalies
glucidolipidiques chez ces jeunes sujets. Il ne faut cependant pas ignorer le
possible retentissement psychologique indésirable de la
découverte d'une anomalie et prendre en compte le coût
immédiat de la mise en place d'un tel dépistage. Les
paramètres qu'il faut mesurer ; Les facteurs de risque cardiovasculaires
(FR CV) du sujet jeune ne diffèrent pas de ceux de l'adulte. Le bilan
biologique de dépistage devrait donc comprendre les mêmes
paramètres : glycémie, cholestérol total, HDL-c et calcul
du LDL-c, triglycérides [5].
Le dépistage des dyslipidémies pour tous les
hommes dès 35 ans et pour toutes les femmes dès 45 ans, ou plus
jeune en cas de présence d'autres facteurs de risque cardiovasculaires
(FRCV) (diabète, hypertension, obésité, anamnèse
familiale de maladie CV précoce) est recommandé [8].
Tableau III: Dépistage des facteurs de risques
cardiovasculaires recommandé en 2014 Adapté selon les
recommandations de l'United States Préventive Services Task Force.
[8]
Instruction Population Fréquence
préventive
Mesure de la Adultes âgés de ? 18 ans Une fois tous
les 2 ans
tension artérielle
|
Mesure du bilan
lipidique
|
l Hommes ? 35 ans et femmes ? 45 ans
l Adultes plus jeunes avec d'autres facteurs de risque
cardiovasculaires
|
Une fois par an si tension artérielle ?
120/80 mm Hg
|
Mesure de la Adulte avec hypertension Une fois tous les cinq
ans
glycémie artérielle ou dyslipidémies
Mesure de l'indice Tous les adultes Une fois par an
de masse corporelle
Conseils pour Tous les adultes Une fois par an
l'arrêt du tabac
Page | 6
Mémoire
Prévalence des dyslipidémies dans une
population militaire
6.2. Principaux éléments du bilan lipidique
Cholestérol total
· Le risque coronarien croît de façon
linéaire lorsque le cholestérol total = 5 mmol/L.
· Une augmentation de 1 % de la
cholestérolémie accroît le risque coronarien d'environ 2 %.
Cette relation entre la cholestérolémie et la maladie
coronarienne est dépendante du cholestérol LDL.
· Un cholestérol total > 7 mmol/L indique
presque toujours une maladie génétique bien que l'on doive
exclure une hyperlipidémie secondaire, en général due
à une hypothyroïdie, à un syndrome néphrotique ou
à une cirrhose biliaire primitive.
· Un taux de cholestérol très bas, en
l'absence de traitement hypolipidémiant, peut être un indice d'un
trouble de malabsorption, par exemple une intolérance au gluten, ou
d'une maladie hépatique sévère de type cirrhose, excluant
la cirrhose biliaire primitive. On observe aussi des taux de cholestérol
très bas chez certains patients cancéreux [9].
Cholestérol LDL
· La valeur de cholestérol LDL demeure l'indice
le plus utilisé tant dans la décision de traitement que dans le
suivi des hyperlipidémies.
· On doit se rappeler qu'en général le
cholestérol LDL est calculé et non mesuré. Ce calcul n'est
plus fiable lorsque les mesures de triglycérides dépassent 4,5
mmol/L. La formule utilisée est :
Cholesterol LDL(mmol/L) = cholesterol total(mmol/L) -
Cholesterol HDL(mmol/L) -
Triglycerides(mmol/L)/2,2
· Un cholestérol LDL > 5 mmol dénote en
général une maladie génétique et devrait nous
inciter à effectuer un dépistage familial.
· Toute réduction du taux de LDL de 1,0 mmol/L
est associée à une baisse de 20 à 25 % de la
mortalité cardiovasculaire et du risque d'infarctus non fatal.
L'extrapolation du résultat des études a permis
de conclure qu'une réduction de 2 mmol/L ou de 50 % du LDL entrainait
des résultats optimaux en termes de réduction des MCV.
Cholestérol HDL
· D'un point de vue épidémiologique, un
taux élevé de cholestérol HDL protège contre la
maladie coronarienne.
· Une augmentation de 1 % du cholestérol HDL
diminue de 2 à 3 % le risque coronarien.
· Les options pharmacologiques visant à augmenter
le cholestérol HDL sont actuellement limitées. L'acide
nicotinique est le plus efficace, mais est peu utilisé en raison de ses
effets secondaires.
· Les risques associés à un faible taux de
cholestérol HDL sont évalués au moyen du rapport
cholestérol total/cholestérol HDL.
Page | 7
Mémoire
Prévalence des dyslipidémies dans une
population militaire
Taux d'Apo lipoprotéines B (Apo B)
· Reflète le nombre de particules
athérogènes et peut prédire avec plus de précision
le risque de maladies cardiovasculaires que le taux de LDL.
· Un taux de 1,20 g/L correspond environ au
75e percentile dans la population adulte âgée de plus
de 50 ans.
Valeur optimale de la concentration en Apo B
Patients à risque faible :
|
< 1,20 g/L
|
Patients à risque modéré :
|
< 1,05 g/L
|
Patients à risque élevé :
|
< 0,85 g/L
|
|
· Dans les nouvelles lignes directrices, un taux d'Apo B
< 0,8 g/L constitue une cible alternative pouvant être utilisée
en remplacement du niveau de LDL.
· Dans la nouvelle version des lignes directrices, la
mesure du taux d'Apo B peut être utilisée en substitution du taux
de LDL dans les décisions de traitement et de suivi. Pour de nombreux
experts, l'Apo B constitue un meilleur marqueur de risque que le taux de LDL et
un meilleur indice de l'efficacité du traitement
hypocholestérolémiant. De plus, la mesure de l'Apo B amène
moins d'erreurs de laboratoire que le calcul du LDL, en particulier en
présence d'hypertriglycéridémie.
Triglycérides
L'hypertriglycéridémie constitue un facteur de
risque controversé puisque la relation entre le taux de
triglycérides et la maladie coronarienne est faible ou nulle lorsque
l'on considère simultanément les autres facteurs. En effet, une
diminution du cholestérol HDL accompagne souvent une
hypertriglycéridémie à laquelle sont également
associées plusieurs autres conditions telles l'obésité
abdominale, la goutte, le diabète de type 2 et une augmentation de l'Apo
B. Cependant, la présence d'une hypertriglycéridémie est
fortement associée au syndrome métabolique et peut être un
indice d'une tendance au diabète. Le groupe de travail ne recommande
plus un taux plasmatique (ou sérique) cible distinct des
triglycérides.
· Le taux plasmatique optimal de triglycérides est
< 1,5 mmol/L.
· Le plasma a un aspect trouble à partir de 4
mmol/L et un aspect lactescent à partir de 10 mmol/L.
Le taux de triglycéride est influencé de
façon très marquée par les facteurs exogènes, en
particulier l'obésité, une alimentation riche en sucres simples
ou hypercalorique, l'alcool ainsi que certains médicaments [9].
7. Indice d'athérogenicité (IA) : Rapport
cholestérol total sur cholestérol HDL
· Idéalement, ce rapport devrait être <
4 et constitue une cible secondaire de traitement dans les nouvelles
recommandations.
· Il est particulièrement utile dans
l'évaluation des patients présentant une
hypertriglycéridémie et un HDL bas.
Page | 8
Mémoire
Prévalence des dyslipidémies dans une
population militaire
· Un rapport > 6 indique souvent une dyslipidémie
génétique ou un syndrome métabolique.
Ce rapport peut aussi être intéressant dans
l'évaluation des patients ayant à la fois un taux
élevé de LDL et de HDL.
8. Les Conditions de Prélèvements
? Après un Jeûn Strict de 12 h (+++)
? Le patient doit conserver son alimentation habituelle dans
les deux semaines qui précèdent l'analyse.
? Pas de prise d'alcool la veille du Prélèvement
(?TG)
? En dehors d'un épisode infectieux ou inflammatoire
aigu
? Le bilan sera répété en cas d'anomalie
à 1 mois d'intervalle [10].
9. Facteurs de risques
9.1. Facteurs de risques non modifiables 9.1.1. Sexe
Les femmes sont relativement protégées par les
hormones féminines. Le risque augmente donc à partir de la
ménopause (baisse des hormones). Les hommes sont atteints plus
précocement. Il serait faux cependant de penser que les maladies
cardiovasculaires sont une maladie masculine. Les femmes sont autant atteintes
que les hommes mais à un âge plus avancé. Cette impression
de maladie masculine est certainement liée au fait que le
décès par infarctus d'un homme de 40 ans marque plus les esprits
que le décès par infarctus d'une femme de 75 ans. Ces
constatations sont importantes pour la prévention féminine qui ne
doit pas être négligée [11].
9.1.2. Ages
Plus on avance en âge et plus le risque d'une atteinte
artérielle augmente, qu'il s'agisse d'un infarctus ou d'un accident
vasculaire [9]. La mortalité et la morbidité augmente avec
l'âge. Homme de 50 ans ou plus et Femme de 60 ans et plus. Il existe un
décalage de 10 ans entre les hommes et les femmes. En effet, la femme
bénéficie d'une « protection ostrogénique » qui
disparaît à la ménopause. (Chez les patients
diabétiques on ne tient pas compte de la différence de sexe)
[12].
9.1.3. Antécédents familiaux
Jusqu'à présent il n'a jamais été
démontré que les maladies cardiovasculaires étaient
génétiques. Ceci signifierait qu'en raison de la transmission des
gènes du père ou de la mère, un individu ferait de
façon certaine un infarctus ou un accident vasculaire. Cette
transmission est certainement multifactorielle, à la fois
génétique et acquise (facteurs de risque dans la famille : tabac,
alimentation, diabète, obésité).
Il n'en reste pas moins vrai qu'il existe des familles
particulièrement touchées par les maladies cardiovasculaires et
cela doit toujours être recherché (problèmes dans les
ascendants directs avant 50 ans pour les hommes et 60 ans pour les femmes)
[11].
Page | 9
Mémoire
Prévalence des dyslipidémies dans une
population militaire
9.2. Facteurs de risques modifiables 9.2.1. Tabagisme
De nombreux composants du tabac jouent un rôle
délétère favorisant les complications de
l'athérosclérose :
Les produits carcinogènes accélèrent le
développement des lésions athéromateuses ; L'oxyde de
carbone (CO) favorise également l'athérogénèse par
hypoxie de l'intima des artères et accumulation du LDL-C dans l'intima
;
La fumée de tabac a un effet toxique direct sur
l'endothélium artériel entraînant des anomalies de la
vasomotricité endothélium-dépendante avec augmentation des
radicaux libres de l'oxygène par inactivation du NO et oxydation des
LDL.
Le tabac est un puissant facteur thrombogène favorisant
l'activation plaquettaire laquelle libère du thromboxane A2
La nicotine favorise la libération des
catécholamines ce qui majore la fréquence cardiaque, la pression
artérielle donc les besoins myocardiques en oxygène.
Enfin, le tabagisme est associé à une baisse du
HDL-Cholestérol.
Ces données expliquent que le tabagisme soit
particulièrement associé aux complications aiguës de la
maladie coronarienne, particulièrement l'infarctus du myocarde et la
mort subite (rôle favorisant de la thrombose et des troubles du rythme),
et qu'à l'inverse, le sevrage tabagique soit associé à une
diminution assez rapide du risque cardiovasculaire [13].
Le tabac accentue incontestablement le risque cardio-vasculaire
en :
augmentant le rythme cardiaque
augmentant la pression artérielle
détériorant les artères
augmentant le risque de déclencher une Polyarthrite
Rhumatoïde
Le risque Homme/Femme est quasi-égal.
(Guide patient : Risques cardio-vasculaires et rhumatismes
inflammatoires chroniques) [14]
9.2.2. Hypertension artérielle
Considérée comme facteur de risque majeur, elle
occupe la première place parmi les autres facteurs de risque
cardiovasculaire en Afrique et est citée comme étiologie
principale de la déviation axiale gauche au Congo où sa
fréquence augmenterait avec l'âge, sans différence de sexe.
Des études ont démontré que le type de l'atteinte
vasculaire était corrélé au degré de l'HTA : les
types d'HTA légère et modérée prédisposent
aux accidents ischémiques (coronaires et AVC) tandis que le type
sévère prédispose aux accidents vasculaires
cérébraux hémorragiques [15]. La tension artérielle
normale d'un adulte est établie à 120 mmHg1 quand le coeur se
contracte (pression systolique) et à 80 mmHg quand le coeur se
relâche (pression diastolique). Quand la tension artérielle
systolique est supérieure ou égale à 140 mmHg et/ou que la
tension artérielle diastolique est supérieure ou égale
à 90 mmHg, la tension artérielle est considérée
comme élevée [16].
Page | 10
Mémoire
Prévalence des dyslipidémies dans une
population militaire
9.2.3. Alcoolisme
Une consommation excessive d'alcool s'accompagne d'une
surmortalité cardiovasculaire et globale. Il faut rappeler qu'elle est
en France, la première cause de cardiomyopathie dilatée, qu'elle
est susceptible d'augmenter le risque d'accident vasculaire
cérébral. Par contre, une consommation modérée
d'alcool est susceptible de diminuer le risque cardiovasculaire. Une
méta analyse de 13 essais portant sur plus de 200 000 sujets,
démontre qu'une consommation journalière de vin (moins de 150 ml
par jour) s'accompagne d'une diminution de 32% des maladies cardiovasculaires.
Les mécanismes en sont multiples. L'alcool permet d'augmenter le
HDL-cholestérol, les Apo lipoprotéines A1 et A2. Il a un effet
anti thrombotique par la baisse du fibrinogène et de l'agrégation
plaquettaire. De plus, le vin par ses effets anti oxydants (polyphénols)
diminue la peroxydation du LDL et agit sur l'agrégation plaquettaire. La
consommation journalière à conseiller plus qu'à encourager
est de deux verres par jour [17].
9.2.4. Obésité
L'augmentation de la masse grasse (obésité et
surcharge pondérale ou l'index de masse corporelle = 25kg/m 2) constitue
un problème de santé publique aux États-Unis et en Europe.
Des études ont montré cependant que la répartition des
tissus graisseux fournissait un meilleur reflet de risque de complications que
le poids corporel. Ainsi la quantification de l'obésité
abdominale donnerait une valeur prédictive du risque d'infarctus du
myocarde, d'affection coronarienne et de mort subite chez l'homme et
indépendamment du poids corporel. Cette association agirait par le biais
de l'hyperinsulinisme et de l'insulinorésistance [15].
9.2.5. Sédentarité
Le temps passé devant sa télévision est
un facteur de risque d'obésité et de diabète de type 2. A
l'inverse, une activité physique régulière (30 mn deux
fois par semaine au minimum) diminue ce risque. Il est démontré
qu'une reprise d'activités physiques, même tardive,
améliore le pronostic cardio-vasculaire en prévention primaire
comme en prévention secondaire [17].
10. Classification selon les lipides transportés
10.1. Particules transportant les triglycérides
? Les chylomicrons : ils sont de très grosses
particules, très riches en triglycérides dont elles assurent le
transport en période postprandiale de l'intestin vers le foie.
? Les VLDL : elles sont synthétisées au niveau
du foie et représentent les principales particules de transport des
triglycérides plasmatiques lors du jeun. Elles assurent la distribution
des triglycérides à partir du foie, vers les tissus
périphériques [4].
10.2. Particules transportant le cholestérol
? Les LDL : elles proviennent du catabolisme des VLDL. Elles
représentent une classe hétérogène avec des LDL de
taille et de densité différente. Elles contiennent et
transportent 45 à 50 % du cholestérol plasmatique total et sont
riches en apoprotéines B. Elles ont pour rôle de délivrer
le cholestérol aux tissus périphériques.
? Les HDL : elles sont synthétisées par le foie
et l'intestin et sont les lipoprotéines plasmatiques les plus
abondantes. Ce sont des particules de petites tailles, riches en
Page | 11
Mémoire
Prévalence des dyslipidémies dans une
population militaire
apoprotéines A (A1 et A2). L'apoprotéine A1
(ApoA1) est la composante protéique majeure des HDL. Elle joue un
rôle fondamental dans le transport reverse du cholestérol des
tissus périphériques vers le foie.
? La Lp(a) : Elle a des propriétés
physico-chimiques voisines de celles des LDL, mais s'en distingue par la
présence d'une glycoprotéine spécifique appelée Apo
(a), liée à l'apoprotéine B100 (apo-B100) par un seul pont
disulfure. L'Apo (a) a une importante homologie de séquence avec le
plasminogène. Cette particule au carrefour du métabolisme des
lipoprotéines et de l'hémostase, reste encore mal connue [4].
11. Métabolisme des lipoprotéines
11.1. Métabolisme des chylomicrons
Les chylomicrons reçoivent à partir d'autres
lipoprotéines (VLDL et HDL) de l'Apo-E et des Apo-CII et CIII. L'Apo-CII
est le cofacteur indispensable pour l'action de la lipoprotéine lipase
(LPL). La LPL va agir en libérant des acides gras à partir des
molécules de triglycérides. Les acides gras libérés
sont captés par les cellules adipeuses, le foie, les muscles et d'autres
tissus puis, reconstitués en triglycérides. Les constituants en
surplus à la surface des chylomicrons (phospholipides,
cholestérol libre, Apo-A, Apo-C) sont transférés aux
HDL.
Dans la circulation sanguine, les chylomicrons ont une demi-vie
de quelques minutes.
Le résidu de chylomicron (remnant) qui en
résulte est par la suite capté par les cellules hépatiques
qui convertissent le cholestérol en sels biliaires ou le redistribuent
à d'autres tissus.
11.2. Métabolisme des VLDL
La synthèse des VLDL est réalisée de
façon continue par les cellules hépatiques permettant la
sécrétion permanente des triglycérides qui sont de
synthèse endogène à partir du glycérol et des
acides gras qui sont soit libérés par le tissu adipeux, soit
produits sur place ou provenant de sucres alimentaires. La dégradation
plasmatique des VLDL est identique à celle des chylomicrons,
c'est-à-dire dépendante de la lipoprotéine lipase. Les
acides gras ainsi libérés sont distribués aux tissus
adipeux et aux muscles. Les VLDL deviennent ainsi progressivement plus petites
et denses. Ces édifices plus petits, enrichis-en Apo B100 et E, se
restructurent autour des esters de cholestérol et des molécules
restantes de triglycérides. Les « remnants » de VLDL ainsi
formés sont plus petits que les VLDL, et sont appelés IDL ou
â-VLDL hépatiques. Les IDL se retrouvent relativement enrichies en
cholestérol estérifié. Alors que les VLDL peuvent
être athérogènes dans certaines conditions, le potentiel
athérogénique des IDL paraît indiscutable. Une certaine
proportion des IDL est éliminée de la circulation sanguine par le
foie. La lipase hépatique hydrolyse les triglycérides des IDL
restantes. La diminution du contenu en triglycérides des IDL conduit
à la formation des LDL, dont le contenu en cholestérol constitue
environ 70 % de la cholestérolémie totale.
11.3. Métabolisme des LDL
Les LDL ainsi formées se composent d'Apo B, de
cholestérol libre et estérifié. Elles circulent dans le
sang vers les tissus périphériques et le foie. Elles sont
reconnues par les récepteurs à Apo B/E. Après fixation sur
le site récepteur, la LDL est internalisée et
dégradée en cholestérol
Page | 12
Mémoire
Prévalence des dyslipidémies dans une
population militaire
libre, acide gras et acides aminés de l'Apo B. Le
cholestérol libre ainsi obtenu pourra soit être utilisé
pour la structure des membranes, soit pour la synthèse des sels
biliaires ou d'hormones stéroïdes ou transformé sous
l'action de l'Acétyl Cholestérol Acyl Transférase (ACAT)
en ester de cholestérol, forme de stockage intracellulaire du
cholestérol.
Certaines LDL ne sont pas captées par les
récepteurs à Apo B/E car elles sont modifiées, surtout par
peroxydation ou acétylation. Elles sont alors catabolisées par la
voie du récepteur « scavenger » (récepteur
éboueur) des macrophages. Ce récepteur n'est pas
régulé par le taux de cholestérol et le macrophage pourra
absorber un excès de LDL et se transformer en cellule spumeuse. Ce
mécanisme peut être une des causes de l'installation de la
lésion athéroscléreuse.
Le cholestérol libre cellulaire en excès pourra
être pris en charge par les HDL (« efflux » du
cholestérol) pour être ramené au foie et y être
dégradé.
11.4. Métabolisme des HDL
Les HDL sont des lipoprotéines impliquées dans
le transport inverse du cholestérol cellulaire excédentaire des
tissus périphériques vers le foie, ce qui leur confère un
rôle protecteur antiathérogène. L'origine des HDL est
double, tissulaire (foie et intestin) et plasmatique (hydrolyse des CM et
VLDL).
De nombreuses sous-fractions de HDL peuvent être
identifiées dans le plasma, sur la base de leur différence de
densité, de taille, de charge électrique ou de composition
chimique : HDL1, HDL2, HDL3 et les lipoprotéines de très haute
densité (VHDL). Les sous fractions HDL2 et HDL3 sont les plus
importantes et correspondent aux principales étapes
métaboliques.
Les HDL naissantes ont une structure discoïdale
composée d'une couche unique repliée sur elle-même, de
molécules de phospholipides, de cholestérol et d'Apo
lipoprotéines. Les HDL discoïdales riches en phospholipides peuvent
s'enrichir en molécules de cholestérol qu'elles soustraient aux
cellules périphériques. Une enzyme plasmatique, la
Lécithine Cholestérol AcylTransférase (LCAT)
estérifie ces molécules excédentaires de
cholestérol qui cessent d'appartenir à l'enveloppe
périphérique des HDL. Les molécules de cholestérol
estérifié migrent au centre des édifices, transformant les
HDL discoïdales en HDL3 sphériques. Les HDL3 à leur tour
sont capables de capter des molécules de cholestérol membranaire
et après une nouvelle action de la LCAT se transforment en
édifices de plus en plus riches en esters de cholestérol. Les
HDL2 ainsi obtenues ont une densité plus légère et un
diamètre plus grand que les HDL3. La captation du cholestérol
membranaire par les HDL réalise ce que l'on appelle le transport «
reverse » du cholestérol car les HDL2 ainsi formées sont en
grande partie reconnues et dégradées dans les cellules
hépatiques par l'intermédiaire de récepteurs qui
reconnaissent les Apo-I présentes dans la structure des HDL. Le
cholestérol ainsi retourné au foie est éliminé dans
la bile ou dégradé en acides biliaires.
Il y a un cycle permanent de conversion de HDL 2 en HDL3 avec
intervention de la lipase hépatique [4].
Page | 13
Mémoire
Prévalence des dyslipidémies dans une
population militaire
11.5. Bilan lipidique
Le bilan lipidique (ou exploration d'une anomalie lipidique)
consiste à doser en routine :
- le cholestérol total,
- le « bon » cholestérol
(cholestérol-HDL),
- le « mauvais » cholestérol (cholestérol
LDL) : athérogène - les triglycérides [18]
En complément, trois autres paramètres peuvent
être prescrits par votre médecin, uniquement dans des indications
restreintes :
- l'apoA1, transporte les fractions non athérogènes
[16]. Son taux évolue parallèlement à celui du HDLc ; sa
diminution est liée à une augmentation du risque cardiovasculaire
[19].
- l'Apo B transporte le mauvais cholestérol (LDL, VLDL)
[16]. L'Apo B100 : elle représente plus de 90% des apoprotéines
des LDL ; il existe une corrélation positive entre le taux de LDLc et
celui d'Apo B100 [19].
- Lp(a)
L'Apo A1, L'Apo B100 : Leur dosage n'est pas justifié en
pratique clinique [19].
Remarque : si les triglycérides sont supérieurs
à 3,4 g/L, le dosage de l'Apo remplace alors celui du
cholestérol-LDL tant que les triglycérides ne redescendent pas en
dessous de 4 g/L [18].
11.6. Calcul du LDL-C
Calcul du LDL-C par la formule de FRIEDWALD à condition
que les triglycérides soient inférieurs à 4 g/L (4,6 mM)
[20] :
LDL= CT - HDL - TG/5 (concentrations en g/l) Où
LDL= CT - HDL - TG/2,2 (concentrations en mM)
12. Maladies associées aux dyslipidémies
? Diabète
L'hyperinsulinisme, dans les cas de diabète non
insulinodépendant, entraîne une augmentation des VLDL et, par
conséquent, du taux de triglycérides. La prise en charge du
diabète amènera une nette amélioration des taux
lipidiques. Chez certains patients, on devra néanmoins prescrire un
hypotriglycéridémiant. De plus, la plupart des diabétiques
étant à risque cardiovasculaire élevé, la
majorité d'entre eux devrait recevoir un traitement
hypolipidémiant, habituellement une statine [9].
Page | 14
Prévalence des dyslipidémies dans une
population militaire
? Hypothyroïdie
L'hypothyroïdie, même asymptomatique, s'accompagne
fréquemment d'une hypercholestérolémie et parfois d'une
hypertriglycéridémie. On doit procéder à un
dépistage systématique par un examen complet de la thyroïde
chez l'hyperlipidémique et la mesure de la TSH.
? Autres maladies
Plusieurs maladies s'accompagnent souvent d'un taux
anormal de lipides. Mentionnons :
Maladies hépatiques
La cholestase et la cirrhose biliaire primitive en particulier
amènent une hypercholestérolémie.
Insuffisance rénale
Augmentation des triglycérides avec abaissement du
C-HDL.
Lupus
Dyslipidémie associée avec augmentation du
risque cardiovasculaire.
Anorexie nerveuse
De façon surprenante, elle augmente le C-LDL.
L'efficacité du récepteur des LDL à la
surface des cellules est diminuée.
Mémoire
Affections néphrotiques
Hypercholestérolémie souvent sévère
avec triglycérides légèrement augmentés.
Syndrome d'immunodéficience acquise (SIDA)
Augmentation des triglycérides avec diminution du
C-HDL. De plus, les antirétroviraux, en particulier les inhibiteurs de
la protéase, augmentent les triglycérides, augmentent le C-LDL et
abaissent le C-HDL.
Greffes d'organes
Augmentation du C-LDL, en bonne partie secondaire aux
immunosuppresseurs tels la cyclosporine. La prise de prednisone amène
une augmentation des triglycérides et des effets variables sur le C-HDL
avec même parfois une augmentation.
13. Dyslipidémie chez la personne âgée
L'âge est l'élément le plus important dans
le calcul du risque au moyen de l'équation de Framingham. Plus
l'âge augmente, moins l'hyperlipidémie devient discriminante du
risque cardiovasculaire. La table de Framingham ne permet pas
l'évaluation du facteur de risque pour des patients âgés de
plus de 79 ans. On doit évaluer le risque cardiovasculaire du patient.
S'il est très élevé, les études ont
démontré un bénéfice important à traiter les
lipides jusqu'à un âge de 75 ans en prévention secondaire.
L'approche du risque cardiovasculaire doit être globale et toucher tous
les facteurs de risque, en particulier l'hypertension et le tabagisme. Les
études indiquent que le traitement semble aussi efficace et sûr
chez les patients âgés [9].
Page | 15
Prévalence des dyslipidémies dans une
population militaire

DEUXIEME PARTIE :
NOTRE ETUDE
Mémoire
Page | 16
Prévalence des dyslipidémies dans une
population militaire
Objectif de l'étude
1. Objectif général
Etudier la prévalence de la dyslipidémie dans une
population militaire reçue dans le laboratoire du centre médical
du Camp Militaire Général Aboubacar Sagoulé Lamizana.
2. Objectif spécifique
- Prévalence d'une hypertryglicéremie isolé
: TG élevé
- Prévalence d'une hypercholestérolémie
isolée
- Prévalence d'une hyperLDLémie
- Prévalence d'une hypoHDLémie
- Détermination d'Indice d'athérogenicité
- L'analyse multivariée entre la variable
dyslipidémie et les autres facteurs de risque
cardio vasculaire (HTA, Obésité,
Glycémie).
Mémoire
Page | 17
Prévalence des dyslipidémies dans une
population militaire

METHODOLOGIE
Mémoire
Page | 18
Mémoire
Prévalence des dyslipidémies dans une
population militaire
1. Cadre de l'étude
L'étude s'est déroulée à
Ouagadougou, la capitale du BURKINA FASO, au laboratoire du Centre
Médical Générale Aboubacar Sangoulé Lamizana
(CMCGASL). Ce centre médical reçoit aussi bien des militaires que
les civils. C'est le centre médical de référence pour les
visites médicales.
Notons que le centre médical comprend plusieurs services
:
· Secrétariat de direction
· Clinique ou Service de Radiologie
· Service de Gastro-entérologie
· Service de Dermatologie
· Service de médecine interne
· Service de Chirurgie
· Service de Psychiatrie
· Service Dentaire
· Service d'Ophtalmologie
2. Type et période d'étude
Il s'agit d'une étude prospective allant de septembre
à novembre 2017.
3. Population d'étude
L'étude a porté essentiellement sur les
militaires désignés pour des missions de maintien de paix
à l'extérieur du Burkina Faso.
4. Critères d'inclusion
Ont été inclus dans notre étude les
militaires ayant au moins un paramètre du bilan lipidique : CT, C-HDL,
C-LDL, TG. Une enquête a été menée pour relever la
taille et le poids des patients.
5. Méthode
5.1. Matériels
- Gants
- Tube sec
- Seringue
- Garrot
- Coton
- Alcool
- Portoir
- Poubelle
- Eau de javel
- Centrifugeuse
Page | 19
Mémoire
Prévalence des dyslipidémies dans une
population militaire
- Micropipette
- Embout
- Cuvettes
- Automate konelab 20®
5.2. Mode opératoire V' Phase pré
analytique
Nous recevons le bulletin en attribuant un même
numéro d'identification sur le bulletin et sur le tube de
prélèvement. Le prélèvement se fait à jeun
au pli du coude dans un tube sec. Les échantillons reçus sont
centrifugés à 3000 trs/mn pendant cinq (05) mn.
V' Phase analytique
On pipette le sérum dans des cupules pour l'analyse
à l'automate Konelab 20®. 5.3. Dosage des
différents éléments lipidiques
5.3.1. Cholestérol total Intérêt clinique
:
Le dosage du cholestérol total, associé aux
autres dosages de lipides sériques est utile dans le diagnostic de
l'hyperlipoprotéinémie. Conjointement avec le dosage des taux de
triglycérides, cholestérol- HDL et cholestérol-LDL, il
permet d'évaluer un niveau de risque cardio-vasculaire.
Méthode : enzymatique couplée à la
colorimétrie Principe :
Le cholestérol contenu dans les lipoprotéines
est sous forme libre et estérifié. Les esters de
cholestérol contenus dans le sérum sont hydrolysés par le
cholestérol estérase (CE), ainsi le cholestérol
libéré est oxydé par le cholestérol oxydase (CHOD)
en delta-4-cholestène-3-one avec formation de peroxyde
d'hydrogène.
En présence de peroxydase, le peroxyde
d'hydrogène formé effectue le couplage oxydatif d'un
phénol et d'une 4-aminoantipyrine pour former un dérivé de
la quinone-imine de couleur rouge. L'intensité de la coloration est
directement proportionnelle à la concentration de cholestérol et
est mesuré par photométrie à 500 nm.
Mécanisme réactionnel :
Cholestérol stérifié cholestérol +
acide gras
CHOD
Cholestérol delta-4-choIestène-3-one + H2O2
Peroxydase
2H2O2 + phénol + amino-4 antipyrine quinone-imine +
4H2O
Page | 20
Mémoire
Prévalence des dyslipidémies dans une
population militaire
5.3.2. HDL Intérêt clinique :
On considère que le rôle majeur des
lipoprotéines de haute densité (HDL) est le transfert du
cholestérol depuis les tissus périphériques vers le foie.
Les HDL exercent un effet protecteur vis-à-vis de
l'athérosclérose en général et en particulier de
l'athérosclérose coronarienne. La diminution du taux de
Cholestérol-HDL est donc un indicateur de risque
athérogène.
Méthode : enzymatique couplée à la
colorimétrie Principe :
La technique de dosage du cholestérol total
s'intéresse au cholestérol contenu dans toutes les
lipoprotéines. Pour doser une fraction particulière, des
artifices techniques sont utilisées.
Ainsi pour le dosage du cholestérol HDL des polyanions
présents dans le réactif R1 (réactif principal) sont
absorbés par les LDL et les VLDL et transforment ces
lipoprotéines en une forme stable (phase l). Les particules libres de
HDL sont solubilisées par des détergents contenus dans le
réactif R2 (réactif de démarrage) ce qui permet la
séparation du cholestérol provenant de la fraction HDL qui est
dosé selon la méthode enzymatique classique en présence de
cholestérol oxydase et de cholestérol estérase (phase 2)
par spectrophotométrie à 500 nm.
5.3.3. Triglycéride Intérêt clinique :
La mesure de la concentration en triglycérides sanguins
est importante dans le diagnostic et le suivi des hyperlipidémies. Une
élévation des triglycérides est un facteur de risque
athérogène.
Méthode : enzymatique couplée à la
colorimétrie Principe :
Les triglycérides contenus dans le sérum en
présence d'une lipase donnent du glycérol et des acides gras. Le
glycérol sous l'action d'une glycéro-kinase donne le
glycérol-3 phosphate. Ce dernier en présence du
glycérol-3phosphate oxydase donne le dihydroxyacétone et du
peroxyde d'hydrogène.
En présence de peroxydase, le peroxyde
d'hydrogène effectue le couplage oxydatif du parachlorophénol et
de la 4-aminoantipyrine pour former un dérivé de la quinone imine
de couleur rouge. L'intensité de la coloration est directement
proportionnelle à la concentration en triglycérides et est
mesurée par photométrie à 505 nm.
Mécanisme réactionnel :
Lipase
Triglycérides glycérol + acide gras
Glycerol + ATP glycérol-3P + ATP
Page | 21
Mémoire
Prévalence des dyslipidémies dans une
population militaire
GPO
Glycérol-3P 02 dihydroxyacétone + H2O2
5.3.4. Détermination du cholestérol LDL
Le cholestérol LDL est déterminé en
appliquant la formule de Friedwal en raison de la non disponibilité de
réactifs
Cholestérol LDL = Cholestérol total -
Cholestérol HDL -Triglycérides /5
5.3.5. Détermination de l'indice
d'athérogénicité (IA)
L'indice d'athérogénicité (IA) est le
rapport du cholestérol total sur le cholestérol HDL.
IA = Cholestérol total/ Cholestérol HDL
Valeurs usuelles :Homme : < 5 Femme : <
6. Les valeurs normales des différents paramètres
étudiés
Nous nous référons aux valeurs normales du
laboratoire du Centre Médicale du Général Aboubacar
Sangoulé Lamizana inscrit dans le IV
Tableau IV : Valeurs Normales
Examens
|
Valeurs normales (mmol)
|
Glycémie
|
4,10 - 5,90
|
Cholestérol Total
|
5,16 - 6,19
|
HDL
|
0,16 - 2,80
|
LDL
|
< 4,14
|
Triglycérides
|
0,68 - 1,88
|
|
7. Techniques et outils de collecte de données
7.1. Techniques de collecte des données
Les informations ont été recueillies sur des fiches
d'enquêtes à l'infirmerie du camp pass-panga et à Loumbila
pour informations complémentaires.
7.2. Fiches
Les données sur les fiches d'enquêtes ont
été saisies et traités par le logiciel Excel 2016 et IBM
SPPS 22.
Page | 22
Prévalence des dyslipidémies dans une
population militaire

RESULTATS
Mémoire
Page | 23
Prévalence des dyslipidémies dans une
population militaire
Notre étude a portée sur 224 sujets
1. Caractéristiques sociodémographiques des
patients
1.1. Répartition de la population en fonction de
l'âge
L'âge moyen de la population était de 39,49 avec
des extrêmes de 25 à 57ans.
Effectif
224
250
[20-30[ [30-40[ [40-50[ 50 et + NP TOTAL
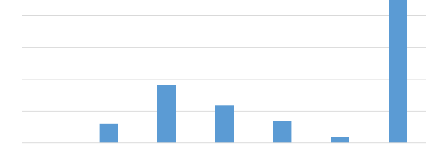
50
30
150
91
100
0
200
35
9
59
NP : Non Précisé
Figure 1 Répartition de la population en
fonction de l'âge 1.2. Répartition de la population
en fonction du sexe
Notre échantillon était composé de 9
patients de sexe féminin et 215 patients de sexe masculin, soit un
sex-ratio de 23,88 en faveur des hommes.
La figure montre la répartition des patients selon le
sexe. Les hommes étaient les plus nombreux pendant la visite.
Mémoire
Page | 24
Mémoire
Prévalence des dyslipidémies dans une
population militaire
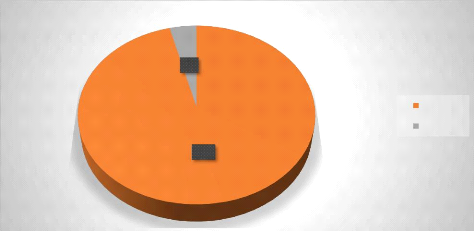
4%
96%
Hommes
Femmes
Figure 2 Répartition des patients selon le
sexe 2. Les signes physiques
2.1. Indice de masse corporelle (IMC)
La répartition des patients selon l'indice de masse
corporelle (IMC) est répartie dans la figure 3. On l'obtient en divisant
le poids par la taille au carrée.
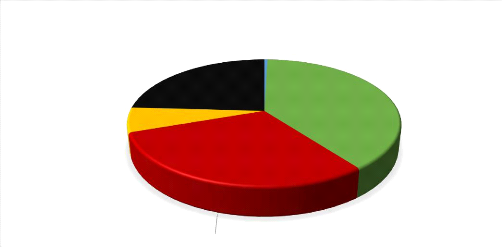
Obésité
NP
Surpoids
IMC
Insuffisance pondérale
Normal
NP : Non Précisé
Figure 3 Répartition des patients en fonction
de leur indice de masse corporelle
Nous observons 1 cas d'Insuffisance pondéral avec 14
(6,25%) patients obèse et 67 (29,9 %) patients en surpoids.
Page | 25
Mémoire
Prévalence des dyslipidémies dans une
population militaire
2.2. La tension artérielle
La valeur moyenne de la pression artérielle systolique
des patients était de 12,76 cmHg avec des extrêmes de 9mmHg
à 20cmHg. La valeur moyenne de la pression artérielle diastolique
des patients était de 8,17cmHg avec des extrêmes de 6mmHg à
12mmHg. Une pression artérielle élevée a été
retrouvée chez 45 (22,5%) patients.
2.3. La glycémie
La glycémie moyenne était de 5,38mmol/L avec des
extrêmes de 3,3mmol/L à 18,6mmol/L. Une hyperglycémie
supérieure à 5,90mmol/L était retrouvée chez 49
patients.
3. Différentes valeurs des paramètres lipidiques
Les différentes valeurs obtenues pendant notre
étude sont consignées dans le tableau (V).
Tableau V : paramètres
lipidiques
|
Paramètres lipidiques
|
Moyennes
|
Extrêmes
|
Dyslipidémies
|
Fréquences
Dyslipidémies
|
|
CT(mmol/L)
|
4,45
|
2,00 - 8,3
|
7
|
3,12%
|
|
HDL(mmol/L)
|
0,56
|
0,2 - 2,48
|
0
|
0%
|
|
LDL(mmol/L)
|
03,72
|
1,3 - 7,46
|
76
|
33,93%
|
|
TG(mmol/L)
|
0,94
|
0,16 - 2,83
|
11
|
4,91%
|
|
I.A
|
9,12
|
1,49 - 22,91
|
191
|
85,27%
|
Page | 26
Mémoire
Prévalence des dyslipidémies dans une
population militaire
4. Dyslipidémies
L'étude nous a permis de détecter les
différents cas de dyslipidémie dans la population
étudiée.
Tableau VI: Les différentes
dyslipidémies
Hypercholestérolémie
|
HyperLDLémie
|
Hypertriglycéridémie
|
07
|
76
|
11
|
|
5. Les facteurs associés aux dyslipidémies
5.1. L'âge
Le tableau VII présente la fréquence des
différentes dyslipidémies selon les tranches d'âges.
Tableau VII : Fréquence des
différentes dyslipidémies selon l'âge.
|
Age
|
Hypercholestérolémie
|
HyperLDLémie
|
Hypertriglycéridémie
|
|
<40
|
00
|
14
|
04
|
|
40-50
|
04
|
30
|
05
|
|
>50
|
03
|
24
|
02
|
|
NP
|
00
|
08
|
00
|
|
TOTAL
|
07
|
76
|
11
|
NP : Non Précisé
Page | 27
Mémoire
Prévalence des dyslipidémies dans une
population militaire
5.2. Le sexe
Le tableau IX présente la fréquence des
différentes dyslipidémies selon le sexe.
Tableau VIII : Fréquence des
différentes dyslipidémies selon le sexe
Sexe Hypercholestérolémie HyperLDLémie
Hypertriglycéridémie IA
|
hommes
|
07
|
75
|
11
|
186
|
|
femmes
|
00
|
01
|
00
|
07
|
|
TOTAL
|
07
|
76
|
11
|
193
|
5.3. Autres facteurs de risque associé aux
dyslipidémies (HTA, IMC, Glycémie) 5.3.1. HTA
Tableau IX : fréquence des différentes
dyslipidémies selon l'HTA (n=198)
HTA
|
Dyslipidémie
|
Oui n=45
33/45 = 73,33%
|
Non n=153
44/153 = 28,75%
|
|
Hypercholestérolémie
|
4
|
(8,88%)
|
3
|
(1,96%)
|
|
HyperLDLémie
|
26
|
(57,77%)
|
34
|
(22,22%)
|
|
Hypertriglycéridémie
|
3
|
(6,66%)
|
7
|
(4,57%)
|
L'hyperLDLémie était plus fréquente chez
les patients ayant une HTA. 73,33% des patients hypertendus ont au moins une
dyslipidémie et 28,75% des patients normotendus au moins une
dyslipidémie. Un indice d'athérogénicité
élevé était plus fréquent chez les patients ayant
une HTA (74,85%) que chez ceux qui n'en avaient pas (25,15%).
Page | 28
Mémoire
Prévalence des dyslipidémies dans une
population militaire
5.3.2. IMC
Dans notre étude, nous avons déterminé l'IMC
des patients pour une comparaison avec les dyslipidémies. En effet,
c'est un facteur favorisant les dyslipidémies.
Tableau X : fréquence des différentes
dyslipidémies selon l'IMC des patients (n=169)
|
Dyslipidémie
|
Normal n=88
|
Surpoids n=67
|
Obésité n=14
|
|
66/88 =
|
75%
|
21/67 =
|
31,34%
|
9/14
|
=
|
64,28%
|
|
Hypercholestérolémie
|
1
|
(1,13)
|
|
0
|
|
|
0
|
|
HyperLDLémie
|
63
|
(71,60)
|
15
|
(22,39)
|
|
9
|
(64,29)
|
|
Hypertriglycéridémie
|
2
|
(2,27)
|
6
|
(8,95)
|
|
|
0
|
L'hyperLDLémie est plus fréquente à 71,60%
chez les patients aillant un IMC normal.
75% des patients avec un poids normal avaient au moins une
dyslipidémie, 31,34% des patients en surpoids avaient au moins une
dyslipidémie et 64,28 des patients obèses avaient au moins une
dyslipidémie.
5.3.3. Glycémie
La glycémie moyenne des patients était de 5,38
mmol/L avec 49 cas d'hyperglycémie et 142 cas de glycémie normal.
Une comparaison avec les dyslipidémies sont consignées dans le
tableau ci-dessous.
Tableau XI : fréquence des différentes
dyslipidémies selon la glycémie des patients
(n=191)
|
Dyslipidémies
|
Hyperglycémie n=49
25/49 = 51%
|
Glycémie Normale
n=142
65/142 = 45,7%
|
|
Hypercholestérolémie
|
3 (6,12)
|
4(2,82)
|
|
HyperLDLémie
|
15 (30,61)
|
58(40,84)
|
|
Hypertriglycéridémie
|
7 (14,30)
|
3(2,11)
|
Page | 29
Mémoire
Prévalence des dyslipidémies dans une
population militaire
51% des patients ayant une hyperglycémie ont au moins une
dyslipidémie et 45,7% ayant une glycémie normale ont au moins une
dyslipidémie
6. Dyslipidémies et autres facteurs de risques (HTA, IMC
et glycémie)
Dans notre étude, il existe une corrélation entre
dyslipidémies et HTA, IMC et glycémie. Les résultats
obtenus sont inscrits dans le tableau ci-dessous.
Tableau XII : Corrélation entre
dyslipidémies et HTA, IMC et glycémie
Dyslipidémie
|
Facteurs
|
oui
|
non
|
RR
|
|
Glycémie
|
Normal n=142
|
65
|
77
|
0,90
|
|
Hyperglycémie n=49
|
25
|
24
|
|
|
IMC
|
Normal n=88
|
66
|
22
|
0,49
|
|
Surpoids n=67
|
21
|
43
|
|
|
Obésité n=14
|
9
|
5
|
|
|
HTA
|
Oui n=45
|
33
|
12
|
2,55
|
|
Non n=153
|
44
|
109
|
|
RR : Risque Relatif (c'est une mesure statistique mesurant le
risque de survenue d'un évènement dans un groupe par rapport
à l'autre).
Page | 30
Prévalence des dyslipidémies dans une
population militaire

DISCUSSION
Mémoire
Page | 31
Mémoire
Prévalence des dyslipidémies dans une
population militaire
1. LES FACTEURS LIMITANTS NOTRE ETUDES
Notre travail portait sur la prévalence des
dyslipidémies dans une population militaire reçue au Centre
Médical du Camp Général Aboubacar Sangoulé Lamizana
(CMCGASL) durant l'année 2017. Cependant, notre étude a connu des
limites :
- Pendant la collecte des données, nous avons
rencontré des difficultés en ce qui concerne les facteurs tels
que la taille, le poids, la consommation d'alcool et de tabac.
- Le nombre de femmes dans la population d'étude
était très restreint ce qui ne nous permet pas vraiment de faire
une comparaison entre femmes et hommes.
- La non atteinte d'effectif des patients souhaités.
Cela réduit les données statistiques des résultats.
2. Caractéristiques sociodémographiques des
patients
Notre étude a porté sur 224 patients tous
militaires. 2.1. Age
L'âge moyen de nos patients était de 39,49 ans.
Les tranches d'âges les plus représentatives étaient celles
comprises entre 30 à 59ans. Ces valeurs sont proches de 30 à 69
rapporté par EK Oghagbon et A.B. Okesina au Nigéria [19].
2.2. Sexe
Dans notre étude, seule 09 femmes sur 224 patients
avaient un bilan lipidique demandé soit 4,02% de la population
étudiée. Cette prédominance des Hommes pourrait
s'expliquer parce qu'il s'agit d'une population militaire. En effet, ces
résultats diffèrent des études de Fatou Cissé,
Fatou Diallo Agne et al dans l'article The Pan Afr Med J [1]. En effet, bien
qu'il existe des femmes dans l'armée Burkinabé des femmes, leur
pourcentage est peu.
3. Dyslipidémies
3.1. Hypercholestérolémie
Dans notre étude, nous rapportons une valeur moyenne de
5,39mmol/L dans 3,12% de la population d'étude. Cette moyenne est proche
des 5,72mmol/L rapportée par Shuang Wang et al en Chine [19].
3.2. HyperLDLémie
La valeur moyenne de l'hyperLDLémie dans notre
étude était de 3,77mmol/L avec 33,93% de la population
d'étude. Une prévalence de 31,19% a été
rapportée par Fatou C au Sénégal [1].
L'hyperLDLémie était présente chez 29% des patients dans
l'étude de NAGALO Yi Yè Aburi André. Agboola-Abu au
Nigéria retrouvait une fréquence plus basse, soit 21,4%. Tian
dans son étude en Chine rapportait plus du double de notre
prévalence, soit 66% [2]. Ces résultats sont dûs au mode
alimentaire de ses deux (02) continents à savoir l'Afrique avec une
prévalence inférieure à 35% et l'Asie qui vaut 66% soit le
double.
Page | 32
Prévalence des dyslipidémies dans une
population militaire
3.3. Indice d'Athérogénicité
La valeur moyenne de l'indice
d'athérogénicité (CT/HDL-c) dans la population
était de 9,16 ce qui est supérieur à la normale. Une
comparaison faite dans l'étude de Mamadou [21] sur les personnes vivant
avec le VIH a montré une moyenne d'Indice
d'athérogénicité de 6,61 qui est aussi supérieur
à la normal. Cela est dû à des anomalies lipidiques.
3.4. Hypertriglycéridémie
L'hypertriglycéridémie était
présente dans 4,91% des cas. Dans notre étude, aucun cas
d'hypoHDLémie n'a été détecté, ce qui
explique la faible prévalence de l'hypertriglycéridémie.
Cette prévalence est proche à celle de 0,51% rapportée par
Fatou C au Sénégal [1]. Elle diffère cependant de celle de
NAGALO Yi Yè Aburi André avec une prévalence de 30,0% qui
étudiait sur une population diabétique de type 2. Selon certaines
études, une influence des facteurs génétiques, ethniques
et environnementaux seraient à l'origine d'une plus faible
fréquence des hypertriglycéridémies chez le sujet noir
[2].
3.5. HypoHDLémie
Pendant notre étude, 0% de cas a été
enregistré. Cette prévalence diffère de celle de NAGALO Yi
Yè Aburi André qui a observé une hypoHDLémie chez
61,2% des patients qui est conforme au profil du HDL-c décrit dans le
bilan lipidique classique du patient diabétique de type 2. Une
fréquence de 69,6% a été rapportée par Tian en
Chine [2].
4. Corrélation dyslipidémie et autres facteurs de
risques
L'exploitation de nos données nous a permis de
retrouver une association entre la dyslipidémie et l'HTA (RR=2,55)
(Tableau XII). Cette association a été aussi retrouvée
dans l'étude de Fatou [1]. Pour le cas de l'obésité, il
n'existe pas une association avec la dyslipidémie. Cela pourrait
s'expliquer du fait qu'il s'agit d'une population militaire qui pratique
régulièrement le sport.
Mémoire
Page | 33
Prévalence des dyslipidémies dans une
population militaire

CONCLUSION/SUG
GESTIONS
Mémoire
Page | 34
Prévalence des dyslipidémies dans une
population militaire
| 


