République Tunisienne
Ministère de l
Enseignement Supérieur
Université du
Centre
********
Faculté de Médecine
Ibn
El JAZZAR
Sousse
********
Année Universitaire :
2004/2005
********
N° : ..
THESE
POUR LE DIPLOME NATIONAL
DE DOCTEUR EN
MEDECINE
Présentée et soutenue publiquement le :
par :
SLIMENE Mounir
Né le : 23 Janvier
1966 à GAFSA
|
Titre
|
LE PNEUMOTHORAX TUBERCULEUX
(A propos de 23
cas)
|
|
Mots-clés
|
Pneumologie, Pneumothorax, Tuberculose
pulmonaire,
Epidémiologie, Prise en charge.
|
Jury : Directeur de la thèse
:
AHU docteur : MEZGHANI Sonia
Président: Prof. BENZARTI Mohamed Membres: Prof.
BOUKADIDA Jalel
Prof. Ag. HAYOUNI Abdelaziz Prof. Ag. KNANI
Jalel
Membre invité Dr. ZAYANI Radhia
FACULTE DE MEDECINE IBN EL JAZZAR
SOUSSE ( TUNISIE
)
Année universitaire 2004/2005
Thèse pour le Diplôme National
de
Docteur en Médecine
N°
SLIMENE MOUNIR
LE PNEUMOTHORAX
TUBERCULEUX
(A propos de 23 cas)
RESUME
Le pneumothorax tuberculeux (PT) est une forme rare mais grave de
la tuberculose qui persiste en Tunisie.
Pour analyser notre expérience dans le service de
Pneumologie Allergologie de Sousse, nous avons réalisé une
étude rétrospective à partir des observations de PT pris
en charge entre 1985 et 2004. Les données cliniques, radiologiques,
diagnostiques et évolutives ont été renseignées.
En 19 ans, nous avons colligé 23 cas de PT (dont 16
hommes ; âge moyen = 33,6 ans). La symptomatologie évocatrice de
PT survenait généralement dans le contexte d une
altération fébrile de l état général. La
radiographie thoracique montrait soit un pneumothorax (8 cas), soit un
hydropneumothorax (15 cas) et des lésions parenchymateuses
associées dans 82,6 % des cas. Le diagnostic bactériologique
était obtenu dans 21 cas. Chez les deux patients restants, l origine
tuberculeuse était suggérée par l examen histologique d
une pièce opératoire. Le traitement associait une
polychimiothérapie antituberculeuse (23 cas), un drainage thoracique (21
cas) et une kinésithérapie respiratoire (18 cas). Cinq patients
étaient opérés : décortication pleurale (2 cas),
exérèse pulmonaire (3 cas). Deux patients ont été
perdus de vue. L évolution était favorable dans 74 % des cas sauf
pyopneumothorax cloisonné (3 cas) et décès
post-opératoire (1 cas).
Dans notre expérience, le PT est dans la majorité
des cas en rapport avec une tuberculose pulmonaire cavitaire. L
évolution est le plus souvent favorable sous traitement antituberculeux
et drainage thoracique mais des séquelles pleurales à type de
pachypleurite plus ou moins étendue ont persisté chez certains
patients occasionnant un retentissement fonctionnel respiratoire.
|
Mots clés
|
Pneumologie, Pneumothorax, Tuberculose pulmonaire,
Epidémiologie, Prise en charge.
|
République Tunisienne
Ministère de l
Enseignement Supérieur
Université du
Centre
********
Faculté de Médecine
Ibn
El JAZZAR
Sousse
********
Année Universitaire :
2004/2005
********
N° : ..
THESE
POUR LE DIPLOME NATIONAL
DE DOCTEUR EN
MEDECINE
Présentée et soutenue publiquement le :
par :
SLIMENE Mounir
Né le : 23 Janvier
1966 à GAFSA
|
Titre
|
LE PNEUMOTHORAX TUBERCULEUX
(A propos de 23
cas)
|
|
Mots-clés
|
Pneumologie, Pneumothorax, Tuberculose
pulmonaire,
Epidémiologie, Prise en charge.
|
Jury : Directeur de la thèse
:
AHU docteur : MEZGHANI Sonia
Président: Prof. BENZARTI Mohamed Membres: Prof.
BOUKADIDA Jalel
Prof. Ag. HAYOUNI Abdelaziz
Prof. Ag. KNANI Jalel
Membre invité Dr. ZAYANI Radhia

Je dédie cette thèse
***************************
A la mémoire de ma très chère
grand-mère
MBARKA
Ton image demeure toujours présente à mon
esprit. Tellement tu me manques ce jour là.
Aucune dédicace ne pourra traduire mon profond
amour et gratitude pour tout l amour et l affection que tu m as offerts. Tu es
à mes yeux le symbole de l extrême tendresse et l éternel
dévouement ; tes encouragements et prières ont été
pour moi source de réussite.
Que le paradis soit ta céleste demeure.
Dieu bénisse ton âme
A
Mes chers parents
Salah et
Mahbouba


Le plaisir que j ai de vous dédier ce travail n
arrive nullement à compenser vos sacrifices que vous avez consentis pour
m aider à réussir.
Je vous dois ce que je suis et ce que je serais.
Que ce travail vous apporte la joie tant
espérée de voir aujourd hui l aboutissement de vos efforts et vos
sacrifices.
Que dieu vous préserve bonne santé et longue
vie.
A mon frère Naoui et son
épouse Souad et
leurs adorables enfants
Nawel, Nouha, Nessrine
et Yasmine
Pour votre soutient inconditionnel et
votre affection.
Avec tous mes souhaits de bonheur.
A mon frère Khaled
A qui je
souhaite tout le bonheur et la bonne chance.

A mon frère Houcine
Que dieu t
offre la bonne santé et le bonheur.
A toute ma grande famille
A tous mes oncles et
tantes
A tous mes cousins et cousines
Avec toute mon affection
A mon cher ami docteur Ahmed Ajlani et son
épouse Safa et
à la ravissante et mignonne
Yasmine.
Aucune dédicace ne pourra traduire mon
affection à votre égard.
A mon cher ami Hamza Chneyna
Même
si tu séjournes actuellement à l étranger, je ne t
oublie
pas et je te souhaite tout le bonheur et le succès dans tes
études.
A mon cher ami Mohamed Ali Wahada et son
épouse Tharwa et
leurs enfants Zeyneb
et Azzouz.
Je vous resterais toujours
reconnaissant pour l encouragement et le
soutient que sans cesse vous m avez
apporté.
A mon cher ami Mondher Wahada et son
épouse Amèle et
leurs enfants Amel
et Amina .
Avec mes meilleurs souhaits de bonheur
et de sérénité.
A tous mes amis
Avec mes souhaits de bonheur et de
succès.
Je dédie ce travail spécialement
:
A monsieur le docteur SAIDI AHMED
Membre du comité central du rassemblement
constitutionnel démocratique. Député parlementaire de la
région de Sousse.
Président de l association régionale des
insuffisants moteurs et polyhandicapés de Sousse (ARIM-Sousse).
Je vous dédie ce modeste travail en espérant
que vous y trouverez le fruit de votre soutien et votre confiance qui m ont
été très précieux à fin de surmonter les
difficultés et de mener à bien mes taches.
Permettez moi de vous exprimer ma gratitude et ma profonde
reconnaissance.
A madame MEZGHENNI NAIMA
Déléguée générale des
affaires sociales auprès de monsieur le gouverneur de Sousse.

Je n oublierais jamais que vous avez fait tout le possible
pour m aider à dépasser les difficultés. Votre guidance et
bienveillance m ont été très précieuses.
Votre aide, confiance et encouragement me resteront
inoubliables. Que ce travail soit l expression de mon respect profond à
votre personne et le témoignage de ma reconnaissance
éternelle.
A monsieur le docteur AMRI ISSAM
Médecin principal au service des urgences du C.H.U.
Farhat Hached de Sousse. Vice-président de l association
régionale des insuffisants moteurs et polyhandicapés de Sousse
(ARIM-Sousse).
Pour vos qualités humaines, vos encouragements, votre
aide et votre soutien qui me resteront toujours gravés dans la
mémoire.
Que ce travail soit le témoignage de mon attachement
et la grande admiration à votre personne.
A monsieur ABID ABDEL FATTEH
Directeur régional des affaires sociales de la
région de Sousse

Vos qualités nobles et humaines m ont beaucoup
touchés. Il me resteront l exemple dont je peux m inspirer et
suivre.

Veuillez trouver dans cette thèse mes sentiments d
estime et de respect.
A monsieur HAFSA BECHIR
Directeur du centre médico-éducatif de l
association régionale des insuffisants moteurs et polyhandicapés
de Sousse (ARIM-Sousse).

Vous m avez très chaleureusement accueilli au sein
du centre de l ARIM. Vos conseils et votre encouragement m ont guidé
pour continuer mon parcours.
Que ce travail puisse exprimer mon respect profond à
votre personne.
A monsieur GLOULOU RACHED
Secrétaire général de l association
régionale des insuffisants moteurs et polyhandicapés de Sousse
(ARIM-Sousse).
Vos qualités de c ur m ont beaucoup touchés,
votre soutien et encouragement m ont beaucoup aidé pour continuer mon
parcours.
Que ce travail puisse témoigner de ma gratitude
à votre personne.

A tout les membres du comité directeur de l
association régionale des insuffisants moteurs et polyhandicapés
de Sousse(ARIM-Sousse).

Veillez trouvez dans ce travail l expression de mon profond
respect et ma grande estime.

A mes maîtres d études et de stages de
médecine
Je vous reste toujours reconnaissant de m avoir appris avec
dévouement l art de la médecine.
A tout le personnel du service de pneumologie du C.H.U.
Farhat Hached de Sousse qui m ont aidé à réaliser ce
travail.
A tout le personnel de la faculté de médecine
de Sousse
A tout le personnel des services hospitaliers du C.H.U.
Farhat Hached et du C.H.U. Sahloul de Sousse où j ai passé mes
stages d externat.

A tout le personnel des services hospitaliers où j ai
passé mes stages d internat :
-Service d Orthopédie C.H.U. Sahloul
-Service de Néonatologie C.H.U. Farhat Hached -Service
de Médecine Interne C.H.U. Farhat Hached -Service de Médecine de
Travail C.H.U. Farhat Hached -Service de Gynéco-Obstétrique
C.H.U. Farhat Hached -Service d O.R.L. C.H.U. Farhat Hached
Permettez moi de vous exprimer ma profonde
considération. Veillez trouvez dans ce modeste travail l expression de
ma reconnaissance infinie.
A tout le personnel du centre
médico-éducatif et social de l association régionale des
insuffisants moteurs et polyhandicapés de Sousse(ARIM-Sousse).
Veillez trouver dans ce travail le témoignage de mes
remerciements et ma sincère gratitude.

A mes maîtres d enseignement de primaire et d
enseignement de secondaire.

Je vous dois ce que je suis et ce que je serais.

A mes amis d enfance.


A tous ceux que j ai connu et qui m ont apporté leur
amour et leur amitié.

Remerciements
*******************
A NOTRE MAITRE
MONSIEUR LE PROFESSEUR EN
PNEUMOLOGIE
JERRAY MOHAMED
CHEF SERVICE DE PNEUMOLOGIE
C.H.U. FARHAT
HACHED-SOUSSE
Votre savoir, la rigueur de votre pensée et vos
qualités
humaines et pédagogiques m ont toujours
impressionné.
Je suis fier d être parmi vos
élèves.

Je vous resterais toujours reconnaissant de m avoir
accordéle privilège de faire ce travail au sein de votre
service.
Veillez trouver cher maître dans ce modeste travail
le
témoignage de ma gratitude, mon profond respect et
mes
remerciements les plus sincères.
A NOTRE MAITRE ET PRESIDENT DE JURY
MONSIEUR LE
PROFESSEUR EN PNEUMOLOGIE
BENZARTI MOHAMED
SERVICE DE PNEUMOLOGIE
C.H.U. FARHAT
HACHED-SOUSSE
Nous vous remercions vivement pour l honneur que vous nous
faites
en acceptant de présider notre jury de thèse.
J ai pu profiter lors de mon passage au service de
pneumologie de vos
qualités professionnelles, humaines et vos hauts
talents pédagogiques.
Permettez moi de vous manifester ma grande admiration pour
votre
modestie, votre sérieux et votre moralité qui me
resteront un exemple
à suivre dans ma vie professionnelle.

Veillez trouver dans ce travail l expression de mon respect
et ma
profonde estime.
A NOTRE MAITRE ET JUGE
MONSIEUR LE PROFESSEUR EN
MICROBIOLOGIE
BOUKADIDA JALEL
CHEF SERVICE DE MICROBIOLOGIE
C.H.U. FARHAT
HACHED-SOUSSE
Nous vous exprimons notre gratitude et nos remerciements
les plus
sincères pour l honneur que vous nous faites en acceptant de
juger ce
travail.

Nous avons pour vous un grand respect qu imposent
vos
connaissances et votre compétence.
Soyez assuré de notre haute considération et de
notre reconnaissance
A NOTRE MAITRE ET JUGE
MONSIEUR LE PROFESSEUR AGREGE EN
PNEUMOLOGIE
HAYOUNI ABDELAZIZ
SERVICE DE PNEUMOLOGIE
C.H.U. FARHAT
HACHED-SOUSSE
Vous me faites un grand honneur en acceptant de juger ce
travail.

Vous avez été très aimable lorsque
vous m avez orienté et guidé pour
le choix du sujet de
thèse et je suis très touché par l intérêt
que vous
accordez à ce travail.
Vos connaissances, votre compétence et votre
gentillesse me serviront
de modèle dans ma vie
professionnelle.
Puisse ce travail vous satisfaire et témoigner de ma
haute
considération et ma profonde estime.
A NOTRE MAITRE ET JUGE
MONSIEUR LE PROFESSEUR AGREGE EN
PNEUMOLOGIE
KNANI JALEL
CHEF SERVICE DE PNEUMOLOGIE
C.H.U. TAHAR
SFAR-MAHDIA
Je vous exprime mon profond respect et mes vifs
remerciements pour
l honneur que vous me faites en acceptant de juger ce
travail.

Nous sommes marqués par la richesse de votre savoir
et de l étendue
de vos connaissances.
Que ce travail soit le témoignage de ma profonde
estime et de mon
profond respect.
A NOTRE MEMBRE INVITE ET JUGE
MADAME LE MEDECIN
SPECIALISTE EN PNEUMOLOGIE
ZAYANI RADHIA
CENTRE INTERMEDIAIRE DE SPECIALITES MEDICALES ET DISPENSAIRE
ANTITUBERCULEUX- SOUSSE
Vous nous faites le grand honneur en acceptant notre
invitation pour juger cette thèse.

Nous avons beaucoup d estime pour votre large
expérience
professionnelle et la richesse de vos connaissances.
Nous sommes très impressionnés par votre
gentillesse, la simplicité de votre abord et vos qualités
humaines.

Veillez trouvez dans ce travail l expression de
notre
reconnaissance et notre plus profond respect.
A NOTRE MAITRE ET DIRECTEUR DE THESE
MADAME L ASSISTANTE
HOSPITALO-UNIVERSITAIRE
MEZGHANI SONIA
SERVICE DE PNEUMOLOGIE
C.H.U. FARHAT
HACHED-SOUSSE
En témoignage de ma profonde estime et de ma
reconnaissance
pour l honneur que vous m avez faites en acceptant de diriger
cette
thèse.
Vos caractères nobles, votre modestie et vos
qualités humaines
me resteront un exemple à suivre.


J ai toujours admiré votre rigueur scientifique, l
étendue de
votre savoir et votre compétence.

Veillez trouver dans ce travail, l expression de ma
sincère
gratitude et ma profonde reconnaissance pour tous
les efforts
déployés.
SERMENT D HIPPOCRATE
En présence des Maîtres de cette Ecole, de mes
chers condisciples
et selon la tradition dHippocrate, je promets et je jure
dêtre fidèle aux
lis de l honneur et de la probité dans l exercice de
la Médecine.
Je donnerai mes sins gratuits à l indigent et n
exigerai jamais un
salaire au-dessus de mon travail.


Admis dans l intimité des maisons, mes yeux n y
verront pas ce
qui s y passe.
Ma langue taira les secrets qui me seront confiés et
mon état ne
servira pas à corrompre les m urs ni à
favoriser le crime.
Respectueux et reconnaissant envers mes Maîtres, je
rendrai à
leurs enfants l instruction que j ai reçu de leurs
pères.
Que les hommes maccordent leurs estime si je suis
fidèle à mes
promesses. Que je sis couvert dopprobre et
méprisé de mes confrères si
j y manque.
PLAN
INTRODUCTION ....1
MATERIELS ET METHODE.. 3
I. Type d étude . 3
II. Population à l étude ..3
III. Recueil des données ..3
RÉSULTATS ...4
A. OBSERVATIONS MEDICALES ILLUSTRATIVES .
...4
- Observation numéro 1 .4
- Observation numéro 2 ..11
- Observation numéro 3 14
- Observation numéro 4 19
B. RESULTATS SYNTHETIQUES 23
I. Epidémiologie ...23
1. Répartition de la population selon l âge
et le sexe ....23
2. Fréquences relatives de notre population par
rapport à l ensemble des pneumothorax et des tuberculose
pleuro-
pulmonaires .23
3. Habitudes de vie ..24
3-a. Le tabagisme ..24
3-b. L éthylisme ....24
4. Origine des patients . 24
5. Niveau socio-économique .
...25
6. Profession ....25
II. Données cliniques .25
1. Antécédents ....25
2. Mode de début 25
3. Signes fonctionnels ..26
3-a. Les signes généraux 26
3-b. Les signes fonctionnels respiratoires 26
4. Données de l examen physique .27
4-a. L examen général . 27
4-b. L examen pleuro-pulmonaire . ..27
III. Données biologiques . ...28
1. Vitesse de sédimentation ..28
2. Numération-formule sanguine .28
3. Autres examens biologiques . 28
IV. Imagerie thoracique 29
1. Radiographie du thorax standard ...29
1-a. Type et siège de l épanchement 29
1-b. Les lésions associées 29
2. Echographie thoracique 30
3. Tomodensitométrie thoracique ....30
V. Bilan étiologique . ..30
1. Intradermo-réaction à la tuberculine
. .30
2. Ponction pleurale .30
2-a. Aspect macroscopique du liquide pleural 30
2-b. Cytologie du liquide pleural . 31
2-c. Etude chimique du liquide pleural . ...31
3.Fibroscopie bronchique ..31
|
Plan
|
|
4. Diagnostic bactériologique
|
32
|
|
4-a. Examen direct
|
...32
|
|
4-b. En culture
|
32
|
|
5. Diagnostic anatomo-pathologique
|
.33
|
|
VI. Traitement
|
....33
|
|
1. Evacuation de l épanchement pleural
|
...33
|
|
2. Chimiothérapie antituberculeuse
|
.35
|
|
3. Kinésithérapie respiratoire
|
...35
|
|
4. Traitement chirurgical
|
...36
|
|
VII. Evolution
|
..36
|
|
DISCUSSION
|
.38
|
|
I. Epidémiologie .
|
..38
|
1. Incidence du pneumothorax tuberculeux
|
38
|
2. Age et sexe
|
. .39
|
3. Facteurs de risque
|
|
40
|
|
|
II. Données cliniques
|
....41
|
1. Mode de début
|
.41
|
2. Signes fonctionnels
|
....41
|
3. Examen physique
|
|
..42
|
|
|
III. Imagerie thoracique
|
...43
|
|
1. La radiographie du thorax standard
|
43
|
|
1-a. Type et siège de l épanchement
|
.43
|
|
1-b. Les lésions associées
|
.44
|
|
2. Echographie thoracique
|
45
|
|
3. Tomodensitométrie thoracique
|
.45
|
IV. Bilan étiologique 46
1. Intradermoréaction à la tuberculine
. 46
2. Ponction pleurale ..46
3. Fibroscopie bronchique ..46
4. Diagnostic bactériologique 47
5. Diagnostic anatomo-pathologique ..48
V. Traitement .51
1. Evacuation de l épanchement pleural
.51
2. Chimiothérapie antituberculeuse
....54
3. Kinésithérapie respiratoire
..55
4. Traitement chirurgical ..55
VI. Evolution 57
1. Durée d hospitalisation .57
2. Evolution sous traitement .58
3. Complications à long terme ..59
CONCLUSION ...61
REFERENCES BIBLIOGRAPHIQUES
RESUME
INTRODUCTION
INTRODUCTION
La tuberculose constitue encore de nos jours un
problème de santé publique. Le tiers de la population mondiale
est atteint, huit millions d individus développent la tuberculose tous
les ans. Deux à trois millions de patients décèdent de la
tuberculose chaque année [1, 2].

Malgré les efforts de la lutte anti-tuberculeuse
à l échelle mondiale, l incidence de la tuberculose est en
progression constante surtout dans les pays en voie de développement
mais également dans certains pays développés. Cette
progression est en rapport avec l augmentation de la pauvreté dans le
monde et l émergence de l infection HIV [2].

En Tunisie, grâce à l application rigoureuse d un
Programme National de Lutte antituberculeuse, l incidence de la tuberculose a
progressivement diminué depuis les années 1950 et actuellement la
prévalence est de l ordre 20 pour 100.000 habitants
[3].
Toutefois certaines formes graves de la maladie persistent
(miliaires tuberculeuses, méningites tuberculeuse, pneumothorax
tuberculeux, mal de Pott etc.).
Le pneumothorax tuberculeux (PT) complique le plus souvent une
tuberculose pulmonaire cavitaire mais certaines formes peuvent être
observées au cours des miliaires ou sur des séquelles fibreuses
tardives [4]. Il peut être grave mettant en jeu dans l
immédiat le pronostic vital du patient ( insuffisance respiratoire
aiguë) et occasionner à long terme un handicap respiratoire
(séquelles pleurales).
Cette affection pose aux pneumologues des problèmes d
ordre
diagnostique et surtout thérapeutique.
Notre travail consiste en une étude
rétrospective des cas de pneumothorax tuberculeux colligés dans
le service de pneumologie sur une période de 19 ans (1985 à
2004).
Le but de notre travail est de :


Décrire les aspects épidémiologiques,
cliniques et radiologiques des pneumothorax tuberculeux.
Discuter les moyens diagnostiques, les méthodes
thérapeutiques et les
aspects évolutifs de la maladie.
Notre travail comprend :
* Un premier chapitre résultats qui comportera :
- Une première partie descriptive où seront
détaillées quelques observations choisies parce qu elles
illustrent les différentes présentations radio-cliniques, les
difficultés diagnostiques et/ou thérapeutiques.
- Une deuxième partie synthétique où seront
présentés les résultats
globaux des différentes données recueillies
à partir des observations.
* Un chapitre de discussion où nos résultats seront
commentés et comparés
avec les données de la littérature.
MATERIELS ET METHODE
I.

Type d étude :
Notre travail consiste en une étude
rétrospective des cas de pneumothorax tuberculeux hospitalisés
dans le service de pneumologie et allergologie du C.H.U. Farhat Hached de
Sousse durant la période allant de Janvier 1985 à Mars 2004 (soit
19 ans).
II.

Population à l étude :
Nous avons inclus dans notre étude tous les cas de
pneumothorax ou de pyopneumothorax dont l origine tuberculeuse a
été prouvée par :
- Soit l association à une tuberculose pulmonaire
confirmée bactériologiquement (bacilloscopie positive et/ou
culture positive) ou histologiquement (examen anatomo-pathologique de la
pièce d exérèse pulmonaire).
- Ou l association à une tuberculose pleurale
confirmée bactériologiquement (isolement du BK dans le liquide
pleural) ou histologiquement (examen anatomo-pathologique de la pièce de
décortication).
Nous avons exclu les cas de pneumothorax ou de
pyopneumothorax dont l origine tuberculeuse n a pu être prouvée au
moment du diagnostic ou au cours de l évolution.
III. Recueil des données :
A partir des observations médicales des dossiers retenus ,
nous avons recueilli les données concernant :
-Les caractéristiques épidémiologiques (
Age, sexe, habitudes de vie, origine, niveau socio-économique et
profession des patients ).
-Les antécédents personnels de tuberculose, la
notion de contage tuberculeux,
l existence ou non de tares (diabète,
immunodépression .etc.).
-Les manifestations cliniques.
-Les données radiologiques.
-Les examens complémentaires ayant permis de confirmer
l étiologie tuberculeuse (recherche de BK dans les crachats, dans le
liquide d aspiration bronchique ou dans le liquide pleural, examen
anatomo-pathologique de la pièce opératoire).
-Les modalités thérapeutiques (le protocole de
chimiothérapie antituberculeuse et le traitement local du pneumothorax
ou du pyopneumothorax).
-Les aspects évolutifs ( durée d hospitalisation,
les complications immédiates et tardives).
OBSERVATION N° 1
Monsieur A. Adnène, âgé de 23 ans a
été transféré du service de réanimation de
Gafsa en mai 2000 pour complément de prise en charge d un
pyopneumothorax. C est un étudiant sans antécédents
pathologiques particuliers, non fumeur, qui présentait depuis environ 4
mois une altération progressive de l état général
avec amaigrissement chiffré à 8 kg, des épisodes de
fièvre avec sueurs nocturnes et une toux sèche.
Le 4 avril 2000, le patient a présenté une
douleur thoracique aiguë intense associée à une
dyspnée l ayant amené à consulter aux urgences à
Gafsa. Une radiographie thoracique (Figure1-a) a révélé un
hydropneumothorax gauche compressif. Le patient fût hospitalisé en
réanimation. L examen à l admission a révélé
des signes de détresse respiratoire aiguë modérée
avec polypnée à
30 c/mn, des signes de lutte respiratoires et une cyanose des
extrémités. Le patient était conscient, cachectique (BMI :
14,5 kg/m2), fébrile à 39,5 °C et
présentait des signes de déshydratation. La saturation en
oxygène du sang artériel à l air ambiant était
à 80 %.
Un drainage thoracique fût réalisé en
urgence au niveau du 3ème espace intercostal (EIC) sur la
ligne médio-claviculaire.
Le drain avait ramené initialement 950 cc de liquide
franchement purulent ( 700 éléments/ mm3 dont 95 % de PNN).

Le bilan initial a montré une hyperleucocytose à
18000 éléments/mm3. L IDR à la tuberculine était
positive à 10 mm . Les recherches de BK dans les crachats et le liquide
pleural étaient négatives.
Malgré une antibiothérapie à base de
Claforan et Amiklin puis Fortum et Amiklin, la mise en place d un
2ème drain axillaire avec lavage pleural quotidien, le
patient persistait fébrile avec persistance d un pyopneumothorax.
Une chimiothérapie anti-tuberculeuse a
été alors mise en route sans preuve bactériologique.
A J20 de drainage, le patient fût
transféré à notre service pour complément de prise
en charge. L examen à l admission a trouvé un patient cachectique
(poids : 47 kg ) subfébrile à 37,8°C. L examen thoracique a
révélé une matité de la base gauche. La
radiographie thoracique (Figure1-b) a montré une image mixte avec un
niveau hydro-aérique horizontal se projetant au niveau de la
moitié de l hémithorax gauche. Il n existait pas de
lésions parenchymateuses en faveur d une tuberculose
évolutive.
De nouveau, un drainage thoracique axillaire gauche a
été réalisé ramenant au début entre 300 et
500 cc de liquide purulent par jour avec un bullage continu. Le traitement
anti-tuberculeux a été poursuivi malgré un nouveau bilan
de tuberculose négatif (recherches de BK dans les crachats, dans le
liquide bronchique et dans le liquide pleural négatives à l
examen direct)
L évolution était marquée par l
apparition d une surinfection pleurale à bacille pyocyanique ayant
nécessité la mise du patient sous Tiénam et Ciflox.
L amélioration clinique a été obtenue de
façon très progressive avec tarissement de l épanchement
liquidien après 35 jours de drainage.

L amélioration radiologique est incomplète avec
persistance d un décollement pleural périphérique.

Le patient a été mis sortant après 9
semaines d hospitalisation sous traitement antituberculeux (Isoniazide,
Rifampicine et Pyrazinamide). La streptomycine avait été
arrêtée au bout de 2 mois.
Evolution ultérieure :

Réhospitalisation en Juillet 2000 (3 mois de traitement
antituberculeux) :
- Poids stable.
- Fistule cutanée ( isolement de pseudomonas
aéruginosa). - Aggravation de l épanchement liquidien
(Figure1-c).
- Cultures de BK pour tous prélèvements
négatives.
- Conduite à tenir :
* Nouveau drainage thoracique (évacuation de 1000 ml de
liquide purulent puis 100 à 150 ml/ jour), drain maintenu pendant 20
jours.
* Antibiothérapie par Ciflox et Amiklin.
* Poursuite du traitement antituberculeux.
- Evolution : amélioration clinique et radiologique.
- Sortie après 38 jours sous Isoniazide et Rifadine.

Septembre 2000 : Nouvelle hospitalisation :
- Prise de 5 Kg, douleur thoracique résiduelle.
- Radiographie : Légère aggravation de l
épanchement liquidien.
- Scanner thoracique : épanchement pleural liquidien de
grande abondance avec collapsus du poumon adjacent (Figure1-d).
- Sérologie HIV négative.
-Sortant sous traitement anti-tuberculeux avec programmation d
une décortication.

Décembre 2000 (8 mois de traitement anti-tuberculeux) : -
Nette amélioration clinique (prise de 15 kg en 8 mois).
- Cicatrisation des orifices de drainage.
- Epaississement pleural important à la radiographie du
thorax (Figure1-e).
- Arrêt du traitement anti-tuberculeux , le patient
fût confié au chirurgien pour décortication.

Février 2001 :
- Décortication avec bonne expansion du poumon gauche.
- L examen anatomo-pathologique de la pièce de
décortication a mis en évidence une inflammation chronique
granulomateuse épithélioïde et gigantocellulaire au niveau
de la plèvre pariétale.
Le contrôle radiologique à distance de l
intervention a montré la persistance d un épaississement pleural
périphérique avec un retentissement fonctionnel respiratoire
modéré ( Capacité vitale à 65 % de la valeur
théorique).
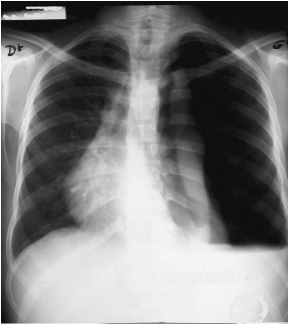
Figure 1-a : Hyperclarté de tout l
hémithorax gauche dépourvue de vascularisation refoulant le
médiastin à droite ;
Comblement du cul de sac gauche :
Hydropneumothorax gauche.
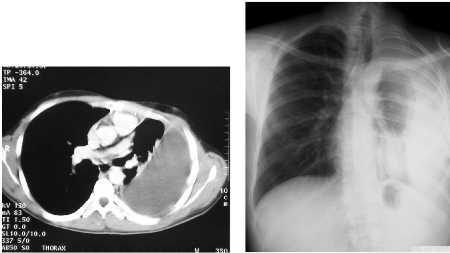
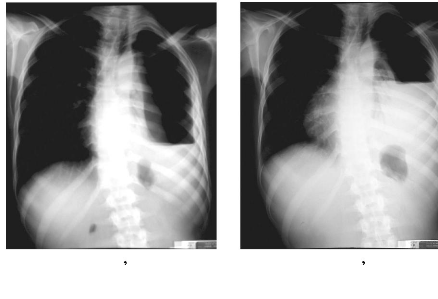
Fig.1-b: Persistance de l épanchement Fig.1-c:
Aggravation de l épanchement
pleural mixte avec un niveau hydroaérique
liquidien ( 3 mois de traitement anti- ( J 20 de drainage thoracique).
tuberculeux).
Fig.1-d:Tomodensitométrie thoracique : Fig.1-e:
Pachypleurite importante gauche
Epanchement pleural liquidien de grande ( 2 mois avant la
décortication pleurale).
abondance avec collapsus du poumon
adjacent.
OBSERVATION N° 2
Monsieur B. Abdallah âgé de 56 ans originaire de
Kairouan a été admis en pneumologie en Mars 2002 pour toux
productive et altération récente de l'état
général.
C est un maçon qui a comme antécédents :
-Il aurait été traité pour tuberculose
pulmonaire en 1961.
-Hospitalisé à 3 reprises à l hôpital
régional de Kairouan ces dernières années pour
surinfections bronchiques.
-Psoriasis depuis 10 ans.
L histoire de sa maladie remonte à un mois
marquée par l installation d une toux ramenant une expectation
muco-purulente , fièvre et sueurs nocturnes et une altération de
l état général avec amaigrissement non chiffré.
L examen physique a trouvé un patient fébrile
à 38,5°C, maigre ( BMI : 20,4 kg/m2), polypneique avec
une FR à 24 c/mn et une submatité de la base pulmonaire droite
surmontée de quelques râles crépitants.
La radiographie du thorax (Figure 2) a montré des
opacités nodulaires au niveau de l apex pulmonaire gauche avec une image
d un niveau hydroaérique séparant une opacité basale
périphérique et une hyperclarté localisée
évoquant un hydropneumothorax cloisonné. Par ailleurs il existe
un épaississement pleural droit calcifié.
A la biologie on a trouvé un syndrome inflammatoire
avec une VS à 76 mm à la première heure et une
hyperleucocytose à 17600 E / mm3.
Le bilan de tuberculose a montré une IDR à la
tuberculine négative et les recherches de BK dans les crachats
étaient positives à l examen direct.
La ponction pleurale a été blanche et l
échographie thoracique a confirmé la présence d un
important épaississement pleural prédominant dans les
régions basales avec présence d une poche aérique au sein
de laquelle, il existe un contenu échogène non ponctionnable.
Le patient a été mis sous traitement
antituberculeux quadruple et kinésithérapie respiratoire.
L évolution a été marquée par l
apyrexie à J7 de traitement, l amélioration de l état
général a été plus progressive et l aspect
radiologique à la sortie (J20) était stable.
Le contrôle à 2 mois du traitement
anti-tuberculeux a trouvé un gain de poids de 5 Kg; Les bacilloscopies
étaient négatives ; La culture de BK était positive et l
antibiogramme a confirmé la sensibilité de la souche aux
antituberculeux.
L évolution ultérieure a été
marquée par une amélioration clinique, une négativation
des cultures à 4 mois et une stabilité des lésions
radiologiques malgré plusieurs séances de
kinésithérapie respiratoire.
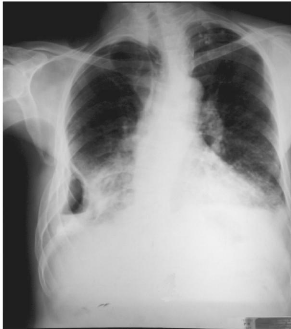
Figure 2 : Niveau hydroaérique séparant une
opacité basale périphérique et une hyperclarté
localisée évoquant un hydropneumothorax cloisonné. Noter l
épaississement pleural droit calcifié.
OBSERVATION N° 3
Monsieur K. Abdelnafaa, âgé de 38 ans originaire
de Sousse a été hospitalisé en pneumologie en Mars 2004
pour douleur thoracique droite et dyspnée.
C est un fonctionnaire, fumeur à 11
paquets-années sans antécédents médicaux
particuliers.
L histoire de sa maladie remonte à quelques heures
avant son admission marquée par l installation brutale d une douleur
thoracique droite avec dyspnée de repos amenant le patient à
consulter aux urgences. Par ailleurs l interrogatoire a
révélé la présence d une toux sèche
traînante depuis 6 mois, une dyspnée d effort d aggravation
progressive associées à un amaigrissement non chiffré et
une fièvre et des sueurs nocturnes.
L examen physique à l admission a trouvé un
patient fébrile à 39,2 °C, maigre ( BMI : 21,3
kg/m2 ) avec un faciès infecté. Le patient
était polypneique avec une FR à 26 c/mn, tirage intercostal et un
syndrome d épanchement pleural gazeux droit.
La radiographie thoracique ( Figure 3-a ) a montré la
présence d une hyperclarté périphérique droite
dépourvue de trame vasculaire avec un émoussement du cul de sac
costo-diaphragmatique en faveur d un hydropneumothorax droit, le
décollement pleural était total et incomplet. Il existait par
ailleurs des lésions parenchymateuses avec multiples nodules au niveau
du tiers supérieur du poumon droit et en axillaire gauche et une
opacité excavée avec niveau hydroaérique en paracardiaque
droit.
Un drainage thoracique axillaire droit a été
réalisé en urgence mis sous aspiration continue à -30 cm
H2O.

Une antibiothérapie non spécifique à base d
amoxicilline à 3g/j a été mise en route, ainsi qu une
oxygénothérapie à 4 l/mn.
Le bilan réalisé initialement a montré:
-Une anémie à 8,5 g/100 ml hypochrome
microcytaire.
-Une VS accélérée à 84 mm à la
première heure.
-L IDR à la tuberculine était négative.
-Les trois premières recherches de BK dans les crachats
étaient négatives. L évolution initiale a
été marquée par :
-La persistance de la fièvre avec des pics nocturnes
à 39,5 °C - 40°C.
-Après un retour incomplet du poumon à la paroi,
on a noté une aggravation de l épanchement gazeux et liquidien
à J4 de drainage (Figure 3-b) amenant à poser un nouveau drain
thoracique ; le premier étant exclu. Ce deuxième drain a
ramené entre 100 et 150 cc par jour de liquide jaune trouble ( formule
cytologique à prédominance de PNN).
Une fibroscopie bronchique avec aspiration dirigée
à la recherche de BK a été réalisée et elle
est revenue positive.
Un traitement anti-tuberculeux quadruple (Isoniazide 300 mg/j,
Rifadine 600mg/j, Pyrazinamide 2g/j et Streptomicine 1g/j) a été
mis en route.
L évolution ultérieure a été
marquée par :

-L apyrexie obtenue à J10 de traitement
antituberculeux.
-L amélioration progressive de l état
général.
-Une bonne tolérance du traitement antituberculeux.
-Le tarissement progressif de l épanchement liquidien.
Le drain thoracique a été enlevé à
J21 d hospitalisation.

La radiographie thoracique a montré la persistance d un
épanchement pleural mixte cloisonné.

Le patient a été mis sortant à J22 d
hospitalisation avec poursuite du traitement anti-tuberculeux et
kinésithérapie respiratoire.
Evolution :





A 2 mois de traitement antituberculeux, récidive de l
épanchement liquidien cloisonné ayant necessité des
ponctions pleurales à plusieurs reprises ramenant à chaque fois
entre 200 et 300 cc de liquide purulent.
A 6 mois : - Prise de 5 kg de poids.
- Epaississement pleural axillaire et basal
modéré.
A 12 mois: - Prise de 9 kg de poids.
- Nette amélioration radiologique avec persistance d
un
discret épaississement pleural axillaire (Figure 3-c).
A 14 mois : - Poids : 73 Kg
- Stabilité radiographique.
- Arrêt du traitement antituberculeux.
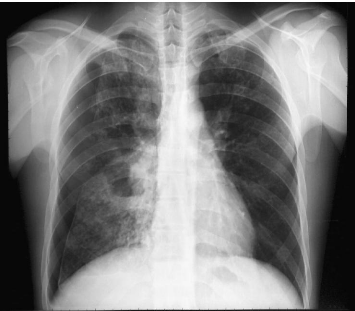
Figure 3-a : Pneumothorax droit, le décollement
pleural est total et incomplet. Il existe des lésions parenchymateuses
avec multiples nodules au niveau du tiers superieur du poumon droit et en
axillaire gauche et une opacité excavée avec niveau
hydroaérique en paracardiaque droit.
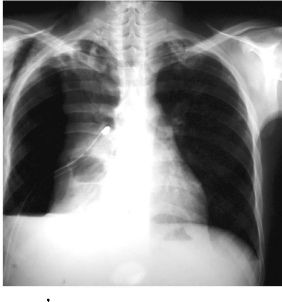
Figure 3-b : Apparition d un épanchement liquidien
avec un niveau hydro-aérique ( J 4 de drainage thoracique).
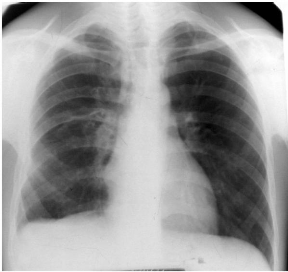
Figure 3-c : Discrète pachypleurite axillaire ( 12
mois de traitement antituberculeux ).
OBSERVATION N° 4

Madame K. Mannoubia âgée de 51 ans adressée
de l hôpital régional de Redayef pour prise en charge d un
hydropneumothorax.
Dans ses antécédents, on retrouve un
diabète de découverte récente il y a 6 mois traité
par antidiabétiques oraux.
A l occasion d une décompensation aiguë de ce
diabète, elle fut hospitalisée à l hôpital de
Redayef. L interrogatoire relève la notion de toux sèche
irritative et un amaigrissement important non chiffré. Une radiographie
du thorax a révélé un hydropneumothorax gauche d où
son transfert dans notre service.
L examen à l admission trouve une patiente cachectique
( BMI : 14,6 kg/m2), apyrétique, eupneïque au repos,
hypersonorité au niveau du sommet pulmonaire gauche avec matité
de la base gauche.
La radiographie du thorax a objectivé un
hydropneumothorax gauche avec poumon rétracté et présence
d infiltrats et nodules au niveau de la partie moyenne du poumon droit. Le
bilan biologique initial a montré une hyperglycémie à 13,9
mmol/l, une légère hyperleucocytose à 10400
Eléments/mm3 et une accélération de la vitesse de
sédimentation à 68 mm à la première heure.
La conduite à tenir a compris :
- Un drainage thoracique qui a permis de récupérer
initialement 500 cc de liquide xanthochromique. Il s agissait d un exsudat
lymphocytaire.
- Une mise en route d un traitement à base d insuline pour
le traitement du diabète.
- Un bilan de tuberculose a été
réalisé :
* L IDR à la tuberculine était positive à 25
mm.
* Les bacilloscopies étaient positives à 4 +.
La patiente a été alors mise sous traitement
antituberculeux quadruple ( Isoniazide, Rifampicine, Pyrazinamide et
Streptomycine).
L évolution a été marquée par :
- L amélioration progressive de l état
général
- Localement, défaut de réexpansion pulmonaire (
Figures 4-a et 4-b) malgré la mise en place d un deuxième drain (
bullage important témoignant d une large fistule)
- Complications iatrogènes : infection pariétale,
emphysème sous cutané, exclusion à deux reprises des
drains imposant de les changer ( 5 drains en tout). - Le
diabète a pu être équilibré avec des fortes doses d
insuline retard.
- Apparition d une surdité de perception
imposant l arrêt de la Streptomycine.
La durée d hospitalisation a été de trois
mois avec à la sortie une amélioration clinique (prise de 5 Kg de
poids), mais poumon collabé avec hydropneumothorax chronique ( Figure
4-c).
Le contrôle à 7 mois de traitement antituberculeux
:
- Prise de 12 Kg (poids : 52 Kg).
- Asymptomatique sur le plan respiratoire.

- Radiographie du thorax : même aspect qu à la
sortie.
- Décision d arrêt du traitement
antituberculeux.
- Décision d une prise en charge
chirurgicale mais la patiente a refusé l intervention chirurgicale.
Contrôle après 3 ans de son hospitalisation :
- Asymptomatique.
- Bon état général.
- Diabète équilibré sous insuline.
- Radiographie du thorax : aspect de poumon gauche
détruit.
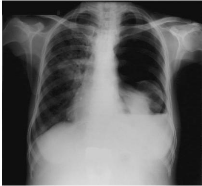
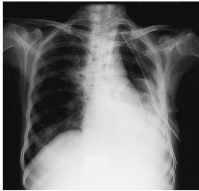
Fig. 4-a : Hydropneumothorax gauche et opacités
parenchymateuses parahilaires droites.
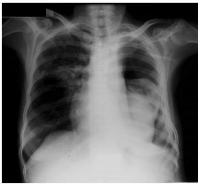
Fig. 4-b : Expansion relative du poumon gauche ( J 32 de
drainage thoracique).
Fig. 4-c : Persistance du décollement pleural
gauche et diminution des opacités parenchymateuses droites (J 84 de
traitement antituberculeux ).
RESULTATS SYNTHETIQUES
I. Epidémiologie:

1/ Répartition de la population selon l âge
et le sexe :
Notre étude a concerné 23 cas de pneumothorax
tuberculeux. Il s agit de 16 hommes (69,6 %) et 7 femmes (34,4 %) soit un sexe
ratio de 2,3.
L âge moyen de nos patients était de 33,6 ans
avec des extrêmes de 15 à 68 ans. La tranche d âge la plus
touchée était celle comprise entre 16 et 30 ans (56,5 %).
Tableau I - Réparation de la population selon les
tranches d âge.
|
Age
|
Population
Nombre Pourcentage
|
|
0-15
|
1
|
4,3
|
|
16-30
|
13
|
56,5
|
|
31-45
|
5
|
21,7
|
|
46-60
|
3
|
13,0
|
|
61-75
|
1
|
4,3
|
|
TOTAL
|
23
|
100
|
2. Fréquences relatives de notre population par
rapport à l ensemble des pneumothorax et des tuberculoses
pleuro-pulmonaires :
Les cas de PT ont représenté 2,28 % de l
ensemble des cas de tuberculoses pulmonaires et/ou pleurales (1008 cas)
hospitalisés dans le service durant la période de l étude
et 4 % de l ensemble des pneumothorax (575 cas) pris en charge durant la
même période.
3. Habitudes de vie :
3-a. Le tabagisme :
L interrogatoire a révélé une consommation
tabagique chez 9 patients (39,1 %) :
-Il s agit d un tabagisme à la cigarette chez 8
hommes.
-Un patient consommait à la fois la cigarette et la
neffa.
-Une patiente était chiqueuse de neffa.
La consommation moyenne de cigarette chez les fumeurs
était de 21 paquets-années variant de 3 à 40
paquets-années.
3-b. L éthylisme :

La consommation d alcool a été rapportée par
un seul patient.
4. Origine des patients :
la répartition en fonction de l origine
géographique est résumée par le tableau suivant.
Tableau II - Répartition des malades en fonction
de leur origine géographique.
|
Gouvernorat d origine
|
Population
Nombre Pourcentage
|
|
Sousse
|
9
|
39,1
|
|
Kairouan
|
4
|
17,3
|
|
Gafsa
|
3
|
13,0
|
|
Sidi Bouzid
|
2
|
8,6
|
|
Mahdia
|
2
|
8,6
|
|
Sfax
|
1
|
4,3
|
|
Kébilli
|
1
|
4,3
|
|
Tataouine
|
1
|
4,3
|
|
Total
|
23
|
100
|
5. Niveau socio-économique :
La majorité des patients étaient issus d un
milieu socio-économique défavorable : 17 cas (73,9 %). Le reste
des malades (6 cas) étaient de classe socio-économique
moyenne.
6. Profession :
Dix de nos malades (43,4 %) étaient sans profession,
quatre étaient des ouvriers tandis que les autres ont des professions
très variées : commerçant, agent de police, cuisinier,
agriculteur etc.
II. Données cliniques :
1. Antécédents :
* Six patients (soit 26 %) avaient une histoire de
tuberculose pulmonaire dans les antécédents. Dans 5 cas, Le
traitement antituberculeux était bien conduit et la tuberculose
était considérée comme guérie et dans un cas il s
agissait d une tuberculose pulmonaire chronique. Le contage tuberculeux a
été noté dans 3 cas (13 %) et avait pour origine l
entourage familial.
* Un diabète a été retrouvé chez 5
patients ( soit 21,7 % ).
* Un patient était connu porteur d un syndrome d
immunodéficience acquise. * Une hépatite virale B a
été retrouvée chez un malade.
2. Mode de début:
Le pneumothorax a été inaugural chez 21 patients
(92,3 %). Les deux autres patients étaient déjà connus
porteurs d une tuberculose pulmonaire active et ont développé
leur pneumothorax alors qu ils étaient sous traitement
antituberculeux.
Dans trois cas (13 %), le pneumothorax était
associé d emblée à des signes de détresse
respiratoire aiguë nécessitant une prise en charge rapide aux
urgences ou en milieu de réanimation mais dans la majorité des
cas (87 %),


il s agissait d un pneumothorax bien toléré pris en
charge directement en pneumologie.
3. Les signes fonctionnels :
3-a. Les signes généraux :
Les signes généraux ont été
signalés par la majorité des patients (21 sur 23 patients soit
91,3 %). Ils remontaient à en moyenne 6 semaines avec des extrêmes
de 2 à 24 semaines. Le tableau N° III illustre la fréquence
des signes généraux dans notre population.
Tableau III - Fréquences des signes
généraux dans notre population.
|
Signes généraux
|
Population
Nombre Pourcentage
|
|
Absents
|
2
|
8,7
|
|
Présents
|
21
|
91,3
|
|
Fièvre
|
9
|
39,1
|
|
Amaigrissement
|
16
|
69,5
|
|
Asthénie
|
19
|
82,6
|
|
Anorexie
|
17
|
73,3
|
|
Sueurs nocturnes
|
9
|
39,1
|
3-b. Les signes fonctionnels respiratoires :
Les signes fonctionnels respiratoires ont été
retrouvés de façon isolés ou associés, ils sont
dominés par la douleur thoracique et la toux.
Le tableau N° IV résume la fréquence des
différents signes fonctionnels respiratoires dans notre population.
Tableau IV - Fréquences des signes fonctionnels
respiratoires dans la population de l étude.
|
Signes fonctionnels respiratoires
|
Population
Nombre Pourcentage
|
|
Douleur thoracique
|
17
|
73,9
|
|
Toux
|
15
|
65,2
|
|
Dyspnée
|
13
|
56,5
|
|
Expectoration
|
11
|
47,8
|
|
Hémoptysie
|
2
|
8,6
|

4. Données de l examen physique :
4-a. L examen général :
* L indice de masse corporelle (BMI) : Le BMI moyen chez les
patients de sexe masculin était de 18,4 kg/m2 avec des
extrêmes de 14,5 à 25,2 kg/m2. Chez les femmes, il
était de 16,0 kg/m2 avec des extrêmes de 11,7 à
21,8 kg/m2. La majorité de nos patients (65,2 %)
étaient maigres et 17,3 % étaient cachectiques.
* Température : La température moyenne était de
38,3 °C avec des extrêmes de 37,0 à 39,5 °C. Elle
était 38 °C chez 16 patients ( soit 69,5 %) avec une fièvre
39 °C chez 6 d entre eux (soit 26 %).

* Un ictère cutanéo-muqueux a été
noté chez le malade ayant l antécédent d hépatite
virale B.
* Deux patients avaient une pâleur conjonctivale.
* Des signes de déshydratation ont été
retrouvés chez deux malades.
4-b. L examen pleuro-pulmonaire :

Il a révélé :

Un syndrome d épanchement pleural gazeux chez 10 malades
(43,4 %). Il

est caractérisé par le trépied :
- Diminution ou abolition des vibrations vocales.
- Diminution ou abolition du murmure vésiculaire.
- Hypersonorité ou tympanisme de l hémithorax
concerné.
Un syndrome d épanchement pleural mixte chez 5 patients
(21,7 %), il se
caractérise par les signes d épanchement
gazeux qui surmontent les signes
d un épanchement liquidien, ce dernier associe :
- Diminution ou abolition des vibrations vocales.
- Diminution ou abolition du murmure vésiculaire.
- Une matité franche à la percussion.

L examen physique thoracique semblait être normal chez le
reste des malades soit 34,7 %.
III. Données biologiques :
1. Vitesse de sédimentation (VS) :
La VS était accélérée chez tous les
patients. La VS moyenne à la première heure était de 72 mm
avec des extrêmes de 40 à 128 mm.
2. Numération-formule sanguine (NFS)
:
Une hyperleucocytose 10000 E/mm3 a été
retrouvée chez 5 patients ( 21,7 %) , une anémie de type
inflammatoire a été notée chez deux patients ( 8,7 %) et
la NFS était normale chez les 16 patients restants.
1. Autres examens biologiques :
Une cytolyse hépatique (SGOT :129 UI/l ; SGPT :136 UI/l) a
été révélée chez un patient ayant une
hépatite virale B.
Une hyperglycémie a été retrouvée
chez les 5 patients diabétiques avec un chiffre moyen de 9,1 mmol/l et
des extrêmes de 7,2 et 13,9 mmol/l.
IV. Imagerie thoracique :
1. Radiographie du thorax standard :
1-a. Type et siège de l épanchement :
La radiographie du thorax a montré :


* Un pneumothorax dans 8 cas (34,7 %) sous forme d une image d
hyperclarté périphérique dépourvue de trame
vasculaire.
Il s agissait d un décollement :
- Total et complet dans trois cas.
- Total et incomplet dans trois cas.
- Partiel de siège apico-axillaire dans deux cas.
*Le pneumothorax était associé à un
épanchement liquidien réalisant un aspect d hydropneumothorax
dans 15 cas (65,2 %), dont un était cloisonné.
Dans tous les cas, l épanchement était
unilatéral et était 12 fois (52,2 %) à droite et 11 fois
(47,8 %) à gauche.
Tableau V - Répartition des malades selon le type
et le siège de l épanchement.
Type de Siège Total
l épanchement Droit Gauche
Pneumothorax
|
4
|
4
|
8
|
Epanchement mixte
|
8
|
7
|
15
|
Total
|
12
|
11
|
23
|
|
1-b. Les lésions associées :
* Des lésions parenchymateuses pulmonaires
évocatrices de tuberculose active ont été
retrouvées plus ou moins associées entre elles chez 19 malades
(82,6 %) sous forme de nodules chez 12 patients (52,1 %), d infiltrats chez 8
patients
(34,7 %) et d excavations chez 15 patients (65,2 %). Elles
étaient de siège homolatéral à l épanchement
pleural dans 12 cas ; controlatéral dans 3 cas et bilatéral dans
8 cas.
* Une image de pachypleurite a été trouvée
chez deux malades.
* Chez un malade porteur d une tuberculose chronique, la
radiographie a objectivé des séquelles parenchymateuses
rétractiles étendues à tout le poumon (aspect de poumon
détruit) avec pachypleurite homolatérale.
2. Echographie thoracique :
L échographie thoracique a été
réalisée 9 fois. Elle a été indiquée dans
tous les cas pour guider la ponction ou le drainage de l épanchement
pleural liquidien dans les formes de pyopneumothorax ayant évolué
vers l enkystement.
3. Tomodensitométrie thoracique (TDM)
:
Elle a été réalisée une seule fois
dans le cadre du bilan préopératoire d un pyopneumothorax
chronique, elle a objectivé un épanchement pleural liquidien de
grande abondance avec collapsus du poumon adjacent.
V. Bilan étiologique :
1. Intradermo-réaction à la tuberculine
(IDR) :

L IDR a été réalisée pour 18
malades, elle était positive chez 13 d entre eux (soit 72,2 %). Le
diamètre moyen était de 14 mm avec des extrêmes de 8
à 25 mm.
2. Ponction pleurale :
La ponction pleurale a été réalisée
chez 15 patients (soit : 65,2 %).
Elle est revenue blanche dans un cas de pyopneumothorax
cloisonné (observation n° 2).
2-a. Aspect macroscopique du liquide pleural :
L aspect du liquide pleural était :
- Trouble ou franchement purulent : 7 cas.
- Clair : 3 cas.
- Hémorragique : 3 cas.
- Xanthochromique : 1 cas.
2-b. Cytologie du liquide pleural :
- La présence dans le liquide pleural de
polynucléaires neutrophiles > 50 % a été
retrouvée chez 9 malades. Les lymphocytes étaient > 50 % chez
3 malades.
- La présence d hématies ( 100.000 E/mm3) a
été retrouvée chez 3 patients dont un parmi eux avait
aussi des leucocytes à prédominance de PNN
altérés.
2-c. Etude chimique du liquide pleural :
L étude chimique du liquide pleural a
révélé dans 12 cas (52,1 %) un exsudat inflammatoire avec
des protides 30 g/l et une réaction Rivalta positive. Chez les deux
autres malades ( 8,6 %), la composition chimique de l épanchement
était analogue à celle du sang (hémothorax).
Ainsi, nous avons pu classer les épanchements mixtes en :
- Pyopneumothorax : 8 cas.
- Pyohémopneumothorax : 1 cas.
- Hémopneumothorax : 2 cas.
- Hydropneumothorax à liquide exsudatif: 3 cas.
3. Fibroscopie bronchique :
La fibroscopie bronchique a été pratiquée
chez 3 malades, elle a objectivé dans tous les cas un aspect
inflammatoire de la muqueuse bronchique. Elle a permis aussi le recueil du
liquide bronchique pour examen bactériologique.
4. Diagnostic bactériologique:
4-a. Examen direct :

Tous les patients ont bénéficié d au
moins trois recherches de BK dans les crachats. La recherche de bacille
acido-alcoolo-résistant (BAAR) à l examen direct des crachats a
été positive dans 15 cas (65,2 %).
Une fibro-aspiration bronchique a été
réalisée chez 3 patients, elle était positive dans un
cas.
Une recherche de BK dans le liquide pleural a
été effectuée dans 14 cas, elle a été
positive à l examen direct dans 2 cas seulement. Parmi ces deux patients
, un avait aussi des bacilloscopies positives.
Ainsi l examen direct à la recherche de BAAR a
été positif chez 17 patients soit 73,9 % (14 cas pour les
crachats, 1 cas pour les crachats et le liquide pleural, 1 cas pour le liquide
pleural et 1 cas pour le liquide d aspiration bronchique)
4-b. En culture :
Les cultures de BK étaient positives 22 fois (19 fois pour
les crachats, 1 fois pour le liquide bronchique et 2 fois pour le liquide
pleural).
Les résultats des cultures de BK ont permis de confirmer
le diagnostic de tuberculose pulmonaire dans 4 cas ayant des bacilloscopies
négatives.
Les BAAR isolés dans le liquide pleural ont
également poussé en cultures.
Le tableau N° VI résume les résultats des
recherches de BK dans notre population.
Tableau VI - Résultats des recherches de BK dans
notre population.
Type de prélèvement Recherche de
BK
Examen direct Culture
+ - + -
Crachats
Liquide bronchique Liquide pleural
Total
15
|
8
|
19
|
4
|
|
1
|
2
|
1
|
2
|
|
2
|
12
|
2
|
12
|
|
18
|
22
|
22
|
18
|
5. Diagnostic anatomo-pathologique :
L examen anatomo-pathologique a été
réalisé chez 5 patients sur pièce d exérèse
pulmonaire et/ou de pleurectomie. Il a montré chez tous ces patients des
lésions tuberculeuses à type d inflammation chronique
granulomateuse épithélioïde et gigantocellulaire. La
nécrose caséeuse n a été retrouvée que dans
les pièces de pneumectomie.
Chez deux de ces patients, cet examen histologique a permis de
confirmer l étiologie tuberculeuse du pneumothorax alors que les examens
bactériologiques étaient négatifs.
V. Traitement :

1. Evacuation de l épanchement pleural
:

21 patients ( soit 91,3 %) ont bénéficié d
un drainage thoracique. Le drain thoracique a été posé au
niveau du :
- Deuxième espace intercostal sur la ligne
médio-claviculaire 5 fois.
- Quatrième, 5ème ,
6ème , 7ème ou 8ème
espace intercostal sur la ligne axillaire moyenne ou postérieure 34
fois.
Nous avons utilisé des drains de type Jolly n° 24 25
fois, n° 28 sept fois, n° 32 cinq fois et le drain chirurgical chez
deux malades.
Un lavage quotidien ou biquotidien au sérum
physiologique tiède a été indiqué d emblée
ou au cours de l évolution chez 15 patients (soit 65,2 %).
La durée moyenne du drainage a été de 29
jours avec des extrêmes de 3 à 90 jours. Le nombre moyen de drains
par malade était de 2 avec des extrêmes allant de 1 à 5
drains.
13 parmis les patients drainés (56,5 %) ont
développé une ou plusieurs complications liées au
drainage. Il s agissait d une surinfection pleurale ou pariétale dans 9
cas, d un emphysème sous-cutané dans 5 cas, d une fistulisation
cutanée dans 3 cas, d une fistulisation broncho-pleurale dans 1 cas et l
exclusion du drain dans 4 cas.
Les germes en cause dans les surinfections pleurales et
pariétales étaient ; le bacille pyocyanique 3 fois, le
staphylocoque auréus 3 fois, le streptocoque viridans une fois,
klebsiella pneumoniae une fois et le colibacille une fois.
Nous avons obtenu un retour du poumon à la paroi dans
14 cas (60,8 %) dans un délai moyen de 14,3 jours avec des
extrêmes de 1 à 46 jours.
L échec du drainage a concerné 7 patients (30,4
%) : deux patients ont développé un pyopneumothorax
cloisonné, un patient a refusé la poursuite du drainage et est
sorti contre avis médical et a été perdu de vue et 4
patients ont été confiés au chirurgien pour prise en
charge chirurgicale.

Deux parmi nos patients n ont pas subi de drainage thoracique,
l un avait d emblée un pyopneumohorax cloisonné qui ne relevait
pas d un drainage thoracique, le deuxième avait des lésions
parenchymateuses importantes avec un poumon détruit, il a
été confié d emblée au chirurgien.
2. Chimiothérapie antituberculeuse :
Tous les patients ont reçu une chimiothérapie
antituberculeuse. Les protocoles qui ont été utilisés sont
:
- Une chimiothérapie de courte durée ; associant
une qudrithérapie : Isoniaside (INH): 5mg/kg/j, Rifampicine: 10mg/kg /j,
Pyrazinamide: 30mg/kg/j et Ethambutol: 20mg/Kg/j ou Streptomycine: 15mg/kg/j
pendant deux mois relayée par une bithérapie : INH et Rifampicine
aux mêmes doses pendant 4 mois.
- Une chimiothérapie classique avec association de :
Isoniazide, Rifampicine et Ethambutol ou Streptomycine aux mêmes doses
que le protocole précèdent pendant 2 mois relayée par une
bithérapie à base d Isoniazide et Rifampicine pendant 7 mois avec
durée totale du traitement d au moins 9 mois.
La chimiothérapie de courte durée a
été prescrite chez 21 patients ( 91,3 %), le protocole classique
a été prescrit chez deux patients.
Le traitement a été démarré en
milieu hospitalier chez tous les patients d emblée avant l obtention d
une preuve bactériologique pour 20 patients (86,9 %).

Chez un malade porteur d une hépatite virale B on a
dû introduire les antituberculeux hépatotoxiques (Isoniazide,
Rifampicine, Pyrazinamide) un par un tout en surveillant le bilan
hépatique.
Une patiente a développé une surdité de
perception bilatérale à un mois et demi d un traitement
antituberculeux qui comportait la Streptomycine.
Le traitement a été prolongé chez 4
patients. La durée totale moyenne était de 6,7 mois variant de 6
à 14 mois.
3. Kinésithérapie respiratoire
:
Une kinésithérapie respiratoire a
été indiquée chez 18 patients en raison du
développement d un épaississement pleural ou d un cloisonnement
du pyopneumothorax. Elle a été débutée en milieu
hospitalier et poursuivie à domicile chez tous les patients. Il s
agissait d une kinésithérapie pour assou- plissement costal et
renforcement de la cinétique diaphragmatique. Elle a donné de
bons résultats chez 6 patients alors que les 12 autres patients ont
gardé une pachypleurite assez importante.
4. Traitement chirurgical :
Le traitement chirurgical, a été
réalisé chez cinq patients (soit 21,7 %), quatre compte tenu de l
échec du drainage thoracique et un cas d emblée pour
pyopneumothorax sur poumon détruit.
Les gestes chirurgicaux ont consistés en :
- Une décortication pleurale : 2 cas
- Une décortication avec bisegmentectomie : 1 cas
- Une pneumectomie : 2 cas
Le délai de l intervention chirurgicale était en
moyenne de 91 jours, variant de 11 à 298 jours.
VII. Evolution :

La durée moyenne d hospitalisation était de 67,5
jours, avec des extrêmes de 9 à 164 jours. La répartition
des malades selon la durée d hospitalisation est illustrée par le
tableau N° VII.
L évolution a été marquée par :

* 17 cas (73,3 %) d issue favorable avec guérison mais
persistance d une pachypleurite plus ou moins importante chez 12 d entre
eux.
* 3 cas (13 %) avec formation d un pyopneumothorax chronique.
* 2 cas (8,6 %) de perdus de vue et 1 cas (4,3 %) de
décès par choc septique
en post-opératoire.

Aucune rechute de tuberculose à moyen ni à long
terme n a été notée pour un suivi compris entre 1 et 15
ans. Un retentissement fonctionnel respiratoire
à type de syndrome ventilatoire restrictif
modéré a été retrouvé chez 8 patients (34,7
%) et un syndrome ventilatoire mixte chez 4 patients (17,3 %).
Un de ces patients grand fumeur par ailleurs avait
évolué vers une insuffisance respiratoire chronique et
était appareillé par oxygénothérapie au long
cours.
Tableau VII - Répartition de la population en
fonction de la durée
d hospitalisation.
|
Durée du séjour
|
Population Nombre Pourcentage
|
|
1 à 30 jours
|
6
|
26,0
|
|
31 à 60 jours
|
10
|
43,5
|
|
61 à 90 jours
|
3
|
13,0
|
|
> 90 jours
|
4
|
17,5
|
|
Total
|
23
|
100
|
Tableau VIII - Fréquence et type des complications
évolutives.
|
Complications
|
Population
Nombre Pourcentage
|
|
Pachypleurite
|
12
|
52,1
|
|
Pyopneumothorax chronique
|
3
|
13,0
|
|
Décès
|
1
|
4,3
|
|
Perdu de Vue
|
2
|
8,6
|
|
Total
|
18
|
78,2
|
DISCUSSION
Le pneumothorax tuberculeux constitue une forme rare et
particulièrement sévère de tuberculose. Il complique
souvent une tuberculose cavitaire mais certaines formes peuvent être
observées au cours de miliaires [5, 6, 7] ou sur des
séquelles fibreuses tardives [8]. Deux
mécanismes physiopathologiques sont évoqués [4]
: dans la première théorie, la rupture d une caverne
tuberculeuse déterminerait une fistule broncho-pleurale ; l irruption du
caséum dans la cavité pleurale provoquerait une fibrose locale
responsable d un défaut d expansion du parenchyme. Dans l autre
théorie, le mécanisme reposerait sur le développement de
lésions bronchiolaires, un phénomène localisé de
trapping favoriserait l apparition de blebs dont la rupture entraînerait
l irruption d air dans la cavité pleurale.
I. Epidémiologie :
1. Incidence du PT :

La fréquence du PT est variable d une étude
à l autre mais reste relativement faible ; Wallace T M et al [9]
en analysant 100 cas évolutifs de radiographies du thorax de
tuberculose pulmonaire, ont noté deux cas de pneumothorax soit une
fréquence de 2 %. Weissberg D et al [10] ont
passé en revue les étiologies de 505 pneumothorax secondaires,
ils ont constaté 9 cas de tuberculose soit une fréquence de 1,8 %
; tandis que les broncho-pneumopathies obstructives ont été
notées dans 348 cas ( soit 68,9 %).
Yagi T et al [11] ont rapporté dans
une série de 3611 cas de tuberculose pulmonaire recensés entre
1987 et 1997, 46 cas de pneumothorax tuberculeux soit un pourcentage de 1,27
%.

Dans notre série, les PT représentent 4 % de l
ensemble des pneumothorax et 2,28 % des cas de tuberculose hospitalisés
dans la même période.
La tuberculose a été pendant longtemps
considérée comme la principale étiologie pourvoyeuse du
pneumothorax [12]. Actuellement, cette notion a
beaucoup changé avec la meilleure connaissance des
pneumothorax spontanés idiopathiques et les pneumothorax secondaires non
tuberculeux [8]. Si le nombre total des PT a diminué en
parallèle avec la diminution de l incidence de la tuberculose, il n en
est pas de même pour le nombre relatif des PT rapporté aux formes
de tuberculose cavitaire. En effet, Blanco-Perez J et al [13]
et Pis mennyi A et al [14] ont trouvé des
fréquences respectives de 22,9 % et de 23,5 % de PT chez des malades
porteurs de tuberculose pulmonaire où prédominaient les
excavations. 2. Age et sexe :
Aussi bien dans notre série que dans la plupart des
études de la littérature, la tranche d âge la plus
touchée est celle comprise entre 30 et 40 ans ( Tableau N° IX ).
Selon Hussain et al [15] l âge de survenue du PT est
nettement inférieur à celui du pneumothorax secondaire aux
broncho-pneumopathies chroniques obstructives : 49,6 ans versus 60,1 ans.

Dans l étude de Blanco-Perez J et al
[13], la moyenne d âge des patients ayant un PT
associé à une tuberculose active était de 30 ans, tandis
que ceux n ayant pas de tuberculose active, leur âge moyen était
de 49 ans.
Une prédominance masculine a été
rapportée par la majorité des études avec un sexe ratio
variant de 1,3 à 10 ( Tableau N° X ).
Tableau IX - Moyenne d âge des malades atteints de
PT selon les auteurs.
|
Auteurs Moyenne d âge
|
|
Taeib J M ; France 1980 [12]
|
38,1
|
|
Hussain S F ; Pakistan 1999 [15]
|
49,6
|
|
Rachdi M ; Tunis 1981 [8]
|
30,3
|
|
Sharma T N ; Inde 1982 [16]
|
29,8
|
|
Blanco-Perez J ; Espagne 1995 [13]
|
30
|
|
Notre étude ; Sousse 2004
|
33,6
|
Tableau X - Répartition du pneumothorax
tuberculeux selon le sexe.
|
Auteurs
|
n
|
Population
|
%
Femmes
|
Sexe ratio
|
|
Hommes
% n
|
|
Taeib J M ; France 1980 [12]
|
4
|
57
|
3
|
43
|
1,3
|
|
Rachdi M ; Tunis 1981 [8]
|
18
|
75
|
6
|
25
|
3,0
|
|
Sharma T N ; Inde 1982 [1]
|
87
|
76
|
28
|
24
|
3
|
|
Donath J ; USA 1984 [17]
|
11
|
84,6
|
2
|
15,4
|
5,5
|
|
Blanco-Perez J ; Espagne 1995 [13]
|
10
|
91
|
1
|
9
|
10,0
|
|
Yagi T ; Japon 1997 [11]
|
38
|
83
|
8
|
17
|
4,7
|
|
Notre étude ; Sousse 2004
|
16
|
70
|
7
|
30
|
2,3
|
3. Facteurs de risque :
On retrouve les mêmes facteurs de risque pour le PT que
pour toute autre forme de tuberculose auxquels on peut ajouter l intoxication
tabagique.
Le niveau socio-économique défavorable est
fréquemment trouvé chez les malades atteint de pneumothorax
tuberculeux et est facteur de risque certain de l infection tuberculeuse
[18, 19].

Le contage tuberculeux est aussi rapporté comme facteur
de risque d une façon générale de la tuberculose. Dans
notre série, ce facteur a été trouvé chez 13 % de
nos patients et avait pour origine l entourage familial, Taeib J M
[12], avait trouvé un contage familial dans 14,2 % des
cas.
Un antécédent de tuberculose pulmonaire a
été retrouvé chez 26 % de nos patients ; la tuberculose a
été correctement traitée. Hassine E [20]
avait trouvé un
antécédent de tuberculose pulmonaire chez 35,7 %
des patients. Rachdi M [8], sur une série de 24
malades, avait rapporté la notion de tuberculose extrapulmonaire chez un
seul malade.
Ces antécédents de tuberculose pulmonaire
exposent non seulement à la rechute mais peuvent aussi exposer au PT par
les séquelles fibreuses qu elles peuvent occasionner
[8].
L infection par le HIV, le diabète ainsi que toute
autre forme d immunodépression (traitement corticoïde au long cours
etc.) représentent des facteurs favorables au développement d une
tuberculose pulmonaire particulièrement dans ses formes graves et
notamment le PT.
Hassine E [20] rapporte une intoxication
tabagique chez 60 % des patients avec un tabagisme moyen de 27
paquets-années ; dans notre série, un tabagisme a
été noté chez 39,1 % des patients avec un tabagisme moyen
de 21 paquets-années chez 34,7 % des malades.
II. Données cliniques :
1. Mode de début :
Dans notre série, le pneumothorax a été
révélateur de la tuberculose dans 91,3 des cas alors que dans les
séries de Yagi T [11], Rachdi M [8] et
Taeib J M [12], il l était dans respectivement 50 % ,
50,4 % et 28,5 %. Ceci peut être expliqué par la négligence
des signes fonctionnels en rapport avec l atteinte parenchymateuse chez la
majorité de nos patients.
D autres auteurs [5, 7, 21] ont rapporté
aussi des cas isolés de miliaire tuberculeuse qui ont été
révélés par un pneumothorax.
2. Signes fonctionnels :
Un contexte d altération de l état
général avec fièvre a été rapporté
par la plupart des études. Dans notre série, les signes
généraux ont été retrouvés dans 91,3 % des
cas.
Les signes fonctionnels respiratoires peuvent être plus
ou moins associés entre eux. La douleur thoracique et la toux sont les
symptômes les plus constants. La douleur est décrite de
siège et d intensité variables et elle est toujours du même
coté que le pneumothorax [8]. La toux est volontiers
quinteuse, pénible exacerbant la douleur. La dyspnée et l
expectoration sont trouvées de façon variable. L
hémoptysie est le signe le plus rare. Le tableau N° XI
résume la fréquence des signes fonctionnels respiratoires en cas
de PT selon les auteurs.
Tableau XI - Fréquence des signes fonctionnels
respiratoires en cas de PT selon les auteurs ( pourcentage).
|
Auteurs
|
signes fonctionnels respiratoires (en %)
|
|
Dl. th.*
|
Toux Dyspnée Expectoration Hémoptysie
|
|
Rachdi M [8]
|
60,8
|
75
|
33
|
66
|
16
|
|
Taeib J M [12]
|
42,8
|
71,4
|
100
|
14,2
|
28,5
|
|
Blanco-Perez J [13]
|
90
|
59
|
_
|
_
|
_
|
|
Notre étude
|
73,9
|
69,5
|
56,5
|
47,8
|
8,6
|
* Dl. th. : Douleur thoracique.
3. Examen physique :
La fièvre est de fréquence et d intensité
variable selon les séries. Une température 39 a été
rapportée par Rachdi M [8] dans 25 % des cas, par
Blanco-Perez J [13] dans 36 % des cas, elle l était
dans 26 % des cas dans notre série. La fièvre peut se prolonger
quelques semaines [12].
L examen thoracique révèle classiquement une
baisse de la mobilité de l hémithorax atteint, un tympanisme
à la percussion, une baisse ou absence du murmure vésiculaire.
Cependant, dans certains cas, le pneumothorax peut être
asymptomatique ou paucisymptomatique ( diminution ou abolition
isolée des vibrations vocales et du murmure vésiculaire), comme
il peut se traduire à l examen physique par un syndrome liquidien
[12]. La découverte d un épanchement mixte n est
pas rare [8, 20].
Dans notre série, l examen thoracique a
objectivé un syndrome d épanchement pleural gazeux chez 43,4 %
des cas et un syndrome d épanchement pleural mixte dans 21,7 % des
cas.

D autres signes de l examen physique peuvent être
parfois notés tel qu une pâleur cutanéo-muqueuse en rapport
avec une anémie ou un hippocratisme digital [21]. Un
tableau d insuffisance respiratoire aiguë avec polypnée et cyanose
traduit une forme grave de pneumothorax tuberculeux
[8, 12, 22] comme c était le cas chez
trois de nos patients. Une complication locale à type d emphysème
sous-cutané peut être trouvée. On peut palper parfois une
adénopathie cervicale [21]. Enfin, rarement l examen
physique découvre un retentissement cardiaque avec signes d insuffisance
ventriculaire droite : tachycardie, dyspnée et signes de stase veineuse
[8].
III. Imagerie thoracique :
1. Radiographie du thorax standard :
Elle permet de poser le diagnostic du pneumothorax
[23, 24]. Elle renseigne sur la nature, le siège et l
abondance de l épanchement et permet de déceler des
lésions parenchymateuses évocatrices de tuberculose.
1-a . Type et siège de l épanchement :
En cas de pneumothorax, on a souvent une hyperclarté
associée à un poumon rétracté à son hile et
en cas de pyopneumothorax une association de plusieurs images : image mixte
avec un niveau hydroaérique ; opacités pleurales enkystées
; épaississement pleural.
L épanchement gazeux peut être partiel ou complet
( poumon décollé sur toute sa surface) ou encore total ( poumon
rétracté et libre de toutes ses adhérences pleurales).

La forme avec association d un épanchement liquidien
est la plus fréquente : Sharma T N [16], Rachdi M
[8] l ont retrouvé respectivement chez : 77,3 % et 76 %
des cas. Dans notre série, un épanchement pleural mixte a
été retrouvé dans 65,2 % des cas.
Le PT est souvent de siège unilatéral
[8, 12, 16, 20]. Il peut être dans de rares cas
bilatéral [7, 8] et dans certaines études, on
rapporte la prédilection de localisation sur un côté ou l
autre [16, 25].
L étendue du décollement pleural est souvent
décrite comme importante (pneumothorax total) sans ou avec refoulement
du médiastin : Taeib J M [12] et Rachdi M [8]
rapportaient que le décollement était total et
compressif (refoulant le médiastin) dans respectivement : 14,7 % et 4,1
% des cas. Dans notre série, il l était dans 13 % des cas.
1-b. Les lésions associées :
La fréquence des lésions parenchymateuses
évocatrices de tuberculose au cours des pneumothorax tuberculeux est
différente d un auteur à l autre. La topographie de ces
lésions est aussi inégalement rapportée, mais certains
auteurs [4, 20] soulignent la fréquence de
découverte de lésions homolatérales. Le tableau N°
XII illustre la fréquence des lésions parenchymateuses au cours
du PT dans différentes études de la littérature.

Tableau XII - Fréquence de l association des
lésions parenchymateuses tuberculeuses au cours du pneumothorax
tuberculeux.
Auteurs Fréquence des images
parenchymateuses (%)
|
Sharma T N [16]
|
33,9
|
|
Rachdi M
|
[8]
|
100
|
|
Hassine E
|
[20]
|
25
|
|
Taeib J M
|
[12]
|
57
|
|
Notre étude
|
|
82,6
|
2. Echographie thoracique :
L échographie thoracique, permet de guider les gestes
diagnostiques (ponction, biopsie) et thérapeutiques (évacuation
de l épanchement) [23, 26]. Elle a été
demandée dans notre série 9 fois pour guider la ponction ou le
drainage thoracique pour les épanchements ayant évolué
vers l enkystement.
3. Tomodensitométrie thoracique (TDM)
:
La TDM permet le diagnostic facile de pneumothorax notamment
de très faible volume [23]. Elle est supérieure
à la radiographie standard dans l exploration des éléments
médiastinaux et des lésions parenchymateuse pulmonaires
[25]. Elle peut être utile pour détecter les
lésions nodulaires, une fistulisation cutanée, une ostéite
costale ou encore un épaississement pleural [20].
IV. Bilan étiologique :
1. Intradermo-réaction à la tuberculine
(IDR):
Au cours du PT, l IDR est généralement positive
voire phlycténulaire [8, 12]. Dans notre série,
l IDR pratiquée chez 18 patients était positive dans 72,2 % des
cas.
La négativité de l IDR au cours de la
tuberculose post-primaire peut être expliquée par une anergie, les
âges extrêmes, la cachexie, l immunodépression ou le
SIDA.
2. Ponction pleurale :
La ponction exploratrice de la plèvre confirme l
existence de l épanchement liquidien ainsi que son caractère
purulent ou clair. Un aspect clair du liquide n élimine pas le
diagnostic de pyopneumothorax (la présence de polynucléaires
altérés plaide en faveur de la purulence).
Rachdi M [8] a trouvé un
épanchement purulent chez 63,2 % des malades et il s agissait d un
liquide clair chez 36,8 % des malades. Taeib J M [12], dont l
étude a comporté seulement des épanchement mixtes, a
trouvé un pyopneumothorax chez la majorité des patients (85,8 %)
et un épanchement de type exsudatif chez le reste des patients (14,2 %).
Dans notre série, l épanchement mixte était purulent dans
60 % des cas, sérofibrineux dans 20 % des cas et il s agissait d un
hémopneumothorax dans 13,3 % des cas.


La constitution d un épanchement purulent s explique
par la rupture d une caverne dans la cavité pleurale avec formation d
une fistule pleuro-pulmonaire et passage de caséum dans la plèvre
[4].
La découverte parfois d un hémothorax trouve son
explication dans la rupture de vaisseaux sanguins lors de la constitution du
pneumothorax [32].
3. Fibroscopie bronchique :
La fibroscopie bronchique peut être indiquée pour
réaliser une aspiration bronchique à la recherche de BK en cas
bacilloscopies négatives. Elle est utile
également pour le diagnostic d une fistule
broncho-pleurale et qui peut être mise en évidence par le test d
injection intrapleurale de Rifampicine ou de Bleu
de méthylène, une coloration rouge
orangée ou bleu des secrétions bronchiques confirmera alors la
fistule broncho-pleurale [27]. Dans notre série, la
fibroscopie a été réalisée chez trois malades et
chez lesquels, elle a objectivé des signes d inflammation non
spécifique de la muqueuse bronchique. L aspiration bronchique a
été positive dans un cas sur trois.
4. Diagnostic bactériologique :
L examen bactériologique représente un
élément fondamental de
confirmation diagnostique [18, 19, 28]. La
recherche se fait par prélèvements : d expectoration trois jours
de suite au minimum; de liquide bronchique ; de liquide de tubage gastrique ;
de liquide pleural.


La recherche de BK est basée sur l examen direct et la
culture. L interprétation des résultats est fonction de la
positivité de l examen direct et surtout de la culture. Le tableau
N° XIII compare la positivité des cultures de BK dans
différents prélèvements selon les données de la
littérature.
Tableau XIII - Fréquence de la positivité
de la culture de BK en fonction du prélèvement
selon les auteurs.
|
Auteurs
|
|
Culture de BK positive (en %)
|
|
Crachat
|
Liquide pleural
|
Liquide bronchique
|
|
Sharma T N [16]
|
22,6
|
17,3
|
_
|
|
Rachdi M [8]
|
91,6
|
50
|
_
|
|
Hassine E [20]
|
46,4
|
32,1
|
14,2
|
|
Taeib J M [12]
|
_
|
100
|
_
|
|
Notre étude
|
82,6
|
8,7
|
4,3
|
Les cultures de BK sur prélèvement de crachat
représentent un élément important du diagnostic de
tuberculose en cas de PT [16]. On remarque que dans notre
étude la positivité des cultures pour le liquide pleural est au
dessous des données de la littérature, nos résultats sont
probablement du au faible nombre d échantillons de
prélèvements de liquide pleural réalisés.
Toutefois, l ensemencement du liquide pleural dans le milieu de
Löwenstein-Jensen, malgré le délai tardif de l obtention du
résultat, garde toute sa valeur dans le diagnostic du pyopneumothorax d
origine tuberculeuse [29].
La réaction de polymérisation en chaîne
est une technique d amplification génique d introduction relativement
récente qui permet un diagnostic rapide de la tuberculose, elle est
très sensible pour les échantillons pulmonaires dont l examen
direct est positif mais montre une grande variabilité pour des
échantillons dont l examen direct est négatif. Dans les cas de
pyopneumothorax isolé, elle pourra être réalisée sur
des prélèvements de liquide pleural ou sur fragments biopsiques
de la plèvre mais une réponse négative ne permet pas d
exclure le diagnostic de tuberculose [30].
La recherche de différents antigènes circulants
de Mycobactérium tuberculosis est décevante car les anticorps
sont peu spécifiques et l aide apportée aux cas difficiles comme
les pyopneumothorax est difficile [1, 31].
La méthode BACTEC utilise un réactif radioactif,
elle est fiable et peut être pratiquée pour la recherche de BK par
hémocultures. Ses principaux inconvénients sont son coût
élevé et un risque de contamination pour les techniciens de
laboratoire [1].
5. Diagnostic anatomo-pathologique :
L examen anatomo-pathologique tient une place importante dans
la pathologie pleurale d une façon générale et dont celle
consécutive à la tuberculose. Le prélèvement
biopsique peut se faire à l aiguille, par thoracoscopie ou encore par
thoracotomie.



La biopsie de la plèvre à l aiguille d Abrams est
positive dans 70 à 75 pour cent des cas de tuberculose pleurale
où les lésions sont diffuses. Elle est
moins performante lorsque les lésions sont focales
[32, 33].

Sharma T N [16] rapporte que la biopsie
pleurale à l aiguille d Abrams a été indiquée chez
41,7 % des patients et chez les quels l étiologie était douteuse,
elle a montré chez 35 % des cas un granulome tuberculeux.

Au cours de la tuberculose pleurale, la thoracoscopie peut
être utilisée dans un but diagnostique [34, 35].
Elle permet d objectiver l aspect macroscopique caractéristique fait de
granulations grisâtres disséminées, prédominant dans
la gouttière costo-vertébrale au sein d une inflammation pleurale
importante avec la présence généralement de nombreuses
brides pleurales. Cet aspect macroscopique peut être vu dans plus de 70 %
des cas [36, 37].
La thoracoscopie a l avantage de faire des biopsies sous
contrôle de la vue de lésions inaccessibles à la biopsie
à l aiguille, les résultats de l examen histologique des biopsies
faites par thoracoscopie seront positives au cours de la tuberculose pleurale
dans plus de 90 % des cas [32, 38].


L exploration chirurgicale est encore parfois nécessaire
en cas d impossi- bilité de pratiquer la thoracoscopie ou d obtenir des
informations histologiques suffisantes [32]. Elle reste le
geste ultime à proposer [39].

Dans notre étude, cinq patients ont subi une chirurgie d
exérèse avec diagnostic histologique pour tous et pour deux d
entre eux c était le seul moyen ayant permis le diagnostic de
tuberculose ; il s agit d une pleurectomie chez l un et de pneumectomie chez l
autre. L examen a montré dans les deux cas une inflammation chronique
granulomateuse épithelioïde et giganto-cellulaire avec
présence d une nécrose caséeuse dans la pièce de
pneumectomie.
Le diagnostic du PT sera donc facilement évoqué
quand s associent au pneumothorax des lésions fibro-cavitaires
parenchymateuses, les bacilloscopies positives et plus tard les
résultats des cultures permettent de confirmer l étiologie
tuberculeuse. Les difficultés se posent quand le pneumothorax est
isolé, l isolement du BK dans le liquide pleural étant rare ( une
seule fois à l examen direct et 2 fois en culture dans notre
série), la preuve de l origine tuberculeuse ne peut être parfois
apportée que sur pièce de décortication pleurale et / ou d
exérèse pulmonaire.
Les résultats du diagnostic étiologique
rapportés dans certaines études de la littérature sont
résumés dans le tableau N° XIV. Il faut noter que la
rentabilité des examens histologiques dans les séries de Sharma T
N [16] et Hassine E [20] peut être
expliquée par la fréquence des épanchements mixtes
à liquide clair dans la première série et la
prédominance d empyèmes tuberculeux dans la deuxième
série.
Tableau XIV - Pourcentages des diagnostics de certitude
selon les auteurs.
|
Auteurs
|
Diagnostic de certitude (en %)
|
Total
|
|
Bactériologique
|
Histologique
|
|
Sharma T N [16]
|
40
|
35
|
75
|
|
Rachdi M [18]
|
100
|
_
|
100
|
|
Hassine E [20]
|
71,5
|
28,5
|
100
|
|
Taeib J M [12]
|
100
|
_
|
100
|
|
Notre étude
|
91,3
|
8,7
|
100
|
V. Traitement :
Le traitement curatif du PT associe un traitement
général basé sur les antituberculeux et un traitement
local faisant appel au drainage pleural et à la
kinésithérapie respiratoire.

La chirurgie est réservée aux cas d échec du
drainage et à d autres complications (formes chroniques avec
pachypleurite importante, cas de fistulisations etc).
1. Evacuation de l épanchement pleural
:

C est le premier geste à faire, en l absence duquel l
évolution ne peut se faire que vers l aggravation.
Classiquement les malades présentant un PT
représentent une indication quasisystématique au drainage pleural
[13]. Néanmoins, certains auteurs [8, 20]
admettent qu au cours des petits épanchements même
mixtes, on peut tenter la simple exsufflation et la ponction de l
épanchement liquidien, mais la mise en place d un drain thoracique reste
une alternative fréquente.
Dans les meilleures conditions, le drainage thoracique est
souvent guidé par un repérage échographique lorsque l
épanchement est mixte ou s il existe une fistule broncho-pleurale ce qui
pourrait permettre de raccourcir la durée du drainage
[17]. Le drainage sera d emblée aspiratif d autant plus
lorsque le pneumothorax est suffocant. Il doit être le plus
précoce possible car c est le seul moyen qui permet de fermer la fistule
pleuro-pulmonaire en amenant le poumon à adhérer à la
paroi. Le retardement du drainage n a aucun intérêt et au
contraire il expose au défaut de réexpansion du moignon
pulmonaire rétracté [8].
Les man uvres endopleurales telle que les lavages-aspiration
par sérum physiologique quotidiens et répétés, et l
utilisation parfois de fibrinolytiques ont l intérêt de
réduire des poches pleurales, certains auteurs [12]
recommandent d éviter ces man uvres lorsque le
drainage-aspiration a amené rapidement le poumon à la paroi car
elles pourraient favoriser le décollement pleural. D autres

auteurs [16, 20] pensent que l instillation d
antiseptiques (Polyvidone iodée (Bétadine*), Rifocine*) ou encore
d antibiotiques antituberculeux (Rifampicine, Streptomycine) peut amener une
négativation bacteriologique plus rapide du liquide pleural et aider
à la fermeture de la fistule broncho-pleurale.
L efficacité du drainage (retour du poumon à la
paroi) est variable au cours du pneumothorax tuberculeux. Elle était de
76 % dans la série de Rachdi M [8] et seulement 30 %
dans la publication de Blanco-Perez J [13]. Dans notre
série, un retour du poumon à la paroi a été obtenu
chez deux tiers des patients drainés.
La durée du drainage est variable de quelques jours
à quelques semaines et dépend essentiellement du maintien en
permanence du poumon à la paroi. Le drain sera retiré quand une
tentative de clampage maintenu quelques jours a montré la
stabilité de la réexpansion pulmonaire. Ces essais de clampage
doivent être contrôlés par des radiographies et la
réaspiration est rétablie lorsque le décollement
réapparaît. Dans la série de Rachdi M [8],
l ablation du drain n a pu être faite qu après une moyenne de 48
jours et maximale de 94 jours. Dans notre série, la durée moyenne
du drainage était de 29 jours (extrêmes 3 et 90 jours).
La période du drainage est très critique et
plusieurs complications parfois fatales peuvent émailler l
évolution sous drainage [16]. Ces complications restent
dominées par les greffes bactériennes pleurales ou
pleuro-pariétales avec développement parfois d empyèmes de
nécessité ou de fistules cutanées [20].
Les surinfections sont favorisées par les man uvres de lavage pleural et
les germes les plus rencontrés sont ceux nosocomiaux genre staphylocoque
et bacille pyocyanique et à une moindre fréquence d autres
bacilles gram négatif [16].
D autre part, la fistule broncho-pleurale est une complication
évolutive grave réalisant une communication entre la
cavité pleurale et les voies respiratoires [17]. Elle
est fréquemment suspectée sur l expectoration de pus pleural
ainsi que la persistance du bullage du drain sans retour du poumon à la
paroi. Elle peut être

mise en évidence par le test d injection intrapleurale
de Rifampicine ou de Bleu de méthylène (on retrouvera la couleur
de la solution injectée dans les secrétions bronchiques à
la fibroscopie et ensuite dans l expectoration). Dans certains cas on pourrait
s aider de la tomodensitométrie ou encore de la thoracoscopie.
Son évolution est marquée par une
morbidité traînante et lourde [40] et sa cure
chirurgicale reste très souvent nécessaire et faisant recourir
parfois à des gestes de thoracoplastie [41].
Dans sa thèse, Taeib J M [12] rapporte
que deux de ses patients (sur un total de sept) sont
décédés sous drainage par complications infectieuses.
Rachdi M [8] rapporte le décès de 4 patients
(sur un total de 24), ils étaient tous sous drainage thoracique. Dans
notre série, certains des malades drainés ont
présenté des complications liées au drainage thoracique ;
il s agit dans quatre cas d un échec du drainage avec indication d un
traitement chirurgical : deux cas de surinfection avec fistulisation à
la peau, un cas de surinfection avec fistulisation broncho-pleurale et un cas
de suppuration pariétale. Chez deux autres malades, le drainage n a pas
pu être continué vu la constitution d un pyopneumothorax
chronique. Au cours du drainage on n a pas déploré de
décès.
Il faut souligner que le drainage thoracique du PT reste en
lui même un geste nécessitant beaucoup de vigilance tant sur le
plan technique que les conditions d asepsie rigoureuse et de surveillance
rapprochée. Il mobilise un personnel médical et
paramédical compétant et disponible. La durée d
hospitalisation s en trouve nécessairement très prolongée
par rapport à celle des tuberculoses pulmonaires et un taux de recours
au traitement chirurgical en cas d échec qui reste
élevé.

De nouvelles techniques de drainage se sont avérées
très rentables en matière d épanchement thoracique
purulent en particulier tuberculeux, il s agit du drainage
chirurgical précoce soit par thoracotomie directe
[13, 42] soit par pleuroscopie [37, 43].
L utilisation de nouvelles techniques endoscopiques comme la
thoracoscopie vidéo-assistée pour le drainage précoce, le
débridement et le lavage de la cavité pleurale permettra d
améliorer les résultats thérapeutiques [44, 45,
46].
2. Chimiothérapie antituberculeuse :
La polychimiothérapie antituberculeuse
générale constitue la thérapeutique étiologique
sans laquelle les résultats de la prise en charge du pneumothorax
tuberculeux seraient aléatoires. Les règles
générales du traitement antituberculeux doivent toujours
êtres respectées : association d antituberculeux, bilan
préthérapeutique, surveillance au cours du traitement, dose et
durée suffisantes, éducation du malade [19,
47].
Le traitement antituberculeux doit être institué
dés qu on a la preuve de l origine tuberculeuse, il est parfois prescrit
d emblée sans attendre la preuve quand il y a une forte
présomption épidémiologique, clinique et radiologique d
une tuberculose sous-jacente [48].
Les protocoles préconisés dans la
littérature sont de deux types : classiques et courts. Dans notre
série, un régime thérapeutique de courte durée (6
mois) a été instauré chez 21 patients, le protocole
classique de durée de 9 mois a été instauré chez
deux malades. Chez un malade porteur d une hépatite virale B on a
dû introduire les antituberculeux hépatotoxiques (Isoniazide,
Rifampicine, Pyrazinamide) un par un tout en surveillant le bilan
hépatique. Une patiente a développé une surdité de
perception ce qui nous a amené a arrêter la Streptomycine.

Dans notre étude, on n a pas été
confronté au problème de résistance aux antituberculeux,
par contre, la durée du traitement antituberculeux a dû
être
prolongée par rapport à celles standards pour
quatre malades avec une durée maximale de 14 mois. Certains auteurs
[8, 12], rapportent que la prolongation de la cure
antituberculeuse peut atteindre 18 à 24 mois.
3. Kinésithérapie respiratoire
:
Au cours du PT, la kinésithérapie respiratoire
doit être au début pendant la période aiguë
prophylactique où on essayera d éviter la symphyse du diaphragme
en position haute, en demandant au malade de se coucher sur le
côté sain. La rééducation active et sous
contrôle d un kinésithérapeute débute dés que
l épanchement pleural aura perdu tout caractère d
évolutivité franche. Les séances sont quotidiennes et
courtes de 10 à 15 minutes au début et en fonction de l
évolution, la durée est plus prolongée en cas d apparition
de séquelles pleurales [49].
L intérêt de la kinésithérapie
respiratoire au cours du PT même dans sa forme simple (sans
épanchement liquidien associé) est certain pour tous les auteurs
[49]. Dans notre série, elle a été
entreprise chez 18 patients avec des résultats satisfaisants chez deux
tiers des cas. Dans les cas restants, les mauvais résultats peuvent
être expliqués par la mauvaise observance des patients ou le
cloisonnement et l épaississement rapide de la plèvre pendant la
période aiguë.
4. Traitement chirurgical :
Le traitement chirurgical du pneumothorax tuberculeux concerne
les malades pour lesquels le traitement médical conduit pendant quelques
mois n a pu réussir à obtenir la fermeture de la brèche
pleurale ou lorsque subsistent des poches pleurales surinfectées et
irréductibles aboutissant à un véritable tableau de
suppuration. Dans notre série, le délai de l intervention
chirurgicale était de 91 jours variant de 11 à 298 jours et il a
concerné cinq malades. Le tableau suivant compare les fréquences
du traitement chirurgical dans certaines études de la
littérature.
|
|
Discussion
|
|
Tableau XV - Fréquence du traitement chirurgical
au cours du PT selon les auteurs.
|
|
Auteurs
|
Fréquence du traitement chirurgical (en
%)
|
|
Blanco Perez J [13]
|
36,3
|
|
Sharma T N
|
[16]
|
13,9
|
|
Rachdi M
|
[8]
|
4,1
|
|
Taeib J M
|
[12]
|
14,2
|
|
Yagi T
|
[11]
|
15,2
|
|
Notre étude
|
|
21,7
|
La décortication pleurale plus ou moins associée
à une exérèse pulmonaire avec parfois une thoracoplastie
représentent les modalités du traitement chirurgical du PT
[50, 51, 52].

La décortication pleurale :
Il s agit d une pleurectomie réalisée par
thoracotomie. Elle représente le traitement chirurgical minimum et le
plus pratiqué [16]. Elle est indiquée lorsqu il
y a absence de réexpansion du poumon avec constitution d un
épaississement pleural. Elle a été indiquée pour
deux patients de notre série qui ont présenté un
échec du drainage (absence de réexpansion du poumon) avec
complication par surinfection pleuro-pariétale et fistulisation
cutanée.

Les résections pulmonaires :
Elles consistent en une segmentectomie, lobectomie voire
pneumectomie. Elles sont nécessaires lorsqu il s agit de lésions
de destruction parenchymateuse et plus encore une fistule broncho-pleurale
importante, on y associe une exérèse plus ou
moins étendue de la plèvre
[53].
Dans notre série, les résections
parenchymateuses ont concerné trois malades avec pneumectomie chez deux
malades et une bisegmentectomie associée à une
décortication indiquée pour un malade porteur d une fistule
broncho-pleurale avec surinfection.

Autres méthodes du traitement chirurgical :
Une fenêtre ouverte par thoracostomie a
été proposée par certains auteurs [54] en
cas d empyème persistant associé à une fistule
broncho-pleurale. D autres auteurs [41] ont
suggéré une myoplastie (transposition du muscle pectoral) pour
traiter la fistule broncho-pleurale. Enfin, la chirurgie par thoracoscopie
(technique relativement récente) est utile et efficace pour traiter les
adhérences pleurales, réaliser une décortication voire
pratiquer des résections pulmonaires avec de bons résultats
thérapeutiques [37, 55].
VII. Evolution :
Le PT était naguère associé à un
très mauvais pronostic et était pratiquement toujours fatal
à plus ou moins brève échéance [8,
12]. Si les traitements modernes ont atténué dans l
ensemble cette gravité pronostique, ils n arrivent pas à diminuer
sa morbidité.
1. Durée d hospitalisation :
Blanco-Perez J [13] a trouvé que la
durée d hospitalisation était plus longue chez le groupe de
malades porteurs de pneumothorax tuberculeux par rapport à ceux dont le
pneumothorax était d origine non tuberculeuse (en moyenne 41 jours
versus 18 jours). Rachdi M [8] a rapporté que la
durée d hospitalisation était de 108 jours en moyenne, allant de
3 à 235 jours. Dans notre série, elle était d une moyenne
de 67,5 jours, variant de 9 à 164 jours.
2. Evolution sous traitement :
Différentes études soulignent le
caractère astreignant et onéreux du traitement médical du
PT. Toutefois, on insiste plus sur la valeur pronostique de la
précocité de l instauration de ce traitement avant même la
constitution de l épanchement.
Sharma T N [16] rapporte que le traitement
médical a donné de bons résultats chez 60 % des malades.
Pour Blanco-Perez J [13], ce même traitement a
été mené avec succès seulement chez 30 % des
patients. Dans notre série, le traitement médical a donné
des résultats favorables chez 60,8 % des malades.
Le taux de mortalité enregistré au cours de la
prise en charge par traitement médical du PT est rapporté de
façon variable selon les auteurs, il varit de 5,2 % pour Sharma T N
[16] à 28,5 % pour Taeib J M [12].
A côté du décès, les autres
complications qui ont été fréquemment signalées
sont :
- La surinfection du liquide pleural par des germes
hospitaliers expliquant l échec du drainage et la possibilité d
apparition d un choc septique[12, 16]. - La récidive du
pneumothorax après l ablation du drain qui ne devra être
ôté qu après plusieurs tentatives de clampage, montrant la
stabilité sur plusieurs jours de la réexpansion pulmonaire.
- La décompensation de tares préexistantes
(diabète, âge physiologique, insuffisance cardiaque,
éthylisme) [12].
-Les localisations tuberculeuses extrapulmonaires notamment
neuroméningée [20].
- La résistance thérapeutique aux antituberculeux
[20].
- Les complications iatrogènes et inhérentes
à une réanimation prolongée (emphysème
sous-cutané, intolérance et toxicité
médicamenteuse, accidents thrombo-emboliques...etc)
[8].
L évolution après traitement chirurgical reste
marquée surtout pendant la période post-opératoire
immédiate par le risque parfois vital des complications infectieuses qui
bien qu amendées par les thérapeutiques actuelles sont
redoutables car il s agit souvent de malades débilités par la
tuberculose sousjacente ainsi que par la virulence des germes rencontrés
(staphylocoque, bacille pyocyanique) [8, 13].
Dans la série de Sharma T N [16], 16
malades sur 115 ont été opérés (13,9 %) avec
évolution favorable chez 10 malades, 3 patients sont
décèdés en postopératoire (défaillance
respiratoire ; hémorragie interne ; infection postopératoire
sévère) et pour les 3 autres patients, il y a eu reprise par
thoracoplastie à cause de la persistance de la fistule.
Indiqué chez 5 de nos patients, le traitement chirurgical
s est compliqué par le décès d un malade par choc septique
à pseudomonas aéruginosa.
3. Complications à long terme :
L évolution vers la guérison du PT se fait
souvent au prix de séquelles d importance variable. Rachdi M
[8], sur une série de 24 PT a rapporté une
évolution vers une pachypleurite chez 4 malades et l enkystement de l
épanchement chez un malade. Dans notre étude, le suivi
ultérieur des malades a révélé un enkystement de l
épanchement pleural chez 3 malades (13 %) et le développement d
une pachypleurite chez 12 patients (52,1 %) avec retentissement fonctionnel
respiratoire d importance modérée à
sévère.
Le PT conserve donc encore malgré l efficacité
des drogues antituberculeuses et les progrès des méthodes de
traitement local, une gravité pronostique incontestable avec une
évolution longue et pénible presque toujours grevée de
séquelles pleuro-pulmonaires engageant parfois lourdement le pronostic
fonctionnel respiratoire.






Au terme de cette étude, certains faits méritent d
être soulignés :
Bien que rare, le PT en particulier le pyopneumothorax
tuberculeux constitue une forme sévère de tuberculose
post-primaire qui s associe à une lourde morbidité.

Son diagnostic est volontiers facile lorsque le pneumothorax s
associe à des lésions parenchymateuses fibro-cavitaires.
Même si l étiologie tuberculeuse n a pas
été apportée, il ne faut pas hésiter à
mettre en route un traitement anti-tuberculeux devant un contexte
évocateur pour éviter les complications liées à un
retard de prise en charge.
Insistons sur l intérêt aussi de la
prévention basée sur un diagnostic précoce et un
traitement adéquat de toute tuberculose pulmonaire cavitaire.


Enfin, espérons qu avec l application rigoureuse du
programme national de la lutte anti-tuberculeuse et du DOTS ( Directly Observed
Treatment Short-course) nous assisterons à une disparition des formes
graves de tuberculose et notamment du PT dans un futur proche.
CONCLUSION
La tuberculose est un enjeu de santé publique dans le
monde et reste une priorité en Tunisie où elle détermine
encore des formes graves comme le pneumothorax, notamment dans sa forme
pyo-pneumothorax.
Le pneumothorax tuberculeux complique le plus souvent une
tuberculose pulmonaire cavitaire, mais certaines formes peuvent être
observées au cours de miliaires ou sur des séquelles fibreuses
tardives.
Cette pathologie pose au pneumologue des difficultés
diagnostiques et thérapeutiques.
Le but de notre étude est de décrire les aspects
cliniques, diagnostiques, thérapeutiques et évolutifs des
pneumothorax tuberculeux recensés au service de Pneumologie Allergologie
du CHU F. Hached de Sousse durant la période s étalant entre 1985
et 2004 et de discuter nos résultats avec les données de la
littérature.


Il s agit d une étude rétrospective de dossiers
médicaux des patients atteints de pneumothorax tuberculeux
colligés durant une période de 19 ans comprise entre janvier 1985
et mars 2004.
Ont été inclus dans l étude tous les cas de
pneumothorax ou de pyopneumothorax dont l origine tuberculeuse a
été prouvée par :
-Soit l association à une tuberculose pulmonaire
confirmée bactériologiquement ou histologiquement.
-Ou l association à une tuberculose pleurale
confirmée
bactériologiquement ou histologiquement.
Ont été exclus tous les cas de pneumothorax ou
de pyopneumothorax dont l origine tuberculeuse n a pu être prouvée
au moment du diagnostic ou au cours de l évolution.
Notre population comprend 23 patients :16 hommes (69,6 %) et 7
femmes (30,4 %) ayant un âge moyen de 33,6 ans avec des extrêmes
allant de 15 à 68 ans.
Ces cas ont représenté 2,28 % de l ensemble des
cas de tuberculoses pulmonaires et/ou pleurales (1008 cas) hospitalisés
dans notre service durant la période de l étude et 4 % de l
ensemble des pneumothorax (575 cas) pris en charge durant la même
période.
Comme antécédents on a trouvé :
-Une histoire de tuberculose pulmonaire ancienne dans 6 cas (26,0
%) et la notion de contage tuberculeux chez 3 patients (13 %).
-Une intoxication tabagique a été retrouvée
chez 9 parmi les 16 hommes
avec une consommation moyenne de 21 paquets-années .
Une seule parmi les femmes était chiqueuse de neffa et un alcoolisme
chronique a été relevé chez un malade.
-Un diabète a été noté chez cinq
patients, un malade était connu porteur d une hépatite virale B
et un autre avait une sérologie HIV positive.
Sur le plan clinique, Le pneumothorax était inaugural
chez 21 patients (91,3 %). Les deux autres patients étaient
déjà connus porteurs d une tuberculose pulmonaire active et ont
développé leur pneumothorax alors qu ils étaient sous
traitement antituberculeux.

Dans trois cas (13 %), le pneumothorax était
associé d emblée à des signes d insuffisance respiratoire
aiguë nécessitant une prise en charge rapide aux urgences ou en
milieu de réanimation mais dans la majorité des cas (87 %), il s
agissait d un pneumothorax bien toléré pris en charge directement
en pneumo- logie.

Un contexte d altération de l état
général a été retrouvé chez la
majorité des
patients (82,6 %). Il remontait à en moyenne 6 semaines
avec des extrêmes de 2 à 24 semaines. La fièvre a
été notée chez 16 patients (69,5 %).
Les signes fonctionnels respiratoires comportaient :
- Une douleur thoracique dans 17 cas (soit 73,9 %).
- Une toux dans 15 cas (soit 65,2 %), productive dans 11 cas
(soit 47,8 %). - Une dyspnée dans 13 cas (soit 56,5 %).
- Une hémoptysie rapportée par deux patients.
Le bilan biologique a montré :
- Une vitesse de sédimentation
accélérée chez tous les patients avec une valeur moyenne
de 72 mm à la première heure.
- Une hyperleucocytose chez 5 patients et une anémie de
type inflammatoire chez deux autres malades.
L intradermoréaction à la tuberculine a
été réalisée chez 18 malades, elle était
positive chez 13 d entre eux (72,2 %) avec un diamètre moyen de 14 mm et
des extrêmes de 8 et 25 mm.
La radiographie du thorax a montré un pneumothorax dans
8 cas (34,7 %), et un hydropneumothorax dans les 15 autres cas (62,2 %). Dans
tous les cas, l atteinte était unilatérale ; 12 fois (52,2 %)
à droite et 11 fois (47,8 %) à gauche. Des lésions
parenchymateuses pulmonaires évocatrices de tuberculose ont
été retrouvées dans 19 cas (82,6 %), de siège
homolatéral dans 12 cas, controlatéral dans 3 cas et
bilatéral dans 8 cas.
Le diagnostic bactériologique a été
confirmé dans 21 cas (91,3 %) :
- La recherche de BAAR à l examen direct était
positive dans 17 cas (73,9 %) : 14 fois dans les crachats, 1 fois dans le
liquide pleural, 1 fois dans les crachats et le liquide pleural et 1 fois dans
le liquide d aspiration bronchique.
- La culture de BK était positive chez 21 patients y
compris les 4 patients ayant un examen direct négatif.


Chez deux patients, la confirmation de l origine tuberculeuse
n a pu être obtenue que sur l examen histologique des pièces
opératoires (pneumectomie et pleurectomie) qui a montré une
inflammation chronique granulomateuse épithélioïde et
gigantocellulaire, la nécrose caséeuse n a été
retrouvée que dans la pièce de pneumectomie.
Sur le plan thérapeutique, tous les patients ont
reçu une chimiothérapie antituberculeuse. Un protocole court
(association quadruple durant 2 mois, relayée par une bithérapie
; cure de 6 mois) a été instauré dans 21 cas et un
protocole classique (association triple durant 2 mois, relayée par une
bithérapie ; cure de 9 mois) a été instauré chez 2
patients. La durée totale de la chimiothérapie a
été en moyenne de 6,7 mois avec extrêmes de 6 et 14 mois.
Les cures ont été prolongées pour 4 malades.
21 patients (91,3 %) ont bénéficié d un
drainage thoracique pendant une durée moyenne de 29 jours
(extrêmes entre 3 jours et 3 mois).
13 patients parmi les 21 drainés ont
développé des complications à type de surinfection locale
nosocomiale dans 9 cas, d emphysème sous-cutané dans 5 cas, de
fistule cutanée dans 3 cas et de fistule broncho-pleurale dans 1 cas.
Une thoracotomie a été pratiquée chez 5
patients (21,7 %). Les gestes chirurgicaux réalisés
étaient:
- Une décortication pleurale dans 2 cas.
- Une pneumectomie dans 2 cas.
- Une bisegmentectomie avec décortication dans 1 cas.
La durée moyenne d hospitalisation a été de
67,5 jours avec des extrêmes allant de 9 à 164 jours.

L évolution a été marquée par :
* 17 cas (73,3 %) d issue favorable avec guérison mais
persistance d une pachypleurite plus ou moins importante chez 12 d entre
eux.
* 3 cas (13 %) avec formation d un pyo-pneumothorax chronique. *
2 cas (8,6 %) de perdu de vue et un cas (4,3 %) de décès par choc
septique en post-opératoire.
Enfin, dans notre série, le pneumothorax était
souvent en rapport avec une tuberculose cavitaire active. Il s est
associé à une lourde morbidité (hospitalisations
prolongées, soins médicaux, complications iatrogènes). L
évolution sous traitement anti-tuberculeux bien conduit et drainage
thoracique était favorable dans la majorité des cas mais des
séquelles pleurales à type de pachypleurite plus ou moins
étendue ont persisté chez certains malades occasionnant un
retentissement fonctionnel respiratoire.
La prévention et le diagnostic précoce de toute
tuberculose pulmonaire cavitaire pourraient faire disparaître cette
pathologie dans le futur.
REFERENCES BIBLIOGRAPHIQUES
1. Molimard M., A. Hirsh M., Chrétien J.
La tuberculose: une nouvelle priorité. Presse
Med. 1994; 23 : 1166-71.
2. Murray John F.
Expressions cliniques actuelles de la tuberculose. La Revue du
praticien, Paris 1996 ; 46 : 1344 49.
3. Bulletin épidémiologique 2003.
TUNISIE / MSP / DSSB / EPIDMIOLOGIE.
4. Belmonte R., Crowe HM.
Pneumothorax in patients with pulmonary tuberculosis.
Clin. Infect. Dis. 1995 ; 20 (6) : 1565.
5. Mert A., Bilir M., Akman C., Ozaras R., Tabak F.,
Ozturk H., AktugluY. Spontaneous pneumothorax : a rare complication of
miliary tuberculosis. Ann. Thorac. Cardiovasc. Surg. 2001 ; 7 (1) : 45-8.
6. Politis J., Basil V.
Tuberculosis presenting with multiple bilateral nodules and a
pneumothorax. CMA Journal 1980 ; vol 122 :1395-7.
7. Sharma N., Kumar P.
Miliary tuberculosis with bilateral pneumothorax : a rare
complication. Indian journal chest dis Allied Sci. 2002 ; 44 (2) : 125-7.
8. Rachdi Mongi.
Le pneumothorax tuberculeux.
Thèse de doctorat en médecine. Tunis 1981; n°
: 740.
9. Wallace T. Miller and Rob Roy Mac Gregor.
Tuberculosis: Frequency of unusual radiographic findings. Am. J.
Roentegnol. 1978 ; 130: 867-75.
10. Weissberg Dov, MD, FCCP; and Yeal Rafaely ,MD.
Pneumothorax : experience with 1199 patients. Chest 2000 ; 117 :
1279-85.
11. Yagi T., Yamagishi F., Sasaki Y., Mizutani F., Wada
A., Kuroda F. Clinical review of pneumothorax cases complicated with
active pulmonary tuberculosis.
Kekkaku 2002 ; 77 (5) : 395-9.
12. Taeib Jacques Meyer
Pyopneumothorax tuberculeux.
Thèse de doctorat en médecine , Paris 1980 ;
n° : 59.
13. Blanco-Perez J. Bordon J., Pineiro-Amigo L.,
Roca-Serrano., Izquierdo R., Abal-Arca J.
Pneumothorax in active pulmonary tuberculosis: resurgescence of
an old complication.
Respir.Med. 1998 ; 92 (11) : 1269-73.
14. Pis mennyi AK, Fedorin IM, Muryshkin EV.
Specific feautures of spontaneous pneumothorax in patients with
pulmonary tuberculosis.
Probl. Tuberk. 2002 ; 4 : 25-27.
15. Hussain S.F., Aziz A., Fatima H.
Pneumothorax : a review of 146 adult cases admitted at
university teaching hospital in Pakistan.
J. Pak. Med. Assoc. 1999 ; 49 (10) : 243-6.
16. Sharma T.N., Jain N.K., Madan A., Sarkar S.K. and
Durlabji P. Tubercular empyema thoracis : a diagnostic and therapeutic
problem. SMS Medical college and chest hospital, Jaipur, 1982.
17. Donath Joseph and Faroque A. Khan.
Tuberculosis and post-tuberculosis bronchopleural fistula ; Ten
years clinical experience.
Chest 1984 ; 86 (5) : 697-703.
18. Chrétien J., Marsac J.
Tuberculose.
Abrégé de pneumologie , Ed. Masson, Paris 1990 ; p
: 389-449.
19. Godeau Pierre, Herson Serge, Piette Jean
Charles.
Tuberculose infection et tuberculose maladie.
Traité de médecine interne , Ed. Flammarion
Médecine-sciences , 2ème édition , Paris 1987 ; Tome 1, p
: 1180-96.
20. Hassine E., Marniche K., Bousnina S., Rekhis O.,
Rabah B., Ben Mustapha MA, Chabbou A., El Gharbi B.
Le pyothorax tuberculeux.
Press. Med. 2002 ; 31 : 921-8.
21. Molina M., Ortega N., Valentine B., Vera
V.
Spontaneous pneumothorax and active pulmonary tuberculosis. An.
Med. Inter. 2001 ; 18 (3) : 149-51.
22. Vergnenegre A., Chevallier P., Bonnaud F., Meloni B.
Tuberculose et insuffisance respiratoire aiguë.
Rev. Mal. Resp., 1991 ; 8 : 110-114.
23. Coréas J.M., Berlin X., Barre O., Mulot R.,
Chagnon S., Remy J., Lacombe P.
Sémiologie radiologique, échographique et
tomodensitométrique de la plèvre.
Encycl. Méd. Chir. (Elsevier, Paris), Pneumologie
6-000-f-50, 1996 ; 16p.
24. Rhea James T., Salvatore A. De Luca, Reginald E.
Greene. Determining the size of pneumothorax in the upright patient.
Radiology 1982 ; 144 : 733-736.
25. Woording J.H., Vandviere H.M., Fried A.M.
The radiographic features of pulmonary tuberculosis. Am. J.
Roentegnol. 1986 ; 146: 497-506.
26. Sunder- Plassman L.
Pleural empyema.
Chirurgie 1998 ; 69 : 821-7.
27. Jayanta K. Chowdhurg.
Percutaneous use of fiberoptic bronchoscope to investigate
bronchopleurocutaneous fistula.
Chest 1979 ; 75 (2) : 203-4.
28. Cordier Jean-François.
Tuberculose.
La revue du praticien , Paris ,1996 ; 46 : 1374-6.
29. American thoracic society medical section of the
american lung association.
Diagnostic standard and classification of tuberculosis.
Am. Rev. Resp. Dis. 1990 ; 142 : 725-73.
30. Takagi N., Hasegawa Y., Ichiyama S., Shibagaki T.,
Shimokata K. Polymérase chain reaction of pleural biopsy
specimens for rapid diagnosis of tuberculous pleuritis.
Int. J. Tuberc. Lung Dis. 1998 ; 2 (4) : 338-41.
31. Hughon G.
Infection tuberculeuse et tuberculose pulmonaire de l adulte.
Rev. Mal. Respir. 1997 ; 14 , 5S49-5S59- Masson, Paris.
32. Aubier M.
Pathologie pleurale.
Pneumologie , Paris , Flammarion 1996 ; p :443-73.
33. Huguenin D., Dottrens A.
Résultats de la biopsie à l aiguille. Poumon-C ur
1981 ; 37 : 35-50.
34. Davis C.J.
A history of endoscopic surgery.
Surg. Laparosc. Endosc. 1992 ; 2 :16-23.
35. Mouroux J., Maalouf J.
Chirurgie thoracique vidéo-assistée. Ann. Chir.
1994 ; 48 (1) : 37-42.
36. Boutin C., Gargnino P., Valiat J.R., Rey
F.
Thoracoscopie.
Encycl. Méd. chir. (Paris-France) , Poumon , 1982 ; 6000
N50, 4p.
37. Randall J. Harris.
The diagnostic and therapeutic utility of thoracoscopy. Chest
1995 ; 108 : 828-41.
38. Boutin C., Astoul P., Seitz B.
The role of thoracoscopy in the evaluation and management of
pleural effusion.
Rev. Prat. 1990 ; 40 (20) : 1821-2.
39. Baumann Michael H. , Strange Charlie.
The Clinician s perspective on pneumothorax management. Chest
1997 ; 112 : 822-8.
40. John R., Hankins MD, John E., Miller MD ( by
invitation), Safuh Attar MD.
Bronchopleural fistula : thirteen years experience with 77
cases.
The journal of thoracic and cardiovascular surgery volume 76.
Number 6, 1978 ; p : 755-62.
41. Peter C., Pairolero MD and Phillip G., Arnold MD,
Rochester, Minn. Bronchopleural fistula, treatment by transposition of
pectoralis major musle. J. Thorac. Cardiovasc. Surg. 1980 ; 79 : 142-5.
42. Ali S.M., Siddiqui A.A., Joseph S., Langhlin
M.C.
Open drainage of massive tuberculous empyema with progressive
reexpansion of the lung : an old concept revisited.
Ann. Thorac. Surg. 1996 ; 62 : 218-24.
43. Randall J. Harris, Mani S. Kavuru.
The impact of thoracoscopy on the management of pleural disease.
Chest 1995 ; 107 : 845-52.
44. Guidicelli R., Thomas P., Ragni J., Brunet Ch.,
Noirclere M. Vidéothoracoscopie chirurgicale.
Encycl. Med. Chir. (Paris-France), Techniques
Chirurgicales-Thorax, 42 - 450, 1995 ; 12 p.
45. Takashi Suzuki, Kitami A, Suzuku S., Kamio Y.,
Narushima M., Suzuki H.
Video-assisted thoracoscopic sterilisation for exacerbation of
chronic empyema thoracis.
Chest 2001 ; 119 : 277-80.
46. Yim Anthony P.
The role of vidéo-assisted thoracoscopic surgery in the
management of pulmonary tuberculosis.
Chest 1996 ; 110 : 829-32.
47. Larbaoui D.
Chimiothérapie antituberculeuse.
Encycl. Med. Chir. (Paris-France), Poumon , 1986 et 1989 ; 6019
A 35, 25p.
48. Dautzenberg Bertrand.
Traitement de la tuberculose.
La revue du praticien , Paris , 1996 ; 46 : 1350-5.
49. De Coster A.
Les séquelles pleurales et leur prévention.
Encycl. Med. Chirurg. (Paris-France), Poumon , 1990 ; 6045 A 20,
6p.
50. Mavroudis Constantine, Jeffrrey B. Symmond,
Hidéo Minagi, Arthur N. Thomas.
The improved survival in management of empyema thoracis. J.
Thorac. Cardiovasc. Surg. 1981 ; 82 : 49-57.
51. Iseman MD, Madsen L, Goble M, Pomerantz
M.
Surgical intervention in the teatment of plmonary disease caused
by drug- resistant mycobacterum tuberculosis.
Am. Rev. Respir. Dis. 1990 ; 141 : 623-625.
52. Sogo Lioka, Kenji Sawamura.
Surgical treatment of chronic empyema.
J. Thorac. Cardiovasc. 1985 ; 90 : 179-185.
53. Odell J.A., Henderson F B.J.
Pneumectomy through an empyema.
J. Thorac. Cardiovasc. Surg. 1985 ; 89 : 423-7.
54. Weissberg Dov.
Empyema and bronchopleural fistula, experience with open window
thoracostomy.
Chest 1982 ; 82 (4) : 447-50.
55. Coetmeur D., Dersus P. et Baudet B.
Attitudes thérapeutiques actuelles devant un pneumothorax
de l adulte Rev. Pneumol. Clin. 44 :156-60.



