|
REPUBLIQUE DEMOCRATIQUE DU CONGO


UNIVERSITE DE KALEMIE
« UNIKAL »
FACULTE DE MEDECINE

Département de sciences
biomédicales
PREVALENCE DES INFECTIONS RESPIRATOIRES SUPERIEURES
CHEZ LES ENFANTS DE 0 A 15 ANS
« CAS SPECIFIQUE DES C.U.K »
(De janvier 2013 à décembre 2014)

Par KONGOLO NKULU Bienvenu
Travail de Fin de Cycle présenté en vue de
l'obtention du Diplôme de Graduat en sciences biomédicales.
ANNEE ACADEMIQUE 2014-2015
REPUBLIQUE DEMOCRATIQUE DU CONGO


UNIVERSITE DE KALEMIE
« UNIKAL »
FACULTE DE MEDECINE

Département de sciences
biomédicales
PREVALENCE DES INFECTIONS RESPIRATOIRES SUPERIEURES
CHEZ LES ENFANTS DE 0 A 15 ANS
« CAS SPECIFIQUE DES C.U.K »
(De janvier 2013 à décembre 2014)

Par KONGOLO NKULU Bienvenu
Travail de Fin de Cycle présenté en vue de
l'obtention du Diplôme de Graduat en sciences biomédicales.
Dirigé par Dr KILUMBA NDIMINA DIDIER
ANNEE ACADEMIQUE 2014-2015
DEDICACE
SEIGNEUR JESUS CHRIST, LA SAINTE VIERGE MARIE notre
mère et à saint JOSEPH votre mari je ne cesse de vous remercier
pour m'avoir soutenu dès mon enfance et tout au long de ma vie
jusqu'à ce jour et à l'éternité. Je ne cesse de
glorifier votre nom et je vous confie ma vie entre vos mains car toutes
grâces viennent de vous.
A mon père Dr KIBANZA KYUNGU KONGOLO Jerry chef de
division provincial sanitaire (DPS) Tanganika, Ce travail est le fruit de
l'éducation que j'ai reçu de vous mon cher papa, de vos conseils
tant spirituel, matériel et moral. Votre détermination contre
vents et marrées, à voir votre fils réussir porte
aujourd'hui ses fruits. Soyez fier de votre éducation et rigueur que
vous avez toujours eu envers nous pour notre éducation et dans votre
travail. Papa je vous promets que je vais suivre votre exemple. Que Dieu vous
bénisse papa et votre travail.
A ma mère MARIE JEANNE MADASI KANYUNYUZI, vous
êtes une mère qui a toujours été présente aux
cotés de ses fils et vous avez toujours mis tout en oeuvre pour voir les
trois enfants que le seigneur vous as donné réussir dans leur
vie. Vous nous avez enseigné les règles de la bonne
moralité, de l'honnêteté et de bonne conduite. Je prie le
Tout Puissant de vous donner longue vie pour que vous puissiez en
récolter ces fruits et que nous fassions ta fierté. Merci pour
les énormes sacrifices de votre part. Soyez honorée maman.
A mon oncle paternelle KONGOLO MUKALAY et maman FRANCOISE pour
vos conseils et soutien.
A mes frères JOSEPH KAKONGE SAÏDI, KONGOLO KEBA et
à ma petite soeur KASANKA KIBANZA SOUZANNE
A mes cousins et cousines MWAMBA ILUNGA, SAMUEL DHENA, VONZ
CHELO, KONGOLO KIBIBI Martine, KONGOLO MUKOMA Gabriel, KONGOLO KYABU
Véronique, KONGOLO MADASI Marie jeanne, KONGOLO KYUNGU Agnès, en
témoignage de l'affection qui nous unis, je vous souhaite beaucoup de
bonheur dans la vie. Que dieu vous protège. Trouvez ici tout mon
attachement fraternel.
A ma très chère SAFI NSENGA et KONGOLO KIHOKO
CHARLY
A mon tonton NDAHORA qui m'a toujours soutenu moralement,
physiquement et spirituellement.
A mes tentes KONGOLO FATUMA LOUISE, KONGOLO KABWE VERONIQUE,
Je ne saurai vous citer tous, trouvez ici l'expression de ma profonde
gratitude.
Je dédie ce travail. KONGOLO NKULU Bienvenu
REMERCIEMENT
Nous adressons nos sincères remerciements :
§ Au doyen de la faculté de médecine et
à son personnel
§ Au secrétaire facultaire de la médecine
et à son personnel ainsi qu'à tous nos enseignants.
§ A toute les autorités de l'Université de
Kalemie
§ A notre directeur de TFC, Dr DIDIER KILUMBA NDIMINA,
médecin directeur des C.U.K. Je vous remercie d'avoir accepté de
diriger ce TFC. Merci de m'avoir proposé ce sujet de TFC, de m'avoir
guidée du premier au dernier jour de réalisation, pour votre
réactivité et votre disponibilité. Merci pour m'avoir
souvent amenée à me surpasser, quand moi-même, je ne m'en
sentais pas capable. Enfin, merci pour les compétences que vous m'avez
transmises, grâce à vous j'envisage aujourd'hui la
pédiatrie de la ville avec sérénité.
§ A tous nos collègues de promotion et amis,
principalement à KALEMBWE KALUNGA Arsène, KABONDE WA KABONDE
Albert, IDRISSA MUFAUME, KABUNDAMATO KALONDA Pierre, MAKAYA MUSUYU, LONGHUE
NGOY Emmanuel ainsi qu'à tous les autres avec qui nous avons
passé ces 3 merveilleuses années, restant toujours objectifs
malgré les intempéries.
§ A tous nos frères et amis qui n'ont cessé
de nous soutenir. Que la grâce de Dieu surabonde dans vos vies.
§ A abbé PATRICK KASONGO et abbé JULIEN que
ce travail soit le fruit de votre encadrement morale, spirituel et
matériel. Que Dieu vous bénisse !
§ A maman MALEMO YVETTE pour votre soutien et
encouragement je vous demande de me soutenir et ma famille et mes cadets
jusqu'au bout.
ABREVIATIONS
% : Pourcentage
C.E : Corps Etranger
C.U.K : Clinique Universitaire de
Kalemie
° C : dégré Celsius
C3G: Céphalosporine 3ème
Generation
CHD: Division of Child Health and Development
CHU : Centre Hospitalier Universitaire
cm : centimètre
CRENI : Centre de Récupération et
d'Education Nutritionnelle Intensive
DRP : Désobstruction
Rhino-pharyngée.
F : Féminin
g : gramme
GNA : Glomérulonéphrite
aiguë
h : heure
HMET : Hôpital Mère-Enfant
Tsaralalana
IDR : Intradermo-réaction.
IHE : Institut Haïtien de l'Enfance
IM : Intramusculaire.
IRA : Infections respiratoires aigues.
IV : Intraveineuse
IVRH : Infection des Voies Respiratoire
Haute
IVRS : Infection des Voies Respiratoires
Supérieures
J : jour
Kg : Kilogramme
L.A :.Laryngite aiguë
LBA : Lavage Broncho-Alvéolaire.
M : Masculin
mg : milligramme
NFS : Numération Formule Sanguine
O2 : Oxygène
OANH : OEdème angioneurotique
héréditaire
OMA : Otite moyenne aigue.
OMS : Organisation Mondiale de la
Santé.
ORL : Oto-rhino-laryngologie
PCR : Polymérase Chain Reactiv
PEV : Programme Elargi de Vaccination
RAA : Rhumatisme articulaire aiguë
RGO : Reflux gastro-oesophagien.
SGA : Streptocoque du Groupe A.
SRO : Solutés de Réhydratation
Orale.
TDR : Test de Diagnostic Rapide.
UI: Unité Internationale.
UNICEF: United Nations of International
Children's Emergency Fund
VAS : Voies aériennes
supérieures
VRS : Virus Respiratoire Syncycial.
RDC : République Démocratique
de Congo
InVS : Institut nationale de Veil
sanitaire
HTA : Hypertension Artérielle
SNCC : Société National de
Chemin de fer du Congo
INTRODUCTION
Les infections des voies respiratoires supérieures
(IVRS) sont des affections aigües dues à une infection virale ou
bactérienne touchant les voies respiratoires supérieures, soit le
nez, le sinus para nasaux, le pharynx, le larynx et l'oreille moyenne.
Les IVRS constituent le motif des consultations le plus
fréquent en pratique ambulatoire qui se repartissent entre pharyngite
(1/4), rhino-sinusite (1/4) et des infections non spécifiques
(1/3). [1]
Dans la population générale, les adultes
développent en moyenne 2-3 épisodes d'IVRS par an alors que les
enfants d'âge préscolaire en ont 5-7. [2]
Les IVRS représentent environs 50% des maladies chez les
enfants de moins de 5 ans et environs 30% chez les enfants de 5 à 12
ans.
Malgré les efforts consentis dans la lutte contre la
morbidité des enfants, son niveau reste toujours élevé
dans le pays en voie de développement. La grande majorité des
IVRS sont d'origine virale et causées par plus de 200 différents
virus différents, alors que moins de 10% sont d'origine
bactérienne. Cependant, 20-30% des épisodes d'IVRS restent de
cause inconnue et présumés dus à des virus.
[2]
Les IVRS se transmettent entre humains par les
sécrétions respiratoires des individus atteints qui peuvent
disséminer l'agent infectieux par l'éternuement, la toux et les
mains directement ou indirectement par l'intermédiaire d'une
surface. [2] Contrairement à une croyance
largement répandue, il n'y a aucune preuve scientifique que le climat
froid ou l'exposition au froid favorise la survenue d'une IVRS. Les IVRS sont
à l'origine de coûts très élevés à
cause du très grand nombre de consultation, de la sur-prescription
d'antibiotiques et du fréquent absentéisme au travail ou à
l'école. [3]
La problématique demeure du fait que les IVRS
représentent la première cause de consultation chez les
médecins généralistes et pédiatres. De 2005
à 2007, l'Institut National de Veille Sanitaire (InVS) a mené une
étude observationnelle nationale pour évaluer l'incidence des
infections ORL de l'enfant au cours des périodes
hivernales. [4] Sur la période hivernale
2005-2006, le taux d'incidence hebdomadaire des rhinopharyngites pour 100
enfants âgés de moins de 15 ans était égal à
7,75 et celui des angines égal à 1,53. Sur la période
hivernale 2006-2007, ces mêmes taux d'incidence pour les
rhinopharyngites, angines et laryngites étaient respectivement
égaux à 7,16 ; 1,67 et 0,92. Le nombre estimé moyen
de consultations par saison pour ces affections est de 16 millions (11,9
millions pour les rhinopharyngites ; 2,6 millions pour les angines et 1,5
millions pour les laryngites). A titre de comparaison, ces valeurs sont plus de
15 fois supérieures à celles estimées pour les
consultations de syndromes grippaux pour l'ensemble de la population en France
métropolitaine et pour les mêmes périodes. Ces chiffres
illustrent à quel point la prise en charge des infections respiratoires
hautes de l'enfant appartiennent à la pratique courante du
médecin généraliste.
En perspective, les IVRS sont des pathologies
extrêmement fréquentes dont le spectre de
sévérité varie entre une affection auto résolutive
et une infection potentiellement mortelle. Prédominantes pendant la
saison hivernale pour cause d'une plus grande proximité des individus,
elles augmentent significativement la charge du travail des soignants. De part
leur fréquence, elles représentent un véritable fardeau
pour la société et un fléau pour les garderies. Il est
indispensable de reconnaitre que la plus part des enfants, surtout ceux de
moins de cinq ans, vont présenter au moins une dizaine d'épisodes
par ans. [5]
Le choix et l'intérêt de notre travail a
été motivé du fait que les IVRS constituent partout la
première ou la deuxième cause de présentation des jeunes
enfants dans la structure sanitaire. Du fait de leur importance
morbidités mortalités, les IVRS constituent un réel
problème de santé publique à travers le monde en
général et en RDC en particulier. Ce pourquoi il s'agira dans
cette étude épidemio-clinique de déterminer la
prévalence clinique et évolutive des ces infections, afin
d'identifier les différents facteurs pouvant favoriser la survenue des
ces infections pour une meilleure prise en charge et à la
réduction des ces infections ORL ; dont l'analyse tient compte du
sexe, de l'âge et des différences régionales des cas.
Spécifiquement l'objet de notre étude est de déterminer le
sexe le plus touché, la tranche d'âge la plus affectée tout
en identifiant les facteurs contribuant à la survenue des IVRS chez les
enfants de 0 à 15 ans.
Outre l'introduction, la conclusion et les suggestions, notre
étude comporte deux parties :
* La première se penchera sur les rappels et
généralités sur les IVRS,
* La deuxième sera constituée par
l'épidémiologie et l'étude des manifestations cliniques
des IRA hautes au sein de service de pédiatrie aux cliniques
universitaires de Kalemie (C.U.K.)
CHAPITRE I. RAPPELS
ANATOMOPHYSIOLOGIQUE SUR LES VOIES RESPIRATOIRES SUPERIEURES
Les voies respiratoires sont des canalisations permettant le
passage de l'air depuis le nez et la bouche vers les poumons et les
alvéoles pulmonaires au cours de la ventilation. Elles sont
classées en voies intra thoraciques, extra thoraciques, intra
pulmonaires et extra pulmonaires. On parle aussi de voies respiratoires
supérieures pour désigner la région ORL
(Oto-rhino-laryngologie) soit la partie des voies respiratoires située
au dessus du larynx.
Les voies aériennes supérieures sont extra
thoracique et ont une structure complexe et multifonctionnelle qui
régule les différentes fonctions de l'organisme humain. Les VAS
sont divisées dans la cavité du pharynx et du larynx nasal. Les
dysfonctionnements à un certain point de ce système provoquent
l'occlusion intermittente des voies aériennes supérieures qui
prédispose à un développement du ronflement et une
apnée du sommeil.

Figure 1 : Anatomie des voies aériennes
supérieures
1) Les nez et les cavités nasales
Le nez est la partie du corps de forme pyramidale qui fait
sailli au milieu du visage, entre la bouche et le front. Il est divisé
en deux conduits respiratoires (fosses nasales) par le septum nasal.
Les fosses nasales sont deux cavités
séparées par le septum et dont la paroi latérale
présente des replis osseux appelés cornets qui augmentent la
surface muqueuse et protègent les méats sinusiens. La muqueuse
nasale est constituée d'un épithélium de type respiratoire
avec des cellules ciliées et des cellules sécrétrices de
mucus. Elle a un rôle respiratoire par l'humidification et le
réchauffement de l'air inspiré et olfactif dans sa partie
supérieure. Une altération de la muqueuse ou de la fonction
mucociliaire quelle qu'en soit l'origine entraînera des
phénomènes inflammatoires et infectieux responsables de rhinite
ou de sinusite. L'expression peut être aiguë ou chronique.
Les cavités nasale sont le début des voies
aériennes supérieures et le canal d'entrée du flux d'air
le plus habituel. Elle est composée de parois rigides, Les
cavités sont séparées par une cloison
ostéo-cartilagineuse, avec des parois dans lesquelles il y a des
proéminences osseuses, revêtues d'une muqueuse
érectile ; les cornets nasaux, dont la taille est variable en
fonction de la quantité de sang qu'il y a à
l'intérieur.
2) La bouche ou cavité buccale
Elle composée, extérieurement par les
lèvres supérieures et inferieures et, intérieurement par
le plancher de la bouche, les deux tiers antérieurs de la langue mobile,
la face interne de la joue, les gencives supérieure et inferieure et le
palais dur. Le sillon pelvi-linguale sépare le plancher de la bouche de
la langue mobile. La langue est une masse musculaire annexée à la
cavité buccale, formée des muscles insérés sur les
os voisins. La langue mobile a une face ventrale, une face dorsale et deux
bords, droit et gauche, et est séparée de la base de la langue
par le V lingual, ouvert en avant. La lèvre supérieure se draine
dans les ganglions sous-maxillaires et parfois dans les ganglions
parotidiens ; la lèvre inferieure se draine dans les ganglions
sous-maxillaires et sous-digastriques, les lésions proches de la ligne
médiane vers les ganglions sous-mentaux et les ganglions sous
maxillaires droits et gauches.
Le plancher de la bouche et la gencive inférieure se
drainent principalement dans les ganglions sous-maxillaires et sous
digastriques, rarement dans les ganglions sous maxillaires droits et gauches.
Le plancher de la bouche et la gencive inferieure se drainent principalement
dans les ganglions sous maxillaires et sous gastriques, rarement dans les
ganglions sous mentaux ; ce drainage est souvent bilatéral car les
lésions sont fréquemment proches de la ligne médiane.
3) Pharynx :
C'est un conduit musculo-membraneux qui s'étend
verticalement en avant du rachis cervical depuis le sphénoïde
jusqu'à l'oesophage.
De haut en bas trois régions ou trois sections le
composent :
§ Le rhinopharynx
§ L'oropharynx
§ L'hypo pharynx
Ø Le rhinopharynx, encore
appelé nasopharynx ou cavum dans lequel s'ouvre les fosses nasales, est
situé sous la base du crâne, en arrière des fosses nasales
et du voile du palais et au-dessus de l'oropharynx et en avant des deux
premières vertèbres cervicales. Les parois latérales sont
musculo-aponévrotiques. Dans chaque paroi latérale s'ouvre
l'orifice du tube auditif (trompe d'Eustache). La
trompe d'Eustache fait communiquer l'oreille moyenne avec le rhinopharynx. Elle
est tapissée d'une muqueuse de type respiratoire. Elle permet
l'aération de la caisse du tympan et l'épuration du contenu de la
caisse. Lors de la déglutition mais aussi de la toux ou du mouchage, la
partie cartilagineuse de la trompe d'Eustache collabée au repos s'ouvre
par contraction réflexe des muscles à ce niveau ; ce qui dilate
l'orifice de la trompe, favorisant ainsi le passage de l'air du pharynx vers la
caisse du tympan. Les cavités de l'oreille moyenne sont stériles
et communiquent par la trompe d'Eustache avec le cavum qui est septique. Il
existe un système d'épuration protégeant les
cavités précitées de l'invasion bactérienne : le
système mucociliaire.
§ L'oropharynx : dans lequel s'ouvre la
cavité buccale est situé en arrière de la cavité
buccale. Il comprend les sites anatomiques suivants : région
amygdalienne-voile du palais-base de la langue-parois latérales et
postérieures. Sa muqueuse est du type malpighien riche en
éléments lymphoïdes notamment au niveau des amygdales
linguales et palatines.
§ L'hypopharynx : est un
rétrécissement au croisement des voies digestives et
aériennes, situé schématiquement latéralement et en
arrière du larynx avec lequel il contracte des rapports étroits
par les murs pharyngo-laryngés et la région rétro
crico-aryténoïdienne. Il est en forme d'entonnoir
évasé en haut vers l'oropharynx se rétrécissant
vers le bas jusqu'à la bouche oesophagienne. De chaque coté du
larynx la muqueuse, de type malpighien, s'invagine pour former les sinus
puriformes. Comme l'oropharynx son drainage lymphatique est riche et se fait
principalement vers les chaines jugulo-carotidiennes.
4) Larynx :
Le larynx est un organe unique et médian situé
à la partie moyenne du cou, en avant de l'hypopharynx. Mais aussi c'est
un conduit ostéo-cartilagineux rigide comportant l'os hyoïde et les
cartilages (thyroïde, cricoïde, aryténoïdes,
épiglotte) reliés entre eux par des muscles et des ligaments
dont :
· L'os hyoïde, sur lequel s'insèrent les
muscles extrinsèques qui suspendent le larynx,
· Le cartilage thyroïde dont l'angle
antérieur sert d'attache au pied de l'épiglotte et à la
partie antérieure des cordes vocales,
· Le cricoïde, anneau rigide en forme de bague
à chaton (plus haut en arrière qu'en avant) sur lequel repose les
deux cartilages aryténoïdes. Ces derniers glissent le long de la
surface articulaire cricoïdienne et donnent leur insertion à la
partie postérieure des cordes vocales assurant ainsi la mobilité
de ces dernières lors de la phonation, de la déglutition et de la
respiration. La morphologie interne du larynx, tapissée d'une muqueuse
de type respiratoire, se divise en 3 étages superposés :
* L'étage sus glottique comprenant :
§ La face postérieure de l'épiglotte
§ Les replies ary-épiglottiques tendus depuis
l'épiglotte en avant jusqu'aux aryténoïdes en
arrière
§ Les bandes ventriculaires et le ventricule
situés juste au dessus des cordes vocales.
* L'étage glottique correspond au plan des cordes
vocales. Celles-ci s'écartent (mouvement d'abduction) lors de la
respiration ou de la déglutition et se rapprochent l'une de l'autre
(adduction) lors de la phonation ou de la toux.
* L'étage sous glottique correspond au
cricoïde.
L'épiglotte bascule en arrière au cours de la
déglutition empêchant ainsi le bol alimentaire de
pénétrer dans les voies aériennes inférieures.
C'est la partie de la voie aérienne qui agit comme un
contrôle sphinctérien á travers les cordes vocales. Dans la
partie supérieure du larynx, il y a l'épiglotte, cartilage mobile
qui peut parfois submerger le passage de l'air. Il s'agit d'un tube rigide et
repliable qui relie le pharynx à la trachée et abrite les cordes
vocales qui le divisent en étage sus glottique et sous glottique. Il
mesure environ 4 cm de long et environ 6 mm de diamètre. Il est le
principal organe de la phonation. Le larynx du nourrisson et du petit enfant
est particulier par rapport à celui de l'adulte :
§ La sous glottique est de petite aille, son
diamètre étant de 6 mm à la naissance et atteignant 7 mm
à l'âge de 6 mois ;
§ Contrairement aux deux autres étages, elle est
limitée par un anneau cartilagineux inextensible, le cartilage
cricoïde ;
§ Elle est recouverte par un tissu conjonctif
lâche, particulièrement sensible à l'inflammation.
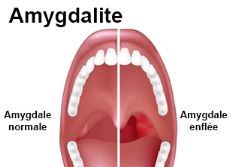
5) Les amygdales
Elles sont situées dans la sphère ORL et sont au
nombre de cinq paires. Elles exercent un rôle important dans la
défense de l'organisme contre les agents extérieurs, tels virus
ou bactéries en fabriquant des anticorps pour lutter contre leur
prolifération. Les plus connus sont les amygdales palatines, petites
masses localisées au fond de la gorge et entourant la luette. Les
amygdales atteignent leur taille maximale à la puberté. Quand
elles sont infectées, notamment en cas d'angine, les amygdales
grossissent et la déglutition est douloureuse. En cas d'infections
répétées, les amygdales peuvent être retirées
c'est l'amygdalectomie.
Chez l'enfant, les amygdales sont volumineuses, car c'est
à cet âge qu'elles sont le plus stimulées par les
infections des voies respiratoires, angines, rhinopharyngites, otites ;
elles régressent naturellement chez l'adolescent et l'adulte. Les
amygdales appartiennent au tissus lymphatique et joue un rôle essentiel
dans la défense immunitaire, car situées à l'entrée
des voies respiratoires et du système digestif, elles sont la
première barrière contre les agents infectieux. Les amygdales ont
aussi un rôle dans la formation des anticorps. Elles présentent
à leur surface de nombreux sillons profonds, les cryptes amygdaliennes.
L'ablation des amygdales n'a cependant pas de conséquences sur le bon
fonctionnement du système immunitaire. En effet, les anticorps sont
aussi produits ailleurs, notamment au niveau des ganglions, de la moelle
osseuse ou de la rate.
Figure 2. Amygdale normale et Amygdale
enflée
CHAPITRE II. GENERALITES SUR
LES INFECTIONS DES VOIES RESPIRATOIRES SUPERIEURES
II.1
DEFINITION
Les IVRS se définissent comme l'atteinte infectieuse
des voies aériennes supérieures c'est-à dire nasale,
laryngée, pharyngée et également otologique qui peuvent
occasionner une détresse respiratoire aigue chez le nourrisson ou
l'enfant. Leur diagnostic est essentiellement clinique, leurs étiologies
sont multiples. [6]
II.2 EPIDEMIOLOGIE
Les IRA hautes constituent l'un des principaux facteurs de
morbidité dans le monde. Cependant, leur épidémiologie et
leur mortalité sont notablement différentes entre les pays
industrialisés et les pays en développement. D'après une
étude faite par l'UNICEF en 2001, on a pu déterminer que plus de
60% des enfants d'Asie du Sud et près de 50% des enfants
d'Amérique latine et des Caraïbes sont tous atteints d'infections
respiratoires hautes, et pour les pays en développement, entre autre
Madagascar, 19% des enfants en sont atteints.
[7]
Le problème majeur lié à l'infection ORL
se situe dans les pays en développement et concerne essentiellement les
enfants de moins de 5ans. [8] La pyramide des
âges est une des causes de l'énorme prévalence à cet
âge, mais interviennent aussi, dans beaucoup de pays, des facteurs
favorisants liés à l'environnement climatique, à
l'hygiène de l'habitat, à la promiscuité, parfois au
tabagisme familial, au petit poids de naissance, à la malnutrition et
aux carences.
D'après l'OMS, chaque enfant de moins de 5 ans des pays
en développement, présente 4 à 8 épisodes
d'infection respiratoire aiguë haute par an. Elles sont la cause de 30
à 50% de toutes les consultations d'enfants dans les structures de
santé. [9]
II.3 ETIOPATHOGENIE, FACTEURS FAVORISANTS ET CAUSES
Les principales bactéries des IVRS sont principalement
le Streptocoque â hémolytique du groupe A et le Corynebacterium
diphteriae pour l'angine ; Streptococcus pneumoniae, Haemophilus
influenzae, Branhamella catarrhalis pour l'otite aiguë ; Haemophilus
influenzae du type b pour l'épiglottite.
Les principaux virus sont le rhinovirus, coronavirus, VRS,
virus influenza A et B, virus para influenza pour la rhinopharyngite ;
Adénovirus, entérovirus, rhinovirus pour l'Angine ; Virus
para influenza, virus influenza pour le Laryngotrachéite.
Notons que pour l'Angine et le Rhinopharyngite, avec plus de
200 virus susceptibles d'induire une rhinopharyngite, l'origine virale de cette
maladie est quasi-exclusive. Parmi les agents pathogènes
incriminés sont isolés : les rhinovirus, coronavirus, virus
respiratoire syncitial (VRS), virus Influenzae et para
influenzae, adénovirus, entérovirus...
Dans 50 à 90 % des cas, selon l'âge, les angines
sont d'origine virale (adénovirus, virus Influenzae, virus
respiratoire syncitial, virus parainfluenzae...). L'aspect des
amygdales ne permet donc pas de préjuger de l'origine bactérienne
de l'angine. Cependant il permet d'orienter sur l'étiologie de l'angine.
Les angines érythémateuses très largement virales, peuvent
inaugurer cependant une scarlatine et doivent donc faire rechercher un
érythème cutané des plis de flexion, en particulier en cas
de fièvre élevée avec énanthème
pharyngé rouge vif de tout l'oropharynx et des bords de la langue sans
rhinorrhée associée. De manière générale,
les germes pouvant être responsables d'angines
érythématopultacées seraient, outre l'origine virale, le
streptocoque â-hémolytique du groupe A, le streptocoque
hémolytique non A, le staphylocoque, le pneumocoque, Pasteurella
tularensis (tularémie) ou Toxoplasma gondii
(toxoplasmose).
Cependant chez l'enfant âgé de moins de 3 ans, la
responsabilité du streptocoque est exceptionnelle. Même en cas
d'infection streptococcique l'évolution est le plus souvent favorable en
3-4 jours sans traitement. Enfin à cet âge il n'y pas de
rhumatisme articulaire décrit, ni de complications post-streptococciques
justifiant l'antibiothérapie chez l'adulte. Il n'y a donc aucun
intérêt à rechercher le streptocoque
Béta-hémolytique A par un test de diagnostic rapide (TDR) avant 3
ans. Les infections à streptocoque non A ne nécessitent pas
d'antibiothérapie. Les infections staphylococciques et pneumococciques
restant rares elles ne sont pas à évoquer en première
intention dans la pratique courante néanmoins elles doivent être
identifiées devant des tableaux cliniques plus inquiétants par
leur gravité clinique initiale ou leur évolution.
Les angines pseudomembraneuses doivent faire évoquer
une mononucléose infectieuse (Virus Estein Barr) et faire rechercher les
symptômes associés pour permettre de poser le diagnostic :
adénopathies diffuses, une splénomégalie, une
asthénie marquée, un purpura du voile. La formule de
numération sanguine (hyperleucocytose avec mononucléose hyper
basophile) et la sérologie MNI en font le diagnostic. Le traitement est
symptomatique. Enfin le diagnostic de diphtérie doit être
envisagé chez les patients non vaccinés ou
immunodéprimés ou provenant de certaines régions
européennes et le traitement mis en route en cas de doute diagnostic.
Les angines ulcéronécrotiques, souvent
unilatérales, avec odynophagie et signes généraux peu
marqués, doivent faire évoquer une angine à association
fuso-spirillaire. Ce type d'infection peut être favorisé par des
affections buccodentaires : gingivite, carie. Elles restent très rares
chez l'enfant et ne doivent pas faire méconnaître une
hémopathie (formule de numération nécessaire).
Les angines vésiculeuses chez l'enfant peuvent
être l'inauguration d'une infection à Coxsakie avec une
symptomatologie d'herpangine par la suite ou une infection à herpes
virus qui est en général une primo-infection avec une
véritable stomatite qui s'installe.
Pour la laryngite aiguë, est presque toujours virale.
Selon une revue de la littérature parue dans Clinical Evidence en Mars
2009, elle est provoquée dans 75% des cas par le virus parainfluenza.
Mais les adénovirus, virus syncitial respiratoire, coronavirus,
métapneumovirus peuvent également être en
cause. [10]
Comme pour les autres infections respiratoires hautes virales
elle peut se surinfecter et donc se compliquer. Pour certains auteurs, la
trachéite bactérienne serait une complication d'une laryngite
banale.
Les facteurs favorisants :
a. Age :
Le risque de décès est plus élevé
chez le nourrisson de 1 à 3 mois.
b. Terrain : Certains terrains favorisent les
infections respiratoires aiguës :
§ Le reflux gastro-oesophagien : On doit rechercher une
toux dès la mise en position couchée. L'association d'une toux
provoquée par la position couchée à des laryngites
à répétition est évocatrice du reflux
gastro-oesophagien.
§ Les fausses routes, conséquences d'une maladie
neurologique ou d'une fistule oeso-trachéale ;
§ La maladie des cils immobiles qui se manifeste par des
infections ORL chroniques ;
§ Les cardiopathies : Les shunts gauche droit sont
responsables d'une HTA pulmonaire ;
§ Les déficits immunitaires ;
§ Les terrains de malnutrition et/ou de
prématurité.
c. Les conditions de vie :
La promiscuité et la vie en collectivité
(crèche par exemple) augmentent le risque de contamination et de
propagation des infections respiratoires aiguës. La transmission est
interhumaine et se fait essentiellement par voie aérienne lors
d'éternuements ou d'épisodes de toux. Les mains sont
également un vecteur important de la transmission.
Le tabagisme passif contribue à la dégradation
de l'activité mucociliaire. [11]
Les causes : Les données
bactériologiques relèvent plusieurs causes.
Avant l'âge de 2 ans, les causes virales sont plus
fréquentes que les causes bactériennes. L'inverse est
observé après l'âge de 2 ans.
a) Le virus : le virus respiratoire syncitial (VRS) est
l'agent No 1 de la bronchiolite. Le Myxovirus para influenzae
associé fréquemment à la bronchiolite une atteinte
laryngée. L'adénovirus associé des signes respiratoires
à une otite, pharyngite, signes extra respiratoires (conjonctivite,
adénopathies cervicales). Le rhinovirus est généralement
responsable d'un tableau de rhinopharyngite.
b) Les bactéries : trois germes
prédominent ; il s'agit du
§ Streptococcus pneumoniae
§ Streptocoque A
§ Hémophilus influenzae type b.
Le staphylocoque doré reste un germe redoutable et est
une cause importante de mortalité. Les autres germes sont plus rarement
en cause : Le kleibsiella pneumoniae ; la chlamydia
pneumoniae et le mycoplasme. [11]
II.4 PHYSIOPATHOLOGIE
Les voies aériennes supérieures constituent le
premier contact avec l'environnement extérieur. Elles seront la cible
d'agressions exogènes, en particulier, les agents infectieux (les virus
et les bactéries). Par contacts répétés, le
système immunitaire absent à la naissance se mettra
progressivement en place durant les premières années de la vie
(en moyenne 7 à 8 ans).
Notons que les anticorps maternels protègent l'enfant
durant les 6 premiers mois de la vie. L'ensemble des cavités
présentes chez le jeune enfant (cellule ethmoïde et sinus
maxillaire) communique largement avec la fosse nasale. Toute agression des
voies aériennes supérieures engendrera une atteinte des fosses
nasales mais aussi une participation sinusienne associée.
Schéma général de la
physiopathologie
Colonisation des muqueuses des VRS : Point de
départ
Bactériémie
(Cellulite, Sepsis, péricardite.....)
Phagocytose par macrophages
Drainage lymphatique
Multiplication au niveau de la sous-muqueuse
Invasion de l'épithélium respiratoire (sinusites,
otites, broncho-pneumopathies)
Méningite
Figure 3 : Physiopathologie des infections
ORL
II.5 DIFFERENTS TYPES D'IVRS
A. RHINITE
On peut le définir comme un rhume banal, habituellement
apyrétique. Elle se caractérise par une inflammation aigüe
des muqueuses nasales, parfois pouvant s'étendre au pharynx, au larynx,
à la trachée et aux bronches. Cliniquement, après une
période d'incubation de 24 à 72 heures, on retrouvera un
picotement naso-pharyngé associés à des
éternuements, suivis rapidement d'une hypersécrétion
séreuse avec obstruction nasale. Parfois, il peut s'y associer une
céphalée, une asthénie mais sans fièvre. Sans
complication, elle guérit en 4 à 6 jours mais les risques de
survenue d'infections bactériennes secondaires (rhinite purulente,
sinusite, otite, angine...) apparaissent habituellement au cours de la
2ème semaine.
B. RHINOPHARYNGITE
En théorie la rhinopharyngite est une atteinte
inflammatoire du rhinopharynx, mais celui-ci est situé en arrière
du nez et au-dessus du voile du palais et en pratique, à moins
d'utiliser un fibroscope, il n'est pas visible lors de l'examen clinique. En
fait on entend par rhinopharyngite, une atteinte inflammatoire du pharynx et de
fosses nasales. La rhinopharyngite aiguë touche le plus souvent les
enfants de moins de 6 ans, avec 5 à 8 épisodes par
ans. [13] Elle est beaucoup plus rare ensuite,
probablement du fait de l'acquisition de défenses immunitaires locales
ou générales idoines (maladie d'adaptation).
Les rhinopharyngites sont très fréquentes
(environs 3 millions de cas par an en France et de ce fait représentent
un problème de santé publique (fréquence des consultations
médicales, des prescriptions médicamenteuses, de jours
d'absentéisme scolaire ou d'arrêts de travail, enfin de des
coûts induits. Elle est principalement d'origine virale ; et
pourtant représente une des toutes premières causes de
prescription d'antibiotiques en France chez l'enfant.
[14] Une enquête réalisée en 1992 fait
état de 40% de prescription d'antibiotiques pour une rhinopharyngite
chez l'enfant, chiffre identique à celui observé dans d'autre
pays. [13]
La rhinopharyngite aiguë est la pathologie infectieuse la
plus fréquente en pédiatrie.
Elle associe à des degrés divers une obstruction
nasale et/ou une rhinorrhée bilatérale, une toux liée
à la rhinorrhée postérieure et de la fièvre. Elle
peut se définir comme une maladie d'adaptation à un environnement
donné, se caractérise par une atteinte inflammatoire
simultanée du nez et du rhinopharynx. Elle peut être aigue,
récidivante ou chronique, et est fréquente entre 6 mois et 7
ans.
1) La forme aiguë simple
C'est une atteinte de la muqueuse du nez et du pharynx. Les
signes cliniques associent une obstruction nasale bilatérale avec
respiration buccale et une fièvre à 38,5°C. En l'absence de
complication, la fièvre est rarement plus élevée. Il
existe des adénopathies cervicales bilatérales et sensibles.
L'otoscopie est systématique et retrouve des tympans inflammatoires,
roses sans otite. La résolution spontanée est habituelle en 4
à 5 jours, en l'absence de complications
2) Forme récidivante et chronique
L'évolution est marquée par la
répétition des épisodes aigus. L'intervalle entre chaque
épisode est marqué soit par un retour à la normale avec un
nez sec et perméable, soit par la persistance d'une rhinorrhée
mucopurulente avec respiration buccale. On considère le passage à
la chronicité à partir d'une fréquence d'au moins 6
épisodes aigus par hiver. C'est dans ces formes récidivantes et
chroniques que s'observent les principales complications. L'on peut aussi
classer les rhinopharyngites de cette manière :
1. Rhinopharyngite aigue (non compliquée)
:
La fièvre élevée dépasse rarement
4 jours
Rhinorrhée, toux : durant jusqu'à 10 jours.
L'évolution vers la rhinorrhée d'aspect
purulente est habituelle.
2. Rhinopharyngite aigue compliquée
:
Persistance de la température élevée au
delà du 4ème jour ou réascension de la fièvre
Otite moyenne aigue,
Pneumonie
Sinusite (ethmoïdite) : très rare.
3. Rhinopharyngites récidivantes
:
Selon l'OMS un enfant peut faire en moyenne de 6 à
8 épisodes d'infections respiratoires aigues hautes. Au delà de
cette fréquence normale rechercher :
Hypertrophie des végétations
adénoïdes
Terrain atopique
Carence martiale
C. ANGINES
C'est une inflammation du pharynx et/ou de ses annexes
lymphoïdes. Ce syndrome concerne prioritairement l'enfant de plus de 2
ans, c'est une inflammation aiguë d'origine infectieuse des amygdales
et/ou de l'ensemble du pharynx. Les germes responsables sont des virus (50% des
cas) et des bactéries : le streptocoque b hémolytique du groupe A
est le plus fréquent des germes bactériens (25 à 40 %).
Cependant l'angine streptococcique est rare avant 3 ans. La distinction
clinique entre angine virale et bactérienne est difficile. Pathologie
banale et fréquente, la gravité potentielle de l'angine est
liée au risque de survenue d'une complication post-streptococcique : GNA
et R.A.A.
Le risque de RA existe chez l'enfant de plus de 4 ans alors
que le risque GNA est présent à tout âge même chez
l'enfant de moins de 4 ans. On estime que le risque de survenue d'un R.A.A
après une angine streptococcique est de 0,3 %.
[12]
On peut les classer en 3 types :
1) Les angines érythémateuses ou
érythématopultacées (étiologie virale et
streptococcique)
Ce sont les formes les plus fréquentes (90 % des
angines). En raison du risque lié à l'infection streptococcique
(R.A.A et GNA) il faut à priori considérer toute angine comme
streptococcique chez l'enfant âgé de 4 ans et plus. Il existe une
inflammation des piliers amygdaliens et une augmentation du volume des
amygdales qui apparaissent érythémateuses. L'association de
points ou de dépôts blancs fait porter le diagnostic de forme
érythémato-pultacée, mais elle ne préjuge en rien
l'étiologie virale ou bactérienne. Elle est rare chez l'enfant de
moins de 3 ans, mais est plus fréquente chez le grand enfant.
Elle se caractérise par :
§ Une survenue brutale avec dysphagie importante
§ Dysphagie importante
§ Une fièvre importante
§ L'existence d'adénopathies satellites
douloureuses ou une adénopathie cervicale douloureuse.
§ Et la présence d'un rash cutané
scarlatiniforme (scarlatine)
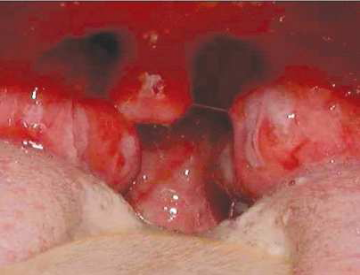
Figure 4 : Angines
érythémateuses ou
érythématopultacées
2) Angines vésiculeuses
Caractérisées par la présence de petites
vésicules sur le pharynx, elles sont d'origine virale. Ces
vésicules se rompent rapidement, laissant place à des
érosions au fond jaunâtre entourées d'un halo
inflammatoire.
3) Angines pseudomembraneuses
Elles se caractérisent par la présence d'un
enduit blanchâtre confluent et épais recouvrant souvent toute la
surface des amygdales, et s'étendant parfois au voile et à la
luette. Cette fausse membrane est au début blanchâtre et lisse
puis devient grenue et gris-jaune, adhère au plan profond et se
détache en bloc. Fréquemment appelée angine
diphtérique, elle s'accompagne souvent de signes généraux
comme fièvre, tachycardie, hypotension ; et d'extension locale (coryza,
tirage, croup, adénopathies cervicales).
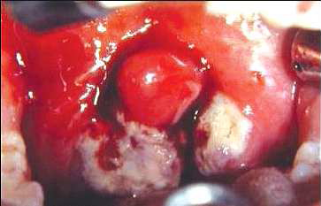
Figure 5 : Angines
pseudomembraneuses
4) Angine ulcéreuse ou
ulcéro-nécrotique
Deux formes de cette angine peuvent être
évoquées :
a) Une angine fuso-spirillaire de Vincent,
favorisée le plus souvent par une mauvaise hygiène
bucco-dentaire. Unilatérale, elle se rencontre essentiellement chez
l'adolescent et se présente avec une fausse membrane blanc
grisâtre, friable, évoluant vers l'ulcération, une haleine
fétide ; la douleur unilatérale est intense avec une
fièvre peu importante.
b) Les angines ulcéreuses des
hémopathies : généralement bilatérales
associées à d'autres symptômes (adénopathies,
pétéchies, hémorragies...).
D. OTITE MOYENNE AIGUE (OMA)
L'OMA est une inflammation de l'oreille moyenne
accompagnée habituellement d'un épanchement purulent. Elle se
manifeste par les symptômes suivants : douleur (otalgie), fièvre,
irritabilité. C'est la première infection bactérienne de
l'enfant. [14]
C'est une inflammation de l'oreille moyenne accompagnée
habituellement d'un épanchement purulent ; elle est fréquente
surtout chez le nourrisson et le jeune enfant. On peut la classer en 3 types
:
Otite moyenne aigue non compliquée
Otite moyenne aigue compliquée
Otites récidivantes si nombre d'épisodes
supérieur à 4 / an. On distingue :
* otites moyennes aiguës purulentes qui se
répètent
(Avec normalisation du tympan entre 2 épisodes)
* otites séro-muqueuses :
§ Otite chronique à tympan fermé avec
accumulation dans l'oreille moyenne d'un liquide aseptique et plus ou moins
visqueux
§ parfois perforation du tympan avec écoulement
séreux
§ fièvre modérée ou absente,
§ on doit y penser devant une hypoacousie ou des otites
à répétition.
E. ETHMOÏDITE AIGUË DE L'ENFANT
C'est la complication sinusienne des rhinopharyngites
aiguës chez l'enfant de 2 à 3 ans. On distingue 2 formes
évolutives :
1) L'ethmoïdite aiguë non
extériorisé qui se caractérise par une
rhinopharyngite aiguë avec fièvre élevée (39 °C)
chez un enfant asthénique. L'examen met parfois en évidence un
oedème modéré de l'angle interne de l'oeil associé
à une rhinorrhée purulente du même côté. La
fibroscopie peut retrouver du pus au niveau des orifices de drainage des sinus
ethmoïdaux (méat moyen).
2) L'ethmoïdite aiguë
extériorisée
Elle associe une fièvre à 39 °C et des
signes locaux évocateurs. Elle atteint les paupières
supérieure et inférieure mais pas systématiquement de
façon symétrique. Il s'y associe selon le stade de l'atteinte un
oedème conjonctival ou chémosis. Il existe une rhinorrhée
purulente homolatérale.
F. SINUSITES AIGUES
C'est l'inflammation aigue de la muqueuse des sinus de la
face, survenant habituellement dans un contexte de rhinopharyngite aigue. Le
sinus éthmoïdal est présent dès la naissance. Il est
le seul véritablement individualisé jusqu'à l'âge de
6 ans. En conséquence la seule sinusite vraie
observée avant l'âge de 6 ans est
l'ethmoïdite.
Le sinus maxillaire jusqu'à
l'âge de 6 ans n'est pas strictement individualisé.
En effet la configuration anatomique des fosses nasales (large
ouverture du méat moyen sur les fosses nasales et continuité
entre les muqueuses des sinus et des fosses nasales) fait qu'il est
exceptionnel que du pus ait eu la possibilité de se collecter dans le
sinus maxillaire : C'est pour cela qu'on parle de rhino sinusite
maxillaire.
Après l'âge de 6 ans,
le sinus maxillaire est individualisé et on peut observer
alors des sinusites maxillaires vraies.
Il y a 2 types des sinusites selon la
classification :
1) la sinusite maxillaire aiguë de
l'enfant.
Elle s'observe chez l'enfant à partir de 6 ans.
Avant 6 ans : L'atteinte sinusienne
s'intègre au tableau de rhinopharyngite.
Elle associe, avec les signes habituels des rhinopharyngites,
une rhinorrhée purulente et une toux grasse productive nocturne et
matinale.
A partir de 6 ans : L'atteinte sinusienne
est plus franche et individualisée, elle associe une fièvre
à 38-39 °C, une obstruction nasale, une rhinorrhée purulente
et des douleurs maxillaires qui sont augmentées par l'effort, la toux et
l'antéflexion de la tête.
2) La pansinusite récidivante et chronique de
l'enfant
Les signes cliniques associent une obstruction nasale, une
rhinorrhée purulente et une toux productive. L'examen des fosses nasales
retrouve des sécrétions purulentes provenant des méats
sinusiens. La chronicité repose sur la durée de
l'évolution de plus de 3 mois.
Mais aussi il y a la classification selon
l'âge :
1. Chez le nourrisson et le jeune enfant :
1.1. Ethmoïdite :
C'est une urgence pédiatrique
car il existe un risque de survenue de complications
graves.
§ Le syndrome infectieux et
l'oedème périorbitaire traduisent une
cellulite orbitaire,
§ Cette cellulite peut être due à une
thrombophlébite des veines de drainage
éthmoïdo-orbitaire.
Les risques évolutifs sont la suppuration
intra-orbitaire ou la thrombophlébite du sinus caverneux.
Trois symptômes doivent faire craindre la
suppuration intra-orbitaire :
§ fixité du globe oculaire
§ mydriase paralytique
§ anesthésie cornéenne
Dans ce cas de suspicion de complications :
D'abcès intra-orbitaire ou de
staphylococcie maligne de la face :
Demander un examen ophtalmologique en urgence.
1.2. Rhino sinusite maxillaire :
Tableau clinique d'une rhinopharyngite surinfectée.
2. Chez l'enfant de 5 ans et plus : sinusite
maxillaire
§ fièvre,
§ rhinorrhée purulente
§ céphalées
G. EPIGLOTTITE AIGÜE et LARYNGITES
AIGUES
Affection aiguë potentiellement mortelle,
l'épiglottite aiguë est définie comme une
septicopyoémie à Haemophilus influenza type B, elle
intéresse l'enfant de 7 mois à 7 ans. Il s'agit d'une laryngite
sus-glottique.
La laryngite est l'inflammation du larynx le plus souvent
d'origine infectieuse, C'est le témoin d'une obstruction des voies
aériennes supérieures (cause la plus fréquente de
dyspnée obstructive haute ou dyspnée inspiratoire), Toux aboyant,
modification de la voix et stridor inspiratoire (dyspnée inspiratoire)
sont les manifestations cliniques habituelles.3 formes cliniques sont possibles
:
§ La laryngite aiguë sous glottique
(oedémateuse) associée à une infection virale (Myxovirus
parainfluenzae surtout, plus rarement virus respiratoire syncitial) ou
bactérienne
§ La laryngite aiguë spasmodique
(striduleuse ou récurrente).En pratique la distinction entre ces 2
formes (L.A. sous glottique et L.A. spasmodique) est difficile.
§ Epiglottite : Constitue un tableau
grave, heureusement rare c'est l'infection bactérienne de la
région sus glottique du larynx comprenant le vestibule et
l'épiglotte. C'est une urgence pédiatrique qui peut aboutir au
décès en quelques heures si elle n'est pas reconnue et
traitée à temps.
La classification tient compte :
§ de l'âge
§ des symptômes et de l'étiologie
§ de la gravité
H. LA GRIPPE
Les virus Influenza A et B causent des épidémies
de grippe saisonnières qui surviennent généralement en
hiver, le plus souvent de fin décembre à mars. Ces virus ont une
très grande variabilité génétique avec de
fréquentes mutations permettant l'apparition de nouvelles souches
virales qui causent de nouvelles épidémies chaque année.
La grippe se transmet facilement entre humains, entraînant une
augmentation rapide du nombre de personnes atteintes. En Suisse, chaque
épidémie annuelle cause environ 100.000 à 300.000 cas,
5.000 à 15.000 pneumonies, 1'000 hospitalisations et 400 (100-1000)
décès. Le système de surveillance de la grippe permet de
suivre l'épidémie, qui est déclarée dès le
franchissement du seuil épidémique de 50 affections grippales
pour 100.000 habitants. [15] La grippe peut se
compliquer par une pneumonie virale primaire ou bactérienne secondaire
ainsi que par la décompensation de maladies chroniques responsables de
nombreuses hospitalisations et décès, dont la fréquence
augmente avec l'âge et est 2-5 fois plus élevée au-dessus
de 65 ans. [15]
I. LES IVRS ASPECIFIQUE
Sont des affections touchant les voies respiratoires
supérieures avec symptômes infectieux à plusieurs niveaux,
sans prédominance.
II.6 DIAGNOSTIC
A. CLINIQUES
1) Signes généraux
F la fièvre : elle oscille entre 38,5° et
40°C. Mais certaines infections ORL apparaissent parfois dans un contexte
apyrétique.
F Ailleurs : une asthénie, une anorexie récente,
une irritabilité, une insomnie peuvent s'observer.
2) Signes fonctionnels
Les symptômes des IRA comprennent
généralement :
§ une toux,
§ des maux de gorge, une céphalée.
§ une inflammation de la muqueuse nasale, un
écoulement nasal et une congestion nasale,
L'apparition des symptômes commence habituellement 1
à 3 jours après l'exposition. La maladie dure habituellement 7
à 10 jours.
3) Signes spécifiques
Mais en fonction de certaines infections ORL, on peut
retrouver :
§ une otalgie qui se manifeste chez le nourrisson par des
cris, des pleurs, une irritabilité.
§ une gêne auriculaire, une baisse de l'audition
§ une otorrhée qui peut révéler une
otite moyenne aiguë entraînant généralement une
sédation rapide des symptômes.
§ une rhinorrhée antérieure muqueuse ou
mucopurulente bilatérale, une rhinorrhée postérieure
inconstante avec un écoulement mucopurulent sur la paroi
postérieure du pharynx, sous le voile entre les amygdales. Le pharynx
est discrètement inflammatoire.
§ des douleurs maxillaires qui sont augmentées par
l'effort, la toux et l'antéflexion de la tête.
§ une dyspnée d'installation progressive.
4) Signes physiques
a) Inspection :
§ Elle apprécie la morphologie et de la dynamique
thoracique (abaissement respiratoire du larynx, tirage intercostale et/ou
sus-claviculaire et/ou sus-sternale).
§ Elle recherche une cyanose par hypoxie, l'existence de
la sueur, un trouble de la conscience, une anomalie tensionnelle.
b) Examen otoscopique
C'est un examen difficile à réaliser et à
interpréter : l'enfant bouge, le conduit auditif externe est
encombré de débris cérumino-épidermiques, le
matériel d'otoscopie est inadapté.
Normalement le tympan est gris rosé, le manche du
marteau est blanc nacré. Au tout début de l'otite, le tympan est
rosé, le manche du marteau est rouge par dilatation des capillaires. Au
stade collecté, le tympan est bombé, rouge ou lie-de-vin,
d'aspect pseudo-polyploïde, le manche du marteau n'est plus visible. En
cas d'otorrhée, celle-ci doit être aspirée ou
«tamponnée» afin d'apercevoir la perforation qui peut
être dans la partie soit inférieure du tympan (déclive),
soit supérieure du tympan (non déclive, absence de drainage
spontané).
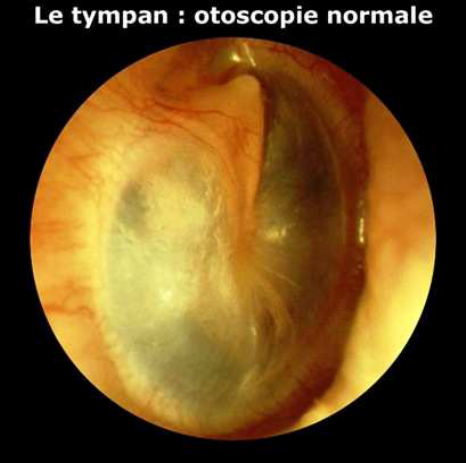
Figure 6 : tympan normal
B. PARACLINIQUES
Ces examens seront demandés en fonction de
l'étiologie recherchée.
1) Imagerie
a) Les clichés standards (Blondeau) sont peu
spécifiques : l'opacité complète d'un ou plusieurs
sinus peut signer l'évolutivité actuelle d'une sinusite.
b) Un scanner des sinus permettra de préciser
l'extension de l'atteinte sinusienne.
c) La radiographie de profil en position verticale qui
visualise le larynx distendu alors qu'il existe un net épaississement de
l'épiglotte et des replis ary-épiglottiques.
1) Numération et formule sanguine
(NFS) : L'hémogramme n'a aucune valeur précise.
Elle peut être normale. Parfois, on note une hyperleucocytose à
polynucléaire neutrophiles dans les infections bactériennes, une
leucocytose modérée ou diminuée dans les viroses.
2) Autres examens complémentaires
Les autres méthodes de diagnostic sont : l'examen
direct et culture, PCR, la recherche d'antigènes solubles (liquide
pleural) et les hémocultures :
· Recherche de germes atypiques (M. pneumoniae,
C. pneumoniae, ...) : Prélèvements :
aspiration rhinopharyngée et prélèvement de gorge, LBA.
Méthodes de diagnostic : culture (milieux spéciaux, laboratoires
spécialisés), PCR, sérodiagnostic.
· Recherche de Corynebacterium diphteriae :
Prélèvement : écouvillonnage pharyngé.
Méthode de diagnostic : culture et identification, PCR
· Recherche de Bordetella pertussis :
Prélèvement : aspiration rhino-pharyngée à
la période catarrhale. Méthodes de diagnostic : culture (germe
très fragile), PCR, sérodiagnostic
· Le diagnostic virologique rapide se fait par
prélèvement naso-pharyngé par aspiration et mise en
évidence par une technique d'immunofluorescence directe par microscope
électronique et indirect par virage des anticorps.
· La recherche des bactéries pyogènes
(S. pneumoniae, H. influenzae, S. aureus) les
prélèvements sont faits avant tout traitement antibiotique :
expectoration, aspiration pharyngée au cours d'une
kinésithérapie respiratoire (mais contamination par la flore
rhinopharyngée saprophyte) ;
II.7 DIAGNOSTIC DIFFERENTIEL
On éliminera surtout toutes les causes de
dyspnée d'origine haute non infectieuse chez le nourrisson et
l'enfant.
a) L'oedème laryngé allergique ou
caustique :
* L'oedème allergique : rare chez le nourrisson ; y
penser après une piqûre d'insecte ou une injection
médicamenteuse.
* L'oedème caustique c'est la brûlure du larynx
après absorption de produit caustique.
b) Le corps étranger (CE) des VAS
:
Dyspnée laryngée d'installation brutale chez un
enfant en âge de préhension. Notion de syndrome de
pénétration avec absence de fièvre. La dyspnée
apparaît lorsque le C.E siège au niveau du larynx (dyspnée
laryngée) ou au niveau de la trachée. Urgence fréquente
particulièrement chez l'enfant de sexe masculin dont la majorité
survient entre 1 et 4 ans. Il existe un risque asphyxique important en cas
d'enclavement dans la sous glotte. Au syndrome de pénétration
s'associe un syndrome dyspnéisant. On recherchera une toux chronique,
des complications infectieuses broncho-pulmonaires, un emphysème, un
pneumothorax... Le traitement consiste en la réalisation d'une
endoscopie des voies aériennes sous anesthésie
générale. La manoeuvre évacuatrice de Heimlich n'est
à réserver qu'au cas d'asphyxie aiguë.
c) OEdème angioneurotique
héréditaire (OANH) :
C'est l'oedème laryngé déclenché
par un traumatisme ou un stress.
d) Traumatisme laryngé
Les traumatismes externes : Fracas laryngé,
hématome laryngé ou emphysème cervical.
Les traumatismes internes secondaires à des intubations
prolongées ou les granulomes glottiques des ankyloses
aryténoïdiennes ou des sténoses sous-glottiques.
e) les dyspnées de l'enfant de moins de 6
mois
1) L'angiome sous-glottique :
2) La sténose sous-glottique congénitale ou post
intubation
3) La palmure laryngée
4) La laryngomalacie
5) Les dyspnées nasale ou rhinopharyngée
II.8 EVOLUTION ET COMPLICATIONS
Pour chaque type d'infection, l'évolution
générale est spontanément favorable, mais la survenue de
complications peut être rencontrée pour certaines infections :
A. Les rhinopharyngites
L'affection guérit spontanément en quelques
jours sans laisser de séquelles appréciables, tout au moins dans
les formes non compliquées. La présence ou la survenue de
complications bactériennes conditionne la prescription d'antibiotiques
:
§ l'otite moyenne aiguë (OMA) souvent précoce
et survient surtout chez l'enfant de 6 mois à 2 ans
§ une ethmoïdite aiguë (affection rare du
nourrisson) ; puis après l'âge de 6 ans, une sinusite
maxillaire.
§ et accessoirement les complications peuvent être
aussi :
* ganglionnaires : adénophlegmon cervical, abcès
rétro pharyngé, torticolis
* laryngées : laryngites aiguës sous-glottiques,
laryngite striduleuse
* digestives : diarrhée, vomissement avec
déshydratation
B. Les angines.
Les angines à streptocoque béta
hémolytique A évoluent le plus souvent favorablement en 3-4 jours
même en l'absence de traitement. Cependant, elles peuvent donner lieu
à des complications potentiellement graves (syndromes pos
streptococciques) :
§ rhumatisme articulaire aigu (R.A.A),
glomérulonéphrite aiguë (GNA) et complications septiques
locales ou générales) dont la prévention justifie la mise
en oeuvre d'une antibiothérapie.
C. Ethmoïdite aiguë compliquée
§ Les complications
ophtalmologiques sont les plus fréquentes et peuvent
atteindre tous les constituants de l'oeil :
* la cellulite orbitaire se traduit par un oedème
diffus dans le tissu adipeux de l'orbite sans abcédassions ;
* l'abcès sous-périoste se caractérise
par une collection purulente située entre le périoste et l'os ;
l'abcès déplace le globe vers le bas et en dehors ;
* l'abcès orbitaire est situé au niveau de la
graisse orbitaire. Il est responsable d'une exophtalmie sévère,
d'une immobilité du globe oculaire et d'une altération de
l'acuité visuelle.
§ Les complications
neurologiques sont essentiellement représentées par
la thrombophlébite du sinus caverneux, se manifestant par des crises
convulsives, un syndrome méningé avec troubles de la conscience
pouvant évoluer vers un coma profond et même au
décès.
D. L'épiglottite aigüe
Elle constitue une urgence médicale et de ce fait
nécessite une prise en charge en milieu hospitalier. Cette urgence
redoutée peut engager rapidement le pronostic vital.
E. La mastoïdite
Les complications les plus fréquentes sont les
infections endocrâniennes, la thrombose du sinus latéral.
II.9 TRAITEMENT
Le traitement antibiotique des IVRS n'est pas
systématique chez les enfants, sauf en cas de rhinopharyngite
compliquée, d'angine aiguë à streptocoque du groupe A, de
sinusite aiguë maxillaire purulente, OMA purulente chez l'enfant de 6
mois.
A. RHINOPHARYNGITE
Ø Si non compliquée : pas
d'antibiothérapie
v Mesures physiques :
§ Ne pas trop couvrir l'enfant
§ Aérer la pièce
§ Faire boire le plus souvent possible
v Traitement symptomatique :
§ Lavage des fosses nasales : DRP avec SSI pour chaque
narine, renouvelable plusieurs fois
§ Antipyrétiques en cas de fièvre
(température>38°) : paracétamol
15mg/kg/6h
§ Éventuellement, vasoconstricteurs par voie
nasale chez le grand enfant
Ø Si la forme est compliquée,
on instaurera un traitement antibiotique
§ Amoxicilline + acide clavulanique 80 mg/kg/jour sans
dépasser 3g/jr
§ où C3G (céphalosporine
3ème génération) type
cefpodoxime-proxétil8mg/kg/jour
B. ANGINE AIGUE
Du fait de l'absence de corrélation
bactério-clinique, 3 attitudes peuvent se concevoir :
Ø Prélèvement de gorge
systématique pour culture et isolement
Cette attitude implique un délai d'au moins 48 h pour
débuter l'antibiothérapie.
Ø Utilisation des tests de diagnostic rapide :
STREPTO-TEST
Ces tests permettraient de ne traiter que si la réponse
est positive.
Ø Antibiothérapie à l'aveugle
selon présomption clinique.
L'antibiothérapie de l'angine aigüe est
constituée par :
§ LA PENICILLINE qui est l'antibiothérapie dite de
« référence », la cible essentielle étant le
streptocoque du groupe A avec un schéma thérapeutique bien
codifié :
· PENICILLINE V (Oracilline) : 50 000 à 100 000 UI
kg/j chez l'enfant, 3prises par jour pendant 10 j ;
En cas d'allergie aux aminopénicillines, on utilise des
macrolides (érythromycine, Azithromycine, Clarithromycine) avec une
efficacité clinique et bactériologique identique.
C. OTITE MOYENNE AIGUE
Au moment de l'examen otoscopique, en cas où les
tympans sont mal ou non vus, l'antibiothérapie ne doit pas être
prescrite à l'aveugle
§ avant 2 ans : le recours à l'ORL doit être
envisagé
§ après 2 ans : en l'absence d'otalgie, le
diagnostic d'OMA est très improbable.
v Si OMA congestive : pas
d'antibiothérapie mais revoir l'enfant en cas de persistance des
symptômes au-delà du 3ème jour.
v Si OMA purulente :
· Chez l'enfant de plus de 2 ans et symptômes peu
bruyants : abstention antibiotique et réévaluation après
48-72h si les symptômes persistent.
· Chez l'enfant de moins de 2 ans ou plus de 2 ans avec
des symptômes bruyants (fièvre élevée, otalgie
intense) : antibiothérapie d'emblée : 8 -10 jours
* Amoxicilline-acide clavulanique 80mg/kg/jr ou
céfuroxime-axétil ou cefpodoxime-proxétil 8mg/kg/jr
* Si contre-indication aux béta-lactamines :
érythromycine-sulfafurazole < 6 ans, pristinamycine 50mg/kg/jr > 6
ans
v Si Otite séro-muqueuse : pas
d'antibiothérapie sauf en cas de persistance des symptômes
au-delà de 3 mois.
D. SINUSITE AIGUE
La prise en charge se fera en fonction de la forme clinique
retrouvée et fréquemment, elle se fera à domicile sauf en
cas de forme grave. Dans leur forme subaigüe, on recherchera les facteurs
de risque qui sont l'asthme, la cardiopathie, la drépanocytose.
§ Si ces facteurs sont absents, on instaurera seulement
un traitement symptomatique, devant la fièvre et la douleur :
paracétamol 15mg/kg/6h et DRP
§ Mais si ces facteurs de risque sont présents ou
devant une forme aigüe sévère, on prescrira un traitement
antibiotique associé à un traitement symptomatique
(antipyrétique-antalgique et DRP) : Amoxicilline +
acide clavulanique (80mg/kg/jour) en 3 prises, sans dépasser 3 g/j ; ou
cefpodoxime-proxétil (8mg/kg/jour) en 2 prises.
E. LARYNGITE SOUS GLOTTIQUE
On fera :
§ une corticothérapie : Betamethasone orale
10gouttes/kg. Si absence d'amélioration après 30 minutes, on fera
une injection IM de Betamethasone
§ S'il y a surinfection :
* antibiothérapie : Amoxicilline-acide clavulanique.
* Corticoïdes : Dexamethasone IV ou IM : 0, 3mg/kg ou
Prednisone 1 à 2 mg/kg/j pendant 4 à 5jr.
§ Si pas d'amélioration :
* Hospitalisation en absence de réponse au traitement
ou si récidive ou apparition de signes de gravité.
* Oxygène et humidification d'air.
* Aérosol adrénaline et corticoïdes
* Sinon : intubation en milieu de réanimation.
Si suspicion d'épiglottite, On doit :
§ respecter la position assise de l'enfant.
§ prescrire des corticoïdes par voie IV :
Solumédrol 1mg/kg.
§ faire une intubation urgente ou trachéotomie en
cas d'échec.
§ Antibiothérapie : C3G (cefotaxime 100mg/kg/j en
IV).
F. ETHMOÏDITE AIGUE
Le traitement est essentiellement médical et repose sur
l'antibiothérapie mise en route sans attendre le résultat des
prélèvements bactériologiques. Elle est administrée
par voie parentérale et associe le plus souvent une C3G, et soit un
anti-anaérobie soit un aminoside. La durée du traitement est de
10 à 15 jours. Le relais est pris par une mono antibiothérapie
orale adaptée aux données de l'antibiogramme. Le drainage
chirurgical réalisé soit par orbitotomie externe soit par
orbitotomie interne sous contrôle endoscopique (voie endonasale) est
indiqué en cas de collection suppurée intra-orbitaire
objectivée sur le scanner.
G. MASTOÏDITE
Le traitement est surtout une antibiothérapie, soit
:
§ cefotaxime : 200mg/kg/j en 3 injections IVD ou
Ceftriaxone 50 mg/kg/j + fosfomycine
: 100mg/kg/j en 4 perfusions IVL en 1 heure ou rifampicine :
20 à 30 mg/kg/jour en deux IVL de 1h30.
II.10 LES MOYENS DE PREVENTION
A. Les mesures
hygiéno-diététiques.
Ø Hygiène physique :
soins de propreté : bains quotidiens, change,
toilettes minutieux des orifices ;
habillement pour lutter contre le refroidissement ;
habitation saine, propre.
vie équilibrée : sommeil, affectif.
* Nutrition : Le régime alimentaire de l'enfant doit
être complet, c'est-à-dire renfermer tous les nutriments
essentiels à la vie : protides, glucides, et aliments de lest
(cellulose)
* Education sur le mouchage : se moucher alternativement, et
non simultanément, les deux cavités nasales ; et ne pas utiliser
le même mouchoir après l'avoir utilisé une fois (pour les
mouchoirs jetables ou à jeter)
B. Programme élargi de vaccination
(PEV)
C'est un ensemble de programme orienté vers un objectif
bien défini qui consiste à immuniser les enfants de 0 à 2
ans des maladies suivantes : la tuberculose, la poliomyélite, la
diphtérie, le tétanos, la coqueluche, l'infection à
Haemophilus influenzae et la rougeole.
CHAPITRE III. PRESENTATION DU LIEU DU TRAVAIL
III.1. LIEU D'OBSERVATION
Notre étude a été réalisée
dans le Service de Pédiatrie aux cliniques universitaires de Kalemie
(C.U.K), se trouvant en République Démocratique du Congo, dans la
zone de santé de nyemba, aire de santé de Lubuye, province du
Tanganika, ville de Kalemie. Il s'agit d'un service de pédiatrie
générale, qui reçoit tous les cas de maladies
pédiatriques médicales. Dans ce service, il existe deux
unités :
§ l'unité de Pédiatrie
Générale qui reçoit les enfants malades nécessitant
une hospitalisation.
§ l'unité de Médecine préventive
avec les consultations externes, la vaccination et le Planning familial.
III.2. PRESENTATION HISTORIQUE
DES C.U.K.
La Société FILTISAF a été
implantée à Kalemie en 1941. A l'époque déjà
un poste de santé était crée au niveau de l'école
KITCHANGA pour les soins médicaux des agents. En 1971 le dit poste de
santé devient un hôpital et inauguré à même
temps. Il commencé à fonctionner avec 3 départements
médicaux qui sont :
§ La Pédiatrie
§ La maternité
§ La médecine interne
Les cas de Chirurgie étaient transférés
à l'actuel hôpital SNCC. Des médecins blancs se
succédaient tous les deux ans à la tête de l'hôpital
qui comptait à son inauguration 24 infirmiers. Il fallait attendre
l'arrivée du premier médecin noir, le Docteur BALIKWISHA pour que
le service de chirurgie voit le jour en 1989. En 1991 la Société
tombe en faillite mais l'hôpital continu à fonctionner sans
difficulté avant de fermer ses portes en 2004.
C'est à l'issu d'un partenariat en UNIKAL et FILTISAF
qu'on ouvrira ses portes est devenir autonome depuis deux ans. Et la
Société FILTISAF en 2011 celle-ci cédera la gestion de
l'hôpital à l'UNIKAL. L'hôpital prend alors le nom des
cliniques universitaires de Kalemie et fonctionne avec 4 départements
qui sont :
F Pédiatrie
F Chirurgie
F Médecine interne
F Gynéco-obstétrique
Dirigé chacun par un médecin, l'hôpital
dispose également d'un laboratoire, d'une Pharmacie et d'une
réception.
Le total de son personnel à l'ouverture était
de :
· 16 Infirmiers
· 4 filles des salles.
III.3. LE PERSONNEL DU
SERVICE
Le personnel de service de pédiatrie est composé
de :
Personnels médicaux composés de :
Médecin généraliste,
* paramédicaux : infirmiers
Personnels non médicaux :
* agents d'appui et secrétaires.
CHAPITRE IV. MATERIELS ET
METHODES
A. TYPE ET PERIODE DE L'ETUDE
Il s'agit d'une étude rétrospective par
consultation et analyse des dossiers d'enfants admis aux C.U.K sur une
période de 2 ans allant du 1er janvier 2013 au 31
décembre 2014.
B. POPULATION D'ETUDE OU
ECHANTILLONNAGE
L'étude est portée sur les enfants de 0 à
15 ans admis aux C.U.K de Kalemie pour toutes infections ORL.
C. CRITERES D'INCLUSION
Ont été inclus dans cette étude, les
enfants âgés de 0 à 15 ans révolus et avaient, au
terme de la consultation, un diagnostic d'infection respiratoire haute
aiguë virale ou bactérienne.
D. CRITERES DE NON INCLUSION
Ont été exclus de cette étude les
enfants âgés de plus de 15 ans retenus pour une infection ORL et
ceux de moins de 15 ans dont le diagnostic n'a pas été une
infection ORL.
E. ANALYSE ET TRAITEMENT DES DONNEES
La saisie et l'analyse statistique des données ont
été faites avec le logiciel Microsoft Office Excel 2007.
F. DIFFICULTES RENCONTRES
Au cours de nos recherches, nous avions rencontré
beaucoup des difficultés. La récolte des données s'est
butée à une difficulté lors de l'exploitation des
documents. Les fiches sont à peines remplies, beaucoup
d'éléments utiles ne s'y trouvent pas, la perte des fiches est
quasi permanente alors que le nom et le diagnostic se trouvent consigné
dans le registre.
PARAMETRES ETUDIES
Pour chaque enfant, les paramètres ci après ont
été prélevés :
F L'âge, le sexe, l'adresse
F L'état vaccinal de l'enfant
F Les données cliniques : le mois et motif
d'hospitalisation, les données anthropométriques telles que le
poids et/ou l'état nutritionnel, le diagnostic
F le traitement reçu et l'évolution de la
maladie
v DEFINITIONS DE CES PARAMETRES
F L'âge : âge de l'enfant
à la date de consultation, il est exprimé en mois ou
année.
F Le mois de consultation : il désigne
le mois pendant lequel il est venu consulter
F L'adresse : il désigne la
provenance de l'enfant ; on a 3 régions spécifiques :
· urbain qui regroupe tous les lieux de la ville de
Kalemie de l'aire de santé de Nyemba,
· rural : ceux en dehors de l'aire de santé de
Nyemba
· les autres régions de Kalemie.
F Le motif de consultation : c'est la
raison de la consultation. Elle peut être soit la fièvre (chaud au
toucher) et antécédent de fièvre (2 ou 3 jours avant sa
consultation), fièvre et diarrhée, fièvre et toux,
fièvre, diarrhée et toux.
F L'état ou calendrier vaccinal :
les enfants ont été soit correctement vaccinés soit
incorrectement vaccinés selon le programme élargi de
vaccination.
F Le diagnostic : on regroupera toutes les
infections ORL sus citées, qu'elle soit isolée ou associée
à une autre pathologie.
F L'évolution après prise en charge
: guérison, complications, évadé ou sortie sur
demande, référé et décédé.
CHAPITRE V. RESULTATS
V.1. FREQUENCE GENERALE
Durant cette période d'étude, parmi les 995
patients ayant consultés les C.U.K, nous avons inclus dans notre
étude 94 patients présentant chacun des infections respiratoires
hautes, c'est-à-dire répondant à nos critères
d'inclusion, soit 9,44%.
V.2. FREQUENCE ANNUELLE
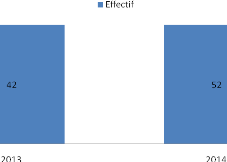
Figure 7 : répartition selon les
années
Nous notons que 2014 a été plus affecté
avec 52 cas soit 55,3 % contre 2013 avec 42 cas soit 44,6 %.
V.3. ASPECTS
SOCIODEMOGRAPHIQUES
1) Répartition selon le sexe
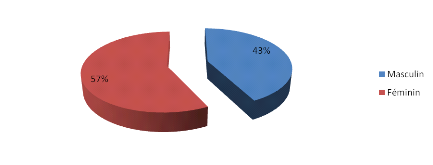
Figure 8 : Répartition des cas selon le
sexe
Les patients de sexe féminin sont les plus
présents (57%) avec un sexe ratio de F/M=1,35.
2) Répartition selon la tranche
d'âge
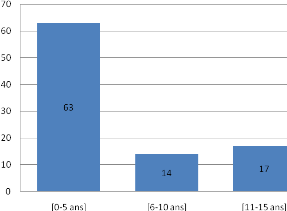
Figure 9 : Répartition des cas selon la
tranche d'âge
Les enfants de 0 à 5 ans représentent 67%;
l'âge minimum étant de 0 ans, l'âge maximum de 15 ans et
l'âge médian étant de 10 ans. La tranche d'âge de
[6-10] ans est la moins représentée avec 14 cas soit 14,8 %.
3) Répartition des patients selon
la situation géographique.
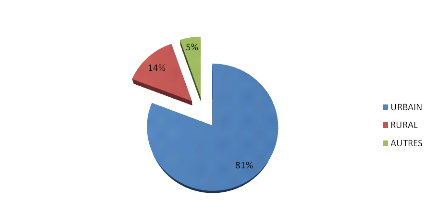
Figure 10 : Répartition des cas selon la
situation géographique
Les enfants de la région urbaine sont le plus
représentés parmi nos patients, 76 patients soit 81% contre 14%
de la région urbaine.
4) Répartition des cas en
fonction des mois
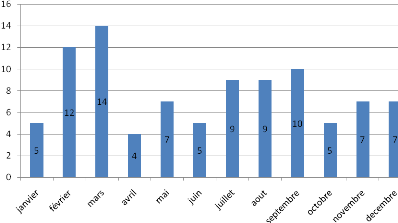 Figure 11 : Répartition selon les mois. Figure 11 : Répartition selon les mois.
Parmi le 94 patients, 31 (33%) ont présenté des
infections respiratoires hautes au cours du 1er trimestre mais avec
un pic durant le mois de Mars. On a également un pic au cours du
troisième trimestre, au mois de septembre avec 10 patients, soit 11%.
5) Répartition selon le
calendrier vaccinal
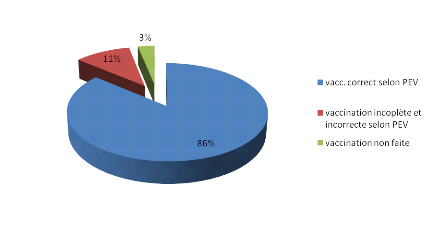 Figure 12 : Répartition selon le statut
vaccinal Figure 12 : Répartition selon le statut
vaccinal
Sur les 94 patients de notre étude, 86% sont correctement
vaccinés selon PEV contre 3 % qui ne le sont pas.
V.4. CARACTERISTIQUES
CLINIQUES DES INFECTIONS
1) Répartition selon
l'état nutritionnel
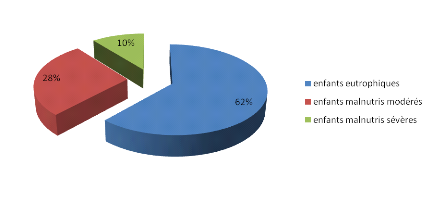
Figure 13 : Répartition des cas selon
l'état nutritionnel.
Des 94 patients, 62% ont un poids normal par rapport à
leur taille (eutrophique) et 10 % sont sévèrement malnutris.
2) Répartition des cas en
fonction du contexte
Tableau I : Effectif selon le contexte
|
Contexte
|
Effectif
|
Pourcentage (%)
|
|
Apyrétique
|
23
|
24
|
|
Fébrile
|
71
|
76
|
|
Total
|
94
|
100
|
Sur les 94 patients de notre étude, 71 enfants ;
soit 76% ; ont présenté une infection ORL dans un contexte
fébrile et 23 cas soit 24 % dans un contexte a fébrile.
3) Répartition des patients selon
l'infection
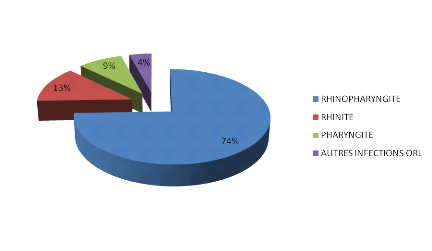
Figure 14 : Répartition des cas en fonction
de l'infection.
Sur cette figure, la rhinopharyngite vient en tête avec
74% et les autres infections en dernier lieu avec 4 %.
4) Répartition selon
l'évolution après hospitalisation.
Tableau II. Effectif en fonction de
l'évolution
|
Evolution
|
Effectif
|
Pourcentage
|
|
Guérison
|
88
|
94
|
|
Décès
|
4
|
4
|
|
Récidive
|
2
|
2
|
|
TOTAL
|
94
|
100
|
De 94 patients de notre étude, 88 patients (94%) sont
guéri après une prise en charge en milieu hospitalier contre 2 %
de récidive.
CHAPITRE VI. DISCUSSION
I. LA FREQUENCE GENERALE
Les IRA constituent le deuxième motif de consultation
en pédiatrie, les infections ORL présentent pour notre
étude un taux de 9.83%, légèrement faible à celui
trouvée par RANDRIAMIHARISOA et al en 2000 à l'Hôpital
pédiatrique d'Ambohimiandra qui était de 11,2%. [16]
II. LES FACTEURS SOCIODEMOGRAPHIQUES
1) Le sexe.
Dans notre étude, il n'existe pas de relation
statistique entre la fréquence des IRA hautes et le sexe, les patients
de sexe féminin sont les plus présents avec 57% et le sexe ratio
était de 1,35. Selon une étude réalisée par AUBRY
en 2010, le sexe masculin est un des facteurs de risque de survenue des
infections respiratoires avec un sexe ratio de 1,17/1
[17] ce qui n'est pas similaire avec le notre.
Ceci concorde avec l'étude de RAMANDISON en 2004
évoquant que le sexe masculin domine avec 55% et le sexe ratio est de
1,2. [20]
2) L'âge
Les cas les plus fréquents sont observés dans la
tranche d'âge de 0 à 5 ans dans notre étude. En effet,
elles représentent 67% des cas.
Ceci rejoint ce que DEBUISSON a dit dans son étude
soulignant que les tranches d'âge les plus touchées par les IRA
sont celles des enfants 6 à 8 mois, période correspondant
à la disparition des anticorps maternels et à l'acquisition
progressive d'une immunité. [21]
Nos résultats sont également proches de ceux de
RAOBIJAONA et d'une autre étude réalisée à l'HUMET
en 2004 qui a montré que la répartition selon l'âge donne
une fréquence plus élevée dans la tranche d'âge de 6
mois à 23 mois (61%). [18]
[20]
Une étude au Niger en 2002 a montré
également que l'âge des enfants vus en consultation ou
hospitalisés pour une infection respiratoire haute était
échelonné de 10 à 34 mois.
[22]
3) La situation géographique.
Plus de 81% des cas de notre étude était des
habitants de la région urbaine, ce qui pourrait s'expliquer par le fait
que notre étude a été réalisée en milieu
hospitalier urbain.
Ces résultats concordent avec les résultats des
études réalisés à Tokyo et Mexico en 2008 montrant
que les concentrations urbaines favorisent la survenue d'une infection
respiratoire haute. [16]
En Afrique de Sud, lors d'une étude en 2007, les cas
d'infections ORL attribués à la pollution de l'air
extérieur en milieu urbain sont plus important (52%).
[23]
Au contraire, à Haïti en 2000, a travers une
enquête réalisée par l'Institut Haïtien de l'Enfance
parmi les 39 % des enfants de moins de 5 ans présentaient des
symptômes d'Infections Respiratoires Aiguës (IRA), la grande partie
provient du milieu rural (43%). [24]
4) En fonction des mois.
Près du tiers des cas ont présenté des
infections respiratoires hautes pendant la saison chaude et pluvieuse
marquée par un climat chaud tropical avec 64,89%. Ceci peut s'expliquer
par la facilité de propagation et la multiplication des germes pendant
cette période.
Cette répartition saisonnière dans notre
étude concorde avec les travaux déjà menés à
l'HMET où 60.8% des enfants avaient présenté des
infections ORL durant la saison marquée par un vent chaud et humide ou
sec, saison favorisant la transmission des infections notamment
respiratoires ; puis par une période de soudure marquée par
l'insuffisance de revenu rendant le foyer vulnérable, fragile malnutri
compliquant les infections. [20]
Cependant, RAOBIJAONA en 2000 a trouvé que les
infections ORL ont été observées durant toute la
période de l'étude mais que près de la moitié des
cas ont été colligés entre avril et septembre (73 cas =
61,3 %) pendant la saison sèche et fraîche, marquée par un
climat froid tropical. [18]
Certains ouvrages montrent qu'en Europe, la pathologie ORL
représente au total 18 millions de consultations par hiver, saison
pendant laquelle ces infections sont le principal motif de consultation chez
les pédiatres et les médecins généralistes
[16] et les motifs d'admission hospitalière.
[25]
5) Selon le Calendrier vaccinal
Notre étude a montré que 86% des enfants ayant
présenté une infection ORL étaient correctement
vaccinés selon le Programme Elargi de Vaccination (PEV), ce qui peut
nous amener à dire que la survenue des infections ORL ne dépend
pas essentiellement de l'état vaccinal de l'enfant et qu'elle peut
toucher en même temps ceux qui sont correctement vaccinés et ceux
qui ne le sont pas.
Nos résultats sont très différents de
ceux trouvés lors d'une étude sur les infections ORL au sein de
l'HMET en 2000 où plus de 40% des enfants souffrant d'infections
respiratoires hautes n'ont reçu aucune vaccination ou sont
incorrectement vaccinés par les vaccins recommandés par le
programme élargi de vaccination (PEV) (23).
[18]
Nous pouvons également dire que les progrès
apportés sur la promotion de la vaccination depuis quelques
années ont permis d'améliorer l'état vaccinal des enfants
ayant permis la prévention de ces maladies cibles.
III. CARACTERISTIQUES CLINIQUES DES
INFECTIONS
1) Selon l'état nutritionnel
Notre étude a montré qu'il n'y a pas de
corrélation entre état nutritionnel et la pathologie ORL
malgré le fait que 62% des enfants avaient un poids normal par rapport
à leur taille et que 38% des cas avaient un état de malnutrition
précaire, statut nutritionnel précaire qui s'accompagne souvent
d'une baisse immunitaire expliquant les infections
répétées.
Ces résultats sont comparables à ceux de
RAMANDISON en 2004 lors de l'étude au sein de l'HMET durant laquelle la
plupart des enfants hospitalisés pour infections respiratoires avaient
un état nutritionnel bon ou satisfaisant soit 66.4%, et que parmi les
enfants malnutris (de degré sévère) hospitalisés,
21.8% étaient atteints d'infections respiratoires.
[20]
Pour l'étude réalisée en 2009 sur les
enfants du Congo admis à l'hôpital, l'état nutritionnel
à l'admission était bon chez 61,1 % dont 35% avaient eu une
pathologie ORL et que parmi les 79,2 % malnutris, 5% avaient eu une infection
ORL. [26]
2) En fonction du contexte
La majorité des infections ORL est le plus souvent
accompagnée de fièvre, mais cette fièvre peut exister
également en fonction de la pathologie qui pourrait être
associée à cette infection et dans la plupart des cas, c'est cet
état fébrile qui pousse les parents à consulter même
devant une infection ORL d'allure banale comme une rhinite. Dans notre
étude, 71 enfants ; soit 76% ; ont présenté une infection
ORL dans un contexte fébrile.
Dans une étude au CHU de Brazzaville, plus de la
moitié des enfants hospitalisés ou vus en consultation pour
infections respiratoire durant une période de l'année 2003 ont
présenté une fièvre (605 cas sur les 1986, soit 30%).
[27]
L'équipe de CAMPBELL et celle d'ATAKOUMA lors de leur
étude au Mali en
2004 et au Togo en 2000 ont trouvé que 53 % des enfants
présentant des infections respiratoires sont globalement admis pour une
affection fébrile. [28]
[29]
3) Selon les types d'infections ORL
Plus de 74% de nos cas ont présenté une
rhinopharyngite et/ou une rhinite. Ceci rejoint les ouvrages qui
spécifient que les rhinopharyngites sont les infections ORL les plus
fréquentes chez l'enfant moins de 5 ans, comme en France où
près de 12 millions d'enfants vus en consultation par an ont
présenté une rhinopharyngite. [16]
Ces résultats se coïncident avec ceux
retrouvés lors d'une étude en 2000 où plus de la
moitié des enfants ayant présentés des cas d'infections
ORL durant leur période d'étude avaient eu une
rhinopharyngite. [17]
RAOBIJAONA dans son étude a également
trouvé des résultats similaires au notre avec 76 des 119 cas de
rhinopharyngite (soit 64%). [18]
Cependant, RAMAROZATOVO et al dans leur étude au sein
des services spécialisés ont remarqué que les urgences
infectieuses ont été dominées par les atteintes de
l'oreille (42,55%). [19]
4) En fonction de l'évolution
Notre étude a montré que 88 patients sur les 94
cas retenus, soit 94%, sont guéris après une prise en charge en
milieu hospitalier et que 2% des patients ont eu de récidive. On n'a eu
quatre décès parmi nos 94 patients.
Ce haut taux de guérison pourrait s'expliquer par les
révolutions dans le système de prise en charge des maladies de
l'enfant qui ont permis de mieux cerner les problèmes de santé et
d'éviter leurs complications.
MILED et al dans leur étude en 2000 ont eu un
résultat similaire à la notre avec 87% d'enfants guéris
mais avec 2.5% de décès. [30]
Comme DOMMERGUES l'a également précisé
dans ses recherches en 2006, la prise en charge des enfants atteints
d'infections des voies aériennes supérieures doit être
inspirée par la connaissance de leur histoire naturelle qui se fait
progressivement vers la guérison dans l'immense majorité des cas.
[31].
CONCLUSION
Au terme de cette étude épidemio-clinique sur la
prévalence des infections respiratoires supérieures menée
dans le service de Pédiatrie aux cliniques universitaires de Kalemie
(C.U.K) pendant 2 ans, il a été montré que ces infections
ne représentent qu'un très faible taux d'hospitalisation en
milieu pédiatrique (9,44% dans notre étude).
Les patients atteints avaient majoritairement entre 0 et 5 ans
avec une prédominance féminine, le sexe ratio était de
1,35.
Les cas les plus fréquents sont les rhinopharyngites
qui prédominent avec 74% des cas (70 sur 94 cas) suivis par les rhinites
avec 27,84% des cas, nous avons également noté que la saison
chaude et pluvieuse (47,8%).
Les infections ORL constituent un vrai problème de
santé publique et méritent une attention particulière des
autorités sanitaires : il faut former les parents sur les bienfaits de
la vaccination et de l'allaitement maternel afin que leurs enfants puissent
être protégés contre les infections diverses. Il faut aussi
rechercher des moyens pour intégrer dans le PEV d'autres vaccins
susceptibles de lutter contre les infections afin d'augmenter l'immunité
de l'enfant et limiter ainsi la survenue des infections.
REFERENCE
1) Armstrong GL, Pinner RW. Outpatient visits for infectious
diseases United States, 1980 through 1996. Arch Intern Med 1999;
159:2531-2536.
2) Heikkinen T, Järvinen A. The common cold. Lancet
2003; 361:51.
3) Fendrick AM, Monto AS, Nightengale B, et al. The economic
burden of non influenza related viral respiratory tract infections in the
United States. Arch Intern Med 2003; 163:487.
4) Laurent Toubiana, Thomas Clarisse, Thu Thuy N'Guyen, Paul
Landais. Observatoire Hivern@le-KhiObs : surveillance
épidémiologique des pathologies hivernales de la sphère
ORL chez l'enfant en France. Bulletin épidémiologique
hebdomadaire, invs, n°1, 2009, janvier 6 ; récupéré
sur
www.http://www.invs.fr
5) Docteur J. frère ; prise en charge des infections
respiratoires de l'enfant, liège 2013, p.16
6) BEZANDRY R. Infections ORL en Pédiatrie
Générale Marfan, Hôpital Befelatanana. Thèse en
Médecine Antananarivo 1990, 2192.
7) Infections respiratoires aiguës : Pourcentage d'enfants
atteints d'infections respiratoires aiguës traités par un
pourvoyeur de soins, par lieu de résidence. UNICEF, 2001.
8) GARABEDIAN, BOBIN S., TRIGLIA JM. Livre « ORL de l'enfant
», Ed Flammarion, 2ème édition 2006 : 10-25
9) Guides des infections respiratoires aigües. Directives
techniques République algérienne Démocratique et populaire
Ministère de la sante et de la population direction de la
prévention. Alger 2002
10) David Wyatt Johnson. Group.clinical Evidence ; 2009 Mar
10, doi : pii : 0321
11) Zehhal Abdelatif. Infections respiratoires aiguës du
nourrisson et de l'enfant.
http://poumonpathologique.ifrance.com/cours/cours%20pneumo/infections%20resp%20aigues.pdf
12) Cohen R. Enquête nationale sur les critères de
prescription d'une antibiothérapie dans les rhinopharyngites en
pédiatrie de ville. Ann Pediatr 1992 ; 39 : 195-201
13) Vinker S, Ron A, Kitai E. the knowledge and expectations of
parents about the role of antibiotic treatment in upper respiratory tract
infection-a survey among parents attending the primary physician with their
sick child. BMC Fam Pract.2003 Dec 30; 4:20
14) Baarneet ED, KleenJO. The problem of resistent bacteria for
the managment of acute otitis media.pediatr clinNorth Am 1995; 42:509-17.
15) Office fédéral de la santé publique,
Commission fédérale pour les vaccinations (CFV), Groupe de
travail Influenza (GTI). Directives et recommandations. Recommandations pour la
vaccination contre la grippe. Berne : Office fédéral de la
santé publique, 2011.
16) Infections ORL de l'enfant : 20 millions de consultations par
hiver. Bulletin épidémiologique hebdomadaire Janvier 2009
17) RANDRIAMIHARISOA F.A, RAVONIARNORO A, RAZAFITSALAMA M.
RAZANAMPARANY M. Manifestations et épidémiologie
hospitalières des infections respiratoires aiguës de l'enfant.
Hôpital pédiatrique d'Ambohimiandra, Madagascar. Communication
présentée à la SOMAPED le 2 mai 1997. Bull Soc Pathol
Exot, 2000 ; 93 :1, 78-85
18) RAOBIJAONA H Infections respiratoires aigües
hautes(IRAH) en milieu pédiatrique à Tananarive. Médecine
Afrique Noire 2000 ; 47
19) N.P RAMAROZATOVO, R.M.J RAZAFINDRAKOTO, A.H.N RAKOTOARISOA,
A.B.A RATSIMBAZAFY et al. Épidémiologie des urgences
pédiatriques en ORL à Antananarivo : résultats
préliminaires. Revue d'Anesthésie-Réanimation et de
Médecine d'Urgence 2010 ; 2(1) : 1-4.
20) RAMANDISON V.H. Les manifestations épidemio-cliniques
des IRA en milieu hospitalier Pédiatrique. Thèse en
Médecine Antananarivo 2003.
21) DEBUISSON C Infections ORL de l'enfant Hôpital des
enfants IFSI 2009. 22-29.
22) Chlamydia pneumoniae et infections respiratoires aiguës
chez l'enfant nourri au sein : étude sérologique
simultanée mère-enfant à Niamey (Niger) Cahiers
d'études et de recherches francophones / Santé. 12, Numéro
2, 217-21, Avril - Juin 2002,
23) NORMAN R, BARNES B, MATHEE A, BRADSHAW D Estimation de la
charge de morbidité attribuable à la pollution de l'air
intérieur par l'utilisation domestique de combustibles solides en
Afrique du Sud en 2000.Article original 97, n ° 8 Août 2007,
24) HAÏTI : Enquête Mortalité, Morbidité
et Utilisation des Services 2000 Rapport de synthèse. Institut
Haïtien de l'Enfance (IHE), avec la collaboration de l'Institut
Haïtien de Statistique et d'Informatique (IHSI). Commanditée par le
Ministère de la Santé Publique et de la population,
l'EMMUS-III.2001
25) STAGNARA J, VERMONT J, DUQUESNE A, ATAYI D, DE CHABANOLLE F,
BELLON GL. Urgences pédiatriques et consultations non programmées
- enquête auprès de l'ensemble du système de soins de
l'agglomération lyonnaise. Arch Pediatr 2004 ; 11 : 108-11.
26) DEBUISSON C Infections ORL de l'enfant Hôpital des
enfants IFSI 2009. 22-29.
27) Chlamydia pneumoniae et infections respiratoires aiguës
chez l'enfant nourri au sein : étude sérologique
simultanée mère-enfant à Niamey (Niger) Cahiers
d'études et de recherches francophones / Santé. 12, Numéro
2, 217-21, Avril - Juin 2002,
28) NORMAN R, BARNES B, MATHEE A, BRADSHAW D Estimation de la
charge de morbidité attribuable à la pollution de l'air
intérieur par l'utilisation domestique de combustibles solides en
Afrique du Sud en 2000.Article original 97, n ° 8 Août 2007,
29) HAÏTI : Enquête Mortalité, Morbidité
et Utilisation des Services 2000 Rapport de synthèse. Institut
Haïtien de l'Enfance (IHE), avec la collaboration de l'Institut
Haïtien de Statistique et d'Informatique (IHSI). Commanditée par le
Ministère de la Santé Publique et de la population,
l'EMMUS-III.2001
30) STAGNARA J, VERMONT J, DUQUESNE A, ATAYI D, DE CHABANOLLE F,
BELLON GL. Urgences pédiatriques et consultations non programmées
- enquête auprès de l'ensemble du système de soins de
l'agglomération lyonnaise. Arch Pediatr 2004 ; 11 : 108-11
31) La prévalence des infections respiratoires aiguës
et les facteurs de risque associés : J. Natl. Inst. Genève
La santé publique, 51 (1) : 2002
Table des
matières
DEDICACE
I
REMERCIEMENT
II
ABREVIATIONS
III
INTRODUCTION
1
CHAPITRE I. RAPPELS ANATOMOPHYSIOLOGIQUE SUR LES
VOIES RESPIRATOIRES SUPERIEURES
3
CHAPITRE II. GENERALITES SUR LES INFECTIONS DES
VOIES RESPIRATOIRES SUPERIEURES
8
II.1 DEFINITION
8
II.2 EPIDEMIOLOGIE
8
II.3 ETIOPATHOGENIE, FACTEURS FAVORISANTS ET
CAUSES
8
II.4 PHYSIOPATHOLOGIE
11
II.5 DIFFERENTS TYPES D'IVRS
12
II.6 DIAGNOSTIC
20
II.7 DIAGNOSTIC DIFFERENTIEL
22
II.8 EVOLUTION ET COMPLICATIONS
23
II.9 TRAITEMENT
25
II.10 LES MOYENS DE PREVENTION
28
CHAPITRE III. PRESENTATION DU LIEU DU TRAVAIL
29
III.1. LIEU D'OBSERVATION
29
III.2. PRESENTATION HISTORIQUE DES C.U.K.
29
III.3. LE PERSONNEL DU SERVICE
30
CHAPITRE IV. MATERIELS ET METHODES
31
A. TYPE ET PERIODE DE L'ETUDE
31
B. POPULATION D'ETUDE OU ECHANTILLONNAGE
31
C. CRITERES D'INCLUSION
31
D. CRITERES DE NON INCLUSION
31
E. ANALYSE ET TRAITEMENT DES DONNEES
31
F. DIFFICULTES RENCONTRES
31
CHAPITRE V. RESULTATS
33
V.1. FREQUENCE GENERALE
33
V.2. FREQUENCE ANNUELLE
33
V.3. ASPECTS SOCIODEMOGRAPHIQUES
33
2) Répartition selon la tranche
d'âge
34
3) Répartition des patients selon la
situation géographique.
34
4) Répartition des cas en fonction
des mois
35
5) Répartition selon le calendrier
vaccinal
35
V.4. CARACTERISTIQUES CLINIQUES DES INFECTIONS
36
1) Répartition selon l'état
nutritionnel
36
2) Répartition des cas en fonction du
contexte
36
3) Répartition des patients selon
l'infection
37
4) Répartition selon
l'évolution après hospitalisation.
37
CHAPITRE VI. DISCUSSION
38
CONCLUSION
42
REFERENCE
43
Table des matières
46

| 


