REPUBLIQUE DEMOCRATIQUE DU
CONGO
ENSEIGNEMENT SUPERIEUR ET UNIVERSITAIRE
UNIVERSITE DE GOMA
UNIGOM

B. P. 204 GOMA
FACULTE DE MEDECINE
ETUDE EPIDEMIOLOGIQUE CLINIQUE ET THERAPEUTIQUE DES
INFECTIONS URINAIRES CHEZ LES ENFANTS DE 0 A 5 ANS A L'HOPITAL PROVINCIAL DU
NORD-KIVU
Du 1er Janvier au 31 Décembre
2015
Travail de fin de cycle présenté en vue de
l'obtention du diplôme de gradué en sciences
biomédicales
Présenté par : KAMBALE HANGI
Roger
Encadreur : Ass. Dr AMENGO KOGWAPA
Christine
Année académique : 2015-
2016
Directeur : Dr Louis KYEMBWA
IN MEMORIAM
Papa MASUMBUKO MUHINDO Prosper, toi que la nature a
emporté si prématurément alors que la famille toute
entière avait encore besoin de ton assistance et de tes conseils.
Que la terre de nos ancêtres te soit
légère, papa !
EPIGRAPHE
« L'avenir de toutes les sociétés
repose sur les enfants, dont il faut assurer la santé, la croissance et
le développement. »
OMS, Rapport sur la santé de l'enfant, 2015
DEDICACE
- A ma très chère mère KAVIRA MALYABO
Jeannette
- A mes frères et soeurs, chacun en son nom propre.
REMERCIEMENTS
La réalisation de ce travail est la conjugaison des
efforts de nombreuses personnes, et il est de notre devoir de les remercier
dans cette page.
Premièrement, nos remerciements vont à l'endroit
des autorités académiques de l'université de GOMA qui, en
dépit de circonstances conjoncturelles défavorables, ont tout
fait pour nous assurer une formation de qualité.
De façon particulière, nous remercions le Dr
Louis KYEMBWA pour avoir dirigé le présent travail en
dépit de multiples tâches qu'il a à accomplir.
Nous remercions aussi l'assistante Dr AMENGO KOGWAPA Christine
qui a encadré ce travail pour qu'il revête un caractère
scientifique. Ses corrections et ses conseils nous ont été utiles
pour la réalisation de ce travail.
Que vous en soyez gratifiés !
Ensuite, nous adressons nos sentiments de remerciement
à notre mère, Maman KAVIRA MALYABO Jeannette qui a consenti de
multiples sacrifices pour que nous atteignions cet échelon
intellectuel.
Nous n'oublions pas nos familiers, et plus
particulièrement nos frères et soeurs Dr Gratien MASUMBUKO,
Rosette FATUMA, Edwige, FURAHA, Florence, ... pour leur soutien moral et
financier.
Nos sentiments de gratitude vont également à
l'endroit de nos camarades, personnes qui nous ont prodigué des
conseils et avec qui nous avons enduré les épreuves de la vie
académique tels que Bienfait MALIRO, Amusant MANDIKI, Luc KALUNGERO,
KAMBASU Pacôme, KASEREKA SINDANI, ...
Enfin, que tous ceux qui ont contribué à la
réalisation de ce travail et qui n'ont pas été
cités nommément ici retrouvent, eux aussi, l'expression de nos
sentiments de reconnaissance.
SIGLES ET ABREVIATIONS
%: pourcentage
°C : degré Celsius
C3G : cephalosporin of 3rd generation
(céphalosporine de troisième génération)
CBEU: cytobacteriogical exam of urines
COGE : comité de gestion
CRP : C reactiveprotein (protéine C
réactive)
ECBU : examen cytobactériologique des urines
h : heure
HPNK : hôpital provincial du Nord-Kivu
HTA : hypertension artérielle
IU : infection urinaire
jrs : jours
ml : millilitre
mn : minute
OMS : organisation mondiale de la santé
PNA : pyélonéphrite aiguë
RDC : république démocratique du Congo
RVU : reflux vésico-urétéral
UI : Urinary Infections
UNIGOM : université de Goma
RESUME
Notre travail est
rétrospectif et descriptif et porte sur les infections urinaires chez
les enfants de 0 à 5 ans à l'hôpital provincial du
Nord-Kivu.
Nous avions comme objectif principal de savoir les aspects
épidémiologiques des IU chez les enfants de 0 à 5 ans
à l'HPNK.
Spécifiquement, nous avons voulu savoir la
fréquence des IU, leurs aspects épidémiologiques ;
mais aussi les aspects cliniques, thérapeutiques et évolutifs.
Pour arriver à ces fins, nous avons utilisé la
technique documentaire et la méthode statistique qui nous ont permis
d'avoir les données.
Nous avons abouti aux résultats suivants :
- La fréquence des IU est de 7,6% par rapport aux
autres pathologies ;
- L'infection urinaire touche plus le sexe féminin que
le sexe masculin, soit 56,25% des cas ;
- La plupart des malades proviennent de la ville de Goma
(87,5%) ; la fièvre est observée dans 81,3% et les signes
digestifs (diarrhée et vomissement) dans 75% des cas ;
- Le sédiment urinaire et l'ECBU sont les examens les
plus effectués avec respectivement 90,6% et 56,3% des cas ;
- Le paludisme est la pathologie la plus souvent
associée à l'infection urinaire dans 43,8% des cas;
- L'association ceftriaxone-gentamycine est utilisée
dans 50% des cas ;
- La durée d'hospitalisation est comprise entre 4 et 7
jours pour 50% des patients;
- Le taux de guérison a été de 84,4% et
celui de mortalité de 6,2%
Nous avons conclu que l'infection urinaire est une pathologie
fréquente au service de pédiatrie ; que son diagnostic est
clinique et paraclinique ; mais que la prise en charge précoce par
les antibiotiques permet la guérison.
Nous avons ainsi recommandé au personnel soignant de
bienprendre en charge les cas d'IU et aux parents deconsulter en cas de
problème chez l'enfant et de prendre au sérieux leur
hygiène corporelle.
Mots-clés :
épidémiologie, infection, infection urinaire.
ABSTRACT
Our work is retrospective and descriptive and is about urinary
infections in children from 0-5 years at provincial hospital of Goma.
The main goal was to know the epidemiological aspects of UI
in children from 0-5 years.
Specifically, we wanted to know the global frequency, the
epidemiological aspects; and also the clinical and evolutive aspects.
For reaching these goals, we've used the documentary technique
and the statistic method, and they have permitted us to get data.
We've got these results:
- The frequency of UI is 7,6% compared to other diseases,
- The UI concerns more the feminine sex than the masculine one
(56,25 versus 43,75);
- The major part of patients come from Goma town;
- Fever is the main symptom in UI at a rate of 81,3% in
neonates and infants; but digestive signs (diarrhea and vomits) are observed in
children in 75% of cases.
- Urinary sediment and CBEU are the most done exams,
respectively in rates of 90,6% and 56,3%;
- Malaria is the pathology usually associated to UI in 43,8%;
- The association ceftriaxone-gentamycin is the most used in
treatment of UI in a 50% rate ;
- 50% of children pass between 4 and 7 days at hospital;
- The healing rate is 84,4% of cases and the death rate is
6,2% in our survey.
We've concluded that urinary infection is a frequent
pathology in pediatrics; its diagnosis is clinical and paraclinical; its
management by antibiotic combination leads to healing.
So we've recommended to healing staff to well manage UI and to
parents to usually consult if a problem occurs to the child and to take care of
their children body hygiene.
Keywords: epidemiology, infection,
urinary infection
TABLE DES MATIERES
IN MEMORIAM
i
EPIGRAPHE
ii
DEDICACE
iii
REMERCIEMENTS
iv
SIGLES ET ABREVIATIONS
v
RESUME
vi
ABSTRACT
vii
TABLE DES MATIERES
viii
CHAPITRE 0 : INTRODUCTION
1
0.1. PROBLEMATIQUE
1
0.2. OBJECTIFS DU TRAVAIL
3
0.3. INTERET DU SUJET
3
0.4. DELIMITATION DU SUJET
3
0.5 SUBDIVISION DU TRAVAIL
4
CHAPITRE I : GENERALITES
5
I.1. DEFINITION DES CONCEPTS
5
I.2. RAPPEL ANATOMIQUE ET PHYSIOLOGIQUE
5
I.3. EPIDEMIOLOGIE
7
I.4. PHYSIOPATHOLOGIE
8
I.5. ETIOLOGIES
9
I.6. DIAGNOSTIC
10
I.6.1. Clinique
10
I.6.2. Para clinique
11
I.6.3. Localisation de l'IU
13
I.7. TRAITEMENT
13
I.8. COMPLICATIONS
14
CHAPITRE II : MATERIEL ET METHODES
16
II.1. CADRE D'ETUDE
16
II.1.1. Situation géographique de l'HPNK
16
II.1.2. Historique de l'HPNK
16
II.1.3. Activités de l'hôpital
16
II.1.4. Présentation du service de
pédiatrie
17
II.1. 5. Organigramme de l'HPNK
18
II.2. POPULATION D'ETUDE ET ECHANTILLON
19
II.3. METHODES
19
II.4. DIFFICULTES RENCONTREES
20
CHAPITRE III : PRESENTATION DES RESULTATS
21
III.1. FREQUENCE DES INFECTIONS URINAIRES
21
III.2. ASPECTS EPIDEMIOLOGIQUES
21
III.2.1. Répartition des cas d'IU selon le
sexe
21
III.2.2. Répartition des cas d'IU selon
l'âge
22
III.2.3. Répartition des cas d'IU selon la
provenance
22
III.3. ASPECTS CLINIQUES ET PARACLINIQUES
23
III.3.1. Répartition des IU selon les signes
cliniques
23
III.3.2. Signes cliniques selon les tranches
d'âge
24
III.3.3. Répartition des IU selon la
paraclinique
25
III.3.4. Répartition des IU selon les
pathologies associées
25
III.4.. REPARTITION DES CAS D'IU SELON LE
TRAITEMENT REÇU
26
III.5. ASPECTS EVOLUTIFS
26
III.5.1. Répartition des cas d'IU selon la
durée d'hospitalisation
26
III.5.2. Répartition des cas d'IU selon la
modalité de sortie
27
CHAPITRE IV : DISCUSSION
28
IV.1. FREQUENCE DES INFECTIONS URINAIRES
28
IV.2. ASPECTS EPIDEMIOLOGIQUES
28
IV.2.1. Le sexe des patients
28
IV.2.2. L'âge des patients
29
IV.2.3. Provenance des malades
29
IV.3. ASPECTS CLINIQUES ET PARACLINIQUES
30
IV.3.1. Signes cliniques
30
IV.3.2. Signes cliniques selon la tranche
d'âge
30
IV.3.3. Pathologies associées
31
IV.3.4. Paraclinique
31
IV.4. ASPECTS THERAPEUTIQUES
32
IV.4.1. Le traitement reçu
32
IV.5. ASPECTS EVOLUTIFS
32
IV.5.1. Durée d'hospitalisation
32
IV.5.2. Modalité de sortie
33
CONCLUSION ET RECOMMANDATIONS
34
a) CONCLUSION
34
b) RECOMMANDATIONS
35
REFERENCES BIBLIOGRAPHIQUES
36
CHAPITRE 0 :
INTRODUCTION
0.1. PROBLEMATIQUE
Les voies urinaires sont à tout âge, mais tout
particulièrement chez le nourrisson et le petit enfant, une source
fréquente d'infections.
Les infections urinaires revêtent une importance
particulière pendant l'enfance parce qu'elles sont responsables d'une
morbidité considérable pendant la phase aiguë de la maladie.
De plus, à long terme, elles peuvent être à l'origine d'une
hypertension artérielle ou d'une perte de la fonction rénale
(1).
Une infection urinaire doit être recherchée
devant une fièvre inexpliquée, tant syndrome infectieux sans
point d'appel chimique (2). La colonisation suit le chemin inverse
d'écoulement normal de l'urine, à savoir
périnée-urètre-vessie-urètre-bassinet-rein. Les 3
premières étapes donnent lieu à une infection urinaire
basse ou cystite, les trois dernières à une infection urinaire
haute ou pyélonéphrite (3). Les infections urinaires basses
récidivantes concernent presque exclusivement les filles, ceci est
à attribuer outre les raisons anatomiques (brièveté de
l'urètre) à la fréquence de l'instabilité urinaire
entre 3 et 6 ans (4).
Chez les enfants, les IU concernent surtout la cystite (IU
basse) et la pyélonéphrite (IU haute). Si les
pyélonéphrites aigues représentent une infection
bactérienne documentée justifiant une hospitalisation en
pédiatrie, les décès sont exceptionnels. En revanche, les
récidives sont fréquents (un tiers des cas), l'imagerie retrouve
un pourcentage équivalent de reflux
vésico-urétéral, enfin les cicatrices rénales ne
sont pas rares et peuvent entrainer à long terme une hypertension
artérielle et une réduction néphrotique(1).
Selon l'OMS, les infections urinaires figurent au second plan
des infections bactériennes de l'enfant en fréquence,
après celles des voies respiratoires.
Pendant la première année de vie, elles
surviennent plus souvent chez le garçon, mais après l'âge
de un an, elles prédominent chez les filles. Au cours de l'enfance, 3
à 8% des filles et 1à 2 % des garçons présentent
une infection urinaire. Chez la fille de moins de deux ans, les infections
urinaires seraient responsables d'environ 8% des fièvres sans foyer
infectieux évidant à l'examen (3).
La fréquence des IU chez l'enfant varie d'une
région à l'autre comme le montre ce tour d'horizon de quelques
pays du monde, présenté ci-dessous.
Dans les pays développés, la fréquence
des IU varie entre 0,2 et 6%.
Aux Etats-Unis, sur 55.000 consultations pédiatriques
réalisées en 4 ans à la Mayoclinic, la fréquence de
l'infection urinaire dûment authentifiée était de
0,2% ; alors qu'elle était de 0,3 à 5,8% chez les enfants
hospitalisés.
En France, dans une étude menée en 2007, les
infectons urinaires sont les causes les plus fréquentes des infections
bactériennes où E. Coli y est impliqué à
90%. La prévalence de la maladie dépend des multiples facteurs
notamment l'âge et le sexe.
Dans les pays en développement, cette fréquence
varie entre 4 et 12%.
Au Maroc, dans la ville de Marrakech, une étude
menée entre 2005 et 2009 chez les enfants âgés d'un mois
à 15 ans montre que les germes en cause en cas d'IU sont E. coli dans
72% des cas, suivis de Klebsiella 14% et de Proteusmirabilis
5,8% ; l'étude de la sensibilité des germes aux
antibiotiques montre que la majorité des germes isolés
résiste à l'Amoxicilline avec un taux dépassant 2/3 des
cas recensés (5). Selon une autre étude menée au Maroc en
2010, presque tous les cas des infections urinaires ont répandu à
l'association d'une céphalosporine de troisième
génération avec un aminoside (2).
En RDC, les infections d'une manière
générale occupent la première place dans la
mortalité avec 31,1% des cas et parmi elles, l'infection urinaire occupe
la deuxième place avec une prévalence de 6% après le
paludisme 8% (6).
Une étude menée à Kisangani, dans la zone
de santé de Kabondo démontre que le taux de mortalité
concernant les infections urinaires chez les enfants de moins de 12 ans est de
8,5% contrairement à l'étude de BIYANGI qui enregistre un taux de
mortalité lié à l'infection urinaire à 11% (7).
Les IU constituent encore un problème pour la
santé humaine et en particulier chez les enfants surtout dans nos pays
en voie de développement. Ceci nous a poussé de nous poser la
question suivante : « Quels sont les aspects
épidémiologiques, cliniques et thérapeutiques des
infections urinaires chez les enfants de 0 à 5ans à
l'HPNK ? » et d'y mener nos recherches.
0.2. OBJECTIFS DU TRAVAIL
Nous nous sommes assigné les objectifs suivants pour bien
mener ce travail.
a) Objectif
général
Nous visons à déterminer les aspects
épidémiologiques ; cliniques et thérapeutiques des
infections urinaires chez les enfants de 0 à 5ans.
b) Objectifs
spécifiques
Spécifiquement, nous visons à :
1. Déterminer la fréquence des infections urinaires
à l'HPNK
2. Déterminer le profil épidémiologique
selon l'âge, le sexe et la provenance
3. Décrire les signes cliniques en cas d'infection
urinaire
4. Déterminer la prise en charge en cas des infections
urinaires.
5. Déterminer l'évolution des enfants atteints
d'infection urinaire.
0.3. INTERET DU SUJET
Ce travail nous permettra de finir le premier
cycle des études de médecine avec des connaissances de base sur
les infectons urinaires qui constituent un problème couramment
rencontré en pratique pédiatrique.
Sur le plan scientifique, ce travail permettra aux
chercheurs d'avoir une référence de plus en ce qui concerne ce
sujet très important en pédiatrie. Ceci pourra leur permettre de
mesurer l'enjeu du problème.
0.4. DELIMITATION DU SUJET
Notre travail porte sur les infections urinaires chez les
enfants de 0 à 5 ans au service de pédiatrie de l'HPNK.
Elle s'étend sur une période d'une année
allant du 1er Janvier au 31 Décembre 2015.
0.5 SUBDIVISION DU
TRAVAIL
Ce travail, outre l'introduction, la conclusion et les
recommandations, est articulé autour de 4 chapitres :
F Le premier chapitre concerne les
généralités sur les infections urinaires chez l'enfant.
F Le deuxième présente le matériel et les
méthodes utilisées
F Le troisième chapitre, c'est la présentation
des résultats
F Le quatrième enfin discute les résultats
trouvés.
CHAPITRE I :
GENERALITES
I.1. DEFINITION DES
CONCEPTS
I.1.1. Epidémiologie
C'est l'étude des facteurs intrinsèques et
extrinsèques déterminant les maladies et leur
évolution(8).
I.1.2. Infection
C'est l'agression de l'organisme par un agent infectieux qui peut
être une bactérie, un virus, un parasite ou un champignon (8).
I.1. 3. Infection urinaire
Elle est définie par la présence dans les urines
des germes et des leucocytes en nombre anormalement élevé.
Elle peut être localisée au bas appareil urinaire
(à partir de la vessie : cystite) ou même au tissu
rénal.
I.2. RAPPEL ANATOMIQUE ET
PHYSIOLOGIQUE
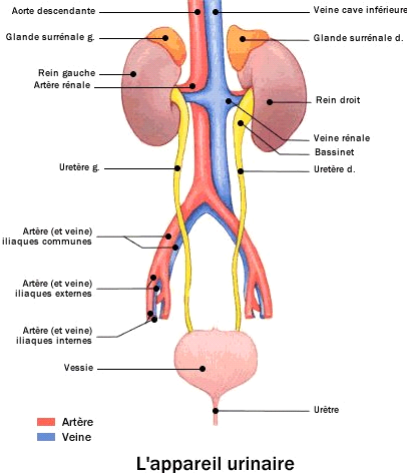
Image 1 : L'appareil urinaire
(21)
L'appareil urinaire comprend les deux reins et les voies
excrétrices.
I.2.1. Les deux reins :
Ce sont des organes profonds situés dans les fosses
lombaires, en forme de haricot, au contact de la paroi lombaire de
chaque côté de la colonne vertébrale recouverts par le
péritoine dont le hile interne est creusé d'une cavité
sinusale où pénètrent les éléments
vasculaires, les artères et les veines rénales et d'où
s'échappent les voies excrétrices (les calices réunies en
bassinet).
Sur chaque rein, on retrouve des glandes
surrénales, dont la fonction est essentiellement endocrine
(production des catécholamines, des stéroïdes sexuels et des
corticoïdes).
Dimensions : 12 cm de hauteur, 6 cm de largeur,
et 3 cm d'épaisseur.
Les deux reins, le droit plus bas que le gauche, s'inscrivent
de chaque côté du rachis dans le cadre osseux de la fosse lombaire
que délimite en dedans les trois vertèbres rénales en
l'occurrence, le D12, L1 et L2 (9).
Les reins sont chargés de l'élimination de
déchets endogènesprovenant des différents
métabolismes essentiellement des produits azotés, urée
(catabolisme des protides), créatinine, bilirubine, hormones. Mais
également de la détoxification et élimination de
déchets exogènescomme les toxines, les antibiotiques, les
médicaments et leurs métabolites.
C'est la filtration glomérulaire, la
réabsorption et la sécrétion tubulaires qui
assurent ce rôle et concourent à la production des urines.
Les reins produisent 800 à 2000ml d'urine par jour
chez l'adulte ; chez l'enfant un peu moins selon l'âge.
Les fonctions endocrines du rein sont entre autres la
production de la rénine, de l'érythropoïétine, des
prostaglandines et enfin la production de la forme active de la vitamine D
(10).
I.2.2. Les voies
excrétrices :
- Les trois grands calices
supérieur, moyen et inférieur provenant de la réunion des
petits calices se réunissent pour former le bassinet.
- Le bassinet triangulaire, à
sommet inférieur est situé entre L1 et L2.
- L'uretère lombaire lui
succède à la jonction pyélo-calicielle (premier
rétrécissement), il croise de haut en bas et de dehors en dedans
les apophyses costoïdes lombaires après la traversée du
détroit supérieur où il croise les vaisseaux iliaques
(deuxième rétrécissement), il devient pelvien et suit la
paroi pelvienne qu'il quitte pour se rapprocher de la ligne médiane et
se jeter dans la vessie (troisième rétrécissement).
- La vessie : se
présente sous la forme d'une poche dont les parois sont faites des
muscles lisses (le détrusor) et de tissu épithélial et
voit s'aboucher à sa partie inférieure l'urètre. On parle
de col vésico-urétral. Elle recueille l'urine qui lui parvient
par les uretères.
Le contrôle de la miction est réalisé par
un sphincter lisse à commande involontaire et par un sphincter
strié volontaire utilisé en cas de retenue forcée.
Sa capacité est de 200 à 500ml (11).
Le trigone de LIEUTAUD étant la région
vésicale comprise entre les méats urétéraux en haut
et le col vésical en bas, le bas-fond vésical lui fait suite en
arrière.
- L'urètre : il fait
suite au col de la vessie, court chez le sujet féminin, divisé en
trois parties chez le sujet masculin, l'urètre prostatique,
l'urètre membraneux constituant l'urètre postérieur,
l'urètre pénien constituant l'urètre antérieur.
L'urètre se termine au niveau du méat urétral
externe(9).
I.3. EPIDEMIOLOGIE
L'arbre urinaire est l'un des sites de l'organisme les plus
touchés par l'infection, mais cette fréquence varie en fonction
de l'âge et du sexe.
Le tractus urinaire de l'enfant est le deuxième
appareil, après l'arbre respiratoire, à s'infecter.
La fréquence de l'infection urinaire est de 3% chez les
filles et varie entre 1 à 2% chez les garçons. Cependant, dans la
période néonatale, les garçons sont plus touchés
que les filles (sex ratio=2,5) alors qu'au-delà de 1 an, l'infection
urinaire atteint 3 fois plus de filles que de garçons avec un pic autour
de 2 à 3 ans(12).
On peut alors affirmer que cette fréquence varie en
fonction du sexe de l'âge.
I.4. PHYSIOPATHOLOGIE
L'arbre urinaire est normalement stérile, à
l'exception de la flore des derniers centimètres de l'urètre
distal.
Cette dernière est variée et reflète
à la fois la flore digestive (entérobactéries,
streptocoques, anaérobies), la flore cutanée (staphylocoque
à coagulase négative, Corynebacterium) et la flore
génitale (lactobacilles de Doderlein chez la femme).
Les micro-organismes atteignent l'appareil urinaire par
différentes voies : ascendante essentiellement, mais aussi
hématogène ou lymphatique.
Le mécanisme principal est la voie ascendante,
spécialement pour les bactéries d'origine intestinale (E.
Coli et autres entérobactéries). La colonisation vaginale
par E. Coli semble être une étape indispensable dans la
physiopathologie des IU aigues et récidivantes (13)
La voie hématogène, plus rare, se limite
à quelques microbes tels que Staphylococcus aureus, Candida
albicansetMycobacteriumtuberculosis
a) Facteurs de virulence
bactérienne
Toutes les espèces des bactéries ne sont pas
identiques sur leur capacité d'induire une infection. Cette
capacité dépend des facteurs liés à l'hôte et
à la bactérie (virulence) : quand les défenses
naturelles de l'organisme sont diminuées, il n'est pas nécessaire
que la souche de microbes soit virulente pour déclencher
l'infection ; certaines souches de bactéries, dans une même
espèce, possèdent des facteurs virulents permettant leur
ascension à partir de la flore fécale, du milieu vaginal ou de
l'espace péri urétral, jusqu'à l'urètre et la
vessie, ou moins fréquemment, jusqu'aux reins, induisant ainsi une
inflammation systémique.
Différents types d'E. Coli possèdent
ces facteurs virulents (14).
b) Moyens de défense de
l'hôte
L'hôte possède différents moyens de
défense :
Ø Le flux permanent de l'urine
urétérale et la fréquence des mictions : des
anomalies fonctionnelles telles qu'une vessie neurologique, ou des
lésions de la moelle épinière favorisent la stase urinaire
dans la vessie et donc la prolifération bactérienne,
Ø La longueur de l'urètre : les
femmes possèdent un urètre plus court que celui des hommes, ce
qui favorise l'ascension des bactéries et donc leur entrée dans
la vessie
Ø L'intégrité de la muqueuse
vésicale avec une couche de mucopolysaccharides acide et la
présence d'uromucoïde ou protéine de Tamm- Horsfall
Ø Les constantes biochimiques de
l'urine : un pH acide, et une osmolarité faible permettent au
tractus urinaire de devenir hostile à certaines bactéries (15,
16)
c) Facteurs favorisants :
Ø Faible débit urinaire, résidu post
mictionnel, obstruction et dilatation congénitale de l'appareil urinaire
(valves de l'urètre postérieur, méga-uretère...)
Ø Reflux vésico-urétéral
(R.V.U.) : PNA récidivante.
Ø Urètre court, proche de la région
péri-anale chez la fille : cystite à
répétition.
Ø Vessie immature, instable (cas du
prématuré) : cystites à
répétition(17).
Ø Mauvaise hygiène périnéale
Ø Phimosis
Ø Infection prépuciale
Ø Présence d'oxyures,...
I.5. ETIOLOGIES
Des nombreux microorganismes peuvent infecter les voies
urinaires, mais les agents les plus fréquents sont de loin les bacilles
à Gram négatifs, essentiellement les
entérobactéries : Escherichia coli (responsable
d'environ 80% des infections urinaires), suivi des Proteus mirabilis
(10%), Klebsiellapneumoniae (4-8%), Pseudomonas aeruginosa,
Citrobacter,...
On rencontre parfois des cocci Gram positifs comme le
streptocoque, le staphylocoque (5).
Staphylococcus saprophyticusest responsable de 10 %
des cystites non compliquées.
Une uropathiesous-jacente peut être à la base
d'IU récidivantes.
En zone tropicale, une leucocyturiestérileévoque
une tuberculose urogénitale imposant une recherche du bacille de Koch
dans les urines.
L'I.U. révèle très souvent une anomalie
malformative ou fonctionnelle des voies urinaires surtout chez le nourrisson,
anomalies dans 40 à 50 % des cas (reflux
vésico-urétéral dans 80 % des cas).
Un bilan étiologique urologique doit donc être
réalisé dès la première I.U. fébrile chez
l'enfant (variation des explorations selon les centres : au minimum
échographie rénale et vésicale).
Les infections urinaires chez l'enfant sont marqueurs d'une
possible anomalie des voies urinaires comme une obstruction, une vessie
neurogène, une duplication urétérale. Près de
30-40% des nourrissons et de tout petits ayant une infection urinaire ont un
reflux vésico-urétéral (3).
I.6. DIAGNOSTIC
I.6.1. Clinique
v Chez le nouveau-né et le
nourrisson
Le diagnostic clinique est difficile chez le nouveau-né
et le jeune nourrisson de quelques mois.
Dans les deux cas, une I.U. doit être
considérée a priori comme une PNA, même en l'absence de
fièvre.
Chez le nouveau-né :
· Prédominance masculine à 70 %
· Possibilité d'un choc septique grave
· Ou signes atypiques : anorexie, stagnation
pondérale, ictère tardif ou prolongé.
Chez le nourrisson :
· Hyperthermie isolée (39° - 40°) en
clocher ou en plateau.
· Troubles digestifs au 1er plan.
· Parfois, polyurie par défaut de
concentration des urines, responsable de déshydratation (17).
v Chez l'enfant
· Cystite : on aura essentiellement des signes
vésicaux : brûlures mictionnelles, fuites diurnes ou nocturnes,
pollakiurie, sans fièvre.
· PNA : hyperthermie à 39°5C - 40°C
en clochers, altération de l'état général;
frissons, douleurs abdominales.
Examenclinique
Il recherche une cause locale favorisante (vulvite, phimosis),
une anomalie du jet urinaire, un globe vésical, une augmentation de
volume des reins, une défense localisée en fosse lombaire.
Il faut s'assurer également de la normalité de
la croissance staturo-pondérale, de la pression artérielle, de
l'absence de syndrome polyuro-polydypsique et de déshydratation (18).
I.6.2. Para clinique
Deux examens sont nécessaires dans le diagnostic
d'infections urinaires : la bandelette urinaire et
l'examen cytobactériologique des urines (ECBU).
v Bandelettes urinaires
Une première approche peut être l'examen d'urines
par bandelette urinaire recherchant nitrite, protéines, hématies
et leucocytes. Si l'ensemble de ces quatre données est négatif,
le diagnostic d'I.U. est peu probable (faux négatif < 10 %).
Par contre, la positivité d'un seul paramètre
doit faire pratiquer un ECBU :
· Nitrites : I.U.
presque certaine (spécificité 98 % ; faux positif 2 %
seulement).
· Leucocytes : moins
performant (spécificité 90 % ; faux positif 10 %)
NB : Ces bandelettes sont malheureusement adaptés pour
les enfants plus grands ; et n'ont pas été testées
chez le nouveau-né et le très jeune nourrisson.
v ECBU
Il permet d'affirmer ou d'infirmer l'I.U. : bactériurie
supérieure ou égale à 105 germes/ml
(critères de KASS) avec ou sans leucocytaire pathologique (plus
de 20 000 leucocytes/ml).
Cependant, sous traitement antibactérien, une
bactériurie à 103 ou 104 germes/ml peut
avoir une valeur pathologique.
L'examen direct peut mettre rapidement en évidence la
présence de pus (nombreux leucocytes altérés en amas) et
de germes.
La culture et l'identification du germe nécessitent 24
heures, l'antibiogramme 36 à 48 heures (attention, lors d'IU à
Streptocoque, la culture est parfois plus lente).
Il faut noter que ces critères ne sont valables que si
les conditions de prélèvement et de conservation des urines sont
correctes :
· Chez l'enfant : toilette soigneuse,
élimination du 1er jet urinaire, recueil dans un flacon
stérile, transport rapide au laboratoire dans de la glace.
· Chez le nouveau-né, le nourrisson sans
miction volontaire : poche stérile (technique la plus facile),
idéalement à changer toutes les 30 mn, nombreuses causes de
contamination avec nombreux faux positifs : germes présents dans les
premiers cm de l'urètre ; mauvais décalottage = 30 % de faux
positifs.
· Le contrôle d'un prélèvement
fait dans de mauvaises conditions doit être réalisé avant
tout traitement pour ne pas porter de diagnostic en excès. Dans certains
cas, la ponction vésicale sus pubienne peut affirmer le diagnostic. Le
sondage vésical est à éviter.
Exceptionnellement, il existe des pyélonéphrites
avec ECBU négative ; lors de douleurs abdominales avec fièvre et
syndrome inflammatoire biologique important, la réalisation
d'hémocultures et d'une échographie rénale peut
rétablir le diagnostic.
v Autres examens
- Une échographie de l'appareil
urinaire, vessie pleine, doit toujours être
réalisée lors d'une première IU (cystite ou PNA), d'autant
plus rapidement que l'enfant est jeune.
Réalisée en première intention, elle
explore le parenchyme, la taille des reins, leur écho structure. Elle
met en évidence une dilatation du bassinet, des voies excrétrices
et explore également la vessie.
- Les marqueurs de
l'inflammationsont augmentés en cas de PNA et contribuent
à l'argumentation diagnostique. En pratique, c'est le dosage de la
protéine C réactive (CRP) qui est le plus répandu.
Une concentration élevée de pro calcitonine
serait associé à un risque accru d'atteinte parenchymateuse.
- L'hémoculturene doit pas
être systématique, car sa positivité ne modifie ni le
traitement ni le pronostic (18).
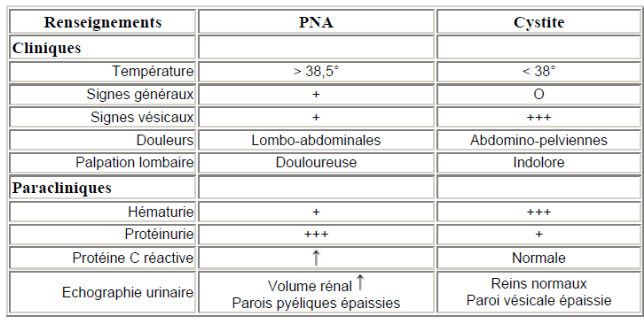
I.6.3. Localisation de l'IU
La localisation de l'IU est nécessaire en ce sens que
le traitement en dépend.
On se basera sur des éléments cliniques et
paracliniques ; résumés dans le tableau ci-dessous :
Tableau A : Eléments permettant de
localiser le niveau de l'IU (18)
I.7. TRAITEMENT
L'infection urinaire de l'enfant est une urgence
thérapeutique!
Le traitement probabiliste associe une céphalosporine
de 3ème génération et un aminoside pendant 48h : une
injection quotidienne unique de ceftriaxone
(Rocéphine® 50 mg/kg) et de nétilmicine
(Nétromycine® 7 mg/kg) est efficace, bien
toléré et réalisable en ambulatoire.
Passé les 48 premières heures, le relais est
assuré par une monothérapie adaptée à
l'antibiogramme, soit par voie parentérale pendant encore 24 à 48
heures avec relais per os, soit d'emblée par voie orale (18).
La durée totale de l'antibiothérapie est de 10
à 15 jours. L'hospitalisation s'impose chez les enfants de moins de 3
mois en raison du risque de méningite associée, et elle reste
recommandée jusqu'à l'âge de 6 mois ; au-delà, c'est
la tolérance clinique qui oriente.
La stratégie antibiotique actuelle permet d'obtenir
rapidement la stérilisation des urines et l'apyrexie, elle limite
considérablement le risque de réinfection à moyen terme et
probablement le risque de cicatrices parenchymateuses à long terme.
- Cas particulier des pyélonéphrites
récidivantes
La récidive d'une PNA n'est pas exceptionnelle et
incite à rechercher scrupuleusement un trouble mictionnel. La
cystographie est habituellement proposée même si
l'échographie ne montre pas d'anomalie : elle est
généralement normale ou n'objective qu'un reflux
vésico-urétéral (RVU) de bas grade, souvent fonctionnel ;
si le RVU est important et de type malformatif.
- Traitements préventifs
Ils sont proposés lors de cystite à
répétitions, d'uropathie non opérée ou en attente
de l'exploration urologique.
Antibioprophylaxie par une dose unique quotidienne au tiers ou
au quart de la posologie journalière :
· Triméthoprime - Sulfaméthoxazole :
Bactrim®
· Nitrofurantoine :
Furadoïne®
· Acide nalidixique :
Negram®
· Nitroxoline : Nibiol®
Ces traitements doivent être associés, toujours,
à des mesures d'hygiène et diététique. Les cystites
et PNA à répétition des enfants plus grands sont souvent
secondaires à des troubles mictionnels (17).
I.8. COMPLICATIONS
I.8.1. Immédiates
Si l'état fébrile persiste, il faudra rechercher
:
ü Unabcès rénal
(échographie)
ü Unerésistance des germes
(antibiogramme)
ü Unelocalisation secondaire, non exceptionnelle
chez le nouveau-né et le nourrisson (fréquence des
bactériémies : abcès cérébral, arthrite,
...)
I.8.2. Tardives
Risque de séquelles rénales. L'agression
parenchymateuse peut entraîner la formation des cicatrices corticales et
se manifester à long terme par une HTA, une insuffisance rénale.
Ce risque est en corrélation avec le délai de mise en oeuvre d'un
traitement efficace d'une PNA ; il est majoré lors
d'uropathiesous-jacente (3).
CHAPITRE II : MATERIEL ET METHODES
II.1. CADRE D'ETUDE
L'hôpital provincial du Nord-Kivu a servi de cadre pour
notre étude.
II.1.1. Situation géographique de l'HPNK
L'hôpital provincial du Nord Kivu est
situé en République Démocratique du Congo, Province du
Nord-Kivu, Ville de Goma, Commune de GOMA, sur avenue du 20 mai dans le
quartier KATINDO, le long de la route SAKE. Il est construit aux pieds du Mont
Goma, à quelque deux cents mètres du Rond-point INSTIGO
II.1.2. Historique de l'HPNK
L'hôpital provincial du Nord Kivu a été
construit et financé par le Fonds Européen de
Développement (FED), un organisme de l'Union Européenne (UE).
L'hôpital a été inauguré le 06 Juin 1986 en
présence des commissaires d'Etat aux travaux publics, à la
santé publique, du Président Régional du Mouvement
Populaire de la Révolution, et du Délégué de la
commission de la communauté d'Italie en République du
Zaïre.
Le 02 Octobre 1986, il y eut la signature de la gestion de
l'hôpital public de Goma, qui fut confiée à la
coopération Italienne jusqu'en 1991 à l'issue de l'arrangement
particulier entre le gouvernement d'Italie et le conseil Exécutif de la
république du Zaïre. Ce n'est qu'en 1991 que le gouvernement
Zaïrois prendra le control effectif de cette institution sanitaire qui
avait comme dénomination «hôpital général de
référence de Goma ». Ce dernier ayant été
appelé à recevoir les malades lui transférés par
les centres de santé.
La mission de l'HPNK est d'assurer la continuité des
soins aux patients qui requièrent un plateau technique non disponible au
niveau de l'HGR, pour des raisons d'efficients. Cette mission lui a
été confiée par l'arrêté ministériel
n° 1250/CAB/MIN/S/089/2003 portant définition de la carte sanitaire
de la province du Nord Kivu.
II.1.3. Activités de
l'hôpital
Les activités de l'hôpital sont regroupées
dans les services suivants :
F Services hospitaliers : Médecine interne,
Pédiatrie, Gynéco-obstétrique, Chirurgie. Les services de
pédiatrie et médecine interne ont chacun une unité des
Soins Intensifs.
F Services médico-techniques : laboratoire,
dispensaire et triage, radiologie, échographie, pharmacie, buanderie et
garage.
F Autres services :
kinésithérapie, ophtalmologie, dermatologie et dentisterie.
II.1.4. Présentation du
service de pédiatrie
Le bâtiment abritant ce service est situé à
droite du pavillon dédié à la maternité.
Le service comprend 42 lits répartis de la
manière suivante :
F Pavillon : 14 lits.
F Soins intensifs pédiatriques : 6 lits
F Néonatologie : 10 couveuses et 8 berceaux.
F Clinique B : 4 lits
Ce service comporte, comme indiqué ci-haut, une
unité d'hospitalisation en pédiatrie générale
(salle commune et clinique), des soins intensifs pédiatriques, une
unité de néonatologie et deux bureaux de consultation externe.
Le fonctionnement de ce service fait intervenir un nombre
conséquent de personnel : un professeur pédiatre, un
médecin spécialiste en pédiatrie, sept médecins
généralistes, deux nutritionnistes, ainsi que de nombreuses
infirmières.
Les stagiaires font aussi partie des personnes qui animent ce
service (médecins stagiaires, stagiaires en sciences infirmières,
stagiaires en nutrition,...)
Activités du service de
pédiatrie
Un staff a lieu tous les jours ouvrables à partir de 7h
30mn réunissant le personnel du service dirigé par le chef de
service ou un autre médecin du service. Au cours de ce staff,
l'équipe de garde fait le compte-rendu des activités et des
évènements qui se sont déroulés les 24 heures
passées.
Le service organise chaque jour les consultations externes,
assurées par un médecin généraliste et un
spécialiste.
Un tour des salles est fait tous les jours dans
différentes unités d'hospitalisation du lundi au samedi
après le staff et est dirigé par un médecin.
COGE
II.1. 5. Organigramme de l'HPNK
CODI
Direction
Secrétaire
Administration
Staff médical
Direction de nursing
Services économiques et généraux.
F économats
F achat
F entretien
F électricité
F menuiserie
F maçonnerie
F plomberie
F garage
F charroi
F cuisine
F buanderie
F magasin
F morgue
Services Administratifs.
§ gestion du personnel
§ surveillance
§ comptabilité
§ facturation
§ recouvrement
§ caisse
§ trésorerie
§ réception
§ contentieux
§ statistiques
§ information
Services médicaux et soins.
v dispensaire
v médecine interne
v isolement
v salle d'opération et clinique
v pédiatrie
v gynéco obstétrique
Services médico techniques.
o pharmacie
o Radiographie
o Laboratoire
o Stérilisation
o Nutrition
o Dentisterie
o Réanimation
o Kinésithérapie
o Echographie
o Endoscopie
o Banque de sang
Services médicaux et soins.
- Idem service médicaux et soins infirmier
Services spéciaux.
Ø ophtalmologie
Ø dentiste
Ø ORL
Ø dermatologie
- PRESEN
- -
- II.2. POPULATION D'ETUDE ET ECHANTILLON
Notre population d'étude comprend tous les enfants de 0
à 5 ans ayant été hospitalisés en service de
pédiatrie de l'HPNK pour une pathologie quelconque.
Nous avons trouvé dans notre étude un total de 420
hospitalisations.
Quant à l'échantillon, les infections urinaires ont
concerné 32 enfants de 0 à 5 ans.
Nous allons donc faire notre étude sur base de ces 32 cas
trouvés.
II.3. METHODES
- Type d'étude
Notre étude est descriptive
rétrospective basée sur l'analyse documentaire.
Elle porte sur les aspects épidémiologiques,
cliniques et thérapeutiques des infections urinaires chez les enfants de
0 à 5 ans au département de pédiatrie de l'HPNK dans la
période allant du 1er Janvier au 31 Décembre 2015.
- Critères
d'inclusion
Tous les cas d'infections urinaires diagnostiqués chez les
enfants de 0 à 5ans, hospitalisés en pédiatrie pendant
notre période d'étude avec dossiers et fiches en ordre ont fait
partie de notre étude.
- Critères d'exclusion
Nous avons exclu de notre étude :
1. Tout cas hospitalisé avec âge supérieur
à 5ans avec ou sans infection urinaire
2. Tout cas hospitalisé avec âge compris entre 0 et
5 ans sans infection urinaire.
3. Tout cas hospitalisé pour infection urinaire ;
possédant un dossier incomplet.
- Variables de
l'étude
Nous avons recherché les variables suivantes :
a) Sexe
b) Age
c) Provenance
d) Signes cliniques
e) Pathologies associées
f) Examens paracliniques
g) Traitement reçu
h) Durée d'hospitalisation
i) Modalité de sortie
- Techniques
employées
Pour arriver à nos résultats,
nous nous sommes servis de plusieurs méthodes et techniques, qui sont
détaillées ci-dessous.
ü La technique documentaire : elle
a consisté en une consultation des registres d'hospitalisation du
service de pédiatrie, des dossiers des enfants gardés au service
des archives de l'HPNK.
ü La méthode statistique :
elle a permis de calculer de façon mathématique les
données brutes reçues afin de calculer le pourcentage(%).
Il est calculé de la manière suivante :
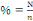
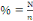 Où N= taille de l'échantillon
Où N= taille de l'échantillon
n=nombre de cas trouvés (effectif)
Nous avons en outre calculé la moyenne arithmétique
par la formule :
X-=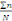
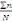 où ?=somme
où ?=somme
n=effectif
N=taille de l'échantillon
II.4. DIFFICULTES
RENCONTREES
Notre travail s'est heurté à certaines
difficultés, entre autres :
@ Le manque de certains éléments dans le dossier
des malades (modalité de sortie,...), ce qui ne facilitait pas vraiment
la tâche et a conduit à l'exclusion de certains cas.
@ L'accessibilité difficile à l'hôpital
où nous avons récolté nos données, suite au refus
catégorique des portiers de ne pas entrer en dehors des heures de
visite.
CHAPITRE III :
PRESENTATION DES RESULTATS
III.1. FREQUENCE DES INFECTIONS
URINAIRES
Le tableau I présente la fréquence des infections
urinaires par rapport aux autres pathologies du service de pédiatrie.
Tableau I : Fréquence des infections
urinaires
|
Pathologies
|
Effectif
|
Pourcentage
|
|
Infections urinaires
|
32
|
7,6
|
|
Autres pathologies
|
388
|
92,4
|
|
Total
|
420
|
100
|
Il ressort de ce tableau que les infections urinaires
représentent 7,6% des cas d'hospitalisations chez les enfants de 0
à 5 ans.
III.2. ASPECTS
EPIDEMIOLOGIQUES
III.2.1. Répartition des
cas d'IU selon le sexe
Dans le tableau II, nous présentons les cas d'IU selon le
sexe.
Tableau II : Répartition des cas d'IU
selon le sexe
|
Sexe
|
Effectif
|
Pourcentage
|
|
Féminin
|
18
|
56,25
|
|
Masculin
|
14
|
43,75
|
|
Total
|
32
|
100
|
De l'analyse de ce tableau, nous trouvons que le sexe
féminin est le plus touché par l'infection urinaire, soit 56,25%
des cas.
III.2.2. Répartition des
cas d'IU selon l'âge
Le tableau III présente les cas d'infections urinaires
selon l'âge.
Tableau III : Répartition des cas d'IU
selon l'âge
|
Age
|
Effectif
|
Pourcentage
|
|
0-28 jrs
|
3
|
9,3
|
|
28jrs-2ans
|
18
|
56,3
|
|
2-5 ans
|
11
|
34,4
|
|
Total
|
32
|
100
|
Le tableau III montre que les IU concernent plus les nourrissons
que les autres tranches d'âge, avec une proportion de 56,3% suivit de
l'âge de 2-5 avec 34,4%
III.2.3. Répartition des
cas d'IU selon la provenance
Le tableau IV ci-dessous présente la répartition
des cas d'IU selon la provenance
Tableau IV : Répartition des cas d'IU
selon la provenance
|
Provenance
|
Effectif
|
Pourcentage
|
|
Ville de Goma
|
28
|
87,5
|
|
Hors de la ville de Goma
|
4
|
12,5
|
|
Total
|
420
|
100
|
Il ressort de ce tableau que 87,5% des cas d'IU proviennent de
la ville de Goma et que 12,5% proviennent en dehors de la ville.
III.3. ASPECTS CLINIQUES ET
PARACLINIQUES
III.3.1. Répartition des
IU selon les signes cliniques
Le tableau V présente la répartition des cas
d'IU selon les signes cliniques qui ont été constatés
à l'admission du patient.
Tableau V : Répartition des cas d'IU
selon les signes cliniques
|
Signes cliniques
|
Effectif
|
Pourcentage
|
|
Fièvre
|
26
|
81,3
|
|
Diarrhée
|
24
|
75
|
|
Vomissement
|
22
|
68,8
|
|
Douleur abdominale
|
18
|
56,3
|
|
Ictère
|
9
|
28,1
|
|
Pollakiurie
|
4
|
12,5
|
|
Dysurie
|
3
|
9,4
|
Il ressort de ce tableau que la fièvre est le
maître symptôme en cas d'IU avec 26 cas soit 81,3% des cas suivi de
la diarrhée et du vomissement avec respectivement 24 cas soit 75% et 22
cas soit 68,8%.
III.3.2. Signes cliniques selon
les tranches d'âge
Dans le tableau VI ci-dessous, les cas d'IU sont
répartis selon les signes cliniques et en fonction de la tranche
d'âge.
Tableau VI : Répartition des cas d'IU
selon les signes cliniques et en fonction de la
tranched'âge
|
Signes cliniques?
Tranche d'âge?
|
0-28 jours
|
28 jrs-2ans
|
2 ans-5ans
|
|
Effectif
|
Pourcentage
|
Effectif
|
Pourcentage
|
Effectif
|
Pourcentage
|
|
Fièvre
|
3
|
9,4
|
16
|
50
|
7
|
21,9
|
|
Diarrhée
|
3
|
9,4
|
13
|
40,6
|
8
|
25
|
|
Vomissement
|
2
|
6,3
|
13
|
40,6
|
7
|
21,9
|
|
Douleur abdominale
|
0
|
0
|
9
|
28,1
|
9
|
28,1
|
|
Ictère
|
3
|
9,4
|
6
|
18,8
|
0
|
0
|
|
Pollakiurie
|
0
|
0
|
1
|
3,1
|
3
|
9,4
|
|
Dysurie
|
0
|
0
|
0
|
0
|
3
|
9,4
|
Ce tableau montre que la plupart de nouveau-nés et
nourrissons sont amenés en consultation pour fièvre comme plainte
principale ; soit respectivement 9,4 % et 50 % des cas.
Pourla tranche d'âge 2-5 ans, c'est la
douleur abdominale qui est le premier motif de consultation en cas d'IU (28,1%
des cas).
III.3.3. Répartition des
IU selon la paraclinique
Dans le tableau VII ci-dessous, les cas sont répartis
selon les examens paracliniques qui ont été demandés.
Tableau VII : Répartition des cas selon les
examens paracliniques effectués
|
Examen paraclinique
|
Effectif
|
Pourcentage
|
|
Sédiment urinaire
|
29
|
90,6
|
|
ECBU
|
18
|
56,3
|
|
Bandelette urinaire
|
9
|
28,1
|
|
Hémoculture
|
8
|
25
|
|
Uroculture
|
2
|
6,3
|
De ce tableau, il ressort que le sédiment urinaire et
l'ECBU sont les examens les plus effectués en cas d'IU avec
respectivement 90,6% et 56,3% des cas.
III.3.4. Répartition des
IU selon les pathologies associées
Le tableau VIII ci-dessous montre la répartition des cas
d'IU selon les pathologies associées
Tableau VIII : Répartition des cas d'IU
selon les pathologies associées
|
Pathologies associées
|
Effectif
|
Pourcentage
|
|
Paludisme
|
14
|
43,8
|
|
Infections digestives
|
12
|
37,5
|
|
Infections respiratoires
|
9
|
28,1
|
|
Anémie
|
5
|
15,6
|
|
Malnutrition aigüe sévère
|
5
|
15,6
|
|
Fièvre typhoïde
|
2
|
6,25
|
Le tableau VII montre que le paludisme est la pathologie la
plus souvent associée aux IU avec 14 cas soit 43,8% suivi des infections
digestives avec 12 cas soit 37,5% et infections respiratoires avec 9 cas soit
28,1%.
III.4.. REPARTITION DES CAS
D'IU SELON LE TRAITEMENT REÇU
Dans le tableau IX ci-dessous, les cas d'IU sont
répartis en fonction du traitement reçu
Tableau IX : Répartition des cas
d'infection urinaire en fonction de traitement reçu
|
Antibiotiques reçus
|
Effectif
|
Pourcentage
|
|
Ceftriaxone-gentamycine
|
16
|
50
|
|
Ciprofloxacine
|
6
|
18,8
|
|
Ampicilline-gentamycine
|
5
|
15,6
|
|
Céfotaxime-gentamycine
|
3
|
9,4
|
|
Amoxicilline-acide clavulanique
|
2
|
6,2
|
|
Total
|
32
|
100
|
De ce tableau, il ressort que l'association antibiotique
ceftriaxone-gentamycine à 50% des cas suivi de Ciprofloxacine à
18,8% des cas
III.5. ASPECTS EVOLUTIFS
III.5.1. Répartition des
cas d'IU selon la durée d'hospitalisation
Le tableau X présente la répartition des cas
d'IU en fonction de la durée d'hospitalisation
Tableau X : Répartition des cas
d'infection urinaire en fonction de la durée
d'hospitalisation
|
Durée d'hospitalisation
|
Effectif
|
Pourcentage
|
|
0-3 jrs
|
2
|
6,3
|
|
4-7 jrs
|
16
|
50
|
|
8-10 jrs
|
10
|
31,2
|
|
Plus de 10 jrs
|
4
|
12,5
|
|
Total
|
32
|
100
|
De ce tableau, 50% des enfants ont fait
généralement entre 4 et 7 jours à l'hôpital. 31,2%
ont fait entre 8 et 10 jours d'hospitalisation.
III.5.2. Répartition des
cas d'IU selon la modalité de sortie
Le tableau XI montre la répartition des cas d'IU en
fonction de la modalité de sortie
Tableau XI : Répartition des cas
d'infection urinaire en fonction de la modalité de
sortie
|
Modalité de sortie
|
Effectif
|
Pourcentage
|
|
Guérison
|
27
|
84,4
|
|
Décès
|
2
|
6,2
|
|
Evasion
|
3
|
9,4
|
|
Total
|
32
|
100
|
Dans ce tableau, la majorité d'enfants sont sortis
guéris de l'hôpital, soit 84,4% des cas. Nous avons par contre
noté 3 cas d'évasion et 2 décès sur les 32 cas
d'IU.
CHAPITRE IV :
DISCUSSION
IV.1. FREQUENCE DES INFECTIONS
URINAIRES
Dans notre étude, nous avons trouvé que la
fréquence des infections urinaires est de 7,6% par rapport aux autres
pathologies (tableau I).
Ces résultats sont superposables à ceux de
NYAMWAMI M. qui a trouvé que l'infection urinaire représente 10%
de l'ensemble des pathologies pédiatriques à l'HPNK en 2015 (19).
Sa valeur, légèrement supérieure à
la nôtre, s'explique par le fait que son étude a été
étendue aux enfants de 0 à 15 ans alors que pour notre
étude, nous n'avons pris que les enfants de 0 à 5ans.
Par contre BOUSKRAOUI, dans une étude menée au
Maroc en 2010, a trouvé une fréquence de 1,33%, valeur nettement
inférieure à la nôtre (20).
Toujours au Maroc, HALLAB constate qu'au cours de cinq
années (de 2000 à 2004), l'infection urinaire a
représenté 1,81% des admissions dans le service de
pédiatrie du CHU Hassan IIde Casablanca (21).
Aussi, pour BORDAT-MICHEL à Grenoble en 2003, la
fréquence dépend du sexe : 1 à 2% des garçons
et 3% pour les filles(17).
Cette différence avec notre étude peut
être expliquée par le fait que dans les pays où ces trois
auteurs ont mené leurs études respectives, l'hygiène est
de loin meilleure que dans notre pays.
IV.2. ASPECTS
EPIDEMIOLOGIQUES
IV.2.1. Le sexe des
patients
Dans notre étude, l'infection urinaire touche plus le
sexe féminin que le sexe masculin, soit 56,25% des cas contre 43,75%
(tableau II).
La littérature affirme que les IU, après
l'âge d'un an (et même chez l'adulte) prédominent chez les
filles.
Ce sont des raisons anatomiques qui expliquent cela, car
l'urètre de la fille est court, proche de la région
péri-anale ; ce qui provoque souvent des cystites (17).
Notons que la prédominance masculine a
été rapportée par certains auteurs : BINDA P. et al
ont noté 73 cas (56,6%) d'infection urinaire chez les enfants de sexe
masculin sur les 128 observés avec une prédominance chez les
nourrissons aux cliniques universitaires de Kinshasa en 2000, car il a
étudié les IU chez les enfants de moins d'un an (22).
Les résultats de BINDA et al sont comparables à
ceux de COHEN et col à Paris en 2007 qui rapportent que c'est dans la
première année de vie que l'infection urinaire sévit plus
chez le garçon après quoi elle est plus observée chez la
fille (1).
IV.2.2. L'âge des
patients
Au cours de notre étude, la fréquence la plus
forte a été observée chez les nourrissons (28 jrs- 2
ans)à 50% ; sans pour autant oublier l'importante fréquence
de 34,4% chez les petits-enfants (2-5ans).
Nos résultats concordent avec ceux de MEHR en Australie
qui a retrouvé dans une étude rétrospective
intéressant les enfants de moins de 6 ans une moyenne d'âge de 9.6
mois avec une nette prédominance chez les nourrissons de moins d'un an
(24).
Dans l'étude de MARIANI-KURKDJIAN, la moyenne
d'âge était de 21 mois avec 60% d'enfants âgés de 2
à 30 mois ; ce qui concorde avec nos résultats où la
moyenne d'âge était de 31 mois avec une nette prédominance
chez les nourrissons (65%) (23).
Le port des couches qui recueillent les urines et les selles
émises, exposant ainsi les voies urinaires à l'infection explique
ces chiffres(1,3).
La non circoncision expose à cet âge à
l'infection urinaire et chez les filles, la brièveté de
l'urètre et la proximité de l'orifice anal s'y ajoutent (23).
IV.2.3. Provenance des
malades
La plupart des maladesproviennent de la ville de Goma à
87,5%.
Ceci s'explique par le fait que la structure où nous
avons mené nos recherches es se trouve dans ville
Les quelques cas des patients provenant hors de Goma ne
seraient donc pas expliqués par le souci d'une meilleure prise en
charge ; mais plutôt relèverait d'autres causes (guerre dans
son milieu de provenance, visite familiale,...)
IV.3. ASPECTS CLINIQUES ET
PARACLINIQUES
IV.3.1. Signes cliniques
La fièvre est le maître-symptôme de l'IU
dans 81,3% des cas.
La diarrhée a constitué 75% des motifs de
consultation, alors que le vomissement en a 68,8%.
Les autres symptômes, tels que la douleur abdominale,
l'ictère, la pollakiurie et la dysurie.
Nos résultats sont quelque peu différents de
ceux de HALLAB à Casablanca au Maroc en 2006. Pour elle, en plus de
signes ci-haut : une fièvre (76,7% des cas), des troubles digestifs
; (vomissements et diarrhée dans 50,7% des cas) et l'ictère est
noté dans 7,7% des cas, elle a noté aussi des signes urinaires
(hématurie, urines troubles) dans 60% des cas et des signes
neurologiques (convulsion ; hypotonie ; gémissement) dans 55% des
cas.
Cette différence s'explique par le fait que
l'étude de HALLAB concerne uniquement les nouveau-nés chez qui la
symptomatologie est plus bruyante que chez les nourrissons et petits enfants
qui eux aussi sont inclus dans notre étude.
IV.3.2.
Signes cliniques selon la tranche d'âge
Dans notre étude, la plupart de nouveau-nés et
nourrissons ont été amenés en consultation pour
fièvre comme plainte principale ; soit respectivement 9,4 % et 50 %
des cas (tableau VI).
Dansla tranche d'âge 2-5 ans, c'est la douleur
abdominale qui a été le premier motif de consultation en cas d'IU
(28,1% des cas).
La douleur abdominale a été le symptôme le
plus observé chez les petits enfants.
Les signes urinaires, tels la dysurie et la pollakiurie ont
été rarement observés dans notre étude.
Nos résultats sont confirmés par COCHAT
à l'hôpital Edouard-Herriot de Lyon en France en 2005 et HALLAB
à Casablanca au Maroc en 2006.
Pour COCHAT, la fièvre est un signe principal de
l'infection urinaire chez le nouveau-né (66%) et même chez le
nourrisson(18).
HALLAB trouve que les principaux motifs d'hospitalisations
pour les nouveau-nés sont des signes extra urinaires diversement
associés ; la fièvre dans 28 cas (30,33%), un état
septique dans 24 cas (26,96%), l'ictère dans 16 cas (17,97%), et des
signes digestifs dans 8 cas (8,98%) (21).
Par ailleurs, COHEN et al à Paris en 2007 ont
trouvé qu'une fièvre inexpliquée, voire des troubles
digestifs tels qu'une diarrhée et des vomissements constituent les
signes-clés d'une infection urinaire(1).
IV.3.3. Pathologies
associées
Dans notre série, l'association du paludisme aux
infections urinaires est importante 43,8% des cas observés.
Ce taux élevé trouve son explication dans le
caractère endémique du paludisme dans notre région,
située en zone tropicale.
KABIROU au Niger explique que l'association d'autres
pathologies notamment l'infection respiratoire, l'anémie, la
malnutrition protéino-énergétique, la fièvre
typhoïde serait justifiée par le fait que toutes ces pathologies
sont assez fréquentes chez les enfants (25).
Notons aussi que quand l'enfant a contracté une
maladie, il y a baisse de l'immunité, ce qui rend le terrain favorable
au développement d'une autre pathologie (26).
IV.3.4. Paraclinique
Nos données montrent que le sédiment urinaire
est l'examen complémentaire le plus effectué en cas d'IU chez
l'enfant avec 90,6% des cas, suivi de l'ECBU qui représente 56,3% des
cas.
Ceci est en contradiction avec Bordat Michel à Grenoble
en 2003 pour qui l'ECBU est l'examen principal effectué en cas d'IU dans
98% des cas (17).
Pour HALLAB, les examens les plus demandés sont dans
l'ordre décroissant : la CRP, l'ECBU, l'hémoculture, la
fonction rénale, l'échographie et la cystographie.
L'hémoculture a été
réalisée dans 80 cas, soit 89,88%, l'exploration de la fonction
rénale (dosage de l'urée et de la créatinine) a
été réalisée chez 57 malades, soit 64,04% ;
l'échographie a été faite dans 91,01% des cas et une
cystographie a été effectuée chez 13,48% des enfants, en
cours d'hospitalisation.
Les différences de nos résultats pourraient
être expliquées par le fait que l'ECBU est un examen pas
très accessible à tous les patients et les médecins
préfèrent le substituer par le sédiment urinaire, moins
cher, quoique ne donnant pas le diagnostic de certitude.
Donc, les examens paracliniques sont demandés en
fonction des moyens du patient et du plateau technique dont dispose la
structure sanitaire qui reçoit le malade atteint d'IU ; ce qui
explique que certains examens comme la cystographie ne peuvent pas figurer sur
la liste dans nos milieux.
IV.4. ASPECTS
THERAPEUTIQUES
IV.4.1. Le traitement
reçu
L'association antibiotique ceftriaxone-gentamycine est la
plus utilisée dans le traitement des IU chez les enfants de 0 à 5
ans, soit 50% des cas.
Les auteurs affirment que l'E. coliest sensible aux
Céphalosporine de troisième génération, aux
quinolones et aux aminosides.
L'utilisation de cette thérapeutique est donc
justifiée par la littérature.
Ainsi, BOUSKRAOUI a, dans son étude, noté que
tous les cas d'infections urinaires au Marrakech en 2010 ont répondu
à l'association d'une céphalosporine de troisième
génération avec un aminoside (20).
IV.5. ASPECTS EVOLUTIFS
IV.5.1. Durée
d'hospitalisation
50% des enfants ont fait généralement entre 4 et
7 jours à l'hôpital.
Nos résultats se rapprochent à ceux de NYAMWAMI
M. à l'HPNK en 2015 qui a trouvé que 61% des enfants ont fait
entre 4 et 7 jours(19).
Pour sa part, COHEN a rapporté en France en 2007 un
séjour moyen de 7 jours pour les enfants avec infection urinaire (1).
Dans sa série, HALLAB a trouvé que la
durée moyenne d'hospitalisation pour les nouveau-nés atteints
d'IU était de 10 jours avec des extrêmes allant de un jour
à 29 jours (21) car chez eux l'infection urinaire donne un tableau
gravissime.
IV.5.2. Modalité de
sortie
Pour notre étude, la modalité de sortie de
l'hôpital a été la guérison dans 84,4% des cas. On
a aussi noté une mortalité de 6,2%.
NYAMWAMI M. a noté 87% des cas de
guérison ; et 4% des cas de décès ; ses
données étant superposables aux nôtres (19).
Pour HALLAB, le taux de guérison a été de
95% et elle a expliqué ce taux élevé par la
précocité des diagnostics car dans sa série tous les
malades présentant une infection urinaire ont fait un ECBU et une
bandelette urinaire dans tous les cas.
Elle a aussi noté 2 cas, soit un taux de
mortalité de 2,7%.
Nous constatons donc que la précocité du
diagnostic d'IU et le traitement qui s'en suit sont des gages de la
réduction du taux de mortalité telle que observée dans les
nouvelles études.
Toutefois, nous ne pouvons pas confirmer si les
décès de notre étude sont dus aux infections urinaires ou
à d'autres pathologies associées car nous n'avons pas
trouvé ces précisions dans les dossiers des patients.
CONCLUSION ET RECOMMANDATIONS
CONCLUSION
Notre travail a porté sur les aspects
épidémiologiques, cliniques et thérapeutiques des IU chez
les enfants de 0 à 5 ans à l'HPNK sur une durée allant du
1er Janvier au 31 Décembre 2015.
Ce travail a eu comme objectif principal de traiter des
aspects épidémiologiques des infections urinaires chez les
enfants de 0 à 5 ans à l'HPNK ; et spécifiquement de
relever la fréquence des IU, les aspects
épidémiologiques ; mais aussi les aspects cliniques,
thérapeutiques et évolutifs.
Après analyse des résultats, nous pouvons
conclure que :
- L'infection urinaire est fréquente dans la pratique
quotidienne du médecin travaillant en pédiatrie.
- Elle touche plus les enfants de sexe féminin que ceux
de sexe masculin.
- Les symptômes sont variés en cas d'infection
urinaire parmi lesquels sont prépondérants chez l'enfant la
fièvre, la diarrhée et les vomissements. La douleur abdominale
concerne les enfants plus grands ; ce qui fait que les signes cliniques
dépendent de l'âge.
- Les IU sont plus souvent associées au paludisme chez
les enfants de 0 à 5 ans, chose qui est loin d'étonner dans une
région tropicale.
- Le sédiment urinaire et l'ECBU sont les examens les
plus demandés en cas d'infections urinaires de l'enfant ;
- Les IU sont fréquemment traitées par
l'association ceftriaxone-gentamycine; la durée d'hospitalisation est
comprise entre 4 et 7 jours à l'hôpital en
général.
- Dans notre série, la guérison est la
règle ; malgré quelques cas de décès à
déplorer.
Nous pensons dire avoir atteint les objectifs que nous nous
sommes assignés dans la première partie de ce travail.
a) RECOMMANDATIONS
Pour améliorer la santé des enfants en
général et pallier au problème des IU en particulier, nous
recommandons ce qui suit à différents niveaux :
F Aux autorités
sanitaires :
@ D'instaurer dans les différentes aires de
santé le système de mutuelle de santé ; ce qui
pourrait donner la chance à toute la population d'avoir accès aux
soins sans difficultés financières.
@ De faire un examen physique complet, de demander des examens
paracliniques (bandelettes urinaires, ECBU et antibiogramme...) afin de ne pas
« passer à côté » d'une IU grave.
F Aux personnels soignants :
@ Mentionner le diagnostic et les modalités de sortie
dans le dossier.
@ Bien compléter le dossier du malade.
@ De compléter les résultats de laboratoire dans
le dossier du malade.
F A la communauté :
@ De faire une hygiène corporelle des enfants de
façon impeccable, de changer leurs couches quand ils sont
souillés, de savoir consulter en cas de problème.
F Aux chercheurs :
@ De continuer les recherches sur les IU, qui semblent
être oubliées et négligées, alors qu'elles
constituent un problème majeur de santé en pédiatrie
pratique.
REFERENCES
BIBLIOGRAPHIQUES
(1) COHEN R. et al. ; Diagnostic et
Antibiothérapie des infections urinaires bactriennes communautaires du
nourrisson et de l'enfant, Paris, 2007.
(2) ABDOURAZAK S.et al, Infections urinaires chez le
nouveau-né à l'Hôpital Mère-Enfant de
Marrakech, Thèse Médecine, inédit, Maroc, 2010.
(3) (3) BOURILLON A. et al. ; Pédiatrie,
connaissance et pratiques, 2ème Edition, Masson ;
Paris, 2002
(4) PECHIRE et al, Les infections, 2è Ed.
Québec, 2000
(5) BOUSKRAOUI M., BOURROUS M.et SBIHL M.,
Epidémiologie de l'infection urinaire chez l'enfant à
Marrakech, 2010, p37 :42-45
(6) SENGEYI D., Le taux de mortalité
périnatale africain le plus, élevé se trouve en RDC,
Santé, 2009,24-29
(7) SENGEYI D., Le taux de mortalité
périnatale africain le plus, élevé se trouve en
RDC,Santé, 2009, 32
(8) QUEVAUVILLIERS J., Dictionnaire des termes de
médecine, 4èmeédition, Masson,
2014
(9) TSHIMBILA K., Cours d'urologie, inédit,
Faculté de médecine, 2ème doctorat, UOB,
2013
(10) DAMILANO A., L'appareil urinaire, cours
d'anatomie générale, inédit, Université de
Fribourg, 2015
(11)
www.medicalorama.com/appareilurinaire.gif Consulté le
28/06/2016
(12) SINNASSAMY P., BERSMAN A., BRACKMAN D., et
LASFARGUEG.Infection de l'appareil urinaire chez
l'enfant, Encycl-med-chirg
(Paris-France).Pédiatrie, 4085 C10, 9-1989, 5ème édition 8
pages.
(13) FINNER G, LANDAU D. Pathogenesis of urinary tract
infections with normal female anatomy. The lancetinfectiousDiseases. 2004
October; 4: 631-35
(14) BRUYERE F., CARIOU G, BOITEUX JP, et al. Diagnostic
et traitement des infections bactériennes urinaires de l'adulte.
Progrès en urologie. 2008 Mar ; 18 Suppl. 1 : 1-3
(15) PILLY E. Maladies infectieuses et tropicales.17
Ed, Agence 2M2, 2000, 639p
(16) McLAUGHLIN SP, Carson CC. Urinary tract infections in
women. Med clin North Am 2004; 88: 417-29
(17) BOURDAT-MICHEL G., Infection urinaire de
l'enfant, Corpus Médical- Faculté de Médecine de
Grenoble, Avril2003
(18) COCHAT P., Item 93 : Infections urinaires chez
l'enfant, Hôpital Edouard-Herriot de Lyon, Campus national de
pédiatrie et chirurgie pédiatrique, 2005Consultable sur
http://www-sante.ujf-grenoble.fr
SANTE/ 1/8
(19) NYAMWAMIM.,Aspects épidémiologiques,
cliniques et thérapeutiques des infections urinaires chez les enfants
de 0 a 15 ans à l'hôpital provincial du Nord-Kivu,
Mémoire de médecine, inédit, UNIGOM, 2016
(20) BOUSKROUI M., Epidémiologie de l'infection
urinaire chez l'enfant à Marrakech, 2010
(21) HALLAB L., Infections urinaires du
nouveau-né : A propos de 89 cas,thèse médicale
n°23, inédite, Faculté de médecine et de pharmacie,
Université Hassan II, Casablanca (Maroc),2006
(22) BINDA P. et al. Etude clinique de l'infection
urinaire chez les enfants en milieu hospitalier tropical, cas des
cliniques universitaires de Kinshasa. Mémoire de médecine,
2000.
(23) MARIANI-KURKDJIAN P. Physiopathologie des infections
urinaires, Médecine thérapeutique/pédiatrie 2004; 7,
3: 167-72
(24) MEHR S et al, Cephalosporin resistant urinary tract
infections in young children.J. Paediatr Child Health 2004; 40:
48À52.
(25) KABIROU F.O, Etude de l'infection urinaire chez
l'enfant malnutri dans le service de pédiatrie à l'hôpital
National de Niamey au Niger, Mémoire Médecine,
inédit, 2002.
(26) BOUVENOT G ; et al. ; Pathologie
Médicale : Pneumologie, Néphrologie, cancérologie,
nutrition, 1 ère Ed, Masson, Paris, 2004




