DEDICACE
A l'éternel, tout puissant;
A mes très chers parents;
A mes frères et soeurs;
A tous les fracturés du fémur;
A mes amis et amies;
Ce travail est dédié.
REMERCIEMENTS
Nos remerciements s'adressent d'abord au Dr Emmanuel TWAGIRAYEZU
qui a accepté de diriger ce travail malgré ses nombreuses
préoccupations. Sa disponibilité, sa rigueur scientifique et ses
conseils nous ont été utiles ;
Nos remerciements particuliers s'adressent au Pr Ignatius
KAKANDE pour ses conseils scientifiques et techniques de
grande importance ;
A Innocent HABIMANA pour son soutien et ses
encouragements ;
A tous mes collègues de classes ;
A tous ceux qui ont contribué de près ou de loin
à ma formation et à la réalisation de ce travail ;
Nous disons « merci ».
SERMENT D'HIPPOCRATE
« En présence des Maîtres de cette
école,
de mes chers condisciples,
je promets et je jure d'être fidèle
aux lois de l'honneur et de probité
dans l'exercice de la médecine.
Je donnerai mes soins gratuits à l'indigent
et je n'exigerai jamais un salaire
au dessus de mon travail.
Admis dans l'intérieur des maisons,
mes yeux ne
verront pas ce qui s'y passe,
ma langue taira les secrets qui me seront confiés,
et mon état ne servira pas
à corrompre les moeurs ni à favoriser le
crime.
Reconnaissant et respectueux envers mes maîtres,
je rendrai à leurs enfants
l'instruction que j'ai reçue de leurs pères.
Que les hommes m'accordent leur estime
si je suis fidèle à mes promesses.
Que je sois couvert d'opprobre et méprisé
de mes confrères si j'y manque. »
LISTE DU CORPS PROFFESSORAL DE LA
FACULTE DE MEDECINE
Bureau administratif de
la faculté de Médecine
|
Doyen
|
Prof NSANZE Herbert
|
|
Vice Doyen chargé des études Under graduées
|
Dr MUHIZI Charles
|
|
Vice Doyen chargé des études Post-graduées
|
Prof KAKOMA Jean Baptiste
|
|
Secrétaire Académique
|
Mr. NGANYIRA Emmanuel
|
Personnel Académique de la Faculté de
Médecine
|
Noms et Prénom
|
Grade
|
Spécialité
|
|
Prof .Dr NTABOMVURA Venant
|
PA
|
ORL
|
|
Prof Dr WANE Justin
|
PA
|
Biologie clinique
|
|
Prof Dr MUGANGA Narcisse
|
PA
|
Pédiatrie
|
|
Dr GAHUTU Jean Bosco
|
CC
|
Physiologie
|
|
Dr GASAKURE Emmanuel
|
CC
|
Cardiologie
|
|
Dr BUCAGU Maurice
|
CC
|
Gynéco obstétrique
|
|
Dr MUSEMAKWERI André
|
CC
|
Infectiologie
|
|
Dr NGABONZIZA François
|
CC
|
Gastro-entérologie
|
|
Dr NKURIKIYIMFURA Jean Baptiste
|
CC
|
Virologie Bactériologie
|
|
Dr NYAKAYIRO Alexis
|
CC
|
ORL
|
|
Dr RUKERIBUGA Nicodème
|
CC
|
Dermatologie vénérologie
|
|
Dr TWAGIRAYEZU Emmanuel
|
CC
|
Chirurgie
|
|
Dr UWAMBAZIMANA Jeanne d'Arc
|
CC
|
Anesthésie réanimation
|
|
Dr GASHEGU K .Julien
|
CCA
|
Anatomie
|
|
Dr KAGAME Abel
|
CCA
|
Cardiologie
|
|
Dr KAYIBANDA Emmanuel
|
CC
|
Chirurgie
|
|
Dr MUGENZI Dominique Savio
|
CCA
|
Chirurgie
|
|
Dr MUHIZI Charles
|
CCA
|
Ophtalmologie
|
|
Dr MUNYARUGAMBA Protais
|
CCA
|
ORL
|
|
Dr NKERAMIHIGO Emmanuel
|
CC
|
Médecine Interne
|
|
Dr RUDASINGWA GATETE Joseph
|
CCA
|
Médecine Interne
|
|
Dr RUGWIZANGOGA Eugène
|
CCA
|
Chirurgie
|
|
Dr UWURUKUNDO Marie Claude
|
CC
|
Pédiatrie
|
|
Dr BAVUMA Charlotte
|
CCA
|
Médecine Interne
|
|
Dr KALISA UMUTESI Louise
|
ASS
|
Imâgerie médicale
|
|
Dr KANIMBA Athanase
|
ASS
|
Gynéco obstétrique
|
|
Dr MUHORAKEYE Georgette
|
ASS
|
Stomatologie
|
|
Dr MUKAGATARE Isabelle
|
ASS
|
Biologie clinique
|
|
Dr MUNYANGANIZI URUJENI Rosine
|
CCA
|
Biologie clinique
|
|
Dr MUSAFIRI Sanctus
|
CCA
|
Médecine interne
|
|
Dr MUTESA Léon
|
ASS
|
Génétique médicale
|
|
Dr MUTIJIMA Eugène
|
CCA
|
Anatomopathologie
|
|
Dr NDORI MINEGA Jules
|
ASS
|
Anesthésie Réanimation
|
|
Dr SEMANYENZI SAIBA Eugène
|
ASS
|
Ophtalmologie
|
|
Dr SEMINEGA Benoît
|
CCA
|
Médecine interne
|
|
Dr SIBOMANA Jean Claude
|
CCA
|
Gynéco obstétrique
|
|
Dr SIBOMANA Valens
|
ASS
|
Ophtalmologie
|
|
Dr TWAGIRUMUGABE Théogène
|
ASS
|
Anesthésie Réanimation
|
|
Dr TWAGIRUMUKIZA Marc
|
ASS
|
Pharmacologie
|
|
Dr UWIMANA Etienne
|
CCA
|
Imagerie médicale
|
Les enseignants ayant des contrats avec l'U.N.R
|
Nom et Prénom
|
Spécialité
|
|
Prof BARIBWIRA Cyprien
|
Pédiatrie
|
|
Prof VAN DEN ENDE Jeff
|
Médecine interne
|
|
Prof MUKIBI Joshua
|
Hématologie
|
|
Prof KAKANDE Ignatius
|
Chirurgie
|
|
Prof BARONGO Login
|
Médecine interne
|
|
Dr Cwinya-AY Neniling
|
Pédiatrie
|
|
Dr GAKWAVU André
|
Gynéco obstétrique
|
|
Dr MAKANGA Martine
|
Chirurgie
|
|
Dr MIDONZI Désiré
|
Anesthésie
|
|
Dr NGENDAHAYO Louis
|
Anatomopathologie
|
Les enseignants visiteurs
|
Prof. Chatterjee Shyama
|
Parasitologie
|
|
Prof. GASOGO Anastasie
|
Entomologie
|
|
Prof. G Hommez
|
Stomatologie
|
|
Prof .J.De Langhe
|
Biochimie clinique
|
|
Prof. J. Philippe
|
Hématologie clinique
|
|
Prof. J Willems
|
Pharmacologie
|
|
Prof. J.Van Meerbeeck
|
Pneumologie
|
|
Prof. Vincent J.BOURS
|
Génétique
|
|
Prof. M. Cornelissen
|
Histologie générale
|
|
Prof. M .Espeel
|
Embryologie
|
|
Prof. Rooze Marcel
|
Anatomie Humaine
|
|
Prof. MUNYANSHONGORE Cyprien
|
Santé Publique
|
|
Prof. A. Noirfalise
|
Toxicologie Clinique
|
|
Prof. Ph.Kestelyn
|
Ophtalmologie
|
|
Prof. ROBBERECHT Patrick
|
Pharmacologie
|
|
Prof. SPEHL Marianne
|
Imagerie médicale
|
|
Prof. H Vermeersch
|
Stomatologie
|
|
Prof. E.Van Marck
|
Anatomie pathologique
|
|
Prof. R.Wattiaux
|
Biochimie
|
|
Prof Dirk de Ridder
|
Neurochirurgie
|
|
Prof. W.Stevens
|
Immunologie
|
|
Prof S.Wattiaux
|
Biochimie
|
|
Prof Leo De Ridder
|
Biologie cellulaire
|
|
Dr MUNYAKAZI Louis
|
Bio statistique
|
|
Dr GAHIMBARE Laetitia
|
Biologie clinique
|
|
Dr KIFLE Zerrie
|
Chirurgie Générale
|
|
Dr VYANKANDONDERA Joseph
|
Gynéco obstétrique
|
|
Dr MUSANGO Laurent
|
Santé Publique
|
|
Dr NTAGANIRA Joseph
|
Santé Publique
|
|
Dr UTA Elisabeth Düll
|
Chirurgie spéciale
|
|
Dr HATEGEKIMANA Théobald
|
Urologie
|
|
Mr KABAREGA Jean Marie Vianney
|
Gestion Financière
|
|
Mr KAYIGABA Callixte
|
Psychologie Générale
|
|
Mr DUCAMP Hubert
|
TEOE-Français
|
|
Mr MUHIZI Théoneste
|
Chimie Organique
|
|
Mr MURENZI Janvier
|
Ethique
|
|
Mr MUSONERA Aloys
|
Bio physique
|
|
Mr RUSANGANWA Joseph
|
TEOE-Anglais
|
SIGLES ET ABREVIATIONS
AVP : Accidents de la voie publique
ASS : Assistant
CC : Chargé de cours
CCA : Chargé de cours associé
CHUK : Centre Hospitalier Universitaire de Kigali
Dr. : Docteur
ECM : Enclouage centromédullaire
IMN : Intramedullary nailing
LOS: Length of stay
Mr.: Monsieur
ORL : Oto-rhino-laryngologie
PA : Professeur Associé
Pr. : Professeur
RTA : Road Traffic Accidents
SD : Standard déviation
TEOE : Technique d'expression orale et écrite
N: Fréquence
USA: United States of America
CHUB : Centre Hospitalier Universitaire de
Butare
% : Pourcentage
N : Fréquence
FESF : Fracture de l'extrémité
supérieure du fémur
RESUME
Problématique : Le coût de
la prise en charge des fractures du fémur, avec une fréquence qui
évolue à la hausse fait de cette pathologie un problème de
santé publique.
Objectif : contribuer à
l'amélioration de la prise en charge des fractures du fémur.
Patients et méthodes : Une
étude rétrospective et descriptive a été
menée chez 204 patients, ayant été hospitalisés et
subis une ECM en service de chirurgie de CHUK, suite à des fractures de
la diaphyse fémorale entre le 01/janvier/ 2004 et le 31/Décembre
/2006.
Résultats : Pendant la
période de notre étude le nombre de cas s'est multiplié de
3.7. L'age de nos patients varie de 11 à 82 ans avec une moyenne de
31.86 ans. La majorité sont des hommes (80.9%) avec un sex ratio de
4.1/1.L'AVP a été la cause la plus fréquente (66.7%), la
plupart de patients ont fait des fractures du 1/3 moyen (47.1%), avec un trait
transversal (69.6%). 80.4% ont consulté dans les 1ères
24 heures suivant le traumatisme. Le délai moyen d'attente de
l'ostéosynthèse a été de 20.88 jours, et la
durée moyenne d'hospitalisation a été de 27.95 jours. La
traction transtibiale sur l'attèle de Braun a été la plus
utilisée comme traitement d'attente (85.8%), l'indication majeure de
l'opération a été les fractures récentes (88.2%).
Pendant l'intervention on a procédé à l'ECM à foyer
ouvert (71.1%), avec l'utilisation du clou de Küntscher chez 97.1% de
patients. 3.5% des patients ont développé des complications,
tandis que le reste (96.5%) a eu une bonne évolution.
Conclusion : Cette étude montre
l'importance de l'amélioration de la prise en charge des fractures du
fémur, surtout en diminuant la durée d'hospitalisation qui est
à la base de l'augmentation des coûts et des complications.
L'enclouage centro-médullaire est une excellente méthode
d'ostéosynthèse des fractures de la diaphyse fémorale dans
les pays en développement.
Mots-clés : fractures,
fémur, clou centro-médullaire, prise en charge, CHUK
ABSTRACT
Background: The cost of femoral fracture
management, with its increase in frequency constitutes a public health
problem.
Objective: To contribute to the better
management of femoral fracture.
Patients and methods: A retrospective and
descriptive study has been carried out in 204 patients hospitalised and treated
with IMN, in surgical department of CHUK, between January 1st 2004
and December 31st 2006 because of diaphyseal femoral fractures.
Results: During the period of our study, the
number of cases per year has increased to 3.7 times. The ages of our patients
are ranged between 11 and 82 years with a mean of 31.86 years. The big number
was males (80.9%) with a sex ratio of 4.1. RTA accounted for 66.7% of cases as
cause of injury. The site of fracture was middle third of the shaft of femur
(47.1%), and 69.6% of fracture pattern was transverse. 80.4% of our patients
had consulted during the 1st 24 hours after injury. The average time
from arrival to surgery was 20.88 days, and the average LOS was 27.95 days. The
Bohler-Braun splint was the most used as initial treatment (88.2%). Open IMN
was used in 71.1%. The Küntscher nail was used in 97.1% of patients. 7
patients (3.5%) developed intrahospital complications and the outcome was good
in 96.5% of patients.
Conclusion: This study shows the value of
improvement of the management of femoral fractures, especially by reducing the
LOS which results in increase of costs and complications. Intramedullary
nailing is an excellent method of shaft femoral fracture fixation in a
developing country set up.
Key words: fractures, femur, intramedullary
nailing, management, CHUK
TABLE DE MATIERES
DEDICACE
i
REMERCIEMENTS
ii
SERMENT D'HIPPOCRATE
iii
LISTE DU CORPS PROFFESSORAL DE LA FACULTE DE MEDECINE
iv
SIGLES ET ABREVIATIONS
vi
RESUME
vii
ABSTRACT
viii
TABLE DE MATIERES
ix
LISTE DES TABLEAUX ET FIGURES
xi
CHAP.I INTRODUCTION ET PROBLEMATIQUE
1
1.1 INTRODUCTION
1
1.2 PROBLEMATIQUE
2
CHAP II. GENERALITES
4
2.1 DEFINITION
4
2.2 RAPPEL ANATOMIQUE ET HISTOLOGIQUE
4
2.3 ANATOMO-PATHOLOGIE
5
2.3.1 MECANISME DES FRACTURES
6
2.3.2 COMPLICATIONS
7
2.4 DIVERS TRAITEMENTS DES FRACTURES DE LA DIAPHYSE
8
FEMORALE
8
2.4.1 La réduction progressive
8
2.4.2 Le traitement chirurgical
10
2.4.3 Traitement des complications
13
2.4.4 Consolidation osseuse
14
2.4.5 Diagnostic
15
CHAP. III ETUDE PROPREMENT DITE
16
3.1 Intérêt du sujet
16
3.1.1 Intérêt personnel
16
3.1.2 Intérêts scientifiques
16
3.2 Hypothèse de travail
16
3.3 But, objectif général et objectifs
spécifiques
16
3.3.1 But
16
3.3.2 Objectif général
16
3.3.3 Objectifs spécifiques
16
3.4 Méthodologie
17
3.4.1 Patients et méthode
17
3.4.2 Lieu d'étude
17
3.4.3 Période d'étude
17
3.4.4 Collecte des données
17
3.4.5 Traitement et analyse des données
18
CHAP.IV RESULTATS
19
4.1 ASPECTS SOCIO DEMOGRAPHIQUES
19
4.1.1 Répartition selon l'année de
consultation
19
4.1.2 Répartition selon les tranches d'age de 10
ans
19
4.1.3 Répartition selon le sexe
20
4. 1. 4 Répartition par age et sexe
20
4.2 ASPECTS CLINIQUES
21
4.2.1 Répartition selon la cause du traumatisme
21
4.2.2 Répartition selon le trait de la fracture
22
4.2.3 Répartition selon le siège du trait
de la fracture
22
4.2.4 Répartition selon les lésions
associées à la fracture
22
4.3 ASPECTS THERAPEUTIQUES
23
4.2.5 Répartition selon le délai qui
s'écoule avant la consultation
23
4.2.6 Répartition selon la durée
d'attente de l'ostéosynthèse
23
4.2.7 Répartition selon le traitement d'attente
24
4.2.8 Répartition selon l'indication de
l'opération
24
4.2.9 Répartition selon la méthode
opératoire
24
4.2.10 Répartition selon le type de clou
utilisé
25
4.2.11 Répartition selon les dimensions du clou
25
4.2.12 Répartition selon l'installation du
patient
25
4.2.13 Répartition selon l'antibioprophylaxie
per-opératoire
25
4.4 ASPECT EVOLUTIF
26
4.3.1 Répartition selon la durée totale
d'hospitalisation
26
4.3.2 Répartition selon l'évolution
26
CHAP.V DISCUSSIONS ET COMMENTAIRES
27
5.1 Age et sexe
27
5.2 Fréquence et causes des fractures
27
5.3 Siège et trait de la fracture
28
5.4 Lésions associées
28
5.5 Délai avant la consultation et durée
d'attente de l'ostéosynthèse
29
5.6 Traitement
29
5.7 Matériel et technique utilisés
30
5.8 Durée totale d'hospitalisation et
évolution
31
CHAP.VI CONCLUSION ET RECOMMANDATIONS
32
5.1 Conclusion
32
5.2 Recommandations
33
BIBLIOGRAPHIE
35
ANNEXE
38
LISTE DES TABLEAUX ET
FIGURES
Tableau I : Année de consultation des
patients
19
Tableau II : Tranches d'age des patients
19
Tableau III : Sexe des patients
20
Tableau IV : Age et sexe des patients
20
Tableau V : Causes du traumatisme
21
Tableau VI : Types de trait de la fracture
22
Tableau VII : Siège du trait de la fracture
22
Tableau VIII : Lésions associées
à la fracture
22
Tableau IX : Délai qui s'écoule
avant la consultation
23
Tableau X : Durée d'attente de
l'ostéosynthèse
23
Tableau XI : Traitement d'attente
24
Tableau XII : Indications de l'opération
24
Tableau XIII : Type de clou utilisé
25
Tableau XIV : Antibioprophylaxie
per-opératoire
25
Tableau XV : Durée totale d'hospitalisation
26
Tableau XVI : Evolution en post-opératoire
26
Figure I : Os fémoral
4
Figure II: Age et sexe des patients
21
CHAP.I INTRODUCTION ET
PROBLEMATIQUE
1.1 INTRODUCTION
Les fractures du fémur constituent une des principales
causes d'hospitalisation en chirurgie du CHUK.
Par définition, une fracture est une solution de
continuité d'un os. Le plus souvent elle est due à une force
extérieure, mais peut être spontanée dans certaines
maladies comme le cancer : fracture pathologique.
L'os possède une capacité de consolider quand
les fragments fracturés sont maintenus ensemble. Les fractures de
l'adulte nécessitent souvent l'insertion d'un matériel
d'ostéosynthèse pour maintenir les fragments ensemble. [11]
L` ostéosynthèse est une immobilisation
chirurgicale d'une fracture à l'aide de divers matériels comme
les clous, les vis, les plaques, .... . [27]
Les fractures de la diaphyse fémorale sont parmi celles
qui nécessitent une ostéosynthèse avec un clou :
c'est "Enclouage centro-médullaire".
La chirurgie convient mieux dans ces fractures
fémorales, à cause de ses avantages : consolidation
constante, mobilisation articulaire rapide, appui précoce. [29,5]
Les différences économiques entre les pays
développés et ceux en développement ont conduit à
une différence dans la prise en charge des fractures de la diaphyse
fémorale. Dans ces premiers elles sont traitées par enclouage
centro-médullaire à foyer fermé immédiatement [14],
alors qu'ici il est difficile de recourir à une chirurgie
immédiate, à cause de différentes raisons
multifactorielles y compris le manque d'infrastructure, de ressources
humaines(chirurgiens) et le manque de moyens de la part des patients. C'est
comme ça qu'on recourt d'abord à un traitement d'attente par
traction transtibiale. Ceci conduit non seulement à séjour
prolongé à l'hôpital mais aussi à la
rétraction musculaire, au cal fibreux, causes de difficultés
opératoires, sans oublier les complications de décubitus.
Le coût de la prise en charge qui évolue à
la hausse, fait de cette pathologie un problème de santé
publique. Il y a ceux qui restent à la maison faute de moyens, avec les
risques, d'infections, de cal vicieux,... .
Notre étude sur l'enclouage centro-médullaire
des fractures du fémur, permettra d'établir les indications et
les contre indications de cette technique.
1.2 PROBLEMATIQUE
Les lésions traumatologiques constituent une
préoccupation majeure dans les hôpitaux. Dans notre pays, peu
d'études ont été effectuées, malgré
l'existence et l'importance de ce problème.
Ces lésions traumatologiques sont dues au
développement rapide des infrastructures routières, avec un
nombre très croissant d'automobiles, le développement dans le
secteur du bâtiment, ainsi que la criminalité dans les villes. [9,
23,24]
Devant cette fréquence de traumatismes, il nous est
apparu nécessaire d'apporter notre contribution dans le traitement des
fractures des membres inférieurs, en particulier les fractures du
fémur qui sont nombreuses et invalidantes.
Les fractures du fémur sont très
fréquentes, et constituent un problème de santé publique
surtout dans les pays développés.
- Aux Etats Unis d'Amérique par exemple, on a
dénombré 280,000 cas en 1998, et on prévoit que ce nombre
sera de plus de 500,000 d'ici l'an 2040. Durant cette même
période, le taux de mortalité, suite à ces fractures sera
élevé de12% à 36%. [4, 30, 18]
Dans ce même pays l'incidence des fractures du
fémur est actuellement de 1 cas pour 10,000 habitants. [13]
-En Italie, sur 120,000 fractures opérées en
2002, plus de 72,000 étaient des fractures du fémur; et
entre 1999 et 2002 le nombre d'opérations pour les fractures
fémorales a augmenté de 7.1%.[28]
-En France dans une étude rétrospective et
multicentrique, réalisée en 2003 à Angers, Limoges,
Nantes, Rennes et Tours sur 492 dossiers des fractures fémorales de
l'enfant, 35 étaient des fractures de l'extrémité
proximale, 80 des fractures de l'extrémité distale,et 377
fractures diaphysaires. [6]
-Au CHU de Kigali en 1996, sur 269 cas de consultation pour
les fractures des membres, 115 étaient des fractures du membre
supérieur, alors que 154 cas étaient des fractures du membre
inférieur, dont 81 étaient des fractures du fémur, ceci
représente 30% de toutes les fractures des membres.
Sur 784 cas d'hospitalisation pour fractures des membres, 115
étaient des fractures du membre supérieur, 669 cas étaient
des fractures du membre inférieur, dont 400 cas de fractures du
fémur, ce qui représente 51% de toutes les fractures des membres.
[9]
Dans ce même hôpital, les fractures du
fémur constituaient la 1ère cause d'hospitalisation en
traumato orthopédie, en 2004 avec 12.57%, 12.23% en 2005 et 23.72% en
2006.
Les fractures du fémur de l'adulte se traitent mieux
par ostéosynthèse : enclouage centro-médullaire,
plaque vissée, fixateur externe. Selon les auteurs, l'on obtient de bons
résultats tantôt avec des plaques vissées, tantôt
avec des clous centro-médullaire. [23]
L'enclouage centro-médullaire fut introduit par
KUNTSCHER en 1941. Après une petite période de désaccord,
cette méthode a continué à se répandre en Europe et
en Amérique du nord, surtout pendant la 2e guerre mondiale.
C'est en 1970 que ladite méthode a commencé à être
utilisée aux Etats-Unis. [12, 20]
Cette technique d'ostéosynthèse a
été améliorée au fil du temps, d'abord par
KUNTSCHER lui-même qui a introduit l'alésage et esquissé le
verrouillage, puis ses successeurs qui ont mieux adapté le clou initial
à la biomécanique osseuse. [17] Quand cette technique est mal
exécutée, elle peut entraîner des complications :
ainsi MAURER P., FAIVRE M. et Al. [11] en 1982 ont enregistré 25%
d'infections, MAC GRAW J. M et LIM EVA [19] en 1989, ont trouvé un taux
d'infection à 44% dans leur série, tandis que KAYIBANDA F [16],
en 2001 a trouvé 21% d'infections des plaies post opératoires
dans sa série [28].
Notre étude contribue à l'établissement
des normes qui guideront notre choix pour un meilleur apport qualité
-résultat- prix. Sa réalisation dans un hôpital comme le
CHUK, un des hôpitaux connaissant un très grand nombre de
fractures, nous permettra de proposer une attitude commune dans la prise en
charge des fractures du fémur.
CHAP II. GENERALITES
2.1 DEFINITION
Le fémur est l`os le plus long et le plus dur des os du
corps .Il forme le squelette de la cuisse. Il s`articule en haut avec l`os
iliaque et en bas avec le tibia. C`est le lieu d`insertion de principaux
muscles de la cuisse : quadriceps, grand fessier, vaste externe, ... Son
extrémité supérieure comprend une saillie articulaire
arrondie, appelée tête du fémur, qui s`articule avec une
cavité osseuse appartenant à l`os iliaque, le cotyle pour former
l`articulation de la hanche. Elle présente aussi deux grandes saillies
rugueuses, le grand et le petit trochanter. Entre la tête du fémur
et la ligne joignant les deux trochanters se trouve le col du fémur. A
son extrémité inférieure, le fémur s`arrondit en
deux masses, les condyles séparées par une échancrure
profonde, l`échancrure inter condylienne. Entre ces deux
extrémités se trouve une partie appelée diaphyse
fémorale. Elle est souvent le siège de fractures. Le fémur
est un os particulièrement résistant aux traumatismes en raison
de son épaisseur, de sa conformation anatomique avec ses courbures qui
lui confèrent une élasticité et une résistance
remarquables, ainsi que sa couverture musculaire qui amortit les chocs.
2.2 RAPPEL ANATOMIQUE ET HISTOLOGIQUE
Epiphyse proximale
1/3 proximal de la diaphyse fémoral
1/3 moyen de la diaphyse fémoral
1/3 distal de la diaphyse fémoral
Epiphyse distale
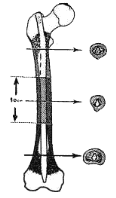
Figure I : Os fémoral
Le fémur présente un corps ou
diaphyse et deux
extrémités ou
épiphyses. Diaphyse
et épiphyse sont reliées par une zone qui est le siège de
la croissance : la
métaphyse ou
cartilage de
croissance.
Celui-ci ne s'ossifie complètement qu'à la fin de la
croissance.
Ø La diaphyse : elle est constituée de
tissu compact épais appelé corticale ou
cortex. Elle est
creusée du canal médullaire rempli de
moelle osseuse jaune.
Elle est entourée d'une membrane (le
périoste) qui est
riche en
vaisseaux
nourriciers qui participent à l'ossification en épaisseur
Ø Les épiphyses : elles se situent aux
extrémités. Elles sont formées de tissu spongieux. Elles
sont très riches en moelle rouge
hématopoïétique.
Elles sont recouvertes de
cartilage articulaire.
Ø La métaphyse : c'est une zone d'os
spongieux située entre la diaphyse et l'épiphyse. C'est elle qui
se répare facilement.
On distingue pour tout os long deux
parties :
Ø Une partie centrale ou médullaire
Ø Une partie périphérique ou corticale,
qui est formée d'un os compact
Ø Les os sont de plus entourés d'une fine enveloppe
conjonctive : le
périoste
Les cellules osseuses : On
distingue 2 catégories de cellules osseuses : les
ostéoblastes (et
leurs cellules dérivées :
ostéocytes et
cellules bordantes) et les
ostéoclastes.
2.3 ANATOMO-PATHOLOGIE
Les fractures de la diaphyse fémorale peuvent
être étudiées de plusieurs manières : Selon le
trait de la fracture, selon le déplacement ou selon la localisation du
trait
Selon le trait de la fracture : Comme
dans toutes les fractures diaphysaires des membres, le trait peut
être :
Ø Transversal,
Ø Oblique,
Ø Spiroïde,
Ø Bifocal,
Ø Comminutif.
Selon le déplacement de la
fracture : Le déplacement est constant et il
entraîne une crosse bien visible sur la cuisse, à cause des
muscles.
Le déplacement associe plusieurs déplacements
élémentaires :
Ø Angulation
Ø chevauchement
Ø rotation du fragment distal
Ø translation
Ø décalage
Selon la localisation du trait de la
fracture : Les fractures diaphysaires seront
étudiées en 3 chapitres en fonction de la localisation des
traits :
Ø Fractures diaphysaires de 1/3 supérieur
Ø Fractures diaphysaires de 1/3 moyen
Ø Fractures diaphysaires de 1/3 inférieur
2.3.1 MECANISME DES FRACTURES
Il existe deux sortes de mécanismes des
fractures :
Mécanisme direct, dont l'agent
traumatisant doué d'une certaine énergie cinétique, vient
frapper l'os qui cède au point d'impact.
Mécanisme indirect, dont
l'énergie traumatisante impose à l'os déterminé sa
rupture à distance du point d'application des forces.
On distingue quatre variétés de contraintes qui
déterminent les fractures :
Ø La compression axiale
Ø L'élongation
Ø La flexion
Ø La torsion
Il faut également mentionner les fractures de fatigue
survenant par des contraintes mineures, sous le seuil de la résistance
osseuse mais cyclique et régulière dite aussi fracture de
fantassin ; et les fractures pathologiques dites aussi spontanées
en cas de maladies dystrophiques du squelette,tumeurs osseuses, et
ostéoporoses osseuses
2.3.2 COMPLICATIONS
2.3.2.1 Complications immédiates
Ø L'état de choc
Ø Les traumatismes associés
Ø L'ouverture cutanée
Ø Les lésions de l'artère fémorale
et du nerf sciatique
2.3.2.2 Complications secondaires
Ø Complications thrombo-emboliques
Ø Embolie graisseuse
2.3.2.3 Complications tardives
1. La pseudarthrose
Elle est difficile à distinguer d'un simple retard de
consolidation, de pseudarthrose serrée ou après
ostéosynthèse.
Elle se traduit par une douleur persistante à la marche
et une boiterie.
Radiologiquement, le cal est absent (pseudarthrose atrophique)
ou exubérant (pseudarthrose hypertrophique « en patte
d'éléphant »), l'écart interfragmentaire
persiste et on peut parfois noter une rupture du matériel
d'ostéosynthèse.
Le traitement associe l'ablation du matériel, une
décortication osseuse, un alésage, une nouvelle
ostéosynthèse, l'apport de greffes osseuses.
2. Les cals vicieux
Ils peuvent combiner plusieurs déplacements, mais les
moins bien tolérés sont ceux en varus et les cals en rotation,
surtout en rotation interne.
Le retentissement se fait à la hanche, mais surtout au
genou avec un risque d'arthrose important.
Ces cals vicieux nécessitent un bilan précis:
radiographies des membres inférieurs totaux permettant la mesure des
déviations dans le plan frontal, scanner permettant de mesurer les
troubles de torsion, avant d'envisager une ostéotomie correctrice qui
doit être adaptée à chaque cas.
3. La raideur du genou
Elle doit être prévenue par une
rééducation précoce et régulière qui n'est
possible qu'avec une ostéosynthèse rigide et stable. Elle
évite ainsi les accolements musculaires sur le fémur.
2.4 DIVERS TRAITEMENTS DES FRACTURES DE LA DIAPHYSE
FEMORALE
Le traitement est urgent. Traitée correctement, cette
fracture consolide en 90 à 100 jours si elle est fermée, avec une
reprise de la marche au 4ème mois si la réduction est correcte
(délai considérablement diminué avec l'enclouage).
2.4.1 La réduction progressive
2.4.1.1 La
traction continue trans-osseuse
La traction se fait par l'intermédiaire d'une broche,
d'un étrier et d'un poids correspondant au 7ème du
poids du corps appliqué dans l'axe du fémur grâce à
une poulie.
La broche peut être introduite au niveau de la
tubérosité tibiale, mais une traction trans-tibiale
présente l'inconvénient d'exercer la traction par
l'intermédiaire des ligaments du genou.
La broche peut être introduite à travers les
condyles fémoraux, ce qui permet une traction plus directe sur le
fémur. Une broche trans-condylienne présente, par contre,
l'inconvénient de gêner le chirurgien s'il doit faire plus tard
une ostéosynthèse.
Il faut une broche très grosse, de
type clou de Steinmann (de 4 mm). Elle peut être introduite sous
anesthésie locale ou générale.
L'installation du blessé est très
précise. La traction se fait sur une attelle de Braun avec le genou
légèrement fléchi et le pied maintenu à 90°.
La cuisse doit être soutenue en arrière pour éviter la
tendance naturelle au recurvatum de la fracture
La réduction est obtenue progressivement par un bon
réglage des poids et elle est vérifiée par des
radiographies de contrôle répétées.
Cette extension continue peut être une méthode
d'attente avant une ostéosynthèse ou bien exceptionnellement,
elle est choisie comme méthode unique de traitement. Il faut alors
répéter les contrôles radiographiques tous les 8 jours et
apporter les corrections nécessaires à une réduction
parfaite. La consolidation est en général suffisante pour
diminuer progressivement la traction au bout de 6 à 8 semaines. On peut
réaliser un plâtre à partir de la 6ème
semaine.
2.4.1.2 La
traction collée
La traction au zénith. Un système de bandes
adhésives peut permettre de réaliser une extension continue en
évitant les broches trans-osseuses. Un tel système est en
pratique uniquement appliqué à l'enfant avant
7 ans. La traction est appliquée au zénith par
l'intermédiaire de 2 poulies et d'un poids. Le poids doit être
suffisant pour décoller la fesse correspondante du plan du lit, de
plusieurs centimètres, l'autre fesse reposant sur le lit.
La traction ne doit pas entraîner un écart entre
les fragments et il est même souhaitable qu'il persiste un léger
chevauchement car un léger raccourcissement du fémur sera, on l'a
vu, vite compensé chez l'enfant par un allongement en quelques
années.
Chez le petit enfant, la traction sera remplacée au
bout de 3 semaines par un plâtre pelvi-dorso-pédieux. Sur
un enfant plus grand ou un adulte, la traction se fait par une broche et un
étrier.
La traction collée sur attelle ou avec suspension peut
permettre d'éviter une broche chez l'enfant entre 7 et 8 ans, mais elle
donne des résultats moins bons.
La réduction progressive des fractures du fémur
présente plusieurs inconvénients :
Ø L'alitement est prolongé
Ø La mobilisation du genou est difficile ou impossible
Ø Il peut persister des interpositions musculaires
Ø Les cals vicieux sont fréquents.
Cette méthode a néanmoins fait ses preuves chez
l'enfant et elle est applicable à tous les cas.
2.4.2 Le traitement chirurgical
Les méthodes chirurgicales permettent de raccourcir les
délais d'attente de mise en charge, évitent l'immobilisation et
facilitent la rééducation du genou et des muscles.
2.4.2.1
L'ostéosynthèse par plaque
Cette méthode a l'avantage de permettre une
réduction anatomique, d'éviter le plâtre, de permettre la
mobilisation rapide du genou. Elle présente malgré tout, quelques
inconvénients. Au niveau du fémur, les plaques vissées
retardent la consolidation, elles peuvent favoriser les accolements musculaires
et limiter la flexion du genou. L'abord direct peut surtout favoriser
l'infection qui parfois, peut transformer en une catastrophe une fracture
simple et fermée. L'ouverture du foyer de fracture est au fémur,
encore plus qu'ailleurs, une source d'inconvénients importants que l'on
cherche à éviter au maximum.
Les plaques vissées sont surtout utilisées pour
les fractures distales et proximales du fémur.
2.4.2.2 Le
fixateur externe
Le fixateur externe peut être utilisé pour les
fractures largement exposées du fémur, avec de gros
dégâts des parties molles. Parfois, les réparations de
lésions vasculaires rendent indispensables une stabilisation par
fixateur externe.
Il en est de même si les lésions des parties
molles nécessitent des interventions plastiques. La mise en place d'un
fixateur au fémur est difficile et la solidité du montage n'est
pas toujours aussi satisfaisante qu'au niveau du tibia. En effet, un montage
solide avec deux plans de fiches en V est difficilement obtenu. Quand c'est
possible, on peut attendre la cicatrisation des plaies pour faire un enclouage
centro-médullaire.
2.4.2.3 Enclouage
centro-médullaire
C`est une méthode qui permet une fixation physiologique
que la plaque ou le fixateur externe, agissant essentiellement comme un tuteur
interne partageant avec l`os la prise en charge des contraintes bio-
mécaniques favorisant la consolidation osseuse. Il s'agit d'une
technique difficile qui peut aboutit à des cals vicieux importants (cal
rotatoire).
1. L'enclouage
centro-médullaire à foyer fermé :
C'est la méthode de choix pour les fractures
diaphysaires. La réduction est habituellement
obtenue par une traction sur table orthopédique et sous
anesthésie générale. Elle est réalisée sous
contrôle radioscopique. La traction peut être appliquée sur
le pied ou par l'intermédiaire d'une broche de traction du genou s'il y
en a déjà une.
L'enclouage se fait par une courte incision au
niveau du grand trochanter sans ouvrir le foyer. L'ouverture du foyer de
fracture n'est réalisée que lorsqu'il y a une interposition
musculaire ou une irréductibilité complète.
Technique de l'enclouage du
fémur :
Un clou ne peut stabiliser une fracture que si le canal
médullaire est préparé par un alésage. En effet, le
canal médullaire n'est pas cylindrique et il se rétrécit
au tiers moyen sur une dizaine de centimètres et s'élargit vite
en haut et en bas (en tromblon). Seules les fractures des 2/4 moyens peuvent
être bien stabilisées par un clou classique, à condition
qu'il remplisse bien le canal préalablement calibré.
Le grand trochanter est abordé par une courte incision
et il est perforé pour permettre l'introduction du guide, des
alésoirs, et du clou.
Une broche guide est introduite en s'aidant par des manoeuvres
externes sur les fragments et grâce à un tuteur creux introduit
dans le fragment proximal qui aide à cathétériser le canal
médullaire.
Sur le guide laissé dans le canal, on introduit les
alésoirs qui tournent à vitesse réduite et attaquent
l'intérieur du canal. Le passage des alésoirs de calibres
croissants peut poser des problèmes. Il ne faut pas fragiliser les
fragments. Après un alésage qui peut aller jusqu'à 12 et
16 mm en fonction de la taille de l'os, on introduit un clou du calibre et de
la longueur souhaitables et on retire le guide.
La stabilité apportée par l'enclouage
centro-médullaire est excellente dans les fractures simples et elle
permet une reprise rapide de l'appui avec des cannes.
2. Enclouage
centro-médullaire a foyer ouvert
On aborde le foyer de fracture. Ce procédé est
souvent condamné car il lèse à la fois les artères
d`origine médullaire, et celles d`origine périostée.
L'ouverture du foyer, les manipulations per-operatoires sont autant des
facteurs qui exposent aux risques infectieux. Aussi l'abord du foyer
entraîne la vidange de l`hématome fracturaire et tout ceci risque
de compromettre le processus de consolidation osseuse. Ainsi cette
méthode ne se conçoit que la " main forcée" :
L'absence de matériel pour l`enclouage à foyer fermé, le
cal fibreux, l`irréductibilité de la fracture par interposition
des tissus mous.
Les fractures comminutives peuvent être
enclouées sans alésage mais avec une stabilité
moins bonne. Il s'agit alors d'un « enclouage
d'alignement ». La rotation est mal contrôlée
ainsi que la longueur et il peut être utile d'installer une traction
collée pendant 15 jours à 3 semaines, le temps que le cal fibreux
s'organise et stabilise le foyer. On peut améliorer la stabilité
par le verrouillage.
3. L'enclouage
verrouillé ou claveté
Il consiste à compléter la stabilité du
montage précédent par des vis transversales ou obliques à
travers l'os et le clou. On maintient ainsi la longueur correcte obtenue lors
de la réduction et on bloque bien les mouvements de rotation des
fragments autour du clou : c'est le montage statique.
L'introduction de ces vis dans des trous spéciaux
aménagés aux extrémités du clou se fait avec un
système de visée solidaire de l'appareil de radioscopie.
Lorsque le clou est stable dans l'un des deux fragments
principaux, seul le fragment mobile est verrouillé.
L'appui est alors possible progressivement sur le membre avec
ce montage qui est dit « dynamique ». La
mise en charge précoce favorise le contact des fragments et la
consolidation.
Lorsque les 2 extrémités sont
verrouillées, le montage est dit statique et l'appui ne doit pas
être autorisé avant que la consolidation osseuse soit
suffisante.
4. L'enclouage
élastique des fractures de l'enfant
Chez l'enfant, on pratique l'enclouage élastique avec
de petits clous qui sont introduits dans le fémur au dessus des
cartilages de croissance, de chaque côté. La stabilité
n'est pas aussi parfaite qu'avec un clou centro-médullaire classique.
L'appui ne sera pas autorisé avant 45 jours, mais on pourra mobiliser
doucement les articulations voisines. Le montage sera le même, quel que
soit le niveau de la fracture diaphysaire. La méthode est applicable, au
fémur au tibia et à l'humérus.
2.4.3 Traitement des complications
1. Traitement des
pseudarthroses du fémur
Comme pour les pseudarthroses du tibia, le traitement combine
la décortication ostéo-musculaire de Judet, l'enclouage (ou les
plaques vissées), les greffes apposées.
Le fixateur externe
est ici d'utilisation plus difficile en raison de l'épaisseur des
muscles et en raison de la présence des vaisseaux qui réduisent
les emplacements des fiches. La consolidation est souvent difficile à
obtenir et l'évolution défavorable peut parfois conduire à
des amputations.
2. Traitement des
cals vicieux du fémur
Le retentissement des cals vicieux sur le genou et la hanche
peut justifier des corrections chirurgicales. Un cal vicieux angulaire
du fémur peut se corriger par une ostéotomie au niveau du cal ou
à distance (métaphyse).
Un cal vicieux avec raccourcissement important peut être
corrigé par allongement progressif (Méthode de Wagner) : le
fixateur permet une distraction progressive, puis on comble l'espace par une
greffe osseuse abondante et la stabilisation par une plaque vissée et
ablation du fixateur externe. La méthode d'Ilizarov permet d'obtenir un
allongement progressif sans apport osseux. Actuellement on réalise
aussi, des allongements sur clous centro-médullaire télescopiques
sans greffe osseuse.
3. Traitement des
raideurs du genou après fracture
La raideur du genou est évitée par la
rééducation précoce permise par des montages solides. Les
traitements orthopédiques très prolongés, de même
que les ostéosynthèses compliquées, peuvent
entraîner des retards à la rééducation avec
constitution d'accolements musculaires sur le fémur et
rétractions.
Le traitement chirurgical est alors le seul possible si la
raideur persiste malgré la rééducation. L'opération
consiste en une libération des adhérences synoviales
développées dans l'articulation et surtout en une
libération des adhérences entre les muscles et le fémur
(opération de JUDET).
2.4.4 Consolidation osseuse
La guérison d'une fracture de l'os se définit
comme étant la restauration physiologique du tissu et de la fonction des
os : c'est ce qu'on appelle la «consolidation d'une fracture».
Pour le fémur elle est de 3 à 4 mois. Elle comprend la
formation du
«cal osseux», ainsi que, le rétablissement
normal du tissu osseux.
Les phases de la consolidation d'une fracture se
caractérise par, d'abord, un hématome traduisant
la réaction inflammatoire (dès les trois premières
semaines) : cette inflammation sous cutanée se caractérise par la
présence de «néo-vaisseaux» issus des
tissus sains adjacents et ce, dès le lendemain du dommage subi.
Ensuite, vient la phase du «cal
conjonctif» où, le «cal fibreux» s'étend
tout en favorisant une stabilité au niveau de la fracture. La
capacité de mouvement est réduite, les fibres collagènes
sont renouvelées par les sels minéraux présents et le
«cal primaire» se forme : les «chondrocytes
périphériques» (d'une quantité variable) se
transforment en «ostéocytes» grâce à
l'oxygène assuré par l'apport vasculaire.
Enfin, vient la phase d'«ossification du
cal» (entre un et deux mois), durant laquelle, les cellules
osseuses prolifèrent dans le «cal conjonctif» et, le «cal
osseux» se dévoile progressivement et ce, en fonction de
l'âge. A ce moment là, après le développement du
«cal périosté» en périphérie et le
«cal endosté» en cavité médullaire, ces derniers
peuvent enfin s'unir !
Ce phénomène physiologique (donc naturel)
assurant la réparation, la reconstitution du tissu osseux et ce, en
fonction du type d'os fracturé, l'os cortical des diaphyses par exemple,
«se répare» sur environ 4 à 5 mois, alors que, l'os
spongieux consolide en 1 mois et demi) ; en fonction de l'âge du patient
(sauf s'il y a immobilisation insuffisante de l'os fracturé, mais la
consolidation de la fracture peut aussi être perturbée par une
infection lorsqu'il s'agit d'une fracture ouverte par exemple).
2.4.5 Diagnostic
L'examen clinique
permet de noter :
Ø La déformation caractéristique,
Ø La douleur importante,
Ø L'impotence fonctionnelle,
Ø Le choc qu'il faut prévenir ou
traiter,
Ø Les complications, en particulier les lésions
musculaires, cutanées et vasculo-nerveuses,
Ø Les lésions associées (crâne,
abdomen, rachis) et surtout celles qui sont fréquemment associées
aux fractures du fémur :
- Les fractures du cotyle,
-Les luxations de la hanche,
-Les ruptures du ligament
croisé postérieur,
-Les fractures de la rotule.
L'examen radiologique comporte
obligatoirement :
Ø Fémur de face et de profil (en entier),
Ø Bassin de face,
Ø Genou de face et de profil.
Il permet d'apprécier :
Ø Le siège du trait de la fracture,
Ø Le déplacement,
Ø Les lésions associées.
CHAP. III ETUDE PROPREMENT DITE
3.1 Intérêt du sujet
3.1.1 Intérêt personnel
Cette étude va enrichir mes connaissances en ce qui
concerne l'indication de l'enclouage centro-médullaire des fractures du
fémur, son épidémiologie, ainsi que ses aspects
thérapeutiques et évolutifs, pour aboutir à une meilleure
prise en charge.
3.1.2 Intérêts scientifiques
Cette étude va nous apporter des connaissances
concernant les fractures du fémur, qui nécessitent un enclouage
centro-médullaire, afin d'établir une standardisation dans la
prise en charge desdites fractures
3.2
Hypothèse de travail
L'enclouage centro-médullaire fait à temps
améliore la prise en charge des fractures diaphysaires du
fémur.
3.3 But, objectif général et objectifs
spécifiques
3.3.1 But
Evaluer l'efficacité de l'enclouage
centro-médullaire dans la prise en charge des fractures du fémur
et proposer sa standardisation
3.3.2 Objectif général
Ø Contribuer à l'amélioration de la prise
en charge des fractures du fémur.
3.3.3 Objectifs spécifiques
Ø Déterminer le profil
épidémiologique des fractures du fémur au CHUK,
Ø Dégager les causes des fractures du
fémur trouvées au CHUK,
Ø Déterminer le délai de consultation
post traumatique,
Ø Identifier les types de fractures fémorales
rencontrées,
Ø Déterminer la durée d'attente de
l'enclouage centro-médullaire après le traumatisme,
Ø Montrer la durée de séjour hospitalier
après enclouage centro-médullaire,
Ø Déterminer l'évolution et les
complications éventuelles des fractures du fémur, après
enclouage centro-médullaire,
Ø Proposer une indication standard de l'enclouage
centro-médullaire.
3.4 Méthodologie
3.4.1 Patients et méthode
3.4.1.1
Critères d'inclusion
Sont inclus dans notre étude, tout patient qui a
consulté, et a été opéré dans le service de chirurgie
de CHUK entre le 01/1/2004 et le 31/12/2006, répondant à cette
définition :" Toute hospitalisation en service de chirurgie de
CHUK, suite a une fracture du fémur, ayant subi une
ostéosynthèse par enclouage centro-médullaire ".
3.4.1.2
Critères d'exclusion
Ne fait pas parti de notre étude, tout patient
répondant à cette définition mais dont le dossier n'a pas
été bien rempli.
3.4.2 Lieu d'étude
Notre étude a été effectuée dans
le service de chirurgie de Centre Hospitalier Universitaire de Kigali(CHUK), un
grand hôpital de référence de 2ème niveau
situé dans le centre ville, hébergeant un grand nombre de
traumatisés, dont les fracturés du fémur.
3.4.3 Période d'étude
C'est une étude rétrospective et descriptive
intitulée :" La prise en charge des fractures du fémur par
enclouage centro-médullaire au CHUK ".Elle a porté sur les cas de
fractures du fémur, ayant subit une ostéosynthèse par
enclouage centro-médullaire, entre janvier 2004 et Décembre
2006.
3.4.4 Collecte des données
Cette étape a été constituée par
le remplissage des fiches de collecte des données. Les informations ont
été recueillies à partir de :
Ø Dossiers d'hospitalisation des patients
(archives),
Ø Registres des malades opérés et
hospitalisés au CHUK,
Ø Fiches anesthésiques,
Ø Statistiques du service des archives de CHUK.
Les renseignements et les résultats sont
systématiquement relevés, notamment :
Ø Identification du patient,
Ø Cause de fracture,
Ø Type de fracture,
Ø Siège du trait de fracture,
Ø Délai qui s'écoule avant la
consultation,
Ø Durée d'attente
d'ostéosynthèse,
Ø Techniques opératoires,
Ø Type de clou utilisé,
Ø Durée d'hospitalisation,
Ø Evolution après ECM
3.4.5 Traitement et analyse des données
Les données collectées ont été
traitées à l'aide du matériel informatique.
Le contrôle et l'analyse, ont été
effectués grâce aux logiciels Epi Info 6.04 et SPSS version 11.05.
Le traitement du texte a été fait grâce au logiciel
Microsoft Word 2003 ; quant a la confection des tableaux et des
graphiques, elle a été effectuées avec le Logiciel
Microsoft Excel 2003.
CHAP.IV
RESULTATS
4.1 ASPECTS SOCIO DEMOGRAPHIQUES
Nous avons collecté au total 204 patients ayant subi un
enclouage centro-médullaire du fémur sur une période de 3
ans allant du 1er Janvier 2004 jusqu'au 31 Décembre 2006,
suite à une fracture diaphysaire du fémur.
4.1.1 Répartition selon l'année de
consultation
Tableau I :
Année de consultation des patients
|
Année
|
Fréquence (N)
|
Pourcentage (%)
|
|
2004
|
57
|
27,9
|
|
2005
|
71
|
34,8
|
|
2006
|
76
|
37,3
|
|
Total
|
204
|
100,0
|
Pendant toute cette période, le nombre d'ECM a connu
une augmentation de 6.9% en 2005 et 2.7% en 2006.
4.1.2 Répartition selon les tranches d'age de 10
ans
Tableau II :
Tranches d'age des patients
|
Tranche d'age de 10 ans
|
Fréquence (N)
|
Pourcentage (%)
|
|
<20 ans
|
36
|
17,6
|
|
21-30 ans
|
83
|
40,7
|
|
31-40 ans
|
46
|
22,5
|
|
41-50 ans
|
14
|
6,9
|
|
51-60 ans
|
14
|
6,9
|
|
>60 ans
|
11
|
5,4
|
|
Total
|
204
|
100,0
|
L'âge moyen de nos patients est de 31.86 ans (SD 14,188)
avec des extrêmes de 11 et 82 ans. La tranche d'age la plus
fréquemment affectée est celle située entre 21 et 30 ans
avec 40.7 (%), tandis que les moins affectées sont
âgés de plus de 60 ans. Cependant 63.2% de nos patients se
trouvent entre 21 et 40 ans; 80.8% de nos patients ont moins de 40 ans.
4.1.3 Répartition selon le sexe
Tableau III :
Sexe des patients
|
Sexe
|
Fréquence (N)
|
Pourcentage (%)
|
|
Masculin
|
165
|
80,9
|
|
Féminin
|
39
|
19,1
|
|
Total
|
204
|
100,0
|
La majorité de nos patients sont de sexe masculin avec
80.9%. Le sex ratio homme/femme est de 4.2/1.
4. 1. 4
Répartition par age et sexe
Tableau IV :
Age et sexe des patients
|
Age
|
Sexe
|
Total
|
|
Masculin
|
Féminin
|
|
<20 ans
|
30
|
6
|
36
|
|
21-30 ans
|
72
|
11
|
83
|
|
31-40 ans
|
38
|
8
|
46
|
|
41-50 ans
|
10
|
4
|
14
|
|
51-60 ans
|
9
|
5
|
14
|
|
>60 ans
|
6
|
5
|
11
|
|
TOTAL
|
165
|
39
|
204
|
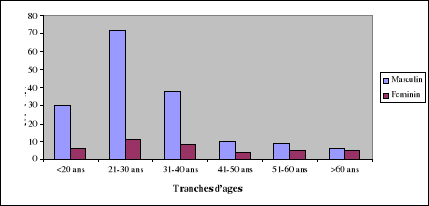
Figure II: Age et
sexe des patients
Notre série montre une prédominance masculine
à toute les tranches d'age avec des valeurs élevées
toujours entre 21 et 30 ans et une grande majorité entre 21 et 40
ans.
4.2 ASPECTS
CLINIQUES
4.2.1 Répartition selon la cause du
traumatisme
Tableau V :
Causes du traumatisme
|
Cause du traumatisme
|
Fréquence (N)
|
Pourcentage (%)
|
|
AVP
|
136
|
66,7
|
|
Chute
|
46
|
22,5
|
|
Ecrasement par un objet lourd
|
19
|
9,3
|
|
Coup de bâton
|
3
|
1,5
|
|
Total
|
204
|
100,0
|
Il faut noter que ce sont les accidents de la voie publique
(AVP) qui prédominent avec 66.7%, suivis des chutes avec 22.5%.
4.2.2
Répartition selon le trait de la fracture
Tableau VI :
Types de trait de la fracture
|
Trait de la fracture
|
Fréquence (N)
|
Pourcentage (%)
|
|
Simple transversal
|
142
|
69,6
|
|
Simple spiroïde ou oblique
|
28
|
13,7
|
|
Bifocale
|
19
|
9,3
|
|
Multifragmentaire
|
9
|
4,4
|
|
Comminutive
|
6
|
2,9
|
|
Total
|
204
|
100,0
|
La majorité de nos patients ont eu des fractures
à trait transversal avec 69.6% suivis de ceux avec des fractures
à trait oblique ou spiroïde à 13.7%.
4.2.3
Répartition selon le siège du trait de la fracture
Tableau VII :
Siège du trait de la fracture
|
Siège du trait de la fracture
|
Fréquence (N)
|
Pourcentage (%)
|
|
Diaphyse 1/3 supérieur
|
59
|
28,9
|
|
Diaphyse 1/3 moyen
|
96
|
47,1
|
|
Diaphyse 1/3 inférieur
|
49
|
24,0
|
|
Total
|
204
|
100,0
|
Le fractures de 1/3 moyen de la diaphyse fémorale ont
été les plus nombreuses (47.1%), suivies de celles de 1/3
supérieur avec 28.9%.
4.2.4 Répartition selon les lésions
associées à la fracture
Tableau
VIII : Lésions associées à la fracture
|
Lésions associées
|
Fréquence (N)
|
Pourcentage (%)
|
|
Musculo-cutanées
|
28
|
13,7
|
|
Vasculo-nerveuses
|
3
|
1,5
|
|
Autres fractures
|
30
|
14,7
|
|
Sans lésions associées
|
143
|
70,1
|
|
Total
|
204
|
100,0
|
Nous avons remarqué qu'un grand nombre de nos patients
avaient des fractures de la diaphyse fémorale isolées avec 70.1%,
suivis des patients ayant d'autres fractures associées avec 14.7%.
4.3 ASPECTS THERAPEUTIQUES
4.2.5
Répartition selon le délai qui s'écoule avant la
consultation
Tableau IX :
Délai qui s'écoule avant la consultation
|
Délai avant consultation
|
Fréquence (N)
|
Pourcentage (%)
|
|
< 1 jour
|
164
|
80,4
|
|
1- 2 jours
|
9
|
4,4
|
|
2-3 jours
|
8
|
3,9
|
|
3- 4 jours
|
1
|
,5
|
|
4- 5 jours
|
2
|
1,0
|
|
5- 6 jours
|
1
|
,5
|
|
> 1 semaine
|
19
|
9,3
|
|
Total
|
204
|
100,0
|
La plupart de nos patient (80.4%) ont consulté le
1ère jour suivant le traumatisme suivi de ceux qui sont venus
après une semaine (9.3%).Le délai moyen avant la consultation est
de 75.64 heures avec des extrêmes de1 et 204 heures.
4.2.6 Répartition selon la durée
d'attente de l'ostéosynthèse
Tableau X :
Durée d'attente de l'ostéosynthèse
|
Durée d'attente
|
Fréquence (N)
|
Pourcentage (%)
|
|
1-7jours
|
31
|
15,2
|
|
8-14 jours
|
46
|
22,5
|
|
15-21 jours
|
46
|
22,5
|
|
22-28 Jours
|
29
|
14,2
|
|
> 28 jours
|
52
|
25,5
|
|
Total
|
204
|
100,0
|
La durée moyenne d'attente de
l'ostéosynthèse est de 20.88 jours (SD 14.744) avec des
extrêmes de 1 et 142 jours, dont le plus grand nombre a attendu entre 2
et 3 semaines.
4.2.7 Répartition selon le traitement
d'attente
Tableau XI :
Traitement d'attente
|
Traitement d'attente
|
Fréquence (N)
|
Pourcentage (%)
|
|
Traction
|
175
|
85,8
|
|
Plâtre
|
15
|
7,4
|
|
Attèle plâtrée
|
4
|
2,0
|
|
Pas de traitement d'attente
|
10
|
4,9
|
|
Total
|
204
|
100,0
|
Les patients qui ont subi une traction viennent en
1ère position avec 85.8% suivis de ceux qui ont
bénéficié d'une immobilisation par plâtre (7.4%).
4.2.8 Répartition selon l'indication de
l'opération
Tableau XII :
Indications de l'opération
|
Indication de l'opération
|
Fréquence (N)
|
Pourcentage (%)
|
|
Fracture récente
|
180
|
88,2
|
|
Consolidation vicieuse
|
22
|
10,8
|
|
Refracture sur matériel
|
2
|
1,0
|
|
Total
|
204
|
100,0
|
La plupart de nos patients qui ont
bénéficié d'une ECM du fémur (88.2 %), avaient
une fracture récente .D'autres avaient une consolidation vicieuse
(10.8%) ou une refracture sur matériel d'ostéosynthèse
(1%).
4.2.9
Répartition selon la méthode opératoire
145 patients, soit 71.1% de nos patients ont
bénéficié d'un ECM à foyer ouvert contre 59
patients ou 28.9% qui ont bénéficié d'un ECM à
foyer fermée.
4.2.10
Répartition selon le type de clou utilisé
Tableau
XIII : Type de clou utilisé
|
Type de clou
|
Fréquence (N)
|
Pourcentage (%)
|
|
Küntscher
|
198
|
97,1
|
|
Clou de Vivès
|
6
|
2,9
|
|
Total
|
204
|
100,0
|
Chez presque tous les patients, on a fait recours à
l'ostéosynthèse par le clou de Küntscher (97.1%) alors que
celui de Vivès n'a été utilisé que chez 2.9% des
patients seulement.
4.2.11 Répartition selon les dimensions du
clou
Les clous qui ont été utilisés variaient
de 8 à 15 mm de diamètre, avec celui de 12 mm qui a
été le plus utilisé à 33.8%, suivi de celui de 11mm
(22.1%) et de celui de 13mm (20.1%).
4.2.12 Répartition selon l'installation du
patient
Lors de l'intervention, 82 patients soit 40.2% ont
été installé en décubitus latéral, et 122
(59.8%) qui restent en décubitus dorsal.
4.2.13 Répartition selon l'antibioprophylaxie
per-opératoire
Tableau XIV :
Antibioprophylaxie per-opératoire
|
ATB per-opératoire
|
Fréquence (N)
|
Pourcentage (%)
|
|
Oui
|
149
|
73,0
|
|
Non
|
55
|
27,0
|
|
Total
|
204
|
100,0
|
Dans notre série l'antibioprophylaxie per
opératoire n'a été signalée que chez 149 sur 204
patients, soit 73.0%.
4.4 ASPECT EVOLUTIF
4.3.1 Répartition selon la durée totale
d'hospitalisation
Tableau XV :
Durée totale d'hospitalisation
|
Durée d'hospitalisation
|
Fréquence (N)
|
Pourcentage (%)
|
|
1-10 Jours
|
12
|
5,9
|
|
11-20 Jours
|
64
|
31,4
|
|
21-30 Jours
|
58
|
28,4
|
|
31-40 Jours
|
41
|
20,1
|
|
41-50 Jours
|
17
|
8,3
|
|
51-60 Jours
|
6
|
2,9
|
|
>60 Jours
|
6
|
2,9
|
|
Total
|
204
|
100,0
|
La durée moyenne d'hospitalisation de nos patients est
de 27.95 jours (SD 17.291), la plus courte est de 5 jours tandis que la plus
longue est de 142 jours. Certains de nos patients soit 64 (31.4%) ont
été hospitalisés pendant une période de 11 à
20 jours, tandis que 58 (28.4%) l'ont été pendant 21 à 30
jours.
4.3.2 Répartition selon l'évolution
Tableau XVI :
Evolution en post-opératoire
|
Evolution
|
Fréquence (N)
|
Pourcentage (%)
|
|
Complications
|
7
|
3,5
|
|
Bon évolution
|
197
|
96,5
|
|
Total
|
204
|
100,0
|
L'évolution a été bonne à la
sortie de l'hôpital chez 197 patients, soit 96.5%. Seulement 7 patients
(3.5%) ont développé des complications, à savoir 3
infections profondes, 2 mauvaise réduction, 1 raccourcissement, 1 bris
du matériel d'ostéosynthèse et un décès
précoce.
CHAP.V DISCUSSIONS ET COMMENTAIRES
5.1 Age et sexe
Dans notre série, nous avons trouvé que
l'âge de nos patients est compris entre 11 ans et 82 ans avec une moyenne
de 31.86 ans (SD14.188). La tranche d'âge prédominante est celle
comprise entre 21ans et 30 ans avec 40.7%. La fracture de la diaphyse
fémorale est une fracture du sujet jeune. La prédominance de
cette tranche d'âge a aussi été trouvée par MCHARO
CN. et Al [21] en 2005 en Tanzanie où il a trouvé 33.1%. BYIMANA
J. [9]. en 1998 au CHUB a trouvé 61.54%, BOTCHU R. et Al. ont
trouvé 40% en 2006 en Inde. [8].
Dans notre série, les hommes sont plus nombreux que les
femmes et occupent 80.9% de tous les patients, avec un sex ratio homme/femme de
4.2/1, ce qui est semblable aux résultats des autres auteurs :
Ainsi dans des études faites en Tanzanie, MCHARO CN. et Al. [21] ont
trouvé une prédominance masculine de 85.8%, MUSERU LM. et Al.
[22] ont trouvé 82.5%. Au CHUB, BYIMANA J. [9] a trouvé 96.15%,
tandis que UWIMANA JD. dans une étude
intitulée « Aspect épidémiologique et
clinique des fractures diaphysaires des os longs liées aux
AVP », a trouvé 80.43% avec un sex ratio homme/femme de
4.12/1.En Inde, BOTCHU R. et Al. [8] ont trouvé 87%, tandis qu'aux
Etats-Unis ROBERT F. et Al. [31] ont trouvé 68.75%.
Cette prédominance masculine peut s'expliquer par le
fait que l'homme reste le plus exposé aux traumatismes des accidents
routiers, à cause de sa participation active dans les activités
de transport et des travaux de construction comparé à la femme.
Cette prédominance masculine ne se reflète pas dans la population
générale rwandaise, où les femmes sont plus nombreuses que
les hommes avec 52.27%. [15].
5.2
Fréquence et causes des fractures
Le nombre de fractures de la diaphyse fémorale a
augmenté d'années en années durant notre période
d'étude, et s'est multiplié par 1.3 durant ces 3
années.
Parmi les causes des fractures, les accidents de la voie
publique viennent en tête avec 66.7%. Nos résultats sont
semblables à ceux des autres auteurs. Dans des études faites en
Tanzanie, MUSERU LM. et Al [22] ont trouvé 55% des fractures
liées aux AVP en 2006, MCHARO CN. et Al. [21] ont trouvé 72.8%.
Au Kenya, ODERO WO et Al. [25] ont trouvé 65.7%. En Arabie Saoudite,
AL-MOHRIJ S et Al. [3] ont trouvé 70% alors que AL-HABDAN I. et Al. [2]
ont trouvé 67.8%. En Inde, BOTCHU R. et Al [8] ont trouvé 100%.
BYIMANA J. [9] dans une étude faite au CHUB sur l'enclouage
centromédullaire du fémur, a trouvé 69.23% des fractures
liées aux AVP.
Toutes ces études ont montré que les accidents
de la voie publique étaient la principale cause des fractures du
fémur dans les pays en développement.
5.3 Siège et trait de la fracture
Dans notre étude les fractures fermées ont
été les plus fréquentes avec 89.2%.La majorité de
nos patients ont eu des fractures peu déplacées (49.5%). Les
fractures du 1/3 moyen de la diaphyse fémorale représentaient
47.1% tandis que les fractures transversales constituaient 69.7% de tout
l'échantillon. Cette prédominance des fractures du 1/3 moyen de
la diaphyse fémorale a aussi été trouvée par les
autres auteurs : En Arabie Saoudite, Al-HABDAN I. et Al. [2] ont
trouvé 62.99% des fractures du 1/3 moyen, AL-MOHRIJ S. et Al. [3] en ont
trouvées mais avec un trait transversal dans 85% de cas. Nos
résultats sont aussi semblables à ceux de BOTCHU R. et Al. [8] en
Inde, qui ont trouvé une prédominance des fractures à
trait transversal dans 83% de cas, et ceux de MCHARO L. et Al. [21] ont
trouvé les fractures à trait transversal dans 92.2% de cas, dans
une étude faite en Tanzanie.
5.4
Lésions associées
Dans notre série, 70.1% n'ont pas eu de lésions
associées, et 28.9% étaient associées à d'autres
lésions : autres fractures, lésions musculo-cutaneés
et lésions neuro-vasculaires. Nos résultats sont similaires
à ceux de AL-MOHRIJ S. et Al. [3] en Arabie Saoudite qui ont
trouvé les fractures isolées dans 70% des cas. Mais ces
résultats diffèrent de ceux trouvés par BYIMANA J. [9] au
CHUB en 1998 qui a trouvé 50% des fractures associées à
d'autres lésions. Ceci peut être attribuable au biais de
sélection de notre étude, vu que les informations
nécessaires ne se trouvaient pas dans tous les dossiers des malades.
5.5 Délai avant la consultation et durée
d'attente de l'ostéosynthèse
La plupart de nos patients ont consulté le jour
même du traumatisme, suivi de ceux qui sont arrivés après
une semaine. Ce délai est similaire à celui trouvé par
ALBERT M. et Al au Canada en 2003 où le délai moyen avant la
consultation a été de 17 heures [1]. Cela s'explique par le fait
que le CHUK est un Hôpital se trouvant dans le centre ville, donc tous
les traumatisés sont amenés directement à cet
Hôpital. D'autres viennent un peu tard, faute de moyens financiers pour
être admis à l'hôpital. D'autres sont retardés par
les procédures de transfert, de l'hôpital de district au CHUK.
Dans notre série, le délai moyen d'attente de
l'ostéosynthèse a été de 20.88 jours (SD14.744)
mais le plus grand nombre a attendu entre 2 et 3 semaines. Ces résultats
diffèrent de ceux trouvés par ALBERT M. et Al. [1] au Canada qui
ont trouvé une durée moyenne d'attente égale à 3.9
jours. Cette durée assez longue s'explique par un nombre
élevé de patients, et un nombre insuffisant de chirurgiens.
Parfois il s'y ajoute la non disponibilité des salles
d'opérations et le manque de matériel.
5.6 Traitement
La traction figure en 1ere position comme
traitement d'attente de l'ostéosynthèse avec 85.8%, suivie de
plâtre avec 7.4% et l'abstention à 4.9%. Ceux qui n'ont pas de
tractions sont des vieux cas. Nos résultats sont inférieurs
à ceux de AL-MOHRIJ S. et Al. [3] en Arabie Saoudite en 2006 où
l'on a utilisé la traction chez tous ses patients, soit 100%. Mais
Ceux-ci sont légèrement supérieurs aux résultats
trouvés par AL-HABDAN I. [2] dans ce même pays en 2004 où
ils ont trouvé 66.7% des patient, qui ont eu une traction comme
traitement d'attente.
Dans notre série, les indications majeure de
l'opération, étaient des fractures récentes (88%),
venaient en second lieu des vieilles fractures (10.8%). Cela s'explique par le
fait que la majorité de nos patients ont consulté le jour
même du traumatisme, mais ils ont été opérés
après 3 semaines, avec cal fibreux et rétractions. Nos
résultats sont différents de ceux de BYIMANA J. [9] au CHUB en
1998 qui a trouvé les fractures récentes dans 59.26% de cas et
les vieilles fractures dans 33.33%. Celui-ci a fait son étude pendant
une période post- guerre où il y avait beaucoup de traumatismes
qui se sont produits pendant la guerre et immédiatement après,
quand il n'y avait pas de possibilités de réaliser des ECM faute
de ressources humaines et matérielles.
Concernant la méthode opératoire, l'ECM à
foyer ouvert a été la plus utilisée à 71.1% dans
notre série. Ce taux est supérieur à celui de BYIMANA [9]
qui a trouvé une prédominance d'ECM à foyer fermé
avec 55.56% et à ceux trouvé par CN. MCHARO et Al [21] en
Tanzanie en 2005, qui ont trouvé 16.5% d'ECM à foyer ouvert.
Ceci s'expliquerait par le fait que, dans notre série la durée
d'attente de l'ostéosynthèse a été longue, si bien
qu'au moment de l'intervention le cal était déjà
formé, il a fallu recourir à l'ouverture du foyer pour bien
réduire la fracture. Même s'il est recommandé de recourir a
l'ECM a foyer fermé, on peu préconiser une ECM à foyer
ouvert quand ce premier ne peut pas être exécuté dans les
24 heures qui suivent le traumatisme [21]. L'ECM à foyer fermé
est toujours possible la 1ere semaine.
Concernant l'antibioprophylaxie per-opératoire, dans
notre série, nous avons trouvé 73% qui en ont reçue, alors
que chez 27% des patients il n'y avait pas d'antibioprophylaxie
per-opératoire mentionnée. Ce nombre de patients n'ayant pas
reçu d'antibiothérapie prophylactique est très
élevé, cela est imputable à une mauvaise tenue des
dossiers, sinon l'administration des antibiotiques est systématique par
les anesthésistes.
5.7 Matériel et technique utilisés
Dans notre série, le clou de Küntscher a
été utilisé dans presque la totalité de tous les
patients (97.1%), alors que celui de Vivès a été
utilisé à 2.9% seulement.
Nos résultats sont semblables à ceux
trouvés par les autres auteurs comme MCHARO CN. et Al [21] qui ont
trouvé l'utilisation du clou de Küntscher à 100%, mais sont
différents à ceux trouvés par BOTCHU R. et Al. [8] en
2006 qui ont trouvé le clou de Küntscher chez 60% de patients, et
le clou de Vivès chez 40% de patients.
En ce qui concerne les dimensions du clou utilisé, dans
notre patients le clou de 12 mm a été le plus utilisé
(33.8%), suivi de celui de 11mm (22.1%). Nos résultats sont peu
différents de ceux trouvé par BYIMANA J. [9] au CHUB en 1998, qui
a trouvé une prédominance des clous de 11mm avec 11sur 27
patients (soit 44.44%), suivis des clous de 12mm chez 10 patients (soit
37.04%). Cette différence pourrait s'expliquer par l'utilisation dans
notre série, d'une grande variété de clous, variant de 8mm
à 15mm; ainsi qu'un grand échantillon.
La majorité de nos patients a été
installée en décubitus latéral (59.8%), tandis que le
reste a été installé en décubitus dorsal (40.2%).
Cela s'explique par le fait que l' ECM à foyer ouvert a
été la plus utilisé et cette position facilite
l'accès du grand trochanter et l'alésage.
5.8 Durée totale d'hospitalisation et
évolution
La durée d'hospitalisation est comprise entre 5 et 142
jours avec une moyenne de 27.95 jours (SD 17.29). Le plus grand nombre a
séjourné entre 10 et 20 jours (31.4%). Cette durée est
similaire à celle trouvé par BYIMANA J. [9] au CHUB en 1998, qui
a trouvé qu'un grand nombre de ses patients (34.61%) a été
hospitalisé entre 10 et 20 jours. A peu près la même
durée que celle trouvé par TWAGIRAYEZU E. et Al [32] en 2007 dans
les FESF au Rwanda où la durée moyenne d'hospitalisation a
été de 25.8 jours. Mais cette durée est trop
élevée par rapport aux autres séries : ALBERT M. [1]
a trouvé une durée d'hospitalisation moyen de 3.9 jours à
Atlanta (USA) en 2007, pour CSERATI P. et Al, [10] le séjour moyen est
de 18 jours à Budapest (Hongrie), 18jours à Sundsvallet
(Pays-Bas), 15 à Lund (Suède).Au Pays-Bas la durée moyenne
de séjour est de 20 jours. [7,10]
Cette différence s'explique par le fait que, dans les
pays développés les fractures de la diaphyse fémorale sont
immédiatement réduites avec un clou centro-médullaire
à foyer fermé. [14], et passeront peu de jours à
l'hôpital.
La durée totale d'hospitalisation très
prolongée s'explique par le délai d'attente de
l'ostéosynthèse à cause du nombre élevé de
patients, le nombre réduit de chirurgiens et l'insuffisance de
matériel.
Dans notre série, l'évolution intra
hospitalière a été bonne chez 96.5% des patient. Les
complications ont été observées chez 7 patients seulement,
soit 3.5%. Il s'agit de 3 infections osseuses, 1 mauvaise réduction, 1
raccourcissement, 1 bris du matériel d'ostéosynthèse et 1
décès précoce. L'évolution tardive est difficile
à connaître car le suivi après la sortie de l'hôpital
est fait en consultation externe. Avec des dossiers différents de ceux
de l'hospitalisation. Nos résultats sont semblables à ceux de
BUTCHOU R. et Al. [8] en Inde en 2006 qui ont trouvé une bonne
évolution chez 95% de ses patients avec des complications chez 5%
seulement. A peu près les mêmes résultats que ceux de
TWAGIRAYEZU E. et Al. [32] dans les FESF en 2007 au CHUK, qui ont trouvé
une bonne évolution chez 93.6% des patients. Sont supérieurs aux
résultats trouvés par MCHARO CN. et Al. [21] en Tanzanie en 2005,
qui ont trouvé des complications chez 22.3% de cas. Cette
différence s'explique par le fait que dans cette dernière
situation l'ostéosynthèse a été faite tardivement,
après un délai moyen d'attente de 7 semaines.
CHAP.VI CONCLUSION ET RECOMMANDATIONS
5.1 Conclusion
Au terme de notre étude rétrospective et
descriptive sur la prise en charge des fractures du fémur par enclouage
centro-médullaire au CHUK, il ressort des conclusions
suivantes :
· Les fractures du fémur ayant subi un ECM ont
connu une augmentation importante durant ces trois années (2004-2006).
Elles ont été multipliées par un facteur de 1.3.
· L'âge de nos patients varie entre 11ans et 82ans
avec une moyenne de 31.86 ans, la tranche d'age de 21 à 40 est la plus
affectée alors que c'est le groupe le plus actif dans la population
générale. Ce qui peut avoir un impact négatif sur
l'économie du pays.
· La majorité de nos patients sont des hommes avec
80.9%. Le sex ratio homme/femme est 4.2/1.
· L'AVP a été la 1ère
cause de fracture du fémur avec 66.7% suivi de chute avec 22.5%.
· La plupart de nos patients ont eu des fractures
fermées peu déplacées (49.5%). Celles du 1/3 moyen de la
diaphyse fémorale représentaient 47.1% et les fractures avec un
trait simple transversal occupaient 69.6%.
· Les fractures isolées de la diaphyse
fémorale ont été les plus fréquentes avec 70.1% de
cas.
· Le délai moyen qui s'est écoulé
avant la consultation est de 75.64 heures avec des extrêmes de 1 à
204 heures. La plupart de nos patients ont consulté dans les
1erès 24 heures suivant le traumatisme.
· La durée d'attente de
l'ostéosynthèse à l'hôpital a été en
moyenne de 20.88 jours.
· La grande majorité de nos patients a
été mise sous traction comme traitement d'attente de
l'ostéosynthèse (85.8%).
· L'indication majeure de l'ECM a été une
fracture récente à 88.2% suivie de cals vicieux chez 10.8%
patients.
· La méthode la plus utilisée a
été l'ECM à foyer ouvert chez 71.1%.
· Le clou de Küntscher a été la plus
utilisé (97.1%), avec une prédominance de celui de 12 mm de
diamètre (33.8%).
· Lors de l'intervention, la majorité de nos
patients a été installée en décubitus
latéral (59.8%).
· L'antibioprophylaxie per-opératoire
n'été siganalée que chez 73% des patients de notre
étude.
· La durée totale d'hospitalisation est comprise
entre 5 et 142 jours avec une moyenne de 27.95 jours. Une attention
particulière doit être accordée à la
réduction de cette durée d'hospitalisation.
· L'évolution intra hospitalière a
été bonne chez 96.5% de patients. Les complications ont
été relevées chez 7 patients, soit 3.5%. il s'agit de 3
infections profondes, 1 mauvaise réduction, 1 raccourcissement, 1 bris
du matériel d'ostéosynthèse et un décès
précoce.
5.2 Recommandations
A la fin de notre étude, nous formulons des
recommandations suivantes :
Au Gouvernement
Rwandais :
- Renforcer les mesures de sécurité
routière pour diminuer les accidents de la voie publique, et les mesures
de sécurité en général pour diminuer les violences
interpersonnelles.
- Mettre en place un système bien organisé pour
l'évacuation des blessés vers l'hôpital.
Au
MINISANTE :
- Former et disponibiliser beaucoup de chirurgiens
traumatologues dans les hôpitaux du pays ainsi que tout le
matériel nécessaire dans ce domaine.
- Investir davantage dans le développement de centres
de référence capable d'assurer une prise en charge
adéquate et rapide des fractures du fémur.
- Faciliter les modalités de transfert pour les
patients ayant des fractures nécessitant une
ostéosynthèse.
- Sensibiliser le personnel médical et
paramédical sur les moyens d'immobilisation et de transport d'un
fracturé.
Au CHUK :
- Essayer de recourir systématiquement à l'ECM
à foyer fermé pour tout fracture récente car elle est le
moyen de choix pour une diminuer la durée d'hospitalisation et les
complications.
- Bien tenir et remplir les dossiers des malades
hospitalisés avec toutes les informations concernant leur identification
et leur évolution journalière.
- Faire tous les moyens possibles pour diminuer la
durée de séjour à l'hôpital chez les patients
nécessitant une ECM.
A la Faculté de
Médecine :
- Encourager les étudiants à faire des
recherches sur l'enclouage centro-médullaire du fémur dans
différents hôpitaux du pays pour pouvoir comparer leur prise en
charge, afin d'établir une indication.
- Encourager les étudiants à faire une
étude prospective pour pouvoir connaître avec exactitude la
prévalence des fractures du fémur nécessitent une ECM au
CHUK en particulier et dans les autres hôpitaux en général,
ainsi que leur évolution
- Inviter et encourager les étudiants à faire des
spécialisations en chirurgie
Aux assurances-maladie et
mutuelles de santé :
- Faciliter le paiement des soins pour les patients ayant ces
fractures sans tenir compte des transferts, car ceux-ci traîne la
durée de consultation après le traumatisme.
Au public en
général :
- Se faire soigner à temps.
- Eviter les fractures
BIBLIOGRAPHIE
1. ALBERT M, LISA K , MARIA M. Factors
Affecting Length of Stay After Isolated Femoral Shaft
Fractures. The Journal of Trauma: Injury, Infection and
Critical care. March 2007, Volume 62(3), pp 697-700. (Lippincot, 2007)
2. AL- HABDAN I. Diaphyseal femoral fractures in children: should
we change the present mode of treatment?
Int Surg.
2004 Oct- Dec; 89(4) :236-9.
3. AL-MOHRIJ S, IFTIKHAR A, ADHAM A. et Al. Management of
pediatric femoral fractures using K- wires. Annals of Saudi Medicine, 2001, Vol
21, No 5- 6
4. APPLE DF JR, HAYES WC, editors. Prevention of falls and Hip
fractures in the Elderly. Rosemont (IL): American Academy of Orthopaedic
Surgeons; 1993.
5. ARPACIOGLU MO, AKMAZ I, KIRAL A. et Al. Treatment of femoral
shaft fractures by interlocking intramedullary nailing in adults. Acta Orthop.
Traumatol Turc. 2003; 37 (3): 203-12.
6. BERGERAULT F, BOCKET J. F, HAMEL A. et Al. Les fractures du
fémur chez l'enfant. Ann. Orthop. Ouest -2003- 35- 217 à 252.
7. BOEREBOOM FT, DE GROOTE RR, RAYMAKERS JA. et Al. The incidence
of hip fractures in The Netherlands. Neth J Med 1991; 38:51-58.
8. BOTCHU R, UMANATH H, REDDY B. Et Al. Management Of Fracture Of
Shaft Of Femur By Intramedullary Nailing In A Developing Country:
A Clinical
Study. The Internet Journal of Orthopaedic Surgery, 2006, Vol. 3, No 1.
9. BYIMANA J. Enclouage centro-médullaire du fémur:
A propos de 27 cas. Mémoire de fin d'études. Université
Nationale du Rwanda. Juin 1998.
10. CSERATI P, FEKETE K, BERGLUND-RODEN M. et Al. Hip fractures
in Hungary and Sweden- differences in treatment and rehabilitation. Int Orthop
2002; 26:222- 228.
11. DAVID C. (2000): The Cambridge Encyclopedia, Cambridge
University Press, 4th Edition.
12. DHAKAL AP, AWAIS SM, Management of femur shaft fracture with
close locked intramedullary nailing: comparison of Variwall and Predrilled
Küntscher nail. Nepal med Coll J. 2003 Dec; 5 (2):73-8.
13. Excerpt from femur injuries and fractures: e-MEDICINE,
consulté le 29/10/2007.
14. HONTZSCH D. Femoral shaft fractures: In AO principles of
fracture management. Ruedi TP, Murphy WM Editors: Thieme, Stuttgart- New York,
2000
15. Institut National de la Statistique du Rwanda (INSR) &
ORC Macro. 2006. Enquête Démographique et de Santé Rwanda
2005. Calverton, Maryland, USA : INSR et ORC Macro.
16. KLAUS W, KLEIM T. Treatment of infected pseudoarthrosis of
the femur and tibia with an interlocking nail. Clinical orthopaedics and
related research; 212, 1986, pp174-181.
17. KAYIBANDA F. : Incidence des infections des plaies
post-opératoires dans les services des spécialités
chirurgicales à l'HUB, mémoire de fin d'études en
santé publique, Butare, 2001
18. LOFMAN O, BERGRUND K, LARSSON L . et Al. Changes in hip
fractures epidemiology: redistribution between ages, genders, and fractures
types. Osteoporosis Int 2002; 13(1):18-25.
19. MAC GRAW JM et LIM EVA. Treatment of open tibia fractures.
External fixation and secondary intramedullary nailing. J. Bone Joint Surg.
(Am), 1989, 71, 834.
20. MAURER P, FAIVRE M. et Al. Les fractures ouvertes des membres
en chirurgie de guerre. Dans le cadre de l'EMMIR, in Médecine et
armée ; 1982, 10, 323.
21. MCHARO CN and MUSERU LM. Late open intramedullary
Küntscher nailing of femoral shaft fractures. Tanzania Medical Journal,
2005, March, Vol. 20, No. 1, 26- 7.
22. MUSERU LM and MCHARO CN. The incidence and treatment outcome
of open fractures of the extremities at MUHIMBILI Orthopaedic Institute.
Tanzania Medical Journal, 2005, March, Vol. 20, No. 1, 17- 9.
23. NDAMAGE F. Traitement des fractures des membres
inférieurs par enclouage centro-médullaire au CHUR/CHK.
Mémoire de fin d'études. Université Nationale du Rwanda.
Décembre 2002.
24. NZEYIMANA B. Prise en charge des fractures de la jambe :
étude relative aux aspects thérapeutiques et évolutifs.
Mémoire de fin d'études. Université Nationale du Rwanda,
Juin 2000.
25. ODERO WO, KIBOSIA JC. Road traffic accidents in Kenya: An
Epidemiological Appraisal. East Africa Med J. 1995, 72(5): 299- 305.
26. OH CW, PARK BC, KIM Pt. Et Al. Retrograde flexible
intramedullary nailing in children's femoral fractures. Int Orthop. 2002, 26
(1), 52- 58.
27. Petit Larousse de l' an 2000, grand format, 1999.
28. PISCITELLI P, CAMBOA P, FITTO F. et Al. Femoral fractures and
orthopaedic surgery: A 4 years survey in Italy. Journal of Orthopaedics and
Traumatology. December, 2005, Volume 6, number 4, 203- 206.
29. RICCI WM, BELLABARBA C, EVANOFF B. et Al. Retrograde versus
antegrade nailing of femoral shaft fractures. J Orthop Trauma. 2001 Mar- Apr;
15(3): 161- 9.
30. RICHMOND J, AHARONOFF GB, ZUCKERMAN JD. et Al. Mortality risk
after hip fracture. J Orthop Trauma 2003; 17(1): 53- 56.
31. ROBERT F.; DICICCO J; LAKATOS R. Et Al. Retrograde
Intramedullary Nailing of Femoral Diaphyseal Fractures. Journal of Orthopaedic
trauma, 1998, Sept- Oct, Vol.12 (7), pp 464- 8. (LIppincot,1998)
32. TWAGIRAYEZU E, HABINEZA P. et Al. les fractures de
l'extrémité supérieure du fémur au Rwanda.
Expérience du CHUK. Rwanda Medical Journal. 37th year, March
2007, Vol. 66, (1): pp 11- 15.
33. UWIMANA JD. Aspect epidemiologique et clinique des fractures
diaphysaires des os longs liées aux AVP. Mémoire de fin
d'études. Université Nationale du Rwanda, Février,
2007.
ANNEXE
FICHE DE COLLECTE DES DONNEES
I. Identification
1. No du dossier :........................
2. Année : .............
3. Age : ............
4. Sexe : -Féminin
-Masculin
5. Profession : -Chauffeur
-Elève/étudiant
-Militaire
-Agent privé
-Agent de l'état
-Enfant de la rue
-Sans /Non précis
-Autres (préciser) .......
II. Concernant la pathologie
1. Cause du traumatisme : -AVP
-Pathologique
-Réfracture
-Chute de la hauteur
-Balle ou éclat
-Sport
-Autres (préciser)
.........
2. Type de fracture : -Ouverture sans déplacement
-Ouverture avec
déplacement
-Fermée sans
déplacement
-Fermée avec
déplacement
3. Type du trait de la fracture :-Simple transverse
-Simple
spiroïde
-Complexe
bifocale
-Complexe
fragmentaire
-Complexe
comminutive
4. Siège du trait de la fracture : -Diaphyse 1/3
supérieur
-Diaphyse 1/3
moyen
-Diaphyse 1/3
inférieur
5. Lésions associées : -Musculaires
-Vasculo-nerveuses
-Autres fractures
-Sans
-Autres (préciser)
............
III. Concernant le traitement
1. Délai qui s'écoule avant la consultation (en
heures) : .........
2. Durée d'attente d'ostéosynthèse (en
heures) : .........
3. Traitement d'attente (immobilisation) :-Plâtre
-Traction
-Sans
-Autres (préciser) ..........
4. Indication de l'opération : -Fracture
récente
-Consolidation
vicieuse
-Réfracture
sur matériel d'ostéosynthèse
-Autre
(préciser) ...........
5. Méthode opératoire : -Enclouage à
foyer fermé
-Enclouage à foyer
ouvert
6. Technique : -Verrouillage
-Alésage
-Verrouillage + Alésage
7. Type de clou : -Küntscher
-Clou hexagonal de Vives
8. Installation du patient : -Décubitus dorsal
-Décubitus
latéral
9. Antibiothérapie prophylactique
per-opératoire : -Oui
-Non
IV. Concernant l'évolution
1. Durée d'hospitalisation du patient (en Jours) :
..........
2. Evolution après enclouage : - Bon évolution
-
Complication
4. Si complication, laquelle ? ...................





