|

ECOLE DE SANTE PUBLIQUE
MASTER COMPLEMENTAIRE EN SANTE PUBLIQUE :
SANTE ET DEVELOPPEMENT
Advanced Master in Public Health: Health and Development
ANALYSE DE LA PRISE EN CHARGE D'ENFANTS EN MALNUTRITION
AU CENTRE DE RÉCUPÉRATION NUTRITIONNELLE (CREN) DE
TENGHIN
(BURKINA FASO)
Travail de fin d'étude présenté par :
Issaka SONDE
Responsables académiques : Prof Adelin ALBERT (ULg)
Prof
Michèle DRAMAIX (ULB)
Prof Annie ROBERT
(UCL)
Belgique, 2009
TABLE DES MATIÈRES
TABLE DES MATIÈRES
1
LISTE DES TABLEAUX
1
LISTE DES FIGURES
2
SIGLES ET ABRÉVIATION
2
NOS REMERCIEMENTS :
3
RÉSUMÉ
3
ABSTRACT
4
I. INTRODUCTION
5
II. OBJECTIFS
6
2.1. Objectif général
6
2.2. Objectifs spécifiques
6
III. MATERIEL ET METHODES
7
3.1. Type et Cadre de l'étude
7
3.2. Sélection des cas et collecte des données
8
3.2. Choix des variables et catégories de
référence
8
3.3. Méthodologie statistique
10
III. RÉSULTATS
11
3.1. Analyse des enfants sortis guéris
11
3.1.1 Description de l'échantillon
11
3.1.2. Evolution de l'état nutritionnel
12
3.1.3. Analyse de la durée de séjour au CREN des
enfants sortis guéris
15
3.2. Analyse de la mortalité
17
3.2.1. Description de l'échantillon
17
3.2.2. Création d'une variable
dichotomique : décédé versus le reste
19
3.2.3. Analyse de la mortalité globalement
19
3.2.4. Analyse de la mortalité en fonction de chacune des
variables prises en
19
considération
19
3.2.5. Stratifications
21
IV. DISCUSSION
23
4.1. Limites méthodologiques
23
4.2. Analyse des enfants sortis guéris et de l'ensemble
des enfants admis au CREN
23
4.3. Analyse de l'évolution de l'état nutritionnel
des enfants sortis guéris
25
4.4. Analyse de la durée de séjour des enfants
sortis guéris
26
4.5. Analyse de la mortalité
27
V. CONCLUSION
29
RÉFÉRENCES BIBLIOGRAPHIQUES
30
LISTE DES TABLEAUX
Tableau 1: Caractéristiques démographiques,
cliniques, biologiques et anthropométriques à
l'admission des enfants sortis
guéris......................................................12
Tableau 2: Gain moyen en poids des enfants sortis
guéris en fonction de leurs caractéristiques
démographiques, cliniques,
biologiques et anthropométriques.....................14
Tableau 3: Relation entre le Z-score
périmètre brachial pour âge à l'admission et le
gain en
poids (en kg) des enfants sortis
guéris............................................... ...15
Tableau 4: Régression simple du gain
en poids (kg) au cours du séjour des enfants sortis
guéris en fonction de leur Z-score
périmètre brachial pour âge à l'admission
Tableau 5: Durée de séjour au
CREN des enfants sortis guéris en fonction de leurs
caractéristiques
démographiques, cliniques, biologique et anthropométrique
à
l'admission...............................................................................17
Tableau 6: Caractéristiques
démographiques, cliniques, biologiques et anthropométriques
à
l'admission des enfants au
CREN.......................................................18
Tableau.7: Association entre la
mortalité et les variables démographiques, cliniques
biologiques et anthropométriques
à l'admission........................................20
Tableau 8: Association entre la
mortalité et la vaccination contre rougeole stratifiée pour
les
catégories de la sérologie
VIH............................................................21
Tableau 9 : Association entre la
mortalité et la diarrhée stratifiée pour les
catégories d'âge..21
LISTE DES FIGURES
Figure 1: Box-plot du gain moyen en poids en
kg des enfants sortis guéris.....................13
Figure 2 : Gain moyen en poids des
enfants sortis guéris ..........................................14
Figure 3: Box-plot de la durée de
séjour (jours) au CREN des enfants sortis guéris ...........16
SIGLES ET ABRÉVIATION
MPE: Malnutrition Protéino-Energétique
% : Pourcentage
CREN : Centre de Récupération et
d'Education Nutritionnelle
DS : Déviation Standard
g: Gramme
IDH : Indice de développement humain
J : Jour
kg : Kilogramme.
Me (P25-P75) : Médiane (Percentile 25-Percentile
50)
Moy (DS) : Moyenne (Déviation Standard)
NCHS: National Center for Health Statistics.
OMS : Organisation Mondiale de la Santé
ONG : Organisation non gouvernementale
P25 : Percentile 25
P75 : Percentile 75
RR (IC95%) : Risque Relatif (Intervalles de confiance
95%)
UNICEF : Fonds des Nations Unies pour l'Enfance.
VIH : Virus de l'immunodéficience
Humaine
Z-PBRA : Z-score Périmètre Brachial pour
Age
ZPPT : Z- score Poids pour Taille
ZTPA : Z- score Taille pour Age
NOS REMERCIEMENTS :
Aux responsables académiques du Master
Complémentaire en Santé et Développement (SDEV), les
Professeurs Adelin ALBERT (ULg), Michèle DRAMAIX (ULB), Annie ROBERT
(UCL)
A l'ensemble du corps professoral du Master
Complémentaire en Santé et Développement
A l'ensemble des étudiants de la promotion SDEV 2008-2009
pour l'esprit de groupe et de solidarité
Au Docteur Léon SAVADOGO, qui a recueilli les
données ayant rendu possible ce travail.
A Lux Development grâce à son soutien
RÉSUMÉ
Le but de cette étude était de contribuer
à l'amélioration de la prise en charge des enfants admis en
réhabilitation nutritionnelle.
Il s'agissait d'une étude rétrospective ayant
porté sur des données de 275 enfants admis en
réhabilitation nutritionnelle en 1999 au CREN de Tenghin (Burkina
Faso).
Les enfants étaient orientés au CREN, soit par
les services de santé et/ou par les ONG, soit il s'agissait d'un recours
spontané à partir de l'expérience d'une mère ayant
déjà séjourné au CREN. Il s'agissait des enfants
avec généralement un indice poids-pour-taille proche de -3
écarts types de la médiane de référence, dont la
mère venait de très loin, ne connaissait personne en ville ou
alors des enfants abandonnés ou orphelins, venant quelque fois de loin.
Le principal critère de guérison et la sortie des enfants du CREN
se faisait généralement « à la prise d'un kg de
poids par rapport au poids d'admission ».
Sur les 275 enfants admis au CREN, près d'un quart
étaient âgés de moins d'un an. Le CREN avait reçu
plus de garçons (57,5%). Plus d'un enfant sur 10 était
infecté par le VIH.
Au niveau nutritionnel, un peu plus du tiers des enfants
souffraient d'une malnutrition chronique sévère (retard de
croissance staturale sévère). Plus de 9 enfants sur 10 (91,5%)
étaient en malnutrition aigue sévère avec un Z-score
périmètre brachial pour âge inférieur à -3
écarts types en dessous de la médiane de
référence.
La durée médiane de séjour des enfants
sortis guéris était de 24,0 (17,0-30,0) jours et ils avaient eu
en moyenne 1,2 (0,7) kg au cours du séjour au CREN. Mais seulement 68%
satisfaisaient réellement au critère de sortie.
Le taux de guérison (71,3%) des enfants admis au CREN
reste faible. Le stade de malnutrition très avancé à leur
admission les expose à un risque accru de décès avec un
taux de mortalité élevé (19,0%). Une bonne prise en charge
des enfants en malnutrition nécessite une double approche : Une
première approche de prise en charge à base communautaire pour
une meilleure accessibilité et un diagnostic précoce des cas de
malnutrition et une seconde approche basée sur des unités
spécialisées et bien équipées avec du personnel
qualifié, compétent et motivé pour la prise en charge des
cas graves.
ABSTRACT
The purpose of this study was to contribute to the improvement
of the coverage of the children admitted in nutritional rehabilitation center.
It was about a retrospective study having concerned data of 275 children
admitted in nutritional rehabilitation in 1999 in the CREN of Tenghin (Burkina
Faso).
The children were directed in the CREN, either by health
services and\or by Non-Governmental Organization(NGO), or it was about a
spontaneous appeal from CREN. It was about children with generally an
indication weight-for-hight close to 3 standard deviations of the reference
median, from which the mother came from a great distance, knew nobody in city
or then abandoned or orphan children, coming some time by far. The main
criterion of cure and the exit of the children of the CREN was generally made "
in the grip of one kg of weight with regard to the weight of admittance ".
On 275 children admitted in the CREN, near a quarter were of
less than one year old. The CREN had received more boys (57,5 %). More than a
child on 10 was infected by the HIV. At the nutritional level, a little more
than third of the children suffered from a severe chronic malnutrition (delay
of growth staturale severe). More than 9 children on 10 (91,5 %) were in
malnutrition severe aigue with one With a Z-score perimeter brachial for age
lower than 3 standard deviations below the reference median.
The median duration of stay of the children taken out cured
was 24,0 (17,0-30,0) days and they had been on average 1,2 ( 0,7 ) kg during
the stay in the CREN. But only 68 % really satisfied the criterion of exit.
The rate of cure (71,3 %) children admitted in the CREN
remains weak. The very advanced stage of malnutrition in their admittance
exposes them to a greater risk of death with a high mortality rate (19,0 %). A
good coverage of the children in malnutrition requires a double approach: a
first approach of coverage on community base for a better accessibility and a
premature diagnosis of the cases of malnutrition and a second approach based on
unities specialized and well equipped with the personnel qualified, competent
and motivated for the grip.
I. INTRODUCTION
La malnutrition protéino-énergetique (MPE) est
la résultante de facteurs socio-économiques, culturels et
sanitaires. Elle demeure un problème majeur de santé publique
dans le monde [1].
Elle affecte plus de 143 millions d'enfants de moins de 5
ans. Plus de 20 millions d'entre eux sont en malnutrition
aigue sévère avec une augmentation des risques d'infections, de
décès, des retards de croissance et une grande souffrance
physique et psychologique [2]. Chaque minute, environ 10 enfants malnutris
meurent, soit près de 5 millions chaque année.
Ce problème de santé publique touche particulièrement les
pays en développement [3]. En Afrique, plus de 30% des
décès chez les enfants de mois de 5 ans sont imputables à
la malnutrition [4]
En Afrique de l'Ouest, notamment au Burkina Faso (pays
sahélien enclavé avec un PNB de 310 $US par habitant et
classé selon l'indice de développement humain (IDH) parmi les
pays les plus pauvres du monde), la prévalence de la malnutrition aigue
était de 19% chez les enfants de moins de 5 ans en 2003. 29%
étaient en retard de croissance staturale et 38% en retard de croissance
pondéral, dont 14% en insuffisance pondérale sévère
[5]. 13% des enfants étaient en état d'émaciation [6]. La MPE au Burkina Faso se manifeste
principalement chez les enfants sous forme de marasme, de kwashiorkor ou sous
la forme mixte de kwashiorkor marasmique [7]. La
prévalence très élevée des maladies infectieuses et
parasitaires aggrave la MPE et entraine les enfants dans un cercle vicieux de
malnutrition et d'infections augmentant ainsi leur risque de
décès [8].
La lutte contre la faim en général et la
malnutrition en particulier constitue un défi majeur afin de
réduire considérablement la mortalité chez les enfants. Ce
faisant, de nombreuses stratégies ont été mises en place
avec des succès variables [9]. L'OMS, préconise une prise en
charge en fonction du degré de malnutrition et des affections et/ou
infection associées. Cette prise en charge peut se faire soit en
ambulatoire dans des centres de récupération nutritionnel (CREN),
en communautaire ou en hospitalisation s'il s'agit de cas de malnutrition
sévère associée à des complications [10].
Chez les enfants admis dans un centre de
récupération nutritionnelle (CREN), l'efficacité du
traitement et la qualité du suivi nécessitent une bonne
évaluation nutritionnelle. De ce fait, des variables
anthropométriques, cliniques et biologiques sont utilisées. Une
association étroite entre certaines variables et le risque de
décès a été décrite par de nombreux auteurs
[11, 12].
Ce travail a pour but d'analyser les données
recueillies au CREN de Tenghin sur la prise en charge des enfants malnutris et
de déterminer les facteurs associés à la mortalité.
II. OBJECTIFS
2.1. Objectif général
Contribuer à une meilleure prise en charge des enfants
admis en réhabilitation nutritionnelle au CREN de Tenghin
2.2. Objectifs spécifiques
ü Décrire l'échantillon des enfants sortis
guéris du CREN
ü Analyser l'évolution de l'état
nutritionnel des enfants sortis guéris
ü Analyser la durée de séjour des enfants
sortis guéris
ü Analyser la mortalité des enfants admis au
CREN
III. MATERIEL ET METHODES
3.1. Type et Cadre de l'étude
Il s'agissait d'une étude rétrospective ayant
porté sur des données de 275 enfants admis en
réhabilitation nutritionnelle en 1999 au CREN de Tenghin.
Tenghin est un quartier populaire et l'un des plus pauvres de
Ouagadougou la capitale du Burkina Faso. Il situé au secteur 23 dans la
commune de Nongremassom dans le périphérique Nord de la ville. Le
CREN de Tenghin relève du district sanitaire de Kossodo et hospitalisait
les enfants malnutris durant toute la période de leur traitement.
L'équipe du CREN à cette période était
formée de trois infirmières et de trois animatrices
3.2. Sélection des cas et collecte des
données
Les enfants étaient orientés au CREN, soit par
les services de santé et/ou par les ONG, soit il s'agissait d'un recours
spontané à partir de l'expérience d'une mère ayant
déjà séjourné au CREN. Le recours au CREN se
faisait généralement après une longue quête de
soins. Sur le plan théorique, les critères d'admission au CREN
étaient : un indice poids-pour-taille < -3 écarts types
de la médiane de référence NCHS/OMS ou la présence
d'oedèmes symétriques affectant au moins les deux pieds.
Cependant, l'admission n'était pas basée de manière
stricte sur l'anthropométrie. En pratique, les critères
d'admission tenaient également compte de certains facteurs tels que la
distance du lieu de résidence et la notion d'enfants vulnérables.
Il s'agissait des enfants avec généralement un indice
poids-pour-taille proche de -3 écarts types de la médiane de
référence, dont la mère venait de très loin, ne
connaissait personne en ville ou alors des enfants abandonnés ou
orphelins, venant quelque fois de loin. Devant le risque que
représenterait un refus, leur admission s'imposait. La sortie des
enfants se faisait généralement « à la prise
d'un kg de poids par rapport au poids d'admission ».
Les données ont été recueillies par
Léon SAVADOGO. Les z-scores ont été calculés
à partir des courbes CDC 2000.
3.2. Choix des variables et catégories de
référence
Des données sociodémographiques,
anthropométriques, cliniques et biologiques ont été
recueillies chez les enfants à leur admission, durant leur séjour
et à leur sortie du CREN. Pour l'exercice, seules certaines variables
ont été utilisées.
Pour la description de l'échantillon 07 variables
d'admission ont été retenues pour l'analyse des enfants sortis
guéris. Ce sont : les indicateurs
sociodémographiques (âge, sexe),
anthropométriques (Z-score poids pour taille (Z-PPT), Z-score
périmètre brachial pour âge (Z-PBrA)),
cliniques (présence oedèmes, Vaccin rougeole) et biologique
(sérologie VIH). Pour l'analyse de l'évolution de l'état
nutritionnel les variables d'admission retenues sont les indicateurs
sociodémographiques (âge, sexe),
anthropométriques (Z-PPT, Z-PBrA), clinique (présence
oedèmes) et biologique (sérologie VIH).
Delta poids (kg) entre sortie et admission est la variable
caractérisant l'évolution de l'état nutritionnel choisie.
Dans la littérature, le gain pondéral est l'indicateur le plus
utilisée pour apprécier l'efficacité de la
réhabilitation nutritionnelle [13]. Le gain pondéral est le plus
souvent exprimé en grammes par kilogramme par jour (g/kg/j). Pour
permettre une meilleure comparaison, le gain journalier en poids chez les
enfants admis au CREN a été calculé par la formule: Gain
journalier en poids (g/kg/j) = delta poids x 1000
/(séjour x poids à l'admission)
Pour l'analyse de la durée de séjour, les
variables d'admission retenues sont : les indicateurs
sociodémographiques (age, sexe), anthropométrique (Z-PPT)
clinique (présence oedèmes, vaccin rougeole), et biologique
(sérologie VIH).
Pour l'analyse de la mortalité, une nouvelle variable a
été créée avec deux catégories
(décédés versus le reste). Les variables d'admission
retenues sont : les indicateurs socio démographiques (age, sexe),
anthropométriques (Z-score taille pour âge à
l'admission(
Z-TPA), Z-PBRA), cliniques (présence oedèmes,
diarrhée, rechute, vaccin rougeole) et
biologiques (sérologie VIH, taux d'hémoglobine). Dans le
cadre de la malnutrition, les oedèmes constituent un facteur de risque
de décès important. De même, le périmètre
brachial à l'admission (PBr) est l'un des meilleurs indicateurs pour
sélectionner les enfants à risque accru de décès.
L'amaigrissement dû à un régime alimentaire
inadéquat se traduit par une diminution du tour de bras.
Chez les enfants de 1 à 5 ans le tour de bras ne change
pas énormément. En pratique le seuil PBr < 110mm est souvent
recommandé pour identifier les enfants à risques [14]. Cependant,
notre préférence a porté sur le Z-score
périmètre brachial pour âge qui reflète mieux la
situation de l'enfant en tenant compte de son âge et de son sexe.
Certaines variables ont été
catégorisées pour certaines analyses. L'âge a
été catégorisé en 3 groupes (< 12 mois, 12-23
mois, = 24 mois). La catégorie = 60 mois n'était
représentée que par un enfant et a été donc
regroupée avec celle de 24-59 mois pour former la catégorie = 24
mois. La variable vaccin rougeole a été
recatégorisée en 2 groupes (vaccin rougeole Oui versus vaccin
rougeole Non) après l'exclusion des enfants dont le statut vaccinal
n'était pas spécifié. Le taux d'hémoglobine a
été catégorisé en 2 groupes (< 12 et = 12g/dl).
La variable statut a été recatégorisée en 2 groupes
(statut positif versus statut négatif) après l'exclusion des
enfants dont le statut de la sérologie VIH était inconnu.
Les Z-PPT et Z-TPA à l'admission ont été
catégorisés en 3 groupes (<-3, -3-<-2, = -2). Au
niveau de l'analyse de la durée de séjour, les 2
catégories : -3-<-2 et = -2 de Z-PPT à l'admission
avaient respectivement une durée médiane de 17,0(16,0-28,0) et
17,0(12,0-26,0) jours ce qui à conduit à leur regroupement en
une seule catégorie = -3. De ce fait la variable Z-PPT à
l'admission n'a que deux catégories (<-3 et = -3) au niveau de
l'analyse de la durée de séjour.
Le Z-PBrA à l'admission a été
catégorisé en 3 groupes (< -4,79, -4,79 - -3,91, >
-3,91). La catégorisation a été faite sur la base des
tertiles. L'analyse de la distribution du Z-score périmètre
brachial pour âge à l'admission a donné une Moyenne (Moy)
et une déviation standard (DS) de - 4,2 (1,0).
3.3. Méthodologie statistique
Pour la description de l'échantillon, les statistiques
usuelles ont été utilisées. Il s'agissait de la moyenne et
de sa déviation standard ou de la médiane (Me) et de son
intervalle interquartiles (percentile 25 (p25) - percentile 75 (p75)), et les
pourcentages (%).
Dans l'analyse des tables de contingence, le test de Chi²
de Pearson a été utilisé pour tester
l'égalité de deux proportions d'échantillons
indépendants. Le test exact de Fisher a été utilisé
lorsque les conditions d'application du test de Chi² de Pearson
n'étaient pas satisfaites. Le test t de Student a été
utilisé pour tester l'égalité de deux moyennes
d'échantillons indépendants et lorsque les conditions
d'application n'étaient pas satisfaites, le test non paramétrique
de Mann-Whitney était utilisé. La comparaison de plus de deux
moyennes d'échantillons indépendants a été
effectuée par le test d'analyse des variances (ANOVA) à un
facteur. Lorsque les conditions d'application de l'ANOVA n'étaient pas
satisfaites, le test non paramétrique de Kruskall-Wallis était
utilisé. Les risques relatifs (RR) ont été estimés
et leurs intervalles de confiance à 95% (IC95%) ont été
calculés pour mesurer la force de l'association entre les variables
indépendantes d'admission considérées et la
mortalité des enfants admis au CREN.
Le coefficient de corrélation (r) de Pearson a
été utilisé pour mesurer la force d'association entre deux
variables quantitatives lorsque les conditions d'application étaient
satisfaites. La régression linéaire simple a été
utilisée pour prédire la variabilité de la réponse
en fonction de la variable explicative.
Des analyses stratifiées ont été
effectuées. Les risques relatifs ont été
considérés comme homogènes entre les strates lorsque le
test de Chi² d'interaction n'était pas significatif. En absence
d'interaction, le risque relatif ajusté a été
estimé par la méthode de Mantel-Haenszel. Un effet a
été jugé confondant si la différence relative entre
les risques bruts et ajustés dépassait 15%.
Le seuil de signification choisi était de 0,05 pour
toutes les analyses. L'analyse statistique a été
réalisée à l'aide du logiciel EPI INFO version 3.3.2.
III. RÉSULTATS
3.1. Analyse des enfants sortis guéris
3.1.1 Description de l'échantillon
Au total, sur les 275 enfants admis au CREN, 196 enfants ont
été déclarés guéris et sont sortis ce qui
représente un taux de guérison de 71,3%
Le tableau 1 ci-dessous décrit les
caractéristiques démographiques, cliniques, biologiques et
anthropométriques à l'admission des enfants sortis
guéris
Tableau 1. Caractéristiques démographiques,
cliniques, biologiques et anthropométriques à l'admission des
enfants sortis guéris
|
|
n
|
%
|
Moy (DS) ou
|
|
|
|
Me (p25-p75)
|
|
Age (mois)
|
196
|
|
16,0 (12,0-22,5)
|
|
< 12
|
|
23,0
|
|
|
12 - 23
|
|
53,1
|
|
|
= 24
|
|
24,0
|
|
|
Sexe
|
196
|
|
|
|
Masculin
|
|
57,7
|
|
|
Féminin
|
|
42,3
|
|
|
OEdèmes à l'admission
|
196
|
|
|
|
Oui
|
|
21,4
|
|
|
Non
|
|
78,6
|
|
|
Vaccin rougeole
|
189
|
|
|
|
Oui
|
|
17,5
|
|
|
Non
|
|
82,5
|
|
|
Sérologie VIH
|
196
|
|
|
|
Positifs
|
|
9,7
|
|
|
Négatifs
|
|
90,3
|
|
|
Z-Score poids pour
|
|
|
|
|
taille à l'admission
|
178
|
|
- 6,0 (2,0)
|
|
< - 3
|
|
95,5
|
|
|
- 3-<-2
|
|
2,8
|
|
|
= -2
|
|
1,7
|
|
|
Z-score périmètre brachial
|
|
|
|
|
pour âge à l'admission
|
184
|
|
- 4,2 (1,0)
|
|
< -4,79
|
|
27,2
|
|
|
-4,79 - -3,91
|
|
32,1
|
|
|
> -3,91
|
|
40,8
|
|
Le tableau 1 montre que les enfants âgés de 12
à 23 mois représentaient plus de la moitié de
l'échantillon. Le CREN a reçu plus de garçons (57,7%)
durant la période observée. Un peu plus d'un enfant sur cinq
présentait des oedèmes à l'admission et plus de 4 enfants
sur 5 n'avaient pas été vaccinés contre rougeole.
Près d'un enfant sur 10 était infecté par le VIH.
Au niveau nutritionnel, à leur admission au CREN,
presque tous les enfants sortis guéris (95,5%) se situaient en dessous
de -3 écarts types par rapport à la médiane de
référence concernant l'indice poids pour taille. Près de
9 sur 10 d'entre eux se situaient en dessous de - 3 écarts types par
rapport à la médiane de référence en ce qui
concerne l'indice périmètre brachial pour âge.
3.1.2. Evolution de l'état nutritionnel
La distribution du gain de poids était
symétrique comme le montre la figure 1.
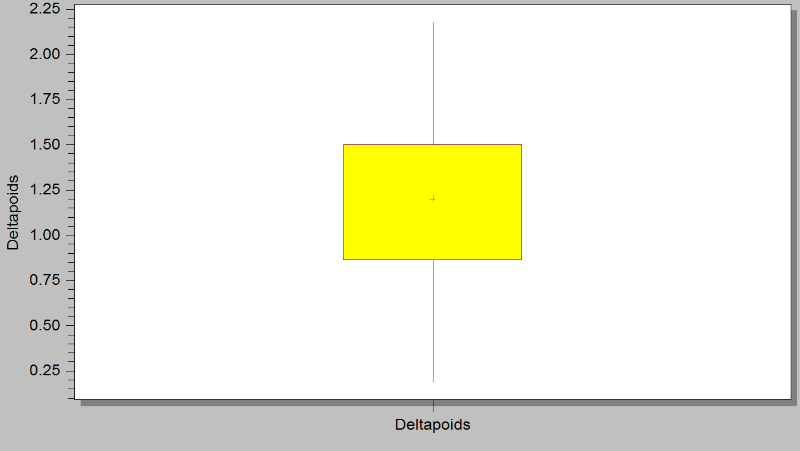
Figure 1 : Box-plot du gain moyen en poids (kg), des
enfants sortis guéris (n=195)
Le gain moyen en poids était de 1,2 (0,7) kg au cours
du séjour au CREN pour l'ensemble des enfants sortis guéris. Cela
représentait un gain pondéral journalier de 8,8 (6,0) g/kg/j.
Le tableau 2 présente la comparaison des gains moyens
en poids au cours du séjour au CREN des enfants sortis guéris en
fonction de leurs caractéristiques démographiques, clinique,
biologique et anthropométrique à l'admission.
La figure 2 présente par catégories ( 0 kg, 0,1
- 0,9kg et = 1kg) le gain pondéral moyen en kg au cours du séjour
au CREN des enfants sortis guéris
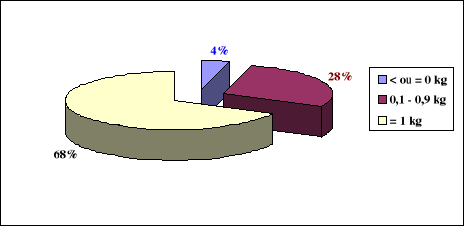
Figure 2 : Gain moyen en poids des
enfants sortis guéris (n=196)
La figure 2 montre que seulement 68% des enfants sortis
guéris satisfaisaient au principal critère de sortie qui
était la prise d'un kg de poids par rapport au poids d'admission.
Tableau 2: Gain moyen en poids des enfants
sortis guéris en fonction de leurs caractéristiques
démographiques, clinique, biologique
et anthropométrique
|
|
Gain moyen en poids (kg)
|
|
n
|
Moy (DS)
|
p
|
|
|
|
|
|
|
Age (Mois)
|
|
|
0,226
|
|
< 12
|
44
|
1,0 (0,6)
|
|
|
12 - 23
|
104
|
1,2 (0,5)
|
|
|
= 24
|
47
|
1,3 (1,0)
|
|
|
Sexe
|
|
|
0,366
|
|
Masculin
|
112
|
1,1 (0,8)
|
|
|
Féminin
|
83
|
1,2 (0,6)
|
|
|
OEdèmes à l'admission
|
|
|
0,269
|
|
Oui
|
42
|
1,3 (0,6)
|
|
|
Non
|
153
|
1,1 (0,7)
|
|
|
Sérologie VIH
|
|
|
0,005
|
|
Positif
|
19
|
0,7 (0,6)
|
|
|
Négatif
|
176
|
1,2 (0,7)
|
|
|
Z-Score poids pour
|
|
|
|
|
taille à l'admission
|
|
|
< 0,001
|
|
< - 3
|
169
|
1,2 (0,6)
|
|
|
-3 - < -2
|
5
|
0,3 (0,2)
|
|
|
= -2
|
3
|
- 1,3 (2,2)
|
|
Le tableau 2 montre que le gain moyen en poids
différait statistiquement de manière significative en fonction
de l'infection au VIH et de l'état nutritionnel des enfants. Les enfants
qui étaient infectés par le VIH avaient pris moins du poids que
les enfants qui n'étaient pas infectés. De même, plus les
enfants étaient malnutris (émaciés) à l'admission
au CREN, plus ils ont pris du poids. Par contre, les enfants qui
n'étaient pas malnutris ont même perdu du poids !
Le tableau 3 présente l'association entre le Z-score
périmètre brachial pour âge à l'admission et le
gain en poids au cours du séjour au CREN des enfants sortis
guéris.
Tableau 3 : Relation entre le Z-score
périmètre brachial pour âge à l'admission et le
gain en
poids (kg) des enfants sortis
guéris
|
Variable
|
n
|
r
|
p
|
|
Z-score périmètre brachial pour âge à
l'admission
|
183
|
- 0,26
|
0,001
|
|
|
|
|
On note une association inverse, faible, statistiquement
significative entre le pbze et le gain en poids au cours du séjour des
enfants sortis guéris. Lorsque le Z-score périmètre
brachial pour âge à l'admission des enfants augmente, le gain en
poids diminue significativement.
Le tableau 4 présente l'analyse de la régression
du gain du poids au cours du séjour au CREN des enfants sortis
guéris en fonction de leur Z-score périmètre brachial
pour âge à l'admission
Tableau 4 : Régression simple du
gain en poids (kg) au cours du séjour des enfants sortis
guéris en fonction de leur Z-score
périmètre brachial pour âge à l'admission
|
Variable
|
n
|
r²
|
b(ES)
|
p
|
|
Z-score périmètre brachial
|
|
|
|
|
|
pour âge à l'admission
|
183
|
0,07
|
- 0,19 (0,05)
|
< 0,001
|
Lorsque le Z-score périmètre brachial pour
âge à l'admission augmente d'une unité, le gain en poids
diminue significativement de 0,19 kg. 7% de la variabilité du gain en
poids chez les enfants sortis guéris est expliquée par le
modèle.
3.1.3. Analyse de la durée de séjour au CREN des
enfants sortis guéris
La distribution de la durée de séjour au CREN
était asymétrique comme le montre la figure 2
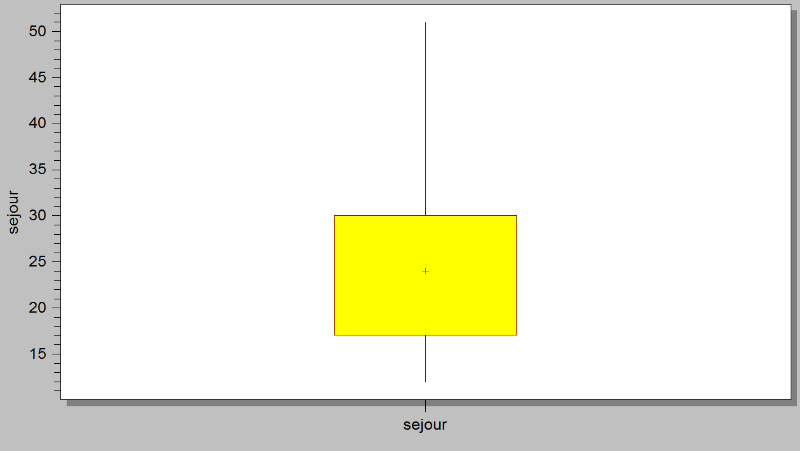
Figure 3: Box-plot de la durée de
séjour (en jours) au CREN des enfants sortis guéris (n=196)
La durée médiane de séjour des enfants
sortis guéris était de 24,0 (17,0-30,0) jours avec des
extrêmes de 7 à 68 jours.
Le tableau 5 présente la comparaison
des durées médianes de séjour au CREN des enfants sortis
guéris en fonction de leurs caractéristiques
démographiques, cliniques, biologique et anthropométrique
à l'admission
Tableau 5: Durée de séjour au
CREN des enfants sortis guéris en fonction de leurs
caractéristiques démographiques, cliniques, biologique et
anthropométrique à l'admission
|
|
Durée de séjour (jours)
|
|
n
|
Me (p25-p75)
|
p
|
|
Age (Mois)
|
|
|
0,007
|
|
< 12
|
45
|
26,0 (19,0 - 37,0)
|
|
|
12 - 23
|
104
|
24,0 (18,0 - 30,0)
|
|
|
= 24
|
47
|
19,0 (14,0 - 27,0)
|
|
|
Sexe
|
|
|
|
|
Masculin
|
113
|
23,0 (16,0-30,0)
|
0,216
|
|
Féminin
|
83
|
25,0 (18,0-31,0)
|
|
|
OEdèmes à l'admission
|
|
|
|
|
|
|
|
|
Oui
|
42
|
20,5 (16,0-32,0)
|
0,462
|
|
Non
|
154
|
24,5 (17,0-30,0)
|
|
|
Vaccin rougeole
|
|
|
|
|
Oui
|
33
|
18,0 (14,0-29,0)
|
0,019
|
|
Non
|
156
|
25,0 (18,0-31,0)
|
|
|
Sérologie VIH
|
|
|
|
|
Positif
|
19
|
25,0 (19,0-31,0)
|
0,281
|
|
Négatif
|
177
|
23,0 (17,0-30,0)
|
|
|
Z-Score poids pour
|
|
|
|
|
taille à l'admission
|
|
|
|
|
<-3
|
170
|
24 (17,0-31,0)
|
0,243
|
|
= - 3
|
8
|
17,0 (16,0 - 27,0)
|
|
Le tableau 5 montre que la durée de séjour
différait significativement en fonction de l'âge et du statut
vaccinal contre la rougeole. Elle était plus courte chez les enfants qui
étaient âgés de plus de 23 mois et chez les enfants qui
avaient été vaccinés contre la rougeole.
3.2. Analyse de la mortalité
3.2.1. Description de l'échantillon
Le tableau 6 décrit les caractéristiques
démographiques, cliniques, biologiques et anthropométriques
à l'admission des enfants au CREN
|
|
n
|
%
|
Moy (DS) ou
|
|
|
|
Me (p25-p75)
|
|
Age (mois)
|
275
|
|
16,0 (12,0 - 23,0)
|
|
< 12
|
|
23,3
|
|
|
12 - 23
|
|
52,4
|
|
|
= 24
|
|
24,4
|
|
|
Sexe
|
275
|
|
|
|
Masculin
|
|
57,5
|
|
|
Féminin
|
|
42,5
|
|
|
OEdèmes à l'admission
|
275
|
|
|
|
Oui
|
|
21,1
|
|
|
Non
|
|
78,9
|
|
|
Diarrhée à l'admission
|
275
|
|
|
|
Oui
|
|
41,8
|
|
|
Non
|
|
58,2
|
|
|
Rechute
|
273
|
|
|
|
Oui
|
|
4,8
|
|
|
Non
|
|
95,2
|
|
|
Vaccin rougeole
|
265
|
|
|
|
Oui
|
|
18,1
|
|
|
Non
|
|
81,9
|
|
|
Sérologie VIH
|
255
|
|
|
|
Positifs
|
|
12,9
|
|
|
Négatifs
|
|
87,1
|
|
|
Taux d'hémoglobine (g/dl)
|
245
|
|
8,4 (2,2)
|
|
< 12
|
|
94,3
|
|
|
= 12
|
|
5,7
|
|
|
Z-score taille pour
|
|
|
|
|
âge à l'admission
|
275
|
|
- 2,6 (1,4)
|
|
< -3
|
|
36,7
|
|
|
-3 -< -2
|
|
29,1
|
|
|
= - 2
|
|
34,2
|
|
|
Z-score périmètre brachial
|
|
|
|
|
pour âge à l'admission
|
260
|
|
- 4,3 (1,0)
|
|
< -4,79
|
|
32,7
|
|
|
-4,79 - -3,91
|
|
33, 8
|
|
|
> -3,91
|
|
33,5
|
|
Tableau 6: Caractéristiques
démographiques, cliniques, biologiques et anthropométriques
des enfants admis au CREN
Le tableau 6 montre que sur les 275 enfants admis au CREN,
près d'un quart étaient âgés de moins d'un an. Le
CREN a reçu plus de garçons (57,5%) durant la période
observée. Un peu plus d'un enfant sur cinq présentait des
oedèmes et un peu plus de deux enfants sur cinq avaient la
diarrhée. Un peu plus d'un enfant sur 25 avait déjà
été admis au CREN (rechute). Un peu moins d'un enfant sur 5 avait
bénéficié d'une vaccination contre la rougeole.
Plus d'un enfant sur 10 était infecté par le VIH
et presque tous les enfants étaient anémiés.
Au niveau nutritionnel, un peu plus du tiers des enfants
souffraient d'une malnutrition chronique sévère (retard de
croissance staturale sévère). Plus de 9 enfants sur 10 (91,5%)
avaient un Z-PBrA inférieur à -3 écarts types en dessous
de la médiane de référence.
3.2.2. Création d'une variable
dichotomique : décédé versus le reste
ü La variable dichotomique créée est
sortieCAT (n = 274)
- Décédés : 52 (19,0%)
- Autres : 222 (81,0%)
3.2.3. Analyse de la mortalité globalement
Sur les 275 enfants admis au CREN, le statut à la
sortie était connu pour 274 enfants. Parmi ces derniers, 52
décès ont été observés au cours de la
période étudiée ce qui représente une
mortalité de 19,0%.
3.2.4. Analyse de la mortalité en fonction de chacune
des variables prises en
considération
Le tableau 7 présente les mesures d'association entre
la mortalité et les variables démographiques, cliniques,
biologiques et anthropométriques à l'admission des enfants au
CREN
Tableau 7: Association entre la
mortalité et les variables démographiques, cliniques,
.................biologiques et anthropométriques à
l'admission
|
|
n
|
% de
|
RR (IC95%)
|
p
|
|
|
mortalité
|
|
|
|
Age (mois)
|
|
|
|
0,577
|
|
< 12
|
64
|
23,4
|
1,3 (0,7 - 2,5)
|
|
|
12 - 23
|
144
|
17,4
|
1,0 (0,6 - 1,8)
|
|
|
= 24
|
66
|
18,2
|
1,0
|
|
|
Sexe
|
|
|
|
0,996
|
|
Masculin
|
158
|
19,0
|
1,0 (0,6 - 1,6)
|
|
|
Féminin
|
116
|
19,0
|
1,0
|
|
|
oedèmes à l'admission
|
|
|
|
0,449
|
|
Non
|
216
|
19,9
|
1,3 (0,7 - 2,5)
|
|
|
Oui
|
58
|
15,5
|
1,0
|
|
|
Diarrhée à l'admission
|
|
|
|
0,008
|
|
Oui
|
114
|
26,3
|
1,9 (1,2 - 3,1)
|
|
|
Non
|
160
|
13,8
|
1,0
|
|
|
Rechute
|
|
|
|
0,560
|
|
Non
|
259
|
18,5
|
1,2 (0,3 - 4,4)
|
|
|
Oui
|
13
|
15,4
|
1,0
|
|
|
Vaccin rougeole
|
|
|
|
0,056
|
|
Oui
|
48
|
29,2
|
1,7 (1,0 - 2,9)
|
|
|
Non
|
216
|
17,1
|
1,0
|
|
|
Sérologie VIH
|
|
|
|
0,094
|
|
Positifs
|
33
|
24,2
|
1,8 (0,9 - 3,6)
|
|
|
Négatifs
|
221
|
13,6
|
1,0
|
|
|
Taux d'hémoglobine (g/dl)
|
|
|
|
0,112
|
|
= 12
|
14
|
28,6
|
2,2 (0,9 - 5,4)
|
|
|
< 12
|
231
|
13,0
|
1,0
|
|
|
Z-score taille pour
|
|
|
|
|
|
âge à l'admission
|
|
|
|
0,011
|
|
< -3
|
101
|
14,9
|
1,1 (0,5 - 2,1)
|
|
|
-3 -< -2
|
80
|
30,0
|
2,2 (1,2 - 3,9)
|
|
|
= - 2
|
93
|
14,0
|
1,0
|
|
|
Z-score périmètre brachial pour âge
à l'admission
|
|
|
|
< 0,001
|
|
< -4,79
|
85
|
31,8
|
4,6 (2,0 - 10,6)
|
|
|
-4,79 - -3,91
|
87
|
19,5
|
2,8 (1,2 - 6,8)
|
|
|
> -3,91
|
87
|
6,9
|
1
|
|
Le tableau 7 montre une association statistiquement
significative entre la mortalité et la présence de
diarrhée, les Z-scores taille pour âge et périmètre
brachial pour âge à l'admission. Le risque de mortalité
était plus élevé chez les enfants qui avaient la
diarrhée, qui étaient en malnutrition chronique
modérée (retard de croissance staturale modérée) et
chez les enfants qui se situaient dans le premier tiers de la distribution de
Z-score périmètre brachial pour âge à l'admission
3.2.5. Stratifications
ü Exemple 1 : Etude
mortalité-vaccin rougeole stratifiée par groupe de
sérologie VIH
Tableau 8: Association entre la
mortalité et la vaccination contre rougeole stratifiée pour
les
catégories de la sérologie
VIH
|
Sérologie VIH
|
n
|
% de
|
RR (IC95%)
|
|
|
mortalité
|
|
|
Positif
|
|
|
|
|
Vaccin rougeole Oui
|
5
|
80,0
|
5,4 (2,0 - 14,8)
|
|
Vaccin rougeole Non
|
27
|
14,8
|
1,0
|
|
Négatif
|
|
|
|
|
Vaccin rougeole Oui
|
40
|
17,5
|
1,4 (0,6 - 3,0)
|
|
Vaccin rougeole Non
|
172
|
12,8
|
1,0
|
Chi² d'interaction = 4,5 p = 0,034
Il ya interaction entre la vaccination contre la rougeole et
l'infection à VIH sur la mortalité. Chez les enfants
infectés par le VIH, la vaccination contre la rougeole augmente le
risque de mortalité.
ü Exemple 2: Etude
mortalité-diarrhée stratifiée par groupe d'âge
Tableau 9: Association entre la
mortalité et la diarrhée stratifiée pour les
catégories d'âge
|
Age (mois)
|
n
|
% de
|
RR (IC95%)
|
|
|
mortalité
|
|
|
< 12
|
|
|
|
|
Diarrhée Non
|
30
|
33,3
|
2,3 (0,9 - 5,9)
|
|
Diarrhée Oui
|
34
|
14,7
|
1,0
|
|
12 - 23
|
|
|
|
|
Diarrhée Non
|
62
|
24,2
|
2,0 (1,0 - 4,1)
|
|
Diarrhée Oui
|
82
|
12,2
|
1,1
|
|
= 24
|
|
|
|
|
Diarrhée Non
|
22
|
22,7
|
1,4 (0,5 - 4,0)
|
|
Diarrhée Oui
|
44
|
15,9
|
1,0
|
Chi² d'interaction = 0,44 p =
0,802
Il n'y a pas d'interaction entre l'âge et la
diarrhée sur la mortalité
RR brut =1,9
RR ajusté = 1,9 (1,2 - 3,2) p = 0,010
Dabis = 0%
Il n'ya ni effet modifiant ni effet confondant de l'âge
sur l'association entre la diarrhée et la mortalité.
On doit présenter le RR brute et son IC 95%: 1,9
(1,2-3,2) p = 0,010
IV. DISCUSSION
4.1. Limites méthodologiques
Le principal biais dans cette étude réside dans
la sélection des cas. En effet, il n'y avait pas de critère
strict de recrutement des enfants. Il est vrai que le critère principal
d'admission est basé sur l'état de malnutrition (un indice
poids-pour-taille < -3 écarts types de la médiane de
référence NCHS/OMS ou la présence d'oedèmes
symétriques affectant au moins les pieds) mais des critères
secondaires d'admission, bien que justifiés ont été
appliqués. La conséquence est que des enfants qui
n'étaient pas en malnutrition sévère et d'autres qui
n'étaient même pas en malnutrition, ont été admis
pour la réhabilitation nutritionnelle.
4.2. Analyse des enfants sortis guéris et de l'ensemble
des enfants admis au CREN
Sur l'ensemble des enfants suivis au CREN de Tenghin au cours
de l'année 1999, 196 enfants sont sortis guéris. Cela
représente un taux de guérison de 71,3%. Cependant, comme le
montre la figure 2, seulement 68% (133) des enfants sortis guéris
satisfaisaient au principal critère de sortie. Curieusement, 8 (4,1%)
des 196 enfants ont été déclarés guéris et
sont sortis bien que n'ayant enregistré le moindre gain de poids. Une
analyse plus poussée montre que, de ces 8 enfants, 6 (75,0%)
étaient des garçons, 4 (50%) étaient infectés par
le VIH, 7 (87,5%) n'avaient pas été vaccinés contre la
rougeole (le statut vaccinal du dernier n'était pas
spécifié), 1 (12,5%) enfant présentait des oedèmes,
4 (50%) avaient plus de 23 mois.
Le non respect du critère de sortie des enfants atteste
l'incapacité du CREN à faire face à la demande (en moyenne
30 enfants par mois).
Le taux de guérison obtenu au CREN est plus faible que
celui obtenu par d'autres auteurs en Afrique. 79,5% par Main en 1975 au Burkina
Faso [15], 87,5% par Beau et al. en 1993 au Sénégal [16], 79,5%
en 2000 par Sall et al. au Sénégal [17], 85% par Mouko et al. en
2007 au Gabon [18].
L'âge médian des enfants admis au CREN
était de 16 mois. Le même âge est retrouvé chez les
enfants sortis guéris. Les enfants admis au CREN de Tenghin
étaient plus âgés que ceux concernés par les
études de Villamor et al. en 2005 en Tanzanie [18] et Bitwe et al.
(2006) à Goma en Afrique Centrale [19] dans lesquelles l'âge
médian était respectivement de 13,0 et 12,8 mois. Par contre,
Ils étaient plus jeunes que ceux concernés par l'étude de
Sall et al. en 1999 à Dakar au Sénégal avec un âge
médian de 19,11 mois [20] et 17,0 mois pour Bachou et al. en 2006
à Kampala en Ouganda. La tranche d'âge de 12-23 mois était
la plus touchée par la malnutrition et représentait plus de la
moitié de l'échantillon aussi bien chez les enfants sorts
guéris (53,1%) que pour l'ensemble de l'échantillon (52,4%). La
prédominance de cette tranche est retrouvée dans la
littérature [15,21,22,23,24]. C'est pendant cette
période qu'intervient le sevrage associé le plus souvent
à une alimentation de complément inadapté.
L'échantillon des enfants sortis guéris montrait
une prédominance du sexe masculin (57,7%). Il en était de
même pour l'échantillon de l'ensemble des enfants admis au CREN
(57,5%). Cette tendance avait été observée par d'autres
auteurs [15,19,20,21,24]. Cette prédominance masculine serait
liée à une plus grande sensibilité des garçons
à la malnutrition alors que l'anthropométrie moyenne est peu
différente entre garçons et filles au moment du sevrage [25, 13].
21,4 et 21,1% des enfants sortis guéris et de
l'ensemble des enfants admis au CREN présentaient des oedèmes
à l'admission. Bitwé et al. [19] avaient relevé une
proportion plus faible (12,5%) alors que Bachou et al. [26] notaient une
proportion plus élevée et qui était de (50%). Les
différences observées sont dues au fait que le CREN, en principe
ne reçoit que les enfants malnutris, donc une probabilité plus
forte de recruter des enfants oedémateux alors que les hôpitaux
reçoivent tous les enfants malades parmi lesquels on peut retrouver les
malnutris.
La proportion des enfants vaccinés contre la rougeole
était plus élevée chez ceux sortis guéris (17,5%)
par rapport à l'ensemble des enfants admis au CREN (12,9%). Les enfants
malnutris mais qui avaient été vaccinés contre la rougeole
semblaient donc mieux bénéficier de la réhabilitation
nutritionnelle. La couverture vaccinale contre la rougeole est très
faible chez les enfants admis au CREN de Tenghin. Cette faible couverture
vaccinale contre la rougeole chez les enfants malnutris avait été
évoquée par d'autres auteurs au Burkina Faso [22,27].
La prévalence au VIH était plus basse chez les
enfants sortis guéris (9,7%) par rapport à l'ensemble des enfants
admis au CREN (12,9%). Les enfants malnutris infectés par le VIH
semblaient bénéficier d'une plus faible réhabilitation
nutritionnelle comparativement aux enfants non infectés si on tient
compte du gain d'un kg de poids comme critère principal de sortie du
CREN.
41,8% soit plus de 2 enfants sur 5 admis au CREN avaient la
diarrhée à l'admission. De nombreux auteurs dont Agbessi en 1987
[28], Tondé en 1999 au Burkina Faso [23], ont mis effectivement en
parallèle l'incidence de diarrhée et le développement
d'une malnutrition et parlent plus généralement d'une
corrélation entre l'état infectieux et l'état
nutritionnel. La forte proportion d'enfants ayant la diarrhée dans notre
échantillon confirme l'argument de Somé en 1999 au Burkina Faso
[6] qui rapportait qu'un enfant malnutri sur trois présentait une
diarrhée à son entrée dans un CREN. Duboz et al. en 1988
[29] toujours au Burkina Faso notait que les maladies diarrhéiques
étaient bien plus fréquentes chez les enfants malnutris que chez
les biens portants, et qu'elles atteignaient leur maximum au moment du sevrage
de l'enfant.
Plus d'un enfant sur 25 (4,8%) admis au CREN avait
déjà séjourné antérieurement au CREN pour
une réhabilitation nutritionnelle. Ce taux de rechute est plus faible
par rapport à ceux relevés en 1987 en Tanzanie (10,1%) par Van
Roosmalen [30] et en 2000 par Sall et al. au Sénégal (5,5%) [17].
Mais dans l'ensemble, ces taux traduisent l'incapacité ou
l'incompétence des mères à adopter les conseils et
recommandations reçus sur la prise en charge nutritionnelle des enfants.
Presque tous les enfants admis au CREN (94,3%) avaient un
taux d'hémoglobine inférieur à 12g/dl. Ces enfants
étaient anémiés et le taux d'hémoglobine moyen
était de 8,4g/dl. Ce taux est proche de ceux relevés par Sall et
al. en 1999 au Sénégal (7,2g/dl) [20 ] et par Bachou et al. en
2006 en Ouganda (9,0g/dl) [26].
Au niveau nutritionnel, 95,5% des enfants sortis guéris
étaient en malnutrition aigue sévère (indice poids pour
taille <-3) à leur admission au CREN. Tous les enfants
n'étaient pas en malnutrition et cela s'explique au vu des
critères secondaire de recrutements appliqués dans la pratique au
CREN. Cependant, 89,7% des ces enfants se situaient en dessous de - 3
écarts types par rapport à la médiane de
référence en ce qui concerne le Z-score périmètre
brachial pour âge et présentaient donc un haut risque de
décès. Ils devraient donc bénéficier d'une prise en
charge adéquate aussi bien sur le plan nutritionnel que médical.
Or l'équipe du CREN de cette période (trois infirmières et
trois animatrices) ne semblait pas suffisamment compétente pour faire
face à ce besoin.
L'ensemble des enfants admis au CREN souffraient plus d'une
malnutrition aigue sévère (95,5%) que d'une malnutrition
chronique sévère (36,7%).
4.3. Analyse de l'évolution de l'état
nutritionnel des enfants sortis guéris
71,3% des enfants admis au CREN sont sortis guéris.
Pour ces enfants, le gain moyen en poids au cours du séjour était
de 1,2 (0,7) kg. Cela représentait un gain de poids journalier moyen de
8,8 (6,0) g/kg/j.
Le gain moyen en poids ne différait pas de
manière statistiquement significative en fonction de l'âge, du
sexe et de la présence d'oedèmes à l'admission. Par
contre, statistiquement, il différait significativement en fonction de
la sérologie VIH et de l'état de malnutrition. Les enfants qui
n'étaient pas infectés par le VIH avaient pris presque deux fois
plus du poids que les enfants infectés. De même, plus les enfants
étaient malnutris à l'admission au CREN, plus ils ont pris du
poids. En effet, les enfants en malnutrition aigue (émaciation)
sévère ont pris 4 fois plus de poids que ceux en malnutrition
modérée et 16 fois plus par rapport à ceux qui
n'était pas en malnutrition. Ces derniers ont même perdu du
poids ! Cette tendance se vérifie également à travers
la relation entre le Z-score périmètre brachial pour âge et
le gain en poids (tableau 3). En effet, cette relation montre une association
inverse, certes faible mais significative entre le Z-score
périmètre brachial pour âge et le gain en poids au cours du
séjour.
Le gain pondéral moyen journalier de 8,8 (6,0) g/kg des
enfants sortis guéris du CREN reste insuffisant selon Waterlow [13]
qui estime qu'un gain de 10 à 20 grammes/kg/jour est nécessaire
pour une bonne réhabilitation nutritionnelle. De même, l'OMS
recommande pour une bonne réhabilitation nutritionnelle des enfants
malnutris, un gain pondéral journalier de 20 g/kg par jour. Cependant,
elle estime qu'un gain pondéral journalier de 10 à 15 g/kg par
jour est acceptable [31]. Le gain pondéral des enfants sortis
guéris du CREN est plus élevés que ceux obtenus par Sall
et al. en 1999 à Dakar (7,64 g/kg/ jour)
[20], et Mouko et al. au Gabon en 2007 (637,27
(200-1000)g) [18] . Par contre, il est plus faible que celui obtenu en 1987
par Van Roosmalen et al en Tanzanie (16,7 #177; 5,1 g/kg/jour) [30].
4.4. Analyse de la durée de séjour des enfants
sortis guéris
La durée médiane de séjour des enfants
sortis guéris était de 24,0 (17,0-30,0) jours avec des
extrêmes de 7 à 68 jours. Elle ne variait pas significativement
en fonction du sexe, de la présence d'oedèmes à
l'admission, de la sérologie VIH et du Z-score poids pout taille
à l'admission. Par contre, elle variait significativement en fonction de
l'âge et du statut vaccinal contre la rougeole. Concernant l'âge,
plus les enfants étaient jeunes, plus long était leur
séjour au CREN. L'autonomie alimentaire des enfants plus
âgés leur permettant de se nourrir plus suffisamment pourrait
expliquer cette situation. En effet le critère de sortie étant le
gain d'un kilogramme de poids, les enfants qui pouvaient manger le plus sont
ceux qui pouvaient prendre le plus rapidement du poids et donc avoir le
séjour le plus court.
Le séjour au CREN des enfants qui n'avaient pas
été vaccinés contre la rougeole était plus long par
rapport à ceux qui avaient été vaccinés. Cela
confirme le constat de Maniette [32] qui, en 2006 au Burkina Faso relevait que
les enfants vaccinés contre la rougeole étaient moins souvent
modérément et sévèrement malnutris. L'action
bénéfique de la vaccination sur la malnutrition avait
également été relevée en 2000 au Burkina Faso par
Zala [27] qui constatait qu'une vaccination complète exposait moins les
enfants au risque de malnutrition.
Le séjour au CREN des enfants sortis guéris
était plus court que celui de 30 jours observé par Sall et al [
20] en 1999 à Dakar au Sénégal. Par contre, il
était plus long que les 14,8 et 15 jours relevés respectivement
par Van Roosmalen et al [30] en Tanzanie en 1987 et par Sall et al [17] en 2000
à Kaolack au Sénégal.
4.5. Analyse de la mortalité
Sur les 275 enfants admis au CREN, le statut à la
sortie était connu pour 274 enfants. Au total, 52 décès
ont été observés au cours de la période
étudiée ce qui représente une mortalité de 19,0%.
Il n'y avait pas d'association statistiquement significative
entre la mortalité et l'âge, le sexe, la présence
d'oedèmes, la rechute, le statut vaccinal contre la rougeole,
l'infection au VIH et l'anémie. Cela pourrait s'expliquer par la faible
taille de l'échantillon. Bien que non significatif, le risque de
décès était plus élevé pour : les
jeunes enfants (<12 mois), ceux qui n'avaient pas les oedèmes, ceux
qui étaient admis pour la première fois au CREN, ceux qui avaient
été vaccinés contre la rougeole, ceux qui étaient
infectés par le VIH et ceux qui n'étaient pas
anémiés.
Par contre, il y avait une association statistiquement
significative entre la présence de la diarrhée, la malnutrition
et la mortalité. Le risque de mortalité était presque deux
fois plus élevé chez les enfants qui avaient la diarrhée
(RR=1,9) par rapport à ceux qui n'avaient pas la diarrhée.
Chez les enfants qui souffraient de la malnutrition chronique,
le groupe qui était en malnutrition chronique modérée
(Z-score taille pour âge à l'admission compris entre -3 et -2)
était le plus vulnérable comparativement à ceux qui
étaient en malnutrition chronique sévère (Z-score taille
pour âge à l'admission inférieur à-3) et à
ceux qui n'étaient pas en malnutrition chronique (Z-score taille pour
âge à l'admission supérieur ou égal à -2). En
effet, le risque de mortalité était 2,2 fois plus
élevé dans le groupe de ceux qui avaient un Z-score taille pour
âge compris entre -3 et -2 à l'admission par rapport aux deux
autres groupes (Z-score taille pour âge à l'admission < -3 et
= -2).
Chez les enfants qui souffraient de la malnutrition aigue, le
risque de mortalité augmentait graduellement avec le mauvais état
nutritionnel. Plus l'enfant était malnutris, plus grand était son
risque de décès. En tenant compte de la distribution du Z-score
périmètre brachial pour âge à l'admission, on se
rend compte que, comparativement aux enfants situés dans le dernier
tiers de la distribution (Z-score périmètre brachial pour
âge à l'admission >-3,91), le risque de mortalité
était 2,8 fois plus élevé chez les enfants qui se
situaient dans le deuxième tiers (Z-score périmètre
brachial pour âge à l'admission compris entre -4,79 et -3,91) et
4,6 fois plus pour ceux qui se situaient dans le premier tiers (Z-score
périmètre brachial pour âge à l'admission <
-4,79).
La mortalité des enfants admis au CREN de Tenghin est
élevée (19%). Cela peut se comprendre du fait que, comme le
confirment les analyses, les enfants qui sont très
sévèrement malnutris à l'admission sont ceux qui
présentaient un risque très accru de décès.
Pourtant le CREN étaient confronté à des enfants
sévèrement malnutris avec 91,5% d'enfants admis avec un Z-score
périmètre brachial pour âge à l'admission < -3.
Or il est connu que les cas avancés de malnutrition sévère
sont accompagnés de nombreuses complications métaboliques
(hypoglycémie, hypothermie, anémie, insuffisance cardiaque) et
infectieuses (respiratoires, diarrhées, septicémies), causes
principales de décès de ces enfants [33,34]. Ces enfants
nécessitaient donc une prise en charge médicale et nutritionnelle
intenses, ce qui ne semblait pas être à la portée du CREN
à cette période au vu de la composition de son équipe (3
infirmières et 3 animatrices).
D'autres études ont relevés des taux de
mortalités variés. Cependant, ces études ont
été réalisées dans un contexte différent au
notre car elles mettaient en évidence, la relation entre la malnutrition
et la mortalité certes, mais chez des enfants hospitalisés pour
d'autres motifs que la malnutrition. Joseph et al. au Cameroun [24] avaient
relevé une mortalité de 23,8%, 6,8 % pour Sall et al. au
sénégal en 1999 [20], 15,3 % pour SAVADOGO et al. au Burkina Faso
en 2002 [35].
Dans l'ensemble, la malnutrition reste demeure une grande
cause de mortalité, que ce soit directement ou à travers les
complications qu'elle engendre.
V. CONCLUSION
Le taux de guérison (71,3%) des enfants admis au CREN
reste faible. Le stade de malnutrition très avancé à leur
admission les expose à un risque accru de décès avec un
taux de mortalité élevé (19,0%). Une bonne prise en charge
des enfants au CREN à ce stade de malnutrition, nécessite un
plateau technique adapté, des moyens suffisants et du personnel
qualifié, compétent et motivé. Le taux de rechute de 4,8%,
même s'il n'est pas très élevé, atteste
néanmoins l'incompétence ou l'incapacité des mères
à adopter et suivre les comportements et recommandations
suggérés après le séjour au CREN. Les longs
séjours des mères au CREN exposent le reste de leurs enfants
à la malnutrition étant donnée la clef de voûte
qu'elles constituent en matière alimentaire dans le paysage familial
africain. Une meilleure prise en charge de la malnutrition
infantojuvénile devrait se faire à deux niveaux
complémentaires. Une première approche de prise en charge
à base communautaire pour une meilleure accessibilité et un
diagnostic précoce des cas de malnutrition et une seconde approche
basée sur des unités spécialisées et bien
équipées pour la prise en charge des cas graves.
RÉFÉRENCES BIBLIOGRAPHIQUES
[1] KOUANDA S, R. Tonglet, V. De Coninck B. Doulougou, B.
Sondo, J.M. Ketelslegers, A.
Robert. Reference values of IGF-I in children from birth
to 5 years of age, in Burkina
Faso, using blood samples on filter paper. Growth
hormone and IGF Research, 2008,
18:345-352
[2] PIROZZI. Malnutrition in the Sahel, UNICEF/WCARO, 2008
[3] ONUSIDA/OMS : Le point de l'épidémie de
SIDA, 2000
[4] WHO: Projected budget for 1' exercise 2000-2003.
[5] Institut National de la Statistique et de la
Démographie, Macro International Inc., Enquête
Démographique et de Santé du Burkina Faso,
2003.
[6] SOME JF: Itinéraire des enfants admis pour
malnutrition dans les centres de réhabilitation
et d'éducation nutritionnelle de Ouagadougou.
Thèse de doctorat, Université de
Ouagadougou 1999
[7] NEVIN SS. Historical concepts of interactions, synergism
and antagonism between
nutrition and infection. J Nutr 2003; 133:316S-321S
[8] BRIEND A. Prise en charge de la malnutrition grave in la
malnutrition de l'enfant : Des
bases physiologiques à la prise en charge sur le
terrain Institut Danone, 1998, 163p
[9] COLLINS S. Changing the way we adress severe malnutrition
during famine. Lancet
2001;358: 498-501
[10] World Health Organisation. Management of
sévère malnutrition. A manual of
physicians and other senior health workers.
Geneva : World Health Organisation; 1999
[11] BRIEND A. Prévention et traitement de la
malnutrition. ORSTOM 1985, 146 p.
[12] KUAKUWI N, SALL MG, SOW HD, MOREIRA C, SANOKHO A.
Principales
caractéristiques des MCP à l'HEAR :
à propos de 758 cas hospitalisés en deux ans.
Afrique Médicale 1988, 27 : 268, 529, 531
[13] WATERLOW J. C. Treatment of several PEW, Waterlow J.C.
(Ed.) PEM , Edward
Arnold, 1992, p. 164-186.)
[14] BRIAND A, Dykewicz C, Graven K, Mazumder RN, Wojtyniak B,
Benish M.
Usefulness of nutritional indices and classification in
predicting death of
malnourished children. BMJ
1986; 293: 373-6
[15] MAIN P. La malnutrition protéino - calorique de
l'enfant en Afrique de l'Ouest. A
propos d'une année de médecine infantile
en Haute-Volta. Thèse Méd., Paris Bichat
Beaujon 1975, n°86
[16] J.P. BEAU , A. SY. Réhabilitation nutritionnelle en
hopital de jour au Sénégal : résultats
à court et moyen terme. médecine d'Afrique
Noire : 1993, 40 (12)
[17] SALL M.G., BADJI M.L., MARTIN S.L., KUAKUVI N. Recuperation
nutritionnelle en
milieu hospitalier regional : Le cas de
l'Hôpital Régional de Kaolack (Sénégal).
Médecine d'Afrique Noire : 2000, 47 (12)
[18] A. MOUKO, A. Mbika Cardorelle, C. Samba Louaka. Prise en
charge de la malnutrition
sévère dans un service de pédiatrie
au CHU de Brazzaville. Lettres à la rédaction /
Archives de pédiatrie 14 (2007) 1111-1114 1114
[18] Eduardo VILLAMOR, Lara Misegades, Maulidi R Fataki, Roger
L Mbise, and Wafaie
W Fawzi1.Childmortality in relation to HIV infection,
nutritional status, and socio-
Economic Background. International Journal of
Epidemiology 2005;34:61-68
[19] Richard BITWE, Michèle Dramaix et Philippe Hennart.
Modèle pronostique simplifié
d'évaluation de la mortalité
intrahospitalière globale des enfants en Afrique centrale.
Tropical Medicine and International Health. Volume 11
no 1 pp 73-80 Jnuary 2006
[20] SALL MG, DANKOKO B, BADIANE M, EHUA E et KUAKUWI N.
Résultats d'un
essai de réhabilitation nutritionnelle avec la
spiruline a Dakar (A propos de 59 cas).
Médecine d'Afrique Noire : 1999, 46 (3)
[21] UWAMARIYA P. Bilan de cinq années
d'activités dans le centre de récupérat ion et
d'éducation nutritionnelle de Thiès
1986-1990. Thèse Méd. Dakar 1992, n°8.) à
Thiès
au Sénégal
[22] ROUAMBA MM. Environnement socio culturel de la malnutrition
protéino énergétique
de l'enfant de 6 à 36 mois en milieu rural Mossi.
Th. : Méd. : Ouagadougou : 1995
[23] TONDE AP. Aspects psycho sociaux et relationnels de la
malnutrition protéino-
énergétique à Ouagadougou. Th. :
Méd. : Ouagadougou : 1999
[24] A. JOSEPH, O. Pondi Njiki. La malnutrltion
proteino-energetique aigue de l'enfant
Camerounais : donnees cliniques, antmropometriqueb et
biochimiques. Science and
Technoloev Review. (Health Sci.) no 6 - 7 : 47 - 62
[25] ORANA et ORSTOM. Programme populaire et santé
à Niakhar : Rapport de fin de
programme, malnutrition et mortalité. Dakar,
ORSTOM 1987, 215 p.
[26] Hanifa BACHOU, Thorkild Tylleskär, Robert Downing and
James K Tumwine. Severe
malnutrition with and without HIV-1 infection in
hospitalised children in Kampala,
Uganda: differences in clinical features, haematological
findings and CD4+ cell
counts. Nutrition Journal 2006, 5:27
[27] ZALA L. Prévention de la malnutrition protéino
énergétique dans deux secteurs de la
ville de Ouahigouya chez les enfants de la naissance
à 5 ans. Bilan à mi parcours du
programme Mém. : Sté. Pub. : Nancy 1 :
2000
[28] AGBESSI DOSSANTOS H, DAMON M. Manuel de nutrition africaine.
IPD ACCT-Ed
KARTHALA, 1987
[29] DUBOZ P., LAFRANCE N., VAUGUELADE J., SANKARA M. Maladies
diarrhéiques
chez les enfants de 0 à 4 ans et attitudes des
mères concernant ces maladies et la
technique de réhydratation orale. Ouagadougou :
ORSTOM département santé.
UNICEF. Burkina Faso ministère de la Santé
et de l'Action Sociale, 1988
[30] VAN ROOSMALEN-WIEBENGA MW., KUSIN J.A., DE WITH C.
Nutrition
rehabilitation in hospital, a waste of time and money
? Evaluation of nutrition
rehabilitation in a rural district hospital in
southwest Tanzania.II. Long term results.
J, Trop, Ped, 1987, 33, 24-8
[31] World Health organisation. Management of severe
malnutrition. A manual for physicians
and other senior health workers. Geneva : World
Health Organisation, 1999
[32] Melle M-C. MANIETTE. Facteurs favorisant la malnutrition
infantile dans la région de
Ouahigouya (burkina faso). Faculté de
Médecine de DIJON. Thèse de médecine.
Septembre 2006, 154 p.
[33] GOLDEN M. The effect of malnutrition in metabolism of
children. Trans R Soc Trop
Med Hyg 1988 ;82 :3-6
[34] ASHWORTH A, Chopra M, McCoy D, Sanders D, Jackson D,
Karaolis N, et al. WHO
guidelines for management of severe malnutrition in rural
South African hospitals:
effect on case fatality and the influence of operational
factors. Lancet 2004;363:1110-5
[35] L.G.B. SAVADOGO, H.Z. OUEDRAOGO, M. DRAMAIX, A. SAWADOGO,
B.
SONDO, R. TONGLET, P. DONNEN, P. HENNART. État
nutritionnel à l'admission et
mortalité hospitalière des enfants de moins
de 5 ans atteints de maladies infectieuses à
Ouagadougou, Burkina Faso. Rev Epidemiol Sante Publique,
2002, 50 : 441-451
|
|


