ANNEE ACADEMIQUE 2014-2015
UNIVERSITE CATHOLIGUE DU GRABEN
« UCG »
B.P 29 BUTEMBO

FACULTE DE MEDECINE

EVALUATION DE LA PRISE EN CHARGE DE LA
PERITONITE AIGUË EN VILLE DE
BUTEMBO
Par
KATUNGU SIFA NGANZA
Mémoire de fin d'études présenté et
défendu en vue de l'obtention du titre de Docteur en Médecine
Directeur : Dr Albert AHUKA ONA LONGOMBE Professeur
Ordinaire
Encadreur : Dr Moise MUHINDO VALIMUNGIGHE
Assistant
EPIGRAPHES
« La pensée qui ne conduit pas à
l'action ne vaut pas grand-chose, et l'action qui ne procède pas de la
pensée ne vaut rien du tout. »
Georges Bernanos
« Attendre d'en savoir assez pour agir en toute
lumière, c'est se condamner à l'inaction. »
Jean Rostand
II
IN MEMORIAM
J'aurais bien voulu que mon très cher papa
NGARWE Bernard soit présent et assiste à la défense de ce
mémoire. Mais hélas ! Il est mort de péritonite sur
perforation gastrique. Voilà pourquoi nous avons un attachement
particulier à la chirurgie. Mon cher papa, où que tu sois, sache
que je t'aime et je suis reconnaissante pour tout ce que tu as fait pour moi de
ton vivant.
III
A mes parents NGARWE Bernard et KATUVE
Nathalie.
A tous ceux qui aiment la science et militent pour
son avancement.
Je dédie ce travail
KATUNGU SIFA NGANZA
iv
REMERCIEMENTS
Comme toute oeuvre scientifique, ce travail n'est
pas le résultat de notre seul effort; mais plutôt le concours des
efforts émanant de plusieurs personnes tant morales que physiques. De ce
fait, il serait ingrat de notre part de laisser passer inaperçus ces
sacrifices qui méritent d'être remerciés en cor et en cri.
Nos remerciements s'adressent :
· A Dieu, le maître de l'univers, pour
sa protection et toutes ses bénédictions.
· A mon Directeur le Professeur Ordinaire
AHUKA Ona Longombe et mon encadreur, l'Assistant Dr MUHINDO VALIMUNGIGHE
Moïse qui n'ont ménagé aucun effort pour mener à bon
port ce travail.
· A mes très chers parents : NGARWE
Bernard et KATUVE Nathalie pour leur amour parental et leurs multiples
sacrifices.
· A tous mes formateurs à tous les
niveaux pour le haut-savoir qu'ils nous ont transmis.
· Au Professeur Dr.Dr.hc.mult. BRINGMANN,
mon parrain scientifique et président de l'ONG fUNIKIN pour son
assistance morale et matérielle. Que tous les membres de cette ONG
trouvent ici l'expression de ma reconnaissance et gré
infini.
· A vous infirmiers MALONGA Fidèle,
KANZOKA Emmanuel, Adelard, sans votre collaboration, nous ne saurions pas nous
découper en plusieurs morceaux pour faire le suivi de nos
patients.
· Que tous mes frères et soeurs :
Bernadette M, Bernardine V, NGANZA B, MUSUBAO D, FABIOLA M, MWANZI M.J, VANZWA
M, Paola M, se sentent gratifiés par leur soeur cadette pour leur
sollicitude.
· A tous mes camarades Moro, Vahwere,
Saasita, Salima, Kikapo, Kamavu, Musienene, Katero, Nzuko, Visosene, Dalton,
Kavunga, Vicky,.... pour leur franche collaboration.
· A mes amis Robert Matsoro, Jackson
Muhindo,...pour leur soutien.
V
RESUME
Introduction : la péritonite
aiguë constitue une affection fréquente en pratique chirurgicale.
Elle présente une morbidité et une mortalité
élevées. Ce travail avait pour objectif d'évaluer la prise
en charge de la péritonite aiguë en ville de Butembo.
Matériel et Méthode : il
s'agissait d'une étude transversale descriptive allant du 1er
Octobre 2015 au 29 Février 2016, menée dans six structures
sanitaires de la ville de Butembo.
Résultat : Durant notre
période d'étude, 248 patients ont subi une chirurgie abdominale
dont 87 avec péritonite aiguë. Soit une fréquence de 35,08%.
46 étaient des hommes et 41 des femmes. L'âge moyen était
de 43,76 ans. La principale plainte était une douleur abdominale seule
dans 39,1% ou associée à d'autres symptômes. 10% des
patients avaient bénéficié d'une radiographie de l'abdomen
sans préparation et 2,30% d'une échographie abdominale. Le
diagnostic présomptif le plus fréquemment rencontré
était l'occlusion intestinale dans 28,7%, suivi de l'appendicite
aiguë ; 10,3%. Les principales étiologies rencontrées
étaient la perforation jéjuno-iéale 27,6%, la perforation
gastrique 19,5%, la perforation appendiculaire 18,4%. La chirurgie a
été effectuée entre 48 et 72 heures de la consultation
dans 35,6%. La réanimation pré opératoire était
faite de l'analgésie, antibiothérapie et réhydratation
dans 37,9%. En post opératoire cette association était
réalisée dans 80,5%. La mortalité était de 21,8% ;
la morbidité de 44,8%. 63,16% des patients décédés
avaient reçu un traitement traditionnel à domicile.
Conclusion : La morbidité et la
mortalité liées à la péritonite aiguë en ville
de Butembo demeurent encore élevées. Sa prise en charge sera
améliorée par une éviction du retard dans la prise en
charge chirurgicale. Aussi, doit-on décourager toute
automédication tant indigène que moderne.
Mots Clés : Péritonite
aiguë, évaluation, prise en charge, ville de Butembo.
vi
ABSTRACT
Background: Acute peritonitis is a frequent
affection with a high rate of morbidity and mortality. This survey aimed to
evaluate the management of the acute peritonitis in Butembo city.
Materiel and Method: It is a cross sectional
survey conducted in 6 hospitals of Butembo city since the 1st of October 2015
till the 29th of February 2016.
Result: within the period of our survey, 248
patients underwent an abdominal surgery, among them 87 with acute peritonitis.
This makes the frequency of 35.08%. 46 were men and 41 women. The middle age
was 43.76 years. The main complaint was an only abdominal pain in 39.1% or
associated with other symptoms. 10% of patients had benefitted from an x-ray of
the abdomen without preparation and 2.30% had an abdominal scan. The
presumptive diagnosis the most frequently met was the intestinal closure in
28.7%, followed of appendix perforation; 10.3%. The main causes found were the
intestine perforation 27.6%, the gastric perforation 19.5%, and the appendix
perforation 18.4%. The surgery was done between 48 and 72 hours after
consulting in 35.6%. The preoperative resuscitation was made of the analgesia,
antibiotics and rehydration in 37.9%; in post operative, this association was
used in 80.5%. The mortality was 21.8%; and the morbidity 44.8%. 63.16% of the
deceased patients received a traditional treatment at home.
Conclusion: The mortality and the morbidity
due to acute peritonitis in Butembo city still high. Its management will be
improved by avoiding delay in surgical management. In addition, all
self-medication either indigenous or modern must be discouraged.
Key words: acute peritonitis, evaluation,
management, Butembo city
INTRODUCTION
La péritonite aiguë est l'inflammation aiguë
du péritoine par une inoculation septique à partir, le plus
souvent, d'un organe intra péritonéal et plus rarement
après contamination par voie générale [1].
Considérant la source et la nature de la contamination microbienne, la
péritonite peut être classée en primaire, secondaire et
tertiaire [1,2].
Quand elle est primaire elle fait le plus souvent suite
à une inoculation par voie hématogène [3,4]. Lorsqu'elle
est secondaire, elle se fait soit par diffusion à partir d'un foyer
infectieux intra abdominal, soit par perforation d'un organe creux du tube
digestif [2-4]. La péritonite tertiaire est consécutive à
la péritonite secondaire suite à l'échec de la
réponse inflammatoire de l'hôte ou à la surinfection
[2,3].
La péritonite est une pathologie très
fréquente parmi les abdomens aigus chirurgicaux. Sa fréquence est
estimée à 3% en France par rapport à l'ensemble des
abdomens chirurgicaux aigus, 13,6% à Oman, 20% au Mali et 28,8% au Niger
[1].
La péritonite secondaire
généralisée est une des urgences chirurgicales les plus
communes [5]. Elle a une mortalité hospitalière
élevée (24-35%), aussi bien qu'une morbidité
considérable à long terme [6].
En dépit du grand progrès des soins intensifs,
de l'antibiothérapie et des techniques chirurgicales, la gestion de la
péritonite demeure encore très complexe et représente un
défi pour les cliniciens [2,3 ,5].
Le diagnostic des affections intra abdominales est
basé souvent sur les données de l'interrogatoire et l'examen
physique [7].
La péritonite aiguë impose, à
côté des gestes chirurgicaux indiqués et
exécutés à temps, la mise en oeuvre intensive des
ressources de réanimation ; notamment la correction du désordre
hydro
2
électrolytique et antibiothérapie dont le but
est de lutter contre la bactériémie et l'extension de l'infection
[8,9]. Si ces interventions sont différées ou inadéquates,
la péritonite secondaire peut s'étendre rapidement dans toute la
cavité abdominale; jusqu'à 40% de malades avec péritonite
secondaire peuvent progresser à la septicémie ou au choc septique
avec un taux de mortalité élevé pouvant atteindre 30-40%
[1,10].
Les péritonites postopératoires sont une
complication grave des interventions de chirurgie abdominale, marquées
par une fréquence de décès de 30 à 50% des patients
selon les séries [1,11]. Bien qu'ayant une incidence faible (elles
compliquent 2 à 3 % des laparotomies), les péritonites
postopératoires (PPO) doivent absolument être
évoquées et diagnostiquées rapidement car leur pronostic
est beaucoup plus sévère que celui des péritonites
secondaires, avec une mortalité qui se situe entre 30 et 50 % selon les
séries [12]. Malheureusement, les PPO sont souvent reconnues
tardivement, puisque classiquement diagnostiquées entre le 5ème
et le 7ème jour postopératoire, voire même après la
2ème semaine alors qu'il est en fait clairement démontré
que la rapidité du diagnostic et un traitement adapté
d'emblée sont deux facteurs pronostiques majeurs [11,12]. Carlet et son
équipe ont rapporté une mortalité de 6 % quand un
traitement chirurgical correct et une antibiothérapie adaptée
étaient entrepris d'emblée, alors qu'elle pouvait atteindre 71 %
si l'antibiothérapie ne l'était pas et ce, malgré un
traitement chirurgical correct, voire même 90 % dans le cas inverse
[12].
La gravité de la péritonite varie suivant les
pays, la durée d'évolution avant la prise en charge,
l'étiologie, le traitement, le terrain et l'âge sur lesquels elle
survient [8]. Le taux de mortalité due à la péritonite
aiguë augmente avec l'intervalle de temps entre la perforation de l'organe
creux et la chirurgie [5].
3
Dans les pays développés, notamment à
France, cette affection a connu une régression notable avec une faible
mortalité en raison de la maitrise des maladies pouvant se compliquer de
péritonite [13]. Dans les pays en voie de développement par
contre, la morbidité et la mortalité liées à cette
affection demeurent encore très importantes faisant d'elle un
réel problème de santé publique [8,13]. En Asie :
Ramachandran CS, Agarwal S ont signalé dans, leur étude, qu'en
cas de défaillance multi viscérale au moment de l'intervention,
le pronostic pouvait atteindre 70-80% de décès [14]. En Afrique,
une étude faite au Nigeria a révélé une
mortalité de 11,6% chez les enfants atteints de péritonite [15].
Dans une étude effectuée dans la ville de Butembo en
République Démocratique du Congo, la péritonite s'est
révélée 2ème cause d'abdomens aigus
chirurgicaux opérés en urgence avec une fréquence 21.2%
après l'appendicite aiguë [16]
Etant donné que la péritonite constitue une
entité fréquente en chirurgie digestive [5] mettant en jeu
l'intégrité des fonctions vitales [8], il sied de lui accorder
une attention particulière dans la pratique courante. Cela étant,
nous nous sommes posé une question : comment cette pathologie, non
seulement fréquente mais, en plus, mettant en jeu le pronostic vital,
est-elle prise en charge en ville de Butembo ?
Notre étude avait comme objectif général
d'évaluer la prise en charge de la péritonite aiguë dans la
ville de Butembo en vue de son amélioration, et comme objectifs
spécifiques :
> Relever l'aspect épidémiologique de la
péritonite aiguë dans la ville de Butembo.
> Evaluer le diagnostic préopératoire versus
per opératoire.
> Déterminer l'issue de la prise en charge
> Déterminer les facteurs influençant le
pronostic de la péritonite aiguë.
> Analyser l'évolution hospitalière des
patients opérés de péritonite aiguë.
4
Hormis l'introduction et la conclusion, ce travail est
constitué de quatre chapitres : le premier est consacré aux
Généralités sur la péritonite aigue, le
deuxième au matériel et méthodes, le troisième
présente les résultats et le quatrième discute les
résultats.
5
Chapitre I. GENERALITES
I.1. Rappels anatomophysiologiques du
péritoine
I.1.1 Anatomie du péritoine.
Le terme péritoine vient du grec péri
qui signifie autour et teinein qui signifie tendre. Le
péritoine est une membrane séreuse qui tapisse la face profonde
de la cavité abdomino-pelvienne et les viscères qu'elle contient.
Comme toutes les séreuses, il est constitué de 2 feuillets l'un
pariétal, tapissant les parois de la cavité abdominale, l'autre
viscéral, enveloppant presque complètement la plupart des organes
abdominaux [16]. Ces deux feuillets, en parfaite continuité,
délimitent entre eux une cavité quasi virtuelle, ne contenant
normalement que 50 à 100 cm3 de liquide séreux,
entièrement close si ce n'est au niveau de l'orifice interne des trompes
de Fallope. Le liquide péritonéal normal contient de 2 à 2
500 cellules par millimètre cube, comprenant des macrophages, des
cellules mésothéliales desquamées, quelques lymphocytes.
[17,18]
I.1.2. Physiologie du pétitoire
Le péritoine est une membrane semi-perméable
polarisée dont les principales propriétés physiologiques
sont la sécrétion, la résorption, la défense et la
régénération. [19]
A. La sécrétion
Le filtrat du plasma sanguin sécrété par
le péritoine est légèrement visqueux et sa
viscosité moyenne est de 1,4 unité. Cette sécrétion
facilite le glissement des anses intestinales entre elles. La circulation de ce
fluide intra péritonéal se produit à partir du pelvis et
du centre de la cavité abdominale en direction centrifuge et ascendante.
Le péristaltisme intestinal dirige ce liquide à la
périphérie, vers les gouttières para cliniques, tandis que
la pression négative intra thoracique et l'aspiration
créée par les mouvements réguliers du diaphragme l'aspire
dans les lymphatiques sous diaphragmatiques. [19]
6
B. La résorption
La superficie du péritoine est estimée à
plus ou moins 2 m2. Cette large surface lui permet de
résorber d'importantes quantités de liquide, allant
jusqu'à 8 % du poids du corps par heure.
Ce pouvoir de sécrétion et résorption,
combiné à l'action de la pesanteur, des mouvements du diaphragme,
des muscles de la paroi abdominale, de l'état de réplétion
ou non des organes internes, déterminent la pression de la cavité
abdominale. Avec une respiration calme, la pression intra
péritonéale est de 8 centimètres d'eau à
l'inspiration et en décubitus dorsal. L'expiration crée une
pression négative dans les hypochondres surtout à droite, mais
dans le cul-de-sac de Douglas la pression est de 30 à 40
centimètres d'eau. La pression de 150 centimètres d'eau efficace
aux drainages non aspiratifs est atteinte lorsque le malade tousse ou vomit.
[19]
C. La défense du péritoine
Hormis les facteurs systémiques de défense de
l'organisme, le péritoine se protège localement par la formation
des adhérences qui limitent la propagation de l'infection, par
l'agglutination des anses intestinales, du grand épiploon et des
appendices épiploïques autour du foyer infectieux ou d'un corps
étranger. A ce mécanisme de défense s'ajoute le fluide
intra péritonéal qui draine les germes et les corps
étrangers de petite taille dans le canal thoracique. La réponse
cellulaire participe aussi à cette lutte anti-infectieuse par l'afflux
des macrophages péritonéaux, associé à la
production locale de substances à action antibactérienne et
inflammatoire. [19]
D. La régénération
Ce pouvoir de régénération est
très rapide et se manifeste quelques heures après le dommage. Il
se fait sur toute l'étendue de la surface endommagée. [19]
7
I.2. Définition de la péritonite
La péritonite est une inflammation
péritonéale aiguë ou chronique, le plus souvent d'origine
infectieuse qui peut être localisée ou diffuse. L'inflammation
péritonéale entraîne des réactions locales puis
générales potentiellement sévères et le diagnostic
doit donc être précoce. [20]
I.3. Classification de la péritonite
La classification de WITTMANN propose une stratification en 3
groupes déterminés par le mode de contamination de la
cavité péritonéale: péritonites primaires,
secondaires et tertiaires [17,18]. Selon l'étendue de la lésion ;
la péritonite peut être locale ou généralisée
[7].
I.3.1 Péritonite primaire
Les péritonites primaires sont dues à une
infection spontanée mono-bactérienne du péritoine et leur
traitement est médical [7]. Il s'agit typiquement d'une infection
d'ascite à colibacilles par voie hématogène chez les
patients cirrhotiques, ou d'une infection à staphylocoques par
l'intermédiaire du cathéter chez les patients avec une dialyse
péritonéale. Les péritonites primaires surviennent chez
moins de 10 % des patients cirrhotiques et tous les 15 mois pendant une dialyse
péritonéale. Sans la présence d'un facteur
prédisposant (ascite ou dialyse péritonéale), elles sont
extrêmement rares [20].
I.3.2 Péritonite secondaire
Les péritonites secondaires sont liées soit
à la diffusion d'une infection abdominale localisée, soit
à la perforation d'un viscère digestif [9]. Dans le premier cas,
l'infection est d'abord limitée à la muqueuse digestive, puis, en
l'absence de reconnaissance et de traitement, l'infection gagne la
totalité de la paroi digestive et diffuse dans le péritoine
[20].
La gravité de la péritonite aiguë et
l'apparition des manifestations infectieuses systémiques sont
liées à plusieurs facteurs : la gravité de l'infection
organique initiale ; la virulence et la concentration des
8
germes concernés ; la capacité de
résistance de l'organisme au niveau local par la formation des
adhérences et la phagocytose bactérienne et systémique
(capacités anti-infectieuses et immunitaires générales)
[20].
Causes des péritonites secondaires
a. Infection/perforation intra-abdominale
· Appendicite
· Cholécystite
· diverticulite colique
· perforation d'ulcère gastrique, duodénal ou
intestinal
· infarctus mésentérique
· maladie de Crohn ou rectocolite hémorragique
b. Postopératoire
· contamination per opératoire
· complication postopératoire (désunion
anastomotique)
c. Post-traumatique
· perforation endoscopique
· traumatisme abdominal perforant [20]
I.3.3. Péritonite tertiaire
Les péritonites tertiaires sont des péritonites
aiguës devenues chroniques malgré un traitement bien conduit
(éradication du foyer primitif abdominal par une ou plusieurs
interventions ou drainages et antibiothérapie adaptée) [3].
9
I.4. Physiopathologie
I.4.1. Péritonite localisée
Dans la phase initiale d'une péritonite
aiguë, le processus inflammatoire est localisé. La réaction
initiale à la dissémination microbienne est une
sécrétion d'histamine qui provoque, dans un délai de 2
à 4 heures, une dilatation locale des vaisseaux et une augmentation de
la perméabilité péritonéale.
Dans la zone inflammatoire se forme alors un
épanchement liquidien intra péritonéal contenant du plasma
riche en anticorps et en fibrine. La fibrine contribue à la localisation
du processus inflammatoire par la formation d'adhérences. La division de
la cavité péritonéale en espaces anatomiques
différents (par exemple le ligament falciforme sépare les espaces
sous-phréniques gauche et droit) facilite cette
réaction de défense. Parallèlement, se produit en 12
à 24 heures une accumulation intra péritonéale de
granulocytes et de monocytes provoquant une phagocytose bactérienne.
Tant que le nombre de bactéries dans la zone péritonéale
contaminée est faible (< 105 microorganismes/mL), le
processus inflammatoire demeure le plus souvent localisé. La
réaction de défense péritonéale peut ainsi induire
une guérison complète sans signe clinique d'une péritonite
aiguë ou favoriser l'évolution vers un abcès souvent
observé dans le cadre d'une péritonite tertiaire
[20].
I.4.2. Péritonite
généralisée
Plusieurs facteurs peuvent néanmoins conduire
à une diffusion rapide du processus inflammatoire : un
type de micro-organisme particulièrement virulent, une concentration
élevée de microorganismes ou une défaillance du
système immunitaire. Dans une péritonite bactérienne, la
pathogénie est principalement liée aux effets de l'endotoxine
libérée de la paroi de certaines bactéries à Gram
négatif. Une fois que la barrière physiologique à
l'endotoxine constituée par le système
réticulo-endothélial du foie est franchie, ses effets
pathogènes complexes peuvent s'exercer au niveau systémique sur
le centre thermorégulateur (hyperthermie), sur la
10
granulopoïèse et les cellules phagocytaires
(leucopénie puis leucocytose), sur le système vasculaire avec une
rétention liquidienne et la constitution d'un 3ème secteur
(insuffisance rénale, insuffisance respiratoire consécutive
à une diminution de la diffusion d'oxygène) et, enfin, par une
activation des systèmes biologiques comme celui du complément ou
de la coagulation (thrombocytopénie induite par une agrégation
thrombocytaire). Ces différents effets de l'endotoxine peuvent conduire
jusqu'au choc endotoxinique [20].
I.5.Diagnostic
I.5.1. Diagnostic clinique
Le diagnostic d'une péritonite aiguë est
essentiellement clinique et repose sur un petit nombre de symptômes et
signes cliniques [20].
a) Signes fonctionnels
La douleur est constante. Son siège initial et son
maximum d'intensité ont une valeur localisatrice mais non absolue. En
cas de péritonite due à une perforation viscérale, son
apparition brutale
constitue le premier signe de la maladie. Les vomissements
sont
inconstants. [21]
b) Signes généraux
La fièvre varie avec la virulence de l'infection.
Immédiate lorsqu'il y a issue de pus dans le péritoine, elle ne
sera que d'apparition secondaire quand l'épanchement
péritonéal n'est pas initialement purulent. Par contre,
l'accélération du pouls est constante; elle comporte une valeur
pronostique [21].
c) Signes physiques
· Le signe majeur: la contracture des muscles de la
paroi abdominale, suffit à elle seule à poser le diagnostic de
péritonite aiguë et à faire intervenir d'urgence. Parfois
visible : ventre rétracté, laissant voir la saillie des
muscles
11
droits [21]. La contracture abdominale peut être
très modérée, quelles que soient la cause et la
gravité de la péritonite, chez les personnes âgées,
dénutries, ayant une maladie de longue durée ou un traitement
chronique, en particulier par les corticoïdes ou les cytostatiques qui
modifient la sensation de douleur [3]. La contracture est douloureuse,
invincible, localisée au début plus tard
généralisée [21].
· La douleur provoquée au toucher rectal (qui
explore la partie la plus basse de la grande cavité
péritonéale : le cul-de-sac de Douglas) témoigne de
l'inflammation du péritoine.
d) A un stade plus avancé
D'autres symptômes apparaissent :
- Faciès plombé, nez pincé (faciès
péritonéal). - Oligurie, pouls filant.
- Météorisme abdominal (car la
péritonite entraîne une occlusion paralytique) [21].
I.5.2. Apport d'investigations complémentaires au
diagnostic de péritonite
La contracture abdominale affirme le diagnostic de
péritonite et suffit à faire porter l'indication
opératoire d'urgence. Ce n'est qu'en cas de doute sur la présence
d'une contracture que des investigations complémentaires peuvent avoir
une valeur ajoutée. [21]
a. Examens biologiques
Les examens biologiques sont essentiellement utilisés
pour évaluer le retentissement de l'infection [18,20]. Dans les
infections nosocomiales et postopératoires, les examens biologiques sont
généralement décevants. Ainsi, une hyperleucocytose
(>12000/mm3) n'est observée que dans 60% des cas de péritonite
postopératoire, mais ce signe est banal en postopératoire. Les
autres examens biologiques ne permettent en général pas de
s'orienter vers le diagnostic avant le stade de défaillance
viscérale. Le
12
bilan biologique permet d'évaluer les besoins de
réanimation et est utilisé comme bilan
préopératoire. Enfin, la mesure des concentrations de certains
marqueurs de l'inflammation (protéine C réactive,
procalcitonine...) a été proposée comme
élément du diagnostic par certains auteurs [22].
b. Exploration radiologique
Les investigations radiologiques abdominales n'ont
d'intérêt que si leur demande est orientée par une
hypothèse.
> Une radiographie de l'abdomen sans préparation
(ASP) centrée sur les coupoles diaphragmatiques peut mettre en
évidence, en cas de suspicion de perforation digestive, un
pneumopéritoine. Dans les autres formes de péritonite, cette
radiographie n'a pas de valeur et ne doit pas être
systématiquement demandée. A un stade tardif de
l'évolution, elle met en évidence un iléus.
> Le scanner abdominal n'apporte aucun signe
spécifique en cas de péritonite aiguë. Cet examen n'est donc
pas systématiquement indiqué pour le diagnostic des
péritonites aiguës. Cependant, pour les patients chez qui la
suspicion d'une péritonite n'est pas confirmée par l'examen
clinique en raison de la paucité des signes d'examen, un scanner
abdominal avec opacification digestive peut mettre en évidence un
épanchement péritonéal, un pneumopéritoine, un
épaississement inflammatoire des mésos, et des signes liés
à l'étiologie. La découverte de ces signes scanographiques
incite à proposer une intervention d'urgence [21].
I.6. Evaluation de la gravité
Les facteurs de gravité sont les suivants : Facteurs
liés au terrain :
· âge avancé
· immunodépression
· dénutrition
13
· défaillance d'organe
· antécédents médicaux
Facteurs liés au mode de contamination
· Péritonite stercorale
· perforation colique
· présence de lésions étendues ou de
lésions associées
Agent infectieux
· infection à E. coli ou aux anaérobies
Facteurs liés à la prise en charge
· retard à l'intervention
· antibiothérapie initiale inadaptée [21].
I.7 Prise en charge de la péritonite
aiguë
I.7.1 But
Eradiquer le foyer infectieux, Lutter contre l'infection et
assurer l'équilibre hydro électrolytique.
I.7.2 Les moyens :
Sont médicaux et chirurgicaux
A. les moyens médicaux :
· la réanimation :
C'est le premier temps essentiel ; elle associe : La
rééquilibration hydro électrolytique par perfusion de
solutés avec une voie veineuse centrale permettant la mesure
répétée de la pression veineuse centrale. La sonde
noso-gastrique pour l'aspiration douce et continue, la sonde urinaire pour la
surveillance de la diurèse horaire. [22]
· L'antibiothérapie :
14
Précoce, active sur les germes aérobies et
anaérobies et les Gram négatifs, adaptée aux germes
retrouvés dans les différents prélèvements (pus
péritonéal, hémocultures). [22]
B. Traitement chirurgical
Quelle que soit la pathologie, les objectifs de la chirurgie
sont toujours identiques et reposent sur cinq préceptes :
· identifier la source de contamination ;
· supprimer la source de contamination ;
· identifier les germes en cause ;
· réduire la contamination bactérienne ;
· prévenir la récidive ou la persistance de
l'infection. [22]
Le traitement chirurgical est composé de deux
étapes : résection ou suture du viscère source de
l'infection et toilette péritonéale. Dès le début
de l'intervention, un prélèvement bactériologique du
liquide péritonéal est effectué pour adapter
l'antibiothérapie postopératoire en fonction du ou des germes
retrouvés. [20,22]
B.1. Traitement du foyer infectieux
Le geste chirurgical dépend de l'origine de la
péritonite. Il peut être simple, telle une appendicectomie ou la
suture d'un ulcère duodénal perforé. Dans d'autres cas,
une résection majeure est nécessaire comme une gastrectomie pour
traiter un cancer gastrique perforé ou une colectomie pour traiter une
diverticulite colique compliquée [20].
Lorsqu'une résection au niveau du grêle ou du
côlon est nécessaire, le choix entre le rétablissement de
la continuité par une ou plusieurs anastomoses digestives et la
réalisation de stomie pour dériver le contenu digestif et
éviter une anastomose à risque de désunion dépend
du degré d'inflammation péritonéale, du syndrome
inflammatoire généralisé et de l'état
général du patient. Ces interventions d'urgence sont le plus
souvent faites par une laparotomie médiane. L'approche laparoscopique
est
15
maintenant admise dans la péritonite appendiculaire et
dans la péritonite par perforation d'un ulcère duodénal
[20].
B.2. Toilette péritonéale
La seconde étape est une toilette
péritonéale pour évacuer le liquide
péritonéal infecté. Les sécrétions
contaminées et infectées doivent être aspirées avec
un soin particulier. Il n'y a pas de preuves scientifiques qu'un lavage
péritonéal abondant diminue la mortalité ou les
complications infectieuses postopératoires pour les malades qui
reçoivent un traitement antibiotique systémique adapté. Un
débridement agressif peut provoquer un saignement important du
péritoine inflammatoire dénudé et des lésions de
l'intestin fragilisé. Cela doit être évité [20].
L'utilisation d'un drainage abdominal n'est pas
systématique comme cela a longtemps été proposé. Ce
dernier est réservé aux abcès abdominaux dont la
cavité ne peut pas être comblée par de l'épiploon ou
l'intestin. [20]
B.3. Interventions secondaires
Parfois, on ne peut obtenir une exérèse
idéale lors de l'intervention initiale, par exemple après un
débridement pour des nécroses pancréatiques
infectées. Dans ce cas, de même que pour une péritonite
postopératoire persistante, malgré un bon contrôle initial,
une ou plusieurs ré interventions peuvent être planifiées.
La création d'une laparostomie (fermeture provisoire de
l'aponévrose par l'intermédiaire d'une prothèse) peut
ainsi être nécessaire et faciliter la réexportation
[20].
16
Chapitre II. MATERIEL ET METHODE
II.1 MATERIEL
II.1.1 Cadre d'étude
Notre étude s'est limitée à la ville de
Butembo. La ville de Butembo est constituée de deux zones de
santé dont la zone de santé de Butembo et celle de Katwa. Elles
sont séparées, l'une de l'autre par la Nationale N°4 ou
alors la rue Président de la République. La zone de santé
de Butembo occupe la partie Ouest et est constituée par deux communes
dans sa partie urbaine. Elle comprend 23 aires de santé et 17 centres
médicochirurgicaux. La zone de santé de Katwa est
également constituée de deux communes de la partie Est de la
ville. Elle est subdivisée en 20 aires de santé, comprend 20
centres de santé fonctionnels dotés de salles d'opération.
Au total nous avons dénombré 37 centres
médicochirurgicaux.
Le choix des institutions sanitaires était basé
sur le seul critère de la fréquentation. Ajoutons que ces six
structures ciblées sont celles où sont faites des grandes
interventions.
II.1.2 Population et échantillon d'étude
Notre étude s'est intéressée à
tous les patients qui ont subi une chirurgie abdominale durant notre
période d'étude au sein des institutions sanitaires
ciblées ; leur nombre s'est élevé à 248.
L'échantillon était constitué de 87
patients dont le diagnostic per opératoire était la
péritonite aiguë.
II.1.3. Documents utilisés
Les données ont été
récoltées sur une fiche de collecte des données
préalablement établi. Chaque patient en avait une. Cette fiche
était complétée au fur à mesure selon
l'évolution du patient. Des différents registres du service de
chirurgie nous ont aussi été utiles.
17
II.2 METHODES
Il s'agissait d'une étude transversale descriptive
effectuée sur les malades ayant été opérés
pour péritonite aiguë du 1er octobre 2015 au 29
Février 2016 à l'Hôpital Général
Référence (HGR) de Katwa, HGR de Kitatumba, hôpital de
Matanda, les Cliniques Universitaires du Graben (CUG), Centre
Médico-chirurgical Wanamahika, et Centre Médico-chirurgicale de
la Sainte famille.
Ont intéressé notre étude, tous les
patients de tout âge, ayant subi une chirurgie abdominale et dont le
diagnostic per opératoire a été une péritonite
aiguë quels que soient les signes et symptômes pré
opératoires.
Tous les patients ayant subie une chirurgie abdominale et dont
le diagnostic per opératoire s'est révélé autre
qu'une péritonite aiguë, ont été exclus de cette
étude.
II.2.1 Paramètres étudiés
Les paramètres suivants ont été
étudiés : Age, sexe, motif de consultation, délai entre le
début de la symptomatologie et la consultation, le traitement
reçu à domicile avant la consultation, le délai entre
l'arrivée à l'Hôpital et la chirurgie, le diagnostic
préopératoire, le traitement médical avant la chirurgie,
les examens para cliniques, le diagnostic per opératoire, la
durée de l'intervention, le type d'anesthésie, le facteur
concernant le chirurgien, le traitement médical reçu après
la chirurgie, les complications éventuelles postopératoires,
l'issue du traitement, la durée d'hospitalisation. Le schéma de
la fiche de collecte des données est repris en annexe.
18
II.2.2 Critères de jugement
Tout patient présentant des signes cliniques d'abdomen
aigu chirurgical était considéré comme ayant une
péritonite aiguë jusqu'à preuve de contraire.
Nous avons considéré 3 issues ou
modalités de sortie pour les patients suivis dans notre étude.
· Les patients guéris sont ceux qui sont sortis de
l'hôpital sans aucune plainte, la plaie opératoire en voie de
cicatrisation voire cicatrisée.
· Les patients améliorés sont ceux dont la
sortie a été signée, qui toutefois présentaient
encore des plaintes bénignes et devaient revenir
régulièrement aux pansements en ambulatoire.
· Les patients décédés sont ceux
qui sont sortis de l'hôpital morts, et dont le médecin traitant a
confirmé le décès.
II.2.3 Traitement des données
Les données ont été traitées par
le logiciel EPI INFO version 3.5.4 qui est un logiciel de traitement des
données épidémiologiques développé par les
Centers for Deseases Control (CDC) ATLANTA et l'Organisation Mondiale de la
Santé (OMS) depuis 1983 mis en jour en Juillet 2012.
Les calculs statistiques étaient constitués de
la fréquence et la moyenne. Pour déterminer la dépendance
ou l'indépendance des variables, nous avons utilisé le test
Khi-carré. Les variables étaient considérés comme
dépendants lorsque p<0,05.
II.2.4 Considération éthique
Les normes de l'éthique ont été
respectées dans la réalisation de ce travail : l'accord du malade
était obtenu après un consentement éclairé. Ce
dernier était verbal. Et pour les malades incapables de donner un point
de vue, un proche parent ou un accompagnant devait consentir.
19
Tous les malades éligibles pour notre étude
étaient intéressés sans discrimination aucune. Les chances
de participer à l'étude étaient identiques dans le respect
du principe de la justice.
En outre, le respect de l'anonymat dans le recueil des
renseignements concernant les malades et la présentation globale de nos
résultats a fait que notre étude soit indemne de tout
problème d'ordre éthique.
L'attestation de recherche qui nous a été
donnée par la faculté de Médecine de l'Université
Catholique du Graben (UCG) avec l'accord du secrétariat
académique a été approuvée par le Bureau Central de
la Zone de santé (BCZ) urbano-rurale de KATWA et celui de la zone de
santé de Butembo. Elle a, par la suite, été visée
par les directions des différentes structures sanitaires que nous avons
enquêtées. Cela étant, les responsables sanitaires
étaient suffisamment éclairés sur le but de cette
étude et nous ont offert leur franche collaboration sans
difficulté.
20
Chapitre III. RESULTATS
Durant notre période d'étude, 248 patients ont subi
une chirurgie abdominale dont 87 avaient une péritonite aiguë. La
péritonite aiguë a constitué 35,08% des interventions de
chirurgie abdominale.
III.1. Sexe des patients
Le tableau ci-dessous présente la distribution des
patients opérés pour péritonite aiguë selon le
sexe.
Tableau I. Répartition des patients selon
le sexe.
Sexe Fréquence Pourcentage
Féminin 41 47,1
Masculin 46 52,9
Total 87 100,0
Le sexe masculin était plus représenté
52,9%. Le sex ratio est de 1,12.
III.2. Age des patients
|
Le tableau suivant présente la répartition des
patients selon les différentes classes d'âge.
Tableau II : Répartition des patients
selon l'âge
|
|
Tranches d'âge en année
|
Fréquence
|
Pourcentage
|
|
0- 10
|
1
|
1,1
|
|
11- 20
|
4
|
4,6
|
|
21- 30
|
20
|
23,0
|
|
31- 40
|
8
|
9,2
|
|
41- 50
|
17
|
19,5
|
|
51 - 60
|
27
|
31,0
|
|
61 - 70
|
9
|
10,3
|
|
71 - 80
|
1
|
1,1
|
|
Total
|
87
|
100,0
|
L'âge moyen des patients était 43,76 ans avec des
extrêmes 1 et 71 ans.
tous les patients.
21
III.3 Diagnostic de la Péritonite aiguë
a. Plaintes
Le tableau ci-dessous relève les plaintes des patients
à
l'admission.
Tableau III : Fréquence des plaintes
Plaintes Fréquence Pourcentage
Douleur abdominale localisée 34 39,1
A 22 25,3
B 18 20,7
C 7 8,0
D 4 4,6
Arrêt des matières et des gaz 1 1,1
Vomissements 1 1,1
Total 87 100,0
A=Douleur abdominale et Vomissements
B = Douleur abdominale + arrêt des matières et des
gaz + Vomissements C=Douleur abdominale + arrêt des matières et
des gaz
D= Fuite des matières à travers la plaie
opératoire
La plainte la plus fréquemment accusée était
la douleur abdominale, seule ou associée à d'autres
symptômes
b. Examens para cliniques d'imagerie et de laboratoire
9 patients sur 87 soit 10,34% ont bénéficié
d'un examen de radiographie de l'abdomen sans préparation.
L'échographie abdominale a été
réalisée chez 2 patients sur 87 soit 2,30%.
La numération et formule leucocytaire étaient
faites chez
22
c. Diagnostic préopératoire
Le tableau ci-dessous reprend les diagnostics
préopératoires.
Tableau IV : Diagnostic
préopératoire
Diagnostic Fréquence
Pourcentage
Occlusion intestinale 25 28,7
Appendicite aigue 10 11,5
Syndrome douloureux de l'épigastre 9 10,3
Perforation gastrique 8 9,2
Gastro-entérite 8 9,2
Abdomen aigu chirurgical 7 8,0
Perforation intestinale 6 6,9
Algie pelvienne chronique 4 4,6
Abcès hépatique 4 4,6
Péritonite 3 3,4
Fistule stercorale 2 2,3
Masse abdominale 1 1,1
Total 87 100,0
Le diagnostic présomptif d'occlusion intestinale vient
en première position, avec une fréquence de 28,7% soit 25 cas sur
87.
23
d. Diagnostic per opératoire
Le tableau suivant représente la répartition des
patients selon les diagnostics per opératoires ou
étiologie-même de la péritonite. Tableau V
: Diagnostic per opératoire
Diagnostic per opératoire
Fréquence Pourcentage
Perforation jéjuno-iléale 24 27,6
Perforation gastrique 17 19,5
Perforation appendiculaire 16 18,4
Occlusion intestinale 12 13,8
Abcès abdominal localisé 5 5,7
Perforation colique 5 5,7
Abcès tubo-ovarien 4 4,6
Perforation utérine 3 3,4
Perforation duodénale 1 1,1
Total 87 100,0
La perforation jéjuno-iléale représente la
plus grande proportion. Suivie de la perforation gastrique.
24
III.4 Prise en charge de la péritonite
aiguë
a. Traitement médical avant la chirurgie
Le tableau ci-après, nous renseigne sur le traitement
médical que les patients ont reçu avant la chirurgie.
Tableau VI. Traitement médical
reçu avant la chirurgie
Traitement reçu avant la chirurgie
Fréquence Pourcentage
Analgésiques+Antibiotique+Réhydratation 33 37,9
Analgésiques+Réhydratation 20 23,0
Antibiotiques et réhydratation 12 13,8
Analgésiques 10 11,5
Réhydratation 9 10,3
Analgésiques+Antibiotiques 2 2,3
Antibiotiques 1 1,1
Total 87 100,0
L'association
Analgésiques+Antibiotiques+Réhydratation était la plus
fréquemment utilisée dans 37,9% des cas.
b. Délai entre l'arrivée à
l'hôpital et la chirurgie
Le tableau ci-dessous nous renseigne sur le délai entre
l'arrivée à l'hôpital et la chirurgie.
Tableau VII. Délai entre l'arrivé
à l'hôpital et la chirurgie
Arrivée à l'hôpital et chirurgie:
délai en Fréquence Pourcentage
heures
Moins de 12 12 13,8
12-23 14 16,1
24-47 16 18,4
48-72 31 35,6
Plus de 72 14 16,1
Total 87 100,0
31 patients soit 35,6% ont été intervenus entre 48
et 72 heures de leur arrivée à l'hôpital.
25
c. Drainage péritonéal
Tous les patients avaient bénéficié d'un
drainage péritonéal en per opératoire. Soit une proportion
de 100%.
d. Traitement médical reçu après la
chirurgie
Le tableau ci-après nous renseigne sur le traitement
médical dont les patients avaient bénéficiés
après la chirurgie.
Tableau VIII. Traitement médical
reçu après la chirurgie
Traitement médical reçu après
chirurgie Fréquence Pourcentage
Analgésiques+Antibiotiques+Réhydratation 70 80,5
Analgésiques+Antibiotiques+Réhydratation+ 15
17,2
Transfusion
Analgésiques+Antibiotiques 1 1,1
Antibiotique+ réhydratation 1 1,1
Total 87 100,0
La réanimation postopératoire était faite de
l'association Analgésique, Antibiotique et Réhydratation dans
80,5% des cas.
III. 5 Issue de la Prise en charge
a. Modalité de sortie
Le tableau ci-après nous donne une idée sur l'issue
de la
prise en charge.
Tableau IX : Modalités de sortie
Modalités de sortie Fréquence
Pourcentage
Améliorés 22 25,3
Guéris 46 52,9
Décédés 19 21,8
Total 87 100,0
21,8% soit 19 patients sur 87 sont
décédés
Parmi les 19 décès, 18 sont survenus au delà
de 72heures après l'intervention soit 94,7% ; et un cas soit 5,3% est
survenu avant 72heures après l'intervention.
26
b. Décès et diagnostic per
opératoire
Le tableau ci-après, présente les proportions de
patients décédés et ceux sorties vivants par rapport au
diagnostic per opératoire.
Tableau X : Diagnostic per opératoire et
mortalité.
|
Diagnostic per opératoire
|
Patients décédés
Effectif %
|
Patients vivants
Effectif %
|
Total
Effectif
|
|
Perforation gastrique
|
2
|
11,9
|
15
|
88,24
|
17
|
|
Perforation appendiculaire
|
1
|
6,25
|
15
|
93,75
|
16
|
|
Perforation jéjuno-iléale
|
8
|
33,33
|
16
|
66,67
|
24
|
|
Occlusion intestinale
|
2
|
16,67
|
10
|
83,33
|
12
|
|
Perforation utérine
|
2
|
66,67
|
1
|
33,33
|
3
|
|
Perforation colique
|
4
|
80,00
|
1
|
20
|
5
|
|
Perforation duodénale
|
0
|
0,00
|
1
|
100
|
1
|
|
Abcès localisé
|
0
|
0,00
|
5
|
100
|
5
|
|
Abcès tubo ovarien
|
0
|
0,00
|
4
|
100
|
4
|
|
Total
|
19
|
|
68
|
|
87
|
La perforation colique donnait plus de décès. 80%
des patients ayant eu une perforation colique sont
décédés.
27
c. Les complications
Le tableau suivant donne une idée sur les complications
enregistrées dans le suivi de patients.
Tableau XI : Les complications
Complications Fréquence Pourcentage
Aucune complication enregistrée 48 55,2
Suppuration pariétale 19 21,8
|
Suppuration pariétale + Déhiscence de la plaie
|
8 9,2
|
Lâchage de l'anastomose 5 5,7
Septicémie 2 2,3
Lâchage de l'anastomose et septicémie 5 5,7
Total 87 100,0
La suppuration pariétale est celle qui est venue à
la tête de toutes les complications observées avec une
fréquence de 21% soit 19 cas sur 87.
28
III.6. facteurs influençant l'issue de la prise
en charge
a. Influence de la duré entre le début de la
symptomatologie et la consultation sur l'issue de la prise en charge.
Le tableau ci-après nous présente la relation
qui existe entre l'issue de la prise en charge et la durée
séparant le début des symptômes, de la consultation.
Tableau XII : Délai entre le début
des symptômes et la consultation ; modalité de sortie
Délai entre le début de
Améliorés Guéris Décédés
TOTAL
la symptomatologie
et la consultation (en heures)
|
Moins de 12
|
1
|
0
|
0
|
1 (1,1%)
|
|
Entre 12 et 23
|
1
|
5
|
1
|
7(8,0%)
|
|
Entre 24 et 47
|
1
|
13
|
0
|
14(16,1%)
|
|
Entre 48 et 72
|
18
|
26
|
1
|
45(51,7%)
|
|
Plus de 72
|
1
|
2
|
17
|
20(23,0%)
|
|
TOTAL
|
22
|
46
|
19
|
87
|
Chi-carré Dl Probabilité
71,7693 8 0,0000
Il y a une dépendance entre la modalité de sortie
et le délai
qui sépare le début des symptômes de la
consultation. Les décès ont été observés
plus parmi les patients qui avaient consulté au delà de 72 heures
du début de la symptomatologie.
Figure 2. Répartition des patients
selon le type de traitement reçu en automédication.
29
b. Traitement reçu à domicile avant la
consultation
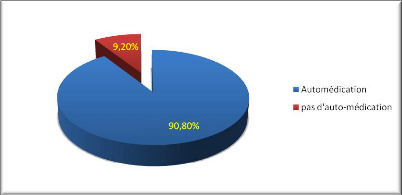
Figure 1. Répartition des patients selon
qu'ils ont eu une automédication ou non.
79 patients sur 87 ont reçu un traitement à
domicile soit une proportion de 90,80%.
c. Répartition des patients selon le type de
traitement reçu en automédication.
30
34 patients sur 87 avaient reçu un traitement moderne
soit 39,08%, 27 patients sur 87 avaient reçu un traitement moderne et
traditionnel associés soit 31,03%, 18 patients sur 87 avaient
reçu un traitement traditionnel soit 20,69% enfin 8 patients sur 87
n'avaient reçu aucun traitement à domicile avant la consultation
soit 9,20%.
d. Relation entre le type de traitement en
automédication et l'issue de la prise en charge.
Le tableau suivant montre la relation entre le type de
traitement reçu en automédication et la modalité de
sortie.
Tableau XIII : Type de traitement reçu
à domicile en automédication et
|
modalité de sotie
|
|
|
|
|
|
Type de traitement reçu à
domicile
|
Améliorés
|
Guéris
|
Décédés
|
Total
|
|
Traitement moderne
|
8
|
22
|
4
|
34
|
|
Traitement traditionnel
|
2
|
4
|
12
|
18
|
|
Traitement moderne et traditionnel
|
10
|
15
|
2
|
27
|
|
Total
|
20
|
41
|
18
|
79
|
Chi-carré dl Probabilité
26,9680 4 0,0000
Il y a une dépendance ente le type de traitement
reçu à domicile et la modalité de sortie. La
mortalité élevée a été observée parmi
les patients qui avaient reçu un traitement traditionnel à
domicile.
31
e. Influence du délai entre la consultation et la
prise en charge chirurgicale sur l'issue de la prise
Le tableau ci-après présente la relation entre le
délai séparant la consultation de la prise en charge chirurgicale
et l'issue de la prise en charge.
Tableau XIV: Délai entre l'arrivée à
l'hôpital et la chirurgie; modalité de
|
sortie
|
|
|
|
|
|
Arrivée à l'hôpital et chirurgie:
délai en heures
|
Améliorés
|
Guéris
|
Décédés
|
TOTAL
|
|
Moins de 12
|
3
|
6
|
3
|
12
|
|
Entre 12 et 23
|
3
|
9
|
2
|
14
|
|
Entre 24 et 47
|
3
|
11
|
2
|
16
|
|
Entre 48 et 72
|
12
|
19
|
0
|
31
|
|
Plus de 72
|
1
|
1
|
12
|
14
|
|
Total
|
22
|
46
|
19
|
87
|
Chi-carré dl Probabilité
45,4486 8 0,0000
Le délai entre l'arrivée à l'hôpital
et la prise en charge chirurgicale influence
la modalité de sortie. 12 patients sur les 19
décédés ont été opérés au
delà de 72 heures.
32
f. Complications et modalités de sortie
Le tableau ci-après nous renseigne sur la relation entre
la survenue des complications et la modalité de sortie. Tableau
XV : Complications et modalité de sortie
|
Complication
|
Amélioré
|
Guérie
|
Décédé
|
Total
|
|
Suppuration pariétale
|
4
|
9
|
6
|
19
|
|
Suppuration+déhiscence de la plaie
|
4
|
0
|
4
|
8
|
|
Lâchage d'anastomose
|
2
|
1
|
2
|
5
|
|
Aucune complication
|
11
|
36
|
1
|
48
|
|
Septicémie
|
0
|
0
|
2
|
2
|
|
Lâchage d'anastomose et
|
1
|
0
|
4
|
5
|
|
Septicémie
|
|
|
|
|
|
Total
|
22
|
46
|
19
|
87
|
Chi-carré dl Probabilité
43,0718 10 0,0000
La survenue d'une complication influence la modalité de
sortie. Parmi les patients décédés un seul n'avait pas de
complication.
33
g. Diagnostic per opératoire et modalité de
sortie.
Le tableau ci- après nous montre la relation entre le
diagnostic per opératoire et la modalité de sortie.
Tableau XVI: Diagnostic per opératoire et
modalité de sortie
|
Diagnostic per opératoire
|
Amélioré
|
Guéri
|
Décédé
|
Total
|
|
Perforation gastrique
|
4
|
11
|
2
|
17
|
|
Abcès tubo-ovarien
|
0
|
4
|
0
|
4
|
|
Perforation appendiculaire
|
4
|
11
|
1
|
16
|
|
Abcès intra-péritonéal localisé
|
0
|
5
|
0
|
5
|
|
Perforation jéjuno-iléale
|
8
|
8
|
8
|
24
|
|
Occlusion intestinale avec sphacèle
|
5
|
5
|
2
|
12
|
|
Perforation Utérine
|
0
|
1
|
2
|
3
|
|
Perforation duodénale
|
0
|
1
|
0
|
1
|
|
Perforation colique
|
1
|
0
|
4
|
5
|
|
Total
|
22
|
46
|
19
|
87
|
Chi-carré dl Probabilité
32,4016 16 0,0089
Il y a une dépendance entre l'étiologie de la
péritonite et l'issue de sa prise en charge. Le décès est
plus observé en cas de perforation colique et
jéjuno-iléale.
34
Chapitre IV. DISCUSSION
Nous voici au terme de notre étude transversale portant
sur l'évaluation de la prise en charge de la péritonite
aiguë en ville de Butembo.
L'accès aux données n'a pas été
difficile ; nous avons eu la plupart d'éléments dont nous avions
besoin. Toutefois, nous avions eu des difficultés à
accéder aux résultats de certains examens para cliniques dans
certaines structures sanitaires. Ceci était dû à leur
manière propre de se transmettre l'information.
IV. 1 Fréquence de la péritonite
aiguë
La péritonite est l'un des plus importants
problèmes que le chirurgien rencontre [1, 8,23]. Nous avions
trouvé une fréquence de 35,08% soit 87 patients
opérés pour péritonite aiguë sur un total de 248
patients qui ont subi une chirurgie abdominale. Cette fréquence est
inférieure mais proche toutefois de celle trouvée par M. Cheick
Oumar Sékou COULIBALY à l'Hôpital de Sikasso au Mali. Il a
trouvé 41% des cas de péritonite aiguë parmi les patients
qui ont subi une chirurgie abdominale [24]. Elle est inférieure à
celle retrouvée dans une étude effectuée l'année
passée dans 4 structures de la ville de Butembo sur les urgences
chirurgicales abdominales non traumatiques qui a révélé
21,2% de péritonite [16]. A l'hôpital de Niamey au Nigeria cette
fréquence est de 19% [8]. Les auteurs Africains ont noté une
fréquence variant de 7,8 à 28,8% sur l'ensemble des abdomens
chirurgicaux aigus tandis que Lorand en France a rapporté une
fréquence de 3% [1].
IV.2 Péritonite aiguë et sexe
Nous avons trouvé que le sexe masculin est le plus
touché avec une fréquence de 52,9% et le sexe ratio de 1,12. Ceci
rejoint les résultats retrouvés dans la littérature [3,
8,9]. (Tableau I)
35
IV.3 Péritonite aiguë et âge
L'âge minimum retrouvé dans notre
échantillon était de 1an, l'âge moyen de 43,76 et le
maximum de 71ans. Nous avons retrouvé 2 pics ; le premier entre 20 et 30
ans et le second entre 50 et 60 ans (tableau II).
L'âge souvent jeune des patients a été
noté par d'autres auteurs dans des études menés dans des
pays en voie de développement [8,9]. Ceci s'expliquerait par la
fréquence de certaines pathologies infectieuses pour la plupart sous les
tropiques chez l'adulte jeune et qui peuvent entrainer une péritonite.
Par contre, en Occident les péritonites touchent une population plus
âgée [1,12].
Ces différences peuvent s'expliquer par la
répartition démographique différente entre les pays
développés qui ont une population plus âgée et les
pays en voie de développement qui ont une population plus jeune. Mais
également par la différence au niveau des pathologies
incriminées dans la survenue des péritonites.
IV.4 Diagnostic de la péritonite aiguë
Le diagnostic de la péritonite aiguë dans notre
étude était clinique pour la plus part.
Le tableau III présente les différentes plaintes
accusées par les patients à l'admission. Tous les patients se
plaignaient de la douleur abdominale diffuse ou localisée. La douleur
pouvait être seule ; 39,1% ou associée à d'autres
symptômes tels que : arrêt des matières et des gaz,
vomissement. L'issue des matières à travers la plaie
opératoire a motivé la consultation de 4 patients soit 4,6% qui
étaient tous référés par des centres de
santés. Ces plaintes permettaient d'établir un diagnostic de
présomption en vue d'une prise en charge classique.
Le diagnostic de la péritonite est essentiellement
clinique et repose sur un petit nombre de symptômes et signes cliniques
(douleur abdominale spontanée, contracture abdominale, arrêt du
péristaltisme intestinal et fièvre) qui varient en fonction de
l'étiologie et de la durée
36
d'évolution de la péritonite [3,20]. Cependant,
ces signes caractéristiques peuvent manquer, ou se résumer en la
seule douleur.
Sur 87 patients, 9 ont bénéficié d'une
radiographie de l'abdomen sans préparation soit 10,34%.
L'échographie quant à elle a été faite chez 2
patients sur 87 soit 2,30%.
Le taux bas d'examen d'imagerie s'explique par le fait que
l'examen clinique (interrogatoire et examen physique) constitue dans nos
hôpitaux une étape capitale. Les médecins, à l'issue
de l'examen clinique bien conduit, parviennent au diagnostic et à
l'indication de la chirurgie. Toutefois, l'examen d'imagerie n'est pas
accessible à tous les patients par contraintes financières pour
la plupart.
Le diagnostic présomptif au cours des
péritonites permet de poser l'indication opératoire ; mais il est
aussi d'une importance majeure à ventre ouvert, car il permet de traiter
non seulement la péritonite mais aussi sa cause [9]. Les diagnostics
présomptifs ; diagnostics préopératoires sont repris dans
le tableau IV. Le diagnostic d'occlusion vient en tête ; 25 cas sur 87
soit 28,7%.
Les diagnostics per opératoires ou les
étiologies-mêmes des péritonites sont repris dans le
tableau V. La première cause que nous avons retrouvée est la
perforation jéjuno-iléale, suivi de la perforation gastrique puis
de la perforation appendiculaire et l'occlusion intestinale. Ceci rejoint les
résultats trouvés par Harouna Y.D et al, dans une étude
menée à l'hôpital Niamey au Niger. Pour ces auteurs, la
perforation iléale vient en tête, suivie de la perforation
appendiculaire [8]. La perforation jéjuno-iléale a
été retrouvée comme première cause par plusieurs
auteurs notamment d'Agarwal et al en Inde 43%, et Adoukonou au Benin 38,5%
[12].
La fièvre typhoïde, maladie
endémo-épidémique due à Salmonella typhi, dont
l'évolution est marquée dans 4 % des cas par plusieurs
complications dont les complications digestives [8] peut être
incriminée dans la perforation iléale. Elle est une cause
fréquente de perforation infectieuse du grêle dans nos pays,
favorisée entre autre par des conditions socio-économiques
défavorables [25].
37
La fièvre typhoïde a été
retrouvée comme 1ère cause de perforation
jéjuno-iléale dans une étude effectuée par Ahmer A
Memon et al au Pakistan dans un hôpital universitaire de niveau tertiaire
de Sindh [3].
Les perforations jéjuno-iléale sont relativement
rares comme source de péritonite dans le monde occidental
comparativement aux pays d'Afrique et asiatiques [7]. La pathologie biliaire et
pancréatique et les perforations coliques (sigmoïdite ou cancer
compliqué) principales étiologies des péritonites en
Europe ne se rencontrent que rarement en zone tropicale [8]. Les perforations
coliques constituent la 2ème cause de la péritonite
après la perforation appendiculaire dans le monde occidental. Ces
perforations coliques résultent d'une diverticulite pour la plupart [7].
Dans notre étude la perforation colique ne vient que en
5ème position ; tableau V.
Kanté L. et al, dans leur étude à
l'hôpital Somine Dolo au Mali, ont trouvé la perforation
appendiculaire comme première cause des péritonites suivie de la
perforation jéjuno-iléale, et de la perforation
gastroduodénale [1].
IV.5 Prise en charge de la péritonite
aiguë
Le traitement médical avant la chirurgie était
fait d'un analgésique, une antibiothérapie et de la
réhydratation dans 37,9%, une analgésie et réhydratation
dans 23,0%, antibiotique et réhydratation dans 13,8%, un
analgésique seul dans 11,5%, la réhydratation seule dans 10,3%,
Analgésique et antibiotique dans 2,3%, antibiotique seul dans 1%. Ceci
ressort du tableau VI. 55,1 % de patients avaient
bénéficié d'une antibiothérapie dans la
réanimation préopératoire.
Le tableau VII, nous renseigne sur le délai entre
l'arrivée à l'hôpital et la chirurgie. 16,1% des patients
ont été pris en charge chirurgicalement au-delà de
72heures. Ils étaient sous réanimation, qui était conduite
selon les résultats du tableau VI. Le long délai de
réanimation préopératoire conduit à un retard dans
la prise en charge chirurgicale ce qui favorise l'aggravation des
défaillances multi viscérales préexistantes [12].
Plusieurs facteurs expliqueraient cette situation : l'incapacité des
familles à honorer les ordonnances médicales, le retard dans la
sortie des résultats des
38
examens para cliniques, l'inexistence d'une trousse d'urgences
médico-chirurgicales et l'absence d'un système d'assurances
maladie universelle [12].
Les mêmes obstacles à la prise en charge sont
généralement observés dans les pays d'Afrique
subsaharienne. Au Nigéria, Adamu et al en 2010 avaient retrouvé
les difficultés financières dans 54% des patients [26].
Tous les patients avaient bénéficié d'un
drainage en per opératoire. En effet, le drainage per opératoire
constitue une routine dans la prise en charge chirurgicale de la
péritonite aiguë dans notre milieu. Il est pourtant facultatif
selon les données de la littérature [20]. Toutefois, aucune
étude n'a été menée dans notre milieu pour prouver
l'efficacité du drainage en cas de péritonite.
Après la chirurgie, tous les patients avaient
bénéficié d'une antibiothérapie en plus d'autres
médications. Tableau VIII.
IV.6 Issue de la prise en charge
Il y a eu 19 cas de décès sur 87 patients soit
une mortalité de 21,8% (tableau IX). De ces 19 cas de
décès, 18 sont survenus au delà de 72heures après
l'intervention soit 94,7% ; et un seul cas soit 5,3% est survenu avant 72
heures. 52,9% sont sortis guéris, alors que 25,3 % étaient
améliorés.
En dépit du grand progrès de la
réanimation et des soins intensifs, de l'antibiothérapie et
techniques chirurgicales, la gestion de péritonite demeure très
complexe et représente un défi pour les cliniciens [5]. Avec une
mortalité de 20%, la péritonite représente une cause
dominante de décès dû à l'infection
postopératoire [5].
La mortalité de la péritonite reste encore
élevée [5]. La valeur que nous avons retrouvée dans notre
étude est presque identique à celle retrouvée par Harouna
Y.D et al à l'hôpital Niamey au Niger. Ils ont retrouvé 21%
[8]. Elle est proche de celle retrouvée par Tchaou B.A et al dans une
étude réalisée à l'hôpital universitaire de
Parakou au Benin. Ils ont
39
trouvé 19% [12]. Au Mali, à l'hôpital
Somine Dolo de Mopti, Kanté L et al ont trouvé un taux de 17,5%
[1]. Au Pakistan, à l'hôpital universitaire de Sindh, Ahmer A
Memon et al, ont trouvé un taux de 16,7% [3].
La mortalité était plus élevée
chez les patients avec perforation colique. 80% des patients ayant eu une
perforation colique sont décédés (Tableau X). En effet, la
perforation colique conduit à une péritonite stercorale dont
l'issue est fatale à cause d'une contamination de la cavité
péritonéale par des germes d'origine colique. Par contre, la
mortalité liée à la perforation gastrique et
appendiculaire s'est révélée basse (tableau X). Ceci
s'expliquerait par le caractère bénin de ces affections. La
péritonite par perforation gastrique est chimique et ne contient pas de
germes au départ. La contamination microbienne survient plus tard. Ainsi
donc, si la prise en charge est précoce et bien conduite, l'issue sera
favorable.
La morbidité liée à la péritonite
aiguë demeure élevée. Dans notre étude, 44,8% ont
présenté une complication dans le post opératoire (tableau
XI). En Afrique, ce taux varie entre 13,5 et 46% [1,27]. La valeur que nous
avons retrouvée est proche de celle que Harouna YD et al ont
trouvée à l'hôpital Niamey au Niger : 46% [8],
Doklestiæ SK et al ont trouvé 50% dans leur étude [5] alors
que Dieng M et al avaient trouvé 31,4% [4]. La suppuration
pariétale étant en tête. Elle a été
observée chez 19 patients sur 87, soit une proportion de 21,8%. Dieng M
et al avaient aussi trouvé la suppuration pariétale comme
première cause de morbidité post opératoire avec une
proportion de 20,3% [4] alors que Ahmer A Memon et al à l'hôpital
Sindh au Pakistan avaient trouvé 28% [3]. La suppuration
pariétale accompagnée de la déhiscence de la plaie,
observée chez 8 patients sur 87, soit 9,2%, la septicémie
associée au lâchage de l'anastomose dans 5,7%, le lâchage
d'anastomose seul dans 5,7% et la septicémie seule dans 2,3%. La
fréquence élevée d'infections postopératoires
serait liée à la chirurgie de la péritonite
considérée comme une chirurgie sale (classe 4 d'Altemeier).
Aussi, une antibiothérapie probabiliste qui est pratiquée dans
nombreux pays en voie de développement serait-elle à la base de
ce résultat médiocre.
40
IV.7 Facteurs influençant le pronostic a.
Délai entre le début de la symptomatologie et la consultation
23% des patients étaient venus à consultation au
delà de 72heures depuis le début de la symptomatologie, 51,5%
étaient venus entre 24 et 48 heures après l'installation des
symptômes (tableau XII). Nous avons trouvé une dépendance
entre la modalité de sortie et la durée séparant le
début de la symptomatologie, de la consultation (tableau XII) p=0.0000.
La mortalité était élevée chez les patients qui
avaient consulté au delà de 72heures du début des
symptômes. En effet, plus le malade traine à consulter plus vite
s'installent des troubles qui rendront difficile la prise en charge
ultérieure.
Le long délai entre la survenue de la symptomatologie
et consultation s'explique par une automédication à domicile
avant la consultation.
La figure 1 nous présente la proportion des patients
qui avaient pris un traitement à domicile ; n'importe lequel. 79
patients sur 87 ont reçu un traitement à domicile soit une
proportion de 90,80%.
Aussi, des erreurs diagnostiques dans des dispensaires ont une
part non négligeable dans le retard d'une consultation
adéquate.
Les types de traitement en automédication sont
représentés dans la figure 2. 34 patients sur 87 avaient
reçu un traitement moderne soit 39,08%, 27 patients sur 87, un
traitement moderne et traditionnel associés soit 31,03% puis 18 patients
avaient reçu un traitement traditionnel soit 20.69% enfin 8 patients sur
87 n'avaient reçu aucun traitement à domicile avant la
consultation soit 9.20%.
L'usage de plus en plus répandu des produits
indigènes dont on ignore le principe actif et la posologie pour la
plupart, constitue un danger. En effet, les malades se contentent de cette
accalmie traitresse que procurent certains extraits des feuilles ou des racines
des plantes. Ce genre de pratique retarde la consultation et le diagnostic, ce
qui conduit souvent à une issue fatale.
41
Ajoutons que 18 patients sur 19 qui sont
décédés s'étaient présentés à
l'hôpital tardivement suite à une automédication (Tableau
XIII). Parmi eux, 12 avaient reçu un traitement traditionnel, 4, un
traitement moderne et 2 avaient reçu un traitement moderne et un
traitement traditionnel. (Tableau XIII). Nous avons trouvé une
dépendance entre la modalité de sortie et le traitement
reçu à domicile avant la consultation. (p=0,0000) (Tableau
XIII).
Le retard dans la prise en charge a été le
principal facteur pronostique rapporté dans toutes les études
africaines [8] Lié très souvent à certaines pratiques de
médecine traditionnelle (prières, ablutions breuvage), le retard
serait aussi imputable aux erreurs diagnostiques à la consultation
initiale effectuée dans les dispensaires et cliniques privées
[8].
b. Délai entre l'arrivé à
l'hôpital et la prise en charge chirurgicale
L'issue de la prise en charge dépend de la
rapidité de la prise en charge chirurgicale p=0,0000 (Tableau XIV). Ceci
rejoint ce que Doklestic SK et al avaient trouvé dans leur étude
[5]. En effet, l'acte opératoire ne devrait pas être
retardé par la réanimation pré opératoire. Plus
tôt on passera à la chirurgie moindre seront les lésions
péritonéales consécutives à l'ouverture du contenu
du tube digestif dans la cavité péritonéale.
c. Survenue des complications
Nous avons trouvé une dépendance entre la
survenue des complications et la modalité de sortie, tableau XV
(p=0,0000). Malgré un traitement bien conduit, dans notre étude,
les complications sont survenues chez 39 patients sur 87 soit une
morbidité de 44,83% (Tableau XI).
En effet, l'antibiothérapie est probabiliste dans notre
milieu. La culture et antibiogramme du liquide péritonéale serait
indispensable pour bien conduire une antibiothérapie en fonction de la
sensibilité des germes isolés. Ceci réduirait dans la
mesure du possible la survenue des complications et améliorerait l'issue
de la prise en charge.
42
Cependant, cet examen qui est l'idéal est hors de notre
pratique courante. L'alternative serait d'avoir une idée plus ou moins
claire sur les germes fréquemment en cause dans notre milieu.
Malheureusement, il n'y a pas d'études menées sur ce sujet.
En outre, quand bien-même le risque infectieux soit
prévisible dans la péritonite à cause du type-même
de la chirurgie, (classe 4 d'Altemeier), l'asepsie devrait être
rigoureusement observée en pré, per et poste opératoire
car le manque d'asepsie peut aussi être incriminé dans la survenue
des complications infectieuses.
d. Diagnostic per opératoire ou
étiologie-même de la péritonite
La modalité de sortie dépend du diagnostic per
opératoire ou étiologie-même de la péritonite
tableau XVI ; p=0,0089. Cette dépendance s'explique par la
nature-même de l'affection causale. La mortalité étant
associée à une perforation colique. Dans ce cas, c'est une
péritonite stercorale qui a un mauvais pronostic.
43
CONCLUSION
La péritonite aiguë est une affection
fréquente dans la pratique de la chirurgie digestive. L'homme est plus
touché que la femme, l'adulte jeune plus que l'enfant et le vieux.
Son diagnostic est essentiellement clinique, reposant sur un
petit nombre des symptômes et signes cliniques (douleur abdominale
spontanée localisée ou diffuse, arrêt du
péristaltisme intestinal, fièvre,...) qui varient en fonction de
l'étiologie. La première cause retrouvée dans notre
étude est la perforation jéjuno-iléale.
La prise en charge de la péritonite aiguë est
à la fois médicale et chirurgicale, l'approche chirurgicale
étant la plus importante. Le traitement médical fait allusion
à la réanimation pré et post opératoire. Cette
réanimation comporte une bonne réhydratation, une
analgésie et une antibiothérapie probabiliste. La prise en charge
chirurgicale ne doit pas être décalée par la
réanimation préopératoire car le pronostic dépend
de la rapidité de la décision opératoire. Toutefois,
plusieurs facteurs peuvent retarder cette prise en charge chirurgicale parmi
eux nous citons l'erreur de diagnostic.
En dépit de la prise en charge bien conduite de cas
suivis dans notre étude, la péritonite aiguë demeure un
réel problème de santé publique par sa morbidité et
sa mortalité qui demeurent élevées.
L'automédication faite du traitement traditionnel pour
la plupart, retarde la consultation de nombreux patients, ce qui entraine
l'installation des complications mettant en jeu le pronostic du patient avant
et après la chirurgie. Aussi, l'erreur diagnostic dans les dispensaires,
les centres de santé sous-équipés est à la base du
retard de la prise en charge adéquate.
44
RECOMMANDATIONS
· A la communauté : de consulter un médecin
ou une personne
compétente en cas de douleur abdominale quelle qu'en
soit l'intensité et le type.
· Au responsables des structures sanitaires : d'avoir
l'amabilité de référer à un plus compétant
que soi et cela sans retard.
· Au personnel soignant de ne pas sursoir les
interventions chirurgicales revêtant un caractère urgent.
· Aux futurs chercheurs : de s'investir dans la
recherche des germes fréquemment rencontrés en cas de
péritonite dans notre milieu, déterminer les antibiotiques
auxquels ils sont sensibles, étant donné que
l'antibiothérapie est probabiliste dans notre milieu.
REFERENCES
1. Kanté L, Diakité I, Togo A,
Dembélé BT, Traoré A, Maiga A. et al.
Péritonite aiguës généralisées
à l'hôpital Somine Dalo de Mopt : Aspect
épidemiologique et thérapeutique. Mali Medical
2013;28 (3) : 20-3
45
2. Sanjay G, Robin K. Peritonitis-the eastern experience.
World journal of
emergency surgery 2006,1(13):1-6
3. Memon A, Faisal G, Arshad H , Ahmed H, Shahzadi L, Abdul
S. An audit of
secondary peritonitis at a tertiary care university hospital
of Sindh, Pakistan. World journal of emergency surgery 2012,7(6):1-5
4. Diegn M, Niaye A, Kao, Konate I, Dia A, Touré CT.
Aspect
épidemiologique et thérapeutique des péritonites
aiguës généralisées d'origine digestive. Une serie de
204 cas opérés en cinq ans. Mali Médical 2006;11(4) :
47-51
5. Doklestic SK, Bajic DD, Djukuc RV, Bumbasirevic V, Detanac
AD,
Detanac SD et al. Secondary peritonitis-evaluation of 204 cases and
literature review. Journal of Medicine and life April-June 2014;7(2):132-8.
6. Kimberley RB, Oddeke, JohannesB, Ceciia M, Brent C,
Ascelijn E et
al. Health related quality of life six months following
surgicaltreatment for secondary peritonitis - using the EQ-5D questionnaire.
Health and quality of life outcome 2010,5:(35):1-10.
7. Mark AM, Tazo I. Peritonitis the West experiences World
journal of
Emargency surgery 2006;1(25):1-5.
8. Harouna YD, Abdoul I, Saidou B, Bazina L. Les peritonitis
en milieu
tropical particularités étiologiques et facteurs
pronostic actuels. A propos de 160 cas. Médecine d'Afrique Noire
2001,48(3) :103-6.
9. Doui A, Ndemanga J, Gaudeuille A, Patchebale J, Toure C,
Mamadou
N. Les péritonites aiguës
généralisées à Bangui, étiologie et profil
bacterilogique à propos de 93 cas. Médecine d'Afrique Noire
2008;55(12) :617-22
46
10. De Waele J, José M,
Günter W, Jeffrey A, Kruesmann
F, Kruesmann F et al. Efficacy and safety of Moxifloxacin in hospitalized
patients with secondary peritonitis: Pooled analysis of four randomized phase
III trials. Surgical infections 2014;15(5):567-75
11. Montravers P, El Housseini L, Rekikit R. Les
péritonites postopératoire: diagnostic et indication des
reintervention. Réanimation 2004;(13):431-5
12. Brugere C, Pirlet I, Guillon F, Millat B. Gestion
des complications chirurgicales et indications de la reprise. Service de
chirurgie Génerale I. hôpital Sant Eloi. Mopar
2009;232-7
13. Tchaou BA, Assouto P, Laine J, Chobi M.
Gravité de pronostic des péritonites aiguës
généralisée admises en service de réanimation.
Médecine d'Afrique Noire 2014;61(10):507-12
14. Ramachandran CS, Agarwal S.
Laparoscopic surgical management of prerogative peritonitis in entries
fever: a preliminary study. Surg New Delhi 2004; 14(3) 122-4
15. Adesunkanmi A. Acute generalized
peritonitis in african children: assement of severity of Illness using modifie
APACHE II Score. J surg 2003; 73 (5):275-9
16. Valimungighe MM, Bunduki
GK, Kuyigwa MN, Ahuka OL. Etiologies of
non-traumatical abdominal surgery emergencies in Butembo, Democratic Republic
of Congo. International journal of current advanced Research
2015;4(9):357-9
17. Gonzague A. la prise en charge
antibiotique des péritonites postopératoires. Université
Henri paincare-Nancy ; 2003
18. Rohner A. Péritoine et
péritonite. Dans : Patel J. Pathologie chirurgicale
3ème édition.Paris :Masson;1978:838-49
19. Zeitoun J D, Lefevre J, Chryssostalis A.
Hepato-gastro-enterologie chirurgie viscerale. Paris:
Vernazobres-Grego;2010, 694p
20. Jan MP, Dominique F. péritonite
aiguë. Révue du praticien 2005 ;55:2167-72
21. Lucien L, Frileux C, Détrie P,
Prémont, Boutelier P. Roy-Camille R et al. Semiologie chirurgicale
4ème édition, Paris, Masson, 1978
47
22. Morazin F, Cargeac A.
Péritonites. Ecyclopédie medico-chirurgicale (Elsevier,
Paris), Anesthésie-réanimation, 36-726-A-30,2005
23. Andrea C, Vitro C, Marco C, Antonio Z,
Allessandro C. Management of secondary peritonitis our experience. Ann Ital
Chir 2008;79(4):255-60
24. Coulibaly Cheick M.
Péitonite aiguë généralisée au service
de chirurgie général à l'hôpital de Sikasso.
Université de Bamako, faculté de Médecine,
2010
25. Mehinto DK, Gandaho I, Adoukou O, Bagnan OK,
Padonou N. Aspect épidémiologique, diagnostique
et thérapeutique des perforations du grêle d'origine typhique en
chirurgie viscérale du Centre National Hospitalier et Universitaire
Hubert Koutoucou Maga de Cotonou. Médecine d'Afrique Noire 2010
;57(11):535-40
26. Adamu A, Maigatari M,
Lawal K. Waiting time for emergency abdominal surgery
in Zaria Nigeria. Afri Health sci 2010;10(1):46-53
27. Kouame B. Aspects diagnostics,
thérapeutiques et pronostiques des perforations typhiques du grêle
de l'enfant à Abijan. Bull Soc Pathol Exot 2001;94(5)
:379-82
48
Table des matières
EPIGRAPHES i
IN MEMORIAM ii
REMERCIEMENTS iv
INTRODUCTION 1
Chapitre I. GENERALITES 5
I.1. Rappels anatomophysiologiques du péritoine 5
I.1.1 Anatomie du péritoine. 5
I.1.2. Physiologie du pétitoire 5
I.2. Définition de la péritonite 7
I.3. Classification de la péritonite 7
I.3.1 Péritonite primaire 7
I.3.2 Péritonite secondaire 7
I.3.3. Péritonite tertiaire 8
I.4. Physiopathologie 9
I.4.1. Péritonite localisée 9
I.4.2. Péritonite généralisée 9
I.5.Diagnostic 10
I.5.1. Diagnostic clinique 10
I.5.2. Apport d'investigations complémentaires au
diagnostic de péritonite 11
I.6. Evaluation de la gravité 12
I.7 Prise en charge de la péritonite aiguë
13
I.7.1 But 13
I.7.2 Les moyens : 13
Chapitre II. MATERIEL ET METHODE 16
II.1 MATERIEL 16
II.1.1 Cadre d'étude 16
II.1.2 Population et échantillon d'étude 16
II.1.3. Documents utilisés 16
II.2 METHODES 17
II.2.1 Paramètres étudiés 17
II.2.2 Critère de jugement 18
II.2.3 Traitement des données 18
II.2.4 Considération éthique 18
49
Chapitre III. RESULTATS 20
III.1. Sexe des patients 20
III.2. Age des patients 20
III.3 Diagnostic de la Péritonite aiguë
21
III.4 Prise en charge de la péritonite aiguë
24
III. 5 Issue de la Prise en charge 25
III.6. facteurs influençant l'issue de la prise en
charge 28
Chapitre IV. DISCUSSION 34
IV. 1 Fréquence de la péritonite aiguë
34
IV.2 Péritonite aiguë et sexe 34
IV.3 Péritonite aiguë et âge 35
IV.4 Diagnostic de la péritonite aiguë
35
IV.5 Prise en charge de la péritonite aiguë
37
IV.6 Issue de la prise en charge 38
IV.7 Facteurs influençant le pronostic 40
CONCLUSION 43
RECOMMANDATIONS 44
REFERENCES 44
Table des matières 48
ANNEXE A
ANNEXE
QUESTIONNAIRE D'ENQUETE
Je m'appelle KATUNGU SIFA NGANZA. Je suis entrain de mener une
étude sur la péritonite aiguë en ville de Butembo
pour mon mémoire de fin d'étude de Médecine
Générale. Pour aboutir à un résultat favorable, vos
réponses à ces questions sont indispensables. Veuillez encercler
la bonne réponse ou écrivez les éléments de
réponse à la place réservée selon le type de
question.
1. Numéro du dossier du malade :
2. Age en années :
3. Sexe : F ou M
4. Motif de consultation
a. Douleur abdominale
b. Arrêt des matières et des gaz
c. Vomissement
d. a) et b)
e. a) b) et c)
5. Délai entre le début de la symptomatologie et la
consultation
a. Moins de 12h
b. Entre 12 et 23h
c. Entre 24 et 47h
d. Entre 48 et 72h
e. Plus de 72h
6. Traitement à domicile
a. Oui
b. Non
7. Si oui, quel type de traitement
a. Traitement moderne
b. Traitement traditionnel
c. a) et b)
8. Délai entre l'arrivée à l'hôpital
et la chirurgie
a. Moins de 12h
b. Entre 12 et 23h
c. Entre 24 et 48h
d. Etre 48 et 72h
e. Plus de 72
9. Diagnostic pré opératoire
10. Traitement reçu à l'hôpital avant la
chirurgie
a. Analgésiques
b. Antibiotiques
c. Réhydratation
B
d. a) et b)
e. b) et c)
f. a) b) et c)
g. a) et c)
11. Examens para cliniques faits :
+ Examens de laboratoire + resultats:
a) NGB
b) FL
c) VS
d) HB
e) Ionogramme
f) Fonction rénale : Urée Créatinine
g) Transaminases :
ASAT(SGOT) ALAT(SGPT)
h)
i)
j)
+ Imagerie
a. Radiographie de l'abdomen à blanc
b. Echographie abdominale
12. Diagnostic per ou post opératoire :
13. Durée de l'intervention :
a. Moins d'une heure
b. Entre 1h et 1h30minutes
c. Entre 1h31 et 2heures
d. Entre 2h1 minute et 3heures
e. Plus de 3heures
14. Type d'anesthésie :
a. Générale
b. Loco- régionale
15. Facteur concernant le chirurgien :
a. Moins d'1 an d'expérience
b. Entre 1 et 5 ans d'expérience
c. Entre 6 et 10 ans d'expérience
d. Plus de 10 ans d'expérience
16. Traitement reçu à l'hôpital après
la chirurgie
a. Analgésiques
b. Antibiotiques
c. Réhydratation
d. a) et b)
e. b) et c)
f. a) b) et c)
C
g. Transfusion
h. a),b),c)etg)
17. Complications postopératoires :
18. Issues de la Prise en charge :
a. Amélioration
b. Guérison
c. Décès
19. Si décédé ;
décès survenu :
a. Moins de 24h après la chirurgie
b. Entre 24 et 48 heures
c. Entre 49 et 72 heures
d. Plus de 72 heures
20. Durée d'hospitalisation en jours
Merci pour votre collaboration.
Contacts : tél
+24399013387
+243816474187
e-mail :
sifanganza1@gmail.com



