|


I PLAN DU
TRAVAIL
I. Epigraphie
II. Dédicace
III. REMERCIEMENTS
IV. SIGLES ET ABREVIATION
IV. INTRODUCTION GENERALE
0.1 Problématique
0.2. Hypothèse du travail
0.3 Méthodes et techniques du travail
0.4 Choix et intérêt du sujet
0.5 Délimitation spatio-temporel du sujet
0.6 Difficultés rencontrées
0.7 Division du travail
CHAPITRE I : ETAT DE LA QUESTION
SECTION I : Définitions des concepts
I.1 La ration
I.3 la Santé publique
I.4 La maladie non transmissible
I.5 La maladie
I.6 la Santé
I.7 L'appareil digestif et la digestion
7.1 Les organes de l'appareil digestif
7.2 Les mécanismes de la digestion
7.2.1 L'action mécanique du tube digestif
7.2.2 Les phénomènes chimiques
I.8 Absorption, assimilation, élimination des
déchets
I.9 Le système circulatoire
9.1 Les vaisseaux sanguins
9.2 La tension artérielle
9.3 Le fonctionnement du coeur
Conclusion partielle
CHAPITRE II : L'ALIMENTATION
II.1 Les besoins de l'organisme
1.1 L'eau,
1.2 Les aliments de construction
1.3 Les aliments énergétiques
1.4 Les aliments fonctionnels
II.2 Manger équilibré
II.3 Mauvais apports
alimentaires
II.4 La malnutrition liée à la
suralimentation
II.5 La malnutrition liée à la
sous-alimentation
CHAPITRE III : TENDANCE DES MALADIES NON
TRANSMISSIBLES
III.1 Importance des données
III.2 Evolution des maladies non
transmissibles
2.1 Cadre de l'étude
2.2 Situation Géographique
2.3 Statut
2.4 Mission de l'Hôpital Général de
Kinshasa
2.5 Structure et Gestion
2.5.1 Composition du Conseil de Gestion
2.5.2 Composition du Comité de Direction
2.5.3 Médecin Directeur
2.5.4 Staff Médical
2.5.5 Les Départements
2.6 Population d'étude
2.7 Matériel
2.8 Approche méthodologique
2.9 Analyses des données
Conclusion partielle
CHAPITRE IV: IMPOTENCE DE LA PREVENTION
IV.1 l'objectif de la
prévention
II IV.1.1 Obésité
1.1.1 La graisse dans l'organisme
1.1.2 La gestion des apports alimentaires par l'organisme
1.1.3 Causes et mécanisme de l'obésité
1.1.4 Complication liées à
l'obésité
1.1.5 Contrôle des apports alimentaires
1.1.6 Prévention
IV.1.2 Athérosclérose et
Artériosclérose
1.2.1 Découverte et historique
1.2.2 Manifestation
1.2.3 Complications
IV.1.3 Arthrose
1.3.1 Mécanisme
1.3.2 Causes et facteur de risque
1.3.3 Les signes de la maladie
II.1.1 1.3.4 Évolution de la
maladie
II.1.2 1.3.5 Traitement
IV.1.4 Cancer de la prostate
1.4.1 Facteurs de risque
1.4.2 Symptômes et diagnostic
1.4.3 Traitement
IV.1.5 Diabète sucré
1.5.1 Cause et évolution
1.5.2 Traitement
1.5.3 Complications
1.5.4 Prévention
1.5.5 Surveillance
IV.1.6 Hypertension
1.6.1 Généralité sur l'hypertension
1.6.1 Cause
1.6.2 Diagnostic
1.6.3 Traitement
1.6.2 Hypertension secondaire
1.6.3 Hypertension gravidique
IV.2. Comment prévenir les maladies non
transmissibles
2.1 Régime anti-cholestérol
2.2 Question de supprimer les graisses
2.3 Type des graisses
2.4 Surveiller son cholestérol
2.5 Comment
réduire le mauvais cholestérol et augmenter le bon
CONCLUSION GENERALE
RECOMMANDATIONS
BIBLIOGRAPHIE
TABLE DES MATIERES
III REMERCIEMENTS
Au terme de notre formation de licence en Santé
Publique, nous nous faisons l'agréable devoir d'exprimer toute notre
gratitude à tous ceux qui, de près ou de loin nous ont
encouragé, aidé par leur contibutions et leurs critiques dans
l'élaboration de ce travail.
Nos remerciements s'adressent en premier lieu au Professeur
Jean Jacques NGOY - MWAKA, Directeur et Dr MONDONGE MAKUMA, Codirecteur pour
avoir accepté d'assurer la direction de ce travail.
Nous pensons également à tous les Professeurs,
Chefs de Travaux et Assistants du CIDEP-UNIVERSITE OUVERTE, en
général, et à ceux de la Faculté des Sciences de
Santé, en particulier, pour nous avoir transmis la
science en cette période de conjoncture difficille que traverse notre
pays sans avoir nous soumettre au système et tracaserie de corruption.
Nous pensons notre parrain Pierre KABWE LUKUNGA REKA.
A mes enfants Servid KABWE CIYEN et Mirdi MUTACH CIYEN.
A mes frères : NAWEJ MUSASA Endré, NGOY
Ildephonse, MUTACH MUNUNG Sav, KAPESH MUTACH Alain, NAWEJ MUSASA Fabrice,
MPEMBA MUTACH, Emmanuel, MUTACH Eric, RUMB MUTACH Cedric.
A mes Soeurs : KAYAKEZ MUTACH Joséphine, TSHILEMB
MUTACH Fany, Maguy MUKASA, KAMIN MUACH Margueritte, , KAMIN NAWEJ, KATSHAK
MUTACH Nadine, SHAPELE MUTACH Claudine, Janifa MPOBO.
A mon beau filis Dieudonné KASONGO KABILA.
A mon beau frère : MPOMBO Nicaise
aux cadre et personnel du Ministère de la
santé : Dr Nsimbi, Madame Marie Jeanne Mpembe, Valentin MUTA ,
N'sele MONGOYI, Mathias MOSSOKO, Felix MULANGU, Rachidi SUMBU.
Qu'ils trouvent ici l'expression de nos profondes
reconnaissances.
IV SIGLES ET ABREVIATION
O.M.S : Organisation mondial de la santé
S.P : Santé publique
A.V.C : Accident-Vasculo-Cérébral
S.N.L : Société Nationale de l'Electricité
O.G.M : Organisme génétique modifié
H.P.G.R.K : Hôpital Provincial Général de
Référence de Kinshasa
C.G : le Conseil de gestion
C.D : le comité de direction
M.D : Médecin Directeur
P : Pavillon
I.M.C : Indice de Masse Corporelle
B.M.I : Body Mass Index
I.D.M : Infarctus du Myocarde
D.I.D : Diabète Insulino-Dépendant
D.N.I.D : Diabète Non Insulino-Dépendant
V INTRODUCTION
GENERALE
0.I Problématique
Naturellement, l'homme a besoin de la nourriture pour soutenir
son corps et son esprit. Certes, la bonne nourriture donne l'énergie
vitale à l'homme en calorie et en vitamine et la force de vivre, la
santé, la résistance aux maladies, et de ce fait, elle est
nécessaire pour la croissance générale de l'homme physique
et spirituelle.
Toutefois, quand une nourriture est mauvaise, elle trouble non
seulement de comportement de l'homme, mais aussi le développement
physique, en favorisant les maladies infectieuses, les maladies de
suralimentations ainsi que les maladies carentielles. Ainsi, la crise
alimentaire à Kinshasa a amené les Kinois à manger tout ce
qui se présente à leur portée. Certaines personnes
arrivent à manger même les aliments avariées, tels que
certains animaux constituent un interdit, car selon la sagesse Bantoue, et
particulièrement la culture Lunda, les animaux comme le chat et le chien
auraient le même esprit que l'homme, raison pour laquelle il était
interdit aux hommes de manger ces animaux afin de ne pas trouble, l'esprit de
l'homme ou son comportement.
Malheureusement, certains Kinois ont du mal à respecter
dans leurs ménages un régime alimentaire normal. Pour les uns,
c'est suite aux problèmes liés aux paniers ménagers et au
pouvoir d'achat faible suite à l'impayement de fonctionnaires de
l'état, maigre salaire pour les travailleurs du secteur privé et
rareté des aliments de bonne qualité sur le marché. Et
pour les autres, l'ignorance les amène à la suralimentation ou
à la sous-alimentation prolongée et d'autres encore mangent les
aliments impropres à la consommation humaine, en l'occurrence, le
régime carné prolongé de surgelée (cuisse, mbanga,
mipanzi, mabumu, rognon, fois, cotis, makoso, poulet, poissons, etc.) dans la
genèse des maladies dues à une mauvaise à alimentation.
Les maladies telles que cardio-vasculaires,
accident-vasculo-cérébral, myomes, gastrite,
obésité et goute étaient rares chez les pauvres, mais
aujourd'hui, elles commencent à devenir courantes dans toute les
classes sociales suite à la mauvaise qualité des aliments. La
qualité d'un aliment se mesure non seulement à sa richesse en
calories, mais aussi aux protides, lipides et glucides se trouvant à
l'état naturel et en parfait équilibre entre eux.
En effet, à Kinshasa, les viandes importées sont
conservées au froid dans un système de délestage
d'énergie électrique, instauré par la
Société Nationale de l'Electricité (SNL) dont la
chaîne de froid est chaque fois coupée et les principes de
conservation sont biaisés.
L'alimentation des vivres frais (viande ou poissons
importés) qui devrait être qu'occasionnel ou
réservée aux époques de pénurie est des fêtes
et devenue courant dans tous les ménages une habitude alimentaire
quotidienne.
Les modes de conservation au froid diminuent
généralement, la valeur biologique des aliments. Et personne
n'osera prétendre que la valeur des aliments importées et
surgelée est supérieure ou même égale aux aliments
naturels d'origine congolaise. Cet aspect de chose est du au fait que les
Kinois ont abandonné petit à petit des aliments naturels locale
au profit de l'importation.
De ce qui précède, nous nous posons les
questions de savoir : quelle est la tendance des maladies non
transmissibles d'origine alimentaire dans la ville de Kinshasa ? Quel est
la tranche d'âge la plus touché ? Quel est le sexe le plus
touché ? Existe-il une politique nationale de la
sécurité alimentaire et de lutte contre les maladies non
transmissible en République Démocratique du Congo ?
0.2. Hypothèse du travail
Le terme « hypothèse » est
utilisé dans le langage populaire comme présomption que l'on peut
construire autour d'un problème. En santé publique, on l'emploi
souvent pour désigner une situation relative à l'explication d'un
phénomène épidémiologique qui doit être
vérifié par les investigations. Cela est d'autant plus vrai que
comme le confirme R.PINTO et M. GRAWITZ, « Tout chercheur doit en
effet présupposer au départ un point de vue, lequel constitue de
ce qu'on appelle le concept opérationnel ou hypothèse du
travail»1
D'une part, face aux questions reprises nous affirmons qu' il
y a eu une augmentation de la fréquence des maladies infectieuses
transmises par les aliments, des maladies de suralimentations ainsi que des
maladies carentielles au cours de ces dernières années (2006
à 2009) dans la ville province de Kinshasa suite à la diminution
des aliments naturels sur le marché. Il en découle, d'autre part,
que les maladies infectieuses transmises par les aliments, des maladies de
suralimentations ainsi que des maladies carentielles ne seront pas
éliminées avant de restaurer l'autorité de l'état
sur toute l'étendue de la République Démocratique du
Congo.
0.3 Méthodes et technique du travail
Toute recherche scientifique nécessite l'utilisation
d'une ou plusieurs méthodes de travail et technique d'une recherche
appropriée pour attendre le but.
0.3.1 Méthode
Madeleine GRAWITZ définit la méthode comme
étant « ensemble des opérations intellectuelles par
lesquelles une discipline cherche à atteindre les vérités,
qu'elle poursuit les démontre et les vérifier »1(*). Pour rendre plus intelligible
notre démarche, nous avons opté pour le fonctionnalisme qui
insiste sur la fonction que joue un organe au sein d'un système. La
fonction implique la constatation de la façon dont une institution
fonctionne dans le système social auquel elle appartient.
0.3.2 Technique
Par technique, on entend «le procédé
exploité par le chercheur dans la phase de collecte des données
qui intéressent son étude »2(*) En rapport avec la
présente étude, nous avons utilisé, un certain nombre de
technique entre autre les technique documentaire, d'interview et
d'observation. D'abord la première nous aide à récolter
les données du terrain stockées au Service des archives de l'HGR
de Kinshasa, ainsi que ceux des partenaires à travers les divers outils
de récolte des données, le logiciel de gestion des données
épidémiologiques, le bulletin de rétro information et tout
document écrit susceptible d'éclairer notre recherche.
Tandis que l'interview libre va nous faciliter d'entrer en
contact directement et en tête-à-tête à la fois avec
la population et les décideurs au sein du Ministère de la
santé. Enfin nous avons également utilisé la
méthode d'observation du milieu pour déterminer les facteurs
environnementaux.
0.4 Choix et intérêt du sujet3(*)
Le choix de ce thème est dicté par le souci de
déterminer les causes et les facteurs réels qui favorisent la
crise alimentaire dans la ville province de Kinshasa.
En outre, ce travail consiste à trouver des
méthodes pouvant aider les décideurs à orienter la
stratégie politique du pays vers la rechercher des solutions
immédiates et durables pour combattre et corriger les habitudes
alimentaires néfastes. il nous permet de corriger le régime
alimentaire de Kinois dans le but de guérir les malades conscients et
inconscients souffrant des maladies infectieuses transmises par les aliments,
des maladies de suralimentations ainsi que des maladies carentielles qui
causent beaucoup de décès dans la ville province de Kinshasa.
Ces maladies tuent et augmentent le nombre des veuves et des
orphelins avec une croissance plus ou moins rapide du nombre des enfants de la
rue. Elles causent la paralysie aux malades réversibles et
irréversibles avec une conséquence importante sur la charge de sa
famille (la dépendance) et sur la société (une perte de
cerveau, de compétence dans l'administration et dans la politique du
pays).
La vision de cette étude est celui de confirmer ou
infirmer si le régime Kinois au surgelées a augmenté le
risque des maladies non transmissible. Celles-ci sont dues à une
mauvaise alimentation de la population dans la ville province de Kinshasa au
cours des années 2006 à 2008, enfin cette étude va amener
à redéfinir la politique de notre pays vers une praxis nouvelle
de valoriser et organiser les cultivateurs, les éleveurs, les percheurs
et les transporteurs congolais pour inonder le marche avec les produits
naturels et riches en nutriment indispensables à l'organisme
humain : cette alimentation est susceptible d'assurer la protection, la
croissance et l'énergie vitale aux peuples congolais, en
général, et aux Kinois en particuliers.
0.5 Délimitation spatio-temporel du sujet.
Au regard de la complexité de la matière
à traiter et le souci de présenter un travail réaliste.
L'abondance de la documentation nous obligent d'opter pour le danger du
régime carne qui augmente ou pas la fréquence des maladies non
transmissibles, des suralimentations et des carences dans la population
Kinoise au cours de ces dernières années (2006 à 2008).
0.6 Difficultés rencontrées
Les difficultés qui nous ont plus impressionnées
étaient, d'une part l'absence d'une base des données
épidémiologiques des nouvelles de couvertes sur les maladies non
transmissibles au Ministère de la santé. Et d'autre part, pour
remédier à cette situation notre recherche s'est effectuée
sur internet qui a coûté énormément chère.
En plus, le manque des moyens financiers ne nous a pas permis
d'être régulier sur le terrain. Ce sont là les
difficultés majeures rencontrées dans cette ouverture
scientifique.
0.7 Division du travail
Hormis l'introduction générale, le travail est
divisé en quatre chapitres
D'abord le premier chapitre est axé sur trois
concepts, notamment, les concepts clefs de base de notre sujet aux maladies non
transmissibles et maladies infectieuses, l'Absorption, l'Assimilation,
l'Elimination des déchets alimentaire, au système circulatoire
normal et l'état pathologique causé par une mauvaise alimentation
du système circulatoire et à la présentation l'appareil
digestif et la digestion, en étudiant les mécanismes de la
digestion et les phénomènes chimiques.
Ensuite, le deuxième chapitre décrit les aspects
de l'alimentation générale et troisième
chapitre traite des facteurs de risques et le comportement alimentaire
Kinois. Enfin, le quatrième chapitre s'articule autours des maladies
d'origine alimentaires, non infectieuses c'est-à-dire les unes
transmises par les aliments contaminés suite à une mauvaise
conservation ; les autres causées par une suralimentation et par
la carence alimentaire. Ce dernier chapitre est suivi d'un commentaire et d'une
recommandation de notre travail, d'une part et d'une conclusion d'autre part.
CHAPITRE I : ETAT DE
LA QUESTION
Il est évident qu'en étudiant « la
ration Kinoise », nous ne pouvons que définir au
préalable les différents concepts qui les composent. C'est
pourquoi dans notre première partie de ce chapitre nous allons
désenvelopper ces concepts.
SECTION I : Définition des concepts
I.1 La ration
La ration alimentaire est « la quantité et la
nature d'aliments qu'une personne doit consommer en un jour afin de subvenir
aux besoins de son corps »4(*) le petit Larousse défini la ration
comme une portion de nourriture ou une autre denrée distribuée
chaque jour à une personne, à une formation militaire, à
un animal, etc.
De ce qui précède, nous retenons que la ration
alimentaire est la quantité journalière d'aliments qui doit
assurer à un individu son besoin énergétique. L'apport
énergétique quotidien doit couvrir les différentes
dépenses dont les deux plus importantes sont dues au métabolisme
basal et à l'activité musculaire. Une ration alimentaire
équilibrée devrait assurer l'apport de tous les
éléments nutritifs protides, lipides, glucides, vitamines, sels
minéraux, eau et cellulose pour permettre à l'homme de se
maintenir en vie, de croître, de se reproduire...etc. Donc pour que la
ration alimentaire soit équilibrée, elle devrait être
variée dans sa composition.
I.2 La nourriture
La nourriture est un aliment destiné à
entretenir le corps5(*).
Elle peut être d'origine
animale ou
végétale
(parfois
minérale),
consommée par des êtres vivants à des fins
énergétiques
ou nutritionnelles. Nous parlons alors d'alimentation. Les
éléments liquides utilisés dans le même but sont
appelés boissons, mais le terme de nourriture peut également s'y
appliquer quand il s'agit de potages, de sauces, ou autres produits
alimentaires.
I.3 la Santé publique
Santé publique est
un ensemble de protections et de moyens visant à
améliorer et à maintenir la santé au sein d'une
collectivité humaine, par des actions conduites sous l'égide de
programmes politiques prenant en charge l'intérêt du
groupe6(*)
L'orientation de la santé publique
s'articule autour de quatre actions principales :
- soigner les malades et promouvoir la
santé,
- prévenir les maladies contagieuses,
- organiser et prévoir des services de
diagnostic et de traitement des maladies,
- réhabiliter des malades et des infirmes.
À ces actions, qui visent la
santé à l'absence de maladies et de handicaps, viennent
s'adjoindre, selon des accords à l'échelle mondiale
élaborés par l'Organisation mondiale de la santé
(OMS)7(*), le
bien-être physique, mental et social. Aux mesures strictement sanitaires
s'est donc ajoutée une valeur humanitaire. La santé publique est
alors une 'étude des déterminants physiques, psychosociaux et
socioculturels de la santé
de la population d'une part
et des actions en vue d'améliorer la santé de la population
d'autre part.
I.4 Les maladies non transmissibles8(*)
Les maladies non transmissibles regroupent un ensemble de
pathologies possédant des caractères communs sur le plan
épidémiologique.
Ces maladies chroniques ne sont pas dues à un agent
pathogène particulier mais elles ont pour facteurs étiologiques
:
- soit des agents chimiques (alcool...).
- soit des agents physiques (radiations ionisantes...).
- soit des facteurs alimentaires (diabète...).
- soit enfin des facteurs sociaux (maladies mentales,
délinquances...).
I.5 La maladie
C'est une
altération
de
l'
organisme :
- Altération :
Changement
en
mal,
dégradation
de
quelque
chose.
Synonyme
affection9(*)
- Organisme :
Être
vivant
; ensemble
des
organes
qui
le
constituent8
I.6 la Santé
Selon OMS, la santé est un état de bien
être total physique, social et mental de la personne (image POSITIVE de
la santé). Ce n'est pas la simple absence de maladie ou
d'infirmité
Métabolisme, ensemble des réactions chimiques par
lesquelles les cellules d'un organisme transforment et utilisent
l'énergie, maintiennent leur intégrité et se
renouvellent10(*)
I.7 L'appareil digestif et la digestion
Pour rester en vie, l'homme doit se
nourrir. La digestion est le processus qui transforme sa nourriture en
éléments assimilables par le corps et utilisables par les
cellules, les nutriments11(*).
Ainsi, la digestion a pour rôle de broyer
les aliments et de « casser » les grosses molécules
dont ils sont constitués en plus petites.
7.1 Les organes de l'appareil digestif 12(*)
L'appareil digestif comprend le tube digestif, mais
aussi un certain nombre d'organes annexes indispensables à la
digestion : les glandes salivaires, le foie, le pancréas et la
vésicule biliaire. Le tube digestif est un long tube
creux qui commence par la bouche et se termine par l'anus :
1) la bouche : représente le
début (et l'entrée) du tube digestif ; la langue et les
dents permettent de mastiquer les aliments ;
2) le pharynx : situé à
l'arrière de la bouche, est un carrefour qui oriente le
passage des aliments vers l'oesophage (et les empêche de
tomber dans la trachée artère et les poumons) ;
3) l'oesophage : est un tube fin d'environ
25 cm de long (chez l'adulte), qui relie le
pharynx à
l'estomac ;
4) L'estomac
: est une « poche » longue d'environ
25 cm et large d'environ
12 cm, sur un diamètre de 8 cm (chez
l'adulte) ; il est capable de se contracter et de dilater ;
5) L'intestin grêle : est tuyau
relativement peu large (2-3 cm de diamètre) mais très long
(environ 4 à 5 mètres !), replié sur lui
même à l'intérieur de l'abdomen ;
6) Le gros intestin : (ou
côlon) est un tuyau plus large (entre 3 et 8 cm de diamètre)
et plus court (environ 1,5 mètre), disposé en cadre autour
de l'intestin grêle ;
7) Le rectum : qui se termine
par l'anus, marque la fin du système digestif ;
il permet d'évacuer les
déchets de la digestion.

7.2 Les mécanismes de la digestion
La digestion comprend des processus
mécaniques et des processus chimiques.
7.2.1 L'action mécanique du tube digestif
Les processus mécaniques de la digestion se
produisent dans la bouche et l'estomac.
Dans la bouche, les aliments sont
mastiqués et broyés en petits morceaux par les dents.
Humidifiés et lubrifiés par la salive, ils sont poussés
par la langue vers le pharynx, avant de traverser l'oesophage vers l'estomac.
Plus les aliments sont fins quand ils tombent dans l'estomac, milieux se fera
la digestion : c'est la raison pour laquelle il est conseillé de
bien mâcher avant d'avaler.
Dans l'estomac, les aliments sont brassés et
malaxés pendant plusieurs heures. Ils y sont réduits en une sorte
de bouillie (le chyme), qui passe dans l'intestin où elle subira le
reste de la digestion.
7.2.2 Les phénomènes chimiques
Pour transformer les aliments en nutriments, il
faut plus qu'une action mécanique : il faut des
éléments chimiques (des enzymes) capables de casser les liaisons
chimiques entre molécules. C'est le rôle des sucs digestifs, qui
contiennent de nombreuses enzymes et qui agissent sur la nourriture à
différents niveaux de son trajet dans le système digestif. Les
principaux sucs digestifs sont :
a. La salive : produite par les
différentes glandes salivaires, est mélangée aux aliments
grâce à la mastication. Elle débute les processus chimiques
de digestion, notamment en hydrolysant -- l'hydrolyse est une
décomposition sous l'action de l'eau -- l'amidon en deux sucres
simples : dextrine et maltose. De plus, elle joue un rôle important
de lubrification de la bouche (ainsi que de l'oesophage), ce qui facilite le
passage des aliments, ainsi que la phonation. La salive est produite à
raison d'environ 1,5 l par jour.
b. Les sucs gastriques13(*) : l'estomac se divise en deux régions
principales : le fundus avec les grandes fundiques, qui occupe environ 85% de
la surface de la muqueuse gastrique et qui comprend essentiellement trois types
de cellules : les cellules pariétales qui sécrètent
l'acide chlorhydrique et le facteur intrinsèque, les cellules
principales ou à pepsine qui sécrètent la pepsine, et les
cellules à mucus (ce mucus mettant la paroi gastrique à l'abri
contre l'acidité et l'action des enzymes. Les régions de
l'estomac. L'antre qui est la zone des glandes pyloriques (le pylore est la
communication entre l'estomac et le duodénum), environ 15% de la surface
de la muqueuse gastrique, avec deux types de cellules : des cellules à
mucus qui sécrètent aussi des pepsinogènes (groupe II) et
les cellules "G", principal type cellulaire endocrine de l'estomac, qui
produisent la gastrine. La gastrine est l'hormone qui est responsable de la
stimulation de la sécrétion gastrique (l'autre mécanisme
est nerveux : c'est une branche du nerf vague ou pneumogastrique ou X - 10e
paire de nerfs crâniens). Lorsque l'on fait une exploration biologique de
l'estomac, les deux produits le plus souvent dosés sont le suc gastrique
et la gastrine.
- La gastrine est un polypeptide de poids
moléculaire 1500, contenant une quinzaine d'acides aminés. Sa
sécrétion est provoquée par l'arrivée des aliments
au contact de la paroi antrale et interrompue par l'augmentation de
l'acidité gastrique. Son dosage se fait généralement par
radio-immunologie sur un prélèvement de 5mL de sang chez le sujet
à jeun. La valeur considérée comme normale est de moins de
100 ng/L (nanogrammes par litre de sérum), mais cette valeur peut varier
notablement d'un laboratoire à l'autre. En ce qui concerne les
variations pathologiques, on observe une nette diminution après une
vagotomie et une augmentation dans l'anémie pernicieuse, le syndrome de
Zollinger-Ellison où l'on trouve un adénome des îlots de
Langerhans qui produit de grosses quantités de gastrine; lors d'un
ulcère duodénal, d'une gastrite atrophique, d'une insuffisance
rénale chronique, entre autres.
- Le suc gastrique est normalement incolore
ou très légèrement teinté de jaune et faiblement
odorant. Il est secrété à raison de 1 à 1,5 litres
par 24 heures. L'examen cytologique ne montre que quelques leucocytes,
hématies et cellules, sans débris alimentaires si le sujet est
à jeun depuis au moins 12 heures. Quant aux bactériologies, il
n'y en a aucune qui résiste à la forte acidité du suc
gastrique qui est donc pratiquement stérile. Seuls les bacilles de Koch
(tuberculose) peuvent résister au milieu gastrique quand un malade avale
ses expectorations. Le liquide gastrique est un mélange d'une
sécrétion acide produite par les puits gastriques du fundus
(partie haute de l'estomac), riche en HCl (acide chlorhydrique) et d'une
sécrétion alcaline, produite par la région antro-pylorique
(région de l'antre proche du pylore - partie basse de l'estomac), qui
contient de la mucine et du bicarbonate de sodium. Les deux fractions acide et
alcaline ne se neutralisant pas, il en résulte, pour le liquide
gastrique prélevé à jeun, un pH voisin de 3,8. Dans
certaines pathologies comme les ulcères gastro-duodénaux,
l'anémie de Biermer entre autres, il est intéressant de doser
l'acidité libre (0,5 à 0,6 g d'HCl par litre et l'acidité
totale (environ 1g HCl/L). Ces calculs permettent ensuite d'évaluer le
débit d'ions H+ en fonction de l'acidité libre et du temps de
recueil.
- le suc biliaire14(*), Liquide jaunâtre
sécrété par le foie relatif à la bile. La bile (ou
suc biliaire) est sécrétée par les cellules du foie et
contribue de façon déterminante à la digestion des
graisses. De couleur jaune verdâtre et de saveur amère, elle
contient 97,5% d'eau, des électrolytes (substances en solution dans
l'eau sous forme d'ions), 0,60 g de cholestérol libre non
estérifié par litre, un pigment, 0,050 g de bilirubine par litre
qui résulte de la décomposition de l'hémoglobine, ainsi
que des sels biliaires (3 à 4 g/L) qui émulsifient les graisses
en les réduisant en particules microscopiques et permettent ainsi leur
digestion dans l'intestin. Un adulte sécrète en moyenne 0,5
à 1 litre de bile par jour, de façon continue. Elle est
stockée dans la vésicule et le canal cholédoque et est
libérée dans le duodénum au passage des lipides. La bile
est extrêmement riche en corps dissous instables qui peuvent, sous
l'influence de différents facteurs, former des cristaux et des calculs
(c'est la lithiase biliaire) dans la vésicule et les voies biliaires. La
bilirubine est un produit de la dégradation des hématies ou
globules rouges et qui est dans un premier temps insoluble dans l'eau
Dégradation des hématies - origine de la bilirubine,
c'est-à-dire que les reins ne peuvent pas l'éliminer dans les
urines. Cette bilirubine est appelée libre ou non conjuguée. On
trouve dans le commerce des bandelettes réactives qui permettent de
différencier les valeurs normales (3 à 8 mg/L de sérum)
des valeurs pathologiques (au-delà de 20 mg/L) par simple trempage dans
le sérum du malade. Elle est prise en charge par l'albumine et
transportée dans le foie où elle sera glycuro-conjuguée
par une enzyme, la glycuronyl-transférase. Elle est maintenant soluble
dans l'eau et peut être éliminée avec l'urine. C'est la
bilirubine conjuguée. Ces deux types de bilirubine vont
déterminer deux grands types d'ictères : à bilirubine
conjuguée ou à bilirubine libre, avec pour chacun des causes bien
spécifiques.
o Dans les ictères à bilirubine libre ou non
conjuguée, les causes sont celles qui augmentent les produits de
dégradation des globules rouges : maladies hémolytiques qui
détruisent un nombre trop important de ces globules rouges et provoquent
l'ictère hémolytique, déficit dans les cellules
hépatiques des enzymes (notamment la glycuronyl-transférase)
nécessaires à la transformation de la bilirubine libre en
bilirubine conjuguée ou tout autre facteur susceptible d'augmenter la
bilirubine libre dans le sang. Dans ces formes d'ictères, les urines
restent claires et cette particularité peut être un facteur de
diagnostic.
o Dans les ictères à bilirubine
conjuguée, les causes sont à rechercher dans les pathologies du
foie ou des voies biliaires (ictères par hépatite) :
hépatites à virus, à bactéries, tumeurs du foie ou
des voies biliaires, cirrhoses, fièvre jaune, entre autres. L'une des
caractéristiques de ces ictères à bilirubine
conjuguée est qu'ils génèrent souvent des urines
très colorées, voire foncées.
I.8 Absorption, Assimilation, Elimination des
déchets15(*)
C'est dans l'intestin grêle que
s'achève la digestion. Les aliments, devenus des nutriments, passent
à travers la très fine paroi de l'intestin grêle vers le
sang : c'est l'absorption. Ils sont alors transportés vers les
cellules de l'organisme pour y être utilisés : c'est
l'assimilation. Le gros intestin (ou côlon) ne
participe pas à la digestion : il reçoit les déchets
non digérés, dont il absorbe l'eau. Les déchets appauvris
en eau s'accumulent dans le rectum, avant d'être rejetés par
l'anus.
I.9 Le système circulatoire16(*)
Le corps est parcouru par un immense
réseau de vaisseaux sanguins dans lequel le sang circule : c'est la
circulation sanguine. Le mouvement du sang dans les vaisseaux est
provoqué par une pompe, le coeur. C'est l'ensemble formé par le
coeur et les vaisseaux sanguins que l'on appelle le système circulatoire
(ou système cardiovasculaire).
9.1 Les vaisseaux sanguins17(*),
les vaisseaux qui transportent le sang parcourent tout le corps,
depuis le coeur jusqu'aux extrémités de chaque membre. Ils
forment un réseau extrêmement long : si on le dépliait
entièrement, il mesurerait environ
100 000 kilomètres (plus de 2 fois le tour de la
Terre).
Il existe deux grands types de vaisseaux
sanguins : les artères et les veines.
1) Les artères transportent le sang
chargé d'oxygène (qui vient des poumons) du coeur jusqu'aux
autres organes du corps.
2) Les veines assurent le trajet inverse, des
organes jusqu'au coeur (qui renvoie ensuite le sang aux poumons).
Sur les schémas représentant la
circulation du sang, on dessine généralement les artères
en rouge, parce qu'elles transportent le sang riche en oxygène (et donc
plus rouge) et les veines en bleu, parce qu'elles transportent du sang pauvre
en oxygène.
Il existe des vaisseaux plus fins que les
artères et les veines : les artérioles (qui sont de petites
artères), les veinules (petites veines) et les capillaires sanguins, qui
sont aussi fins qu'un cheveu et permettent d'irriguer les cellules. C'est au
niveau de la paroi des capillaires que se font les échanges
d'oxygène et de dioxyde de carbone entre le sang et les cellules.
On peut résumer le réseau de
vaisseaux sanguins de cette façon : les artères se ramifient
en artérioles, qui elles-mêmes se ramifient en capillaires. Les
capillaires se rejoignent pour former des veinules, et les veinules se
réunissent pour former des veines.

9.2 La tension artérielle18(*),
La pression avec laquelle le coeur envoie le sang dans le corps
est appelée la tension artérielle. Elle est normalement
régulière et se mesure avec un tensiomètre.
Lorsqu'un médecin prend la tension d'un patient, il mesure en
fait la force avec laquelle le sang fait pression sur les parois de
l'artère. Il détecte ainsi deux valeurs : une tension
maximale (c'est le premier chiffre donné par le médecin) et une
tension minimale (c'est le second chiffre). La tension maximale varie en
moyenne, chez un adulte en bonne santé, entre 12 et 15 cm de mercure,
alors que la tension minimale varie entre 6 et 8 cm de mercure.
9.3 Le fonctionnement du coeur19(*), Le coeur est une pompe qui,
en permanence, se remplit puis se vide de sang. C'est ce que l'on appelle le
cycle cardiaque. Clique sur les flèches pour faire avancer les images et
voir les différentes étapes de ce cycle.
Le coeur est un organe qui fonctionne comme une pompe. Il
propulse le sang dans les vaisseaux sanguins qui parcourent tout le corps.
L'ensemble formé par le coeur et les vaisseaux sanguins est
appelé le système circulatoire (ou système
cardiovasculaire).
Figure : le Fonctionnement du coeur
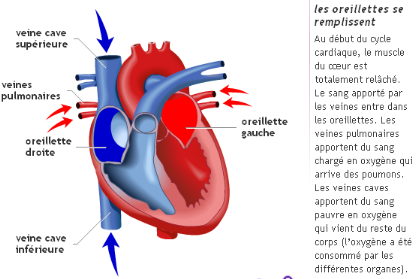
Chez l'homme (comme chez la plupart des autres
vertébrés), le coeur se trouve dans la poitrine (on dit aussi le
thorax), légèrement à gauche, entre les deux poumons,
derrière le sternum (l'os qui relie les côtes entre elles) et
au-dessus du diaphragme. Il pèse environ 250 g chez l'adulte et a
approximativement la taille d'un poing fermé.
Le coeur est un muscle creux,
appelé myocarde. Il est entouré d'une membrane : le
péricarde. À l'intérieur, il est divisé en deux par
une cloison étanche (le septum). En fait, c'est comme s'il y avait deux
coeurs séparés par le septum, le « coeur
gauche » et le « coeur droit ».
Chaque côté du coeur est lui-même
séparé en deux cavités : en bas le ventricule et en
haut l'oreillette. Le ventricule et l'oreillette sont séparés par
une sorte de clapet, la valvule. Le coeur comprend donc, en tout, deux
ventricules et deux oreillettes.
Il est une double pompe automatique, se fonctionne comme
une double pompe. Cette pompe est automatique et autonome, c'est-à-dire
que le coeur n'a pas besoin des ordres du cerveau ou du contrôle de la
volonté pour battre.
Le sang arrive dans le coeur par les
oreillettes, et est envoyé dans le corps par les ventricules.
1) Le ventricule droit envoie le sang vers les
poumons (c'est la petite circulation ou circulation pulmonaire).
2) Le ventricule gauche propulse le sang dans le
reste du corps (c'est la grande circulation).
Comme le circuit de vaisseaux qui irrigue
le corps est beaucoup plus long que celui qui irrigue les poumons, le coeur
gauche est plus puissant et plus musclé que le coeur droit, pour pouvoir
envoyer le sang avec plus de force et de pression.
Pour pomper le sang dans tout le corps, le
coeur se contracte et se relâche selon un rythme régulier. La
phase de contraction (appelée systole) chasse le sang hors du coeur. La
phase de relâchement (appelée diastole) laisse le coeur se remplir
à nouveau de sang. On peut prendre conscience du rythme
cardiaque très simplement, en posant un doigt sur son poignet ou sur son
cou par exemple, et en comptant pendant une minute le nombre de pulsations que
l'on sent. On peut aussi écouter le bruit du coeur avec un
stéthoscope : on entend alors un « poum-tac »
caractéristique. On peut également visualiser l'activité
du coeur en posant des électrodes sur la poitrine ; un appareil
enregistre les signaux électriques et les trace sur un rouleau de
papier : c'est l'électrocardiogramme.
Le rythme du coeur est en moyenne de
75 battements par minute pour un homme adulte au repos. Mais, ce rythme
n'est qu'une moyenne. En effet, le rythme cardiaque varie selon les personnes
et les situations :
1) un athlète bien entraîné
a un rythme cardiaque au repos bien plus faible qu'une personne
sédentaire ;
2) quand on court ou quand on ressent une
émotion forte (la peur par exemple), le coeur bat plus vite. En fait, le
rythme cardiaque augmente pour apporter plus d'oxygène aux muscles et
leur permettre de soutenir l'effort demandé ou bien celui que l'on va
devoir fournir.
Le rythme varie aussi en fonction de
l'âge : un bébé a un rythme cardiaque beaucoup plus
élevé qu'un enfant ou un adulte.
Chez certaines personnes, le coeur ne bat pas de
façon régulière. Ces troubles du rythme cardiaque peuvent
parfois nécessiter la pose d'un pacemaker, un petit stimulateur
cardiaque qui permet de régler le rythme du coeur.
En conclusion le chapitre I, est consacré à la
définition des concepts clefs, la présentation claire de deux
systèmes clefs de l'organisme digestif et circulatoire les plus
concernés. L'appareil digestif est la porte d'entrée et
l'appareil circulatoire développe et installe les maladies non
transmissibles dans l'organisme.
En conséquence nous avons défini ces concepts
pour nous permettre d'expliquer comment une mauvaise nourriture arrive à
perturber le bon fonctionnement de l'organisme dans la suite de chapitre.
Conclusion partielle
Dans ce chapitre nous nous sommes attelés sur les
définitions des concepts clefs de notre travail ainsi que la
présentation des systèmes digestifs et circulatoires afin de
situer les facteurs de risque de maladie non transmissibles par apport à
la ration Kinoise. La ration alimentaire doit répondre aux besoins de
l'homme en qualité et quantité pour assurer le bon fonctionnement
de sont corps. La définition de la santé publique nous montre
l'importance de notre formation et le rôle que nous allons jouer dans la
recherche de solution aux problèmes de santé publique en
général et liés à la ration alimentaires kinoise en
particulier. La compréhension de concept maladies non transmissible nous
montre l'urgence de sensibiliser les décideurs afin qu'ils puissent
définir une politique efficace de prévention des ces maladies qui
n'épargnent personnes, alors que, la survie de l'homme dépend
d'une ration équilibrée et naturelle. Et enfin les deux
systèmes digestif et circulatoire nous permettent de situer le
problème par apport aux rôles des organes dans la genèse
des maladies non transmissibles.
CHAPITRE II : L'ALIMENTATION
L'homme à besoin, chaque jour, de manger
et de boire : l'alimentation est indispensable à la vie. Une bonne
alimentation doit fournir à l'organisme les éléments dont
il a besoin pour bien fonctionner. Une bonne alimentation est l'une des
clés essentielles de la santé.
Grâce au processus de digestion,
l'alimentation fournit :
1) les matériaux de base
nécessaires à la fabrication des cellules et des organes qui
composent notre corps (les muscles par exemple) ;
2) l'énergie utilisée par ces cellules
et ces organes pour fonctionner.
II.1 Les besoins de l'organisme20(*)
Le corps a besoin, tous les jours, de
quatre types d'aliments : l'eau, les aliments de construction, les
aliments énergétiques et les aliments fonctionnels.
1.1 L'eau
Celle-ci est indispensable au fonctionnement de
l'organisme, car elle en est un constituant de base : un être humain
est constitué en moyenne de 70 % d'eau. Le corps perd chaque jour
plus de 2,5 litres de liquide (notamment par les urines et la
transpiration). Il faut donc remplacer l'eau perdue, car la
déshydratation est très dangereuse pour la santé.
L'eau dont le corps a besoin est
apportée par la boisson tels que l'eau potable, les fruits ainsi que les
autres boissons, comme le thé par exemple, mais aussi par les aliments
solides, qui pour la plupart contiennent aussi de l'eau.
La quantité d'eau que l'on doit absorber
chaque jour dépend de l'âge et du mode de vie : un sportif,
par exemple, doit boire plus et plus souvent que quelqu'un qui a une
activité physique réduite (un sédentaire).
1.2 Les aliments de construction21(*)
Les aliments de construction servent notamment
à fabriquer les muscles et les os, et ils apportent les matériaux
indispensables au renouvellement des cellules. Ils sont donc essentiels
à la croissance. Ce sont essentiellement des protéines (ou
protides) qui sont apportées par des aliments comme la viande,
le poisson, les oeufs et certaines céréales.
1.3 Les aliments énergétiques22(*)
Les aliments énergétiques doivent
fournir au corps l'énergie dont il a besoin ; il s'agit
essentiellement des sucres (ou glucides) et des graisses (ou lipides).
Les glucides sont apportés par les
céréales, les pommes de terre, les pâtes, les aliments
sucrés ; les lipides sont apportés par le beurre, l'huile,
les aliments gras.
1.4 Les aliments fonctionnels23(*)
Les aliments fonctionnels doivent apporter au corps
ce dont il a besoin pour fonctionner correctement ; il s'agit
essentiellement des vitamines, des sels minéraux et des fibres.
Les vitamines, les sels minéraux et les
fibres sont notamment présents dans les légumes et les fruits.
II.2 Manger Equilibré24(*)
Manger équilibré, c'est apporter
chaque jour tous les types d'aliments à l'organisme (Schéma
1). Il existe quelques repères simples pour bien manger :
1) le meilleur moyen de manger
équilibré c'est de manger de tout, en quantité raisonnable
mais sans se priver ;
2) les apports alimentaires doivent être
adaptés en fonction de l'âge (on mange plus quand on est en pleine
croissance) et de l'activité (on mange plus quand on fait du sport).
Les fruits et les légumes frais
apportent de la vitamine C et des minéraux. On peut
en manger à tous les repas, et il est important d'essayer d'en manger
tous les jours (les spécialistes de l'alimentation recommandent d'en
consommer entre 5 et 10 variétés différentes par
jour). Les légumes non préparés sont également
bénéfiques d'un point de vue nutritionnel.
Le pain, les céréales, les pommes de terre et
les légumes secs sont une excellente source d'énergie. Ils
apportent des sucres lents et des protéines végétales. On
peut en manger à chaque repas et en bonne quantité, à
condition de ne pas cumuler (pain + pommes de terre + bol
de céréales : c'est trop), mais il faut favoriser les
aliments complets (pas trop de pain blanc) et de varier les aliments.
Le lait et les produits laitiers sont les sources de calcium
(le calcium est indispensable à la construction et à la
solidité des os). Les nutritionnistes recommandent d'en consommer
à chaque repas pendant l'enfance et l'adolescence. Il faut cependant
faire attention à ce que l'on consomme : certains produits laitiers
sont très gras et très sucrés, d'autres sont trop enrichis
en éléments divers (par exemple en protéines).
La viande, le poisson et les oeufs apportent des
protéines animales et du fer (le fer est indispensable aux globules
rouges du sang, pour transporter l'oxygène). On peut en manger tous les
jours, mais il est recommandé de consommer de la viande une seule fois
par jour. Il est aussi très important de limiter les quantités et
de varier les aliments25(*) (boeuf, agneau, volaille, poisson, oeufs, etc.).
Les matières grasses apportent des lipides
indispensables au fonctionnement de l'organisme. Cependant, il faut en limiter
la consommation (l'organisme en a des besoins limités, et trop de
graisses n'est pas bon pour la santé). Il faut aussi varier les apports
de graisses, entre matières grasses végétales (huile
d'olive, huile de tournesol, etc.) et animales (beurre, crème, etc.).
Les glucides sont très importants pour
l'organisme26(*), car ils
apportent de l'énergie. Cependant, le sucre simple, qui se
présente sous la forme de poudre ou de morceaux, et que l'on trouve par
exemple dans les boissons sucrées et les bonbons, n'est pas
indispensable : en effet, les glucides nécessaires au corps sont
apportés par d'autres aliments. En fait, il faut limiter la consommation
des sucres simples (appelés aussi sucres rapides) car ils sont
très caloriques mais très pauvres sur le plan nutritionnel. De
plus, une consommation excessive de sucres simples augmente le risque d'avoir
des caries.
Schéma 1 : Alimentation
équilibré27(*)

II.3 Mauvais apports alimentaires 28(*)
Quand les apports fournis par l'alimentation ne
sont pas adaptés aux besoins de l'organisme, on parle de
« malnutrition ». La malnutrition peut être
liée à trois situations différentes : une
alimentation en quantité insuffisante, une alimentation en
quantité suffisante mais déséquilibrée, ou une
alimentation en quantité trop importante, mais également
déséquilibrée (on peut être suralimenté et
manquer de nutriments essentiels comme les vitamines et les minéraux).
II.4 La malnutrition liée à la
suralimentation29(*)
Dans les pays riches, on est de plus en plus
victime de suralimentation : on mange trop, et trop souvent (de plus en
plus de grignotage en dehors des repas). De plus, l'alimentation est de plus en
plus déséquilibrée : on mange trop riche, trop gras,
trop sucré, trop salé, trop vite. On manque de fibres, de
vitamines, de minéraux. On boit aussi de plus en plus mal : trop de
boissons sucrées (sodas) au lieu d'eau.
Une alimentation de ce type, trop
déséquilibrée et trop riche, associée à un
mode de vie sédentaire, provoque surpoids et obésité (aux
États-Unis par exemple, 2 personnes sur 3 présentent un
excès de poids ; 1 sur 3 est obèse). Ces situations
augmentent beaucoup le risque de développer de nombreuses
maladies : maladies du coeur, cancers, diabète, cholestérol,
hypertension, etc.
II.5 La malnutrition liée à la
sous-alimentation30(*)
Dans les régions rurales des pays
pauvres, la malnutrition est souvent liée au manque de nourriture. Un
tiers des habitants de notre planète (2 milliards de personnes) ne
mangent pas à leur faim : ils sont sous-alimentés. Quand ils
manquent de tous les nutriments dont leur organisme a besoin pour fonctionner,
on parle de dénutrition.
Mais, même si les quantités
de nourriture sont suffisantes pour survivre, les populations des pays pauvres
n'ont, trop souvent, accès qu'à quelques aliments : leur
alimentation n'est pas assez variée pour les maintenir en bonne
santé. Elles manquent de protéines animales, de fruits et de
légumes verts. Cette malnutrition provoque des carences alimentaires
à l'origine de plusieurs maladies graves, comme la kwashiorkor (manque
de protéines) et le béribéri (manque de vitamine B).
« Près de 30 % de la population mondiale souffre
de malnutrition sous une forme ou une autre. Ceux qui ne reçoivent pas
suffisamment d'aliments énergétiques ou de nutriments essentiels
ne peuvent mener une vie saine et active. (...) Parallèlement, des
centaines de millions de personnes souffrent de maladies causées par une
alimentation trop abondante ou déséquilibrée. Plus de la
moitié des maladies dans le monde peut être attribuée
à la faim, à un apport énergétique
déséquilibré ou à des carences en vitamines ou en
sels minéraux31(*).
»
Schéma 2 : Effets de la malnutrition au cours
de la vie32(*)
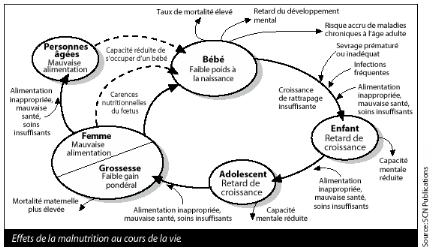
Tableau des
vitamines33(*)
Dans ce tableau, retrouvez le rôle des vitamines
liposolubles et hydrosolubles.
Sachez les retrouver dans les divers aliments.
|
Vitamines Liposolubles
|
Source
|
Rôle
|
|
A
|
Foie de poisson et foie de boucherie, jaune d'oeuf,
matière grasse du lait.
Les légumes, en particulier carottes et épinards et
certains fruits contiennent des quantités importantes de carotène
à partir duquel l'organisme synthétise la vit A.
|
Participe aux mécanismes de la vision. Joue un rôle
dans la croissance, nécessaire au bon état de la peau et des
muqueuses. Aide à lutter contre les agressions.
|
|
D
|
Foie, poisson, gras, jaune d'oeuf,
viande, huiles végétales.
|
Régularise le métabolisme du calcium et du
phosphore, assurant un développement normal du squelette.
|
|
E
|
Huiles végétales, foie, germes de
céréales, légumes verts, oeufs, lait,
beurre.
|
Protègent de l'oxydation les membranes des cellules et
prolonge la vie des globules rouges.
|
|
K
|
Légumes verts (épinards, choux),
pommes de terre, foie, fruits, viande,
poisson.
|
Indispensable à la coagulation du sang.
|
|
C
|
Tous les fruits (particulièrement les agrumes),
légumes, salades, foie.
|
Antiscorbutique. Aide aux défenses de l'organisme et
favorise l'absorption du fer.
|
|
Vitamines Hydrosolubles
|
Source
|
Rôle
|
|
B1*
|
Foie, lait, oeuf, levure, germes de
céréales, légumes, fruits, viandes,
poissons.
|
Antibéri-bérique. Essentielle au
métabolisme des sucres. Nécessaire au bon
fonctionnement général.
|
|
B2*
|
Foie, lait, oeuf, levure, germes de
céréales, légumes, fruits, viandes,
poissons.
|
Essentielle au métabolisme des glucides, lipides et
protides (fourniture d'énergie). Aide au bon état de la peau et
des yeux.
|
|
B3*
|
Foie, viandes, rognons, fruits,
poissons, céréales, légumes, levures de
bière.
|
Constitue un des éléments de la production
d'énergie. Participe au fonctionnement du système nerveux.
|
|
B5*
|
Foie, rognons, viandes, jaune d'oeuf, levure, légumes
(pomme de terre, choux), fruits.
|
Favorise l'activité tissulaire (muqueuses,
peau et cheveux). Aide à la cicatrisation.
|
|
B6*
|
Foie, viandes, rognons, fruits,
poissons, céréales, légumes verts,
levures.
|
Essentielle au métabolisme des protéines. Aide
à la fonction des globules rouges et au bon fonctionnement du
système nerveux
|
|
B8
|
Légumes, céréales, oléagineux, (noix,
cacahuètes), chocolat, jaune d'oeuf, lait.
|
Participe au niveau cellulaire à de multiples
réactions de synthèse biochimique. Aide au bon état de la
peau et des cheveux.
|
|
B9
|
Foie, germes de céréales.
|
Nécessaire à la reproduction cellulaire. Participe
à la formation des globules rouges et prévient certaines formes
d'anémies.
|
|
B12
|
Foie, rognons, viandes, poissons,
produits laitiers, jaune d'oeufs,
coquillages (huîtres, palourdes).
|
Antianémique. Indispensable à la synthèse
des protéines ainsi qu'à la fonction des globules rouges. *
Vitamines du sport.
|
Figure : Tableau des vitamines34(*)
Conclusion partielle
Ce chapitre démontre l'impotence de l'alimentation
équilibrée dont l'homme a besoin pour le bon fonctionnement de
son organisme. Une bonne alimentation doit fournir : l'alimentation
fournit :
- les matériaux de base
nécessaires à la fabrication des cellules et des organes qui
composent notre corps (les muscles par exemple) ;
- l'énergie utilisée par ces cellules
et ces organes pour fonctionner
Nous avons parlé des besoins de l'organisme qui sont de
quatre types d'aliments : l'eau, les aliments de construction, les
aliments énergétiques et les aliments fonctionnels, ainsi que des
problèmes liées à la sur alimentation et à la sous
alimentation afin d'établir les liens qui existent entre les maladies
non transmissible et la ration kinoise dans le chapitre III et IV.
En effet, à Kinshasa nous sommes
particulièrement confrontés à deux problèmes: d'un
côté l'on constate une surconsommation des viandes très
riche en graisse et des poissons importées qui favorisent certaines
maladies non transmissibles. De l'autre, l'on relève des carences
alimentaires, qualitatives et quantitatives, auprès de certaines
catégories de population (personnes en situation précaire,
personnes âgées, etc.).
CHAPITRE III: TENDANCE DES MALADIES NON
TRANSMISSIBLES
III.1 Importance des données
Il est essentiel de disposer d'informations de qualité
pour planifier et mettre en oeuvre la politique de santé en
matière de lutte contre les maladies non transmissibles en
République Démocratique du Congo. Les données sur les
facteurs de risque sont à cet égard particulièrement
importantes pour prédire l'impact des maladies et des traumatismes dans
le futur. Au niveau du Ministère de la santé, la politique
nationale de surveillance de facteurs de risques des maladies non
transmissibles et la base des données épidémiologiques
n'existent pas.
Par apport à la ration Kinoise, nous avons
identifié quelques facteurs de risque importants dans le rapport de
l'enquête sur les facteurs de risque des maladies non transmissibles
organisée selon l'approche STEPS35(*) de l'OMS dans la
ville province de Kinshasa en 2005 par la Direction de Lutte Contre la Maladie
du Ministère de la santé avec l'appui de l'OMS.
L'enquête avait touché 1952 participants. Parmi
eux, 39% étaient du sexe masculin et 61% de sexe féminin
(Tableau1). Il y a eu en définitive une faible participation du
sexe masculin par rapport au sexe féminin. Malgré les visites de
rappel opérées par les enquêteurs, les participants du sexe
masculin étaient souvent hors de leurs domiciles au moment des passages
répétés des enquêteurs. La répartition par
âge montre par ailleurs que dans l'ensemble 1/3 soit 34% des participants
enquêtés était celui de 25-34 ans. Le deuxième se
trouve dans le groupe d'âge de 15-24 ans. Le deuxième groupe plus
important de participants enquêtés était celui de 23-34 ans
qui représente 29 des enquêtés. Les sujet âgés
de 55 ans et plus ne représente que 13% dans l'ensemble.
L'analyse des données de cette enquête nous
montre que 81% de l'ensemble des personnes enquêtées dont 90,3%
chez les hommes et 86,6% chez les femmes, ont un régime alimentaire
majoritairement carné. tandis que la proportion de ceux qui ont un
régime alimentaire riche en fruits et légumes est dans l'ensemble
19% soit 9,7 % chez les hommes et 13, 4% chez les femmes.
Tableau 2 : Répartition des enquêtes par
âge et sexe / Facteurs de risque MNT 200536(*)
|
âgés
|
Hommes
|
Femmes
|
Hommes & Femmes
|
|
Effectifs
|
%
|
Effectifs
|
%
|
Effectifs
|
%
|
|
15 - 24 ans
|
262
|
34,20%
|
392
|
33,10%
|
654
|
33,50%
|
|
25 - 34 ans
|
187
|
24,40%
|
355
|
30,00%
|
542
|
27,80%
|
|
35 - 44 ans
|
112
|
14,60%
|
192
|
16,20%
|
304
|
15,60%
|
|
45 - 54 ans
|
81
|
10,60%
|
112
|
9,50%
|
193
|
9,90%
|
|
55 - 64 ans
|
77
|
10,00%
|
80
|
6,80%
|
157
|
8,00%
|
|
65 ans et plus
|
48
|
6,30%
|
54
|
4,60%
|
102
|
5,20%
|
|
Total
|
767
|
100,00%
|
1185
|
100,00%
|
1952
|
100,00%
|
La combinaison des facteurs des
risques, la consommation des fruits et légumes, l'alcool et le tabac,
l'obésité et le sédentarisme montre que, toute la
population est à haut risque : seulement 2% de personnes
enquêtées (graphique 1) peuvent être
considérées comme à faible risque, 2,3% pour les hommes et
0% pour les femmes.
Graphique 1: Faible et haut risque de
développer les maladies non transmissibles31
Une alimentation
équilibrée37(*) et une activité physique suffisante
constituent des facteurs essentiels pour la santé de l'homme
générale. Toutefois, Cette habitude naturelle est importante pour
la prévention des maladies non transmissible. Elle est en cours de
disparition à Kinshasa en replacement progressif des aliments
naturelles et les techniques d'agricultures par les OGM
(organisme génétiquement modifié) viandes,
légumes et fruits dont les principes de conservation ne sont pas
respecté.
La plupart des Kinois ignorent l'interaction qui existe entre
les maladies non transmissibles et les facteurs d'influence liés
à l'alimentation et à l'activité physique.
La situation économique38(*) est également des facteurs, de risque des
maladies non transmissibles ? La majorité des parents
éprouvent de difficultés énormes pour assurer une
alimentation équilibrée et de qualité à leurs
enfants. Cette difficulté est l'une des causes principales des stresse
et de l'hypertension artérielle chez certains parents.
Du point de vue sécurité alimentaire, le pays
connaît une diminution de la production agricole due au
délabrement des infrastructures agricoles, routières et fluviale.
L'accès autres services publics tel que l'eau,
l'électricité, l'assainissement, le transport et les soins de
santé sont en constantes régression.
La plupart des méjanages kinois offrent à leurs
enfants les viandes importées très riche en graisse et parfois
mal conservées. Ces types d'aliments favorisent non seulement les
maladies non transmissibles, mais encore, les maladies infectieuses.
III. 2 Evolution des maladies non transmissibles
2.1 Cadre de l'étude
L'Hôpital Provincial Général de
Référence de Kinshasa a servi de cadre à la
présente étude. Il est l'un de plus grands Hôpitaux de la
République Démocratique du Congo. Sa capacité d'accueil
est de 3.150 lits.
1.2 Situation Géographique
Situé dans la commune de la
Gombe, ville /province de Kinshasa, au croisement des avenues Wangata et
Tombalbaye, L'Hôpital Provincial Général de
Référence de Kinshasa est limité : à l'Est par l'avenue de l'Hôpital, à l'Ouest par l'avenue Wangata, au Nord par l'avenue Tombalbaye et au Sud par le Jardin Zoologique de Kinshasa.
La superficie totale est de
94345,31 m2 dont 80565 m2 pour les pavillons,
3873,27 m2 pour la nouvelle morgue, 4952,52 m2 pour le garage et 4952,52 m2
pour le terrain de football.
1.3 Statut39(*)
Autrefois l'Hôpital général de Kinshasa
était appelé Hôpital Mama Yemo ; c'est au terme du
décret n°75/2002 du 30 juin 2002 portant dissolution d'un
établissement public dénommé Hôpital Mama Yemo,
spécialement en son article 4 qu'il est devenu «
Hôpital Provincial Général de Référence de
Kinshasa » (HPGRK)
C'est à la suite de ce précédent
décret que le ministre de la Santé a signé un
arrêté ministériel n° 1250/CAPD/MINIS/CJ/052/KIZ/2002
du 23 novembre 2002 procédant à la mise sur pied d'un organe
devant régir le nouvel établissement des soins ainsi
crée.
1.4 Mission de l'Hôpital Général
de Kinshasa 40(*)
L'Hôpital général de Kinshasa a pour
mission :
- assurer les soins de référence secondaire aux
malades provenant des Hôpitaux des Zones de santé ;
- assurer l'encadrement des Jeunes professionnels
diplômés et stagiaires en cours de formation dans les
universités, les instituts supérieurs des techniques
médicales, les instituts d'enseignement médical et les instituts
des techniques médicales ;
- servir de milieu de recherche dans le domaine de la
santé.
1.5 Structure et Gestion41(*)
La composition de la structure de
gestion de l'Hôpital général de Kinshasa se présente
comme suit :
- le Conseil de gestion (C.G) ;
- le comité de direction (C.D) ;
- le Médecin Directeur.
1.5.1 Composition et le rôle du Conseil de Gestion
Le CG est composé :
- d'un représentant de la tutelle désigné
par le ministre de la Santé (il est le président du
conseil) ;
- d'un représentant du Gouverneur de la ville ;
- du Médecin inspecteur de la ville ;
- du Médecin directeur de l'Hôpital qui est le
secrétaire du conseil ;
- du représentant des organismes permanents d'appui de
l'Hôpital ;
Rôle du CG :
- veiller au bon fonctionnement de l'Institution
conformément aux directives édictées par le Ministre de la
santé ;
- déterminer les directives de gestion et surveiller
l'exécution.
1.5.2 Composition du Comité de Direction
Le CD est composé
de :
- Médecin Directeur de l'Hôpital qui est en
même temps président du Comité ;
- Chef de département administratif et financier qui
est secrétaire du Comité ;
- Chef de département médical biotechnique,
nursing, pharmacie, formation et recherche.
Rôle du C.D
- appliquer les décisions de gestion du conseil de
gestion ;
- préparer le plan de gestion à l'intention du
conseil de gestion (budget prévisionnel et le bilan de
l'Hôpital) ;
- préparer les projets de tarification des actes et
prestation de l'Hôpital ;
- contrôler la gestion des recettes et des finances de
l'Hôpital ;
- proposer, créer, supprimer ou transformer les
services et unités des soins de l'Hôpital.
1.5.3 Médecin Directeur
- Les attributions du MD sont les
suivantes :
- convoquer et présider les réunions du
Comité de Direction ;
- assurer l'exécution des décisions du Conseil
de Gestion ;
- représenter l'Hôpital auprès de
tiers ;
- veiller à la mise en oeuvre des décisions du
Conseil de Gestion et du Comité de Direction.
1.5.4 Staff Médical
Il est composé de différents départements
qui composent l'Hôpital et leurs multiples services. Il est sous
l'autorité du Médecin Chef du département
médical.
1.5.5 Les Départements42(*)
1. Département de Médecine Légale
Ce département a deux
services :
o Expertise ;
o Morgue.
2. Département d'anesthésie et
Réanimation
Ce département a 4 services :
o réanimation ;
o services de tétanos
o soins intensifs ;
o soins respiratoires.
3. Département de radiologie
Les services suivants sont organisés :
o radio-digestive ;
o radio-pédiatrie ;
o radio-génito-urinaire ;
o échographie
o neuroradiologie
4. Département de Pédiatrie
Les services suivants sont organisés :
o prématuré ;
o cardiologie ;
o urgence ;
o nouveau-nés malades ;
o pathologies infectieuses des grands enfants.
5. Département des soins Communautaires
Les services suivants sont organisés:
o Santé employé (P13) ;
o Dispensaire général (P21)
o Salle d'urgence (P14)
o CME Bumbu ;
o CME Barumbu.
6. Département de chirurgie
Les services suivants sont organisés :
o chirurgie pédiatrique ;
o chirurgie thoracique ;
o neurochirurgie ;
o orthopédie ;
o urologie ;
o chirurgie générale digestive ;
o chirurgie maxillo-faciale ;
o appareils orthopédiques ;
o ophtalmologie ;
o oto-rhino-laryngologie.
7. Département de Gynéco-obstétrique
Les services suivants sont
organisés :
o gynécologie ;
o polyclinique consultante ;
o sénologie ;
o obstétrique ;
o naissance désirable.
8. Département de Médecine Interne
Au sein de ce département sont organisés les
services suivants :
o endocrinologie ;
o néphrologie ;
o gastro-entérologie ;
o cardiologie ;
o hématologie ;
o dermatologie ;
o pneumologie ;
o soins intensifs ;
o urgence ;
o neurologie ;
o pathologie
9. Département de pharmacie
Les services suivants sont organisés :
o service de préparation ;
o service de distributions ;
o service de gestion des stocks ;
10. Département de la formation et de la recherche
Les services suivants sont organisés :
o service d'administration, finance et technique ;
o service d'encadrement et formation ;
o service encadrement administratif (stage de médecins
et de médecins internes) ;
o service biotechnique ;
o service de Nursing ;
o service médical.
11. Département de biologie clinique
Les services suivants sont
organisés :
o anatomie pathologie ;
o biochimie ;
o microbiologie ;
o banque du sang ;
o hématologie.
2.5.6 Population d'étude43(*)
La population de la présente étude de tendance
des maladies non transmissibles est composé de tous les patients
consulté et prise en charge pour Accident - Vasculaire
-cérébral, Hypertension artérielle, Obésité,
Diabète, et Prostate enregistrés au cours des années 2006
à 2008 dans les registres de service de Cardiologie au pavillon 5 de
l'Hôpital Provincial Général de Référence de
Kinshasa.
2.5.7 Matériel
Les outils utilisés comprenaient des papiers, une
latte, un stylo et les registres médicaux.
2.5.8 Approche méthodologique44(*)
Après analyse systématique des registres, les
renseignements cliniques suivants ont été obtenus suivants les
paramètres d'intérêts :
o données démographiques : Age et
sexe ;
o année et mois d'admission ;
o Adresse.
o Diagnostic
L'âge de tout patient qui a été admis pour
Accident - Vasculaire - cérébral, Hypertension artérielle,
Obésité et Diabète a été de 30 ans à
supérieur à 70 ans.
Le mois et l'année représentent la date
d'admission du patient.
La climatologie concernait la petite saison sèche qui
va du mois de janvier jusqu'au mois de mars, la petite saison de pluies du mois
d'avril jusqu'au mois de mai, la grande saison sèche va du mois de juin
jusqu'au mois de septembre et la grande saison de pluies va du mois d'octobre
jusqu'au mois de décembre.
2.6 Analyses des données45(*)
La saisie et l'analyse des données ont
été réalisées sur micro-ordinateur personnel en
utilisant les logiciels Epi Info version 3.2 et Excel 2007.
Au cours de la revue documentaire des registres des malades,
nous avons constatés que 21 malades n'avaient pas d'information sur
leurs adresses et âge. Le cumul total de 2006 à 2008 est de 3803
c'est à dire 3782 repris dans le tableau 2 plus 21 cas d'âge et
adresse inconnus. Ce cumul de cas nous montre (tableau 3 et graphique
2), que l'âge de 50 à 59 est le plus touche suivi de
l'âge de 60 à 69 ans. Tandis que, l'évolution cas montre
que la population commence à développer les maladies non
transmissibles à partir de 30 ans et s'aggrave à partir de 40
ans. Ils nous été difficile de connaître le nombre des
décès suite à l'évolution chronique des maladies
non transmissibles. Certains malades décèdes à leurs
domiciles et d'autres Centres Hospitaliers étant donner qu'il n'existe
pas encore dans notre pays le système de suivi des malades soufrant des
maladies chronique.
Les données que nous disposons dans le tableau 3, sont
incomplètes suite aux mouvements des grèves des professionnels de
santé médecins et non médecins. Certains malades
référé à l'Hôpital Général de
Référence de Kinshasa ont été consulté et
non pas été enregistrés et d'autres ont été
consultés et soignés aux Centre Hospitaliers privés de
professionnels de santé en grèves.
Tableau 3 : Cas d'hypertension artériel
enregistre au service de cardiologie de l'hôpital général
de
référence de
Kinshasa de 2006 à 2008
|
Tranche d'âges
|
Cas enregistrés en 2006
|
Cas enregistrés en2007
|
Cas enregistrés en2008
|
Cumul
|
|
30-39
|
113
|
113
|
20
|
247
|
|
40-49
|
303
|
340
|
48
|
691
|
|
50-59
|
454
|
492
|
81
|
1027
|
|
60-69
|
416
|
454
|
78
|
948
|
|
70 et plus
|
378
|
416
|
76
|
870
|
|
Total
|
1664
|
1815
|
303
|
3782
|
Graphique : 2
La répartition des cas d'Hypertension Artériel
en % enregistrés à l'Hôpital Provincial
Général de Référence de Kinshasa montre que la
tranche d'âge de 50 à 59 ans est la plus touche avec 28% de cas
suivi de 60 à 69 ans avec 25%, 70 ans et plus avec 22%, 40 à 49
ans avec 19 et 30 à 39 ans (graphique 3).
Graphique : 3
La répartition de cas par maladie et par sexe,
enregistrés au service de cardiologie, pavillon 5, Hôpital
Provincial Général de Référence de Kinshasa (HPGRK)
de 2006 à 2008, montre que le sexe féminin est le plus
touché par l'Hypertension, le Diabète et l'obésité.
Cette situation confirme notre hypothèse ; la ration kinoise est
certainement un facteur de risque des maladies non transmissibles. (Tableau 4
et graphique 4)
Tableau 4: Répartition des cas par sexe
et par maladie, enregistrés au service de Cardiologie,
pavillon 5, hôpital
général de référence de Kinshasa de 2006 à
2008
|
Sexe
|
2006
|
2007
|
2008
|
Cumul
|
|
Homme
|
Femme
|
Homme
|
Femme
|
Homme
|
Femme
|
Homme
|
Femme
|
|
HTA
|
516
|
1148
|
581
|
1234
|
103
|
200
|
1200
|
2582
|
|
AVC
|
38
|
30
|
63
|
44
|
12
|
8
|
113
|
82
|
|
Diabète
|
5
|
7
|
17
|
37
|
6
|
2
|
28
|
46
|
|
Obésité
|
2
|
24
|
12
|
43
|
0
|
2
|
14
|
69
|
|
Total
|
561
|
1209
|
673
|
1358
|
121
|
212
|
1355
|
2779
|
Graphique : 4
Par apport à la réparation géographique
notre analyse a montre que la commune de Ngaliema est la plus touchée
par les maladies non transmissibles selon les registres de service de
Cardiologie, pavillon 5 de l'Hôpital Provincial Général de
Référence de Kinshasa, avec 12% des cas, suivi de Kalamu avec
10% cas et de Lingwala avec 7%. (Graphique 5)
Graphique : 5
NB : la commune de la N'sele qui a 0% sur ce
graphique 5, avait un cumul de 4 malades pour 2006 à 2008
registrés à l'HPGRK, service de Cardiologie, pavillon 5.
Conclusion partielle
La tendance de maladies non transmissibles et les
résultats de l'enquête sur les facteurs des risques des maladies
non transmissibles, organisée en 2005 par la Direction de lutte contre
la maladie du Ministère de la santé avec l'appui de l'OMS selon
l'approche Step démontre que la ration kinoise est un facteur de
risque des maladies non transmissibles et leur l'éclosion dans le
future.
A Kinshasa, le sexe féminin est le plus touché
par les facteurs de risque des maladies non transmissibles notamment, la
surcharge pondérale (obésité) faible niveau
socio-économique et le régime alimentaire
déséquilibré.
Pour le sexe masculin, généralement
prédisposé aux maladies non transmissibles dont les
données nous montrent qu'il est faiblement touché par ces
maladies par apport au sexe féminin, nous pensons que cela est aux
activités physiques et la quantité de la nourriture
journalière comme nous le montre les données de
l'obésité.
Le taux de prévalence d'obésité, de
diabète sucré, d'Hypertension Artériel et des accidents
vasculaires cérébraux est caractéristique de la transition
nutritionnelle et épidémiologique. Ceux-ci sont la
conséquence de comportements alimentaires et style de vie adoptés
suite à la rareté et coût des aliments naturels sur le
marché kinois ainsi que le faible niveau socio-économique qui
donne de stress chaque jour aux parents.
CHAPITRE IV: IMPOTENCE DE
LA PREVENTION
Le rapport entre les maladies infectieuses et les maladies non
transmissibles est en train de changer. Selon les statistiques
épidémiologiques récoltées à l'Hôpital
Général de Référence de Kinshasa et les
résultats de l'enquête sur les facteurs des risques des maladies
non transmissibles ; la majorité de la population Kinoise court les
risques de souffrir d'une des maladies non transmissibles avant d'attendre 50
ans conséquence du régime alimentaire
déséquilibré actuelle.
La prévention de ses maladies exige l'implication de la
politique du pays et de la communauté dans la planification des
programmes de lutte. C'est ainsi que nous présentons dans ce chapitre
quelques maladies non transmissibles lesquelles certaines personnes peuvent
développer les jours avenir suite à cette crise alimentaire
actuelle.
IV.1 Objet de la prévention
IV .1.1 Obésité46(*)
L'Obésité est l'excès de poids dû
à une surcharge en tissu adipeux dans l'ensemble de l'organisme, et plus
particulièrement dans les espaces sous-cutanés.
L'obésité peut entraîner une diminution de la
qualité de vie et des complications morbides.
En pratique, on définit l'obésité
d'après la valeur de l'indice de masse corporelle (IMC, appelé
Body Mass Index -- BMI -- dans les pays anglo-saxons). L'IMC
se calcule en divisant le poids (en kilogrammes) par la taille (en
mètres) au carré. On parle d'excès pondéral
à partir d'un IMC égal à 26, et d'obésité
à partir de 30. Au-delà de 40, il s'agit d'obésité
massive, encore appelée obésité morbide.
NB : L'obésité a été
reconnue comme une maladie en 1997 par l'OMS47(*)
1.1.1 La graisse dans l'organisme48(*)
La graisse est stockée dans des
cellules
spécialisées appelées adipocytes. Elle existe dans
l'organisme sous deux formes, la graisse brune et la graisse blanche, chacune
dans deux types d'adipocytes distincts. La graisse brune est utilisée
pour générer de la chaleur en réponse au froid
extérieur. Elle est abondante chez le nouveau-né et chez les
animaux hibernant ou vivant sous des climats froids. La graisse blanche est, en
cas d'excès, le reflet visible de l'obésité. Elle
s'accumule principalement sous la peau. Les réserves de graisses dans
l'organisme sont des réserves énergétiques. En effet, les
composés provenant de l'alimentation (les
glucides,
les
lipides
et les
protéines)
fournissent de l'énergie au cours de leur dégradation. Si la
dépense énergétique est plus faible que les apports
alimentaires, ces derniers sont mis en réserve sous deux formes
principales : les glucides et les lipides. Les glucides sont
stockés dans le foie et les muscles sous forme de glycogène,
tandis que les lipides sont concentrés dans les adipocytes sous forme
d'acides
gras. Comparés au glycogène, les réserves en
graisses sont beaucoup plus abondantes et énergétiques.
1.1.2 La gestion des apports alimentaires par
l'organisme49(*)
La coordination entre le rythme et l'abondance des prises
alimentaires d'une part et les dépenses énergétiques
d'autre part ne sont pas parfaites. À quantité égale de
calories ingérées, les variations de poids peuvent être
considérables d'un sujet à l'autre. De plus, il existe des
variations physiologiques quasi individuelles dans la gestion de ces calories.
L'exercice physique régulier permet certes de moduler le stockage des
lipides, mais il ne constitue pas le seul élément
régulateur. Il existe en effet toute une panoplie de mécanismes
biochimiques permettant d'établir un équilibre entre le stockage
énergétique et le catabolisme (utilisation par le
métabolisme des réserves disponibles) d'autre part.
1.1.3 Causes et mécanisme de
l'obésité50(*)
Les causes de l'obésité (ou des
obésités) ne sont pas encore bien connues.
L'obésité est en effet un trouble hétérogène
impliquant de multiples facteurs et résultant d'interactions entre
statut génétique, comportement et environnement. Le
déséquilibre énergétique participant à la
constitution d'une obésité implique des anomalies dans les
systèmes de régulation d'utilisation des réserves
énergétiques.
Ce déséquilibre peut être
le résultat d'une alimentation trop riche par rapport aux besoins.
Cependant, dans la pratique, on constate que seuls certains patients ont des
apports alimentaires supérieurs à la moyenne. On sait en effet
aujourd'hui que l'obésité est souvent liée à un
trouble de l'utilisation des nutriments, et non à un excès
alimentaire. Des chercheurs ont montré que les individus de poids normal
compensent leurs excès en réduisant naturellement les prises
alimentaires suivantes, alors que les personnes obèses ne le font pas.
Dans la capitale congolaise l'obésité est liée à
une alimentation déséquilibrée et riche en graisse.
IV 1.1.4 Complication liées à
l'Obésité51(*)
Les statistiques montrent que les personnes dont l'IMC
dépasse 30 présentent des risques supérieurs de
développer des affections métaboliques (
diabète),
cardio-vasculaires (insuffisance coronaire,
infarctus
du myocarde,
hypertension
artérielle), respiratoires (insuffisance respiratoire) et
rhumatologiques (
arthrose).
Chez l'homme, l'obésité accroît les risques de
cancers
de la prostate et du côlon (gros intestin). Chez la femme, les cancers du
sein, du col de l'utérus et des ovaires sont nettement plus
fréquents en cas d'obésité. Dans certains cas, le risque
de complications dépend de la répartition du tissu adipeux
excédentaire. Ainsi, une accumulation de graisses dans la région
abdominale augmente les complications vasculaires.
Outre les complications d'ordre physique et physiologique, il
faut également prendre en compte le retentissement psychologique sur le
patient (risques de
dépression,
liés notamment aux régimes amincissants sévères,
ainsi que les conséquences sociales, en particulier la discrimination.
1.1.5 Contrôle des apports alimentaires52(*)
Le traitement des obésités vise deux
objectifs : le plus important est de stopper la prise de poids ; le
second est d'éviter de reprendre le poids perdu après un
régime amaigrissant -- c'est, dans les faits, l'objectif le plus
difficile à atteindre. Si le patient arrête sa progression
pondérale, il en tire déjà un bénéfice
important en évitant des complications graves. Une diminution de la
prise alimentaire de 400 Kcal par jour provoque une perte de poids de
500 g en dix jours. Mais, des mesures simples, fondées sur un
remodelage des habitudes alimentaires et des exercices physiques
réguliers, peuvent parfois suffire.
Toutes sortes de régimes pour obtenir des pertes de
poids rapides font l'objet de publicités dans les magazines. Or, la
rapidité de l'amaigrissement n'est pas nécessairement
intéressante, ni gage de réussite. Au contraire, les
régimes rapides s'avèrent souvent inefficaces à moyen
terme. L'une des principales causes d'échecs de la plupart des
régimes est leur aspect contraignant et l'absence de soutien
psychologique. Il faut savoir qu'il n'existe aucun traitement ou régime
standard, en raison de l'hétérogénéité
clinique et biologique de cette affection : les attitudes
thérapeutiques doivent donc être personnalisées, et un
régime visant à une perte importante de poids ne doit être
entrepris que sous suivi médical et psychologique. L'analyse de la
situation de l'obésité dans la capitale congolaise en rapport
avec l'enquête sur les facteurs de risque des maladies non transmissible
de 200553(*), nous montre
que le régime alimentaire est riche en graisse (viandes et poissons mais
pauvre en légume et fruits). Le traitement de l'obésité
chez le kinois consiste à remplacer l'habitude alimentaire du
régime majoritairement carné par un régime en fruits et
légumes.
L'obésité est une maladie pour laquelle la
pharmacologie
ne dispose pas encore de beaucoup de moyens ; Des médicaments
anorexigènes (inhibiteurs de l'appétit).
1.1.6 Prévention de l'obésité54(*)
Des mesures préventives contre l'obésité
peuvent être mises en oeuvre. Elles passent par des campagnes de
santé publique sur les aspects qualitatifs et quantitatifs des habitudes
alimentaires, et par toute information visant à réduire les
facteurs de risques environnementaux (lutte contre la
sédentarité, promotion de l'exercice physique à
l'école. Pour la ville de Kinshasa, le Gouvernement doit trouver une
politique qui vise :
- l'augmentation de coût de vie de la population par le
payement d'un saleur décent afin quelle capable d'acheter et manger les
fruits et légumes naturelles,
- Education pour la santé sur les habitudes
alimentaires et les facteurs de risques.
- Faciliter les transports des produits alimentaires de
l'intérieur vers la capitale.
- Réduire les tracasseries au niveau de ports et
surtout le système de commission sur la marchandise qui vient par la
voie fluviale.
IV 1.2 Athérosclérose et
Artériosclérose
Les deux maladies sont de même nature.
1.2.1 Découverte et historique
En 1740, le médecin allemand KRELL55(*) décrit pour la
première fois des concrétions calciques au niveau de la paroi
artérielle, qu'il appelle "plaques osseuses". C'est près
de cent ans plus tard, en 1933, qu'apparaîtra le terme
d'athérosclérose, nom donné à ce durcissement de la
paroi artérielle par un médecin strasbourgeois, LOBSTEIN.
(Figure. 4)
1) Athérosclérose est une association variable
de remaniements de l'intima des artères (gros et moyen calibre)
consistant en une accumulation locale de lipides, de glucides complexes, de
sang et de produits sanguins, de tissu fibreux et de dépôt
calcaires ; le tout s'accompagnant de modifications de la media. (OMS, 1954).
L'athérosclérose est un type d'artériosclérose.
2) Artériosclérose est un terme
générique désignant l'épaississement de l'intima
artérielle avec amincissement fibreux de la media, alors que
l'athérosclérose ne touche que la media. De plus,
l'artériosclérose touche aussi les artères de petit
calibre et les artérioles.
Athérome : Portion lipidique des plaques
athéroscléreuses.
Figure 4: Portion lipidique des
plaques athéroscléroses
1.2.2 Manifestation 56(*)
Les conséquences de la formation de plaques
d'athérome se manifestent à différents niveaux. Elles sont
responsables d'affections aiguës:
- de cardiopathies ischémiques dues à
l'athérosclérose des artères coronaires ;
- d'accidents vasculaires cérébraux (AVC) dus
à l'athérosclérose des artères à
visée encéphalique ;
- d'artérites dues - dans 90 % des cas
à l'athérosclérose des artères des membres
inférieurs
- ou d'ischémies aiguës des membres.
Aussi, l'athérosclérose peut toucher toutes les
artères, et entraîner des manifestations ischémiques
chroniques (par exemple, l'artérite mésentérique) ou
aiguës (infarctus mésentérique).
Il faut cependant noter que ces manifestations ne sont pas
uniquement dues à l'athérosclérose. Par exemple, les
d'accidents vasculaires cérébraux peuvent être aussi dus
à des embolies d'origine cardiaque, ou à d'autres causes rares
telles que : hémopathies, dissections, angéites...
L'athérosclérose ne se manifeste pas de
façon exclusive au niveau d'un seul territoire (carotidien, coronaire ou
artériel des membres inférieurs) ; la découverte d'une
atteinte d'un territoire est souvent accompagnée d'une atteinte
asymptomatique d'un autre territoire (Figure. 6)
1.2.3 Complications
Les complications de l'athérosclérose sont
responsables des deux premières causes de mortalité dans le
monde. Les cardiopathies ischémiques concernent environ 6 millions de
décès par an, et les accidents vasculaires
cérébraux (AVC) plus de quatre millions. Ces deux causes
représentent à elles seules plus de 20 % des
décès.
Outre ces conséquences, ces accidents - lorsqu'ils ne
sont pas fatals - sont aussi à l'origine de séquelles
fonctionnelles sévères : paralysie, troubles sensitifs,
troubles du langage... dans le cas des d'accidents vasculaires
cérébraux ; apparition d'une insuffisance cardiaque, de troubles
du rythme... dans le cas d'un infarctus du myocarde (IDM). Les cardiopathies
ischémiques et les d'accidents vasculaires cérébraux sont
placés respectivement aux 5 et 6ème places des
pathologies invalidantes.
Schéma 3 : Prévalence d'une atteinte
athérosclérose asymptomatique en présence d'une
localisation symptomatique

IV 1.3 L'arthrose57(*)
Est une maladie qui touche les articulations, on l'appelle
aussi
arthropathie
chronique dégénérative58(*). Elle est
caractérisée par la douleur, mécanique et diurne et la
difficulté à effectuer des mouvements articulaires.
Au niveau de l'articulation, la surface du cartilage se
fissure, s'effrite et finit par disparaître. Ensuite, des excroissances
osseuses se forment et nuisent aux mouvements. L'arthrose est une
dégénérescence du cartilage des articulations sans
infection ni inflammation particulière. Cette
dégénérescence conduit à une destruction plus ou
moins rapide du cartilage qui enrobe l'extrémité des os.
Anatomiquement, cette destruction s'accompagne d'une prolifération
osseuse sous le cartilage.
C'est la maladie articulaire la plus fréquente. Les
premiers symptômes apparaissent généralement à
partir de 40-50 ans, mais la maladie commence souvent bien plus tôt dans
la vie.
1.3.1 Mécanisme
Le cartilage articulaire n'est pas un tissu inerte : il
est le siège d'une intense activité où la production de
chrondrocytes
(cellules du cartilage) s'oppose, au début du moins, à la
destruction de ces mêmes cellules. Lorsque les phénomènes
de destruction l'emportent sur la régénérescence
cartilagineuse, l'épaisseur du cartilage diminue et l'articulation
s'altère définitivement.
Cette intense activité de production de nouvelles
cellules se manifeste, à la marge de l'articulation, par la production
nouvelle d'excroissances osseuses : les ostéophytes ou
ostéophytose.
Au cours de la destruction cartilagineuse, de petits morceaux
de cartilage peuvent se détacher et "flotter" dans la poche
articulaire : ils y déclenchent alors des poussées
inflammatoires mécaniques qui se traduisent par une
hypersécrétion de liquide et par un gonflement de
l'articulation.
L'arthrose se caractérise par trois lésions
anatomiques :
1) L'atteinte du cartilage articulaire qui se fissure et se
creuse d'ulcérations appelé en médecine géodes
(trous dans le cartilage) pouvant laisser l'os à nu ;
2) L'atteinte de l'os lui-même qui se décalcifie par
endroits (ostéoporose) et se condense en d'autres, notamment dans la
partie près de l'articulation au
3) niveau des zones de pression se sont les zones
épiphisaire : c'est l'ostéosclérose
sous-chondrale ;
4) La formation sur les bords de l'articulation de petites
excroissances osseuses : les ostéophytes (parfois
dénommés becs de perroquet en raison de leur forme
radiologique).
Ces lésions peuvent s'accompagner d'une synovite, qui
correspond à l'inflammation de l'enveloppe de l'articulation.
Figure 5: Arthrose au niveau des mains avec
nodules d'Heberden59(*)

1.3.2 Causes et facteur de risque60(*)
Dans l'arthrose, la
destruction du cartilage correspond à une fissuration de la surface vers
la profondeur du tissu cartilagineux. Cette fissuration est liée
à des phénomènes mécaniques, mais elle est
également favorisée par des altérations biochimiques de la
structure du cartilage.
Schématiquement, on peut considérer que l'arthrose
est le résultat :
- De contraintes physiques anormales sur un cartilage
normal ; on n'en est cependant pas certain
- De contraintes physiques normales sur un cartilage
anormal ;
- De la conjonction des deux situations
précédentes.
Les principaux facteurs de risques suspectés
sont :
- Généraux : âge, poids
(régime alimentaire riche en graisse, pauvre en vitamine, sels
minéraux et fibres végétales), ménopause, autres
rhumatismes (chondrocalcinose, hyperostose de Forestier...) ;
- Génétiques : la notion d'arthrose
familiale est bien démontrée pour les arthroses du genou, de la
hanche et de la main. On parle alors de vices architecturaux
congénitaux: par exemple, le genu varum qui touche plus
fréquemment les hommes (les jambes prennent la forme de
parenthèses) et le genu valgum chez les femmes (c'est la
déformation inverse des jambes) ;
- Locaux :
o Traumatismes importants ou faibles à
répétition (travaux pénibles, sports violents,
lésion du ménisque... (notamment pour les footballeurs c'est
l'arthrose du pied) ;
o Anomalie de position de l'articulation (scoliose, malformation
de la hanche, Autres maladies osseuses ou articulaires localisées
(séquelles d'arthrite, séquelles de fractures, maladie de
Paget...).
A l'origine de l'arthrose interviennent de nombreux facteurs
souvent encore mal connus. Cependant, le caractère
génétique de l'affection semble prédominant. Il existe des
familles d'arthrosiques et la maladie atteint plus fréquemment les
femmes que les hommes. Par exemple, si certaines professions (travaux de force)
sont plus exposées à l'arthrose que d'autres, tous les membres de
cette profession ne feront pas d'arthrose (en partie en fonction de leur
prédisposition génétique).
Le dépistage des anomalies articulaires
congénitales, suivi d'une correction dans l'enfance, est d'une
importance capitale pour éviter l'apparition d'une arthrose douloureuse
à l'âge adulte. L'obésité (ou le simple
surpoids) est sans aucun doute un facteur favorisant l'apparition de
l'arthrose au niveau des hanches et des genoux. Pourtant, des
éléments contradictoires, non encore expliqués,
existent :
- Les sujets porteurs d'une arthrose des genoux font beaucoup
plus souvent que les autres une arthrose des mains
- L'articulation de la cheville, pourtant elle aussi soumise
à rude épreuve, n'est pratiquement jamais altérée
chez les patients obèses.
1.3.3 Les signes de la maladie
Les signes de la
maladie arthrosique varient selon l'articulation concernée. Cependant,
dans tous les cas, le motif principal de consultation est la douleur
associée à une gêne fonctionnelle.
La douleur est, en principe, dite de type
« mécanique » car elle présente les
caractéristiques suivantes :
1) Elle est déclenchée et aggravée par le
mouvement ;
2) Elle cesse ou s'atténue plus ou moins
complètement lorsque l'articulation est au repos ;
3) Elle est moins importante le matin, puis elle augmente dans
la journée et elle est maximale le soir ;
4) Elle gêne traditionnellement l'endormissement, mais
peut également entraîner des réveils nocturnes (environ
50 % des patients arthrosiques sont réveillés la nuit par
leur douleur) ;
5) Elle réapparaît chaque fois que l'articulation
concernée est soumise à un effort : la marche pour
l'arthrose de hanche, monter un escalier pour le genou, lever le bras pour
l'épaule...
6) La gêne fonctionnelle correspond à une
limitation de la mobilité de l'articulation touchée par
l'arthrose. Elle est variable selon l'activité du patient. Ainsi, un
joueur de golf sera beaucoup plus gêné par une arthrose du genou
qu'un sujet ne pratiquant pas de sport. De même qu'un pianiste sera
très handicapé par une arthrose des doigts, même
légère.
Les articulations arthrosiques ne sont, en principe, ni
rouges, ni chaudes. Elles peuvent être gonflées lorsque s'installe
un épanchement liquidien (épanchement de synovie), ce qui est
particulièrement fréquent au niveau des genoux. A la longue, les
excroissances osseuses ostéophytes provoquent des déformations
des articulations, surtout visibles au niveau des mains et des genoux.
L'état général du patient est toujours bon. Il n'y a ni
fièvre ni amaigrissement. Les lésions arthrosiques sont
irréversibles et aboutissent, outre les déformations, à un
raidissement articulaire pouvant évoluer vers une impotence
partielle.
V.1.1 1.3.4
Évolution de la maladie61(*)
Certaines arthroses sont très rapidement
évolutives, alors que d'autres ne se développent que très
lentement. L'évolutivité d'une arthrose se juge uniquement sur la
vitesse de diminution de l'interligne articulaire à la radiographie.
Aucune analyse biologique ne permet de juger de l'évolution d'une
arthrose.
L'évolution de la maladie arthrosique se fait vers
l'aggravation progressive et le blocage articulaire. L'apparition de la
limitation des mouvements (ankylose) et des déformations constitue
l'élément majeur de la surveillance. Les lésions
arthrosiques sont irréversibles et aboutissent, outre les
déformations, à un raidissement articulaire pouvant
évoluer vers une impotence partielle.
V.1.2 1.3.5
Traitement
L'arthrose est traitée par des antalgiques et des
antidouleurs. On peut aussi prescrire de la thérapie de fond. La mise au repos de
l'articulation douloureuse est indispensable pendant les périodes
douloureuses.
L'appareillage (orthèse) permet d'éviter les
déformations et de soutenir l'articulation pour éviter la
douleur. On l'utilise notamment pour la mise au repos de l'articulation dans la
rhizarthrose (arthrose du pouce)
En dehors des périodes très douloureuses, la
pratique d'une activité physique adaptée modérée
est recommandée : pour les arthroses de la hanche, on conseille la
bicyclette plutôt que la marche car cette activité physique
entretient la musculature en usant moins le cartilage de la hanche qui est
déchargée du poids du corps. Pour l'arthrose de la colonne
lombaire, certains mouvements de gymnastique sont contre-indiqués.
La perte de poids augmente considérablement le confort
des patients. Il est démontré le régime d'amaigrissement
des patients arthrosiques en surpoids retarde l'évolution de la
maladie.
IV 1.4 Cancer de la prostate
Tumeur maligne affectant la glande de l'appareil
génito-urinaire masculin, appelée prostate. C'est le cancer
génito-urinaire le plus fréquent chez l'homme. La prostate est
une glande génitale mâle, située autour de la portion
initiale de l'urètre masculin, derrière la symphyse pubienne, en
avant du rectum et en dessous de la vessie. Elle est constituée de deux
lobes latéraux droit et gauche et d'un lobe moyen. Ses
sécrétions forment le liquide séminal qui se
mélange aux cellules germinales provenant du testicule pour former le
sperme.
1.4.1 Facteurs de risque62(*)
Les mécanismes ultimes du cancer de la prostate n'ont
pas encore été élucidés. En revanche, les facteurs
de risque qui conduisent à cette maladie ont été
déterminés. En effet, on estime à 15 % les hommes
susceptibles de développer ce cancer au cours de leur vie. La
prévalence de la maladie croît avec l'âge, l'âge moyen
d'apparition étant de 65 ans. La maladie est fréquente chez
les obèses, elle est réduite de moitié chez les non
obèses. L'incidence du cancer de la prostate est liée à
l'alimentation. Des études ont établi une corrélation
entre ce cancer et un régime riche en graisses et pauvre en fibres. Ce
constat a été confirmé par une comparaison faite entre une
population masculine en Chine et un échantillon d'hommes
américains. Celle-ci a révélé que le cancer de la
prostate est 120 fois plus élevé aux États-Unis
où l'alimentation est plus riche qu'en Chine, pays où le
régime alimentaire semble plus équilibré. Des aliments
comme la tomate semblent protéger contre le cancer de la prostate. Cela
s'explique par la présence d'une substance, appelée
lycopène, possédant des propriétés antioxydantes
qui lui permettent d'inhiber ou de retarder le processus d'oxydation
cellulaire. Ce processus est, en effet, redoutable pour la santé, car il
génère des radicaux libres augmentant le risque de
cancérisation. La présence de cadmium dans l'environnement peut
exposer au cancer de la prostate. L'histoire familiale joue un rôle non
négligeable. Ainsi les hommes dont le père ou un frère ont
eu un cancer de la prostate sont prédisposés à en
développer un à leur tour. La recherche en biologie
moléculaire tente d'identifier le terrain génétique de
cette tumeur. L'existence chez un sujet d'un gène mutant
hérité, le HPC1 (hereditary prostate cancer), mis en
évidence en 1996, semble orchestrer la prédisposition masculine
à développer un tel cancer.
1.4.2 Symptômes et diagnostic63(*)
À un stade initial, le cancer de la prostate
évolue lentement sans symptômes particuliers et sans douleur. Il
existe cependant des signes révélateurs : difficulté
à uriner, infections urinaires à répétition,
douleurs à la miction et mictions fréquentes surtout la nuit,
présence de sang dans les urines et dans le sperme, douleur au bas
ventre, douleurs osseuses, oedèmes ou phlébites des membres
inférieurs. La consultation peut montrer la présence de
ganglions ; le toucher rectal révèle une lésion de la
prostate. Une biopsie suivie d'une analyse histologique permet de confirmer la
nature tumorale de la lésion. Sur le plan biologique, la PSA (prostate
specific antigen), glycoprotéine produite par les cellules
épithéliales de la glande prostatique, est spécifique de
la prostate et non pas de son cancer. Le test de la PSA se fait à partir
d'une analyse sanguine, il permet de mesurer le taux de l'antigène dans
le sang. En cas de cancer, cette glycoprotéine est présente en
grande quantité et son taux est élevé. Cette
élévation du taux de la PSA n'est pas spécifique d'un
cancer, d'autres facteurs, comme une éjaculation ou une infection,
pouvant également induire une telle élévation. À
titre préventif, un toucher rectal et un test de PSA sont
recommandés chez les hommes prédisposés à partir de
50 ans.
1.4.3 Traitement
La classification du cancer de la prostate permet
d'évaluer le pronostic et de guider la thérapeutique. On
distingue quatre stades. Le stade I correspond à un cancer
précoce découvert lors d'une biopsie. Dans le stade II, la
tumeur présente la forme d'un nodule palpable, bien localisé.
Lors du stade III le cancer s'étend. Au stade IV correspond
l'apparition de métastases. Le cancer de la prostate se
caractérise par son hormonodépendance et sa
radiosensibilité.
Les traitements à visée curative reposent sur la
radiothérapie ou la chirurgie, laquelle consiste à pratiquer une
prostatectomie radicale ou partielle. Le traitement à visée
palliative passe par l'hormonothérapie et par la chimiothérapie
en cas de métastases.
IV 1.5 Diabète sucré64(*)
Maladie chronique provoquée par un trouble du
métabolisme des glucides et caractérisée par un taux
anormalement élevé de sucre dans le sang et les urines.
En France, le diabète sucré touche
approximativement 1 500 000 personnes auxquelles il faut ajouter
5 000 diabétiques qui s'ignorent. Sa fréquence continue
de croître dans le monde, parallèlement au vieillissement des
populations et des conditions de vie liées à l'alimentation
très riche en graisses et en glucose et à la
sédentarité. Le diabète sucré peut endommager
gravement les yeux, les reins, le coeur, les membres, et représente un
risque en cas de grossesse.
On distingue généralement deux types de
diabète sucré65(*). Le type I ou diabète
insulino-dépendant (DID), qui portait autrefois le nom de diabète
juvénile. Il touche surtout les enfants et les adolescents et ferait
partie des maladies auto-immunes. Il représente de 10 à 15 %
des cas de diabète et son évolution est très rapide. Le
type II, ou diabète non insulino-dépendant (DNID),
également appelé diabète gras, se rencontre
généralement chez des personnes de plus de quarante ans et son
évolution est lente. On n'observe très souvent aucuns
symptômes cliniques et seuls des taux de glucose élevés
dans le sang et les urines permettent de détecter la maladie.
1.5.1 Cause et évolution66(*)
Le diabète est considéré comme un trouble
dont les origines sont multiples. Chez un sujet sain, le pancréas
sécrète une hormone, l'insuline, qui facilite la
pénétration du glucose dans les tissus. Chez le
diabétique, la pénétration du glucose ne s'effectue pas
correctement, soit parce que la quantité d'insuline est insuffisante,
soit parce que les récepteurs cellulaires du glucose ne sont pas
efficaces. Le sucre s'accumule donc dans le sang et est évacué
dans les urines. Le diabète de type I est presque toujours dû
à une diminution très importante ou à l'arrêt de la
production d'insuline. Dans le second type, le pancréas produit une
quantité considérable d'insuline, qui ne suffit cependant pas
à satisfaire les besoins de l'organisme, car les tissus sont
résistants à l'action de cette hormone. Dans certains cas, cette
résistance est due à une obésité ancienne :
une glycémie élevée inactive les composants tissulaires
cibles de l'insuline.
En l'absence de traitement, le diabète de type I
peut être rapidement fatal. Il s'accompagne d'une sensation de soif
intense, d'une perte de poids et d'une fatigue importante. Le glucose
tissulaire ne fournissant pas suffisamment d'énergie à
l'organisme, celui-ci commence à utiliser les graisses. Ce
phénomène contribue à faire augmenter le taux de
cétones dans le sang et l'augmentation de l'acidité sanguine
affecte la respiration. Avant la découverte du traitement à base
d'insuline dans les années vingt, les patients mouraient
généralement d'un coma diabétique. Dans les deux types de
diabète, la persistance d'une glycémie élevée peut
entraîner des troubles dont les conséquences sont difficiles
à maîtriser.
En cas de grossesse, un diabète non traité
augmente le risque de mortalité du foetus ou d'anomalie
congénitale. En l'absence de traitement, la longévité
d'une personne diabétique est réduite d'un tiers.
En l'absence de tout symptôme, le dépistage du
diabète de type II s'effectue par la détermination du taux
de glucose dans l'urine. Lorsque ce taux est élevé, la
glycémie à jeun est déterminée, puis le sujet subit
un test de tolérance au glucose au cours duquel on détermine la
glycémie après absorption d'une grande quantité de sucre.
1.5.2 Traitement 67(*)
Le traitement vise à maintenir une glycémie
normale. Les personnes diabétiques peuvent ainsi mener une vie normale
et échapper aux éventuelles complications à long terme.
Dans les cas où la production d'insuline est faible ou nulle, le
traitement consiste à injecter de l'insuline et à suivre un
régime alimentaire adapté. Il faut alors prendre des repas et des
collations tout au long de la journée afin de ne pas
« noyer » l'apport d'insuline et consommer des aliments
contenant des polysaccharides (qui augmentent la glycémie plus
lentement) plutôt que des sucres simples comme le saccharose, le fructose
et le lactose, petites molécules rapidement disponibles pour
l'organisme, qui augmentent rapidement la glycémie. Dans les cas de
diabète de type II, dont la majorité des malades accusent au
moins un excès de poids modéré, le traitement consiste
essentiellement à suivre un régime alimentaire, à perdre
du poids et à faire du sport. La perte de poids semble en partie
diminuer la résistance tissulaire à l'insuline. Si la
glycémie demeure élevée, le traitement peut
également comporter des injections d'insuline ou la prescription de
médicaments hypoglycémiants ou antidiabétiques comme les
biguanides et les sulfamides hypoglycémiants permettant d'abaisser le
taux de sucre.
Certains patients diabétiques sont munis d'une pompe
à insuline qui distribue des quantités d'insuline
appropriées aux besoins de l'organisme. Ces pompes permettent un
meilleur contrôle de la glycémie, mais on observe parfois des
complications sérieuses comme une cétoacidose ou une infection au
niveau du site d'injection.
1.5.3 Complications68(*)
Le diabète est responsable de nombreuses complications.
On estime à 10 % le nombre de dialysés diabétiques en
France, dont 70 % sont des diabétiques non
insulino-dépendants. Le diabète est responsable de
rétinopathies et représente la première cause de
cécité avant 50 ans. Il peut engendrer des atteintes des
artères (arthériopathie) et des nerfs (neuropathie) des membres
inférieurs, cause d'une mauvaise irrigation et de problèmes de
podologie. Ceux-ci peuvent être corrigés par le port de semelles
thermomoulées. Certaines nécroses conduisent à des
amputations d'orteil, de pied, ou de jambe. En France,
4 000 amputations annuelles sont dues au diabète. Des
retentissements cardiaques entraînent des occlusions des artères,
nécessitant des pontages coronariens (10 à 20 % des cas).
IV 1.5.4 Prévention69(*)
La prévention du diabète comprend la
prévention primaire qui consiste à empêcher la survenue de
la maladie chez les sujets sains, et la prévention secondaire
destinée aux diabétiques et visant à retarder ou à
éviter l'aggravation de la maladie et ses complications. Dans tous les
cas, une activité physique favorise un équilibre
glycémique stable et prévient les complications
cardio-vasculaires. La perte de poids chez les sujets en surcharge
pondérale permet d'améliorer la glycémie. Ceci rend
nécessaire un régime hypocalorique avec diminution des apports en
glucides et en lipides mais plutôt riche en fibres.
1.5.5 Surveillance70(*)
Le patient doit surveiller sa glycémie : il
dispose pour cela de bandelettes réactives sur lesquelles il doit
déposer une goutte de sang. De même, il doit surveiller
l'apparition dans ses urines de glucose (glycosurie) et de cétones
(cétonurie). Parallèlement, il faut procéder à une
surveillance clinique et à un bilan biologique régulier. Chez la
femme enceinte atteinte d'un diabète de type II, le traitement par
les antidiabétiques oraux doit être arrêté dès
que la grossesse est découverte. Il est alors remplacé par
l'insulinothérapie. Une surveillance médicale
régulière et fréquente doit être mise en place afin
d'éviter toute complication
IV 1.6 Hypertension
1.6.1 Généralité sur
l'hypertension 71(*)
Hypertension est une pression élevée, au dessus
des valeurs normales, de la pression sanguine. L'hypertension est dite
primaire, ou essentielle, si aucune cause spécifique ne la provoque,
secondaire si elle est la conséquence d'une autre pathologie. Les
personnes hypertendues présentent des risques importants d'accident
vasculaire cérébral ou de crise cardiaque. Le traitement de
l'hypertension a pour but de réduire ces risques.
1.6.2 Cause72(*)
De nombreux facteurs génétiques et
environnementaux sont à l'origine de l'hypertension essentielle. Elle
survient avec une plus grande fréquence chez les personnes
présentant une surcharge pondérale, consommant beaucoup de sel,
peu d'aliments riches en potassium ou beaucoup d'alcool et chez les personnes
sédentaires ou soumises à un stress psychologique. En outre, elle
a tendance à augmenter naturellement avec l'âge. Bien que
l'hypertension soit à l'évidence favorisée par des
facteurs génétiques, les gènes en cause sont encore
inconnus.
1.6.3 Diagnostic73(*)
Le diagnostic de l'hypertension n'est pas toujours facile
à établir. On mesure des tensions artérielles basses,
normales ou élevées, mais la valeur seuil de l'hypertension reste
difficile à définir. Par convention, on estime qu'un individu
présentant une pression diastolique de 9 à 10 cm de mercure
et une pression systolique de 14 à 16 cm de mercure est hypertendu
et devrait recevoir un traitement anti-hypertenseur. Pour établir le
diagnostic avec une plus grande fiabilité, la tension artérielle
doit être mesurée à différents moments. On
procède simultanément à des examens biochimiques sur des
échantillons d'urine et de sang.
1.6.4 Traitement74(*)
L'objectif du traitement, généralement prescrit
par un généraliste, est de faire baisser la tension
artérielle afin de réduire les risques d'accident vasculaire
cérébral ou de crise cardiaque. Il est souvent accompagné
d'un régime alimentaire pauvre en sel, en calories, en alcool et en
graisses saturées, mais riche en potassium, en calcium, en graisses
polyinsaturées, en magnésium et en fibres. De même, il est
conseillé au patient de reprendre une activité physique
modérée lorsque cela est possible. Bien que le tabagisme
n'affecte pas la tension, il peut accroître les risques d'attaque
(accident vasculaire cérébral) ou de crise cardiaque.
Les médicaments prescrits, seuls ou en
polythérapie, comprennent des bêtabloquants, des inhibiteurs
calciques, des inhibiteurs de l'enzyme de conversion de l'angiotensine et des
diurétiques.
1.6.5 Hypertension secondaire
L'hypertension essentielle représente environ 90 %
des cas d'hypertension et l'hypertension secondaire les 10 % restants.
Celle-ci peut être causée par une maladie rénale, la pilule
contraceptive ou des troubles endocriniens. Le traitement de la cause
entraîne généralement une diminution de l'hypertension.
1.6.6 Hypertension gravidique75(*)
Il existe une forme particulière d'hypertension
survenant pendant la grossesse dont la cause reste encore incertaine. Elle peut
conduire à une éclampsie, une affection grave se manifestant par
des convulsions pouvant être fatales pour la mère et le foetus. Le
traitement consiste à faire baisser la tension artérielle par des
médicaments, et dans les cas graves, à déclencher un
accouchement prématuré pour limiter les conséquences
(anoxie) sur l'enfant. Voir aussi Tension artérielle.
IV .2. Comment prévenir les maladies non
transmissibles
2.1 Régime anti-cholestérol76(*)
L'excès de cholestérol est nuisible à la
santé, en premier lieu, il faut faire attention à manger trop
gras. Dans la capitale Congolaise, les aliments d'origine animale sont
très riches en graisses et accessible à tous les bources appeler
communément cuisse, banga, mipanzi, mabumu, rognons, fois, cotis,
makoso, poulet... ont les mangent souvent accompagne de chikwanga ou fufu
souvent sans légume, en famille ou dans le restaurant Malewa. En
principe nous ne devrions pas en consommer plus. Si nous dépassons
parfois la norme, c'est que les graisses sont parfois là où on ne
les voit pas. On se méfie du gras de la peau des poulets, des
charcuteries, des fromages, et on ne voit pas les graisses qui se cachent dans
les plats préparés, dans la sauce, les hamburgers, sandwiches et
mayonnaise.
V.1.3 2.2 Question de supprimer les graisses77(*)
Les lipides sont indispensables à notre
équilibre alimentaire. Ils sont une importante source d'énergie
et de certaines vitamines et jouent aussi un rôle important dans la
composition des membranes des cellules, des noyaux et du tissu nerveux.
L'essentiel est de ne pas abuser et de choisir entre les différentes
sources de lipides de notre alimentation. Certaines entraînent une hausse
de cholestérol, les autres contribuent à le faire baisser. Pour
faire la chasse au cholestérol, il faut choisir ses matières
grasses avec discernement.
2.3 Type des graisses78(*)
Inutile de diaboliser toutes les graisses : selon leurs
propriétés chimiques, on peut classer les acides gras des
graisses en trois grandes familles, chacune ayant différentes
propriétés :
1) Les acides gras saturés, que l'on rencontre
principalement dans les corps gras animaux sont les principales sources de
cholestérol. On les trouve notamment dans le jaune d'oeuf, le beurre, la
crème fraîche, les viandes et les abats. En principe, la
quantité de graisses d'origine animale ne devrait jamais dépasser
25% du total des graisses pour des personnes ne souffrant pas de
cholestérol, et être bannie de l'alimentation des personnes ayant
un taux de cholestérol total supérieur à 2g/l.
2) Les acides gras mono insaturés sont présents
essentiellement dans les huiles d'olive, d'arachide et de colza. Ils jouent un
rôle dans la protection de nos artères. Ils doivent constituer au
moins 50% des apports en graisses, mais peuvent aussi remplacer les acides gras
saturés dans une alimentation sans graisses d'origine animale.
3) Les acides gras polyinsaturés ont un rôle
essentiel car notre organisme ne peut pas les synthétiser. On trouve
parmi eux des oméga 9 (huile d'olive), des oméga 6 (huiles
végétales de maïs, soja, tournesol, et dans les margarines
qui en sont issues), et des oméga 3 dont les poissons gras des mers
froides sont particulièrement riches. Ces acides gras
polyinsaturés ont le pouvoir de faire baisser le mauvais
cholestérol et augmentent le bon cholestérol. Ils doivent au
moins constituer 25% de l'alimentation.
2.4 Surveiller son cholestérol79(*)
En pratique, il suffit de :
1) Remplacer le beurre par des margarines
végétales
2) Utiliser alternativement des huiles différentes
(olives, arachide, tournesol, maïs, noix)
3) Remplacer les viandes grasses par les viandes maigres dont on
a retiré le gras ou la peau s'il s'agit de volailles
4) Manger du poisson gras deux ou trois fois par semaine
5) Limiter la consommation d'oeufs
6) Consommer des produits laitiers allégés
7) Éviter les pâtisseries et les préparations
toutes faites
8) Privilégier fruits, légumes,
céréales et les légumineuses riches en stérols.
2.5 Comment réduire le mauvais cholestérol
et augmenter le bon80(*)
La combinaison de bonnes habitudes alimentaires et de sport,
peut permettre de rétablir l'équilibre entre le bon et le mauvais
cholestérol. Les aliments riches en fibres solubles et insolubles sont
toutes utiles pour un bon équilibre alimentaire. Les fibres insolubles
sont importantes pour le transit intestinal, mais une trop forte consommation
peut irriter l'intestin.
Les fibres solubles peuvent être consommées sans
restriction. On les trouve notamment dans : la farine de maïs, le riz
basmati, le millet, les carottes, haricots verts, pommes de terre, betterave,
courgette, champignon, avocat pamplemousse, pomme et de poire. Les fibres
insolubles sont également indispensables. On les trouve notamment dans
le blé, maïs, riz, épinards, aubergines, petits pois,
céleri, concombre, tomates, choux et choux fleur, mais aussi dans les
raisins, cerises, ananas, pommes et poires non cuites. Les stérols
végétaux encore appelés phytostérols, se trouvent
à l'état naturel, dans de nombreux végétaux, et
plus particulièrement dans des céréales, les fruits et les
légumes. Présents dans la partie lipidique des plantes, les
stérols ne peuvent pas être fabriqués par l'organisme
humain. Ainsi, ils ne peuvent être apportés à l'organisme
que par l'alimentation. Les stérols possèdent une structure
chimique proche de celle du cholestérol. Ainsi, cette proximité
permet aux stérols de tromper l'organisme permettant ainsi de limiter le
passage du cholestérol de l'intestin vers le sang. Dans l'intestin
grêle, le cholestérol et les stérols sont en
compétition pour l'absorption du cholestérol par l'organisme. Les
stérols végétaux permettent de limiter l'absorbation du
cholestérol dans l'intestin, favorisent son élimination et
diminuent ainsi le taux sanguin de cholestérol dans le sang.

Conclusion partiel
Dans notre 4ème chapitre, nous avons
consacré notre recherche sur l'importance de la prévention des
maladies non transmissibles. Il est divisé en 2 grands points, dans le
premier nous avons présenté les maladies non transmissibles que
la majorité de la population Kinoise peut souffrir avant d'attendre 50
ans suite au régime alimentaire déséquilibré
actuelle et dans le deuxième point, comme, tous les Kinois sont
concernés par l'excès de cholestérol et de ses
conséquences sur la santé. L'augmentation du taux de
cholestérol est un facteur de risque des maladies cardio vasculaires
à l'origine chaque année des décès dans la ville de
Kinshasa dont les statistiques ne pas connue. Et enfin nous avons montre comme
prévenir et lutter contre les maladies non transmissibles par la
consommation de fruits et légumes qui diminuent les risques de ces
maladies.
CONCLUSION GENERAL
Ce travail sur la ration kinoise et les maladies non
transmissible est le fruit d'une longue démarche scientifique sur la
dépendance de la santé à l'équilibre de
l'alimentation. Ce document rassemble l'essentiel des matières important
de connaître les groupes d'aliments, leurs composition et
rôles dans le fonctionnement de l'être humain ainsi que la relation
qui existe entre les déséquilibre alimentaires et les maladies
non transmissibles.
Le premier chapitre définit les différents
concepts clés, l'appareil digestif et la digestion en même temps
que le système circulatoire indispensables à la bonne
compréhension de la ration kinoise et les maladies non
transmissibles.
Le deuxième chapitre sur l'alimentation explique
comment une bonne alimentation est une clef essentielle de la santé,
dont l'homme a besoin de quatre types d'aliments : l'eau, les
aliments de construction, les aliments énergétiques et les
aliments fonctionnels en parfaite équilibre.
Le troisième chapitre est consacré à la
tendance des maladies non transmissibles dans la ville province dont le premier
point aborde l'Impotence des données, le deuxième la situation
économique et le troisième point démontre
l'évolution épidémiologique de 2006 à 2008, des cas
des maladies non transmissibles enregistrés à l'Hôpital
Général de Référence de Kinshasa.
Le quatrième chapitre le présente les
principales maladies non transmissibles que certains kinois peuvent
développés avant d'attendre 50 ans suite à une
alimentation déséquilibrée très riche en graisse
car la vie des enfants dépend de la santé des leurs parents,
imaginer l'état de santé d'un enfants dont la mère avait
un régime alimentaire déséquilibré pendant la
grosse et au cours des 50 premières années de sa vie, combien le
risque de développer les maladies non transmissibles et le
problème d'insuffisance de mémoire est plus élevés.
Enfin nous avons montré l'importance du régime
anti cholestérol pour lutter contre ces maladies. Les souffrances
humaines et les charges économiques provoquées par les maladies
non transmissibles menacent l'économie de notre pays. Le Gouvernement et
la politique doivent jouer un rôle favorable à la lutte contre les
maladies non transmissibles en adoptant des lois qui favorisent la subvention
des soins médicaux et la production locale des aliments naturels avec la
nouvelle technologie. La lutte contre les maladies non transmissibles montre
importance de la participation communautaire et d'un travail d'équipe
intersectoriel des Ministères de la République
Démocratique du Congo.
RECOMMANDATIONS
Au terme de ce travail, nous avons formulés les
recommandations suivantes :
1. Au Gouvernement de la République Démocratique
du Congo, de réduire sur le marché de la ville province de
Kinshasa les aliments d'origine animal importés (cuisse, banga, mipanzi,
mabumu, rognons, fois, cotis, makoso, poulet) et augmenter la production
locale ;
2. Au Ministère de la Santé Publique de
planifier, exécuter et évaluer le programme de lutte contre les
maladies non transmissibles.
3. A la Direction de lutte contre la maladie, en partenariat
avec l'Organisation Mondiale de la Santé (Comité régional
Afro), d'installer une base des données de suivi des facteurs de risque
et des malades qui souffrent des maladies non transmissibles afin de mettre en
oeuvre des interventions prioritaires de prévention primaire pour
endiguer l'épidémie émergente des maladies non
transmissibles ;
4. au Comité régional Afrique de l'organisation
Mondiale de la Santé, d'examiner ce travail afin d'apporter un appui
technique aux chercheurs en santé publique pour les permettre
d'approfondir les études jusqu'à la d'écourte de tous les
facteurs des risques pour une bonne planification du programme de
prévention des maladies non transmissibles ;
5. l'OMS puisse assister le Ministère de la
santé dans l'installation de la base des données de suivi des
facteurs de risque et des malades qui souffrent des maladies non
transmissibles.
6. Ministère de communication et presse soit
impliqué dans le programme de prévention à travers
l'éducation pour la santé de la population afin de l'amener
à connaître l'importance d'un régime alimentaire
quotidienne saine qui contient plus de fruits, légumes ainsi que
l'impotence des exercices physiques.
C'est ainsi que des mesures et actions appropriées
doivent être prises le plus rapidement possible pour inverser les
tendances des maladies non transmissibles observées à
l'Hôpital Général de Référence de Kinshasa.
BIBLIOGRAPHIES
|
1. ABOA, E.A. C. Facteurs de risque chez les coronariens Noirs
Africains : étude pilote cas témoins réalisée en
Côte-d'Ivoire. Msc Thesis, IMTA, ANTMERSPEN, 1996.
|
|
2. American Heart Association. Human in preventive cardiology.
Amer Heart Association, Dallas, 1994.
|
|
3. ARAKAWA K.. Effect of exercice on hypertension and associated
complications. Hypertens Res. 1996; 19 (suppl. 1): S87-S91.
|
|
4. ASMAR R.. Risques cardio-vasculaires et normes ambulatoires de
la pression artérielle. Am Cardiol Ang. 1998, 47(2): 75-80 Etude
clinique de l'hypertension artérielle en milieu hospitalier à
Kinshasa., Mémoire de spécialisation, Université de
Kinshasa, Fac de Méd., 1983.
|
|
5. BERTRAND, Ed., KACOU GM., MONKAM-M.. Maladie coronaire, sous
développement et développement: Comment le développement
économique favorise-t-il les maladies coronaires? Cardiol Tropical,
1984; 10 (n° spécial) : 51-64.
|
|
6. BERTRAND, Ed., Hypertension artérielle des
populations originaires d'Afrique noire. Ed. Pradel, Paris 1995: 2-6.
|
|
7. COLLART F.. Insulino-résistance et hypertension
artérielle. Pathologie cardio-vasculaire XWII, 3, Medisearch 1991, (50);
5-9.
|
|
8. DUCIMETERE P., RICHARD J.L., CLAUDE J.R et al. Les
cardiopathies ischémiques, Incidence et facteurs de risque,
l'étude prospective parisienne. Paris: Inserm, 1980.
|
|
9. GUIZE L., ILIOU .L.Le traitement de facteurs de risque de
l'athérosclérose coronaire. Arch. mal coeur 1992; 85: 1687-93.
|
|
10. JACOTOT B., LASERIE M., ESLEVA O., BAUDET M.F., DACHET C.,
Corps gras alimentaires et prévention des maladies vasculaires. Etude
chez le sujet sain. Rev. Fr. Corps gras 1985; 32:11-7.
|
|
11. JERVELL, J.. La survenue du diabète type 2 (DNID) peut
être prévenue I.D.F bulletin, 42, (1997): 1-3.
|
|
12. KAHN JP., RADEL C., RAUTURE P... Aspects psychologiques et
psychiatriques des obésités. Ed. Techniques. Encyclopédie
Méd. Chir (Paris, France) Endocrinologie, 10506 Med Af Noire. 1999;
46(12): 548-553.
|
|
13. KORMITZER M., et allier.. Classe sociale et risque de
cardiopathie ischémique. Rev. prat . 1981; 31 (53) : 3805-3822.
|
|
14. LIMBOLE, E.. Prévalence des AV.C. aux CUK,
Mémoire de spécialisation, Université de Kinshasa,
2001.
|
|
15. LONGO-MBENZA B. Maladies cardio-vasculaires en
République Démocratique du Congo, Communication personnelle,
unpublished data.
|
|
16. LONGO-MBENZA, B., Diabète sucré et maladie
cardio-vasculaires. Cardiol Trop, 1995; 21
|
|
17. LONGO-MBENZA, B., Diabetes mellitus in Preventive cardiology.
Results from intervention studies, Ed. Boehringer Mannheim Gmbh, 1982:
118-141.
|
|
18. MANN G.V., ROELS A.A., PRICE D.L., MERRIL J.M..
Cardiovascular disease in Pygmies. J .chronic Dis. 1962; 15: 341-71.
|
|
19. MARMOT M.G., ROSE G., SHIPLEY M. and HAMILTON P.J.S.
Employment grade and coronary heart disease in Britisch civil servants. J.
Epidem. commyly Health, 1978, 32: 244-249.
|
|
20. MBALA, M. Obésité, distribution des graisses,
pression artérielle et prévalence de L'HTA dans une population
active. Mémoire de spécialisation, Université de Kinshasa,
1996.
|
|
21. MBALA, M., et allié.. Pression artérielle
initiale et pronostic de l'accident vasculaire cérébral. Arch.
Mal. Coeur , 88(1995) 21-25.
|
|
22. MBUYAMBA KABANGU, J.R., FAGARD R., STAESSEN J., LIEJENE N.,
MBUY wa Buy R.J.. Blood pression in Bantu of Zaïre: epidemological
aspects. Tropical Cardiol. 1987; XIII (suppl): 133-120.
|
|
23. MELICHAR F. « Plasma cholesterol and phospholipids
in various occupationnal groups». in atheroscl. Res, 5 (1965)
432-435
|
|
24. MUNYCK, A., EPRISTAT.. Institut de Médecine tropicale
Princes Léopard. Anvers, 1996-1997.
|
|
25. Qualité de la vie dans les affections
cardio-vasculaires en pratique quotidienne, Information médicale et
pharmaceutique 1987. CIBA-GEIGY S.A. Bâle Suisse. Ed. F.B. Buirdwood.
|
|
26. Report et a WHO consultation. Part 1, Diagnosis and
classification of diabetes mellitus. World Heart Organisation. Department of
non communicable disease surveillance, Geneva 1999: 59.
|
|
27. RICHARD, JL, BURCKERT, E., DELA HAYE F., «Taux de
cholestérol sanguin et mortalité» Arch. Mal. 1992; 85(III):
11-20.
|
|
28. Société Nationale d'Electricité SNEL-25
ans: 1970-1995. Production: SNEL-D.G division: Presse et Relations publiques,
Mondorama-Fumugali, 1995.
|
|
29. SOW AM., NDIAYE MF. , FASSA NOH.. Les facteurs
étiologiques de l'obésité au Sénégal. Med
Afr. Noire.1986; 33(8/9): 595 - 604.
|
|
30. SROLE L., FISCHER A.K.. The social epidemiology of smoking
behavior 1993 and 1970. The Midrown Manhatan study Soc Sc Med, 1973; 7:
341-358.
|
|
31. Surveillance of risk factors for non communicable diseases.
The who step wise approach. World health organization. Geneva 2001.
|
|
32. VAN GAAL L. . Obésité: physiopathologie,
risques et traitement. Endocrinologie IX 1/Nutrition 1:18-32
|
|
33. World Health Organization, World Health statistics annual.
Geneva: World Health Organization, 1995.
|
|
34. World Health Organization. World Health Statistics Annual,
Geneva: World Health Organization, 1985.
|
|
35. R. PINTO et GRAWITZ. M, les méthodes des sciences
sociales, Dalloz, Paris, 1964, pp338-339
|
|
36. KUYUNSA BIDUM et SHOMBA KINYAMBA, S. Invitation aux
méthodes de recherche en science sociales, PUZ, Kinshasa 1995, p
|
Documents internet
1. f.r.wikipedia.org/wiki/ration alimentaires
2. Dictionnaire encyclopédique pour, Petit Larousse en
couleur, Ration, éd francaises Inc, 1980, p 773
3. Microsoft ® Encarta ® 2006. (c) 1993-2005
Microsoft Corporation. Tous droits réservés
4. Dr S.Guemache, maitre assistante en
épidémiologie : http ://semep- setif.org/index.php?
option=com_ content&task=view&id=86&Itemid=149
5.
Internaiutr.com/dictionnaire/fr/définition/altération/
6. christine g/ http://georges.dolisi.free.fr/Terminolog...
7. http://www.ac- guadeloupe.fr/Cati971/Prem_
Degre/preste/documents_profs_fichiers/ Mise_au_point _des_connaissances doc
8.
http://www.ulb.ac.be/inforsciences/quandseraigrand/docs/sang_syst.pdf
9.
www.doctissimo.fr/html/dossiers/hypertension_arterielle.htm
10. stephanie.pommier.free.fr/besoinde.htm - 24k
11. http://www.secaar.org/fichespdf/N4_ALIM.pdf
12. Virginie Grandjean, Diététicienne
Nutritionniste, source : sporevert.fr
13. B. Arzel, M. Golay, V. Zesiger, E. Kabengele Mpinga, P
Mpinga, P. Chastonacy, malnutrition et inégalités sociales
/schweizerische Arztezeitung/Bullettin des medecine suisses /Bollettino dei
medici svzzeri. 2005 ; 86 : Nr 18 p 1096
14. https://www.who.int/bulletin/.../index.html
15 www.fao.org
16
www.who.int/.../malnutrition/fr/index.html
17 http://ifsi.ch-hyeres.fr/IMG/pdf/Hypertension_grossesse.pdf
Notes des cours
Jean-Jack NGOY MWAKA, Enquête sur terrain premier
licence, CIDEP-UO, 2007-2008
Célestin DIMANDJA, Mémoire de licence, CIDEP-UO,
2007-2008
MASAMBA, épidémiologie approfondie, premier
licence, CIDEP-UO, 2007-2008
CT MULAMBA, Bio statistique mathématique,
deuxième licence, CIDEP-UO, 2008-2009
TABLE DES MATIERES
I.
Epigraphie...........................................................................................................................
5
II. Dédicace
............................................................................................................................
6
III.
REMERCIEMENTS..........................................................................................................
7
IV. SIGLES ET ABREVIATION
..............................................................................................
9
IV. INTRODUCTION GENERALE
.........................................................................................
10
0.1
Problématique..........................................................................................................10
0.2. Hypothèse du
travail.............................................................................................
12
0.3 Méthodes et techniques du
travail......................................................................
12
0.4 Choix et intérêt du
sujet........................................................................................
13
0.5 Délimitation spatio-temporel du
sujet.................................................................
14
0.6 Difficultés
rencontrées.........................................................................................
14
0.7 Division du
travail...................................................................................................
15
CHAPITRE I : ETAT DE LA QUESTION
................................................................................16
SECTION I : Définitions des concepts
...............................................................................16
I.1 La
ration ...........................................................................................................................16
I.2 la nourriture
...................................................................................................................16
I.3 La santé publique
.......................................................................................................... 17
I.4 La maladies non transmissibles
...................................................................................17
I.5 La maladie
.......................................................................................................................
18
I.6 La Santé
.........................................................................................................................
18
I.7 L'appareil digestif et la digestion
...............................................................................
18
7.1 Les organes de l'appareil digestif
........................................................................
19
7.2 Les mécanismes de la digestion
............................................................................
20
7.2.1 L'action mécanique du tube
digestif.................................................................
21
7.2.2 Les phénomènes
chimiques.................................................................................
20
a.
La salive ..............................................................................................................
21
b. Les sucs gastriques,
agissent dans l'estomac ................................................ 21
o La
gastrine.......................................................................................................22
o Le suc gastrique
............................................................................................
22
o le suc biliaire
.................................................................................................
23
I.8 Absorption, assimilation, élimination des
déchets..................................................
25
I.9 Le système
circulatoire ...............................................................................................
25
9.1 Les vaisseaux
sanguins ............................................................................................
25
9.2 La tension
artérielle ..................................................................................................27
9.3 Le fonctionnement du
coeur....................................................................................
27
Conclusion
partielle.............................................................................................................
30
CHAPITRE II :
L'ALIMENTATION .......................................................................................31
II.1 Les besoins de l'organisme
.........................................................................................31
1.1 L'eau
........................................................................................................................31
1.2 Les aliments de
construction..................................................................................32
1.3 Les aliments
énergétiques......................................................................................32
1.4 Les aliments
fonctionnels.......................................................................................32
II.2 Manger
équilibré ..........................................................................................................33
II.3 Mauvais apports alimentaires
...................................................................................35
II.4 La malnutrition liée à la
suralimentation
.................................................................36
II.5 La malnutrition liée à la
sous-alimentation...............................................................36
Conclusion partielle
...........................................................................................................39
CHAPITRE III : TENDANCE DES MALADIES NON
TRANSMISSIBLES ............................ 40
III.1 Importance des données
...........................................................................................
40
III.2 Evolution des maladies non
transmissibles ...........................................................
43
2.1 Cadre de l'étude
.......................................................................................................
43
2.2 Situation Géographique
..........................................................................................
43
2.3
Statut .........................................................................................................................
43
2.4 Mission de l'Hôpital Général de
Kinshasa ............................................................
44
2.5 Structure et Gestion
................................................................................................
44
2.5.1 Composition du Conseil de Gestion
..................................................................
44
2.5.2 Composition du Comité de
Direction................................................................
45
2.5.3 Médecin Directeur
..............................................................................................
45
2.5.4 Staff Médical
........................................................................................................
46
2.5.5 Les Départements
...............................................................................................
46
1. Département de Médecine
Légale ..................................................................
46
2. Département d'anesthésie et
Réanimation ...................................................
46
3. Département de radiologie
..............................................................................
46
4. Département de Pédiatrie
.................................................................................
46
5. Département des soins
Communautaires........................................................
47
6. Département de chirurgie
.................................................................................
47
7. Département de Gynéco-obstétrique
.............................................................
47
8. Département de Médecine Interne
.................................................................
48
9. Département de pharmacie
..............................................................................
48
10. Département de la formation et de la recherche
.......................................... 48
11. Département de biologie clinique
...................................................................
49
2.6 Population d'étude
................................................................................................
49
2.7 Matériel
....................................................................................................................49
2. 8 Approche méthodologique
..................................................................................
49
2.9 Analyses des données
..........................................................................................
50
Conclusion partielle
............................................................................................................55
CHAPITRE IV: IMPOTENCE DE LA PREVENTION
...........................................................56
IV.1 l'objectif de la
prévention .......................................................................................56
VI IV.1.1
Obésité....................................................................................................................56
1.1.1 La graisse dans l'organisme
...............................................................................57
1.1.2 La gestion des apports alimentaires par l'organisme
...................................... 57
1.1.3 Causes et mécanisme de l'obésité
....................................................................
58
1.1.4 Complication liées à
l'obésité
..............................................................................
58
1.1.5 Contrôle des apports alimentaires
.....................................................................
59
1.1.6 Prévention
.............................................................................................................
60
IV.1.2 Athérosclérose et
Artériosclérose
........................................................................
61
1.2.1 Découverte et historique
.....................................................................................
61
1.2.2 Manifestation
.......................................................................................................
62
1.2.3 Complications
........................................................................................................
62
IV.1.3 Arthrose
...................................................................................................................
64
1.3.1 Mécanisme
...........................................................................................................
64
1.3.2 Causes et facteur de risque
.................................................................................
66
1.3.3 Les signes de la maladie
.......................................................................................
67
VI.1.1 1.3.4 Évolution de la
maladie..........................................................................................68
VI.1.2 1.3.5
Traitement..............................................................................................................
69
IV.1.4 Cancer de la prostate
.............................................................................................
70
1.4.1 Facteurs de risque
...............................................................................................
70
1.4.2 Symptômes et diagnostic
....................................................................................
71
1.4.3 Traitement
...........................................................................................................
72
IV.1.5 Diabète sucré
...........................................................................................................73
1.5.1 Cause et évolution
...............................................................................................
73
1.5.2 Traitement
...........................................................................................................
75
1.5.3 Complications
......................................................................................................
75
1.5.4 Prévention
............................................................................................................
76
1.5.5 Surveillance
..........................................................................................................
76
IV.1.6 Hypertension
..........................................................................................................
77
1.6.1 Généralité sur l'hypertension
..............................................................................77
1.6.2 Cause
......................................................................................................................
77
1.6.3 Diagnostic
..............................................................................................................
77
1.6.4 Traitement
............................................................................................................
78
1.6.2 Hypertension secondaire
.....................................................................................78
1.6.3 Hypertension
gravidique......................................................................................
79
IV.2. Comment prévenir les maladies non
transmissibles
..........................................80
2.1 Régime anti-cholestérol
.........................................................................................
80
2.2 Question de supprimer les graisses
.....................................................................80
2.3 Type des graisses
...................................................................................................
81
2.4 Surveiller son cholestérol
.......................................................................................82
2.5
Comment réduire le mauvais cholestérol et augmenter le bon
........................82
Conclusion
partiel...........................................................................................................84
CONCLUSION GENERALE
................................................................................................85
RECOMMANDATIONS
......................................................................................................87
BIBLIOGRAPHIE
................................................................................................................
89
TABLE DES MATIERES
......................................................................................................93
* 1 _ R. PINTO et M.
GRAWITZ, opcit, p384
* 2 _ KUYUNSA BIDUM et
SHOMBA KINYAMBA, S. Invitation aux méthodes de recherche en science
sociales, PUZ, Kinshasa 1995, p40
* 3 _ Célestin
DIMANDJA, Mémoire de licence, CIDEP-UO, 2007-2008
* 4 _
f.r.wikipedia.org/wiki/ration alimentaires
* 5 _ Dictionnaire
encyclopédique pour, Petit Larousse en couleur, Ration, éd
francaises Inc, 1980, p 773
* 6 _ Microsoft ®
Encarta ® 2006. (c) 1993-2005 Microsoft Corporation. Tous droits
réservés
* 7 _
https://www.who.int/bulletin/.../index.html
* 8 _ Dr S.Guemache, maitre
assistante en épidémiologie : http ://semep-
setif.org/index.php? option=com_ content&task=view&id =86& Itemid
=149
* 9 _
Internaiutr.com/dictionnaire/fr/définition/altération
* 10 _ Idid
* 11 _
10Microsoft ® Encarta ® 2006. (c) 1993-2005
Microsoft Corporation. Tous droits réservés opcit
* 12 _
http://musibiol.net/biologie/exercice/organes/digestif.htm
* 13 _
Christine g/ http://georges.dolisi.free.fr/Terminolog
* 14 _ ibid.
* 15 _ Cfr.
http://www.ac- guadeloupe.fr/Cati971/Prem_
Degre/preste/documents_profs_fichiers/ Mise_au_point _des_connaissances
doc
* 16 _ Cfr.
http://www.ac- guadeloupe.fr/Cati971/Prem_
Degre/preste/documents_profs_fichiers/ Mise_au_point _des_connaissances
doc
* 17 _ ibid
* 18 _
Cfr.www.doctissimo.fr/html/dossiers/hypertension_arterielle.htm
* 19 _ ibid
* 20 _ Cfr
stephanie.pommier.free.fr/besoinde.htm - 24k
* 21 _ Cfr
http://www.secaar.org/fichespdf/N4_ALIM.pdf
* 22 _ ibid.
* 23 _ ibid.
* 24 _ ibid.
* 25 _
www.doctissimo.fr/...manger/equilibre_alimentaire_niv2.htm
* 26 _
www.eufic.org/.../glucides/.../basics-glucides
* 27 _ Cfr
http://www2c.ac-lille.fr/jzay-faches/part2chap1_besoinsorganisme.pdf
* 28 _ Cfr Cahiers
d'études et de recherches francophones / Santé. Volume 12,
Numéro 1, 45-55, Janvier - Février 2002
* 29 _ Cfr
www.who.int/.../malnutrition/fr/index.html
* 30 _ Cfr Organisation des
Nations Unies pour l'alimentation et l'agriculture, www.fao.org
* 31 _ ibid
* 32
_ ibid
* 33 _ Virginie
Grandjean, Diététicienne Nutritionniste, source :
sporevert.fr
* 34
_ ibid
* 35
_ Surveillance of risk factors for non communicable diseases. The who
step wise approach. World health organization. Geneva 2001.
* 36 _ Cfr
Enquête sur le facteur de risque des maladies non transmissibles
à Kinshasa, capitale de RD Congo selon l'approche STEPS de l'OMS.
Rapport d'analyse 2005. P15 et
* 37 _ Cfr
Aide-mémoire N°273/ OMS /mars 2003
* 38 _
http://fr.wikipedia.org/wiki/PNUD
* 39 _ Cfr
décret n°75/2002 du 30 juin 2002 portant dissolution d'un
établissement public dénommé Hôpital Mama
Yemo
* 40 _
Ibid
* 41 _ Cfr Structure
Organique de l'Hôpital Provincial de Référence de
Kinshasa
* 42 _
Ibid
* 43 _ Cfr Les
registres d'enregistrement des malades de service de cardiologie de HPGRK de
2006,2007 et 2008
* 44 _
Jean-Jack NGOY MWAKA, Enquête sur terrain premier licence, CIDEP-UO,
2007-2008
* 45 _ CT
MULAMBA, Bio statistique mathématique, deuxième licence,
CIDEP-UO, 2008-2009
* 46 _ Cfr
fr.wikipedia.org/wiki/Obésité
* 47 _ Cfr
www.libe.ma/Reconnue-comme-maladie-des-1997-par-l-Organisation-Mondiale-de-la-Sante_a3804.html
* 48 _ MBALA, M.
Obésité, distribution des graisses, pression artérielle et
prévalence de L'HTA dans une population active. Mémoire de
spécialisation, Université de Kinshasa, 1996
* 49 _ Cfr
http://www.mag-nutrition.com/forme-et-sante/nutrition-et-sommeil-3.htm
* 50 _ Cfr
www.obesity-diet.com/causes-et-les-mecanismes-de-l-obesite-depense-energetique-et-calorique-L1-D11-N3.html
* 51 _
Ibid
* 52 _ Cfr
books.google.fr/books?isbn=2225843589...
* 53 _ Ibid
* 54 _
Ibid
* 55 _
www.123bio.net/revues/jleoni/1chap1.html
* 56 _
Ibid
* 57 _ Cfr
www.doctissimo.fr/.../sa_785_arthrose.htm
* 58 _ Cfr
http://www.prevention.ch/arthrose.htm
* 59
_
www.institut-main.fr/...main/arthrose-digitale-interphalangienne-distale-ipd.html-73.html
* 60 _ Ibid
* 61 _
Ibid
* 62 _
www.linternaute.com/sante/.../prostate/3.shtml
* 63 _ ibid
* 64 _
LONGO-MBENZA, B., Diabète sucré et maladie cardio-vasculaires.
Cardiol Trop, 1995; 21
* 65 _ Report et a WHO
consultation. Part 1, Diagnosis and classification of diabetes mellitus. World
Heart Organisation. Department of non communicable disease surveillance, Geneva
1999: 59.
* 66 _
www.gsk.fr/gsk/.../diabete/evolution.html
* 67 _ Report et a
WHO consultation. Part 1, Diagnosis and classification of diabetes mellitus.
World Heart Organization. Department of non communicable disease surveillance,
Geneva 1999: 59.
* 68 _ Cfr
www.passeportsante.net/.../Fiche.aspx?...diabete_complications...
* 69 _ Ibid
* 70 _ Report et a WHO
consultation. Part 1, Diagnosis and classification of diabetes mellitus. World
Heart Organisation. Department of non communicable disease surveillance, Geneva
1999: 59.
* 71 _
www.hypertension-online.com/01-definition.shtml
* 72 _ ARAKAWA K.. Effect
of exercice on hypertension and associated complications. Hypertens Res. 1996;
19 (suppl. 1): S87-S91.
* 73 _ MBALA, M., et
allié.. Pression artérielle initiale et pronostic de l'accident
vasculaire cérébral. Arch. Mal. Coeur , 88(1995)
21-25.
* 74 _
Ibid
* 75
_http://ifsi.ch-hyeres.fr/IMG/pdf/Hypertension_grossesse.pdf
* 76 _
www.doctissimo.fr/.../cholesterol/cholesterol_regimes_personnalises.htm
-
* 77 _
www.plusmagazine.be/.../10-questions-sur-le-cholesterol
* 78 _
Ibid
* 79 _ Cfr
recherche.livre.fnac.com/.../Surveiller-son-cholesterol
* 80 _
sante-medecine.commentcamarche.net/.../20_le-regime-anti-cholesterol.php3
-
| 


