ÏÇß

ÉÜÜÜÜÜíÈÑÛãáÇ
ÉßÜÜÜÜÜÜÜáããáÇ
Ò
É ÍÕáÇ
ÉÑÇæ
ÉÜÜÜÍÕáá
ÉíæåÌáÇ
ÉíÑíÏãáÇ
ÉÚÑÏ ÉÓÇã
ÓæÓ ÉåÌ
íÍÕáÇ
äÇÏíãáÇ í
ÑØáÇ áíåÊ
ÏåÚã
Ñ
ÜÜÜÜÜÜÜí
ROYAUME DU MAROC
MINISTERE DE LA SANTE
DIRECTION REGIONALE DE LA SANTE
A LA REGION DE SOUSS MASSA DARAA
&2
INSTITUT DE FORMATION AUX CARRIERES DE SANTE
AGADIR

Les facteurs entravant la performance de
l'équipe mobile
au niveau de la préfecture d'Agadir
Idaoutanan
Juillet 2012
Mémoire présenté pour l'obtention du
diplôme de 2ème cycle des EPM
Section : Surveillant
des services de santé
1ére Cohorte 2010-2012
|
Elaboré par El hafsi Rachid
|
Encadré par
Lahoussine REZOUKI
IDE GP. Major du SIAAP. Agadir IO
Brahim ELBAZ
IDE 1ier G, infirmier chef de la CSR
belfaa. Province Chtouka Ait Baha
Membres de jury
Mr. Brahim AIT BOUHOUCH
IDE GP. Responsable
du programme national
d'immunisation à la province de
Chtouka Ait
Baha.
Mlle. Maryama EL GOURJT Enseignante à
l'IFCS d'Agadir
|
i
Remerciement
Tout d'abord je tiens à remercier Mr El Houcine
Razouki, mon encadrant de mémoire, qui m'a accompagné tout au
long de ce travail avec ses éclairages pertinents, il m'a
également permis de cultiver le sens du travail, de la recherche sans
perdre de vue les objectifs poursuivis.
Mr El Baz Brahim, lauréat du deuxième cycle,
l'infirmier chef du centre de santé de belfaa, pour sa
disponibilité, son aide et son soutien qu'il m'a apporté pour l
élaboration de cette étude.
Ensuite, je remercie tout le personnel des ESSB de la
préfecture d'Agadir et du SIAAP pour leur disponibilité
témoignée lors de mon enquête et la qualité de leur
accueil. Ce personnel et les réponses qu'ils ont donnés à
mes nombreuses questions ont favorisé ma compréhension de la
problématique ainsi que l'acheminement de ma réflexion
individuelle.
Par ailleurs, je tiens également à remercie Mr
le directeur El Miri Mohammed et tous les enseignants au niveau du
2ème cycle pour leur encadrement, leur disponibilité
et leur dévouement tout au long de ma formation durant ces deux
années.
Finalement, un grand salut à tous mes camarades, les
étudiants de la 1ière cohorte de la section
surveillant des services de santé d'Agadir, pour la bonne
atmosphère d'entente, ainsi pour l'esprit de solidarité qui a
toujours régné entre nous.
ii
Table de matières
Remerciement i
Table de matières ii
Liste des figures v
Abréviations Et Acronymes vi
Résumé vii
Introduction 1
Première partie :La phase conceptuelle
I. Problématique 3
II. La recension des écrits 7
1. Généralités 7
2. Les facteurs influençant la performance de
l'équipe mobile : 11
III. Le cadre de référence 20
IV. But et question de la recherche 21
1. But de la recherche 21
2. Question de la recherche 21
V. Définitions opérationnelles des concepts
22
Deuxième partie :La phase Méthodologique
VI. Le devis de recherche 24
1. Type d'étude 24
2. Site et lieu de l'étude 24
3. Population cible et échantillonnage 26
4. Critère d'inclusion et d'exclusion 26
5. Méthodes et instruments de collecte des données
27
6. Méthodes d'analyse des données 28
7. Pré-test des instruments de mesure 29
8.
iii
Considérations éthiques 29
9. Déroulement de la collecte : 30
Troisième
partie : La phase Empirique
VII. Présentation des donnés de l'étude :
31
1. Résultats du questionnaire 31
2. Résultats des interviews 50
VIII. Interprétation et discussion des résultats
55
IX. Description des forces et limites de l'étude 62
X. Recommandations/ Suggestions 64
1. La formation 64
2. La pratique 64
3. La gestion 64
4. La recherche 66
Conclusion 67
Références bibliographiques
Annexes
iv
Liste des tableaux
Tableau n° 1 : Les populations par C/S
.25
Tableau n° 2: L'offre de soins par la
stratégie mobile ..25
Tableau n° 3 : Le paquet d'activités
et la satisfaction de la population par l'EM....37
Tableau n° 4 : Les membres constituants
l'équipe mobile 38
Tableau n° 5 : Proposition des membres de
l'EM selon le personnel .39
Tableau n° 6 : La dotation
médicamenteuse de l'EM 42
Tableau n° 7 : le système
d'information de l'équipe mobile 44
Tableau n° 8 : La relation culture et les
activités de l'EM ...46
Tableau n° 9: Les éléments
culturels qui entravent la transmission de
l'information 46
Tableau n° 10: La présentation de la
population au PDR .....47
Tableau n° 11 : les
intervalles de déroulement des séances de l'équipe
mobile........47
v
Liste des figures
Figure n°1 : Le cadre conceptuel de la
performance de l'équipe mobile 20
Figure n° 2: La répartition du
personnel selon le sexe 31
Figure n° 3: La répartition du
personnel selon l'âge 31
Figure n° 4: La répartition du
personnel selon le grade 31
Figure n° 5: La répartition du
personnel selon l'ancienneté d'activités dans l'équipe
mobile 32
Figure n° 6: La répartition du
personnel selon le lieu d'exercice 32
Figure n° 7: La répartition du
personnel selon l'ancienneté au niveau des ESSB 32
|
Figure n° 8: Degré de
réalisation des activités de PF
|
..33
|
|
Figure n° 9: Fréquence de
réalisation des activités de PSGA
|
.34
|
|
Figure n° 10: Degré de
réalisation des activités de la santé de l'enfant
|
35
|
Figure n° 11: Fréquence de
réalisation des activités sanitaires de l'équipe
mobile..35
|
Figure n° 12: Représentation des
réalisations des activités curatives
|
.36
|
|
Figure n° 13: Le temps alloué pour
chaque point de contact
|
38
|
|
Figure n° 14: Le choix des membres
constitutifs de l'équipe mobile
|
39
|
Figure n° 15: La satisfaction du
personnel de la constitution actuelle de l'EM.......39 Figure n°
16:La participation du personnel à une formation sur la gestion
de l'EM.40
Figure n° 17: Le besoin de formation en
matière de l'EM .40
Figure n° 18: Le type de formation dont
le personnel à besoin 40
Figure n° 19: L'existence d'un moyen de
mobilité par C/S .40
Figure n° 20: L'origine du moyen de
mobilité utilisé par l'équipe mobile .40
Figure n° 21: Degré d'adaptation
du véhicule de l'équipe mobile 40
Figure n° 22: Le trajet adapté
par l'EM 40
Figure n° 23: Le rythme de passage de
l'EM 42
Figure n° 24: La
régularité du passage de l'EM 42
Figure n° 25: Les contraintes qui
entravent le passage de l'EM ...43
Figure n° 26: Les critères de
choix du PDR .43
Figure n° 27: Niveau de choix du PDR
43
Figure n° 28: Nombre de points
programmés par jours 43
Figure n° 29: La participation du
personnel à l'évaluation des activités de l'E 44
Figure n° 30: La réalisation de
la supervision auprès des membres de l'M .45
Figure n° 31: Information de la
population du passage de l'EM 45
Figure n° 32: Participation des
élus à l'organisation de l'EM .45
Figure n° 33: Participation des
autorités et des élus à l'EM 46
Figure n° 34: Degré du respect
des principes éthiques 47
vi
Abréviations Et Acronymes
AA : Ancien acceptante
A IO : Agadir Idaoutanan
CPN : Consultation prénatale
Cpost N : Consultation post-natale
C/S : Circonscription sanitaire
CS : Centre de santé
CSCA : Centre de santé communal avec module
d'accouchement
DIU : Dispositif intra-utérin
DR : Dispensaire rural
EM : Equipe mobile
EMSP : Equipe mobile de santé publique
ESSB : Etablissement de soins de santé de base
FAP : Femme en âge de procréer
FMAR : femme mariée en âge de procréer
IEC : Information, éducation et communication
IDE : Infirmier Diplômé d'état
INDH : Initiative nationale pour le développement
humain
IRA : Infection respiratoire aigue
JNV : Journée nationale de vaccination
LT : Ligature de trompe
MS : Ministère de la Santé
NA : Nouvelle Acceptante
OMS : Organisation Mondiale de la Santé ONG : Organisation
non gouvernementale
PDR : Point de rassemblement
PEC : Prise en charge
PMA : Paquet minimum d'activité
PSGA : Programme de surveillance de la grossesse et de
l'accouchement
SIAAP : Service des infrastructures et d'actions ambulatoires
provinciales
SMI/PF : Santé maternelle et infantile/Planification
familiale
VAR : Vaccin anti rougeoleux
VAT : Vaccin anti tétanique
VMS : Visite médicale systématique
VTT : Véhicule tout terrain
Mots clés : l'équipe mobile, les
facteurs entravant, la performance, Agadir Idaoutanan.
vii
Résumé
Pour faire face à l'évolution
démographique et atténuer son impact sur le fonctionnement des
établissements de santé dans les années à venir, la
création des équipes mobiles s'inscrit dans l'organisation
actuelle des filières de l'offre de soins. Tous les indicateurs montrent
que les performances réalisées par ces équipes mobiles
demeurent en deçà des attentes du système de santé
et de la population. D'ailleurs, Cette problématique a été
constatée à travers une irritation personnelle observée au
cours du stage de la première année du 2ème cycle des
études paramédicales au niveau de SIAAP de la préfecture
d'A.I.O. C'est dans ce contexte que nous avons mené cette recherche pour
décrire les principaux facteurs entravant la performance de
l'équipe mobile au niveau de la préfecture d'A.I.O.
La démarche de recherche adoptée repose sur une
étude descriptive quantitative de niveau I. Pour la collecte des
données, nous avons utilisé 30 questionnaires destinés au
personnel de santé en plus d'un guide d'entretien avec les responsables
provinciaux.
Ainsi, les principaux résultats peuvent se
présenter comme suit (a) Facteurs liés au paquet
d'activité et la qualité des prestations offerte : le paquet
d'activité réellement délivré par l'EM
connaît beaucoup d'insuffisances, La non diversifications des
interventions de l'équipe, la consultation médicale n'est pas
toujours réalisée ainsi que le suivi des malades souffrant des
maladies chroniques, le paquet d'activité ne satisfait pas totalement
les besoins de la population ; (b) concernant ceux liés
aux moyens et ressources : l'effectif insuffisant, la démotivation du
personnel le manque de sécurité contre les risques, manque de
compétence, le manque d'équipement médico-technique et du
mobilier adapté aux activités de l'EM, l'absence de dotation en
médicaments propre et réservé à l'EM; (c)
quant à ceux liés à l'Organisation : La
difficulté liée à la programmation des PDR dont le passage
n'est pas toujours régulier ; absence de supervision et de
démarche d'évaluation et enfin l'absence d'un système
d'information; (d) pour les facteurs liés à la
participation communautaire : L'implication des communes et des
autorités locales reste faible et e) pour ceux liés
l'environnement : Le climat et l'accessibilité géographique peut
entraver la réalisation des équipe mobiles,
l'indisponibilité de locaux adaptés. À la fin du travail
nous avons pu ressortir des suggestions jugées utiles à une
performance meilleure de l'équipe mobile.
1
Introduction
Le système de santé au Maroc est
caractérisé par une trilogie, à savoir, le secteur
traditionnel, le secteur privé et le secteur public. Etant le plus grand
pourvoyeur de soins à l'échelon national, le système
public est organisé en réseau hospitalier et en réseau de
soins de santé de base (RSSB).Ce dernier constitue
généralement pour la population le premier niveau de soins
(Ministère de la santé.2008).
Cependant, les caractéristiques géographiques du
milieu rural, et plus précisément l'accessibilité
physique, culturelle, financière, ainsi que la dispersion de la
population, l'indisponibilité des formations sanitaires à
proximité empêchent encore la réalisation d'une couverture
sanitaire totale (Ministère de la santé. 2011).
Pour amenuiser ces effets, la couverture sanitaire fait appel
à deux stratégies, à savoir, la stratégie fixe et
mobile. La stratégie de couverture sanitaire par le mode mobile
préconise trois modalité de couverture : a) l'itinérance
classique ou visite à domicile ; b) l'itinérance par point de
contact ; c)l'équipe mobile.
Cette dernière modalité s'appuie sur la
constitution d'une équipe, avec un moyen de mobilité
(véhicule) adapté au terrain, dont la fonction principale est
d'assurer les prestations essentielles pour étendre la couverture
sanitaire aux populations inaccessibles au mode fixe et à
l'itinérance. Cette stratégie occupe une place importante au
niveau de la région Souss Massa Daraa. Il va sans dire que ce mode de
couverture n'est pas de création récente. Sa première
conception remonte à la période du protectorat et au début
de l'indépendance (Aabir et al, 1998)
Cependant, cette stratégie s'est heurtée,
historiquement, à des problèmes et à des limites dont
l'opinion générale des professionnels de santé et de la
2
population sur son efficacité, voir son utilité
devient de plus en plus défavorable. D'ailleurs, l'analyse des
indicateurs relatifs à l'accès aux soins et à la
couverture par les services de santé, laisse apparaitre des
écarts relativement importants entre le milieu urbain et rural d'une
part et les attentes de la population et l'offre proposée par
l'équipe mobile d'autre part (Ministère de la santé,
2006).
Afin d'améliorer le niveau de la couverture sanitaire
des populations, le plan de santé rurale, en tant que composante
essentielle du plan stratégique 2008-2012 du Ministère de la
Santé concrétise le principe d'égalité entre milieu
par une prise en charge effective de la population en matière de soins
de santé essentiels. C'est dans cette perspective que nous avons
mené ce travail, à travers la détermination des facteurs
qui peuvent influencer la performance de l'équipe mobile au niveau de la
préfecture d'Agadir idaoutanan.
Les différents phases ayant conduit au but de cette
étude se présentent comme suit :(a)la phase conceptuelle qui est
consacrée à la formulation de la problématique, la
recension des écrits et la présentation du cadre de
référence, (b) la phase méthodologique qui est
réservée à la description du milieu d'étude, de la
population cible, de l'échantillon et des outils de collecte des
donnés, (c) la phase empirique qui est destinée à la
présentation des principaux résultats de la discussion
aboutissant finalement à des recommandations qui découlent des
résultats obtenus afin de contribuer à l'amélioration des
populations en matière des soins de santé essentiels.
Première
partie :
Phase
conceptuelle
3
I. Problématique
Le concept de soins de santé primaire tel que
défini à la conférence d'alma ATA en 1978 est un moyen
d'organisation des soins de santé qui est largement reconnu comme une
solution universelle pour améliorer le bien-être de la population
dans le monde (Ministère de la santé, 2009).
En s'inscrivant dans cette démarche, plusieurs pays ont
développé des actions qui intègrent des plans de
développement de la couverture sanitaire fixe (conçu pour offrir
des services de santé de proximité) et mobile en milieu rural.
Comme stratégie complémentaire du mode fixe, le mode mobile, avec
ces
composantes opérationnelles à savoir
l'équipe mobile et l'itinérance, visent à
rapprocher
les services de santé et les prestations de soins de la population
rurale et ce en améliorant l'accessibilité
géographique.
En effet, les caractéristiques géographiques du
milieu rural, particulièrement la dispersion des localités d'une
taille très réduite et d'une densité variable,
l'éparpillement et l'éclatement de l'habitat
(généralement des maisons ou groupes de maisons
éparpillées), des voies et des moyens de communication
insuffisants et difficile ont été à la base du
développement de la stratégie de couverture par le mode mobile
(Ministère de la santé, 2011).
Pour remédier à la situation où
l'accès aux soins par le malade en milieu rural, reste rare ou tardif,
des unités mobiles de santé (UMS) ont été
utilisées dès 1951 dans les zones tribales de l'Inde, dans le but
d'améliorer l'accès aux services de la santé pour les
personnes vivant dans des zones mal desservies et inaccessibles (Laveissiere et
Meda, 1993 ; Du-Mortier, Michel, Berzig et Perrin, 2006).
4
L'unité (équipe) mobile est une unité de
prestation des services de santé de qualité aux populations
n'ayant pas ou difficilement accès aux dits services, composée
d'une équipe pluridisciplinaire se déplaçant grâce
à un véhicule adapté aux conditions géographiques
pour mettre en oeuvre le paquet minimal de soins de santé de base
(Ministère de la Santé de la République de Djibouti,
2006).
Comme pays adhérant aux principes de la
déclaration d'Alma Ata, le ministère de la santé au Maroc
a développé au profit de la population rurale un nouveau plan
d'extension de la couverture sanitaire visant à apporter à la
majorité de la population des prestations de soins de santé de
base dans le cadre de la stratégie de couverture sanitaire mobile. La
proportion de la population couverte par la stratégie de l'équipe
mobile - au delà de dix km- représente 24,0% de la population
marocaine (direction de la population Maroc, 2009). De même, le mode de
couverture des populations en milieu rural n'est assuré par les
formations fixes que dans 50,7% des cas et le reste de la population devrait
être desservie par le mode mobile (Direction de la population, 2009).
Cette stratégie de couverture sanitaire, soutenue par
les efforts du gouvernement pour le développement
socio-économique du monde rural, permettant de satisfaire non seulement
les besoins en soins préventifs (santé maternelle et infantile, y
compris la planification familiale et la lutte contre les maladies), mais
également la demande exprimée en soins curatifs en
développant le niveau de compétence et d'équipement des
centres de santé et dispensaires et en facilitant l'accès aux
formations hospitalières(Ministère de la santé, 2008). Les
résultats de ce modèle sont encourageants tel que
l'amélioration de l'accès aux groupes de population dans les
zones difficiles au système de santé, réduction des cas
d'hospitalisation et donc des coûts, dépistage, diagnostic
précoce de certaines
5
maladies (cataracte, la tuberculose...etc.) et d'orientation
en temps opportun des cas nécessitant une hospitalisation (Du-Mortier et
al, 2006).
Selon Dash et al (2008) le but de ses équipes est
d'améliorer la disponibilité et l'accès à la
qualité des soins de santé par les gens, surtout pour ceux
résidant dans les zones rurales, les pauvres, les femmes et les
enfants.
Cependant, L'évolution de ce mode mobile s'est
heurtée, historiquement, à des problèmes et à des
limites car selon Maazouzi ; Fkri-benbrahim ; Atif et Touil (2005) les
performances de ce mode mobile en terme de couverture et de contribution
à l'offre de soins sont faibles, si bien que l'on peut dire qu'une
partie de la population rurale n'a que peu accès aux soins. Aussi, le MS
(2007) a mis l'accent sur la faible production et participation de
l'équipe mobile à l'offre de soins en milieu rural, qui est
sensée compléter la couverture du mode fixe. D'autre part, les
réalisations produites par l'EM comparées à celles du fixe
sont très faibles (Vandenbusche, 2009).
Par conséquent, Cette situation peut produire : a) des
suites négatives, vue que dans un premier temps il y'aura une
régression dans le taux de dépistage des personnes atteintes de
maladies chroniques, ce qui entraine une réduction de la qualité
de leur prise en charge et aussi de leur accompagnement (Bacon-ML et al, 2004)
; b) la faiblesse des réalisations des activités de
l'équipe mobile engendre des répercussions négatives sur
le système de santé qui se manifestent par l'insatisfaction des
patients et des professionnels (Decelle, 2011) ; c) l'absence de
sécurité en matière de santé et de nutrition
(Jensen Mk, 2011), d) l'insatisfaction des patients et des professionnels
(Decelle, 2011) ; e) l'image négative perçue par la
population(MS, 2005) et f) une dégradation de la santé humaine
(Médecin du Monde, 2011).
6
Lors du stage de la première année du
deuxième cycle des EPM, l'auteur a constaté au niveau de la
préfecture d'A.I.O que la part de l'équipe mobile dans les
réalisations globale (fixe et mobile) reste faible :(a) consultation
curatives (1%),(b) la vaccination des femmes par le VAT (6%), (d) la
vaccination des enfants par VAR (15%), (e) consultation prénatale (16%),
(f) consultation postnatale (8%) et (g) le taux de dépistage des
hypertendus et des infections sexuellement transmissibles reste aussi
insignifiant avec un pourcentage qui est respectivement de 0,13% et 0,06%
(SIAAP d'Agadir IO, 2010).
C'est dans cette optique, que l'équipe mobile a
été instaurée depuis 1986. Seulement après 26 ans
de sa mise en oeuvre, l'opinion générale des professionnels de
santé et de la population sur son efficacité et sur efficience,
voire son utilité devient de plus en plus défavorable (Aabir et
al, 1998)
Il conviendrait donc de se pencher sur l'étude des
déterminants de ces dysfonctionnements visant l'amélioration de
la couverture par des soins de santé primaires de proximité
destinés aux populations ayant des difficultés d'accès au
système de soins.
Partant de ce constat, ce travail de fin d'étude vise
à explorer les facteurs qui entravent la performance de l'équipe
mobile dans la couverture sanitaire au niveau du réseau de soins de
santé de base en choisissant comme champ d'investigation la
préfecture d'AGADIR IDA OUTANAN.
7
II. La recension des écrits
1. Généralités
Depuis la déclaration d'Alma Ata en 1978 plusieurs pays
ont adhéré aux principes de SSP. Dans ce contexte, des
réflexions sur les méthodes de couvertures sanitaires ont
été menées pour répondre aux besoins sanitaires de
base de toute les populations d'une façon équitable. Ces
réflexions ont abouti
à la conception des stratégies
complémentaires mobiles et à l'élaboration des plans
d'extension de ladite couverture.
En Europe, les équipes mobiles se sont
développées dans des contextes culturels et historiques
très divers. Cette diversité se reflète dans les
différentes façons avec lesquelles les pays se sont
confrontés aux principaux problèmes démographiques
à l'époque et leurs conséquences (Markstein et Colin,
2003).
Selon Cayla (2002), l'Equipe Mobile de santé à
Toulouse, n'est pas une formule plaquée d'essence purement
institutionnelle. Sa mise en place renvoie à un questionnement de
promotion de la santé en direction du public le plus marginalisé
qui s'inscrit dans une histoire longue.
Les unités mobiles au Maroc ne sont pas de
création récente. Leur première conception remonte
à l'indépendance ; à l'époque, le ministère
de la santé publique avait mis en circulation des équipes mobiles
chargées de fournir des prestations sanitaires à la population
lors des rassemblements dans les souks. En plus de la fourniture des
prestations, il incombait à ces équipes le rôle
d'information et de motivation des populations sur les problèmes qui
menacent leur santé (Aabir et al, 1998).
8
Dans un deuxième temps, les responsables sanitaires ont
renforcé les activités d'éducation pour la santé
par le lancement d'unités audio-visuelles (U.A.V) dans le but de
sensibiliser les populations. Pour répondre aux besoins des populations
rurales, une structure de prise en charge des mères et des enfants s'est
ajoutée avec la mise en fonction de véhicules de P.S.M.E
itinérante.
Depuis le début des années 80, le
ministère de la santé a développé au profit de la
population rurale un nouveau plan d'extension de la couverture sanitaire visant
à apporter à la majorité de cette population des
prestations de soins de santé de base dans le cadre de la
stratégie des soins de santé primaires. Cette extension de la
couverture sanitaire vise à rapprocher les services de santé et
les prestations de soins de la population rurale et ce en améliorant
l'accessibilité géographique.
Actuellement, vu la transition épidémiologique
et démographique de la population marocaine, les unités
médicales mobiles sont très intéressantes dans les cas de
pathologies chroniques lentes et elles sont décrites comme très
utiles pour les actions de dépistage du cancer du sein et de
l'utérus, tuberculose et plus largement, pour les activités de
promotion de la santé et de prévention comme les consultations
prénatales ou les vaccinations.
1.1. La stratégie mobile :
Elle est développée à partir d'une
formation sanitaire de soins de santé de base rurale et s'adresse
à la population située en dehors de son aire d'influence et ayant
des difficultés pour utiliser les services qu'elle offre. Elle constitue
le prolongement des services de la formation qui vont concerner la population
du territoire desservi.
Ce mode de couverture, dont la finalité est de soutenir
et de renforcer le mode fixe pour élargir la couverture, permet la
fourniture des prestations sanitaires à
9
domicile ou à sa proximité. Trois
modalités sont préconisées a) l'itinérance
classique qui s'effectue de porte à porte, par un moyen de
transport adéquat, avec une série d'actions plus
étoffées et un nombre raisonnable de foyers à visiter par
jour, b) l'itinérance par point de contact il s'agit du
même type de modalité que l'itinérance classique avec les
même moyens mais au lieu de visiter foyer par foyer, l'itinérant
rencontre la population à un lieu déterminé de certaines
localités sélectionnées, connus et acceptées par
tous et appelées point de contacte et c) l'équipe mobile
qui s'appuie sur la constitution d'une équipe mobiles dotée
d'un véhicule ; sa fonction de base est d'assurer les prestations
sanitaires essentielles pour étendre la couverture sanitaire aux
populations non touchées par aucune des modalités
précédentes. Cette activé est réservée aux
régions d'accès difficile et s'opère par points de
rassemblement.
1.2. Définition des concepts :
Equipe mobile
Selon Cayla (2002), La définition exacte de
l'équipe et son affichage institutionnel sont restés flous
pendant une période initiale de quelques mois (Équipe mobile de
soins ambulatoires, équipe mobile sociale et de soins infirmiers
...).
L'équipe mobile selon Côté (2000) est
considérée comme un véhicule « tout terrain »
hautement équipé, qui se déplace avec un paquet de
services vers un plus grand nombre de population les plus
défavorisées pour leur éloignement des formations
sanitaires, cette équipe mobile sert ainsi de charnière entre le
milieu institutionnel et les services externes, ainsi son action est
complémentaire de la couverture sanitaire déjà
existante.
En plus, l'équipe mobile est une unité de
prestation des services de santé de qualité aux populations
n'ayant pas ou difficilement accès aux dits services,
10
composée d'une équipe pluridisciplinaire se
déplaçant grâce à un véhicule adapté
aux conditions géographiques pour mettre en oeuvre le paquet minimal de
soins de santé de base ( OMS- Djibouti, 2006).
Couverture sanitaire
C'est l'offre de prestations ou de services de santé
à une population, par le développement d'un dispositif ou
d'unités sanitaires opérationnelles dont la finalité est
de prendre en charge les besoins en matière de soins, de
prévention et de réhabilitation de cette population (MS,
2007).
La performance
Ce mot, inspiré de l'ancien français du
seizième siècle « parformance », vient de l'anglais
(1839) « parformer » qui signifie « accomplir, exécuter
». La performance recouvre à la fois l'efficacité
socio-économique (la prestation de soins répond-elle aux besoins
de santé, est elle adaptée au standard de qualité attendu
?), l'efficience (la réalisation du service se fait-elle au moindre
coût ?) et la qualité de service (l'accessibilité des
soins, les délais d'attente, etc.) ». (Blanc, 2007).
Dans ce cadre, « est performant dans l'entreprise tout ce
qui, et seulement ce qui, contribue à améliorer le couple valeur
-coût » (Lorino, 1996). La mesure des performances n'est pas un
objectif en soi mais un moyen mis à la disposition pour progresser.
Baudeau et Pereira (2004) affirment que la performance dans le domaine de la
santé fait appel, d'une part, à l'efficacité qui met en
relation les résultats obtenus et les objectifs fixés, d'autre
part à L'efficience qui met aussi en relation les résultats
obtenus et les moyens utilisés (ou les coûts engendrés).
Ainsi, Nous dégageons trois niveaux de réponse,
nous sommes performants car le plan d'action prévu a été
réalisé, nous sommes performants car notre plan d'action est
performant, c'est-à-dire qu'il donne les résultats les plus
probants ou
11
nous sommes performants car les résultats de notre plan
d'action sont plus importants que ceux des autres (Lamani, 2006).
La performance de l'équipe mobile
la performance d'une organisation (entre autre l'équipe
mobile) est un construit multidimensionnel mesurant le degré par lequel
l'organisation accomplit sa mission. Elle est déterminée par
l'équilibre dynamique entre quatre fonctions à savoir l'atteinte
des buts, la production, l'adaptation à l'environnement et le maintien
des valeurs et de la culture organisationnelle (Al Amri, 2010).
2. Les facteurs influençant la performance de
l'équipe mobile :
La performance des activités de l'équipe mobile
qui assure les fonctions essentielles de dépistage, de traitement, de
vaccination et de chimio-prophylaxie, est influencée par des facteurs
tels que ceux liées au contenu du paquet minimum d'activité
(Benjamin, 2002 ; OMS, 2006).
Cayla (2002), a soulevé que l'absence des interventions
diversifiées, la complexité et l'insuffisance des dispositifs
fournis lors des équipes mobiles répercutent négativement
sur le versant de la promotion de la santé chez le public
défini.
Selon Maazouzi, Benbrahim, Atif et Touil (2005), les mauvaises
réalisations au niveau des différentes activités de
l'équipe mobile sont dues à la charge du paquet
d'activité.
En plus , Barbieri et Cantrelle (n.d) affirment que, le
rôle des équipes mobiles est limité à un nombre
restreint d'activités. Dans cette optique, Dash et al (2009) constatent
que les services offerts par les unités mobiles de santé (UMS),
sont des services qui ne peuvent pas toujours répondre aux exigences et
aux attentes
12
des populations, par exemple, pour traiter des maladies
chroniques, ou fournir d'autres soins complémentaires.
Le rendement de l'équipe mobile est aussi
influencé par la qualité des prestations, Mino
(2007) exprime que la qualité des interventions des EMSP reste
limitée vu que la gestion des symptômes et des pratiques sont
affectées dans le temps (à quelques visites), dans leurs
objectifs (régler ponctuellement un problème clinique). Cette
situation selon Michaud (2005), n'aide pas à réaliser des soins
minutieux, adaptés pour chaque cas.
D'après une étude réalisée en Inde
sur une population de 40 à 60 patients pendant une durée de 3
heures, les UMS préservent en moyen 3 minutes pour chaque malade, ce qui
retentit sur la qualité des soins, de gain de confiance auprès
des populations desservies (Dash et al, 2009).
L'adaptabilité des ressources est un déterminant
qui retentit sur la performance de l équipe mobile, d'ailleurs
constatent qu'il est très difficile de réaliser les
activités lors des EMS vu le cadre d'intervention qui est très
large et la complexité de la tâche par rapport à l'effectif
qui est réduit (Girard, Estecahandy et Chauvin, 2009). Devant cette
situation, les professionnels de santé ont tendance à abandonner
leurs activités (Dash et al, 2009).
Un autre facteur s'ajoute au précédent, c'est
celui des ressources humaines. Girard, Estecahandy et Chauvin (2009)
soulèvent que le manque de moyen humain est un facteur
préoccupant qui retentit sur les réalisations de l'équipe
mobile.
De sa part, Mino (2007) exprime que le problème
principal de l'organisation des équipes mobiles est lié à
la faiblesse des moyens humains.
Dans le même sens, Rombeau (2009)
exprime qu'une insuffisance des ressources humaines et vu l'ampleur des
problèmes rencontrés, un sentiment de
13
frustration et d'insatisfaction s'installera chez la
majorité des collaborateurs de l'équipe mobile.
Ainsi, Laveissiere et Meda (1993) affirment que la carence en
ressources humaines freine le déroulement normal des activités de
l'équipe mobile.
Sans omettre que le manque de ressources financières
reste la chose la plus redoutable pour les dirigeants de santé pour
organiser des équipes mobiles à cause du coût
élevé des opérations (Laveissiere et Meda, 1993).
Dans la même optique, la vétusté des
moyens de locomotion, la durée de vie des véhicules qui sont mis
à la disposition de l'équipe mobile, l'augmentation des prix du
carburant et les frais d'entretiens supplémentaires qu'engendre l'engin
réservé aux équipes mobiles sont toutes des causes
alarmantes d'ordre financier qui répercutent sur le fonctionnement des
équipes mobiles (Pepin et al, 1989).
En plus, Selon Maazouzi et al (2005) les réalisations
médiocre au niveau de l'équipe mobile sanitaire sont dues
essentiellement à l'insuffisance des moyens de déplacement pour
le personnel de santé.
La Banque mondiale en Amérique latine et des
Caraïbes (2009) constate une absence d'un budget pour le transport dans
les départements ruraux et par conséquent des résultats
négatifs pour un système de santé en milieu rural
Nezhir Ould Hahmed (2004), souligne que le
sous-équipement des équipes mobiles, en particulier en
matériel pour la vaccination, les fréquentes ruptures de stocks
de médicaments engendre des résultats non satisfaisants pour les
programmes de santé.
La formation du personnel de santé est un autre facteur
influençant les réalisations des équipes mobiles. Le
ministère de la santé (2009) affirme que le système de
santé marocain est dépourvu d`une filière de formation
destinée à un
14
certain type d»agent de santé communautaire pour
la réussite de l'équipe mobile communautaire.
En plus, la plupart des équipes n'ont pas les
compétences de bases nécessaires pour travailler efficacement
dans un environnement particulier et se heurtent à des situations
difficiles, ce qui explique les réalisations de l'équipe mobile
qui ne sont pas satisfaisantes (Markstein et Colin, 2003).
Le mode mobile est un moyen qui a été
développé en raison des problèmes d'accessibilité
aux structures fixes. Son organisation et son fonctionnement connaissent des
difficultés pour diverses raisons dont la planification constitue la
première cause, les équipes mobiles échouent à
cause d'une simple faute de planification ou d'organisation à la sortie
(Laveissiere et Meda, 1993).
Côté (2000) de sa part, souligne que la
qualité des services d'une EM dépend fortement d'une bonne
définition des priorités et donc une planification des
activités à réaliser pourtant, les interventions des EMSP
sont principalement orientées vers la gestion des symptômes et les
pratiques restent limitées dans le temps (à quelques visites),
dans leurs objectifs (régler ponctuellement un problème clinique,
ou, plus rarement, intervenir dans une crise relationnelle) et qu'elle ne
maîtrise aucunement la mise en oeuvre de la prise en charge (Mino,
2007).
La répartition et la définition des tâches
dans une équipe mobile est aussi un autre problème d'ordre
organisationnel qui engendre des répercussions négatives sur
l'efficacité et l'efficience des activités des programmes de
santé. Dans un tel contexte ou il n'ya pas une définition claire
et spécifique des tâches, les médecins de l'équipe
mobile limitent leur action à certaines tâches et font, en quelque
sorte, office de consultants pour les infirmières (Mino, 2007).
15
Sur le terrain, Certains personnels de l'équipe mobile
fonctionnent à temps partiels sur cette structure mobile et le reste du
temps sur les secteurs (Rombeau, 2009).
Dans un autre volet, la programmation des sorties de
l'équipe mobile reste un point noir pour les gestionnaires de
santé, Pepin et al (1989) affirment que la majorité des
infirmiers ont exprimé le sentiment de frustration et de
démotivation par la coïncidence de la programmation de
l'équipe mobile avec les journées et les périodes
où il y a une surcharge des activités au niveau des centres de
santé, ce qui oblige parfois les professionnels d'annuler les sorties de
l'équipe mobile.
En plus, Mantovani et Cayla (2002) ont souligné que
l'irrégularité du passage, le moment d'intervention (fin de
journée), le temps d'intervention sont des facteurs essentiels qui
perturbent le déroulement de l'équipe mobile, ce qui donne des
résultats négatifs sur les programmes de santé.
Ainsi, Laveissiere et Meda (1993) soulèvent que la
planification des sorties et les activités de l'équipe mobile se
font dans la dernière minute sans consultation des objectifs
prévus pour la sortie, la population concernée et même les
points à programmer.
Dash et al (2009) affirment qu'une planification insuffisante
des visites des terrains par les unités mobiles de santé
entraîne le non respect du calendrier des visites des communautés
comme prévu, dans plusieurs sites, les unités mobiles de
santé rapportent que le passage de l'équipe est rare, par
conséquent, il n'y avait souvent pas de suivi efficace des populations
cibles des programmes de santé.
Sans omettre que la coordination avec les autres niveaux de
référence est un déterminant des résultats
médiocres au niveau des programmes de santé dans le cadre de
l'équipe mobile, Nectoux et al (2008) affirment que, la coordination et
le
16
travail en partenariat entre les équipes mobiles et les
secteurs coexistant semble encore peu développé et n'est pas
formalisée.
Les médecins comme les infirmiers de l'EMS disent que
parmi les limites et les insuffisances qu'ils ressentent encore sont en
matière de coordination des actions depuis la planification
jusqu'à l'élaboration du rapport final (Mantovani et Cayla,
2002)
Dans le même sens, Mino (2007) souligne que le manque de
coordination au moment de la planification des unités mobiles de
santé entre le niveau opérationnel c'est-à-dire les
professionnels de santé du terrain et les gestionnaires des programmes
au niveau tactique engendre des taux de réalisation non satisfaisantes.
Cette situation engendre une équipe mobile qui ne dispose pas de
l'autonomie administrative et décisionnelle nécessaire.
Dans un autre volet, selon Maazouzi et al (2005), la
défaillance de la couverture de l'unité mobile est due aux
conditions de travail dans les localités (DP, 2005).
Les facteurs environnementaux agissent aussi sur les
réalisations des équipes mobiles telles que les conditions
climatiques, les UMS n'atteignent pas les
communautés très éloignées pendant
les saisons pluvieuses, L'accessibilité
géographique aux
points à visiter est très limitée et est l'un des
problèmes rencontrés par les professionnels de santé
(Lubrano, 2010).
Dans le même sens, au moins 3 passages ont
été assurés dans tous les villages, exception faite des
voies fluviales et pédestres qui n'ont été visitées
qu'une fois (Garin, Mouleingui, Dutailly, Brasseur, Hamono, 1992).
Laveissiere et Meda (1993) soulèvent que malgré
l'existence des équipes mobiles fonctionnelle et efficaces, la
dispersion de la population sur une aire
17
géographique plus vaste ne permet pas à
l'équipe de santé d'accéder à ces régions.
Dialmy (1997) a mis en évidence plusieurs facteurs dont
l'inaccessibilité géographique (éloignement des services
de santé, trajets cahoteux, sentiers impraticables...).
La littérature des équipes mobiles insiste sur
le rôle de la participation communautaire dans les soins de santé
primaires. Les équipes mobiles qui collaborent bien avec la population
et qui sont appuyés par un agent local donnent de bons résultats
(OMS, 2008). Mais réellement, cette participation est beaucoup plus
faible, comme l'affirme Pepin et al 1989, elle se résume en
général entre 30à 50% de la population desservie.
Ainsi, le manque d'implication des différents
partenaires dans le programme de l'équipe mobile a des
dégâts graves sur le système de santé, dans la
réalité le renforcement de la collaboration et de la
coopération entre les unités mobiles de santé avec
d'autres ministères et collectivités locales n'est pas toujours
pleinement opérationnel et leur financement reste incertain (Nectoux et
al, 2008).
D'ailleurs, dans certains districts ou les UMS fournissent des
services de santé aux communautés mal desservies, les ONG n'ont
pas été suffisamment impliquées (Dash et al, 2009).
L'évaluation est nécessaires en termes
quantitatifs autant que qualitatifs, mais également en termes de
satisfaction des patients et des professionnels et de coûts
évités (Decelle, 2011).
Le manque de suivi et la supervision retentit
négativement sur les programmes de santé, Dash et al (2009)
constatent que les systèmes de suivi des UMS fournissant des
informations et en revanche des rétroactions, sont
18
particulièrement faibles, dans certains sites il n'y
avait pas de dossiers des services fournis et nombre de patients pris en
charge.
Aussi, Aucune démarche évaluative n'était
proposée ni même évoquée pour de telles
évaluations des activités de l'équipe mobile ( Girard,
Estecahandy, Chauvin, 2009). Encore, selon Rombeau (2009) les équipes
mobiles ne disposent ni d'outils commun ni de recul suffisant en terme de suivi
et d'évaluation pour justifier leur existence et leurs financements.
Sans négliger que le Système d'information joue
un rôle très important du moment qu'il permet de fournir une
information claire et systématique quant aux objectifs fixés, aux
compétences et aux modes de fonctionnement (Markstein et Colin, 2003).
Mais malheureusement dans la réalité il n'existe pas actuellement
ni de procédure, ni d'outils standardisés comme moyens de
réponse et de rétroaction valable pour les unités mobiles
de santé (Rombeau, 2009).
Par conséquent, l'absence d'information sur le niveau
et le type d'intervention et les problèmes rencontrés rend
difficile l'adaptation des besoins et des modes d'intervention de
l'équipe mobile sur le terrain (Mantovani et Cayla, 2002).
Selon Markstein et Colin (2003), la Confidentialité,
secret professionnel, intimité sont autant de questions éthiques
auxquelles sont confrontées les équipes mobiles dans chaque
pays.
En plus, la langue et les barrières culturelles sont
des obstacles qui freinent la communication entre le professionnel de
santé avec la population lors des sorties de l'équipe mobile, ce
qui répercute sur les réalisations (La Banque mondiale en
Amérique latine et des Caraïbes, 2009).
19
Au terme de cette recension des écrits et en guise de
synthèse, la faible performance de l'équipe mobile peut
être due à plusieurs facteurs, le chercheur les a regroupé
en cinq catégories à savoir : a) les facteurs Organisationnels
(planification,
programmation, coordination..) ; b) les facteurs liés
aux Moyens et
ressources (personnels, Formation et compétences,
gestion de moyens mobilisés) ; c) les facteurs liés à la
participation communautaire (mobilisation sociale implication des
différents partenaires ) ; d) les facteurs culturelles et
environnementaux (Climats, localisation des malades dans l'espace...) et e) les
facteurs liés au Paquet d'activité (contenu du paquet
d'activité, la qualité des prestations).
20
III. Le cadre de référence
Le cadre de référence de cette recherche est
conceptuel, il est ressorti des
différents écrits et des études des
auteurs qui ont abordé les facteurs influençant la performance de
l'équipe mobile en milieu rural.

-Climats, culture
- Localisation des malades dans l'espace - L'environnement de
soins : confidentialité, intimité du patient, conditions du
travail
Facteurs Environnementaux :
-Planification -Coordination - Supervision -Evaluation -
Système d'information
Facteurs organisationnels:
La Performance de l'équipe mobile
-Personnel, -Formation - Gestion de moyens mobilisés
-Contenu du paquet d'activités -La qualité des
prestations
Facteurs liés aux moyens et ressources
:
Facteurs liés au paquet d'activité offerte
:
Facteurs liés à la participation
communautaire :
-Mobilisation sociale -Implication des différents
partenaires
Figure N°1: le cadre conceptuel de la
performance de l'équipe mobile.
21
IV. But et question de la recherche
1. But de la recherche
Le but de cette recherche est d'explorer les facteurs
entravant la performance de l'équipe mobile au niveau de la
préfecture d'Agadir Ida Outanane.
2. Question de la recherche
Quels sont les facteurs qui entravent la performance de
l'équipe mobile au niveau de la préfecture d'Agadir Ida Outanane
?
22
V. Définitions opérationnelles des
concepts
· Mobilisation sociale : c'est
l'implication de la population qui est appuyée par un agent local de
référence s'il y'a lieu.
· Implication des différents partenaires
: plus précisément, les collectivités locales,
les ONG et les autres services extérieurs.
· Planification : c'est l'ensemble des
étapes allant d'un diagnostic du terrain, définition des
priorités, objectifs prévus pour la sortie et les
activités, jusqu'à la détermination de la population
concernée et même les points à programmer
· Coordination : c'est le travail en
partenariat entre les équipes mobiles et les secteurs de santé
coexistent (structure sanitaire de référence et une
évacuation éventuelle des patients ).
· Supervision : en tant
qu'activité, consiste à regarder le travail de l'autre, le
soutenir, accompagner et encourager les initiatives du personnel sur le site du
travail de sorte qu'il puisse exécuter son travail conformément
aux directives
· Système d'information : c'est
l'ensemble des supports et des outils standardisés utilisés comme
moyens de réponse et de rétroaction (rapports, fiches
d'activités).
· Personnel : c'est toute personne qui
intervient dans l'activité de l'équipe mobile à savoir :
médecin généraliste, infirmier ou infirmière
formée en SMI/PF, technicien d'hygiène, chauffeur.
· Formation: c'est la formation de base et
continue destinée au personnel de santé en ce qui concerne
l'équipe mobile.
· les moyens mobilisés : c'est le
moyen de locomotion (véhicule, carburant mis à la disposition de
l'équipe mobile, le dispositif médico-technique et les
médicaments.
23
? Contenu du paquet d'activités : En
principe il intègre les activités préventives, curatives
et promotionnelles dans le cadre des programmes de santé.
? La qualité des prestations : En
relation avec le temps consacré pour chaque patient dans les
activités de l'EM
? Barrières culturelles : Il s'agit
des obstacles liés à la langue (dialecte), les traditions et les
coutumes.
? L'environnement de soins : En relation avec
le respect de l'intimité, secret professionnels.
? Conditions du travail : c'est l'ensemble des
modalités dans lesquelles l'équipe de santé travail lors
des sorties.
Deuxième
partie :
Phase
Méthodologique
24
VI. Le devis de recherche
1. Type d'étude
Il s'agit d'une étude descriptive quantitative de
niveau I, qui vise à décrire et explorer les facteurs entravant
la performance de l'équipe mobile au niveau de la préfecture
d'Agadir Ida Outanan.
2. Site et lieu de l'étude
2.1. site de l'étude
Le choix de la préfecture d'AIO trouve sa justification
dans son caractère mixte ; urbain et rural, avec une
prépondérance des zones montagneuses à caractère
rural qui occupent environ 70% de la superficie totale du territoire
préfectoral. Aussi, avec la dispersion de son habitat et son relief
très accidenté. Les ruraux représentent 25% de la
population, contre 75% qui vivent en milieu urbain.
Elle couvre une population importante
(éloignée). La couverture de cette population est assurée
par une équipe mobile de l'INDH (programmation, exécution et
évaluation). Autrement dit, ce véhicule appartient au conseil
préfectoral d'Agadir, assurant sa gestion (carburant et entretien) et
est mis à la disposition de la préfecture d'Agadir Ida Outanan
pour effectuer les passages de l'équipe mobile dans différents
secteurs.
2.2. Lieu de l'étude
Parmi les quinze circonscriptions sanitaires (urbaines et
rurales) relevant de la préfecture d'Agadir Ida Outanane, nous avons
retenu les cinq CS rurales qui existent au niveau de cette préfecture
pour réaliser notre étude eu égard aux caractères
montagneux et aussi la vaste superficie qu'elles occupent.
25
2.3. Le choix du lieu de l'étude :
Le choix des cinq circonscriptions sanitaires est
justifié du fait que le chercheur a constaté que les
réalisations de l'équipe mobile au niveau préfectoral sont
insuffisantes par rapport aux objectifs fixés d'une part et d'autre part
par rapport aux autres modes de couverture selon les statistiques de
l'année 2010. En plus l'auteur connait bien ce lieu, ce qui permet la
collaboration du personnel.
Tableau N° 1 : Les populations cibles par
C/S
|
Formations sanitaires
|
Mode de
couverture
|
Population cible2010
|
Naissances vivantes
|
Enfants
|
Enfants 18
mois
|
Enfants
12-23 mois
|
Enfants
|
FAP
|
FMAR
|
|
0-11 mois
|
< 5ans
|
|
DRARGA
|
EM
|
9046
|
202
|
191
|
188
|
188
|
833
|
2520
|
1350
|
|
totale
|
46294
|
907
|
864
|
854
|
854
|
4186
|
13111
|
7228
|
|
AMSKROUD
|
EM
|
1737
|
39
|
37
|
36
|
36
|
160
|
484
|
259
|
|
totale
|
8997
|
201
|
190
|
187
|
187
|
829
|
2506
|
1343
|
|
TAMRAGHT
|
EM
|
6954
|
155
|
147
|
144
|
144
|
640
|
1937
|
1038
|
|
totale
|
53304
|
1028
|
981
|
970
|
970
|
4810
|
15123
|
8364
|
|
TAMRI
|
EM
|
8363
|
187
|
176
|
174
|
174
|
770
|
2329
|
1248
|
|
totale
|
16916
|
378
|
357
|
351
|
351
|
1558
|
4712
|
2524
|
|
IMOUZZER
|
EM
|
13325
|
298
|
281
|
277
|
277
|
1227
|
3712
|
1989
|
|
totale
|
17139
|
383
|
362
|
356
|
356
|
1579
|
4775
|
2558
|
|
Total rural
|
EM
|
39425
|
881
|
832
|
819
|
819
|
3630
|
10982
|
5884
|
|
population totale
|
142650
|
2896
|
2753
|
2719
|
2719
|
12961
|
40226
|
22016
|
Source : SIAAP 2010
Tableau N° 2 : l'offre de soins par la
stratégie mobile
|
Unité
mobile
|
CSR
|
Communes
|
Nombre de
secteurs
|
Population à couvrir
|
|
1
|
Drarga
|
Drarga
|
3
|
10 918
|
|
Amskroud
|
Amskroud
|
3
|
2669
|
|
Idmine
|
2
|
1902
|
|
1
|
Tamraght
|
Aourir
|
1
|
1282
|
|
Taghazout
|
1
|
3059
|
|
Aqesri
|
1
|
2613
|
|
Tamri
|
Tamri
|
2
|
6793
|
|
Imsouane
|
3
|
3594
|
|
1
|
Imouzzer
|
Imouzzer
|
2
|
4352
|
|
Tadrart
|
1
|
3398
|
|
Aziar
|
1
|
2184
|
|
Tiqqi
|
1
|
4611
|
|
Total
|
5
|
12
|
21
|
47 375
|
Source : SIAAP 2010
26
3. Population cible et échantillonnage
3.1. Population cible
La population cible de cette étude concerne l'ensemble
du personnel de santé impliqué dans la gestion et la
réalisation des activités de l'EM au niveau des CS
concernées1. L'effectif de ce personnel est de 30 personnes
(05 Médecins Généralistes, 20 infirmiers (ière), 03
sages femmes et deux Techniciens d'hygiène). Aussi les responsables
impliqués dans la stratégie de couverture par le mode mobile au
niveau de la délégation préfectorale de santé
à Agadir ainsi qu'au niveau du SIAAP représenté par Mr le
délégué du MS, l'administrateur économe
provincial, le médecin chef et l'infirmier chef du
SIAAP et l'animateur
responsable de la couverture sanitaire par
équipe mobile.
3.2. Echantillonnage
Après avoir déterminé la population cible
de ce travail de recherche, il est utile de procéder au choix de
l'échantillon et veiller à ce que ce dernier soit plus
représentatif par rapport à la population (fortin, 2006).
Pour ce qui est donc du plan d'échantillonnage :
? Un échantillonnage exhaustif a été
adopté aussi bien pour les responsables impliqués dans la
stratégie de couverture par le mode mobile au niveau de la
délégation préfectorale de santé à Agadir
ainsi qu'au niveau du SIAAP, que pour le personnel soignant, et ce étant
donné leurs nombres respectifs réduits (5et30).
n = 5+30= 35.
3. Critère d'inclusion et d'exclusion 4.1.
Critères d'exclusion
Sont exclus :
1 C/S: Drarga, Amskroud, Tamri, Imouzzer, Tamraght.
27
1) Les médecins et les infirmiers qui ont
participé au test préliminaire du questionnaire.
2) Les personnels des formations sanitaires non participants aux
activités de l'équipe mobile.
3.3. Critères d'inclusion
Tous les personnels, y compris les infirmiers chefs des CS,
qui sont programmés dans le cadre des activités des
équipes mobile et aussi les responsables des programmes au niveau de la
préfecture
4. Méthodes et instruments de collecte des
données
Les méthodes de collecte des données qui
semblent être les plus appropriées pour notre étude
réunissent (a) l'entretien semi-structuré dont le choix est rendu
pertinent par l'hétérogénéité des sujets
à l'étude, et surtout sur le plan organisationnel en rapport avec
le fait que les responsables provinciaux soient aussi partie prenante dans la
population à l'étude. Parmi les avantages de ce type d'entrevue,
est que cette dernière permet d'obtenir plus d'informations
particulières sur un sujet. Le but est de comprendre le point de vue du
répondant sur le sujet traité (Fortin, 2006) ; (b) un
questionnaire qui est constituée : ( i) d'une première partie
portant sur des données générales d'identification , ( ii)
une deuxième partie qui est fractionnée en cinq thèmes
correspondant aux cinq catégories de facteurs entravant la performance
de l'équipe mobile au niveau de la P.A.I.O, (iii) et une
troisième partie convoitant les suggestions des interviewés quant
à l'amélioration du dite couverture. La prédominance des
questions fermées se justifie en fait par leur simplicité
d'utilisation, la facilité de codage de leurs réponses, et
l'analyse rapide et peu coûteuse et aussi de pouvoir faire l'objet d'un
traitement statistique (Fortin, 2006).
28
4.1. Le questionnaire
A cet effet, un questionnaire a été
élaboré et testé pour explorer les modalités
d'organisation, de fonctionnement et les activités fournies par l'EM
ainsi que pour identifier les principales contraintes qui entravent le bon
fonctionnement de l'EM auprès des personnels pour l'amélioration
des activités de l'EM.
Ce questionnaire comporte 29 questions fermées et
ouvertes, avec un langage simple découlant du cadre de
référence de l'étude, en commençant par les
questions d'ordre général vers les plus spécifiques.
4.2. Les entretiens semi-structurés
Avec les responsables locaux, après une fixation de
rendez vous avec ces personnes ressources. Ces entretiens seront
réalisés en se basant sur un guide préparé à
l'avance pour délimiter les ithèmes. Il a pour but essentiel de
connaître la représentation de chaque intervenant quant aux :
- Contraintes et difficultés en matière de
gestion de l'EM.
- Actions pour améliorer et renforcer la couverture
sanitaire par le mode mobile au niveau de la préfecture d'Agadir Ida
Outanane.
5. Méthodes d'analyse des données
Dans le cadre de la validation de l'instrument de collecte des
données (questionnaire), l'auteur a procédé à un
pré-test de cet instrument. Le questionnaire est destiné au
personnels impliqués dans l'équipe mobile qui ne sont pas
retenues dans la phase de collecte des données de la présente
étude, afin de mesurer le degré de compréhension et la
facilité d'interprétation de cet instrument.
29
Après la collecte des données quantitatives, une
analyse de ces dernières s'avère nécessaire à
l'aide de statistique descriptive et par le logiciel Excel, et en
représentant des tableaux et des graphiques appropriés aux
données.
Pour les données qualitatives, une analyse des
entretiens semi structurés est effectuée par le passage d' une
phase de transcription fidèle (mot à mot) de ce qui a
été dit vers une phase d'analyse des transcriptions de paroles
des participants (verbatim) qui seront découpées, classées
et seront par la suite étiquetés en fonction du thème.
6. Pré-test des instruments de mesure
Dans le cadre de la validation de l'instrument de collecte des
données (questionnaire), nous avons procédé à un
pré-test de cet instrument. Le questionnaire destiné au personnel
soignant a été testé auprès de deux personnes du
personnel soignant exerçant au niveau de l'unité de
réanimation du CHR Hassan II d'Agadir qui n'a pas été
retenues dans la phase de collecte des données de la présente
étude, et ce afin de mesurer le degré de compréhension, la
facilité d'interprétation de cet instrument.
7. Considérations éthiques
La présente étude a été
menée en tenant compte des considérations éthiques
suivantes : a) Le droit à l'anonymat et la confidentialité :
L'anonymat de chaque participant est pris en considération, ainsi,
toutes les données recueillies auprès d'eux vont être
traités avec confidentialité en assurant l'anonymat de chaque
participant. Les informations ne sont pas communiquées à une
tierce personne.
En ce qui concerne les entretiens, ces derniers ont
été réalisés dans un milieu fermé afin de
garantir la confidentialité.
30
Il est indispensable d'avoir le consentement libre et
éclairé des participants à l'étude en expliquant
clairement le but de la recherche menée
8. Déroulement de la collecte :
Une autorisation a été délivrée
par la délégation préfectorale d'Agadir (voir annexe
n°1) qui a permis l'accès aux données aux niveaux des ESSB.
Ainsi, les guides d'entretien avec les responsables au niveau de la
délégation et le SIAAP (voir annexe n°2), le questionnaire
(voir annexe n°3) ont été renseignés durant les deux
premières semaines du mois de Mai 2012.
Après cette opération, la collecte des
données a été effectuée durant les deux semaines du
mois de mai et le début du mois de juin.
Les participants ont été sollicités et
avisés au préalable en veillant à leur expliquer les
règles d'éthique et la procédure de la recherche. La
quasi-totalité ont fait preuve de collaboration et de
compréhension. Le taux de participation au questionnaire est de 86% du
personnel soignant soit 26 parmi 30 personnes.
Les entrevues semi-structurées se sont
réalisées les lundi et les jeudi de deux premières
semaines à partir du moi de mai, sachant que l'intervalle horaire
dévolue à chaque entrevue a varié entre 10 et 15 min. Le
taux de réponse aux entrevues est donc de 100%.
Néanmoins, le chercheur a rencontré certaines
difficultés tel que la non disponibilité des personnels
médicale et infirmier ainsi que des responsables provinciaux de la
santé. On souligne aussi la lenteur des procédures
administratives pour l'obtention des autorisations d'accès aux
informations et aux structures de santé au niveau provincial.
Troisième
partie :
Phase
Empirique
31
VII. Présentation des donnés de
l'étude :
Dans ce chapitre nous procédons à l'analyse de
l'ensemble des donnés
obtenues à travers le questionnaire ainsi que
l'entretien semi-directif et cela pour répondre aux différents
éléments cités dans notre étude.
1. Résultats du questionnaire
Les caractéristiques de la population a.
Composition par âge et par sexe:
La répartition des personnels répondant par sexe et
par groupes d'âge est
représentée sur les graphiques ci dessous.
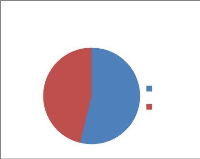
figure N°2 :La répartition du personnel selon
le sexe
46%
54%
masculin féminin
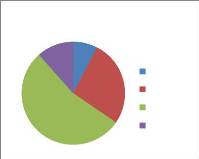
figure N°3 :La répartition du personnel selon
l'âge
54%
11%
8%
27%
21-30 ans 31- 40 ans 41- 50 ans 51- 59ans
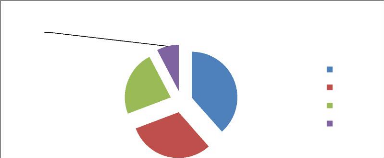
D'après la figure N° 2, le sexe masculin
représente 54% alors que le sexe féminin représente un
pourcentage de 46%.
On note aussi que parmi les 26 professionnels de santé
questionnés, la tranche d'âge prédominante varie entre 41
et 50 ans avec un pourcentage de 54%.
b. Constitution par grade et par ancienneté
d'activité au niveau de l'EM :
8%
15%
12%
figure N°4 : La répartition du personnel
selon le grade
42%
23%
médecin
IDE
sage femme inf.auxilliaire tech.d'hygiène
Selon ce graphique nous remarquons que la majorité du
personnel sont des infirmiers diplômés d'état (42%) et des
médecins généralistes (23%). Les autres sont des
infirmiers auxiliaires (23%), des sages femmes (15%) et des techniciens
d'hygiènes (8%).
32
8% d'activité dans l'équipe
mobile
figure N°5 :Répartition du personnel selon
l'ancienneté
23%
31%
38%
< 5ans 5-10 ans 11-20 ans 21-30 ans
La majorité du personnel de santé ont une
ancienneté d'exercice au niveau de l'EM inférieure à 10ans
(69%). Pour les autres groupes, 23% ont une ancienneté qui varie entre
11 et 20 ans et 08% ont une ancienneté supérieure à 20
ans.
c. Structure selon le lieu d'exercice et
l'ancienneté dans les ESSB
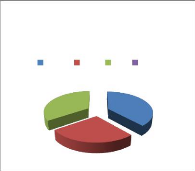
figure N°6: répartition du
personnel
selon le lieu
d'exercice
35%
CSCA CSC DR CSUA
27%
38%
12%
figure N°7: répartition du
personnel
selon l'ancienneté au
niveau des ESSB
23%
38%
15%
12%
< 5ans 5-10 ans 11-20 ans 21-30 ans >30 ans
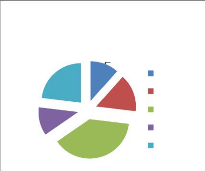
D'après le graphique, 53% du personnel
questionné ont une ancienneté d'exercice au niveau des ESSB qui
varie entre 5 et 20 ans. Pour les autres, 12% ont une ancienneté
inférieure à 5 ans et aussi de 21 ans à 30 ans alors que
23% ont une ancienneté supérieure à 30 ans du service.
On note aussi que 73% du personnel de santé
questionné exercent au niveau des centres de santé communaux avec
ou sans maison d'accouchement, les 27% restant exercent uniquement dans des
dispensaires ruraux.
1.1. Le paquet d'activités et des prestations
offertes
33
1.1.1. Activités préventives
1.1.1.1. concernant la santé de la mère
a. la
planification familiale
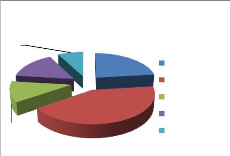
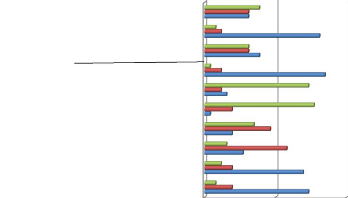
figure N°8:Degré de realisation des
activités de PF
|
90%
80%
|
|
|
|
77% 77%
|
77%
|
|
|
|
fréquemment rarement jamais
|
40%
70%
60%
50%
30%
20%
10%
0%
15%
8%
19%
15% 15%
8%
65%
8%
12%
23%
58%
19%
En matière de la planification familiale, il est
remarqué que le recrutement des nouvelles acceptantes ainsi que le
réapprovisionnement des anciennes acceptantes en matière de la
pilule sont les activités les plus dominantes (77%) dans l'équipe
mobile. En revanche 70% du personnel questionné confirme que l'insertion
et le contrôle de DIU, injectable et les références LT ne
sont pas réalisés lors de l'exercice de l'équipe
mobile.
58% des personnes enquêtées affirment que
l'activité d'IEC en matière de la planification familiale reste
limitée au cours de l'équipe mobile.
34
b. La surveillance de la grossesse et de l'accouchement :
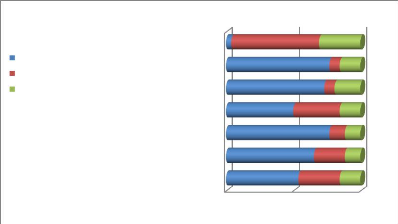
figure N°9: Fréquence de réalisation
des activités de PSGA
0% 50% 100%
C.post N
VAT
Référence
IEC
examen génycologique
examens de la glycémies
examens des urines
mésure de la HU,taille, poids
recherche d'oedème et l'anémie
intérogatoir de la femme enceintes sur les ATCDS
jamais rarement fréquemment
C.P.N
éxamen général de la femme
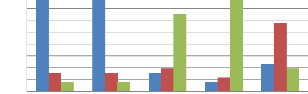
D'après cette figure, on constate que l'interrogatoire
des femmes enceintes sur leurs antécédents, la recherche des
oedèmes et d'anémie, la vaccination antitétanique et les
activités d'IEC sont réalisés dans 70% à 80% des
cas. Alors que, 75% du personnel affirme qu'ils n'ont jamais
réalisé aucun examen gynécologique et aussi la
glycémie par un glucomètre chez les femmes.
La référence et l'examen des urines de la femme
en général ne sont effectués que rarement à raison
de 40%. On souligne ici que les références se font soit vers le
centre de santé pour prise en charge et suivi, soit vers la
maternité hospitalière de l'hôpital Hassan II d'Agadir en
cas de grossesse à risque (toxémie, HTA, Oedème).
1.1.1.2. concernant la santé de l'enfant :
35
a. la santé de l'enfant
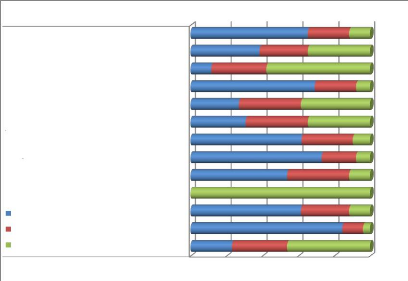
fréquemment rarement jamais
dépistages des anomalie et
malformation
figure N°10: Degré de réalisation des
activités de la santé de
l'enfant
dépistages et PEC des cas de
diarrhées
dépistages et PEC des cas d'IRA
adminstration de la vitA et D
pesés et PEC des malnutris
vaccination
références
0% 50% 100%
La majorité du personnel (75%) affirme que la
vaccination, l'administration de la vitamine A et D, le dépistage et la
prise en charge des cas de diarrhées et des IRA sont
réalisés d'une manière fréquente. La
référence, surtout hospitalière, des enfants malades
(convulsion, malformation) reste très rare dans 67% des cas.
figure N°11:Fréquence de réalisation
des activités sanitaires de
l'equipe mobile
|
|
|
|
activités
de
l'hygièn
e de
milieu
|
désinfection des points d'eau collectifs
|
|
prélévement d'échantillons
|
|
activités
de
la
surveillance
épidèmiolog
ique
|
PEC des anciens malades dépistés ( suivi)
dépistage des maladies non transmissibles dépistage des maladies
transmissibles
|
|
activités
de santé
scolaire
|
promouvoir l'hygiène bucco-dentaire Dépister les
déficiences visuelles
VMS
|
|
|
|
|
|
|
|
|
fréquemment rarement jamais
|
0% 50% 100% 150%
|
1.1.1.3. Surveillance épidémiologique,
activités de la santé
scolaire et l'hygiène du
milieu.
36
60% du personnel affirme que les activités dominantes
sont le dépistage des déficiences visuelles et la promotion
d'hygiène bucco dentaire, alors que les réalisations concernant
la VMS restent limitées avec un pourcentage de 60%.
Pour la surveillance épidémiologique, toutes les
activités en relation avec la prise en charge et le dépistage des
maladies transmissibles et non transmissibles sont réalisées
à hauteur de 60% dans l'équipe mobile.
En ce qui concerne les activités d'hygiène de
milieu, 65% des personnels déclarent que les prélèvements
d'échantillons d'eau est rare. Tandis que la désinfection des
points d'eau collectifs reste relativement fréquente à hauteur de
52%.
1.1.1.4. Les activités curatives et promotionnelles :
activités curatives
fréquemment rarement jamais
dépistage des maladies chroniques
graphique N°12: Représentation des
réalisations des activités curatives
suivi des maladies chroniques
dispenser des soins courants
consultations paramédicales
IEC des malades chroniques
observance de traitement
remise des médicaments
glycémie par glycomètre
consultations médicales
mésure de la TA
soins d'urgence
echographie
référence
0% 20% 40% 60% 80% 100%
Concernant les activités curatives : Plus de 70%
du personnel de santé questionné affirme que la consultation
paramédicale est fréquemment réalisée ainsi que la
remise des médicaments, les soins courants et d'urgence, la mesure de la
tension artérielle et l'IEC. Par contre, plus de 60% du personnel
déclare que la
37
consultation médicale est moins fréquente. Le
suivi des malades souffrants des affections chroniques (diabète ou HTA),
l'observance des traitements et de la glycémie par un glucomètre
restent des activités limitées lors de l'équipe mobile.
A signaler que 100% du personnel affirme que la population n'a
jamais bénéficié d'une prestation d'échographie
lors d'une équipe mobile. Les cas référés sont
adressés soit au centre de santé pour suivi et contrôle,
soit à l'hôpital pour examens complémentaires, bilans
biologiques et radiologiques.
1.1.2. Le paquet d'activité et la satisfaction de la
population
Tableau N°3 : le paquet d'activités et la
satisfaction de la population par l'EM
|
Activités
|
OUI
|
NON
|
|
effectif
|
fréquence
|
effectif
|
fréquence
|
|
Le paquet d'activités est complet
|
14
|
54%
|
12
|
46%
|
|
La population est satisfaite du
paquet d'activités
|
7
|
27%
|
19
|
73%
|
Source : Données recueillies par notre travail
D'après ce tableau 54% du personnel de santé
affirme que le paquet d'activités actuel est suffisant.
Néanmoins, 73% de ce personnel souligne que ce paquet d'activité
ne comble pas totalement les besoins de la population.
Egalement les personnes questionnées ont soulevé
des prestations prioritaires souhaitées par la populations à
savoir :a) un paquet d'activité plus large et une prise en charge
adéquate aussi bien pour les enfants que pour les adultes et les sujets
âgés ; b)l'équipe mobile doit être composée
d'un médecin femme ou homme ainsi que des médicaments suffisant
en quantité et en qualité ; c) nécessaire pour mesure de
la glycémie et d'examens des femmes enceintes.
38
1.1.3. Le temps alloué aux prestations
Figure N°13: Le temps alloué pour chaque
point de contact
12%
19%
15%
27%
27%
1h 2h 3h 4h >4h
54% des personnes enquêtées déclarent que
le temps alloué pour chaque point de rassemblement ne dépasse pas
2heures au maximum. Alors que 46% de ces personnes affirment que le temps
consacré pour chaque point de contact est au delà de 3heures.
1.2. Les facteurs liés aux moyens et
ressources
1.2.1. La composition de l'équipe mobile en ressources
humaines
Tableau N° 4 : Les membres constituants l'équipe
mobile
|
Les membres
|
effectif
|
fréquence
|
|
Un infirmier
|
13
|
50%
|
|
Infirmier + infirmière
|
5
|
19%
|
|
Infirmier+ médecin
|
7
|
27%
|
|
Médecin+ infirmier+
infirmière
|
0
|
0%
|
|
Deux infirmiers (masculin)
|
1
|
4%
|
|
total
|
26
|
100%
|
Source : Données recueillies par notre travail
Selon ce tableau 50% du personnel enquêté signale
que l'équipe mobile est constituée d'un seul infirmier, 19% de
ces personnes déclarent que les membres sont composés de deux
infirmiers de sexe différent, 27% des répondants au questionnaire
affirment que les membres de l'EM sont composés d'un médecin et
d'un infirmier.
39
1.2.2. composition de l'EM et la satisfaction du personnel
22%
15%
Figure N°14: Le choix des membres constitutifs de
l'equipe mobile
7%
19%
37%
désigné à tour de rôle
selon le paquet d'activité
volontaire
désigné
affecté
directement dans l'EM
Figure N°15: La
satisfaction du personnel
de
la constitution actuelle de
l'EM
84%
16%
oui
non
Source : Données recueillies par notre travail
D'après le graphique 84% du personnel de santé
affirment qu'ils ne sont pas satisfaits de la composition des équipes
mobiles. Puisque dans 37% des cas les membres de l'équipe mobile sont
désignés, 22% se sont portés volontaire, tandis que 19%
sont seulement désigné à tour de rôle.
Selon ces 26 personnes questionnées les compositions
les plus convenables pour l'équipe mobile, en plus du chauffeur, sont
classées selon l'ordre suivant : Tableau N° 5 : proposition des
membres de l'EM selon le personnel
|
Les membres de l'équipe mobile
|
nombre
|
fréquence
|
|
Médecin +infirmier+infirmière
|
12
|
46%
|
|
Médecin +infirmier+sage
femme+technicien
d'hygiène
|
8
|
30%
|
|
Médecin+infirmier+technicien d'hygiène
|
5
|
19%
|
|
Médecin
spécialiste+pharmacien+médecin
généraliste+infirmier+infirmière+technicien
d'hygiène
|
1
|
5%
|
|
total
|
26
|
100%
|
40
1.2.3. La formation
a. Le besoin et la typologie de formation
Figure N°16:La participation du personnel à
une formation sur la gestion de l'EM
92%
8%
OUI NON
92% des professionnels questionnées affirment qu'ils n'ont
jamais assisté ou participer à une formation en matière de
la gestion de l'équipe mobile.
48%
Figure N°18: Le type de formation dont le personnel
à besoins
12%
40%
de base
continue
les deux

Figure N°17: Le besoin de
formation en
matière de l'EM
31%
non
69%
oui
D'après le graphique 69% des personnes
questionnées affirment qu'ils ont besoin d'une formation en
matière de l'équipe mobile. De même, 40% de ces
professionnels de santé désirent une formation continue, 12% ont
besoin d'une formation de base .Alors que, 48% soulèvent l'importance de
bénéficier des deux types de formation.
41
b. Disponibilité et adaptabilité du
véhicule
Figure N°20: L'origine du moyen
de
mobilité utilisé par l'équipe mobile
prevenant de la commune
provenant de SIAAP
l'INDH (la wilaya)
23%
11%
8%
58%
Figure N°19: L'existance d'un
moyen de mobilité par c/s
96%
oui non
4%
D'après le graphique 96% du personnel questionné
déclare qu'il n'y a pas un moyen de mobilité propre à
chaque circonscription sanitaire
58% des moyens de mobilité proviennent du SIAAP, 23%
d'origine de la wilaya dans le cadre de l'INDH et le 20% qui reste est
partagé entre la commune et la circonscription sanitaire.
c. Le trajet et l'adaptation du véhicule
Figure N°21: Degré d'adaptation
de
véhicule de l'équipe mobile
0% 50% 100%
Terrain
NON OUI
Confort du personnel
Transport du materiel
50%
Figure N°22: Le trajet adopté par
l'EM
12%
38%
SIAAP-->CS-->CSC-->PDR
CS-->CSC-->PDR
CSC-->PDR
Le trajet le plus adopté par l'équipe mobile
selon les 50% des personnes enquêtées est celui du centre de
santé communal vers le point de rassemblement, suivi du trajet qui prend
son départ au niveau du SIAAP jusqu'au point de rassemblement qui
représente 38% des enquêtés, 12%de personnel soignant
enquêté soulève que le trajet suivi pendant l'équipe
mobile est celui de la circonscription sanitaire vers le point de
rassemblement.
42
On note aussi que 69% du personnel de santé affirme que
le véhicule utilisé dans l'équipe mobile est adapté
au terrain, 58% soulignent qu'il est confortable. Alors que 65% estiment qu'il
n'est pas adapté au transport du matériel utilisé lors des
équipes mobiles.
d. La dotation médicamenteuse de l'EM
Tableau N°6 : La dotation médicamenteuse de
l'EM
|
OUI
|
NON
|
|
nombre
|
fréquence
|
nombre
|
fréquence
|
|
L'existence d'une dotation
médicamenteuse
spécifique à l'EM
|
1
|
4%
|
25
|
96%
|
Source : Données recueillies par notre travail Ce tableau
montre que la majorité du personnel (96%) déclare qu'il n'ya
pas
une dotation pharmaceutique réservée
à l'équipe mobile. 1.3. Facteurs liés à
l'organisation de l'équipe mobile 1.3.1. Le rythme et la
régularité du passage

Figure N°23: Le rythme de passage de
l'EM
18%
4%
78%
1fois/2mois 1fois/3mois >3mois
Figure N°24: La régularité
du
passage de l'EM
oui

27%
non
73%
Les résultats de ces graphiques montrent que dans 78%
des cas le passage de l'équipe mobile se fait une seule fois tous les
3mois et dans 18% des cas le passage se fait 1 fois pour une période
supérieure à 3mois.
Selon le personnel questionné ces passages ne sont pas
réguliers dans 73% des cas (passages prévus 1/3 mois).
43
1.3.2. Les contraintes
Figure N°25: Les contraintes qui entravent le
passage de l'EM
14%
34%
8%
26%
18%
climat
non disponibilté du personnel
congé maladie
congé annuel
Parmi les éléments entravant la
régularité du passage de l'équipe mobile selon les
personnes enquêtées : le manque de véhicule et de carburant
en premier lieu (34%), climat (26%), la non disponibilité du personnel
(18%) et en dernier lieu les congés de maladies (8%) et les
congés annuels (14%).

Figure N°27:Niveau du choix du PDR
62%
19%
19%
COMMUNE SIAAP
CS

11%
Figure N°28: Nombre de points
programmé par jour
58%
31%
1
2
>2
1.3.3. Les critères de choix du point de rassemblement
Figure N°26: Les critères de choix du
PDR
Lolcalité au délà de 6km
Localité enclavée
Localité défavorisée
Faible couverture par programme sanitaire
Point le plus proche de la localié à couvrire

5%
30%
28%
28%
9%
Les professionnels de santé enquêtés
soulignent que les critères les plus choisis sont : La faible couverture
des différents programmes sanitaires (30%), les localités au
delà de 6KM et les localités enclavées avec 28 %
chacune.
1.3.4. La programmation et le niveau du choix des PDR
44
Le graphique N°27 montre que le choix des PDR selon le
personnel enquêté se fait surtout au niveau des centres de
santé (62%), avec une faible implication de la commune et aussi du SIAAP
avec 19% chacun.
Il est remarqué aussi dans le graphique N°28 que 58%
des personnes enquêtées programment deux points par jours.
1.3.5. Le système d'information et la dotation
médicamenteuse de l'EM Tableau N°7 : le système
d'information de l'EM
|
OUI
|
NON
|
|
nombre
|
fréquence
|
nombre
|
fréquence
|
|
Existence d'un système d'information lié aux
activités de l'EM
|
4
|
15%
|
22
|
85%
|
Source : Données recueillies par notre travail Ce tableau
montre que la majorité du personnel (96%) déclare qu'il n'ya
pas
une dotation pharmaceutique réservée à
l'équipe mobile.
Le personnel de santé souligne que dans la plupart du
temps (85%) il n'y pas un système d'information réservé
à la traçabilité des différentes activités
offertes par ces équipe mobiles.
1.3.6. La participation à l'évaluation et au suivi
des activités de l'EM
Figure N°29:la participation du personnel à
l'évaluation des
activités de L' EM

33%
67%
OUI NON
67% des personnes de santé n'ont pas participé
directement ou indirectement à l'évaluation des activités
de l'équipe mobile. Seuls les responsables (Médecin chef et major
de la CS, infirmier chef du secteur) sont impliqués toutes les
trimestres.
45
1.3.7. La supervision :

Figure N°30: la réalisation de la supervision
auprés des membres de
l'EM
NON
92%
OUI
8%
La majorité des professionnels de santé (92%)
affirment qu'ils n'ont reçu aucune supervision lors de l'exercice de
l'équipe mobile.
1.4. Les facteurs liés à la participation
communautaire 1.4.1. L'information de la population et le rôle
des élus
Figure N°31: participation
des élus
à l'organisation de
l'EM
23%
77%
OUI NON
Figure N°32 : Information de la
population du
passage de l'équipe
mobile

22%
28%
50%
par autorité locale
par personnel de santé
volontaires et personnes ressources
D'après le graphique N° 31 le personnel
questionné soulève que les élus participent
fréquemment (77%) dans l'organisation des équipes mobiles.
D'après le graphique N°32 les moyens d'information
de la population sont en premier lieu les autorités locales avec un
pourcentage de 50%, suivi par le personnel de santé avec une proportion
de 28% alors que les volontaires et les personnes ressources ne
représentent que 22% des cas.
46
1.4.2. Le rôle des élus et des autorités
locales dans l'EM
Figure N°32: participation des autorités
et des élus à L'EM
CHOIX DU PDR
VALIDATION DES PROGRAMMES DE SORTIES
INFORMATION DE LA POPULATION
DOTAION EN CARBURANT
PEC DES MEMBRE DE L' EM

19%
19%
19%
34%
9%
Souvent les autorités et les élus assurent
l'information de la population à hauteur de 34% des cas. 19% dans le
choix du PDR, la dotation de l'équipe par le carburant et la prise en
charge des membres de l'EM. De plus, Ils peuvent aussi intervenir dans la
validation des programmes de sortie (9%).
1.5. Les facteurs culturels et environnementaux
1.4.3. La culture et le respect éthique :
Tableau N°8 : La relation de la culture et les
activités de l'EM
|
OUI
|
NON
|
|
Nombre
|
Fréquence
|
Nombre
|
Fréquence
|
|
la culture (langue,
coutumes...etc)
agit-elle comme un obstacle
|
11
|
42%
|
15
|
58%
|
Source : Données recueillies par notre travail 58% du
personnel questionné affirme que la culture ne constitue aucun
obstacle de transmission et de bonne compréhension de
l'information. Les 42% restants des personnes questionnées qui ont
souligné que la culture constitue un obstacle de communication, mettant
en exergue les éléments entravant le passage et la
compréhension de l'information qui sont indiqués dans le tableau
suivant :
47
Tableau N°9 : Les éléments culturels qui
entravent la transmission de l'information
|
La culture de la communauté
|
|
Effectif
|
Fréquence
|
|
Langue (dialecte)
|
3
|
28%
|
|
coutumes
|
2
|
18%
|
|
Les deux
|
6
|
54%
|
|
Total
|
11
|
100%
|
Source : Données recueillies par notre travail Tableau
N°10 : La présentation de la population au PDR
|
OUI
|
NON
|
|
Effectif
|
Fréquence
|
Effectif
|
Fréquence
|
|
la population se présente en masse
au
PDR
|
15
|
58%
|
11
|
42%
|
Source : Données recueillies par notre travail
D'après ce tableau, 58% des personnes questionnées
affirment que la population des PDR se présente en masse aux points de
rassemblements
1.4.4. L'intervalle du déroulement de la séance de
l'EM pendant une journée
de travail.
Il varie d'un groupe à un autre dont voici les
résultats :
Tableau N°11 : Les intervalles de déroulement
des séances de l'EM :
|
Intervalle de déroulement
|
Nombre
|
Fréquence
|
|
De 0h à 08h
|
10
|
39%
|
|
Plus de 8h
|
16
|
61%
|
|
Total
|
26
|
100%
|
Source : Données recueillies par notre travail
D'après ce tableau, 61% du personnel de santé
enquêté souligne qu'il travail
plus que 8heures par séance et par jour. Alors que
39%de ce groupe de personnes déclarent qu'il travaille moins de 8 heures
par séance de l'équipe mobile
48
1.4.5. Le respect des principes d'éthique
Figure N°34: Degré du respet des principes
ethiques
|
120% 100% 80% 60% 40% 20%
0%
|
|
|
|
|
non
oui
|
|
|
|
justice et égalité confidentialité respect
d'intimité
D'après le graphique 86% le personnel respecte les
patients en terme de justice, égalité et confidentialité.
Le respect de l'intimité est relativement respecté (57%) chez la
population prise en charge.
1.5. Les moyens prévus pour l'humanisation des
soins :
L'ensemble du personnel de santé soulève un
certain nombre de points jugés utile pour humaniser les soins à
savoir :a) le sérieux et l'empathie à l'égard des patients
(20%) ; b) la recherche des locaux respectant l'intimité des patients
(80%) ; c)respect des doses et les lieux d'injections ainsi que le secret
professionnel (30%) ; d) la polyvalence chez les membres de l'équipe
mobile (60%).
1.6. Suggestions pour améliorer le rendement et
l'efficacité de l'EM (selon le questionnaire).
En termes d'organisation
o Garantir la disponibilité du personnel d'une
manière suffisante et élargir la composition de l'équipe
mobile par l'introduction d'autres spécialités médicales
(gynécologue, pédiatre, ophtalmologue.....)
o Adoption d'une approche communautaire participative en
matière de la gestion de l'équipe mobile.
o Participation de tous les médecins même ceux qui
exercent au niveau du milieu urbain
49
o Assurer la prise en charge du personnel au niveau des PDR
o Respect de la chaine de froid et l'organisation des
séances. En termes de dispositifs médicaux et
médicaments :
o Doter l'équipe en médicaments suffisants et
spéciaux
o Assurer la disponibilité des produits
réservés aux activités de l'EM (glucomètre,
échographe, bandelettes...etc)
En termes de moyens de mobilité:
o Garantir la disponibilité d'un véhicule,
carburant et d'un chauffeur qui connait bien le terrain au niveau de chaque
circonscription sanitaire.
En termes de planification et de programmation
o Respecter de la continuité des plannings des visites de
l'équipe mobile.
o Mettre en place ou désigner des locaux
appropriés pour les activités de l'EM (respect d'intimité
et examens cliniques).
En termes de suivi et d'évaluation
o Nommer une équipe responsable de la supervision des
activités de l'équipe mobile.
50
2. Résultats des interviews
Dans cette rubrique et pour mieux connaitre les contraintes
liées au fonctionnement de l'équipe mobile, et pour recueillir
d'éventuelles suggestions, on a eu recours aux avis des responsables
provinciaux (n2=5).
Thème 1 : Les modalités
de gestion de l'équipe mobile au niveau de la délégation
préfectorale
o Situation actuelle de la gestion de l'EM au niveau de la
préfecture AIO
La préfecture d'A.I.O où les 2/3 de la
population vivent en milieu urbain compte parmi les provinces pilotes de la
stratégie de l'EM avec l'adoption de la stratégie de visite des
points de rassemblement et cela en relation avec le profil géographique
et épidémiologique de la préfecture. « L'EM au
niveau d'Agadir à connu un recul en terme de moyen en comparaison avec
les années 80 » souligne un animateur.
Cette situation de régression est liée
essentiellement, et comme le souligne un animateur à l':
« ...Absence de motivation du personnel qui est non
protégé et l'indemnisation actuelle ne suffit même pas pour
acheter une paire de chaussure qui est abîmée tout au long des
déplacements lors de l'équipe mobile ».
o Le partenariat et les différents intervenants
En termes de partenariat, la délégation d'Agadir
a eu une expérience réussie dans ce sens. Elle a engagé la
wilaya et les communes pour la dotation du secteur de la santé en
véhicule tout terrain, la prise en charge et l'achat des
médicaments spécifiques aux populations éloignées.
D`ailleurs un responsable déclare que :
« ...en collabore étroitement surtout avec la
wilaya en terme d'organisation des caravanes mobiles avec six
spécialités et cela au moins une fois par an et la province
s'occupe de l'achat des médicaments pour la population et la prise e
charge des membres des équipes de santé ».
51
«Au niveau des formations sanitaires , ces derniers
ont de bonnes relations avec les communes, elles ont les moyens : Le
véhicule, le carburant et le chauffeur... Cette année la wilaya
s'occupe du véhicule et du carburant, l'année prochaine dieu sait
ça ne sera pas le cas...Elle ne va pas
nous les donner. »
o Contraintes et difficultés :
Concernant les contraintes liées aux ressources
humaines selon un interviewé, l'absence de la culture de participation
à l'équipe et d'un cadre juridique donnant le pouvoir aux
responsables locaux de redéployer le personnel, constituent des
obstacles à la gestion de l'EM et à son bon fonctionnement.
«Cette situation de régression est liée
à l'effectif insuffisant du personnel, le manque du personnel
formé , le manque de prise en charge du personnel au niveau des PDR, la
faible implication du médecin dans les sorties de l'EM, les faibles
indemnités et le manque de protection et de sécurité
contre les risques.. »
Pour les gestionnaires des programmes (les animateurs) le
système d'information constitue une contrainte. L'absence et la non
actualisation du système d'information constitue aussi une
contrainte. « ...on travaille toujours avec la fameuse boukelette qui
englobe tout, il est temps de spécifier les choses... »
déclare un animateur, qui ajoute «Le système
d'information ne permet pas de connaître la population des points
programmés et celle visitée pour pouvoir estimer la couverture de
la population par l'EM».
La difficulté liée à la programmation des
PDR a été soulevée et celle-ci a été
justifiée par certains interviewés : « ...on ne peut pas
parler de la définition des critères, de programmation de
nouveaux PDR vu que ces derniers existaient depuis les années 80 (JNV)
et sont devenus un droit de la localité...on ne parle pas de la
politique de la santé mais de la santé de la politique.
»
52
Outre les considérations politiques et l'absence de
normes et de standards, la non disponibilité d'un véhicule
spécifique à l'équipe mobile au niveau de la
délégation constitue une contrainte majeure. Par
conséquent, un responsable souligne qu'on ne peut pas satisfaire toutes
les localités éparpillées par le nombre et la
qualité des moyens de mobilité dont la délégation
dispose actuellement.
Les contraintes liées aux moyens de mobilité tel
que le manque ou l'insuffisance de véhicule, l'indisponibilité
des chauffeurs, insuffisance du budget alloué en carburant et pour les
réparations et maintenance.
« ...chez nous à Agadir nous avons toujours
besoin de l'avis du conseil préfectoral pour nous donner le carburant
...s'il n'y a pas de réunion on reporte souvent les activités de
l'EM...dommage qu'on soit à la merci de cette bureaucratie
»
L'absence de dotation suffisante en médicaments
réservée à l'EM, et le manque d'équipements
médico-techniques adaptés aux activités de l'EM est
évoquée aussi comme contrainte. « Puisqu'il n'y a pas
une dotation en médicaments réservée pour l'EM, ce qui
nous a obligé de dépanner et de puiser de la pharmacie du centre
de santé ». On n'omet pas de souligner les difficultés
liées à la nature des routes et l'inaccessibilité de
certaines zones sur tout au niveau de la commune d'Amskroud, d'Aourir et
d'Imouzzer.
Enfin, selon un responsable de la délégation, la
contrainte budgétaire peut influencer le programme de sorties des EM.
Ainsi, selon ce responsable, la gestion du carburant des EM se fait en fonction
d'une enveloppe budgétaire destinée aux activités de
supervision et d'autres activités sanitaires. « Actuellement on
ne dispose pas de budget spécifique à l'équipe mobile
juste en fait appel à un système de compensation pour avoir un
petit budget qu'on réserve à cette activité »
53
Thème 2 : les perspectives
d'amélioration de la couverture sanitaire des populations
éloignées et/ou enclavées au niveau de la
préfecture AIO
Les suggestions et besoins recensés des responsables
locaux sont ainsi :
Le volet lié à la programmation : Selon
un responsable du SIAAP «la programmation des PDR doit se faire en
consensus à travers des réunions ou des ateliers avec les
autorités locales et les représentants de la
société civile».
Une révision des PDR avec l'élaboration au
préalable des critères et des normes de programmation des PDR.
« Le critère basé sur la distance
kilométrique ça ne veut rien dire...Il faut le modifier en
prenant en considération le nombre d'habitants par personnel de
santé au cours d'une journée de travail de l'EM...Le nombre de
population par véhicule ...Préciser la nature de la route et
l'accessibilité même si supérieur à 10Km
».Disait un animateur.
Le volet du paquet d'activité : un responsable
interrogé souligne
l'importance de parler des EM spécifiques pour chaque
pathologie ou problème de santé. Il souligne aussi l'importance
de réserver pour chaque équipe une dotation médicamenteuse
unique à cette activité
«En tenant compte de la rareté des ressources,
les activités de l'EM doivent être ciblées pour
résoudre un problème de santé. Puisque actuellement on
parle des EM en psychiatrie ou en gériatrie.... ».
Le volet de partenariat : l'expérience de
l'interviewé soulève l'importance des partenariats même
s'il n'a pas donné de bon résultats. Selon ce responsable le
partenariat n'est pas suffisant pour assurer l'engagement des communes. «
On a déjà élaboré plusieurs conventions avec
les communes en matière de gestion des moyens de mobilité de
l'EM...Mais ce n'est pas suffisant». Pour d'autres, il est
nécessaire pour assurer l'engagement des communes, la signature d'une
convention cadre de partenariat entre le Ministère de Santé et le
Ministère de l'Intérieur.
54
Par contre, le développement de la participation
communautaire et l'instauration des personnes relais, sont les recommandations
de l'ensemble des interviewés pour pallier aux limites de l'EM et
améliorer la couverture au niveau des zones enclavées.
« Pour les zones enclavées au niveau de la
préfecture d'Agadir ...on peut prétendre la participation des ASC
comme outils de la participation communautaire à ces niveaux
».
Volet lié à la gestion des ressources :
parmi les suggestions soulevées par un responsable c'est
d'élaborer un cahier d'ordre de mission pour le personnel, registre
de gestion des produits pharmaceutiques, le carnet de bord
etc.
Le matériel et logistique : Les responsables ont
aussi soulevés l'importance d'un certain nombre d'équipements et
matériels jugés indispensable pour la réalisation des
activités de l'EM, à savoir : Les Kit de soins, Kit pour
l'insertion et le retrait de DIU, nécessaire pour examens d'urines et de
glycémie (bandelette pour analyse d'urine, glucomètre
(accu-check), échographes, paravent pliable, générateur
d'électricité, citerne d'eau, moyen de sonorisation,
amplificateur audio...etc.
Moyens de mobilité : un responsable
soulève que c'est vraiment important de doter chaque circonscription
sanitaire d'un VTT avec le chauffeur
55
VIII. Interprétation et discussion des
résultats
Interprétation et discussion des
résultats :
La population de l'étude est de 26 professionnels de
santé avec une prédominance du sexe masculin qui
représente 54% de l'échantillonnage de l'étude alors que
le sexe féminin représente un pourcentage de 46%.
Les caractéristiques des personnes
enquêtées sont comme suit: les infirmiers diplômés
d'état (42%) et les médecins généralistes (23%).
Les autres sont les infirmiers auxiliaires (23%), les sages femmes (12%) et les
techniciens d'hygiène (8%).
La majorité du personnel de santé a une
ancienneté d'exercice au niveau de l'EM inférieure à 10ans
(69%) et une ancienneté d'exercice au niveau des ESSB qui varie entre 5
et 20 ans (53%). La tranche d'âge prédominante du personnel varie
entre 41 et 50 ans avec un pourcentage de 54%.
Il est à noté aussi que 73% du personnel de
santé questionné exerce au niveau des centres de santé
communaux avec ou sans maison d'accouchement.
Facteurs liés au paquet d'activités et
prestations offertes :
D'après les résultats obtenus, le paquet
d'activités réellement délivré par l'EM
connaît beaucoup d'insuffisances aussi bien sur le plan quantitatif que
qualitatif. Ainsi, 70 à 75% du personnel affirme que les
activités qui sont régulièrement délivrées
se limitent aux activités liées à la vaccination des
enfants et la planification familiale ( distribution des pilules ).
Ceci corrobore par Cayla (2002) qui voit que la non
diversification des interventions de l'équipe mobile répercute
négativement sur la promotion de la santé chez les populations
définies . En plus, la négligence des autres volets qui sont
56
en relation avec l'hygiène du milieu ou de la
surveillance épidémiologique est due au rôle restreint des
équipes mobiles qui est limité (BARBIERI, n.d).
Dash et al (2009) Soulignent que les services offerts par les
unités mobiles de santé (UMS) ne pouvaient pas traiter des
maladies chroniques, ou de fournir des autres soins complémentaires. En
d'autres termes, malgré les efforts réalisés par
l'ensemble des acteurs, les services rendus à la clientèle de
l'EM doivent être révisés en fonction de l'évolution
du profil épidémiologique de la population cible (CHUM. 2000).
Ces résultats sont confirmés par 60% du
personnel qui déclare que la consultation médicale et le suivi
des malades souffrant des maladies chroniques (diabète ou HTA) n'est pas
toujours réalisée.
En plus les personnes enquêtées assistent
à des cas de références qui sont adressés soit au
centre de santé pour suivi et contrôle, soit à
l'hôpital pour examens complémentaires, bilans biologiques et
radiologiques. Ce constat concorde avec des écrits, selon le
ministère de la santé (2008), la référence des
malades au niveau de la prévention doit se faire à tous les
niveaux y compris la stratégie mobile.
Le rendement de l'équipe mobile est aussi
influencé par la qualité des prestations. Cette situation est
confirmée par la majorité des personnes enquêtées
qui soulignent que le paquet d'activité ne satisfait pas totalement les
besoins de la population. Dans ce sens, Mino (2007) souligne que la
qualité des prestions reste limitée vue que la gestion des
symptômes et des pratiques sont affectées dans le temps (à
quelques visites), dans leurs objectifs (régler ponctuellement un
problème clinique).
De même on ne peut pas parler de qualité sans
avoir du temps suffisant pour réaliser à chaque patient des soins
minutieux (Michaud, 2005). Les résultats
57
confirment ce volet vu que 70% des personnes
questionnés soulignent que le temps alloué à chaque point
de rassemblement ne dépasse pas 2 heures au maximum. Ce temps
consacré est insuffisant pour permettre à la population des
localités, souvent dispersées et éloignées de s'y
rendre. Une absence de corrélation entre la distance kilométrique
et le temps nécessaire pour arriver au PDR. Ce dernier, en plus du temps
consommé pour la préparation des sorties influence le temps
alloué à chaque PDR.
Facteurs liés aux moyens et ressources
:
Plus de 80% du personnel n'est pas satisfait de la composition
des équipes mobiles. Cette situation de régression est
liée à l'effectif insuffisant, la démotivation du
personnel devant les faibles indemnités de déplacement en
relation avec les sorties de l'équipe mobile et le manque de
sécurité contre les risques encourus et à la faible
implication du médecin dans les sorties de l'EM. D'ailleurs, le premier
problème des équipes mobiles est lié à la faiblesse
des ressources humaines (Mino, 2007). Girard, Estecahandy et Chauvin (2009)
constatent qu'il est très difficile de réaliser les
activités lors des EMS vu leur cadre d'intervention qui est très
large et complexe.
Or, selon un interviewé, l'absence de la culture de
participant à l'équipe et d'un cadre juridique donnant le pouvoir
aux responsables locaux de redéployer le personnel, constituent des
obstacles du bon fonctionnement de l'EM. Ce résultat affirme que
l'insuffisance en ressources humaines freine le déroulement normal des
activités de l'équipe mobile (Meda, 1993).
Pour le volet de la formation, la plupart des personnels
pratiquants l'équipe mobile n'ont reçu aucune formation autour de
la gestion des équipes mobiles. Ce résultat est confirmé
par colin(2003) qui explique que les réalisations médiocres
58
concernant l'équipe mobile sont dues essentiellement au
manque de compétence et l'absence d'une filière spécifique
à l'équipe mobile.
En termes de moyens de mobilité propre à chaque
circonscription sanitaire, ces derniers n'existent pas réellement sur le
terrain, alors que 65% estiment que les moyens de mobilité ne sont pas
adaptés au transport du matériel utilisé lors des
équipes mobiles. Parmi les contraintes soulevées par les
responsables locaux, à travers l`entretien, c'est la non
disponibilité de la délégation d'un véhicule
spécifique à l'équipe mobile. Ces résultats
correspondent à celles d'Atif et Touil (2005) qui soulignent que les
réalisations médiocres au niveau de l'équipe mobile
sanitaire sont dues essentiellement, à l'insuffisance de moyens de
déplacement pour le personnel de santé.
Le personnel a déclaré aussi, des contraintes
liées aux médicaments et aux équipements
médico-techniques. 91% des enquêtés confirme l'absence
d'une dotation propre et réservée à l'EM et l'absence
aussi d'un système d'information permettant la gestion des
médicaments utilisés par l'EM. Le sous-équipement des EM,
en particulier en matériel pour la vaccination et la santé
maternelle et infantile (matériel de santé maternelle et
infantile comme les pèse-bébés et les trousses
d'accouchement), et les fréquentes ruptures de stocks de
médicaments sont encore des problèmes aigus (Mohamed Nezhir Ould
Hahmed, 2004).
Dans la même optique, et selon un responsable
interrogé, la contrainte budgétaire peut influencer le programme
de sorties des EM. Ainsi, la gestion de la nature des véhicules qui sont
mises à la disposition de l'équipe mobile, l'augmentation des
prix du carburant et les frais d'entretiens supplémentaires
répercutent sur le fonctionnement des équipes mobiles (Pepin et
al, 1989). En réalité,
59
ce qui est reproché aux équipes mobiles c'est le
coût élevé de leurs opérations (Laveissiere et Med,
1993)
Facteurs organisationnels:
Plus de 70% des personnes enquêtées soulignent
que le rythme de passage n'est pas toujours régulier eu égard
à des contraintes géo-climatiques, à la non
disponibilité du personnel . La rythmicité du passage de
l'équipe mobile se fait une seule fois tous les 3mois dans la plus part
des temps, ce qui montre que le problème de la planification des
activités de l'équipe mobile reste une entrave pour la
majorité des CS. Pepin et al (1989) affirment que le Problème de
la programmation des sorties de l'équipe mobile reste un point noir pour
les gestionnaires de santé. En plus, Mantovani (2002) a mis l'accent sur
des problèmes en relation avec la planification des EM qui sont :
L'irrégularité du passage, le moment d'intervention (fin de
journée), le temps d'intervention.
La difficulté liée à la programmation des
PDR a été soulevée et celle-ci a été
justifiée par le fait que la visite à un point de rassemblement
se fait sur la base de la performance par programme ou par couverture
sanitaire. De plus, le choix des PDR se fait surtout au niveau des centres de
santé. En outre, les équipes mobiles échouent à
cause d'une simple faute de planification ou d'organisation à la sortie
(Laveissiere et Meda, 1993).
La coordination est un volet déterminant avec les
autres niveaux de référence qui est la cause des résultats
médiocres en termes d'absence de standard de référence et
de contre référence. Nectoux et al (2008) affirment que, la
coordination et le travail en partenariat entre les équipes mobiles et
les secteurs coexistant semblent encore peu développés et ne sont
pas formalisés.
60
92% de personnes enquêtées affirment qu'ils n'ont
reçu aucune supervision lors de l'exercice de l'équipe mobile. Ce
résultat est confirmé aussi par Dash et al (2009) qui
soulèvent que l'absence d'une démarche évaluative et des
outils de supervision retentissent négativement sur l'intervention des
équipes mobile sur le terrain. l'intégration de soins par les
équipes mobiles, le nombre de passages porté de 3 à 6, une
tentative de recherche active des enfants (registre des maternités,
convocation des enfants déjà vaccinés une fois) et une
supervision plus serrée, devraient permettre de continuer
d'améliorer cette situation (Médecine d'Afrique Noire, 1992).
En outre, 67% des professionnels de santé n'ont pas
participé directement ou indirectement à l'évaluation des
activités de l'équipe mobile. Ce constat rejoint celui de Chauvin
(2009) qui déclare qu'aucune démarche évaluative
n'était proposée ni même évoquée pour de
telles évaluations des activités de l'équipe mobile .
Le système d'information, constitue aussi une
contrainte. Le personnel de santé souligne que dans la plupart du temps
(85%), il n'y a pas un système d'information réservé
à la traçabilité des différentes activités
offertes par ces équipes mobiles.
Ce constat est largement conforté par les
données de l'interview qui confirment que l'absence ou la non
actualisation du système d'information entraîne plusieurs
conséquences. Constitue aussi une contrainte, Le système
d'information actuel ne permet pas de connaître la population des points
programmés et celle visités pour pouvoir estimer la couverture de
la population par l'EM. L'absence des outils standardisés et
l'information sur le niveau et le type d'intervention et les problèmes
rencontrés rend difficile l'adaptation des besoins et des modes
d'intervention de l'équipe mobile sur le terrain (Mantovani et Cayla,
2002).
61
Facteurs liés à la participation
communautaire :
Selon le responsable de santé de la préfecture
d'Agadir, le problème qui est en relation avec la participation
communautaire réside dans la pérennisation et la
continuité de l'appui de l'équipe mobile dans le temps. Certaines
actions sont relativement liées à des périodes restreintes
pour répondre à des agendas politiques ou autres.
Dans le même sens la majorité du personnel
enquêté dans notre étude voient que l'implication des
communes et des autorités locales est faible au niveau de la
programmation et de la mise en oeuvre. Par contre, l'information et la
participation de la population sembleraient être plus efficaces. Donc ces
résultats sont conformes avec des écrits. Ainsi Nectoux et al
(2008) soulignent que dans la réalité, le renforcement de la
collaboration et de la coopération entre les unités mobiles de
santé avec d'autres ministères et collectivités locales
n'est pas toujours pleinement opérationnel et leur financement reste
incertain.
Les Facteurs Environnementaux :
Plus que la moitié du personnel affirme que la culture
ne constitue aucun obstacle de communication et la bonne compréhension
de l'information par la
population. D'ailleurs, comme preuve sa présence en
masse aux points de
rassemblements. Ces résultats sont
contradictoires à ce que soulève la littérature. La banque
mondiale en Amérique latine et des Caraïbes (2009), estime que la
langue et les barrières culturelles sont des obstacles qui freinent la
communication entre le professionnel de santé avec la population lors
des sorties de l'équipe de santé.
Cependant, le plus souvent, les membres de l'équipe
mobile respectent les patients en termes de justice, égalité en
termes de confidentialité, l'intimité est relativement
respectée (57%) chez la population prise en charge (Markstein, 2003).
62
La Confidentialité, secret professionnel,
intimité sont autant de questions éthiques auxquelles sont
confrontées les équipes mobiles dans chaque pays. Cette situation
trouve son explication dans l'absence des locaux appropriés et la
diversification de l'équipe en termes de genre (sexe féminin).
Le climat et l'accessibilité géographique
entravent la réalisation des équipes mobiles. Selon le personnel
questionné les passages de l'équipe mobile ne sont pas
réguliers dans 73% des cas. Cette situation est due dans 26% au climat
et à la qualité des routes. Les UMS n'atteignent pas les
communautés très éloignées pendant les saisons
pluvieuses (Garin, Mouleingui, Dutailly, Brasseur, Hamono, 1992 ; Lubrano,
2010). Ces éléments concourent vers les déclarations des
interviewé qui soulignent que même s'il existe des équipes
mobiles fonctionnelles et efficaces, la nature des voies d'accès, la
saison des pluies et la localisation des malades dans l'espace ne leur
permettent pas de viser ce qu'il faut quand il le faut.
IX. Description des forces et limites de
l'étude
1. Les forces de l'étude
? L'étude des facteurs a concerné la
totalité des ESSB impliqués dans les activités de
l'équipe mobile ce qui permet la généralisation des
résultats obtenus au niveau de la préfecture.
? Le taux de récupération du questionnaire est de
86% ;
? La première étude sur les facteurs entravant
la performance de l'équipe mobile au niveau de la préfecture
d'Agadir Idaoutanan et de la région Souss Massa Daraa en
général.
? L'utilisation de deux outils de collecte des données
ce qui permet la triangulation des méthodes de collecte des
données.
63
2. Les limites de l'étude
? La subjectivité de certaines réponses au
questionnaire par les participants ;
? Le temps insuffisant pour avoir l'avis de la population
concernant le paquet d'activités offertes par ces équipes
mobiles.
? L'indisponibilité des personnes ressources et les
responsables au niveau de la préfecture interviennent dans le domaine de
l'équipe mobile.
64
X. Recommandations/ Suggestions
Au terme de cette étude qui a mis en exergue les
facteurs entravant la performance de l'équipe mobile au niveau de la
préfecture d'Agadir Idaoutanan, il est important de proposer quelques
suggestions qui pourront améliorer la performance des équipes
mobiles.
Les recommandations qui en dégagent sont
intéressantes sur le plan pratique, formation, recherche et de gestion
et peuvent être structurées comme suit :
1. La formation
? Une formation en matière de planification,
communication pour les médecins chef et major de la CS
? Elaboration d'un manuel ou d'un guide de gestion de l'EM au
profit de tout le personnel impliqué dans les activités de l'EM
au niveau régional et provincial.
2. La pratique
? Le paquet d'activités doit être
restructuré en tenant compte des besoins de la population, de son profil
épidémiologique et en se basant sur des objectifs des programmes
sanitaires ;
? Prévoir trois équipes réservées
uniquement aux activités de l'EM au niveau provincial.
3. La gestion
? L'instauration d'un système de roulement du
personnel, d'une motivation de zone et des moyens de communications ;
65
· La mise à la disposition de l'EM des
équipements et matériels spécifiques et en
adéquation avec ses activités aidera à
l'amélioration
des aspects organisationnels et de sa performance
(véhicule, matériel et logistique nécessaire,
équipements médico-techniques spécifiques...etc.) ;
· Tenir compte des opportunités de partenariats
développés localement avec les ONG nationales ou internationales
;
· Elaboration au préalable des critères et
des normes de programmation rationnelles et tenant compte de l'effectif du
personnel existant, le nombre de population optimal par PDR
tout
en prenant en considération le nombre de journée
de travail
...etc ;
· La dotation de chaque circonscription sanitaire d'un
véhicule (avec carburant et frais de maintenance) au niveau de la
préfecture ;
· La définition des besoins en médicament
doit être faite selon le profil épidémiologique, le nombre
de la population à couvrir ;
· L'instauration au préalable des outils de
gestion et de supervision et d'évaluation (registre de gestion de
l'équipe mobile, tableau de bord avec des indicateurs destinés
pour le suivi des réalisations de l'EM....) ;
· Elaboration des conventions avec des partenaires
locaux tels que l'INDH, collectivités locales, associations pour
l'acquisition des moyens logistiques, l'affectation des chauffeurs ainsi que la
mobilisation sociale ;
66
· Renforcement de la participation communautaire par la
désignation de personnes ressources afin d'assurer la continuité
des services au niveau des zones enclavées ;
· Elaboration d'une stratégie de prévention
contre les risques et les accidents chez le personnel impliqué dans l'EM
;
· Enrichissement de l'équipe mobile par d'autres
disciplines (médecins spécialistes, orthopédiste,
diététicien, technicien de radio...etc.) ;
· Elaboration d'un planning trimestriel pour la
consultation spécialisée à tour de rôle ;
· Engagement de tous les médecins même ceux
qui exercent au niveau du milieu urbain.
4. La recherche
· Procéder à des études
corrélationnelles entre les différents facteurs et la performance
de l'équipe mobile au niveau de la préfecture d'A.I.O ;
· Etudier le coût/efficience de l'équipe
mobile ;
· La participation communautaire dans les
activités de l'équipe mobile ;
· Décortiquer le facteur organisationnel en
termes de planification à court et à moyen terme.
67
Conclusion
La problématique de la performance de l'équipe
mobile s'avère
multifactorielle, complexe, et intéresse les
responsables locaux ainsi que toutes les catégories professionnelles
composant l'équipe mobile.
En effet, aucune mesure ayant pour fin de remédier
à ce fardeau tant économique que sanitaire, ne peut aboutir sans
l'engagement du capital humain et d'une réelle volonté de ces
derniers.
En plus, des plans nationaux ont été mis en
place dans le cadre du plan de santé rural qui rentre dans la
stratégie du ministère de la santé 2008-2012 en vue
d'accélérer l'atteinte des objectifs à travers la
réorganisation de cette stratégie en tant que composante
essentielle du système de soins. Certes, sans une rationalisation des
ressources et l'amélioration de la couverture par des soins de
santé primaires de proximité destinés aux populations
ayant des difficultés d'accès à la filière de
soins, ne peut pas atteindre l'objectif qui est d'offrir des soins de
santé suffisants, de proximité aux populations rurales
d'accès difficiles aux structures fixes de soins.
La réussite de la stratégie de couverture
sanitaire par l'équipe mobile est tributaire d'une planification
optimale, une programmation concertée et d'un suivi et d'une
évaluation régulière des activités de
l'équipe mobile.
El hassani, M.(2010).Mémoire de fin d'étude, les
fonctions de gestion au niveau du SIAAP étude de cas du siaap de la
province de Kenitra .Juillet 2010.
Références bibliographiques
Aabir, M ; bouazza, M ; Daoudi, B ; El aabassi, J ; idrissi, k-M
; kouara, H ; Nassif,
M; Rimi, S ; zahim, A. (1998). Degré de conformité
entre le formel et la réalité des équipes mobiles sur le
terrain a la région Souss massa Draa.
AMNDRC / ADRC. (2005). Aide au développement rural du
Congo Kibouende & Ossio.
Bacon, M-L. (2004).Ecole de Haute Etude de Santé Publique.
Les conditions d'accès au système de soins en
pédopsychiatrie à Rennes le cas d'une unité mobile de
prise en charge.2004.P :4.
Belghiti Alaoui, M. (2011).Ministère de la santé.
Organisation de l'offre de soins en milieu rural. 1ere Rencontre nationale sur
la santé en milieu rural.Royaume du Maroc. CNOM 19 avril 2011.
BenKhettab, S. ( 2010). École Supérieure
Bois-Cerf CESU, Rapport sur la création de l'équipe mobile
d'urgence sociale.
Chennai, U ; Dash, VR ; Muraleedharan, BM ; Prasad, D ; Acharya,
S ; Dash, S; Lakshminarasimhan. (2008).Département des sciences humaines
et sociales, indian institute of technology de madras.une étude de cas
des unités sanitaires mobiles dans le tamil nadu et de l'orissa :
L'accès aux services de santé dans les zones
privilégiées.
http://translate.google.co.ma/translate?hl=fr&langpair=en|fr&u=
http://www.c
rehs.lsht
m.ac.uk/downloads/publications/Mobile_health_units.pdf
consulté
le 11/10/2011
CHUM. (2000).Cadre de référence des services de
l'équipe mobile de l'Unité VIH-Toxico de L'UHRESS.
Département du développement humain. (2008).
Rapport d'achèvement de projet projet de santé rurale ii
république du kenya.
Elamri, N. (2010). Cycle de mastère en Administration
Sanitaire et Santé Publique Filière Management des Services de
Santé. Contribution de l'équipe mobile dans la couverture
sanitaire. Cas de la circonscription sanitaire de TAHLA-Province de TAZA.
Gaël, D. (n.d).université joseph Fourier
faculté de médecine de Grenoble. Équipe mobile de
gériatrie intervenant en EHPAD : enquête de satisfaction
auprès des médecins généralistes du bassin de
santé d'Annecy .P :17
Garin, D ; Mouleingui, A; Dutailly, Cl ; Brasseur, F ; Hamono, B
.( 1992) .
Médecine d'Afrique noire, évolution du taux de
couverture vaccinale du P.E.V. en zone rurale province de la ngounie -
gabon.
Lâazouzi. O. (2004). Mémoire présenté
pour l'obtention du Diplôme de Maîtrise en Administration Sanitaire
et Santé Publique, le parenariat entre le ministère de la sante
et les collectivités locales « Cas de la Province de Séfrou
».
Laveissiere,C; Meda ,H.Institut pierre richet/occge. Equipe
mobile ou agent de santé :quelle strategie contre la maladie du sommeil.
1993.P : 1et 2
Maazouzi, W ; Fikri-Benbrahim, N ; Atif, R ; Touil. (2005).50 ans
de développement humain et p e r s p e c t i v e s 2 0 2 5.
Système de Santé et Qualité de Vie.
Médecin du monde. (2011). Mali : amélioration de la
santé humaine et animale grâce au déploiement
d'équipe mobile, 2011.www.médecins
monde.be.consulté Le 10/10/2011.
Mantovani , J ; Cayla, F. (2002). L'équipe mobile sociale
et de Santé (EMS) . Rapport d'évaluation réalisé
à la demande du CHU de Toulouse.
Ministère de la santé. Stratégie 2008-2012
.P : 4
Ministère de la santé.(2008).6ième manuel de
l'équipe mobile, plan de santé rural : réorganisation de
la stratégie de couverture sanitaire mobile. Avril 2011. P : 3 et 4.
Ministère de la Santé. (2007). Direction de
Planification et de Ressources Financières.Offre de Soins. Royaume du
Maroc.
Ministère de la santé. (2009). Direction de la
Population. La santé en milieu rural: quelles solutions pour
quels problèmes ? Forum National sur les Soins de Santé
Primaires. Rabat, le 27, 28 et 29 avril 2009.
Ministère de la santé. (2009). Direction de la
population, Les SSP en milieu rural.
Ministère de la Santé. (2009). Direction de la
population. Plan de santé rural. Royaume du Maroc.
Ministère de la Santé et des Affaires Sociales
Direction de la Planification, de la Coopération et des Statistiques.
(2004). Le secteur de la santé au Tchad Analyse et perspectives dans le
cadre de la stratégie de réduction de la pauvreté.
Mino, J-C. (2007).Entre urgence et accompagnement, les
équipes mobiles de soins palliatifs. Sciences Sociales et Santé,
Vol. 25, n° 1
Mohamed Nezhir Ould Hahmed. (2004).Santé et
pauvreté en Mauritanie Analyse et cadre Stratégique de lutte
contre la pauvreté.
OMS. (2006). Document cadre : unités mobiles. Djibouti.
Juillet.
OMS. (2010).La fidélisation des personnels de
santé dans les zones difficiles au Sénégal.
Pepin, C ; Guern, F; Milord, & Mpia Bokelo.
(1989).Integration de la lutte contre la trypanosomiase humaine africaine dans
un reseau de centres de sante polyvalents.
Rombeau, M-s p.(2009).Mémoire de haute école de
santé publique .Quels critère
pour l'évaluation d'une équipe mobile
psychiatrie-précarité?l'exemple d'indre et loire.
UNHCR .(2004).Rapport global de l'UNHCR de la côte
d'ivoire.
UNICEF. (2011). Malene Kamp Jensen. Les équipes
médicales mobiles souvent des vies en Éthiopie.
Vandenbussche, P. (2009). Stratégie de couverture des
besoins sanitaire de base. Programme REDRESS. Royaume du Maroc,
Ministère de la Santé, Direction des Hôpitaux et des Soins
Ambulatoires.
Vincent, G ; Estecahandy, P ; Chauvin Pierre.(2009).La
santé des personnes sans chez soi, Plaidoyer et propositions pour un
accompagnement des personnes à un rétablissement social et
citoyen.
Annexes
Annexe N°1 : Autorisation de collecte des
données auprés de la délegation préfectorale de
santé d'Agadir

Annexe N°2 : Guide d'entretien avec les responsables
locaux Généralités :
La stratégie de couverture par le mode mobile à la
préfecture d'AIO: - Les différentes composantes de la
stratégie mobile ;
- Les ressources déployées au niveau des
équipes mobiles (Véhicules, RH...) ;
- Les spécificités de la préfecture : les
opportunités et les contraintes;
Thème 1 : Les modalités de gestion
de l'équipe mobile au niveau de la délégation
provinciale
? La situation actuelle
? Les différents intervenants et leurs niveaux
d'interventions
? y'a-t-il des conventions et des partenariats signés
ou
pas ?
? Les contraintes et les difficultés
? Les besoins et actions d'amélioration.
Thème 2 : Quelles sont les perspectives
d'amélioration de la couverture sanitaire des populations
éloignées et/ou enclavées au niveau de la
préfecture AIO?
Annexe N° 3: Questionnaire pour le personnel de
santé exerçant au niveau des
formations sanitaires
Royaume du Maroc
Ministère de la
santé
Direction régionale de la santé
A la
région de Souss Massa Daraa
Institut de formation
Aux
carrières de santé
D'Agadir
Deuxième cycle des EPM
Section : Surveillant des services de
santé
1ére cohorte 2010-2012
Questionnaire pour le personnel de santé
exerçant au
niveau des formations sanitaires
Le présent questionnaire s'inscrit dans le cadre de mon
travail de recherche de fin d'études ayant comme thème « Les
facteurs entravant la performance de l'équipe mobile au niveau de la
préfecture d'Agadir Idaoutanan»
Je porte à votre connaissance que l'anonymat et la
confidentialité de vos réponses sont pris en
considération.
Je vous sollicite de bien vouloir renseigner ce questionnaire
avec
le maximum d'objectivité en mettant un X dans la case qui
vous convient. Je vous remercie de votre contribution dans ce travail. Votre
participation sera très bénéfique pour
l'exploration de ces facteurs
|
IDENTIFICATION :
|
|
|
|
? Sexe :
|
|
|
|
|
M
|
F
|
|
|
|
? Age :
|
|
|
|
21-30 ans
|
31-40 ans
|
41-50 ans
|
51-60 ans
|
|
? Grade /Fonction :
|
|
|
? Ancienneté d'activité au niveau des
établissements de soins de santé de base:
Moins de 5 ans
05 - 10 ans
11 à 20 ans
21 à 30 ans
Plus de 30
? Ancienneté d'activité au niveau de l'exercice de
l'équipe mobile :
Moins de 5 ans
05 - 10 ans
11 à 20 ans
21 à 30 ans
Plus de 30
? Lieu d'exercice actuel (type d'établissement de soins
de santé de base) :
Centre de santé communal avec module d'accouchement
Centre de santé communal
Dispensaire rural
Centre de santé urbain avec module d'accouchement
Le paquet d'activités et les prestations
offertes dans les EM
Veuillez indiquer le rythme de réalisation correspondant
à chacune des activités ?
Cochez la cellule correspondante.
NB : pour la colonne « Observation »,
veuillez indiquer les contraintes et les difficultés pour les
activités qui sont parfois réalisées ou qui ne sont jamais
réalisées.
1. ACTIVITES PREVENTIVES : Santé de la
mère :
En matière de PF :
|
Activités
|
F
|
R
|
J
|
Observation
(Contraintes/Difficultés)
|
|
Recrutement de nouvelles acceptantes
|
|
|
|
|
|
Réapprovisionnement des anciennes acceptantes en
(condoms, pilule, injectables)
|
|
|
|
|
|
Insertion et contrôle de DIU
|
|
|
|
|
|
Autres :
|
|
|
|
|
F : Fréquemment / R : Rarement /
J : Jamais En matière de PSGA
|
Activités
|
F
|
R
|
J
|
Observation
(Contraintes/Difficultés)
|
|
Consultation
prénatale
|
Interrogatoire de la femme enceinte sur les ATCDS
|
|
|
|
|
|
Recherche de l'oedème et l'anémie
|
|
|
|
|
|
Mesure de la hauteur utérine, la taille et le poids
|
|
|
|
|
|
Mesure de la tension artérielle
|
|
|
|
|
|
Examen des urines (recherche d'albumine et du sucre)
|
|
|
|
|
|
Examen de la Glycémie par glucomètre
|
|
|
|
|
|
Examen gynécologique
|
|
|
|
|
|
IEC (Allaitement maternelle...)
|
|
|
|
|
|
Références (indiquer le motif et lieu)
Motifs
Lieu
|
|
|
|
|
|
Consultation
postnatale
|
Examen général de la femme
|
|
|
|
|
|
Examen gynécologique
|
|
|
|
|
|
IEC (Allaitement maternelle+ PF...)
|
|
|
|
|
|
VAT
|
|
|
|
|
|
Autres :
|
|
|
|
|
F : Fréquemment / R : Rarement /
J : Jamais
La santé de l'enfant :
|
Activités
|
F
|
R
|
J
|
Observation
(Contraintes/Difficultés)
|
|
Dépistage des anomalies et malformations (Nouveaux
nées, Nourrissons)
|
|
|
|
|
|
Vaccination
|
|
|
|
|
|
Administration de la dose nécessaire des Vit
|
Vit A
|
|
|
|
|
|
Vit D2
|
|
Pesé et PEC des malnutris
|
|
|
|
|
|
Dépistage et PEC des cas de diarrhées
|
|
|
|
|
|
Dépistage et PEC des cas d'IRA
|
|
|
|
|
|
Références : (indiquer le motif et lieu)
Motifs
Lieu
|
|
|
|
|
|
Santé scolaire
|
VMS
|
|
|
|
|
|
Dépister les déficiences visuelles
|
|
Promouvoir l'hygiène bucco-dentaire
|
|
Autres :
|
F : Fréquemment / R : Rarement /
J : Jamais Surveillance épidémiologique
|
Activités
|
F
|
R
|
J
|
Observation
(Contraintes/Difficultés)
|
|
Dépistage des maladies transmissibles
|
|
|
|
|
|
Dépistage des maladies non transmissibles
|
|
PEC des anciens malades dépistés (Suivi)
|
|
|
|
|
|
Autres :
....
|
|
|
|
|
F : Fréquemment / R : Rarement /
J : Jamais
Hygiène du milieu :
|
Activités
|
F
|
R
|
J
|
Observation
(Contraintes/Difficultés)
|
|
Surveillance de la
qualité de l'eau
de boisson.
|
Prélèvements d'échantillons
|
|
|
|
|
|
Désinfection des points d'eau collectifs
|
|
Autres :
|
|
|
|
|
F : Fréquemment / R : Rarement /
J : Jamais 2. ACTIVITES CURATIVES :
|
Activités
|
F
|
R
|
J
|
Observation
(Contraintes/Difficultés)
|
|
Consultation médicale
|
|
|
|
|
|
Consultation paramédicale
|
|
|
|
|
|
Remise de médicaments
|
|
|
|
|
|
Echographie
|
|
|
|
|
|
Dépistage des maladies chroniques (diabète,
hypertension artérielle ...)
|
|
|
|
|
|
Dispenser les soins courants (pansements, injections,
instillation de pommades...)
|
|
|
|
|
|
Assurer les soins d'urgence
|
|
|
|
|
|
Référence :
Motifs
Lieu
...
|
|
|
|
|
|
Suivi des
malades
chroniques
|
Diabétiques
|
Observance de traitement
|
|
|
|
|
|
Glycémie par glucomètre
|
|
Examen des urines
|
|
Dépistage des complications
|
|
Cardiaques,
hypertendus
|
Observance de traitement
|
|
Mesure de la TA
|
|
Activités (suite)
|
F
|
R
|
J
|
Observation
(Contraintes/Difficultés)
|
|
Autres
.
|
|
|
|
|
|
IEC des malades chroniques
|
|
|
|
|
F : Fréquemment / R : Rarement /
J : Jamais
3. ACTIVITES PROMOTIONNELLES
|
Activités
|
F
|
R
|
J
|
Observation
(Contraintes/Difficultés)
|
|
Organisation et animation des séances éducatives
|
|
|
|
|
|
Distribution des supports d'IEC
|
|
|
|
|
|
Autres :
|
|
|
|
|
F : Fréquemment / R : Rarement /
J : Jamais
4. Ce paquet d'activités vous paraît-il complet ?
Oui Non
5. Est-ce que la population est satisfaite de ces
activités ?
Oui Non
6. D'après vous, quelles sont les prestations prioritaires
que la population souhaite
7. Combien est le temps alloué par l'équipe mobile
à un point de contact ?
- 1 heure
- 2 heures
- 3 heures
- 4 heures
- > 4heures
Les facteurs liés au Moyens et ressources
Personnel et Formation
8. Est-ce que l'équipe est Souvent constitué d'un
chauffeur et :
- 01 infirmier (ère) seul (e)
- Infirmier + Infirmière
- Infirmier (ère) + Médecin
- 01 Infirmier + Infirmière + Médecin
- Autres (à préciser)
Non
? Cette composition vous parait-elle satisfaisante : Oui
> Si non, à votre avis, quelle composition vous
paraît-elle convenable à l'EM ? :
9. Souvent le personnel qui travaille dans l'équipe
mobile est :
Désigné
Désigné à tour de rôle
Désigné selon le paquet d'activité
Volontaire
Affecté directement à l'EM
Autres
10. Avez- vous participé à des sessions de
formation continue sur la gestion de L'EM ?
> Si oui :
V' Période .
V' Thème
V' Durée
> Si non avez-vous besoin de cette formation ?
+ Si oui quel type : De base
|
continue
|
les deux
|
|
11. Avez-vous reçu des supervisions dans le cadre de
l'EM?
> Si oui, par qui ?
> La date de la dernière supervision
La gestion des moyens mobilisés.
12. Est-ce qu'il y'a un moyen de mobilité pour chaque
circonscription sanitaire ?
> Si non, Combien il y'a de véhicules?
13. Les moyens de mobilité que vous utilisez sont :
Propre à la Circonscription sanitaire
Appartenant à la commune
Provenant du SIAAP
Autres (à préciser)
14. Quel est le trajet de l'EM ?
- Du SIAAP Chef lieu de la CS CSC PDR

|
- Du chef lieu de la CS CSC PDR
- Du CSC PDR - Autres
|
|
15. Le véhicule utilisé est-il adapté
au?
-Terrain : Oui Non
-Transport du matériel nécessaire : Oui Non
-Confort du personnel : Oui Non
16. Est-ce qu'il ya une dotation de médicaments
spécifique à l'équipe mobile ?
17.
Non
Est-ce qu'il ya un système d'information permettant la
gestion (des entrées
et sorties) des médicaments
utilisés par l'EM ? Oui
? Si oui, il est sous la responsabilité de qui ?
...
Les facteur liés à l'organisation de
l'équipe mobile
18. Au niveau de votre Circonscription Sanitaire le rythme de
passage de l'EM
est :
- O1 fois tous les 3 mois
- Plus de 03 mois
- Autres (à préciser)
? Ces passages sont-il réguliers ?
Oui Non
? Si non, à votre avis, quelles sont les principales
contraintes : Climat
Non disponibilité du personnel Congé maladie
Congé annuel
Autres
19. Quels sont les critères utilisés pour le choix
des points de rassemblement
(PDR) ? Localités au delà de
6km
Localités enclavées
Localités défavorisées
Faible taux de couverture par les programmes de santé Le
point le plus proche des localités à couvrir
Autres (à préciser)
20. A quel niveau se fait le choix des points de rassemblement?
:
Commune SIAAP
CS
Autres (à spécifier)
21. Quel est le nombre de points programmés par jour ?
1 2
+2 (cochez une seule case)
22. Est -ce que vous participez à l'évaluation des
activités de l'équipe mobile
?
? Si oui à quel rythme ?
? Qui participe à cette évaluation ?
Les facteurs liés à la participation
communautaire
23. Comment la population est informée du passage de
l'équipe mobile ? - Par les autorités locales
- Par le personnel de santé
- Les volontaires
- Autres (à préciser)
24. Les autorités et les élus participent- ils
à l'organisation de l'équipe
mobile ?
? Si oui, à quoi consiste cette participation ? Choix des
PDR
Validation des programmes de sorties Information de la
population Dotation en carburant
PEC des membres de l'EM Autres (à spécifier)
Les facteurs culturels et environnementaux
25. Est-ce que la culture propre à la localité
desservie est un obstacle de continuité des activités de L'EM
?
? Si oui les quelles : Langue (dialecte) Coutumes tradition
Autres
26. Comment assurez-vous que l'information nécessaire est
comprise par
chaque patient ?
27. Qu'il est la durée de déroulement des
séances de l'EM pendant la journée?
? Heure de début (départ) :
? Heure
d'arrivée (fin) :
28. Est-ce que la population se présente en masse au PDR
?
? Si non, Pourquoi certaines personnes ne se présentent
pas au PDR ?
29.
Non
Non
Est-ce que les principes éthiques suivants sont ils
respectés chez le patient
?
Justice et égalité entre usager Oui
Confidentialité Oui
Le respect de l'intimité Oui Non
Autres
30. Lors de l'exercice qu'avez vous prévu pour humaniser
les prestations offerte aux usagers ?
31. Vos suggestions pour améliorer le rendement et
l'efficacité de l'équipe mobile ?
Annexe N°4 : Populations cibles des programmes de
santés par C/S et par mode de couverture 2010.
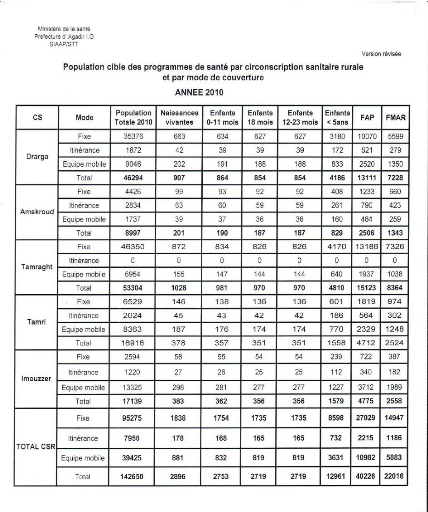
Annexe N°5 : Bilan des activités de
l'équipe mobile au niveau de la préfecture AIO


Annexe N°6: Présentation de la
préfecture d'Agadir Ida Outanane (Souss Massa
Daraa)