2.2.4. Analyse statistique
Les données ont été saisies sur
l'ordinateur portable de marque TOSHIBA en utilisant les logiciel SPSS version
20.0for Windows.
La statistique descriptive a présenté les
fréquences et les pourcentages pour les variables qualitatives alors que
les variablesquantitatives ont presenter des mesures de tendance central
dont : les moyennes et medians et des mesures de dispersion dont :
les ecart types.
Leurs résultats ont été
présentés sous forme de tableaux et des figures. Nous avons
utilisé le test Khi-deux de Pearson pour rechercher les facteurs
influençant le décès. Le seuil de signification
statistique était fixé à p=0,05.
CHAPITRE 3. RESULTATS
3.1. Données
sociodémographiques
3.1.1. Age

Figure 2. Répartition des patients en fonction de
l'âge
L'âge moyen de ces patients était de 8,1#177;1,9
ans, avec des extrêmes de 5 ans et 10 ans, et une fréquence plus
élevée à 10 ans.
3.1.2. Sexe

Figure 3. Répartition des patients selon le
sexe
Il ressort de cette figure que 53% de ces enfants
co-infectés étaient des filles et 47% des garçons.
3.2. Paramètres du diagnostic
3.2.1. Determine et charge virale
Tableau IX. Répartition des patients en fonction
des résultats du determine et la charge virale
|
PARAMETRE
|
n
|
%
|
|
DETERMINE
|
|
|
Positif
|
100,0
|
100,0
|
|
Négative
|
0
|
0
|
|
CHARGE
|
|
|
?50
|
13
|
13,0
|
|
<50
|
87
|
87,0
|
Il ressort de ce tableau que tous les résultats du
determine étaient positifs ; par ailleurs, 13% des patients avaient
une charge virale ?50.
3.2.2. Statut immunologique
Tableau X. Présentation du taux de CD4
|
TAUX DE CD4
|
n
|
%
|
|
<240
|
12
|
12,0
|
|
?240
|
88
|
88,0
|
|
Total
|
100
|
100,0
|
On constate par le tableau ci-dessus que 12% de ces patients
avaient un taux de CD4 <240 cellules, alors que dans 88% des cas ce taux
était?240.
3.2.2. Localisation de la tuberculose
Tableau XI. Répartition en fonction de la
localisation de la tuberculose
|
Forme TBC
|
n
|
%
|
|
PULMONAIRE
|
87
|
87,0
|
|
EXTRA PULMONAIRE
|
13
|
13,0
|
|
Total
|
100
|
100,0
|
Lesformes pulmonaires de TBC étaient retrouvées
dans 87%, alors que les formes extrapulmonaires ont représenté
13% des cas.
3.2.3. Etat nutritionnel
Tableau XII. Répartition des patients en fonction
de leur état nutritionnel par l'indice P/T
|
INDICE P/T (en %)
|
n
|
%
|
|
<75
|
24
|
24,0
|
|
=75
|
76
|
76,0
|
|
Total
|
100
|
100,0
|
Il se dégage du tableau IV ci-dessus que 24% de ces
patients avaient un indice P/T <75%, 76% d'eux en avaient à 75% et
plus.
3.3. Profil thérapeutique
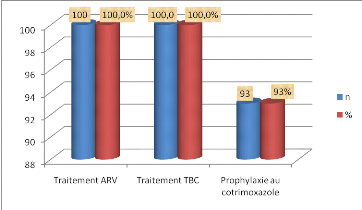
Figure 4.Présentation des différents
traitements reçus par les patients
Dans cette population, tous les patients avaient reçu
les ARV et les anti tuberculeux, alors que la prophylaxie au cotrimoxazole
n'était administré que dans 93% descas.
3.4. Issue après traitement
3.4.1. Fréquence des
décès
Tableau XIII. Présentation du profil
évolutif des patients après traitement
|
ISSUE
|
n
|
%
|
|
MORT
|
23
|
23,0
|
|
VIVANT
|
77
|
77,0
|
|
Total
|
100
|
100,0
|
A l'issue de la prise en charge de ces enfants, nous avons
enregistré 23 décès sur le total de 100 patients, soit un
taux de décès de 23%.
3.4.2. Facteurs favorisants
3.4.2.1. Influence du sexe
Tableau XIV. Evaluation de l'impact du sexe sur le taux de
décès
|
SEXE
|
ISSUE
|
|
MORT
|
VIVANT
|
Total
|
|
n
|
%
|
n
|
%
|
n
|
%
|
|
GARCON
|
8
|
8
|
39
|
39
|
47
|
47
|
|
FILLE
|
15
|
15
|
38
|
38
|
53
|
53
|
|
TOTAL
|
23
|
23,0%
|
77
|
77,0%
|
100
|
100,0%
|
p=0,18
Nous n'avons observé aucune influence du sexe sur le
taux de décès (p=0,18), bien ce taux soit élevé
chez les filles.
3.4.2.2. Influence de la charge virale
Tableau XV. Evaluation de l'influence de la charge virale
sur le taux de décès
|
CHARGE VIRALE
|
ISSUE
|
|
MORT
|
VIVANT
|
Total
|
|
n
|
%
|
n
|
%
|
n
|
%
|
|
?50
|
12
|
12,0
|
1
|
1,0
|
13
|
13,0
|
|
<50
|
11
|
11,0
|
76
|
76,0
|
87
|
87,0
|
|
TOTAL
|
23
|
23,0
|
77
|
77,0
|
100
|
100,0
|
p=0,000
Il ressort de ce tableau que sur les 13 (13%) patients qui
avaient une charge virale importante (?50), 12% sont
décédés à l'issue du traitement.
3.4.2.3. Influence du taux de CD4
Tableau XVI. Evaluation de l'influence du taux de CD4 sur
l'issue des patients après prise en charge.
|
TAUX DE CD4
|
ISSUE
|
|
MORT
|
VIVANT
|
Total
|
|
n
|
%
|
n
|
%
|
n
|
%
|
|
<240
|
10
|
10,0
|
2
|
2,0
|
12
|
12,0
|
|
?240
|
13
|
13,0
|
75
|
75,0
|
88
|
88,0
|
|
TOTAL
|
23
|
23,0
|
77
|
77,0
|
100
|
100,0
|
p=0,000
On constate par ce tableau que sur les 12 patients qui avaient
un taux de CD4 <240 cellules, 10 sont décédés à
l'issue de leur traitement.
3.4.2.4. Impact de la localisation de la tuberculose
Tableau XVII. Analyse de la relation entre localisation de
la tuberculose et le taux de décès après
traitement
|
LOCALISATION TUBERCULOSE
|
ISSUE
|
|
MORT
|
VIVANT
|
Total
|
|
n
|
%
|
n
|
%
|
n
|
%
|
|
PULMONAIRE
|
20
|
20,0
|
67
|
67,0
|
87
|
87,0
|
|
EXTRA PULMONAIRE
|
3
|
3,0
|
10
|
10,0
|
13
|
13,0
|
|
TOTAL
|
23
|
23,0
|
77
|
77,0
|
100
|
100,0
|
p=0,99
Nous n'avons observé aucune influence de la
localisation de la tuberculose sur le décès après
traitement (p=0,99).
3.4.2.5. Indice P/T et taux de décès
Tableau XVIII. Analyse de l'influence de l'état
nutritionnel par l'indice P/T sur le taux de décès des
patients
|
INDICE P/T (En %)
|
ISSUE
|
|
MORT
|
VIVANT
|
Total
|
|
n
|
%
|
n
|
%
|
n
|
%
|
|
<75
|
9
|
9,0
|
15
|
15,0
|
24
|
24,0
|
|
=75
|
14
|
14,0
|
62
|
62,0
|
76
|
76,0
|
|
TOTAL
|
23
|
23,0
|
77
|
77,0
|
100
|
100,0
|
p=0,05
Sur le total de 24 patients qui avaient un indice P/T
inférieur à 75%, 9 sont décédés à
l'issue du traitement (soit 9%), et pour ceux qui avaient un indice P/T =75%,
14 patients seulement sur 76 sont morts, avec une différence
statistiquement significative entre les deux groupes de patients (p=0,05).
CHAPITRE 4. DISCUSSION
Cette étude était consacrée à
faire une analyse rétrospective sur le profil sociodémographique,
clinique et para clinique de la co-infection VIH-TB, ainsi que ses facteurs
favorisants chez les enfants pris en charge à l'hôpital
pédiatrique de Kalembe-lembe. Elle avait inclus 100 patients dont
l'âge moyen était de 8,1#177;1,9 ans, avec une prédominance
féminine (soit 53%).
Une tendance contraire trouvée dans la série de
d'Ansari M. (19), avec un ratio H/F de 1,2 en faveur des garçons, il en
était de même pour Bouskraoui Marrakech avec un sexe ratio de 1,5
(20), MAKOUGANG WAFFO Carole Stéphanie (21) avec un sex-ratio de 1,3,
H.diallo(22) sex-ratio de 1,8, toujours en faveur des garçons.
Cependant, dans une étude réalisée en Centre Afrique par
G.BRETON et al. Ont rapporté un sex-ratio de 1,2 en faveur des filles
(23). Ces différences peuvent être liées aux milieux
d'étude qui sont différentes.
L'analyse de leur statut biologique nous a amené
à trouver que la totalité des résultats du determine
étaient positifs, et 13% des patients avaient une charge virale ?50. Nos
résultats rejoignent ce qui est rapporté dans la
littérature que le risque d'une charge virale importante est lié
à l'immunodépression induite par le VIH, mais également
par uneexposition plus importante à la tuberculose des patients
séropositifs (24).
Quant aux données immunologiques, nous avons
relevé dans notre série que 12% de ces patients avaient un taux
de CD4 <240 cellules à l'admission, alors que dans 88% des cas ce
taux était ?240. Ces résultats sont totalement différents
de ceux d'Ansari (19) où le taux de CD4 était <200 dans 92,6%,
de Modibo Doumbia(25) qui était de 80%. Cette disparité peut
être liée au fait que ces deux études avaient inclus
même les enfants de moins de 5 ans, alors dans notre série les
enfants sont âgés de 5 à 10 ans ;ainsi compte tenu du
fait que le diagnostic de la co-infection VIH-tuberculose n'est pas toujours
facile à poser chez les tous petits enfants, cela fait que la plupart de
ces enfants sont diagnostiqués avec une immunodépression
avancée.
Ces co-infection VHI étaient dans 87%, des cas à
la tuberculose pulmonaire et 13% des cas à aux formes extra pulmonaires
de TBC ; Un taux supérieur à série d'Ansari,
où la forme pulmonaire avait représenté 70,8 % des
patients (26). Dans la série de Lou par contre la forme pulmonaire
représentait 90% des cas (24). Bien qu'à des taux
différents, toutes ces études plaident en faveur d'une
fréquence plus élevé de la tuberculose pulmonaire lors
d'une coïnfection VIH tuberculose.
Eu égard à l'évaluation de leur profil
nutritionnel, nous avons observé 24% des patients dans un état de
mal nutritionaigu sévère (soit un indice P/T <75%). Nos
résultats vont dans le sens de l'étude de M'Pemba
réalisée à Brazaville, où le couple
tuberculose/malnutrition protéino-énergétique a
été retrouvé chez 20 % des patients, alors que dans des
études antérieures réalisées dans le même
contexte (27), la malnutrition était observée dans 12,7 % des
cas. Une augmentation de 7 % était donc notée (26).
Le profil thérapeutique de ces enfants était
à notre avis adapté car ils étaient tous sous ARV et anti
tuberculeux. Cependant, la prophylaxie au cotrimoxazolen'était pas
administrée de façon systématique chez tous les patients.
L'initiation du traitement s'est donc avéré être
adapté, car il est dit que l'initiation du traitement
antirétroviral après le début du traitement
antituberculeux doit se faire dans un délai raisonnable et doit
être poursuivie suivant les recommandations OMS (24).
Quant à l'issue vitale après la prise en charge
de ces enfants, il s'est dégagé un taux de décès de
23 %. Dans une étude évaluant la mortalité imputable
à la tuberculose, les décès ont été surtout
observés chez les patients présentant une co-infection
tuberculose-VIH/sida, et il a été conclu que l'association
VIH-tuberculose grevée d'une mortalité plus élevée
(28). Cependant, il avait était rapportée dans la même
étude que l'efficacité du traitement sur ce terrain est
également remarquable, 96,3% de guérison parmi la population
d'enfants VIH positifs (26). Le taux de guérison parait donc
inférieur à ce qui est rapporté ici, constat pouvant
être lié à la population d'étude différente.
Par ailleurs, dans une étude réalisée par
Mabiala à Brazaville sur la tuberculose multi focale chez l'enfant,
l'évolution sous traitement (29) était le
plussouventfavorable ; lesdécès
enregistréssurvenaientpourlaplupartdansuncontextedecoinfection
tuberculose-sida (30).
En analysant les facteurs pouvant être liés
à cette mortalité, nous avons trouvé que cette
dernière n'était pas liée au sexe (p=0,18), ni à
l'âge (p=0,....) car aucune différence statistique n'était
observée dans la mortalité entre filles et garçons, mais
aussi entre les patients les plus jeunes et les plus âgés
La localisation de la tuberculose n'avait également
aucune influence sur le taux de mortalité (p=0,99) malgré que ce
taux était plus élevé parmi les patients avec co-infection
VIH tuberculose pulmonaire. . Ceci rejoint l'étude de Mabiala(29) qui a
dégagé que la surmortalité chez les tuberculeux
séro positifs était due à l'évolutivité de
l'infection à VIH elle-même, plus qu'à l'émergence
de souches multirésistantes ou à des intolérances
médicamenteuses à l'origine d'abandon du traitement.
Par contre l'influence de la charge virale et du statut
immunologique était nettement observée. Parmi les patients qui
avaient une charge virale ?50, 12 sur 13 (soit 92,3%) sont
décédés à l'issue du traitement, avec une
différence statistiquement significative (p=0,000).
Résultats allant dans le sens d'une cohorte Ivoirienne
d'enfants infectés par le VIH, où l'incidence de la tuberculose
et le décès ont été corrélés à
la charge virale avec une incidence augmentée de 30 fois chez les
enfants ayant une charge virale supérieure à 5 log10 copies/mL
(31).
De même, le taux de mortalité était
élevé parmi les patients avec un taux de CD4 <240 cellules,
soit 10/12 patients (soit 83,3%), alors qu'il n'était que 13,7% parmi
les patients avec taux de CD4 ?240, avec une différence statistiquement
très significative (p=0,000). Ce qui s'explique par le fait d'une
immunité réduite, à l'origine de plusieurs pathologies
opportunistes pouvant mettre enjeu le pronostic vital de ces enfants.
Nous avons retrouvé également l'influence de la
malnutrition sur la mortalité enregistrée dans notre
série. Sur le total de 24 patients qui avaient une malnutritionaigu
sévère (indice P/T <75%), 9 sont décédés
à l'issue du traitement (soit 37,5%), et pour ceux qui avaient un indice
P/T =75%, 14 patients seulement sur 76 sont morts (soit 18,4%), avec une
différence statistiquement significative entre les deux groupes de
patients (p=0,05). La même observation était faite par Mabiala
à Brazaville (29), où la grande majorité des enfants
séropositifs étaient malnutris avec un taux de mortalité
plus élevé par rapport aux enfants séronégatifs
pour le VIH. Toutefois, certains il est dit que la malnutrition joue
également un rôle majeur dans l'évolution péjorative
de la tuberculose, et certains auteurs qualifient l'association
tuberculose-VIH-malnutrition de «trio infernal» (32,33).
CONCLUSION
A l'issue de cette étude, nous avons trouvé que
la coïnfection VIH-TB est bel et bien présente chez les enfants
dans notre milieu avec un taux de mortalité élevé.
Ces enfants avaient une charge virale élevée, un
taux de CD4 réduite et un taux de mortalité élevée
par rapport à ce qui rapporté dans d'autres études.
Le taux de mortalité élevé était
lié à la charge virale, au taux de CD4 bas et à la
malnutrition, tout ceci dû à la pauvreté et au manque d'une
bonne prévention et un diagnostic précoce.
| 


