3. ANOMALIES DES PLAQUETTES
3.1. Thrombocytoses [11,48,49]
Définition
Le terme de thrombocytose ou d'hyperplaquettose est
réservé aux situations où le taux de plaquettes circulants
est supérieur à 500.109/L.
[11,48]
Physiopathologie
Les thrombocytoses permanentes sont en règle dues
à une hyperproduction médullaire. Leur conséquence unique
est le risque de thrombose dû à la formation d'agrégats
plaquettaires dans la circulation par un mécanisme mal connu. Il devient
très important lorsque le nombre des plaquettes atteint
109/L. [11]
Principales causes [11,
48,49]
Thrombocytoses secondaires
[11]
Les causes des thrombocytoses secondaires (> 500.000
plaquettes, généralement < 1 million/mm3)
sont :
-splénectomie et asplénie fonctionnelle
-inflammation aiguë ou chronique (infection, rhumatisme
inflammatoire, maladie de Hodgkin, cancers)
-hémorragie aiguë
-carence martiale
-hémolyse chronique
Thrombocytoses des syndromes
myéloprolifératifs [11, 48,49]
· La thrombocytémie
essentielle
C'est un syndrome myéloprolifératif
caractérisé par une atteinte exclusive de la lignée
plaquettaire. Très souvent, l'anomalie est révélée
par un hémogramme systématique, parfois par des thromboses des
vaisseaux de petit ou de moyen calibre ou par une
érythromélalgie.
Le diagnostic différentiel consiste à
éliminer les causes de thrombocytoses secondaires. Il est bon de
s'assurer de l'absence du chromosome Philadelphie.
Le risque de thrombose justifie la thérapeutique. Le
traitement (encore discuté) dépend du nombre de plaquettes, de
l'âge du patient et de son état vasculaire. Un traitement
myélosuppresseur est nécessaire si les plaquettes sont >700
à 800.000/mm3, voire après 60 ans ou si l'état
vasculaire est médiocre. [11,48]
· Les thrombocytoses associées à
d'autres syndromes myéloprolifératifs.
Elles sont observées au cours de la maladie de Vaquez,
la leucémie myéloïde et la splénomégalie
myéloïde. [48,49]
3.2. Thrombopénie [11, 12, 15, 51, 52, 53, 54,
55,56]
Définition
C'est la diminution en dessous de 150.000/mm3 du
nombre de plaquettes dans le sang circulant. [11,
12,15]
Physiopathologie générale
[11, 51, 54,55]
La thrombopénie a de très nombreuses causes,
mais répond à cinq mécanismes principaux :
- Thrombopénie artefactuelle
- Thrombopénie périphérique par
destruction des plaquettes
- Thrombopénie périphérique par
consommation anormale des plaquettes ;
- Thrombopénie centrale par insuffisance de production
médullaire
- Thrombopénie par redistribution volumique des
plaquettes.
a) Thrombopénie artefactuelle
Il s'agit d'une fausse thrombopénie par agglutination
des plaquettes in vitro généralement liée à des
agglutinines antiplaquettes anticoagulant-dépendantes.
L'EDTA est le plus souvent en cause, il faut donc s'en
méfier en priorité, mais d'autres anticoagulants peuvent
être en cause et induire des erreurs d'interprétation de
l'hémogramme. Les plaquettes peuvent aussi s'agglutiner autour des
polynucléaires (satellitisme plaquettaire).
[54,56]
b) Destruction plaquettaire périphérique
La destruction plaquettaire est le mécanisme le plus
commun des thrombopénies. Elle entraîne par contrecoup une
stimulation de la thrombopoïèse médullaire, qui se traduit
par une augmentation de la taille et du nombre et de la vitesse de maturation
des mégacaryocytes. La thrombopénie ne devient patente que si la
destruction plaquettaire excède l'augmentation compensatoire de la
thrombopoïèse.
La destruction des plaquettes est presque toujours due
à une agression extrinsèque et acquise rarement à un
défaut intrinsèque corpusculaire des plaquettes et dans ce cas
généralement héréditaire. Dans les deux cas, les
plaquettes sont détruites dans la rate, dans le foie et dans tout le
système macrophagique en général, sans que ces organes ne
deviennent hypertrophiques, contrairement à ce que l'on observe dans les
anémies
hémolytiques.[54,55,56]
La durée de vie des plaquettes est alors très
courte, parfois inférieure à 24 heures
[11]
c) Consommation périphérique anormale
des plaquettes
Les plaquettes peuvent être anormalement
consommées dans les syndromes de coagulation intravasculaire
disséminée (CIVD) ou dans les microangiopathies thrombotiques.
[11,54]
d) Défaut de production centrale
L'insuffisance de production (Aplasie) plaquettaire peut
être la conséquence de trois mécanismes distincts :
-l'aplasie médullaire globale
portant sur les trois lignées myéloïdes ou l'aplasie
élective portant essentiellement sur la
mégacaryocytopoïèse, caractérisée par
l'absence ou la pauvreté des mégacaryocytes ;
- la thrombopoïèse
inefficace caractérisée par la présence en
nombre normal ou même augmenté de mégacaryocytes
stériles entrant prématurément en apoptose ;
- l'absence de production mégacaryocytaire par
carence de facteurs de croissance
régulateurs.[54,55,56]
e) Redistribution volumique des plaquettes
Malgré une production et une durée de vie
normales des plaquettes, la masse plaquettaire totale peut être
redistribuée de sorte que le pool intravasculaire diminue au profit d'un
pool de séquestration excessivement accru.
C'est ce qu'on observe dans les splénomégalies
surtout en cas d'hypertension portale.
Les perfusions intraveineuses massives entraînent une
dilution des plaquettes surtout en cas d'hémorragies.
[54]
Diagnostic clinique
Le syndrome hémorragique secondaire à une
anomalie de l'hémostase primaire (thrombopénie et (ou)
thrombopathie) est cutanéo-muqueux. Il est caractérisé par
le purpura d'apparition spontanée, ne s'effaçant pas à la
pression avec des pétéchies (ponctuations pourpres), des
ecchymoses (placards bleus violacés), des vibices (stries ecchymotiques
allongées), des gingivorragies, des épistaxis, des bulles
ecchymotiques buccales. Les ménorragies ou les saignements digestifs
sont une des caractéristiques du syndrome hémorragique. La
gravité de ces manifestations hémorragiques est dominée
par l'hémorragie cérébro-méningée, urgence
médicale avec risque vital. Elle est précédée par
des hémorragies au fond d'oeil, d'où l'examen du fond d'oeil en
cas de thrombopénie sévère. Il est donc capital
d'apprécier la gravité du syndrome hémorragique. Un
purpura extensif, des bulles ecchymotiques buccales, et des hémorragies
rétiniennes sont des facteurs de gravité précédent
l'hémorragie intracrânienne. [11, 51, 52, 53, 54,
55,56]
Les manifestations hémorragiques peuvent exister
dès que la numération plaquettaire est inférieure à
100.109/L si elles sont favorisées par une cause
sous-jacente, alors qu'elles sont le seul fait de la thrombopénie pour
des plaquettes inférieures à 50.109/L et surtout
20.109/L. Le terrain (âge, facteurs de risque vasculaire,
thrombopénie centrale) peut aggraver le risque
hémorragique.[11]
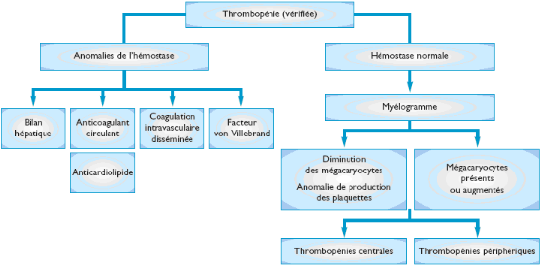
Diagnostic biologique (Tableau X)
Si l'examen clinique est capital, l'hémogramme apporte
des renseignements importants pour ce diagnostic, montrant le caractère
isolé ou non de la thrombopénie, l'aspect des plaquettes sur lame
(plaquettes de grande ou de petite taille dans certaines thrombopénies
constitutionnelles, aspect de plaquettes grises caractéristique de la
maladie des plaquettes grises).
Tableau X.
Orientation des tests biologiques
[51]
Transfusion des plaquettes
§ Technique
Les concentrés plaquettaires sont obtenus le plus
souvent par aphérèse. Le produit obtenu à partir d'un
donneur en 1 à 2 heures (en fonction du séparateur de cellules
utilisé) correspond en général à une dose
thérapeutique pour le patient : la posologie communément
admise est de 0,5 X 1010 plaquettes pour 7 à 10 kg de poids
corporel. La durée de conservation des concentrés plaquettaires
est inférieure à 5 jours. [11,
55]
§ Indication
Les transfusions de plaquettes ne sont indiquées qu'au
cours des thrombopénies centrales sévères. Il est en
règle général inutile de transfuser des plaquettes lorsque
le chiffre des plaquettes est supérieur ou égal à
200.000/mm3 sauf en cas d'acte invasif ou de chirurgie.
[11]
| 


