|
« Tout ce que vous faites pour moi sans moi est
contre moi », »Gandhi »
Faire « avec eux », pas « pour
eux ».
« Ne présumez jamais que vous savez les
besoins et les priorités des populations ; admettez votre totale
ignorance de leur contexte, la manière dont leurs esprits fonctionnent,
les raisons de leurs attitudes, et leur demander plutôt comment elles
voudraient que vous les aidiez ». (Chavrez, 1991 ; page 4)
« Va à la recherche des peuples... commence
par ce qu'ils savent... bâtit sur ce qu'ils ont. » (Ancien
proverbe chinois, Mc Farigne, 1994).
DEDICACE
A la plus grande gloire de Dieu pour tant d'affection
manifestée envers nous au nom de son fils Jésus Christ notre
Seigneur et Sauveur.
A la reconnaissante de mes chers parents :
MAURICE BIANDONGA KIKA ET SIDONIE NKUSU
KENGE.
A mon épouse, à mes enfants en signe de totale
communion.
A la respectueuse et heureuse mémoire de mes
soeurs :
LUNTALA BEATRICE+
NSONGO MADO+
A tous les miens comme descendants de BIANDONGA et
NKUSU.
A mes beaux frères, mes belles soeurs, mes neveux et
mes nièces.
A la famille SWINNEN et à mon beau
frère LUNTALA JULIEN pour m'avoir soutenu dans mes
études de médecine.
Nous dédions ce travail.
REMERCIEMENTS
Nous tenons à souligner et à témoigner
notre gratitude pour le soutien reçu dans le cadre du programme de
l'économie de la santé de l'Ecole de Santé Publique de
l'université de Kinshasa, de la part de partenaire extérieur du
gouvernement de RDC : la coopération technique belge ainsi que tous
les membres de comité directeur de l'Ecole de Santé Publique pour
réaliser ce travail.
Je dis toute ma reconnaissance au Professeur Emile Okitolonda
Wemakoy, directeur de ce mémoire. Je lui dis toute ma gratitude pour
avoir accepté, malgré toute la lourde charge qu'il a, de diriger
ma démarche tout au long de la réalisation du travail.
Je remercie le Professeur Kalonji Nsenga Joseph d'avoir
accepté d'être co-directeur de ce mémoire. Celui-ci a
bénéficié de sa compétence en matière
d'économétrie et de son expérience en
comptabilité.
Le travail que nous présentons aujourd'hui est aussi le
fruit d'une conjonction de soutiens et de conseils reçus d'un grand
nombre de personnalités scientifiques. Je ne peux pas les citer toutes,
qu'elles veuillent accepter mes remerciements pour tout ce qu'elles ont
fait.
Je saisis l'opportunité que m'offre la
présentation de ce mémoire pour remercier tous les Professeurs,
Chefs de travaux et Assistants de l'Ecole de Santé Publique de Kinshasa,
pour la qualité de leur enseignement, ils m'ont donné une
formation solide, le goût de la Santé Publique et le sens d'une
vie équilibrée.
Je remercie tous mes collègues de la VIème
promotion de l'Economie de la Santé de l'Ecole de Santé Publique
de Kinshasa (2009-2010), pour le climat dans lequel nous avions vécu et
travaillé, qui a conduit à faire germer de bons résultats
dans la promotion.
De tout coeur, je dis ma gratitude aux Assistants Saleh
Muhemedi et Erick Mafuta pour tous les soutiens qu'ils m'ont apporté
tout au long de la réalisation de ce mémoire, qu'ils m'excusent
pour tous les dérangements que je leur ai faits connaître.
Je remercie tous les enquêteurs qui avaient bravé
les pistes sablonneux et les ravins pour la collecte des données de ce
travail.
Nous exprimons notre gratitude à Monsieur JEAN PIERRE
KAJANGU et l'assistant MAFUTA MUSALU pour leur expertise informatique dans la
saisie et l'organisation des résultats d'enquête.
J'exprime ma reconnaissance à mes chers enfants, Asher
Fergusson et Lutgard Iness, pour tout l'encouragement qu'ils m'ont
apporté au cours de la préparation de ce mémoire.
Nous exprimons nos sentiments de profonde gratitude et
remercions Dr DAMIEN BIGOGO et Dr FLORENT KABUIKU respectivement médecin
chef de Zone de Masa et médecin directeur de Masa, LUNTALA SAPA et
LUNTALA CHADA pour leur implication tant morale que matérielle et
financière sans oublier leurs orientations et remarques très
pertinentes qui ont aboutit à la réalisation de ce travail.
Je voudrais dire toute ma reconnaissance et ma gratitude
à ma chère épouse, MANDIANGU NDUNDU PITSHOU, pour toute la
générosité et la patience dont elle a fait montre. La
patience de sa présence à mes côtés, sa grande
patience et son intérêt pour tout ce qui avait trait à ma
carrière, ont été pour moi un stimulant qui m'a permis de
conduire ce travail jusqu'à son aboutissement.
Nos remerciements à tous ceux qui ont contribué
de près ou de loin à l'élaboration de ce travail
scientifique.
TABLES DE MATIERES
LISTE DES ABBREVIATIONS
|
APA
|
Autorités Politico-administratives
|
|
AS
|
Aires de Santé
|
|
BCZS
|
Bureau central de la Zone de Santé
|
|
CPN
|
Consultation prénatale
|
|
CPON
|
Consultation postnatale
|
|
CRI
|
Country of information
|
|
CS
|
Centre de santé
|
|
Ddl
|
degré de liberté
|
|
DEP/MS
|
Direction d'Etudes et Planification /Ministère de la
Santé
|
|
DSCRP
|
Document de Stratégie de Croissance et de
Réduction de la Pauvreté
|
|
DTC
|
Diphtérie-tétanos et coqueluche
|
|
EEE
|
Espace économique européen
|
|
EPI INFO
|
Epidemiology information (logiciel pour le traitement des
informations épidémiologiques)
|
|
FOREAMI
|
Fonds de la Reine Elisabeth et amis
|
|
FOSA
|
Formation sanitaire
|
|
HGR
|
Hôpital Général de
Référence
|
|
IMP/BC
|
Inspection médicale provinciale/Bas-Congo
|
|
IRA
|
Insuffisance Respiratoire Aiguë
|
|
MEG
|
Médicaments essentiels génériques
|
|
MICS2
|
Multi indicators Cluster Survey 2
|
|
MS
|
Mutuelle de Santé
|
|
OMD
|
Objectifs du millénaire pour le développement
|
|
OMS
|
Organisation mondiale de la santé
|
|
ONG
|
Organisation non gouvernementale
|
|
PAP
|
Programme d'Actions Prioritaires
|
|
PEV
|
Programme élargi de vaccination
|
|
RDC
|
République Démocratique du CONGO
|
|
RESP
|
Rapport de l'état de santé et pauvreté
|
|
SPSS
|
Statistical Package for Social Sciences
|
|
SRSS
|
Stratégie de Renforcement du Système de
Santé
|
|
SSP
|
Soins de santé primaires
|
|
TLMI
|
The Leprosy Mission International
|
|
UE
|
Union Européenne
|
|
UNICEF
|
United Nations International Children's Emergency Fund
|
|
VIH
|
Virus immunodéficience humain
|
|
ZS
|
Zone de santé
|
RESUME
La Zone de Santé de Masa ne bénéficie
d'aucun appui pouvant l'aider à faire face aux différents
indicateurs alarmants. L'augmentation de l'utilisation des services de soins de
la ZS de Masa par ses bénéficiaires n'a pas encore atteint le
niveau de référence de 0,5 NC/hab./an.
C'est dans ce cadre que cette étude a été
menée afin de répondre aux questions fondamentales
suivantes :
1. Quels sont les déterminants socio-économiques
influençant l'accessibilité aux soins dans l'hôpital
général de référence Masa de Kasangulu ?
2. Comment faciliter l'accès des populations
congolaises aux soins de santé en général et celles de la
Zone de santé de Masa située dans le territoire de Kasangulu en
particulier ?
L'objectif général du travail est d'identifier
les facteurs influençant l'utilisation des services des soins de
santé de la population de Kasangulu.
L'enquête que nous avons menée auprès de
400 ménages et 8 aires de Santé de la ZS de Masa, nous a permis
de répondre à cette question, de saisir les différents
déterminants socio-économiques qui influencent
l'accessibilité aux soins dans l'hôpital général de
référence Masa de Kasangulu.
Les données ont été saisies en EPI DATA
avant leur transfert en SPSS. Les statistiques descriptives pour chaque
variable ainsi que les tableaux croisés nous ont permis d'avoir une
claire sur le taux d'utilisation de services de soins dans la ZS de Masa.
La régression logistique nous a permis d'établir
la forte influence qu'exercent la qualité des soins, le niveau de vie,
les dépenses de santé, la compétence du personnel soignant
et la taille de ménage.
La religion, l'accueil réservé aux malades, le
niveau d'étude du chef de ménage, les conditions
d'hébergement et la catégorie sociale n'influencent pas
l'utilisation des services de santé. La significativité des
autres variables testées n'a pas été prouvée. Nous
pouvons dire qu'il existe, outre les facteurs identifiés par notre
étude, d'autres qui influencent l'utilisation des services de
santé dans la Zone de santé Masa que des études
ultérieures peuvent mettre en évidence.
Les résultats de cette étude ont permis de
détecter les différents déterminants
socio-économiques qui influencent l'accessibilité aux soins dans
l'hôpital général de référence Masa de
Kasangulu. Leur exploitation pourrait conduire à l'amélioration
des taux d'utilisation de services de santé dans la ZS de Masa.
CHAPITRE 1 : INTRODUCTION
GENERALE
1.1. CONTEXTE
ET JUSTIFICATION
« Tout système de santé découle
d'une culture politique, des valeurs sociales et morales et des
impératifs économiques de la société qu'il sert. On
ne peut faire de distinction nette entre les facteurs juridiques,
éthiques, cliniques, politiques et économiques qui interviennent
tous dans l'évolution du système de soins de santé d'un
pays. » (Groupe de travail sur les soins de santé de l'Association
du Barreau canadien, 1994:1).
L'approche relative à la santé de la population
a pour but principal de maintenir et d'améliorer l'état de
santé de la population dans son ensemble, pour ainsi réduire les
iniquités entre les groupes à cet égard. C'est d'ailleurs
l'un des plus grands défis à relever au chapitre de la
santé de la population. (Comité consultatif
fédéral-provincial-territorial sur la santé de la
population, 1999).
Les facteurs sociétaux jouent un rôle très
important dans la santé et la maladie. Nous sommes plus conscients des
contraintes auxquelles sont assujettis les services de santé
désireux de procurer la santé à tous les citoyens. Nous
aurons toujours besoin de services de santé, que ce soit pour traiter
les malades et les blessés, ou pour fournir de l'information et des
services dans le but de prévenir les maladies et de promouvoir la
santé. Les services de santé et les difficultés
d'accès sont eux-mêmes d'importants déterminants de la
santé. Les systèmes de santé qui n'assurent pas de soins
équitables peuvent accroître les disparités sociales et
nuire au bilan de santé. À ce jour, les politiques et les
recherches sur la santé ont été axées sur
l'élimination des obstacles financiers à l'accès; les
autres obstacles n'ont pas fait l'objet d'études poussées.
L'accès aux soins de santé est un
impératif moral, directement lié aux droits de l'homme.
L'objectif final est de garantir un accès universel aux soins à
tous les patients. La diversité entre les régions concernant la
capacité à fournir des traitements devrait être reconnue
partout dans le monde. Par conséquent, les programmes
thérapeutiques élaborés localement, basés sur des
facteurs épidémiologiques, économiques et politiques ne
devraient pas être retardés plus longtemps. Il est
également important de souligner que ces programmes ne doivent pas
compromettre les meilleures pratiques cliniques.
A. EVOLUTION ET ORIENTATIONS STRATEGIQUES DU SYSTEME
SANITAIRE DE LA RDC
Différents documents servent de base en ce qui concerne
les orientations stratégiques du pays, il s'agit notamment :
(i) La déclaration d'Alma Ata en 1978
qui suppose la participation de nombreux secteurs économiques autre que
celui de la santé. Cette politique visait la globalité des soins
et les soins de santé primaires (SSP). Elle a mis en place huit
très bonnes composantes malheureusement les moyens n'ont pas suivi pour
atteindre ses objectifs.
(ii) Les soins de santé sélectifs en
1986, cette stratégie sélectionnait certaines maladies
jugées prioritaires par les partenaires. On a soupçonné
à tord ou à raison les partisans de cette approche d'être
à la merci des firmes internationales pour le marché de leurs
produits commerciaux (condoms, médicaments,...).
(iii) La déclaration de Harare en 1987
qui impliquait la nécessité de décentraliser mais aussi le
maintien des fonctions organisationnelles et l'autorité du niveau
centrale. Il impliquait également le maintien de l'intégration
des différents programmes au niveau du district.
(iv) L'initiative de Bamako en 1987 :
l'OMS et l'UNICEF ont concentré leurs efforts sur les deux
stratégies retenues pour atteindre la santé pour tous en l'an
2000. Il s'agissait de la fourniture des médicaments essentiels pour
tous et l'autofinancement local. Les médicaments étaient vendus
trois fois le prix et avec la différence on finançait les soins
de la mère, de l'enfant et on rendait gratuit les soins pour les
indigents.
(v) Les objectifs du millénaire pour le
développement (OMD) qui ont été adoptés en
septembre 2000 par les chefs d'Etat de 189 pays lors de la
célébration du nouveau millénaire. Cette
déclaration s'est concrétisée par un plan de campagne qui
a fixé les objectifs à atteindre d'ici à 2015. Ces
objectifs vont de la réduction de moitié de l'extrême
pauvreté à l'éducation primaire pour tous, en passant par
l'arrêt de la propagation du VIH/sida et constituent un schéma
directeur pour l'avènement d'un monde meilleur. Les 8 objectifs
sont :
1. Réduire l'extrême pauvreté et la
faim ;
2. Assurer l'éducation primaire pour tous ;
3. Promouvoir l'égalité des sexes ;
4. Réduire la mortalité infantile ;
5. Améliorer la santé maternelle ;
6. Combattre le VIH/SIDA, le paludisme... ;
7. Assurer un environnement durable ;
8. Mettre en place un partenariat mondial pour le
développement.
A chaque objectif ont été attribués
cibles et des indicateurs pour l'évaluation des performances des
interventions.
Ces huit OMD s'appuient sur les accords conclus lors de
conférences tenues par les Nations Unies dans les années 90 et
représentent les engagements pris pour réduire la pauvreté
et la faim, et pour remédier à la mauvaise santé, aux
inégalités entre les sexes, au manque d'instruction, au
défaut d'accès à l'eau potable et à la
dégradation de l'environnement.
Les OMD sont conçus comme un pacte qui montre la
contribution que les pays développés peuvent apporter par
l'intermédiaire du commerce, de l'aide au développement, de
l'allègement de la dette, de l'accès aux médicaments
essentiels et du transfert de technologies.
(vi) De la Politique Nationale de
Santé (2000), basée sur les principes de la
qualité des soins et des services, l'efficience et l'efficacité
des projets et programmes de développement sanitaire, la participation
communautaire, la décentralisation et l'intégration des services
spécialisés au sein des services de santé de base.
(vii) Du Plan Directeur de
Développement Sanitaire (2001), instrument de mise en oeuvre de
la politique nationale de santé.
(viii) Du Vade-mecum du partenariat (2002)
établissant le cadre réglementaire d'un partenariat entre l'Etat
et les différents acteurs impliqués dans la mise en oeuvre de la
politique sanitaire nationale.
(ix) De la Stratégie de
Renforcement du Système de Santé (2005), visant à
réorganiser l'ensemble du système de santé de
manière à lui permettre à terme, de couvrir toute la
population au moyen de structures de santé offrant des soins de
santé de base de qualité (globaux, continus et
intégrés, efficaces et efficients avec la participation
communautaire) se substituant progressivement à la logique de la
verticalité qui caractérise de nombreux programmes et à un
secteur privé mal coordonné.
C'est un instrument d'intégration pour toute
intervention des partenaires qui travaillent en partenariat avec le
Ministère de la Santé. Elle va contribuer à la
réalisation des priorités nationales et les objectifs globaux et
Sous Régionaux poursuivis par le pays, notamment la Lutte contre la
Pauvreté et l'atteinte des Objectifs de Développement du
Millénaire. Elle prend en compte la nature systémique des
services de santé et comprend 6 axes qui, pour des raisons de forme sont
présentés séparément alors qu'ils sont
interdépendants.
Ces 6 axes sont :
Ø Revitalisation de la zone de sante et correction des
distorsions induites a ce niveau.
Ø Renforcement de la gouvernance et de leadership.
Ø Développement des ressources humaines pour
la sante.
Ø Reforme du secteur du médicament.
Ø Reforme du financement de la sante.
Ø Renforcement du partenariat intra et
intersectoriel, notamment le partenariat Public Privé.
Selon les analyses effectuées dans le cadre de la
rédaction de la Stratégie de Renforcement du Système de
Santé (SRSS), les principaux obstacles à surmonter sont :
a) Un « sous financement » du secteur de
la santé ainsi qu'une affectation peu efficiente des fonds disponibles
qui a mené, avec un désengagement de l'Etat et une population
appauvrie, à un effondrement des structures d'offre de soins et à
une « commercialisation » du secteur entraînant des
barrières financières et une offre inadéquate des
services.
b) Un problème de ressources humaines,
caractérisé par une pléthore de personnels mal
formés et sous-payés, contraints de rechercher les avantages que
peuvent offrir des programmes verticaux à financement extérieur,
aux dépens de travail à effectuer dans la zone de
santé.
c) Un faible encadrement de la zone de santé, le
travail d'équipe cédant le pas à des activités
exécutées dans le cadre de programmes verticaux.
d) Un leadership limité du Ministère de la
Santé Publique, entraînant une perte de son autonomie de
décision, des difficultés de coordination ou de planification et
un manque d'emprise sur le financement du secteur.
(x) Le Document de stratégie
de croissance et réduction de la pauvreté (DSCRP)
mettent l'accent en matière de la santé sur
l'accessibilité financière et la mise en place de système
d'assurance, l'amélioration de la qualité des services et la mise
en place de services ciblant les pauvres, la redéfinition du rôle
du gouvernement. Le document stratégique de la croissance et de la
réduction de la pauvreté, se veut un prolongement des efforts de
normalisation de la vie en RDC.
Il fournit un diagnostic de la situation
générale du pays et en propose les pistes de sortie.
Ainsi cette présentation va s'appesantir sur le secteur
de la santé, démontrant le niveau actuel et proposant les pistes
de sortie.
(xi) La mise sur pieds d'un plan national
développement sanitaire qui a le but de contribuer au bien
être de la population congolaise d'ici 2015. Son objectif
général est de contribuer à l'amélioration de la
santé de la population congolaise dans le contexte de lutte contre la
pauvreté.
Le PNDS s'articule sur quatre axes
stratégiques:
Ø le développement des Zones de Santé,
Ø l'appui au développement des Zones de
Santé,
Ø le renforcement du leadership et de la gouvernance
dans le secteur et,
Ø le renforcement de la collaboration inter
sectorielle.
(xii) Le PAP (Programme d'Actions
Prioritaires) avec ses cinq piliers :
(a) Promotion de la bonne gouvernance et consolidation de la
paix ;
(b) Consolidation de la stabilité
macroéconomique et de la croissance ;
(c) Amélioration de l'accès aux services sociaux
et Réduction de la vulnérabilité (y compris la
Santé) ;
(d) Lutte contre le VIH/SIDA et
(e) Appui à la dynamique communautaire.
(Mini Santé, RDC, Stratégie de renforcement du
système de santé 2005).
Conformément à la constitution de la RDC, un
processus de décentralisation politique a été
initié à partir du niveau national. Ceci se matérialise
notamment par la mise en place de gouvernements locaux pour chaque province
dont l'un des ministres a la charge de la santé dans ses
attributions.
(Mini Santé RDC, Politique et stratégies de
financement du secteur de santé, Kinshasa, septembre 2004).
Le développement des systèmes de santé
dans les Pays en Voie de Développement ont été
centrés sur deux objectifs : la protection des colons par la mise
en place d'hôpitaux dans les grandes villes et la lutte contre certaines
pathologies : trypanosomiase, malaria, etc. qui décimaient la main
d'oeuvre locale et freinaient la réalisation de grands travaux tels que
les routes et les voies ferrées.
La seconde moitié de ce siècle se
caractérise par deux évènements :
· d'une part une efficacité de plus en plus grande
des services de santé parmi lesquels les vaccinations et les nouveaux
traitements dont l'efficacité semble permettre l'éradication de
certaines maladies ;
· et d'autre part un souci des nouveaux gouvernements
d'étendre les services de santé à l'ensemble de leur
population.
Ces deux évènements vont donner lieu à
deux stratégies distinctes de développement des services de
santé :
· la mise en place de programmes spécifiques
destinés à combattre et si possible éradiquer un seul
problème de santé (tuberculose, fièvre jaune, malaria,
lèpre,...) ou encore s'occupant de la santé d'un groupe
déterminé (le programme élargi de vaccination pour les
enfants de moins d'un an,...).
· La mise en place d'un système de santé
accessible à tous et capable de répondre aux besoins de
santé de toute la population. La synthèse des différentes
expériences menées a donné lieu à la politique des
soins de santé primaires, définie à Alma Ata en 1978.
L'armature sanitaire actuelle de la RDC a été
réalisée dans le cadre général du Plan
décennal pour le Développement économique et social du
Congo Belge (1948-1958) élaboré à l'initiative de Monsieur
Pierre WIGNY alors Ministre des colonies. La partie de ce plan consacrée
au développement hospitalier et sanitaire fut l'oeuvre du Médecin
Chef des services médicaux, le Dr. VAN HOOF et du Médecin
Inspecteur de l'hygiène, attaché au ministre des colonies, le Dr.
DUREN.
Ceci a donné naissance au plan VAN HOOF-DUREN qui
consistait à organiser une couverture sanitaire intensive de l'ensemble
du pays, en étendant un véritable quadrillage médicale et
sanitaire tel qu'il avait été réalisé dans
certaines régions par la croix rouge (Province Orientale) et le FOREAMI.
Suivant ce plan, chacun des territoires du pays devrait être doté
d'un service médicochirurgical, d'une maternité et d'un service
des consultations prénatales et postnatales.
La RDC a adopté en 1980, la politique des soins de
santé primaires promulguée à Alma-Ata en 1978. Il a
souscrit à la charte africaine de développement sanitaire, ainsi
qu'à la déclaration des chefs d'Etat et de gouvernement de
l'Organisation de l'Unité africaine sur la santé comme base de
développement.
La situation sanitaire de la RDC a connu des niveaux de
développement variables depuis la période coloniale à nos
jours. Du système de santé basé sur la médecine
curative avec les centres médico-chirurgicaux et dispensaires
satellites, en passant par une période où les soins de
santé à base communautaire sont offerts grâce aux efforts
de plusieurs intervenants, aujourd'hui, la politique sanitaire a pour option
fondamentale « la satisfaction des besoins de santé de toute la
population qu'elle soit en milieu urbain ou en milieu rural ». Elle
vise:
· L'éducation concernant les problèmes de
santé et les méthodes de lutte;
· La promotion de bonnes conditions nutritionnelles;
· La protection maternelle et infantile y compris la
planification familiale;
· La lutte contre les épidémies et les
endémies;
· La vaccination contre les maladies infectieuses;
· Le traitement des maladies et des lésions
courantes;
· L'approvisionnement en eau saine et les mesures
d'assainissement de base;
· La fourniture des médicaments essentiels.
Le taux d'accès aux soins de santé en RDC
oscille entre 40 et 50%, d'après une enquête démographique
et de santé menée par le Ministère du plan et les
partenaires en 2007et actualisée en 2009. En clair, plus de 30 millions
des Congolais n'accèdent pas à des soins de santé de
qualité. A côté de ces chiffres, il faut ajouter le
délabrement des infrastructures sanitaires, construites pour la plupart
à l'époque coloniale et peu après l'accession du pays
à l'indépendance.
Le peuple congolais a droit à une vie saine pour
être socialement et économiquement productif. En effet, nul ne
peut avoir la joie de vivre, ni être efficacement productif s'il n'est
pas en bonne santé.
L'on comprend dès lors la place qu'occupe la
santé dans les Cinq Chantiers du Chef de l'Etat. Celui-ci entend
promouvoir le droit de tout Congolais à la santé à travers
le renforcement des mécanismes garantissant l'éthique en
santé, l'équité dans la distribution des soins et des
services de santé, la solidarité communautaire et l'humanisation
des services de santé. Pour cela, certains principes doivent être
observés dans l'application de la politique nationale en la
matière, notamment la qualité des soins et des services, la
participation communautaire, la déconcentration des services de
production des soins et la décentralisation des centres de prise de
décisions.
Pour y arriver plusieurs actions sont envisagées par le
gouvernement :
· La réorganisation du système national de
santé, de manière à rapprocher la population des centres
de soins par leur décentralisation et leur
déconcentration ;
· L'amélioration de l'accessibilité aux
soins par la couverture adéquate en infrastructures de santé,
l'approvisionnement en équipements et en médicaments essentiels,
le déploiement des ressources humaines sur toute l'étendue du
territoire national et la mobilisation des ressources
financières ;
· L'amélioration du rendement des services par la
motivation du personnel, le développement des activités
d'information sanitaire, de formation du personnel de santé, de
recherche et de communication pour la santé ;
· La promotion d'un environnement propice à la vie
saine par la dynamisation des activités d'hygiène,
d'assainissement du milieu, de contrôle de qualité,
d'approvisionnement en eau saine et en denrées alimentaires.
Le but primordial du Chantier Santé du Chef de l'Etat
est de promouvoir l'état de santé de toute la population, en
fournissant des soins de santé de qualité, globaux,
intégrés et continus avec la participation communautaire, dans le
contexte global de la lutte contre la pauvreté.
(www.ministère de la santé publique RDC, la mission du
ministère de la santé)
Tout au long de ce travail, notre préoccupation tourne
autour des questions ci-après :
1. Quels sont les déterminants socio-économiques
influençant l'accessibilité aux soins dans l'hôpital
général de référence Masa de Kasangulu ?
2. Comment faciliter l'accès des populations
congolaises aux soins de santé en général et celles de la
Zone de santé de Masa située dans le territoire de Kasangulu en
particulier ?
Ce travail comporte deux parties.
La première partie porte sur l'introduction
générale, elle est répartie en trois sous points :
contexte et justification, énoncé du problème et la revue
de la littérature.
La deuxième partie présente en chapitres notre
travail personnel : la méthodologie, la présentation de la
Zone de Santé rurale de Masa, la présentation et
interprétation des résultats et enfin la conclusion suivie de
quelques recommandations générales.
1.2. ENONCE DU PROBLEME
L'accès aux services de santé de base est l'un
des facteurs clefs favorisant une meilleure santé des populations.
Améliorer l'accès physique, étant une priorité
nationale, la Banque mondiale et de nombreux autres partenaires du
développement ont soutenu d'importants investissements pour construire
et équiper des centres de santé de base. Pourtant, malgré
une augmentation considérable du nombre de dispensaires, la
fréquentation n'a pas beaucoup variée et les indicateurs de
santé demeurent très préoccupants. La tendance actuelle ne
permettra pas à la RDC d'atteindre les objectifs du millénaire.
Tant que la population n'utilisera pas davantage les services de soins
préventifs et curatifs, il est fort probable que cette tendance ne se
modifiera pas significativement. Tenter de se rapprocher des objectifs du
millénaire exige des mesures permettant une évolution positive
des taux de fréquentation des services de santé.
L'utilisation adéquate des services de santé est
donc importante pour améliorer la santé des populations,
notamment dans les pays en développement où des barrières
économiques, physiques et sociales existent. En outre, les facteurs
économiques et socioculturels peuvent avoir un important impact sur
l'utilisation des services de santé.
L'utilisation des services de santé peut
entraîner l'amélioration du bien être et de la santé
des populations. Ceci ne peut se faire qu'à double condition : que
les services offerts soient efficaces, et que la population en fasse un usage
rationnel.
Nous envisageons donc d'analyser la relation entre la
pauvreté, les caractéristiques socioculturelles et l'utilisation
des services de santé dans la Zone de santé de Masa dans le
Bas-Congo.
Les pays en voie de développement se voient dans
l'obligation de faire face aux difficultés d'ordre divers. Leurs
gouvernements respectifs sont incapables de financer les services de
santé.
Plusieurs études faites en Afrique démontrent
que l'utilisation des services de santé est faible et oscille entre 10
et 20% (OMS et all, 1989).
La santé de la population constitue la
préoccupation majeure de tout gouvernement responsable. Cela se traduit
par la proportion élevée de pays dans la ratification des accords
et traités internationaux en rapport avec la santé, notamment la
déclaration d'Alma Ata (1978) et les traités de Bamako (1980). La
R.D.Congo, ayant souscrit à ces accords, ne reste pas
indifférente dans la traduction concrète de ces traités
pour le bien-être de sa population malgré la crise multiforme
qu'elle traverse.
En effet, depuis son accession à la souveraineté
nationale et internationale, la R.D.Congo a connu des nombreuses
difficultés multisectorielles paralysant ainsi son économie. Le
délabrement du tissu économique du pays, renforcé par les
pillages et les deux guerres, respectivement en 1996 et la dernière en
1998 qui a duré cinq ans, a eu des répercussions néfastes
dans tous les secteurs notamment celui de la santé.
La population congolaise vit dans un environnement social de
plus en plus précaire. L'absence d'un système formel de
protection sociale constitue un élément aggravant cette
précarité. On observe alors dans le pays une majeure portion des
groupes vulnérables en matière de soins de santé, avec
comme corollaire l'apparition des problèmes financiers dans
l'accessibilité aux soins de santé de qualité.
Le taux d'utilisation des services de santé par la
population du pays en général et par celle de la Zone de
santé de Masa en particulier a atteint un niveau très faible. Le
Bureau Central de la Zone rapporte que ce taux se situe actuellement à
30% pour les soins curatifs, pendant que l'Organisation Mondiale de la
Santé (OMS) fixe la norme à 1NC /habitant/an soit
pratiquement100%. (Document de la stratégie de la croissance et de la
réduction de la pauvreté (draft 04), juin 2006, page 22-24).
En effet, la complexité des services de soins de
santé et de l'assurance maladie, l'inexistence et la non performance des
systèmes d'assurance maladie ainsi que certaines exclues par manque de
possibilité de cotisation renforcent cette inaccessibilité.
Si la qualité de service est l'une des explications du
niveau d'utilisation, cette étude montre aussi l'importance d'un
ensemble d'autres facteurs qui devraient être pris en compte pour
améliorer la fréquentation des services. Parmi ceux-ci,
l'éthique n'est pas le moindre. Accorder une place particulière
à l'éthique dans les programmes de formation, tout comme au
contrôle communautaire sur l'exercice des professionnels de santé
sont des priorités pour reconstruire le capital de confiance entre
population et prestataires de soins.
Bien que le coût joue un rôle important, ce
facteur ne doit pas être surestimé dans l'analyse des conditions
d'accès aux services de santé de base. Apporter un soutien
financier aux plus pauvres est crucial pour diminuer les barrières
à l'accès. Mais, lorsque les services sont de qualité, la
majorité de la population les utilise, même si leur coût est
relativement élevé.
De nombreuses recherches ont montré le lien entre
l'amélioration de la qualité et l'augmentation de la
fréquentation. Cette hypothèse a fondé l'Initiative de
Bamako. Malheureusement, la mise en place de celle-ci s'est souvent traduite
par une augmentation du coût des services, sans véritable
amélioration de leur qualité.
De plus les services offerts ne répondent pas toujours
bien à la demande des populations.
Ces deux raisons majeures expliquent le succès
globalement limité de l'Initiative de Bamako. (Utilisation des services
de santé de premier niveau au Mali : Analyse de la situation et
perspectives, Martine Audibert, 2005)
Le problème de l'accès aux soins de santé
au Congo est immense. Une stratégie de mise en place de
mécanismes de partage solidaire du risque-maladie a donc toute sa place
dans une politique globale d'amélioration de l'accès aux soins.
Il y a un grand besoin et une forte demande de la part des acteurs des
systèmes locaux de santé congolais de pouvoir recourir à
un appui de qualité dans les phases d'analyse, de planification, de mise
en place et de monitorage de systèmes de micro-assurance santé.
Il y a lieu d'organiser et de structurer rapidement ce type d'appui au
Congo.
Vu le faible pouvoir d'achat de la population congolaise, il
est indispensable d'envisager une politique de subventions pour que les
systèmes de micro-assurance santé atteignent des couvertures
significatives. Ces subventions doivent être organisés de
façon rationnelle et ne pas hypothéquer les dynamiques d'entraide
et de solidarité locales. L'optimalisation de ces subsides demande des
recherches de terrain.
Les systèmes de micro-assurance santé
agissent au niveau de la demande. Ils tentent de mobiliser, sur une base de
solidarité et de partage de risque, des ressources pour financer les
soins de santé. Ils visent d'autre part à organiser les
utilisateurs dans leur interaction avec les prestataires. Ceci est une
opération complexe dont le succès dépend de la confiance
que les gens ont dans le gestionnaire du système de micro-assurance,
mais aussi de la qualité de l'offre de soins. Une politique d'appui au
développement de ces systèmes doit donc aller de paire avec une
stratégie de rationalisation de l'offre des soins.
Afin d'assurer l'accès du peuple congolais à une
vie saine, lui permettant d'être socialement et économiquement
productif, le gouvernement devra promouvoir son droit à la santé
à travers le renforcement des mécanismes garantissant
l'éthique en santé, l'équité dans la distribution
des soins et des services de santé, la solidarité communautaire
et l'humanisation des services de santé.
Le niveau d'instructions de base du chef de ménage et
aussi de la mère peut augmenter le recours aux soins de santé. En
effet il est souvent admis que les individus avec niveau d'instruction
élevé ont la capacité d'assimiler l'information pour
rechercher les alternatifs dans le financement de soins. Avec un taux
d'analphabétisme envoisinant 60%, cela peut constituer un obstacle au
financement de soins de santé.
La Zone de santé rurale Masa est la deuxième
zone issue du découpage de la Zone de santé de Sona Bata dans le
territoire de Kasangulu, District de la Lukaya, Province du Bas-Congo.
Elle a une superficie de 2700 Km2 et comprend 436
villages repartis dans 14 Aires de santé dont 4 se trouvent dans la
cité de Kasangulu qui est le Chef lieu du Territoire et où se
trouvent le Bureau Central ainsi que l'Hôpital Général de
Référence de la Zone de santé. La Zone de santé de
Masa dispose de 18 CS, 21 postes de santé et 1 centre hospitalier. Le
taux d'utilisation des services curatifs a évolué en decrescendo
de 65% en 2003, 48% en 2004, 40% en 2005, 29% en 2006, 31,4% en 2008 et 28% en
2009. Le taux de référence de 2009 est de 1,6% contre un taux de
contre-référence de 4,7%. Les pathologies dominantes selon
la morbidité sont le paludisme, les IRA, les filarioses, les
maladies diarrhéiques ainsi que la malnutrition protéïno
énergétique.
Le non assainissement de plusieurs villages, la couverture
faible en eau potable et la faible sensibilisation en matière de
communication pour le changement des comportements sont des problèmes de
santé publique majeurs dans notre zone de santé.
La zone de santé dispose des organes de gestion
fonctionnels à savoir le conseil d'administration ainsi que les
comités de gestion tant au niveau du bureau central et de son
hôpital de référence.
Les difficultés d'ordre organisationnelle sont beaucoup
ressenties par l'incapacité à organiser des formations classiques
par manque financement ; l'absence de phonie relais rendant la collecte
des données épidémiologiques difficiles ainsi que le sous
équipement des structures sanitaires a partir du bureau central.
Les recettes réalisées ne permettent pas
à la zone de faire face de façon correcte à la
surveillance des maladies et surtout à suivre
régulièrement les différentes activités
programmées dans son plan d'action.
La zone de santé ne dispose pas d'un partenaire externe
capable de financer les activités programmées dans le plan
d'action. L'absence de véhicule est un handicap majeur pour la
réalisation des supervisions intégrées.
Néanmoins avec la participation communautaire, la zone
de santé réalise tant soi peu ses activités aboutissant
à des performances satisfaisantes.
La situation sanitaire de la Zone de santé Masa est
très préoccupante. L'utilisation des services sanitaires y est
fortement compromise avec conséquence immédiate une hausse de la
morbi-mortalité sur l'ensemble de la Zone de santé. La
morbidité liée au Paludisme est élevée chez les
enfants de moins de 5 ans (67%) ; la prévalence de la
Trypanosomiase est élevée dans l'aire de santé de
Kimpakasa (3.7%) ; la prévalence de l'Onchocercose est
également élevée et estimée à 30% ; la
proportion de la population desservie en eau potable représente
27% ; il y a faible détection de la Tuberculose (59%) et une faible
opérationnalité des structures de participation communautaire
pour le développement.
La situation de l'Hôpital Général de
Référence est plus préoccupante que celle de la Zone de
santé toute entière. Des efforts doivent être
conjugués de manière concertée entre le Pouvoir
organisateur des services publics de l'Etat et les différents
partenaires de développement ainsi que les usagers pour briser le cercle
vicieux de pauvreté dans laquelle se trouve l'hôpital en vue de
rendre disponible les soins et services de santé de qualité et
durables à la population de Kasangulu.
En dépit d'un nombre insuffisant de lits montés
(43 au lieu de 100lits selon les normes) à l'HGR Masa/Kasangulu, le taux
d'occupation de lit est assez faible (30% au lieu de 60 à 70%) et l'HGR
utilise la tarification à l'acte pour le recouvrement des coûts
des soins et services offerts aux malades. Malgré qu'il soit à
proximité de Kinshasa, le niveau socio-économique de la
population de Kasangulu est extrêmement pauvre. Cette situation ne lui
permet pas d'accroître sa capacité à mobiliser les
ressources financières locales qui lui permettraient de jouer pleinement
son rôle et d'offrir encore plus de soins de qualité à la
population.
L'amélioration de la qualité des soins et
services offerts pourra attirer les malades à utiliser les services des
structures sanitaires.
Une étude a été menée en 2006 au
sein du bureau central pour rechercher les facteurs qui expliqueraient la
faible demande des soins par cette population. Trois facteurs dont
délabrement des infrastructures, mauvais état de la route et
absence de certains services ont été retenus à la base de
cette faible demande.
Malgré les efforts du gouvernement provincial par le
canal de son Excellence Monsieur le Gouverneur MBATSHI MBATSHIA
à la réhabilitation de l'hôpital, de la route et
en dotant l'hôpital des matériels pour la mise en place de
certains services non existants, cette situation ne permet pas à
l'hôpital général de référence Masa
d'améliorer son taux d'utilisation des soins et services de santé
et par conséquent, de mobiliser des ressources financières
nécessaires pour couvrir tant soit peu ses charges de fonctionnement
surtout qu'il ne reçoit aucun subside de l'Etat.
Devant de telles situations, l'intérêt de cette
étude serait de répondre à la question de comment
améliorer l'accessibilité aux soins de santé ?
Pour le faire, nous identifierons les déterminants
socio-économiques qui sont à la base du faible taux d'utilisation
dans la zone de santé en général et à l'HGR MASA en
particulier.
1.3. REVUE DE LA LITTERATURE
Pour comprendre pourquoi l'utilisation des services curatifs
dans la ZS de Masa est faible nous avons, à travers la revue de la
littérature, cherchée à identifier les déterminants
liés au fonctionnement des services de santé qui expliqueraient
cette situation dans un certain nombre de pays à travers le monde.
Il ressort de plusieurs études faites en Afrique que
l'utilisation des services de santé est faible et oscille entre 10 et
20% (COMMEYRAS, Christophe. Etude de l'accessibilité et
déterminants de recours aux soins et aux médicaments pour la
population du Cameroun. Situation Santé Pays. Yaoundé. Cameroun,
1999, p21). C'est le cas au Burkina Faso, Sénégal et Niger
où cette situation est expliquée par un certain nombre de
facteurs tels que le sexe, le revenu du ménage, le niveau
d`étude, la résidence en zone urbaine et la compétence
attendue des prestataires de soins.
Selon Bruno Galland, Denis Fontaine et Katia Rasidy, les
déterminants de l'utilisation des services au niveau du centre de
santé peuvent se classer en deux groupes :
Ø Les déterminants principaux du
fonctionnement des services : Il ne s'agit pas ici
d'évaluer de façon complète le fonctionnement des services
et la qualité des soins, mais de prendre en compte l'influence de
l'implantation géographique et du fonctionnement des services (bon ou
mauvais) sur le financement et la gestion du centre de santé.
Ø Les déterminants indirects du
fonctionnement des services : Il s'agit d'éléments
qui relèvent de l'environnement politico légal du centre de
santé, pouvant influencer son bon fonctionnement.
Selon Mariko (Mariko Mamadou, Accès aux soins de
qualité : résultats d'une étude empirique
menée à Bamako (Mali), In le financement de la santé dans
les pays d'Afrique et d'Asie à faible revenu, Edition Karthala, Paris,
2003), les déterminants de l'utilisation des services des structures de
premier niveau, identifiés à travers l'analyse de la
littérature, peuvent se classer en trois grands groupes :
Ø Les déterminants
financiers : recouvrement des coûts, paiement direct des
soins, niveau de revenu des ménages, prix et coût des soins,
coût du transport, coût d'opportunité de l'attente et du
transport, couverture maladie.
Ø Les déterminants liés à
la qualité des soins : qualité structurelle,
disponibilité en médicaments, processus de soins, relation
soignant/soigné, qualité perçue, satisfaction des
usagers.
Ø Les déterminants
socioculturels.
Ø Les autres déterminants sont plus
spécifiques et dépendants de l'environnement
(accès géographique, état de santé des patients),
des caractéristiques des individus (âge, genre, instruction) et
des cultures et pratiques (perception de la maladie et de sa
gravité).
Selon P.R. Gwatkin (GWATKIN P.R.,
« Inégalité de santé des pauvres : que
sait-on et que peut-on faire ? », Bulletin 2000, Recueil
d'articles n°3, organisation Mondiale de la Santé (OMS), 2000, p.p
3-16), une santé précaire diminue la capacité productive
du capital humain, tandis que toute mesure prise en vue de la protéger
ou de l'améliorer l'augmente et concourt au développement humain.
La santé constitue à la fois un objectif de l'économie et
un moyen de développement. Cependant, les pays en voie de
développement restent encore en marge de l'objectif du maintien et/ou de
l'amélioration de la santé de leurs populations en vue
d'accroître le niveau de leur économie. A la différence des
pays industrialisés où l'accessibilité aux soins de
santé a atteint un stade très avancé, dans les pays en
voie de développement, la précarité de la santé est
liée à la pauvreté de la population et en est la cause.
Pauvreté et maladie constitue alors un cercle vicieux,
c'est-à-dire que dans ces pays la population tombe malade parce qu'elle
est pauvre, mais s'appauvrit aussi davantage parce qu'elle est malade (KABA K.,
Pauvreté et santé (1ère partie), Conakry,
2006).
Au Mali par exemple, la disponibilité en
médicaments à moindre coût et en plus grande
diversité a un effet positif sur l'utilisation des services de
santé. Mariko montre en effet qu'un doublement du type de
médicaments disponibles dans les structures de soins de premier niveau
augmenterait leur utilisation de 37% (Mariko Mamadou, Accès aux soins de
qualité : résultats d'une étude empirique
menée à Bamako (Mali), le financement de la santé dans les
pays d'Afrique et d'Asie à faible revenu, Edition Karthala, Paris,
2003).
Une seconde composante est la qualité technique des
personnels de santé, mais pas nécessairement dans le sens
où on l'entend habituellement. La qualité des soins recouvre en
effet un spectre très large de représentations dans lesquelles la
qualification du personnel occupe certes une place importante, mais non
exclusive : les relations interpersonnelles entre patients et personnel
soignant en sont un élément tout aussi important. L'accueil, la
marque de compassion, le respect du patient en tant que personne, le temps
consacré au malade par le soignant, les explications prodiguées,
l'honnêteté dans le comportement des professionnels de
santé sont autant d'éléments de la qualité
perçue par les usagers. Tous ces facteurs conditionneraient
l'utilisation des services de santé de premier niveau, que ce soit pour
des soins curatifs, pour des soins préventifs y compris pour la
planification familiale. La qualité perçue qui a donc une
influence non négligeable sur l'utilisation des services de santé
agit aussi la volonté à payer ces services. (MONEKOSSO, G.L.
L'initiative de Bamako : quelques principes généraux.
Organisation Mondiale pour la Santé, Bureau régional pour
l'Afrique : Brazzaville, 1989).
Un certain nombre d'études (AKIN, J.S et HUTCHISON,
Moteur de choix de soins de santé et le phénomène de
baypasing, vol. 14 :2,1986) ont mis en évidence la volonté
de la population à payer pour des services de meilleure qualité,
même si à un certain niveau de prix, la demande devient
élastique. La Banque Mondiale (1994) cite également la longue
expérience dans certains pays des structures de santé
confessionnels dont le taux élevé d'utilisation, malgré
une tarification (pas toujours moins onéreuse que celle pratiquée
ailleurs) confirme cette disposition de la population à payer pour des
soins de bonne qualité.
Contractualisation dans toutes ses facettes et de
définir des orientations et des stratégies solides et qui
s'imposeront aux acteurs de la santé.
Selon la Loi canadienne sur la santé (1984), l'objectif
du système de santé est de « protéger, favoriser et
améliorer le bien-être physique et mental des habitants du Canada
et faciliter un accès satisfaisant aux services de santé, sans
obstacles d'ordre financier ou autre » (Guest, 1995). L'implantation d'un
système basé sur les besoins plutôt que sur le revenu a
réduit les disparités d'utilisation, assuré un
accès juste et équitable (Badgley, 1991; Eyles, Birch and
Newbold, 1995) et réparti équitablement le fardeau des
coûts (Shortt, 1999; Shortt and Shaw, 2003). Toutefois, l'accès
aux soins de santé préoccupe toujours les décideurs, les
praticiens et le public (Sanmartin, Gendron, Berthelot and Murphy, 2004). Il
constituerait la plus grande faiblesse du système, en particulier
l'accès aux spécialistes (Anonymous, 2004), d'où le
sentiment de « crise du système de santé » ressenti par
la population (Sanmartin, Gendron, Berthelot and Murphy, 2004; Rosenberg,
2002).
Cette étude cherche à caractériser les
« barrières » qui limitent l'accès aux soins de
santé primaires au Québec, en identifiant et en testant les
associations entre les caractéristiques individuelles et
environnementales et les besoins non satisfaits. Le but est d'apporter des
éléments de réponse à la question qui motive cette
investigation : pourquoi certaines personnes au Québec ne
rencontrent-elles pas de difficultés pour accéder aux soins de
santé primaires alors que d'autres rapportent de telles
difficultés?
De nombreuses études rapportent, depuis le mouvement
hygiéniste du XIXème siècle, l'existence d'un
lien entre la santé et la situation socio-économique des
individus. Malgré le progrès biomédical et technologique
continu au cours des 50 dernières années, et en dépit de
l'élargissement de la protection maladie, les inégalités
sociales de santé persistent, voire se sont aggravées de
façon relative à travers les groupes sociaux depuis les
années 1990 dans l'ensemble des pays développés et en
particulier dans notre pays.
Pour réduire ces inégalités, il ne suffit
pas de les décrire mais il faut pouvoir les expliquer et progresser dans
la compréhension des mécanismes sous-jacents. Pourtant, que l'on
s'intéresse à la mortalité, à la morbidité,
aux comportements de santé ou à la consommation de soins des
personnes, les indicateurs sociaux disponibles (PCS, classe de revenus, niveau
d'éducation, appartenance à une catégorie d'action
publique comme les chômeurs ou les bénéficiaires du RMI) ne
décrivent souvent qu'approximativement la position
socio-économique des personnes, plus mal encore leurs conditions de vie
et « conditions néo-matérielles »
(liées aux modes de vie dans les sociétés
post-industrielles : alimentation, loisirs, possession de certains biens
de consommation, accès aux moyens de communication, etc.), et pas du
tout leurs caractéristiques psychosociales.
Dès lors, l'intérêt d'études plus
approfondies est de renouveler l'étude des inégalités de
santé à partir d'une meilleure compréhension des
interactions entre situations sociales (au sens large) et santé. Il
s'agit en particulier de mesurer, tout au long du continuum social, les impacts
sanitaires de différentes formes de vulnérabilité. Nous
faisons en effet l'hypothèse que les situations sociales
péjoratives pour la santé ne concernent pas uniquement les
personnes en situation de précarité. Ainsi, un nombre croissant
d'auteurs reconnus en épidémiologie sociale soulignent
l'intérêt d'étudier de nouveaux déterminants
individuels. Les déterminants sociaux de la santé font en effet
l'objet d'un nombre croissant de recherches en santé publique, aux
frontières de l'épidémiologie sociale et de la sociologie
de la santé. Celles-ci reposent sur des modèles conceptuels qui
restent débattus, comme le sont d'ailleurs les chaînes de
causalité - évidemment jamais directes - qui relient la
constatation d'une caractéristique psychosociale ou
socioéconomique d'un individu et/ou d'un groupe d'individus et
l'observation d'un différentiel sanitaire (des arguments de preuve, en
particulier expérimentaux ou biologiques n'étant aujourd'hui
qu'exceptionnellement démontrés).
Parmi ces déterminants, on peut citer les
représentations de la santé des individus, l'attention
portée à leur santé et la hiérarchisation des
besoins de santé par rapport aux autres besoins fondamentaux (ou
jugés comme tels) de la personne, certaines caractéristiques
psychosociales (comme l'estime de soi, les capacités d'adaptation, la
propension à se projeter dans l'avenir, etc.), l'intériorisation
des normes médicales et les expériences antérieures ou
familiales de la maladie et du recours aux soins. Les recherches sur les
comportements liés à la santé sont anciennes (en
particulier celles traitant des Health belief models) qui, depuis les
années 50, accumulent les résultats démontrant une
relation étroite entre les croyances en matière de santé
et le recours aux soins, l'observance thérapeutique, l'utilisation des
programmes de prévention et la modification de comportements de
santé péjoratifs (addictions, comportements sexuels, etc.). On
citera aussi les recherches sur les comportements familiaux (ou la
« production familiale ») de santé. En ce qui
concerne les conditions d'intégration sociale, depuis 20 ans, de
nombreuses publications (là aussi essentiellement anglo-saxonnes) ont
montré une association entre un faible niveau d'intégration
sociale et une fréquence accrue des comportements à risque
(tabagisme, alcoolisme, troubles du comportement alimentaire,
sédentarité, etc.), D'autres ont, par exemple, observé de
fortes associations entre l'importance du réseau social d'un individu et
l'incidence et la létalité de maladies cardiovasculaires.
Certains auteurs ont d'ailleurs proposé des modèles
théoriques de déterminants sociaux de la santé
intégrant à la fois des caractéristiques psychosociales et
des conditions d'intégration sociale, de support social et de capital
social. Les recherches en « épidémiologie
biographique » (life-course epidemiology) ouvrent aussi des
perspectives prometteuses pour caractériser l'impact à moyen et
long terme sur la santé des ruptures personnelles et des
évènements de vie péjoratifs vécus dans l'enfance
ou à l'âge adulte. Si ces hypothèses sont, en
réalité, anciennes (et issues notamment de travaux sociologiques
français tels ceux de Durkheim), leur démonstration statistique
reste, pour une bonne part, à conduire en France. Or,
« ignorer les déterminants sociaux des disparités
sociales de santé conduit à laisser de côté des
explications pertinentes concernant les changements observés dans la
morbidité et la mortalité des populations, et, par là,
entrave tout effort de prévention »
Les inégalités en matière de santé
réduisent la capacité de très nombreux citoyens
européens à exploiter leur potentiel.
L'action destinée à réduire les
inégalités en matière de santé vise à:
· améliorer le niveau de santé de toute la
population pour le rapprocher de celui des plus favorisés;
· garantir une prise en compte maximale des besoins des
plus défavorisés en matière de santé;
· accélérer l'amélioration du niveau
de santé des populations vivant dans des pays et régions
où celui-ci est moindre.
Agir sur les principaux déterminants de la santé
offre de grandes possibilités de prévention des maladies et
d'amélioration de la santé de la population en
général. Les déterminants de la santé peuvent
être classés dans les catégories suivantes: comportement
personnel et style de vie; influences au sein de communautés qui peuvent
être profitables ou dommageables pour la santé; conditions de vie
et de travail et accès aux services de santé; conditions
socioéconomiques, culturelles et environnementales
générales.
L'objectif de l'action communautaire dans ce domaine est
double. Il est tout d'abord d'encourager et de soutenir le développement
d'actions et de réseaux visant à rassembler, fournir et
échanger des informations en vue d'évaluer et d'améliorer
les politiques, stratégies et mesures communautaires, dans le but de
procéder à des interventions efficaces destinées à
agir sur les déterminants de la santé. Il est ensuite de
promouvoir et de stimuler les efforts accomplis par les États membres
dans ce domaine, par exemple en élaborant des projets innovants qui
serviront d'exemples de pratiques efficaces.
Le système de santé de la RDC a
été parmi les plus performants du continent au point d'alimenter
certaines réflexions sur la réforme sanitaire au niveau
international. La période au cours de laquelle est intervenue sa
désarticulation (de 1990 à ce jour) correspond à celle au
cours de laquelle ont viré au rouge la plupart d'indicateurs
sociodémographiques du pays comme le soulignent l'état des lieux
du secteur de la santé (Ministère de la Santé, 1998) et le
MICS2 (Ministère du Plan, 2001). Ceci montre que le virage au rouge des
indicateurs des Objectifs du Millénium pour le Développement
relatif à la Santé en RDC est entre autre une conséquence
de la baisse de la réponse nationale aux principaux problèmes de
santé du fait de la désarticulation du système.
(Mushagalusa S.P. : Etude des déterminants socio-économiques
de l'utilisation des services de santé par les ménages de la zone
de santé de kadutu ; sud-kivu, RDC ; esp, décembre
2005).
Deux tiers des patients en RDC ne recourent pas au
système de santé formel pour obtenir des soins, soit parce que
les services ne sont pas disponibles ou sont de mauvaise qualité quand
ils existent, soit parce qu'ils n'ont pas de moyens (financiers) pour y
accéder. Selon une étude réalisée par l'Ecole de
Santé Publique de l'Université de Kinshasa en 2003, parmi les
membres de familles qui sont tombés malades, 30% sont allés dans
un centre de santé public ou confessionnel, 40% ont pratiqué
l'automédication, 21 % n'ont reçu aucun traitement et 9% ont
consulté un guérisseur traditionnel. Ceci correspond à
environ 70% des malades qui n'ont pas accès aux services de santé
modernes. (Machozi Sesete : Estimation des dépenses de soins de
santé dans les différents transferts de fonds, ville de Kinshasa,
RDC ; esp, 2007-2008).
L'utilisation adéquate des services de santé est
importante pour l'amélioration de la santé des populations,
notamment dans les pays en développement où des barrières
économiques, physiques et sociales existent. En outre, les facteurs
économiques et socioculturels peuvent avoir un important impact sur
l'utilisation des services de santé.
La pauvreté a un impact négatif sur
l'utilisation des services de santé, mais il faudrait aussi prendre en
compte certaines caractéristiques socioculturelles telles que le nombre
d'adultes dans le ménage, la parité, l'ethnie et la religion. Il
est primordial de réduire la pauvreté et d'impliquer les membres
de la famille et les leaders religieux ou ethniques en vue d'améliorer
cette utilisation.
L'incapacité d'aller voir un médecin ou de se
faire soigner constitue l'une des perceptions de la pauvreté la plus
marquante comme l'indique un citoyen de la province de l'Equateur (Bumba).
Aussi, observe-t-on une prédominance de l'automédication et un
recours effréné à la médecine traditionnelle.
(Document de la stratégie de la croissance et de la réduction de
la pauvreté (draft 04), juin 2006, page 22-24).
Pour parer aux problèmes sanitaires des pays en
développement, l'Organisation mondiale de la santé (OMS) et le
Fonds des Nations Unies pour l'Enfance (UNICEF), lors de la conférence
d'Alma-Ata en 1978 qui a eu pour finalité l'adoption des Soins de
Santé Primaire (SSP) comme stratégie pouvant contribuer à
maîtriser les principaux problèmes de santé, réduire
les écarts internationaux ainsi que les différences entre
régions et couches sociales d'un même pays en utilisant comme
stratégie :
1) La participation communautaire
2) L'approche multisectorielle
3) La technologie appropriée
4) L'équité
5) Les activités de la promotion de la santé
Néanmoins la qualité des soins recouvre un
spectre très large de représentation notamment la
disponibilité en médicaments, la qualité technique du
personnel, les relations interpersonnelles entre patients et personnel
soignant, l'accueil, la marque de compassion, le respect du patient en tant que
personne, le temps consacré au malade par le soignant, les explications
prodiguées, l'honnêteté dans le comportement des
professionnels de santé sont des facteurs pouvant influencer la
qualité des soins.
1.4. OBJECTIFS
1.4.1.
Objectif général
Ce travail s'inscrit dans le cadre des efforts à
entreprendre pour améliorer l'accessibilité aux soins de
santé dans la Zone de Santé de Masa. Son objectif
généra est d' « identifier les facteurs
influençant l'utilisation des services des soins de santé par la
population de Kasangulu ».
1.4.2. Objectifs
spécifiques
a) Déterminer les caractéristiques
sociodémographiques et économiques de la population de
Kasangulu ;
b) Déterminer la proportion de la population de
Kasangulu utilisant les services de santé de la Zone de santé de
Kasangulu ;
c) Déterminer la perception de la maladie par la
population de Kasangulu ;
d) Déterminer les différents facteurs qui
limitent l'accès aux soins de santé offerts par l'HGR à la
population de Kasangulu ;
e) Déterminer la taille du ménage de la
population de Kasangulu ;
f) Formuler des recommandations concrètes aux ONG,
autorités locales et à la population.
1.5. HYPOTHESES
L'utilisation des services des soins de santé de la
population de Kasangulu est principalement liée à:
a) aux dépenses de santé ;
b) la catégorie socio-économique ;
c) la dégradation des infrastructures sanitaires ;
d) les conditions d'hébergement de l'HGR Masa ;
e) la faible capacité d'accueil ;
f) la taille de ménage groupé ;
g) la compétence du personnel soignant de l'HGR
Masa ;
h) au niveau d'étude du chef de ménage ;
i) l'accueil à l'HGR Masa ;
j) au niveau de vie ;
k) le faible budget alloué au secteur social
(santé, éducation, jeunesse) ;
l) le coût élevé des prestations de soins
et des produits pharmaceutiques par rapport au faible revenu des
bénéficiaires ;
m) le recours de plus en plus fréquent au
système de santé traditionnel.
1.6. MODELE CONCEPTUEL
CHAPITRE 2 : METHODOLOGIE GENERALE
Dans ce chapitre, nous décrirons la méthodologie
générale qui a été suivie pour l'ensemble du
travail.
2.1. TYPE D'ETUDE
Une étude transversale a été
menée. Elle comportait une partie quantitative sous forme d'une
enquête ménage et une partie qualitative sous forme des focus
group. Cette étude nous a permis de déterminer les facteurs qui
expliqueraient le faible taux d'utilisation à l'HGR Masa.
2.2.
Echantillonnage
2.2.1. Population cible
Les habitants de Kasangulu constituent la population cible de
notre étude.
2.2.2. Univers et unité
statistiques
Notre univers statistique a été constitué
par les habitants de la ZS de Masa, notamment ceux de 8 AS sur 14 : Masa,
Mawete, Marial, Kiloso, Kingantoko, Kifuma, Nsanda et Yongo.
L'unité statistique a été le
ménage, entendu comme un ensemble de personnes vivant sous un même
toit, partageant le même repas et reconnaissant l'une d'entre elles comme
chef.
2.2.3. Taille de l'échantillon
La taille de l'échantillon a été
estimée à l'aide de la formule :
N=Z2.p.q/d2
Avec :
n : la taille de l'échantillon minimal,
z : le coefficient de confiance de 95%: 1,96,
p : la proportion des personnes qui ont utilisé
les services de l'HGR Masa en 2009 : 30%, soit 0,30,
q : la proportion supposée de la population cible
n'ayant pas la caractéristique étudiée (1-p)= 1-0,30=
0,70,
d : degré de précision : 5%, soit
0,05.
n= = =
Selon la formule, la taille minimale de l'échantillon
devrait être 323 ménages.
Nous avons ajouté 10% à la taille de
l'échantillon correspondant au taux de non-réponses ou des refus,
soit une taille de l'échantillon de 356. Pour ne pas
tomber en dessous de la taille minimale qui garantit la précision dans
l'estimation des paramètres, il a été arrondi à
400 ménages que nous avons pensé convenir pour
notre étude.
2.2.4. Technique d'échantillonnage
Les ménages ayant participé à
l'étude ont été sélectionnés par un
échantillonnage à plusieurs degrés. La Zone de
santé de Masa à Kasangulu est subdivisée en 14 AS, 8 ont
été choisie de manière aléatoire simple :
Masa, Mawete, Marial, Kiloso, Kingantoko, Kifuma, Nsanda et Yongo.
Ø Dans chaque AS choisie, sur base de la liste des rues
de l'AS, 5 rues ont été tirées de manière
aléatoire simple.
Ø Dans chaque rue tirée, 10 ménages ont
été sélectionnés dans un village/rue par
échantillonnage aléatoire simple.
Ø Chaque chef de ménage constituait le
répondant primaire. En son absence, son conjoint ou une personne
âgée de plus de 15 ans membre du ménage a
été interviewée.
2.2.5.
Définition opérationnelle des concepts
a. Automédication : pratique
consistant, pour un malade, à choisir lui-même les
médicaments et à les prendre sans avis médical.
b. Médicament : produit chimique
ou naturel utilisé pour le traitement ou la prévention des
maladies.
c. Revenu du ménage : revenus
perçus par les particuliers et dont l'usage leur est propre ou
rémunération d'un facteur de production (salaire, revenus de la
propriété, dividendes et intérêts débiteurs,
loyer, etc.).
d. Qualité des soins : manque de
médicaments, formation du personnel, accueil, malhonnêteté
du personnel, l'accessibilité financière,
géographique...
e. Inaccessibilité
géographique : distance de plus de 5 km entre le lieu
d'habitation et la formation sanitaire et/ou distance ne permettant pas
d'atteindre la formation sanitaire la plus proche dans moins d'une heure de
marche du lieu d'habitation.
2.2.6. Liste des
variables
a. Variable dépendante :
La variable dépendante de cette étude
est :
Le taux d'utilisation des services des soins de santé
qui se caractérise par la demande des soins de santé. Cette
dernière est une variable dichotomique (binaire), c'est-à-dire
qui a deux valeurs. Soit c'est vrai ou faux, soit encore c'est 1 ou 2.
b. Variables indépendantes :
Les variables indépendantes retenues dans le cadre de
notre étude pour le modèle ont été stipulées
comme suit :
a) La qualité des soins ;
b) La religion du chef de ménage ;
c) L'accueil ;
d) Le niveau de vie ;
e) Le niveau d'étude du chef de ménage ;
f) Les dépenses de santé ;
g) La compétence du personnel ;
h) Les catégories socio-économiques ;
i) Les conditions d'hébergement ;
j) la taille de ménage.
2.2.7. Techniques de
collecte des données
Dans la
réalisation de notre étude, nous avons utilisé des
techniques suivantes pour la collecte des données :
Ø L'interview des chefs de ménage à
l'aide d'un questionnaire standardisé et
préétabli ;
Ø Le focus group a réuni autour de deux
enquêteurs (dont un coordonnateur et un secrétaire pour la prise
des notes) des infirmiers de la ZS de Masa.
Ce questionnaire standardisé et préalablement
prétesté sur le terrain dans le cadre restreint et
différent de celui retenu pour enquête en vue de tester la
perception et le comportement éventuels des répondants avant le
démarrage de l'enquête elle-même. Ce questionnaire a
été axé sur : les facteurs socioéconomiques,
les facteurs géographiques et culturels, les facteurs financiers et la
perception de la qualité des soins.
Les enquêteurs ont été recrutés
principalement parmi les infirmiers titulaires de Centres de Santé, soit
4 enquêteurs sur 8 ; les 4 autres ont été de
finalistes du premier cycle en sciences infirmières.
Une formation de 2 jours a été assurée
par le chercheur principal assisté de quatre superviseurs. Cette
formation a porté sur :
Ø L'art d'enquêter,
Ø La présentation du site de l'étude,
Ø La description et la discussion sur les objectifs du
travail,
Ø La méthodologie de l'enquête,
Ø La maîtrise du questionnaire et des autres
instruments de travail,
Ø Le prétest du questionnaire et sa
correction.
Avant
de réunir les différents enquêteurs, nous avons
commencé par obtenir l'autorisation écrite de l'administrateur de
territoire de Kasangulu.
2.2.8. Plan de
traitement et l'analyse des données
Une fois les
données collectées, elles ont fait l'objet d'une
vérification manuelle avant qu'elles ne soient saisies sur Epidata.
Elles ont été ensuite transférées sur SPSS10.0 pour
le traitement et le tirage des tableaux de fréquences et dégager
les indicateurs pour lesquels l'étude est initiée.
Un modèle de régression logistique a
été élaboré pour prédire le faible
d'utilisation des services de santé et les déterminants
expliquant cette utilisation a été utilisée.
L'expression de ce modèle était la suivante
Où : p = la proportion des personnes qui ont
utilisé les services de l'HGR Masa en 2009 et
1-p = la proportion supposée de la population cible
n'ayant pas la caractéristique étudiée.
ut = variable aléatoire
Ce modèle Logit explique la proportion des personnes
qui ont utilisé les services de l'HGR Masa en 2009 et la proportion
supposée de la population cible n'ayant pas la caractéristique
étudiée par les ménages que nous avons
enquêtés et ce en fonction des caractéristiques (variables
indépendantes) tel que repris dans le modèle ci haut. (KINTAMBU
EG, 2004).
Les tests sur les coefficients estimés nous ont permis
de retenir les variables statistiquement significatives. Nous nous sommes
servis du logiciel SPSS 10.0 pour estimer notre modèle de
régression Logit.
Les résultats de cette analyse ont été
présentés sous forme de tableaux et graphiques. Ce modèle
va nous permettre d'exprimer la relation entre une variable qualitative
à deux modalités et des variables explicatives qui peuvent
être qualitatives et/ou quantitatives.
2.2.9. Considérations
éthiques
Nous avons obtenu le consentement éclairé de
chaque chef de ménage avant toute interview. Nous avons promis aux chefs
de ménages que les données recueillies garderont un
caractère anonyme et confidentiel.
2.2.10. Difficultés
rencontrées
L'étroitesse du temps de recherche, la
susceptibilité de certains chefs de ménage à mettre
à notre disposition des informations utiles à notre
étude et l'insuffisance de moyens financiers mis à notre
disposition pour réaliser ce travail constituent essentiellement les
principales difficultés auxquelles nous avons été
butées tout au long de notre étude.
CHAPITRE 3 : PRESENTATION DE LA ZONE DE SANTE RURALE DE
MASA
3.1. DONNEES GEOGRAPHIQUES
La zone de santé de Masa est subdivisée en
quatorze aires de santé pour une superficie de 2700km2 et compte 87856
habitants, soit une densité de 32 habitants au km2.La taille moyenne des
ménages est de 5 personnes. Elle comprend 3 secteurs :
KASANGULU, LUILA et LUKUNGA.
Elle est située totalement dans le territoire de
Kasangulu à 42km de la ville de Kinshasa et 320km de la ville de
Matadi.
Elle partage ses frontières avec 6 zones de
santé à savoir :
Ø Au Nord les zones de santé de MONT
NGAFULA 1 et 2,
Ø Au Sud la zone de santé de SONA
BATA
Ø A l'Ouest la République du
CONGO
Ø A l'Est les zones de santé de NSELE et
MALUKU 2.
Le Relief dominant est montagneux avec des vallées
accidentelles. La végétation est faite des forêts de
galerie et savanes herbeuses.
L'hydrographie n'est pas importante et faite du fleuve
CONGO à l'ouest, les grandes rivières sont
NSELE, NDJILI, LUKUNGA à l'Est de la Zone de
santé et LUKAYA au centre qui se jettent dans le fleuve
CONGO.
Le climat est de type tropical avec principalement deux
saisons : une saison de pluie allant de Septembre à mi-mai et la
saison sèche de mi-mai à mi-septembre.
3.2. DONNEES SOCIO-ECONOMIQUES
Sur ce plan, on observe un délabrement avancé du
tissu socio-économique dû à la dévaluation du franc
congolais.
La population vit généralement des
activités agricoles, de la pêche, petit élevage et petit
commerce. La crise socio-économique et conjoncturelle que traverse la
RDC se fait sentir avec acuité dans la population de Kasangulu qui vit
pratiquement aux dépens de la ville de Kinshasa où la
majorité de cette population va s'approvisionner.
La zone de santé Masa fonctionne actuellement sans
appui des partenaires en dépit des subventions de GAVI, TLMI et
l'OMS qui appuient respectivement les domaines suivants :
PEV, LEPRE et TUBERCULOSE ainsi que la SURVEILLANCE
EPIDEMIOLOGIQUE.
Nous notons dans la zone de santé les industries SBA et
SGI pour la vente des caillasses et moellons, la société
nationale d'électricité et l'usine de traitement d'eau de
Kasangulu.
La situation sanitaire est caractérisée par un
délabrement des infrastructures, une détérioration des
conditions de travail dans les différentes structures sanitaires de la
Zone de santé et une démotivation quasi-totale des agents de
l'Etat longtemps sous payés.
3.3. DONNEES DEMOGRAPHIQUES ET
SOCIO-CULTURELLES
La zone de santé de Masa comprend les tribus de Lemfu,
de Teke et de Humbu.
Plusieurs autres tribus et ethnies du pays sont
comptées parmi les habitants de Kasangulu. Les langues parlées
sont le kikongo et le Lingala ; le français reste la langue
officielle.
Nous notons une mosaïque des religions et des sectes
parfois mystiques telles que les catholiques, les protestants, les
kimbanguistes, les salutistes, les églises de réveil, les
pentecôtistes, le Bundu dia kongo, les témoins de Jéhovah,
la voie internationale (The Way), le message de Branham et autres.
La zone de santé comprend plusieurs écoles qui
malheureusement sont peu fréquentées par les autochtones. Ce qui
aboutit à une proportion importante d'analphabètes.
Les Us et coutumes qui ont un lien avec la santé de la
population : l'utilisation des plantes traditionnelles « le
Kifusu » pour accélérer le travail d'accouchement,
perception mystique des crises convulsives et du Kwashiorkor.
Tableau n°1 Répartition de la
population par aire de santé
|
AIRE DE SANTE
|
POPULATION TOTALE (Habitants)
|
DISTANCE (Km)
|
|
Bana
|
9155
|
41
|
|
Kifuma
|
5538
|
35
|
|
Kiloso
|
12177
|
3
|
|
Kimpakasa
|
4369
|
67
|
|
Kindu
|
4862
|
170
|
|
Kingana
|
4611
|
98
|
|
Kingatoko
|
4061
|
7
|
|
Mankusu
|
5050
|
116
|
|
Marial
|
9980
|
3
|
|
Masa
|
9970
|
0
|
|
Mawete
|
6163
|
3
|
|
Mputu
|
3703
|
80
|
|
Nsanda
|
6014
|
53
|
|
Yongo
|
2203
|
71
|
|
Total
|
87856
|
|
CHAPITRE 4 : PRESENTATION ET INTERPRETATION DES
RESULTATS
4.1. ENQUETES DES MENAGES
L'enquête ménage a été
réalisée en date du 11 décembre au 25 décembre 2010
par une équipe dirigée par le chercheur principal. Elle a
porté sur la récolte, auprès des ménages, des
déterminants socio-économiques influençant
l'accessibilité aux soins de santé dans la zone de santé
Masa. Notre étude examine les caractéristiques de la population
par sexe, âge, niveau d'instruction, la profession du chef de
ménage, le statut d'occupation, la province d'origine du chef de
ménage, la source de revenu, la dépense journalière, la
taille du ménage, la religion du chef de ménage, la perception de
la maladie et les types de coûts utilisés par l'HGR.
4.1.1. GRAPHIQUES
Au total, l'étude a connu la participation de 400
ménages de la zone de santé de Masa. Les graphiques 1 et 2
donnent la répartition de ces ménages en fonction du sexe de
chef de ménage et de leur âge ;
Graphique 1 : Répartition du chef de
ménages selon le sexe
Ce graphique montre que les ménages dirigés par
des femmes représentent 19 % de ménages contre 81% des
ménages conduits par le chef de sexe masculin.
Graphique 2 : Répartition des
enquêtés selon le statut d'occupation d'habitation
Notre étude a pris en considération 5
catégories de chefs de ménage : les propriétaires,
les locataires, les personnes logées par la société, les
copropriétaires et les personnes habitant la parcelle familiale. Dans
l'ensemble 70,5% de chefs de ménages sont propriétaires contre
21,8% des locataires. 4,5% sont copropriétaires.
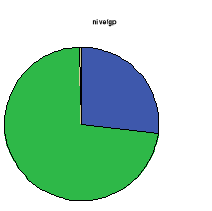
Graphique 3 : Répartition des
enquêtés selon le niveau d'études
La lecture de ce graphique nous laisse voir que la
majorité de nos enquêtés (72,5%) avait atteint le niveau
secondaire et plus contre 27% qui étaient du niveau primaire. Il est
à signaler que deux personnes soit 2% n'ont pas répondu à
cette question.
Graphique 4 : Répartition des
enquêtés selon le niveau d'instruction et sexe
L'analyse par sexe montre que les hommes sont beaucoup plus
instruits que les femmes. En effet, 85% des hommes ont atteint un niveau
secondaire et plus contre 15% des femmes.
Graphique 5 : Répartition des
enquêtés selon la profession
Ce graphique montre que la majorité (81,2%) des
personnes évolue dans le secteur informel. Les personnes qui
bénéficient d'un emploi formel (fonctionnaire de l'Etat et
privé) représentent 18,8% de la population. La principale
activité professionnelle des chefs de ménages est
l'activité agricole (59%) suivie des fonctionnaires 18,8% et les
vendeurs au marché représentent 8,4%. Les sans chômeurs
sont de l'ordre de 3,4%.
La figure ci haut, démontre que sur les 11 provinces de
la RDC, 9 seulement ont été représentées dans notre
étude soit 81,82% du total des provinces. Il ressort que la province du
Bas-Congo est la première avec 91% des enquêtés. Elle est
suivie par sa voisine, la province du Bandundu avec 4%, puis l'Equateur suit la
province du Bandundu avec 1,5% des enquêtés.
4.1.2. TABLEAUX
1. Age du chef de ménage
L'âge moyen du chef de ménage est de 40,54 ans.
L'écart type de 12,148 indique que la majorité de l'âge de
chef de ménage varie entre 38 ans et 68 ans. L'âge maximum est de
87 ans tandis que l'âge minimum est de 17 ans.
2. Taille des ménages
La taille moyenne des ménages est de
4,88 personnes par ménage. L'écart-type est de 2,509 et
indique que la majorité de la taille varie entre 4 et 12 personnes par
ménage autour de la tendance centrale. La plus petite taille
enregistrée est d'une personne pour un ménage tandis que la plus
grande taille est de 16 personnes pour un ménage.
3. Sources de revenus des ménages
enquêtés
Pour connaître la fréquence des chefs de
ménage qui avaient une source de revenu sûr, nous l'avons
exprimé dans le tableau 1 qui nous donnera les différentes
proportions de ménages ayant ou pas de source de revenu.
Tableau 1 : Répartition des ménages
selon l'existence ou non de source de revenu
|
Source de revenu
|
Fréquence
|
Pourcentage
|
|
Oui
|
336
|
84,0
|
|
Non
|
64
|
16,0
|
|
Total
|
400
|
100,0
|
Le tableau 1 indique que la majorité (84%) des
ménages avait une source de revenu sûr qui vient du secteur
informel ; 16% n'avaient aucune source de revenu. Ceci indique le niveau
bas de revenu des ménages car ils ne vivent que surtout de la
solidarité.
4. Revenu mensuel des ménages en franc
congolais
Sur les 400 répondants 42 ménages n'ont pas
répondu, le revenu moyen estimé pour les chefs de ménage
qui l'ont déclaré était de 45.314,25 #177; 3225,16 Franc
congolais.
5. Nombre de repas consommés par
jour
Pour évaluer la quantité de repas journalier
consommé par les ménages, le tableau 2 exprime les
fréquences et pourcentages retenus dans cette étude.
Tableau 2 : Répartition des ménages
par nombre de repas par jour
|
Nombre de repas par jour
|
Fréquence
|
Pourcentage
|
|
1
|
34
|
8,5
|
|
2
|
351
|
87,8
|
|
3
|
15
|
3,7
|
|
Total
|
400
|
100
|
La majorité de la population mange deux fois par jour
(87,8%) suivi de ceux qui n'ont qu'un seul repas par jour (8,5%). 3,7% ont le
privilège de manger trois fois par jour. Dans l'ensemble 96,3% des
ménages consomment moins de trois repas (moyenne de deux repas).
6. Niveau de connaissance de l'HGR Masa
La connaissance de l'HGR Masa peut aider à influencer
la population à le fréquenter. Le tableau 3 va exprimer le niveau
de connaissance de l'HGR Masa par la population.
Tableau 3 : Répartition des
enquêtés selon la connaissance de l'HGR Masa
|
Connaissance de l'HGR Masa
|
Fréquence
|
pourcentage
|
|
Oui
|
273
|
68,2
|
|
Non
|
127
|
31,8
|
|
Total
|
400
|
100
|
Pour ce qui est de la connaissance de l'HGR Masa, la
majorité de personnes enquêtées soit 68,2% connaissent
l'HGR Masa contre 31,8% de personnes qui ne connaissent pas l'HGR Masa.
7. Conditions d'hébergement à l'HGR
Masa
Sur les 400 ménages enquêtés, 127 n'ont
pas répondu à cette question. Les conditions d'hébergement
peuvent-elles expliquer l'utilisation ou non des structures de soins de
santé, le tableau 4 donne les fréquences en fonction de l'HGR
Masa.
Tableau 4 : Fréquence des conditions
d'hébergement à l'HGR Masa
|
Conditions d'hébergement de l'HGR
Masa
|
Fréquence
|
Pourcentage
|
|
Bonne
|
191
|
70
|
|
Mauvaise
|
82
|
30
|
|
Total
|
273
|
100
|
127 enquêtés n'ont pas répondu à
cette question. 70% des répondants ont pensé que les conditions
d'hébergement de l'HGR Masa sont bonnes contre 30% qui ont estimé
que ces conditions sont mauvaises.
8. Types de recours de soins
Le tableau 5 nous renseigne sur les types de recours de
soins par la population de Kasangulu. Ceci peut avoir une influence sur
l'utilisation des services de soins.
Tableau 5 : Répartition (en %) de type de
recours de soins par les ménages
|
Type de recours de soins
|
Fréquence
|
Pourcentage
|
|
Médecine moderne
|
369
|
92,2
|
|
Automédication
|
24
|
6,0
|
|
Médecine traditionnelle
|
3
|
0,8
|
|
Groupe de
prière/spiritualité
|
4
|
1,0
|
|
Total
|
400
|
100
|
L'enquête révèle que la proportion
élevée des ménages (92,2%) a recouru à la
médecine moderne ces 30 derniers jours. Malgré cela un bon nombre
recourt à l'automédication (6%) suivi de ceux qui recourent
à la prière pour résoudre leur problème de
santé (1%). Il y en a qui ont recouru à la médecine
traditionnelle (0,8%).
9. Repas du ménage et principales sources de
revenu
Tableau 6 : Tableau croisé de repas et
principales sources de revenu des ménages
|
Source de revenu
|
Nombre de repas par jour
|
Total
|
|
Un repas
|
Deux repas
|
Trois repas
|
|
|
Oui
|
26 (76,5%)
|
299 (85,2%)
|
11 (73,3%)
|
336 (84,0%)
|
|
Non
|
8 (23,5%)
|
52 (14,8%)
|
4 (26,7%)
|
64 (16,0%)
|
|
Total
|
34 (100%)
|
351 (100%)
|
15 (100%)
|
400 (100%)
|
Il ressort de ce tableau que 76,5% des ménages qui
consommaient un seul repas par jour avaient une source de revenu sûr
contre 23,5% qui n'avaient pas de source de revenu. Tandis que 84,0% des
ménages avaient une source de revenu sûr.
10. Taille de ménage et repas de
ménage
Tableau 7: Tableau croisé de la taille et repas
de ménage
|
Taille de ménage groupé
|
Nombre de repas par jour
|
Total
|
|
Un repas
|
Deux repas
|
Trois repas
|
|
|
1 - 3 personnes
|
9(26,5%)
|
110(31,4%)
|
8(53,3%)
|
127(31,7%)
|
|
4 - 7 personnes
|
18(52,9%)
|
190(54,1%)
|
4(26,7%)
|
212(53,0%)
|
|
8 personnes et plus
|
7(20,6%)
|
51(14,5%)
|
3(20,0%)
|
61(15,3%)
|
|
Total
|
34(100,0%)
|
351(100,0%)
|
15(100,0%)
|
400(100,0%)
|
Le ménage avec une taille supérieur ou
égal à 8 avait une proportion faible sur la quantité de
repas journalier à consommer (20,6% pour un repas, 14,5% pour deux repas
et 15,3% pour trois repas).11. Religion des chefs de ménages et
utilisation des services de soins
La relation entre l'utilisation des services de soins et la
religion des chefs de ménage est présentée dans le tableau
8.
Tableau 8 : Tableau croisé de la religion
du chef de ménages et l'utilisation des services de soins
|
Utilisation des services de soins
|
Religion du chef de famille
|
Total
|
|
Catholique
|
Protestante
|
Kimbanguiste
|
Salutiste
|
Eglise de réveil
|
Néo apostolique
|
Mpeve ya Longo
|
disciples adventistes
|
Musulman
|
|
|
services de soins de santé
|
63(34,8%)
|
28 (15,5%)
|
18(9,9%)
|
15(8,3%)
|
23(12,7%)
|
21(11,6%)
|
8(4,4%)
|
5(2,8%)
|
0(0,0%)
|
181(100,0%)
|
|
autres services
|
47(21,5%)
|
53(24,2%)
|
26(11,9%)
|
22(10,0%)
|
22(10,0%)
|
27(12,4%)
|
14(6,4%)
|
4(1,8%)
|
4(1,8%)
|
219(100,0%)
|
|
Total
|
110(27,5%)
|
81(20,3%)
|
44(11,0%)
|
37(9,3%)
|
45(11,3%)
|
48(12,0%)
|
22(5,5%)
|
9(2,3%)
|
4(1,0%)
|
400 (100,0%)
|
Il ressort de ce tableau que les pratiquants catholiques sont
en tête avec 27,5% suivi des protestants avec l'ordre de 20,3%. Nous
notons une faible proportion des musulmans représentant 1%.
Parmi les gens qui ont utilisés les services de soins
de santé, les catholiques viennent en tête avec 34,8%, tandis que
ceux qui ont utilisé autres services que les soins de santé les
protestants priment avec 24,2%.
L'utilisation de services de soins de santé est
influencée par la religion des chefs de ménage. Sa
probabilité calculée est de 0,044 qui est significative par
rapport au seuil normal de 0,05.12. Perception de la maladie par la
population de Kasangulu
La répartition de la perception de la maladie par la
population est reproduite dans le tableau 9.
Tableau 9 : Répartition en pourcentage de
la perception de la maladie par la population
|
Perception de la maladie
|
Fréquence
|
Pourcentage
|
|
un mauvais sort
|
23
|
5,8
|
|
causée par les microbes
|
366
|
91,5
|
|
mauvais sort et causée par les
microbes
|
5
|
1,2
|
|
Négligence
|
2
|
0,5
|
|
Malnutrition
|
4
|
1,0
|
|
Total
|
400
|
100,0
|
Parmi les types de recours de soins auxquels ont recouru la
population ces derniers 30 jours, 92,2% ont recouru à la médecine
moderne, 6% à l'automédication, 1% à la prière pour
résoudre leur problème de santé et 0,8% à la
médecine traditionnelle. Quant à la perception de la maladie, il
y a eu diverses opinions dont la majorité 91,5% a pensée que la
maladie a été causée par les microbes. Ceci explique
l'approche thérapeutique.
13. Coûts pratiqués par l'HGR
La barrière financière que représentent
les coûts de soins pratiqués à l'HGR Masa limite
l'utilisation des services à l'hôpital, la fréquence de
différents types de coûts pratiqués par l'HGR est
reproduite dans le tableau 10.
Tableau 10 : Fréquence de
différents types de coûts pratiqués par l'HGR
|
Types de coûts
|
Fréquence
|
Pourcentage
|
|
Cher
|
268
|
67,0
|
|
Inaccessible
|
7
|
1,7
|
|
Abordable
|
111
|
27,8
|
|
moins cher
|
14
|
3,5
|
|
Total
|
400
|
100,0
|
Il ressort de la lecture de ce tableau que 67% des
ménages ont confirmé que les coûts de soins
pratiqués à l'HGR Masa sont chers. Ils préfèrent
fréquenter l'hôpital que lorsque la maladie s'aggrave avec comme
conséquence la mortalité hospitalière de moins de vingt
quatre heures élevée en milieu rural.
14. Différentes manières d'honorer les
factures de soins
Tableau 11 : Fréquence d'extinction des
factures de soins
|
Façon d'honorer la facture
|
Fréquence
|
Pourcentage
|
|
paiement cash
|
262
|
65,5
|
|
paiement par tranche
|
134
|
33,5
|
|
paiement en nature
|
3
|
0,7
|
|
paiement par prise en charge
|
1
|
0,3
|
|
Total
|
400
|
100,0
|
Malgré le faible budget alloué à la
santé dans les ménages, 65,5% des ménages ont
été à la hauteur de payer cash leur facture contre 0,3%
des ménages pris en charge.
15. Niveau d'étude et le lieu de se faire
soigner
Tableau 12 : Tableau croisé du niveau
d'étude et le lieu de se faire soigner
|
Niveau d'étude du chef de
ménage
|
Lieu de se faire soigner
|
Total
|
|
médecine moderne
|
Automédication
|
médecine traditionnelle
|
groupe de prière/spiritualité
|
|
|
sans niveau
|
17(4,6%)
|
7(29,2%)
|
1(33,3%)
|
2(50%)
|
27(6,8%)
|
|
Primaire
|
73(19,8%)
|
6(25,0%)
|
1(33,3%)
|
2(50%)
|
82(20,5%)
|
|
Secondaire
|
254(68,8%)
|
8(33,3%)
|
1(33,4%)
|
0(0%)
|
263(65,6%)
|
|
supérieur et universitaire
|
19(5,1%)
|
3(12,5%)
|
0(0%)
|
0(0%)
|
22(5,5%)
|
|
Professionnel
|
1(0,3%)
|
0(0%)
|
0(0%)
|
0(0%)
|
1(0,3%)
|
|
infirmier A3 ou A2
|
5(1,4%)
|
0(0%)
|
0(0%)
|
0(0%)
|
5(1,3%)
|
|
Total
|
369(100,0%)
|
24(100,0%)
|
3(100,0%)
|
4(100,0%)
|
400(100,0%)
|
Sur les 100% des ménages qui ont recouru à la
médecine moderne 68,8% étaient de niveau secondaire. Tandis que
ceux qui ont recouru à l'église le niveau primaire et sans niveau
ont représenté une proportion équitable de 50% chacun.
Quant à l'automédication, nous disons que la plus grande partie
(33,3%) était de niveau secondaire.
4.2. ANALYSE EMPIRIQUE DU
MODELE
4.2.1. Base
théorique du modèle
Dans le cadre de notre régression logistique, les
variables retenues sont les suivantes :
a. Variable dépendante :
Ø L'utilisation de services de santé dans la ZS
Masa
b. Variables indépendantes :
Ø La qualité des soins ;
Ø La religion du chef de ménage ;
Ø L'accueil ;
Ø Le niveau de vie ;
Ø Le niveau d'étude du chef de
ménage ;
Ø Les dépenses de santé ;
Ø La compétence du personnel ;
Ø Les catégories
socio-économiques ;
Ø Les conditions d'hébergement ;
Ø la taille de ménage.
Le modèle va permettre ainsi d'expliquer/calculer la
probabilité de recourir à l'utilisation de services de
santé de l'HGR Masa quand les valeurs caractéristiques
individuelles Xi sont reconnues. Pour notre étude, ce
modèle s'est présenté comme suit :
Où = faible taux d'utilisation de services de
santé de l'HGR Masa.
Xi= ensemble de variables exogènes ou
indépendantes (la qualité des soins ; la religion ;
l'accueil ; le niveau de vie ; le niveau d'étude du chef de
ménage ; les dépenses de santé ; la
compétence du personnel ; les conditions
d'hébergement ; la taille de ménage et les catégories
socio-économiques).
Les résultats de cette analyse ont été
présentés sous forme de tableaux et graphiques. Ce modèle
va nous permettre d'exprimer la relation entre une variable qualitative
à deux modalités et des variables explicatives qui peuvent
être qualitatives et/ou quantitatives. L'expression du modèle nous
permettant de faire cette analyse multivariée est la suivante :
Où : : Constante.
: L'utilisation de services de santé de l'HGR Masa.
X1, X2, X3, X4, X5, X6, X7, X8, X9 et X10 représentant
les différentes variables indépendantes sensées influencer
l'utilisation de services de santé de l'HGR Masa et Ut étant une
constante aléatoire.
4.2.2. Spécification du
modèle
Le modèle va seulement établir la relation entre
l'utilisation de services de santé de l'HGR Masa (variable
dépendante) qui est une variable à deux modalités, et
quelques variables indépendantes déjà décrites
ci-haut et qui sont : la qualité des soins ; la
religion ; l'accueil ; le niveau de vie ; le niveau
d'étude du chef de ménage ; les dépenses de
santé ; la compétence du personnel ; les
conditions d'hébergement ; la taille de ménage et les
catégories socio-économiques.
Ainsi, notre modèle de régression est
spécifié comme suit :
Après avoir spécifié le modèle,
nous nous sommes servis de logiciel SPSS pour estimer notre modèle qui
en fait utilise la méthode des moindres carrés et dont les
résultats sont rapportés dans le tableau 13.
Tableau 13 : Déterminants de l'utilisation
de services de soins de santé
|
Variables
|
Bêta
|
S.E.
|
OR
|
IC (95%)
|
p
|
|
Qualité des soins
|
3,612
|
0,479
|
37,024
|
2,559-565,591
|
0,000
|
|
Religion
|
0,073
|
0,140
|
0,818
|
0,501-1,338
|
0,422
|
|
Accueil
|
0,084
|
0,035
|
0,973
|
0,653-1,451
|
0,389
|
|
Niveau de vie
|
-2,822
|
0,047
|
0,059
|
0,004-0,829
|
0,001
|
|
Niveau d'étude du chef de
ménage
|
-0,050
|
0,050
|
1,055
|
0,936-1,189
|
0,384
|
|
Dépenses de santé
|
-0,862
|
0,029
|
10,950
|
7,211-16,628
|
0,000
|
|
Compétence du personnel
|
0,037
|
0,025
|
0,043
|
1,057-39,437
|
0,013
|
|
Conditions d'hébergement
|
-0,018
|
0,033
|
1,205
|
0,839-1,729
|
0,314
|
|
Taille de ménage
|
-0,032
|
0,023
|
4,614
|
0,770-27,640
|
0,000
|
|
Catégorie sociale
|
0,010
|
0,028
|
8,270
|
0,434-157,462
|
0,889
|
|
Constante
|
2,837
|
0,141
|
0,000
|
|
0,000
|
Il ressort de la lecture de ce tableau que la non utilisation
de services de santé est influencée par la perception de la
qualité de soins, par la perception de la compétences du
personnel, par le niveau de vie de patients, par les dépenses de
santé et la taille de ménage. Le modèle montre que les
personnes ayant une mauvaise perception de la qualité de soins offerts
au niveau de structures de soins ont une probabilité
élevée de ne pas utiliser les services (OR=37,024 ;
2,559-535,591). D'autre part, les personnes percevant que le personnel a une
compétence moyenne ont 6 plus de chance de ne pas utiliser les services
de soins que ceux percevant que le personnel est compétent (OR=6,456,
IC95% :1,057-39,437).
Par contre, la non utilisation de services de soins est
réduite lorsque la personne a un niveau de vie faible.
4.3. FOCUS GROUP :
DETERMINANTS SOCIO-ECONOMIQUES INFLUENCANT L'ACCESSIBILITE AUX SOINS DE SANTE
DANS LA ZONE DE SANTE MASA
La présente recherche participative mettra en
scène un groupe des informateurs clés dans la Zone de
Santé Massa (« focus group ») réunissant
respectivement 6 infirmiers dont 2 de chirurgie, 2 de la maternité, 1
de médecine interne et 1 de pédiatrie ayant presque le même
niveau de connaissance, pour réfléchir sur les
déterminants socio-économiques influençant
l'accessibilité aux soins de santé et les voies et moyens pour
s'en sortir.
Il s'agit d'une recherche de type analytique descriptif. La
collecte des données s'est déroulée le 28 décembre
2010.
Procédure de rencontre avec les
informateurs clés
Les informateurs clés ont été
sélectionnés et recrutés par le chercheur principal.
La rencontre de groupe dont la durée était de 40
à 45minutes, a été animée par deux personnes
formées pour la circonstance. Les discussions se sont
déroulées en français et kikongo. La rencontre a eu lieu
dans la salle de réunion du bureau central de la Zone de
Santé.
Voici les 5 thèmes qui ont fait l'objet des discussions
en Focus group :
1. Les raisons de non fréquentation de l'HGR MASA.
2. Les difficultés d'accès aux soins de
santé.
3. La perception de la qualité des soins.
4. Les solutions préconisées.
5. Les recommandations aux autorités
politico-administratives et au gestionnaire de l'HGR.
A la fin de nos investigations, les éléments
ci-après ont été ressortis :
1. Les raisons qui expliquent la non
fréquentation de l'HGR Masa
Les participants ont reconnu que l'hôpital n'est pas
assez fréquenté et ont évoqué les raisons
suivantes : la prolifération des structures de santé
à kasangulu, la tarification exagérée à l'HGR,
la mauvaise condition d'hébergement, le mauvais accueil des malades
à l'HGR, l'inaccessibilité géographique, le retard de
prise en charge, le retard des personnels au service, l'insuffisance des
locaux et le faible revenu de la population.
2. Les difficultés d'accès aux soins de
santé
Les points capitaux évoqués par les informateurs
clés sont :
Pour certains le faible revenu de la population, la
capacité d'accueil limitée ainsi qu'une tarification
élevée seraient les principales difficultés d'accès
aux soins de santé.
Pour d'autres, la distance pour atteindre l'HGR est trop
longue et que les femmes enceintes référées passent
directement dans le bloc opératoire sans être observées.
3. La perception de la qualité des
soins
En ce qui concerne la perception de la qualité des
soins par la population, la majorité des informateurs clés
avaient reconnus que la population pense au mauvais sort et à la
négligence des coutumes.
Une minorité a même reconnue cependant que la
population pense à l'ignorance.
4. Les solutions préconisées
Les solutions les plus soulevées pour résoudre
les difficultés rencontrées par la population pour
accéder aux soins de santé de qualité à
Kasangulu étaient que l'Etat Congolais puisse améliorer la
capacité d'accueil ; donner des subsides à l'HGR et
motiver les personnels.
La minorité a pensé quand même à la
conscientisation de la population par une activité donnée et
la conscientisation des personnels à améliorer leur façon
d'accueillir les malades.
5. Recommandations aux APA et au gestionnaire de
l'HGR
Que les APA :
Ø Subventionnent les actes que posent les
Médecins et les Infirmiers de l'HGR.
Ø Revoir à la baisse la tarification des actes
et d'hospitalisation.
Ø Améliorer les conditions de vie des
travailleurs par un salaire consistant.
Ø Equipent l'HGR.
Ø Créer de l'emploi pour résorber le
chômage et permettre à la population de se prendre en charge.
Ø Approvisionnent l'HGR des médicaments.
Que le gestionnaire de l'HGR pense au budget d'investissement
local et motive ses personnels.
CHAPITRE 5 : LA
DISCUSSION
Le présent travail a pour objet de donner un
aperçu général et de faire l'analyse des
déterminants socio-économiques qui influencent
l'accessibilité aux soins dans la ZS de Masa. L'accessibilité est
l'un des principes fondamentaux du système congolais de soins de
santé.
Mais qu'est-ce que l'accessibilité? Qu'est-ce qui
constitue un accès raisonnable? Quand nous parlons de « services de
soins de santé », à quels services pensons-nous?
Pensons-nous seulement aux soins médicaux classiques ou pensons-nous
également aux soins donnés par des professionnels de la
santé autres que des médecins?
Les services de santé, tout comme les obstacles nuisant
à l'accès à ces services, agissent comme des
déterminants de la santé. Lorsque les systèmes de
santé ne fournissent pas des soins équitables ou un accès
équitable aux soins, ils peuvent empirer les disparités sociales
et devenir un facteur de la dégradation de l'état de santé
de la population.
Il est évident que de nombreux facteurs influent sur la
santé. Ces « déterminants » de la santé
comprennent les conditions de vie et de travail, le milieu, les services de
santé, le développement infantile, le soutien social, les
habitudes sanitaires et les habiletés d'adaptation individuelles, ainsi
que la biologie et le patrimoine génétique (Comité
consultatif fédéral-provincial-territorial sur la santé
des populations, 1994). Outre ces facteurs, d'autres tels que le sexe, la
culture et l'appartenance à certains groupes démographiques ont
aussi une incidence importante sur l'état de santé (Comité
consultatif fédéral-provincial-territorial sur la santé de
la population, 1999).
Il s'avère dans notre étude que malgré le
faible budget alloué à la santé, la majorité des
ménages a pu quand même honorer leurs factures de soins. Une
faible proportion des ménages (0,3%) a été
supportée par de tiers payants. Par rapport à la taille de
ménage, nous avons trouvé une moyenne de 4,88. Une proportion qui
avoisine celle de l'enquête MICS2 (2002) qui indique que la taille
moyenne des ménages en RDC est de 6,4 personnes. Elle avoisine
également celle d'EDS (2007) qui indique une taille moyenne des
ménages en RDC de 5,4 personnes. Nous remarquons une
légère différence sur la taille des ménages qui est
de 7,2 personnes par ménage pour l'enquête de la DEP alors que
notre enquête l'estime à 4,88 .La différence proviendrait
du fait que l'enquête de la DEP a concerné la ville province de
Kinshasa, la ZS de KIKIMI qui pourrait avoir de légères
différences avec la ZS de Masa dans la province du Bas-Congo.
Le revenu moyen mensuel qui vient d'être
évalué par cette étude est de 50,349$ soit un revenu
dépensé par jour par personne de 0,30$/personne/jour. Cela veut
dire qu'on est encore loin d'atteindre le seuil de pauvreté absolu
fixé à 1 $/personne/jour.
A cause de la prépondérance des activités
informelles, la collecte des données sur le revenu mensuel de
ménages pose d'énormes problèmes. Le revenu est
interprété uniquement comme étant le revenu effectivement
dépensé par le ménage, quelle qu'en soit la source.
D'ailleurs, dans une économie aussi informelle, le
revenu dépensé est sans doute le meilleur des ressources
financières des ménages car le salaire déclaré en
RDC ne représente qu'une fraction évaluée entre 33% et 47%
des dépenses du ménage. (Projet CRI (country of information).
Fiche pays RDC, mailto: 2007.return@yluchtelingenwerk)
En 2003, la population de la RDC était estimée
à environs 56625000 d'habitants. Sur cette population, près de
45300000 personnes survivaient avec seulement 135 FC (au taux de change de 450
FC pour un dollars américain) de consommation journalière
chacune. En termes de proportion, cela représente un chiffre de l'ordre
de 80% de la population dont le niveau de vie se situe bien en
deçà du fameux seuil de pauvreté (monétaire)
fixé à 1 dollars américain par personne et par jour. A
Kinshasa, le revenu moyen a été évalué en 2006
à 197,39$ soit un revenu dépensé par jour par personne de
0,85$. (Projet CRI (country of information). Fiche pays RDC, mailto :
2007.return@yluchtelingenwerk)
Par rapport au statut d'occupation, notre étude a
démontré que 70,5% de chefs de ménages sont
propriétaires contre 21,8% des locataires. Selon l'enquête MICS2
le statut d'occupation de l'habitation se présente de la manière
suivante 75% des chefs de ménage étaient propriétaires de
leur logement, tandis que 12% étaient locataires et 10%
hébergés, c'est-à-dire logés par un parent, un ami
ou sous logés. (MICS2, 2002)
La présente étude a montré que les
ménages dirigés par des femmes représentent 19 % de
ménages contre 81% des ménages conduits par le chef de sexe
masculin. Signalons que la proportion des femmes chefs de ménages est
supérieure à celle de MICS 2001 (14%). (MICS 2, 2001) Cette
augmentation de proportions de femmes chef de ménage serait surtout due
au fait de l'augmentation des veuves et filles mères.
Tandis que Mushagalusa, dans son enquête menée
dans la ZS de Kadutu a trouvé, comme pour notre enquête une
prédominance du sexe masculin dans la direction des ménages soit
56% pour le sexe masculin .Mais son enquête reste cependant muette sur la
taille et le sexe du chef de ménage.
La différence réside aussi dans la profession du
chef de ménage. La DEP, dans son enquête, a trouvé une
forte proportion des chômeurs (58,8%) dirigeant les ménages.
Tandis que notre enquête n'a trouvé que 3,4% des chefs de
ménages sans emploi. La différence du lieu d'enquête
expliquerait aussi une telle différence. Nous n'avons pas voulu
établir un quelconque parallélisme avec le travail de Mushagalusa
étant donné la différence assez importante du lieu
d'enquête.
En ce qui concerne le nombre de repas, dans l'ensemble 96,3%
des ménages consomment moins de trois repas (moyenne de deux repas). Une
proportion légèrement élevée par rapport à
l'enquête réalisée par MICS 2 (2002) qui indique que la
majorité de la population, soit 86% prennent moins de trois repas par
jour. A Kinshasa, la proportion est de 86%. (MICS 2, 2001)
Contrairement à l'enquête de Mugisha menée
au Burkina Faso qui révèle que la qualité des soins est le
seul facteur prédictif positif pour le choix de l'utilisation des
services de santé, notre enquête a révélé
cinq facteurs prédictifs qui sont la qualité des soins, le niveau
de vie, les dépenses de santé, la compétence du personnel
soignant et la taille de ménage.
L'assimilation des déterminants de la santé a
permis de comprendre comment le milieu socio-économique influe sur la
santé. À priori, le rapport entre le revenu et l'état de
santé, de même qu'entre le revenu et l'utilisation des services de
santé apparaissaient comme une corrélation logique. À
posteriori, les recherches ont confirmé qu'au Canada, l'utilisation des
services de santé n'a aucun rapport avec le revenu (Comité
consultatif fédéral-provincial-territorial sur la santé de
la population, 1999).
CHAPITRE 6 : LA CONCLUSION ET
QUELQUES RECOMMANDATIONS
Notre travail s'est assigné comme objectif
général d'identifier les facteurs influençant
l'utilisation des services des soins de santé dans l'HGR Masa en vue de
proposer les stratégies d'amélioration susceptibles de mieux
répondre et satisfaire la population et de contribuer à la
réduction de la morbidité et la mortalité infantile.
L'hypothèse de recherche formulée stipulait que
l'utilisation des services des soins de santé dans l'HGR Masa est
fonction de plusieurs facteurs comme aux dépenses de santé,
à la catégorie socio-économique, à la
dégradation des infrastructures sanitaires, les conditions
d'hébergement de l'HGR Masa, à la faible capacité
d'accueil, à la compétence du personnel soignant de l'HGR Masa,
à la taille de ménage groupé, au niveau d'étude du
chef de ménage, à l'accueil à l'HGR Masa et au niveau
de vie.
Pour atteindre notre objectif, une étude transversale a
été effective avec les données collectées à
partir de l'échantillon de 400 ménages sélectionnés
par la méthode probabiliste à plusieurs degrés. Ces
données ont été travaillées et analysées
à l'aide des logiciels Epidata et SPSS 10.0.
Une régression logistique nous a permis
d'établir une forte influence significative qu'exercent la
qualité des soins, les dépenses de santé, le niveau de
vie, la compétence du personnel et la taille de ménage.
Les coûts variables comme la religion, l'accueil, le
niveau d'étude du chef de ménage, les conditions
d'hébergement, la catégorie sociale, leur significativité
n'est pas prouvée.
Quant à la part du budget des ménages
alloué à la santé, la population de Kasangulu a une faible
proportion marginale à dépenser pour leur santé ; en
outre, l'utilisation de service de soins de santé autonome ne
dépend pas des facteurs considérés par notre étude,
exerce une influence sur l'utilisation de service de soins de santé dans
l'HGR Masa, ce qui ouvre la voie à toute étude ultérieure.
Nous pouvons dire qu'il existe outre les facteurs
identifiés par notre étude, d'autres qui limitent l'utilisation
des services des soins de santé dans l'HGR Masa.
De ce qui précède, nous pouvons formuler les
recommandations suivantes :
1. Aux APA (autorités
politico-administratives) :
Ø Concentrer davantage l'attention sur les grands
déterminants socio-économiques qui peuvent influencer
l'accessibilité aux soins et répondre à ces besoins
fondamentaux ;
Ø Augmenter les lignes budgétaires d'Etat
allouées à la santé en vue de financer pour le
fonctionnement des hôpitaux publics qui prennent en charge la
santé de la majorité de la masse populaire active;
Ø Utiliser les comptes Nationaux de la santé
pour mieux répartir les ressources financières,
matérielles et humaines ;
Ø Réhabiliter les infrastructures et
équiper les hôpitaux publics qui affichent une image de
misère afin d'améliorer la qualité des soins offerts
à la population ;
Ø Assurer la prise en charge correcte et motiver
fortement le personnel de santé en leur accordant un salaire
régulier et conséquent pour accroître leur rendement et
améliorer les conditions d'accueil des patients ;
Ø Construire de nouveaux hôpitaux et centres de
santé de référence dans certaines contrées
enclavées du pays afin d'assurer une couverture efficace dans le pays en
structures sanitaires de niveau secondaire.
Ø Créer des emplois.
2. Au Comité directeur
Ø L'équipe du Bureau Central de la ZS devra
respecter les normes d'implantation des structures sanitaires ;
Ø Afficher la tarification sur les lieux publiques au
sein de l'HGR ;
Ø Faire appliquer une tarification
étudiée selon les cas ;
Ø Veuillez à ce que le personnel de santé
applique la tarification telle que décidée par le comité
directeur et le conseil d'administration ;
Ø Revoir à la baisse la tarification des actes
médicochirurgicaux et compter sur la vitesse de rotation des malades
pour augmenter les recettes de la Fosa ;
Ø Assurer le recyclage et la formation en cours
d'emploi pour maintenir à niveau le personnel de santé afin de
continuer à offrir des soins de santé scientifiquement
acceptables ;
Ø Mettre en place des mécanismes de recouvrement
des coûts adaptés au pouvoir d'achat des usagers pour faciliter
l'accès aux soins des couches de la population les plus
démunies ;
Ø L'HGR Masa devra soigner son image de marque en
veillant à la qualité de ses services et vendre son image au
grand public ;
Ø Mettre en place des mutuelles de santé en
collaboration avec le Ministère de la santé et ses
partenaires.
3. A la communauté
Ø S'affilier ou créer des mutuelles de
santé ;
Ø Consentir à payer les frais des soins
reçus ;
Ø Chercher l'information sur le fonctionnement des
Fosa ;
Ø La population doit privilégier la
solidarité familiale et clanique pour couvrir le risque-maladie à
l'instar de la mobilisation qui se fait spontanément autour des
obsèques d'un membre de famille qui décède.
REFERENCES BIBLIOGRAPHIQUES
1. AKIN, J.S et HUTCHISON Moteur de choix de soins de
santé et le phénomène de baypasing, vol.
14 :2,1986 ;
2. Comité consultatif
fédéral-provincial-territorial sur la santé de la
population, 1999 ;
3. COMMEYRAS, Christophe. Etude de l'accessibilité et
déterminants de recours aux soins et aux médicaments pour la
population du Cameroun. Situation Santé Pays. Yaoundé. Cameroun,
1999, p21 ;
4. Document de stratégie de la croissance et de la
réduction de la pauvreté (draft 04), juin 2006, page
22-24 ;
5. Groupe de travail sur les soins de santé de
l'Association du Barreau canadien, 1994:1 ;
6. Guide pratique des mutuelles de santé en Afrique,
ANMC-WSM-BIT-ACOPAM, 1996, Dakar ;
7. GWATKIN P.R., « Inégalité de
santé des pauvres : que sait-on et que peut-on
faire ? », Bulletin 2000, Recueil d'articles n°3,
organisation Mondiale de la Santé (OMS), 2000, p.p 3-16 ;
8. http://www.google.com/ assurance maladie en
Europe ;
9. KABA K., Pauvreté et santé (1ère
partie), Conakry, 2006 ;
10. Machozi Sesete : Estimation des dépenses de
soins de santé dans les différents transferts de fonds (ville de
Kinshasa), RDC ; esp, 2007-2008 ;
11. Mariko Mamadou, Accès aux soins de
qualité : résultats d'une étude empirique
menée à Bamako (Mali), In le financement de la santé dans
les pays d'Afrique et d'Asie à faible revenu, Edition Karthala, Paris,
2003 ;
12. Mini Santé RDC, Politique et stratégies de
financement du secteur de santé, Kinshasa, septembre 2004 ;
13. Mini Santé, RDC, Stratégie de renforcement
du système de santé 2005 ;
14. MONEKOSSO, G.L. L'initiative de Bamako : quelques
principes généraux. Organisation Mondiale pour la Santé,
Bureau régional pour l'Afrique : Brazzaville, 1989 ;
15. MUNYANGA M.: Organisation et Régulation des
systèmes de santé et financement base sur la performance, notes
de cours, ESP/UNIKIN, 2010 ;
16. MUNYANGA M.: Organisation et Régulation des
systèmes de santé et financement base sur la performance, notes
de cours, ESP/UNIKIN, 2010 ;
17. MUNYANGA M.: Organisation et Régulation des
systèmes de santé et financement base sur la performance, notes
de cours, ESP/UNIKIN, 2010 ;
18. Mushagalusa S. P. : Etude des déterminants
socio-économiques de l'utilisation des services de santé par les
ménages de la zone de santé de kadutu ; Sud-Kivu, RDC ;
esp, déc. 2005 ;
19. OKITOLONDA W. : Méthodologie de la recherche,
notes de cours, ESP/UNIKIN, 2010 ;
20. Pascal BONNET : Le concept d'accessibilité et
d'accès aux soins, dossier de DEA GEOS Université Paul
Valéry Montpellier 3, 2002 ;
21. Plan national de développement sanitaire
2011-2015 ;
22. Rapport de la conférence internationale sur les
soins de santé primaires, Alma-Ata, 6-12 septembre 1978 ;
23. Rapport de mission : faisabilité de la mise en
oeuvre de mutuelles de santé en République Démocratique du
Congo, Ministère de la santé, septembre-octobre 2004 ;
24. Sanmartin, Gendron, Berthelot and Murphy, 2004; Rosenberg,
2002;
25. www.ministère de la santé publique RDC, la
mission du ministère de la santé.
ANNEXES
N° de la fiche :
................
Annexe 1 : OUTIL DE COLLECTE DES
DONNEES
REPUBLIQUE DEMOCRATIQUE DU CONGO
UNIVERSITE DE KINSHASA
ECOLE DE SANTE PUBLIQUE
PROGRAMME DE L'ECONOMIE DE LA SANTE
ENQUETE MENAGES SUR LES DETERMINANTS SOCIO-ECONOMIQUES
INFLUENCANT L'ACCESSIBILITE AUX SOINS DE SANTE DANS LA ZONE DE SANTE DE
MASA/KASANGULU
A l'intention de l'enquêté (e) :
Bonjour
Dans le cadre de la recherche sur les déterminants
socio-économiques influençant l'accessibilité aux soins de
santé dans la zone de santé de Masa, le présent
questionnaire d'enquête a été élaboré en vue
de nous permettre de mieux connaître ces déterminants pour
envisager les actions correctrices dans le but d'offrir à la population
de Kasangulu des soins de santé de qualité avec son
entière participation.
Pour la valeur de notre étude, nous vous prions de
répondre en toute objectivité à toutes les questions et
vous garantissons le caractère anonyme de ce questionnaire.
Accepteriez-vous de participer librement à cette
étude ? Si oui, voudriez-vous apposer votre signature dans ce
document ?
Nous vous en remercions de tout notre coeur.
Nom de l'enquêté Signature
Date de l'enquête : JJ/MM/AAAA
_____ /_____/_____
Equipe de travail :
|
Nom et post-nom
|
Date
|
Signature
|
Code
|
|
Enquêteur
|
|
|
|
|
|
Contrôleur
|
|
|
|
|
|
Superviseur
|
|
|
|
|
|
Codificateur
|
|
|
|
|
|
Informaticien
|
|
|
|
|
IDENTIFICATION DE LA ZONE DE SANTE :
1. Zone de Santé : /_______________/
2. Nom de l'aire de santé :
/_______________/
3. Origine de l'aire de santé : rural /___/
urbain /___/
4. Village/rue : /_______________/
5. Numéro de la parcelle
: /________________/
Nombre de ménages dans la parcelle :
/_______________/
MODULE I : IDENTIFICATION DE
L'ENQUETE
|
N°
|
QUESTIONS
|
REPONSES
|
CODE
|
|
Q101
|
Nom et post-noms du Chef de ménage
|
..................................
|
/_____/
|
|
Q102
|
Date de naissance
|
......./......./.......
|
/____/
|
|
Q103
|
Sexe du chef de ménage
|
1= Masculin
2= Féminin
|
/____/
|
|
Q104
|
Taille du ménage (nombre total de personnes habitant le
ménage)
|
|
/____/
|
|
Q105
|
Nombre total de personnes habitant le ménage par
tranche d'âge et par sexe
|
1= 0-12 ans : .........M, .........F
2= 13-19ans : .........M, ........F
3= 20-49ans : .........M, ........F
4= =50ans : ............M, ........F
|
/____/
|
|
Q106
|
Niveau d'étude du chef de ménage
|
1= Sans niveau
2= Primaire
3= Secondaire
4= Supérieur et universitaire
5= Autres (à
préciser)................................
|
/____/
|
|
Q107
|
Profession du Chef de ménage
|
1= Fonctionnaire
2= Vendeur au marché
3= Agriculteur
4= Autres (à
préciser)................................
|
/____/
|
|
Q108
|
Religion du chef de famille
|
1= Catholique
2= Protestante
3= Kimbanguiste
4= Salutiste
5= Eglises de réveil
6= Autres (à
préciser)................................
|
/____/
|
|
Q109
|
Province d'origine
|
1= Bas-Congo
2= Bandundu
3= Equateur
4= Kasaï occidental
5= Kasaï oriental
6= Katanga
7= Kinshasa
8= Maniema
9= Nord Kivu
10= Province orientale
11= Sud Kivu
12= Autres (à
préciser)......................................
|
/____/
|
MODULE II : FACTEURS
SOCIO-ECONOMIQUES
|
N°
|
QUESTIONS
|
REPONSES
|
CODE
|
|
Q201
|
Etes-vous propriétaire de cette parcelle ?
|
1= Je suis propriétaire
2= Je suis locataire
3= Autres (à
préciser)................................
|
/____/
|
|
Q202
|
Avez-vous une source de revenu sûre?
|
1= Oui
2= Non
|
|
|
Q203
|
Si oui lesquels
Si non passer à la Q204
|
1= Travail
2= Commerce
3= Champs
4= Autres (à préciser).................
|
|
|
Q204
|
Avez-vous des travailleurs que vous payez à la fin du
mois ?
|
1= Oui
2= Non
|
/____/
|
|
Q205
|
Possédez-vous un véhicule ?
|
1= Oui
2= Non
|
/____/
|
|
Q206
|
Possédez-vous un magasin ?
|
1= Oui
2= Non
|
/____/
|
|
Q207
|
Dans quelle catégorie socio-économique vous
classez-vous ?
|
1= Riche
2= Moyennement riche
3= Pauvre
4= Très pauvre
5= Autres (à
préciser)................................
|
/____/
|
|
Q208
|
Combien dépensez-vous par jour pour la
nourriture ?
|
..............................FC
Ou .........................$
|
/____/
|
|
Q209
|
Combien de repas mangez-vous par jour ?
|
|
/____/
|
|
Q210
|
Quel est votre aliment de base ?
|
1=Riz
2= Manioc (fufu)
3= Chikwangue
4= Autres (à
préciser)................................
|
/____/
|
|
Q211
|
Combien coûte une mesure (sakombi) de riz ?
|
.................FC
Ou ............$
|
/____/
|
|
Q212
|
Combien coûte une mesure (ekolo) de fufu ?
|
..................FC
Ou .............$
|
/____/
|
|
Q213
|
Combien coûte une chikwangue ?
|
..................FC
Ou .............$
|
/____/
|
MODULE III : FACTEURS GEOGRAPHIQUES ET
CULTURELS
|
N°
|
QUESTIONS
|
REPONSES
|
CODE
|
|
Q301
|
Pour vous la maladie est-elle comme
|
1= un mauvais sort
2= causée par des microbes
3= Autres (à
préciser)................................
|
/____/
|
|
Q302
|
Combien de cas de maladie avez-vous eu en famille au cours de
ces 30 derniers jours ?
|
......................
|
/____/
|
|
Q303
|
Si aucun cas de maladie enregistré, aller à la
Q308
|
|
/____/
|
|
Q304
|
Quelles sont ces maladies ?
|
|
/____/
|
|
Q305
|
Où êtes-vous allé pour vous faire
soigner ?
|
1= HGR
2= Centre de Santé
3= Poste de santé
4= Dispensaire
5= Autres (à
préciser)................................
|
/____/
|
|
Q306
|
Pourquoi vous vous êtes fait soigner à cette
fosa ?
|
1= Soins de qualité
2= Accueil de qualité
3= Proximité de ma maison
4= Coût des soins abordables
5= Autres (à
préciser)................................
|
/____/
|
|
Q307
|
Combien avez-vous dépensé pour les
soins ?
|
...............FC
Ou ..........$
|
/____/
|
|
Q308
|
Quelle distance sépare votre maison et la
fosa ?
|
................km
|
/____/
|
|
Q309
|
Où avez-vous l'habitude de vous faire soigné
lorsque vous tombez malade ?
|
1= Médecine moderne
2= Automédication
3= Médecine traditionnelle
4= Groupe de prière/ spiritualiste
5= Autres (à
préciser)................................
|
/____/
|
MODULE IV : FACTEURS FINANCIERS
|
N°
|
QUESTIONS
|
REPONSES
|
CODE
|
|
Q401
|
Que pensez-vous des coûts de soins pratiqués par
l'hôpital ?
|
1= Cher
2= Inaccessible
3= Abordable
4= Moins cher
4= Autres (à
préciser)................................
|
/____/
|
|
Q402
|
Quels sont les modes de paiement utilisés par
l'HGR ?
|
1= Paiement cash
2= Paiement par tranche
3= Paiement en nature
4= Paiement par gage
5= Autres (à préciser).......................
|
/____/
|
|
Q403
|
Etes-vous complètement acquitté de votre facture
des soins ?
|
1= Oui
2= Non
|
/____/
|
|
Q404
|
Etes-vous amené à vendre certains de vos biens
pour vous acquitter de votre facture des soins ?
|
1= Oui
2= Non
|
/____/
|
|
Q405
|
Si oui, lesquels
Si non, passer à la Q406
|
|
/____/
|
|
Q406
|
Qui paye les soins médicaux pour vous ?
|
|
/____/
|
|
Q407
|
Comment parvenez-vous à payer les factures de soins?
|
1= Prendre sur les économies du ménage
2= S'endetter chez le voisin
3= Vendre un objet de valeur
4= S'endetter à la fosa
5= Autres (à
préciser)................................
|
/____/
|
|
Q408
|
Combien d'argent gagnez-vous par mois ?
|
..............FC
Ou .........$
|
/____/
|
MODULE V : PERCEPTION DE LA QUALITE DES
SOINS
|
N°
|
QUESTIONS
|
REPONSES
|
CODE
|
|
Q501
|
Connaissez-vous l'HGR Masa ?
|
1= Oui
2= Non
|
/____/
|
|
Q502
|
Si non, ne continuez plus.
|
|
|
|
Q503
|
Comment jugez-vous la qualité des soins
administrés à l'HGR ?
|
1= Bonne
2= Mauvaise
3= Autres (à
préciser)................................
|
/____/
|
|
Q504
|
Si mauvaise, pourquoi ?
|
..................................................
|
/____/
|
|
Q505
|
Comment jugez-vous la distance à parcourir pour arriver
à l'HGR ?
|
1= Très longue
2= acceptable
|
/____/
|
|
Q506
|
Comment jugez-vous l'accueil à l'HGR Masa ?
|
1=Acceptable
2= Mauvais
3= Autres (à
préciser)................................
|
/____/
|
|
Q507
|
Quelles sont les conditions d'hébergement de l'HGR
Masa ?
|
1=Bonne
2= Mauvaise
3= Autres (à
préciser)................................
|
/____/
|
|
Q508
|
Comment jugez-vous la compétence du personnel soignant
de l'HGR Masa ?
|
1= Compétent
2= Moyen
3=Pas compétent
4= Autres (à
préciser)................................
|
/____/
|
|
Q509
|
Avez-vous de suggestions pour l'amélioration de l'HGR
Masa ?
|
1=Améliorer l'accueil
2= Diminuer le prix
3=Engager le personnel qualifié
4= Autres (à
préciser)................................
|
/____/
|
FOCUS GROUP : DETERMINANTS SOCIO-ECONOMIQUES
INFLUENCANT L'ACCESSIBILITE AUX SOINS DE SANTE DANS LA ZONE DE SANTE
MASA
La présente recherche participative mettra en
scène un groupe des informateurs clés dans la Zone de
Santé Massa (« focus group ») réunissant
respectivement 6 infirmiers dont 2 de chirurgie, 2 de la maternité, 1
de médecine interne et 1 de pédiatrie ayant presque le même
niveau de connaissance, pour réfléchir sur les
déterminants socio-économiques influençant
l'accessibilité aux soins de santé et les voies et moyens pour
s'en sortir.
Il s'agit d'une recherche de type analytique descriptif. La
collecte des données s'est déroulée le 28 décembre
2010.
Procédure de rencontre avec les
informateurs clés
Les informateurs clés ont été
sélectionnés et recrutés par le chercheur principal.
La rencontre de groupe dont la durée était de 40
à 45minutes, a été animée par deux personnes
formées pour la circonstance. Les discussions se sont
déroulées en français et kikongo. La rencontre a eu lieu
dans la salle de réunion du bureau central de la Zone de
Santé.
Voici les 5 thèmes qui ont fait l'objet des discussions
en Focus group :
1. Les raisons de non fréquentation de l'HGR MASA.
2. Les difficultés d'accès aux soins de
santé.
3. La perception de la qualité des soins.
4. Les solutions préconisées.
5. Les recommandations aux autorités
politico-administratives et au gestionnaire de l'HGR.
Guide d'entretien du focus group
|
N°
|
Questions
|
Réponses
|
|
1.
|
Pourquoi l'HGR n'est pas assez
fréquenté ?
|
|
|
2.
|
Est-ce que les soins administrés à l'HGR
est-elle de qualité ? Si non, pourquoi ?
|
|
|
3.
|
Quelles sont les difficultés rencontrées par la
population pour accéder aux soins de santé de
qualité à Kasangulu?
|
|
|
4.
|
D'après vous comment la population perçoit-elle
la maladie ?
|
|
|
5.
|
Quelles solutions préconisez-vous pour résoudre
ces difficultés ?
|
|
|
6.
|
Quelles sont vos recommandations aux APA et au gestionnaire de
l'HGR ?
|
|
Annexe 2 : Codification des variables pour le
modèle de régression logistique
|
Codification des variables
|
Code
|
|
Qualité
|
Bonne
|
1
|
|
Mauvaise
|
0
|
|
Accueil
|
Acceptable
|
1
|
|
Mauvais
|
0
|
|
Niveau de vie
|
1 dollar et plus
|
1
|
|
Moins d'1 dollar
|
0
|
|
Niveau d'études
|
Secondaires et plus
|
1
|
|
Primaire
|
0
|
|
Dépenses de santé
|
Oui
|
1
|
|
Non
|
0
|
|
Compétence du personnel
|
Oui
|
1
|
|
Non
|
0
|
|
Conditions d'hébergement
|
Bonne
|
1
|
|
Mauvaise
|
0
|
|
Taille de ménage
|
< 7
|
1
|
|
= 8
|
0
|
|
Catégorie socioéconomique
|
Riche
|
1
|
|
Pauvre
|
0
|
|
Religion
|
Chrétiens
|
1
|
|
Non chrétiens
|
0
|
| 


