REPUBLIQUE DEMOCRATIQUE DU CONGO
ENSEIGNEMENT SUPERIEUR, UNIVERSITAIRE ET RECHERCHE
SCIENTIFIQUE
« E.S.U.R.S »
INSTITUT SUPERIEUR D'ADMINISTRATION ET
DEVELOPPEMENT
ISAD/RUTSHURU
E-mail :isadnk@yahoo.fr
BP : 17 RUTSHURU

LA PROBLEMATIQUE DE LA PARTICIPATION COMMUNAUTAIRE
DANS LES SOINS DE SANTE PRIMAIRE AU NIVEAU DE LA ZONE DE SANTE DE
BIRAMBIZO
Cas spécifique de l'Aire du Centre Santé
de Référence de KIBIRIZI de Janvier 2013-Juin 2014
Par : Jules KAMBALE
VINDU SIVYOLO
Mémoire
présenté et défendu en vue de l'obtention
du Grade
de Licencié en Santé Publique.
Orientation :
Epidémiologie et Bio statistique
Directeur :
Professeur MANIRAGUHA BALIBUTSA
Encadreur:
Ass2. Justin KAZE
ANNEE ACADEMIQUE 2013-2014
EPIGRAPHE
« Bien- aimé, je souhaite que tu
prospères à tous égards et sois en bonne santé,
comme prospère l'état de ton âme ».
3 Jean : 2
DEDICACE
A ma très chère épouse Yvette KAVUGHO
KIVUYANIKI pour l'encadrement et le climat de sérénité qui
vous a caractérisé tout au long de notre formation
académique.
Jules KAMBALE VINDU SIVYOLO.
REMERCIEMENTS OU AVANT
PROPOS
Une étude de cette ampleur ne pourrait être
menée sans l'injection du temps, de l'énergie, des finances et
des connaissances d'une foule de personnes.
C'est pourquoi au terme de notre formation, il est pour nous
un devoir de complimenter tous ceux qui ont contribué à la
réalisation de ce travail.
A mes parents Joseph KABUYAYA LWATUMBA et
Thérèse KABUO SIVASINGANA pour avoir consenti plusieurs
sacrifices afin de me rendre utile à la société.
A mes beaux parents Jean KAMBALE MIRUHO et
Thérèse KAHINDO pour l'assistance, pour les conseils et
l'assistance surtout morale afin de parfaire mes études
supérieures.
Nous tenons à remercier le HAGUMA NVUNGANYI instigateur
de notre institution c'est par son esprit de créativité que nous
avons eu l'opportunité de suivre notre 2ème cycle dans
une institution aussi bien organisée. Notre titre académique est
le fruit de votre initiative et nous en serons toujours reconnaissants.
Nos remerciements s'adressent à l'académique de
l'ISAD, Mr Sédar KIBIRITI qui a été tout le temps à
nos côtés pendant les deux ans de notre formation, nous disons
aussi nos sincères remerciements.
Nos sincères remerciements à l'endroit du
Professeur MANIRAGUHA BALIBUTSA qui, en dépit de ses multiples
occupations a accepté de diriger nos pas afin de mener à bon port
ce grand travail ; qu'il trouve ici notre sentiment de gratitude.
Nous remercions l'assistant Justin KAZE ; c'est aussi
par sa bonté caractéristique, son esprit de critique que nous
sommes arrivés au bout de ce grand travail de fin de cycle de
licence, que Dieu lui comble de ses bénédictions.
Nous disons sincèrement merci à tous les
enseignants pour leur capacité de transmission du savoir, du savoir
faire et du savoir-être pour une formation efficace dont nous avons
bénéficié.
Nos remerciements vont tout droit à l'endroit de l'ECZ
(équipe cadre de la Zone de Santé) de Birambizo ayant
constitué notre rayon d'étude pour leur serviabilité et
promptitude dans la livraison des données relatives aux travaux de
recherche.
A tous les camarades étudiants de l'ISAD et à
tous ceux qui ont contribué de près ou de loin à
l'achèvement de ce mémoire, nous présentons nos
remerciements et notre profonde gratitude.
Jules KAMBALE VINDU SIVYOLO.
SIGLES ET ABREVIATIONS
AC : Animateur Communautaire
ACZ : Atteindre Chaque zone
APA : Autorité politico administrative
AS : Aire de Santé
BCZS : Bureau Central de la Zone de Santé
CA : Conseil d'administration
c.à.d. : C'est à dire
CODESA : Comité de développement de
santé
COOPI : Cooperazione Internazionale
COSA : Comité de Santé
CPN : Consultation Prénatale
CPON : Consultation post natale
CPS : Consultation préscolaire
CPS2 : Consultation préscolaire pour les enfants de la
tranche d'âge de 12-23 mois
CPS3 : Consultation préscolaire pour les enfants de la
tranche d'âge de 24-59 mois
CS : Centre de Santé
CV : Couverture Vaccinale
DN : Directeur de Nursing
Dr : Docteur
ECZ : Equipe Cadre de la Zone
ECZS : Equipe Cadre de la Zone de santé
FOSA : Formation sanitaire
Gesis : Gestion du système d'information sanitaire
IB : Initiative de Bamako
ISZ : Infirmier Superviseur de la Zone de Santé
IT : Infirmier Titulaire
LMTE : Lutte contre les Maladies Transmissibles de
l'Enfance
MAPEPI : Maladie à Potentiel Epidémique
MCA : Médecin Chef d'Antenne
MCZ : Médecin Chef de Zone
MDH : Médecin Directeur de l'Hôpital
Général
MPR : Mouvement populaire de la révolution
Mr : Monsieur
MSF-F : Médecin sans frontière France
N° : Numéro
ND : Naissance désirable
OMS : Organisation Mondiale de la Santé
ONG : Organisation non gouvernementale
Particom : Participation communautaire
PCIME : Prise en Charge Intégrée des Maladies
de l'Enfance
PEV : Programme Elargi de Vaccination
PFA : Paralysie Flasque Aigue
PMA : Paquet minimum des activités
PMS : Paquet minimum de santé
PMU : Policlinique médicale universitaire
PNSR : Programme National de Santé de la
Reproduction
PNUD : Programme des Nations Unies pour le
Développement
PRONANUT : Programme National de Nutrition
PS : Poste de santé
PTME : Protection De la transmission mère-enfant
RDC : République démocratique du Congo
RECO : Relais communautaire
Sacom : Santé communautaire
SIDA : Syndrome d'immunodéficience acquise
SNIS : Système national d'information sanitaire
SP : Santé Publique
SSP : Soins de Santé Primaires
SRSS : Stratégie de Renforcement du Système de
Santé
TDR : Technicien de Développement Rural
RECO : Relais communautaire
RD : République Démocratique du Congo
UCS : Unité communale de santé
UNICEF : Union des Nations Unies pour l'Enfance
UNS : unité communale de la santé
USA : United stat of America
VAD : Visite à domicile
ZS : Zone de Santé
ZSU : Zone de santé urbaine
% : Pourcentage
LISTE DE TABLEAUX
Tableau N°01 :
Répartition de la population de la ZS de Birambizo
Tableau N°02 : Fonctionnaires
de la Province
Tableau N°03 : Typologie de
participation dans l'action humanitaire
Tableau N°04 : La population de l'Aire du CSR de
KIBIRIZI
Tableau N°05 : Tableau des effectifs des agents
Tableau n°06 : Tableau des effectifs de Relais
communautaire dans les AS du rayon d'action du CSR KIBIRIZI.
Tableau N°07 : Répartition de l'échantillon
selon la provenance.
Tableau N°08 : Répartition de l'échantillon
selon l'âge
Tableau N°09 : Répartition de l'échantillon
selon le Sexe
Tableau N°10 : Répartition de l'échantillon
selon le niveau d'étude
Tableau N°11 : de la Présence de CODESA dans
l'AS
Tableau N°12 : Respect de procédure de mise en
place de CODESA
Tableau N°13 : Appréciation de la
Fonctionnalité de CODESA par les Infirmiers
Tableau N°14 : Indicateurs de la fonctionnalité de
CODESA
Tableau N°15 : Appréciation de l'implication des
RECO aux activités de santé par les
infirmiers.
Tableau N°16 : Principales causes de faible implication
des RECO aux activités de
santé.
Tableau N°17 :
Appréciation des activités auxquelles les RECO sont plus
implications.
Tableau N°18 : Orientation des RECO/CODESA sur leurs
rôles et tâches
Tableau N°19 : Supervision et suivi des RECO/CODESA par
les infirmiers durant le mois
passé.
Tableau N°20 : Participation des infirmiers dans les
réunions mensuelles des CODESA
Tableau N°21 : Répartition de l'échantillon
selon la provenance des RECO
Tableau N°22 : Répartition de l'échantillon
selon l'âge du RECO
Tableau N°23 : Répartition de l'échantillon
selon le sexe du RECO
Tableau N°24 : Répartition de l'échantillon
selon le niveau d'étude du RECO.
Tableau N°25 : Répartition de l'échantillon
selon les occupations des RECO.
Tableau N°26 : Mandat des CODESA.
Tableau N°27 : Disponibilité du plan de
communication.
Tableau N°28 : Planification des réunions
mensuelles des CODESA.
Tableau N°29 : Nombre de réunions de CODESA
ténues durant les six mois
Tableau N°30 : Formation des RECO/CODESA durant les 12
derniers mois.
Tableau N°31 : Thèmes des formations des RECO
tenues durant les 12 derniers mois.
Tableau N°32 : Nombre des membres des CODESA
Tableau N°33 : Participation à la planification
intégrée des activités sanitaires de l'AS.
Tableau N°34 : Participation à la réunion
d'évaluation des activités sanitaires de l'AS.
Tableau N°35 : Participation à une activité
de gestion dans l'AS durant le mois.
Tableau N°36 : Type d'activité de gestion.
Tableau N°37 : Visite de supervision/ suivi de l'AC/TDR
durant les trois derniers mois.
Tableau N°38 : Rôles prioritaires du RECO/CODESA
dans l'AS.
Tableau N°39 : Appréciation à l'implication
des RECO par le CODESA.
Tableau N°40 : Les indicateurs qui montrent l'implication
des RECO.
Tableau N°41 : Les principales causes du non implication
des RECO
Tableau N°42 : Les mesures d'encadrement des RECO
envisagées par les CODESA.
Tableau N°43 : Répartition de l'échantillon
selon la provenance du responsable de ménage.
Tableau N°44 : Répartition de l'échantillon
selon l'âge du responsable de ménage.
Tableau N°45 : Répartition de l'échantillon
selon le sexe du responsable de ménage.
Tableau N°46 : Répartition de l'échantillon
selon le niveau d'étude des responsables des
ménages.
Tableau N°47 : Répartition de l'échantillon
selon les occupations du responsable de ménage.
Tableau N°48 : Répartition de l'échantillon
selon l'appartenance religieuse.
Tableau N°49 : Connaissance des RECO.
Tableau N°50 : Canal d'information de la
communauté sur la santé.
Tableau N°51 : Les visites à domicile par les
RECO.
Tableau N°52 : Les principaux motifs de VAD des RECO vers
les ménages.
Tableau N°53 : Participation de la communauté aux
séances de sensibilisations.
Tableau N°54 : Les principaux thèmes de
sensibilisation des RECO dans les villages.
Tableau N°55 : Changement des RECO de ménages
Tableau N°56 : les motifs poussés par les
ménages pour le changement des RECO.
Tableau N°57 : Motivation de travail des RECO.
Tableau N°58 : Les raisons qui justifient la non
implication des RECO.
Tableau N°59 : Les modalités de motivation des
RECO.
RESUME DU TRAVAIL
Nous vous présentons dans ce travail les
résultats d'une étude sur la problématique de la
participation communautaire dans les soins de santé primaires dans la
zone de santé de Birambizo, cas spécifique de l'aire du centre de
santé de référence de Kibirizi du janvier 2013 à
juin 2014 auprès des prestataires de soins, des relais communautaires
ainsi que des responsables de ménages.
Ce travail est réparti essentiellement en quatre grands
chapitres à savoir l'approche notionnelle puis la récolte,
l'analyse et le traitement des données de terrain, la
présentation et discussion des résultats et quatrièmement
le projet d'innovation des SSP dans l'aire de référence de
KIBIRIZI soutenu par une introduction générale avec une
conclusion plus les recommandations et les annexes.
Nous avons défini la participation communautaire comme
étant un processus qui fait appel à une prise de conscience
individuelle des membres de la communauté à amener sa part de
contribution à la résolution d'un problème
d'intérêt communautaire, elle amène quasiment
l'amélioration de l'Etat de santé de la communauté.
Pour faire face à ce défi, nous avons
essayé d'émettre les hypothèses suivantes :
-La faible participation de la communauté dans les
soins de santé primaires serait due à l'incompétence et la
moindre représentativité des RECO dans la zone de
santé.
-Le manque de motivation des RECO serait à la base de
la faible implication de la communauté dans les soins de
santé.
-Les responsables des formations sanitaires seraient à
la base de la non-implication de la population dans les activités de SSP
par l'exclusion des CODESA dans la gestion des structures.
Pour vérifier nos hypothèses et atteindre nos
objectifs spécifiques, différentes méthodes ont
été utilisées à savoir :
- La méthode statistique qui nous a permis d'analyser
et d'interpréter les différentes données et à
comparer les résultats en vue d'établir si ceux-ci
différent significativement ;
- La revue documentaire ;
- L'enquête par questionnaires au près d'un
échantillon de 397 ménages, 83 relais communautaires et 42
infirmiers.
Partant de données recueillies au près des nos
enquêtés, dans les cinq aires de santé du rayon de
référence de Kibirizi, nous sommes aboutis aux résultats
suivants :
1) l'incompétence et la moindre
représentativité des RECO dans la zone de santé est
prouvée car 68,8% des responsables des ménages qui ont reconnu
leurs RECO veulent qu'ils soient remplacés ; ce qui marque la
faible confiance par ce que la plupart à l'ordre de 37,8% les accusent
d'être moins actifs, suivi de 24,2% qui les accusent d'être moins
collaborant. L'incompétence se justifie aussi par les 19% d'infirmiers
enquêtés qui l'ont lié au manque de formation et 11,9%
imputent cette faible implication des RECO à la mauvaise
sélection. La faible représentativité des RECO est aussi
affirmée par la couverture très faible en RECO qui est de 14,2%
par rapport à la norme de 1 RECO pur 15 ménages. Ainsi la
première hypothèse est confirmée.
2) Le manque de motivation des RECO est aussi bien à la
base de la faible implication de la communauté dans les soins de
santé car 52,3% d'infirmiers l'on affirmé, 56,5% des RECO le
réclament et 80,3% des responsables des ménages le trouvent
important. Ce qui confirme notre deuxième hypothèse.
3) Les responsables des formations sanitaires sont aussi
à la base de la non-implication de la population dans les
activités de SSP par l'exclusion des CODESA dans la gestion des
structures car 32,3% des infirmiers reconnaissent n'avoir pas orienté
les RECO sur leurs rôles et tâches durant les six derniers mois,
64,3% d'infirmiers n'ont pas organisé les suivis et les supervisions en
faveur des RECO, 83,2 % des RECO affirment qu'ils sont exclus dans les
activités, 100% des RECO affirment qu'ils ne sont jamais associés
dans la planification intégrée des activités de l'AS. Par
ailleurs, il est à retenir que 96,4% des membres de CODESA
reconnaissent n'avoir jamais reçus les supervisions du TDR ou de l'AC de
la Zone de santé, ce qui met aussi en cause la responsabilité de
l'Equipe cadre de la zone de santé. Toutes ces réalités
prouvent de la part des IT et du BCZ, l'absence des mesures d'accompagnement
des RECO et par conséquent amoindrie l'implication de RECO aux
activités de SSP. Notre troisième hypothèse est ainsi
confirmée.
Au vu de ces résultats, un programme de santé
retraçant les activités correctrices a été mis en
place et sera piloter par l'équipe cadre de la zone de santé, les
épidémiologistes de la zone de santé et les cinq IT des AS
se trouvant dans l'aire de KIBIRIZI. Pour ce faire, nous nous sommes
donné une échéance d'une année pour renverser la
tendance et faire de Kibirizi un modèle dans les SSP
0.NTRODUCTION GENERALE
0.1CHOIX ET INTERET DU
SUJET
Intérêt personnel :
Après avoir constaté la non
implication de la communauté de la ZS de Birambizo en
général et de celle de l'aire du CSR Kibirizi en particulier
dans les SSP, nous nous sommes sentis dans l'obligation de mettre à la
portée de la population les connaissances y afférentes.
Nous avons porté notre intérêt sur ce
sujet dans le souci de trouver des réponses aux questionnements qui
habitaient en nous et nous habitent encore dans notre vie professionnelle (la
non et/ou la faible implication de la population dans le PMA du CS) afin
d'apporter notre concours au bien être de l'humanité en rendant
effectif la participation communautaire dans les SSP.
Intérêt scientifique
Le travail que nous avons abattu n'est pas exhaustif mais
constitue une piste afin que les futures chercheurs puissent approfondir ce
sujet de recherche en marchant sur nos brisés. Nous estimons que tout
chercheur qui pourra aborder le sujet qui est le nôtre pourra consulter
ce travail afin de pouvoir accomplir la loi de la
complémentarité. Ainsi, avec ce mémoire, nous constituons
la banque des données dans notre discipline.
Intérêt social
Tous les habitants auront intérêt à
participer activement à la réalisation des soins de santé
primaires dans leurs milieux respectifs. Ils pourront s'approprier cette bonne
philosophie initiée par les experts de SSP. En effet, la santé de
la population d'une contrée dépend du degré
d'adhésion de celle-ci aux soins de santé primaires.
0.2. ETAT DE LA QUESTION
Depuis les années 70, plusieurs réunions
nationales et internationales ont été organisées dans le
but de relever le niveau de la santé. La plus grande et historique
réunion qui a rassemblé des représentants de plus de 134
pays et 67 organismes internationaux fut la conférence d'Alma Ata sur
les soins de santé primaires qui s'est tenue du 06 au 12 septembre
1978.
Cette conférence a fixé en son temps comme
objectif : « Santé pour tous d'ici l'an 2000 ». Par cette
formule, les pays membres de l'OMS tenaient à donner à tous les
peuples du monde, un niveau de santé qui leur permette de mener une vie
socialement et économiquement productive.
L'Afrique a adhéré à la stratégie
de SSP à partir de la charte de développement sanitaire de 1980
et en RDC la stratégie a été adoptée par le conseil
exécutif et ratifié par la décision n° 010/CC/81 du
comité central du parti Etat (MPR). 1(*)
Les SSP ont rencontré beaucoup de difficultés
dans leur exécution dont : difficultés liées au
financement des activités, à la qualité des soins qui ne
répondent pas aux besoins des bénéficiaires, ainsi que la
faible participation aux actions de développement communautaire.
Face à ces problèmes, la décision de
renforcer les SSP a été prise à Bamako en 1987 lors d'une
réunion qui regroupait les ministres africains de la santé et les
représentants de plusieurs organisations. L'IB est basée sur
l'autopromotion sanitaire communautaire.
Par rapport à la santé communautaire (Sacom),
l'IB (l'initiative de Bamako) consiste donc à: trouver d'autres sources
et méthodes de financement communautaires des actions de santé et
la mise en place d'une organisation communautaire qui assure la gestion des
activités et des ressources de la formation sanitaire. C'est ce qui a
milité à la création de comité de
développement de l'aire de santé (CODESA).
Pour que l'IB réussisse, certaines conditions
importantes devraient être réunies dont :
· la mobilisation sociale et la participation
communautaire effective,
· la gestion des activités de SSP assurée
par la communauté. Il s'agit d'établir un système de
partenariat entre les communautés à travers leurs
représentants et les services de santé de l'Etat, avec aussi
l'appui des autres partenaires ».2(*)
Les études ont
montré que réfléchir avec les membres des
communautés constitue la première étape
pour bâtir la confiance avec les communautés et pour les engager
à explorer comment les facteurs sociaux influencent leurs besoins en
matière de santé, encourage aussi les membres des
communautés à exprimer leurs voix et celles de leurs agences,
à engager les groupes les plus marginalisés ou les plus
vulnérables, et à redéfinir la relation entre la
communauté et le facilitateur externe. 3(*)
Aux Etats-Unis, la participation
communautaire aux SSP reste aussi un problème malgré les
avancées de la science. Les résidents des milieux qui se
concentrent davantage sur les soins primaires sont en meilleure santé,
pour des moindres coûts. L'état de santé est meilleur dans
les régions des États-Unis où on pratique des soins
primaires, tandis que la situation se dégrade dans les régions
les mieux nanties en spécialistes.4(*)
Une étude menée en 2011 indique que 34 % des
coûts de la santé étaient attribuables à environ 1 %
de la population ontarienne, et que 79 % de ces coûts étaient
attribuables à 10 pour cent de la population (la majorité des
coûts étant engagés par les hôpitaux).
L'Ontario doit se montrer plus efficace quant à
l'intégration des nombreux cloisonnements qui influent sur l'état
de santé, et cela doit commencer par la garantie d'un accès
efficient et efficace à des services des soins primaires. 5(*)
En France, malgré l'importante amélioration de
l'état de santé de la population en général, comme
en attestent des indicateurs de santé publique (allongement de
l'espérance de vie, net recul de la mortalité infantile, etc.),
le constat est que les progrès accomplis ne profitent pas à tous
de manière équitable6(*).
Jusqu'à présent, en France comme ailleurs, la
réduction des inégalités sociales de santé est
très rarement identifiée comme objectif prioritaire des
systèmes de santé7(*).
Pour le moment, l'on constate que, malgré une
politique nationale d'accès aux soins pour tous, les
inégalités sociales de santé demeurent aiguës8(*).
Face à ce problème, La réduction des
inégalités constitue le défi prioritaire du système
de santé en France9(*).
Dans la situation actuelle, force est de constater que,
malgré des moyens humains, technologiques et financiers
considérables disponibles, la pratique des soins primaires est loin
d'être adaptée aux besoins des populations, faute d'une politique
incohérente. Le rapport coût/efficacité mériterait
d'être évalué10(*).
En Suisse comme aussi aux USA, le langage de la population
diffère de celui des services de santé. Ce qui n'a pas
facilité l'intégration des consommateurs des services de
santé à la gestion de ces services11(*).
Au Niger, le système de recouvrement de coût des
soins fut instauré et généralisé dans les
années 90 comme financement alternatif complémentaire pour
garantir le fonctionnement des services de santé. Malheureusement, on
assiste à un désengagement progressif de l'Etat du moins pour
certaines composantes des soins notamment des médicaments. Ce qui est
contraire à la philosophie des soins de santé primaires. Les
ménages malgré leur état de pauvreté (62,1%) sont
devenus la principale source de financement de soins de santé en 2005.
la conséquence est que le taux d'utilisation du curatif a
été trop faible, environ 20%12(*).
La participation de la
communauté dans les SSP pose aussi des sérieux problèmes
en Afrique du Sud vu les inégalités sociales qui y sont
observées et pour la cause, un certain nombre de mesures ont
été retenues pour y palier notamment:
· Réduire l'exclusion et les disparités
sociales dans le domaine de la santé (réformes pour la couverture
universelle);
· Intégrer la santé dans tous les secteurs
(réformes des politiques publiques);
· Organiser les services de santé autour des
besoins et des attentes des populations (réformes de la prestation des
services);
· Suivre des modèles de collaboration et de
dialogue politique (réformes dans la direction);
· Et augmenter la participation des acteurs
concernés13(*).
Au Mali, Selon l'étude réalisée en 2004
par le Ministère de la Santé sur les Comptes Nationaux de la
Santé, couvrant la période 1999-2004. , les ménages
supportent une part importante des dépenses de santé. Les
résultats ont montré que ces dépenses sont assurées
comme suit : Etat : 22% ; collectivités décentralisées :
9% ; ménages : 51% ; autres privés : 4% ; reste du monde :
14%14(*).
Au Sénégal, en
dépit de tous les efforts déployés par l'Etat et ses
partenaires au développement au cours de la dernière
décennie, les populations rurales et urbaines ont encore des
difficultés à accéder aux soins de qualité dans les
hôpitaux. La quasi totalité des structures hospitalières
est caractérisée par une insuffisance des équipements, des
consommables, des médicaments, un déficit en personnel, des
difficultés d'intégration réelle des
bénéficiaires des prestations et de leurs comités dans
l'organisation et la gestion des établissements, etc. 15(*).
Face à la complexité de la question qui prend
une dimension mondiale, voici les déclarations du directeur
général de l'OMS :
·
Nous avons besoin des programmes de santé efficaces qui ne
tolèrent aucun gaspillage16(*).
·
Un monde plus sûr passe obligatoirement par une plus grande
égalité sociale17(*).
· Retour
à Alma-Ata 18(*).
En RDC, Chenge Mukalenge Faustin montre que la
problématique de l'organisation actuelle des SSP en RD Congo en termes
de contexte épidémiologique est de plus en plus menaçant
et affirme qu'il ya au Congo-Kinshasa un dysfonctionnement avancé du
système de santé et montre les limites de la SRSS à
répondre efficacement aux spécificités du contexte
urbain.19(*)
Le diagnostic fait par le Ministère de la Santé
(2006a) montre que la défaillance du système de soins de
santé congolais se traduit actuellement, entre autres, par :
Ø Une désintégration des structures
opérationnelles du district sanitaire, l'hôpital dit de
référence évoluant désormais à part et
faisant concurrence aux centres de santé;
Ø Le fait que la plupart des programmes
subsidiés par des bailleurs de fonds étendent leurs
activités jusqu'au niveau périphérique;
Ø Le fait que le paquet minimum d'activités, au
lieu d'être mis en oeuvre de façon intégrée par une
équipe polyvalente, est devenu un paquet minimum d'activités
sélectif mis en oeuvre par du personnel spécialisé ou
monovalent;
Ø Une multiplication des infrastructures sanitaires qui
ne répondent à aucune logique de rationalisation de la couverture
sanitaire.
Bref, le système de soins de santé est
caractérisé par une désintégration qui se traduit
par une désarticulation de ses éléments, un exercice
anarchique des activités de santé, une production des services de
santé de qualité douteuse et déshumanisants
(Ministère de la santé 2006a; 2010a). A cela, il faut ajouter la
destruction et la vétusté des infrastructures des soins20(*).
Le Ministère de la santé publique de la RD
Congo reconnait que l'une des idées centrales de la participation
communautaire est que « la population devrait avoir un mot à
dire sur ce qu'on lui offre : on en est bien loin. Et pourtant, la
population contribue pour près de 70% au financement des charges
récurrentes du fonctionnement de certaines zones de
santé »21(*).
Au Sud Kivu, La participation communautaire dans les SSP
(29,0 %) est faible et similaire dans trois autres secteurs de santé :
26,9 % à Bagira, 25,9 % à Ibanda et 32,6 % à Kadutu. Les
facteurs influents sont notamment le faible engagement des autorités de
cette zone de santé (26,5 %)22(*).
0.3. LA PROBLEMATIQUE
C'est avant Jésus christ que remonte la notion de la
participation communautaire. A cette époque, il se posait un réel
problème de manque d'eau potable dans la ville de Jéricho et les
gens étaient dans l'obligation de consommer l'eau de source
polluées. Cependant pour que le prophète Élisée
puisse agir, il s'adressa en ces sens « Apportez-moi un plat neuf, et
mettez-y du sel. Et ils le lui apportèrent » ce n'est
qu'après cette contribution locale que le prophète alla vers la
source des eaux, et il y jeta du sel, et dit ainsi parle l'Éternel:
J'assainis ces eaux; il n'en proviendra plus ni mort, ni
stérilité et les eaux furent assainies, jusqu'à ce jour,
selon la parole qu'Élisée avait prononcée23(*).
Ceci pour dire simplement que le prophète voudrait
responsabiliser la communauté les sources d'eaux assainies et
répondre ainsi à la sagesse qui dit « faire quelques choses
pour mois sans mois c'est le faire contre mois ».
C'est aux Etats-Unis, dans les années 1960 que le mot
particom fut pour la première fois rattachée à la
santé, lors de la mise en place des programmes gouvernementaux de guerre
à la pauvreté qui se faisaient un point d'honneur de susciter la
plus grande participation des communautés. La médecine
communautaire impliquait l'évaluation des besoins de santé et la
prestation des soins à des groupes définis de la population. Ce
concept a abouti à la création de « Neighborhood Heath
Center » considérés alors comme le prototype d'une
intervention en santé communautaire.
Au cours des années 1960 se développe
l'idée d'une démocratisation des structures sociales par le biais
de la participation. Elle entend donner aux citoyens la possibilité de
devenir eux-mêmes des acteurs de l'évolution sociale en favorisant
leur implication dans les processus décisionnels qui les concernent.
En matière de santé, la participation reposa
sur l'hypothèse que les personnes le plus exposées à la
dégradation de l'environnement socio-économique sont à
même d'analyser leurs propres problèmes et de participer à
la recherche et à la mise en oeuvre des pratiques nouvelles.
Dans les années 1970, des expériences dites "
autogestionnaires " ; Fruit de la pensée socialiste et anarchiste,
développée dans les entreprises, nous renvoie aux concepts de
particom, aux formes d'émancipation individuelles et collectives par la
prise de conscience et l'augmentation du pouvoir de contrôle plus en
Europe.
En 1978, la conférence internationale d'Alma-Ata,
organisée par l'OMS et centrée sur les SSP met en valeur la
notion de particom, qu'elle définit comme une caractéristique
déterminante de l'action en santé communautaire. Alma-Ata
proclame notamment que " les hommes ont le droit et le devoir de participer
individuellement et collectivement à la planification et à la
mise en oeuvre des mesures de protection sanitaire qui leur sont
destinées " (OMS, 1978).
Huit ans plus tard, à Ottawa, une nouvelle
conférence internationale adopte une charte sur la promotion de la
santé qui définit celle-ci comme " l'ensemble des processus qui
permettent aux gens, individuellement et collectivement, d'augmenter leur
contrôle sur leur santé et sur ses déterminants".
La promotion de la santé nécessite donc de
renforcer l'action de la communauté et de développer les
compétences individuelles. On notera que, dès Ottawa, la notion
de contrôle remplace celle de responsabilité, jugée trop
culpabilisante.
Dans un processus participatif en effet, le contrôle
semble constituer un objectif plus concret à atteindre pour un individu,
alors que la responsabilité, pour sa part, renvoie à une forme de
contrainte psychologique strictement individuelle, d'autant plus lourde
à assumer chez des individus fragilisés. Mais l'assimilation du
terme de sacom à celui de santé publique au Québec a
contribué à donner à la sacom une définition
réductrice, limitée à la stratégie de planification
de la santé avec une programmation par objectif.
Quand le social se désagrège, le thème
des communautés se réveille : c'est dans le hiatus de la
couverture sociale de l'Etat qu'il se développe. Dans les pays de faible
couverture sociale les initiatives communautaires construisent un maillon
intermédiaire entre l'Etat et le citoyen ; c'est en 1986 que l'O.M.S.
avec la charte d'Ottawa définit une nouvelle vision de la santé
en ces termes: La santé est la mesure dans laquelle un groupe ou un
individu peut réaliser des ambitions et évoluer avec le milieu
.La santé devient ainsi une ressource de la vie quotidienne
nécessaire pour accéder au bien être et non une fin en soi.
En corollaire, la promotion de la santé est « un processus qui
confère aux populations le moyen d'exercer un plus grand contrôle
sur leur propre santé ».
En RD Congo , la vision de l'approche relais communautaire
(RECO) tire son point de départ dans la sous-utilisation des services de
survie de l'enfant de 0 à 5 ans et de la femme à cause de
l'inaccessibilité géographique, financière et culturelle
de la population aux services de santé, mais également à
la sous-information de la population aux problèmes de santé qui
sont responsables de l'excès de la morbi-mortalité dans les
villages et rues.
Selon le président de la république, les nombres
de villages avec plus de 75% la population participant à la promotion de
leur santé est estimée à 8%24(*)
A partir de ces causes ainsi identifiées et
après avoir mis de coté les contraintes liées aux
ressources ainsi qu'aux déficiences observées dans
l'activité de soutien (micro-planification, formation, supervision,
monitorage des interventions et le système d'informations sanitaires),
I' intensification de visites à domicile par les femmes et les hommes
bénéficiant de la confiance des habitants du village/rue
paraît comme une stratégie efficace et efficiente qui permettrait
d'améliorer les performances des interventions du PMA dans l'AS. Cette
stratégie permet de réduire le recours tardif et les abandons aux
soins de santé pour les personnes utilisant ces services25(*).
La ZS de Birambizo n'échappe pas au contexte actuel
menaçant de SSP car après l'analyse des indicateurs clés
du Canevas de rapport SNIS (système national d'information sanitaire)
pour l'exercice annuelle 2013, nous avons constaté malheureusement que
la participation communautaire dans le SSP pose des sérieux
problèmes en l'occurrence:
· Les informations sur la communauté : Nous
constatons la sous notification des naissances par les RECO par le fait
les naissances rapportées par les structures sanitaires (15717) sont
supérieurs à celles rapportées par les RECO (14308). Ce
qui est impossible car le rapportage par les RECO doit être
obligatoirement supérieur à celui des structures étant
donné qu'ils rapportent aussi les naissances à domicile, les
naissances aux structures privées non intégrées et celles
venant de hors zone.
· La faible proportion de réalisation des
décisions issues des réunions du COSA : 561 décisions
exécutées sur 870 retenues dans les différentes
réunions des COSA ; soit une faible réalisation de
64,4%.
· La faible proportion de réalisation des VAD
(visites à domiciles) faites par les RECO : Seulement 16564
VAD/29969 prévues soit 55,2% ont été
réalisées par les RECO.
· Le faible taux de couverture CPS2 c.à.d. pour
la tranche d'âge de 12-23 mois (55,3%) et CPS3 pour la tranche
d'âge de 24-59 mois(17,7%).
· La faible couverture des enfants ayant l'âge
supérieurs à cinq ans qui sortent du programme CPS (56,1%) dont
complètement vaccinés (51,3%).
· Le taux d'utilisation de la CPON étant seulement
de 61% soit 12332/ 20192, le faible taux de ND (naissances désirables)
à 7,1% émanent des doutes sur le degré d'interaction de
la communauté dans les activités préventives de la
structure. 26(*)
L'amélioration de ces indicateurs devra absolument
marcher de paire avec l'amélioration de la participation communautaire
dans les activités des soins de santé primaires.
Eu égard à ce qui précède, nous
nous sommes posés la question principale de savoir : A quoi serait
lié la faible participation de la population dans les soins de
santé primaires au niveau de la zone de santé de
Birambizo ?
De cette question principale découlent quelques sous
questions à savoir ;
Ø L'incompétence et la moindre
représentativité des RECO dans la communauté
seraient-elles à la base de la non-participation de cette
dernière dans les SSP ?
Ø Le manque de motivation sur leur faveur
accélère- il la non-implication de la population dans les
SSP ?
Ø La non participation de la population dans les SSP
serait- elle occasionnée par les responsables des services de
santé ?
0.4.LES HYPOTHESES
Pour répondre à ces questions fondamentales,
les hypothèses suivantes ont été avancées :
Ø La faible participation de la communauté dans
les soins de santé primaires serait due à l'incompétence
et la moindre représentativité des RECO dans la zone de
santé
Ø Le manque de motivation des RECO serait à la
base de la faible implication de la communauté dans les soins de
santé.
Ø Les responsables des formations sanitaires seraient
à la base de la non implication de la population dans les
activités de SSP par l'exclusion des CODESA dans la gestion des
structures.
0.5. METHODOLOGIE
La méthodologie est un ensemble de méthodes et
techniques utilisées pour constituer les matériaux afin de
constituer la rédaction d'un travail scientifique, en ce qui concerne
notre travail nous avons procédé comme suit :
0.5.1. METHODES
Une méthode est un ensemble d'opérations
intellectuelles par les quelles une discipline cherche à atteindre les
vérités qu'elle poursuit, les démontre et les
vérifies27(*).
En vérifiant nos hypothèses,
certaines méthodes nous ont été utiles notamment :
a) La méthode historique, elle nous a
permis de connaitre l'état ancien de notre milieu d'étude et son
état actuel afin de pouvoir agir conséquemment maintenant pour
mettre en place un programme de mis en place d'un système pouvant
déclencher la participation communautaire dans l'aire du CSR de
KIBIRIZI.
b) la méthode descriptive ou
normative, elle nous a facilité à faire une description
de notre milieu d'étude et déterminer le degré d'impulsion
qu'ont les RECO pour amener la communauté à participer dans les
activités de soins de santé primaires.
0.5.2. TECHNIQUES
Les techniques sont des outils, des moyens
permettant au chercheur d'accéder à la réalité dont
il a besoin pour comprendre et expliquer un phénomène ou un
sujet28(*).
En effet, les techniques suivantes ont été
utilisées tout au long de notre recherche :
a) Technique
documentaire : grâce à cette
technique nous avons lu certains ouvrages, travaux de fin de cycle et
mémoires pour élaborer le présent travail, mais
également le site internet a constitué une importance non
négligeable.
b) Technique d'interview dirigée par un
questionnaire : elle nous a permis d'échanger avec
certaines personnes rencontrées sur terrain afin de recueillir les
opinions sur la participation de la communauté dans les SSP.
c) Echantillonnage : en vu de nous
rassuré de la profondeur de notre sujet de recherche, nous avons
administré un questionnaire d'enquête à trois cibles
différentes dont les infirmiers (42), les RECO (83) et les responsables
des ménages ( 397).Leurs tailles nous a été
déterminé à partir de la formule de TARO YAMEN.
d) L'utilisation du logiciel
Gésis : qui nous permis de rechercher les
données dans la base de données au niveau du BCZ.
0.6. DELIMITATION DE LA
RECHERCHE
0.6 .1. SUR LE PLAN
SPATIAL
Notre sujet de recherche est délimité de
manière à savoir ; le CSR de Kibirizi se trouve dans la zone
de santé de Birambizo, dans la collectivité chefferie de Bwito,
territoire de Rutshuru, province du Nord-Kivu.
A sa partie Nord, elle donne de limite avec le parc National
de Virunga qui se prolonge dans sa partie Est. Au delà du parc au Nord,
nous avons la ZS de santé de Kayna et à l'Est la ZS de Rutshuru.
Au Sud, elle donne des limites avec l'aire du Centre hospitalier de Katwe et
à l'Ouest par l'AS de Bulindi et de Birundule.
0.6.2. SUR LE PLAN TEMPOREL
Notre sujet de recherche s'étale sur la période
allant de janvier 2013 au juin 2014. Les données qui ont
intéressé notre sujet ont été
récoltées au cours de cette période.
0.6.3. SUR LE PLAN
TYPOLOGIQUE
Cette étude est descriptive, transversale et
rétrospective renfermant les données quantitatives.
0.7. DIVISION DU
TRAVAIL.
A part l'introduction et la conclusion plus les
recommandations, notre travail s'étale sur quatre chapitres à
savoir :
ü L'approche notionnelle ;
ü La récolte, l'analyse et le traitement des
données de terrain ;
ü La présentation et discussion des
résultats ;
ü Le projet d'innovation des soins de santé
primaires dans l'aire de référence de KIBIRIZI.
CHAPITRE I. APPROCHE
NOTIONNELLE
I.1. DEFINITION DES CONCEPTES
I.1.1 La problématique : est la
présentation d'un problème sous différents aspects. Dans
un mémoire de fin d'étude, la problématique est la
question à laquelle l'étudiant va tacher de
répondre29(*).
I.1.2. La participation : désigne
les procédures, les démarches ou tentatives faites pour donner un
rôle aux individus dans la prise de décision affectant la
communauté ou l'organisation dont ils font partie30(*).
I.1. 3. La communauté : est en
biologie une interaction d'organismes vivants partageants un environnement
commun31(*).
I.1.4. La participation communautaire :
est essentiellement un processus par lequel les personnes, individuellement ou
en groupe, exerce leur droit de jouer un rôle actif et direct dans le
développement des services appropriés, en garantissant les
conditions d'une amélioration durable de la vie et en soutenant l'octroi
aux communautés du pouvoir d'intervenir dans le développement
durable32(*).
I.1.5. Soins de santé :
relèvent des sciences appliquées et des sciences
biomédicales. Il implique non seulement la recherche, l'étude et
la connaissance de la santé, mais également l'application de
cette connaissance aux fins d'améliorer la santé, de
guérir des maladies et d'améliorer le fonctionnement du corps.
Les soins de santé se fondent sur la médecine, la pharmacologie,
la biologie, la chimie, la psychologie et la physique ainsi que les sciences
sociales33(*).
I.1.6. Soins de santé primaire :
sont des soins de santé essentiels fondés sur des méthodes
et des techniques pratiques, scientifiquement valables et socialement
acceptables, rendus universellement accessibles à tous les individus et
à toutes les familles de la communauté avec leur pleine
participation et à un coût que la communauté et le pays
puissent assumer à tous les stades de leur développement dans un
esprit d'auto responsabilité et d'autodétermination.34(*)
I.2. PRESENTATION DE L'AIRE DU
CENTRE DE SANTE DE REFERENCE DE KIBIRIZI.
I.2.1. SUR LE PLAN
GEOGRAPHIQUE.
L'aire du CSR KIBIRIZI est délimitée au Nord
par le Parc National de Virunga qui se prolonge vers le village CHASENDA dans
sa partie Nord-Ouest, à l'Est par le Parc de Virunga et la ZS de Bambo,
au Sud elle se donne des limites avec l'AS de BWALANDA et à l'Ouest par
deux AS dont Birundule et KABATI.
La superficie est estimée à 583 km² avec un
relief montagneux.
La température moyenne est de 25°c, ayant une
population actualisée de 59117 habitants. Sa densité est donc de
101habitants par km².
D'une façon générale, le climat est
tropical avec deux saisons de pluie et deux saisons sèches
I.2.2. SUR LE PLAN
ADMINISTRATIF.
L'aire de référence de KIBIRIZI couvre deux
localités dont de Kibirizi et de Kibingu qui dépendent
administrativement du groupement de Mutanda et ce dernier répond
à son hiérarchie directe qui est qui est la collectivité
chefferie de Bwito dont le chef lieu se trouve à KIKUKU.
Les chefs de ces deux localités sont tenu de suivre et
de s'occuper de toutes les questions liées â la vie de sa
localité et exécutent, sous les ordres et conformément aux
directives du chef de groupement, les lois, règlements et
décisions de l'autorité supérieure.
Chaque mois, le chef de localité adresse, au chef de
groupement, un rapport complet sur la situation générale de sa
localité ainsi que sur l'activité de production de sa population.
Néanmoins la localité est subdivisée en
villages, lesquels ont également une communauté traditionnelle
organisée sur base des usages locaux et dont l'unité et la
cohésion interne sont fondées principalement sur les liens de
solidarité clanique et parentale. Cette communauté de base est
érigée en circonscription administrative sous l'autorité
d'un notable reconnu et investi par le chef de localité. A son tour
secondé par un « nyumba 10.»
Le statut administratif de chef de localité et chef de
village est fixé par le ministre des Affaires intérieures.
I.2.3. SUR LE PLAN HISTORIQUE.
Le centre de santé de référence de
Kibirizi avait commencé par un poste de santé sous les
initiatives de l'honorable Samuel KUNEMUTUMBA en 1985. La nomination en centre
de santé avait eu lieu en 1989 et en Centre de Santé de
Référence en 1990. Pendant toute cette période la
structure évoluait en qualité de privé avant la session
provisoire en 1998 à l'église Néo apostolique et la
session définitive en l'an 2000.35(*)
I.2.4. SUR LE PLAN
DEMOGRAPHIQUE
L'aire de référence
de KIBIRIZI est peuplée par les populations des 5 AS de santé et
a connu des profondes mutations des populations suite aux troubles et guerres
depuis les années 2003, les populations de certaines aires de
santé pour des raisons d'insécurité ont été
obligées de quitter leur milieu habituel pour se retrouver dans le Camp
des déplacés dans d'autres aires de santé de la Zone de
Birambizo. Sachons en passant que seul l'AS de KASHALIRA qui héberge
à lui seul deux camps de déplacé dont celui de Kashalira
et de Ngoroba.
Tableau
N°01 : Répartition de la population de l'aire du
CSR de KIBIRIZI.
|
AS
|
STRATEGIE
|
POP ACTUALISEE 2014
|
CIBLE ENFANTS DE 0-11mois 4%
|
CIBLE NOURISSONS SURVIVANT 3,49%
|
CIBLES ENFATS DE 12-59MOIS 14,9%
|
CIBLES ENFANTD DE 5-14 ans 29,1%
|
CIBLE DE 15-49 ans 44,1%
|
CIBLE 50-64 ANS 5,4%
|
CIBLE 64 ans et plus 2,2%
|
|
1
|
KASHALIRA
|
FIXE
|
7126
|
285
|
249
|
1062
|
2074
|
3143
|
385
|
157
|
|
AVANCE
|
3239
|
130
|
113
|
483
|
943
|
1428
|
175
|
71
|
|
TOT
|
10365
|
415
|
362
|
1544
|
3016
|
4571
|
560
|
228
|
|
2
|
KIBINGU
|
FIXE
|
3028
|
121
|
106
|
451
|
881
|
1335
|
164
|
67
|
|
AVANCE
|
8900
|
356
|
311
|
1326
|
2590
|
3925
|
481
|
196
|
|
TOT
|
11928
|
477
|
416
|
1777
|
3471
|
5260
|
644
|
262
|
|
3
|
KIBIRIZI
|
FIXE
|
7002
|
280
|
244
|
1043
|
2038
|
3088
|
378
|
154
|
|
AVANCE
|
8557
|
342
|
299
|
1275
|
2490
|
3774
|
462
|
188
|
|
TOT
|
15559
|
622
|
543
|
2318
|
4528
|
6862
|
840
|
342
|
|
4
|
TULIZENI
|
FIXE
|
5446
|
218
|
190
|
811
|
1585
|
2402
|
294
|
120
|
|
AVANCE
|
6586
|
263
|
230
|
981
|
1917
|
2904
|
356
|
145
|
|
TOT
|
12032
|
481
|
420
|
1793
|
3501
|
5306
|
650
|
265
|
|
5
|
KALONGE
|
FIXE
|
6909
|
276
|
241
|
1029
|
2010
|
3047
|
373
|
152
|
|
AVANCE
|
2327
|
93
|
81
|
347
|
677
|
1026
|
126
|
51
|
|
TOT
|
9235
|
369
|
322
|
1376
|
2687
|
4073
|
499
|
203
|
Source : ECZ BIRAMBIZO :
Tableau de Bord de l'Aire du CSR KIBIRIZI pour l'exercice 2014.
Par
stratégie fixe, on comprend la population qui accède facilement
à une structure de base de SSP c.à.d. qui vit à moins de 5
kms du CS. Par stratégie avancée, ici
on voit la population qui se trouve éloignée du CS, à plus
de 5 kms. On comprend bien alors que pour
l'année 2014, 234054 habitants sur un total de 519950 soit 45,01% vivent
en fixe et que le pourcentage le plus grand est éloigné des
structures sanitaires de base.
I.2.5. SUR LE PLAN
ENVIRONNEMENTAL
L'aire du CSR KIBIRIZI est essentiellement rurale mais notons
une grande agglomération de la population dans le village de Kibirizi
renfermant trois AS dont KIBIRIZI, TULIZENI et KALONGE et notons que les normes
urbanistiques ne sont pas respectées. Suite aux travaux
champêtres, les populations campent dans des à Kahumiro et
à KISENDA et d'autres dans le parc National de Virunga la tâche
difficile aux prestataires des soins lors des séances de vaccination de
routine ; source d'abandon.
Il ya lieu de préciser que l'abatage des arbres sans
remplacement à la recherche des planches, des braises et des bois
complique davantage notre écosystème.
Par ailleurs, il ya lieu de préciser que la
quasi-totalité des maisons sont construites en arbre, un très peu
nombre en planche et les rares en matériaux durables sauf quelques
églises et écoles.
I.2.6. SUR LE PLAN
SOCIO-CULTUREL
Nous avons signalé précédemment que suite
aux guerres la population vit la pauvreté la plus extrême qui la
rend dépendante. Etant sous le seuil de pauvreté, elle passe
beaucoup de son temps dans le champ.
La population de KIBIRIZI est constituée des tribus
Nande, Hunde et Hutu. De toutes ces tribus, les Nande sont majoritaires.
Toute la foret de la partie Est (le parc de Virunga) est
contrôlée par un groupe incontrôlé qui sème
la terreur et la désolation dans les villages.
Les confessions religieuses couramment pratiquées sont:
les Catholiques, Néo-apostoliques, Kimbanguistes, Nzambe Malamu,
Protestants de l'ECC (CBCA, CBCE, CEPAC, CELPA, CECA, ...) et les
églises de réveil. Parmi ces églises de réveil il
ya les tempérants qui sont hostiles à la vaccination.
I.2.7. SUR LE PLAN
SOCIO-ECONOMIQUE
Généralement, le
revenu par habitant est inférieur à 1$ par jour et par personne
sachant que beaucoup de ménages de la zone ont comme source de revenu
les petits commerces, distillation des boissons alcoolisées (Kasiksi,
Kanyanga, Mandale), agriculture, petit élevage lesquelles
activités ne subviennent pas à tous les ménages.
La population travailleuse de
l'aire du CSR KIBIRIZI partage les mêmes réalités de
l'ensemble de celle de la province du Nord-Kivu étant un sous ensemble
de cette dernière.
C'est pourquoi les données
de l'étude ci-dessous peuvent bien être une réalité
dans notre champ d'investigation:
Tableau
N°02 : TRAVAILLEURS DE LA PROVINCE
|
N°
|
Secteur
|
Pourcentage
|
|
01
|
Personnel du Secteur
Privé
|
63,5
|
|
02
|
Enseignement primaire, secondaire
et professionnel
|
25,5
|
|
03
|
Santé Publique
|
4,05
|
|
04
|
Administration publique
|
3,4
|
|
05
|
Sociétés para
étatiques
|
2,5
|
|
06
|
Enseignement Supérieur et
Universitaire
|
0,95
|
|
TOTAL
|
100
|
Source : VULAMBO KALISSA :
Profil socio économique de la province du Nord Kivu, Goma,
2002.
I.2.8. SUR LE PLAN
SANITAIRE
Au niveau de l'aire du CSR KIBIRIZI, les Infections
respiratoires aiguës occupent la première place des cinq
principales causes de morbidité dans les formations médicales
après le Paludisme, les Diarrhées simples, la malnutrition et les
IST. Les maladies évitables par les vaccinations apparaissent de fois de
façon sporadique.
Dans tous les CS, on organise les activités de Paquet
Minimum d'Activités sauf le PTME qui n'est pas encore
intégré et de Paquet Complémentaire d'Activités est
organisé au CSR KIBIRIZI. Toutes les structures sanitaires sont
gérées par un personnel qualifié et la moyenne par centre
de santé est de deux agents qualifiés.
I.3. CADRE THEORIQUE
I.3.1. GENERALITES SUR LE SUJET
OU BREF APERCU SUR LE SUJET
I.3.1.a. La participation
communautaire
a.1. Les approches de la
participation
Il y a trois approches de la participation : la participation
comme moyen, la participation comme
échange et la participation comme soutien aux
initiatives locales.
Au regard de la première approche, la participation
est un moyen d'atteindre les objectifs d'un programme
défini par l'organisation humanitaire. Si elle est appliquée de
manière appropriée, dans toutes les phases du cycle de projet, et
dans la mesure où elle respecte les rythmes et les capacités des
personnes affectées, elle peut mener au renforcement de ces
compétences. Cependant cette démarche n'est pas un objectif en
soi.
Il convient de veiller à ne pas glisser à
travers cette approche instrumentale vers une manipulation absolue des
populations, des organisations communautaires ou des comités locaux, qui
pourraient aboutir à un échec du projet ou même à
l'affaiblissement des capacités locales et à des problèmes
de sécurité pour les acteurs de l'aide humanitaire.
La deuxième approche est basée sur un
échange : les deux groupes d'intervenants compilent
leurs ressources afin d'atteindre leur objectif commun. L'organisation
humanitaire conçoit son action selon les capacités des
populations affectées, vise à les renforcer, tout en apprenant
d'elles.
Cela présuppose un minimum de structuration sociale au
sein de la population affectée.
La collaboration peut être informelle, comme la
délégation de certaines tâches, ou peut être
formalisée comme à travers des partenariats entre les structures.
Il suppose une implication des populations affectées dans l'ensemble du
cycle de projet.
Dans le cadre de la troisième approche, l'organisation
humanitaire soutient les populations affectées dans la mise en
oeuvre de leurs propres initiatives. Cela peut se manifester par un
approvisionnement matériel, financier ou un support technique pour des
initiatives existantes, ou encore le renforcement des capacités des
populations à initier de nouveaux projets.
Le point crucial de cette approche est la
nécessité pour l'organisation humanitaire de rechercher
et reconnaître les capacités existantes et le potentiel
présent au sein des populations affectées.
Il existe des ponts entre ces trois approches, bien que
certains soient plus difficiles à établir que d'autres. Aller de
la collaboration au soutien d'initiatives locales est une étape logique
et pertinente. Cependant, partir d'une approche de soutien vers une approche
instrumentale risque d'ébranler la confiance entre les partenaires et
pourrait compromettre l'avenir du partenariat.
Des choix stratégiques devraient être faits sur
la base d'un diagnostique approprié du contexte et des capacités
des différents acteurs ; cette évaluation devant être
continuellement révisée et ajustée.36(*)
a.2. Typologie de la
participation
Tableau 3. Une typologie de participation dans
l'action humanitaire.articipa
|
TYPE DE PARTICIPATION
|
DESCRIPTION
|
|
La participation passive
|
La population affectée est informée de ce qui va
se passer ou de ce qui s'est déjà passé. Bien que ce soit
un droit fondamental de la population concernée, il n'est pas toujours
respecté.
|
|
La participation par l'apport
d'information
|
Les populations affectées apportent l'information en
réponse aux questions mais n'ont pas d'influence sur le processus (les
résultats ne sont pas partagés et leur exactitude n'est pas
vérifiée).
|
|
La participation par la
Consultation
|
La population affectée est consultée et
écoutée sur un sujet donné, mais elle n'a pas de pouvoir
de prise de décision et n'a pas de garantie que ses opinions soient
prises en considération.
|
|
La participation par incitation
matérielle
|
La population affectée participe en fournissant des
ressources, par exemple du travail ou des matériaux, en échange
d'un paiement en argent ou en nature par l'organisation humanitaire.
|
|
La participation par l'apport des matériaux,
d'argent ou de travail.
|
La population affectée apporte des matériaux, de
l'argent et/ou de la main d'oeuvre nécessaire pour mettre en place une
intervention. Sont incluents ici les systèmes de recouvrement des
coûts.
|
|
La participation interactive
|
La population affectée participe à l'analyse des
besoins et à la conception des programmes, et à des pouvoirs de
prise de décision.
|
|
Les initiatives locales
|
La population affectée prend l'initiative, en agissant
indépendamment des organisations et institutions externes. Bien qu'elle
puisse faire appel à une structure externe pour soutenir ses
initiatives, le projet est conçu et mené par la communauté
; c'est l'organisation humanitaire qui participe aux projets de la
population.
|
Source : ANALP Global Study, la
participation des populations affectées par les crises dans l'Action
Humanitaire, London 2003, p.20.
a.3. Les
bénéfices de la participation
Les recherches menées dans une partie de l'Etude
Globale soulignent les raisons et les motivations d'engager des processus
participatifs avec les populations affectées.
La participation comme un devoir moral
La participation est avant tout, faire preuve de
respect pour les membres des populations affectées, en
reconnaissant leur droit à la parole concernant des choix qui auront un
impact sur leur vie. Pour certains acteurs, la participation des populations
affectées est considérée comme un droit.
La participation pour améliorer la
qualité des programmes
L'action humanitaire conçue avec les populations
affectées est souvent mieux adaptée aux besoins et au contexte
local. Au final, elle est plus pertinente, efficiente et efficace. Impliquer la
population affectée établit un niveau d'appropriation qui aidera
à augmenter les chances de succès de l'intervention et sa
pertinence dans le long terme et /ou sa pérennité.
La participation pour améliorer la
sécurité
Etablir des relations avec les populations affectées
basées sur la confiance peuvent assurer l'accès à des
informations importantes concernant la sécurité et
améliorer la sécurité du personnel des organisations
humanitaires.
La participation pour avoir l'accès aux
populations affectées par la crise
Déléguer ou s'engager dans des partenariats
avec les membres des populations affectées ou des structures
associées peut être un moyen d'avoir accès à des
zones ou des groupes inaccessibles pour des organisations
étrangères. Mais La participation ne consiste
pas à envoyer un intervenant local dans des zones dangereuses dans le
but de protéger des expatriés ou le personnel d'une organisation
internationale.
La participation pour soutenir et améliorer les
capacités locales
Il est fréquent pour les organisations humanitaires,
et spécialement pour les organismes internationaux de fonctionner
séparément des institutions et des structures locales.
Cependant, travailler avec eux est essentiel, d'autant plus
qu'elles ont habituellement de vraies capacités sur le terrain et sont
souvent les premières à apporter une réponse.
Renforcer leurs capacités est une clé en termes
de préparation à de futures crises et pour lier l'urgence
au développement. Il s'agit aussi d'une question de respect.
La participation pour donner une voix aux groupes et
aux individus traditionnellement marginalisés
Impliquer les groupes marginalisés peut les aider
à s'exprimer, à prendre des décisions et agir, autant
qu'à réduire la discrimination dont ils font preuve. La
participation qui renforce la capacité des individus à se
représenter eux-mêmes peut avoir un impact positif sur leur
sécurité (la connaissance des droits collectifs et individuels et
l'amélioration de la capacité de négocier avec les
autorités par exemple).37(*)
I.3.1.b. Le Relais
communautaire (RECO):
b.1. Définition
Un Relais communautaire est une personne homme ou femme
volontaire, habitant le village ou la rue, choisie par les habitants de cette
entité, qui assure le pont entre les individus, membre de cette
communauté et les services de santé, et qui accepte de consacrer
une partie de son temps pour des activités d'intérêt
communautaire, en vue de la réalisation des soins curatifs,
préventifs, promotionnels et réadaptationnels dans l'aire de
santé. Afin de rendre la participation communautaire beaucoup plus
représentative, un RECO doit s'occuper de 10-15 ménages et
l'ensemble des RECO d'un village forme un comité dit CAC (cellule
d'animation communautaire) de qui son président est automatiquement
membre du CODESA (comite de développement de santé) qui est un
organe suprême qui gère le CS. 38(*)
b.2. Statut du relais
communautaire
Le Relais Communautaire est :
ü Un volontaire indépendant
ü Il n'est pas professionnel de santé
ü Il n'est pas engagé par les services de
santé
ü Il est partenaire au service de santé.
b.3. Rôle du relais
communautaire dans le système de santé
Le Relais Communautaire joue le rôle des partenaires
des services de santé et d'interface (pont) entre les services de
santé et la communauté. A ce titre, son rôle s'explique de
2 manières notamment:
ü Amener les services de santé vers la
population
ü Amener la population vers les services de
santé
A. Amener les services de
santé vers la population
En tant que partenaire des services de santé, le
Relais Communautaire devrait rapprocher les services de santé vers la
communauté pour l'aider à :
Ø Connaître la population (dénombrement
des effectifs de la population, recensement des ressources locales telles que
les Associations, les Eglises, etc.
Ø Réaliser des activités dans le
village/rue
Ex : La recherche active des cas, le dépistage des cas
dans la communauté, les visites à domicile, la vulgarisation des
messages éducatifs, la mise en place des mobiliers et locaux pour la
stratégie avancée, la distribution des MII et des
préservatifs, etc.
B. Amener la population vers les
services de santé de qualité
Dans ce processus, le Relais
communautaire doit :
Ø Faire connaître les services de santé
auprès de la population (marketing social) :
Marketing du PMA pour aider à la perception des
problèmes de santé par la communauté.
Ø Faire adopter les comportements favorables
vis-à-vis de la santé par l'utilisation des services,
prévention des maladies dans les ménages, surveillance et
déclaration des cas au centre de santé, travail d'ensemble pour
la promotion de la santé (Mobilisation des ressources humaines
matérielles et financières)
b.4. Les critères de
recrutement du RECO
Pour faire parti des
éligibles dans les RECO, il faut :
Ø Habiter l'Aire de Santé, la rue,
l'avenue/village ;
Ø Etre honorable, crédible dans la rue, l'avenue
et le village ;
Ø Etre capable de communiquer, de convaincre, de
mobiliser les habitants du village/rue et de persuader la
communauté ;
Ø Savoir lire et écrire ;
Ø Connaître la langue locale ;
Ø Etre disponible ;
Ø Avoir le sens de responsabilité et être
un leadership ;
Ø Avoir un esprit d'auto promotion.
b.5. La validation de
mandat
Le mandat est de 3 ans une fois renouvelable. Sur base du PV
des élections, les relais communautaires sont notifiés par
l'AT/Bourgmestre, mais installé par le chef du village/quartier.
b.6. Les différents
moyens de motivation du relais communautaire
Ø Election par la population du village/rue. Cela
témoigne la confiance, l'honneur et le crédit populaire.
Ø Le mandat accordé par la population.
Ø La notification et l'installation par
l'autorité politico-administrative locale (Chef du village, de la rue,
du quartier, du groupement ...).
Ø Les formations.
Ø Les supervisions.
Ø La participation aux activités des
enquêtes, recensement et JNV.
Ø La participation aux monitorages, aux microprojets
initiés au niveau des communautés.
Ø Le pourcentage de bénéfice
rétrocédé par le centre de santé dans la vente des
moustiquaires ou d'autres intrants du genre.
Ø Participer à la micro- planification à
la base39(*).
b.7. La vision de
l'approche relais communautaire en RD Congo
b.7.1. Contexte
Des enquêtes réalisées par les
Ministère de la santé en 1998 avec l'appui de l'OMS, ainsi que
celles réalisées par le Ministère du Plan et de la
Reconstruction avec l'appui de l'Unicef en 2001, ont abouti à une
consultance sur les stratégies susceptibles de réduire la
mortalité et la morbidité en RDC.
D'où les recommandations d'agir selon trois
stratégies principales suivantes :
Ø renforcement des capacités des services de
santé
Ø renforcement des capacités du personnel de
santé dans la planification et gestion des interventions.
Ø Renforcement des liens entre le service de
santé et les communautés.
La revue annuelle nationale de 2002 du Ministère de la
santé a recommandé la reforme de COSA en véritable organe
de développement de l'aire de santé et mettre en place sur
l'ensemble d'aires de santé de 500 zones de santé de la
RDC40(*).
b.7.2. Relations
La cellule d'Animation Communautaire est constituée
par l'ensemble de relais du village ou de la rue. La CAC constitue la structure
de base pour l'animation du village / rue, un délégué de
la cellule d'animation communautaire (CAC) est choisi pour représenter
le village au comité de développement de l'aire de santé
(CODESA).
Chaque CODESA est composé en moyenne de 20 à 25
représentants de villages / rues correspondant au nombre des villages
/rues dans l'aire de santé.
La CAC de chaque village transmet son rapport
d'activités au CODESA qui fera la synthèse de l'aire de
santé pour transmettre une copie au bureau central de la zone de
santé.
Les membres de CODESA se réunissent une fois par mois
pour analyser les résultats réalisés, dégager les
forces et les faiblesses pour planifier les actions correctrices.
Les décisions sont appliquées au CS par
l'équipe du CS, tandis que celles qui concernent la population sont
appliquées par les CAC.
b.7.3. Canaux du CODESA
Le CODESA utilise les mêmes canaux ci-dessous que la CAC
pour les échanges d'informations, les concertations et la mobilisation
de la population aux activités de développement sanitaire de
l'aire de santé à travers les CAC.
Il s'agit : Les écoles, les églises, les
entreprises, les associations et les regroupements de la population dans un
site.
b.7.4. Statut du CODESA
Ø C'est une structure communautaire qui appartient
à la population pour la promotion du bien-être dans les villages /
rues constituant l'aire de santé.
Ø Partenaire du service de santé et de
l'ensemble des intervenants dans l'aire de santé
b.7.5. Choix des animateurs
de CODESA
Les délégués de CAC se choisissent les
animateurs pour les différents organes de CODESA. Ils sont
installés par l'autorité territoriale locale (chef de secteur /
chefferie).
A la tête du CODESA, il y a un président, un
vice-président, un secrétaire rapporteur et un secrétaire
adjoint.
Les trois commissions dont la commission de ressources (CORE),
la commission de PMA - Communautaire, la commission de mobilisation sociale
(MOSO) sont animées chacune par animateur.
b.7.6. Etapes à
suivre pour mettre en place le CODESA
1ère étape
: Choix des délégués de CAC
2ème étape
: Election des responsables des organes de CODESA. Les
différents organes doivent être pourvus des animateurs selon le
profil souhaité.
3ème étape
: Installation de CODESA par l'autorité administrative
locale.
4ème étape
: La formation pour permettre à la CAC d'être
active, les membres doivent être formés pour acquérir les
connaissances, les aptitudes et le savoir -être dont ils auront besoin
pour leur travail.
5ème étape
: L'élaboration du micro plan de l'aire de santé.
Pour améliorer les performances dans l'aire de santé, la
contribution de chaque village dans la participation aux activités est
capitale. En effet, les cibles de chaque village / rue doivent être
touchées par nos interventions. Pour cela, il est bon de connaître
la population de chaque village / rue, la distance qui la sépare d'un
établissement des soins pour ajuster les services de santé
à la population.
6èmeétape :
Mobilisation / fournitures des intrants (MII, Préservatifs,
vermifuges
intrants agricoles, SP, recueil de messages, affiches,
boîtes à images, liste / registre de la population,
Mégaphones, Bic et cahier de visites familiales) nécessaires pour
la réalisation des activités. Les différents services du
ministère de la santé ainsi que les partenaires sont
appelés à appuyer le CODESA pour la création d'un fonds de
solidarité communautaire.
7èmeétape :
Encadrement technique de l'équipe du bureau central et du centre de
santé par la supervision, la collecte et l'analyse de données, le
monitorage des interventions communautaires.
b.7.7. Objectifs du
CODESA
Ø Développer le partenariat entre les
communautés et le service de santé.
Ø Développer le partenariat avec les
intervenants.
Ø Implanter le PMA dans l'AS.
Ø Mettre en place une structure multisectorielle et
multidisciplinaire.
Ø Augmenter l'accessibilité et l'utilisation des
services de santé à la population.
Ø Garantir une meilleure utilisation des ressources
affectées dans l'AS.
Ø Mettre en place les mécanismes de cogestion
dans l'AS.
b.7.8. Activités du CODESA
Ø Participer à l'élaboration du micro
plan de l'AS ;
Ø Mobiliser les ressources locales pour soutenir la
production ;
Ø Construire / réhabiliter les CS ;
Ø Mettre en place un programme de village / rue
assaini ;
Ø Participer au monitorage des interventions dans
l'AS ;
Ø Evaluer les interventions avec l'équipe du
CS ;
Ø Elaborer les micros projets de jardinage et
élevage domestique, de l'aménagement des puits d'eau dans
l'AS ;
Ø Mettre à jour les fichiers de population de
l'AS ;
Ø Participer aux réunions avec l'équipe
du CS ;
Ø Suivre les activités de CAC ;
Ø Co - gérer avec l'équipe du
CS ;
Ø Créer un fonds de solidarité par la
collecte et la mise en commun des ressources (en nature et/ou en monnaie) dans
l'aire de santé ;
Ø Participer à la revue.
b.7.9. Fonctionnement de CODESA
Le fonctionnement de CODESA dépend de
l'élaboration de son micro plan, de la qualité du soutien
technique par le BCZS et de l'équipe du CS ainsi quede la
capacité de mobilisation des ressources locales.
Le CODESA se réunit mensuellement avec l'équipe
du centre de santé et transmet son rapport d'activités au bureau
central de la zone de santé»41(*).
b.7.10. Les dimensions de la participation
communautaire.
La participation collective des communautés aux SSP
revêt différentes formes et parmi ses principaux
éléments constitutifs, on peut citer :
Ø L'organisation des services sur une base
communautaire : l'accès aux services est facilité
et est ouvert à tous ; cela peut aller des services
élémentaires et de la simple intention d'arriver à couvrir
ultérieurement l'ensemble de la communauté à la
satisfaction appropriée des besoins fondamentaux en matière de
santé et à l'extension réelle de tous les services
à tous les membres de la communauté.
Ø La contribution de la communauté
au fonctionnement et à l'entretien des services : elle
peut aller des contributions volontaires en argent et en nature, pour
compléter les ressources fournies par le gouvernement, les
collectivités locales ou des organismes extérieurs à la
communauté ou encore les paiements directs.
Ø La participation de la communauté
à la planification et à la gestion des services disponibles
à l'intérieur de la communauté : soit dans
le plus simple des cas, les techniciens de santé demandent l'avis des
membres de la communauté de manière informelle ou alors à
l'autre extrême, un organisme communautaire représentatif assume
la plaine responsabilité de la collaboration (les comités de
santé).
Ø Un apport de la communauté aux
stratégies et politiques globales ainsi qu'au plan de mise en oeuvre de
programmes.
Ø L'élimination des fractions et des
conflits d'intérêts dans la communauté pour
établir la participation sur la base la plus large possible, incluant
plus particulièrement les groupes défavorisés. La
situation pourra varier d'un cas à l'autre, selon que l'on essaiera de
mettre les services à la disposition des groupes aussi
équitablement que possible tout en reconnaissant les conflits
d'intérêts qui existent ou on essaiera de constituer des
communautés cohérentes capables d'entreprendre des efforts
communautaires qui profiteront à tous. Ce dernier cas exige de notre
part à nous techniciens de grande capacité de négociateur
et de gestionnaire des ressources humaines.
b.7.11.
Les différents niveaux d'implication des communautés aux
activités.
La participation au quotidien les différents niveaux de
participation peut se faire au travers de la typologie ci-dessous :
a) la participation-alibi / information :
Elle consiste à associer deux ou trois habitants
à un groupe de travail sans leur donner les moyens d'analyser et de
comprendre ce qui se passe. L'essentiel étant de pouvoir faire figurer
leur présence sur les comptes-rendus de réunions pour justifier
une participation des bénéficiaires.
b) la participation-approbation / consommation /
consultation / concertation / :
Elle s'illustre volontiers à travers le lancement d'une
action santé dans un quartier. Agents de développement et
professionnels sanitaire bâtissent des projets, puis sollicitent la
population pour une réunion, à laquelle vient celui qui veut ou
qui peut. Mais, si l'objectif formulé de cette réunion est de
présenter les projets et de consulter les habitants, le plus souvent
c'est simplement leur approbation qui est recherchée. "On a fait un
certain nombre de choses. On sait ce qui est bon pour vous. Voilà ce
qu'on vous propose, vous êtes d'accord n'est-ce pas ?".
Les gens ont un certain mal à dire qu'ils auraient
peut-être préféré autre chose. Des temps en temps,
ils manifestent leurs désaccords de façon pertinente et font
éclater un conflit difficile à gérer pour ceux qui
proposent l'action.
Certains projets pensés par des professionnels sont
néanmoins pertinents, mais leurs principaux défauts
résident dans le fait que la vie quotidienne et les
références culturelles ne sont pas suffisamment prises en compte.
La participation des habitants permet aussi de s'interroger sur la
faisabilité des propositions des professionnels et de
réfléchir à l'adaptation de celles-ci aux conditions de
vie des personnes concernées.
c) la participation-action
Les habitants sont impliqués dans l'ensemble de la
démarche, depuis l'analyse de la situation et le choix des actions
à mettre en oeuvre jusqu'à l'évaluation finale, voire
même la participation-gestion de ce qui serait l'idéal.
b.7.12. Les Avantages de la participation communautaire
La participation communautaire est un processus indispensable
dont toutes les populations devraient pouvoir jouir. Elle permet aux
communautés:
ü de concevoir leur état de santé
objectivement plutôt qu'avec fatalisme et les incite à la prise
des mesures préventives ;
ü d'investir la main d'oeuvre, du temps, de l'argent et
des matériaux dans des activités de promotion de la santé
;
ü d'utiliser et d'entretenir les ouvrages qu'elles ont
construites ;
ü d'étendre les activités de prestation des
soins à la périphérie ;
ü de rendre efficace l'éducation sanitaire et
d'intégrer les acquis dans leurs activités ;
ü de promouvoir l'équité par le partage des
responsabilités,
ü la solidarité, la fourniture des services
à ceux qui en ont le plus besoin ;
ü de promouvoir l'autosuffisance communautaire.
b.7.13. Les Obstacles liés à la participation
communautaire
Les grands espoirs fondés sur la participation
communautaire présentent un point commun qui est la volonté de
tenir compte des plus pauvres pour satisfaire leurs besoins les plus
élémentaires. Néanmoins, diverses difficultés
inattendues et distorsions sont apparues.
Les enseignements tirés de plusieurs expériences
de participation communautaire ont permis de relever les principaux obstacles
suivant:
Ø Mauvaise compréhension ou déformation
du concept de participation par les planificateurs ou les décideurs
politiques. Ceci peut se traduire souvent par des formes pseudo-participatives
telles que les coopératives et les collectivités locales qui sont
supposées exprimer démocratiquement la volonté de toute la
population, mais qui reflète le plus souvent, des impulsions transmises
hiérarchiquement. La participation a été parfois
utilisée pour camoufler l'utilisation et l'exploitation de la
population.
Ø Application schématique des modèles de
participation. Les contextes économiques et socioculturels sont rarement
pris en considération lors de l'application d'un modèle de
participation. Ceci se traduit souvent par des résultats pauvres par
rapport aux ambitions des planificateurs en matière de participation,
Ø L'emprise exercée par les professionnels sur
le choix des orientations et l'indifférence devant le savoir
traditionnel ; ce qui encourage la dépendance des populations. Les
professionnels, cherchant des résultats immédiats,
négligent souvent, lors du choix des indicateurs de réussite,
Les avantages intangibles de l'action communautaire :
Ø Le poids de la participation pour les plus pauvres.
La participation, se voulant égalitaire, ne peut échapper au fait
que c'est aux pauvres qu'elle demande de faire des efforts nécessaires
pour obtenir ce dont la partie privilégiée de la population
bénéficie grâce au financement public.
Ø La participation est parfois considérée
comme une diversion proposée par les gouvernements qui n'ont ni la
volonté politique de susciter de nouvelles ressources nationales, ni
celle de redistribuer les ressources existantes.
Ø L'insuffisance de la coordination intersectorielle
crée des difficultés pour motiver la population à
s'organiser pour un développement autonome. Les secteurs risquent de se
rivaliser entre eux pour introduire des services particuliers.
Ø La communauté ne perçoit pas l'aspect
sectoriel des problèmes et considère ses besoins comme un tout.
Les programmes sectoriels produisent un transfert vertical d'informations
limitées de telle manière que la communauté n'arrive pas
à intégrer réellement ces informations dans sa vie
quotidienne.42(*)
I.3.1.C. LES SOINS DE SANTE
PRIMAIRE
C.1. Les composantes des soins de santé
primaires:
1. L'éducation pour la santé
:
Ce sont des actions entreprises pour modifier les
comportements et habitudes personnelles ou collectives, pour rester en bonne
santé et lutter contre les maladies.
2. La promotion pour de bonnes conditions alimentaires
et nutritionnelles :
Ce sont des actions qui visent à l'amélioration
de l'alimentation dans les familles (et surtout les habitudes relatives
à l'alimentation des enfants). Ces actions doivent aussi viser à
prévenir et à soigner les maladies nutritionnelles.
3. L'approvisionnement en eau saine, et les mesures
d'assainissement de base
C'est aider la population à s'organiser pour avoir
suffisamment d'eau potable et à promouvoir l'hygiène
(individuelle et collective) et la salubrité du milieu.
4. La santé maternelle et infantile, y compris
la planification familiale :
Ce sont toutes les actions qui visent à assurer une
bonne santé à la mère et aux enfants: consultations et
soins prénataux, accouchement assisté, surveillance de la
croissance, soins des enfants, planification familiale (espacement des
naissances, lutte contre la stérilité, ...).
5. Vaccinations contre les grandes maladies
infectieuses :
Ce sont les activités de vaccination des enfants contre
les maladies les plus meurtrières: rougeole, diphtérie,
tétanos, poliomyélite, coqueluche, Tuberculose... Les femmes en
âge de procréer sont vaccinées contre le tétanos.
6. Lutte contre les grandes endémies locales
:
C'est la lutte contre certaines maladies endémiques
(paludisme, schistosomiase, lèpre, ver de Guinée, ...), et leurs
vecteurs, et la mise en oeuvre des mesures de dépistage et de
prévention.
7. Le traitement des lésions courantes
:
Ce sont les activités de soins curatifs courants dans
les formations sanitaires pour le traitement du paludisme, des
diarrhées, des plaies, ...
8. Approvisionnement en médicaments essentiels
génériques, y compris la Pharmacopée traditionnelle
:
C'est rendre les médicaments disponibles et exploiter
la pharmacopée traditionnelle43(*). La RD Congo a ajouté trois en
l'occurrence:
1. La formation continue ;
2. Le processus managérial ;
3. La santé mentale.
C.2. LES PRINCIPES DES SOINS DE SANTE
PRIMAIRES :
La
globalisation des soins
La globalisation des soins vise à organiser des soins
complets qui tiennent compte de toutes les dimensions humaines : physique,
culturelle, sociale parmi lesquelles, nous citons notamment :
· L'intégration des soins
Tous les types de soins (curatifs, préventifs,
promotionnels et ré adaptatifs) doivent se faire dans le centre de
santé, par une même équipe. Cela exige un personnel
polyvalent, compétent et responsable au niveau du centre de
santé.
· La continuité des soins
Les soins doivent être continus, c'est-à-dire
qu'ils ne doivent pas se limiter au seul moment de la consultation. Ils
doivent continuer sans interruption jusqu'à l'épuisement du
problème de santé qui a occasionné la consultation. La
continuité implique également la mise en place d'un
système de référence et contre référence.
Les visites à domicile pertinentes constituent une composante de la
continuité et de la globalité des soins.
· La pérennisation des
services
Les interventions essentielles doivent viser la
viabilité par le renforcement des capacités des
communautés dans la mobilisation de ressources locales pour poursuivre
les activités à la fin des projets d'appui extérieur.
· La rationalisation des services
La rationalisation des services consiste à faire de
sorte que les services de santé de base soient déployés
équitablement là où les besoins se font sentir. Les
ressources y afférentes devront être judicieusement reparties y
compris l'implantation et l'utilisation rationnelles des services de
santé. De façon spécifique, il s'agira de:
Ø la limitation du nombre des médicaments
à une liste minimale pour CS et pour HGR répondant aux
problèmes de santé essentiels ;
Ø l'utilisation des guides standardisés ou
arbres de décision (ordinogramme) pour améliorer la
qualité de la prise en charge. Cela permettra d'éviter les
prescriptions abusives et des coûts inutiles pour les malades et
les services de santé.
· La décentralisation des
services
Pour avoir des soins continus, globaux et
intégrés, cela suppose que les services de santé soient
les plus décentralisés possibles dans la communauté
où se trouve une population suffisamment petite pour que l'équipe
de santé la connaisse mieux (individu, famille, us et coutumes) et
puisse la prendre en charge de façon optimale.
· La participation communautaire
C'est la participation de la population à la
planification et à la gestion des interventions sanitaires dans l'Aire
de Santé et sa participation effective au niveau des organes de gestion
de la zone de santé.
· La population définie
Population définie : La population desservie doit
être déterminée au moyen d'un recensement ou d'un
dénombrement. L'enregistrement et dénombrement de la population
fait partie des premières activités à réaliser par
l'équipe désignée pour le démarrage d'un centre de
santé.44(*)
C.3. LE PAQUET MINIMUM
D'ACTIVITÉS (PMA), LE PAQUET COMPLÉMENTAIRE D'ACTIVITÉS
(PCA) ET ACTIVITÉS DE SOUTIEN DANS UNE ZONE DE SANTÉ
Les activités de santé publique de la zone de
santé (prévention, promotion, curatif et réadaptation)
sont groupées, pour des raisons opérationnelles sous trois
rubriques constituant le paquet minimum comprenant :
C.3.1. LE PAQUET MINIMUM
D'ACTIVITÉS (PMA)
Les soins de santé de base :
soins médicaux (soins curatifs courants, contrôle des
signes vitaux, PCIME et soins selon les ordinogrammes, examens courants de
laboratoire, la chirurgie mineure : suture des plaies superficielles et
pansement, incision d'abcès superficiels, circoncision...), les soins de
santé maternelle et infantiles(CPN, CPON, accouchements assistés,
CPS ) contrôle et prévention des maladies courantes (paludisme,
diarrhées, maladies respiratoires aiguës, la malnutrition et
carences en micro nutriments, les anémies, IST...) ; soins pour
maladies chroniques (tuberculose, lèpre, trypanosomiase, diabète
sucré, hypertension artérielle, drépanocytose...).
Les interventions prioritaires de santé :
la vaccination de base, le planning familial, l'approvisionnement en
médicaments essentiels.
Les interventions apparentées à la
santé : l'alphabétisation fonctionnelle en
santé (communication pour le changement des comportements avec accent
sur les comportements clés), la sécurité alimentaire des
ménages, l'approvisionnement en eau potable et l'assainissement du
milieu.
C.3.2. LE PAQUET
COMPLÉMENTAIRE D'ACTIVITÉ (À L'HGR)
*Pour les soins médicaux, nous mentionnons
entre autres :
ü La prise en charge des cas
référés ;
ü L'intervention chirurgicale majeure (laparotomie,
hérniorraphie, appendicectomie.) ;
ü L'intervention mineure non réalisable aux CS
(incisions d'abcès profonds, gros lipomes...) ;
ü La transfusion sanguine ;
ü L'hospitalisation des cas graves ;
ü Les soins intensifs avec Réanimation et
oxygénothérapie ;
ü La kinésithérapie et
physiothérapie; Appareillage ;
ü L'Imagerie médicale et examens de laboratoire
d'un plateau technique plus élevé, contrôle de
qualité des laboratoires des centres de santé ;
*Pour la santé maternelle et infantile, nous
pouvons citer notamment
ü La césarienne et prise en charge des grossesses
à haut risque, hystérectomie ;
ü La chirurgie pour grossesse extra
utérine ;
ü Les soins des cas de fistules
vésico-vaginales ;
ü La prise en charge des cas d'avortements
compliqués et autres soins gynécologiques (ex : tumeur du
sein, myome, kystes d'ovaires, néo du col utérin) ;
ü Les soins aux prématurés
(élevage) ;
ü Les soins aux enfants référés,
récupération nutritionnelle pour les cas de malnutrition
graves ;
*Pour la lutte contre les maladies, nous citons en
l'occurrence :
ü La confirmation diagnostique ;
ü La prise en charge des cas compliqués ;
ü Le traitement aux antirétroviraux ;
*Pour le planning familial, nous avons
notamment :
ü Assurer les méthodes contraceptives
chirurgicales (vasectomie, ligature tubaire, pause d'implants) ;
ü La prise en charge des cas de
stérilité ;
ü Les consultations prénuptiales.
*Pour les activités promotionnelles, nous
citons :
ü La communication pour le changement de comportement
(CCC) aux malades et à leurs familles ;
ü L'appui psychosocial (santé mentale,
SIDA,...) ;
ü L'élimination et destruction du matériel
souillé de l'Hôpital.
*A propos des activités de soutien à
l'HGR, nous citons notamment :
ü La formation pratique du personnel de la zone de
santé ;
ü Le stage pratique ;
ü Les tours de salle ;
ü Les conférences scientifiques ;
ü La recherche fondamentale et opérationnelle.
C.3.3. LES ACTIVITÉS DE
SOUTIEN DANS UNE ZONE DE SANTÉ
*Pour le Soutien à la gestion du
développement, nous citons entre autres :
§ La planification : Plan de couverture ;
§ La formation continue ;
§ Recherche opérationnelle ;
§ SNIS et Evaluation.
*Pour le soutien à la gestion
opérationnelle, nous avons notamment :
§ Plans opérationnels et micro plans dans les
aires de santé ;
§ Supervision active et formative ;
§ Surveillance des progrès (monitoring).
*Pour le soutien à la gestion administrative,
il faut retenir :
§ Développement des ressources humaines ;
§ Gestion financière (budgétisation et
mobilisation de ressources) ;
§ Gestion des matériels et
équipements ;
§ Approvisionnement des structures des soins en
médicaments essentiels ;
§ Transport et communication ;
§ Réhabilitation physique des
infrastructures45(*).
CHAPITRE II. RECOLTE,
ANALYSE ET TRAITEMENT DES DONNEES DE TERRAIN.
II.1. DU CHOIX DE LA POPULATION
D'ETUDE.
D'après Gir CHERY un univers d'enquête est une
collectivité infinie à la quelle portera l'observation si
l'enquête est exhaustive ou grâce à laquelle on atteindra la
signification des résultats si l'enquête n'est que partielle.
H.CHAUCHAT définie l'univers d'enquête comme
l'ensemble d'individus auxquels s'applique l'étude. Les limites de cette
population et ses caractéristiques sont définies en fonction des
objectifs de l'enquête.
La population d'étude appelée aussi univers de
recherche est un ensemble d'individus, d'objets, d'événements
finis ou infinis délimités dans le temps et dans l'espace
auxquels s'applique l'étude.
Ainsi l'univers ou la population de notre étude est
constitué de la population de cinq AS dont Kashalira, Kibingu, Kibirizi,
Tulizeni et Kalonge.
Nous avons aussi choisis à étudier les
comportements des RECO face à la politique de soins de santé
primaire car ils sont les éléments qui doivent amener (pousser)
la population à une participation dans les activités de soins de
santé primaire.
On ne devrait pas aussi manquer à étudier les
attitudes qu'on les infirmiers face à la philosophie de SSP étant
donné que ce sont eux qui doivent chercher à l'appliquer.
II.2. DU CHOIX DE
L'ECHANTILLON.
L'échantillonnage est un sous ensemble d'une population
mère à l'intérieur de la quelle le choix a
été fait. Tenant compte des données statistiques de la
population et des aires de santé qui entourent le centre de santé
de référence de Kibirizi de janvier 2013 jusqu'au mois de juin
2014.
En voulant effectuer une véritable recherche, on
observe plusieurs unités. Ce qui permettra de réaliser une
description plus ou moins logique du phénomène observé.
C'est pourquoi une unité doit être tiré du groupe des
infirmiers, une autre du groupe de RECO et une troisième des
ménages.
II.3. DETERMINATION DE L'ECHANTILLON
Comme les unités à observer peuvent alors
être fort nombreuses et que, faute de temps et aussi des moyens tant
matériels que financiers, il n'est pas possible de les observer toutes.
La détermination de l'échantillon est
basé sur la nécessité de la participation communautaire et
proposer quelques pistes de solution conformément à notre objet
d'étude. Dans le groupe de responsable des ménages, nous avons
tiré un échantillon aléatoire simple conformément
à la formule de TARO YAMEN que voici46(*) :
n= 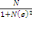
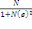
N= l'univers ou population d'étude
e= seuil d'erreur par rapport au coefficient
Calcul de l'échantillon
n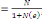
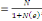
Au niveau de 95% de confiance
n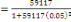
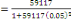
n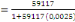
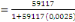
n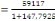
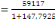
n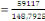
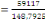 =397,3116925=397 personnes
=397,3116925=397 personnes
Tableau N° 4 : La population de
l'Aire du CSR de KIBIRIZI
|
N°
|
AIRE DE SANTE
|
NOMBRE
|
%
|
Echantillon/strate
|
|
1
|
KASHALIRA
|
10365
|
17,5
|
69.4 soit 70
|
|
2
|
KIBINGU
|
11927
|
20,2
|
80 .1 soit 80
|
|
3
|
KIBIRIZI
|
15559
|
26,3
|
104.4 soit 104
|
|
4
|
TULIZENI
|
12031
|
20,4
|
80.9 soit 81
|
|
5
|
KALONGE
|
9235
|
15,6
|
61.9 soit 62
|
|
TOTAL
|
59117
|
100
|
397
|
Source : Résultat de l'enquête
sur terrain
Par rapport aux agents, nous devons aussi déterminer la
taille de notre échantillon qui doit venir du tableau ci-dessous des
effectifs réels par centre de santé
Tableau N° 5 : Tableau des
effectifs des agents
|
N°
|
AIRE DE SANTE
|
NOMBRE
|
%
|
Taille de l'échantillon par AS.
|
|
1
|
KASHALIRA
|
8
|
17,0
|
7
|
|
2
|
KIBINGU
|
9
|
19,1
|
8
|
|
3
|
KIBIRIZI
|
15
|
31,9
|
13
|
|
4
|
TULIZENI
|
7
|
15,0
|
6
|
|
5
|
KALONGE
|
8
|
17,0
|
7
|
|
TOTAL
|
47
|
100
|
42
|
Source : Résultat de
l'enquête sur terrain
Afin de déterminer notre taille de
l'échantillon, nous allons aussi utiliser la même formule de TARRO
YAMEN qui est la suivante :
n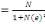
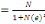
n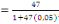
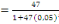
n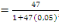
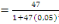
n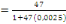
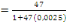
n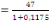
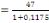
n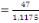
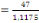
n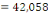
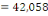 soit 42 agents.
soit 42 agents.
Par rapport aux RECO, nous dévons aussi
déterminer la taille de notre échantillon à partir des
effectifs actuels se trouvant sur terrain.
Tableau n°6 : Tableau des effectifs
de Relais communautaire dans les AS du rayon d'action du CSR KIBIRIZI
|
N°
|
AIRE DE SANTE
|
NOMBRE
|
%
|
Taille de l'échantillon par AS
|
|
1
|
KASHALIRA
|
18
|
17,3
|
14
|
|
2
|
KIBINGU
|
22
|
21,1
|
18
|
|
3
|
KIBIRIZI
|
26
|
25,0
|
21
|
|
4
|
TULIZENI
|
17
|
16,5
|
14
|
|
5
|
KALONGE
|
21
|
20,1
|
17
|
|
TOTAL
|
104
|
100
|
83
|
Source : Résultat de l'enquête
sur terrain.
Afin de déterminer notre taille de l'échantillon
dans le groupe des RECO , la même formule de TARRO YAMEN sera toujours
utilisée :
n
n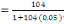
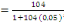
n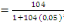
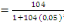
n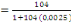
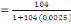
n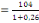
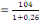
n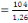
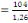
n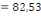
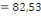 soit 83 RECO.
soit 83 RECO.
2.3.2 PROCEDURE DE
L'ENQUETE
Dans ce travail nous allons tenir compte de cinq aires de
santé regroupant l'aire de santé de référence de
KIBIRIZI.
La formule de TARO YAMEN montre que l'échantillon qui
sera considéré dans notre étude est de 397 personnes
issues de la communauté.
II.4. DE LUTILISATION DE
L'ENQUETTE SUR TERRAIN.
Les questionnaires seront administrés aux infirmiers,
les RECO et aux responsable des ménages de la manière suivante de
la manière suivante :
Ø Dans le groupe des infirmiers, des 47 infirmiers se
trouvant dans les cinq structures sanitaires de notre champ d'investigation,
nous devons questionner 42 trouvés à partir de la formule de TARO
YAMEN. Selon la taille de la population des infirmiers de chaque CS, comme
l'indique le tableau N° 5. La taille de l'échantillon pour chaque
A.S est représentée de la manière suivante : 7AS de
Kashalira, 8 dans l'AS de Kibingu, 13dans celle de Kibirizi, 6 dans Tulizeni et
7 dans celle de Kalonge. Ils seront choisis aléatoirement à
partir de l'IT.
Ø Dans le groupe des RECO, des 103 qui sont disponibles
dans les cinq AS, 83 ont fait l'objet de nos enquêtes selon toujours
cette même formule de TARO YAMEN. Selon la taille de la population des
RECO dans chaque AS comme l'indique le tableau N°6, TARO YAMEN nous
détermine l'échantillonnage suivant par AS : 14 dans l'AS de
Kashalira, 18 dans l'AS de Kibingu, 21 dans celle de Kibirizi, 14 dans Tulizeni
et 17 dans celle de Kalonge. Ils seront choisis aléatoirement.
Ø Dans le groupe de responsables des ménages,
partant de notre population totale, Voir tableau N°4, TARO YAMEN nous
détermine la répartition suivante de la taille de
l'échantillon dans chaque AS : 70 dans l'AS de Kashalira, 80 dans
l'AS de Kibingu, 104 dans celle de Kibirizi, 81 dans Tulizeni et 62 dans celle
de Kalonge. Ils seront choisis aléatoirement.
Pour déceler les unités statistiques dans la
communauté, nous avons recouru au pas de sondage où nous avons
considéré les ménages par la formule simple ;
population totale sur 5 ,4 soit 59117 /5 ,4 d'où 10947
ménages.
Notre pas de sondage sera ainsi de 10947 ménages /397
(taille de l'échantillon) qui est égal à 27. C'est
pourquoi nous avons considéré une personne dans chaque
27ème ménage.
II.5. DU TRAITEMENT DES DONNEES
DE TERRAIN.
Ø Technique de collecte des données
Pour la collecte de données dans les ménages,
les questionnaires qui seront administrés par des enquêteurs qui
sont les élèves stagiaires de l'humanité sociale qui fond
leur pratique professionnelle pendant la période de notre enquête.
Ces questionnaires seront traduits dans les principales langues parlées
dans la région (swahili, Kinande, Kihunde et Kinyarwanda).
Pour la collecte de données dans le groupe des RECO et
dans le groupe des infirmiers, l'interview a été dirigée
par nous même soutenu par les enquêteurs stagiaires que nous avons
briefé pour la cause. Ils seront entrain d'aider les RECO qui ont
difficile à compléter notre questionnaire.
Ø Contrôle de biais
Les différents biais que pourrait engendrer
l'étude sont les biais de sélection.
Les biais de sélection seront minimisés par une
bonne formation des enquêteurs sur les techniques de sélection de
personnes à enquêter et la façon de cheminer avec les
guides d'entretiens. Tout en respectant le pas de sondage, si le
27ème ménage tombe sur un ménage du RECO, on
prend directement le ménage qui suit celui-ci.
Ø Saisie des
données
La saisie des données sera assurée par deux
opérateurs de saisie qui seront sous la responsabilité d'un
superviseur de saisie. Les données seront saisies à l'aide du
logiciel EPI-INFO.
II.6. DE L'ANALYSE ET
INTERPRETATION DES DONNEES.
Nous analyserons les données à l'aide des
logiciels EPI-INFO et SPSS. Nous seront aussi entrain de comparer les
données recueillies avec les normes nous données par les experts
de la santé publique.
CHAPITRE III.PRESENTATION
ET DISCUTION DES RESULTATS.
III.1 PRESENTATION DES
RESULTANTS.
III.1 .1. RESULTATS RECUEILLIS
AUPRES DES INFIRMIERS.
III.1.1.a. Identification.
Tableau N° 7: Répartition des
enquêtés selon la provenance.
|
Provenance
|
Effectif
|
Pourcentage
|
|
AS KASHALIRA
|
7
|
17,0%
|
|
AS KIBINGU
|
8
|
19,1%
|
|
AS KIBIRIZI
|
14
|
31,9%
|
|
AS TULIZENI
|
6
|
15,0%
|
|
AS KALONGE
|
7
|
15,0%
|
|
Total
|
42
|
100%
|
Source : Résultat de
l'enquête sur terrain.
Au vu de ce tableau, il est ressorti que l'AS de santé
de KIBIRIZI a représenté une proportion importante de
l'échantillon de notre étude soit 31,9% suivi de l'AS Kibingu
avec 19,1%.
Tableau N° 8: Répartition des
enquêtés selon l'âge.
|
Age
|
Effectif
|
Pourcentage
|
|
20 - 30 ans
|
24
|
57,4%
|
|
31 - 41 ans
|
14
|
34,0%
|
|
42 - 52 ans
|
3
|
6,5%
|
|
53 - 63 ans
|
1
|
2,1%
|
|
Total
|
42
|
100%
|
Source : Résultat de
l'enquête sur terrain.
La lumière de ce tableau montre que 57,4% de nos
infirmiers enquêtés ont un âge compris entre 20 à 30
ans ,34% entre l'âge de 31 à 41 ans, 6,5% entre 42 à 52 et
2,1% entre 53 à 63 ans. La profession infirmière est donc pour
les jeunes par rapport aux vieux.
Tableau N° 9: Répartition des
enquêtés selon le Sexe.
|
Sexe
|
Effectif
|
Pourcentage
|
|
Masculin
|
22
|
52,3%
|
|
Féminin
|
20
|
47,7%
|
|
Total
|
42
|
100%
|
Source : Résultat de
l'enquête sur terrain.
Par rapport au sexe, dans notre milieu d'étude la
profession infirmière serait proportionnelle égale entre les
sexes avec une nette augmentation d'ordre de 52,3% pour ceux du sexe masculin.
Tableau N° 10: Répartition des
enquêtés selon le niveau d'étude.
|
Niveau d'étude
|
Effectif
|
Pourcentage
|
|
Infi A1
|
13
|
30,9%
|
|
Infi A2
|
14
|
33,3%
|
|
Infi A3
|
3
|
7,1%
|
|
Infi AFR
|
12
|
28,5%
|
|
Total
|
42
|
100%
|
Source :
Résultat de l'enquête sur terrain.
Il est observés dans les CS Visités que les
infirmiers du niveau A2 sont en proportion importante de 33,3% suivi des ceux
du niveau A1 puis les agents de formation rapide à l'ordre de 28,5% et
afin les infirmiers du niveau A3.
III.1.1.b.
Fonctionnalité de CODESA.
Tableau N° 11: Présence du
CODESA dans l'AS.
|
Question
|
Réponse
|
Effectif
|
%
|
|
. L'AS dispose d'un CODESA ?
|
Oui
|
42
|
100
|
|
Non
|
0
|
0
|
|
Total
|
42
|
100
|
Source : Résultat de
l'enquête sur terrain.
Il ressort de ce tableau que 100% d'infirmiers
enquêtés reconnaissent la présence de CODESA dans leurs
structures, ceci prouve à suffisance que les organes de particom sont
disponibles dans les AS notre milieu d'étude.
Tableau N° 12: Respect de
procédure de mise en place de CODESA.
|
Question
|
Réponse
|
Effectif
|
%
|
|
Quel est la Démarche utilisée pour mettre en place
le RECO ?
|
Election par la communauté
|
15
|
35,7
|
|
Nomination par le Notable du
village
|
0
|
0
|
|
Auto-nomination
|
9
|
21,4
|
|
Nomination par l'équipe de
CS / IT
|
18
|
42,8
|
|
Autres
|
0
|
O
|
|
TOTAL
|
42
|
100
|
Source : Résultat de
l'enquête sur terrain.
En analysant les résultats de ce tableau, nous
constatons que seulement 35,7% des infirmiers enquêtés
reconnaissent que les RECO et CODESA sont d'abord élus par la
communauté. Mais une part importante des infirmiers
enquêtées soit 42,8% ont affirmé que la nomination des
RECO/ membres du CODESA est faite par les IT. Nous constatons aussi un grand
désordre d'auto-nomination s'élevant à 21,4%.
La reforme dans le respect de procédure de mise en
place des RECO/CODESA est alors impérative car c'est de là que
nous viendra la participation communautaire dans les SSP.
Tableau N° 13: Appréciation de la
Fonctionnalité de CODESA par les Infirmiers.
|
Question
|
Réponse
|
Effectif
|
%
|
|
Si oui à la question 1, Pensez-vous que le CODESA est
fonctionnel ?
|
Oui
|
32
|
76,1
|
|
Non
|
10
|
23,9
|
|
Total
|
42
|
100
|
Source : Résultat de
l'enquête sur terrain.
Il ressort de ce tableau que 76,1% d'infirmiers ont
accepté que leurs CODESA sont fonctionnels et que 23,9% seulement ont
reconnu que les CODESA existent mais ne sont pas fonctionnels selon certains
critères.
Tableau N° 14: Indicateurs de la
fonctionnalité de CODESA.
|
Question
|
Réponse
|
Effectif
|
%
|
|
Si oui, quels en sont les indicateurs qui peuvent le
démontrer ?
|
Rapport de CODESA
disponible
|
7
|
21,8
|
|
Tenue régulière de réunion
avec PV
|
13
|
40,6
|
|
Les activités prévues sont
réalisées
|
5
|
15,6
|
|
Beaucoup des RECO sont actifs et impliqués
|
3
|
6,4
|
|
Les décisions prises sont exécutées
|
5
|
15,6
|
|
Total
|
32
|
100
|
Source :
Résultat de l'enquête sur terrain.
Sur les 32 infirmiers qui ont accepté que le CODESA est
fonctionnel, 40,6% l'ont accepté suite à la ténue
régulière de réunions avec disponibilité des PV,
21,8% par la disponibilité du CODESA tandis que 15,6%% suite à
la réalisation des activités prévues et cette même
proportion affirment la fonctionnalité des CODESA par l'exécution
des décisions prises et une faible proportion de 6,4% qui voient que le
CODESA est fonctionnel par le fait d'avoir impulsé beaucoup de RECO dans
le travail.
III.1.1.c. Etat d'implication
des RECO aux activités de santé.
Tableau N° 15: Appréciation de
l'Implication des RECO aux activités de santé par les
Infirmiers.
|
Question
|
Réponse
|
Effectif
|
%
|
|
Pensez-vous que vos RECO sont activement
impliqué dans les activités sanitaires de l'AS ?
|
Oui
|
10
|
23,8%
|
|
Non
|
32
|
76,2%
|
|
Total
|
42
|
100
|
Source : Résultat de
l'enquête sur terrain.
De ces résultats, nous constatons que seulement 23,8%
des infirmiers reconnaissent que les RECO sont activement impliqués aux
activités de santé contre la grande proportion de 76,2 % qui
n'ont pas accepté que les RECO sont vraiment impliqués aux
activités sanitaires de l'AS.
Tableau N° 16 : Principales causes de
faible implication des RECO aux activités de santé.
|
Question
|
Réponse
|
Effectif
|
%
|
|
Laquelle peut être la principale cause de la faible
implication de RECO aux activités de santé ?
|
Insuffisance de collaboration
avec l'équipe du CS
|
4
|
9,5
|
|
Manque de Motivation de
RECO
|
22
|
52,3
|
|
Manque de formation de
RECO
|
8
|
19,0
|
|
Mauvaise sélection de RECO
|
5
|
11,9
|
|
Manque d'encadrement
|
3
|
7,3
|
|
Total
|
42
|
100
|
Source : Résultat de l'enquête
sur terrain.
De ces résultats nous constatons que 52,3% de
prestataires acceptent que la cause majeure de la faible implication de RECO
soit le manque de motivation, 19% ont lié la cause de la faible
implication au manque de formation, 11,9% imputent cette faible implication des
RECO à la mauvaise sélection, 9,5% d'infirmiers affirment une
insuffisance de collaboration et 7,3% reconnaissent le manque d'encadrement.
Tableau N° 17: Appréciation des
activités aux quelles les RECO sont plus Impliquées.
|
Question
|
Réponse
|
Effectif
|
%
|
|
Quelles sont les activités aux quelles les RECO sont
régulièrement impliqués ?
|
Education pour la santé
|
7
|
16,6
|
|
Inventaire de matériels et
médicaments au CS
|
4
|
9,5
|
|
VAD de ménages pour suivi
|
4
|
9,5
|
|
Récupération des abandons
|
1
|
2,3
|
|
Surveillance épidémiologique
|
4
|
9,5
|
|
Toutes ces activités
|
22
|
52,6
|
|
Total
|
42
|
100
|
Source : Résultat de
l'enquête sur terrain.
Au regard de ces résultats, nous remarquons que 52,6%
de prestataires enquêtés estiment que les RECO sont
impliqués à toutes ces activités précitées,
16,6% pensent que les RECO sont plus dans l'éducation pour la
santé et 9,5% confirment que les RECO sont activement impliqués
dans les inventaires de matériels et médicaments au CS et cette
même proportion est partagé dans l'exécution des visites
à domiciles et dans la surveillance épidémiologique.
Ces différents résultats permettent encore de
prouver que la particom sur l'amélioration de service de santé
est encore loin d'être une réalité du faible de la sous
implication des RECO dans une ou autres activité. Normalement 100% de
nos RECO devraient être impliqués dans toutes ces
activités.
III.1.1.d. Par rapport
à l'Encadrement des RECO.
Tableau N° 18: Orientation des RECO/
CODESA sur leurs Rôles et tâches par les infirmiers.
|
Question
|
Réponse
|
Effectif
|
%
|
|
Avez- vous organisé une séance de briefing
/orientation de RECO sur leurs tâches et Rôles durant les six
derniers mois
|
Oui
|
27
|
64,2
|
|
Non
|
15
|
35,2
|
|
Total
|
42
|
100
|
Source : Résultat de l'enquête
sur terrain.
A en croire à nos prestataires, il revient que 64,2%
ont réussi à orienté les RECO sur leurs rôles et
tâches et 35,2% ne l'ont pas fait durant les six derniers mois. Ce
résultat prouve à suffisance l'absence de mesure d'accompagnement
de RECO par la politique nationale qui est censée soutenir les
prestataires d'orienter les RECO dans leurs tâches.
Tableau N° 19: Supervision et Suivi des
RECO/ CODESA par les infirmiers durant le mois passé.
|
Question
|
Réponse
|
Effectif
|
%
|
|
Avez-vous visité/ supervisé les activités de
RECO durant le mois ?
|
Oui
|
15
|
35,7
|
|
Non
|
27
|
64,3
|
|
Total
|
42
|
100
|
Source : Résultat de
l'enquête sur terrain.
En considérant ces résultats, il ressort que
35,7% de prestataires ont organisé les suivis et supervisions des
activités de RECO durant le mois passé mais une proportion
importante de 64,3% ne l'ont pas fait sans aucunes raisons fondées. Ce
qui prouve encore une fois l'absence de mesure d'accompagnement de RECO et que
par conséquent amoindrie l'implication de RECO aux activités de
SSP.
Tableau N° 20 : Participation des
infirmiers dans les réunions mensuelles de CODESA.
|
Question
|
Réponse
|
Effectif
|
%
|
|
Avez-vous participé à la réunion mensuelle
de CODESA ?
|
Oui
|
40
|
95,2
|
|
Non
|
2
|
4,8
|
|
Total
|
42
|
100
|
Source : Résultat de
l'enquête sur terrain.
Par ces résultats, on constate que 95,2 % des
prestataires ont assistés dans les réunions mensuelles de CODESA
ou se font représenté par les infirmiers titulaires et seulement
4,8% % n'ont pas pu participer dans les réunions.
III.1.2.
RESULTATS RECUEILLIS AUPRES DES RECO
III.1.2.a. Par rapport à
l'identification.
Tableau N° 21: Répartition des
enquêtés selon la provenance.
|
Provenance
|
Effectif
|
%
|
|
AS KASHALIRA
|
14
|
16,
|
|
AS KIBINGU
|
16
|
19,2
|
|
AS KIBIRIZI
|
21
|
25,3
|
|
AS TULIZENI
|
14
|
16,8
|
|
AS KALONGE
|
17
|
21,9
|
|
Total
|
83
|
100
|
Source : Résultat de
l'enquête sur terrain.
Au vu de ces résultats, nous constatons que 25,3
%·de nos CODESA/RECO enquêtés proviennent de l'AS de
Kibirizi, 21,9% de Kalonge, 19,2% de Kibingu, 16,8% de Kashalira et même
proportion pour l'AS de Tulizeni.
Tableau N° 22 : Répartition des
enquêtés selon l'âge.
|
Age
|
Effectif ni
|
%
|
|
20 - 30 ans
|
17
|
20,4
|
|
31 - 41 ans
|
26
|
31,3
|
|
42 - 52 ans
|
28
|
33,7
|
|
53 -63 ans
|
12
|
14,6
|
|
Total
|
83
|
100
|
Source : Résultat de
l'enquête sur terrain.
le tableau ci-dessus nous montre que 33,7% de nos RECO
enquêtés ont un âge compris entre 42 à 52 suivi de
ceux de l'âge compris entre 31 à41 ans (31,3% ) , puis ceux de
l'âge compris entre 20 à 30 ans (20,4%) et enfin ceux de
l'âge entre 53-63 ans.
Tableau N° 23 : Répartition des
enquêtés selon le Sexe.
|
Sexe
|
Effectif
|
%
|
|
Masculin
|
47
|
56,6
|
|
Féminin
|
36
|
43,4
|
|
Total
|
83
|
100
|
Source : Résultat de
l'enquête sur terrain.
Il ressort de ces résultats que 56,6% des nos
enquêtés sont de sexe masculin et seulement 43,4% sont de sexe
féminin
Tableau N° 24 : Répartition
des enquêtés selon le niveau d'étude.
|
Niveau d'étude
|
Effectif
|
%
|
|
Universitaire
|
0
|
0
|
|
Secondaire
|
31
|
37,3
|
|
Primaire
|
47
|
56,6
|
|
Aucun
|
5
|
6,1
|
|
Total
|
83
|
100
|
Source : Résultat de
l'enquête sur terrain.
Il est visible ici que 56,6% de nos cibles ont atteint le
niveau primaire, 37,3% du niveau secondaire, 6,1% n'a aucun niveau
d'étude et aucun RECO ou membre du CODESA qui est du niveau
universitaire.
Tableau N° 25 : Répartition
des enquêtés selon leurs Occupations.
|
Occupation des enquêtés
|
Effectif
|
%
|
|
Clergé
|
10
|
12
|
|
Cultivateur
|
62
|
74,6
|
|
Enseignant
|
0
|
0
|
|
Agent de l'Etat
|
2
|
2,4
|
|
Commerçant
|
5
|
6,2
|
|
Elève / Etudiant
|
2
|
2,4
|
|
Autres
|
2
|
2,4
|
|
Total
|
83
|
100
|
Source :
Résultat de l'enquête sur terrain.
Les données de ce tableau montre que 74,6% de nos RECO
enquêtés membres de CODESA sont des cultivateurs, 12% sont des
clergés suivi des commerças à l'ordre de 6,2%. Les agents
de l'Etat, les élèves et les autres sont
équi-proportionnelles à l'ordre de 2,4%. Dans le groupe de RECO
enquêtés, nous n'avons pas enregistré un seul enseignant ce
qui dénote la non implication du corps enseignant dans le groupe de
RECO/CODESA.
III.1.2.b. La
fonctionnalité des CODESA.
Tableau N0 26 : Mandats des CODESA.
|
Question
|
Réponse
|
Effectif
|
%
|
|
Depuis combien de temps que le CODESA est en fonction
(opérationnel) ?
|
< 1 ans
|
22
|
26,5
|
|
1 - 2 ans
|
17
|
20,4
|
|
2 - 3 ans
|
10
|
12,0
|
|
>3 ans
|
34
|
41,1
|
|
Total
|
83
|
100
|
Source : Résultat de
l'enquête sur terrain.
Il ressort de ce tableau que 41,1% de nos CODESA ont largement
dépassé leurs mandats d'où nécessité de leur
remplacement.
Tableau N° 27 : Disponibilité du
plan de communication.
|
Question
|
Réponse
|
Effectif
|
%
|
|
Avez-vous un plan de communication dans votre aire de
santé ?
|
Oui
|
0
|
0
|
|
Non
|
83
|
100
|
|
Total
|
83
|
100
|
Source : Résultat de
l'enquête sur terrain.
Il ressort clairement ici que tous les CODESA ne disposent
pas de plan de communication ce qui dénote encore un problème
d'encadrement de la part du BCZ.
Tableau N° 28: Planification de
réunion mensuelle de CODESA.
|
Question
|
Réponse
|
Effectif
|
%
|
|
Avez-vous un calendrier de réunion mensuelle de vos
activités ?
|
Oui
|
62
|
74,6
|
|
Non
|
21
|
25,4
|
|
Total
|
83
|
100
|
Source : Résultat de
l'enquête sur terrain.
Il ressort que 74,6% des RECO et membres du CODESA
enquêtés reconnaissent l'existence du calendrier de
réunions mensuelles et 25,4% ne connaissent rien de l'existence du
calendrier.
Tableau N° 29 : Nombre de Réunions
de CODESA tenues durant les Six derniers mois.
|
Question
|
Réponse
|
Effectif
|
%
|
|
Combien de réunion avez-vous tenue avec PV durant les 6
derniers mois ?
|
Une
|
0
|
0
|
|
Deux
|
0
|
0
|
|
Trois
|
0
|
0
|
|
Quatre
|
31
|
37,3
|
|
Cinq
|
19
|
22,8
|
|
Six
|
33
|
39,9
|
|
Total
|
83
|
100
|
Source : Résultat de
l'enquête sur terrain.
Il ressort clairement que 39,9% des RECO enquêtés
reconnaissent que leurs CODESA ont tenu toutes les six réunions
prévues de janvier à juin 2014. Ce qui est un problème car
toutes les réunions planifiées doivent être
exécutées.
Tableau N° 30: Formation de RECO /CODESA
durant les 12 derniers mois
|
Question
|
Réponse
|
Effectif
|
%
|
|
. l'équipe de CODESA a t- elle
bénéficié d'une formation durant les 12 derniers
mois ?
|
Oui
|
14
|
16,8
|
|
Non
|
69
|
83,2
|
|
Total
|
83
|
100
|
Source : Résultat de
l'enquête sur terrain.
Il est clairement ressorti de ces résultats que
seulement 16,84% des RECO ont bénéficié d'une ou plusieurs
formations durant les 12derniers mois contre 83,2%. Ceci aurait une
conséquence sur la maitrise de leur activité et donc la moindre
implication aux activités de Soins de santé primaire.
Tableau N0 31: Thèmes des Formations
tenues de RECO durant les 12 derniers mois.
|
Question
|
Réponse
|
Effectif
|
%
|
|
Si Oui, les quelles ?
|
Tâches & Rôles de
CODESA/RECO
|
3
|
21,4
|
|
Pratiques clés
|
0
|
0
|
|
VIH /PTME
|
3
|
21,4
|
|
TBC
|
0
|
0
|
|
PEV
|
2
|
14,2
|
|
Nutrition/PCCMA
|
5
|
35,7
|
|
Paludismes
|
1
|
7,3
|
|
Autres (PF...)
|
0
|
0
|
|
Total
|
14
|
100
|
Source : Résultat de
l'enquête sur terrain.
Parmi les RECO formés durant les 12 derniers mois, nous
remarquons que la plupart l'ont été dans la nutrition à
l'ordre de 35,7%, 21,4% ont été formé sur les tâches
et rôles du CODESA et pareil au pour le VIH et 7,3% en paludisme.
Tableau N0 32 : Nombre des membres des CODESA
|
Question
|
Réponse
|
Effectif
|
%
|
|
Quel est le nombre total de membres de CODESA ?
|
5 - 10
|
43
|
51,8
|
|
10 - 15
|
5
|
6,0
|
|
15 - 20
|
28
|
33,7
|
|
>20
|
7
|
8,4
|
|
Total
|
83
|
100
|
Source : Résultat de
l'enquête sur terrain.
En analysant ces résultats, 51,8% des RECO affirment
que le nombre de membres de CODESA est compris entre 5-10 personnes ce qui est
insuffisant par rapport à la représentativité de toutes
les Cellules d'animation communautaires (CAC), les Autorité
politico-administrative (APA) et les représentants des associations.
III.1.2.c. Dimension de
Gestion par les CODESA
Tableau N° 33 : Participation à la
planification intégrée des activités sanitaires de
l'AS.
|
Question
|
Réponse
|
Effectif
|
%
|
|
Avez-vous participé à la planification
intégrée des activités sanitaires de votre AS durant les
trois dernières années ?
|
Oui
|
0
|
0
|
|
Non
|
83
|
100
|
|
Total
|
83
|
100
|
Source : Résultat de
l'enquête sur terrain.
Il ressort ici que tous les CODESA ne sont pas
associés dans la planification intégrées des
activités ! Ce qui est un frein pour l'intégration de la
population dans les activités des soins de santé primaire.
Tableau N° 34 : Participation à la
réunion d'évaluation des activités sanitaires de l'AS.
|
Question
|
Réponse
|
Effectif
|
%
|
|
Avez-vous participé à la réunion
d'évaluation des activités sanitaire de votre AS ?
|
Oui
|
43
|
51,8
|
|
Non
|
40
|
48,2
|
|
Total
|
83
|
100
|
Source : Résultat de
l'enquête sur terrain.
Tel qu'il ressort de ce tableau, 51,8% des
enquêtés affirment que leur CODESA ont toujours participé
dans les réunions d'évaluations des activités et 48,2%
disent non. Ce qui prouve la faible implication de CODESA aux activités
respectives.
Tableau N° 35: Participation à
une activité de gestion dans l'AS durant le mois
|
Question
|
Réponse
|
Effectif
|
%
|
|
Avez-vous participé à une activité de
gestion sur la santé durant les 6 derniers mois ?
|
Oui
|
38
|
45,7
|
|
Non
|
45
|
54,3
|
|
Total
|
83
|
100
|
Source : Résultat de
l'enquête sur terrain.
Tels que relevé dans ce tableau, 45,7 % des
enquêtés ont participé à une activité de
gestion dans leurs aires de santé contre 54,3% qui n'ont pas
participés.
Tableau N° 36: Type d'activité de
gestion
|
Question
|
Réponse
|
Effectif
|
%
|
|
Si Oui, quelles activités ?
|
Inventaires de matériels ou de
médicament
|
22
|
57,8
|
|
Elaboration de Rapport
financier
|
0
|
0
|
|
Gestion de compte de
CODESA
|
4
|
10,7
|
|
Nombre de décision prise et exécutées
|
12
|
31,5
|
|
Autres
|
0
|
|
|
Total
|
38
|
100
|
Source : Résultat de
l'enquête sur terrain.
Tels que relevé dans ce tableau, parmi les 38 RECO qui
affirment avoir participé aux activités de gestion, 57,8 % disent
avoir participé aux inventaires, 31,5% confirment que le nombre de
décisions prisent sont exécutées et 10,7% disent avoir
participé à la gestion des comptes de CODESA. Une observation
malheureuse est qu'il n'y a même pas un seul RECO qui affirme avoir
été associé à l'élaboration du rapport
financier ! Ceci dénote l'exclusion du CODESA dans la gestion
financière des structures.
Tableau N° 37: Visite de
Supervision/suivi de l'AC/TDR durant les trois derniers mois.
|
Question
|
Réponse
|
Effectif
|
%
|
|
Avez-vous reçu une visite de supervision de l'AC/TDR de
la ZS durant les 3 derniers mois ?
|
Oui
|
3
|
3,6
|
|
Non
|
80
|
96,4
|
|
Total
|
83
|
100%
|
Source : Résultat de
l'enquête sur terrain.
Ce tableau révèle que seulement 3,6% des RECO et
membres de CODESA reconnaissent avoir reçu les supervisions du TDR ou
de l'AC de la Zone de santé contre 96,4% ! Ceci prouve, de la part
du bureau central de la zone de santé, une insuffisance dans la prise
de conscience de la question de la participation communautaire dans les SSP.
Tableau N° 38: Rôles prioritaires
des RECO /CODESA dans l'AS.
|
Question
|
Réponse
|
Effectif
|
%
|
|
Selon vous, quel est le rôle prioritaire du CODESA dans
une AS ?
|
Gérer les recettes de CS
|
0
|
0
|
|
Assurer le pont entre le CS et
la communauté
|
55
|
66,2
|
|
Orienter la gestion de
ressources de CS
|
9
|
10,8
|
|
Organiser les inventaires de
ressources du CS
|
7
|
8,4
|
|
Identifier les problèmes et
envisager les
solutions
|
12
|
14,6
|
|
Autres
|
0
|
0
|
|
Total
|
83
|
100
|
Source : Résultat de
l'enquête sur terrain.
Les résultats de ce tableau révèlent que,
66,2% de CODESA ont réaffirmé que le rôle primordial de
RECO est d'assurer le pont entre le CS et la communauté, 14,6% affirment
que le rôle primordial du CODESA est d'identifier les problèmes et
envisager les solutions, 10,8% disent que le CODESA oriente la gestion de
ressources du CS et 8,4% disent que les CODESA n'est la que pour les
inventaires. Malheureusement que peut sont ceux qui savent que le CODESA doit
orienter la gestion du CS.
Tableau N° 39 : Appréciation de
l'implication des RECO par eux-mêmes.
|
Question
|
Réponse
|
Effectif
|
%
|
|
Pensez-vous que les RECO sont activement impliqués aux
activités sanitaires de l'AS
|
Oui
|
14
|
16,8
|
|
Non
|
69
|
83,2
|
|
Total
|
83
|
100
|
Source : Résultat de
l'enquête sur terrain.
Les résultats de ce tableau révèlent
que, 16,8% des enquêtés estiment que les RECO sont
impliqués aux activités de santé et que 83,2 % affirment
que les RECO sont exclus dans les activités. Cette situation prouve
à suffisance la non implication de RECO aux activités de
santé ce qui est due par l'absence de mesure incitative et
d'accompagnement de communauté locale dans le domaine de la santé
par la politique nationale.
Tableau N° 40 : Indicateurs qui montrent
l'implication des RECO selon ceux qui ont répondu Oui.
|
Question
|
Réponse
|
Effectif
|
%
|
|
Selon vous, quel est l'indice qui peut prouver que les RECO
sont impliqués aux activités ?
|
Activités prévues
sont
réalisées
|
3
|
21,4
|
|
Tenue régulières de réunion
avec PV
|
4
|
28,5
|
|
Beaucoup de RECO actifs
|
6
|
42,8
|
|
Les décisions prises sont
exécutées
|
0
|
0
|
|
Rapport de CODESA
disponible
|
1
|
7,3
|
|
Total
|
14
|
100
|
Source : Résultat de
l'enquête sur terrain.
Parmi les 14 RECO qui ont affirmés que les CODESA sont
impliqués dans les activités du CS, 42,8% les disent par ce
qu'ils voient que les RECO sont suffisamment impliqués par impulsion du
CODESA, 28,5% l'affirment par la tenue régulière des
réunions.
Tableau N0 41 : Les principales causes du non
implication de RECO.
|
Question
|
Réponse
|
Effectif
|
%
|
|
Si non, quelle est la principale cause de la faible
implication de RECO aux activités de santé ?
|
Mauvais encadrement par
l'équipe du CS
|
13
|
18,8
|
|
Manque de motivation de
RECO
|
39
|
56,5
|
|
Manque de formation de
RECO
|
9
|
13,0
|
|
Mauvaise sélection de RECO
|
8
|
11,5
|
|
Autres
|
0
|
0
|
|
Total
|
69
|
100
|
Source : Résultat de
l'enquête sur terrain.
Parmi les 69 enquêtés qui ont confirmé le
non implication des RECO dans les activités, la proportion la plus
importante de 56,5% disent que c'est par manque de motivation suivi par le
mauvais encadrement de RECO par les équipes des CS. À la
3ème position arrive le manque de formation et afin la
mauvaise sélection des RECO à 11,5%.
La responsabilité de l'équipe cadre de la zone
de santé est pointé car c'est d'elle que viendra la solution
à tout ces problèmes.
Tableau N° 42 : Les mesures d'encadrement
des RECO envisagées par eux-mêmes.
|
Question
|
Réponse
|
Effectif
|
%
|
|
Selon vous, quelles peuvent être les mesures
d'encadrement des RECO que vous pouvez suggérer pour qu'ils soient plus
impliqués aux activités de santé ?
|
Implication de RECO actifs
aux activités
motivées
|
12
|
14,4
|
|
Formation rotative de RECO
|
36
|
27,7
|
|
Réduction de 50% de coût de
soins de RECO au
CS
|
3
|
3,6
|
|
Payement de prime mensuelle
de RECO
|
38
|
45,7
|
|
Evaluation trimestrielle
|
7
|
8,6
|
|
Autres
|
0
|
0
|
|
Total
|
83
|
100
|
Source : Résultat de
l'enquête sur terrain.
Au regard de ce résultats, l'ensemble des RECO ont
proposé des mécanismes d'encadrement des RECO et la plupart a
proposé le payement des primes mensuelles (45,7%), suivi de 27,7% qui
ont voté pour la formation, 14,4% ont accepté comme mesures
principales l'implication de RECO actifs aux activités motivées
et la faible proportion de 3,6% a voté pour la réduction de
coût de soins étant données que pour la plupart c'est
déjà un acquis.
III.1.3. RESULTATS RECUEILLIS
AUPRES DE RESPONSABLE DE MENAGES.
III.1.3.a.
Identification.
Tableau N° 43: Répartition des
enquêtés selon la provenance.
|
Provenance
|
Effectif
|
%
|
|
AS KASHALIRA
|
70
|
17,6
|
|
AS KIBINGU
|
80
|
20,1
|
|
AS KIBIRIZI
|
104
|
26,1
|
|
AS TULIZENI
|
81
|
20,4
|
|
AS KALONGE
|
62
|
15,8
|
|
TOTAL
|
397
|
100
|
Source : Résultat de
l'enquête sur terrain.
Disons ici que la grande proportion des nos
enquêtés viennent de l'aire de santé de Kibirizi à
l'ordre de 26,1% suivi de Tulizeni 20,4% et les autres AS s'alignent selon la
taille de leurs populations.
Tableau N° 44: Répartition des
enquêtés selon l'âge.
|
Age
|
Effectif
|
%
|
|
20 - 30 ans
|
199
|
50,1
|
|
31 - 40 ans
|
108
|
27,2
|
|
41 - 50 ans
|
52
|
13,0
|
|
>50 ans
|
38
|
9,7
|
|
Total
|
397
|
100
|
Source : Résultat de
l'enquête sur terrain.
le tableau ci-dessus nous montre que 50,1% de nos
enquêtés ont un âge compris entre 20 à 30 suivi
graduellement en décroissance de 27,2% pour la tranche d'âge de
31-40 ans, 13% pour ceux de l'âge compris entre 41 à 50 ans et
afin 9,7% pour les plus de 50 ans.
Tableau N° 45 : Répartition des
enquêtés selon le Sexe.
|
Sexe
|
Effectif
|
%
|
|
Masculin
|
134
|
33,7
|
|
Féminin
|
263
|
66,3
|
|
Total
|
397
|
100
|
Source : Résultat de
l'enquête sur terrain.
Notre échantillon est plus représenté
par les femmes soit 66,3%. Ceci s'explique par l'intérêt que les
femmes portent aux activités de santé. Toute fois, en tant que
responsable de foyer les hommes ont répondus à 33,7 %.
Tableau N° 46 : Répartition des
enquêtés selon le niveau d'étude
|
Niveau d'étude
|
Effectif
|
%
|
|
Universitaire
|
4
|
1,0
|
|
Secondaire
|
118
|
29,9
|
|
Primaire
|
141
|
35,5
|
|
Aucun
|
133
|
66,3
|
|
Total
|
397
|
100
|
Source : Résultat de
l'enquête sur terrain.
En analysant ces résultats, 66,3% de nos
enquêtés n'ont aucun niveau d'étude faite et la proportion
diminue graduellement à 35,5% pour le niveau primaire, 29,9% pour le
niveau secondaire et 1% pour le niveau universitaire.
Tableau N° 47: Répartition des
enquêtés selon leurs Occupations.
|
Occupation
|
Effectif
|
%
|
|
Clergé
|
10
|
2,5
|
|
Cultivateur
|
321
|
80,8
|
|
Enseignant
|
20
|
5,0
|
|
Agent de l'Etat
|
6
|
1,5
|
|
Commerçant
|
18
|
4,5
|
|
Etudiants/Elève
|
20
|
5,0
|
|
Autres
|
2
|
0,7
|
|
Total
|
397
|
100
|
Source : Résultat de
l'enquête sur terrain.
En analysant ces résultats, plupart de nos
enquêtés s'occupent essentiellement des activités de champs
soit 80,0% suivi équi-proportionnellement des étudiants et
commerçants à l'ordre de 5,0%, puis des commerçants 4,5%,
les clergés font 2,5%, les agents de l'Etat 1,5% et les autres
occupations prennent 0,7%.
Tableau N° 48: Répartition des
enquêtés selon l'appartenance Religieuse
|
Appartenance Religieuse
|
Effectif
|
%
|
|
Protestant
|
168
|
42,3
|
|
Catholique
|
164
|
41,3
|
|
Musulman
|
10
|
2,5
|
|
Témoin de Jehova
|
14
|
3,5
|
|
Tempérant
|
4
|
1,0
|
|
Autres
|
37
|
9,4
|
|
Total
|
397
|
100
|
Source :
Résultat de l'enquête sur terrain.
Au vu de ces résultats, nous pouvons dire que 42,3% de
la population de notre aire d'enquête est constituée de
protestants, 41,3% sont des catholiques, 3,5% sont des Témoins de
Jéhovah, 2,5% sont des musulmans, 1% sont des tempérants et les
autres sectes font 9,4%.
III.1.3.b. Par rapport
à la fonctionnalité de RECO.
Tableau N° 49: Connaissance du
RECO.
|
Question
|
Réponse
|
Effectif
|
%
|
|
Connaissez- vous le RECO de votre village / Quartier ?
|
Oui
|
234
|
58,9
|
|
Non
|
163
|
41,1
|
|
Total
|
397
|
100
|
Source : Résultat de
l'enquête sur terrain.
Pour l'ensemble d'AS enquêtées, nous remarquons
que 58,9% de responsables des ménages ont reconnus leurs RECO contre
près de 41,1 %. Ce qui prouve en quelques sortes la faible implication
de RECO aux activités de santé.
Mais de part leur nombre insuffisant par rapport aux normes de
1 RECO pour 15 ménages, les 104 RECO existant dans l'aire du CSR
KIBIRIZI sont largement insuffisant pour 10947 ménages le besoins
étant de 730.
Tableau N° 50 : Canal d'information de
la communauté sur la santé
|
Question
|
Réponse
|
Effectif
|
%
|
|
Par quel canal êtes-vous informés sur les
messages de santé dans le village ?
|
RECO
|
104
|
26,1
|
|
Eglises
|
88
|
22,1
|
|
Radio communautaire
|
36
|
9,0
|
|
Les crieurs
|
154
|
38,7
|
|
Les affiches
|
15
|
4,1
|
|
Total
|
397
|
100
|
Source : Résultat de
l'enquête sur terrain.
Au vu de ces résultats, nous remarquons que 38,7%
évoquent comme canal d'information les crieurs suivi des RECO 26,1%, le
Eglises 22,1% les radios 9,0% et afin les affiches pour 4,1%.
Tableau N° 51 : les Visites à
domicile par les RECO.
|
Question
|
Réponse
|
Effectif
|
%
|
|
Avez-vous reçu une visite de votre RECO durant les
trois derniers mois ?
|
Oui
|
98
|
41,8
|
|
Non
|
136
|
58,2
|
|
Total
|
234
|
100
|
Source : Résultat de
l'enquête sur terrain.
En voyant ces résultats, sur l'ensemble de responsables
de ménages qui ont reconnus leurs RECO, 41,8% ont reçu de visites
à domicile de leurs RECO contre 58,2%.Ce qui justifie l'insuffisance de
l'implication de collectivités locales aux activités de SSP
sachant que ceci serait une conséquence positive de l'implication
effective des RECO dans les activités.
Tableau N° 52 : les principaux motifs de
VAD des RECO vers les ménages.
|
Question
|
Réponse
|
Effectif
|
%
|
|
Si Oui, quel était l'objet de la visite de
RECO ?
|
Sensibilisation sur les
pratiques clés
|
20
|
20,4
|
|
Suivi de malades sous
traitement
|
17
|
17,3
|
|
Récupération des abandons
|
25
|
25,5
|
|
Surveillance des maladies
épidémiques
|
24
|
24,4
|
|
Recouvrement de dettes du CS
|
2
|
2,0
|
|
Autres
|
10
|
10,4
|
|
Total
|
98
|
100
|
Source : Résultat de
l'enquête sur terrain.
Au vu de ces résultats, nous voyons que 25,5% de VAD,
ont comme motif de récupérer les abandons du PEV de routine suivi
de 24,4 qui y vont pour la surveillance épidémiologique.
Tableau N° 53: Participation de la
communauté aux séances de sensibilisation faites par les RECO
|
Question
|
Réponse
|
Effectif
|
%
|
|
Avez-vous participé à une séance de
sensibilisation communautaire organisée par le RECO dans votre village
durant les trois derniers mois ?
|
Oui
|
98
|
24,6
|
|
Non
|
299
|
75,4
|
|
Total
|
397
|
100
|
Source : Résultat de
l'enquête sur terrain.
Au regard de ces résultats, nous observons que nos
communautés ont assisté aux séances de sensibilisations
communautaire à 24,6% contre 75,4% qui n'ont pas participé.
Tableau N0 54: Les principaux Thèmes de
sensibilisation des RECO dans les villages.
|
Question
|
Réponse
|
Effectif
|
%
|
|
Si Oui, quel était le thème
développé
|
Importance de la vaccination
|
42
|
42,8
|
|
Allaitement maternel exclusif et
Nutrition
|
8
|
8,1
|
|
Utilisation de structure de santé
|
0
|
0
|
|
Prévention et lutte contre les
maladies
|
22
|
22,4
|
|
Connaissance de signe de danger
|
10
|
10,2
|
|
Hygiène, eau et assainissement
|
16
|
16,3
|
|
Autres (PF...)
|
0
|
0
|
|
Total
|
98
|
100
|
Source : Résultat de
l'enquête sur terrain.
Eu égard à ces résultats, nous constatons
que parmi les 98 responsables des ménages qui affirment avoir
participé aux séances d'éducation sanitaire, la forte
proportion de 42,8% était axé sur la vaccination, suivi de la
prévention et lutte contre les maladies à 22,4% puis l'eau,
hygiène et assainissement à 16,3%, la connaissance des signes de
danger à 10,2%, l'allaitement maternel et nutrition à 8,1%.
Aucune séance n'a été dirigée sur l'utilisation de
la structure et pourtant c'est le rôle premier d'un RECO.
III.1.3.c.
Par rapport à l'acceptation des RECO dans la communauté.
Tableau N° 55: Changement des RECO des
ménages.
|
Question
|
Réponse
|
Effectif
|
%
|
|
Souhaiteriez-vous qu'on puisse changer votre RECO ?
|
Oui
|
161
|
68,8
|
|
Non
|
73
|
31,2
|
|
Total
|
234
|
100
|
Source : Résultat de
l'enquête sur terrain.
Parmi les enquêtés qui ont reconnus leurs RECO,
nous constatons que 31,2% n'ont pas accepté qu'ils puissent être
remplacés contre 68,8% qui ont acceptés. Ceci marque la faible
confiance qu'ont les RECO dans leurs villages respectifs.
Tableau N° 56 : les motifs
poussés par les ménages pour le changement des RECO
|
Question
|
Réponse
|
Effectif
|
%
|
|
Si Oui, pourquoi ?
|
Fin mandat
|
16
|
9,9
|
|
Moins actifs aux activités
|
61
|
37,8
|
|
Moins collaborant
|
39
|
24,2
|
|
Moins honnête
|
29
|
18,2
|
|
Détournement de biens communautaires
|
16
|
9,9
|
|
Total
|
161
|
100
|
|
Source : Résultat de
l'enquête sur terrain.
Parmi les enquêtés qui ont acceptés le
changement de leurs RECO, nous remarquons que 37,8% ont approuvé par ce
qu'ils les jugent moins actifs aux activités de santé, 24,2 % par
ce qu'ils sont moins collaborant, 118,2 % par ce qu'ils sont moins
honnêtes, 9,9% disent qu'ils sont fin mandant et autre 9,9% parce qu'ils
impliqués dans le détournement de biens communautaires.
Tableau N° 57 : Motivation de travail
des RECO
|
Question
|
Réponse
|
Effectif
|
%
|
|
Pensez-vous que le travail de RECO doit être motivé
/payé ?
|
Oui
|
319
|
80,3
|
|
Non
|
78
|
19,7
|
|
Total
|
397
|
100
|
Source : Résultat de
l'enquête sur terrain.
Au vu de ces résultats, nous constatons qu'une faible
proportion de 19,7% de responsables de ménages n'a pas accepté
que le travail de RECO puisse être motivé contre 80,3% qui
estimeraient que l'activité de RECO nécessite un appui pour que
cela devienne plus efficace.
Tableau N° 58: Les raisons qui
justifient la non motivation des RECO.
|
Question
|
Réponse
|
Effectif
|
%
|
|
Si non, Pourquoi ?
|
Il est volontaire et bénévole
|
44
|
56,4
|
|
Travail facile et non spécial
|
14
|
19,9
|
|
Il est payé ailleurs
|
20
|
23,7
|
|
Autres
|
0
|
0
|
|
Total
|
78
|
100
|
Source : Résultat de
l'enquête sur terrain.
Parmi les 78 personnes qui ont répondu non à la
motivation des RECO, nous constatons que 56,4% de ménages ont
refusé car ils sont informés que le service de RECO est
volontaire et bénévoles et 19,9% disent par ce que le travail est
facile et 23,7% disent qu'ils sont payé ailleurs.
Tableau N° 59 : Les modalités de
motivation des RECO suggérées par les ménages.
|
Question
|
Réponse
|
Effectif
|
%
|
|
Si Oui, comment ?
|
Payer par l'Etat
|
89
|
27,8
|
|
Contribution mensuelle de ménages
|
38
|
11,9
|
|
Prime mensuelle de CS
|
126
|
39,4
|
|
Réduction de 50% de coût de soins de RECO
|
66
|
20,9
|
|
Autres
|
0
|
0
|
|
Total
|
319
|
100
|
Source : Résultat de
l'enquête sur terrain.
Au regard de ce résultats, nous constatons que, 39,4%
proposent que les RECO bénéficient d'une prime mensuelle du CS,
27,8% soit payé par l'Etat, 20,9% propose la réduction du
coût de soins au RECO et 11,9% propose la contribution mensuelle de
ménages surtout en nature.
III.2.
DISCUSSION DES RESULTATS.
Dans cette section, il sera question d'interpréter les
données essentielles issues de nos investigations menées dans les
ménages, aux prêt des RECO et celles fournies par les infirmiers
oeuvrant dans les différents centre santé.
Nos résultats sont ainsi les réponses aux
hypothèses formulées par nos préoccupations initiales.
Elles seront rappelées au fur et à mesure qu'elles seront
confirmées ou infirmées.
Par
rapport à l'implication des RECO aux activités de
santé
Au regard des tableaux (14,39,17,18, 19,et 33 ) Sur les 32
infirmiers qui ont accepté que le CODESA est fonctionnel, 40,6% l'ont
accepté suite à la ténue régulière de
réunions avec disponibilité des PV, 21,8% par la
disponibilité du CODESA tandis que 15,6% suite à la
réalisation des activités prévues et cette même
proportion affirment la fonctionnalité des CODESA par l'exécution
des décisions prises et une faible proportion de 6,4% qui voient que le
CODESA est fonctionnel par le fait d'avoir impulsé beaucoup de RECO dans
le travail, ce qui prouve a plus forte raison l'importance de la participation
communautaire sur l'amélioration de service de santé offert
à la population dans notre milieu d'étude.
Au vu du tableau n°55, 68,8% des responsables des
ménages qui ont reconnu leurs RECO veulent qu'ils soient
remplacés ! Ce qui marque la faible confiance par ce que la plupart
à l'ordre de 37,8% les accusent d'être moins actifs, suivi de la
proportion qui les accusent d'être moins collaborant à l'ordre de
24,2%
Nous constatons encore que 52,3% de prestataires acceptent que
la cause majeure de la faible implication de RECO soit le manque de motivation,
19% l'ont lié au manque de formation, 11,9% imputent cette faible
implication des RECO à la mauvaise sélection, 9,5% d'infirmiers
affirment une insuffisance de collaboration et 7,3% reconnaissent le manque
d'encadrement.
Les données du tableau N° 49, nous remarquons que
41,1% de responsables des ménages n'ont pas reconnus leurs RECO !
Ce qui prouve en quelques sortes la faible implication de RECO aux
activités de santé car en voyant aussi les résultats au
tableau N° 51, parmi les ménages qui ont reconnus leurs RECO, 58,2%
ne reconnaissent pas avoir reçu une visite à domicile de la part
de leur RECO.
La faible représentativité des RECO sera aussi
la base car après nos enquêtes nous avons constaté que
l'aire du CSR KIBIRIZI à 104 RECO pour un besoins largement
supérieur de 730 le taux de satisfaction n'étant qu'à
14,2%.
Parmi les principales causes de la faible implication aux
activités des SSP, au premier niveau tous les groupes
d'enquêtés ont décrié le manque de motivation
à 52,3% pour les infirmiers, (voir tableau n°16), 56,5% parmi le
groupe des RECO voir tableau n°41 et 80,3% des responsables des
ménages votent pour la motivation chez les RECO (voir tableau
n°57).
Eu égard aux résultats ci-haut
éclairés, nous confirmons notre première hypothèse
selon laquelle la faible participation de la communauté dans les soins
de santé primaires serait due à l'incompétence et la
moindre représentativité des RECO dans la zone de
santé.
Par rapport à la responsabilité des
infirmiers
De surcroit à en croire nos prestataires, 67,7% ont
réussi à orienté les RECO sur leurs rôles et
tâches et 32,3% ne l'ont pas fait durant les six derniers mois. Ce
résultat prouve à suffisance l'absence de mesure d'accompagnement
de RECO par la politique nationale qui est censée anglé les
prestataires d'orienter les RECO dans leur tache.
En voyant les résultats qui viennent des prestataires
enquêtés nous remarquons que 64,3% n'ont pas organisé les
suivis et les supervisions en faveur des RECO sans aucunes raisons
fondées. Ce qui prouve encore une fois l'absence de mesure
d'accompagnement de RECO et par conséquent amoindrie l'implication de
RECO aux activités de SSP.
Il est par ce fait révéler 83,2 % des RECO
affirment qu'ils sont exclus dans les activités. Cette situation prouve
à suffisance la non implication de RECO aux activités de
santé ce qui est due par l'absence de mesure incitative et
d'accompagnement de communauté locale dans le domaine de la santé
par la politique nationale.
Au vu du tableau n° 33, il ressort ici que tous les
CODESA ne sont pas associés dans la planification
intégrées des activités ! Ce qui est un frein pour
l'intégration de la population dans les activités des soins de
santé primaire.
Au vu du tableau N° 40, 96,4% des membres de CODESA
reconnaissent n'avoir jamais reçus les supervisions du TDR ou de l'AC de
la Zone de santé! Ceci prouve que l'équipe cadre de la zone a une
part de responsabilité dans la faible implication de la
communauté dans les SSP.
Ces résultats rejoignent ceux de Noé Kaskil
ASSUKULU MAKYEMBE dans son mémoire traitant sur le processus de la
participation communautaire aux activités de SSP dans le District du
Sud-Kivu. Il a prouvé que 58% des CODESA estiment que les RECO ne sont
pas suffisamment impliqués dans les activités, ce qui se
répercute sur les activités de SSP.
Par rapport à la motivation des RECO, nos
résultats rejoignent toujours ceux de Noé car aussi dans le
District du Sud-Kivu, 66,7% des enquêtés ont montré que le
RECO ne sont pas impliqués aux activités de santé or ils
doivent l'être par les infirmiers.
Le même auteur a prouvé que 61,2% des
enquêtés prestataires de soins ont accepté que la cause
majeur de la faible implication des RECO soit le manque de motivation. Le
manque de motivation financière a été prouvé
à seulement 17,9% ce qui lui prouvé que la motivation peut venir
d'un moyen autre que la finance.47(*)
L'implication des agents de santé communautaire
autrement appelés (relais communautaire) dans les interventions
curatives est souvent mal acceptée par les agents de santé qui
manque souvent de motivation. Ceci crée aussi au Bénin un
sérieux problème de participation communautaire dans les
SSP.48(*)
Au Mali, des véritables progrès ont
été réalisés dans certaines régions. La
mortalité de moins de cinq ans a été réduite de 17%
dans le pays entre 2001 et 2006 grâce à l'aide des RECO. Mais
l'absence de rémunération du relais communautaire est un
problème dans certaines régions, notamment parce que la plupart
d'entre eux font partie des familles extrêmement pauvre. Mais la
réponse à cette question a été le dévouement
des RECO comme celui d'Alhaji qui s'occupe de 35 foyers à qui il rend
visite une fois par mois pour suivre la manière dont ils appliquent les
pratiques familiales essentielles.49(*) Ceci témoigne que la problématique de
la motivation des RECO reste aussi un problème aussi ressenti par
d'autres chercheurs.
La grande charge des RECO est aussi témoigné
ailleurs dont au Mali où nous nous voyons la bravoure d'un RECO qui
s'occupe de 35 ménages qui dépasse le double et même le
triple de ce qui est recommandé.50(*)
III.3. COMMENTAIRE SUR LA
PARTICIPATION COMMUNAUTAIRE DANS LES SOINS DE SANTE PRIMAIRES A BIRAMBIZO.
La participation communautaire dans les soins de
santé primaire dans la zone de santé de Birambizo est encore un
problème très sérieux. La zone est très loin de
l'idéale fixé à Alma-Ata à savoir « la
santé pour tous ». Car il sera impossible d'y arrivé
quand dès le départ il ya mauvaise sélection des RECO,
mauvais encadrement des CODESA et RECO, exclusion des représentants de
la communauté dans la gestion des structures sanitaires ce qui est
à la base de la démotivation des RECO de cette ZS. Une autre
mauvaise observation de la part du bureau central de la zone de santé et
celle de ne pas organiser des supervisions en faveur de ces
représentants de la communauté.
La prise de conscience se dénote très
nécessaire et immédiate afin de se relancer bien que tard dans la
dynamique de la participation communautaire dans les activités de soins
de santé primaires qui sont le PMA (paquet minimum des activités)
au niveau des CS, PCA ( paquet complémentaire des activités) aux
niveaux des hôpitaux et les activités de soutiens au niveau du
BCZ.
CHAPITRE IV. PROJET
D'INNOVATION DES SOINS DE SANTE PRIMAIRE DANS L'AIRE DE KIBIRIZI.
4 .1 RENFORCEMENT DE LA
PATICIPATION COMMUNAUTAIRE DANS LES SSP DANS L'AIRE DE REFERENCE DE
KIBIRIZI.
4.2 DUREE DU PROGRAMME
La durée du programme est d'ne année
renouvelable selon les résultats escompté.
4.3 BENEFICIAIRES DU
PROGRAMME
En premier lieu, les bénéficiaires du programme
sont les communautés de cinq aires de santé du rayon de Kibirizi.
C'est après et au vu des résultats atteints que le programme sera
étendu dans toute la zone de santé de Birambizo.
4.4 FINALITE DU PROGRAMME
La finalité de notre programme est de voir la
participation effective de la communauté dans les activités de
soins de santé primaire qui les activités du PMA (paquet minimum
des activités) pour les centres de santé, les activités
du PCA (paquet complémentaire des activités) pour les
Hôpitaux à l'occurrence les CSR et les activités de
soutiens au niveau du Bureau central de la zone de santé.
4.5 OBJECTIF PRINCIPALE DU
PROGRAMME
Relever les indicateurs du paquet minimum des
activités par la participation effective des RECO, CODESA et de la
communauté dans les activités.
4.6 OBJECTIF SPECIFIQUE
Ø Mettre en place les RECO selon s les normes
exigées.
Ø Ouvrir et rendre opérationnelle les CAC dans
chaque AS.
Ø Redynamiser les CODESA et remplacer les CODESA fin
mandants
Ø Relever et maintenir dans les normes les indicateurs
du paquet minimum des activités.
4.7 LES PRINCIPALES
ACTIVITES
Ø Election des RECO éligibles dans chaque
village ou quartier.
Ø Mise en place solennel des tous les RECO élus
par l'Autorité politico-administrative du milieu.
Ø Mise en place des Cellules d'animation communautaire
(CAC) dans chaque village ou quartier.
Ø Mettre en place les CODESA ayant les membres qui
viennent des différents CAC.
Ø Organiser une formation en faveur de tous les RECO et
IT de toutes les AS de l'aire du CSR de KIBIRIZI.
Ø Mettre en place les documents de travail que doit
tenir chaque RECO.
Ø Programmation régulière des
supervisions des IT en faveur des CAC.
Ø Programmation des réunions documentées
de chaque CAC.
Ø Programmation de la participation d'un membre de
l'ECZ aux différentes réunions des CODESA dans les
différentes AS.
Ø Programmation et exécution par l'ECZ des
supervisions en faveur des RECO et CODESA.
4.8 L'EQUIPE DE PILOTAGE
Pour notre programme, l'équipe de pilotage sera
composée de tous les membres de l'Equipe cadre de la zone de
santé, des cinq IT se trouvant dans l'aire du CSR de KIBIRIZI, du Chef
de groupement de Mutanda, de deux chefs de localités se trouvant dans le
rayon d'action de Kibirizi et des tous les épidémiologistes de la
Zone de santé.
4.9 LES PARTENAIRES (ACTEURS
DU PROGRAMME)
Il est partenaire, toute
personne morale ou physique qui accepte de dépenser son énergie,
son savoir en vue de l'effectivité du programme. Pour notre programme
nous retenons :
· Toutes les confessions religieuses;
· Les écoles ;
· Les postes de santé ;
· Les techniciens en santé publique et en
développement ;
· Les associations locales ;
· Les ONG.
4.10 LES CONDITIONS CRITIQUES
DE LA MIS EN OEUVRE DU PROGRAMME
Le programme de mise en route de la participation
communautaire dans les soins de santé primaire dans l'aire de
référence de Kibirizi en particulier et dans la zone de
santé de Birambizo en générale sera une réussite
à condition qu'il y ait :
· L'engagement politique des APA (Autorités
politico-administratives) ;
· L'engagement de l'ECZ (Equipe cadre de la zone de
santé) ;
· La disponibilité de fond pour le financement de
différentes réunions, formations et supervisions ;
· L'amélioration des conditions
sécuritaires.
CONCLUSION
Cette étude nous a permis de déceler les causes
de la faible implication de la communauté dans les activités des
soins de santé primaire dans la Zone de Santé de Birambizo
respectivement dans les cinq AS du rayon d'action du CSR de KIBIRIZI durant
l'exercice annuelle 2013 et le premier semestre 2014.
Cette participation qui est moyenne selon certains
critères qui ont été utilisés pour parler d'un
CODESA fonctionnel et dynamique à savoir disponibilité de rapport
mensuel de CODESA , la tenue régulière des réunions avec
PV, ceci sous entendue par divers facteurs dont l'engagement, la motivation, la
formation et l'encadrement des acteurs.
Tels que nous l'avons définie, la particom étant
un processus qui fait appel à une prise de conscience individuelle de
membre de la communauté à amener sa part de contribution à
la résolution d'un problème d'intérêt communautaire,
la particom amène quasiment l'amélioration de l'Etat de
santé de la communauté.
Pour répondre à ces questions fondamentales,
les hypothèses suivantes ont été avancées :
ü La faible participation de la communauté dans
les soins de santé primaires serait due à l'incompétence
et la moindre représentativité des RECO dans la zone de
santé
ü Le manque de motivation des RECO serait à la
base de la faible implication de la communauté dans les soins de
santé.
ü Les responsables des formations sanitaires seraient
à la base du non implication de la population dans les activités
de SSP par l'exclusion des CODESA dans la gestion des structures.
Pour vérifier nos hypothèses et atteindre nos
objectifs spécifiques, différentes méthodes ont
été utilisées à savoir :
Ø La méthode descriptive qui nous a permis de
décrire la participation de la communauté dans les SSP au niveau
de l'aire du Centre de santé de Référence de KIBIRIZI.
Dans cette méthode nous avons utilisé la technique d'Interview
appuyer par des questionnaires (pour 43 infirmiers, pour 83 RECO et enfin pour
397 responsables des ménages.)
Ø La méthode rétrospective ou historique
nous a permis d'examiner l'évidence du passé comme moyen
d'analyser et d'interpréter la situation présente.
Partant de nos résultats sur base des données
recueillies au près des nos enquêtés, dans les cinq aires
de santé du rayon de KIBIRIZI, nous sommes arrivé aux
résultats suivants :
1) l'incompétence et la moindre
représentativité des RECO dans la zone de santé est
prouvée car 68,8% des responsables des ménages qui ont reconnu
leurs RECO veulent qu'ils soient remplacés ; ce qui marque la
faible confiance par ce que la plupart à l'ordre de 37,8% les accusent
d'être moins actifs, suivi de la proportion qui les accusent d'être
moins collaborant à l'ordre de 24,2%. L'incompétence se justifie
aussi par les 19% d'infirmiers enquêtés qui l'ont lié au
manque de formation et 11,9% imputent cette faible implication des RECO
à la mauvaise sélection. La faible représentativité
des RECO est aussi affirmée par la couverture très faible en RECO
qui est de 14,2% par rapport à la norme. Ainsi nous confirmons notre
première hypothèse.
2) Le manque de motivation des RECO est aussi bien à la
base de la faible implication de la communauté dans les soins de
santé car 52,3% d'infirmiers l'on affirmé, 56,5% des RECO le
réclame et 80,3% des responsables des ménages le trouvent
important. Ce qui confirme notre deuxième hypothèse.
3) Les responsables des formations sanitaires sont aussi
à la base du non implication de la population dans les activités
de SSP par l'exclusion des CODESA dans la gestion des structures car 32,3% des
infirmiers reconnaissent n'avoir pas orienté les RECO sur leurs
rôles et tâches durant les six derniers mois, 64,3% d'infirmiers
n'ont pas organisé les suivis et les supervisions en faveur des RECO,
83,2 % des RECO affirment qu'ils sont exclus dans les activités, 100%
des RECO affirment qu'ils ne sont jamais associés dans la planification
intégrée des activités de l'AS. Par ailleurs, il est
à retenir que 96,4% des membres de CODESA reconnaissent n'avoir jamais
reçus les supervisions du TDR ou de l'AC de la Zone de santé, ce
qui met aussi en cause la responsabilité de l'Equipe cadre de la zone de
santé. Toutes ces réalités prouvent de la part des IT et
du BCZ, l'absence des mesures d'accompagnement des RECO et par
conséquent amoindrie l'implication de RECO aux activités de SSP.
Notre troisième hypothèse est ainsi confirmée.
RECOMMANDATIONS OU SUGGESTIONS
Tenant compte de nos résultats, nous formulons les
recommandations suivantes :
Au niveau du Ministère de la Sante Publique
:
1. Mettre en place un cadre de référence et un
guide des priorités pour mettre en place le processus de planification
aux priorités en matière de santé qui implique les
communautés locales ;
2. Revoir dans la mesure du possible le cadre conceptuel de
l'approche Relais communautaire tout en gardant le volontariat mais quitter la
case du bénévolat.
Au niveau du Bureau central de la zone de
santé :
1. Assurer le suivi de l'application de règle et normes
qui régissent les activités communautaires dans les ZS ;
2. Mettre en place un système de Supervision des RECO
et CODESA au niveau de la Zone de santé ;
3. Planifier et organiser les séances des formations au
profit des RECO et CODESA dans chaque A.S.
Au niveau des responsables de Centre de
Santé :
1. Renforcer la collaboration entre les représentants
des communautés et l'équipe de santé.
2. Impliquer efficacement les communautés à
l'occurrence CODESA dans la gestion complète de la structure sanitaire.
3. Impliquer les communautés les CODESA dans la
planification intégrée des activités.
Au niveau des intervenants :
1. Organiser et mettre en place un système d'appui aux
activités communautaires de l'AS
2 .Appuyer les initiatives communautaires en faveur de la
santé
BIBLIOGRAPHIE
Ouvrages
1. TORONTO CENTRAL LHIN, Faire progresser
l'intégration des soins de santé primaires
dans le RLISS du Centre-Toronto, Une stratégie pour les
soins de
santé primaires, Toronto, Edition Ontario, Janvier
2013.
1. 2. LOUISE POTVIN et. al, Réduire les
inégalités sociales en santé, Paris, Édition
Yves
2.
Géry, 2010.
3. 3. Institut Renaudot, Soins de sante primaires et
santé communautaire territoire et santé
organisation et pratiques de
sante, Paris, édit 20 rue Gerbier, 2000.
4. REPUBLIQUE DU MALI, MINISTERE DE LA SANTE, PRODESS II
PROLONGE 2009 2011 COMPOSANTE SANTE, BAMAKO, Mars 2009 101p.
5. RDC, MINISTERE DE LA SANTE PUBLIQUE, Stratégie
de renforcement du système de
santé, Deuxième édition, MARS 2010
4. 6. BIBLE, 2 Roi 2.
5. 7. ALNAP Global Study, La Participation des Populations
affectées par les crises dans
6. l'Action
Humanitaire, London 2003, p.20
7. 8. 8. RDC, MINISTERE DE LA SANTE, Des procédures
du relais communautaire, cellule
9.
d'animation communautaire et comité de
10.
développement de l'aire de santé, Kinshasa, 2010.
11. 9.RDC, MINISTERE DE LA SANTE, Formation en management
des soins de santé
primaires, module Introduction aux soins de santé
primaires, Kinshasa, Janvier 2006, 98 p.
12. 10. Abdoul Karim GUEYE at. al, Etude de
l'accessibilité des populations aux soins
hospitaliers au Sénégal,
octobre 2009.
Les travaux de fin de
cycles
1. Désire KATEMBO MUHINDO, Essai d'analyse de
la qualité des données PEV en province du Nord Kivu, Cas
spécifique de l'antenne PEV GOMA, Mémoire en Santé
Publique, ISTM/GOMA, GOMA: 2009 - 2010, inédit.
2. Noé Kaskil ASSUKULU MAKYAMBE, Processus de la
participation communautaire aux activités de soins de santé
primaires dans le district sanitaire du Sud Sud-Kivu en RDC,
Mémoire en santé et développement, Institut
supérieur de management de Bukavu, Bukavu 2011, p14, Inédit
3. Soumana SIDIKI, La relance des soins de santé
primaire au Niger : Les mécanismes actuels de financement de la
santé, Mémoire en Santé Publique, ISMS, Niger, Niger
2008-2009, p11, Inédit.
4. Faustin CHENGE MUKALENGE, De la
nécessité d'adapter le modèle de district au contexte
urbain : Exemple de la ville de Lubumbashi en RD Congo, Lubumbashi,
édit. Studies in Health Services Organisation & Policy, 31, 2013,
133p, p19
5. MUHINDO MITIMA Janvier, Le changement climatique et son
incidence sur la biodiversité dans le groupement de BINZA,
Mémoire, I.S.Tou-GOMA, Juillet 2013, p.8
6. MASSAMBA KUBUTA Victoria, Evaluation de la
régularité à la consultation préscolaire dans la
Zone de santé de KINTANU, Mémoire, Université KONGO, 2007,
inédit.
7. Jean-Michel BAYS, Recommandations d'implémentation
d'un réseau de soins intégrés à la Policlinique
médicale universitaire de Lausanne, Mémoire, Master of
Advanced Studies en Économie et management de la santé,
Lausanne, septembre 2012, p4, Inédit.
8. Justin UWIZEYE MATABARO, De l'analyse et la gestion des
procédures d'approvisionnement en intrants vaccinal de la zone de
santé aux CSR et CS cas spécifique de la zone de santé de
Birambizo du 1è juin 2009au 1è juin 2014, TFC , ISAD RUTSHURU,
NYANZALE 2011-2012, p28, inédit
Articles et revus
13. 1. K .P MILABYO et al, « La participation
communautaire à la santé dans la ZSU de
14. Bukavu » in Revue ISSN 1157-5909, 2001,
PP7-8
Les rapports
1. ECZ, Rapport annuel de la ZS de Birambizo, exercice
2013.
Cours
1. MAKUTANO Edouard, cours de Bio statistique, L2 épid.
Nyanzale, 2014
Webographie :
1.
http:/www.who.int/entity/bulletin/volumes/86/1/07-042283-ab/fr/index.html
15. 2..http:/www.who.int/entity/dg/20080915/fr/index.html.
16. 3.
http://www.who.int/entity/dg/speeches/2011/paho_rc_09_26/fr/index.html
17. 4. http://
www.who.int/entity/dg/20080915/fr/index.htl
18. 5.Wttp://fr.wikipedia.org/wiki/probl%A9matique.
19. 6.
http://fr.wikipedia.org/wiki/participation.
20. 7. W
http://fr.wikipedia.org/wiki/communaut%3%9.
21. 22. 8.
http://fr.wikipedia.org/wiki/soins
de santé.
TABLE DES MATIERES
EPIGRAPHE
i
DEDICACE
ii
REMERCIEMENTS OU AVANT PROPOS
iii
SIGLES ET ABREVIATIONS
iv
LISTE DE TABLEAUX :
vi
RESUME DU TRAVAIL
viii
0. NTRODUCTION GENERALE
1
0.1CHOIX ET INTERET DU SUJET
1
0.2. ETAT DE LA QUESTION
1
0.3. LA PROBLEMATIQUE
6
LES HYPOTHESES
9
0.5. METHODOLOGIE
10
0.5.1. METHODES
10
0.5.2. TECHNIQUES
10
0.6. DELIMITATION DE LA RECHERCHE
11
0.6 .1. SUR LE PLAN SPATIAL
11
0.6.2. SUR LE PLAN TEMPOREL
11
0.6.3. SUR LE PLAN TYPOLOGIQUE
11
0.7. DIVISION DU TRAVAIL.
11
CHAPITRE I. APPROCHE NOTIONNELLE
12
I.2. PRESENTATION DE L'AIRE DU CENTRE DE SANTE DE
REFERENCE DE KIBIRIZI.
13
I.2.1. SUR LE PLAN GEOGRAPHIQUE.
13
I.2.2. SUR LE PLAN ADMINISTRATIF.
13
I.2.3. SUR LE PLAN HISTORIQUE.
13
I.2.4. SUR LE PLAN DEMOGRAPHIQUE
14
I.2.5. SUR LE PLAN ENVIRONNEMENTAL
16
I.2.6. SUR LE PLAN SOCIO-CULTUREL
16
I.2.7. SUR LE PLAN SOCIO-ECONOMIQUE
16
I.2.8. SUR LE PLAN SANITAIRE
17
I.3. CADRE THEORIQUE
18
I.3.1. GENERALITES SUR LE SUJET OU BREF APERCU SUR
LE SUJET
18
I.3.1.a. LA PARTICIPATION COMMUNAUTAIRE
18
I.3.1.b. LE RELAIS COMMUNAUTAIRE (RECO):
21
I.3.1.c. LES SOINS DE SANTE PRIMAIRE
30
C.3. LE PAQUET MINIMUM D'ACTIVITÉS (PMA), LE
PAQUET COMPLÉMENTAIRE D'ACTIVITÉS (PCA) ET ACTIVITÉS DE
SOUTIEN DANS UNE ZONE DE SANTÉ
33
C.3.1. LE PAQUET MINIMUM D'ACTIVITÉS
(PMA)
33
C.3.2. LE PAQUET COMPLÉMENTAIRE
D'ACTIVITÉ (À L'HGR)
34
C.3.3. LES ACTIVITÉS DE SOUTIEN DANS UNE
ZONE DE SANTÉ
35
CHAPITRE II. RECOLTE, ANALYSE ET TRAITEMENT DES
DONNEES DE TERRAIN.
36
II.1. DU CHOIX DE LA POPULATION D'ETUDE.
36
II.2. DU CHOIX DE L'ECHANTILLON.
36
II.3. PROCEDURE DE L'ENQUETE
39
II.4. DE L'UTILISATION DE L'ENQUETTE SUR
TERRAIN.
39
II.5. DU TRAITEMENT DES DONNEES DE TERRAIN.
40
II.6. DE L'ANALYSE ET INTERPRETATION DES
DONNEES.
41
CHAPITRE III.PRESENTATION ET DISCUTION DES
RESULTATS
42
III.1 PRESENTATION DES RESULTANTS.
42
III.1 .1. RESULTATS RECUEILLIS AUPRES DES
INFIRMIERS.
42
III.1.2. RESULTATS RECUEILLIS AUPRES DES RECO
49
III.1.3. RESULTATS RECUEILLIS AUPRES DE RESPONSABLE
DE MENAGES.
62
III.2. DISCUSSION DES RESULTATS.
70
III.3. COMMENTAIRE SUR LA PARTICIPATION
COMMUNAUTAIRE DANS LES SOINS DE SANTE PRIMAIRES A BIRAMBIZO.
74
CHAPITRE IV. PROJET D'INNOVATION DES SOINS DE
SANTE PRIMAIRE DANS L'AIRE DE KIBIRIZI.
75
CONCLUSION
78
BIBLIOGRAPHIE
81
ANNEXES
QUESTIONNAIRE
D'ENQUETE
Nous, KAMBALE VINDUSIVYOLO Jules, étudiant en L2
santé publique orientation épidémiologie et bio
statistique à l'ISAD, traitant sur « la problématique
de la participation communautaire dans les soins de santé primaire dans
la zone de santé de Birambizo cas spécifique de l'aire du Centre
de Santé de Référence de KIBIRIZI, de janvier 2013
à juin 2014 », nous venons nous enquérir auprès
de vous des informations pouvant nous aider à parachever notre recherche
scientifique. Nous reconnaissons que de nous même nous ne pouvons rien
sans votre participation. Nous vous promettons de garder l'anonymat pour
toutes les informations que vous nous fournirez.
Nous vous remercions de donner les réponses fiables,
sincères et dignes pour nous permettre de fournir un travail
scientifique de qualité et acceptable pouvant aider à
améliorer la participation communautaire dans les zones de santé
de la Province du Nord Kivu
GUIDE D'ENTRETIEN AVEC LES
RECO
I. Identification
a) Age... b) Sexe: M... F...
c) Niveau d'étude : Primaire, Secondaire, Universitaire,
Aucun
d) Occupation : clergé, cultivateur, Enseignant, chef de
village, commerçant, Elève, Autres à préciser
e) Religion : Protestant, Catholique, Musulman, Témoin de
Jehova, Tempérant, Autres à préciser :
f) Adresse: AS KASHALIRA, AS KIBINGU, AS KIBIFRIZI, AS TULIZENI,
AS KALONGE.
II. Fonctionnalité de CODESA
1. Depuis combien de temps que le CODESA est en fonction
(opérationnel) ?
a) < 1an b) 1 - 2ans c) 2- 3ans d) > 3 ans
2. Avez-vous un plan de communication dans votre aire de
santé ?
a) Oui b) Non
3. Avez-vous un calendrier de réunion mensuelle de vos
activités ?
a) Oui b) Non.
4. Combien de réunion avez-vous tenue avec PV durant les 6
derniers mois ?
a) 1 b) 2 c) 3 d) 4 e) 5 f) 6.
5. l'équipe de CODESA a t- elle
bénéficié d'une formation durant les 12 derniers
mois ?
a) Oui b) Non.
6. Si Oui, les quelles ?
a) Rôle de CODESA b) Rôles de RECO c) Pratiques
clés d) VIH/PTME e) TBC f) PEV g) Nutrition h) Paludisme j) Autres
à préciser :
7. Quel est le nombre total de membres de CODESA ?
R/ ..........
III. Dimension de gestion
9. Avez-vous participé à la planification
intégrée des activités sanitaires de votre AS durant les
trois dernières années ?
a) Oui b) Non
10. Avez-vous participé à la réunion
d'évaluation des activités sanitaire de votre AS ?
a) Oui b) Non
11. Avez-vous participé à une activité de
gestion sur la santé durant les 6 derniers mois ?
a) Oui b) Non
12. Si Oui, quelles activités ?
a) Inventaire des matériel /Intrants
b) Participer au rapport financier
c) Gestion de Compte CODESA
d) Nombre de décision prises et exécutées
e) Autres à préciser :
12. Avez-vous reçu une visite de supervision de l'AC/TDR
de la ZS durant les 3 derniers mois ?
a) Oui b) Non.
13. Selon vous, quel est le rôle prioritaire du CODESA dans
une AS ?
a) Gérer les recettes du CS.
b) Assurer le pont entre le CS et la communauté.
c) Orienter la gestion de ressources de CS.
d) Organiser les inventaires des ressources du CS.
e) Identifier les problèmes et envisager les solutions.
f) Autres à préciser :
IV. Dimension implication
14. Pensez-vous que les RECO sont activement impliqués aux
activités sanitaires de l'AS ?
a) Oui b) Non.
15. Selon vous, quel est l'indice qui peut prouver que les RECO
sont impliqués aux activités ?
a) Activités prévues sont réalisées.
b) Tenue régulière des réunions avec PV.
c) Beaucoup de RECO sont activement impliqués.
d) les décisions prises sont exécutées.
e) Rapports de CODESA disponible.
16. Si non, quelle est la principale cause de la faible
implication de RECO aux activités de santé ?
a) Insuffisance de collaboration avec l'équipe de CS.
b) Manque de motivation des RECO.
c) Manque de formation des RECO.
d) Mauvaise sélection des RECO.
e)Autres à préciser :
18. Selon vous, quelles peuvent être les mesures
d'encadrement des RECO que vous pouvez suggérer pour qu'ils soient plus
impliqués aux activités de santé ?
a) Implication des RECO actifs aux activités
motivées
b) Formation de RECO
c) Réduction de 50 % de coût de soins des RECO
d) Payement de prime mensuelle
e) Evaluation trimestrielle des activités de RECO
f) Autres à préciser :
MERCI POUR VOTRE ACCUEIL
GUIDE D'ENTRETIEN AVEC LES
RESPONSABLES DES MENAGES
I. Identification
a) Age... b) Sexe: M... F...
c) Niveau d'étude : Primaire, Secondaire, Universitaire,
Aucun
d) Occupation : clergé, cultivateur, Enseignant, chef de
village, commerçant, Elève, Autres
e) Religion : Protestant, Catholique, Musulman, Témoin de
Jéhovah, Tempérant, Autres
f) Adresse: AS KASHALIRA, AS KIBINGU, AS KIBIFRIZI, AS TULIZENI,
AS KALONGE.
II. Fonctionnalité de RECO
1. Connaissez- vous le RECO de votre village / Quartier ?
a) Oui b) Non.
2. Par quel canal êtes-vous informés sur les
messages de santé dans le village ?
a) les RECO.
b) Radio communautaire.
c) Eglise.
d) Les crieurs.
e) les affiches.
3. Avez-vous reçu une visite de votre RECO durant les
trois derniers mois ? a) Oui b) Non.
4. Si Oui, quel était l'objet de la visite de
RECO ?
a) Sensibiliser sur les pratiques clés.
b) Récupération des abandons.
c) Suivi des malades sous traitement.
d) Surveillance des maladies épidémiques.
e) Recouvrement des dettes du CS.
f) Autres à préciser :
5. Avez-vous participé à une séance de
sensibilisation communautaire organisée par le RECO dans votre village
durant les trois derniers mois ?
a) Oui b) Non.
6. Si Oui, quel était le thème
développé :
a) Importance de la vaccination b) Prévention et lutte
contre les maladies.
c) Allaitement maternel et Nutrition d) connaissance de signe de
danger.
e) utilisation de structures de santé f) Hygiène,
Eau et assainissement du milieu.
g) Autres à
préciser :
III. Acceptation de RECO dans la
communauté
7. Souhaiteriez-vous qu'on puisse changer votre RECO ?
a) Oui b) Non
8. Si Oui, pourquoi ?
a) Fin mandat
b) Moins actif aux activités
c) Moins collaborant
d) détournement des intrants de la communauté
e) Moins honnête f) Autres à
préciser :
9. Pensez-vous que le travail de RECO doit être
motivé /payé ? a) Oui b) Non
10. Si Oui, comment ?
a) Contribution mensuelle des ménages
b) Prime mensuelle de CS
c) Réduction de 50 % de coût des soins des RECO
d) Payé par l'Etat
e) Autres à préciser
11. Si non, Pourquoi ?
a) Il est volontaire et Bénévole
b) Travail facile et non spécial
c) Il est payé ailleurs
d) Autres à préciser :
MERCI POUR VOTRE ACCUEIL
GUIDE D'ENTRETIEN AVEC LES
INFIRMIERS
I.
Identification
a) Age... b) Sexe: M... F...
c) Niveau d'étude : Primaire, Secondaire, Universitaire,
Aucun
d) Occupation : clergé, cultivateur, Enseignant, chef de
village, commerçant, Elève, Autres
e) Religion : Protestant, Catholique, Musulman, Témoin de
Jéhovah, Tempérant, Autres
f) Adresse: AS KASHALIRA, AS KIBINGU, AS KIBIFRIZI, AS TULIZENI,
AS KALONGE.
I. Fonctionnalité de CODESA
1. L'AS dispose d'un CODESA ?
a) Oui b) Non
2. Quel est la Démarche utilisée pour mettre en
place le RECO ?
a) Election par la communauté b) Nomination par le notable
du village c) Auto -Nomination d) Nomination par l'Equipe de CS / IT e) Autres
à préciser :
3. Si oui à la question 1, Pensez-vous que le CODESA est
fonctionnel ? a) Oui b) Non
4. Si oui, quels en sont les indicateurs qui
peuvent le démontrer ?
a) Activités prévues sont réalisées
b) tenue régulière des réunions avec PV
c) Beaucoup de RECO sont activement impliqués d) les
décisions prises sont exécutées
e) Rapport de CODESA
disponible
II.
Implication des RECO aux activités de santé
5. Pensez-vous que vos RECO sont activement
impliqué dans les activités sanitaires de l'AS ? a) Oui b)
Non
6. Laquelle peut être la principale cause
de la faible implication de RECO aux activités de santé ?
a) Insuffisance de collaboration avec l'équipe de CS
b) Manque de motivation de RECO
c) Manque de formation de RECO
d) Mauvaise sélection de RECO
e) Autres à préciser :
7. Quelles sont les activités aux quelles
les RECO sont régulièrement impliqués ?
a) Education pour la santé
b) Inventaires des matériels et médicaments
c) VAD de ménages
d) Récupération des abandons
e) Autres à préciser :
III.
Encadrement de RECO
8. Avez- vous organisé une séance
de briefing /orientation de RECO sur leurs tâches et Rôles durant
les six derniers mois :
a) Oui b) Non
9. Avez-vous visité/ supervisé les
activités de RECO durant le mois ? a) Oui b) Non
10. Avez-vous participé à la
réunion mensuelle de CODESA ? a) Oui b) Non
MERCI POUR VOTRE ACCEUIL
* 1 Désire KATEMBO
MUHINDO, Essai d'analyse de la qualité des données PEV
en province du Nord Kivu, Cas spécifique de l'antenne PEV
GOMA, Mémoire en Santé Publique, ISTM/GOMA, GOMA: 2009 -
2010, p16, inédit.
* 2 Noé Kaskil ASSUKULU
MAKYAMBE, Processus de la participation communautaire aux activités de
soins de santé primaires dans le district sanitaire du Sud Sud-Kivu en
RDC, Mémoire en santé et développement, Institut
supérieur de management de Bukavu, Bukavu 2011, p14, Inédit.
* 3 Idem, p. 12
* 4 TORONTO CENTRAL LHIN,
Faire progresser l'intégration des soins de santé primaires
dans le RLISS du Centre-Toronto, Une stratégie pour les soins de
santé primaires, Toronto, Edition Ontario, Janvier 2013, , p13.
* 1. 5 Idem, p.14
* 2. 6 LOUISE POTVIN et. al,
Réduire les inégalités sociales en santé,
Paris, Édition Yves Géry, 2010, p16
* 3. 7 Idem, p. 53
* 4. 8 Ibidem, p. 53
* 5. 9 Ibidem, p. 36
* 10 Institut Renaudot,
Soins de sante primaires et santé communautaire territoire et
santé organisation et pratiques de sante, Paris, édit 20 rue
Gerbier, 2000, p1.
* 6. 11 K .P MILABYO et al,
« La participation communautaire à la santé dans la ZSU
de Bukavu » in Revue ISSN 1157-5909, 2001, PP7-8
* 7. 12 Soumana SIDIKI, La
relance des soins de santé primaire au Niger : Les
mécanismes actuels de financement de la santé, Mémoire en
Santé Publique, ISMS, Niger, Niger 2008-2009, p11, Inédit.
* 13
http:/www.who.int/entity/bulletin/volumes/86/1/07-042283-ab/fr/index.html
* 14 REPUBLIQUE DU MALI,
MINISTERE DE LA SANTE, PRODESS II PROLONGE 2009 2011 COMPOSANTE SANTE,
BAMAKO, Mars 2009, p24
* 8. 15 Abdoul Karim GUEYE at.
al, Etude de l'accessibilité des populations aux soins hospitaliers au
Sénégal, octobre 2009, P.4
* 9. 16
http:/www.who.int/entity/dg/20080915/fr/index.html.
* 10. 17
http://www.who.int/entity/dg/speeches/2011/paho_rc_09_26/fr/index.html
* 11. 18 http://
www.who.int/entity/dg/20080915/fr/index.htl
* 19 Faustin CHENGE
MUKALENGE, De la nécessité d'adapter le modèle de
district au contexte urbain : Exemple de la ville de Lubumbashi en RD Congo,
Lubumbashi, édit. Studies in Health Services Organisation & Policy,
31, 2013 ,133p, p19
* 12. 20 Idem, p 24
* 21 RDC, MINISTERE DE LA SANTE
PUBLIQUE, Stratégie de renforcement du système de
santé, Deuxième
édition, MARS 2010, p20
* 22 Noé Kaskil ASSUKULU
MAKYAMBE, op.cit, p17
* 13. 23 BIBLE, 2 Roi
2 :19-20
* 24 RDC, MINISTERE DE LA SANTE
PUBLIQUE, op. cit.p26
* 14. 25 ASSUKULU MAKYAMBE
Noé, op.cit, PP39-40.
* 26 ECZ BIRAMBIZO, Rapport
annuel de la Zone de Santé, exercice 2013.
* 15. 27 MUHINDO MITIMA
Janvier, Le changement climatique et son incidence sur la biodiversité
dans le groupement de BINZA, Mémoire, I.S.Tou-GOMA, Juillet 2013, p.8
* 16. 28 Idem, p.9
* 17. 29
Wttp://fr.wikipedia.org/wiki/probl%A9matique. Le 24 juillet 2014 à
15h15.
* 18. 30
http://fr.wikipedia.org/wiki/participation.
Le 24 Juillet 2014 à 15h45.
* 19. 31 W
http://fr.wikipedia.org/wiki/communaut%3%9.
Le 24juillet 2014 à 15h52.
* 20. 32 MASSAMBA KUBUTA
Victoria, Evaluation de la régularité à la consultation
préscolaire dans la Zone de santé de KINTANU, Mémoire,
Université KONGO, 2007, inédit.
* 21. 33
http://fr.wikipedia.org/wiki/soins
de santé. le 24 Juillet 2014 à 15h58.
* 34Jean-Michel BAYS,
Recommandations d'implémentation d'un réseau de soins
intégrés à la Policlinique médicale universitaire
de Lausanne, Mémoire, Master of Advanced Studies en Économie
et management de la santé, , Lausanne, septembre 2012, p4,
Inédit.
* 22. 35 Justin UWIZEYE
MATABARO, De l'analyse et la gestion des procédures d'approvisionnement
en intrants vaccinal de la zone de santé aux CSR et CS cas
spécifique de la zone de santé de Birambizo du 1è juin
2009au 1è juin 2014, TFC , ISAD RUTSHURU, NYANZALE 2011-2012, p28,
inédit.
* 23. 36 ALNAP Global Study,
La Participation des Populations affectées par les crises dans
l'Action Humanitaire, London 2003, p.20
* 24. 37 ALNAP Global Study,
Op cit, p.23
* 25. 38 RDC, MINISTERE DE LA
SANTE, DIRECTION DE SOINS DE SANTE PRIMAIRE, Des procédures du relais
communautaire, cellule d'animation communautaire et comité de
développement de l'aire de santé, Kinshasa, p.4
* 26. 39 ASSUKULU MAKYAMBE
Noé, Op.cit, p38.
* 27. 40 ASSUKULU MAKYAMBE
Noé , Op.cit, p46.
* 28. 41 ASSUKULU MAKYAMBE
Noé, Op.cit, p.52.
* 30. 42 ASSUKULU MAKYAMBE
Noé, Op.cit, p.61.
* 31. 43 PHARMACIENS SANS
FRONTIERES, op.cit, p6
* 44 REPUBLIQUE DEMOCRATIQUE
DU CONGO. Ministère de la sante, Formation en management des soins de
santé primaires, module Introduction aux soins de santé
primaires, Kinshasa, Janvier 2006, 98 p.6
* 32. 45 Idem, pp9-10
* 33. 46 TARO YAMEN.
Cité par MAKUTANO Edouard, cours de Bio statistique, L2 épid.
Nyanzale, 2014
* 34. 47 ASSUKULU MAKYAMBE
Noé, op.cit, p.98
* 35. 48 USAID/BASIC,
Activité à base communautaire, quelques approches
développées au Benin, Porto novo, 2011, p.12
* 36. 49
http://www.unicef.org/mali/french/5855_630099.html
* 37. 50 MINISTERE DE LA SANTE
DE LA RDC, Manuel des procédures du relais communautaire, Cellule
d'animation communautaire et comité de développement de l'aire de
santé, Kinshasa, 2010, P.12



