|

MINISTERE DE L'ENSEIGNEMENT SUPERIEUR ET
UNIVERSITAIRE
UNIVERSTITE NOTRE DAME DU KASAYI
« U .KA »
Faculté de Médecine
BP.70 KANANGA
COLOSTOMIE-ILEOSTOMIE : INDICATIONS ET
EVOLUTION
ERAL DE
A L'HOPITAL PROVINCIAL GEN
REFERENCE DE KANANGA DE 2013 A 201
7
(A propos de 12 cas)
Mémoire Présenté et défendu en
vu de l'obtention du grade de Docteur en Médecine
Par BILONDA MUKINAYI Innocent
Gradué en Sciences
Bio-médicales
Année académique
2016 2017

I
REPUBLIQUE DEMOCRATIQUE DU
CONGO
MINISTERE DE L'ENSEIGNEMENT SUPERIEUR ET
UNIVERSITAIRE
UNIVERSTITE NOTRE DAME DU KASAYI
« U .KA »
Faculté de Médecine
BP.70 KANANGA
COLOSTOMIE-ILEOSTOMIE : INDICATIONS ET
EVOLUTION A L'HOPITAL PROVINCIAL GENERAL DE REFERENCE DE
KANANGA DE 2013 A 2017
(A propos de 12 cas)
Mémoire Présenté et défendu en
vu de l'obtention du grade de Docteur en Médecine
Par BILONDA MUKINAYI Innocent
Gradué en Sciences
Bio-médicales
Directeur : Dr ILUNGA MUTSHIPAYI Zed
CT
Co-directeur : Dr KABATANTSHI Gérard
Assista
Année académique
2016 2017
I
EPIGRAPHE
« Je suis retourné pour voir sous le soleil que la
course n'est pas aux hommes rapides, ni la bataille aux hommes forts, et non
plus la nourriture aux sages, et non plus la richesse aux intelligents, ni
même la faveur à ceux qui ont de la connaissance car temps et
événement imprévu leur arrivent à tous. Car l'homme
non plus ne connait pas son temps. »
Ecclésiaste 9 :11,12a (Bible Traduction du monde
nouveau)
II
DEDICACE
A toi mon cher père BILONDA MUEPU
Radjabu
Les mots sont incapables de traduire ce que nous ressentons
à ton égard. Ton amour bienveillant, ton dévouement, ta
rigueur et ta persévérance nous ont assuré une
éducation fondée sur la probité,
l'intégrité, la dignité. Tu as toujours souhaité
pour nous le meilleur que peut offrir le monde malgré la maigreur de tes
moyens. Sans ton soutien inestimable, ce travail n'aurait pas abouti. A toi
toute notre affection et notre gratitude éternelle. Puisse ce travail te
donner une légitime fierté pour ton dur labeur.
A toi ma chère maman NGALULA MUTEBA
Zanabu
Toi qui nous as fait voir le monde et que malheureusement la
mort nous a arrachée tôt avant de voir le dénouement des
efforts et sacrifices consentis. Tu nous manque beaucoup maman ; nous ne
cesserons jamais de penser à toi, nous languissons te revoir dans le
monde nouveau où nous te raconterons tout ce qui se fait aujourd'hui.
A toi ma chère marâtre TSHIBOLA
BADIBANGA Sabine
Tu nous as comblé ce vide affectif créé
par la perte très précoce de la mère mais au fait tu es
devenue pour nous plus qu'une mère Tu nous a couvert de cet amour
maternel dont nous avions besoin dès le bas âge. Tu as toujours
été attentionnée, prévenante et soucieuse de notre
avenir. Merci maman pour tous tes sacrifices consentis pour notre
éducation. Que Jéhovah te prête longue vie pleine de
santé et de bonheur afin que nous jouissions du fruit de ce travail qui
est tien.
III
REMERCIEMENTS
Le travail que nous présentons en ce jour relatif
à la fin de nos études en Médecine n'est pas le fruit de
notre effort personnel mais le résultat de la participation
conjuguée de plusieurs personnes à qui nous devons la
reconnaissance.
Nous remercions au plus haut niveau JEHOVAH notre Dieu, source
d'intelligence et de sagesse pour nous avoir permis d'arriver à ce point
.
Nous remercions de façon particulière le CT Dr
Zed ILUNGA MUTSHIPAYI et l'assistant Dr KABATANTSHI MUBENGABANTU Gérard
pour avoir accepté de diriger la rédaction de ce travail.
Nous manifestons aussi notre sincère gratitude à
la famille Modeste BADIBANGA et sa chère épouse Martine NDAYA :
Delphine TSHIBOLA, Willy MUELA, Roger MUYAYA , Modeste BADIBANGA fils, Benoit
TSHITADI, Antho MISENGA, Désiré KANKU, Valery TSHIBANGU MUKINAYI
Caleb et Monique MUTANGA pour les beaux moments passés ensemble pendant
cette quête et tout le soutien nous accordé.
Nos sentiments de gratitude sont aussi adressés aux
frères et soeurs Témoins de Jéhovah : David BALANGANAYI et
sa chère épouse Angel DIHANDJO et leurs filles : Abigail MUENDA,
Marcelline et Angela ; Pierre MAKOMBO et son épouse Madeleine TSHITUKA ;
Pierre KABONGO et son épouse Loïs KABONGO ainsi que leurs filles :
Carla, Carel, Angel ; Timothée KAMONGO et son épouse Astride
KAPINGA ; Célestin BILUMBU et son épouse Agnès ; Adelard
KANUNDA et son épouse Berthe ; Dominique KABUE et son épouse
José TSHIBOLA ; Célestin TSHISUNGU et son épouse Marceline
KUPANKONA ; Junior TSHISUNGU et son épouse Marie ; Célestin
MUAMBA MUTEKEMENA et son épouse Julienne MUSUAMBA ; Benjamin NSONGA,
Thomas KALUME, Jean Paul OWAMBA, Célestin KATENDE, Jean Pierre
BENALUABA, Timothée KANOWA, Thérèse DOLA, Rebecca TSHIABU,
Claris KALANGA, Honoré OFUMBU, Dominique KABUE Petit Kado, Bruno
TSHIASHALA, Symphorien MUAMBA, Jusmack MANYAYI, Paulin KOLAMOYO, Eunice ODIA,
Dan NKONGOLO,
IV
Albert Basukulayi, David KALALA, Cicéron Muela,
Gédéon Okitapoyi, Ivette Banakayi, Pierre Ilunga, Deca Blood
Banza, Eclaire Celia Mbidi ...
Nous pensons également aux frères et soeurs
biologiques, cousins, cousines, neveux, nièces, oncles, tantes et
parentés : Dominique MUEPU, Doyen TSHIALU, Paul TSHIONZA, BEYA TSHIALU,
Marcel MALU, Bercas BEYA, Charles TSHIBANGU, Innocent BILONDA le vrai, BAMBI
MUEPU, John NTAMBUE, Alphonse NSENDA, NTUMBA MPOYI Abishaï,
Aimérance TSHIBOLA, Ismaël KASONGA, Mado NGALULA BILONDA et son
époux MUYAYA KANDE Fidèle, Ally TSHITENGE, Karlinto KALALA...
Nous songeons de plus aux ainés dans la science qui
nous ont façonné : Dr Serge BANZA, Dr Clémence NSUMPI, Dr
Jean Pierre KISUABA, Dr Boniface KABEYA, Dr Célestin NGOYI, Dr Patrick
KABONGO...
Nos remerciements sont enfin adressés aux amis,
connaissances et compagnons de lutte : Antoine TSHISEYA, Aimée BALOLWA,
Yvonne AHONDJU, Chancelle NYEMBA, Charlène KABEDI, Gaston MUIPATAYI,
Ferdinand KABENGELE, Agnès TSHIAPENDA, Valentin NGELEKA, Léonard
MUKENGESHAYI, Anny MBOMBO, Georges TSHITOKO, Matthieu MUKENGE, Justin
KALAMBAYI, Rachel BILONDA, Esther TSHILOMBA...
Que tout celui qui a apporté de loin ou de près
une pierre à cet édifice trouve par ici l'expression de notre
gratitude.
V
TABLE DES MATIERES
EPIGRAPHE Erreur ! Signet non défini.
DEDICACE III
REMERCIEMENTS IIII
TABLE DES MATIERES V
LISTE DES ABREVIATIONS IX
RESUME X
SUMMARY XII
INTRODUCTION - 1 -
Chapitre I. REVUE DE LA LITTERATURE - 4 -
I.1. ANATOMO-PHYSIOLOGIE DES INTESTINS - 4 -
I.1.1. ANATOMIE - 4 -
I.1.1.1. L'INTESTIN GRELE - 4 -
I.1.1.1.1. Le Duodénum - 4 -
I.1.1.1.2. Le jéjunum et l'iléon
- 6 -
I.1.1.2. LE COLON - 8 -
I.1.2. LA PHYSIOLOGIE DES INTESTINS - 10 -
I.1.2.1. Physiologie de la digestion intestinale
- 10 -
I.1.2.1.1. Au niveau du grêle: La motricité
de l'intestin grêle - 10 -
I.1.2.1.2. Au niveau du côlon - 11 -
I.1.2.2. Contrôle nerveux de la motricité
intestinale - 11 -
I.1.2.3. Physiologie de l'absorption intestinale
- 11 -
I.1.2.3.1. Au niveau du grêle - 11 -
I.1.2.3.2. Au niveau du colon - 12 -
I.2. LES STOMIES INTESTINALES - 13 -
I.2.1. Définition - 13 -
I.2.2. Les indications de colostomie et iléostomie
- 13 -
I.2.3. Techniques chirurgicales - 14 -
I.2.3.1. Siège de la stomie - 15 -
VI
I.2.3.1.1. Au niveau de l'intestin - 15 -
I.2.3.1.2. Au niveau de la paroi - 15 -
I.2.3.2. Orifice de la stomie - 16 -
I.2.3.3. Types des stomies - 16 -
I.2.3.3.1. Les types d'iléostomie - 16 -
I.2.3.3.2. Les types de colostomie - 17 -
I.2.4. Durée de la stomie - 19 -
I.2.5. Surveillance post opératoire - 20 -
I.2.6.1. Le pansement - 20 -
I.2.6.2. L'appareillage - 21 -
I.2.6.3. Le régime - 21 -
I.2.7. Evolution et complications des stomies intestinales - 21
-
I.2.7.1. Les complications non spécifiques des stomies
intestinales - 22 -
I.2.7.2. Les complications générales - 22 -
I.2.7.3. Les complications locorégionales - 22 -
I.2.7.4. Les complications spécifiques des
iléostomies - 24 -
Chapitre II. METHODOLOGIE - 25 -
II.1. MILIEU D'ETUDE - 25 -
II.1.1. Historique - 25 -
II.1.2. Situation géographique - 26 -
II.1.3. Services organises - 26 -
II.2. MATERIELS - 26 -
II.3. METHODE - 26 -
II.3.1. Type d'étude - 26 -
II.3.2. Echantillonnage - 27 -
II.3.2.1. Taille de l'échantillon - 27 -
II.3.2.2. Critères de sélection - 27 -
II.3.3. Listes des variables - 27 -
II.3.4. Technique de collecte des données - 27 -
VII
- - - - - - - - - - - - - - - - - - - -
|
II.3.5. Plan de traitement et analyse des données
|
- 28
|
|
Chapitre III. LES RESULTATS
|
- 29
|
|
III.1. PRESENTATION DE RESULTATS
|
- 29
|
|
III.1.1. Fréquence
|
- 29
|
|
III.1.2. Age des patients
|
- 29
|
|
III.1.3. Le sexe de patients
|
- 29
|
|
III.1.4. Type de stomie
|
- 30
|
|
III.1.5. Répartition de cas selon la
réversibilité
|
- 30
|
|
III.1.6. Répartition de cas selon les indications
et les causes
|
- 30
|
|
III.1.6.1. Indications de la colostomie
|
- 30
|
|
III.1.6.2. Les causes d'occlusion
|
- 31
|
|
III.1.6.3. Indications de l'iléostomie
|
- 31
|
|
III.1.6.4. Les causes de péritonite
|
- 31
|
|
III.1.7. Répartition de stomies selon leur
siège
|
- 32
|
|
III.1.7.1. Le siège de colostomie
|
- 32
|
|
III.1.7.2. Le siège d'iléostomie
|
- 32
|
|
III.1.8. Répartition des cas selon les
complications
|
- 32
|
|
III.1.8.1. Fréquence des complications
|
- 32
|
|
III.1.8.2. Nature des complications
|
- 33
|
|
III.1.9. Répartition des cas selon
l'évolution
|
- 33
|
III.2. ANALYSE STATISTIQUE PAR CALCUL DE PARAMETRES
|
DE DISTRIBUTION NORMALE
|
- 33 -
|
|
Chapitre IV. DISCUSSION
|
- 35 -
|
|
IV.1. LA FREQUENCE
|
- 35 -
|
|
IV.2. L'AGE
|
- 35 -
|
|
IV.3. LE SEXE
|
- 36 -
|
|
IV.4.TYPE DE STOMIE
|
- 37 -
|
|
IV.5. LA REVERSIBILITE DE LA STOMIE
|
- 37 -
|
VIII
|
IV.6. INDICATIONS ET LEURS CAUSES
|
- 38 -
|
|
IV.6.1. Colostomie
|
- 38 -
|
|
IV.6.2 Iléostomie
|
- 39 -
|
|
IV.7. LE SIEGE DE STOMIE
|
- 39 -
|
|
IV.7.1. Colostomie
|
- 39 -
|
|
IV.7.2. L'iléostomie
|
- 40 -
|
|
IV.8. COMPLICATIONS
|
- 40 -
|
|
IV.9. EVOLUTION
|
- 42 -
|
|
CONCLUSION
|
- 43 -
|
|
BIBLIOGRAPHIE
|
- 44 -
|
IX
LISTE DES ABREVIATIONS
1. Al : Alliés
2. ATCD : Antécédent
3. CHU : Centre Hospitalier Universitaire
4. Coll. : Collaborateur
5. EG : Etat général
6. FT : Fièvre Typhoïde
7. HPK : Hôpital provincial de Kananga
8. MICI : Maladie inflammatoire chronique de l'intestin
9. MII : Maladie inflammatoire de l'intestin
10. PAF : Polypose adenomateuse familiale
11. POIC : Pseudo-occlusion intestinale chronique
12. RCF : Rectocolite familiale
13. RCH : Rectocolite hémorragique
14. RCUH : Rectocolite ulcéreuse
hémorragique
15. RDC : République Démocratique du Congo
16. Tab : Tableau
17. % : Pourcentage
X
RESUME
Notre étude avait pour objectif de déterminer
les indications et l'évolution de colostomie et iléostomie
à l'hôpital provincial général de
référence de Kananga. La méthodologie a reposé sur
une série des cas enregistrés dans la période
d'étude. L'analyse documentaire avec un échantillonnage non
probabiliste de convenance ont soutenu cette méthodologie.
Nous avons, pour une période de 5 ans (de Janvier 2015
à Décembre 2017), colligé 12 cas de stomie
représentant 2,7% de cas en chirurgie. Les hommes ont
représenté 58,3% Le sex ratio H/F a été de 1,2.La
moyenne d'âge était de 29,25 ans et l'écart type de 11,38
ans. Toutes les stomies réalisées (100%) étaient
temporaires dont 5 colostomies (41,7%) et 7 iléostomies (58,3%).
Les principales indications de colostomie étaient les
occlusions intestinales (60%) pour lesquelles le volvulus du sigmoïde
était la principale cause (66,7%). Les indications de
l'iléostomie étaient dominées par les péritonites
(71,4%) toutes par perforation intestinale typhique (100%).
L'iléostomie était pratiquée de
façon prédominante sur l'iléon terminal (71,4%) puis sur
l'iléon moyen (28,6%).La colostomie avait intéressé dans
80% de cas le côlon descendant et dans 20% de cas sur le côlon
transverse. L'évolution était marquée par la survenue dans
33,3 % de cas de complications dont la dénutrition était la plus
fréquente (50%).
Le taux de mortalité post-stomie était de
25%.
Ainsi donc, une bonne prise en charge des MII au stade non
compliquées, la fourniture en matériels adaptés à
la technique des soins post opératoire de qualité aideraient
à la réduction des fréquentes indications de ces
techniques et/ou à l'amélioration de l'évolution de cas en
post opératoire.
Mots clés :
Colostomie-Iléostomie-Indication-Evolution-Hôpital Provincial
général de référence de Kananga.
XI
SUMMARY
Our survey aimed at determining the indications and evolution
of colostomy and ileostomy at hospital provincial general de reference de
Kananga. The mythology was at the same time retrospective and documentary
completed by a manual statistic analysis.
For a period of 5 years, we have recorded 12 cases
representing 2,7% in surgery composed of 7 men (58,3%) and of 5 women (41,7%).
The sex ratio has been of 1,2. The average age has been of 29,259 years with a
difference type of 11, 38 years. All stomies carried out (100, 0%) were
temporary from which 5 colostomies (41, 7%) and 7ileostomies (58, 3%).
The intestinal occlusions have been the principal indications
of colostomy (60%) from which the sigmoid volvulus was the principal cause (66,
7%); the congenital malformation such as megacolon (20, 0%) and other acquired
colo-rectal affections (20,0%) were also involved. As for ileostomies, they
were indicated in 71, 4% for the peritonitis itself attached to 100% of cases
at the ileal typhic perforation. The remains of cases were about post surgical
digestive fistul (14, 3%) and the occlusion of the spindly (14,3%). These
stomies have sat in a predominant way and the terminal ileum (71,4%) and on the
average ileum (28,6%) for the ileostomy and on the descendant colon (80%) and
the transversal colon (20%) for the colostomy. 33,3% of cases have been
complicated of denutrition (50%) periosteum suppurations (25%) and cutaneous
irritations (25%). On the whole, the death has been of 25%.
Thus, a good charge taking of intestinal inflammatory diseases
at a non-complicated stage, the supply of adapted materials to the technique
and good postsurgical cares would help to reduce the frequent indications of
the technique and l or at the amelioration of the evolution of cases in
post-surgical.
Key-words:
? Colostomy
? Ileostomy
? Indication
? Evolution
? Hospital Provincial general de reference de Kananga
- 1 -
INTRODUCTION
La colostomie est une intervention chirurgicale qui permet de
créer une ouverture dans le colon vers l'extérieur du corps
à travers la paroi abdominale. L'iléostomie quant à elle
est une intervention chirurgicale au cours de laquelle on pratique une
ouverture dans l'iléon vers l'extérieur à travers la paroi
abdominale (1).
L'ouverture créée lors de la colostomie ou de
l'iléostomie porte le nom de stomie. On distingue les stomies
d'alimentation constituées par les gastrotomies et les
jéjunostomies ainsi que les stomies d'évacuation qui font l'objet
de notre étude, autre fois appelées de façon impropre anus
artificiel comprenant la colostomie et l'iléostomie(2). Le concept
stomie est emprunté du grec « stoma » qui signifie bouche ou
orifice (3,4).
La colostomie ou l'iléostomie peut être
temporaire ou permanente, la temporaire étant pratiquée pour
permettre à l'intestin de se reposer et de guérir après
une chirurgie alors qu'elle est permanente lorsque la partie inférieure
du rectum et le sphincter anal sont enlevés. On les appelle aussi
dérivation intestinale ou entérostomie (5).
La réalisation de stomies était autre fois
entravée par le contexte psychologique et les difficultés
d'appareillage. De nos jours, elles sont devenues des gestes de
réalisation courante en chirurgie digestive et la prise en charge des
patients stomisés se fait de plus en plus sans difficulté(1).
En effet, près de 2 millions de personnes vivent avec
une stomie digestive à travers le monde. Leur nombre exact demeure
inconnu du fait que de nombreux patients vivent avec cette altération
secrète.
Ainsi, en France par exemple environ 80000 personnes vivent
avec une stomie, 80 % d'entre elles portent des stomies digestives et 20% de
stomies urinaires. Parmi ces stomies digestives 75% sont atteints de cancers
colo-rectaux, 5% d'autres cancers avec envahissement secondaire, le reste se
partage entre les pathologies traumatiques, les maladies inflammatoires et les
malformations congénitales (6).
L'Afrique n'est pas restée à la marge de la
technique. C'est ce que révèlent entre autres les
résultats de l'étude menée en Côte d'ivoire qui a
porté sur 70 cas d'entérostomies réalisées dans une
période de 5
- 2 -
ans dont les indications tenaient aux péritonites
aigues généralisées dans 55% de cas dont
l'étiologie perforative intestinale était
prédominante(88%). Et dans 37% de cas les indications relevaient des
occlusions intestinales aigues dans lesquelles le volvulus du côlon
sigmoïde représentait environ la moitié de cas.
Le sexe masculin y prédominait avec 37 cas (52,9%)
contre 33 cas (47,1%) pour les femmes. L'étude révélait
également que ces entérostomies faites étaient dans 58,6%
des colostomies et dans 31.4% des iléostomies et dans 10% de cas une
iléostomies était associée à une colostomie. Du
point de vue siège, les iléostomies siégeaient sur
l'iléon distal (79,5%) et l'iléon moyen (20,5%).Les colostomies
ont porté sur le côlon gauche (73%) et le colon transverse
(27%).Le taux global de mortalité a été de 11,6% dont 8,3%
en cas d'iléostomies (7).
Au Cameroun, une étude a porté sur 46 cas
d'entérostomies dont 16 iléostomies (37,7%) et 30
colostomies(65,3%).Les indications des iléostomies étaient les
péritonites typhiques chez 8 patients (19%) et les fistules digestives
post opératoires (11,9%).Les indications de colostomies étaient
représentées par les occlusions et les affections colo-rectales
acquises chez 23 patients (54.7%) et le mégacôlon
congénital chez 6 patients(14,2%).Il y a eu 4 décès (9,4%)
,toutes suite d'iléostomies compliquées de dénutrition et
de troubles hydro-électrolytiques (8).
La technique est aussi pratiquée en RDC et en province
du Kasaï central, tout de même parait-il qu'il n'y ait encore
d'étude menée rendant ainsi difficile la disponibilité de
données. Ainsi, dans la présente étude touchant à
Colostomie-iléostomie : indications et évolution, nous
répondrons aux questions suivantes :
? Quelles indications de colostomie et iléostomie
prédominent dans notre milieu ?
? Comment évoluent les cas de colostomie et
iléostomie ?
? Quelles sont les complications redoutables de ces techniques
dans notre milieu d'étude ?
? Quels sont les sièges respectifs
d'entérostomies réalisées dans notre milieu ?
? Quel est le sexe plus concerné dans cette
technique?
- 3 -
· Quel est l'âge moyen de sujets porteurs
d'entérostomie?
· Laquelle de ces deux stomies digestives est plus
pratiquée dans notre milieu d'étude ?
Le choix porté sur le sujet a été
motivé par le souci de s'enquérir de l'état de la question
dans notre milieu en vue de comparer avec les réalisations des
autres.
L'intérêt que revêtent les résultats
d'une telle étude serait de
servir des traces pour des études diversifiées
sur la question et contribuer à l'amélioration de la prise en
charge pré et post op en vue d'une bonne évolution de cas.
L'objectif principal de cette étude est de relever les
indications de colostomie et iléostomie et leur évolution dans
notre milieu. Pour y arriver, nous nous sommes fixé pour objectifs
spécifiques :
o Déterminer la fréquence de colostomie et
iléostomie ;
o Déterminer le sexe des patients ayant subi une stomie
intestinale ;
o Déterminer la tranche d'âge plus
concernée ainsi que l'âge moyen de sujets ;
o Déterminer les indications de stomies les plus
fréquentes ;
o Déterminer les sièges respectifs de ces
stomies ;
o Déterminer le caractère temporaire ou
définitif de stomies réalisées ;
o Déterminer l'évolution après la
pratique d'une stomie.
Cette étude s'effectue dans la zone de santé de
Kananga précisément à l'hôpital provincial
général de référence de Kananga sur une
période de 5 ans soit de janvier 2013 à Décembre 2017.
Hormis l'introduction et la conclusion, ce travail est
scindé en 4 chapitres:
I. Revue de la littérature
II. La méthodologie
III. Les résultats
IV. La discussion
- 4 -
Chapitre I. REVUE DE LA LITTERATURE
I.1. ANATOMO-PHYSIOLOGIE DES INTESTINS
I.1.1. ANATOMIE
I.1.1.1. L'INTESTIN GRELE
L'intestin grêle est la partie du tube digestif allant du
pylore au
gros intestin. Il est plus ou moins cylindrique et mesure 6
à 7 m. on lui
distingue 2 segments :
L'un proximal et fixe, le duodénum
L'autre distal et mobile, le jéjuno-iléon (9).
Fig. 1. Tube digestif

I.1.1.1.1. Le Duodénum
Le duodénum est la portion initiale de l'intestin
grêle qui est composé de quatre portions : la première, le
bulbe, de forme triangulaire, est suivie par la région post bulbaire qui
s'étend jusqu'au genu supérius.
À ce niveau commence la 2è portion du
duodénum, vertical dans lequel abouchent au niveau de la papille le
canal cholédoque et le canal de Wirsung.
- 5 -
La 3ème portion du duodénum passe
horizontalement devant L3, et la 4è remonte en haut à gauche
derrière l'estomac pour se terminer à l'angle de Treitz ou
duodéno-jéjunal.
C'est un organe profond situé en avant du rachis entre
les vertèbres L1 et L4.Il fait suite à l'estomac à partir
du pylore et se termine au niveau de jéjunum.Il mesure 20 à 30 cm
de longueur et 3 cm de diamètre.
La muqueuse du duodénum a les caractères communs
à l'ensemble de la muqueuse de l'intestin grêle. Elle
présente donc : des villosités, des valvules conniventes et des
follicules clos.
Les structures propres à sa muqueuse duodénale
sont la grande caroncule duodénale ou papille duodénale majeure
et la petite caroncule duodénale ou papille duodénale mineure.
o Rapports du duodénum
Le duodénum et la tête du pancréas forment
un bloc homogène tel le pneu et la jante d'une roue. Ses rapports sont :
? En haut : l'estomac ;
? En bas : le colon transverse et les anses de
l'intestin
grêle ;
? En avant : le foie (à droite) et l'estomac
(à gauche)
? En arrière : l'aorte et la veine cave
inferieure ;
? En dedans : le pancréas, le canal
cholédoque et le pédicule rénale gauche.
o Constitution du duodénum
Le duodénum se compose, comme tout le tube digestif,
de 4 tuniques :
V' Une séreuse
V' Une musculaire : avec une couche superficielle
longitudinale ; une couche profonde circulaire
V' Une sous-muqueuse
V' Une muqueuse.
o Vaisseaux et nerfs V' Les
artères
Ce sont les :
- 6 -
·
· Artères
pancréatico-duodénales supérieures et inférieures
droites, branches de l'artère gastroduodénale.
·
· Artère
pancréatico-duodénale gauche, branche de la
mésentérique supérieure. Celle-ci se divise en 2 branches,
l'une supérieure, l'autre inférieure, qui s'anastomosent avec les
pancréatico-duodénales supérieures et inférieure du
pancréas.
V' Les veines
Elles sont satellites des artères mais leurs
terminaisons présentent des particularités : la veine
pancréatico-duodénale supérieure droit se jette dans la
veine porte, la veine pancréatico-duodénale inférieure
droite se jette dans la veine grande mésentérique, la veine
pancréatico-duodénale gauche se termine également dans la
grande mésentérique.
V' Les lymphatiques
Ils se jettent dans les ganglions
duodéno-pancréatiques antérieures et
postérieurs.
V' Les nerfs
Ils viennent du pneumogastrique gauche pour la 1ème
portion, du ganglion semi-lunaire droit et du plexus mésentérique
supérieur pour la 2ème et la 3ème portion, du ganglion
semi-lunaire gauche pourla 4ème portion.
I.1.1.1.2. Le jéjunum et l'iléon
Le jéjunum-iléon est un tube lisse qui forme 15
à 16 flexuosités appelées anses intestinales.
Schématiquement, les anses intestinales jéjunales sont
horizontales et les anses iléales verticales.
Le calibre des anses diminue progressivement du jéjunum
(3cm) vers l'iléon (2cm).L'ensemble des anses forme une masse qui occupe
la partie centrale de l'abdomen, entourée par le cadre colique. V'
Rapports
Le jéjuno-iléon est fixé à la
paroi postérieure par les mésentères qui contiennent les
vaisseaux et les nerfs de l'intestin. Les rapports de
jéjuno-iléon sont étudiés par rapport aux anses
isolées et par rapport à leur ensemble.
- 7 -
o Rapport des anses isolées
Chaque anse possède :
Deux faces convexes en contact avec les anses voisines ;
Un bord libre, convexe, en rapport avec la paroi ou les anses
attenantes, c'est le bord anti-mésentérique ;
Un bord adhérent sur lequel s'insère le
mésentère, c'est le bord mésentérique ;
La masse du jéjuno-iléon. Envisagé dans
leur ensemble, les anses forment une masse qui remplit toute la cavité
péritonéale, beaucoup plus à gauche qu'à droite. A
droite, la cavité péritonéale est occupée par le
côlon ascendant et le caecum.
Le côlon descendant est de diamètre
réduit et se trouve à distance de la paroi abdominale
antérieure.
o Rapport des anses assemblées
La masse jéjuno-iléale répond :
- En arrière, à la paroi abdominale
postérieure, aux organes rétro-péritonéaux (gros
vaisseaux, parties sous méso-coliques du duodénum, reins,
uretères, colon ascendants, caecum, côlon descendant).
- En avant, à travers le grand épiploon,
à la paroi abdominale antérieure.
- En haut, au mésocôlon transverse et au
côlon transverse.
- En bas, au côlon iliopelvien et aux organes du petit
bassin (rectum et vessie chez l'homme ; rectum, vessie, utérus et
ligaments larges chez la femme)
- A gauche, à la paroi abdominale de l'abdomen
- A droite, au caecum, au côlon ascendant et à la
paroi.
? Constitution
La paroi du jéjuno-iléon est constituée
de 4 tuniques comme celle du duodénum. La muqueuse comporte :
- Les villosités intestinales,
- 8 -
- Les valvules conniventes dont le nombre et les dimensions
diminuent de l'angle jéjuno-duodénal à la terminaison.
Elles disparaissent complètement plus ou moins à 50 cm de la
terminaison.
- Follicules clos nodules lymphatiques.
On trouve en outre dans le jéjuno-iléon des
plaques de PEYER ou les noeuds lymphatiques iléaux. Ce sont des amas de
follicules qui dessinent à la surface de la muqueuse des plaques
blanchâtres, de forme elliptique, de 5-6 cm de long. Elles siègent
particulièrement au jéjuno-iléon, le long du bord
libre.
? Vaisseaux et nerfs
o Les artères
Elles sont les branches intestinales de l'artère
mésentérique supérieure au nombre de 12 à 15. Ces
branches naissent de la branche gauche de l'artère
mésentérique.
o Les veines
Elles sont disposées comme les artères et se
jettent dans la grande veine mésentérique.
o Les lymphatiques
Ceux qui sortent de la paroi du jéjuno-iléon
sont des chylifères d'ASELIUS. Ils vont aux gros troncs intestinaux ou
aux ganglions pré-aortiques gauches.
o Les nerfs
Les nerfs viennent du plexus solaire par le plexus
mésentérique supérieur.
I.1.1.2. LE COLON
Appelé aussi gros intestin, s'étend du
jéjuno-iléon à l'anus et se différencie de
l'intestin grêle par son volume considérable, son aspect
bosselé, les bandelettes qui parcourent sa surface.
Il est étendu depuis l'angle iléo-caecal
à l'anus. Sa longueur est en moyenne de l, 5m. Son diamètre de 7
à 8 cm à son origine, décroît progressivement sur le
côlon transverse et de 3 à 5 cm sur le côlon descendant et
le côlon iliaque. Il présente une dilatation à hauteur du
rectum pour former l'ampoule rectale.
- 9 -
Le côlon débute par un cul-de-sac volumineux, le
caecum auquel est appendu l'appendice. On lui décrit trois parties sur
le plan anatomique:
? Le côlon ascendant : Il monte verticalement à
partir du caecum. Il va de la fosse iliaque droite à la face
inférieure du foie. Là l'intestin se coude pour former l'angle
hépatique du côlon. C'est la portion du côlon qui est
fixe.
? Le côlon transverse : Il se continue avec le
côlon ascendant. Il se dirige de droite à gauche de l'estomac. Il
est légèrement concave en haut. Il se termine au voisinage de
larate par un coude, l'angle colique gauche.
? Le côlon descendant : Il descend verticalement
jusqu'au relief du psoas gauche. Il décrit en suite sous le nom de
côlon pelvien (sigmoïde) ou côlon lombo-iliaque.
Histologiquement le gros intestin est constitué de 4
tuniques : une séreuse, une musculaire, une sous-muqueuse et une
muqueuse (Fig. 1).
Rapports
En avant : dans son ensemble est situé occupant le flanc
et
l'épigastre.
En arrière : le rein droit, la face inférieure
du foie et la vésicule biliaire en haut ;
A gauche : le rein gauche, l'estomac et la rate en haut.
Vascularisation du colon
Le côlon droit, organe d'absorption est
vascularisé par l'artère mésentérique
supérieure. Le côlon gauche, est vascularisé par
l'artère mésentérique inférieure. Ces deux
artères s'unissent par l'arcade de Riolan (10,11, 12, 13, 14).
- 10 -
I.1.2. LA PHYSIOLOGIE DES INTESTINS
I.1.2.1. Physiologie de la digestion intestinale
I.1.2.1.1. Au niveau du grêle: La motricité de
l'intestin grêle
Elle comprend trois activités qui s'exercent à
partir du tonus de base de la musculature intestinale: la segmentation
rythmique, le mouvement pendulaire, l'onde péristaltique.
? La segmentation rythmique
On l'appelle encore onde stationnaire. Elle résulte des
contractions localisées des fibres circulaires lorsque celles-ci sont
distendues. Elle est dépourvue d'effet propulseur. La segmentation
rythmique fragmente le chyme et le mélange avant que le
péristaltisme le fasse progresser.
? Le mouvement pendulaire
Il est généralement considéré
comme la conséquence de la contraction isolée de fibres
longitudinales qui mobilisent une portion de l'anse de façon à
homogénéiser son contenu. Il naît en des endroits
quelconques sans liaison avec la segmentation rythmique.
? L'onde péristaltique
C'est un phénomène complexe qui coordonne et
propage l'activité contractile des deux couches musculaires de
l'intestin. La contraction des fibres longitudinales coïncide avec le
relâchement des fibres circulaires et vice versa. Chaque mouvement
péristaltique comprend la contraction de la musculature en amont du
point ou cette onde est née et le relâchement de la musculature en
aval de ce point. Cette alternance contraction-relâchement
(excitation-inhibition) est dénommée loi de l'intestin de Bayliss
et Starling. Le chyme y subit l'action des enzymes pancréatique,
biliaire et du grêle même.
- 11 -
I.1.2.1.2. Au niveau du côlon
Le suc du gros intestin est essentiellement muqueux. Il enduit
les résidus excrémentiels et la paroi colique d'une substance
lubrifiante pour faciliter la progression des matières.
I.1.2.2. Contrôle nerveux de la motricité
intestinale
L'intestin est doté sur toute sa longueur d'une
innervation intrinsèque et extrinsèque. Ses tuniques sont
parcourues par d'innombrables ramifications nerveuses et contiennent les plexus
mésentériques d'Auerbach et sous muqueux de Meissner.
Les nerfs extrinsèques de l'intestin grêle et de
la première moitié du gros intestin sont de provenance vagale et
sympathique (nerf splanchnique).En ce qui concerne le côlon descendant,
l'anse sigmoïde et le rectum, ils reçoivent leur innervation
motrice du nerf érecteur sacré, et inhibitrice du nerf
hypogastrique.
I.1.2.3. Physiologie de l'absorption intestinale
I.1.2.3.1. Au niveau du grêle
L'absorption des glucides
Les sucres sont absorbés principalement par le
duodénum et la première partie du jéjunum. Cette
absorption est presque terminée lorsque le chyme atteint l'iléon.
Le glucose est absorbé par transport actif et il semble en être de
même pour les lactoses. Quant au fructose il semblerait qu'il soit
absorbé passivement.
L'absorption des protéines
La plupart des dégradations protéiniques ont
lieu dans la portion supérieure de l'intestin grêle et 60%
à 80 % de celles-ci sont digérées et absorbées
alors que le chyme gagne l'iléon. Les dipeptides et les tripeptides sont
absorbés par les cellules épithéliales intestinales
grâce au transport actif. C'est à l'intérieur de ces
cellules que les dipeptidases et les tripeptidases brisent les dipeptides et
les tripeptides en leurs constituants que sont les acides aminés. De
là les acides aminés quittent la paroi intestinale pour entrer
dans le courant sanguin.
- 12 -
L'absorption des lipides
Elle a lieu dans le duodénum et le jéjunum pour
s'achever dans l'iléon.
L'absorption d'eau et des électrolytes
L'eau est absorbée par la partie proximale de
l'intestin grêle (5 à 10litres). Une certaine quantité d'un
demi-litre est absorbée au niveau du côlon. Le sodium
possède la capacité de traverser librement la paroi intestinale ;
au niveau duodénal il existe un mécanisme de transport actif.
Il en est de même pour le potassium, le magnésium
et les phosphates. Les ions chlores suivraient passivement les mouvements du
sodium dans la partie proximale du grêle mais sont transportés
activement au niveau de l'iléon. L'absorption du calcium se fait par
transport actif dans tout l'intestin grêle particulièrement dans
le duodénum et requiert la vitamine
L'absorption des vitamines
Les vitamines liposolubles A, D, E, K sont transformées
en solution dans les micelles lors de la digestion des lipides et sont
absorbés au niveau du duodénum et du jéjunum. Les
vitamines hydrosolubles C et B (excepté la vitamine B12) semblent
être absorbés par diffusion passive au niveau de l'intestin
proximal.
La vitamine B12 se combine au facteur intrinsèque
fabriqué par l'estomac et est absorbé par transport actif en des
points spécifiques de la muqueuse de l'iléon.
I.1.2.3.2. Au niveau du colon
Dans sa partie proximale (caecum, côlon ascendant,
première moitié du côlon transverse) s'effectue une
résorption importante d'eau. Sa partie distale (côlon descendant
et pelvien, rectum et la deuxième moitié du côlon
transverse) sert d'entrepôt et d'évacuation des
fécès (15,16, 17).
- 13 -
I.2. LES STOMIES INTESTINALES
I.2.1. Définition
Une stomie (du mot grec stoma, « bouche ») est une
déviation
chirurgicale d'un conduit naturel, une sorte de
`'court-circuit». Elle est
pratiquée lorsque le canal naturel ne peut plus remplir
son rôle.
On parle de colostomie lorsque, c'est le côlon qui est
abouché à
la peau et de l'Iléostomie quand il s'agit du
grêle.
I.2.2. Les indications de colostomie et iléostomie
? Les indications d'ordre tumoral :
· Les cancers colorectaux dont 75 % siègent sur le
rectum ou le sigmoïde (18)
· Le cancer de l'anus
· L'envahissement d'un cancer (de l'appareil génital
ou vessie : cancer de l'ovaire)
? Les indications d'ordre médical:
· La maladie inflammatoire de l'intestin(MII) :
o Rectocolique hémorragique ulcéreuse(RCHU) ou
colite ulcéreuse
o Maladie de Crohn
o Entérite nécrosante
o Sigmoïdite
o Diverticulite
· Endométriose
· Diverticulose colique
· Polypose adenomateuse familiale (PAF)
· Les perforations iléales typhiques ou non
typhiques
? Les indications d'ordre traumatique et /ou
mécanique:
4 Plaies graves de l'appareil digestif quel que soit
l'origine
4 Colostomie de décharge pour le traitement d'escarre
du
sacrum
4 Obstruction de l'intestin (occlusion intestinale,
volvulus).
? Les malformations congénitales : ?
Imperforation anale
- 14 -
? Absence de rectum
? Maladie de Hirschsprung ou mégacôlon
? Pseudo-occlusion intestinale chronique (POIC) (2).
? Autres indications :
? Fistule post opératoire : évoquée devant
un ATCD de
chirurgie
I.2.3. Techniques chirurgicales
Les stomies iléales et coliques sont encore
appelées stomies de vidange. En effet ces stomies sont une
dérivation chirurgicale destinée à drainer à
l'extérieur les matières fécales. On les appelle anus
artificiel ou anus contre nature.
Ces anus artificiels ne doivent pas être confondus avec
la fistule stercorale qui est le résultat d'une ouverture pathologique,
mécanique ou inflammatoire; ils ne doivent pas être confondus non
plus avec les sutures extériorisées des plaies coliques.
La décision de réaliser une stomie est souvent
prévisible en pré opératoire. Dans ce cas le chirurgien
doit expliquer au patient ou aux parents la nécessité de cette
dérivation, le type d'opération, ses conséquences, la
nature définitive ou non de la stomie.
La technique consiste à faire une incision
cutanée sous forme de pastille de 2-3 centimètres de
diamètre. L'orifice sous cutanée doit être excisé
jusqu'au contact de l'aponévrose. La traversée
musculo-aponévrotique doit être calibrée en tenant compte
de l'épaisseur de l'anse à extérioriser. La
traversée pariétale doit permettre le passage de l'intestin sans
frottement, sans torsion. Pour qu'il en soit ainsi, la traversée
pariétale doit permettre l'introduction facile de deux doigts. Le
segment intestinal à extérioriser doit être bien
vascularisé et mobile. L'extériorisation doit se faire à
foyer fermé pour éviter toute souillure de la paroi.
En cas d'iléostomie le mésentère de
l'anse extériorisée est suturé par quelques points
séparés au péritoine pariétal antérieur.
Cette fixation bien faite évite l'engagement transpariétal d'une
anse grêle et le prolapsus de l'anse extériorisée
(15,19).
- 15 -
I.2.3.1. Siège de la stomie
I.2.3.1.1. Au niveau de l'intestin
La stomie doit être réalisée sur l'intestin
viable pour éviter une nécrose stomiale.
Le segment à extérioriser doit être
mobilisable sans traction sur les anses sinon on risque de
dévasculariser l'anse. Le siège est fonction du type de
lésion intestinale (Fig. 2).
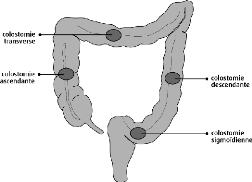
Fig. 2.Sites de colostomie
I.2.3.1.2. Au niveau de la paroi
L'emplacement cutané est fondamental car il
conditionnera la vie du stomisé. Il n'y a pas de règle absolue
quant à l'emplacement. Mais il faut garder à l'esprit
l'application des poches collectrices. Pour cela il faut ménager des
espaces suffisants entre la stomie et l'incision médiane, les drains,
les reliefs osseux (crête iliaque, rebord costal).
La stomie doit être bien visible et accessible par le
patient lui-même. Trop basse la stomie peut être non visible. Une
stomie trop haute au niveau de la taille ou de la ceinture peut gêner
l'habillage (Fig. 3).
- 16 -
Fig. 3. Emplacement de l'iléostomie sur la
peau

I.2.3.2. Orifice de la stomie
L'orifice doit être adapté à la taille de
l'intestin à extérioriser: trop étroite il risque
d'étrangler l'intestin et son méso. Trop large le risque
d'éviscération est accru. Un orifice préexistant peut
être utilisé s'il est adéquat. Il faut éviter les
stomies dans l'incision médiane.
I.2.3.3. Types des stomies
I.2.3.3.1. Les types d'iléostomie
V' L'iléostomie terminale
C'est une iléostomie à un orifice. Elle
siège sur le grêle terminal. Elle est réalisée dans
la fosse iliaque droite. Cette stomie est définitive en cas de
colectomie totale pour recto-colite hémorragique (RCH), polypose
adenomateuse familiale. Elle est temporaire après colectomie subtotale
réalisée pour colite aiguë grave
V' L'iléostomie latérale
C'est une iléostomie à deux orifices. Elle
consiste à extérioriser le segment du grêle à
dériver sur une baguette et à faire une incision latérale
sans sectionner totalement l'anse grêle. L'iléostomie
latérale est indiquée pour protéger une anastomose entre
l'iléon et le rectum si ce dernier est pathologique (RCH) ou entre
l'iléon et l'anus. Toute anastomose iléo-anale doit
bénéficier d'une iléostomie de protection (Fig.4 et 5).
- 17 -
Fig. 4.Iléostomie Fig.5.Iléostomie
latérale(en boucle)

L'iléostomie de sauvetage est un type
d'iléostomie latérale réalisée en chirurgie
d'urgence. C'est une iléostomie avec deux extrémités
intestinales issues d'une résection. Le rétablissement de la
continuité en per opératoire n'étant pas possible à
cause du milieu septique péritonéal, les bouts intestinaux sont
abouchés temporairement à la peau. L'abouchement peut être
possible par un même orifice (iléostomie en canon de fusil), ou
l'abouchement des deux bouts nécessite la réalisation de deux
incisions pariétales distinctes pour éviter la traction sur les
anses.
? L'iléostomie continente
C'est une iléostomie terminale proposée par
Kock et consistant à créer un réservoir intra-abdominal
pour plastie iléale dont l'anse efférente abouchée
à la peau, constitue une valve anti-reflux par invagination sur
elle-même. Elle est contre- indiquée en cas de maladie de Crohn
(20).
I.2.3.3.2. Les types de colostomie
? La colostomie terminale
C'est une stomie à un seul orifice. Elle est dite
terminale car consiste à aboucher la terminaison du côlon. La
colostomie terminale est
- 18 -
définitive en cas d'amputation
abdomino-périnéale pour cancer du bas rectum. Elle est temporaire
dans l'opération de Hartmann.
Celle-ci associe une extériorisation du bout proximal
et une fermeture du bout distal laissé en intra
péritonéal. Elle est indiquée dans les résections
coliques avec impossibilité immédiate de rétablissement de
la continuité du fait des conditions septiques péritonéale
(Fig. 7).
Fig. 7.Colostomie terminale

? La colostomie latérale
C'est une stomie siégeant sur n'importe quelle partie
du côlon mobile: le sigmoïde, ou le côlon transverse.
Elle est le plus souvent temporaire, réalisée
comme premier geste sur un cancer colique en occlusion ou pour la protection
d'une anastomose colo-rectale ou colo-anale. Elle est le premier temps des
interventions curatrices des maladies ano-rectales (imperforations anales et
mégacôlon). Elle est définitive en cas de lésion
colorectale sous-jacente inextirpable (Fig. 8).
- 19 -
Fig. 8.Colostomie latérale

? La colostomie double
Les deux extrémités coliques sont
séparées et abouchées à la peau par un même
orifice : on dit que c'est une colostomie en canon de fusil ou colostomie de
Bouilly-Vollanann. Les deux orifices sont souvent séparés par un
pont cutané. Ce type de colostomie est réalisé chaque fois
que l'on resèque un segment de côlon mobile et que l'anastomose
n'est plus possible en un temps (côlon non préparé, milieu
septique).
? La caecostomie
C'est une colostomie latérale portant sur le caecum.
Elle est rarement utilisée car n'assure qu'une dérivation
incomplète des matières fécales (21,22, 23).
I.2.4. Durée de la stomie
La nature définitive ou temporaire dépend du
type de lésion. En cas de stomie temporaire le rétablissement de
la continuité dépend de l'évolution de la maladie.
- 20 -
I.2.5. Surveillance post opératoire Elle portera sur :
· Aspect de la stomie : couleur, forme, position,
oedème, saignement
· Aspect de la plaie opératoire : rougeur,
écoulement
· Aspect de la peau péristomiale
· Vérifier si présence de
séparation cutanéo-muqueuse. Si elle est présente à
la base de la stomie, elle peut être causée tant par rupture ou
par un relâchement des sutures qui lient l'intestin à la peau, que
par la coupure à travers les tissus provoquée par les sutures.
· Reprise du transit : gaz, selles (type et
quantité)
· Vérifier fréquemment
l'étanchéité de l'appareillage et changer le sac si
présence de fuite ou s'il est plein.
L'iléostomie commence à fonctionner
habituellement dans les 48 heures post-op, et la colostomie dans les 96 heures.
Cet intervalle peut être plus long (ad une semaine) en présence
d'occlusion de longue date et/ou péritonite.
Après 48 heures post-op il faut enlever l'appareillage
au complet et nettoyer la peau. Retirer la collerette avec précaution
avec l'aide d'une compresse mouillée avec de l'eau du robinet. La stomie
et la peau autour de la stomie doivent être nettoyées doucement
avec une débarbouillette mouillée. Dans les 48-72 heures
post-opératoires si le sac est rempli à moitié ou à
deux tiers il faut le retirer, le vider et rincer avant de le remettre.
I.2.6.Les soins post opératoires
Ils portent sur le pansement, l'appareillage et le
régime alimentaire.
I.2.6.1. Le pansement
Le pansement est constitué par des substances grasses
(compresses vasélinisées imprégnées de pommade
antibiotique) évitant l'adhérence de l'intestin
extériorisé. Le pansement est toujours isolé de celui de
la plaie opératoire de laparotomie médiane.
L'application de la poche est immédiate après
l'intervention. Ceci évite de traumatiser le segment d'intestin
extériorisé et de réaliser
- 21 -
en même temps une protection efficace de la peau contre
les selles. Chaque émission de selle doit être suivie du nettoyage
de l'anus artificiel et de la région environnante.
I.2.6.2. L'appareillage
C'est l'appareillage par sa qualité qui permet au
malade de supporter et d'améliorer sa condition de stomisé. Un
bon appareillage doit être léger, parfaitement hermétique,
inoffensif pour les téguments et l'intestin, aisé à
appliquer et à retirer.
Il existe de nombreux appareils en plastique. Les uns sont
munis d'une porte-poche ou support qui demeure collé sur le pourtour de
la stomie pendant plusieurs jours; sur les porte-poches, des poche3 de
matières plastiques sont adaptées et jetées chaque fois
que cela est nécessaire. Les autres sont des sacs en matière
plastique collés directement sur la peau, puis décollés et
jetés chaque fois que cela est nécessaire.
I.2.6.3. Le régime
Il est souhaitable d'avoir une alimentation variée,
équilibrée, avec un apport en boisson suffisant (un litre
à un litre et demi d'eau par 24 heures). Il est conseillé de
manger à des heures régulières, surtout bien mastiquer les
aliments. Aucun aliment n'est interdit mais il faut garder à l'esprit
que certains aliments provoquent la diarrhée, d'autres la
constipation.
Chaque patient doit adapter son alimentation au type de
réaction recherchée: supprimer les aliments
accélérateurs de transit en cas de diarrhée. Notons
cependant que la principale fonction du côlon étant de
réabsorber l'eau contenue dans le liquide intestinal, en cas
d'iléostomie il existe un risque de déshydratation. Il est
conseillé au patient de boire en abondance pour éviter la
déshydratation(21).
I.2.7. Evolution et complications des stomies intestinales
La technique chirurgicale et la qualité des soins et
de surveillance ont un effet important sur l'évolution d'une stomie qui
peut être simple ou marquée par la survenue de complications.
- 22 -
I.2.7.1. Les complications non spécifiques des
stomies intestinales
La fréquence des complications des stomies varie
suivant la qualité de la technique opératoire, la morphologie du
patient (obésité ou maigreur) et le type de stomie. Les
complications des iléostomies sont à peu près les
mêmes que celles des colostomies. Il existe cependant des complications
spécifiques aux iléostomies.
I.2.7.2. Les complications générales
Elles sont constituées des troubles psychiques. En
effet, une stomie intestinale représente une modification fondamentale
de la relation du sujet avec son corps. Elle devient un nouvel organe auquel le
stomisé va devoir s'adapter. Ainsi le sujet va-t-il devoir accepter la
perte de sa fonction excrétrice anale.
L'incapacité à supporter la modification
corporelle peut être source de dépersonnalisation, d'un
état dépressif, d'une angoisse. Le risque morbide principal est
celui de l'isolement du sujet. Si le sujet n'arrive pas à s'accepter
aussi se sentira-t-il inacceptable par les autres.
La préparation psychologique du malade, le soutien de
l'entourage peuvent favoriser une bonne réinsertion socio-familiale. Le
niveau d'instruction bas, l'âge avancé, les conditions
économiques et socioculturelles précaires sont des facteurs
favorisant l'apparition des troubles psychologiques.
I.2.7.3. Les complications locorégionales
? L'hémorragie péristomiale
C'est la conséquence d'un défaut
d'hémostase au niveau de la paroi de l'intestin et de la section du
méso-côlon ou du mésentère. Dans ce dernier cas
l'hémorragie ne peut être extériorisée et peut
entraîner un hémopéritoine.
? La nécrose de la stomie
Elle se traduit par la modification de la couleur de celle-ci
devenant noire. La nécrose est en rapport avec une stomie
extériorisée sous traction ou une (compression du
mésentère ou du méso-côlon par
- 23 -
une ouverture insuffisante de l'aponévrose. Elle
impose la réintervention.
4 La rétraction de la stomie
Elle est due à une stomie extériorisée
sous tension ou mal fixée. Elle se complique de péritonite.
4 L'abcès péristomiale
Il est secondaire le plus souvent à
l'hémorragie péri-stomiale ou à une stomie
rétractée.
4 La fistule péristomiale
Elle a comme risque la péritonite.
4 L'éviscération parastomiale
Elle survient au cas où l'orifice aponévrotique
est très large ou en cas de mauvaise fixation du mésentère
au péritoine.
4 L'occlusion aiguë
Elle est due à une bride, ou à une complication
de la laparotomie, engagement d'une anse dans un hiatus pariétal, ou par
sténose aponévrotique.
4 Le prolapsus
Sa fréquence est d'environ vingt pour cent (20%). Le
prolapsus stomial devient chirurgical s'il est volumineux, difficile à
réduire. Il est favorisé par une déficience
pariétale et l'hyperpression intra abdominale.
4 La sténose
Elle est favorisée par tille résection
cutanée et pariétale trop petite, ou par une lésion
inflammatoire cutanée péri-stomiale. Trop serrée elle peut
être à l'origine de stase colique ou de fécalome. La
dilatation digitale ou instrumentale peut suffire ou un geste chirurgical
s'impose.
4 Les lésions cutanées
péri-stomiales
Elles sont la conséquence de l'érosion de la
peau par les enzymes contenus dans le suc digestif. Elles sont
favorisées par plusieurs facteurs:
- 24 -
> la proximité d'un relief osseux ou la situation de
la stornie
dans un pli empêche un appareillage correct source de
lésions
cutanées,
> le remplacement trop fréquent de l'appareillage,
> le décapage intempestif des résidus
adhésifs,
> le rasage de la peau,
> l'utilisation de matériels irritants ou
allergisants,
> une affection dermatologique (psoriasis).
? Autres complications rares:
> lithiase urinaire et biliaire,
> adénocarcinome sur iléostomie,
> lymphome sur iléostomie,
> un cas de lymphome non hodgkinien chez un patient
atteint de SIDA a été rapporté.
I.2.7.4. Les complications spécifiques des
iléostomies
Ce sont les troubles hydroélectriques et vitaminiques.
Ils sont fréquents chez les patients iléostomisés. Ces
troubles sont dus à une résection d'une partie de l'iléon
ou d'une modification de sa flore bactérienne; Les principaux troubles
sont :
· la déshydratation,
· la déplétion sodée, potassique,
magnésique, ou la carence en vitamine B12. Ces troubles sont
corrigés par l'apport intraveineux de ces éléments.
· La pochite : c'est l'inflammation du réservoir
iléal, traitée efficacement par antibiothérapie (25,
26,27).
- 25 -
Chapitre II. METHODOLOGIE
II.1. MILIEU D'ETUDE
L'hôpital provincial général de
référence de Kananga est celui qui nous a servi de cadre pour
l'étude.
II.1.1. Historique
Cette structure sanitaire est une émanation
conjuguée de volonté politique et technique de son ancienne
appellation « Hôpital général de Kananga » a
été construite en 1945 -1950 par le gouverneur belge LAMBORELL et
inauguré en 1950 .La construction a été financée
par EX-FOR minière de Tshikapa, lors de son inauguration la
capacité d'accueil était de 500 lits montés et
réduits à 250 par l'union européenne.
L'hôpital provincial général de
référence de Kananga est une structure étatique de
référence se trouvant dans le chef lieu de la province du
Kasaï central dans la commune de Kananga a été
créé par l'arrêté provincial numéro
01/CAB/GP/K-OCC/015/01 du 16 février 2001 de son excellence monsieur le
gouverneur de la province du Kasaï occidental suite à la demande de
l'union européenne qui ne voulait pas appuyer séparément
les 3 institutions notamment: l'hôpital général, la
clinique de Kananga et le laboratoire provincial.
Cette fusion est née de l'initiative de l'union
européenne à travers un projet d'appui transitoire
désormais projet d'appui aux zones de santé de Kananga et
l'inspection médicale provinciale depuis novembre 2000.Ce projet a connu
la prise en charge du complexe hospitalier de Kananga sur le plan financier,
matériel et humain.
De 1960 à nos jours, il nous faut signaler que les
tumultes politico-sociaux dans le pays ont pratiquement mis à genou
cette structure, pourtant cette dernière était destinée
à permettre à 1.000.000 d'habitants kanangais d'accéder
aux soins médicaux provenant de zones de : Lukonga, Ndesha, Nganza,
Katoka et Kananga. Le 2 mai 2016 par l'arrêté ministériel
numéro 004/1250/CAB/MIN/SP/2016 du 21 Avril 2016, portant reclassement
des hôpitaux et des hôpitaux provinciaux de la RDC, le complexe
hospitalier de Kananga a pris la casquette d'un hôpital provincial
général de référence de Kananga.
de cas.
- 26 -
II.1.2. Situation géographique
L'hôpital provincial général de
référence de Kananga est situé en RDC dans la province du
Kasaï central précisément dans la commune de Kananga au
quartier Tshinsambi dans la zone de santé de Kananga, il est
borné :
- Au Nord par le cimetière de la ville de Kananga;
-
-
Au sud par la paroisse saint Clément
A l'Est par une grande savane et l'usine de distribution d'eau
de
la Regideso ;
- A l'Ouest par la Brasserie et l'église Orthodoxe
grecque.
II.1.3. Services organises
L'hôpital provincial de Kananga organise les services
suivants :
· La chirurgie
· La médecine interne
· La pédiatrie
· La gynéco- obstétrique
· Le laboratoire
· Le service de kinésithérapie
· Le service d'ORL
· Le service d'imagerie
· Le service de PTME
· Le service d'ophtalmologie
II.2. MATERIELS
Les données de notre étude ont
été collectées à partir de documents d'archives de
l'hôpital constitués de registres et fiches des malades aux quels
s'ajoutent des papiers et stylos dont nous nous sommes servi.
II.3. METHODE
II.3.1. Type d'étude
Il s'agit d'une étude rétrospective a visée
descriptive d'une série
- 27 -
II.3.2. Echantillonnage
II.3.2.1. Taille de l'échantillon
Notre échantillon d'étude est constitué
de 12 cas de stomie intestinales réalisées dans la durée
d'étude.
II.3.2.2. Critères de sélection
? Critères d'inclusion
Ont été initialement sélectionnés
: tous les cas ayant consulté le service de chirurgie de 2013 à
2017 avec une pathologie chirurgicale ayant nécessité une
chirurgie digestive.
? Critères d'exclusion
Ont été ensuite exclus de l'échantillon
ceux chez qui une stomie intestinale n'a pas été
réalisée.
II.3.3. Listes des variables
Dans notre étude, les variables ci-après ont
été retenues :
o La fréquence de la technique en chirurgie digestive
o L'âge des patients
o Le sexe des patients
o Le type de stomie intestinale
o La réversibilité de la stomie
o Les indications de stomies intestinales
o Le siège de stomie intestinale
o Les complications de stomie
o L'évolution de stomie
II.3.4. Technique de collecte des données
Les données de notre étude ont
été collectées par échantillonnage non probabiliste
des cas par fouilles dans les archives hospitalières faites des
registres, cahiers de rapports et fiches des malades sur base d'un protocole de
collecte préétabli dans lequel nous mettions les informations
utiles pour chaque cas.
- 28 -
II.3.5. Plan de traitement et analyse des données
Après collecte, les données de notre étude
ont été dépouillées puis analysées
manuellement sur base de formules suivantes :
n=v
i =
% =
= [ ? f.( .i] A
2 = f.( ( -A)
E.T v
Avec :
n : Nombre de classe
N : Effectif de l'étude
i : intervalle de classe
Ls : Limite supérieure
Li : Limite inferieure
% : pourcentage
Fo : Fréquence observée
Fa : Fréquence attendue
: Moyenne
?2 : Variance
E.T : Ecart type.
A : Moyenne provisoire. Elle correspond au point médian
qui a une
fréquence élevée.
- 29 -
Chapitre III. LES RESULTATS
III.1. PRESENTATION DE RESULTATS
III.1.1. Tableau I. Fréquence de stomie intestinale
à l'HPK
|
|
|
Technique
|
f
|
%
|
Stomie intestinale
|
12
|
2,7
|
Autres
|
431
|
97,3
|
Total
|
443
|
100,0
|
III.1.2. Tableau II. Age des patients
|
|
Age (an)
|
f
|
%
|
1-15
|
1
|
8,3
|
16-30
|
6
|
50,0
|
31-45
|
4
|
33,4
|
46-60
|
1
|
8,3
|
Total
|
12
|
100,0
|
|
III.1.3. Tableau III. Le sexe de patients
|
|
Sexe
|
f
|
%
|
Masculin
|
7
|
58,3
|
Féminin
|
5
|
41,7
|
Total
|
12
|
100,0
|
|
- 30 -
III.1.4. Tableau IV. Type de stomie
|
|
Type de stomie
|
f
|
%
|
Colostomie
|
5
|
41,7
|
Iléostomie
|
7
|
58,3
|
Total
|
12
|
100,0
|
|
III.1.5. Tableau V. Répartition de cas selon la
réversibilité
Stomie
|
f
|
%
|
Temporaire
|
12
|
100,0
|
Définitive
|
0
|
0,0
|
Total
|
12
|
100,0
|
|
III.1.6. Tableau VI. Répartition de cas selon les
indications et les causes III.1.6.1. Tableau VI.1. Indications de la
colostomie
Indication
|
f
|
%
|
Occlusion intestinale
|
3
|
60,0
|
Malformation
|
1
|
20,0
|
Autres
|
1
|
20,0
|
Total
|
5
|
100,0
|
|
- 31 -
III.1.6.2. Tableau VI.2. Les causes
d'occlusion
|
|
Cause d'occlusion
|
f
|
%
|
Volvulus
|
2
|
66,7
|
Autres
|
1
|
33,3
|
Total
|
3
|
100,0
|
|
III.1.6.3. Tableau VI.3. Indications de l'iléostomie
|
|
Indication
|
f
|
%
|
Péritonite
|
5
|
71,4
|
Occlusion
|
1
|
14,3
|
Fistule digestive post op
|
1
|
14,3
|
Autres
|
0
|
0,0
|
Total
|
7
|
100,0
|
|
III.1.6.4. Tableau VI.4. Les causes de
péritonite
|
|
Cause
|
f
|
%
|
Perforation typhique
|
5
|
100,0
|
Autres
|
0
|
0,0
|
Total
|
5
|
100,0
|
|
- 32 -
III.1.7. Tableau VII. Répartition de stomies selon leur
siège III.1.7.1. Tableau VII.1. Le siège de colostomie
Siège
|
f
|
Côlon ascendant
|
0
|
Côlon transverse
|
1
|
Côlon descendant
|
4
|
Total
|
5
|
|
0,0
20,0
80,0
100,0
%
III.1.7.2. Tableau VII.2. Le siège
d'iléostomie
Siège f %
Jéjunum 0 0,0
Iléon proximal 0 0,0
Iléon moyen 2 28,6
Iléon terminal 5 71,4
Total 7 100,0
III.1.8. Tableau VIII. Répartition des cas selon
les complications III.1.8.1. Tableau VIII.1. Fréquence des
complications
Stomie compliquée
|
f
|
%
|
Oui
|
4
|
33,3
|
Non
|
8
|
66,7
|
Total
|
12
|
100,0
|
|
Avec :
X : point médian de classe
- 33 -
III.1.8.2. Tableau VIII.2. Nature des complications
|
|
Complication
|
f
|
%
|
Suppuration
|
1
|
25,0
|
Dénutrition
|
2
|
50,0
|
Irritation cutanée
|
1
|
25,0
|
Autres
|
0
|
0,0
|
Total
|
4
|
100,0
|
|
III.1.9. Tableau IX. Répartition des cas selon
l'évolution
Evolution
|
f
|
%
|
Bonne
|
9
|
75,0
|
Décès
|
3
|
25,0
|
Total
|
12
|
100,0
|
|
III.2. ANALYSE STATISTIQUE PAR CALCUL DE PARAMETRES DE
DISTRIBUTION NORMALE
Tranche d'âge
|
X
|
f
|
|
f.
( )
|
f. 2
( )
|
|
|
|
|
8
|
1
|
-1
|
-1
|
1
|
16-30
|
23
|
6
|
0
|
0
|
0
|
31-45
|
38
|
4
|
1
|
4
|
4
|
46-60
|
53
|
1
|
2
|
2
|
4
|
?
|
|
|
|
5
|
9
|
|
- 34 -
f : la fréquence de classe
i : intervalle de classe
A : Moyenne provisoire. Elle correspond au point
médian qui a une fréquence élevée.
o X = (
= 29,25 ans
o 02= [ (1 )2 X9] -
=129, 66
o E.T =V
= 11,38 ans.
o Etendue de distribution=29,25 #177;11,38 ans
= 18-40 ans
o Classe modale
Est celle de 16-40 ans qui a totalisé la fréquence
la plus élevée.
- 35 -
Chapitre IV. DISCUSSION
IV.1. LA FREQUENCE
La fréquence de colostomie et iléostomie dans
notre étude était de 12 cas soit une incidence annuelle de 2
stomie intestinale par an (Tab I.). Ces résultats sont inférieurs
à ceux des autres auteurs africains qui ont noté des incidences
annuelles de 15 ;9 ;27 et14 stomies respectivement pour Boro Gosso au centre
hospitalier hospitalier national Yaldago Ouedraogo au Burkinafaso (25),Tligui
Mourad à l'hôpital militaire Mohammed V de Rabat au Maroc
(28),Guede D. au service de chirurgie générale de l'hôpital
Heinrich Lubke de Diourbel au Sénégal (26), Koffi en côte
d'ivoire (8) ainsi que Traoré et al qui ont enregistré 32 cas
dans une étude prospective de 6 mois (29).
Nos résultats et ceux de ces auteurs africains sont de
très loin inferieurs à celui de Bail J.P qui estimait à
3000 les nouvelles stomies par an en France(30).
Selon Koffi (8), la rareté de certaines affections
inflammatoires chroniques et la pathologie colique carcinomateuse en Afrique
(pourtant très répandue en Europe) justifie ces taux bas.
Le faible nombre de colostomie et iléostomie
pratiquée en Afrique et plus particulièrement dans notre
série pourrait s'expliquer par la rareté et le coût
élevé des matériels et appareillage appropriés,
l'absence de stomathérapeute. Les chirurgiens confrontés à
ces difficultés redoutent la stomie dans les péritonites par
perforation d'origine infectieuse pourtant répandue dans notre milieu,
ils optent plus souvent pour des anastomoses ou un ravivement suture des
perforations intestinales (25).
IV.2. L'AGE
Il ressort du Tab II relatif à l'âge de patients
que la moitié de sujets de notre étude soit 6 cas (50%) avait un
âge compris entre 16 et 30 ans suivi de la tranche de 31 à 45 ans
4 cas soit 33,4 % et le reste 1 cas dans la tranche d'âge de 1 à
15 ans et 1 cas également dans celle de 46 à 60 ans .
Les analyses statistiques déterminent un âge
moyen de 29,25 ans avec un écart type de 11,38 ans soit une
étendue de distribution de 29,25 #177;11,38 ans (18-40 ans).Les
extrêmes d'âge ont été 1 et 51 ans.
- 36 -
Ces résultats corroborent presque ceux de Boro Gosso
(25) qui a noté un âge moyen de 25 ans.
En effet, ils traduisent la jeunesse de notre
échantillon par rapport à ceux d'autres auteurs dont Tligui,
Bousbaa et Bail (28, 31,30) qui ont noté respectivement un âge
moyen de 54,44 ans (extrêmes 12-77 ans) ; 52,64 ans (extrêmes 24-77
ans) et 65 ans.
Cet âge moyen bas de nos sujets d'étude pourrait
s'expliquer par :
? La jeunesse de la population de la RDC en
général .En effet, 46,3 % de la population congolaise a moins de
15 ans. La base de la pyramide des âges large atteste la jeunesse de la
population (32).
? La forte prévalence de perforations typhiques chez
les adolescents dans beaucoup d'études (25,33).
IV.3. LE SEXE
Au vu du Tab III reprenant le sexe des sujets, une
prédominance masculine se lit dans 7 cas (58,3%) contre 5 cas (41,7%)
pour le sexe féminin soit un sex ratio de 1,2. Ces résultats se
marient avec la quasi-totalité des résultats d'autres
études qui ont noté une prédominance masculine dans 61% ;
62,5% ; 75% (28, 31,25).Cette prédominance masculine dans notre
étude serait liée à :
? Une discrimination socio-économique en faveur du sexe
masculin en Afrique. En effet, dans les sociétés traditionnelles
d'Afrique en général et la notre en particulier, l'homme exerce
un pouvoir presque absolu sur les biens et richesses de la famille, il a
accès plus aisément au traitement médical
considéré plus onéreux que celui traditionnel. De plus,
les enfants de sexe masculin sont considérés comme
héritiers de la famille. Par conséquent ils
bénéficient de plus de soins que leurs soeurs à
l'égard desquelles peu de dépenses sont faites car celles-ci sont
appelées à quitter la famille paternelle lorsqu'elles se
marient.
? La division du travail fait que les hommes soient
exposés à des maladies du péril oro-fécal comme la
FT lorsqu'ils sont soit dans les mines ou lors de voyages de colportage pendant
lesquels les conditions d'hygiène laissent à désirer.
- 37 -
IV.4.TYPE DE STOMIE
L'examen du Tab IV consacré au type de stomie
révèle que la dérivation a concerné plus le
grêle (58%) que le colon (41,7%).Ces résultats épousent
ceux de Boro Gosso qui a noté que dans 57% de cas la stomie avait
porté sur le grêle et dans 43% sur le colon (25).
Les études de Tligui et Bousbaa (28,31) ont noté
des résultats presque similaires avec respectivement 61,53 % et 59,37 %
pour l'iléostomie contre 35 ,89% et 37,52% pour la colostomie alors que
dans 2,58% et 3,12% de cas une iléostomie était associée
à une colostomie.
Toutefois, beaucoup d'autres littératures constatent
plutôt l'inversement de tendance au profit de la colostomie : dans
l'étude de Koffi, l'iléostomie représente 36,6% alors que
la colostomie est pratiquée dans 66,66% des cas (8). Baumel, Bikandou et
Traoré font état respectivement de 10%, 45% et 28,1% pour
l'iléostomie et 90%, 55% et 65,66% pour la colostomie (34, 35,29).
En effet, le type de stomie s'impose par la nature des
lésions. Selon Boro Gosso, la distribution géographique de
certaines affections pourrait expliquer la disparité observée
entre les résultats de plusieurs auteurs par rapport au siège de
la stomie (25). La prévalence de la perforation typhique dans notre
contexte expliquerait la proportion élevée de
l'iléostomie.
IV.5. LA REVERSIBILITE DE LA STOMIE
Le Tab V fait état du caractère temporaire de
toutes les stomies réalisées (100%).Ces résultats
concordent avec la plupart de littératures africaines .En effet, Koffi
(8) en Côte d'ivoire, Bikandou (35) au Congo Brazzaville, Boro Gosso (25)
au Burkinafaso ont rapporté dans leurs séries 100%
d'iléostomie temporaire.
A l'opposé, d'autres études africaines et
occidentales relèvent une variabilité avec respectivement 50%
contre 50% ; 78% de stomie provisoire contre 22% de stomie définitive,
78,1% de stomie temporaire et 21,9% de stomie définitive pour Bail,
Bousbaa et Traoré (30, 31,29).
Cette prédominance totale du caractère
temporaire de stomies réalisées dans notre étude ainsi que
dans beaucoup d'études africaines relève de l'extrême
rareté de certaines affections en Afrique. A titre
- 38 -
illustratif, l'iléostomie définitive est
indiquée après paucoloprotectomie au cours de la RCUH, la maladie
de Crohn et la RCF. Ces affections sont rarissimes en Afrique. Par contre,
elles sont répandues en Europe (8).Mais ce sont plutôt les
pathologies infectieuses comme la FT qui en motivent plus les indications.
IV.6. INDICATIONS ET LEURS CAUSES
IV.6.1. Colostomie
Au regard des Tab VI.1 et VI.2, l'occlusion intestinale a
été l'indication prédominante de colostomie (60%) dans
laquelle le volvulus était la principale cause (66,7%).Elle était
également indiquée pour une malformation congénitale type
mégacôlon (20%) ainsi qu'autres affections colo-rectales acquises.
Ces résultats corroborent ceux des autres auteurs africains dont les
études notent le volvulus du sigmoïde comme la première
indication de colostomie quand bien même les taux rapportés sont
variables d'un auteur à l'autre :
Koffi : 44,5% (8),
Guede D. : 56% (26),
Traoré et al : 31,3% (29).
Par ailleurs, le volvulus était la seconde indication
de colostomie (22%) après l'imperforation anale (48%) dans la
série de Boro Gosso (25).
En Europe pourtant, c'est une indication rarissime et y
prédominent comme indication les cancers du côlon dans 60%
(30).
Ce taux élevé dans le traitement de volvulus
dans notre contexte s'expliquerait par la distribution géographique de
volvulus dans le monde. En effet, le volvulus est rare en Amérique du
nord et en Europe. Sa présence est importante en Afrique noire, en Asie
(36). La constipation chronique, le régime riche en fibres
végétales, les drogues ralentissant le transit intestinal sont
les facteurs qui favoriseraient la survenu de volvulus.
- 39 -
IV.6.2 Iléostomie
L'exploitation des Tab VI.3 et VI.4 révèle que
les iléostomies ont été indiquées dans 71,4% pour
les péritonites toutes dominées par une perforation iléale
typhique (100%). Les autres indications ont été la fistule
digestive post opératoire (14,3%) ainsi que l'occlusion du grêle
(14,3%).
Ces résultats corroborent ceux de beaucoup d'autres
études africaines qui notent une prédominante indication des
iléostomies par la perforation d'origine infectieuse typhique :
? Boro Gosso : 93% (25)
? James au Togo : 19% (37) ? Koffi : 37,5% (8)
? Bikandou : 46,9% (35).
Cette fréquence importante de la pathologie infectieuse
en Afrique et plus particulièrement dans notre contexte dans les
indications des iléostomies s'expliquerait par les mauvaises conditions
d'hygiène d'une part et d'autre part elle révèle la
localisation élective des perforations lors de ces affections. Elles
surviennent sur la dernière anse grêle. Ces perforations sont dues
à la nécrose des vaisseaux lymphatiques (Plaques de Peyer) qui
sont abondant à ce niveau (38).
IV.7. LE SIEGE DE STOMIE
IV.7.1. Colostomie
Il découle du Tab VII.1 que la colostomie a de
façon prédominante porté sur le colon descendant (gauche)
dans 80% de cas et dans 20% sur le colon transverse. Ces résultats se
rapprochent de ceux de Koffi dont l'étude a révélé
une colostomie gauche dans 73% de cas et une localisation transverse dans 23%
de cas.
En effet, la localisation à prédominance gauche
de la colostomie concorde avec les données de la littérature et
se justifie par la localisation colique basse fréquente de certaines
affections chirurgicales : le volvulus intéresse le sigmoïde dans
85% des cas (37), le mégacôlon siège en aval de l'angle
colique gauche dans une proportion de 75% (30).
- 40 -
IV.7.2. L'iléostomie
Au vu du Tab VII.2, l'iléostomie a porté dans 5
cas soit 71,4% sur l'iléon distal (terminal) et dans 2 cas soit 28,6%
sur l'iléon moyen. La situation pariétale de stomie dans le flanc
droit est classique dans la littérature pour les iléostomies
latérales (35).Cette situation met l'orifice de la stomie à une
distance suffisante des reliefs osseux (épine iliaque, pubis et rebord
costal) de l'incision de la laparotomie médiane. Ceci permet
d'aménager assez d'espace pour un bon appareillage. Koffi par exemple a
eu dans 79,5% de cas l'iléostomie terminale et dans 20,5% la stomie
portait sur l'iléon moyen (8).
Cette dominante localisation de l'iléostomie terminale
s'harmonise avec la localisation fréquente élevée de la
pathologie infectieuse particulièrement typhique dont la localisation
élective est l'iléon terminal (8,33).
IV.8. COMPLICATIONS
Il ressort des Tab VIII.1 et VIII.2 que de 12 stomies
intestinales (colostomie et iléostomie) réalisées, 4
s'étaient compliquées soit 33,3% de complications. Elles ont
été représentées par la dénutrition dans 50%
de cas, la suppuration péristomiale (25% de cas) ainsi que l'irritation
cutanée (25% de cas).
Les données de la littérature sont très
variées sur la question :
? Guedé D note 25 stomies digestives compliquées
sur les 276 réalisées soit 9% de complications (26).
? Dans la série de Bousbaa 43,75% des stomies se sont
compliquées notamment de suppuration (37,50%), éventration
(18,75%) et les restes se partagent entre prolapsus, sténose,
eczéma et hémorragie (31).
? Tligui enregistre dans sa série une fréquence
de 43,58% de complications dans lesquelles prédominent la suppuration
(40%) et l'éviscération dans 23% de cas(28).
? Dans la série de Caricato, les principales
complications étaient les dermatites, les éventrations
péristomiales, le lâchage d'anastomoses et les sténoses
(39).
- 41 -
? Dans d'autres différentes séries, les
principales complications sont aussi : prolapsus stomiaux, désinsertion
ou rétraction stomiale, hernie et éventration parastomiale,
irritation de la peau, obstruction intestinale, le désordre
hydro-électrolytique (40, 39,41).
Kaldar et al considèrent que la technique chirurgicale
ainsi que l'expérience du chirurgien sont des facteurs qui
prédisposent aux complications d'où la nécessité
pour tout chirurgien d'apprendre les principes de base de la confection d'une
bonne stomie. Ces principes sont variables selon que la stomie à
réaliser est une colostomie ou une iléostomie.
La dénutrition qui prédomine dans les
complications survenues dans notre série comme d'autres complications
générales n'est pas évoquée dans la plus part des
séries. Elle serait la conjonction de plusieurs facteurs dont :
? La réalisation de l'intervention en urgence ne permet
pas une bonne réanimation pré-opératoire dans notre
contexte où les péritonites par perforation typhique ont pris une
bonne proportion, hors ces dernières sont des urgences chirurgicales.
? L'altération de l'état général
déjà présente à l'admission des patients à
l'hôpital est la conséquence des retards de consultation d'autant
plus que la péritonite et l'occlusion sont source de
déshydratation, d'anorexie et de vomissement.
? La dérivation intestinale associée à la
résection exclut une portion de l'intestin du transit. Les
conséquences de cette exclusion sont plus graves quand la stomie
intéresse l'iléon. C'est au niveau des villosités que
s'effectue la majeure partie de l'absorption dont les glucides, les protides et
les lipides(15).
? De même, certains malades s'imposent une restriction
alimentaire pour ralentir la fréquence d'émission des selles.
Cette attitude est en général observée pour les patients
ne supportant pas de voir couler les selles par leur paroi. Cela diminue le
nombre de vidange et de fixation des poches, mais elle va entrainer une
dégradation lente de l'état général (37).
- 42 -
IV.9. EVOLUTION
Il découle du Tab IX que le décès est
survenu dans 25% de cas.
Ce résultat corrobore presque celui de James au Togo
qui avait noté un taux de mortalité de 23,52% (37).Ce taux est
supérieur à celui de Boro(25) au Burkinafaso (19%), Koffi (8) en
Conte d'ivoire (11,6), Bikandou(34) au Congo Brazzaville (10,4%) ainsi que de
la plupart d'autres séries magrebiennes et occidentales dans lesquelles
ce taux varie entre 0,5 à 13%(31, 30, 43, 44,38).
A l'opposé, ce taux est inférieur à ceux
de séries de Bell (45), Garcia (46), Lertshichal (47) et Caricato (39)
qui ont enregistré respectivement 32,5% ; 33,1 ; 41,5% et 60%.
Ces décès dans notre étude sont
attribuables à la dénutrition et la suppuration (traduisant une
infection) comme rapporté dans la série de Koffi(8) et Boro Gosso
(25).Cela serait lié au coût élevé de la nutrition
parentérale dans notre contexte et à la possibilité de la
dissémination bactérienne au cours de l'évolution
trainante de la FT et d'un traitement antibiotique discontinu ou interrompu
tôt du fait de manque de moyens.
- 43 -
CONCLUSION
La confection d'une colostomie ou d'une iléostomie
qu'elle soit définitive ou temporaire, est un geste simple qui a des
nombreuses indications. Cependant, ce geste n'est pas anodin vu le taux de
mortalité et de morbidité élevés associé
à sa réalisation.
Pour mettre la main sur les indications courantes de ces
techniques chirurgicales ainsi que leur évolution post-opératoire
dans notre milieu, nous avons mené une étude rétrospective
sur cinq ans à l'hôpital provincial général de
référence de Kananga à l'issue de laquelle les
observations suivantes ont été retenues :
· La colostomie et l'iléostomie sont peu
fréquemment réalisées à l'hôpital provincial
général de référence de Kananga (2 stomies par an
représentant 2,7% de techniques chirurgicales digestives).
· Ces techniques ont été pratiquées
plus chez les hommes (58,3%) que les femmes (41,7%) avec un sex ratio de
1,2.
· Les indications de l'iléostomie étaient
essentiellement les péritonites par perforation intestinale typhique
(71,4%).Celles de colostomie étaient variées mais dominées
par les occlusions intestinales (60%) elles-mêmes attribuables au
volvulus dans 66,7%.
· L'iléostomie avait été
réalisée avec prédilection sur l'iléon terminal
(71,4%) alors que les colostomies l'étaient sur le côlon
descendant ou gauche (80%).
· 33,3% de colostomie et iléostomie
s'étaient compliquées avec prédominance de la
dénutrition (50%).
· Le taux de mortalité était de 25%.
Ainsi, l'amélioration de la prise en charge passe par
une technique chirurgicale adaptée, une réanimation
adéquate, un conseil hygiéno-diététique et
nutritionnel bien suivi. Le succès thérapeutique dépendra
alors d'une prise en charge multidisciplinaire.
- 44 -
BIBLIOGRAPHIE
1. RAMAROSON C, MANOUVRIER JL, SCOTTE M, LEBLANC 1,
MICHOT F, TENIERE P Attitude pratique devant les perforations des
cancers du côlon. Journal chirurgical 1994, 131, 8-9
2. SUSANNE LANZ, FRANÇOISE TSHANZ :
L'iléostomie. Ligue suisse contre le cancer, Berne 4è
éd 2012(en ligne
http://www.liguecancer.ch
)
3. DOMINICE P, FAVARIO C, LATAILLADE L. La
pratique des infirmières spécialistes. Paris : Editions Seli
Arslan, 2000; 149-50.
http://www.fsk.fr/stomiesdigestives.52.html(consulté
le 3/12/2017 à 21 h 34 minutes)
4. BOISSEL P., Les stomies digestives,
indications et modalités d'appareillage. Concours médical 2003 ;
27 : 1768-1772
5. JEAN PIERRE GRUNFELD Dictionnaire de
Médecine. Flammarion 5 édition, 1995
6. JG BALIQUE et al ; Suppression des stomies
« temporaires » dans la prise en charge des complications en
chirurgie colique gauche réglée. Nouvelle approche et place de la
laparoscopie , 2010, 9 (1) : 43-46 44 ; en ligne sur
http://www.bium.univ-paris5.fr/acad-chirurgie
(consulté29/11/2017 à 20h34 minutes)
7. E .KOFFI, K. YENON, JC KOUASSI : Les
entérostomies dans notre pratique hospitalière ; Médecine
d'Afrique noire, 2008,45
8. TAKONGMO : Les entérostomies au CHU de Yaounde.
Indications et Résultats à propos de 42 patients(en ligne
http://www.hsd.fmsb.org/index.php/hsd/article/view/52)
9. LEON PERLEMUTER, J. QUEVAUXVILLIERS et AL
: Anatomie-physiologie pour les soins infirmiers, 4è éd,
éd Masson, 2006,87-96
10. GALLOT D. Traitement chirurgical des colostomies.
Encyclopédie médico-chirurgicale.2008 ,40-545
11. MARIEB ELAINE N. Anatomie et physiologie
humaines.4è éd, De Boeck ,1999 ,806-
12. OUIMINGA R M, J TESTA A SANOU, J YILBOUDO, A
BOUSSALAH,
- 45 -
J RICHARD activités chirurgicale au CHN-YO de Ouagadougou
durant l'année1990 Med d'Afrique noire: 1993,40
13. PARC R, P Frileux, E Tiret, J L Berrod, A bahnini, E Levy
EMC (Paris-France) 400800-11, 1989
14. THEODORE CH, P FRILEUX, A VIDAL, A BERGER, R MOREL, A
ROCHE: iléostomie et colostomie EMC (Paris-FRANCE)
gastro-entérologie. 9 068- x-l0-1994
15. PARNEIX M, RULLIRE E, LAURENT C, KOHEN J, DOSSOU F, DEMBELE
M, GAUTIER CL récidivesloco-régionales des cancers du
rectum:deception et espoir à propos de 54 cas chirurgie paris 1994 (120)
4 219-226
16. POILLEUX J, DAMANE B, GUIVARCH M, RIBET M, les varices
colostomiales au cours de l'hypertension portale chirurgie 1992 (118) 4
252-258
17. Projet d'appui institutionnel aux dimensions sociales de
l'ajustement. Analyse des résultats de l'enquête prioritaire sur
les conditions de vie des ménages. 1ère édition Direction
des statistiques général Ouagadougou INSD Février 1996.
18. VINEETA G, GUPTA SK, SHUKLA V K, SARO J perforated
typhoid enteritis in children postgraduate medical journal 1994 vol 70, n819,
19-22
19. WASSATU-B-EKELY Fistule vésico-vaginale
colligées en ans au (1987-
1997) au CHN-YO de Ouagadougou (Burkina Faso) Aspects
épidémiologiques etthérapeutiques. Thèse
médicale n035 année universitaire 1992-1993
20.
http://www.em-consulte.com/article/20121/iléostomie
et
colostomie(consulté le 12/12/2017 à 13 h 18 minutes)
21.
http://www.cancer.ooreka.fr/astuce/voir/503103/colostomie(consu
lté le 26/1/2018 à 16h 41 minutes)
22.
http://www.cancer.ca/cancer-information/diagnostic-and-treatement/tests-and-procedures/colostomy-and-ileostomy/?region=qc
23. Laure LAMARE : Hépato-gastro-entérologie
Cancérologie chirurgie-digestive. Association Institut La
conférence Hippocratique, éd Servier, 2005,148
- 46 -
24. BORO GOSSO : Les stomies intestinales au Centre
Hospitalier national Yalgado : Indications et complications .A propos de 106
cas
25. D. GUEYE, M. CISSE, PA BA et al : Les complications
chirurgicales
des stomies intestinales : à propos de de 25 cas ;
Jeune Afrique ;
Chirurgie digestive 2015 ; volume 15 ; 1970-1973(en ligne
http://www.researchgate.net/publication/282135814
lu le
20/3/2018 à 13h21minute)
26. SORAVIA, C., BEYELER S., LATALLADE, L. : « Les
stomies digestives : indications, complications, prise en charge pré et
post
opératoire »(en ligne
http://www.titan.medhyg.ch/mh/formation/article.php.33?sid=301
26)
27. TLIGUI Mourad M. ; Complications de stomies digestives
à l'hopital militaire mohamed V de Rabat, 2008
28. TRAORE A. et al ; Stomies digestives en chirurgie
générale du CHU Gabriel Touré,Mali Med 2010,Tomme XXV
29. BAIL J.P ; Stomies digestives :
Présentation-Indications-
Complications au CHU de Brest, France,
2001
30. BOUSBAA Mounir M. ; Les complications de stomies au
service de chirurgie viscérale HMA (à propos de 32 cas), 2014
31.
http://www.demographicdividend.org
/country-high-lights/republique-democratique-du-congo/? lang=fr
32. HAROUNA Y. et al; Les perforations typhiques: aspects
Cliniques, thérapeutiques et pronostiques. Etude prospective à
propos de 56 cas traités à l'hôpital national de Niamey,
2004
33. BAUMEL H, FABRE JM, MANDERSCHEID JC, GUILLON F,DOMERGUE
J, BOUTELIER P, VISSET J, Caractéristiques cliniques et
évolutives des stomies digestives définitives
.résultats d'une enquête rétrospectivenationale gastro-
entérologie clinique 1993 (17) 547-552
34. BIKANDOU G, MISSOE H, TSIMBA-TSONDA A, MASSENGO R.
LesStomies digestives au CHU de Brazzaville. A propos de 96 cas. Med chir dig
1996;25: 23-24
35. NAKAZAWA H. et al; The use of temporary diverting
colostomy to manage elderly individuals with extensive perineal burns. Burns
2002; 28: 595-99.
- 47 -
36. JAMES, JORDI G, TURRIN C, QUANG N, CHIGOT J, FABRICE M
Fermeture précoce des stomies du grêle. Gastro-entérologie
clinique et biologique 2003 ; 27 : 697-99.
37. SANOGO Z., YENA S, SIMAGA K, DOUMBIA D ; Stomies
digestives ; expérience du service de CH du CHU du point G. Mali Med
2004;3: 24-27
38. CARICATO M , AUSANIA F , RIPETTI V , BARTOLOZZI F ,
CAMPOLI R; Retrospective analysis of long term defunctioning stoma
complications after colorectal surgery COL DIS Vol9 2007:16590
39. GOOSZEN A , LEONG B ; Temporary decompression after
colorectal surgery: randomised comparison of loop ileostomy and loop colostomy
BRIT J SURJ 2008 ;85 : 76-79
40. EDWARDS D, LEPPINGTON A, SEXTON R; Stoma related
complications are more frequent after transverse colostomy than loop ileostomy:
a prospective randomised clinical trial Brit Surg 2001; 88: 360-63.
41. KALDAR P, PERSON O, WEXNER S; Complications of
construction and closure of temporary loop ileostomy. J Am Coll Surj 2005; 5:
75973.
42. HALLBOOK O , MATTHIESSEN P , LEINKOLDT M , NYSTROM P
Safety of the temporary loop iléostomie COLORECTAL DIS 2002;4: 361-86
43. PARK J , DELPINO A , Orsay C; Stoma complications: the
cook country hospital experience Dis Col Rec 2009;42: 1575-80
44. BELL C , ASOLATI M , HAMILTON E ; A comparison of
complications associated with colostomy reversal versus ileostomy reversal AM J
SURJ 2007;190: 717-20
45. GARCIA B , NESTLER J; A prospective audit of the
complications of
loop ileostomy construction and takedown DIS SURG 2004.21: 440-46
LERTSIHICHAI P , RATTANAPICHART P.; Temporary ileostomy versus temporary
colostomy: a meta-analysis of complications ASIAN J SURG JULY 2004;27: 2
| 


