|
CENTRE AFRICAIN D'ETUDES SUPERIEURES EN
GESTION
INSTITUT SUPERIEUR DE MANAGEMENT DE LA
SANTE
DESS GESTION DES SERVICES DE SANTE
OPTION : GESTION
HOSPITALIERE

21ème PROMOTION
2010 -
2011
THEME :
Contribution à l'amélioration du
circuit du médicament à l'Hôpital Principal de
Dakar
Sous la direction de :
Médecin Colonel Boubacar
WADE
Professeur agrégé du Val de Grâce
MBA
Directeur de l'HPD
Enseignant associé au CESAG
Présenté par :
Sewede MOSSIYAMBA
MEMOIRE DE FIN DE FORMATION POUR L'OBTENTION DU
DIPLÔME D'ETUDES
SUPERIEURES SPECIALISEES EN
GESTION DES SERVICES DE SANTE :
DESS/GSS (Diplôme de 3ème cycle)
OPTION : GESTION HOSPITALIERE

2010 - 2011
DEDICACES
Je dédie ce travail:
· A DIEU TOUT PUISSANT, Seigneur, de tous les
temps ; en toute situation, tu as toujours été là en
ami pour me soutenir, que ton Royaume soit glorifié.
· A mes parents, puisse Dieu vous garder encore longtemps
en vie
· A mon épouse chérie, Dayinan, pour les
sacrifices consentis, trouve ici l'expression de mon amour renouvelé.
· A mes enfants bien aimés Darius,
Dorothée et Gracia, puisse ceci constituer une source de motivation pour
vous.
· A mes frères et soeurs, pour votre soutien
· A mes compatriotes de promotion, Dr Tchamdja Toyi et
Salaka Kao Tanang, pour les moments passés ensemble.
· A tous les stagiaires de la 21ème
promotion de GSS de l'ISMS ; pour la famille que nous avons
été ces moments passés ensemble.
REMERCIEMENTS
Nos remerciements vont:
· Au Médecin colonel Boubacar WADE, Professeur
agrégé du val de Grace, Directeur de l'hôpital Principal De
Dakar.
Merci.
Puisse Dieu vous accorder la santé et la
longévité.
· A mes amis, AFETSE Fortune, NABAGOU Gilbert et BOHM
Pascal pour votre soutien.
· Au personnel de l'Hôpital Principal de Dakar
(HPD), particulièrement ceux des pavillons Boufflers et Peltier
· Au Médecin Commandant Léon P. Nadiele et
au Pharmacien Lieutenant SAKHO de l'HPD
· Aux responsables de l'ISMS du CESAG, notamment son
directeur
Dr AMANI Koffi
· Aux enseignants de l'ISMS
· Aux assistantes de programmes de l'ISMS, Mme Fatoumata
GUEYE et Astou LO.
SIGLES ET ABREVIATIONS
- ASH = Agent de Santé Hospitalier
- ARV = Antirétroviral
- CESAG = Centre Africain d'Etudes
Supérieures en Gestion
- DIH = Division de l'Information Hospitalier
- DESS = Diplôme d'Etudes
Supérieures Spécialisés
- DPL = Direction de la Pharmacie et des
laboratoires
- DMS = Durée Moyenne de Séjour
- GSS = Gestion des Services de Santé
- EPS = Etablissement Public de Santé
- HPD = Hôpital Principal de Dakar
- IDE = Infirmier Diplômé d'Etat
- IRL = Indice de Rotation des lits
- IRM = Imagerie par Résonnance
Magnétique
- ISO = International Organisation for
Standardization
- ISMS = Institut Supérieur de Management
de la Santé
- LNCM = Laboratoire National de Contrôle
des Médicaments
- LNME = Liste National des Médicaments
Essentiels
- MBA = Master of Business Administration
- OG = Objectif General
- OS = Objectif Spécifique
- PNA = Pharmacie National
d'Approvisionnement
- PNDS = Plan National de Développement
Sanitaire
- PUI = Pharmacie à Usage
Intérieur
- PRA = Pharmacie Régional
d'Approvisionnement
- PS = Professionnel de la Santé
- RUM = Résumé d'Unité
Médical
- TOM = Taux d'Occupation Moyenne
- TTC = Tout Taxe Compris
- TVA = Taxe sur la valeur Ajoutée
- USA = United State of América
- VIH = Virus de l'Immunodéficience
Humaine
SOMMAIRE
INTRODUCTION
1
PREMIERE PARTIE : ANALYSE
SITUATIONNELLE ET CADRE THEORIQUE DE L'ETUDE
3
Chapitre 1 : Analyse de la
situation
4
1.1. Analyse de l'environnement externe de
l'hôpital
4
1.2. Analyse de l'environnement interne de
l'hôpital
11
1.3. Identification des problèmes et
priorisation
18
Chapitre 2 : Cadre
théorique
22
2.1. Problématique
22
2.2. Cadre conceptuel
24
DEUXIEME PARTIE : METHODOLOGIE ET
RESULTATS DE L'ETUDE
34
Chapitre 3 :
Méthodologie-------------
35
3.1. Type d'étude 37
3.2. Population de l'étude
37
3.3. Méthodes
d'échantillonnages.............................................................................37
3.4. Méthodes de collectes de
données.....................................................................37
3.5. Analyse et interprétation des
résultats
37
3.6. Les limites de l'étude
37
Chapitre 4 : Présentation et analyse des
résultats...............................40
4.1. Présentation des résultats
38
4.2. Analyse des résultats : points
forts (PF) et points à améliorer (PA) du circuit du
médicament à l'HPD
52
TROISIEME PARTIE
55
Chapitre 5 : Détermination/
analyse des causes et leur priorisation
56
5.1. Présentation des outils
56
5.2. Détermination et analyse des causes
57
Chapitre 6 : Identification des
solutions possibles et priorisation
64
6.1. Identification des solutions possibles
64
6.2. Priorisation des solutions et choix de la
solution
65
Chapitre 7 : Plan de mise en oeuvre de
la solution retenue
68
7.1. Justification du choix de la solution
68
7.2. Les objectifs du projet
69
7.3. Cadre logique
70
7.4. Plan opérationnel
73
7.5. Budget
détaillé........................................................................................77
7.6. Chronogramme des
activités...........................................................................78
7.7.Suivi et Evaluation du plan
77
RECOMMANDATIONS
78
CONCLUSION
83
REFERENCES BIBLIOGRAPHIQUES
85
OUVRAGES
86
REVUES ET PERIODIQUES
87
MEMOIRES ET THESES
87
RAPPORTS ET ETUDES
88
SITES INTERNET
89
CODEX DE COURS
89
ANNEXES.................................................................................I
Annexe 1 : Questionnaire à l'endroit
des responsables de la pharmacie
II
Annexe 2 : Guide d'entretien avec les
responsables de la pharmacie
VI
Annexe 3 : Fiche d'enquête à
l'endroit des professionnels de soins (IDE)
VII
Annexe 4 : Guide d'entretien avec les
surveillants de service
XI
Annexe 5 : Questionnaire à l'endroit
des prescripteurs (médecins)
XII
Annexe 6 : Check-list pour l'observation
XIII
LISTE DES TABLEAUX ET FIGURES
TABLEAUX
Tableaux I : Listes
des hopitaux publics et privés de la ville de Dakar en 2009-
9
Tableau II :
Indicateurs hospitaliers de L'HPD en 2010
13
Tableau III :
Priorisation des problemes retenus
19
Tableau IV: Priorisation
des causes du probleme
61
Tableau V: Hierarchisation
des causes avec le diagramme de Pareto
62
Tableau VI : Criteres
de choix de la solution
65
Tableau
VII: Recapitulatif du choix de la solution prioritaire par
le diagramme multicritere 69
Tableau VIII: Cadre logique
pour la mise en oeuvre de la solution retenue
71
Tableau IX: Plan
operationnel de la solution retenue
73
Tableau X : Budget
74
Tableau XI :
Chronogramme 79
Tableau XII : Plan de suivi et
Evaluation.-------------------------------------------80
FIGURES
Figure 1 : Principaux
motifs d'hospitalisation à l'HPD en 2010
14
Figure
2 : Dix premières causes de mortalité
à l'HPD en 2010
14
Figure 3 :
Fréquence des principaux actes à l'HPD en 2010
15
Figure 4 :
Schéma du circuit du médicament à l'HPD (distribution
globale)
51
Figure
5 : Schéma du circuit du médicament
à l'HPD (distribution nominative globalisée)
51
Figure 6:Diagramme
d'Ishikawa.........................................................62
Figure 7 : Diagramme de
Pareto
63
INTRODUCTION
La gestion et l'utilisation des médicaments en milieu
hospitalier posent plusieurs défis tant sur le plan organisationnel que
budgétaire. Aussi la démarche qualité désormais
incontournable dans le paysage hospitalier fait de cet objet un
déterminant de la qualité des soins. La qualité des soins
est la « Capacité de satisfaire de manière
équitable aux besoins implicites et explicites des patients, selon les
connaissances professionnelles du moment et en fonction des
ressources disponibles » [4]. La réforme
hospitalière initiée au Sénégal en 1998 met
à point nommé un accent particulier sur la qualité des
soins [35]. S'inscrivant dans cette logique l'Hôpital
Principal de Dakar (HPD) s'est engagé dans une démarche
qualité et à entamé actuellement une démarche de
certification. L'HPD est un établissement de 369 lits au 31
décembre 2010, où la distribution des médicaments y est
effectuée une fois le patient admis, contrairement à la plupart
des hôpitaux du Sénégal où le patient admis
reçoit plutôt une ordonnance qu'il doit honorer avant
l'administration des soins.
Le circuit emprunté par les médicaments, entre la
prescription médicale et l'administration au patient, est un processus
qui implique le plus souvent le médecin, le pharmacien et le personnel
infirmier; il comprend les étapes suivantes:
- la prescription ;
- la dispensation ;
- l'administration du médicament au patient ;
- La gestion des dotations dans les secteurs d'activités
cliniques ;
- La surveillance thérapeutique.
La formalisation de ce circuit participe à la
démarche qualité. Lorsque ce circuit n'est pas maitrisé,
il augmente le risque lié à l'utilisation des médicaments
et celui lié à la non-observance des traitements par les
patients. Selon une étude de la JCAHO1(*) sur les événements sentinelles graves
(pouvant entrainer le décès ou une atteinte fonctionnelle grave),
11,4% de ces évènements sont dus à des erreurs
médicamenteuses.
C'est dans ce contexte qu'une étude sur le circuit du
médicament à l'Hôpital Principal de Dakar (HPD) se
justifie.
En vue d'améliorer la performance de l'Hôpital
Principal de Dakar en matière de qualité de soins à
travers son organisation interne, ce travail se propose de contribuer à
l'amélioration du circuit du médicament dans cette structure.
PREMIERE PARTIE : ANALYSE
SITUATIONNELLE ET CADRE THEORIQUE DE L'ETUDE
Chapitre 1 : Analyse de la situation
1.1. Analyse de l'environnement externe de l'hôpital
1.1.1. Géographie et population du
Sénégal
La République du Sénégal est
située en Afrique Occidentale, comprise entre 12°8 et
16°41 de latitude nord et 11°21 et 17°32 de
longitude Ouest. Sa superficie est de 196722
km2. Elle est limitée au Nord par la Mauritanie,
à l'Est par le Mali, au Sud par la Guinée et la
Guinée Bissau. A l'Ouest, le Sénégal est
ouvert sur l'Océan Atlantique avec 700 km de côte.
Sa pointe Ouest est la plus occidentale de toute l'Afrique
continentale. [40]
En 2011, la population du Sénégal est
projetée à 12 855 153 habitants. Sa densité
moyenne était de 65,3 habitants au km² en 2009. En
2005, les moins de 20 ans représentaient 54% et les plus de 65 ans 4%. A
l'heure actuelle, le nombre de femmes en âge de reproduction
(15-49 ans) est estimé à 3 124 600 et celui des
enfants de moins de 5 ans à 1 755 800. La région de Dakar
abrite 22,4% de la population totale. [40]
Le taux brut de natalité est de 39,1 pour mille
(2002-2005). Le taux de croissance annuel de la population estimé
à 2,5% reste élevé du fait d'une fécondité
encore élevée. En effet, l'indice synthétique de
fécondité estimé à 5,3 enfants par femme est
beaucoup plus élevé en milieu rural (6,4 enfants par femme) qu'en
milieu urbain (4,1 enfants par femme). L'espérance de vie à la
naissance est de 52,5. [35, 40]
Cinq principaux groupes ethniques composent la population: les
Wolof (43%), les Hal-Pulaar (24%), les Serer (15%), les Joola (9%) et les
Manding (5%). Environ 95% de la population est de confession musulmane.
[31,36]
1.1.2. Economie2(*)
L'activité économique, du
Sénégal est principalement dominée par le secteur
tertiaire qui contribue à plus de 60% au PIB. [39, 36].
Le
Sénégal
possède la quatrième économie de la sous-région
ouest africaine après le
Nigéria, la
Côte
d'Ivoire et le
Ghana. Il fait cependant
partie des
Pays les
moins avancés (PMA), son économie est très
tournée vers l'
Europe et l'
Inde. Comparé aux autres
pays du continent africain, le Sénégal est très pauvre en
ressources naturelles. Ses principales recettes proviennent de la
pêche
et du
tourisme.
Mais compte-tenu de sa situation géographique et de sa stabilité
politique, le Sénégal fait partie des pays africains les plus
industrialisés avec la présence de multinationales
majoritairement d'origine
française et dans une
moindre mesure
américaine.
Le secteur agricole emploie environ 70 % de la population
sénégalaise. Cependant la part du secteur primaire dans le
Produit
intérieur brut (PIB) ne cesse de décroître. Par
ailleurs, les transferts financiers venus de la diaspora
sénégalaise (l'émigration en Europe et aux
États-Unis) représentent aujourd'hui une rente non
négligeable. On estime que le flux financier généré
par l'émigration sénégalaise est au moins égal au
volume d'aides de la coopération internationale (soit 37 dollars par
habitant et par an).
Quelques indicateurs
clés du Sénégal :
- PIB (2010) : 6 367 milliards CFA
- PIB par tête (2010) :509 096 CFA
- Taux de croissance (2010) : 4,1%
- Indice de Développement Humain (IDH) (2011) (Rapport
PNUD) : 0,459
- Taux d'inflation (2010): +1.2%
- Taux d'analphabétisme en % (ESPS, 2005-2006) :
58,2
- Taux d'analphabétisme des hommes en % (ESPS, 2005-2006)
: 47,9
- Taux d'analphabétisme des femmes en % (ESPS, 2005-2006)
67,1
1.1.3. Organisation administrative3(*)
Avant la mise en place de la décentralisation, le
Sénégal était doté d'une administration centrale et
d'une administration territoriale et locale dite
décentralisée : Le gouvernement est dirigé par le
premier ministre chargé d'appliquer la politique définie par le
chef de l'état. Les départements ministériels constituent
la structure de base de l'administration centrale. Les niveaux
déconcentrés sont au nombre de 3 :
§ Les régions (11) dirigées par un
gouverneur et un conseil régional;
§ Les départements (3 par région) sont
administrés par un préfet et un conseil
départemental;
§ Les arrondissements (90 au total) sont placés
sous l'autorité d'un sous préfet et un conseil
d'arrondissement.
Le Sénégal compte quatorze régions dont
les chefs-lieux sont les principales villes : Dakar, Diourbel, Fatick,
Kaffrine, Kédougou, Kaolack, Kolda, Louga, Matam, Saint Louis,
Sédhiou, Tambacounda, Thiès, Ziguinchor.
La loi portant code des collectivités locales du
22-03-1996 confère aux régions du Sénégal un
statut de collectivités locales dotées d'assemblées
élues au suffrage universel et l'autonomie financière. A partir
de cette date, l'organisation administrative se présente comme
suit : les grandes communes peuvent être divisées par
décret en communes d'arrondissement. Elles prennent alors la
dénomination de « ville » (la ville de Dakar
dispose de 19 communes d'arrondissement).
La communauté rurale comprend un certain nombre de
villages appartenant au même terroir et constitue l `échelon
de participation des populations. Le village constitué par la
réunion de plusieurs familles en une seule agglomération est la
cellule administrative.
1.1.4. Le système de santé au
Sénégal
1.1.4.1. L'organisation du système de
santé
L'organisation du système de santé au
Sénégal met en jeu plusieurs acteurs des secteurs public,
para-étatique, privé à but lucratif, associatif et
confessionnel, informel et traditionnel.
Conformément au scénario de développement
sanitaire en trois phases préconisé par la conférence de
Lusaka en 1985, le système sanitaire du Sénégal comme la
plupart des pays de l'Afrique de l'ouest est organisé sous forme
pyramidale à trois niveaux4(*) :
Ø Niveau Central
Le niveau central regroupe, outre le Cabinet du Ministre, le
Secrétariat Général, des Directions et des Services
rattachés.
Ø Niveau intermédiaire :
La Région Médicale (RM)
Le Sénégal compte 14 régions
médicales. La région médicale, dont l'aire
d'intervention
correspond à celle de la région administrative,
assure la coordination, la supervision,
l'inspection et le contrôle des structures sanitaires
publiques et privées de la région. Elle
organise la collaboration technique entre toutes les
structures régionales de santé et les assiste
dans leur tâche d'administration, de gestion et de
planification.
Ø Niveau périphérique
: District Sanitaire (DS)
Le Sénégal compte 69 districts sanitaires qui
constituent les subdivisions sanitaires proche des
populations. Le district est l'unité
opérationnelle la plus périphérique de la pyramide
sanitaire.
Il s'y applique la médecine dans son aspect
quadridimensionnel : curatif, préventif, social et
éducatif. Le district est constitué d'un ou de
plusieurs centres de santé et englobe un réseau de
postes de santé eux-mêmes supervisant les cases
de santé et les maternités rurales.[40]
1.1.4.2. Offre de services et de soins au
Sénégal
L'offre de soins épouse l'architecture de la pyramide
sanitaire. Au sommet, l'hôpital constitue
la référence, suivi du centre de santé au
niveau intermédiaire et des postes de santé au niveau
périphérique. Ce dispositif est
complété par l'offre du secteur privé à tous les
échelons de la
pyramide sans qu'il existe, toutefois, une correspondance
parfaite entre les plateaux
techniques des deux systèmes à chaque niveau. Au
niveau communautaire, le système est
complété par les initiatives communautaires
matérialisées sur le terrain, entre autres, par le
développement des cases de santé. Il faut noter,
en plus, la part non négligeable de la
médecine traditionnelle dans le secteur de la
santé.
Ø Au niveau hôpital
Les hôpitaux au Sénégal sont
classées en trois niveaux selon leur plateau technique,
dénommés ; niveau 1 ; niveau 2 et niveau 3.
Les soins spécialisés (spécialités
chirurgicales et médicales) sont disponibles au niveau des
hôpitaux de niveau 3 qui sont tous implantés dans
la région de Dakar sauf 1 à Touba dans la
région de Diourbel. La médecine
générale, la chirurgie générale et la
césarienne sont
disponibles au niveau des hôpitaux de niveau 2 et 1 qui
sont implantés au niveau des chefs lieux de régions pour les
hôpitaux de niveau 2 et dans certains districts pour les hôpitaux
de niveau 1.
Le rôle important de l'hôpital en tant que
structure de référence a amené les pouvoirs publics
à initier une réforme en 1998 afin
d'améliorer la qualité des services hospitaliers en les
rendant plus accessibles géographiquement et
financièrement. C'est dans le cadre de cette
réforme que tous les hôpitaux ont acquis un
statut d'autonomie de gestion dans le but de leur
permettre de disposer d'outils pertinents de management
hospitalier prenant en charge les
objectifs de la réforme. [36]
Ø Au niveau centres de santé et postes
de santé
Les soins de santé de base, y compris la
maternité et les soins dentaires, sont disponibles au
niveau des centres de santé et de quelques postes de
santé, donc à l'échelon périphérique de
la
pyramide. C'est également le lieu
privilégié des activités préventives et
promotionnelles.
Dans le cadre de la lutte contre la mortalité
maternelle, des initiatives ont été prises pour
rendre disponible la césarienne au niveau
périphérique. Beaucoup de centre de santé
disposent d'un plateau technique d'hôpital de niveau 1.
Aujourd'hui 12 centres de santé
disposent de bloc chirurgical SOU (Soins Obstétricaux
d'Urgence) parfois même élargi à la chirurgie
générale.
Ø Secteur privé
Le secteur privé, largement concentré à
Dakar, joue également un rôle important. Il dispose d'un
hôpital, 24 cliniques, 414 cabinets et des services médicaux
d'entreprise ; 4 grossistes et près de 800 officines pour le secteur
pharmaceutique. [36, 40].
1.1.4.3. Données sanitaires du
Sénégal : Performance du secteur
Les causes majeures de morbidité au
Sénégal sont les maladies infectieuses, ainsi que les
parasitoses. On note en 20055(*) :
- le paludisme (42,39% des causes de consultations) ;
- les parasitoses (2,86%) ;
- les dermatoses (8,04%) et
- les affections respiratoires (6,31%).
Les taux relativement élevés de mortalité
infantile (61 %o) et infanto-juvénile (121%o)6(*) sont essentiellement dus aux
carences nutritionnelles, à l'avitaminose A et aux carences en
micronutriments.
Les maladies diarrhéiques et le paludisme, ainsi que
les affections respiratoires, apportent leur lot aux causes de
mortalité infantile et infanto-juvénile.
Le taux de mortalité maternelle est de 401 pour
100.000 naissances vivantes7(*)et ont pour principales causes les grossesses
précoces, nombreuses ou rapprochées.
La prévalence du VIH sida est de 0,7% en 2010.
1.1.4.4. Offre de soins sur Dakar
La ville de Dakar compte une population de 2 680 854
habts en 2009.
Dans sa commune urbaine il existe 8 hôpitaux publics et
7 cliniques privées (Tableau 1) avec une capacité globale de 1850
lits soit un lit pour 850 habitants ; on y dénombre
également 327 cabinets médicaux, 10 laboratoires d'analyses
médicales et 8 cabinets privés de radiologie.
Tableaux I : Listes des
hôpitaux publics et privés de la ville de Dakar en 2009
|
HOPITAUX
|
|
N °d'ordre
|
PUBLIC
|
PRIVE
|
|
1
|
Hôpital Principal de Dakar
|
Clinique de la MADELEINE
|
|
2
|
Hôpital Aristide le Dantec
|
Clinique du CAP
|
|
3
|
Centre Hospitalier de Fann
|
Clinique CASAHOUS
|
|
4
|
Hôpital Pédiatrique Albert Royer
|
Clinique PASTEUR
|
|
5
|
Hôpital Général du Grand Yoff
|
Clinique NIANG
|
|
6
|
Hôpital Abass Ndao
|
Clinique des MAMELLES
|
|
7
|
Hôpital Psychiatrique de Thiaroye
|
Clinique INTERNATIONALE
|
|
8
|
Hôpital de Pikine
|
Clinique SUMA
|
|
9
|
Hôpital Guediawaye
|
Clinique de l'Amitié
|
|
10
|
Polyclinique de Dakar
|
Clinique du Golf
|
|
11
|
-
|
SOS Médecins
|
1.1.4.5. Système national d'approvisionnement en
médicaments au Sénégal
Ø La Politique Pharmaceutique Nationale (PPN)
Un document de politique pharmaceutique nationale (PPN) a
été signé en août 2006, avec pour objectif d'assurer
l'accessibilité des médicaments essentiels et autres produits de
santé aux populations sénégalaises, la qualité des
médicaments, leur usage rationnel et leur accessibilité
financière.
Ø L'autorité de réglementation :
la DPL
Au plan institutionnel, la Direction de la Pharmacie et des
Laboratoires (DPL) a été créée en tant
qu'Autorité Nationale de la Réglementation. Elle est
chargée, par le décret 2004-1404 du 04 novembre 2004 portant
organisation du Ministère de la Santé et de la Prévention,
d'élaborer et de mettre en oeuvre la politique pharmaceutique,
l'inspection et l'enregistrement des médicaments..
Ø Le Laboratoire National de Contrôle des
Médicaments : le LNCM
La DPL est assistée du Laboratoire National de
Contrôle des Médicaments (LNCM). Le LNCM est chargé du
contrôle technique des médicaments en relation avec la DPL.
Ø L'Ordre des Pharmaciens du
Sénégal
L'Ordre des Pharmaciens du Sénégal est
chargé de contrôler l'exercice de la profession
pharmaceutique à travers le Code de Déontologie
et de donner des avis motivés sur des
aspects concernant la PPN.
Ø La pharmacie nationale d'approvisionnement :
la PNA
La Pharmacie Nationale d'Approvisionnement (PNA) assure
l'approvisionnement en
médicaments essentiels du secteur public. La PNA a une
autonomie de gestion en tant
qu'Etablissement Public de Santé (EPS) et dispose de
structures décentralisées au niveau des régions, les
Pharmacies Régionales d'Approvisionnement (PRA). La PNA achète
les médicaments par appels d'offres internationaux, et ses
approvisionnements sont effectués sur la base de la Liste Nationale de
Médicaments Essentiels (LNME). Cette liste est élaborée et
révisée par la Commission Nationale Permanente d'Elaboration et
de Révision des listes de Médicaments Essentiels.
Ø Fabricants locaux
Pour la production locale, le Sénégal compte
essentiellement trois unités de production
pharmaceutique : West Africa Pharma, Pfizer pour l'essentiel,
et Valdafrique. Il faut aussi noter la présence de l'Institut Pasteur
qui fabrique le vaccin de la fièvre jaune. [35].
1.1.4.6. Problématique de l'accès aux
soins
Une proportion de 50,4% des ménages a accès
à une formation sanitaire située à moins d'un km.
Toutefois, ce taux est très bas dans les régions de Kolda
(23,2%), Diourbel (25,5%), Fatick (35,3%) et Louga (35,6%). Par ailleurs, seuls
39% des ménages ont accès à une maternité et 31,8%
à une Case de Santé.
Il est à remarquer que les 4/5 des lits
d'hospitalisation de l'agglomération de Dakar sont regroupés sur
le site de Dakar Plateau ce qui est actuellement en inadéquation avec
la forte concentration de la population en périphérie contre une
faible densité au plateau qui devient essentiellement un secteur
administratif. Cet état de chose pose d'emblé un problème
d'accessibilité géographique des soins à la population de
Dakar. [39].
1.1.4.7. Le bassin d'attraction de l'Hôpital
Principal de Dakar
Il est représenté par trois
départements :
- Le département de Dakar;
- Le département de Pikine;
- Le département de Rufisque.
Ces trois départements fortement urbanisés
composent la région de Dakar qui regroupent 25% de la population du
Sénégal. Cette région à forte concentration de
population jeune (taux de croissance de 3,8%) dispose de 7 Etablissements
Publics de Santé parmi les 17 que compte le Sénégal. La
densité médicale et l'offre de soins en terme d'infrastructures,
d'équipements et de praticiens hospitaliers ne sont donc pas un
réel problème dans la région de Dakar (80% des
spécialités exercent à Dakar). [30]
1.2. Analyse de l'environnement interne de
l'hôpital
1.2.1. Historique de l'HPD
L'HPD construit en 1862 a subi de multiples mutations ;
initialement hôpital colonial il est devenu en 1971 un hôpital
militaire à vocation non public placé sous la tutelle du
Ministère des Forces armées et dont la gestion était
assurée par la France conformément à la
« convention franco-sénégalaise concernant
l'Hôpital Principal »8(*) , avant de devenir un Etablissement hospitalier
militaire en 2008. Le jalon le plus important est le transfert de sa gestion de
la France au Sénégal avec la nomination du premier Directeur
Sénégalais de l'hôpital (Médecin colonel Boubacar
Wade Professeur agrégé du val-de-Grâce).
[30]
1.2.2. Statut juridique de l'HPD
Le décret N° 2008-1001 du 18 aout 2008
précise clairement que l'Hôpital Principal de Dakar est un
établissement hospitalier militaire. C'est l'hôpital d'instruction
du service des Armées qui participe au service public hospitalier
national.
En tant qu'établissement public de santé
à statut spécial, l'Hôpital Principal de Dakar est
placé sous la tutelle administrative du Ministère des forces
armées, la tutelle financière étant assuré par le
Ministère des finances ; il répond sur le plan technique de
la tutelle du Ministère de la santé et de la
prévention.
Du point de vu financier en tant que Etablissement Public de
Santé (EPS), l'Hôpital Principal de Dakar dispose d'une autonomie
de gestion financière. [30]
1.2.3. Mission de l'hôpital
L'Hôpital Principal de Dakar assure un rôle de
référence, de formation des personnels et de soutien aux
structures des forces armées. Outre les missions générales
d'un établissement hospitalier, l'hôpital principal de Dakar
possède une vocation régionale dans les domaines de la formation,
de la recherche, de l'expertise et du traitement des maladies tropicales.
[29, 30]
1.2.4. Organisation et fonctionnement
L'HPD est administré par un conseil d'administration et
dirigé par un médecin-chef qui a rang de Directeur
Général d'établissement public.
1.2.4.1. Structure
organisationnelle
L'HPD est bâti en architecture pavillonnaire ;
c'est un grand complexe structuré en trois grands services
généraux qui se répartissent en 16
départements ; ces départements sont subdivisés en 27
services spécialisés ; plusieurs sections formées
d'unités ou cellules constituent chaque service
spécialisé.
Un organigramme hiérarchisé illustre les
différents liens entre ces différents services.
1.2.4.2.
Fonctionnement
L'HPD fonctionne avec les organes de concertation et d'aide
à la décision prévus par la réforme
hospitalière (conseil d'administration, commission médicale
d'établissement, comité technique d'établissement,
comité d'hygiène et de sécurité, cellule de
formation, etc.). Les modes de fonctionnement de ces différents organes
sont prescrits par les lois et décrets portant réforme
hospitalière au Sénégal.
1.2.5. Ressources de l'hôpital
1.2.5.1. Ressources humaines
Le personnel de l'Hôpital Principal de Dakar
s'élève en effectif à 1085 agents au 31 Décembre
2010 dont 3 militaires français. [29]
1.2.5.2. Ressources financières
Elles proviennent essentiellement des recettes
générées par les activités médicales et des
subventions.
1.2.5.3. Ressources matérielles
L'Hôpital Principal de Dakar dispose de 381 lits
d'hospitalisation au 31 décembre 2010. Le nombre de lits a
été réduit par diminution du nombre de salles collectives
au profit des cabines individuelles. Cette politique répond à
l'objectif d'améliorer la qualité de l'accueil et de prise en
charge des malades.
L'hôpital s'est doté également
d'équipements médicaux de pointe dont : un IRM et deux
scanners.
1.2.6. Activités de
l'hôpital
Hôpital de type pavillonnaire, l'HPD dispose de 22
services cliniques et médico-techniques qui réalisent des
activités d'hospitalisation, des activités de consultations et
des actes techniques médicochirurgicaux.
La fiabilité de ces données est garantie par la
mise en place d'un recueil médicalisé des données à
l'HPD.
Les principaux indicateurs hospitaliers sont
résumés dans le tableau 2.
Tableau II : Indicateurs
hospitaliers de l'HPD en 2010
|
RUBRIQUE
|
NOMBRE
|
|
NOMBRE DE LITS
|
374
|
|
ENTRANTS
|
14403
|
|
JOURNEES
|
124497
|
|
RUMS
|
12554
|
|
EXH RUMS
|
87
|
|
DMS
|
8,7
|
|
TOM
|
91,2
|
|
IRL
|
38,5
|
|
TAUX DE MORTALITE
|
5,1
|
Source : DIH, HPD [29]
La démarche qualité dans laquelle s'est inscrite
l'HPD, contribuera certainement dans les prochaines années à une
réduction de la durée moyenne de séjour (DMS).
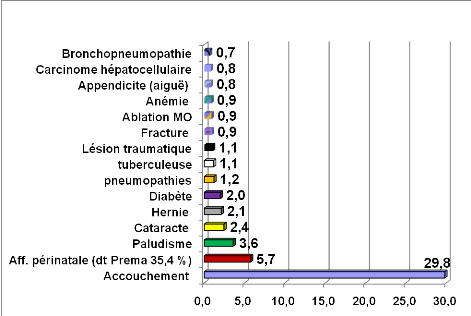
Selon la figure 1 Les trois premiers motifs d'hospitalisations
sont, l'accouchement, les affections périnatales et le paludisme.
Source : DIH, HPD [29]
Figure 1 : Principaux motifs d'hospitalisation à
l'HPD en 2010 ; en pourcentage Total
hospitalisations (RUMS) = 12853
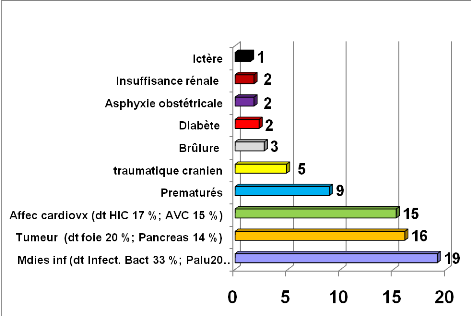
Source : DIH, HPD [29]
Figure 2 :
Dix premières causes de mortalité, HPD en 2010 ; Total
décès = 615
Les maladies infectieuses dont le paludisme, les tumeurs et
les maladies cardiovasculaires sont les plus mortelles avec 5O% du total des
décès à l'HPD.
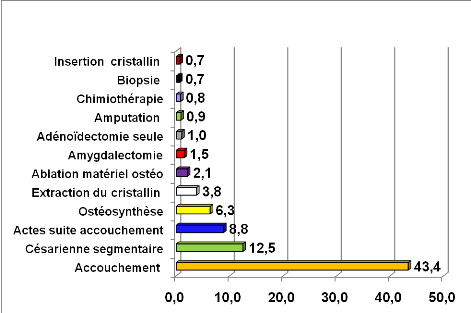
Source : DIH, HPD [29]
Figure 3 : Fréquence des
principaux actes à l'HPD en 2010
La chirurgie obstétricale domine avec plus de 50% de
l'ensemble des actes chirurgicaux
1.2.7. Présentation de la
pharmacie de l'hôpital
1.2.7.1. Situation
La pharmacie centrale de l'hôpital, d'accès
facile est située à une centaine de mètre de
l'entrée principal de l'hôpital. Elle se trouve dans une enceinte
spacieuse.
1.2.7.2. Les locaux
Le service de la pharmacie comprend :
ï Les locaux administratifs constitués par :
- le bureau du pharmacien en chef ;
- le bureau des pharmaciens adjoints ;
- le secretariat;
- le bureau du transit.
ï Les entrepôts de stockage constitués
par :
- l'entrepôt principal où est rangé la
plus grande partie du stock de médicaments (paracétamol
injectable, métronidazole injectable,...), dispositifs médicaux
(perfuseurs, seringues, sondes, ...) ; une autre partie du stock
constituée d'objets de pansements, de consommables de
stérilisation est rangé dans le grenier (local de stockage
situé à l'étage au dessus de l'entrepôt principal de
stockage);
- Le local de stockage des produits inflammables :
alcool, acétone ;
- Le local de stockage de solutés de
perfusion (sérum salé 0.9 %, glucosé 5%, Ringer
lactate,...) ;
- Le local de stockage de matières premières
destinées à la réalisation de préparations
galéniques et de produits d'hygiène (désinfectants).
- Local fils de sutures + stupéfiants.
1.2.7.3. Le personnel
Le service est dirigé par un pharmacien chef qui est
chargé de superviser l'approvisionnement du service, l'utilisation
rationnelle des différents produits. Il est appuyé par :
- Deux pharmaciens,
- Six préparateurs en pharmacie,
- Une secrétaire administrative,
- Un secrétaire comptable,
- Deux agents du transit,
- Quatre aide-préparateurs,
- Trois aide-infirmiers,
- Un magasinier,
- Un agent hospitalier
1.2.7.4. Organisation et fonctionnement.
Le département de la pharmacie hospitalière de
l'HPD est organisé en trois services comme suit.
Ø
Service « Approvisionnement »
Le Service Approvisionnement a pour mission
d'approvisionner la pharmacie en produits pharmaceutiques (médicaments,
dispositifs médicaux stériles, objets de pansements et autres
articles pharmaceutiques).
Il est sous la responsabilité du pharmacien chef du
département. Il comprend un secrétariat et un bureau
« transit ».
Ø Service
« Dispensation »
Il est sous la responsabilité d'un pharmacien. Le
service « Dispensation » comprend un préparatoire
où sont réalisées certaines préparations
galéniques et des entrepôts de stockage des produits
pharmaceutiques. Les modalités de dispensation appliquées sont la
dispensation nominative au profit des malades externes et la
distribution globale de produits pharmaceutiques aux unités de soins.
La distribution globale tri hebdomadaire de produits
médico-pharmaceutiques est effectuée sur la base de bons de
commandes validées par les médecins chefs des unités de
soins ou par leurs délégataires dûment mandatés
à cet effet. Les cahiers de commande sont déposés à
la pharmacie 3 fois par semaine (lundi, mercredi et vendredi) après la
visite, par un infirmier ou un garçon de salle. Le surveillant de la
pharmacie étudie les demandes et selon le stock disponible,
décide de la quantité à délivrer.
Ø Service de Stérilisation
Le service de stérilisation a en charge la
stérilisation des dispositifs médicaux réutilisables du
bloc opératoire et des unités des soins. Il est sous la
responsabilité d'un pharmacien secondé par deux
préparateurs en pharmacie.
1.2.8. Présentation du service de
médecine de l'HPD
Le service de médecine de l'Hôpital Principal de
Dakar à une capacité de 83 lits répartis dans quatre (4)
pavillons :
- Boufflers, 22 lits
- Brévié, 21 lits
- Mouh. Sané, 21 lits
- Peltier, 19 lits
1.2.8.1. Boufflers
Il mène des activités de consultation et
d'hospitalisation de maladies infectieuses et dispose du personnel suivant:
- 05 médecins;
- 05 infirmiers;
- 06 agents de santé hospitalière (ASH)
1.2.8.2. Peltier
Il mène des activités de consultation et
d'hospitalisation de cardiologie et dispose du personnel suivant:
- 04 médecins;
- 05 infirmiers;
- 05 ASH.
Chacun de ces deux services (Boufflers et Peltier) est
dirigé par un médecin-chef et appuyé administrativement
par un major administratif et techniquement par un major technique (surveillant
de service).
1.3. Identification des problèmes
et priorisation
1.3.1. Identification des
problèmes
Pour identifier les problèmes à l'Hôpital
Principal de Dakar nous avons utilisé la méthode de
résolution des problèmes en faisant une analyse situationnelle
qui nous a conduit entre autres à consulter les plans d'action de la
structure et ses rapports d'activités. L'entretien par la suite avec les
différents acteurs de l'hôpital nous a permis d'identifier les
problèmes suivants par l'approche du consensus:
- Mauvaise expression des besoins de médicaments dans
les unités de soins;
- Rupture de stock de médicaments à la pharmacie
hospitalière ;
- Mauvaise gestion des stocks de médicaments dans les
services de soins.
1.3.2. Hiérarchisation des
problèmes identifiés
Pour hiérarchiser les problèmes nous avons
utilisé les critères de Santé Publique, à
savoir :
Ø La perception : désigne
comment le problème est perçu par le personnel de la structure,
l'adhésion du personnel à la résolution du
problème ;
Ø L'importance du
problème : il s'agit de voir si c'est un problème
qui entrave l'atteinte des objectifs de l'établissement ; il
désigne également le degré de priorité pour la
hiérarchie, son impact éventuel sur les différents
processus de la structure et les avantages que pourra avoir une
éventuelle résolution du problème ;
Ø La solvabilité :
désigne l'existence de solutions possibles, la volonté de la
hiérarchie à mettre les moyens nécessaires à
disposition pour résoudre le problème ;
Ø L'ampleur : désigne la
fréquence, l'incidence, la prévalence, l'étendu du
problème, si le problème touche plusieurs secteurs et son impact
sur le fonctionnement de la structure, la récurrence du
problème.
Pour chacun des critères cités ci-dessus, une
échelle à trois niveaux a été retenue :
ï Faible = 1
ï Moyen = 2
ï Elevé = 3
Le tableau suivant (N°III) résume la
pondération.
Tableau III : Priorisation
des problèmes retenus à l'HPD en juin 2011
|
Problème
|
Ampleur
|
Gravité
|
Solvabilité
|
Perception
|
SCORE
|
|
Mauvaise expression des besoins de médicaments dans les
unités de soins
|
3
|
2
|
3
|
3
|
11
|
|
Rupture de stock de médicaments à la pharmacie
hospitalière
|
1
|
2
|
3
|
1
|
7
|
|
Mauvaise gestion des stocks de médicaments dans les
services de soins
|
2
|
3
|
1
|
1
|
7
|
Source : nous-mêmes
1.3.3. Formulation du
problème
Il y a problème lorsque, la situation est non
satisfaisante pour une ou plusieurs personnes ; la situation est
conflictuelle ; la situation n'est plus adaptée au contexte, il
existe un trop grand décalage entre la réalité et ce qui
est souhaité ou souhaitable ; lorsqu'il y a un écart entre
la situation vécue et la situation souhaitée.
[47].
La problématique ici se résume donc à un
écart entre les besoins en médicaments, tels qu'ils sont
définis par les prescripteurs et les dispensateurs de soins, et les
besoins effectivement couverts grâce à la disponibilité
assurée par le système d'approvisionnement. Cette
problématique est la conséquence d'une non maitrise du circuit du
médicament ; d'où la formulation de notre
thème : « contribution à
l'amélioration du circuit du médicament à l'Hôpital
Principal de Dakar ».
1.3.4. Pertinence du problème
prioritaire
Le choix de ce thème se fonde sur l'observation d'un
certain nombre de points critiques repérés tout au long du
circuit du médicament :
- constats d'erreurs commises lors de la retranscription des
ordonnances ;
- absence d'analyse pharmaceutique des prescriptions ;
- absence de système d'information (fiche de liaison)
permettant de prévenir les praticiens d'une non dispensation des
médicaments, d'une rupture de stocks et d'en exposer les raisons ;
- fiche d'enregistrement de l'administration des
médicaments non renseignée systématiquement dans toutes
les unités d'hospitalisation ;
- défaut de traçabilité ne permettant
donc pas aux médecins et pharmaciens de s'assurer de l'administration
effective des médicaments ;
- remontée anecdotique d'un certains nombre d'incidents
(erreurs de doses, erreurs de patients, administration de médicaments
non prescrits);
- multiplication des supports de prescription, dont certains
ont été jugés comme inadaptés ;
- difficultés d'approvisionnement des
médicaments (en urgence notamment) ;
- difficulté de gestion des dotations des
médicaments.
Les enjeux pour l'hôpital d'un circuit
de médicament maitrisé et conforme aux normes sont les
suivants :
- Sécurisation du circuit du médicament : mettre
en place une chaîne de responsabilités et de processus complexes
entre les professionnels concernés;
- Gestion des risques iatrogènes à
l'hôpital;
- Amélioration du dossier patient;
- Préparation à l'informatisation du circuit du
médicament.
1.3.5. Ampleur du problème
Les données épidémiologiques sur les
pathologies iatrogéniques montrent une incidence de 5 à 10% des
patients en court séjour dont 60% sont liés aux
médicaments ; ces iatrogénies médicamenteuses sont
responsables de 5 à 14% de décès aux USA
(8ème cause de mortalité aux USA), en France on cite
un chiffre de 24000 morts en 1998.[19, 20, 21]
Toutes les études publiées montrent que les
dysfonctionnements du circuit de médicament sont responsables (en dehors
de l'iatrogénie) d'une augmentation des budgets d'environs 15%. Le
nombre de décès dus à des erreurs de prescription dans les
hôpitaux publics britanniques a augmenté de 500%, passant ainsi de
200 en 1990 à 1100 en 2000. Le coût estimé de ces erreurs
est de 500 millions de livres par an, selon le rapport officiel qui fait
état de ces chiffres. [19, 20, 21]. En Afrique la
non maitrise du circuit du médicament et l'absence d'études sur
ses conséquences ne permettent pas d'avoir des statistiques y
afférents.
1.3.6. Manifestation du problème
ï Absence d'informations cliniques (allergie);
ï Absence de recherche d'information auprès du
prescripteur;
ï Défaut de communication entre prescripteur et
infirmier.
1.3.7. Conséquence du
problème
Les conséquences d'un circuit des médicaments
mal maitrisé et non conforme peuvent être graves, on peut
citer :
· Pour l'hôpital
- Une absence de performance;
- Un manque aux objectifs fixés en matière de
qualité des soins;
- Des ruptures fréquentes de
médicaments ;
- Une baisse de la fréquentation de
l'hôpital ;
- Mortalité élevé.
· Pour les malades
- Un allongement de la durée moyenne de séjour
des malades à l'hôpital entrainant une élévation du
coût de leur prise en charge;
- L'inobservance thérapeutique ;
- Une mortalité et une morbidité accrue.
Chapitre 2 : Cadre théorique
2.1.
Problématique
2.1.1. Contexte et justification
Les établissements hospitaliers de nos jours ont de
nombreux défis à relever dans le domaine de la qualité des
soins qui est désormais incontournable. La mission de service public qui
est la leur impose à ces établissements des prestations de soins
pertinentes, une bonne qualité des produits pharmaceutiques aux moindre
couts et ceci sans aucun risque pour le patient. La réforme
hospitalière initiée au Sénégal en 1998
[36] met à point nommé un accent particulier
sur la qualité des soins. C'est dans cette logique que l'Hôpital
Principal de Dakar (HPD) s'est engagé dans une démarche
qualité et à entamé actuellement une démarche de
certification. La certification est capitale pour tous les hôpitaux
qu'ils soient publics, militaire, confessionnel ou privé, elle est une
procédure d'évaluation externe à un établissement
de soins, effectuée par des professionnels indépendants de
l'établissement ou de ses organismes de tutelle, évaluant
l'ensemble de son fonctionnement et de ses pratiques [8].
Elle vise à porter une appréciation
indépendante sur la qualité d'un établissement ou, le cas
échéant, d'un ou plusieurs services ou activités d'un
établissement. Elle a pour objectif d'inciter et d'aider les
établissements à développer une politique
d'amélioration continue de la qualité et de la
sécurité des soins dispensés aux patients, puis de
s'assurer de l'existence et de l'efficacité de cette politique : elle
intervient à intervalles réguliers, pour en apprécier les
résultats.
La procédure de certification porte notamment:
[8]
- sur les bonnes pratiques cliniques ;
- les références médicales et
professionnelles ;
- l'organisation interne des établissements et des
services ;
- l'hygiène hospitalière ;
- la satisfaction des patients ;
- la qualité de l'accueil administratif ;
- et la qualité de l'alimentation...
En vue d'améliorer la performance de l'Hôpital
Principal de Dakar en matière de qualité de soins à
travers son organisation interne ce travail se propose de
« contribuer à l'amélioration du circuit du
médicament dans cette structure ».
Les différentes étapes du circuit du
médicament à l'hôpital sont:[10]
- la prescription ;
- l'approvisionnement ;
- la dispensation ;
- l'administration du médicament au patient ;
- La gestion des dotations dans les secteurs
d'activités cliniques ;
- La surveillance thérapeutique.
La formalisation de ce circuit participe à la
démarche qualité ; lorsque ce circuit n'est pas
maitrisé, il augmente le risque lié à l'utilisation des
médicaments et celui lié à la non-observance des
traitements par les patients.
2.1.2. Intérêt de l'étude
L'inscription à la démarche qualité de
l'HPD, qui entame actuellement un processus de certification, donne tout son
intérêt à cette étude. Elle contribuera notamment
à remplir un des critères important de cette certification :
« démarche qualité de la prise en charge
médicamenteuse du patient ». Comme conséquence, il
résultera une meilleure gestion afin d'éviter les ruptures de
médicaments dommageables pour les patients.
2.1.3. But de l'étude
Contribuer à l'amélioration du circuit du
médicament à l'HPD afin d'assurer que seuls les bons
médicaments sont prescrits, dispensés et administrés aux
bons patients, au bon moment, avec un rapport bénéfice-risque
optimum pour le patient, en minimisant les coûts cachés
consécutifs à la non qualité.
2.1.4. Objectifs de l'étude
2.1.4.1. Objectif
général
Réduire les conséquences négatives pour
les patients des erreurs de prescription, de préparation, de
dispensation, d'administration des médicaments.
2.1.4.2. Objectifs
spécifiques
- Décrire le circuit actuel du médicament
à l'HPD;
- Analyser ce circuit en termes de sécurité;
- Faire des propositions d'amélioration du circuit.
2.2.
Cadre conceptuel
2.2.1. Définitions des concepts
2.2.1.1. Médicament
On entend par médicament toute substance ou composition
présentée comme possédant des propriétés
curatives ou préventives à l'égard des maladies humaines
ou animales, ainsi que tout produit pouvant être administré
à l'homme ou à l'animal en vue d'établir un diagnostic
médical ou restaurer, corriger, modifier leurs fonctions
organiques.9(*)
2.2.1.2. Iatrogénie
«La iatrogénie est définie comme l'ensemble
des effets non souhaités et indésirables liés à une
intervention médicale (au sens large) soit au cours des actes
diagnostiques, soit au cours des actes thérapeutiques qui ne
préjuge en rien d'une erreur, d'une faute ou d'une
négligence »10(*).
Le concept complémentaire d 'événement
évitable permet de préciser le degré de maîtrise du
système de santé dans la prévention des effets
iatrogènes en identifiant les évènements qui ne seraient
pas survenus si les soins avaient été conformes aux standards de
pratiques comme par exemple la maîtrise du circuit du médicament
selon les référentiels.
2.2.2. Démarche qualité :
accréditation et certification à l'hôpital
2.2.2.1. Accréditation
L'accréditation des établissements de
santé se distingue des mécanismes de certification. Il s'agit
d'un système d'évaluation externe spécifique des
établissements de santé mis en oeuvre
au plan international, utilisant un référentiel
ad hoc et effectué par des pairs. Elle évalue non
seulement le système de management de la qualité mais
également des aspects spécifiés de l'organisation des
soins et l'évaluation des pratiques professionnelles.[1, 2,
3].
2.2.2.2. Certification
La certification (ISO 9001) est capitale pour tous les
hôpitaux qu'ils soient publics, militaire, confessionnel ou privé,
elle est une procédure d'évaluation externe à un
établissement de soins, effectuée par des professionnels
indépendante de l'établissement ou de ses organismes de tutelle,
évaluant l'ensemble de son fonctionnement et de ses pratiques.
Elle vise à porter une appréciation
indépendante sur la qualité d'un établissement ou, le cas
échéant, d'un ou plusieurs services ou activités d'un
établissement. Elle a pour objectif d'inciter et d'aider les
établissements à développer une politique
d'amélioration continue de la qualité et de la
sécurité des soins dispensés aux patients, puis de
s'assurer de l'existence et de l'efficacité de cette politique : elle
intervient à intervalles réguliers, pour en apprécier les
résultats.
La procédure de certification est basée sur les
critères suivants :
- Politique et organisation d'évaluation des Pratiques
Professionnelles (EPP) ;
- Fonction «gestion des
risques» ;
- Gestion des évènements
indésirables ;
- Maîtrise du risque infectieux ;
- Système de gestion des plaintes et
réclamations ;
- Prise en charge de la douleur ;
- Prise en charge et droits des patients en fin de
vie ;
- Gestion du dossier du patient ;
- Accès du patient à son dossier ;
- Identification du patient à toutes les étapes
de sa prise en charge ;
- Démarche qualité de la prise en charge
médicamenteuse du patient ;
- Prise en charge des urgences et des soins non
programmés ;
- Organisation du bloc opératoire.
[9]
2.2.3. Circuit du médicament
Le circuit du médicament en établissement de
santé est un processus composé d'une série d'étapes
successives, réalisées par des professionnels différents
:
- prescription qui est un acte médical ;
- dispensation qui est un acte pharmaceutique;
- administration qui est un acte infirmier ou
médical.
Des processus de soutien complètent la
réalisation de ces trois étapes :
- gestion des dotations dans les secteurs d'activité
clinique;
- surveillance thérapeutique;
- éducation du patient.
En outre, ce circuit est interfacé avec le
système d'information hospitalier et la logistique.
Chaque étape de ce circuit est source d'erreurs
potentielles, notamment au niveau des interfaces, qui peuvent
générer des risques pour le patient. En résumé le
circuit du médicament comporte un certain nombre de séquences,
gestes et opérations faisant intervenir plusieurs catégories
socioprofessionnelles:
- pharmaceutique ;
- médicale ;
- soignante ;
- administrative ;
- organisationnelle ;
- informatique.
La maitrise de ce circuit a pour objet de s'assurer que les
bons médicaments sont prescrits, dispensés et
administrés:
- aux bons patients ;
- au bon moment ;
- avec un rapport bénéfice-risque optimum pour
le patient ;
- en minimisant les coûts cachés
consécutifs à la non qualité. [10, 13,
27]
Les étapes du circuit du médicament11(*) se présentent comme
suit :
2.2.3.1. La prescription
La prescription est assurée par un professionnel
habilité.
Ø Les prés requis
Ce sont :
- la recherche des antécédents et de l'histoire
du patient, la précision du terrain
(allergies, antécédents d'effets
indésirables médicamenteux, insuffisance rénale, etc.) et
des traitements antérieurs ;
- la réalisation de l'examen clinique et si
nécessaire, d'explorations complémentaires ;
- la concertation en réunion pluridisciplinaire dans
des cas complexes (par exemple, dans le cas d'un traitement
anticancéreux) ;
- l'information adaptée du patient (ou de la personne
de confiance) sur le rapport
bénéfice-risque du traitement proposé et
la traçabilité de l'information dans le
dossier ;
- la détermination de la fréquence de
réactualisation des différents types de
prescriptions au sein du secteur d'activité
clinique.
Ø Le choix du médicament
Il est fait en fonction du rapport
bénéfice-risque pour le patient. Les éléments
suivants
contribuent à la qualité de ce choix :
- l'utilisation d'outils d'aide à la décision :
recommandations de bonne pratique,
protocoles thérapeutiques, données
pharmaco économiques (par exemple, le choix
de la voie d'administration la moins
onéreuse, à efficacité égale) ;
- le respect du Résumé des
caractéristiques du produit (RCP) établi dans le cadre de
l'Autorisation de mise sur le marché (AMM)
des spécialités pharmaceutiques ;
- l'utilisation du livret thérapeutique de
l'établissement (ou document équivalent) et
des listes de préparations officinales ou
hospitalières réalisables à la pharmacie. [10,
13, 27].
Ø La formulation de la prescription
Elle comporte :
- le nom et prénom du patient ;
- son sexe et sa date de naissance ;
- si nécessaire, son poids et sa surface corporelle
;
- le cas échéant, la mention d'une grossesse ou
d'un allaitement ;
- la qualité, le nom et la signature du prescripteur ;
les prescriptions des médecins en
formation sont validées selon une
procédure interne au secteur d'activité ;
- l'identification de l'unité des soins ;
- la date et l'heure de la prescription, qu'il s'agisse d'une
prescription initiale, d'une
réactualisation, d'une substitution ou d'un
arrêt de traitement ;
- la dénomination commune du médicament, son
dosage et sa forme pharmaceutique ;
- la voie d'administration ;
- la dose par prise et par 24 heures ;
- le rythme ou les horaires de l'administration ;
- pour les injectables, les modalités de dilution, la
vitesse et la durée de perfusion, en
clair ou par référence à un
protocole préétabli ;
- la durée de traitement, lorsque celle-ci est connue
à l'avance ou fixée par la
réglementation.
Certains de ces items peuvent faire l'objet de
procédures internes au secteur d'activité. [10, 13,
27]
Ø Le support de la prescription
Les prescriptions effectuées pendant le séjour
du patient et à sa sortie sont des
éléments du dossier du patient, donc soumises
aux règles de confidentialité. Les
ordonnances font l'objet d'un archivage. Il existe deux types
de supports pour la
prescription ; manuscrite et informatisée.
Ø La prescription manuscrite
La prescription est rédigée lisiblement sur un
support unique pour toutes les prescriptions
et tous les prescripteurs. Ce support doit permettre
d'enregistrer l'administration.
Ø La prescription
informatisée
Les avantages de l'informatisation de la prescription sont
:
- une prescription en temps réel ;
- une intégration de la prescription au dossier
informatique du patient permettant
une meilleure traçabilité des
informations ;
- le partage d'informations relatives à la prescription
et la sécurisation de leur
transmission entre les prescripteurs, les
pharmaciens et les infirmières ;
- l'aide à la prescription grâce à
l'accès possible depuis tout poste connecté sur le
réseau de l'établissement de
santé à des protocoles locaux validés par la
commission ad hoc et à des
banques de connaissances à jour.
[10, 13, 27]
2.2.3.2. La dispensation
Seul le pharmacien est habilité à dispenser les
médicaments. Toutefois, les internes en
pharmacie, les étudiants de cinquième
année hospitalo-universitaire et les préparateurs
en pharmacie peuvent, en partie, assurer la dispensation sous
la responsabilité du pharmacien.
Ø L'analyse pharmaceutique de
l'ordonnance
L'analyse pharmaceutique est effectuée en fonction des
moyens humains disponibles à
la pharmacie et des priorités identifiées en
matière d'analyse. Sur le plan réglementaire, elle vise à
vérifier que rien n'interdit la délivrance des médicaments
prescrits (habilitation du prescripteur, identifiants du patient, du service,
etc.).
Sur le plan pharmacothérapeutique, elle requiert
l'accès aux données utiles du dossier
du patient. L'analyse consiste à :
- vérifier la posologie, le mode d'administration et
les incompatibilités éventuelles ;
- rechercher et évaluer les redondances de
prescription, les interactions
médicamenteuses, etc.
L'analyse concerne aussi les préparations magistrales
ou hospitalières en termes de
pertinence scientifique et de faisabilité
réglementaire et technique.
La traçabilité de l'analyse de l'ordonnance est
assurée et sa validation est effectuée
compte tenu des éléments raisonnablement
disponibles. En cas d'anomalie dans la
prescription, le pharmacien émet un avis
thérapeutique au prescripteur et une trace de
cet échange est conservée.
Ø Les préparations magistrales
et hospitalières, ainsi que la préparation des doses à
administrer sont réalisées selon les
recommandations de bonne pratique. Les
reconstitutions de médicaments à risque tels que
les traitements cytotoxiques sont
effectuées dans une unité de reconstitution
centralisée, sous la responsabilité d'un
pharmacien, lorsque l'activité du service clinique le
permet et le justifie.
Ø La délivrance
C'est la mise à disposition des secteurs
d'activité clinique, des médicaments prescrits
dans un délai adapté à leur
utilisation.
Les modalités de délivrance
Ce sont, par ordre de sécurité
décroissante :
- la délivrance nominative : à partir des
ordonnances, les médicaments sont préparés
pour chaque patient, selon une
périodicité variable (journalière, hebdomadaire, etc.),
si possible prise par prise ;
- la délivrance globalisée : à partir
d'un ensemble d'ordonnances, la somme des
médicaments nécessaires est
calculée et les médicaments sont délivrés
globalement ;
- la délivrance globale : les médicaments sont
délivrés sur la base d'une commande,
sans transmission de l'ordonnance par le secteur
d'activité.
Des modalités particulières de délivrance
sont organisées :
- pour certains médicaments : stupéfiants ou
spécialités soumises à tout ou partie de
la réglementation des stupéfiants,
médicaments dérivés du sang, cytotoxiques,
autres médicaments à statut
particulier, etc. ;
- pour des situations spécifiques telles que les
urgences.
La traçabilité de la
délivrance
La délivrance des médicaments est
enregistrée et la traçabilité est assurée selon
la
réglementation (par exemple, la
traçabilité des lots pour les médicaments
dérivés du
sang ou contenant des produits biologiques).
Ø L'information et les conseils de bon usage du
médicament
Ils doivent être délivrés aux
professionnels des secteurs d'activité clinique et aux patients par
le personnel de la pharmacie et sous la responsabilité
du pharmacien. Ils font l'objet d'une
traçabilité.
Ø Le transport des
médicaments
Le responsable du transport des médicaments de la
pharmacie aux secteurs d'activité
clinique est identifié. Les conditions de transport
garantissent :
La sécurité, à titre
d'exemples :
- containers identifiés, fermant à clef ou
à l'aide d'un système équivalent ;
- transport rapide pour les besoins urgents et les produits
à faible stabilité ;
- respect de la chaîne du froid pour les
médicaments qui le nécessitent ;
- organisation de la réception (lieu, professionnels en
charge, etc.).
L'hygiène : médicaments
délivrés dans le conditionnement approprié, quelques
précautions doivent être prises :
- pour les médicaments et les gélules
livrés en vrac dans les bocaux, la pharmacie devra conditionner les
médicaments dans de petits sachets unitaires portant le nom
générique et de spécialité, le dosage et le code
barre du médicament ceci pour éviter la contamination par
manipulation au niveau des unités de soins; pour ce faire l'acquisition
d'une « conditionneuse unitaire » serait d'une grande
utilité ;
- si un chariot est utilisé pour transporter le
« container de médicament », il ne devra plus
être utilisé pour autre usage, pour faire les soins par exemple.
[10, 13, 27]
2.2.3.3. L'administration
L'acte d'administration est réalisé le plus
souvent par l'infirmière ou plus rarement par le
médecin.
Ø Les prés requis
- Les infirmiers participent, autant que possible, aux
réunions de service au cours
desquelles sont discutés les projets
thérapeutiques des patients ;
- les infirmiers disposent d'une liste validée des
médicaments pouvant faire
l'objet de modalités d'administration
particulière (usage pédiatrique, sonde
entérale, etc.) ;
- les infirmiers n'assurent pas l'administration de
médicaments prescrits
verbalement, sauf en cas d'urgence vitale.
Ø La mise en oeuvre
Préalablement à
l'administration, il est nécessaire de :
- prendre connaissance de la prescription sans la retranscrire
; en cas de doute ou
de prescription incomplète, il convient d'en
référer au médecin ;
- vérifier la concordance entre la prescription et le
médicament préparé ;
- vérifier la date de péremption des
médicaments et leur aspect ;
- effectuer les reconstitutions des médicaments
extemporanément dans des
conditions d'hygiène et selon le
Résumé des caractéristiques du produit (RCP) ;
- vérifier l'absence de contre-indications de certaines
pratiques telles que le
broyage de comprimés, l'ouverture de
gélules, la mise en solution ou en
suspension dans un liquide.
Il est recommandé de respecter la prescription
lorsqu'elle précise que le médicament
ne doit être administré qu'en présence du
médecin ou sous surveillance cardiaque
(par exemple, chlorure de potassium en intraveineuse,
perfusé à plus de 13
mmol/heure).
Il n'est pas recommandé de déconditionner les
formes orales sèches avant la
présentation au patient, c'est-à-dire ne pas
retirer le médicament du blister ou
découper le blister en cas de présentation non
unitaire.
Ces tâches peuvent faire l'objet de procédures
pluriprofessionnelles validées par la
commission ad hoc.
Au moment de l'administration, il est
nécessaire de :
- vérifier l'identité du patient ;
- le questionner sur une éventuelle allergie au
médicament ;
- apprécier le niveau d'autonomie du patient pour
gérer l'administration de son
traitement : si le patient est autonome pour une
auto administration, s'assurer de
la compréhension des modalités
d'administration du traitement ; si le patient est
dépendant, l'assister dans la prise de ses
médicaments ;
- respecter les vitesses d'injection intraveineuse ;
- respecter les règles d'hygiène et de
sécurité pour le patient et pour soi-même.
Ces tâches peuvent faire l'objet de procédures
internes.
Ø L'enregistrement des conditions
d'exécution
Il convient d'enregistrer en temps réel toute
administration de médicaments en
utilisant les logiciels informatiques ou à
défaut sur un support de prescription prévu à cet effet.
Les retranscriptions sont à proscrire, ainsi que la présence dans
la chambre des patients, de documents décrivant les conditions
d'exécution de l'administration de médicaments (fiche de
température, fiche thématique, etc.).
L'enregistrement concerne :
- tous les médicaments administrés y compris
ceux ayant fait l'objet d'une prescription conditionnelle, dans le cadre de
l'urgence ou de protocole thérapeutique préétabli. Les
items enregistrés sont : la dénomination commune du
médicament, la dose, les modalités de reconstitution et de
dilution, la date et l'heure d'administration, les sites d'injection, le
numéro de lot pour certains médicaments ;
- la mention de tout incident lors de l'administration de tous
les médicaments
non administrés ; dans ce cas, l'enregistrement
comporte la cause de la non administration.
L'enregistrement des données respecte les
spécifications relatives à l'administration de
médicaments soumis à une réglementation
particulière (médicaments dérivés du sang,
stupéfiants, etc.). [10, 13, 27]
2.2.3.4. La gestion des dotations dans les secteurs
d'activités cliniques
La gestion des dotations est établie selon des
modalités déterminées par les
professionnels de la pharmacie et des secteurs
d'activité clinique. Elle concerne :
- la constitution de la liste qualitative et quantitative des
médicaments nécessaires
et en particulier la dotation minimale pour
besoins urgents ;
- la réception et le rangement des médicaments
(y compris, les médicaments
personnels) dans des locaux ou armoires
fermés ; les substances et
préparations classées comme
stupéfiants sont détenues dans des locaux ou
armoires fermés à clef et ne
contenant rien d'autre ;
- le retour des médicaments non utilisés
à la pharmacie et les retraits de lots ;
- la fréquence de vérification des armoires
à pharmacie, notamment des dates de
péremption et des stocks minimaux et
maximaux. [10, 13, 27]
2.2.3.5. La surveillance thérapeutique du
patient
La surveillance thérapeutique du patient permet
d'évaluer le bénéfice rendu et de repérer
la survenue éventuelle de tout effet
indésirable, y compris mineur. Ce dernier fait l'objet
d'un enregistrement dans le dossier du patient, d'une
déclaration selon les procédures en
vigueur dans l'établissement et d'une analyse en vue
d'une action corrective et d'une
réévaluation.
La déclaration à la cellule de pharmacovigilance
est obligatoire pour :
- les effets indésirables graves : décès,
mise en jeu du pronostic vital, provoquant
une hospitalisation ou une prolongation
d'hospitalisation, entraînant une invalidité
ou une incapacité importantes ou durables,
ou se manifestant par une anomalie
ou une malformation congénitale ;
- les effets indésirables inattendus;
- les réactions nocives et non voulues résultant
d'un mésusage.
Une information sur le traitement est délivrée
au patient sous forme adaptée et, le cas
échéant, une éducation
thérapeutique du patient et/ou de son entourage est mise en
oeuvre, a fortiori dans les cas de pathologies
chroniques. Le patient est informé de la
survenue d'un effet indésirable médicamenteux le
concernant et de son éventuelle
déclaration aux autorités sanitaires.
[10, 13, 27]
DEUXIEME PARTIE :
METHODOLOGIE ET RESULTATS DE L'ETUDE
Chapitre 3 : Méthodologie
3.1. Type d'étude
Il s'est agit d'une étude transversale à
visée descriptive. L'approche qualitative et quantitative a
été utilisée pour comprendre et décrire le circuit
existant.
3.2. Population de l'étude
La population de cette étude est composée des
services de la Pharmacie hospitalière et du service de Médecine
des pavillons Boufflers et Peltier essentiellement dans leur organisation
fonctionnelle aux différentes étapes du circuit du
médicament à l'hôpital.
3.3. Méthodes d'échantillonnage
Afin de suivre au mieux le circuit du médicament, nous
avons utilisé un sondage par choix raisonné
où les unités statistiques sont choisis suivant des
critères prédéfinis ; ce qui nous a permis de
choisir des unités de soins représentatives de l'hôpital
pour le problème à traiter ; nous avons ainsi choisi en plus
de la pharmacie hospitalière, deux services de médecine : le
pavillon Boufflers et le pavillon Peltier; ce choix a été
motivé par la variété des affections qui y sont
traitées.
3.4. Méthode de collecte des données
3.4.1. Démarche méthodologique
La démarche générale de l'étude a
été celle de la résolution des problèmes ; la
résolution de problèmes permet de dépasser les obstacles
qui peuvent empêcher la réalisation des activités ;
c'est un processus rationnel qui permet d'analyser le problème, d'en
déterminer les causes, de proposer des solutions, de mettre en oeuvre
les solutions et de les évaluer. [47].
Les étapes du processus sont les suivantes :
ü L'analyse situationnelle;
ü L'identification des problèmes et leur
priorisation;
ü La formulation du problème prioritaire;
ü L'analyse du problème prioritaire;
ü La détermination des causes et des
conséquences du problème prioritaire ;
ü La priorisation des causes retenues;
ü L'identification des solutions possibles et leur
priorisation;
ü L'analyse de l'environnement en vue de l'application de
la solution appropriée retenue;
ü Le choix d'une solution appropriée à
l'environnement de la structure ;
ü Le plan de mise en oeuvre;
ü La mise en oeuvre;
ü L'évaluation de la mise en oeuvre.
Du point de vu méthodologique, nous avons
procédé comme suit :
3.4.1.1. L'analyse situationnelle
Cette étape à consisté à une revue
de la littérature et à la consultation des plans d'action et des
rapports d'activités de l'HPD.
Le chapitre1 de ce document résume cette analyse
situationnelle.
3.4.1.2. Identification des problèmes et choix
du problème prioritaire
Dans un premier temps à l'issu des rencontres
participatives avec les acteurs de l'hôpital et au vu de l'analyse des
rapports d'activités et des plans, les problèmes de l'HPD ont
été identifiés puis dans un second temps ces
problèmes identifiés ont été priorisés en vu
de choisir le problème prioritaire.
3.4.1.3. Formulation du problème
prioritaire
Cette formulation avait pour but de donner une
définition opérationnelle de l'objet du problème
prioritaire.
3.4.1.4. Elaboration des outils de collecte des
données
Cette étape a aboutit à l'élaboration
des outils de collecte suivants: (Cf annexe)
Ø Guide d'entretien pour les responsables des
services de soins identifiés et de la pharmacie (chef service, major,
surveillant ...) ;
Ø Questionnaires à l'endroit des autres
professionnels des services de soins identifiés et de la
pharmacie ;
Ø Check-list pour l'observation directe.
3.4.1.5. Test des outils de collecte
Les différents outils de collectes
élaborés ont été testés sur des
échantillons différents de ceux objet de l'étude (service
non ciblé par l'étude), puis ils ont été
réadaptés.
3.4.2. Collectes des données
Elle s'est faite de trois manières :
- Remplissage des questionnaires par l'enquêteur ou
directement par les enquêtés ;
- Entretien avec les acteurs identifiés (guide
d'entretien) ;
- Observation directe avec check-list ;
- Consultation des différents supports de gestion du
circuit.
3.5.
Analyse et interprétation des résultats
Le traitement des données a été fait
à l'aide des logiciels EPI Info et Excel (Windows).
Les étapes suivantes ont permis de
compléter notre étude :
Ø Analyse et détermination des causes du
problème prioritaire ;
Ø La priorisation des causes retenues ;
Ø Analyse des options possibles de solutions et choix
de la solution ;
Ø Proposition d'un plan de mise en oeuvre de la
solution retenue;
Ø Plan d'évaluation de la mise en oeuvre.
3.6.
Les limites de l'étude
Ce travail n'a pas pris en compte l'aspect informationnel du
circuit (qualité des ordonnances, satisfaction des patients, etc.), il
ne s'est intéressé qu'à l'aspect physique du
circuit ; ce qui n'a pas nécessité un questionnaire pour
les patients.
L'étude étant faite au niveau de deux services
(étude de cas), la généralisation de ses résultats
à tous les services de soins de l'hôpital est tributaire de leur
similitude avec les cas étudiés [16,17] ;
toutefois, en terme de processus, les points à améliorer sont
pratiquement les mêmes dans tous les services de soins de l'hôpital
et à ce titre il est possible de généraliser sans trop de
risques, les résultats de cette étude qui concernent le processus
de gestion.
Chapitre 4 : Présentation et analyse des
résultats
4.1.
Présentation des résultats
4.1.1. Le processus de gestion au niveau de
l'hôpital
L'hôpital Principal de Dakar compte cinq (5) services
dépensiers :
- Le SAGF (Service Administratif et Gestion
Financière) ; qui s'occupe de tout ce qui concerne l'eau,
l'électricité et les salaires ;
- Le service de matériel et des travaux ; qui
gère tout ce qui est matériels d'entretien, de bureautique,
etc.;
- Le service de la restauration qui coordonne les
activités d'hôtellerie de l'hôpital ;
- Le service de la bio maintenance qui assure la gestion
préventive et curative de tout le matériel
biomédicale ;
- Le service de la pharmacie hospitalière qui assure la
gestion des médicaments et des dispositifs médicaux.
Au début de chaque exercice budgétaire, chaque
service dépensier se voit crédité du montant convenu au
terme du processus d'élaboration du budget ; ils sont donc
chargés au fur et à mesure de l'expression des besoins
d'effectuer les engagements par l'émission des bons de commandes ;
ces bons de commandes signés par le directeur de l'établissement
sont envoyés aux fournisseurs ; à la livraison, le bon de
livraison joint du bon de commande et de la fiche de réception permet au
signataire délégué (le gestionnaire) d'effectuer la
liquidation et le mandatement, l'ordre de paiement est obligatoirement
signé par le Directeur.
4.1.2. Les étapes de la dépense au niveau de
la pharmacie
L'achat d'articles nécessite un engagement juridique et
engendre une dépense. Dans les systèmes de finances publiques, on
distingue pour toute dépense quatre étapes, réparties en
deux phases :
è La phase administrative qui comprend :
- l'engagement de la dépense : la pharmacie
après avoir vérifié qu'il reste des crédits sur la
ligne budgétaire correspondante, passe la commande auprès du
fournisseur ; cet acte aura une implication financière pour
l'hôpital;
- la liquidation : la pharmacie indique à
l'ordonnateur des dépenses (service financier) que le service
prévu a été fait ou que la fourniture livrée est
conforme à la commande, et arrête le montant de la
dépense ;
- l'ordonnancement (ou mandatement) : l'ordonnateur
(Médecin-chef) donne l'ordre au comptable de payer la prestation au
fournisseur.
è La phase comptable
C'est la phase de paiement. Le comptable vérifie le bon
déroulement de la phase administrative et paie la prestation au
fournisseur.
4.1.2.1. Engagement de la
dépense
è Cadencement budgétaire
La pharmacie dispose d'un budget préparé par le
chef de service puis soumis à l'approbation du conseil d'administration
de l'établissement. Le pharmacien est soumis à un
impératif de gestion budgétaire imposé par le Directeur de
l'établissement qui exige un engagement maximal mensuel ne
dépassant pas le douzième du budget annuel alloué
disponible ; cela facilite le règlement rapide des factures
d'autant plus que la trésorerie est souvent basse.
Les achats sont donc réalisés selon une
programmation mensuelle et sont validés par le pharmacien chef, avant
envoi du bon de commande.
è Engagement de la dépense
Il est matérialisé par un bon de commande
signé par le pharmacien chef. Ce dernier est seul habilité
à signer les bons de commande de produits pharmaceutiques par
délégation du Directeur de l'hôpital.
Le bon de commande est établi sous un format
dactylographié en un exemplaire original unique par la
secrétaire. La commande est ensuite reprise dans un carnet à
souche, ce qui permet ainsi d'obtenir deux duplicata (1 rose et 1 jaune).
Le bon de commande est envoyé dans un premier temps au
fournisseur par fax, puis par la poste. Il porte un numéro
d'identification unique (dans une série débutant le
1er janvier et s'achevant à la fin de l'exercice
budgétaire).
Il est daté et contient obligatoirement les
informations suivantes :
- la raison sociale du fournisseur qui exécutera la
commande ;
- le service dépensier en charge du dossier
(pharmacie);
- l'année budgétaire concernée ;
- les références d'imputation budgétaire
(code budgétaire) ;
- la désignation précise des articles
commandés ;
- les quantités, les prix unitaires et montants hors
taxe;
- le montant de la TVA si elle doit être payée
(puisque les produits pharmaceutiques sont en principe exonérés
de taxes);
- le prix total TTC éventuellement ;
- le mode d'expédition de la commande ;
- la raison sociale du transitaire.
L'émission du bon de commande s'accompagne de la
saisie d'un bon informatique d'engagement financier à partir de
l'application budgétaire. Cela permet une gestion en temps réel
de la comptabilité budgétaire.
Le bon de commande informatique émis possède une
numérotation automatique interne à l'hôpital (chronologie
de 1 en 1).
Le suivi des commandes est effectué par le chef du
secrétariat selon la procédure suivante:
- pour les fournisseurs étrangers qui expédient
leurs colis par voie aérienne, une première relance est
réalisée par fax 1 mois après envoi de la commande;
- pour les fournisseurs étrangers qui expédient
leurs colis par voie maritime, la première relance par fax intervient
1,5 à 2 mois après commande ;
- pour les fournisseurs locaux une relance est
réalisée par téléphone 1 mois après
commande.
Les commandes auprès des fournisseurs retenus à
l'issue de l'appel d'offres sont en général étalées
graduellement dans l'année ou passées en une seule fois en
fonction des capacités de stockage de la pharmacie, des délais de
livraison, des coûts des articles.
è Réception de la commande
La réception de la commande est assurée par une
commission dont les membres sont nommés par le directeur de
l'hôpital. Cette structure vérifie la réception effective
de la commande, la date de péremption, la conformité de la
livraison à la facture et au bon de commande. Lorsque la livraison est
conforme, la commission établit une fiche de réception.
Le dossier de commande ainsi que les produits
réceptionnés sont confiés aux différents agents
chargés de leur gestion pour un dernier contrôle.
Ils mettent ensuite à jour les fiches de stocks avant
de retourner le dossier au secrétaire comptable de la pharmacie. Les
"entrées" sont enregistrées sur la fiche de suivi de stock et les
produits rangés dans le magasin.
4.1.2.2 Certification et
liquidation de la facture
Le fournisseur adresse la facture (en trois exemplaires) au
Médecin chef de l'hôpital en général avant
réception de la marchandise. Après enregistrement et visa, elle
est transmise au service financier qui à son tour l'adresse à la
pharmacie.
Lorsque la marchandise livrée ou la prestation (dans le
cas du transport) sont jugées conformes (à la facture et au bon
de commande), le pharmacien procède à la certification de la
facture (en trois exemplaires) en y apposant son visa.
A la facture (3 exemplaires) certifiée doivent
être joints les documents suivants : un exemplaire du bon de
commande, la fiche de réception et un bordereau de livraison
visés. Ces documents sont transmis au service financier : c'est la
liquidation.
4.1.2.3. Ordonnancement ou
Mandatement
Elle s'effectue en plusieurs étapes :
- vérification des coordonnées administratives
et bancaires du fournisseur et l'imputation budgétaire (code
budgétaire) ;
- contrôle des montants arrêtés en chiffres
et en lettres et toutes les pièces justificatives;
- visa des factures.
Lorsque tous les éléments de contrôle sont
conformes, la facture est mise en condition de paiement.
4.1.2.4. Paiement de la
facture
Le paiement des factures est assuré par l'agent
comptable particulier de l'hôpital (ACP) au vu des états de
mandatement préparés par le service financier.
Théoriquement, le paiement intervient 90 à 120 jours après
réception de la marchandise. En pratique, il est souvent effectué
au delà des délais requis à cause des difficultés
de trésorerie très fréquentes de l'HPD.
4.1.3. Description du circuit du médicament
Au niveau de la pharmacie
4.1.3.1. La sélection
Le processus d'approvisionnement concerne les
médicaments figurant dans le Livret thérapeutique de
l'hôpital.
4.1.3.2. La détermination des
quantités
La méthode de quantification diffère selon qu'il
s'agit d'estimer des besoins annuels (dans le cadre d'un appel d'offres) ou des
besoins ponctuels.
Ø Quantification des besoins
annuels
Pour la quantification des besoins annuels pour un produit
donné, on utilise les données de consommation des deux
dernières années (A2 ; A1) et celles de l'année en
cours (A) fournies par l'informatique. On estime que les consommations
passées sont le reflet des besoins futurs. Ces données permettent
de calculer la consommation moyenne mensuelle théorique qui servira
alors de base d'estimation.
Lorsque les données de consommation ne sont pas fiables
(rupture de stocks pendant une longue période, « mouvements
de stocks » enregistrés avec du retard sur l'application
informatique), les valeurs chiffrées sont corrigées en tenant
compte du profil courant de consommation du produit concerné.
Consommation moyenne mensuelle (CMM) = [(A2) + (A1) +
A]/nombre total de mois de la période concernée ;
Quantité à commander = [CMM x 15] [stock
existant le jour de la commande + quantité déjà en
commande s'il y a lieu].
Les trois mois de consommation évaluée en sus
des besoins annuels (12 mois) constituent le stock de sécurité
nécessaire pour pallier à d'éventuels retards dans la
notification des marchés, à certaines défaillances du
fournisseur, aux délais de livraison longs ou à d'autres
impondérables.
Ø Commandes ponctuelles
La consommation moyenne mensuelle est déterminée
uniquement à partir des fiches de stocks lorsqu'elles sont bien
tenues.
- La quantité à commander est
déterminée grâce à des méthodes de calcul
simples :
La consommation moyenne mensuelle est ici calculée sur
deux ou trois mois à partir des- « sorties »
enregistrées sur les fiches de stocks : il suffit de les additionner et
de diviser le total par le nombre de mois que compte la période
concernée;
- la seconde méthode consiste à totaliser le
nombre « d'entrées » du produit sur une
période donnée, puis à soustraire du total obtenu le stock
existant à la fin de la période concernée et enfin
à diviser par le nombre de mois.
Quelque soit le mode de calcul utilisé, on multiplie le
nombre obtenu par le nombre de mois de stock à pourvoir.
4.1.3.3. L'acquisition
En fonction de la nature, du nombre et de la
quantité des produits que l'on souhaite acquérir, on
choisit, dans le code des marchés publics en vigueur, la
procédure d'achat requise. Trois procédures d'achat sont
utilisées par la pharmacie de l'HPD selon les préconisations du
Code des Marchés Publics du Sénégal :
- les achats sur simple facture ;
- les achats selon une procédure de mise en
concurrence ;
- les achats avec passation de marchés.
Ø Achats sur simple facture (sans passation de
marché)
Il consiste, pour un article donné, à
procéder à une commande ponctuelle chez un fournisseur ; ce
fournisseur est choisi à l'issu d'une demande de cotation,
c'est-à-dire que trois fournisseurs au moins sont consultés et
c'est le moins cher qui est retenu). La pharmacie a recours à ce type
d'approvisionnement lorsque le montant total de la commande
est inférieur ou égal à 3 millions de francs
CFA. En d'autres termes elle est applicable :
- pour de petites commandes (effectuées entre deux
grosses commandes, pour pallier à une mauvaise quantification des
besoins et éviter une rupture de l'approvisionnement) ;
- en cas de défaillance d'un fournisseur avec lequel on
avait engagé une procédure de marché ;
- en cas d'urgence (achat chez un grossiste répartiteur
local).
Ø Achats selon une procédure de mise en
concurrence restreinte
Lorsque le montant des fournitures est égal ou
supérieur à 3 millions de francs CFA mais inférieur au
seuil fixé par le code des marchés publics (15 millions de francs
CFA), il est fait recours à la procédure de mise en concurrence.
La pharmacie de l'HPD adresse des demandes de renseignements et de prix
à différents fournisseurs (au moins cinq). Le fournisseur le
moins disant est retenu.
Ø Achats avec passation de
marché
Lorsque le seuil (15 millions) des marchés publics est
susceptible d'être atteint, la procédure de passation d'un
marché est systématiquement engagée.
ï Marché sur appel d'offres
restreint
L'appel d'offres est le mode de passation de marché par
lequel l'autorité contractante choisit son cocontractant après un
appel public à la concurrence.
La procédure d'appel d'offres comporte cinq
étapes :
- publicité obligatoire organisée par la cellule
des marchés de l'hôpital (publication dans le quotidien
national) ;
- les fournisseurs intéressés par l'appel
d'offres se manifestent et une pré sélection est effectuée
par la pharmacie après renseignements sur les garanties techniques et
financières des candidats, les délais d'exécution des
prestations ;
- envoi du cahier des clauses administratives
particulières (CCAP préparé par la cellule des
marchés) et du cahier des clauses techniques particulières (CCTP
préparé par la pharmacie) aux fournisseurs pré
sélectionnés ; ce sont des dispositions contractuelles
écrites et relatives au marché ;
- examen des offres sur le plan technique (qualité des
produits, sérieux du laboratoire, informations relatives au produit) et
financier est fait par une Commission des Marchés de l'Hôpital
Principal de Dakar. Cette commission est composée :
ú d'un Président : le Gestionnaire de l'HPD
ou son adjoint ;
ú d'un membre siégeant à titre de
Directeur financier : le chef du service financier de l'HPD ou son
adjoint ;
ú d'un membre siégeant à titre de
responsable des services techniques : le Pharmacien chef ou son
adjoint ;
ú d'un membre siégeant à titre de
responsable des approvisionnements et marchés : le chef de service
de la cellule des marchés ou son adjoint ;
ú d'un membre représentant le Ministère
des Forces Armées (Tutelle) ;
ú d'un membre représentant le contrôleur
financier (dépend de la Présidence de la
République) :
ú d'un rapporteur.
La commission analyse les offres sur le plan administratif et
financier après avoir pris connaissance des propositions de la
commission technique; à l'issue de ce travail, un rapport de
présentation est rédigé, qui justifie le choix des
fournisseurs retenus.
Le dossier d'appel d'offres est ensuite transmis à la
Direction de Contrôle des Marchés Publics (DCMP). La DCMP est
rattachée au ministère de l'économie et des finances. Elle
valide ou non les choix de la commission d'appel d'offres. En cas de
validation, le projet de marché est retourné à
l'hôpital pour la notification du marché. Le marché est
finalement signé par les deux parties cocontractantes à savoir
l'HPD représenté par son Directeur et le fournisseur retenu
à l'issue du processus d'appel d'offres. La cellule des marchés
avise immédiatement les autres candidats du rejet de leurs offres.
ï Problèmes liés à la
passation des marchés
La procédure d'appels d'offres est lourde à
mettre en oeuvre et entraîne une lenteur dans la livraison des produits,
elle pourrait être à l'origine de fréquentes ruptures de
stocks. En plus des pénalités que l'hôpital serait
contraint à payer du fait du non respect des délais de paiement.
4.1.3.4. La gestion des stocks
Les médicaments sont stockés dans un grand hall
à deux niveaux :
- le premier niveau sert de magasin central ; ce magasin
dispose des étagères à 4 niveaux, leurs hauteurs sont
telles que les deux derniers niveaux sont difficiles à exploiter par
faute de dispositifs appropriés pour y accéder ;
- le deuxième niveau est pratiquement inaccessible par
faute de moyens adoptés d'élévateurs de charges ;
- La pharmacie dispose d'une seule salle climatisée
pour le stockage des produits sensibles à la chaleur tel que les
gants ;
- Les solutés massifs sont stockés dans une
salle dédiée située hors de l'immeuble de la pharmacie.
4.1.3.5. La dispensation
A l'HPD deux modes de dispensation des produits de
santé sont utilisés par le Servie de la Pharmacie: la
dispensation globalisée et la dispensation individuelle, nominative.
Ø La distribution globale
La délivrance de médicaments est
réalisée selon un calendrier tri-hebdomadaire sur la base de
cahiers de commande adressés par le service demandeur.
Ø La dispensation nominative
globalisée de médicaments aux unités de soins
La dispensation nominative globalisée est
effectuée dans le cadre de la distribution globale tri-hebdomadaire de
produits médico-pharmaceutiques ou en urgence au besoin. Elle est
effectuée sur la base de bons de commandes validées par les
médecins chefs des unités de soins ou par leurs
délégataires dûment mandatés à cet effet. Les
produits concernés sont certains antibiotiques (l'antibiogramme est
parfois exigé), des anticoagulants (enoxaparine), des
anti-ulcéreux (oméprazole).
Les demandes adressées à la pharmacie sont
minutieusement vérifiées par le surveillant (dont c'est une de
ses activités essentielles) ; toute demande non habituelle retient son
attention. Il étudie les demandes et selon le stock disponible,
décide de la quantité à délivrer.
Ensuite, les préparateurs et les magasiniers
exécutent les demandes en tenant compte des éventuelles
modifications opérées sur les quantités demandées
et replacent les caisses des services dans les casiers qui leur sont
attribués.
Les représentants des différents services
viennent récupérer leurs produits et s'assurent avant de partir
que le contenu correspond bien à la demande exprimée ou
modifiée.
Ø La
dispensation nominative et individuelle
· La
dispensation au profil des personnels de l'hôpital et de
leurs familles
La dispensation est effectuée au profit des personnels
de l'hôpital ou de leurs familles. Elle est faite sur présentation
d'une prescription faite par le médecin du personnel.
Ce médecin est tenu de prescrire des produits figurant
dans le Livret thérapeutique de l'hôpital. En cas de prescription
hors Livret ou d'absence d'équivalents, l'ordonnance est transmise au
médecin chef de l'hôpital (directeur de l'hôpital) qui
décide de l'achat ou non du médicament en question.
· Rétrocession au profit de malades
externes
La pharmacie de l'HPD est une PUI (pharmacie à usage
intérieur). Ses activités sont limitées à l'usage
particulier des malades hospitalisés dans l'établissement.
Cependant, elle a mis en place un système de rétrocession
à titre exceptionnel concernant uniquement les médicaments
anticancéreux. Elle est faite sur la base de la présentation
d'une ordonnance signée par un médecin habilité. Le
paiement est effectué par l'acheteur à la caisse centrale de
l'hôpital après présentation d'une facture émise par
la pharmacie. La délivrance du médicament est
réalisée par un pharmacien.
Le prix de rétrocession est validé par la
Directeur de l'hôpital sur proposition du pharmacien chef. Il tient
compte des frais inhérents à l'achat du médicament (prix
du produit + frais d'importation) par la pharmacie. Le prix de vente est
égal au prix d'achat majoré de 30 %.
· La dispensation des
Antirétroviraux (AR V) el des Antituberculeux
Depuis 2008, la pharmacie de l'HPD est chargée de la
dispensation gratuite des ARV aux malades suivis par le service des maladies
infectieuses de l'hôpital. Cette dispensation est assurée par un
pharmacien assisté d'un préparateur en pharmacie. Les commandes
d'ARV sont trimestrielles. Des locaux sont spécialement
aménagés pour la dispensation des anticancéreux et des ARV
afin de garantir la confidentialité.
Les antituberculeux sont aussi dispensés gratuitement aux
malades suivis à l'hôpital.
Au niveau des unités de
soins
4.1.3.6. La prescription
Dans les deux services, on note les étapes
suivantes:
Ø Etape 1 - A l'admission du patient, la
rédaction de l'histoire médicamenteuse
L'histoire médicamenteuse correspond au
récapitulatif des médicaments qui constituent le
traitement d'un patient avant son arrivée à
l'hôpital. Le médecin de l'Hôpital rencontre le patient et
rédige l'ordonnance d'entrée dans le dossier médical.
À cette étape, le médecin détermine les
médicaments qui seront prescrits et dispensés par
l'hôpital.
Ø Etape 2 - La prescription de
médicaments et la transcription de l'ordonnance
Le prescripteur (médecin) rédige une ordonnance
complète dans le support approprié (fiche de traitement), aucune
ordonnance verbale n'est acceptée, les traitements qui se poursuivent et
qui ne requièrent aucune modification durant tout le séjour ne
sont pas re-prescrits. Ceci n'est pas valable pour certaines
antibiothérapie où des prescriptions limitées et
circonstanciées sont exigées.
Ø Etapes 3 - Le relevé, la
retranscription et la transmission de l'ordonnance
Le (ou la) surveillant(e) du service ou la personne
autorisée (IDE), après les visites médicales se charge de
retranscrire sur un papier (planning des soins) toutes les prescriptions faites
résumant ainsi de manière horodatée les traitements
prévus par lits, ce document servira de base à l'équipe
soignante (infirmiers) pour la préparation et l'administration des soins
aux patients.
4.1.3.7. La détermination des besoins
au niveau du service
Pour les deux services, la détermination des besoins du
service en médicaments ne se base
sur aucune information fiable relative à la
consommation ou à la prescription. Les fiches de stock étant
inexistantes, le surveillant responsable de la pharmacie du service se fie
à son expérience et ses propres observations durant la semaine
pour apporter quelques modifications à la commande antérieure
soit par introduction d'un médicament à consommation
saisonnière soit en modifiant les quantités lorsqu'il constate
une augmentation de la demande du personnel pour un produit particulier ou s'il
dispose déjà d'un stock suffisant. Les données de la
prescription sont disponibles dans les fiches de traitement mais ne sont pas
exploitées. Pour les produits onéreux, ce sont les
médecins qui déterminent les besoins d'un patient nommé et
identifié par son numéro d'entrée, besoins que le
surveillant retranscrit sur un bon et fait signer par le médecin.
Ainsi, hormis les produits onéreux, il est très difficile de
savoir jusqu'à quel degré la commande du service, reflète
les besoins réels.
La commande se fait en remplissant le cahier de commande
hebdomadaire, la quantité demandée par produit est
précisée devant la case portant le nom de ce produit. La commande
se fait de façon tri-hebdomadaire (lundi, mercredi et vendredi)
pour la distribution globalisée ; pour la distribution nominative,
elle se fait chaque jour au besoin.
4.1.3.8. Réception, stockage et gestion des
stocks
v Les
responsables du stock du service
Ø Boufflers.
La surveillante du service est la responsable du stock et de
sa gestion, elle est supplée en cas d'absence par un IDE. Elle travaille
selon l'horaire normale, de 07h30' à 12h00 la matinée et de 14h
à 17h30' l'après midi; Elle détient également la
clé de l'armoire contenant les stupéfiants, pour les autres jours
ou elle n'est pas là (week-end, jours fériés ...),
elle met une partie de cette dotation à disposition du service de garde
qui en est responsable.
Ø Peltier.
Le surveillant du service est responsable du stock, il a les
mêmes horaires que la surveillante de Boufflers et joue les mêmes
rôles qu'elle.
v La
réception
Les produits livrés par la pharmacie de l'hôpital
sont contrôlés systématiquement à la
réception, lorsqu'une différence est constatée, la
pharmacie livre les quantités manquantes. Les produits livrés
sont accompagnés par le cahier de commande signé par le
surveillant de la pharmacie. Mais lorsqu'il s'agit d'une dispensation
nominative, les produits livrés par la pharmacie, sont
accompagnés du bon de commande contre signé par le surveillant de
la pharmacie.
v Le
stockage.
Le stockage se fait dans des armoires métalliques
placées dans le bureau du surveillant dans les deux services. Les
médicaments thermosensibles sont stockés dans un
réfrigérateur. Les conditions de stockage sont acceptables, il
n'y a pas de détérioration des produits, la rotation des produits
en fonction de la date de péremption est respectée.
L'accès au stock détenu dans les armoires est libre pour les IDE
chargés des soins qui ont d'ailleurs chacun une clé du bureau du
surveillant.
v La
délivrance des produits au personnel soignant
Les infirmiers ont accès aux armoires pour les
médicaments usuels, par contre pour certains médicaments, ils
reçoivent lorsqu'ils sont de service une dotation de la part du
surveillant et qu'ils gardent dans une armoire qui leur est
dédiée.
Pour les stupéfiants en injectables, le surveillant
charge le produit dans la seringue pour les infirmiers et garde les flacons
vides dans son armoire ; ces flacons vides lui permettront de justifier
l'utilisation du médicament au niveau de la pharmacie avant toute
nouvelle dotation.
Pour les équipes de nuit et les week-ends le
surveillant prépare leur dotation qu'il dépose dans une armoire
réservée à cet effet.
4.1.3.9. L'administration des médicaments aux
patients
v Le
relevé et la retranscription de l'ordonnance pour suivi de
l'administration
On procède quotidiennement à plusieurs
retranscriptions sur deux supports différents à
Peltier tandis qu'on procède à une
retranscription unique de l'ordonnance initiale sur
un support à Boufflers.
v
Préparation des médicaments dans l'unité de soins
Elle est faite en utilisant le planning des soins remplis qui
précise pour chaque salle (lit) les soins à faire par patient. Ce
planning est un document essentiel pour la sécurité des
soins ; elle ne doit pas comporter d'erreurs, c'est pour cela qu'une
procédure devrait organiser sa confection.
L'aide infirmière chargée de l'administration
des comprimés à Boufflers passe beaucoup de temps à la
confection des semainiers (qui sont d'ailleurs très insuffisants). Cette
confection est aussi à l'origine de stress pour les infirmières
car il peut y avoir des modifications de présentation ou de nom
commercial suite à des évènements liés à
l'approvisionnement (rupture de stocks, changement de fournisseur...).
v
L'administration des médicaments
L'infirmière utilise un chariot et/ou plateau sur
lequel sont disposés les semainiers et/ou les préparations et la
feuille résumant les prescriptions du jour. Elle déplace le
chariot de chambre en chambre et administre les médicaments aux patients
en inscrivant les doses administrées sur le support prévu
à cet effet.
Le recours aux chariots facilite le travail de
l'infirmière pour la distribution nominative. Toutefois, nos
observations montrent que ce type d'équipements est souvent
laissé à la porte des chambres des patients avec surveillance
partielle. L'accès relativement facile au contenu de ces chariots est
préoccupant ; c'est pour cela qu'une procédure devrait
organiser également cette étape.
En conclusion, le circuit du médicament à
l'Hôpital Principal de Dakar peut se résumer à travers les
schémas suivants. (Figure 4 et 5) :
Prescription
médicale
Patient
Armoire à pharmacie
de service
Commande à la
pharmacie avec cahier de commande
Administration
Préparation des doses à
administrer
Livraison des
médicaments de
l'armoire
Distribution des
médicaments commandés
Source : nous-mêmes
Figure 4 : Schéma du circuit du médicament
à l'HPD (distribution globale)
Prescription médicale
Patient
Commande à la
pharmacie avec bons
signé par le médecin
Armoire à pharmacie
de service
Administration
Préparation des doses à
administrer
Livraison des
médicaments de
l'armoire
Source : nous-mêmes
Figure 5 : Schéma du circuit du médicament
à l'HPD (distribution nominative globalisée)
4.2.
Analyse des résultats : points forts (PF) et points à
améliorer (PA) du circuit du médicament à l'HPD
4.2.1. Au niveau de la pharmacie
PF :
- Disponibilité du budget médicament ;
- Sélection faite sur la base du
livret thérapeutique de l'hôpital ;
- Processus d'acquisition normé ;
- Stocks bien gérés avec existence de fiche de
stocks renseignés à chaque mouvement ;
- Existence d'un logiciel ;
- Planning semestriel des inventaires ;
- Mode de dispensation maitrisé ;
- Existence de casiers identifiés,
sécurisés et accessibles pour chaque service .
PA :
- Fréquentes ruptures de médicaments ;
- Lourdeurs des dispositions du code de marchés publics
(contraintes des appels d'offre) entrainant un retard dans les
approvisionnements avec comme conséquence les fréquentes ruptures
de stocks ;
- Locaux (magasins) et matériels
(étagères) non adaptés pour recevoir un maximum de
stock ;
- Logiciel non renseigné immédiatement
après la dispensation (se fait une semaine après) ;
- Difficultés d'opérationnalisation de la
procédure de dispensation ;
- Pas de validation pharmaceutique systématique des
ordonnances.
4.2.2. Au niveau des unités de soins
4.2.2.1. La prescription
PF :
- Existence de protocoles thérapeutiques ;
- Utilisation des protocoles thérapeutiques ;
- Existence de support unique manuscrit pour toutes les
prescriptions et tous les prescripteurs (fiche de traitement) ;
- Pas d'ordonnance verbale.
PA :
- Ordonnances sur les fiches de traitement non signés
par le médecin, seuls les bons établis pour les produits non
disponibles en service et à prendre en pharmacie sont signés par
le médecin ;
- Retranscription des ordonnances de la fiche de traitement
sur un carton (planning des soins) par des IDE ou des aides
infirmiers ;
- Absence de procédure et de supports adaptés
pour normaliser cette étape de retranscription qui peut être
source d'erreurs.
4.2.2.2. La détermination des besoins au niveau
du service
PF :
- Existence de support avec des informations qualitatives sur
les médicaments à commander (cahier de commande).
PA :
- Absence de base de calcul pour la détermination des
quantités à commander ;
- Absence de procédure organisant cette
étape.
4.2.2.3. Réception, stockage et gestion des
stocks
PF :
- Mode de réception et de transport
des médicaments de la pharmacie vers le service maitrisé et
sécurisé ;
- Existence d'armoires adaptées pour le stockage des
médicaments ;
- Existence d'armoires dédiés et fermés
à clef pour les stupéfiants (gestion de la clé
assurée par une seule personne) ;
- Existence de réfrigérateurs pour les
médicaments thermosensibles.
PA :
- Absence de fiches de stock ;
- Absence de traçabilité des sorties de
médicaments des armoires ;
- Absence de procédures organisant la gestion des
médicaments dans les services ;
- Armoires de médicaments non sécurisé
dans les salles de soins (pas de clé). L'accès au stock doit
être strictement réglementé et difficile d'accès
pour les personnes non autorisées, afin de prévenir les vols et
toutes sortes d'abus et de rendre le responsable du stock redevable en cas de
disparition d'une partie du stock.
4.2.2.4. L'administration des médicaments aux
patients
PF :
- Existence de support permettant de tracer les soins
effectués sur un patient : ce support horodaté permet de
récapituler les soins par patient, ces soins ne sont plus
marqués sur les fiches de température pour des raisons de
confidentialité ; même si elle n'est pas signé et ne
comporte pas le nom de l'infirmier ayant administré les soins, elle a le
mérite d'être une ébauche de support pour l'assurance
qualité.
PA :
- Absence d'étape de double vérification entre
infirmières avant l'administration ;
- Absence de procédure organisant l'étape ;
la distribution nominative journalière repose sur le principe que le
circuit du médicament doit être géré en grande
partie par l'équipe pharmaceutique qui possède davantage de
compétences, mais dans ce contexte d'insuffisances de
spécialistes en pharmacie, le reflexe consiste à mettre en place
une procédure qui favorise une double vérification entre
infirmières avant administration.
TROISIEME PARTIE
DETERMINATION DES CAUSES ET LEUR PRIORISATION
IDENTIFICATION ET PRIORISATION DES SOLUTIONS
PLAN DE MISE EN OEUVRE
Chapitre 5 : Détermination/ analyse des causes et
leur priorisation
5.1.
Présentation des outils
Cette partie présente les instruments de base qui nous
ont permis de déterminer et d'analyser les causes ainsi que leur
priorisation. Pour cela, nous avons eu recours à des outils de
résolution de problèmes encore appelés outils de la
qualité.[6, 8, 47]
Ceux-ci permettent de réaliser les actions
correspondant aux différentes étapes de la méthode. Une
bonne connaissance de leur apport et de leur utilisation est nécessaire
pour mener à bien une démarche d'amélioration de la
qualité.
Parmi ces nombreux outils, on peut citer entre
autres :
q Vote pondéré : Technique
de sélection finale du problème ou de la solution à mettre
en oeuvre que le groupe souhaite résoudre en premier lieu. Il
évite, plus que le vote simple, les résultats ex æquo. Il
permet de sélectionner les idées les plus importantes, et de
choisir la solution à mettre en oeuvre.
Il est utilisé après un vote simple qui aura
réduit le nombre de problèmes ou de solutions identifiés.
Il peut aussi être utilisé directement, lorsque le nombre de
problèmes ou de solutions proposés reste inférieur
à 20. Cet outil permet d'éliminer les idées secondaires et
de se consacrer aux plus importantes. Il a la même fonction que
l'écrit d'un concours, il sélectionne les meilleurs, mais ne
décide pas des admis.
q Diagramme causes-effet : encore
appelé Diagramme d'ISHIKAWA: c'est une Arborescence
visualisant le problème d'un côté, et ses causes
potentielles, de l'autre. Cet outil a été créé et
diffusé par Kaoru Ishikawa, ingénieur japonais à l'origine
des cercles de qualité.
C'est un outil graphique qui sert à comprendre les
causes d'un défaut de qualité ; il sert à analyser le
rapport existant entre un problème et toutes les causes possibles.
Ce diagramme se présente sous la forme d'arêtes
de poisson classant les catégories de causes inventoriées selon
la loi des 5 M. Ce sont :
· Main-d'oeuvre : les professionnels de toute
catégorie, en y incluant la hiérarchie ;
· Matériel : l'équipement, les machines, le
petit matériel, les locaux ;
· Matière : tout ce qui est consommable ou
l'élément qui est à transformer par le processus ;
· Méthode : correspond à la façon de
faire, orale ou écrite (procédures, instructions) ;
· Milieu : environnement physique et humain, conditions
de travail, aspect relationnel.
Il est utilisé pour classer et visualiser clairement
l'ensemble des causes potentielles d'un problème donné, et
ultérieurement comme support de traçabilité au quotidien
des facteurs réels de dysfonctionnements.
q Diagramme de PARETO (diagramme
80/20) : Histogramme classant les causes d'un problème en ordre
décroissant, afin de mettre en évidence les causes principales.
Il s'appuie sur la loi empirique du 80/20 : environ 20 % de causes expliquent
souvent jusqu'à 80 % du problème.
Issu des analyses de l'économiste Vilfredo
PARETO (1848 - 1923) qui a conçu cette loi empirique
des 80/20 pour représenter l'importance relative de différents
faits, cet outil a été vulgarisé dans le domaine de la
qualité par Juran. [47]
Son Objectif est de représenter l'importance relative
des différentes causes d'un problème. Ce diagramme aide le groupe
de travail à avoir une même vision des priorités. Il est
utilisé pour classer et visualiser selon des critères
définis l'ensemble des causes potentielles d'un problème
donné.
En somme, ces méthodes doivent devenir comme de
réflexes face à tout problème posé. Ils permettent
en effet d'en catégoriser les tenants et aboutissants et de faciliter la
recherche de solution : si la formule consacrée « un
problème posé est déjà à moitié
résolu » est exacte, le fait de réaliser une analyse
claire, précise et rigoureuse débouche implicitement sur la
définition des solutions envisageables.
5.2.
Détermination et analyse des causes
Il faut entendre par causes, les facteurs susceptibles
d'influer sur le problème. En effet, l'analyse des résultats de
la description du circuit du médicament à l'HPD a permis
d'obtenir les causes plausibles du dysfonctionnement de ce circuit. Cette
étape consiste à classer et à analyser ces causes
inventoriées à l'aide du diagramme de causes-effet associé
à la méthode des 5M. Ce qui nous facilitera l'élaboration
du plan de mise en oeuvre de la solution choisie.
Ainsi, la classification des causes du dysfonctionnement du
circuit du médicament à l'HPD selon la loi des 5M donne ce qui
suit :
5.2.1. Causes liées
à la main d'oeuvre
§ Non participation des pharmaciens dans les réunions
de mise en place des thérapeutiques pour les patients ;
§ Manque de rigueur dans la gestion des stocks au niveau des
unités de soins ;
§ Absence de prise de conscience des infirmières sur
l'importance d'un circuit de médicament maitrisé et
sécurité ;
§ Manque de formation sur la maitrise du circuit du
médicament ;
§ Insuffisance de personnel.
5.2.2. Causes liées au matériel
§ Insuffisance d'armoires avec clef
sécurisé ;
§ Absence/insuffisance de supports aux différentes
étapes du circuit du médicament ;
§ Absence de semainiers ;
§ Absence de chariots adaptés pour les
soins ;
§ Inadaptation des locaux de stockage de la pharmacie
hospitalière ;
§ Insuffisance de monte charge adaptée pour le
magasin central de la pharmacie ;
§ Vétusté des infrastructures et du
matériel.
5.2.3. Causes liées aux méthodes
§ Absence de protocoles écrits à chaque
étape du circuit du médicament ;
§ Absence de supervision des activités de gestion des
médicaments dans les unités par la pharmacie ;
§ Contraintes liées à la réglementation
et au code des marchés.
5.2.4. Causes liées au milieu
§ Locaux non adaptés ;
§ Surcharge de travail ;
§ Manque d'entretien des locaux.
5.2.5. Causes liées à la matière
§ Rupture des stocks de médicaments ;
§ Insuffisance des supports ;
§ Insuffisance de temps.
Cette classification nous permet de construire le diagramme de
cause à effet, suivant :
Absence de protocoles écrits à chaque étape
du circuit du médicament
Contraintes liées à la réglementation et au
code des marchés
Non participation des pharmaciens dans les réunions de
mise en place des thérapeutiques pour les patients
Insuffisance de personnel
Manque de rigueur dans la gestion des stocks au niveau des
unités de soins
-
Absence de supervision des activités de gestion des
médicaments dans les unités par la pharmacie
Manque de formation sur la maitrise du circuit du
médicament
Absence de prise de conscience des infirmières sur
l'importance d'un circuit de médicament maitrisé et
sécurité
Manque d'entretien des locaux
Insuffisance d'armoires avec clef sécurisé
n
Surcharge de travail
Insuffisance de temps
Absence de chariots adaptés pour les soins
Absence de semainiers
b
Insuffisance des supports
Vétusté des infrastructures et du
matériel
Inadaptation des locaux de stockage de la pharmacie
hospitalière
Insuffisance de monte charge adaptée pour le magasin
central de la pharmacie
Locaux non adaptés
Rupture des stocks de médicaments
Absence/insuffisance de supports aux différentes
étapes du circuit du médicament
s
-
METHODE
MAIN D'OEUVRE
MATERIEL
MATIERE
MILIEU
DYSFONCTIONNEMENT
CIRCUIT DU MEDICAMENT
Figure 6 : Diagramme d'ISHIKAWA
Source : diagramme construit à partir des
données collectées
5.3. Hiérarchisation des
causes
Le groupe de travail était constitué des majors
des deux unités de soins, de la pharmacie et de nous-mêmes (total
= 4 personnes).
Après l'identification des causes à partir des
résultats, une synthèse a été faite avant leur
priorisation par le groupe nominal. Les principales retenues sont :
Ø Rupture des stocks de médicaments ;
Ø Absence de protocoles écrits à chaque
étape du circuit du médicament ;
Ø Manque de rigueur dans la gestion des stocks au
niveau des unités de soins ;
Ø Vétusté des infrastructures et du
matériel ;
Ø Absence de supervision des activités de
gestion des médicaments dans les unités par la
pharmacie ;
Ø Contraintes liées à la
réglementation et au code des marchés ;
Ø Manque de formation sur la maitrise du circuit du
médicament.
La priorisation des causes du problème s'est faite par
le biais d'un vote pondéré qui permet de choisir le
problème principal à analyser parmi une
présélection de plusieurs sujets retenus et du diagramme de
Pareto qui met en évidence les causes principales du problème par
ordre décroissant justifiant que 20% des causes expliquent souvent
jusqu'à 80% du problème. Les critères suivants ont
été utilisés, chacun d'eux ayant été
pondéré de 0 à 5 selon son importance :
§ la pertinence de la cause ;
§ le lien de la cause avec le problème ;
§ la possibilité d'agir sur la cause ;
§ l'impact que l'action sur la cause aura sur le
problème ;
Le tableau suivant présente la synthèse du vote
des six (04) membres du groupe.
Tableau IV: Priorisation des
causes du problème à l'HPD en juin 2011
|
Critères
Causes
|
Pertinence de la cause
|
Lien de la cause avec le problème
|
Possibilité d'agir sur la cause
|
Impact que l'action sur la cause aura sur le
problème
|
Score = somme des points
|
Rang
|
|
Rupture des stocks de médicaments
|
15
|
18
|
7
|
16
|
56
|
6ème
|
|
Absence de protocoles écrits à chaque étape
du circuit du médicament
|
25
|
25
|
25
|
25
|
100
|
1ère
|
|
Manque de rigueur dans la gestion des stocks au niveau des
unités de soins
|
21
|
23
|
16
|
17
|
77
|
3ème
|
|
Vétusté des infrastructures et du
matériel
|
17
|
19
|
10
|
14
|
60
|
5ème
|
|
Absence de supervision des activités de gestion des
médicaments dans les unités par la pharmacie
|
22
|
24
|
17
|
18
|
81
|
2ème
|
|
Contraintes liées à la réglementation et au
code des marchés
|
14
|
17
|
10
|
11
|
52
|
7ème
|
|
Manque de formation sur la maitrise du circuit du
médicament
|
20
|
21
|
15
|
16
|
72
|
4ème
|
Source : nous-mêmes
Tableau V: Hiérarchisation
des causes du problème à l'HPD en juin 2011 avec le diagramme
de PARETO
|
Natures des causes
|
Répartition des points
|
Fréquence des points du vote
pondéré
|
Fréquence cumulée
|
|
Absence de protocoles écrits à chaque
étape du circuit du médicament
|
100
|
(100/498=0,20*100=20) 20
|
20
|
|
Absence de supervision des activités de gestion des
médicaments dans les unités par la pharmacie
|
81
|
(81/498=0,16*100=16) 16
|
36
|
|
Manque de rigueur dans la gestion des stocks au niveau des
unités de soins
|
77
|
(77/498=0,16*100=16) 16
|
52
|
|
Manque de formation sur la maitrise du circuit du
médicament
|
72
|
(72/498=0,15*100=15) 15
|
67
|
|
Vétusté des infrastructures et du
matériel
|
60
|
(60/498=0,12*100=12) 12
|
79
|
|
Rupture des stocks de médicaments
|
56
|
(56/498=0,11*100=11) 11
|
90
|
|
Contraintes liées à la réglementation et au
code des marchés
|
52
|
(52/498=0,10*100=10) 10
|
100
|
|
Total
|
498
|
100
|
|
Source : nous-mêmes
Il ressort de ce tableau de priorisation des causes que,
« l'absence de protocoles écrits à chaque
étape du circuit du médicament » est retenue,
comme la cause principale des dysfonctionnements du circuit du
médicament à l'HPD. Pour mettre en évidence la cause
retenue avec la loi de PARETO, nous avons tracé le diagramme de
PARETO.

Source : nous-mêmes
Figure 7 : Diagramme de PARETO
Il ressort que 20% des causes du dysfonctionnement du circuit
du médicament à l'HPD sont du à « l'absence de
procédures écrites à chaque étape du circuit du
médicament », selon la loi de PARETO, ces 20% des causes
explique 80% du problème, par conséquent en trouvant une
solution aux 20% des causes on résout 80% des dysfonctionnements
observés dans le circuit du médicament à l'HPD.
Chapitre 6 : Identification
des solutions possibles et priorisation
Cette étape a consisté à :
- Inventorier les solutions possibles ;
- Analyser l'environnement en vue de l'application de la
solution appropriée retenue ;
- Prioriser les solutions ;
- Choisir la solution la plus appropriée pour
l'environnement en vue de la mise en oeuvre.
6.1.
Identification des solutions possibles
En résumé, les solutions majeures
proposées par le groupe de travail sont les suivantes :
Ø Mise en place de procédures et d'outils
nécessaires pour la gestion de chaque étape du circuit du
médicament à l'hôpital ;
Des procédures claires et la disponibilité des
différents supports devront assurer une bonne traçabilité
des opérations à chaque niveau, garantissant ainsi la
possibilité à tout instant de mesurer les écarts en vue
d'une amélioration continue du circuit de la prescription à
l'administration en passant par la dispensation.
Ø Former les surveillants des unités de
soins à la gestion des dotations de médicaments et assurer leur
supervision périodique ;
Le renforcement des compétences des gestionnaires de
stocks de médicaments au niveau des unités de soins leur
permettra entre autres de faire une expression quantitative des besoins
basés sur les consommations réelles, ce qui évitera le
gaspillage et les péremptions.
Ø Equiper la pharmacie et les services de soins de
matériels nécessaires pour une bonne gestion du circuit du
médicament ;
La révision des conditions de stockage de la pharmacie
et son équipement en matériel de manutention lui permettront
d'améliorer ses capacités de stockage et de dispensation; en
outre la dotation des services de soins en matériels suffisant pour
soins (chariot, semainiers, armoires, etc.) contribuera à
améliorer l'administration des médicaments.
Ø Faire un plaidoyer auprès du
ministère de la santé pour une intervention en faveur d'un
allègement du code des marchés pour les hôpitaux.
Un allègement des dispositions du code des
marchés publics pour les hôpitaux, contribuera à
améliorer la disponibilité des médicaments par la
réduction des ruptures de stocks.
6.2.
Priorisation des solutions et choix de la solution
Après l'identification des solutions possibles pouvant
remédier aux dysfonctionnements observés dans le circuit du
médicament, le groupe de travail a par la suite choisi la solution
préconisée comme prioritaire à l'aide du diagramme
multicritère. Il peut être défini comme une matrice se
présentant sous la forme d'un tableau à deux entrées
permettant d'analyser plusieurs sujets en fonction de critères
prédéterminés, pour réaliser un choix.
Les critères représentent les attributs subjectifs ou
objectifs qui caractérisent les éléments de
choix.[47]
Ce diagramme est utilisé soit pour
effectuer le choix d'un problème prioritaire, parmi les
dysfonctionnements retenus par un vote pondéré ; soit pour
décider de la meilleure solution, parmi celles proposées par le
groupe de travail.
Tableau VI : Critères
de choix de la solution à l'HPD en juin 2011
|
Le coût
|
|
L'acceptabilité
|
|
|
Solution à coût faible :
|
4
|
Solution très acceptable :
|
4
|
|
Solution à coût acceptable :
|
3
|
Solution acceptable :
|
3
|
|
Solution à coût cher :
|
2
|
Solution assez acceptable :
|
2
|
|
Solution à coût très cher :
|
1
|
Solution moins acceptable :
|
1
|
|
La faisabilité
|
|
L'impact
|
|
|
Solution très facile à réaliser :
|
4
|
Solution avec beaucoup d'impact :
|
4
|
|
Solution est réalisable :
|
3
|
Solution bénéfique :
|
3
|
|
Solution est possible :
|
2
|
Solution avec peu d'impact :
|
2
|
|
Solution est difficile :
|
1
|
Solution sans impact :
|
1
|
|
Le délai d'exécution
|
|
|
|
|
Réalisation très rapide :
|
4
|
|
|
|
Réalisation rapide :
|
3
|
|
|
|
Réalisation moins rapide :
|
2
|
|
|
|
Réalisation dépassée :
|
1
|
|
|
Source : [47]
Pour bien appréhender la meilleure solution, chaque
membre du groupe de travail doit coter chacune des solutions à partir
des critères ci-dessous. Pour cela, un tableau de priorisation est
élaboré dont un exemplaire a été donné
à chaque participant pour l'évaluation.
Il faut noter que chaque critère est coté de 1
à 4 pour chacune des solutions identifiées. Ce
sont :
Tableau VII: Récapitulatif du
choix de la solution prioritaire par le Diagramme multicritère à
l'HPD en juin 2011
|
Critères
|
Faisabilité
|
Coût
|
Délais de réalisation
|
Acceptabilité
|
Impact
|
total
|
Rang
|
|
Solutions proposées
|
|
Mise en place de procédures et d'outils
nécessaires pour la gestion de chaque étape du circuit du
médicament à l'hôpital
|
4+3+4+4=15
|
4+4+4+4=16
|
4+4+2+1=11
|
4+4+4+4=16
|
4+4+4+4=16
|
74
|
1ère
|
|
Former les surveillants des unités de soins à
la gestion des dotations de médicaments et assurer leur supervision
périodique
|
4+3+3+3=13
|
3+3+3+4=13
|
3+3+2+1=9
|
4+3+4+3=14
|
4+3+4+3=14
|
63
|
2ème
|
|
Equiper la pharmacie et les services de soins de matériels
nécessaires pour une bonne gestion du circuit du
médicament
|
3+4+3+2=12
|
4+3+4+3=14
|
2+2+1+1=6
|
3+3+4+2=12
|
3+3+3+3=12
|
56
|
3ème
|
|
Faire un plaidoyer auprès du ministère de la
santé pour une intervention en faveur d'un allègement du code des
marchés pour les hôpitaux
|
2+3+2+2=9
|
3+3+3+3=12
|
1+2+1+1=5
|
2+3+3+2=10
|
2+3+2+3=10
|
46
|
4ème
|
Source : nous-mêmes
Au terme de cet exercice ; la solution
« Mise en place de procédures et d'outils
nécessaires pour la gestion de chaque étape du circuit du
médicament à l'hôpital » est
apparue prioritaire. Elle va consister schématiquement
à élaborer , mettre en oeuvre et évaluer les
procédures et les outils nécessaires à une bonne maitrise
du circuit du médicament à l'hôpital afin de s'assurer que
les bons médicaments sont prescrits, dispensés et
administrés aux bons patients, au bon moment, avec un rapport
bénéfice/ risque optimum pour le patient.
Chapitre 7 : Plan de mise en
oeuvre de la solution retenue
Dans ce chapitre, après avoir justifié le plan
et présenté ses objectifs, nous allons présenter tour
à tour :
- son cadre logique ;
- son plan opérationnel ;
- le chronogramme des activités.
Pour sa réalisation, nous avons utilisé la
technique de structuration de l'information sur la base des questions suivantes
qui doivent être abordées systématiquement l'une
après l'autre :
Quoi ? : Que voulons-nous faire ?
Qui ? : Qui est concerné dans la mise
en oeuvre de la solution préconisée ?
Qui va faire quoi dans ce projet ?
Où ? : Dans quel(s) secteur(s)
l'action va-t-elle être réalisée ?
Quand ? : À quel moment l'action
devra-t-elle être mise en application ? Sur quelle durée ou
à quelle fréquence ?
Comment? : Comment allons-nous
procéder, en termes d'étapes, de modalités de
réalisation, de moyens associés ?
7.1.
Justification du choix de la solution
Le choix de la « Mise en place de
procédures et d'outils nécessaires pour la gestion de chaque
étape du circuit du médicament à
l'hôpital » est justifié par plusieurs
raisons.
D'abord, le score élevé de sa faisabilité
technique est un facteur très important pour sa mise en oeuvre en
comparaison avec celui des autres solutions non moins importantes. Le choix a
également été guidé par le fait que le coût
nécessaire à sa réalisation est relativement faible et son
délai de réalisation court.
Par ailleurs, cette solution cadre parfaitement avec la
politique et les objectifs qualité de l'HPD ; elle se situe
à l'étape « Conception du Système de Management
de la Qualité » de la démarche de certification ISO
9001 dans laquelle l'HPD s'est inscrit notamment dans son volet
« rédaction de la documentation : procédures,
modes opératoire, manuel qualité ».
[30]
En effet, la mise en place des procédures et leurs
respects permettra d'assurer une meilleure traçabilité des
médicaments au sein de l'établissement, ce qui réduira en
conséquence les erreurs médicamenteuses du fait justement que les
agents seront d'avantages responsables des actes qu'ils posent ;
d'emblée cette activité va permettre une meilleure maitrise de la
documentation et des risques iatrogènes par une amélioration
continue des offres de services en vu de la satisfaction des clients.
Cependant, vu l'écart de points entre les solutions
classées en 2ème et 3ème positions,
il serait intéressant, dès que ce sera faisable techniquement et
financièrement, de les mettre aussi en oeuvre pour assurer le processus
support de la solution retenue.
7.2.
Les objectifs du projet
7.2.1. Objectif général
Assurer la maîtrise documentaire, en élaborant
des protocoles écrits du circuit du médicament à
l'Hôpital Principal de Dakar d'ici décembre 2012.
7.2.2. Objectifs spécifiques
1. Elaborer une procédure et les supports
associés pour la dispensation des médicaments à la
pharmacie d'ici à décembre 2012 ;
2. Elaborer une procédure et les supports
associés pour les commandes de médicaments (calcul des
quantités à commander) d'ici à décembre
2012 ;
3. Elaborer une procédure et les supports
associés pour la réception (transport inclut) et le stockage des
médicaments d'ici à décembre 2012 ;
4. Elaborer une procédure et les supports
associés pour la gestion des médicaments dans les services d'ici
à décembre 2012 ;
5. Elaborer une procédure et les supports
associés pour la délivrance des médicaments aux personnels
soignants dans les services d'ici à décembre 2012 ;
6. Elaborer une procédure et les supports
associés pour l'administration des médicaments dans les services
d'ici à décembre 2012 ;
7. Former 2 personnes à la pharmacie et 4 personnes par
service dans les deux services (Boufflers et Peltier) à l'utilisation de
ces procédures d'ici à décembre 2012.
7.3.
Cadre logique
C'est une Matrice qui résume d'une manière
logique le plan général d'un projet en exposant les
éléments clés compris dans les différents niveaux
de sa planification.[47]
Il permet d'identifier et formuler logiquement les
éléments clés d'un projet suite à l'identification
des problèmes et besoins.
Il expose de façon claire et synthétique le plan
général du projet en un seul cadre
Il permet d'identifier les facteurs clés qui
conditionnent la réussite du projet
Il fournit une base pour assurer le suivi et
l'évaluation du projet
Il fournit un résumé et un document de
référence pour informer les personnes, qui travaillent sur le
projet, les bailleurs, les bénéficiaires, autres acteurs.
C'est un tableau constitué de quatre colonnes et
quatre lignes (cinq pour certaines institutions) et possède deux
structures logiques : la logique verticale et la logique horizontale.
7.3.1. Logique verticale
Elle comprend quatre (ou cinq) lignes qui décrivent les
éléments suivants :
- l'objectif global ou sectoriel du projet, c'est le but
auquel le projet cherche à contribuer sans l'atteindre à lui seul
dans un laps de temps du projet. Il donne sens au projet et répond
à la question « pourquoi fait-on ce
projet ? » ;
- l'objectif spécifique ou objectif du projet,
décrit ce que le projet vise à atteindre ;
- les résultats ou produits obtenus à travers
les activités, décrivent ce que le projet doit produire pour
atteindre l'objectif spécifique ;
- les activités, ce que le projet doit mettre en oeuvre
pour produire les résultats.
7.3.2. La logique horizontale
Elle comprend quatre colonnes qui décrivent les
éléments suivants :
- l'hiérarchie des objectifs (H.O) ou logique
d'intervention (L.I) ;
- les indicateurs objectivement vérifiables
(I.O.V) ; Comment pouvons nous savoir si l'objectif/résultat
planifié a été atteint? Comment vérifier le
succès ;
- les moyens de vérification (M.V) ou sources et moyens
de vérification (S.M.V) ; Comment devrait être
collectée l'information? Qui devrait fournir/collecter l'information? A
quelle fréquence devrait-elle être fournie?;
- les conditions critiques (C.C) ou Hypothèses ou
Suppositions : sont les facteurs externes sur lesquels le projet n'a pas
de prise et qui sont susceptibles d'entraver la mise en oeuvre du projet et sa
viabilité à long terme.
Tableau VIII: Cadre logique pour
la mise en oeuvre de la solution retenue à l'HPD en juin 2011
|
Titre du projet : Elaboration de
procédures et supports associés du circuit du
médicament
|
Durée d'exécution : 1an
|
|
Site du projet : Hôpital Principal de
Dakar
|
cibles: Les prestataires de soins et le
personnel de la pharmacie hospitalière
|
|
Hiérarchisation des objectifs (HO) ou logique
d'intervention (LI)
|
Indicateurs
Objectivement
Vérifiables (IOV)
|
Sources de vérification (SV)
|
Conditions critiques (CC) ou hypothèses ou
suppositions
|
|
OG : Assurer la maitrise
documentaire du circuit du médicament à l'Hôpital Principal
de Dakar d'ici décembre 2012
.
|
Taux des enregistrements
|
Enquête de terrain ou d'évaluation ;
Registres d'activités des services
|
Engagement de la direction
Stabilité politique et soutien du programme de
qualité
|
|
OS1 : Elaborer une procédure
et les supports associés pour la dispensation des médicaments
à la pharmacie d'ici à décembre 2012.
|
Disponibilité de la procédure et des supports
validés pour la dispensation des médicaments
|
Rapport d'activités, Manuel des procédures
|
Disponibilité des participants, de la cellule
qualité;
Disponibilité des ressources financières
|
|
OS2 : Elaborer une procédure
et les supports associés pour les commandes de médicaments
(calcul des quantités à commander) d'ici à décembre
2012.
|
Disponibilité de la procédure et des supports
validés pour la commande des médicaments.
|
Rapport d'activités, Manuel des procédures
|
Disponibilité des participants, de la cellule
qualité;
Disponibilité des ressources financières
|
|
OS3 : Elaborer une procédure
et les supports associés pour la réception (transport inclut) et
le stockage des médicaments d'ici à décembre
2012
|
Disponibilité de la procédure et des supports
validés pour la réception et le stockage des
médicaments.
|
Rapport d'activités, Manuel des procédures
|
Disponibilité des participants, de la cellule
qualité;
Disponibilité des ressources financières
|
|
OS4 : Elaborer une procédure
et les supports associés pour la gestion des médicaments dans les
services d'ici à décembre 2012.
|
Disponibilité de la procédure et des supports
validés pour la gestion des médicaments.
|
Rapport d'activités, Manuel des procédures
|
Disponibilité des participants, de la cellule
qualité;
Disponibilité des ressources financières
|
|
OS5 : Elaborer une procédure
et les supports associés pour la délivrance des
médicaments aux personnels soignants dans les services d'ici à
décembre 2012.
|
Disponibilité de la procédure et des supports
validés pour la délivrance des médicaments.
|
Rapport d'activités, Manuel des procédures
|
Disponibilité des participants, de la cellule
qualité;
Disponibilité des ressources financières
|
|
OS6 : Elaborer une procédure
et les supports associés pour l'administration des médicaments
dans les services d'ici à décembre 2012
|
Disponibilité de la procédure et des supports
validés pour l'administration des médicaments.
|
Rapport d'activités, Manuel des procédures
|
Disponibilité des participants, de la cellule
qualité;
Disponibilité des ressources financières
|
|
OS7 : Former 2 personnes à la
pharmacie et 4 personnes par service dans les deux services (Boufflers et
Peltier) à l'utilisation de ces procédures d'ici à
décembre 2012
|
Nbre de participants formés ; Nbre d'ateliers de
formations animées,
|
Rapport d'activités, Cahiers de modules
|
Disponibilité des participants, Disponibilité des
ressources financières
|
|
Résultats attendus :
- la procédure de dispensation et les supports
associés sont rédigés et disponibles
-la procédure des commandes et les supports
associés sont rédigés et disponibles;
- la procédure de réception et de stockage et les
supports associés sont rédigés et disponibles;
- la procédure de gestion dans les services et les
supports associés sont rédigés et disponibles
- la procédure de délivrance des médicaments
aux personnels et les supports associés sont rédigés et
disponibles;
- la procédure d'administration des médicaments et
les supports associés sont rédigés et disponibles;
- le personnel des services et de la pharmacie sont formés
sur l'utilisation des procédures écrites
|
-Pourcentage des agents formés sur l'utilisation des
procédures ;
-Nbr de manuels disponibles par procédures
-Nbr de supports disponibles par procédures
|
Données statistiques, rapport de d'évaluation.
|
Motivation et conditions de travail satisfaisantes et sans
risques.
Engagement de la direction
|
|
Activités :
-Identifier un comité de rédaction pour chaque
procédure et supports
-Choisir un animateur par comité
-Faire une revue documentaire
-Elaborer un programme de rédaction
-Elaborer les procédures et les supports
-Tester les procédures et les supports
-Valider les procédures et les supports
-Identifier le personnel cible à former,
-Elaborer un programme de formation,
-Choisir l'animateur
-Organiser les ateliers de formation,
-Suivre et superviser l'utilisation des procédures et des
supports
|
Taux de réalisation par étape
|
Compte rendu des étapes
Budget de l'HPD
|
Adhésion du personnel
Disponibilité du personnel
|
Source : nous-mêmes
7.4.
Plan opérationnel
Un plan opérationnel ou plan de développement,
s'appuie sur la stratégie définie préalablement, et
constitue en quelque sorte sa mise en application.
Cette partie doit présenter les opérations
requises pour la mise en oeuvre du projet.
Tableau IX: Plan
opérationnel de la solution retenue à l'HPD en juin 2011
|
Stratégie globale : Elaboration de
procédure et de supports
|
|
Objectif général : Assurer la
maitrise documentaire du circuit du médicament à l'Hôpital
Principal de Dakar d'ici décembre 2012.
|
|
OS1, OS2, OS3, OS4, OS5 et
OS6 : Elaborer les procédures et les supports
associés pour la dispensation, les commandes, la
réception/stockage, la gestion, la délivrance, l'administration
des médicaments d'ici à décembre
2012..
|
|
Activités
|
Cibles
|
Supports / SV
|
Période d'exécution
|
Ressources humaines
|
Ressources matérielles
|
Ressources financières
|
Structures
Responsables
|
|
1.1 Identifier un comité de rédaction pour chaque
procédure et supports
|
Les PS
|
Feuilles d'identifi
cation
|
Janv 2012
|
Direction
Service qualité
Les resp. des services
|
Matériel didactique
|
Budget de l'HPD
|
HPD
|
|
1.2. Choisir un animateur par comité.
|
Les PS
|
Feuilles d'identifi
cation
|
Janv 2012
|
idem
|
Matériel didactique
|
idem
|
idem
|
|
1.3. Faire une revue documentaire.
|
Les PS
|
Les modules de formation
|
Fev 2012
|
idem
|
Matériel didactique
|
idem
|
idem
|
|
1.4. Elaborer un programme de rédaction.
|
Les PS
|
Le Programme
|
Mars 2012
|
Le comité
Consultant
|
idem
|
idem
|
idem
|
|
1.5. Elaborer les procédures et les supports
|
Les PS
|
Procédure/
supports
Manuel de procédure
|
Avril 2012
|
Le comité
|
Matériel didactique,
Moyens logistiques
|
Budget HPD
|
HPD
|
|
1.6. Valider les procédures et les supports.
|
idem
|
Rapport de validation
|
Mai 2012
|
Service qualité
Direction.
|
idem
|
idem
|
HPD
|
|
OS7 : Former 2
personnes à la pharmacie et 4 personnes par service dans les deux
services (Boufflers et Peltier) à l'utilisation de ces procédures
d'ici à décembre 2012
|
|
2.1. Identifier le personnel cible à former.
|
Les PS,
Agents de la pharmacie
|
Liste des participants
|
Juin 2012
|
Direction
|
Matériel didactique
|
Budget HPD
|
HPD
|
|
2.2. Elaborer un programme de formation.
|
Les PS
|
Calendrier
|
Juin 2012
|
Comité
Consultants
Formateurs
|
Matériel didactique,
Moyens didactiques
|
Budget du HPD
|
HPD
|
|
2.3. Choisir l'animateur.
|
Les PS
|
Liste d'identification
|
Juin 2012
|
Direction
comité
Les animateurs.
|
Matériel didactique,
Moyens logistiques.
|
Budget HPD
|
HPD
|
|
2.4. Organiser les ateliers de formation
|
Les PS
|
Module de formation
Liste de présence
|
Juillet 2012
|
les formateurs le personnel d'appui
Les animateurs.
|
Matériel didactique, moyens logistiques.
|
Budget HPD
|
HPD
|
|
2.5. Suivre et superviser l'utilisation des procédures et
des supports.
|
Les PS
|
Rapport d'activités
|
Sept 2012
|
Chefs services
Service qualité
|
idem
|
Budget HPD
|
HPD
|
Source : nous-mêmes
7.5. Budget détaillé
Tableau X : Budget du plan
de mise en oeuvre de la solution retenue à l'HPD en juin 2011
|
DESIGNATION
|
QUANTITE /
NOMBRE
|
PRIX
UNITAIRE
|
MONTANT
(FCFA)
|
|
1-Organisation des ateliers de
rédaction
|
-
|
-
|
284 200
|
|
1.1-Préparatifs
|
-
|
-
|
45 000
|
|
Revue documentaire
|
03pers
|
15 000
|
45 000
|
|
Identification des participants
|
1 pers
|
PM
|
PM
|
|
Location de salle
|
10jours
|
PM
|
PM
|
|
1.2-Matériel didactique
|
-
|
-
|
34 200
|
|
Papier Rame A4
|
03
|
3 500
|
10 500
|
|
Bloc-notes
|
07
|
1 050
|
735 0
|
|
Bic
|
07
|
100
|
700
|
|
Crayon
|
07
|
50
|
350
|
|
Gomme
|
07
|
100
|
700
|
|
Marqueurs
|
04
|
400
|
1 600
|
|
Chemises dossier
|
10
|
1 300
|
13000
|
|
1.3-Pauses café et déjeuner
|
|
|
105 000
|
|
Pause café
|
07/10jrs
|
500
|
35 000
|
|
Pause déjeuner
|
07/10jrs
|
1 000
|
70 000
|
|
1.4-Déplacements et perdiems
|
-
|
-
|
100 000
|
|
Frais de déplacement participants
|
05/10jrs
|
PM
|
PM
|
|
Perdiems participants
|
05/10jrs
|
PM
|
PM
|
|
Perdiems Consultant
|
01/05jrs
|
20 000
|
100 000
|
|
2- Formation des prestataires
|
|
|
110 100
|
|
2.1-Préparatifs
|
-
|
-
|
45 000
|
|
Préparation module de formation
|
03pers
|
15 000
|
45 000
|
|
Identification des participants
|
1 pers
|
PM
|
PM
|
|
Location de salle
|
10jours
|
PM
|
PM
|
|
2.2-Matériel didactique
|
-
|
-
|
50 100
|
|
Papier Rame A4
|
03
|
3 500
|
10 500
|
|
Bloc-notes
|
10
|
1 050
|
10 500
|
|
Bic
|
10
|
100
|
7 000
|
|
Crayon
|
10
|
50
|
500
|
|
Gomme
|
10
|
100
|
7 000
|
|
Marqueurs
|
04
|
400
|
1 600
|
|
Chemises dossier
|
10
|
1 300
|
13000
|
|
2.3-Pauses café et déjeuner
|
|
|
15 000
|
|
Pause café
|
10/1jrs
|
500
|
5 000
|
|
Pause déjeuner
|
10/1jrs
|
1 000
|
10 000
|
|
2.4-Déplacements et perdiems
|
-
|
-
|
PM
|
|
Frais de déplacement participants
|
08/1jrs
|
PM
|
PM
|
|
Perdiems participants
|
08/1jrs
|
PM
|
PM
|
|
Perdiems Formateurs
|
02/1jrs
|
PM
|
PM
|
|
3-Organisation des supervisions
|
|
|
PM
|
|
Conception plan annuel de supervision
|
02
|
PM
|
PM
|
|
Supervisions trimestrielles
|
04
|
PM
|
PM
|
|
|
|
|
|
TOTAL DES ACTIVITES 1 + 2 + 3
|
-
|
-
|
394300
|
Source : nous-mêmes
7.6. Chronogramme des activités
C'est un tableau permettant de disposer d'un important cadre
de référence pouvant être utilisé par tous les
membres du personnel. Il informe d'une manière concise sur ce que
l'équipe de gestion fera et quand elle le fera. Il permet
également d'examiner aisément l'ordre d'exécution des
activités tel que planifié.
Tableau 11 :
Chronogramme
Tableau XI : Chronogramme des
activités / Diagramme de GANTT
|
MOIS DE L'ANNEE
|
Responsables
|
|
Activités
|
J
|
F
|
M
|
A
|
M
|
J
|
J
|
A
|
S
|
O
|
N
|
D
|
|
|
OS1, OS2, OS3, OS4, OS5 et
OS6 : Elaborer les procédures et les supports
associés pour la dispensation, les commandes, la
réception/stockage, la gestion, la délivrance, l'administration
des médicaments d'ici à décembre
2012...
|
|
1.1 Identifier un comité de rédaction pour chaque
procédure et supports
|
|
|
|
|
|
|
|
|
|
|
|
|
Direction HPD, surveillant du service
|
|
1.2. Choisir un animateur par comité.
|
|
|
|
|
|
|
|
|
|
|
|
Direction, surveillant du service
|
|
1.3. Faire une revue documentaire.
|
|
|
|
|
|
|
|
|
|
|
|
comité , service qualité
|
|
1.4. Elaborer un programme de rédaction.
|
|
|
|
|
|
|
|
|
|
|
|
|
Direction comité
|
|
1.5. Elaborer les procédures et les supports
|
|
|
|
|
|
|
|
|
|
|
|
comité
|
|
1.6. Valider les procédures et les supports.
|
|
|
|
|
|
|
|
|
|
|
|
Idem
|
|
OS7 : Former 2
personnes à la pharmacie et 4 personnes par service dans les deux
services (Boufflers et Peltier) à l'utilisation de ces procédures
d'ici à décembre 2012
|
|
2.1. Identifier le personnel cible à former.
|
|
|
|
|
|
|
|
|
|
|
|
|
Direction du , surveillant du service
|
|
2.2. Elaborer un programme de formation.
|
|
|
|
|
|
|
|
|
|
|
|
Formateurs
|
|
2.3. Choisir l'animateur.
|
|
|
|
|
|
|
|
|
|
|
|
Direction
|
|
2.4. Organiser les ateliers de formation
|
|
|
|
|
|
|
|
|
|
|
|
Formateurs
|
|
2.5. Suivre et superviser l'utilisation des procédures et
des supports.
|
|
|
|
|
|
|
|
|
|
|
|
Chefs services, service qualité
|
Source : nous-mêmes
7.7.
Suivi et Evaluation du plan
Le suivi permettra aux dirigeants de voir si le plan de mise
en oeuvre se déroule comme prévu : identification des
progrès, des écarts, des difficultés dans la mise en
oeuvre afin de les analyser et d'apporter des réajustements
nécessaires.
L'évaluation quant à elle, permettra de mesurer
l'impact du plan sur les performances de l'hôpital en matière de
soins de qualité.
La durée courte de notre stage ne pouvant pas nous
permettre de suivre le plan proposé nous-mêmes, nous avons
cependant défini quelques indicateurs pour le suivi et
l'évaluation :
Ø Proportion des procédures
rédigées, validés et disponibles ;
Ø proportion de participants formés ;
Ø proportion de supervisions
réalisées ;
Ø Proportion d'agents formés qui
respectent les procédures.
|
Libellé de l'indicateur
|
Mode de calcul
|
Cible
|
Source de vérification
|
Fréquence ou période de collecte des
données
|
Responsable
|
|
Numérateur
|
Dénominateur
|
|
Proportion des procédures rédigées,
validés et disponible
|
Nombre de procédures /supports rédigées
|
Nombre de procédures /supports prévu pour
être rédigées
|
85%
|
Liste des procédures de l'établissement,
Manuel de procédures
|
Fin juin 2012
|
Responsable qualité
|
|
Proportion de participants formés
|
Nombre de participants formés
|
Nombre de participants prévus pour être
formés
|
85%
|
- Liste de présence des participants
-Plan de mise en oeuvre
|
Fin déc. 2012
|
Responsable qualité
|
|
Proportion de supervisions réalisées
|
Nombre de supervisions réalisées
|
Nombre de supervisions prévues
|
95%
|
-Rapport de supervisions
-Plan de mise en oeuvre
|
Semestrielle
|
Chefs services
|
|
Proportion d'agents formés qui respectent les
procédures
|
Nbr d'agents qui respectent les procédures
|
Nbr d'agents formés aux procédures
|
95%
|
Rapports d'enquêtes
|
Semestrielle
|
Responsable qualité
|
Tableau XII: Plan de suivi et évaluation
du projet de mise en oeuvre de la solution retenue à l'HPD en juin
2011
Source : nous-mêmes
RECOMMANDATIONS
Au terme de ce travail, nous formulons les recommandations
suivantes :
Ø A l'endroit du ministère de la
santé :
Faire un plaidoyer auprès de qui de droit pour un
allègement des dispositions du code des marchés publics pour les
hôpitaux.
Ø A l'endroit des responsables de
l'HPD
Nous proposons ici quelques axes d'amélioration qui
pourront servir de termes de référence pour la rédaction
des procédures et supports associés :
Prescription
· Disposer d'une liste des prescripteurs et d'un registre
des signatures à jour (affaires médicales) ;
· Améliorer le support de prescription des
antibiotiques en imposant un antibiogramme pour certains antibiotiques de
réserve ;
· Améliorer la gestion des médicaments
personnels aux patients ; rédiger une procédure de gestion des
médicaments personnels des patients dans les services de soins ;
l'application de cette procédure relèvera de la
responsabilité des cadres de santé ;
· Mettre en place un support unique de prescription afin
d'éviter toute retranscription source d'erreur y compris les services
informatisés (procédure dégradée en cas de panne
informatique) ;
· Mettre en place un logiciel de prescription afin
d'améliorer la formulation de la prescription (champs obligatoires) et
autoriser une meilleure accessibilité aux historiques de
prescription ;
· Mettre à la disposition de tous les
prescripteurs le livret pharmaceutique à travers le système
d'information documentaire (service informatique) ;
· Adopter un libellé unique par molécule
commun à tous les professionnels et systèmes informatiques
(livret thérapeutique, prescription informatisées...) ;
· Mettre à la disposition de tous les
prescripteurs le Vidal en ligne (service informatique) ;
· Installer la base de données interfacée
au logiciel de prescription (service informatique) ;
· Utiliser le réseau informatique intranet afin
de mettre à la disposition des prescripteurs l'ensemble de la
documentation pharmaceutique (service informatique) ;
· Doter tous les médecins d'ordonnances
sécurisées permettant la prescription de stupéfiants
(affaires médicales) ;
· Rédiger des protocoles thérapeutiques
afin d'harmoniser les pratiques de prescription.
Dispensation
· Systématiser à la pharmacie l'envoi aux
prescripteurs et aux IDE des fiches de liaison de demande de produits non
stockés et s'assurer de leur présence effective dans le dossier
patient ;
· Mettre en place un support unique de prescription
contenant les informations nécessaires à la validation
réglementaire des prescriptions par les préparateurs, notamment
le nom et la signature des prescripteurs ;
· Sécuriser le transport des médicaments
entre les services et la pharmacie ;
· Installer progressivement un logiciel dans tous les
services de soins afin que la pharmacie puisse analyser, valider les
prescriptions et communiquer avec les prescripteurs en temps réel.
Administration
· Concevoir en groupe de travail pluridisciplinaire un
support unique d'administration permettant l'identification de l'IDE (supports
de prescription-administration) ;
· Mettre en place un système de recueil de
déclaration de non-conformité secondaire à un
dysfonctionnement dans le circuit des produits de santé. Elaborer un
support unique de signalement d'incident lors de l'administration des
médicaments à insérer dans le dossier patient. Ce document
doit rappeler aussi les consignes de signalement des événements
indésirables médicamenteux (pharmacovigilance) ;
· Optimiser le plan de soin infirmier en installant un
logiciel (service informatique) ;
· Améliorer l'organisation des soins en appliquant
le principe d'activités indivisibles (l'infirmier qui prépare le
médicament est celui qui le contrôle, l'administre et en trace
l'administration sans interruption pour un patient donné) (cadres de
services) ;
· Intégrer la dimension soignante dans l'ensemble
des réflexions et des travaux relatifs au circuit du médicament
en associant les IDE en amont : organisation du travail, aménagements
des locaux, choix de matériel (chariots, armoires...) ;
· Sensibiliser et responsabiliser chaque professionnel
aux risques du circuit médicament et à son interaction avec les
autres partenaires de la chaîne du médicament.
Armoires, vigilances, urgences
· Optimiser la gestion des armoires en poursuivant cinq
objectifs :
- l'élimination des médicaments
périmés ;
- la réduction des stocks immobilisés ;
- la diminution des approvisionnements en urgence, ceux-ci
étant très consommateurs de temps pour les unités de soins
comme pour le personnel de la pharmacie ;
- le rapprochement des acteurs par des contacts plus
réguliers entre les soignants et le personnel de la pharmacie ;
- la réduction des risques d'erreur par un meilleur
rangement des médicaments ;
· Réaliser des audits réguliers sur la
qualité de stockage des produits pharmaceutiques dans les armoires de
services (préparateurs référents). Elaborer une grille
d'audit d'armoire de service à l'attention des préparateurs pour
faire un état des lieux des pratiques en matière de gestion des
stocks tant pour les aspects qualitatifs que quantitatifs ;
· Appliquer la procédure de contrôle de
l'armoire fait par l'IDE du service avec la mise en place d'une fiche de
contrôle et de traçabilité vérifiée
régulièrement par un préparateur de la pharmacie
(responsabilisation d'une IDE référent médicament en
binôme avec l'aide d'un préparateur). Intégrer lors de ce
contrôle la vérification du bon stockage des médicaments
thermosensibles (température, péremption). Réaliser un
audit sur l'entretien et le contrôle de suivi de température et
contrôle de frigo (entretien régulier). Mettre en place au niveau
de la pharmacie un classeur de suivi des contrôles des armoires et un
planning prévisionnel pour l'ensemble des services (comme celui des
chariots d'urgences) ;
· Mettre en place une charte de stockage des
médicaments et dispositifs médicaux dans les unités de
soins (conseils et informations diverses) ;
· Rédiger un manuel d'assurance-qualité
à la pharmacie intégrant les vigilances sanitaires ;
· Organiser un système d'alerte des retraits de
lot ;
· Réaliser régulièrement un audit
sur l'utilisation du planning de soins fait sur des retranscriptions des fiches
de traitement afin de contrôler son accessibilité, sa
sécurité, sa tenue et son contenu qualitatif ;
· Réaliser un questionnaire à l'attention
des nouveaux personnels médicaux ou soignants arrivants dans
l'établissement (avant prise de gardes) pour s'assurer de la bonne
diffusion et connaissance de la procédure d'accès aux
médicaments en urgence (livret d'accueil) ;
· Prendre en compte tous les critères
qualité dans le cadre d'investissement de nouveaux chariots de
distribution : semainiers en nombre suffisants par rapport au nombre de lits,
chariot à une face, possibilité de rangement dans de grands
tiroirs pour de nombreuses formes buvables.
Ø A l'endroit du personnel
· Respecter scrupuleusement les procédures dans la
réalisation de toutes les activités ;
· Renseigner systématiquement les documents
qualité après la réalisation de tout acte.
CONCLUSION
Ce travail a porté sur la problématique de la
qualité des soins, spécifiquement sur la maitrise du
circuit du médicament ; il a eu pour objectif de
réduire les erreurs de prescription, de préparation, de
dispensation et d'administration des médicaments. Au terme d'une
démarche méthodologique axée sur la résolution des
problèmes, le problème majeur identifié a
été le dysfonctionnement du circuit du médicament
à l'HPD ; ce problème a eu pour cause principale
l'absence de protocoles écrits à chaque étape du
circuit du médicament à l'HPD. Afin de résoudre
ce problème, la solution retenue à
été de mettre en place des procédures et des outils
nécessaires pour la gestion de chaque étape du circuit du
médicament à l'HPD.
Cette étude trouve tout son intérêt dans
le fait qu'un circuit de médicament bien maitrisé implique une
meilleure gestion des médicaments qui permettra d'éviter les
ruptures de médicaments dommageables pour les patients.
Ce travail a eu le mérite de décrire le circuit
du médicament à l'Hôpital Principal de Dakar tel qu'il se
présente actuellement, aussi bien au niveau de la pharmacie qu'au
niveau des services de soins. L'analyse de ce processus a permis d'identifier
assez de points forts notamment en matière d'organisation et de
conformité aux normes, toute fois un certain nombre
d'éléments peuvent être améliorés notamment
une formalisation des activités, ce ci en vu d'assurer une meilleure
maitrise des risques médicamenteux afin d'offrir des soins de
qualité orientés vers la satisfaction des clients.
Pour améliorer la gestion des médicaments au
niveau des unités de soins, il est nécessaire de standardiser les
procédés de gestion par la mise en place des procédures et
supports associés à toutes les étapes du circuit.
Il apparait essentiel d'afficher au plus haut niveau, la
sécurisation du circuit du médicament comme une priorité
du projet médical et du projet de soins et de développer une
culture commune de prévention des risques chez les soignants.
REFERENCES
BIBLIOGRAPHIQUES
OUVRAGES
1. Agence nationale d'accréditation et d'évaluation
en santé. (2002). Construction et utilisation des indicateurs dans
le domaine de la santé. Principes Généraux. Paris:
ANAES.
2. Agence nationale d'accréditation et d'évaluation
en santé. (2003). Réussir un audit clinique et son plan
d'amélioration. Paris: ANAES.
3. Agence nationale d'accréditation et d'évaluation
en santé. (2004). Revue de mortalité-morbidité.
Évaluation des pratiques professionnelles en établissement de
santé. Saint-Denis: ANAES.
4. Agence Nationale pour le Développement de
l'Évaluation Médicale. (1996). Mise en place d'un programme
d'amélioration de la qualité dans un établissement de
santé : principes méthodologiques. Paris: ANDEM.
5. Agence nationale d'accréditation et d'évaluation
en santé. (Septembre 2004). Manuel d'accréditation des
établissements de santé: deuxième procédure
d'accréditation. Saint Denis: ANAES.
6. Calop J, B. H. (juin 1997.). Guide pour l'application de
la démarche assurance de qualité visant à la
prévention de l'iatropathologie et des « mésaventures »
médicamenteuses à l'hôpital. Pharmacie Centrale du CHU
de Grenoble.
7. Groupement pour la Modernisation du Système
d'Information Hospitalier. (2002). Politique de sécurité des
systèmes d'information des établissements de santé .
Paris: GMSIH.
8. HAS (Haute Autorité de Santé). Direction de
l'Amélioration de la Qualité et de la Sécurité des
Soins. (Novembre 2008). Manuel de certification des établissements
de santé V2010. Saint-Denis-La-Plaine: HAS.
9. International Organization for Standardization. ISO/CEI
17799:2000. (2000). Technologies de l'information: Code de pratique pour la
gestion de sécurité d'information. Genève: ISO.
10. Jérôme Dumoulin, M. K. (2001). Guide
d'analyse économique du circuit du médicament. GENEVE: OMS
Genève.
11. KILLEE, N. (1972). Technique de gestion des stocks.
Paris: Bordas.
12. Ministère de la Santé et de la Protection
sociale (France). . (2004). Guide de pratiques professionnelles sur la
prise en charge du patient hospitalisé : le circuit du
médicament. Paris: Ministère de la Santé et de la
Protection Sociale.
13. Ministère de l'Emploi et de la Solidarité,
ministère Délégué à la Santé
(France). (2001.). L'informatisation du circuit du médicament dans
les établissements de santé. Approche par l'analyse de la valeur
: quels projets pour quels objectifs ? Paris: Ministère de l'Emploi
et de la Solidarité.
14. OMS. (juin 2002). Perspectives de l'organisation mondiale
de la santé sur les médicaments. Genève.
15. S.F.P.C. (1997). Référentiel de la
pharmacie hospitalière, sous l'égide de la société
française de pharmacie clinique.
16. Schmitt, E. (1999). Le risque médicamenteux
nosocomial, circuit hospitalier du médicament et qualité des
soins. 1ère éd. Paris: Masson.
17. Woronoff-Lemsi MC, G. J. (2003). Le médicament
à l'hôpital. Paris: Ministère de la Santé, de
la Famille et des Personnes handicapées.
REVUES ET PERIODIQUES
18. American Society of Health-System Pharmacists. (1995). ASHP
Guidelines: minimum standard for pharmacies in hospitals. Am J Health-Syst
Pharm , 52:2711-7.
19. Dekhtawala KN, P. M. (1996). Pharmacy education and practice
in France. Am J Health-Syst Pharm , 53 : 1600-2.
20. Hepler Cd, S. L. (1990). Opportunities and responsibilities
in pharmaceutical care. Am J Hosp Pharm , 47: 533-43.
21. Kohn LT, C. J. (2000.). Errors in health Care : a leading
cause of death and injury, To err is human : building a safer health system.
National Academy Press Washington Dc, USA , p. 26-48.
MEMOIRES ET THESES
22. CISSE, N. (1992). Consommation des médicaments
dans les services de Neurologie et Neurochirurgie du CHU Fann.. Dakar:
UCAD, Thèse Pharma N° 80.
23. KANE, O. (1991). Consommation des médicaments dans
le service de Médecine Interne de l'HALD. Dakar: UCAD, Thèse
Pharma N° 49.
24. RAMATOU, I. ( 1994). Problématique de la gestion des
médicaments au niveau des hôpitaux du service de la Psychiatrie au
CHU de Fann. Dakar: UCAD, These Pharma, n°53.
RAPPORTS ET ETUDES
25. American Society of Health-System Pharmacists. (1995). ASHP
Guidelines: minimum standard for pharmacies in hospitals. Am J Health-Syst
Pharm , 52:2711-7.
26. CABINET DIEYE A. (janvier 1990). Rapport d'audit sur la
PNA. Dakar.
27. Dekhtawala KN, P. M. (1996). Pharmacy education and practice
in France. Am J Health-Syst Pharm , 53 : 1600-2.
28. HAS/DACEPP/ service de l'accréditation. (2005).
Organisation du circuit du médicament en établissement de
santé. - Collection - « Fiche thématique ».
29. Hopital Principal de Dakar. (2010). Rapports
d'activités 2010. Dakar: DIH, HPD.
30. Hopital Principal de Dakar. (2001). Projet
d'Etablissement 2002-2006. Dakar: HPD.
31. Jane Briggs, M. G. (Juin 2002). Evaluation de la Gestion
des Médicaments pour les Maladies de l'Enfant au
Sénégal. Arlington, VA 22203 USA: Rational Pharmaceutical
Management Plus Project, Management Sciences for Health.
32. Kohn LT, C. J. (2000.). Errors in health Care : a leading
cause of death and injury, To err is human : building a safer health system.
National Academy Press Washington Dc, USA , p. 26-48.
33. Mamadou, S. (2011). Planches pour préparation du
concours d'Assistanat millitaire en pharmacie hospitalière .
Hopital Principal de Dakar.
34. Ministère de la santé et de la prevention
(Sénégal). (juin 1989). Déclaration de la politique
nationale de santé. Dakar: MSP.
35. Ministere de la Sante et de la Prevention, Direction de la
Pharmacie et des Laboratoires. (Août 2009). Cartographie et
évaluation approfondie des systèmes d'approvisionnement et de
distribution des médicaments essentiels et autres produits de
santé au Sénégal. Dakar: OMS, MSP.
36. Ministere de la santé/ Direction des
établissements de soins . (janvier 1990). Réforme
hospitalière au Sénégal. Dakar: Ministère de
la santé.
37. OMS. (1993. WHO/DAP/93.1). Comment étudier
l'utilisation des médicaments dans les services de santé :
Quelques indicateurs de l'utilisation des médicaments.Série
recherche de DAP N°7. Genève: Document non publié.
38. Quick, J. (1984). Bien gérer les
médicaments : La sélection, l'acquisition, la distribution et
l'utilisation des produits pharmaceutiques dans les soins de santé
primaires. Genève, Suisse: Adapté et
traduit par : Institut universitaire d'études de
développement.
39. Région Afrique, Département Du
Développement Humain, Serie Documents De Travail - No.55. ((c)
Juin2006). Rapport Analytique Santé et Pauvreté,
Sénégal. Banque Mondiale, Région Afrique,
Département du développement humain.
40. Republique du Sénégal, Ministère de la
Santé et de la Prévention. (Janvier 2009). Plan National de
Developpement Sanitaire (PNDS) 2009-2018. Sénégal:
Minitère de la santé et de la Prevention.
SITES
INTERNET
41. (IS0), O. I. (s.d.). Evaluation de la qualté des
soins. Consulté le 06 Juillet, 2011, sur
www.iso.org/iso/fr/home.htm.
42. AFSSAPS. (s.d.). Securité sanitaire des
médicaments à l'hopital. Consulté le 06 Juillet,
2011, sur
www.afssaps.fr.
43. HAS. (s.d.). Organisation circuit du medicament.
Consulté le 06 Juillet, 2011, sur
www.has-sante.fr.
44. Les normes de l'AFNOR et le circuit du
médicament. (s.d.). Consulté le 06 Juillet, 2011, sur
www.afaq.org.
45. Reseau pour l'amélioration de la qualité, la
Gestion des risques et l'Evaluation de la santé (AQUARES 49). (s.d.).
Outil d'évaluation du circuit du médicament.
Consulté le 06 Juillet, 2011, sur
www.aquares49.fr.
CODEX
DE COURS
46. SECK, I. (2010-2011). Organisation de la Logistique des
médicaments. CODEX du cours: CESAG,ISMS, GSS.
47. THIAM, M. (2010-2011). Méthode de
résolution des problèmes. CODEX du cours: CESAG,ISMS,GSS.
48. WADE, B. (2010-2011). Qualité et
amélioration des soins. CODEX du cours: CESAG,ISMS, GSS.
ANNEXES
Annexe 1 : Questionnaire à l'endroit des
responsables de la pharmacie
FICHE D'ENQUETTE
Enquêteur : MOSSIYAMBA
Sewede / Stagiaire en gestion hospitalière/Cel :
77 764 25 23
Objet : Circuit du médicament
à l'hôpital
Identification de l'enquêté :
Service :
QUESTIONNAIRE
I- Disponibilité
1- Selon vous, les médicaments sont-ils disponibles
à la pharmacie de l'hôpital à tout moment ?
Oui \___\
Non \___\
2- Si non combien de temps peut durer une rupture de stock d'un
médicament
- Heures \___\
- Jours \___\
- Semaines \___\
- 3- Combien de médicaments peuvent être en rupture
au cours du mois en moyenne ?
\___\ \___\
II- Approvisionnement
4- Selon vous est-ce que les commandes sont bien
planifiées par la pharmacie ?
Oui \___\ Non \___\
5- Selon vous les fournisseurs de la pharmacie ont-ils la
capacité requise pour répondre à toutes les demandes en
médicaments ?
Oui \___\ Non \___\
III- Stockage
6- Les locaux de la pharmacie sont-ils adaptés pour
prendre le maximum de stock de produit ?
Oui \___\ Non \___\
7- Selon vous est-ce que les stocks de médicaments sont
bien gérés ?
Oui \___\ Non \___\
8- Existe-il des fiches de stock au magasin de la
pharmacie ?
Oui \___\ Non \___\
9- Si oui, ces fiches sont-ils remplis après chaque
mouvement ?
Oui \___\ Non \___\
10- Le logiciel est-il automatiquement renseigné
après chaque mouvement ?
Oui \___\ Non \___\
11- Fait-on un inventaire périodique à la
pharmacie ?
Oui \___\ Non \___\
12- Si oui quelle est la périodicité ?
- Mensuel \___\
- Trimestriel \___\
- Annuel \___\
- Ponctuel sans périodicité \___\
IV- Gestion
13- Selon vous est ce que la pharmacie est bien organisée
et contrôlée pour assurer la disponibilité de tous les
médicaments ?
Oui \___\ Non \___\
14- Si non la défaillance se trouve à quel
niveau ?
-----------------------------------------------------------------------------------------------------------------
---------------------------------------------------------------------------------------------------------------
V- Dispensation
15- Qui assure la dispensation ?
Pharmacien \___\ Préparateur \___\
Autres_____________
16- Existe-t-il une étape d'analyse et de validation
pharmaceutique de l'ordonnance ?
Oui \___\ Non
\___\
17- Si oui elle faite par qui ?
Pharmacien \___\ Préparateur
\___\ Autres_____________
18- Quel document utilise-t-il pour le faire ?
Ordonnance \___\ Dossier pharmacologique informatisé
\___\ Autres___________________________________________________
19- Quel mode de délivrance utilise-t-on ?
Nominale (individuelle)\___\ globale (par
service)\___\
Globalisée nominale (plusieurs ordonnances
rassemblées) \___\
VI- Conseils
Vous arrive-t-il de délivrer des conseils du bon
usage du médicament aux professionnels et aux patients au moment de la
délivrance ?
Oui \___\
Non\___\
20- Si oui ces informations/conseils sont-ils notés dans
un ? document oui \___\ Non\___\
21- Avez-vous quelque chose à ajouter qui n'a pas
été abordé par le présent questionnaire sur
l'organisation et le fonctionnement de la pharmacie de l'hôpital ?
________________________________________________________________________________________________________________________________________________________________________________________________
Merci de votre collaboration !!
Annexe 2 : Guide d'entretien avec les responsables de la
pharmacie
GUIDE D'ENTRETIEN
Avec le chef de service de la pharmacie
hospitalière
1- Selon vous, la problématique de rupture de stocks des
médicaments se situe à quel niveau ?
2- Quels sont les problèmes que vous rencontrés
avec les services pour la gestion de leurs stocks de
médicaments ?
3- Avez-vous des propositions pour améliorer le circuit du
médicament dans votre hôpital ?
4- Avez-vous quelque chose à ajouter sur l'organisation et
le fonctionnement de la pharmacie et qui n'a pas été
abordé au cours de cet entretien ?
Merci de votre collaboration
Annexe 3 : Fiche d'enquête à
l'endroit des professionnels de soins (IDE)
FICHE D'ENQUETTE
Enquêteur : MOSSIYAMBA
Sewede / Stagiaire en gestion hospitalière/Cel :
77 764 25 23
Objet : Circuit du médicament
à l'hôpital
Identification de l'enquêté :
Service :
QUESTIONNAIRE
VII- Disponibilité
22- Selon vous, les médicaments sont-ils disponibles
à la pharmacie de l'hôpital à tout moment ?
Oui \___\
Non \___\
23- Si non combien de temps peut durer une rupture de stock
d'un médicament
- Heures \___\
- Jours \___\
- Semaines \___\
- 24- Combien de médicaments peuvent être en
rupture au cours du mois en moyenne ?
\___\ \___\
VIII- Approvisionnement
25- Selon vous est-ce que les listes de commandes pour le stock
local sont bien planifiées par votre service ?
Oui \___\ Non \___\
26- Qui est chargé du transport des médicaments de
la pharmacie au service ?
IDE \___\ Major \___\ Préposé \___\
Autres___________
IX- Stockage
27- Les armoires ou le lieu dédié pour le stockage
de vos médicaments est-il adapté ?
Oui \___\ Non \___\
28- Selon vous est-ce que les stocks de médicaments sont
bien gérés dans votre service ?
Oui \___\ Non \___\
29- Existe-il des fiches de stock ou de sortie des
médicaments dans votre stock local de service ?
Oui \___\ Non \___\
30- Si oui, ces fiches sont-ils remplis après chaque
mouvement ?
Oui \___\ Non \___\
31- Le logiciel est-il automatiquement renseigné
après chaque mouvement ?
Oui \___\ Non \___\
32- Peut-t-on savoir à quel malade est administré
un médicament précis sorti du stock ?
Oui\___\ Non\___\
33- A quel périodicité faite-vous la situation du
stock ?
- Quotidien \___\
- Autres____________________________________________
X- Administration des médicaments aux
patients
34- Assistez-vous à des réunions ou des projets
thérapeutiques des patients sont discutés ?
Oui \___\ Non \___\
Parfois \___\
35- Disposez-vous d'une liste validée des
médicaments pouvant faire l'objet de modalités d'administration
particulière (usage pédiatrique, sonde enterale etc.) ?
Oui \___\
Non \___\
36- Assurer-vous l'administration de médicaments prescrits
verbalement en dehors des cas d'urgence vitale ?
Oui \___\
Non\___\
37- Retranscrivez-vous les ordonnances sur d'autres
supports ?
Oui\___\
Non\___\
38- Si oui, sur quel support ?
Fiche de température \___\ dossier patient\___\
Autres___________
39- Enregistrez-vous les conditions d'exécution de
l'administration des médicaments aux patients ?
Oui\___\
Non\___\
40- Une substitution de médicament réalisé
par vous est-il mentionné dans le dossier médical ?
Oui \___\
Non \___\
XI- Gestion des dotations
41- Existe-t-il des armoires dédiées
spécialement pour les substances classées comme
stupéfiants ?
Oui\___\
Non\___\
42- Vous est-t-il arrivé de retourner des
médicaments non utilisés à la pharmacie ?
Oui\___\
Non\___\
43- Vous est-t-il arrivé de retirer des lots de
médicaments reçus de la pharmacie pour
non-conformité ?
Oui\___\
Non\___\
44- A quelle fréquence vérifier-vous les
médicaments dans les armoires ?
Chaque jour \___\ Chaque semaine \___\ Autre\___\
45- Avez-vous quelque chose à ajouter qui n'a pas
été abordé par le présent questionnaire sur
l'organisation de l'administration des médicaments aux
patients ?
Merci de votre collaboration
Annexe 4 : Guide d'entretien avec les surveillants de
service
GUIDE D'ENTRETIEN
Avec le chef de service de l'unité de
soins
1- Comment se fait la constitution de la liste qualitative et
quantitative des médicaments que vous prenez à la
pharmacie ?
2- Quelles sont les difficultés que vous avez concernant
le système actuel d'approvisionnement et de gestion de votre stock local
en médicaments ?
3- Pouvez-vous m'expliquer le circuit de l'ordonnance depuis la
prescription jusqu'à l'archivage de l'information thérapeutique
dans le dossier médical ?
4- Faites-nous des propositions pour l'amélioration du
circuit du médicament dans l'hôpital en général et
dans votre service en particulier.
5- Avez-vous quelque chose à ajouter qui n'a pas
été abordé au cours de cet entretien ?
Merci de votre collaboration
Annexe 5 : Questionnaire à
l'endroit des prescripteurs (médecins)
FICHE D'ENQUETTE
Enquêteur : MOSSIYAMBA
Sewede / Stagiaire en gestion hospitalière/Cel :
77 764 25 23
Objet : Circuit du médicament
à l'hôpital
Identification de l'enquêté :
Service :
QUESTIONNAIRE
Prescription
46- Existe-t-il des protocoles thérapeutiques?
Oui \___\
Non \___\
47- Si oui utiliser-vous systématiquement ce protocole
Oui\___\
Non\___\
48- Existe-t-il de support unique pour toutes les prescriptions
et tous les prescripteurs ?
Oui \___\
Non\___\
49- Si oui de quel type de support s'agit-t-il?
Manuscrit \___\ Informatisé
\___\
50- Ou trouvez-vous l'histoire médicamenteuse du
patient ?
Interrogatoire \___\ dossier
médical\___\
Fichier informatique\___\
51- Tenez-vous compte de la disponibilité des
médicaments dans l'hôpital avant de rédiger votre
prescription ?
Oui\___\
Non\___\
52- Vous est-t-il arrivé de déclarer au centre de
pharmacovigilance des effets indésirables d'un médicament chez un
patient ?
Oui\___\
Non\___\
Merci de votre collaboration
Annexe 6 : Check-list pour
l'observation
CHECK-LIST
|
Description
|
OUI
|
NON
|
commentaire
|
|
Ordonnances
|
|
Datée
|
|
|
|
|
Horodatée
|
|
|
|
|
Signée
|
|
|
|
|
Lisible
|
|
|
|
|
Indique le nom de la spécialité
|
|
|
|
|
Indique la forme galénique
|
|
|
|
|
Indique la voie d'administration
|
|
|
|
|
Indique la dose par prise
|
|
|
|
|
Indique le rythme et l'horaire d'administration
|
|
|
|
|
Indique la durée du traitement
|
|
|
|
|
Indique pour les injectables la durée de la perfusion
|
|
|
|
|
Dispensation
|
|
Existence de procédures
|
|
|
|
|
Traçabilité de la substitution
|
|
|
|
|
Délivrance/Transport
|
|
Containers
|
|
|
|
|
Identification container par service
|
|
|
|
|
Containers fermés à clé
|
|
|
|
|
Respect de la chaine de froid
|
|
|
|
|
Personne mandatée pour réception
|
|
|
|
|
Administration
|
|
Vérification concordance prescription/médicament
|
|
|
|
|
Vérification date de péremption
|
|
|
|
|
Respect des conditions d'hygiène
|
|
|
|
 
* 1 Joint Commission on
Accreditation of Healthcare Organizations (JCAHO); janvier 1995-juin
2002
* 2
www.ansd.sn
* 3
www.gouv.sn
* 4 PNDS2009-2018
Sénégal
* 5 SNIS MSPM,
2005
* 6 EDS IV en 2005
* 7 EDS IV en 2005
* 8 Loi 72-98 du 29 novembre
1972, sur le statut de l'HPD
* 9 Dahir portant loi N°
1-76-432 du 15 février 1977
* 10 D'après
conférence nationale de santé 1996
* 11 Fiche
thématique
Organisation du circuit du médicament en
établissement de santé
HAS / DACEPP / Service de l'accréditation / 2005
| 


