II-2.
PUBLICATIONS SUR LE SUJET
La mortalité maternelle a fait l'objet de plusieurs
études notamment :
ü Celle menée par Tebeu et al. (61) au Cameroun en
Mai 2015 sur la «Mortalité maternelle au Cameroun : rapport
d'un CHU«. Ces auteurs ont trouvé un RMM à 287,5/100.000
naissances vivantes. Les principales causes de décès
étaient les hémorragies, les avortements non
sécurisés, la grossesse ectopique, l'hypertension en grossesse,
l'infection et l'anémie.
ü Tebeu et al. (11) dans l'Extrême-Nord Cameroun en
Décembre 2007 sous le thème « Mortalité maternelle
à l'Hôpital Provincial de Maroua«. Selon ces auteurs le ratio
de mortalité maternelle élevé à 1266/100.000
naissance vivantes était lié aux facteurs socioculturels et au
niveau socio-économique faible. Les principales causes étaient
l'hypertension, les infections, la rupture utérine, l'anémie et
les complications du VIH.
ü Musarandega et al. (35) dans les pays de l'Afrique
Sub-Saharienne en Janvier 2021 sous le thème « Causes de
mortalité maternelle en Afrique Sub-Saharienne : revue
systématique des études publiées de 2015 à
2020«. Les causes de décès maternels étaient
principalement l'hémorragie obstétricale, l'hypertension en
grossesse, les complications non obstétricales et les infections.
ü Ramazani et al. (62) en Mai 2022/ RDC ; qui
avaient mené une étude épidémiologique
rétrospective sur la mortalité maternelle à l'Est de la
République Démocratique du Congo. Selon ces auteurs le ratio de
mortalité maternelle était à 620 par 100.000 naissances
vivantes. Le principal dysfonctionnement était le retard des patientes
à faire recours aux soins dans 46%. Les décès maternels
étaient significativement associés aux âges extrêmes
( 19 ans et 40 ans) et à la parité (les primipares et les
grandes multipares).
CHAPITRE III :METHODOLOGIE
III-1.
Définition opérationnelle des termes
ü La mortalité maternelle : Selon
la définition de la onzième classification statistique
internationale des maladies et problèmes de santé connexes
(CIM-11) de l'OMS « La mortalité maternelle est le
décès d'une femme survenu au cours de la grossesse ou dans un
délai de 42 jours après saterminaison, quelle qu'en soit la
durée et la localisation pour une cause quelconque
déterminée ou aggravée par la grossesse ou les soins
qu'elle a motivé, mais ni accidentelle, ni fortuite. » (1)
Les décès maternels sont repartis en :
ü Décès par cause
obstétricale directe : cesont ceux qui résultent de
complications obstétricales (grossesse, travail et suites de couches),
d'interventions , d'omissions, d'un traitement incorrect ou d'un enchainement
d'évènements résultant de l'un quelconque des facteurs
ci-dessus (1,34).
ü Décès par cause
obstétricale indirecte : ce sont ceux qui résultent
d'une maladie préexistante ou d'une affection apparue au cours de la
grossesse sans qu'elle soit due à des causes obstétricales
directes mais qui a été aggravée par les effets
physiologiques de la grossesse (1,34).
La CIM-10 a introduit les concepts
de :
ü Mortalité maternelle liée
à la grossesse : décès d'une femme survenu au
cours de la grossesse ou dans un délai de 42 jours après sa
terminaison, quelle qu'en soit la cause (34).
ü Décès maternels
tardifs :décès d'une femme résultant d'une
cause obstétricale directe ou indirecte survenus plus de 42 jours mais
moins d'un an après la terminaison de la grossesse (34).
Les principaux indicateurs de mortalité maternelle
sont :
ü Le taux de mortalité maternelle (TMM) :
C'est le nombre de décès de décès
maternels pour 1.000 femmes en âge de procréer (15 à 49
ans)(63).
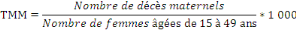
ü Le ratio de mortalité maternelle (RMM) :
Est le nombre de décès maternels pour 100.000 naissances
vivantes(63).

ü Le risque de décès maternel sur
la durée de vie (LTR= Lifetime risk of maternal
death) : reflète le risque d'une femme de mourir
de causes maternelles au cours de sa période féconde
(généralement de 35 ans) (63).
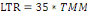
ü La proportion de décès maternels
parmi tous les décès des femmes en âge de
procréer (PM)(63).

ü Une revue des cas de décès
maternels dans un établissement de soins consiste à
« rechercher de manière qualitative et approfondie, les causes
et les circonstances ayant entouré des décès maternels
survenus dans des établissements de santé ».
ü Admission : consiste à
recevoir la patiente à l'hôpital avant de commencer sa prise en
charge.
ü L'évacuation : c'est le
transfert d'une patiente d'une structure à une autre plus
spécialisée dans un contexte d'urgence.
ü La référence :
c'est le transfert d'une patiente d'une structure sanitaire à une autre
plus spécialisée en l'absence de toute urgence.
ü Dysfonctionnement : englobe les
éléments de soins qui n'ont pas bien fonctionné depuis
l'admission de la patiente jusqu'à son décès et donc leur
modification aurait changé l'issue fatale.
ü Consultation prénatale :
suivi régulier de la femme enceinte et de l'enfant qu'elle
porte par un personnel médical dans une structure sanitaire.
ü Parité : nombre de grossesse
eue par une femme
ü Facteur de risque : C'est l'ensemble
facteurs augmentant la probabilité d'un sujet à développer
une maladie déterminée.
ü Décès maternel
« évitable » :
décès pour lesquels une modification des soins ou de
l'attitude de la patiente vis-à-vis de l'avis médical aurait pu
changer l'issue fatale.
| 


