VI-Les besoins nutritionnels de la femme enceinte
diabétique :
Le régime alimentaire concerne non seulement
les personnes malades mais aussi les personnes en bonne santé. Elles
doivent veiller à consommer une alimentation conforme à leurs
besoins(11) et les besoins nutritionnels pour la femme enceinte
diabétique ne diffèrent pas beaucoup de ceux d'une femme enceinte
non diabétique.
a- L'apport conseillé en
énergie :
Le coût énergétique de la
grossesse doit tenir compte de la très forte capacité
d'épargne qui peut s'observer au début de la grossesse. En
réalité, il apparait que l'apport d'énergie
supplémentaire représente en moyenne, sur l'ensemble de la
grossesse, 120 Kcal/j. à savoir, une augmentation de :
b-L'apport conseillé en
protéines :
L'efficacité des protéines
alimentaires est la même dans les deux sexes. Les bilans azotés
sont équilibrés chez presque tous les sujets lorsque la
quantité de protéines dépasse 0,8g / Kg /j et que les
besoins en énergie sont couverts. On peut considérer que les
apports peuvent être augmentés de 0,1 g/kg/j pour les femmes
enceintes ce qui correspond pour une femme de 60 kg à un apport de 47,
52 et 61 g/j de protéines aux premier, second et troisième
trimestres ; ce qui correspond à 0,8 g/kg/j pendant le premier
trimestre, 0.9 g /kg/ J au deuxième et 1g/kg/J pendant le
troisième trimestre.
c-L'apport conseillé en
lipides :
Les lipides sont présents dans
l'alimentation sous forme de triglycérides et de phospholipides. Les
lipides sont constitués en majeur partie d'acide gras. Pour une femme
enceinte l'apport conseillé en acide linoléique et
á-linolénique ont été fixés respectivement
à 10g/j, et de 2g/j avec un rapport moyen de 5 pour un apport lipidique
conseillé représentant 30% de la ration calorique totale
(26).
AGS = 18 g/j (7) AGMI=45.5g/j
(4)
AGPI=13g/j (1,6)
d-L'apport conseillé en
glucides :
Bien qu'une alimentation très restreinte en
glucides n'induit pas de carence spécifique puisque ces derniers ne
contiennent aucun des constituants nécessaires à la naissance et
à l'entretien de l'organisme, leur apport nutritionnel conseillé
doit représenter 50 à 55% de la ration
énergétique(3).Un équilibre qualitatif entre
les différents glucides doit étre respecté :
*Les glucides simples :- Monosaccharides (glucose,
fructose, galactose)
- Disaccharides
(saccharose=galactose+glucose)
Doivent constitues le 1/3 de L'apport total en glucides,
le 2/3 restants doivent être apportés par des glucides complexes
(amidon,...).
e-L'apport conseillé en
fibres :
De nombreux travaux, depuis plusieurs
années, ont montré que certaines fibres, comme la pectine, ont
la capacité d'atténuer la montée glycémique
postprandiale (5). La consommation en fibres doit être
comprise entre 30 et 40 g/j. L'insuffisance en fibres est la cause principale
de constipation.
f-L'apport conseillé en
eau :
L'eau est évidemment au premier rang des
éléments essentiels pour l'organisme qui doit en recevoir entre 2
et 2,5 l/j. La moitié est apportée par les aliments.
g-L'apport conseillé en
éléments minéraux et vitamines :
Ø Le calcium :
Il est inutile de recommander le calcium chez la
femme enceinte nourrie avec une alimentation quotidienne
équilibrée apportant1000 mg de calcium. Les besoins augmentent de
220mg/j au troisième trimestre. Donc l'apport conseillé pour une
femme enceinte au 3ème trimestre est 1220mg/j.
Ø Phosphore :
L'apport conseillé pour la femme enceinte est
de 800 mg/j.
Ø Fer :
L'apport conseillé est de 30 mg/j
recommandé au 3émetrimestre.
Ø Vitamines :
- L'apport conseillé en acide folique est de 400
mg/j et celui de vitamine B12 est de 2,6 ug/j.
- L'apport recommandé en vitamine A est de 700 ug/j
et celui de vitamine D est de 10 ug/j au cours du 3ème
trimestre.
- Cependant, une alimentation qui couvre les besoins
caloriques apportant généralement les vitamines et les
oligoéléments en quantité suffisante.
Plan de la partie pratique
A/Objectifs
B/Méthodologie du travail
C/Profil de nos sujets
D/Résultats
E/Discussion
F/conclusion
Les objectifs
Notre travail consiste à :
_1-Analyser l'alimentation spontanée de
(30) femmes diabétiques travailleuses d'âge moyen 33.8 ans
(26- 43 ans).
_2-décèler les erreurs et les
écarts alimentaires ainsi que les facteurs influençant
l'alimentation et le rythme de la prise alimentaire
_3- établir des conseils adéquats
qui, en conséquence serviront à mener une grossesse avec le
minimum de risque pour le foetus et la mère diabétique
Méthodologie de
travail
_1-Echantillon :
Notre travail intéresse un
échantillon de 30 femmes enceintes . Tous nos sujets sont à la
fin du deuxième trimestre de la grossesse et elles sont toutes
diabétiques travailleuses(travail de bureau), d'âge moyen 33.8
ans hospitalisées pour déséquilibre métabolique
dans les services de maternité et de néonatologie de
l'hôpital la Rabta ,et à l'Institut National de Nutrition et de
Technologie Alimentaire de Tunis. Ce travail a eu lieu durant la
période qui s'étend du 30 novembre 2007 au 14 mars
2008.
_2-Méthode de travail :
Nous avons établi pour chaque femme une fiche
comportant des données relatives à :
-L'état civil.
- Le niveau socioéconomique (Le type de
profession : cadre supérieur, cadre moyen)
-L'âge du diabète
- Le type de diabète
- Les pathologies associées
-Les antécédents familiaux
d'obésité, d'HTA, d'HLP, de diabète...
-Les antécédents personnels médicaux
et gynéco-obstétricaux (nombre de grossesses antérieures,
nombre de fausses couches, macrosomies, mal formations foetales, notion de
diabète gestationnel dans les grossesses
précédentes...
-l'âge, le Poids, la Taille, Le
périmètre ombilical...
Chaque femme choisie est interrogée à
titre individuel de façon dirigée dans le but de tirer des
informations fiables.
_3-Matériel :
L'alimentation spontanée des femmes a
été déterminée par la méthode du
questionnaire relatif au rappel des dernières 24 heures.
Nous avons pour cela utilisé un questionnaire
portant 23 questions ouvertes et semi-ouvertes. Ce questionnaire nous a permis
essentiellement de recueillir les informations relatives à
l'alimentation spontanée de nos sujets.
Les questions ont été posées par nous
même en utilisant un langage simple et facile à comprendre par la
femme.
Cette démarche nous a permis de recenser la
nature et la quantité d'aliments ingérés par ses femmes
enceintes diabétiques travailleuses.
L'appréciation des quantités
d'aliments consommés a été rendue possible en tenant
compte des mesures usuelles couramment utilisées soit à titre
d'exemple :
- Un verre de lait = 220cc
-Un morceau de fromage = 15g
-Un morceau de sucre = 5g
Pour les plats nous avons tenu compte des
différents ingrédients qui composent la
préparation.
La conversion des aliments en énergie et en
nutriments (glucides, lipides et protides) ainsi que la détermination
des rapports entre protéines d'origine animale et protéines
d'origine végétale, entre lipides d'origine
végétale et lipides totaux ainsi que l'apport hydrique ont
été effectués à l'aide du logiciel de traitement
d'enquêtes alimentaires Bilnut (version 2.01) retenu et adopté
par l'Institut National de Nutrition et de Technologie Alimentaire de Tunis
.
Pour l'analyse statistique de nos résultats, nous
avons fait recours au logiciel SPSS .Nos résultat sont exprimés
sous forme de graphiques à l'aide de l'Excel2007.
Profil de nos sujets :
1-Classification de nos sujets en fonction de leur
état civil :
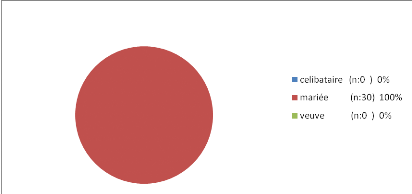
Figure 1:Etat civil des Femmes
- Toute nos femmes sont mariées (100%).
2/Classification de nos sujets en fonction de leur
profession :
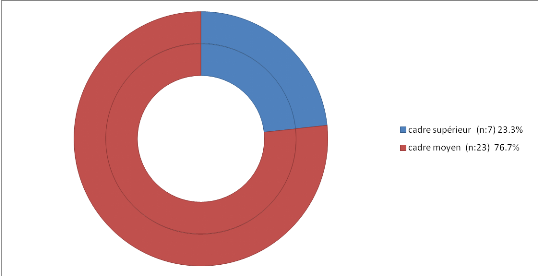
Figure 2 : Profession des
enquêtées
-La majorité de nos femmes sont des cadres
moyens (76%).
-24% sont des cadres supérieurs.
3/Caractéristiques des
enquêtés :
|
Moyenne
|
#177; Ecart-type
|
|
Nombre d'enfants vivants
|
1
|
1.17
|
|
Récent(en
mois)
Age
du diabète
Ancien (en
années)
|
1.03
|
1.16
|
|
2.63
|
6
|
|
Nombre des grossesses
précédentes
|
2.63
|
1.88
|
|
Nombre de parités
|
1.73
|
1.34
|
|
Poids en(Kg)
|
79.63
|
10.76
|
|
Taille en (cm)
|
161
|
11
|
|
Nombre d'hypoglycémies par semaine et par
personne
|
2.56
|
2.27
|
|
Nombre des consultations diététiques
par mois
|
1.50
|
0.82
|
Tableau1: Caractéristiques des
enquêtées
-Toutes nos patientes sont questionnées au cours de
leur hospitalisation pour déséquilibre métabolique, c'est
pour cela qu'il n'est pas étonnant de signaler chez elles en moyenne
2.56 hypoglycémies.
4/Classification de nos sujets en fonction de leur
type de diabète :
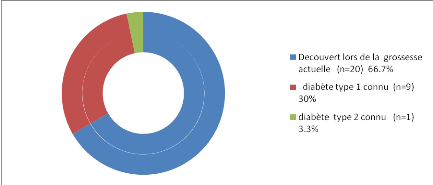
Figure 3 : Type de
diabète
-1/3 de nos sujets (soit 10 cas) sont des
diabétiques connues avant la grossesse actuelle (30% diabétiques
type 1 et 3 .3% diabétiques type 2).
-2/3(soit20 sujets) présentent un
diabète découvert lors de la grossesse actuelle.
5/Classification de nos sujets en fonction de leurs
antécédents familiaux
d'obésité :
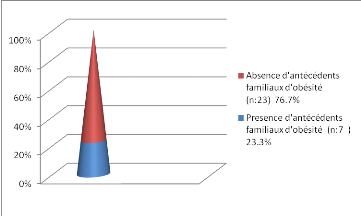
Figure 4 : Antécédents familiaux
d'obésité
-Une notion d'obésité familiale est
retrouvée chez 1/4de nos sujets (23.3%).
6/Classification de nos sujets en fonction de leurs
Antécédents familiaux de
diabète :
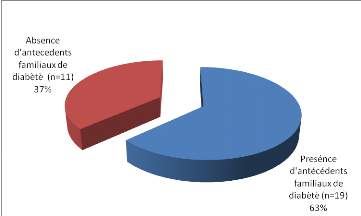
Figure 5 : Antécédents familiaux
de diabète
-Une notion de diabète familial est
retrouvée chez 63% de nos sujets (19 cas).
7/Classification de nos sujets en fonction de leurs
Antécédents familiaux d'
HTA :
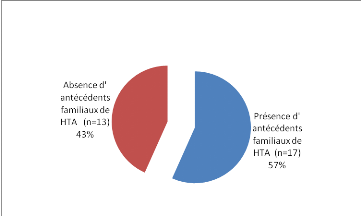
Figure6 : Antécédents familiaux
d' HTA
-Plus de la moitie de nos sujet soit 57%(17cas)
présentent une notion d'hypertension artérielle
familiale.
8/Classification de nos sujets en fonction de leurs
Antécédents familiaux d'
HLP :
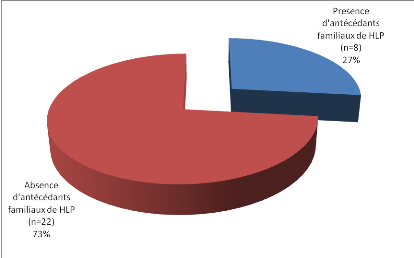
Figure 7 : Antécédents familiaux
d' HLP
-27% de nos sujets (soit 8 cas) présentent
une notion d'hyperlipémie familiale.
9/Classification de nos sujets en fonctions de leurs
Antécédents personnels d'obésité :
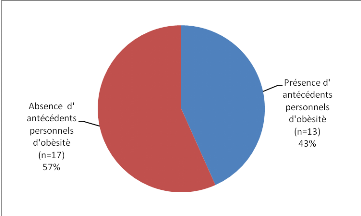
Figure 8 : Antécédents
personnels d'obésité
-43% de nos sujets (soit 13cas) présentent
des antécédents personnels de HTA.
10/Classification de nos sujets en fonction de leurs
Traitements antidiabétiques en
cours :
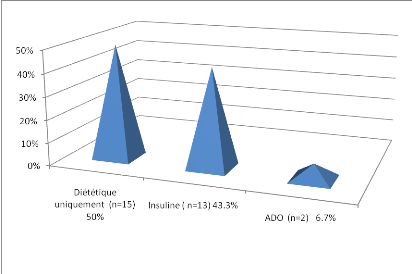
Figure 9 : Traitement antidiabétique
en cours
-La moitié de nos sujets soit 15 cas sont
actuellement traitées pour leur diabète par la
diététique seule.
-43.3% (soit 13 sujets) sont actuellement
traitées à l'insuline.
-6.7% (soit 2 cas) sont enceintes au deuxième
trimestre et sont des diabétiques connues avant la grossesse actuelle
et sont traitées par les antidiabétiques oraux (ADO),traitement
arrêté dés leur hospitalisation actuelle .Elles sont
toutes les deux remises à l'insuline et confiées à leur
gynécologue pour compléments d'explorations dans le but
d'éliminer une mal formation foetale secondaire aux ADO qui sont de ce
fait ,contre indiqués au cours de la grossesse .Il s'agit de femmes
diabétiques très indisciplinées du point de vue
traitement et suivi .C'est le type même des grossesses
diabétiques non programmées qui ne devraient pratiquement plus
exister .
*Remarque : enceinte sous ADO, grossesses non
programmées
11/Classification de nos sujets en fonction leurs
Antécédents personnels de
diabète gestationnel :
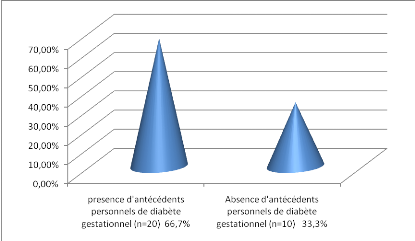
Figure 10 : Antécédents
personnels de diabète gestationnel
-66 .7% de nos sujets (soit 20cas) ont
présenté un diabète gestationnel lors d'une grossesse
précédente.
11/Classification de nos sujets en fonctions leurs
Antécédents personnels de macrosomie :
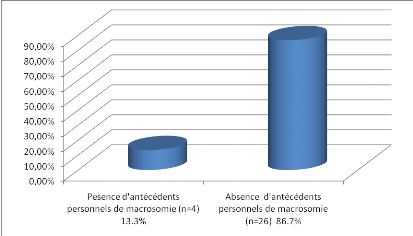
Figure 11 : Antécédents
personnels de macrosomie
-La macrosomie a été retrouvée chez
13.3% de nos sujets (soit 4 cas).
13/Classification de nos sujets en fonction leurs
Antécédents personnels de fausses couches :
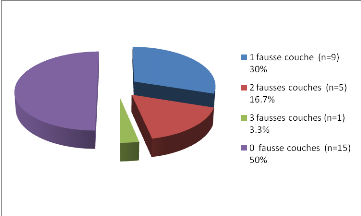
Figure 12: Antécédents personnels de
fausses couches
-La moitié de nos sujets ont fait au moins une
fausse couche lors des grossesses précédentes.
14/Classification de nos sujets en fonction leurs
Antécédents personnels de malformations
foetales :
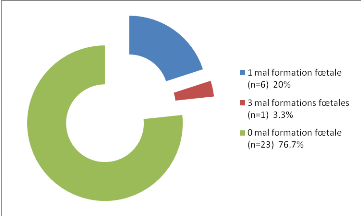
Figure 13: Antécédents personnels de
malformations foetales
-23.3 % de nos sujets ont fait au moins une
malformation foetale lors des grossesses précédentes.
15/Classification de nos sujets en fonction du Stade
de leurs rétinopathies :
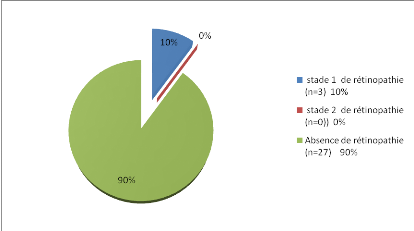
Figure 24: Stade de la
rétinopathie
-90% (soit 27cas sur 30) de nos sujets sont indemnes
de rétinopathie.
16/ Classification de nos sujets en fonction de la
présence ou pas de Néphropathie :
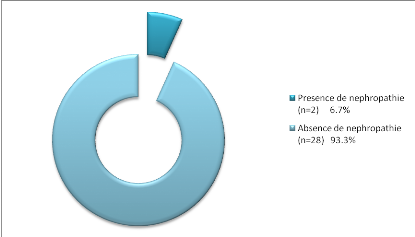
Figure 15 : Classification de nos sujets en
fonction de la présence ou pas de Néphropathie
-93.3% de nos sujets sont indemnes de
Néphropathie.
17/Classification de nos sujets en fonction de la
présence ou pas de Neuropathie :
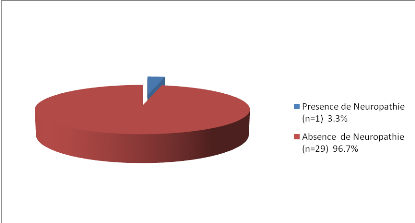
Figure 36: Classification de nos sujets en fonction
de la présence ou pas de
Neuropathie
-96.7% de nos sujets sont indemnes de Neuropathie.
18/Classification de nos sujets en fonction de
l'âge de leur diabète : 
Figure 17 : Classification de nos sujets en
fonction de l'âge de leur diabète
-70% de nos sujets présentent un diabète
découvert lors de la grossesse actuelle.
-Environ 10% de nos sujets présentent un
diabète qui évolue depuis plus de 10ans.
19/Classification de nos sujets en fonction du nombre
des grossesses précédentes :
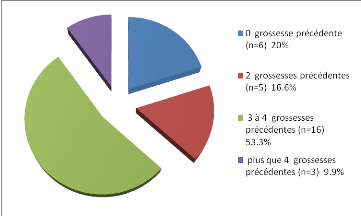
Figure 18 : Classification de nos sujets en
fonction du nombre des grossesses précédentes
-20% de nos sujets sont à leur
première grossesse et 53.3% sont à plus de 3 grossesses.
20/Classification de nos sujets en fonction de la
présence ou pas d' HTA :
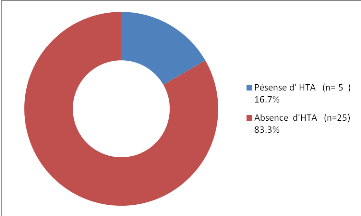
Figure 19 : Classification de nos sujets en
fonction de la présence ou pas d' HTA
-16.7% de nos sujets sont hypertendues.
21/Classification de nos sujets en fonction de la
présence ou Pas d' HLP :
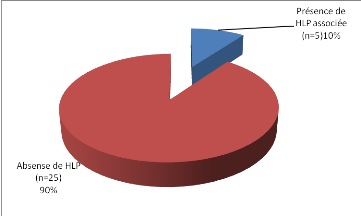
Figure 20: Classification de nos sujets en fonction
de la présence ou Pas d' HLP
-10% de nos sujets présente une HLP.
22/Classification de nos sujets en fonction de la
présence ou pas d' hyper uricémie :
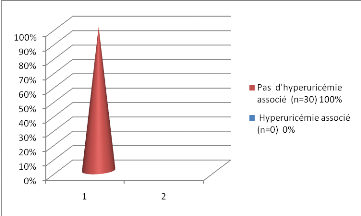
Figure 21 : Classification de nos sujets en
fonction de la présence ou pas d' hyperuricémie
- L'uricémie est normale chez 100% de nos
sujets.
23/Classification de nos sujets en fonction de la
grossesse actuelle : Préparée ou non
Préparée :
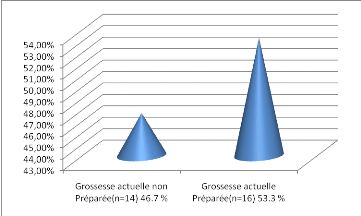
Figure 42: Classification de nos sujets en fonction
de la grossesse actuelle : Préparée ou non
Préparée
-Environ la moitié de nos sujets
présentent une grossesse non préparée.
24/Classification de nos sujets en fonction de la
grossesse actuelle désirée ou non
Désirée :
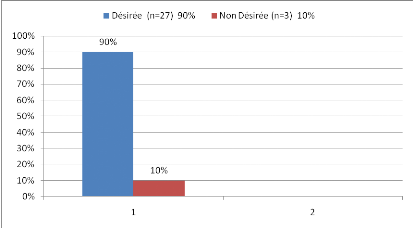
Figure 23 : Classification de nos sujets en
fonction de la grossesse actuelle désirée ou non
Désirée
-90% des grossesses sont désirées.
25/Classification de nos sujets en fonction de la
possession ou pas d'un lecteur de glycémie :
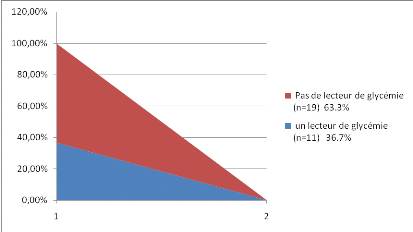
Figure 24 : Classification de nos sujets en
fonction de la possession ou pas d'un lecteur de glycémie
-Environ 2/3 de nos sujets ne possèdent pas un
lecteur de glycémie.
26/Classification de nos sujets en fonction de la
sensation ou pas des signes périphériques
d'hypoglycémie :
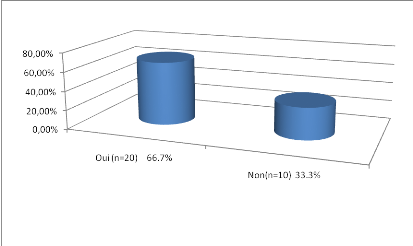
Figure 25 : Classification de nos sujets en
fonction de la sensation ou pas des signes périphériques
d'hypoglycémie
-66.7% de nos sujets ressentent les signes
périphériques de l'hypoglycémie.
27/ Classification de nos sujets en fonction du
nombre d'hypoglycémie par jour confirmées au
glucomètre (ressenties et non
ressenties) :
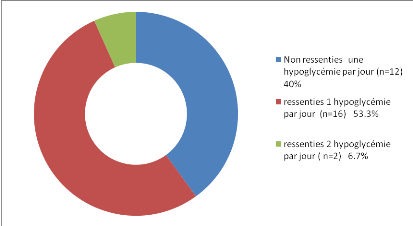
Figure 26 : Classification de nos sujets en
fonction du nombre d'hypoglycémie par jour confirmées au
glucomètre (ressenties et non ressenties)
-40% de nos sujets présentent en moyenne un
épisode hypoglycémique non ressenti découvert lors des
mesures systématiques des glycémies au glucomètre sur
les 24h.
-60% de nos sujets présentent une à deux
hypoglycémies ressenties et confirmées.
28/Classification de nos sujets en fonction de la
Connaissance ou pas des effets de la perturbation de la glycémie sur le
bébé : (mal formations) :
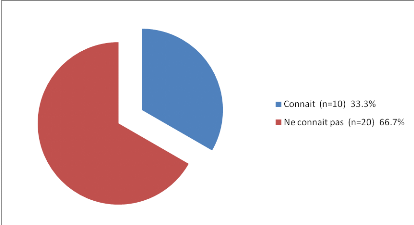
Figure 27 : Classification de nos sujets en
fonction de la Connaissance ou pas des effets de la perturbation de la
glycémie sur le bébé : malformations
-2/3 de nos patientes ne connaissent pas le risque des
perturbations métaboliques en rapport avec leur diabète sur le
bébé.
29/Classification de nos sujets en fonction de la
Connaissance ou pas des effets de la perturbation de la glycémie sur le
bébé : macrosomie :
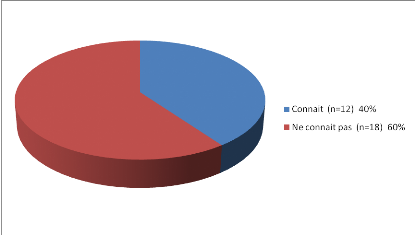
Figure 28: Classification de nos sujets en
fonction de la Connaissance ou pas des effets de la perturbation de la
glycémie sur le bébé :( macrosomie)
3O/Classification de nos sujets en fonction de la
qualité du suivi et
de la diététique prescrite
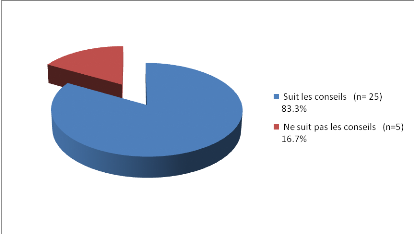
Figure 29 : Classification de nos sujets en
fonction de la qualité du suivi de la diététique
prescrite
-83.3% de nos sujets s'attachent et suivent les
conseils diététiques.
30/Classification de nos sujets en fonction de leur
Attitude vis à vis du suivi ou pas de la diététique
après l'accouchement :
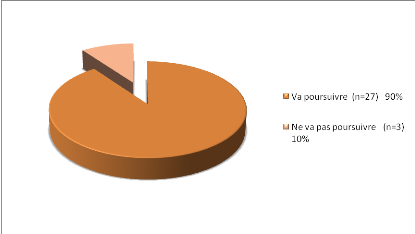
Figure 32 : Classification de nos sujets en
fonction de leur Attitude vis a vis du suivi ou pas de la
diététique après l'accouchement
-90% de nos sujets se disent prêtes à
poursuivre la diététique après l'accouchement.
31/ Moyennes des apports alimentaires de nos
sujets :
|
Moyenne
|
#177; Ecart-type
|
|
Calories totals/24h
|
2749.83
|
1407.05
|
|
Protéines en gr (%AET)
|
63.36 gr (9.21%)
|
5.52
|
|
Lipides en gr (%AET)
|
187gr (61.20%)
|
10.92
|
|
Glucides en gr (%AET)
|
203.32gr (29.57%)
|
12.73
|
|
PA/PV
|
1.47
|
1.43
|
|
Acide gras Poly/Saturé
|
1.04
|
0.72
|
|
Saccharose (g/j)
|
29.74
|
23.14
|
|
Calcium (mg/j)
|
971.56
|
211.50
|
|
Fer (mg/j)
|
14.13
|
5.71
|
|
Vitaminé B1 (mg/j)
|
2.98
|
6.59
|
|
Fibres (g)
|
23.88
|
10.58
|
|
Sodium (mg/j)
|
1729.56
|
566.67
|
|
Potassium (mg/j)
|
2707.06
|
776.91
|
|
Phosphore (mg/j)
|
1221.23
|
487.24
|
|
Vitamine C (mg/j)
|
129.80
|
107.25
|
|
Magnésium (mg/j)
|
243.70
|
97.91
|
|
Zinc (mg/j)
|
28.97
|
74.48
|
|
Vitamine E (mg/j)
|
12.04
|
6.76
|
|
Folates (ug)
|
272.10
|
103.07
|
|
Eau (ml/j)
|
1254.60
|
969.90
|
|
Alcool
|
0
|
0
|
Tableau2 : Moyennes des apports alimentaires de nos
sujets
32/ Moyenne des apports caloriques des
différentes prises alimentaires :
|
La moyenne des calories glucidique
|
La moyenne des calories
protidique
|
La moyenne des calories lipidique
|
La moyenne des calories totales
|
Le pourcentage des
Calories totales
|
|
Petit déjeuner
|
198.2
|
24.40
|
270.00
|
492.6
|
17.9%
|
|
Collation du matin
|
71.05
|
28.30
|
85.00
|
184.35
|
6.7%
|
|
Déjeuner
|
336.3
|
106.20
|
650.02
|
1092.52
|
39.7%
|
|
Collation de l'aprés midi
|
64.73
|
14.30
|
70.00
|
149.03
|
5.4%
|
|
Diner
|
104.13
|
65.70
|
520.02
|
689.85
|
25.1%
|
|
Collation du soir
|
38.98
|
17.70
|
90.01
|
146.69
|
5.3%
|
|
Total
|
813.28
|
253.44
|
1683 .05
|
2749.83
|
100%
|
Tableau 3 : La moyenne des apports caloriques des
différentes prises alimentaires
33)Répartition journalière de
l'alimentation de nos sujets
|
Prise de repas
|
Rythmicité de prise des
repas
|
Type de repas
|
|
Oui
|
Non
|
Oui
|
Non
|
Préparation personnelle
|
Restauration
rapide
|
|
Petit déjeuner
|
30
|
0
|
9
|
21
|
24
|
6
|
|
Collation du matin
|
25
|
5
|
21
|
4
|
13
|
12
|
|
Déjeuner
|
30
|
0
|
8
|
22
|
20
|
10
|
|
Collation de l'après midi
|
21
|
9
|
9
|
12
|
10
|
11
|
|
Diner
|
29
|
1
|
11
|
18
|
28
|
1
|
|
Collation du soir
|
23
|
7
|
9
|
14
|
12
|
11
|
Tableau 4 : Répartition journalière de
l'alimentation de nos sujets
| 


