50
Deuxième partie : CADRE PRATIQUE
Chapitre IV. CONSIDERATIONS METHODOLOGIQUES
4.0.
Introduction.
La méthodologie selon MUCCHIELLI (1996,
p.129.cité par L. FERNANDEZ et M. CATTEEUW, 2001, p.40) « est la
réflexion sur la méthode qu'il convient de mettre au point pour
conduire une recherche. Une méthode qualitative de recherche est une
stratégie de recherche utilisant diverses techniques de recueil et
d'analyse qualitative dans le but d'expliquer en compréhension un
phénomène humain ou social ».
Cette recherche se fait dans une approche qualitative. Selon
L. FERNANDEZ et M.CATTEEUW (idem, ibidem) « les objets de recherche
qualitative sont choisis pour leur complexité, leur instabilité,
leur inscription dans l'expérience vécue subjective et
contextuelle. Recherchant la compréhension plutôt que
l'explication, la recherche qualitative est ainsi à visée
descriptive et exploratoire ». La démarche qualitative quoique
reprochée de ne pas disposer de modèles fixes comme dans les
démarches quantitatives, son choix est justifié par la nature de
notre étude : elle porte sur un phénomène psychologique
donc qualitatif et non sur un phénomène s'apprêtant mieux
aux quantifications statistiques.
Le présent chapitre donne les détails sur les
participants à notre recherche et sur les méthodes et techniques
utilisées dans la collecte, l'analyse et l'interprétation des
résultats.
4.1. Description et présentation des participants.
Notre étude a porté sur trois catégories
de populations dans le souci de diversifier les sources d'information sur la
problématique étudiée. Il s'agit des patients souffrant du
PTSD, des soignants s'en occupant et les personnes ressources (inararibonye)
.
51
4.1.1. Les patients
Les patients faisant partie de notre échantillon
d'étude sont de l'hôpital de Ruhengeri et du Service de
Consultations Psychosociales. Le choix des deux institutions a
été motivé par leur situation géographique et le
statut socioculturel des patients accueillis. En effet, le SCPS est
planté en milieu urbain et reçoit en majorité des patients
citadins, l'hôpital de Ruhengeri est quelque peu rural et reçoit
des patients issus des coins reculés du pays.
De même, eu égard à notre objet de
recherche; la culture et les maladies mentales, Ruhengeri est historiquement
connue comme région où se pratiquait plus qu'ailleurs et
où se pratiquerait encore des rites traditionnels : Kubandwa,
guterekera, kuvuza amahembe, etc. comme thérapeutiques des maladies
mentales entre autres. Nous avons voulu d'une part confronter les récits
des patients issus des deux écosystèmes et d'autre part
rechercher s'il y aurait des patients ayant fait ou faisant recours à
ces pratiques dans notre soucis justement d'esquisser une compréhension
du PTSD dans un miroir culturel Rwandais.
Le critère d'inclusion principal ayant guidé le
choix des cas étudiés a été le fait de souffrir du
PTSD. Ce diagnostic devrait avoir été retenu par un soignant
habilité travaillant dans l'institution en question. Le nombre de 5 cas
a été motivé par le souci d'approfondir et bien analyser
les cas suivis. De nombreuses situations cliniques suivies, il ressortait que
certains renseignements étaient superposables d'où nous avons
pris un cas pour chaque situation clinique spécifique. Ainsi ont
été retenus trois cas les plus illustratifs des cas cliniques
suivis à Ruhengeri et deux au SCPS.
4.1.1.a. Brève présentation du SCPS
Le Service de Consultations Psychosociales a été
créé en 1999. Il est situé en Mairie de la Ville de
Kigali. Il s'occupe de consultations psychologiques, Psychiatriques et reste
une référence dans ce domaine aux côtés de
l'Hôpital Neuropsychiatrique CARAES Ndera dont il est venu
épauler. Il privilégié l'approche biopsychosociale et
constitue un lieu de stage pour les personnes en formation dans le domaine de
santé mentale. En ce qui concerne l'épidémiologie, le
rapport annuel 2003 phase des troubles post traumatiques en quatrième
position avec 5,3% des consultation après l'épilepsie (39%), les
troubles psychiatriques (28,8%) et les troubles psychosomatiques (16,6%). Les
mois d'avril, mai et juin voient les statistiques chuter
considérablement .
4.1.1.b. Brève présentation de l'Hôpital de
Ruhengeri.
L'hôpital de Ruhengeri est situé en Mairie de la
ville de Ruhengeri dans la Province de Ruhengeri à 90Km de Kigali et
65Km de Gisenyi.Il a été construit en 1939 et depuis 1964 il
bénéficie d'un appui de la coopération franco-Rwandaise.
Avant 1994, celui-ci était au rang d'Hôpital de
référence ,troisième après le CHUK et le CHUB. Il a
été endommagé en 1994 et il se reconstruit et se
rééquipe grâce aux interventions des ONG, de la
coopération française et du MINISANTE. L'Hôpital a une
capacité de 400 lits et dispose des services clés d'un
hôpital sauf l'Ophtalmologie.
Le service de santé mentale existe mais ne fonctionne
pas efficacement par manque de personnel compétent et de
médicaments spécialisés ; ceci malgré un nombre
élevé de malades mentaux qui y affluent. Ledit service est
épaulé par celui de Trauma et counselling de FARG disposant d'un
bureau dans les locaux de l'hôpital.
4.1.2. Les soignants
Dans le souci de recueillir le plus d'informations sur le PTSD
au Rwanda, nous nous sommes proposé d'approcher les soignants. Ces
cliniciens qui reçoivent au quotidien les patients souffrant du PTSD
sont une source à ne pas oublier. Nous avons voulu aborder le plus de
tendances et au total cinq soignants ont été rencontrés.
Un entretien autours de 3 thèmes repris en annexe a été
mené avec les soignants. Ils proviennent du SCPS, du CHU Butare, de
CARAES Butare, de l'HNP CARAES Ndera et de l'Hôpital de Ruhengeri. Le
tableau numéro 3 repris au chapitre des résultats en donne plus
de détails.
4.1.3. Les personnes ressources
Nous avons appelé « personnes ressources »
ceux que l'on pourrait nommer spécialistes -- `Inararibonye'. Nous avons
inclus cette catégorie aux participants à notre recherche pour
recueillir surtout des informations sur la culture Rwandaise. Des entretiens
avec eux ont tourné autours de cinq thèmes repris en annexe. Le
tableau numéro 1 retrouvé au chapitre des résultats nous
en fait plus de détails.
4.2. Méthodes et techniques de collecte
4.2.1. Analyse documentaire
L'analyse documentaire, autrement appelée «
recherche bibliographique » a été
régulièrement utilisée dans la constitution des aspects
théoriques de notre recherche. Il s'agit d'un processus de collecte
d'information basée sur la lecture de livres et d'autres documents .
Cette technique a été utilisée dès
le début de la recherche et nous nous en sommes servi dans la mise en
épreuve et appréciation de nos postulats et hypothèses de
recherche. La confrontation des données théoriques de
différents auteurs avec les réalités issues des entretiens
et notre réflexion personnelle nous ont servi dans les dernières
parties de la présente recherche.
4.2.2. L'Entretien.
L'entretien clinique à visée de recherche a
été notre principal instrument. En effet «l'entretien de
recherche est un dispositif de face à face où un enquêteur
a pour objectif de favoriser chez un enquêté la production d'un
discours sur un thème défini dans le cadre d'une recherche.
» (J.F. DOMINTON 1997, p.145).
Il est l'un des outils privilégiés de la
recherche clinique dans la mesure où la subjectivité s'actualise
par les faits de parole à l'adresse d'un clinicien. Il est en quelque
sorte « la technique de choix pour accéder à des
informations subjectives (histoire de vie, représentations, sentiments,
émotions, expériences) témoignant de la singularité
d'un sujet. [...]. Il est la technique permettant l'objectivation de la
subjectivité.» (L. FERNANDEZ et M.CATTEEUW, idem, Pp. 74-75).
4.2.2.1. Caractéristiques de l'entretien de recherche.
La recherche en psychologie clinique a pour finalité
d'améliorer les connaissances et non fournir des soins
thérapeutiques. Nous admettons pourtant que dans l'entretien de
recherche il y a l'échange et la parole qui font le pont sur le silence
-souvent destructeur- et le récit qui des fois a un rôle
thérapeutique s'il y a un vrai destinateur du récit (N.
MUNYANDAMUTSA). D'ailleurs, le fait de parler FREUD l'a bien souligné
«possède une fonction libératrice (abréaction) qui
peut conférer à tout entretien un effet potentiellement
thérapeutique » (J.L. PEDINIELLI 1994. p.40). Sans doute on peut se
réjouir qu'un entretien à visée de recherche ait permis au
sujet de se sentir soulagé, d'avoir perçu la nature de certains
de ses problèmes, mais il ne serait être question de
procéder comme si l'on était dans un cadre thérapeutique.
Disons enfin avec J. L PEDINIELLI : « il y a certes des opérations
intellectuelles dans l'activité clinique, mais "soigner" et
"découvrir" sont deux opérations différentes. »(Idem
p.112) .
De toutes ces considérations, nos entretiens n'avaient
d'autres finalités que le recueil des informations relatives à
notre recherche et non des finalités thérapeutiques .
4.2.2.2. Supports de l'entretien
Nos entretiens sont organisés en fonction des objectifs
et des hypothèses de notre recherche. Nous nous sommes contentés
des entretiens de type semi directifs. En effet, dans l'entretien semi-directif
« l'attitude non directive qui favorise l'expression personnelle du sujet
est combinée avec le projet d'explorer les thèmes particuliers.
Le clinicien chercheur a donc recours à un guide thématique
» (L. FERNANDEZ et M. CATTEEUW, idem, p.76).
Celui-ci permet somme toute, par l'intermédiaire du
guide d'entretien, de recueillir des informations pertinentes relatives aux
hypothèses.
Nous disposions de trois guides d'entretien. Le premier est
destiné aux personnes ressources (Inararibonye). Il vise à
récolter les informations sur la culture et le tissu social Rwandais,
leur interprétation de ce qui s'est passé au Rwanda, ses
éventuelles causes et enfin ses conséquences et la façon
« Rwandaise » de les prendre en charge.
Le second guide est destiné aux patients. Il a
été conçu en nous inspirant du DSM I> et de l'Echelle
de gravité du PTSD de J.F. KATZ et J.AUDET (1997). Ce dernier
étudie la souffrance psychique post traumatique et la baisse de la
qualité de vie. Il est, selon ses auteurs, « l'un des meilleurs
instruments qui permettent d'évaluer les mécanismes des
pensées intrusives, les efforts d'évitement, les modifications
des perceptions de l'entourage et l'ébranlement des valeurs » (J.F.
KATZ et J. AUDET, 1999, p.250).
Nous nous sommes servi aussi dans l'élaboration du
guide d'entretien avec les patients de « L'HOROWITZ » ou
«Echelle révisée de l'impact de l'événement
stressant de J. HOROWITZ ». Enfin, nous avons enrichi ces
éléments par des considérations culturelles sur le sens de
l'existence, la signification des pertes subies, la mauvaise mort, le deuil non
fait ou mal fait etc.
Le guide d'entretien avec les patients s'articule autours de
cinq thèmes et chaque thème regroupe un certain nombre
d'informations à rechercher.
Le troisième et dernier guide d'entretien est
destiné aux professionnels de santé intervenant dans la prise en
charge des personnes souffrant de PTSD au Rwanda. Il vise à recueillir
les informations sur la thérapeutique du PTSD, ses lacunes et sur
d'éventuels remaniements contextuels à faire pour la prise en
charge du PTSD au Rwanda. Il est aussi annexé à ce travail. Ces
guides ont été objet d'un pré-test auprès d'une
personne pour chaque échantillon; dans le but d'avoir l'idée sur
le niveau de compréhension et de faire des réajustements si
nécessaire .
4.2.2.3. Conduite des entretiens
Dans le déroulement de nos entretiens, nous avons
essayé de nous situer dans une position de «neutralité
bienveillante » c -à- d. que nos avis ou nos propres jugements ne
devraient pas intervenir dans l'entretien.
Au début de l'entretien, commençaient les
habituels exercices d'éthique et de courtoisie: présentation,
explication de la raison de l'entretien, de l'usage de ce qu'ils nous auraient
dit et demandons aux interlocuteurs s'ils veulent ou pas collaborer à la
recherche.
A ceux qui acceptent de participer, nous demandions s'ils
étaient pour ou contre l'enregistrement pour des raisons de bien
analyser après l'entretien le contenu de ce qu'ils nous auraient
répondu. Dans certaines circonstances, les entretiens devront être
menés en présence des soignants -thérapeutes pour des
raisons de bénéficier de l'alliance thérapeutique
déjà existante.
Au total, le nombre d'entretiens de recherche a varié
entre deux et cinq et l'examen du dossier du patient ainsi que les
échanges avec les soignants de références des patients ont
permis de compléter les informations issues des entretiens avec les
patients
En ce qui concerne les entretiens avec les personnes
ressources et les soignants, un guide d'entretien était donné au
jour de demande de rendez-vous, ce qui permettait à l'interviewé
d'avoir suffisamment préparé l'entretien. Une personne ressource
a répondu par écrit, ayant été empêché
le jour fixé pour l'entretien.
4.2.3. L'observation
Pendant les entretiens, nous avons eu recours à
l'observation pour compléter les informations. M. REUCHLIN (1973, p.17)
définit l'observation comme : « moyen de coder l'information
recueillie afin de la mettre sous une forme qui facilite son emploi, qui lui
confère une valeur heuristique plus grande ». Observer c'est en
fait écouter, comprendre pour pouvoir décrire. C'est aussi
interpréter ce que l'on voit. L'observateur doit regarder attentivement
les événements qui se déroulent devant lui et
interpréter ce qu'il voit. C'est enfin relater les faits dans leur
chronologie et les mettre les uns en rapport avec des autres. Nous avons
observés les émotions des interviewés face à l'une
ou l'autre question, leur état d'âme en répondant, leur
gesticulations et mimiques. Cela nous a permis une compréhension plus
approfondie de nos patients et des ébauches d'interprétations des
réponses fournies .
4.3. Traitement du matériel de recherch
Dans le traitement du matériel de recherche, trois
opérations essentielles ont été effectuées :
-La condensation des données dans des fiches des
données ;
-L'organisation et la présentation des données ;
-L'interprétation des données.
4.3.1. La constitution des fiches de données
Au terme de chaque entretien, une fiche de données
était constituée sous forme de compte rendu de l'entretien. Pour
chaque fiche, les idées principales ressortant de l'entretien
étaient mises en relief par soulignement ou encadrement pour
éviter l'oubli et faciliter la repérage durant le
dépouillement.
Au terme des descentes sur le terrain et de rencontre avec
tous les soignants et personnes ressources, une centaine de pages de fiche de
données avaient étaient constitués et devrait suivre la
mise en place d'une grille de dépouillement.
4.3.2. Analyse thématique de contenu
Le type de recherche ( qualitative), les objectifs et les
hypothèses ainsi que la nature des données collectées nous
ont permis de recourir à l'analyse thématique de contenu pour
analyser ces données. Selon J. L PEDINIELLI dans son livre
intitulé « Introduction à la Psychologie Clinique »
(1994, p.115) « L'analyse thématique est avant tout descriptive et
peut être associée à d'autres modes de
dépouillement. Elle correspond à une complexification de la
question simple " De quoi le sujet parle --t-il ? " Elle procède par
découpage du discours et recensement des thèmes principaux et
secondaires qui peuvent faire l'objet d'analyses différentes selon les
hypothèses : typologies, comparaison de fréquences, genèse
des thèmes, analyses de leur formulation, analyse des relations par
opposition, ... » .
4.3.3. Thèmes et grilles de dépouillement
Le dépouillement des informations brutes que nous avions
collectées a été guidé par quatre principes :
- La référence au cadre théorique, au
modèle d'analyse et aux objectifs, questions et hypothèses de
recherche ;
- La rétention de tous les aspects significatifs dans le
cadre de la recherche et non seulement de ceux qui répondent à
nos attantes et prévisions ;
- L'adéquation entre les indicateurs tels que
pré-établis dans notre modèle d'analyse et le récit
de l'interviewé ;
- La fréquence de l'information à travers le
récit de différents interviewés.
Ainsi, comme nous disposions de trois guides
thématiques d'entretien à raison d'un guide par catégorie
d'interviewés, nous avons établi des indicateurs pour chaque
thème et nous nous sommes mis à leur recherche dans le discours
des interviewés, cela par soulignement ou encadrement de
l'idée.
A titre d'illustration, le thème deux du guide
d'entretien avec les patients a été subdivisé en cinq sous
thèmes correspondant aux critères diagnostiques du PTSD. Et nous
avons essayé de relever systématiquement ces critères dans
le récit du patient. Ce qui est sortie de l'opération sera
présenté aux chapitres consacrés à la
présentation et analyse des résultats.
Conclusion du chapitr
Le chapitre sur la méthodologie a été une
occasion de parler le cheminement de notre recherche. Nous nous sommes inscrit
dans l'approche qualitative. C'est dans ce cadre que nous avons
privilégié l'analyse documentaire, les entretiens à
visée de recherche dans la collecte de données et l'analyse
thématique de contenu pour les analyser.
Chapitre V. PRESENTATION, ANALYSE ET COMPREHENSION
DES CAS
ETUDIES
5.0. Introduction
Le présent chapitre se veut être l'un des
principaux de ce Mémoire. Après une brève
présentation des résultats des entretiens avec les personnes
ressources, nous présentons les cas cliniques suivis. La
présentation se fait comme suit : identification du cas, histoire
familiale et personnelle, symptomatologie et l'histoire de la maladie. D'autres
détails non mentionnés sont utilisés dans l'analyse et
compréhension des cas.
Au total, cinq cas sont présentés. Ils sont
tirés de plus d'une dizaine qui avait été suivis. Ils ont
été retenus selon les critères d'inclusion
évoqués au chapitre sur la méthodologie selon leur
caractère d'adéquation avec notre objet de recherche. Le chapitre
comprend en outre une analyse thématique du récit de ces patients
suivie d'une tentative de compréhension de ces cas à partir de la
théorie établie dans le première partie de ce travail et
des autres théories développées dans ce sens. Au total
huit thèmes sont présentés en articulant chaque fois
récit du patient et théorie explicative.
5.1. Quelques résultats issus des personnes ressources.
Dans notre tentative de comprendre le PTSD dans un miroir
culturel Rwandais, nous avons abordé ceux que nous aurions voulu appeler
spécialistes de par leur formation, statuts et expérience. Le
tableau qui suit montre de qui il s'agit.
Tableau N° 1. Les personnes ressources
interviewées
|
N°
du série
|
Niveau de
Formation
|
Domaine d'intérêt
|
Expérience
|
Institution
|
|
C 1
|
Maîtrise
|
Sces Humaines et Sociales
|
+ 10 ans
|
I R S T
|
|
C2
|
IIIème cycle
|
Théologie et Philosophie
|
+ 20 ans
|
A M I
|
|
C3
|
Humanités
|
Sces humaines & Sociales
|
+ 50 ans
|
Pensionné
|
|
C4
|
Licence
|
Chercheur sur la Culture
|
+ 40 ans
|
Inteko izirikana
|
|
C5
|
D4
|
Pédagogie et Psychologie
|
+ 40 ans
|
A R P A
|
En nous entretenant avec les personnes ressources, nous avions
comme objectif de nous enquérir sur la culture et le tissu social, la
maladie mentale au Rwanda : aujourd'hui et dans le passé, sur leur
lecture des événements qu'a connu le Rwanda, sur les
stratégies de reconstruction de la culture et du tissu social Rwandais
et sur la prise en charge des conséquences sur la santé mentale
de l'histoire récente du Rwanda.
Toutes les personnes interviewées, après avoir
donné leur conception presque identique de la culture Rwandaise, elles
nous ont affirmé le rôle de la culture dans la
détermination du Rwandais, normal ou pervers, sain ou malade. A propos
du processus évolutif de la culture, quatre personnes sur cinq ont
montré qu'un processus de destruction de la culture Rwandaise a bel et
bien existé. Interrogées sur les causes de cette destruction,
elles nous ont parlé entre autres: la colonisation, la rencontre avec
d'autres cultures, civilisations et courants économiques, l'influence
des médias, le faible attachement de certains Rwandais à leur
culture, les manipulations politiques, etc.
Nous reprenons ci-après un modèle
d'interprétation du processus de destruction de la culture Rwandaise et
de ses conséquences qui a été proposé par J.M.V
SALAAM de L'Association INTEKO IZIRIKANA, une des personnes ressources
interviewées.
Colonisation

Acculturation
Hybridisme culturel
Contradictions



Crises (Politique, économique,
Social, Religieux, unité etc.) Echecs sur tous les
tableaux
Il affirme que le problème essentiel est culturel. A ce
sujet, il a écrit dans une réflexion sur l'identification des
principaux problèmes pendant et après la colonisation (2003, p.7)
: « Le processus d'acculturation des Burundais et des Rwandais
accompagné d'une mauvaise culture: de division, de haine,
d'intolérance, d'exclusion chez les uns et de peur chez les autres sur
fond de mensonges ont plongé les deux pays dans un génocide sans
précédent» .
Son point de vue est essentiellement commun à toutes
les personnes interrogées mais une d'entre elles dit ne pas accepter le
concept d' « Itsembamuco » (« génocide culturel »),
que d'aucuns utilisent pour désigner le processus de destruction de la
culture Rwandaise. L'interviewé en question nous a déclaré
en substance: « Je ne pense pas qu'il y ait eu une volonté
manifeste, préparation et planification pour la culture Rwandaise
».
Les entretiens avec les personnes ressources nous ont
été vraiment riches, instructifs et informatifs; nous y faisons
recours dans nos réflexions tout au long du présent travail.
5.2. Présentation des cas étudiés
Tableau n° 2. Identification sommaire des cas
étudiés
|
N°
|
Appellation
|
Age
|
Fonction avant
le traumatisme
|
Fonction
actuelle
|
Etat civil
|
|
1
|
Mademoiselle A
|
19 ans
|
-
|
Elève
|
Célibataire
|
|
2
|
Madame B
|
41ans
|
Agent de l'Etat
|
|
Marié
|
|
3
|
Monsieur C
|
21 ans
|
-
|
Elève
|
Célibataire
|
|
4
|
Madame D
|
40 ans
|
Agent de l'Etat
|
Chômeuse
|
Veuve
|
|
5
|
Mademoiselle E
|
16 ans
|
-
|
Elève
|
Célibataire
|
5.2.1. Cas de Mademoiselle A 5.2.1.a)Identification
Mademoiselle A est une fille de 19 ans, élève en
deuxième année secondaire, résidant dans la Mairie de la
Ville de Kigali. Elle a repris de classe plus de trois fois. Nous l'avons
rencontré au SCPS.
5.2.1.b) Histoire familiale et personnelle.


A
+94
+01
Légende : Homme

: Femme
+ 94 : Personne morte et année de décès (01=
2001)

C
: Patiente en question
: Personnes vivants sous un même toit
Mademoiselle A est une fille du second époux
marié illégalement avec sa mère comme seconde femme
après disputes et divorce avec son premier mari en 1983. Son petit
frère vit chez son père, et Mademoiselle A reste avec sa
mère et une ménagère dans une maison de location. En 1994,
alors qu'elle était partie à Musambira avec son père et
son demi frère visiter sa famille (son épouse et ses enfants
légaux) qui vit à la campagne, le génocide
éclate.
Ne connaissant pas les lieux, Mademoiselle A, alors 9 ans,
aura des difficultés de s'enfuir et sera récupérée
par des miliciens qui l'ont sauvagement battue. Elle a assisté au
meurtre de son demi-frère et des personnes adultes avec qui elle fuyait
et nous a déclaré avoir vu beaucoup de personnes blessées,
mortes ou agonissant. Jusqu'en août 1994, elle ne savait pas où
étaient ni ses parents ni ses demi frères et soeurs. Elle avait
été hébergée par une vielle de Musambira qu'elle ne
connaissait pas auparavant. Elle a été retrouvée par sa
mère venue de Kigali pour chercher les traces de son mari et de sa fille
en septembre 1994.
5.2.1.c. Symptômes présentés et histoire de
la maladi
Elle est venue en consultation au SCPS début novembre
2004 mais cela était la 4ème et la plus grave crise.
Son dossier médical nous a renseigné sur les symptômes
qu'elle présentait : «peur exagérée, isolent,
tristesse, idées envahissantes, insomnie, des fois mutisme,
polypnée et hoquet et enfin reviviscence des événements
traumatiques de 1994 ».
Elle nous a déclaré que la première crise
est survenue il y a trois ans, elle était au dortoir. Les
collègues chantaient des chants de deuil et nostalgie, elle s'est mise
à chanter avec elle et quelques minutes après, elle a
commencé à voir des images de ce qu'elle avait vu en 1994. Les
images se sont intensifiées, elle a eu très peur, a
commencé à suer et développé un hoquet intense.
L'infirmière de l'école l'a endormie dans un milieu calme et
quelques injections ont calmé la situation après deux jours .
La seconde crise est survenue suite à une coupure
d'électricité. Les gens ont crié et elle a pensé
que c'étaient des miliciens qui revenaient. Elle s'est caché et
quand quelqu'une est passée à côté de sa cachette,
elle a crié et perdu conscience ; elle ne se rappelle que de ce qui
s'est passé après, quand elle était arrivé à
Kigali dans une clinique privée endormie à côté de
sa mère.
La troisième crise est survenue presque dans les
mêmes conditions : coupure de courant qui n'a pas pourtant duré
longtemps nous a t-elle dit. La récente et quatrième crise est
survenue à la maison suite à une coupure
d'électricité, la maman l'a appelée et demande de
débrancher la télévision. En se déplaçant
pour débrancher, elle a touché dans le vide et a failli tomber,
elle a paniqué et crié et la crise a débuté et
s'est aggravée avec la symptomatologie ci haut décrite. Dans son
discours, nous avons facilement relevé un sentiment de peur et un
désespoir quant à l'avenir. Ce désespoir s'est
alimenté par son état de santé actuelle, ses
imperformances scolaires et par sa situation socio familiale.
5.2.2. Cas de Madame B
5.2.2.a)Identification
Madame B est une femme de 41 ans, mariée à un
alcoolique. Elle habite la Mairie de la Ville de Kigali, elle est actuellement
sans emploi, probablement à cause de son état de santé
mentale. Elle est suivie en ambulatoire par une soignante du SCPS pour une
thérapie individuelle centrée sur le PTSD et thérapie du
couple avec son mari par le Psychiatre psychothérapeute et la
mère soignante du SCPS. Elle a été reçue pour la
première fois en mars 2004 .
5.2.2.b) Histoire familiale et personnell
+01
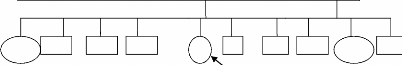
+94
+94
+90
+94
B
+03
+02
+90
+90


+02
+94
Légende : Homme

: Femme
+ 94 : Personne morte et année de décès (01=
2001)

C
: Patiente en question
Madame B est mariée et mère de sept enfants dont
deux sont morts, la première en 1994 et l'autre en 2002 suite à
un empoisonnement « par la concubine de son époux » nous a
t-elle déclaré. Elle sort d'une fratrie de dix dont six sont
déjà morts. Trois pendant le génocide, un pendant les
tueries des « complices du FPR `ibyitso' » en 1990 et deux d'une mort
subite respectivement en 2002 et 2003.
En 1994, elle avait quatre enfants : une a été
tuée sauvagement à ses yeux par les miliciens en 1994 et deux
autres fragilisés par des coups et blessures qui les ont rendus
handicapés moteurs. L'un d'eux est élevé actuellement au
Centre des handicapés de Gatagara. Elle a été victime d'un
viol en 1998 mais cela reste sous silence, je l'ai vu dans son dossier
médical. Elle n'a pas voulu m'en parler. Son époux est
très alcoolique et des disputes en famille sont au quotidien. Elle a
été gravement blessée sur la tête où elle
porte une cicatrice largement visible. Elle a passé beaucoup de jours
dans un coma quasi mortel entouré d'autres personnes mortes et trois de
ses enfants, l'une n'ayant pas survécue aux blessures des miliciens .
Quand elle a repris conscience grâce à l'aide
d'un bienfaiteur qui s'en est occupé, elle s'est informée
où était réfugié son mari. Arrivée avec deux
enfants où se trouvaient son mari et son petit frère, ils ne
l'ont pas acceptée et intégrée directement dans la
cachette car elle portait un enfant qui hurlait de souffrances liées aux
blessures. Cela a marqué considérablement notre patiente
jusqu'aujourd'hui.
Au lendemain du génocide, le mari s'est livré
à l'alcoolisme et ne s'occupait plus de sa famille, plutôt abusait
des biens de la famille pour s'acheter à boire. Il a commencé
même le vagabondage sexuel. Les relations de couple se sont
détériorées et la femme a commencé à
développer une symptomatologie qui l'a conduise en mars 2004 au SCPS,
quelques mois après le début d'une souffrance psychique sans
personne proche à qui la partager.
5.2.2.c. Symptômes présentés et histoire de
la maladi
La patiente a été reçue pour la
première fois en consultation début mars 2004 avec une
symptomatologie composée par: les céphalées, l'insomnie,
la pulsation s'accompagnant de bruits et parfois de vibrations, accès de
colère envers certaines personnes et une détresse visiblement
observable sur sa figure.
Elle a déclaré que depuis 1996 elle souffre de
maux de tête intenses qu'elle attribuait à sa blessure sur la
tête, mais quelques semaines auparavant elle avait eu un flash-back suivi
d'une perte de connaissance. Sur son dossier médical, nous avons
relevé qu'elle avait confié à sa soignante un jour ce qui
suit : «J'ai des problèmes insupportables, difficiles à
exprimer ( Sinzi aho nahera) et je préfère les garder seule car
je n'ai plus confiance en mon entourage, même en mon mari ».
En ce qui concerne l'histoire de sa maladie ou du moins
l'histoire des consultations, le dossier médical fait état de
plus de 18 séances de consultation pour les neuf mois qu'elle est en
thérapie. Les premières séances ont permis la collecte des
informations et une action chimiothérapique pour améliorer son
état psychosomatique à l'aide des anxiolytiques. Sa demande d'EEG
justifiée par la cicatrice sur la tête a été
acceptée et le résultat a été un tracé d'EEG
normal. Et depuis, l'impression diagnostique de syndrome post-commotionnel a
été rejetée au profit d'un état de Stress Post
traumatique et un long processus psychothérapeutique a été
amorcé.
Au bout de six séances, un inventaire de problèmes
avait été établi :
-Difficultés liées aux pertes humaines pendant le
génocide ;
-Maltraitance sexuelle et économique de la part de son
époux ;

+93
+94
-Divers deuils mal vécus (de ses enfants morts ou
handicapés contre toute attante, des frères) ; -Tendances
homicides et suicidaires ;
- et Conjugopathies.
Une thérapie de couple incluant son mari a
été envisagée parallèlement avec une
psychothérapie individuelle. La femme avait exprimé entre autres
besoins «... du moins pour pouvoir survivre en cohabitation avec mon
époux et mes enfants ».
En présence du mari, au départ le couple
semblait avoir des points de vue divergeants sur ce qu'il y a comme
problème : L'époux alignant des problèmes financiers et la
femme des difficultés relationnelles. Actuellement la thérapie de
couple avance et le couple a amélioré ses conditions de vie
relationnelles à partir des tâches proposées par le
Psychiatre Psychothérapeute à chacun envers son partenaire.
Certains signes d'Etat de Stress Post- traumatique diminuent
progressivement.
5.2.3. Cas de Monsieur C
5.2.3. a. Identification
Monsieur C est un jeune garçon de 21 ans, originaire de
l'ancienne commune de Mutura, sans domicile fixe car orphelin de père et
de mère. Il vit à l'école ou dans l'une des quatre
familles de tantes et oncles. Elève en quatrième secondaire, il
est de la religion chrétienne, Eglise adventiste du 7
ème jour. Il a repris de classe deux fois en cinq ans.
5.2.3.b. Histoire familiale et personnell

C
+94
+94
: Homme : Femme
+ 94 : Personne morte et année de
décès
: Patient en question
Légende :
C


Monsieur C est troisième d'une fratrie de six qu'il
avait. Il a perdu ses deux parents, la mère lors des massacres des
Bagogwe en 1993 et le père en avril 1994. La mère a
été tuée fusillée en 1993 et enterré trois
jours après. Le calme revenu, ils ont voulu s'exiler au Congo mais le
grand père n'a pas autorisé. Ils sont restés au Rwanda.
Au lendemain du début du génocide en avril 1994,
les miliciens sont venus et quand la famille de Monsieur C les a entendu, elle
a fui en dispersion. Monsieur C a fui avec son grand frère qui sera
tué quelques jours. En fuyant au troisième jour, Monsieur C et
son grand frère sont passé à côté de la
dépouille mortelle de leur père à côté de la
rue. Il ne sait pas s'il a été enterré ou pas ni où
il aurait été enterré. Monsieur C nous a
déclaré avoir échappé miraculeusement à une
attaque des miliciens dans un champ de sorgho où ils étaient
cachés lui et son grand frère. Une balle a emporté ce
dernier qui était à quelques centimètres de Monsieur C.
Depuis lors, il a commencé un calvaire de fuite et de
sursaut de cadavre seul. Il croise en fuyant une famille voisine avec laquelle
il s'est exilé au Congo. A Massisi, il a rencontré un oncle mais
il a eu des difficultés d'intégration dans les groupes d'enfants
des différentes tribus du congo. Il trouvera plus tard ses deux soeurs
et son petit frère qui l'informeront de la mort de leur frère.
Ils sont rentrés au Rwanda en 1995 avec d'autres anciens
réfugiés Rwandais et les oncles maternels paternels. Il n'a pas
de domicile fixe, de même que ses autres frères et soeurs
restants. Des fois chez un oncle, chez une tante ou chez un ami de classe ce
qui « désorganise la vie » a-t-il fait remarquer.
5.2.3.c. Symptômes présentés et histoire de
la maladie.
Nous l'avons reçu pour la première fois avec un
collègue stagiaire de Santé Mentale au KHI en juin2004 à
l'Hôpital de Ruhengeri. Il était accompagné par son cousin
de même âge. Visiblement fatigué, il avait des yeux
mouillés de larmes et manifestait un vif souhait d'être
soulagé d'une détresse qui était lisible sur son visage.
Il se plaignait de l'insomnie quasi total depuis deux semaines entendre des
voix de gens qui le poursuivent, des fois voir des gens venant le tuer puis
crier et chercher à fuir. Des fois la nuit il voyait l'image de la
dépouille de son père à côté de la rue et se
mettait à crier. «Le jour suivant devrait être di~~icile
», a-t-il dit.
Ces difficultés d'endormissement, flash-back et peur
intense ont commencé progressivement après un film à la
Télé lors de la dixième commémoration du
génocide de 1994. Il avait suivi avec horreur et témoignages des
rescapés. Depuis cette soirée -là, « les choses ont
changé » nous a-t-il déclaré .
De retours à l'école, ces symptômes se
sont accentués Début Juin, les autorités scolaires
l'interne dans l'infirmerie scolaire mais les quelques comprimés
reçus n'ont rien amélioré sur son état de
santé. A l'école, Monsieur C avec un petit groupe de
collègues s'étaient fait l'hypothèse que c'était un
autre collègue d'origine congolaise issu d'une tribu kassaienne
réputée avoir beaucoup de sorciers et empoisonneurs qui
étaient à la base des problèmes de Monsieur C. A l'origine
de cela en effet, une grande dispute avait opposé Monsieur C et ce
Kassaien qui avait formulé des menaces de folie à Monsieur C.
Suite à l'intensification des symptômes, la
direction de l'école décida son renvoie à la maison pour
une prise en charge plus efficace. A Kigali chez un oncle, des deux nuits qu'il
y a passées, il n'a dormi que moins de 40 minutes. Il entendait des gens
voulant passer par le plafond pour venir le tuer. Il alertait souvent la
famille qui ne constatait rien et il ne pouvait pas éteindre les lampes
la nuit pour ne pas « être surpris » se disait-il.
Son oncle a décidé de lui changer de milieu de
vie, il est venu à Ruhengeri chez une tante et les mêmes
problèmes ont continué. Il passait la nuit en état de
veille sans éteindre les lampes. Après plus de dix jours sans
sommeil, les céphalées et une fatigue
généralisée avaient rendu sa vie très
pénible, c'est alors que les visiteurs de la famille l'ont
orienté au service de santé mentale de l'Hôpital de
Ruhengeri où il nous a rencontré.
Au terme de six séances d'entretiens psychologiques
associés aux faibles doses d'anxiolytiques et tranquillisants,
l'adolescent s'était remis considérablement. Beaucoup restait
pourtant à faire et des rendez-vous réguliers sont fixés
avec une infirmière formée sur les notions de Santé
mentale a pris la relève à notre départ.
5.2.4. Cas de Madame D.
5.2.4. a .Identification
Madame D a quarante et un ans. Elle est diplômée
en « Action sociale » et ancienne fonctionnaire de l'Etat jusqu'en
1994. Elle est mère de six enfants dont trois et son mari sont morts
durant la guerre du Nord contre les infiltrés (Abacengezi). Elle est
originaire de l'ancienne commune de Cyabingo actuel District de Bugarura, nous
l'avons rencontrée à l'Hôpital de Ruhengeri .

D
5.2.4.b. Histoire familiale et personnelle.
+97
Légende :

: Homme : Femme
+ 97 : Personne morte et année de décès
(1997)

+97

+97

+97

D
: Patiente en question
Madame D est née d'un père polygame qui odorait
Nyabingi, avait des huttes d'adoration et immolait régulièrement
des vaches ou chèvres pour toute circonstance d'importance. Les huttes
se sont effondrées quand celui-ci s'est exilé au Congo. Mort du
choléra aucun de ses fils n'a voulu continuer la pratique et elle s'est
éteinte dans la famille.
Elle s'est mariée avec un époux intellectuel
originaire d'une famille qui adorait aussi et faisait des sacrifices d'animaux
régulièrement. Cette famille recourait souvent au 'Kuraguza'
(divination) et pratiquait de ' Guterekera' (Invocation divine) pour chaque
événement spécial. Dès son union, le couple s'est
démarqué de ces pratiques jugées caduques et
dépassées.
Le couple est chrétien pratiquant, vivait et
travaillait à Kigali. Son beau père est l'un des rares de la
région encore très convaincu de l'efficacité de ces
pratiques. Il ne pratique pourtant presque plus des rituels de ' Guterekera'
par manque de moyens (vaches et chèvres à immoler) et l'influence
de la religion catholique bien implantée dans la région.
Madame D nous a affirmé qu'elle craignait toujours
'4yabingi' et ' Ibitega' parce qu'elle avait vu des gens devenir fous à
cause d'Ibitega. Son mari lui se disait invulnérable aux forces et
pratiques dépassées. « Simfatwa n'ibibi » confiait il
souvent à son épouse.
De retours de l'exil au Congo en 1996, la famille de Madame D
sera obligée de s'installer à la campagne et non retourner
à Kigali. Elle n'avait pas construit de maison à Kigali. Les
conditions de vie à la campagne ne leur seront pas faciles sans emploi.
C'est là où la guerre contre les infiltrés- 'Abacengezi'
qui a trop sévi dans la région va emporter son mari et trois
garçons de sa progéniture ; « les seuls que j'avais »
nous a-t-elle déclaré. Elle a perdu aussi deux frères
tués par les infiltrés et un troisième porté
disparu .
Les deux premiers enfants furent tués pris entre deux
feux rentrant d'une visite chez un oncle d'une colline voisine. Leur
enterrement fut organisé quatre jours après, leurs corps
restaient inaccessibles à cause des combats. Le troisième fils de
cinq ans sera tué avec son père à la maison alors que
Madame D avait échappé par l'autre porte avec sa fille cadette
.
Madame D s'enfuira pour la ville de Ruhengeri chez une famille
amie et le calme revenu après quatre jours, elle est revenu et a
constaté que les voisins et beaux frères avaient enterré
son enfant et son époux dans « des conditions indécentes
» nous a-t-elle déclaré.
Madame D va vivre le veuvage et le deuil de son mari et ses
enfants avec difficultés, sans emploi, non appréciée par
ses beaux frères, etc. Les choses vont se détériorer un
dimanche soir en mai 2002 après un vin de banane offert par son beau
père. Une dispute avait éclaté avec ses beaux
frères qui la qualifiaient d' « umuteramwaku » (porte malheur)
car a fait perdre la famille de leurs fils : l'époux de Madame D et des
petits fils : les enfants de Madame D. Ils l'ont accusé donc de vouloir
éteindre la famille.
Toute la nuit, elle a ruminé ces accusations et injures
et a commencé à faire des cauchemars et à se sentir
très nerveuse envers ses beaux frères qui ne compatissaient pas
à sa souffrance.
Des nuits qui suivront elle va commencer à entendre et
voir des images de son mari qui lui faisait des remarques sur la conduite
à adopter pour le reste de la vie sans son époux et de deux
autres vieux très barbus qui l'accusait d'éteindre la famille.
Après une semaine, les flash-back, insomnie,
céphalées et panique sans précédent
s'étaient intensifiés. Elle avait commencé à
développer un délire de persécution, disant que ses beaux
frères lui envoient des esprits pour la tuer.
La famille décida contre son gré de l'amener
chez un tradi- praticien habitant dans un district voisin. « Nous avons
passé presque une journée de marche à pied » a t-elle
fait savoir. Une poudre et un liquide à boire ont été
données et le tradi- praticien a prescrit en plus d'immoler une vache
car c'étaient «les anciens (Abakuru) qui manifestaient leur
mécontantement » avait fait remarquer le tradi-praticien.
La famille a eu des difficultés pour trouver une vache
à immoler et un arrangement a été fait pour trouver une
vache à utiliser pour le cérémonial et revendre la viande
non consommée. « Je n'étais pas convaincue mais j'ai
laissé faire » nous a --t-elle dit en substance.
L'état de Santé de Madame D ne s'est pas
amélioré et les deux parties ont commencé à se
culpabiliser. Madame D se reprochait de n'avoir pas consciencieusement
participé au rituel et les beaux frères se reprochaient d'avoir
mal procédé dans le rituel .
Traditionnellement, la viande ne devait pas être
revendue, elle devait être partagée à tous ceux ayant
participé au rituel. Quant à eux, ils ont vendu plus de la
moitié de la vache dans un centre de négoce voisin.
Madame D a continué avec sa souffrance, ce n'est
qu'après plus de six mois à la maison avec la symptomatologie ci-
haut décrite qui s'aggravait qu'une infirmière ami l'à
visité et lui a proposé d'aller voir un infirmier formé
sur les notions de Santé mentale dans un centre de Santé de la
région. Ce dernier l'a transférée à l'Hôpital
de Ruhengeri où nous l'avons rencontré après plus de trois
mois d'approvisionnement régulière en anxiolytiques et
tranquillisants.
5.2.4.c. Symptômes et histoire de la maladi
Les symptômes relevés sur son dossier
médical sont les suivants : cauchemars, flash- back, insomnie,
céphalées. Des fois, elle passait trois jours sans parler et de
l'autre bord faisait un délire de persécution. Elle a une
tristesse remarquable et est visiblement fatiguée.
A son arrivé à l'hôpital, elle a
été hospitalisée pendant trois semaines suite au paludisme
dont elle souffrait. Elle vient régulièrement s'approvisionner
essentiellement en médicament, le service n'ayant pas de personne
compétante et disponible pour des psychothérapies. Elle a
reçu entre autres molécules : le propanolol, les
antidépresseurs tricycliques (Anafranil et Tofranil) et un
thymorégulateur : le tégretol à des doses
variées.
5.2.5 Cas de Mademoiselle E
5.2.5.a. Présentation
Mademoiselle E est une fille de 16 ans, apparemment de 12ans
si l'on tient compte de sa taille. Elle est élève
irrégulière étudiant avec difficultés en
cinquième primaire. Elle est originaire du District de Cyanzarwe, vit
chez sa tante maternelle dans les périphéries de la ville de
Ruhengeri. Nous l'avions rencontrée pour la première fois
à l'Hôpital Neuropsychiatrique de Ndera durant notre stage de Mai-
Août 2003. Nous l'avons rencontrée à nouveau et reconnue
à l'Hôpital de Ruhengeri quand elle était venue pour une
provision régulière en médicaments .

E
5.2.5.b. Histoire familiale et personnelle.
+9

+97

+97
+98
: Homme : Femme
+ 98 : Personne morte et année de décès
(1998)
Légende :


E
: Patiente en question
Mademoiselle E est seconde fille d'une fratrie de quatre comme
le montre ce génogramme. En 1994, sa famille s'est exilée
misérablement au Congo et est retournée fin 1996. De retours, ils
ont vécu une situation socio-économique précaire durant
quelques mois. Son père (Agronome) a eu de l'emploi et la vie dans la
famille a repris de plus belle jusqu'aux événements de 1997-1998
(attaques des infiltrés) qui ont emporté ses parents et
frères. En 1997 à neuf ans, elle était élève
très brillante en 3 ème année primaire.
La majorité des informations que nous reprenons ici ont
été récoltées en 2003 à Ndera quand nous
étions son référent principal en co-thérapie avec
notre maître de stage. L'entretien de recherche tenu à Ruhengeri a
porté essentiellement sur des thèmes non évoqués
à l'époque et sur les compléments de ce qui nous
était connu. Ce cas avait d'ailleurs été
présenté dans notre rapport de stage 2003, nous avons requis de
nos archives l'essentiel du récit.
Dans un des entretiens qui ont porté sur son histoire
traumatique, elle nous a confié
« La première attaque est survenue dans la
matinée ; des hommes en uniformes très sales sont venus, ont
enlevé mon père et cruellement poignardé ma mère.
Je me rappelle de la crosse de Kalachnikov qu'on lui a fait dans le dos. Ils
sont partis avec Papa ligoté les bras derrières. Après
leur départ, les voisins nous ont aidé à évacuer
notre maman vers l'Hôpital de Gisenyi. De retours le soir, nous avons
retrouvé la dépouille mortelle de mon père à
coté de la rue. Nous l'avons enterré le lendemain sans ma
mère qui était hospitalisée » .
L'entretien de ce jour avait était suffisamment
révélateur d'informations. Elle nous a déclaré par
la suite : « Quelques mois après, étant rentrée de
l'Hôpital maman a mis au monde une petite fillette. Après quelques
jours, des hommes armés sont revenus et ont tiré sur ma
mère à notre présence au salon. Nous avons eu très
peur et depuis lors nous n'avons plus vécu dans cette maison. Le
bébé a été élevé par ma grand-
mère. C'est moi qui la portait au dos vers 3 mois, il est mort car on
n'avait pas de lait à lui donner, c'était dans
l'insécurité ».
Quand une collègue soignante a voulu en savoir plus sur
la mort de son petit frère, elle a pleuré et la collègue
l'a prise dans ses bras, l'entretien s'est arrêté. J'ai appris un
peu tard en 2004 que le petit frère était mort du paludisme.
En 1998, la grand mère a voulu que la petite « E
» aille continuer sa scolarité à Konombe près du camp
militaire chez un oncle. C'est de là qu'elle a eu les 1
ères crises. Et elle est allée au Centre National de
Traumatisme en 1999, puis au CARAES Ndera où nous l'avons
rencontré pour la première fois. Depuis février 2004, elle
vit chez sa tante à Ruhengeri.
5.2.5.c. Symptômes présentés et histoire de
la maladie.
A la 1 ère consultation, il avait
été relevé ce qui suit : « elle sursaute quand elle
entend des coups de fusil ou tout autre grand bruit, elle est insomniaque,
parle durant toute la nuit de sa famille et surtout de ses parents et
frères morts et de son grand frère dont elle est actuellement
séparée. Elle est agressive se sent toujours poursuivie par des
hommes en armes, elle est triste, instable et manifeste de l'errance ».
C'était début 2003.
La première crise date de 1999 et n'a pas durée
longtemps. Elle a été soignée au Centre National de
Traumatisme. La seconde, qui l'a fait arriver à l'HNP CARAES Ndera date
de 2003. Elle a durée plus de trois mois.
A la seconde hospitalisation, le médecin avait
noté : « agressivité, errance, insomnie délire de
persécution, déshabillement, déchirer ses habits, mordre
les autres enfants et l'entourage, cauchemars nocturnes et hyper vigilance
».Une batterie de psychotropes avaient été donnés et
la symptomatologie s'estompa.
Beaucoup de choses ont été constatées
durant une série d'entretiens réguliers menés durant son
hospitalisation dans l'unité des enfants. De même, lors des
groupes parole régulièrement tenu par les patients et leurs
soignants au CARAES Ndera, nous avons retenu beaucoup d'informations. Elle
faisait des reviviscences, des cauchemars presque chaque nuit .
Quand je lui ai demandé si elle avait rêvé
pendant la nuit, elle n'a répondu : « Oui, je rêve
étant au salon avec ma famille en mangeant un repas copieux ». Une
autre fois, elle a appelé une collègue soignante pour lui montrer
et lui faire entendre son père qui l'invitait à quitter
l'hôpital pour le rejoindre à la gare routière puis visiter
ensemble les amis de Byumba! Elle avait peur et transpirait cette fois
là.
Le dernier entretien à Ruhengeri nous a fait
connaître deux autres courtes hospitalisations jusque là
après lesquelles les familles ont décidé de la mettre dans
un milieu de vie quelque peu proche de celui où elle a grandi : chez sa
tante à Ruhengeri. Elle nous a dit qu'elle ne se sentait pas à
l'aise dans un milieu où il y a des hommes en uniformes comme
Kanombe-Kigali, elle se dit bien intégrée chez sa tante
malgré les difficultés scolaires et la maladie qui ne
guérit pas définitivement.
5.3. Analyse thématique et compréhension de cas
étudiés.
Une analyse approfondie et la confrontation des cas cliniques
décrits dans la partie précédente permettent de relever un
certain nombre de thèmes. Dans la partie qui suit, nous essayons d'en
parler en nous appuyant sur des théories déjà
développées dans ce sens.
5.3.1. La problématique du deuil.
Les récits de quatre sur cinq patients suivis
reviennent sur les pertes subies et sur les relations cauchemardesques
entretenues avec les leurs qui sont morts. Cela témoigne de deuils mal
vécus ou non vécus. En effet, comme nous l'avons suffisamment
débattu dans notre cadre théorique, un deuil terminé
devrait permettre de se séparer du défunt et nouer de nouvelles
relations avec les vivants. Le défunt ne devrait revenir qu'en bonne
mémoire et non hanter et déstabiliser le restant. En fait, faire
son deuil, permet de tourner la page et vivre autrement sans celui qui est
mort.
Madame B parle de ses frères morts en 1994 et de son
enfant décédé en 1994 qu'elle n'a pas enterré.
Leurs images lui reviennent régulièrement en esprit. Monsieur
« C » évoque avec douleur et nostalgie son père dont il
n'a connu que ses premières 11 ans de vie. Il déplore n'avoir pas
connu ses funérailles ni sa sépulture. Du moins avec sa
mère qu'il a enterré, les choses ne sont pas trop dures. Madame
D, a un grand problème de deuil. Son mari a été
enterré dans des « conditions indécentes » et à
son absence. Aucun rituel n'a été organisé. Et bien
d'autres .
Au Rwanda, nous assistons à la même situation
comme celle décrite par A. SPIRE cité par J. AUDET & J.F KATZ
(1999, p.366) : « Pas de tombe, pas de fleurs, pas de souffrance
fixées en un lieu ou à un instant, seulement le vide.. »
Nous sommes dans une éternelle absence. C'est aussi une carence de
rituels. Ceux-ci facilitent le dialogue permanent entre les vivants et le
défunt parti sur le chemin du royaume des morts ou des ancêtres.
JF KATZ & J. AUDET affirment que " dans de nombreuses cultures les rituels
du deuil participent aux épreuves qui rachètent le passé
du défunt et permettent ainsi à ce dernier, d'accéder
à une vie spirituelle. Les rites sont la symbolisation de passage d'un
seuil, de la libération de l'âme, du non-retours des morts »
(Idem p. 367). C'est en quelque sorte la réalité Rwandaise.
A partir des théories développées par T.
NATHAN, L.V Thomas, A. V. GENEP, G.V. SPEJKER, R. HERTZ, J. BOWLBY et bien
d'autres que nous avons compilées au chapitre II sur la
problématique du deuil, il est incontestable que la clinique Rwandaise
du PTSD telle que le montrent ces quelques vignettes traduit des lacunes
à ce sujet.
5.3.2. Une violence impensable et indicibl
L'un des thèmes abordés avec les patients lors
de nos entretiens de recherche tourne autours de « l'histoire traumatique
du patient ». Tous les patients nous ont fait part de leur calvaire.
Mademoiselle A parle de ses courses dans les collines de Musambira qu'elle ne
connaissent pas bien poursuivie par le feu sortant des canaux des miliciens
armés jusqu'aux dents. Elle parle de personnes tuées devant ses
yeux à l'âge de neuf ans.
Madame B témoigne avec difficultés des jours
passés en agonie entre les morts avec des enfants qui pleuraient et
qu'on faisait taire en les achevant ! Monsieur C nous fait part de la mort par
balle à côté de lui, de son frère dans un champ de
sorgho où ils étaient cachés à deux et des nuits
passées en se cachant contre les miliciens qui venaient de mal tuer son
père.
Madame D relate la mort de son époux et de son fils
fusillés et agonisant jusqu'au dernier soupir dans une chambre alors
qu'elle se cachait dans un corridor avant de se sauver en sortant par l'autre
porte. Et Mademoiselle E parle avec barrages et larmes aux yeux de la crosse de
Kalachnikov qui fit tomber sa mère et du ligotage de son père
sous son assistance par un groupe d'hommes armés jusqu'aux dents. Elle
n'avait que huit ans à l'époque .
C'est exactement ce que G. N. FISHER (1994) décrit dans
son livre intitulé « Le ressort invisible, Vivre l'extrême
» quand il parle des « visages de l'extrême ». C'est
justement cette extrême et inimaginable violence que N. MUNYANDAMUTSA
décrit en montrant le caractère inhumain et la
spécificité du carnage au Rwanda quand il écrit : «
En majorité, ces vies se sont éteintes avec des moyens
artisanaux, sans recours à aucune arme de destruction massive. Ceci
implique un effort, une organisation et un rythme d'une violence inouïe.
C'est aussi son extrême férocité : les hommes, les femmes,
les enfants, les vieillards ne furent pas seulement exterminés, mais
violés, torturés, dépecés, brûlés
vifs, jetés dans les latrines. On a obligé des maris à
tuer leurs femmes et les parents à assassiner leurs enfants. La
férocité a manifesté la haine, et la
déshumanisation des victimes ». (2000, p.6). Il faut noter enfin le
caractère national de ce crime.
5.3.3. La somatisation.
Au Rwanda, la façon populaire
préférée de demander à quelqu'un à propos de
sa souffrance est « Urababara he ? » (Où soufres-tu ? »;
Pour dire que l'on s'attarde en premier lieu à localiser, à
situer la souffrance. Au Rwanda, le corps est souvent en avance par rapport
à l'esprit et la souffrance psychique, pour susciter le plus d'attention
se manifeste à travers des troubles somatoformes de tous genres. Et le
patient, pour être entendu et aidé, manifeste inconsciemment sa
souffrance par le corps, ce dernier qui est observable et palpable à
l'opposé de l'esprit, lui qui est matériellement inaccessible.
Dans la symptomatologie présentée par tous les
cas suivis, on relève les signes comme hoquets, céphalées,
difficultés respiratoires, pulsation accompagnés de bruits et
parfois de vibrations, de douleurs somatiques de tous genres. Madame B vient
pour EEG car disait-elle « Je voudrais qu'on regarde ce qui ne va plus
dans ma tête ». D'autres patients, et il sont nombreux,
réclament des examens à caractère somatique:
épigastomie en cas de somatisation par douleurs gastrites, d'autres
veulent « des médicaments » pour tel ou tel symptôme.
Cela dénote certes de la culture Rwandaise. Elle
traduit aussi l'avance de notre corps sur le psychisme qui l'habite comme
l'écrit Albert CAMUS « Nous habitons notre corps longtemps avant de
pouvoir le penser. Notre corps a ainsi sur nous une avance irréparable
». (N. MUNYANDAMUTSA, idem, p.27) .
76
5.3.4. Rupture, Désordre, Incomplétude.
Dans un paragraphe sur les théories locales du PTSD,
nous avions postulé le PTSD comme une maladie de l'incomplétude
et de la rupture. Notre rencontre avec les patients a conforté notre
manière de voir les choses.
Au lendemain du génocide, une rupture, un
désordre et une incomplétude se sont installés. Des fois
ils sont non vus ou sous estimés par les observateurs. Une femme d'une
quarantaine d'année voyant une jeune de 20 qui pleurait parce qu'elle
n'a pas de maman à amener car convoqué à l'école
disait « qui n'a pas perdu de parents pendant ce maudit génocide ?
» Mais ! Si elles ont toutes les deux perdu des parents, l'une les a perdu
au moment où elle en avait plus que jamais besoin.
Mademoiselle E a perdu son père et sa mère
à l'âge de huit ans. Un âge, si l'on en croit les
psychanalystes détermine le reste de la vie affective de l'enfant qui
est en pleine liquidation de complexe d'oedipe par le processus
d'identification.
Monsieur « C » n'a plus rien de l'ordre familial ou
communautaire, sa famille nucléaire n'existe plus ; il a oublié
même où était construite sa maison familiale qui servait de
contenant et de repère matériel et de repère
matériel dans le tissage de l'humain.
Pour ces jeunes patients rencontrés, « les mythes
et les rites qui assuraient une circulation liquidienne dans les lignages, les
générations, les communautés, se sont
étiolés puis éteints » (C. BARROIS, 1994, p.168),
pour faire place à quelque chose d'autre, allant jusqu'à
inversion totale des valeurs, aux bouleversements des significations et des
affects universellement échangeables. Les choses et les relations jadis
signifiants pour la continuité des cycles de vie ne sont plus, le sens
des choses a été bâclé, et il s'est installé
ce que l'on a l'habitude de nommer le « traumatisme du non-sens ».
Pour C. BARROIS (1994, p.159) « le traumatisme psychique
est l'effondrement de l'illusion du sens et des significations autrefois
échangées, stabilisées, dont l'immense treillis se
prêtait généreusement à tous ».
Notons pour finir avec cet élément, que la
rupture le désordre et l'incomplétude qu'a installé
l'évènement traumatique se traduit chez la majorité des
patients souffrant de PTSD. Il y a rupture et désordre dans
l'organisation de la famille et de la société, plus rien ne
fonctionne comme avant. Certains adultes ne peuvent plus rien relatif à
ce statut, d'autres parmi les enfants ne le sont plus car on est enfant par
rapport à l'adulte, etc .
77
5.3.5. Le complexe du survivant
Nous empruntons ce concept à B. BETTELHEIM (1995) pour
désigner un syndrome que nous avons constaté chez trois de cinq
patients suivis. Pour Madame B, Mademoiselle A et Monsieur C, il revient dans
leur récit des idées comme quoi survivre est
immérité et inexplicable vu des situations qu'ils ont
vécues. Madame B, qui a passé des jours endormie parmi les morts,
considérée comme morte par ses tortionnaires, car ayant
été mortellement blessée à la tête, nous a
déclaré regretter être survécue. Elle se demande
pourquoi elle est survécue pour encore souffrir. « Peut-être
que ceux qui sont morts seraient plus en paix » a-t-elle dit une fois.
Pour B. BETTELHEIM, cité par S. AUDET& JF KATZ
(1999, p.63) ses situations extrêmes et le traumatisme qui en
résulte provoquent « une désintégration de la
personnalité et un anéantissement de la structure sociale ».
Il faut noter selon G.N. FISHER (1994, p.62) que « le syndrome des
survivant se réveille souvent dans des situations de crise
causées par des évènements extérieurs ou des
problèmes personnels impliquant une menace existentielle ».
Le cas le plus parlant de cet état des choses est celui
de madame B qui a des difficultés dans sa relation conjugale et des
problèmes socioéconomiques qui suscitent tout ce questionnement
sur le sens de sa survivance.
5.3.6. Traumatisme second et /ou facteurs aggravants
Mademoiselle A parle de coupures d'électricité
répétées, Madame B parle de difficultés conjugales
et socioéconomiques, Monsieur C montre des problèmes de demeure
non fixe et d'images funèbres à la télévision, et
bien d'autres. Tels sont des éléments qui concourent à
l'aggravation de l'état de stress post traumatique. J.F. Katz & J.
AUDET (1999, p.230), P. LALONDE (1999, p.284) et C. BARROIS (1994) ont
dressé un long inventaire de ces éléments.
Pour C. BARROIS (idem), suite aux effets pathogènes
liés au milieu après l'événement, le patient peut
aggraver une symptomatologie d'état de stress post traumatique. Il
montre que la solitude, la détresse, l'impression de rejet ressentie par
la victime vis à vis de son entourage se rangent premiers sur cette
liste de facteurs.
«Le traumatisme second est donc directement lié
aux attentes non satisfaites de consolation et de réparation de la
victime. L'incongruence entre l'attente et la réponse est le fondement
même de cette problématique.
Le besoin de réparation est important alors que les
réponses familiales et sociales s'épuisent ou se
détournent vers d'autres priorités. Un sentiment d'abandon se
développe, aggravant le risque dépressif, l'hostilité, le
rejet et le repli » J. F KATZ & J. AUDET (1999, pp.231-232) .
D'après C. BARROIS (idem, p.160), cet abandon, qu'il
nomme : « deuxième abandon » est responsable de l'aggravation
de la symptomatologie post traumatique. Cette seconde rupture est
sociétale.
5.3.7. Perte de repères
La problématique de repères perdus se retrouve
dans le récit de tous les patients suivis. Mademoiselle E, Monsieur C et
Mademoiselle A n'ont plus de repères. Madame B s'est actuellement
déconnectée de sa famille à cause des querelles avec ses
beaux frères qui l'accusent d'éteindre leur famille.
Ecrivant à propos de la perte des repères, A.
NANIWE (1999, p.126) nous dit : « La plupart des rescapés de ces
affrontements et de ces tueries sont devenus aujourd'hui des 'sans demeure',
des 'sans racines' et des 'sans identité'. Des ' aliénés'
tout simplement, car ils n'ont plus rien, ayant perdu leurs différents
repères : physiques, culturels et symboliques ». Elle
décrivait le contexte burundais mais la situation décrite se
retrouve aussi au Rwanda.
C'est de ses repères perdus que S. BAQUE (1999, p.157)
parle en disant : « Beaucoup d'enfant non accompagnés de
l'après génocide ne sont pas seulement des orphelins, ils sont
hors génération. Or, s'il est possible à un enfant de
surmonter la perte de ses parents nous pensons qu'il lui est impossible de
grandir sans se situer dans la génération et la filiation ».
Mademoiselle E, Monsieur C qui errent de familles en familles ne pouvant plus
vivre avec les frères ou proches de leurs âges illustrent ce
propos.
A propos des repères justement, le Dr Naasson
MUNYANDAMUTSA (2000) montre qu'ils sont des balises incontournables pour vivre
en société et nous interpelle sur les repères qui
devraient lier l'individu avec son groupe d'appartenance, avec sa tradition,
culture, famille et communauté; avec son passé, présent et
futur, avec sa société et avec son histoire. C'est une panoplie
de pertes dans ce sens qui s'observent à travers une analyse fine des
récits de ces quelques cinq patients suivis .
79
5.3.8. Rêves, cauchemars, flash-back et
intrusion.
Durant les entretiens avec les patients sur le thème
des « symptômes dominants », tous les patients nous ont fait
part de flash-back, de souvenirs intrusifs, d'images floues relatives aux
traumatismes vécus, et plus particulièrement de rêves et
cauchemars pendant la nuit.
Pour R. KAES dans son préface de l'ouvrage
intitulé « Rêves et traumatismes ou la longue nuit des
rescapés » de M-O. GODARD, ces rêves sont les bienvenus
à certaines conditions et bien sûr exploitables pour le bien du
patient. Il écrit : « les survivants ont besoins de produire des
symptômes tels les cauchemars, les rêves traumatiques. Pourvu qu'il
y ait quelqu'un pour entendre, contenir, sinon corêver avec eux, au moins
entendre l'horreur et progressivement l'intégrer ne plus l'éviter
». (2003, p.4). La même auteur précise la
nécessité d'un contenant pour ces manifestations écrit
à ce sujet : « Lors du cauchemars à la différence du
moment traumatique où un ou plusieurs bourreaux étaient
présents, le rescapé est seul, et il se sent seul responsable de
ce qu'il rêve. Introduire un tiers dans cette configuration peut
l'empêcher de tomber dans la folie, la colère ou le
désespoir »(idem, p.14) .
5.3.9. Rêver, au delà du principe du plaisir.
S. FREUD a émis au départ une théorie du
rêve centrée sur le plaisir, sur la libido. Dans
l'interprétation des rêves (1900, p.110 cité par M-O
GODARD, idem, p.37). FREUD disait « Le rêve expose les faits tels
que j'aurais souhaité qu'il se fussent passés, son contenu est
l'accomplissement d'un désir, son motif un désir ». Quoique
imprécis sur la genèse et le motif du rêve à
l'époque, Freud ne doutait pas sur sa finalité du rêve :
« Le rêve joue pour le cerveau surchargé, un rôle de
soupape, de sûreté. Les rêves ont un pouvoir de soulagement,
de guérison ». (FREUD, 1900, p.75).
Plus tard, FREUD constate que les cauchemars, les compulsions
de répétition, les rêves traumatiques, etc.,
échappent à ce principe et énonce une seconde
théorie du rêve appelée « Au delà du principe
du plaisir ».
Pour rendre claire la pensée de FREUD à ce sujet
citons un extrait d' «Au delà du principe du plaisir, 1920, p.74)
repris par la même auteur (idem, p.46-47). « Si les rêves de
la névrose d'accident ramènent si régulièrement les
malades à la situation de l'accident, ils ne sont assurément pas
par là au service de l'accomplissement de désir, même si la
production hallucinatoire de celui-ci est devenue leur fonction sous la
domination du principe de plaisir )...).
Ces rêves ont pour but la maîtrise
rétroactive de l'excitation sous développement d'angoisse, cette
angoisse dont l'omission a été la cause de la névrose
traumatique ». Ici, conclut M.O. GODARD, ce qui est
désespérément recherché c'est l'angoisse - angoisse
protectrice-, l'angoisse capable d'éviter les tourments de la surprise
qui a tellement fait défaut pour prévenir.
C'est ne pas en fait du ressort du « principe de plaisir
» quand Mademoiselle E rêve de sa famille assise autour d'un repas
copieux au salon ou quand elle revoit dans ses rêves les images de la
mort de son père. Quand Madame D rêve recevant des instructions de
son mari pour la conduite à tenir à son absence, ou voit deux
vieux barbus l'accusant de vouloir éteindre leur famille, il ne s'agit
pas de la satisfaction des désirs refoulés comme le
prétendait FREUD. Sa famille la croit possédée par '
abazimu' (esprits) et se propose de voir le tradipraticien ou consulter le
devin qui, eux ont le pouvoir d'interpréter ces rêves au Rwanda. A
côté des devins et tradipraticiens, dans la culture Rwandaise, des
moments particulier permettaient qu'on raconte ses rêves : le soir autour
de l'âtre et dans les veillés où se mêlaient aussi
comtes et devinettes. Cela n'existe presque plus. Nous pensons que ces
pratiques, une fois réintroduites et sublimées, pourraient
constituer des moments à effet thérapeutique où l'on se
raconte et partage ses rêves traumatiques.
Cela permettrait justement l'extériorisation des
contenus de ces rêves traumatiques étant donné que «
c'est parce qu'elle sont internes qu'elles reviennent, c'est parce qu'elle ne
sont pas réelles que le sujet ne peut pas s'en défendre, car
impréparation il y avait au moment du traumatisme et
impréparation il y a au moment du rêve ». (M-O. GODARD, idem,
p.50) .
5.3.10. Pour rassembler les éléments
Le présent chapitre aura été le plus
volumineux mais aussi le plus significatif eu égard à son contenu
pratique. Nous décrivons des cas cliniques suivis et essayons de les
commenter en nous inspirant de textes et théories qui éclairent
ces vignettes cliniques. L'analyse thématique a permis de regrouper des
éléments pour une meilleure compréhension des cas dans une
logique de double balancement entre théorie et clinique.
La clinique montre que les patients ne répondent pas
toujours aux critères diagnostiques internationalement reconnus. Il y a
expression de certains symptômes sous forme d'une
théâtralisation du vécu traumatique, il y a expression
cathartique et retours au temps zéro comme si tout s'arrêtait
complètement .
Les patients expriment leur vécu dans un langage
culturel : somatisation et mise en scène du corps, persécution et
paranoïa traduisant la capacité de l'autre de nuire à la
victime et la subjectivation de la victime par cet autre durant le
génocide. Le contexte de violence est traduit par les manifestations
symptomatiques des patients. La méfiance est de mise, l'ennemi est
redouté partout, le patient se sent persécuté et ne sait
pas qui est son bourreaux ou qui ne l'est pas..
Au bout de l'analyse des cas suivis, des interrogations de
plus s'ajoutent à celles que nous avions au début de notre
recherche. Comment grandir sans parent et comment garder bon souvenir des
parents qui ont été atrocement tués à ses yeux ?
Comment faire le deuil quand il n'y a pas eu de rituel funéraire et
quand on ne connaît même pas la sépulture des siens ?
Comment entreprendre une vie nouvelle alors que le corps, en avance de notre
esprit, accuse des souffrances diverses que la communauté ne s'attelle
pas à soulager et face aux quelles certains soignants paraissent
désarmés ? Et enfin comment envisager un avenir meilleur quand on
n'est sans repères et qu'on est déconnecté tant du groupe
d'appartenance, de la tradition, de la culture, de la famille que de sa
société et de son histoire ? Telles sont et bien d'autres des
questions que soulève la clinique post-traumatique au Rwanda, aux
quelles tout élément de réponse serait le bienvenu. Nous
pensons que la présente recherche aura permis d'en éclairer
quelques unes .
| 


