|

UNIVERSITE SENGHOR
UNIVERSITE INTERNATIONALE DE LANGUE FRANÇAISE AU SERVICE
DU
DEVELOPPEMENT AFRICAIN A ALEXANDRIE- EGYPTE
Opérateur direct de la Francophonie
DEPARTEMENT SANTE
Promotion 2005-2007
Mémoire
En vue de l'obtention du
Master en développement
Spécialité : Santé
internationale
MISE EN PLACE DE LA DEMARCHE QUALITE DANS
LES ETABLISSEMENTS HOSPITALIERS DU TOGO
A PARTIR DE L'EXPERIENCE FRANÇAISE
Présenté et soutenu publiquement le 01 avril
2007
Par : TARKPESSI Kossi
Lieu de stage : Service Qualité,
gestion des risques du Centre Hospitalier Sainte
Marie de Nice-FRANCE
Directeur de mémoire : Dr
Jérôme PALAZZOLO, Nice-FRANCE
Jury :
Président : Dr Christian MESENGE,
Université Senghor d'Alexandrie
Membres : M. Pascal GAREL,
Fédération hospitalière de
France/Fédération
européenne des
hôpitaux- Belgique
Dr Mohamed GAD, Université
d'Alexandrie/Université Senghor
DEDICACES
Je dédie ce mémoire ...
A l'Eternel, Dieu tout puissant
`' Chercher l'Eternel pendant qu'il se trouve ; invoquez-
le tandis qu'il est près `'.
Sainte Bible Esaïe 55, verset 6.
A mon pays le Togo.
A mes frères et soeurs
Que ce travail soit pour nous une joie partagée.
A mes tantes, cousins et oncles
Pour vos soutiens de toutes formes dont j'ai
bénéficié de votre part.
REMERCIEMENTS
A l'Organisation Internationale de la Francophonie de nous
avoir permis de bénéficier de ces enseignements et
d'acquérir des connaissances pour le développement du continent
africain.
A M. le Recteur Fernand Texier, nous admirons votre sens aigu
du travail bien fait. Veuillez accepter nos hommages de profondes gratitudes et
nos respectueuses considérations.
Au Dr Christian MESENGE, directeur du département
santé de l'Université Senghor, toujours soucieux de notre avenir,
vous avez contribuez activement à notre formation morale et
professionnelle. La preuve en est l'honneur que vous nous faites une fois
encore en acceptant de présider le jury de notre mémoire. Vos
qualités humaines resterons à jamais pour nous un modèle
à imiter. Permettez nous de vous exprimer ici notre profonde gratitude
et nos sentiments respectueux.
A M. Pascal GAREL, c'est un insigne honneur que vous nous
faites en acceptant de juger ce travail malgré vos multiples
occupations. Nous avons suivi avec grand intérêt votre
enseignement de gestion hospitalière. Nous vous prions de trouver ici,
l'expression de notre profonde reconnaissance et de notre grande admiration.
A Mohamed GAD, Maître de Conférence de Biochimie
et Biologie Cellulaire, nous sommes très heureux de vous compter parmi
les juges de notre travail.
La concision de vos enseignements fondés sur
l'expérience et une connaissance assurée, nous a toujours
persuadé de votre totale maîtrise de la pédagogie. Hommage
respectueux.
A Mme Alice MOUNIR, assistante de direction du
département pour le soutien constant et tous les efforts fournis. Soyez
assuré de notre reconnaissance.
Nos sincères remerciements à tous les
professeurs visiteurs de l'Université Senghor pour la qualité des
enseignements dispensés durant le cursus.
Nous tenons à exprimer notre profonde gratitude
à notre directeur de mémoire Dr Jérôme PALAZZOLO,
grâce à qui nous avons pu effectué ce stage au CH Sainte
Marie de Nice.
A M. Marc TURPIN, directeur du Centre Hospitalier Sainte Marie
de Nice, pour nous avoir accepté dans sa structure et pour son soutien
qu'il a témoigné tout au long de notre séjour. C'est le
moment pour nous de vous témoigner nos sentiments de reconnaissance et
de notre profond respect.
Nous voudrions exprimer toute notre reconnaissance à M.
René YAGO, responsable du service qualité, gestion des risques.
Malgré vos multiples occupations, vous avez acceptez de nous encadrer
et nous initier à la pratique de la qualité en
établissement hospitalier. Vos qualités pédagogiques et
votre rigueur sont pour nous un exemple à suivre.
Un grand merci à Mme Lina DAL BO et Mlle CAISSON pour
leur disponibilité ainsi que pour leurs conseils avisés et
formateurs.
Nous remercions tout le personnel du service qualité,
gestion des risques, pour leurs gentillesses et leurs implications qui ont
contribué au bon déroulement de notre stage. Nous gardons un
excellent souvenir de cette ambiance de travail.
Nous tenons également à remercier Mme Sylvie
ORLANDO cadre hygiéniste qui nous a initié en hygiène
hospitalière.
Nos remerciements s'étendent à l'ensemble du
personnel du CH Sainte Marie de Nice particulièrement à Mme J.
BARBARO, Mme Jacqueline, Mme Véronique pour leur professionnalisme et
leur disponibilité.
A tous ceux qui de près ou de loin n'ont
ménagé aucun effort pour la réalisation de ce travail.
Je ne saurais terminer sans remercier tous les
collègues du département santé pour les échanges
fructueux.
RESUME
L'amélioration de la qualité des prestations des
soins et des services en établissement de santé est devenue une
préoccupation universelle. Au Togo, l'amélioration de la
qualité des soins et des services dans les structures sanitaires est
l'un des axes stratégiques du plan national de développement
sanitaire (PNDS).
S'il est vrai qu'il y a une prise en considération de
la notion de qualité des services dans les hôpitaux par les
pouvoirs publics togolais, il n'est pas moins évident que nos
hôpitaux demeurent toujours confrontés aux difficultés de
plusieurs ordres qui entravent la qualité et la sécurité
des soins.
Le but de cette étude est de proposer, sur la base des
réalités locales et en s'inspirant de l'expérience de la
démarche qualité, visant à assurer les meilleurs soins
dans un pays développé, la mise en place d'une démarche
qualité en hygiène hospitalière au CHU de Lomé
Tokoin.
L'étude de la démarche qualité au service
`'qualité, gestion des risques'' du centre hospitalier Sainte Marie de
Nice nous a permis de découvrir les axes prioritaires de la
qualité dans un établissement hospitalier et l'identification des
effets induits par l'implantation de la démarche qualité en
établissement hospitalier.
A la lumière de ces éléments, la mise en
place d'une démarche qualité en hygiène
hospitalière est proposée. Une attention portée à
l'amélioration de la qualité de l'hygiène se justifie car
l'hôpital étant un lieu à haut risque d'infection,
l'hygiène doit être au coeur du fonctionnement des
établissements hospitaliers. De plus les infections nosocomiales
étant reconnues comme un problème de santé publique de par
leur fréquence, leur coût et leur gravité, l'hôpital
est confronté au défi d'assurer la qualité et la
sécurité des soins. Pour cela il doit promouvoir les mesures
systématiques d'hygiène hospitalière.
La mise en place de cette démarche doit suivre les
étapes suivantes :
- l'information et la sensibilisation des autorités
administratives du CHU ;
- l'information, la sensibilisation et la formation du
personnel à l'hygiène hospitalière ;
- l'installation d'un bureau de pilotage ;
- la réalisation d'un audit diagnostic par un cabinet
d'auditeur qualité.
Cette démarche qualité en hygiène
hospitalière doit permettre de décrire les processus et de
proposer des solutions locales dans un but d'amélioration de la
qualité et la sécurité des soins, et de la satisfaction
des usagers et des professionnels de santé.
Mots clés : Démarche
qualité, amélioration continue de la qualité,
qualité et sécurité des soins, hygiène
hospitalière, infections nosocomiales, établissements
hospitaliers.
TABLE DES
MATIERES
DEDICACES
i
REMERCIEMENTS
ii
RESUME
iv
TABLE DES MATIERES
v
LISTES DES TABLEAUX
vii
LISTE DES ABREVIATIONS ET DES SIGLES
viii
INTRODUCTION
1
CHAPITRE 1 : METHODES
6
1.1 Documentation
6
1.2 Stage
6
1.2.1 Objectif du stage
6
1.2.2 Méthodologie du stage
6
1.3 Contact de personnes ressources
8
CHAPITRE 2 : REVUE DE LA
LITTERATURE
9
2.1 Bref historique de la
qualité
9
2.2 Concepts fondamentaux de la
qualité
10
2.3 Définition de la qualité
hospitalière
12
2.4 Enjeux de la qualité
hospitalière
13
2.5 Principes essentiels de la
démarche qualité
14
2.5.1 L'attention aux patients
14
2.5.2 Une démarche participative
15
2.5.3 Une approche méthodique
15
2.5.4 L'approche processus, le pluri
professionnalisme
15
2.5.5 Une approche pérenne
évolutive
16
2.5.6 L'évaluation
16
2.6 La qualité en
établissements hospitaliers
16
2.6.1 Les spécificités des
établissements hospitaliers
16
2.6.2 La mise en oeuvre de la démarche
qualité
17
2.6.3 D'autres paramètres
indispensables
21
2.6.4 Facteurs clés du succès de la
démarche qualité
24
CHAPITRE 3 : ANALYSE DE LA SITUATION
SANITAIRE DU TOGO
26
3.1 Contexte
26
3.2 Politique nationale de
santé
26
3.3 Plan National de Développement
Sanitaire (PNDS)
27
3.4 Profil
épidémiologique
28
3.5 Organisation sanitaire
28
3.6 Couverture sanitaire
29
3.7 Ressources humaines
29
3.8 Ressources financières
30
3.9 Analyse de l'offre
31
CHAPITRE 4 : L'EXPERIENCE
FRANÇAISE
34
4.1 La démarche qualité et
la certification en France : des liens étroits
34
4.2 La démarche qualité au
Centre Hospitalier Sainte Marie de Nice
40
4.2.1 Présentation de
l'établissement
41
4.2.2 Genèse du système
qualité
42
4.2.3 Description des axes principaux de la
politique gestion globalisée qualité et risque
42
4.2.4 Organisation qualité actuelle de
l'établissement
44
4.3 Les effets perçus de la
démarche qualité française
47
4.3.1 Les aspects positifs
47
3.3.2 Les limites
48
CHAPITRE 5 : PROPOSITION D'UN PLAN
D'ACTION DE DEMARCHE QUALITE EN HYGIENE HOSPITALIERE AU CHU DE LOME TOKOIN
50
5.1 Justification de l'adaptation de la
démarche qualité française au Togo
50
5.2 Plan de mise en place d'une
démarche qualité en hygiène hospitalière
51
5.2.1 Contexte et justification
51
5.2.2 Objectifs
53
5.2.3 Stratégies de mise en oeuvre de la
démarche
53
5.2.4 Contraintes attendus
54
5.2.5 Résultats attendus
55
5.2.6 Evaluation
55
5.3 Discussion
57
5.4 Recommandation sur la mise en place
d'une démarche qualité dans les hôpitaux du Togo
58
CONCLUSION GENERALE
60
REFERENCES
62
ANNEXES
65
LISTES DES TABLEAUX
Tableau I : Distinction entre qualité réelle
et qualité perçue....................................12
Tableau II : Impact du plan d'amélioration
qualité...............................................19
Tableau III : Composantes du coût d'investissement de
la qualité.............................23
Tableau IV : Composantes du coût de la non
qualité............................................23
LISTE DES ABREVIATIONS ET
DES SIGLES
ANAES : Agence Nationale
d'Accréditation et d'Evaluation en Santé
BPQ : Bureau de Pilotage
Qualité
CH : Centre Hospitalier
CHU : Centre Hospitalier Universitaire
CIQ : Coût d'Investissement dans la
Qualité
CLIN : Comité de Lutte Contre les
Infections Nosocomiales
CME : Comité Médical
d'Etablissement
CNTS : Centre National de Transfusion
Sanguine
CNQ : Coût de la Non
Qualité
COQ : Coût d'Obtention de la
Qualité
DIM : Département d'Information
Médicale
GDR : Gestion des Risques
HAS : Haute Autorité de
Santé
IFSI : Institut de Formation de Soins
Infirmiers
ISO : International Organisation for
Standardization
IST : Infections
Sexuellement Transmissibles
JCAHO : Joint Commission on Accreditation of
Healthcare Organisation
OCDE : Organisation de
Coopération et de Développement Economique
OMS : Organisation Mondiale de la
Santé
ONG : Organisation Non
Gouvernementale
PAQ : Plan d'Amélioration
Qualité
PNDS : Plan National de
Développement Sanitaire
PNUD : Programme des Nations Unies pour le
Développement
RESHAOC : Réseau des Hôpitaux
d'Afrique, de l'Océan indien et des Caraïbes
SIDA : Syndrome de
l'Immunodéficience Acquise
VIH : Virus de
l'Immunodéficience Humaine
INTRODUCTION
La dispensation d'une médecine de qualité est
une préoccupation sans doute aussi ancienne que la médecine
elle-même. Médecins et chirurgiens Mésopotamiens,
Egyptiens, Romains, Arabes, étaient déjà confrontés
à de contraignantes obligations de moyens et de résultats.
Certaines de ces anciennes civilisations avaient édictés des
règles strictes, codifiées, prévoyant des sanctions
à l'encontre des médecins et chirurgiens ayant manqué
à leurs obligations.
Quelques traces de recommandations visant à assurer des
pratiques et des soins de bonne qualité nous sont également
parvenues et les serments d'Hippocrate et de Maïmonide constituent des
exemples de code de bonne conduite ayant traversé le temps (Haddad et
al., 1997). Quoique sommaires, des formes implicites d'amélioration de
la qualité des soins semblent avoir accompagné les
différentes civilisations humaines.
La fin du XIXe siècle et surtout le
XXe marquent cependant une rupture avec cette longue période
que d'aucuns qualifient de stade embryonnaire de l'assurance de la
qualité (Ellis et al., 1993). Les travaux des pionniers tels que
Nightingale F., Codman A. E1(*) et leur émules ont favorisé
l'émergence puis le développement de ce que l'on peut convenir
d'appeler l'approche moderne de la qualité des soins (Ellis et al,
1993 ; Graham, 1995). La qualité des soins occupe désormais
une place centrale dans la régulation des systèmes de soins. De
plus la qualité des soins doit aujourd'hui être objectivée,
les professionnels de santé et les systèmes de santé
qu'ils servent sont désormais tenus d'en faire la démonstration.
Venant du monde industriel, des outils et des systèmes
d'évaluation et de management de la qualité ont été
introduits dans le monde des soins de santé.
Dans les pays industrialisés, à partir de la fin
des années 80 et durant la dernière décennie du XXe
siècle, le développement des mécanismes
d'amélioration qualité est venu répondre à la
montée des exigences du public et de ses représentants pour plus
de transparence, de responsabilisation et d'efficience de la part des acteurs
de la santé (Arce, 1998). Le développement de ces
mécanismes d'amélioration de la qualité va faire
apparaître désormais, de plus en plus nombreux les
« hommes qualité » (Leteurtre, 1996). Cette
ère naissante des « hommes qualité » est
doublement intéressante. D'une part, elle répond à une
exigence croissante de la population vis-à-vis des hospitaliers. En
effet, de récentes affaires comme celle du sang contaminé, ont
focalisé l'intérêt de l'opinion publique sur la
qualité des soins. D'autre part cette ère apparaît
fédératrice et structurante au regard des strates successives qui
forment le sédiment de nos pratiques hospitalières.
En France, la loi du 31 Juillet 1991, reprise par l'ordonnance
n° 96-346 du 24 Avril 1996 portant réforme de l'hospitalisation
publique et privée a permis l'introduction de la notion de
qualité dans le monde hospitalier : l'Agence Nationale
d'Accréditation et d'Evaluation en Santé (ANAES) est crée,
aujourd'hui Haute Autorité de Santé (HAS) et obligation est faite
aux établissements de santé de faire l'objet d'une
procédure externe d'évaluation dénommée
accréditation auprès de cette instance. La culture de la
qualité s'est alors répandue dans le domaine de la santé
en France. Les démarches qualité ont acquis une place importante
au sein des centres hospitaliers qui n'est désormais plus remise en
cause (Robitaille, 2004). Désormais le phénomène concerne
également les pays émergents (Huang et al., 2000). Tout laisse
à penser que ce mouvement va perdurer et s'amplifier dans les
années à venir.
Le mouvement de «Démarche qualité»
très prégnant dans les systèmes de santé
occidentaux, concerne aussi l'Afrique (De Geyndt, 1995). Malgré une
remarquable extension de la couverture sanitaire au cours des 20
dernières années sous l'impulsion de l'initiative de Bamako, des
doutes ont été exprimés quant à la capacité
des services de santé à répondre à la demande des
populations (Van Lerberghe et al., 1993 ; Bah et al., 2004). Les
dysfonctionnements de grandes ampleurs révélés par des
études socio anthropologiques récentes (Balique, 1999 ;
Jaffré et Olivier de Sardan, 2003 ; Jewkes et al., 1998) montrent
que la qualité des soins et des services doit impérativement
faire l'objet d'une attention toute particulière (Richard et al., 2004).
Depuis le milieu des années 90, sans qu'il ne soit très clair
s'il s'agit d'une pression exogène internationale ou d'une dynamique
propre résultant d'une prise de conscience interne, un nombre croissant
de pays africains s'engagent dans la mise en oeuvre de démarche
qualité (Massoud et al., 2001 ; RESHAOC, 2005). Souvent
inspiré de l'expérience des pays industrialisés, ces
projets sont articulés autour de deux grandes dimensions de la
qualité : d'une part l'objectivation d'un déficit de
qualité grâce à la mesure des écarts par rapport
à des référentiels préalablement définis, et
d'autre part la mise en oeuvre d'initiatives d'amélioration reposant sur
le travail en équipe et les cycles de résolution de
problèmes (Blaise, 2004).
La qualité des soins dans les hôpitaux en
particulier et dans les établissements de santé en
général est devenue une préoccupation universelle. Au
Togo, depuis quelques années, l'exigence de qualité du service
rendu au malade est de plus en plus au coeur des préoccupations des
pouvoirs publics comme des professionnels de santé. Ainsi, le
gouvernement togolais s'est engagé dans un vaste programme de reforme du
secteur de santé. Les principaux objectifs fixés à cette
réforme sont :
- améliorer la qualité des soins pour une
meilleure performance des hôpitaux ;
- améliorer la gouvernance et les capacités
gestionnaires par l'accroissement de l'autonomie et l'introduction d'une
culture managériale.
De nombreux actes politiques ont été
posés tels que le Plan National de Développement Sanitaire
(PNDS) 2002-2006, développé avec l'appui technique de l'OMS et le
soutien financier du PNUD, traduit en actions opérationnelles les
grandes orientations et les axes stratégiques de la politique sanitaire
nationale, le Conseil National de lutte Contre le Sida, le Comité
National de lutte Contre le Paludisme. Dans le milieu hospitalier, la
qualité passe par l'amélioration continue et le respect des
conditions d'hygiène, dont la finalité reste la réduction
des conséquences sanitaires néfastes. S'il est vrai qu'il y a une
prise en considération de la notion de qualité des services dans
les hôpitaux par les pouvoirs publics, il n'est pas moins évident
que nos hôpitaux demeurent toujours confrontés aux
difficultés de plusieurs ordres qui entravent la qualité des
soins (MSP, 2002).
Ainsi, dans le but général de contribuer
à l'amélioration de la qualité et la
sécurité des soins et à la prévention du risque
infectieux; nous avons initié ce travail intitulé :
`' Mise en place de la
démarche qualité dans les établissements hospitaliers du
Togo à partir de l'expérience française''
En initiant ce travail, nous nous sommes fixés les
objectifs suivants :
· S'approprier les méthodes et outils de la
qualité en santé ;
· S'inspirer des expériences réussies de
démarche qualité dans les structures de santé de la France
et de déterminer dans quelle mesure elles peuvent être
adaptées dans un contexte de pays en voie de développement ;
· Développer une expertise en matière de
principes de mise en place d'une démarche qualité en
établissement de santé.
Hypothèse de travail
L'engagement d'une réflexion sur la qualité et
sur l'introduction de la démarche qualité en
établissements hospitaliers du Togo. Comment faire ? Comment
organiser cette démarche transversale ? Sur qui s'appuyer ?
Qu'es -ce que l'on peut attendre de l'introduction de la démarche
qualité dans le système de santé du Togo ? Nous nous
plaçons dans le paradigme moderne du management de la qualité qui
vise la transformation de l'organisation de façon à placer
constamment et durablement la démarche qualité au coeur de
l'organisation et de son management. La démarche qualité est un
processus de progrès et un projet de changement. Le contexte
socioculturel qui présente des leviers et des résistances figure
parmi les environnements les plus complexes, dont il faut tenir compte pour
maîtriser le processus de mise en oeuvre de la démarche
qualité. Si les principes de la qualité et de l'excellence
paraissent universels, leur mise en oeuvre ne peut être que locale en
fonction de la diversité et des spécificités
culturelles.
La démarche qualité couvre un large champ
d'activités et de pratiques et il existe plusieurs façon de
l'aborder : de manière globale ou en commençant par un
domaine précis (accueil, le dossier patient, la permanence des soins,
l'hygiène...). L'hôpital est un lieu où le risque
d'infection est très important et où les germes deviennent de
plus en plus résistants aux antibiotiques. La cause majeure à
l'origine des infections nosocomiales est le manque d'hygiène. Les
progrès de la médecine et de la chirurgie en rapport avec des
soins et des thérapeutiques de plus en plus invasifs sont
également des sources d'infection.
Si la maîtrise de tous les facteurs de risque de
l'infection nosocomiale n'est pas possible, la qualité et la
sécurité des soins doivent faire l'objet d'action de
prévention. Le respect, des bonnes pratiques qui ont
démontré leur efficacité comme l'hygiène
hospitalière, permet de réduire une part évitable des
infections nosocomiales.
C'est pourquoi dans le cadre de notre plan d'action, nous nous
sommes intéressés à l'hygiène hospitalière.
Ainsi l'objectif de notre travail est de développer la
mise en place de la démarche qualité en hygiène
hospitalière dans les établissements hospitaliers du Togo. Au
départ la mise en place de cette démarche qualité va
commencer au CHU de Lomé Tokoin.
Justification de l'intervention dans le domaine de
l'hygiène hospitalière
Les infections nosocomiales demeurent un problème
crucial malgré les avancées remarquables de la médecine au
cours des dernières années. Selon l'OMS, plus de 1,4 millions de
personnes dans le monde souffrent de complications infectieuses induites par
les soins. Ces infections sont parmi les principales causes de mortalité
des patients, tout âge confondu, notamment pour les plus
vulnérables d'entre eux (OMS, 2005).
Dans certains pays en développement, la proportion
dépasse 25% des malades hospitalisés (OMS, 2005).
En Algérie, une enquête de prévalence des
infections nosocomiales réalisée en 1998 a montré un taux
global de prévalence de 13,7+ /-4 ,1%.
Au Maroc, une enquête de prévalence a
été menée en 1994 sur un échantillon élargi
des hôpitaux et la prévalence était de 9,5% en moyenne.
Cette enquête avait permis de faire un constat de l'hygiène
hospitalière en général et a conclu que la priorité
devra être accordée aux mesures d'amélioration de la
qualité des prestations hospitalières en instituant des mesures
générales d'hygiène hospitalière adaptées
à chaque structure sanitaire (Amrani, 1994).
Au Bénin, différents germes pathogènes
sont responsables de plusieurs types d'infections qui sont
développées au Centre National Hospitalier Hubert Maga de
Cotonou. Une étude a été réalisée sur les
infections des plaies opératoires en 1999 et a
révélé que le taux d'infection était de 10,63%
(RESHAOC, 2005).
Au Togo il n'y a pas encore d'étude exhaustive sur la
question, mais toutes les publications scientifiques réalisées
dans certains hôpitaux témoignent de l'ampleur du
phénomène. Cela justifie l'urgence de la mise en place d'une
démarche qualité en hygiène hospitalière devant
faire l'état des lieux.
Plan du mémoire
Le présent mémoire qui fait suite au stage
effectué au Service qualité, Gestion des Risques du Centre
Hospitalier Sainte Marie de Nice est organisé suivant le plan : Le
premier chapitre présente la méthode de notre travail. Le second
chapitre passe en revue l'état des connaissances sur la démarche
qualité. Le chapitre trois passe en revue l'analyse de la situation
sanitaire du Togo. Le quatrième chapitre fait le tour d'horizon de
l'étude de la démarche qualité et la certification en
France. En cinquième chapitre, proposition d'un plan d'action de
démarche qualité en hygiène hospitalière au CHU de
Lomé Tokoin à la lumière des connaissances
capitalisées lors du stage en France et des modules de cours
dispensés durant les deux années de formation à
l'Université Senghor.
CHAPITRE 1 :
METHODES
La méthode de travail utilisée pour ce
mémoire a d'abord consisté à explorer l'état des
connaissances à travers une revue bibliographique. Nous avons
effectué ensuite un stage au `'Service qualité, Gestion des
Risques'' du Centre Hospitalier Sainte Marie de Nice (France).
1.1
Documentation
Elle a permis de rassembler des données primaires
à travers des sources documentaires divers et variées :
- documents papiers : ouvrages généraux,
monographies, revues, rapports, articles, textes juridiques (lois, ordonnances,
décrets, arrêtés) ;
- documents virtuels : nous avons consultés des
pages électroniques des publications en ligne.
Cette recherche documentaire s'est orientée sur les
thématiques de la qualité dans les établissements de
santé, la démarche de certification, l'hygiène
hospitalière, l'évaluation dans le secteur de la santé.
1.2 Stage
1.2.1 Objectif du stage
Le stage effectué du 03 Mai au 28 Juillet 2006 avait
pour objet d'acquérir des habilités méthodologiques
nécessaires à la mise en place de la démarche
qualité dans le souci d'améliorer la qualité des soins
dans les pays africains et singulièrement le Togo.
Les attentes du stage
· Comprendre le processus de la certification des
établissements de santé.
· Acquérir le savoir faire et le savoir être
d'un responsable qualité qui doit contribuer au développement et
à la généralisation de la démarche qualité
dans le contexte de système de santé complexe dans les pays
africains
· Se familiariser avec les méthodes et les outils
de la qualité en santé
· Pouvoir élaborer des protocoles
· Pouvoir réaliser des audits de
qualité.
1.2.2 Méthodologie du stage
· Recherche bibliographique
Afin de mieux comprendre la démarche qualité des
établissements de santé français en général
et particulièrement celle entreprise par le Centre Hospitalier Sainte
Marie, nous avons pris connaissances des supports documentaires du service
qualité, gestion des risques et des documents en ligne des sites
Internet de la HAS, du ministère de la santé, des écoles
de santé publique, des centres de coordination de la lutte contre les
infections nosocomiales. Cette recherche documentaire c'est orientée sur
les thématiques de la démarche qualité et la certification
en France, l'hygiène hospitalière, l'audit qualité.
Les documents exploités proviennent de
spécialistes du management de l'organisation hospitalière :
membres de la HAS, directeurs d'hôpitaux, directeurs qualité,
directeurs des soins infirmiers, médecins en santé publique,
qualiticiens, consultants en management hospitaliers. Cette phase documentaire
s'est aussi enrichie des documents remis lors des entretiens et des
réunions de travail qui constituent une autre étape du processus
de recherche.
L'exploitation d'une telle littérature nous a
apporté des éléments permettant de mieux saisir les
transformations qui affectent le champ de la santé français
depuis quelques années.
· Entretiens
Nous avons complété les données
qualitatives et quantitatives obtenues lors de la recherche documentaire par
une série d'entretien. Les entretiens se sont focalisés sur les
thématiques précédemment énoncées. Ces
entretiens de type semi-directif ont été menés
auprès du responsable Qualité, la directrice des soins, de la
secrétaire de direction, de la responsable des ressources humaines, du
service informatique, du responsable du département d'information
médicale, des cadres supérieurs de toutes les unités de
soin, du responsable de la pharmacie, du responsable du laboratoire d'analyse
médicales, du service administratif et comptable, du service technique,
du service économique et de l' Institut de Formation des Soins
Infirmiers (IFSI). Au début de chaque entretien, nous faisions un bref
rappel de l'objectif de notre recherche et nous posions à notre
interlocuteur une série de questions en fonction de la thématique
et de l'interlocuteur. Ensuite, nous recueillons les informations et les
réponses fournies par l'interlocuteur.
· Participation à des réunions de
travail
Nous avons participé aux réunions du bureau de
pilotage qualité (BPQ), du comité de lutte contre les infections
nosocomiales (CLIN), du plan d'action qualité (PAQ) pôles
médicaux, du PAQ pôle médico-technique, à l'audit
interne qui avait pour thème : l'archivage du dossier patient.
Cette participation a été utile en particulier
pour appréhender le fonctionnement de ces instances et de
découvrir le profil et les aptitudes de l'auditeur.
· Formation
-Nous avons suivi deux semaines de formation en hygiène
hospitalière. Le formateur fut le cadre hygiéniste ;
- Nous avons suivi une journée de formation sur le
logiciel Signal de gestion des risques de la société APTA France.
(Signal est un outil de traitement des signalements d'événements
indésirables et de diffusion des alertes).
1.3 Contact de personnes
ressources
En marge du stage, nous avons bénéficié
de l'aide de personnalité connu pour leurs travaux et leurs publications
dans le domaine de la démarche qualité en établissements
hospitaliers :
Ø Pr. Jean-François Quaranta coordinateur des
vigilances et de la Gestion des Risques au CHU de Nice
Ø Pr. Jean Claude CUISINIER-RAYNAL, Centre
Labusquière Université Bordeaux 2
Ø Pr. Jean Daniel RAINHORN, IUED-Genève
Ø Pr. Jean Yves LEVEAU, ENSIA-Massy
Ø Pr. Michel LEBRAS, Université Bordeaux 2
Ø Dr. Jérôme PALAZZOLO, CH Sainte Marie de
Nice.
Ø M Pascal GAREL, Fédération
Hospitalière Française
.
CHAPITRE 2 : REVUE DE
LA LITTERATURE
2.1 Bref historique de la
qualité
Auguste Compte disait : « On ne connaît
bien une science que lorsqu'on en connaît l'histoire ».
L'histoire montre que la recherche méthodique de la
qualité n'est pas récente. Sans remonter jusqu'au code
d'Hammourabi2(*), l'histoire
est jalonnée de règle édictées par les pouvoirs
étatiques ou par les professionnels eux-mêmes.
La qualité est devenue une discipline d'étude et
d'action avec la révolution industrielle à la fin du XIX
e siècle. Son objectif principal a été la
conformité des produits livrés avant de s'orienter, plus
tardivement vers la satisfaction des clients. Avec le temps les techniques et
les approches utilisées pour atteindre cet objectif se sont
transformées et enrichies. Les pionniers dans ces démarches
furent les Etats-Unis et le Japon.
Les Etats-Unis ont cherché à étendre au
secteur civil leurs normes de qualité de fabrication des
matériels militaires de la seconde guerre mondiale. Le contrôle
doit porter désormais sur les modes d'organisation des entreprises et
non plus directement sur les pièces fabriquées. En 1949, un vaste
programme américain de formation va permettre à Deming et Juran
d'initier des cycles d'enseignements aux démarches qualité. En
1961 Philip . Crosby conçoit au sein d'une entreprise
spécialisée dans l'aérospatiale, la méthode
« zéro défaut » en mettant l'accent sur la
place de l'homme dans l'optention de la qualité.
Au Japon, la nécessité de reconstruire
l'industrie et l'économie d'après guerre justifie la
création de la Japanese Union of Scientist and Engineers,
structure destinée à aider les entreprises nippones à se
relever. Elle va s'appuyer sur les théories de Deming. En 1962, le
cercle qualité est crée à la Japan Telephone
Corporation. L'expérience de ces groupes de réflexion va
être étendue à tout le Japon. Cette approche s'est
progressivement institutionnalisée sous le terme d'amélioration
continue de la qualité. Cette même année, Kaoru Ishikawa
édite un manuel sur la maîtrise de la qualité (Martinez,
2001).
Le contexte dans lequel évolue l'entreprise a
été déterminant pour l'intégration de la
démarche qualité dans leurs systèmes de pilotage. Il faut
citer ici notamment les crises économiques, la concurrence liée
à l'internationalisation des échanges et
l'élévation du niveau d'éducation et de qualification
professionnelle.
Dans le courant des années soixante-dix, la poursuite
du développement des démarches qualité a consisté
à intégrer cette dynamique d'amélioration comme une
dimension centrale du management des entreprises. La prise en compte des
attentes et de la satisfaction des clients, la recherche d'une valorisation
économique de la démarche qualité deviennent un enjeu
essentiel. La qualité constitue une des bases de la réussites des
entreprises compétitives : on parle alors de management par la
qualité totale.
Avec la structuration du champ de la qualité et son
internalisation ; les entreprises ont cherché une reconnaissance de
leurs efforts en matière d'amélioration de la qualité par
l'élaboration de référentiels. A partir de 1979, un
tournant décisif est pris au niveau international avec le lancement par
l'International Organisation for Standardization (ISO) pour définir des
normes internationales de qualité. Les normes de la série ISO
9000 naissent en 1987.
La qualité a donc traversé les siècles.
Les démarches méthodiques qui la composent ont
évolué du simple contrôle a posteriori de la qualité
à l'assurance de la qualité, de l'amélioration continue
à la qualité totale.
Cette évolution a permis sa diffusion vers le secteur
des services. Plus récemment ces démarches ont commencé
à gagner les organisations non marchandes dont le secteur sanitaire
(ANDEM, 1996).
Dans les années 80, en France les pouvoirs publics
développent le cadre législatif et réglementaire
concernant la qualité de la prise en charge des usagers des
établissements de santé et en Afrique des ébauches dans
les années 96.
2.2 Concepts fondamentaux
de la qualité
L'amélioration de la qualité
Partie du management de la qualité axée
sur l'accroissement de la capacité à satisfaire aux exigences
pour la qualité. Elle englobe la notion d'efficacité et
d'efficience.
On parle d'amélioration continue de la qualité
lorsque l'objectif de progrès est permanent. C'est en 1951 que Deming
W.E. a décrit ce principe d'amélioration continue de la
qualité utilisé fréquemment sous le nom de PDCA(Plan,Do,
Check, Act) ou Roue de Deming (ISO, 1995).
Démarche qualité
Ce n'est pas un terme normalisé et il faut lui
conférer un sens très ouvert.
Une démarche qualité est l'ensemble des actions
que mène l'établissement pour développer la satisfaction
de ses clients (Leclet et al., 1999).
Hygiène hospitalière
L'hygiène hospitalière est l'ensemble des
pratiques et mesures mises à la disposition du personnel en vue de
prévenir les infections hospitalières (Haxte et Zumofen,
2002).
Assurance qualité
Ensemble des actions préétablies et
systématiques nécessaires pour donner la confiance
appropriée qu'un produit ou un service satisfera aux exigences
données relatives à la qualité (ISO, 1995).
Audit qualité
C'est un examen méthodologique et indépendant en
vue de déterminer si les résultats relatifs à la
qualité satisfont aux dispositions préétablies et si ces
dispositions sont mises en oeuvre de façon effective et sont aptes
à atteindre les objectifs (ISO, 1995).
Management total de la qualité
C'est une forme de management de la qualité qui
s'appuie sur la participation de tout le personnel de l'organisme et qui vise
au succès à long terme par la satisfaction des clients et
à des avantages pour tous les membres de l'organisme (ISO, 1995).
Manuel qualité
C'est l'image écrite de la politique qualité de
l'établissement, il décrit l'organisation mise en place pour
respecter cette politique. En interne, c'est le document de
référence pour le management de la qualité (ISO, 1995).
Objectif qualité
Ce qui est recherché ou visé, relatif à
la qualité. Un objectif doit être mesurable et comporter une date
cible pour sa réalisation (ISO, 1995).
Politique qualité
Elle est définit comme les orientations et objectifs
généraux d'un organisme concernant la qualité, tels qu'ils
sont exprimés formellement par la direction (ISO, 1995).
Système qualité
Ensemble de l'organisation, des procédures, des
processus et des moyens nécessaires pour mettre en oeuvre le management
de la qualité (ISO, 1995).
2.3 Définition de la
qualité hospitalière
Aujourd'hui, s'il est un sujet qui suscite de vives
discussions dans les établissements de santé, c'est bien celui de
la qualité. La définition de la qualité est, dans sa
généralité, communément admise. Elle a fait l'objet
d'une norme ISO qui présente la qualité d'un produit ou d'un
service comme « l'ensemble des caractéristiques qui lui
confèrent l'aptitude à satisfaire des besoins exprimés ou
implicites ».Pour un service, ces caractéristiques peuvent
comprendre des aspects relationnels (accueil, dialogue), des conditions
d'ambiance et de confort, des aspects liés au temps (respect des
horaires) , des dispositions propres à faciliter la tâche de
l'usager (formulaires simples, notices claires ...) (Cruchant, 1993).
Cette définition paraît toute fois
incomplète. Elle ne prend pas en compte la distinction importante entre
la qualité perçue et qualité réelle.
La distinction qualité réelle/qualité
perçue est essentielle. En effet, une prestation de service ne peut
être appréciée intrinsèquement ; elle est aussi
appréciée de manière totalement subjective au travers du
système de valeurs du bénéficiaire de la prestation. Une
tentative récente de mesure de la qualité a pu donné lieu
à la création du tableau ci-dessous.
Tableau I : Distinction entre qualité
réelle et qualité perçue
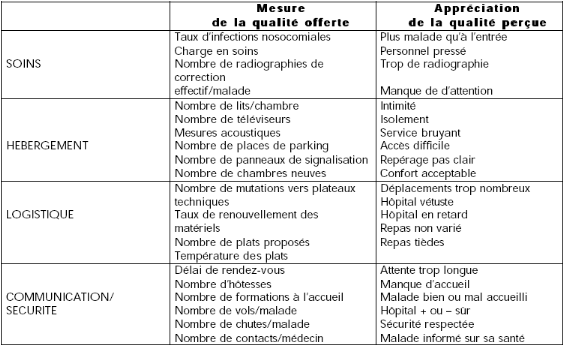
Source : D. Bonhomme, « Pour une dynamique de la gestion
de la qualité et des risques à l'hôpital »
Gestions hospitalières, n° 334, 1994.
Ce tableau a le mérite de distinguer entre la
qualité offerte, objectivable par référence à des
normes réglementaires ou professionnelles et la qualité
perçue par l'utilisateur. La qualité d'un produit ou d'un service
n'est bonne que si elle est jugée comme telle par l'utilisateur.
D'où l'importance des approches par l'objet (le produit ou le service)
et par le sujet (le consommateur) qui justifie de définir la
qualité plus précisément comme l'ensemble des
caractéristiques qui confèrent au produit ou au service
l'aptitude à satisfaire des besoins exprimés ou implicites et qui
satisfont effectivement le consommateur (Leteurtre, 1996).
Ainsi définie la notion de qualité dans sa
généralité, la qualité doit faire l'objet d'une
confrontation avec des termes proches qui permettra de déboucher sur une
définition de la qualité hospitalière.
Lorsque l'on évoque la qualité
hospitalière, des notions comme celles d'évaluation,
d'accréditation, d'audit, de normes ou référentiels, de
plan d'amélioration de la qualité, d'efficacité,
d'efficience apparaissent. C'est pourquoi dans le domaine de la santé,
la notion de qualité a fait l'objet de nombreuses
définitions ; cependant celle de l'OMS reste la
référence : « Délivrer à chaque
patient l'assortiment d'actes diagnostiqués et thérapeutiques qui
lui assurera le meilleur résultat en terme de santé
conformément à l'état actuel de la science
médicale, au moindre risque iatrogène et pour sa plus grande
satisfaction en terme de procédure, de résultats et de contacts
humains à l'intérieur du système de soins ».
2.4 Enjeux de la
qualité hospitalière
Les enjeux de la qualité hospitalière sont
multiples. Ils peuvent être classés en quatre
catégories : les enjeux humains et de santé publique,
l'enjeu organisationnel, les enjeux économiques et les enjeux de gestion
(Leteurtre, 1996).
- Les enjeux humains et de santé publique touchent au
coeur même de la vocation des hôpitaux.
Parmi les 24 pays de l'Organisation de Coopération et
de Développement Economique (OCDE), la France est au 14e rang
pour la mortalité infantile et au 13e rang pour
l'espérance de vie à la naissance pour les hommes (OMS, 2000).
Quant au Togo, parmi les 191 pays membres de l'OMS, le Togo est au
152e rang pour la performance globale du système de
santé (OMS, 2000). De plus la qualité des soins apparaît de
plus en plus exigée par la population du fait de la médiatisation
croissante des progrès médicaux et, en sens inverse, des
dysfonctionnements dans la prise en charge médicale. En fin, la
qualité de la prise en charge médicale devient essentielle dans
des périodes où une recrudescence sensible de certaines maladies
comme la tuberculose, le paludisme, le VIH/SIDA fait peser un danger
épidémique possible.
- L'enjeu organisationnel
L'acte médical est de plus en plus complexe. Il associe
des approches diagnostiques et thérapeutiques relativement
cloisonnées. La qualité ne peut être atteinte qu'au travers
d'actions structurantes fortes au niveau de l'hôpital : un
système d'information intégré permettant la communication
entre services cliniques et services médicotechniques.
- L'enjeu économique
Les établissements de santé sont soumis depuis
quelques années à des évolutions importantes de leur
environnement économique les contraignant, d'une part, à
réduire la croissance de leurs dépenses et, d'autre part,
à améliorer la qualité des soins. En effet comme le
soulignent de nombreux auteurs (ANAES, 2004a ; Harrington 1990) les
projets d'amélioration de la qualité des soins sont mis en oeuvre
dans un objectif de maîtrise des dépenses. Des travaux ont
montré une relation linéaire positive en terme d'impact
économique et médical entre coût et qualité des
soins, car les défauts de qualité des soins (la non
qualité) génèrent des coûts variables selon le type
de défaut (Flemings, 1990).
- Enjeu de gestion
Enjeu de gestion, la qualité l'est aussi dans les
hôpitaux, grâce à son caractère participatif et
fédérateur. Mobiliser les hospitaliers autour de l'idée de
qualité des soins est plus facile de les regrouper autour de la notion
de maîtrise des dépenses. Or, comme la maîtrise de la
qualité permet à terme de mieux maîtriser les
dépenses, la qualité apparaît comme un outil de gestion
particulièrement efficace.
2.5 Principes essentiels de
la démarche qualité
La démarche qualité est l'ensemble des actions
que mène l'établissement de santé pour développer
la satisfaction de ses clients (Leclet, 1999). Elle obéit à un
certains nombres de principes dont la connaissance est nécessaire
à la compréhension du changement et nous en retenons pour
l'essentiel six ; bases indispensables de toute amélioration.
2.5.1 L'attention aux
patients
La compréhension et la satisfaction des attentes et
besoins du patient représentent aujourd'hui une orientation fondamentale
de la démarche qualité.
L'écoute du patient est une composante indispensable de
tout système qualité. Elle fournit des informations qui pourront
être utilisés pour identifier les processus clés, orienter
les objectifs, corriger les dysfonctionnements, améliorer les produits
ou services existants, concevoir de nouveaux produits ou services (ANAES,
2002).
2.5.2 Une démarche
participative
L'obtention de la qualité suppose une mobilisation de
l'ensemble du personnel autour des objectifs qualité. Cette mobilisation
ne peut être obtenue que par une appropriation des objectifs via une
participation réelle. C'est une condition préalable à la
conduite du changement.
2.5.3 Une approche
méthodique
L'amélioration ou la reconfiguration des processus, la
résolution des problèmes, le traitement des dysfonctionnements ne
sont pas obtenus spontanément sous l'effet de la seule bonne
volonté des personnes concernées par ces
phénomènes. Les changements reposent sur l'utilisation
appropriée, en groupe, de méthodes et outils de la qualité
(Annexes 1 et 2). Ceux-ci permettront de définir
clairement l'objectif de la démarche, d'analyser la situation existante,
de définir les actions susceptibles d'agir sur les causes des
dysfonctionnements, de les mettre en oeuvre sous forme de plans d'action,
d'évaluer leurs effets et de les réajuster s'il y a lieu. Le
choix des méthodes et des outils, qui peuvent être combinés
entre eux, dépendra des objectifs poursuivis.
2.5.4 L'approche processus, le
pluri professionnalisme
Pendant de nombreuses années, la recherche de la
qualité s'est basée uniquement sur une amélioration
constante de la compétence technique des professionnels. La formation
initiale, la formation continue ont pour objectif de rendre toujours plus
compétents les professionnels de chaque métier. Ce
mécanisme a permis et permet encore de grands progrès en terme de
qualité mais trouve sa limite dans la complexité des
organisations. En effet, la spécialisation s'est accrue et le nombre de
professionnels, tous bien formés et compétents,
nécessaires dans un processus de fabrication de produits et ou de rendu
d'un service a fortement augmenté. De ce fait, se pose avec de plus en
plus d'acuité le problème des relations entre les professionnels
spécialisés, donc de l'organisation des interfaces (ANAES,
2002).
L'approche par processus répond à cette
problématique. Elle permet de comprendre la contribution de chaque
secteur à la réalisation du produit ou à la prestation de
service et d'étudier l'organisation des interfaces entre les
différents professionnels et les différents secteurs qui y ont
contribué. Elle améliore ainsi la performance des processus
transversaux en décloisonnant l'organisation verticale
traditionnelle.
La satisfaction du patient dépend maintenant de cet
aspect organisationnel. Dès lors, il faut faire porter les efforts sur
l'organisation de la relation entre les professionnels.
2.5.5 Une approche
pérenne évolutive
L'obtention de la qualité repose sur une aptitude de
l'organisation à améliorer constamment ses produits et services.
L'amélioration de la qualité s'obtient toujours par une
amélioration des processus réalisés étape par
étape. La démarche est itérative et vise des
améliorations successives : on parle d'amélioration
continue.
Le repérage des problèmes et des
dysfonctionnements, leur analyse et leur traitement, est un moyen essentiel
d'améliorer la qualité avec un retour sur investissement
important et rapide. La mise en place d'une démarche qualité doit
conduire à une attitude systématique d'analyse et de correction
des problèmes et dysfonctionnements.
2.5.6 L'évaluation
IL n'y a pas de qualité sans mesure, la mesure fait
partie intégrante de la mise en place de la démarche
qualité. La mesure est donc un impératif de la qualité. La
mesure permet d'apprécier la satisfaction des patients, la
conformité des prestations à des références et le
bon déroulement des processus. Cela consiste en une objectivation du
niveau de qualité existant et des progrès réalisés
grâce aux actions d'amélioration. Elle permet également un
suivi en continu de certaines caractéristiques afin d'agir dès
qu'une dérive apparaît. Mesurer permet aussi de valoriser le
travail accompli, de donner confiance aux professionnels et aux patients sur le
maintien d'une qualité de prestation et d'apporter la preuve des
progrès réalisés.
Plusieurs outils de mesure sont à la disposition des
professionnels : audit clinique, analyse des pratiques, enquêtes de
satisfaction, tableaux de bord, indicateurs.
2.6 La qualité en
établissements hospitaliers
2.6.1 Les
spécificités des établissements hospitaliers
Le secteur de la santé comprend quelques
particularités qui le différencient du secteur industriel et qui
influent sur l'évolution de la démarche qualité dans les
établissements hospitaliers. Trois particularités sont à
rappeler.
Ø Complexité des établissements de
santé
La complexité des établissements de santé
est caractérisée par :
- des processus nombreux, non standardisables et
d'évolution rapide ;
- des métiers multiples et en évolution
permanente ;
- une qualité des produits (résultats des
soins délivrés) difficile à appréhender pour les
professionnels et les patients ;
- une asymétrie d'information prégnante
caractérise les relations entre les différents acteurs du secteur
(soignant/soigné, établissement/autorité de planification,
gestionnaire/équipe médicale) ce qui n'est pas sans effet sur la
répartition des pouvoirs de décision ;
- l'établissement, en tant que producteur de soins, et
particulièrement l'hôpital public, n'est pas maître des ses
missions. Il répond à une commande publique.
Cependant les établissements de santé ne sont
pas les seules structures complexes à la fois dans leurs processus et
dans la répartition des pouvoirs. Ils existent d'autres secteurs
d'activité plus complexes tels que l'aviation civile,
l'aérospatiale.
Ø Différents types de
« clients »
En se limitant aux clients externes, on peut lister sans
être exhaustif les patients hospitalisés, les consultants
externes, les proches des patients, les professionnels de santé externes
qui adressent les patients et qui en assurent le suivi. Ces différents
types de « clients » ont des attentes très
diverses.
Ø Le rôle des professionnels
Chaque acteur, notamment les médecins dispose d'une
indépendance dans son choix d'intervention. Cette indépendance
implique l'existence d'une responsabilité propre prévue dans le
cadre déontologique et juridique.
2.6.2 La mise en oeuvre de la
démarche qualité
2.6.2.1 Structure de la démarche
Le développement de la démarche qualité
conduit progressivement à identifier des structures de coordination.
L'établissement a besoin d'une structuration pour impulser, accompagner,
coordonner et déployer la démarche.
Ø La structure de pilotage
Elle a une vocation politique et stratégique. La
structure de pilotage est constituée dès l'initiation de la
démarche et a un rôle décisionnel. Sa mission est le
pilotage de la démarche.
Ø La structure opérationnelle de coordination
Son rôle est d'assurer la coordination, l'animation et
la gestion de la démarche. Outre son appui méthodologique, elle
assure le suivi des actions et veille au respect du planning. Elle
prépare notamment tous les travaux du bureau de pilotage.
Pour assurer cette coordination, plusieurs types
d'organisation telles que : cellule qualité, service
qualité, direction qualité sont possibles selon la taille de
l'institution.
Certains principes doivent être respectés ;
il s'agit de :
- la présence dans la structure mise en place de
représentants gestionnaires, médicaux, et non
médicaux ;
- la présence de la compétence
méthodologique d'une personne ayant suivi une formation à la
démarche, aux méthodes et aux outils de la
qualité ;
- la disponibilité d'un secrétaire ;
- le rattachement direct du responsable de la structure
à la direction.
Ø Les groupes de projets
La démarche qualité en établissements
hospitaliers conduit à mettre en place des groupes de projets pour
conduire des actions sur des thèmes spécifiques correspondant aux
priorités définies par le bureau de pilotage. Ces groupes
thématiques seront constitués lors du démarrage de chacune
des actions.
Chaque groupe de projet doit conduire des différentes
étapes de la démarche qualité sur un thème
défini afin de répondre aux objectifs fixés par le bureau
de pilotage en respectant les limites du projet.
2.6.2.2 Etapes de la démarche
La décision de mise en place d'une démarche
qualité au sein d'un établissement de santé suppose que
soit garanti que celle-ci s'applique à l'ensemble de
l'établissement ou à un service ou encore à un processus
particulier du système de production, le respect strict des
étapes suivantes (Leteurtre et al., 1996) :
Ø Le diagnostic de l'existant : les
référentiels et l'audit de la qualité
La norme ISO 8402 (management de la qualité et
assurance de la qualité : vocabulaire) donne une définition
précise de l'audit. Celui-ci est « un examen
méthodique et indépendant en vue de déterminer si les
activités et résultats relatifs à la qualité
satisfont aux dispositions préétablies, et si ces dispositions
sont mises en oeuvre de façon effective et aptes à atteindre les
objectifs ».
Le terme « dispositions
préétablies » renvoie à la notion de
référentiels ou de normes.
Les référentiels ou normes sont le fondement de
toute démarche d'audit. Ils sont externes si l'auditeur se
réfère à des normes qui ont été
définies en dehors de la réalité spécifique de
l'établissement. Ils sont internes si l'auditeur se réfère
à des normes définies par l'établissement hospitalier. Les
normes internes sont actuellement développées dans les
établissements de santé qui multiplient les règles et
procédures propres aux établissements hospitaliers.
Champs d'application de l'audit de qualité
Dès lors que l'on définit l'audit de
qualité comme le contrôle du respect d'une norme interne ou
externe, il est clair qu'un audit de qualité peut avoir à
s'exercer sur tous les processus, procédures ou opération
à l'oeuvre dans la production hospitalière.
Afin de faciliter le classement des interventions possibles,
une typologie des audits de qualité est proposée à partir
de trois approche : une approche organisationnelle, une approche
opérationnelle et une approche de mesure des résultas (Leteurtre,
1996).
Ø Programme d'assurance qualité ou plan
d'amélioration qualité (PAQ)
L'assurance qualité selon l'ISO
est « l'ensemble des actions préétablies et
systématiques nécessaires pour donner la confiance
appropriée qu'un produit ou un service satisfera aux exigences
données relatives à la qualité » (ISO, 1995).
Dans cette optique, le programme d'assurance qualité
peut être défini comme un programme d'actions décidé
par un établissement (projet d'établissement) ou un service
(projet de service) tendant à garantir à ses clients un niveau de
qualité de son infrastructure (bâtiment, équipement et
matériel), de son organisation et de ses prestations conformes aux
objectifs de qualité qu'ils se sont engagés à respecter.
Le tableau II résume l'impact du plan d'amélioration
qualité sur les activités de l'établissement hospitalier.
Tableau II : Impact du programme d'assurance
qualité
|
Etablissement sans PAQ
|
Etablissement avec PAQ
|
|
Politique qualité
|
Implicite
|
Explicite
|
|
Culture
|
Orale
|
Ecrite
|
|
Formalisation des processus
|
Faible
|
Développée
|
|
Documentation
|
Eparse/peu contrôlée
|
Centralisée/contrôlée
|
|
Actions correctives
|
Dispersées
|
Pilotée
|
Source : Jambart C. L'assurance qualité : les
normes qualité. Economica, 1995.
Ø Formation
La mise en oeuvre d'une démarche qualité suppose
un apport d'information et de formation adapté aux besoins de chacun des
acteurs de l'établissement.
La formation a pour objectif d'élever le niveau de
compétence et d'accompagner un changement culturel aboutissant à
un changement de comportement, nécessaire au respect des standards
préétablis. Elle permet également l'appropriation des
outils qualité, la gestion dynamique des ressources humaines, la
motivation du personnel.
Il est important d'insister sur la spécificité
de la formation donnée aux dirigeants, à l'encadrement et au
personnel d'exécution (ANAES, 2002).
Les dirigeants doivent comprendre leurs responsabilités
en matière de qualité et mettre en place le processus
d'amélioration continue pour leurs propres actions, celles de leurs
collaborateurs et l'ensemble des professionnels.
Les professionnels d'encadrement, point d'appui des
démarches qualité, doivent avoir une formation précise et
concrète sur ces démarches. Elle inclura une formation à
la communication et à la pédagogie.
En ce qui concerne les autres professionnels de
l'établissement, les formations doivent être centrées sur
les pratiques quotidiennes, progressives et animées par des cadres, ce
qui permet une formation appropriée par rapport à l'exercice
professionnel quotidien.
Les domaines d'information et de formation potentiellement
utiles sont très variés. On pourra citer sans être
exhaustif le management de la qualité, les principes essentiels de la
qualité, l'écoute des patients, la maîtrise de la
qualité, l'amélioration continue de la qualité, les
méthodes et outils qualité, la conduite de projet, la gestion
documentaire.
Ø L'évaluation
La mesure de la qualité est indispensable. Elle permet
de s'assurer de la maîtrise ou de l'amélioration des processus.
Cette mesure est nécessaire tant en interne qu'en externe.
Le besoin interne de mesure de la qualité est celui du
responsable de l'établissement ou d'un secteur de s'assurer que la
démarche qualité atteint ses objectifs.
L'enjeu est aussi pour les professionnels de pouvoir
visualiser les progrès accomplis, ce qui aura en retour un impact
positif sur leur motivation.
Le besoin externe est celui de tutelle, de clients et vise
à donner confiance dans la qualité des produits ou service
fournis par l'établissement.
Les instruments de mesure de la qualité sont :
- les indicateurs
Les indicateurs de qualité doivent être simples,
pertinents, reproductibles et fiables (Fatzer, 1990).
Ils permettent de mesurer un résultat concernant la
qualité. Plusieurs types de résultats peuvent être
mesurés :
· les défauts et dysfonctionnements : un
dysfonctionnement correspond à un résultat non attendu d'un
processus. Ces indicateurs de dysfonctionnements de processus sont
nécessaires, car ils permettent de corriger les erreurs en prenant des
mesures correctives ;
· la démarche de résolution de
problèmes permet de limiter ou de le faire disparaître. Le nombre
de dysfonctionnement sera le meilleur indicateur de succès de l'action
engagée. Dans cette catégorie entre un grand nombre de mesure de
la qualité (produits défectueux, doublons, délais
d'attente) ;
· le respect du processus : pourcentage de
conformité d'une étape d'un processus ;
· la performance de processus : l'indicateur peut
mesurer par exemple le pourcentage de guérison des patients.
- les enquêtes de satisfaction des
patients
Ces enquêtes de satisfactions des patients peuvent
fournir des mesures de qualité. Pour que ces enquêtes aient un
sens pour le pilotage de la démarche, il est nécessaire que les
mesures soient représentatives de la population statistique
étudiée et reproductible ; par exemple les enquêtes
réalisées un jour donné ou sur une période
donnée.
- l'évaluation des pratiques
professionnelles
Les méthodes d'évaluation des pratiques
professionnelles permettent de mesurer la conformité des pratiques
à des références admises, de constater des écarts,
d'en analyser les causes et de mettre en place des actions correctives.
Ces modalités de mesure sont particulièrement
adaptées aux pratiques de soins (HAS, 2005).
2.6.3 D'autres
paramètres indispensables
2.6.3.1 La gestion des risques
Ce thème mériterait à lui seul un travail
de recherche. Signalons dans le cadre de ce mémoire que gestion des
risques et démarche qualité sont étroitement liées.
La gestion des risques est une partie intégrante d'une politique de
qualité.
L'activité des établissements de santé
recouvre de multiples domaines et disciplines qui sont sources de risques pour
les malades, les personnels ainsi que les visiteurs des établissements
de santé. Afin de promouvoir une gestion globale des risques dans les
établissements de santé, il est nécessaire de mener
différentes actions concernant surtout les risques liés aux soins
mais aussi les risques techniques et environnementaux.
Dans le domaine de la santé, la gestion des risques est
la mise en place d'une politique de gestion permettant d'assurer la
sécurité des biens et des personnes hospitalisées ainsi
que du personnel, d'anticiper sur des crises médiatiques ou internes. La
gestion des risques doit donc être une préoccupation des
établissements de santé marquée par :
- des exigences croissantes et légitimes des usagers
en matière de sécurité, de qualité des soins et
d'information ;
- une grande sensibilité de l'opinion aux risques
sanitaires, relayée par les médias
- les enjeux de la responsabilité des actes des
professionnels de santé ;
- les obligations réglementaires de plus en plus
importantes ;
- la prise en compte par les assureurs de la mise en place
d'un système adéquat pour le calcul de la prime d'assurance.
On constate donc que la gestion des risques concerne la
sécurité des personnes mais aussi :
- la sécurité financière et la
pérennité de l'établissement ;
- la préservation de l'image et de la réputation
de l'établissement ;
- la sécurité juridique : apporter la
preuve que des mesures de prévention et de gestion des risques ont
été mises en place.
La sécurité représente donc une
composante importante dans la mise en oeuvre d'une démarche
d'amélioration continue de la qualité.
Les nombreuses similitudes existant entre la gestion de la
qualité et la gestion des risques, que ce soit en terme d'objectifs, de
culture, de responsabilité des acteurs ou de méthodes, conduisent
à intégrer les deux démarches dans la stratégie
globale du management de l'établissement (ANAES, 2003).
2.6.3.2 Le coût de la non qualité
« La qualité coûte cher, mais il existe
quelque chose de plus coûteux que la qualité : son
absence » disait JOCOU P3(*).
Face à la contrainte budgétaire des
établissements et les exigences croissantes des patients pour la
qualité des soins, du fait de l'évolution de son niveau de vie et
de sa connaissance, la relation entre coût et qualité a
été analysée au travers du concept de coût
d'obtention de la qualité (COQ). Il correspond à la somme des
dépenses supplémentaires engagées pour corriger et
prévenir des dysfonctionnements.
Le coût d'obtention de la qualité permet de
prendre en compte la notion d'investissement dans la qualité.
Les éléments du coût d'obtention de la
qualité se répartissent en deux composantes :
le coût d'investissement dans la qualité
(CIQ) et le coût de la non qualité (CNQ).
Les tableaux III et IV nous donnent respectivement les
composantes du coût d'investissement dans la qualité et les
composantes du coût de la non qualité.
Tableau III : Composantes du coût
d'investissement dans la qualité
|
Dimension
|
Prévention
|
Evaluation
|
|
Définition
|
Prévenir les erreurs et intégrer
la qualité dans le processus
|
Activité de détection des erreurs
|
|
Exemple
|
Formation du personnel
|
Méthode de l'audit
|
Source : ANAES. Le coût de la qualité et de
la non qualité à l'hôpital. Paris ; 1998. p. 13
Tableau IV : Composantes du coût de la non
qualité
|
Dimension
|
Défaillance interne
|
Défaillance externe
|
|
Définition
|
Erreur interne détectée avant
que le service ne soit délivré
|
Erreur qui est découverte par le
patient et qui le touche directement
|
|
Exemple
|
Coûts liés aux surtemps de travail
|
Coûts d'infection nosocomiale, réhospitalisation
|
Source : ANAES. Le coût de la qualité et de
la non qualité à l'hôpital. Paris : ANAES ; 1998.
p.13
2.6.3.3 Les obstacles à la démarche
qualité
Des obstacles fréquents viennent freiner
l'efficacité de la mise en oeuvre de la démarche qualité
en établissement de santé :
- l'absence de volonté réelle des
décideurs
Cette absence est très préjudiciable pour
pérenniser l'effort mis en oeuvre.
- la résistance au changement
Les résistances au changement peuvent se situer
à un niveau individuel ou collectif et pénétrer tous les
niveaux de la hiérarchie de l'établissement lors de la mise en
oeuvre de la démarche. L'implantation de la gestion de la qualité
implique de passer notamment d'une culture orale répandue chez le
professionnel de santé à la formalisation des processus : on
touche ainsi à des habitudes et des comportements ancrés dans la
culture hospitalière. Cette évolution est souvent mal
vécue.
La maîtrise du langage technique de la qualité
ainsi que la méthodologie nécessaire à la production de
documents qualité constituent également vis-à-vis des
acteurs un changement souvent perçu comme une menace, une remise en
question des pratiques.
- la charge du travail supplémentaire
Elle est inévitable car la démarche
qualité utilise et génère de nombreux documents tels que
les documents internes (projets, description du système de management de
la qualité, manuel qualité, procédures, protocoles,
documents d'enregistrement ou de traçabilité, document de
transmission de l'information), les documents externes (la
réglementation, les guides). Il faut donc un surplus de travail relatif
à la conception, à l'élaboration, à la validation,
à la diffusion des différents documents qualité internes.
De plus le développement d'une culture qualité
c'est-à-dire l'appropriation progressive des principes et outils de la
qualité par l'ensemble des professionnels nécessite un
surinvestissement.
2.6.4 Facteurs clés du
succès de la démarche qualité
Avant de lancer une démarche qualité, il
convient de connaître quelques-uns des facteurs essentiels qui concourent
à la réussite de la démarche.
· L'implication explicite de la direction
Le premier facteur clé du succès d'une
politique d'amélioration continue de la qualité au sein des
établissements de santé est l'engagement de la direction. Les
experts qualité ont prouvé que les démarches
qualité peinent à se mettre en place ou n'aboutissent pas par
manque d'engagement des dirigeants.
La direction doit être convaincue de la
nécessité du changement en interne. Elle doit définir la
politique qualité, les objectifs, les plans d'actions, affecter les
moyens humains et techniques en cohérence avec sa stratégie
globale et en s'appuyant sur l'écoute des clients.
Sans une direction persévérante, le projet ne
sera durable, malgré la présence d'un responsable qualité
en interne (Dominique, 2001).
· L'implication des professionnels
La mise en place de la qualité ne peut réussir
sans une contribution importante du personnel en phase de conception et
d'application. Cette implication passe par le travail en groupe, la formation,
la reconnaissance des résultats et la communication sur l'avancement et
les résultats de la démarche.
· La progressivité de la démarche
La mise en place d'une démarche qualité est un
projet de longue durée. Le risque est celui d'une démotivation
progressive des collaborateurs et d'une perte de patience des clients qui ne
voient pas les résultats arriver. Pour ces raisons, l'introduction des
améliorations doit se faire progressivement, par étapes
successives. Ces principes de progressivité conduit à se
concentrer sur des priorités, c'est-à-dire sur les points qui
produisent les améliorations les plus notables.
· La communication interne
La communication est le facteur clé du succès,
elle assure le partage du sens de la démarche, la diffusion des
idées, la valorisation des démarches, la pérennisation des
actions réalisées. Elle valorise la prise de conscience des
professionnels quant aux besoins d'amélioration, aux enjeux de la
qualité, aux résultats des démarches entreprises et de ce
fait suscite l'implication des acteurs et la démultiplication des
acteurs.
Si le dirigeant veut convaincre, il doit communiquer. La
direction et l'encadrement doivent traiter l'information verticale ainsi que
latérale.
N'oublions pas que la qualité a la vertu de concerner
tout le monde à tous les niveaux hiérarchiques et dans tous les
services. La qualité, n'est pas l'affaire d'une seule personne `'le
responsable qualité'' mais l'affaire de tous. Le plus difficile est de
bien communiquer, de telle sorte que l'information soit motivante pour les
collaborateurs et de créer un climat de confiance et de respect mutuel.
L'existence d'un système d'information approprié est un outil
essentiel pour une bonne communication (réunions, information
écrite, intranet...).
Conclusion partielle
Venant du monde industriel, la qualité a
évolué à travers les âges et touche aujourd'hui le
secteur de la santé ; des outils et des systèmes
d'évaluation et de management de la qualité ont été
introduits dans le monde des soins de santé. Moyens d'efficacité
économique, la qualité est marquée par des principes comme
l'attention accordée aux clients et l'instauration d'une démarche
qualité requiert la participation de tous les acteurs. Ce concept
complexe et dynamique se caractérise par une démarche
méthodique appuyée par une vision transversale des processus.
Pour un bon développement de la démarche qualité en
établissement de santé, on doit prendre en compte les dimensions
stratégique, technique, structurelle et culturelle de la qualité.
CHAPITRE 3 : ANALYSE
DE LA SITUATION SANITAIRE DU TOGO
3.1 Contexte
Le Togo, à l'instar de la plupart des pays de l'Afrique
de l'ouest, s'est engagé dès son accession à
l'indépendance dans un processus de développement sanitaire
visant à garantir le meilleur état de santé possible
à l'ensemble de la population. C'est ainsi qu'il a fait siens la
déclaration d'Alma-Ata de 1978, l'initiative de Bamako de 1987, le
scénario de développement sanitaire en trois phases et d'autres
initiatives à l'échelon sous régional, régional et
mondial.
En conséquence, les efforts de l'état ont permis
grâce au premier plan de développement économique et social
de mettre en place des infrastructures sanitaires rapprochant les services de
santé des populations. Cet effort soutenu n'a pas résisté
longtemps à la première crise économique des années
80 et à la détérioration des termes de
l'échange.
Aussi au seuil du nouveau millénaire, le Togo se
trouve-t-il confronté à d'énormes défis à
relever consistant d'une part à vaincre la pauvreté, à
réduire l'ampleur des maladies liées à celle-ci et
à promouvoir un développement économique et social juste
et équitable.
En 2000, le Togo a souscrit aux objectifs du millénaire
pour le développement, aux recommandations du sommet d'Abuja et au
nouveau plan d'action de partenariat pour le développement issu du
sommet des chefs d'Etats de l'Union Africaine tenu à Lusaka. Ces
nouvelles initiatives à l'échelon africain et mondial offrent une
opportunité certaine au pays. C'est dans ce contexte que
l'élaboration du plan national de développement sanitaire a
été initiée pour guider l'action gouvernementale au cours
de la période 2002-2006 (MSP, 2002).
3.2 Politique nationale
de santé
Les initiatives mondiales et régionales des
années 80 et 90, notamment la santé pour tous, la
stratégie des soins de santé primaires, l'initiative de Bamako
ont influencé considérablement l'élaboration de la
politique sanitaire nationale conduite en 1996 et de sa mise à jour
réalisée en novembre 1998. L'objectif fondamental de cette
politique était « l'amélioration de l'état de
santé des populations dans le cadre du développement
socio-économique général et de la lutte contre la
pauvreté », à travers les trois objectifs
spécifiques suivants :
- réduire la mortalité, la morbidité et
améliorer le bien-être à travers des soins
préventifs, curatifs, promotionnels et ré-adaptatifs ;
- étendre la couverture sanitaire à l'ensemble
de la population, en assurant des services de qualité et la
disponibilité des médicaments génériques
essentiels ;
- agir sur les déterminants de la santé et
rendre le système viable et performant (OMS-AFRO, 2004).
3.3 Plan National de
Développement Sanitaire (PNDS)
Le Togo, pour la première fois de son histoire a
inauguré, avec le PNDS 2002-2006, une nouvelle étape de
développement de son système de santé.
Le PNDS, élaboré dans un processus de la base au
sommet, traduit la volonté politique du gouvernement d'apporter des
réponses appropriées, efficaces et efficientes aux besoins de
santé des togolais exprimés par eux-mêmes. Il a le
mérite d'adopter une approche globale de développement sanitaire
ascendant dit approche participative. Il définit les orientations
stratégiques et les actions prioritaires de santé pour les cinq
années à venir sur la base des grandes orientations de la
politique nationale de santé à savoir :
- améliorer la qualité des soins et des
services ;
- réformer le système de santé en vue de
l'adapter aux nouveaux défis du secteur ;
- augmenter l'accès des populations aux services et
soins de santé de qualité ;
- réduire le taux de mortalité maternelle et
infento-juvénile ;
- organiser et gérer le secteur de la
santé ;
- améliorer l'hygiène publique et le
contrôle de la qualité des denrées alimentaires ;
- former un personnel suffisant aux besoins socio-sanitaires
des populations ;
- réaliser l'approvisionnement en médicaments
essentiels de toutes les formations sanitaires ;
- promouvoir un environnement physique, économique et
politique favorable à la santé ;
- encourager la recherche appliquée en
pharmacopée traditionnelle.
Le PNDS constitue désormais un cadre de
référence de tous les intervenants du secteur de la santé
notamment le gouvernement, les acteurs publics et privés, la
société civile et les partenaires dans la conception et la mise
en oeuvre des interventions de développement sanitaire.
L'exécution du PNDS requiert donc l'appui de tous les acteurs
socio-sanitaires et les partenaires au développement (MSP, 2002 ;
OMS-AFRO, 2004).
3.4 Profil
épidémiologique
L'état de santé des populations togolaises reste
précaire, en raison notamment de la crise socio-politique persistante et
ses conséquences sur les secteurs sociaux.
La morbidité se caractérise encore aujourd'hui
par une prédominance des maladies infectieuses et parasitaires, au
premier rang desquelles se trouve le paludisme. Parmi les autres causes de
morbidité, on note dans l'ordre décroissante : les plaies de
traumatismes, les maladies diarrhéiques et les infections respiratoires
aiguës (OMS-AFRO, 2004).
3.5 Organisation
sanitaire
L'organisation du système de santé met en jeu
plusieurs acteurs des secteurs public, privé à but lucratif,
associatif et confessionnel, informel et traditionnel.
L'organisation actuelle du système de santé
comprend trois niveaux :
- le niveau central ou national avec le cabinet du
ministère, la direction générale et ses directions
centrales et services. Il est chargé de l'élaboration des
politiques et normes, de la mobilisation de ressources, du contrôle de
gestion et de l'évaluation des performances ;
- le niveau intermédiaire, correspondant aux six
régions sanitaires comprenant chacune une direction régionale de
la santé et ses services connexes, un centre hospitalier
régional, les services privés de soins à portée
régional ;
- le niveau périphérique, organisé en 35
districts sanitaires, correspondant aux préfectures. Il est
chargé de la planification, la mise en oeuvre, du suivi
évaluation de la politique sectorielle de santé. Ce niveau est
également chargé de la mobilisation des communautés et des
acteurs locaux.
Les institutions publiques de prestation de services et de
soins de santé sont organisées en quatre niveaux :
- les unités de soins périphériques, au
nombre de 515, constituant le premier niveau de contact des populations avec le
système de santé ;
- les hôpitaux de districts, au nombre de 26,
représentant le deuxième niveau ;
- les centres hospitaliers régionaux, au nombre de 6,
constituant le troisième niveau ;
- les centres hospitaliers universitaires (CHU), au nombre de
3, constituant le dernier niveau de référence du système
national.
Le secteur privé comprend 283 institutions de
prestation de soins dont 7 hôpitaux confessionnels, 155 cliniques et 121
unités de soins infirmiers. Ce secteur comprend les secteurs
privés lucratif et non lucratif, ce sont des associations et
d'organisation non gouvernementale (ONG) de caractère laïc ou plus
souvent, de confessions religieuses (OMS-AFRO, 2004).
Le taux de réalisation des supervisions du personnel de
santé est de 69,89% en 2003.
La coordination dans le secteur s'effectue à travers
trois mécanismes, le comité de coordination du secteur
santé au niveau national, la coordination des bailleurs de fonds
santé et la coordination des agences du système des Nations
Unies.
Par ailleurs, des sous comités sont mis en place pour
les besoins de suivi de certains programmes nationaux : le conseil
national de lutte contre le Sida, le comité national de lutte contre le
paludisme, le comité national antituberculeux (OMS-AFRO, 2004).
3.6 Couverture
sanitaire
La situation des infrastructures et des équipements a
subi de plein fouet les effets des difficultés socioéconomiques
que connaît le Togo depuis plusieurs années. En 1997, le Togo
comptait 146867 habitants pour un hôpital, 38000 habitants pour un
laboratoire et 314286 habitants pour une salle de radiologie. Le nombre moyen
d'habitants par lit d'hôpital est estimé à 1128 en 2001
(Salami et al., 2002).
Le taux de couverture des populations (Pourcentage de la
population vivant dans un rayon de 5km des services de santé) est
estimé à 60%. Cependant, l'utilisation effective des services de
santé publics s'est considérablement réduite au cours des
dernières années en raison de la dégradation continue des
infrastructures et équipements, de la pénurie des consommables,
de la démotivation du personnel ainsi que du coût relativement
élevé des prestations (OMS-AFRO, 2004).
3.7 Ressources
humaines
La situation actuelle des ressources humaines du secteur
public est caractérisé par :
- un déséquilibre dans la répartition
géographique des personnels avec une forte concentration à
Lomé la capitale ;
- un déficit en personnels qualifiés ;
- la structure centrale chargée de la gestion du
personnel est peu outillée et ne dispose pas de cadres compétents
pour assurer sa mission de gestion ;
- la formation de base du personnel de santé est
assurée par la Faculté Mixe de médecine et de Pharmacie
pour les médecins et les spécialistes. Les paramédicaux
sont formés par : l'Ecole Supérieure des Techniques
Biologiques et Alimentaires ; l'Ecole des Assistants Médicaux ;
l'Ecole Nationale des Auxiliaires Médicaux ; l'Ecole Nationale des
Sages-femmes. Les programmes de formation de ces écoles ne sont plus
adaptés aux besoins et réalités du terrain.
Les difficultés rencontrées tiennent pour une
large part à des problèmes de planification, de gestion et de
formation des personnels de la santé (MSP, 2002 ; OMS AFRO,
2004).
3.8 Ressources
financières
Le financement de la santé provient essentiellement des
sources suivantes : l'Etat, les collectivités, les ménages,
et les partenaires au développement.
La subvention de l'Etat est caractérisée ces
dernières années par une progression instable des allocations. La
santé est une des priorités de l'Etat, ceci se traduit dans les
allocations de budget et les autorisations de dépenses. La part du
budget de la santé dans le budget général se situe en
moyenne entre 7% et 10%. Malgré les efforts pour donner à la
santé une part acceptable du budget, les montants s'avèrent
souvent insuffisants. D'une manière générale, la mise en
oeuvre du budget souffre d'insuffisance de liquidité de fonds et
pénalise surtout l'acquisition des biens et services courants de
fonctionnement et d'entretien.
Certaines collectivités locales (mairies ou
préfectures) participent au financement des services de santé par
le paiement des salaires de certaines catégories de personnels
appelés agents de santé de préfecture.
Les ménages participent au financement de la
santé à travers des coûts dans les formations sanitaires,
c'est-à-dire le paiement à l'acte et l'achat de
médicaments (MSP, 2002).
Les partenaires au développement participent
très activement au financement des activités de santé. En
général, l'appui financier des partenaires s'exprime à
travers les programmes de coopération avec le gouvernement. Il se fait
également à travers le financement des projets spécifiques
et des actions ponctuelles telles que les journées nationales de
vaccinations et la gestion des épidémies ou des catastrophes. Les
principaux partenaires au développement sanitaire sont :
· Au plan bilatéral, les principaux bailleurs de
fonds sont la France, l'Allemagne, les Etats-Unis d'Amérique, la Chine
et le Japon ;
· Les agences multilatérales présentes dans
le secteur de la santé sont l'OMS, le Fond des Nations Unies pour
l'Enfance, le Fond des Nations unies pour la Population, le PNUD, la banque
mondiale, l'union Européenne (MSP, 2002).
3.9 Analyse de
l'offre
Les soins curatifs sont dispensés dans toutes les
formations sanitaires. Les soins réadaptatifs sont dispensés dans
les Centres Hospitaliers Régionaux (CHR), dans les Centres Hospitaliers
Universitaires (CHU) ainsi que dans les centres spécialisés tels
que le centre national d'appareillage orthopédique et ses antennes de
Kara et de Dapaong.
Toutes les maternités assurent des consultations
prénatales ainsi que des accouchements mais en poste fixe uniquement.
Une maternité sur trois mène des activités de
planification familiale.
Des ordinogrammes de prise en charge des malades et les guides
thérapeutiques à l'usage du personnel de santé sont
disponibles dans 67% des formations sanitaires. Leur utilisation reste encore
limitée. L'analyse des données du registre de consultations
réalisées en 1995 dans les formations sanitaires
périphériques a montré que 51% des prescriptions
étaient incorrectes et non conformes aux ordinogrammes.
Un Centre National de Transfusion Sanguine (CNTS) à
Lomé et un centre régional de transfusion sanguine à
Sokodé couvrent tout le pays. Les indications de transfusion sont
limitées aux cas d'extrême urgence.
Les activités de supervision du directeur
préfectoral de la santé dans les unités de soins
périphériques sont rares fautes de disponibilité de moyens
logistiques. Quand la supervision existe, elle est souvent informelle et mal
organisée (MSP, 2002).
Cette analyse de la situation a permis d'identifier les
principaux problèmes suivants regroupés en trois grands types
selon le document du PNDS, à savoir :
- Problèmes d'états de santé
· Persistance des maladies infectieuses et
parasitaires ;
· Progression rapide du VIH/SIDA et des IST ;
· Mortalité maternelle et infantile
élevées ;
· Prévalence élevée de la
malnutrition et des carences en micro-nutriments chez les enfants de 0 à
3 ans ;
· Prévalence élevée de cas de plaies
et traumatismes ;
· Recrudescence des maladies non transmissibles (maladies
cardio-vasculaires, bucco-dentaires, maladies métaboliques, maladies
mentales).
- Problèmes sous-jacents du système de
santé
· Faible réactivité du système de
santé ;
· Faible capacité d'organisation, de coordination
et de capitalisation des acquis ;
· Insuffisance du financement du secteur et du
système de protection sociale ;
· Insuffisance quantitative et qualitative des ressources
humaines.
- Problèmes sous-jacents extérieurs au
système de santé
· Faible couverture des ouvrages d'approvisionnement en
eau potable et assainissement, et mauvaises conditions
d'hygiène ;
· Faible niveau d'éducation de la population sur
la santé ;
· Existence des pratiques néfastes et des
comportements à risques pour la santé (violences liées au
genre, toxicomanie, etc.) ;
· Forte pression démographique.
L'analyse de la situation sanitaire a permis aussi
d'identifier les forces et les faiblesses du système.
Ø Forces du système de santé : la
reconnaissance du secteur de la santé par les pouvoirs publics comme un
secteur prioritaire, le dévouement du personnel de santé au
travail, la participation communautaire au financement du secteur de
santé par la contribution au recouvrement partiel des coûts, la
stabilité des dispositions institutionnelles.
Ø Faiblesses du système de santé :
l'insuffisance de personnel qualifié, la faible capacité de
gestion du secteur, l'insuffisance d'application des textes
réglementaires, la vente illicite de médicaments (MSP, 2002).
Les décideurs, les professionnels de la santé
devront s'appuyer sur les forces du système.
Conclusion partielle
L'analyse de la situation sanitaire montre des insuffisances
du secteur de santé pour apporter à la population des services de
qualité.
Le défis central auquel fait face le secteur de la
santé demeure celui de la réalisation de l'objectif de la
santé pour tous.
Au plan managérial, l'encadrement, la supervision font
souvent défaut et le système d'information sanitaire manque de
fiabilité. L'engagement dans les démarches de contrôle de
gestion et de qualité régulières s'avère
nécessaire.
L'engagement du Togo dans les démarches
stratégiques (PNDS) permettra de relever ces défis majeurs du
secteur de la santé. En effet, le PNDS développe
différentes stratégies visant à améliorer
l'opérationnalité ainsi que la performance du système de
santé au niveau de district, de la région et du niveau central.
Il s'agit entre autres, de la promotion de la qualité
des soins et services, du renforcement de la réglementation du secteur,
du renforcement de la gestion décentralisée du système, du
renforcement de la lutte contre les maladies de la pauvreté (VIH/SIDA,
tuberculose, maladies diarrhéiques).
Le Togo pourrait aussi s'enrichir de l'expérience de la
France.
CHAPITRE 4 :
L'EXPERIENCE FRANÇAISE
4.1 La démarche
qualité et la certification4(*)
en France : des liens étroits
Les démarches d'évaluation et
d'amélioration continue de la qualité se sont
développées progressivement sous l'impulsion de la loi n°
91-748 du 31 juillet 1991 puis avec une accélération franche sous
celle de l'ordonnance n° 96-346 du 24 avril 1996 instaurant la
certification dans les établissements de santé
français.
Cette procédure de certification s'inspire des
modèles anglo-saxons développés depuis de nombreuses
années à l'initiative de professionnels de santé soucieux
de promouvoir la qualité des services rendus aux patients, tout en
veillant à les adapter à la culture et aux particularités
du système sanitaire français.
Certification et qualité constituent un nouveau
système à intégrer puisque l'instauration de
démarche qualité dans les structures de santé ne laisse
plus le libre choix à l'initiative des directions
d'établissements. Comme le souligne BOIX A. M. « visant
explicitement à introduire une démarche institutionnelle
d'amélioration de la qualité, la certification constitue bel et
bien le nouvel ordre auquel l'ensemble des établissements doivent se
référer ». La certification impose donc un nouveau
cadre réglementaire, étroitement lié à la
démarche qualité dans ce qu'il présuppose une conduite de
changement dans les pratiques professionnelles et dans le management des
organisations (ANAES, 2004b).
· Définition de la certification
La certification est une procédure d'évaluation
externe à un établissement de santé, effectuée par
des professionnels extérieurs à l'établissement,
évaluant l'ensemble de son fonctionnement et de ses pratiques.
En application de l'ordonnance n°96-346 du 24 avril 1996,
cette procédure a été conduite par l'Agence Nationale
d'Accréditation et d'Evaluation en Santé (ANAES).
L'ANAES établit avec les acteurs du système de
santé des référentiels, conçus pour
apprécier l'organisation, les procédures et les résultats
en terme de gain et de satisfaction du patient.
La HAS remplace l'ANAES en 2004. La HAS est
créée par la loi n° 2004-810 du 13 août 2004 relative
à l'assurance maladie, elle est une autorité publique
indépendante et consultative, à caractère scientifique
dont l'objectif est de répondre à la «
nécessité de structurer davantage le système de soins,
d'éprouver la qualité et l'utilité de ce que l'on
rembourse et d'entrer dans des démarches exigeantes d'évaluation
des pratiques et de certification » Cette nouvelle instance reprend
toutes les missions de l'ANAES.
La procédure de certification s'inscrit dans un double
courant international prônant, d'une part, une démarche
professionnel de promotion d'amélioration continue de la qualité
fondée sur un référentiel de métier et sur une
évaluation externe par les pairs et, d'autre part, l'appréciation
du niveau de qualité atteint dans un contexte de renforcement de
l'obligation de rendre compte au public de la qualité des services
rendus (ANAES, 2004b).
· Objectifs de la certification
Elle a six objectifs principaux :
- favoriser l'amélioration de la qualité et la
sécurité des soins délivrés par les
établissements de santé ;
- apprécier la capacité de
l'établissement à améliorer de façon continue la
qualité des soins et la prise en charge globale du patient ;
- la publication des résultats qui a un effet incitatif
pour les établissements de santé et la formulation des
recommandations explicites ;
- l'implication des professionnels à tous les stades de
la démarche qualité ;
- la reconnaissance externe de la qualité des soins
dans les établissements de santé ;
- l'amélioration de la confiance du public (ANAES,
2004b).
· Champ d'application et limites de la certification
La procédure de la certification concerne tous les
établissements de santé, publics et privés, et
potentiellement les établissements de santé militaires. Elle
concerne également les groupes de coopération sanitaire entre
établissements de santé, les syndicats inter hospitaliers
détenteurs d'une autorisation d'activité, ainsi que les
réseaux de santé et les installations de chirurgie
esthétique. Elle s'applique aux activités de
l'établissement de santé qui participent directement ou
indirectement à la prise en charge du patient et concerne donc,
simultanément, l'ensemble des structures (services, départements,
etc.) et des activités en raison des interrelations existantes entre
elles. Plus de 3000 établissements sont concernés.
Les activités médico-sociales, même
lorsque celles-ci s'exercent au sein de l'établissement et les
activités d'enseignement et de recherche n'entrent pas dans le champ de
la certification (ANAES, 2004b).
· Principes fondateurs de la certification
La place centrale du patient : il s'agit
d'apprécier la capacité de l'établissement à
s'organiser en fonction des besoins et des attentes du patient. Cette
appréciation doit prendre en compte les observations et les niveaux de
satisfaction du patient. L'ensemble des référentiels et des
étapes de la procédure est centré sur
l'appréciation de la prise en charge du patient tout au long de son
parcours dans l'établissement.
L'implication des professionnels exerçant dans
l'établissement de santé : l'amélioration de
la qualité est le résultat de démarches internes,
conduites par les professionnels de santé. La participation de
l'ensemble des professionnels est indispensable à la conduite de
changement. Cet engagement des professionnels va de pair avec la reconnaissance
d'une responsabilité accrue dans le domaine de l'évaluation et de
l'obligation de rendre compte au public et aux tutelles de la qualité
des soins donnés.
L'amélioration continue de la qualité
des soins repose sur l'existence d'un système reconnu de
gestion de la qualité. Elle est obtenue grâce à
l'amélioration systématique des processus, la réduction
des dysfonctionnements et l'engagement du personnel. Elle concerne toutes les
dimensions de la qualité, et notamment l'efficacité et
l'efficience. Elle porte une attention particulière aux résultats
obtenus et intègre l'évaluation des pratiques professionnelles.
Il s'agit d'une démarche pragmatique qui procède par
améliorations successives objectivées par des mesures.
L'amélioration de la sécurité des
soins : La sécurité est une dimension majeure de la
qualité des soins et correspond à l'une des attentes principales
des patients vis-à-vis du système de santé. Alors que les
progrès scientifiques et techniques renforcent chaque jour l'arsenal des
moyens diagnostiques et thérapeutiques, dans le même temps et
paradoxalement, ils diminuent l'aptitude du système de production de
soins à garantir la sécurité des patients. Pour y
répondre, la mise en place de système de gestion des risques
repose sur plusieurs éléments, dont le respect de la
réglementation en matière de sécurité, mais aussi
sur les bonnes pratiques et la mise en place d'un système
d'évaluation et d'amélioration, fondé sur l'identification
des risques et la mise en oeuvre d'action de prévention.
Une démarche pérenne :
l'obtention de résultats durables en matière de démarche
qualité suppose un engagement de l'établissement de santé
sur le long terme. La certification incite, par son caractère
itératif, à la mise en place de démarches pérenne
d'amélioration de la qualité. Pour favoriser cet engagement dans
le temps, la HAS formule des recommandations et en assure le suivi.
Une démarche
évolutive : la certification prend en
considération les attentes de l'environnement. La HAS adapte et
améliore sa démarche selon les résultats
d'expérimentation et d'évaluation, les retours des professionnels
de santé visités et les diverses informations recueillies.
· Positionnement de la certification
Conduites à l'aide de référentiels, la
procédure de certification tend à analyser le positionnement de
l'établissement par rapport à des références
thématiques qu'on trouve dans le manuel de certification. Les
références thématiques du deuxième manuel de
certification sont :
- Politique et qualité du management
- Ressources transversales
- Prise en charge du patient
- Evaluation et dynamique d'amélioration
· Etapes essentielles de la procédure de la
certification
La procédure de certification d'un établissement
de santé se déroule en plusieurs temps :
- Entrée dans la procédure de certification
L'établissement s'engage après avoir mis en
oeuvre une politique qualité depuis un certain temps. Un contrat est
proposé par la HAS au représentant légal de
l'établissement de santé.
- Autoévaluation
L'autoévaluation est une étape importante de la
procédure de la certification. A cette occasion, l'ensemble des
professionnels de l'établissement effectue sa propre évaluation
de la qualité à l'aide d'un manuel proposé par la HAS.
- Visite de certification
Les experts-visiteurs sont des professionnels issus des
différents métiers de la santé en exercice. Ils sont
recrutés par la HAS pour effectuer des visites de certification selon
des caractéristiques fixées par elle.
Le rôle des experts est d'apprécier la dynamique
d'amélioration continue de la qualité et l'engagement de
l'établissement dans la sécurité du malade, sous tous ces
aspects. Les objectifs généraux se déclinent en la
connaissance de l'établissement (activité...), la validation de
l'auto-évaluation réalisée par l'établissement, la
constatation de l'organisation de l'établissement par les visites et par
les rencontres, soit par des personnels de l'établissement, soit par les
patients.
- Rapport des experts
Un rapport est établi par les experts-visiteurs
à l'issue de la visite à partir des résultats de
l'auto-évaluation et des informations collectées lors de la
visite. Ce rapport est transmis au collège de la certification dans un
délai de deux mois suivant la visite. Le collège, de composition
multiprofessionnelle, exerce plusieurs missions telles que l'élaboration
de règles de décision, la validation du rapport de certification
de chaque établissement, le traitement des contestations relatives au
rapport de certification, la réalisation d'une synthèse annuelle
des résultats des procédures de certification et de l'état
de la qualité et de la sécurité dans les
établissements de santé.
- Communication des résultats de la certification
A l'issue de la procédure de certification, le rapport
est transmis par le directeur général de la HAS à
l'établissement de santé et au directeur de l'agence
régionale d'hospitalisation et mis en ligne sur le site Internet de la
HAS (ANAES, 2004b).
· La certification : quelles perspectives ?
La certification a formellement commencé en 1999. C'est
une démarche jeune, qui a fait face à une montée en charge
exponentielle, sans toutefois perdre ses valeurs et ses principes fondateurs
qui semblent être reçu aujourd'hui favorablement par les
professionnels et progressivement par le public.
Ces différentes perspectives sont :
- Engagement de tous les établissements
Les 3000 établissements de santé composant le
paysage sanitaire actuel en France sont tous engagés dans la
procédure, l'objectif étant qu'ils soient certifiés en
2006. Le nombre total des établissements ayant achevé leur
première visite de certification est de 2557 à la fin de
l'année 2005, soit 86% des établissements de santé. La
totalité des établissements de santé se seront soumis
à la procédure de certification à la fin de l'année
2006 ;
- Une deuxième version de la procédure de
certification se met en place. Elle est plus exigeante en matière de
gestion des risques et des évaluations des pratiques
professionnelles ;
- Formation des experts-visiteurs ;
- Diversification du champ d'application de la
certification
La place centrale du patient dans la procédure de
certification amène la HAS à progressivement élargir son
périmètre d'intervention aux autres modes de prise en charge tels
que l'hospitalisation à domicile, la chirurgie esthétique, les
réseaux de soins. L'élargissement du champ d'application de la
certification des établissements de santé va s'effectuer en
respectant les principes et les valeurs fondateurs de la certification des
établissements de santé et en veillant à la
cohérence méthodologique entre ces différentes approches.
C'est dans cet optique que se développe au cours de l'année 2006,
un dispositif de certification des structures de chirurgie
esthétique ;
- Informer davantage les professionnels de santé et le
grand public
La mise en ligne de l'intégralité des rapports
de certification de chaque établissement visité permettra
d'informer d'avantage les professionnels de santé et le grand public.
- La certification doit davantage constituer un puissant
vecteur d'amélioration de la qualité des prestations dans les
établissements de santé, pour cette raison l'intervalle entre
deux procédures de certification sera réduit à 4ans au
plus ;
- Développer les partenariats et les relations
internationales
La HAS entend encore renforcer ses relations avec les
sociétés savantes et les collèges professionnels. Elle a
organisé un séminaire à destination des enseignants des
facultés de médecine et de la conférence des doyens de
facultés de médecines, portant sur l'introduction de
l'enseignement de la démarche qualité au cours des études
de médecine.
Pour accroître la crédibilité de la
certification en France, la HAS poursuivra ses partenariats traditionnels avec
les organisations internationales telles que l'International
Society for Quality in Health Care, l'International Network of Agencies for
Health Technology Assessment, Guidelines International
Network (HAS, 2006).
· Accréditation des services de santé dans
d'autres pays industrialisés
Dans de nombreux pays, la mise en place des programmes
qualité est formalisée par les institutions gouvernementales ou
les organisations professionnelles, sous la forme d'une méthode
appelée « accréditation ».
L'accréditation a débuté aux Etats-Unis en 1917 avec la
création de l'Hospital Standardisation Program ; programme
devenu, en 1950 de la Joint Commission on Accreditation of
Healthcare Organisation (JCAHO). Elle s'est étendue à des
pays comme le Canada en 1958 où l'accréditation est
appelée « agrément », le Royaume-Uni en
1995 ou encore l'Australie en 1981. Plusieurs pays européens mettent en
place des démarches expérimentales d'accréditation. Ces
procédures sont fondées sur le concept d'amélioration
continue de la qualité et de son évaluation.
On remarque que ces principaux systèmes
d'accréditation existant en France et dans les autres pays
industrialisés ont des caractéristiques communes. Ces
caractéristiques communes sont au nombre de quatre : la prise en
compte de l'ensemble de l'organisation des soins, l'existence d'un manuel
rassemblant les standards de qualité, la visite réalisée
sur site, la formalisation de la procédure par la production d'un
rapport d'accréditation.
L'accréditation des services de santé rencontre
un intérêt grandissant partout dans le monde. Une
coopération visant à échanger et établir des normes
cohérentes s'est engagée au niveau international avec la
création de la fédération internationale des organismes
d'accréditation des soins de santé, qui porte l'appellation de
programme Alpha (Agenda for Leadership in Programs for Healthcare
Accreditation).
Alpha est le forum qui permet aux organismes
d'accréditation des soins de santé à travers le monde de
se réunir, de trouver un terrain d'entente et d'apprendre les uns des
autres. C'est grâce au travail de cet important forum que l'on parvient
à établir la crédibilité de l'accréditation
des soins de santé au plan international (Heidemann, 2000).
4.2 La démarche
qualité au Centre Hospitalier Sainte Marie de Nice
Le système hospitalier français est entré
dans une période de réforme depuis les années quatre-vingt
dix.
La nécessité de transparence et de
sécurité sanitaire a été renforcée notamment
par les affaires de sang contaminé, les malformations liées
à la prise de thalidomide chez les femmes enceintes. Depuis l'ordonnance
n°96-346 du 24 avril 1996, la tendance s'est renforcée par
l'obligation pour les établissements de santé de renter dans une
procédure de certification où la qualité de
l'établissement sera appréciée par un organisme
externe.
Enfin, l'évolution récente de la jurisprudence
en matière de responsabilité médicale et la pression de
certains médias obligent les établissements à une plus
grande transparence sur les moyens mis en oeuvre pour prévenir les
risques et assurer la qualité des soins.
En conséquences, les établissements sont dans
l'obligation de mettre en oeuvre une démarche qualité interne
pour répondre à ces nouvelles contraintes. De nombreuses
initiatives se sont ainsi développées dans les 3000
hôpitaux français.
Les objectifs de ces démarches qualité se
rejoignent tous sur l'objectif ultime, à savoir modifier la façon
dont l'organisation opère et cela dans l'intérêt des
patients. Pour répondre à ces nouvelles exigences, le Centre
Hospitalier Sainte Marie de Nice a mis en place un programme qualité
à partir des références du manuel de certification des
établissements de santé de la HAS.
Avant d'analyser le système de management de la
qualité mis en place dans ce Centre Hospitalier (CH), nous allons
présenter sommairement l'établissement.
4.2.1 Présentation
de l'établissement
Le centre Hospitalier Sainte Marie de Nice a été
créé en 1862 par le Père Joseph Chiron fondateur de la
congrégation des religieuses de Sainte Marie de l'Assomption.
Il appartient à l'Association Hospitalière
Sainte Marie dont le siège social et la direction générale
sont situés à Chamalières dans le Puy-de-Dôme.
L'association comprend cinq établissements
principaux : Clermont-Ferrand, Privas, Le Puy-en-Velay, Nice, et Rodez.
La vocation du CH Sainte Marie est de répondre aux
besoins en santé mentale de la population, en participant au service
public, dans le respect des valeurs fondamentales de l'Association.
Situé à la limite Est de la ville de Nice,
l'établissement couvre six secteurs géographiques du
département des Alpes-Maritimes, dont cinq s'étendent sur
l'agglomération niçoise et ses environs, et un sur la
région de Menton.
Sur les trois dernières décennies, le CH Sainte
Marie de Nice a radicalement modernisé ses équipements de soins
afin de mieux répondre aux besoins de la population. Le nombre de lits
d'hospitalisation a été considérablement réduit
(1503 lits au 01 janvier1970, 431 lits au 01 octobre 2002) au profit de
structures alternatives à l'hospitalisation.
Depuis 1975 jusqu'à nos jours, l'établissement
accueille la population de six secteurs du département des Alpes
Maritimes, dans 12 unités d'hospitalisation temps plein, 10 structures
d'hôpital de jour, 6 centres médico-psychologiques exerçant
une activité ambulatoire de consultation sur la ville de Nice et
l'arrière pays niçois.
Des structures intersectorielles exercent des prises en charge
spécifiques : unité pour malades agités et
perturbateurs, structure intersectorielles pour adolescents difficiles, atelier
thérapeutique agricole, département pour psychoses
déficitaires et autistiques, centre intersectoriel d'alcoologie, un
centre intersectoriel de thérapies familiales.
L'établissement dispose d'un plateau
médico-technique constitué de salles de radiologie,
d'électroencéphalographie, d'échographie, de fibroscopie,
un cabinet de soins dentaires, un bureau de consultation de cardiologie. Le
Centre Hospitalier Sainte Marie dispose également d'un laboratoire
d'analyses biologiques et d'une pharmacie à usage intérieur.
Dans le domaine sociothérapique, l'établissement
s'appuie sur la fédération sociothérapie et culturelle qui
regroupe les activités socio-culturelles et sportives pour l'ensemble
des patients.
Une aumônerie facilite l'accès aux
activités culturelles des patients.
Parmi les activités hors champs de la procédure
de la certification, le CH Sainte Marie travaille en réseau avec le
Centre d'Accueil Psychiatrique ; (structure appartenant au CHU de Nice) et
dispose d'un IFSI et d'une école d'aides soignants. De nombreuses
conventions lient le CH avec de multiples partenaires sociaux,
médicosociaux et sanitaires (hôpitaux locaux, maison de
retraite...).
4.2.2 Genèse du
système qualité
Le CH Sainte Marie de Nice a officialisé sa
démarche qualité en 1999, soutenue et menée par un
engagement fort du conseil d'administration et de la direction. L'ensemble du
personnel médical, paramédical et technique ont été
sensibilisés à ce projet d'établissement et ont
adhéré aux divers enjeux.
Le personnel a été sensibilisé et a pu
mieux comprendre les enjeux de cette implication dans la démarche
qualité. Procédures, modes opératoires, protocoles,
enregistrement et traçabilité ont été compris par
l'ensemble des responsables médicaux, paramédicaux et
administratifs de la structure.
L'établissement s'est engagé dans la
procédure de certification et a été certifié en
2003 avec des recommandations. En effet cette première procédure
de certification a conforté l'établissement dans son engagement
à poursuivre sa démarche d'amélioration continue de la
qualité.
L'objectif est désormais d'accroître le niveau de
qualité pour lequel l'établissement a été reconnu.
C'est dans cette optique que l'établissement s'est engagé dans la
deuxième procédure de certification, et sera visité par
les experts en mai 2007.
4.2.3 Description des axes
principaux de la politique gestion globalisée qualité et
risque
En 1999 le CH Sainte Marie s'est engagé dans la
procédure de certification avec la volonté de la direction.
L'établissement a défini et a mis en oeuvre des orientations
stratégiques de sa politique qualité.
· Les orientations générales de cette
démarche sont :
- Réduire les recommandations formulées par la
HAS ;
- Définir et mettre en oeuvre une politique de
management général et de proximité qui coordonne
l'ensemble des actions afin de répondre aux orientations
souhaitées et programmées pour l'ensemble des
établissements de santé ;
- Définir et mettre en oeuvre une politique
d'amélioration de la qualité et de la gestion des risques pour
l'ensemble des secteurs d'activités ;
- Préciser une politique du dossier patient dans le
cadre des recommandations de la HAS ;
- Mettre en place un système d'évaluation et
d'audit du management, de la gestion des risques, des pratiques
professionnelles.
· Les objectifs de travail sont :
- Formaliser un programme annuel d'amélioration
continue de la qualité et de gestion des risques ;
- Améliorer la procédure de gestion des risques
en y intégrant tous les secteurs d'activité et en impliquant les
acteurs ;
- Mettre en place des groupes de travail sur chaque
thème avec un chef de projet identifier pour ses compétences et
son expertise ;
- Définir des thèmes d'audit et
d'évaluation et les planifier.
· La gestion des risques
Le projet gestion des risques du CH Sainte Marie est conforme
aux obligations réglementaires et aux recommandations dont l'objectif
est de mettre en place une organisation permettant :
- de pouvoir, en situation de risque, se reposer sur des
dispositifs rapidement mis en oeuvre ;
- de prévenir certains risques par le signalement de
tout événement indésirable ou dysfonctionnement
constaté au quotidien et de mettre en oeuvre des actions correctives.
Il nécessité l'implication de tous les acteurs
de l'institution.
Il se décline en trois niveaux d'organisation :
risques majeurs, risques structurels, signalement des risques (la gestion des
risques au quotidien).
Pour se qui concerne la gestion des risques au quotidien
l'outil utilisé est la fiche progrès. Il sert, a priori, à
repérer les risques et, a posteriori, au recensement, à l'analyse
et à la mesure des écarts. Il sert également à
mettre en avant des actions exemplaires pour l'ensemble de
l'établissement.
La fiche progrès est à remplir de façon
neutre, objective et le plus précisément possible. La fiche
progrès sera informatisée (logiciel APTA). L'informatisation de
cette fiche progrès est prévue pour le 2e semestre
2006.
Les correspondants de pôles et le bureau de pilotage
qualité constituent le comité de coordination des risques qui se
réunira à périodicité définie pour
réaliser un bilan, proposer des actions d'améliorations et
établir un programme annuel ou pluriannuel de la qualité et de la
gestion des risques.
· Amélioration continue de la qualité
Les orientations stratégiques du projet
d'établissement sont renforcées par des plans d'actions
qualité (PAQ) qui intègrent les recommandations issues de la
visite de certification de 2003 et assurent l'interface avec la deuxième
procédure de certification. Les plans d'actions, validés en
bureau de pilotage, sont les suivants :
Ø Pôle management : 4 PAQ (Direction,
Qualité et gestion des risques, Ressources humaines, Système
d'information et information médicale)
Ø Pôles médicaux et médico-social
(soins et séjour du patient) : 6 PAQ
Ø Pôles médico-technique et
logistique : 2 PAQ (médico-technique, logistique (achats,
hoteliers, sécurité)
Ce processus renforce la démarche d'amélioration
continue de la qualité. Cette méthodologie permettra, par la
suite, la mise en oeuvre des actions d'évaluation.
4.2.4 Organisation
qualité actuelle de l'établissement
L'établissement a mis en place une organisation
qualité dès 1999. Cette organisation modifiée en 2004,
s'appuie essentiellement sur les instances suivantes :
· Service qualité, gestion des
risques
Depuis le mois de juin 2004, la cellule qualité est
devenue un service « qualité, gestion des risques »
sous l'autorité d'un responsable cadre de santé, assisté
d'un cadre administratif à temps plein et d'une secrétaire.
Positionnement
Placé sous l'autorité du Directeur de
l'établissement, le Service « qualité, gestion des
risques » exerce une mission transversale de coordination des projets
et du système de qualité auprès de tous les services de
l'hôpital.
Objectifs
Faciliter la mise en oeuvre de la démarche
d'amélioration permanente de la qualité de l'hôpital dont
la reconnaissance doit aboutir à la certification par la HAS.
Missions :
- Participer à l'élaboration de la politique
qualité et prévention des risques ;
- Développer la politique qualité et
prévention des risques ;
- Communiquer sur la démarche qualité et
prévention des risques ;
- Développer, promouvoir et pérenniser la
culture de l'évaluation dans tous les secteurs
d'activité ;
- Proposer l'élaboration d'une procédure,
évaluer son application et sa faisabilité ;
- Etre le garant du respect des procédures de gestion
de la documentation interne et externe ;
- Préparer et accompagner les procédures de
certification et s'assurer de leur bon déroulement.
Il est à signaler que le service
« qualité, gestion des risques » n'a pas vocation
à se substituer aux professionnels lors de l'élaboration des
procédures et protocoles, mais apporte un appui méthodologique.
· Bureau de pilotage qualité
(BPQ)
Dans sa composition, toutes les fonctions sont
représentées.
Présidé par le Directeur de l'hôpital, le
bureau de pilotage a une vocation politique et stratégique : il a
un rôle décisionnel.
Missions :
- Définir et valider la politique et les objectifs
qualité, prioriser et orienter la démarche ;
- Définir les moyens nécessaires à leur
mise en oeuvre ;
- Suivre l'état d'avancement de la démarche
qualité, valider les travaux accomplis et s'assurer de l'atteinte des
objectifs ;
- Poursuivre la démarche qualité en vue de la
certification ;
- Instaurer une stratégie de communication interne afin
de faire connaître les objectifs ;
- Analyser les informations recueillies sur l'ensemble de la
démarche qualité, en particulier dans le domaine de la
maîtrise du risque et de la prévention ;
- Proposer des axes de formation en lien avec les objectifs de
la politique qualité ;
- Valider les propositions du service qualité, gestions
des risques (GDR) ;
- Valider le plan annuel d'audit, prendre connaissance des
résultats et s'assurer de l'efficacité des mesures correctives
mises en oeuvre.
En fonction des thèmes abordés, le bureau de
pilotage pourra s'entourer de l'expertise d'une ou de plusieurs personnes
ressources.
Le bureau de pilotage se réuni une fois par mois ;
les réunions font l'objets d'un procès verbal et d'un
relevé de décisions diffusé chaque mois.
· Coordination « gestion des
risques »
Cette coordination a été mise en place au
dernier trimestre 2005. Elle est composée des membres du BPQ et des
experts en matière de vigilances et de sécurité.
Missions :
- Décide et impulse la politique de prévention
et gestion des risques, alloue les ressources ;
- Met en oeuvre les mesures visant à réduire le
risque juridique (politique et programme GDR) ;
- Gère les plaintes, veille au bon fonctionnement de la
commission des relations avec les usagers ;
- Définit et formalise les champs de
responsabilité des différents professionnels ;
- Définit les règles de présence
(quotidienne, astreintes, gardes...) et de délégation ;
- Gère le risque financier par l'évaluation des
besoins, la mise en adéquation des moyens ;
- Met en place des tableaux de bord adaptés ;
- Gère le risque lié aux moyens humains :
qualification, effectif, compétence, comportement ;
- Prévoit les situations de crise au niveau des
ressources humaines : grèves, départs inopinés de
personnes clés ;
- Organise des formations à la gestion des risques et
à la responsabilité individuelle et collective ;
- Favorise l'identification et la formation d'une
équipe interne pour l'assistance psychologique dans le cadre d'agression
sur le personnel ou les visiteurs.
La coordination des gestions des risques se réunit
trois fois par an. Des réunions extraordinaires peuvent être
programmées.
· Rôle de l'encadrement
Le cadre doit se positionner dans la structure
hiérarchique (organigramme) comme le chef de projet du processus
qualité dans son domaine de compétence.
Objectifs
Dans son secteur d'activité, il facilite la mise en
oeuvre de la démarche d'amélioration permanente de la
qualité selon 3 axes :
Ø Technicité ;
Ø Information ;
Ø Communication/relation.
Missions :
- Dans la démarche qualité de
l'établissement, il participe, avec son supérieur
hiérarchique et l'équipe qu'il coordonne, à la
définition d'objectif qualité et à l'élaboration de
plans d'actions ;
- Il soutient la mise en oeuvre d'actions concrètes et
identifiées avec le service qualité, GDR ;
- Mission d'animation et de formation à la
démarche qualité.
4.3 Les effets
perçus de la démarche qualité française
4.3.1 Les aspects
positifs
Comme aspects positifs notés, on peut citer :
- L'impulsion d'une cohésion au
travail
La démarche qualité en établissements
hospitaliers français a un rôle fédérateur,
permettant aux différents personnels de se rassembler autour d'une
mission commune : l'amélioration continue de la qualité. Le
travail collectif autour de ces procédures de qualité est source
de satisfaction, de valorisation et d'identification à la
communauté de travail.
De plus, nous avons pu identifier que les procédures
d'évaluations invitent chacun à se remettre en question, à
ne pas s'enfermer dans ses certitudes en se situant par rapport aux autres
professionnels. En effet, l'introduction d'éléments d'obligation
en vue d'une plus grande efficacité rend nécessaire la mise en
place de règles de fonctionnement dans le travail en commun. Cette
démarche permet de stimuler la participation active et l'implication de
chacun des membres de l'équipe.
- La production d'un travail
standardisé
En outre, la standardisation des tâches résultant
des nouveaux modes de gestion et d'organisation de l'hôpital
présentent un caractère rassurant pour les travailleurs. Pour
accroître la rapidité et l'efficacité de ses agents, il a
eu le développement d'un certains nombres de mesures conduisant à
l'émergence d'un travail relativement formalisé, sous la forme de
protocoles, de normes de travail, de référentiels. Ce processus
de normalisation des tâches contribue à réduire l'angoisse
des soignants, notamment des débutants face à l'exécution
de certains actes, en même temps qu'elle les aide à produire un
travail de qualité qui sera en retour source de satisfaction et de
plaisir.
- Mêmes référentiels pour les
3000 hôpitaux français
La démarche qualité dans les hôpitaux
français s'appuie sur les référentiels de la HAS,
l'auto-évaluation et l'audit externe. Les référentiels de
la HAS forment un cadre déterminant les exigences et les objectifs
à atteindre.
- Une bonne gestion documentaire La
démarche qualité utilise et génère de nombreux
documents (projet, manuel qualité, procédures, protocoles,
documents de traçabilité, d'information, de réglementation
et des guides).
Cette bonne gestion documentaire assure :
l'accessibilité des documents ; le partage des documents pour tous les
acteurs concernés ; offre à l'ensemble des acteurs une
visibilité sur les procédures existantes conduisant à une
mise en commun évitant de recommencer le travail dans un nouveau
secteur.
Apport de la certification
La procédure de certification favorise une meilleure
organisation de l'établissement au service de la personne
soignée.
Son but est de permettre à tous les français
d'accéder à des soins de qualité ; d'améliorer
la qualité et la sécurité des soins et des autres services
(accueil, hôtellerie, information) ; contribuer à mieux
répondre aux différents besoins de chaque patient.
La certification n'établit pas un palmarès des
hôpitaux ou cliniques. Elle ne note pas les médecins, les
paramédicaux ou les services.
3.3.2 Les limites
Au-delà des aspects positifs perçus, nous avons
identifié certaines difficultés vis-à-vis de la
démarche qualité.
- La politique d'amélioration continue de la
qualité des pratiques hospitalières en France suscite un certain
nombre de réticences exprimées par les professionnels. Pour
certains, la démarche en vue de la qualité et en particuliers les
référentiels, qui recensent les actes sous la forme d'une
succession de tâches (protocoles) entraîne une perte du style
propre à chacun dans l'effectuation des tâches.
- La maîtrise du langage technique de la qualité
ainsi que la méthodologie nécessaire à la production de
documents qualité internes génère une surcharge de travail
supplémentaire.
- Il existe des difficultés liées à la
diversité de concepts et de terminologie concernant la qualité.
En effet, les intentions des programmes qualité sont parfois
présentées de manière tellement théorique qu'elles
deviennent complexes.
- Une détérioration de la relation
soignant-soigné
La montée des exigences réglementaires
françaises tenant à l'information du malade et à son
consentement éclairé tend à engendrer une
dégradation des relations soignants-soignés. Dans ce contexte, le
patient et sa famille se font plus exigeants. Le patient ne reçoit plus
passivement les soins, il peut les discuter et les négocier, rendant
leur exécution plus difficile pour les professionnels.
- Contraintes liées à l'organisation
La mise en oeuvre de la démarche qualité pose le
problème de disponibilité et de gestion du temps : le
personnel d'encadrement est sollicité pour participer à des
actions d'amélioration simultanée et doit tenir dans le
même temps son rôle de personne ressource auprès des
agents ; le personnel soignant doit se rendre disponible tout en assumant
la prestation des soins.
Malgré ces aspects négatifs, la démarche
qualité s'impose de fait à tout le personnel de santé en
France.
Au Centre Hospitalier Sainte Marie de Nice par exemple, la
démarche qualité a pénétré le fonctionnement
de l'hôpital et la majorité des actions d'amélioration et
des changements se pérennisent.
Les membres du service qualité et du bureau de pilotage
qualité sont clairement identifiés et reconnus par l'ensemble du
personnel. L'équipe du service qualité a trouvé toute sa
légitimité.
Conclusion partielle
En France, personne ne peut s'opposer au courant
qualité qui existe actuellement dans le secteur de la santé. Si
la mise en oeuvre d'une certification obligatoire en est le principal moteur
dans les établissements de santé, d'autres facteurs jouent
également un rôle important pour expliquer cette
dynamique :
- l'évolution des mentalités et la
poussée du consumérisme
Les patients deviennent beaucoup plus exigeants et plus
soucieux de la qualité des soins que part le passé, plus
critique, plus conscient de leurs droits, plus avertis, plus
éduqués. Aujourd'hui les médecins et les
établissements de santé doivent accepter la concurrence et
l'évaluation, ils doivent être à l'écoute des
usagers. Conséquence de ces évolutions, le consumérisme a
fait son entée à l'hôpital ;
- L'obligation de maîtrise des dépenses de
santé
Une démarche qualité bien menée et
efficace permet de diminuer les coûts de non qualité et donc de
maîtriser les dépenses de santé ;
- la place croissante de la qualité des soins dans la
presse.
En quoi l'expérience de la France peut être utile
au Togo ? Dans ce qui suit, nous proposons une adaptation basée sur
les nouvelles connaissances de la France. Cette démarche devrait peut
être contribuer à pallier les insuffisances du système
sanitaire togolais.
CHAPITRE 5 :
PROPOSITION D'UN PLAN D'ACTION DE DEMARCHE QUALITE EN HYGIENE HOSPITALIERE AU
CHU DE LOME TOKOIN
5.1 Justification de
l'adaptation de la démarche qualité française au Togo
A certains moments surgissent des défauts, des lacunes,
des erreurs ou des découvertes, des innovations, des modifications de
l'environnement qui imposent le changement.
Les arguments suivants nous paraissent propices au
développement de la démarche qualité en hygiène
hospitalière.
- Actuellement au Togo, il existe une démarche de
supervision qui n'est pas une démarche qualité au sens stricte.
La supervision est un processus qui vise à s'assurer que le personnel
accomplit ses activités de façon satisfaisante et à le
rendre plus performant dans la réalisation de son travail. Elle est une
assistance et une action de guidage du personnel dans l'accomplissement de sa
tâche. Malheureusement la supervision classique ne donne pas toujours au
personnel et aux patients la capacité de participer à la
résolution des problèmes. Par conséquent, elle ne parvient
pas à améliorer la performance ni la qualité des soins.
Elle est souvent improvisée, recherche des motifs pour sanctionner, n'a
pas un but d'améliorer, se fait rarement et hâtivement. Elle a un
rôle de policier, de contrôleur ou d'inspecteur. En fin, elle est
axée sur la performance individuelle et non sur la performance globale
du site.
- L'expérience acquise en France : la
démarche qualité garantie l'amélioration continue de la
qualité et de la sécurité des soins. Elle impulse la mise
en place de protocoles, d'outils de traçabilité et de
contrôle qui témoignent d'une tentative de rationalisation de
l'activité des soins. La démarche qualité en
établissements hospitaliers français a un rôle
fédérateur, permettant aux différents personnels de se
rassembler autour d'une mission commune : l'amélioration continue
de la qualité et de la sécurité des soins.
- L'engagement des pouvoirs publics togolais à
améliorer la qualité des prestations de soins et services.
- Le recentrage de toute l'organisation hospitalière
autour du patient.
- La montée des exigences des patients et de leurs
familles en matière de qualité des soins et des prestations de
services.
- Le rapport sur la Santé dans le Monde 2003 souligne
que la tâche principale de la communauté sanitaire mondiale
consiste à combler le fossé entre le sud et le nord. L'adaptation
de la démarche qualité française au Togo se situe dans
l'optique d'une perspective de réduction des inégalités
sanitaires qui creusent un fossé entre les populations du sud et du
nord.
- Le développement récent de nombreuses normes
par l'OMS traduit une exigence de sécurité et de
conformité croissante.
- Prise en considération récente de la notion de
qualité des services dans les hôpitaux d'Afrique Francophone
à travers des conférences animées par des
spécialistes français du management de l'organisation
hospitalière (médecins en santé publique, qualiticiens).
Un exemple : les 7e Rencontres Hospitalière du RESHAOC
de Cotonou en juin 2005 avait pour thème « la démarche
qualité à l'hôpital ».
- La mise en place en 2005 d'une démarche
qualité au CNTS de Lomé (description, domaine, orientation pour
le future de cette démarche : Annexe 3), nous incite a
être optimiste sur la capacité du Togo à mettre en place
une démarche qualité dans les établissements hospitaliers
et que peut être cette démarche qualité peut permettre
d'atteindre les objectifs du PNDS.
- Certains pays de la sous région comme le Bénin
et le Sénégal ont pu mettre en place la démarche
qualité en établissements hospitaliers depuis 2003 (description,
domaine, bilan, perspective de cette démarche qualité : cas
du Sénégal, Annexe 4).
Il ressort de tout ce qui précède que le
contexte du Togo est propice à une approche qualité en
établissements hospitaliers. C'est pourquoi, nous proposons la mise en
place d'une démarche qualité. La démarche qualité
couvrant un large champ d'activités et de pratiques, il existe plusieurs
façon de l'aborder : de manière globale ou en
commençant par un domaine précis. Dans le cadre de notre plan
d'action, nous nous sommes intéressés à l'hygiène
hospitalière.
Au départ nous allons mettre en place cette
démarche qualité en hygiène hospitalière au CHU de
Lomé Tokoin.
5.2 Plan de mise en place
d'une démarche qualité en hygiène hospitalière
5.2.1 Contexte et
justification
· Contexte
- L'amélioration de la qualité des soins est
l'un des principaux axes stratégiques du Programme National de
Développement Sanitaire (PNDS) ;
- le CHU constitue le dernier niveau de
référence du système sanitaire ;
- La détermination de la communauté
internationale en général et du Togo en particulier à
améliorer la qualité et la sécurité des soins comme
en témoignent les nombreuses initiatives (création de l'alliance
mondiale pour la sécurité des patients par l'OMS en 2004, appui
financier et appui conseil des partenaires au développement ;
élaboration du PNDS) ;
- Inexistence de programme de prévention et de
surveillance des infections nosocomiales ;
- Exigence de plus en plus prononcée par la population
en matière de qualité des soins ;
- Altération de la réputation du CHU ;
- L'absence de culture managériale ;
- L'insuffisance de médecins spécialistes en
hygiène hospitalière.
· Justification
L'hygiène hospitalière est
l'élément fondamental de la politique d'amélioration de la
sécurité et de la qualité des soins. L'hôpital
étant un lieu à haut risque d'infection, l'hygiène doit
être au coeur du fonctionnement quotidien des établissements
hospitaliers.
Il n'est pas possible de parler de qualité d'un soin
qui n'intègre pas la notion du risque infectieux.
Depuis qu'en 1847, Ignaz Philip Semmelweis a posé la
première pierre de l'hygiène hospitalière, elle est
reconnue universellement. L'intérêt du lavage des mains et du
nettoyage/désinfection des surfaces pour la prévention des
risques infectieux n'a pas été démenti. Le lavage des
mains, quel que soit son type (Annexes 5 et 6), constitue le
premier moyen de lutte contre l'infection nosocomiale sur le plan historique et
sur le plan efficacité. C'est la barrière déterminante
pour limiter les infections nosocomiales à transmission interpersonnel
en milieu hospitalier. Il représente un moyen simple, efficace et
économique parmi l'ensemble des mesures de prévention des
infections hospitalières.
D'un point de vue de santé publique, cette question
d'hygiène hospitalière est d'importance. En effet, on estime
globalement que chaque année l'infection hospitalière serait
responsable de la mort de plusieurs centaines de personnes. De plus l'incidence
et la gravité des infections nosocomiales ont sensiblement
augmenté ces dernières années du fait de l'accroissement
des procédures invasives diagnostiques ou thérapeutiques, de la
gravité des pathologies motivant l'hospitalisation et de l'insuffisance
de l'intérêt accordé à l'hygiène
hospitalière. Le problème est devenu encore beaucoup plus
complexe avec l'émergence dans les hôpitaux de bactéries
multi résistantes aux antibiotiques.
Depuis 1983 l'OMS a déclaré les infections
nosocomiales comme constituant un problème de santé publique.
Au Togo, il n'y a pas encore d'étude exhaustive sur la
question, mais toutes les publications scientifiques réalisées
dans certains hôpitaux témoignent de l'ampleur du
phénomène. Ces infections hospitalières sont
redoutées parce qu'elles affectent la qualité des soins
donnés aux patients. Elles le sont d'autant plus qu'elles sont lourdes
en conséquences sur le plan humain, matériel, économique,
financier et culturel (la prolongation de la durée moyenne de
séjour, le surcoût, la surcharge de travail pour le personnel
soignant).
L'amélioration de la qualité des soins constitue
l'un des principaux objectifs du PNDS.
Enfin le Gouvernement du Togo ayant opté pour une
politique de santé donnant une large part à l'hygiène et
à la prévention, il est grand temps de mettre en place une
démarche qualité en hygiène hospitalière,
basée sur une organisation adaptée et cohérente.
5.2.2 Objectifs
· Objectif général
Améliorer la qualité et la
sécurité des soins
· Objectifs spécifiques
- Réduire l'incidence des infections nosocomiales par
une amélioration de l'hygiène des mains ;
- Améliorer l'hygiène du
nettoyage/désinfection des surfaces par l'utilisation de produits
adaptés et des procédures spécifiques.
5.2.3 Stratégies de
mise en oeuvre de la démarche
5.2.3.1 Structure de la démarche
Le bureau de pilotage
Le bureau de pilotage aura une vocation politique et
stratégique, il aura un rôle décisionnel. Ses missions
essentielles seront :
- Définir et valider la politique et les objectifs
qualité, prioriser et orienter la démarche (Identifier tous les
dangers microbiologiques, analyser les risques et définir les points de
maîtrises, établir les limites critiques, système de
surveillance sur chaque point de contrôle, actions correctives,
élaborer une procédure de vérification du système,
mettre en place un système d'enregistrement) ;
- Définir les moyens nécessaires à leur
mise en oeuvre ;
- Proposer une stratégie cohérente et
adaptée ;
-Déterminer les objectifs opérationnels
(faisabilité, rapport coût/efficacité,
acceptabilité) du programme de prévention et de surveillance des
infections nosocomiales ;
- Analyser les informations recueillies dans le domaine de la
maîtrise des risques infectieux ;
- Proposer des axes de formation en lien avec les objectifs de
la politique qualité ;
Ce bureau sera représentatif des structures
décisionnelles et consultatives du CHU Tokoin de Lomé (la
direction, comité médical d'établissement, comité
d'hygiène).
Le bureau devra nécessairement comporter une
représentation multiprofessionnelle et multidisciplinaire
5.2.3.2 Renforcement des
capacités
- Information, sensibilisation des principaux responsables du
CHU (les autorités administratives, et président du
CME) ;
- Information, sensibilisation et formation de tous les
responsables de service au système management de la qualité de
l'hygiène hospitalière ;
- La formation à l'embauche (sensibilisation à
l'hygiène hospitalière) ;
- Journées d'hygiène ouverte à tout le
personnel.
5.2.3.3 Réalisation d'un audit diagnostic
Cet audit initial permettra de faire l'état des lieux
de l'hygiène hospitalière (la pratique du lavage des mains et du
nettoyage/désinfection des surfaces).
Cet audit sera fait par le Bureau de pilotage et de l'appui
des experts de la Coopération Française pour identifier et
décrire l'existant, analyser les points forts du système existant
et les points faibles (axes d'amélioration).
5.2.4 Contraintes attendus
- Difficultés relatives à l'acquisition de la
nouvelle culture qualité de l'hygiène
hospitalière ;
- Réticence du personnel au début de la mise en
place du projet ;
- Importants besoins en matière de budgets
d'investissements pour répondre à l'évolution et au
respect des normes dans le domaine de l'hygiène hospitalière.
Solution proposée : Montrer que le CHU est porteur
de valeur de changement, montrer que les nouvelles façons d'être
ou de faire sont possibles, communiquer, rassurer, encourager, valoriser,
gratifier l'engagement, négocier en respectant les différences.
5.2.5 Résultats
attendus
- Mise en place de nouveaux organes de gestion et
d'organisation (comité de lutte contre les infections nosocomiales,
équipe opérationnel d'hygiène) ;
- Le respect des techniques de lavage des mains (simple et
chirurgical) et du nettoyage/désinfection des surfaces par le
personnel ;
- Utilisation de savons liquides à la place du pain de
savon (réservoir de germes) ;
- Diminution du taux d'incidence des infections
nosocomiales ;
- Harmonisation des procédures et pratiques en
matière d'hygiène hospitalière ;
- Amélioration de la satisfaction des patients et du
personnel ;
- Contribution de tout le personnel au respect des
règles d'hygiène qui permettront d'obtenir et de maintenir un
niveau d'hygiène ;
- Appropriation de la culture de l'évaluation
interne ;
- Bonne image extérieure du CHU.
5.2.6 Evaluation
Elle fait partie intégrale de la mise en place de la
démarche qualité. Elle va permettre de mesurer le niveau de
réalisation des objectifs fixés au départ du projet afin
de mettre en place, le cas échéant, des actions correctives. Il
s'agira d'une évaluation interne tous les six mois et d'une
évaluation externe tous les douze mois.
Plan d'action
|
Action à mettre en oeuvre
|
Quoi, Comment
|
Qui
|
Quand
|
Evaluation
|
Indicateurs
|
|
Mise en place d'une démarche qualité en
hygiène hospitalière
|
-Politique qualité
-Types d'action :
1 Ie1) Identifier et décrire l'ex l'existant
2 P 2) Proposer une
stratégie cohérente et adaptée
3 D 3) Déterminer des obj objectifs
opérationnels
du projet de prévention et
de surveillance
des infections nosocomiales
4) Programme de
formation continue
5) Campagne de sensibilisation et
d'information
6) Contrôle microbio-
logique
7) Implication des
pouvoirs publics
8) Appui de la
Coopération Française
|
-Direction du
CHU
-Comité d'hygiène
-CME
-Médecins hygiénistes
-Les surveillants chefs de service
-Les référents
|
2008-2012
|
Procédure
Protocole
Organigram-
me
Toutes les
Formations
|
-Nbre de formation
-Nbre de formation
/référent
-Nbre de réunions
-Nbre de type formation à la prévention
-Type de produit de lavage des mains
-Type de produits de nettoyage/désinfec-
tion des surfaces
-Mode opératoire pour le lavage des mains et l'entretien
des locaux
-Archivage des contrôles de prélèvements de
surfaces (prélèvements microbiologiques)
|
5.3 Discussion
L'expérience française nous a permis de
dégager un modèle d'organisation théorique de la
démarche qualité en milieu hospitalier. Le problème qui
reste à résoudre est comment adapter cette démarche
qualité dans le contexte du Togo.
La faisabilité technique de notre projet de mise en
place d'une démarche qualité en hygiène
hospitalière au CHU de Lomé Tokoin n'est pas difficile puisque
nous avons acquis le savoir faire et le savoir être d'un responsable
qualité, nous nous sommes familiariser avec les méthodes et les
outils qualité, nous avons discuté avec des personnes ressources
dans le domaine de la qualité hospitalière. L'aspect difficile
qui reste à surmonter est l'aspect humain : comment s'y prendre
pour faire valider auprès des instances du CHU notre projet. Nous allons
essayer de convaincre quelques responsables tels que le directeur
général, le chef personnel, le surveillant général,
le président du CME, les médecins chefs de service. Nous allons
leurs proposer une démarche d'acceptation du projet qui va consister
à informer, sensibiliser et l'intégration de notre projet dans le
projet médical du CHU. La sensibilisation de ces responsables est
essentielle, elle vise à expliquer l'importance des enjeux de la
démarche qualité.
Le champ d'application de l'hygiène hospitalière
étant vaste (mains, tenue vestimentaire, surface, air, matériels,
linge, déchets), nous allons dans premier temps focaliser nos efforts
sur l'hygiène des mains et des surfaces.
Pour ce qui concerne le rythme de développement de la
démarche, nous optons pour une démarche qualité
d'hygiène hospitalière touchant d'emblée l'ensemble des
services (médicaux, chirurgicaux, médico-techniques). Cependant,
nous allons prendre en compte la diversité des services et des locaux
(Annexe 7), car les activités pratiquées, le
type de patient ou l'acte médical effectué influencent les
exigences du lavage des mains et du nettoyage/désinfection des
locaux.
Cette stratégie comporte les avantages suivants :
- elle permet la cohérence entre les actions
conduites ;
- elle conduit à une évolution culturelle
rapide et globale ;
- elle marque un engagement fort du management.
Malgré les avantages de cette stratégie, nous ne
devons pas ignorer les difficultés de celle-ci. En effet cette
stratégie impose un effort majeur de formation et un investissement
initial important.
Le financement de notre projet est une
nécessité, puisque plusieurs dépenses sont prévues
(coût de formation et d'équipement). Il est donc nécessaire
de développer un plaidoyer pour obtenir de financement. Cette
activité de plaidoyer sera menée aussi bien en direction des
partenaires (Coopération Française, OMS, l'Unicef, Fond Nordique
de Développement, Euro Health Group) que l'état togolais.
Il faut ajouter que le rôle des partenaires va graviter
également autour du soutien technique et scientifique du projet.
5.4 Recommandation sur la
mise en place d'une démarche qualité dans les hôpitaux du
Togo
A l'attention des pouvoirs publics
Rendre obligatoire sur l'ensemble du territoire togolais la
mise en place de la démarche qualité dans les
établissements hospitaliers (politique nationale d'assurance
qualité/ politique nationale de certification).
Création d'une direction nationale qualité
Augmenter les subventions des établissements de
santé ayant opté pour une démarche qualité.
A l'attention des responsables du niveau
régional
Favoriser la mise en place de la démarche
qualité dans toutes les structures de santé de la
région ;
Faire un suivi permanent de la mise en oeuvre d'une politique
qualité dans les établissements de santé ;
Accompagner toutes initiatives de la démarche
qualité dans les établissements de santé.
A l'attention des Responsable des
hôpitaux
S'intéresser à la mise en place d'une
démarche qualité formalisée pour une amélioration
continue de la qualité des prestations, pour une utilisation efficiente
des ressources, pour une meilleure image de marque des hôpitaux.
A l'attention des professionnels de
santé
Croire et surtout participer activement au
développement de toute culture qualité dans les centres de
santé pour donner : confiance aux patients, obtenir une meilleure
performance des centres de santé et participer à un mieux
être de la population.
A l'attention du CNTS de Lomé
Poursuivre avec foi, courage et détermination le
développement de la démarche qualité dans le sous-secteur
de la transfusion sanguine au Togo.
Conclusion partielle
Depuis quelques années, l'exigence de qualité du
service rendu au malade est de plus en plus au coeur des préoccupations
des pouvoirs publics comme des professionnels de santé. L'exigence de
plus en plus prononcée par la population en matière de
qualité des soins et des services a également joué dans ce
sens.
Ainsi, il est impératif de démarrer la mise en
oeuvre d'un système de management de la qualité en
hygiène, en vue de satisfaire les attentes des utilisateurs de ses
services, d'améliorer les performances des établissements de
santé.
En effet, étant un lieu à haut risque
d'infection, l'hygiène doit être au coeur du fonctionnement
quotidien des établissements de santé. La démarche
qualité va permettre à chaque professionnel de contribuer
à faire comprendre et respecter les règles qui permettront
d'obtenir et de maintenir un niveau d'hygiène compatible avec les
exigences des soins et des services des établissements de
santé.
Dans le contexte actuel d'amélioration de la
performance du système de santé, démarche à la fois
incontournable et facteur de progrès, l'exigence de qualité, de
la maîtrise des risques des soins et des services s'imposent aux
professionnels de santé.
Il faut signaler que l'impact international est incontournable
dans l'ensemble des sciences de la qualité en santé. La
démarche proposée dans ce mémoire s'inspire des
modèles français développée par la HAS, tout en
veillant à l'adapter à la culture et aux particularités du
système sanitaire togolais.
CONCLUSION GENERALE
La démarche qualité en établissement
hospitalier est un domaine riche qui inonde en profondeur non seulement les
organisations, mais également les pratiques des professionnels.
Les changements les plus importants portent sur la mise en
place de structures spécifiques, l'apparition de nouveaux métiers
et l'élaboration de document qualité.
L'implantation de la démarche qualité dans les
établissements hospitaliers garantie l'amélioration continue de
la qualité et de la sécurité des soins. La démarche
qualité impulse la mise en place de protocole, d'outils de
traçabilité et de contrôle qui témoignent d'une
tentative de rationalisation de l'activité de soin. Elle entraîne
également un décloisonnement entre les métiers et entre
les structures des phénomènes de valorisation et de
responsabilité des personnels.
Dans un hôpital, de l'implication du directeur
dépend largement la réussite de la démarche
d'amélioration continue de la qualité. En effet, le management
par la qualité permet au directeur d'impulser dans son
établissement une dynamique de changement durable où le leitmotiv
est l'amélioration continue de la qualité.
Il y a aussi un intérêt à envisager la
qualité comme une direction fonctionnelle à part entière.
En effet organiser la qualité dans un établissement hospitalier
suppose, la création d'une direction qualité ou d'un service
qualité selon la taille de celui-ci.
Le domaine de la qualité étant transversal,
aussi est il nécessaire que le responsable qualité ait une
expérience importante. Aux compétences, s'ajoutent des
compétences particulières de communication (écoute,
dialogue, persuasion) nécessaire du directeur ou responsable
qualité, car la fonction a évolué, passant de très
technique à très politique. Le directeur de qualité est
désormais davantage un pilote de changement en vue d'améliorer la
qualité qu'un technicien de la qualité. Cette direction dont la
mission principale est la coordination du système qualité
auprès de tous les services doit être rattaché à la
direction générale de l'établissement.
L'expérience menée au Centre Hospitalier Sainte
Marie de Nice nous permet de dire que la démarche qualité aura
une importance pour les hôpitaux du Togo, puisque tous les pays en voie
de développements sont à la recherche de moyens permettant de
rendre leurs institutions de soins plus performantes au moins en terme de
qualité et de sécurité de prestation. De plus partout
à travers le monde, on constate un intérêt
considérable qui ne cesse de croître à l'égard de la
qualité des soins et des services de santé.
Ayant suivi une formation en santé internationale,
avoir fait un stage au service qualité, gestion des risques au CH Sainte
Marie de Nice, la qualité et la sécurité des soins
étant l'un des axes stratégiques du PNDS du Togo, nous voudrions
apporter notre contribution en proposant la mise en place de la démarche
qualité en hygiène hospitalière. Nous nous
intéressons à l'hygiène hospitalière parce que
l'incidence et la gravité des infections hospitalières ont
sensiblement augmenté ces dernières années dans le monde
du fait de l'accroissement des procédures invasives diagnostiques ou
thérapeutiques, de la gravité des pathologies motivant
l'hospitalisation et de l'insuffisance de l'intérêt accordé
à l'hygiène hospitalière. De plus le problème est
devenu encore beaucoup plus complexe avec l'émergence dans les
hôpitaux de bactéries multirésistantes aux
antibiotiques.
Nous voudrions que cette démarche qualité soit
implantée au niveau national. Cependant on ne peut pas tout faire
à la fois, c'est pourquoi au départ elle débutera au CHU
de Lomé Tokoin.
La démarche qualité est marquée par des
principes comme l'attention aux patients, le pluri professionnalisme, une
démarche méthodique, participative, une démarche
pérenne évolutive. Cette démarche qualité est
complexe et dynamique. Pour un bon développement d'une démarche,
on doit prendre en compte les dimensions stratégique, technique,
structurelle et culturelle.
L'objectif visé par ce projet est de réduire
l'incidence des infections hospitalières par une amélioration de
l'hygiène.
Pour que l'hygiène hospitalière soit
améliorée au CHU Tokoin en particuliers et dans les
hôpitaux du Togo en général, elle doit être
définie, suivie et évaluer :
- définir la qualité de l'hygiène
hospitalière signifie établir des normes et des
procédures ;
- suivre, c'est favoriser l'adhésion du personnel aux
normes pour satisfaire les besoins des patients ;
- évaluer, c'est déterminer l'écart
entre les normes et la pratique existante.
Nous pensons qu'il n'est pas indispensable de disposer de
moyens technologiques avancés pour produire des soins de qualité.
Avec un minimum de ressources, il est tout à fait possible de produire
des soins d'un certain niveau de qualité acceptable.
REFERENCES
Amrani J. Résultats de l'enquête
de prévalence des infections nosocomiales au niveau de 24
hôpitaux. Maroc : MSP, 1994.
ANAES. Le coût de la qualité et
de la non qualité des soins en établissement de soins :
état des lieux et proposition. Paris : ANAES ; 2004a.
ANAES. Manuel d'accréditation des
établissements de santé. Paris : ANAES ; 2004b.
ANAES. Principes méthodologiques pour
la gestion des risques en établissement de santé. Paris :
ANAES ; 2003.
ANAES. Principe de mise en oeuvre d'une
démarche qualité en établissement de santé.
Paris : ANAES ; 2002.
ANDEM. Mise en place d'un programme
d'amélioration de la qualité dans un établissement de
santé : principes méthodologiques. Paris : ANDEM ;
1996.
Arce HE. Hospital accreditation as a means of
achieving international quality standards in health. Int J Qual Health Care
1998; 10 : 469-72.
Bah AA, Daff MS, Diane S, Diouf D, Dogba MA, Savare
I. Rapport de synthèse des Rencontres hospitalières de
Dakar. Dakar : Banque Mondiale ; 2004.
Balique H. Les hôpitaux publics des
pays d'Afrique francophone au sud du sahara et leurs perspectives.
Bamako : IRD ; 1999.
Blaise P. Culture qualité et
organisation bureaucratique, le défi du changement dans les
systèmes publics de santé. Une évaluation réaliste
de projets qualité en Afrique. Thèse science de la santé
publique. Bruxelles : ESP- Université Libre de Bruxelles ;
2004.
Cruchant L. La qualité, Que sais-je?
Paris : PUF ; 1993.
De Geyndt W. Managing the quality of health
care in developing countries. Washington DC : World Bank; 1995.
Dominique B. Accréditation et
qualité des soins hospitaliers. Les facteurs clés de
succès d'une démarche qualité. Actual Doss Santé
Publique 2001 ; (35) : 25-61.
Ellis R, Withington D. Quality assurance in
health care. London : Edward Exnold; 1993.
p.1-8.
Fatzer G. La mesure de la qualité.
Paris : Dunod ; 1990.
Fleming ST. The relationship between the cost
and quality of hospital care : a review of literature. Med Care Rev 1990 ;
47 (4) : 487-502.
Graham NO. Quality in health care: theory,
application and evolution. Gaithersburg, Maryland : Aspen publication; 1995. p.
3-14.
Haddad S, Roberge D, Pieault R. Comprendre la
qualité : en comprendre la complexité. Ruptures, revue
transdisciplinaires en santé 1997 ; 4 (1) : 59-78.
Harrington HJ. Le coût de la non
qualité. Paris : Eyrolles ; 1990.
HAS. L'évaluation des pratiques
professionnelles dans le cadre de l'accréditation des
établissements de santé. Saint-Denis La plaine : HAS ;
2005.
HAS. Rapport d'activité 2005.
Saint-Denis La plaine : HAS ; 2006.
Haxte J, Zumofen M. Notions d'hygiène
hospitalière. Bruxelles : UCL ; 2002.
Heidemann E. Moving to global standards for
accreditation processes : the expert project in a larger context. Int J Qual
Health Care 2000 ; 12 (3) : 227-30.
Huang P, Hsu YH, Kai-Yuan T, Hsueh YS. Can
European external peer review techniques be introduced and adopted into
Taiwan's hospital accreditation system? Int J Qual Health Care 2000;
12 (3) : 251-54.
ISO. Normes ISO 8402 : Management de la
qualité et assurance de la qualité- Vocabulaire. Paris :
AFNOR. 1995.
Jaffré Y, Olivier de Sardan JP. Une
médecine inhospitalière. Les difficiles relations entre soignants
et soignés en Afrique de l'Ouest. Paris : Karthala ; 2003.
Jewkes R, Abraham N, Mvo Z. Why do nurses
abuse patients? Reflection from South Africa obstetric services. Soc Sci Med
1998 ; 47 : 1781-95.
Leclet H, Villot C. Qualité en
santé : 150 questions pour agir. Paris : Afnor ; 1999.
Leteurtre H, Patrelle I. La qualité
hospitalière. France : Berger-Levrault ; 1996.
Martinez F. Accréditation et
qualité des soins hospitaliers. Les principes généraux de
la qualité. Actual Doss Santé publique 2001 ; (35) :
18-23.
Massoud R, Askov K, Franco LM, Bornstein T, Knebel E,
MacAulay C. A modern paradigm for improving health care quality.
Bethesda : Quality assurance project; 2001.
Ministère de la santé publique
(Togo). Plan National de Développement Sanitaire 2002-2006.
Lomé : MSP/DGSP ; 2002.
Ministère de la santé publique
(Togo). Rapport revue du Plan National de Développement
Sanitaire 2002-2006. Lomé : MSP/DGSP ; 2003.
OMS AFRO. Stratégie OMS de
coopération avec le Togo 2004-2007. Brazzaville : OMS- AFRO ;
2004.
OMS. Rapport sur la santé dans le
monde 2000 : pour un système de santé plus performant.
Genève : OMS ; 2001.
OMS. Recommandations OMS pour
l'hygiène des mains au cours des soins. Genève : OMS ;
2005.
RESHAOC. Compte rendu des 7e
Rencontres Hospitalières de Cotonou : « la
démarche qualité à l'hôpital ».
Ouagadougou : Publication du Réseau ; 2005.
Richard V, Morel B, Wadackin A. Les
déterminants de la qualité des soins dans le centre de
santé du Logone occidental (Tchad). Revue d'épidémiologie
et de santé publique 2004 ; 52 (3) :
249-59.
Robitaille L. La mise en place de la
démarche qualité au centre hospitalier de Valencienne.
Mémoire Directeur d'hôpital. Rennes : ENSP de Rennes ;
2004.
Salami M, Elessesi E. Analyse de la situation
sanitaire dans le contexte socioéconomique du Togo. Lomé :
MSP/OMS ; 2002.
Van Lerberghe W, Tellier V, Van D. Quality of
health care provision in Africa through the Bamako initiative: problems and
strategies. New York : UNICEF, 1993.
ANNEXES
ANNEXE 1 : Quelques méthodes
qualité
Méthode PAQ
Programme d'Assurance Qualité
Objectif :
Amélioration de la qualité basée sur
l'étude des processus.
Méthodologie en 5 étapes :
1. Identification du processus :
· Choix du processus en fonction des
priorités de l'établissement.
· Constitution d'un groupe de travail
représentant les différentes instances.
· Définitions d'objectifs, et d'un indicateur
global du projet et identification d'acteurs (QQOQCP) .
2. Description du processus :
· Analyse critique du processus ciblé
(QQOQCP)
· Recherche et hiérarchisation des
dysfonctionnements.
3. Construction du nouveau processus :
· Hiérarchisation des points à
améliorer (5M, diagramme cause effet)
· Recherche de solutions (Brainstorming)
· Choix d'axes d'amélioration à faire
valider par la Direction.
· Construction du plan d'actions (QQOQCP).
4. Suivi du processus :
· Mise en place d'indicateurs de suivi et suivi
régulier de ces indicateurs.
· Suivi de l'indicateur global.
5. Amélioration du processus
L'audit
Définition
« Examen méthodique et indépendant en vue
de déterminer si les activités et résultats relatifs
à la qualité satisfont aux dispositions
préétablies, si ces dispositions sont mises en oeuvre de
façon effective et si elles sont aptes à atteindre les objectifs
».
Objectif :
Déterminer la conformité du système : Il
permet de mesurer d'éventuels écarts et de déterminer son
efficacité.
Il peut donner à l'audité l'occasion
d'améliorer le système, de déterminer les progrès
accomplis et le chemin qu'il reste à parcourir.
Il permet de satisfaire à des exigences
réglementaires.
Méthodologie :
1. Déclenchement de l'audit.
2. Préparation
· Recueil de documents
· Elaboration du guide d'audit : points à
vérifier, questions à poser
· Elaboration du plan d'audit : planification, date,
heure, lieu, personnes à rencontrer.
3. Réalisation
· Réunion d'ouverture
· Visite sur le terrain
· Réunion de clôture.
4. Rapport
· Envoyé de 8 à 15 jours après
la réunion de clôture
· Envoyé au responsable du secteur
audité
· Liste les actions à entreprendre
· Assure la trace écrite de ce qui a
été fait et reste à faire.
5. Suivi
· Mise en oeuvre d'actions correctives
· Audit ciblé suivant la même
méthodologie
· Enregistrement : rapport d'audit.
Méthode de résolution de problèmes
Objectifs :
Méthode basée sur l'approche par les
problèmes permettant la transformation des dysfonctionnements en sources
de progrès.
Méthodologie en 8 étapes :
1. Lister les problèmes :
· Le groupe exprime les sujets préoccupants
(Brainstorming).
2. Choisir un problème :
· Retenir un problème prioritaire (Vote
pondéré).
3. Identifier les causes possibles :
· Le groupe propose des causes et se base sur des
documents qui traduisent la situation en données chiffrées
(Brainstorming, diagramme cause effet).
4. Hiérarchiser les causes :
· Déterminer le poids de chaque cause par
ordre décroissant d'importance (diagramme de Pareto).
5. Rechercher les solutions possibles :
· Le groupe propose des solutions (Brainstorming).
6. Choix d'une solution : (matrice multi-critères).
7. Mettre en oeuvre la solution :
· La définir : ce qu'il faut faire (QQOQCP)
· Diffuser l'information auprès des autres
professionnels.
8. Mesurer les résultats :
· Suivi de l'application des procédures
· Suivi des résultats.
Le cycle PDCA
Objectif :
Le cycle PDCA est une méthode qui permet
d'exécuter un travail de manière efficace et rationnelle. Il peut
être utilisé à un niveau très global comme la
conception du projet d'établissement ou de façon très
ciblée comme la conduite d'une action d'amélioration.
Méthodologie en 4 étapes :
PLAN : établir un plan, prévoir
Choisir le sujet
Fixer des objectifs mesurables et choisir les méthodes
pour les atteindre.
DO : exécuter le plan, faire
Informer les personnels et les former si nécessaire
Mettre en oeuvre la méthode retenue.
CHECK : vérifier les résultats
Evaluer les résultats obtenus
- en vérifiant que le travail a été
exécuté selon les méthodes définies à
l'étape 1
- en vérifiant si les processus mis en oeuvre sont
conformes aux résultats attendus
- en vérifiant que les caractéristiques de
qualité concordent avec les valeurs cibles attendues.
ACT : engager une action corrective ou pérenniser les
résultats obtenus. Si le travail n'est pas conforme aux règles,
prendre les mesures correctives. En cas d'anomalies, chercher la cause et
prendre des mesures pour en éviter la réapparition.
Améliorer les systèmes et les méthodes de
travail.
Un nouveau cycle PDCA fera suite au précédent
pour poursuivre l'amélioration du processus ou pour s'intéresser
à un autre processus.
L'analyse mortalité-morbidité
Objectif :
Analyser des dossiers de patients décédés
ou présentant des complications morbides afin de prévenir la
survenue d'un événement similaire.
Méthodologie :
1. Responsabilité et organisation :
Confier l'organisation et l'animation à un
médecin du service.
2. Sélection des cas :
Tout décès devrait faire l'objet d'une analyse.
Chaque service choisit les cas de complication morbide qu'il souhaite analyser.
Chaque cas est enregistré sur une fiche de
repérage et de suivi.
3. Préparation de la réunion :
Le responsable de la réunion établit la liste
des patients à étudier à partir des fiches
renseignées, issues des certificats de mortalité, et
répartit la présentation des dossiers.
4. Déroulement de la réunion
Il est préférable qu'un secrétaire de
séance soit désigné pour compléter la fiche de
chaque cas présenté.
La discussion permet de déterminer si
l'événement était évitable.
S'il apparaît comme évitable, un professionnel
est désigné en séance pour rechercher les causes et
proposer des solutions correctives.
5. Archivage :
Conserver toutes les fiches de signalement avec le type de
complication, son caractère évitable ou pas et les actions
engagées.
6. Evaluation de l'efficacité des réunions de
mortalité-morbidité.
Un suivi du nombre et du type de complications est à
faire afin d'évaluer l'impact des actions.
Méthode HACCP
(Hazard analysis critical control point)
Objectif :
Evaluer les dangers potentiels d'un processus et assurer la
sécurité des aliments vis-à-vis du consommateur, axer sur
la prévention plutôt que sur des contrôles du produit fini.
Méthodologie en 12 étapes :
1. Constituer l'équipe HACCP
Equipe pluridisciplinaire possédant les connaissances
spécifiques du produit Si nécessaire, possibilité
d'intégrer des experts.
2. Décrire le produit
Description complète de sa composition et de sa
méthode de distribution.
3. Identifier son utilisation attendue
Des dangers peuvent être engendrés par les
conditions d'utilisation
(restauration collective...). .
4. Elaborer un diagramme de fabrication
Réalisé par le groupe, il couvre toutes les
étapes de l'opération.
5. Vérifier sur place le diagramme établi
Confirmer les opérations de production en les
comparant, pendant les heures de fonctionnement, au diagramme de fabrication et
le modifier.
6. Dresser la liste des dangers associés.
Lister tout danger biologique, chimique ou physique
envisagé à chaque étape. Analyser les risques au regard de
la salubrité du produit.
7. Identifier les points critiques de maîtrise
Pour chaque danger, déterminer où et à
quel moment une action de maîtrise sera possible et nécessaire.
8. Etablir les niveaux cibles pour chaque point critique de
maîtrise
Etablir des seuils d'acceptabilité pour chacun des
paramètres mesurés.
9. Etablir un système de surveillance
Pour vérifier l'efficacité des mesures
préventives.
10. Etablir des actions correctives
Lors de dépassement de valeurs cibles.
11. Préparer la vérification du système
Etablir des modalités de vérification : audit
interne.
12. Etablir un système de traçabilité :
enregistrement et documentation sont recueillis dans un manuel.
ANNEXE 2 : Quelques outils
qualité
Brainstorming ou « remue-méninges »
Objectif :
Séance de travail permettant de produire, en groupe, un
maximum d'idées, dans un minimum de temps sur un thème
donné. Cette technique est utilisée dans la plupart des
étapes de la résolution de problèmes pour :
- identifier le problème ;
- rechercher ses causes ;
- proposer des solutions à ce problème.
Le BRAINSTORMING doit être organisé par un
animateur qui doit :
Annoncer le but recherché, disposer d'un support pour
noter les suggestions qui resteront visibles au groupe de réflexion,
animer le groupe en favorisant la production d'idées.
Limiter le groupe à 10 personnes.
Ne pas évincer une idée par un a priori.
Déroulement
Ecrire, afficher et expliquer le thème à
développer. Le problème est posé sous forme d'une
question.
1. La production d'idées : Ecrire les
différentes idées exprimées par le groupe sur le sujet,
les numéroter, en souligner les mots clés.
2. L'exploitation des idées produites : Regrouper les
idées de même nature, les classer par thème, reformuler les
idées peu claires et rejeter les idées hors sujet.
S'ensuit l'utilisation d'autres outils qualité pour
résoudre le problème.
Q Q O Q C P
Quoi, Qui, Où, Quand, Comment, Pourquoi
Objectif :
Cerner le plus complètement possible : un problème,
une cause, une solution, une situation.
Déroulement
Se demander :
De QUOI s'agit-il, de quelle action, phase, opération
... ?
QUI est concerné, quels en sont les acteurs, quel en
est le responsable ? avec quelle qualification, niveau de formation ?
OU se déroule l'action ? notion de lieu (x), distances,
étapes,...
QUAND se déroule t-elle ? à quel moment ?
planning, durée, fréquence...
COMMENT est-elle réalisée ? matériel,
équipement, moyens nécessaires, manière, modalité,
procédure,...
POURQUOI réaliser telle action, respecter telle
procédure... ?
Diagramme cause-effet ou diagramme
d'Ishikawa
Objectif :
Travail de groupe consistant à classer par familles et
sous-familles, de façon claire, toutes les causes identifiées
d'un effet observé. Le diagramme se présente sous forme
d'arborescence en arête de poisson.
Déroulement
Suite à un brainstorming où les causes sont
mises en évidence :
1 Définir les familles de causes autour des
5M :
Main d'oeuvre : Qualification, absentéisme, formation,
motivation
Matériel : Machines, outillage, capacité...
Matière : Matière première, documents,
données informatiques...
Méthode : Règles de travail, procédures,
protocoles, façons de faire...
Milieu : Infrastructure, espace, bruits, éclairage,
température...
2 Affecter chacune des causes du problème à
l'une des familles :
Si les causes sont nombreuses à l'intérieur
d'une famille, définir des sous-familles ou sous-causes : ex : dans la
famille Formation ( formation initiale, formation professionnelle...)
3 On peut rechercher des causes plus fines ; il s'agit alors
de « descendre » dans le détail de chacune des causes
principales.
4 Structure d'un diagramme de cause et effet
Exemple de diagramme de cause-effet ou diagramme
d'Ishikawa
Diagramme de Pareto
Objectif :
Il permet de visualiser de façon simple un ensemble de
données qualitatives concernant un même sujet de
préoccupation. C'est un graphique à bâtons classant les
causes d'un problème par ordre décroissant, afin de mettre en
évidence les causes principales du problème sur lesquelles va, en
priorité, porter l'effort.
Il s'appuie sur la loi des 20/80 : 20% des causes d'un
problème génèrent 80% des effets.
Déroulement
Diagramme de Pareto
1 Etablir la liste des problèmes (ou causes, ou
options...)
Exemple : les différents types de défauts.
2 Valoriser, quantifier l'importance de chacun d'eux.
Exemple : nombre de défauts trouvés dans chacun
des types et les classer par valeur décroissante.
3 Les représenter par un diagramme en bâtons.
Courbe ABC
4 Calculer la somme cumulée des effectifs
décroissants pour chaque type.
5 Classer les % obtenus des effectifs cumulés.
6 Tracer la courbe ABC de ces % cumulés, pour
identifier les éléments qui constituent 80.
Le logigramme
Objectif :
Permettre de visualiser les étapes clés d'un
processus pour accomplir une activité.
Il peut être utilisé pour rédiger une
procédure.
Déroulement
Chaque étape est représentée par un
symbole :
1 Définir le début et la fin du processus
2 Définir une trame générale du
logigramme pour une vision globale
3 Se demander lors de chaque action quelles sont les options
possibles
Exemple de logigramme : Administration de
substance médicamenteuse par voie générale
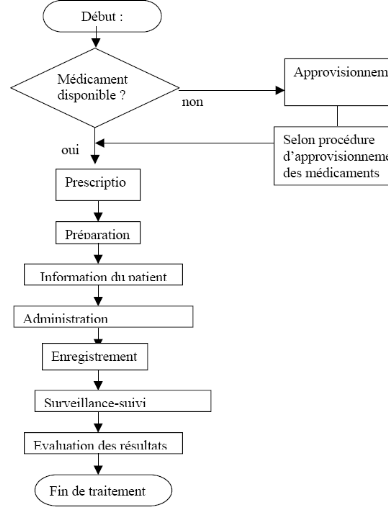
ANNEXE 3 : La démarche qualité au
CNTS de Lomé- Togo
|
Pays
|
Description
|
Domaine
|
Bilan
|
Orientation pour
le futur
|
|
Togo
|
-Mise aux normes
des locaux et renou-
vellement des équipements
-Révision de l'organisation
du CNTS
|
Sécurité
transfusionnelle :
-Concerne tous les aspects
(personnels, organisation,
équipements, locaux) du
processus de don et de
qualification du sang
- Evaluation de l'adéquation des
locaux et du
fonctionnement
du CNTS de Lomé
aux normes en transfusion
|
-
|
Mise en place du
Service assurance
Qualité :
-Pourvoir le poste
de Responsable
qualité
-Créer l'ensemble
des procédures
organisationnelles
et techniques
-Aboutir à un
Manuel qualité
-Mettre en place
un système
d'audit interne
-Extension du logiciel
du CNTS à l'ensemble
des établissements de transfusion du pays
-Système transfusionnel
togolais : deux pôles de qualité
(Lomé et Sokodé)
|
ANNEXE 4 : La démarche qualité dans
les établissements de santé publics du
Sénégal
|
Pays
|
Description
|
Domaine
|
Bilan
|
Orientation pour le futur
|
|
Sénégal
|
-Sensibilisation des directeurs
et président de CME des 17
hôpitaux sénégalais
-Initiation des directeurs à
la démarche qualité
-mise en place d'un comité
d'experts qualité
-désignation et formation d'un
référent qualité dans chaque
Hôpital
-constitution d'un comité de
pilotage dans chaque hôpital
- concours qualité organisé entre
les hôpitaux, au travers des
4 chantiers et récompensés
par la remise d'oscars aux trois
meilleurs hôpitaux
|
4 chantiers consacrés
à des thématiques
jugés prioritaires :
-Accueil et maîtrise
des flux
-Hygiène hospitalière
-Dossier patient
-Permanence des
soins
|
Quelques
résultats :
Formation des vigiles, hôtesses en
accueil, information du publique, évaluation du temps
d'attente des patients et mesures correctrices, 75% des patients accueillis et
orientés, 94% des patients considèrent qu'ils ont
étés bien accueillis, revitalisation des comités
d'hygiène,classification des locaux, mise en place de dispositif pour
les tri des déchets
Contraintes
-faible implication de la direction en générale
-qualité pas considérée comme une
priorité
-difficulté à faire face aux exigences de moyens
- absence de formalisation
-manque d'adhésion à la démarche de la
majorité du personnel
|
-Nécessité d'adopter une
démarche qualité progressive
-Insister sur la formation et la sensibilisation
de l'ensemble du personnel
-Nécessité pour la direction
d'opter pour un management par la qualité
-Nécessité pour l'hôpital de
placer la satisfaction du patient au coeur des ses préoccupations
-Nécessité d'introduire une
culture de la qualité au sein des hôpitaux
|
ANNEXE 5 : Procédures de lavage des mains
recommandées par niveau de risque* infectieux
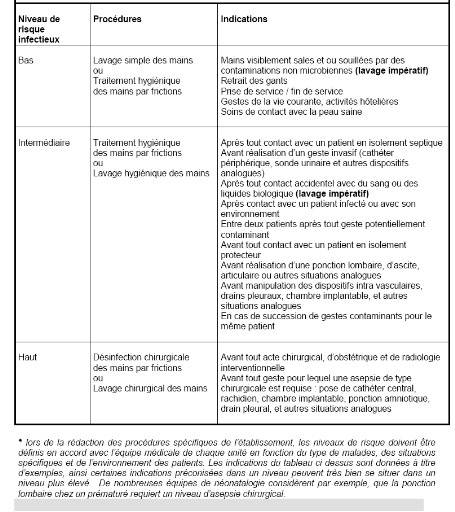
ANNEXE 6 : Matériel, produits et technique
de lavage des mains
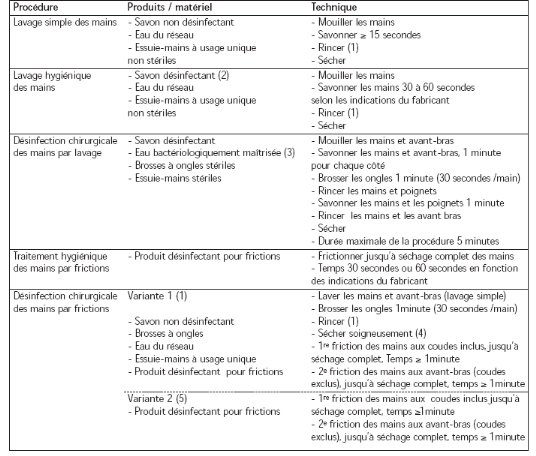

ANNEXE 7 : Classification des locaux selon le
risque infectieux
|
Zone 1
Risques minimes
|
Zone 2
Risques moyens
|
Zone 3
Risques sévères
|
Zone 4
Très hauts risques
|
|
Halls
Bureaux
Services
Administratifs
Services économiques
Services techniques
Maison de retraite
|
Maternité
Soins de suite et
de réadaptation
Soins de longue
durée
Salle de rééducation
fonctionnelle
Psychiatrie
Consultation
externe
Crèche
Stérilisation
centrale
Pharmacie
Blanchisserie
Escaliers
Salle d'attente
Circulation
|
Soins intensifs
Réanimation
Urgences
Salle de surveillance
post interventionnelle
Salles d'accouchement
Pédiatrie
Chirurgie
Médecine
Hémodialyse
Radiologie
Laboratoire
Exploration
fonctionnelle
Salle d'autopsie
|
Néonatologie
Salle d'intervention
Service de greffe
Service de brûlés
Imagerie médicale
interventionnelle
|
|
Nettoyage
quotidien
|
Nettoyage/désinfection
quotidien
|
Nettoyage/désinfection
Quotidien voire pluriquotidien
|
Nettoyage/désinfection
pluriquotidien
|
* 1 C'est à Nightingale
mais surtout à Codman, au début du XX e siècle
que l'on attribut la paternité de l'implantation formelle de
l'évaluation de la qualité des soins.
* 2 Roi de Babylone (1792-1750
avant J C) fit graver un code de 300 articles dans une stèle dont
l'article 218 concernait la responsabilité médicale.
* 3 Les enjeux
économiques de la qualité. Paris : Dunod, 1992.
* 4 L'article 36 de la loi du 13
août 2004 a remplacé le mot
« accréditation » des établissements de
santé par le mot « certification ». Ce nouveau
vocable est utilisé désormais dans tous les documents de la
HAS.
| 


