I.1.7. Diagnostic différentiel
Il pourrait s'agir de :
- Fissuration haute
- Incontinence urinaire
- Rupture précoce des membranes
- Rupture de la poche amnios-choriale
- Expulsion du bouchon muqueux
- Leucorrhée fluide
I.1.8. CONDUITE A TENIR
Les complications néonatales sont liées, d'une
par à la prématurité et d'autre part à la
durée de temps de latence qui conditionne aussi bien l'infection
néonatale que maternelle. Près du terme, le seul problème
à considérer est le risque infectieux lorsque l'accouchement ne
survient pas spontanément dans un délai rapide, il faut alors
mettre en balance les risques de la thérapeutique destinés
à hâter l'accouchement avec ceux de l'expectative. La conduite
à tenir sera envisagée suivant un ordre chronologique en
étudiant successivement pendant la grossesse et au cour de
l'accouchement et sera envisagée enfin la conduite à tenir chez
le nouveaux né.
1. Conduite à tenir pendant la
grossesse
Deux problèmes doivent
être discutés en premier lieu :
Ø L'hospitalisation de la patiente et
l'antibiothérapie.
- L'hospitalisation : l'osque le diagnostic de RPM est
certain, la plupart des auteurs sont d'accord pour hospitaliser la patiente
jusqu'à l'accouchement à la cour de celle-ci, seront
effectuées régulièrement des investigations maternelles
(le dosage de la CRP, l'hémoculture, l'examen bactériologique du
L.A, la VS et le globule blanc) et foetales (la surveillance du rythme
cardiaque).
- L'antibiothérapie : il faut distinguer deux
types d'antibiothérapies : l'antibiothérapie
préventive et curative, en cas d'infection amniotique.
a) Antibiothérapie préventive : elle est
généralement systématique si quelques auteurs avaient
proposés l'antibiothérapie préventive systématique
par voie générale dès la survenue d'une RPM (ROUVILLOIS
J.L), d'autres actuellement, la proscrivent (CREPING, GUNNG).cette
dernière attitude est logique en raison de l'activité anti
bactérienne du liquide amniotique d'autre par, étant donné
la richesse de la flore génitale, une antibiothérapie
systématique risquerait de sélectionner des souches
résistantes.
b) L'antibiothérapie curative en cas d'infection
amniotique. L'hospitalisation de la patiente permet une
surveillance clinique et biologique minutieuse ; prise de la
température plusieurs fois par jour, examen bactériologique de
l'écoulement cervical et des urines en cas de fièvre au moins une
fois par semaine à titre systématique, l'hémoculture.
Ces différents examens permettent d'identifier les
germes en cause et d'effectuer un antibiogramme. Les germes les plus souvent
rencontrés sont :
- les antéro bactéries (klebsiella, Escherichia
coli) :
- les streptocoques : surtout du groupe B :
- Les staphylocoques ;
- Certaines aérobies.
En entendant le retour de l'examen
bactériologique, on mettra en route un traitement en large spectre
suivant la gravite de l'état infecté. Par contre, les germes
anaérobiques sont plus difficiles en mettre en culture et à
isoler, en plus le délai pour obtenir l'antibiogramme est assez long.
En cas d'infection générale grave cliniquement
exprimée, un traitement doit être entrepris dès que les
prélèvements sont effectués en utilisant un produit actif
sur les anaérobies avec une posologie suffisante ;
Parmi ceux-ci on peut citer :
§ La pénicilline G (perfusion de 20 a 40 millions
d'unités par jour) ;
§ La clindamycine (dalacin IV 300mg toutes les 6
heures) ;
§ Le métronidasole per os, 250mg à 750mg
toutes les 8 heures. Ces produits peuvent également être
administrés par perfusion 3x 500mg.
Conduite à tenir en fonction de l'âge
gestationnel.
On distingue trois périodes :
v Avant 34 semaines,
v Entre 34 et 37 semaines
v Apres 37 semaines
A. Prise en charge des RPM avant 34
S.A.
Les prises en charge dépendent surtout
de l'âge gestationnel au moment de la rupture des membranes.
1. Prise en charge des RPM avant 24 SA
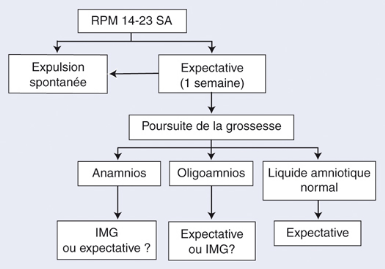
Figure : arbre décisionnel RPM avant 24S.A
d'après P.Audra
Les chances de survie sont très faibles si la naissance
a lieu pendant cette période.Deux attitudes sont discutées en
fonction des données cliniques et échographiques ; l'interruption
de grossesse : si une chorioamniotite survient pendant cette période ou
si l'on diagnostique à l'échographie foetale un oligoamnios voire
un anamnios, un retard de croissance intra-utérin ou une malformation,
cette option est discutée. On privilégie avant tout la
santé maternelle. L'attitude expectative en espérant atteindre le
seuil de viabilité mais avec les risques liés à la grande
prématurité. On recherche des signes cliniques et biologiques
infectieux. Un bilan infectieux est prélevé
régulièrement.
Il comprend un prélèvement vaginal, un examen
cytobactériologique des urines (ECBU), une numération formule
sanguine (NFS) et un dosage de la protéine C réactive (CRP). On
surveille régulièrement à l'échographie la
croissance foetale ainsi que la quantité de liquide amniotique.
Une antibiothérapie est débutée et
adaptée en fonction du prélèvement vaginal maison
n'effectue ni tocolyse, ni corticothérapie.
2. Entre 24 et 34 SA :
· La tocolyse : le risque de morbidique et de
mortalité néonatale lié à la
prématurité est élevé et impose la tocolyse en
contraction utérine. Ce traitement comporte néanmoins certains
contres indications :
ü l'infection amniotique ;
ü la souffrance ;
ü les contre-indications maternelles aux substances
bêtamimétiques (cardiopathies, hyper thyroïdien, etc.). Dans
ce dernier cas, cependant le recours aux inhibiteurs de la synthèse en
prostaglandines, (indométacine par exemple) peut être utile.
La corticothérapie
préventive : l'emploi des corticoïdes pour prévenir le
risque des maladies des membranes hyalines chez le nouveau-né est
discutable en raison du risque infectieux.
Il semble toutefois justifié car si la RPM semble
diminuer, pour certains, ce risque de maladie des membranes hyalines, elle ne
le fait pas disparaitre, surtout dans le cas de grande
prématurité.
Avant de prescrire une
corticothérapie, il est bien impératif d'en respecter les
contre-indications : infection patent, toxémie surajoutée,
et la posologie de la corticothérapie tient compte de la dose et de la
durée du travail.
Dose : 4 injections IM de 5mg de
Bétaméthasone, sous forme de Betnesol Dépôt.
NB : En l'absence de signes infectieux
ou de signe de toxémie, la prévention de la maladie des membranes
hyalines par l'administration de Bétaméthasone sous couverture
antibiotique semble logique.
B : Entre 34 et 37 semaines :
Certains auteurs proposent le
déclenchement systématique du travail après 34 semaines ou
dès que le poids foetal est estimé supérieur à 2000
grammes. Malheureusement à cette période les conditions
physiologiques ne sont pas toujours favorables au déclenchement du
travail d'accouchement et l'enfant est fragile. On n'entreprend ni tocolyse ni
corticothérapie à cette période où le risque
infectieux deviendrait alors plus important que le risque de
prématurité. Il est donc proposé une attitude
d'expectative en laissant débuter spontanément le travail
d'accouchement. Il faut bien sûr, surveiller la patiente à
l'hôpital pour pouvoir intervenir rapidement en cas de complication.
C : Après 37 semaines
Le déclenchement artificiel du travail doit être
réalisé dans les 24 heures si les conditions cervicales sont
favorables (score de BISHOP supérieur à 6). Si non, il faut
attendre que les conditions cervicales de déclenchement soient
améliorées. Toutefois, il faut éviter que le temps de
latence se prolonge au-delà de 48 heures.
Conduire à tenir dans certains cas particuliers
Certaines circonstances
particulières peuvent obliger à modifier le schéma
chronologique ci-dessus ; ces circonstances sont détaillées
ci-dessous.
Ø Présentation de siège : il faut
appliquer le schéma chronologique ; tocolyse avant 34 semaines,
expectative ensuite. Mais la tendance actuelle est de pratiquer une
césarienne en cas d'accouchement par présentation de siège
35 semaines, sauf en cas d'infection amniotique. Après 35 semaines, si
le bassin est normal, il faut attendre le déclenchement spontané
du travail et de pratiquer l'accouchement par voie basse.
En cas de rétrécissement pelvien, une
césarienne sera pratiquée immédiatement.
Ø Grossesse gémellaire : il faut appliquer
le schéma habituel : Tocolyse et corticothérapie avant 34
semaines, expectative ensuite. Par contre, après 37 semaines, il semble
préférable de poursuivre l'expectative plutôt que de
vouloir déclencher artificiellement le travail après 48 heures de
latence. Si le premier jumeau est en présentation du siège, on
rapporte à la conduite à tenir dans le cas
précédent.
Ø Utérus cicatriciel : le schéma
chronologique s'applique très bien pour les deux premières
périodes. Par contre, si l'on a choisi l'accouchent par voie basse
après épreuve utérine, l'expectative jusqu'au début
spontané du travail est préférable au
déclenchement, même si le temps après 37 semaines
dépasse 48 heures.
Ø Mort du foetus in utéro : le risque
infectieux revient au premier plan puis que le risque de
prématurité ne compte plus. Dans ce cas, le déclenchement
du travail est à envisager le plus rapidement possible.
Conduite à tenir pendant le
travail
La RPM, outre le déclenchement du travail entraine deux
conséquences qui sont :
- Le risque de dystocie supplémentaire au cours du
travail ;
- La fragilisation foetale (infection, suppression du
rôle amortisseur du L.A) qui est d'autant plus marquée que
l'enfant est plus prématurée.
Ceci impose une surveillance étroite d'accouchement
avec un respect très strict de délai de l'accouchement normal.
CAS PARTICULIERS
o Grossesse avec cerclage du col ; enlever le fil
o Si grossesse gémellaire ; tocolyse avant 34
SA ;
o Si mort foetal in utéro ; déclencher le
travail rapidement.
Les indications de la voie haute
Elles résultent en premier lieu de
certaines circonstances obstétricales ; présentation
transversale, procidence du cordon, procidence d'un membre, placenta
prævia.
En ce qui concerne la présentation du
siège, la conduite à tenir a été envisagée
ci-dessus. En fin, la RPM fait souvent accélérer la
décision obstétricale, car le travail prolongé augmente le
risque infectieux.
Précautions particulières pendant
le travail : il faut insister sur les précautions d'asepsie
vaginale en cas d'examen vaginal et pour la mise en place de système de
monitorage interne. Ce dernier n'est pas contre-indiqué en l'absence
d'infection amniotique et permet de diriger le travail plus efficacement par un
contrôle plus fiable de l'activité utérine
Conduite à tenir chez le
nouveau-né
A sa naissance, l'enfant sera
traité pour sa prématurité et pour une éventuelle
infection.
Des prélèvements pour les
examens bactériologiques seront toujours faits aux divers
orifices : nez, oreilles, anus. Dans le même temps seront
prélevés pour les examens histologiques et
bactériologiques, les différents constituants ovulaires :
placenta, cordon membranes, frottis extemporané, pour donner des
renseignements immédiats en particuliers en cas de listériose.
| 


