III- les difficultés
relationnelles :
Les difficultés relationnelles sontd'autant plus des
sources d'insatisfaction pourl'infirmière que celle-ci conçoit
son rôle commeun rôle d'aide et de protection pour unepersonne en
situation de faiblesse. L'agressivitédu malade doit être
acceptée et il ne reste àl'infirmière qu'à «
prendre sur soi».(49)
1. Déshumanisation :
`' La déshumanisation est l'action de faire perdre
à un individu ou un groupe d'individus son caractère humain, de
ne pas lui accorder une humanité totale, de le voir comme moins
qu'humain'' ''''''''''''''''''''''''(50)
En médecine, Haslam (2006) souligne les
éléments déshumanisants suivants : le manque de soin
personnalisé, de soutien, de toucher et de chaleur humaine, l'importance
de l'instrumentalisation et de la standardisation, la négligence de
l'unicité du patient et de son expérience subjective.(47)
Ce problème de déshumanisation, appelée
aussi « dépersonnalisation », ayant trait à un ensemble
de facteurs liés à l'organisation et aux conditions du travail en
dissonance avec les besoins et les exigences du bien-être du soignant,
mais aussi avec la qualité des soins, prodiguée aux patients.
(Roch, 2008).(21)
En ce qui concerne, la dimension, «
Dépersonnalisation » ou la déshumanisation des soins elle
est, liée à un degré bas de pratiques relationnelles des
soins en termes de fréquence, ce qui aurait des impacts négatifs
sur la qualité des soins et la qualité relationnelle
(communication, relation d'aide...), avec les usagers des soins. (21)
Les attributs du phénomène sont l'objectivation
ou la vision fragmentée de l'individu, les interactions froides et
impersonnelles, c'est-à-dire un soin non personnalisé,
l'utilisation de représentations mentales standardisées ou le
stéréotypage, la dépersonnalisation ou le sentiment de ne
pas avoir de valeur et finalement, le rapport de pouvoir ou
l'infantilisation.(47)
Les auteurs présentent sept thèmes
émergents en lien avec les mauvais soins : être traité
comme un numéro, l'infirmière est trop efficace et
occupée, l'infirmière fait sentir le patient paresseux, elle
n'informe pas les patients, elle a les mains dures, le soin n'est qu'un travail
et, finalement, l'infirmière n'est qu'une exécutante.(47)
L'épuisement émotionnel s'exprime chez la
personne par un sentiment de fatigue physique et psychique. La personne devient
irritable, et passe par des crises de colère et de pleurs. La motivation
pour aller travailler diminue, et survient une détérioration des
relations avec les collègues au travail, et avec les patients. La
dégradation progressive de l'état émotionnel mène
la personne vers une autre phase soit, la déshumanisation de la relation
à l'autre. Cet épuisement émotionnel est
évoqué dans la littérature américaine sous le nom
de « (John Wayne Syndrome). À l'image du célèbre
acteur dans ses rôles de cow-boy, la personne devient impassible et
indifférente à tous les problèmes, alors que les
flèches, les balles sifflent à ses oreilles. » (Delbrouck,
2011, p. 36).(21)
C'est une phase qui se caractérise, tout simplement,
par un désintérêt de l'autre. La personne ne perçoit
plus le malade comme un être humain, mais plutôt comme un
numéro de chambre, du lit, ou un objet, ou ce qu'appellent certains
chercheurs «la chosification des patients ». Pour, Grebot (2008), la
dépersonnalisation peut prendre des formes très rigides et se
manifester par des actes de maltraitance, de stigmatisation, de rejet, etc.
(Grebot, 2008, p.108). Il s'agit, en quelque sorte, d'une stratégie
défensive déployée par le soignant pour faire face
à la détresse psychologique, vécue au travail.(21)
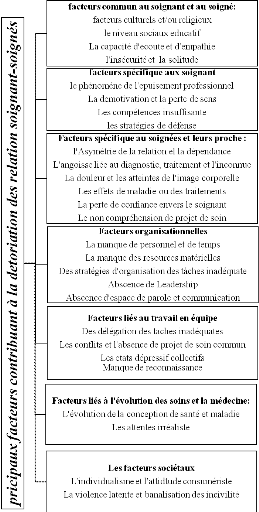
C. Facteurs
influençant :
1. Facteurs communs aux soignants et aux
soignés :
Soignants et soignés sont avant tout des êtres
humains dont le niveau d'éducation,les capacités relationnelles
et la maturité socio-émotionnelle diffèrent.
Tous traversentdes phases de bonheur et d'épreuves qui
varient d'une personne à l'autre. Chacuny développe des traits de
personnalité spécifiques, qui facilitent les relations avec
autrui ou les compliquent.
Certains sont d'une nature conciliante... ou autoritaire
;d'autres font preuve de créativité là où bien des
individus s'enferment entre les mursde leurs certitudes ; d'autres encore sont
émotifs au risque d'être incompris de ceux pour qui l'intellect
prime.
Ces traits s'accentuent souvent lorsque la fatigue ou lestress
viennent interférer. Chacun, au-delà de la maladie ou de son
travail, peut aussiêtre préoccupé, voire submergé,
par des soucis personnels générant insécurité
etsolitude : échec scolaire d'un enfant, divorce, deuil présent
ou anticipé, les motifs nemanquent pas. S'y ajoutent les craintes
liées à l'usure professionnelle, au vieillissement,aux risques de
chômage, de paupérisation et d'exclusion sociale découlant
desturbulences que connaissent nos sociétés.(5)
2. Facteurs liés à
l'infirmier :
«Je me suis rendu compte, au cours de mon exercice
quotidien, que les gens sont parfois victimes d'incendie tout comme les
immeubles ; sous l'effet de la tension produite par notre monde complexe, leurs
ressources internes en viennent à se consumer comme sous l'action des
flammes ne laissant qu'un vide immense à l'intérieur, même
si l'enveloppe externe semble plus ou moins intacte.'' (Herbert Freudenberger,
1980). (51)
Plusieurs ressentis psychologiques apparaissent, comme la
dévalorisation de soi, la démotivation pour le travail, avec tout
ce qui en découle comme effets négatifs ; (l'absentéisme
justifié ou non, erreurs professionnelles...). Arrivant à ce
stade, le soignant « s'appauvrit » dans ses sentiments, et dans sa
relation avec l'autre. Et comme l'expriment les auteurs, Canoui, et Mauranges
(2001) l'énergie intérieure du soignant se consume de
façon sournoise, et la personne est atteinte dans son intimité,
ou en d'autres termes en son « âme ». Une fois la vie
émotionnelle et professionnelle du soignant est altérée,
le soignant, refoule cette souffrance, jusqu'à qu'il atteigne le stade
d'épuisement proprement dit.(21)
Intérieurement, le sujet va ressentir cet
épuisement sous la forme d'unsentiment d'être « vidé
», d'une fatigue affective au travail, d'une difficultéà
être en relation avec les émotions de l'autre, si bien que
travailleravec certains malades est de plus en plus difficile affectivement.
C'estcomme si l'individu avait atteint son seuil de saturation
émotionnelle en n'était plus capable d'accueillir une
émotion nouvelleIl parle aussi d'unefatigue importante ressentie de
façon inhabituelle.
'''''''''''''''''''''''''''''''''''''''''''''''''''''''''(52)
3. Facteurs liés aux patients :
a. Pathologie :
Le patient des urgences est un patient bien particulier :
qu'il soit en détresse physique,psychique ou sociale, il se trouve
toujours dans une situation qu'il n'a pas planifiée et àlaquelle
il n'a pas eu le temps de s'habituer. Il arrive dans un environnement inconnu,
stressantet souvent bondé, il n'a pas ses repères habituels et
s'inquiète pour sa santé et son devenir.(3)
b. L'asymétrie de la
relation :
L'utilisation de la terminologie interaction symétrique
correspond essentiellement aux situations dans lesquels la symétrie des
statuts et des rôles est attribuée au sujet de façon
explicite. (53)
Le malade en situation de détresse aiguë peut se
sentir objet de soin, dépossédé de sescapacités de
réflexion et de décision. Le manque d'informations
précises ou d'explicationsclaires accentue ce sentiment de
passivité. (3)
c. La dépendance :
L'installation d'une relation asymétrique : le patient
se sent dépendant du soignant qui a la connaissance.De la demande
insatisfaite du patient résulte un climat tendu qui menace la relation
soignant soigné.(3)
Le respect de l'autonomie du patient est l'un des grands
acquis de la médecine moderne. Il renforce le lien social grâce
à un humanisme renouvelée et rends toute sa signification
à la rencontre entre la confiance du malade et la conscience du
soignant, autour d'un contrat moral librement consenti. (54)
4. Facteurs
organisationnels :
Les institutions de soins vivent de profondes mutations,
comparables à celles quel'industrie a connues dans les années
1970. Elles mettent les soignants sous pressionavec en ricochets des
répercussions que les patients peinent parfois à
comprendre.(5)
Les déficits budgétaires, les difficultés
d'une partie de la population à payer ses cotisationsmaladie et
l'endettement des communautés publiques amènent les
responsablespolitiques à faire pression sur les professionnels de la
santé. Ceux-ci sontsommés d'augmenter leur productivité et
de freiner leurs dépenses. L'hôpitala progressivement pris le pas
surdes approches plus humaines. La gestion par flux tendu est devenue la norme
dansles établissements de soins, sans que les conditions requises soient
remplies. Sonretentissement sur la qualité des prestations et des
relations est parfois important.(5)
En raison d'un déficit en personnel soignant, le nombre
de patient attribué àchaque infirmière est
considérable (Guardini et al. 2012). En conséquence,
celaamène à une augmentation de la charge de travail et des
situations complexes.''''''(55)
La nécessité du travail pluridisciplinaire
fragilise l'équipe s'il ne peut se réaliserdans de bonnes
conditions d'échanges, de coopération et d'entraide. Unmanque ou
une insuffisance de concertation avec les médecins par rapport
enparticulier aux décisions éthiques peut se
révéler fort préjudiciable. De mêmesi une partie de
l'équipe en a été exclue.(9)
M. Vachon1 a constaté que « les difficultés
en rapport avec l'environnement professionnel(Conflits dans l'équipe et
difficultés internes de communication) sonthabituellement plus
fréquentes en soins palliatifs que celles qui sont liées aufait
de s'occuper de malades mourants et de leurs familles ». (9)
De plus, il est rare de finir àl'heure le travail, ce
qui engendre des heures supplémentaires en raison desimprévus
survenus au cours de la journée. De ce fait, les longues journées
sont plus difficiles àêtre récupérées et la
fatigue se fait davantage ressentir. Ces derniers sont des
éléments qui influencent négativement sur la
décision de durer dans la profession.''''''(55)
Bien que le facteur temps influence nos pratiques, osons le
dire, montrer et nous remettre en cause pour y arriver chaque fois que c'est
humainement possible (9)
5. Les facteurs liés au travail en
équipe :
Le manque de reconnaissance pour la profession de la part du
grand public ou des autresprofessions de santé, la survalorisation des
actes techniques, le manque de moyens participentà cette fatigue. De
plus, la pression des patients exigeants et l'état d'encombrement du
serviced'accueil des urgences induit un souci de rentabilité qui le
pousse à entrer dans un mode desoins en chaîne, contribuant
à une perte de sens dans la relation.(3)
Les répercussions sur le groupe du travail, se
manifestent à travers la diminution de la productivité et de la
qualité de travail, en plus d'une ambiance conflictuelle entre les
membres de l'équipe soignante, sur le lieu de soins. En plus de la
dimension relationnelle et communicationnelle qui est touchée, le
fonctionnement et l'organisation du travail sont également
affectés(21)
6. Les facteurs sociétaux :
a. La violence :
La longue durée d'attente et les rapports difficiles
avec les patients et leurs familles, semblent constituer les facteurs les plus
avancés dans l'émergence de la violence verbale qui
dégénère dans la plupart du temps en violence
physique.(Dejours, 2007). Dans la continuité de cette idée de la
violence au travail, liée aux conditions du travail, (Gournay et al,
2002), stipulent que ce sont, essentiellement, la charge de travail,
l'ambiguïté des rôles, les interruptions de tâches, les
conflits interpersonnels, ainsi que toutes les difficultés
relationnelles et communicationnelles, qui pourraient s'établir entre le
soignant et le soigné. (21)
Selon le rapport de l'Organisation Mondiale de la Santé
OMS (2002), la violence a des répercussions négatives sur cette
relation. Les répercussions se manifestent à travers la
dégradation de la qualité des soins fournis, et l'impact
psychologique subi par les soignants. (OMS, 2002).
Alexandre Manoukian note que la violence « quelle qu'en
soit sa forme n'est pas sans effets sur l'ensemble des protagonistes en
présence102 ». Elle a des effets sur les soignants,cibles de la
violence de leurs patients.-(56)
Le soignant peut ressentir de la peur, directement liée
au danger perçu, et, a posteriori,de l'angoisse, due au traumatisme ou
au microtraumatisme laissé par l'agression vécue.Cette angoisse
est accompagnée de somatisations réactionnelles. Elle peut se
traduire par desinsomnies et des cauchemars dus à la libération,
la nuit, des charges émotionnelles refouléespendant la
journée de travail.'''''''''-'''''''''''''''''''(57)
| 


