|
ILUNGA KEBELA Francisca
PRATIQUES DU PARTENARIAT PUBLIC- ORGANISATION SANS BUT
LUCRATIF DANS L'OFFRE D'UN SERVICE PUBLIC : PROPOSITION D'UN
MODÈLE POUR LA RÉHABILITATION DE L'HÔPITAL DE DORUMA EN
RÉPUBLIQUE DÉMOCRATIQUE DU CONGO.
Mémoire présenté
À l'université internationale de langue
française au service
Du développement africain
Université Senghor
Pour l'obtention du Master en Développement
DÉPARTEMENT ADMINISTRATION - GESTION
(SPÉCIALITÉ : GOUVERNANCE ET MANAGEMENT
PUBLIC)
Alexandrie
Egypte
2005-2007
RÉSUMÉ
Face aux difficultés financières que rencontrent
les institutions publiques pour assurer la pérennité des
activités d'intérêt général, ce secteur s'est
tourné vers le privé. Ainsi s'établit le Partenariat
Public Privé (PPP). La mise en oeuvre de ce système de
Partenariat contribue à accroître la mobilisation de l'ensemble
des ressources contribuant au développement et à
l'efficacité de leur mise en oeuvre. Il est devenu un outil de la bonne
gouvernance dans la plupart des pays du monde (Angleterre, France, Portugal,
Royaume Unis, Québec, etc.).
En République Démocratique du Congo (RDC), dans
le secteur de la santé, la plupart des contrats PPP reliant le
Ministère de la santé aux différents intervenants
privés finissent par être suspendus. Cette suspension
accompagnée par les deux dernières guerres qu'a connues le pays,
ainsi que la crise socio-économique, ont entraîné une
dégradation du secteur de la santé. Ces effets se traduisent par
un virage au rouge des indicateurs sanitaires, la tarification
exagérée des frais de soins, l'appauvrissement de la population,
les destructions et dégradations des bâtiments et matériels
médicaux, absence de financement pour la réhabilitation des
hôpitaux. Plusieurs hôpitaux se retrouvant dans certaines zones de
santé sont ainsi isolés et fonctionnent dans des conditions
difficiles. Parmi eux il y a l'hôpital de référence de la
zone de santé de Doruma à la province orientale de la RDC. A
travers les différents éléments présentés
dans cette étude nous proposons un modèle de Partenariat Public
Privé (PPP) pour la réhabilitation de cet hôpital.
À l'heure actuelle, l'approche partenariale demeure une
stratégie recommandée pour réhabiliter le secteur de
santé aussi quand l'État ne dispose pas des ressources pour
réaliser une telle action. Pour réussir dans la mise en place de
ce modèle de partenariat dans un domaine aussi complexe que celui de la
santé il y a des préalables à remplir.
Pour arriver à mettre en place ce projet, nous nous
sommes basé sur l'expérience canadienne, observée durant
notre stage. Le système de PPP pratiqué au Québec dispose
des éléments qui peuvent être adaptables à la
réalité congolaise. La participation de la communauté
locale à cette action de réhabilitation est d'une importance
capitale.
Table des matières.
RÉSUMÉ
II
LISTE DES TABLEAUX ET FIGURES
V
DÉDICACE
VI
REMERCIEMENTS
VII
LISTE DES SIGLES ET ACRONYMES.
VIII
INTRODUCTION
1
CHAPITRE 1
4
ANALYSE COMPARATIVE DES DIFFÉRENTS APPROCHES
DU PARTENARIAT PUBLIC PRIVÉ
4
1.1. GÉNÉRALITÉ SUR
PARTENARIAT PUBLIC PRIVÉ
4
1.1.1. Définitions du
Partenariat Public Privé (PPP).
4
1.1.2. Raisons du recours au
PPP
5
1.1.3. Différents types
de PPP.
6
1.2. LES APPROCHES DU DÉVELOPPEMENT
DU PARTENARIAT PUBLIC PRIVÉ (PPP) DANS QUELQUES PAYS ET
GOUVERNEMENT.
9
1.3.1. L'approche Britannique
9
1.3.2. L'approche française
10
1.3.3. L'approche
québécoise
11
CHAPITRE .2.
16
ANALYSE CONCEPTUELLE DE L'APPROCHE
QUÉBÉCOISE DU PPP PAR RAPPORT AUX RÉALITÉS
CONGOLAISE.
16
2.1 LE MODÈLE DE PARTENARIAT
ADAPTABLE AU CONTEXTE CONGOLAIS.
16
2.2 LES ACTEURS SOUHAITÉS DU
PARTENARIAT PUBLIC PRIVÉ (PPP)
20
2.3 LE PARTAGE DES RISQUES
20
2.4 LE PARTAGE DE RESPONSABILITÉ
20
2.5 QUELQUES AVANTAGES DE CE PROJET PPP
21
2.6 LES CONTRAINTES AFFÉRENTES AU
PPP
21
2.7 FACTEURS DE RÉUSSITE D'UN
PPP.
22
2.8. MÉTHODOLOGIE.
22
CHAPITRE 3
24
PRATIQUE D'UN PARTENARIAT PUBLIC PRIVÉ
À L'AGENCE DE SANTÉ ET DES SERVICES SOCIAUX DANS LA
RÉGION DU SAGUENAY-LAC-SAINT-JEAN AU QUÉBEC.
24
3.1. LE SYSTÈME DE SANTÉ
QUÉBÉCOIS.
24
3.1.1. Gestion des services
sociaux et de santé québécois : ses
caractéristiques.
25
3.1.2. Les caractéristiques de la
Réforme
26
3.2. L'AGENCE DE SANTÉ ET DES
SERVICES SOCIAUX DU SAGUENAY-LAC-SAINT-JEAN
27
3.2.1. Le projet clinique comme point de
ralliement
28
3.2.2. Mesures de
prévention de la pandémie.
28
3. 3. LA DIRECTION DES SERVICES SOCIAUX
(DSS)
28
3.3.1. Les différents programmes
d'intervention
29
3.5. LES CRITÈRES D'ANALYSE DES
DOSSIERS POUR L'ATTRIBUTION DU FINANCEMENT DE BASE D'UN OSBL.
34
3.6 CRITÈRES D'ANALYSE DES
DOSSIERS
35
3.6 PRATIQUE D'UN PARTENARIAT ENTRE
L'AGENCE DE SANTÉ ET DES SERVICES SOCIAUX ET UN ORGANISME
PRIVÉ : CAS DE GROUPES DE MÉDECINS DE FAMILLE (GMF)
36
3.7 LEÇONS APPRISES
37
CHAPITRE 4
40
LES PROBLÈMES DE SANTÉ EN RDC :
ÉTATS DES LIEUX DE L'HÔPITAL DE DORUMA.
40
4.1 DONNÉES DÉMOGRAPHIQUES
ET SOCIO-SANITAIRES
40
4.2 PROBLÈMES DE SANTÉ EN
RDC
41
4.3 LA POLITIQUE DE SANTÉ
CONGOLAIS
41
4.4 LE SYSTÈME DE SANTÉ DANS
LA ZONE DE SANTÉ DE DORUMA
42
4.4.1 Accessibilité de la population aux
soins
43
4.4.2. Réseau hospitalier
44
4.5 FINANCEMENT DU SECTEUR DE LA
SANTÉ.
45
4.6. QUELQUES POINTS DE VUE SUR LE
PHÉNOMÈNE DU PARTENARIAT SUR LA RÉHABILITATION DANS LE
SECTEUR DE LA SANTÉ.
47
4.7 ÉVALUATION DE LA SITUATION.
48
CHAPITRE 5
50
PROPOSITION D'UN MODÈLE DE PPP POUR
L'HÔPITAL DE DORUMA
50
5.1 CRITÈRES D'ANALYSE ET CONDITIONS
D'ADMISSIBILITÉ AU PARTENARIAT AVEC L'ÉTAT.
50
5.2 ÉLÉMENTS
PRÉALABLES POUR L'IMPLANTATION D'UN PROJET DE RÉHABILITATION DE
L'HÔPITAL
51
5.1.1 Responsabilité relevant des
autorités publiques.
51
5.1.2 Responsabilité de l'OSBL
51
5.1.3 Responsabilité de la
communauté locale
52
5.2 LES PISTES D'AMÉLIORATIONS POUR
LA RÉHABILITATION DE L'HÔPITAL DE DORUMA.
52
5.2.1. Objectifs
52
5.4.2 Les pistes d'améliorations de
l'hôpital
53
5.2. LES CONDITIONS DE RÉUSSITE DU
PROJET.
57
CONCLUSION GÉNÉRALE
60
ANNEXES
62
BIBLIOGRAPHIE.
68
LISTE DES TABLEAUX ET
FIGURES
Tableau 1: Différents types de PPP
8
Tableau 2 Différents types de partenariat
pratiqués au MSSS du Québec.
13
Tableau 3 Indicateurs socio-sanitaires de la
RDC
40
Tableau 4 Indicateurs socio-sanitaires de la
province Haut- Uélé
43
Tableau 5 Les forces et opportunités de
Doruma.
48
Tableau 6: Indicateurs sociaux en RDC
64
Tableau 7:Comparaison des dépenses
engagées en procédures d'urgence pour le secteur de la
santé de 2001 à 2004
65
Figure 1:Schéma du modèle de PPP pour
la réhabilitation d'un l'hôpital en RDC
18
Figure 2 Organigramme de l'hôpital de
référence de Doruma
46
Figure 3. Nouvel organigramme de l'hôpital
après la réalisation du projet
58
Figure 4: Comparaison des sources du financement au
projet de réhabilitation de l'hôpital de Doruma
65
DÉDICACE
À mes parents Benoît Kebela
Ilunga et Hélène Ishau, qu'ils trouvent
ici l'expression de tous les sacrifices qu'ils ont faits pour moi. Ce travail
qui sans vous, sans vos conseils et soutiens tant sur le plan moral, affectif
que financier n'aurait pu se réaliser.
Merci encore pour cette confiance que vous ne cessez de me
donner, cela m'a appris que la vie est un combat et l'homme existe pour la
vaincre.
J'aimerais qu'à travers ce travail, vous vous rappeliez
toujours combien je suis reconnaissante pour tous ces sacrifices.
Avec toutes mes pensées
REMERCIEMENTS
La rédaction de mémoire nous laisse
l'opportunité de remercier tous ceux qui, de loin ou de près ont
contribué à son élaboration. Nous exprimons ici, notre
vive reconnaissance aux professeurs du département Administration
Gestion pour leurs efforts et dévouement qu'ils ont consacré
à notre formation pendant ces deux années que nous avons
passées à l'Université Senghor.
Nous rendons hommage à Monsieur Brahim Meddeb,
Directeur du Département Administration Gestion de l'université
Senghor qui, malgré ses nombreuses occupations a bien voulu nous guider
dans la rédaction de ce travail. Nos hommages s'adressent aussi à
Madame Couture Martine et madame Bérubé Christiane pour les
soutiens et encadrement durant notre stage d'apprentissage à l'Agence de
santé et des services sociaux du Saguenay-Lac-Saint-Jean au
Québec.
Nous ne saurons trouver les mots justes adéquats pour
remercier à juste valeur le dévouement de nos compagnons
Bernardin OMFOURA, Boubakari SIMILA, Cécile NGALULA BANDESHA, Ferdinande
NGOUYAMSA pour leurs soutiens moraux et leurs climats de convivialité.
Qu'ils trouvent à travers ce travail, l'expression de nos profondes
gratitudes.
Nous ne pourrons oublier tous nos collègues de la
dixième promotion ainsi que tous ceux qui, par leurs interventions lors
des différentes présentations au cours desquelles ce travail a
été présenté et discuté ont aidé
à améliorer la qualité du travail.
Enfin à tous mes frères et soeurs Fidelie
TSHIELA ILUNGA, Sylvie NGONDO ILUNGA et Bienvenu KABASELE ILUNGA pour leur
amour et leur soutien malgré la distance.
LISTE DES SIGLES ET ACRONYMES.
ASSS : Agence de santé et des services
sociaux
CHSLD : Centre d'hébergement et des soins
de longue durée
CLSC : Centre local des services
communautaires
CRDI : Centre de réadaptation en
déficience intellectuelle
CRDM : Centre de réadaptation en
déficience mentale
CRDP : Centre de réadaptation en
déficience physique.
CREJF : Comité régional enfance
jeunesse et famille.
CRPPA : Comité régional pour
personnes en perte d'autonomie
CREPAS : Conseil régional de
prévention de l'abandon scolaire.
CS : Centre de Santé
CSSS : Centre de santé et des services
sociaux
GMF : Groupe médecine de famille
HGR : Hôpital Général de
Référence
IDH : Indice de Développement
Humain.
MSSS : Ministère de la santé et
des services sociaux.
OSBL : Organisme sans but lucratif
ONG : Organisation Non Gouvernementale
PFI : Private Finance Initiative
PIB : Produit Intérieur Brut
PJD : Programme jeunes en
difficulté
PPP : Partenariat Public Privé
PSOC : Programme de soutien aux organismes
communautaires
RDC : République Démocratique du
Congo
RI : Ressource intermédiaire
RTF : Ressources des types familiales
RRAC : Ressource résidentielles à
assistance continue
RRR : Ressource résidentielle de
réadaptation
RRREI : Ressource résidentielle de
réadaptation et encadrement intensif
SAD : Soutien à domicile
TED : Troubles envahissants du
développement
ZS : Zone de santé
INTRODUCTION
La problématique du partenariat s'inscrit dans une
mutation des politiques publiques. Au cours de cette dernière
décennie, la plupart des gouvernements ont introduit des
mécanismes de partenariat dans leurs politiques, qu'il s'agisse de la
santé et les services sociaux, de la famille ou du développement
régional. Selon Caillouette, J (2001, p82.), le partenariat se
présente, dans le discours gouvernemental, comme un renouvellement du
rapport de l'État à la société civile, qui doit
bénéficier de structures institutionnelles propices au
développement de son dynamisme et de sa capacité d'initiative.
L'État se veut, dès lors, plus partenaire que maître
d'oeuvre. Le partenariat est aussi une des solutions aux différents
problèmes. Il porte sur le principe de l'équité, de la
participation communautaire et de la collaboration intersectorielle.
(Déclaration d'Alma Ata, 1978).
En République Démocratique du Congo (RDC), le
partenariat s'applique à tous les niveaux d'organisation du
système de santé c'est-à-dire central,
intermédiaire et périphérique.
Actuellement la plupart des contrats du partenariat reliant le
Ministère de la santé aux différents intervenants
privés finissent par être suspendus. Ces suspensions sont dues
entre autre à l'insuffisance de mécanismes de coordination,
du rôle de régulation de l'État, du non respect des
rôles et obligations de chaque partenaire et faible implication des
bénéficiaires et acteurs de terrain. (Ministère de la
santé de la RDC, 2002, pp4-5).
En effet, la situation générale de la
santé en RDC est extrêmement préoccupante. Les
manifestations de déséquilibre structurel fondamental
démontrent une situation catastrophique. De plus, les conflits
armés et des longues années de mauvaise gestion ont
contribué à l'élévation actuelle en RDC des taux de
mortalité infantile et maternelle. Le système de santé
à l'intérieur du pays s'est détérioré par
manque de financement et d'appui technique et financier. La zone de
santé de Doruma fait partie de celles qui sont en état de
délabrement.
Les structures socio-sanitaires déjà
vétustes avant la guerre, se sont dégradées davantage. Il
est donc peu probable qu'elles atteignent les objectifs du millénaire
pour le développement en 2015. Le dysfonctionnement des zones de
santé, le manque de matériel et la détérioration
des infrastructures, ont eu pour conséquences la dégradation des
centres de santé et la mauvaise qualité des soins. Les fonds
affectés à la réhabilitation des hôpitaux sont
minimes. Les populations sont obligées de financer ce secteur, elles
mêmes alors qu'elles sont pauvres. Elles sont obligés de payer les
services qui leurs sont offerts.
Ces différents éléments qui sont à
la base de la déstabilisation des zones de santé en RDC celle de
Doruma particulièrement nous poussent à une réflexion sur
le renouvellement des contrats de partenariat entre le Ministère de la
santé et les partenaires privés.
Il est impérieux aujourd'hui de planifier et revoir les
modes et pratiques de PPP du Ministère de la santé. Il est
important d'expérimenter les nouvelles pratiques qui misent sur le plus
grand bénéfice de la population et qui peuvent s'adapter à
la réalité congolaise (selon les régions). Les secteurs
privés tels que les ONG locales, population, Confessions religieuses,
sont déjà très présents dans le système de
santé congolais, mais ces Organisation Sans But Lucratif (OSBL) manquent
de soutien financier.
Pourquoi l'État ne devrait-il pas travailler avec les
acteurs privés, sociaux et les bénéficiaires à sa
réflexion sur l'organisation des services de santé actuels et
futurs ? Quelles sont les conditions de la réussite d'un contrat de
partenariat entre le ministère de la santé et une OSBL lorsqu'il
s'agit de la réhabilitation des infrastructures sanitaires ?
Même si aujourd'hui la communauté (population
locale) prend de plus en plus en charge son propre milieu, le secteur public ne
peut pas fermer définitivement sa porte. Il est appelé à
collaborer avec elle en tenant compte de sa politique.
Les solutions aux problèmes posés ci - dessus se
résument sur l'adaptation des modèles PPP pratiqué entre
le Ministère de la santé et des services sociaux (MSSS) et les
organismes communautaires au Québec. Celles-ci se basent sur les
propositions suivantes :
Les interventions de l'État congolais dans la
réhabilitation du secteur sanitaire n'ont pas permis à la
population de Doruma d'accéder aux soins médicaux dans des bonnes
conditions. Les interventions des OSBL dans la réalisation des oeuvres
communautaires, permettent un développement de ce secteur si la
population y participe.
L'objectif général de ce projet est de mettre en
place les modalités d'acceptation d'un projet de PPP pour la
réhabilitation du secteur de la santé et d'assurer dans quelle
mesure la population de la zone de santé de Doruma pourra avoir
accès aux services de santé de qualité pour son
bien-être. Spécifiquement, il est question de :
- -Étudier le cadre théorique du PPP et les
différentes approches en fonctions des pays, notamment les types de PPP,
leur raison d'être et ces pratiques au monde;
- Analyser l'approche retenue par rapport à la
réalité de la RDC. Il s'agit de mettre l'accent sur les
modalités de son adaptation en Afrique ;
- Décrire les pratiques de PPP dans l'Agence de
santé et des services sociaux (ASSS) du SLSJ. De ce fait il est question
de profiter de l'expérience apprise pendant le stage à l'ASSS
pour en tirer les leçons salvatrices pour ce travail ;
- Présenter l'état des lieux de l'hôpital
de Doruma en dressant de manière succincte la situation
générale de la santé en RDC. Il s'agit ainsi de ressortir
les atouts du milieu et ses opportunités externes;
- Proposer un modèle de PPP à l'hôpital de
Doruma. Il est question de ressortir les pistes d'amélioration pour la
réhabilitation de l'hôpital de Doruma, en précisant les
actions à réaliser avec les responsabilités de chaque
acteur.
CHAPITRE 1
ANALYSE COMPARATIVE DES
DIFFÉRENTS APPROCHES DU PARTENARIAT PUBLIC PRIVÉ
Le terme partenariat public - privé (PPP) est une
expression très en vogue lorsqu'il s'agit de traiter du management
public et des reformes gouvernementales. En fait, les PPP ont remplacé
l'attention accordée à la notion de privatisation au cours des
années 1980 et du début des années 1990 dans la plupart
des pays développés.
En dépit de son succès, le PPP n'a pas de
contenu juridique clairement défini; il va d'une association informelle
au contrat, en passant par la création d'une structure mixte. On ne peut
donc donner que des définitions pratiques et descriptives. Ce
développement du PPP pour la gestion des services publics suscite un
certain nombre de question de recherche. La régulation de ces services
est ainsi au coeur d'approches à la fois économiques, socio -
politiques et gestionnaires.
Ce chapitre définit le PPP et fait état des
différents types de PPP tout en énumérant les approches du
PPP selon quelques pays et gouvernements développés.
1.1. GÉNÉRALITÉ SUR PARTENARIAT PUBLIC
PRIVÉ
Les partenariats au fur et en mesure se transforment en
moyen logique et populaire d'entreprendre des actions publiques ou
privées lorsque celles-ci contribuent au mieux-être de la
société. Ils sont devenus des outils de la bonne gouvernance
territoriale dans la plupart des pays du monde, depuis quelques années.
Mais que-ce qu'est un PPP?
1.1.1. Définitions
du Partenariat Public Privé (PPP).
Il n'existe pas une seule définition du PPP. Les
définitions du PPP varient selon les sources consultées, tous
s'étendent toutefois sur le fait qu'une telle entente doit
nécessairement impliquer un partage des risques et des
responsabilités entre les partenaires.
« Le PPP est une entente contractuelle entre des
partenaires public et privé qui stipule des résultats à
atteindre pour améliorer la prestation de services publics. Cette
entente établit un partage réel des responsabilités, des
investissements, des risques et des bénéfices de manière
à procurer des avantages mutuels qui favorisent l'atteinte des
résultats. » (CEFRIO, 2003, p.11)
Selon Flo Frank et Anne Smith (2000, p5) le PPP est une
relation dans laquelle le secteur public partage avec le secteur privé
des objectifs compatibles pour faire quelque chose ensemble. La notion du
partenariat fait appel à des acteurs qui partagent une mission commune.
Celle - ci est souvent liée à l'objectif de favoriser de secteur
bien déterminé.
Le partenariat se défini comme « une relation
qui repose sur des objectifs communs ou compatibles et une distribution
reconnue des rôles et de responsabilités spécifiques entre
les participants officiels ou officieux, contractuels ou volontaires et entre
deux parties ou plus » (K. Khernaghan, B. Marson et S. Borins, p.202,
2004). Ce lien se traduit par un investissement coopératif des
ressources (temps, financement, matériels).
Le PPP implique la mise en commun des ressources telles que
les moyens financiers, l'information et le travail pour atteindre des objectifs
complémentaires ou compatibles. Les partenaires se partagent le pouvoir
décisionnel ainsi que les avantages et les risques. Ce processus repose
sur des principes démocratiques. Il est mis en oeuvre avec des
systèmes d'appui clairement définis et exige une
évaluation continue. Il peut ainsi produire des résultats qui
apporteront une valeur ajoutée aux différents projets en cours
d'exécution.
Il ressort de toutes ces définitions que le PPP est une
entente contractuelle entre le secteur public et le secteur privé, dans
laquelle ils partagent des objectifs compatibles, des risques et
responsabilités pour améliorer la prestation de services aux
citoyens. En cela, il existe plusieurs raisons qui conduisent un État
à recourir au PPP.
1.1.2. Raisons du
recours au PPP
Les administrations publiques ont recours principalement au
Partenariat Public-Privé pour les raisons variées.
La première consiste à améliorer la
qualité de la prestation de services aux citoyens.
Le recours à l'expertise d'entreprises privées
permet généralement d'offrir aux citoyens une meilleure
qualité en raison de l'utilisation de méthodes de travail
éprouvées, de technologies innovatrices et des modes
d'exploitation performants.
La seconde consiste à accélérer la
réalisation des projets. Dans le mode de réalisation
conventionnel, un projet majeur est typiquement morcelé en plusieurs
étapes: conception, réalisation, exploitation. Dans un PPP, le
fait de confier à un seul partenaire privé l'ensemble de ces
étapes peut raccourcir substantiellement le délai de
réalisation.
La troisième consiste à
favoriser une meilleure gestion des risques. Dans les projets
réalisés en PPP, les risques sont assumés par le
partenaire le plus apte à les gérer. Par exemple, corriger des
erreurs de conception découvertes pendant la phase de réalisation
est un des risques que doit assumer le secteur privé, s'il se voit
confier l'ensemble des responsabilités associées au projet.
Et la quatrième consiste à augmenter la
productivité des administrations publiques. Les solutions innovatrices
issues d'un marché privé concurrentiel ainsi que
l'émulation entre le secteur privé et le secteur public dans la
prestation de services sont deux facteurs favorisant une productivité
accrue. (Conseil du trésor Québec, 2004)
1.1.3.
Différents types de PPP.
Les PPP varient considérablement en fonction du niveau
de partage du pouvoir décisionnel. Il n'y a pas de modèle unique
à suivre; celui-ci diffère selon l'objectif et les acteurs en
présence et a par conséquent des caractéristiques
propres, des fonctions, des compétences et paramètres. Ils ne
sont ni clairs ni précis et ils sont très certainement
imprévisibles, bien que certaines caractéristiques se manifestent
davantage dans certaines situations.
Toutefois l'expérience a fait remarquer qu'il existe
certaines pratiques de partenariat qui sont plus utilisées que d'autres.
Premièrement, la sous-traitance qui
fait référence au type de partenariat où le
gouvernement conserve l'entière responsabilité des
opérations allant jusqu'à la responsabilité
financière et délègue l'exécution de certains
travaux à des firmes privées. Les deux parties établissent
des liens commerciaux qui spécifient les produits ou des services
à livrer, les niveaux de performance attendus et les prix.
Deuxièmement, la gérance qui est le type
de partenariat dans lequel le secteur public garde ses actifs alors que le
secteur privé opère sur les équipements et le
système de l'administration publique et les entretiennent. Le secteur
privé n'engage pas des capitaux et il est rémunéré
par le secteur public.
Troisièmement, la gestion déléguée
fait référence au partenariat où le gouvernement
transfère la responsabilité de la construction, la conception, le
financement ou de l'exploitation à une entreprise privée. Il
s'agit ici de confier une partie ou la totalité de la gestion d'une
activité à un privé.
Quatrièmement, l'affernage et la concession lient pour
une longue période l'administration publique et le secteur privé.
On parle de l'affernage, lorsque l'administration publique conserve la
propriété des immobilisations et le contractant est responsable
de l'exploitation. La rémunération du contractant vient des
usagers qui paient pour un service rendu et l'administration publique touche
son loyer qui représente la rémunération normale des
équipements mis à la disposition du contractant. On retrouve ce
type de partenariat plus dans le domaine de l'agriculture, lorsque un
propriétaire laisse à location son domaine pour une exploitation.
Par contre la concession renvoie au partenariat où les actifs et les
infrastructures sont vendus au secteur privé ou dans le cas d'un nouveau
service, le service privé est responsable des investissements. Le
secteur public intervient dans l'approbation des tarifs de concessionnaire et
le niveau des services rendus. Dans ce cas l'État peut confier ses
travailleurs au secteur privé.
Le tableau n°1 suivant illustre ces types de PPP et leurs
objectifs
Tableau 1:
Différents types de PPP
|
RUBRIQUES
|
TYPES DE PARTENARIAT PUBLIC PRIVÉ
|
|
Sous traitance
|
Gérance
|
Affermage
|
Concession
|
Gestion déléguée
|
|
Propriété des actifs
|
État
|
Actionnaires privés
|
État
|
Actionnaire privé puis l'État
|
État
|
|
Détermination des prix/ tarifs
|
Parten. privé soumis à l'autorité
public
|
État
|
Parten. privé Soumis à l'autorité
publique
|
Parten. privé Soumis à l'autorité
publique
|
État
|
|
Responsabilité du service devant la
population
|
État
|
État
|
Partenaires privés
|
Partenaires privés
|
État
|
|
Employeur
|
État
|
État
|
Partenaires Privés
|
Partenaires privés (PP)
|
Entreprise privée
|
|
Provenance du capital
|
État
|
État
|
État
|
PP avec des fonds publics
|
État
|
|
Responsabilités face aux risques
|
Partenaires privés
|
Séparation des risques liés à la
construction et ceux liés à l'exploitation
|
Séparation des risques liés à la
construction et ceux liés à l'exploitation
|
Partenaire privé
|
Entreprise privée
|
|
Durée typique
|
|
10 à 12 ans
|
10 à 12 ans
|
20 à 30 ans
|
1 à 5 ans
|
1.2. LES APPROCHES DU DÉVELOPPEMENT DU PARTENARIAT
PUBLIC PRIVÉ (PPP) DANS QUELQUES PAYS ET GOUVERNEMENT.
Le PPP est largement répandu outre-Atlantique depuis
fort longtemps, il s'est tout particulièrement développé
dans le domaine de l'urbanisme. Dès les années 1950, des
organismes privés se sont alliés avec les autorités pour
favoriser la restructuration des centres-villes en déclin. Une nouvelle
impulsion a été donnée par le gouvernement Reagan et,
à sa suite, les théoriciens de la nouvelle gestion publique.
(Gabriel, 2004)
En Europe, en général, de nombreuses
expériences de PPP sont réalisées. Ces partenariats sont
plus fréquents pour les prestations non obligatoires des pouvoirs
publics. Ils portent sur des domaines très diversifiés comme, par
exemple, les équipements économiques (ports, halles d'exposition,
incubateurs d'entreprises), sportifs et culturels, la promotion urbaine
(à l'exemple du projet « Partner für
Berlin »), l'organisation de manifestations, d'animations, de
foires et de marchés, la promotion touristique et des activités
de loisirs (sports et culture), l'action sociale (à l'exemple du projet
d'insertion sociale en Irlande), la gestion de l'environnement et des
déchets, l'approvisionnement en eau, énergie et
télécommunications, la réalisation d'infrastructures de
transports (parkings, ports, aéroports), la coopération
transfrontalière, etc. Il importe de parler aussi des autres approches
selon les différents pays qui ont pris les PPP comme outils du
développement.
1.3.1. L'approche Britannique
Le mot partenariat public privé a été
renouvelé par la Grande - Bretagne en 1992. La majeure partie des
expériences sur le PPP de seconde génération provient
d'elle. Les projets de PPP en Grande Bretagne se sont faits par le biais du
programme de Private Finance Initiative (PFI), cela sous le
gouvernement de Margaret Thatcher en vue d'ajouter de nouvelles
infrastructures. Malgré le changement opéré dans le
gouvernement Britannique en 1997, la plupart des ententes PFI, récemment
renommées PPP, ont été signées en 1997. Ils
existent plusieurs considérations sur lequelles sont nés les PPP,
tels que : les limites de la privatisation, la volonté de faire
évoluer l'État, la complémentarité. Cette approche
se base plus sur la délégation du pouvoir par le secteur public.
Le pouvoir attribué aux collectivités locales, y compris la
capacité de lever des fonds, est régi par la loi. Cette approche
a permis aux collectivités de signer des contrats avec le secteur
privé pour le développement municipal. (Gabriel, 2004 :
8)
1.3.2. L'approche française
Après la Grande Bretagne, la France est le pays
européen où on retrouve les PPP en vogue. L'État
français accordait déjà des contrats de concession pour la
construction et l'entretien de routes, canaux et chemins de fer. Le
modèle de concession pratiqué par la France, est particulier sur
le plan de l'imposante réglementation et du respect de
l'intérêt public accompagnant ces ententes. La France s'est
engagée sur la voie du PPP pour des raisons similaires au cas
britannique.
Les PPP de droit français se répartissent sur
deux grandes catégories de contrats publics communautaires. Les
marchés publics, d'une part, qui sont des contrats conclus à
titre onéreux et ayant pour objet l'exécution de travaux, la
fourniture de produits ou la prestation de services. Ils sont des contrats qui
font entrer les administrations et les entreprises dans des relations de client
à fournisseur. Le prix versé par l'administration est la
contrepartie immédiate de la prestation fournie par l'entreprise, et les
relations entre les cocontractants sont régies de façon quasi
immuable par le contrat pendant toute la durée, en général
limitée, de ce dernier. L'entreprise ne court aucun risque autre que
celui que connaît normalement tout fournisseur; les concessions, d'autre
part, qui sont des contrats dans lesquels la contrepartie des travaux ou du
service consiste, soit dans le droit d'exploiter l'ouvrage ou le service, soit
dans ce droit assorti d'un prix.
Les délégations de service public
répondent à la définition européenne des
concessions. Les délégations de service public permettent de
confier à un tiers, sous le contrôle de l'administration, la
gestion et l'exploitation d'un service public. Il s'agit d'un service
assuré par l'entreprise, en général avec ses propres
moyens, et qui produit une activité économique (distribution de
l'eau, concession de plage, autoroute...) dont la rémunération
est directement assurée par l'exploitation. Les conventions de
délégation de service public sont, à l'instar des
marchés publics, des contrats dont les termes évoluent peu,
même si leur durée est longue. À la différence des
marchés publics, l'entreprise se voit transférer le risque
lié à la consommation du service par les usagers, même si
l'intensité de ce risque varie en réalité selon la nature
du service fourni. Mais il est d'autres formes de relations contractuelles qui
n'entrent dans aucune de ces deux catégories et pour lesquelles les
montages sont complexes et fort peu encadrés jusqu'à
présent. (Contrat de Partenariat, 2004 : 7)
En revanche, les contrats de partenariat sont
généralement des marchés publics au sens du droit
communautaire. Ils ont été conçus en stricte
conformité avec les règles applicables aux marchés publics
communautaires. (Rapport de l'Institut de la Gestion
Déléguée, octobre 2003)
1.3.3. L'approche québécoise
Le Québec s'est longuement intéressé aux
expériences étrangères et continue de le faire encore
aujourd'hui avec comme objectifs d'éviter les erreurs commises et de
tirer profit des réussites. Il fait recours aux projets PPP pour
améliorer l'efficience et la prestation de ses services avec un apport
limité de ressources gouvernementales. On retrouve plusieurs formes
confondues de partenariat public - privé allant de l'impartition
à la concession. À Québec, on retrouve aussi le type de
PPP opérationnel qui se caractérise par le partage du travail
plutôt que le partage du pouvoir décisionnel et il mise sur la
collaboration de tous les acteurs pour atteindre les objectifs. Le pouvoir au
sens du contrôle dans ce type de partenariat est détenu par un
partenaire presque invariablement par l'organisme public impliqué.
(Khernaghan, Marson et Borins 2004 : 212).
Le secteur de la santé recèle le plus fort
potentiel de développement de partenariat opérationnel. Le Groupe
Médecin de Famille (GMF) en est un cas parmi tant d'autres. Le
système des programmes de soutien aux organisations communautaires qui
oeuvrant dans le secteur de la santé et des services sociaux encourage
beaucoup les populations locales à prendre en charge leurs milieux de
vie.
Le partenariat dans le secteur de la santé et des
services sociaux est une pratique polymorphe qui peut s'actualiser à des
paliers aussi différents que le national, le régional et le
local. La Table des regroupements provinciaux d'organismes communautaires et
bénévoles du Québec reconnaît l'existence de
différents niveaux de partenariat dans le secteur de la santé et
des services sociaux. On mentionne tout d'abord le partenariat terrain (ou
opérationnel) qui a pour objet les collaborations directes entre
établissements et organismes communautaires. On identifie
également un partenariat au niveau des agences de santé et des
services sociaux qui a pour objet l'orientation régionale du
système sociosanitaire et la planification des services.
En nous basant sur l'état de la recherche il
apparaît que les divers types de partenariat pourraient être
regroupés à l'intérieur d'une typologie selon trois
variables:
Premièrement, le lieu où s'actualise le
partenariat qui varie du palier national au palier local.
Deuxièmement, le statut des acteurs impliqués
(qui varient des instances gouvernementales comme le MSSS, aux acteurs locaux
en provenance des établissements publics ou des organismes
communautaires).
Troisièmement, les objets du partenariat qui varient
des questions politiques comme la reconnaissance et les politiques de
financement, jusqu'aux relations quotidiennes et bilatérales dans le
cadre de la prestation de services à des populations ou à des
clientèles communes à deux partenaires ou plus. (Bourque,
2003 : 16)
Cette typologie identifie deux niveaux de partenariat soit le
partenariat État/communautaire et le partenariat réseau
public/communautaire. Le partenariat État/communautaire implique
directement le MSSS et les représentants politiques des organismes
communautaires. L'objet du partenariat concerne ici les rapports entre le MSSS,
les régies régionales et les organismes communautaires sur des
questions stratégiques comme la reconnaissance politique, le
financement, la reddition de comptes, l'évaluation, etc. Ces rapports
politiques dans le cadre du partenariat État/communautaire se prolongent
et s'incarnent dans des relations nouvelles et spécifiques entre le
réseau d'établissements publics (y compris les ASSS) et les
organismes communautaires.
Le second niveau soit le partenariat réseau
public/communautaire se compose de deux types de partenariat. Le premier est le
type politique et il est de l'ordre du partenariat État/communautaire
puisqu'il implique directement le MSSS et les représentants politiques
des organismes communautaires. L'objet du partenariat concerne ici les rapports
entre le MSSS, les régies régionales et les organismes
communautaires sur des questions stratégiques comme la reconnaissance
politique, le financement, la reddition de comptes, l'évaluation, etc.
Ces rapports politiques dans le cadre du partenariat État/communautaire
se prolongent et s'incarnent dans des relations nouvelles et spécifiques
entre le réseau d'établissements publics (y compris les ASSS) et
les organismes communautaires
Ensemble, les différents types de partenariat sont
représentés au tableau suivant:
Tableau 2 Différents
types de partenariat pratiqués au MSSS du Québec.
|
Partenariat État/communautaire
|
|
Types
|
Acteurs impliqués
|
Objets du partenariat
|
|
Politique (Palier national)
|
§ MSSS
§ Conférence des régies régionales
§ Table des regroupements d'organismes communautaires et
bénévoles du secteur de la santé et des services
sociaux
|
Négociation des rapports entre le MSSS, les régies
régionales et les organismes communautaires sur la reconnaissance, le
financement, l'évaluation, etc.
|
|
Partenariat réseau
public/communautaire
|
|
Types
|
Acteurs impliqués
|
Objets du partenariat
|
|
Planification orientation
(Palier régional)
|
Membres des C.A. des régies régionales
dont les organismes communautaires, les établissements,
les socioéconomiques, des élus municipaux
Membres des mécanismes de
consultation/planification des régies:
- communautaires
- établissements
- autres secteurs (selon le cas)
- permanence des ASSS
|
Orientations régionales et planification du système
sociosanitaire
Avis et recommandations sur les plans
régionaux d'organisation de services,
les priorités de santé et bien-être, etc.
|
|
Opérationnel ou Terrain (Palier régional
sous-régional et local)
Par programme
Par territoire
|
· Établissements publics
· Organismes communautaires et autres secteurs (selon le
cas)
· Permanence des régies (selon le cas)
regroupés dans des instances de concertation de deux ordres:
Par programme (santé mentale), problématique
(violence) ou clientèle (jeunes)
Par territoire géographique (local,
MRC, sous-région, région)
|
Par programme:
Action convenue (commune ou coordonnée) en lien avec le
programme, la problématique ou la clientèle dans le cadre de
relations bilatérales ou multilatérales entre les partenaires
Par territoire:
Action convenue (commune ou coordonnée) en lien avec les
besoins de la population du territoire et dans le
cadre de relations multilatérales entre les partenaires
|
Source : Bourque, cahier de CERIS, Avril
2003
Il ressort de cette présentation des approches sur les
PPP, qu'il existe plusieurs types de PPP, chaque pays choisi le type qu'il
trouve convenable pour améliorer sa gouvernance et la condition du
bien-être de sa population. Afin de permettre une participation effective
des différents services publics, il est nécessaire d'accompagner
le travail des partenariats par un exercice de coordination au niveau de ce
cadre. L'engagement des partenaires peut être accru par la validation
d'objectifs de performance au niveau institutionnel et cela en
renforçant la légitimité de la représentation de la
société civile. Toutefois, l'approche québécoise va
servir de base pour la conception d'un modèle de PPP pour la
réhabilitation de l'hôpital de Doruma en République
Démocratique du Congo (RDC).
CHAPITRE .2.
ANALYSE CONCEPTUELLE DE
L'APPROCHE QUÉBÉCOISE DU PPP PAR RAPPORT AUX
RÉALITÉS CONGOLAISE.
Les travaux sur le partenariat dans l'offre d'un service
public, laissent transparaître une certaine difficulté à
bien cerner la nature de partenariat. Les partenariats publics -privés
(PPP) sont des associations d'entités publiques et privées
constituées en vue de remplir un objectif collectif. Ils permettent,
dans un contexte exigeant, d'améliorer la gestion d'un projet
d'intérêt public, sous la responsabilité d'un
opérateur privé, et de le financer partiellement par des
ressources privées.
En effet, l'approche québécoise sur le
partenariat opérationnel, comporte en son sein plusieurs
éléments qui permettront l'adaptation facile aux
réalités congolaise dans le secteur de la santé. En outre,
cette approche montre qu'il semble utile que l'État soutienne et donne
à la gestion des dispositifs publics la souplesse nécessaire pour
permettre aux acteurs de traduire leurs investissements dans la
définition d'une stratégie locale par une participation
concrète à sa mise en oeuvre. En plus, Il partenariat
opérationnel lié à l'intervention correspond aux
collaborations ponctuelles à court terme entre les acteurs
concernés. Ici les conflits sont peu apparents car le fait de se centrer
exclusivement sur les bénéficiaires permet d'occulter les
conflits possibles liés aux différentes cultures
organisationnelles.
Cette souplesse et l'harmonisation des interventions
contribueront à établir un bon niveau de confiance et à
éviter la mise sur pied de structures de services parallèles.
Ce chapitre fait état du modèle de PPP adaptable
aux réalités africaines tout en énumérant les
acteurs et le type du PPP qu'on peut trouver pour la réalisation du
projet de la réhabilitation d'un hôpital en RDC.
2.1 LE MODÈLE DE PARTENARIAT ADAPTABLE AU CONTEXTE
CONGOLAIS.
Le PPP opérationnel du type territorial, s'avère
ressortir des éléments qui pourront être adaptable en RDC,
dans le sens qu'il comporte, théoriquement du moins, un potentiel de
transformation des services et le système sociosanitaires
providentialistes. Le partenariat territorial est basé sur un espace
géographique qui correspond à un ou des territoires de zones de
santé ou de Municipalité, et réunit autour de la
même table différente acteurs qui sont minimalement des
représentants des hôpitaux publics du territoire et des
représentants des organismes communautaires. À ces acteurs,
peuvent s'ajouter des représentants de la population
bénéficiaire et de la municipalité.
Ce modèle est caractérisé par deux
éléments.
Premièrement, le partenariat concerne tous les
programmes et toutes les clientèles du territoire, il est donc
caractérisé par une approche populationnelle.
Deuxièmement, les partenaires y sont généralement
représentés par le plus haut niveau décisionnel soit les
médecins chez des zones de santé d'établissements, les
directeurs d'organismes communautaires, ce type de partenariat,.comporte des
particularités et des caractéristiques qui augmenteraient son
potentiel de transformation des services et du système sociosanitaire
providentialistes.
En RDC, l'État ne possède pas assez des fonds
pour prendre en charge les soins de sa population et en même temps
financer les organismes communautaires de leurs pays. En cela, il
s'avère d'ajouter que l'État congolais est loin de confier la
gestion de un de ces hôpitaux au secteur privé. En plus le secteur
de la santé étant un secteur fragile, il est difficile
d'appliquer le partenariat public-privé. Il revient donc à
chaque citoyen congolais de prendre en charge ses frais soins. Ces frais sont
fixés de telle façon que les populations les plus pauvres n'ont
pas accès.
Par rapport à ces éléments
évoqués, la participation communautaire dans le financement et la
gestion des services sanitaires à défaut de financement de la
santé par le secteur public, peut constituer une alternative à
l'approvisionnement des services sanitaires aux couches plus pauvres de la
population par le secteur public ou privé. L'idée est de
rassembler les ressources communautaires et de la population pour financer les
systèmes sanitaires locaux. Les communautés contribuent au
financement des structures sanitaires locales, de la réhabilitation des
infrastructures et participent à leur gestion. Il s'agit de
décentraliser le processus décisionnel et du financement du
niveau national au niveau opérationnel.
L'objectif est de réhabiliter les bâtiments d'un
l'hôpital en Afrique et d'améliorer les services à travers
la génération d'un revenu suffisant pour couvrir les coûts
de l'administration aux malades d'un paquet minimum de services essentiels, en
particulier les coûts de l'approvisionnement en médicaments
essentiels génériques. La figure ci-dessous illustre le
modèle d'analyse du partenariat pour une réhabilitation d'un
l'hôpital
Figure 1:Schéma du
modèle de PPP pour la réhabilitation d'un l'hôpital en
RDC
Réhabilitation d'un hospital en RDC
Partenariat entre le Ministère et le
privé
Amélioration de bien- être et de l'offre de
service
- réhabilitation des bâtiments
- Mobilisation des ressources communautaire
- Prise en charge du milieu
- Apport du personnel médical
- assurance de la sécurité
ONG ou OSBL de la région
Communauté locale (population ou
bénéficiaires)
État (Ministère de la Santé
publique
Comité de santé
![]()
2.2 LES ACTEURS
SOUHAITÉS DU PARTENARIAT PUBLIC PRIVÉ (PPP)
Le PPP choisi pour ce projet, implique la participation de
trois acteurs qui ont tous des rôles à jouer et des objectifs
différents à atteindre. Chaque acteur en présence, doit
rencontrer dans le partenariat, les attentes qui font le succès de
celui-ci. Ces acteurs sont : l'État, une organisation Sans But
lucratif et la communauté locale (bénéficiaire).
Dans le cadre de ce projet, la communauté locale qui
fait partie des acteurs, a un rôle primordial à jouer. Elle est
appelée à prendre en charge ses frais de santé et à
contribuer pour la réhabilitation de son hôpital.
2.3 LE PARTAGE DES RISQUES
Le partage des risques est à la source même du
partenariat entre le secteur public et le secteur privé. La
détermination des risques associés à chaque
élément du projet ainsi que la prise en compte de ces facteurs de
risque (la conception, construction, entretien, etc.), pour chaque partenaire
est un facteur déterminant de la réussite de tout partenariat.
Dans ce modèle de PPP, la communauté locale
porte le risque mais peut le partager avec l'OSBL. Ces risques sont : le
risque lié à l'entretien d'une part et le risque lié
à l'environnement d'autre part. Les partenaires privés (OSBL)
prennent leur part de risque déterminée au moment de la
négociation du contrat : par exemple, le risque de construction,
écarts entre les coûts prévus et les coûts
réels en cas de non réalisation des objectifs de performance.
L'État prend aussi sa part de risque lié
à la sécurité, à l'exploitation (de mauvaise offre
de service aux citoyens) et celui de l'environnement.
2.4 LE PARTAGE DE RESPONSABILITÉ
Le PPP élargit la responsabilité à un
grand nombre des partenaires. La responsabilité n'incombe pas seulement
à l'État qui est le garant mais à tous les acteurs
concernés par les projets ou par l'action partenariale. Dans ce PPP, les
acteurs représentant la communauté locale, sont les principaux
responsables de résolution des problèmes sociaux au sein de leur
communauté. Leur responsabilité incombe aussi bien dans la
mobilisation de toute la population du milieu que dans la prise en charge
réelle de la réhabilitation de l'hôpital. Leur
participation permet d'assurer le développement du milieu et favorise
ainsi une meilleure gestion. Ce faisant, l'État participe à la
structuration d'un lien social dans lequel il n'est plus qu'un acteur parmi
d'autres et qui tente d'assurer la cohésion en se conformant aux
orientations du projet. Il joue le rôle d'arbitre permanent entre les
autres acteurs.
2.5 QUELQUES AVANTAGES DE CE PROJET PPP
Le PPP offre dans ce contexte, l'opportunité
d'optimiser l'utilisation des ressources publiques et de leur adjoindre des
ressources privées. Il apporte également des compétences
et méthodes de gestion novatrices (transfert de technologie,
d'expertise). Il peut accélérer ou accompagner le mouvement de
régionalisation et s'inscrire dans le mouvement de globalisation (un PPP
peut faciliter l'accès aux marchés financiers internationaux).
Enfin, il répond à des préoccupations environnementales
(modes de production modernisés, qui devraient davantage
préserver l'environnement et opportunités nouvelles de monter des
projets environnementaux).
2.6 LES CONTRAINTES AFFÉRENTES AU PPP
La mise en place des partenariats publics privés en
Afrique est un processus de longue haleine dont la prise en compte de plusieurs
variables est indispensable. Ces variables peuvent être d'ordre
contractuel, organisationnelles ou fonctionnelles pouvant constituées
à un moment donné des inconvénients aux contrats de
PPP.
Premièrement, l'inconvénient d'ordre
contractuel qui est un contrat de PPP repose sur un grand nombre
d'engagements de la part des contractants. La rigidité, le manque de
souplesse des ententes est un grand inconvénient aux PPP. Le non respect
des rôles et obligations de chaque partenaire peuvent amener à la
suspension du contrat.
Deuxièmement, l'inconvénient d'ordre
organisationnel et fonctionnel sont les processus de
production ou d'offre de services sont des processus en perpétuel
changement. Cette donne propre aux secteurs privés, permet
d'améliorer la qualité du service et de créer des
économies d'échelle. La collaboration entre le secteur public
habitué à une routine dans leur processus et le secteur
privé entraîne de profondes mutations Le secteur public est ainsi
contraint de revoir l'organisation du travail pour pouvoir honorer ses
engagement et suivre l'évolution des engagements du contrat de PPP.
La pratique du PPP se caractérise également par
une dépendance de l'État envers le secteur privé pour la
prestation de service. La gestion de la partie opérationnelle surtout
par le secteur privé, permet à celui-ci d'externaliser les gains
générés par les projets en termes d'expertise.
2.7 FACTEURS DE RÉUSSITE D'UN PPP.
Afin de relever les défis relatifs du PPP, certains
facteurs doivent être pris en compte. Outre le partage égal du
pouvoir ou des responsabilités entre les partenaires, il existe de
nombreux facteurs susceptibles de favoriser l'implantation et la
réussite d'un PPP (Journal l'Observatoire québécois du
loisir, n°3, 2005).
Dans un premier temps, il s'agit de facteurs humains.
L'importance du respect entre les acteurs du partenariat malgré la
différence de culture, de point de vue et d'intérêt;
En deuxième lieu, les expériences de partenariat
sont fondées sur un bon enracinement des parties en présence, ce
qui assure d'une part une meilleure connaissance mutuelle et d'autre part, une
plus grande transparence et une imputabilité accrue face au milieu.
Aussi la reconnaissance mutuelle des cultures permet la réussite de
partenariat sur le plan fonctionnel;
En troisième position, la présence des personnes
chargées de la sensibilisation semble importante car elles sont
sensées connaître tous les problèmes que connaît la
population du milieu d'intervention.
2.8. MÉTHODOLOGIE.
Dans le cadre de cette recherche, nous avons eu recours
à deux méthodes de collecte de données. La recherche
documentaire et le stage d'Apprentissage de trois mois à l'agence.
La recherche documentaire a consisté à une
exploitation de la littérature sur la question du partenariat public-
privé et sur celle des organisations communautaires. Elle s'est aussi
focalisée sur les documents relatifs à l'état de la
situation sanitaire en RDC.
A cette recherche documentaire, s'est ajoutée une
collecte de l'information au lieu de stage. Celle-ci a été faite
sur la base de deux méthodes : l'observation et la
participation.
L'observation a permis de recueillir la
plupart des données. L'observation participante, l'entretien de groupe,
l'entretien libre, les cartes géographiques sont les outils qui nous ont
permis de recueillir des données fiables et de formuler des propositions
partagées par les différents responsables des organismes
communautaires.
La participation à des rencontres
sociales concernait le développement du milieu local et régional.
L'analyse comparative des approches de PPP selon quelques pays
développés a permis d'abord de choisir l'approche qui peut
être adaptable aux réalités africaines et ensuite de
ressortir un modèle de PPP pour la réhabilitation d'un
hôpital en RDC.
Cette méthodologie a été conçue
pour nous permettre de récolter les informations nécessaires,
connaître le système de fonctionnement des projets de partenariat
entre le Ministère de la santé et des services sociaux et les
organisations communautaires et évaluer les organisations du point de
vue de leur fonctionnalité structurelle, opérationnelle, du
degré de mutualité liant leurs membres, de leur niveau
d'intérêt et d'engagement dans le secteur de la santé et de
leur viabilité.
CHAPITRE 3
PRATIQUE D'UN PARTENARIAT
PUBLIC PRIVÉ À L'AGENCE DE SANTÉ ET DES SERVICES SOCIAUX
DANS LA RÉGION DU SAGUENAY-LAC-SAINT-JEAN AU QUÉBEC.
La logique traditionnelle de structuration de santé et
des services sociaux enfermait leurs pratiques dans des frontières
organisationnelles restrictives, alors que les organismes communautaires se
sont développés dans le milieu de vie des populations. Bien que
ces deux types d'organisations collaborent occasionnellement, elles
fonctionnent le plus souvent chacune de leur côté. Toutefois,
l'évolution des besoins et leur complexité accrue ont conduit
petit à petit à la valorisation de la concertation et du
partenariat. Les expériences vécues durant le stage montrent que
cela n'est pas aisé à réaliser, particulièrement si
les organismes impliqués n'y trouvent pas une reconnaissance de leur
contribution spécifique. Les difficultés inhérentes aux
pratiques de travail entre le réseau institutionnel public et les
organismes communautaires, en raison de leurs différences culturelles,
de taille et d'orientation quant aux relations à entretenir avec la
population sont autant des points faibles de ces types de contrat.
Ce chapitre présente l'agence de santé et des
services sociaux du Saguenay-Lac-Saint-Jean, un cas pratique du partenariat
entre l'agence et un groupe de médecins, enfin il détaille les
différentes activités réalisées durant le stage.
Il serait logique de parler du système de santé
québécoise avant de présenter l'agence de santé et
des services sociaux, car ce dernier fait parti de ce système de
santé.
3.1. LE SYSTÈME DE
SANTÉ QUÉBÉCOIS.
Le système de santé et de services sociaux du
Québec est reconnu pour la large gamme de services qu'il offre à
sa population. Son organisation compte trois (3) grandes particularités
(Rapport annuel MSSS, 2005).
Premièrement, ce système couvre tout le
territoire du Québec et tous les habitants de cette province quels
qu'ils soient. Ces services tant sociaux que de santé sont accessibles
à tous sur une base d'équité. À cet égard,
toute personne a le droit de recevoir des services de santé et des
services sociaux adéquats, personnalisés et en continuité,
et ce, avec respect, courtoisie, équité et
compréhension.
Deuxièmement, 75 % du financement de ces services
vient de l'État. Le financement est octroyé aux
établissements et aux organismes communautaires pour le fonctionnement
du réseau, la production et la dispensation des services et la
distribution des enveloppes budgétaires se fait à partir d'une
méthode équitable. Cette préoccupation est constante et la
méthode utilisée se bonifie d'année en année, au
fil d'expérimentations de diverses données. La
méthodologie se fait sur une base populationnelle par programme
clientèle, utilise les coûts moyens pondérés et
mobilise tous les acteurs pour discussions et ajustements.
De plus, on compte au Québec plusieurs programmes
d'assurance sociale, tels le programme d'assurance -hospitalisation, le
programme universel d'assurance-maladie et le programme mixte d'assurance
-médicaments, qui ont été mis en place pour permettre
à la population québécoise d'avoir un accès facile
et souvent gratuit aux divers soins et médicaments requis quels que
soient leur âge, leur sexe ou leur revenu.
Troisièmement, l'orientation ministérielle qui
est donnée d'intégrer l'ensemble des services sociaux et de
santé est partagée par tous les acteurs du réseau, se
véhicule et se concrétise tant aux niveaux national,
régional que local. Les services s'inscrivent en soutien à la
personne et à ses proches sans s'y substituer.
3.1.1. Gestion des services sociaux et de santé
québécois : ses caractéristiques.
La gestion des services de santé et des services
sociaux québécois fait face actuellement à trois (3)
grands défis (Politique de santé et du bien-être, 1998).
D'abord le défi démographique : le
changement démographique constaté au sein de la population
constitue un défi important pour les familles et la communauté
québécoise tout entière. La proportion des personnes
vieillissantes est élevée, compte tenu de l'espérance de
vie élevée au Québec et ajoute une pression constante sur
les besoins de services à ces personnes.
Ensuite le défi épidémiologique : on
assiste à une augmentation du taux de mortalité causé
principalement par une hausse de différents cancers : notamment le
cancer des poumons Celui-ci est lié à divers facteurs tel que le
tabagisme. Le taux de mortalité lié au diabète ainsi
qu'aux habitudes de vie sédentaires, au suicide et aux accidents
routiers.
Enfin le défi technologique : L'apport
technologique devra particulièrement être renforcé, car
l'intégration informationnelle est une condition essentielle pour une
prestation effective de services intégrés. Le fait d'avoir
accès à une ligne téléphonique d'information sur la
santé et les services sociaux appelée Info- santé ayant un
numéro de téléphone unique facilite la vie de la
population, leur permet d'avoir accès à des informations
pertinentes sur leur état de santé, répond à leurs
interrogations et leurs inquiétudes à cet égard et leur
permet enfin d'apprécier s'ils doivent se déplacer ou non vers un
centre de services (urgence ou cabinet privé de médecin).
3.1.2. Les caractéristiques
de la Réforme
La Réforme a favorisé la mise en place d'une
gouverne à trois (3) paliers qui soutient l'option de
décentralisation.
Le niveau local : les 95 centres de santé et des
services sociaux (CSSS) mis en place exercent une responsabilité
collective, en étroite collaboration avec le groupe des médecins
de famille envers la population d'un territoire local. Cette
responsabilité prend forme par l'émergence d'un projet clinique
et organisationnel. Chaque CSSS est né de la fusion d'un centre local de
services communautaires (CLSC), d'un centre hébergement et de soins de
longue durée (CHSLD) et d'un centre hospitalier (CH). Le CSSS agit comme
assise en assurant l'accessibilité, la continuité et la
qualité des services destinés à la population du
territoire local. Il anime le réseau local de services (RLS), et ce,
pour l'amélioration de l'état de santé et de
bien-être de la population ainsi que pour la prise en charge des usagers
et des personnes vulnérables.
Le niveau régional : L'Agence de la Santé
et des Services Sociaux (ASSS) exerce les fonctions nécessaires à
la coordination et à la mise en place des services de santé et
des services sociaux sur son territoire régional. Elle doit
également allouer les ressources financières aux
établissements et aux organismes offrant les services dans sa
région et s'assurer de leur gestion efficace et efficiente. Elle doit
aussi convenir, sur une base annuelle, d'ententes de gestion et
d'imputabilité avec le ministère et les établissements de
sa région qui précisent les cibles visées, les
résultats attendus et les modalités de reddition de comptes.
Le niveau national : le rôle premier du
ministère est de voir au bon fonctionnement du système de
santé et de services sociaux du Québec. Il doit, en outre,
établir les grandes orientations en matière de politiques socio
sanitaires et évaluer les résultats obtenus par rapport aux
objectifs fixés. Il alloue également les ressources
budgétaires globales aux agences de la santé et des services
sociaux, et ce, sur une base d'équité et pour atteindre les
résultats établis. (Rapport annuel de l'ASSS, 2005)
3.2. L'AGENCE DE
SANTÉ ET DES SERVICES SOCIAUX DU SAGUENAY-LAC-SAINT-JEAN
L'Agence de santé et des services sociaux du
Saguenay-Lac-Saint-Jean (SLSJ), outre les fonctions d'une ASSS cités
ci-avant, elle doit également s'assurer d'établir des
modalités d'accès aux services hospitaliers
spécialisés et déterminer également des corridors
de services en ce sens avec les autres composantes du réseau de la
santé et des services sociaux. De plus, elle établit des services
régionaux de santé publique en matière de surveillance de
l'état de santé et de bien-être de la population, de la
promotion, de la prévention et de la protection de la santé de
cette même population.
En bref l'ASSS du SLSJ est appelée à :
- établir le plan stratégique régional
pluriannuel en fonction du plan national dans lequel on retrouve les
objectifs généraux fixés par le ministère;
- planifier régionalement la mise en oeuvre de la
main-d'oeuvre;
- s'assurer du développement et de la gestion des
Réseaux Locaux de la Santé (RLS);
- soutenir les différents établissements dans
l'élaboration de leur projet clinique et conclure des ententes avec
le ministère et les établissements;
- affecter les allocations de budgets aux
établissements et aux organismes communautaires.
L'agence de Santé et des services sociaux de la
région du SLSJ se caractérise par un champ d'action vaste
regroupant la plupart des domaines d'activités liés au bien
être social de la population de la région.
3.2.1. Le projet clinique comme point de ralliement
Par définition, le projet clinique est une
démarche qui vise à connaître l'état de santé
et de bien-être ainsi que les besoins socio-sanitaires de la population
du territoire. Le projet consiste aussi à identifier la façon de
répondre à ces besoins et contribuer ainsi à
l'amélioration de l'état de santé et de bien-être de
la population. Cette offre de services, définie et convenue par les
partenaires eux-mêmes, s'adapte à leurs réalités et
englobe l'ensemble de la préoccupation santé et
bien-être : de la promotion -prévention au soutien à
l'intégration sociale et à la réadaptation sociale.
Pour atteindre les objectifs d'accessibilité, de
continuité et de qualité des services offerts à la
population, tous les CSSS avec les partenaires de leur réseau local de
services doivent d'abord définir leur projet clinique. Ce projet, comme
déjà mentionné, vise l'amélioration de la
santé et du bien-être de la population du territoire ainsi que
l'amélioration, la continuité, la qualité et
l'intégration des services dispensés par les partenaires du
réseau local à cette population. Tous ces projets doivent se
concrétiser en tenant compte des différents programmes du
ministère sous la responsabilité, tant de la direction des
services sociaux que de la santé physique. Les projets cliniques
touchent tous les programmes allant de la santé jusqu'aux services
sociaux : cancer, maladies chroniques, santé mentale, personnes
âgées, jeunes, déficience intellectuelle, déficience
physique, dépendances, etc.
3.2.2. Mesures de prévention de la pandémie.
Il s'agit des mesures de sensibilisation et de
préparation de tous les acteurs intervenants dans le domaine de la
santé contre la grippe aviaire. Cela se fait en identifiant les
différentes mesures de prévention et d'intervention pour contrer
l'épidémie appréhendée causée par le virus
H5N1. Il existe une urgence établit par ces
mêmes acteurs, qui prévoit des interventions et des actions dans
les cinq volets suivants, et ce, tant dans le plan ministériel et celui
de l'Agence que ceux produits par les Centre de Santé et des Services
Sociaux. Ces cinq volets sont : la santé publique, la santé
physique, les services psychosociaux, les ressources humaines, les ressources
matérielles et techniques.
3. 3. LA DIRECTION DES SERVICES SOCIAUX (DSS)
L'intégration des services, soutenue par un mode de
gestion adéquat, permettra d'adapter une meilleure réponse aux
besoins des personnes en limitant les barrières entre les
établissements et entre les professionnels. L'action de cette direction
repose sur la coordination, l'organisation, la gestion, l'évaluation et
la somme des activités reliées aux services sociaux. À cet
égard, la DSS est appelée à collaborer à la mise en
oeuvre des activités avec d'autres organismes, notamment les organismes
communautaires, les organismes socio-économiques, les services de garde,
les municipalités et les établissements du réseau de
l'éducation et de l'enseignement supérieur. Elle comprend six programmes d'intervention
basés sur les différents problèmes posés dans son
milieu social.
3.3.1. Les
différents programmes d'intervention
La direction des services sociaux est responsable de
l'organisation des services sociaux et de réadaptation pour les
programmes clientèles suivants : jeunes en difficulté,
déficience physique, déficience intellectuelle, perte d'autonomie
liée au vieillissement, dépendances (toxicomanie et autres
dépendances - jeux pathologiques), violence conjugale et agressions
sexuelles y incluant les centres désignés, organisation de
ressources d'hébergement alternatif (ressources intermédiaires et
ressources du type familial), soutien aux organismes communautaires. Tous ces
programmes ont pour objectif commun la promotion d'activités
susceptibles d'améliorer la santé psychologique et le
bien-être de la population.
Programme des personnes
âgées liées à la perte d'autonomie (PPAPA).
Etabli par le MSSS, ce plan d'action 2005-2010, relève
de la responsabilité des ASSS, qui doivent s`adapter à offrir des
solutions qui répondent mieux aux besoins des personnes
âgées. L`ASSSLSJ est appelée à établir son
plan d`action en fonction des objectifs fixés par le MSSS tout en les
adaptant à sa région. Ces objectifs sont les suivants :
- Améliorer l`accès aux services et soutenir le
développement de formules diversifiées de logement, en vue
d`offrir le plus d`options aux aînés en perte d`autonomie et
à leurs proches;
- Offrir des services appuyés sur des standards de
qualité et de pratique, et régularisés par le secteur
public.
Ce plan d`action est fondé sur : le respect de la
liberté de la personne de choisir pour elle même, la
volonté ferme de permettre aux aînés de demeurer dans leur
communauté, la solidarité à l`égard de la personne
proche aidant, l`information à la population sur le soutien auquel elle
a droit, une réponse fondée sur les besoins de la personne et une
contribution de l`usager indépendante du lieu où il
réside.
Programme de soutien aux
organismes communautaires (PSOC)
Ce programme vise donc à soutenir les organismes qui
rendent des services à la communauté et participent au
développement social. Par leur nature, ces organismes doivent pouvoir
bénéficier de toute l'autonomie nécessaire pour la
réalisation de la mission qu'ils se sont donnés. Et cette mission
se définit à travers l'article 335 de la loi sur les services de
santé et les services sociaux.
L'objectif général de ce programme est
de reconnaître et de promouvoir l'action des organismes
communautaires afin de leur offrir un soutien et les informations
nécessaires aux organismes communautaires tout en leur apportant un
soutien financier. De cet objectif, il se dégage sept objectifs
spécifiques, tels que :
- Reconnaître la contribution particulière et
originale des organismes communautaires au sein de la société
québécoise;
- Aider au maintien d'activités répondant
à des besoins définis par la communauté;
- Assurer un lien entre les organismes, les agences et le
MSSS;
- Offrir aux organismes communautaires les services d'une
personne en mesure de répondre à leurs demandes d'information sur
le PSOC et, le cas échéant, de les orienter vers les ressources
appropriées.
- Collaborer avec les organismes qui ont pour mission d'offrir
le soutien et l'information nécessaires aux organismes communautaires
(regroupements locaux et régionaux d'organismes communautaires, centres
d'action bénévole, etc.)
- Apporter aux organismes communautaires un soutien en appui
à la réalisation de leur mission globale, en complément
à la contribution de la communauté
- Concevoir et diffuser des instruments de demande de soutien
financier pour permettre aux organismes communautaires d'exprimer leurs
besoins.
Programme jeunes en
difficultés (PJD).
L'offre de services de ce programme est une mesure de la
stratégie d`action pour les jeunes en difficulté et leur famille.
Cette offre constitue l'ensemble des services qui doivent être
dispensés dans chacun des CSSS et dans des centres de jeunesse du
Québec, d'ici 2010.
Les priorités régionales sont établies en
fonction des documents et des politiques ministérielles actuelles. Cet
offre est crée ou issue de la création des réseaux locaux
de services et répond à deux mesures de la stratégie
d'action pour les jeunes en difficulté et leur famille. Il s'agit du
cadre de référence en matière de services aux jeunes.
Au Saguenay, plusieurs mesures sont
déployées : politique en matière de retrait du milieu
familial, services en santé mentale, entente particulière centre
jeunesse -communautés.
Les CSSS offrent une variété de
prévention, de dépistage et d'intervention en vue d'offrir des
réponses aux différents problèmes que connaissent la
jeunesse et son développement.
Programme de la
dépendance : alcoolisme, toxicomanie et jeu pathologique
Ce programme a pour objectif général, de
prévenir, réduire et de traiter les problèmes de
dépendance par le déploiement et la consolidation d'une gamme de
services en toxicomanie et en jeu pathologique, sur l'ensemble du territoire
Québécois.
Ce programme s'appuie sur la transformation des services
publics. Il effectue une offre des services qui se définie dans le
présent et le futur avec les objectifs du plan santé et bien
être et en lien avec la description du MSSS au regard des offres des
services offerts par les CSSS.
C'est un programme service, car il désigne un ensemble
de services et d'activités organisés dans le but de
répondre aux besoins de la population en matière de santé
et des services sociaux ou encore, aux besoins d'un groupe de personnes qui
partagent la problématique commune qui est la toxicomanie, le jeu
pathologique et l'alcoolisme.
Il s'agit dans ce programme de réaliser des liens avec
d'autres programmes -services du MSSS lorsqu'il s'agit de certains services,
afin de favoriser une bonne intégration des services offerts aux
personnes dépendantes et à leurs familles.
Programme de la
déficience physique (DP), intellectuelle (DI) et des troubles
envahissants du développement (TED).
Ces programmes visent plusieurs objectifs.
Le premier consiste à offrir aux personnes
visées la gamme des services dont elles ont besoins afin de participer
socialement dans leur communauté;
Le deuxième consiste à maintenir les personnes
dans leur milieu de vie;
Le troisième consiste à fournir des outils de
nature à soutenir adéquatement le développement optimal de
leur potentiel et leur processus d'intégration sociale;
Le quatrième consiste à procurer un soutien
adéquat aux familles et aux proches;
Et le cinquième consiste à favoriser une
collaboration entre les différents acteurs (CSSS, services de garde,
éducation, organismes communautaires, travail, municipal,
transport...)
3.4. MANDAT DU
STAGE
Dans le cadre de renforcement des connaissances théoriques
accouplées à la pratique du partenariat public privé et
sur l'organisation communautaire, le stage à l'Agence de Santé et
de Services sociaux s'est inscrit dans un mandat bien précis qui se
définit de la manière suivante :
- À une familiarisation avec les organismes
communautaires. À cette fin, une topographie sur l'organisation du
système de santé a été nécessaire pour
prendre connaissance de structure de l'agence dans les volets organisationnels
et fonctionnels. Dans le cadre toujours de la connaissance de la structure sur
le volet financier, la participation à des rencontres avec les
gestionnaires des établissements était de grande envergure.
- À une familiarisation avec les organismes
privés. Dans ce cadre quelques visites ont été
effectuées dans des cliniques privées (groupes de médecine
familiale), des centres d'hébergement pour personnes âgées
afin de comprendre leur fonctionnement, de connaître leurs objectifs et
de ressortir les relations qui existent entre ces organismes privés et
l'ASSS.
- Par rapport aux organismes privés, le secteur public
offre aussi des services d'hébergement et de soins de longue
durée (personnes en perte d'autonomie), au centre jeunesse (maison
correctionnelle de jeune). À cette fin, les visites effectuées
dans les différents centres càd les organismes publics ont permis
de comprendre leur fonctionnement et dans quel cadre les services sont
offerts.
- En ce début du 21ième
siècle, les organismes communautaires jouent un rôle important
dans l'offre des services à la population et dans la prise en charge du
milieu de vie. Il existe au Québec un éclatement de nombre
d'organismes communautaires. À cette fin, une familiarisation avec les
OSBL de la région a été intéressante et importante
car elle a permis une prise de connaissance des quelques organismes
communautaires de la région oeuvrant dans différents domaines
(jeunesse enfance famille, santé mentale, personnes âgées,
déficience physique, déficience intellectuelle, trouble
envahissant du développement, dépendance), ainsi que leurs
procédures d'intervention, leurs raisons d'être ainsi que leur
source de financement.
- La familiarisation avec le processus de
reconnaissance/accréditation des organismes communautaires par l'Agence
a été faite à partir d'une étude des dossiers de
demande de financement d'un OSBL. Par cette reconnaissance des services rendus
par les organismes communautaires oeuvrant dans le domaine des services
sociaux, le MSSS a mis en place un programme de soutien à ces organismes
là. Pour accéder à ce financement, il existe des processus
de reconnaissance et d'accréditation. La raison de ce cinquième
mandat permettait de comprendre la raison d'être de ce programme d'abord
avant de connaître les critères d'admissibilité au soutien.
Cela visait aussi à apprendre comment analyser un dossier d'un
partenaire avant de signer un contrat quelconque et à participer
à l'étude d'un dossier pour l'attribution du financement de base
d'un Organisation Sans But Lucratif (OSBL) (demande d'aide
financière).
- Une familiarisation avec le cadre régional de
coopération a été faite à travers la
participation à des actions en vue de l'implantation du programme
réservé aux personnes en perte d'autonomie et aux personnes ayant
un problème de santé mentale dans un milieu.
- La participation à d'autres activités
complémentaires telles que le plan d'action national en
santé publique, plan d'action régional et local misant sur les
actions efficaces, au colloque régional a été de grande
importance durant le trois mois de stage.
- Enfin la connaissance des règles régissant le
partenariat privé- public entre une entreprises d'économie
sociale dans le secteur de l'aide domestique (aide au ménage, aux
courses, à la confection de repas, etc.) et l'ASSS était
important car c'est à travers que l'on comprend la marche de ce
partenariat. L'identification de la contribution de l'usager dans la
réalisation d'un projet de PPP ainsi que celle de l'État et celle
de la communauté a été observé sur le terrain.
Au regard de ce mandat, les activités ont
été réalisées conformément aux objectifs
focalisant sur l'analyse les visites dans des organismes privés, publics
et communautaires, la participation aux différents comités de la
direction des services sociaux au niveau de la région, participation aux
comité d'allocation des ressources aux activités de l'agence,
l'analyse et l'étude des dossiers pour l'attribution du financement de
base d'un Organisation Sans But Lucratif (OSBL) (demande d'aide
financière), participation au colloques ainsi qu'à la formation
des organisateurs communautaires.
De ce qui précède, la présentation des
grandes étapes d'analyse d'un dossier d'acceptation et
d'admissibilité au programme de soutien financier qu'a mis le
ministère de la santé en faveur des OSBL oeuvrant dans son
secteur est très importante, car ces éléments serviront
pour l'analyse de dossier de partenariat avec l'État pour la proposition
d'un modèle de PPP pour l'hôpital de Doruma.
3.5. LES CRITÈRES D'ANALYSE
DES DOSSIERS POUR L'ATTRIBUTION DU FINANCEMENT DE BASE D'UN OSBL.
Le Programme de Soutien aux Organismes Communautaires (PSOC)
s'adresse aux organismes communautaires qui oeuvrent dans le domaine de la
santé et des services sociaux. Quant aux agences, le programme vise tout
organisme qui offre des services de prévention, d'aide et de soutien aux
personnes de la région, y compris des services d'hébergement
temporaire. Le programme peut aussi accueillir tout organisme qui exerce, au
niveau de la région du SLSJ, des activités de promotion, de
sensibilisation et de défense des droits et des intérêts
des personnes utilisant ses services ou des personnes faisant usage de services
de santé ou de services sociaux de la région.
Il existe six types d'organismes communautaires reconnus par
le MSSS, parmi lesquels certains ont une portée locale et d'autres ont
une portée régionale. Malgré cette répartition,
cela ne remet en aucun en question les acquis des organismes. Ces types
d'organismes sont les suivants :
- Les organismes d'aide et d'entraide
- Les organismes de sensibilisation, de promotion et de
défense des droits
- Les organismes du milieu de vie et de soutien dans la
communauté
- Les organismes d'hébergement
- Les organismes nationaux
3.6 CRITÈRES
D'ANALYSE DES DOSSIERS
Les demandes des organismes admissibles au soutien sont
étudiées et analysées en fonction de critères
précis. Il importe de souligner qu'à l'intérieur de la
liste suivante, certains critères peuvent s'appliquer à un seul
type d'organismes ou à des situations particulières. De plus,
dans le cas des organismes accrédités, une démarche
conjointe plus globale d'évaluation est exigée.
Les critères d'analyse suivants devraient être
utilisés dans le respect des orientations énoncées par le
Comité ministériel sur l'évaluation (POSC, 2007, p21).
- La conformité entre les activités
réalisées par l'organisme et les objets de sa charte.
- La contribution de la communauté dans la
réalisation des activités (ex. : participation des personnes
bénévoles ou militantes, prêt de locaux).
- Le dynamisme et l'engagement de l'organisme dans son milieu,
la concertation avec les ressources du milieu (ex. : table de concertation,
échange de services, partage de ressources).
- La réponse apportée aux besoins du milieu.
- La mise en place de solutions concrètes, la
capacité de l'organisme à rejoindre les personnes (ex. : nombre
de personnes rejointes de façon régulière) et l'importance
de la participation aux activités ainsi qu'à la vie associative
de l'organisme (ex. : taux de fréquentation, taux d'occupation).
- La démonstration d'un fonctionnement
démocratique (ex. : tenue de réunions du conseil
d'administration, assemblée générale annuelle).
- La démonstration d'une gestion saine et transparente
(ex. : le réalisme des prévisions budgétaires et la
démonstration d'une viabilité financière, l'ampleur des
actifs et les surplus de l'organisme en relation avec ses activités).
- La capacité de diversifier les sources de
financement.
À ces critères d'analyse peuvent s'ajouter des
critères de priorisation plus précis définis par les
agences en tenant compte de leurs priorités et des possibilités
financières.
3.6 PRATIQUE D'UN
PARTENARIAT ENTRE L'AGENCE DE SANTÉ ET DES SERVICES SOCIAUX ET UN
ORGANISME PRIVÉ : CAS DE GROUPES DE MÉDECINS DE FAMILLE
(GMF)
Suite à l'une des principales recommandations du
rapport de la commission d'études sur les listes d'attente au niveau des
services de santé et dans la logique d'offres des services de
qualité à moindre coût, le Ministère de Santé
et des Services Sociaux (MSSS) a créé avec un groupe de
médecins le système de Groupe de Médecine de Famille
(GMF), afin de permettre à chaque citoyen québécois
d'avoir accès à un médecin de famille en vue
d'améliorer la qualité des soins médicaux
généraux, en plus de valoriser le rôle de médecin de
famille.
Par définition, un groupe de médecines de
famille (GMF) est un regroupement de médecins qui travaillent en
étroite collaboration avec des infirmières dans un environnement
favorisant la pratique de la médecine de famille auprès de
personnes inscrites.
Le médecin de famille appartenant à un GMF est
aussi en relation avec d'autres professionnels du réseau de la
santé et des services sociaux. Le médecin reçoit la
personne inscrite à son bureau, sur rendez-vous ou sans rendez-vous si
nécessaire. En cas d'absence du médecin de famille habituel, le
travail en groupe permet à un autre médecin membre d'assurer le
suivi de la personne inscrite et de son dossier médical (plus grande
disponibilité des médecins de famille). Les infirmières
travaillant dans des GMF viennent des établissements publics.
Les grands objectifs des GMF sont de favoriser l'accès
à un médecin de famille pour tous, d'améliorer la
qualité des soins médicaux généraux et la prise en
charge des patients (meilleur suivi médical), et de valoriser le
rôle du médecin de famille.
Les groupes de médecine de famille jouent donc un
rôle essentiel dans l'organisation des services médicaux. Le
ministère de la Santé et des Services sociaux prévoit que,
d'ici quelques années, l'ensemble de la population
québécoise pourra s'inscrire auprès d'un médecin
membre d'un groupe de médecine de famille. Les groupes de
médecine de famille s'intègrent aux cliniques privées, aux
CSSS et aux unités d'enseignement de médecine familiale des
hôpitaux et des CSSS pour offrir à la population
québécoise les services médicaux
généraux.
3.7 LEÇONS APPRISES
Traditionnellement, la dispensation des services sociaux,
communautaires et de santé est organisée de façon
très fragmentée et il appartient à la population de faire
elle-même les démarches nécessaires pour demander à
y avoir accès. Cet accès peut être fortement limité
par l'encombrement des services ou des listes d'attente, des priorités
organisationnelles, des critères restrictifs d'admissibilité, la
disponibilité restreinte ou même l'absence complète de
certaines ressources. Pour remédier à cette situation, le MSSS du
Québec a mis en place une méthode d'élaboration de plan
sur une base territoriale, ou en fonction des problématiques
(santé mentale, jeunesse, etc.). Les mécanismes souples de
concertation entre l'ASSS et les autres organismes ont permis des
échanges entraînant parfois des initiatives. Mais ces efforts
concertés se sont toujours situés à la
périphérie des fonctionnements organisationnels et au niveau des
offres des services.
Au niveau de l'offre de services :
- Le bon fonctionnement d'une organisation tient à la
fois à l'atteinte de buts pour cela des nouvelles formes de travail en
commun s'imposent pour mettre en valeur l'expertise complémentaire des
intervenants et de différents partenaires. Elles prennent le plus
souvent la forme d'un réseau intégré de services ou d'un
continuum de services spécifiques à une clientèle. Cela
peut engendrer des effets bénéfiques au niveau de l'offre de
services à la clientèle. Par exemple une meilleure
accessibilité et une meilleure continuité des services,
grâce à une complémentarité accrue des interventions
qui devrait se traduire par la réduction du nombre de personnes
dépourvues de services en raison de critères d'accès et la
diminution du double emploi des services.
- La responsabilité partagée : la prise en
charge de chaque ASSS pour l'amélioration de la santé et du bien
être de la population locale en actualisant le plan régional en
fonction des différents problèmes rencontrés dans la
région
- La répartition des ressources se fait en fonction des
services rendus et à rendre des organismes communautaires. Le projet
dont on doit allouer les ressources doit être pertinent, clair,
détaillé et surtout doit contribuer à
l'amélioration du bien être de la population
- La mobilisation de tous les acteurs sociaux, pour le
développement local
- Le CA est un organisme qui veille à la bonne marche
de l'agence. Pour ce faire elle est la structure la mieux placée pour
prendre des décisions, orienter les actions dans l'intérêt
de la population qui est le bénéficiaire des services.
Au niveau du partenariat entre l'ASSS et les
organisations communautaires.
Concernant le partenariat entre l'ASSS et les organisations
communautaires, deux points résument la bonne marche de cette relation.
- les partenaires sont appelés à ressentir le
besoin de l'apport des autres organismes, avoir le désir de faire
autrement et doivent tous porter un intérêt au projet, pour que se
développe une vision commune des problèmes qui débouche
sur un projet commun. En fait, l'action intersectorielle réunit des
ressources de divers secteurs d'activités, possédant des mandats
complémentaires et des fonctionnements parfois différents, afin
de mettre en place un plan d'action global pour résoudre un
problème complexe.
- le bon fonctionnement du partenariat repose sur des
conditions de maintien essentiellement reliées aux attitudes
personnelles des représentants impliqués. Ainsi, leur
volonté d'engagement, leur ouverture d'esprit, le respect et
l'écoute des autres partenaires s'avèrent aussi importants pour
les répondants que la connaissance du territoire et la stabilité
des membres. Les relations interpersonnelles qui se développent
constituent le ciment unificateur qui assure la solidité des pratiques
partenariales.
Au niveau de la performance
organisationnelle.
- la qualité de vie au travail pousse à innover
(bon bureau, bien aéré, tout les outils son disponibles)
- l'équité : tout le monde est
considéré de la même façon, il n'y a pas de
privilège
- l'efficacité : on fait pour atteindre les
objectifs fixés en vue d'améliorer la santé et le
bien-être de la population (projet clinique, les GMF, etc.)
- le partage de valeurs et de prise de décision
participative (de la direction générale au CSSS)
- l'action collective : le travail se fait en
réseau avec les autres partenaires extérieurs tels que les autres
ministères, les coopératives sociales et les organismes
communautaires.
- le travail axé sur le changement (voir la loi 83 de
la santé et des services sociaux) et la qualité des services
(résoudre le problème de la liste d'attente)
- le travail tient à l'évaluation de
résultats (rapports d'activités de tous les organismes
communautaires à la fin de chaque année)
L'Agence alloue et gère les ressources
financières aux établissements et aux organisations
communautaires qui dispensent des services de santé et des services
sociaux à la population. Les stratégies définies dans les
différents programmes, ont orienté nos activités vers
l'atteinte des objectifs fixés pour ce travail. Il décrit les
différentes actions de l'Agence par rapport aux réalités
particulières de la région du Saguenay - Lac Saint-Jean et
décrit la contribution des organismes communautaires dans la
région.
Le partenariat élargit la responsabilité, voire
l'imputabilité, à un plus grand nombre de partenaires. La
responsabilité n'incombe plus à l'État ou au
marché, mais à tous les acteurs concernés par la question.
Au même titre que nous sommes de plus en plus responsables de notre
devenir personnel, les acteurs organisés, entre autres ceux qui
représentent le mieux les communautés, deviennent les principaux
responsables de la résolution des problèmes sociaux et
économiques présents au sein de leur propre communauté.
Des nouveaux systèmes d'intervention dans les secteurs
de la santé et de services sociaux, la contribution de la
communauté locale et régionale dans l'amélioration de la
santé et du bien-être, de nouvelles connaissances sur le
modèle du partenariat entre l'Agence et les organismes communautaires
qui est plus collaboratif, des nouvelles connaissances acquises dans d'autres
domaines de la santé sont autant d'éléments qui vont
alimenter le dernier chapitre de ce mémoire et qui va contribuer
à l'adaptation du projet par rapport à la réalité
de la RDC.
CHAPITRE 4
LES PROBLÈMES DE
SANTÉ EN RDC : ÉTATS DES LIEUX DE L'HÔPITAL DE
DORUMA.
La République Démocratique du Congo (RDC), avec
une superficie de 2.345.000 km2, est située en Afrique centrale. Elle
partage ses frontières avec 9 pays : à l'Ouest avec la
République du Congo et l'Angola, au Nord avec le Soudan et la
République Centrafricaine, à l'Est avec l'Ouganda, le Rwanda, le
Burundi et la Tanzanie et au Sud avec la Zambie.
4.1 DONNÉES DÉMOGRAPHIQUES ET
SOCIO-SANITAIRES
Selon les chiffres de l'institut National de Statistiques
(INS), la population de la RDC était estimée à 62.660.551
habitants en 2006, avec une densité de 27 hab. /km2. La majorité
de la population est composée de Bantous, Soudanais, Pygmées,
Nilotiques et Hamites. 60% de cette population vit en milieu rural et 57% de
cette population, a moins de 20 ans. Il existe plus de 300 tribus. Selon les
enquêtes de l'Organisation Mondiale de la Santé OMS (2005) les
indicateurs socio-sanitaires se présentent comme suit :
Tableau 3 Indicateurs
socio-sanitaires de la RDC
|
Indicateurs socio- sanitaires
|
Résultats
|
|
Indice de développement Humain
|
|
· Taux d'alphabétisation des adultes:
· Espérance de vie à la naissance
· PIB/Habitant:
· IDH (indice de développement humain):
|
62,7%
41,8 ans
32,9 $US
0,365
|
|
Nutrition des enfants
|
|
|
· Poids à la naissance (avec poids <2500 gr)
· Malnutrition chez les moins de 5 ans (poids pour
taille) sévère ou modérée
· Taux de croissance naturelle
· Taux de mortalité infantile
|
10,5%
38%
32 pour mille
119,6 pour mille
|
4.2 PROBLÈMES DE SANTÉ EN RDC
La situation sanitaire de la RDC a connu des niveaux de
développement variables depuis la période coloniale à nos
jours. Du système de santé basé sur la médecine
curative avec les centres médico-chirurgicaux et dispensaires
satellites, en passant par une période où les soins de
santé à base communautaire sont offerts grâce aux efforts
de plusieurs intervenants, le système de santé congolais a
fonctionné valablement dans le passé avec l'appui de quelques
partenaires de l'État congolais tels que l'OMS, Médecins Sans
Frontière France (MSF), etc.
La mauvaise gouvernance, les deux guerres qu'a connues le pays
respectivement en 1996 et 1998, la crise économique et l'arrêt des
coopérations bilatérales et multilatérales ont
entraîné plusieurs problèmes en général et
tout particulièrement dans le secteur de la santé. Ces
problèmes sont traduits par un virage au rouge des indicateurs
sanitaires comme nous le montrent quelques indicateurs du tableau 2 en
annexe.
4.3 LA POLITIQUE DE SANTÉ CONGOLAIS
Dans le l'objectif de lutte contre la pauvreté, la
politique de santé promulguée en 2001 visait la promotion de
l'état de santé de toute la population, en fournissant des soins
de Santé de qualité, globaux, intégrés et continus
avec la participation communautaire, dans le contexte de l'objectif du
millénaire sur la lutte contre la pauvreté. Cette politique
s'articule autour de six axes stratégiques suivants :
- restructuration du système de santé selon les
orientations politiques, législatives et administratives ainsi que la
mise à jour des normes de prestation des services.
- Accroissement de la possibilité des ressources par
l'application d'un processus gestionnaire adéquat.
- Instauration d'un système de lutte
intégrée contre les maladies et la promotion de santé des
groupes spécifiques.
- Renforcement des Programmes d'Appui aux Activités de
Santé.
- Coordination, promotion de la collaboration intra et
intersectorielle et Partenariat pour la santé
- Promotion d'un environnement propice à la
santé.
Afin d'assurer tous les services, le Ministère de la
Santé dispose de trois niveaux de structures.
Dabord le niveau central qui
comprend le cabinet du ministre, le secrétariat général
auquel sont attachés 13 directions centrales et 52 programmes
spécialisés. Il a essentiellement un rôle normatif et
stratégique.
Ensuite il y a le niveau
intermédiaire qui a un rôle technique d'appui aux Zones de
Santé; il est constitué des 11 inspections provinciales et 45
districts de santé. Chaque province dispose d'une division provinciale
de la santé. Chaque province a un hôpital et un laboratoire
provincial qui fonctionnent sous l'autorité du chef provincial de la
santé. Chaque district dispose d'une inspection médicale de
district. Cette dernière compte trois cellules des services
généraux et études : la cellule de l'inspection des
services médicaux, pharmaceutiques et du service d'hygiène. Ces
3 cellules sont supervisées par le médecin chef de district
sanitaire.
Enfin, le niveau
périphérique qui est le niveau opérationnel et qui est
constitué principalement des Zones de Santé et qui comprend un
réseau des centres de santé et un Hôpital
Général de Référence. Il est dirigé par
l'équipe du bureau central de la zone de santé. Les zones de
santé sont passées de 306 à 515 aujourd'hui.
4.4 LE SYSTÈME DE SANTÉ DANS LA ZONE DE
SANTÉ DE DORUMA
La zone de santé de Doruma est dans le territoire
administratif de Dungu, à la Province Orientale au Nord Est de la RDC,
faisant frontière avec le Soudan et la République Centrafricaine.
Cette zone compte 50.000 habitants avec une densité de 2 habitants /km2.
Elle est habitée par la tribu Zande. Le peuple est chasseur et
cultivateur. Mais l'agriculture est l'activité principale de cette
population. Doruma a été en effet l'un des greniers de la
province Oriental en raison de sa production très élevée
en produits de première nécessité.
Les cultures pratiquées sont le manioc, la patate
douce, le mais, l'arachide, le haricot, le riz, le soja, le palmier à
huile, la tomate, etc. Il ne manque pas de fruits tels que l'avocat, la banane,
l'ananas, la mangue, la papaye et l'orange. La production, pour la plupart des
produits, a lieu dans les deux saisons de pluie : la grande saison de pluie qui
prend pratiquement 6 mois, et la petite saison de pluie, qui prend deux mois.
La présence, quoique pas trop répandu, de la saison sèche
permet une troisième saison de production et en plus de la saison de
récolte.
L'élevage de volailles et de petit bétail, est,
avec le petit commerce, l'activité secondaire de la population.
Les indicateurs de la province Orientale selon l'enquête
nationale sur la situation des enfants et des femmes effectuée en 2001
MICS2/2001 sont les suivants :
Tableau 4 Indicateurs
socio-sanitaires de la province Haut- Uélé
|
Indicateurs
|
Résultats
|
|
· de la Population ayant accès à une eau de
boisson salubre:
· de la Population utilisant les toilettes
hygiéniques:
· des ménages selon la disponibilité des
réserves alimentaires:
|
40,7%
50,1%
67%
|
|
Indice de développement Humain
|
|
|
· Taux d'alphabétisation des adultes:
· Espérance de vie à la naissance:
· PIB/Habitant:
· IDH (indice de développement humain):
|
65,8%
43,3 ans
282 $
0,352
|
|
Nutrition des enfants
|
|
|
· Poids à la naissance (avec poids <2500 gr)
· Malnutrition chez les moins de 5 ans (poids pour
taille) sévère ou modérée:
· Malnutrition chez les moins de 5 ans (poids pour
taille) sévère:
|
10,5%
9,6%
1,4%
|
L'indicateur Poids sur taille est une mesure de la
malnutrition chronique.
4.4.1 Accessibilité de la population aux soins
Le problème de l'accessibilité de la population
de Doruma se trouve dans la situation d' après les deux guerres. Cette
dernière a non seulement, appauvrie la population mais elle a
provoqué également une crise au niveau de la caisse de
l'État. Il est certain que l'accès routier est devenu
impraticable et avec la fuite de la population dans la brousse, les centres de
santé et les zones de santé sont maintenant des habitations. Ces
problèmes peuvent se scinder en deux, l'accessibilité
géographique et celle qui est financière
Sur le plan de
l'accessibilité géographique, on note depuis 2003, un effort de
réorganisation de la base de la pyramide sanitaire. Cependant, la zone
de santé de Doruma à cause de son emplacement par rapport
à d'autres régions de la RDC, reste en deçà des
attentes de la population locale. Ses bâtiments sont
délabrés et les structures de soins de référence
sont sous équipés tant en ressources matérielles
qu'humaines. Les distances et les moyens de transport restent encore un
handicap majeur pour cet hôpital. Par ailleurs, les difficultés
économiques ne permettent pas à sa population d'accéder
facilement aux soins de santé.
Sur le plan de
l'accessibilité financière l'État congolais consacre
environ, 1 dollar US par an pour la santé pour chaque citoyen, alors que
le coût par cas est de l'ordre de 5 dollars US (Rapport sanitaire du
Ministère de la Santé, Mai 2006). L'essentiel des crédits
alloués sont affectés au niveau des structures centrales et
n'arrivent presque pas au niveau opérationnel. Les procédures
d'urgence concernent pour l'essentiel, les rémunérations du
personnel, les frais médicaux des hommes politiques et de façon
générale la prise en charge des mieux nantis. Les fonds
affectés pour le fonctionnement, l'entretien et les équipements
sont très faibles. Par exemple, en 2004, les frais affectés pour
l'achat d'équipements est égalent à zéro alors que
ceux affectés pour la rémunération et les frais de mission
sont respectivement de 95,24% et 3,08% (voir tableau 3 en annexe).
4.4.2. Réseau hospitalier
La zone de santé de Doruma compte 15 centres de
santé, 2 centres de santé de référence et un
Hôpital général de référence au centre
même de Doruma. Cet hôpital d'une capacité de 100 lits de
capacité, dispose seulement de 50 lits disponibles.
On note une détérioration des infrastructures
sanitaires et un faible accès aux soins de santé de base.
L'hôpital est dépourvu d'équipements et des
médicaments pour les soins nécessaires. Par exemple un taux de
mortalité maternelle estimé à 1837/100.000 naissances
vivantes (Ministère de la santé RDC, 2003). En plus de cela,
l'hôpital de Doruma exige la réhabilitation de sa salle
d'opération, de la construction d'une nouvelle maternité d'une
capacité de 30 lits avec une salle d'accouchement, et une salle
d'hospitalisation pour enfant. Il faudra réhabiliter le laboratoire et
la salle des consultations externes. Il faudra du matériel et des
équipements pour les salles d'opération et
d'accouchement ainsi que des médicaments. Les photos
à l'annexe illustrent l'état de cet hôpital de
référence.
Comme tout hôpital de référence,
l'hôpital de Doruma est dirigé par une équipe dans laquelle
on retrouve un médecin, un administrateur gestionnaire et financier, le
service de la pharmacie, la pédiatrie, gynécologie et
obstétrique, chirurgie, logistique et pédiatrie. L'organigramme
de l'hôpital se présente comme suit (voir la page
suivante)
4.5 FINANCEMENT DU SECTEUR DE LA SANTÉ.
La situation des guerres qu'a connue la RDC, l'a
plongée dans une grande crise socio-économique. Jusqu'à ce
jour, la part du budget de l'État réservée à la
santé continue à demeurer faible (1,3%). De plus, le
décaissement n'est pas proportionnel à l'enveloppe initiale ou
inégalement répartie. Le financement du système sanitaire
est réalisé essentiellement par les partenaires qui interviennent
à travers des projets santé et des dons ainsi que par la
population qui participe au recouvrement de coûts (dans 100% des zones de
santé). Il est admis, selon les études en cours, que le
coût de la santé d'1$ par an et par habitant permettrait de
couvrir, au minimum tout apport confondu
(État, bailleurs, population), les frais de fonctionnement des services
de santé dans un système de zone de santé
rationalisé. Pour l'ensemble du pays, ce coût correspond à
+/- 55.000.000 $ (Ministère de la Santé Publique RDC, 2005). Il
est à noter que les vaccins consomment déjà un tiers de ce
budget. Toutefois, politiquement, ces fonds ne sont pas mobilisables pour
couvrir le fonctionnement des services et la réhabilitation des
infrastructures.
Actuellement, 66 % des Zones de Santé du pays
bénéficient d'un appui global des partenaires dans le processus
de réhabilitation fonctionnelle des zones de santé, mais la
couverture totale de la population n'est pas assurée dans ces zones.
Figure 2 Organigramme de l'hôpital de
référence de Doruma
Médecin Directeur
Service
Pharmacie
Service
Pédiatrie
Service medicine interne
Administrateur
Gestionnaire
Service
chirurgie
Service
Gynéco-obstétrique
Service logistique
![]()
Les services qui sont ciblés ici pour la
réhabilitation de l'hôpital, c'est celui de l'Administrateur
Gestionnaire et celui de logistique. Car cet à ces deux niveau que le
problème se pose.
4.6. QUELQUES POINTS DE VUE
SUR LE PHÉNOMÈNE DU PARTENARIAT SUR LA RÉHABILITATION DANS
LE SECTEUR DE LA SANTÉ.
Dans ce contexte, la situation du partenariat est assez
complexe à décrire. En RDC, le partenariat s'applique à
tous les niveaux d'organisation du système de santé c.à.d.
central, intermédiaire et périphérique.
Depuis quelques mois, une réflexion sur la situation du
partenariat est menée au niveau du Ministère de la santé
de la RDC. Elle abouti la plus part de fois à la suspension des contrats
reliant ce Ministère aux différents intervenants qui appuient les
structures médicales (Hôpital Général de
Référence /Centres de Santé) et les zones de santé.
Elle a également permis la mise en chantier d'un vade-mecum sur le
partenariat qui est en discussion entre les partenaires sanitaires.
Les problèmes actuels du partenariat peuvent se
résumer de la manière suivante :
§ Insuffisance des mécanismes de coordination
(cadre de concertation, distribution inéquitable des partenaires) et du
rôle de régulation de l'État,
§ Non respect des rôles et obligations de chaque
partenaire (conflit d'intérêt entre les accords cadre et les
contrats de prestation de services),
§ Incapacités dans la négociation
(déséquilibre des rapports de forces)
§ Insuffisance dans la transparence (opacité),
§ Faible implication des bénéficiaires et
acteurs de terrain.
Suite à cette situation déplorable,
l'amélioration de la participation communautaire et d'utilisation des
services de santé qui passe par la promotion des mutuelles de
santé, le renforcement du partenariat Public - Privé et le
renforcement des cadres de coordination et de concertation, pourront permettre
au pays de sortir de sa situation.
Au regard de la situation socio- économique et
politique de la RDC, les partenariats avec l'OSBL se présentent à
toutes fins utiles comme le meilleur moyen pour faire face à la
situation sanitaire de l'hôpital de DORUMA.
Toute fois certaines forces du milieu ainsi que les
opportunités extérieurs sont des éléments propices
pour la mise en oeuvre du projet.
4.7 ÉVALUATION DE LA SITUATION.
Tel que présenté antérieurement, la
situation de la RDC semble critique. Elle témoigne, malgré le
manque de services de santé pour la population, que le secteur
sanitaire n'est soit pas une priorité de l'action étatique. Par
rapport à l'analyse conceptuelle et aux conditions que présente
le PPP, aucun type classique ne pourra se réaliser sans adaptation en
RDC plus précisément dans la zone de santé de Doruma. En
effet il se présente plusieurs contraintes qui sont exacerbées
par la fragilité de la situation socio - politique de la RDC.
Malgré cela, cette partie du pays possède des forces qui pourront
permettre une bonne implantation du projet ainsi que les atouts. Ces points
forts se présentent aussi bien au niveau de la population qu'au niveau
des ressources naturelles.
Tableau 5 Les forces et
opportunités de Doruma.
|
Forces.
|
Opportunités.
|
|
§ La dynamique de la population
§ La complicité entre le chef traditionnel et la
population
§ La culture des produits agricoles
§ Présence des quelques ONG et organisations
communautaires.
§ Existence des quelques bâtiments restant de
l'hôpital
|
§ Présence des plusieurs partenaires internationaux
dans le secteur de la santé
§ Une volonté accrue de ces partenaires pour la
réhabilitation du secteur de la santé
§ Existence d'un programme de réhabilitation de
secteur de la santé
§ La volonté qu'a le Ministère de la
santé à s'occuper de l'offre des services et la présence
de plusieurs personnels de qualité sur le marché de l'emploi.
|
Le profil de la RDC et celui de l'hôpital de Doruma
présentés dans ce chapitre à travers les données
démographiques, économiques et sanitaires montrent l'amplitude
des situations que ce pays traverse, après une décennie de
guerres. Le taux de croissance de la population, disproportionné par
rapport à la croissance économique négative, uni à
l'instabilité politique, à une pauvreté absolue et
généralisée, au manque de services sanitaires biaisent
fortement toute possibilité de développement à moyen
terme. Des choix politiques sensés ont pourtant été faits
dans le secteur sanitaire, un des plus touché par la crise congolaise.
La participation communautaire dans le financement et la cogestion des services
sanitaires semblent être, sur la carte, des options gagnantes.
L'expérience partenariale communautaire observée au cours du
stage permettra de trouver le type de PPP qui pourrait être adopté
au secteur sanitaire en RDC afin d'alléger voire résoudre, on
l'espère, les problèmes d'accès aux soins que rencontre la
population locale comme celle de Doruma.
CHAPITRE 5
PROPOSITION D'UN
MODÈLE DE PPP POUR L'HÔPITAL DE DORUMA
A défaut de moyen financier, du manque d`expertise des
pouvoirs publics et du souci d'amélioration de la qualité de
l'offre de service, les Partenariats Publics-Privés (PPP) apparaissent
de nos jours comme des solutions appropriées dans la plupart des pays
occidentaux. En Afrique en général et en RDC en particulier,
l'expérience des PPP est encore en voie de construction et
présente plusieurs ambiguïtés dans la gouvernance de ces
derniers. A travers ce chapitre, il est question de proposer un modèle
de PPP pour la réhabilitation de l'hôpital de DORUMA afin de
faire face à la situation qu'il traverse.
Avant de proposer le modèle de PPP, il est utile de
faire ressortir les critères d'admissibilités au partenariat avec
le ministère ainsi que les acteurs qui doivent faire partie de ce projet
et leurs responsabilités vis-à-vis des tâches qui leur
seront attribuées.
5.1 CRITÈRES D'ANALYSE ET CONDITIONS
D'ADMISSIBILITÉ AU PARTENARIAT AVEC L'ÉTAT.
Pour atteindre leurs objectifs et pour établir un
rapport de partenariat avec l'État, le secteur privé doit pouvoir
compter sur un minimum des ressources humaines, matérielles et
financières. Ainsi, l'État est appelé à chercher
l'OSBL capable de la bonne gestion et de la bonne réalisation du projet,
car c'est OSBL sera financé par un bailleur de fonds du Ministère
de la santé. Ainsi, les OSBL admissibles au contrat sont appelés
à répondre aux critères ci-après:
- L'existence de la conformité entre les
activités réalisées par l'organisme et les objets de leur
charte.
- Leur dynamisme et engagement dans leur milieu, leur
concertation avec les ressources du milieu (échange de services, partage
de ressources)
- Leur service doit répondre aux besoins du milieu
- Ils doivent démontrer un fonctionnement
démocratique
- La démonstration de la gestion saine et transparente
(réaliser des prévisions budgétaires, viabilité
financière, etc.)
- La capacité de diversifier les sources de
financement.
À ces critères, peuvent s'ajouter d'autres
critères de priorisation plus précis définis par le
ministère mais cela dépend du projet à réaliser.
5.2 ÉLÉMENTS PRÉALABLES POUR
L'IMPLANTATION D'UN PROJET DE RÉHABILITATION DE L'HÔPITAL
La mise en place d'un partenariat exige la conclusion d'un
certain nombre d'ententes tant financières, administratives,
économiques que politique.
A cet effet dans le cadre de ce projet de PPP pour la
réhabilitation de l'hôpital de Doruma plusieurs ententes
s'avèrent nécessaires.
5.1.1 Responsabilité relevant des autorités
publiques.
Le succès d'un partenariat est tributaire du partage
des responsabilités que les différents acteurs sont
appelés à assumer. La réhabilitation de l'hôpital de
Doruma par le biais du partenariat avec l'OSBL n'échappe pas à
cette logique. Les différentes responsabilités relevant de
l'État sont les suivantes :
Dans le contexte de cette réhabilitation et des
différentes conditions de l'environnement actuel de la RDC, la
principale responsabilité de l'État se résumera à
améliorer les conditions sécuritaires de la zone de Doruma et
assurer le contrôle administratif du projet. Il sera également
chargé par l'intermédiaire du ministère de la
santé de mettre à la disposition de l'hôpital le personnel
médical. La gouvernance de l'hôpital sous tous les autres aspects
(affectation du personnel, évaluation, promotion), restera à
l'entière responsabilité du ministère de la santé,
mais la gestion sera sous la surveillance de la communauté locale et des
autorités publiques à travers un comité de santé.
5.1.2 Responsabilité de l'OSBL
L'OSBL est chargé d'apporter l'investissement
nécessaire en capital financier indispensable à la
réhabilitation des infrastructures. A cet effet, elle assure la
responsabilité de la gestion des travaux de construction. L'entretien de
tous les bâtiments sont sous sa charge. Les risques afférents aux
travaux seront également sous sa responsabilité.
5.1.3 Responsabilité de la communauté locale
La responsabilité de la communauté locale de
Doruma, consistera à un apport d'une partie du financement. Ses options
pour le financement sont nombreuses : le paiement forfaitaire, avec un prix
unique quelle que soient la maladie, le diagnostic ou le traitement ; le
paiement semi forfaitaire par médicament et par acte, proportionnel au
coût réel ; la cotisation, apport en nature (produits agricoles,
etc.). Ces modalités de financement permettent, la réhabilitation
des bâtiments, le réapprovisionnement en médicaments voire
le financement d'autres actions de santé si le recouvrement
dépasse le 100%. Elle doit également apporter les ressources
humaines (main d'oeuvre) pour quelques travaux.
Les fonds générés par les
communautés à travers les récoltes des produits agricoles
affectés à l'hôpital ne retourneraient pas aux
autorités financières centrales selon le principe
d'unicité des caisses mais resteraient à l'entière
disposition de l'hôpital et de la communauté qui les
contrôlera à travers un comité de santé. De cette
façon, les membres de la communauté passent de destinataires
passifs de services sanitaires à partenaires actifs du
système.
5.2 LES PISTES D'AMÉLIORATIONS POUR LA
RÉHABILITATION DE L'HÔPITAL DE DORUMA.
Avant de ressortir les différentes pistes
d'amélioration qui doivent être appliquées en premier, il
est important de définir l'objectif général de ce
projet.
5.2.1. Objectifs
Au regard de l'analyse de la situation sanitaire de la zone de
santé de Doruma et de son hôpital, l'objectif
général est de contribuer à l'amélioration de
l'état de santé de la population de Doruma à travers la
réhabilitation de l'hôpital de référence de Doruma.
De ce fait, il est assigné plusieurs objectifs spécifiques dont
trois concernent ce projet d'amélioration. Il s'agit de :
- Réduire la tarification des services
- Motiver la communauté locale à sa prise en
charge des soins et de la réhabilitation de l'hôpital
- Trouver les investissements pour la réhabilitation
des infrastructures de l'hôpital.
Ces trois objectifs spécifiques constituent les pistes
d'amélioration de l'hôpital.
5.4.2 Les pistes d'améliorations de l'hôpital
En ce qui concerne les stratégies à mettre en
place pour résoudre les problèmes de l'hôpital de Doruma,
il est nécessaire de prévoir des pistes d'amélioration de
la situation ainsi que de développer la nouvelle pratique de partenariat
adapté à son milieu.
Au regard du délabrement total de l'hôpital et de
l'impossibilité de réaliser tous les objectifs au même
moment, une classification selon les priorités des travaux se
présente de la manière suivante :
- La réduction ou l'ajustement des tarifs des soins;
- La prise en charge des soins par la communauté et sa
contribution au projet de réhabilitation des infrastructures;
- La recherche des ressources pour la réhabilitation
des infrastructures.
Les autres besoins se réaliseront après cette
première étape afin de permettre une première
évaluation du respect des engagements des parties prenantes du
partenariat et un intéressement des autres bailleurs de fonds aux
résultats de cette première phase d'activité.
Piste n°1 : Réduction de la tarification des
services.
L'accès des populations à des soins de
qualité s'est considérablement réduit, notamment par
déficit de financement. La pauvreté de la population et la
précarité des revenus expliquent le fait que des ménages
ne parviennent plus à couvrir le coût des soins (exclusion sociale
avec plus de 60% des individus vivant avec moins d'un dollar par jour). A cela
s'ajoute le fait que l'offre des soins de santé est
caractérisée par un personnel de santé qui livré
à lui-même, n'est plus motivé ni en mesure d'assumer son
rôle de dispensateur de soins de qualité et de gestion efficiente
des services. Pour accroître l'accessibilité de la population aux
soins, les actions suivantes sont prévues :
- Fixation de prix (médicaments et consultations) en
fonction du revenu moyenne d'un congolais de classe inférieure ;
- conversion des frais fixés par quantité des
produits agricoles afin de permettre aux plus
pauvres d'avoir accès aux soins
Indicateurs : 60 % de la population de
50.000 soit 30.000 ait accès aux soins.
Piste n°2 : La prise en charge des soins par
la communauté et s contribution au projet de réhabilitation des
infrastructures.
Les faibles taux d'utilisation de matériels
contraignent les possibilités d'autofinancement et l'augmentation des
tarifs appliqués (absence de politique tarifaire cohérente). Les
choix d'allocation et d'affectation des ressources financières
(bailleurs et Etat) ne tiennent pas suffisamment compte des besoins et des
demandes de santé de la population. Les résultats obtenus en
termes d'offre de soins de santé ne sont pas à la hauteur des
ressources financières. Il est grand temps pour cette population de
prendre ses propres responsabilités tout en contribuant pour la bonne
marche de leur hôpital de référence. En vue de motiver la
population locale au renforcement de leur capacité d'intervention dans
ce projet de réhabilitation, quelques actions sont prévues pour
cette piste :
- Implication des églises dans le processus de la
sensibilisation;
- utilisation des haut-parleurs dans les 7 quartiers de Doruma
et fixation les autres dans les 4 principaux marchés de Doruma ;
- Organisation du théâtre sur l'importance de
l'hôpital et la responsabilité d'une population sur le
développement de son milieu ;
- Organiser deux grands concerts de sensibilisation par le
musicien le plus apprécié dans la région.
Indicateurs :
- récolte d'au moins 10 tonnes de paddy, 6 sacs de 50 kg
d'arachides, 15 bidons de 20 litres d'huile de palme comme contributions venant
de la population ;
- nombre de bénévoles (environ 300) désireux
à travailler pour la reconstruction des bâtiments
délabrés;
- Constitution de deux mutuelles de santé qui acceptent de
travailler avec l'OSBL pour la réhabilitation du projet.
Piste n°3 : mobiliser les fonds
nécessaires à la réhabilitation des
infrastructures.
L'insuffisance du financement des zones a eu pour
conséquence la désintégration du système, la
dégradation des centres de santé et la mauvaise qualité
des soins. Cette dégradation est à la base de l'insuffisance du
contrôle de la situation sanitaire générale.
Suite à la rupture de la coopération
bilatérale et multilatérale (vers les années1990) il a
été constaté des réductions importantes du
financement du secteur. Une grande partie du financement du secteur a
été laissée au ménage. Ceci représente un
lourd fardeau pour la population déjà appauvrie. L'intervention
de ce projet qui accorde un accent particulier au subventionnement des soins et
l'utilisation des services permettront de réduire ce poids sur les
ménages et à rendre ceux - ci responsables.
Afin de mobiliser les fonds et les autres ressources chez les
bailleurs de fonds du ministère et chez les élites de la
région pour la réalisation du projet quelques actions sont
prévues telles que :
- Présentation du projet aux différents bailleurs
des fonds du secteur de la santé tout en précisant les fonds
contribués par la population locale ;
- Vente des produits agricoles aux grands commerçants de
la région tel que l'entreprise brassicole :
- Présentation le projet aux élites de la
région (hommes d'affaires) dans le but d'avoir leur participation dans
la réalisation de ce projet.
Indicateurs :
- détention de 50.000 dollars venant des élites du
milieu;
- Mise en disposition de 2 camions par une des entreprises de la
place;
- Appui des bailleurs de fonds tels que la Banque Mondiale au
projet.
SCHÉMA N° 3. CADRE GÉNÉRAL DES
PISTES D'AMÉLIORATION POUR L'HÔPITAL DE DORUMA
Contribuer à l'amélioration de
l'état de santé de la population de Doruma à travers la
réhabilitation de son hôpital de
référence
Objectif Général
Rehabilitation de l'hôpital
- Détention de 50.000 dollars venant des élites du
milieu;
- Mise en disposition de 2 camions par une des entreprises de la
place;
- Appui des bailleurs de fonds tels que la Banque Mondiale au
projet.
- récolte d'au moins 10 tonnes de paddy, 6 sacs de 50 kg
des arachides, 15 bidons de 20 litres d'huile de palme
- Présence de 300 bénévoles pour la
construction des bâtiments délabrés;
- Constitution de deux mutuelles de santés qui acceptent
de travailler avec l'OSBL pour la réhabilitation du projet.
Indicateurs
- 60 % de la population soit 30.000 de 50000 ayant accès
aux soins
- recrutement de la main d'oeuvre
- Présentation du projet aux différents bailleurs
des fonds du secteur de la santé - Vente des produits agricoles aux
grands commerçants de la région
- Présentation du projet aux élites de la
région afin de mobiliser d'autres frais pour la réalisation du
projet.
- sensibilisation dans les Église
- communication d'extrémité à travers le
haut parleurs dans les 7 quartiers de et fixer d'autres haut parleurs dans les
4 principaux marchés de Doruma ;
- Organisation de théâtre sur l'importance de la
responsabilité d'une population sur le développement de son
milieu ;
- Organisation deux grands concerts de sensibilisation.
Actions
- Fixation de prix (médicaments et consultations) en
fonction du revenu moyenne d'un congolais de classe inférieur ;
- conversion des frais fixer par quantité des produits
agricoles
- Mobilisation des fonds et les autres ressources pour la
réalisation du projet
- Développement des stratégies de création
frais et la mise en placé d'un comité de suivi et de gestion des
frais.
- Motivation de la population locale à une participation
financière massive au projet de la réhabilitation
- Renforcement de leur capacité d'intervention dans le
secteur de la santé
Réduction de la tarification des services de santé
à travers :
- la définition de frais aux soins permettant aux plus
pauvres d'avoir accès aux soins
- l'accroissement de l'accessibilité aux soins de
santé.
Axes spécifiques
Malgré tous les engagements que peuvent prendre les
acteurs de ce projet, une mise au point des risques pouvant surgir n'est pas
à exclure. À cet effet pour permettre à tous de tenir ses
engagements et de à bien toutes les actions citées afin
d'atteindre les objectifs fixés, il est important de respecter quelques
conditions qui pourront être les facteurs clés de la
réussite de ce projet.
5.2. LES CONDITIONS DE
RÉUSSITE DU PROJET.
Afin que l'État garde un certain contrôle sur les
services prestés et puisse toujours veiller à
l'intérêt de la population, certains personnels médicaux
doivent être formés afin d'avoir une bonne connaissance sur les
règlements qui entourent ce projet. Il est appelé à
assumer les risques de l'insécurité de la zone.
Pour que la population puisse bénéficier des
infrastructures de bonne qualité et surtout, la concurrence des OSBL
candidates au PPP doit être suffisante et l'État est appelé
à être impartial dans le processus de sélection.
Au delà de la responsabilité de l'État,
l'OSBL est appelé à assumer les investissements initiaux puisque
c'est elle qui s'occupera de la réhabilitation des infrastructures de
l'hôpital ; la charge revient à la communauté locale
sur son implication en vue d'obtenir un service adapté.
Une fois ces conditions remplies et ces actions menées,
voici la nouvelle image de l'hôpital.
Figure 3. Nouvel
organigramme de l'hôpital après la réalisation du
projet
Médecin Directeur
Service
Pharmacie
Service
Pédiatrie
Service medicine interne
Administrateur
Gestionnaire
Service
Chirurgie
Service
Gynéco-obstétrique
Service logistique
Comité de suivi et de gestion
![]()
Ce nouvel organigramme décrit en bref le nouveau
fonctionnement de l'hôpital. De l'ancienne constitution, il est
ajouté le comité de suivi. Ce comité de suivi et de
gestion sera constitué du Médecin Directeur de l'hôpital,
l'Administrateur Gestionnaire, deux représentants de la
communauté locale et deux de l'OSBL. Il ne revient plus à
l'administrateur gestionnaire de prendre une décision sur les fonds de
l'hôpital sans consulter les autres membres du comité. Le service
logistique qui s'occupe de l'entretien des infrastructures médicales ne
sera plus sous la responsabilité du Médecin Directeur, il sera
supervisé par le comité car c'est l'OSBL qui a la charge de la
réhabilitation de l'hôpital. Il revient donc à celle-ci
d'assurer la gestion de ces infrastructures réhabilitées.
Au terme de ce chapitre sans prétention, il est
primordial de rappeler que le facteur humain est au coeur de la réussite
de ce projet de PPP. Au delà des technologies, le partenariat est avant
tout une affaire de personnes. Instaurer et maintenir la collaboration, la
coordination et l'engagement de chacun des partenaires sont les défis
dans l'implantation d'un tel projet de réhabilitation. Aucune
application aussi évoluée soit-elle ne peut en effet se
substituer à l'esprit d'équipe, au respect mutuel et à la
transparence qui constituent les moteurs de toute coopération.
La prise en charge du milieu de la
part de la population est un sujet crucial pour le passage de la phase de
l'urgence à celle du développement, mais c'est aussi un effort
auquel beaucoup de congolais ne sont pas prêts. Peu d'effort sont
investis dans la recherche de solutions et de moyens locaux pour la
réadaptation du secteur sanitaire dans la province orientale.
CONCLUSION
GÉNÉRALE
Au terme de ce travail, il est important de constater que le
partenariat est très présent dans les modalités d'action
et de collaboration de matière santé et des services sociaux.
Dans cette décennie 2000, l'omniprésence de la
dynamique de PPP n'est plus l'apanage de la société occidentale
(britannique, française, québécoise), quoiqu'elle soit
représentative aussi bien dans les pratiques que dans les politiques. Il
existe plusieurs types de PPP. Chaque société pratique son
approche qui correspond à ses besoins et à ses
réalités locales. L'approche québécoise comporte en
son sein plusieurs éléments qui peuvent s'adapter aux
réalités africaines. En outre, cette approche montre qu'il est
utile que l'État soutienne et donne aux gestionnaires des dispositifs
publics, la souplesse nécessaire leur permettant de traduire en actions
cet investissement en véritable stratégie locale.
L'application pratique de cette approche a été
observée à l'Agence de Santé et des Services Sociaux du
Saguenay-Lac-Saint-Jean au Québec au cours de notre stage. Plusieurs
méthodologies ont été appliquées pour avoir toutes
les informations sur le PPP, afin de proposer un modèle adaptable en RDC
pour la réhabilitation de l'hôpital de Doruma. Ce stage visait en
effet à vérifier la possibilité d'impliquer la population
à travers des comités de santé où les
communautés locales dans la prise en charge de leur milieu.
Quoique son sous-sol regorge des immenses ressources
naturelles, les conflits et la corruption généralisée ont
fait de la RDC l'un des dix pays les plus pauvres au monde. Comme en
témoigne le développement humain, l'État, bien
qu'engagé dans les reformes sociopolitiques, demeurent absent dans
l'approvisionnement de service de santé en direction des populations.
Le recours au projet de PPP en santé implique certaines
exigences pour l'État du fait de son contrôle sur les services
prestés en tant que garant de l'intérêt public.
Cette étude a permis de déceler les causes de
l'inaccessibilité aux soins de la population de la zone de santé
de Doruma. D'un coté, la détérioration des infrastructures
sanitaires empêche ses habitants d'avoir accès aux soins de
qualité, de l'autre, la pauvreté des paysans qui reste un grand
problème quant à la prise en charge de leur soin.
L'appui apporté par les bailleurs de fonds pose un
problème de pérennisation de l'action après leur
départ. Cependant, la contribution de ce projet portera sur
l'amélioration de l'accessibilité aux Service de Santé et
assurera la continuité de l'action tout en impliquant la
communauté locale. Des campagnes d'information visant les populations et
sur leur participation au projet et à la prise en charge de leur milieu
pourront être initiées.
Eu égard à ce qui précède, il est
nécessaire d'instaurer et maintenir la collaboration, la coordination et
l'engagement de chacun des partenaires. Ceci constitue un défi dans
l'implantation de ce projet de réhabilitation. Aucune application aussi
évoluée soit-elle ne peut se substituer à l'esprit
d'équipe, au respect mutuel et à la transparence qui constituent
les moteurs de toute coopération. De même, il sera judicieux que
l'ensemble de la population congolaise, en commençant par la
hiérarchie dirigeante au niveau de l'État, fasse preuve de
changement de mentalité pour le bien de tous.
ANNEXES
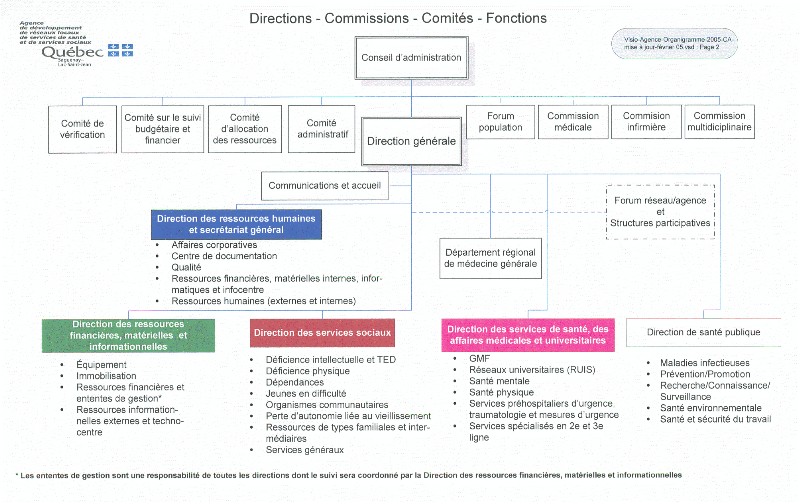
Organigramme de d'agence de santé et des services
sociaux du Saguenay lac saint jean.
Tableau 6: Indicateurs
sociaux en RDC
|
Indicateurs
|
1998
|
2001
|
2004
|
|
Taux de mortalité infantile pour mille
|
127
|
126
|
129
|
|
Taux de mortalité infanto juvénile pour mille
|
17,2
|
18,9
|
205
|
|
Mortalité maternelle pour 100 000 naissances
vivantes
|
1837
|
1289
|
446%o
|
|
Poids à la naissance < à 2500 g pour 100
naissances
|
8,7%
|
10,7%
|
-
|
|
Prévalence de la malnutrition aigue
sévère
|
10,6%
|
3,4%
|
3,2%
|
|
Taux de couverture vaccinale pour cent
|
29%
|
22,4%
|
-
|
|
Taux de couverture par le BCG pour cent
|
62,1%
|
53,2%
|
-
|
|
Taux de couverture par le VAR
|
58,5%
|
46%
|
-
|
|
Taux de couverture par le DTC 3
|
57,1%
|
29,3%
|
-
|
|
Taux de couverture par le VPO 3
|
59,1%
|
41,5%
|
-
|
|
Prévalence contraceptive moderne
|
4,6%
|
4,4%
|
-
|
|
Accessibilité géographique des
médicaments
|
68,4%
|
-
|
-
|
|
Accessibilité économique des
médicaments
|
37%
|
-
|
-
|
|
Taux de couverture des accouchements assistés
|
69,7%
|
60,7%
|
-
|
|
Taux d'alphabétisation des hommes
|
82,3%
|
79,8%
|
23,8%
|
|
Taux d'alphabétisation des femmes
|
56,8%
|
51,9%
|
44,9%
|
|
Taux de couverture des soins prénatals
|
67,2%
|
68,2%
|
-
|
|
Accès à l'eau potable de façon
régulière à moins d'un Km
|
36,6%
|
21,9%
|
46%
|
Source : État de lieux du Ministère
de la Santé (septembre 2004)
Tableau 7:Comparaison des
dépenses engagées en procédures d'urgence pour le secteur
de la santé de 2001 à 2004
|
Rubriques
|
2001
|
2002
|
2003
|
2004
|
|
%
|
%
|
%
|
%
|
|
Rémunération du personnel
|
91,16
|
89,97
|
62,81
|
95,24
|
|
Soins médicaux
|
0,00
|
2,82
|
28,89
|
0,21
|
|
Frais de mission
|
1,01
|
1,04
|
4,77
|
3,08
|
|
Achat équipements
|
3,10
|
1,27
|
0,60
|
0,00
|
|
Autres
|
4,74
|
5,66
|
11,20
|
1,47
|
|
Total
|
100
|
100
|
100
|
100
|
Source : États de lieux du Ministère de la
Santé (septembre 2004)
Figure 4: Comparaison des
sources du financement au projet de réhabilitation de l'hôpital de
Doruma
Communauté locale
La construction des bâtiments et la reprise des
activités comme étant un hôpital de
référence
Financement de l'hôpital venant du ministère de la
santé
Financement venant des bailleurs des fonds
Contribution à l'amélioration de
santé de la population à travers un projet de PPP
OSBL
L'hôpital de Doruma
L'État
Contribution financière et agricole. Implication de la
population dans la gestion du financement du projet.
![]()
Annexe 5. Photo de la salle d'hospitalisation de
l'hôpital de Doruma


BIBLIOGRAPHIE.
1. AUBERT, B.A et Al (2004), Les partenariats public-
privé : une option à découvrir, rapport Bourgogne,
CIRANO, Montréal, pp7-18
2. Banque Mondiale (2005), Document d'évaluation de
projet pour une proposition de domaine de don au gouvernement de la RDC pour un
projet de réhabilitation du secteur de la santé, Rapport
n° 30855, RDC
3. Bourque, D. (2003), « Essaie de typologie du
partenariat dans le secteur de la santé et des services sociaux au
Québec », cahier du CÉRIS, Avril, pp13-18
4. BOYER, M. PATRY, M. et TREMBLAY, P. La gestion
déléguée de l'eau : gouvernance et rôle des
différents intervenants, CIRANO, Montréal, Août
2001
5. CAILLOUETTE, J. (2001) « Pratiques de
partenariat, pratiques d'articulation identitaire et mouvement
communautaire », Nouvelle Pratique Sociale, Vol. 14,
n°1, pp81-96
6. CATHÉRINE, L. ( ). Partenariat Public
Privé : du choc à la conciliation des cultures, CEFRIO,
Québec. < http://www. Cefrio.qc.ca >
7. Conseil du trésor. (2004). Politique- cadre sur le
Partenariat Public Privé, Québec.
8. FRANK, F et Al (2000). Guide du partenariat,
Ministère de travaux publics et services gouvernementaux, Canada.
9. FOURNIER. D et Al. (2001) « La dynamique
partenariale sur les pratiques des organismes communautaires dans le contexte
de la réorganisation du réseau de la santé et des services
sociaux », Nouvelle Pratique Sociale, Vol. 14, n°1,
pp111-131
10. GARON, S. et ROY, B. (2001).
« L'évaluation des organismes communautaires. L'exemple d'un
partenariat avec l'État : entre l'espoir et la
désillusion », Nouvelle Pratique Sociale, Vol. 14,
n°1, pp97-110
11. GASTALDELLO, F. (2003). « L'étude sur les
dynamiques communautaires dans la zone de santé de
Ngandajika », Mémoire du Master, 6 émè
édition.
12. JEAN-JACQUES, T. (2005). « Le contrat de
partenariat : un nouvel outil d'intervention pour le développement du
haut débit ? » Problématique contractuelle,
BLOG. <
http://www.
bart.html>
13. KENNETH, K. BRIAN, M. et SANDFORD, B. (2004).
L'administration publique de l'avenir, Monographie sur l'administration
publique canadienne, n°24, Chapitre 8, Canada
14. LARIVIÈRE, C (2001). « L'amplification
obligée des relations partenariales : l'interdépendance
est-elle une menace à l'autonomie », Nouvelle Pratique
Sociale, Vol. 14, n°1, pp64-80
15. LE MONITEUR (2005). Les contrats de
partenariats : principes et méthodes, Rapport du ministère
de l'économie, des finances et de l'industrie, Paris, n°5297. <
http://www.lemoniteur-expert.com>
16. MALTAIS, D et. MAZOUZ, B (2004). « A nouvelle
gouvernance, nouvelle compétences : les compétences
clés des gestionnaires publics de demain », Revue de gestion,
Vol.29, n°3, 82-91
17. MINISTÈRE DE LA SANTÉ DE LA RDC (2004).
Politique et stratégies de financement du secteur de la
santé, Rapport de mission, Kinshasa
18. MINISTÈR DE LA SANTÉ DE LA RDC (2006).
Annuaire sanitaire : Exercice 2004, Kinshasa, RDC.
19. MINISTÈRE DE LA SANTÉ DE LA RDC (2003).
Projet d'appui à la poursuite de la mise en place de l'approche
contractuelle en RDC, Kinshasa, RDC
20. RÉNÉ, J-F. et GERVAIS, L. (2001).
« La dynamisation partenariale : état de la
question », Nouvelle Pratique Sociale, Vol. 14, n°1,
pp20-30
21. PAUQUAY, F. (2005). « Les partenariats publics -
privés », Observatoire Québécois du
Loisir, Vol. 3, n°3, septembre.
22. PETER GUY. B (2001), Mondialisation, Institutions et
Gouvernance. Dans GUY PETERS B et DONALD SAVOIE .J. La gouvernance au XXI
émè Siècle : revitaliser la fonction publique, centre
canadien de gestion, Canada, presse de l'université Laval
23. SAVARD, S. TURCOTTE, D. et BEAUDOIN, A. « Le
partenariat et les organisations socio sanitaires du secteur de l'enfance, de
la famille et de la jeunesse : une analyse stratégique »,
Nouvelle Pratique Sociale, Vol. 16, n°2, pp160-177

| 


