DEDICACE
A Dieu Tout Puissant ;
A la mémoire de mes regrettés chers parents,
Témoignage d'affection et de reconnaissance.
A mes frères et soeurs,
Pour votre relève et accompagnement,
A mon ami BAHATI Jean Claude,
Témoignage d'une grande amitié
TABLES DES MATIERES
DEDICACE
I
TABLES DES MATIERES
II
RESUME
IV
REMERCIEMENTS
V
LISTES DES TABLEAUX
VI
LISTES DES FIGURES
VII
LISTES DES SIGLES ET ABREVIATIONS
VIII
INTRODUCTION GENERALE
1
CHAPITRE 1. REVUE DE LA LITTERATURE
4
1.1. EDUCATION THÉRAPEUTIQUE
4
1.1.1. Définition du concept
4
1.1.2. Critère de qualité de
l'information
5
1.1.3. Modalités d'informations ou support
d'informations
5
1.1.3.1. Information orale
5
1.1.3.2. Information écrite
5
1.1.4. Contenu de l'information destinée au
patient au moment de la dispensation
6
1.2. PERSONNES AGEES ET MEDICAMENTS
8
1.2.1. Altération des paramètres
pharmacocinétiques de la personne âgée
8
1.2.2. Détérioration de l'état
de santé chez le sujet âgé
9
1.2.2.1Baisse des acuités visuelle et
auditive
9
1.2.2.2 Mémoire
10
1.2.3. Les personnes âgées et milieu
hospitalier
10
1.3. ROLE DES ACTEURS DE L'EDUCATION
THERAPEUTIQUE
11
1.3.1 Le patient
11
1.3.2. Le médecin
11
1.3.3. Le pharmacien
12
1.4. CONTEXTE DU PRESENT TRAVAIL
13
CHAPITRE 2. METHODOLOGIE
14
2.1 .TYPE D'ETUDE
14
2.2. SITE D'ETUDE
14
2.3. POPULATION ETUDIEE
14
2.4 CRITERE DE PARTITION
14
2.4.1 Critère d'inclusion
14
2.4.2 Critère d'exclusion
14
2.5. TAILLE DE L'ECHANTILLON
15
2.6. OUTIL DE COLLECTE DES DONNEES
15
2.7. PROCEDURE DE COLLECTE DES DONNEES
16
2.8. PRODUITS ET VOIE D'ADMINISTRATION
CONCERNES
16
2.9 .TRAITEMENT ET ANALYSE DES DONNEES
16
CHAPITRE 3. RESULTATS ET DISCUSSION
17
3.0. CARACTERISTIQUES SOCIODEMOGRAPHIQUES DES
PATIENTS
17
3.1. ETAT PHYSIQUE ET PROFIL PATHOLOGIQUE DES
PATIENTS
19
3.3. PRATIQUES DE L'EDUCATION PHARMACEUTIQUE DES
PATIENTS
21
3.3.1. Origine de l'information et modalité
de communication
21
3.3.2. Nature et étendue du conseil
pharmaceutique donné aux patients
22
3.3.3. Connaissance de l'information pharmaceutique
par classe thérapeutique
23
3.3.4. Facteurs influençant la
qualité de l'information pharmaceutique donnée
23
3.4. OPINION ET ATTITUDE DES PATIENTS SUR
L'INFORMATION RECUE
25
3.5. DISCUSSION GENERALE DES RESULTATS OBTENUS
26
3.5.1. Caractéristiques
sociodémographiques des patients interviewés
26
3.5.2. Profil pathologique des personnes
âgées
26
3.5.3. Nombre de médicaments prescrits en
gériatrie au CHUB
27
3.5.4. Type d'informations reçues par les
patients
27
3.5.5. Origine de l'information et modalité
de communication
28
3.5.6. Connaissance des patients de leurs
traitements médicamenteux
29
3.5.7. Facteurs déterminants de la
connaissance médicamenteuse des patients
30
3.5.8. Attitudes des patients vis-à-vis de
l'éducation pharmaceutique
31
CONCLUSION ET RECOMMANDATIONS
32
REFERENCES
35
ANNEXES
39
RESUME
Une information de qualité, claire,
personnalisée, fiable et sûre est indispensable au patient pour sa
participation active au traitement et, par conséquent, pour une
prévention des erreurs médicamenteuses. En effet, en informant le
patient, le professionnel assure une bonne compréhension du traitement
et confère au patient la capacité de gérer au mieux et de
façon autonome son traitement à domicile (Guignard, 2004).
Concernant le médicament, l'information doit prendre en compte à
la fois les conditions d'utilisation, les bénéfices attendus et
les risques C'est dans cette optique qu'une étude prospective
transversale a été menée au CHUB dans les services de
Médecine Interne et Chirurgie. Elle visait à évaluer le
niveau de l'information des personnes âgées quant aux
caractéristiques et aux risques de leur traitement médicamenteux.
Nous avons procédé à une enquête,
en interviewant les patients pour la collecte des données. Pour chaque
patient, nous avons étudié les caractéristiques
sociodémographiques et historiques médicales, le niveau
d'information donné pour chaque médicament (nom, indication, dose
et horaires d'administration, durée du traitement, interaction,
condition de conservation, effets secondaires), l'attitude du patient pour
s'informer, et le niveau de satisfaction sur le traitement suivi et les
services rendus, et l'origine de l'information. Au total 70 personnes
hospitalisées dont l'âge moyen est 71,23#177;7,23 ans ont
été interrogées et prenaient en moyen 2,07#177;1.23
médicaments. Ainsi, 100 % ont déclaré avoir reçu
l'information sur la dose par prise et l'horaire d'administration de leur
traitement. Mais, quand on compare l'information reçue à celle
souhaitée on observe une grande différence. Les informations les
moins données concernent les effets, les interactions
médicamenteuses, le nom du médicament et son indication et les
modalités de prise. Bien que, le score de satisfaction soit globalement
bon vis-à-vis des services rendus et médicament reçus, on
a observé un faible taux des patients qui demandent les informations
complémentaires. L'origine de l'information provient plus souvent du
dispensateur plutôt que du médecin traitant.
Cette étude montre que les informations
délivrées sur les médicaments et les conseils
précis relatifs à la conduite du traitement sont assez souvent
omis, notamment en sortie d'hospitalisation, ce qui pourrait favoriser la
survenue d'accidents iatrogènes. En conséquence, une meilleure
information doit être faite par le personnel hospitalier, surtout envers
les personnes les plus âgées.
REMERCIEMENTS
Les recherches qui font l'objet de ce mémoire ont
été effectuées au Centre Hospitalier Universitaire de
Butare (CHUB).J'exprime ma sincère gratitude aux autorités de la
dite institution qui ont permis leur accomplissement.
La direction scientifique de ce mémoire a
été assurée par Monsieur le Professeur KADIMA NTOKAMUNDA
Justin. Sa disponibilité jointe à l'aide attentive et aux
conseils qu'il n'a cessé de me prodiguer m'ont permis de mener à
bien ce travail. Pour tout cela, mais aussi pour son amabilité, qu'il
veuille bien trouver ici l'expression de ma très grande reconnaissance.
Dans ce même cadre, nos remerciements distingués
s'adressent à tous les professeurs de l'Université Nationale du
Rwanda et particulièrement à ceux du département de
pharmacie, pour la formation et l'encadrement dont nous avons
bénéficié de leur part.
Je ne puis oublier d'exprimer mes sentiments amicaux à
l'ensemble de mes collègues de classe.
Mes remerciements vont également aux familles de
UKOBIZABA Alphonse, MUTAMBA Gérard, à Monsieur HAKIZIMANA
Cyprien, à mes cousins Alexandre, Ferdinand et Dénis, à ma
nièce Consolée et à mon grand ami BAHATI Jean Claude pour
l'aide efficace qu'ils m'ont apporté tant moral que financier pendant
toute la durée de nos études. Qu'ils obtiennent ici le reflet de
notre sincère reconnaissance.
Enfin, nous ne pouvons pas terminer ce paragraphe sans
remercier tous ceux qui ont, de près ou de loin, contribué
à la réalisation de ce travail. A tous ceux-là, nous leur
souhaitons d'abondantes bénédictions de la part de l'Eternel
notre Dieu.
LISTES DES TABLEAUX
Tableau- 1:Répartition des patients selon
les services d'admission et selon le sexe
17
Tableau-2:Répartition des patients selon le
statut matrimonial
18
Tableau- 3:Répartition des patients selon le
niveau socioprofessionnel
18
Tableau- 4:Répartition patients selon
l'altération auditive et /ou visuelle
19
Tableau-5:Pathologies recensées en
Médecine interne et Chirurgie
20
Tableau-6:Répartition des patients selon le
type et le contenu de l'ordonnance
21
Tableau- 7: Distribution des patients selon
l'origine de l'information
21
Tableau- 8:Distribution des patients selon le type
d'information reçue
22
Tableau-9:Connaissance des informations par classe
pharmacothérapeutique
23
Tableau- 10:Influence des facteurs cliniques sur la
connaissance du traitement
24
Tableau- 11:Niveau de satisfaction des personnes
âgées vis-à-vis de soins reçus
25
Tableau- 12: Attitude du patient en cas d'oubli
d'information
25
Tableau- 13:Disposition des patients à
s'informer sur la médication reçue
26
LISTES DES FIGURES
Figure 1:Répartition des patients selon
l'âge
17
LISTES DES SIGLES ET
ABREVIATIONS
AINS : Anti-inflammatoire non stéroïdien
ASCP: American Society of Consultant Pharmacist
ASHP: American Society of Health -System Pharmacist
CHUB: Centre Hospitalier Universitaire
CHUB : Centre Hospitalier Universitaire de Butare
PSF-CI : Pharmacien sans frontières -Comité
international
OMS : Organisation mondiale de la santé
INRUD: International network for rational use of drug
UNR : Université Nationale du Rwanda
Am J Hosp Pharm: American Journal of Hospital Pharmacist
ANAES : Agence nationale d'accréditation et
d'évaluation en santé (France)
INTRODUCTION GENERALE
Motivation
Le conseil et l'éducation des patients sont une
réalité en milieu hospitalier depuis de nombreuses années
dans les pays anglosaxons (Charters et al, 1985 ; Juste, 2003) ainsi que
dans différents établissements français (Juste, 2003).
Dans l'optique de briser la relation qualifiée de
«paternaliste» entre le patient et personnels soignants (Llorca,
2006), tout patient bénéficiant d'une thérapeutique
médicamenteuse doit recevoir une information. Par conséquent, un
médicament sans informations ou accompagné d'informations
erronées et/ou incomplètes peut être inefficace ou
dangereux. C'est pourquoi il faut considérer l'information comme une
composante fondamentale et permanente du médicament.
Cette information est décrite dans la loi relative au
droit des malades et à la qualité du système de
santé pour certains pays. Notamment en France, le code de la
santé publique, le code de déontologie médicale, la charte
du patient hospitalisé, l'Agence nationale d'accréditation et
d'évaluation en santé (ANAES), précisent en des termes
voisins ce que doit être l'information du patient. Celle-ci concerne
à la fois l'état de santé du patient et les traitements
proposés. Elle doit être loyale, claire et appropriée,
« afin que le patient puisse participer pleinement, notamment aux choix
thérapeutiques qui le concernent et à leur mise en oeuvre
quotidienne » (Patris-Vandesteene et al. 2002). Les patients doivent
disposer d'une information sur les médicaments qu'ils prennent. Ceci est
important pour encourager le patient à observer le traitement et pour
qu'il en retire un bénéfice maximum.
L'éducation thérapeutique est une
activité partagée entre les prescripteurs, l'équipe
soignante et le pharmacien. Elle est adaptée à la situation
propre à chaque patient (pathologie, niveau de compréhension,
culture, habitudes de vie,...). Elles sont conduites dans un climat de
confiance et formulées de façon compréhensible, claire et
précise (Deccache et al., 2000).
La réduction des capacités physiques et
intellectuelles, accompagnant souvent le vieillissement, peut entraîner
une mauvaise observance du traitement par oubli ou confusion chez les personnes
âgées. Dans une enquête menée sur 300 patients
hospitalisés, on a noté une observance parfaite de 56% (Jeandel
et al., 1991). L'avancée en âge s'accompagne d'une augmentation de
la prévalence de certaines maladies chroniques cardiovasculaires
(hypertension, maladies ischémiques, insuffisance cardiaque,
fibrillation auriculaire), neurologiques, ostéoarticulaires (arthrose,
ostéoporose), respiratoires (insuffisance respiratoire chronique) ou
oculaires sans oublier, bien sûr, les différents types de cancer,
les pathologies du rein (insuffisance rénale chronique) et le
diabète du type II(Acad. nat. Pharm. / Rapport / Personnes
âgées & Médicaments, 2005) . D'où les personnes
âgées sont fréquemment hospitalisées et partant le
recours à plusieurs médicaments spécifiques,
c'est-à-dire à une polythérapie ou, plus exactement,
à une polymédication (Eliopoulos ,1993 ;Shabbir et
al.,1999). Cette polymédication implique plusieurs
médicaments à prendre en plusieurs prises à
différents moments de la journée (Grahame-Smith et al, 1992).
Selon les résultants de l'étude menée au niveau des
centres de santé de MUHIMA, on constate que les personnes
âgées consomment en moyenne 3,09 médicaments (Sekamana,
2005).
Il a été observé que les
événements indésirables médicamenteux sont deux
fois plus fréquents en moyenne après 65 ans et que 10% à
20% d'entre eux conduisent à une hospitalisation. Pourtant près
de deux tiers peuvent être évités (Grahame-Smith, 1992)
Cette connaissance dépend, on l'a vu du niveau cognitif de la personne
âgée, mais aussi des relations avec les professionnels de
santé (Denham et al, 1998).
En Afrique, la situation est plus compliquée du fait de
l'existence d'un faible nombre de prescripteurs et de pharmaciens, d'une longue
file que doivent effectuer les patients lors de la prescription et la
dispensation des médicaments. De plus, certains auteurs placent en
amont, la qualité médiocre prodiguée aux malades par un
personnel paramédical jouant le rôle de prescripteur ou
dispensateur alors qu'il n'a pas été formé pour cela
(Abdelkader et al, 2004).
En ce qui concerne notre pays, quelques études ont
été faites en milieu hospitalier sur les attentes des patients en
milieu hospitalier (Ndayisaba, 2003 ; Ntigulirwa, 2003) ont montré
une insuffisance d'information sur le diagnostic et le traitement de la part
des patient.
Pourtant, peu ou presque pas de données scientifiques
sur le niveau d'informations données aux personnes âgées en
milieu hospitalier sont disponibles au Rwanda. Inspiré par ces
études et d'autres faites dans d'autres pays en milieu hospitalier
(Patris-Vandesteen et al. 2002), nous avons voulu mener une étude sur
les conseils et les informations accompagnant un traitement
médicamenteux chez les personnes âgées
hospitalisées. Comme ces dernières sont en permanence en contact
avec les équipes soignantes, on peut penser qu'ils ont davantage
d'opportunité de recevoir les informations utiles à leur
traitement : posologie, modalité d'administration, et les effets
potentiels.
Objectif général
Évaluer le niveau d'information des personnes
âgées quant aux caractéristiques et aux risques de leur
traitement médicamenteux en milieu hospitalier.
Objectifs spécifiques
· Décrire la typologie des pathologies des
personnes âgées hospitalisées ;
· Évaluer la nature et l'étendue du champ
couvert par l'offre d'informations et celui couvert par les besoins
d'information sur leur traitement médicamenteux ;
· Relever les classes thérapeutiques pour
lesquelles l'information est insuffisante ;
· Evaluer l'origine de l'information que disposent les
personnes âgées hospitalisées ;
· Déterminer l'influence des facteurs
sociodémographiques et médicaux sur la connaissance du traitement
médicamenteux;
· Rechercher d'éventuelles associations entre le
niveau d'information et certaines caractéristiques et attitudes du
patient.
Population cible
Pour atteindre ces objectifs, notre approche a
été de requérir les informations auprès des
personnes âgées hospitalisées au service de médecine
interne et de chirurgie au Centre Hospitalier Universitaire de Butare (CHUB).
Une revue de la littérature nous a permis de confronter les
données de la littérature à celle de la présente
étude pour évaluer la qualité de l'information que
possède la personne âgée sur son traitement afin de
proposer des stratégies de l'améliorer.
CHAPITRE 1. REVUE DE LA
LITTERATURE
Dans l'introduction nous avons délimité
l'objectif de cette étude, celui d'évaluer le niveau
d'information que disposent les personnes âgées sur les
caractéristiques et risques de leurs
traitements médicamenteux. Les variables de notre approche sont en
rapport avec l'éducation thérapeutique, l'information du patient
ainsi, son contenu ainsi que les supports de l'information. Dans ce chapitre
nous présentons en bref les concepts et l'importance de
l'éducation thérapeutique des personnes âgées en
soulignant le rôle des différents acteurs impliqués dans
cette interaction.
1.1. EDUCATION
THÉRAPEUTIQUE
1.1.1. Définition du
concept
"L'éducation thérapeutique a pour objet de
former le malade pour qu'il puisse acquérir un savoir faire
adéquat, afin d'arriver à un équilibre entre sa vie et le
contrôle optimal de sa maladie. Il s'agit par conséquent d'un
processus continu qui fait partie intégrante des soins médicaux.
L'éducation thérapeutique implique des activités
organisées de sensibilisation, d'information, d'apprentissage de
l'autogestion et de soutien psychologique concernant la maladie, le traitement
prescrit, les soins, le cadre hospitalier et de soins, les informations
organisationnelles et les comportements de santé et de maladie. Elle
vise à aider les patients et leurs familles à comprendre la
maladie et le traitement, coopérer avec les soignants, vivre plus
sainement et maintenir ou améliorer leur qualité de vie."
(Leboube et al. 2003).
Il ressort dans cette définition que
l'information " est une action de
mettre au courant, de donner des renseignements précis, d'avertir et
d'instruire. L'information doit être claire, loyale et adaptée
à chaque sujet. Ainsi permet-elle à l'esprit de se former. Ainsi
est-il possible d'obtenir un consentement et un assentiment
éclairés, établissant un des principes fondamentaux du
droit civilisé : le respect de l'autonomie de la personne humaine, et
fixant celui du libre arbitre et de l'autodétermination. L'information
éclaire le choix du sujet, la place face aux chances et aux risques
à accepter ou à refuser, après que le médecin a,
pour sa part, satisfait à la règle de la raison
proportionnée. Il n'est d'assentiment qu'éclairé, et
d'acceptation d'encourir des risques que fondée."(Guignard et al.
2004)
1.1.2. Critère de
qualité de l'information
Que l'information soit donnée oralement ou avec l'aide
d'un document écrit, elle doit répondre aux mêmes
critères de qualité :
§ Etre hiérarchisée et reposer sur les
données valides ;
§ Présenter les bénéfices attendus
des soins envisagés avant leurs inconvénients et les risques
éventuels, et préciser les risques graves, y compris
exceptionnels, c'est-à-dire ceux qui mettent en jeu le pronostic vital
ou altèrent une fonction vitale ;
§ Etre compréhensible.
1.1.3. Modalités
d'informations ou support d'informations
Toute information orale n'est valable que si elle est
accompagnée d'un support écrit que le patient pourra consulter
à domicile. A l'inverse, toute information écrite n'est efficace
que si elle fait l'objet d'une explication orale appropriée (Charters et
al. 1985)
1.1.3.1. Information
orale
L'information orale est primordiale car elle peut être
adaptée au cas de chaque personne. Il est nécessaire d'y
consacrer du temps et de la disponibilité, et, si nécessaire, de
la moduler en fonction de la situation du patient. Elle requiert un
environnement adapté. Elle s'inscrit dans un climat relationnel alliant
écoute et prise en compte des attentes du patient. Elle peut
nécessiter d'être délivrée de manière
progressive.
1.1.3.2. Information
écrite
Lorsque des documents écrits existent, il est
souhaitable qu'ils soient remis au patient pour lui permettre de s'y reporter
et/ou d'en discuter avec toute personne de son choix, notamment avec les
médecins qui lui dispensent des soins. La fonction du document
d'information est exclusivement de donner au patient des renseignements par
écrit et ce
document n'a pas vocation à recevoir la signature du
patient. De ce fait, il ne doit être assorti d'aucune formule obligeant
le patient à y apposer sa signature (Shrank et al.,2007)
1.1.4. Contenu de l'information
destinée au patient au moment de la dispensation
Le malade doit recevoir un certain nombre d'informations pour
que sa thérapeutique soit plus efficace et qu'il puisse suivre
précisément la stratégie définie par son
médecin (Abdelkader, H et al, 2004 ; Charters M A, et al,
1985 ; ASHP ,1997; ASCP,1998 ;ALFIDJA-CISSE et al.,2003).
- Le malade doit savoir quel type de médicament le
médecin lui a prescrit ou au moins il faut lui dire quel sera l'effet du
produit (si c'est un antibiotique, un antihypertenseur). Il faut dialoguer
simplement pour être compréhensible.
- Il doit comprendre son traitement savoir que si on utilise
plusieurs médicaments pour une même pathologie, c'est qu'ils
agissent à des endroits différents.
- Il faut informer le patient sur un certain nombre de
précautions à respecter, alimentaires, hygiène de vie,
exercice physique.
- Il faut informer le patient sur les contre- indications
existantes avec la prise de certains médicaments. Eviter par exemple
l'aspirine dans le cadre d'un traitement aux anti- vitamines K.
- Si une prescription comporte un dispositif particulier
d'administration type sphinhaler, aérosol pour asthmatique. Il faut
expliquer le fonctionnement pour qu'il l'utilise bien et que
l'efficacité du traitement soit maximale.
- Le pharmacien doit insister sur les moments précis
d'administration lorsque celui-ci peut être responsable de la variation
de concentration, d'efficacité ou encore de toxicité. Depuis,
longtemps le moment de prise a été défini par rapport aux
différents repas. Les prescripteurs ont trouvé en ces
repères le moyen, pour le malade de ne pas oublier la prise de
médicaments. On sait aujourd'hui qu'il est préférable en
plus de convaincre le malade du bien fondé d'une prescription.
- Il faut, de plus, prendre en compte la tolérance qu'a
un sujet pour son traitement. Cette notion est à considérer
puisqu'elle peut influencer le comportement des patients à respecter ou
non un traitement.
- Le pharmacien doit chaque fois qu'il peut encourager les
patients à respecter le moment idéal de prise des
médicaments.
- Il doit s'assurer que la personne âgée
connaît la durée de son traitement et qu'elle sache qu'il ne faut
pas l'interrompre brutalement sous peine de voire apparaître des troubles
plus sévères qu'à l'origine. C'est le cas avec les
â-bloquants, antihypertenseurs. En cas d'intolérance, seul le
médecin peut décider de l'arrêt du traitement. Le
pharmacien doit également rappeler que la posologie indiquée est
individuelle et qu'il ne faut pas la modifier, (ne pas doubler la dose à
la prise suivante en cas d'oubli, par exemple).
- De plus, il est intéressant de remarquer que certains
médicaments, en raison de leur marge thérapeutique étroite
doivent être à des concentrations sanguines comprises dans un
intervalle précis. Le pharmacien doit inciter les malades à
contrôler l'efficacité de leur traitement plus
régulièrement.
- Il doit également s'assurer que le patient absorbe
convenablement ses médicaments, certaines consignes méritent
d'être rappelées.
o Prendre un volume d'eau suffisant pour assurer rapidement le
transit au niveau de l'oesophage.
o Adopter une position sans risque pour éviter toute
fausse route.
o Lors de l'utilisation de collyres, veiller à ce que
les gouttes soient déposées dans le cul de sac conjonctival
inférieur de l'oeil.
o Pour les personnes utilisant des patchs, veiller à
changer de place à chaque renouvellement ; éviter les plis
cutanés et les zones pileuses.
o Penser à se rincer la bouche à l'eau
après l'inspiration d'aérosols contenant des corticoïdes
pour éviter la formation de muguet.
- Le pharmacien doit informer le patient sur la conservation
et le stockage des médicaments durant et après le traitement.
Certains médicaments nécessitent un rangement particulier
(à l'abri de la lumière, au réfrigérateur), dans
tous les cas ils doivent être hors de portée des enfants.
- Signaler les effets indésirables les plus graves.
1.2. PERSONNES AGEES ET
MEDICAMENTS
L'OMS considère comme sujet âgé les
personnes ayant un âge supérieur à 60 ans, (ceci est une
limite arbitraire puisque en France l'âge est de 65 ans). Cette limite
est surtout dictée par l'âge de la retraite.
Les données physiopathologiques et pharmacologiques
montrent bien les multiples raisons qui compliquent la relation entre patients
et médicaments au cours du vieillissement. Il en résulte chez les
personnes âgées, surtout les sujets fragiles, très
âgés ou recevant une polymédication, un accroissement des
effets indésirables et des accidents médicamenteux Par ailleurs,
l'observance du traitement, spécialement chez le patient
âgé, est fondamentale dans la qualité globale des soins. La
réduction des capacités physiques et intellectuelles,
accompagnant souvent le vieillissement, peut entraîner une mauvaise
observance du traitement par oubli, confusion ou automédication non
appropriée.
Effets indésirables, interactions
médicamenteuses et non observance sont, chez le sujet âgé,
à l'origine de la plupart des incidents ou accidents
iatrogéniques dont plus de la moitié pourraient être
évités (Grahame-Smith, 1992). Il importe donc que soit
assuré, par les professionnels de santé comme par les personnes
âgées elles-mêmes et leur entourage, le « bon usage
» des médicaments. Ce bon usage passe par des informations
données en vue d'assurer la bonne observance du traitement, des formes
pharmaceutiques et des présentations adaptées, une prescription
et une dispensation spécialement vigilantes et, enfin, une formation
spécifique des différents professionnels de santé.
1.2.1. Altération des
paramètres pharmacocinétiques de la personne âgée
En règle générale, nous qualifions une
personne d' « âgée » quand son âge dépasse
60 ans. Mais il est évident que les modifications physiologiques
n'interviennent pas brutalement et que les troubles observés sont plus
fréquents à partir de 70-75 ans. L'âge limite de 60 ans
correspond simplement à l'âge habituel de la retraite. Les
modifications physiologiques liées à l'âge sont :
a)Une baisse de la masse corporelle ; du volume
plasmatique ; de l'albumine
b) Une augmentation des graisses
La diminution de la clairance hépatique avec (un
débit sanguin diminué + un effet de 1er passage
hépatique diminué) ainsi que la diminution de la clairance
rénale contribuent à une augmentation des concentrations des
substances actives et donc à une augmentation de l'effet
pharmacologique.
Les changements physiologiques associés au
vieillissement modifient la distribution et réduisent la capacité
d'élimination des médicaments sans modifier significativement
leur absorption. Le potentiel d'accumulation se trouve donc accru lorsque des
doses adaptées à des adultes plus jeunes sont prescrites à
des personnes âgées.
En vieillissant, les hommes sont de plus en plus sensibles
à l'effet des médicaments mais contradictoirement, c'est chez les
personnes âgées que l'on note la moins bonne observance par
rapport à la population générale. Il est important pour
elles de bien suivre leur traitement car les accidents médicamenteux
chez les sujets âgés se caractérisent par leur
gravité et leur fréquence.
1.2.2.
Détérioration de l'état de santé chez le sujet
âgé
Les détériorations très
fréquemment rencontrées peuvent être à l'origine de
l'inobservance parce qu'elles exercent un effet sur la prise du
médicament :
- Baisse des acuités visuelle et auditive,
- Perte de mémoire.
1.2.2.1Baisse des
acuités visuelle et auditive
Les personnes âgées peuvent faire des erreurs
lors de la prise de leurs médicaments parce qu'elles ne voient pas et ne
distinguent pas les différences de formes et de couleurs. La baisse de
l'acuité visuelle avec l'âge peut conduire à des
difficultés pour différencier des médicaments d'apparence
similaire.
Beaucoup de sujets âgés prendront mal leur
traitement, donc seront inobservants, parce qu'ils ne voient pas bien ce qu'ils
prennent. Les laboratoires pharmaceutiques utilisent souvent différentes
couleurs pour différents dosages afin d'éviter les erreurs. Cela
dit, les gammes de médicaments d'un même laboratoire ont de plus
en plus un conditionnement très semblable.
D'autre part, cet affaiblissement de la vue associé
à la baisse de l'acuité auditive entraîne un
problème de communication : le message verbal ou écrit
donné au malade peut devenir moins explicite. Cette lacune risque, elle
aussi, d'entraîner une diminution du taux d'observance.
1.2.2.2 Mémoire
Dans la plupart des cas, la mémoire se
détériore avec l'âge (en particulier la mémoire des
faits récents), et cela peut entraîner de façon
involontaire une mauvaise observance. Ce peut être à cause de
l'oubli d'une prise ou du doublement d'une prise (la personne ne se souvient
plus si elle a avalé son médicament).
Cette altération de la mémoire s'associe
à une diminution des capacités d'apprentissage ce qui produit un
impact négatif sur la compréhension des informations
reçues. Il est donc essentiel que les renseignements destinés aux
personnes âgées soient adaptés. Les informations doivent
être simples, concises et fréquemment reprises en cours de
traitement.
De plus, les médicaments agissant sur le système
nerveux central, et plus particulièrement les benzodiazépines,
altèrent considérablement les capacités cognitives des
sujets âgés. Ces derniers, plus vulnérables aux effets des
médicaments, voient leurs capacités de concentration et de
mémorisation lourdement affectées.
Ces troubles peuvent aller jusqu'à la démence ce
qui peut rendre impossible la gestion de la médication par la personne
concernée. Ces détériorations associées aux
pathologies font que les personnes âgées ne peuvent plus rester
seules chez elles. Il s'agit alors d'un contexte social difficile où les
familles sont éloignées, les amis décédés,
les personnes regroupées dans des logements pour retraités, la
solitude engendrant une grande souffrance morale. La consultation
médicale ou la visite au pharmacien constituent l'un des seuls contacts
sociaux réguliers de certaines personnes. Ces différentes
difficultés ne sont qu'un obstacle de plus à la bonne observance.
1.2.3. Les personnes
âgées et milieu hospitalier
L'hospitalisation est un facteur majeur de rupture dans la vie
de la personne âgée, et particulièrement dans son
traitement (Roberti, 1995). Etre malade hospitalisé réalise pour
tout un chacun une situation de déstabilisation, de régression et
de soumission. Cette situation va influencer le style relationnel qui
s'instaure entre le patient et les soignants, et avoir un impact sur tous les
aspects du soin ; de la compréhension des explications et des
consignes, à l'observance et vécu subjectif du soin. La
communication avec un patient hospitalisé ne peut donc se
dérouler convenablement qu'en tenant compte de ces différents
éléments.
1.3. ROLE DES ACTEURS DE
L'EDUCATION THERAPEUTIQUE
Tout au long de la prise en charge du malade s'établit
un processus de communication entre le professionnel de santé et le
patient. L'aptitude en terme de communication du professionnel de santé
est cruciale non seulement pour la satisfaction du patient mais aussi pour la
réussite des soins. Les aspects relationnels des soins sont maintenant
connus pour être un ingrédient aussi important que les
médicaments et les autres traitements prodigués aux patients.
Cette relation est vécue comme un engagement.
Les explications données par le médecin et le
pharmacien sur un traitement permettent au patient de mieux connaître ses
médicaments, de mieux comprendre leur utilisation et leurs indications
thérapeutiques, motivant ainsi une meilleure observance.
1.3.1 Le patient
Le patient ne peut pas modifier ses caractéristiques
sociales, physiques, cognitives, son état de santé, ou la taille
ou la couleur de ses comprimés. Par contre, il a le choix de
réclamer de l'information, de changer de médecins ou de
pharmaciens s'il n'est pas satisfait. Et surtout, il a le choix de vouloir
suivre son traitement ou non. Il faut qu'il ait envie d'adhérer aux
prescriptions de son médecin. Par conséquent, il faut que les
professionnels de santé l'entourent et lui donnent cette envie.
1.3.2. Le médecin
Tout traitement doit sa réussite aux efforts conjoints
du patient et du soignant. La relation médecin-malade constitue pour la
majorité des auteurs l'élément clé d'une bonne
observance. Une attitude positive du médecin améliore la
confiance dans le traitement, la motivation et le comportement du sujet. De
plus, une attitude compréhensive et attentive est favorable à une
bonne adhésion au traitement.
La confiance, les conditions d'accueil, de ponctualité,
la durée de la consultation, la qualité didactique du
médecin sont des facteurs décisifs sur la prise
régulière des médicaments.
La rédaction de l'ordonnance va être un moment
important de la consultation pour amener le patient à une bonne
observance. La prescription doit être lisible, claire, explicite et
adaptée au patient. Le nombre de médicaments et de prises, la
forme galénique ont un rôle à jouer. Le médecin peut
également adapter sa prescription selon le rythme de vie du patient. En
fonction des habitudes du patient, le médecin choisira le moment propice
de prise notamment pour des médicaments ayant des effets secondaires sur
l'estomac ou pouvant entraîner de la somnolence. Plus le médecin
prend le temps d'écouter et de connaître son patient, plus il
optimise les chances d'obtenir de lui une bonne adhérence et donc la
réussite du traitement.
Le commentaire de cette ordonnance est indispensable. La
communication avec le patient sur la médication l'aide non seulement
à comprendre comment prendre son traitement mais fournit
également la motivation nécessaire pour une correcte auto-
administration. Le commentaire permet de vérifier son niveau de
compréhension, de lui expliquer les éventuels changements. C'est
le moment idéal pour faire des recommandations orales sur le traitement
ou bien sur l'hygiène de vie (Harris et al., 2202)
1.3.3. Le pharmacien
Le pharmacien explique au patient pourquoi le
médicament est prescrit, ses bénéfices, ses effets
secondaires potentiels et l'importance de prendre le traitement correctement.
En général, le malade ne retient pas tout ce que dit le
médecin. Il peut alors retrouver ces informations auprès du
pharmacien et dans la notice des médicaments. Il faut quand même
qu'ils aient franchi l'étape de l `achat du médicament. Mais, le
contenu de ces notices est souvent complexe, confus et difficile à lire.
Il est donc du rôle du pharmacien de répondre à leurs
inquiétudes, de donner une information adaptée, claire, dans un
langage compréhensible de tous (Jacquemet et al ,2000 )
Pou cela le pharmacien ne doit pas se contenter de lire
rapidement l'ordonnance mais il doit s'assurer que toutes les instructions
utiles, mentionnées ou non sur l'ordonnance, ont été bien
comprises. C'est au moment où le pharmacien apporte les
médicaments sur son comptoir que le malade prend conscience de son
traitement qui, d'abstrait, devient concret. Le pharmacien doit le rassurer et
lui expliquer simplement.
Après avoir reçu les conseils du dispensateur,
le malade doit être capable de répondre aux questions suivantes :
- Qu'est-ce que le médicament X ? - Pourquoi est-il utilisé? -
Quand doit-il être utilisé ? - Comment doit-il être
utilisé ? - Pendant combien de temps doit-il être utilisé ?
Quelles précautions prendre avant son utilisation ?
Encourager le patient à s'exprimer car il sera
peut-être nécessaire d'apporter des informations
complémentaires (informer le patient sur la conduite à tenir en
cas d'oubli de traitement ou de vomissement par exemple).
1.4. CONTEXTE DU PRESENT
TRAVAIL
La littérature revue sur l'éducation
thérapeutique des patients en général et des personnes
âgées en particulier montre que cette activité
nécessite des efforts conjugués à tous les niveaux du
circuit du médicament. Le parcours de la littérature vient
d'élucider que cette situation s'inscrit dans le cadre d'un rapport
interindividuel entre un patient et un professionnel auquel il fait appel. Le
rapport qui s'instaure entre ces deux personnes est fondé sur une
communication impliquant que le professionnel mette, grâce
à ses compétences, le patient en situation de connaître
l'état de sa santé, de lui dire quels types de traitements sont
envisageables, quels résultats en sont attendus, quels risques et/ou
effets indésirables sont susceptibles de se produire. Motivé par
d'autres études faites à ce sujet et qui ont montré le
manque d'information de la part des pharmaciens (Joseph, 2006 ;
Nshimiyimana, 2003), nous avons eu le souci d'analyser la répercussion
sur la qualité de l'information du patient sur sont traitement
médicamenteux. Cette étude va servir d'indicateur pour
améliorer l'activité d'éducation thérapeutique des
patients en général et des personnes âgées en
particulier
CHAPITRE 2.
METHODOLOGIE
2.1 .TYPE D'ETUDE
Il s'agit d'une étude transversale prospective de
nature descriptive, son exécution a nécessité des
méthodes analytiques qualitatives et quantitatives.
2.2. SITE D'ETUDE
Cette étude a été réalisée
au sein des services de Médecine Interne et de Chirurgie du Centre
Hospitalier Universitaire de Butare (CHUB).Ces deux services ont
été choisis parce qu'ils accueillent un grand nombre de patients
à orientation gériatrique. En plus, le choix du CHUB me permet de
suivre les patients de jour à jour.
En fin, la pharmacie de cette hôpital possède un
guichet permettant d'accueillir les patients les uns après les autres,
pour un entretien personnalisé, en toute confidentialité. Le
conseil pharmaceutique est donné par les infirmier (e) s.
encadré(e) s par un pharmacien ayant reçu une formation
appropriée.
2.3. POPULATION ETUDIEE
L'étude a concerné l'ensemble des patients ages
de 60 ans et plus hospitalisés dans les services de Médecine
Interne et de Chirurgie.
2.4 CRITERE DE
PARTITION
2.4.1 Critère
d'inclusion
A été inclus dans cette étude :
- Tout patient âgé de 60 ans et plus
hospitalisé dans les services de Médecine Interne et Chirurgie
qui consente à répondre aux questions de ladite étude.
2.4.2 Critère
d'exclusion
Ont été exclus de l'étude :
- Tout patient âgé de 60 ans et plus
hospitalisé aux seins des services de Médecine Interne et de
Chirurgie ne pouvant pas répondre aux questions de l'enquête pour
des raisons linguistiques ;
- Tout patient âgé de 60 ans et plus recevant des
traitements lourds de réanimation, une chimiothérapie
anticancéreuse, les antituberculeux, les antiretroviraux ;
- Tout patient ne recevant pas les médicaments à
administration orale ;
- Tout patient qui n'accepte pas de répondre aux
questions pour des raisons personnelles ;
- Tous patient présentant des troubles psychiques
connus ou des troubles de la conscience.
2.5. TAILLE DE
L'ECHANTILLON
Nous avons procédé à un
échantillonnage à choix raisonné. Parmi les 75 patients
recrutés, cinq n'ont pas pu être étudiés car un
était soumis sous un traitement antiretroviral, deux suivaient un
traitement antituberculeux et les deux autres recevaient des
antidiabétiques en intramusculaire.
La taille de l'échantillon est fonction des patients admis
dans lesdits services pendant la période du 09 janvier 2007 jusqu'au
09juin2007 c'est-à-dire cinq mois d'étude. Cette période
d'étude a été choisie pour avoir un échantillon
représentatif.
2.6. OUTIL DE COLLECTE DES
DONNEES
La construction d'une fiche de collecte des données est
conçue sur base d'autres fiches qui ont été
utilisés dans les autres hôpitaux (Dhôte et al.,1997 ;
) et à l'aide d'une recherche bibliographique.
Elle comprend des questions réparties en cinq
catégories :
Ø Identification du patient ;
Ø Aspect pharmacothérapeutique ;
Ø Type d'informations reçues et
souhaitées par le patient ;
Ø Origine de l'information reçue par le
patient
Ø Attitudes de satisfaction des patients
vis-à-vis des services et des médicaments qui leurs sont
rendus.
2.7. PROCEDURE DE COLLECTE
DES DONNEES
Les patients inclus dans cette étude ont
été recrutés de façon chronologique au fur et
à mesure de leur admission. Un recueil de l'information par interview a
été réalisé en fin de l'hospitalisation, le plus
souvent la veille de la sortie. L'information sur la partie concernant les
médicaments a été fait par ligne de prescription
c'est-à-dire les médicaments pris un par un. On notait le nom de
chaque médicament et ce qu'en savaient les malades au cours de
l'interview ; puis on confronté ce qui a été
noté avec l'ordonnance du patient. Pour les questions en rapport avec
l'attitude du patient vis-à-vis des services et les médicaments
qui leurs sont offerts, chaque réponse donnée en faveur de la
bonne qualité de service rendu ou de satisfaction des médicaments
reçus est coté avec un score de deux ponts et celle en
défaveur a été coté sur un score de zéro
point.
2.8. PRODUITS ET VOIE
D'ADMINISTRATION CONCERNES
Tous les produits ont été concernés
à l'exception des antituberculeux, les anticancéreux, les
antiretroviraux. La voie d'administration orale a été choisie du
fait que la majorité des médicaments qui sont
rétrocédés aux patients concernent cette voie.
2.9 .TRAITEMENT ET ANALYSE
DES DONNEES
Le logiciel Epi data 3.1 et SPSS 11.5 ont été
exploités pour la saisie et l'analyse statistique des données.
Deux fichiers, l'un représentatif des 70 patients et l'autre des 145
médications prises par ces derniers ont été
créés.
Le test de chi carré a été utilisé
pour l'analyse de l'existence d'une influence des caractères
sociodémographiques et médicaux sur la connaissance du
traitement. Cette dernière est appréciée sur la
faculté pour le patient de préciser le nombre de prises
quotidienne par médicament
CHAPITRE 3. RESULTATS ET
DISCUSSION
3.0. CARACTERISTIQUES
SOCIODEMOGRAPHIQUES DES PATIENTS
Le tableau-1 montre la répartition des patients par
service et selon le sexe. Sur 70 patients, 39 étaient dans le service de
médecine interne et 31 dans le service de chirurgie.
Les hommes constituaient la majorité soit 65,7% dont
34,3% en chirurgie et 31,4% en médecine interne, contre 34,3% de femmes
dont 10% en chirurgie et 24,3% en médecine interne
Tableau- 1:Répartition
des patients selon les services d'admission et selon le sexe
|
Service
|
Fréquence totale
|
Pourcentage
|
|
|
Femme
|
Homme
|
Total
|
|
Médecine interne
|
39
|
24,3
|
31,4
|
55,7
|
|
Chirurgie
|
31
|
10,0
|
34,3
|
44,3
|
|
Total
|
70
|
34,3
|
65,7
|
100,0
|
La figure-1 montre la distribution des patients dans la
fourchette de 60 à 90 ans. Sur 70 patients interviewés,
l'âge moyen est de 71,23#177;7,84 ans. Les moins âgées
(60-70 ans) constituent la majorité de 47,1 %. La tranche d'âge de
70 à 80 ans suit avec un pourcentage de 35,7%. Les plus
âgées (>80 ans) représentent 8,6%.
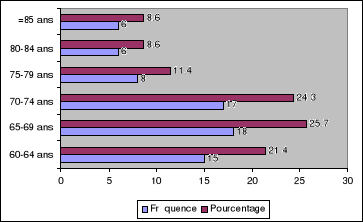
Figure- 1:Répartition
des patients selon l'âge
Le tableau-2 montre que la majorité des patients
interviewés (70%) étaient les mariés, suivis de veufs avec
27,1%.
Tableau-2:Répartition
des patients selon le statut matrimonial
|
Statut matrimonial
|
Fréquence
|
Pourcentage
|
|
Mariés
|
49
|
70,0
|
|
Veufs
|
19
|
27,1
|
|
Séparés
|
1
|
1,4
|
|
Célibataire
|
1
|
1,4
|
|
Total
|
70
|
100,0
|
Le tableau-3 montre les caractéristiques
socioprofessionnelles des patients interviewés.
Tableau- 3:Répartition
des patients selon le niveau socioprofessionnel
|
Lieu d'habitation
|
Fréquence
|
Pourcentage
|
|
Rural
|
64
|
91,4
|
|
Urbain
|
6
|
8,6
|
|
Total
|
70
|
100,0
|
|
Type d'habitation
|
Fréquence
|
Pourcentage
|
|
Domicile avec sa famille
|
58
|
82,9
|
|
Prison
|
6
|
8,6
|
|
Institution
|
3
|
4,3
|
|
Domicile seul
|
2
|
2,9
|
|
Domicile avec tierce personne
|
1
|
1,4
|
|
Total
|
70
|
100,0
|
|
Niveau d'étude
|
Fréquence
|
Pourcentage
|
|
Néant
|
38
|
54,3
|
|
Primaire
|
27
|
38,6
|
|
Secondaire
|
5
|
7,1
|
|
Total
|
70
|
100,0
|
|
Catégorie socioprofessionnelle
|
Fréquence
|
Pourcentage
|
|
Agriculteurs
|
57
|
81,4
|
|
Retraité
|
5
|
7,1
|
|
Employé
|
3
|
4,3
|
|
Ouvriers
|
3
|
4,3
|
|
Artisan/Commerçant
|
2
|
2,9
|
|
Total
|
70
|
100,0
|
La majorité des patients interviewés habitent en
milieu rural et représente un pourcentage de 91,4%. Ceux qui habitent en
milieu urbain représentent un pourcentage de 8,6%.
Ce tableau montre également que la majorité des
patients interviewés vivent avec leur famille et représente
82,9%.Il s'en suit les prisonniers qui représentent 8,6%.La
troisième position est occupée par ceux qui habitent en
institution (maison de retraite) soit 4,3%.En fin, ceux qui vivent en domicile
seul ou avec tierce personne représentent respectivement un pourcentage
de 2,9% et 1,4%.
Les résultats de ce tableau montrent que la
majorité des patients interviewés sont sans études et
représentent un pourcentage de 54,3%.Puis, ceux qui ont
fréquenté l'école primaire représentent un
pourcentage de 38,6%.En fin ,7.1% des patients interviewés ont
fréquenté l'école secondaire
Enfin, les résultats de ce tableau nous montrent que la
majorité des patients interviewés sont des agriculteurs, avec un
pourcentage de 81,4%. Les retraités suivent avec un pourcentage de
7,1%.Les employés et les ouvriers représentent pour chaque
catégorie 4,3%.En dernier lieu la catégorie des artisans/
commerçant représente un pourcentage de 2,9%.
3.1. ETAT PHYSIQUE ET
PROFIL PATHOLOGIQUE DES PATIENTS
Les résultats du tableau-4 montrent que 78,6% des
patients présentaient des troubles de vision et/ou d'audition, dont
48,6% avec de troubles visuels et 30,0% avec des troubles auditifs.
Tableau- 4:Répartition
patients selon l'altération auditive et /ou visuelle
|
Invalidité
|
Etat
|
Fréquence
|
Pourcentage
|
|
Troubles visuels
|
Absent
|
36
|
51,4
|
|
Présent
|
34
|
48,6
|
|
Troubles auditifs
|
Absent
|
49
|
70,0
|
|
Présent
|
21
|
30,0
|
Les résultats du tableau-5 montrent la gamme des
pathologies recensées.
Tableau-5:Pathologies
recensées en Médecine interne et Chirurgie
|
SERVICE DE MEDECINE INTERNE
|
SERVICE DE CHIRURGIE
|
|
TYPE DE PATHOLOGIE
|
N
|
TYPE DE PATHOLOGIE
|
N
|
|
Pneumopathie
|
10
|
Fracture
|
11
|
|
Néphropathie/insuffisance rénale
|
9
|
Néphropathie/insuffisance rénale
|
2
|
|
Hypertension /insuffisance cardiaque
|
8
|
Hypertension /insuffisance cardiaque
|
1
|
|
Ulcère gastrique / epigastralgie
|
7
|
Ulcère gastrique / epigastralgie
|
2
|
|
Diabète
|
6
|
Adénome prostatique
|
5
|
|
Cirrhose hépatique/ hépatocarcinome
|
4
|
Plaie ulcéreuse
|
5
|
|
Asthme
|
3
|
Gangrène
|
2
|
|
Ascite
|
1
|
Plaie infectieuse
|
2
|
|
Hypoglycémie
|
1
|
Adénite inguinale
|
1
|
|
Paludisme grave
|
1
|
Arthrose
|
1
|
|
Rhinite
|
1
|
Epilepsie
|
1
|
|
|
Hernie inguinale
|
1
|
|
|
Hydrocèle
|
1
|
|
|
Thrombose veineuse
|
1
|
Les maladies du système génito-urinaire occupent
le premier rang (17 cas) à savoir la néphropathie/insuffisance
rénale (11 cas), l'adénome de la prostate (5 cas) et
l'hydrocèle (1 cas). Puis, suivent celles du système respiratoire
avec 14 cas regroupant la pneumopathie (10 cas), l'asthme (3 cas) et la rhinite
(1 cas). La troisième catégorie regroupe les maladies du
système gastro-intestinal avec 10 cas rassemblant l'ulcère
gastrique/epigastralgie (9 cas) et l'ascite (1 cas). Au cinquième rang,
on remarque les troubles cardiovasculaires dont l'hypertension et insuffisance
cardiaque chez 9 patients et un cas de thrombose veineuse. Les maladies des os
occupent la quatrième position, comprenant 11 cas de fracture et 1 cas
d'arthrose ont été trouvés dans le service de chirurgie.
D'autres avec des fréquences moins élevées sont le
diabète, plaie ulcéreuse, cirrhose
hépatique/hépatocarcinome, la gangrène, les plaies
infectieuses, l'adénite inguinale, l'arthrose, l'épilepsie,
l'hernie inguinale, l'hypoglycémie et le paludisme grave.
3.2. TYPE D'ORDONNANCE ET NOMBRE DE MEDICAMENTS
PRESCRITS
Les résultats du tableau-6 montrent que 75.7% des
patients interviewés avaient les ordonnances dont les médicaments
sont nouveaux pour eux, tandis que 24.3% avaient renouvelé leurs
ordonnances. En moyenne 2.07#177;1.231 médicaments étaient
prescrits par patient. Environ 40% des patients recevaient une
monothérapie et 60% recevaient une poly thérapie allant de 2
à 7 médicaments.
Tableau-6:Répartition
des patients selon le type et le contenu de l'ordonnance
|
Etat de l'ordonnance
|
Fréquence
|
Pourcentage
|
|
Une 1ère ordonnance
|
53
|
75,7
|
|
Un renouvellement
|
17
|
24,3
|
|
Total
|
70
|
100,0
|
|
Nombre de médicaments
|
Fréquence
|
Pourcentage
|
|
1
|
28
|
40,0
|
|
2
|
22
|
31,4
|
|
3
|
13
|
18,6
|
|
4
|
3
|
4,3
|
|
5
|
3
|
4,3
|
|
7
|
1
|
1,4
|
|
Total
|
70
|
100,0
|
3.3. PRATIQUES DE
L'EDUCATION PHARMACEUTIQUE DES PATIENTS
3.3.1. Origine de l'information
et modalité de communication
Le Tableau-7 montre que 55,7% des patients interviewés
ont reçu une information sur leur médicament auprès du
dispensateur et 44,3% des patients ont reçu une information
auprès du médecin.
Tableau- 7: Distribution des
patients selon l'origine de l'information
|
Origine
|
Fréquence
|
Pourcentage
|
|
Médecin
|
31
|
44,3
|
|
Dispensateur
|
39
|
55,7
|
|
Total
|
70
|
100
|
|
Moyen de transmission de l'information
|
Fréquence
|
Pourcentage
|
|
Oral
|
66
|
94.3
|
|
Support écrit
|
1
|
1.4
|
|
Oral et écrit
|
3
|
4.3
|
|
Total
|
70
|
100
|
Comme ce tableau le montre, la majorité des patients
interviewés soit 94,3% a reçu oralement l'information sur leur
traitement médicamenteux. Tandis que, 1,4% soit un patient a eu une
information écrite. Enfin, d'autres moins nombreux soient 4,3% affirment
avoir reçu leur information par les supports écrits et oraux.
3.3.2. Nature et étendue
du conseil pharmaceutique donné aux patients
Comme le montre le tableau-8, les informations sur les
interactions médicamenteuses, les effets secondaires, les
modalités de prise par rapport aux aliments, le motif de prescription et
les noms des médicaments sont donnés chez moins de 10% des
patients interviewés. Tandis que 100% des patients interviewés
affirment avoir reçu les informations sur la dose de prise et sur
l'horaire de prise de médicaments. Les autres informations moins
élevés par rapport aux précédentes sont celles qui
concernent la durée de traitement, la dose totale, indications de
conservation et conseils diététiques (respectivement 21,4% ;
21,4% ; 18,6% et 11,4%). Ceci montre que les informations données
aux patients sur leurs traitements médicamenteux sont limitées
sur la dose et sur l'horaire de prise du médicament.
Tableau- 8:Distribution des
patients selon le type d'information reçue
|
Type d'information
|
Reçues
|
|
Oui
|
Non
|
|
Fréquence
|
Pourcentage
|
Fréquence
|
Pourcentage
|
|
Dose par prise
|
70
|
100,0%
|
0
|
0,0%
|
|
Horaire de prise
|
70
|
100,0%
|
0
|
0,0%
|
|
Durée de traitement
|
15
|
21,4%
|
55
|
78,6%
|
|
Dose totale
|
15
|
21,4%
|
55
|
78,6%
|
|
Indication sur la conservation
|
13
|
18,6%
|
57
|
81,4%
|
|
Conseil diététique
|
8
|
11,4%
|
62
|
88,6%
|
|
Motif de prescription
|
6
|
8,6%
|
64
|
94,3%
|
|
Nom du médicament
|
4
|
5,7%
|
66
|
94,3%
|
|
Interaction médicamenteuse
|
1
|
1,4%
|
69
|
98,6%
|
|
Effets secondaires
|
1
|
1,4%
|
69
|
98,6%
|
|
Effet de repas
|
0
|
0,0%
|
70
|
100,0%
|
3.3.3. Connaissance de
l'information pharmaceutique par classe thérapeutique
Le Tableau-9 montre que les médicaments se
répartissaient dans les classes thérapeutiques suivants:
Antibiotique et Antiparasitaire, Antalgique et antipyrétique/ AINS,
Cardio-vasculaire, Gastro-entérologie, Système respiratoire,
Antiallergique/anti-anaphylactique, Vitamine et sels minéraux,
Hématologie, Neuropsychiatrie, avec 41, 39, 33, 9, 7, 6, 6, 2 et 2
prescriptions respectivement.
On constate dans l'ensemble que, le nom du médicament
et le motif de prescription, les conseils diététiques, les
indications de conservations, les effets secondaires et les interactions
médicamenteuses sont moins connus quelque soit la classe
thérapeutique des médicaments.
Tableau-9:Connaissance des
informations par classe pharmacothérapeutique
|
CLASSE PHARMACO-THETAPEUTIQUE
|
Total par classe
|
Dose par prise
|
Horaire
de prise
|
Durée de prise
|
Dose
totale
|
Effet
Repas
|
Conseil
Diététique
|
|
Antibiotique/
Antiparasitaire
|
41
|
37
|
40
|
7
|
7
|
25
|
1
|
|
Antalgique/
antipyrétique/AINS
|
39
|
33
|
34
|
4
|
4
|
27
|
1
|
|
Cardiovasculaire
|
33
|
28
|
28
|
4
|
3
|
22
|
1
|
|
Gastro-entérologie
|
9
|
6
|
7
|
3
|
2
|
7
|
0
|
|
Système respiratoire
|
7
|
7
|
7
|
0
|
0
|
7
|
1
|
|
Antiallergique et
Antianaphylactique
|
6
|
4
|
6
|
2
|
2
|
1
|
0
|
|
Vitamine et
sels minéraux
|
6
|
5
|
5
|
2
|
1
|
3
|
0
|
|
Hématologie
|
2
|
0
|
0
|
0
|
0
|
1
|
0
|
|
Neuropsychiatrique
|
2
|
2
|
2
|
0
|
1
|
2
|
0
|
|
TOTAL
|
145
|
122
|
129
|
22
|
20
|
95
|
4
|
|
100,0%
|
84,1%
|
89,0%
|
15,2%
|
13,8%
|
65,5%
|
2,8%
|
3.3.4. Facteurs
influençant la qualité de l'information pharmaceutique
donnée
Pour vérifier s'il y a une influence que les facteurs
médicaux exercent sur la connaissance du traitement, nous avons fait
recours au test statistique d'indépendance en appliquant la loi de
Chi-carrée avec un niveau d'incertitude de 5%. La différence est
significative quant la valeur de p est inférieure à 0.05 ;
avec p qui est la probabilité de dépassement ou seuil critique de
décision.
Les résultats du tableau-10 montrent que la
connaissance du traitement est indépendante de la présence ou
l'absence des troubles visuels et auditifs et de l'état de l'ordonnance,
avec (p=0.05). Par contre la différente est significative en fonction
des services d'admission. Les patients du service de chirurgie qui connaissent
leurs traitements parfaitement sont plus nombreux que ceux du service de
médecine interne. Nous avons retrouvé aussi, une tendance
significative dans le sens d'une moins bonne connaissance de traitement
médicamenteux lorsque le nombre de médicaments augmentait
(p=0,003)
Tableau- 10:Influence des
facteurs cliniques sur la connaissance du traitement
|
Facteur
|
Classe
|
Connaissance du traitement
|
Total
|
Valeur de p
|
|
Parfaite
|
Partielle
|
Nulle
|
|
Service
|
Médecine interne
|
25
|
35,7%
|
13
|
18,6%
|
1
|
1,4%
|
39
|
55,7%
|
0,024
Différence
significative
|
|
Chirurgie
|
28
|
40,0%
|
2
|
2,9%
|
1
|
1,4%
|
31
|
44,3%
|
|
Troubles
Auditifs
|
Absent
|
38
|
54,3%
|
11
|
15,7%
|
0
|
0,0%
|
49
|
70,0%
|
0,090
Différence
Non significative
|
|
Présent
|
15
|
21,4%
|
4
|
5,7%
|
2
|
2,9%
|
21
|
30,0%
|
|
Troubles visuels
|
absent
|
29
|
41,4%
|
6
|
8,6%
|
1
|
1,4%
|
36
|
51,4%
|
0,602
Différence non
Significative
|
|
présent
|
24
|
34,3%
|
9
|
12,9%
|
1
|
1,4%
|
34
|
48,6%
|
|
Circonstance de visite
|
une première ordonnance
|
40
|
57,1%
|
11
|
15,7%
|
2
|
2,9%
|
53
|
75,7%
|
0,708
Différence non significative
|
|
un renouvellement
|
13
|
18,6%
|
4
|
5,7%
|
0
|
0,0%
|
17
|
24,3%
|
|
Nombre de
médicaments pris par voie orale
|
1
|
25
|
35,7%
|
1
|
1,4%
|
2
|
2,9%
|
28
|
40,0%
|
0,003
Différence
significative
|
|
2
|
18
|
25,7%
|
4
|
5,7%
|
0
|
0,0%
|
22
|
31,4%
|
|
3
|
9
|
12,9%
|
4
|
5,7%
|
0
|
0,0%
|
13
|
18,6%
|
|
4
|
0
|
0,0%
|
3
|
4,3%
|
0
|
0,0%
|
3
|
4,3%
|
|
5
|
1
|
1,4%
|
2
|
2,9%
|
0
|
0,0%
|
3
|
4,3%
|
|
7
|
0
|
0,0%
|
1
|
1,4%
|
0
|
0,0%
|
1
|
1,4%
|
|
TOTAL
|
53
|
75,7%
|
15
|
21,4%
|
2
|
2,9%
|
70
|
100,0%
|
|
3.4. OPINION ET ATTITUDE
DES PATIENTS SUR L'INFORMATION RECUE
L'usage rationnel dépend de la connaissance, des
attitudes et des pratiques des personnels de santé mais aussi des
consommateurs. Les trois tableaux suivants représentent la satisfaction
du patient face aux services et médicaments reçus, leur attitude
à demander les informations et les stratégies prises en cas
d'oublie d'information.
Le Tableau-11 montre que le niveau de satisfaction des
patients interviewés est très bon. On constate que la
satisfaction des médicaments prescrits atteint un score de 8,39
#177;2,463.Tandis que la satisfaction de la relation entre le patient et
professionnel soignant atteint un score de 9,89#177;0,578.
Tableau- 11:Niveau de
satisfaction des personnes âgées vis-à-vis de soins
reçus
|
Variables
|
N
|
Min
|
Max
|
Moyenne
|
Ecart-type
|
|
Satisfaction des médicaments
(score 0-10)
|
70
|
0
|
10
|
8,39
|
2,463
|
|
Relation avec équipe soignante (score 6-10)
|
70
|
6
|
10
|
9,89
|
0,578
|
Le Tableau-12 montre que 68,6% des patients interrogés
sur quoi faire en quant d'oubli d'information reçue,
préfèrent s'adresser au médecin, tandis que 17,1%
préfèrent s'adresser au pharmacien. Neuf patients qui
représentent 12,9% ont opté la prise de leurs médicaments
selon la gravité de la maladie .En fin, un patient soit 1.4%
préfèrent se taire
Tableau- 12: Attitude du
patient en cas d'oubli d'information
|
Position prise par les patients
|
Fréquence
|
Pourcentage
|
|
je m'adresse au pharmacien
|
12
|
17,1
|
|
je m'adresse au médecin
|
48
|
68,6
|
|
je me tais
|
1
|
1,4
|
|
je prends le médicament selon la gravité de la
maladie
|
9
|
12,9
|
|
Total
|
70
|
100,0
|
Le Tableau-13, montre que peu de patients (22.9%) demandent
les informations et les conseils sur les médicaments qui leurs sont
prescrits. Tandis que, 77.1% des patients affirment ne pas avoir demandé
les informations sur leurs médicaments.
Tableau- 13:Disposition des
patients à s'informer sur la médication reçue
|
Demander l'information
|
Fréquence
|
Pourcentage
|
|
Oui
|
16
|
22,9
|
|
Non
|
54
|
77,1
|
|
Total
|
70
|
100
|
.
3.5. DISCUSSION GENERALE
DES RESULTATS OBTENUS
3.5.1. Caractéristiques
sociodémographiques des patients interviewés
Nous nous sommes proposés d'évaluer le niveau de
l'information que les personnes âgées hospitalisées ont sur
de leur traitement. Nous avons mené une étude prospective sous
forme d'une interview active avec les patients. Ceux-ci n'étaient
pas tirés au sort mais inclus par ordre d'admission dans le service de
chirurgie et de médecine interne pendant la période de notre
recherche. Soixante dix patients ont été inclus dans
l'étude.
L'âge moyen est de 71,23#177;7,84 ans et l'intervalle
varie de 60 à 90 ans. Les hommes sont plus nombreux dans les deux
services concernés par notre étude et représentent 65,7%
contre 34,3%. La prédominance masculine n'est pas en rapport avec la
vraie sex-ratio car au Rwanda les statistiques indiquent qu'il y a plus de
femmes que d'hommes ; elle peut être une simple indication d'une
plus grande fragilité des hommes par rapport aux femmes à cet
échelon de la pyramide d'âge. Le nombre dominant d'agriculteurs et
des illettrés dans l'échantillon d'étude reflète
les caractéristiques socioprofessionnelles réelles de la
population rwandaise actuelle.
3.5.2. Profil pathologique des
personnes âgées
Les personnes âgées souffrent de pathologies
liées à l'altération physiologique. Ces pathologies sont
pour la plupart d'entre elles chroniques. La pluralité de ces
pathologies explique aisément l'importance d'une nécessité
de suivi et d'accompagnement de cette catégorie spéciale de
patients. Dans la population étudiée au CHUB, nous avons
noté la forte prévalence des affections broncho-pulmonaires et de
l'appareil génito-urinaire, signes d'une grande
vulnérabilité bactérienne et d'une diminution de la
capacité épuratoire bien connus à cet âge.
3.5.3. Nombre de
médicaments prescrits en gériatrie au CHUB
Les ordonnances prescrites aux patients interviewés
contenaient en moyenne 2.07#177;1.2 médicaments ; allant de un
à sept médicaments par personne. Ceci montre qu'il n'y a pas
d'abus de prescriptions multiples chez ces personnes. Aussi, les classes
pharmacologiques des médicaments prescrits concordent avec les
prévalences pathologiques observées. En effet, les
médicaments anti-infectieux dominent la prescription, puis les
antalgiques /antipyrétiques /AINS et les médicaments du
système cardiovasculaire. Ces derniers sont considérés
comme les plus à risques.
3.5.4. Type d'informations
reçues par les patients
Des recommandations spécifiques visant à attirer
l'attention des personnes âgées sont nécessaires pour
minimiser les risques. En effet le médecin, le pharmacien et d'autres
professionnels ont un rôle à jouer en mettant à disposition
une information fiable et claire, aidant le patient à participer
activement aux traitements.
Cependant, dans notre étude, les informations
données aux patients sur leurs traitements médicamenteux sont
pratiquement limitées sur la dose et l'horaire de prise. Les mêmes
constatations ont été relevées dans d'autres études
faites dans divers centres hospitaliers du Rwanda sur des populations non
sélectives (Mukaziyane, 2007 ; Ndayisaba, 2003 ; Ntigurirwa,
2004). Ces études ont en fait montré aussi l'absence
d'information sur les effets secondaires des médicaments et interactions
médicamenteuses. Ailleurs, Amgad et al. 2005 ont constaté dans
leur étude que les informations sur le nom et le motif de prescription
restent très pauvres. Le bon usage du médicament exige au patient
qui en est entièrement responsable, de connaître les principes de
prise de médicament afin de mieux les respecter ce qui permet
d'éviter des erreurs de prise. Cependant en comparant l'étendue
de l'information reçue à celle recommandée, on
dénote une insuffisance d'information et par conséquent un
mauvais état de communication patient -prescripteur ou dispensateur. Le
principal bénéficiaire qu'est le patient se trouve
dépourvu d'un service de qualité du médecin ou pharmacien
lorsque ses médicaments lui sont prescrit et délivrés. Les
facteurs mis en causes sont : le nombre élevé de consultants
par jour et par conséquent le temps court de consultation et de
délivrance des médicaments (Mukazayire, 2007) ; manque de
législation statuant sur le droit du patient à
l'information ; manque d'intérêt de demander d'information de
la part des patients.
3.5.5. Origine de l'information
et modalité de communication
Nos résultats montrent que le dispensateur (pharmacien,
infirmier autorisé) est l'acteur le plus impliqué dans
l'éducation du patient sur son traitement médicamenteux
gériatrique au CHB. Ceci paraît le contraire de ce qui a
été trouvé ailleurs (O'Connell et al., 1992 ;
Dhôte et al, 1997) où l'information provenait plus souvent du
prescripteur plutôt que du dispensateur. En effet, tous les pharmaciens
en activité ont appris qu'ils ont l'obligation professionnelle de
s'assurer que les services qu'ils fournissent à chaque patient sont
d'une qualité adéquate y compris les informations qui
accompagnent le malade dans son traitement.
Concernant les moyens utilisés pour véhiculer
ces informations, il a été constaté que la communication
est à plus de 90% donnée oralement. La primauté de
l'information orale adaptable à chaque individu est certes
indéniable (ANAES, 2000). Cependant, l'information directe orale a ses
limites puisque plusieurs études ont montré que la moitié
des informations était oubliée dès la sortie de la
consultation (Falvo et al. 1988). Il est donc souhaitable de remettre aux
patients un document écrit, pour lui permettre de s'y reporter et/ou en
discuter avec toute personne de son choix. Toutefois, le médecin ou le
pharmacien doit s'assurer de la bonne compréhension des informations
délivrées.
De nombreuses études ont proposé comme moyen
d'amélioration de l'observance thérapeutique chez les personnes
âgées la mise en place d'outils de communication en direction des
patients expliquant les renseignements et autres éléments dont
ils ont besoin pour faire correctement usage des médicaments. Par
conséquent, si les patients ne savent pas lire comme c'est le cas dans
notre étude, le dispensateur doit essayer les pictogrammes (OMS,
1997 ; Quick et al., 1997).
3.5.6. Connaissance des
patients de leurs traitements médicamenteux
A la sortie de l'hôpital, la connaissance du traitement
reçu a été appréciée au regard de la
faculté du patient de préciser pour chaque médicament la
dose par prise et les horaires de prises, les seules informations que tous les
patients avaient reçues. L'étude a montré que les patients
n'ont pas une connaissance suffisante pour les accompagner à
adhérer aux traitements.
La faiblesse globale de l'information des patients sortant
d'hospitalisation a été illustrée dans d'autres
études (Holloway et al. 1996 ; Mac Cormark et al. 1997). Dans
l'étude d'Holloway et al. 1996, réalisée en sortie
d'hospitalisation sur de petits effectifs, 75 % des patients connaissaient le
nombre de prises quotidiennes d'au moins un de leurs médicaments, tandis
que 30 % en connaissaient les modalités et horaires de prise et 55 % au
moins un effet secondaire. Selon une étude faite à New York
(Municipal teaching Hospital), le nom des médicaments était connu
par 27,9% des patients tandis que leur indication était connue par 37,2%
des patients interviewés. Ces valeurs sont loin supérieures aux
nôtres.
Selon INRUD/OMS, plus de 100% de patients servis, doivent
connaître au moins le nom du médicament et la posologie de tous
les produits qui lui sont donnés. S'il a
été prouvé à maintes reprises que l'information des
patients sur les modalités de leurs traitements n'est pas toujours une
condition suffisante pour obtenir une bonne adhésion et une bonne
observance (Falvo et al. 1988), elle apparaît néanmoins comme une
condition sine qua non pour réduire les erreurs et les effets
indésirables. Une bonne connaissance des médicaments par le sujet
âgé comme l'écrit Legrain est un facteur de bonne
observance. Savoir à quoi sert le médicament qu'il prend, quels
sont les risques s'il s'arrête, s'il existe des interactions avec
l'alcool, l'alimentation ou d'autres médicaments, dans quelles
situations la tolérance du médicament peut être
modifiée est un facteur déterminant(Bauer et al.,2001)
3.5.7. Facteurs
déterminants de la connaissance médicamenteuse des patients
En évaluant l'influence des facteurs
sociodémographiques et cliniques, les données de la
littérature concernant l'influence éventuelle du lieu de
naissance, de résidence, du niveau d'études ou de la profession
sont contradictoires. L'étude de Bayada et al. ne montre aucun
résultat significatif. Si l'influence de ces facteurs existe, elle est
très probablement marginale (Bauer et al.,2001). Il faut souligner que
l'enquête de Fanello S. et al. a montré que
l'institutionnalisation était un facteur important de dégradation
des connaissances, indépendamment de l'état cognitif et de
l'âge. Ces auteurs imputent ce résultat au mode de dispensation
des médicaments qui sont administrés 3 fois par jour, plus
souvent n'encourageant pas l'effort de mémorisation (Fanello et
al.,2000)
Seul le nombre de médicament semble avoir une influence
significative sur la connaissance du traitement. L'un des déterminants
de la mauvaise observance thérapeutique chez les personnes
âgées cité par tous les auteurs est le grand nombre de
médicaments prescrits. Cette polymédication pose des questions de
mémorisation mais aussi des difficultés pratiques de mise en
oeuvre. Ceci a été trouvé dans d'autres études
(Jeandel et al. 1991 ; Germain et al. 1982). Aux États-Unis
d'Amérique, une étude a montré que la compliance passe de
75% lorsqu'un seul produit est prescrit à 40% pour 4 produits ou plus
(Germain et al. ,1982).
3.5.8. Attitudes des patients
vis-à-vis de l'éducation pharmaceutique
Le niveau de satisfaction des personnes âgées
interviewées au CHUB est très bon. Un résultat semblable a
été trouvé dans une étude faite par Spiers et al.
(2004) auprès de 375 personnes âgées. Bien que le niveau de
satisfaction soit excellent, de nombreuses études ont montré que
la satisfaction générale des patients n'était pas
nécessairement corrélée au contenu des explications et
informations reçues au cours de la visite (Falvo et al. 1988). Dans
l'étude de Wartman la connaissance et la compréhension du
traitement étaient même corrélées
négativement à la satisfaction des patients (Wartman et al.,
1983). Ceci peut être expliqué par le caractère naïf
des patients âgés.
Quant à l'attitude des patients à demander les
informations, deux études ayant traité la même question ont
trouvé les résultats similaires aux nôtres (Ndyisaba,
2003 ; Ntigurirwa, 2004). Ainsi, le souhait d être informé
contraste avec la faible demande d'information observée auprès
des patients. Cette attitude pourrait s'expliquer par le fait que :
Ø La non connaissance de leur droit empêche les
patients de poser des questions ;
Ø La soumission totale du patient qui reconnaît
la compétence du pharmacien ou médecin et le considérant
comme seul juge. Ainsi, ceci a été démontré dans
une étude auprès des patients d'une consultation
hospitalière où ils ont optent de jouer un rôle passif lors
de la partage de décision médicale (Ntigurirwa, 2003 ;
Ntigurirwa, 2004) ;
Ø Les faibles connaissances biomédicales des
patients ne leur permettent pas de savoir les questions à poser et dans
quelles circonstances ;
Ø Les éventuelles mauvaises réactions des
soignants face à un patient exprimant le souhait d'être
informé empêcheraient celui -ci de poser des questions à
l'avenir ;
Ø La peur d'être ridiculisé, la
différence du statut social et la langue ;
Ø Le non encouragement de la part des dispensateurs de
répéter les conseils importants.
CONCLUSION ET
RECOMMANDATIONS
Notre étude avait pour objectif global d'évaluer le
niveau de l'information des personnes âgées quant aux
caractéristiques et aux risques de leur traitement médicamenteux.
Il ressort dans des résultats obtenus les conclusions et recommandations
suivantes :
Conclusions :
La majorité des personnes âgées
interviewées souffraient des pathologies chroniques, d'où elles
nécessitent des activités éducatives sur l'usage rationnel
de leurs médicaments, afin d'améliorer l'observance.
Nous notons dans cette étude qu'il se dégage une
faible demande d'information de la part du patient. Le malade devrait
dépasser un stade passif, pour devenir un patient qui, peu à peu
se libérant d'un certain paternalisme. Il devient de plus en plus un
consommateur et sa place va devenir celle d'un citoyen usager acteur, qui va
devoir faire acte de responsabilité et d'autonomie.
La majorité des patients interviewés n'ont pas
reçu d'informations pharmacothérapeutiques suffisantes. Les
seules informations jugées importantes par les dispensateurs sont la
dose par prise et l'horaire de prise de médicaments. Par
conséquent, tous les patients ont souhaité recevoir l'information
sur le traitement médicamenteux suivi. Les grandes facettes proviennent
le plus souvent au fait que la dispensation est faite par les personnels non
habilités (les infirmiers).
Le manque d'informations données aux patients a eu des
répercussions sur la connaissance du traitement suivie. Ce dernier est
jugé insuffisant, ce qui met en cause l'adhérence du patient
à son traitement.
La connaissance du traitement est corrélée
négativement dans le sens d'une moins bonne connaissance lorsque le
nombre de médicament augmentait. Ainsi, dans le but d'améliorer
l'observance le prescripteur devrait limiter le nombre de médicament
à deux et, de préférence de couleur différente
pour faciliter la distinction.
Bien que le souhait de recevoir plus d'informations soit
majoritaire de la part des patients, il contraste avec la demande des
éclaircissements. A cet effet, il faut encourager le patient à
s'exprimer car il sera peut-être nécessaire d'apporter des
informations complémentaires.
Les patients sont globalement satisfaits de médicaments
et les services qu'ils reçoivent, avec un niveau de satisfaction qui
n'est pas corrélé avec la quantité d'information
effectivement reçue.
La majorité des patients ont reçu leur
information oralement, d'où la nécessite d'information
écrite .Comme un grand nombreux des patients ne sait pas lire, il faut
chercher des moyens facilitant la communication de l'information utile
notamment les pictogrammes.
L'origine de l'information provient plus souvent du
dispensateur que du médecin traitant. Néanmoins, ces derniers
sont plus consultés en cas d'oublie d'information. Dans ce sens, le
pharmacien devrait jouer un rôle clé, au
côté du médecin, pour donner progressivement à la
prescription médicale une allure afin de consolider l'adhésion du
malade à son traitement, dans le dessein qu'il devienne acteur
lui-même au quotidien.
Recommandations :
Au terme de la présente étude et en
considérant l'importance des implications de l'insuffisance de
l'information que détiennent les personnes âgées sur leur
médicaments, la prise de conscience de tous les intervenants dans
l'éducation thérapeutique de ces derniers est d'une grande
nécessite. Un effort supplémentaire d'information doit être
fait par le personnel hospitalier, surtout envers les personnes
âgées, pour obtenir une meilleure observance.
Un appel particulier aux pharmaciens d'être conscient de
leur responsabilité et leur rôle dans l'assurance qualité
de l'usage rationnel du médicament est d'une importance capitale et
exige une implication sans réserve.
La présente étude n'ayant pas touché tous
les angles, d'autres études pourraient compléter utilement ces
résultats, par exemple sur la perception du risque médicamenteux
par les patients ou l'évaluation de leurs connaissances réelles.
L'élaboration d'une loi portant sur les droits du
patient à l'information dans les textes juridiques rwandais.
Mettre en place dans les hôpitaux un service
gériatrique, étant donné la particularité des
problèmes que rencontrent les personnes âgées.
Augmenter le nombre de pharmacien dans les services pour
éviter le manque d'information utile dû au nombre
élevé de consultant par jour.
Un effort particulier est nécessaire à deux
niveaux : l'information sur les effets indésirables, la dose totale, la
durée du traitement, les interactions médicamenteuses, le nom du
médicament et son motif de prescription, les modalités de prise
et les conditions de conservation d'une part. L'amélioration globale de
l'information en sortie d'hospitalisation d'autre part. Un effort doit
être fourni en ce sens, avec des modalités restant à
déterminer.
REFERENCES
1. ABDELKADER, H. et CARINNE, B. (2004). Mieux conseiller et
dispenser les médicaments. Une méthode de formation.
Réseau Médicaments & Développement (ReMeD),
Mars (28):9-11
2. American Society of Hospital Pharmacists. ASHP guidelines
on pharmacist-conducted patient education and counselling. Am J Health-Syst
Pharm 1997 ; 54 : 431-4.
3. American Society of Consultant Pharmacists. ASCP
guidelines for pharmacist counseling of geriatric patients.
4. JEANDEL,C.,BARRAT,V.,PIERSON,H.,PREISS,M.A.,MANCIAUX,M.A
PENIN,F.,CUNY, G. (1991).L'observance médicamenteuse et ses facteurs
chez le sujets âgé. Enquête portant sur 300 patients
hospitalisés. Revue de
Gériatrie (16) :319-24
5.
QUICK,J.D.,RANKIN,J.R.,LAING,R.O.,O'CONNOR,R.W.,HOGERZEIL,H.V.,DUKES,M.N.G.,GARNETT,A.(1997).
Encouraging appropriate drug use by the public and patients. Managing drug
supply, 2nd ed.Kumarian:496-512
6. CHARTERS, M.A., and SUE BROWN, I. (1985). Pursuit of
consumer education for prescription drug .The journal of consumers
affairs 19(2):342-57
7. Rapport de l'Académie nationale de Pharmacie
(2005). Personnes âgées et médicaments.
8. GUIGNARD, E., SCHNEIDER, M.P., FAVRAT, B., PECOUD, A.,
BUGNON, O. (2004). Erreurs médicamenteuses en ambulatoire :
problématique, prévention autour de l'ordonnance et
amélioration de l'information aux patients. Revue
Médicale Suisse No -499.
9. HARRIS, M., BAYER, A and TADD, W. (2002). Addressing the
information needs of older patients. Reviews in Clinical gerontological
(12):5-11
10. DORNAN, M and WYNNE, H. (1998). Drug compliance in elderly
patients: can it be improved? Reviews in Clinical Gerontology. (8)
:183-188
11. DEHNAM, M.J and BARNETT, N.L. (1998).Drug therapy and old
person. Role of the pharmacist. Drug safety 19(4) :243-250.
12. OMS (2003).L'observance des traitements prescrits pour les
maladies chroniques pose problème dans le monde entier.
13. DECCACHE,A.,
MISCHLICH,D.,
FOURNIER,C.(2000). Les pratiques en éducation
du patient dans les établissements de santé français en
1999.
14. GRAHAME-SMITH, D.G and ARONSON, J.K (1992).Drug therapy in
young and old people. Oxford textbook of clinical pharmacology and drug
therapy, 2nd .Oxford University press: 137-146.
15. PATRIS-VANDESTEENE, S., MACREZ, A.,. QUENON, J.L., SOURY,
F RUFAT, P., FARINOTTI, R., REGNIER, B. (2002). Information des
patients:évaluation de leur connaissance après prescription des
médicaments dans un CHU Parisien. Journal de Pharmacie
Clinique, 21(2) :115-21.
16.
DHÔTE,R.,CONORT,O.,HAZEBROUCK,G.,CHRISTOFOROV,B.(1997).
Les patients hospitalisés connaissent-ils leurs
traitements ? Journal de Pharmacie Clinique, 16(2) .
17.
FALVO ,D.,
TIPPY,
P. (1983). Communicating information to patients. Patient
satisfaction and adherence as associated with resident skill.
J Fam
Pract., 26(6):643-7.
18. FANELLO, S., DUTARTRE, N., JOUSSET, N., DELBOS, V.,
GIRAULT, C. (2000).Les personnes âgées et leur
médicaments : Niveau de connaissance et influence du séjour
hospitalier. La Revue de Geriatie, 25(3) :161-167.Disponible
sur : http : cat.inst.fr consulté le 20/07/2007.
19. LRORCA, G. (2006). L'accord mutuel librement consenti dans
la décision médicale. Médecine,
2(7) :330-3.
20. BAUER, C., TESSIER, S (2001).Observance
thérapeutique chez les personnes âgées.
19. OMS (2002).Comment élaborer une politique
pharmaceutique nationale, 2ème ed.
21. LEBOUBE, G., PRINGENT, A. (2003).Document de
synthèse du groupe de travail sur l'éducation
thérapeutique du patient : Cadre général et
recommandations régionales.
22. JUSTE, M. (2003).Le pharmacien clinicien, entre le
liberté individuelle et l'intérêt collectif .Mémoire
inédit. Marseille.
23. ALFIDJA-CISSE, A ET LEVRAT, F. (2003).Guide pharmaceutique
PSF-CI : Comprendre les bonnes pratiques pharmaceutiques .Disponible
sur :http :www.psfci.org .consulté le 20/01/2007
24. ANAES (200) .Information des patients. Recommandations
destinées aux médecins.
25. WARTMAN,S.A.,MORLOCK.L.L.,MALITZ,F.E.,PALM,E.A.(1983).
Patient understanding and satisfaction as predictors of
compliance. Med Care,21:886-91.
26. NSHIMIYIMANA, R.(2003).Evaluation
prospective de la qualité de l'information pharmaceutique sur les
antipaludiques dérivés d'artémisinine ches les pharmaciens
dispensateurs de médicaments au Rwanda.Mémoire
inédit.Butare : Université Nationale du Rwanda.
26. SEKAMANA, P. (2005).Analyse du profil de prescription et
de consommation des médicaments chez les personnes âgées
dans les centre de santé du district sanitaire de Muhima. Mémoire
inédit. Butare : Université nationale du Rwanda.
27. MUKAZIYANE, J. (2007).Evaluation de la bonne pratique de
dispensation des médicaments en milieu hospitalier. Cas de
l'hôpital de district de Kabutare. Mémoire inédit.
Huye : Université Nationale du Rwanda.
28. O'CONNELL, M.B, JOHNSON, J.F. (1992).Evaluation of
medication knowledge in elderly patients. Ann Pharmacoth.,
26:919-21.
29. NTIGURIRWA, P. (2004). Attentes patientes en
matière de l'information et partage de décision au CHUK. Cas des
services de spécialité. Mémoire inédit.
Butare : Université Nationale du Rwanda.
30. ROBERTI, M. (1995).Approche novatrice de
l'éducation des patients diabétiques à domicile et en
groupe .Diabetes Education Study Group (DESG),6(3) :38
31. NDAYISABA, J.F. (2003).Attentes des patients
hospitalisés en matière de l'information et partage de
décision au CHUK .Mémoire inédit .Butare :
Université Nationale du Rwanda.
32. ELIOPOULOS, C. (1993). Gerontological Nursing.
Philadelphia :J.B. Lippincortt company :337
33. SHRANK,H.W and AVON,J.(2007).Educating patients about
their medication :the potential and limitation of written drug information.
Health affaires ,26(3):
34. SHABBIR, M.H. ALIBHAI, MD,. HAN,R and
NAGLIE,G.(1999).Medication education of acutely hospitalized old patient.J
Gen Int Med ,14(10):610-616
35. AMGDAD, N.M.,AKARYUS,M.D.,ELIA.A.F.,RIEDMAN.M.D.(2005).
Patient's understanding of their treatment plans and diagnosis
at disharge. Mayo clinic Proceedings, 80(8):991-994
37. JACQUEMENT,S et CERTAIN,A
(2000).Education thérapeutique du patient :rôles du
pharmacien. Bulletin de l'ordre ,367 :269-275.
38. OMS (1997).Bien prescrire les
médicaments.
39. Mc CORMACK, P.M., LAWLOR, R., DONEGAN.
(1997). Knowledge in young and elderly patients.
40.GERMAIN,P.S.,KLEIN,L.E,Mc PHEE,S
J.(1982).Knowledge and compliance with drug regimens in the elderly. J Am
Geriatr.Soc, 30:568-71
41. SPIERS,M.V.,KUTZIK,D.M.,LAMAR,M.(2004).Types
of misunderstanding among community -dwelling elderly people.Am J Health-Syst
Pharm,61(4):373-380.
ANNEXES
| 


