JUSTIFICATION
JUSTIFICATION DE L'ETUDE
L'étude faite par Munyutu, en 2010 à
l'HGOPY, recherchait les aspects épidémiologiques et cliniques
des accouchements prématurés. L'objectif qui n'était que
de décrire les accouchements avant terme sur le plan
épidémiologique et clinique, nous relevons que les facteurs de
risque n'ont pas été abordés. Dans cette étude,
l'incidence des accouchements prématurés était de 10,4%
(16).
Devant la fréquence élevée de
naissances prématurées dans les pays en voie de
développement, soit 12,5% selon l'OMS en 2005 (4) et
à l'HGOPY (16) et, qu'aucune étude sur les
facteurs de risque de la prématurité n'a été faite
depuis plus de 10 ans dans cet hôpital, nous voulons déterminer
l'incidence de la prématurité et les facteurs qui induisent les
naissances avant terme ainsi que leur devenir hospitalier. Cette étude
nous permettrait d'évaluer les risques de prématurité et
de mettre en oeuvre des stratégies afin de contribuer à la
diminution du taux de mortalité néonatale qui en est la
première conséquence.
HYPOTHESE DE TRAVAIL
HYPOTHESE DE TRAVAIL
Les facteurs de risque maternels et/ou foetaux
conduisent aux naissances prématurées.
QUESTION DE RECHERCHE
QUESTION DE RECHERCHE
Quels sont les facteurs de risque de
prématurité retrouvés chez les nouveau-nés ayant
séjourné à l'HGOPY et leur devenir hospitalier ?
OBJECTIFS
OBJECTIF GENERAL
Evaluer les facteurs de risque des naissances
prématurées chez les nouveau-nés de l'HGOPY et leur
devenir hospitalier.
OBJECTIFS SPECIFIQUES
§ Déterminer l'incidence de nouveau-nés
prématurés hospitalisés à l'unité de
néonatologie de l'HGOPY
§ Evaluer les facteurs de risque maternels
associés à cette prématurité.
§ Evaluer les facteurs de risque foetaux associés
à la prématurité.
§ Déterminer le devenir hospitalier des
nouveau-nés prématurés admis à l'unité de
néonatologie de l'HGOPY et les facteurs qui influencent ce devenir.
REVUE DE LA LITTERATURE
I. RAPPELS DES CONNAISSANCES
1. DEFINITION DES TERMES
D'après l'OMS, une naissance est
prématurée lorsqu'elle survient avant 37 SA
révolue (moins de 259 jours), définie par le premier jour des
dernières règles (1,17). La
prématurité se subdivise en trois (03) dont :
« Extremely preterm » (<28SA), « Very
pretrem » (28-<32SA), « Moderate to late
preterm » (32-<37SA). En France, tout nouveau-né de plus de
22SA ou de plus de 500g, né vivant et viable doit être
déclaré comme un être à part entière. Selon
la classification française (18, 19, 20), on
distingue :
ï La petite prématurité :
s'étend du début de la 33ème à la fin de
la 36ème SA
ï La grande prématurité : va du
début de la 28ème à la fin de la
32ème SA
ï La très grande prématurité :
concerne les enfants nés au cours des 26ème et
27ème SA
ï L'extrême prématurité : est
définie par une naissance survenant avant la 26ème SA
(22-26SA).
-Le faible poids de
naissance est un poids de naissance inférieur à
2500g quelque soit l'âge gestationnel. On distingue le très faible
poids de naissance inférieur à 1500g et le poids de naissance
extrêmement petit inférieur à
1000g(1,21).
-Le retard de croissance
intra-utérin(RCIU) est un ralentissement de la croissance
aboutissant à un poids inférieur au 10ème
percentile pour l'âge gestationnel. Il peut être harmonieux
(atteinte identique du poids, de la taille et du périmètre
crânien) ou disharmonieux (atteinte prédominante ou exclusive du
poids). (4,22).
2. ASPECT CLINIQUE (19, 20, 23, 24,
25)
Le prématuré, au fur et à mesure
qu'il grandit, prend l'apparence du nouveau-né à terme. Il est
recouvert de vernix caseosa. Sa peau est fine et érythrosique, parfois
rouge vif. Elle est douce et de consistance gélatineuse. Les
réserves de graisses sous-cutanées sont faibles. Il existe
parfois un oedème au niveau des extrémités. Le lanugo
(duvet), plus ou moins important, recouvre ses épaules et son dos.
L'absence de relief et la mollesse du pavillon de l'oreille, de même que
l'absence de striation plantaire, la petite taille des mamelons et l'aspect des
organes génitaux externes sont des critères importants de
prématurité. Le prématuré a un tonus qui est
fonction de son âge gestationnel, sachant que le prématuré
de moins de 32SA a des mouvements spontanés en slaves (tableau
I).
v Les critères chronologiques
- La date des dernières règles de la parturiente
est un élément essentiel,
mais les causes d'erreur sont nombreuses : métrorragies
simulant des règles en début de grossesse, cycles
irréguliers, retour de couches, fécondation intervenue au cours
du cycle suivant les règles de privation d'une contraception
oestro-progestative.
- L'échographie précoce précise la date
de début de la grossesse à 3-5 jours près entre 7-8
SA et à 12 SA (par mesure de la longueur crânio-caudale
de l'embryon, corrélée au diamètre bipariétal
à partir de 10 SA, date à laquelle : longueur
crânio-caudale = 30 mm et BIP = 10 mm), et à 7-10 jours
près entre la 12 et 19 SA (par mesure du diamètre
bipariétal et de la longueur du fémur) ; cette datation
échographique est plus aléatoire après 20 SA.
Tableau I: Dubowitz/Ballard Exam for Gestational
Age
|
Sign
|
-1
|
0
|
1
|
2
|
3
|
4
|
5
|
|
Skin
|
Sticky, friable, transparent
|
Gelatinous red, translucent
|
Smooth pink, visible veins
|
Superficial peeling and/or rash, few veins
|
Cracking, pale areas, rare veins
|
Parchment, deep cracking, no vessels
|
Leathery, cracked, wrinkled
|
|
Lanugo
|
None
|
Sparse
|
Abundant
|
Thinning
|
Bald areas
|
Mostly bald
|
|
|
Plantar Creases
|
Heel-toe
40-50 mm :-1 <40 mm : -2
|
Heel-toe >50 mm, no creases
|
Faint red marks
|
Anterior transverse crease only
|
Creases over anterior 2/3
|
Creases over entire sole
|
|
|
Breast
|
Imperceptible
|
Barely perceptible
|
Flat areola, no bud
|
Stippled areola, 1-2 mm bud
|
Raised areola, 3-4 mm bud
|
Full areola, 5-10 mm bud
|
|
|
Eye & Ear
|
Lids fused, loosely = -1, tightly = -2
|
Lids open, pinna flat, stays folded
|
Slightly curved pinna, soft with slow recoil
|
Well-curved pinna, soft but ready recoil
|
Formed and firm, with instant recoil
|
Thick cartilage, ear stiff
|
|
|
Genitals male
|
Scrotum flat, smooth
|
Scrotum empty, faint rugae
|
Testes in upper cannal, rare rugae
|
Testes descending, few rugae
|
Testes down, good rugae
|
Testes pendulous, deep rugae
|
|
|
Genitals female
|
Clitoris prominent, labia flat
|
Prominent clitoris, small labia minora
|
Prominent clitoris, enlarging minora
|
Majora and minora equally prominent
|
Majora large, minora small
|
Majora cover clitoris and minora
|
|
|
score
|
-10
|
-5
|
0
|
5
|
10
|
15
|
20
|
25
|
30
|
35
|
40
|
45
|
50
|
|
AG
|
20
|
22
|
24
|
26
|
28
|
30
|
32
|
34
|
36
|
38
|
40
|
42
|
44
|
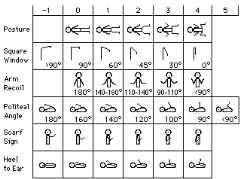
Source: Ballard JL, Khoury JC, Wedig K et al.
New Ballard score, expanded to include extremely premature infants. J Pediatr
1991;119:417-23.
v Critère de maturation morphologique
Ces critères ont une meilleure
sensibilité que l'examen neurologique, mais ont une
reproductibilité modérée. Ils sont tirés de
l'inspection clinique du nouveau né et s'intéressent au
développement des plis plantaires, de la chevelure, du lanugo, de la
position des testicules ou de l'écartement des grandes lèvres, de
la consistance du cartilage de l'oreille, de l'aspect et la consistance de la
peau, de l'aspect du mamelon et la taille de l'aréole, de la
présence ou non d'un oedème et de la longueur des ongles. Ces
critères ne sont pas affectés par l'hypotrophie ni les
pathologies habituelles du prématuré (tableau
II).
v Critère de maturation
neurologique
L'examen neurologique permet de quantifier le terme
avec une assez bonne précision. Il évalue la maturation
cérébrale sur différents critères : le tonus
passif, les mouvements spontanés, les reflexes archaïques et les
reflexes oculaires. Cependant, cet examen neurologique n'est que peu
contributif dès qu'il existe une pathologie interférant avec
l'examen lui-même ou bien une atteinte neurologique (tableau
III).
Tableau II : Critères morphologiques de
maturation, selon Valérie Farr
|
Âge gestationnel
|
Avant 36 semaines
|
37-38 semaines
|
39-40 semaines
|
41-42 semaines
|
|
Vernix
|
Épais et diffus
|
Diffus
|
Moins abondant
|
Absent
|
|
Aspect cutané
|
Peau transparente avec nombreuses veinules sur l'abdomen
|
Rose, veines moins apparentes et plus grosses
|
Rose pâle et réseau veineux non visible
|
|
Lanugo
|
Disparition progressive
|
Fin, limité aux épaules
|
Absent
|
Absent
|
|
Consistance de la peau
|
Fine
|
Douce, de + en + épaisse
|
|
Desquamation
|
|
Striation plantaire
|
1 ou 2 plis au 1/3 antérieur
|
Plis plus nombreux sur les 2/3 antérieurs
|
Nombreux plis
|
sur toute la plante
|
|
Cheveux
|
Laineux, cornes frontales non dégagées
|
Intermédiaires
|
Soyeux, cornes
|
frontales dégagées
|
|
Pavillon de l'oreille
|
Pliable, cartilage absent
|
Pliable, cartilage présent
|
Raide, cartilage
|
bien palpable
|
|
Diamètre mamelonnaire
|
2 mm
|
4 mm
|
= 7 mm
|
|
Fille
Organes génitaux
externes
Garçon
|
Grandes lèvres très distantes, clitoris saillant
|
Grandes lèvres recouvrant presque les petites
lèvres
|
Petites lèvres et clitoris recouverts
|
|
Testicules en position haute à la sortie du canal
inguinal, scrotum peu plissé
|
Intermédiaires
|
Testicules au fond
scrotum plissé
des bourses,
|
Source: Farr V, Kerridge DF, Mitchell RG. The
value of some external characteristics in the assessment of gestational age of
birth. Develop Med Child Neurol 1966;8:657.
Tableau III : critères neurologiques de
maturation, selon Claudine Amiel-Tison
|
28 weeks
|
30 weeks
|
32 weeks
|
34 weeks
|
36 weeks
|
38 weeks
|
40 weeks
|
|
Sucking reflex
|
Weak and not really synchronized with deglutition
|
Stronger and synchronized with deglutition
|
Perfect --------> -------------> -->
|
|
Rooting
Reflex
|
Long latency period, response is slow and imperfect
|
Complete and more rapid
Hand to mouth attraction established
|
Brisk
Complete ---------> -------------> -->
Durable
|
|
Grasp reflex
|
Finger grasp is good and reaction spreads up whole upper limb but
not strong enough to lift up infant from bed
|
Stronger
|
Stronger
|
Reaction of upper limb is strong enough to lift up infant from
bed
|
|
Moro reflex
|
Weak, obtained just once and not elicited every time
|
Complete reflex ------> --------------->
---->
|
|
Crossed extension
|
Flexion and extension in a random pattern, purposeless reaction
|
Extension but not adduction
|
Still incomplete
|
Good response with:
1. extension,
2. adduction,
3. fanning of the toes
|
|
Automatic walking
|
----
|
----
|
Begin tip- toeing with good support on sole and a righting
reaction of legs for a few seconds
|
Pretty good
Very fast
Tip- toeing
|
-A premature who has reached 40 weeks walks in a toe- heel or
tip-toes.
-A full-term new born of 40 weeks walks in a heel-toe progression
on whole sole of foot.
|
Source: Amiel-Tison C. Neurological evaluation
of the maturity of newborn infants. Arch Dis Child 1968;43:89-92.
3 CAUSES ET FACTEURS DE RISQUE DES NOUVEAU-NES
PREMATURES (19, 20, 23, 24, 25).
a. Causes
Les causes de la prématurité sont
multifactorielles selon qu'elle est spontanée ou induite.
Concernant la prématurité spontanée, les
causes peuvent être :
· Maternelles : infections
génito-urinaires (streptocoque B, Escherichia coli), ou
généralisées (grippe, rubéole, toxoplasmose,
listériose), pathologie maternelle (diabète, HTA, insuffisance
rénale), malformations utérines, béances
cervico-isthmiques, la prise de tabac ou d'alcool.
· Foetales : grossesse multiple, hydramnios, les
anomalies génétiques (aberrations chromosomiques, malformation),
les embryofoetopathies (toxoplasmose, rubéole), rupture
prématurée des membranes, et les atteintes placentaires à
type de placenta prævia.
· Dans certains cas, les causes peuvent être
idiopathiques et représentent 20 à 30%, voire 40% des cas
(23, 26).
Concernant la prématurité induite,
l'interruption de la grossesse avant le terme est une décision
médicale : l'HTA maternelle et la toxémie gravidique, le
RCIU, le diabète, les allo immunisations rhésus, la souffrance
foetale aigue, les hémorragies du troisième trimestre :
placenta prævia hémorragique, placenta abruptio
(18,26).
b. Facteurs de risque (18, 26)
Sans être des causes à proprement parler,
ces facteurs sont importants à prendre en compte en terme de
prévention. On identifie plusieurs dont :
· Primiparité
· Multiparité
· Age inférieur à 18 ans ou
supérieur à 35 ans
· Tabagisme, alcoolisme, toxicomanie
· Antécédents de prématurité
et/ou de fausse couche tardive
· Mauvaises conditions socio économiques tels que
la fatigue liée au travail, les déplacements quotidiens, position
debout prolongée, dénutrition relative, stress ou surmenage.
· Un mauvais suivi de la grossesse, avec un nombre de
CPN<4.
4. COMPLICATIONS (27,28)
Elles sont pour l'essentiel liées à
l'immaturité des grands systèmes de l'enfant né
prématurément, quelle que soit la cause de la naissance
prématurée. Elles se répartissent selon l'évolution
dans le temps ; c'est ainsi que nous aurons les complications à
court et à long terme.
4.1 Complications à court terme chez l'enfant
prématuré.
Les prématurés représentent 1/3
de décès aux USA, avec approximativement 45% de paralysie
cérébrale, 35% d'affection oculaire, 25% de troubles
cognitifs.
Les complications de la prématurité sont
impliquées dans le fort taux de mortalité et de morbidité
infantiles chez les enfants pré termes comparés aux
nouveau-nés à terme. Le risque de complication augmente avec
l'augmentation de l'immaturité (plus l'enfant est immature, plus le
risque de complication est grand).
Dans un rapport du «National Institute of Child
Health and Human Development (NICHD) Neonatal Research Network», il est
ressorti les complications suivantes et leur fréquence :
détresse respiratoire (93%), rétinopathie (59%), PCA (46%),
dysplasie broncho-pulmonaire (42%), sepsis (36%), ECUN (11%), hémorragie
intra ventriculaire (7-9%), leucomalacie péri ventriculaire (3%).
Concernant les complications, les enfants sont plus
à risque de développer les complications à cour terme
résultant de leur immaturité anatomique ou fonctionnelle durant
la période néonatale.
ü Hypothermie
La perte rapide de chaleur est due à leur
surface corporelle relativement large et l'inaptitude à produire assez
de chaleur. La chaleur est perdue par conduction, convection, radiation et
évaporation.
L'hypothermie peut contribuer à des
désordres métaboliques tels que l'hypoglycémie ou
l'acidose. Chez les prématurés extrêmes (<26SA),
l'hypothermie est associée à l'augmentation de la
mortalité et, chez les survivants à une insuffisance pulmonaire.
Ils sont à haut risque d'hypothermie immédiatement, après
la naissance, dans la salle d'accouchement.
ü Anomalies respiratoires
· Syndrome de détresse respiratoire (SDR)
Est causé par le déficit
en surfactant. L'incidence et la sévérité du SDR augmente
lorsque l'âge gestationnel diminue.
· Dysplasie broncho-pulmonaire
Connu aussi sous le nom de ` maladie chronique du poumon', est
une complication tardive respiratoire qui est rencontré le plus souvent
chez les TFPN. Il se définit par rapport au taux d'O2.
· Apnée
Survient chez 25% des prématurés. Les
apnées se définissent comme des pauses respiratoires de plus de
20 secondes ou plus courtes associées à une cyanose, une
pâleur brusque, une hypotonie ou une bradycardie. Il peut s'agir
d'apnées syndromatiques en rapport avec une autre
pathologie (anémie, ischémie cérébrale,
infection,...) ou bien d'apnées idiopathiques dues à une
immaturité neurologique.
Les enfants doivent avoir un monitoring continu des
fréquences cardiaque et respiratoire dès la naissance; de
même que l'O2 afin d'éviter une hypoxie.
ü Anomalies cardiovasculaires
· La persistance du canal artériel (PCA)
Elle est commune chez les prématurés, dans 30%
chez les TFPN. La PCA envoit le sang de la gauche vers la droite,
résultant de l'augmentation du débit à travers la
circulation pulmonaire et la diminution de la perfusion dans la circulation
systémique. La conséquence physiologique dépend de la
taille du shunt et la réponse du coeur et des poumons au shunt.
Cliniquement, on a L'apnée, la détresse respiratoire, la
défaillance cardiaque ou insuffisance cardiaque.
· La pression artérielle (PA)
Une pression basse est commune chez les
nouveau-nés, même sans signe évident de choc, et
spécialement chez les extrêmes FPN. Il ressort que les
nouveau-nés avec une PA basse sans choc ont un mauvais pronostic.
Certaines interventions sont utilisées pour
augmenter la PA, spécialement chez les extrêmes FPN à cause
de sa morbidité significative (hémorragie intra ventriculaire et
mortalité).
La diminution de la PA peut être
expliquée par une asphyxie périnatale, une PCA
hémodynamiquement significative, infection, hypoxie, immaturité
des récepteurs des systèmes régulant la PA et
l'insuffisance adrénaline.
Afin d'augmenter la PA basse, plusieurs options sont
utilisées : remplissage (cristalloïdes, colloïdes),
traitement ionotrope à base de dopamine initialement. Si la dopamine est
inefficace, on y ajoute de l'épinéphrine à la dopamine.
ü Hémorragie intra
ventriculaire
Elle est due à la fragilité de
l'endothélium vasculaire cérébral, aux troubles de
l'hémostase, à l'hypothermie, à l'hypoxie ou à
l'hypercapnie. Elle expose aux risques de convulsion, d'hydrocéphalie,
ou encore d'infirmité motrice cérébrale. Elle survient
habituellement dans la matrice germinale fragile et augmente de
fréquence quand le poids de naissance diminue. Son incidence est de 12%
et 15% chez les TFPN.
Par ailleurs, on a également sur le plan
neurologique la leucomalacie péri ventriculaire qui réalise une
ischémie multifocale du cerveau profond due à des modifications
du débit sanguin cérébral, soit anténatales soit
postnatales induites par un collapsus, une hypoxie prolongée, une
hypercapnie, une persistance du canal artériel.
ü Anomalies du glucose
Des désordres du métabolisme du glucose,
il peut résulter l'hyperglycémie ou l'hypoglycémie.
L'hypoglycémie existe chez 6 à 10% des prématurés
alors qu'elle ne touche que 0.3% des nouveau-nés en
général. Elle est due à un excès de dépenses
(thermorégulation et respiration), à de trop faibles
réserves et l'immaturité de la néoglucogenèse.
ü Entérocolite ulcéro
nécrosante(ECUN)
Elle est de 2-10% chez les TFPN. Elle est
associée à une forte mortalité; les survivants ont un
risque accru de retard de croissance et désordres neurologiques. Chez
les prématurés avec ECUN, 10% ont des difficultés gastro
intestinales à long terme avec perte de selles persistante et mouvements
péristaltiques très fréquents.
ü Infections
Elles sont communes chez les prématurés,
surtout les infections tardives (i.e. survenant après 3 jours de vie).
Les germes en cause sont les organismes Gram(+) dans 70% des cas, staphylocoque
coagulase(-) dans 48%. Ceux développant une infection tardive sont plus
à risque de mourir que ceux non infectés, et les survivants font
un long séjour hospitalier. Les autres complications associées
à un haut risque d'infection sont l'intubation prolongée,
dysplasie broncho pulmonaire, les injections répétées, la
PCA et l'ECUN.
Le sepsis néonatal est fortement impliqué dans
le devenir neurologique et les troubles de croissance.
ü Rétinopathie
C'est le développement d'un désordre
vasculaire prolifératif qui survient dans les rétines pas assez
vascularisées des prématurés. L'incidence et la
sévérité augmentent lorsque l'âge gestationnel ou le
poids de naissance diminue. Il apparait le plus souvent à 34SA post
menstruelle mais on peut le voir plus tôt 30-32SA. La rétinopathie
avance irrégulièrement jusqu'à 40-45SA et se résout
spontanément dans la majorité des cas. Par contre, ceux dont la
rétinopathie n'est pas traitée ont un risque accru de faible
vision selon le pronostic oculaire.
4.2 Complications à long terme chez le
prématuré
Chez les pré termes survivants, il y a un
fort taux de troubles du développement neurologique et de
problèmes de santé chronique.
ü Troubles du développement
neurologique
Comparés aux nouveau-nés à
terme, les prématurés ayant survécu développent des
perturbations sur le plan neurologique. Le risque diminue avec la croissance de
l'âge gestationnel
· Atteinte des capacités cognitives
· Déficits moteurs atteignant les petits et gros
motoneurones à délai moyen, paralysie cérébrale.
· Troubles sensoriels à type de pertes auditive et
visuelle
· Problèmes psychologique et comportementaux.
ü Complications chroniques
Les prématurés, particulièrement
ceux d'extrêmes petits poids de naissance, ont plus de risque de
conditions médicales chroniques comparés aux enfants nés
à terme. Les extrêmes petits poids de naissance sont plus sujets
à l'asthme, troubles cognitifs, et limitation des fonctions au niveau de
l'éducation et requièrent des services spéciaux.
Les enfants nés prématurément font
plus de maladie récurrente nécessitant plusieurs
réadmissions hospitalières, en comparaison aux nouveau-nés
à terme.
Les causes les plus communes de ré hospitalisation sont
les infections (spécialement au virus syncitial, problème
respiratoire dont l'asthme, problème de nutrition et complications
chirurgicaux). D'autres troubles chroniques chez les prématurés
survivants incluent les dysplasies broncho pulmonaires, le reflux gastro
oesophagien (RGO), le syndrome de la mort subite du nourrisson, les troubles
auditifs et visuels.
Les enfants prématurés sont plus
exposés au retard de croissance comparés aux nouveau-nés
à terme
Le trouble de croissance chez les extrêmes petits poids
de naissance persiste dans l'âge scolaire.
ü Atteinte de la fonction pulmonaire
Les prématurés sont à risque
d'avoir des problèmes pulmonaires qui peuvent résulter de la
capacité réduite des exercices, ou l'augmentation des
symptômes respiratoires, retrouvés dans certaines études en
Grande Bretagne, en Irlande, ou aux USA.
ü Effets sur la santé à l'âge
adulte
· Résistance à
l'insuline : les adultes aux ATCDS de prématurité
ont plus tendance à développer une insulino résistance et
une augmentation de la pression artérielle.
· HTA et atteintes vasculaires :
les adultes nés prématurément ont une tension
artérielle élevée.
Il y aurait une hypothèse selon laquelle les
FPN auraient un rôle dans le développement de l'HTA essentielle
chez les adultes.
· Reproduction : la
prématurité a été associée à une
diminution de la reproduction à l'âge adulte, comme l'a
montrée une étude faite en Norvège. Le taux de
reproduction était bas chez les adultes nés avec un AG
très bas.
ü Problèmes de santé à long
terme et besoins éducationnels
Comme nous l'avions dit précédemment,
les prématurés ayant survécu sont à risque de
développer des pathologies chroniques et des complications au niveau du
développement neurologique, qui parfois nécessitent des soins de
santé additionnels et des services d'éducation. Vu que le nombre
de prématurés survivants augmente et atteignent l'âge
scolaire, il est impératif que leurs besoins sanitaires et
éducationnels soient identifiés, et les ressources pourvues
à cet effet. Ceci est spécialement vrai pour les enfants qui
étaient nés avec un extrême FPN et qui ont plus de risque
de faible pronostic sur leur santé.
ü Coût social
Si la prématurité peut être
évitée, cela aurait un grand impact sur le plan financier dans le
monde entier.
En conclusion, les complications chez les
prématurés jouent un rôle dans le taux élevé
de mortalité et de morbidité chez les prématurés.
Les risques de complication augmentent avec l'immaturité. Par
conséquent, les enfants, extrêmement prématurés
(<25SA), ont le plus fort taux de mortalité (50%) et s'ils survivent,
ont un plus grand risque de morbidité à long terme.
5. PRONOSTIC (23)
Les prématurés sont classés en
deux catégories:
ï ceux nés à plus de 32SA qualifiés
de prématurés moyens dont le pronostic vital est
généralement bon
ï ceux nés à moins de 32SA, grands
prématurés pour lesquels le taux de mortalité est
très élevé.
Tableau IV : Données
générales chez les < 32 SA et/ou < 1500 g
|
Type de séquelles
|
TOTAL
(%)
|
Séquelles majeures
(%)
|
Séquelles mineures
(%)
|
|
Pschycomotrices
Visuelles
Auditives
Langage
Respiratoires
|
45
28
6
10
27
|
17
2
2
20
1
|
28
26
4
20
26
|
Source: Larroque B, Ancel P-Y, Marret S.
Neurodevelopmental disabilities and special care of 5-year-old children born
before 33 weeks of gestation (the EPIPAGE study): a longitudinal cohort study.
Lancet 2008;371:813-20.
II. EPIDEMIOLOGIE DE LA PREMATURITE
Selon l'OMS, on compte 9,6% de naissances en
pré terme, avec approximativement 85% concentrés en Afrique et en
Asie (4).
Tableau V: Preterm birth rates, number of preterm births
United Nations geographical region/sub region. (2005)
|
Region/ sub region
|
# of preterm births
|
% of preterm births
|
|
No. in 1000s
|
%
|
|
World total
|
12 870
|
9.6
|
|
More developed countries
|
1 014
|
7.5
|
|
Less developed countries
|
7 685
|
8.8
|
|
Least developed countries
|
4 171
|
12.5
|
|
Africa
|
4 047
|
11.9
|
|
Asia
|
6 907
|
9.1
|
|
Europe
|
466
|
6.2
|
|
LA and the Caribbean
|
933
|
8.1
|
|
North America
|
480
|
10.6
|
Source: Beck S, Wojdyla D, Say L,
Betran AP, Merialdi M, Requejo JH, et al (2010). The worldwide incidence of
preterm birth: a systemic review of maternal mortality and morbidity. Bull WHO
Organ; 88:31-8(4).
Les taux de prématurité les plus
élevés sont rencontrés en Afrique et en Amérique du
Nord, soit 11,9% et 10,6% respectivement. En Europe, le taux est de
6,2% ; Ces résultats rejoignent l'étude de Lawn et al
(29) en définissant le taux de
prématurité élevé dans les Pays en voie de
développement et les Pays sous-développés.
La prématurité constitue l'une des
premières causes de mortalité néonatale; 30% selon l'OMS
en 2008 (7) et, 27% selon Lawn et al (8).
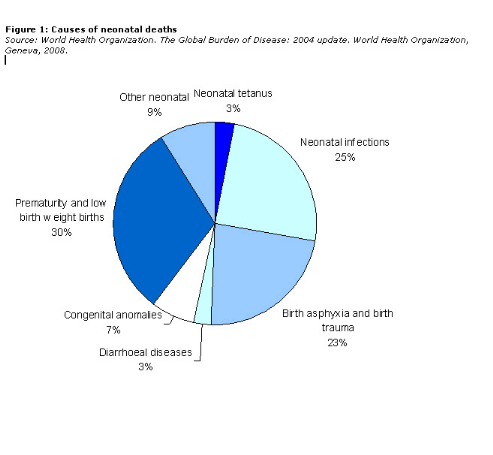
Figure 1: causes of neonatal deaths. The Global
Burden of Disease: 2004 update. World Health Organization, Geneva,
2008. Source:www.who.int/whosis/indicator/compendium/2008
(7).
1. DANS LES PAYS DEVELOPPES
Allen et al (30) ont
évalué la mortalité et la morbidité à 6 mois
d'enfants prématurés nés entre 22 et 25 semaines de
gestation, de 1988 à 1991en Angleterre. Il ressort que 39% survivent
jusqu'à l'âge de 6 mois. La survie augmente parallèlement
à l'augmentation de l'âge gestationnel. Aucun ne survit à
22 semaines, 15% survivent à 23 semaines, 56% à 24 semaines, 79%
à 25 semaines. Les enfants les plus immatures présentent une
incidence plus élevée de complications sévères
(hémorragie et leucomalacie péri ventriculaires,
rétinopathie du prématuré). La survie est de 2% à
23 semaines, de 21% à 24 semaines et de 69% à 25 semaines. Les
chiffres de survie de cette étude sont comparables à ceux
trouvés par Hack et al. (31).
La naissance prématurée complique environ 11%
des grossesses aux Etats-Unis, soit une augmentation relative de plus de 25%
depuis 1980 (32).
Berkowitz et al ont étudié les facteurs de
risque pour les sous types de prématurité en 1998 aux Etats-Unis.
Parmi les facteurs de risque épidémiologiques, les odds ratio ont
montré un risque accru pour les trois sous- types de
prématurité à savoir la RPM, le travail
prématuré et la prématurité
induite(33).
En France, Foix-L'Hélias et al ont
évalué les facteurs de risque de la prématurité en
2000 ; il en ressort que le taux de prématurité est de 4,9%
et les facteurs de risque liés significativement à la
prématurité sont l'âge=35ans, la nulliparité, les
antécédents obstétricaux dont l'IVG et une surveillance
prénatale inadéquate. Par contre, les facteurs tels que
l'âge<20 ou vivre seule ne sont pas liés significativement
à la prématurité (34).
L'étude EPIBEL, en 2004 en
Belgique, s'était penchée sur toutes les naissances
«inborn» d'âge gestationnel de 22 à 26 semaines
d'enfants nés en Belgique durant les années 1999 et 2000. Le taux
de survie pour les enfants nés vivants était de 54% pour le
groupe entier. Ce taux est passé de 6% pour les 23 semaines à
plus de 70% pour les enfants de 26 semaines (35).
En 2010, en Asie, Schrestha et al ont
étudié le devenir des nouveau-nés prématurés
et les facteurs de risque associés (36). L'incidence de
la prématurité était de 19,5% et les facteurs
associés ont été le suivi inadéquat de la grossesse
(52%), l'âge maternel<20 (34,7%), l'hémorragie ante partum
(23,4%) et l'HTA maternel (13,1%). Le taux global de survie était de
79,4% avec peu d'âge gestationnel minime et pesant 880g. Les causes de
décès étaient la maladie des membranes hyalines (64,5%),
le sepsis (58,06%), et l'entérocolite nécrosante (25,8%).
2. EN AFRIQUE
Le taux de prématurité en Afrique reste
encore assez élevé et la mortalité néonatale
liée à des facteurs intrinsèques ou extrinsèques
à la mère y contribuent fortement.
Meda et al, dans une étude portant sur les
facteurs de risque de la prématurité et les RCIU en 1995, au
Burkina Faso, l'analyse multi variée a déterminé la
primiparité et le poids maternel=50 kgs comme facteurs de risque
spécifiques à la prématurité alors que
l'insuffisance des soins prénatals, les pathologies maternelles durant
la grossesse et la nulliparité sont communs à la
prématurité et au RCIU (37).
En Guinée, Diallo et al, en
1998, ont trouvé que la prématurité était
responsable de 52,9% de décès. Cette forte mortalité
était due au fait que le prématuré était
vulnérable au risque d'asphyxie et d'infection par immaturité de
nombreuses fonctions. Il a ressorti également que les moins de 37SA avec
un poids<2500g avaient un niveau de mortalité beaucoup plus
élevé. Concernant les facteurs prédisposant, 30,76% des
mères avaient entre 14 et 18 ans et 67,2% avaient fait moins de 2 CPN.
Donc, l'âge maternel, le niveau d'instruction, le nombre de CPN ou encore
les infections maternelles influaient sur la mortalité
néonatale(38).
Moutandou-Mboumba et al, en 1998 au Gabon, ont
trouvé 11,8% de prématurés dont 1,79% pour les
prématurés de moins de 32SA, 2,82% entre 32 et 35SA, et 7,19%
entre 35 et 37SA. Les facteurs tels que la parité (13,36% de primipares
et 35,34% de grande multipare), l'antécédent d'avortement
(44,25%), l'âge (6,9% de moins de 20 ans et 3,4% de plus de 40 ans)
étaient considérables (11).
Au Sénégal, Ndiaye et al, en 2005, ont
trouvé que la multiparité, le nombre de CPN inférieur
à 3 et le paludisme étaient significativement associés
à la prématurité. En effet, il a ressorti que une
parité= 3, un nombre de CPN< 3 sont associés à un
risque significativement élevé de prématurité alors
qu'une parité= 3, une gestité< 3, un nombre de CPN= 3 ont un
effet protecteur. (13). Ces trouvailles rejoignent à
peu près ceux de Balaka et al. (12).
En 2008, Bezzaoucha et al ont trouvé un taux de
mortalité néonatale précoce de 83,4% et la
prématurité représentait 42,1% de décès
néonatal précoce devant la détresse respiratoire et les
infections au CHU de Blida en Algérie (39).
A Madagascar, Rabesandratana et al, en 2010, ont
trouvé un taux de prématurité de 15,1% et, 32%
étaient des grands prématurés et 17,7% avaient moins de
1500g. Le taux de mortalité évalué à 25,9%
était en rapport avec la grande prématurité, le
très faible poids de naissance (< 1500 g) et le mauvais score d'Apgar
(40).
3. AU CAMEROUN
Au Cameroun, la prématurité est
élevée de même que la mortalité liée à
cet état; mais les facteurs de risque ne sont pas évalués
profondément.
Tietche et al, en 1994, ont
étudié les facteurs de mortalité néonatale à
l'Hôpital Central de Yaoundé et, il en est ressorti que, entre
octobre 1989 et décembre 1990, 97 prématurés avaient
été admis et la mortalité hospitalière était
de 36,12% dont 75,5% étaient des prématurés
(41).
Monebenimp et al, en 2005, ont étudié la morbidité et
la mortalité des naissances intra hospitalières au CHUY
(15). Ils ont trouvé que 57% des bébés
étaient prématurés et la mortalité néonatale
était de 35,8 o/oo, et la mortalité périnatale
était de 92 o/oo.
Eloundou, en 2006, concernant les facteurs aggravant la
morbi-mortalité néonatale à HGOPY, a ressorti que la
mortalité néonatale intra hospitalière était de
16.8% et, les facteurs influençant étaient le statut matrimonial
(célibat+++), le contact du nouveau-né avec l'extérieur,
la coloration du liquide amniotique, l'Apgar <7 ; Les
prématurés constituaient le groupe le plus à risque de
mortalité. Comme cause de morbidité, la prématurité
était la deuxième cause derrière les asphyxies
néonatales (42).
Dans une étude portant sur les
facteurs de risque et le pronostic des FPN à HGOPY, en 2008, Miaffo a
ressorti que la proportion des hypotrophes prématurés
était 85,6% soit cinq fois celle des hypotrophes à terme. La
mortalité hospitalière était de 37,7% ; la
très grande prématurité était un facteur de risque
de mortalité derrière les FPN et une des principales causes de
décès après les infections néonatales et devant
l'asphyxie néonatale (43).
En 2010, Munyutu , dans une étude descriptive
des accouchements prématurés à HGOPY, la
prématurité représentait 10.4% des accouchements et, le
statut matrimonial, l'absence d'emploi, la primiparité associée a
un âge inférieur à 20 ans étaient associés
à l'accouchement prématuré de même que les
antécédents de prématurité (69,1%) et d'avortement
(42,7%), les accouchements prématurés induits (20%), grossesses
multiples (14%), le paludisme et les infections, 10% et 4% respectivement
(16).
Tchokoteu Pouasse, en 2010, a travaillé sur la
morbidité et la mortalité néonatale à HGOPY. Le
taux de mortalité néonatale était de 10% et il
était élevé pour les prématurés et les
faibles poids de naissance. La prématurité, à elle seule,
était responsable de 31,26% de décès
(44).
| 


