IV. La naissance d'un système de santé
mentale au Congo
1. Première réflexion sur la santé
mentale dans les pays du sud
A l'heure actuelle, notre monde connaît de grosses
disparités économiques, sociales et en termes de santé
entre les différents continents et les différents pays. Comme
l'écrit Hubert Balique (2011, p.29)50, « cinquante ans
après leurs accès à la souveraineté nationale, les
pays d'Afrique subsaharienne subissent encore, de façon très
discordante, une situation sanitaire inacceptable en ce début du
XXIème siècle ». Même si les médias
diffusent de nombreuses images de souffrance des pays d'Afrique en
général, il ne faut pas oublier que les principaux indicateurs de
santé, tel que l'IDH par exemple, progressent grâce aux effets du
développement, à l'engagement des Etats et au soutien des
partenaires. Cette évolution positive est certes lente, mais elle est
présente dans la majorité des endroits, à l'exception des
zones de conflits armés. Cela a été permis par les
nombreuses campagnes et actions sanitaires menées, permettant
d'arrêter les épidémies, de soigner les maladies et de
réduire le nombre de décès grâce à des moyens
matériels (vaccins, médicaments, personnel médical...).
Mais également par la modification de certaines normes culturels comme
l'âge du mariage, le nombre d'enfants par femme, l'augmentation du taux
de scolarisation...
Avant l'arrivée des colons, les ethnies avaient
développé les médecines traditionnelles afin de soigner
les individus qui présentaient certains troubles comme nous l'avons vu.
L'arrivée des colons et des missionnaires religieux correspond
également aux premières implantations de dispensaires dans
lesquels certains soins étaient donnés afin d'étendre la
couverture sanitaire. La prise d'indépendance des pays par les
gouvernements est accompagnée par l'extension des services de soins
à une population plus large. Elle s'appuie très souvent sur la
gratuité des soins comme le précise Balique (2011). Afin de
pouvoir soigner un maximum de personnes, les pays développent les soins
de santé primaires selon les préconisations de l'OMS. A partir de
là, de nombreuses équipes voient le jour et s'installent
même dans des régions reculées.
Pendant de longues années, les gouvernements ont mis de
côté la prise en charge des troubles mentaux. En effet, ils
préfèrent avoir recours aux programmes verticaux afin d'obtenir
un maximum d'efficacité dans la réalisation de certains
objectifs. Ces programmes représentent toutes les campagnes de
vaccination, les campagnes contre le paludisme et celle
50 Balique, H. (2011). « Le défi de la
santé en Afrique subsaharienne et ses perspectives ».
Santé internationale : Les enjeux de santeì au
Sud. Paris : Presses de Science Po, 29-50
55
contre le VIH/Sida. Bien entendu, « la disparition de la
maladie, des charges qui lui sont liées et de ses conséquences
économiques et sociales justifie pleinement l'importance des ressources
mobilisées dans la mesure où elles constituent des
investissements rentables » (Balique, 2011, p.34). Cependant, cette
approche verticale ne répond pas dans sa totalité aux exigences
des indicateurs de développement.
Longtemps oublié au profit d'autres causes sanitaires,
ce n'est donc qu'au début des années 2000 que l'OMS va
définir le concept de santé mentale et le mettre au coeur de ses
actions. En effet, « chez chacun de nous, la santé physique et la
santé mentale sont deux aspects fondamentaux de la vie intimement
liés et étroitement interdépendants » (OMS, 2001,
p.3). Ainsi, la santé mentale, puisqu'elle est essentielle au bien
être général des individus, donc des sociétés
et donc des pays, est alors intégrée dans les objectifs du
millénaire proposé par l'OMS. Dans ce rapport (2001), l'OMS tente
de diffuser un nouveau regard sur les troubles mentaux et la manière de
les prendre en charge afin de redonner espoir aux malades et à leurs
familles.
Selon Kastler (2011), 450 millions de personnes sont atteintes
de maladie mentale dans le monde. « Une personne sur quatre souffre d'un
trouble mental ou neurologique à un moment ou à un autre de sa
vie » (ibid., p.171). Cela représente un nombre certains de
personnes qui ont besoin de soin psychique. Cependant, « plus de 40% des
pays n'ont aucune politique de santé mentale, plus de 30% pas de
programme dans ce domaine, et plus de 90%, aucune politique de santé
mentale qui englobe les enfants et les adolescents » (OMS, 2001, p.3).
Ainsi, seulement une minorité d'individu souffrant d'une maladie mentale
ou de trouble du comportement reçoit des soins. Béatrice Lamboy
(2005, p.584)51 évoque ce problème dans son article :
« mais si de nombreux traitements existent et qu'ils ont fait preuve
d'efficacité, leur utilisation reste très problématique.
L'accès à des soins adéquats est un sujet complexe qui est
source de nombreuses insatisfaction pour les personnes en souffrance psychique
et pour les pouvoirs publics ». Les troubles mentaux n'étant pas
pris en charge par les politiques de santé publique, le financement est
très souvent à la charge du patient, ou de sa famille, les
propulsant vers des difficultés financières en raison du
coût important des soins et des psychotropes.
51 Lamboy, B. (2005). « La santé mentale :
état des lieux et problématique », Santé
Publique, 2005/4 (vol.17), p.583-596
56
Il existe d'ailleurs un lien étroit entre troubles
mentaux et pauvreté, comme l'explique le schéma suivant :
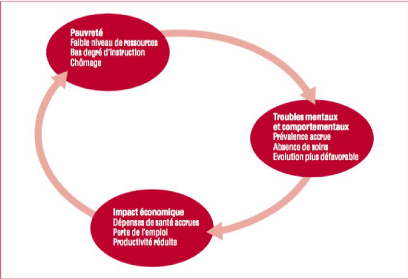
Figure 1 : Cercle vicieux de la pauvreté et
des troubles mentaux
La pauvreté se définit comme « le manque de
biens, insuffisance des choses nécessaires à la vie » (Le
Dictionnaire du Français, 1996, p.1188). Elle peut alors concerner la
dimension économique, sociale ou environnementale. Comme nous pouvons le
voir, elle entraine donc un faible niveau de ressources et un niveau
d'instruction peu élevé. Les études ont montré que
les individus les plus démunis présentent plus souvent des
troubles mentaux et que c'est derniers ne consultent que rarement. Cette
absence de recours au soin entraine donc une évolution
défavorable des troubles ayant des effets dramatiques : perte d'emploi,
augmentation des dépenses de santé... Ces conséquences
renforcent alors la première bulle qui est la pauvreté.
Avant de proposer des recommandations pour la prise en charges
des troubles mentaux, l'OMS a tenté de définir les concepts clefs
de cette problématique et leurs origines. L'ouvrage de
référence sur la santé mentale, les droits de l'homme et
la législation écrit par l'OMS en
57
200552 s'est essayé à l'exercice et
précise de suite que « définir les troubles mentaux est
difficile parce qu'il ne s'agit pas d'une pathologie unique, mais d'un groupe
de troubles ayant quelques caractéristiques communes » (OMS, 2005,
p.21). Afin de déterminer les troubles mentaux et leurs
caractéristiques, il est donc essentiel de prendre en compte le contexte
social, culturel, économique et juridique de la société
dans laquelle nous nous trouvons.
Les recherches actuelles nous ont permis de savoir que les
troubles mentaux existent sur tous les continents du globe, que toute personne
est susceptible un jour d'être concernée par un trouble mental et
que les maladies sont influencées par un ensemble de facteurs :
biologique, psychologique et sociaux.
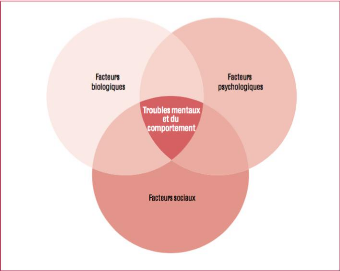
Figure 2 : Interaction des facteurs biologiques,
psychologiques et sociaux dans la survenue et l'évolution
des
troubles mentaux et du comportement
Ainsi, comme l'écrit Anne Biadi-Imhof (2006, p.
485)53, « la dimension psychique de la vie sociale
apparaît désormais comme un enjeu collectif majeur qui concerne,
au-delà du politique et de la psychiatrie, les sociétés
dans leur ensemble ». La médecine dans son ensemble a connu des
changements apportant des transformations, touchant alors directement
52 Organisation Mondiale de la Santé Mentale (2005).
Ouvrage de référence sur la santé mentale, les droits
de l'homme et la législation. Bibliothèque de l'OMS
53 Biadi-Imhof, A. (2006). « La santé mentale dans le
rapport nord-sud. Présentation : contexte et enjeux », Revue
Tiers Monde, 2006/3 (n°187), p.485-508
58
le monde de la psychiatrie. Cette dernière est donc
à la recherche d'une nouvelle légitimité. La question est
alors posée par Biadi-Imhof (2006, p.486) puisque « la rencontre
entre la représentation du « besoin » de soins psychiques,
formulé ou non par les populations ou les Etat du Sud, et les
réponses apportées par les pays du Nord en terme de techniques
thérapeutiques d'abord, de représentation et modèles
théoriques ensuite, de coopération, développement,
interventions humanitaires enfin, n'est pas sans interroger sur les
capacités des acteurs de la santé mentale à intervenir
auprès des populations qui ont des références culturelles
et des contextes économiques, sociaux et politiques si fondamentalement
différents ».
La question de la législation de la santé
mentale est légitime et fondamentale. Elle a d'ailleurs
été au coeur de la réflexion d'un groupe de travail de
l'OMS en 2005. Elle a pour but « de protéger, promouvoir et
améliorer la vie et le bien-être mental des citoyens » (OMS,
2005, p.1). Cela est d'autant plus vrai que les personnes vivant avec des
troubles mentaux sont plus vulnérables de manière
générale et plus particulièrement face aux abus et aux
violations de leurs droits. Il est vrai que dans de nombreuses cultures, les
personnes atteintes de troubles mentaux sont souvent victimes de stigmatisation
et de discrimination. Il est donc nécessaire de mettre en place un
dispositif afin de les protéger. Selon ce groupe de travail, la
législation doit être perçue comme un outil permettant
l'accès aux soins de santé mentale et à la protection des
droits de chacun. De ce fait, elle doit se faire progressivement. Cette
dernière s'appuie sur les textes des Droits de l'Homme et concerne les
gouvernements puisqu'ils sont tenus de faire respecter, de promouvoir et de
faire appliquer les droits fondamentaux tels que nous les retrouvons dans les
documents internationaux et régionaux existant.
Cependant, « la législation de la santé
mentale est plus qu'une simple législation de soins et traitement. Elle
fournit un cadre juridique pour l'étude de questions cruciales de
santé mentale telles que l'accès aux soins, à la
réadaptation et aux soins de suivie, l'intégration
complète des personnes atteintes de troubles mentaux dans la
société et la promotion de la santé mentale dans
différents acteurs de la société » (OMS, 2005, p.19).
La législation proposée par l'OMS (2005) est
complémentaire aux politiques et aux programmes de santé. Elle a
pour but de parvenir à la réalisation des objectifs de
santé publique et de politique sanitaire mis en place, comme le
précise l'OMS (2005).
L'OMS (2001, p.xi-xiii), travaillant sur les questions de
santé en général mais aussi se penchant sur la
problématique de la santé mentale depuis peu, propose
plusieurs
59
recommandations (10) sur les mesures à prendre afin de
prendre en charge au mieux les troubles mentaux partout dans le monde.
La première recommandation est de « traiter les
troubles au niveau des soins primaires », permettant l'accès
à un nombre plus important de personne. Cela sous-entend que le
personnel de santé travaillant au sein des dispensaires doit être
formé aux problématiques psychiatriques afin de pouvoir prendre
en charge les individus atteints de troubles mentaux de la meilleure
façon possible.
La seconde recommandation est d'« assurer la
disponibilité des psychotropes » dans les différents centres
de soin des pays et d'être inscrit sur la liste des médicaments
essentiels puisqu'ils permettent de prendre en charge une crise pendant
l'absence de personnel psychosociaux compétent.
La troisième recommandation est de « soigner au
sein de la communauté » afin d'éviter les temps en
institution dans les sociétés du sud. Les soins communautaires
sont alors plus économiques pour le malade et sa famille, mais
également plus respectueux des droits de l'homme.
La quatrième recommandation est d'« éduquer
le grand public » afin d'informer la population sur l'existence de
certaines troubles, ainsi que de diffuser auprès d'un grand public les
différents traitements possibles et les possibilités de
guérison. Les outils principaux sont des campagnes d'éducation et
de sensibilisation au sein des écoles, des lieux de rassemblement par
exemple.
La cinquième recommandation est d'« associer les
communautés, les familles et les consommateurs » à la
réflexion autour des programmes, des politiques et des services afin que
ces derniers soient le plus adaptés à la demande.
La sixième recommandation est d'« adopter des
politiques, des programmes et une législation au niveau national »
se basant sur les connaissances actuelles et les droits de l'homme. La
réforme de la santé mentale doit être directement
intégrée dans la réforme du système de santé
en général.
La septième recommandation est de «
développer les ressources humaines » afin d'avoir du personnel
médical et paramédical au sein des centres de soins. Pour que
cela soit possible, il faut alors renforcer la formation du personnel en
santé mental déjà existant et augmenter le nombre de
soignants spécialisés.
La huitième recommandation est d'« établir
des liens avec d'autres secteurs », c'est-à-dire travailler en
commun avec le secteur de l'éducation, de la justice, mais
également avec les organisations non gouvernementales afin
d'améliorer la santé mentale.
60
La neuvième recommandation est de « surveiller la
santé mentale des communautés » afin de dégager les
tendances et de mieux comprendre l'apparition de certains troubles. Cela permet
également d'évaluer l'efficacité des programmes mis en
place et de les adapter si besoin.
Enfin, la dixième recommandation émise par l'OMS
(2001) est de « soutenir la recherche » afin de mieux
appréhender les troubles mentaux dans leur genèse, leur
évolution et leur guérison.
Ainsi, comme nous venons de le voir, la santé mentale
est au coeur des préoccupations depuis plusieurs années. Il est
d'ailleurs vrai que de nombreuses organisations non gouvernementales proposent
désormais des programmes prenant en charge le bien être psychique
des individus se trouvant en situation précaire. Biadi-Imhof (2006)
observe une augmentation du nombre de psychiatres et de psychologues dans la
médecine humanitaire, comme chez Médecins sans frontières
(MSF) et Médecins du Monde (MDM) pour les plus représentatifs.
C'est également le cas d'Action Contre la Faim par exemple et ses
programmes en Santé Mentale et Pratiques de Soins (SMPS) afin de prendre
en charge les troubles psychiques apparus suite à des catastrophes
naturelles ou des conflits armées, mais également les dyades
mère/enfant qui se retrouvent en difficulté (malnutrition, lien
mère/enfant fragile, etc.).
Cependant, Luciano Carrino (2006)54 s'interroge sur
le sujet de la santé mentale, de la coopération et du
développement dans son article. Carrino (2006, p.509) débute son
article en faisant le constat que « les approches couramment
adoptées par les professionnels de la santé mentale montrent des
insuffisances conceptuelles lorsqu'elles sont appliquées aux situations
d'extrême pauvreté et d'insécurité ». Il
réfléchit alors sur le comportement du personnel de santé
venant des pays occidentaux qui pratique au sein des pays du sud. Ses
observations l'ont mené a mettre en lumière deux pratiques. La
première étant celle ou le praticien applique à la lettre
ce qu'il a appris dans son pays d'origine, sans réellement
réfléchir. Cette pratique, du fait d'utiliser des méthodes
conçues sur des bases culturelles complètement
différentes, montre certaines faiblesses puisqu'elle n'est pas
réellement adaptée. La seconde pratique est celle de
l'éthnopsychiatrie, c'est-à-dire de prendre en compte les
différences culturelles, de les évaluer et de chercher les
connexions. Cependant, cette seconde pratique présente elle aussi
54 Carrino, L. (2006). « Santé mentale,
coopération et développement, au delà des techniques
d'importation dans l'aide humanitaire : l'expérience du Prodere »,
Revue Tiers Monde, 2006/3, (n°187), p.509-525
61
certaines faiblesses, comme un ralentissement de l'action afin
de ne pas trop perturber et troubler la culture de l'autre.
Bien que les programmes soient mis en place pour aider les
populations défavorisées, il subsiste quelques défauts
dans l'aide humanitaire. Selon Carrino (2006), l'un des principaux
défauts est la création de dépendance et de
passivité chez les populations aidées. De plus, l'aide
humanitaire peut également attiser les conflits entre les populations
vulnérables. En effet, les programmes répondent à certains
critères pouvant mettre les bénéficiaires en
compétition les uns avec les autres. Les ONG sont elles aussi en
compétition en termes de financement, de visibilité ou encore
d'idéologie. Le troisième défaut mis en avant par Carrino
(2006) est la désagrégation sociale, conséquence de la
gestion par secteur des problèmes présents sur le terrain. Les
individus sont pris en charge en fonction de leurs critères, et non pas
de leurs appartenances locales par exemple. Enfin, tous ces petits
défauts impactent alors directement les personnes aidées et
peuvent aller jusqu'à atteindre leur dignité propre. Selon
Carrino (2006), psychiatre, dans ces situations c'est directement le « Moi
» de la personne qui est touché et déstabilisé, ce
qui peut créer des failles par la suite.
Ainsi, il consacre son article à une réflexion
pour améliorer l'aide humanitaire. Selon lui, l'aspect fondamental est
de ne pas séparer les messages symboliques de l'action.
C'est-à-dire qu'ils ne doivent faire qu'un et être
cohérents les uns avec les autres. Les populations vulnérables ne
sont pas seulement faibles et passives en raison des difficultés
rencontrées, mais également car elles évoluent au sein
d'une période de frustration qui déstructure leur organisation.
En effet, le Moi comme instance de la personnalité, est sans cesse
à la recherche de la satisfaction. S'il y parvient, l'individu se trouve
alors dans un cycle affectif positif. Et plus l'individu connaît de
cycles positifs, plus le Moi se renforce et plus l'individu a confiance dans
ses capacités. Lorsque le Moi ne parvient pas à la satisfaction,
il ne se décourage pas directement et va mettre en place des
stratégies pour être satisfait par la suite. Si la satisfaction
est impossible, il va alors connaître un cycle affectif négatif.
Et dans la même logique, plus il va rencontrer des cycles négatifs
et plus le Moi va faiblir, l'individu devenant moins sur de ses moyens. A
terme, si les cycles affectifs négatifs sont plus nombreux que les
cycles affectifs positifs, l'individu va se démobiliser, perdre de la
volonté et de l'énergie, pour entrer dans une spirale proche de
la dépression. Ce sont souvent à ce stade que les gens vivant
dans des situations précaires oscillent.
Si nous voulons que les programmes humanitaires aient un sens
et fonctionnent, il faut alors s'appuyer sur la théorie de Carrino
(2006). « Le but de la relation d'aide doit viser dès le
début la reconquête et le renforcement du rôle actif des
Moi, temporairement en détresse,
62
dans la gestion des problèmes qui se présentent
» (Carrino, 2006, p.517). En effet, si ce dernier est remobilisé,
il va pouvoir reprendre confiance en lui et retrouver l'énergie pour
s'en sortir, avec l'aide des programmes environnant le temps dont il en a
besoin. Il faut alors trouver le juste équilibre entre apporter de
l'aide, sans pour autant priver les gens de leur savoir faire et ressources
personnelles.
Pour cela il existe plusieurs stratégies, plusieurs
méthodes possibles. Dans le cadre de la santé mentale et plus
particulièrement de la psychologie, il existe de nombreuses
théories pouvant s'appliquer de différentes manières. Dans
la prochaine partie nous allons voir les principaux courants et la
manière dont ils peuvent être adaptés dans une culture
différente.
| 


