II. LES MEDICAMENTS ANTIPALUDIQUES
A. Considérations
générales
1. Définition générale des
médicaments
Le médicament est toute substance qui possède
des propriétés curatives ou préventives à
l'égard des maladies. Par extension on le considère comme tout
produit pouvant être administré à l'homme en vue
d'établir un diagnostic médical, ou de restaurer, corriger ou
modifier une fonction organique. (6)
2. Catégories des médicaments
Suivant l'origine de leurs formules de préparation on
a :
- Médicament magistral
C'est toute préparation réalisée par le
pharmacien dans son officine sur base d'une formule détaillée
d'une prescription médicale. (6)
- Médicament officinal
Il s'agit d'une préparation dont la composition et le
mode de préparation sont inscrits dans la pharmacopée ou dans un
formulaire national. (6)
- Spécialité pharmaceutique
C'est un médicament préparé à
l'avance, présenté sous un conditionnement particulier, mis au
marché sous une dénomination spéciale et destiné
à être dispensé dans plusieurs officines. (6)
3. Médicaments génériques
C'est une copie d'un médicament original,
utilisé dans la plupart des pays pendant une durée suffisante
pour que les brevets de propriété industrielle de sa
molécule soient tombés dans le domaine public. Bref c'est une
copie légale. Ils sont souvent fabriqués par des petites
structures, avec des frais généraux réduits et une absence
de dépenses de recherche et de promotion, c'est pourquoi ils ont un prix
réduit dans lequel le coût des matières premières
devient le facteur prédominant. (7)
«Les médicaments essentiels sont ceux qui
satisfont aux besoins de la majorité de la population en matière
de soins de santé ; ils doivent donc être disponibles à
tout moment, en quantité suffisante et sous la forme
thérapeutique appropriée". (21) p.52
4. Médicaments essentiels
Ce concept fut lancé par l'O.M.S. dans les
années 1975, a permis de déterminer une liste évolutive
des produits de base surtout des médicaments génériques,
qui laisse à chaque pays une possibilité d'adaptation selon ses
spécificités, besoins et potentiels.
5. Médicaments contrefaits ou de qualité
inférieure
a) Définition
Les médicaments de qualité inférieure
sont des produits dont la composition et les principes ne répondent pas
aux normes scientifiques et qui sont par conséquent inefficaces et
souvent dangereux pour le patient. La qualité inférieure peut
être le résultat d'une négligence, d'une erreur humaine, de
ressources humaines et financières insuffisantes ou d'une
contrefaçon. (8)
Selon l'OMS, un médicament contrefait est :
« un produit étiqueté frauduleusement de manière
délibérée pour en dissimuler la nature et/ou son origine.
La contrefaçon peut concerner aussi bien des produits de marque que des
produits génériques. Ils peuvent contenir des principes actifs
authentiques mais avec un emballage imité, d'autres principes actifs,
aucun principe actif ou des principes actifs en quantité
insuffisante ». (9)
Le problème des médicaments contrefaits
s'inscrit dans le cadre plus large des produits pharmaceutiques de
qualité inférieure. La différence tient à ce qu'ils
soient étiquetés frauduleusement de manière
délibérée pour en dissimuler la nature et/ou la source. La
contrefaçon peut concerner aussi bien des produits de marque que des
produits génériques, et les médicaments contrefaits
peuvent comprendre des produits qui contiennent les principes actifs
authentiques mais un emballage imité, ou d'autres principes actifs,
aucun principe actif ou des principes actifs en quantité insuffisante.
(8)
Dans les pays plus riches, la contrefaçon concerne le
plus souvent des médicaments coûteux tels que les hormones, les
corticoïdes et les antihistaminiques. Dans les pays en
développement, les médicaments qui font le plus souvent l'objet
de contrefaçons sont ceux qu'on utilise contre des affections
potentiellement mortelles comme le paludisme, la tuberculose et le VIH/SIDA.
(8)
b) La contrefaçon et le marché des
médicaments
Les contrefaçons représentent 10% du
marché mondial des médicaments et les recettes mondiales de la
vente des médicaments contrefaits et de qualité inférieure
atteignent plus de US $32 milliards par an. La Food and Drug Administration
(FDA), autorité sanitaire américaine, estime que 25% des
médicaments consommés dans les pays les plus pauvres sont des
faux et ont une réduction de prix de 45%. Ces pays pauvres sont ceux de
l'Afrique, Asie et Amérique du sud. Ainsi 10% des médicaments au
Brésil sont contrefaits. Des testes d'échantillons d'artesunate
collectés au Cambodge, Laos, Birmanie (Myanmor) Thaïlande et
Vietnam de août 1999 et août 2000 ont montre que 38% des
échantillons ne contenaient aucune trace d'artesunate. (8)
Il ressort aussi d'une récente étude parue dans
The Lancet que jusqu'à 40 % des produits supposés contenir de
l'artésunate (le meilleur médicament disponible aujourd'hui
contre le paludisme chimiorésistant) ne contenaient pas en fait de
principe actif et n'avaient aucun effet thérapeutique. (8)
6. Les Médicaments Pré
-qualifiés
Définition
Le programme de pré- qualification des Nations Unies
est un plan d'action visant à élargir l'accès aux
médicaments des personnes atteintes par le VIH/SIDA, la Tuberculose ou
le Paludisme et d'assurer la qualité, l'efficacité et la
sécurité de ces médicaments dans toute la chaîne de
fabrication et de distribution. (22)
C'est l'Organisation Mondiale de a Santé (OMS) qui
gère et organise ce projet pour le compte des Nations Unies. Elle lui
sert donc de support technique et scientifique en garantissant les normes et
standards internationaux qu'on utilise pour l'évaluation, l'inspection
et le contrôle ainsi que la conduite du programme. Le FNUAP, l'UNICEF,
L'ONUSIDA et la Banque Mondiale sont des partenaires mais les acteurs sont
majoritairement les évaluateurs, inspecteurs et laboratoires de
contrôle des autorités compétentes des pays membres de
l'ICH ou CIH (Conférence internationale sur l'harmonisation des
exigences techniques relatives à l'homologation des produits
pharmaceutiques). (22)
Ainsi un Médicament Pré- qualifié est
celui dont le fabricant et lui-même font partie de façon
permanente du programme de pré- qualification de l'OMS.
Lancé en 2001, jusqu'en 2005, seulement 2 anti-
paludéens, 96 anti-rétroviraux et 8 anti-tuberculeux
étaient pré- qualifiés, car la majorité des
produits fabriqués, distribués et administrés ne
répondent pas aux standards internationaux de qualité,
efficacité et sécurité. Il existe des différences
notables selon les pays. (22) En 2007 seuls trois anti-malariques furent
ajoutés à cette liste. (23)
Les objectifs de la pré-qualification
(22) :
- Proposer une liste de produits et de fabricants,
pré-qualifiés dont la qualité et l'efficacité ont
été évaluées, inspectées et
contrôlées selon des standards internationaux.
- Apporter l'assurance que des normes de qualité
internationales ont été appliquées à toutes les
étapes de la pré-qualification.
- Accélérer l'accès à des
médicaments de qualité.
- Assurer le suivi permanent des produits et des fabricants et
leur re-qualification périodique ainsi que la mise à jour des
informations et la prise en compte des variations.
- Développer les possibilités locales de
production ainsi que les capacités des autorités nationales de
réglementation, à assurer l'évaluation, l'inspection et le
contrôle selon des normes de qualité reconnues
internationalement.
7. La Péremption et la Dégradation des
Médicaments
a) Péremption des Médicaments
Définition : La Péremption est un
état de destruction partielle ou totale de l'activité d'un
médicament un certain temps après sa préparation. (17)
- Délai ou Date de Péremption :
C'est un temps ou une période au cours de la quelle un médicament
est supposé perdre une quantité raisonnable et permise de son
activité. (17) Cette date n'indique pas nécessairement que le
médicament n'est plus stable après cette période, mais que
le médicament est encore utilisable à la date indiquée.
Elle doit toujours et obligatoirement figurée à l'emballage
extérieur des spécialités pharmaceutiques, et
généralement on la formule en termes de mois et d'années.
(18)
- Détermination de la Date de
Péremption : Elle s'effectue à partir des études
de dégradation accélérée et des études de
stabilité en temps réel. (18) La dégradation ou
vieillissement accéléré consisté à remplacer
le facteur temps par la température en se basant sur la règle
empirique qui stipule que, la vitesse de réaction double à chaque
élévation de température de 10°C. (17)
- Médicament périmé : est
celui qui est supposé avoir perdu plus que la quantité
raisonnable et permise de son activité. (17) En règle
générale, c'est un médicament dont le titre initial en
principe actif a diminué de 10%. Ce chiffre étant défini
par consensus international, peut être réduit à 5%, et
parfois moins, lorsque les produits de dégradation sont très
toxiques (cas des tétracyclines) ou lorsque la marge
thérapeutique est étroite (cas des anticancéreux,
théophylline, digoxine,...). (18)
- Médicament Périmé : est
celui qui a déjà perdu plus que la quantité raisonnable et
permise de son activité. (17)
b) Dégradation des Médicaments
La dégradation d'un médicament au cours du
temps correspond à une perte de stabilité du principe actif et/ou
des excipients ; elle est fonction des caractéristiques
physicochimiques de ces constituants et des conditions de conservation. (18)
Les principaux processus de dégradation sont
l'hydrolyse, l'oxydation et la photo dégradation. Par conséquent,
les facteurs responsables de la dégradation des médicaments sont
l'oxygène, l'eau, la lumière et la température (une
augmentation de la température entraîne en particulier une
élévation de la vitesse de l'hydrolyse et une
accélération des phénomènes d'oxydation). (18)
La dégradation d'un médicament peut conduire
à une réduction de l'efficacité thérapeutique, et
parfois à une formation des produits à l'origine d'effets
indésirables ou toxiques. (18)
8. Stabilité et durée de vie des
Médicaments (ou Produits finis)
La stabilité d'un médicament peut être
définie comme son aptitude à conserver ses
propriétés chimiques, physiques, microbiologiques et
biopharmaceutiques dans des limites spécifiées pendant toute sa
durée de validité (20).
La stabilité des préparations pharmaceutiques
dépend de paramètres extrinsèques (température,
humidité et exposition à la lumière) et
intrinsèques. Parmi ces derniers, il faut différencier les
facteurs liés aux matières premières, à la forme
pharmaceutique et au conditionnement. (21) p.54
Il existe deux types d'études de stabilité
(20):
· Les études de dégradation
accélérées, destinées à augmenter la
vitesse de dégradation chimique ou physique d'un médicament en le
soumettant à des conditions de stockage extrêmes dans le cas du
programme réglementaire des études de stabilité,
· Les études de stabilité en temps
réel : études expérimentales des
caractéristiques physiques, chimiques, biologiques et microbiologiques
d'un médicament pendant sa durée de validité et
d'utilisation prévue et au-delà, dans des conditions de stockage
prévues pour le marché auquel il est destiné.
Pour les pays du tiers-monde les études de
stabilité dans des conditions de forte humidité sont
particulièrement importantes du fait du risque de dégradation
dû à la semi-perméabilité de certains
conditionnements (21) p.54 :
· Les conditions climatiques dans de nombreux pays en
développement sont très différentes de celles des pays
tempérés où sont fabriqués les
médicaments,
· Une mauvaise stabilité peut entraîner
l'apparition de produits de dégradation toxiques ou une diminution
progressive de l'activité,
· La stabilité ne peut pas être
évaluée par un simple contrôle de qualité sur le
produit fini.
Il est donc nécessaire d'effectuer des études de
stabilité en fonction des conditions climatiques du pays de destination.
A cet effet, le monde a été divisé selon les
recommandations de l'OMS (20) en quatre zones climatiques, avec pour chaque
zone des caractéristiques de température et d'humidité
destinées à standardiser ces études de
stabilité.
Les fabricants européens n'étant pas
obligés de répondre aux spécifications de la zone IV
(climat chaud et humide) pour les études de stabilité en vue
d'une AMM européenne, s'ils exportent vers un pays aux conditions
climatiques extrêmes, il peut se produire des phénomènes de
dégradation imprévus du principe actif. Les faits sur le terrain
confirment ce phénomène puisque de nombreux problèmes de
qualité rencontrés in situ sont dus à des problèmes
de stabilité et non à la qualité intrinsèque du
produit constatée par un contrôle sur produit fini à
réception par l'importateur. (21) p.55
Un médicament n'est pas un simple mélange
d'ingrédients chimiques, c'est un équilibre très complexe
avec de très nombreuses possibilités d'interactions, il
nécessite l'utilisation d'un système d'assurance qualité
d'un bout à l'autre de la chaîne pharmaceutique depuis son
développement, sa fabrication, son contrôle, sa distribution,
jusqu'à son usage rationnel. (21) p.55
B. Définitions des
antipaludiques
1. Définition des antipaludiques
Les antipaludiques sont des médicaments actifs
vis-à-vis de l'infection de l'organisme par quatre espèces
d'hématozoaires du genre Plasmodium. La quinine et l'artémisinine
sont les seuls antipaludiques naturels alors que les autres sont d'origine
synthétique. (10)
2. Historique des antipaludiques
Déjà depuis l'antiquité les chinois
utilisaient l'Artémisia annua (armoise ou Quinghausu) comme
antipyrétique mais l'artémisinine ne fut isolé qu'en 1971.
La chloroquine fut synthétisée après la
2ème guerre mondiale. C'est en 1630 que Don Francisco Lopez
apprend des indiens du Pérou les vertus de l'écorce du quinquina
(Cinquona rubra), mais c'est en 1820 que Pelletier et Caventou en
isolèrent l'alcaloïde actif (la quinine). (3)
3. Classification des antipaludiques
a) Schizonticides
tissulaires
Ce sont des médicaments qui tuent les plasmodiums au
stade de la schizogonie exo-érythrocytaire dans les hépatocytes
chez l'homme. Le proguanil, la pyriméthamine, la primaquine, la
tétracycline en sont des exemples. (4)
b) Schizonticides sanguins
Ils combattent le paludisme clinique en tuant les plasmodiums
au stade de schizonte érythrocytaire. C'est le cas de la quinine, la
chloroquine, la méfloquine, l'artésunate, la
sulfadoxine-pyrimethamine, l'halofantrine. (4)
c) Gamétocides
Ils tuent les gamètes mâles et femelles
(gamétocytes) des plasmodiums. Exemples : tous les
8-aminoquinoleines y compris la primaquine. La Primaquine est aussi active
contre les formes latentes de P. vivax et P. ovale (Hypnozoïtes), elle est
donc hypnozoïtocide. (4)
d) Les
sporontocides
Ils tuent les spores les plasmodiums au stade de la
sporogonie. (4)
C. Les antipaludiques
1. La Quinine et ses dérivés
La Quinine est un alcaloïde extrait du quinquina et est
considérée comme un antipaludique majeur. Dans l'accès
pernicieux la Quinine reste irremplaçable. Seule, elle a une
activité suffisamment rapide et constante pour lutter contre le
paludisme suraigu. (3)
En ce qui concerne sa structure chimique, la quinine a un
noyau isoquinoléique, c'est un stéréo-isomère de la
quinidine qui est active sur le coeur. (3)
Le mécanisme d'action de la quinine s'explique par
son accumulation dans les lysosomes (vacuoles digestives acides) des schizontes
sanguins où l'hémoglobine est digérée, inhibant par
la suite l'enzyme qui assure la polymérisation d'hémozoïne
(produit de dégradation de l'hémoglobine) qui est toxique pour
le parasite. (4)
Les principaux effets indésirables de la quinine
sont l'hypoglycémie, l'anémie et les bourdonnements d'oreilles.
(4)
2. Les dérivés
4-aminoquinoleines
Les 4-aminoquinoléines sont des dérivés
de synthèse parmi lesquels on trouve la chloroquine et l'amodiaquine.
Ils ont l'avantage d'avoir une action rapide.
Leur mécanisme d'action est presque similaire à
celui de la quinine.
Leurs effets indésirables sont
modérés avec peu de risque même chez la femme enceinte.
L'amodiaquine cause l'agranulocytose parfois mortelle. (4)
3. Les dérivés
8-aminoquinoléines
Ce groupe est essentiellement composé de la primaquine
et la pamaquine. Il est de nos jours abandonné à cause de la
toxicité aiguë à laquelle il conduit.
La primaquine est particulièrement active sur les
formes sous croissance des plasmodiums (gamétocytes et
Hypnozoïtes). Ses effets indésirables sont sanguins, notamment
l'hémolyse intravasculaire aiguë chez les personnes atteintes de
déficience en 6-GPDH. (4)
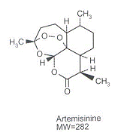
4. L'artémisinine et ses
dérivés :
L'artémisinine est un sesquiterpène lactone
peroxyde isolé de Artémisia annua. Ses dérivés les
plus courants sont l'Artéether, l'Artéflene, l'Artémether,
l'Artésunate, et la Dihydroartémisinine.
L'Artémisinine et ses dérivés ont une
activité rapide mais brève, ils agissent sur les souches de P.
falciparum multirésistantes et chloroquino-resistantes, même en
cas d'accès pernicieux. Leur activité antipaludique repose sur
leur structure peroxyde (trioxane) et les effets indésirables sont peu
nombreux et relativement sans danger. (4)
L'artémisinine n'est pas une nouvelle découverte
car les Chinois l'ont déjà utilisée depuis au moins deux
millénaires. Issue d'une plante chinoise, cette substance a largement
prouvé son efficacité en Asie. Des études menées
sur 2 millions de cas traités dans de nombreux pays impaludés,
démontrent à la fois l'efficacité de l'artémisinine
et sa facilité d'administration : le médicament est disponible
sous forme injectable ou par voie orale en une seule dose quotidienne. Il
élimine plus rapidement les parasites présents dans le sang. Ce
qui représente un atout majeur en phase épidémique car la
substance "casse" la transmission épidémique. Pour augmenter son
effet mais aussi retarder l'apparition des résistances, elle est
administrée en association avec une autre molécule à
savoir la SP ou sulfadoxine/pyriméthamine, amodiaquine ou
méfloquine. C'est cette association que l'on appelle ACT, les
combinaisons thérapeutiques. La faible parasitémie restante
grâce à l'effet de l'artémisinine est
éliminée par le deuxième antipaludéen d'action plus
prolongée. La guérison rapide est assurée à plus de
97% des cas. La notion de rapidité présente toute son importance
dans les accès de paludisme chez l'enfant.
5. Autres antipaludiques et associations
antipaludiques :
a) Les aminoalcools
La méfloquine appartient à ce groupe, elle est
active contre les souches multirésistantes de plasmodium et notamment
les chloroquino-résistantes. (3)
Leur mécanisme d'action est similaire à celui de
la quinine et à la chloroquine. Les effets indésirables sont la
psychose aiguë, l'encéphalopathie transitoire avec des convulsions.
(4)
b) Les antifoliques
Les sulfamides (sulfadoxine et sulfamethoxazole) et les
sulfones (Dapsone) ne sont pas indiqués en monothérapie à
cause de leur action lente et à la chimiorésistance face à
certaines couches de P. falciparum. En association avec la
pyriméthamine, les sulfamides ont une activité schizonticide et
offrent l'avantage d'un traitement à dose unique. (3)
En ce qui concerne leur mode d'action, les sulfones et les
sulfamidés ont un mécanisme identique qui consiste à
inhiber la transformation de l'acide para-amino-benzoïque (PABA) dont
l'hématozoaire a besoin pour sa croissance en bloquant l'activité
de la dihydrofolate synthétase. (3)
Le syndrome de Stevens-Johnson est un de leurs Effets
indésirables redoutables. (4)
c) Les antifoliniques
Les diguanides (proguanil) et les diamino pyrimidines
(pyriméthamine et triméthroprime) ont une activité
schizonticide. Ils empêchent le passage du dihydrofolate en
tetrahydrofolate en inhibant la dihydrofolate réductase. (3)
d) Quelques Associations
antipaludiques
q Sulfadoxine-Pyriméthamine (Fansidar*)
q Sulfaméthoxazole-Triméthoprime (Bactrim*)
q Sulfadoxine-Pyriméthamine-Méfloquine
(Fansimef*)
q Dapsone-Pyriméthamine (Maloprime*)
q Quinine-Tétracycline
q Quinine-Doxycycline
q QuinineClindamycine
q Artésunate-Amodiaquine
q Artéméther-Lumefantrine (Coartem*)
q Proguanyl-Atovaquone (Malarone*)
CHAPITRE II. GENERALITES SUR LES ACT ET
L'ARTESUNATE
I. LES ACT OU CTA
(Combinaisons Thérapeutiques à base
d'artémisinine)
A. Introduction des ACT dans la
thérapie antipaludique
Lors d'une consultation technique de l'OMS sur les
combinaisons thérapeutiques antipaludiques à Genève
(Suisse) les 4 et 5 avril 2001. Il a été reconnu que le
traitement du paludisme au moyen d'associations médicamenteuses est une
stratégie dont l'intérêt potentiel permet d'en faire une
option viable pour améliorer l'efficacité thérapeutique et
retarder l'apparition et la sélection des parasites résistants.
(11)
Ces combinaisons doivent être basées sur des
molécules novatrices dont le mode d'action est différent
de ceux qui présentent déjà la chimiorésistance.
Ce sont des combinaisons à base d'artémisinine ont de nets
avantages en ce sens qu'elles permettent une guérison clinique et
parasitologique rapide, qu'on ne leur connaît pour l'instant aucune
résistance parasitaire, qu'elles réduisent la charge
gamétocytaire et qu'elles sont généralement bien
tolérées. (11)
Sans tenir compte des considérations de coût, ces
combinaisons à base d'artémisinine sont :
i. artéméther-luméfantrine
(CoartemTM);
ii. artésunate (3 jours) plus amodiaquine;
iii. artésunate (3 jours) plus SP dans les régions
où la SP conserve une bonne efficacité;
iv. SP plus amodiaquine dans les régions où la SP
et l'amodiaquine conservent une bonne efficacité.
N.B : SP signifie sulfadoxine et pyrimethamine.
Les combinaisons à éviter sont :
i. associations à base de chloroquine (CQ + SP et CQ +
artésunate);
ii. traitement d'un jour par l'artésunate + SP;
iii. associations à base de méfloquine (par exemple
méfloquine plus artésunate) dans les zones où la
transmission est intense; et
iv. traitement d'un jour par l'artésunate plus la
méfloquine lors de la phase aiguë d'une situation d'urgence
complexe ou d'une épidémie de paludisme.
B. Les ACT en RDC
En juillet 2004, Médecins Sans Frontières (MSF)
décidait de changer le protocole de traitement contre le paludisme dans
tous ses projets en République démocratique du Congo (RDC), pour
mettre en place un traitement plus efficace: les "CTA". C'est dans cet
objectif qu'entre novembre 2004 et janvier 2005, que MSF travailla en
collaboration avec le Programme national de lutte contre le paludisme (PNLP).
Et c'est en février 2005, le gouvernement congolais décidait de
changer le protocole national de traitement et de passer aux CTA. Le CTA
utilisé dans le nouveau protocole est une combinaison
d'artésunate et d'amodiaquine. (11)
C. Le pourquoi et l'avantage des ACT comme
associations médicamenteuses
Les dérivés de l'artémisinine figurent
parmi les schizonticides les plus puissants. Leur brève demi-vie (14
à 18 h), qui n'expose pas les parasites à des concentrations
infra-thérapeutiques, les protège- en principe- du risque de
chimiorésistance. En Chine toutefois, où la monothérapie
par l'artémisinine a été pratiquée depuis le
début des années 80, des études effectuées au
Yunnan semblent indiquer un amenuisement de la sensibilité à
l'artémisinine et à ses dérivés. Un autre avantage
du produit est son action sur les gamétocytes, réduisant la
transmission et limitant le risque de voir émerger des
résistances. Cependant la très brève demi-vie ne permet
pas la destruction totale de la masse parasitaire et les rechutes à 28
jours sont fréquentes, dépendant de l'intensité de la
charge parasitaire, de la dose reçue et de la durée du
traitement. Une dose totale de 600 mg d'artésunate ou
d'artéméther n'entraîne que 88% de guérisons; il
faudrait sept jours de traitement pour en obtenir 100%, ce qui est susceptible
de réduire l'observance du traitement. Pour la faciliter et majorer
l'efficacité des traitements, il a été envisagé
d'associer de nombreuses molécules à une artémisinine : la
S-P, la chloroquine, l'amodiaquine, la doxycycline ou la tétracycline,
la méfloquine, la pyronaridine. (12)
D. Le coût des
ACT
Les traitements ACT ont été recommandés
par l'OMS depuis 2002, année où l'organisation a publié
une recommandation claire sur la nécessité d'utiliser les ACT
dans les pays touchés par les résistances aux traitements
classiques du paludisme. Mais ils présentent encore un obstacle de
taille à cause de leur coût. Produit en faibles quantités,
le médicament est plus cher que la chloroquine. Un traitement classique
coûte entre 0,2 et 0,5 dollar alors qu'un traitement ACT oscille entre
1,2 et 2,4 dollars, soit cinq à six fois plus cher que le "classique".
(11)
D'ailleurs les participants de la Consultation Technique de
l'OMS des 4 et 5 avril 2001 à Genève avait admis que, dans le cas
des associations à base d'artémisinine, le coût du
traitement sera sensiblement supérieur à celui des
monothérapies traditionnelles comme celles qui reposent sur la
chloroquine ou la sulfadoxine-pyriméthamine (dans une proportion pouvant
atteindre un facteur 10). Pour Médecins Sans Frontières, la
référence du coût d'un traitement ACT est de 1 dollar plus
0,5 dollar pour le test rapide. (11)
Le 8 avril 2005 à Paris (France), la
réjouissance de MSF sur l'annonce faite par la DNDi (Drugs for Neglected
Diseases initiative) et Sanofi-Aventis sur l'arrivée prochaine sur le
marché d'un nouveau produit (co-formulation
artésunate-amodiaquine) pour la prise en charge des malades atteints du
paludisme en Afrique et qui devait arrivé au marché en 2006, fut
une lueur d'espoir car cette co-formulation n'étant pas breveté
(non exclusif), simple d'utilisation (sous forme de comprimé avec un
traitement de 6 comprimés en 3 jours) et surtout par ce qu'elle est
moins cher puisque l'objectif de la DNDi et Sanofi-Aventis est d'atteindre
moins d'un dollar par adulte et par traitement (0,5 dollar pour les enfants).
(11)
II. L'ARTESUNATE
A.
Introduction
1. Origine
Après l'émergence et la multiplication des
souches chloroquino-résistances de Plasmodium falciparum, la
découverte de nouveaux antipaludiques est devenue une priorité
sanitaire mondiale. Au cours de deux décennies qui ont suivi
l'apparition de cette résistance, des moyens considérables ont
été consacrés à la découverte des nouveaux
antipaludiques tant sur le plan de synthèse chimique que sur
l'exploitation des produits de phytothérapie. (13)
L'artémisinine est extraite de l'Artémisia
annua ou Quinghaosu, une armoise chinoise actuellement
cultivée. Le Quinghaosu est une plante de la famille des
Asteraceae qui est utilisée depuis longtemps en médecine
traditionnelle chinoise, et faisant partie de la pharmacopée chinoise
depuis plus de 2000 ans. Il a fallu les travaux des chercheurs chinois pour
connaître la molécule mère après son isolement en
1971. (13)
2. Présentation
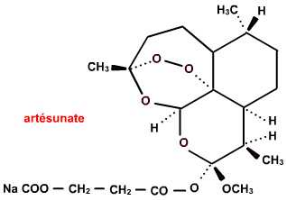
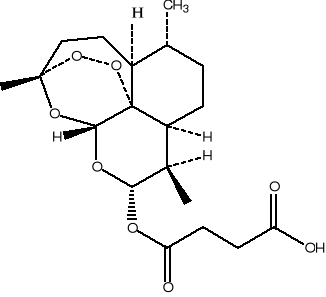
L'artésunate est un dérivé
synthétique de l'artémisinine, c'est un 10-á-
hemisuccinate de dihydroartémisinine. Sa formule brute est
C19H28O8 et son poids moléculaire est
387. Alors que l'artémisinine est une lactone sesquiterpénique
naturelle contenant un pont peroxyde qui n'a aucune parenté structurale
avec quelques antipaludéens connus. (13)
L'artésunate est une poudre blanche ne se
présentant pas sous forme d'un sel quelconque. Mais il faut signaler que
le suffixe « ate » qui fait référence à la
fonction ester n'a rien à voir avec une fonction de sel sodique comme
utilisé par certains auteurs. Car l'artésunate sodique n'existe
pas sous forme cristalline, mais peut se former en solution si
l'artésunate est dissout dans un milieu contenant par exemple la soude
caustique. L'artésunate est soluble dans le méthanol,
l'éthanol, l'eau et est injectable par voie intraveineuse.
L'artésunate est soluble dans l'eau et injectable par voie veineuse.
Sauf qu'en solution aqueuse il s'hydrolyse rapidement avec perte du radical
succinate. (13)
B. Quelques aspects pharmacologiques de
l'artésunate
1. Propriétés
L'Artésunate a un spectre d'action plus large que
beaucoup d'autres antipaludiques. Il tue aussi bien les schizontes que les
gamétocytes. (13)
L'Artésunate possède également une action
antimicrobienne contre les différentes souches de Schistosomes, de
Babesia, le Pneumocystis carinii et le Toxoplasma gondii. Une importante
activité a été décrite contre le virus cytomegale.
(13)
L'Artésunate n'affecte apparemment aucun organe humain
à la dose thérapeutique notamment le système
cardiovasculaire et même le système nerveux. (13)
Il faut signaler qu'aucune activité à l'encontre
des étapes hépatiques du cycle parasitaire n'a été
démontrée et n'empêche non plus l'inoculation dans le foie
après l'injection par l'anophèle de ses parasites dans le sang.
L'artésunate est éliminé par voies biliaire et urinaire.
(13)
| 


